Воспалительные заболевания уха. Современные возможности профилактики и лечения
На Земле вряд ли можно встретить человека, у которого никогда бы не болели уши. Это связано с огромным числом возможных причинных факторов и разнообразием болезненных проявлений со стороны органа слуха.
Начнем с того, что слуховой анализатор анатомически подразделяется на наружное, среднее и внутреннее ухо, и для каждого отдела существуют свои, индивидуальные болезненные признаки.
Клиника воспаления наружного уха
Наружное ухо включает в себя ушную раковину и наружный слуховой проход, состоящий из хрящевой и костной части. Воспалительные заболевания, возникающие в этой области, получили наименование «наружный отит». Такая форма заболевания может быть диффузной (разлитой) или ограниченной. Примером ограниченного воспаления может быть фурункул слухового прохода. Это заболевание характеризуется резкой болью в ухе, особенно усиливающейся при надавливании на ушную раковину или ее козелок, а также при открывании рта или жевании.
Воспаление в наружном слуховом проходе может иметь диффузный, разлитой характер. Такой процесс часто возникает благодаря грибковой инфекции, и он склонен к длительному течению. Больного беспокоят выделения из уха и зуд в слуховом проходе. При неграмотно выполняемой процедуре туалета ушей заражение может распространиться и на противоположную ушную раковину. Лечение грибкового отита (отомикоза) довольно продолжительное, так как заболевание отличается достаточно упорным и затяжным характером.
Воспаление среднего уха у взрослых
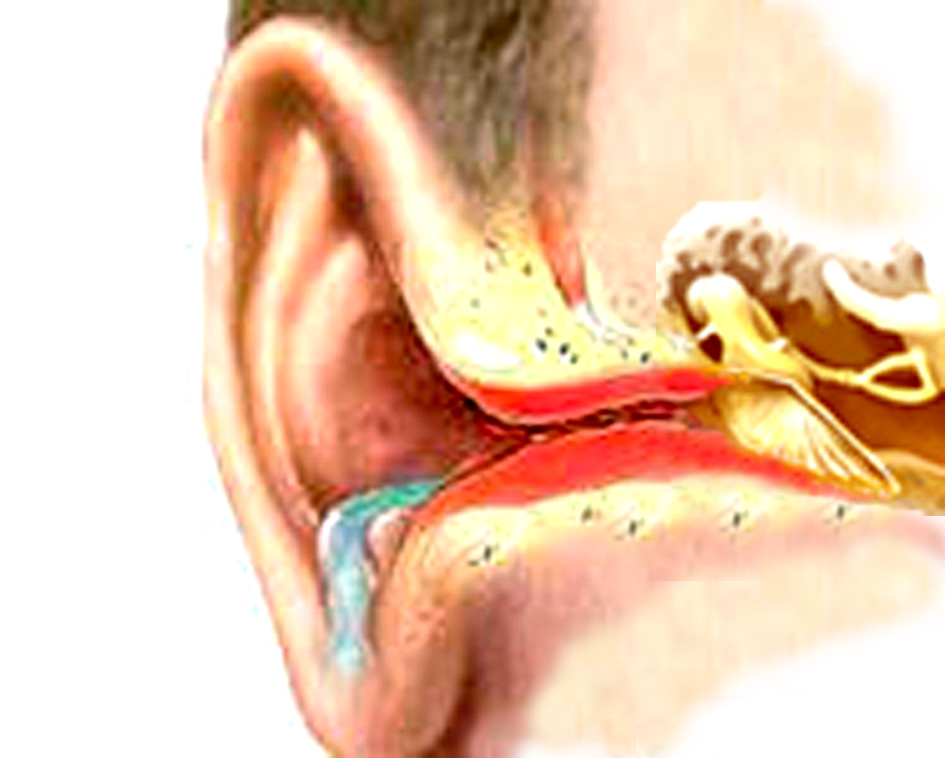
Иначе протекает острое воспаление среднего уха, расположенного за барабанной перепонкой в глубине височной кости. Возможны три пути проникновения инфекции в эту область. Самым частым является слуховая труба, канал, соединяющий барабанную полость с носоглоткой. По этому тракту может подниматься инфекция при простудных заболеваниях, острых и хронических воспалениях верхних дыхательных путей (ВДП). Многим знакомо ощущение заложенности ушей при насморке, обязанное своим возникновением отеку, распространившемуся на слизистую оболочку слуховой трубы. Другой путь — контактный или транстимпанальный. В этом случае инфицирование среднего уха формируется при нарушении целостности барабанной перепонки, при ее разрыве.
Различают три стадии острого среднего отита. На первой барабанная перепонка сохраняет свою целостность, но за ней в среднем ухе на фоне воспаления скапливается патологический экссудат (слизисто?гнойный или гнойный). На этом этапе болезни главной жалобой бывает труднопереносимая, сильная, стреляющая боль в ухе. Одновременно понижается слух. Накапливающееся в среднем ухе отделяемое может привести к разрыву барабанной перепонки и истечению гноя наружу. Боль при этом заметно стихает, и внимание пациента акцентируется на выделениях из уха, иногда с примесью крови. Сохраняется снижение слуха. Наконец, на заключительной стадии заболевания воспаление стихает, прекращается гноетечение, начинает закрываться рубцом перфорация барабанной перепонки.
Средний отит у детей
У детей отит протекает иначе, чем у взрослых,и в связи с рядом обстоятельств требует большего внимания. Так, у детей более короткая и широкая слуховая труба, что облегчает проникновение инфекции в среднее ухо из носоглотки, где расположены аденоиды, как правило, отсутствующие у взрослых. Дети чаще болеют простудными заболеваниями и в раннем возрасте большую часть времени проводят в горизонтальном положении, что облегчает распространение инфекции по слуховой трубе. Иногда срыгивание после кормления может приводить к отиту. Корь и скарлатина являются прерогативой детского возраста и приводят к заболеваниям уха.
В связи с тем, что дети не могут рассказать о своих страданиях, диагноз поставить труднее, чем у взрослых. Само заболевание протекает несколько иначе в связи с особенностями детского иммунитета. Кроме того, у младенцев более толстая и прочная барабанная перепонка, и она долго сопротивляется гнойному расплавлению и сохраняет свою целостность. Однако патологическое содержимое среднего уха, не найдя выхода через перфорацию, может проложить другой путь и, проникнув в полость черепа, привести к серьезным мозговым осложнениям.
Кроме того, у младенцев более толстая и прочная барабанная перепонка, и она долго сопротивляется гнойному расплавлению и сохраняет свою целостность. Однако патологическое содержимое среднего уха, не найдя выхода через перфорацию, может проложить другой путь и, проникнув в полость черепа, привести к серьезным мозговым осложнениям.
Большинство отитов начинается с ОРВИ
Чаще всего острый средний отит формируется на фоне острых респираторных вирусных инфекций (ОРВИ). Заболевание возникает, как правило, после переохлаждения, чаще у незакаленных, ослабленных, восприимчивых к простудам людей. Известно и много других факторов, способствующих частому возникновению ОРВИ. Итак, несмотря на значительные успехи современной медицины и на постоянно увеличивающийся арсенал лечебных средств и методов, острые и хронические воспалительные заболевания ВДП остаются наиболее распространенной патологией и составляют около 30% от всех обращений к оториноларингологу. Медицинская практика свидетельствует о том, что чем раньше начато правильно подобранное лечение, тем эффективнее его результат.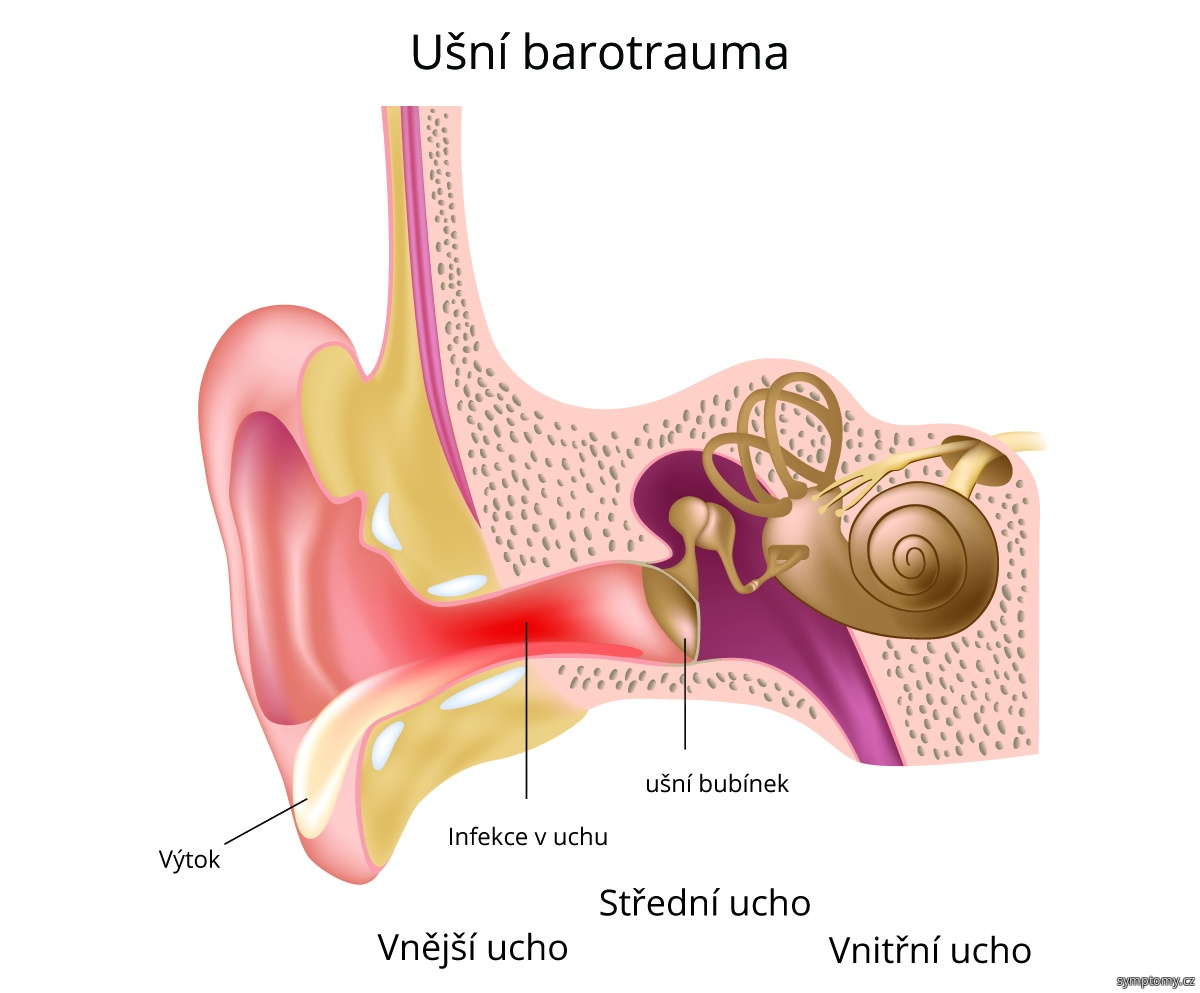
В повседневной жизни мы часто сталкиваемся с пренебрежительным отношением к своему здоровью, когда человек считает все медицинские мероприятия излишними и рассчитывает исключительно на возможности своего организма, часто ограниченные. Но чаще имеет место другая крайность. Заболевший начинает бессистемное, неграмотное лечение, используя одновременно большое количество лекарственных препаратов, часто не сочетающихся между собой и не имеющих отношения к лечению возникшего заболевания. Выбору подобной линии поведения в немалой степени способствует неумеренная и не всегда корректная реклама медицинских средств, обрушивающаяся со страниц газет и журналов, экрана телевизора. Такая порочная «лечебная тактика» не только не способствует облегчению состояния больного, но и, наоборот, может привести к самым неожиданным осложнениям. Также достаточно часто встречаются и диагностические ошибки, приводящие к употреблению медикаментозных средств, действие которых не направлено на реально существующее заболевание.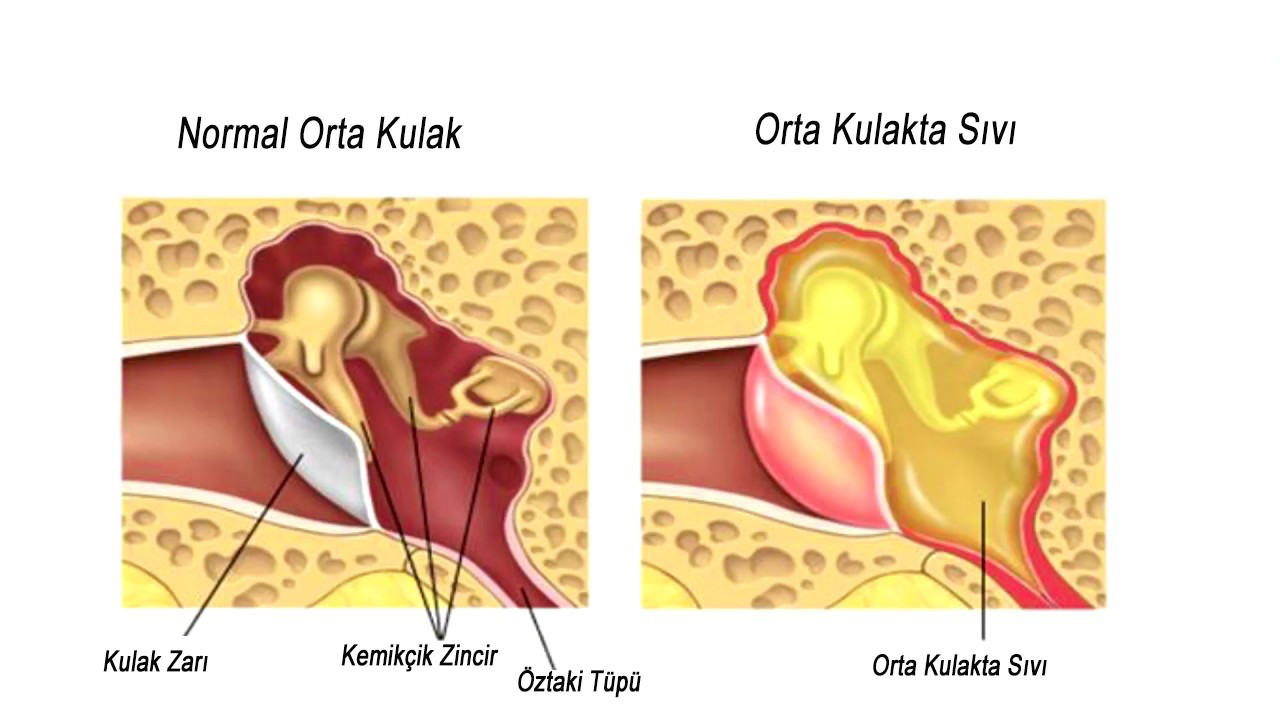
ОРВИ являет собой заболевание, представленное комплексом общих и местных симптомов. К общим болезненным проявлениям относится слабость, недомогание, головная боль, понижение работоспособности, иногда повышение температуры тела. Местная симптоматика охватывает все отделы ВДП и хорошо известна практикующим врачам. В неосложненных случаях продолжительность заболевания не превышает 4—5 дней. Однако при наличии различных отягощающих обстоятельств или при неправильном лечении заболевание может протекать значительно дольше, а иногда приводить к формированию осложнений со стороны других органов или к хронизации процесса. Логичная тактика врача и пациента позволяет этого избежать. Острые воспалительные заболевания ВДП?— самая распространенная патология среди населения всех возрастов и различных климатических поясов. Огромный экономический ущерб наносит большое количество дней нетрудоспособности в связи с этими так называемыми простудными заболеваниями, они занимают первое место в мире по своим социальным последствиям.
Заболевание может прогрессировать!
К сожалению, современный ритм жизни не позволяет подавляющему числу заболевших соблюдать домашний режим, они вынуждены лечиться, не прерывая своих обычных занятий.
Основным профилактическим меро-приятием острого среднего отита является предупреждение и своевременное лечение простудных заболеваний, санация околоносовых пазух при острых и хронических синуситах, обучение правильному сморканию (поочередно правую и левую половины носа), аккуратное выполнение туалета ушей, отказ от авиаперелетов при воспалительных процессах ВДП и общие оздоровительные мероприятия.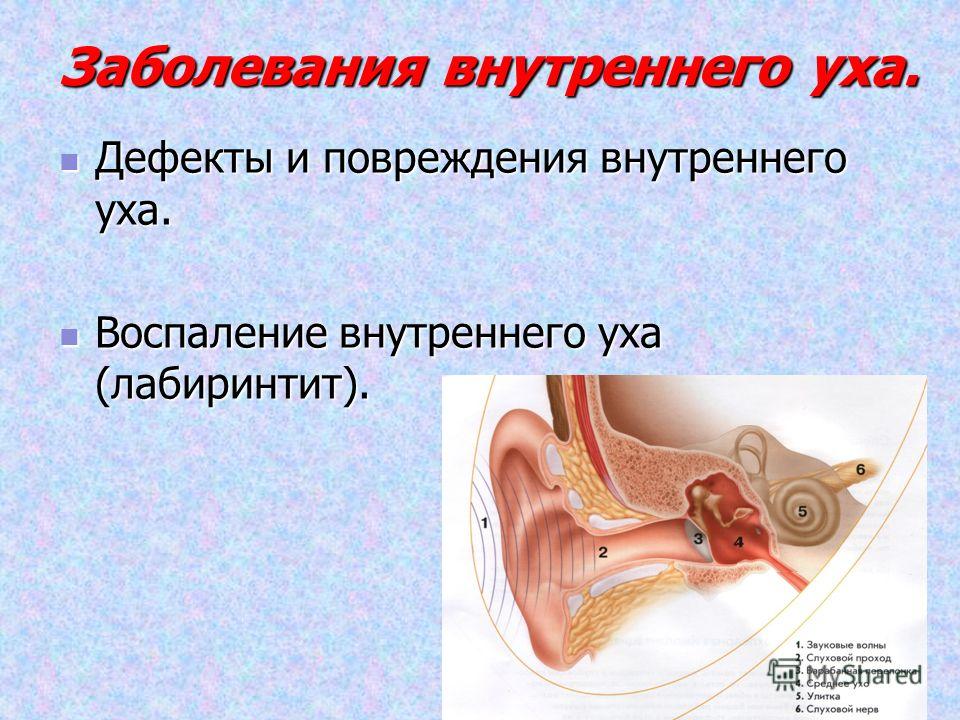
Неблагоприятным исходом острого среднего отита является его хронизация. Для этого патологического состояния характерна стойкая, незарастающая перфорация барабанной перепонки, гноетечение из ушей, снижение слуха. Заболевание может прогрессировать, приводя к поражению внутреннего уха, следствием чего может быть потеря слуха и вестибулярные нарушения.
Общие принципы лечение
Лечение острого среднего отита должно представлять собой комплекс адекватных терапевтических мероприятий, которые можно подразделить на местные и общие.
Местные включают в себя, во?первых, использование сосудосуживающих капель, которые необходимо закапывать в нос при запрокинутой назад голове. Это обеспечивает уменьшение отека в области носоглоточного устья слуховой трубы и восстановление ее вентиляционной и дренирующей функций.
Местнодействующие препараты, вводимые в слуховой проход, должны обладать следующими фармакологическими возможностями: противовоспалительным действием, противобактериальным и противогрибковым, антиаллергическим и обезболивающим эффектами. В медицинской практике используются однокомпонентные (обладающие одним из вышеперечисленных свойств) и многокомпонентные, комбинированные, препараты. Большинство используемых в оториноларингологии лекарственных препаратов для борьбы с воспалительными процессами в ухе имеют определенные ограничения к применению. Они ориентированы или на борьбу с грибковой флорой, или воздействуют на определенные типы бактерий. Многие исследователи склоняются к мнению, что воспалительные процессы в ухе часто провоцируются бактериально?бактериальными и бактериально?грибковыми ассоциациями. Это обстоятельство позволяет рассчитывать на высокую лечебную эффективность местных препаратов с расширенным спектром противомикробной и противогрибковой активности.
В медицинской практике используются однокомпонентные (обладающие одним из вышеперечисленных свойств) и многокомпонентные, комбинированные, препараты. Большинство используемых в оториноларингологии лекарственных препаратов для борьбы с воспалительными процессами в ухе имеют определенные ограничения к применению. Они ориентированы или на борьбу с грибковой флорой, или воздействуют на определенные типы бактерий. Многие исследователи склоняются к мнению, что воспалительные процессы в ухе часто провоцируются бактериально?бактериальными и бактериально?грибковыми ассоциациями. Это обстоятельство позволяет рассчитывать на высокую лечебную эффективность местных препаратов с расширенным спектром противомикробной и противогрибковой активности.
В ряде случаев, особенно при тяжелом и затяжном течении отита, необходимо прибегать к антибиотикам системного действия. Выбор препарата обычно основывается на анализе эпидемиологической ситуации, особенностях клинической картины и тяжести заболевания, возрасте больных и наличии сопутствующих заболеваний, сведений о предшествующей антибактериальной терапии и переносимости лекарственных препаратов.
Если понадобились антибиотики
Антибиотик, используемый для терапии отитов, должен обладать следующими свойствами:
- широким спектром бактерицидного действия;
- высокой активностью против большинства наиболее вероятных возбудителей;
- низкой токсичностью;
- простотой приема;
- оптимальным соотношением цены и эффективности;
хорошим проникновением в очаг воспаления, как в клетки, так и во внеклеточные структуры, так как известно, что многие бактерии и прочие микроорганизмы хорошо проникают или проводят часть жизненного цикла внутри клеток и иногда становятся недоступны для антибиотика.
Спектр значимых возбудителей и характер их антибиотикорезистентности в настоящее время таковы, что препаратами выбора для терапии острых отитов на современном этапе являются ??лактамы, макролиды и фторхинолоны.
Среди пенициллинов на данном этапе сохраняют свое значение полусинтетические представители, в частности амоксициллин, который широко используется в оториноларингологии.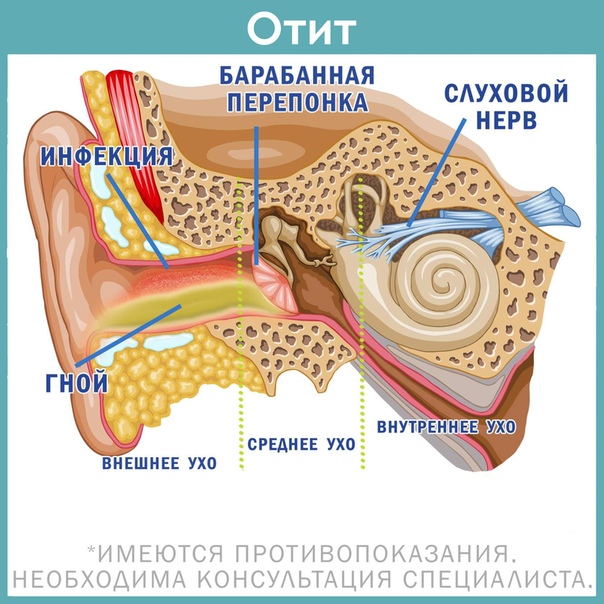 В настоящее время он не рекомендован в странах с высокой распространенностью микроорганизмов, вырабатывающих ??лактамазы. Альтернативой амоксициллину, особенно при рецидивирующих процессах, является амоксициллин/клавуланат — комбинированный препарат, состоящий из амоксициллина и ингибитора ??лактамаз клавулановой кислоты.
В настоящее время он не рекомендован в странах с высокой распространенностью микроорганизмов, вырабатывающих ??лактамазы. Альтернативой амоксициллину, особенно при рецидивирующих процессах, является амоксициллин/клавуланат — комбинированный препарат, состоящий из амоксициллина и ингибитора ??лактамаз клавулановой кислоты.
Достаточно высокой эффективностью при лечении синуситов обладают и цефалоспорины, которые на протяжении 40 лет занимают ведущие позиции среди антибиотиков. Достоинствами, объясняющими такое долголетие, являются:
- высокая избирательность действия на прокариотическую клетку и связанная с этим безопасность применения у новорожденных и беременных;
- меньший аллергенный потенциал по сравнению с пенициллинами;
- быстрое бактерицидное действие.
Некоторые пероральные цефалоспорины 2—3?й генераций также хорошо зарекомендовали себя как препараты с удобным режимом дозирования (1—2 раза в сутки), а также высоким уровнем антибактериальной активности, по сравнению с цефалоспоринами предыдущих поколений, в отношении пенициллин?резистентных микроорганизмов.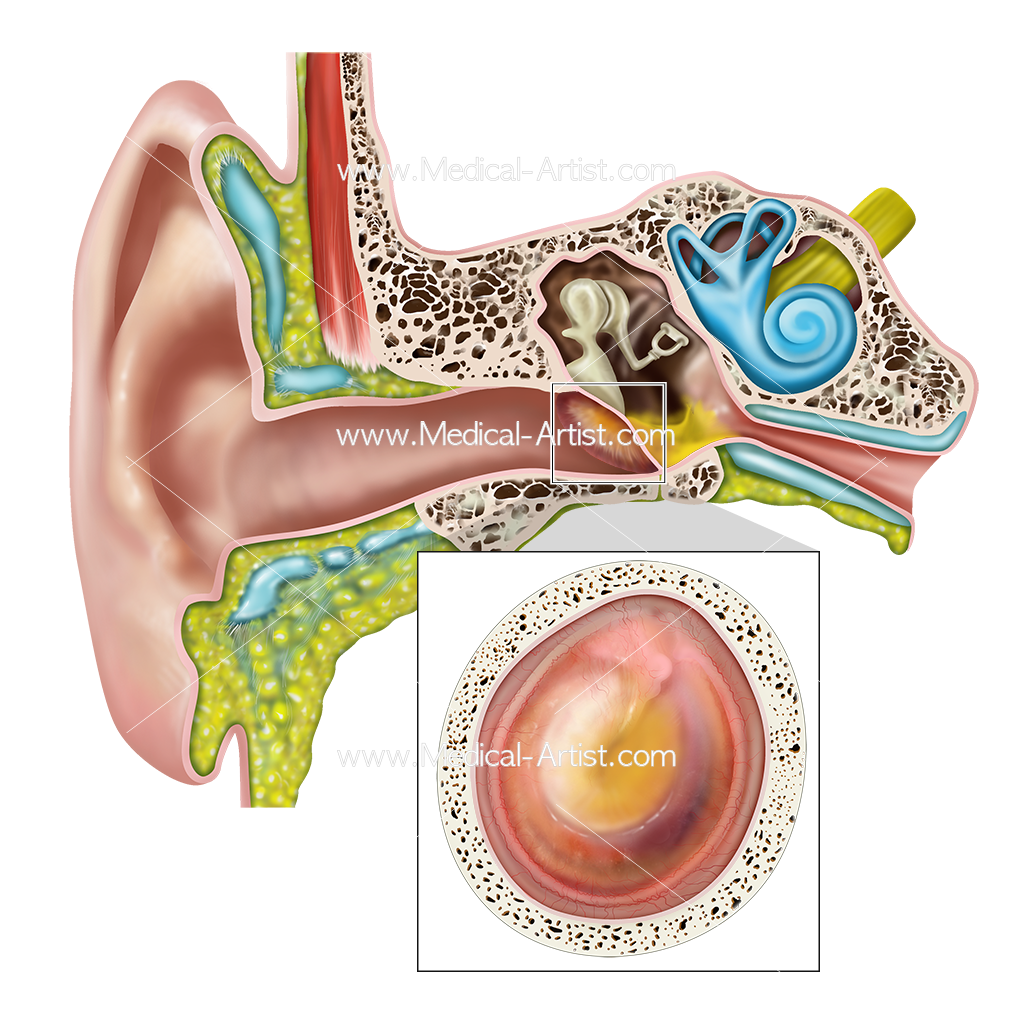 Достоинством является способность сохранять высокие концентрации действующего вещества в слизистой околоносовых пазух.
Достоинством является способность сохранять высокие концентрации действующего вещества в слизистой околоносовых пазух.
Фторхинолоны второго поколения достаточно широко используются при терапии отитов тяжелого течения, особенно в амбулаторной практике. Не отрицая привлекательных фармакокинетических свойств данного класса, следует отметить, что их недостатком является относительно высокая стоимость лечения, невозможность применения у беременных, детей и подростков.
Новые макролиды обладают значимыми преимуществами перед представителями предыдущих поколений, в частности, эритромицином: высокой стабильностью в кислотной среде, меньшей зависимостью биодоступности от приема пищи, хорошей переносимостью. Традиционно при наличии аллергии к ??лактамам макролиды являются препаратами выбора.
Новые макролиды сохраняют высокую активность по отношению к основным возбудителям воспалительных процессов в наружном и среднем ухе, имеют длительный период полувыведения, обеспечивают более высокие концентрации в тканях и жидкостях организма, характеризуются удобным режимом дозирования (1—2 раза в сутки).
Несмотря на достаточно большой арсенал медикаментозных средств для лечения воспалительных заболеваний уха, их самостоятельное, без квалифицированной врачебной консультации, назначение нецелесообразно и даже вредно. Это связано, в первую очередь, с тем, что на основании одних только жалоб, без отоскопии и без бактериологического исследования, невозможно установить характер заболевания, а следовательно, и выбрать правильную тактику лечения. Важно помнить о возможных серьезных осложнениях острого и хронического среднего отита, предупредить или купировать которые возможно только с помощью оториноларинголога. Попытки самостоятельного, часто безграмотного лечения могут привести к достаточно тяжелым негативным явлениям.
заболевания наружного и среднего уха.
раздражители
НАРУЖНОЕ УХО
НАРУЖНЫЙ СЛУХОВОЙ ПРОХОД
ЗАБОЛЕВАНИЯ СРЕДНЕГО УХА
Чтобы классифицировать заболевания уха проще всего классифицировать их по повреждающему фактору:
Физические раздражители
1. механические:
удары, сдавления, ранения холодным и
огнестрельным оружием
механические:
удары, сдавления, ранения холодным и
огнестрельным оружием
2.ускорение: на реактивных самлотах, при длительной морской качке.
3.вибрация ( относится к ускорению) к ней. Особенно чувствителен лабиринт: вибрационная болезнь
4.пылевой фактор
5.барофактор — действие его особенно проявляется при перепадах давления: в кесонах, при погружении на глубину
6.электрический фактор ( как отдельные фактор, хотя чаще идет смешанное поражение)
7.актинический фактор (солнечные лучи, УФИ и др. виды излучений)
8.температурный фактор ( ожоги, отморожения)
9.звук: продолжительное или сверхинтенсивное воздействие вызывает акутравму.
2. Химические раздражители. Действие этих факторов может быть трояким:
контактный путь ( например ожоги кислотами, щелочами)
косвенное действие ( при поражении верхних дыхательных путей парами йода, хромовыми солями — так как слуховая труба воспаляется , что ведет к повреждению среднего уха
резорбтивное
действие ( например чувствительность
уха к хинину, салицилатам при приеме
этих препаратов внутрь развивается
повреждение органа слуха ввиде уменьшения
функции и т. п.
п.
3.Органические раздражители:
бактерии и их токсины
вирусный фактор
грибковый фактор ( в последнее время значение значительно выросло значение этого фактора)
4. Аллергены. Вызывают сенсибилизацию. Возникновение и ход процесса при аллергии зависит от:
местной и общей реактивности организма ( насколько организм уже сенсибилизирован)
силой и характером раздражителя ( не всегда бывает сила адекватна реакции: при минимальных концентрациях бывает максимальные повреждения).
НАРУЖНОЕ УХО.
Рассмотрим соотношение между наружной ушной раковиной и черепом. Поскольку ушная раковина отстоит , кровоснабжение идет на довольно ограниченном участке перешейка наружного слухового прохода то соответственно здесь чаще всего наблюдается травмы.
Отогематома.
Встречается кроме спортивной травмы,
очень часто при боевой травме. В клинике
у ослабленных больных при лежании на
одном ухе: отслаивается кожа и между
кожей и поднахрящницей происходит
кровоизлияние. Чаще всего это происходит
в верхней трети ушной раковины. Образуется
пузырь наполненный кровью.
Чаще всего это происходит
в верхней трети ушной раковины. Образуется
пузырь наполненный кровью.
Лечение отогематом проблематичная задача, не всегда оно удается. Особенно на фоне ослабленного организма. Поэтому часто отогематома переходит в нагноение, а нагноение часто приводит к расплавлению хряща и деформации ушной раковины. Если амбулаторно отогематома не лечится, то больного госпитализируют в стационар чтобы предотвратить возникновение косметического дефекта ( все косметические дефекты связанные с травмой относятся к тяжелым телесным повреждениям).
Лечение:
проколоть отгематому в верхней части и отсосать все содержимое
для того чтобы вызывать адгезию между кожей и надхрящницей вводится в полость 2-3 капли 3% йода, или спиртовой раствор йода. Вызывается асептическое воспаление и образуются спайки между кожей и надхрящницей.
обязательно наложить плотную давящую повязку на эту зону
Если не удается
ликвидирвать гематому, то больного
направляют в стациона, где производят
широкий разрез, выскабливание отгематомы
и в последущем накладывают плотные
повязки.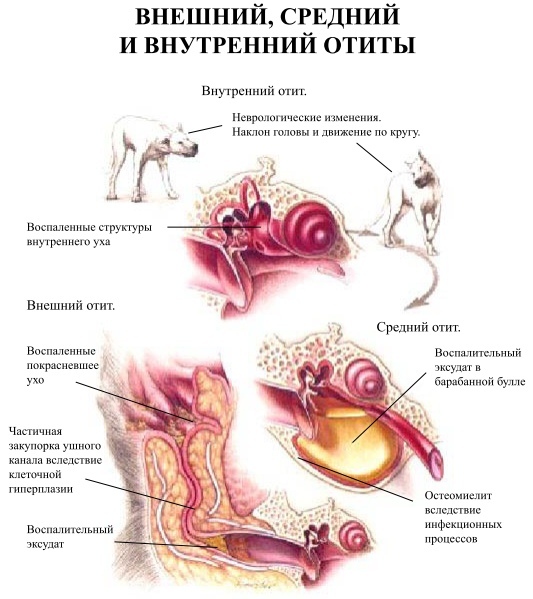
Рожистое воспаление ушной раковины. Опасно вообще воспаление в области слухового прохода. Клиника: гиперемия , резкая болезненность при пальпации. Общие явления: повышение температуры, охзнобы, изменения со стороны крови. В области головы рожистое воспаление особенно опасно и такие больные подлежат обязательному стационарному лечению.
Экзематозные поражения ушной раковины и наружного слухового прохода. Могут быть различного генеза: инфекционного, аллергического. Эти процессы очень упорны по течению, они не так вызывают общие явления. Обычно экзематозные поражения рецидивирует вследствие чего специалисты не берутся за лечение этого заболевания. Для лечения используются различные мазевые аппликации: с салициловой кислотой, кальцедоном, гормональными препаратами. Физиотерапия: УФО в эритемных дозах ( вызывает ожог и отторжение наружных слоев, чтобы достигнуть выздоровление). В очень упорных случаях применяют рентгенотерапию.
Герпетические
поражения. Чаще наблюдаются в момент
эпидемии гриппа, иногда Herpes zoster развивается
вне эпидемии.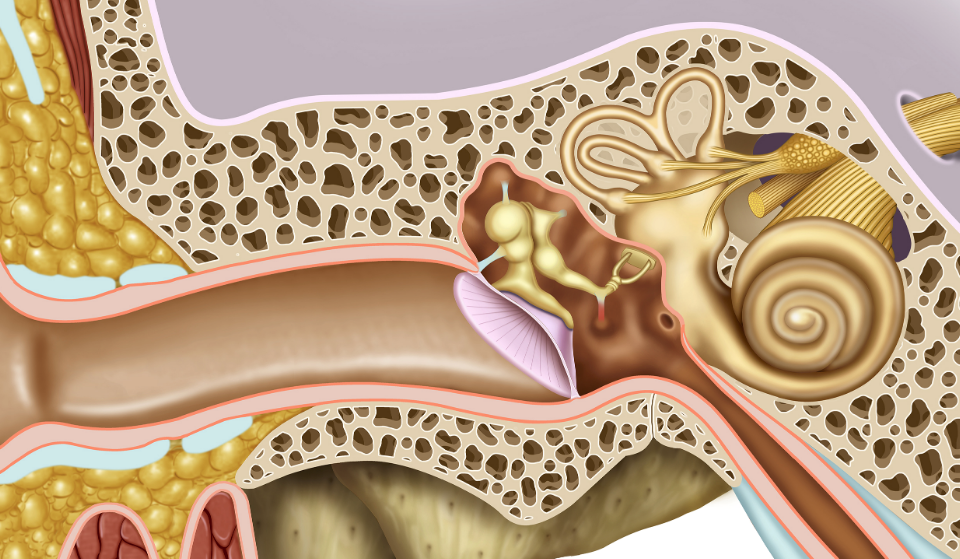 Эти поражения нередко
сопровождаются поражением лицевого
нерва. Часто развививается парез лицевого
нерва, что в последующем затрудняет
питание ( глотание, жевание).
Эти поражения нередко
сопровождаются поражением лицевого
нерва. Часто развививается парез лицевого
нерва, что в последующем затрудняет
питание ( глотание, жевание).
Лечение: общее — преднизолон — быстро дает ликвидацию воспалительного процесса, местно — смазывание пораженных участков или физиотерапия ( лазер).
Так как Herpes zoster сопровождается резчайшими неврологическими болями ( так как это зона иннервации тройничного нерва) поэтому применяют антибиотики или сульфаниламиды , чтобы предупреить развитие вторичной инфекции ( пневмонии и т .п.)
Аномалии развития ушной раковины.
оттопыренность ушной раковины. Выолняются пластические операции: иссечение части хряща по заденй поверхности и затем завиток и противозавиток подшиваются.
микро
и мкротия — мальнкое и большое ухо.
Леонардо Д.Винчи впервые описал идеальные
пропорции человеческого тела, в том
числе и уха. Чем больше ухо тем легче
устанавливать источник звуков. Ухо
можно увеличить с помощью подсадки
хряща носовой перегородки.
Ухо
можно увеличить с помощью подсадки
хряща носовой перегородки.
увеличение бугорка Дарвина ( находится в верхней части ушной раковины). Ухо вытягивается в виде сотрия, что называется “ухо сатира”.
сглаженность ушной раковины: часто после косметических операций. Носит название “ухо макаки”
“кошачье ухо” при западении очень развитого переднего края уха кпереди.
Отит
Симптомы отита
Существует ряд признаков отита, которые могут свидетельствовать о возникновении заболевания: ухудшение слуха, болевые ощущения и гнойные или гнилостные выделения из ушной раковины, повышение температуры тела, головная боль, тошнота, рвота.
Стоит рассматривать несколько симптомов в комплексе. Отдельно слабая боль может говорить не об отите, а, к примеру, о заболевании зубов.
Симптомы отита у грудничка распознать сложнее. Если голодный ребенок неожиданно прекращает сосать грудь или бутылочку, начинает вертеть головой и плакать, возможно, процесс доставляет ему болезненные ощущения.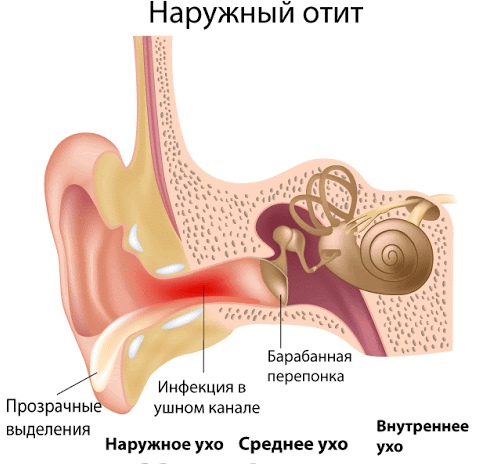 Кроме этого, у малыша поднимается температура, может возникнуть рвота, при нажатии на козелок ребенок начнет вырываться и плакать. Все это может говорить об отите.
Кроме этого, у малыша поднимается температура, может возникнуть рвота, при нажатии на козелок ребенок начнет вырываться и плакать. Все это может говорить об отите.
Наружный ограниченный отит
Наружный отит характеризуют:
- Сильный зуд в ухе и слуховом канале.
- Болезненные ощущения, которые нарастают при жевании и могут отдавать в затылочную область, челюсти, а также захватывать ту половину головы, на стороне, где возник отит.
- Снижение слуха.
Наружный разлитой (диффузный) отит
Диффузный наружный отит, при котором воспалительный процесс, происходит в области наружного слухового прохода, имеет ряд характерных симптомов:
- Сильный зуд в области наружного слухового канала.
- Гнойные выделения.
- Болезненные ощущения при надавливании на козелок.
- Покраснение и припухлость в районе перепончато-хрящевой области слухового канала.
При осмотре, перепонка покрыта эпидермисом.
Средний катаральный отит
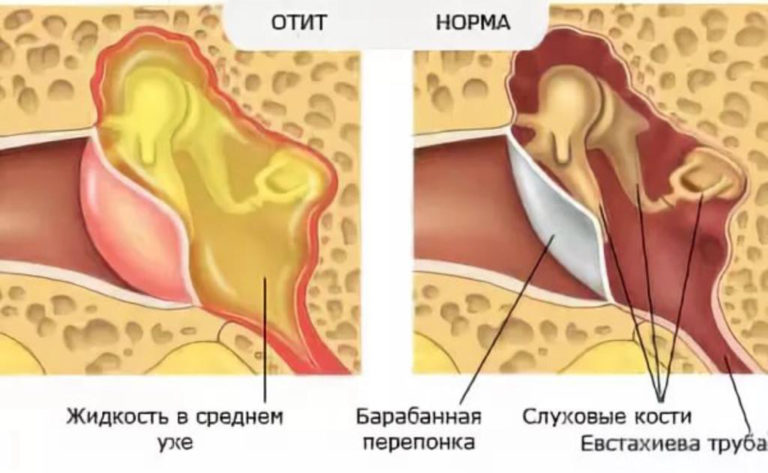
При среднем катаральном отите воспалительный процесс обычно распространяется со слизистой оболочки носоглотки на слуховую трубку, в результате чего ее просвет существенно уменьшается или полностью перекрывается. Это, в свою очередь, приводит к втяжению барабанной перепонки и образованию выпота.
Заболевание имеет следующие симптомы:
- Шум и заложенность в ушах.
- Ухудшение слуха.
- Тяжесть в голове.
- Незначительные болезненные ощущения, покалывания.
Может возникнуть ощущение, будто в ухе вода. Температура если и повышается, то незначительно.
Средний серозный (экссудативный) отит
Средний серозный экссудативный отит может проходить без признаков воспаления и характеризоваться только жидкостью, скапливающейся в полости среднего уха.
Симптомами заболевания являются:
- Снижение слуха.
- Ощущение пациентом заложенности в ушах.

- Затрудненное дыхание и заложенность носа.
- Боли незначительные и носят кратковременный характер.
Неправильное и несвоевременное лечение данного заболевания может в конечном итоге привести к адгезивному отиту, от которого избавиться гораздо сложнее.
Средний гнойный отит
Средний гнойный отит – это воспалительный процесс слизистой оболочки барабанной полости, который характеризуют следующие симптомы:
- Боль в ухе и при пальпации сосцевидного отростка.
- Снижение или полное исчезновение слуха.
- Шум и заложенность в ушах.
- Повышение у пациента температуры тела до 38-39 градусов.
- Возможны гноетечения, иногда с примесью кровяных выделений.
Внутренний отит (лабиринтит)
Внутренний отит – это достаточно серьезное, но при этом редкое заболевание. Воспалительный процесс в тканях имеет бактериальную природу и имеет следующие признаки:
- Ухудшение слуха, в редких случаях — полная его потеря.

- Шум.
- Тошнота, рвота.
- Потливость.
- Головокружение.
- Признаки частичного паралича нерва лица.
- Нарушение равновесия.
- Перебои в работе сердца.
- Бледность кожи.
Формы
Заболевание имеет несколько форм, чье течение и симптомы могут разниться. Существует наружный отит, средний и внутренний, который еще называют «лабиринтитом».
Наружный отит
При наружном отите происходит воспалительный процесс в области наружного слухового канала. Он может быть диффузным или ограниченным. Чаще всего встречается диффузный вид заболевания.
При таком заболевании чаще всего воспаляется не только слуховой проход, но и наружное ухо, барабанная перепонка, ушная раковина. Лечение отита наружного уха требует постоянного контроля грамотного специалиста, в противном случае оно может повлечь за собой более серьезные последствия для здоровья.
Средний отит
Наиболее распространенный средний отит имеет несколько вариантов течения и чаще всего сопровождается осложнениями.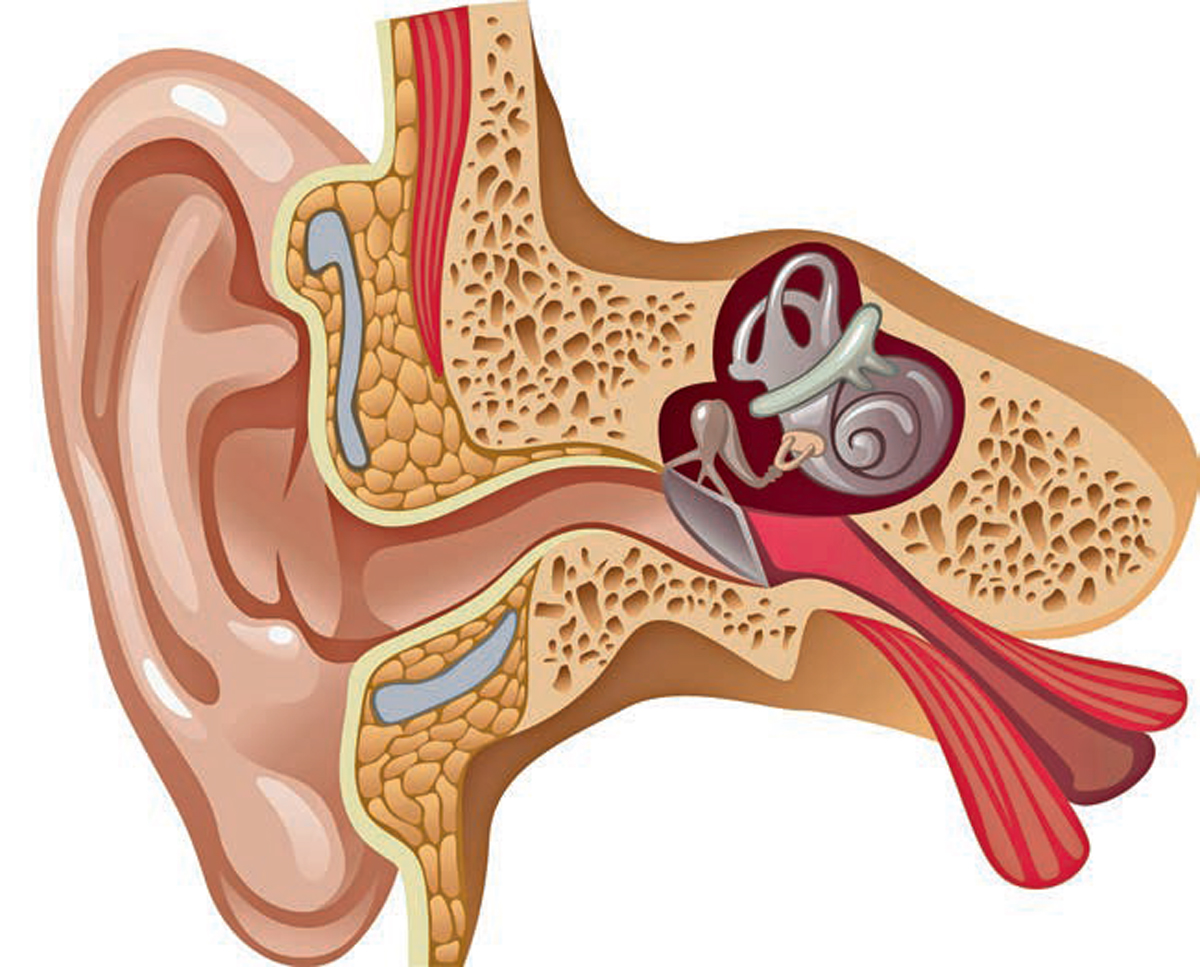 При таком заболевании воспаление происходит в полости барабанной перепонки.
При таком заболевании воспаление происходит в полости барабанной перепонки.
Средний может быть:
- гнойным;
- катаральным;
- в острой фазе;
- хроническим;
- перфоративным;
- неперфоративным.
В запущенных стадиях хронический отит может привести к: менингиту, мастоидиту, абсцессу мозга.
Внутренний отит (лабиринтит)
Лабиринит может иметь ограниченный или диффузный характер. Заболевание протекает в острой форме и хронической, которая, в свою очередь, бывает латентной и явной.
В зависимости от того, каким образом инфекция попала в среднее ухо, заболевание бывает:
- гематогенным;
- тимпаногенным;
- травматическим;
- менингогенным.
Кроме этого, выделяют три формы заболевания:
- гнойную;
- сегозную;
- некротическую (одну из самых опасных).

Чаще всего медиками диагностируется тимпаногенный ограниченный серозный внутренний отит.
Диагностика
Самостоятельно диагностировать отит не представляется возможным. Точный диагноз может поставить только специалист после проведения необходимых исследований.
Ухо осматривается при помощи отоскопа. Данный прибор позволяет заметить любые сокращения барабанной перепонки.
Кроме этого, иногда для диагностики применяется тимпанометрия. Метод позволяет определить присутствует ли жидкость в среднем ухе, а также обнаружить наличие препятствия в евстахиевой трубе.
Иногда специалист прибегает к анализу жидкости среднего уха.
Также для диагностики используется рефлектометрия. Этот метод способен измерить отраженный звук.
У детей
Чаще всего отит у ребенка сопровождается другими заболеваниями, поэтому при первых симптомах, ребенка следует показать специалисту, который проведет полное отоларингологическое исследование.
Детей осматривают при помощи специального прибора – отоскопа. Нередко берется на анализ экссудат для проведения развернутого бактериологического исследования.
Иногда ребенка направляют на рентгенологическое исследование височной области.
В случае если заболевание рецидивирует или перешло в хроническую форму, требуется исследование слуха при помощи аудиометрии, а также проверяется слуховая труба на проходимость.
У взрослых
Диагностировать отит у взрослого гораздо проще, нежели у ребенка. Медиками собираются и анализируются жалобы пациента, производится осмотр ушной раковины при помощи отоскопа. В случае перехода заболевания в хроническую форму, назначается бактериологический посев слизи на флору и чувствительность ее к антибиотикам.
Если заболевание не уходит, а симптомы отита у взрослых нарастают, назначается компьютерная томография.
У беременных
Отит при беременности диагностируют стандартными способами.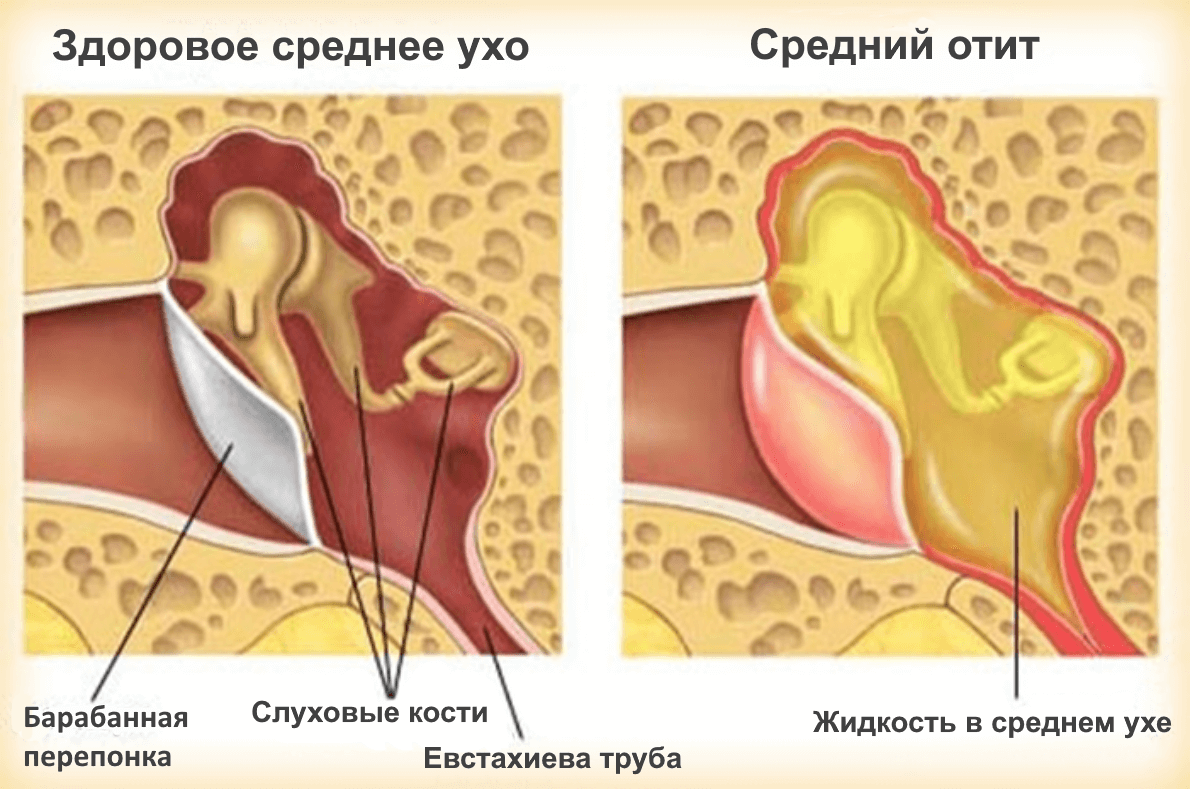 Исключением может быть только томография. Дополнительно пациенту назначается проверка слуха, а также мазок из ушной раковины.
Исключением может быть только томография. Дополнительно пациенту назначается проверка слуха, а также мазок из ушной раковины.
Лечение отита
Так как заболевание может иметь неприятные и даже опасные последствия, лечить его можно только под контролем специалистов, которые назначат все необходимые исследования, а также назначат адекватное лечение.
Медицинский центр «Клиника К+31» обладает всем необходимым для качественной диагностики оборудованием. Наши специалисты имеют многолетний опыт лечения подобных заболеваний, который позволяет свести риск осложнений до минимума. Это касается как одностороннего, так и двустороннего отита, в любых формах и видах.
Профилактика отита
Однако любое заболевание лучше предупредить, нежели потом лечить. В первую очередь, чтобы не допустить отит, необходима правильная гигиена ушной раковины.
Детям до года запрещено находиться на сквозняке без головного убора. Запрещено чистить уши ребенку при помощи глубоко проникающих в слуховой проход предметов.
ЛОР заболевания необходимо лечить своевременно и под контролем врача.
Отит
Отит — заболевание, представляющее собой воспалительный процесс в ухе.
В зависимости от локализации патологического процесса (в структурах наружного, среднего или внутреннего уха) различают:
- Наружный отит
- Средний отит
- Воспаление внутреннего уха
Наружный Отит
Наружный отит является весьма распространенным заболеванием у собак и кошек. Он поражает кожу, выстилающую слуховой проход и, как таковой, считается дерматологическим заболеванием. Любое кожное заболевание, которое поражает внешний слуховой проход может вызвать наружный отит. Например, аллергические заболевания кожи, гипотиреоз считаются основными причинами. Другие причины включают травмы, инородные тела, и паразитов, но аллергические заболевания кожи является наиболее распространенной первичной причиной этого состояния у домашних животных.
К сожалению, наружный отит осложняется предрасполагающими факторами: конфирмации (узкий канал, висячие уши), факторы окружающей среды (высокая влажность, чрезмерные чистки), и сопутствующие заболевания (например, те, которые влияют на нормальные функции иммунной системы). Другие факторы обычно включают дрожжи и бактериальные инфекции.
Средний и внутренний отит
Это воспаление структур среднего и внутреннего уха, обычно инфекционного генеза. Чаще всего возбудители попадают в полость среднего/внутреннего уха через барабанную перепонку из наружного слухового прохода, но могут проникать из полости рта и носоглотки через слуховые трубы. Причиной внутреннего отита также может стать гематогенное распространение микроорганизмов при системной инфекции. Среди возбудителей болезни на первом месте находятся бактерии, за ними следуют грибы (Malassezia spp. Candida spp.) и Aspergillus. Клещи вызывают заболевание в следствии присоединения вторичной бактериальной инфекции. В случае одностороннего поражения можно подозревать инородное тело, полипы, опухоль.
В случае одностороннего поражения можно подозревать инородное тело, полипы, опухоль.
Симптомы
Наружный отит — характерными симптомами являются боль в ухе и гнойные выделения с неприятным запахом. Животное может трясти или наклонять голову, расчесывать ушную раковину.
Отмечают покраснение и отек наружного слухового прохода в плоть до полной его обструкции. Кошки могут прижимать уши. Появление вестибулярных симптомов (нистагма, атаксии, рвоты) свидетельствует о развитии среднего/ внутреннего отита.
Лабораторные и другие методы исследования при наружном отите
Изменения крови и мочи соответствуют первичному заболеванию, на фоне которого развивается наружный отит.
Необходимо сделать соскоб с ушной раковины, можно обнаружить клещей Demodex.
Анализ биоптата кожи ушной раковины и слухового прохода может выявить аутоиммунное заболевание, опухоль или гиперплазию серной железы. Бактериологическое выявление культуры возбудителя в экссудате играет второстепенную роль его учитывают при резистентности к лечению.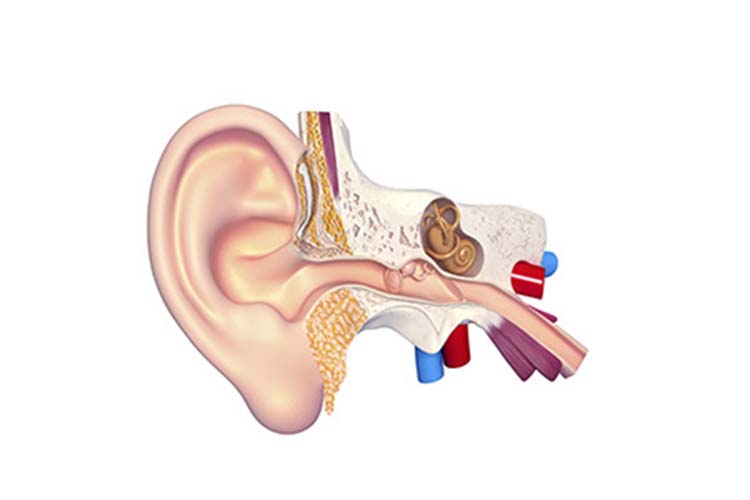 Важное значение имеет микроскопия отделяемого из слухового прохода, при которой можно обнаружить клещей, бактерии или грибы. Присутствие в экссудате лейкоцитов свидетельствует об активном инфекционном процессе и является показанием к системной антибиотикотерапии.
Важное значение имеет микроскопия отделяемого из слухового прохода, при которой можно обнаружить клещей, бактерии или грибы. Присутствие в экссудате лейкоцитов свидетельствует об активном инфекционном процессе и является показанием к системной антибиотикотерапии.
Диагностика среднего и внутреннего отита
Отмечают боль при открывании пасти. Животное может трясти головой, тереть лапой больное ухо, наклонять голову, поворачиваться или крутиться в сторону поражения. При двустороннем отите наблюдают размашистые движения головой, атаксию, глухоту. В острой фазе может быть рвота. Об экссудате в полости среднего уха свидетельствует серая взбухающая барабанная перепонка со сглаженными контурами при отоскопии.
Неврологические симптомы зависят от тяжести болезни, поражение определенных структур среднего (лицевого нерва и симпатической цепочки) и/или внутреннего аппарата и слуховых рецепторов) и связанных с ними образований. При вовлечении вестибулярной части VIII черепного нерва всегда наблюдается поворот головы в сторону поражения. Иногда отмечают нистагм, вестибулярное косоглазие.
Иногда отмечают нистагм, вестибулярное косоглазие.
Лабораторные и другие методы исследования среднего и внутреннего отита
В крови наблюдают лейкоцитоз со сдвигом формулы влево, при хроническом процессе повышение содержания глобулинов. При гематогенном распространении инфекции возможны пиурия и бактериурия, в связи с этим целесообразно бактериологическое исследование крови и мочи для выявления возбудителей. При рентгенографии височных костей можно обнаружить экссудат в полости среднего уха, в хронических случаях — утолщение ячеек в каменистой части височной кости, при развитии остеомиелита отмечают лизис кости. МРТ и КТ дают более полное представление о процессе в полости среднего уха и вовлечение соседних структур , при чем изменения кости лучше видно на КТ. Можно проколоть барабанную перепонку иглой для спинномозговых пункций (длиной 6-9 см) через отоскоп, чтобы получить жидкость из полости среднего уха для цитологического и бактериологического исследования.
Лечение
Проводят лечение первичного заболевания. Системную антибактериальную терапию назначают при тяжелом течении или в случаи разрыва барабанной перепонки. Используют сульфаниламиды в сочетании с триметопримом (доза зависит от конкретной комбинации) цефалексин (25 мг/кг через 8-12 ч) энрофлоксацин (2,5 мг/кг через 12 ч) и клиндамицин (10 мг/кг через 12 ч). При росте грибковой флоры назначают противогрибковую терапию (кетоконазол 5-10 мг/кг через 12 ч). Короткие курсы глюкокортикоидами (преднизолон 0,25-0,5 мг/кг через 12 ч) используют для уменьшения отека, болевого синдрома и экссудации.
Местное лечение: полное очищение наружного слухового прохода при беспокойном поведении животного или тяжелых случаях промывание делают под наркозом. Сначала промывание проводят 1-2 раза в сутки, затем по мере исчезновения симптомов один раз в 2-7 сутки, местные препараты применяют часто и достаточных дозах. Как правило это препараты, разжижающие серу (диоктил-сульфосукцинат натрия), антисептики (хлоргексидин), вяжущие препараты (борная и салициловая кислота). Антибактериальные, противогрибковые или инсектицидные средства назначают только при выявлении соответствующих возбудителях. При разрыве барабанной перепонки местно применяют только изотонический раствор натрия хлорида.
Следует учитывать, что некоторые местные средства могут вызывать раздражение и аллергическую реакцию, что приводит к ухудшению состояния.
Пациентов в тяжелом состоянии или с выраженными неврологическими расстройствами госпитализируют. При значительных вестибулярных нарушениях следует ограничить активность животных. Хирургическое лечение показано при значительной обструкции наружного слухового прохода, опухоли, а также при развитии тяжелого среднего отита. При скоплении экссудата в полости среднего уха осуществляют его дренирование.
Остеотомия сосцевидного отростка показана при гнойном остеомиелите, радикальная операция на среднем ухе — при новообразованиях и рецидивирующем наружном отите.
Источники:
- Griffin CE. Otitis externa and media. In: Griffin CE, Kwochka KW, MacDonald JM, eds. Current veterinary dermatology. St. Louis, Mo:Mosby-Year Book, 1993;244-262.
- Morris DO. Medical therapy of otitis externa and otitis media. Vet Clin North Am Small Anim Pract 2004; 34:541-555.
- Rosser EJ Jr. Causes of otitis externa. Vet Clin North Am Small Anim Pract 2004; 34:459-468. Scott DW, Miller WH, Griffin CE. Diseases of eyelids, claws, anal sacs, and ears. In: Muller & Kirk’s small animal dermatology. 6th ed. Philadelphia, Pa: W.B. Saunders, 2001:1185-1235.
Автор: Мойжаш Марина Анатольевна
Что такое отит и как его лечить / Здоровье / Независимая газета
Болезнь – не только спутник холодов, но и признак пониженного иммунитета
У детей чаще всего встречается отит среднего уха. Фото PhotoXPress.ru
Многие инфекционные заболевания, особенно простудного характера, наиболее часто встречаются осенью и зимой. К ним, в частности, относится отит – воспаление какого-либо отдела уха. Это один из самых распространенных недугов в практике врачей-оториноларинголов. Ежегодно в мире регистрируется более 30 млн случаев гнойного отита. Из них более половины приходится на взрослых и примерно 22% на детей до пятилетнего возраста.
Что же собой представляет это заболевание, как оно проявляется и в чем заключается лечение? Прежде чем ответить на эти вопросы, необходимо совершить небольшой экскурс в анатомию.
Наш орган слуха состоит из трех отделов – наружного, среднего и внутреннего. Первый включает в себя ушную раковину и слуховой проход, заканчивающийся барабанной перепонкой. Наружное ухо улавливает звуковые колебания и направляет их к среднему уху, образованному барабанной полостью. Функция среднего уха – проведение звука. В барабанной полости расположены три звуковые косточки – молоточек, наковальня и стремечко. Молоточек присоединен к барабанной перепонке, которая колеблется при воздействии на нее звуковых волн. Колебания передаются от барабанной перепонки к наковальне, от наковальни – к стремечку, а от стремечка во внутреннее ухо, находящееся в толще височной кости.
Заканчивая экскурс в анатомию, отметим, что именно во внутреннем ухе механические колебания преобразуются в нервные импульсы. А они, в свою очередь, по слуховому нерву передаются в головной мозг, где формируется звуковой образ. Поскольку строение и функции отделов уха существенно отличаются, то и воспалительные заболевания в них протекают по-разному. Различают три вида отитов – наружный, средний и внутренний.
Первый встречается в любом возрасте и характеризуется болью, усиливающейся при разговоре, жевании пищи, повышением температуры тела, припухлостью наружного слухового прохода, увеличением близлежащих лимфатических узлов. Причины данного отита – занос инфекции (бактерий, грибка) в наружный отдел, а также попадание и накопление влаги в наружном слуховом проходе, например при плавании. Кстати, у такого спортсмена орган слуха называют «ухом пловца». Возникновению и развитию наружного отита способствуют незначительные травмы кожи, выстланной в слуховом проходе (например, при чистке уха спичкой). Кроме того, в результате инфекции в наружном проходе может образовываться фурункул.
Средний отит чаще всего встречается у детей. Обычно в сочетании с острыми вирусными респираторными заболеваниями (ОРВИ) или обычной простудой. Инфекция из полости носа может перейти в орган слуха по слуховой (евстахиевой) трубе, отверстие которой открывается на задней стенке носоглотки. Переход инфекции из носоглотки на слизистую оболочку среднего уха, например, у детей при рините (насморке) и вызывает средний отит. Он характеризуется болью, повышением температуры тела, нарушениями сна, аппетита. Такие же признаки проявляются при среднем отите у взрослых. Его причиной может быть переохлаждение организма, загрязнение уха.
Внутренний отит – весьма серьезное заболевание. Оно встречается не так часто и в большинстве случаев является осложнением острого или хронического среднего отита. При этом заболевании инфекция во внутреннее ухо может проникать из среднего отдела или через кровь при различных инфекционных заболеваниях. К симптомам внутреннего отита относятся боль в ухе, головная боль, головокружение, тошнота, рвота, шум в ушах, частичная или полная потеря слуха, мерцание в глазах, нарушение координации.
Следует подчеркнуть, что при запущенном патологическом процессе и неправильном лечении заболевание может перейти в хроническую форму. Это чревато осложнениями, например мастоидитом (воспалением слизистой оболочки височной кости) и менингитом (воспалением оболочек головного мозга).
Чтобы избежать подобного развития событий, следует при появлении первых симптомов отита незамедлительно обратиться к врачу-оториноларингологу. На основании осмотра пациента, анализа крови, рентгенологического исследования, а при необходимости и компьютерной томографии врач поставит диагноз и назначит соответствующее лечение. В первую очередь это медикаментозная терапия: антибиотики, противовоспалительные и обезболивающие средства, мочегонные препараты, способствующие выведению из организма токсинов.
Отит обычно возникает у людей с ослабленным иммунитетом, на фоне травм, нарушения правил личной гигиены. Кроме того, орган слуха следует беречь от механических, термических, химических травм. В частности, избегайте переохлаждения организма, а также попадания воды в ухо, очищайте от серы только видимую часть слухового прохода и ушную раковину, старайтесь не раздражать кожу при чистке ушей ватными палочками. n
Принципы консервативного лечения пациентов с воспалительной патологией наружного уха Текст научной статьи по специальности «Клиническая медицина»
10.21518/2079-701X-2018-8-23-28
В.М. СВИСТУШКИН, д.м.н., профессор, Е.Г. ВАРОСЯН, к.м.н.
Первый Московский государственный медицинский университет им. И.М. Сеченова Минздрава России (Сеченовский университет)
ПРИНЦИПЫ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ
С ВОСПАЛИТЕЛЬНОЙ ПАТОЛОГИЕЙ НАРУЖНОГО УХА
В статье отражены вопросы ведения пациентов с воспалительной патологией наружного уха. Описаны патогенетические и этиологические факторы развития данной патологии. В зависимости от тяжести и характера патологического процесса определены принципы консервативного лечения, возможности применения мероприятий, предупреждающих рецидивы. Приводится обзор клинических исследований эффективности применения комплексного препарата, обладающего антибактериальным, противовоспалительным и противоотечным действием на основе неомицина, полимиксина В и дексаметазона. Ключевые слова: наружный диффузный отит, топические комплексные антибактериальные препараты при отите, Полидекса.
V.M. SVISTUSHKIN, MD, Prof., H.G. VAROSYAN, PhD in medicine
Sechenov First Moscow State Medical University of the Ministry of Health of Russia
THE PRINCIPLES OF THE TREATMENT OF PATIENTS WITH EXTERNAL EAR INFLAMMATORY DISEASES
The article reflects the issues of the management of patients with external ear inflammatory diseases. Authors describe the pathogenetic and etiological factors of this pathology development. In the article the principles of conservative treatment and the possibility of using measures that prevent relapses are described, depending on the severity and nature of the pathological process. The paper consists a brief review of clinical studies on the effectiveness of a complex drug with antibacterial, antiinflammatory and antiedematous action based on neomycin, polymyxin B and dexamethasone is reviewed. Keywords: external diffuse otitis, topical complex antibacterial drugs for otitis, Polydexa.
Патология наружного уха объединяет различные заболевания ушной раковины и наружного слухового прохода, отличающиеся по этиопато-генезу, клиническим и морфологическим проявлениям. Наиболее часто в клинической практике ЛОР-врач сталкивается с воспалительными заболеваниями наружного уха, которые встречаются во всех возрастных группах и характеризуются разнообразием клинических проявлений.
В структуре отиатрической патологии данные процессы составляют от 17 до 30% случаев. Ежегодно острым наружным отитом заболевают 0,4% населения, при этом наблюдается тенденция к росту числа пациентов с хронической формой наружного отита. Это связано с ухудшением экологии окружающей среды, увеличением аллергизирующих факторов, бесконтрольным приемом медикаментозных средств, отрицательно влияющих на иммунную систему организма и его общее состояние в целом [1-4].
В патогенезе воспалительных заболеваний наружного уха ведущее место отводится состоянию кожи наружного слухового прохода.
Тонкий эпидермис выстилает стенки наружного слухового прохода по типу «слепого кармана». В таком полузамкнутом, недостаточно аэрируемом пространстве кожа наружного слухового прохода наиболее подвержена воспалительным изменениям. Например, при микротравме, в связи с грубыми манипуляциями, мацерации при попадании воды в ухо, недостатке ушной серы, вторичном инфицировании при обострении хронического гнойного сред-
него отита. Также возможно возникновение экзематозного или себорейного поражения кожи наружного слухового прохода, ее раздражение в условиях повышенной влажности при постоянном использовании наушников или индивидуального вкладыша слухового аппарата.
Все вышеуказанные факторы предрасполагают к присоединению микрофлоры, которая и определяет в конечном итоге тяжесть и длительность течения наружного отита.
С учетом микробного пейзажа, высеиваемого при острых и хронических формах наружного отита, предпочтение отдается применению антимикробных средств, активных в отношении Pseudomonas aeruginozo и Staphylococcus aureus
По данным литературы, у 54% обследованных пациентов с диффузным наружным отитом высевалась Psevdo-monas aeruginoza, Staphylococcus aureus определялся в 13% случаев, Staphylococcus epidermidis — в 9% случаев, доля иных возбудителей (Streptococcus pyogenes, Klebsiella pneumoniae, Escherichia coli и др.) составила 19% [5]. Также обнаруживаются такие патогенные и условно-патогенные бактерии, как Escherichia coli, Staphylococcus aureus, Aspergillus и Candida. Сапрофитная микрофлора, препятствующая колонизации кожи патогенными микроорганизмами, была представлена в основном Staphylococcus epidermidis и коринеформными бактериями [7].
По мнению некоторых клиницистов, для жизнедеятельности нормальной микрофлоры наружного слухового прохода важную роль играет наличие ушной серы, состоящей из спущенного эпителия и секрета церуминальных желез. Количество серных желез варьирует от 1000 до 2000, они представляют собой видоизмененные сальные железы, протоки которых открываются в сально-волосяном фолликуле. Большинство авторов считают, что сера обладает не только свойством механической защиты, но и бактерицидными и фунгицидными характеристиками благодаря содержанию иммуноглобулинов, лизоцима, различных аминокислот и микроэлементов [8]. При угнетении деятельности церуминальных желез в связи с воспалительным процессом нарушается продукция серы, что является предрасполагающим фактором для более тяжелого течения наружного отита.
Устранение излишней влаги в наружном слуховом проходе предотвращает рецидивы наружного отита. Для этого рекомендуют беречь больное, ухо от попадания воды, обработать кожу наружного слухового прохода слабым раствором уксусной кислоты
Защитную роль играет способность эпидермиса наружного слухового прохода к самоочищению за счет отслоения его рогового слоя и миграции. При воспалительных процессах скорость миграции эпидермиса снижается, формируется обтурирующий кератоз наружного слухового прохода. Такое явление играет немаловажную роль в патогенезе развития «болезни оперированного уха».
Кроме угнетения сапрофитной микрофлоры, дефицита серы, нарушения целостности кожных покровов наружного слухового прохода, к развитию воспалительной патологии наружного уха могут привести врожденные или приобретенные иммунные заболевания, эндокринопатии, в частности сахарный диабет, функциональные сдвиги центральной и вегетативной нервной системы, гиповитами-нозы. Исходя из вышесказанного, некоторые клиницисты воспалительные заболевания наружного уха классифицируют как иммунные и инфекционные [9]. Однако такое подразделение не отражает все многообразие форм наружных отитов. В настоящее время с учетом длительности и тяжести течения патологического процесса различают острую и хроническую формы наружного отита. Выделяют также различные варианты данной патологии -ограниченный (фурункул) и диффузный наружный отит, злокачественный отит, экзема (дерматит кожи наружного слухового прохода), рожистое воспаление наружного уха, герпетическая инфекция и т. д.
При ограниченном наружном отите инфекционный агент поражает волосяной фолликул кожи и подкожной клетчатки перепончато-хрящевого отдела наружного слухового прохода. Появляется боль разной интенсивности выраженности, нередко иррадиирующая в зубы, шею. При локализации фурункула на задней стенке наружного слухового прохода раздражение блуждаю-
щего нерва может вызывать кашель и рвоту. В случае резкого сужения просвета наружного слухового прохода понижается слух, при аудиометрии выявляется кон-дуктивная тугоухость. При наличии вышеуказанных симптомов и выраженной интоксикации организма с повышением температуры тела, локализации отека и припухлости в заушной области необходимо дифференцировать фурункул с мастоидитом. Отоскопия при гнойном отите с мастоидитом выявляет нависание кожи задне-верхней стенки наружного слухового прохода, гиперемию и выбухание барабанной перепонки. Кроме того, припухлость при мастоидите соответствует расположению отростка, ушная раковина оттопырена, отмечается болезненность при пальпации и перкуссии области проекции треугольника «Шипо». При мастоидите компьютерная томография височных костей позволяет идентифицировать воспаление и признаки костной деструкции клеток сосцевидного отростка. Рожистое воспаление наружного уха, которое возникает при инфицировании бета-гемолитическим стрептококком группы А, может протекать с аналогичными симптомами. При данной патологии отмечается гиперемия пораженной области с четкими контурами, резкая болезненность, диффузное распространение воспаления на ушную раковину, поражение барабанной перепонки, симптомы интоксикации организма. Распространение патологического процесса за пределы уха свидетельствует в пользу рожистого воспаления [10, 11].
При фурункуле наружного слухового прохода отоскопия выявляет округлое, красноватое возвышение над уровнем кожи, иногда с гнойным стержнем на его вершине. В отличие от фурункула наружного слухового прохода одной из ведущих жалоб пациента с острым или обострением хронического наружного отита является зуд в наружном слуховом проходе. При диффузной инфильтрации, гиперемии, мацерации кожи наружного слухового прохода, наличии кашицеобразной массы воспалительный процесс имеет разлитой характер с распространением на глубокие слои кожи, подкожную клетчатку, костный отдел, а иногда и на барабанную перепонку (рис. 1). Разлитое воспаление кожи наружного слухового прохода может протекать в двух формах: острой и хронической.
Сочетание. 2 антибиотиков — неомицина и полимиксина В в составе. Полидексы расширяет антибактериальный спектр и обеспечивает мощное бактерицидное действие в отношении основных возбудителей наружного отита
Нередко мучительный зуд является единственной причиной обращения к врачу, когда диагностируется отомикоз на основании характерной отоскопической картины: гиперемии, инфильтрации, пастозности кожи наружного слухового прохода, наложения нитевидных грибковых элементов (рис. 2). Бактериологическое исследование содержимого слухового прохода может подтвердить диагноз.
Рисунок 1. Отомикроскопия: отмечается гиперемия,
мацерация кожи наружного слухового прохода (НСП). Бп — барабанная перепонка
Основные критерии дифференциальной диагностики наружного бактериального и грибкового отита представлены в таблице 1.
Целый ряд факторов влияет на эффективность консервативного лечения пациентов с воспалительной патологией наружного уха. Таким пациентам требуется проведение тщательного туалета наружного слухового прохода, удаление отделяемого и десквамированных наложений. При выраженном отеке кожи наружного слухового прохода используют турунды, пропитанные лекарственным препаратом, содержащим топический кортикостероид [13]. Это способствует уменьшению как
отека, так и боли, которые являются характерными симптомами наружного отита. Имеются исследования, доказывающие эффективность местного применения декса-метазона с неомицин сульфатом после тщательного туалета наружного слухового прохода по сравнению с монотерапией антибактериальным препаратом [14]. Системную антибактериальную терапию и нестероидные противовоспалительные препараты назначают при осложненном течении наружного отита с вовлечением местных тканей и выраженном болевом синдроме [15]. Устранение излишней влаги в наружном слуховом про-
Рисунок 2. Отомикроскопия: отмечается гиперемия
кожи наружного слухового прохода (НСП), грибковые наложения (Гн). Бп — барабанная перепонка
Таблица 1. Дифференциальная диагностика бактериального и грибкового наружного отита
Критерии Бактериальный отит Грибковый отит
Боль в ухе Выраженная, с иррадиацией в височно-нижнечелюстную область Ноющая, ощущение дискомфорта
Зуд в ухе Не выражен Мучительный
Отделяемое в наружном слуховом проходе Гнойное отделяемое, кашицеобразная масса Гнойное отделяемое с примесью крови в случае Pseudomonas aeruginosa Цвет и консистенция отделяемого зависят от вида гриба возбудителя: Candida — беловатого цвета, творожистой консистенции; Aspergillus — обильное, серого цвета, наличие черных точек; Penicillus — желтого цвета, напоминает ушную серу
Кожа наружного слухового прохода Отечная, гиперемирована, мацерирована Отечная, гиперемирована, имеются грибковые наложения
Бактериологическое исследование Pseudomonas аегидто2а Staphylococcus aureus Staphylococcus epidermidis Streptococcus pyogenes Klebsiella pneumoniae Escherichia coli Candida Aspergillus
ходе предотвращает рецидивы наружного отита. Для этого рекомендуют беречь больное ухо от попадания воды, обработать кожу наружного слухового прохода слабым раствором уксусной кислоты. Некоторые клиницисты при лечении диффузного наружного отита отмечают эффективность физиотерапевтических методов локального воздействия на кожу наружного слухового прохода [16-18].
При использовании ушных капель Полидекса у детей с наружным диффузным отитом было показано, что у 96% исследуемых выздоровление наступает на B-IG-е сутки, а повторные посевы на флору роста не. дают
На современном этапе многочисленными исследованиями доказана эффективность применения топических комплексных препаратов в качестве монотерапии при неосложненном диффузном наружном отите [6, 12, 15]. С учетом микробного пейзажа, высеиваемого при острых и хронических формах наружного отита, предпочтение отдается применению антимикробных средств, активных в отношении Pseudomonas aeruginoza и Staphylococcus aureus. Анализ применения комплексного препарата Полидекса (Laboratoires Bouchara-Recordati, Франция) при лечении диффузного наружного отита показал, что данный препарат быстро и эффективно снимает воспалительные явления, что обусловлено широким фармакологическим профилем его компонентов — неомицина, поли-миксина В, дексаметазона, а также воздействием на основные бактериальные агенты, участвующие в развитии воспалительного процесса [6]. Компоненты препарата оптимально подобраны и оказывают взаимоусиливаю-щее, аддитивное действие. Сочетание 2 антибиотиков -неомицина и полимиксина В в составе Полидексы расширяет антибактериальный спектр и обеспечивает мощное бактерицидное действие в отношении основных возбудителей наружного отита.
Неомицин активен в отношении грамположительных и грамотрицательных микроорганизмов, вызывающих воспалительные заболевания уха. Полимиксин В проявляет наибольшую активность в отношении грамотрица-тельных бактерий. При сочетании указанных антибиотиков значительно расширяется спектр противомикробной активности препарата, в том числе против синегнойной палочки (табл. 2).
Существуют также данные о взаимном потенцировании эффекта полимиксина В и неомицина. Так, исследование in vitro G. Tempera и соавт. показало, что при использовании двух антибиотиков, входящих в состав ушных капель Полидекса, в 3-4 раза уменьшаются минимальная подавляющая и минимальная бактерицидная концентрации в отношении стандартных возбудителей наружного отита. Против синегнойной палочки смесь неомицина с полимиксином В в 5-6 раз эффективнее монотерапии. [21]. Таким образом, антибактериальная активность двух указанных антибиотиков приво-
Таблица 2. Спектр противомикробной активности антибактериальных компонентов ушных капель Полидекса
Неомицин Полимиксин В
Грамположительные аэробы Грамотрицательные аэробы
Met-S Staphylococcus * Pseudomonas aeruginosa*
Corynebacterium Acinetobacter
Listeria monocytogenes и др. Aeromonas
Alcaligenes
Citrobacter freundii
Citrobacter koseri
Enterobacter
Escherichia coli
Klebsiella
Moraxella
Salmonella
Shigella
Slenolrophomonas maltophilia и др.
Грамотрицательные аэробы
Acinetobacter
Branhamella calarrhalis
Campylobacter
Citrobacter
Enterobacter
Escherichia coli
Haemophilus influenza
Klebsiella
Morganella morganii
Proteus
Providencia rettgeri
Salmonella,
Serratia
Shigella
Yersinia и др.
«Эффективность доказана в комбинации «полимиксин + неомицин».
дила к аддитивному эффекту ушных капель Полидекса, который проявлялся в расширении спектра чувствительных бактерий по сравнению со спектрами каждого из них, без каких-либо признаков антагонистического взаимодействия.
Применение Полидексы у взрослых больных при различных воспалительных заболеваниях ушей, в том числе с диффузным наружным отитом, фурункулом наружного слухового прохода, инфицированной экземой наружного слухового прохода, уже через 2 дня лечения позволяет купировать основные симптомы болезни: боль в ухе у 60% пациентов, инфильтрацию и заложенность уха у 53% и 68% пациентов соответственно
Присутствие в препарате Полидекса дексаметазона оказывает выраженное противовоспалительное, проти-воотечное и гипосенсибилизирующее действие [19]. Причем дексаметазон в составе Полидексы представлен дегидрированной формой — дексаметазон мета-сульфобензоатом натрия. Это практически не растворимая в воде форма дексаметазона, что дополнительно
обеспечивает безопасное топическое действие Полидексы и исключает системное воздействие и передозировку.
Примечательно, что в отличие от других комплексных ушных капель в составе Полидексы есть макрогол, который удлиняет время контакта активного вещества со слизистой оболочкой и обеспечивает высокую активность препарата даже в присутствии патологического отделяемого в слуховом проходе.
Кроме того, ушные капли Полидекса не обладают местнораздражающим действием, что особенно важно при реактивных изменениях в эпидермисе слухового прохода. Это обусловлено тем, что Полидекса — это водный раствор, а значит, исключены болезненные ощущения при введении препарата в слуховой проход.
Применение Полидексы у взрослых больных при различных воспалительных заболеваниях ушей, в том числе с диффузным наружным отитом, фурункулом наружного слухового прохода, инфицированной экземой наружного слухового прохода, уже через 2 дня лечения позволяет купировать основные симптомы болезни: боль в ухе у 60% пациентов, инфильтрацию и заложенность уха у 53% и 68% пациентов соответственно [21].
При использовании ушных капель Полидекса у детей с наружным диффузным отитом было показано, что у 96% исследуемых выздоровление наступает на 8-10-е сутки, а повторные посевы на флору роста не дают [22].
Другие клиницисты отмечают целесообразность применения препарата Полидекса у детей после перенесенной санирующей операции на ухе с целью предупреждения развития «болезни оперированного уха» [23].
Присутствие в препарате Полидекса дексаметазона оказывает выраженное противовоспалительное, противоотечное и гипосенсибилизирующее действие
D. Рое1кег использовал смесь из неомицина и полимик-сина В у 306 пациентов после шунтирования барабанной полости и не наблюдал ототоксических явлений [24].
Несмотря на полученные авторами хорошие результаты, не следует забывать о том, что при перфорации барабанной перепонки или неотимпанальной мембраны, ограничении ее визуализации из-за отека кожи наружного слухового прохода топические препараты, обладающие потенциально ототоксическим влиянием, противопоказаны [25,26].
Перспективным является изучение эффективности местного применения препарата Полидекса при воспалительных заболеваниях наружного уха в случаях длительного или вялотекущего течения патологического процесса, обусловленного низкой чувствительностью возбудителя к традиционно используемым лекарственным препа-
ПОДБЕРИ ПРАВИЛЬНОЕ ЛЕЧЕНИЕ!
Местная антибактериальная терапия отитов, риносинуситов и ринофарингитов
ратам, например при развитии злокачественного наружного отита. Лечение пациента со злокачественным наружным отитом — непростая задача и обычно требует длительного парентерального применения фторхинолонов.
Высокая биодоступность, широкий спектр антимикробной активности и выраженное противовоспалительное действие определяют преимущества ушных капель Полидекса и позволяют рекомендовать данный препарат для широкого использования при лечении пациентов с бактериальным наружным отитом
Однако в последнее время описывают случаи устойчивости к фторхинолонам, кроме этого, их длительное применение нередко приводит к развитию побочных
явлений со стороны желудочно-кишечного тракта (рвота, боли в животе, диарея) и центральной нервной системы (головная боль, головокружение, бессонница, полинейропатия), снижению резистентности организма.
Высокая биодоступность, широкий спектр антимикробной активности и выраженное противовоспалительное действие определяют преимущества ушных капель Полидекса и позволяют рекомендовать данный препарат для широкого использования при лечении пациентов с бактериальным наружным отитом. Перспективным является изучение эффективности местного применения препарата Полидекса (ушные капли) в комплексной терапии злокачественного наружного отита. ф
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов в ходе написания данной статьи.
ЛИТЕРАТУРА
1. Кустов М.О. Воспалительные заболевания наружного слухового прохода. Российская оториноларингология, 2012, 1: 111-118. /Kustov MO. External ear inflammatory diseases. Rossiy-skaya Otorinolaringologiya, 2012, 1: 111-118.
2. Туровский А.Б., Крюков А.И. Острое воспаление наружного и среднего уха. Consilium Medicum, 2000, 8: 323-325./ Turovsky AB, Kryukov AI. Acute inflammation of the external and middle ear. Consilium Medicum, 2000, 8: 323-325.
3. Никифорова ПН., Старостина С.В. Наружный отит — этиология, патогенез, особенности фармакотерапии. Метод. рекоменд. М., 2014, 20 с. / Nikiforova GN, Starostina SV. External otitis: etiology, pathogenesis, features of pharmacotherapy. Method. Guidelines. M., 2014, 20 p.
4. Морозова С.В., Карапетян Л.С. Комплексный подход к лечению пациентов с наружным отитом. Фарматека, 2017, 6: 7-11. /Morozova SV, Karapetyan LS. Complex approach to the management of patients with external otitis media. Farmateka, 2017, 6: 7-11.
5. Кустов М.О., Артюшкин С. А., Начаров П. В., Вержбицкий Г. В., Артюшкина В. К., Гребенщикова Л. А. Микрофлора наружного слухового прохода у больных бактериальным наружным диффузным отитом. Российская оториноларингология, 2012, 3: 66-70. /Kustov MO, Artyushkin SA, Nacharov PV, Verzhbitsky GV, Artyushkina VK, Grebenshchikova LA. The microflora of the external ear canal in patients with bacterial external diffuse otitis. Rossiyskaya Otorinolaringologiya, 2012, 3: 66-70.
6. Сапова К.И., Рязанцев С.В. Топическая терапия наружных отитов различной этиологии. Медицинский совет. Школа оториноларинголога, 2017, 16: 92-95. /Sapova KI, Ryazantsev SV. Topical therapy of external otitis of various etiologies. Meditsinskiy Sovet. Shkola Otorinolaringologa, 2017, 16: 92-95.
7. Roland PS, Stroman DW. Microbiology of acute otitis externa. Laryngoscope, 2002, 112(7): 1166-1177.
8. Rosenfeld RM, Brown L, Cannon CR, Dolor RJ, Ganiats TG, Hannley M et al. Clinical practice guideline: acute otitis externa. Otolaryngol Head Neck Surg, 2006, 134 (4): 4-23.
9. Stenfors LE, Raisanen S. Quantity of aerobic bacteria in the bony portion of the external auditory canal of children. Int J Pedialr Otorhinolarytigol, 2002, 66(2): 167-73.
10. Борисенко О.Н., Панченко Т.Ю. Роль ушной серы в воспалении наружного уха. Журнал вушных, носових i горловиххвороб, 2009, 3: 90-95. / Borisenko ON, Panchenko TYu. The role of earwax in inflammation of the external ear. Zhurnal Vushnykh, Nosovikh i Gorlovikh Khvorob. 2009, 3: 90-95.
11. Косяков С.Я., Курлова А.В. Воспалительные заболевания наружного слухового прохода и методы их лечения. Вестн. оторинолар., 2011, 1: 81-84. /Kosyakov SYa, Kurlova AV. Inflammatory diseases of the external ear and methods of their treatment. Vestn. Otorinolar. 2011, 1: 81-84.
12. Пальчун В.Т. Оториноларингология: национальное руководство. Под ред. В.Т. Пальчуна. М.: ГЭОТАР-Медиа, 2008, 11: 565-571. / Palchun VT. Otorhinolaryngology: national guidelines. Edited by Palchun VT. Moscow: GEOTAR-Media, 2008, 11: 565-571
13. Franco-Vidal V, Blanchet H, Bebear C, Dutronc H, Darrouzet V. Necrotizing external otitis: a report of 46 cases. Otol Neurotol? 2007, 28(6): 771-773.
14. Rubin Grandis J, Branstetter BF 4th, Yu VL. The changing face of malignant (necrotising) external otitis: clinical, radiological, and anatomic correlations. Lancet. Infect Dis, 2004, 4: 34-9.
15. Тарасова Г.Д. Наружный отит: обоснование лечения и профилактики. РМЖ, 2017, 5: 346349. / Tarasova GD. External otitis media: rationale for treatment and prevention. RMJ, 2017, 5: 346-349.
16. Johnston MN, Flook EP, Mehta D, Mortimore S. Prospective randomised single-blind controlled trial of glacial acetic acid versus glacial acetic acid, neomycin sulphate and dexamethasone spray in otitis externa and infected mastoid cavities. Clin Otolaryngol, 2006, 31(6): 504-507.
17. Шевчик Е.А., Свистушкин В.М. Некоторые аспекты терапии воспалительных заболеваний наружного уха. РМЖ, 2014, 9: 655. / Shevchik EA, Svistushkin VM. Certain aspects of therapy of external ear inflammatory diseases. RMJ, 2014, 9: 655.
18. Никитин К.А., Арустамян И.П, Болозневак Е.В. Местное этиотропное лечение при остром наружном и среднем отитах. Медицинский совет. Инфекции в оториноларингологии? 2013, 7: 22-25. Nikitin KA, Arustamyan IG, Boloznevak EV. Local etiotropic treatment for acute external and middle otitis. Meditsinskiy Sovet. Infektsii v Otorinolaringologii? 2013, 7: 22-25.
19. Muller H. Polydexa ear drops: report of a clinical trial. Paris. 1972.
20. Tempera G, Mangiafico A et al. In vitro evaluation of the synergistic activity of neomycin-polymyxin B association against pathogens responsible for otitis externa. Int J Immunopathol Pharmacol, 2009, 22(2): 299-302.
21. Лучихин Л.А., Магомедов М.М., Горбачева В.А. Эффективность ушных капель отофа и поли-декса при лечении воспалительных заболеваний уха. Вестн. оторинолар., 1999, 4: 130132. Luchikhin LA, Magomedov MM, Gorbachev VA. Efficacy of ear drops Otofa and Polydexa in the treatment of ear inflammatory diseases. Vestn. Otorinolar. 1999, 4: 130-132.
22. Балясинская Г.Л. Ушные капли отофа и поли-декса при лечении детей с острым средним и наружным отитами. Вестн. оторинолар., 2003, 3: 53-54. Balyasinskaya G.L. Ear drops Otofa and Polidexa in the treatment of children with acute middle and external otitis. Vestn. Otorinolar. 2003, 3: 53-54.
23. Песоцкая М.В., Мирошниченко М.М., Кукса Е.Н. Местная антибактериальная терапия после операций открытого типа на ухе у детей. Оториноларингология в Беларуси, 2010, 1: 27-31. Pesotskaya MV, Miroshnichenko MM, Kuksa EN. Local antibiotic therapy after open-type surgeries for ear in children. Otorinolaringologiya v Belarusi, 2010, 1: 27-31.
24. Poetker DM, Lindstrom DR et al. Ofloxacin otic drops vs neomycin-polymyxin B otic drops as prophylaxis against early postoperative tympanostomy tube otorrhea. Arch Otolaryngol Head Neck Surg, 2006, 132(12): 1294-1298.
25. Stockwell M. Gentamicin ear drops and ototoxicity: Update. CMAJ, 2001, 164(1): 93-94.
26. Marais J, Rutka JA. Ototoxicity and topical eardrops. Clin Otolaryngol Allied Sci, 1998, 23(4): 360-367.
Отит | Медицинский центр «Президент-Мед»
Отит – патология, при которой наблюдается отечность и воспаление ушной раковины. В группе риска прогрессирования болезни пациенты разных поколений. Часто недомогание диагностируется у детей до 3-летнего возраста.
Существует гнойный, катаральный и экссудативный вид отита. Течение заболевания может быть острым или же хроническим. Кроме того, в зависимости от места локализации воспаления различают три вариации недуга: наружный, внутренний (иногда называют лабиринтитом), а также отит среднего уха.
Наружный отит в большинстве случаев возникает по причине травмы органа слуха, другие виды заболевания провоцируют вирусные и бактериальные инфекции.
Возможные первопричины отита:
- Воспалительные болезни ЛОР-органов.
- Аллергическая реакция.
- Сезонное ослабление иммунитета.
- Операции в зоне носоглотки.
- Анатомические особенности уха.
- Неправильная чистка ушей
Независимо от причин, вызвавших воспаление ушной раковины, пациенту при появлении специфической симптоматики следует обратиться к врачу, поскольку невылеченный отит может привести к потере слуха.
Симптомы отита
Проявление признаков при отите в первую очередь зависит от вида и степени прогрессирования заболевания.
Симптомы наружного отита:
- Болезненные ощущения в области уха – боль имеет пульсирующий характер, может отдавать на зубы, в шею или глаз.
- Изменение цвета слухового прохода – наблюдается покраснение ушной раковины.
- Ухудшение слуха – происходит из-за того, что слуховой проход постепенно заполняется гнойными выделениями.
- Отечность уха.
У пациентов с отитом среднего уха появляется резкая стреляющая боль, может выделяться гной, происходит разрыв барабанной перепонки. Нередко у больных с таким видом патологии повышается температура тела.
При воспалении внутреннего уха появляются шумы в органе слуха, а также могут донимать приступы головокружений. Кроме этого, у многих пациентов возникает тошнота и рвота. Любой из видов отита требует своевременной диагностики и правильного лечения, поскольку может развиться менингит, абсцесс мозга или же полная потеря слуха.
Диагностика и лечение отита
Для того чтобы поставить диагноз отит и выявить его форму врачу нужно провести детальный осмотр слухового прохода (отоскопию) посредством рефлектора с подсветкой. Исследуется также ротоглотка и полость носа. В некоторых случаях назначается рентгенологическое обследование лобных и носовых пазух. Обнаружить признаки воспаления поможет клинический анализ крови по показателям СОЭ и лейкоцитов. Уровень слуха проверяют с помощью аудиометрии.
Если из уха вытекает гной, то его обязательно берут на бактериологическое исследование. Такой анализ необходим для определения чувствительности возбудителя к антибактериальным средствам. Иногда может быть показана компьютерная томография, она позволяет исключить вероятность развития мастоидита.
Лечение отита для каждого пациента подбирается индивидуально, в зависимости от вида патологии и особенностей организма. Антибиотики выписываются при воспалениях уха бактериальной природы, применяют их и в терапии для маленьких детей, чтобы избежать вероятности развития осложнений. Для этих целей могут использоваться макролиды и бета-лактамы, гнойные отиты лечат фторхинолами. При наружном отите часто выписывают местные антибиотики в форме ушных капель. Назначают также антисептики для промывания слухового прохода. Если диагностируется повышенная температура, прописываются жаропонижающие препараты, они обладают и обезболивающим действием.
В случае, когда медикаментозное лечение не дает результатов и пациент чувствует себя хуже, может проводиться прокол барабанной перепонки и эвакуация гнойной жидкости. Такая операция облегчит состояние больного.
В целях профилактики доктора своим пациентам рекомендуют избегать переохлаждения, а также ограничивать контакт с больными ОРВИ и при первых признаках отита обращаться за квалифицированной помощью, а не заниматься самолечением.
Для диагностики и получения подробных консультаций по лечению отита обращайтесь в медицинские центры «Президент-Мед»
Автор: Лаврова Нина Авенировна
Заместитель генерального директора по медицинской части
Окончила Ярославский государственный медицинский институт по специальности «Лечебное дело»
Медицинский опыт работы — 25 лет
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Ольга
Спасибо Юлие Владимировне! Врач очень опытная, внимательная, а самое главное ее очень любят дети! Приходилось уже несколько раз с ребёнком обращаться и всегда каждый приём на высоте. Как хорошо, когда есть такие хорошие врачи[…]Щетининой О.Н.
Большое спасибо всем работникам клиники за слаженную работу и хорошее настроение. Отдельное спасибо Ивановой Ю.А. за профессионализм, отзывчивость, индивидуальный подход.[…]Заболевание среднего уха — обзор
Заболевание среднего уха
Общие патологические процессы, обнаруживаемые в среднем ухе, включают грануляционную ткань, гиперпластическую слизистую оболочку, холестеатому и тимпаносклероз. Каждый из них управляется по-своему.
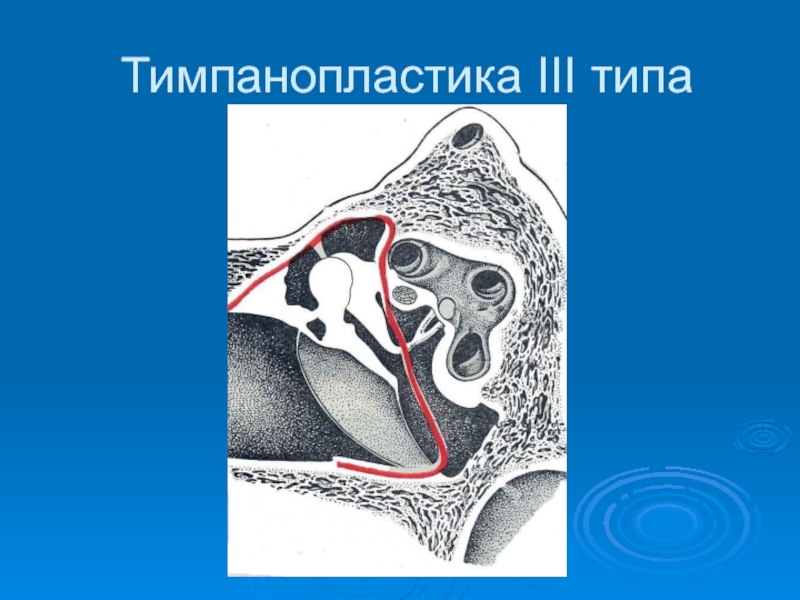
Грануляционная ткань и гиперплазия слизистой оболочки требуют реконструкции вентилируемого пространства среднего уха. Ранняя оценка проходимости евстахиевой трубы определяет решение о реконструкции. Неудача тимпанопластики вероятна при наличии необратимого заболевания слизистой оболочки или облитерации евстахиевой трубы.Решить, что евстахиева труба никогда не будет нормально функционировать, сложно, потому что решение во многом зависит от хирургического опыта. Если слизистая оболочка среднего уха и евстахиевой трубы гиперпластична, а евстахиева труба проходима, удаление утолщенной слизистой оболочки обычно требует вмешательства, которое позволит избежать развития спаек от обнаженного мыса к трансплантату барабанной перепонки и пупочной лодыжке. Тонкий силиконовый диск (от 0,005 до 0,01 дюйма) помещается на мыс в мезотимпануме и может оставаться в нем неограниченное время.Более обширное заболевание, распространяющееся на эпитимпанум, может потребовать мастоидэктомии. Более толстый слой Silastic (от 0,02 до 0,04 дюйма) используется, если предполагается, что реконструкция слуховых косточек будет более успешной после вентиляции пространства среднего уха. Решение о проведении процедуры и возвращении через 4–9 месяцев для последующей реконструкции обычно принимается во время операции.
Определение стадии проводится, если есть опасения по поводу неполного удаления или остаточной холестеатомы. Наковальня обычно удаляется, чтобы облегчить устранение заболевания среднего уха, независимо от того, холестеатома ли это, грануляционная ткань или гиперпластическая слизистая оболочка.Обширную холестеатому вокруг подошвы стремени легче удалить после ослабления воспалительной реакции. Холестеатома может стать более сфокусированной в виде шара или «жемчужины» и, таким образом, облегчить полное удаление во время последующей процедуры. Силастическая пленка может поддерживать пространство в среднем ухе между трансплантатом мыса и барабанной перепонки. Лист Silastic имеет такой контур, чтобы заостренный конец проходил в направлении прохода евстахиевой трубы, а верхний конец проходил через лицевой нерв в эпитимпанум.Практически полное закрытие проводящего компонента потери слуха может произойти, если Silastic накладывается на неповрежденную надстройку стремени.
Холестеатома должна быть полностью ликвидирована. Жемчуг холестеатомы или локализованный матрикс легко удаляется. Слоистый эпителий, покрывающий надстройку стремени или пластину ступни или простирающийся в барабанную пазуху, должен быть тщательно удален. Распространение заболевания на эпитимпанум обычно требует доступа и осмотра чердака с помощью транскортикальной мастоидэктомии (см. Главу 115).В последнее время использование эндоскопов оказалось наиболее полезным при тщательном осмотре эпитимпанума. 6
Тимпаносклероз — это уникальный репаративный ответ, который считается вторичным по отношению к воспалению среднего уха. Тимпаносклероз состоит из хрупкого мелового налета, который обычно находится внутри барабанной перепонки, поражает косточки и на медиальной стенке среднего уха. Считается, что обращение вспять воспалительного процесса устраняет будущее развитие тимпаносклероза.Может наблюдаться как фиксация, так и эрозия косточек из-за тимпаносклероза. Иногда обнаруживается, что подножка стремени зафиксирована. Реконструкция барабанной перепонки облегчается за счет удаления мирингосклеротической бляшки, если она ограничивает подвижную часть барабана кольцом или рукояткой молоточка. При перфорации барабанной перепонки стапедиопластика не проводится. Если стремечко зафиксировано из-за тимпаносклероза, манипуляция может привести к перелому пластинки стопы или смещению пластины стопы от кольцевой связки.Ремонт фиксации стремени должен быть поэтапным и проводиться только при сохранении барабанной перепонки.
Цепь слуховых косточек должна быть визуализирована и пальпирована, чтобы определить ее подвижность. По показаниям проводится реконструкция слуховых косточек. Конкретные детали, касающиеся этих методов, обсуждаются в главе 114.
После осмотра и лечения среднего уха и цепи слуховых косточек задняя фиброзная барабанная перепонка и хрящевое кольцо возвращаются в исходное положение.Ареолярную ткань или фасцию собирают и разрезают до нужного размера, обычно это овальный диск размером 11 на 13 мм, хотя можно использовать трансплантаты меньшего размера, если перфорация невелика. Если заднее кольцо повреждено или было удалено большое количество кости из задней стенки канала, подбирается более длинный и продолговатый трансплантат. Более длинная часть трансплантата накладывается на заднюю стенку канала. Трансплантат располагается на кольцевом крае латеральнее рукоятки молоточка (рис. 113-16).
Когда перфорация почти полная и молоток не поддерживается какой-либо оставшейся фиброзной барабанной перепонкой, трансплантат все еще можно расположить латеральнее молоточка.Однако, когда молоток направлен медиально, приближаясь к мысу, трансплантат следует располагать медиальнее пупка молоточка, чтобы предотвратить латерализацию. Затем трансплантат разрезают радиально на несколько миллиметров от положения на 12 часов и помещают медиальнее пупка и дистальной рукоятки молоточка, при этом верхние края трансплантата перекрываются в области pars flaccida (рис. 113-17). ) (см. видео 113-16). Трансплантат должен располагаться так, чтобы он лежал на хрящевом кольце и не выходил на переднюю или нижнюю стенки костного канала.Слишком толстый трансплантат, помещенный за фиброзное кольцо и расширенный на переднюю нижнюю стенку канала, может привести к притуплению угла между барабанной перепонкой и стенкой костного канала. Этой проблемы можно избежать, обрезав трансплантат до нужного размера и формы. Когда трансплантат необходимо обернуть вокруг медиальной поверхности молоточка, верхние края надрезанного трансплантата накладываются друг на друга (см. Видео 113-17).
Затем кожу, взятую из наружного канала, исследуют под микроскопом.Ножницами вскрывают кожный рукав, полученный из медиального наружного канала. Он истончается, и при необходимости удаляется подкожная клетчатка (см. Видео 113-18). Отдельные кусочки кладут на пластиковый режущий блок эпителиальной стороной вверх и нарезают прямоугольной формы. Необходимо удалить очень тонкие или неровные края кожи, чтобы все эпителиальные поверхности были обращены к просвету слухового прохода. Подготовку и обрезку кожи следует производить с помощью микроскопа, чтобы удалить развернутые края.Трансплантат точного размера следует разместить так, чтобы он просто перекрывал переднее фиброзное кольцо, чтобы избежать притупления (см. Видео 113-19).
Затем каждый кусочек кожи осторожно помещают латеральнее ареолярного (или фасциального) трансплантата эпителиальной поверхностью к ушной раковине. Внимание направлено на переднюю борозду, где кожа помещается на передний канал с более тонким краем, расположенным латеральнее ареолярного или фасциального трансплантата. Кожа над трансплантатом должна быть тонкой. Первый кусок кожи помещается в эту область, а последующие трансплантаты накладываются на область pars flaccida и, если возможно, сзади на стенку костного канала (рис.113-18) (см. Видео 113-20). Если кожи недостаточно для покрытия костного канала, из постаурикулярной кожи, не содержащей волос, берут тонкий трансплантат кожи с расщепленной толщиной (трансплантат Thiersch) без волосяного покрова. 10 лезвий.
Необходима упаковка наружного слухового прохода. Тампоны удерживают лоскуты каналов и эпителиальные трансплантаты на своих местах, что очень помогает в процессе заживления. Цилиндрический канал слухового прохода поддерживается, чтобы предотвратить сужение от продуктов крови и грануляционной ткани.Контур и проходимость сохраняются до снятия или растворения набивки. Важно предотвратить притупление передней борозды с помощью одной из следующих техник: гель-пена, мазь, губки Merocel или шелковая упаковка из бутонов розы. Мы используем два метода упаковки в зависимости от предпочтений хирурга. Первый состоит из Gelfoam, пропитанного суспензией антибиотика. Начальный кусок имеет длину примерно 5-7 мм и ширину 4 мм, сжат и сложен сам по себе. Плотно удерживая кожный трансплантат стенки переднего канала, Gelfoam фиксируется спереди, чтобы определить переднюю тимпаномеатальную борозду.Остальная часть слухового прохода заполнена мелкими и постепенно увеличивающимися кусочками Gelfoam.
Другой метод упаковки, который мы используем, точен, но утомителен. Он состоит из полосок шелка 4 × 25 мм, помещенных в виде бутонов розы в медиальный канал (рис. 113-19) (см. Видео 113-21). Затем шарики Merocel, пропитанные бацитрациновой мазью, помещают в бутон розы, а боковые листья складывают друг на друга, чтобы создать слепок или слепок медиального канала. Это точно определяет переднюю борозду, что минимизирует риск притупления и латерализации передней части (рис.113-20) (см. Видео 113-22).
Затем трахеостомическая лента и самоудерживающиеся ретракторы освобождаются, и ухо возвращается в его анатомическое положение. Лоскут раковины истончается, если подкожной клетчатки слишком много, и возвращается во внешний канал. Боковую набивку бутона розы, состоящую из шелковых полосок размером 7–10 мм × 30–35 мм, затем помещают аналогичным образом и закрепляют шариками Merocel большего размера (рис. 113-21) (см. Видео 113-23). Другой метод стентирования бокового канала — это использование мелкопористой губки Merocel (ушной вкладыш Schindler), пропитанной отической суспензией антибиотика.Постаурикулярная рана ушивается прерывистым швом Monocryl 4-0 и наложением быстрорассасывающейся хромовой нити 5-0 и стрипов Steri-Strips. На наружный проход помещается ватный тампон и накладывается стерильная повязка на сосцевидный отросток или повязка Гласскока. Большинство пациентов проходят операцию в амбулаторных условиях и выписываются в день операции. Повязка на сосцевидный отросток или повязка Гласскока сохраняется в течение ночи и снимается пациентом или семьей через 24 часа. Ватный диск, помещенный во внешний проход, удаляется и заменяется каждые несколько часов по мере необходимости.
Воспалительные заболевания уха
Существует множество воспалительных заболеваний, которые могут поражать височную кость. Поэтому обычно оценивают инфекцию или воспалительные процессы на основе пораженной анатомической области. Четыре анатомических области — это внешнее ухо, среднее ухо и сосцевидный отросток, внутреннее ухо и верхушка каменистой кости.
Наиболее частым воспалительным заболеванием височной кости является острый средний отит (АОМ). Острый средний отит — второе по распространенности детское заболевание после инфекции верхних дыхательных путей.АОМ обычно возникает как следствие вирусной инфекции верхних дыхательных путей с нарушением слизистого барьера, позволяющим бактериям из носа и носоглотки распространяться в среднее ухо. Хронический отомастоидит (ХО) обычно возникает в результате длительной дисфункции евстахиевой трубы.
Важные осложнения, которые следует учитывать при оценке острого отомастоидита височной кости, включают сливающийся мастоидит, абсцесс Бецольда, поднадкостничный абсцесс, тромбоз дурального синуса, внутричерепной абсцесс, эмпиему, менингит, поражение лицевого нерва, лабиринтит и каменистый апицит.Эти же осложнения иногда могут накладываться на хронический отомастоидит.
И AOM, и COM могут привести к развитию приобретенных холестеатом в среднем ухе. Холестеатома — это эктопическая кожа, растущая в неправильном месте и состоящая из мешочка, выстланного многослойным плоским эпителием, заполненным отслоившимися кератиновыми остатками. Большинство холестеатом среднего уха являются приобретенными (98%), остальные составляют врожденные холестеатомы. Приобретенные холестеатомы обычно возникают в pars flaccida, реже в parstensa области барабанной перепонки.
Следующие ниже случаи представляют собой лишь несколько примеров, иллюстрирующих отомастоидит и некоторые из распространенных последствий, перечисленных выше. Существует также случай оссифицирующего лабиринтита, который представляет собой патологическое окостенение костного лабиринта и улитки, как конечный результат, обычно являющийся результатом воспалительного процесса. Наиболее частой причиной оссифицирующего лабиринтита является гнойный бактериальный лабиринтит, как правило, в детстве. Наконец, имеется случай холестериновой гранулемы на вершине каменистой кости. Пневматизация верхушки каменистой кости содержит воздушные клетки, выстланные слизистой оболочкой, у которых могут развиваться аналогичные воспалительные состояния в результате инфекций среднего уха.Гранулема холестерина возникает как реакция гигантских клеток инородного тела на отложение кристаллов холестерина в воздушных клетках с фиброзом и пролиферацией сосудов. Характерный вид холестериновой гранулемы на КТ — костное разрастающееся поражение с обычно гладкими костными краями, и на МР-томографии виден яркий сигнал на Т1 и часто яркий на Т2 из-за кристаллов холестерина и метгемоглобина от повторяющихся кровоизлияний.
Случай 1. Острый отомастоидит слева
Корпус 2.Правый коалесцентный отомастоидит
Случай 3. Тромбоз твердой мозговой оболочки (постконтрастная аксиальная КТ и аксиальная 2D-TOF MRV)
Случай 4. Внутричерепной абсцесс
(постконтрастная аксиальная КТ и Cor T1 gad MR)Случай 5. Наружный отит и острый отомастоидит
Случай 6. Холестеатома правой части flaccida
Корпус 7.Холестеатома левой parstensa (*)
Случай 8. Оссифицирующий лабиринтит
(аксиальная и корональная КТ; аксиальная T2 BFFE)рисунок а. (*) окостенелый костный лабиринт и улитка
Случай 9. Гранулема холестерина верхушки каменной кости
(аксиальная КТ в окне кости, НЭКТ в окне мягких тканей и КЭКТ в окне мягких тканей)Случай 10. Осевые Т1, Т2 и DWI холестериновой гранулемы верхушки каменной кости
Заболевание среднего уха — обзор
Холестеатома (кератома)
Холестеатома — это псевдоопухолевое поражение среднего уха, характеризующееся инвазивным ростом и наличием многослойного плоского эпителия, который образует мешковидное скопление кератина в пространстве среднего уха.Несмотря на инвазивный рост, холестеатомы не считаются настоящими новообразованиями. Термин холестеатома на самом деле неправильный, поскольку это не новообразование и не содержит холестерин. 184 Обозначение кератома было бы более точным, но термин холестеатома укоренился в литературе.
Холестеатомы чаще встречаются у мужчин, чем у женщин, и чаще всего появляются в третьем и четвертом десятилетиях жизни. Пространство среднего уха — наиболее распространенное место.Первоначально холестеатомы могут оставаться бессимптомными до тех пор, пока не произойдет обширное вторжение в пространство среднего уха и сосцевидный отросток. Симптомы включают потерю слуха, выделения с неприятным запахом и боль; они могут быть связаны с полипом, возникшим на чердаке среднего уха, или с перфорацией барабанной перепонки. Отоскопическое обследование может выявить наличие белого мусора в среднем ухе, что считается диагностическим.
Большинство холестеатом являются приобретенными и возникают либо de novo, без предшествующей истории болезни среднего уха, либо возникают в результате инфекции среднего уха; небольшой процент случаев является врожденным.Последние также называют эпидермоидными кистами. 185 Считается, что патогенез включает миграцию плоского эпителия из наружного слухового прохода или с внешней поверхности барабанной перепонки в среднее ухо. Механизм, с помощью которого эпителий попадает в среднее ухо, вероятно, является комбинацией событий, включая перфорацию барабанной перепонки (особенно в ее верхней части, называемой pars flaccida или мембраной Шрапнелла) после инфекции, в сочетании с инвагинацией или ретракцией барабанная перепонка в среднее ухо в результате длительного отрицательного давления на мембрану, вызванного закупоркой или непроходимостью евстасиевой трубы.Другие теории включают травматическую имплантацию или плоскоклеточную метаплазию эпителия среднего уха.
Холестеатома представляет собой кистозную массу от белого до жемчужного цвета различного размера, содержащую кремообразный или восковой гранулированный материал. Гистологический диагноз холестеатомы ставится при наличии многослойного ороговевшего плоского эпителия, субэпителиальной фибросоединительной или грануляционной ткани и кератиновых остатков (рис. 13-17). Важным диагностическим признаком является ороговевший плоский эпителий; само по себе наличие кератинового мусора не является признаком холестеатомы.Ороговевший плоский эпителий цитологически мягкий и демонстрирует клеточное созревание без признаков дисплазии. Несмотря на доброкачественную гистологию, холестеатомы являются «инвазивными» и обладают широко распространенной деструктивной способностью. Деструктивные свойства холестеатом являются результатом ряда взаимосвязанных факторов, включая массовый эффект с эрозией под давлением окружающих структур и выработку коллагеназы, которая обладает остеодеструктивными свойствами за счет резорбции кости. 186 Коллагеназа продуцируется как плоскоклеточным эпителием, так и компонентами фиброзной ткани холестеатомы.
Гистологический диагноз холестеатомы относительно прост при наличии ороговевшего плоского эпителия. В отличие от холестеатомы, SCC проявляет диспластические или явно злокачественные цитологические особенности с выраженным десмопластическим ответом стромы на его инфильтративный рост. Холестеатома не трансформируется в SCC. В попытке определить, являются ли холестеатомы плоскоклеточными карциномами низкой степени злокачественности, Desloge и его коллеги 187 выполнили анализ ДНК, чтобы определить наличие аномалий плоидности.Из 10 случаев с интерпретируемыми данными 9 были эуплоидными и 1 — анеуплоидными. Авторы пришли к выводу, что из-за отсутствия явной генетической нестабильности холестеатомы не могут считаться злокачественными новообразованиями. Гранулема холестерина не является синонимом холестеатомы; это два разных патологических объекта, и их не следует путать друг с другом. 184
Полное хирургическое удаление всех гистологических компонентов холестеатомы является методом выбора. Если не удалить полностью, холестеатомы могут демонстрировать прогрессирующий и деструктивный рост, включая обширное разрушение костей.Это может привести к потере слуха, параличу лицевого нерва, лабиринтиту, менингиту и эпидуральному абсцессу или абсцессу головного мозга.
Холестеатома верхушки каменной кости — эпидермоидная киста, не имеющая отношения к холестеатоме среднего уха. Вероятно, это врожденное заболевание, но не было обнаружено клеточных остатков, объясняющих происхождение этих повреждений. Симптомы обычно связаны с поражением седьмого и восьмого черепных нервов в мозжечковом углу.
Обтурационный кератоз (КО) возникает, когда нормальный механизм самоочищения созревания кератина и боковой экструзии из наружного слухового прохода неисправен, вызывая накопление кератинового мусора глубоко в костной части наружного слухового прохода.Причина нокаута остается неясной. Чаще всего это происходит в первые два десятилетия жизни, и симптомы обычно связаны с кондуктивной потерей слуха из-за кератиновой пробки. Боль — не редкость. Кератиновый мусор может оказывать давление на стенку костного канала, что приводит к расширению наружного слухового прохода, ремоделированию кости и воспалению эпителия. Гистологически это выглядит как плотно упакованные чешуйки кератина в виде пластинчатого узора. Лечение КО — удаление кератиновой пробки.В отличие от КО, холестеатома наружного слухового прохода обычно возникает у пожилых людей, проявляется отореей и односторонней хронической болью, не вызывает кондуктивной тугоухости и гистологически состоит из рыхлых, нерегулярно расположенных кератиновых чешуек. 188
Аутоиммунное заболевание внутреннего уха | Бостонский медицинский центр
Что такое AIED?
Аутоиммунное заболевание внутреннего уха (AIED) — это воспалительное заболевание внутреннего уха. Это происходит, когда иммунная система организма атакует клетки внутреннего уха, которые ошибочно принимают за вирус или бактерии.AIED — редкое заболевание, встречающееся менее чем у одного процента из 28 миллионов американцев с потерей слуха.
Как работает здоровое ухо?
Ухо состоит из трех основных частей: наружного, среднего и внутреннего уха. Наружное ухо (та часть, которую вы видите) открывается в слуховой проход. Барабанная перепонка отделяет слуховой проход от среднего уха. Маленькие косточки в среднем ухе помогают передавать звук во внутреннее ухо. Внутреннее ухо содержит слуховой нерв, ведущий к мозгу.
Любой источник звука посылает в воздух вибрации или звуковые волны.Они проходят через отверстие уха, опускаются в ухо, канал и ударяют по барабанной перепонке, заставляя ее вибрировать. Колебания передаются к косточкам среднего уха, которые передают их слуховому нерву внутреннего уха. Здесь вибрации становятся нервными импульсами и идут прямо в мозг, который интерпретирует импульсы как звук (музыка, голос, автомобильный гудок и т. Д.)
Симптомы AIED
Симптомы AIED — внезапная потеря слуха на одно ухо, быстро прогрессирующая во второе ухо.Потеря слуха может прогрессировать в течение недель или месяцев. Пациенты могут ощущать заложенность ушей и головокружение. Кроме того, в ухе может слышаться звон, шипение или рев. Диагностировать AIED сложно, и его часто принимают за средний отит до тех пор, пока у пациента не разовьется потеря второго уха. Одним из многообещающих диагностических тестов является иммуноферментный вестерн-блоттинг.
Лечение AIED
Большинство пациентов с AIED реагируют на начальное лечение стероидами, преднизоном и метотрексатом, химиотерапевтическими препаратами.Некоторым пациентам может быть полезно использование слуховых аппаратов. Если пациенты не реагируют на лекарственную терапию и потеря слуха сохраняется, можно рассмотреть возможность установки кохлеарного имплантата.
История AIED
До недавнего времени считалось, что внутреннее ухо не может быть атаковано иммунной системой. Исследования показали, что перисакулярная ткань, окружающая эндолимфатический мешок, содержит необходимые компоненты для иммунологической реакции. Внутреннее ухо также способно вызывать аутоиммунный ответ на сенсибилизированные клетки, которые могут проникать в улитку через систему кровообращения.
AIED Research
Многопрофильное клиническое исследование, Otolaryngology Clinical Trial Cooperative Group (OCTCG), спонсируемое NIH и Американской академией отоларингологии — Фондом хирургии головы и шеи, проводится для измерения преимуществ и рисков лечения AIED двумя разными способами. иммунодепрессанты: преднизон и метотрексат, химиотерапевтический препарат.
Инфекция среднего уха — характеристики, причины и лечение
Информация для обработки персональных данных
Biomag Medical s.r.o. с зарегистрированным офисом по адресу 1270, Průmyslová, 50601 Jičín, IČO: 06480853 отвечает за защиту личной информации, которую вы нам предоставляете. Важно, чтобы вы знали, что личные данные, которые вы нам предоставляете, обрабатываются ответственно, прозрачно и в соответствии с Регламентом (ЕС) 2016/679 Европейского парламента и Совета. Вы имеете право запросить информацию о записанных личных данных, их исправлении или удалении, если они предоставлены на основании вашего согласия. Если происходит автоматическая обработка, вы имеете право на переносимость данных и не являетесь предметом решения, основанного исключительно на этом решении.В случае возникновения вопросов и запросов, касающихся обработки ваших персональных данных, вы можете связаться с нами в письменной форме по адресу зарегистрированного офиса компании.Защита ваших личных данных
Biomag Medical s.r.o. Он заботится о безопасности личной информации, которую вы нам передаете. Мы приняли соответствующие технические и организационные меры для защиты ваших данных в достаточной степени в отношении серьезности их обработки. Ваше неавторизованное лицо имеет доступ к вашим личным данным, которые мы получили от вас, и мы не передаем их без вашего согласия другим лицам для дальнейшей обработки, если это не требуется по закону или в целях защиты наших законных интересов.Право на информацию
Вы имеете право спросить Biomag Medical s.r.o. информация, какие персональные данные, в каком объеме и с какой целью мы обрабатываем вас. Мы предоставим эту информацию бесплатно в течение 30 дней, в чрезвычайное время в течение 90 дней. Мы сообщим вам заранее о замечательных сроках. Если вы запрашиваете раскрытие информации, которую мы регистрируем, нам сначала нужно будет подтвердить, что вы являетесь лицом, которому принадлежит эта информация. Поэтому в вашем заявлении укажите достаточную идентификацию вашей личности.При необходимости мы имеем право запросить дополнительную информацию для вашей идентификации, прежде чем мы предоставим вам персональные данные, которые мы обрабатываем вашему лицу. Мы имеем право разумно отклонять требования к информации, которые являются необоснованными, несоответствующими, необоснованными или трудными для получения (обычно из систем резервного копирования, архивных материалов и т. Д.).Право на переносимость данных
Вы имеете право получить личные данные, которые мы записываем о вас, в структурированном, широко используемом и машиночитаемом формате.По вашему запросу эти данные могут быть переданы другому администратору.Обновить данные, право на ремонт
Поскольку личные данные могут изменяться со временем (например, изменение фамилии), мы будем рады сообщить вам, что вы внесли какие-либо изменения, чтобы ваши личные данные были актуальными и не допускали ошибок. Предоставление информации об изменении данных необходимо для того, чтобы мы могли правильно выполнять наши действия Администратора. Это также связано с вашим правом исправлять имеющуюся у нас личную информацию о вас.Если вы обнаружите, что наши данные больше не актуальны, вы имеете право на их исправление.Возражения
Если вы считаете, что мы не обрабатываем ваши персональные данные в соответствии с действующим законодательством Чехии и ЕС, вы имеете право возражать, и мы проверим действительность вашего запроса. На момент подачи возражения обработка ваших личных данных будет ограничена до тех пор, пока не будет доказана обоснованность жалобы. Сообщаем вам, что вы также вправе направить возражение против обработки обрабатываемых вами персональных данных в соответствующий надзорный орган по защите персональных данных.Право на ограничение обработки
Вы имеете право ограничить обработку ваших личных данных, если вы считаете, что такие записи неточны или мы обрабатываем их незаконно, и если вы считаете, что они нам больше не нужны для обработки.Право на стирание
Если вы когда-либо разрешали нам обрабатывать нашу личную информацию (например, адрес электронной почты отправленного информационного бюллетеня), вы имеете право отозвать ее в любое время, и мы должны удалить данные, которые мы обрабатываем, исключительно на основании вашего согласия.Право на отмену не распространяется на обработанные данные в соответствии с обязательствами по исполнению контракта, законными причинами или законными интересами. Если некоторые из ваших данных хранятся в системах резервного копирования, которые автоматически обеспечивают отказоустойчивость всех наших систем и являются функцией защиты от потери данных в случаях сбоя, мы не виноваты в удалении этих данных из систем резервного копирования, и часто это технически невозможно. . Однако эти данные больше не обрабатываются активно и не будут использоваться для дальнейшей обработки.Свяжитесь с нами
Вы также можете написать письмо о конфиденциальности по адресу [адрес электронной почты защищен] или в нашем головном офисе: Biomag Medical s.r.o. Průmyslová 1270 50601 JičínВеб-страницы — файлы журналов
Если вы заходите на наш веб-сайт и просматриваете его, мы обрабатываем следующие файлы журналов и сохраняем их на наших серверах. Информация, которую мы храним, включает:- Ваш IP-адрес
- Открытие страницы нашего сайта
- Код ответа Http
- Определите ваш браузер
Cookies + Подробности:
На нашем веб-сайте мы используем файлы cookie. Файлы cookie — это небольшие текстовые файлы, которые ваш интернет-браузер сохраняет на жестком диске вашего компьютера. Наши файлы cookie не хранят никаких личных данных и не могут идентифицировать вас как конкретного человека.- Файлы cookie улучшают функциональность нашего веб-сайта Одна из причин использования файлов cookie — лучше понять, как наши веб-сайты используются для повышения их привлекательности, содержания и функциональности. Например, файлы cookie помогают нам определить, посещаются ли подстраницы нашего сайта, и если да, то какие из них и какие материалы интересны пользователю.В частности, мы подсчитываем количество просмотров страниц, количество отображаемых подстраниц, количество времени, проведенное на нашем веб-сайте, порядок посещенных страниц, в которые были введены условия поиска, страну, регион. Кроме того, при необходимости, город, из которого был осуществлен доступ, какой браузер вы используете и какой язык вы используете, а также процент мобильных терминалов, которые входят на наш веб-сайт.
- Файлы cookie для целевой интернет-рекламы Мы оставляем за собой право использовать информацию, полученную с помощью файлов cookie и анонимного анализа вашего использования веб-сайтов, на которых отображается соответствующая реклама наших конкретных услуг и продуктов.Мы считаем, что это выгодно вам как пользователю, поскольку мы показываем вам рекламу или контент, который, по нашему мнению, соответствует вашим интересам, исходя из вашего поведения на веб-сайте. Если вы не хотите, чтобы компания Biomag Medical s.r.o. могли использовать файлы cookie, вы можете удалить их со своего компьютера. Пример того, как это сделать, можно найти здесь: https://support.google.com/chrome/answer/95647?co=GENIE.Platform%3DDesktop&hl=en&oco=1 .
Анализ и статистика
Мы отслеживаем и анализируем сайты с помощью аналитических сервисов.Никакие данные, которые мы проверяем с помощью этой службы, не являются вашими личными данными. С помощью этой службы мы обнаруживаем трафик и географические данные, информацию о браузере и операционную систему, из которой вы заходите на свой веб-сайт. Мы используем всю эту информацию в маркетинговых целях для дальнейшего улучшения веб-сайтов и контента, а также в целях правовой защиты. Детали Google Analytics На нашем веб-сайте используется Google Analytics, служба веб-аналитики Google Analytics, Inc. («Google»). Google Analytics использует отдельные файлы cookie для анализа поведения вашего веб-сайта.Информация о ваших действиях на этом веб-сайте, полученная с помощью файлов cookie, отправляется и хранится Google на серверах в США. Мы хотим подчеркнуть, что Google Analytics, используемый на этом веб-сайте, содержит код анонимизации для вашего IP-адреса (так называемое IP-маскирование). Благодаря анонимизации IP-адресов на этом веб-сайте ваш IP-адрес Google сокращен в пределах ЕС и стран-участниц Европейского экономического сообщества. Только в редких случаях ваш полный IP-адрес доставляется на сервер Google в США и сокращается там.Google использует эту информацию от нашего имени для анализа вашего поведения на этом веб-сайте, для составления отчетов о действиях на веб-сайтах и предоставления других услуг, связанных с деятельностью на веб-сайтах и использованием Интернета операторами веб-сайтов. IP-адрес, который передается в Google Analytics с помощью вашего браузера, не связан с другими данными Google. Вы также можете запретить Google регистрировать данные, связанные с вашим поведением на этом веб-сайте, с помощью файлов cookie (включая ваш IP-адрес), а также обрабатывать эти данные, загрузив и установив этот плагин для браузера: https: // tools.Google. com / dl page / gaoptout. Для получения дополнительной информации об условиях использования и конфиденциальности посетите: https://www.google.com/analytics/terms/ или https://www.google.com/analytics/privacyoverview.html. Мы также используем Google Analytics для анализа данных AdWords в статистических целях. Если вы этого не сделаете, вы можете отключить эту функцию с помощью Менеджера рекламных предпочтений (https://www.google.com/settings/ads/onweb). Ремаркетинг / ретаргетинг В целях ремаркетинга Biomag Medical s.r.o. собирает файлы cookie, хранящиеся в браузере посетителя вашего сайта.Ремаркетинг предоставляется Google, Facebook и a.s. для показа рекламы на основе предыдущих посещений. Мы используем данные ремаркетинга только для сегментации посетителей, чтобы показывать более релевантную рекламу. Сегменты создаются на основе нескольких общих моделей поведения посетителей. Коммерческие сообщения отображаются в поиске Google, поисковой сети Google, контекстно-медийной сети Google через сеть Google DoubleClick Ad Exchange и поисковую сеть LIST a.s. также в контекстно-медийной сети через рекламную сеть Sklik. Социальные сети и видео Biomag Medical s.r.o. также разрешить публикацию в социальных сетях сторонних приложений, например, с помощью кнопки «Нравится» в Facebook, публикации в Twitter, социальных сетях Google+. Мы также используем Youtube для обмена видео. Эти приложения могут собирать и использовать информацию о вашем поведении на Biomag Medical s.r.o. Условия этих компаний регулируют эту обработку, указанную здесь:Информационный бюллетень
Если вас интересует компания Biomag Medical s.r.o. получать предложения продуктов по электронной почте, которую вы отправляете нам и даете согласие на такое использование вашего адреса электронной почты, и мы будем обрабатывать это письмо исключительно для этих целей.Biomag Medical s.r.o. не передает полученный адрес электронной почты какой-либо другой организации. Если в будущем вы решите, что Biomag Medical s.r.o. вы не хотите получать электронные письма с этой целью. Вы можете отозвать свое согласие на обработку указанного адреса электронной почты здесь или в письменной форме на адрес зарегистрированного офиса компании.Обработка персональных данных
См. Biomag Medical s.r.o. обрабатывает следующие персональные данные / категории персональных данных, включая установленные юридические названия, цели и время обработки для отдельных записей о деятельности по обработке.Категория: Маркетинг
Веб-запрос
| Юридическое название | Явное согласие |
| Персональные данные | E-mail (Персональные данные), ID запрос (Персональные данные), IP-адрес (Персональные данные), Имя (Персональные данные), Город (Персональные данные), Пол (Персональные данные) данные), Тема и сообщение — контактная форма (Конфиденциальная информация — Состояние здоровья), P.O.Box (Персональные данные), Страна (Персональные данные), Телефон (Персональные данные), Улица (Персональные данные), www (Персональные данные) |
| Цель обработки | Ответ на запрос |
| Обработка доба | 5 лет с момента предоставления согласия |
| Процессоры | Обработчик персональных данных по договору |
Анкета — Biomag — extra
| Юридическое название | |
| Персональные данные | Электронная почта (Персональные данные), Фото (Персональные данные), ID-запрос (Персональные данные), Имя (Персональные данные), Копия чека о покупке (Персональные данные), Город (Персональные данные) , К чему применяется прибор — Biomag extra (Конфиденциальные данные — Состояние здоровья), Домен или профессия (Персональные данные), Адрес (Персональные данные), Фамилия (Персональные данные), Компания (Персональные данные), Страна (Персональные данные), Телефон (Персональные) Персональные данные) |
| Цель обработки | Предоставление расширенной гарантии на устройства Biomag и публикация информации об опыте клиентов с Biomag |
| Время обработки | 5 лет с момента предоставления согласия |
Журнал клинических исследований
| Юридическое название | Соглашение |
| Персональные данные | E-mail (Персональные данные) |
| Цель обработки | Представление последних исследований о влиянии магнитотерапии на здоровье человека и другой информации, связанной с Biomag Medical s.r.o. |
| Время обработки | 5 лет с момента предоставления согласия |
Контактная форма — заинтересованность в работе
| Юридическое название | Соглашение |
| Персональные данные | Электронная почта (личная информация), имя (личная информация), город (личная информация), тема и сообщение — контактная форма Интерес к должности (личная информация), фамилия (личные) данные), улица (личные данные), www (Персональные данные) |
| Цель обработки | Интерес к работе |
| Время обработки | 5 лет после окончания процесса отбора |
| Получатели | Обработчик персональных данных по договору |
Устройство Biomag для заказа
| Юридическое название | Исполнение договора |
| Персональные данные | Адрес (Персональные данные), DIC (Персональные данные), Электронная почта (Персональные данные), Имя (Персональные данные), Город (Персональные данные), Фамилия (Персональные данные) Улица (Персональные данные) |
| Цель обработки | Продажа аппарата |
| Время обработки | На срок действия договора или юридических обязательств |
| Получатели | Обработчик персональных данных по договору |
Потеря слуха и воспалительный артрит: обзор и многое другое
Воспалительный артрит поражает не только суставы.Среди осложнений, с которыми сталкиваются люди, живущие с этими состояниями, — болезни сердца, остеопороз, проблемы с почками и потеря слуха.
Потеря слуха является серьезной проблемой для людей, страдающих воспалительным артритом. Слуховая система — система организма, отвечающая за слух — страдает от воспаления так же, как и другие системы организма. Лекарства, используемые для лечения воспалительного артрита, являются еще одной причиной, по которой люди с этими состояниями подвергаются более высокому риску потери слуха, равно как и факторы образа жизни и окружающей среды.
Вот что вам нужно знать о повышенном риске потери слуха при воспалительном артрите.
Майка / Getty Images.Что такое воспалительный артрит?
Воспаление — это естественная реакция организма на болезнь или травму. Этот процесс позволяет лейкоцитам выделять воспалительные химические вещества в кровоток и пораженные ткани для защиты и исцеления организма. Последующий химический ответ способствует кровотоку в пораженных участках тела, поэтому вы видите покраснение и ощущение тепла в этих областях.Отек при воспалении возникает из-за повышенной проницаемости кровеносных сосудов, что позволяет жидкости мигрировать из кровотока в ткани. Этот защитный процесс также может вызывать боль, поскольку стимулирует нервы.
При некоторых заболеваниях, особенно при воспалительном артрите, воспалительный процесс запускается даже тогда, когда организм не подвергается атаке чужеродных веществ, таких как бактерии или вирусы. В этих случаях иммунная система организма (которая обычно защищает вас) по ошибке атакует здоровые ткани в результате воспалительного процесса.Воспалительный артрит поражает суставы. Часто поражаются несколько суставов по всему телу.
Воспалительные артриты, такие как ревматоидный артрит, псориатический артрит и подагра, также называют системными заболеваниями, поскольку известны своим поражением всего тела.
Ревматоидный артрит (РА) — это тип воспалительного артрита, который поражает суставы рук, ног, локтей, запястий, лодыжек и коленей. РА является системным заболеванием, поэтому он также влияет на несколько систем организма, включая сердечно-сосудистую и дыхательную системы.Системные симптомы чаще встречаются у людей с более тяжелой формой заболевания. Эти симптомы могут влиять на глаза, легкие, сердце, кровеносные сосуды, нервы и мышцы.
Псориатический артрит (ПсА) — это тип воспалительного артрита, поражающий людей с кожным псориазом. Псориаз заставляет клетки кожи размножаться быстрее, чем обычно. В результате образуются бляшки, неровные красные пятна, покрытые белыми чешуйками, которые могут расти где угодно на теле.
Подагра — распространенный тип артрита, вызывающий сильную боль, отек и скованность сустава, обычно большого пальца ноги.Это вызвано избытком мочевой кислоты в кровотоке.
Воспалительный артрит может развиться у любого человека любого возраста, и эти заболевания неизлечимы. К счастью, эти состояния поддаются лечению, и для большинства людей прогноз может быть хорошим благодаря достижениям в диагностике и лечении. Врачи могут начать эффективное лечение на ранней стадии, и при таком большом количестве вариантов большинству людей повезло, что у них меньше повреждений суставов и мало или совсем нет осложнений.
Связь: воспалительный артрит и потеря слуха
Большая часть исследований связи между воспалительным артритом и потерей слуха проводится на людях, живущих с РА.Это не означает, что другие типы воспалительного артрита также не увеличивают риск потери слуха; это просто означает, что связь с RA изучается более широко.
Гиперактивная иммунная система
Один отчет 2014 года в журнале Frontiers in Pharmacology подтверждает растущее количество доказательств связи между проблемами внутреннего уха и воспалительными заболеваниями и состояниями иммунной системы. Аутоиммунное заболевание внутреннего уха — это нейросенсорная потеря слуха, вызванная сверхактивной реакцией иммунной системы, но слухом потеря может быть вызвана другими проблемами , а не , связанными с иммунной системой.В 15–30% случаев аутоиммунное заболевание внутреннего уха возникает на фоне системного аутоиммунного заболевания.
Ревматоидный артрит
В обзоре клинических отчетов, опубликованных в The Open Rheumatology Journal в 2016 году, исследователи сообщают, что пациенты с РА имеют более высокий риск потери слуха по сравнению с другими в общей популяции. причины и факторы риска, которые могут включать, помимо прочего, серьезность и продолжительность заболевания, а также образ жизни.
Обзор журнала Open Rheumatology Journal показывает, что наиболее распространенным нарушением слуха у людей с РА является нейросенсорная тугоухость (SNHL), которым страдают 72% людей с РА. Нейросенсорная потеря слуха возникает в результате повреждения внутреннего уха, слухового нерва. (нерв, идущий от уха к мозгу) или в головном мозге.
Более новое и масштабное исследование из Кореи, опубликованное в 2019 году, показало, что люди с РА, особенно старше 50 лет, на 40% чаще развивают SNHL, чем другие без этого заболевания.Исследователи наблюдали эту связь и определили, что риск чаще встречается у мужчин в возрасте 50 лет и старше. Кроме того, они отметили, что их результаты подтвердили, что риск SNHL был выше у людей с РА, чем у других в общей популяции.
Псориатический артрит
ПсА также может быть связан с потерей слуха. Одно исследование, опубликованное в журнале Journal of Rheumatology в 2019 году, показало, что 31,7% участников исследования с ПсА страдали потерей слуха по сравнению с 6.7% здоровых участников также страдали потерей слуха. Кроме того, 23,3% людей с ПсА испытали нарушение равновесия. Повреждение внутреннего уха было причиной проблем со слухом и балансом почти у 26,7% участников исследования ПсА. Ни у одного из здоровых участников исследования не было такого повреждения.
Подагра
Люди с подагрой также страдают потерей слуха, и риск, кажется, увеличивается с возрастом. В одном отчете за 2018 год, опубликованном в BMJ Open , говорится, что у пожилых людей с подагрой вероятность развития потери слуха в течение шести лет выше, чем у людей без подагры.Исследователи подозревают, что потеря слуха и подагра могут иметь некоторые из тех же процессов, что и потеря слуха, включая связанные с гиперурикемией (избыток мочевой кислоты в крови), воспаление и окислительный стресс (дисбаланс между свободными радикалами и антиоксидантами в организме).
Причины
Причины потери слуха у людей с воспалительным артритом могут включать само заболевание, лекарства, используемые для его лечения, а также различные факторы образа жизни и окружающей среды.
Болезнь : Тот же воспалительный процесс, который поражает суставы, также может поражать крошечные суставы, кости и хрящевые структуры в ушах.Кроме того, чем тяжелее воспалительный артрит у человека, тем больше вероятность, что заболевание затронет мелкие структуры уха. Кроме того, воспаление кровеносных сосудов (васкулит), очень серьезное осложнение воспалительного артрита, может привести к повреждению уха. части уха, отвечающие за передачу информации в слуховой нерв и мозг.
Лекарство : Некоторые лекарства, используемые для лечения воспалительного артрита, также могут вызывать потерю слуха.Например, одно исследование, опубликованное в 2012 году в журнале American Journal of Epidemiology , показало, что женщины, принимавшие ибупрофен или парацетамол два или более дней в неделю, имели повышенный риск развития потери слуха. Ибупрофен часто используется для снятия воспалений и боли, в то время как ацетаминофен может справиться с болью, связанной с артритом.
Образ жизни : Определенные привычки образа жизни могут играть роль в развитии потери слуха у людей с РА и другими типами воспалительного артрита.Авторы отчета Open Rheumatology Journal за 2016 г. отмечают, что потеря слуха у людей с РА связана со многими факторами, включая факторы окружающей среды и образа жизни, такие как шум, курение сигарет и потребление алкоголя. Снижение потребления алкоголя и включение стероидных препаратов и методов лечения, модифицирующих болезнь, в план лечения РА может снизить риск потери слуха.
Аутоиммунное заболевание внутреннего уха (AIED): AIED описывает потерю слуха, связанную с аутоиммунитетом — неправильно направленный ответ иммунной системы, который заставляет ее сбиваться и атаковать ее здоровые ткани.При AIED улитка — спиралевидная полость внутреннего уха, которая производит нервные импульсы в ответ на звуковую вибрацию, — и другие структуры внутреннего уха являются мишенью для сверхактивной иммунной системы организма. AIED может появляться сам по себе, но примерно в 15–30% случаев AIED связан с системным воспалительным заболеванием. Симптомы AIED включают головокружение и звон в ушах, которые обычно развиваются в течение нескольких недель или месяцев.
Симптомы потери слуха
Симптомы потери слуха не всегда очевидны.Для большинства людей именно их семьи и друзья первыми замечают проблему, когда близкий человек не отвечает, неправильно понимает, о чем говорится, или потому, что близкий человек с потерей слуха устанавливает громкость на радио или телевизоре выше, чем обычно. бы.
Общие симптомы потери слуха, которые может заметить пострадавший, включают:
- Приглушенная речь
- Проблемы с поддержанием разговора при фоновом шуме, например, в ресторане
- Звон или шум в ушах
- Проблемы со слухом согласных (постоянные звуки букв)
- Часто просят других повторить что-то или говорите медленнее, громче или четче
- Отстранение от разговоров и избегание социальной активности
Люди с воспалительным артритом должны знать о симптомах потери слуха.Таким образом, если появятся какие-либо симптомы, они могут обратиться за медицинской помощью и незамедлительно обратиться за помощью.
Диагностика
Воспалительный артрит не влияет на то, как вас оценивают и ставят диагноз.
Тестирование может помочь в диагностике проблем с ухом, связанных с воспалительным артритом. Анализ крови включает тестирование на антитела к улитке, которое ищет специфические белки, вызывающие воспаление, которые атакуют клетки улитки, и анализ трансформации лимфоцитов, чтобы определить, есть ли у человека тип лейкоцитов, который может негативно повлиять на реакцию иммунной системы.
Различные тесты слуха могут включать:
- Тест на слуховые вызванные реакции ствола мозга (BAER) — также называемый тестом на вызванные слуховые потенциалы (BAEP) ствола мозга — измеряет, как ваш мозг реагирует на щелчки и другие звуковые сигналы.
- Тест отоакустической эмиссии (OAE): регистрирует звуковые колебания, которые производит ухо в ответ на то, что слышно. Люди с нормальным слухом будут производить нормальные колебания ОАЭ, но люди с потерей слуха обычно не производят их или производят гораздо меньше.
- Электрокохлеография — это метод, при котором в слуховой проход помещается электрод для регистрации электрических потенциалов, генерируемых во внутреннем ухе и слуховой системе в ответ на звуки.
Лечение
Лечение потери слуха зависит от места и источника проблемы. Согласно одному отчету 2014 года в греческом медицинском журнале Hippokratia для людей с воспалительным артритом может быть эффективным лечение кортикостероидами и метотрексатом.Оральные стероиды могут улучшить слух на 60,5%, в то время как интратимпаническое введение (непосредственно в ухо — с помощью инъекции или ушных капель) у некоторых людей может улучшить слух на 68,6%. Метотрексат не дает такой высокой эффективности, но может улучшить потерю слуха у 11,1% людей.
Если у вас есть SNHL, связанный с использованием лекарств, ваш врач может скорректировать или изменить ваши лекарства. Некоторым людям может потребоваться слуховой аппарат, чтобы лучше слышать и / или восстановить слух.
Профилактика
Вы можете предотвратить потерю слуха, связанную с воспалительным артритом, или, по крайней мере, уменьшить его влияние на ваш слух.
Способы предотвращения или уменьшения последствий потери слуха включают:
- Сообщите врачу о любых безрецептурных обезболивающих, которые вы принимаете
- Сообщите врачу, если вы испытываете симптомы, звон или рев в ушах или головокружение
- Избегайте длительного воздействия громкого шума, поскольку громкий шум может способствовать развитию SNHL, особенно у людей с воспалительным артритом
- Ношение средств защиты органов слуха при сильном шуме или шумном оборудовании (т.например, газонокосилку)
- Уменьшение громкости при прослушивании музыки через наушники
- Отказ от курения и отказ от пассивного курения
- Избегание или сокращение употребления алкоголя
Слово от Verywell
Любой, кто живет с воспалительным артритом, начинает замечать звон в ушах или становится все труднее слышать или понимать разговоры, должен поговорить со своим врачом. Во многих случаях потерю слуха можно обратить вспять, или решение может быть столь же простым, как уменьшение дозировки лекарства или поиск альтернативного лечения.
Конечно, вам не следует прекращать прием каких-либо лекарств, не посоветовавшись предварительно с врачом. Также неплохо узнать и понять риски некоторых лекарств, которые вы принимаете для лечения воспалительного артрита, чтобы вы могли поговорить со своим врачом, если считаете, что у вас проблемы со слухом.
Энцефалит — Консультант по терапии рака
ОБЗОР: Что нужно знать каждому практикующему врачу
Вы уверены, что у вашего пациента мастоидит? Каковы типичные признаки этого заболевания?
Мастоидит — это воспаление воздушных ячеек сосцевидного отростка, заполненных воздухом слизистых оболочек височной кости.Мастоидит может быть острым или хроническим в зависимости от тяжести заболевания, типа и времени появления признаков и симптомов. Острый мастоидит — это состояние, которое чаще всего ассоциируется с термином «мастоидит», и это осложнение острого среднего отита, которое чаще всего встречается у маленьких детей. Мастоидит обычно проявляется признаками воспаления в области сосцевидного отростка, признаками и симптомами острого среднего отита, сопровождающимся смещением ушной раковины. Важно различать острый мастоидит и хронический мастоидит.
Воспаление области сосцевидного отростка: Сосцевидный отросток — это область височной кости, расположенная за ушной раковиной. Отек, эритема и болезненность очевидны (см. Рисунок 1).
Ушная раковина часто смещена кпереди и «выступает вперед». Область за ухом при пальпации может быть болезненной и рыхлой. Часто бывает полезно сравнение с противоположным ухом (см. Рисунок 2).
Мастоидит часто предшествует или сопровождается признаками и симптомами острого среднего отита.Часто присутствует оталгия. При перфорации барабанной перепонки может возникнуть оторея. Слух может быть снижен, так как при наличии выпота в среднем ухе ожидается кондуктивная потеря слуха.
Отоскопия может показать воспаленную, выпуклую, красную барабанную перепонку или оторею при перфорации барабанной перепонки. Внешний слуховой проход может быть опухшим, особенно в его задней части.
Лихорадка может исходить от воспаления среднего уха и сосцевидного отростка.Периодические периодические лихорадки с высокими пиками («частичная лихорадка») могут означать распространение инфекции на прилегающую систему твердой мозговой оболочки, вызывая тромбоз латерального синуса или сигмовидного синуса.
Недавний обзор базы данных стационарных пациентов KIDS за 2009 год показал, что острый мастоидит является наиболее частым осложнением острого среднего отита у детей, поступивших с диагнозом «средний отит». Это осложнение было необычным: у 2,4% детей, госпитализированных с диагнозом «средний отит», также был диагностирован острый средний отит.
Рисунок 1.
Эритема за ухом, указывающая на мастоидит
Рисунок 2.
Выступающая ушная раковина при мастоидите
Сопутствующие неврологические признаки и симптомы
Хотя острый мастоидит является осложнением среднего отита, неврологические признаки и симптомы, помимо летаргии, должны указывать на то, что произошло еще одно гнойное осложнение среднего отита. Сильная головная боль или припадок или очаговый неврологический дефицит могут указывать на внутричерепной процесс, такой как эпидуральный абсцесс или абсцесс мозга.Слабость лицевого нерва может возникнуть из-за воспалительного поражения лицевого нерва из-за инфекции в среднем ухе и / или сосцевидном отростке. Сильная вялость и ригидность затылка могут указывать на менингит.
Различие между острым и хроническим мастоидитом
Хронический мастоидит, также называемый хроническим тимпаномастоидитом или хроническим гнойным средним отитом, представляет собой воспалительное заболевание сосцевидного отростка и среднего уха, которое часто проявляется хроническим дренажом из уха и потерей слуха. Лихорадка, смещение уха и сильная боль наблюдаются редко, а у пациентов с хроническим мастоидитом обычно возникают хронические проблемы с дренажом и потеря слуха.Дренаж обычно указывает на перфорацию барабанной перепонки или холестеатому, а бактериологический анализ отличается от такового при остром мастоидите. Стратегия лечения также отличается от стратегии лечения острого мастоидита.
Какое другое заболевание / состояние имеет некоторые из этих симптомов?
Острый средний отит — Острый мастоидит развивается как осложнение острого среднего отита. При осмотре сосцевидного отростка и околошовной области можно различить простой острый средний отит или осложненный средний отит с мастоидитом.Признаков и симптомов может быть множество, так как раннее воспаление сосцевидного отростка может сопровождаться некоторыми эпизодами острого среднего отита, сопровождающимся легкой ретроаурикулярной эритемой и отеком.
Рентгенограмма, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) у детей с острым средним отитом или хроническим средним отитом с выпотом часто выявляют поражение сосцевидного отростка, даже если острого мастоидита нет. Система сосцевидных воздушных ячеек находится в функциональной и анатомической непрерывности со средним ухом, и воспаление среднего уха часто связано с воспалением сосцевидного отростка или слизистой оболочки.Хотя эти «сосцевидные выпоты» часто считаются мастоидитом в рентгенологических отчетах, острый мастоидит присутствует только тогда, когда эти рентгенологические данные присутствуют в контексте клинической картины, подробно описанной выше.
Местный целлюлит волосистой части головы или преаурикулярных тканей или укусы насекомых. Изолированное воспаление или инфекция кожи и тканей волосистой части головы за ухом может имитировать некоторые признаки острого мастоидита. Тщательный сбор анамнеза и отоскопия могут помочь отличить эти состояния.
Травма височной кости может вызвать периаурикулярный отек и помутнение сосцевидного отростка на КТ. Анамнез и обследование должны помочь исключить острый средний отит. Воспаление барабанной перепонки должно отсутствовать, хотя гемотимпан может присутствовать.
Наружный отит — это инфекция тканей наружного слухового прохода без воспаления среднего уха или сосцевидного отита. Боль, часто связанная с травмой слухового прохода или попаданием воды на ухо (например, «ухо пловца»), может быть сильной и часто присутствует оторея.Тяжелый наружный отит может привести к припухлости околошовной кишки и локальной лимфаденопатии перед и за ушной раковиной, а в некоторых отношениях может имитировать острый мастоидит. Хотя отоскопия должна помочь исключить мастоидит, так как барабанная перепонка не должна быть воспалена, а в среднем ухе не должно быть выпота, опухоль слухового прохода и наличие отореи могут затруднить это различение. Визуализация в таких случаях наружного отита с помощью КТ должна показать четкие сосцевидные клетки и пространство среднего уха.
Необычные воспалительные процессы могут имитировать острый мастоидит.Один из таких воспалительных процессов, гистиоцитоз из клеток Лангергана, может проявляться воспалением уха и сосцевидного отростка, которое ведет себя атипично или не поддается соответствующему лечению (см. Рисунок 3). В таких случаях может потребоваться биопсия.
Рисунок 3.
Поражение сосцевидного отростка и постаурикулярно гистиоцитозом из клеток Лангергана
Доброкачественные и злокачественные опухоли могут вызывать опухоль вокруг уха. Доброкачественные процессы, такие как врожденные кисты, лимфатические пороки и т. Д.может возникнуть вокруг уха и вызвать отек. В этой области также могут возникать злокачественные опухоли, такие как рабдомиосаркома. Воспаление среднего уха обычно отсутствует, и клиническое поведение отличает такие образования от острого мастоидита. При наличии клинических показаний рассматривается возможность биопсии и / или иссечения.
Что послужило причиной развития этой болезни в это время?
Мастоидит — это воспаление системы сосцевидных воздушных клеток, воздушных пространств, выстланных слизистой оболочкой височной кости, которые функционально и анатомически связаны со средним ухом.Анатомическая связь между средним ухом и системой воздушных ячеек сосцевидного отростка осуществляется через additus ad antrum, аэрируемую систему между антральным отделом сосцевидного отростка и верхним и задним средним ухом. Мастоидит возникает как осложнение среднего отита и, вероятно, возникает из-за недостаточного оттока воздушных клеток сосцевидного отростка в среднее ухо. Среднее ухо, в свою очередь, воспаляется, когда евстахиева труба не позволяет адекватному дренажу в носоглотку.
Дети младшего возраста, обычно в возрасте до 10 лет, более склонны к развитию острого среднего отита и, следовательно, к развитию острого мастоидита.У детей старшего возраста и взрослых, у которых развивается мастоидит, может быть холестеатома или более хроническая инфекция, а не острый средний отит в качестве причинного фактора. Дети с острым мастоидитом обычно младше 2 лет, чаще мальчики и часто не имеют в анамнезе рецидивов среднего отита.
Какие лабораторные исследования следует запросить для подтверждения диагноза? Как следует интерпретировать результаты?
Острый мастоидит — это клинический диагноз, устанавливаемый на основании анамнеза и обследования с тщательной отоскопией.Лабораторные тесты могут подтвердить наличие острой инфекции, а посевы могут предоставить информацию для прямого противомикробного лечения.
Количество лейкоцитов в периферической крови (WBC) и количество нейтрофилов. При остром мастоидите, как и при большинстве инфекций, мы ожидаем повышенного количества лейкоцитов с повышенным процентом нейтрофилов и полос. У пациентов с дополнительными местными или внутричерепными осложнениями мастоидитов может наблюдаться большее повышение уровня лейкоцитов.
C-реактивный белок (CRP) — CRP, маркер острого воспаления, повышен в случаях острого мастоидита, но не специфичен для этого заболевания.
Окрашивание посевов на грамм среднего уха и / или содержимого сосцевидного отростка может подтвердить острую инфекцию сосцевидного отростка и идентифицировать микроорганизмы для прямого лечения антимикробными препаратами. Образцы могут быть получены из среднего уха с помощью миринготомии (разрез барабанной перепонки) или тимпаносцентеза (пункционная аспирация среднего уха через барабанную перепонку). У пациентов с отореей через перфорацию барабанной перепонки или тимпаностомическую трубку, культуры можно получить, взяв мазок из наружного слухового прохода.Культуры, полученные при хирургической миринготомии после стерильной обработки слухового прохода, с меньшей вероятностью будут загрязнены непатогенами.
Миринготомия или тимпаносцентез требует опыта и знания анатомии среднего уха, чтобы избежать риска для косточек, лицевого нерва и других структур.
Культуры и окраска по Граму также могут быть получены путем пункционной аспирации ретроаурикулярной области при подозрении на поднадкостничный абсцесс (жидкость между сосцевидным отростком и височной мышцей).Культуры могут быть получены из ткани сосцевидного отростка, когда мастоидэктомия выполняется как часть лечения острого мастоидита.
При подозрении на менингит следует рассмотреть вариант люмбальной пункции. При подозрении на дополнительные осложнения, такие как эпидуральный абсцесс или паренхиматозный абсцесс головного мозга, или если обнаружены очаговые неврологические нарушения и / или отек диска зрительного нерва, перед проведением люмбальной пункции следует выполнить визуализацию головного мозга.
Могут ли быть полезны визуализирующие исследования? Если да, то какие?
Компьютерная томография (КТ) височной кости и головного мозга — золотой стандарт диагностики острого и хронического мастоидита.Изображения височной кости покажут воспаление слизистой оболочки с жидкостью или мягкими тканями в воздушных клетках сосцевидного отростка и в среднем ухе. Мы должны помнить, что все пациенты с заболеванием среднего уха, даже с неосложненным средним отитом, будут иметь ассоциированное воспаление сосцевидного отростка (помутнение) на компьютерной томографии. Диагноз острого мастоидита должен быть поставлен на основании результатов компьютерной томографии, интерпретированных в соответствующем клиническом контексте. Внутривенный контраст полезен, когда визуализируется не только височная кость, но и головной мозг. Такая визуализация используется при подозрении на сопутствующие осложнения, такие как тромбофлебит латерального синуса, эпидуральный абсцесс или абсцесс головного мозга.
КТ-изображения височной кости покажут воспаление слизистой оболочки с острым мастоидитом, но могут также показать эрозию коры сосцевидного отростка, разрушение костных перегородок в системе сосцевидных воздушных клеток (сливающийся мастоидит) или скопления жидкости между корой сосцевидного отростка и височная мышца (поднадкостничный абсцесс). См. Рисунок 4.
Рисунок 4.
Поднадкостничный абсцесс
КТ височной кости обычно выполняется с более высоким разрешением и более тонкими разрезами, чем сканирование головного мозга (срезы размером 1 мм).Осевые и коронарные изображения могут предоставить анатомические детали, которые могут помочь диагностировать острый мастоидит, исключить сопутствующие состояния и осложнения, такие как холестеатома, и оценить анатомическую целостность структур височной кости, таких как цепь слуховых косточек, лицевой нерв и улитка.
Магнитно-резонансная томография (МРТ) не является диагностическим тестом первой линии при остром мастоидите. Фактически, недавнее исследование детей, проходящих МРТ по причинам, не связанным со средним отитом, показало, что 21.У 4% детей помутнение сосцевидного отростка было случайным, и эти случайные находки увеличились до более 40% у детей младше 2 лет. Его можно использовать для оценки внутричерепных осложнений острого среднего отита, о которых можно подозревать. МРТ может использоваться у пациентов с хроническим мастоидитом, холестеатомой или другими деструктивными процессами височной кости для оценки целостности мозга и твердой мозговой оболочки.
Хотя компьютерная томография является лучшим методом диагностики острого мастоидита, время проведения таких исследований остается спорным, особенно для пациентов с ранними или легкими симптомами и признаками.КТ-сканирование связано с определенным воздействием ионизирующего излучения, а также с необходимостью применения седативных препаратов у некоторых детей. В связи с нашими усилиями по снижению воздействия ионизирующего излучения на детей и нашими целями по снижению затрат, связанных с ненужными исследованиями, время и необходимость визуализации во время диагностики острого мастоидита заслуживают обсуждения. Ранняя визуализация может подтвердить диагноз острого мастоидита и выявить связанные с ним внутричерепные осложнения. Сторонники более избирательного использования визуализации отмечают, что многим детям можно поставить диагноз клинически, часто выздоравливают с помощью начальной медикаментозной терапии и / или миринготомии, а также можно визуализировать хроническое или ухудшающееся заболевание.Ранние признаки воспаления сосцевидного отростка могут потребовать агрессивной медикаментозной терапии и тщательного наблюдения до проведения визуализации. В тяжелых случаях, требующих немедленного хирургического вмешательства, а также медикаментозного лечения, а также в тех случаях, когда предполагается распространение инфекции или осложнения, необходимо немедленно провести компьютерную томографию, чтобы помочь спланировать лечение.
Если вы можете подтвердить, что у пациента мастоидит, какое лечение следует начать?
Пациентам с острым мастоидитом требуется медикаментозное лечение осложненного среднего отита, и им может потребоваться немедленное хирургическое лечение.Большинство детей с признаками и симптомами острого мастоидита поступают на парентеральную антибактериальную терапию, направленную против обычных организмов, вызывающих острый средний отит: Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis. Лечение должно включать лечение устойчивых штаммов пневмококка, а также видов Streptococcus, которые наблюдались при осложнениях острого среднего отита. Если присутствует оторея, можно получить посевы и окраску по грамму для проведения антибактериальной терапии.
Острый мастоидит может потребовать хирургического вмешательства. Хирургия может включать миринготомию с тимпаностомической трубкой или без нее для дренирования пространства среднего уха и получения культур для прямого лечения, пункционную аспирацию постаурикулярного пространства, если подозревается поднадкостничный абсцесс, или мастоидэктомию для удаления инфицированных воздушных клеток и дренирования очагов инфекции.
Хронический мастоидит обычно проявляется хронической отореей, часто при отсутствии системных признаков или симптомов.Лечение хронического воспаления сосцевидного отростка включает медикаментозную терапию, включая системные антибиотики и ототопные противомикробные препараты, серийное очищение ушей специалистом и хирургическое вмешательство, направленное на удаление инфицированных сосцевидных воздушных клеток, закрытие пространства среднего уха путем восстановления барабанной перепонки, когда это необходимо, и удаление холестеатомы. когда присутствует. Бактериология хронических инфекций сосцевидного отростка часто включает грамотрицательные микроорганизмы, такие как синегнойная палочка.
Острый мастоидит может потребовать консультации специалиста отоларинголога, особенно когда показано хирургическое дренирование.При подозрении на внутричерепное распространение инфекции следует рассмотреть возможность консультации нейрохирурга.
Какие побочные эффекты связаны с каждым вариантом лечения?
Побочные эффекты антибиотикотерапии включают аллергическую реакцию и побочные эффекты со стороны желудочно-кишечного тракта. Внутривенное введение антибиотиков может вызвать местные проблемы в месте внутривенного доступа.
Миринготомия имеет возможные осложнения, включая стойкую перфорацию или повреждение структур среднего уха.Мастоидэктомия может быть осложнена повреждением соседних структур, включая цепь слуховых косточек, лицевой нерв, твердую мозговую оболочку и сигмовидный синус. Такие хирургические осложнения действительно редки.
Каковы возможные исходы мастоидита?
Прогноз для неосложненного острого мастоидита весьма благоприятен, с быстрым выздоровлением, ожидаемым для всех, кто диагностирован и лечится соответствующим образом. Даже если мастоидэктомия требуется в дополнение к терапии антибиотиками, выздоровление ожидается в течение нескольких дней.В некоторых случаях могут возникать дополнительные осложнения мастоидита и острого среднего отита, некоторые из которых могут привести к неблагоприятным неврологическим исходам и необходимости более длительной медикаментозной терапии, а также патологической хирургической терапии.
Что вызывает это заболевание и как часто оно встречается?
Мастоидит — осложнение среднего отита. Частота варьируется от серии к серии, но заболеваемость составляет от 1,2 до 3,8 случая на 100 000 человеко-лет в США, Канаде и Европе. Заболеваемость мастоидитом снизилась после регулярного использования антибиотиков при ушных инфекциях.Хотя некоторые авторы выдвинули гипотезу о том, что частота мастоидита увеличилась, возможно, из-за появления устойчивых к антибиотикам бактериальных организмов и тенденции к наблюдению за средним отитом без немедленного применения антибиотиков, это увеличение не было хорошо задокументировано. Если такое увеличение действительно происходит, оно невелико и, возможно, несущественно, когда речь идет о редком осложнении обычного заболевания. Одно недавнее исследование отметило первоначальное снижение заболеваемости острым мастоидитом после первоначальной широкомасштабной иммунизации младенцев препаратом Prevnar, но через несколько лет эти показатели, по-видимому, увеличились до уровней до вакцинации, вероятно, из-за инфекции штаммами бактерий, не включенных в раннюю вакцину.
Какие организмы вызывают мастоидит?
Наиболее распространенным микроорганизмом, связанным с острым мастоидитом, является Streptococcus pneumoniae, а другие микроорганизмы включают Streptococcus pyogenes, Haemophilus influenzae, Staphylococcus aureus и Moraxella catarrhalis. Хронический мастоидит часто вызывается грамотрицательными микроорганизмами, такими как синегнойная палочка, а также анаэробами.
Культуры образцов сосцевидного отростка могут не выращивать микроорганизмы до 40% времени, часто из-за того, что антибиотики вводятся своевременно до того, как можно будет собрать хирургические культуры.
Streptococcus pneumoniae серотипа 19A, штамм с множественной лекарственной устойчивостью, стал доминирующим возбудителем острого мастоидита у детей раннего возраста. Он заменил серотип 19F рутинным использованием 7-валентной пневмококковой конъюгированной вакцины, которая содержит серотипы 5, 6B, 9V, 14, 18C, 23 F и 19F.
Какие осложнения вы можете ожидать от болезни или лечения болезни?
Осложнения острого мастоидита и острого среднего отита возникают в результате распространения инфекции внутри или за пределы височной кости, вызывая внутривисочные или внутричерепные осложнения.Лечение этих осложнений включает терапию антибиотиками, а также отоларингологические и / или нейрохирургические хирургические процедуры для дренирования или удаления инфицированных тканей.
К внутривременным осложнениям острого мастоидита относятся:
1. Потеря слуха — жидкость в среднем ухе вызывает кондуктивную потерю слуха, которая должна быть временным состоянием, которое проходит после исчезновения инфекции и выделения жидкости в среднем ухе. В редких случаях лабиринтит с воспалением улитки может привести к стойкой нейросенсорной тугоухости.Лабринтит имеет симптомы головокружения и потери слуха, также могут присутствовать нистагм и тошнота / рвота.
2. Паралич лицевого нерва — Паралич седьмого черепного нерва может возникнуть в результате воспаления среднего уха или сосцевидного отростка. Лицевой нерв проходит через внутренний слуховой проход, лабринтную и барабанную части височной кости и сосцевидную кость. Воспаление среднего уха и / или сосцевидного отростка во время острой инфекции может вызвать двигательную слабость на пораженной стороне лица.Хотя идиопатический паралич лицевого нерва (паралич Белла) часто встречается у взрослых, детей с острым параличом лицевого нерва необходимо обследовать на предмет наличия заболеваний среднего уха, таких как средний отит или холестеатома.
Лечение паралича лицевого нерва при остром среднем отите состоит из антибиотиков, часто парентеральных, а также миринготомии для дренирования и посева. В таких случаях часто используются стероиды, но их эффективность не доказана. Полное восстановление функции лицевого нерва является правилом, и когда наблюдается редкий случай остаточной слабости, целесообразно исключить паралич лицевого нерва другой этиологии (включая опухоли и болезнь Лайма).
Хронический мастоидит с холестеатомой или без нее может вызвать паралич лицевого нерва, и в таких случаях необходимо хирургическое обследование (после соответствующей визуализации) для декомпрессии нерва и лечения холестеатомы или других поражений, которые могут вызывать повреждение лицевого нерва.
3. Коалесцентный мастоидит — Острый мастоидит может вызвать эрозию перегородки системы воздушных ячеек сосцевидного отростка и может привести к образованию большой полости, содержащей инфицированную слизистую оболочку и гнойный мусор. В таких случаях часто требуется мастоидэктомия, особенно если антибактериальная терапия и миринготомия не увенчались успехом.
4. Поднадкостничный абсцесс — Острый мастоидит может привести к распространению инфекции через кору сосцевидного отростка в пространство между корой и надкостницей / височной мышцей, создавая скопление жидкости. Клинически наблюдается полнота над- и ретроаурикулярных тканей, а также покраснение и отек. Смещение ушной раковины наружу и вниз, наблюдаемое при мастоидите, может быть более выражено при поднадкостничном абсцессе. Колебания могут быть ограничены при пальпации / осмотре, так как скопление находится глубоко в височной мышце.Дренирование этих скоплений может быть выполнено с помощью пункционной аспирации или разреза во время миринготомии, но часто поднадкостничный абсцесс дренируется во время мастоидэктомии через тот же постаурикулярный разрез.
5. Петрозит — Распространение воспаления сосцевидного отростка и среднего уха на более глубокие аэрированные части височной кости («верхушка каменистой кости») встречается редко. Инфекционное распространение на более медиальные части основания черепа может происходить при хроническом или остром заболевании сосцевидного отростка.Воспаление вокруг ганглия тройничного нерва и отводящего канала может привести к комплексу симптомов в виде глубокой лицевой или ретроорбитальной боли и паралича бокового взгляда, иногда известного как синдром Градениго. Часто требуется длительная антибактериальная терапия, поскольку даже расширенные подходы к мастоидэктомии не удаляют и не удаляют участки инфекции основания черепа.
6. Абсцесс Бецольда — Острый мастоидит может осложняться распространением инфекции из аэрированных клеток сосцевидного отростка в верхнюю часть шеи, что проявляется в виде абсцесса шеи.Распространение инфекции происходит от клеток кончика сосцевидного отростка вниз по соседним грудинно-сосцевидным и двубрюшным мышцам шеи. Отмечается отек шеи с сопутствующими симптомами местного уха. При этом редком осложнении необходимо хирургическое дренирование шейного коллектора, мастоидэктомия и антибактериальная терапия.
Внутричерепные осложнения мастоидита включают:
1. Менингит — острый менингит может возникать при остром среднем отите с мастоидитом или без него. Детям с менингеальными признаками или симптомами, связанными с острым средним отитом, необходима люмбальная пункция для быстрой диагностики.Гематогенное распространение во время эпизода острого среднего отита может вызвать заражение мозговых оболочек бактериальными патогенами, а прямое распространение инфекции среднего уха или сосцевидного отростка может происходить через предварительно сформированные каналы в височной кости (трещины Гиртла). Используются внутривенные антибиотики, определяющие выбор антибиотика с культурами спинномозговой жидкости и культурами среднего уха, если выполняется миринготомия, с использованием антибиотиков, проникающих в центральную нервную систему.
2. Эпидуральный абсцесс — скопление гнойного материала между черепом и твердой мозговой оболочкой может произойти при острой инфекции сосцевидного отростка.Диагноз ставится с помощью КТ или МРТ, а лечение заключается в мастоидэктомии, чтобы открыть воздушные клетки сосцевидного отростка и удалить скопившийся гнойный слой. Формальная краниотомия обычно не требуется, поскольку эпидуральный сбор обычно прилегает к пораженным сосцевидным клеткам.
Субдуральная эмпиема встречается реже и проявляется высокой температурой и даже припадками и изменением психического статуса. Нейрохирургический дренаж часто необходим в дополнение к антибактериальной терапии.
3. Абсцесс головного мозга. Абсцессы головного мозга при среднем отите могут проявляться драматично или медленно.Симптомы повышенного внутричерепного давления включают головную боль, рвоту, изменение психического статуса, отек диска зрительного нерва. Также могут возникать очаговые неврологические признаки и нарушения. Консультация нейрохирурга необходима для дренирования больших абсцессов. Некоторые небольшие абсцессы головного мозга лечатся медикаментозно.
4. Тромбофлебит латерального синуса — латеральный и сигмовидный дуральные синусы примыкают к системе воздушных ячеек сосцевидного отростка, и инфекция сосцевидного отростка может вызвать септический тромбоз этих структур.Могут наблюдаться высокие пиковые температуры (пикетный забор), а в некоторых случаях наблюдаются головная боль и отек диска зрительного нерва («отитовая гидроцефалия»). МРТ с МР-ангиографией / венографией может оценить проходимость латерального / сигмовидного синуса, а также наличие окружающего воспаления. Необходимы внутривенные антибиотики широкого спектра действия, а при очевидном остром воспалении сосцевидного отростка выполняется мастоидэктомия.
Ролей дуральной синусовой хирургической декомпрессии, удаление тромба и антикоагулянтов остаются недоказанными и обсуждено.Отитическая гидроцефалия может рассматриваться как позднее проявление среднего отита и / или мастоидита через несколько недель после разрешения острой инфекции. Отитическую гидроцефалию можно лечить с помощью лекарств для снижения давления спинномозговой жидкости и проведения серийных люмбальных проколов.
Как предотвратить мастоидит?
В большинстве случаев острый мастоидит может быть очень сложно предотвратить, поскольку он обычно возникает быстро как осложнение острого среднего отита, очень распространенного у детей. Выявлено несколько факторов риска прогрессирования острого среднего отита в мастоидит.Маленькие дети, особенно в возрасте до 2 лет, подвержены повышенному риску осложненного мастоидита по сравнению с детьми старшего возраста.
Руководства по лечению острого среднего отита рекомендуют антибактериальную терапию для таких маленьких детей с острым средним отитом на момент постановки диагноза, а не на выбор периода наблюдения до лечения. Хотя было высказано предположение, что наблюдение за детьми без антибактериальной терапии по поводу острого среднего отита может увеличить частоту таких осложнений, как мастоидит, это, по-видимому, не так.Общие факторы риска острого среднего отита включают групповое посещение детских садов и курение.
Профилактика острого мастоидита может совпадать со стратегиями профилактики острого среднего отита у детей из группы риска. Вакцины против пневмококка и гриппа могут снизить частоту острого среднего отита. К сожалению, даже при уменьшении среднего отита у детей младшего возраста снижение заболеваемости острым мастоидитом не продемонстрировано. Prevnar 13 сейчас вводят практически всем детям младшего возраста в Соединенных Штатах.До широкого использования этой вакцины пневмококк серотипа 19F был наиболее частой причиной острого мастоидита. После широкого использования Prevnar 7 серотип 19A стал все более частой причиной острого мастоидита. Prevnar 13 может изменить бактериологию этих осложнений острого среднего отита, поскольку серотип 19A является одним из включенных антигенов.
Хотя установка тимпаностомической трубки, по-видимому, снижает частоту рецидивов острого среднего отита у детей из группы риска, преимущества операции скромны, а поддержка в медицинской литературе не является надежной.Аналогичным образом, длительная антибиотикопрофилактика детей с рецидивирующим острым средним отитом обеспечивает лишь небольшое сокращение числа эпизодов среднего отита и только в течение периода времени, когда назначаются антибиотики. Риски побочных реакций на антибиотики и потенциальная резистентность бактерий делают антибиотикопрофилактику рецидивирующего среднего отита неразумной.
Какие доказательства?
Билавский, Э, Ярден-Билавский, Х, Самра, З, Амир, Дж, Нусинович, М.«Клинические, лабораторные и микробиологические различия между детьми с простым и сложным мастоидитом». Int J Pediatr Otorhinolaryngol. об. 73. 2009. С. 1270-3. (Большой ретроспективный обзор 308 детей с острым мастоидитом, описывающий клинические, лабораторные и микробиологические различия у детей с простым и сложным мастоидитом.)
Чесни, Дж., Блэк, А., Чу, Д. «Каковы наилучшие методы лечения острого мастоидита у детей?». Ларингоскоп. об. 124. 2013. С. 1057-9. (Краткий обзор доказательств с алгоритмом, описывающим переход от медикаментозного лечения к хирургическому вмешательству.)
Гева, А., Острейхер-Кедем, Ю., Фишман, Г., Ландсберг, Р., ДеРоу, А. «Консервативное лечение острого мастоидита у детей». Int J Pediatr Otorhinolaryngol. об. 72. 2008. С. 629-34. (Ретроспективный обзор клинических исходов 144 детей, получавших внутривенные антибиотики с миринготомией или без нее. Миринготомия не всегда была необходимой, поскольку лечение было эффективным почти в двух третях случаев без миринготомии.)
Go, C, Bernstein, JM, de Jong, AL, Sulek, M, Friedman, EM. «Внутричерепные осложнения острого мастоидита». Int J Pediatr Otorhinolaryngol. об. 52. 2000. pp. 143-8. (Ретроспективный обзор 118 детей с острым мастоидитом с описанием заболеваемости, факторов риска и патологии организма, участвующего в внутричерепных осложнениях.)
Халгримсон, WR, Чан, KH, Abzug, MJ, Perkins, JN, Carosone-Link, P, Simoes, EAF. «Заболеваемость острым мастоидитом у детей Колорадо в эпоху пневмококковой конъюгированной вакцины». Pediatr Infect Dis J. vol. 33. 2014. С. 453-7. (Эти авторы демонстрируют, что первоначальное уменьшение острого мастоидита, наблюдавшееся в Колорадо после введения пневмококковой конъюгированной вакцины, не было устойчивым.)
Лавин, Дж. М., Рашер, Т., Шах, РК. «Осложнения детского среднего отита». Otolaryngol Head Neck Surg. об. 154. 2016. С. 366-7. (Осложнения среднего отита редки, а острый мастоидит — наиболее частое из этих осложнений у госпитализированных детей.)
Лунц, М., Бартал, К., Бродский, А., Шихада, Р. «Острый мастоидит: роль визуализации для выявления внутричерепных осложнений». Ларингоскоп. об. 122. 2012. С. 2813-7. (Эти авторы выступают за рутинную визуализацию при наличии клинических признаков острого мастоидита, поскольку у 14% их пациентов были клинически неожиданные внутричерепные осложнения, обнаруженные при КТ с контрастированием.)
Maaike, T, Van den Aardweg, A, Rovers, MM, de Ru, JA, Albers, FWJ, Schilder, AGM.«Систематический обзор диагностических критериев острого мастоидита у детей». Otol Neurotol. об. 29. 2008. С. 751-7. (Исследование представляет собой систематический ретроспективный обзор литературы по острому мастоидиту у детей, включая 65 статей, в основном ретроспективных данных и историй болезни. Исследование включает диагностические стратегии, лабораторные данные, визуализацию, микробиологию и диагностику осложнений. диагностические критерии острого мастоидита, влияющие на то, на кого мы должны интерпретировать соответствующую литературу.)
Мур, Дж. А., Вэй, Дж. Л., Смит, Г. Дж., Мэйо, М. «Лечение гнойного мастоидита у детей; Необходима ли антибактериальная терапия с введенным периферическим центральным катетером (PICC)? ». Otolaryngol Head Neck Surg. об. 135. 2006. С. 106-10. (Авторы сравнили результаты лечения детей, получавших пероральную антибиотикотерапию после мастоидэктомии, с результатами лечения детей, получавших длительное внутривенное введение антибиотиков после операции по поводу мастоидита. Внутривенная терапия не улучшила результаты, несмотря на гораздо более высокую стоимость.Это были хирургические пациенты, у которых предположительно была тяжелая острая инфекция сосцевидного отростка, но мы не можем экстраполировать эти выводы на пациентов с острым мастоидитом, лечившихся медикаментозно без мастоидэктомии.)
Ongkasuwan, J, Valdez, TA, Hulten, KG, Mason, EO, Kaplan, SL. «Пневмококковый мастоидит у детей и появление изолятов серотипа 19А с множественной лекарственной устойчивостью». Педиатрия. об. 122. 2008. С. 34–9. (В этом ретроспективном обзоре анализируются случаи острого мастоидита, чтобы оценить изменения в микробиологии с момента введения гептавалентной пневмококковой вакцины, и показана выдающаяся роль серотипа 19А.)
Сингх, С., Реттиганти, М.Р., Цинь, К., Курова, М., Хегди, С.В. «Случайное помутнение сосцевидного отростка у детей на МРТ». Pediatr Radiol. 2016 25 февраля. (Помутнение сосцевидного отростка на МРТ не означает острый мастоидит!)
Тамир, С., Шварц, Й, Пелег, У, Перес, Р., Зихель, Дж. «Острый мастоидит у детей: всегда ли необходима компьютерная томография». Ann Otol Rhinol Laryngol. об. 118. 2009. С. 565–68. (Большинство детей с клиническим диагнозом острого мастоидита, о которых здесь сообщают, не нуждались в компьютерной томографии.)
Продолжающиеся споры относительно этиологии, диагностики и лечения
Когда нужна операция?
В большинстве случаев поддается лечению только медикаментозное лечение, но простое хирургическое вмешательство, миринготомия, может предоставить информацию о посеве для направления медикаментозной терапии и обеспечить дренирование среднего уха, что может позволить быстрое устранение симптомов. Роль мастоидэктомии обсуждается, поскольку мастоидэктомия позволяет дренировать инфицированные клетки. В некоторых случаях мастоидита лечение антибиотиками может быть столь же эффективным.Показания к мастоидэктомии включают поднадкостничный абсцесс или сливающийся мастоидит, плохой ответ на медикаментозную терапию или признаки и симптомы других инфекционных осложнений.
Продолжительность лечения и потребность в парентеральных антибиотиках:
Продолжительность проводимой антибактериальной терапии неодинакова, и нет рекомендаций относительно внутривенной и пероральной системной терапии. Несколько недель перорального приема антибиотиков часто следует за первоначальным лечением с несколькими днями внутривенного приема лекарств.Более длительный курс антибиотиков и необходимость в внутривенных лекарствах могут быть показаны, когда гнойные внутричерепные осложнения возникли при остром мастоидите или когда резистентные организмы изолированы или подозреваются.
Когда следует проводить визуализацию?
Время проведения КТ или МРТ должно основываться на тяжести признаков и симптомов, подозрении на ассоциированную внутричерепную инфекцию, возможной потребности в хирургическом вмешательстве и реакции на медикаментозное лечение (или отсутствии ответа).
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине».