Рецидивирующий полихондрит — причины, симптомы, диагностика и лечение

Рецидивирующий полихондрит – редкое воспалительное заболевание, поражающее хрящевые структуры и соединительную ткань различных органов и систем. Предположительно имеет аутоиммунную природу. Самым распространенным симптомом является поражение ушных раковин, далее, в порядке убывания – артрит, хондрит носовой перегородки, разнообразные поражения глаз, поражение дыхательной системы (трахеи, гортани и бронхов), воспалительные процессы в сердечно-сосудистой системе. Вначале протекает волнообразно. Со временем периоды обострений и ремиссий часто сменяются постепенно прогрессирующим течением. Лечение рецидивирующего полихондрита обычно консервативное, с использованием глюкокортикоидов. При тяжелом поражении трахеи, гортани и сердечных клапанов требуется оперативное вмешательство.
Общие сведения
Рецидивирующий полихондрит – болезнь воспалительного характера, поражающая хрящи и соединительную ткань. Могут страдать уши, суставы, носовая перегородка, трахея, гортань, сердечные клапаны, глаза, кровеносные сосуды и почки. В начальный период обычно наблюдается серия обострений и ремиссий. В последующем течение ревматического полихондрита часто становится прогредиентным. Лечение, в основном, консервативное. В ряде случаев приходится проводить операции, чтобы восстановить функции поврежденных в результате воспаления жизненно важных органов.
Болезнь может развиться в любом возрасте, однако пик заболеваемости приходится на период от 40 до 50 лет. Женщины и мужчины болеют одинаково часто. Рецидивирующий остеохондрит относится к числу очень редких заболеваний – к настоящему моменту во всем мире зарегистрировано всего около 800 случаев. Причины, провоцирующие факторы и механизмы развития пока неизвестны, однако, характерные изменения уровня антител в крови позволяют предположить, что болезнь имеет аутоиммунный характер.
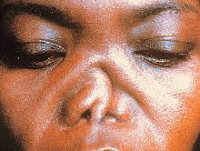
Рецидивирующий полихондрит
Симптомы
Клинические проявления рецидивирующего полихондрита разнообразны по месту поражения, продолжительности и выраженности. В первые годы болезни течение обычно рецидивирующее, волнообразное, в последующем может сменяться прогрессирующим. Рецидивы могут наблюдаться как в одной и той же области, так и в разных. Дебют болезни может напоминать лихорадку неясного генеза и сопровождаться повышением температуры, слабостью и болью в мышцах. В последующем к общим симптомам присоединяются локальные воспалительные процессы.
Первое место по частоте поражения занимают ушные раковины (от 85 до 95% случаев). Ухо становится болезненным, отечным, уплотненным и приобретает фиолетово-багровый оттенок. Мочка при этом остается интактной. Воспаление обычно двухстороннее: во время первой атаки поражается одно ухо, во время последующих – другое или оба. Атака длится от нескольких дней до нескольких недель, затем симптомы исчезают. В результате повторных воспалительных процессов количество хрящевой ткани уменьшается, и ухо деформируется, становится бесформенным, отвисшим и дряблым. Если воспаление распространяется на среднее и внутреннее ухо, возможны слуховые и вестибулярные расстройства.
На втором месте по распространенности – артропатии (от 52 до 85% случаев). Могут проявляться в виде артралгий, моно- или полиартритов и захватывать крупные и мелкие суставы, а также грудино-реберные сочленения. В последнем случае возможны боли и ограничение дыхательных экскурсий легких. Деформации в результате воспаления не возникает. Симптомы проходят самостоятельно или на фоне приема НПВП. Чуть реже наблюдается хондрит носовой перегородки (от 48 до 72% случаев), сопровождающийся ринореей, заложенностью, неприятным чувством распирания и носовыми кровотечениями. При длительном воспалении или повторных атаках хрящ сморщивается, в результате чего спинка носа спадается и развивается седловидная деформация.
Поражение глаз отмечается в 50% случаев. Возможна офтальмоплегия, периорбитальный отек, проптоз с хемозом (выпячивание глазного яблока, сопровождающееся отеком конъюнктивы), реже – склерит, эписклерит, конъюнктивит и сухой кератоконъюнктивит, увеит, ретинопатия, ишемическая нейропатия глазного нерва, артериальные и венозные тромбозы сетчатки. Примерно в четверти случаев при рецидивирующем полихондрите возникает поражение дыхательных путей. В некоторых случаях ограниченное воспаление может протекать бессимптомно и не оказывать влияния на состояние пациента. Однако в целом это – наиболее тяжелое проявление рецидивирующего полихондрита, занимающее первое место в числе причин смерти пациентов.
При поражении трахеи и гортани появляется одышка, непродуктивный кашель, затруднения дыхания, боли, осиплость голоса и дисфония. При воспалении в области бронхов развивается клиническая картина, напоминающая бронхиальную астму. На ранних стадиях воспаления затруднения дыхания обусловлены отеком соединительной ткани. В последующем, вследствие разрушения хрящей возможно спадение пораженных участков дыхательных путей при глубоком, резком вдохе и выдохе.
Слуховые и вестибулярные нарушения наблюдаются у каждого четвертого больного рецидивирующим полихондритом. Возможен шум в ушах, снижение слуха, ощущение заложенности уха и головокружения. Еще одна группа симптомов, выявляемая в каждом четвертом случае рецидивирующего полихондрита и, как и поражение дыхательных путей, нередко становящаяся причиной смерти больных, – поражение сердечно-сосудистой системы. Чаще всего при рецидивирующем полихондрите наблюдается аортальная недостаточность, реже развиваются аритмии, перикардиты и нарушения проводимости.
Диагностика
Редкость заболевания и разнообразие клинической симптоматики создают немалые трудности при диагностике. Симптомы рецидивирующего остеохондрита могут напоминать проявления бронхолегочных инфекций, травматических повреждений, аллергии, опухолей и различных ревматических заболеваний. В среднем диагноз «рецидивирующий полихондрит» выставляется спустя год или более после появления первых симптомов. Большинство пациентов проходит обследование у нескольких узких специалистов. Ситуацию осложняет отсутствие патогномоничных инструментальных и лабораторных тестов, применяемых для выявления рецидивирующего полихондрита.
В настоящее время при постановке диагноза рецидивирующий полихондрит чаще всего применяют критерии McAdam, основывающиеся на клинических симптомах болезни. Диагноз считается достоверным при выявлении трех из шести признаков:
- Двусторонний воспалительный процесс в области ушных раковин.
- Наличие неэрозивного серонегативного артрита.
- Воспаление в области носовой перегородки.
- Поражение глаз.
- Воспаление хрящевых структур трахеи, гортани и бронхов.
- Вестибулярные нарушения.
В анализах крови определяются изменения, характерные для воспалительного процесса: лейкоцитоз, повышение СОЭ, анемия, увеличение количества альфа- и гамма-глобулинов. При поражении дыхательной системы на рентгенограммах выявляется стеноз трахеи. Для уточнения степени стеноза, оценки изменений в подсвязочном пространстве и окружающих тканях выполняется компьютерная томография и магнитно-ядерная томография. При поражении суставов на рентгеновских снимках наблюдается картина, характерная для ревматоидного артрита: эрозии, сужение суставной щели, периартикулярный остеопороз.
Дифференциальную диагностику необходимо проводить с ревматоидным артритом, гранулематозом Вегенера, системной красной волчанкой и артериитом Такаясу. При этом следует учитывать, что в 25-35% случаев рецидивирующий полихондрит наблюдается в сочетании с другими аутоиммунными заболеваниями.
Лечение
При легких поражениях и воспалительных процессах средней тяжести применяются невысокие дозы глюкокортикоидов (15-20 мг). В тяжелых случаях (поражение аорты, сердца, сосудов, дыхательных путей, почек, глаз и внутреннего уха) дозу глюкокортикоидов увеличивают до 40-60 мг. Возможна пульс-терапия, а также комбинация с цитостатическими иммунодепрессантами. При тяжелых поражениях бронхов, трахеомаляции, стенозах гортани и трахеи необходимы хирургические вмешательства: трахеоборонхиальное стентирование, сегментарная резекция бронхов или трахеостомия. Развитие аортальной недостаточности является показанием для протезирования клапана либо участка аорты.
Прогноз при рецидивирующем полихондрите зависит от локализации, тяжести поражения и частоты рецидивов. Продолжительность жизни пациентов после появления первых симптомов рецидивирующего полихондрита колеблется от 10 месяцев до 20 лет.
Хондрит реберный › Болезни › ДокторПитер.ру
Хондрит (chondritis; греч. chondros хрящ + -itis) — воспаление хряща. Различают микробные (туберкулезные, сифилитические, лепрозные и др.), паразитарные, фунгозные, опухолевые и неспецифические хондриты. Хондрит, вызванный специфической или неспецифической микрофлорой вследствие гематогенного пути заноса возбудителя в хрящевую ткань, чаще всего локализуется в хрящах ребер, гортани, наружного уха, лонного сочленения. Острое и хроническое воспаление суставных хрящей встречается при травмах, остеомиелите, ревматоидном артрите. Хондрит часто является спутником обменно-дистрофических и нейродистрофических заболеваний.
Признаки
Клинически реберный хондрит характеризуется постепенно нарастающей болью и припухлостью в области пораженного ребра, а спустя 5—7 или более дней — появлением на месте припухлости болезненного инфильтрата. Первоначально кожа над ним не изменена, а позже при абсцедировании возможна гиперемия кожи и флюктуация. При отсутствии хирургического лечения образовавшийся гнойник самопроизвольно вскрывается, через свищевой ход выделяется скудное серозно-гнойное отделяемое. Общее состояние при этом часто остается удовлетворительным, температура тела — субфебрильной, СОЭ — увеличенной.
Описание
Принято считать, что начало заболевания обусловлено первичным некрозом хрящевой ткани, вызванным закупоркой эмболом или тромбом сосуда, кровоснабжающего хрящ. Некротизированная ткань секвестрируется, а при присоединении эндогенной инфекции развивается гнойное воспаление с образованием секвестральной полости. В результате распространения процесса на окружающие ткани формируется хондроперихондрит, который характеризуется образованием плотного инфильтрата в месте поражения, а при прогрессировании процесса образовавшийся гной прорывается наружу или в полость какого-либо органа с формированием свища.
Клиническая картина зависит от этиологии заболевания, равматический хондрит возникает после травмы, инфекционный хондрит является осложнением инфекционного заболевания (брюшного тифа, возвратного тифа, сыпного тифа, бруцеллеза, скарлатины, гриппа и др.).
Осложнения: межреберная невралгия при прорыве гноя в плевральную полость или в средостение — гнойный плеврит, медиастанит.
Лечение
Лечение в начальном периоде проводят полупроводниковым арсенид-галлиевым лазерным излучением аппарата «Узор», применяют УВЧ-терапию, другие физиотерапевтические методы, ферментные препараты, иммунотерапию. Сформированный гнойник вскрывают и дальнейшее лечение проводят по общим правилам лечения абсцессов и флегмон.
© Медицинская энциклопедия РАМН
Реберный хондрит: симптомы и лечение
Содержание статьи:
Перихондрит реберно-грудинного сочленения входит в группу воспалительных заболеваний хрящей ребер, которая называется болезнь или синдром Титце. Патология характеризуется воспалением оболочки хрящевых структур, что проявляется болью в области грудины. Заболевание относительно безобидно, но оно требует дифференциальной диагностики с другими патологическими процессами. Болезнь имеет код по МКБ-10 – М94.
Симптомы перихондрита
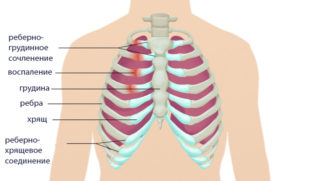
Перихондрит характеризуется болью в груди — слева или справа
Острое воспаление реберных хрящей в области соединения с грудиной характеризуется появлением боли, которая локализуется в нижней части реберной дуги слева или справа. Дискомфорт относится к псевдоангинозным ощущениям, так как его легко спутать с сердечной болью. Наиболее часто поражаются сочленения 4-6 ребер, которые прикрепляются к грудине, а также область мечевидного отростка. Усиление болевых ощущений провоцируют дыхание и движения в туловище. Одновременно проявляются другие особенности:
- Боль появляется резко внезапно, реже она нарастает постепенно.
- Поверхностное дыхание – на фоне боли рефлекторно уменьшается амплитуда дыхательных движений.
- Усиление боли, спровоцированное глубоким дыханием, кашлем, чиханием, смехом, эмоциями.
- Иррадиация – перевод болевых ощущений в область лопатки, спину, руку, подмышку на стороне поражения.
- Общее состояние человека практически не изменяется. При поверхностном дыхании могут появляться признаки гипоксии. К ним относятся повышенная утомляемость, снижение умственной трудоспособности, возможности концентрации внимания. Это связано с уменьшением поступления кислорода из легких в кровь на фоне снижения амплитуды дыхательных движений.
Сходные клинические проявления бывают при других патологических процессах, затрагивающих структуры опорно-двигательной системы или органы грудной клетки. К ним относятся плеврит, межреберная невралгия, пневмония, онкологические процессы, заболевания правой или левой груди у женщин.
Причины патологии
Иногда причиной перихондрита является вирусная инфекция, которая провоцирует сильный кашель, интоксикацию
Механизм развития болезни Титце грудной клетки у человека заключается в развитии асептической воспалительной реакции. Вследствие воздействия негативных факторов происходит повреждение клеток и межклеточных структур. Это провоцирует скопление иммунокомпетентных клеток, которые начинают вырабатывать биологически активные соединения простагландины. Они раздражают чувствительные нервные окончания, провоцируют застой крови в структурах микроциркуляторного русла и отек тканей, которые начинают воспаляться. Это приводит к возникновению болевых ощущений. Достоверная причина запуска воспалительной реакции остается неизвестной. Выделяется несколько провоцирующих факторов на фоне воздействия которых повышается вероятность развития заболевания:
- Изнурительный систематический кашель – повышается нагрузка на структуры опорно-двигательного аппарата грудной клетки, что приводит к микроразрывам связок области грудино-реберного сочленения. Затем воспалительная реакция распространяется на хрящевые структуры.
- Систематические чрезмерные нагрузки на структуры опорно-двигательной системы, включая грудино-реберные сочленения – изнурительные тренировки у спортсменов, деятельность, связанная с подъемом тяжестей, провоцируют развитие перихондрита.
- Частые острые респираторные вирусные заболевания – считается, что развитие воспаления провоцирует кашель, а также общая сенсибилизация организма, вызванная жизнедеятельностью вирусов.
- Алкоголизм, наркомания, токсикомания – систематическое поступление токсических соединений провоцирует нарушение питания хрящей с последующим повреждением межклеточных структур и развитием воспалительной реакции.
- Нерациональное питание, при котором организм человека испытывает недостаток солей кальция, коллагена, хондроитина, витаминов, необходимых для полноценного синтеза межклеточных структур соединительной и хрящевой ткани.
- Метаболические нарушения, которые имеют врожденное или приобретенное происхождение. К ним относятся сахарный диабет, изменения функционального состояния щитовидной железы.
- Хроническая соматическая патология, затрагивающая различные органы и системы.
- Наследственная предрасположенность, которая реализуется на генетическом уровне. При этом ребенок склонен к частому воспалению сочленений ребер, периферических нервов между ребрами.
- Перенесенная торакотомия – оперативное вмешательство, связанное с рассечением реберно-грудинного сочленения для доступа к органам грудной клетки.
Знание провоцирующих факторов необходимо для профилактики или эффективного лечения патологического состояния.
Методы диагностики и лечения
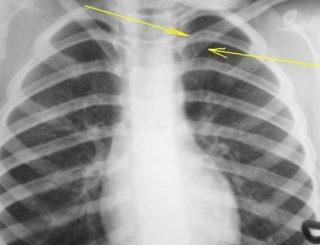
Воспаленный хрящ на рентгеновском снимке
Реберно-грудинный синдром с появлением болевых ощущений требует проведения диагностических мероприятий для исключения других заболеваний, имеющих сходную клиническую симптоматику. В сомнительных случаях врач назначает объективное обследование с применением методик визуализации внутренних структур. Для этого нужно делать рентген в прямой или боковой проекции, компьютерную или магнитно-резонансную томографию. Для оценки функционального состояния организма назначаются лабораторные исследования, включающие клинический анализ крови, мочи, биохимические пробы.
Симптомы и лечение реберного хондрита определяются лечащим врачом на приеме. Терапевтические мероприятия направлены на снижение выраженности воспалительной реакции и восстановление хрящевых структур, они включают:
- Нестероидные противовоспалительные средства, которые снимают боль – Кетанов, Нимесил, Диклофенак.
- Антибактериальные средства при инфекционном воспалении – ципрофлоксацин (ciprofloxacin), цефалоспорины.
- Физиотерапевтические мероприятия – магнитотерапия, электрофорез, озокерит.
- Диета – исключение жирной, жареной пищи, алкоголя, предпочтение отдается растительной пище, кисломолочным продуктам.
- Лечебная физкультура – выполнение специальных упражнений для укрепления связочного аппарата. Их подбирает лечащий врач индивидуально. На приеме он дает методичку, в которой есть описание и фото каждого упражнения для выполнения дома.
Народные средства при перихондрите включают сухое тепло на область воспаления, для чего используется грелка, компрессы на травах. Предварительно необходимо проконсультироваться с врачом
В случае развития необратимых изменений назначается хирургическое вмешательство с удалением патологически измененных хрящевых структур. Профилактика включает мероприятия по недопущению воздействия провоцирующих факторов.
Возможные осложнения
На фоне отсутствия лечения в хрящах и ребрах развиваются необратимые изменения, которые приводят к деформации грудной клетки. Это вызывает нарушение функции внешнего дыхания, негативно влияет на позвоночник, суставы ребер и требует проведения хирургического вмешательства.
Несмотря на относительно благоприятное течение при появлении признаков воспаления рекомендуется обращаться к врачу. Это позволит своевременно выявить другие заболевания со сходными симптомами и начать их лечение.
Воспаление ушного хряща и надхрящницы
Перихондрит — воспаление хряща ушной раковины: симптомы и лечение
Инфекционно — воспалительный процесс, при котором поражаются хрящевые и мягкие ткани наружного уха, диагностируют, как перихондрит ушной раковины. Болезнь достаточно распространена и чаще встречается у взрослых. Она требует квалифицированной терапии, а в самых запущенных случаях, хирургического вмешательства.
Что собой представляет перихондрит ушной раковины и как он развивается?
Воспаление ушной раковины диагностируют, когда воспаляется перихондрий – оболочка из соединительной ткани, покрывающая хрящ. Его задача – обеспечение питания хряща и надхрящницы, но иногда в нем развивается стремительно прогрессирующее воспаление, вызванное патогенными микроорганизмами.
Возбудители – вирусы, бактерии или грибки, проникающие в ткани в результате травм, даже самых незначительных. Они могут проникнуть и изнутри организма, при внутренних инфекциях. Таким образом, выделяют два механизма развития – первичный и вторичный.
Кроме воспаления уха встречаются другие разновидности: перихондрит ребер, перихондрит перегородки носа и перихондрит гортани. Но чаще всего болезнь развивается в области наружного уха, так как именно оно наиболее подвержено травматизации. Если кроме хряща, в процесс вовлекается надхрящница, то говорят о развитии хондроперихондрита ушной раковины.
Заболевание очень опасно и способно привести к тяжелым последствиям, поэтому важно, как только появится первый симптом, обратиться к отоларингологу и пройти курс терапии. При отсутствии лечения перихондрита ушной раковины появляются тяжелые последствия, которые в последующем плохо поддаются терапии.
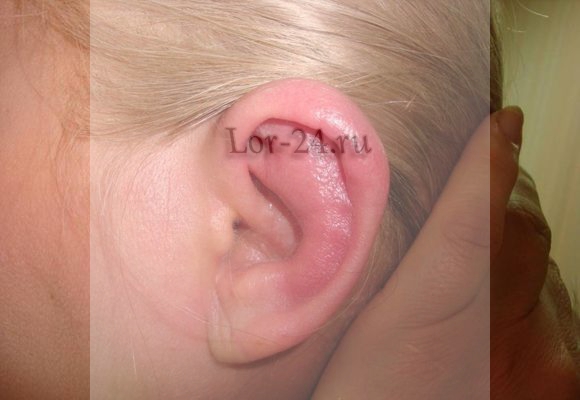

Причины возникновения воспаления хряща ушной раковины
Причины перихондрита ушной раковины – патогенные микроорганизмы. К самым частым возбудителям инфекции относятся: синегнойная и кишечная палочка, стафилококки, стрептококки, протеи. Вирусы и грибки поражают надхрящницу гораздо реже.
Первичные причины:
- удары;
- пирсинг;
- царапины кошек;
- операции на ухо;
- ожоги;
- обморожения;
- экземы;
- укусы насекомых.
Вторичные причины:
Вторичное заболевание вызывают любые инфекционные процессы, в результате которых, бактерии продвигаются к уху с помощью лимфатической жидкости или крови. Даже запущенный кариес становится источником инфекций.
Классификация перихондрита
Классификация позволяет подобрать наиболее подходящую терапию и быстрее избавить пациента от неприятных симптомов. Без нее невозможно адекватно оценить тяжесть состояния и возможные риски развития осложнений.
Как уже было сказано, выделяют две формы – первичную, когда инфекция попадает в организм из внешней среды, как правило, при травмах, и вторичную, если, виновниками становятся болезни, скрывающиеся внутри организма человека.
По тяжести течения выделяют:
- Серозный – доброкачественное поражение небольшого размера со слабовыраженными признаками. Возникает при травматических поражениях и характеризуется скапливанием серозной жидкости в тканях уха.
- Гнойный – характеризуется тяжелым течением, сопровождается скоплением гноя и ярко выраженными признаками. Поражение распространяется на всю область наружного уха, кроме мочки, часто вызывает осложнения.
Также выделяют виды перихондрита по длительности течения – острый, быстро развивающийся, но хорошо поддающийся лечению, и хронический – терапия затруднена, поэтому часто рецидивирует.
Симптомы и проявления перихондрита ушной раковины
Симптомы перихондрита ушной раковины отличаются, в зависимости от формы тяжести. Но, есть и общие черты: болезненность, отечность, покраснение. Еще на первых этапах развития, появляются дискомфортные ощущения, формируется припухлость и гиперемия. Важно, чтобы, как только появляются первые симптомы перихондрита, больной обратился за медицинской помощью, иначе возникнут осложнения.
Симптомы серозной формы
Серозный перихондрит ушной раковины встречается очень редко, так как травмы и открытые раны являются открытыми дверями для проникновения инфекции. Вокруг травмы (царапины, укуса и других поражений) появляется припухлость и покраснение, на ощупь пораженный участок тверже и менее эластичнее, чем обычно.
Болезненные ощущения незначительны и практически не беспокоят больного. Если прикоснуться к области травмы, то можно почувствовать, что кожа немного горячее, чем соседние участки. При этом общая температура тела остается в пределах нормы или незначительно повышается.
Симптомы и проявления гнойной формы
Гнойный перихондрит наружного уха имеет тяжелое течение и приносит много неудобств человеку. Появляются признаки не только местного, но и общего характера. Симптомы перихондрита гнойной формы ярко выражены и прогрессируют, если не начать своевременное лечение.
Клинические признаки:
- покраснение, в дальнейшем, область поражения принимает сине-фиолетовый оттенок;
- сильные боли, впоследствии, переходящие на соседние участки – шею, затылок, заушную область;
- мягкая припухлость, под которой скапливается гной;
- высокая температура до 38-39⁰;
- общее ухудшение самочувствия.
При длительном течении болезни, начинается некротический процесс, при котором распадаются хрящевые ткани. Воспаление ушной раковины может осложниться, если патологический процесс перейдет на более глубокие ткани. В таком случае пациент может жаловаться на снижение слуха.
Диагностика заболевания
Симптомы перихондрита ушной раковины настолько специфичны, что его трудно спутать с другими заболеваниями. Уже на первом осмотре врач может поставить предварительный диагноз. Но, иногда симптомы стерты, и их можно спутать с обычной гематомой.
Диагностика перихондрита ушной раковины включает в себя осмотр, лабораторные анализы и диафаноскопию. Этот метод позволяет определить вид и область поражения с помощью просвечивания хрящевых тканей.
Обязательно нужно выявить, форму болезни, от которой будет зависеть тактика терапии. Для этого пациента опрашивают о наличии хронических и инфекционных заболеваний, а также травм, которые могли повлиять на поражение уха.
Диагностика перихондрита ушной раковины включает в себя следующие обследования:
- общий и биохимический анализ крови;
- культуральное исследование соскоба;
- фистулографию;
- биопсию с последующим гистологическим ее исследованием;
- рентгенографию.
Только после полного обследования назначают лечение, соответствующее стадии и тяжести воспаления. Задача пациента – выполнять все рекомендации врача и регулярно приходить на осмотры.
Лечение перихондрита
Лечение перихондрита ушной раковины может проводиться разными методами: медикаментозным, оперативным и физиотерапевтическим. На начальном этапе достаточно консервативных методов, сочетающихся с физиопроцедурами.
Список лекарственных средств:
- Внутренний прием антибиотиков: Амоксиклав, Азитромицин, Левофлоксацин, Тетрациклин.
- Антибиотики в уколах: Цефотаксим, Стрептомицин.
- Сульфаниламиды: Сульфазин, Бактрим, Бисептол.
- Мази: Бактробан, Полимиксин М, Супироцин, мазь Вишневского.
- Антисептики: 5% раствор Йода, Борный спирт, жидкость Бурова.
- Для снятия боли: Анальгин, Ибупрофен, Нимесил, Кетопрофен.
- Витамины: А, Е, С, В.
Дополнительные рекомендации: обильное питье, частая смена постельного белья, постельный режим и полноценное питание. Лечение перихондрита вторичного происхождения подразумевает избавление от основного заболевания. Поэтому в схему терапии могут входить самые разные препараты, которые подбирают каждому в индивидуальном порядке.
При серозном поражении обязательно назначают физиотерапевтические процедуры, которые можно проводить только после снятия острого состояния:
Физиолечение позволяет простимулировать регенерацию тканей, подавить размножение патогенных микроорганизмов, повысить местный иммунитет и предотвратить дальнейшее распространение воспаления. Но, при скоплении гноя и повышенной температуре, физиолечение категорически противопоказано.
В некоторых случаях, невозможно остановить прогрессирование заболевания консервативными методами, и тогда развиваются некрозы. Чтобы убрать некротические ткани, приходится прибегать к оперативному вмешательству, во время которого выводят гной, чтобы предотвратить заражение крови. При сильном поражении хряща, необходимо полное или частичное удаление и пластическая операция по восстановлению его формы.
Нетрадиционные методы
Лечение перихондрита ушной раковины народными средствами недопустимо. Нет таких способов, которые смогут приостановить патологический процесс и восстановить пораженные хрящи. Применение нетрадиционных методов смазывает клиническую картину и затрудняет диагностику, поэтому специалисты категорически рекомендуют лечить перихондрит ушной раковины только традиционными методами.
Но простимулировать выздоровление можно, если принимать отвары элеутерококка, эхинацеи, ромашки, душицы и тысячелистника – они укрепят иммунитет и придадут организму сил бороться с инфекцией.
Осложнения и прогноз
Лечение перихондрита должно начинаться немедленно и соответствовать виду и тяжести болезни. Нельзя отклоняться от рекомендованной схемы терапии, чтобы не усугубить состояние и не спровоцировать осложнения перихондрита ушной раковины.
Самое обычное осложнение – переход серозной стадии в гнойную, которая провоцирует повреждение более обширных участков, вызывает отмирание тканей и перихондрит наружного слухового прохода. Если воспаление затронет барабанную перепонку, то ощущается снижение слуха. При полной тугоухости потребуется дорогостоящая операция, которую не каждый сможет себе позволить.
При скоплении большого количество гноя и прорыве капсулы, инфекция распространяется по другим органам и тканям, проникает в кровь, и представляет большую опасность для горла, носа, нижних дыхательных путей, а также для головного мозга.
Что происходит при отсутствии адекватной антибактериальной терапии?
- Гнойные поражения ЛОР-органов.
- Менингит.
- Эндокардит.
- Пиелонефрит.
- Ревматизм.
- Остеомиелит.
Прогноз зависит от своевременности обращения за медицинской помощью и тщательности соблюдения всех рекомендаций лечащего врача. Если начать лечение перихондрита на ранних стадиях, то можно избежать неблагоприятных последствий.
Профилактика заболевания
Профилактика перихондрита ушной раковины направлена на предотвращение развития воспаления и проникновения патогенных микроорганизмов в ткани наружного уха.
Правила профилактики:
- избегать повреждений и травм;
- не расчесывать укусы насекомых;
- любые царапины и повреждения сразу обрабатывать антисептиками;
- правильно лечить фурункулы, прыщи, гнойники;
- своевременно пролечивать инфекционные заболевания ЛОР-органов;
- укреплять иммунитет, закаливаться;
- после операций на органы слуха соблюдать правила реабилитации.
Если диагноз — перихондрит ушной раковины уже поставлен, то пациенту необходимо регулярно принимать лекарства, обрабатывать пораженную поверхность мазями и антисептиками, посещать врача. Чтобы избежать осложнений, при любых симптомах ухудшения, необходимо прийти на прием к специалисту и получить новые рекомендации.
На сколько статья была для вас полезна?
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
источник
Перихондрит (воспаление перихондрия)
Общая информация
Перихондрит — это воспаление слоя соединительной ткани (надхрящницы), которая охватывает и питает большую часть хряща в нашем организме.
Обычно, когда мы говорим о перихондрите, речь идет о воспалительном процессе с участием хрящевых компонентов ушной раковины.
Перихондрит наружной части уха часто является вторичным по отношению к воспалению окружающих тканей (например, отит, травмы, дерматит и т. д.) и, если пренебречь им, он может осложниться и привести к деформирующим рубцам.
В терапии перихондрита в основном используются лекарства, направленные на устранение первопричины.
Что такое перихондрит?
Перихондрит — это воспалительный процесс, который поражает перихондрий (надхрящницу), т
Воспаление щитовидного хряща симптомы |
Воспаление хрящей и надхрящницы называют хондроперихондритом. Данное заболевание может поражать все хрящи – от ушного до реберных. Если поражены хрящи гортани – это хондроперихондрит гортани, одно из самых неприятных и опасных заболеваний верхних дыхательных путей.
Гортань — верхняя часть дыхательного горла, находится между глоткой и трахеей, состоит из непарных хрящей – надгортанного, перстневидного и щитовидного, а также парных, таких как черпаловидные, клиновидные и рожковидные; и голосовых связок. Функции гортани – дыхание и образование звуков (голосообразование).
Хондроперихондриты бывают острые и хронические, первичные и вторичные, разлитые и ограниченные, внешние и внутренние.
Острый перихондрит развивается быстро с выраженной клинической картиной. Хронический же может длиться годами, симптомы выражены нечетко.
Для первичного хондроперихондрита гортани характерный гематогенный путь попадания инфекции (с током крови) в хрящи и надхрящницу, развитием там воспаления и некроза. Вторичный развивается вследствие перехода инфекции с близлежащих органов (слизистой гортани, верхних дыхательных путей), травм, хирургических вмешательств. По сути вторичный хондроперихондрит является осложнением различных заболеваний и травматических поражений.
Ограниченный ходроперихондрит – воспаление захватывает один из хрящей гортани, при разлитом — поражаются два и больше хряща.
Внешний и внутренний различается по тому, какую оболочку, соответственно, захватило воспаление. Клинически никакого значения не имеет, поскольку впоследствии развития болезни патология захватывает весь хрящ.
Можно выделить три стадии хондроперихондрита гортани:
Инфильтративная – начальная фаза. Мягкие ткани инфильтрованы, отечны, выражена их гиперемия, незначительная болезненность.Экссудативная — при попадании тем или иным путем инфекционного агента в надхрящницу происходит ее отслойка, что ведет к нарушению трофики хряща. Образуются грануляции и точечные некрозы, накапливается экссудат. В зависимости от вида инфекции (бактерия или вирус) экссудат может быть гнойным или серозным. Мягкие ткани отекают, появляется болезненность при пальпации. Количество отмершей ткани увеличивается и формируются абсцессы, которые прорывают в полость гортани или мягкие ткани, создаются свищи, через которые выходят частички отмершего хряща, гной или другие составляющие абсцесса. Некрозы хряща распадаются, что приводит к увеличению очага воспаления. Образуются обширные грануляции, которые могут кровоточить.Склеротическая — на месте некроза и грануляций формируется рубец, который деформирует хрящ и суживае
воспаление хряща — с русского на все языки
См. также в других словарях:
ВОСПАЛЕНИЕ — ВОСПАЛЕНИЕ. Содержание: Морфология и патологич. физиология В. . .626 Экспериментальное изучение В……..631 Причины В……………….632 Характер В……………….63 3 Сравнительная патология В……….636 Механизм развития… … Большая медицинская энциклопедия
ОКОСТЕНЕНИЕ МЯКИШНОГО ХРЯЩА — окостенение мякишного хряща, полное или частичное превращение хрящевой ткани мякиша копыта в костную. Процесс сопровождается изменением формы, нарушением эластичности и функции хряща. Встречается обычно у лошадей городского транспорта. Основная… … Ветеринарный энциклопедический словарь
Перихондрит (Penchondritis) — воспаление хряща и окружающих его мягких тканей (надхрящницы), обычно развивающееся в результате какой либо хронической инфекции. Типичным местом развития перихондрита является наружное ухо. Источник: Медицинский словарь … Медицинские термины
ГОРТАНЬ — ГОРТАНЬ. Содержание: Анатомия, физиология и эмбриология …. 770 Патология гортани……………777 Методы лечения болезней гортани…….788 Гортань (larynx), вырезанная из трупа и освобожденная от окружающих ее мягких тканей, представляет… … Большая медицинская энциклопедия
Хондрит — I Хондрит (chondritis; греч. chondros хрящ + itis) воспаление хряща. Различают микробные (туберкулезные, сифилитические, лепрозные и др.), паразитарные, фунгозные, опухолевые и неспецифические хондриты. Хондрит, вызванный специфической или… … Медицинская энциклопедия
хондрит — 1) (гр. chondros хрящ) воспаление хряща. 2) (гр. chondros зерно) название группы каменных метеоритов, состоящих из значительного количества шарикообразных минеральных стяжений (хондр), в составе которых плагиоклазы, ромбический пироксен, оливин,… … Словарь иностранных слов русского языка
Веки — I Веки (palpebrae) вспомогательные органы глаза, имеющие вид полукруглых заслонок, закрывающих при смыкании переднюю часть глазного яблока. Защищают открытую поверхность глаза от неблагоприятных воздействий окружающей среды и способствуют… … Медицинская энциклопедия
Халазион — I Халазион (греч. chalazion градинка, узелок, затвердение) хроническое воспаление хряща вокруг одной или нескольких тарзальных (мейбомиевых) желез. Образование Х. связывают с закупоркой выводного протока тарзальной железы (см. Веки), приводящей к … Медицинская энциклопедия
Ячмень (заболевание) — У этого термина существуют и другие значения, см. Ячмень (значения). Ячмень (заболевание) МКБ 10 H … Википедия
Мейбомит — Типичный вид ячменя Ячмень (hordeolum) острое гнойное воспаление волосяного мешочка ресницы или сальной железы Цейса, которая располагается около луковицы ресниц. Существует также т. н. внутренний ячмень, когда воспаляется долька мейбомиевой… … Википедия
Ячмень (медицина) — Типичный вид ячменя Ячмень (hordeolum) острое гнойное воспаление волосяного мешочка ресницы или сальной железы Цейса, которая располагается около луковицы ресниц. Существует также т. н. внутренний ячмень, когда воспаляется долька мейбомиевой… … Википедия
(воспаление хряща) — со всех языков на русский
См. также в других словарях:
ВОСПАЛЕНИЕ — ВОСПАЛЕНИЕ. Содержание: Морфология и патологич. физиология В. . .626 Экспериментальное изучение В……..631 Причины В……………….632 Характер В……………….63 3 Сравнительная патология В……….636 Механизм развития… … Большая медицинская энциклопедия
ОКОСТЕНЕНИЕ МЯКИШНОГО ХРЯЩА — окостенение мякишного хряща, полное или частичное превращение хрящевой ткани мякиша копыта в костную. Процесс сопровождается изменением формы, нарушением эластичности и функции хряща. Встречается обычно у лошадей городского транспорта. Основная… … Ветеринарный энциклопедический словарь
Перихондрит (Penchondritis) — воспаление хряща и окружающих его мягких тканей (надхрящницы), обычно развивающееся в результате какой либо хронической инфекции. Типичным местом развития перихондрита является наружное ухо. Источник: Медицинский словарь … Медицинские термины
ГОРТАНЬ — ГОРТАНЬ. Содержание: Анатомия, физиология и эмбриология …. 770 Патология гортани……………777 Методы лечения болезней гортани…….788 Гортань (larynx), вырезанная из трупа и освобожденная от окружающих ее мягких тканей, представляет… … Большая медицинская энциклопедия
Хондрит — I Хондрит (chondritis; греч. chondros хрящ + itis) воспаление хряща. Различают микробные (туберкулезные, сифилитические, лепрозные и др.), паразитарные, фунгозные, опухолевые и неспецифические хондриты. Хондрит, вызванный специфической или… … Медицинская энциклопедия
хондрит — 1) (гр. chondros хрящ) воспаление хряща. 2) (гр. chondros зерно) название группы каменных метеоритов, состоящих из значительного количества шарикообразных минеральных стяжений (хондр), в составе которых плагиоклазы, ромбический пироксен, оливин,… … Словарь иностранных слов русского языка
Веки — I Веки (palpebrae) вспомогательные органы глаза, имеющие вид полукруглых заслонок, закрывающих при смыкании переднюю часть глазного яблока. Защищают открытую поверхность глаза от неблагоприятных воздействий окружающей среды и способствуют… … Медицинская энциклопедия
Халазион — I Халазион (греч. chalazion градинка, узелок, затвердение) хроническое воспаление хряща вокруг одной или нескольких тарзальных (мейбомиевых) желез. Образование Х. связывают с закупоркой выводного протока тарзальной железы (см. Веки), приводящей к … Медицинская энциклопедия
Ячмень (заболевание) — У этого термина существуют и другие значения, см. Ячмень (значения). Ячмень (заболевание) МКБ 10 H … Википедия
Мейбомит — Типичный вид ячменя Ячмень (hordeolum) острое гнойное воспаление волосяного мешочка ресницы или сальной железы Цейса, которая располагается около луковицы ресниц. Существует также т. н. внутренний ячмень, когда воспаляется долька мейбомиевой… … Википедия
Ячмень (медицина) — Типичный вид ячменя Ячмень (hordeolum) острое гнойное воспаление волосяного мешочка ресницы или сальной железы Цейса, которая располагается около луковицы ресниц. Существует также т. н. внутренний ячмень, когда воспаляется долька мейбомиевой… … Википедия
