Что делать, если болит ухо? Нимесил или Лор-врач?
Согласитесь, что, когда у вас болит ухо, вы уже не можете ни о чем думать, кроме как об этой боли.
И сделать боль меньше не всегда получается с помощью популярных лекарств.
Чаще всего мы не обращаемся сразу к доктору, а начинаем лечение самостоятельно: капаем капли, пьем обезболивающие таблетки, или, что еще хуже, бесконтрольно принимаем антибиотики.
Но боль в ушах может быть проявлением (симптомом) различных заболеваний, которые по-разному и лечатся. Поэтому при самолечении зачастую получается, что причина заболевания одна, а мы лечим свои любимые уши совсем от другого. И, увы, на выходе получаем не выздоровление, а развитие заболевания, и, очень часто – сопутствующие осложнения из-за развития болезни. А поскольку уши находятся в непосредственной близости от головного мозга, осложнения могут быть очень грозными.
Так что, если у вас начались боли внутри уха, лучше без задержек обратится к Лор-врачу (отоларингологу).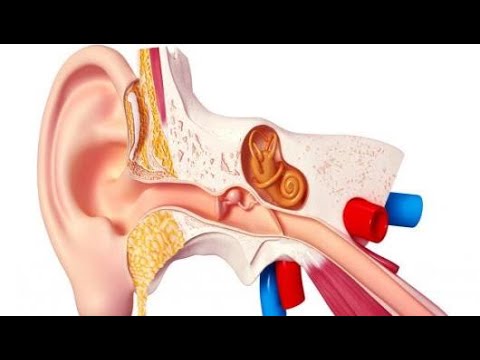
Он определит причину боли, при необходимости проведет сам или назначит дополнительные обследования (эндоскопический осмотр, компьютерная томография и т.п.), и подберет вам оптимальное лечение.
Каковы причины болей в ушах?
1. Воспалительный процесс
Боль внутри уха чаще всего является признаком воспалительного процесса, чаще всего — отита. Воспаление может локализоваться в области ушной раковины, наружном слуховом проходе, среднем ухе (барабанная полость, сосцевидный отросток, евстахиева труба).
Симптомы при наружном отите: в начале заболевания боль в ухе не сильная, возможны зуд и заложенность уха. По мере прогрессирования боль усиливается, становится нестерпимой, при оттягивании пальцами кнаружи ушная раковина и ухо резко болезненны. Далее в процесс вовлекаются мягкие ткани околоушной области, которые также становятся резко болезненными при надавливании, пальпации.
Причиной воспаления наружного слухового прохода чаще всего является разбухшая и инфицированная серная пробка и грибки (при отомикозе), травма (например при самостоятельной попытке удаления серы ватной палочкой, спичкой и т. п), инородные тела (вата, насекомые и т.п.)
п), инородные тела (вата, насекомые и т.п.)
Чего делать при наружном отите категорически нельзя: — греть уши, посещать баню, сауну, бассейн; закапывать в ухо спиртовые капли.
Рекомендуется — при сильной боли принять обезболивающее и как можно скорей обратится к лор врачу.
Симптомы при воспалении среднего уха (среднем отите) — острый средний отит, как правило, возникает из-за острой респираторной инфекции, на фоне насморка, заложенности носа.
Как это определить? Боль усиливается при надавливании на козелок (выступ в ушной раковине около отверстия наружного слухового прохода). Кроме того, при остром отите повышается температура, появляются прострелы в ухе, возможно выделение гноя из уха.
Часто эти симптомы сопровождают запущенное или не долеченное инфекционное заболевание.
Что делать? Любая боль в ухе требует консультации врача оториноларинголога. Поэтому, если возникла боль в ухе, для облегчения состояния вы можете принять обезболивающее (парацетамол, анальгин, нурофен, нимесил, терафлю и т. п.), при заложенности носа рекомендуем обязательно закапать в нос сосудосуживающие капли (нафтизин, отривин , називин и.т.п). И обязательно как можно скорее обратитесь к лор-врачу.
п.), при заложенности носа рекомендуем обязательно закапать в нос сосудосуживающие капли (нафтизин, отривин , називин и.т.п). И обязательно как можно скорее обратитесь к лор-врачу.
Чего делать нельзя? Не принимайте антибиотики без назначения врача. Кроме того, если температура тела повышена, или периодически повышается, боль в ухе пульсирующая, есть гнойные выделения из уха, то категорически нельзя греть больное ухо!
Нельзя капать в уши капли без назначения врача. Восковые свечи категорически запрещены при любом отите.
Профилактические меры. Зачастую отит проявляется после запущенной простуды, гриппа или ангины, насморка. Заболевание может рецидивировать (возобновляться) на фоне увеличенного аденоида или хронического ринита, синусита. Поэтому такие заболевания нужно лечить, руководствуясь рекомендациями вашего лор-врача, и, главное, доводить лечение до конца.
2. Кариес
Как ни странно, но причина ушной боли может быть в кариесе зубов. При запущенном кариесе пульсирующую или ноющую боль в ухе вызывает воспалительный процесс тканей около больного зуба, так как болевые ощущения передаются по нерву в ухо.
Как это определить? Боль в ухе пульсирующая или ноющая, чаще сочетается с зубной болью. Она усиливается при нажатии на больной зуб, при жевании или при приеме холодной и горячей пищи. По ночам болит сильнее, чем днем.
Что делать? Конечно, быстрее посетить стоматолога. До приема врача можно уменьшить боль приемом обезболивающего.
Можно сделать полоскание с содой — возьмите стакан теплой кипяченой воды и добавьте туда 1 чайную ложку соды и 2 капли йода.
Чего делать нельзя? Нельзя делать теплый компресс со стороны больного зуба.
Нельзя ковырять в зубе никакими предметами или трогать воспаленный зуб или десну руками. Это может привести к распространению инфекции.
Профилактические меры. Не допускайте проблем с зубами, любая дырка в зубе может привести к появлению инфекции и воспалению.
3. Невралгия тройничного нерва
Невралгия тройничного нерва (воспаление нерва) также может служить причиной боли в ухе.
Как это определить? Боль, может быть стреляющей и кратковременной, а может бать слабовыраженной постоянной и ощущаться не только в ухе, но и в околоушной области, теменно-височной области. При этом пациент отмечает, что ему неприятно прикасаться к коже головы и волосам с этой стороны, появляется гиперестезия – повышенная чувствительность.
При этом пациент отмечает, что ему неприятно прикасаться к коже головы и волосам с этой стороны, появляется гиперестезия – повышенная чувствительность.
Что делать? При таких симптомах нужно незамедлительно обратится к врачу-невропатологу Но и консультация лор врача вам скорей всего понадобится, для исключения заболеваний уха. Ведь в случае патологии лор-органов только он сможет назначить нужное, специфическое именно для вашего случая, лечение.
Чего нельзя делать? Нельзя употреблять острые блюда, кофе и крепкий чай. Они могут усилить болевые ощущения.
Профилактические меры. Не переохлаждайте организм. Невралгию может вызвать длительное переохлаждение, особенно совмещенное с физическими нагрузками. Также возможными причинами могут быть старые травмы позвоночника.
4. Фурункул
Если есть сильная боль внутри уха и есть выделения гноя, то возможная причина — фурункул. Это локализованное воспаление волосяного мешочка.
Как это определить? Боль постоянная, интенсивная, усиливается при надавливании на козелок уха.
Что делать? Нужно записаться к лор-врачу, желательно оперирующему, т.к. для качественного вскрытия гнойника (а таковым является воспаленный фурункул) необходимо хирургическое вмешательство и назначение эффективной антибактериальной терапии.
Чего делать нельзя? Нельзя самостоятельно вскрывать фурункул, чтобы не занести инфекцию в организм. Кроме того, помните, что бесконтрольное самолечение антибиотиками не только неэффективно, но может принести вам вред в дальнейшем.
Профилактические меры. Держать уши в чистоте. Фурункул появляется из-за отсутствия простых гигиенических процедур – у тех, кто не чистит уши или чистит опасными для этого острыми предметами.
5. К сожалению, существует много других причин появления боли в ушах — инфекция, травмы, серная пробка и др.
Всего не перечислить в рамках нашей небольшой статьи. Поэтому следующий вопрос стар как мир.
Как же все-таки лечить больное ухо?
Вы можете получить от друзей, родных, знакомых множество разных рекомендаций. Ценители народной медицины советуют закапывать в ухо настой ромашки, мелиссы или прополиса, прикладывать свекольный компресс с добавлением меда и др. Опытные родители, прошедшие со своими детьми через несколько отитов, посоветуют вам конкретный антибиотик. Провизор в аптеке сразу выдаст несколько упаковок «точно помогающих» и недешевых лекарств.
Ценители народной медицины советуют закапывать в ухо настой ромашки, мелиссы или прополиса, прикладывать свекольный компресс с добавлением меда и др. Опытные родители, прошедшие со своими детьми через несколько отитов, посоветуют вам конкретный антибиотик. Провизор в аптеке сразу выдаст несколько упаковок «точно помогающих» и недешевых лекарств.
Но причина боли, как вы понимаете, может быть самой разной: инфекционной, травматической, опосредованно связанной с окружающими нервами и т.п. И методы лечения, которые помогут вам при остром среднем отите, могут принести вред при наружном отите.
Поэтому, прежде чем самому заниматься лечением, мы рекомендуем вам показаться лор-врачу клиники «Лор Плюс» для оказания квалифицированной и эффективной помощи.
Что нужно делать, чтобы не возникала боль в ушах? Профилактика.
- Здоровый образ жизни – это первое и самое главное условие профилактики любых заболеваний в том числе и болезней уха.
- Конкретные профилактические меры зависят от локализации воспаления: ушная раковина, наружный слуховой проход, полости среднего уха или внутреннее ухо.
 Заболевания этих отделов уха различны по своей природе и дальнейшему развитию. Соответственно, различными будут и меры профилактики.
Заболевания этих отделов уха различны по своей природе и дальнейшему развитию. Соответственно, различными будут и меры профилактики.
Например, при избыточном образовании серы в слуховом проходе у некоторых людей образуются серные пробки. В данном случае основная рекомендация — это не чистить уши ватными палочками и регулярно, не менее 1 раза в год, проводить осмотры у лор-врача.
Помните, что для профилактики заболеваний среднего уха чрезвычайно важно здоровое состояние полости носа и носоглотки, поскольку нормальное функционирование уха тесно связано с нормальным носовым дыханием и состоянием носа и околоносовых пазух.
Медицинский центр «Лор Плюс» проводит профилактические осмотры, а также диагностику и лечение заболеваний уха у взрослых и детей. Благодаря нашим высококвалифицированным специалистам и современным методам профилактики вы сможете предотвратить отит у ребенка, или вылечить без последствий серьезные заболевания уха.
Вывод:
Причиной боли в ухе могут быть различные заболевания. Точно определить это сможет только лор-врач после осмотра, а зачастую еще и после назначения дополнительных обследований. Поэтому категорически не рекомендуем вам самостоятельно заниматься лечением ушей — очень важной части нашего организма.
Точно определить это сможет только лор-врач после осмотра, а зачастую еще и после назначения дополнительных обследований. Поэтому категорически не рекомендуем вам самостоятельно заниматься лечением ушей — очень важной части нашего организма.
Вопросы и ответы на тему «Лечение болезней уха»
Записаться на прием
Что делать, если у ребенка болит ухо
Если у ребенка заболело ухо, не торопитесь бежать в аптеку и покупать ушные капли или слушать советы бабушек и искать борный спирт. Дело в том, что боль в ухе сигнализирует всегда о проблеме у ребенка с органом слуха. Однако заболевания уха (отиты) имеют различную природу возникновения. Зачастую родители недооценивают данный факт и не торопятся обращаться к врачу детскому оториноларингологу (ЛОР врачу), предпочитая закапывать в ухо ребенку капли, которые им порекомендуют в аптеке.
На самом деле под термином отит подразумевают несколько видов воспалительных заболеваний органа слуха в зависимости от локализации воспалительного процесса. Так при воспалении кожи наружного слухового прохода отит называют наружным, так как в воспаление вовлекается только наружный слуховой проход без поражения среднего уха.
Так при воспалении кожи наружного слухового прохода отит называют наружным, так как в воспаление вовлекается только наружный слуховой проход без поражения среднего уха.
Наружный отит – это по сути дерматит ограниченного участка кожи с локализацией на ограниченном участке от ушной раковины до барабанной перепонки, по крайней мере до первого ее слоя, покрытого эпидермисом.
Причины развития воспаления наружного уха – инфекционные и аллергические, предрасполагающими факторами являются:
- анатомическая узость слухового прохода,
- неправильная гигиена,
- попадание в ухо инородных предметов и воды и др.
У детей наружный отит имеет как правило диффузный (сливной) характер, то есть чаще всего поражается воспалением вся поверхность кожи слухового прохода от ушной раковины до барабанной перепонки с распространением отека и покраснением (гиперемией) на кожу ушной раковины и заушной области.
Самым характерным признаком наружного отита – является тупая, ноющая (а не стреляющая!) боль в ухе, при попытке закапать капли в ухо – они тут же вытекают из-за резкого сужения просвета наружного слухового прохода.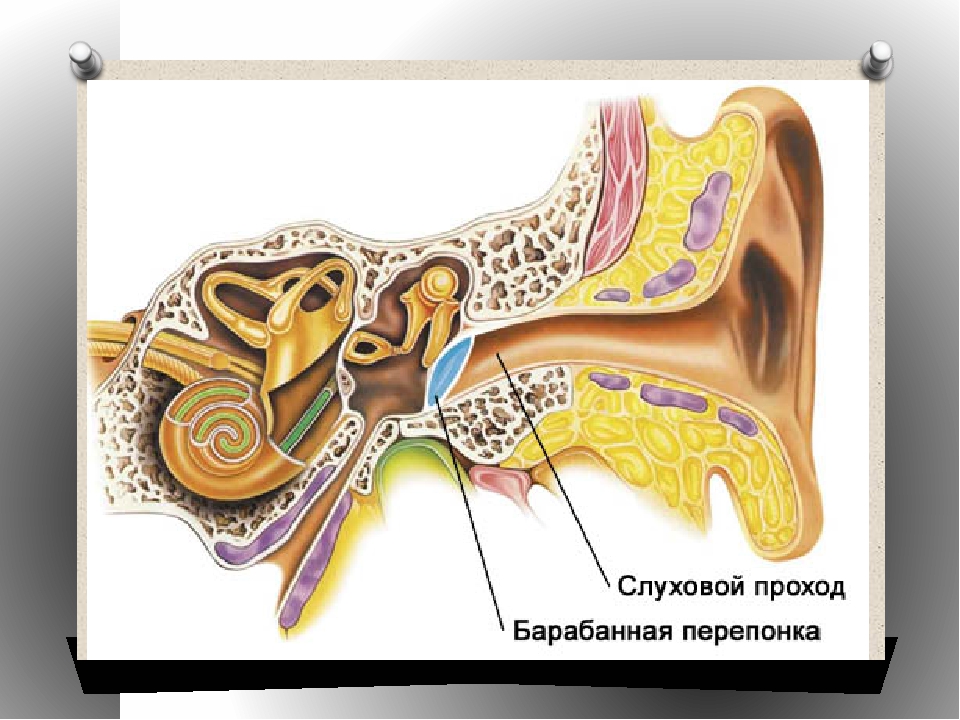
При далеко зашедших случаях воспаление может распространяться на кожу и хрящевую ткань ушной раковины, при этом больное ухо оттопыривается, увеличивается в размере, становится болезненным при дотрагивании и резко краснеет.
Лечение наружного отита без врача оториноларинголога не возможно. Несмотря на кажущуюся понятность и простоту наружный отит лечится очень длительно и сложно особенно в запущенных случаях. Все врачи отриноларингологи рекомендуют при первых признаках наружного отита у ребенка не заниматься самолечением не известными ушными каплями, а немедленно обратиться к детскому ЛОР врачу.
Ой! Ухо болит!!! (что делать при отите)
При отите (воспалительном заболевании наружного и/или среднего уха) необходимо срочно обратиться к ЛОР-врачу и выполнять все его назначения. Хоть в поговорку вошловыражение «беречь, как зеницу ока!», слух – не менее важное для человека чувство, и беречь уши, орган слуха, надо так жебдительно.
При лечении отита обязательным компонентом является обеспечениесвободного носового дыхания: для снятия отека потребуются сосудосуживающиекапли в нос, а для освобождения носовых ходов от слизи – туалет носовых ходов. Сегодня аптеки предлагают хороший ассортимент спреев для этой цели: орошайте полость носа обильно, а затем высморкайте нос (малышам, которыееще не освоили сморкание – подойдет назальный аспиратор – система «Отривинбэби». Не рекомендую использовать резиновую грушу!)
Сегодня аптеки предлагают хороший ассортимент спреев для этой цели: орошайте полость носа обильно, а затем высморкайте нос (малышам, которыееще не освоили сморкание – подойдет назальный аспиратор – система «Отривинбэби». Не рекомендую использовать резиновую грушу!)
При высокой температуре нельзя делать согревающий компресс на ухо, и вообще – любые тепловые процедуры при отите можно проводить только по назначению врача. В то же время, уши должны быть в тепле, придется надеть на голову платок/чепчик.
При наличии отделяемого из слухового прохода (гноетечении), после проведения тщательного его туалета (врач показывает и объясняет, будьте внимательны!), как правило, применяются лечебные капли (кроме спиртовых) методом нагнетания – по рекомендации врача. Перед его проведением необходимо закапать в нос сосудосуживающие капли: пациент ложится на бок, капли закапывают в ту половину носа, на каком боку он лежит, а через 5-10 минут нужно повернуться на другой бок и закапать капли во вторую половину носа.
Купать ребенка в период высокой температуры и гулять с ним не рекомендуется. Принимайте гигиенический душ, а чтобы вода не попала в больное ушко – прикройте его ваткой, смоченной стерильным вазелиновым маслом.
После выздоровления всякий раз необходимо проходить тимпанометрию, чтобы убедиться в полном восстановлении работы слуховых труб и в том, что слух у малыша не страдает! Ведь снижение слуха на одно ухо даже для самых внимательных родителей – совершенно неуловимо!
Отит любит повторяться, поэтому даже после однократного эпизода с больными ушами, нужна особая осторожность и внимание к ребенку при КАЖДОМ ОРЗ. В первые же дни насморка необходимо восстанавливать свободное носовое дыхание с помощью хороших сосудосуживающих капель (с 6 лет – спреев) и частого промывания полости носа – это и есть профилактика повторных отитов! Главный критерий того, что у человека нормально функционирует нос и слуховая труба (значит, риск отита предельно низок): при зажатом носике при совершении глотательного движения ощущается отчетливый хлопок/щелчок в ухе. Если это чувство пропало – тревога! Срочно мчитесь к ЛОР-врачу!
В первые же дни насморка необходимо восстанавливать свободное носовое дыхание с помощью хороших сосудосуживающих капель (с 6 лет – спреев) и частого промывания полости носа – это и есть профилактика повторных отитов! Главный критерий того, что у человека нормально функционирует нос и слуховая труба (значит, риск отита предельно низок): при зажатом носике при совершении глотательного движения ощущается отчетливый хлопок/щелчок в ухе. Если это чувство пропало – тревога! Срочно мчитесь к ЛОР-врачу!
Берегите ушки смолоду!
Грицаль Надежда Юрьевна, врач оториноларинголог
Боль в ушах: причины, разновидности, лечение
Боль в ушах – распространенная проблема, от которой могут страдать, как взрослые, так и дети. Устранением проблемы должен заниматься квалифицированный врач, обычно это отоларинголог (ЛОР), но в некоторых случаях может понадобиться вмешательство других специалистов (невролога, терапевта, стоматолога и пр.
Разновидности боли в ушах
В зависимости от причины, ушная боль может носить разнообразный характер: развиваться резко или постепенно, быть незначительной или сильно выраженной. Болевые ощущения могут носить как постоянный, так и периодический, «простреливающий» характер. Боль может описываться пациентом, как тупая, ноющая или жгучая. Боль в ушах может сопровождаться ухудшением слуха, шумом или потрескиванием в ушах; может отдавать в челюсть, зубы или висок.
Если взрослый способен самостоятельно различить и описать беспокоящие его болевые ощущения, то ребенок, в особенности младшего возраста, на это не способен. Потому родители должны насторожиться если ребенок ложится на сторону больного уха, трет его рукой, трясет головой. Прежде всего это касается детей, у которых протекает ОРВИ, потому что отит является частым осложнением простудных заболеваний.
Причины ушной боли
Чаще всего ухо болит из-за развития воспалительного процесса, которые называется отитом. Развитие отита обычно провоцирует вирусная, бактериальная или грибковая инфекция, он может быть осложнением болезней носа (например, гайморита) или горла, перенесенного респираторного заболевания или травм. Те же причины могут вызвать евстахиит – воспаление слизистой оболочки слуховой трубы, которое также сопровождается болевыми ощущениями.
Часто ушную боль вызывают скопления серы в ушном проходе – серные пробки, неприятные ощущения при которых могут варьироваться от незначительного дискомфорта до выраженной боли в ухе. В таких случаях ЛОР проводит промывание, удаляя серную пробку.
Распространенной причиной боли в ухе является попадание туда инородного тела – это особенно актуально для маленьких детей, которые склонны заталкивать мелкие предметы в уши или нос. Устранение инородного тела из уха производится только врачом, самостоятельное извлечение категорически запрещено, так как чревато травмированием уха. Также причиной боли в ухе может быть попадание туда жидкости (к примеру, воды при купании).
Уши часто болят вследствие травм, которые могут быть как механическими (удары, проникновение инородных тел), так и баротравмами – резким повышением давления (к примеру, очень громкие звуки, хлопки, взрывы).
Также уши могут болеть:
- из-за воспаления лимфатических узлов, находящихся поблизости;
- невралгии тройничного нерва;
- стоматологических проблем;
- поражения височно-нижнечелюстного сустава;
- мастоидита;
- высокого артериального давления.
Какой врач лечит боль в ухе?
Диагностикой и лечением занимается врач отоларинголог (ЛОР), который во время консультации анализирует жалобы пациента, проводит осмотр, собирает анамнез, в случае необходимости — назначает дополнительные исследования. Он определяет причины ушной боли и занимается её лечением, если причина болезни отоларингологическая. Если же боль спровоцирована неврологическими, сосудистыми или стоматологическими заболеваниями – направляет к профильному специалисту. Это может быть невролог, стоматолог, терапевт или кардиолог.
Диагностика и лечение ушной боли
Для постановки диагноза проводится осмотр, в некоторых случаях может браться мазок из уха, также может быть назначен анализ крови. Дополнительные обследования могут понадобиться, если у боли стоматологическое, неврологическое или сосудистое происхождение. Все лабораторные исследования, необходимые для диагностики причин ушной боли, можно быстро и качественно провести в лаборатории «Медлаб».
Лечение, в зависимости от причин, может включать антибиотики (в случае бактериальной инфекции), сосудосуживающие и антисептические капли, антигистаминные и жаропонижающие препараты. Могут быть назначены промывания и физиотерапевтические процедуры.
Большинству пациентов достаточно амбулаторного лечения, лишь в тяжелых случаях проводится госпитализация в стационар. Тем не менее, даже в домашних условиях лечение должно проводиться только под контролем врача. Самолечение боли в ушах может привести к ухудшению состояния пациента, вплоть до полной потери слуха.
Боль в ухе у ребенка – что делать? [Причины и лечение]
Что нужно знать о боле в ухе у ребенка:- Боль в ухе может означать, что ребенка возникло воспаление уха – отит. Единственный способ убедиться, так это или нет – дать врачу отоларингологу осмотреть барабанную перепонку с помощью отоскопа или ЛОР-эндоскопа.
- Боль в ухе не угрожает жизни: безопасно ждать, пока врач приедет на дом или ребенка отвезут к врачу.
- Боль в ухе обычно можно уменьшить с помощью приема неспецифического противовоспалительного средства.
- Большинство инфекций, вызывающих боль в ушах у детей, имеют вирусную природу и не нуждаются в лечении антибиотиками.
Почему у детей может возникать боль в ухе?
- Инфекции уха. Инфекция среднего уха (пространство за барабанной перепонкой) является наиболее распространенной причиной. Ушные инфекции могут быть вызваны вирусами или бактериями.
- Ухо пловца. Это инфекция или раздражение кожи, которая покрывает наружный слуховой проход, от попавшей в ухо воды. Основным симптомом является зуд ушного канала. Если к раздражению присоединяется инфекция, то возникает боль в ухе.
- Травма ушного канала. Использование жестких предметов или ногтей для очистки ушей могут привести к царапинам, которые могут воспалиться и вызвать боль.
- Абсцесс ушного канала. Инфекция волосяного фолликула в ушном канале может быть очень болезненной.
- Серная пробка. Большой кусок твердой ушной серы может вызвать легкую боль в ушах. Если сера была вдавлена ватными тампонами при прочистке ушей, может произойти блокировка слухового прохода и возникнуть воспаление с болью, при котором дополнительно может наблюдаться снижение слуха в этом ухе.
- Инородный предмет. Малыши могут заталкивать мелкие предметы (инородные тела) в уши, что может вызывать боль. Чаще всего это – мелкие камушки, бусины, бисер, семечки от ягод, мелкие детали лего или пластиковых игрушек киндер-сюрприз и т.п. Соблюдайте инструкции указанные на упаковке игрушек. Не допускайте, чтобы маленький ребенок играл с мелкими предметами, особенно без присмотра взрослых.
- Баротравма. Если слуховой проход заблокирован серной пробкой, при перепаде давления (например, в самолете, поездке на автомобиле в горах или в лифте небоскреба) может произойти болезненное растяжение барабанной перепонки. Дети более чувствительны. Ту баро-нагрузку, которую даже не заметит взрослый человек, ребенок будет воспринимать как боль.
- Иррадиирущая (отраженная) боль. Боль в ухе также может быть вызвана проблемами в миндалинах, околоушной железе или челюстях. Часто зубная боль может маскироваться под боль в ухе, у малышей – особенно в период прорезывания зубов. Также боль в ухе может появляться при воспалении тройничного нерва, при паротите (свинке) или при очень болезненном воспалении нижнечелюстных лимфатических узлов. Особая боль в ухе – при воспалении сосцевидного отростка височной кости. Иррадиирующую боль легко выявить при надавливании на воспаленный орган она усилится.
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Что делать при боли в ухе у ребенка до прихода врача?- Чтобы помочь уменьшить боль, ребенку можно дать ацетаминофен (Тайленол) или ибупрофен (Адвил, Нурофен).
- Можно приложить теплую (не горячую) повязку из мягкой ткани на ушную раковину на 20 минут. Мягкое тепло снимает боль, пока обезболивающее лекарство не начнет работать.
- ВАЖНО: самостоятельно ставить компрессы или греющие повязки без назначения врача нельзя, вы можете УСИЛИТЬ или генерализовать гнойное воспаление!
Боль в ухе от ушной инфекции
Если из уха вытекает гной (возможно, с примесью крови), то в барабанной перепонке, вероятно, появилось небольшое отверстие (перфорация). Выделение также может произойти, если у ребенка установлены трубочки в барабанную перепонку. Нужно проводить туалет уха несколько раз в день (и не затыкать ушки ватой), чтобы отделяемое свободно выходило, не забивало слуховой проход.Это предупредит воспаление слухового прохода. Чаще всего барабанная перепонка хорошо заживает после лечения ушной инфекции антибиотиками, которые ребенку должен назначать только врач.
Если вы заподозрили у ребенка боль в ухе – сразу обращайтесь к ЛОР-врачу. Сам по себе отит – не сложное заболевание и легко поддается лечению, но осложнения, которые он может вызвать, грозят снижением или даже потерей слуха у ребенка.
Ушная боль у ребенка | Медицинский центр «Сердолик»
Ушная боль у ребенка может возникнуть в силу целого ряда причин.
Основные из них:
- Боль простудного характера.
Возможно ребенок оказался на сквозняке, или был на улице без шапки в ветреную погоду. - Попадание в ухо постороннего предмета.
Это может быть заползшее в ухо насекомое, частички пыли или шерсти, клочок ваты, попавшие в ухо частицы волос при стрижке, и т.д. - Травмирование слухового канала.
Чаще всего это случается при неосторожной чистке ушей. Ватная палочка или спичка, обмотанная кусочком ваты, может оцарапать кожу слухового канала. - Попадание в ухо большого количества воды.
Это может случиться при купании или плавании в бассейне. Попадание в ухо воды может спровоцировать разжижение слоя ушной серы (которая выстилает слуховой канал, защищая его от инфекций), и привести к возникновению наружного отита (или, как его еще называют, “ухо пловца”). В этом случае незащищенная слоем серы кожа, становится очень восприимчивой к инфекциям. Один из главных признаков наружного отита – появлении сыпи на коже наружного слухового прохода. - Несоблюдение правил гигиены.
Развитие чувствительности слухового канала может спровоцировать и пренебрежение гигиенической чисткой ушей. В этом случае ушная сера, скопившаяся в слуховом канале в избыточном количестве, подсыхает. Частички сухой серы вызывают шелушение кожи, выстилающей слуховой канал. - Последствия удара в ухо.
Ребенок может получить такую травму при падении, в игре или драке. Ухо в этом случае будет болеть. - Перепады атмосферного давления (например, при взлете и посадке, во время авиаперелетов), погружения на глубину (ныряние, занятия дайвингом).
- Иррадирующая боль.
В этом случае боль отдает в ухо из-за боли в челюсти, зубах, языке, или при воспалении гланд) - Инфекция среднего уха (средний отит).
Средний отит может являться последствием простудных заболеваний верхних дыхательных путей, воспаления миндалин, аллергических реакций. Возникает средний отит из-за отека евстахиевой трубы. В этом случае боль усиливается при высмаркивании, глотании и жевании
У детей до 1-2 лет отек может возникнуть и в том случае, если ребенок пьет из бутылочки, лежа на спине.
Отек и закупорка евстахиевой трубы приводит к увеличению давления в области среднего уха и накоплению жидкости. Такое воспаление может затронуть барабанную перепонку и даже привести к ее разрыву. Основными симптомами среднего отита являются: сильная боль, ощущение шума или звона в ухе, ощущение тяжести в ухе.
Возможные симптомы: повышение температуры, боль при слабом нажатии на ухо, повышенная раздражительность, или, наоборот, апатия, слабость, тошнота, рвота, диарея.
У младенцев симптомы могут выражаться в виде резкого крика, беспокойства, притрагивании к уху, трения головой о подушку.
При разрыве барабанной перепонки из наружного слухового канала выделяется немного крови, а затем гнойные выделения желтоватого или зеленоватого цвета.
?Предостережение ! При возникновении ушной боли следует немедленно обратиться к врачу! Запущенное заболевание может иметь самые печальные последствия от частичной потери слуха до развития менингита.
Способы облегчить состояние до обращения к специалисту.
- Усадить ребенка или, если речь идет о грудном ребенке, приподнять голову малыша, подложив под нее плотную подушку.
- Предложить несколько минут пожевать жевательную резинку.
Этот способ часто применяется при авиаперелетах, но может сработать и вне их. Жевание ослабляет давление в области среднего уха и может ослабить боль. - Дать ребенку обезболивающее. Для этого подойдет ибупрофен или парацетомол. ?Предостережение. Детям до 12 лет противопоказан аспирин!
- Воспользоваться сосудосуживающими каплями. Несколько капель сосудосуживающих препаратов, закапанных в нос, удалят излишнюю слизь, закупорившую евстахиеву трубу, и давление в ухе ослабнет. Кроме этого, действие препарата может поспособствовать оттоку гноя. В этом случае гной стечет по трубе в глотку.
- Спиртовой компресс.
? Предостережение: компресс нельзя делать при повышенной температуре! Для компресса необходимо разбавить спирт с водой в пропорции 1:1. Важно, чтобы жидкости не были холодными. Затем нужно приготовить первый слой компресса: смочить марлю, или чистую материю, приготовленной жидкостью, и уложить ее вокруг больного уха. Можно также сделать прорезь для уха в ткани.Для второго слоя необходимо накрыть первый слой компресса полиэтиленом (можно взять вощеную бумагу)Третий слой состоит из ваты, которая выкладывается на предыдущие 2 слоя.Компресс нужно зафиксировать при помощи платка или шарфа.
?Предостережение: если боль и повышенная температура держатся в течение двух дней, необходимо повторное обращение к врачу!
Приглашаем Вас на консультацию детского оториноларинголога в Новосибирске. Доверьте Ваше здоровье профессионалам. Ждем Вас на приеме!
Что делать, если болит ухо у ребёнка
Итак, вы — родитель, на руках у которого плачущий малыш с жалобами на разболевшееся ухо. Не теряя времени, приступаем к действиям.
1. Успокойтесь
Во‑первых, потому, что ребёнку нехорошо и в такой момент он особенно нуждается в надёжном, спокойном, уверенном плече папы или мамы. А не вот в этом тревожном: «А‑а‑а, что же делать?!»
Во‑вторых, боль в ухе у малышей — явление распространённое и случается гораздо чаще, чем у взрослых.
По данным Национального института глухоты и других коммуникационных расстройств (США), у пяти из шести детей инфекция уха возникнет хотя бы раз до того, как им исполнится 3 года.
Тому есть вполне естественные причины.
Физиологическая
nhl.com.ruНа данной картинке нас больше всего интересует евстахиева труба — полость, соединяющая ухо с носоглоткой. В норме она служит для выравнивания давления извне и в полости среднего уха и вообще крайне полезна. Но иногда может вредить.
Классический случай — любое ОРВИ, сопровождающееся соплями. Когда мы шмыгаем носом (неважно, в себя или из себя), слизь попадает в евстахиеву трубу. И может заблокировать её. Естественный механизм выравнивания давления нарушается, барабанная перепонка из‑за разницы давлений выгибается. Так появляется острая боль.
Второй момент: вместе со слизью в ухо могут проникнуть вирусы и бактерии, которые вызвали респираторное заболевание. Возникает воспаление — отит.
Евстахиевы трубы у детей более короткие и прямые, чем у взрослых. Именно поэтому особенно легко блокируются слизью, да и микробам к полости среднего уха рукой подать.
Иммунная
Иммунная система у ребёнка ещё не так эффективна, как у взрослого. Из‑за этого организм не всегда может вовремя побороть инфекцию и отиты случаются чаще.
Медики прекрасно знают об этих особенностях детского организма и имеют наработанную практику лечения отитов у детей. В большинстве случаев госпитализация не требуется: помочь малышу справиться с болезнью можно и дома. Но иногда бывают сложные случаи.
2. Убедитесь, что ситуация не требует вызова скорой
Как можно быстрее свяжитесь с вашим педиатром или даже вызывайте скорую, если :
- симптомы инфекции уха (плач, суетливость, лихорадка, попытки ударять руками по уху) наблюдаются у ребёнка младше 6 месяцев;
- малыш плачет не умолкая, жалуется на сильную боль;
- его температура превышает 38,8 ℃;
- ухо опухло и/или из него вытекает жидкость.
При таких состояниях вам, возможно, придётся отправиться с ребёнком в стационар.
Если болезненность есть, но опасных симптомов нет, всё равно сообщите о ситуации вашему педиатру (лучше вызовите его на дом). Только врач поставит точный диагноз и назначит необходимое лечение.
Но до его прихода вы можете облегчить состояние малыша самостоятельно.
3. Помогите ребёнку избавиться от боли в ухе
Сразу упомянем два важных «не»:
- Не давайте малышу антибиотик, если лекарство не прописано врачом! Во‑первых, самоназначение таких препаратов — это зло. Почему — Лайфхакер подробно писал здесь. Во‑вторых, в обзоре исследований, опубликованном в журнале Американской медицинской ассоциации, отмечается, что 80% детей с ушными инфекциями выздоравливают примерно за три дня без антибиотиков. Относится ли ваш ребёнок к оставшимся 20%, может установить только педиатр.
- Не капайте ничего в уши, пока капли не назначит врач! В некоторых случаях это может ухудшить состояние малыша.
А вот что можно делать, даже если педиатр к вам ещё не дошёл.
Приложите к уху тёплый влажный компресс
Это может быть грелка, обёрнутая тонкой салфеткой. Или мягкая тряпочка, смоченная в тёплой воде. Компресс уменьшит боль и успокоит.
Дайте болеутоляющее
Для детей старше 6 месяцев подойдут безрецептурные препараты на основе парацетамола или ибупрофена. Строго следуйте рекомендациям, которые даны в инструкции к конкретному средству!
И не давайте детям младше 14 (в некоторых источниках настаивают даже на 16) лет аспирин.
Чаще поите малыша
Всё равно чем: водой, молоком, компотом, соком, морсом. Главное, чтобы ребёнок пил. Глотание помогает очистить евстахиеву трубу от слизи и может облегчить боль.
Приподнимите его постель в изголовье
Так, чтобы голова была выше тела. Это улучшит дренаж носовых пазух и евстахиевой трубы.
Не кладите ребёнку подушку под голову — лучше подложите пару подушек под матрас в изголовье кровати.
4. Дождитесь врача и строго соблюдайте его назначения
Ещё раз напомним: проконсультироваться с педиатром при подозрении на ушную инфекцию в любом случае необходимо. Возможно, медик пропишет ребёнку лекарственные препараты — сосудосуживающие, ушные капли или даже антибиотик. Строго следуйте всем рекомендациям врача.
Уже через 3–4 дня после начала заболевания малыш будет чувствовать себя практически здоровым. Если же боль в ушах продолжается, снова как можно быстрее обратитесь к педиатру, чтобы не пропустить развитие возможных осложнений.
Читайте также 👶👂😭
опухшее ухо у пациента с язвенным колитом
J Community Hosp Intern Med Perspect. 2014; 4 (3): 10.3402 / jchimp.v4.24659.
, MD, 1, * , MD, 1 , MBBS, 2 and, MD 1Paras Karmacharya
1 Департамент внутренней медицины, Reading Health System, West Reading, PA , США
Ranjan Pathak
1 Департамент внутренней медицины, Reading Health System, West Reading, PA, USA
Pragya Shrestha
2 Департамент внутренней медицины, Нанкинский медицинский университет, провинция Цзянсу, Китай
Ричард Алвейс
1 Департамент внутренней медицины, Reading Health System, West Reading, PA, США
1 Департамент внутренней медицины, Reading Health System, West Reading, PA, USA
2 Department of Internal Медицина, Нанкинский медицинский университет, провинция Цзянсу, Китай
* Для корреспонденции: Paras Karmacharya, Reading Health System, 6th Avenue and Spruce Street, West Reading, PA 196 12, США, электронная почта: moc.liamg @ ayrahcamraksarapПоступило в редакцию 15 апреля 2014 г .; Принято 6 мая 2014 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial 3.0 Unported License, разрешающей любое некоммерческое использование, распространение и воспроизведение на любом носителе при условии, что оригинальная работа правильно цитируется .
Эта статья цитируется в других статьях в PMC.Abstract
Рецидивирующий полихондрит — редкое заболевание соединительной ткани неизвестной этиологии, характеризующееся рецидивирующим воспалением, дегенерацией и деформацией ушного хряща.Аутоиммунное воспаление также может поражать хрящи на других участках, включая нос, гортань, трахею и бронхи. Здесь мы представляем случай рецидивирующего полихондрита у пациента с язвенным колитом. Мы также рассматриваем проявления, диагностику и лечение этого состояния.
Ключевые слова: Поражение хряща, хондрит, рецидивирующий полихондрит, язвенный колит
20-летний мужчина, который находился на лечении азатиоприном по поводу язвенного колита, в течение 1 недели страдал от боли, отека и покраснения правого уха.У него не было лихорадки, но его физикальное обследование показало наличие эритематозной, утолщенной, чрезвычайно болезненной правой ушной раковины с сохранением мочки уха () и нормальным внутренним слуховым проходом и барабанной перепонкой. Лабораторное обследование выявило лейкоцитоз 14 100 / мм 3 , скорость оседания эритроцитов 17 мм / час и повышенный уровень С-реактивного белка 2,2 мг / дл. Электролиты сыворотки, креатинин и анализ мочи были в норме. Уровни антинуклеарных антител, ревматоидного фактора и комплемента были нормальными.Культуры крови были отрицательными. Первоначально внутривенное введение пиперациллин-тазобактама было начато при предполагаемом наружном отите с целлюлитом у хозяина с ослабленным иммунитетом, но компьютерная томография показала утолщение хряща предсердия без абсцесса и был диагностирован рецидивирующий полихондрит (РП). Преднизон 50 мг в день был начат с резким улучшением в течение следующих 2 дней, и он был выписан.
Острый хондрит правого предсердия с сохранением мочки уха у больного рецидивирующим полихондритом.
РП — редкое заболевание соединительной ткани неизвестной этиологии, характеризующееся рецидивирующим воспалением, дегенерацией и деформацией ушного хряща. Аутоиммунное воспаление также может поражать хрящи на других участках, включая нос, гортань, трахею и бронхи (1–3). RP может возникать изолированно, но часто встречается у пациентов с другими аутоиммунными заболеваниями, включая воспалительное заболевание кишечника, как в этом случае. Диагноз ставится клинически, и критерии Мише часто бывают полезными, хотя они не были подтверждены (2).Ключевым отличительным признаком полихрондрита ушной раковины от местной инфекции мягких тканей является четко очерченное воспаление, покрывающее хрящ, с сохранением мочки уха, не содержащей хряща. Это хорошо продемонстрировано в текущем случае. Противовоспалительные агенты, такие как колхицин и дапсон, можно использовать при легких формах заболевания, но низкие дозы кортикостероидов обычно требуются хронически. При тяжелых формах могут потребоваться кортикостероиды в высоких дозах, иммунодепрессанты или биологические агенты (2).
Раскрытие финансовой информации: отсутствует
Ссылки
1. McAdam LP, O’Hanlan MA, Bluestone R, Pearson CM. Рецидивирующий полихондрит: проспективное исследование 23 пациентов и обзор литературы. Медицина (Балтимор), 1976; 55 (3): 193–215. [PubMed] [Google Scholar] 2. Пуэшаль X, терьер B, Mouthon L, Costedoat-Chalumeau N, Guillevin L, Le Jeunne C. Рецидивирующий полихондрит. Jt Bone Spine. 2014. 81 (2): 118–24. [PubMed] [Google Scholar] 3. Асунсьон AM, Федерман Д.Г., Кирснер Р.С. Отек уха у больного язвенным колитом.Ревматоидный артрит. 1994. 37 (3): 432–4. [PubMed] [Google Scholar] Синдром Коганау пациентов с воспалительным заболеванием кишечника — серия клинических случаев | Журнал Крона и колита
Абстрактные
Предпосылки:
Синдром Когана (CSy) — очень редкое аутоиммунное заболевание, поражающее в основном внутреннее ухо и глаза, и связано с воспалительным заболеванием кишечника (ВЗК).
Методы:
Это было ретроспективное наблюдательное исследование Европейской организации Крона и колита (ECCO), проведенное в рамках проекта CONFER.Ко всем членам ECCO был обращен призыв сообщать о случаях сопутствующего КСи и воспалительного заболевания кишечника (ВЗК). Клинические данные регистрировались в стандартизированной анкете.
Результаты:
В этой международной серии случаев сообщается о 22 сопутствующих случаях CSy – IBD в 14 крупных медицинских центрах. Средняя продолжительность ВЗК до постановки диагноза CSy составляла 8,7 года (диапазон 0,0–38,0), а средний возраст на момент постановки диагноза CSy составлял 44,6 года (диапазон 9,0–67,0). Шесть пациентов страдали язвенным колитом (ЯК), а 16 — болезнью Крона.Одиннадцать пациентов (50%) имели активную болезнь при диагнозе CSy. Шестнадцать пациентов проходили лечение ВЗК на момент постановки диагноза CSy, из которых 6 (37,5%) принимали противоопухолевый фактор некроза (TNF). У семи из 10 пациентов, которые лечились от CSy иммуномодуляторами (в основном кортикостероидами), наблюдался хотя бы частичный ответ.
Заключение:
На сегодняшний день это самая крупная серия случаев CSy – IBD. Хотя CSy считается аутоиммунным заболеванием и ассоциируется с ВЗК, иммуномодулирующее поддерживающее лечение ВЗК и даже терапия анти-TNF, по-видимому, не предотвращает начало заболевания.Более того, активность ВЗК, по-видимому, не вызывает CSy. Однако бдительность может способствовать ранней диагностике, а целенаправленное лечение кортикостероидами на начальном этапе потенциально может препятствовать ухудшению аудиовестибулярного аппарата. Наконец, бдительность и осведомленность могут также предложить лучшие условия для изучения патофизиологических механизмов этого редкого, но изнурительного явления.
1. Введение
Синдром Когана (CSy) — очень редкое аутоиммунное заболевание 1 , которое поражает внутреннее ухо и глаза. 2 Его типичное проявление впервые было описано в 1940-х годах. 3 Основой его клинического диагноза являются аудиовестибулярные симптомы, напоминающие болезнь Меньера, и воспаление глаз, такое как интерстициальный кератит. 4 У 70% пациентов наблюдаются другие системные проявления, такие как артралгия, лихорадка или миалгии, причем наиболее осложняющей формой является аортит. 5 Учитывая различное начало симптомов, возможность атипичных подтипов и отсутствие конкретных лабораторных тестов, диагноз часто затруднен, хотя недавно были описаны случаи кальцификации и сужения вестибулярного лабиринта и улитки на магнитно-резонансной томографии. . 6,7 Несмотря на очень редкую заболеваемость, в литературе было опубликовано более 100 случаев, что дает более глубокое понимание различных клинических проявлений и патофизиологии заболевания. 8
Как известно из нескольких аутоиммунных заболеваний, CSy показывает связь с воспалительными заболеваниями. Интересно, что связь между CSy и воспалительными заболеваниями кишечника (IBD), такими как болезнь Крона (CD) и язвенный колит (UC), была описана у нескольких пациентов. 7,9–16 Из-за системных проявлений как CSy, так и IBD и сложной диагностики CSy, диагностика CSy у пациентов с IBD, в частности, представляется сложной задачей. К настоящему времени зарегистрировано в общей сложности 13 пациентов с CSy и IBD. 7,9–16 Более того, очень мало известно о лежащем в основе патофизиологическом механизме. Здесь мы сообщаем о серии случаев из 22 пациентов, страдающих как IBD, так и CSy. Учитывая большую исследуемую популяцию и включение пациентов из в общей сложности 14 крупных международных центров ВЗК, эта систематическая серия случаев представляет собой значительный вклад в знания об этом заболевании и может выявить возможную патофизиологическую связь между двумя аутоиммунно-опосредованными заболеваниями CSy и IBD. .
2. Методы
2.1. Дизайн исследования
В рамках этого многоцентрового обсервационного исследования Европейской организации Крона и колита (ECCO) были ретроспективно собраны случаи заболевания по всему миру в рамках проекта CONFER (Совместная сеть для сообщений об исключительно редких случаях). Проект CONFER был инициирован ECCO для того, чтобы конкретно идентифицировать и сообщать вместе редкие ассоциации заболеваний IBD, которые в других случаях редко сообщаются из-за их исключительной редкости.Вкратце, методология CONFER заключалась в выборе темы, достойной изучения, из предложений, представленных членами ECCO. После того, как конкретная ассоциация заболевания ВЗК была выбрана руководящим комитетом в качестве проекта CONFER (синдром Когана и ассоциация ВЗК в случае настоящего исследования), ECCO обратилась с призывом выявить похожие случаи, с которыми сталкиваются врачи с ВЗК во всем мире.
Обращение к врачам было сделано через объявления на ежегодном конгрессе ECCO, на национальных встречах по IBD в Европе и во время нескольких международных встреч по IBD.Кроме того, призыв к аналогичным случаям был разослан по электронной почте всем членам и аффилированным врачам ECCO, а также на веб-сайте ECCO и в электронных новостях ECCO. Затем врачам было предложено сообщить о своем случае в базу данных CONFER, используя заранее определенную стандартизированную форму отчета о случае. Призыв к данной серии дел был озаглавлен «Синдром Когана у пациентов с ВЗК».
2.2. Пациенты и процедуры
Все взрослые пациенты с ВЗК (возраст> 16 лет) с диагнозом КСи на протяжении всего курса ВЗК или до его диагноза соответствовали критериям включения в это исследование.Диагноз CSy был основан на клинических проявлениях согласно предыдущим отчетам и обзорам. 1,17 Данные были собраны с использованием формы истории болезни, которая была разделена на два основных раздела. Раздел 1 включал характеристики пациента (эпидемиологические данные, история болезни, потребление алкоголя / курение, семейный анамнез) и заболевание (подтип ВЗК, дата постановки диагноза, Монреальская классификация, внекишечные проявления и лечение ВЗК). Раздел 2 включал описание CSy в отношении диагноза: лечение ВЗК при диагнозе CSy, симптомы и лечение, связанные с CSy (включая имплантацию улитки и исход лечения).Также были записаны соответствующие лабораторные исследования.
2.3. Статистика
Для статистического анализа использовалось программное обеспечение IBM SPSS Statistics версии 22.0.0 (SPSS Science, Inc., 2013 г., Чикаго, Иллинойс).
3. Результаты
3.1. Справочная информация о пациентах
Всего мы идентифицировали 22 пациента из 14 медицинских центров по всему миру. 16 пациентов имели CD и 6 пациентов UC. У четырех из 6 пациентов с ЯК был панколит (Монреальская классификация E3, 66.7%), тогда как у большинства пациентов с БК была выявлена либо подвздошная (7 пациентов, 43,8%), либо подвздошно-толстая (6 пациентов, 37,5%) локализация заболевания. Средний возраст включения в исследование составил 46,6 года (диапазон 19,0–74,0), а средний возраст постановки диагноза ВЗК составил 34,7 года (диапазон 1,0–59,0). Тринадцать женщин (59,1%), 18 пациентов европеоидной расы (81,8%) и 2 пациента (9,1%) имели положительный семейный анамнез ВЗК, при этом 1 пациент сообщил о матери с ЯК, 2 брата и сестры с CD, а еще один пациент сообщил о сестре. с CD. Всего 3 пациента (13.6%) были курильщиками в настоящее время, в то время как 4 сообщили, что курили в прошлом, при этом среднее время прекращения курения составило 15,8 лет (3,0–29,0) на момент включения в исследование. Ранее сообщалось, что лечение ВЗК в основном состояло из 5-аминосалициловой кислоты (5-ASA) (17 пациентов, 77,3%), системных стероидов (13 пациентов, 59,1%) и азатиоприна / 6-меркаптопурина (AZA / MP) (12 пациентов, 54,4%). ). Всего 9 пациентов (40,9%) получили хотя бы одну дозу терапии фактором некроза опухоли (TNF). Восемь пациентов (36,4%) ранее перенесли операцию (проктоколэктомия при ЯК, частичная резекция подвздошной или тощей кишки и дренирование абсцесса прямой кишки).Характеристики пациентов представлены в Таблице 1. О четырех пациентах ранее сообщалось в серии случаев, изучающих связь между CSy и IBD. 9 Характеристики болезни CSy приведены в таблице 2.
Таблица 1.Демографические данные пациентов и характеристики воспалительного заболевания кишечника (ВЗК).
| Характеристика . | Значение ( n = 22) . | ||
|---|---|---|---|
| Возраст (в годах) | 46.6 (19,0–74,0) | ||
| Пол | |||
| Женский | 13 (59,1%) | ||
| Мужской | 9 (40,9%) | ||
| UC / CD | ) / 16 (72,7%)|||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | ||
| Раса | |||
| Кавказцы | 18 (81,8%) | ||
| 1 (4,5%) | |||
| Черный | 1 (4.5%) | ||
| Еврей-ашкенази | 1 (4,5%) | ||
| География | |||
| Израиль | 6 (27,3%) | ||
| Германия | % | ||
| Греция | 5 (22,7%) | ||
| Польша | 3 (13,6%) | ||
| Бразилия | 1 (4,5%) | ||
| Дания | 1 (4,5) | 1 (4,5) | 1 (4.5%) |
| Положительный семейный анамнез ВЗК | 2 (9,1%) | ||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | ||
| Предыдущая операция | 8 (36,4%) | ||
| Предыдущая терапия анти-TNF | 9 (40,9%) |
| Характеристика . | Значение ( n = 22) . | ||
|---|---|---|---|
| Возраст (в годах) | 46.6 (19,0–74,0) | ||
| Пол | |||
| Женский | 13 (59,1%) | ||
| Мужской | 9 (40,9%) | ||
| UC / CD | ) / 16 (72,7%)|||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | ||
| Раса | |||
| Кавказцы | 18 (81,8%) | ||
| 1 (4,5%) | |||
| Черный | 1 (4.5%) | ||
| Еврей-ашкенази | 1 (4,5%) | ||
| География | |||
| Израиль | 6 (27,3%) | ||
| Германия | % | ||
| Греция | 5 (22,7%) | ||
| Польша | 3 (13,6%) | ||
| Бразилия | 1 (4,5%) | ||
| Дания | 1 (4,5) | 1 (4,5) | 1 (4.5%) |
| Положительный семейный анамнез ВЗК | 2 (9,1%) | ||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | ||
| Предыдущее хирургическое вмешательство | 8 (36,4%) | ||
| Предыдущее лечение анти-TNF | 9 (40,9%) |
Демографические данные пациента и характеристики воспалительного заболевания кишечника (ВЗК).
| Характеристика . | Значение ( n = 22) . | |||
|---|---|---|---|---|
| Возраст (в годах) | 46,6 (19,0–74,0) | |||
| Пол | ||||
| Женский | 13 (59,1%) | |||
| Муж. | ||||
| UC / CD | 6 (27,3%) / 16 (72,7%) | |||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | |||
| Раса | ||||
| 18 (81.8%) | ||||
| Азиатский | 1 (4,5%) | |||
| Черный | 1 (4,5%) | |||
| Еврей ашкенази | 1 (4,5%) | |||
| Израиль | 6 (27,3%) | |||
| Германия | 5 (22,7%) | |||
| Греция | 5 (22,7%) | |||
| Польша | 143 (13,6%) | |||
| 1 (4.5%) | ||||
| Дания | 1 (4,5) | |||
| Швейцария | 1 (4,5%) | |||
| Положительный семейный анамнез ВЗК | 2 (9,1%) | |||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | |||
| Предыдущее хирургическое вмешательство | 8 (36,4%) | |||
| Предыдущее лечение анти-TNF | 9 (40,9%) ) |
| Характеристика . | Значение ( n = 22) . | |||
|---|---|---|---|---|
| Возраст (в годах) | 46,6 (19,0–74,0) | |||
| Пол | ||||
| Женский | 13 (59,1%) | |||
| Муж. | ||||
| UC / CD | 6 (27,3%) / 16 (72,7%) | |||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | |||
| Раса | ||||
| 18 (81.8%) | ||||
| Азиатский | 1 (4,5%) | |||
| Черный | 1 (4,5%) | |||
| Еврей ашкенази | 1 (4,5%) | |||
| Израиль | 6 (27,3%) | |||
| Германия | 5 (22,7%) | |||
| Греция | 5 (22,7%) | |||
| Польша | 143 (13,6%) | |||
| 1 (4.5%) | ||||
| Дания | 1 (4,5) | |||
| Швейцария | 1 (4,5%) | |||
| Положительный семейный анамнез ВЗК | 2 (9,1%) | |||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | |||
| Предыдущее хирургическое вмешательство | 8 (36,4%) | |||
| Предыдущее лечение анти-TNF | 9 (40,9%) ) |
Характеристики воспалительного заболевания кишечника (ВЗК) и синдрома Когана (CSy).
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от Диагностика IBD для CSy | 8.7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-ФНО на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК при постановке диагноза | 11 (50%) |
| Лечение CSy | 10 (45,5%) |
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от ВЗК для диагноза CSy | 8,7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-TNF на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК на момент постановки диагноза | 11 (50%) |
| Лечение CSy | 10 (45.5%) |
Характеристики воспалительного заболевания кишечника (ВЗК) и синдрома Когана (CSy).
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от Диагностика IBD для CSy | 8.7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-ФНО на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК при постановке диагноза | 11 (50%) |
| Лечение CSy | 10 (45,5%) |
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от ВЗК для диагноза CSy | 8,7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-TNF на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК на момент постановки диагноза | 11 (50%) |
| Лечение CSy | 10 (45.5%) |
3.2. Синдром Когана и ВЗК
Все диагнозы CSy ( n = 22) были поставлены после постановки диагноза IBD. Средняя продолжительность ВЗК до постановки диагноза CSy составляла 8,7 года (0,0–38,0), а средний возраст на момент постановки диагноза — 44,6 (диапазон 9,0–67,0). Среднее время от первого нарушения слуха до постановки диагноза CSy составило 1 год (диапазон 0–15), что указывает на значительную продолжительность неопределенности перед постановкой диагноза CSy. Действительно, только у 8 пациентов (36,4%) диагноз можно было поставить точно, в то время как у 13 пациентов диагноз был вероятным, а у 1 пациента он оставался неопределенным.Одиннадцать пациентов (50%) имели активную болезнь на момент постановки диагноза CSy, и в общей сложности 16 пациентов (72,7%) в настоящее время получали лечение ВЗК (таблица 2). Наиболее частыми видами терапии были: 5-АСК (8 пациентов, 36,4%), АЗА / МП (3 пациента, 13,6%) и системные стероиды (2 пациента, 9,1%). Всего 6 пациентов (27,3%) получали лечение анти-TNF со средним интервалом между первым введением анти-TNF и первыми аудиовестибулярными или глазными симптомами 19,5 месяцев (диапазон 4,7–46,0). Среднее время до постановки диагноза CSy составило 24.2 месяца (23,0–47,0). Диагноз CSy был поставлен на основании оториноларингологического обследования, аудиометрии, офтальмологического обследования и визуализации черепа. Девять пациентов (40,9%) первыми сообщили о аудиовестибулярных симптомах, тогда как у 6 пациентов (27,3%) поражение глаз произошло первым. Два пациента (9,1%) сообщили о продромальных симптомах вирусной инфекции, предшествовавших развитию CSy. Среди наиболее часто описываемых симптомов CSy были симптомы, связанные с аудиовестибулярной системой, с шумом в ушах, нарушением слуха или потерей слуха вплоть до двусторонней глухоты и головокружением.Глазные симптомы были зарегистрированы у 9 пациентов, большинство из которых страдали интерстициальным кератитом. Также часто сообщалось о других системных симптомах, таких как головная боль, артралгии, головокружение или утомляемость, в то время как неврологический дефицит был очень редким, с гемипарезом и нистагмом только у 1 пациента. Кроме того, только 1 пациент сообщил о сосудистых осложнениях (например, аортите). Ни один из продолжающихся аудиовестибулярных или неврологических симптомов не был связан с предшествующим или сопутствующим лечением анти-TNF.Зарегистрированные симптомы CSy приведены в Таблице 3.
Таблица 3.Частота симптомов синдрома Когана.
| Признак . | Количество пациентов ( n = 22) . | |||
|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | |||
| Звон в ушах | 17 (77,3%) | |||
| Потеря слуха | 16 (7215,7%) | |||
| Головная боль | 15 (68,2%) | |||
| Головокружение | 13 (59,1%) | |||
| Головокружение | 13 (59,1%) | |||
| Ощущение полноты боль | 10 (45,5%) | |||
| Артралгия | 10 (45,5%) | |||
| Глухота (двусторонняя) | 9 (40,9%) | |||
| Интерстициальный кератит 6 ( | 27,35%)||||
| Атаки типа Меньера | 5 (22.7%) | |||
| Миалгия | 4 (18,2%) | |||
| Конъюнктивит | 3 (13,6%) | |||
| Лихорадка | 3 (13,6%) | 13,6% артрит | ||
| Признак . | Количество пациентов ( n = 22) . | ||||||
|---|---|---|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | ||||||
| Звон в ушах | 17 (77.3%) | ||||||
| Потеря слуха | 16 (72,7%) | ||||||
| Усталость | 16 (72,7%) | ||||||
| Головная боль | 15 (68,2%) | ||||||
| 59158 59153 | |||||||
| %) | |||||||
| Головокружение | 13 (59,1%) | ||||||
| Ощущение полноты в ухе, боль в ухе | 10 (45,5%) | ||||||
| Артралгия | 10 (45153%) | (двусторонний)9 (40.9%) | |||||
| Интерстициальный кератит | 6 (27,3%) | ||||||
| Меньероподобные приступы | 5 (22,7%) | ||||||
| Миалгия | 148 | 3 (13,6%) | |||||
| Лихорадка | 3 (13,6%) | ||||||
| Артрит | 3 (13,6%) |
Частота симптомов синдрома Когана.
| Признак . | Количество пациентов ( n = 22) . | |||||
|---|---|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | |||||
| Тиннитус | 17 (77,3%) | |||||
| Потеря слуха | 16 (7215,7%) | %) | ||||
| Головная боль | 15 (68,2%) | |||||
| Головокружение | 13 (59,1%) | |||||
| Головокружение | 13 (59.1%) | |||||
| Ощущение полноты в ухе, боль в ухе | 10 (45,5%) | |||||
| Артралгия | 10 (45,5%) | |||||
| Глухота (двусторонняя) | 9 (40,9%) | |||||
| Интерстициальный кератит | 6 (27,3%) | |||||
| Атаки Меньера | 5 (22,7%) | |||||
| Миалгия | 4 (18,2%) | Конъюнктивит | ||||
| Лихорадка | 3 (13,6%) | |||||
| Артрит | 3 (13,6%) |
| Симптом . | Количество пациентов ( n = 22) . | |||
|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | |||
| Звон в ушах | 17 (77,3%) | |||
| Потеря слуха | 16 (7215,7%) | |||
| Головная боль | 15 (68,2%) | |||
| Головокружение | 13 (59,1%) | |||
| Головокружение | 13 (59,1%) | |||
| Ощущение полноты боль | 10 (45,5%) | |||
| Артралгия | 10 (45,5%) | |||
| Глухота (двусторонняя) | 9 (40,9%) | |||
| Интерстициальный кератит 6 ( | 27,35%)||||
| Атаки типа Меньера | 5 (22.7%) | |||
| Миалгия | 4 (18,2%) | |||
| Конъюнктивит | 3 (13,6%) | |||
| Лихорадка | 3 (13,6%) | 13,6% артрит | ||
Лечение CSy было начато у 10 пациентов (45,5%), причем почти все они получали системные кортикостероиды. Один пациент лечился только метотрексатом, в то время как 2 из других 9 пациентов лечились циклофосфамидом и АЗА, соответственно, в дополнение к пероральным кортикостероидам.Из получавших лечение 7 пациентов (70%) показали, по крайней мере, частичный ответ или стабилизацию заболевания, а еще 1 пациент все еще проходил терапию и ожидает ответа. Имплантация улитки выполнена 4 пациентам. Лабораторные исследования были нормальными у большинства пациентов, с аномальным, но лишь незначительным повышением С-реактивного белка у 7 пациентов (в среднем 8,2 мг / л, диапазон 1,4–18,0) и повышенной реакцией оседания крови только у 5 пациентов (в среднем 56 мм / ч. , диапазон 45–70).
4.Обсуждение
Синдром Когана — очень редкое аутоиммунное заболевание, поражающее внутреннее ухо, которое в конечном итоге может привести к полной (двусторонней) глухоте. 18 Как правило, поражает молодых людей европеоидной расы, 8 со средним возрастом 25 лет в начале болезни и без гендерной предрасположенности, 19 , что резко контрастирует с относительно более старым возрастом (средний возраст начала CSy 44,6 года) и преобладание женщин в этой серии случаев — даже с учетом задержки диагностики в 1 год (максимум 15 лет).Другие аутоиммунные нарушения встречаются у 15–30% пациентов с CSy. 2 На сегодняшний день зарегистрировано только 13 пациентов с сопутствующим диагнозом ВЗК и КСи. В подавляющем большинстве случаев начало CSy предшествует проявлению IBD. 7,12 Здесь мы сообщаем о 22 пациентах с ВЗК, которым всем был поставлен диагноз КСи после проявления ВЗК со средним временем от диагноза ВЗК до диагноза КСи 8,7 года и широким диапазоном 0,0–38,0 лет. Мало что известно об этой связи между CSy и IBD, и еще меньше известно о его патогенетических механизмах.Учитывая чрезвычайно редкую заболеваемость CSy, не превышающую 250 случаев, описанных в медицинской литературе, 18 выявление 22 пациентов с ВЗК с сопутствующим CSy здесь может свидетельствовать о более сильной связи между этими двумя объектами дисрегуляции иммунитета, чем считалось ранее. Однако, как было показано в нескольких случаях лечения воспалительными заболеваниями, такими как ВЗК или ревматоидный артрит, анти-TNF, 20–22 антитела к TNF сами по себе могут вызывать неврологические симптомы, которые могут включать симптомы, подобные CSy, через процесс демиелинизации. сравнимо с рассеянным склерозом.Тем не менее, ни одно из продолжающихся аудиовестибулярных или других неврологических проявлений не было связано с анти-TNF у 9 пациентов, получавших предшествующую или сопутствующую терапию анти-TNF.
Синдром Когана считается аутоиммунным заболеванием, которое опосредуется реакцией гиперчувствительности на инфекционные агенты, связанные с васкулитом. 1,23,24 Непосредственно предшествующая инфекция верхних дыхательных путей может привести, в частности, к перекрестной реактивности аутоантител. Интересно, что в некоторых отчетах о случаях заболевания были обнаружены повышенные титры против Chlamydia trachomatis и Chlamydia pneumoniae . 10,25 Однако в этой серии случаев только 2 пациента сообщили о продромальных симптомах вирусной инфекции, предшествовавших диагнозу CSy. Было идентифицировано несколько антител, направленных против антигенов роговицы и антигенов на эндотелиальных клетках и во внутреннем ухе. 1,16,26,27 Один из них, обладающий реактивностью против пептида Cogan, который имеет гомологию последовательностей с CD148 и коннексином 26 (экспрессируется на эндотелиальных клетках и во внутреннем ухе), способен переносить болезнь на животных моделях. . 28 Кроме того, гистопатологические исследования выявили инфильтрацию лимфоцитов и плазматических клеток в ткань роговицы и улитки, что свидетельствует о клеточно-опосредованной аутоиммунной реактивности. 29 Это дополнительно подтверждается тем фактом, что лимфоциты пациентов CSy активируются при воздействии антигенов роговицы и внутреннего уха. 14,23,30 Напротив, ВЗК — с двумя основными подтипами CD и UC — не рассматривается как классическое аутоиммунное заболевание, и его этиопатогенез все еще не полностью изучен.Тем не менее, это считается многофакторным заболеванием, которое возникает в результате сложного взаимодействия генетических, экологических и иммунологических факторов с аномальным иммунным ответом хозяина на стимулы окружающей среды. 31 До сих пор не было идентифицировано общих патогенетических механизмов между CSy и IBD. Насколько нам известно, общих генов восприимчивости, аутоантител или факторов окружающей среды не существует. Интересно, что активность ВЗК, по-видимому, не запускает CSy, учитывая открытие, что у 50% из них были покоящиеся CD или UC на момент постановки диагноза CSy в этой серии случаев.Можно предположить, что ассоциация между этими сущностями представляет собой не более чем кластер из двух расстройств с дисрегулируемой иммунной системой, а не один общий основной аутоиммунный процесс.
Успех лечения CSy зависит от его ранней диагностики и раннего начала приема системных кортикостероидов, которые считаются лечением первой линии при патологии внутреннего уха, тяжелом воспалении глаза и / или системном васкулите. 17 Если лечение начато в первые 2 недели после потери слуха, более чем у 50% пациентов наблюдается некоторое улучшение, и только у 8% улучшится, если лечение начнется позже. 10,19,32 Комбинация с другими иммунодепрессантами, такими как циклоспорин или метотрексат, может даже улучшить течение болезни. 10,19,32 Недавно сообщалось, что лечение анти-TNF (в частности, инфликсимабом) дает некоторый эффект. 35–38 Однако эта эффективность кажется ограниченной, что согласуется с нашим выводом о том, что у 6 пациентов развился CSy во время лечения антителами против TNF. Ограниченная частота ответа на иммуномодулирующее лечение также отражается в том факте, что у 16 пациентов был диагностирован CSy, несмотря на поддерживающее лечение ВЗК.Учитывая относительно ограничительный терапевтический подход к нашим 22 пациентам, из которых только 10 получали иммуномодуляторы, показатель успеха лечения (частичный ответ 70%) был выше, чем в литературе. Лечение против TNF не проводилось. Примечательно, что прогрессирование заболевания наблюдалось у всех других пациентов, что в конечном итоге привело к односторонней или даже двусторонней глухоте у 13 из них, при этом 4 пациентам потребовалась имплантация улитки в качестве ultima ratio.
Однако, как предположили Scharl et al., 9 связь между CSy и IBD может быть даже сильнее, чем считалось ранее.Учитывая быстрое прогрессирование CSy, в конечном итоге приводящее к (двусторонней) глухоте, следует учитывать этот очень редкий диагноз у пациентов с IBD, жалующихся на неспецифические аудиовестибулярные симптомы, такие как головокружение и потеря слуха и / или воспаление глаз. Хотя CSy считается аутоиммунным заболеванием, иммуномодулирующее поддерживающее лечение ВЗК и даже антитела против TNF, по-видимому, не предотвращают начало заболевания. Более того, активность ВЗК, по-видимому, не вызывает CSy. Однако ранняя диагностика является ключевым моментом, и раннее начало приема системных кортикостероидов у отдельных пациентов может привести, по крайней мере, к частичному ответу и улучшению аудиовестибулярного аппарата.В противном случае болезнь быстро прогрессирует, что в конечном итоге приводит к односторонней или даже двусторонней глухоте. В заключение, бдительность может способствовать ранней диагностике, а целенаправленное лечение кортикостероидами на начальном этапе потенциально может препятствовать ухудшению аудиовестибулярного аппарата. Наконец, бдительность и осведомленность могут также предложить лучшие условия для изучения патофизиологических механизмов этого редкого, но изнурительного явления.
Конфликт интересов
Не объявлено.
Авторские взносы
SRV и JFR разработали исследование; SRV, JFR и TG отвечали за анализ и интерпретацию данных и составление рукописи; MS, KK, CKT, HB, RF, GM, AVW, ABS, HY, CF, CS, RK и GR внесли вклад в рассмотрение дел и несли ответственность за редактирование рукописи, а также за лечение пациентов.
Список литературы
1.Греко
А
Галло
А
Фускони
м
и другие.Синдром Когана: аутоиммунное заболевание внутреннего уха
.Аутоиммун Ред.
2013
;12
:396
—400
.2.Бротон
SS
Мейерхофф
WE
Коэн
SB
.Иммуноопосредованное заболевание внутреннего уха: 10-летний опыт
.Semin Arthritis Rheum
2004
;34
:544
—8
.3.Коган
D
.Синдром несифилитического интерстициального кератита и вестибулоаудиторные симптомы
.Arch Ophthalmol
1945
;33
:144
—9
.4.Ван Дорнум
S
МакКолл
G
Уолтер
м
Дженненс
Я
Bhathal
-П
Фитили
IP
.Затяжной продромальный период, системный васкулит и глухота при синдроме Когана
.Ann Rheum Dis
2001
;60
:69
—71
.5.Чесон
BD
Блюминг
AZ
Алрой
Дж
.Синдром Когана: системный васкулит
.Am J Med
1976
;60
:549
—55
.6.Кассельман
JW
Майор
MH
Альберс
FW
.МРТ внутреннего уха у больных с синдромом Когана
.AJNR Am J Neuroradiol
1994
;15
:131
—8
.7.Gluth
МБ
Барац
КН
Маттесон
EL
Дрисколл
класс
.Синдром Когана: ретроспективный обзор 60 пациентов за полвека
.Mayo Clin Proc
2006
;81
:483
—8
.8.Кундифф
Дж
Кансал
S
Кумар
А
Гольдштейн
DA
Тесслер
HH
.Синдром Когана: причина прогрессирующей глухоты
.Ам Дж Отоларингол
2006
;27
:68
—70
.9.Шарл
м
Frei
-П
Жареный
м
Роглер
G
Вавричка
SR
.Связь между синдромом Когана и воспалительным заболеванием кишечника: серия случаев
.J Crohns Colitis
2011
;5
:64
—8
.10.Хейнс
БФ
Кайзер-Купфер
MI
Мейсон
-П
Fauci
AS
.Синдром Когана: исследования с участием тринадцати пациентов, долгосрочное наблюдение и обзор литературы
.Медицина (Балтимор)
1980
;59
:426
—41
. 11.Ярмарка
JR
Леви
GA
.Кератит и глухота
.Am J Ophthalmol
1960
;49
:1017
—21
.12.Бахмейер
С
Леклерк-Ландграф
N
и другие. .Острая аутоиммунная сенсоневральная потеря слуха, связанная с болезнью Крона
.Am J Gastroenterol
1998
;93
:2565
—7
. 13.Карвонен
AL
Рахко
т
Ваджалахти
-П
Джуппила
Дж
.[Воспаление кишечника, связанное с нейросенсорной глухотой и иритом — атипичный синдром Когана?]
.Duodecim
1988
;104
:1260
—3
. 14.Петерс
ГДж
Cremers
CW
Щипцы
AJ
Hoefnagels
WH
.Атипичный синдром Когана: аутоиммунное заболевание?
Анн Отол Ринол Ларингол
1986
;95
:173
—5
.15.Буге
А
Шамуар
JM
Мишон
С
и другие. .[Синдром Когана: по поводу случая. Связь с болезнью Крона]
.Ann Med Interne (Париж)
1986
;137
:75
—6
.16.Froehlich
Ф
Жареный
м
Гонверс
JJ
Сарага
E
Торенс
Дж
Pecoud
А
.Ассоциация болезни Крона и синдрома Когана
.Dig Dis Sci
1994
;39
:1134
—7
. 17.Кессель
А
Вадаш
Z
Туби
E
.Синдром Когана — патогенез, клинические варианты и подходы к лечению
.Аутоиммун Ред.
2014
;13
:351
—4
. 18.Инь
YL
Hirsch
BE
.Атипичный синдром Когана: история болезни
.Ам Дж Отоларингол
2010
;31
:279
—82
.19.Воллерцен
RS
Макдональдс
ТДж
Янг
BR
Банки
PM
Стэнсон
AW
Ильструп
DM
.Синдром Когана: 18 случаев и обзор литературы
.Mayo Clin Proc
1986
;61
:344
—61
.20.Дубченко
E
Оттавей
CA
Чен
DL
Бейкер
JP
.Неврологические симптомы, указывающие на демиелинизацию при болезни Крона после терапии инфликсимабом
.евро J Гастроэнтерол гепатол
2006
;18
:565
—6
,21.Мохан
N
Эдвардс
ET
чашки
TR
и другие. .Демиелинизация, возникающая во время терапии противоопухолевым фактором некроза альфа при воспалительных артритах
.Arthritis Rheum
2001
;44
:2862
—9
. 22.Томас
CW
Вайншенкер
BG
Sandborn
WJ
.Демиелинизация во время терапии противоопухолевым фактором некроза альфа инфликсимабом при болезни Крона
.Воспаление кишечника
2004
;10
:28
—31
. 23.Бринкман
CJ
Broekhuyse
RM
.Клеточно-опосредованный иммунитет после отслоения сетчатки по результатам стимуляции лимфоцитов
.Am J Ophthalmol
1978
;86
:260
—5
.24.Schuknecht
HF
.Патология уха при аутоиммунном заболевании
.Adv Оториноларингол
1991
;46
:50
—70
. 25.Ljungström
л
Францен
С
Schlaug
м
Elowson
S
Виидас
U
.Реинфекция Chlamydia pneumoniae может вызвать изолированный и системный васкулит малых и крупных сосудов
.Scand J Infect Dis Suppl
1997
;104
:37
—40
. 26.Майор
MH
Альберс
FW
ван дер Гааг
R
Гмелиг-Мейлинг
Ф
Huizing
EH
.Аутоиммунитет роговицы при синдроме Когана? Протокол двух дел
.Анн Отол Ринол Ларингол
1992
;101
:679
—84
. 27.Сумочка
Дж
Винснё
-П
Буккара
D
Стеркерс
O
Боделе
В
.Метотрексат как стероидсберегающее средство при синдроме Когана: комментарий к краткой информации Ричардсона
.Arthritis Rheum
1995
;38
:1348
—9
. 28.Лунарди
С
Бейсон
С
Леандри
м
и другие. .Аутоантитела к внутреннему уху и эндотелиальным антигенам при синдроме Когана
.Ланцет
2002
;360
:915
—21
. 29.Сент-Клер
EW
МакКаллум
RM
.Синдром Когана
.Curr Opin Rheumatol
1999
;11
:47
—52
.30.Хьюз
ГБ
Кинни
SE
Барна
Б.П.
Томсак
RL
Калабрезе
LH
.Аутоиммунная реактивность при синдроме Когана: предварительное сообщение
.Отоларингол Хирургия головы и шеи
1983
;91
:24
—32
. 31.Казер
А
Zeissig
S
Блумберг
RS
.Воспалительное заболевание кишечника
.Анну Рев Иммунол
2010
;28
:573
—621
.32.Хейнс
БФ
Пикус
А
Кайзер-Купфер
м
Fauci
AS
.Успешное лечение внезапной потери слуха при синдроме Когана кортикостероидами
.Arthritis Rheum
1981
;24
:501
—3
. 33.Маттесон
EL
Тырзаман
O
Facer
GW
и другие. .Использование метотрексата при аутоиммунной потере слуха
.Анн Отол Ринол Ларингол
2000
;109
:710
—4
. 34.Аллен
NB
Кокс
CC
Кобо
м
и другие. .Использование иммунодепрессантов при лечении тяжелых глазных и сосудистых проявлений синдрома Когана
.Am J Med
1990
;88
:296
—301
0,35.Touma
Z
Наввар
R
Хади
U
Hourani
м
Арайсси
т
.Использование блокаторов TNF-альфа при синдроме Когана
.Rheumatol Int
2007
;27
:995
—6
,36.Вейн
т
Haine
S
Конраадс
В
.Синдром Когана с окклюзией левой коронарной артерии
.Cardiol J
2009
;16
:573
—6
.37.Гадбан
R
Couret
м
Зенон
т
.Эффективность инфликсимаба при синдроме Когана
.J Ревматол
2008
;35
:2456
—8
.38.Фрикер
м
Бауманн
А
Вермелингер
Ф
Виллигер
PM
Хелблинг
А
.Новый метод лечения болезней Когана? Блокаторы TNF-альфа
.Rheumatol Int
2007
;27
:493
—5
.Авторские права © 2015 Европейская организация по болезни Крона и колита (ECCO). Опубликовано Oxford University Press. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
СиндромКогана у пациентов с воспалительным заболеванием кишечника — серия клинических случаев | Журнал Крона и колита
Абстрактные
Предпосылки:
Синдром Когана (CSy) — очень редкое аутоиммунное заболевание, поражающее в основном внутреннее ухо и глаза, и связано с воспалительным заболеванием кишечника (ВЗК).
Методы:
Это было ретроспективное наблюдательное исследование Европейской организации Крона и колита (ECCO), проведенное в рамках проекта CONFER. Ко всем членам ECCO был обращен призыв сообщать о случаях сопутствующего КСи и воспалительного заболевания кишечника (ВЗК). Клинические данные регистрировались в стандартизированной анкете.
Результаты:
В этой международной серии случаев сообщается о 22 сопутствующих случаях CSy – IBD в 14 крупных медицинских центрах. Средняя продолжительность ВЗК до постановки диагноза CSy составляла 8 лет.7 лет (диапазон 0,0–38,0), а средний возраст на момент постановки диагноза CSy составлял 44,6 года (диапазон 9,0–67,0). Шесть пациентов страдали язвенным колитом (ЯК), а 16 — болезнью Крона. Одиннадцать пациентов (50%) имели активную болезнь при диагнозе CSy. Шестнадцать пациентов проходили лечение ВЗК на момент постановки диагноза CSy, из которых 6 (37,5%) принимали противоопухолевый фактор некроза (TNF). У семи из 10 пациентов, которые лечились от CSy иммуномодуляторами (в основном кортикостероидами), наблюдался хотя бы частичный ответ.
Заключение:
На сегодняшний день это самая крупная серия случаев CSy – IBD. Хотя CSy считается аутоиммунным заболеванием и ассоциируется с ВЗК, иммуномодулирующее поддерживающее лечение ВЗК и даже терапия анти-TNF, по-видимому, не предотвращает начало заболевания. Более того, активность ВЗК, по-видимому, не вызывает CSy. Однако бдительность может способствовать ранней диагностике, а целенаправленное лечение кортикостероидами на начальном этапе потенциально может препятствовать ухудшению аудиовестибулярного аппарата. Наконец, бдительность и осведомленность могут также предложить лучшие условия для изучения патофизиологических механизмов этого редкого, но изнурительного явления.
1. Введение
Синдром Когана (CSy) — очень редкое аутоиммунное заболевание 1 , которое поражает внутреннее ухо и глаза. 2 Его типичное проявление впервые было описано в 1940-х годах. 3 Основой его клинического диагноза являются аудиовестибулярные симптомы, напоминающие болезнь Меньера, и воспаление глаз, такое как интерстициальный кератит. 4 У 70% пациентов наблюдаются другие системные проявления, такие как артралгия, лихорадка или миалгии, причем наиболее осложняющей формой является аортит. 5 Учитывая различное начало симптомов, возможность атипичных подтипов и отсутствие конкретных лабораторных тестов, диагноз часто затруднен, хотя недавно были описаны случаи кальцификации и сужения вестибулярного лабиринта и улитки на магнитно-резонансной томографии. . 6,7 Несмотря на очень редкую заболеваемость, в литературе было опубликовано более 100 случаев, что дает более глубокое понимание различных клинических проявлений и патофизиологии заболевания. 8
Как известно из нескольких аутоиммунных заболеваний, CSy показывает связь с воспалительными заболеваниями. Интересно, что связь между CSy и воспалительными заболеваниями кишечника (IBD), такими как болезнь Крона (CD) и язвенный колит (UC), была описана у нескольких пациентов. 7,9–16 Из-за системных проявлений как CSy, так и IBD и сложной диагностики CSy, диагностика CSy у пациентов с IBD, в частности, представляется сложной задачей. К настоящему времени зарегистрировано в общей сложности 13 пациентов с CSy и IBD. 7,9–16 Более того, очень мало известно о лежащем в основе патофизиологическом механизме. Здесь мы сообщаем о серии случаев из 22 пациентов, страдающих как IBD, так и CSy. Учитывая большую исследуемую популяцию и включение пациентов из в общей сложности 14 крупных международных центров ВЗК, эта систематическая серия случаев представляет собой значительный вклад в знания об этом заболевании и может выявить возможную патофизиологическую связь между двумя аутоиммунно-опосредованными заболеваниями CSy и IBD. .
2. Методы
2.1. Дизайн исследования
В рамках этого многоцентрового обсервационного исследования Европейской организации Крона и колита (ECCO) были ретроспективно собраны случаи заболевания по всему миру в рамках проекта CONFER (Совместная сеть для сообщений об исключительно редких случаях). Проект CONFER был инициирован ECCO для того, чтобы конкретно идентифицировать и сообщать вместе редкие ассоциации заболеваний IBD, которые в других случаях редко сообщаются из-за их исключительной редкости.Вкратце, методология CONFER заключалась в выборе темы, достойной изучения, из предложений, представленных членами ECCO. После того, как конкретная ассоциация заболевания ВЗК была выбрана руководящим комитетом в качестве проекта CONFER (синдром Когана и ассоциация ВЗК в случае настоящего исследования), ECCO обратилась с призывом выявить похожие случаи, с которыми сталкиваются врачи с ВЗК во всем мире.
Обращение к врачам было сделано через объявления на ежегодном конгрессе ECCO, на национальных встречах по IBD в Европе и во время нескольких международных встреч по IBD.Кроме того, призыв к аналогичным случаям был разослан по электронной почте всем членам и аффилированным врачам ECCO, а также на веб-сайте ECCO и в электронных новостях ECCO. Затем врачам было предложено сообщить о своем случае в базу данных CONFER, используя заранее определенную стандартизированную форму отчета о случае. Призыв к данной серии дел был озаглавлен «Синдром Когана у пациентов с ВЗК».
2.2. Пациенты и процедуры
Все взрослые пациенты с ВЗК (возраст> 16 лет) с диагнозом КСи на протяжении всего курса ВЗК или до его диагноза соответствовали критериям включения в это исследование.Диагноз CSy был основан на клинических проявлениях согласно предыдущим отчетам и обзорам. 1,17 Данные были собраны с использованием формы истории болезни, которая была разделена на два основных раздела. Раздел 1 включал характеристики пациента (эпидемиологические данные, история болезни, потребление алкоголя / курение, семейный анамнез) и заболевание (подтип ВЗК, дата постановки диагноза, Монреальская классификация, внекишечные проявления и лечение ВЗК). Раздел 2 включал описание CSy в отношении диагноза: лечение ВЗК при диагнозе CSy, симптомы и лечение, связанные с CSy (включая имплантацию улитки и исход лечения).Также были записаны соответствующие лабораторные исследования.
2.3. Статистика
Для статистического анализа использовалось программное обеспечение IBM SPSS Statistics версии 22.0.0 (SPSS Science, Inc., 2013 г., Чикаго, Иллинойс).
3. Результаты
3.1. Справочная информация о пациентах
Всего мы идентифицировали 22 пациента из 14 медицинских центров по всему миру. 16 пациентов имели CD и 6 пациентов UC. У четырех из 6 пациентов с ЯК был панколит (Монреальская классификация E3, 66.7%), тогда как у большинства пациентов с БК была выявлена либо подвздошная (7 пациентов, 43,8%), либо подвздошно-толстая (6 пациентов, 37,5%) локализация заболевания. Средний возраст включения в исследование составил 46,6 года (диапазон 19,0–74,0), а средний возраст постановки диагноза ВЗК составил 34,7 года (диапазон 1,0–59,0). Тринадцать женщин (59,1%), 18 пациентов европеоидной расы (81,8%) и 2 пациента (9,1%) имели положительный семейный анамнез ВЗК, при этом 1 пациент сообщил о матери с ЯК, 2 брата и сестры с CD, а еще один пациент сообщил о сестре. с CD. Всего 3 пациента (13.6%) были курильщиками в настоящее время, в то время как 4 сообщили, что курили в прошлом, при этом среднее время прекращения курения составило 15,8 лет (3,0–29,0) на момент включения в исследование. Ранее сообщалось, что лечение ВЗК в основном состояло из 5-аминосалициловой кислоты (5-ASA) (17 пациентов, 77,3%), системных стероидов (13 пациентов, 59,1%) и азатиоприна / 6-меркаптопурина (AZA / MP) (12 пациентов, 54,4%). ). Всего 9 пациентов (40,9%) получили хотя бы одну дозу терапии фактором некроза опухоли (TNF). Восемь пациентов (36,4%) ранее перенесли операцию (проктоколэктомия при ЯК, частичная резекция подвздошной или тощей кишки и дренирование абсцесса прямой кишки).Характеристики пациентов представлены в Таблице 1. О четырех пациентах ранее сообщалось в серии случаев, изучающих связь между CSy и IBD. 9 Характеристики болезни CSy приведены в таблице 2.
Таблица 1.Демографические данные пациентов и характеристики воспалительного заболевания кишечника (ВЗК).
| Характеристика . | Значение ( n = 22) . | ||
|---|---|---|---|
| Возраст (в годах) | 46.6 (19,0–74,0) | ||
| Пол | |||
| Женский | 13 (59,1%) | ||
| Мужской | 9 (40,9%) | ||
| UC / CD | ) / 16 (72,7%)|||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | ||
| Раса | |||
| Кавказцы | 18 (81,8%) | ||
| 1 (4,5%) | |||
| Черный | 1 (4.5%) | ||
| Еврей-ашкенази | 1 (4,5%) | ||
| География | |||
| Израиль | 6 (27,3%) | ||
| Германия | % | ||
| Греция | 5 (22,7%) | ||
| Польша | 3 (13,6%) | ||
| Бразилия | 1 (4,5%) | ||
| Дания | 1 (4,5) | 1 (4,5) | 1 (4.5%) |
| Положительный семейный анамнез ВЗК | 2 (9,1%) | ||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | ||
| Предыдущая операция | 8 (36,4%) | ||
| Предыдущая терапия анти-TNF | 9 (40,9%) |
| Характеристика . | Значение ( n = 22) . | ||
|---|---|---|---|
| Возраст (в годах) | 46.6 (19,0–74,0) | ||
| Пол | |||
| Женский | 13 (59,1%) | ||
| Мужской | 9 (40,9%) | ||
| UC / CD | ) / 16 (72,7%)|||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | ||
| Раса | |||
| Кавказцы | 18 (81,8%) | ||
| 1 (4,5%) | |||
| Черный | 1 (4.5%) | ||
| Еврей-ашкенази | 1 (4,5%) | ||
| География | |||
| Израиль | 6 (27,3%) | ||
| Германия | % | ||
| Греция | 5 (22,7%) | ||
| Польша | 3 (13,6%) | ||
| Бразилия | 1 (4,5%) | ||
| Дания | 1 (4,5) | 1 (4,5) | 1 (4.5%) |
| Положительный семейный анамнез ВЗК | 2 (9,1%) | ||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | ||
| Предыдущее хирургическое вмешательство | 8 (36,4%) | ||
| Предыдущее лечение анти-TNF | 9 (40,9%) |
Демографические данные пациента и характеристики воспалительного заболевания кишечника (ВЗК).
| Характеристика . | Значение ( n = 22) . | |||
|---|---|---|---|---|
| Возраст (в годах) | 46,6 (19,0–74,0) | |||
| Пол | ||||
| Женский | 13 (59,1%) | |||
| Муж. | ||||
| UC / CD | 6 (27,3%) / 16 (72,7%) | |||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | |||
| Раса | ||||
| 18 (81.8%) | ||||
| Азиатский | 1 (4,5%) | |||
| Черный | 1 (4,5%) | |||
| Еврей ашкенази | 1 (4,5%) | |||
| Израиль | 6 (27,3%) | |||
| Германия | 5 (22,7%) | |||
| Греция | 5 (22,7%) | |||
| Польша | 143 (13,6%) | |||
| 1 (4.5%) | ||||
| Дания | 1 (4,5) | |||
| Швейцария | 1 (4,5%) | |||
| Положительный семейный анамнез ВЗК | 2 (9,1%) | |||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | |||
| Предыдущее хирургическое вмешательство | 8 (36,4%) | |||
| Предыдущее лечение анти-TNF | 9 (40,9%) ) |
| Характеристика . | Значение ( n = 22) . | |||
|---|---|---|---|---|
| Возраст (в годах) | 46,6 (19,0–74,0) | |||
| Пол | ||||
| Женский | 13 (59,1%) | |||
| Муж. | ||||
| UC / CD | 6 (27,3%) / 16 (72,7%) | |||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | |||
| Раса | ||||
| 18 (81.8%) | ||||
| Азиатский | 1 (4,5%) | |||
| Черный | 1 (4,5%) | |||
| Еврей ашкенази | 1 (4,5%) | |||
| Израиль | 6 (27,3%) | |||
| Германия | 5 (22,7%) | |||
| Греция | 5 (22,7%) | |||
| Польша | 143 (13,6%) | |||
| 1 (4.5%) | ||||
| Дания | 1 (4,5) | |||
| Швейцария | 1 (4,5%) | |||
| Положительный семейный анамнез ВЗК | 2 (9,1%) | |||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | |||
| Предыдущее хирургическое вмешательство | 8 (36,4%) | |||
| Предыдущее лечение анти-TNF | 9 (40,9%) ) |
Характеристики воспалительного заболевания кишечника (ВЗК) и синдрома Когана (CSy).
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от Диагностика IBD для CSy | 8.7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-ФНО на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК при постановке диагноза | 11 (50%) |
| Лечение CSy | 10 (45,5%) |
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от ВЗК для диагноза CSy | 8,7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-TNF на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК на момент постановки диагноза | 11 (50%) |
| Лечение CSy | 10 (45.5%) |
Характеристики воспалительного заболевания кишечника (ВЗК) и синдрома Когана (CSy).
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от Диагностика IBD для CSy | 8.7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-ФНО на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК при постановке диагноза | 11 (50%) |
| Лечение CSy | 10 (45,5%) |
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от ВЗК для диагноза CSy | 8,7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-TNF на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК на момент постановки диагноза | 11 (50%) |
| Лечение CSy | 10 (45.5%) |
3.2. Синдром Когана и ВЗК
Все диагнозы CSy ( n = 22) были поставлены после постановки диагноза IBD. Средняя продолжительность ВЗК до постановки диагноза CSy составляла 8,7 года (0,0–38,0), а средний возраст на момент постановки диагноза — 44,6 (диапазон 9,0–67,0). Среднее время от первого нарушения слуха до постановки диагноза CSy составило 1 год (диапазон 0–15), что указывает на значительную продолжительность неопределенности перед постановкой диагноза CSy. Действительно, только у 8 пациентов (36,4%) диагноз можно было поставить точно, в то время как у 13 пациентов диагноз был вероятным, а у 1 пациента он оставался неопределенным.Одиннадцать пациентов (50%) имели активную болезнь на момент постановки диагноза CSy, и в общей сложности 16 пациентов (72,7%) в настоящее время получали лечение ВЗК (таблица 2). Наиболее частыми видами терапии были: 5-АСК (8 пациентов, 36,4%), АЗА / МП (3 пациента, 13,6%) и системные стероиды (2 пациента, 9,1%). Всего 6 пациентов (27,3%) получали лечение анти-TNF со средним интервалом между первым введением анти-TNF и первыми аудиовестибулярными или глазными симптомами 19,5 месяцев (диапазон 4,7–46,0). Среднее время до постановки диагноза CSy составило 24.2 месяца (23,0–47,0). Диагноз CSy был поставлен на основании оториноларингологического обследования, аудиометрии, офтальмологического обследования и визуализации черепа. Девять пациентов (40,9%) первыми сообщили о аудиовестибулярных симптомах, тогда как у 6 пациентов (27,3%) поражение глаз произошло первым. Два пациента (9,1%) сообщили о продромальных симптомах вирусной инфекции, предшествовавших развитию CSy. Среди наиболее часто описываемых симптомов CSy были симптомы, связанные с аудиовестибулярной системой, с шумом в ушах, нарушением слуха или потерей слуха вплоть до двусторонней глухоты и головокружением.Глазные симптомы были зарегистрированы у 9 пациентов, большинство из которых страдали интерстициальным кератитом. Также часто сообщалось о других системных симптомах, таких как головная боль, артралгии, головокружение или утомляемость, в то время как неврологический дефицит был очень редким, с гемипарезом и нистагмом только у 1 пациента. Кроме того, только 1 пациент сообщил о сосудистых осложнениях (например, аортите). Ни один из продолжающихся аудиовестибулярных или неврологических симптомов не был связан с предшествующим или сопутствующим лечением анти-TNF.Зарегистрированные симптомы CSy приведены в Таблице 3.
Таблица 3.Частота симптомов синдрома Когана.
| Признак . | Количество пациентов ( n = 22) . | |||
|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | |||
| Звон в ушах | 17 (77,3%) | |||
| Потеря слуха | 16 (7215,7%) | |||
| Головная боль | 15 (68,2%) | |||
| Головокружение | 13 (59,1%) | |||
| Головокружение | 13 (59,1%) | |||
| Ощущение полноты боль | 10 (45,5%) | |||
| Артралгия | 10 (45,5%) | |||
| Глухота (двусторонняя) | 9 (40,9%) | |||
| Интерстициальный кератит 6 ( | 27,35%)||||
| Атаки типа Меньера | 5 (22.7%) | |||
| Миалгия | 4 (18,2%) | |||
| Конъюнктивит | 3 (13,6%) | |||
| Лихорадка | 3 (13,6%) | 13,6% артрит | ||
| Признак . | Количество пациентов ( n = 22) . | ||||||
|---|---|---|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | ||||||
| Звон в ушах | 17 (77.3%) | ||||||
| Потеря слуха | 16 (72,7%) | ||||||
| Усталость | 16 (72,7%) | ||||||
| Головная боль | 15 (68,2%) | ||||||
| 59158 59153 | |||||||
| %) | |||||||
| Головокружение | 13 (59,1%) | ||||||
| Ощущение полноты в ухе, боль в ухе | 10 (45,5%) | ||||||
| Артралгия | 10 (45153%) | (двусторонний)9 (40.9%) | |||||
| Интерстициальный кератит | 6 (27,3%) | ||||||
| Меньероподобные приступы | 5 (22,7%) | ||||||
| Миалгия | 148 | 3 (13,6%) | |||||
| Лихорадка | 3 (13,6%) | ||||||
| Артрит | 3 (13,6%) |
Частота симптомов синдрома Когана.
| Признак . | Количество пациентов ( n = 22) . | |||||
|---|---|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | |||||
| Тиннитус | 17 (77,3%) | |||||
| Потеря слуха | 16 (7215,7%) | %) | ||||
| Головная боль | 15 (68,2%) | |||||
| Головокружение | 13 (59,1%) | |||||
| Головокружение | 13 (59.1%) | |||||
| Ощущение полноты в ухе, боль в ухе | 10 (45,5%) | |||||
| Артралгия | 10 (45,5%) | |||||
| Глухота (двусторонняя) | 9 (40,9%) | |||||
| Интерстициальный кератит | 6 (27,3%) | |||||
| Атаки Меньера | 5 (22,7%) | |||||
| Миалгия | 4 (18,2%) | Конъюнктивит | ||||
| Лихорадка | 3 (13,6%) | |||||
| Артрит | 3 (13,6%) |
| Симптом . | Количество пациентов ( n = 22) . | |||
|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | |||
| Звон в ушах | 17 (77,3%) | |||
| Потеря слуха | 16 (7215,7%) | |||
| Головная боль | 15 (68,2%) | |||
| Головокружение | 13 (59,1%) | |||
| Головокружение | 13 (59,1%) | |||
| Ощущение полноты боль | 10 (45,5%) | |||
| Артралгия | 10 (45,5%) | |||
| Глухота (двусторонняя) | 9 (40,9%) | |||
| Интерстициальный кератит 6 ( | 27,35%)||||
| Атаки типа Меньера | 5 (22.7%) | |||
| Миалгия | 4 (18,2%) | |||
| Конъюнктивит | 3 (13,6%) | |||
| Лихорадка | 3 (13,6%) | 13,6% артрит | ||
Лечение CSy было начато у 10 пациентов (45,5%), причем почти все они получали системные кортикостероиды. Один пациент лечился только метотрексатом, в то время как 2 из других 9 пациентов лечились циклофосфамидом и АЗА, соответственно, в дополнение к пероральным кортикостероидам.Из получавших лечение 7 пациентов (70%) показали, по крайней мере, частичный ответ или стабилизацию заболевания, а еще 1 пациент все еще проходил терапию и ожидает ответа. Имплантация улитки выполнена 4 пациентам. Лабораторные исследования были нормальными у большинства пациентов, с аномальным, но лишь незначительным повышением С-реактивного белка у 7 пациентов (в среднем 8,2 мг / л, диапазон 1,4–18,0) и повышенной реакцией оседания крови только у 5 пациентов (в среднем 56 мм / ч. , диапазон 45–70).
4.Обсуждение
Синдром Когана — очень редкое аутоиммунное заболевание, поражающее внутреннее ухо, которое в конечном итоге может привести к полной (двусторонней) глухоте. 18 Как правило, поражает молодых людей европеоидной расы, 8 со средним возрастом 25 лет в начале болезни и без гендерной предрасположенности, 19 , что резко контрастирует с относительно более старым возрастом (средний возраст начала CSy 44,6 года) и преобладание женщин в этой серии случаев — даже с учетом задержки диагностики в 1 год (максимум 15 лет).Другие аутоиммунные нарушения встречаются у 15–30% пациентов с CSy. 2 На сегодняшний день зарегистрировано только 13 пациентов с сопутствующим диагнозом ВЗК и КСи. В подавляющем большинстве случаев начало CSy предшествует проявлению IBD. 7,12 Здесь мы сообщаем о 22 пациентах с ВЗК, которым всем был поставлен диагноз КСи после проявления ВЗК со средним временем от диагноза ВЗК до диагноза КСи 8,7 года и широким диапазоном 0,0–38,0 лет. Мало что известно об этой связи между CSy и IBD, и еще меньше известно о его патогенетических механизмах.Учитывая чрезвычайно редкую заболеваемость CSy, не превышающую 250 случаев, описанных в медицинской литературе, 18 выявление 22 пациентов с ВЗК с сопутствующим CSy здесь может свидетельствовать о более сильной связи между этими двумя объектами дисрегуляции иммунитета, чем считалось ранее. Однако, как было показано в нескольких случаях лечения воспалительными заболеваниями, такими как ВЗК или ревматоидный артрит, анти-TNF, 20–22 антитела к TNF сами по себе могут вызывать неврологические симптомы, которые могут включать симптомы, подобные CSy, через процесс демиелинизации. сравнимо с рассеянным склерозом.Тем не менее, ни одно из продолжающихся аудиовестибулярных или других неврологических проявлений не было связано с анти-TNF у 9 пациентов, получавших предшествующую или сопутствующую терапию анти-TNF.
Синдром Когана считается аутоиммунным заболеванием, которое опосредуется реакцией гиперчувствительности на инфекционные агенты, связанные с васкулитом. 1,23,24 Непосредственно предшествующая инфекция верхних дыхательных путей может привести, в частности, к перекрестной реактивности аутоантител. Интересно, что в некоторых отчетах о случаях заболевания были обнаружены повышенные титры против Chlamydia trachomatis и Chlamydia pneumoniae . 10,25 Однако в этой серии случаев только 2 пациента сообщили о продромальных симптомах вирусной инфекции, предшествовавших диагнозу CSy. Было идентифицировано несколько антител, направленных против антигенов роговицы и антигенов на эндотелиальных клетках и во внутреннем ухе. 1,16,26,27 Один из них, обладающий реактивностью против пептида Cogan, который имеет гомологию последовательностей с CD148 и коннексином 26 (экспрессируется на эндотелиальных клетках и во внутреннем ухе), способен переносить болезнь на животных моделях. . 28 Кроме того, гистопатологические исследования выявили инфильтрацию лимфоцитов и плазматических клеток в ткань роговицы и улитки, что свидетельствует о клеточно-опосредованной аутоиммунной реактивности. 29 Это дополнительно подтверждается тем фактом, что лимфоциты пациентов CSy активируются при воздействии антигенов роговицы и внутреннего уха. 14,23,30 Напротив, ВЗК — с двумя основными подтипами CD и UC — не рассматривается как классическое аутоиммунное заболевание, и его этиопатогенез все еще не полностью изучен.Тем не менее, это считается многофакторным заболеванием, которое возникает в результате сложного взаимодействия генетических, экологических и иммунологических факторов с аномальным иммунным ответом хозяина на стимулы окружающей среды. 31 До сих пор не было идентифицировано общих патогенетических механизмов между CSy и IBD. Насколько нам известно, общих генов восприимчивости, аутоантител или факторов окружающей среды не существует. Интересно, что активность ВЗК, по-видимому, не запускает CSy, учитывая открытие, что у 50% из них были покоящиеся CD или UC на момент постановки диагноза CSy в этой серии случаев.Можно предположить, что ассоциация между этими сущностями представляет собой не более чем кластер из двух расстройств с дисрегулируемой иммунной системой, а не один общий основной аутоиммунный процесс.
Успех лечения CSy зависит от его ранней диагностики и раннего начала приема системных кортикостероидов, которые считаются лечением первой линии при патологии внутреннего уха, тяжелом воспалении глаза и / или системном васкулите. 17 Если лечение начато в первые 2 недели после потери слуха, более чем у 50% пациентов наблюдается некоторое улучшение, и только у 8% улучшится, если лечение начнется позже. 10,19,32 Комбинация с другими иммунодепрессантами, такими как циклоспорин или метотрексат, может даже улучшить течение болезни. 10,19,32 Недавно сообщалось, что лечение анти-TNF (в частности, инфликсимабом) дает некоторый эффект. 35–38 Однако эта эффективность кажется ограниченной, что согласуется с нашим выводом о том, что у 6 пациентов развился CSy во время лечения антителами против TNF. Ограниченная частота ответа на иммуномодулирующее лечение также отражается в том факте, что у 16 пациентов был диагностирован CSy, несмотря на поддерживающее лечение ВЗК.Учитывая относительно ограничительный терапевтический подход к нашим 22 пациентам, из которых только 10 получали иммуномодуляторы, показатель успеха лечения (частичный ответ 70%) был выше, чем в литературе. Лечение против TNF не проводилось. Примечательно, что прогрессирование заболевания наблюдалось у всех других пациентов, что в конечном итоге привело к односторонней или даже двусторонней глухоте у 13 из них, при этом 4 пациентам потребовалась имплантация улитки в качестве ultima ratio.
Однако, как предположили Scharl et al., 9 связь между CSy и IBD может быть даже сильнее, чем считалось ранее.Учитывая быстрое прогрессирование CSy, в конечном итоге приводящее к (двусторонней) глухоте, следует учитывать этот очень редкий диагноз у пациентов с IBD, жалующихся на неспецифические аудиовестибулярные симптомы, такие как головокружение и потеря слуха и / или воспаление глаз. Хотя CSy считается аутоиммунным заболеванием, иммуномодулирующее поддерживающее лечение ВЗК и даже антитела против TNF, по-видимому, не предотвращают начало заболевания. Более того, активность ВЗК, по-видимому, не вызывает CSy. Однако ранняя диагностика является ключевым моментом, и раннее начало приема системных кортикостероидов у отдельных пациентов может привести, по крайней мере, к частичному ответу и улучшению аудиовестибулярного аппарата.В противном случае болезнь быстро прогрессирует, что в конечном итоге приводит к односторонней или даже двусторонней глухоте. В заключение, бдительность может способствовать ранней диагностике, а целенаправленное лечение кортикостероидами на начальном этапе потенциально может препятствовать ухудшению аудиовестибулярного аппарата. Наконец, бдительность и осведомленность могут также предложить лучшие условия для изучения патофизиологических механизмов этого редкого, но изнурительного явления.
Конфликт интересов
Не объявлено.
Авторские взносы
SRV и JFR разработали исследование; SRV, JFR и TG отвечали за анализ и интерпретацию данных и составление рукописи; MS, KK, CKT, HB, RF, GM, AVW, ABS, HY, CF, CS, RK и GR внесли вклад в рассмотрение дел и несли ответственность за редактирование рукописи, а также за лечение пациентов.
Список литературы
1.Греко
А
Галло
А
Фускони
м
и другие.Синдром Когана: аутоиммунное заболевание внутреннего уха
.Аутоиммун Ред.
2013
;12
:396
—400
.2.Бротон
SS
Мейерхофф
WE
Коэн
SB
.Иммуноопосредованное заболевание внутреннего уха: 10-летний опыт
.Semin Arthritis Rheum
2004
;34
:544
—8
.3.Коган
D
.Синдром несифилитического интерстициального кератита и вестибулоаудиторные симптомы
.Arch Ophthalmol
1945
;33
:144
—9
.4.Ван Дорнум
S
МакКолл
G
Уолтер
м
Дженненс
Я
Bhathal
-П
Фитили
IP
.Затяжной продромальный период, системный васкулит и глухота при синдроме Когана
.Ann Rheum Dis
2001
;60
:69
—71
.5.Чесон
BD
Блюминг
AZ
Алрой
Дж
.Синдром Когана: системный васкулит
.Am J Med
1976
;60
:549
—55
.6.Кассельман
JW
Майор
MH
Альберс
FW
.МРТ внутреннего уха у больных с синдромом Когана
.AJNR Am J Neuroradiol
1994
;15
:131
—8
.7.Gluth
МБ
Барац
КН
Маттесон
EL
Дрисколл
класс
.Синдром Когана: ретроспективный обзор 60 пациентов за полвека
.Mayo Clin Proc
2006
;81
:483
—8
.8.Кундифф
Дж
Кансал
S
Кумар
А
Гольдштейн
DA
Тесслер
HH
.Синдром Когана: причина прогрессирующей глухоты
.Ам Дж Отоларингол
2006
;27
:68
—70
.9.Шарл
м
Frei
-П
Жареный
м
Роглер
G
Вавричка
SR
.Связь между синдромом Когана и воспалительным заболеванием кишечника: серия случаев
.J Crohns Colitis
2011
;5
:64
—8
.10.Хейнс
БФ
Кайзер-Купфер
MI
Мейсон
-П
Fauci
AS
.Синдром Когана: исследования с участием тринадцати пациентов, долгосрочное наблюдение и обзор литературы
.Медицина (Балтимор)
1980
;59
:426
—41
. 11.Ярмарка
JR
Леви
GA
.Кератит и глухота
.Am J Ophthalmol
1960
;49
:1017
—21
.12.Бахмейер
С
Леклерк-Ландграф
N
и другие. .Острая аутоиммунная сенсоневральная потеря слуха, связанная с болезнью Крона
.Am J Gastroenterol
1998
;93
:2565
—7
. 13.Карвонен
AL
Рахко
т
Ваджалахти
-П
Джуппила
Дж
.[Воспаление кишечника, связанное с нейросенсорной глухотой и иритом — атипичный синдром Когана?]
.Duodecim
1988
;104
:1260
—3
. 14.Петерс
ГДж
Cremers
CW
Щипцы
AJ
Hoefnagels
WH
.Атипичный синдром Когана: аутоиммунное заболевание?
Анн Отол Ринол Ларингол
1986
;95
:173
—5
.15.Буге
А
Шамуар
JM
Мишон
С
и другие. .[Синдром Когана: по поводу случая. Связь с болезнью Крона]
.Ann Med Interne (Париж)
1986
;137
:75
—6
.16.Froehlich
Ф
Жареный
м
Гонверс
JJ
Сарага
E
Торенс
Дж
Pecoud
А
.Ассоциация болезни Крона и синдрома Когана
.Dig Dis Sci
1994
;39
:1134
—7
. 17.Кессель
А
Вадаш
Z
Туби
E
.Синдром Когана — патогенез, клинические варианты и подходы к лечению
.Аутоиммун Ред.
2014
;13
:351
—4
. 18.Инь
YL
Hirsch
BE
.Атипичный синдром Когана: история болезни
.Ам Дж Отоларингол
2010
;31
:279
—82
.19.Воллерцен
RS
Макдональдс
ТДж
Янг
BR
Банки
PM
Стэнсон
AW
Ильструп
DM
.Синдром Когана: 18 случаев и обзор литературы
.Mayo Clin Proc
1986
;61
:344
—61
.20.Дубченко
E
Оттавей
CA
Чен
DL
Бейкер
JP
.Неврологические симптомы, указывающие на демиелинизацию при болезни Крона после терапии инфликсимабом
.евро J Гастроэнтерол гепатол
2006
;18
:565
—6
,21.Мохан
N
Эдвардс
ET
чашки
TR
и другие. .Демиелинизация, возникающая во время терапии противоопухолевым фактором некроза альфа при воспалительных артритах
.Arthritis Rheum
2001
;44
:2862
—9
. 22.Томас
CW
Вайншенкер
BG
Sandborn
WJ
.Демиелинизация во время терапии противоопухолевым фактором некроза альфа инфликсимабом при болезни Крона
.Воспаление кишечника
2004
;10
:28
—31
. 23.Бринкман
CJ
Broekhuyse
RM
.Клеточно-опосредованный иммунитет после отслоения сетчатки по результатам стимуляции лимфоцитов
.Am J Ophthalmol
1978
;86
:260
—5
.24.Schuknecht
HF
.Патология уха при аутоиммунном заболевании
.Adv Оториноларингол
1991
;46
:50
—70
. 25.Ljungström
л
Францен
С
Schlaug
м
Elowson
S
Виидас
U
.Реинфекция Chlamydia pneumoniae может вызвать изолированный и системный васкулит малых и крупных сосудов
.Scand J Infect Dis Suppl
1997
;104
:37
—40
. 26.Майор
MH
Альберс
FW
ван дер Гааг
R
Гмелиг-Мейлинг
Ф
Huizing
EH
.Аутоиммунитет роговицы при синдроме Когана? Протокол двух дел
.Анн Отол Ринол Ларингол
1992
;101
:679
—84
. 27.Сумочка
Дж
Винснё
-П
Буккара
D
Стеркерс
O
Боделе
В
.Метотрексат как стероидсберегающее средство при синдроме Когана: комментарий к краткой информации Ричардсона
.Arthritis Rheum
1995
;38
:1348
—9
. 28.Лунарди
С
Бейсон
С
Леандри
м
и другие. .Аутоантитела к внутреннему уху и эндотелиальным антигенам при синдроме Когана
.Ланцет
2002
;360
:915
—21
. 29.Сент-Клер
EW
МакКаллум
RM
.Синдром Когана
.Curr Opin Rheumatol
1999
;11
:47
—52
.30.Хьюз
ГБ
Кинни
SE
Барна
Б.П.
Томсак
RL
Калабрезе
LH
.Аутоиммунная реактивность при синдроме Когана: предварительное сообщение
.Отоларингол Хирургия головы и шеи
1983
;91
:24
—32
. 31.Казер
А
Zeissig
S
Блумберг
RS
.Воспалительное заболевание кишечника
.Анну Рев Иммунол
2010
;28
:573
—621
.32.Хейнс
БФ
Пикус
А
Кайзер-Купфер
м
Fauci
AS
.Успешное лечение внезапной потери слуха при синдроме Когана кортикостероидами
.Arthritis Rheum
1981
;24
:501
—3
. 33.Маттесон
EL
Тырзаман
O
Facer
GW
и другие. .Использование метотрексата при аутоиммунной потере слуха
.Анн Отол Ринол Ларингол
2000
;109
:710
—4
. 34.Аллен
NB
Кокс
CC
Кобо
м
и другие. .Использование иммунодепрессантов при лечении тяжелых глазных и сосудистых проявлений синдрома Когана
.Am J Med
1990
;88
:296
—301
0,35.Touma
Z
Наввар
R
Хади
U
Hourani
м
Арайсси
т
.Использование блокаторов TNF-альфа при синдроме Когана
.Rheumatol Int
2007
;27
:995
—6
,36.Вейн
т
Haine
S
Конраадс
В
.Синдром Когана с окклюзией левой коронарной артерии
.Cardiol J
2009
;16
:573
—6
.37.Гадбан
R
Couret
м
Зенон
т
.Эффективность инфликсимаба при синдроме Когана
.J Ревматол
2008
;35
:2456
—8
.38.Фрикер
м
Бауманн
А
Вермелингер
Ф
Виллигер
PM
Хелблинг
А
.Новый метод лечения болезней Когана? Блокаторы TNF-альфа
.Rheumatol Int
2007
;27
:493
—5
.Авторские права © 2015 Европейская организация по болезни Крона и колита (ECCO). Опубликовано Oxford University Press. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
СиндромКогана у пациентов с воспалительным заболеванием кишечника — серия клинических случаев | Журнал Крона и колита
Абстрактные
Предпосылки:
Синдром Когана (CSy) — очень редкое аутоиммунное заболевание, поражающее в основном внутреннее ухо и глаза, и связано с воспалительным заболеванием кишечника (ВЗК).
Методы:
Это было ретроспективное наблюдательное исследование Европейской организации Крона и колита (ECCO), проведенное в рамках проекта CONFER. Ко всем членам ECCO был обращен призыв сообщать о случаях сопутствующего КСи и воспалительного заболевания кишечника (ВЗК). Клинические данные регистрировались в стандартизированной анкете.
Результаты:
В этой международной серии случаев сообщается о 22 сопутствующих случаях CSy – IBD в 14 крупных медицинских центрах. Средняя продолжительность ВЗК до постановки диагноза CSy составляла 8 лет.7 лет (диапазон 0,0–38,0), а средний возраст на момент постановки диагноза CSy составлял 44,6 года (диапазон 9,0–67,0). Шесть пациентов страдали язвенным колитом (ЯК), а 16 — болезнью Крона. Одиннадцать пациентов (50%) имели активную болезнь при диагнозе CSy. Шестнадцать пациентов проходили лечение ВЗК на момент постановки диагноза CSy, из которых 6 (37,5%) принимали противоопухолевый фактор некроза (TNF). У семи из 10 пациентов, которые лечились от CSy иммуномодуляторами (в основном кортикостероидами), наблюдался хотя бы частичный ответ.
Заключение:
На сегодняшний день это самая крупная серия случаев CSy – IBD. Хотя CSy считается аутоиммунным заболеванием и ассоциируется с ВЗК, иммуномодулирующее поддерживающее лечение ВЗК и даже терапия анти-TNF, по-видимому, не предотвращает начало заболевания. Более того, активность ВЗК, по-видимому, не вызывает CSy. Однако бдительность может способствовать ранней диагностике, а целенаправленное лечение кортикостероидами на начальном этапе потенциально может препятствовать ухудшению аудиовестибулярного аппарата. Наконец, бдительность и осведомленность могут также предложить лучшие условия для изучения патофизиологических механизмов этого редкого, но изнурительного явления.
1. Введение
Синдром Когана (CSy) — очень редкое аутоиммунное заболевание 1 , которое поражает внутреннее ухо и глаза. 2 Его типичное проявление впервые было описано в 1940-х годах. 3 Основой его клинического диагноза являются аудиовестибулярные симптомы, напоминающие болезнь Меньера, и воспаление глаз, такое как интерстициальный кератит. 4 У 70% пациентов наблюдаются другие системные проявления, такие как артралгия, лихорадка или миалгии, причем наиболее осложняющей формой является аортит. 5 Учитывая различное начало симптомов, возможность атипичных подтипов и отсутствие конкретных лабораторных тестов, диагноз часто затруднен, хотя недавно были описаны случаи кальцификации и сужения вестибулярного лабиринта и улитки на магнитно-резонансной томографии. . 6,7 Несмотря на очень редкую заболеваемость, в литературе было опубликовано более 100 случаев, что дает более глубокое понимание различных клинических проявлений и патофизиологии заболевания. 8
Как известно из нескольких аутоиммунных заболеваний, CSy показывает связь с воспалительными заболеваниями. Интересно, что связь между CSy и воспалительными заболеваниями кишечника (IBD), такими как болезнь Крона (CD) и язвенный колит (UC), была описана у нескольких пациентов. 7,9–16 Из-за системных проявлений как CSy, так и IBD и сложной диагностики CSy, диагностика CSy у пациентов с IBD, в частности, представляется сложной задачей. К настоящему времени зарегистрировано в общей сложности 13 пациентов с CSy и IBD. 7,9–16 Более того, очень мало известно о лежащем в основе патофизиологическом механизме. Здесь мы сообщаем о серии случаев из 22 пациентов, страдающих как IBD, так и CSy. Учитывая большую исследуемую популяцию и включение пациентов из в общей сложности 14 крупных международных центров ВЗК, эта систематическая серия случаев представляет собой значительный вклад в знания об этом заболевании и может выявить возможную патофизиологическую связь между двумя аутоиммунно-опосредованными заболеваниями CSy и IBD. .
2. Методы
2.1. Дизайн исследования
В рамках этого многоцентрового обсервационного исследования Европейской организации Крона и колита (ECCO) были ретроспективно собраны случаи заболевания по всему миру в рамках проекта CONFER (Совместная сеть для сообщений об исключительно редких случаях). Проект CONFER был инициирован ECCO для того, чтобы конкретно идентифицировать и сообщать вместе редкие ассоциации заболеваний IBD, которые в других случаях редко сообщаются из-за их исключительной редкости.Вкратце, методология CONFER заключалась в выборе темы, достойной изучения, из предложений, представленных членами ECCO. После того, как конкретная ассоциация заболевания ВЗК была выбрана руководящим комитетом в качестве проекта CONFER (синдром Когана и ассоциация ВЗК в случае настоящего исследования), ECCO обратилась с призывом выявить похожие случаи, с которыми сталкиваются врачи с ВЗК во всем мире.
Обращение к врачам было сделано через объявления на ежегодном конгрессе ECCO, на национальных встречах по IBD в Европе и во время нескольких международных встреч по IBD.Кроме того, призыв к аналогичным случаям был разослан по электронной почте всем членам и аффилированным врачам ECCO, а также на веб-сайте ECCO и в электронных новостях ECCO. Затем врачам было предложено сообщить о своем случае в базу данных CONFER, используя заранее определенную стандартизированную форму отчета о случае. Призыв к данной серии дел был озаглавлен «Синдром Когана у пациентов с ВЗК».
2.2. Пациенты и процедуры
Все взрослые пациенты с ВЗК (возраст> 16 лет) с диагнозом КСи на протяжении всего курса ВЗК или до его диагноза соответствовали критериям включения в это исследование.Диагноз CSy был основан на клинических проявлениях согласно предыдущим отчетам и обзорам. 1,17 Данные были собраны с использованием формы истории болезни, которая была разделена на два основных раздела. Раздел 1 включал характеристики пациента (эпидемиологические данные, история болезни, потребление алкоголя / курение, семейный анамнез) и заболевание (подтип ВЗК, дата постановки диагноза, Монреальская классификация, внекишечные проявления и лечение ВЗК). Раздел 2 включал описание CSy в отношении диагноза: лечение ВЗК при диагнозе CSy, симптомы и лечение, связанные с CSy (включая имплантацию улитки и исход лечения).Также были записаны соответствующие лабораторные исследования.
2.3. Статистика
Для статистического анализа использовалось программное обеспечение IBM SPSS Statistics версии 22.0.0 (SPSS Science, Inc., 2013 г., Чикаго, Иллинойс).
3. Результаты
3.1. Справочная информация о пациентах
Всего мы идентифицировали 22 пациента из 14 медицинских центров по всему миру. 16 пациентов имели CD и 6 пациентов UC. У четырех из 6 пациентов с ЯК был панколит (Монреальская классификация E3, 66.7%), тогда как у большинства пациентов с БК была выявлена либо подвздошная (7 пациентов, 43,8%), либо подвздошно-толстая (6 пациентов, 37,5%) локализация заболевания. Средний возраст включения в исследование составил 46,6 года (диапазон 19,0–74,0), а средний возраст постановки диагноза ВЗК составил 34,7 года (диапазон 1,0–59,0). Тринадцать женщин (59,1%), 18 пациентов европеоидной расы (81,8%) и 2 пациента (9,1%) имели положительный семейный анамнез ВЗК, при этом 1 пациент сообщил о матери с ЯК, 2 брата и сестры с CD, а еще один пациент сообщил о сестре. с CD. Всего 3 пациента (13.6%) были курильщиками в настоящее время, в то время как 4 сообщили, что курили в прошлом, при этом среднее время прекращения курения составило 15,8 лет (3,0–29,0) на момент включения в исследование. Ранее сообщалось, что лечение ВЗК в основном состояло из 5-аминосалициловой кислоты (5-ASA) (17 пациентов, 77,3%), системных стероидов (13 пациентов, 59,1%) и азатиоприна / 6-меркаптопурина (AZA / MP) (12 пациентов, 54,4%). ). Всего 9 пациентов (40,9%) получили хотя бы одну дозу терапии фактором некроза опухоли (TNF). Восемь пациентов (36,4%) ранее перенесли операцию (проктоколэктомия при ЯК, частичная резекция подвздошной или тощей кишки и дренирование абсцесса прямой кишки).Характеристики пациентов представлены в Таблице 1. О четырех пациентах ранее сообщалось в серии случаев, изучающих связь между CSy и IBD. 9 Характеристики болезни CSy приведены в таблице 2.
Таблица 1.Демографические данные пациентов и характеристики воспалительного заболевания кишечника (ВЗК).
| Характеристика . | Значение ( n = 22) . | ||
|---|---|---|---|
| Возраст (в годах) | 46.6 (19,0–74,0) | ||
| Пол | |||
| Женский | 13 (59,1%) | ||
| Мужской | 9 (40,9%) | ||
| UC / CD | ) / 16 (72,7%)|||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | ||
| Раса | |||
| Кавказцы | 18 (81,8%) | ||
| 1 (4,5%) | |||
| Черный | 1 (4.5%) | ||
| Еврей-ашкенази | 1 (4,5%) | ||
| География | |||
| Израиль | 6 (27,3%) | ||
| Германия | % | ||
| Греция | 5 (22,7%) | ||
| Польша | 3 (13,6%) | ||
| Бразилия | 1 (4,5%) | ||
| Дания | 1 (4,5) | 1 (4,5) | 1 (4.5%) |
| Положительный семейный анамнез ВЗК | 2 (9,1%) | ||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | ||
| Предыдущая операция | 8 (36,4%) | ||
| Предыдущая терапия анти-TNF | 9 (40,9%) |
| Характеристика . | Значение ( n = 22) . | ||
|---|---|---|---|
| Возраст (в годах) | 46.6 (19,0–74,0) | ||
| Пол | |||
| Женский | 13 (59,1%) | ||
| Мужской | 9 (40,9%) | ||
| UC / CD | ) / 16 (72,7%)|||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | ||
| Раса | |||
| Кавказцы | 18 (81,8%) | ||
| 1 (4,5%) | |||
| Черный | 1 (4.5%) | ||
| Еврей-ашкенази | 1 (4,5%) | ||
| География | |||
| Израиль | 6 (27,3%) | ||
| Германия | % | ||
| Греция | 5 (22,7%) | ||
| Польша | 3 (13,6%) | ||
| Бразилия | 1 (4,5%) | ||
| Дания | 1 (4,5) | 1 (4,5) | 1 (4.5%) |
| Положительный семейный анамнез ВЗК | 2 (9,1%) | ||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | ||
| Предыдущее хирургическое вмешательство | 8 (36,4%) | ||
| Предыдущее лечение анти-TNF | 9 (40,9%) |
Демографические данные пациента и характеристики воспалительного заболевания кишечника (ВЗК).
| Характеристика . | Значение ( n = 22) . | |||
|---|---|---|---|---|
| Возраст (в годах) | 46,6 (19,0–74,0) | |||
| Пол | ||||
| Женский | 13 (59,1%) | |||
| Муж. | ||||
| UC / CD | 6 (27,3%) / 16 (72,7%) | |||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | |||
| Раса | ||||
| 18 (81.8%) | ||||
| Азиатский | 1 (4,5%) | |||
| Черный | 1 (4,5%) | |||
| Еврей ашкенази | 1 (4,5%) | |||
| Израиль | 6 (27,3%) | |||
| Германия | 5 (22,7%) | |||
| Греция | 5 (22,7%) | |||
| Польша | 143 (13,6%) | |||
| 1 (4.5%) | ||||
| Дания | 1 (4,5) | |||
| Швейцария | 1 (4,5%) | |||
| Положительный семейный анамнез ВЗК | 2 (9,1%) | |||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | |||
| Предыдущее хирургическое вмешательство | 8 (36,4%) | |||
| Предыдущее лечение анти-TNF | 9 (40,9%) ) |
| Характеристика . | Значение ( n = 22) . | |||
|---|---|---|---|---|
| Возраст (в годах) | 46,6 (19,0–74,0) | |||
| Пол | ||||
| Женский | 13 (59,1%) | |||
| Муж. | ||||
| UC / CD | 6 (27,3%) / 16 (72,7%) | |||
| Возраст на момент постановки диагноза (лет) | 34,7 (1,0–59,0) | |||
| Раса | ||||
| 18 (81.8%) | ||||
| Азиатский | 1 (4,5%) | |||
| Черный | 1 (4,5%) | |||
| Еврей ашкенази | 1 (4,5%) | |||
| Израиль | 6 (27,3%) | |||
| Германия | 5 (22,7%) | |||
| Греция | 5 (22,7%) | |||
| Польша | 143 (13,6%) | |||
| 1 (4.5%) | ||||
| Дания | 1 (4,5) | |||
| Швейцария | 1 (4,5%) | |||
| Положительный семейный анамнез ВЗК | 2 (9,1%) | |||
| Курение: в настоящее время / в прошлом / никогда | 3 (13,6%) / 4 (18,2%) / 15 (68,2%) | |||
| Предыдущее хирургическое вмешательство | 8 (36,4%) | |||
| Предыдущее лечение анти-TNF | 9 (40,9%) ) |
Характеристики воспалительного заболевания кишечника (ВЗК) и синдрома Когана (CSy).
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от Диагностика IBD для CSy | 8.7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-ФНО на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК при постановке диагноза | 11 (50%) |
| Лечение CSy | 10 (45,5%) |
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от ВЗК для диагноза CSy | 8,7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-TNF на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК на момент постановки диагноза | 11 (50%) |
| Лечение CSy | 10 (45.5%) |
Характеристики воспалительного заболевания кишечника (ВЗК) и синдрома Когана (CSy).
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от Диагностика IBD для CSy | 8.7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-ФНО на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК при постановке диагноза | 11 (50%) |
| Лечение CSy | 10 (45,5%) |
| Характеристика . | Значение ( n = 22) . |
|---|---|
| Средний возраст на момент постановки диагноза (лет) | 44,6 (9,0–67,0) |
| Время от первого нарушения слуха до диагноза CSy (лет) | 1 (0–15) |
| Время от ВЗК для диагноза CSy | 8,7 (0,0–38,0) |
| Пациенты, получавшие лечение ВЗК на момент постановки диагноза | 16 (72,7%) |
| Пациенты, получавшие лечение анти-TNF на момент постановки диагноза | 6 (27,3%) |
| Пациенты с активной ВЗК на момент постановки диагноза | 11 (50%) |
| Лечение CSy | 10 (45.5%) |
3.2. Синдром Когана и ВЗК
Все диагнозы CSy ( n = 22) были поставлены после постановки диагноза IBD. Средняя продолжительность ВЗК до постановки диагноза CSy составляла 8,7 года (0,0–38,0), а средний возраст на момент постановки диагноза — 44,6 (диапазон 9,0–67,0). Среднее время от первого нарушения слуха до постановки диагноза CSy составило 1 год (диапазон 0–15), что указывает на значительную продолжительность неопределенности перед постановкой диагноза CSy. Действительно, только у 8 пациентов (36,4%) диагноз можно было поставить точно, в то время как у 13 пациентов диагноз был вероятным, а у 1 пациента он оставался неопределенным.Одиннадцать пациентов (50%) имели активную болезнь на момент постановки диагноза CSy, и в общей сложности 16 пациентов (72,7%) в настоящее время получали лечение ВЗК (таблица 2). Наиболее частыми видами терапии были: 5-АСК (8 пациентов, 36,4%), АЗА / МП (3 пациента, 13,6%) и системные стероиды (2 пациента, 9,1%). Всего 6 пациентов (27,3%) получали лечение анти-TNF со средним интервалом между первым введением анти-TNF и первыми аудиовестибулярными или глазными симптомами 19,5 месяцев (диапазон 4,7–46,0). Среднее время до постановки диагноза CSy составило 24.2 месяца (23,0–47,0). Диагноз CSy был поставлен на основании оториноларингологического обследования, аудиометрии, офтальмологического обследования и визуализации черепа. Девять пациентов (40,9%) первыми сообщили о аудиовестибулярных симптомах, тогда как у 6 пациентов (27,3%) поражение глаз произошло первым. Два пациента (9,1%) сообщили о продромальных симптомах вирусной инфекции, предшествовавших развитию CSy. Среди наиболее часто описываемых симптомов CSy были симптомы, связанные с аудиовестибулярной системой, с шумом в ушах, нарушением слуха или потерей слуха вплоть до двусторонней глухоты и головокружением.Глазные симптомы были зарегистрированы у 9 пациентов, большинство из которых страдали интерстициальным кератитом. Также часто сообщалось о других системных симптомах, таких как головная боль, артралгии, головокружение или утомляемость, в то время как неврологический дефицит был очень редким, с гемипарезом и нистагмом только у 1 пациента. Кроме того, только 1 пациент сообщил о сосудистых осложнениях (например, аортите). Ни один из продолжающихся аудиовестибулярных или неврологических симптомов не был связан с предшествующим или сопутствующим лечением анти-TNF.Зарегистрированные симптомы CSy приведены в Таблице 3.
Таблица 3.Частота симптомов синдрома Когана.
| Признак . | Количество пациентов ( n = 22) . | |||
|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | |||
| Звон в ушах | 17 (77,3%) | |||
| Потеря слуха | 16 (7215,7%) | |||
| Головная боль | 15 (68,2%) | |||
| Головокружение | 13 (59,1%) | |||
| Головокружение | 13 (59,1%) | |||
| Ощущение полноты боль | 10 (45,5%) | |||
| Артралгия | 10 (45,5%) | |||
| Глухота (двусторонняя) | 9 (40,9%) | |||
| Интерстициальный кератит 6 ( | 27,35%)||||
| Атаки типа Меньера | 5 (22.7%) | |||
| Миалгия | 4 (18,2%) | |||
| Конъюнктивит | 3 (13,6%) | |||
| Лихорадка | 3 (13,6%) | 13,6% артрит | ||
| Признак . | Количество пациентов ( n = 22) . | ||||||
|---|---|---|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | ||||||
| Звон в ушах | 17 (77.3%) | ||||||
| Потеря слуха | 16 (72,7%) | ||||||
| Усталость | 16 (72,7%) | ||||||
| Головная боль | 15 (68,2%) | ||||||
| 59158 59153 | |||||||
| %) | |||||||
| Головокружение | 13 (59,1%) | ||||||
| Ощущение полноты в ухе, боль в ухе | 10 (45,5%) | ||||||
| Артралгия | 10 (45153%) | (двусторонний)9 (40.9%) | |||||
| Интерстициальный кератит | 6 (27,3%) | ||||||
| Меньероподобные приступы | 5 (22,7%) | ||||||
| Миалгия | 148 | 3 (13,6%) | |||||
| Лихорадка | 3 (13,6%) | ||||||
| Артрит | 3 (13,6%) |
Частота симптомов синдрома Когана.
| Признак . | Количество пациентов ( n = 22) . | |||||
|---|---|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | |||||
| Тиннитус | 17 (77,3%) | |||||
| Потеря слуха | 16 (7215,7%) | %) | ||||
| Головная боль | 15 (68,2%) | |||||
| Головокружение | 13 (59,1%) | |||||
| Головокружение | 13 (59.1%) | |||||
| Ощущение полноты в ухе, боль в ухе | 10 (45,5%) | |||||
| Артралгия | 10 (45,5%) | |||||
| Глухота (двусторонняя) | 9 (40,9%) | |||||
| Интерстициальный кератит | 6 (27,3%) | |||||
| Атаки Меньера | 5 (22,7%) | |||||
| Миалгия | 4 (18,2%) | Конъюнктивит | ||||
| Лихорадка | 3 (13,6%) | |||||
| Артрит | 3 (13,6%) |
| Симптом . | Количество пациентов ( n = 22) . | |||
|---|---|---|---|---|
| Нарушение слуха | 18 (81,8%) | |||
| Звон в ушах | 17 (77,3%) | |||
| Потеря слуха | 16 (7215,7%) | |||
| Головная боль | 15 (68,2%) | |||
| Головокружение | 13 (59,1%) | |||
| Головокружение | 13 (59,1%) | |||
| Ощущение полноты боль | 10 (45,5%) | |||
| Артралгия | 10 (45,5%) | |||
| Глухота (двусторонняя) | 9 (40,9%) | |||
| Интерстициальный кератит 6 ( | 27,35%)||||
| Атаки типа Меньера | 5 (22.7%) | |||
| Миалгия | 4 (18,2%) | |||
| Конъюнктивит | 3 (13,6%) | |||
| Лихорадка | 3 (13,6%) | 13,6% артрит | ||
Лечение CSy было начато у 10 пациентов (45,5%), причем почти все они получали системные кортикостероиды. Один пациент лечился только метотрексатом, в то время как 2 из других 9 пациентов лечились циклофосфамидом и АЗА, соответственно, в дополнение к пероральным кортикостероидам.Из получавших лечение 7 пациентов (70%) показали, по крайней мере, частичный ответ или стабилизацию заболевания, а еще 1 пациент все еще проходил терапию и ожидает ответа. Имплантация улитки выполнена 4 пациентам. Лабораторные исследования были нормальными у большинства пациентов, с аномальным, но лишь незначительным повышением С-реактивного белка у 7 пациентов (в среднем 8,2 мг / л, диапазон 1,4–18,0) и повышенной реакцией оседания крови только у 5 пациентов (в среднем 56 мм / ч. , диапазон 45–70).
4.Обсуждение
Синдром Когана — очень редкое аутоиммунное заболевание, поражающее внутреннее ухо, которое в конечном итоге может привести к полной (двусторонней) глухоте. 18 Как правило, поражает молодых людей европеоидной расы, 8 со средним возрастом 25 лет в начале болезни и без гендерной предрасположенности, 19 , что резко контрастирует с относительно более старым возрастом (средний возраст начала CSy 44,6 года) и преобладание женщин в этой серии случаев — даже с учетом задержки диагностики в 1 год (максимум 15 лет).Другие аутоиммунные нарушения встречаются у 15–30% пациентов с CSy. 2 На сегодняшний день зарегистрировано только 13 пациентов с сопутствующим диагнозом ВЗК и КСи. В подавляющем большинстве случаев начало CSy предшествует проявлению IBD. 7,12 Здесь мы сообщаем о 22 пациентах с ВЗК, которым всем был поставлен диагноз КСи после проявления ВЗК со средним временем от диагноза ВЗК до диагноза КСи 8,7 года и широким диапазоном 0,0–38,0 лет. Мало что известно об этой связи между CSy и IBD, и еще меньше известно о его патогенетических механизмах.Учитывая чрезвычайно редкую заболеваемость CSy, не превышающую 250 случаев, описанных в медицинской литературе, 18 выявление 22 пациентов с ВЗК с сопутствующим CSy здесь может свидетельствовать о более сильной связи между этими двумя объектами дисрегуляции иммунитета, чем считалось ранее. Однако, как было показано в нескольких случаях лечения воспалительными заболеваниями, такими как ВЗК или ревматоидный артрит, анти-TNF, 20–22 антитела к TNF сами по себе могут вызывать неврологические симптомы, которые могут включать симптомы, подобные CSy, через процесс демиелинизации. сравнимо с рассеянным склерозом.Тем не менее, ни одно из продолжающихся аудиовестибулярных или других неврологических проявлений не было связано с анти-TNF у 9 пациентов, получавших предшествующую или сопутствующую терапию анти-TNF.
Синдром Когана считается аутоиммунным заболеванием, которое опосредуется реакцией гиперчувствительности на инфекционные агенты, связанные с васкулитом. 1,23,24 Непосредственно предшествующая инфекция верхних дыхательных путей может привести, в частности, к перекрестной реактивности аутоантител. Интересно, что в некоторых отчетах о случаях заболевания были обнаружены повышенные титры против Chlamydia trachomatis и Chlamydia pneumoniae . 10,25 Однако в этой серии случаев только 2 пациента сообщили о продромальных симптомах вирусной инфекции, предшествовавших диагнозу CSy. Было идентифицировано несколько антител, направленных против антигенов роговицы и антигенов на эндотелиальных клетках и во внутреннем ухе. 1,16,26,27 Один из них, обладающий реактивностью против пептида Cogan, который имеет гомологию последовательностей с CD148 и коннексином 26 (экспрессируется на эндотелиальных клетках и во внутреннем ухе), способен переносить болезнь на животных моделях. . 28 Кроме того, гистопатологические исследования выявили инфильтрацию лимфоцитов и плазматических клеток в ткань роговицы и улитки, что свидетельствует о клеточно-опосредованной аутоиммунной реактивности. 29 Это дополнительно подтверждается тем фактом, что лимфоциты пациентов CSy активируются при воздействии антигенов роговицы и внутреннего уха. 14,23,30 Напротив, ВЗК — с двумя основными подтипами CD и UC — не рассматривается как классическое аутоиммунное заболевание, и его этиопатогенез все еще не полностью изучен.Тем не менее, это считается многофакторным заболеванием, которое возникает в результате сложного взаимодействия генетических, экологических и иммунологических факторов с аномальным иммунным ответом хозяина на стимулы окружающей среды. 31 До сих пор не было идентифицировано общих патогенетических механизмов между CSy и IBD. Насколько нам известно, общих генов восприимчивости, аутоантител или факторов окружающей среды не существует. Интересно, что активность ВЗК, по-видимому, не запускает CSy, учитывая открытие, что у 50% из них были покоящиеся CD или UC на момент постановки диагноза CSy в этой серии случаев.Можно предположить, что ассоциация между этими сущностями представляет собой не более чем кластер из двух расстройств с дисрегулируемой иммунной системой, а не один общий основной аутоиммунный процесс.
Успех лечения CSy зависит от его ранней диагностики и раннего начала приема системных кортикостероидов, которые считаются лечением первой линии при патологии внутреннего уха, тяжелом воспалении глаза и / или системном васкулите. 17 Если лечение начато в первые 2 недели после потери слуха, более чем у 50% пациентов наблюдается некоторое улучшение, и только у 8% улучшится, если лечение начнется позже. 10,19,32 Комбинация с другими иммунодепрессантами, такими как циклоспорин или метотрексат, может даже улучшить течение болезни. 10,19,32 Недавно сообщалось, что лечение анти-TNF (в частности, инфликсимабом) дает некоторый эффект. 35–38 Однако эта эффективность кажется ограниченной, что согласуется с нашим выводом о том, что у 6 пациентов развился CSy во время лечения антителами против TNF. Ограниченная частота ответа на иммуномодулирующее лечение также отражается в том факте, что у 16 пациентов был диагностирован CSy, несмотря на поддерживающее лечение ВЗК.Учитывая относительно ограничительный терапевтический подход к нашим 22 пациентам, из которых только 10 получали иммуномодуляторы, показатель успеха лечения (частичный ответ 70%) был выше, чем в литературе. Лечение против TNF не проводилось. Примечательно, что прогрессирование заболевания наблюдалось у всех других пациентов, что в конечном итоге привело к односторонней или даже двусторонней глухоте у 13 из них, при этом 4 пациентам потребовалась имплантация улитки в качестве ultima ratio.
Однако, как предположили Scharl et al., 9 связь между CSy и IBD может быть даже сильнее, чем считалось ранее.Учитывая быстрое прогрессирование CSy, в конечном итоге приводящее к (двусторонней) глухоте, следует учитывать этот очень редкий диагноз у пациентов с IBD, жалующихся на неспецифические аудиовестибулярные симптомы, такие как головокружение и потеря слуха и / или воспаление глаз. Хотя CSy считается аутоиммунным заболеванием, иммуномодулирующее поддерживающее лечение ВЗК и даже антитела против TNF, по-видимому, не предотвращают начало заболевания. Более того, активность ВЗК, по-видимому, не вызывает CSy. Однако ранняя диагностика является ключевым моментом, и раннее начало приема системных кортикостероидов у отдельных пациентов может привести, по крайней мере, к частичному ответу и улучшению аудиовестибулярного аппарата.В противном случае болезнь быстро прогрессирует, что в конечном итоге приводит к односторонней или даже двусторонней глухоте. В заключение, бдительность может способствовать ранней диагностике, а целенаправленное лечение кортикостероидами на начальном этапе потенциально может препятствовать ухудшению аудиовестибулярного аппарата. Наконец, бдительность и осведомленность могут также предложить лучшие условия для изучения патофизиологических механизмов этого редкого, но изнурительного явления.
Конфликт интересов
Не объявлено.
Авторские взносы
SRV и JFR разработали исследование; SRV, JFR и TG отвечали за анализ и интерпретацию данных и составление рукописи; MS, KK, CKT, HB, RF, GM, AVW, ABS, HY, CF, CS, RK и GR внесли вклад в рассмотрение дел и несли ответственность за редактирование рукописи, а также за лечение пациентов.
Список литературы
1.Греко
А
Галло
А
Фускони
м
и другие.Синдром Когана: аутоиммунное заболевание внутреннего уха
.Аутоиммун Ред.
2013
;12
:396
—400
.2.Бротон
SS
Мейерхофф
WE
Коэн
SB
.Иммуноопосредованное заболевание внутреннего уха: 10-летний опыт
.Semin Arthritis Rheum
2004
;34
:544
—8
.3.Коган
D
.Синдром несифилитического интерстициального кератита и вестибулоаудиторные симптомы
.Arch Ophthalmol
1945
;33
:144
—9
.4.Ван Дорнум
S
МакКолл
G
Уолтер
м
Дженненс
Я
Bhathal
-П
Фитили
IP
.Затяжной продромальный период, системный васкулит и глухота при синдроме Когана
.Ann Rheum Dis
2001
;60
:69
—71
.5.Чесон
BD
Блюминг
AZ
Алрой
Дж
.Синдром Когана: системный васкулит
.Am J Med
1976
;60
:549
—55
.6.Кассельман
JW
Майор
MH
Альберс
FW
.МРТ внутреннего уха у больных с синдромом Когана
.AJNR Am J Neuroradiol
1994
;15
:131
—8
.7.Gluth
МБ
Барац
КН
Маттесон
EL
Дрисколл
класс
.Синдром Когана: ретроспективный обзор 60 пациентов за полвека
.Mayo Clin Proc
2006
;81
:483
—8
.8.Кундифф
Дж
Кансал
S
Кумар
А
Гольдштейн
DA
Тесслер
HH
.Синдром Когана: причина прогрессирующей глухоты
.Ам Дж Отоларингол
2006
;27
:68
—70
.9.Шарл
м
Frei
-П
Жареный
м
Роглер
G
Вавричка
SR
.Связь между синдромом Когана и воспалительным заболеванием кишечника: серия случаев
.J Crohns Colitis
2011
;5
:64
—8
.10.Хейнс
БФ
Кайзер-Купфер
MI
Мейсон
-П
Fauci
AS
.Синдром Когана: исследования с участием тринадцати пациентов, долгосрочное наблюдение и обзор литературы
.Медицина (Балтимор)
1980
;59
:426
—41
. 11.Ярмарка
JR
Леви
GA
.Кератит и глухота
.Am J Ophthalmol
1960
;49
:1017
—21
.12.Бахмейер
С
Леклерк-Ландграф
N
и другие. .Острая аутоиммунная сенсоневральная потеря слуха, связанная с болезнью Крона
.Am J Gastroenterol
1998
;93
:2565
—7
. 13.Карвонен
AL
Рахко
т
Ваджалахти
-П
Джуппила
Дж
.[Воспаление кишечника, связанное с нейросенсорной глухотой и иритом — атипичный синдром Когана?]
.Duodecim
1988
;104
:1260
—3
. 14.Петерс
ГДж
Cremers
CW
Щипцы
AJ
Hoefnagels
WH
.Атипичный синдром Когана: аутоиммунное заболевание?
Анн Отол Ринол Ларингол
1986
;95
:173
—5
.15.Буге
А
Шамуар
JM
Мишон
С
и другие. .[Синдром Когана: по поводу случая. Связь с болезнью Крона]
.Ann Med Interne (Париж)
1986
;137
:75
—6
.16.Froehlich
Ф
Жареный
м
Гонверс
JJ
Сарага
E
Торенс
Дж
Pecoud
А
.Ассоциация болезни Крона и синдрома Когана
.Dig Dis Sci
1994
;39
:1134
—7
. 17.Кессель
А
Вадаш
Z
Туби
E
.Синдром Когана — патогенез, клинические варианты и подходы к лечению
.Аутоиммун Ред.
2014
;13
:351
—4
. 18.Инь
YL
Hirsch
BE
.Атипичный синдром Когана: история болезни
.Ам Дж Отоларингол
2010
;31
:279
—82
.19.Воллерцен
RS
Макдональдс
ТДж
Янг
BR
Банки
PM
Стэнсон
AW
Ильструп
DM
.Синдром Когана: 18 случаев и обзор литературы
.Mayo Clin Proc
1986
;61
:344
—61
.20.Дубченко
E
Оттавей
CA
Чен
DL
Бейкер
JP
.Неврологические симптомы, указывающие на демиелинизацию при болезни Крона после терапии инфликсимабом
.евро J Гастроэнтерол гепатол
2006
;18
:565
—6
,21.Мохан
N
Эдвардс
ET
чашки
TR
и другие. .Демиелинизация, возникающая во время терапии противоопухолевым фактором некроза альфа при воспалительных артритах
.Arthritis Rheum
2001
;44
:2862
—9
. 22.Томас
CW
Вайншенкер
BG
Sandborn
WJ
.Демиелинизация во время терапии противоопухолевым фактором некроза альфа инфликсимабом при болезни Крона
.Воспаление кишечника
2004
;10
:28
—31
. 23.Бринкман
CJ
Broekhuyse
RM
.Клеточно-опосредованный иммунитет после отслоения сетчатки по результатам стимуляции лимфоцитов
.Am J Ophthalmol
1978
;86
:260
—5
.24.Schuknecht
HF
.Патология уха при аутоиммунном заболевании
.Adv Оториноларингол
1991
;46
:50
—70
. 25.Ljungström
л
Францен
С
Schlaug
м
Elowson
S
Виидас
U
.Реинфекция Chlamydia pneumoniae может вызвать изолированный и системный васкулит малых и крупных сосудов
.Scand J Infect Dis Suppl
1997
;104
:37
—40
. 26.Майор
MH
Альберс
FW
ван дер Гааг
R
Гмелиг-Мейлинг
Ф
Huizing
EH
.Аутоиммунитет роговицы при синдроме Когана? Протокол двух дел
.Анн Отол Ринол Ларингол
1992
;101
:679
—84
. 27.Сумочка
Дж
Винснё
-П
Буккара
D
Стеркерс
O
Боделе
В
.Метотрексат как стероидсберегающее средство при синдроме Когана: комментарий к краткой информации Ричардсона
.Arthritis Rheum
1995
;38
:1348
—9
. 28.Лунарди
С
Бейсон
С
Леандри
м
и другие. .Аутоантитела к внутреннему уху и эндотелиальным антигенам при синдроме Когана
.Ланцет
2002
;360
:915
—21
. 29.Сент-Клер
EW
МакКаллум
RM
.Синдром Когана
.Curr Opin Rheumatol
1999
;11
:47
—52
.30.Хьюз
ГБ
Кинни
SE
Барна
Б.П.
Томсак
RL
Калабрезе
LH
.Аутоиммунная реактивность при синдроме Когана: предварительное сообщение
.Отоларингол Хирургия головы и шеи
1983
;91
:24
—32
. 31.Казер
А
Zeissig
S
Блумберг
RS
.Воспалительное заболевание кишечника
.Анну Рев Иммунол
2010
;28
:573
—621
.32.Хейнс
БФ
Пикус
А
Кайзер-Купфер
м
Fauci
AS
.Успешное лечение внезапной потери слуха при синдроме Когана кортикостероидами
.Arthritis Rheum
1981
;24
:501
—3
. 33.Маттесон
EL
Тырзаман
O
Facer
GW
и другие. .Использование метотрексата при аутоиммунной потере слуха
.Анн Отол Ринол Ларингол
2000
;109
:710
—4
. 34.Аллен
NB
Кокс
CC
Кобо
м
и другие. .Использование иммунодепрессантов при лечении тяжелых глазных и сосудистых проявлений синдрома Когана
.Am J Med
1990
;88
:296
—301
0,35.Touma
Z
Наввар
R
Хади
U
Hourani
м
Арайсси
т
.Использование блокаторов TNF-альфа при синдроме Когана
.Rheumatol Int
2007
;27
:995
—6
,36.Вейн
т
Haine
S
Конраадс
В
.Синдром Когана с окклюзией левой коронарной артерии
.Cardiol J
2009
;16
:573
—6
.37.Гадбан
R
Couret
м
Зенон
т
.Эффективность инфликсимаба при синдроме Когана
.J Ревматол
2008
;35
:2456
—8
.38.Фрикер
м
Бауманн
А
Вермелингер
Ф
Виллигер
PM
Хелблинг
А
.Новый метод лечения болезней Когана? Блокаторы TNF-альфа
.Rheumatol Int
2007
;27
:493
—5
.Авторские права © 2015 Европейская организация по болезни Крона и колита (ECCO). Опубликовано Oxford University Press. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
Связь между ранними ушными инфекциями и воспалительными заболеваниями кишечника
Добавьте к растущему списку причин, по которым антибиотики могут быть не полезны для вас и ваших детей: недавнее исследование, показывающее статистическую связь между ранними ушными инфекциями и воспалительными заболеваниями кишечника (ВЗК).
Исследователи из Великобритании проанализировали данные около миллиона детей, обращая особое внимание на 750 детей, у которых развилось ВЗК (в основном болезнь Крона и язвенный колит). Затем они сравнили детей с ВЗК с детьми без этого диагноза и снова посмотрели на частоту. предшествующих инфекций уха. Инфекции уха являются наиболее распространенным диагнозом, ведущим к применению антибиотиков у маленьких детей, поэтому было решено, что большее количество диагнозов ушных инфекций является хорошим маркером для большего количества антибиотиков.
Их анализ показал, что ранние ушные инфекции значительно увеличивают риск ВЗК, вероятно, примерно на 80%. Самый высокий риск был среди детей с наибольшим количеством ушных инфекций и среди детей с самым ранним диагнозом. Таким образом, большее количество антибиотиков и более ранних антибиотиков, похоже, является предиктором более позднего развития ВЗК.
ВЗК — сложное заболевание. Похоже, это связано с изменением иммунной регуляции в кишечнике и других тканях. Было высказано предположение, что нормальные бактерии в кишечнике помогают в раннем формировании иммунной системы и контроле над ней.Ранние антибиотики действительно могли помешать этому процессу и являются вероятным триггером ВЗК, по крайней мере, у людей с генетической предрасположенностью. Возможно, здесь действуют и другие факторы.
Неизбирательное использование антибиотиков — плохая новость. Он способствует развитию устойчивых супербактерий и может играть роль в развитии ожирения, аллергических заболеваний и астмы. Коварные силы иногда могут способствовать кажущемуся «быстрому исправлению» назначения антибиотиков, включая поспешных врачей, раздраженных родителей и систему здравоохранения, которая вознаграждает «удовлетворение» над здоровьем.Если вы хотите защитить своего ребенка от ненужных антибиотиков, вам нужно задать несколько вопросов:
- Действительно ли нужен этот антибиотик?
- Есть другие варианты?
- Безопасно ли ждать?
- Если нам нужен антибиотик, какой из них самый безопасный?
И, конечно, помните, что профилактика всегда лучше лечения. Информирование вашего ребенка о вакцинах, включая вакцинацию от гриппа, предотвращает как бактериальные инфекции, так и некоторые вирусные инфекции, которые предрасполагают к инфекциям уха и другим соблазнам антибиотиков.Уход, отказ от группового ухода, отказ от вторичного табачного дыма и отказ от бутылочки — все это может помочь предотвратить, по крайней мере, некоторые инфекции ушей и другие инфекции.
Бывают моменты, когда антибиотик — хорошая идея — я не хочу, чтобы родители боялись их, когда они действительно необходимы. Но и родители, и врачи должны играть активную и вдумчивую роль в принятии решения, когда антибиотики действительно являются хорошей идеей.
Рой Бенароч — педиатр, ведет блог по адресу The Pediatric Insider .Он также является автором «Решение проблем со здоровьем и поведением от рождения до дошкольного образования: руководство для родителей » и «Руководство по обеспечению наилучшего медицинского обслуживания вашего ребенка» .
Аутоиммунное заболевание внутреннего уха (AIED): симптомы и лечение
Аутоиммунное заболевание внутреннего уха (AIED) — редкое заболевание, которое возникает, когда иммунная система вашего организма по ошибке атакует ваше внутреннее ухо.Это может вызвать головокружение, звон в ушах и потерю слуха.
Менее 1% из 28 миллионов американцев, страдающих потерей слуха, страдают этим из-за AIED. Это немного чаще встречается у женщин среднего возраста.
Симптомы
Если у вас AIED, у вас будет потеря слуха, которая начинается в одном ухе, а затем распространяется на другое. Это может занять недели или несколько месяцев.
Другие симптомы могут включать:
- Головокружение или проблемы с равновесием
- Полнота в ухе
- Тиннитус (звон, рев или шипение в ухе)
- Головокружение (ощущение, что вы кружитесь)
Причины
Ваши иммунные клетки всегда ищут микробы, пытающиеся вторгнуться в ваше тело.Если они принимают клетки вашего внутреннего уха за вирус или бактерии, они атакуют их. Это называется аутоиммунной реакцией.
Ваши иммунные клетки могут нанести вред и другим органам. Чуть менее 30% людей с AIED страдают другим аутоиммунным заболеванием, поражающим все их тело, таким как ревматоидный артрит, волчанка, склеродермия, язвенный колит или синдром Шегрена (синдром сухого глаза).
Диагностика
Поскольку симптомы AIED настолько распространены, их бывает трудно диагностировать.Часто это ошибочно принимают за ушную инфекцию, пока потеря слуха не распространилась на второе ухо.
Для постановки диагноза AIED ваш врач задаст вопросы о вашем здоровье и истории болезни, проведет медицинский осмотр и проведет проверку слуха. Они также проверит ваше равновесие, что покажет, насколько хорошо ваше внутреннее ухо «разговаривает» с вашим мозгом. Вам также могут сделать анализ крови.
Нет теста, который мог бы точно сказать, что у вас AIED, но результаты могут показать, что у вас аутоиммунная реакция.Если они это сделают, рекомендуется обратиться к отоларингологу (врачу-ушному врачу), который также прошел обучение по аутоиммунным заболеваниям.
Поскольку вы можете не получить четкого ответа, ваш врач может начать лечение без точного диагноза, чтобы предотвратить повреждение вашего слуха, которое невозможно исправить. Многим людям не ставят диагноз AIED, пока они не начнут лечение и их симптомы не улучшатся.
Лечение
Ваш врач, вероятно, пропишет вам лекарство, помогающее при воспалении. Было доказано, что высокие дозы стероидов хорошо помогают при AIED, но имеют много побочных эффектов.Так что вы, вероятно, не будете принимать их дольше нескольких недель.
После приема стероидов врач может назначить лекарство, которое может успокоить вашу иммунную систему. Иногда для этого используются другие препараты, такие как азатиоприн (имуран), циклофосфамид (цитоксан) и метотрексат.
Слуховой аппарат может помочь вам приспособиться к потере слуха, но в тяжелых случаях ваш врач может предложить кохлеарный имплант. Это небольшое устройство, воздействующее на нервы во внутреннем ухе, которые посылают сигналы в мозг.Там мозг превращает их в звук. Часть кохлеарного имплантата находится за ухом. Другая часть подкладывается под кожу во время операции.
По мере того, как врачи узнают больше об AIED, могут появиться другие варианты лечения. К ним относятся препараты, которые лучше работают с меньшим количеством побочных эффектов, а также генная терапия. Новые гены могут быть использованы, чтобы помочь поврежденным ушным клеткам снова начать работать.
Колит: риск, симптомы и лечение
Колит — хроническое заболевание пищеварительной системы, характеризующееся воспалением внутренней оболочки толстой кишки.Инфекция, потеря кровоснабжения толстой кишки, воспалительное заболевание кишечника (ВЗК) и инвазия стенки толстой кишки коллагеном или лимфоцитарными лейкоцитами — все это возможные причины воспаления толстой кишки.
Различные типы колита
Существует множество различных форм колита, в том числе:
- Язвенный колит
- Колит Крона
- Диверсионный колит
- Ишемический колит
- Инфекционный колит
- Фульминантный колит
- Коллагеновый колит
- Химический колит
- Микроскопический колит
- Лимфоцитарный колит
- Атипичный колит
Факторы риска
- Перфорация (разрыв) кишечника: Перфорация кишечника возникает, когда хроническое воспаление ослабляет стенку кишечника, в конечном итоге образуя отверстие.Если образуется отверстие, большое количество бактерий может попасть в брюшную полость и вызвать инфекцию.
- Фульминантный колит: включает повреждение толстой стенки кишечника. Нормальные сокращения стенок кишечника временно прекращаются. В конце концов толстая кишка теряет мышечный тонус и начинает расширяться. Рентген брюшной полости может показать скопившийся газ внутри парализованных отделов кишечника.
- Токсичный мегаколон: толстая кишка расширяется и теряет способность правильно сокращаться и перемещать кишечные газы.Возникающее в результате вздутие живота может быть серьезным, и пациентам следует немедленно обратиться за медицинской помощью. Цель лечения — предотвратить разрыв кишечника.
- Повышенный риск колоректального рака: риск колоректального рака увеличивается с продолжительностью и тяжестью заболевания.
Признаки возможного колита
Общие признаки колита могут включать:
- Сильная боль
- Болезненность в животе
- Депрессия
- Быстрое похудание
- Боли в суставах
- Потеря аппетита
- Усталость
- Изменения в привычке кишечника (повышенная частота)
- лихорадка
- Отек ткани толстой кишки
- Эритема (покраснение) поверхности толстой кишки
- Язвы на толстой кишке (при язвенном колите), которые могут кровоточить
- Слизь и / или кровь в стуле и ректальном кровотечении
- Диарея, которая может возникнуть, хотя некоторые формы колита включают запор, поэтому стул и испражнения могут казаться нормальными.
Другие симптомы могут включать газы, вздутие живота, расстройство желудка, изжогу, гастроэзофагеальную рефлюксную болезнь, судороги, позывы на кишечник и многие другие неприятные боли в желудочно-кишечном тракте.
Обнаружение
Общие тесты на колит включают рентген толстой кишки, анализ стула на кровь и гной, ректороманоскопию и колоноскопию. Дополнительные анализы включают посев стула и анализы крови, в том числе биохимические анализы крови. Высокая скорость оседания эритрокритов (СОЭ) — показатель того, сколько времени требуется эритроцитам, чтобы осесть в образце крови, — типичен для острого колита.
Лечение
Способ лечения зависит от того, что вызывает колит. Во многих случаях требуется немного больше, чем симптоматическая помощь, включая прозрачные жидкости для отдыха кишечника и лекарства для контроля боли. Пациенты, которые заболели остро, часто нуждаются в внутривенном введении жидкости и другом вмешательстве.
- Инфекция: Инфекции, вызывающие диарею и колит, могут потенциально потребовать антибиотиков, в зависимости от причины. Вирусные инфекции требуют жидкости и времени.Некоторые бактериальные инфекции, такие как сальмонелла, не нуждаются в антибактериальной терапии; организм способен самостоятельно избавиться от инфекции. Другие бактериальные инфекции, такие как Clostridium difficile, требуют лечения антибиотиками.
- Воспалительное заболевание кишечника (ВЗК): Лекарства часто используются для контроля ВЗК. Первоначально могут использоваться противовоспалительные препараты, а при необходимости могут быть добавлены препараты, подавляющие иммунную систему. В тяжелых случаях возможно хирургическое вмешательство, включая удаление толстой и тонкой кишки.
- Ишемический колит: Лечение ишемического колита начинается с внутривенного введения жидкости для отдыха кишечника и предотвращения обезвоживания. Если не восстанавливается достаточное кровоснабжение, может потребоваться операция по удалению частей кишечника, которые потеряли кровоснабжение.
- Диарея и боль в животе: Диарея и боль в животе являются основными симптомами колита.

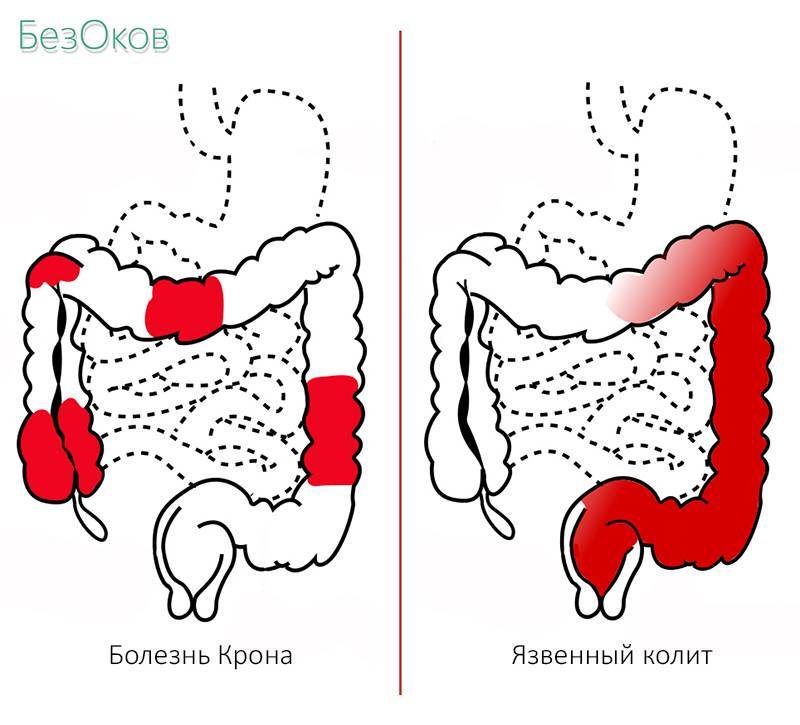 Заболевания этих отделов уха различны по своей природе и дальнейшему развитию. Соответственно, различными будут и меры профилактики.
Заболевания этих отделов уха различны по своей природе и дальнейшему развитию. Соответственно, различными будут и меры профилактики.