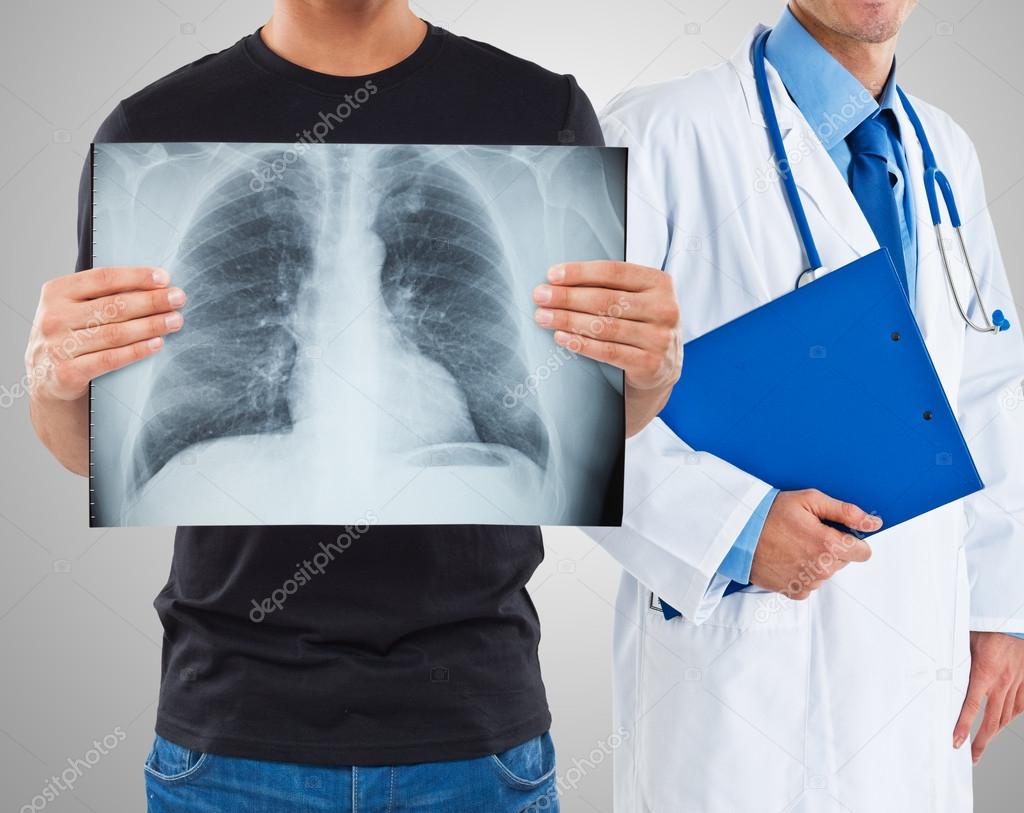
Диагностика туберкулеза у детей
Туберкулез является широко распространенным инфекционным заболеванием, имеющим высокую социальную значимость. Часто заболевание не имеет выраженных проявлений. Поэтому так важна полноценная и своевременная диагностика туберкулеза, особенно у детей.
Какие методы диагностики туберкулеза существуют сегодня?
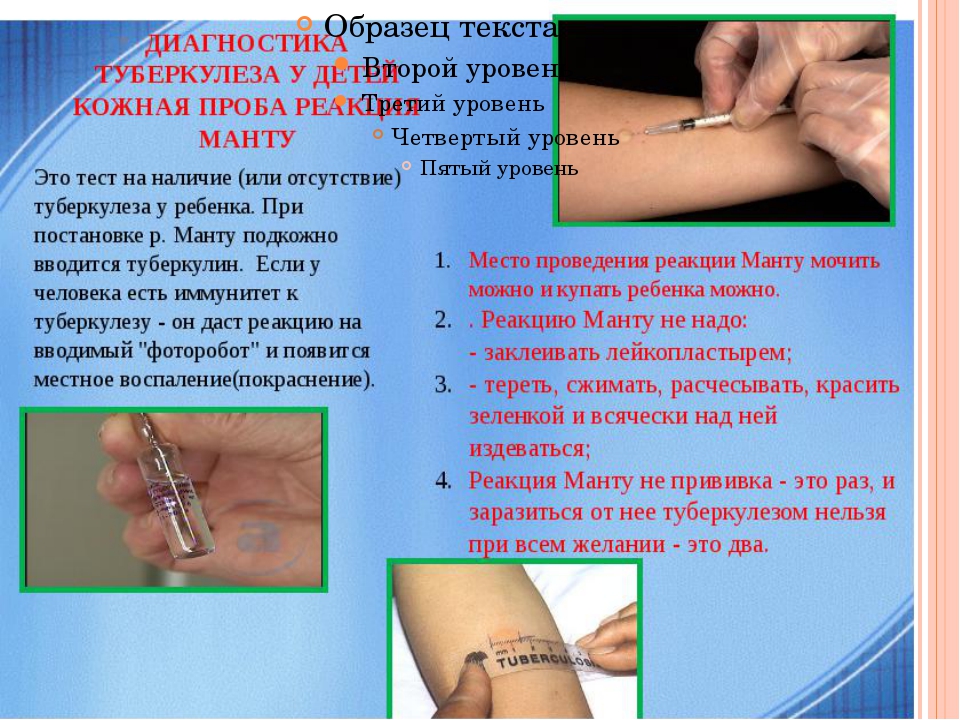
Проба Манту
Уже более века туберкулиновая проба Манту является привычным методом выявления туберкулезной инфекции. Она используется в основном при массовой диагностике среди детей и подростков. Целью проведения туберкулиновой пробы (пробы Манту) является как раннее выявление туберкулеза, так определение необходимости повторной вакцинации здоровых детей для развития специфического иммунитета.
Суть метода заключается в том, что внутрикожно вводится специальное вещество – туберкулин – компонент микробактерий туберкулеза. Спустя три дня медицинский работник оценивает реакцию организма на него. Проба Манту – это не прививка.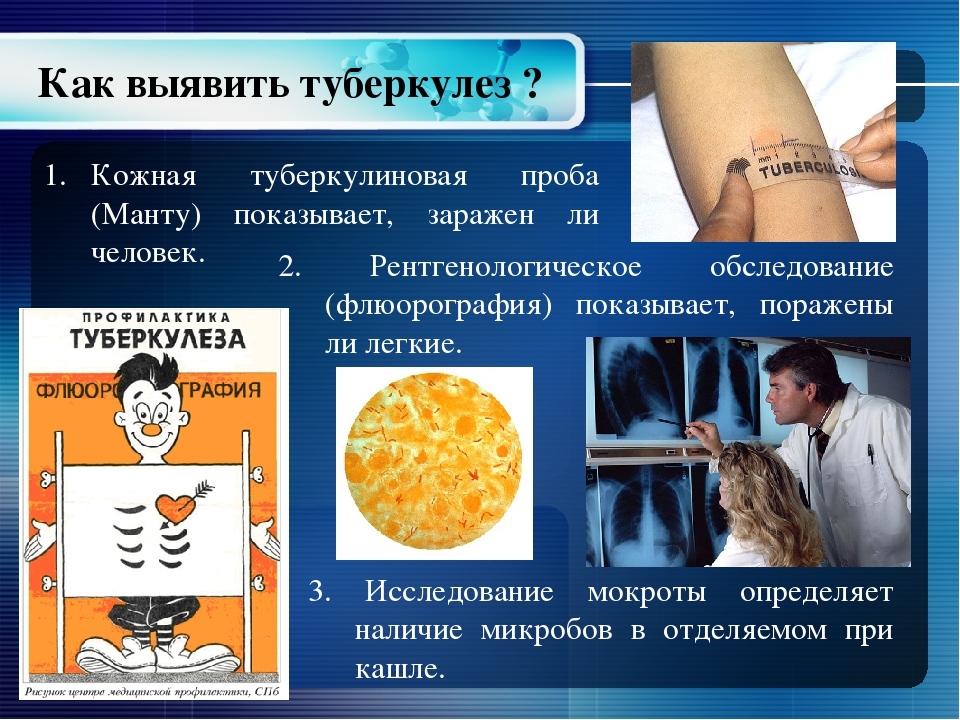 Этот особый тест показывает наличие иммунитета к микобактериям туберкулеза, никакого риска заражения туберкулезом от проведенной пробы нет.
Этот особый тест показывает наличие иммунитета к микобактериям туберкулеза, никакого риска заражения туберкулезом от проведенной пробы нет.
Несмотря на широкую распространенность этого метода, его дешевизну и простоту, возможность большого охвата населения, имеется ряд недостатков:
Необходим особый уход за местом инъекции;
Высокая частота ложноположительных или ложноотрицательных результатов, в том числе провоцируемых различными внешними и внутренними факторами.
Если ребенок был привит менее чем за месяц до пробы, переболел или было обострение какого-либо хронического заболевания, или ребенок чесал место пробы, его заклеивали пластырем, применяли антисептики – результаты могут быть искажены. Также результаты искажаются при нарушении техники проведения или качества препарата (хранили или перевозили неправильно). Реакция может возникать и при наличии в организме микроорганизмов, сходных с туберкулезными микобактериями, или при наличии аллергии, в том числе и на само вещество. Таким образом, проба Манту дает только общие представления о том, есть ли иммунитет к туберкулезу или нет.
Таким образом, проба Манту дает только общие представления о том, есть ли иммунитет к туберкулезу или нет.
Диаскинтест
Более 10 лет назад был расшифрован геном микобактерий туберкулеза. Открытие антигенов, специфичных для M. Tuberculosis человека, позволило разработать препарат Диаскинтест® (ДСT), который представляет собой комплекс рекомбинантных белков продуцируемых специальной кишечной палочкой. Он так же, как и Манту, предназначен для внутрикожного введения. Все дети с положительной реакцией на пробу Манту, выявленные при массовых обследованиях, при наличии соответствующих показаний направляются на консультацию к детскому фтизиатру в противотуберкулезную организацию для диагностики активного туберкулеза и виража пробы Манту, где им в обязательном порядке делают внутрикожную пробу с ДСТ. При положительной реакции на ДСТ всех детей тщательно обследуют, в том числе с применением компьютерной томографии.
Диаскинтест:
позволяет уточнять и отсеивать ложноположительные реакции на пробу Манту,
позволяет исключить некоторые ошибки диагностики туберкулеза,
применяется в тех случаях, когда родители отказываются от пробы Манту, потому как представляет собой еще более «чистый» препарат, содержащий только белок, по своему строению идентичный белкам микобактерий туберкулеза.

Однако, он имеет ряд недостатков, так как также может давать ложноотрицательные результаты, не выявляет ранние и латентные формы туберкулеза, стоит дороже и также зависит от многих внешних и внутренних факторов, в том числе от техники введения, состояния здоровья ребенка.
Таким образом, проведение ДСТ отсеивает детей с аллергией на туберкулин, детей с ложными положительными реакциями и выявляет именно тех детей, которые подозрительны по инфицированию туберкулезом или которые уже болеют им.
Квантифероновый тест
Один из современных методов лабораторной диагностики туберкулеза, который помогает в выявлении как активного, так и скрытого туберкулеза. При его проведении никаких внутрикожных проб не ставят, а просто забирают венозную кровь на анализ, как при любом другом лабораторном исследовании. Этот метод выявляет в крови ребенка специфический интерферон, который может обнаружиться только у инфицированных туберкулезом.
Преимуществами теста являются его высокая чувствительность и специфичность, отсутствие каких-либо противопоказаний к проведению, он может проводиться вне зависимости от вакцинаций и болезней ребенка. Результаты анализа не зависят от вакцинации БЦЖ.
Результаты анализа не зависят от вакцинации БЦЖ.
Квантифероновый тест делают в тех случаях, когда требуется выявление туберкулёзной инфекции после получения сомнительных результатов пробы Манту или ДСТ. Метод может использоваться для выявления туберкулёза в детских учреждениях во время карантина (когда использование внутрикожных проб недопустимо). Также тест применяют для выявления инфекции у лиц из групп риска — медицинских работников отделений ВИЧ-инфицированных, противотуберкулезных организаций, тюремных больниц, людям с противопоказаниями для туберкулиновой пробы.
Существенным недостатком теста является то, что он не может отличить обычное инфицирование и болезнь. Большинство взрослых людей в течении жизни, так или иначе, встречаются с возбудителем туберкулеза, хотя болезнь не развивается. Кроме того квантифероновый тест в 10% случаев дает ложноотрицательные результаты (при инфицировании особым штаммом «коровьего» туберкулеза). Тест довольно дорогой, делают его далеко не во всех лабораториях.
Наряду с кванифероновым тестом применяются и такие высокоточные лабораторные исследования, как ПЦР диагностика или анализ Т-клеточного маркера туберкулеза. В целом, они обладают теми же достоинствами и недостатками, что и квантифероновый тест и их используют для уточнения диагноза.
Теперь мы видим, что нет идеального единого метода диагностики. Диагностику туберкулеза проводят комплексно и поэтапно. Это позволяет выявить детей, которым необходима консультация фтизиатра, профилактическое лечение или полноценная противотуберкулезная помощь.
Туберкулёз мочевой системы в структуре всех форм и локализаций туберкулёза у детей дошкольного и младшего школьного возраста | Ароян
Аннотация
Введение. Внелёгочный туберкулёз диагностируется сложнее туберкулёза органов дыхания, но несвоевременное выявление приводит к инвалидизирующим последствиям. Дети от 4 до 11 лет ввиду расширения коммуникабельности являются группой риска по туберкулёзу. Представляется актуальным выделение мочевого туберкулёза у детей данных возрастных групп в структуре всех форм для совершенствования его диагностики.
Представляется актуальным выделение мочевого туберкулёза у детей данных возрастных групп в структуре всех форм для совершенствования его диагностики.
Цель исследования. Выделение мочевого туберкулёза в структуре всех форм и локализаций туберкулёза у детей дошкольного и младшего школьного возраста для определения значимости и совершенствования диагностики данной локализации туберкулёза.
Материалы и методы. В когортное сравнительное исследование включены 303 ребёнка в возрасте от 4-х до 6-и лет и 306 детей в возрасте от 7-и до 11-и лет, переболевших туберкулёзом за период с 2000 по 2018 годы. Результаты статистически обработаны с помощью пакета прикладных программ «Microsoft Office 2007», Biostat 2009. Различия между группами определялись с использованием критерия х
Результаты. У детей дошкольного и младшего школьного возраста в большинстве случаев диагностировали туберкулёз органов дыхания (94,7% и 89,9%; р < 0,05), бактериологическое подтверждение имелось у 6,3% и 3,6% (р > 0,05) детей в сравниваемых возрастных группах.

Заключение. У детей дошкольного и младшего школьного возраста наиболее часто диагностировали туберкулёз внутригрудных лимфатических узлов. Изолированный внелёгочный туберкулёз встречался редко, преобладал туберкулёз мочевой системы с частым бактериологическим подтверждением. Генерализация туберкулёза у детей 4 — 11 лет встречалась редко, чаще диагностировали изолированные формы внелёгочного туберкулёза. Большая часть случаев сочетанных локализаций пришлось на комбинацию ТВЛУ и туберкулёза мочевой системы; уротуберкулёз был подтверждён обнаружением M. tuberculosis (МБТ) в посевах мочи. Врачам первичного звена здравоохранения и специализированной службы следует знать о возможности развития мочевого туберкулёза у детей от 4 до 11 лет, проводить поиск возбудителя у больных хроническими инфекциями мочевых путей и инфицированных МБТ.
Введение
Туберкулёз может поражать любые органы и системы человеческого организма, при этом чаще всего имеет место туберкулёз органов дыхания [1, 2], который легче диагностировать с учётом возможностей лучевого исследования [3, 4].
Заболеваемость туберкулёзом детей является индикатором заболеваемости туберкулёзом взрослых [15, 16]. Дети дошкольного (от 4 до 6 лет) и младшего школьного возрастов (от 7 до 11 лет) чаще инфицируются микобактерией туберкулёза (МБТ), чаще заболевают туберкулёзом, что связано с расширением контактов, посещением детских дошкольных и школьных учреждений [17, 18]. Оценка частоты развития отдельных локализаций внелёгочного туберкулёза в данных возрастных группах может позволить расширить представления по его патогенезу, и сформировать соответствующую информированность у врачей первичного звена здравоохранения и специализированных служб.
Цель исследования: выделение мочевого туберкулёза в структуре всех форм и локализаций туберкулёза у детей дошкольного и младшего школьного возраста для определения значимости и совершенствования диагностики данной локализации туберкулёза.
Материалы и методы
Проведено когортное сравнительное исследование, в которое включено 303 ребёнка в возрасте от 4-х до 6-и лет и 306 детей в возрасте от 7-и до 11-и лет, переболевших туберкулёзом и госпитализированных в детский стационар противотуберкулёзной службы Омской области за период с 2000 по 2018 годы. Полученные в ходе исследования данные статистически обработаны с помощью пакета прикладных программ «Microsoft Office 2007», Biostat 2009. Различия между группами определялись с использованием критерия
Результаты
Структура клинических форм туберкулёза у детей дошкольного (4 — 6 лет) и младшего школьного возрастов (7 — 11 лет) представлена в таблице.
Таблица. Клинические формы туберкулёза у больных туберкулёзом детей дошкольного (4 – 6 лет) и младшего школьного возраста (7 – 11 лет)
Table. Clinical forms of tuberculosis in children with tuberculosis of preschool (4 – 6 years old) and primary school age (7 – 11 years old)
Примечания: МБТ – микобактерии туберкулёза; ТОД – туберкулёз органов дыхания; ТВЛУ – туберкулёз внутригрудных лимфатических узлов; ПТК – первичный туберкулёзный комплекс.
Notes: MBT – Mycobacterium tuberculosis; RTB – respiratory tuberculosis; TILN – tuberculosis of the intrathoracic lymph nodes; PTC – primary tuberculosis complex.
В подавляющем большинстве случаев был диагностирован туберкулёз органов дыхания (94,7% и 89,9%; р < 0,05), при этом основными методами постановки диагноза служили клинические, лучевые и кожные иммунологические тесты, что является общепринятым [4, 15], а бактериологическое подтверждение имели лишь 6,3% и 3,6% (р > 0,05) детей в двух возрастных группах.
В структуре туберкулёза органов дыхания преобладал туберкулёз внутригрудных лимфатических узлов (85,7% и 75,3%; р < 0,05), что соответствует патогенетическим особенностям развития первичного туберкулёза [17]. Неблагоприятные тенденции эпидемической ситуации на территории региона [1, 2] и раннее инфицирование детей микобактериями туберкулёза (МБТ) были подтверждены выявлением вторичного туберкулёза в виде его инфильтративной формы у двоих детей (0,7%). Первичный туберкулёзный комплекс, являющийся первичной формой туберкулёза по патогенезу [17], достоверно чаще был выявлен у детей младшего школьного возраста (23,3%), чем у дошкольников (13,2%; р < 0,05), что в условиях неблагоприятной эпидемической ситуации, сохраняющейся на территории региона до 2014 года [1], должно было настораживать в плане сокрытия за этими диагнозами инфильтративного туберкулёза или осложнённого течения туберкулёза внутригрудных лимфатических узлов.
Частота регистрации изолированных внелёгочных форм туберкулёза была невысокой — 1,3% и 5,6% (р < 0,05), при этом часто имело место бактериологическое подтверждение диагноза (25% и 35,3%; р > 0,05). Большая часть выявленных случаев изолированного внелёгочного туберкулёза приходилась на туберкулёз мочевой системы — 50% и 64,7% (р > 0,05). Среди все локализаций изолированного внелёгочного туберкулёза бактериовыделение зафиксировано только при туберкулёзе мочевой системы.
Большая часть выявленных случаев изолированного внелёгочного туберкулёза приходилась на туберкулёз мочевой системы — 50% и 64,7% (р > 0,05). Среди все локализаций изолированного внелёгочного туберкулёза бактериовыделение зафиксировано только при туберкулёзе мочевой системы.
Генерализованным туберкулёзом у детей по патогенезу считается диссеминированный туберкулёз и менингоэнцефалит (гематогенная генерализация из поражённых туберкулёзом внутригрудных лимфатических узлов), а также сочетание туберкулёза органов дыхания и внелёгочного туберкулёза [17]. Генерализации туберкулёза редко встречаются у детей дошкольного и раннего школьного возраста, в отличие от детей раннего возраста (от 0 до 3 лет), что связано с особенностями функционирования иммунной системы и достаточной иммунологической резистентностью [15, 16, 17]. Это подтверждается результатами нашего исследования: в группах сравнения генерализация туберкулёзного процесса отмечена в 4,0% и 4,6% случаев (р > 0,05).
Обсуждение
Описаны три случая туберкулёза почек у детей [19]. У девочки 11-и лет, которая ранее перенесла туберкулёз лёгких, в течение 10 дней наблюдалась боль в боку и лихорадка. Ультразвуковое исследование и компьютерная томография с контрастным усилением позволили предположить острый очаговый пиелонефрит. Учитывая анамнез, мочу исследовали на Mycobacterium tuberculosis; патоген был идентифицирован микробиологически. Стандартная противотуберкулёзная химиотерапия оказала быстрый положительный эффект. Данный случай демонстрирует высокую настороженность специалистов, изучение ими эпидемического анамнеза, что позволило диагностировать заболевание вовремя. В другом наблюдении у 13-летнего мальчика держалась лихорадка, повторялись эпизоды макрогематурии, дизурии. Кроме того, у него были обнаружены увеличенные шейные лимфатические узлы. Учитывая два локуса инфекционно-воспалительного процесса, заподозрили туберкулёз. Проба Манту была гиперэргической. Рентгенограмма грудной клетки показала увеличение внутригрудных лимфатических узлов корня правого лёгкого, а ультразвуковое исследование (УЗИ) выявило признаки острого пиелонефрита. Туберкулёзный лимфаденит был диагностирован с помощью тонкоигольной аспирационной цитологии шейных лимфатических узлов. В анализах мочи присутствовало большое количество лейкоцитов и эритроцитов, однако микобактериурия обнаружена не была. Тем не менее, пациенту выставили диагноз: туберкулёз периферических лимфоузлов, туберкулёз шейных лимфоузлов, туберкулёз почек, и начали комплексную противотуберкулёзную химиотерапию.
Данный случай демонстрирует высокую настороженность специалистов, изучение ими эпидемического анамнеза, что позволило диагностировать заболевание вовремя. В другом наблюдении у 13-летнего мальчика держалась лихорадка, повторялись эпизоды макрогематурии, дизурии. Кроме того, у него были обнаружены увеличенные шейные лимфатические узлы. Учитывая два локуса инфекционно-воспалительного процесса, заподозрили туберкулёз. Проба Манту была гиперэргической. Рентгенограмма грудной клетки показала увеличение внутригрудных лимфатических узлов корня правого лёгкого, а ультразвуковое исследование (УЗИ) выявило признаки острого пиелонефрита. Туберкулёзный лимфаденит был диагностирован с помощью тонкоигольной аспирационной цитологии шейных лимфатических узлов. В анализах мочи присутствовало большое количество лейкоцитов и эритроцитов, однако микобактериурия обнаружена не была. Тем не менее, пациенту выставили диагноз: туберкулёз периферических лимфоузлов, туберкулёз шейных лимфоузлов, туберкулёз почек, и начали комплексную противотуберкулёзную химиотерапию. В течение первого же месяца нормализовалась температура тела, прекратилась пиурия, гематурия и дизурия, отмечена положительная динамика по УЗИ. В ещё одном наблюдении описывают историю 6-летнего мальчика, у которого был выявлен туберкулёз лёгких в 2-летнем возрасте. По семейным обстоятельствам курс противотуберкулёзной химиотерапии не был завершён. Родители обратились к врачу, поскольку ребёнок жаловался на сильную боль в поясничной области; у него было учащённое болезненное мочеиспускание. Рентгенограмма грудной клетки выявила лимфаденопатию средостения, а компьютерная томография (КТ) головы обнаружила туберкулёзную гранулёму мозга. КТ брюшной полости показала увеличенную левую почку с абсцессом в верхнем полюсе (фактически — каверна) и кальцификацию паренхимы. Тонкоигольная биопсия шейных лимфатических узлов подтвердила диагноз диссеминированного туберкулёза, включающего туберкулёз почек. Несмотря на рецидив туберкулёза, ограничились 8-месячным курсом терапии. При контрольном обследовании через пятнадцать месяцев пиурия и дизурия сохранялись.
В течение первого же месяца нормализовалась температура тела, прекратилась пиурия, гематурия и дизурия, отмечена положительная динамика по УЗИ. В ещё одном наблюдении описывают историю 6-летнего мальчика, у которого был выявлен туберкулёз лёгких в 2-летнем возрасте. По семейным обстоятельствам курс противотуберкулёзной химиотерапии не был завершён. Родители обратились к врачу, поскольку ребёнок жаловался на сильную боль в поясничной области; у него было учащённое болезненное мочеиспускание. Рентгенограмма грудной клетки выявила лимфаденопатию средостения, а компьютерная томография (КТ) головы обнаружила туберкулёзную гранулёму мозга. КТ брюшной полости показала увеличенную левую почку с абсцессом в верхнем полюсе (фактически — каверна) и кальцификацию паренхимы. Тонкоигольная биопсия шейных лимфатических узлов подтвердила диагноз диссеминированного туберкулёза, включающего туберкулёз почек. Несмотря на рецидив туберкулёза, ограничились 8-месячным курсом терапии. При контрольном обследовании через пятнадцать месяцев пиурия и дизурия сохранялись. КТ теперь продемонстрировала грубый гидронефроз слева, отсутствие её функции. Была выполнена нефрэктомия, гистологически обнаружен активный туберкулёз. Шесть месяцев спустя он был здоров [19]. Предлагают у пациентов с симптомами инфекции мочевыводящих путей, но со стерильной мочой, которые не реагируют на антибиотики или имеют признаки туберкулёза другой локализации, внимательно рассмотреть возможность туберкулёза почек [20].
КТ теперь продемонстрировала грубый гидронефроз слева, отсутствие её функции. Была выполнена нефрэктомия, гистологически обнаружен активный туберкулёз. Шесть месяцев спустя он был здоров [19]. Предлагают у пациентов с симптомами инфекции мочевыводящих путей, но со стерильной мочой, которые не реагируют на антибиотики или имеют признаки туберкулёза другой локализации, внимательно рассмотреть возможность туберкулёза почек [20].
Урогенитальный туберкулёз обычно развивается из-за реактивации очагов в мочеполовых путях после латентного периода после начальной инфекции. Урогенитальный туберкулёз у детей не имеет патогномоничных клинических признаков, что приводит к игнорированию или неправильной диагностике этого клинического состояния [21].
Важность изучения семейного эпидемического анамнеза подчёркивает следующие наблюдение. 13-летний мальчик поступил в больницу с высокой температурой, сильным сухим кашлем, болью в боку и болезненным мочеиспусканием. Лучевые методы диагностики выявили 8-миллиметровый камень в почке, и клинические данные первоначально были интерпретированы как нефролитиаз. Тем не менее, из-за атипичной клинической картины почечнокаменной болезни были проведены дополнительные исследования на предмет возможного туберкулёза. Тест QuantiFERON®-TB Gold Plus был положительным, а проба Манту — гиперэргической, что подтвердило инфицирование Mycobacterium tuberculosis (Mtb). Хотя на обзорной рентгенограмме органов грудной клетки патологических изменений не обнаружено, КТ грудной клетки выявила кальцинированные внутригрудные лимфатические узлы. Рост Mtb был получен из образцов мочи и бронхиального аспирата, что позволило установить диагноз: туберкулёз внутригрудного лимфатического узла, туберкулёз почек. Детальное изучение эпидемического статуса показало, что у отца ребёнка был диагностирован туберкулёз, когда ребёнку был 1 год. Генотипирование изолятов Mtb ребёнка и его отца подтвердили эпидемиологическую связь и указали на латентный период заражения у ребёнка.
Тем не менее, из-за атипичной клинической картины почечнокаменной болезни были проведены дополнительные исследования на предмет возможного туберкулёза. Тест QuantiFERON®-TB Gold Plus был положительным, а проба Манту — гиперэргической, что подтвердило инфицирование Mycobacterium tuberculosis (Mtb). Хотя на обзорной рентгенограмме органов грудной клетки патологических изменений не обнаружено, КТ грудной клетки выявила кальцинированные внутригрудные лимфатические узлы. Рост Mtb был получен из образцов мочи и бронхиального аспирата, что позволило установить диагноз: туберкулёз внутригрудного лимфатического узла, туберкулёз почек. Детальное изучение эпидемического статуса показало, что у отца ребёнка был диагностирован туберкулёз, когда ребёнку был 1 год. Генотипирование изолятов Mtb ребёнка и его отца подтвердили эпидемиологическую связь и указали на латентный период заражения у ребёнка.
Это клиническое наблюдение подтвердило реактивацию туберкулёза из кальцифицированных поражений у подростков после 12 лет покоя, продемонстрировало отсутствие микроэволюционных изменений в геноме Mtb в течение латентного периода и доказало важность надлежащей оценки и лечения для предотвращения прогрессирование туберкулёзной инфекции в активную форму туберкулёза [21].
Заключение
У детей дошкольного (4 — 6 лет) и младшего школьного возрастов (7 — 11 лет) за период наблюдения с 2000 по 2018 годы наиболее часто диагностировали туберкулёз органов дыхания, в виде первичной формы туберкулёза, поражающей внутригрудные лимфатические узлы. Доля изолированного внелёгочного туберкулёза была ничтожной, большей у детей младшего школьного возраста. Ведущей локализацией в структуре изолированного внелёгочного туберкулёза оказался туберкулёз мочевой системы, который подтверждался обнаружением возбудителя в исследуемом материале значительно чаще, чем туберкулёз органов дыхания. Генерализации (сочетания) туберкулёзного процесса у дошкольников и младших школьников встречались нечасто, но их доля оказалась выше доли изолированного внелёгочного туберкулёза. Подавляющее большинство всех случаев генерализации туберкулёза у детей от 4 до 11 лет пришлось на сочетание туберкулёза внутригрудных лимфатических узлов и туберкулёза мочевой системы, который был подтверждён обнаружением МБТ в посевах мочи.
Таки образом, специалистам первичного звена здравоохранения и специализированной урологической службы следует учитывать возможность поражения почек туберкулёзом, в том числе связанным с инфицированием МБТ в детской практике, и по показаниям исследовать мочу на кислотоустойчивые микобактерии и микобактерии туберкулёза у детей.
1. Пузырева Л.В., Мордык А.В., Руднева С.Н., Татаринцева М.П. Эпидемиологическая ситуация по туберкулезу в Западной Сибири. Национальные приоритеты России. 2017;3(25):72-79. eLIBRARY ID: 30024866
2. Пузырева Л.В., Мордык А.В., Татаринцева М.П., Руднева С.Н. Вклад ВИЧ-инфекции в развитие эпидемиологической ситуации по туберкулезу на территории региона Западной Сибири. Дальневосточный медицинский журнал. 2017;4:36-40. eLIBRARY ID: 32239895
3. Туберкулез у взрослых. Клинические рекомендации. Москва; 2020.
Туберкулез у взрослых. Клинические рекомендации. Москва; 2020.
4. Фтизиатрия. Национальные клинические рекомендации. Под ред. П.К. Яблонского. Москва: ГЭОТАР-Медиа; 2015. ISBN 978-5-9704-3675-2
5. Кульчавеня Е.В., Жукова И.И. Внелегочный туберкулез -вопросов больше, чем ответов. Туберкулез и болезни легких. 2017;95(2):59-63. https://doi.org/10.21292/2075-1230-2017-95-2-59-63
6. Кульчавеня Е.В., Алексеева Т.В., Шевченко С.Ю. Внеле-гочный туберкулез в Сибири и на Дальнем востоке. Туберкулез и болезни легких. 2017;95(3):24-27. https://doi.org/10.21292/2075-1230-2017-95-3-24-27
7. Кульчавеня Е. В. Служба внелегочного туберкулеза в Сибири и на Дальнем Востоке. Туберкулез и болезни лег-ких. 2019;97(1):7-11. https://doi.org/10.21292/2075-1230-2019-97-1-7-11
Туберкулез и болезни лег-ких. 2019;97(1):7-11. https://doi.org/10.21292/2075-1230-2019-97-1-7-11
8. Кульчавеня Е.В., Мерганов М.М., Шарипов Р.Ф. Эпидемиология внелегочного туберкулеза в регионах с высокой заболеваемостью. Туберкулез и болезни легких. 2020;98(7):37-43. https://doi.org/10.21292/2075-1230-2020-98-7-37-43
9. Скорняков С.Н., Шульгина М.В., Ариэль Б.М., Баласа-нянц Г.С., Вахрушева Д.В., Владимиров А.В., Галкин В.Б., Гринберг Л.М., Журавлев В.Ю., Кравченко М.А., Красно-борова С.Ю., Мордык А.В., Петренко Т.И. Клинические рекомендации по этиологической диагностике туберкулеза. Медицинский альянс. 2014;3:39-58. eLIBRARY ID: 24105880
10. Кульчавеня Е.В., Краснов В.А., Мордык А.В. Альманах внелегочного туберкулеза. Новосибирск: Сибпринт; 2015. ISBN: 978-5-94301-579-3
ISBN: 978-5-94301-579-3
11. Slogotskaya LV, Bogorodskaya Е, Ivanova D, Makarova M, Guntupova L, Litvinov V, Seltsovsky P, Kudlay D, Nikolenko N. Sensitivity and specificity of new skin test with recombinant protein CFP10-ESAT6 in patients with tuberculosis and individuals with non- tuberculosis diseases. European Respiratory Journal. 2013;42(S57):1995.
12. Ayed HB, Koubaa M, Marrakchi C, Rekik K, Hammami F, Smaoui F, Hmida MB, Yaich S, Maaloul I, Damak J, Jemaa MB. Extrapulmonary Tuberculosis: Update on the Epidemiology, Risk Factors and Prevention Strategies. Int J Trop Dis. 2018;1(1):1-6. https://doi.org/10.23937/ijtd-2017/1710006
13. Кульчавеня Е.В., Брижатюк Е.В. Туберкулез мочевого пузыря: диагностика и лечение. Урология.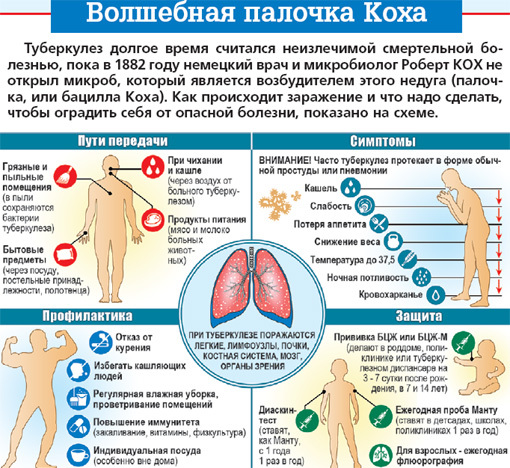 2006;3:61-65. eLIBRARY ID: 9233936
2006;3:61-65. eLIBRARY ID: 9233936
14. Щербань М.Н., Кульчавеня Е.В., Брижатюк Е.В. Диагностика, предупреждение и лечение нарушений репродуктивной функции у мужчин, больных туберкулезом легких. Туберкулез и болезни легких. 2010;87(10):31-36. eLIBRARY ID: 15600859
15. Аксенова В.А., Клевно Н.И., Барышникова Л.А., Кудлай Д.А., Николенко Н.Ю., Курилла А.А. Выявление туберкулеза и тактика диспансерного наблюдения за лицами из групп риска с использованием рекомбинантного туберкулезного аллергена — Диаскинтест®. Методические рекомендации. Москва, Первый МГМУ имени И.М. Сеченова; 2011.
16. Цыганкова Е.А., Мордык А.В., Турица А.А. Возрастные проявления туберкулеза у детей. Туберкулез и болезни легких. 2014;(8):111-112. https://doi. org/10.21292/2075-1230-2014-0-8-111-112
org/10.21292/2075-1230-2014-0-8-111-112
17. Мордык А.В., Цыганкова Е.А., Пузырева Л.В., Турица А.А. Противотуберкулезный иммунитет и механизмы его формирования. Дальневосточный медицинский журнал. 2014;1:126-130. eLIBRARY ID: 21425999
18. Турица А.А., Иванова О.Г., Валова Н.А., Мордык А.В. Факторы риска инфицирования микобактериями туберкулеза у детей и подростков в Омской области. Туберкулез и болезни легких. 2015;(7):141. eLIBRARY ID: 25514333
19. Arora N, Saha A, Kaur M. Tuberculous pyelonephritis in children: three case reports. Paediatr Int Child Health. 2017;37(4):292-297. https://doi.org/10.1080/20469047.2017.1386847
20. Ta§demir M, Kaya H, Ta§demir ZA. Does pyuria always suggest urinary tract infection with common microorganisms? Answers. Pediatr Nephrol. 2018;33(4):615-617. https://doi.org/10.1007/s00467-017-3734-0
Does pyuria always suggest urinary tract infection with common microorganisms? Answers. Pediatr Nephrol. 2018;33(4):615-617. https://doi.org/10.1007/s00467-017-3734-0
21. Aleinikova D, Pole I, Kimsis J, Skangale A, Bobrikova O, Kazel-nika R, Jansone I, Norvaisa I, Ozere I, Ranka R. Application of whole-genome sequencing in a case study of renal tuberculosis in a child. BMC Infect Dis. 2020;20(1):105. https://doi.org/10.1186/s12879-020-4832-3.
Диагностика туберкулеза (диаскин тест, манту, кровь на T-SPOT)
Возбудитель туберкулеза был открыт Робертом Кохом в 1882 году. Это целая группа из болезнетворных бактерий рода Mycobacterium. Встречаются они как у людей, так и животных. Наибольшую угрозу для организма несут два вида бактерий — Mycobacterium tuberculosis и Mycobacterium bovis.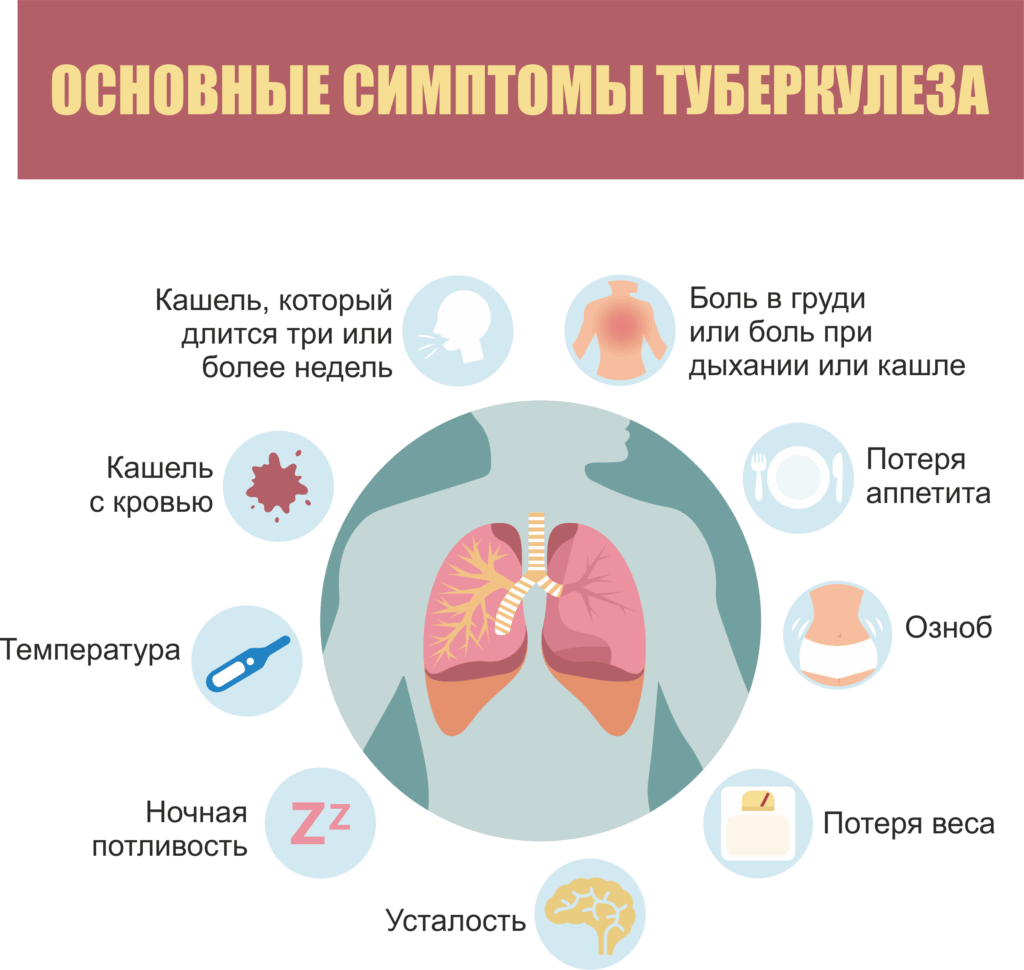 Главная опасность данных микроорганизмов заключается в их быстрой приспособляемости и устойчивости к антибиотикам. Кроме того, они способны длительное время сохранять свою жизнеспособность в окружающей среде. Также микроорганизмы данной группы могут долгие годы жить в организме хозяина, совершенно не проявляя себя никакими симптомами. Однако как только иммунная защита организма снижается, например, в результате болезни, возбудители туберкулеза начинают активно размножаться.
Главная опасность данных микроорганизмов заключается в их быстрой приспособляемости и устойчивости к антибиотикам. Кроме того, они способны длительное время сохранять свою жизнеспособность в окружающей среде. Также микроорганизмы данной группы могут долгие годы жить в организме хозяина, совершенно не проявляя себя никакими симптомами. Однако как только иммунная защита организма снижается, например, в результате болезни, возбудители туберкулеза начинают активно размножаться.
До сегодняшнего времени туберкулез остается одним из самых опасных инфекционных заболеваний. Статистика по заражению туберкулезом в мировых масштабах растет с каждым годом. Это смертельное заболевание, которое по уровню неблагополучных исходов уступает только СПИДу. Очень важно вовремя предотвратить инфекцию. Именно поэтому государство огромное внимание уделяет ранней диагностике и профилактике патологии. Клиника «Педиатр и Я» осуществляет диагностику туберкулеза в Москве в районах Бутово и Коммунарка.
В чем сложность диагностики туберкулеза?
Несмотря на быстрое развитие медицины, диагностировать туберкулез на ранних стадиях крайне сложно. Особенно в том случае, если болезнь протекает скрытно и человек не догадывается о факте заражения. В ряде случаев первые симптомы патологии проявляются только тогда, когда большая часть легочной ткани уже поражена микроорганизмами. При таком раскладе пациенту требуется длительное и сложное лечение, а риск летального исхода возрастает в несколько раз.
Особенно в том случае, если болезнь протекает скрытно и человек не догадывается о факте заражения. В ряде случаев первые симптомы патологии проявляются только тогда, когда большая часть легочной ткани уже поражена микроорганизмами. При таком раскладе пациенту требуется длительное и сложное лечение, а риск летального исхода возрастает в несколько раз.
Именно поэтому крайне важно проходить регулярные осмотры и обследования, даже если вам кажется, что вы полностью здоровы. Не забывайте, что первые симптомы могут проявиться тогда, когда медикаментозное лечение будет уже неэффективно.
Согласно существующей статистике, примерно третья часть населения планеты являются носителями туберкулеза. У них заболевание протекает в латентной форме, а сами они не несут никакой угрозы для окружающих. Однако как только бактерии Mycobacterium переходят в активное состояние, человек, сам того не подозревая, становится источником заражения.
Туберкулез передается воздушно-капельным путем. Заразиться им можно во время разговора с больным человеком, при использовании общей посуды и т. п. По этой причине ранняя диагностика заболевания у взрослых считается единственной эффективной мерой по регулированию эпидемиологического состояния в стране.
Заразиться им можно во время разговора с больным человеком, при использовании общей посуды и т. п. По этой причине ранняя диагностика заболевания у взрослых считается единственной эффективной мерой по регулированию эпидемиологического состояния в стране.
Какие виды исследований существуют?
На сегодняшний день существует три вида исследований:
- Обязательная диагностика. Сюда входит рентген грудной клетки, анализ крови, мочи и мокроты человека.
- Дополнительное обследование. Назначается помимо обязательного при подозрении на туберкулез или в случае возникновения сложностей при постановке диагноза. Сюда относятся компьютерная томография, УЗИ, исследование мокроты на выявление неспецифической микрофлоры и т. п.
- Инвазивные методики. Также проводятся пациентам с подозрением на наличие туберкулеза. Наиболее распространенными инвазивными методиками являются биопсия легочной ткани, бронхоскопия, пункция и т. п.
Ранняя диагностика и профилактика туберкулеза важны не только у взрослых, но и детей. Клиника «Педиатр и Я» предлагает только современные и эффективные методы обследования, а также индивидуальный подход к каждому пациенту.
Клиника «Педиатр и Я» предлагает только современные и эффективные методы обследования, а также индивидуальный подход к каждому пациенту.
Исследование интерферонового статуса методом T-SPOT.TB
Как только в организме человека начинает развиваться инфекция, в работу включается иммунная система. При этом происходит выработка особого белка — гамма-интерферона. Если в крови пациента будет обнаружен данный белок, можно говорить о факте заражения туберкулезом. Данный метод особенно эффективен при выявлении скрытых форм инфекции. Результат анализа будет готов в течение 2-3 дней. Метод является высокоинформативным для диагностики как латентного, так и активного туберкулеза и ежегодно проводится у детей с рождения и взрослых пациентов групп — риска по развитию заболевания. Вакцинация БЦЖ не влияет на результаты теста. Читать подробнее про T-SPOT.
Метод ПЦР (полимеразной цепной реакции)
Метод ПЦР считается одним из самых эффективных на сегодняшний день. С помощью полимеразной цепной реакции можно выявить даже единичные клетки возбудителя. Таким образом, даже если предыдущие обследования давали отрицательный результат, ПЦР позволит получить максимально точную картину. Использовать обследование можно для выявления самых разных форм туберкулеза.
Таким образом, даже если предыдущие обследования давали отрицательный результат, ПЦР позволит получить максимально точную картину. Использовать обследование можно для выявления самых разных форм туберкулеза.
Для обследования подходит любой биологический материал, однако чаще всего используется мокрота из легких. Все зависит от симптомов и показаний специалистов. Наши врачи расскажут вам об особенностях проведения анализа. Никакой специальной подготовки к проведению анализа не требуется. Результаты обследования готовятся в течение 3 дней, после чего пациент получает заключение.
Анализ ДНК на чувствительность бактерий
Для эффективного лечения туберкулеза недостаточно просто выявить возбудителя инфекции. Крайне важно провести анализ на чувствительность микроорганизмов к различным антибиотикам и лекарственным препаратам. Для этого изучается ДНК бактерий. Так как возбудители туберкулеза быстро мутируют и приспосабливаются к противотуберкулезным препаратам, анализ чувствительности позволяет не тратить драгоценное время и сразу подобрать эффективный курс терапии. Анализ не занимает много времени. Получить результат можно уже через 2-3 дня.
Анализ не занимает много времени. Получить результат можно уже через 2-3 дня.
Если вам или вашим близким был поставлен диагноз туберкулез, не стоит отчаиваться и паниковать. При правильном подходе и своевременной терапии лечение всегда заканчивается выздоровлением. Однако важно понимать, что процесс терапии туберкулеза очень длительный. С момента постановки диагноза и до полного выздоровления может пройти несколько месяцев. Все это время человек должен придерживаться строгих рекомендаций и соблюдать все предписания врачей. Никакое самолечение в данной ситуации недопустимо, даже если вам кажется, что наступило видимое улучшение. Главное коварство туберкулеза заключается в рецидивирующем течении. Именно поэтому крайне важно начать терапию как можно раньше и направить все силы на полное уничтожение микроорганизмов в организме. Проследить за ходом лечения позволит своевременный мониторинг и прохождение обследований.
Диагностика туберкулеза в клинике «Педиатр и Я»
В клинике «Педиатр и Я» работают опытные специалисты. Мы располагаем современным оборудованием и предлагаем только эффективные методики постановки диагноза. Это кровь на T-SPOT, Диаскинтест, реакция Манту и другие анализы. Все это позволяет провести грамотную диагностику. Каждому пациенту гарантируется индивидуальный подход и полная конфиденциальность. Если вы хотите записаться на прием или получить консультацию специалиста, позвоните нам по телефонам 8 (495) 715-09-11 или 8 (495) 246-13-05. Мы подберем для вас наиболее удобное время посещения клиники для проведения диагностики подходящим методом.
Мы располагаем современным оборудованием и предлагаем только эффективные методики постановки диагноза. Это кровь на T-SPOT, Диаскинтест, реакция Манту и другие анализы. Все это позволяет провести грамотную диагностику. Каждому пациенту гарантируется индивидуальный подход и полная конфиденциальность. Если вы хотите записаться на прием или получить консультацию специалиста, позвоните нам по телефонам 8 (495) 715-09-11 или 8 (495) 246-13-05. Мы подберем для вас наиболее удобное время посещения клиники для проведения диагностики подходящим методом.
Как можно обследовать ребенка на туберкулез без реакции Манту
Это очень распространенный вопрос среди родителей. Многим родителям не нравится регулярно водить ребенка в туб.диспансер по результатам реакции Манту. Они ищут ей замену. Попробуем разобраться, существует ли на сегодняшний день более совершенный вариант массовой диагностики туберкулеза у детей.
Диаскинтест — это новый кожный диагностический препарат, официально зарегистрирован в августе 2008г. Применяется для диагностики инфицирования туберкулезом в России с 2009г. Принцип его действия такой же, как у туберкулина. Но этот препарат обладает более высокой специфичностью.
Применяется для диагностики инфицирования туберкулезом в России с 2009г. Принцип его действия такой же, как у туберкулина. Но этот препарат обладает более высокой специфичностью.
Диаскинтест — это белок, содержащий 2 антигена, присутсвующие в вирулентных штаммах Mycobacteriumtuberculosis — возбудителя человеческого туберкулеза. Поэтому и реакция при внутрикожном введении этого препарата развивается, только если человек инфицирован Mycobacteriumtuberculosis, Поствакцинальный иммунитет после БЦЖ на этот тест не влияет, т. к. вакцина БЦЖ содержит другой вид M.bovis — Поэтому у привитых здоровых детей он будет отрицательным. Более того, этот тест положителен только у людей, в организме которых возбудитель находится в состоянии активного размножения. При стихании активности процесса реакция становится отрицательной. Это дает возможность применять его для оценки эффективности лечения. Самого возбудителя туберкулеза он не содержит, поэтому заболевание вызвать не может. Аналогично туберкулину он является неполным антигеном (гаптеном): на его введение иммунитет не вырабатывается, а уже имеющиеся в организме. готовые специфические антитела вступают с ним в реакцию. В остальном состав этого препарата аналогичен туберкулину (фенол, полисорбат 80 и т. д.) — препарат белковый, поэтому без консервантов не обойтись.
готовые специфические антитела вступают с ним в реакцию. В остальном состав этого препарата аналогичен туберкулину (фенол, полисорбат 80 и т. д.) — препарат белковый, поэтому без консервантов не обойтись.
Техника проведения теста, техника его оценки, противопоказания и рекомендации при его проведении аналогичны таковым при Манту.
Оценка результатов.
Положительным тест считается при наличии папулы любого размера.
Сомнительной реакцией считается гиперемия любого размера без папулы.
Отрицательной: след от укола.
Лица с сомнительной и положительной реакцией ( в соответствии с инструкцией к препарату) обследуются на туберкулез.
Диаскинтест является Российской разработкой, выпускается отечественным производителем, в настоящее время он активно рекламируется.
Манту официально признается неточной (точность ее результатов оценивается, как 50-70%), а у диаскинтеста – 90%. Обсуждается возможность заменить Манту диаскинтестомдлямассовой диагностике туберкулеза у детей. С октября 2009г. внесены изменения в приказ № 109 «О совершенствовании противотуберкулезных мероприятий в Российской федерации», согласно которым при отрицательных результатах диаскинтеста профилактическое противотуберкулезное лечение детям не назначается (но обследование в т.ч. рентгенологическое по этому же приказу все же проводится).
С октября 2009г. внесены изменения в приказ № 109 «О совершенствовании противотуберкулезных мероприятий в Российской федерации», согласно которым при отрицательных результатах диаскинтеста профилактическое противотуберкулезное лечение детям не назначается (но обследование в т.ч. рентгенологическое по этому же приказу все же проводится).
Почему же Манту до сих пор не заменили на этот современный тест?
Потому что у него тоже есть недостатки. Если туберкулин достаточно часто дает ложно положительные результаты, то диаскинтест опасен ложно отрицательными:
1. Этот тест не чувствителен в отношении M.bovis — возбудителя коровьего туберкулеза, который также может вызывать болезнь у человека в 5 -15% случаях от всех форм заболевания, а также в отношении атипичных микобактерий, при вялотекущей инфекции. В разных источниках информация в отношении возбудителя коровьего туберкулеза и чувствительности к нему диаскинтеста расходится: из приказа 109 следует что тест чувствителен к наличию в организме вирулентных M. bovis , а из инструкции препарата — спавочникVidal — следует, что тест чувствителен только к Mycobacteriumtuberculosis — возбудителю человеческого туберкулеза . Хотя типичный возбудитель человеческого туберкулеза лидирует, как причина заболевания, другие патогенные для человека микобактерии туберкулеза не должны упускаться при диагностике заболевания. Поэтому рентгенологическое обследование детям с виражом по результатам Манту и отрицательным диаскинтестом — проводится.
bovis , а из инструкции препарата — спавочникVidal — следует, что тест чувствителен только к Mycobacteriumtuberculosis — возбудителю человеческого туберкулеза . Хотя типичный возбудитель человеческого туберкулеза лидирует, как причина заболевания, другие патогенные для человека микобактерии туберкулеза не должны упускаться при диагностике заболевания. Поэтому рентгенологическое обследование детям с виражом по результатам Манту и отрицательным диаскинтестом — проводится.
2. Диаскинтест может быть отрицательным на ранних стадиях инфицирования, и на ранних стадиях развития туберкулезного процесса, поэтому при вираже Манту и отрицательном диаскинтесте, последний рекомендуется повторить через 2 месяца.
3. Ложно отрицательный результат может быть у больных с тяжелыми формами туберкулеза в стадии распада и у больных с иммунодефицитнымисостояними (ВИЧ, иммуносупрессивная терапия и т. д.), на фоне других тяжелых хронических заболеваний.
Поэтому не все фтизиатры настроены оптимистично в отношении этого препарата, как замены Манту для массовой туберкулинодиагностики.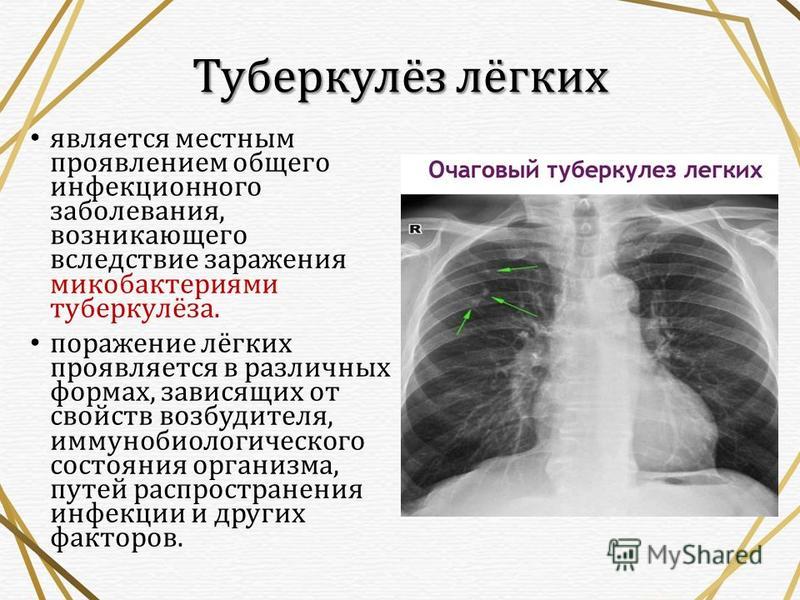
Диаскинтест в настоящее время применяется в сети тубдиспансеров, как дополнительный метод в совокупности с другими, в том числе у детей направленных на консультацию к фтизиатру по поводу увеличения р.Манту — для уточнения активности бактерий.
Его можно проводить одновременно с Манту на разных руках, или после нее. Интервал между ними значения не имеет, т. к. то и другое – кожные пробы, а не прививки. При этом, если по результатам Манту выставляется вираж, то отрицательный результат диаскинтеста не снимает этот диагноз. В данном случае отрицательный результат говорит о том, что организм ребенка на данный момент успешно справляется с возбудителем попавшим извне и дополнительного лечения не требуется. Зато положительный результат является показанием к назначению профилактического лечения изониазидом.
Выводы:
Как у любого медицинского препарата у диаскинтеста имеется 2 стороны: преимущества и недостатки.
Диаскинтест очень ценное достижение современной науки, но для скрининговой диагностики туберкулеза он не подходит из-за достаточно высокой вероятности ложно отрицательных результатов.
Знать о наличии этого препарата родителям очень полезно, чтобы иметь возможность грамотно задать вопросы фтизиатру, если этот метод диагностики Вам не предлагают.
Многие родители не хотят делать ребенку кожные пробы и рентгенографию, считая это вредным. Они пытаются найти замену этим методам. Существует ли на сегодняшний день такой абсолютно достоверный и безопасный метод, который можно использовать для массовой диагностики туберкулеза?
Анализы крови.
Остановимся на методах обследования, которые основаны на заборе крови (или других биологических жидкостей) у ребенка, следовательно, являются безвредными.
1.ПЦР – полимеразная цепная реакция.
Этот метод основан на обнаружении частичек ДНК возбудителя туберкулеза в биологических жидкостях: крови, моче, мокроте и т. д. Метод достаточно чувствителен, позволяет обнаружить возбудителя при наличии нескольких сотен микробов в 1 мл биологической жидкости.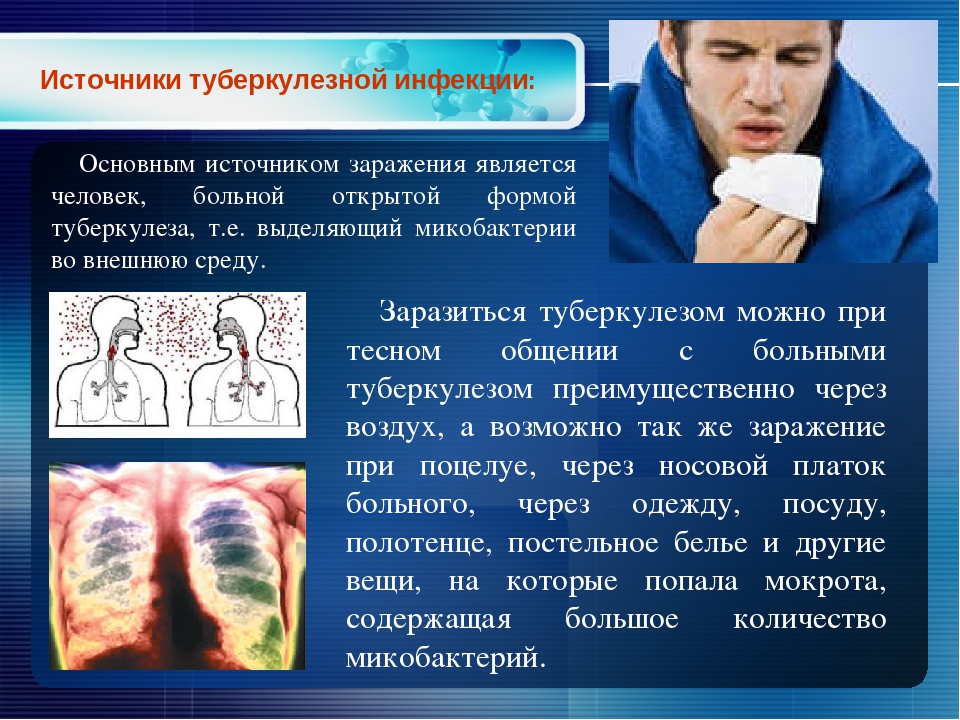 Но возбудитель может находиться внутри очажка или внутри клеток, в этом случае в биологических жидкостях невозможно обнаружить даже фрагментов его ДНК – следовательно, ПЦР будет отрицательной. У детей с клиническим туберкулезом легких чувствительность этого метода колеблется от 25 до 83% т. е. при наличии клинически подтвержденного туберкулеза, а следовательно наличии возбудителя в организме, положительный результат ПЦР был от 25 до 83% больных детей, у остальных отрицательным. А специфичность ПЦР — 90%, т. е. в 10% случаев возможны ложноположительные результаты. Отсюда следует, что отрицательный результат ПЦР не исключает диагноза туберкулез и как самостоятельный метод для диагностики туберкулеза не используется. Этот метод выгодно отличается от других тем, что он обнаруживает непосредственно антиген (частички ДНК бактерий), а не антитела, как все другие методы диагностики. Поэтому его с успехом можно применять в тех случаях, когда возбудитель в организме присутствует, а иммунитет к нему не вырабатывается.
Но возбудитель может находиться внутри очажка или внутри клеток, в этом случае в биологических жидкостях невозможно обнаружить даже фрагментов его ДНК – следовательно, ПЦР будет отрицательной. У детей с клиническим туберкулезом легких чувствительность этого метода колеблется от 25 до 83% т. е. при наличии клинически подтвержденного туберкулеза, а следовательно наличии возбудителя в организме, положительный результат ПЦР был от 25 до 83% больных детей, у остальных отрицательным. А специфичность ПЦР — 90%, т. е. в 10% случаев возможны ложноположительные результаты. Отсюда следует, что отрицательный результат ПЦР не исключает диагноза туберкулез и как самостоятельный метод для диагностики туберкулеза не используется. Этот метод выгодно отличается от других тем, что он обнаруживает непосредственно антиген (частички ДНК бактерий), а не антитела, как все другие методы диагностики. Поэтому его с успехом можно применять в тех случаях, когда возбудитель в организме присутствует, а иммунитет к нему не вырабатывается. Этот тест применяют в основном у детей с тяжелыми формами туберкулеза, у детей с иммунодефицитами, при различных формах внелегочного туберкулеза, когда диагноз не удается установить другими методами.
Этот тест применяют в основном у детей с тяжелыми формами туберкулеза, у детей с иммунодефицитами, при различных формах внелегочного туберкулеза, когда диагноз не удается установить другими методами.
2.РПГА. Реакция непрямойгемаглютинации.
Метод основан на выявлении специфических антител в крови больного тубекулезом. Для анализа используется кровь больного и препарат: Диагностикумэритроцитарный туберкулезный антигенный сухой – бараньи эритроциты, на которых осажден антиген микобактерий туберкулеза. При туберкулезе реакция бывает положительной в 70-90% случаев, т. е. возможны ложноотрицательные результаты. Используют его как иммунологический тест для определения активности процесса и эффективности лечения.
3.ИФА. Иммуноферментный анализ.
Метод основан на обнаружении антител к возбудителю туберкулеза в крови больного. У пациента берется кровь и тестируется на наличие антител, при этом используется: Тест система иммуноферментная для определения антител к возбудителю туберкулеза.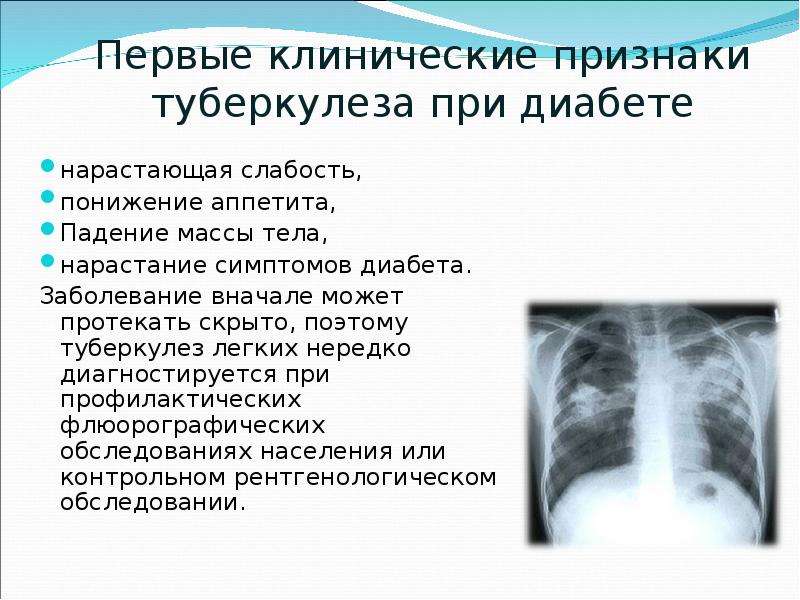 Чувствительность метода составляет 60-70%, специфичность 90%, что не позволяет использовать метод для скринингового (массового), обследования населения на туберкулез. Метод используется для подтверждения диагноза и определения активности процесса.
Чувствительность метода составляет 60-70%, специфичность 90%, что не позволяет использовать метод для скринингового (массового), обследования населения на туберкулез. Метод используется для подтверждения диагноза и определения активности процесса.
4.Квантифероновый тест.
Тест проводится в пробирке: у больного берется кровь из вены и исследуется. Широко применяется для диагностики скрытого (латентного) туберкулеза за рубежом. У нас так же проводится в крупных городах: Москве, Санкт-Петербурге, но широкого распространения пока не получил.
Этот метод основан на определении в крови пациента специфического интерферрона. Т-лимфоциты пациента стимулируются специфическими антигенами М.tuberculosis. Только у людей инфицированных именно этим видом микобактерий тест будет положительным. У вакцинированных БЦЖ, а также инфицированных возбудителем коровьего туберкулеза тест будет отрицательным.
Недостатки.
Квантифероновый тест имеет чувствительность 89% (в 11% возможны ложноотрицательные результаты), т. е. отрицательный тест не исключает диагноз туберкулез, поэтому применяется он у нас в России не вместо Манту и рентгена, а вместе с ними для уточнения диагноза.
е. отрицательный тест не исключает диагноз туберкулез, поэтому применяется он у нас в России не вместо Манту и рентгена, а вместе с ними для уточнения диагноза.
Специфичность у него 99,2 %, это выше, чем у других методов диагностики туберкулеза. Поэтому положительный тест практически в 100% случаев служит доказательством инфицированности человека туберкулезом. Именно инфицированности, а не болезни.
Для взрослого населения он не представляет большой ценности и для скрининговой диагностики туберкулеза использоваться не может, т.к. в России микобактерией туберкулеза инфицирована большая часть взрослого населения.
А для ребенка его положительный результат подтверждает инфицированность микобактерией человеческого туберкулеза, но не показывает интенсивность (активность) этой инфицированности. Для подтверждения или исключения диагноза туберкулез все-равно нужен рентген, а для решения вопроса о назначении ребенку профилактического лечения кожные пробы: Манту или диаскинтест.
Этот тест широко используется для диагностики скрытого туберкулеза у лиц с иммунодефицитами и ВИЧ-инфекцией, когда Манту может быть ложно отрицательной. Этот тест может помочь подтвердить или снять диагноз туберкулез в сомнительных случаях. Но заменой Манту он не является.
Выводы:
Все выше перечисленные методы, включая диаскинтест, дают достаточно большой % ложно отрицательных результатов, при их массовом применении есть большая вероятность пропустить больных туберкулезом, поэтому для скринингового обследования детей ни один из них не подходит.
При всей своей неточности (50-70%), единственным методом подходящим для массового обследования детей на туберкулез по-прежнему остается реакция Манту. Она дает много ложно положительных реакций, но минимум ложно отрицательных. Она выявляет всех детей у которых в организме присутствуют любые микобактерии туберкулеза: патогенные и не патогенные для человека; в любом состоянии: активном и дремлющем. Педиатр по результатам реакции Манту получает возможность выделить группу детей нуждающихся в дополнительном обследовании на туберкулез и отсечь не нуждающихся в этом детей, без риска пропустить больных и инфицированных.
У выделенной по результатам Манту группы детей проводится дальнейшее обследование, включающее традиционное рентгенологическое, которое хорошо дополняется перечисленными выше методами. По совокупности всех методов обследования выставляется окончательный диагноз.
Безопасный и 100% достоверный метод диагностики туберкулеза пока не изобрели.
Среди взрослого населения России около 90% людей инфицировано туберкулезом, поэтому все мероприятия направлены на выявление явных клинических форм болезни, особенно легочных форм с бактериовыделением. Поэтому у взрослого населения скринингом служит обязательнаяфлюрография, а другие методы являются дополнительными (уточняющими).
Родители, категорически не желающие делать ребенку реакцию Манту, а также родители детей, у которых есть противопоказания к Манту, обязаны обследовать детей рентгенологически не реже 1 раза в год. Обязательное обследование детей на туберкулез контролируется санитарными правилами РФ. В случае отказа – ребенок может не допускаться в коллектив.
Рентгенологический метод обследования органов грудной клетки, с наибольшей долей вероятности, исключает выраженные клинические формы туберкулеза органов дыхания, т.е. исключает попадание в детский коллектив детей – бактериовыделителей, т.е. являющихся заразными для других.
Следовательно, ответ на вопрос в заголовке статьи звучит так:
вместо Манту – только рентген.
Источники информации:
Санитарно-эпидемиологические правила СП 3.1.1295-03 «Профилактика туберкулеза»
Приказ Министерства Здравоохранения РФ № 109 от 21марта 2003г. «О совершенствовании противотуберкулезных мероприятий в Российской Федерации»
Туберкулез костей и больших суставов. Симптомы и диагностика туберкулеза суставов :: АЦМД
В настоящее время, к сожалению, так и не стала наблюдаться тенденция к уменьшению заболеваемости туберкулёзом среди населения. Украина продолжает входит в «топ-рейтинги» по статистике распространенности туберкулеза.
Нам довольно часто попадают на глаза листовки, плакаты или брошюры с объяснениями о том, что такое туберкулез легких. Я хочу немного рассказать о других проявлениях этого заболевания у человека. К примеру, в крупных суставах: тазобедренном, коленном, плечевом, поражение которых может длительное время быть недиагностированным и маскироваться под внешними проявления артроза.
Я хочу немного рассказать о других проявлениях этого заболевания у человека. К примеру, в крупных суставах: тазобедренном, коленном, плечевом, поражение которых может длительное время быть недиагностированным и маскироваться под внешними проявления артроза.
Туберкулезный коксит (туберкулез тазобедренного сустава)
По статистике, чаще всего среди суставов туберкулезом поражается именно тазобедренный сустав.
Симптомы
Туберкулезный коксит характеризуется многолетним хроническим течением и периодическими обострениями. Обострение обычно наступает тогда, когда внутрикостный очаг туберкулеза прорывает в полость сустава. Пациенты могут жаловаться на субфебрильную температуру, слабость, быструю утомляемость, хромоту. Боль может быть как в тазобедренном так и коленном суставе, что, естественно, затрудняет диагностику. В период обострения болезни в области сустава наблюдается припухлость и можно нащупать увеличенные лимфоузлы.
Диагностика
Чаще всего на начальных этапах применяется классическая рентгенологическая диагностика, лучше использовать цифровую рентгенографию.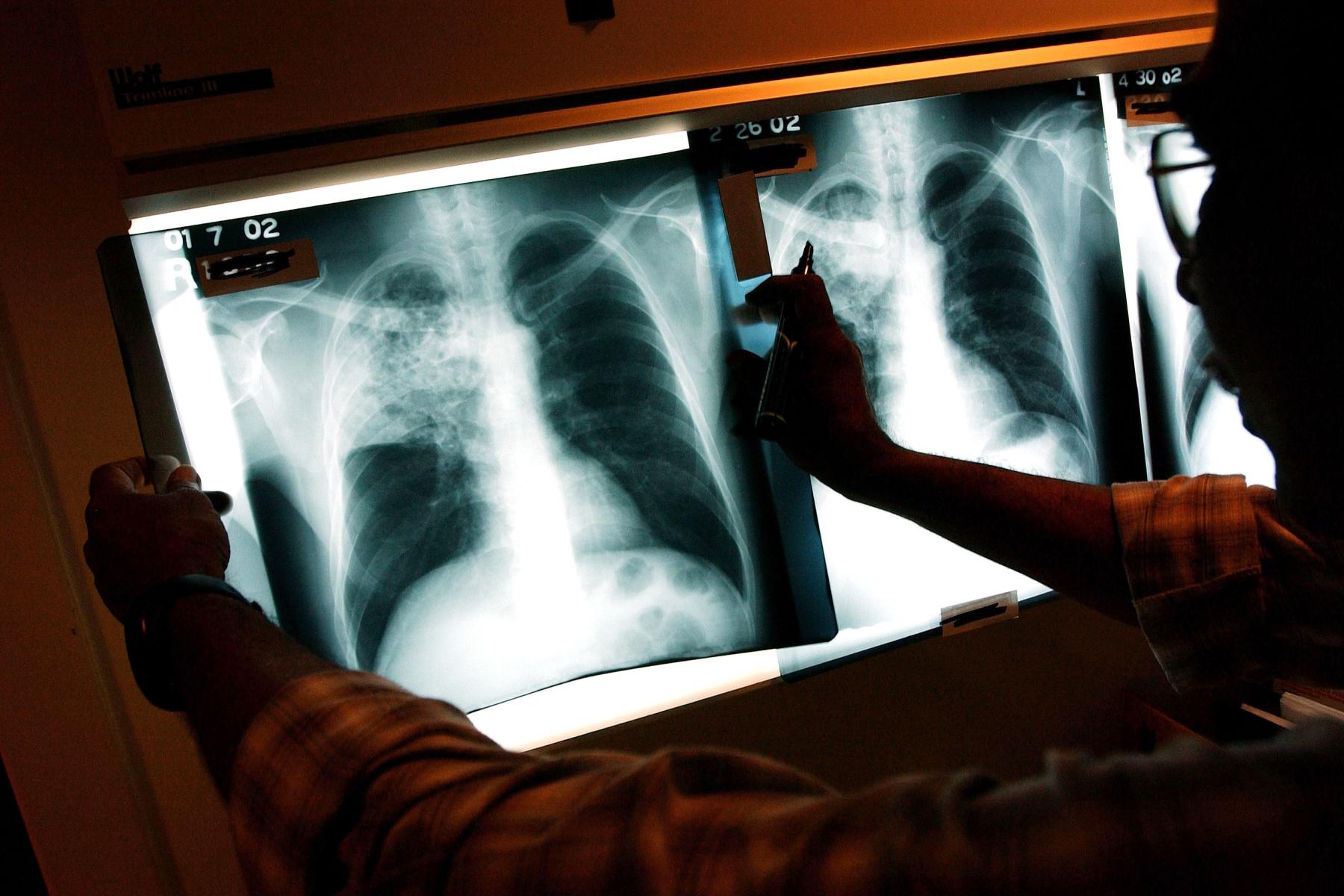 При помощи снимка можно диагностировать атрофию кости, локальный, а позже и распространенный остеопороз.
При помощи снимка можно диагностировать атрофию кости, локальный, а позже и распространенный остеопороз.
В случаях, когда постановка диагноза может вызывать затруднения или попросту необходима более детальная диагностика и 3-ехмерное представление об очаге, можно применять спиральную компьютерную томографию (СКТ).
Туберкулезный гонит (туберкулез коленного сустава)
Коленный сустав идет сразу за тазобедренным по заболеваемости согласно наблюдениям.
Симптомы
Также наблюдается температура около 37 градусов, утомляемость, хромота, боль, которая нарастает во время нагрузок на ногу, утолщения кожной складки, опухлость сустава, ограничение его функции. Может даже образоваться свищевой ход сзади сустава, в подколенной ямке.
Диагностика
При применении классического рентгена также можно наблюдать атрофию костей, которые формируют коленный сустав, определиться неравномерный остеопороз. При детальном изучении можно обнаружить очаг в кости, который прорастает в сторону сустава, с последующей деструкцией суставной поверхности.
Использование СКТ сразу отвечает на многие интересующие вопросы: точное количество очагов, их размеры, структура и содержимое, наличие мелких, невидных на рентгене, очагов, 3D представление о расположение очагов в костях вокруг сустава.
Туберкулез плечевого сустава
Встречается довольно редко. Чаще всего развивается у людей престарелого возраста. У детей очаги чаще всего локализуются на шейке под головкой плечевой кости, у взрослых – в головке кости.
Симптомы
Наблюдается боль, которая отдает в локоть, слабость верхней конечности, снижение тонуса и атрофия мышц больной руки, утолщение кожной складки, а позже могут появится и контрактуры.
Диагностика
Применяются такие же методики: классическая рентгенография и СКТ для более детальной и точной диагностики. МРТ в диагностике патологии кости применяется гораздо реже.
Ничего так не способствует хорошему лечению, как ранняя диагностика.
Наночастицы помогут диагностировать туберкулез по анализу мочи
Mycobacterium tuberculosis
Dr. George P. Kubica / Centers for Disease Control and Prevention
George P. Kubica / Centers for Disease Control and Prevention
Благодаря новому чувствительному методу детекции полисахаридного
маркера возбудителя туберкулеза, заболевание теперь можно будет диагностировать
по анализу мочи. Основным компонентом методики стал новый
полисахарид-связывающий химический комплекс. Ученые пришили его к наночастицам,
которые можно инкубировать с мочой и затем извлекать оттуда, концентрируя таким
способом полисахарид. Как показали авторы технологии, опубликованной в Science Translational Medicine, метод
позволяет не только детектировать наличие активной формы туберкулеза у
пациентов, но и определить тяжесть заболевания, и подходит для проведения
анализов в полевых условиях.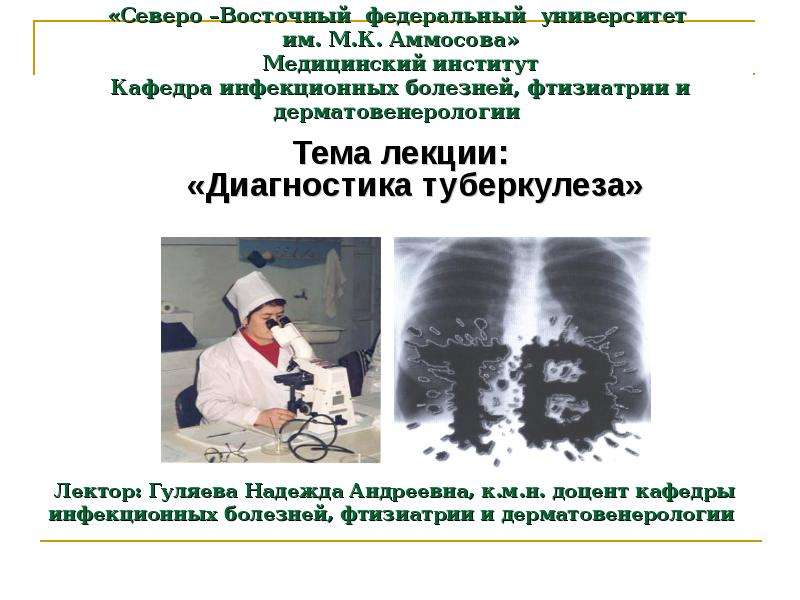
Согласно данным ВОЗ, туберкулезом заболевают несколько миллионов человек в мире каждый год (больше 10 миллионов в 2015 и больше 6 миллионов в 2016), и больше миллиона ежегодно погибает от этого заболевания. 80 процентов случаев заболевания приходится на 22 страны, в которые входит и Россия. Залогом успешного лечения является своевременная диагностика туберкулеза. В настоящее время основными инструментами для выявления заболевания у взрослых людей являются рентгенография, микробиологические исследования и выявление ДНК возбудителя — бактерии Mycobacterium tuberculosis. Однако эти методы требуют специального оборудования, порой не слишком точны и занимают длительное время.
Ученые
работают над новыми средствами тестирования, достаточно быстрыми, точными и
дешевыми, чтобы их можно было применять в полевых условиях. Перспективным
подходом является диагностика по анализу мочи. До сих пор таким способом можно было
заподозрить туберкулез только у больных с поражением почек.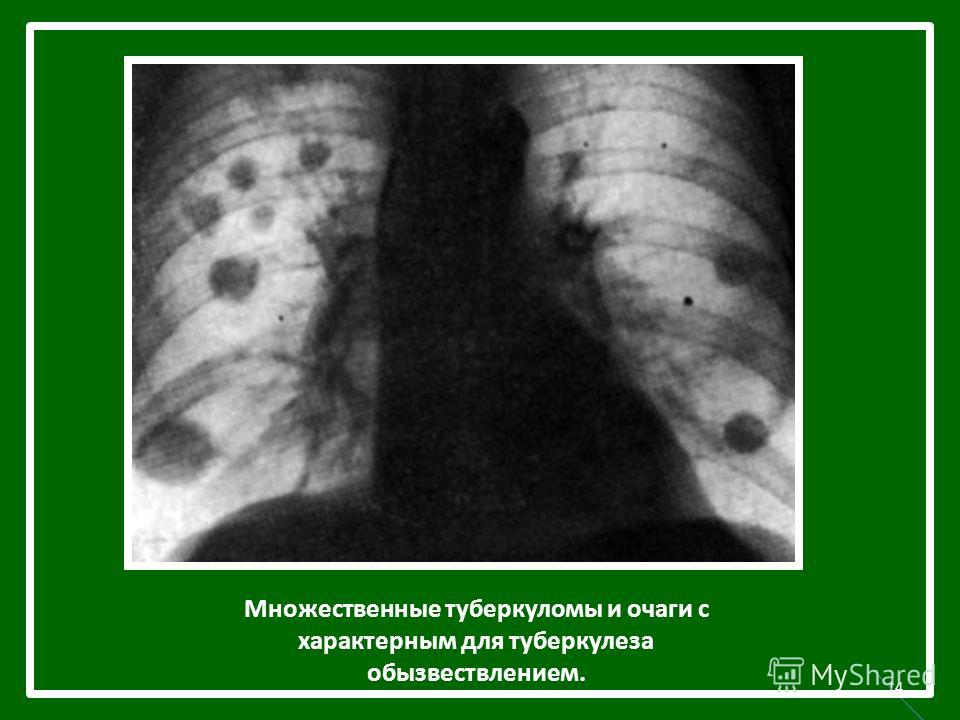 Однако ученым удалось
выявить туберкулез легких по наличию в моче компонента клеточной стенки
микобактерий — липоарабиноманнану (ЛАМ). Пока чувствительности теста хватило
только для диагностики болезни у пациентов с вирусом иммунодефицита человека (эта
группа составляет 15 процентов от общего числа больных). Такие пациенты из-за
подавленного иммунитета отличаются высокой нагрузкой возбудителя, поэтому концентрация
ЛАМ в их моче достаточно высока, чтобы детектировать ее при помощи
иммуноферментного анализа.
Однако ученым удалось
выявить туберкулез легких по наличию в моче компонента клеточной стенки
микобактерий — липоарабиноманнану (ЛАМ). Пока чувствительности теста хватило
только для диагностики болезни у пациентов с вирусом иммунодефицита человека (эта
группа составляет 15 процентов от общего числа больных). Такие пациенты из-за
подавленного иммунитета отличаются высокой нагрузкой возбудителя, поэтому концентрация
ЛАМ в их моче достаточно высока, чтобы детектировать ее при помощи
иммуноферментного анализа.
Исследователям из университета Джорджа Мэйсона в штате Виргиния (США) под руководством Алессандры Лучини (Alessandra Luchini) удалось повысить чувствительность методики до уровня, достаточного, чтобы определять туберкулез у обычных пациентов. Для этого ученые «вылавливали» ЛАМ из мочи при помощи наночастиц из гидрогеля с пришитым к ним комплексом, связывающим полисахарид.
Новый
ЛАМ-специфичный химический комплекс на основе меди (Reactive Blue 221) связывает
полисахарид с силой, в 100 раз превышающей известные специфичные к нему белки. Комплексы
«пришили» на ребра ячеистых наноструктур из гидрогеля. К наночастицам также
присоединили частицы оксида железа, чтобы их удобно было концентрировать при
помощи магнита. Суспензию частиц инкубировали с миллилитром мочи, затем
концентрировали наночастицы и определяли наличие ЛАМ уже при помощи антител.
Комплексы
«пришили» на ребра ячеистых наноструктур из гидрогеля. К наночастицам также
присоединили частицы оксида железа, чтобы их удобно было концентрировать при
помощи магнита. Суспензию частиц инкубировали с миллилитром мочи, затем
концентрировали наночастицы и определяли наличие ЛАМ уже при помощи антител.
A. Наночастицы с пришитыми к ним химическими комплексами (красным), которые улавливают туберкулезный антиген (желтым), в данном случае LAM. B. Принципиальная схема анализа. Наночастицы инкубируют с мочой, а затем концентрируют. С. Структура LAM и связывающего его комплекса RB221
Luisa Paris et al / Science Translational Medicine 2017
Исследователям удалось подтвердить диагноз у 48 пациентов госпиталя в Лиме (Перу), которые еще не начали получать лечение. В качестве контроля анализ был проведен 39 здоровым
добровольцам и еще 14 больным другими заболеваниями, например, раком легких,
пневмонией или урогенитальными инфекциями. У людей, не больных туберкулезом,
ЛАМ в моче не детектировался. Точность определения туберкулеза превысила 80
процентов, а чувствительность теста оказалась более 95 процентов.
В качестве контроля анализ был проведен 39 здоровым
добровольцам и еще 14 больным другими заболеваниями, например, раком легких,
пневмонией или урогенитальными инфекциями. У людей, не больных туберкулезом,
ЛАМ в моче не детектировался. Точность определения туберкулеза превысила 80
процентов, а чувствительность теста оказалась более 95 процентов.Также исследователи обнаружили, что ЛАМ можно определять количественно, и повышение его концентрации в моче коррелирует с другими признаками заболевания, например, потерей веса и кашлем. Таким образом, при помощи методики можно определять и степень тяжести болезни.
Ученые прорабатывают и другие подходы к диагностике туберкулеза, например, по образцам микрофлоры из мокроты. Мы рассказывали, что микобактерий научились специфично определять в мазке при помощи сахара трегалозы с флуоресцентным красителем, которая связывается с миколовой кислотой в клеточной стенке возбудителя.Дарья Спасская
Туберкулез научились диагностировать по выдоху до появления симптомов — Наука
Исследователи из Института теоретической и экспериментальной биофизики (ИТЭБ) РАН совместно с коллегами из Центрального научно-исследовательского института туберкулеза предложили определять присутствие возбудителя данного заболевания — Mycobacterium tuberculosis в организме по количеству и составу иммуноглобулинов, А в выдыхаемом потенциальными больными воздухе.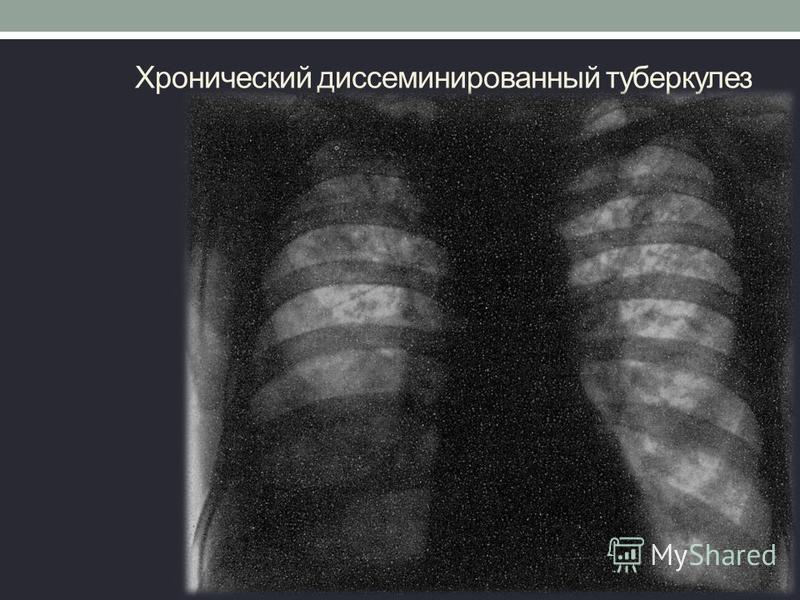 Иммуноанализ, используемый при этом, проводится всего за несколько минут благодаря ряду технических новшеств, разработанных авторами. Он позволяет обнаружить туберкулез на ранних стадиях, когда характерные для заболевания симптомы еще не развились. Научная статья опубликована в Journal of Breath Research. Работа поддержана грантом РНФ.
Иммуноанализ, используемый при этом, проводится всего за несколько минут благодаря ряду технических новшеств, разработанных авторами. Он позволяет обнаружить туберкулез на ранних стадиях, когда характерные для заболевания симптомы еще не развились. Научная статья опубликована в Journal of Breath Research. Работа поддержана грантом РНФ.
Туберкулез — это заболевание дыхательной системы, вызываемое палочкой Коха (Mycobacterium tuberculosis). Эта бактерия присутствует в легких больных и поначалу не влияет на их состояние: туберкулез имеет закрытую форму. Однако позже палочки Коха начинают активно размножаться в макрофагах (клетках иммунной системы) легких и заболевание переходит в открытую форму. Появляется кашель, повышается температура, на рентгеновских снимках легких (флюорографии) можно увидеть уплотнения в этих органах. Человек, пораженный открытой формой туберкулеза, способен заражать других, притом некоторое время после начала острой фазы он может не знать о ней: характерные симптомы появляются позже, чем начинают размножаться бактерии.
Наличие Mycobacterium tuberculosis в легких выявляют, собирая жидкость из этих органов методом бронхоальвеолярного лаважа. Это неприятная процедура, во время которой легкие промывают физиологическим раствором — слабым раствором солей. Авторы статьи предложили упростить сбор палочек Коха из легких и сделать его менее травматичным для пациентов. Для этого они попробовали собрать бактерии из воздуха, выдыхаемого больными. Капли жидкости из такого воздуха ученые собирали с помощью модифицированных фильтров Петрянова. Они представляют собой слои тонких синтетических волокон и используются в химической промышленности для очистки различных веществ от примесей.
55 участникам исследования (из них — 42 больным туберкулезом и не проходившим лечение, 13 здоровым) требовалось в течение 10 минут дышать через устройства с такими фильтрами. То, что задержалось на фильтрах, подвергли анализу на содержание ДНК Mycobacterium tuberculosis, характерных для этих микроорганизмов белков, а также иммуноглобулинов (антител) А — белков, вырабатываемых иммунной системой человека. Оказалось, что ни ДНК возбудителей туберкулеза, ни белков этих бактерий в микрокаплях легочной жидкости из выдыхаемого больными воздуха нет. Зато в нем содержатся различные иммуноглобулины А, а среди них — антитела, которые вырабатываются только при наличии в организме Mycobacterium tuberculosis (их наличие не зависит от того, делали человеку прививку от туберкулеза или нет).
Оказалось, что ни ДНК возбудителей туберкулеза, ни белков этих бактерий в микрокаплях легочной жидкости из выдыхаемого больными воздуха нет. Зато в нем содержатся различные иммуноглобулины А, а среди них — антитела, которые вырабатываются только при наличии в организме Mycobacterium tuberculosis (их наличие не зависит от того, делали человеку прививку от туберкулеза или нет).
С помощью метода сверхбыстрого иммуноанализа, ранее разработанного авторами статьи, характерные для острой формы туберкулеза антитела удавалось обнаружить за 5−10 минут. У некоторых из пациентов такие иммуноглобулины, А обнаруживались еще до появления симптомов туберкулеза. Отсюда ученые сделали вывод, что их способ обнаружения антител к Mycobacterium tuberculosis позволяет выявить начало острой фазы заболевания еще до ее клинических проявлений.
Недостаток метода заключается в том, что он выявляет антитела к палочке Коха в выдыхаемом воздухе не только у больных туберкулезом, но и у тех, кто постоянно за ними ухаживает. Таким образом, использовать только иммуноанализ для диагностики этого заболевания не стоит: есть вероятность поставить диагноз «туберкулез» тем, у кого его на самом деле нет. Точность предложенного метода можно повысить, если анализировать собранные фильтрами микрокапли из выдыхаемого испытуемыми воздуха и на содержание в них ряда интерлейкинов — показателей воспаления в легких.
Таким образом, использовать только иммуноанализ для диагностики этого заболевания не стоит: есть вероятность поставить диагноз «туберкулез» тем, у кого его на самом деле нет. Точность предложенного метода можно повысить, если анализировать собранные фильтрами микрокапли из выдыхаемого испытуемыми воздуха и на содержание в них ряда интерлейкинов — показателей воспаления в легких.
медицинских работников, проводящих тестирование | Тестирование и диагностика | ТБ
Базовый скрининг и тестирование на ТБ
Весь медицинский персонал США должен проходить обследование на туберкулез при приеме на работу (т. Е. Перед трудоустройством). Скрининг на туберкулез — это процесс, который включает:
Информация из значка в формате pdf для исходной индивидуальной оценки риска ТБ должна использоваться для интерпретации результатов анализа крови на ТБ или кожного теста на ТБ, проведенного при приеме на работу (т. Е. Перед заменой). Медицинский персонал с положительным результатом теста на ТБ должен пройти оценку симптомов и сделать рентген грудной клетки, чтобы исключить заболевание ТБ. На основании этих результатов может потребоваться дополнительное обследование.
На основании этих результатов может потребоваться дополнительное обследование.
Медицинский персонал с задокументированным анамнезом предыдущего положительного теста на ТБ должен пройти базовую индивидуальную оценку риска ТБ и скрининг симптомов ТБ при приеме на работу (т. Е. До замещения). Повторный тест на ТБ (например, анализ крови на ТБ или кожный тест на ТБ) не требуется.
Ежегодный скрининг, тестирование и обучение
Ежегодное тестирование на туберкулез медицинского персонала составляет , а не , если только не известно о заражении или продолжающейся передаче в медицинском учреждении.Медицинский персонал с нелеченой латентной инфекцией ТБ должен проходить ежегодный скрининг симптомов ТБ. Симптомы туберкулеза включают любое из следующего: кашель, продолжающийся более трех недель, необъяснимую потерю веса, ночную потливость или лихорадку, а также потерю аппетита.
Медицинские учреждения могут рассмотреть возможность проведения ежегодного скрининга на ТБ для определенных групп с повышенным профессиональным риском заражения ТБ (например, пульмонологи или респираторные терапевты) или в определенных учреждениях, если передача инфекции произошла в прошлом (например,г. , отделения неотложной помощи). Учреждения должны сотрудничать с государственными и местными отделами здравоохранения, чтобы помочь в принятии этих решений.
, отделения неотложной помощи). Учреждения должны сотрудничать с государственными и местными отделами здравоохранения, чтобы помочь в принятии этих решений.
Весь медицинский персонал должен ежегодно проходить обучение туберкулезу. Обучение по ТБ должно включать информацию о факторах риска ТБ, признаках и симптомах ТБ, а также о политике и процедурах инфекционного контроля ТБ. Учебные материалы по ТБ можно найти в CDC, Центрах передового опыта по ТБ для обучения, образования и медицинских консультаций, в NTCAexternal icon, в государственных программах по ТБ и на веб-сайте Find TB Resources.
Скрининг и тестирование после воздействия
Весь медицинский персонал, заведомо подверженный туберкулезу, должен пройти обследование на наличие симптомов ТБ и своевременное тестирование, если показано.
- Медицинский персонал с предыдущим отрицательным результатом теста на ТБ должен быть проверен немедленно и повторно проверен через 8–10 недель после последнего известного контакта.
 Для единообразия при приеме на работу (т. Е. Перед заменой) и для любого последующего тестирования следует использовать один и тот же тип теста на ТБ (например, анализ крови на ТБ или кожный тест на ТБ).
Для единообразия при приеме на работу (т. Е. Перед заменой) и для любого последующего тестирования следует использовать один и тот же тип теста на ТБ (например, анализ крови на ТБ или кожный тест на ТБ). - Медицинский персонал с документально подтвержденным положительным результатом теста на ТБ не нуждается в повторном тестировании после контакта с ТБ. Им следует пройти обследование на наличие симптомов ТБ, и если у них есть симптомы ТБ, их следует обследовать на наличие ТБ.
Базовое тестирование
Процесс базового тестирования с использованием анализа крови на ТБ выглядит следующим образом:
- Провести анализ крови на ТБ в соответствии с надлежащим протоколом
- Обзор результата
- Отрицательно — считать незараженным
- Положительный результат — считать инфицированным ТБ и оценить заболевание ТБ *
- Результат документа
Использование анализа крови на ТБ для базового тестирования не требует двухэтапного тестирования. Кроме того, вакцина БЦЖ не влияет на анализы крови на ТБ.
Кроме того, вакцина БЦЖ не влияет на анализы крови на ТБ.
Базовое тестирование: двухэтапный тест
Если туберкулиновая кожная проба Манту (ТКП) используется для тестирования медицинского персонала при приеме на работу (предварительное назначение), следует использовать двухэтапное тестирование. Это связано с тем, что у некоторых людей с латентной инфекцией ТБ наблюдается отрицательная реакция при тестировании спустя годы после заражения. Первая TST может стимулировать или усиливать реакцию. Положительные реакции на последующие ТКП могут быть ошибочно приняты за недавнюю инфекцию.
Шаг 1
- Администрирование первого TST в соответствии с надлежащим протоколом
- Обзор результата
- Положительный — считать инфицированным ТБ, повторная ТКП не требуется; обследование на туберкулез. *
- Отрицательный — требуется второй TST. Повторите тест через 1–3 недели после получения первого результата TST.

- Результат документа
Шаг 2
- Провести второй тестовый тест через 1-3 недели после первого теста
- Посмотреть результаты
- Положительный — считать инфицированным ТБ и оценить болезнь ТБ.
- Отрицательный — считать человека незараженным.
- Результат документа
Двухэтапное тестирование TST
информационных бюллетеней | Тестирование и диагностика | Информационные бюллетени — Диагностика туберкулеза | ТБ
(значок PDFpdf — 35 КБ)
Диагностика туберкулеза Когда следует подозревать туберкулез (ТБ)?ТБ — болезнь, вызываемая Mycobacterium tuberculosis .Заболевание туберкулезом следует подозревать у лиц, имеющих следующие симптомы:
- Необъяснимая потеря веса
- Потеря аппетита
- Ночные поты
- Лихорадка
- Усталость
Если ТБ поражает легкие (легочные), симптомы могут включать:
- Кашель более 3 недель
- Кровохарканье (кашель с кровью)
- Боль в груди
Если туберкулез поражает другие части тела (внелегочный), симптомы будут зависеть от пораженной области.
Полное медицинское обследование на туберкулез включает следующее:
1. История болезниКлиницисты должны спросить об истории контакта пациента с туберкулезом, инфекцией или заболеванием. Также важно учитывать демографические факторы (например, страну происхождения, возраст, этническую или расовую группу, род занятий), которые могут увеличить риск заражения пациента ТБ или лекарственно-устойчивым ТБ.Кроме того, клиницисты должны определить, есть ли у пациента заболевания, особенно ВИЧ-инфекция, которые увеличивают риск развития латентной инфекции ТБ в заболевание.
2. Физический осмотрМедицинский осмотр может предоставить ценную информацию об общем состоянии пациента и других факторах, которые могут повлиять на лечение ТБ, таких как ВИЧ-инфекция или другие заболевания.
3. Тест на туберкулез Туберкулиновая кожная проба Манту (ТКП) или анализ крови на туберкулез могут использоваться для определения M.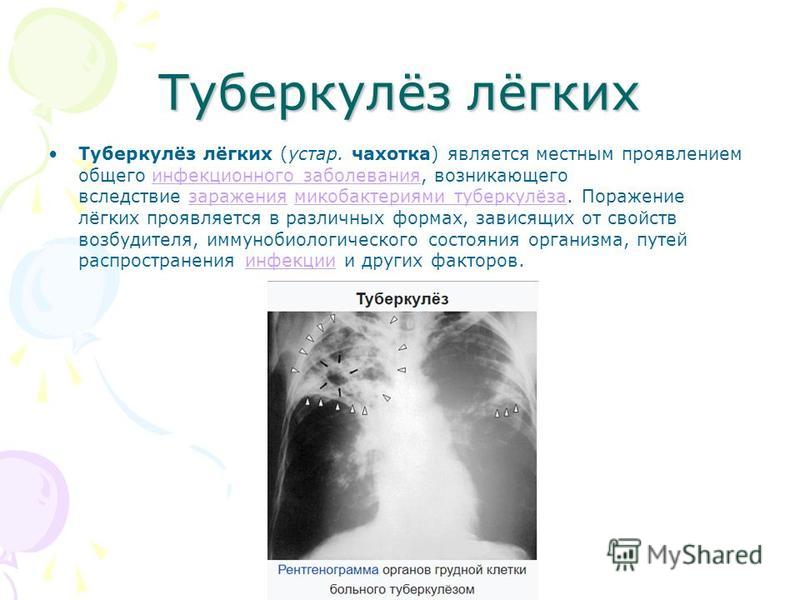 tuberculosis инфекция. Для подтверждения заболевания туберкулезом требуются дополнительные тесты. Кожная туберкулиновая проба Манту проводится путем введения небольшого количества жидкости, называемой туберкулином, в кожу в нижней части руки. Тест считывается в течение 48-72 часов обученным медицинским работником, который ищет реакцию (уплотнение) на руке.
tuberculosis инфекция. Для подтверждения заболевания туберкулезом требуются дополнительные тесты. Кожная туберкулиновая проба Манту проводится путем введения небольшого количества жидкости, называемой туберкулином, в кожу в нижней части руки. Тест считывается в течение 48-72 часов обученным медицинским работником, который ищет реакцию (уплотнение) на руке.
Анализ крови на туберкулез определяет реакцию иммунной системы пациента на M. tuberculosis .
4. Рентгенограмма грудной клетки Для выявления аномалий грудной клетки используется задне-передняя рентгенограмма грудной клетки.Поражения могут появиться в любом месте легких и могут отличаться по размеру, форме, плотности и кавитации. Эти отклонения могут указывать на ТБ, но не могут использоваться для окончательной диагностики ТБ. Однако рентгенограмма грудной клетки может использоваться, чтобы исключить возможность легочного туберкулеза у человека, у которого была положительная реакция на ТКП или анализ крови на туберкулез и не было симптомов заболевания.
Наличие кислотоустойчивых бацилл (КУБ) в мазке мокроты или другом образце часто указывает на туберкулез.Кислотно-быстрая микроскопия — это просто и быстро, но она не подтверждает диагноз ТБ, потому что некоторые кислотоустойчивые бациллы не являются M. tuberculosis . Поэтому для подтверждения диагноза проводится посев на всех исходных образцах. (Однако положительный посев не всегда необходим для начала или продолжения лечения ТБ.) Положительный посев на M. tuberculosis подтверждает диагноз ТБ. Посевы должны проводиться на всех образцах, независимо от результатов мазка на КУБ.Лаборатории должны сообщать о положительных результатах мазков и посевов в течение 24 часов по телефону или факсу поставщику первичной медико-санитарной помощи, а также в государственную или местную программу борьбы с туберкулезом в соответствии с требованиями закона.
6. Устойчивость к лекарствам
Устойчивость к лекарствам Для всех пациентов исходный изолят M. tuberculosis должен быть протестирован на лекарственную устойчивость. Крайне важно как можно раньше выявить лекарственную устойчивость, чтобы обеспечить эффективное лечение. Паттерны лекарственной чувствительности следует повторить для пациентов, которые не отвечают должным образом на лечение или у которых есть положительные результаты посева, несмотря на 3 месяца терапии.Результаты лабораторных исследований на чувствительность следует незамедлительно сообщать поставщику первичной медико-санитарной помощи, а также в государственную или местную программу борьбы с туберкулезом.
Дополнительная информацияТипы тестов и результатов на туберкулез
Если ваш врач считает, что у вас туберкулез, он послушает ваши легкие, пока вы дышите. Они также проверит ваши лимфатические узлы на предмет отека. Затем они сделают анализ кожи или крови.
Кожная проба на туберкулез
Кожная проба на туберкулез, также известная как кожная проба Манту, является наиболее распространенным методом диагностики туберкулеза врачами. Они вводят небольшое количество жидкости, называемой туберкулин, прямо под кожу вашего предплечья. Он содержит неактивный белок ТБ. Вы должны почувствовать небольшой укол иглой. Через 2 или 3 дня вы снова обратитесь к врачу, и медицинский работник увидит, была ли у вас реакция.
Они вводят небольшое количество жидкости, называемой туберкулин, прямо под кожу вашего предплечья. Он содержит неактивный белок ТБ. Вы должны почувствовать небольшой укол иглой. Через 2 или 3 дня вы снова обратитесь к врачу, и медицинский работник увидит, была ли у вас реакция.
Результаты кожной пробы на ТБ
Если у вас есть припухшая, твердая шишка или опухоль на руке, у вас положительный тест. Это означает, что микробы туберкулеза находятся в вашем теле. Но это не всегда означает, что у вас активный туберкулез.
Если реакции нет, значит тест отрицательный. В вашем теле нет микробов туберкулеза.
Продолжение
Если у вас в прошлом была положительная кожная проба на туберкулез, у вас, вероятно, снова будет положительный результат в будущем. Так что нет причин снова проходить кожную пробу.
Иногда врач повторяет кожную пробу на туберкулез. Тест может показать, что у вас нет туберкулеза, особенно если вы были заражены очень давно и ваш иммунный ответ на него слабый. Или вы можете получить ложноположительный результат, если вы были вакцинированы вакциной против туберкулеза Кальметта-Герена (БЦЖ).
Или вы можете получить ложноположительный результат, если вы были вакцинированы вакциной против туберкулеза Кальметта-Герена (БЦЖ).
Если ваш первый тест был отрицательным, вы можете пройти второй тест через неделю или две на другой руке. Если второй результат окажется положительным, вам понадобятся дополнительные тесты.
Анализы крови на ТБ
Анализы крови, называемые анализами выделения гамма-интерферона (IGRA), измеряют вашу реакцию на антигены ТБ, то есть то, что заставляет вашу иммунную систему вырабатывать антитела. FDA одобрило два теста. Вы можете пройти их вместо кожной пробы на ТБ или в дополнение к ней.
Продолжение
После того, как вы сдадите анализ крови, вам больше не потребуется посещать вас.Они могут помочь, если у вас отрицательный результат кожной пробы на туберкулез или если вам сделали вакцину БЦЖ.
Если ваш анализ крови положительный, это означает, что вы инфицированы микробами туберкулеза. Вы получите другие анализы, чтобы узнать, активен ли ваш туберкулез.
Другие анализы на туберкулез
Если у вас положительный результат теста на туберкулез кожи или крови, ваш врач может сделать вам рентген грудной клетки. Они будут искать пятна на ваших легких или любые изменения, вызванные туберкулезом.
Вы также можете сдать мазок мокроты или посев.Ваш врач возьмет образец слизи, которая выделяется при кашле, и проверит ее на наличие бактерий туберкулеза.
Латентная инфекция ТБ против активного ТБ
Если у вас туберкулез, у вас может быть латентная или активная форма ТБ.
При скрытой туберкулезной инфекции , у вас есть бактерии туберкулеза, но вы не чувствуете себя больным и у вас нет никаких симптомов. Вы не можете передать туберкулез никому. Единственным признаком того, что у вас туберкулезная инфекция, является положительный кожный тест на ТБ или анализ крови.
Продолжение
При латентной инфекции рентген грудной клетки и анализ мокроты отрицательный.
Около 5-10% людей с латентной туберкулезной инфекцией в конечном итоге заболеют активным туберкулезом. Ваш шанс на это зависит от вашей истории болезни.
Ваш шанс на это зависит от вашей истории болезни.
В некоторых случаях бактерии туберкулеза побеждают иммунную систему вашего организма и размножаются. Это становится заболеванием ТБ . У вас будут следующие симптомы:
Если у вас активный туберкулез, вы можете передать его другим людям.Вероятно, он у вас есть, если рентгенография грудной клетки или анализ мокроты показывают признаки туберкулеза. Если вы получите такие результаты, обратитесь к врачу. Заболевание туберкулезом является серьезным заболеванием и требует лечения.
Тестирование на устойчивость к противотуберкулезным препаратам
Врач проведет тестирование на раннем этапе, чтобы убедиться, что ваш туберкулез реагирует на лекарства, которые вы принимаете для лечения. Если этого не произойдет, у вас может быть так называемый лекарственно-устойчивый туберкулез. Иногда, если вы пропустите прием или не примете лекарство, как положено, во второй раз вылечить туберкулез будет сложнее. Лекарства могут не справиться с болезнью.
Лекарства могут не справиться с болезнью.
Лекарственно-устойчивый туберкулез труднее лечить, и вам может потребоваться больше лекарств в течение более длительного времени.
Анализ крови на туберкулез (ТБ) (IGRA)
На этой странице:
Что такое анализ крови на туберкулез?
Вам следует сдать кровь на ТБ (или кожную пробу на ТБ), если вы:
Как я могу сдать анализ крови на ТБ?
Что делать, если моя кровь на туберкулез «отрицательная»?
Что делать, если моя кровь на туберкулез «положительна»?
Что такое скрытая туберкулезная инфекция?
Что, если бы мне сделали вакцину БЦЖ?
Что такое анализ крови на туберкулез?
Анализ крови на туберкулез (ТБ), также называемый анализом высвобождения гамма-интерферона или IGRA, — это способ узнать, есть ли в вашем организме микробы ТБ.Анализ крови на туберкулез можно сделать вместо кожной пробы на туберкулез (Манту).
Есть два вида анализов крови на ТБ:
- QuantiFERON®-TB
- T-SPOT®.
 TB
TB
Вам следует сдать кровь на ТБ (или кожную пробу на ТБ), если вы:
- часто имели тесный контакт с больным туберкулезом в активной форме,
- человек жили в стране, где много людей болеют туберкулезом, человека
- работать или жить в доме престарелых, клинике, больнице, тюрьме или приюте для бездомных, или
- инфицированы ВИЧ или ваша иммунная система не очень сильна.
Детям младше 2 лет следует сдавать кожную пробу на ТБ вместо анализа крови на ТБ.
Как я могу сдать анализ крови на ТБ?
Спросите своего врача. Они возьмут небольшое количество крови и отправят его в лабораторию. Ваш лечащий врач должен сообщить вам, будет ли результат вашего теста «отрицательным» или «положительным» через несколько дней.
Что делать, если моя кровь на туберкулез «отрицательная»?
«Отрицательный» результат анализа крови на ТБ обычно означает, что в вашем организме нет микробов ТБ.
Что делать, если моя кровь на туберкулез «положительна»?
«Положительный» результат анализа крови на ТБ означает, что в вашем организме, вероятно, есть туберкулезные микробы. Большинство людей с положительным результатом анализа крови на ТБ имеют скрытую ТБ-инфекцию. Конечно, ваш врач осмотрит вас и сделает рентген грудной клетки. Вам могут потребоваться другие тесты, чтобы определить, есть ли у вас латентная форма туберкулеза или активная форма туберкулеза.
Большинство людей с положительным результатом анализа крови на ТБ имеют скрытую ТБ-инфекцию. Конечно, ваш врач осмотрит вас и сделает рентген грудной клетки. Вам могут потребоваться другие тесты, чтобы определить, есть ли у вас латентная форма туберкулеза или активная форма туберкулеза.
Что такое скрытая туберкулезная инфекция?
Есть две фазы ТБ. Обе фазы можно лечить лекарствами.
Когда микробы ТБ попадают в ваш организм, они вызывают скрытую инфекцию ТБ.Без лечения латентная инфекция ТБ может перейти в активную форму ТБ.
| Фаза 1 — латентная туберкулезная инфекция | Фаза 2 — Активный туберкулез |
| Микробы туберкулеза «спят» в вашем теле. Эта фаза может длиться очень долго — даже много лет. | микробы ТБ активны и распространяются. Они повреждают ткани вашего тела. |
Вы не выглядите и не чувствуете себя плохо. Рентген грудной клетки обычно нормальный. Рентген грудной клетки обычно нормальный. | Обычно вас тошнит. Ваш врач проведет специальные тесты, чтобы определить, где туберкулез наносит вред вашему организму. |
| Туберкулез нельзя передавать другим людям. | Если микробы туберкулеза находятся в ваших легких, вы можете передать туберкулез другим людям, кашляя, чихая, разговаривая или пение. |
| Обычно лечится одним лекарством в течение 9 месяцев. | Лечится приемом 3 или 4 противотуберкулезных препаратов в течение не менее 6 месяцев. |
Что, если бы мне сделали вакцину БЦЖ?
Вакцина БЦЖ (вакцина против туберкулеза) может помочь защитить маленьких детей от тяжелого заболевания туберкулезом.Эта защита уходит с возрастом. Люди, которым была сделана вакцина БЦЖ, все еще могут заразиться латентным туберкулезом и активным туберкулезом.
Если вам сделали вакцину БЦЖ и у вас есть выбор: сделать анализ крови на ТБ или кожную пробу на ТБ, вам лучше сдать анализ крови на ТБ.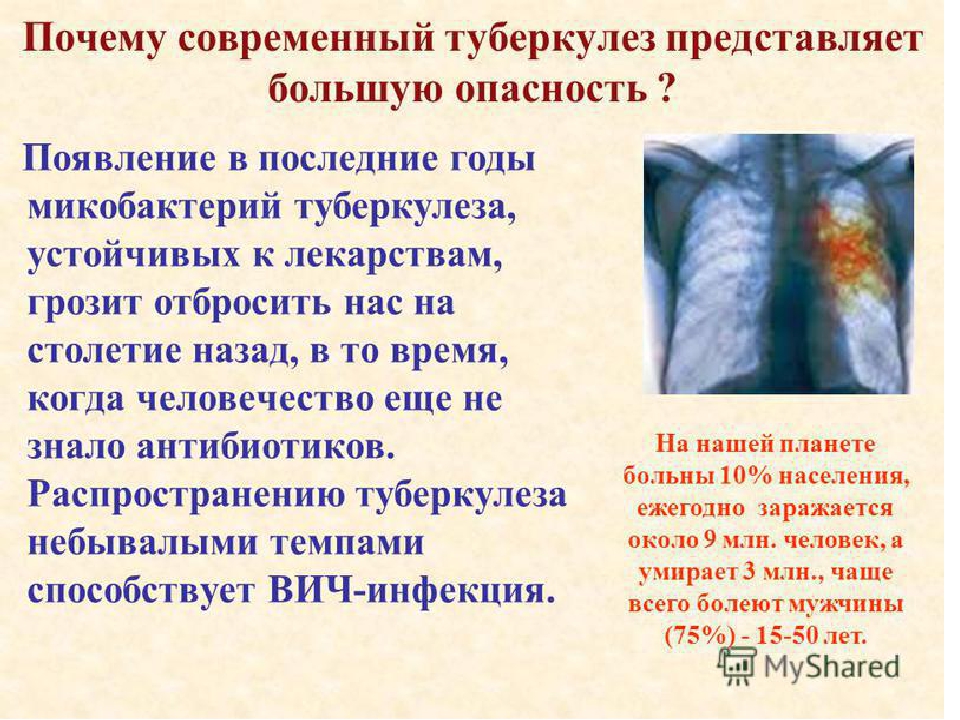 Это связано с тем, что вакцина БЦЖ не влияет на анализ крови на ТБ. Это означает, что ваш анализ крови на ТБ будет «положительным» только в том случае, если в вашем организме есть туберкулезные микробы.
Это связано с тем, что вакцина БЦЖ не влияет на анализ крови на ТБ. Это означает, что ваш анализ крови на ТБ будет «положительным» только в том случае, если в вашем организме есть туберкулезные микробы.
| Защитите свое здоровье и здоровье своей семьи — сделайте анализ крови на туберкулез! |
Диагностика туберкулеза (ТБ)
Для диагностики туберкулеза (ТБ) ваш лечащий врач соберет пять важных частей информации во время полного анамнеза и физического осмотра:
Вам следует пройти тест на ТБ, если:
- Вы думаете, что у вас активная форма туберкулеза.
- Вы провели время с человеком, которого вы знаете или подозреваете, болеет активной формой ТБ.
- Вы инфицированы ВИЧ или имеете другое заболевание, которое подвергает вас высокому риску активного туберкулеза.
- Вы из страны, где очень распространено активное заболевание ТБ (большинство стран Латинской Америки, Карибского бассейна, Африки, Азии, Восточной Европы и России).

- Вы живете или работаете там, где более распространено активное заболевание туберкулезом, например, в приюте для бездомных, фермерском лагере для мигрантов, тюрьме или тюрьме или в некоторых домах престарелых.
- Вы употребляете запрещенные внутривенные наркотики.
История воздействия
Получение точного анамнеза важно при диагностике и лечении ТБ. Как и при любом заболевании, очень важно своевременное вмешательство и лечение.
Туберкулиновая кожная проба
В туберкулиновой кожной пробе (или PPD) используется экстракт убитых микробов туберкулеза. Убитые микробы вводятся под кожу. Если человек заразился туберкулезом, на месте укола образуется шишка.Это положительный тест. Это часто означает, что микробы туберкулеза заразили организм. Это не всегда означает, что у человека активная болезнь. Люди с положительными кожными пробами, но без активного заболевания, не могут передавать инфекцию другим.
Предыдущая вакцинация против туберкулеза ставит под угрозу достоверность туберкулиновой кожной пробы. Новые анализы крови помогли выявить истинных больных туберкулезом. Узнать больше.
Новые анализы крови помогли выявить истинных больных туберкулезом. Узнать больше.
Анализ крови на туберкулез
Недавно были разработаны два новых анализа крови для выявления заражения микробами туберкулеза.Они все еще используются в исследовательских целях, но некоторые больницы и клиники используют их вместо туберкулиновой кожной пробы. Каждый тест включает сбор крови, который затем стимулируется группой антигенов (белков), обнаруженных в бактериях, вызывающих туберкулез. Если ваша иммунная система когда-либо видела эти антигены, ваши клетки будут вырабатывать гамма-интерферон, вещество, вырабатываемое нашей иммунной системой, и это можно измерить в лаборатории. Доступны два теста: QuantiFERON-TB® Gold (QFT) Test и T-Spot®.Тест на туберкулез. Эти тесты оказываются более чувствительными и специфичными, чем туберкулиновая кожная проба. Важно отметить, что в отличие от кожных туберкулиновых проб, на них не влияет предыдущая вакцинация БЦЖ.
Рентген грудной клетки
Если человек заразился туберкулезом, но не развилось активное заболевание, рентгенограмма грудной клетки часто будет нормальной.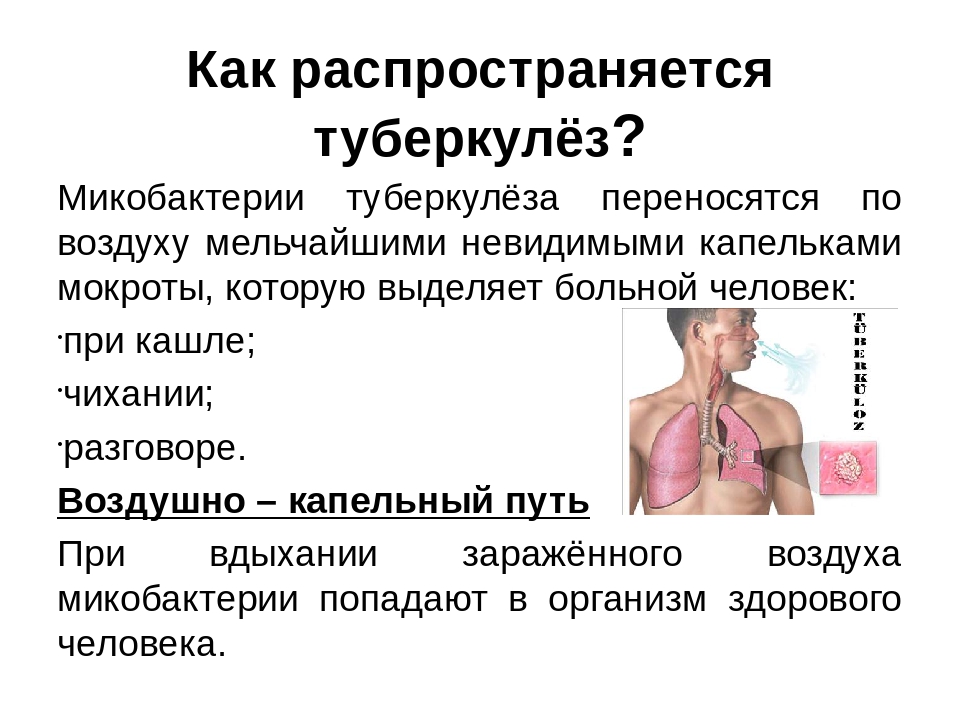 Большинство людей с положительным результатом PPD (кожной пробы) или анализа крови на туберкулез имеют нормальные рентгеновские снимки грудной клетки и продолжают оставаться здоровыми. Таким людям могут быть рекомендованы профилактические препараты.
Большинство людей с положительным результатом PPD (кожной пробы) или анализа крови на туберкулез имеют нормальные рентгеновские снимки грудной клетки и продолжают оставаться здоровыми. Таким людям могут быть рекомендованы профилактические препараты.
Однако, если микроб атаковал и вызвал воспаление в легких, на рентгеновских снимках грудной клетки может быть видна ненормальная тень. Этим людям часто подходят диагностические тесты (анализ мокроты) и лечение. Узнать больше.
Анализ мокроты
Образцы мокроты, откашливаемой из легких, можно проверить на наличие микробов туберкулеза. Мокрота исследуется под микроскопом («мазок мокроты») на предмет наличия туберкулезных микроорганизмов. Узнать больше.
Тесты для диагностики туберкулеза и лекарственной устойчивости
Какие тесты есть на туберкулез?
Есть тесты, которые могут диагностировать туберкулез. Существуют также тесты, чтобы выяснить, есть ли у кого-либо бактерии ТБ, которые поддаются лекарственному лечению. Если бактерии поддаются лечению, значит, лечение должно подействовать. Противоположность лечению — это лекарственная устойчивость. Тест на туберкулез, чтобы узнать, есть ли у кого-то лекарственно-устойчивый туберкулез, известен как тест на лекарственную чувствительность.
Если бактерии поддаются лечению, значит, лечение должно подействовать. Противоположность лечению — это лекарственная устойчивость. Тест на туберкулез, чтобы узнать, есть ли у кого-то лекарственно-устойчивый туберкулез, известен как тест на лекарственную чувствительность.
Даже если у человека есть симптомы туберкулеза, часто трудно диагностировать туберкулез, и особенно трудно быстро диагностировать. Быстрая диагностика — это то, что необходимо для эффективного лечения туберкулеза.
Точность тестов
Некоторые из текущих тестов требуют много времени для получения результата, а некоторые не очень точны. У них либо низкая чувствительность (способность правильно выявлять людей с туберкулезом), либо низкая специфичность (способность правильно выявлять людей, которые не болели туберкулезом).
Если тест имеет низкую чувствительность, это означает, что будет значительное количество «ложноотрицательных результатов». Это означает, что результат говорит о том, что человек не болен туберкулезом, хотя он действительно болен. Точно так же низкая специфичность означает, что будет значительное количество «ложных срабатываний», предполагающих, что человек болен туберкулезом, хотя на самом деле это не так.
Точно так же низкая специфичность означает, что будет значительное количество «ложных срабатываний», предполагающих, что человек болен туберкулезом, хотя на самом деле это не так.
Самые точные тесты, такие как посев, требуют много времени. Некоторые тесты также очень дороги и требуют сложного лабораторного оборудования.
Тест на культуру
Несмотря на то, что посев на туберкулез очень точен, получение результата может занять несколько недель. Это также требует дорогостоящего оборудования и квалифицированного персонала.
Кожная проба
Кожная проба широко используется для диагностики туберкулеза. В странах с низким уровнем заболеваемости туберкулезом его часто используют для тестирования на латентную туберкулезную инфекцию. Проблема с его использованием в странах с высоким уровнем заболеваемости туберкулезом заключается в том, что у большинства людей может быть латентный туберкулез.
Кожная проба включает в себя введение небольшого количества жидкости (называемой туберкулин) в кожу в нижней части руки. Затем человек должен вернуться через 48-72 часа, чтобы квалифицированный медицинский работник осмотрел его руку. Медицинский работник будет искать приподнятый твердый участок или припухлость, и если он есть, он измерит его размер. На них не будет общего покраснения.
Затем человек должен вернуться через 48-72 часа, чтобы квалифицированный медицинский работник осмотрел его руку. Медицинский работник будет искать приподнятый твердый участок или припухлость, и если он есть, он измерит его размер. На них не будет общего покраснения.
Медицинский работник измеряет степень реакции на туберкулиновую кожную пробу © CDC
Результат теста зависит от размера приподнятой твердой области или припухлости. Чем больше размер пораженного участка, тем выше вероятность того, что человек был инфицирован бактериями ТБ в какой-то момент в прошлом.Но интерпретация результата кожной пробы, то есть его положительный результат, может также включать рассмотрение факторов образа жизни человека, проходящего тестирование на туберкулез. Кожная проба также не может определить, болен ли человек латентным или активным туберкулезом.
Туберкулез Манту является наиболее часто используемым типом теста, хотя тесты Heaf и Tine все еще используются в некоторых странах. Однако ни один из этих тестов не гарантирует правильного результата . Ложноположительные результаты кожной пробы возникают из-за того, что человек заразился другим типом бактерий, а не бактериями, вызывающими туберкулез.Это также может произойти из-за того, что человек был вакцинирован вакциной БЦЖ. Эта вакцина широко используется в странах с высокой заболеваемостью туберкулезом. Ложноотрицательные результаты особенно часто случаются с детьми, пожилыми людьми и людьми с ВИЧ.
Однако ни один из этих тестов не гарантирует правильного результата . Ложноположительные результаты кожной пробы возникают из-за того, что человек заразился другим типом бактерий, а не бактериями, вызывающими туберкулез.Это также может произойти из-за того, что человек был вакцинирован вакциной БЦЖ. Эта вакцина широко используется в странах с высокой заболеваемостью туберкулезом. Ложноотрицательные результаты особенно часто случаются с детьми, пожилыми людьми и людьми с ВИЧ.
ТБ Анализ высвобождения гамма-интерферона (IGRA)
Анализ высвобождения гамма-интерферона (IGRA) — это новый тип более точного теста на ТБ. В этом контексте ссылка на анализ — это просто способ обозначить тест или процедуру.
Тест T-SPOT® на туберкулез © Oxford Immunotec
IGRA — это анализы крови, которые измеряют иммунный ответ человека на бактерии, вызывающие туберкулез.Иммунная система производит особые молекулы, называемые цитокинами. Эти тесты на туберкулез работают, выявляя цитокин, называемый цитокином гамма-интерферона. На практике вы проводите один из этих тестов на туберкулез, беря образец крови и смешивая его со специальными веществами, чтобы определить, присутствует ли цитокин.
На практике вы проводите один из этих тестов на туберкулез, беря образец крови и смешивая его со специальными веществами, чтобы определить, присутствует ли цитокин.
Два теста IGRA, одобренные Управлением по контролю за продуктами и лекарствами США (FDA) и коммерчески доступные в США, — это тест QuantiFERON® TB Gold и тест T-SPOT® TB.
Преимущества теста IGRA TB включают тот факт, что для проведения теста на ТБ требуется только один визит к пациенту. Результаты могут быть получены в течение 24 часов, а предшествующая вакцинация БЦЖ не приводит к ложноположительному результату. К недостаткам можно отнести то, что образец крови нужно обрабатывать довольно быстро, необходимы лабораторные помещения, а тест предназначен только для латентного туберкулеза. Также считается, что IGRA могут быть не такими точными для людей, живущих с ВИЧ. В странах с богатыми ресурсами с низкой распространенностью заболевания IGRA начинают использоваться вместо кожной пробы на ТБ.
Микроскопия мазка мокроты как тест на туберкулез
Мазок мокроты, окрашенный флуоресцентной кислотой, быстро окрашиваемой © CDC / R W Smithwick
Микроскопия мазка мокроты часто является первым тестом, который используется в странах с высоким уровнем инфицирования туберкулезом. Мокрота — это густая жидкость, которая вырабатывается в легких и дыхательных путях, ведущих к легким. Образец мокроты обычно берет кашляющий человек.
Мокрота — это густая жидкость, которая вырабатывается в легких и дыхательных путях, ведущих к легким. Образец мокроты обычно берет кашляющий человек.
Для проведения теста на туберкулез обычно берут несколько образцов мокроты.В 2012 году было предложено собрать два образца в один день без потери точности.
Для проведения теста очень тонкий слой образца помещают на предметное стекло, и это называется мазком. Затем на образец наносится серия специальных красителей, и окрашенное предметное стекло исследуется под микроскопом на наличие признаков бактерий ТБ.
Микроскопия мазка мокроты недорога и проста, и людей можно обучить делать это относительно быстро и легко. Кроме того, результаты доступны в течение нескольких часов.Но чувствительность составляет всего 50-60%. В странах с высокой распространенностью как легочного ТБ, так и ВИЧ-инфекции уровень выявления может быть еще ниже, поскольку у многих людей с сочетанной инфекцией ВИЧ и ТБ очень низкие уровни бактерий ТБ в мокроте, и поэтому они регистрируются как отрицательные.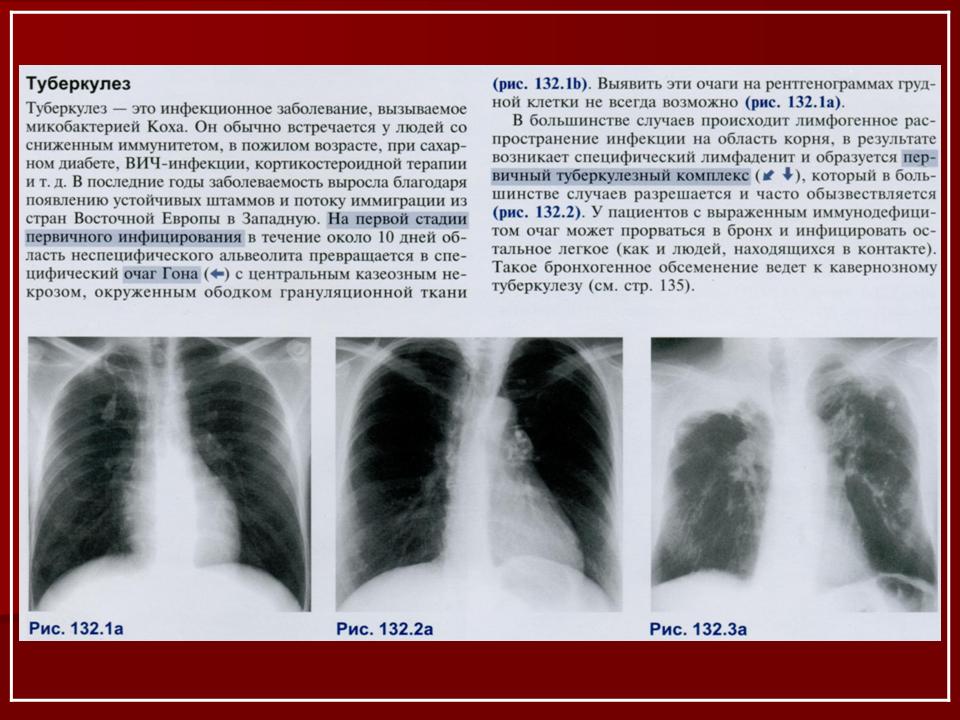 .
.
Флуоресцентная микроскопия
Использование флуоресцентной микроскопии позволяет повысить точность анализа мокроты. С помощью флуоресцентного микроскопа мазок освещается кварцевой галогенной лампой или лампой на парах ртути высокого давления, что позволяет увидеть гораздо большую площадь мазка и позволяет быстрее исследовать образец.
Однако одним из недостатков является то, что ртутные лампы дороги и служат очень недолго. Такие лампы также требуют времени для нагрева, они сжигают значительное количество электроэнергии, а проблемы с электроснабжением могут значительно сократить срок их службы. Один из способов решения этих проблем — использование светодиодов. Они включаются очень быстро, имеют чрезвычайно долгий срок службы и не взрываются.
В 2011 году Всемирная организация здравоохранения опубликовала заявление о политике, в котором рекомендовалось заменить обычную флуоресцентную микроскопию на светодиодную.Также рекомендуется поэтапно заменить обычную световую микроскопию Циля-Нильсена светодиодной микроскопией. Z
Z
Мужчина получает рентген грудной клетки при поступлении в больницу в Индии. © Дэвид Рохкинд
Рентген грудной клетки
Если у человека были бактерии туберкулеза, вызвавшие воспаление в легких, на рентгеновском снимке грудной клетки может быть видна ненормальная тень. Кроме того, острый туберкулез легких можно легко увидеть на рентгеновском снимке. Однако то, что он показывает, не является конкретным.Обычный рентген грудной клетки не может исключить внелегочный туберкулез.
Кроме того, в странах с более ограниченными ресурсами часто не хватает рентгеновского оборудования.
Серологические тесты как тест на ТБ
Серологические тесты проводятся на образцах крови, и они утверждают, что могут диагностировать туберкулез путем обнаружения антител в крови. Однако тестирование на туберкулез путем поиска антител в крови очень сложно.
В результате серологические тесты на ТБ, иногда называемые серодиагностическими тестами, являются неточными и ненадежными.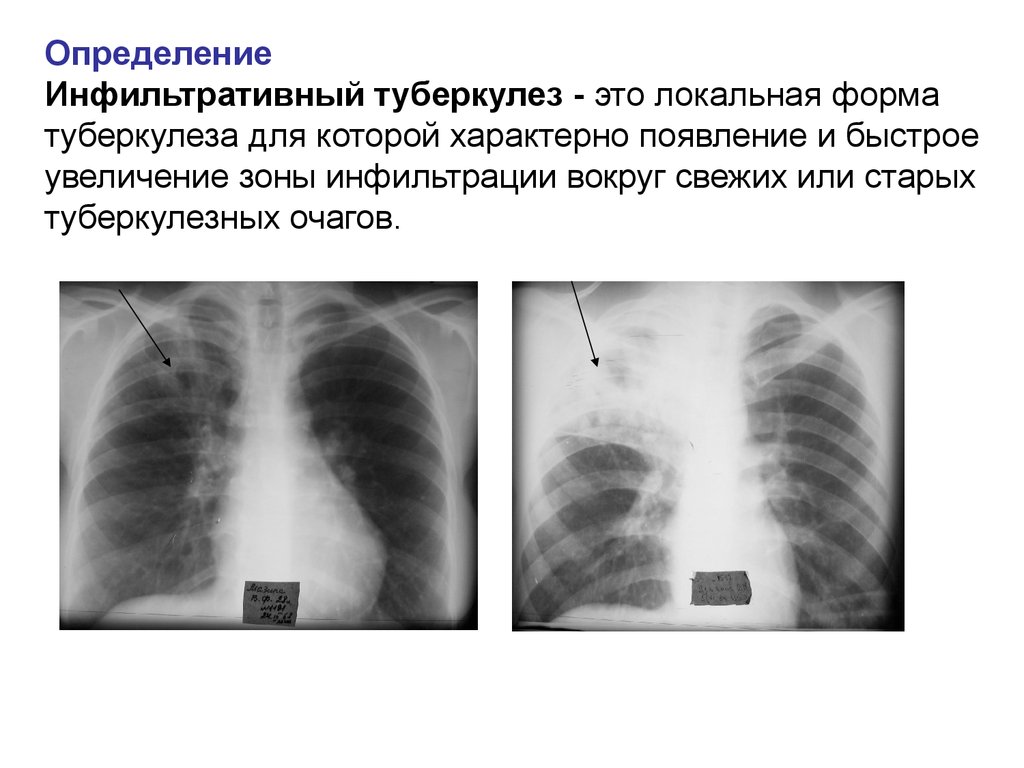 Всемирная организация здравоохранения предупредила, что эти тесты не следует использовать для диагностики активного туберкулеза. Некоторые страны запретили использование серологических или серодиагностических тестов на ТБ.
Всемирная организация здравоохранения предупредила, что эти тесты не следует использовать для диагностики активного туберкулеза. Некоторые страны запретили использование серологических или серодиагностических тестов на ТБ.
Серологические тесты на туберкулез сильно отличаются от тестов IGRA, описанных выше.
Молекулярные тесты
Некоторые новые молекулярные тесты, такие как тест Genexpert и TrueNat, теперь становятся доступными. TrueNat был одобрен Всемирной организацией здравоохранения в 2020 году.
Сводка тестов на ТБ
Не существует единого теста, который можно было бы использовать для тестирования на ТБ при любых обстоятельствах. Некоторые тесты дешевы, но не очень точны. Некоторые из них можно использовать только для тестирования на туберкулез и не могут тестировать на лекарственную устойчивость. Другие, такие как тест на культуру туберкулеза, новый тест Genexpert TB и тест TrueNat, могут использоваться для диагностики туберкулеза, а также могут использоваться для тестирования некоторых типов лекарственной устойчивости от туберкулеза.
С развитием новых молекулярных тестов наблюдается значительный прогресс.Хотя есть некоторые вопросы относительно скорости, с которой пациенты получают лечение после постановки диагноза, более быстрая диагностика, несомненно, должна быть ключевым фактором в борьбе с эпидемией ТБ в странах с ограниченными ресурсами.
Обновление страницы
Последний раз эта страница обновлялась в январе 2020 года.
Автор Аннабель Канабус
Ссылки на социальные сети и веб-сайты
Если вы нашли эту страницу полезной, расскажите другим людям о TBFacts.org, и если у вас есть веб-сайт, пожалуйста, дайте нам ссылку на https: // tbfacts.org / tests-tb /.
Активный туберкулез (ТБ): симптомы, диагностика и лечение
Туберкулез (too ber cu LOW sis) или ТБ — это общее название микроба (бактерий) под названием Mycobacterium tuberculosis. Активный туберкулез заразен. Это означает, что он может передаваться от одного человека к другому. Чаще всего распространяется по воздуху. Микробы могут попасть в воздух, когда человек с заболеванием туберкулезом легких или горла кашляет или чихает.Люди поблизости могут вдохнуть эти микробы и заразиться. Люди заболевают живыми и активными микробами туберкулеза. Это означает, что они растут и разрушают ткани в организме человека. Когда-то туберкулез был основной причиной смерти в Соединенных Штатах. Сегодня у нас есть много лекарств для лечения туберкулеза.
Чаще всего распространяется по воздуху. Микробы могут попасть в воздух, когда человек с заболеванием туберкулезом легких или горла кашляет или чихает.Люди поблизости могут вдохнуть эти микробы и заразиться. Люди заболевают живыми и активными микробами туберкулеза. Это означает, что они растут и разрушают ткани в организме человека. Когда-то туберкулез был основной причиной смерти в Соединенных Штатах. Сегодня у нас есть много лекарств для лечения туберкулеза.
Факторы риска
- Тесный контакт с больным туберкулезом в активной форме
- Люди, которые родились, путешествовали или жили за границей
- Контакт с группами, известными как передающие туберкулез, такими как бездомные, потребители инъекционных наркотиков и люди с ВИЧ / СПИДом
- Проживание или работа с людьми, подвергающимися высокому риску туберкулеза, например, в больницах, приютах для бездомных, тюрьмах, домах престарелых или лагерях беженцев
Признаки и симптомы
- Кашель, продолжающийся две недели и более
- Боль в груди при кашле или покое
- Кашель с кровью или толстой слизистой
- Ночные поты
- Чувство слабости или усталости
- Похудание
- Не хочу есть
- Лихорадка
- Опухание шейного (ых) железы (ов)
Диагностика
- Положительный кожный тест на ТБ
- Положительный анализ крови на ТБ (QuantiFERON®-TB Gold In-Tube или T-SPOT®.ТБ) И
- Положительный (ненормальный) рентген грудной клетки И / ИЛИ
- Признаки / симптомы туберкулеза
Лечение
ТБ можно вылечить, принимая несколько лекарств в течение шести-двенадцати месяцев. Очень важно, чтобы все лекарства принимались точно по назначению. Если ваш ребенок перестанет принимать лекарства слишком рано, живые микробы могут стать устойчивыми. Это затрудняет лечение микробов туберкулеза.
Стандарт лечения активного туберкулеза — ежедневный прием лекарств медсестрами местного управления здравоохранения.Эти медсестры регулярно встречаются с больными туберкулезом с понедельника по пятницу, чтобы посмотреть, как они принимают лекарства, и отслеживать любые проблемы. Это называется терапией под непосредственным наблюдением (DOT). DOT помогает пациентам завершить лечение в кратчайшие сроки. В выходные и праздничные дни родители дают ребенку лекарства.
Обычно ваш ребенок будет изолирован дома до тех пор, пока он или она не решат, что больше не заразны. После того, как ваш ребенок выйдет из изоляции, его или ее будут посещать в противотуберкулезной клинике ежемесячно или по мере необходимости до окончания лечения.Ваш ребенок также может посещать школу вне изоляции.
На что смотреть дома
- Если ваш ребенок принимает рифампицин, ожидается, что у него будет оранжевая моча, слезы и все другие жидкости организма. Этот оранжевый цвет исчезнет по окончании терапии. Во время терапии на контактных линзах могут остаться пятна от оранжевых слез.
- Следите за всеми побочными эффектами лекарств и сообщайте о них. К ним относятся:
- Боль в животе
- Тошнота
- Рвота
- Желтоватая кожа или глаза
- Сыпь
- Лихорадка
- Изменения в видении
- Покалывание в пальцах рук или ног
- Наблюдайте и сообщайте о симптомах вашего ребенка.К ним относятся:
- Ухудшение кашля
- Проблемы с дыханием
- Кашляет кровью
- Лихорадка не контролируется
- Отказ от еды и питья
- Любые другие необычные симптомы или поведение
Деятельность, диета и другая информация
- Принимайте лекарства натощак, за час до еды или через два часа после еды. Не принимать лекарства вместе с молочными продуктами.
- У вашего ребенка будут положительные результаты кожных анализов и крови на ТБ до конца его или ее жизни. Поэтому при обследовании на туберкулез в будущем вашему ребенку потребуется рентген грудной клетки. Кожные и кровяные анализы на ТБ не будут точными при диагностике повторного или нового заболевания ТБ.
- Держите ребенка подальше от других членов семьи, пока он или она изолированы. Любой член семьи, окружающий вашего ребенка, должен носить маску.
- Попросите других членов семьи и людей, контактировавших с вашим ребенком, пройти тест на туберкулез.Запишите все имена потенциальных контактов в отдел здравоохранения.
- Не давайте вашему ребенку ацетаминофен (Тайленол®) или любую форму алкоголя, поскольку прием любого из них во время приема противотуберкулезных препаратов может нанести вред печени.
- Подростки, использующие гормональные контрацептивы и получающие рифампицин, должны будут использовать барьерный метод для предотвращения беременности.

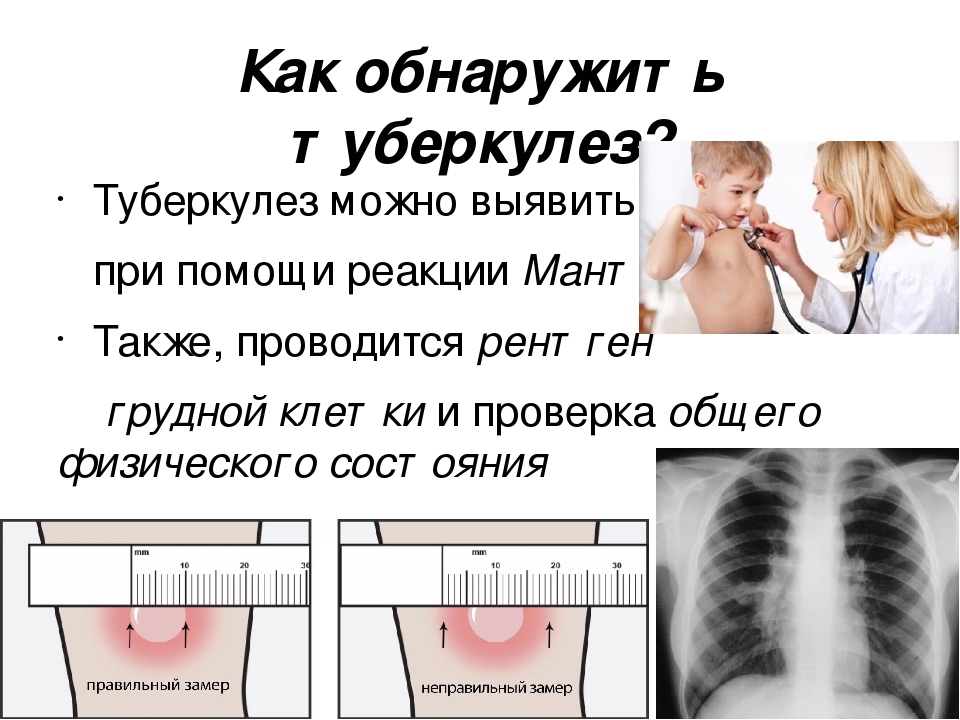
 Для единообразия при приеме на работу (т. Е. Перед заменой) и для любого последующего тестирования следует использовать один и тот же тип теста на ТБ (например, анализ крови на ТБ или кожный тест на ТБ).
Для единообразия при приеме на работу (т. Е. Перед заменой) и для любого последующего тестирования следует использовать один и тот же тип теста на ТБ (например, анализ крови на ТБ или кожный тест на ТБ).
 TB
TB