Хронический тонзиллит — Клиника Южно-Уральского Государственного Медицинского Университета
Хронический тонзиллит – инфекционно-аллергическое заболевание с местными проявлениями в виде стойкой воспалительной реакции небных миндалин.
Небные миндалины представляют собой скопление лимфоидной ткани, находящейся у человека между небными дужками у входа в полость глотки.
Хронический тонзиллит, в одной из классификаций, подразделяется на три формы:
А. Компенсированную.
Б. Субкомпенсированную.
В. Декомпенсированную.
При компенсированной форме нет реакции со стороны всего организма.
Субкомпенсированная форма характеризуется отсутствием тяжелых обострений и видимой реакции организма, однако наблюдаются частые обострения (повторные ангины).
К декомпенсированному хроническому тонзиллиту относятся формы как протекающие с местными и общими осложнениями (паротонзиллит, парафарингит, гнойный медиастенит, тонзиллярный сепсис, тонзиллогенная интоксикация, кардиотонзиллярный синдром), так и формы хронического тонзиллита, протекающие с тонзиллогенными инфекционно-аллергическими заболеваниями органов и систем (ревматизм, нефрит, псориаз и др.
Наиболее характерной жалобой больных хроническим тонзиллитом являются повторяющиеся ангины. Кроме того, больные жалуются на постоянные или периодические боли при глотании, боли в области подчелюстных лимфатических узлов, наличие казеозно-гнойных пробок или жидкого гноя в лакунах миндалин, першение в горле, ощущение «полноты» в одной из миндалин, неприятный запах изо рта, откашливание гнойных пробок. В ряде случаев беспокоят боли в области сердца и в суставах. Нередко больные предъявляют жалобы на слабость, утомляемость, повышенную температуру.
Различают два основных метода лечения: хирургический и консервативный.
Консервативное лечение показано при компенсированной форме, а также при декомпенсированной, проявляющейся повторными ангинами, и в случаях, когда имеются противопоказания для хирургического лечения.
В нашей клинике проводится консервативное лечение аппаратами «Тонзиллор», «УЗОЛ», гипосенсибилизирующая терапия, общеукрепляющая, иммунокоррекция, физиотерапевтические методы лечения.
Операция, как правило, назначается при декомпенсированной форме тонзиллита и в случаях, когда проводимое неоднократно консервативное лечение не улучшило состояние миндалин.
Противопоказания к тонзиллэктомии: гемофилия, выраженная сердечно-сосудистая и почечная недостаточность, тяжелая форма сахарного диабета, активная форма туберкулеза, острые инфекционные заболевания, последние месяцы беременности, период менструации. Если накануне была ангина, то следует проводить операцию через 2-3 недели.
Тонзилэктомия проводится как под местным обезболиванием, так и под общим наркозом.
Мы проводим операцию с помощью одного из следующих видов хирургических вмешательств:
- Иссечение ткани миндалин петлей (экстракапсулярная тонзиллэктомия) – наиболее широко применяемая методика, которая выполняется как под местным, так и под общим обезболиванием. Позволяет удалять миндалины вместе с их капсулой и вскрывать паратонзиллярные гнойные очаги (инфильтраты, абсцессы).
- Электрокоагуляция – иссечение ткани миндалин при помощи электрического тока высокой частоты.

- Иссечение тканей миндалин при помощи ультразвукового скальпеля.
На сегодняшний день тонзиллэктомия остается одним из основных методов лечения хронического тонзиллита у взрослых и детей в тех случаях, когда воспалительный процесс устойчив к консервативной терапии, сопровождается развитием осложнений и токсико-аллергических реакций.
Частота послеоперационных осложнений тонзиллэктомии сравнительно невелика, риск осложнений снижается посредством правильной подготовки пациента к операции, применения наиболее оправданной хирургической тактики и рационального ведения послеоперационного периода.
Лечение тонзиллита
Хронический тонзиллит – это хроническое воспаление небных миндалин, вызываемое патогенной микрофлорой, возникающее на фоне снижения реактивности организма.
Небные миндалины – это скопление лимфоидной ткани на боковых стенках глотки, расположенные в мышечных углублениях (нишах).
Основными жалобами пациентов с хроническим тонзиллитом являются:
-
Образование в лакунах миндалин «казеозных пробок» — белых или желтых творожистых масс, имеющих неприятный запах.
-
Дискомфорт, першение в горле.
-
Субфебрилитет – длительное повышение температуры тела до 37,0-37,4°С.
-
Слабость, вялость, повышенную утомляемость.

-
Частые ангины.
-
Увеличение подчелюстных лимфоузлов.
Выделяют 2 формы хронического тонзиллита: компенсированную и декомпенсированную.
Компенсированная форма хронического тонзиллита характеризуется наличием местных симптомов и отсутствием жалоб у пациента. О стадии декомпенсации говорят при наличии в анамнезе пациента частых ангин более 3х раз в год, паратонзиллярных абсцессов и метатонзиллярных осложнений со стороны сердца, суставов и почек (ревматизм, миокардит, полиартрит, гломерулонефрит и т.п.).
Хронический тонзиллит являясь очагом хронической инфекции, может становиться источником интоксикации и сенсибилизации организма, что способствует нарушению нормального функционирования различных органов и систем. Поэтому лечить надо любую форму хронического тонзиллита.
Все методы лечения хронического тонзиллита делятся на консервативные и хирургические.
К консервативным методам лечения относятся:
-
промывание небных миндалин классическим инструментальным и аппаратным («Тонзилор») методами;
-
ультразвуковое воздействие на небные миндалины и фонофорез с лекарственными средствами;
-
блокады антибиотиками тканей вокруг миндалин;
-
назначение местных противовоспалительных, антибактериальных и иммуностимулирующих средств;
-
воздействие терапевтическим лазером на небные миндалины.
К хирургическому удалению небных миндалин – тонзилэктомии, прибегают при неэффективности консервативного лечения. Существуют различные методы хирургического лечения хронического тонзиллита:
-
традиционная двусторонняя тонзиллэктомия;
-
криодеструкция небных миндалин;
-
лазерная лакунотомия и деструкция миндалин.

На отделении отоларингологии ФГБУ «КДЦ с поликлиникой» Управления делами президента РФ для лечения хронического тонзиллита применяются методы как консервативного, так и хирургического лечения.
Вы можете записаться на прием к врачу, позвонив по телефону +7 (812) 325-00-03 или оставив онлайн-заявку.
Тонзиллит
Возникновению и развитию хронического тонзиллита способствуют повторные ангины, инфекционные заболевания (мононуклеоз, скарлатина, корь), стойкое затруднение носового дыхания (аденоиды, искривление носовой перегородки, гиперплазия носовых раковин), кариес зубов, гнойные синуситы, сниженная реактивность организма (иммунный статус), аллергические состояния. Хронический тонзиллит часто является «пусковым механизмом» в развитии ревматизма, полиартрита, эндокардита, нефрита.
Декомпенсированная форма хронического тонзиллита (частые ангины, обострения тонзиллита, осложнения течения воспаления) при неэффективности лечения требует оперативного лечения — удаления миндалин. Нерадикальные методы лечения миндалин (без операции) не всегда рекомендуются, т.к. часто возникают рецидивы.
Компенсированная форма хронического тонзиллита предполагает длительную ремиссию (отсутствие ангин и жалоб у больных) при наличии объективных признаков заболевания.
При компенсированной форме хронического тонзиллита проводится консервативное лечение, обеспечивающее длительную ремиссию и предотвращающее возможные осложнения. Лечение должно быть комплексным (общим и местным).
Общее лечение состоит в поддержании иммунного статуса, а при обострениях тонзиллита — в применении медикаментозного лечения. Необходимо понимание соблюдения здорового образа жизни, режима труда и отдыха, закаливания организма. Местное лечение включает полоскание различными антисептическими препаратами, орошение небных миндалин аэрозолями, смазывание миндалин (туширование), аппликации лекарственными средствами, физиолечение.
Местное лечение включает полоскание различными антисептическими препаратами, орошение небных миндалин аэрозолями, смазывание миндалин (туширование), аппликации лекарственными средствами, физиолечение.
Эффективно удаление гнойных (казеозных масс) пробок промыванием лакун небных миндалин. Это курсовое лечение проводит врач-отоларинголог.
Самым современным методом консервативного лечения хронического тонзиллита является ультразвуковое санирование миндалин с помощью аппарата «Тонзиллор». В основе его работы лежит применение низкочастотного ультразвука, который применяется во время промывания миндалин с помощью отсоса и после промывания в виде фонофореза для введения в ткань миндалины определенных лекарственных веществ. Цель фонофореза — предупреждение развития воспаления в горле, ангины, фарингита. Благодаря ультразвуку во время процедуры происходит микромассаж тканей, улучшение скорости биохимических реакций, активирование окислительно-восстановительных процессов, возникновение микропотоков внутри клеток и ускорение в них обменных процессов. Комплексное действие ультразвука усиливает обменные процессы, расширяет кровеносные сосуды, усиливает кровообращение на микроциркуляторном уровне, стимулирует процессы регенерации (восстановление) тканей, вызывает рассасывающее, антиспастическое и болеутоляющее действие.
Комплексное действие ультразвука усиливает обменные процессы, расширяет кровеносные сосуды, усиливает кровообращение на микроциркуляторном уровне, стимулирует процессы регенерации (восстановление) тканей, вызывает рассасывающее, антиспастическое и болеутоляющее действие.
К этой процедуре существуют противопоказания:
гипертоническая болезнь на 2Б-3 стадиях,
острые инфекционные заболевания и температура тела свыше 38 градусов Цельсия,
активный туберкулез легких,
злокачественные новообразования,
беременность (первый и третий триместры).
Все консервативные методы лечения должны проводиться систематически и курсами для закрепления лечебного эффекта и предотвращения обострений хронического тонзиллита и связанных с ним осложнений.
К какому врачу обратиться:
Оториноларинголог (ЛОР)
О необходимости кардиологического скрининга у больных хроническим тонзиллитом
Хронический неспецифический тонзиллит занимает центральное место в тонзиллярной патологии, которая вышла за пределы оториноларингологии и имеет важное значение в клинике внутренних и детских болезней.
Хронический неспецифический тонзиллит – инфекционно-аллергическое заболевание с местными проявлениями в виде стойкой воспалительной реакции небных миндалин, морфологически выражающейся альтерацией, экссудацией и пролиферацией.
Заболевания, связанные с тонзиллитами, многообразны и широко распространены. Они характеризуются длительным, интермиттирующим, нередко тяжелым течением и могут приводить к продолжительной потере трудоспособности, а часто и к инвалидизации лиц молодого возраста.
Формирование хронического воспалительного очага в миндалинах и развитие тонзиллогенных процессов в организме происходит в результате длительного взаимодействия инфекционного агента и макроорганизма. При этом важную роль играет состояние иммунитета. Существенное значение имеет воздействие лакунарного содержимого на ткани миндалин, их перилакунарные нервные сплетения и хеморецепторы, расположенные в подэпителиальном слое лакун. Длительный и тесный контакт патогенной флоры в лакунах с тканями миндалин на фоне снижения общей реактивности организма вызывает реакции регионарного иммунитета, осуществляющиеся как специфическими (антителообразование), так и неспецифическими (эпителиальный барьер, фагоцитоз и др.) гуморальными и клеточными факторами.
Длительный и тесный контакт патогенной флоры в лакунах с тканями миндалин на фоне снижения общей реактивности организма вызывает реакции регионарного иммунитета, осуществляющиеся как специфическими (антителообразование), так и неспецифическими (эпителиальный барьер, фагоцитоз и др.) гуморальными и клеточными факторами.
Иммунные комплексы антиген–антитело обладают хемотаксической активностью и повышают протеолитическую способность ферментов макрофагов, что приводит к лизису ткани миндалин, денатурации собственных тканевых белков, приобретающих антигенный характер. Всасываясь в кровь, они вызывают выработку аутоантител, которые фиксируются на клетках и повреждают их. Небные миндалины становятся местом перманентной сенсибилизации. Находясь в состоянии повышенной чувствительности, они наиболее подготовлены к проявлению аллергической реакции и как зона сенсибилизации занимают в организме второе место после кровеносного русла. При хроническом тонзиллите выявляется сенсибилизация замедленного типа к антигенам стрептококка и стафилококка, т. е. к антигенам микробов, наиболее часто вегетирующих в лакунах небных миндалин. Общая неспеци-фическая сенсибилизация угнетает иммунный ответ небных миндалин, т.е. сенсибилизация может оказывать усугубляющее влияние на течение хронического тонзиллита.
е. к антигенам микробов, наиболее часто вегетирующих в лакунах небных миндалин. Общая неспеци-фическая сенсибилизация угнетает иммунный ответ небных миндалин, т.е. сенсибилизация может оказывать усугубляющее влияние на течение хронического тонзиллита.
При хроническом тонзиллите токсическое воздействие микро-организмов приводит к угнетению активности окислительно-восстановительных процессов в миндалинах, происходящих при участии ферментов.
Недостаточность этих ферментных систем, приводящая к гипоксии миндалин, определяется не только лабораторными методами, но и клинически проявляется в виде различных сочетаний полигиповитаминоза. При хроническом тонзиллите значительные изменения претерпевает гипоталамо-гипофизарно-надпочечниковая система – важнейшее звено адаптационно-трофических и защитных реакций организма.
Морфологические изменения при хроническом тонзиллите обнаруживаются в различных компонентах небных миндалин и в общих чертах соответствуют стадиям развития заболевания. В патологический процесс вовлекается и нервный аппарат миндалин. Его изменения, отличаясь разнообразием, чаще бывают обратимыми. Патологические изменения нервных элементов приводят к извращению рецепторной функции миндалин и нервно-рефлекторной связи с их некоторыми внутренними органами, в частности с сердцем. Аутоиммунные и иммунопатологические реакции более выражены при рецидивах ангин. В связи с этим риск развития связанных с тонзиллитами заболеваний особенно велик у больных, страдающих хроническим тонзиллитом, декомпенсация которого проявляется в рецидивах ангин.
В патологический процесс вовлекается и нервный аппарат миндалин. Его изменения, отличаясь разнообразием, чаще бывают обратимыми. Патологические изменения нервных элементов приводят к извращению рецепторной функции миндалин и нервно-рефлекторной связи с их некоторыми внутренними органами, в частности с сердцем. Аутоиммунные и иммунопатологические реакции более выражены при рецидивах ангин. В связи с этим риск развития связанных с тонзиллитами заболеваний особенно велик у больных, страдающих хроническим тонзиллитом, декомпенсация которого проявляется в рецидивах ангин.
Диагностика хронического неспеци-фического тонзиллита, как правило, не вызывает затруднений. В сомнительных случаях диагноз подтверждают результаты изучения содержимого лакун и отпечатков с поверхности миндалин: обнаруживаются патогенная флора, снижение фагоцитарной активности лейкоцитов, увеличение количества полиморфно-ядерных и появление дегенеративных форм лейкоцитов, уменьшение количества лимфоцитов. Диагностическое значение, особенно у детей, имеют гипохромная анемия, нейтрофильный лейкоцитоз, моноцитопения, лейкопения, увеличение СОЭ, изменение иммунологических показателей сыворотки (снижение уровня иммуноглобулинов, титров противострептококковых антител, комплемента, пропердина и др.). В крови больных хроническим тонзиллитом с различными видами декомпенсации по сравнению с кровью здоровых лиц выявляется дисбаланс в иммунном статусе: перераспределение в содержании Т- и В-лимфоцитов и их субпопуляций, наличие циркулирующих иммунных комплексов, сенсибилизация гранулоцитов к бактериальным аллергенам.
Диагностическое значение, особенно у детей, имеют гипохромная анемия, нейтрофильный лейкоцитоз, моноцитопения, лейкопения, увеличение СОЭ, изменение иммунологических показателей сыворотки (снижение уровня иммуноглобулинов, титров противострептококковых антител, комплемента, пропердина и др.). В крови больных хроническим тонзиллитом с различными видами декомпенсации по сравнению с кровью здоровых лиц выявляется дисбаланс в иммунном статусе: перераспределение в содержании Т- и В-лимфоцитов и их субпопуляций, наличие циркулирующих иммунных комплексов, сенсибилизация гранулоцитов к бактериальным аллергенам.
При дифференциальной диагностике тонзиллогенного поражения сердца и первичного ревмокардита с минимальной степенью активности наряду с инструментальными исследованиями (ЭКГ, ФКГ, ПКГ) проводят исследования крови, в том числе системы гемостаза и факторов неспецифической реактивности. При ревматизме соответствующие показатели претерпевают заметные изменения, например, отмечается дефицит «свободного» гепарина, уменьшение количества базофилов и т. д.
д.
Клинические критерии сердечно-сосудистых нарушений при разных формах хронического тонзиллита не разработаны. Однократная регистрация электрокардиограммы малоинформативна для оценки тонзиллогенных заболеваний сердца. Мало изучено значение нагрузочных проб для выявления тонзиллогенной дисторофии миокарда. Эргоспирометрия позволяет делать выводы о функциональных возможностях сердечно-сосудистой и дыхательной систем, степени функциональных нарушений, проводить контроль над прогрессированием заболевания, обуславливающего снижение толерантности к нагрузке (M. Wonisch, 2003). Уровень потребления кислорода, регистрируемый во время нагрузки – один из важнейших параметров определения деятельности сердечно-сосудистой системы.
За последнее время увеличился удельный вес кардиоваскулярных поражений, не связанных с ревматизмом, в том числе тонзиллярной природы. Причина роста сердечно-сосудистых поражений тонзиллярного генеза (неревматической природы), по-видимому, лежит в измененной реактивности как ряда болезнетворных микроорганизмов, так и макроорганизма. Поражение сердечной мышцы при хроническом тонзиллите составляет от 28 до 80%. Нарушения в сердце могут возникать и при безангинной форме хронического тонзиллита. При этом метаболические нарушения в миокарде преобладают над воспалительными, образуется так называемая метаболическая недостаточность кардиомиоцита. Сократительная способность миокарда у больных с тонзиллогенной кардиопатией изменяется по типу энергодинамической недостаточности сердца (синдром гиподинамии), степень которой зависит, в первую очередь, от выраженности клинических проявлений миокардиопатии. Для обозначения такого синдрома ранее использовали термин сердечно-тонзиллярный. В дальнейшем это заболевание называли тонзиллокардиальным синдромом, тонзиллярной болезнью, тонзиллогенным сердцем, очагово-кардиальным синдромом, оральным сепсисом и т.д. Такие названия, не раскрывая сущности процесса, лишь усложняют терминологию. Многие неправильно отождествляют понятия «тонзиллокардиальный рефлекс» (рефлекторные изменения сердечной деятельности при раздражении миндалин) и «тонзиллокардиальный синдром».
Поражение сердечной мышцы при хроническом тонзиллите составляет от 28 до 80%. Нарушения в сердце могут возникать и при безангинной форме хронического тонзиллита. При этом метаболические нарушения в миокарде преобладают над воспалительными, образуется так называемая метаболическая недостаточность кардиомиоцита. Сократительная способность миокарда у больных с тонзиллогенной кардиопатией изменяется по типу энергодинамической недостаточности сердца (синдром гиподинамии), степень которой зависит, в первую очередь, от выраженности клинических проявлений миокардиопатии. Для обозначения такого синдрома ранее использовали термин сердечно-тонзиллярный. В дальнейшем это заболевание называли тонзиллокардиальным синдромом, тонзиллярной болезнью, тонзиллогенным сердцем, очагово-кардиальным синдромом, оральным сепсисом и т.д. Такие названия, не раскрывая сущности процесса, лишь усложняют терминологию. Многие неправильно отождествляют понятия «тонзиллокардиальный рефлекс» (рефлекторные изменения сердечной деятельности при раздражении миндалин) и «тонзиллокардиальный синдром». При хроническом тонзиллите могут возникать различные изменения сердца, в том числе нейроциркуляторная дистония кардиального типа, миокардиодистрофия, инфекционно-аллергический миокардит, что в таких случаях и следует конкретизировать в диагнозе. Г.Ф. Ланг (1936) впервые предложил термин «миокардиодистрофия» для обозначения особой формы функционально-метаболических изменений миокарда, сопровождающихся обеднением сердечной мышцы сократительным белком, в результате чего формируется основа для развития сердечной недостаточности. На ранних этапах заболевания изменения со стороны сердечно-сосудистой системы связаны с функциональными нарушениями вегетативной нервной системы и дистонией кардиальных нервов. При усилении тонзиллогенной интоксикации и увеличении длительности воспалительного процесса в миндалинах развиваются органические изменения в мио-карде, связанные с дистрофическими и очагово-склеротическими процессами. На пленуме Всероссийского научного ревматологического общества (Сочи, 1972) от термина тонзиллокардиальный синдром отказались, так как оно представлялось весьма неопределенным.
При хроническом тонзиллите могут возникать различные изменения сердца, в том числе нейроциркуляторная дистония кардиального типа, миокардиодистрофия, инфекционно-аллергический миокардит, что в таких случаях и следует конкретизировать в диагнозе. Г.Ф. Ланг (1936) впервые предложил термин «миокардиодистрофия» для обозначения особой формы функционально-метаболических изменений миокарда, сопровождающихся обеднением сердечной мышцы сократительным белком, в результате чего формируется основа для развития сердечной недостаточности. На ранних этапах заболевания изменения со стороны сердечно-сосудистой системы связаны с функциональными нарушениями вегетативной нервной системы и дистонией кардиальных нервов. При усилении тонзиллогенной интоксикации и увеличении длительности воспалительного процесса в миндалинах развиваются органические изменения в мио-карде, связанные с дистрофическими и очагово-склеротическими процессами. На пленуме Всероссийского научного ревматологического общества (Сочи, 1972) от термина тонзиллокардиальный синдром отказались, так как оно представлялось весьма неопределенным.
Известно, что миндалина и околоминдаликовая клетчатка снабжены многочисленными нервными окончаниями, образующими рефлексогенную зону, от которой возможно поступление импульсов к внутренним органам, в частности, к сердцу. Причиной нарушения тонуса вегетативной нервной системы следует считать действие стрептококковой интоксикации. Стрептококковый токсин стрептолизин О оказывает выраженное кардиотоксическое действие, этому способствуют и патологические висцеро-висцеральные рефлексы и нейротрофические воздействия из тонзиллярного очага.
Борьба с тонзиллярной очаговой инфекцией должна рассматриваться не только как санация лимфоидного аппарата глотки, но и как метод оздоровления и укрепления организма в целом. Выбор адекватного метода лечения тонзиллита является сложной проблемой для отоларингологов, педиатров и семейных врачей, в связи с огромным количеством предлагаемых методик.
Несмотря на значительное многообразие методов лечения, тактика при хроническом тонзиллите окончательно не определена. На сегодняшний день ещё нет точных критериев, на основании которых можно было бы определить, когда миндалины из органа, несущего полезные функции в организме, превращаются в очаг инфекции и способствуют возникновению заболеваний других органов и систем, в частности сердечно-сосудистой. Соответственно, принятие решения о консервативном или хирургическом лечении остаётся достаточно субъективным. С одной стороны, современные представления о роли нёбных миндалин в организме подчёркивают необходимость щадящего к ним отношения и ограничения показаний к тонзиллэктомии. С другой стороны, существующие методы консервативного лечения не обеспечивают продолжительной санации нёбных миндалин, что увеличивает опасность формирования осложнений. Явным недостатком консервативного лечения является необходимость регулярного проведения повторных курсов, что в условиях страховой и платной медицины приводит к многократному увеличению стоимости лечения, занимает большое количество времени у врача и у больного.
На сегодняшний день ещё нет точных критериев, на основании которых можно было бы определить, когда миндалины из органа, несущего полезные функции в организме, превращаются в очаг инфекции и способствуют возникновению заболеваний других органов и систем, в частности сердечно-сосудистой. Соответственно, принятие решения о консервативном или хирургическом лечении остаётся достаточно субъективным. С одной стороны, современные представления о роли нёбных миндалин в организме подчёркивают необходимость щадящего к ним отношения и ограничения показаний к тонзиллэктомии. С другой стороны, существующие методы консервативного лечения не обеспечивают продолжительной санации нёбных миндалин, что увеличивает опасность формирования осложнений. Явным недостатком консервативного лечения является необходимость регулярного проведения повторных курсов, что в условиях страховой и платной медицины приводит к многократному увеличению стоимости лечения, занимает большое количество времени у врача и у больного.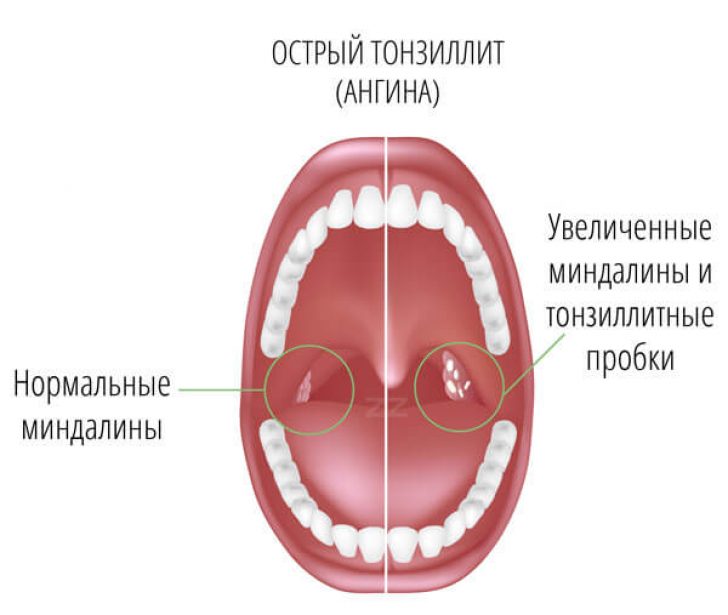 Поэтому, несмотря на очевидную необходимость ограничения показаний к тонзиллэктомии, она продолжает занимать ведущее место в тактике лечения больных хроническим тонзиллитом.
Поэтому, несмотря на очевидную необходимость ограничения показаний к тонзиллэктомии, она продолжает занимать ведущее место в тактике лечения больных хроническим тонзиллитом.
Длительный воспалительный процесс в небных миндалинах приводит к нарушению тканевой и сосудистой проницаемости, что играет значительную роль в патогенезе и хронического тонзиллита, и метатонзиллярных заболеваний. Продукты распада белков, бактериальные токсины и антигены, иммунные комплексы проникают в кровь через нарушенный лимфо-эпителиальный барьер, вызывая интоксикацию и сенсибилизацию организма. Особенно резко вышеперечисленные нарушения возникают во время проведения хирургического вмешательства, вследствие высокой обсемененности миндалин и попадания в кровеносное русло патогенных микроорганизмов – бактериемии. Для предупреждения возможных осложнений целесообразно использование антибактериальных препаратов в предоперационном периоде, а также для возможного уменьшения реактивных явлений в постоперационном периоде, сокращению сроков пребывания в стационаре и количества дней нетрудоспособности в целом.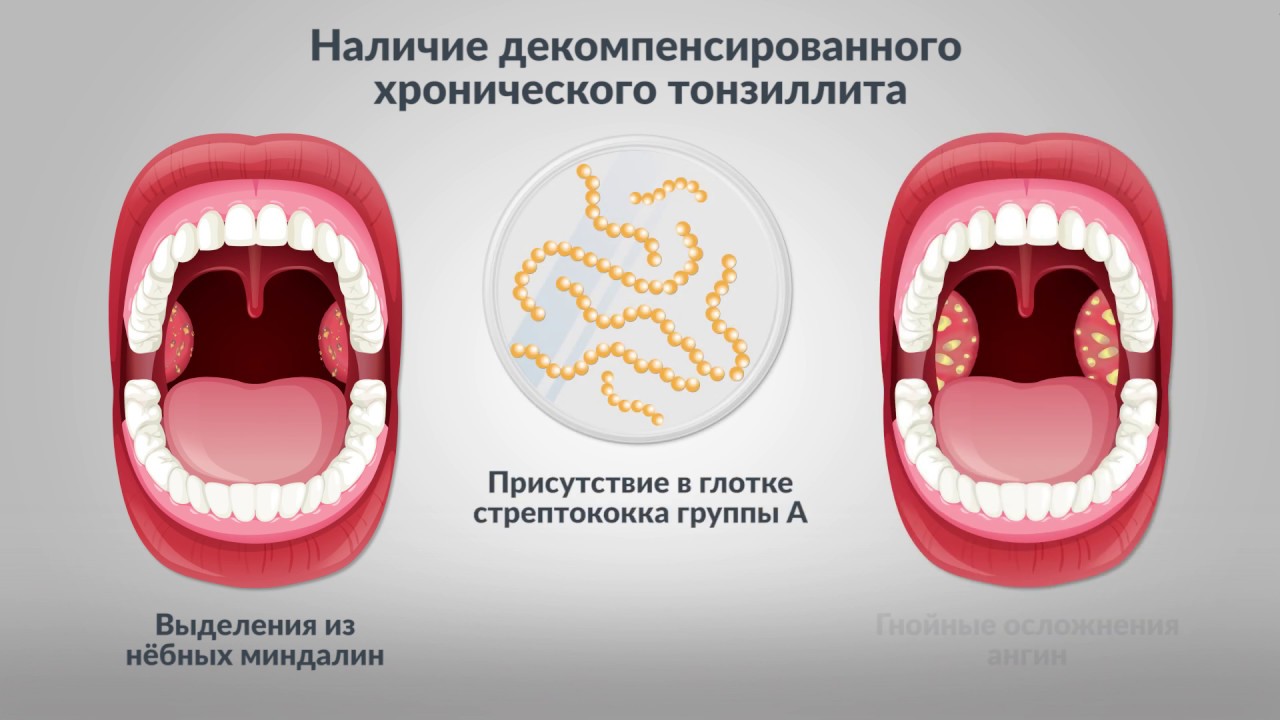 Все вышесказанное позволило сделать следующие предположения:
Все вышесказанное позволило сделать следующие предположения:
- очаг хронической инфекции, локализующийся в небных миндалинах, следует считать фактором, способствующим возникновению функциональных расстройств в сердечно-сосудистой системе, таких как миокардиопатия;
- функциональная миокардиопатия может носить латентный характер и выявляется лишь при проведении нагрузочных проб – эргоспирометрии;
- ликвидация очага хронической инфекции в ротоглотке, приводит к улучшению/нормализации состояния кардиоваскулярной системы.
Применение системной антибактериальной терапии в предоперационном периоде до тонзиллэктомии, приводит к значительным положительным изменениям кардиологических показателей уже через 1 мес после проведенного лечения. Это обстоятельство говорит в пользу инфекционного генеза кардиоваскулярных нарушений тонзиллярной природы.
Материалы и методы исследования
Для подтверждения этих положений нами было проведено клиническое обследование 100 пациентов в возрасте от 18 до 35 лет с хроническим тонзиллитом, которые находились на стационарном лечении в клинике болезней уха, горла и носа. Обследование проводилось совместно с клиникой неотложной и профилактической кардиологии ФППО ММА им. И. М. Сеченова. Все больные были разделены на 2 группы наблюдения по следующему принципу: 1-я и 2-я группы больных (по 50 человек в каждой) – с декомпенсированной формой хронического тонзиллита для проведения двусторонней тонзиллэктомии (с применением системных антибактериальных препаратов – цефиксим (Супракс) по 400 мг 1 раз в день в течение 6 дней в предоперационном периоде и без антимикробной терапии).
Обследование проводилось совместно с клиникой неотложной и профилактической кардиологии ФППО ММА им. И. М. Сеченова. Все больные были разделены на 2 группы наблюдения по следующему принципу: 1-я и 2-я группы больных (по 50 человек в каждой) – с декомпенсированной формой хронического тонзиллита для проведения двусторонней тонзиллэктомии (с применением системных антибактериальных препаратов – цефиксим (Супракс) по 400 мг 1 раз в день в течение 6 дней в предоперационном периоде и без антимикробной терапии).
По данным структурированного опроса всех пациентов, следует отметить, что в случае наличия кардиологических жалоб, последние имели следующий характер: неприятные ощущения в области сердца, дискомфорт, ощущение тяжести, сердцебиение, иногда болевой синдром вне зависимости от выполняемых физических нагрузок.
В ходе исследования, были выделены 2 группы больных с различными формами функционального поражения сердечно-сосудистой системы:
- пациенты, не предъявляющие каких-либо жалоб со стороны сердечно-сосудистой системы и имеющие не соответствующие возрастной норме кардиологические показатели по данным эргоспирометрии (снижение пикового потребления кислорода ниже 84% от ожидаемой возрастной нормы, что отражает уменьшение толерантности к физическим нагрузкам), отнесены к группе больных с латентно протекающей формой миокардиопатии
- пациенты, имеющие субъективную симптоматику, подтвержденную по данным нагрузочного тестирования, – в группе больных с клинически выраженной формой миокардиопатии.

Во время нагрузочного тестирования в подавляющем большинстве случаев изменения ЭКГ не выявлялись: нагрузка не провоцировала нарушения ритма и проводимости, не регистрировались диагностически значимые изменения сегмента ST, которые могли бы свидетельствовать об ишемии миокарда при нагрузке, лишь в единичных случаях отмечали гипертонический тип реакции АД на нагрузку. Лишь у 2 больных при нагрузке отмечались нарушения ритма, но при проведении холтеровского мониторинга, патологии найдено не было.
Однако по данным эргоспиромет-рии отмечались показатели, не соответствующие норме – снижение переносимости нагрузок, что выражалось в снижении VO2пик
Оценивались следующие показатели:
- толерантность к нагрузке, выражаемая в метаболических единицах METS;
- показатель пикового потребления кислорода VO2пик, в %;
- время нагрузки, в мин.

Результаты эргоспирометрии, проведенной всем пациентам, показывают нарушения функциональных показателей сердечно-сосудистой системы на самой ранней стадии, не имеющей на этот момент самостоятельной клинической картины. Эти изменения обнаружены у 86% пациентов.
При проведении холтеровского мониторирования, изменения найдены у 5 человек, из которых у 3 отмечалась дыхательная аритмия (без других нарушений ритма и проводимости) и у 2 изолированные желудочковые экстрасистолы, не превышающие допустимое количество за сутки. Результаты исследования других пациентов оставались без отклонений от нормы. Таким образом, холтеровское мониторирование не выявило каких-либо специфических показателей и отклонений от нормы, несмотря на наличие, а иногда и обилие кардиологических жалоб у таких больных.
Также результаты контрольного нагрузочного тестирования (через 1 мес после проведения соответствующего лечения) показывают, что имеющиеся функциональные нарушения в миокарде носят обратимый характер и склонны к практически полному восстановлению и достижению значений не только соответствующих возрастной норме, но и более того – превышающие их.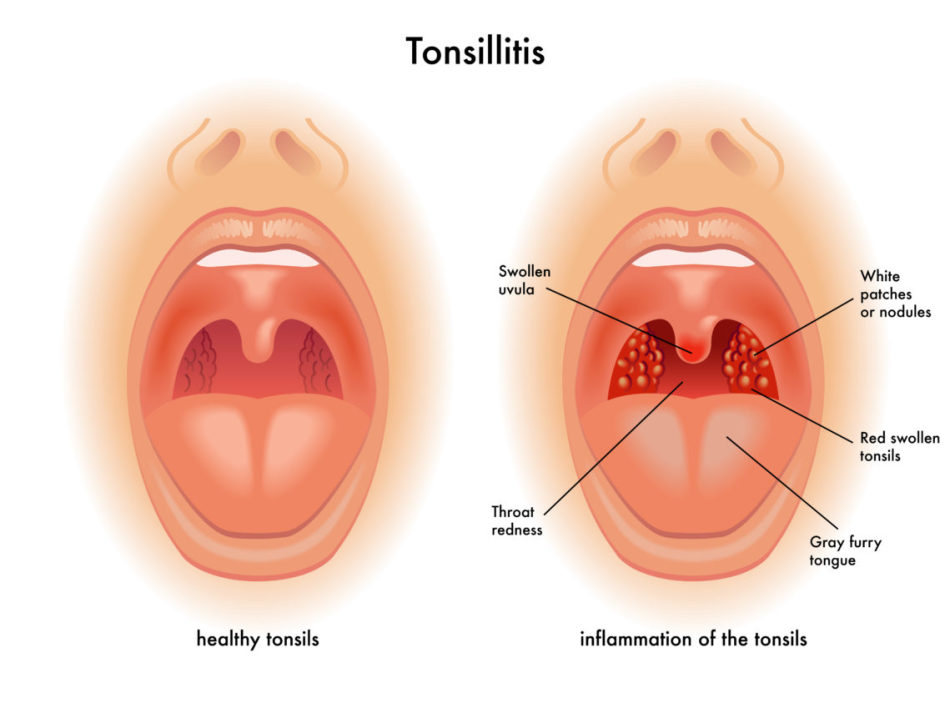
Результаты клинических наблюдений
В целом положительный эффект отмечен у 96 (96%) больных, удовлетворительный – у 3 (3%), неудовлетворительный – у 1 (1%). Данные статистически достоверны (р
По данным контрольной эргоспирометрии (через 30 дней после проведенного лечения), отмечена положительная динамика показателей нагрузочного тестирования и газового анализа выдыхаемого воздуха: увеличились время теста, пиковое потребление кислорода (и у больных, у которых изначальное потребление кислорода было в пределах нормы), а также не только измеренное потребление кислорода, но и рассчетные метаболические эквиваленты (толерантность).
Функционально-морфологические изменения сердечно-сосудистой системы у больных хроническим тонзиллитом зависят не только от самой тонзиллэктомии, но и от предоперационной подготовки.
В ходе первого контрольного нагрузочного тестирования наряду с улучшением/нормализацией кардиологических показателей (толерантность к нагрузке, пиковое потребление кислорода) отмечалась тенденция у пациентов из 1-й обследуемой группы к более быстрому восстановлению функциональных показателей кардиоваскулярной системы, т. е. отсутствием признаков кардиопатии (в случае латентной формы – объективных, клинически выраженной – субъективных) уже через 1 мес после проведенного лечения, по сравнению со 2-й группой, в которой достижение этих же результатов наблюдается лишь в отдаленный период – через год после хирургического вмешательства (причем показатели до лечения достоверно не отличались).
е. отсутствием признаков кардиопатии (в случае латентной формы – объективных, клинически выраженной – субъективных) уже через 1 мес после проведенного лечения, по сравнению со 2-й группой, в которой достижение этих же результатов наблюдается лишь в отдаленный период – через год после хирургического вмешательства (причем показатели до лечения достоверно не отличались).
Таким образом, применение в предоперационном периоде системной антибактериальной терапии, улучшает состояние сердечно-сосудистой системы в более короткие сроки.
Отдаленные результаты (через год) после проведенного хирургического лечения показывают стабильность восстановленных кардиологичес-ких показателей, т.е. сохраняют те же улучшенные значения, что и наблюдались через месяц после выполненной операции. Таким образом, в отдаленный период не наблюдается какой-либо отрицательной динамики по результатам Тредмил-тестирования. Следовательно, положительные изменения носят стойкий характер и свидетельствуют в пользу того, что они определяются именно вмешательством на миндалинах, а не какими-либо другими причинами.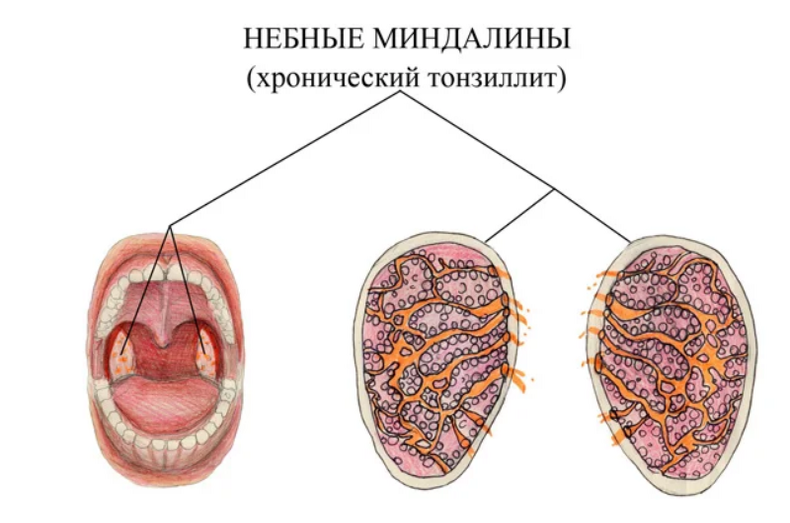
При наличии сопутствующей кардиоваскулярной патологии у больных хроническим тонзиллитом показано хирургическое лечение, причем на фоне предшествующей системной антибиотикотерапии, а также необходимого в последствии контрольного кардиологического исследования.
Выводы
Хронический декомпенсированный тонзиллит в 86% случаев вызывает функциональные нарушения сердечно-сосудистой системы (тонзиллогенную миокардиопатию), в связи с чем такие больные должны быть отнесены к группе риска по кардиологической патологии.
Пациенты, страдающие хроническим тонзиллитом, должны быть обследованы кардиологом, для возможного выявления латентно протекающей формы функциональной миокардиопатии.
При декомпенсированной форме хронического тонзиллита в 61% случаев развивается клинически выраженная, а в 25% – латентно текущая тонзиллогенная миокардиопатия, которая выявляется лишь при проведении нагрузочных проб – эргоспирометрии.
При адекватно проведенном лечении больных с декомпенсированной формой хронического тонзиллита у 96% пациентов изменения в функционировании сердечно-сосудистой системы по данным нагрузочного тестирования носят обратимый характер.
Разработанная и апробированная схема обследования и лечения больных хроническим тонзиллитом в сочетании с патологией сердечно-сосудистой системы: системная антибактериальная терапия цефиксимом (Супраксом) в предоперационном периоде двусторонней тонзиллэктомии, повышает эффективность лечения как ЛОР-патологии, так и функциональной миокардиопатии.
Применение системной антибактериальной терапии в предоперационном периоде двусторонней тонзиллэктомии вызывает более выраженное улучшение кардиологических показателей уже через 1 мес после проведенного лечения по сравнению с отсутствием фоновой антибиотикотерапии у больных хроническим тонзиллитом и сопутствующей миокардиопатией.
Ликвидация очага хронической инфекции в ротоглотке, приводит к улучшению/ восстановлению состояния кардиоваскулярной системы в 96% случаев.
При наличии хронического тонзиллита (особенно декомпенсированной формы) у пациента, необходимо проведение эргоспирометрии для оценки кардиологических показателей и состояния миокарда.
Целесообразно применение системной антибактериальной терапии в предоперационном периоде у пациентов с декомпенсированной формой хронического тонзиллита и коморбидной функциональной кар-диопатией для предотвращения возможных интраоперционных осложнений и в последующем более быстром восстановлении кардиологических показателей по данным контрольных нагрузочных проб (эргоспирометрии).
Двусторонняя тонзиллэктомия, проводимая на фоне предшествующей системной антибиотикотерапии целесообразна как для клинически выраженной, так и латентной форм функциональной миокардиопатии.
Необходимо динамическое кардиологическое наблюдение за пациентами, страдающими хроническим тонзиллитом для выявления возможной латентно протекающей формы миокардиопатии.
Раздел для практикующего врача, назначающего лечение, наглядно демонстрирующий применение новейших научных разработок в области медицины. Статьи носят рекомендательный характер, сочетая в себе практическую информацию и научные обзоры.
Г.Р. КАСПРАНСКАЯ, к.м.н., А.С. ЛОПАТИН, д.м.н., профессор, кафедра болезней уха, горла и носа Первого МГМУ им. И.М. СеченоваСогласно общепринятому в российской литературе определению хронический тонзиллит (ХТ) — это общее инфекционное заболевание с локализацией хронического очага инфекции в небных миндалинах и периодическими обострениями в виде ангин (В.Т. Пальчун, А.И. Крюков, 2001).
При работе с MeSH (MEdical Subject Headings, контролируемый словарь медицинских терминов) в PubMed нозология «тонзиллит» наряду с назофарингитом и ретрофарингеальным абсцессом входит в понятие «фарингит», которое объединяет группу воспалительных заболеваний глотки. Для тонзиллита (острый – acute, хронический – chronic, рецидивирующий – recurrent) дается следующая расшифровка: воспаление миндалин, преимущественно небных, в основном бактериального генеза.
Для тонзиллита (острый – acute, хронический – chronic, рецидивирующий – recurrent) дается следующая расшифровка: воспаление миндалин, преимущественно небных, в основном бактериального генеза.
Классификация
Предложено большое количество различных классификаций данного заболевания. В России чаще используют классификацию Б.С. Преображенского, модифицированную В.Т. Пальчуном, и классификацию И.Б. Солдатова (1997) (В.Т. Пальчун, 1977; В.Т. Пальчун, А.И. Крюков, 2001). Первая из упомянутых классификаций выделяет простую и токсико-аллергическую формы ХТ (I и II степени). Простая форма характеризуется только местными признаками: наличием жидкого гноя и/или казеозно-гнойных пробок, стойкой гиперемией краев небно-язычных дужек, отечностью верхних отделов небных дужек, сращением и спайками миндалин с дужками и треугольной складкой, увеличением и болезненностью при пальпации регионарных лимфатических узлов. К признакам токсико-аллергической формы I степени (ТАФ I), помимо наличия местных признаков, относят субфебрильную температуру, признаки тонзиллогенной интоксикации (слабость, быстрая утомляемость, пониженная работоспособность), периодические боли в суставах, функциональные нарушения в виде периодических болей в сердце. К признакам токсико-аллергической формы II степени (ТАФ II), помимо перечисленных местных и общих признаков, относят следующие показатели: длительная субфебрильная температура, нарушения сердечной деятельности, регистрируемые на ЭКГ, наличие местных и общих (метатонзиллярных) заболеваний, имеющих единые с ХТ этиологические патогенетические факторы (В.Т. Пальчун, 1977; В.Т. Пальчун, А.И. Крюков, 2001).
К признакам токсико-аллергической формы II степени (ТАФ II), помимо перечисленных местных и общих признаков, относят следующие показатели: длительная субфебрильная температура, нарушения сердечной деятельности, регистрируемые на ЭКГ, наличие местных и общих (метатонзиллярных) заболеваний, имеющих единые с ХТ этиологические патогенетические факторы (В.Т. Пальчун, 1977; В.Т. Пальчун, А.И. Крюков, 2001).
Более удобная в практическом плане классификация И.Б. Солдатова делит ХТ на компенсированную и декомпенсированную формы. В первом случае имеются лишь местные признаки хронического воспаления миндалин, во втором – помимо местных признаков отмечаются явления декомпенсации в виде паратонзиллитов, паратонзиллярных абсцессов, частых повторных обострений (ангин), а также различных метатонзиллярных заболеваний (эндо-, мио-, перикардит, полиартрит, гломеруллонефрит и др.).
В соответствии с МКБ-10 имеется только одна форма, соответствующая хроническому воспалению в небных миндалинах – хронический тонзиллит. За рубежом отсутствуют такие понятия, как «компенсированный», «декомпенсированный» или «простой» и «токсико-аллергический» ХТ. В иностранной литературе используют термины «острый тонзиллит» (acute tonsillitis), «хронический тонзиллит» (chronic tonsillitis) и «рецидивирующий тонзиллит» (recurrent tonsillitis) (M.J. Burton, P.P. Glasziou, 2009).
За рубежом отсутствуют такие понятия, как «компенсированный», «декомпенсированный» или «простой» и «токсико-аллергический» ХТ. В иностранной литературе используют термины «острый тонзиллит» (acute tonsillitis), «хронический тонзиллит» (chronic tonsillitis) и «рецидивирующий тонзиллит» (recurrent tonsillitis) (M.J. Burton, P.P. Glasziou, 2009).
Эпидемиология
Несмотря на постоянное совершенствование различных методов лечения, якобы повышающих эффективность лечения ХТ, данная патология продолжает занимать ведущее место в структуре заболеваний глотки (К.С. Зырянова и соавт., 2006). ХТ страдает – от 4 до 31% населения (К.С. Шахметова, 2004), при этом отмечен прогрессивный рост хронической патологии миндалин в 1,5–1,8 раза по сравнению с 1970-ми гг., при этом в районах с экстремально высоким уровнем загрязнения окружающей среды заболеваемость ХТ в 2,1 раза выше по сравнению с районами с относительно благоприятной экологической ситуацией. Одновременно увеличивается и частота местных гнойно-воспалительных тонзилогенных осложнений (В. Р. Чистякова, 2012). Так, несмотря на «успехи» в лечении ХТ, число паратонзиллярных абсцессов за последние 10 лет увеличилась на 18% (J. Powell, J.A. Wilson, 2012), а P. Kasenõmm et al. (2005) выявил ревматическое поражение сердца у 11,3% наблюдаемых им пациентов с ХТ. В первую очередь это связано со снижением хирургической активности (Э.А. Цветков и соавт., 2003; Р.Б. Хамзалиева, 2007; В.Р. Чистякова, 2012): так, если в 1970–1980-е гг. тонзиллэктомии (ТЭ) составляли до 73% от всех проводимых ЛОР-хирургами операций, то в последнее время эта цифра снизилась до 10% (К.С. Шахметова, 2004).
Р. Чистякова, 2012). Так, несмотря на «успехи» в лечении ХТ, число паратонзиллярных абсцессов за последние 10 лет увеличилась на 18% (J. Powell, J.A. Wilson, 2012), а P. Kasenõmm et al. (2005) выявил ревматическое поражение сердца у 11,3% наблюдаемых им пациентов с ХТ. В первую очередь это связано со снижением хирургической активности (Э.А. Цветков и соавт., 2003; Р.Б. Хамзалиева, 2007; В.Р. Чистякова, 2012): так, если в 1970–1980-е гг. тонзиллэктомии (ТЭ) составляли до 73% от всех проводимых ЛОР-хирургами операций, то в последнее время эта цифра снизилась до 10% (К.С. Шахметова, 2004).
Определенную роль при этом играет недостаточная активность в выявлении кандидатов для оперативного лечения. Интересные данные приводят P. Kasenõmm et al. (2005): авторы обследовали 62 пациента с ХТ – кандидатов на двустороннюю ТЭ. Ни в одном случае при посеве не был высеян β-гемолитический стрептококк группы А (БГСА), однако при проведении исследования методом ПЦР он был выявлен у 1/3 пациентов.
Основные клинические проявления
При оценке клинических проявлений заболевания важно отметить, что ни один из существующих критериев ХТ не позволяет однозначно установить диагноз. Часто при сборе анамнеза пациенты могут указывать на частые ангины, однако это стоит трактовать с осторожностью, т. к. многие пациенты склонны называть любую боль в горле ангиной. Отсутствие в анамнезе ангин не говорит об отсутствии ХТ. По данным Я.Б. Збышко (2007), безангинная форма наблюдается у 8,5% больных ХТ, зато Г.С. Мальцева (2011) приводит противоположные данные – безангинная форма встречается у 79,2% пациентов. Не была установлена корреляция между частотой обострений в год и длительностью самого заболевания (P. Kasenõmm et al., 2005).
Часто при сборе анамнеза пациенты могут указывать на частые ангины, однако это стоит трактовать с осторожностью, т. к. многие пациенты склонны называть любую боль в горле ангиной. Отсутствие в анамнезе ангин не говорит об отсутствии ХТ. По данным Я.Б. Збышко (2007), безангинная форма наблюдается у 8,5% больных ХТ, зато Г.С. Мальцева (2011) приводит противоположные данные – безангинная форма встречается у 79,2% пациентов. Не была установлена корреляция между частотой обострений в год и длительностью самого заболевания (P. Kasenõmm et al., 2005).
Пациенты с ХТ могут предъявлять самые различные жалобы: дискомфорт в глотке (82–97,6%), неприятный запах изо рта (75,3–88%), наличие пробок и жидкого гноя в лакунах небных миндалин (77,4–83,7%), регионарный лимфаденит (61,9%), боль в суставах (30%), субфебрильную температуру (18%), боль в сердце (8%) (А.В. Дьяконов, Ю.М. Райгородский, 2006; Я.Б. Збышко, 2007; М.И. Плиева и Э.Т. Гаппоева, 2008).
Показания к хирургическому лечению различных форм хронического тонзиллита
В России при решении вопроса о необходимом лечении всегда руководствуются классификацией ХТ. Декомпенсированная форма ХТ (по классификации И.Б. Солдатова) и ХТ ТАФ II (по классификации Б.С. Преображенского и В.Т. Пальчуна) являются абсолютным показанием для ТЭ. При ТАФ I допускается проведение пробных курсов консервативного лечения, но при неэффективности трех таких курсов производят двустороннюю ТЭ. Компенсированная форма (или простая форма по Б.С. Преображенскому и В.Т. Пальчуну) лечится консервативно, однако неэффективность трех курсов также является показанием к оперативному вмешательству.
Декомпенсированная форма ХТ (по классификации И.Б. Солдатова) и ХТ ТАФ II (по классификации Б.С. Преображенского и В.Т. Пальчуна) являются абсолютным показанием для ТЭ. При ТАФ I допускается проведение пробных курсов консервативного лечения, но при неэффективности трех таких курсов производят двустороннюю ТЭ. Компенсированная форма (или простая форма по Б.С. Преображенскому и В.Т. Пальчуну) лечится консервативно, однако неэффективность трех курсов также является показанием к оперативному вмешательству.
Хотя в США и Западной Европе нет единого мнения по поводу показаний к хирургическому лечению ХТ, большинство оториноларингологов в основном ориентируются на частоту ангин или обострений. Так, P. Kasenõmm et al. (2005), ссылаясь на Американскую академию оториноларингологов, указывают, что пациенты с тремя эпизодами обострений в год могут рассматриваться как кандидаты для ТЭ, обострения четыре раза в год и чаще являются абсолютным показанием для удаления небных миндалин. A.H. Messner (2005), также ссылаясь на тот же источник, указывает, что наряду с рецидивирующими тонзиллитами показанием для хирургического лечения ХТ могут служить наличие паратонзиллярного абсцесса, а также неприятный привкус и запах изо рта, связанные с ХТ и не поддающиеся консервативному лечению. Наряду с этим показанием для двусторонней ТЭ являются: снижение качества жизни из-за сопряженных с ХТ заболеваний, негативное влияние заболевания на общее самочувствие, снижение трудоспособности, связанное с ХТ, носительство БГСА, а также повышение сывороточных концентраций антител к этому микроорганизму (S. Mui et al., 1998; N. Bhattacharyya et al., 2001).
Наряду с этим показанием для двусторонней ТЭ являются: снижение качества жизни из-за сопряженных с ХТ заболеваний, негативное влияние заболевания на общее самочувствие, снижение трудоспособности, связанное с ХТ, носительство БГСА, а также повышение сывороточных концентраций антител к этому микроорганизму (S. Mui et al., 1998; N. Bhattacharyya et al., 2001).
В Великобритании наиболее часто руководствуются положениями Scottish Intercollegiate Guidance Network (SIGN, 1999). В нем указывается, что при определении показаний к оперативному лечению при рецидивирующем тонзиллите должны учитываться все нижеперечисленные признаки: пять и более эпизодов боли в горле, связанные с ХТ, длительность заболевания не менее года, влияние заболевания на повседневную активность (N. Munir, R. Clarke, 2009). В некоторых работах предлагается использовать показатель «индекса тонзиллита» (index of tonsillitis, IT), который высчитывается путем умножения количества лет в анамнезе ХТ на частоту ангин в год: IT ≥ 36 является показанием для двусторонней ТЭ (K. Fujihara et al., 2003; P. Kasenõmm et al., 2005).
Fujihara et al., 2003; P. Kasenõmm et al., 2005).
Пока также нет и единого мнения по поводу показаний к абсцесстонзиллэктомии (АТЭ) в остром периоде. В ряде работ указывается, что АТЭ считается методом выбора при лечении паратонзиллярного абсцесса (D. Schroeder et al., 2005; K. Jacobs et al., 2010). Другие считают, что паратонзиллярный абсцесс сам по себе не является показанием для ТЭ, за исключением тех случаев, когда он не может быть дренирован другим способом (M. Wolfensberger, M.T. Mund, 2004). W. Khayr, J. Taepke (2005) вполне обоснованно указывают, что у пациентов с 2–3 эпизодами обострения ХТ в год и паратонзиллярным абсцессом в анамнезе высока вероятность рецидива абсцесса и им показана ТЭ. Того же мнения придерживаются и в нашей стране. К преимуществам АТЭ относят возможность полного опорожнения гнойника, быстрое купирование симптомов заболевания, профилактика генерализации инфекции. Выполнение АТЭ исключает необходимость повторных пункций, неоднократных разведений краев разреза и дренирований, что особенно важно у детей (S. Sharaff et al., 2001). Следовательно, наличие паратонзиллярного абсцесса у ребенка может быть показанием к проведению АТЭ.
Sharaff et al., 2001). Следовательно, наличие паратонзиллярного абсцесса у ребенка может быть показанием к проведению АТЭ.
Методы лечения хронического тонзиллита
Классическим способом консервативного лечения ХТ является промывание лакун небных миндалин антисептическим раствором. Эффект достигается за счет механического вымывания содержимого лакун и антимикробного воздействия. Обычно за курс проводят 7–10 процедур. Лучшего результата удается достичь при сочетании курса промываний лакун небных миндалин с физиотерапевтическими методами лечения. Критериями эффективности лечения являются отсутствие патологического содержимого в лакунах небных миндалин и прекращение обострений заболевания (ангин).
При наличии показаний к хирургическому лечению проводят экстракапсулярную ТЭ, которая подразумевает полное удаление ткани небной миндалины вместе с капсулой. За рубежом такие операции всегда проводят под общей анестезией. В России ТЭ по-прежнему чаще выполняют под местной анестезией. Связано это с большим потоком больных, недостаточной пропускной способностью операционных и нежеланием пациентов (или родителей) оперироваться под наркозом (Э.А. Цветков и соавт., 2003).
Связано это с большим потоком больных, недостаточной пропускной способностью операционных и нежеланием пациентов (или родителей) оперироваться под наркозом (Э.А. Цветков и соавт., 2003).
В большинстве стационаров ТЭ выполняют стандартным способом с использованием обычного инструментария (англ. «cold steel»). За последние годы помимо этого получили распространение ТЭ с использованием моно- и биполярного каутера (электрический ток высокой частоты), гармонический скальпель (высокочастотные ультразвуковые колебания), холодноплазменный коблатор (преобразование радиочастотной энергии в ионную диссоциацию) и др. Указанные методы, помимо различий в параметрах физического воздействия, характеризуются определенными особенностями в течение послеоперационного периода, в частности, по частоте послеоперационных кровотечений.
Кровотечение является наиболее частым осложнением ТЭ. Оно может возникнуть во время операции (интраоперационное), в течение первых 24 часов после операции (первичное) или в сроки более 24 ч (вторичное).
Проведенное в Великобритании национальное исследование, в которое был включен 33 921 пациент (National Prospective Tonsillectomy Audit), приводит данные о частоте кровотечений при использовании различных методов ТЭ. Суммарные цифры по частоте первичных и вторичных кровотечений выглядят следующим образом:
1. Стандартная инструментальная операция («cold steel») с лигированием кровоточащих сосудов/тампонированием миндаликовых ниш – 0,8%.
2. Стандартная инструментальная операция с биполярной/монополярной коагуляцией только в целях гемостаза – по 0,5%.
3. Биполярный диатермальный каутер – 0,4%.
4. Монополярный диатермальный каутер – 1,1%.
5. Холодноплазменная коблация – 1%.
Частота вторичных кровотечений в зависимости от метода:
1. Стандартная инструментальная операция с лигированием кровоточащих сосудов/тампонированием миндаликовых ниш – 1%.
2. Стандартная инструментальная операция с коагуляцией только кровоточащих сосудов: при монополярной – 2,4%, при биполярной – 2,3%.
3. Холодноплазменная коблация – 3,6%.
4. Диатермальный каутер: монополярный – 5,5%, биполярный – 4,3%.
В конкретных странах существуют различия в предпочтительном использовании того или иного метода ТЭ и ведения послеоперационного периода. Так, в США наиболее часто используют моно- и биполярный каутер, гармонический скальпель и стандартную инструментальную «cold steel» ТЭ (A.H. Messner, 2005). P. Krishna et al. (2004) провели опрос среди 418 оториноларингологов США об их тактике при выполнении ТЭ у детей и ведении послеоперационного периода. Большинство респондентов (67%) отметили, что применяют периоперационно глюкокортикостероиды (в основном дексаметазон). При этом выявлена достоверная связь (р < 0,001) между количеством лет врачебной практики и использованием глюкокортикостероидов: те, кто не использовал эти препараты, имели опыт работы более 20 лет (n = 73). Наиболее частыми поводами для назначения глюкокортикостероидов были: снижение интенсивности боли после операции (n = 92), тошноты (n = 64) и уменьшение отека тканей глотки (n = 55).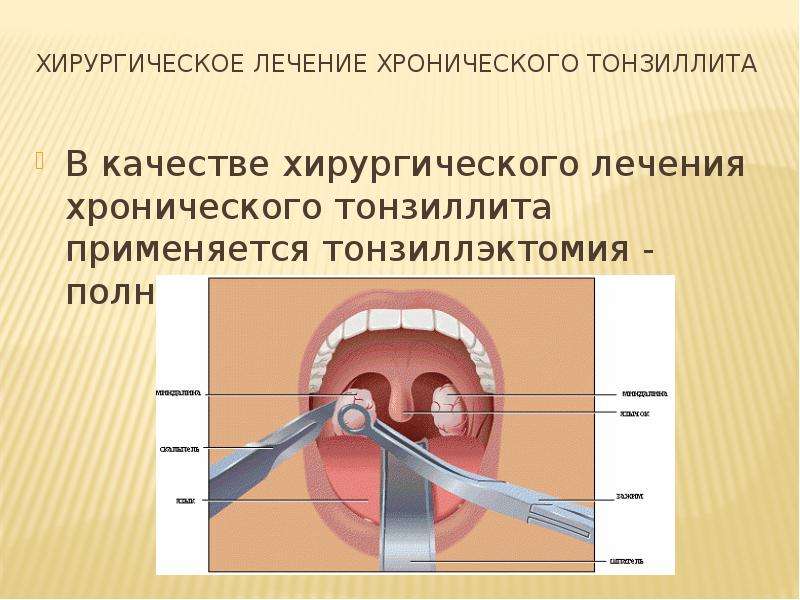 Подавляющее число опрошенных (78,9%), кроме того, назначали в послеоперационном периоде системные антибиотики. Обоснованием для этого респонденты считали: уменьшение болевого синдрома, возможность более быстрого возврата к обычному режиму питания, уменьшение воспалительных явлений и сокращение сроков заживления. Однако в отдельных работах указывается, что рутинное использование антибиотиков в послеоперационном периоде может вести к культивированию антибиотикорезистентных штаммов бактерий (W.C. Lee et al., 1996).
Подавляющее число опрошенных (78,9%), кроме того, назначали в послеоперационном периоде системные антибиотики. Обоснованием для этого респонденты считали: уменьшение болевого синдрома, возможность более быстрого возврата к обычному режиму питания, уменьшение воспалительных явлений и сокращение сроков заживления. Однако в отдельных работах указывается, что рутинное использование антибиотиков в послеоперационном периоде может вести к культивированию антибиотикорезистентных штаммов бактерий (W.C. Lee et al., 1996).
E.A. Diakos et al. (2011) даже провели систематический обзор и мета-анализ рандомизированных контролируемых исследований, где изучалось влияние назначения дексаметазона на течение послеоперационного периода при ТЭ. Было показано достоверное уменьшение частоты кровотечений, эпизодов тошноты и рвоты в первые сутки после операции, а также уменьшение выраженности болевого синдрома. Указывается, что требуются дальнейшие исследования для оценки корреляции между частотой и выраженностью указанных симптомов и дозировкой препарата.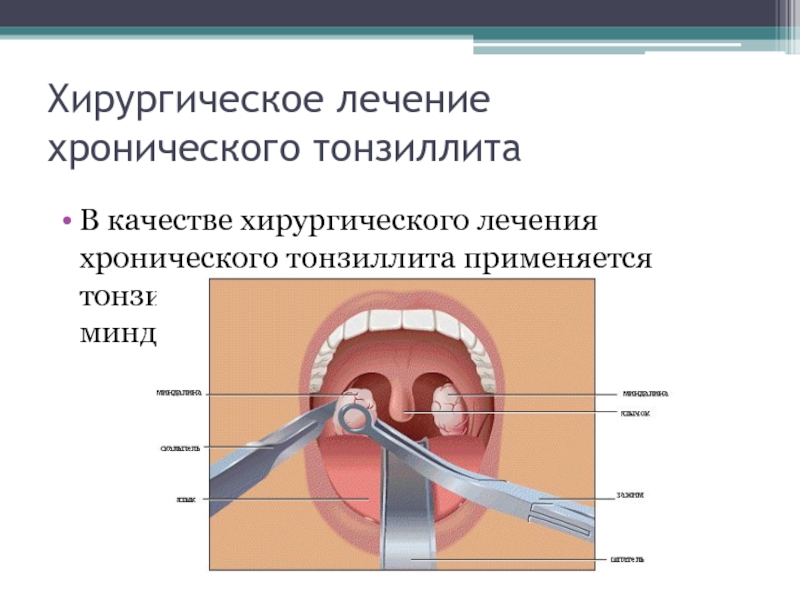
Литература
1. Збышко Я.Б. Особенности применения углекислотного лазера при лечении хронического тонзиллита: Автореф. дис. … канд. мед. наук. – М., 2007. – 24 с.
2. Зырянова К.С., Куренков Е.Л. Эффективность воздействия аппаратом кавитар (УЗОЛ-01-«Ч») на ткани небных миндалин при хроническом тонзиллите // Рос. оторинолар. 2006. № 1. С. 95–97.
3. Мальцева Г.С. Хронический тонзиллит: актуальные вопросы (клиническая лекция) // Consilium medicum. 2011. №11. Т. 13. С. 32–38.
4. Пальчун В.Т. Актуальные вопросы клиники и лечения хронического тонзиллита // Вестн. оторинолар. 1977. №6. С. 66–75.
5. Пальчун В.Т., Крюков А.И. Оториноларингология: Руководство для врачей. М.: Медицина, 2001.
6. Руководство по оториноларингологии / под ред. И.Б. Солдатова. 2-е изд.М.: Медицина. 1997.
7. Хамзалиева Р.Б. Динамические показатели хирургической активности при хроническом тонзиллите // Вестн. оторинолар. 2007. №2. С. 28–29.
оторинолар. 2007. №2. С. 28–29.
8. Цветков Э.А., Дегенова Д.А., Павлов П.В. Современные тенденции в хирургии аденотонзиллярной патологии // Рос. оторинолар. 2003. №4(7). С. 109–111.
9. Чистякова В.Р. Ангина и хронический тонзиллит (аналитический обзор) // Вестн. оторинолар. 2012. №1. С. 68–76.
10. Шахметова К.С. Возможности проводниковой анестезии при плановой двусторонней тонзиллэктомии // Рос. оторинолар. 2004. №1. С. 118–120.
11. Bhattacharyya N., Kepnes L.J., Shapiro J. Efficacy and quality-of-life impact of adult tonsillectomy // Arch. Otolaryngol. Head Neck. Surg. 2001. Vol. 127. P. 1347–1350.
12. Burton M.J., Glasziou P.P. Tonsillectomy or adeno-tonsillectomy versus non-surgical treatment for chronic/recurrent acute tonsillitis // Cochrane Database Syst. Rev. 2009. Jan. №21(1). CD001802.
13. Fujihara K., Goto H., Hotomi M. et al. Immunological derangement in tonsils with recurrent infections.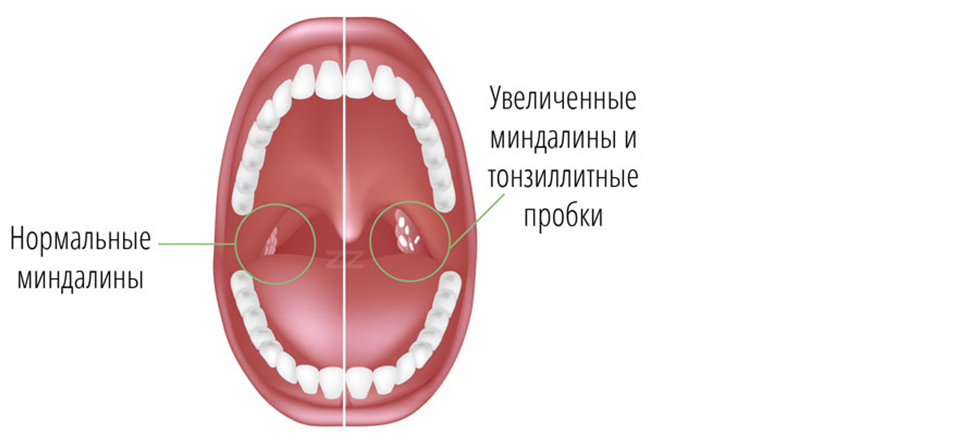 A study of co-stimulatory factors on tonsillar B lymphocytes // International Concress Series. 2003. Vol. 1257. P. 49–53.
A study of co-stimulatory factors on tonsillar B lymphocytes // International Concress Series. 2003. Vol. 1257. P. 49–53.
14. Jacobs K., Jorissen M., Lemkens P. Current Belgian adenotonsillectomy practice: a survey among Belgian ENT specialists // B-ENT. 2010. Vol. 6. №2. P. 83–90.
15. Kasenõmm P., Piirsoo A., Kull M. et al. Selections of indicators for tonsillectomy in adults with recurrent tonsillitis // BMC Ear Nose Throat Disord. 2005. №5. Р. 7.
16. Khayr W., Taepke J. Management of peritonsillar abscess: needle aspiration versus incision and drainage versus tonsillectomy // Am. J. Ther. 2005. Vol. 12. P. 344–350.
17. Krishna P., LaPage M.L., Hughes L.F., Lin S.Y. Current practice patterns in tonsillectomy and perioperative care // Int. J. Pediatr. Otorhinolaryngol. 2004. Vol. 68. №6. P. 779–784.
18. Lee W.C., Duignan M.C., Walsh R.M., McRae-Moore J.R. An audit of prophylactic antibiotic treatment following tonsillectomy in children // J.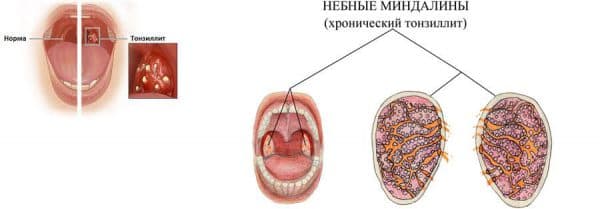 Laryngol. Otol. 1996. Vol. 110. №4. P. 335–357.
Laryngol. Otol. 1996. Vol. 110. №4. P. 335–357.
19. Messner A.H. Tonsillectomy // Operative Techniques in Otolaryngology. 2005. Vol. 16. №4. P. 224–228.
20. Mui S., Rasgon B.M., Hilsinger R.L. Efficacy of tonsillectomy for recurrent throat infection in adults // Laryngoscope. 1998. Vol. 108. P. 1325–1328.
21. Munir N., Clarke R. Indications for tonsillectomy: the evidence base and current UK practice // Br. J. Hosp. Med. (Lond). 2009. Vol. 70. №6. P. 344–347.
22. National Prospective Tonsillectomy Audit http://www.rcseng.ac.uk/publications/docs/national_prospective.html
23. Powell J., Wilson J.A. An evidence-based review of peritonsillar abscess // Clin. Otolaryngol. 2012. Vol. 37. P. 136–145.
24. Schroeder D., Waridel F., Cherpillod J. Indications for tonsillectomy in 2005 // Rev. Med. Suisse. 2005. Vol. 1. №37. P. 2376–2379.
25. Sharaff S., McGinn J.D., Derkay C.S. Peritonsillar abscess in children: a 10-year review of diagnosis and management // Int.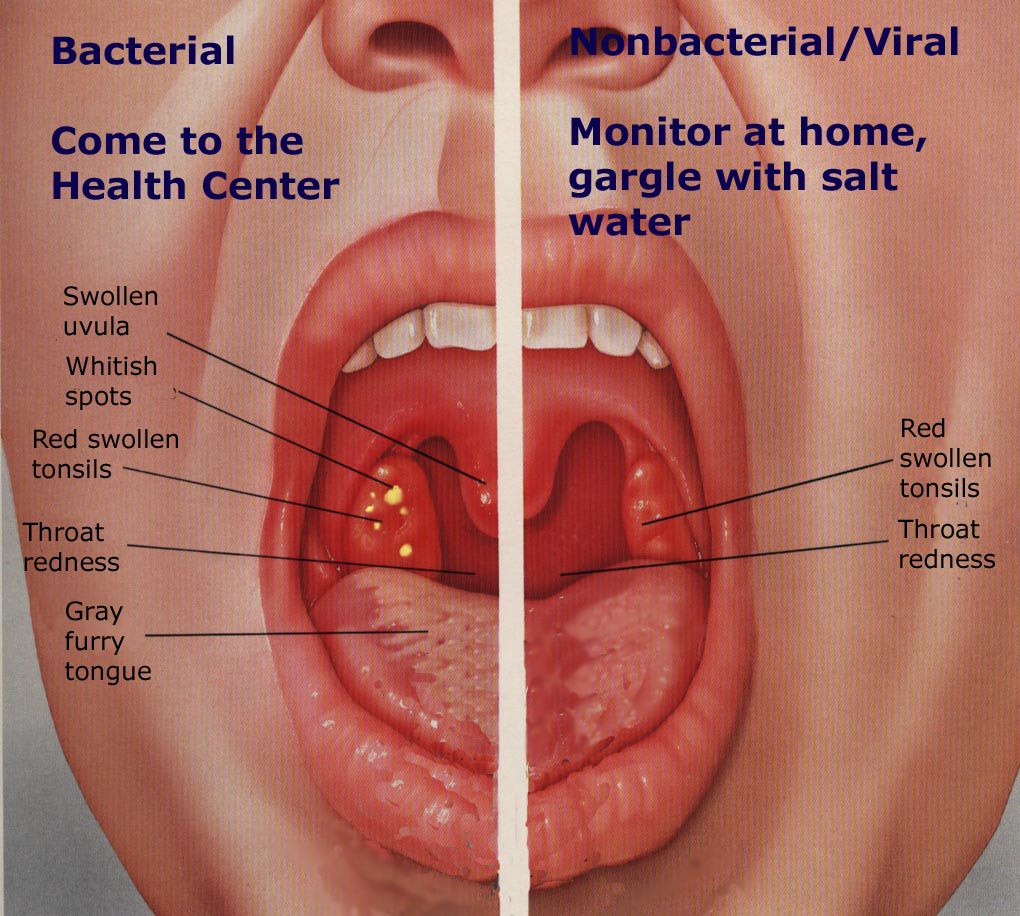 J. Pediatr. Otorhinolaryngol. 2001. Vol. 57. P. 213–218.
J. Pediatr. Otorhinolaryngol. 2001. Vol. 57. P. 213–218.
26. Wolfensberger M., Mund M.T. Evidence based indications for tonsillectomy // Ther. Umsch. 2004. Vol. 61 (5). P. 325–328.
Хронический тонзиллит | Лор врач Елена Селютина, г.Ростов‑на‑Дону
Что такое хронический тонзиллит?
Хронический тонзиллит — это хроническое воспаление нёбных миндалин. Нёбные миндалины — орган, принимающий активное участие в формировании иммунобиологических защитных механизмов организма.
Наибольшая активность миндалин в этих защитных механизмах проявляется в детском возрасте и протекающие в них воспалительные процессы ведут к выработке стойкого иммунитета.
Однако часто повторяющиеся воспаления миндалин из-за бактериальной инфекции, тормозят выработку иммунитета и становятся причиной развития хронического тонзиллита. Кроме этого выработка иммунитета иногда задерживается в связи с неправильно проводимым лечением антибиотиками, а также при необоснованном приёме препаратов снижающих температуру тела, когда она не высокая (37-37,5).
Развитию хронического тонзиллита способствует также стойкое нарушение носового дыхания (аденоиды у детей, искривление носовой перегородки, увеличение нижних носовых раковин, полипы носа и др.). Причинами местного характера нередко являются инфекционные очаги в близлежащих органах: кариозные зубы, гнойные гаймориты, хронические аденоидиты.
Какие процессы происходят в миндалинах при хроническом тонзиллите?
Что же происходит с миндалинами при их хроническом воспалении? Изменения чаще всего локализуются в лакунах миндалин, поражается мягкая лимфоидная ткань, которая заменяется на более твёрдую, соединительную ткань. Появляются рубцовые сращения в миндалинах, суживаются и закрываются некоторые лакуны миндалин и как следствие образуются замкнутые гнойные очаги. В лакунах накапливаются так называемые пробки, представляющие собой скопление слущенного эпителия слизистой оболочки лакун, частиц пищи, живых и погибших микробов, лейкоцитов. Кроме пробок может быть и жидкое гнойное содержимое. При хроническом тонзиллите миндалины могут увеличиваться, но могут оставаться и небольшими. В лакунах миндалин создаются весьма благоприятные условия для сохранения и размножения патогенных микробов. Своей жизнедеятельностью они поддерживают воспалительный процесс в миндалинах. Микробы распространяются нередко по лимфатическим путям. Отсюда и увеличение шейных лимфоузлов.
При хроническом тонзиллите миндалины могут увеличиваться, но могут оставаться и небольшими. В лакунах миндалин создаются весьма благоприятные условия для сохранения и размножения патогенных микробов. Своей жизнедеятельностью они поддерживают воспалительный процесс в миндалинах. Микробы распространяются нередко по лимфатическим путям. Отсюда и увеличение шейных лимфоузлов.
Достоверными местными признаками хронического тонзиллита являются:
1. Гиперемия и валикообразное утолщение краёв нёбных дужек.
2. Рубцовые спайки между миндалинами и нёбными дужками.
3. Разрыхленные или рубцово-изменённые и уплотнённые миндалины.
4. Казеозно-гнойные пробки или жидкий гной в лакунах миндалин.
5. Регионарный лимфаденит — увеличение шейных лимфоузлов.
Диагноз ставят при наличии двух и более вышеперечисленных местных признаков тонзиллита.
Какие формы хронического тонзиллита бывают?
Принято выделять две основные формы тонзиллита: компенсированная и декомпенсированная.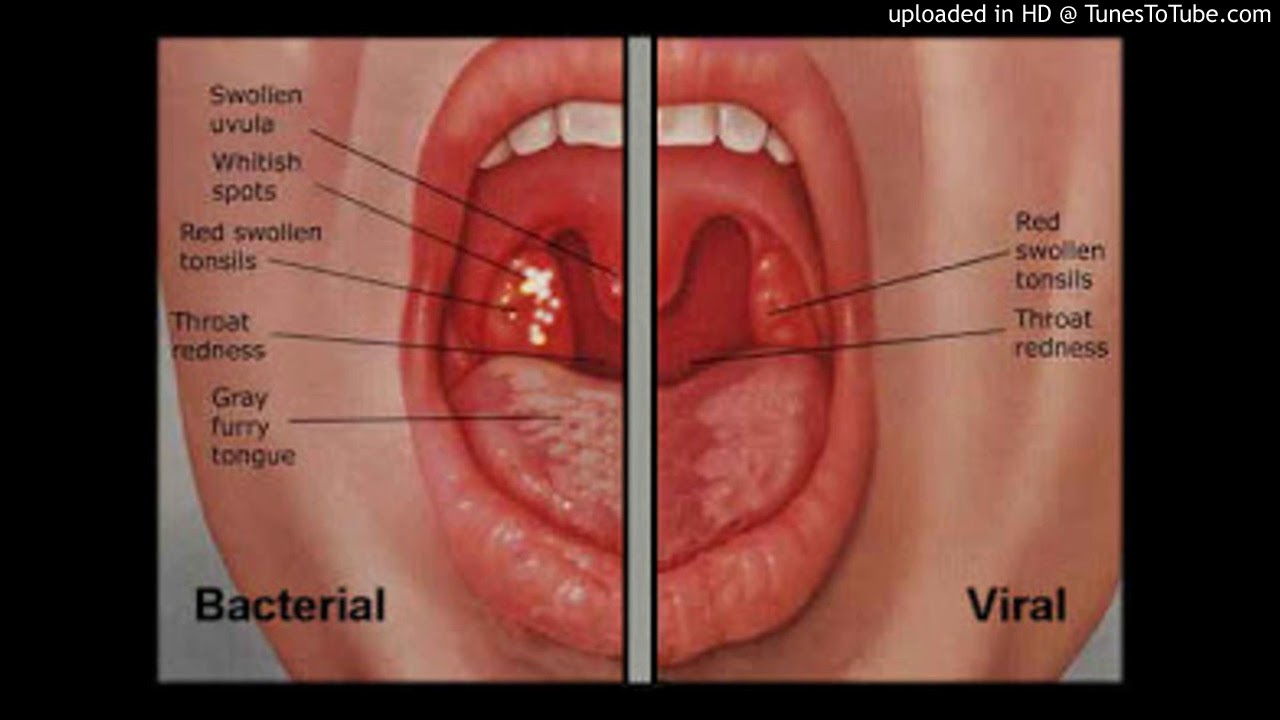
При компенсированной форме имеются лишь местные признаки хронического воспаления миндалин, барьерная функция которых и реактивность организма ещё таковы, что уравновешивают, выравнивают состояние местного воспаления, т.е. компенсируют его, поэтому выраженной общей реакции организма не возникает.
При декомпенсированной имеются не только местные признаки хронического воспаления, а бывают ангины, паратонзиллиты, паратонзиллярные абсцессы, заболевания отдалённых органов и систем (сердечно-сосудистой, моче-половой и др.)
Заболевания, связанные с хроническим тонзиллитом
Их достаточно много. Такие заболевания непосредственно или косвенно могут быть связаны с хроническим воспалением миндалин. Прежде всего, это заболевания соединительной ткани (ревматизм, системная красная волчанка, узелковый периартериит, склеродермия, дерматомиозит), ряд заболеваний кожи (псориаз, экзема, полиморфная экссудативная эритема), нефрит, тиреотоксикоз, поражения периферических нервов (плексит, радикулит). Длительная тонзиллогенная интоксикация может способствовать развитию тромбоцитопенической пурпуры и геморрагического васкулита.
Длительная тонзиллогенная интоксикация может способствовать развитию тромбоцитопенической пурпуры и геморрагического васкулита.
Хронический тонзиллит нередко бывает причиной длительного повышения невысокой температуры (субфебрилитет), вегетативно-сосудистой дистонии, вестибуллярной дисфункции и др.
Показания к хирургическому лечению:
1. Частые (2-4 раза в год) ангины, сопровождающиеся высокой температурой тела; в лакунах отмечается патологический гнойный экссудат; имеется то или иное осложнение, связанное с обострением процесса (полиартрит, пиелонефрит и пр.).
2. Частые ангины (2-4 раза в год и чаще), сопровождающиеся высокой температурой тела, наблюдаются местные признаки хронического тонзиллита, без выявленных осложнений. Часто повторяющиеся ангины указывают на ослабление иммунитета.
3. В результате одного из редких случаев заболевания ангиной (1 раз в 5-7 лет) развилось какое-либо осложнение со стороны сердца, суставов и др.
4. Случаев ангины не было, однако на фоне возникших заболеваний сердца, суставов и др. выявляются местные признаки хронического тонзиллита, главным образом скопление в лакунах миндалин гнойного содержимого.
выявляются местные признаки хронического тонзиллита, главным образом скопление в лакунах миндалин гнойного содержимого.
Примечание. Для проведения хирургического лечения необходимо наличие следующих анализов.
2. Методы лечения хронического тонзиллита.
Выбор метода лечения зависит от формы тонзиллита. Перед началом лечения следует вылечить кариозные зубы и воспалительные процессы в носу и околоносовых пазухах.
Различают два основных метода лечения: хирургический и консервативный.
Рассмотрим коротко варианты хирургического лечения. Как правило, операцию назначают при декомпенсированной форме тонзиллита и в случаях, когда проводимое неоднократно консервативное лечение, не улучшили состояние миндалин.
В последние годы разработаны новые методы хирургического лечения, это лазерная лакунотомия и ультразвуковая биологическая чистка лакун небных миндалин.
В нашем отделении применяются методики тонзиллэктомии как «классические» так и при помощи холодной плазмы (каблатор).
Операции проводятся как под местной так и под общей анестезией.
Противопоказания к тонзиллэктомии:
Гемофилия, выраженная сердечно-сосудистая и почечная недостаточность, тяжёлая форма сахарного диабета, активная форма туберкулёза, острые инфекционные заболевания, последние месяцы беременности, период менструации. Если накануне была ангина, то следует проводить операцию через 2-3 недели.
Консервативные методы лечения.
Консервативное лечение показано при компенсированной форме, а также при декомпенсированной, проявляющейся повторными ангинами и в случаях, когда имеются противопоказания для хирургического лечения. Методов консервативного лечения предложено достаточного много.
Коротко и схематично средства консервативного лечения, по характеру их основного действия, могут быть сгруппированы следующим образом.
1. Средства, способствующие повышению защитных сил организма: правильный режим дня, рациональное питание с употреблением достаточного количества натуральных витаминов, физические упражнения, курортно-климатические факторы, биостимуляторы, гамма-глобулин, препараты железа и др.
2. Гипосенсибилизирующие средства: препараты кальция, антигистаминные препараты, аскорбиновая кислота.
3. Средства иммунокоррекции: левамизол, тактивин, тималин, бронхомунал, рибомунил и.т.д
4. Средства рефлекторного воздействия: различного вида новокаиновые блокады, иглорефлексотерапия.
5. Средства, оказывающие санирующее воздействие на нёбные миндалины и их регионарные лимфатические узлы (это промывание лакун миндалин, «тонзиллор»).
Что могут больные делать самостоятельно?
Если у больного нет возможности пройти лечение у врача и провести курс лечения хронического тонзиллита методикой, которой он владеет, то оставлять миндалины без лечения всё же не следует. Попробуйте применить предлагаемый ниже вариант. Такое лечение следует проводить 2 раза в год, ранней осенью и весной.
1. Полоскания горла (фурациллином, спиртовым раствором хлорофиллипта разведенным .
2. После полоскания рассосите таблетку антисептика, например: себидин, гексализ, фарингосепт или другие подобного действия, которые есть в ваших аптеках. Взрослому обычно до 4 раз в день, ребёнку 2-3 раза, в течение 1 недели.
Взрослому обычно до 4 раз в день, ребёнку 2-3 раза, в течение 1 недели.
3. Домашние физпроцедуры. Если дома есть лампа Биоптрон, то можно применять её, освещая область под углом нижней челюсти. Детям по 6 минут с каждой стороны, взрослым по 8-10 минут, 1-2 раза в день, две недели подряд. сеансов лазеротерапии.
4. Для повышения защитных сил организма, можно применить экстракт элеутерококка (по 10 — 20 капель утром натощак в 1/3 стакана кипячёной воды. 10 дней).
Тонзиллит хронический
Тонзиллит хронический
Хронический неспецифический тонзиллит (ХНТ, ангина хроническая) — инфекционно-аллергическое заболевание с местными проявлениями в виде стойкого воспаления миндалин, характеризующееся хроническим рецидивирующим течением, возникающее чаще как осложнение инфекционной патологии (ангины, скарлатины, кори) или как проявление аллергии.
Классификация • Компенсированная и декомпенсированная формы • Патоморфологическая классификация •• Лакунарный ХНТ — воспалительный процесс ограничен лакунами миндалин •• Лакунарно-паренхиматозный ХНТ — воспалительный процесс локализуется как в лакунах, так и в лимфаденоидной ткани миндалин •• Паренхиматозный ХНТ — воспалительный процесс локализован преимущественно в лимфаденоидной ткани нёбных миндалин •• Склеротический ХНТ — обильное разрастание соединительной ткани в миндалинах и окружающих тканях.
Клиническая картина • Гиперемия и валикообразное утолщение краёв нёбных дужек (признаки Гизе, Преображенского) • Рубцовые спайки между миндалинами и нёбными дужками • Разрыхлённые или рубцово-изменённые, уплотнённые миндалины • Казеозно-гнойные пробки или жидкий гной в лакунах миндалин • Регионарный лимфаденит — увеличение регионарных лимфатических узлов • Особенности клинической картины в зависимости от степени компенсации •• Компенсированная форма — только местные признаки хронического воспаления миндалин, выраженной общей реакции не возникает •• Декомпенсированная форма — местные признаки хронического воспаления миндалин в сочетании с рецидивирующими ангинами, паратонзиллитами, паратонзиллярными абсцессами, заболеваниями отдалённых органов.
Диагностика • Диагноз ХНТ считают достоверным при наличии двух и более из перечисленных местных признаков • В сомнительных случаях диагноз подтверждают на основании изучения содержимого лакун и мазков с поверхности миндалин •• Обнаружение патологической флоры •• Снижение фагоцитарной активности лейкоцитов, увеличение количества полиморфноядерных и появление дегенеративных форм лейкоцитов, уменьшение числа лимфоцитов • Анализ периферической крови — гипохромная анемия, нейтрофильный лейкоцитоз, моноцитопения, лейкопения, увеличение СОЭ • Иммунограмма •• Изменение содержания иммуноглобулинов, титров противострептококковых АТ, комплемента, пропердина •• Перераспределение в количественном содержании Т-, В-лимфоцитов и их субпопуляций, наличие ЦИК, сенсибилизация гранулоцитов к бактериальным аллергенам.
ЛЕЧЕНИЕ
Консервативное лечение проводят 2 р/год в осенне-весеннее время, при частых рецидивах ангин — до 4 р/год. Рекомендуют одновременное лечение всех членов семьи с выявленным ХНТ. Лечение обострений ХНТ — см. Ангина.
• Показания •• Компенсированная форма •• Декомпенсированная форма •• Наличие противопоказаний к хирургическому лечению.
• Общие рекомендации: правильный режим дня, рациональное питание с достаточным количеством витаминов, физические упражнения.
• Гипосенсибилизирующие средства: препараты кальция, аскорбиновая кислота, антигистаминные препараты, специфическая гипосенсибилизация к микробным аллергенам.
• Иммунокоррекция: аутосеротерапия, иммуностимуляторы (например, левамизол, продигиозан), облучение миндалин гелий-неоновым лазером.
• Антибиотикотерапия в течение 10 дней •• Пенициллины •• Эритромицин 250 мг 4 р/сут •• Клиндамицин 300 мг 3 р/сут (в дозе 8–25 мг/кг/сут в 3–4 приёма) предпочтителен при лечении детей с обострением ХНТ.
• НПВС — по показаниям.
• Местное лечение — средства санирующего воздействия •• На нёбные миндалины: отсасывание содержимого лакун, промывание лакун р-рами антисептиков, интра- и паратонзиллярные инъекции, пломбировка лакун лечебными пастами, ингаляции и аэрозоли антибиотиков, фитонцидов, УФО •• На регионарные лимфатические узлы: ультразвуковая терапия, ультрафонофорез ИФН, гидрокортизона, лазеротерапия, УВЧ, СВЧ, грязелечение.
• Средства рефлекторного воздействия: различные виды новокаиновых блокад, иглорефлексотерапия, УФО шеи.
Хирургическое лечение.
• Паллиативное — гальванокаустика, диатермокоагуляция миндалин, лакунотомия, выскабливание лакун, криовоздействие на миндалины, лазерная деструкция. Показания: неэффективность консервативного лечения, декомпенсация ХНТ в виде частых рецидивов ангин.
• Тонзиллотомия — частичное удаление миндалин. Обычно проводят детям при гипертрофии нёбных миндалин, сочетающейся с признаками ХНТ.
Обычно проводят детям при гипертрофии нёбных миндалин, сочетающейся с признаками ХНТ.
• Тонзиллэктомия — полное удаление миндалин.
•• Показания ••• Неэффективность проводимого лечения. Критерий неэффективности — после 6 курсов консервативной терапии продолжаются рецидивы ангин ••• Декомпенсация ХНТ в виде рецидивирующих паратонзиллитов, паратонзиллярных абсцессов, выраженной тонзиллогенной интоксикации при неэффективности проводимого лечения. При сочетании декомпенсации ХНТ с ревматизмом тонзиллэктомию проводят после курса лечения ревматизма или в неактивной фазе заболевания.
•• Противопоказания к операции ••• Абсолютные: тяжёлые заболевания ССС с недостаточностью кровообращения II–III степеней, уремическая стадия ХПН, тяжёлое течение СД с опасностью развития комы, высокая степень артериальной гипертензии с возможным развитием сосудистых кризов, гемофилия (геморрагические диатезы) и другие заболевания крови и сосудистой системы (болезнь Верльгофа, болезнь Ослера и др. ), сопровождающиеся кровотечениями и неподдающиеся лечению ••• Относительные: острые заболевания и обострение хронических заболеваний, наличие кариозных зубов, период менструации, последние недели беременности, резко выраженные атрофические процессы слизистой оболочки верхних дыхательных путей.
), сопровождающиеся кровотечениями и неподдающиеся лечению ••• Относительные: острые заболевания и обострение хронических заболеваний, наличие кариозных зубов, период менструации, последние недели беременности, резко выраженные атрофические процессы слизистой оболочки верхних дыхательных путей.
•• Осложнения ••• Кровотечение. По времени: раннее (в течение первых суток), позднее (после первых суток). По характеру: сосудистое (требующее лигирования кровоточащего сосуда в нише), паренхиматозное (требующее тампонады ниши, пропитанной гемостатическими средствами; для удержания тампона в миндаликовой нише нёбные дужки сшивают над тампоном). При выраженных кровотечениях и неэффективности гемостатических мероприятий проводят перевязку наружной сонной артерии соответствующей стороны ••• Редко встречаемые осложнения: флегмона шеи, подкожная эмфизема, парезы черепных нервов, гематома глотки, стоматит, глоссит, язычная ангина, острый средний отит. Возможно обострение в послеоперационном периоде любого хронического заболевания.
Возможно обострение в послеоперационном периоде любого хронического заболевания.
Профилактика обострений хронического тонзиллита • Общегигиенические мероприятия • Закаливание • Рациональное питание • Соблюдение правил гигиены жилища и рабочих помещений • Устранение запылённости, загазованности воздуха • Санационные мероприятия: выявление и лечение заболеваний дёсен и зубов, синуситов, отитов, нарушений носового дыхания, хронического тонзиллита • Низкоэнергетическое лазерное воздействие посредством монохроматического красного света и гелий-неонового лазера. Облучают слизистую оболочку полости носа, глотки и нёбные миндалины (при интенсивности излучения 2,65 мВт/см, время экспозиции — от 2 до 8 мин). Курс — 5–7 облучений ежедневно, проводят 2 р/год • Иммуномодулирующие средства — рибомунил 3 таблетки внутрь утром натощак ежедневно в первые 4 дня недели в течение 3 нед, затем первые 4 дня каждого месяца в последующие 5 мес.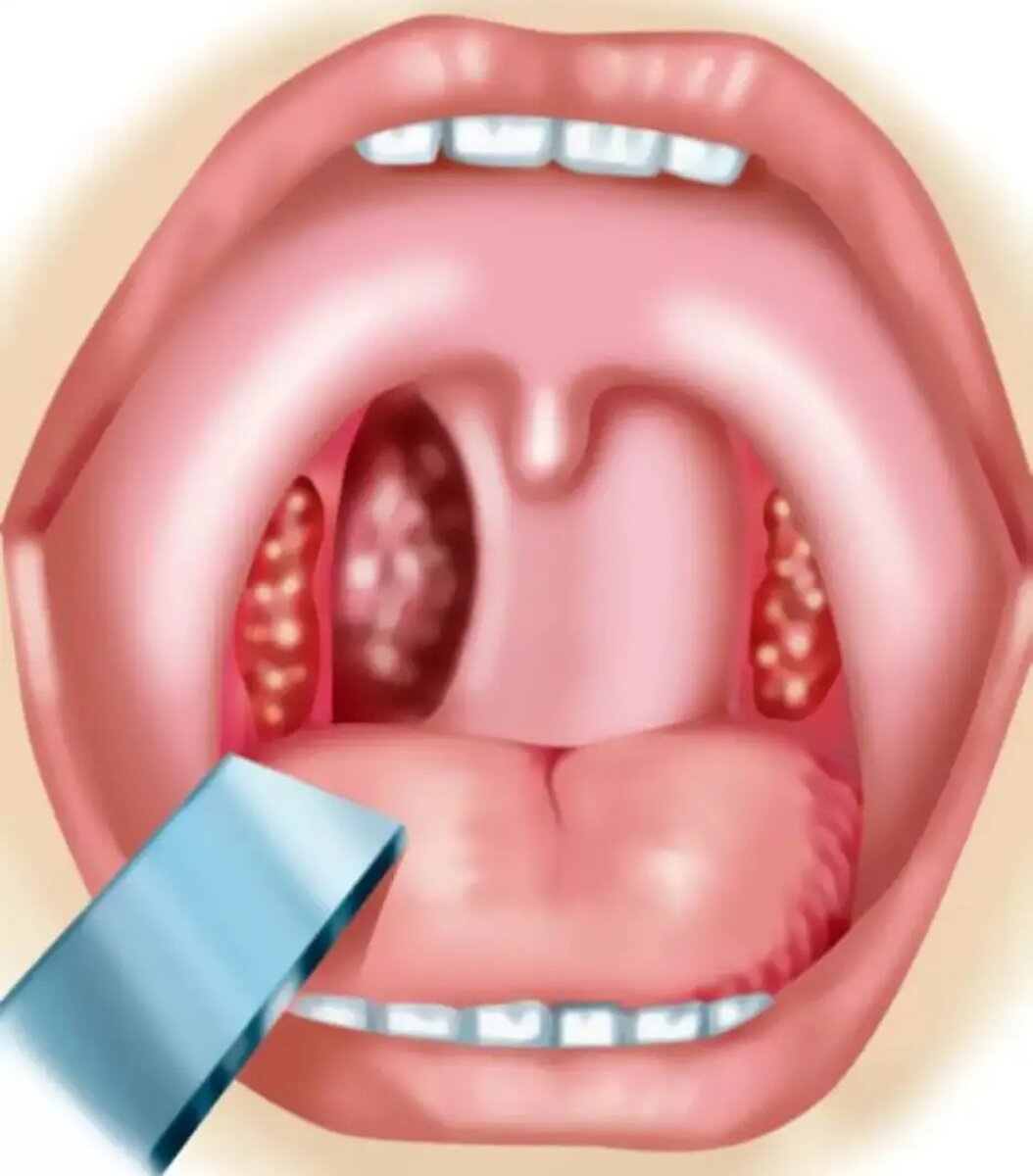
Диспансерный учёт • Пациентам с ХНТ необходим осмотр оториноларинголога 1 р/3 мес, а затем, при отсутствии обострений заболевания в течение 1 года, — 2 р/год • При отсутствии обострений в течение 3 лет после 4–5 курсов консервативного лечения, при нормализации объективных данных и исчезновении местных признаков ХНТ пациента снимают с диспансерного учёта • Пациентов, перенёсших тонзиллэктомию, снимают с диспансерного учёта через 6 мес.
Сокращение. ХНТ — хронический неспецифический тонзиллит.
МКБ-10 • J35 Хронические болезни миндалин и аденоидов
Примечание. Тонзиллит хронический безангинный — хронический тонзиллит, протекающий без обострения местного процесса, но с выраженными симптомами общей интоксикации.
ТЕЧЕНИЕ ИНФЕКЦИИ МЫШЕЧНИКА И ПЕРИОДОНТАЛЬНЫХ ЗАБОЛЕВАНИЙ С ОТДЕЛЬНЫМИ АСПЕКТАМИ ЭТИОПАТОГЕНЕЗА (ОБЗОР ЛИТЕРАТУРЫ)
Ходована О. И., Бежук Ю. А.
И., Бежук Ю. А.
В статье представлен обзор литературных данных о причинно-следственных аспектах заболеваний пародонта на протяжении многих лет.
при развитии и прогрессировании инфекции миндалин, в частности хроническом рецидивирующем тонзиллите (компенсированный
и декомпенсированные формы).Компенсированная форма рецидивирующего заболевания характерна только для местных признаков воспаления.
тонзиллит, а уровень барьерной функции миндалин и отзывчивость организма еще в состоянии локализовать
хронический воспалительный процесс в органе и предотвращение генерализованной реакции организма. Пациенты с
у этой формы тонзиллита не бывает частых рецидивов; у них также отсутствуют тонзиллогенные интоксикации и осложнения.
Для декомпенсированной формы характерны не только местные признаки хронического тонзиллита, но и проявления
декомпенсация в виде рецидивирующего острого тонзиллита, паратонзиллита, перитонзиллярных абсцессов, различных патологических
реакции, заболевания отдаленных органов и систем (сердечно-сосудистой, эндокринной, дыхательной систем и желудочно-кишечного тракта). тракт и др.). Токсическое действие на организм наиболее вероятно при хроническом небном тонзиллите из-за распространения токсина.
гематогенным или лимфогенным путем.
В статье представлены статистические данные о распространенности заболеваний пародонта, острого и рецидивирующего тонзиллита.
среди людей всех возрастов. Анализ литературных данных об особенностях состава микробиоты, изменении
микробный биоценоз полости рта и глотки в условиях развития патологического процесса,
представлена хроничность его течения и особенности включения местных и общих факторов иммунной защиты.В
миндалины, как лимфоидные образования, выполняют ряд функций, связанных с реализацией неспецифической защиты
против инфекционных агентов:
• секреция и слизь связывают липополисахариды бактерий (ЛПС), предотвращая их прикрепление к слизистой оболочке;
• белки острой фазы (APP), пентраксины, коллектины опсонизируют антигены и ускоряют их фагоцитоз за счет
макрофаги и нейтрофилы;
• липидные трансферазы распознают ЛПС, который побуждает макрофаги связывать ЛПС через CD14 и фагоцитировать бактерии;
• антигены, фагоцитируемые макрофагами, представлены Т-лимфоцитами;
• цитотоксическое действие природных киллеров (CD16) осуществляется напрямую, а также с участием специфических антител;
• происходит активация тучных клеток, эозинофилов, дендритных клеток;
• комплемент активируется и осуществляется его цитотоксическое действие;
• индуцируется синтез цитокинов, интерферона, хемокинов;
• Toll-подобные рецепторы (TLR) активируют специфическую и неспецифическую защиту.
тракт и др.). Токсическое действие на организм наиболее вероятно при хроническом небном тонзиллите из-за распространения токсина.
гематогенным или лимфогенным путем.
В статье представлены статистические данные о распространенности заболеваний пародонта, острого и рецидивирующего тонзиллита.
среди людей всех возрастов. Анализ литературных данных об особенностях состава микробиоты, изменении
микробный биоценоз полости рта и глотки в условиях развития патологического процесса,
представлена хроничность его течения и особенности включения местных и общих факторов иммунной защиты.В
миндалины, как лимфоидные образования, выполняют ряд функций, связанных с реализацией неспецифической защиты
против инфекционных агентов:
• секреция и слизь связывают липополисахариды бактерий (ЛПС), предотвращая их прикрепление к слизистой оболочке;
• белки острой фазы (APP), пентраксины, коллектины опсонизируют антигены и ускоряют их фагоцитоз за счет
макрофаги и нейтрофилы;
• липидные трансферазы распознают ЛПС, который побуждает макрофаги связывать ЛПС через CD14 и фагоцитировать бактерии;
• антигены, фагоцитируемые макрофагами, представлены Т-лимфоцитами;
• цитотоксическое действие природных киллеров (CD16) осуществляется напрямую, а также с участием специфических антител;
• происходит активация тучных клеток, эозинофилов, дендритных клеток;
• комплемент активируется и осуществляется его цитотоксическое действие;
• индуцируется синтез цитокинов, интерферона, хемокинов;
• Toll-подобные рецепторы (TLR) активируют специфическую и неспецифическую защиту. В этом и заключается общность иммунных
реакции на поверхности всех слизистых оболочек человеческого тела (иммунная солидарность слизистой оболочки).
Были проанализированы следующие литературные данные: очаги хронической миндалинной инфекции и инфекционный процесс в
заболевания пародонта как факторы, способствующие иммунопатологическим нарушениям с развитием гуморального
и клеточно-опосредованные аутоиммунные реакции, которые приводят к нарушению иммунологической толерантности и образованию
аутоиммунный патологический статус, являющийся причиной развития сопутствующих заболеваний (нефропатии,
кардиопатия, поражение соединительной ткани и др.).
В этом и заключается общность иммунных
реакции на поверхности всех слизистых оболочек человеческого тела (иммунная солидарность слизистой оболочки).
Были проанализированы следующие литературные данные: очаги хронической миндалинной инфекции и инфекционный процесс в
заболевания пародонта как факторы, способствующие иммунопатологическим нарушениям с развитием гуморального
и клеточно-опосредованные аутоиммунные реакции, которые приводят к нарушению иммунологической толерантности и образованию
аутоиммунный патологический статус, являющийся причиной развития сопутствующих заболеваний (нефропатии,
кардиопатия, поражение соединительной ткани и др.).
заболевания пародонта, инфекции миндалин, этиология, патогенез, иммунные механизмы, обзор литературы.
Тонзиллит — отоларингология в ОН Клиник
Небные миндалины (железы) являются частью иммунной системы. Их функция — улавливать, запоминать и нейтрализовать инфекцию, застрявшую в горле. При ослаблении иммунитета железы не справляются с инфекцией, возникает воспаление тканей небных миндалин, начинает развиваться болезнь.При частых воспалениях внутри железы образуются тонзилолиты. В результате орган с защитными функциями превращается в очаг инфекции, и тогда возникает вопрос об операции на миндалинах.
При ослаблении иммунитета железы не справляются с инфекцией, возникает воспаление тканей небных миндалин, начинает развиваться болезнь.При частых воспалениях внутри железы образуются тонзилолиты. В результате орган с защитными функциями превращается в очаг инфекции, и тогда возникает вопрос об операции на миндалинах.
Что такое тонзиллит?
Это воспалительный процесс в небных миндалинах, вызванный вирусами и бактериями. Заболевание передается воздушно-капельным путем от больного к здоровому, может быть острым и хроническим. Острая форма называется ангиной. Его распространенными возбудителями являются бактерии стрептококки, вызывающие бактериальный тонзиллит.
Общие симптомы тонзиллита:
- увеличенные красные миндалины;
- зуд и жжение в горле;
- боль при жевании и глотании;
- гиперплазия и болезненность лимфатических узлов;
- высокая температура, головная боль, общая слабость.
В зависимости от степени поражения горла различают несколько видов тонзиллита. Самая простая форма гнойного тонзиллита — катаральный тонзиллит, который при неэффективности лечения может перейти в фолликулярный или лакунарный тонзиллит по мере прогрессирования заболевания.
Самая простая форма гнойного тонзиллита — катаральный тонзиллит, который при неэффективности лечения может перейти в фолликулярный или лакунарный тонзиллит по мере прогрессирования заболевания.
Вирусный тонзиллит, в отличие от бактериального, сопровождается насморком, иногда кашлем, проходит без гнойных процессов в миндалинах и без температуры до 39 градусов. Хроническая форма возникает на фоне ОРВИ и частых ангин, особенно при самостоятельном самочувствии. -медикаментозная или прекращенная назначенная терапия.
Лечение хронического тонзиллита
Хронический тонзиллит отличается трудностью лечения. Болезненные бактерии, расположенные глубоко в лимфатических тканях миндалин в латентном состоянии, просто ждут своего часа.Переохлаждение, стресс, снижение иммунной функции создают для них благоприятную среду, и тогда начинается очередное обострение хронического тонзиллита.
Приступы и периоды ремиссии сменяются. Если не использовать их для кондиционирования и иммуностимуляции, бездействие может привести к хроническому декомпенсированному тонзиллиту, когда миндалины перестают выполнять свои защитные функции.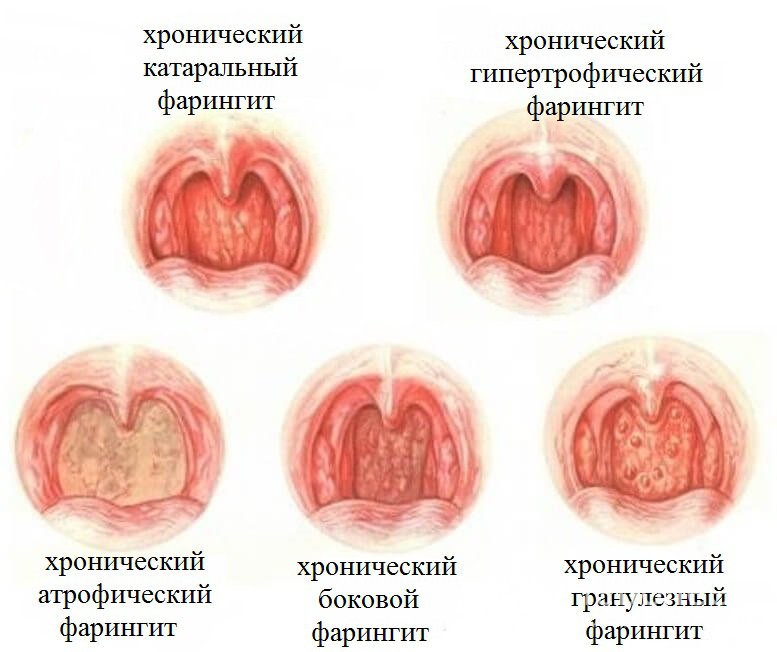
Медицинские центры «ОН Клиник» применяют антибиотики для лечения острой формы заболевания, а также при приступе хронического тонзиллита.Они быстро подавляют рост патогенных бактерий и улучшают состояние пациента.
ЛОР-специалист назначает лекарство, дозу и продолжительность лечения после обследования и установления точного диагноза. В стадии ремиссии предпочтение отдается антигистаминным средствам, антисептическим спреям и ингаляциям с лекарственными препаратами. Они помогают устранить отечность миндалин.
Комплексная терапия направлена на искоренение возбудителя, устранение болезненных симптомов и восстановление тканей миндалин.
В нашей клинике для их восстановления применяются следующие физиотерапевтические процедуры:
- орошение миндалин от гнойного содержимого классическим;
- вакуумное орошение;
- мойка вакуумно-орошением;
- лазерная терапия;
- фонофорез;
- магнитотерапия.

В целях повышения устойчивости организма к стафилококкам и стрептококкам и предотвращения последствий тонзиллита как осложнения на почки, сердце, суставы, вместе с ним применяются препараты для улучшения тканевого и системного иммунитета.
Прогноз лечения благоприятный при своевременном посещении поликлиники и соблюдении всех рекомендаций специалиста. Круглосуточная запись к ЛОР-специалисту.
Тонзиллит Vibrio vulnificus после купания в Мексиканском заливе
Описание
Мужчина 55 лет с декомпенсированным циррозом, вторичным по отношению к (алкогольному) циррозу Лаеннека и инсулинозависимому сахарному диабету, с острой дисфагией и болью в шее слева часов купания в Мексиканском заливе Флориды.Он не ел сырые морепродукты, не ел сырые овощи, промытые пресной водой, и не пил намеренно морскую воду до презентации. Жалоб со стороны желудочно-кишечного тракта не поступало. При осмотре температура 39,1 ° C, частота пульса 109 ударов в минуту при нормальном давлении. Он выглядел в целом токсичным, и у него была воспаленная, изъязвленная левая миндалина; позже возникло поражение кожи подмышечной впадины без травмы подмышечной области (рис. 1). КТ шеи выявила отек подслизистых миндалин, увеличенную левую небную миндалину и реактивную лимфаденопатию, соответствующую острому тонзиллиту (рис. 2).
Он выглядел в целом токсичным, и у него была воспаленная, изъязвленная левая миндалина; позже возникло поражение кожи подмышечной впадины без травмы подмышечной области (рис. 1). КТ шеи выявила отек подслизистых миндалин, увеличенную левую небную миндалину и реактивную лимфаденопатию, соответствующую острому тонзиллиту (рис. 2).
Поражения миндалин и глотки, которые выглядят изъязвленными, воспаленными и некротическими (A, B). Эритематозное, слегка болезненное поражение подмышек, появившееся после поражения миндалин. Возможно, представляет собой целлюлит Vibrio vulnificus , поскольку он имел оптимальный ответ на лечение антибиотиками (С).
Рис. 2КТ шеи, показывающая отек левой миндалины с отеком подслизистой миндалины и увеличенную воспаленную левую небную миндалину (стрелка). Отмечена также реактивная шейная лимфаденопатия.
Лечение начинали с ампициллина / сульбактама, а затем меняли на пиперациллин / тазобактам, когда в культурах крови росли грамотрицательные бациллы после 8 часов инкубации.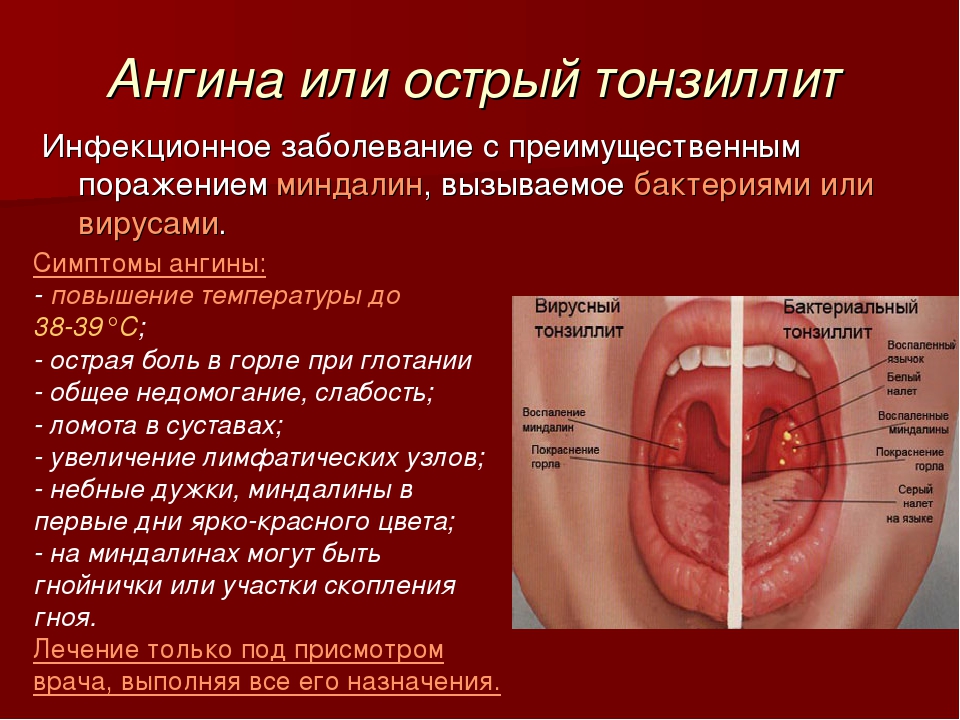 Впоследствии патоген был идентифицирован как V. vulnificus без устойчивости к противомикробным препаратам. Посев из горла был отрицательным на Vibrio spp; однако он был положительным на вирус герпеса типа 1 (HSV-1). Он лечился перорально цефподоксимом, доксициклином и валацикловиром в течение 14 дней с быстрым исчезновением симптомов.
Впоследствии патоген был идентифицирован как V. vulnificus без устойчивости к противомикробным препаратам. Посев из горла был отрицательным на Vibrio spp; однако он был положительным на вирус герпеса типа 1 (HSV-1). Он лечился перорально цефподоксимом, доксициклином и валацикловиром в течение 14 дней с быстрым исчезновением симптомов.
V. vulnificus вызывает тяжелое заболевание, включая некротизирующую инфекцию мягких тканей, сепсис и гастроэнтерит, с высокой смертностью. Факторы риска включают состояние с ослабленным иммунитетом, диабет и цирроз печени.1 Заразиться можно при употреблении недоваренных морепродуктов или купании в загрязненной морской воде.2 Острый тонзиллит, вызванный вирусом V. vulnificus , встречается редко, о случаях в литературе не сообщалось. У нашего пациента была сопутствующая инфекция HSV-1, которая, возможно, послужила портом входа в кровоток.Его подмышечное поражение (рис. 1), вероятно, могло быть вибрионным целлюлитом из-за гематогенного распространения при положительных посевах крови и отсутствии травмы, а также быстром разрешении на антибактериальной терапии. V. vulnificus обычно чувствителен только к тетрациклинам, но добавление цефалоспорина связано с лучшим терапевтическим ответом.3
V. vulnificus обычно чувствителен только к тетрациклинам, но добавление цефалоспорина связано с лучшим терапевтическим ответом.3
Очки обучения
V.vulnificus тонзиллит встречается редко и может привести к сепсису у восприимчивых пациентов.
Инфекцию V.vulnificus следует заподозрить у пациентов с циррозом печени и инфекциями мягких тканей.
Тетрациклина с цефалоспорином или без него обычно достаточно для лечения этой потенциально смертельной грамотрицательной бактерии.
Том 5 Выпуск 3 Стр. 410
Хронический тонзиллит занимает особое место в отоларингологии. Соматические заболевания, связанные с тонзиллитом, характеризуются длительным, прерывистым течением и приводят к частичной нетрудоспособности и инвалидности лиц трудоспособного возраста.Поиск совершенных методов лабораторной оценки степени патологического процесса у больных хроническим тонзиллитом — актуальный вопрос отоларингологической практики.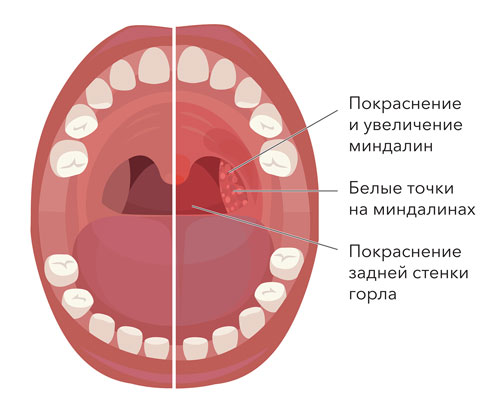 Целью нашего исследования было изучение функциональной активности тромбоцитов и показателей коагуляционного звена системы гемостаза у пациентов с декомпенсированной формой хронического тонзиллита.
Материал и методы. Обследовано 30 пациентов, госпитализированных в отделение воспалительных заболеваний ЛОР-органов ГУ «О.Институт отоларингологии им. С. Коломийченко НАН Украины ». Контрольную группу составили 20 здоровых человек. Агрегацию тромбоцитов изучали с использованием аденозиндифосфата в качестве индуктора при конечных концентрациях 1,25, 2,5 и 10 мкмоль / л.
Результаты и обсуждение. Для оценки процесса агрегации были определены степень, скорость и время достижения максимальной агрегации. Изучали тромбиноподобную активность, концентрацию фибриногена и уровень фактора фон Виллебранда.У больных хроническим тонзиллитом отмечаются выраженные изменения степени и скорости агрегации тромбоцитов в сторону увеличения их уровня относительно показателей контрольной группы. Увеличение времени агрегации тромбоцитов при минимальной и средней концентрациях аденозиндифосфата и его уменьшение при максимальной может свидетельствовать о снижении функции тромбоцитов.
Целью нашего исследования было изучение функциональной активности тромбоцитов и показателей коагуляционного звена системы гемостаза у пациентов с декомпенсированной формой хронического тонзиллита.
Материал и методы. Обследовано 30 пациентов, госпитализированных в отделение воспалительных заболеваний ЛОР-органов ГУ «О.Институт отоларингологии им. С. Коломийченко НАН Украины ». Контрольную группу составили 20 здоровых человек. Агрегацию тромбоцитов изучали с использованием аденозиндифосфата в качестве индуктора при конечных концентрациях 1,25, 2,5 и 10 мкмоль / л.
Результаты и обсуждение. Для оценки процесса агрегации были определены степень, скорость и время достижения максимальной агрегации. Изучали тромбиноподобную активность, концентрацию фибриногена и уровень фактора фон Виллебранда.У больных хроническим тонзиллитом отмечаются выраженные изменения степени и скорости агрегации тромбоцитов в сторону увеличения их уровня относительно показателей контрольной группы. Увеличение времени агрегации тромбоцитов при минимальной и средней концентрациях аденозиндифосфата и его уменьшение при максимальной может свидетельствовать о снижении функции тромбоцитов. Показано повышение амидолитической тромбиноподобной активности, уровня фибриногена и фактора фон Виллебранда, что является проявлением воспалительного процесса и может быть одной из причин увеличения агрегации тромбоцитов.Вывод. Полученные нами результаты указывают на необходимость лабораторных исследований активности тромбоцитов и показателей коагуляционного звена системы гемостаза у больных хроническим тонзиллитом для выявления изменений в системе гемостаза, связанных с повышенным риском оперативного кровотечения, и принятия мер по их предотвращению. Кроме того, исследования активности тромбоцитов могут быть использованы для разработки объективных критериев оценки тяжести воспалительного процесса при хроническом тонзиллите.
Показано повышение амидолитической тромбиноподобной активности, уровня фибриногена и фактора фон Виллебранда, что является проявлением воспалительного процесса и может быть одной из причин увеличения агрегации тромбоцитов.Вывод. Полученные нами результаты указывают на необходимость лабораторных исследований активности тромбоцитов и показателей коагуляционного звена системы гемостаза у больных хроническим тонзиллитом для выявления изменений в системе гемостаза, связанных с повышенным риском оперативного кровотечения, и принятия мер по их предотвращению. Кроме того, исследования активности тромбоцитов могут быть использованы для разработки объективных критериев оценки тяжести воспалительного процесса при хроническом тонзиллите.
Ключевые слова: тонзиллит, агрегация тромбоцитов, тромбиноподобная активность, фибриноген, фактор фон Виллебранда
Полный текст: PDF (Ukr) 357K
Эффективность различных методов комплексного лечения скученности зубов у детей с хроническим генерализованным катаральным гингивитом и декомпенсированным форма хронического тонзиллита
Журнальная статья Открытый доступ
Коваль, Ю.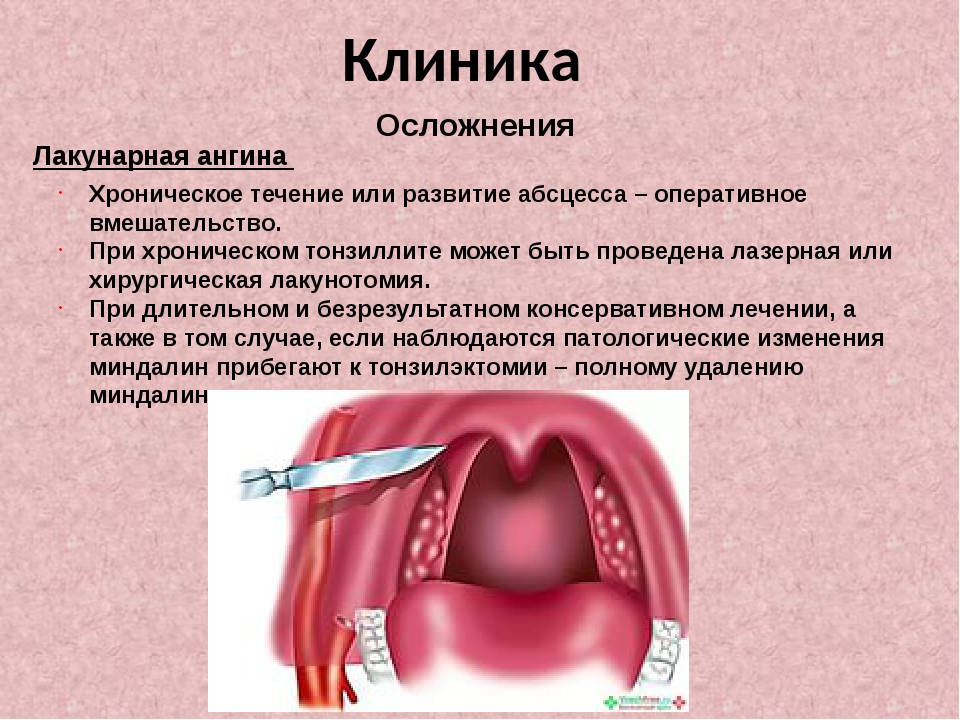 М .;
Новикова, Ж. О.
М .;
Новикова, Ж. О.
Коваль Ю. М., Новикова Ж. О. Эффективность различных методов комплексного лечения скученности зубов у детей с хроническим генерализованным катаральным гингивитом и декомпенсированной формой хронического тонзиллита. Журнал образования, здоровья и спорта. 2017; 7 (7): 658-674. eISSN 2391-8306. DOI http://dx.doi.org/10.5281/zenodo.839539
http://ojs.ukw.edu.pl/index.php/johs/article/view/4673
Журнал получил 7 баллов в параметрической оценке Министерства науки и высшего образования.Часть Б, позиция 1223 (26.01.2017).
1223 Журнал по образованию, здоровью и спорту eISSN 2391-8306 7
© Авторы 2017;
Эта статья опубликована в открытом доступе на сайте Лицензиата Open Journal Systems Университета Казимежа Вельки в Быдгоще, Польша
Открытый доступ. Эта статья распространяется на условиях некоммерческой лицензии Creative Commons Attribution, которая разрешает любое некоммерческое использование, распространение и воспроизведение на любом носителе,
при условии указания автора (авторов) и источника.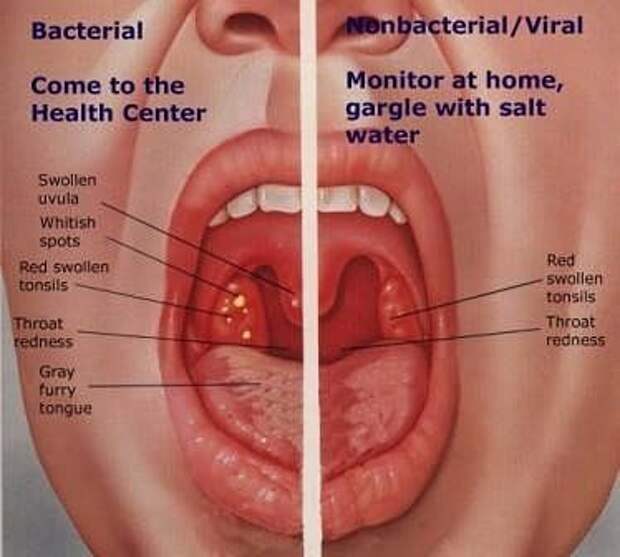 Это статья с открытым доступом, действующая по некоммерческой лицензии Creative Commons Attribution
Это статья с открытым доступом, действующая по некоммерческой лицензии Creative Commons Attribution
(http://creativecommons.org/licenses/by-nc/4.0/), который разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии правильного цитирования произведения.
Это статья с открытым доступом, лицензированная в соответствии с условиями Некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/), которая разрешает неограниченный, некоммерческий
использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования произведения.
Авторы заявляют об отсутствии конфликта интересов относительно публикации данной статьи.
Поступила: 01.07.2017. Редакция: 02.07.2017. Принята в печать: 31.07.2017.
ЭФФЕКТИВНОСТЬ РАЗЛИЧНЫХ МЕТОДОВ ЛЕЧЕНИЯ КОМПЛЕКСНЫХ МЕТОДОВ СТОМАТОЛОГИЧЕСКОГО ОБЛОЖЕНИЯ У ДЕТЕЙ С ХРОНИЧЕСКИМ ОБОБЩЕННЫМ КАТАРРАЛЬНЫМ ГИНГИВИТОМ И ДЕКОМПЕНСИРОВАННОЙ ФОРМОЙ ХРОНИЧЕСКОГО ТОНСИЛЛИТА
Ю. Коваль М., Ж. О. Новикова
Коваль М., Ж. О. Новикова
Одесский национальный медицинский университет, Украина
e-mail: vesnik @ email.ua
Аннотация
Обоснована и разработана методика комплексного лечения скученности зубов (ДК) у детей с хроническим генерализованным катаральным гингивитом (ХГКГ) и декомпенсированным хроническим тонзиллитом (ДХТ). В схему лечения включен комбинированный растительный препарат «Имупрет» комплексного действия. Препарат назначался до и во время ортодонтического лечения по схеме, разработанной для профилактики и лечения хронических воспалительных заболеваний тканей пародонта на фоне ДКП.У детей всех возрастов ДК отмечалась высокая распространенность заболеваний тканей пародонта, в основном ХГКГ (74,1% по индексу PMA) и плохого гигиенического состояния полости рта (1,81 по индексу Силнесс-Ло). Сочетание DC и CGCG на фоне DCT вызывает выраженное снижение содержания основных антиоксидантных ферментов (СОД, каталазы) в жидкости полости рта у всех обследованных детей. Активность СОД и каталазы снизилась почти вдвое — с 11,4 ± 1,05 ед / мл до 6,98 ± 0,53 ед / мл и с 5,03 ± 0,47 мкк кат / мл до 2,29 ± 0,18 мкк кош / мл соответственно.Использование «Имупрета» в комплексном лечении повышает сопротивляемость организма, в частности тканей ротовой полости и глотки, и предупреждает развитие и прогрессирование воспалительных заболеваний тканей пародонта и ротоглотки при ортодонтическом лечении в среднем на 20-30%. Наиболее выраженный эффект отмечен в группе детей постпубертатного возраста. «Имупрет» повышал активность антиоксидантных ферментов, уровень неферментативных антиоксидантов α-токоферола аскорбиновой кислоты в ротовой жидкости 14-15 лет.о. дети.
Активность СОД и каталазы снизилась почти вдвое — с 11,4 ± 1,05 ед / мл до 6,98 ± 0,53 ед / мл и с 5,03 ± 0,47 мкк кат / мл до 2,29 ± 0,18 мкк кош / мл соответственно.Использование «Имупрета» в комплексном лечении повышает сопротивляемость организма, в частности тканей ротовой полости и глотки, и предупреждает развитие и прогрессирование воспалительных заболеваний тканей пародонта и ротоглотки при ортодонтическом лечении в среднем на 20-30%. Наиболее выраженный эффект отмечен в группе детей постпубертатного возраста. «Имупрет» повышал активность антиоксидантных ферментов, уровень неферментативных антиоксидантов α-токоферола аскорбиновой кислоты в ротовой жидкости 14-15 лет.о. дети.
Ключевые слова: скученность зубов, хронический катаральный гингивит, хронический тонзиллит, «Имупрет», перекисное окисление липидов, антиоксидантные ферменты.
| Имя | Размер | |
|---|---|---|
| 4673.pdf md5: 33f99ad2f804fbf51650ceb3441a65b4 «/> | 592.6 Кбайт | Предварительный просмотр Скачать |
Миокардит: основы практики, история вопроса, этиология
Автор
Вай Хонг Уилсон Тан, доктор медицины Профессор медицины, отделение сердечной недостаточности и кардиологической трансплантации, Фонд клиники Кливленда
Вай Хонг Уилсон Тан, доктор медицины, является членом следующих медицинских обществ: Американского колледжа кардиологии, Американской кардиологической ассоциации , Американское общество клинических исследований, Международное общество трансплантации сердца и легких, Американское общество сердечной недостаточности
Раскрытие информации: нечего раскрывать.
Специальная редакционная коллегия
Ясмин С. Али, доктор медицины, FACC, FACP, MSCI Ассистент клинического профессора медицины, медицинский факультет Университета Вандербильта; Президент, LastSky Writing, LLC
Ясмин Али, доктор медицины, FACC, FACP, MSCI является членом следующих медицинских обществ: Американский колледж кардиологов, Американский колледж врачей, Американская кардиологическая ассоциация, Американская медицинская ассоциация, Американская ассоциация медицинских писателей , Национальная липидная ассоциация, Медицинская ассоциация Теннесси
Раскрытие информации: выступать (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: MCG Health, LLC; LastSky Writing, LLC; Philips Healthcare; Cardiac Profiles, Inc.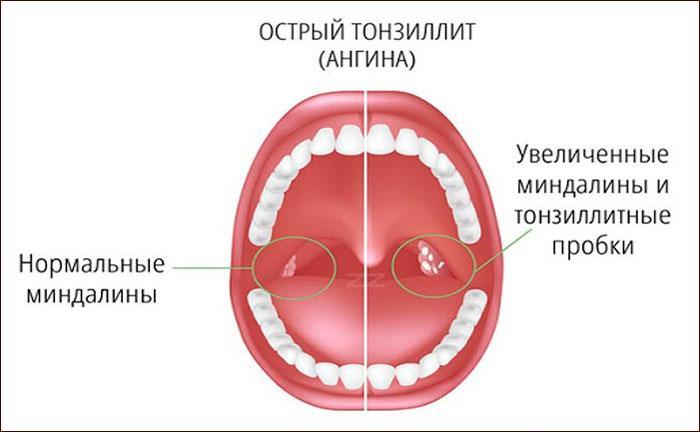 ; Корвидан; M Health; GE Healthcare; Афина Здоровье; Институт PeerView; Очень хорошее здоровье; HealthCentral.
; Корвидан; M Health; GE Healthcare; Афина Здоровье; Институт PeerView; Очень хорошее здоровье; HealthCentral.
Главный редактор
Генри Х. Оои, доктор медицины, MRCPI Директор, Продвинутая программа сердечной недостаточности и трансплантации сердца, Медицинский центр по делам ветеранов Нэшвилла; Доцент медицинского факультета Медицинского факультета Университета Вандербильта
Раскрытие: Ничего не раскрывать.
Благодарности
Пол Блэкберн, DO, FACOEP, FACEP Лечащий врач, отделение неотложной медицины, Медицинский центр Maricopa
Пол Блэкберн, DO, FACOEP, FACEP является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Американского колледжа врачей неотложной помощи остеопатии, Американской медицинской ассоциации и Медицинской ассоциации Аризоны
webmd.com»> Раскрытие: Ничего не раскрывать.Итан А. Букер, MD Лечащий врач, отделение неотложной медицины, Вашингтонский госпитальный центр
Итан А. Букер, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Дэвид Ф. М. Браун, доктор медицины Доцент, Отделение неотложной медицины, Гарвардская медицинская школа; Заместитель председателя, Отделение неотложной медицины, Массачусетская больница общего профиля
Дэвид Ф.М. Браун, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
webmd.com»> Раскрытие: Ничего не раскрывать.Стивен Дж. Комптон, доктор медицинских наук, FACC, FACP Директор кардиологической электрофизиологии, Институт сердца Аляски, Региональные больницы Провиденса и Аляски
Стивен Дж. Комптон, доктор медицины, FACC, FACP является членом следующих медицинских обществ: Медицинская ассоциация штата Аляска, Американский колледж кардиологии, Американский колледж врачей, Американская кардиологическая ассоциация, Американская медицинская ассоциация и Общество сердечного ритма
Раскрытие: Ничего не раскрывать.
Дэвид С. Хоус, доктор медицины Профессор медицины и педиатрии, руководитель отделения и директор программы резидентуры по неотложной медицине, Отделение биологических наук Чикагского университета, Медицинская школа Притцкера
webmd.com»> Дэвид С. Хоус, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа врачей-Американского общества внутренней медицины и Общества академической неотложной медициныРаскрытие: Ничего не раскрывать.
Эрик М. Кардон, MD, FACEP Лечащий врач скорой помощи, Специалисты по неотложной медицине штата Джорджия; Врач отделения неотложной медицины Афинского регионального медицинского центра
Эрик М. Кардон, доктор медицины, FACEP является членом следующих медицинских обществ: Американский колледж врачей неотложной помощи
Раскрытие: Ничего не раскрывать.
Джордж А. Стоуфер III, доктор медицины Генри А. Фоскью Заслуженный профессор медицины и кардиологии, директор отделения интервенционной кардиологии лаборатории катетеризации сердца, руководитель клинической кардиологии отделения кардиологии Медицинского центра Университета Северной Каролины
Фоскью Заслуженный профессор медицины и кардиологии, директор отделения интервенционной кардиологии лаборатории катетеризации сердца, руководитель клинической кардиологии отделения кардиологии Медицинского центра Университета Северной Каролины
Джордж А. Стоуфер III, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж кардиологов, Американский колледж врачей, Американская кардиологическая ассоциация, Phi Beta Kappa и Общество кардиоангиографии и интервенций
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
webmd.com»> Джеймс Б. Янг, доктор медицины Председатель, профессор кафедры медицины, Фонд клиники КливлендаРаскрытие информации: Грант Национального института здравоохранения / исследовательские фонды Независимый подрядчик
Побочные эффекты, дозировка, COVID-19 (в стадии изучения)
В стадии исследования на COVID-19Азитромицин изучался как часть возможной комбинации лечения COVID-19.Это болезнь, вызванная новым коронавирусом. Неизвестно, эффективен ли этот препарат для лечения COVID-19, и он не одобрен FDA для такого использования. Азитромицин не следует использовать для профилактики или лечения COVID-19, если он не используется в клинических испытаниях.
Чтобы получить актуальную информацию о вспышке COVID-19, ознакомьтесь с нашими оперативными обновлениями. А за информацией о том, как подготовиться, советами по профилактике и лечению, а также рекомендациями экспертов, посетите наш центр по коронавирусу.
- Таблетка азитромицина для приема внутрь доступна как в виде дженерика, так и в виде фирменного препарата. Брендовое название: Zithromax.
- Азитромицин выпускается в виде таблеток и суспензии, которые принимаются внутрь. Он также выпускается в виде глазных капель или внутривенной формы, которую дает врач.
- Азитромицин используется для лечения инфекций, вызванных определенными бактериями.
- Предупреждение об аномальном сердечном ритме. У некоторых людей азитромицин может вызывать нарушение сердечного ритма, называемое удлинением интервала QT. Риск этого состояния увеличивается, если у вас уже есть определенные проблемы с сердечным ритмом или если вы принимаете другие препараты, которые также могут вызывать удлинение интервала QT.Риск также увеличивается у пожилых людей. Удлинение интервала QT — очень серьезное заболевание, а в некоторых случаях даже может быть фатальным. Если у вас есть проблемы с сердечным ритмом, сообщите своему врачу, прежде чем принимать азитромицин.
 Также сообщите своему врачу обо всех других лекарствах, которые вы принимаете, перед началом приема этого препарата.
Также сообщите своему врачу обо всех других лекарствах, которые вы принимаете, перед началом приема этого препарата. - Предупреждение о диарее, связанной с антибиотиками. Практически все антибиотики, включая азитромицин, могут вызывать диарею. Препарат может вызвать легкую диарею или серьезное воспаление толстой кишки, которое может привести к смерти.Позвоните своему врачу, если у вас тяжелая диарея или диарея, которая продолжается после прекращения приема этого препарата.
- Предупреждение о проблемах с печенью. В редких случаях этот препарат может вызвать проблемы с печенью. Если у вас уже есть заболевание печени, это может ухудшить функцию печени. Во время лечения азитромицином вашему врачу может потребоваться контролировать функцию печени. Они могут сделать анализы крови, чтобы проверить, насколько хорошо работает ваша печень. Если ваша печень плохо работает, врач может попросить вас прекратить прием этого препарата.
- Предупреждение о миастении.
 Азитромицин может ухудшить симптомы миастении, состояния, которое вызывает такие симптомы, как слабость в мышцах, используемых для движения. Азитромицин также может вызывать подобное состояние, называемое миастеническим синдромом. Если у вас миастения, обязательно сообщите своему врачу, прежде чем принимать азитромицин.
Азитромицин может ухудшить симптомы миастении, состояния, которое вызывает такие симптомы, как слабость в мышцах, используемых для движения. Азитромицин также может вызывать подобное состояние, называемое миастеническим синдромом. Если у вас миастения, обязательно сообщите своему врачу, прежде чем принимать азитромицин.
Азитромицин отпускается по рецепту. Он доступен как:
- пероральная таблетка
- пероральная суспензия
- глазные капли
- внутривенная (в / в) форма (предоставляется поставщиком медицинских услуг)
Пероральная таблетка доступна как дженерик, а также фирменный препарат Zithromax .Дженерики обычно стоят меньше, чем патентованные. В некоторых случаях они могут быть доступны не во всех дозировках или формах в качестве фирменного препарата.
Почему он используется
Азитромицин используется для лечения инфекций, вызванных определенными бактериями. Препарат нельзя применять для лечения инфекций, вызванных вирусами, например, простуды.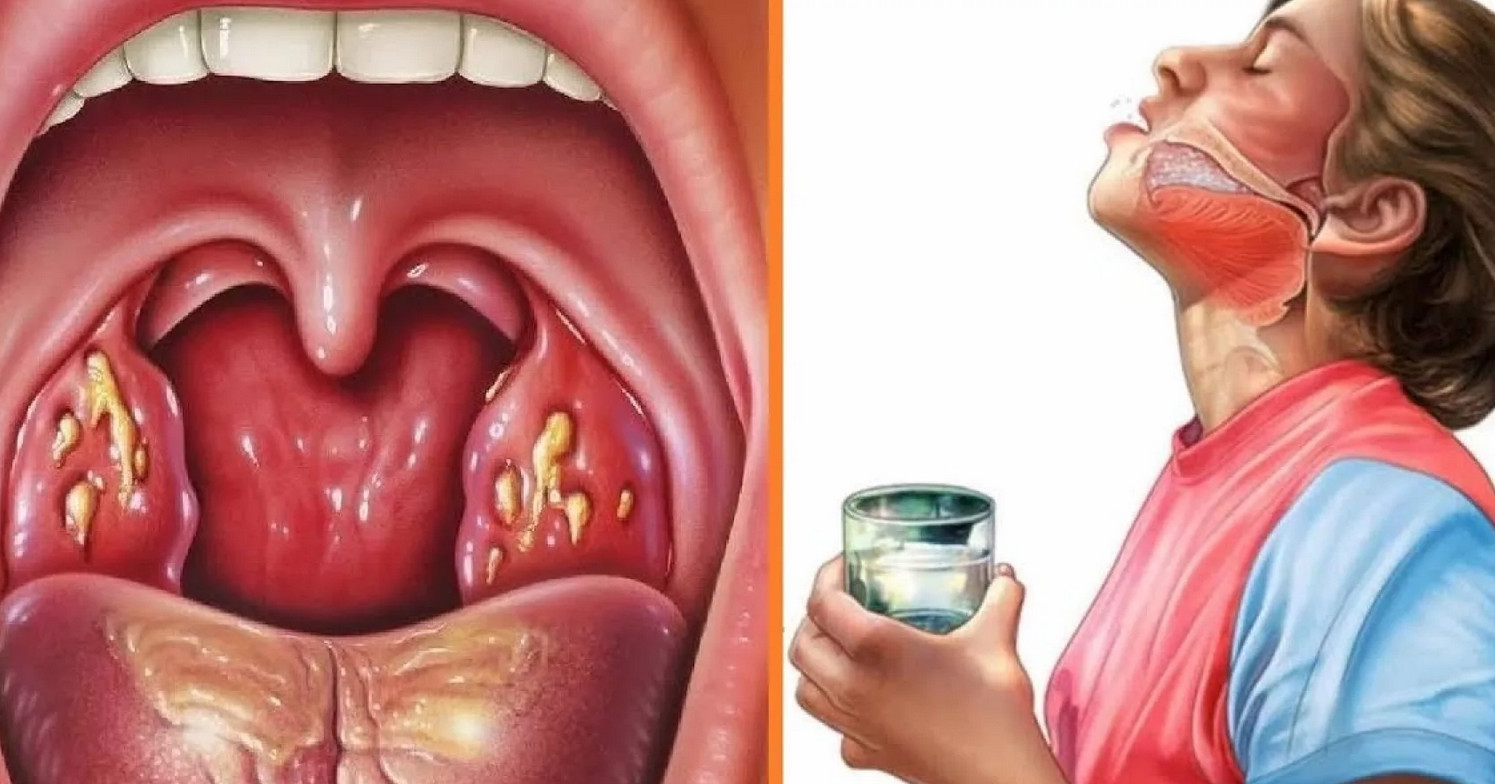 Азитромицин можно использовать в сочетании с другими антибиотиками, когда он используется для лечения таких инфекций, как комплекс Mycobacterium avium и некоторых инфекций, передаваемых половым путем (ИППП).
Азитромицин можно использовать в сочетании с другими антибиотиками, когда он используется для лечения таких инфекций, как комплекс Mycobacterium avium и некоторых инфекций, передаваемых половым путем (ИППП).
Как это работает
Азитромицин действует, останавливая размножение бактерий (производя больше бактерий). Это действие убивает бактерии и лечит вашу инфекцию.
Азитромицин в таблетках не вызывает сонливости, но может вызывать другие побочные эффекты.
Более частые побочные эффекты
Наиболее частые побочные эффекты пероральных таблеток азитромицина могут включать:
- диарею
- тошноту
- боль в животе (животе)
- рвота
- головная боль
Если эти эффекты легкие, они может исчезнуть в течение нескольких дней или пары недель.Если они более серьезны или не проходят, поговорите со своим врачом или фармацевтом.
Серьезные побочные эффекты
Если у вас есть серьезные побочные эффекты, немедленно обратитесь к врачу. Позвоните в службу 911, если ваши симптомы угрожают жизни или если вы думаете, что вам требуется неотложная медицинская помощь. Серьезные побочные эффекты могут включать:
Позвоните в службу 911, если ваши симптомы угрожают жизни или если вы думаете, что вам требуется неотложная медицинская помощь. Серьезные побочные эффекты могут включать:
- Проблемы с печенью. Симптомы могут включать:
- боль в верхней части живота (живота)
- пожелтение кожи или белков глаз
- удлинение интервала QT, которое может вызвать учащенный или нерегулярный сердечный ритм.Симптомы могут включать:
- ощущение трепетания в груди
- Аллергические реакции. Симптомы могут включать:
- отек лица, губ, языка или горла
- серьезные кожные реакции, такие как синдром Стивенса-Джонсона, острый генерализованный экзантематозный пустулез (AGEP) или токсический эпидермальный некролиз, которые могут вызывать симптомы например, покраснение кожи с волдырями или шелушение кожи (удаление омертвевших клеток)
- Диарея, вызываемая бактериями под названием Clostridium difficile ( C.
 diff ). Помимо диареи, симптомы могут включать:
diff ). Помимо диареи, симптомы могут включать: - Гипертрофический пилорический стеноз у младенцев (сужение или блокирование части пищеварительной системы у новорожденных). Симптомы могут включать:
- раздражительность при кормлении
Если у вас аллергическая реакция, немедленно обратитесь к врачу или в местный токсикологический центр. Если у вас серьезные симптомы, позвоните в службу 911 или обратитесь в ближайшее отделение неотложной помощи. Не принимайте этот препарат повторно, если у вас когда-либо возникала аллергическая реакция. Повторное взятие может привести к смерти.
Заявление об ограничении ответственности: Наша цель — предоставить вам самую актуальную и актуальную информацию. Однако, поскольку лекарства влияют на каждого человека по-разному, мы не можем гарантировать, что эта информация включает все возможные побочные эффекты. Эта информация не заменяет консультацию врача.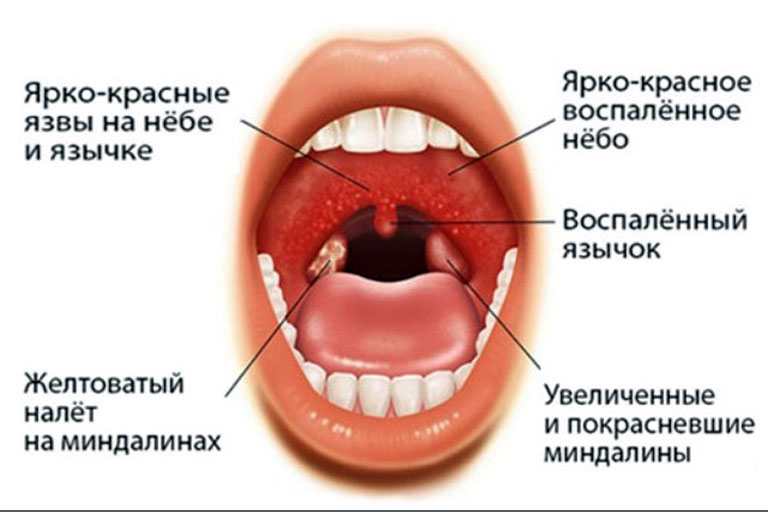 Всегда обсуждайте возможные побочные эффекты с врачом, который знает вашу историю болезни.
Всегда обсуждайте возможные побочные эффекты с врачом, который знает вашу историю болезни.
Таблетка азитромицина для приема внутрь может взаимодействовать с другими лекарствами, витаминами или травами, которые вы принимаете.Взаимодействие — это когда вещество меняет способ действия лекарства. Это может нанести вред или помешать эффективному действию препарата.
Чтобы избежать взаимодействия, ваш врач должен тщательно назначать все ваши лекарства. Обязательно сообщите своему врачу обо всех лекарствах, витаминах и травах, которые вы принимаете. Если у вас есть вопросы о том, может ли лекарство, которое вы принимаете, взаимодействовать с азитромицином, поговорите со своим врачом или фармацевтом.
Примеры лекарств, которые могут взаимодействовать с азитромицином, перечислены ниже.
Взаимодействия, повышающие риск побочных эффектов.
Прием азитромицина с некоторыми лекарствами повышает риск побочных эффектов от этих лекарств. Примеры лекарств, которые взаимодействуют с азитромицином, включают:
- Нелфинавир.
 Прием этого противовирусного препарата с азитромицином может вызвать проблемы с печенью или слухом. Ваш врач будет следить за этими побочными эффектами.
Прием этого противовирусного препарата с азитромицином может вызвать проблемы с печенью или слухом. Ваш врач будет следить за этими побочными эффектами. - Варфарин. Прием этого препарата, разжижающего кровь, с азитромицином может увеличить риск кровотечения.Ваш врач будет внимательно следить за вами, если вы принимаете эти препараты вместе.
Заявление об ограничении ответственности: Наша цель — предоставить вам самую актуальную и актуальную информацию. Однако, поскольку лекарства взаимодействуют по-разному у каждого человека, мы не можем гарантировать, что эта информация включает все возможные взаимодействия. Эта информация не заменяет консультацию врача. Всегда говорите со своим врачом о возможных взаимодействиях со всеми рецептурными лекарствами, витаминами, травами и добавками, а также лекарствами, отпускаемыми без рецепта, которые вы принимаете.
Этот препарат имеет несколько предупреждений.
Предупреждение об аллергии
Этот препарат может вызвать тяжелую аллергическую реакцию. Симптомы могут включать:
Симптомы могут включать:
- затрудненное дыхание
- отек горла или языка
- крапивница
- серьезные кожные реакции, которые могут вызвать такие симптомы, как покраснение кожи, волдыри или шелушение кожи (удаление омертвевших клеток)
При появлении этих симптомов позвоните в службу 911 или обратитесь в ближайшее отделение неотложной помощи.
Не принимайте этот препарат повторно, если у вас когда-либо возникала аллергическая реакция на него. Повторный прием может привести к летальному исходу (смерть).
Предупреждения для людей с определенными заболеваниями
Для людей с миастенией гравис: Если у вас миастения гравис, прием этого препарата может ухудшить ваши симптомы. Обязательно обсудите свое состояние с врачом, прежде чем принимать азитромицин.
Для людей с определенными проблемами с сердцем: При нарушении сердечного ритма, включая состояние, называемое удлинением интервала QT, прием этого препарата может повысить риск возникновения аритмии, которая может быть фатальной.Риску также подвержены люди с декомпенсированной (неконтролируемой) сердечной недостаточностью. Спросите своего врача, безопасен ли этот препарат для вас.
Предупреждения для других групп
Для беременных:
Азитромицин не оценивался в клинических исследованиях на беременных женщинах. Однако не было обнаружено, что при использовании во время беременности препарат увеличивает риск выкидыша, врожденных дефектов или других проблем.
Одно исследование на беременных крысах действительно показало повышенный риск гибели плода и задержку развития после рождения.Однако большинство исследований препарата на животных не показали повышенного риска врожденных дефектов. И имейте в виду, что исследования на животных не всегда предсказывают, что произойдет с людьми.
Прежде чем принимать азитромицин, проконсультируйтесь с врачом, если вы беременны или планируете забеременеть. Этот препарат следует использовать только в том случае, если он явно необходим.
Для кормящих женщин:
Азитромицин проникает в грудное молоко кормящих женщин. Из-за этого препарат может вызывать побочные эффекты у ребенка, находящегося на грудном вскармливании.Эти побочные эффекты могут включать диарею, рвоту и сыпь.
Прежде чем принимать азитромицин, обсудите с врачом, безопасно ли вам кормить грудью.
Здесь не могут быть указаны все возможные дозировки и лекарственные формы. Ваша дозировка, лекарственная форма и частота приема препарата будут зависеть от:
- вашего возраста
- состояния, которое лечат
- , насколько серьезно ваше состояние
- других заболеваний, которые у вас есть
- , как вы реагируете на первое доза
Формы и силы
Дженерик: Азитромицин
- Форма: таблетка для приема внутрь
- Сильные стороны: 250 мг, 500 мг, 600 мг
Торговая марка: Zithromax
- Форма : таблетка для приема внутрь
- Сильные стороны: 250 мг, 500 мг
При бронхите
Дозировка для взрослых (возраст 18 лет и старше)
Типичная дозировка составляет 500 мг один раз в день в течение 3 дней.Ваш врач может также назначить однократную дозу 500 мг в 1-й день, а затем 250 мг 1 раз в день в дни 2-5.
Для синусита
Дозировка для взрослых (в возрасте 18 лет и старше)
Типичная дозировка принимать по 500 мг 1 раз в сутки в течение 3 дней.
Дозировка для детей (возраст от 6 месяцев до 17 лет)
Типичная доза составляет 10 мг / кг веса тела один раз в день в течение 3 дней.
Дозировка для детей (в возрасте от 0 до 6 месяцев)
Этот препарат не следует применять у детей младше 6 месяцев.
При инфекциях кожи и кожных структур
Дозировка для взрослых (возраст 18 лет и старше)
Ваш врач может назначить однократную дозу 500 мг в 1-й день, а затем 250 мг 1 раз в день во 2-5 дни.
Для уретрита и цервицита
Дозировка для взрослых (в возрасте 18 лет и старше)
Если ваша инфекция не вызвана гонореей, вы обычно принимаете однократную дозу в 1 грамм. Если вы лечите гонорейную инфекцию, вы обычно принимаете однократную дозу в 2 грамма.
При язвенной болезни половых органов
Дозировка для взрослых (возраст 18 лет и старше)
Врач обычно назначает разовую дозу в 1 грамм.
Для острой инфекции среднего уха
Дозировка для детей (возраст от 6 месяцев до 17 лет)
Типичная доза составляет 30 мг / кг массы тела в виде однократной дозы или 10 мг / кг массы тела один раз на день в течение 3 дней. Врач также может назначить 10 мг / кг массы тела в 1-й день, а затем 5 мг / кг в день во 2-5 дни.
Дозировка для детей (в возрасте от 0 до 6 месяцев)
Этот препарат не следует применять у детей младше 6 месяцев.
При внебольничной пневмонии
Дозировка для взрослых (в возрасте 18 лет и старше)
Ваш врач может прописать 500 мг однократной дозой в первый день, а затем 250 мг один раз в день в дни со 2 по 5.
Дозировка для детей (возраст от 6 месяцев до 17 лет)
Дети этого возраста обычно принимают 10 мг / кг массы тела однократно в день 1.Затем они принимают 5 мг / кг один раз в день со 2 по 5 день.
Дозировка для детей (в возрасте от 0 до 6 месяцев)
Этот препарат не следует применять детям младше 6 месяцев.
Для комплексной болезни Mycobacterium avium
Дозировка для взрослых (в возрасте 18 лет и старше)
Для лечения типичная дозировка составляет 600 мг один раз в день, принимаемая с препаратом этамбутол.
Для профилактики обычная доза составляет 1200 мг один раз в неделю.
При фарингите или тонзиллите
Дозировка для взрослых (в возрасте 18 лет и старше)
Ваш врач может назначить однократную дозу 500 мг в первый день, а затем 250 мг один раз в день в дни 2-5.
Дозировка для детей (возраст от 2 до 17 лет)
Типичная доза составляет 12 мг / кг массы тела один раз в день в течение 5 дней.
Дозировка для детей (в возрасте от 0 до 2 лет)
Этот препарат не следует применять при этом состоянии у детей младше 2 лет.
Заявление об ограничении ответственности: Наша цель — предоставить вам самую актуальную и актуальную информацию. Однако, поскольку лекарства влияют на каждого человека по-разному, мы не можем гарантировать, что в этот список включены все возможные дозировки. Эта информация не заменяет консультацию врача. Всегда говорите со своим врачом или фармацевтом о дозировках, которые подходят вам.
Азитромицин обычно используется для краткосрочного лечения. Это сопряжено с риском, если вы не примете это, как предписано.
Если вы прекратите прием препарата или не принимаете его вообще: Ваша инфекция может не улучшиться или ухудшиться.
Если вы пропустите дозы или не принимаете лекарство по расписанию: Ваше лекарство может перестать действовать или полностью перестать действовать. Чтобы азитромицин работал хорошо, определенное количество должно постоянно находиться в вашем организме.
Если вы приняли слишком много: В вашем организме может быть опасный уровень препарата. Это может вызвать повреждение печени или нарушение сердечного ритма.
Если вы считаете, что приняли слишком много этого препарата, позвоните своему врачу или в местный токсикологический центр.Если у вас серьезные симптомы, позвоните 911 или сразу же обратитесь в ближайшее отделение неотложной помощи.
Что делать, если вы пропустите прием: Примите дозу, как только вспомните. Но если вы помните всего за несколько часов до следующей запланированной дозы, примите только одну дозу. Никогда не пытайтесь наверстать упущенное, принимая сразу две дозы. Это может вызвать опасные побочные эффекты.
Как узнать, действует ли лекарство: Ваша инфекция должна исчезнуть.
Если вы примете слишком много азитромицина, у вас может быть опасный уровень препарата в организме.Это может вызвать повреждение печени и нарушение сердечного ритма. Если вам кажется, что вы приняли слишком много этого препарата, позвоните своему врачу или в местный токсикологический центр. Если у вас серьезные симптомы, позвоните 911 или сразу же обратитесь в ближайшее отделение неотложной помощи.
Общие
- Вы можете принимать этот препарат независимо от приема пищи. Однако прием его во время еды может помочь уменьшить некоторые побочные эффекты, такие как расстройство желудка и тошнота.
Хранение
- Храните этот препарат при комнатной температуре от 20 до 25 ° C (68–77 ° F).Вы можете кратковременно хранить его при температуре от 59 ° F до 86 ° F (от 15 ° C до 30 ° C).
- Не храните это лекарство во влажных или сырых местах, например в ванных комнатах.
Запасные части
Рецепт этого лекарства является многоразовым. Вам не потребуется новый рецепт для пополнения запасов этого лекарства. Ваш врач напишет количество добавок, разрешенных к вашему рецепту.
Путешествие
Путешествуя с лекарствами, следуйте этим советам:
- Всегда носите с собой лекарства, например, в ручной клади.
- Не беспокойтесь о рентгеновских аппаратах в аэропортах. Они не повредят твоему лекарству.
- Возможно, вам потребуется показать персоналу аэропорта этикетку аптеки с лекарствами. Всегда носите с собой оригинальную коробку с рецептурной этикеткой.
- Не кладите это лекарство в бардачок в машине и не оставляйте его в машине. Избегайте этого в очень жаркую или очень холодную погоду.
Класс препаратов — это группа препаратов, которые действуют аналогичным образом. Эти препараты часто используются для лечения схожих состояний.
Азитромицин относится к классу лекарств, называемых макролидными антибиотиками. Антибиотики — это лекарства, используемые для лечения инфекций, вызванных бактериями. Каждый антибиотик работает только против инфекций, вызванных определенными типами бактерий, поэтому существует множество классов и типов антибиотиков.
Макролидные антибиотики обычно используются для лечения таких инфекций, как ангина, сифилис, болезнь Лайма и респираторные инфекции. Они также используются для лечения инфекций, вызванных микоплазмами, которые могут вызывать такие заболевания, как пневмония.Другие антибиотики из группы макролидов, доступные в Соединенных Штатах, — это кларитромицин и эритромицин.
Существуют и другие лекарства для лечения вашего состояния. Некоторые из них могут подойти вам лучше, чем другие. Поговорите со своим врачом о других вариантах лекарств, которые могут вам помочь.
Q: В чем разница между азитромицином и амоксициллином?
A: Одно отличие состоит в том, что оба этих препарата убивают бактерии, но действуют по-разному.Некоторые из других различий между этими двумя препаратами заключаются в том, к какому классу они относятся, при каких состояниях они используются для лечения и как часто их принимают.
Азитромицин относится к классу препаратов, называемых макролидными антибиотиками, как описано в этой статье. Амоксициллин относится к классу бета-лактамных антибиотиков. Это большой класс, в который входят такие препараты, как пенициллин.
Азитромицин и амоксициллин можно использовать для лечения нескольких одинаковых состояний. К ним относятся бронхит, синусит, ангина, пневмония, инфекции уха, кожные инфекции и инфекции нижних дыхательных путей.Однако у них есть отличия.
Азитромицин также можно использовать для лечения гонореи, комплекса микобактерий avium и воспалительных заболеваний органов малого таза. Амоксициллин также можно использовать для лечения инфекций мочевыводящих путей и инфекций H. pylori , которые могут вызвать язву желудка.
Самая большая разница для вас может заключаться в том, как часто вам нужно их принимать. Азитромицин можно принимать один раз в день в течение от 1 до 5 дней, в зависимости от состояния, которое лечат. С другой стороны, амоксициллин часто принимают два или три раза в день в течение 10–14 дней.
— Новости медицины сегодня Медицинская бригада
Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Заявление об отказе от ответственности: Медицинские новости Сегодня компания сделала все возможное, чтобы вся информация была фактически верной, исчерпывающей и актуальной. Однако эту статью не следует использовать вместо знаний и опыта лицензированного специалиста в области здравоохранения.Перед приемом каких-либо лекарств всегда следует проконсультироваться с врачом или другим медицинским работником. Информация о лекарствах, содержащаяся здесь, может быть изменена и не предназначена для охвата всех возможных применений, указаний, мер предосторожности, предупреждений, лекарственного взаимодействия, аллергических реакций или побочных эффектов. Отсутствие предупреждений или другой информации о конкретном лекарстве не означает, что лекарство или комбинация лекарств безопасны, эффективны или подходят для всех пациентов или всех конкретных применений.




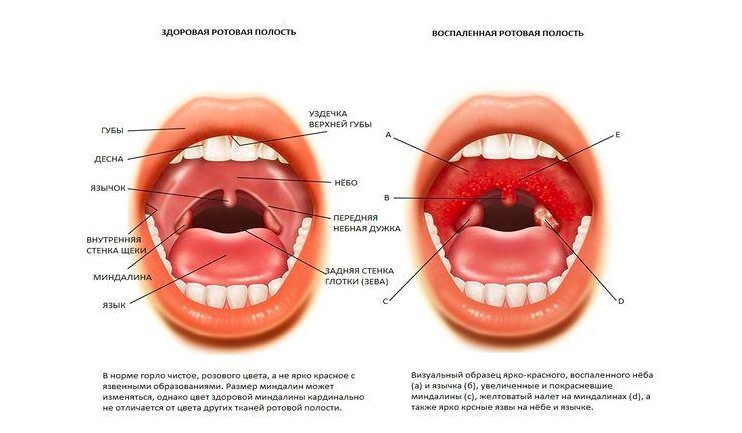



 Также сообщите своему врачу обо всех других лекарствах, которые вы принимаете, перед началом приема этого препарата.
Также сообщите своему врачу обо всех других лекарствах, которые вы принимаете, перед началом приема этого препарата.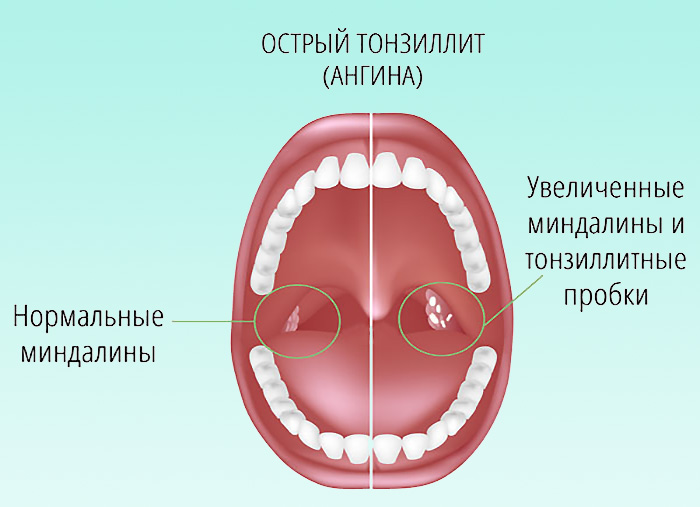 Азитромицин может ухудшить симптомы миастении, состояния, которое вызывает такие симптомы, как слабость в мышцах, используемых для движения. Азитромицин также может вызывать подобное состояние, называемое миастеническим синдромом. Если у вас миастения, обязательно сообщите своему врачу, прежде чем принимать азитромицин.
Азитромицин может ухудшить симптомы миастении, состояния, которое вызывает такие симптомы, как слабость в мышцах, используемых для движения. Азитромицин также может вызывать подобное состояние, называемое миастеническим синдромом. Если у вас миастения, обязательно сообщите своему врачу, прежде чем принимать азитромицин. diff ). Помимо диареи, симптомы могут включать:
diff ). Помимо диареи, симптомы могут включать: Прием этого противовирусного препарата с азитромицином может вызвать проблемы с печенью или слухом. Ваш врач будет следить за этими побочными эффектами.
Прием этого противовирусного препарата с азитромицином может вызвать проблемы с печенью или слухом. Ваш врач будет следить за этими побочными эффектами.