ЧТО НУЖНО ЗНАТЬ ОБ АСТМЕ – Allergialiit
Доктор Трийне Аннус
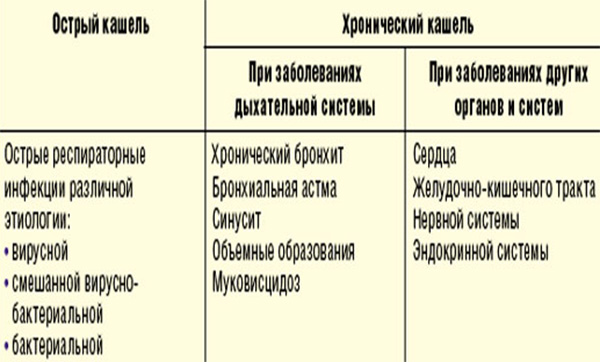
АСТМА – воспалительное заболевание бронхов, сопровождающееся сужением бронхов.Это обусловлено повышенной чувствительностью бронхов к различным факторам. Почему у некоторых людей дыхательные пути так реагируют, не совсем ясно. Определенную роль здесь играет наследственная предрасположенность.
Причины сужения бронхов:
• СПАЗМ МЫШЦ В СТЕНКЕ БРОНХОВ
• ОТЕК СЛИЗИСТОЙ ОБОЛОЧКИ БРОНХОВ
• УВЕЛИЧЕНИЕ ВЫДЕЛЕНИЯ СЛИЗИ В БРОНХАХ
В результате сужения бронхов затрудняется движение воздуха, особенно при выдохе, и появляются характерные симптомы бронхиальной астмы:
• СУХОЙ КАШЕЛЬ
• СВИСТЯЩЕЕ ДЫХАНИЕ
• ЗАТРУДНЕННОЕ ДЫХАНИЕ
Течение астмы может быть различным:
От покашливания до тяжелых приступов удушья. От 1-2 приступов в год до ежедневных приступов. Приступу астмы могут предшествовать водянистый насморк, зуд носа, кожи, головокружение, иногда тошнота. Приступы астмы появляются чаще ночью или рано утром.
Приступы астмы появляются чаще ночью или рано утром.
Факторы, вызывающие приступы астмы:
• аллергены: бытовая пыль, клещ бытовой пыли, шерсть, перхоть и выделения домашних животных, споры плесневых грибков, пыльца деревьев и растений, пищевые продукты
• загрязнение воздуха: табачный дым, химикаты, резкие запахи, вых-лопные газы
• некоторые лекарства (например, аспирин)
• пищевые добавки
• холодный воздух, изменения атмосферного давления
• физическая нагрузка
• нервный стресс
Причины, вызывающие приступ, у каждого человека различные. Важно знать и избегать их.
ПРИ ЛЕЧЕНИИ АСТМЫ ВАЖНО ИЗБЕГАТЬ КОНТАКТА С ФАКТОРАМИ, ВЫЗЫВАЮЩИМИ ПРИСТУПЫ АСТМЫ
Если избежать контакта не удается, приходится пользоваться лекарствами.
БРОНХОРАСШИРИТЕЛИ
Быстро снимают приступ астмы.
 ИХ ВСЕГДА НАДО ИМЕТЬ ПРИ СЕБЕ. Для длительного постоянного применения они не пригодны.
ИХ ВСЕГДА НАДО ИМЕТЬ ПРИ СЕБЕ. Для длительного постоянного применения они не пригодны.ЛЕКАРСТВА ПРОТИВ ВОСПАЛЕНИЯ И АЛЛЕРГИИ
Предупреждают появление новых приступов и способствуют оздоровлению слизистой оболочки бронхов, но не снимают приступ астмы. Пользоваться ими нужно постоянно – месяцы, годы, но они не подходят для оказания первой помощи при приступе астмы.
Предпочтительно лекарства вдыхать прямо в бронхи с помощью аэрозольных или порошковых ингаляторов. Важно научиться ими правильно пользоваться.
С восстановлением носового дыхания облегчается течение астмы. В носу вдыхаемый воздух увлажняется, обогревается, очищается и поэтому меньше раздражает бронхи.
Важно уметь оценивать состояние своего здоровья, чтобы своевременно выявить ухудшение. Коррекцией режима и лечения можно предупредить приступ.

Большую помощь при этом оказывает регулярное определение (2 раза в день) максимальной скорости движения выдыхаемого воздуха. Для этого пользуются простым прибором – РЕF-метром.
Снижение показателей указывает на сужение бронхов.
СИМПТОМЫ , УКАЗЫВАЮЩИЕ НА УХУДШЕНИЕ СОСТОЯНИЯ:
• СИМПТОМЫ БОЛЕЗНИ УЧАЩАЮТСЯ И ТЯЖЕЛЕЮТ (например, увеличивается выделение мокроты)
• НОЧНЫЕ ПРОБУЖДЕНИЯ ОТ КАШЛЯ ИЛИ УДУШЬЯ
• ПЛОХАЯ ПЕРЕНОСИМОСТЬ ФИЗИЧЕСКОЙ НАГРУЗКИ
• ПРИЕМ БРОНХОРАСШИРИТЕЛЕЙ ЧЧАЩАЕТСЯ
• ПОКАЗАТЕЛИ РЕF-МЕТРА СНИЖАЮТСЯ, РАЗНИЦА МЕЖДУ УТРЕННИМИ И ВЕЧЕРНИМИ ПОКАЗАТЕЛЯМИ УВЕЛИЧИВАЕТСЯ
ПЕРВАЯ ПОМОЩЬ ПРИ ПРИСТУПЕ АСТМЫ
• СПОКОЙНАЯ ОБСТАНОВКА
• ПО ВОЗМОЖНОСТИ ПРЕКРАТИТЬ ДЕЙСТВИЕ ФАКТОРА, ВЫЗВАВШЕГО ПРИСТУП (например, покинуть помещение, где находятся животные)
• ПРИНЯТЬ УДОБНОЕ ПОЛОЖЕНИЕ, СТАРАТЬСЯ ВЫДЫХАТЬ спокойно и ГЛУБОКО
• ПИТЬ ПОБОЛЬШЕ ЖИДКОСТИ
• ВДЫХАТЬ ЛЕКАРСТВО, РАСШИРЯЮЩЕЕ БРОНХИ ПРОДОЛЖАТЬ ПОСТОЯННОЕ ПРОТИВОВОСПАЛИТЕЛЬНОЕ ЛЕЧЕНИЕ
Проводя правильное лечение и соблюдая правильный стиль жизни, человек чувствует себя здоровым, что способствует полному выздоровлению.
 Пред-расположенность к астме пожизненная, и нарушения в стиле жизни могут вызвать обострение приступов.
Пред-расположенность к астме пожизненная, и нарушения в стиле жизни могут вызвать обострение приступов.ПОЭТОМУ НУЖНО СОБЛЮДАТЬ СЛЕДУЮЩЕЕ:
• в квартире воздух должен быть свежим и чистым, избегать излишних предметов, собирающих пыль, не курить, не содержать домашних животных
• при выборе профессии учитывать необходимость отсутствия контактов с химикатами, животными и различной пылью
• физические упражнения при астме не противопоказаны, а даже необходимы. Нужно только подобрать подходящие упражнения и вид спорта. Большинству подходит плавание. Если физическая нагрузка (особенно в холодное время года) все же вызывает приступы астмы, их можно предотвратить предварительной ингаляцией бронхорасширителя. Даже среди олимпийских чемпионов есть астматики.
ВАЖНО ПОМНИТЬ, ЧТО ЧЕЛОВЕК
Бронхиальная астма — признаки, симптомы, диагностика
Бронхиальная астма – это воспалительные процессы в дыхательных путях, зачастую сопровождающиеся кашлем, одышкой и удушьем. Болеют бронхиальной астмой люди всех возрастов, но большая часть из них это дети. У которых с возрастом эта болезнь часто проходит сама собой.
Бронхиальная астма является наиболее распространенным видом астмы и имеет несколько подвидов: астма напряжения, кашлевая, профессиональная, ночная, аспириновая.
Астма напряжения. Признаки прогрессирования этого недуга проявляются, как правило, во время интенсивной физической нагрузки. У пациента отмечается затруднённое дыхание, сильный кашель. Максимально дыхательные пути сужаются через 5–20 минут после начала выполнения определённых упражнений. Лечение такого состояния сводится к тому, что пациенту необходимо будет пользоваться ингаляторами, чтобы контролировать возникновение таких приступов.
Кашлевая астма. Основным признаком недуга является сильный кашель, который продолжается длительное время.
Профессиональная астма. Возбудители этого вида астмы располагаются непосредственно на рабочем месте человека. Чаще всего человек отмечает, что обострение заболевания у него развивается в рабочие дни, а в выходные симптомы уменьшаются. Основные симптомы: кашель, насморк, глаза слезятся. Развитие такой астмы наблюдается у людей следующих профессий: парикмахер, фермер, столяр, художник.
Ночная астма. В случае развития этого заболевания, симптомы более интенсивно проявляются ночью, во время сна. Основные симптомы: сильный кашель; затруднённое дыхание; свистящее дыхание. Стоит отметить, что по статистике, большее количество смертельных случаев из-за астмы происходило именно ночью. Это обусловлено множеством факторов: Бронхиальная астма снижением работоспособности лёгких во время сна; горизонтальным положением тела; нарушением циркадианного ритма и прочее.
Это обусловлено множеством факторов: Бронхиальная астма снижением работоспособности лёгких во время сна; горизонтальным положением тела; нарушением циркадианного ритма и прочее.
Аспириновая астма. Вариант астмы, при которой одним из факторов, способствующих сужению бронхов, являются нестероидные противовоспалительные препараты (НПВП), в том числе и ацетилсалициловая кислота. Складывается из триады симптомов (триада Фернана-Видаля): полипозный риносинусит, приступы удушья и непереносимость НПВП.
Признаки и симптомы бронхиальной астмы
К первым симптомам, по которым можно распознать бронхиальную астму относятся:
- Сильный кашель. Затруднённый и сухой, когда человек будто бы не может откашляться. Когда приступ заканчивается, вероятно появление небольшого количества влаги в виде слизи.
- Частое дыхание. Приступы часто могут быть с затрудненным дыханием. Когда больному тяжело вдыхать воздух, и еще тяжелее делать выдохи.
- Хрип.
 Приступы бронхиальной астмы сопровождаются свистящим хрипом, который можно услышать даже на расстоянии.
Приступы бронхиальной астмы сопровождаются свистящим хрипом, который можно услышать даже на расстоянии. - Приступ удушья. Удушье или одышка может произойти очень внезапно. Как ночью во время сна, так и днем при любой физической нагрузке. Когда человек дышит пылью, дымом или загрязненным воздухом.
Чем тяжелее стадия болезни, тем более тяжелыми могут быть ее симптомы, например: учащенное сердцебиение (до 125-135 ударов в минуту, когда для астматиков нормой считается 90 ударов в минуту) или ярко выраженное головокружение (признак недостатка кислорода при бронхиальной астме).
Диагностика
Для того, чтобы диагностировать бронхиальную астму, нужно для начала тщательно исследовать свою семью, вплоть до бабушек и дедушек на наличие этого заболевания.
Затем обратиться к специалисту, который проверит пациента на наличие высыпаний на кожном покрове, которые свидетельствуют о чувствительности пациента к различным аллергенам и послушает легкие на наличие хрипов. После этого могут быть проведены специальные тесты и забор анализов крови и мокроты.
После этого могут быть проведены специальные тесты и забор анализов крови и мокроты.
В программу диагностики могут входить:
- спирометрия – тест на работу лёгких;
- пикфлоуметрия – исследования на определение скорости потока воздуха;
- рентгенография грудной клетки;
- тесты на выявление аллергии – для определения причины развития недуга;
- тест на определение концентрации оксида воздуха — это позволяет диагностировать воспаление верхних дыхательных путей.
По результатам диагностики врач подберет лечение, в соответствии с выраженностью ваших симптомов. Полностью это заболевание не лечится. Но при соблюдении правильного образа жизни и рекомендаций врача можно продлить период ремиссии и свести к минимуму частоту приступов.
Бронхиальная астма — воспаление бронхов.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Воспалительное поражение дыхательных путей, характеризующееся сужением просвета бронхов, проявляется периодическими приступами кашля, одышки, свистящих хрипов.
Дыхательная система человека устроена подобно дереву: воздух проходит из трахеи бронхи, сначала в крупные, а затем во все более мелкие (мелкие бронхи называются бронхиолами) и потом уже попадают в альвеолы, откуда кислород уже и всасывается в кровь.
Бронхиальная астма — это заболевание, в основе которого лежит повышенная чувствительность бронхов к различным раздражителям (в частности, аллергенам). В ответ на действие этих раздражителей развивается сужение (обструкция) бронхов. Этот процесс обусловлен несколькими причинами: повышением тонуса бронхов, избыточного отделяемого в просвет бронхов и их воспаления. При астме приступы чаще всего возникают эпизодически, например после контакта с раздражителем. При тяжелой астме обструкция бронхов часто сохраняется и между приступами.
Одно из наиболее опасных осложнений бронхиальной астмы — астматический статус — угрожающий жизни приступ, не поддающийся обычному лечению. Такие пациенты нуждаются в немедленной госпитализации в отделение реанимации.
Бронхиальная астма — очень распространенное заболевание, ею страдает примерно 5% населения. Среди детей распространенность астмы еще выше, во многих случаях у детей она проходит. Бронхиальная астма у взрослых — это хроническое заболевание, требующее постоянного лечения под руководством специалиста.
Большую роль в возникновении астмы играет наследственность: если один из родителей страдает астмой, то вероятность того, что она возникнет у ребенка составляет почти 50%, а если оба — 65%.
Виды астмы
У многих больных бронхиальной астмой вырабатываются антитела к одному или нескольким аллергенам. Эта форма получила название аллергической бронхиальной астмы. Она нередко сочетается с кожными болезнями (нейродермитом) и аллергическим ринитом (насморком). Аллергическую бронхиальную астму называют еще экзогенной, в противоположность эндогенной бронхиальной астме, в развитии которой не играют роль ни предрасположенность к аллергии, ни аллергены из окружающей среды.
Аллергическая бронхиальная астма обычно развивается в детском и молодом возрасте. К самым частым аллергенам относятся пыльца, плесневые грибы, тараканы, домашняя пыль и эпидермис (внешний слой кожи) животных, особенно кошек.
Пищевые аллергены бывают причиной астмы гораздо реже, чем воздушные, но некоторые продукты и пищевые добавки могут провоцировать тяжелые приступы. Нередко у больных бронхиальной астмой обнаруживают рефлюкс-эзофагит (заброс кислого содержимого желудочка обратно в пищевод), и его лечение может уменьшить тяжесть бронхиальной астмы.
При бронхиальной астме повышена чувствительность дыхательных путей к целому ряду раздражителей, в том числе к холодному воздуху, парфюмерии, дыму. Приступ удушья могут спровоцировать тяжелая физическая нагрузка и учащенное, избыточное дыхание (вызванное смехом или плачем).
Лекарственные средства служат причиной примерно 10% приступов бронхиальной астмы. Самый частый вид лекарственной астмы — аспириновая астма. Непереносимость аспирина и других нестероидных противовоспалительных средств обычно развивается в 20—30 лет.
Непереносимость аспирина и других нестероидных противовоспалительных средств обычно развивается в 20—30 лет.
Приступ бронхиальной астмы могут спровоцировать бета-адреноблокаторы (пропранолол, метопролол, тимолол), в том числе те, которые входят в состав глазных капель.
Жалобы
Основные жалобы — одышка (ощущение удушья, нехватки воздуха), кашель, свистящее дыхание.
Одышку периодически то нарастает, то уменьшается. Нередко она усиливается ночью, и может выясниться, что появилась она после острого респираторного заболевания (простуды) или вдыхания какого-либо раздражающего вещества. Хотя при обструкции бронхов сопротивление воздушному потоку усиливается на выдохе, больные обычно жалуются на затруднение вдоха (что вызвано усталостью дыхательных мышц).
Кашель иногда бывает единственной жалобой, тогда подтвердить диагноз помогает исчезновение или ослабление его после назначения бронходилататоров (средств, расширяющих бронхи). Появление кашля с мокротой во время приступа предвещает его окончание. Приступ астмы обычно развивается в течение 10—30 минут после контакта с аллергеном или раздражающим веществом.
Приступ астмы обычно развивается в течение 10—30 минут после контакта с аллергеном или раздражающим веществом.
Диагностика
Основной метод диагностики бронхиальной астмы — спирометрия (исследование функции внешнего дыхания). Спирометрия заключается в том, что пациент совершает форсированный (усиленный) выдох в аппарат, и тот рассчитывает основные параметры дыхания. К главным из них относятся объем форсированного выдоха за 1-ю секунду и пиковая объемная скорость. Спирометрия почти обязательно включает в себя и исследование реакции на бронходилататоры: для этого пациенту дают сделать несколько (обычно четыре) вдоха сальбутамола или иного бронходилататора быстрого действия и проводят спирометрию повторно.
Спирометрию необходимо проводить и для контроля за ходом лечения астмы: необходимо ориентироваться не только на наличие или отсутствие жалоб на фоне лечения, но и на объективные показатели, которые дает спирометрия. Существуют несложные приборы (пикфлуометры) для самостоятельного использования больными астмой.
В межприступный период функция легких может быть нормальной; иногда в этих случаях проводят провокационные пробы, обычно с метахолином. Отрицательная проба с метахолином исключает бронхиальную астму, но положительная — еще не подтверждает этот диагноз. Проба с метахолином положительна у многих здоровых людей; она может быть положительной, например, в течение нескольких месяцев после респираторной вирусной инфекции.
Рентгенография грудной клетки обязательна при тяжелых приступах, так как позволяет выявить скрытые осложнения, требующие немедленного лечения.
Лечение
Лечение назначают в соответствии с тяжестью и длительностью заболевания. Течение бронхиальной астмы предсказать невозможно, и ее лечение требует от врача индивидуального подхода к каждому больному. Показано, что частота госпитализаций ниже среди тех больных, за которыми тщательно наблюдают и которых обучают правильно применять лекарственные средства.
Форма назначения противоастматических препаратов бывает разной: широко используют ингаляторы (индивидуальные и компрессорные — так называемые небулайзеры) и турбухалеры (для вдыхания порошкообразных препаратов). Преимущество ингаляционного введения в сравнении с пероральным (внутрь) и парентеральным (внутривенно) путями введения состоит в том, что в легких достигается более высокая концентрация препарата, а число побочных эффектов минимально. Иногда целесообразно назначить лекарственное средство именно внутрь или реже парентерально, так как эти пути введения позволяют препарату достичь тех участков легких, в которые не может проникнуть аэрозоль из-за тяжелого бронхоспазма и закупорки бронхов мокротой.
Преимущество ингаляционного введения в сравнении с пероральным (внутрь) и парентеральным (внутривенно) путями введения состоит в том, что в легких достигается более высокая концентрация препарата, а число побочных эффектов минимально. Иногда целесообразно назначить лекарственное средство именно внутрь или реже парентерально, так как эти пути введения позволяют препарату достичь тех участков легких, в которые не может проникнуть аэрозоль из-за тяжелого бронхоспазма и закупорки бронхов мокротой.
Широко применяют ингаляционные бета-адреностимуляторы, в том числе сальбутамол, тербуталин, битолтерол и пирбутерол. Эти препараты действуют дольше, чем их предшественники, и реже вызывают сердечно-сосудистые осложнения. Самым продолжительным действием обладает сальметерол. Его можно использовать для профилактики ночных приступов. Однако эффект сальметерола развивается медленно, и препарат не подходит для лечения приступов.
Есть опасение, что к адреностимуляторам развивается привыкание. И хотя этот процесс воспроизводится в эксперименте на лабораторных животных, клиническое значение привыкания пока не ясно. В любом случае возникшая у больного потребность в более частом применении препарата должна побудить пациента немедленно обратиться к своему врачу, так как может быть признаком перехода астмы в более тяжелую форму и необходимости в дополнительном лечении. Раньше ингаляционные адреностимуляторы рекомендовали применять регулярно (например, по 2 вдоха 4 раза в сутки), но ввиду частых сердечно-сосудистых осложнений и привыкания в настоящее время при легком течении бронхиальной астмы допускается более редкое применение, а также применение по необходимости.
И хотя этот процесс воспроизводится в эксперименте на лабораторных животных, клиническое значение привыкания пока не ясно. В любом случае возникшая у больного потребность в более частом применении препарата должна побудить пациента немедленно обратиться к своему врачу, так как может быть признаком перехода астмы в более тяжелую форму и необходимости в дополнительном лечении. Раньше ингаляционные адреностимуляторы рекомендовали применять регулярно (например, по 2 вдоха 4 раза в сутки), но ввиду частых сердечно-сосудистых осложнений и привыкания в настоящее время при легком течении бронхиальной астмы допускается более редкое применение, а также применение по необходимости.
Ингаляционные глюкокортикоиды широко применяют при бронхиальной астме. Они предназначены для достижения максимального местного эффекта при минимальном всасывании и наименьших осложнениях. Их можно использовать для отмены глюкокортикоидов после длительного приема, для ослабления зависимости от адреностимуляторов и уменьшения частоты приступов при физической нагрузке. Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Метилксантины (теофиллин, эуфиллин) для лечения бронхиальной астмы в настоящее время почти не используют.
Антагонисты лейкотриенов — препараты, блокирующие лейкотриеновые рецепторы (зафирлукаст, монтелукаст), как правило, применяют при легком или среднетяжелом течении астмы, обычно в комбинации с другими препаратами.
Ингаляционные M-холиноблокаторы (например, ипратропия бромид) применяют главным образом при хроническом обструктивном бронхите, но в ряде случаев — и при бронхиальной астме.
При бронхиальной астме, обусловленной аллергией на клещей и отдельные виды пыльцы, в отсутствие помощи от обычного медикаментозного лечения может помочь десенсибилизация, хотя наиболее эффективна она все-таки при аллергическом рините.
Бронхиальная астма у детей: симптомы и лечение | Новости
Кто хоть однажды видел приступ удушья при бронхиальной астме у детей, тот вряд ли его забудет: ребенок вдохнул и не может выдохнуть, в груди у него все свистит и хрипит, он задыхается, губы синеют, в глазах смертельный ужас. Как помочь больному малышу? Можно ли избежать этого недуга?
Рассказывает врач пульмонолог-аллерголог высшей категории Наталья КРАСКОВСКАЯ.
Бронхиальная астма является одним из самых распространенных заболеваний детского возраста. От 5 до 10 процентов детей страдают этим заболеванием, и с каждым годом показатель увеличивается. Серьезную тревогу вызывает также рост смертности от бронхиальной астмы и количества госпитализаций в педиатрические учреждения.
В настоящее время бронхиальную астму у детей рассматривают как хроническое заболевание, основу которого составляют аллергическое воспаление дыхательных путей и гиперреактивность бронхов. Оно характеризуется периодически возникающими приступами затрудненного дыхания или удушья вследствие бронхоспазма, гиперсекреции слизи и отека слизистой оболочки бронхов. На основании типичных приступов удушья врач определяет диагноз “бронхиальная астма”. Иногда его ставят даже в тех случаях, когда у ребенка отмечается длительный сухой приступообразный кашель, который усиливается по ночам или при пробуждении.
Оно характеризуется периодически возникающими приступами затрудненного дыхания или удушья вследствие бронхоспазма, гиперсекреции слизи и отека слизистой оболочки бронхов. На основании типичных приступов удушья врач определяет диагноз “бронхиальная астма”. Иногда его ставят даже в тех случаях, когда у ребенка отмечается длительный сухой приступообразный кашель, который усиливается по ночам или при пробуждении.
Чаще всего бронхиальная астма возникает у детей школьного возраста, но может начаться и в грудничковом возрасте. До 11 лет встречается она чаще у мальчиков — это связано с анатомическими особенностями дыхательного тракта: он более узкий, чем у девочек. После 11 лет эта разница исчезает. У взрослых заболевание встречается чаще у женщин, чем у мужчин.
Причины бронхиальной астмы
— атопическую бронхиальную астму, связанную с попаданием в бронхи аллергена и развитие аллергической реакции;
— инфекционно-зависимую, неаллергическую, развивающуюся на фоне инфекционного поражения дыхательных путей.
При атопической бронхиальной астме приступ удушья развивается только при наличии аллергенов — разных веществ, обладающих общим свойством вызывать аллергическое воспаление.
У детей до года чаще всего виновниками заболевания оказываются пищевые и лекарственные аллергены: белок коровьего молока, прикормы, содержащие консерванты, цитрусовые, шоколад, яйца, клубника, мед. После двух лет на смену пищевым аллергенам приходят бытовые и грибковые. Самые распространенные — это микроскопические домашние клещи. Они живут в плинтусах, коврах, одеялах, в подушках и являются причиной круглогодичной астмы. Клещ достаточно нежен, погибает при низких и высоких температурах. Не зря раньше матрасы на мороз выносили. К бытовым аллергенам относятся также: домашняя пыль; шерсть и перхоть кошек и собак; корм рыбок, споры плесневых грибков, растущих в помещениях; тараканы и грызуны, у последних аллергеном является запах мочи и запах их самих.
У детей старше 3—4 лет самой частой причиной атопической бронхиальной астмы является аллергия на пыльцу растений и перекрестные реакции с пищевыми аллергенами.
При инфекционно-зависимой неаллергической бронхиальной астме перенесенные в раннем возрасте тяжелые респираторные инфекции, пневмонии, бронхиты, приводят к повреждению слизистой оболочки бронхов, снижают ее защитную функцию, способствуют повышенной выработке иммуноактивных веществ, что приводит к гиперреактивности бронхов, проявляющейся клиническими признаками бронхиальной астмы.
Факторы, предрасполагающие к развитию бронхиальной астмы
Наследственность. Бронхиальная астма развивается у людей с наследственной предрасположенностью к аллергиям. Замечено, что ребенку это заболевание передается, как правило, от отца. В 80 процентах случаях у больных детей аллергией страдают оба родителя.
Течение беременности. Когда беременность протекает с токсикозами, профессиональными вредностями, инфекциями во время беременности, а также несоблюдением диеты и употреблением продуктов, опасных с точки зрения аллергии, — риск развития бронхиальной астмы у ребенка резко повышается.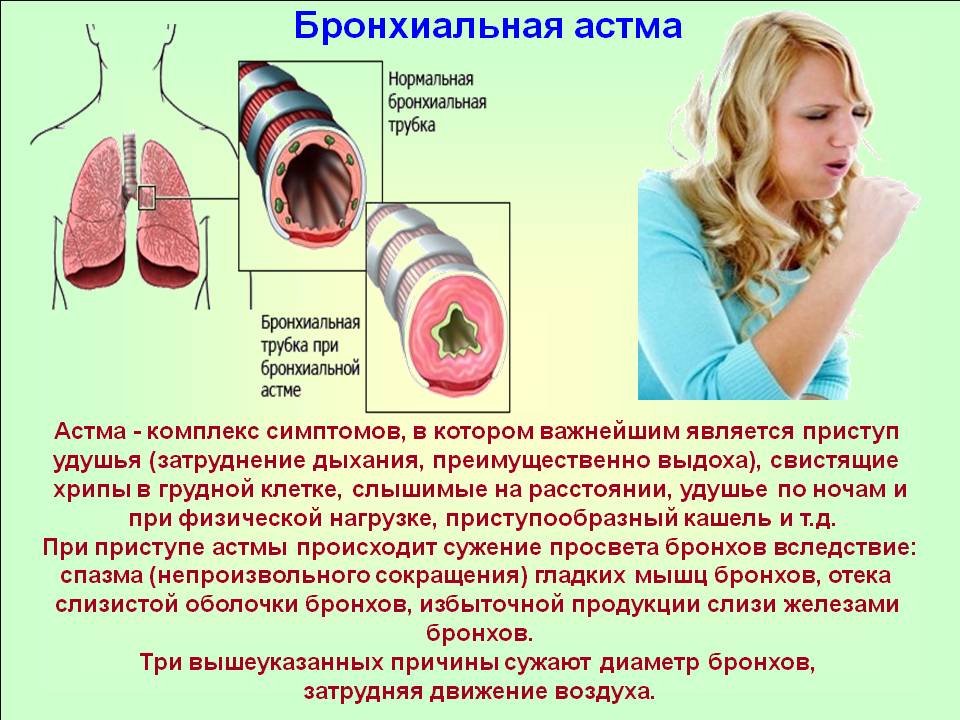
Плохая экологическая обстановка, особенно в крупных, промышленных городах, каким и является Красноярск. Воздух, которым мы дышим, насыщен отходами промышленных предприятий: окисью азота, формальдегидом, серой — это так называемые полютанты, вещества аллергизирующие организм человека.
Табакокурение взрослых. Пассивное курение крохи, когда взрослые курят при ребенке, приводит к сильнейшему раздражению его слизистых оболочек бронхов. Особенно опасно курение матери во время беременности.
Триггеры — так называют пусковые механизмы недуга. Они не имеют отношения к возникновению самой болезни, но провоцируют ее обострение. Например, воздействие холодного воздуха, изменение погоды, ОРВИ. Это могут быть и чрезмерные физические нагрузки. Для детей характерна так называемая астма физического напряжения, когда приступы провоцируются быстрой ходьбой или бегом. Смех, испуг и другие сильные эмоции, а также резкие запахи тоже могут стать причиной приступа астмы.
Бронхоспазм можно увидеть и услышать
В связи с особенностями организма у детей до 3 лет приступы астмы сопровождаются значительным отеком слизистой оболочки бронхов с обильным выделением в их просвет слизи, что характеризуются большим количеством влажных хрипов, разных по силе. Зачастую приступ развивается следующим образом. Утром у малыша появляется жидкие водянистые выделения из носа. Температура тела, как правило, нормальная. Ребенок начинает чихать, чешет нос, а через некоторое время начинает подкашливать. После дневного сна, а чаще к ночи или ночью кашель усиливается. Он становится приступообразным, упорным. На вершине кашля возможна рвота, в содержимом которой можно заметить вязкую слизистую мокроту. Именно вязкая мокрота провоцирует рвотный рефлекс. Ребенок становится беспокойным, не желает лежать, дышит часто, при этом выдох затруднен. Ему трудно дышать, в дыхании участвует вспомогательная мускулатура: втягивается участок шеи над грудиной, задействованы межреберные мышцы и мышцы живота. Малыш стремится занять удобное полусидячее положение, облегчающее дыхание. При этом дыхание становится шумным, свистящим, его слышно со стороны. Крылья носа раздуваются, набухают шейные вены, кожа носогубного треугольника, кистей и стоп становится синюшной.
Малыш стремится занять удобное полусидячее положение, облегчающее дыхание. При этом дыхание становится шумным, свистящим, его слышно со стороны. Крылья носа раздуваются, набухают шейные вены, кожа носогубного треугольника, кистей и стоп становится синюшной.
У детей после 3 лет выделение слизи в просвет бронхов и воспалительный отек слизистой оболочки уже не столь значительны. Поэтому для приступа характерны чувство сдавления в груди. Он сопровождается сухими свистящими хрипами, выдох затруднен, в дыхании участвует вспомогательная мускулатура. Нередко приступ бронхиальной астмы может протекать в виде сухого упорного надсадного приступообразного кашля.
Симптомы болезни, как правило, появляются или усиливаются ночью и в утренние часы, что связано с суточными биоритмами. Ночью становится максимальной концентрация в крови биологически активных веществ, способных вызывать сужение бронхов. Кроме того, в ночное время активизируется парасимпатическая нервная система, влияющая на тонус гладких мышц, а уровень гормонов, способных расширять бронхи, становится минимальным — гормоны “спят”. В результате происходит спазм гладкой мускулатуры бронхов. К тому же во время сна у детей значительно снижается активность мышц, участвующих в дыхании. При этом увеличивается время выдоха и изменяется соотношение времени выдоха и вдоха, и это тоже способствует развитию ночных приступов удушья
В результате происходит спазм гладкой мускулатуры бронхов. К тому же во время сна у детей значительно снижается активность мышц, участвующих в дыхании. При этом увеличивается время выдоха и изменяется соотношение времени выдоха и вдоха, и это тоже способствует развитию ночных приступов удушья
Если приступ бронхоспазма продолжается более 6 часов, развивается астматический статус — тяжелейшее состояние организма, ведущее к смерти от недостатка кислорода. Но даже когда с помощью различных средств удается снять бронхоспазм и прекратить приступ удушья, воспаление на слизистых бронхов еще долго продолжается и чаще всего становится хроническим. Вот почему течение бронхиальной астмы циклическое: фаза обострения в виде приступов удушья сменяется фазой покоя, но не здоровья.
Как не растеряться при приступе бронхиальной астмы
Если развился острый приступ у ребенка, первое, что надо сделать — по возможности избавиться от аллергена, втрое — сразу применить средство расширяющие бронхи быстрого действия — бронходиллятаторы, чаще это лекарство в ингаляторе. Врач-аллерголог обычно подробно расписывает для больного ребенка, какими средствами, в каких дозах и как долго надо ими пользоваться (все индивидуально), чтобы прекратить приступ.
Врач-аллерголог обычно подробно расписывает для больного ребенка, какими средствами, в каких дозах и как долго надо ими пользоваться (все индивидуально), чтобы прекратить приступ.
Если приступ не проходит, несмотря на все принятые меры, не стоит ждать, лучше вызвать скорую помощь. Причем при вызове обязательно нужно сказать, что ребенок не может дышать и задыхается — это будет поводом отправить к вам специализированную педиатрическую бригаду. По медицинским нормативам вызовы по поводу приступа бронхиальной астмы у ребенка относятся к первой категории неотложности. С момента поступления вызова до выезда бригады проходит не более 4 минут и 15 минут отпущено на дорогу. Причиной задержки скорой являются только пробки на дорогах.
Уважаемые водители! Пожалуйста, всегда уступайте дорогу скорой помощи, возможно, она едет к задыхающемуся ребенку!
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, сопровождающееся их повышенной чувствительностью к внешним и внутренним стимулам и проявляющееся периодически возникающими приступами удушья. Развитие бронхиальной астмы связывают в последние годы с особым видом воспаления в бронхах, которое приводит к тому, что резко повышается их чувствительность к раздражающим факторам. Под действием раздражающего, “запускающего”, фактора развивается сокращение мускулатуры бронхов — бронхоспазм, отек слизистой бронхов, обильное образование густого секрета — мокроты. Эти процессы и определяют развитие астматического приступа. Заболевание хроническое, периоды обострения сменяются периодами ремиссии. Обострение проявляется приступами удушья. О них мы подробно рассказывали в предыдущей статье.
Развитие бронхиальной астмы связывают в последние годы с особым видом воспаления в бронхах, которое приводит к тому, что резко повышается их чувствительность к раздражающим факторам. Под действием раздражающего, “запускающего”, фактора развивается сокращение мускулатуры бронхов — бронхоспазм, отек слизистой бронхов, обильное образование густого секрета — мокроты. Эти процессы и определяют развитие астматического приступа. Заболевание хроническое, периоды обострения сменяются периодами ремиссии. Обострение проявляется приступами удушья. О них мы подробно рассказывали в предыдущей статье.
Когда с помощью различных средств удается снять бронхоспазм и прекратить приступ удушья, воспаление на слизистых бронхов еще долго продолжается и чаще всего становится хроническим. Приступы удушья не проходят бесследно. В легочной и сердечно-сосудистой системах происходят грубые разрушительные изменения, ведущие к тяжелым осложнениям, таким, как эмфизема легких и легочное сердце. Вот почему необходимы курсы лечения вне обострения заболевания.
Подтвердить диагноз бронхиальной астмы может только специалист — врач аллерголог-пульмонолог. Он подробно расспросит обо всех признаках заболевания именно у вашего ребенка, проведет необходимое обследование. Больному делают рентген, берут анализы крови и мокроты. При подозрении на аллергическую бронхиальную астму обязательно проводят аллергопробы, чтобы выявить конкретный аллерген. Если все указывает на инфекционно-зависимую бронхиальную астму, подтверждать диагноз будут с помощью исследования функции внешнего дыхания (ФВН). Это обследование позволяет оценить дыхательную функцию легких. Оно проводится с помощью специального аппарата, в который пациент выдыхает, а в это время на экране отображается графическая кривая с указанием основных показателей работы дыхательной системы. При этом выявляется уровень бронхиальной проходимости.
Последние годы все шире применяют еще один способ определения степени обструкции бронхов — определение максимальной (пиковой) скорости выдоха. Исследование проводится с помощью прибора пикфлоуметра. Это портативный прибор в виде прямоугольника, снабженного шкалой с подвижной стрелкой, указывающей максимальную скорость выдоха. Измерения проводятся утром и вечером, результаты заносятся в специальный дневник. Анализ этого дневника помогает врачу и в диагностике заболевания, и в определении тяжести состояния ребенка, и подборе наиболее эффективного лечения конкретного больного, и в дальнейшем позволяет оценивать проводимую терапию. Однако использование пикфлоуметра возможно лишь у детей старше пяти лет.
Это портативный прибор в виде прямоугольника, снабженного шкалой с подвижной стрелкой, указывающей максимальную скорость выдоха. Измерения проводятся утром и вечером, результаты заносятся в специальный дневник. Анализ этого дневника помогает врачу и в диагностике заболевания, и в определении тяжести состояния ребенка, и подборе наиболее эффективного лечения конкретного больного, и в дальнейшем позволяет оценивать проводимую терапию. Однако использование пикфлоуметра возможно лишь у детей старше пяти лет.
У маленьких детей очень важно знать частоту дыхания в здоровом состоянии. При начинающемся приступе частота дыхания возрастает, когда приступ заканчивается — дыхание становится реже. Чтобы определить частоту дыхания у малыша, маме надо выбрать момент вне приступа, можно во время сна, положить ладонь на грудку или спинку малыша и подсчитать, сколько раз грудная клетка поднималась за 15 секунд (столько вздохов и сделал малыш). Полученную величину умножить на четыре — это и будет частота дыханий в минуту.
Нормальная частота дыхания у новорожденных 40—60 в минуту, от одного до 12 месяцев — 35—48, от года до 3 лет — 28—35, от четырех до шести лет — 24—26.
Лечение бронхиальной астмы складывается из следующих направлений:
1) по возможности избегать контакта с тем фактором, который вызывает приступ, для этого каждый больной бронхиальной астмой вместе со своим врачом должен составить перечень этих факторов;
2) своевременное лечение заболеваний верхних и нижних дыхательных путей, заболеваний органов пищеварения, в том числе желчевыводящих путей;
3) четкое следование плану использования лекарств, выписанных врачом.
Лекарственные препараты при бронхиальной астме подразделяются на средства быстрого действия, применяемые для прекращения астматического приступа, в основном ингаляционные формы; и противорецедивные средства, уменьшающие проявления воспаления в бронхах, тем самым снижающие чувствительность бронхов к “запускающим” факторам, что позволяет увеличить периоды ремиссии (без приступов удушья) и улучшить функции легких.
Дозы и порядок приема лекарств должны определяться врачом. Самостоятельное изменение доз недопустимо. Больной бронхиальной астмой должен постоянно иметь при себе быстродействующий препарат. При уменьшении эффекта от обычно применяемых препаратов необходимо срочно обратиться к врачу.
В настоящее время используются многие нелекарственные методы лечения — дыхательная гимнастика, иглорефлексотерапия, лечебное голодание и другие, но, выбирая их, следует обязательно посоветоваться с врачом.
Профилактика бронхиальной астмы у ребенка должна проводиться уже при беременности матери, особенно если она сама или кто-то из ближайших родственников страдает каким-либо аллергическим заболеванием. Чтобы у ребенка не развилась повышенная чувствительность бронхов на любое раздражение, ведущая к развитию бронхиальной астмы, будущая мама должна соблюдать меры предосторожности: находиться под наблюдением врача акушера-гинеколога и аллерголога с ранних сроков беременности, соблюдать все их рекомендации, есть как можно меньше аллергических продуктов, отказаться от любых домашних животных, ни в коем случае не курить самой или находиться в помещении, где курят.
После рождения ребенка нужно кормить грудным молоком до года, потому что прикорм, содержащий консерванты, может вызвать аллергию. Малыш должен быть под постоянным наблюдением врача, чтобы не пропустить самого начала болезни, когда помощь наиболее эффективная. Если у новорожденного часто бывают расстройства кишечника, насморк, затрудненное дыхание, нужно обязательно обратиться к детскому аллергологу.
Если ребенок все же заболел бронхиальной астмой, профилактикой для него будет своевременное лечение хронического аллергического воспаления, не дожидаясь приступов удушья. Как и чем лечить, назначит врач — детский аллерголог-пульмонолог. А родители должны быть его союзниками: регулярно наблюдать ребенка у врача и выполнять все его рекомендации:
1. Гипоаллергенная диета и гипоаллергенный быт — исключение любых аллергенов.
2. Обязательный прием базисной терапии.
3. Своевременное купирование обострений.
4. На период наибольшей вероятности заболеть ОРВИ, при эпидемиях гриппа, перед контактом с аллергеном применять средства расширяющие бронхи длительного действия. Их вашему ребенку выпишет врач.
Их вашему ребенку выпишет врач.
5. Своевременно санировать хронические очаги инфекции.
В предыдущей статье мы подробно останавливались на купировании острого приступа удушья у ребенка. Несколько советов после приступа.
Состояние после приступа может быть различным. Некоторые дети уже на следующий день активны и не испытывают никаких болезненных проявлений. Но у большинства остается кашель с выделением мокроты. Во время физической или эмоциональной нагрузки кашель обычно усиливается. Поэтому в период после приступа оберегайте малыша от активных игр, бега, эмоциональных нагрузок. При нормальной температуре можно вывести ребенка на прогулку. Однако погода должна быть безветренной, а мороз не ниже 10 градусов. При аллергии на пыльцу гулять можно лишь после дождя, когда ее концентрация в воздухе будет минимальной.
После приступа больному следует проводить массаж грудной клетки — это облегчит отхождение мокроты и очищение бронхов. Приемам массажа мамам можно обучиться в стационаре, где лечился ребенок, или в кабинете массажа в детской поликлинике. Помимо курсов массажа, в период обострения детям-астматикам полезно два раза в год проводить профилактические десятидневные курсы массажа грудной клетки.
Помимо курсов массажа, в период обострения детям-астматикам полезно два раза в год проводить профилактические десятидневные курсы массажа грудной клетки.
Как жить с бронхиальной астмой, что надо делать, чтобы периоды ремиссии (без приступов) были как можно длиннее, родителей малышей, страдающих этим недугом, обучают врачи в специальных школах, созданных в детских поликлиниках. В Красноярске работают две таких школы для городских детей. А в специализированных детских аллергологических отделениях работу проводят индивидуально с родителями каждого ребенка.
Ребенок не виноват в своей болезни. Соблюдая все рекомендации врача, вы поможете ему жить полноценной жизнью. Одной из рекомендаций врачей-аллергологов является настоятельная просьба отдавать ребятишек с бронхиальной астмой заниматься хоровым пением, а при выборе музыкального инструмента предпочесть обучение на духовых инструментах. Легкие малыша вам спасибо скажут.
Материал подготовили Ирина НИКОНЕНКО и Ксения ГУСЕВА
Что такое бронхиальная астма? Причины возникновения.
 |
|Бронхиальная астма – хроническое воспалительное заболевание органов дыхания, основными признаками которого являются приступы одышки, кашля, а иногда и удушья.
Симптомы бронхиальной астмы проявляются в последствии негативного воздействия на клетки и клеточные элементы дыхательных путей различных патологических факторов, например, аллергенов. Далее, сверхчувствительность организма (клеток) на эти факторы способствует сужению дыхательных путей – просвета бронхов и выработке в них обильного количества слизи, из-за чего в последствии нарушается нормальный воздухообмен, и проявляются основные клинические проявления – хрипы, кашель, чувство заложенности в груди, одышка, тяжесть дыхания и т.д.
Приступы бронхиальной астмы чаще всего активизируются ночью и ранним утром.
Причиной бронхиальной астмы является сочетание внешних и внутренних факторов. Внешние факторы – аллергены (домашняя пыль, газ, химические пары, запахи, сухой воздух, стресс и др. ). Внутренние факторы – нарушения в работе иммунной, эндокринной и дыхательной системы, которые могут быть как врожденными, так и приобретенными (например, гиповитаминозы).
). Внутренние факторы – нарушения в работе иммунной, эндокринной и дыхательной системы, которые могут быть как врожденными, так и приобретенными (например, гиповитаминозы).
Наиболее частыми причинами развития астмы являются – аллергия на пыль, работа в местах с резкими химическими запахами (бытовая химия, парфюмерия), курение.
Причины бронхиальной астмы
Причины бронхиальной астмы весьма разнообразны, а их количество достаточно большое. Тем не менее, как уже и отмечалось, все они делятся на 2 группы – внешние и внутренние.
Внешние причины бронхиальной астмы
Пыль. Домашняя пыль имеет в своем составе большое количество различных частиц и микроорганизмов – отмершие частички кожи, шерсть, химические вещества, пыльца растений, пылевые клещи и их экскременты.
Плохая экологическая обстановка. Врачи отмечают, что жители промышленных районов, городов, где присутствует большое количество дыма, выхлопных газов, вредных испарений, а также люди, проживающие в местах с холодным влажным климатом, болеют бронхиальной астмой чаще, нежели жители сел и мест, с сухим и теплым климатом.
Профессиональная деятельность. Замечен повышенный процент болеющих астмой среди работников на химическом производстве, мастеров по работе со строительными материалами, работников в плохо проветриваемых и загрязненных помещениях, мастеров салонов красоты.
Курение. Систематическое вдыхание дыма табачных изделий, курительных смесей, приводят к развитию патологических изменений слизистой оболочки органов дыхания, из-за чего, у курильщиков часто отмечаются такие болезни, как – хронический бронхит, бронхиальная астма, рак.
Бытовая химия и средства по уходу за собой. Многие чистящие и моющие средства, а также средства по уходу за собой (лак для волос, туалетная вода, освежитель воздуха) имеют в своем составе химические вещества, которые могут развить приступы кашля, удушья, иногда астмы.
Заболевания органов дыхания. Такие болезни, как хронический бронхит, трахеит, пневмония, а также их возбудители – инфекция, способствуют развитию воспалительных процессов в слизистых и нарушению гладкомышечных компонентов органов дыхания, обструкции бронхов.
Лекарственные препараты. Прием некоторых лекарственных препаратов способны также нарушить нормальную деятельность бронхиального столба и привести к приступам астмы, особенно среди таких средств отмечены «Аспирин» и другие препараты из ряда нестероидных противовоспалительных (НПВП).
Стресс. Частые стрессовые ситуации, а также неумение преодолевать и адекватно реагировать на различные проблемы приводят к стрессам. Стрессы способствуют ослаблению иммунной системы, из-за чего организму сложнее справляться с аллергенами и другими патологическими факторами, способными привести к развитию бронхиальной астмы.
Внутренние причины бронхиальной астмы
Наследственная предрасположенность. При наличии у будущих родителей бронхиальной астмы, существует риск появления данной болезни и у ребенка, причем не важно, в каком возрасте после его рождения. Врачи отмечают, что процент заболеваний астмой при наследственном факторе составляет около 30-35%. Если установлен наследственный фактор, такую астму еще называют – атопическая бронхиальная астма.
Если установлен наследственный фактор, такую астму еще называют – атопическая бронхиальная астма.
Нарушения в работе вегетативной нервной системы (ВНС), иммунной и эндокринной системы.
Первые признаки бронхиальной астмы
- Одышка, особенно после физической нагрузки;
- Чувство заложенности в груди, удушье;
- Кашель, сначала сухой, далее с прозрачной мокротой;
- Чиханье;
- Учащенное поверхностное дыхание, с чувством сложности выдоха;
- Хрипение при дыхании, со свистом;
- Крапивница;
- Ортопноэ (больной, сидя на кровати или на стуле, крепко за нее держится, ноги спущены на пол, таким образом, ему проще сделать полный выдох).
При появлении первых признаков необходимо обратиться к врачу!
22-я городская поликлиника г. Минска
Бронхиальная астма имеет характерные клинические синдромы: кашлевой и бронхообструктивный. Болезнь поражает как детей, так и взрослых. Самым характерным симптомом болезни является астматический приступ. Астматический приступ или приступ удушья означает внезапное появление чувства нехватки воздуха и сопровождается свистящим затруднённым дыханием.
Самым характерным симптомом болезни является астматический приступ. Астматический приступ или приступ удушья означает внезапное появление чувства нехватки воздуха и сопровождается свистящим затруднённым дыханием.
Как определить основные симптомы заболевания?
Главные симптомы астмы – приступообразная одышка, появление свистящих хрипов в груди, тяжесть и заложенность в грудной клетке, сухой приступообразный кашель.
При бронхиальной астме симптомы возникают преимущественно по ночам или в ранние предутренние часы. Этот факт связан со снижением уровня собственных противовоспалительных гормонов в крови человека ночью (согласно природному суточному ритму).
Приступ удушья, характерный для бронхиальной астмы, может прекращаться спонтанно или под действием лекарств, расширяющих бронхи. Эта особенность обратного развития приступа отличает бронхиальную астму от хронической обструктивной болезни лёгких (ХОБЛ), причиной которой является курение табака и табачных изделий.
Приступ удушья начинается также при воздействии раздражающих факторов окружающей среды, которые носят название триггеров (от англ.trigger – «спусковой крючок»).
Такими провоцирующими факторами, вызывающими симптомы приступа астмы, могут служить следующие раздражители:
- Вдыхание холодного воздуха.
- Резкий раздражающий запах.
- Контакт с аллергеном (пыльца растений, аллергены животных).
- Курение табака и табачных изделий, в том числе пассивное курение (вдыхание табачного дыма других курильщиков).
- Форсирование физической нагрузки (быстрая ходьба, бег).
- Приём аспириносодержащих лекарств или их аналогов.
Учёные-исследователи и врачи выделяют несколько видов бронхиальной астмы, в зависимости от фактора, провоцирующего приступ удушья:
- Аллергическая астма.
- Холодовая астма.
- Аспириновая астма.
- Инфекционно-зависимая астма.

- Астма физического усилия.
- Кашлевая форма астмы.
- Бронхиальная астма в сочетании с ХОБЛ.
Приступообразная одышка при астме может сопровождаться сухим кашлем. По окончании такого приступа откашливается вязкая мокрота в небольшом количестве. Мокрота обычно имеет стекловидный характер и может быть окрашена в янтарный цвет. При аллергической форме болезни мокрота не имеет гнойного характера.
Иногда классический приступ удушья заменяют другие признаки: постоянный кашель, чаще сухой или малопродуктивный. Мокрота отходит с трудом, после затяжного приступа кашля, имеет вязкую стекловидную консистенцию. В таком случае после проведения дополнительных исследований, подтверждающих симптомы астмы, пациенту устанавливается диагноз кашлевой формы заболевания.
Какие причины приводят к заболеванию?
Точные причины бронхиальной астмы учёные-исследователи пока назвать не могут. В медицинской науке существует понятие предрасполагающих факторов. В настоящее время учёными определены факторы внешней и внутренней среды, влияющие на развитие и проявления этой болезни.
В настоящее время учёными определены факторы внешней и внутренней среды, влияющие на развитие и проявления этой болезни.
Внутренние факторы, способствующие проявлению заболевания
Внутренним генетическим фактором, приводящим к развитию аллергической формы болезни, учёные считают наследственную предрасположенность. Наблюдения показывают: вероятность заболевания аллергической астмой гораздо выше в семьях, где кровные родственники уже страдают какой-либо аллергической патологией.
Также генетическими факторами, способствующими проявлению болезни, являются ожирение и пол. Бронхиальной астмой среди взрослых чаще болеют люди, имеющие избыточный вес.
Принадлежность к мужскому полу повышает риск появления бронхиальной астмы в раннем детстве. У мальчиков в возрасте до 14 лет заболеваемость бронхиальной астмой вдвое выше, чем у девочек той же возрастной группы.
У взрослых людей ситуация с заболеваемостью бронхиальной астмой противоположна. Среди взрослых женщин распространённость болезни превосходит таковую у мужчин.
Среди взрослых женщин распространённость болезни превосходит таковую у мужчин.
Внешние факторы развития заболевания
Внешние факторы, вызывающие развитие астмы, часто являются также триггерами, провоцирующими появление приступа удушья.
Перечень таких внешних влияний довольно обширен:
- Аллергены могут провоцировать обострения аллергической формы болезни.
- Некоторые респираторные вирусы могут способствовать проявлению бронхиальной астмы у детей и взрослых (респираторно-синцитиальный вирус, вирус парагриппа).
- Профессиональные раздражители (изоцианаты, соли платины, вещества растительного и животного происхождения).
- Курение матери, в том числе во время беременности, намного повышает риск проявления астмы у ребёнка. Систематический контакт с табачным дымом (пассивное курение) также повышает риск развития астмы и у взрослых людей.
- Загрязнение воздуха дымом и гарью от сжигания газа, других видов органического топлива, а также спорами плесени и продуктами жизнедеятельности тараканов способствуют обострениям бронхиальной астмы.

- При искусственном вскармливании младенцев продуктами из соевого белка или коровьего молока симптомы астмы в раннем детстве проявляются чаще, чем у детей на естественном грудном кормлении.
Курение не является доказанной причиной бронхиальной астмы. Но достоверно известно, что курение табака значительно затрудняет её лечение, препятствует достижению контроля над заболеванием. У курящих частота обострений и госпитализаций достоверно выше, снижение работоспособности лёгких происходит быстрее, что увеличивает риск смерти. Лечение противоастматическими препаратами у курящих людей малоэффективно.
Как врач устанавливает диагноз астмы?
Диагностика бронхиальной астмы начинается с оценки типичных жалоб пациента, определения внешних признаков и предрасполагающих факторов. Если у человека имеются такие симптомы, как приступообразная одышка, свистящие хрипы в груди, чувство тяжести в грудной клетке, приступ удушья в прошлом, то диагноз бронхиальной астмы очень вероятен.
Клинические синдромы, характерные для астмы, служат показанием к дальнейшему обследованию пациента. Чтобы определить степень нарушения работы лёгких, выраженность спазма в дыхательных путях и реакцию бронхов на лекарства, больному назначают функциональное исследование лёгких (ФИЛ).
Во время ФИЛ врач может определить повышенную чувствительность бронхов к раздражителям. Признаки излишней чувствительности дыхательных путей к внешнему воздействию – это достоверные симптомы астмы.
Каковы лабораторные признаки астмы?
Анализы крови и мокроты помогают врачу определить путь диагностического поиска. Мокрота и кровь больных астмой может содержать повышенное количество особых клеток – эозинофилов, поглощающих гистамин при аллергической реакции. Эти лабораторные симптомы характерны для атопической (аллергической) формы болезни.
Курение табака способствует присоединению хронического бронхита курильщика, тогда мокрота приобретает признаки гнойного воспаления. Также гнойная мокрота характерна для инфекционно-аллергической формы заболевания. В таких случаях лечение дополняется противомикробными средствами для подавления бактериальной инфекции.
Также гнойная мокрота характерна для инфекционно-аллергической формы заболевания. В таких случаях лечение дополняется противомикробными средствами для подавления бактериальной инфекции.
Для подтверждения аллергической формы болезни выполняется ряд иммунологических анализов. К иммунологическим методам относятся некоторые анализы крови (Ig E общий и специфический) и аллергологические пробы. Выявленные признаки аллергической настроенности организма помогут правильно подобрать дополнительное лечение.
Иногда в случаях сочетания астмы и ХОБЛ не удаётся установить точный диагноз вышеперечисленными способами. Ведь симптомы обеих болезней имеют сходство – это одышка, кашель, появление приступа одышки при физической нагрузке. Чтобы выявить достоверные морфологические симптомы астмы врач назначает фибробронхоскопию с биопсией. Признаки аллергического воспаления в кусочке слизистой бронха – это наличие эозинофилов. Эффективное лечение сочетания астмы и ХОБЛ требует назначения специальных лекарственных препаратов.
Как проводится лечение бронхиальной астмы?
Современная наука считает бронхиальную астму неизлечимым заболеванием. Однако, адекватное сотрудничество доктора с пациентом и его семьёй позволяет контролировать симптомы болезни у большинства больных астмой. Главное не сдавайтесь и не давайте болезни самотек.
Лечение бронхиальной астмы имеет следующие задачи:
- Контролировать симптомы болезни (одышка, кашель, астматический приступ).
- Поддерживать нормальный уровень физической активности.
- Поддерживать работу лёгких на уровне, максимально приближенном к норме.
- Предупреждать обострения, которыми опасна болезнь.
- Предотвращать побочные эффекты лекарств, применяемых для прекращения приступа одышки.
- Предупреждать смертность от астматического статуса.
Немедикаментозное лечение
Эффективное лечение любой болезни, в том числе и бронхиальной астмы, начинается с обучения пациентов. Обучение больных должно быть неотъемлемой частью любых контактов между медицинскими работниками и пациентами. Если пациент обучен, то он может самостоятельно купировать приступ одышки и предотвратить обострение, применив правильное лечение.
Обучение больных должно быть неотъемлемой частью любых контактов между медицинскими работниками и пациентами. Если пациент обучен, то он может самостоятельно купировать приступ одышки и предотвратить обострение, применив правильное лечение.
Результативное лечение бронхиальной астмы возможно при ликвидации раздражающих факторов, вызывающих приступ обострения болезни. Все провоцирующие агенты, вызывающие развитие приступа кашля или одышки, должны быть удалены из окружения больного астмой. Иначе противовоспалительное и симптоматическое лекарственное лечение будет малоэффективным. Курение противопоказано больным астмой
Лекарственное лечение
Противоастматическое лечение включает применение 2-х видов лекарств: противовоспалительных и симптоматических, купирующих астматический приступ.
Основное (базисное) лечение противовоспалительными средствами предотвращает опасные обострения. Лекарства, обеспечивающие базисное лечение, – это аналоги природных гормонов человека. Эти средства выпускаются в виде лекарственных форм для вдыхания (ингаляции) – порошков, аэрозолей или растворов для небулайзера. Противовоспалительные лекарства не предназначены для быстрого снятия астматического приступа. Это профилактические препараты, направленные на лечение аллергического воспаления в дыхательных путях, контролирующие течение болезни.
Эти средства выпускаются в виде лекарственных форм для вдыхания (ингаляции) – порошков, аэрозолей или растворов для небулайзера. Противовоспалительные лекарства не предназначены для быстрого снятия астматического приступа. Это профилактические препараты, направленные на лечение аллергического воспаления в дыхательных путях, контролирующие течение болезни.
II большая группа лекарств обеспечивает симптоматическое лечение. Препараты для симптоматического лечения расширяют бронхи, быстро прекращая приступ одышки и кашля. Эти лекарства называются «бронхолитики», они расслабляют мышечный спазм в стенке бронхов. Бронхолитики выпускаются в виде различных лекарственных форм: таблеток, микстур, аэрозолей, порошков и растворов для ингаляций. Для купирования астматического приступа лучше использовать ингаляционные формы лекарства, не влияющие на работу других органов.
Как остановить астматический приступ?
Для снятия внезапного приступа одышки применяются бронхолитики короткого типа действия – сальбутамол, фенотерол, беродуал. Следует помнить, что частота приёма таких лекарств за сутки не должна превышать 4–6 раз. Если потребность в приёме лекарства, купирующего приступ одышки, становится ежедневной, то болезнь вышла из-под контроля. Потеря контроля требует консультации врача и пересмотра противовоспалительного лечения.
Следует помнить, что частота приёма таких лекарств за сутки не должна превышать 4–6 раз. Если потребность в приёме лекарства, купирующего приступ одышки, становится ежедневной, то болезнь вышла из-под контроля. Потеря контроля требует консультации врача и пересмотра противовоспалительного лечения.
Если астматический приступ не прекращается после приёма бронхолитика, усиливается одышка, приступ удушья следует один за другим, то следует срочно обратиться к врачу. В таких случаях необходимо срочное лечение возникшего тяжёлого обострения в стационаре.
Врач терапевт участковый Молчанова Н.П.
Сухой кашель — все о симптоме: о чем свидетельствует, как лечить?
Обновлено 16.08.2019 15:50
Добавлена информация о сухом кашле у детей.
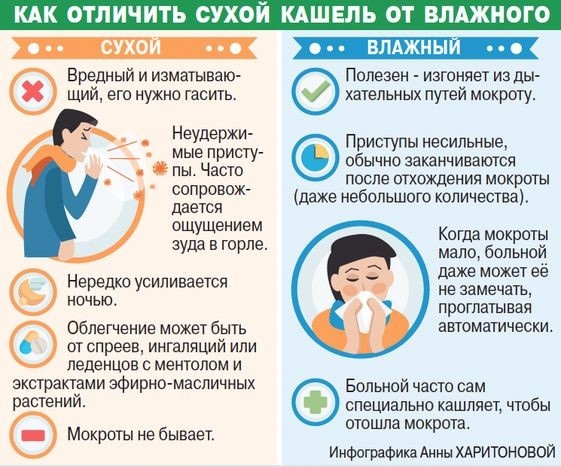
Кашель – это естественный защитный рефлекс организма, сокращение мышц грудной клетки в ответ на действие какого-либо раздражителя. В норме он способствует очищению слизистых оболочек дыхательных путей от пыли, слизи, вредных микроорганизмов.
Различают два вида кашля: мокрый (продуктивный) и сухой (непродуктивный). В первом случае происходит отхождение мокроты, и кашель в итоге приносит человеку облегчение. Во втором – кашель длительный и болезненный, без отделения мокроты, и воспринимается человеком гораздо мучительнее. Чаще всего заболевание начинается с сухого кашля, после он трансформируется в мокрый, но иногда этого не происходит. Сухой кашель может быть симптомом многих патологических состояний в организме – от легкой простуды до серьезных заболеваний. При его появлении, даже без признаков простуды или каких-то других проявлений, нужно обратиться к врачу для постановки диагноза. Это будет гарантией скорейшего избавления от сухого кашля, выявления основного заболевания или показания для коррекции образа жизни.
Каким бывает сухой кашель?
В зависимости от своей специфики он может быть:
- Длительным. Обычно не проходит как минимум несколько минут.
- Приступообразным. Сопровождается затруднением дыхания, сильными хрипами, чувством сдавливания в груди.
- «Лающим». Назван так за счет сходства со звуками, издаваемыми животными.
- Удушающим. Сопровождается невозможностью вдохнуть воздух, обычно на несколько секунд. Это самое опасное состояние, требующее срочной помощи.
- Ночным. Заставляет просыпаться и не проходит несколько минут. Могут появиться приступы удушья.
Эта классификация нужна для того, чтобы вы подробно смогли описать врачу свои симптомы. Важно рассказать о времени появления приступов, их продолжительности, болевых ощущениях или их отсутствии, отдаче в смежные части тела, и другие подробности.
Какие заболевания могут стать причиной кашля?
Сухой кашель может быть следствием:
- Воспаления гортани.
 При этом звук «лающий», голос становится осиплым, а сами приступы чаще возникают ночью.
При этом звук «лающий», голос становится осиплым, а сами приступы чаще возникают ночью. - Воспаления трахеи и бронхов. Сухой кашель длится 2-3 дня, после чего он преобразуется в мокрый, и начинает отделяться мокрота.
- Туберкулеза. Кашель при туберкулезе не заканчивается несколько недель подряд, несмотря на прием любых лекарств. Кашель, характерный для этого заболевания, — частый, сухой и отрывистый, со временем усиливается, сопровождается хрипами и мокротой, может сопровождаться кровохарканьем.
- Пневмонии. Сначала «лающий» и сухой, со 2-3-го дня заболевания начинает выделяться мокрота, иногда с примесью крови.
- Бронхиальной астмы. Кашель мучительный, с приступами удушья. Состояние опасное, как при любых приступах удушья.
- Злокачественных опухолей в органах дыхательной системы. При онкологии кашель может быть выражен слабо – в зависимости от вида опухоли и ее размеров.
 Характерна одышка, возможен болевой синдром в груди, отхаркивание с кровью. Любая онкология сопровождается потерей веса, слабостью.
Характерна одышка, возможен болевой синдром в груди, отхаркивание с кровью. Любая онкология сопровождается потерей веса, слабостью. - Коклюша. Кашель сильный и приступообразный, часто заканчивающийся рвотой. Он не блокируется никакими лекарствами от сухого кашля и может продолжаться несколько месяцев.
- Кори. Сопутствующими симптомами являются повышение температуры и сыпь на коже.
- Попадания инородных тел в дыхательные пути. В данном случае важна скорая медицинская помощь, так как состояние может вызвать удушье.
- Аллергии. Аллергический сухой кашель возникает непосредственно при контакте с аллергеном – пылью, пыльцой, газами, химическими веществами, бытовой химией. Может развиться у работников промышленного производства при вдыхании пыли и мелких частиц. Такое состояние обычно сопровождается аллергическим насморком без других признаков простудного заболевания. При отсутствии воздействия аллергена — прекращается.

- Курения. «Кашель курильщика» обычно появляется по утрам, он может быть длительным, сухим, с плохо отделяемой мокротой.
- Плеврита. Кашель очень болезненный, вплоть до того, что человеку тяжело менять положение тела, отдает сильной болью в грудной клетке. Появляется температура, озноб, одышка, слабость.
Сухой кашель у детей
Если ребенка внезапно стал мучить сухой кашель, к этому нужно отнестись очень внимательно – это может быть из-за попадания в дыхательные пути инородного тела. При серьезном удушающем кашле нужно вызывать скорую помощь. Если сухой кашель у ребенка периодически возникает на протяжении нескольких дней, нужно обратиться к врачу, а не ждать, пока он пройдет сам, даже если состояние кажется легким.
Диагностика и лечение
Для выявления первопричины врач может назначить следующие исследования:
- рентген;
- флюорографию;
- бронхоскопию;
- аускультацию;
- перкуссию;
- анализы крови на аллергены.

Основной целью лечения сухого кашля является его преобразование в мокрый – продуктивный с отхождением мокроты. Лечение комплексное, с использованием лекарств, физиотерапии, в некоторых случаях средств народной медицины.
Медикаментозная терапия включает: противовирусные, противокашлевые, антигистаминные, муколитические средства, антибиотики. Важно знать, что принимать противокашлевые препараты без указания врача категорически запрещено – это может вызвать скопление отделяемой мокроты в дыхательных путях и привести к застою мокроты в легких, а это приведет к серьезным осложнениям.
Физиотерапевтические процедуры включают:
Терапия сухого кашля в «Клинике уха, горла и носа»
При возникновении сухого кашля записывайтесь на прием к нашим врачам. В нашем медицинском центре мы используем самое точное медицинское оборудование для диагностики и лечения. Опытные и внимательные лор-врачи будут рады помочь вам.
Признаки, симптомы и осложнения бронхита
Бронхит — это раздражение и воспаление дыхательных путей, по которым воздух попадает в легкие и выходит из них. Острый бронхит и хронический бронхит имеют схожие симптомы, включая сухой кашель, продуктивный кашель и одышку, но это разные заболевания, которые длятся разное время.
Острый бронхит и хронический бронхит имеют схожие симптомы, включая сухой кашель, продуктивный кашель и одышку, но это разные заболевания, которые длятся разное время.
Острый бронхит — это относительно краткосрочное заболевание, которое обычно возникает в результате вирусной инфекции и не требует применения антибиотиков.Если вам поставят диагноз острый бронхит, вы можете ожидать выздоровления в течение нескольких дней или недель. Напротив, хронический бронхит — это серьезное заболевание на всю жизнь.
Если у вас хронический бронхит, вы также можете задаться вопросом, нет ли у вас эмфиземы легких, а не бронхов. Хотя эмфизема и хронический бронхит могут возникать одновременно, между эмфиземой и бронхитом есть различия.
Иллюстрация VerywellОбщие симптомы
Острый и хронический бронхит имеют много общих симптомов, потому что оба они вызваны воспалением бронхов.К ним относятся:
- Сухой кашель
- Продуктивный кашель, при котором выделяется густая и / или обесцвеченная слизь.
 Эта слизь, смешанная со слюной, часто называется мокротой.
Эта слизь, смешанная со слюной, часто называется мокротой. - Заложенность носовых пазух
- Заложенность грудной клетки
- Одышка
- Свистящее дыхание
- Усталость
- Боль в теле или озноб
- Дискомфорт в груди от кашля
Вот снимок симптомов, которые отличают острый бронхит от хронического бронхита, с более подробной информацией о каждом.
Хронический бронхитДолгосрочные от трех месяцев в течение двух лет подряд
Стеснение или боль в груди
Устойчивая усталость
Отек лодыжек, стоп и (иногда) ног
Острый бронхит
Типичное прогрессирование симптомов бронхита начинается с насморка, боли в горле, продуктивного кашля и субфебрильной температуры. Через три или четыре дня может развиться сухой отрывистый кашель.
При остром бронхите симптомы часто бывают более серьезными, чем при хроническом бронхите.
Большинство случаев острого бронхита длятся от трех до 10 дней. Однако кашель может сохраняться в течение нескольких недель, даже после того, как вызвавшая его инфекция вылечена и исчезнет.
Острый бронхит обычно проходит сам по себе, но может потребовать лечения, если он вызван бактериальной инфекцией.
Помимо вышеперечисленных симптомов, симптомы острого бронхита включают:
- Субфебрильная температура
- Чихание, насморк
- Боль в горле
Хронический бронхит
Хронический бронхит характеризуется продуктивным кашлем, который продолжается не менее трех месяцев в течение двух лет подряд.Хронический бронхит — это болезнь, которую нельзя вылечить, но симптомы можно лечить с помощью лекарств.
Помимо вышеперечисленных симптомов, к симптомам хронического бронхита относятся:
- Стеснение или боль в груди
- Постоянная усталость или утомляемость
- Отек лодыжек или стоп; отек ног (связанный с сердечными осложнениями бронхита)
Симптомы у детей
У детей обычно может развиться острый бронхит, а хронический бронхит у ребенка развивается редко. Помимо вышеперечисленных симптомов острого бронхита, при остром бронхите у детей чаще возникает рвота, поскольку они могут проглотить дренаж. Рвота может возникнуть внезапно и без предупреждения вместе с рвотным кашлем.
Помимо вышеперечисленных симптомов острого бронхита, при остром бронхите у детей чаще возникает рвота, поскольку они могут проглотить дренаж. Рвота может возникнуть внезапно и без предупреждения вместе с рвотным кашлем.
Verywell / Эмили Робертс
Менее распространенные симптомы
Бронхит обычно распознается по продуктивному кашлю. Есть несколько других, менее распространенных симптомов бронхита, в том числе:
- Неприятный запах изо рта: Неприятный запах изо рта может быстро развиться у людей с острым бронхитом.Хронический неприятный запах изо рта также может быть признаком хронического бронхита. Это может произойти, когда заложенность носа заставляет вас дышать через рот, что способствует росту бактерий на языке и слизистых оболочках. Эти бактерии могут издавать запах. Как правило, не рекомендуется принимать антибиотики, чтобы уменьшить количество бактерий, вызывающих неприятный запах изо рта.
- Кашель с кровью: Непрерывный кашель при остром и хроническом бронхите может вызвать травматические разрывы и кровотечение в бронхах или в горле.
 Это может вызвать откашливание мокроты с оттенком крови.
Это может вызвать откашливание мокроты с оттенком крови. - Недостаток физической выносливости: При остром или хроническом бронхите у вас может очень легко возникнуть одышка при физических нагрузках, вплоть до ограничения вашей способности выполнять упражнения или ходить на большие расстояния. Если у вас острый бронхит, это улучшится через несколько дней после исчезновения болезни. Если у вас хронический бронхит, вам может потребоваться физиотерапия для улучшения выносливости.
- Проблемы со сном: Постоянный кашель и заложенность носа при бронхите могут нарушать ваш сон, затрудняя отдых, независимо от того, в какое время дня или ночи вы пытаетесь заснуть.
Осложнения
Есть несколько серьезных осложнений бронхита, но они встречаются редко. Осложнения могут возникать при хроническом или остром бронхите, но гораздо чаще они возникают в результате хронического бронхита из-за длительного воздействия болезни.
- Инфекция: Вы можете стать более восприимчивыми к другой инфекции дыхательных путей, если у вас бронхит.
 Если вы заразитесь еще одной инфекцией во время острого бронхита, это может замедлить ваше выздоровление.Если у вас развилась респираторная инфекция при хроническом бронхите, это, по сути, приступ острого бронхита в дополнение к вашему хроническому заболеванию. В результате эпизод острого бронхита, вероятно, будет более серьезным и продлится дольше, чем если бы у вас не было хронического бронхита.
Если вы заразитесь еще одной инфекцией во время острого бронхита, это может замедлить ваше выздоровление.Если у вас развилась респираторная инфекция при хроническом бронхите, это, по сути, приступ острого бронхита в дополнение к вашему хроническому заболеванию. В результате эпизод острого бронхита, вероятно, будет более серьезным и продлится дольше, чем если бы у вас не было хронического бронхита. - Пневмония: Если у вас бронхит любого типа, ваши легкие с большей вероятностью могут инфицироваться, что приведет к пневмонии. Пневмония — более стойкая инфекция, от которой вы чувствуете себя хуже, чем от острого бронхита.
- Аспирационная пневмония: При кашле при бронхите вы можете подавиться едой, если вы кашляете во время еды. Это может привести к тому, что пища, которую вы едите, попадет не в ту трубу, а в легкие, а не в желудок. Аспирационная пневмония может быть хронической инфекцией, которая серьезно сказывается на вашем здоровье и требует нескольких месяцев на восстановление.

- Болезнь сердца: Долговременные затруднения дыхания при хроническом бронхите могут вызвать дополнительную нагрузку на сердце, вызывая сердечные заболевания или обостряя сердечную недостаточность.
Когда обращаться к врачу
Если у вас есть симптомы, которые в большей степени выводят из строя, чем симптомы обычной простуды, или если у вас проблемы с дыханием, вам следует позвонить своему врачу.
Другие предупреждающие знаки, на которые следует обратить внимание:
- Задержка выздоровления: Если у вас есть симптомы острого бронхита, но вы не сразу почувствуете себя лучше, обратитесь к врачу, потому что у вас может быть другое или более серьезное респираторное заболевание.
- Повторяющиеся симптомы после выздоровления: Если ваш кашель продолжается более четырех-шести недель после постановки диагноза, обратитесь к врачу. Если ваши симптомы улучшаются, а затем снова становятся хуже или отличаются от прежних, возможно, у вас развилась другая инфекция и следует обратиться за медицинской помощью.

- Одышка: Если вы обнаружите, что не можете отдышаться при минимальных физических усилиях или в состоянии покоя, вам следует обратиться за медицинской помощью.
- Рвота кровью или срыгивание кровью: Если у вас есть кровь или сгустки крови в мокроте, или если вы рвете кровью, это может быть симптомом более серьезного заболевания, чем бронхит.
- Отек: Если у вас опухание или отечность рук и ног, это может быть симптомом серьезной респираторной или сердечной проблемы, и вам следует немедленно обратиться за медицинской помощью.
Почему панические атаки вызывают одышку
Панические атаки являются наиболее ярким симптомом панического расстройства. Эти приступы часто возникают неожиданно и сопровождаются многими пугающими физическими ощущениями, такими как одышка или гипервентиляция.
Одышка может быть ужасающим симптомом. Вам может казаться, что вы не можете дышать или получить достаточно воздуха в легкие. Многие люди описывают это как ощущение удушья, удушья или удушья. Вы можете почувствовать, что можете потерять сознание или потенциально умереть, что только усиливает вашу панику и беспокойство.
Многие люди описывают это как ощущение удушья, удушья или удушья. Вы можете почувствовать, что можете потерять сознание или потенциально умереть, что только усиливает вашу панику и беспокойство.
Некоторые люди опасаются, что у них есть какое-либо заболевание, например астма или проблемы с сердцем. Однако одышка — частый симптом панических атак и обычно не свидетельствует о более серьезных медицинских проблемах.
Причины
Одышка, возникающая во время панических атак и беспокойства, часто вызвана изменением вашего обычного дыхания. Обычно мы не осознаем свое дыхание. Когда возникают паника и беспокойство, наше дыхание может стать более поверхностным и ограниченным. Вместо того, чтобы наполнять легкие полными вдохами, мы делаем быстрые и короткие вдохи.
Это чрезмерное дыхание, известное как гипервентиляция, вызывает снижение уровня углекислого газа в крови.Уменьшение углекислого газа может вызвать множество физических симптомов, таких как покалывание и онемение, боль в груди и сухость во рту.
Гипервентиляция также может перерасти в чувство обморока, головокружения, головокружения и замешательства. Человек с гипервентиляцией может начать быстро и громко дышать. Однако у многих людей проявляются лишь незначительные признаки гипервентиляции, такие как кашель и учащенное дыхание.
Лечение
Одна из самых ценных вещей, которую вы можете сделать, если у вас возникнет одышка, — это постараться не паниковать, как бы трудно это ни было.Одышка — очень пугающее чувство. Однако, если вы станете еще более напуганным и тревожным, вы рискуете вызвать гипервентиляцию и значительно увеличить интенсивность панической атаки.
В следующий раз, когда вы почувствуете одышку, будьте готовы справиться со своими физическими ощущениями и мыслями, вызывающими беспокойство. Существует множество способов преодоления панической атаки. Важно, чтобы вы выбрали технику, которая вам подходит, и регулярно отрабатываете этот навык.
Для достижения наилучших результатов практикуйте технику релаксации тогда, когда у вас нет панической атаки. Практикуя в более расслабленном состоянии, вы будете лучше подготовлены к применению своей стратегии, когда она вам действительно понадобится.
Практикуя в более расслабленном состоянии, вы будете лучше подготовлены к применению своей стратегии, когда она вам действительно понадобится.
Дыхательное упражнение при одышке
Глубокое дыхание может помочь вам вернуться к нормальному дыханию, а также может иметь расслабляющий эффект. Чтобы восстановить нормальное дыхание, следуйте этим основным рекомендациям:
- Обратите внимание на свое дыхание и то, как оно изменилось. Напомните себе, что вы контролируете свое дыхание.
- Положите руки на грудную клетку. Теперь медленно вдохните через нос, наполняя грудную клетку воздухом. Медленно выдохните через нос, отмечая, как сокращается грудная клетка.
- Повторите несколько вдохов, считая до 10 на вдохе и до 10 на выдохе. С каждым вдохом старайтесь снимать любое напряжение в лице, шее и плечах.
- Положите руки на живот. Дышите ровно и глубоко. Сделайте глубокий вдох и наполните живот воздухом.
 Обратите внимание, как ваш живот поднимается к вашим рукам на вдохе и как ваш пупок втягивается в позвоночник на выдохе. Повторите еще несколько вдохов.
Обратите внимание, как ваш живот поднимается к вашим рукам на вдохе и как ваш пупок втягивается в позвоночник на выдохе. Повторите еще несколько вдохов.
Выделяйте не менее пяти-десяти минут в день на выполнение этого дыхательного упражнения. Попробуйте практиковаться после пробуждения, чтобы уменьшить утреннее беспокойство, или перед сном, чтобы лучше выспаться ночью. С помощью намеренного дыхания вы сможете справиться со следующей панической атакой, включая одышку.
Отслеживание ваших симптомов с помощью дневника панических атак также может помочь вам лучше понять, что вы чувствуете при панических атаках и какие симптомы должны вызвать вызов врача.
Обращение за профессиональной помощью
Помимо развития собственного набора навыков совладания, вам следует регулярно общаться с врачом по поводу своих панических атак. Он или она сможет определить, вызвана ли одышка вашим паническим расстройством или другим заболеванием.
Don’t Blow Off Одышка
Ощущение одышки после страстного поцелуя или во время головокружительной поездки на американских горках может быть захватывающим. Но когда вы регулярно пытаетесь отдышаться после подъема на несколько ступенек или ваша грудь сжимается с каждым вдохом, одышка становится пугающим опытом.
Но когда вы регулярно пытаетесь отдышаться после подъема на несколько ступенек или ваша грудь сжимается с каждым вдохом, одышка становится пугающим опытом.
Одышка, также называемая одышкой, выходит за рамки ощущения небольшой одышки после физических нагрузок. В отличие от временной одышки, которую вы можете почувствовать после физических упражнений или путешествия на большую высоту, необъяснимая одышка — это симптом, который обычно вызывается острым или хроническим заболеванием.
Люди, страдающие одышкой, по-разному описывают симптом в зависимости от его причины. Ощущения могут включать в себя поверхностное дыхание, сжатие или стеснение в груди, жажду большего количества воздуха, чувство удушья, неспособность сделать глубокий вдох, тяжелое дыхание, учащенное дыхание и повышенное усилие дышать.
Острая одышка быстро развивается в течение нескольких минут или часов (например, во время сердечного приступа) или в течение нескольких дней (например, при респираторной инфекции) и часто требует немедленной медицинской помощи. Хроническая одышка длится четыре недели или дольше и может сигнализировать о наличии длительного состояния, такого как заболевание легких. Некоторые люди ошибочно считают это признаком старения. Итак, если вы или кто-то из ваших знакомых испытывает стойкую одышку в течение месяца или более или испытывал повторяющиеся эпизоды одышки, читайте дальше, чтобы узнать, что может быть причиной дискомфорта и что можно с этим сделать.
Хроническая одышка длится четыре недели или дольше и может сигнализировать о наличии длительного состояния, такого как заболевание легких. Некоторые люди ошибочно считают это признаком старения. Итак, если вы или кто-то из ваших знакомых испытывает стойкую одышку в течение месяца или более или испытывал повторяющиеся эпизоды одышки, читайте дальше, чтобы узнать, что может быть причиной дискомфорта и что можно с этим сделать.
Причины острой одышки
Острая одышка возникает быстро и может сопровождаться другими симптомами, такими как боль в груди или кашель.Возможные причины включают:
- Сердечный приступ
- Тяжелая аллергическая реакция (анафилаксия)
- Инфекция дыхательных путей
- Приступ астмы
- Сгусток крови в легком (тромбоэмболия легочной артерии)
- Коллапс легкого (пневмоторакс)
- Беспокойство или паническая атака
Если одышка сопровождается болью или давлением в груди, немедленно позвоните в службу 911.
Распространенные причины хронической одышки
Чаще всего хроническая или повторяющаяся одышка сигнализирует о проблеме с вашими легкими или сердцем.Многие случаи одышки излечимы после того, как будет диагностирована причина вашего симптома. Возможно, вам потребуется обратиться к пульмонологу, который занимается лечением заболеваний легких и дыхательных путей, или кардиологу, который лечит сердечные заболевания. Лечение зависит от причины, вашего возраста, тяжести симптомов и любых сопутствующих заболеваний. К наиболее частым хроническим состояниям, вызывающим одышку, относятся следующие.
Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание легких, которое включает воспаление и повреждение дыхательных путей и легочной ткани, вызывающее ограниченный воздушный поток.Обе формы ХОБЛ — эмфизема и хронический бронхит — часто встречаются вместе, в основном затрагивая нынешних и бывших заядлых курильщиков.
Сопутствующие симптомы: Бронхит обычно вызывает хронический кашель с выделением мокроты, тогда как кашель, вызванный эмфиземой, бывает сухим. ХОБЛ также может вызывать хрипы, стеснение в груди, частые респираторные инфекции и усталость.
ХОБЛ также может вызывать хрипы, стеснение в груди, частые респираторные инфекции и усталость.
Сердечная недостаточность возникает, когда повреждение сердечной мышцы не позволяет ей перекачивать кровь, достаточную для удовлетворения потребностей организма, что приводит к одышке, задержке жидкости и утомляемости.
Сопутствующие симптомы: Люди с сердечной недостаточностью испытывают затрудненное дыхание, особенно в положении лежа на спине. Они также могут просыпаться ночью, хватая ртом воздух. Задержка жидкости может вызвать отек ступней, лодыжек, ног, а иногда и живота. Сильная одышка, сопровождающаяся хрипом, кашлем и розовой кровянистой мокротой, является признаком отека легких (скопление жидкости в легких). Это состояние требует немедленной медицинской помощи, особенно если оно сопровождается учащенным или нерегулярным сердцебиением, болью в груди или обмороком — симптомами, которые могут сигнализировать о сердечном приступе.
Интерстициальное заболевание легких относится к большой группе хронических заболеваний, при которых ткань легкого повреждается, стенки воздушных мешков легких воспаляются и рубцевание (фиброз) начинается в интерстиции — тканях в легких, которые обеспечивают поддержку воздушные мешочки. Рубцы затрудняют поступление достаточного количества кислорода в легкие. Причины варьируются от заболеваний соединительной ткани, таких как ревматоидный артрит и волчанка, до лекарств, используемых для химиотерапии или сердечных заболеваний, до воздействия токсичных материалов, таких как асбест, в окружающей среде.
Сопутствующие симптомы: Другие симптомы зависят от первопричины и могут включать постоянный сухой кашель, усталость, потерю аппетита и потерю веса.
Астма, , которую часто называют детской болезнью, поражает и пожилых людей. Астма вызывает воспаление и сужение дыхательных путей, затрудняя попадание воздуха в легкие и особенно из них. Триггеры, такие как пыльца, перхоть домашних животных, плесень и физические упражнения, часто вызывают приступы астмы.
Триггеры, такие как пыльца, перхоть домашних животных, плесень и физические упражнения, часто вызывают приступы астмы.
Сопутствующие симптомы: Другие симптомы могут включать свистящее дыхание, кашель и стеснение в груди.
Физическое ухудшение состояния — или потеря формы — может вызывать одышку у людей, когда они пытаются заниматься спортом. Исчезновение — это ослабление сердца и других мышц и снижение функции сердца и кровеносных сосудов в результате длительного бездействия. Снижение кондиционирования чаще всего встречается у пожилых людей, ведущих сидячий образ жизни.
Сопутствующие симптомы: У некоторых непригодных людей нормальная деятельность, например подъем по лестнице, может вызвать одышку. Отказ от кондиционирования также может привести к усталости.
Ожирение может препятствовать полному расширению грудной клетки при дыхании. Избыточный вес вокруг легких и брюшной полости, который давит на грудь, увеличивает количество усилий, необходимых для дыхания, что приводит к состоянию, известному как синдром ожирения и гиповентиляции, которое, в свою очередь, может привести к сердечной недостаточности.
Сопутствующие симптомы: Люди с синдромом гиповентиляции ожирения часто страдают апноэ во сне, что также является причиной одышки, и усталостью в дополнение к одышке.
Анемия возникает, когда в организме не хватает красных кровяных телец для переноса необходимого количества кислорода к тканям и органам, чтобы удовлетворить потребности организма.
Сопутствующие симптомы: Физическая нагрузка вызывает одышку; другие симптомы могут включать усталость, слабость, головокружение или бред, бледность кожи и учащенное сердцебиение, особенно во время физических упражнений.
Другие причины одышки включают высокое кровяное давление в артериях легких (легочная гипертензия), жидкость в грудной полости (плевральный выпот) и рак легких.
Когда звонить 911
Вызовите скорую медицинскую помощь, если:
- Ваша одышка сопровождается болью или давлением в груди, вы с трудом можете отдышаться или у вас также есть такие симптомы, как спутанность сознания, ночная потливость, учащенное сердцебиение или тошнота — возможно, у вас сердечный приступ
- У вас затрудненное дыхание, жар, кашель и дискомфорт в груди — у вас может быть серьезная инфекция, например пневмония.

- Внезапно возникает одышка
- Вы задыхаетесь в состоянии покоя
- Одышка усиливается при физической нагрузке
- Одышка длится более 30 минут
Всегда относитесь к внезапному и серьезному затрудненному дыханию как к неотложной помощи.Хронические симптомы, такие как свистящее дыхание, кашель и усталость, требуют консультации с врачом. Даже если у вас нет других симптомов, никогда не следует игнорировать длительную одышку.
Эта статья впервые появилась в июльском выпуске UC Berkeley Health After 50 за июль 2018 г.
7 советов, которые помогут вам легче дышать
7 советов, которые помогут вам легче дышать
Американское торакальное общество предлагает предпринять эти шаги, чтобы помочь вам контролировать одышку после того, как ваш врач диагностирует основную причину.
Не сдувать одышку
Ощущение одышки после страстного поцелуя или во время головокружительной поездки на американских горках может быть захватывающим. Но когда вы регулярно пытаетесь отдышаться после подъема на несколько ступенек или ваша грудь сжимается с каждым вдохом, одышка становится пугающим опытом.
Но когда вы регулярно пытаетесь отдышаться после подъема на несколько ступенек или ваша грудь сжимается с каждым вдохом, одышка становится пугающим опытом.
Одышка, также называемая одышкой, выходит за рамки ощущения небольшой одышки после того, как вы напряглись.В отличие от временной одышки, которую вы можете почувствовать после физических упражнений или путешествия на большую высоту, необъяснимая одышка — это симптом, который обычно вызывается острым или хроническим заболеванием. Люди, страдающие одышкой, по-разному описывают симптом в зависимости от его причины. Ощущения могут включать в себя поверхностное дыхание, сжатие или стеснение в груди, жажду большего количества воздуха, чувство удушья, неспособность сделать глубокий вдох, тяжелое дыхание, учащенное дыхание и повышенное усилие дышать.
Острая одышка быстро развивается в течение нескольких минут или часов (например, во время сердечного приступа) или в течение нескольких дней (например, при респираторной инфекции) и часто требует немедленной медицинской помощи. Хроническая одышка длится четыре недели или дольше и может сигнализировать о наличии длительного состояния, такого как заболевание легких. Некоторые люди ошибочно считают это признаком старения. Итак, если вы или кто-то из ваших знакомых испытывает стойкую одышку в течение месяца или более или испытывал повторяющиеся эпизоды одышки, читайте дальше, чтобы узнать, что может быть причиной дискомфорта и что можно с этим сделать.
Хроническая одышка длится четыре недели или дольше и может сигнализировать о наличии длительного состояния, такого как заболевание легких. Некоторые люди ошибочно считают это признаком старения. Итак, если вы или кто-то из ваших знакомых испытывает стойкую одышку в течение месяца или более или испытывал повторяющиеся эпизоды одышки, читайте дальше, чтобы узнать, что может быть причиной дискомфорта и что можно с этим сделать.
Распространенные причины хронической одышки
Чаще всего хроническая или повторяющаяся одышка сигнализирует о проблеме с вашими легкими или сердцем. Многие случаи одышки излечимы после того, как будет диагностирована причина вашего симптома. Возможно, вам потребуется обратиться к пульмонологу, который занимается лечением заболеваний легких и дыхательных путей, или кардиологу, который лечит сердечные заболевания. Лечение зависит от причины, вашего возраста, тяжести симптомов и любых сопутствующих заболеваний. К наиболее частым хроническим состояниям, вызывающим одышку, относятся следующие.
Хроническая обструктивная болезнь легких (ХОБЛ) — это заболевание легких, которое включает воспаление и повреждение дыхательных путей и ткани легких, вызывающее ограниченный поток воздуха. Обе формы ХОБЛ — эмфиземы и хронического бронхита — часто встречаются вместе, в основном затрагивая нынешних и бывших заядлых курильщиков.
Сопутствующие симптомы: Бронхит обычно вызывает хронический кашель с выделением мокроты, тогда как кашель, вызванный эмфиземой, бывает сухим. ХОБЛ также может вызывать хрипы, стеснение в груди, частые респираторные инфекции и усталость.
Сердечная недостаточность возникает, когда повреждение сердечной мышцы не позволяет ей перекачивать кровь, достаточную для удовлетворения потребностей организма, что приводит к одышке, задержке жидкости и утомляемости.
Сопутствующие симптомы: Люди с сердечной недостаточностью испытывают затрудненное дыхание, особенно лежа на спине. Они также могут просыпаться ночью, хватая ртом воздух. Задержка жидкости может вызвать отек ступней, лодыжек, ног, а иногда и живота. Сильная одышка, сопровождающаяся хрипом, кашлем и розовой кровянистой мокротой, является признаком отека легких (скопление жидкости в легких).Это состояние требует немедленной медицинской помощи, особенно если оно сопровождается учащенным или нерегулярным сердцебиением, болью в груди или обмороком, что может сигнализировать о сердечном приступе.
Задержка жидкости может вызвать отек ступней, лодыжек, ног, а иногда и живота. Сильная одышка, сопровождающаяся хрипом, кашлем и розовой кровянистой мокротой, является признаком отека легких (скопление жидкости в легких).Это состояние требует немедленной медицинской помощи, особенно если оно сопровождается учащенным или нерегулярным сердцебиением, болью в груди или обмороком, что может сигнализировать о сердечном приступе.
Интерстициальное заболевание легких относится к большой группе хронических заболеваний, при которых ткань легкого повреждается, стенки воздушных мешочков легких воспаляются и рубцевание (фиброз) начинается в интерстициальных тканях легких, которые обеспечивают поддержку воздушные мешочки. Рубцы затрудняют поступление достаточного количества кислорода в легкие.Причины варьируются от заболеваний соединительной ткани, таких как ревматоидный артрит и волчанка, до лекарств, используемых для химиотерапии или сердечных заболеваний, до воздействия токсичных материалов, таких как асбест, в окружающей среде.
Сопутствующие симптомы: Другие симптомы зависят от основной причины и могут включать стойкий сухой кашель, усталость, потерю аппетита и потерю веса.
Астма, , которую часто называют детской болезнью, поражает и пожилых людей. Астма вызывает воспаление и сужение дыхательных путей, затрудняя попадание воздуха в легкие и особенно из них.Триггеры, такие как пыльца, перхоть домашних животных, плесень и физические упражнения, часто вызывают приступы астмы.
Сопутствующие симптомы: Другие симптомы могут включать хрипы, кашель и стеснение в груди.
Физическое ухудшение состояния — или потеря формы — может вызвать одышку у людей, когда они пытаются заниматься спортом. Исчезновение — это ослабление сердца и других мышц и снижение функции сердца и кровеносных сосудов в результате длительного бездействия. Снижение кондиционирования чаще всего встречается у пожилых людей, ведущих сидячий образ жизни.
Сопутствующие симптомы: У некоторых непригодных людей нормальная деятельность, например подъем по лестнице, может вызвать одышку. Отказ от кондиционирования также может привести к усталости.
Отказ от кондиционирования также может привести к усталости.
Ожирение может препятствовать полному расширению грудной клетки при дыхании. Избыточный вес вокруг легких и брюшной полости, который давит на грудь, увеличивает количество усилий, необходимых для дыхания, что приводит к состоянию, известному как синдром ожирения и гиповентиляции, которое, в свою очередь, может привести к сердечной недостаточности.
Сопутствующие симптомы: Люди с синдромом гиповентиляции ожирения часто страдают апноэ во сне, которое также является причиной одышки, и утомляемостью в дополнение к одышке.
Анемия возникает, когда в организме не хватает красных кровяных телец для переноса необходимого количества кислорода к тканям и органам для удовлетворения потребностей организма.
Сопутствующие симптомы: Физическая активность вызывает одышку; другие симптомы могут включать усталость, слабость, головокружение или бред, бледность кожи и учащенное сердцебиение, особенно во время физических упражнений. Другие причины одышки включают высокое кровяное давление в артериях легких (легочная гипертензия), жидкость в грудной полости (плевральный выпот) и рак легких.
Другие причины одышки включают высокое кровяное давление в артериях легких (легочная гипертензия), жидкость в грудной полости (плевральный выпот) и рак легких.
На что похоже одышка при коронавирусе (COVID-19)?
Вы, наверное, уже слышали, что симптомы COVID-19, респираторного заболевания, вызванного новым коронавирусом, похожи на симптомы гриппа. Но у него есть некоторые отличительные особенности, в том числе ощущение одышки.
Но если вы в целом здоровый человек, маловероятно, что вы сталкивались с этим в повседневной жизни, и этот термин может показаться немного запутанным.
Это, естественно, вызывает некоторые вопросы о том, что такое одышка. Похоже ли это на запыхание после тяжелой работы на беговой дорожке или это что-то совсем другое? Это приходит и уходит или постоянно? Мы попросили врачей все это разобрать.
На что конкретно похоже одышка? На самом деле есть медицинский термин для обозначения одышки: одышка. Американская ассоциация легких (ALA) сообщает, что это обычно описывается как сильное сжатие в груди, ощущение, будто вы «голодны» по воздуху, испытываете затрудненное дыхание или чувствуете одышку. «Такое ощущение, что тебе не хватает воздуха», — говорит Дэвид Катлер, доктор медицины, врач семейной медицины в Центре здоровья Провиденс Сент-Джонс в Санта-Монике, Калифорния.
Американская ассоциация легких (ALA) сообщает, что это обычно описывается как сильное сжатие в груди, ощущение, будто вы «голодны» по воздуху, испытываете затрудненное дыхание или чувствуете одышку. «Такое ощущение, что тебе не хватает воздуха», — говорит Дэвид Катлер, доктор медицины, врач семейной медицины в Центре здоровья Провиденс Сент-Джонс в Санта-Монике, Калифорния.
Люди могут испытывать одышку, когда ходят, поднимаются по лестнице и т. Д. бегут, или даже когда они стоят на месте, сообщает ALA. «Вы можете испытывать это иногда, постоянно, и это может быть время от времени», — сказал доктор.- говорит Катлер.
Какие состояния обычно вызывают одышку? Этот симптом может быть вызван множеством других заболеваний, помимо COVID-19. В большинстве случаев одышка связана с заболеваниями сердца и легких, учитывая, что ваше сердце и легкие участвуют в транспортировке кислорода к вашему телу и удалении углекислого газа, объясняет ALA. Проблемы с любым из этих факторов могут повлиять на ваше дыхание. ALA особо выделяет следующие состояния, которые могут привести к одышке:
ALA особо выделяет следующие состояния, которые могут привести к одышке:
- Астма
- Обострения хронической обструктивной болезни легких (ХОБЛ)
- Аллергические реакции
- Отравление угарным газом
- Сердечные приступы
- Низкое артериальное давление
- Пневмония (COVID-19 и осложнение гриппа)
- Анемия
- Закупорка в горле
- Сердечная недостаточность
- Увеличенное сердце
- Ненормальное сердцебиение
- Удушье
- Вдыхание инородного предмета в легкие
- Гийен- Синдром Барре
- Миастения (состояние, вызывающее слабость определенных мышц)
- Сгусток крови в легких
Беспокойство, которое многие люди испытывают прямо сейчас, также может вызывать одышку, отмечает Кэтрин А.Болинг, доктор медицины, врач первичной медико-санитарной помощи в медицинском центре Милосердия в Балтиморе.
Как узнать, действительно ли вы испытываете одышку? Есть несколько вещей, которые вы можете сделать, чтобы выяснить, не испытываете ли вы одышку. Один из них — это то, насколько хорошо вы дышите, когда говорите. «Когда у меня есть пациент, который не может связать несколько слов, не дыша, я беспокоюсь, что у него одышка», — говорит доктор Болинг.
Один из них — это то, насколько хорошо вы дышите, когда говорите. «Когда у меня есть пациент, который не может связать несколько слов, не дыша, я беспокоюсь, что у него одышка», — говорит доктор Болинг.
Кроме того, если вы просто сидите, смотрите телевизор и чувствуете, что вам не хватает воздуха, возможно, вы испытываете одышку. То же самое верно, если вы всегда могли без проблем гулять по дому или выполнять работу по дому, и при этом внезапно вам нужно было отдышаться, — говорит Пурви Парих, доктор медицины, аллерголог из Allergy & Asthma Network.
Если у вас есть основное заболевание и вы особенно обеспокоены, монитор, называемый пульсоксиметром — устройство, которое измеряет количество кислорода в вашей крови, — также может помочь в некоторой перспективе, доктор.- говорит Катлер. «Вы можете купить его в местной аптеке примерно за 20 долларов», — говорит он.
Эти устройства несовершенны, но доктор Катлер говорит, что они могут быть для вас «хорошим инструментом для проверки». «Если число нормальное, то есть выше 95, это хорошее подтверждение того, что ничего не происходит», — говорит он. Но если он меньше 95, и вы чувствуете себя плохо, позвоните своему врачу, говорит доктор Катлер.
«Если число нормальное, то есть выше 95, это хорошее подтверждение того, что ничего не происходит», — говорит он. Но если он меньше 95, и вы чувствуете себя плохо, позвоните своему врачу, говорит доктор Катлер.
Прямо сейчас не стоит думать о больнице как о своей первой линии защиты, если вы не находитесь в реальной чрезвычайной ситуации.«Вы можете заразиться коронавирусом в больнице», — отмечает доктор Болинг. Если у вас одышка, но вы в целом чувствуете себя нормально, она рекомендует позвонить вашему лечащему врачу, чтобы обсудить ваши симптомы. Это верно, даже если вы думаете, что у вас COVID-19, потому что очень важно попытаться предотвратить распространение вируса среди других.
Вы можете пройти тест на COVID-19 только в том случае, если помимо одышки чувствуете другие симптомы, связанные с заболеванием, например жар, сухой кашель, выделение мокроты или боль в горле.Это особенно верно, если вы побывали в районе с большим количеством заболевших или напрямую контактировали с кем-то, у кого был диагностирован COVID-19.
Доктор Парих говорит, что вам следует как можно скорее позвонить своему врачу или отправиться в отделение неотложной помощи, если у вас возникла одышка наряду со следующим:
- Боль или стеснение в груди
- Свистящее дыхание
- Посинение губ
- Чувство головокружения
- вам не хватает воздуха
Понравилось то, что вы только что прочитали? Вам понравится наш журнал! Зайдите сюда , чтобы подписаться.Не пропустите ничего, загрузив Apple News здесь и следуя инструкциям по предотвращению. О, , и мы тоже в Instagram .
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano. io.
io.
| [1] Mind. [2] Сенсориум. [3] Внутренняя головка. [4] Наружная головка. [5] Взгляд и глаза. [6] Слух и уши. [7] Запах и нос. [8] Верхняя грань. [9] Нижняя грань. [10] Зубы и десны. [11] Вкус, речь, язык. [12] Внутренняя часть рта. [13] Небо и горло. [14] Аппетит, жажда. Желания .. [15] Еда и питье. [16] Икота, отрыжка, тошнота .. | [17] Скробикулум и желудок. | [33] Нижние конечности. [34] Конечности в целом. [35] Остальное.  Позиция. Движение. Позиция. Движение. [36] Нервы. [37] Спящий режим. [38] Время. [39] Температура и погода. [40] Лихорадка. [41] Атаки, периодичность. [42] Местоположение и направление. [43] Сенсации. [44] Ткани. [45] Коснитесь.Травмы .. [46] Кожа. [47] Стадия жизни, телосложение. [48] Отношения. |
Как ощущается приступ астмы?
Меня спрашивали об этом больше, чем я могу сосчитать, как неастматиками, так и другими астматиками. Я обнаружил, что повторяю один и тот же ответ снова и снова. Когда я учился в колледже и готовился стать респираторным терапевтом, я начал задавать людям тот же вопрос. Теперь, когда я работаю в больнице, я всегда задаю своим астматическим пациентам тот же вопрос, который мне задают более двух десятилетий.
Теперь, когда я работаю в больнице, я всегда задаю своим астматическим пациентам тот же вопрос, который мне задают более двух десятилетий.
На что похож приступ астмы?
За прошедшие годы я понял, что два человека не дадут одинаковый ответ. Как астма — это очень разнообразное заболевание, так же как и ее симптомы. Кроме того, не все приступы астмы, которые у вас есть, будут одинаковыми. Я знаю, что мои ощущения не всегда одинаковы, и у меня также будут разные симптомы. Вы, скорее всего, заметили, что когда ваша астма проявляется, вы можете испытывать более одного из описаний, перечисленных ниже.
Приступ астмы может выглядеть так:
«Рыба из воды»
Это довольно частый ответ, который я слышу, когда спрашиваю астматиков, каково это. Представьте, что вы внезапно погрузились в воду и пытаетесь дышать. Невозможно сделать. Это ужасное удушающее чувство.
«На моей груди сидит слон»
По ощущениям это именно то, на что похоже. Буквально, как будто у тебя на груди сидит слон. Трудно вдыхать и выдыхать воздух.В каком бы положении вы ни находились, дышать трудно.
Трудно вдыхать и выдыхать воздух.В каком бы положении вы ни находились, дышать трудно.
«Я так сильно кашляю, что не могу отдышаться»
Кашель определенно может вызвать одышку. Особенно, когда вы пытаетесь откашляться от слизи, которая находится в легких. Тяжело кашлять, чтобы избавиться от всего этого, что может привести к одышке. Кроме того, кашель из-за ненасытного щекотания в легких также может привести к одышке.
«Моя грудь кажется тяжелой и напряженной»
Это обычно то, что я чувствую, когда у меня приступ астмы.Для меня приступ астмы — это ощущение, будто я ношу очень плотный корсет и пытаюсь дышать через трубочку для мешалки для кофе. Я лично не хриплю, и моя грудь становится очень тесной, как будто я ношу корсет, который на четыре размера меньше. Когда дыхательные пути сужаются, возникает чувство стеснения.
«Мне кажется, что мое лицо держат подушкой»
Это описание похоже на рыбу вне воды. Пытаться дышать чем-нибудь, прикрыв рот и нос, практически невозможно. Когда ваши дыхательные пути настолько воспалены и наполнены слизью, это определенно может вызвать чувство удушья.
Когда ваши дыхательные пути настолько воспалены и наполнены слизью, это определенно может вызвать чувство удушья.
«У меня одышка, я слышу хрипы»
Хрипящий звук и ощущение возникает, когда ваши меньшие дыхательные пути воспаляются, сужаются и выделяются излишки слизи. Свистящее дыхание чаще всего слышно при выдохе, но его также можно услышать при вдохе. Это приводит к одышке.
То, что я перечислил, — это лишь малая часть ответов, которые я слышал от астматиков на протяжении многих лет.Важно помнить, что любые симптомы астмы, которые могут у вас возникнуть, классифицируются как «приступ». Кроме того, когда вы испытываете какие-либо симптомы астмы, обязательно следуйте письменному плану действий по борьбе с астмой и при необходимости обращайтесь за медицинской помощью.
Мой вопрос к вам тот же, что я задаю своим пациентам с астмой в больнице.
Что вы чувствуете при приступе астмы?
Прокомментируйте и дайте мне знать или поделитесь своей историей здесь!
В этой статье представлены мнения, мысли и опыт автора; ни один из этих материалов не был оплачен рекламодателями.

 Приступы бронхиальной астмы сопровождаются свистящим хрипом, который можно услышать даже на расстоянии.
Приступы бронхиальной астмы сопровождаются свистящим хрипом, который можно услышать даже на расстоянии.
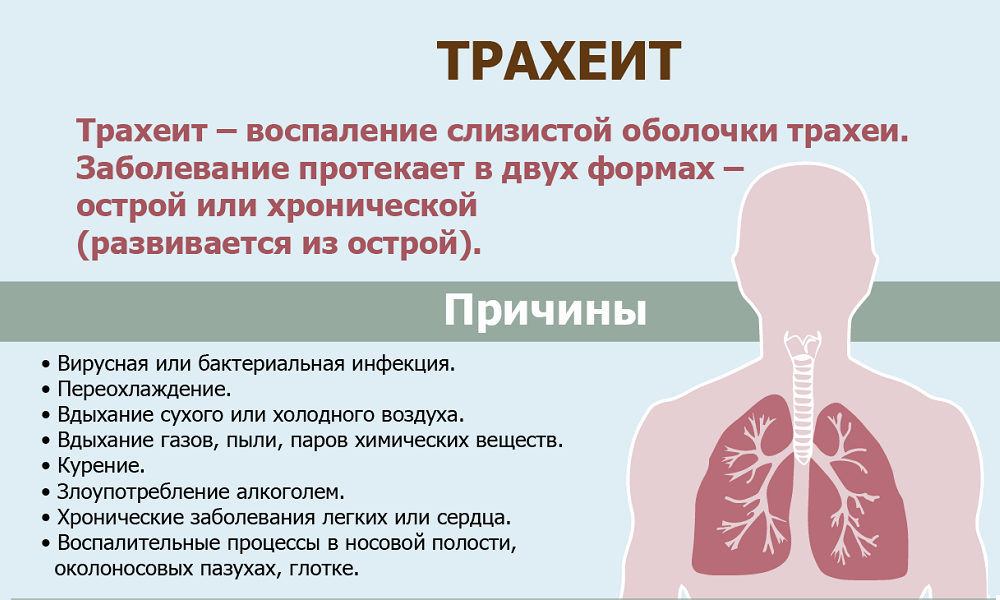
 При этом звук «лающий», голос становится осиплым, а сами приступы чаще возникают ночью.
При этом звук «лающий», голос становится осиплым, а сами приступы чаще возникают ночью. Характерна одышка, возможен болевой синдром в груди, отхаркивание с кровью. Любая онкология сопровождается потерей веса, слабостью.
Характерна одышка, возможен болевой синдром в груди, отхаркивание с кровью. Любая онкология сопровождается потерей веса, слабостью.

 Эта слизь, смешанная со слюной, часто называется мокротой.
Эта слизь, смешанная со слюной, часто называется мокротой. Это может вызвать откашливание мокроты с оттенком крови.
Это может вызвать откашливание мокроты с оттенком крови. Если вы заразитесь еще одной инфекцией во время острого бронхита, это может замедлить ваше выздоровление.Если у вас развилась респираторная инфекция при хроническом бронхите, это, по сути, приступ острого бронхита в дополнение к вашему хроническому заболеванию. В результате эпизод острого бронхита, вероятно, будет более серьезным и продлится дольше, чем если бы у вас не было хронического бронхита.
Если вы заразитесь еще одной инфекцией во время острого бронхита, это может замедлить ваше выздоровление.Если у вас развилась респираторная инфекция при хроническом бронхите, это, по сути, приступ острого бронхита в дополнение к вашему хроническому заболеванию. В результате эпизод острого бронхита, вероятно, будет более серьезным и продлится дольше, чем если бы у вас не было хронического бронхита.

 Обратите внимание, как ваш живот поднимается к вашим рукам на вдохе и как ваш пупок втягивается в позвоночник на выдохе. Повторите еще несколько вдохов.
Обратите внимание, как ваш живот поднимается к вашим рукам на вдохе и как ваш пупок втягивается в позвоночник на выдохе. Повторите еще несколько вдохов.