Золотистый стафилококк при беременности в мазке
На коже и слизистых оболочках человека обитает огромное количество микроорганизмов, среди которых есть стафилококки. Они относятся к условно-патогенной микрофлоре. Это значит, что при хорошем состоянии здоровья они не вызывают заболеваний. Их активность повышается при низком иммунитете.
Несомненно, иммунная защита даёт сбой при самых разных заболеваниях: ОРВИ, кишечные инфекции и так далее. Также иммунитет снижается во время беременности. В этом, с одной стороны, заключается защитный механизм: плод не воспринимается как нечто чужеродное. С другой стороны, активизируются условно-патогенные микроорганизмы, что может привести к развитию различных заболеваний.
Виды стафилококков
Название бактерий происходит от латинского «виноградная гроздь». Они широко распространены в воздухе и почве. Выделяют три вида:
- Золотистый стафилококк: этот вид объединяет патогенные микроорганизмы.
- Эпидермальный: объединяет условно-патогенные стафилококки, которые заселяют кожу и слизистые оболочки человека.
- Сапрофитный: включает непатогенные бактерии, которые часто выделяют из внешней среды.
Наибольшую опасность представляет золотистый стафилококк, так как именно он обладает наиболее выраженными патогенными свойствами, чаще всего участвует в развитии воспалительной патологии.
В чём опасность?
Планирование беременности, безусловно, является правильным подходом к ней. Но зачастую новость о беременности становится приятной, но неожиданной. Поэтому все обследования проводятся, когда женщина уже находится в положении.
Стафилококк во время беременности является проблемой, которая грозит как матери, так и плоду. У женщины он может вызвать различные воспалительные заболевания кожи (фурункул, панариций) и внутренних органов (пиелонефрит, цистит). После родов бактерия через микротрещины на соске может попасть в молочную железу. У женщины развивается мастит. Существует много послеродовых заболеваний (эндометрит и т. д.), причиной которых также может стать золотистый стафилококк.
После родов бактерия через микротрещины на соске может попасть в молочную железу. У женщины развивается мастит. Существует много послеродовых заболеваний (эндометрит и т. д.), причиной которых также может стать золотистый стафилококк.
Во время беременности микроорганизмы с кровью могут попасть к плодным оболочкам и вызвать их воспаление. При прохождении ребёнка по родовым путям также возможно инфицирование стафилококком и развитие у новорождённого гнойных заболеваний кожи.
Симптомы
Каждая беременная женщина должна иметь следующий настрой: с любым недомоганием, ухудшением здоровья обращаться к специалисту, так как при беременности возможен прием не всех лекарств, нужен их тщательный подбор. Самолечение следует исключить.
Женщину могут беспокоить першение, боль в горле, насморк, которые не проходят долгое время. Стоит обратить внимание на такие симптомы и получить консультацию терапевта или оториноларинголога.
Возможны и более серьёзные жалобы: боль в поясничной области, болезненное мочеиспускание, частые позывы к мочеиспусканию. Это сразу должно насторожить и стать поводом для обращения к урологу.
Выявление бактерий
Не у всех женщин возникают симптомы стафилококковых инфекций, но это не означает отсутствие возбудителей. Их можно выявить при сдаче анализов. Стафилококки могут быть обнаружены при таких исследованиях, как:
- Мазок из полости носа и зева. Наиболее часто в этих областях поселяется золотистый стафилококк, вызывающий длительный насморк, заложенность носа.
- Общий анализ мочи. Сапрофитный стафилококк обитает на коже половых органов. При несоблюдении гигиены он может попасть через мочеиспускательный канал в мочевой пузырь и вызвать цистит, а также «подняться» выше и стать причиной развития пиелонефрита. При этих заболеваниях бактерии можно обнаружить в моче.
- Мазок из влагалища. Наличие стафилококков во влагалище опасно для ребёнка во время родов: есть вероятность его заражения.

Золотистый стафилококк обитает в зубах, поражённых кариесом, в зеве и носоглотке. Поэтому при планировании беременности каждая женщина должна получить консультацию стоматолога и оториноларинголога. Также этих специалистов посещают хотя бы один раз во время беременности.
Мазок на флору из влагалища и анализ мочи сдаются при постановке на учёт по беременности в женской консультации.
Оценка результатов
Прежде всего, определяют тип стафилококка и его количество. Не стоит забывать, что данные микроорганизмы присутствуют и у здорового человека. Поэтому важно определить их количество. Говорить о патологии можно, если количество колоний стафилококка более тысячи или обнаружен их обильный рост.
Бактериурия
Наличие бактерий в моче называется бактериурией. Часто она бывает бессимптомная: женщину ничего не беспокоит, а по результату анализа мочи обнаруживают бактерии. У некоторых женщин возникает обострение инфекции (цистит или пиелонефрит).
Бактерии могут обнаружиться в моче при неправильном сборе анализа. Моча на анализ собирается утром, после туалета наружных половых органов. Следует вымыть их однонаправленными движениями (спереди назад) тёплой проточной водой. Не следует касаться посуды для сбора анализа телом. При невыполнении этих правил возможно попадание бактерий в посуду для сбора, что приведёт к некорректному результату. В таком случае следует повторить исследование.
Обращение к специалисту
Действительно, проведение анализов на выявление различных инфекций и их заблаговременное лечение является важной составляющей планирования беременности. Но, если именно во время беременности в моче, влагалище или носоглотке обнаружен стафилококк, не нужно паниковать, так же, как и оставлять эту проблему без внимания.
С результатами анализов необходимо обратиться к акушеру-гинекологу, который ведёт беременность. Врач подберёт эффективное и безопасное для матери и будущего ребёнка лечение.
Не следует принимать лекарства без назначений врача.
Интимная тема — статьи от специалистов клиники «Мать и дитя»
Нормальная микрофлора
Микрофлора влагалища – это сообщество разных микроорганизмов, живущих в определенной среде. В норме 95% микрофлоры влагалища – это молочнокислые бактерии, палочки Дедерлейна (лактобактерии): они вырабатывают молочную кислоту и не дают возможности закрепиться и размножаться во влагалище нежелательным бактериям. Благодаря деятельности лактобактерий среда во влагалище кислая, именно такая среда подавляет рост различных болезнетворных микроорганизмов. Если по каким-то причинам среда становится щелочной, то ее защитные свойства снижаются и вероятность заболеть увеличивается.
Микрофлора и беременность
Во время беременности под влиянием гормонов флора влагалища меняется. Чаще всего в ней появляется избыточное количество микроорганизмов рода Candida – грибка, который входит в состав нормальной микрофлоры ротовой полости, влагалища и толстого кишечника большинства здоровых людей. Грибок может мирно обитать в организме человека, не доставляя ему абсолютно никаких неудобств.
У беременных женщин кандидоз встречается в 2–3 раза чаще, чем вне беременности.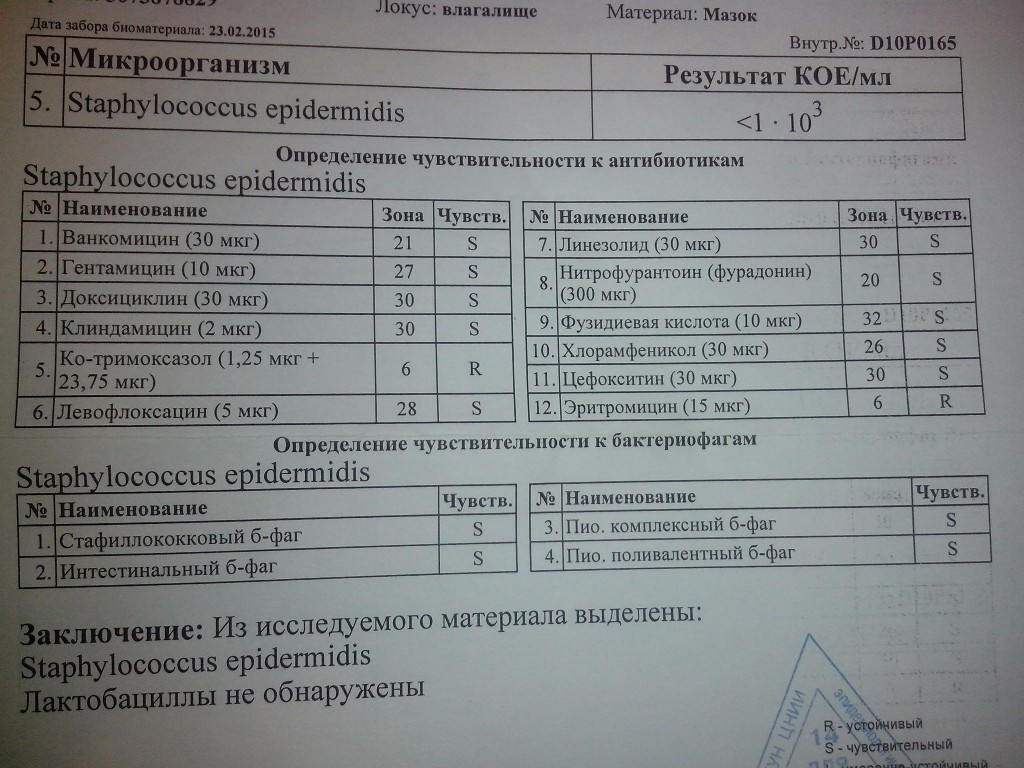 Основная причина – это повышение уровня женских половых гормонов, что и приводит к созданию благоприятных условий для размножения грибков. Во время беременности среда во влагалище становится более кислой, и именно в таких условиях легко размножаются грибки рода Candida.
Основная причина – это повышение уровня женских половых гормонов, что и приводит к созданию благоприятных условий для размножения грибков. Во время беременности среда во влагалище становится более кислой, и именно в таких условиях легко размножаются грибки рода Candida.
Еще одна причина возникновения молочницы – снижение иммунитета в период ожидания малыша. Изменение иммунного статуса наблюдается у каждой беременной и не является патологией. Сам по себе плод чужероден для тканей матери и для того, чтобы иммунная система его «не замечала», природой запланировано закономерное снижение активности защитной системы материнского организма. Кроме того, прогестерон – гормон беременности, достигая высокого уровня, сам по себе оказывает иммуносупрессивное действие.
При кандидозе чаще всего женщину беспокоят обильные выделения творожистой консистенции (отсюда и название «молочница»), которые имеют кисловатый запах и раздражают кожу, что сопровождается зудом, чувством жжения. Уже по одним только этим признакам врач может заподозрить кандидоз влагалища. Почему же нет стопроцентной гарантии и уверенности в диагнозе? Все дело в том, что похожие симптомы (зуд, жжение, выделения) имеют и другие инфекционные заболевания, и чтобы точно знать, от чего лечить женщину, требуется сначала выявить возбудитель заболевания.
Исследование под микроскопом
Для того чтобы определить состав микрофлоры влагалища, а заодно и определить, в чем причина неприятных ощущений во влагалище, проводят бактериоскопию – оценку окрашенного мазка на флору под микроскопом.
Обычно это исследование назначают не менее двух-трех раз за всю беременность. Сначала мазок из влагалища берут при постановке на учет в женскую консультацию, потом его повторяют во время II–III триместра, и последний раз мазок берут перед родами, на 37–38-й неделе беременности. Почему нужно проводить бактериоскопию несколько раз? Некоторые влагалищные инфекции и заболевания часто являются причиной невынашивания ребенка или преждевременных родов.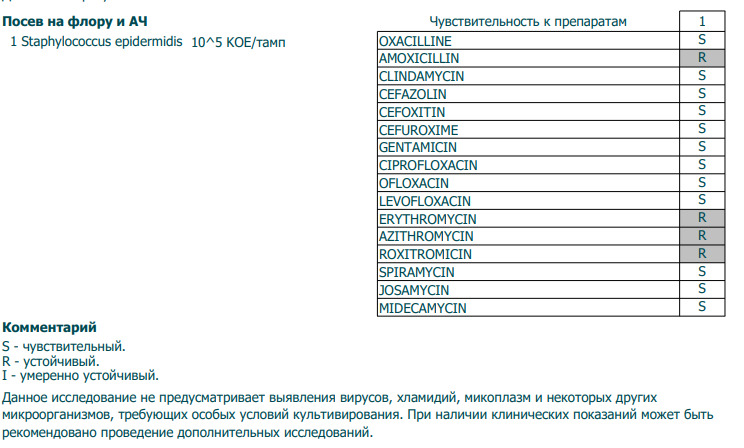 Также может произойти внутриутробное инфицирование или ребенок может заразиться инфекцией во время родов. Да и сама воспаленная слизистая родовых путей становится очень ранимой, и роды могут осложниться разрывами. Поэтому необходимо узнать об этих болезнях в начале беременности и вовремя их пролечить.
Также может произойти внутриутробное инфицирование или ребенок может заразиться инфекцией во время родов. Да и сама воспаленная слизистая родовых путей становится очень ранимой, и роды могут осложниться разрывами. Поэтому необходимо узнать об этих болезнях в начале беременности и вовремя их пролечить.
При сдаче мазка на флору надо предварительно подготовиться к анализу:
- Воздержаться от секса в течение двух суток перед процедурой.
- Отказаться от свечей, таблеток, мазей. Они могут повлиять на состав микрофлоры и исказить результаты.
- Не применять щелочных средств гигиены. Лучше всего провести ополаскивание без использования мыла и спринцевания.
- За два часа до взятия мазков воздержаться от мочеиспускания.
Мазок берется во время обычного гинекологического осмотра на кресле: врач специальной палочкой делает соскоб влагалищной слизи и наносит ее на предметное стекло. В лаборатории после высыхания секрета его покроют красителями и посмотрят под микроскопом. Благодаря этой процедуре врачи оценивают состав микрофлоры влагалища.
В норме в мазке можно обнаружить:
- Палочки Дедерлейна (их количество преобладает). Количество других микроорганизмов (кокков) – незначительно.
- Эпителиальные клетки (поверхностный слой стенок влагалища, которому свойственно шелушиться).
- Незначительное количество лейкоцитов (белых кровяных телец, которые ведут борьбу с различными возбудителями инфекций). Лейкоцитов в мазке должно быть до 20 в поле зрения микроскопа. Если же их число превышает допустимые нормы, значит, у женщины имеется какая-то инфекционная патология.
- Эритроциты (красные клетки крови) – их не должно быть больше 5 в поле зрения. Повышенное количество говорит о нарушении целостности сосудов.
- Слизь: ее количество должно быть умеренное.
Важно: Мазок на флору не выявляет таких инфекций, как микоплазма, уреаплазма и хламидии, их можно обнаружить только при посеве на скрытые инфекции. Также в мазке не определяются вирусы (герпеса, папилломы человека) – чтобы обнаружить эти заболевания, также потребуется дополнительное исследование.
Также в мазке не определяются вирусы (герпеса, папилломы человека) – чтобы обнаружить эти заболевания, также потребуется дополнительное исследование.
Исследование микрофлоры влагалища – анализ хотя и очень простой, но необходимый, сделать его надо, даже если будущую маму ничего не беспокоит. Проводится бактериоскопия в любой женской консультации (бесплатно) или медицинском центре, а результаты будут готовы уже на следующий день.
ПАМЯТКА
Как снизить риск нарушения влагалищной микрофлоры
- Совершать туалет половых органов лучше под проточной водой, струя воды должна быть направлена спереди назад, чтобы патогенные микроорганизмы из заднего прохода не попали во влагалище.
- Не надо постоянно использовать моющие средства – они часто сушат и раздражают слизистую наружных половых органов и влагалища.
- Ежедневные прокладки не должны иметь в своем составе отдушек (ароматических веществ): это снизит риск аллергических реакций. Менять прокладки следует каждые 3–4 часа.
- У женщины должны быть личные средства гигиены: мочалка, отдельное полотенце для интимного ухода.
- Белье не должно содержать синтетику – она не пропускает воздух и создает благоприятную среду для ускоренного размножения патогенных микроорганизмов.
Стафилококк при беременности: его виды и лечение.
Во время беременности женщина проходит полное обследование и сдает множество анализов, о существовании которых она даже не знала или не считала нужным проводить подобные исследования. И хотя дамам известно, что позаботиться об обнаружении разных болезней и тем более их лечении следует до беременности, а не после, для большинства многие болячки становятся сюрпризами. Оно и не удивительно. Значительная часть болезней проходит бессимптомно или не несет в себе прямой угрозы для жизни. Однако во время беременности даже условно патогенная флора, может нанести серьезный ущерб здоровью мамы и ребенка. Поэтому и сдаются все эти многочисленные мазки отовсюду, откуда только можно. И надо признать, мало кто может похвастаться идеальной чистотой таких анализов. Один из самых распространенных пометок на листке с результатами — «стафилококк».
Однако во время беременности даже условно патогенная флора, может нанести серьезный ущерб здоровью мамы и ребенка. Поэтому и сдаются все эти многочисленные мазки отовсюду, откуда только можно. И надо признать, мало кто может похвастаться идеальной чистотой таких анализов. Один из самых распространенных пометок на листке с результатами — «стафилококк».
Стафилококк в мазке во время беременности может обнаруживаться в носу, горле, влагалище и даже на поверхности кожи. И будущая мама, глядя на вроде бы привычное название бактерии, приходит в ужас и задает себе вопрос: что делать и можно ли вообще что-то делать?
Начнем с того, что так называемые условно-патогенные бактерии являются неотъемлемыми спутниками человека. Даже после тщательной уборки с хлоркой через довольно короткое время в помещении можно обнаружить какую-то разновидность стафилококка. Именно из-за своей распространенности и живучести он входит в число так называемых больничных инфекций. Ведь даже при всех потугах соблюдать стерильность избавиться от зловредной бактерии практически невозможно.
Поэтому, если у Вас обнаружили стафилококк при беременности, не спешите вносить себя в число редко и неизлечимо больных. Утешение слабое, но дающее надежду полагать, что ваш случай для современной медицины — дело привычное и давно изученное. Лаборанты подсчитают количество колоний бактерий. Если их количество превышает допустимую норму, то врач принимает решение о необходимости лечения.
Какие бывают виды стафилококка
Сегодня науке известны несколько десятков видов стафилококка. Многие из них соседствуют с нами незаметно, ничем не вредя, но ряд разновидностей способны вызвать проблемы. Одним из самых миролюбивых называют сапрофитный стафилококк. Он чаще всего обнаруживается на коже в непосредственной близости с гениталиями, а также на слизистой мочеиспускательного канала. Сапрофитный стафилококк при беременности чреват воспалением мочевого пузыря и даже почек.
Вторым по зловредности считается эпидермальный стафилококк. Как следует из самого названия, обитает он на коже, но если проникает в организм, может вызвать серьезные последствия. Важно следить, чтобы эпидермальный стафилококк при беременности не попал в организм женщины через ранки или медицинское оборудование.
У самого вредоносного стафилококка самое красивое название — Staphylococcus aureus, или золотистый стафилококк. Название он получил благодаря своему ярко-желтому цвету. Носительство этого вида бактерии может привести к целому ряду неприятностей для любого человека. Золотистый стафилококк при беременности опасен еще и для малыша. Он может стать причиной не только кожных поражений, схожих с ожогами, на коже младенца, но и вызвать менингит, пневмонию и даже сепсис.
Его могут обнаружить в мазке, взятом на бактериальный посев из носа, зева или мочеполовой системы. Если у Вас обнаружили стафилококк золотистый, лечение при беременности может потребоваться, в том случае, когда количество бактерий значительно превышает допустимую норму и требует взвешенного подхода со стороны врача. Это же касается любого вида стафилококка.
Стафилококк в мочеполовой системе
Итак, если у Вас обнаружили стафилококк в мазке при беременности, важно не паниковать, а уточнить его количество. Ведь не стоит забывать, что в норме эта бактерия присутствует в любом здоровом организме. Говорить о патологии можно лишь, если количество колоний превышает 10 в 3 степени, или когда в результате написано, что выявлен обильный рост.
Стафилококк во влагалище встречается во время беременности довольно часто. Он может привести к тяжелым поражениям самых различных органов у малыша вплоть до сепсиса (заражения крови), потому важно заняться лечением или уменьшением вредного действия стафилококка.
Стафилококк в моче при беременности может являться признаком пиелонефрита, который для беременных крайне опасен. Причем стафилококк может стать не его причиной, а следствием, к примеру, сдавливания почки по мере увеличения малыша, затруднения прохождения мочи, застой которой и приводит к размножению бактерий. Поэтому если кроме большого количества стафилококка в наличии имеются такие симптомы, как боли в области почек (которые можно спутать с обычной для беременных поясничной болью), температура, тошнота (особенно если период раннего активного токсикоза уже позади), то следует срочно сдать дополнительные анализы и сделать УЗИ почек.
Причем стафилококк может стать не его причиной, а следствием, к примеру, сдавливания почки по мере увеличения малыша, затруднения прохождения мочи, застой которой и приводит к размножению бактерий. Поэтому если кроме большого количества стафилококка в наличии имеются такие симптомы, как боли в области почек (которые можно спутать с обычной для беременных поясничной болью), температура, тошнота (особенно если период раннего активного токсикоза уже позади), то следует срочно сдать дополнительные анализы и сделать УЗИ почек.
Лечение стафилококка при беременности
К сожалению, без антибиотиков зачастую в лечении стафилококка не обойтись, особенно, если речь идет об острой форме болезни. Но в любом случае для беременных пациенток доктора подбирают препараты щадящие, с минимальной дозировкой. Заниматься самолечением ни в коем случае нельзя. При инфицировании мочеполовой системы на помощь врачам приходят местные противомикробные препараты — свечи и таблетки.
Важно помнить, что стафилококк не обязательно передается половым путем (здоровый человек способен справиться с этой бактерией), но все же, стоит обследовать полового партнера, которому тоже может понадобиться лечение, хотя бы ради того, чтобы Вы снова не рисковали получить на руки нехороший анализ.
Следует отметить, что многие новоявленные мамочки сталкиваются со стафилококком в роддоме. Обнаружить его могут в анализах, как мамы, так и малыша, не зря ведь, как уже говорилось выше, эту инфекцию называют больничной. Главное помнить, что паника и слезы — не лучший способ бороться с недугом, особенно для женщины, от психоэмоционального состояния которой напрямую зависит жизнь малыша. Помните, стафилококк повсюду, и да, он не дремлет, но и Вы вооружены достаточным знанием, чтобы дать вредной бактерии отпор.
Девочки! Давайте делать репосты.
Благодаря этому к нам заглядывают специалисты и дают ответы на наши вопросы!
А еще, вы можете задать свой вопрос ниже. Такие как вы или специалисты дадут ответ.
Такие как вы или специалисты дадут ответ.
Спасибки 😉
Всем здоровых малышей!
Пс. Мальчиков это тоже касается! Просто девочек тут больше 😉
Понравился материал? Поддержите — сделайте репост! Мы стараемся для вас 😉
Gnomik.ru ©
Мазок на флору во время беременности — когда и зачем сдавать
Мазок на флору – это самый распространенный анализ, который назначает врач акушер-гинеколог. Для проведения данного исследования врач, во время осмотра женщины в гинекологическом кресле, производит забор содержимого влагалища из заднего свода (это пространство, которое расположено между задней стенкой влагалища и шейкой матки), канала шейки матки и отделяемого уретры, наносит материал на предметное стекло и направляет его в лабораторию.
Исследование мазка на флору в лаборатории проводит врач лабораторной диагностики под микроскопом. Данное исследование позволяет определить характер микрофлоры (виды микроорганизмов) влагалища, канала шейки матки и мочеиспускательного канала, выявить воспалительный процесс в половых органах у женщины, в ряде случаев позволяет определить также возбудителя данного воспалительного процесса (например, гонококк, трихомонада).
Когда сдавать мазок на флору
В обязательном порядке для всех беременных мазок сдается дважды – при постановке на учет и в 30 недель беременности, зачастую еще один раз мазок на флору берется в 36-37 недель для оценки состояния микрофлоры влагалища перед родами. В эти сроки анализ сдается даже в случаях, когда пациентку ничего не беспокоит. Это проводится с целью выявления скрытого воспалительного процесса, который может приводить к серьезным осложнениям в течение беременности. Во время беременности за счет изменения гормонального фона и снижения иммунитета значительно чаще происходит обострение хронических инфекций, а также кандидоза (молочницы). Любой воспалительный процесс во влагалище во время беременности может приводить к серьезным осложнениям беременности – преждевременному излитию околоплодных вод, преждевременным родам, маловодию или многоводию, задержке внутриутробного развития плода и другим.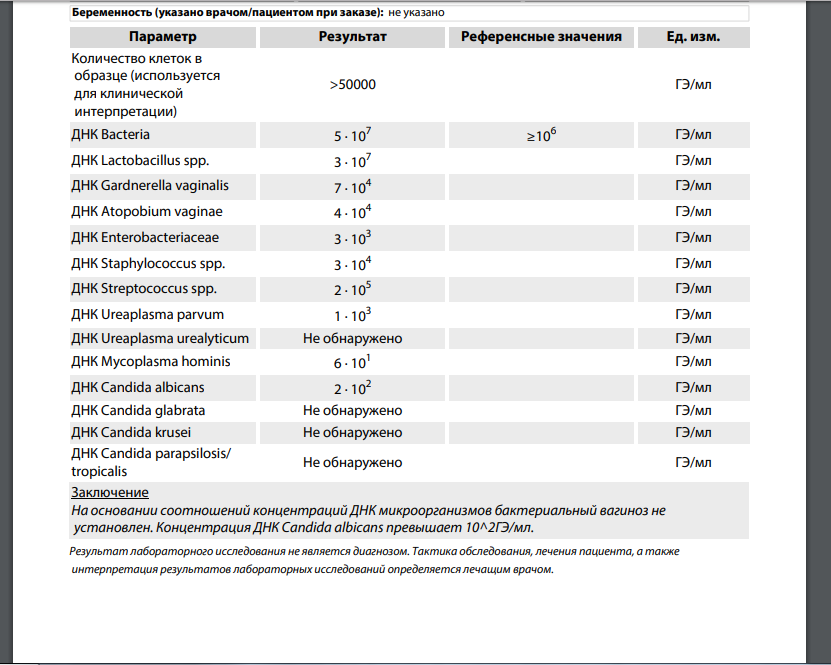
При наличии жалоб у беременной женщины – появлении обильных выделений из половых путей, зуда, жжения или дискомфорта в области половых органов также сдается мазок на флору. При некоторых патологических состояниях, например при наличии в прошлом выкидышей, связанных с инфекционными осложнениями беременности, несостоятельности шейки матки, мазок на флору берется один раз в месяц, а после 30 недель один раз в две недели. Забор мазка является абсолютно безопасной процедурой и не приводит к каким-либо осложнениям, поэтому может производиться при любом сроке беременности.
Что показывает мазок на флору
Мазок на флору оценивается по следующим показателям:
- Эпителий — плоский эпителий – это клетки поверхностного слоя слизистой оболочки влагалища и шейки матки. Наличие большого количества плоского эпителия в мазке может свидетельствовать о воспалительном процессе. Отсутствие эпителия в мазке указывает на нарушение гормонального фона.
- Лейкоциты– это клетки крови, участвующие в уничтожении болезнетворных бактерий. Лейкоциты способны активно проникать через стенку сосудов в ткани организма и участвовать в борьбе с инфекционными агентами. В норме в мазке на флору из влагалища присутствует не более 10, из цервикального канала не более 15 лейкоцитов в поле зрения, из уретры – до 2 лейкоцитов в поле зрения. Повышение содержания лейкоцитов в мазке – признак воспаления, при этом, чем больше содержание лейкоцитов в мазке, тем более выражен воспалительный процесс.
- Эритроциты — это красные клетки крови. В норме в мазке на флору могут встречаться единичные эритроциты (1-2 в поле зрения). Увеличение количества эритроцитов свидетельствует о наличии хронического воспалительного процесса, а кроме того быть признаком травмы или скрытого кровотечения, например при наличии эктопии шейки матки (так называемой эрозии, когда влагалищная часть шейки матки покрыта цилиндрическим эпителием в норме выстилающим внутреннюю часть шейки).

- Слизь — в норме в уретре слизь отсутствует, во влагалище определяется умеренное количество слизи, в шейке матки слизь может быть в большом количестве. Увеличение количества слизи может быть признаком воспалительного процесса, однако большой диагностической ценности данный критерий не имеет, и на него редко опираются врачи при постановке диагноза.
- Бактерии — в норме в мочеиспускательном канале флора обнаруживаться не должна, во влагалище и шейке матки выявляется палочковая флора в умеренном количестве. Палочковая флора – это чаще всего лактобактерии, которые на 95% составляют нормальный биоценоз влагалища. Лактобактерии активно заселяют влагалище и создают в нем кислую среду, препятствуя тем самым росту и размножению болезнетворных бактерий.
Кроме лактобактерий во влагалище могут присутствовать и другие палочковые бактерии, например кишечная палочка, бактероиды, а также различные кокки. Это бактерии, при микроскопии имеющие форму шариков. К этой группе бактерий относятся стрептококки, стафилококки, энтерококки. В небольшом количестве в норме они присутствуют во влагалище. Если их количество резко возрастает на фоне гибели нормальных лактобактерий – это может приводить к развитию воспалительного процесса. К сожалению, по результатам обычного мазка на флору невозможно определить, какие конкретно бактерии и в каком количестве присутствуют во влагалище. Поэтому при выраженном воспалительном процессе, а также при обнаружении в мазке на флору большого количества кокковой флоры врач для постановки правильного диагноза назначает дополнительный анализ – посев на флору с определением чувствительности к антибиотикам. - Условно-патогенная флора – это микроорганизмы, которые обитают в организме человека в небольшом количестве, не принося вреда, но при определенных условиях могут привести к возникновению воспалительного процесса.
 К таким микроорганизмам, обнаруживаемым в мазке на флору, относятся грибы рода кандида и гарднереллы.
К таким микроорганизмам, обнаруживаемым в мазке на флору, относятся грибы рода кандида и гарднереллы. - Гарднерелла («ключевые клетки»). Гарднерелла и другие бактерии, живущие в бескислородных условиях (так называемые анаэробные бактерии) в норме живут во влагалище в небольшом количестве, не вызывая симптомов воспалительного процесса. При снижении местного иммунитета, что достаточно часто встречается во время беременности, происходит увеличение доли этих бактерий в микрофлоре влагалища, возникает заболевание – бактериальный вагиноз (дисбиоз влагалища). При этом в мазке на флору обнаруживают «ключевые» клетки – это клетки слизистой влагалища, облепленные гарднереллами и другими анаэробными бактериями. Сами гарднереллы в обычном не окрашенном мазке не видны. Их можно выявить только при окраске мазков специальными красителями.
- Грибы. Микроорганизмы рода Кандида входят в состав нормальной микрофлоры рта, влагалища и толстой кишки большинства здоровых людей. В норме количество этих микроорганизмов небольшое и воспалительного процесса они не вызывают. В норме у некоторых женщин во влагалищном мазке может выявляться небольшое количество спор гриба. При отсутствии воспалительной реакции и жалоб пациентки лечение такого состояния не проводится. Выявление же в мазке на флору большого количества спор или мицелия дрожжеподобного гриба рода Кандида позволяет поставить диагноз кандидоза (или молочницы).
- Патогенная флора. Существуют микроорганизмы, которые в нормальных условиях не должны присутствовать во влагалище здоровой женщины и выявление которых в мазке на флору свидетельствует о наличии серьезного заболевания, передающегося половым путем. Из таких инфекций в мазке чаще всего выявляются трихомонады и гонококки.
- Трихомонады — это простейшие микроорганизмы, имеющие жгутик и способные к движению. Выявление в мазке на флору трихомонад свидетельствует о наличии заболевания, передающегося половым путем – трихомониаза.
 Трихомониаз у беременной женщины увеличивает риск преждевременных родов, преждевременного излития околоплодных вод, внутриутробной задержки развития плода. Кроме того, есть опасность инфицирования малыша при прохождении через родовые пути, поэтому при обнаружении трихомонад в мазке обязательно проводится антибактериальное лечение во время беременности.
Трихомониаз у беременной женщины увеличивает риск преждевременных родов, преждевременного излития околоплодных вод, внутриутробной задержки развития плода. Кроме того, есть опасность инфицирования малыша при прохождении через родовые пути, поэтому при обнаружении трихомонад в мазке обязательно проводится антибактериальное лечение во время беременности. - Гонококки — это бактерии, имеющие в мазке вид двойных шариков бобовидной формы, прилегающих друг к другу вогнутой стороной. Обнаружение в мазке гонококков позволяет врачу поставить диагноз – гонорея. Это заболевание, передающееся половым путем, которое также обязательно должно быть излечено во время беременности. Воспалительный процесс, вызванный гонококком значительно осложняет течение беременности, может привести к выкидышу, преждевременным родам, преждевременному излитию околоплодных вод, инфицированию плаценты и плодных оболочек, а кроме того, при прохождении малыша через родовые пути происходит поражение глаз новорожденного гонококком.
Обнаружение в мазке на флору возбудителей других инфекций, передающихся половым путем очень затруднительно. Поэтому при наличии воспалительного процесса по данным мазка врач обычно рекомендует сдать анализы на половые инфекции другим, более чувствительным методом – мазок методом ПЦР.
Правила подготовки к забору мазка на флору
Чтобы результат мазка на флору был достоверным, перед сдачей данного анализа нужно соблюдать ряд важных условий. В течение 2—3 дней нельзя пользоваться какими-либо влагалищными свечами или кремами, противопоказаны спринцевания любыми растворами, поскольку они изменяют состав микрофлоры влагалища, затрудняют выявление возбудителя воспаления. Кроме того, в течение 2 дней желательно воздержаться от половых контактов. Это также связано с тем, что сперматозоиды и остатки семенной жидкости во влагалище могут привести к неправильному результату мазка на флору.
Насколько опасен стафилококк в мазке при беременности и как от него избавиться?
Стафилококк – эта та болезнетворная бактерия, которая преследует человека постоянно.
 Правда, здоровым людям она фактически никак не угрожает. Но стоит гражданину немного приболеть, а иммунной системе дать сбой, как бактерия переходит «в наступление» и становится непросто вредной, но и весьма опасной.
Правда, здоровым людям она фактически никак не угрожает. Но стоит гражданину немного приболеть, а иммунной системе дать сбой, как бактерия переходит «в наступление» и становится непросто вредной, но и весьма опасной.Наиболее уязвимой иммунная система становится у представительниц прекрасного пола в период вынашивания детишек. И если у будущей мамочки обнаружится эта бактерия, то очень важно начать лечение, которое сможет спасти от нежелательных последствий, как женщину, так и ее будущего кроху. Поэтому дальше поговорим о том, в чем опасность стафилококка при беременности.
Пути заражения
Источником попадания стафилококков в организм может послужить контакт с носителем микробов и проникновение бактерий в организм воздушно-капельным путем в процессе бытового взаимодействия или употребления с пищей. Статистика отмечает, что самое большое число заражений происходит в больничных условиях. Первоисточником заражения может стать медицинский персонал, хирургический инструмент, аппараты переливания крови и катетеры.
Заражению стафилококком могут способствовать:
- ссадины и незаживающие раны,
- диабет и гипотиреоз,
- респираторные заболевания, штаммы гриппа,
- пренебрежение женской и общей гигиеной,
- наличие ВИЧ,
- прием противобиотических препаратов, подавляющих естественную иммунную систему человека и прием гормонов.
youtube.com/embed/YUiA8vJBlz8?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Staphylococcus: особенности взаимодействия с человеком
Стафилококк несет опасность не только для будущей матери, но и для ребенка в утробе. Эти бактерии могут спровоцировать не только тяжелые болезни, но и смерть плода.
Его особенность состоит в том, что он может передаваться воздушно-капельным, контактно-бытовым путем. И, в зависимости от локации бактерий, может стать возбудителем кожных поражений, заболеваний сердечной, дыхательной системы, мозга и ЖКТ.
Стафилококковая инфекция проявляется по-разному, в зависимости от заболеваний. Чаще она характеризуется повышением температуры тела, рвотой, высыпаниями на коже, лихорадкой, головной болью.
Виды стафилококка
Стафилококк – это вызывающий болезнь микроорганизм, который находится в окружающей человека среде.
Исследователями в области микробиологии обнаружено около тридцати разновидностей этого микроба. Существуя на эпидермисе человека, в воде, на земле и на окружающих нас предметах, он не представляет опасности для организма с нормальной иммунной защитой. Но если по какой-то причине она дает сбой, то бактерия размножается и наносит вред здоровью матери и плода.
Самым опасным для беременной женщины считается золотистый стафилококк. Он является причиной осложненных воспалений в органах и тканях, причиной образования гнойных очагов.
Другой вид микроба – эпидермальный, поражающий эпидермис и ткани органов, приводит к возникновению сепсиса и эндокардита. Он же является причиной гнойного воспаления ран и осложнений в мочеполовой системе.
Наименее опасным при беременности считается стафилококк сапрофитного вида. Он является источником развития цистита, который в осложненных случаях приводит к воспалению почек и мочевого пузыря.
Гемолитический вид стафилококка часто сопровождает беременность и становится причиной воспаления горла (ангины), тонзиллита и общего поражения слизистой дыхательной системы.
О симптомах и признаках
Помимо анализов на наличие болезнетворных микроорганизмов могут указывать и другие признаки. Они напрямую связаны с местом локализации «вредителей». Очень часто признаки похожи на наличие иных недугов. Именно из-за этого дамы нередко даже и не догадываются, что у них, скажем, не просто ангина, а поражение организма серьезной инфекцией.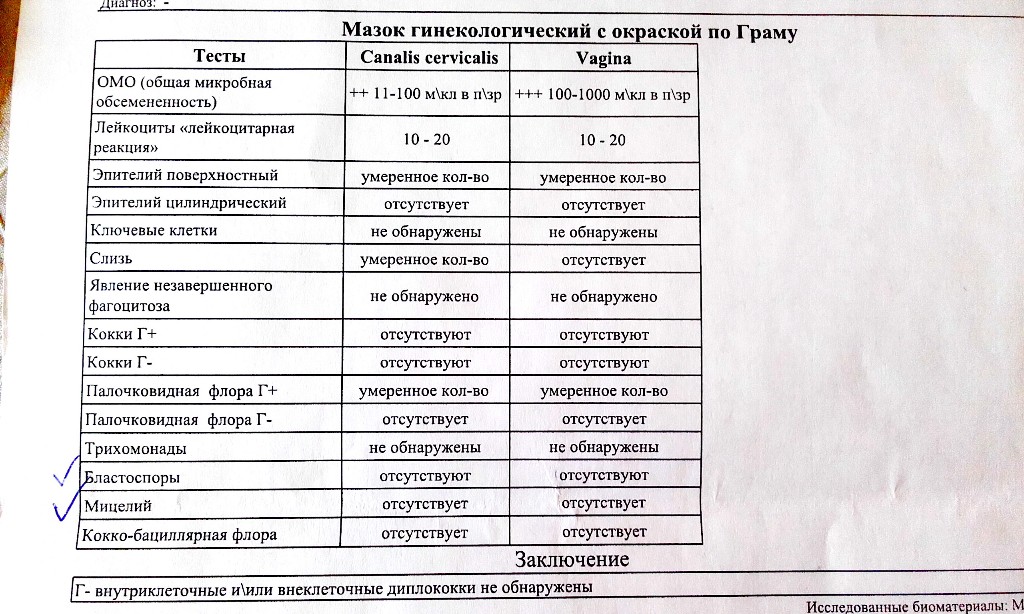
Симптоматика может быть различной, вот пару примеров:
- Дерматит, экзема, появления угрей и прочие поражения кожи;
- Проблемы с пищеварением;
- Насморк;
- Боль в горле, першение, сухость. Это все будет напоминать ангину;
- Неприятные ощущения в процессе мочеиспускания, а также резь в спине и в нижней точке животика.
Женщина, находящаяся в «интересном» положении, должна четко понимать, что о любых изменениях в ее организме нужно сообщать врачу. Все отклонения от нормы могут плохо отразиться на ее здоровье, а также на состоянии еще не рожденного малыша. Даже когда у вас на лбу вылез прыщ, не занимайтесь самолечением, сходите к доктору. Если упустить какой-то недуг, то последствия могут быть самыми ужасными.
Выявление стафилококка на стадии планирования беременности
Заражение во время вынашивания ребенка представляет угрозу здоровью матери и плода. Своевременная диагностика возбудителя является залогом благополучного предотвращения родовых и послеродовых осложнений.
Начинать обследование женщина должна еще в период планирования зачатия. Но бывает и так, что выявление стафилококка происходит именно в предродовой период.
Чаще всего в моче беременной женщины выявляется сапрофитный штамм бактерий, который опасен развитием осложнений на почки с последующим развитием сепсиса. Также высевается в моче и золотистый стафилококк.
Если микроб обнаружен в мазке (взятом из влагалища женщины), для предотвращения риска заражения ребенка во время прохождения его через родовые пути необходимо срочно назначить лечение.
Мазок, который берут со слизистой горла и носа, чаще всего показывает присутствие гемолитического стафилококка и в более редких случаях – золотистого. Прямой угрозы их наличие для ребенка не несет из-за удаленного от родовых путей местоположения.
При помощи каких анализов выявляется стафилококк
Наличие стафилококка выявляют в лабораторных условиях сдачей следующих анализов: проба мочи и мазка во влагалище и в цервикальном канале, со слизистой носа и рта.
В моче чаще всего встречается сапрофитный вид бактерии. Наиболее опасен микроб во втором и третьем периоде беременности.
В пробах, взятых в мазках, превышением нормы считается количество его клеток более одной тысячи и процесс интенсивного размножения. Также считается серьезной опасностью выделение в бакпосеве золотистого стафилококка.
При обследовании горла и слизистых чаще высевается менее агрессивный гемолитический тип бациллы, для которого нехарактерен интенсивный рост. Кроме того, даже золотистый стафилококк хорошо поддается местному лечению в лор-органах.
Как правильно собрать мочу для анализа при беременности
Чтобы результаты анализов были максимально правдивыми, биологический материал следует собирать с учетом нескольких рекомендаций:
- моча нужна утренняя. Собирают ее сразу после пробуждения, натощак;
- перед тем как сходить в туалет, наружные половые органы обмывают небольшим количеством средства для интимной гигиены и водой, лучше всего кипяченой;
- непосредственно перед мочеиспусканием во влагалище вставляют гигиенический тампон;
- первую порцию мочи необходимо спустить, а в стерильный контейнер (продается в аптеке) собрать так называемую среднюю мочу.
Заражение беременной женщины
Стафилококк – это живучий и вредоносный микроб, который невозможно полностью уничтожить в условиях больницы, так как его штамм не погибает в чистом спирте, соляном растворе и при кипячении.
Если анализы женщины показали, что в мазке или моче присутствует стафилококк, то необходимо помнить, что в норме он присутствует на кожных покровах абсолютно всех людей. У одних этот микроб живет постоянно, а у большего числа периодически проявляется.
Угрожающими беременности считаются три разновидности стафилококка, а именно: сапрофитный, эпидермальный и золотистый.
Золотистый вид живуч, приспосабливается к любой среде и, попадая в кровь, покрывается оболочкой, которая прячет его от обнаружения иммунной системой. В потоке вместе с кровью такая капсула может попасть в любой орган и создать воспаление в сердечной мышце и головном мозге.
В потоке вместе с кровью такая капсула может попасть в любой орган и создать воспаление в сердечной мышце и головном мозге.
Особенно часты случаи размножения данной бациллы в продуктах питания, вызывающих сильнейшие отравления. В любом случае, при обнаружении кокковой инфекции показано срочное обращение к врачу и лечение, в том числе и во время беременности.
Также большой риск заболеть появляется у женщин, пребывающих в стрессе или хронической усталости. Организм становится уязвим и после перенесенной болезни, при несоблюдении полноценного рациона питания и других негативных факторах. Сама по себе беременность также является фактором ослабления иммунитета женщины.
Активное лечение необходимо проводить лишь при стафилококковой инфекции, а не просто при обнаружении микроба. Таким образом, бактерию можно сравнить с солдатом, который становится опасным, только если возьмет в руки орудие, то есть спровоцирует болезнь или воспаление. Также губительны все токсичные вещества, которые выделяет стрептококк в процессе своей жизнедеятельности.
Но если колония микроба, согласно анализам, не превышает показателей нормы, то беременной женщине нечего опасаться.
Кроме того, опасность больничного стафилококка заключается в его невосприимчивости к антимикробным средствам обработки больниц и к большему числу известных антибиотиков.
Если же ваше состояние здоровья в полном порядке, то присутствующий на коже и слизистых микроб не опасен и не сможет стать причиной заболевания.
Симптомы и признаки инфицирования
Симптоматика стафилококковой инфекции сводится к нескольким проявлениям.
Возникновение локализованного гнойного воспаления без попадания микроба в кровоток. Выражено в виде:
- фурункулеза,
- конъюнктивитов и вагинитов,
- ангин, глоточных абсцессов.
Септический процесс, который протекает тяжело, имеет неблагоприятные прогнозы для матери и малыша. У данного инфицирования существует две стадии:
- 1-я определяется присутствием микроба в крови, что выражается в лихорадке, ознобе и тяжелых признаках инфицирования,
- 2-я выражается в распространении и размножении стрептококка в организме, с формированием гнойных очагов во всех органах.

Также признаками развития микроба может служить покраснение, отек тканей, чувство жара вокруг воспаления, рвота, одышка, обильное потоотделение, боль за ребрами.
Для беременной женщины поражение микробом опасно:
- септическим шоком, что несет прямую угрозу для жизни плода в виде гипоксии,
- развитием перитонита по причине развивающейся гинекологической инфекции,
- заражением околоплодных оболочек,
- возникновением мастита и заражением грудного молока в роддоме,
- отравлением при поражении желудочно-кишечного тракта.
Опасность для малыша
Обнаруженная стафилококковая инфекция означает наличие большой опасности для его передачи новорожденному во время родов или в процессе грудного вскармливания.
Попавшая в организм ребенка палочка проявляется в виде:
- нагноения пупочного отростка,
- поражения кожи,
- пневмонии,
- ринита,
- конъюнктивного воспаления,
- энтероколита.
Если заражение протекает тяжело, то результатом может стать развитие сепсиса, который поражает в первую очередь сердечную мышцу, печень и головной мозг. Велика вероятность тяжелейших осложнений в виде менингита, некротической инфекции кожи и возникновения токсического шока.
Диагностика
Занимаюсь обнаружением и лечением паразитов уже много лет. С уверенностью могу сказать, что паразитами заражены практически все. Просто большинство из них крайне трудно обнаружимы. Они могут быть где угодно — в крови, кишечнике, легких, сердце, мозге. Паразиты в буквальном смысле пожирают вас изнутри, заодно отравляя организм. В итоге, появляются многочисленные проблемы со здоровьем, сокращающие жизнь на 15-25 лет.
Основная ошибка — затягивание! Чем раньше начать выводить паразитов, тем лучше. Если же говорить о лекарствах, то тут всё проблематично. На сегодняшний день существует только один действительно эффективный антипаразитный комплекс, это Toximin . Он уничтожает и выметает из организма всех известных паразитов — от головного мозга и сердца до печени и кишечника. На такое не способен больше ни один из существующих сегодня препаратов.
На такое не способен больше ни один из существующих сегодня препаратов.
В рамках Федеральной программы, при подаче заявки до 12 октября . (включительно) каждый житель РФ и СНГ может получить одну упаковку Toximin БЕСПЛАТНО!
Пройти исследование на стафилококк лучше еще в процессе планирования беременности, так как на этом этапе можно избавиться от стафилококковой инфекции с помощью сильнодействующих антибиотиков.
Забеременевшие женщины сдают на исследование мочу, мазок из цервикального канала и мазок из горла или носа. Полученные пробы исследуются лабораторными методами.
Бактериоскопический метод – из биоматериала готовят мазок, окрашивают по Грамму и исследуют под микроскопом. О присутствии стафилококка говорят шаровидные одиночные бактерии или образования в виде виноградной кисти.
Бактериологический метод – материал высевают на кровяной агар, а затем идентифицируют разросшиеся колонии.
Стафилококки присутствует и в нормальной микрофлоре, поэтому нельзя ограничиваться их обнаружением в посеве, необходимо определить число микробов в пробе.
Правила отбора мочи на анализ:
- Собирают с утра натощак.
- Перед отбором гениталии обмывают теплой водой и вытирают тканью.
- Мочу собирают в стерильную емкость, приобретенную в аптеке.
- Для теста подходит средняя доза урины. Первую и последнюю нужно вылить в унитаз.
- Перед мочеиспусканием влагалище закрывают стерильным тампоном.
Если в урине обнаружены микроорганизмы, их прежде всего нужно идентифицировать, то есть определить какой именно стафилококк находится в исследуемом материале и в какой насыщенности.
После досконального изучения микробного состава урины врач сможет назначить лекарства, которые будут максимально деликатно действовать на организм будущей мамы. Беременной женщине не назначают антибиотиков внутривенно, терапия проводится местными методами.
В норме у пациентки в моче должно находиться менее 1000 КОЕ стафилококков. Это показатель здоровья. Если анализ показал присутствие от 1000 до 100000 КОЕ в миллилитре мочи, то тест необходимо сдать повторно – этот результат является недостоверным.
Это показатель здоровья. Если анализ показал присутствие от 1000 до 100000 КОЕ в миллилитре мочи, то тест необходимо сдать повторно – этот результат является недостоверным.
Методы лечения
Принимая решение о назначении беременной женщине лечения, врач следует правилу, при котором такое лечение оправданно. В таком случае подбираются препараты с наименьшими побочными эффектами, к которым относится бактериофаг.
Для лечения носоглоточной инфекции применяют раствор Хлорофиллипта, Фурацилина, спиртовую и масляную обработку.
Если женщина заражена золотистым видом бациллы, то назначается комплексное лечение. Оно состоит из местного лечения и приема препаратов, повышающих иммунитет матери, без влияния на плод – Активин, Тималин, витамины.
При возникновении угрозы распространения инфекции проводится антимикробная терапия с учетом всех возможных последствий для малыша. В последнее время это дорогостоящие препараты, к которым еще нерезистентны данные микробы.
Лечение лучше проводить в домашних условиях, так как больничные штаммы стафилококка самые токсичные.
Чаще всего для лечения применяют различные антибиотики, если только заболевание не вызвано токсинами микроба, как бывает при пищевом отравлении. Кроме того, для подбора лекарств проводят тест на чувствительность найденных у женщины микробов к тому или иному препарату. Не имеет смысла лечить стафилококк антибиотиком, к которому он выработал резистентность.
Способы профилактики
Главное для беременной женщины – это укрепление организма приемом витаминных препаратов, соблюдение режима сна и отдыха, ежедневные прогулки и умеренная физическая активность.
Питание будущей матери должно быть полезным. Женщине необходимо особенно тщательно соблюдать правила личной гигиены.
Долгое лечение может не потребоваться, если будущая мама еще на стадии планирования ребенка проведет тщательное обследование организма и ликвидирует все источники возможного возникновения инфекций.
Так как стафилококк принадлежит к категории условно-патогенной флоры, свое пагубное воздействие микроб может реализовать только при наличии одного или нескольких перечисленных факторов.
Стафилококковая инфекция
Стафилококк – это микроорганизм, относящийся к группе грамположительных бактерий. В микроскопическом препарате имеет вид правильных шаров, сгруппированных в одну кучку, либо растянуты в виде цепи.
Бактерии не снабжены капсулой или жгутиками, в структуре клеточной стенки присутствует пептидогликан и тейхоевая кислота.
В семейство стафилококковых входит 27 представителей, 14 из которых «паразитируют» на слизистых и кожных покровах человека.
Угрозу для жизни и здоровья граждан любых возрастных категорий представляют 3 представителя обширной бактериальной группы:
Возбудители носят условно-патогенный характер, так как в незначительных количествах присутствует на поверхностных покровах, внутри организма и в окружающем воздухе.
Стафилококковая инфекция занимает лидирующие позиции в развитии пищевых отравлениях и гнойно-септических патологиях.
Во рту обнаружение бактерии ведет к развитию гнойной ангины. При попадании в кровь – развивается бактериемия.
Инфекция опасна повышенным риском летального исхода.
По сути стафилококк – это база гнойного процесса.
Стафилококк у беременных | Обозреватель 11 марта
Стафилококки являются нашими постоянными соседями, которые сопровождают нас на протяжении всей жизни. Они есть в пыли, на окружающих нас предметах, на коже человека, а также в брызгах слюны при кашле или чихании. Многие виды
стафилококков мирно живут вместе с нами, не вызывая никаких неудобств. Не даром его относят к условно-патогенным бактериям. Многие люди являются носителями
стафилококка и он не дает о себе знать, но только до поры, до времени. Пока не ослабнет иммунитет.
Как известно, во время беремености организм женщины становится восприимчивым к различным инфекциям, так как снижаются защитные силы организма. Так задумано природой, чтобы плод, который изначально является чужеродным телом, не был изгнан женским организмом. Именно когда защитные силы организма падают — может активизироваться
Так задумано природой, чтобы плод, который изначально является чужеродным телом, не был изгнан женским организмом. Именно когда защитные силы организма падают — может активизироваться
стафилококк у беременных.
На сегодняшний день известно 27 видов
стафилококков, половина из них локализируются на коже и слизистых оболочках. И только 3 вида могут вызывать заболевания: это
золотистый стафилококк (staphylococcus aureus ),
эпидермальный стафилококк (staphylococcus epidermidis) и
сапрофитный стафилококк (staphylococcus saprophyticus).
Сапрофитный стафилококк — самый миролюбивый. Он чаще всего обитает на коже возле гениталий и на слизистой мочеиспускательного канала. Может вызывать воспаления мочевого пузыря, реже – почек.
На втором месте по вредности находится
эпидермальный стафилококк. Хоть он и обитает на коже, но кожных проблем, как ни парадоксально, не вызывает. Зато если этот микроб попадает в организм через раны, катетеры, то может вызывать заражение крови, а также воспаление внутренней оболочки сердца. .
Самый вредный
стафилококк — золотистый. Назван он так по той причине, что под микроскопом он имеет желтый цвет. Золотистый стафилококк самый устойчивый. Именно в результате действия золотистого стафилококка развиваются такие опасные заболевания, как пневмония, менингит, остеомиелит, эндокардит, токсический шок и септицемия. Попадая в любой орган, стафилококк способен вызвать в нем гнойный воспалительный процесс. Кроме того золотистый стафилококк может вызывать различные заболевания кожи: угри, фурункулы, ячмени и пр. Мелкие проблемы, которые доставляют нам немало хлопот.
Чем опасен стафилококк для будущего ребенка
При носительстве золотистого стафилококка беременной женщиной существует угроза инфицирования плодных оболочек, плода, возникновения послеродовых инфекционных осложнений у матери.
С поверхности кожи стафилококк может проникнуть в молочную железу и вызвать гнойный мастит.
 Затем мать кормит новорожденного грудным молоком, передавая ему вместе с молоком и инфекцию.
Затем мать кормит новорожденного грудным молоком, передавая ему вместе с молоком и инфекцию.Кроме того стафилококки выделяют опасные токсины, один из которых (эксфолиатин ) поражает новорожденных младенцев. Под воздействием этого токсина у них на теле образовываются пузыри, как при ожогах.
Вот почему в женских консультациях проводят обследование беременных на наличие у них стафилококка.
Как определяют наличие стафилококка
У беременных женщин для определения наличия стафилококка берут мазок из носа и зева. При этом, если стафилококк найден в количестве до 20 колоний или 10 в третьей степени КОЕ/тампон/мл, 1 и 2 степени роста, то это означает носительство или загрязнение. Если показатели более высокие — это говорит о наличии заболевания, вызванного стафилококком.
Лечение стафилококка
Если у вас выявлен стафилококк, нужно избавиться от него задолго до поступления в роддом. Рационально спланировать схему лечения может ваш доктор.
Если стафилококк найден в носу или в горле, то для лечения можно использовать полоскание горла и носоглотки спиртовым раствором Хлорфилипта. Затем в каждую ноздрю по 4-6 капель масляного раствора Хлорфилипта в течение 10 дней.
Также применяют кварцевание.
Кроме того можно применять местно антибактериальные препараты, в том числе тержинан, или стафилококковый бактериофаг (более безопасно). Для профилактики заражения новорожденного ребенка, что может сопровождать уже достаточно серьезными заболеваниями, вплоть до сепсиса, беременной женщине в сроки 32, 34 и 36 нед беременности трижды проводят иммунизацию стафилококковым анатоксином по 0,5 мл подкожно под лопатку.
Так же необходимо обследовать на наличие стафилококка родственников, с которыми контактируете ежедневно — они могут быть носителями или подвержены инфицированию вместе с Вами. После пройденного курса лечения, не забудьте сделать контрольный бакпосев, чтобы убедиться в эфффективности лечения.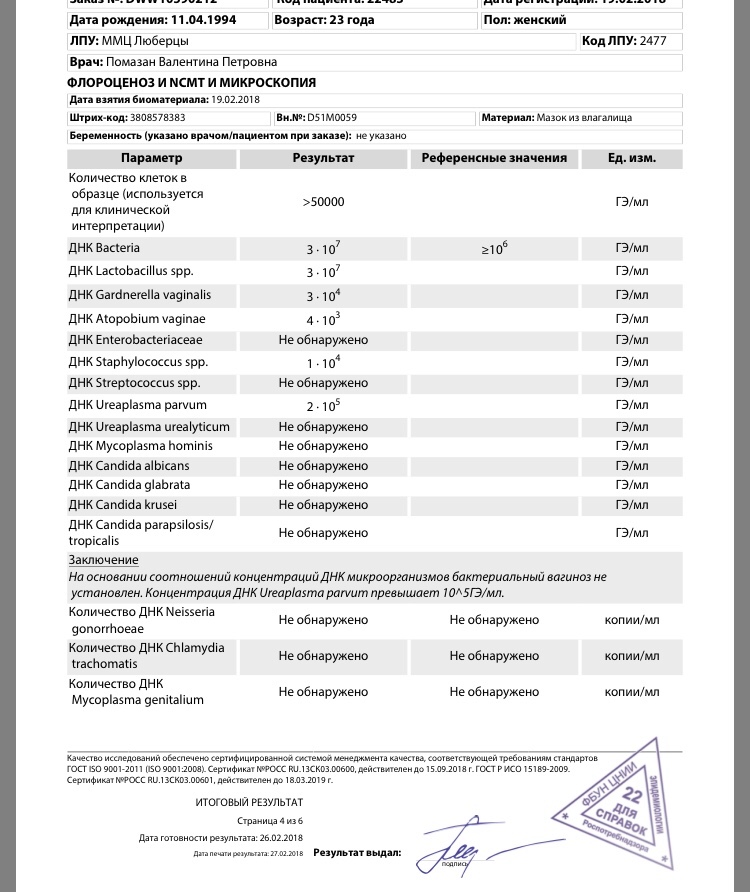
Профилактика стафилококковой инфекции
Помните, что стафилококк начинает «бушевать», если падает иммунитет. Поэтому еще до наступления беременности нужно вести здоровый образ жизни, заниматься физкультурой, своевременно устранять очаги
стафилококковой инфекции: кариозные зубы, воспаленные миндалины, проблемную кожу.
Конечно же у беременной женщины иммунитет ниже, чем у здоровых людей, но его все равно нужно поддерживать. Для этого:
1. Больше времени проводите на свежем воздухе
2. Чаще проветривайте помещение, следите за его чистотой
3. При первых же признаках насморка и першения в горле прополощите горло теплой водой с добавлением соли, соды и йода, а нос протрите тампоном смоченным раствором фурацилина или хлорофиллипта.
4. Чаще принимайте душ и мойте руки с мылом
5. Ежедневно обмывайте молочные железы теплой водой с мылом и вытирайте досуха полотенцем. Иначе стафилококк может через трещинки в соске попасть в молочную железу и вызвать мастит
Ты еще не читаешь наш Telegram? А зря! Подписывайся
Посев на золотистый стафилококк и чувствительность к антибиотикам
Микробиологическое исследование, позволяющее выявить инфицированность золотистым стафилококком и определить количество возбудителя.
Золотистые стафилококки (Staphylococcus aureus) – грамположительные условно-патогенные бактерии рода Staphylococcus, являющиеся наиболее частой причиной стафилококковых, в частности внутрибольничных, инфекций. Золотистые стафилококки в норме могут располагаться на коже, слизистой оболочке носа и реже в гортани, влагалище, кишечнике. Они встречаются у 30 % здоровых людей.
Если у человека слабая иммунная система или нарушен нормальный состав микрофлоры, то при повреждении кожи (слизистых оболочек) золотистый стафилококк может приводить к разнообразным местным и системным инфекционно-воспалительным поражениям:
- кожи (карбункулам, импетиго, фолликулиту),
- молочных желез (маститу),
- дыхательных путей и ЛОР-органов (тонзиллиту, гаймориту, отиту, фарингиту, лариноготрахеиту, пневмонии),
- мочевыводящих путей (уретриту, циститу, пиелонефриту),
- пищеварительной системы (энтеритоколиту, аппендициту, перитониту, парапроктиту, холециститу),
-
костно-суставной системы (остеомиелиту, артриту).

В отдельных случаях возможна генерализация инфекции с развитием септикопиемии. Производимый золотистым стафилококком энтеротоксин вызывает пищевые отравления и синдром токсического шока. Основные источники инфекции: здоровые (носители) и больные люди, домашние и сельскохозяйственные животные, а также пища, содержащая возбудителя инфекции (чаще всего это сахаросодержащие молочные продукты). Инфицирование может происходить контактным и воздушно-пылевым путем. Возможно аутоинфицирование.
Для идентификации золотистого стафилококка проводится посев клинического материала на питательные среды, где при наличии S. aureus через 18-24 часа наблюдается рост колоний золотистого цвета.
Определение количества бактерий может потребоваться, например, чтобы понять, нужно ли проводить лечение: в некоторых случаях, если количество небольшое, лечение не проводится. Решение о его необходимости зависит от клинических проявлений, а также от количества стафилококка. При небольшом содержании микробов и отсутствии симптоматики лечение может вообще не понадобиться, т. к. и в норме на слизистой могут находиться эти микробы. Стафилококк в кишечнике обнаруживается постоянно, это не повод для лечения, но если его количество превышено, тогда нужны меры (бактерия может вызывать колики и расстройства). Стафилококк в мазке без симптомов вагинита также является нормой, в то время как большие количества стафилококка в мазке, наряду с повышением лейкоцитов, требуют лечения.
Наличие стафилококка не обязательно означает инфекцию, это может быть бессимптомное носительство, например при посеве мазков из носа и зева носительством считается количество бактерий до 103. Однако более высокие показатели говорят нам о золотистом стафилококке как о причине заболевания, и это уже далеко не бессимптомное носительство.
Многое зависит от возраста пациента. Например, золотистый стафилококк в количестве 104 является вполне нормальным показателем для детей старше 1 года, но у грудных детей в таком количестве уже потребует лечения.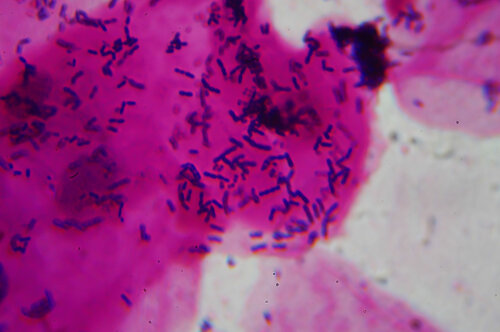
В любом случае наличие стафилококка при отсутствии симптомов болезни – еще не повод к назначению лекарств.
Количество стафилококка может определяться до и после лечения. Если выясняется, что рост возбудителя обильный, значит, инфекция набирает обороты, предыдущая терапия была неудачной и срочно требуется новый курс лечения; умеренный и скудный рост микроорганизмов по результатам последних анализов говорит об успешности терапии. Кроме того, в дальнейшем необходимо контролировать количество стафилококков в течение 1 или 2 месяцев после пройденного лечения.
Отмечено также, что после пребывания больных в хирургической клинике стафилококк обнаруживался у них вдвое чаще, чем при поступлении. У больных, поступающих в стационары, наблюдается замена антибиотикочувствительных стафилококков на антибиотикоустойчивые.
Лечение больных стафилококковой болезнью препаратами пенициллина или другими давно применяемыми антибиотиками часто остаётся безрезультатным, поскольку такие препараты нередко только усугубляют тяжесть течения инфекции. Поэтому так важно установить, какие антибиотики будут эффективны при лечении стафилококка.
Используется исследование:
- Для определения целесообразности лечения.
- Для дифференциации бактерионосительства и опасного инфицирования.
- Для контроля за состоянием пациента после проведенного лечения.
- Для того чтобы подтвердить, что стафилококк является причиной возникшего заболевания (об этом свидетельствуют высокие показатели посева).
Что означают результаты?
Референсные значения: нет роста.
Золотистый стафилококк в мазке в небольших количествах является частью нор¬мальной микрофлоры человека. Значительное повышение стафилококка в мазке может быть симптомом воспалительного процесса, кожных инфекций (угри и пр.) и смертельно опасных заболеваний (пневмония, остеомиелит, эндокардит и др. ). Результат посева интерпретирует врач исходя из того, в каком количестве выделены микроорганизмы. Также прилагается заключение о чувствительности стафилококка к различным антибиотикам, в зависимости от которого назначается лечение теми или иными препаратами.
). Результат посева интерпретирует врач исходя из того, в каком количестве выделены микроорганизмы. Также прилагается заключение о чувствительности стафилококка к различным антибиотикам, в зависимости от которого назначается лечение теми или иными препаратами.
Исследование проводить до начала или через 2 недели после окончания антибактериальной, антимикотической терапии. Собирается утром натощак до чистки зубов или через 2-3 часа после еды и питья. Перед взятием не надо полоскать рот. Забирается специалистом.
Каковы риски MRSA во время беременности?
Микробы (или бактерии) MRSA обычно не вредят здоровым людям, включая беременных женщин, младенцев и детей.
О влиянии MRSA на беременность было проведено мало исследований. Однако нет никаких доказательств того, что перенос микробов MRSA во время беременности может вызвать выкидыш или нанести вред нерожденному ребенку.
Что означает «наличие MRSA»?
Некоторые люди переносят микробы MRSA на коже или в носу, при этом у них не развивается инфекция MRSA.Они могут не знать, что являются переносчиками MRSA, потому что у них нет симптомов, и это не вредит им. Это известно как колонизация MRSA.
Инфекция MRSA и скрининг
MRSA-инфекция возникает, когда бактерии попадают в организм через кожный покров. Чаще всего встречается у людей в больнице. У беременных женщин проблемы могут быть вызваны кесаревым сечением, если рана инфицирована. Однако MRSA у беременных встречается нечасто.
Чтобы проверить, есть ли у них MRSA, пациентам, идущим в больницу на плановую операцию, предлагается пройти обследование с помощью простого мазка. Если тест положительный, будет предложено лечение.
Скрининг MRSA также проводится при неотложной госпитализации.
Скрининг на MRSA во время беременности
Беременным женщинам обычно не предлагают скрининг на MRSA в рамках дородовой помощи. Однако при некоторых обстоятельствах может быть предложено обследование.Например, если женщина:
- записан на плановое кесарево сечение (не во всех больницах это делают; поэтому всегда сообщайте своей медицинской бригаде, если у вас в прошлом был MRSA)
- ранее был инфицирован MRSA .
- имеет ранения
- имеет мочевой катетер
Возможность проведения скрининга зависит от политики больницы. Младенцы обычно не проходят скрининг на MRSA. Однако, если ваш ребенок будет помещен в неонатальное отделение, он будет проверен на MRSA, и вся семья может пройти лечение, если у ребенка MRSA.
Лечение колонизации MRSA
Если скрининг покажет, что у вас MRSA, вам предложат лечение для подавления (уменьшения) или избавления от бактерий.
Прочтите дополнительную информацию о MRSA, включая лечение людей с MRSA.
Младенцы-носители MRSA также могут лечиться, хотя некоторым из них лечение не требуется.
Лечение инфекции MRSA
Если беременная женщина заражается MRSA, ее симптомы можно лечить антибиотиками.
Мать может передать MRSA своему ребенку во время нормальных родов (вагинальные роды). MRSA также может передаваться от других младенцев в больнице, если они носят его.
Если у ребенка развивается инфекция MRSA, его можно вылечить. Серьезные инфекции, вызываемые MRSA у младенцев, встречаются редко.
Получение консультации
Если вы беременны и у вас есть какие-либо опасения по поводу MRSA, вы можете получить консультацию у своей акушерки или терапевта.
Прочтите ответы на другие вопросы о беременности.
Дополнительная информация
Последняя проверка страницы: 9 августа 2018 г.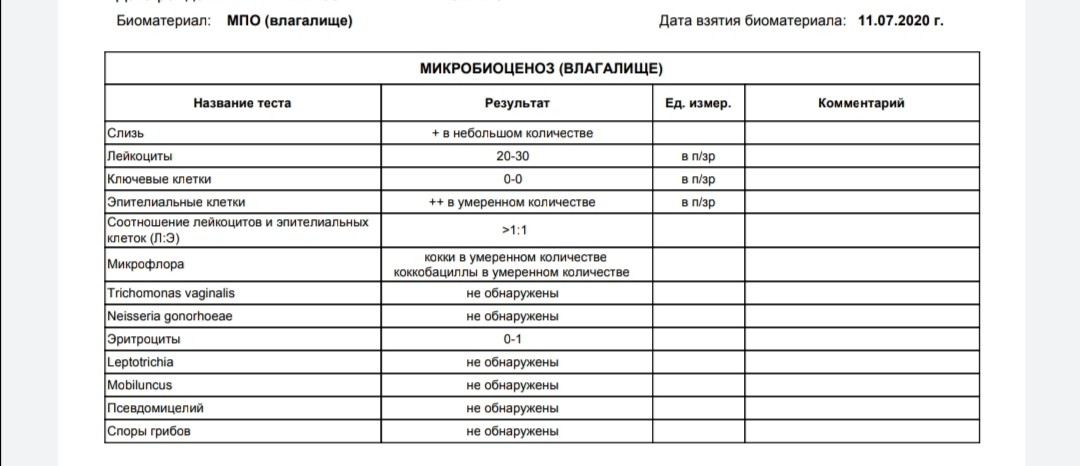
Срок следующей проверки: 9 августа 2021 г.
[Полный текст] Перспективное когортное исследование Staphylococcus aureus и метициллина-ре
Jialing Lin, 1 Chuanan Wu, 2 Chunrong Yan, 2 Qianting Ou, 1 Dongxin Lin, 1 Junli Zhou , 1 Xiaohua Ye, 1 Zhenjiang Yao 1
1 Департамент эпидемиологии и статистики здравоохранения, Школа общественного здравоохранения, Фармацевтический университет Гуандун, Гуанчжоу, Китай; 2 Центр охраны здоровья матери и ребенка района Лунхуа, Шэньчжэнь, Китай
Справочная информация: Staphylococcus aureus , особенно устойчивый к метициллину S.aureus (MRSA) у матерей может вызвать серьезные последствия у новорожденных. Мы стремились выяснить ассоциации между S. aureus и носительством MRSA между матерями и новорожденными.
Методы: Проспективное когортное исследование было проведено с августа по ноябрь 2015 г. в двух больницах в Шэньчжэне, Китай. Китайские беременные женщины и их новорожденные, которые соответствовали критериям включения, были включены в это исследование; были собраны образцы и соответствующая информация. Мы оценили материнско-неонатальные ассоциации с использованием моделей регрессии Пуассона.
Результаты: Всего в это исследование были включены 1834 матери и их новорожденные. Распространенность носительства изолята среди матерей была следующей: S. aureus (назальный, 25,8%; вагинальный, 7,3%; и назальный, и вагинальный, 3,3%) и MRSA (назальный, 5,7%; вагинальный, 1,7%; и назальный и вагинальный 0,5%). Частота носительства S. aureus и MRSA среди новорожденных составила 3,3% и 0,8% соответственно. Из 21 материнско-неонатальной пары с носителями S. aureus 14 были конкордантными парами с одинаковыми фенотипическими и молекулярными характеристиками. После корректировки относительные риски и 95% доверительные интервалы (ДИ) между носительством S. aureus новорожденных и носительством S. aureus , вагинальным носительством S. aureus , а также носовым и вагинальным S. aureus. носительство матерей составило 2,8 (95% ДИ, 1,6–4,8), 7,1 (95% ДИ, 4,1–12,4) и 9,6 (95% ДИ, 4,2–22,4), соответственно.
После корректировки относительные риски и 95% доверительные интервалы (ДИ) между носительством S. aureus новорожденных и носительством S. aureus , вагинальным носительством S. aureus , а также носовым и вагинальным S. aureus. носительство матерей составило 2,8 (95% ДИ, 1,6–4,8), 7,1 (95% ДИ, 4,1–12,4) и 9,6 (95% ДИ, 4,2–22,4), соответственно.
Заключение: Носительство S. aureus у матери увеличивает риск для новорожденных.
Ключевые слова: Staphylococcus aureus , метициллин-резистентный золотистый стафилококк, новорожденные, матери, материнско-неонатальная ассоциация
Введение
Staphylococcus aureus и метициллин-устойчивый S.aureus (MRSA) в последнее время участились среди беременных женщин и новорожденных, госпитализированных в отделения интенсивной терапии новорожденных (ОИТН). 1,2 Сообщалось, что большая часть этого увеличения была вызвана распространением MRSA, ассоциированного с сообществами (CA-MRSA), который обычно вызывает инфекции у пациентов без традиционных влияющих факторов. 1,3
S. aureus и MRSA обычно колонизируют влагалище женщин в возрасте 11–60 лет, особенно в возрасте 31–40 лет. 4 Беременные женщины более подвержены вагинальному носительству S. aureus и MRSA, чем небеременные женщины, из-за повышенного уровня эстрогена и глюкозы в крови. 5 Распространенность S. aureus и носительства MRSA у беременных женщин колеблется от 13% до 22% и от 0,5% до 10%, соответственно. 6–13 Что касается популяции новорожденных, CA-MRSA стал наиболее частым типом S. aureus , вызывающим заболевания в отделениях интенсивной терапии и даже среди здоровых доношенных новорожденных. 1,14–16 Сообщалось, что материнское носительство S. aureus и MRSA играет роль в неонатальном носительстве. 13,17–23 Повышенная уязвимость новорожденных к носителям S..jpg) aureus и MRSA является мощным стимулом для ограничения приобретения и распространения S. aureus и MRSA в этой популяции. Нам необходимо полное понимание способов передачи S. aureus и MRSA новорожденным. Однако в этих предыдущих исследованиях не было адекватных размеров выборки или не удалось проанализировать фенотипические и молекулярные особенности S.aureus и изоляты MRSA между матерями и новорожденными.
aureus и MRSA является мощным стимулом для ограничения приобретения и распространения S. aureus и MRSA в этой популяции. Нам необходимо полное понимание способов передачи S. aureus и MRSA новорожденным. Однако в этих предыдущих исследованиях не было адекватных размеров выборки или не удалось проанализировать фенотипические и молекулярные особенности S.aureus и изоляты MRSA между матерями и новорожденными.
Хотя передача от матери к новорожденному значительна для некоторых инфекционных агентов, таких как стрептококк группы B и грамотрицательные кишечные палочки, 24,25 аналогичные опубликованные данные для S. aureus и MRSA в Китае отсутствуют. Кроме того, вагинальное носительство S. aureus и MRSA при родах и вертикальная передача S. aureus и MRSA от матери к новорожденному также никогда не изучались систематически в Китае.
Таким образом, мы разработали проспективное когортное исследование для определения статуса носительства S. aureus и MRSA у матерей и их новорожденных при родах. Цели настоящего исследования заключались в следующем: 1) определить распространенность носительства S. aureus и MRSA у беременных в двух больницах в Шэньчжэне, Китай; 2) определить частоту носительства S. aureus и MRSA у новорожденных. доставлено зарегистрированными беременными женщинами, 3) для определения ассоциации между матерями и новорожденными с S.aureus и носительства MRSA на основе результатов культивирования, фенотипических и молекулярных характеристик, и 4) для оценки факторов, влияющих на носительство S. aureus и MRSA у новорожденных, с помощью анкеты для матерей и обзора медицинских карт.
Пациенты и методы
Заявление об этике
Это исследование было одобрено этическим комитетом Гуандунского фармацевтического университета и проводилось в соответствии с утвержденными руководящими принципами.Все участники подписали форму информированного согласия.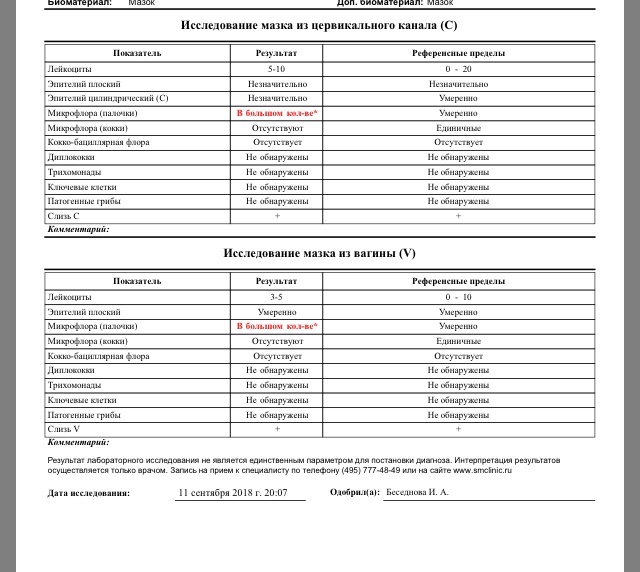
Дизайн исследования и субъекты
Проспективное когортное исследование было проведено в период с августа по ноябрь 2015 г. в двух больницах в Шэньчжэне, Китай. Две больницы, Центральная больница Лунхуа и Народная больница Гуаньланя, являются крупными больницами, в акушерских службах которых ежегодно принимают от 10 000 до 15 000 новорожденных; это две из крупнейших больниц в Китае. Все включенные беременные женщины находились в стационаре из-за родов.Критерии включения были следующими: 1) беременные китаянки, 2) срок беременности от 35 до 40 недель, 3) предоставление подписанного информированного согласия, 4) отсутствие острых заболеваний и 5) отсутствие прохождения вагинального дезинфекционного обследования. Те, кто не соответствовал критериям, были исключены.
Сбор данных и выборка
Персональный опросник проводился обученным персоналом, цель которого заключалась в сборе демографической информации и информации о потенциальных факторах, влияющих на S.aureus и носительство MRSA во время беременности. Медицинские карты беременных женщин и их новорожденных были просмотрены двумя членами исследовательской группы, которые не знали материнского и неонатального S. aureus и статуса носительства MRSA.
Стерильные тампоны, смоченные стерильной физиологической водой, были использованы обученным персоналом для взятия проб из ноздрей и влагалища включенных беременных женщин перед родами. Каждая беременная женщина предоставила два образца из двух мест: образец из носа и образец из влагалища.Как можно скорее после родов, когда новорожденного вытерли полотенцем, обученным тампоном был взят мазок из ноздрей, ротовой полости и кожи новорожденного (подмышечная впадина, область вокруг глаз, околопупочная область и пах). медперсонал в течение 2 часов после родов. Есть два мазка от каждой матери и по одному мазку от каждого новорожденного. Затем все мазки инокулировали в пробирки с питательным бульоном, содержащим 1% триптона, 7,5% хлорида натрия, 1% маннита и 0,25% дрожжевого экстракта..jpg)
Выделение и идентификация S.aureus и MRSA
После 24 часов инкубации при 37 ± 1 ° C мазки переносили в чашки с маннитовым агаром на еще 24 часа инкубации. Образцы были идентифицированы как изолятов S. aureus , когда они имели специфическую морфологию колоний и были положительными по окрашиванию по Граму, каталазной реакции, тесту гемолиза, тесту на ДНКазу и тестам на коагулазу. Те изоляты S. aureus , которые были устойчивы к цефокситину, были идентифицированы как изоляты MRSA. Мы выделили один изолят на образец.
Тестирование чувствительности к антибиотикам
Тестирование устойчивости к антибиотикам проводилось с использованием метода дисковой диффузии Кирби-Бауэра в соответствии с рекомендациями Института клинических и лабораторных стандартов 2015 г. Все изоляты S. aureus прошли фенотипический анализ на устойчивость к антибиотикам до 11 противомикробные средства: цефокситин, клиндамицин, рифампицин, моксифлоксацин, тобрамицин, гентамицин, сульфаметоксазол-триметоприм, линезолид, тейкопланин и эритромицин.Изоляты считались устойчивыми, если они были устойчивыми или промежуточными по отношению к антибиотику. Они были классифицированы как мультирезистентные (МЛУ), если были устойчивы не менее чем к трем классам антибиотиков. 26 Изолят S. aureus ATCC25923 (Американская коллекция типовых культур, Манассас, Вирджиния, США) использовали для контроля качества.
Молекулярные характеристики
ДНК всех изолятов S. aureus экстрагировали методом додецилсульфата натрия. 27 Все изолятов S. aureus были дополнительно протестированы для подтверждения наличия генов токсинов, включая лейкоцидин Пантона – Валентайна ( Pvl ), токсин синдрома токсического шока ( Tst ), эксфолиативный токсин A ( Eta ) и эксфолиативный токсин B ( Etb ) с использованием анализов полимеразной цепной реакции (ПЦР), как в предыдущих исследованиях.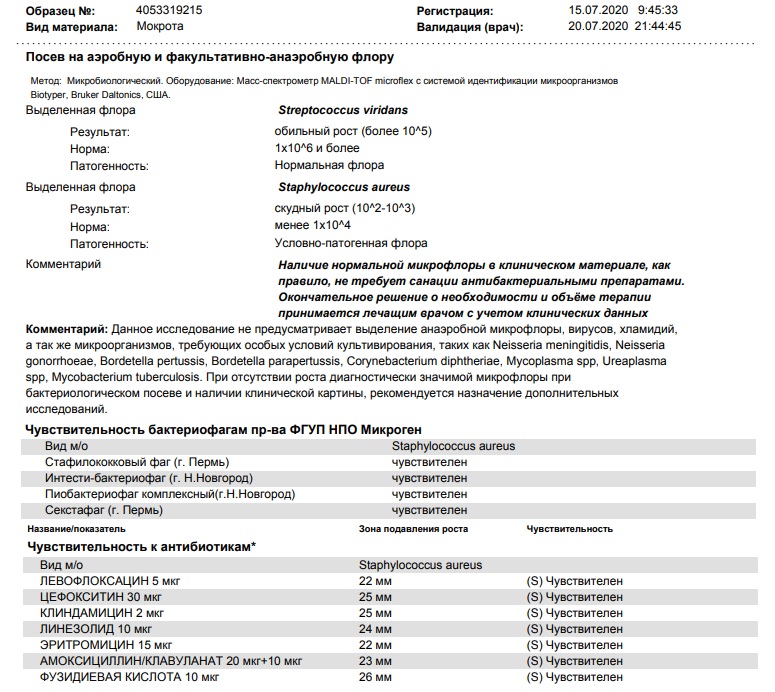 28,29
28,29
Метод мультиплексной ПЦР был использован для подтверждения типа гена стафилококковой кассетной хромосомы mec (SCC mec ). 30 Результаты были представлены как типы I – V, а те изоляты, которые не относились к типам I – V, считались нетипируемыми (NT). SCC mec типы I – III были классифицированы как больничный MRSA (HA-MRSA), тогда как типы IV и V были классифицированы как CA-MRSA.
ПЦР-анализы с мультилокусным типированием последовательностей (MLST) проводили с использованием ранее опубликованных праймеров и условий. 31 Аллельные профили и типы последовательностей (ST) были присвоены с использованием базы данных MLST (http: // www.mlst.net). Синглтоны или члены клонального комплекса (CC) определяли с использованием алгоритма eBURST (http://eburst.mlst.net). Анализ дендрограммы был выполнен на основе типов ST для определения клонального родства и потенциального эпидемиологического происхождения.
Статистический анализ
Значительную разницу между пропорциями определяли с помощью критериев хи-квадрат Пирсона или точных критериев Фишера для категориальных переменных. Чтобы определить переменные, которые могут затруднить ассоциацию S.aureus и носительства MRSA между матерями и новорожденными, мы оценили разницу влияющих факторов между матерями и новорожденными с помощью одномерного анализа (критерий хи-квадрат Пирсона или точный критерий Фишера). Факторы влияния, независимо связанные с носительством S. aureus и MRSA среди новорожденных, были определены как регулирующие переменные с использованием модели регрессии Пуассона для оценки корреляции изолятов между матерями и новорожденными. Относительные риски (ОР) и 95% доверительные интервалы (ДИ) были использованы для оценки материнско-неонатального родства S.aureus и каретка MRSA. Кроме того, мы использовали скорректированные RR (aRR) и вероятность носительства в контрольной группе, чтобы рассчитать количество, необходимое для нанесения вреда (NNH) для каждого результата в соответствии с опубликованной формулой. 32 Двустороннее значение P для статистической значимости было определено как P <0,05. Размер выборки был рассчитан с использованием метода степеней двух пропорций с долей 4,00%, соотношением 4,00, альфа 0,05 и степенью 0,80. Принимая во внимание 10% потерю последующего наблюдения, расчетный минимальный размер выборки для этого исследования составлял 107 для каждой группы.Все анализы были выполнены с использованием STATA 14.2 (StataCorp LP, College Station, TX, USA).
32 Двустороннее значение P для статистической значимости было определено как P <0,05. Размер выборки был рассчитан с использованием метода степеней двух пропорций с долей 4,00%, соотношением 4,00, альфа 0,05 и степенью 0,80. Принимая во внимание 10% потерю последующего наблюдения, расчетный минимальный размер выборки для этого исследования составлял 107 для каждой группы.Все анализы были выполнены с использованием STATA 14.2 (StataCorp LP, College Station, TX, USA).
Результаты
Распространенность S. aureus и носительства MRSA среди матерей
Всего 2172 беременных женщины согласились принять участие в этом исследовании. Однако 338 беременных женщин были исключены из-за отсутствия медицинских карт их новорожденных. Затем мы завершили регистрацию и микробиологический, фенотипический и молекулярный анализ 1834 беременных женщин и их новорожденных в течение 4 месяцев.Распространенность носительства S. aureus и MRSA через нос среди беременных составила 25,8% (473/1834) и 5,7% (104/1834), соответственно. Распространенность вагинального носительства S. aureus и MRSA среди беременных составила 7,3% (133/1834) и 1,7% (31/1834), соответственно. Распространенность S. aureus и MRSA как при интраназальном, так и при вагинальном носительстве среди беременных женщин составила 3,3% (60/1834) и 0,5% (9/1834), соответственно. Статистически значимых различий S.aureus (назальный: χ 2 = 0,985, P = 0,321; вагинальный: χ 2 = 0,328, P = 0,567; и назальный и вагинальный: χ 2 = 2,413, P = 0,299 ) и MRSA (назальный: χ 2 = 0,252, P = 0,616; вагинальный: χ 2 = 0,075, P = 0,784; и назальный и вагинальный: χ 2 = 1,858, P = 0,553) беременных в двух разных больницах.
Заболеваемость S. aureus и носительство MRSA среди новорожденных
Заболеваемость S. aureus и носительство MRSA у новорожденных составили 3,3% (60/1834) и 0,8% (15/1834) соответственно. У 133 беременных женщин с вагинальным носительством S. aureus частота носительства S. aureus и MRSA у их новорожденных составила 15,8% (21/133) и 2,3% (3/133), соответственно. Среди 1701 беременных женщин с вагинальным носителем S. aureus , отличных от , частота носительства S. aureus и MRSA у их новорожденных составила 2,3% (39/1701) и 0,7% (12/1701), соответственно.Не было статистически значимых различий носительства S. aureus (χ 2 = 0,494, P = 0,482) и MRSA (χ 2 = 1,598, P = 0,206) среди новорожденных в двух разных больницы.
aureus и носительство MRSA у новорожденных составили 3,3% (60/1834) и 0,8% (15/1834) соответственно. У 133 беременных женщин с вагинальным носительством S. aureus частота носительства S. aureus и MRSA у их новорожденных составила 15,8% (21/133) и 2,3% (3/133), соответственно. Среди 1701 беременных женщин с вагинальным носителем S. aureus , отличных от , частота носительства S. aureus и MRSA у их новорожденных составила 2,3% (39/1701) и 0,7% (12/1701), соответственно.Не было статистически значимых различий носительства S. aureus (χ 2 = 0,494, P = 0,482) и MRSA (χ 2 = 1,598, P = 0,206) среди новорожденных в двух разных больницы.
Материнско-неонатальная ассоциация для носительства S. aureus и MRSA
Существовала значительная разница между носительством новорожденных S. aureus и носительством матерей S. aureus (χ 2 тенденция = 4 .418, P = 0,036). ОР и 95% доверительный интервал между носительством новорожденных S. aureus и носовым носом S. aureus , вагинальным носительством S. aureus и носительством матерей S. 95% ДИ, 1,6–4,4), 6,9 (95% ДИ, 4,1–11,7) и 10,2 (95% ДИ, 4,6–22,5) соответственно. Не было существенной разницы между носительством MRSA у новорожденных и количеством изолятов MRSA от матерей (χ 2 тренд = 0.230, P = 0,631). ОР и 95% доверительный интервал между носительством MRSA у новорожденных и носительством MRSA через нос и вагинальным носительством MRSA у матерей составляли 2,6 (95% ДИ, 10,6–11,3) и 4,2 (95% ДИ, 0,6–31,6), соответственно. Статистически значимой связи носительства MRSA между матерями и новорожденными не было (таблица 1).
Таблица 1 Многофакторный анализ влияющих факторов среди новорожденных с Staphylococcus aureus и носительством MRSA в Шэньчжэне, 2015 Примечания: a Скорректировано для вагинальных родов, частота вагинальных родов госпитализация, преждевременный разрыв плодных оболочек и пол новорожденных. Сокращения: MRSA, метициллин-устойчивый S. aureus; RR, относительный риск; aRR — скорректированный относительный риск; ДИ — доверительный интервал; NNH, номер, необходимый для нанесения вреда. |
В многофакторном анализе роды через естественные родовые пути (ОР 2,9; 95% ДИ 1,2–6,7), низкая частота вагинального обследования после госпитализации (≤2) (ОР 1,8; 95% ДИ 1,0–3,0 ) и мужского пола новорожденных (RR, 1.7; 95% ДИ 1,0–3,0) были факторами риска носительства S. aureus среди новорожденных, тогда как преждевременный разрыв плодных оболочек (ОР 0,5; 95% ДИ 0,2–1,7) больше не был статистически связан с S. aureus носительство среди новорожденных. Что касается носительства MRSA среди новорожденных, низкая частота вагинального обследования после госпитализации (≤2) (ОР 5,5; 95% ДИ 1,5–19,9) была фактором риска. ARR и 95% доверительный интервал между носителем S. aureus новорожденных и носителем S. aureus , S.aureus вагинальное носительство и S. aureus носительство матерей через нос и влагалище составили 2,8 (95% ДИ, 1,6–4,8), 7,1 (95% ДИ, 4,1–12,4) и 9,6 (95% ДИ, 4,2–22,4). ), соответственно. Однако после корректировки все еще не было статистически значимой связи носительства MRSA между матерями и новорожденными (таблицы 1 и 2).
Таблица 2 Одномерный анализ влияющих факторов среди новорожденных с Staphylococcus aureus и носительство MRSA в Шэньчжэне, 2015 Примечания: N указывает количество пациентов, для которых была доступна информация ; n указывает количество изолятов.Это был одномерный анализ влияющих факторов. Сокращения: NA, не применимо; MRSA, устойчивый к метициллину S. aureus . |
В изолятах S.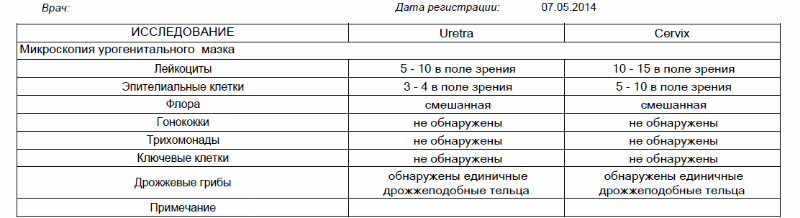 aureus NNH для носового носительства матери у новорожденных составлял 25 (15–71), для вагинального носительства матери — 4 (2–36), а для носового носительства — 4 (2–36). вагинальное вынашивание матерей — 33 (28–38). У изолятов MRSA NNH для носового носительства матери у новорожденных составлял 138 (от -54 до 30), для вагинального носительства матери было 23 (от -21 до 7), а для носового и вагинального носительства матери было 42 ( От –39 до 12).
aureus NNH для носового носительства матери у новорожденных составлял 25 (15–71), для вагинального носительства матери — 4 (2–36), а для носового носительства — 4 (2–36). вагинальное вынашивание матерей — 33 (28–38). У изолятов MRSA NNH для носового носительства матери у новорожденных составлял 138 (от -54 до 30), для вагинального носительства матери было 23 (от -21 до 7), а для носового и вагинального носительства матери было 42 ( От –39 до 12).
Кроме того, было обнаружено, что у 133 матерей было носителей S. aureus во влагалище, а у 60 новорожденных — носителей S. aureus ; однако только 21 пара мать-новорожденный имела носительство S. aureus . Четырнадцать из этих пар были согласованными парами для носительства S. aureus . Шесть из этих 21 пары имели носительство MRSA, а шесть были конкордантными парами носительства MRSA (Рисунок 1).
Рис. 1 Клональная дендрограмма и подробная информация о Staphylococcus aureus для пар мать – новорожденный в Шэньчжэне, 2015 г. Примечания: * Эта пара была конкордантной (с одинаковыми фенотипическими и молекулярными характеристиками). МЛУ, множественная лекарственная устойчивость, устойчивость не менее чем к трем классам антибиотиков. Сокращения: М, мать; N — новорожденный; CC — клональный комплекс; MLST, мультилокусное типирование последовательностей; MRSA, устойчивый к метициллину S. aureus ; Pvl , лейкоцидин Пантона – Валентайна; Tst, токсин синдрома токсического шока; Eta , эксфолиативный токсин А; Etb , эксфолиативный токсин B; SCC mec , стафилококковая кассетная хромосома mec ; NT, нетипируемый. |
Фенотипические характеристики изолятов S. aureus и MRSA
Не было значительных различий в устойчивости к антибиотикам между S. aureus матери и S. aureus новорожденных, за исключением тейкопланина. Для изолятов MRSA не было значительных различий в устойчивости к антибиотикам между назальным MRSA матерей и MRSA новорожденных. Что касается значительной разницы в устойчивости к антибиотикам между вагинальным MRSA матерей и MRSA новорожденных, только тейкопланин был значимым (Таблица 3).Кроме того, 14 пар показали одинаковый образец устойчивости к антибиотикам, причем наиболее преобладающий образец был устойчив как к пенициллину, так и к клиндамицину (12, 85,7%) (Рисунок 1).
aureus новорожденных, за исключением тейкопланина. Для изолятов MRSA не было значительных различий в устойчивости к антибиотикам между назальным MRSA матерей и MRSA новорожденных. Что касается значительной разницы в устойчивости к антибиотикам между вагинальным MRSA матерей и MRSA новорожденных, только тейкопланин был значимым (Таблица 3).Кроме того, 14 пар показали одинаковый образец устойчивости к антибиотикам, причем наиболее преобладающий образец был устойчив как к пенициллину, так и к клиндамицину (12, 85,7%) (Рисунок 1).
Таблица 3 Фенотипические и токсинные генетические характеристики изолятов Staphylococcus aureus и MRSA между новорожденными и матерями (ноздри и влагалище) в Шэньчжэне, 2015 г., n (%) 2 Примечания: P -значение было рассчитано как доля S.aureus / MRSA изолирует между новорожденными и носами матери. b P -значение рассчитывали как долю изолятов S. aureus / MRSA между новорожденными и влагалищами матери. МЛУ, множественная лекарственная устойчивость, устойчивость не менее чем к трем классам антибиотиков.Сокращения: MRSA, устойчивый к метициллину S. aureus ; n — количество изолятов; ЭМ, эритромицин; PCN, пенициллин; ГМ, гентамицин; CM, клиндамицин; RFP, рифампицин; ЛЗД, линезолид; MXF, моксифлоксацин; TEC, тейкопланин; ТОБ, тобрамицин; TMP / SMX, триметоприм-сульфаметоксазол; Pvl , лейкоцидин Пантона – Валентайна; Tst , токсин синдрома токсического шока; Eta , эксфолиативный токсин А; Etb , эксфолиативный токсин B; NA, не применимо. |
Молекулярные характеристики изолятов S. aureus и MRSA
Не было значительных различий в генах токсинов у S. aureus между матерями и S. aureus новорожденных, за исключением Eta ген. Не было значительных различий в генах токсинов в изолятах MRSA между матерями и новорожденными (таблица 3)..jpg)
Для результатов SCC mec -типа наиболее преобладающим типом среди 15 неонатальных изолятов MRSA был NT (8, 53.3%), затем идут IV (4, 26,7%), II (2, 13,3%) и I (1, 6,7%). Наиболее преобладающим типом среди 104 изолятов материнского назального MRSA был тип IV (54, 51,9%), за ним следуют NT (30, 28,9%), II (12, 11,5%) и I (8, 7,7%). Наиболее преобладающим типом среди 31 изолята материнского вагинального MRSA был тип I (11, 35,5%), за которым следуют IV (9, 29,0%), NT (8, 25,8%) и II (3, 9,7%). Изоляты MRSA от матерей и новорожденных были из местных сообществ.
В этом исследовании участвовало 13 типов CC и 78 ST из изолятов S. aureus .Тремя наиболее преобладающими были CC5, CC7 и CC59. Для изолятов MRSA в этом исследовании было 11 типов CC и 30 ST. Тремя наиболее преобладающими были CC5, CC59 и CC45. Распределение CC на изолятах S. aureus (χ 2 = 0,033, P = 0,678) и MRSA (χ 2 = 0,121, P = 0,501) между матерями и новорожденными не имело значимых различий ( Фигура 2).
Рисунок 2 Распределение КК новорожденными и матерями. Примечания: Singleton относится к ST, которые не могли быть отнесены к какой-либо группе в Шэньчжэне, 2015. ( A ) Распространение CC на изолятах Staphylococcus aureus новорожденными и матерями. ( B ) Распространение CC на изолятах MRSA новорожденными и матерями. Сокращения: CC, клональный комплекс; ST, тип последовательности; MRSA, устойчивый к метициллину S. aureus . |
Кроме того, ноль, одна, три и ноль пары были положительными для генов Pvl , Tst , Eta и Etb соответственно.Четыре пары были SCC mec типа IV, одна была типа II и одна была NT. CC5 и ST188 были наиболее преобладающими CC и ST соответственно.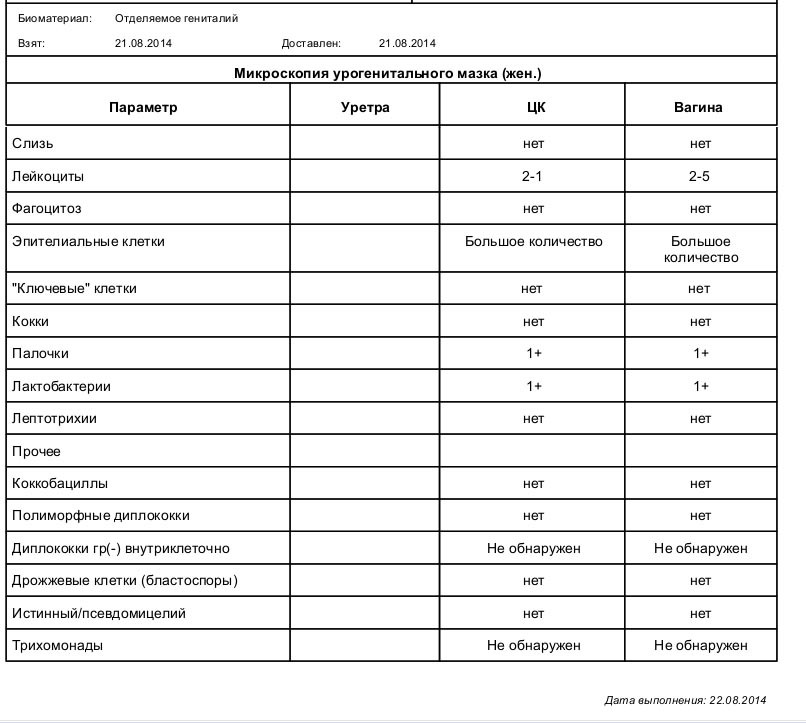 Четырнадцать (70,0%) пар показали одинаковые молекулярные характеристики, включая гены токсина, тип SCC mec , CC и ST (рис. 1).
Четырнадцать (70,0%) пар показали одинаковые молекулярные характеристики, включая гены токсина, тип SCC mec , CC и ST (рис. 1).
Обсуждение
Распространенность носительства S. aureus через нос у беременных составила 25,8%. Этот показатель аналогичен тому, что наблюдалось в других исследованиях. 20,33 Однако распространенность MRSA была 5.7%, что выше, чем наблюдалось в других исследованиях. 13,33,34 Распространенность S. aureus вагинального носительства у беременных составила 7,3%, что выше, чем в американском исследовании (2,3%, 10/432), 35 в Колумбийском исследовании (5,0 %, 5/100), 36 и французское исследование (5,9%, 67/1139). 17 Распространенность вагинального носительства MRSA у беременных составила 1,7%, что выше, чем в двух американских исследованиях ([0,2%, 1/432] 35 и [0.7%, 19/2702] 12 ), колумбийское исследование (1,0%, 1/100), 36 китайское исследование (0,5%, 15/2963), 9 и японское исследование (0%, 0/4067). 37 В текущем исследовании распространенность S. aureus и MRSA вагинального носительства была ниже, чем носового носительства у беременных женщин, что было аналогично другим наблюдаемым исследованиям. 13,38 Распространенность S. aureus как при назальном, так и при вагинальном носительстве среди беременных составила 3,3%, что выше, чем в колумбийском исследовании (2.0%, 2/100). 36 Распространенность MRSA как при интраназальном, так и при вагинальном носительстве среди беременных составила 0,5%, что выше, чем в колумбийском исследовании (0%, 0/100). 36 Результаты оценки распространенности демонстрируют более высокое бремя MRSA, чем изолятов S. aureus , что может быть результатом чрезмерного использования антибиотиков во время беременности в Китае и требует дальнейшего изучения. Более высокое содержание вагинальных изолятов, чем назальных изолятов среди беременных женщин, показывает, что беременным женщинам следует уделять больше внимания чистке влагалища.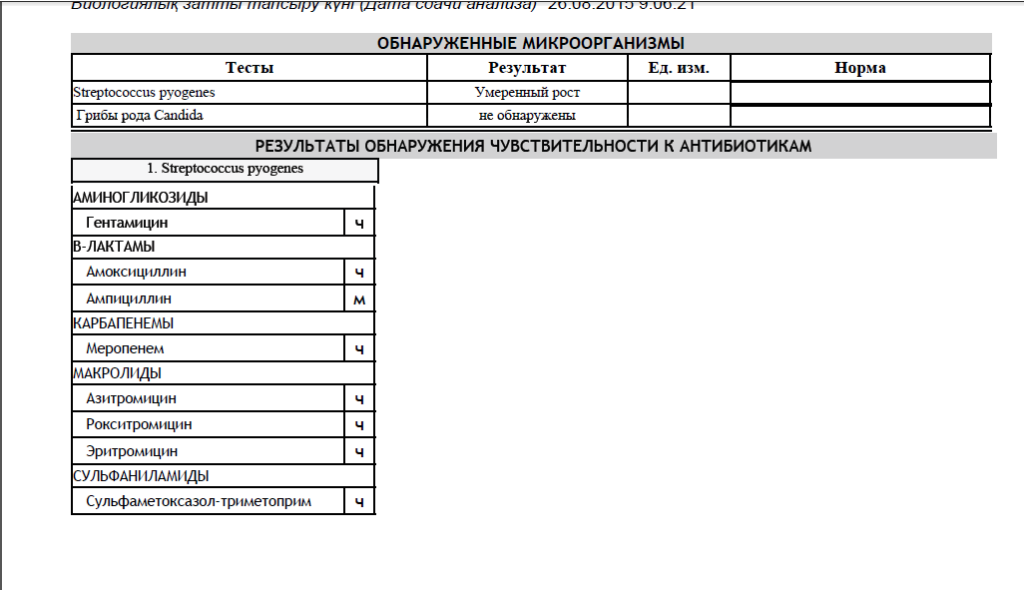
Частота носительства S. aureus у новорожденных составила 3,3%, что ниже, чем у здоровых новорожденных в течение 6 дней после рождения в японском исследовании (10,1%, 305/3020), 37 здоровых новорожденных в течение 1 месяц рождения в американском исследовании (3,8%, 15/399), 35 новорожденных в греческом исследовании (17,2%, 22/128), 22 и новорожденные из отделения интенсивной терапии в тайваньском исследовании (13,2%, 33 / 251). 39 Частота носительства MRSA у новорожденных составила 0,8%, что ниже, чем у новорожденных из отделения интенсивной терапии в тайваньском исследовании (4.4%, 11/251) 39 и новорожденных из отделения интенсивной терапии в двух итальянских исследованиях ([25,9%, 187/722] 40 и [22,9%, 217/949] 3 ), но выше, чем у здоровых новорожденных в пределах 6 дней рождения в японском исследовании (0,4%, 12/3020) 37 и здоровые новорожденные в течение 1 месяца после рождения в американском исследовании (0,3%, 1/399). 35 Результаты показали, что частота носительства S. aureus у новорожденных в текущем исследовании была ниже, чем во многих других странах и регионах.Это может быть связано с хорошей гигиеной матери и чистой больничной средой. Однако частота носительства MRSA у новорожденных была ниже, чем у новорожденных в отделении интенсивной терапии, но была выше, чем у здоровых новорожденных из других стран и регионов, что демонстрирует, что частота носительства MRSA у новорожденных в этом текущем исследовании не была низкой и должна быть ниже. уделил большее внимание. При этом распространенность носительства изолята среди 414 матерей с кесаревым сечением была следующей: S.aureus (назальный 28,0%; вагинальный 8,5%; и назальный и вагинальный: 3,6%) и MRSA (назальный 5,3%; вагинальный 2,2%; и назальный и вагинальный: 1,0%). Мы обнаружили, что несколько новорожденных, рожденных не естественным путем, имели носительство S. aureus (1,5%, 6/414) и / или MRSA (0,5%, 2/414), которые могли передаваться от S. aureus и MRSA. заражение в больничной среде или наличие S. aureus и MRSA на руках медицинских работников; эта возможность требует дальнейшего изучения.
aureus (1,5%, 6/414) и / или MRSA (0,5%, 2/414), которые могли передаваться от S. aureus и MRSA. заражение в больничной среде или наличие S. aureus и MRSA на руках медицинских работников; эта возможность требует дальнейшего изучения.
В текущем исследовании новорожденные, рожденные естественным путем, имели в 2,9 раза больше шансов иметь носительство S. aureus , что было аналогично другим исследованиям. 21,41 Новорожденные мужского пола имели в 1,7 раза больше шансов иметь носительство S. aureus , чем новорожденные женского пола, что было аналогично другим исследованиям. 42,43 Новорожденные, матери которых подвергались вагинальному обследованию после госпитализации с низкой частотой (≤2), имели в 1,8 раза больше шансов иметь носительство S. aureus , что может быть объяснено тем, что матери с высокой частотой вагинального обследования обследование может повысить осведомленность о важности чистки влагалища; это требует дальнейшего изучения.Низкая частота вагинального обследования после госпитализации (≤2) была фактором риска носительства MRSA среди новорожденных.
Пропорции устойчивости к антибиотикам в изолятах S. aureus и MRSA среди матерей и новорожденных были аналогичны другим исследованиям. 4,6,17,22 Однако доли МЛУ в неонатальных изолятах MRSA, материнских изолятах MRSA из носа и материнских вагинальных изолятах MRSA составляли 80,0%, 79,8% и 83,9% соответственно, что было выше, чем в других опубликованных исследованиях. и это должно быть замечено медицинскими работниками при выборе антибиотиков. 6,17,22,44 Было несколько существенно разных пропорций устойчивости к антибиотикам S. aureus и изолятов MRSA между матерями и новорожденными, что могло бы продемонстрировать схожий спектр устойчивых к антибиотикам изолятов между матерями и новорожденными.
Пропорции токсиновых генов в изолятах S. aureus и MRSA как у матерей, так и у новорожденных также были аналогичны другим исследованиям..jpg) 3,20,22,36,44 Более того, было несколько существенно различающихся пропорций генов токсинов S.aureus и изолятов MRSA между матерями и новорожденными, которые могут демонстрировать схожие уровни токсина у изолятов между матерями и новорожденными.
3,20,22,36,44 Более того, было несколько существенно различающихся пропорций генов токсинов S.aureus и изолятов MRSA между матерями и новорожденными, которые могут демонстрировать схожие уровни токсина у изолятов между матерями и новорожденными.
Большинство назальных изолятов MRSA среди матерей и новорожденных были CA-MRSA, но большинство вагинальных изолятов MRSA от матерей были HA-MRSA. Этот результат был аналогичен результатам других исследований и мог продемонстрировать наличие перекрестной передачи между сообществами и больницами. 3,7,21,40
CC5, наиболее распространенный тип CC S.aureus и изоляты MRSA, как сообщается, являются основным типом CC HA-MRSA. 45 Распределение типов CC изолятов S. aureus и MRSA между матерями и новорожденными было сходным и продемонстрировало филогенетическое родство изолятов между матерями и новорожденными.
Мы обнаружили, что существуют положительные ассоциации носительства S. aureus между матерями и новорожденными. ARR и 95% ДИ между S. aureus носительства новорожденных и двухсайтовым носительством (оба S.aureus носительство через нос и влагалище) у матерей были выше, чем у одиночного носительства S. aureus , что предполагает более высокий риск двухместного носительства. ARR S. aureus носительства матерей среди новорожденных был выше, чем в африканском исследовании (отношение шансов [OR], 2,5; 95% ДИ, 1,6–4,0). 19 aRR S. aureus вагинальное носительство матерей среди новорожденных было выше, чем в американском исследовании (ОР 4,8; 95% ДИ 2,4–9,5), 21 в израильском исследовании (ОР 5 .7; 95% ДИ 2,3–13,9), 18 голландское исследование (ОШ 2,0; 95% ДИ 1,2–3,6), 46 и африканское исследование (ОШ 2,6; 95% ДИ 1,3–4,9). 19 Результаты показали, что вертикальная передача S. aureus более опасна для носительства S.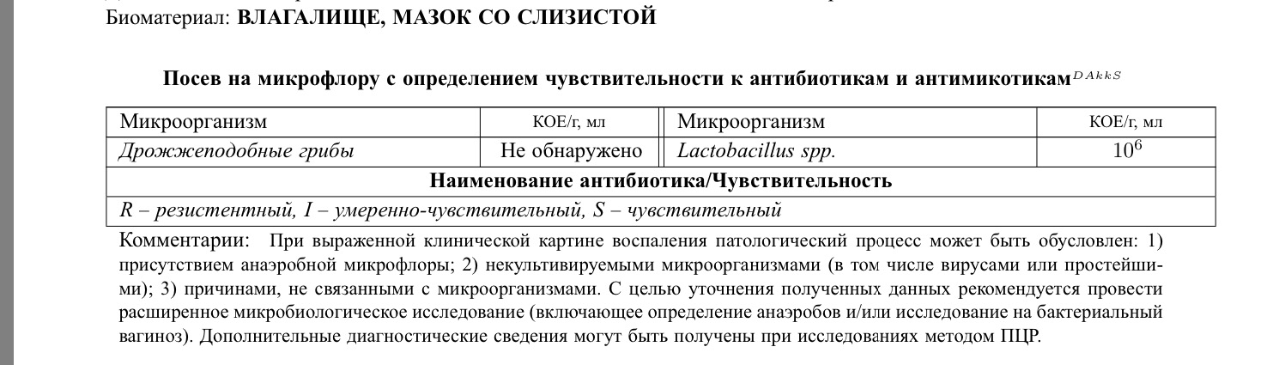 aureus у новорожденных в Китае. Кроме того, мы провели анализ NNH в отношении носительства изолятов S. aureus и показали, что потенциальный вред аналогичен результатам RR. Таким образом, наши данные позволяют предположить, что S.aureus материнское носительство играет роль в носительстве S. aureus у новорожденных. Необходимы дальнейшие исследования, чтобы определить, может ли эффективная деколонизация носительства S. aureus у матерей снизить риск носительства S. aureus у новорожденных.
aureus у новорожденных в Китае. Кроме того, мы провели анализ NNH в отношении носительства изолятов S. aureus и показали, что потенциальный вред аналогичен результатам RR. Таким образом, наши данные позволяют предположить, что S.aureus материнское носительство играет роль в носительстве S. aureus у новорожденных. Необходимы дальнейшие исследования, чтобы определить, может ли эффективная деколонизация носительства S. aureus у матерей снизить риск носительства S. aureus у новорожденных.
Это исследование дополняет существующую литературу, поскольку мы оценили материнско-неонатальные ассоциации S. aureus и носительства MRSA в Китае, что ранее не публиковалось.Фенотипические характеристики изолятов S. aureus и MRSA между матерями и новорожденными значительно различались, что указывает на схожесть фенотипических характеристик изолятов между матерями и новорожденными. Что касается молекулярных характеристик изолятов S. aureus и MRSA между матерями и новорожденными, различия большинства генов были незначительными, что также могло иллюстрировать сходство молекулярных характеристик изолятов между матерями и новорожденными.Более того, 14 пар мать-новорожденный показали одинаковые результаты культивирования, фенотипические и молекулярные характеристики. Исходя из этих аспектов, мы могли оценить передачу S. aureus и MRSA между матерями и новорожденными.
Сильные стороны этого исследования заключаются в том, что в нем использовался продольный когортный дизайн, в котором участники и исследователи были не осведомлены о статусе воздействия, чтобы ответить на направленный исследовательский вопрос о том, является ли носительство матерей S. aureus или MRSA независимым прогностическим фактором. С.aureus или MRSA-носительство новорожденных. В нашем анализе мы учли другие потенциальные факторы, влияющие на носительство S. aureus и MRSA у новорожденных. Во-вторых, мы отобрали несколько участков тела, чтобы учесть их потенциальный вклад. Культуры из одного участка тела не могут идентифицировать все носителей S. aureus и MRSA, а посевы из нескольких участков (по сравнению только с ноздрями) могут повысить чувствительность скрининга на S. aureus и MRSA. 38 В-третьих, размер выборки в этом исследовании был относительно больше, чем во многих других опубликованных исследованиях. 17,18,20–22 Наконец, насколько нам известно, это исследование помогло выяснить связь матери и новорожденного между S. aureus и изолятами MRSA не только по результатам культивирования, но и по фенотипическим и молекулярным характеристикам изолятов.
Во-вторых, мы отобрали несколько участков тела, чтобы учесть их потенциальный вклад. Культуры из одного участка тела не могут идентифицировать все носителей S. aureus и MRSA, а посевы из нескольких участков (по сравнению только с ноздрями) могут повысить чувствительность скрининга на S. aureus и MRSA. 38 В-третьих, размер выборки в этом исследовании был относительно больше, чем во многих других опубликованных исследованиях. 17,18,20–22 Наконец, насколько нам известно, это исследование помогло выяснить связь матери и новорожденного между S. aureus и изолятами MRSA не только по результатам культивирования, но и по фенотипическим и молекулярным характеристикам изолятов.
Это исследование также имеет некоторые ограничения. Во-первых, загрязнение окружающей среды S. aureus и MRSA больниц и S. aureus и перевозка MRSA медицинскими работниками не могло быть принято во внимание из-за ограниченного финансирования.Во-вторых, мы не смогли изучить постоянный статус носительства S. aureus и MRSA у матерей и новорожденных из-за ограниченного времени. В-третьих, мы не предлагаем деколонизацию новорожденным, и вопрос о том, улучшит ли это вмешательство здоровье новорожденных, научно не доказано. В-четвертых, может быть некоторая предвзятость в выводе результатов исследования в отношении высокой, умеренной или низкой частоты носительства из-за различий в дизайне исследований, возраста получения мазка и места взятия мазка в цитируемых исследованиях.Наконец, полногеномное секвенирование еще больше укрепит это исследование.
Заключение
Несмотря на эти ограничения, наши результаты показывают, что носительство матери S. aureus увеличивает риск носительства S. aureus среди новорожденных. Деколонизацию матерей с помощью S. aureus , включая усиление мер дезинфекции и просвещение по вопросам гигиены рук, следует рассматривать как стратегии предотвращения носительства S.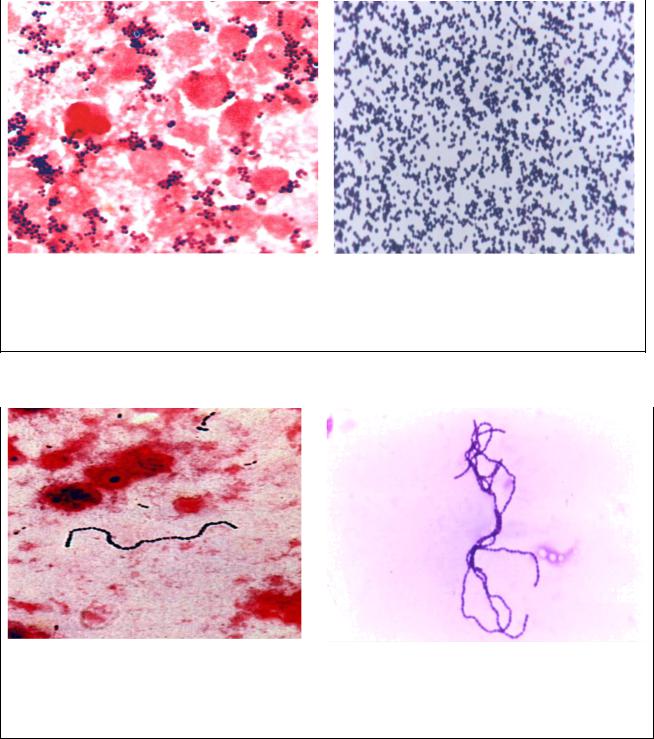 aureus среди новорожденных.
aureus среди новорожденных.
Благодарности
Это исследование было поддержано Инновационным фондом проекта планирования науки и технологий провинции Гуандун (номер гранта 2014A020213013). Финансирующие организации не имеют никакого отношения к дизайну исследования, сбору и анализу данных, принятию решения о публикации или подготовке рукописи.
Вклад авторов
Цзялин Линь и Чжэньцзян Яо разработали исследование, провели эксперименты, проанализировали данные и написали рукопись; Чуанань Ву и Чуньронг Янь собирали образцы и проводили эксперименты; Цяньтин Оу и Дунсинь Линь собирали информацию и руководили экспериментами; и Цзюньли Чжоу и Сяохуа Е проанализировали данные.Все авторы участвовали в анализе данных, составлении и редактировании документа и соглашаются нести ответственность за все аспекты работы.
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
1. | Райх П.Дж., Бойл М.Г., Хоган П.Г. и др. Появление местных метициллин-устойчивых штаммов Staphylococcus aureus в отделении интенсивной терапии новорожденных: профилактика инфекций и проблема безопасности пациентов. Clin Microbiol Infect. 2016; 22 (7): 645.e641–645.e648. | |
2. | Крибс Дж. Стафилококковые инфекции при беременности: риски для матери и новорожденного. J Perinat Neonatal Nurs. 2016; 30 (2): 115–123. | |
3. | Giuffre M, Amodio E, Bonura C и др. Колонизация носа с метициллин-резистентным золотистым стафилококком в отделении интенсивной терапии новорожденных III уровня: частота возникновения и факторы риска. Am J Infect Control. 2015; 43 (5): 476–481. | |
4. | Мумтаз С., Ахмад М., Афтаб I, Ахтар Н., ул. Хасан М., Хамид А. Аэробные вагинальные патогены и характер их чувствительности. J Ayub Med Coll Abbottabad. 2008; 20 (1): 113–117. | |
5. | Собел Дж. Вульвовагинальный кандидоз. Ланцет. 2007; 369 (9577): 1961–1971. | |
6. | Абдельазиз З.А., Ибрагим М.Е., Билал Н.Е., Хамид М.Е. Вагинальные инфекции среди беременных в роддоме Омдурман в Хартуме, Судан. J Infect Dev Ctries. 2014; 8 (4): 490–497. | |
7. | Creech CB, Litzner B, Talbot TR, Schaffner W. Частота обнаружения метициллин-резистентного золотистого стафилококка в ректовагинальных мазках у беременных женщин. Am J Infect Control. 2010; 38 (1): 72–74. | |
8. | Эндрюс В.В., Шелонка Р., Уэйтс К., Стамм А., Кливер С.П., Мозер С. Половые пути, устойчивые к метициллину Staphylococcus aureus: риск вертикальной передачи у беременных. Акушерский гинекол. 2008; 111 (1): 113–118. | |
9. | Чен К.Т., Хуард Р.К., Делла-Латта П., Сайман Л. Распространенность метициллин-чувствительного и метициллин-устойчивого золотистого стафилококка у беременных женщин. Акушерский гинекол. 2006; 108 (3 Pt 1): 482–487. | |
10. | Chen KT, Campbell H, Borrell LN, Huard RC, Saiman L, Della-Latta P. Предикторы и исходы для беременных с вагинально-ректальным носительством связанного с сообществом метициллина- устойчивый золотистый стафилококк. | |
11. | Beigi R, Hanrahan J. Staphylococcus aureus и MRSA Скорость колонизации gravidas, допущенных к родам и родоразрешению: пилотное исследование. Infect Dis Obstet Gynecol. 2007; 2007: 70876. | |
12. | Top KA, Buet A, Whittier S, Ratner AJ, Saiman L. Предикторы ректовагинальной колонизации Staphylococcus aureus у беременных женщин и риск материнских и неонатальных инфекций. J Pediatric Infect Dis Soc. 2012; 1 (1): 7–15. | |
13. | Reusch M, Ghosh P, Ham C, Klotchko A, Singapuri S, Everett G.Распространенность колонизации MRSA у матерей в послеродовом периоде и их новорожденных. Scand J Infect Dis. 2008; 40 (8): 667–671. | |
14. | Зервоу Ф.Н., Захариудакис И.М., Зиакас П.Д., Милонакис Э. Колонизация MRSA и риск инфекции в отделениях интенсивной терапии новорожденных и детей: метаанализ. Педиатрия. 2014; 133 (4): e1015 – e1023. | |
15. | Li S, Ning X, Song W и др.Клинические и молекулярные характеристики внебольничных метициллин-устойчивых инфекций Staphylococcus aureus у новорожденных в Китае. APMIS. 2015; 123 (1): 28–36. | |
16. | Кэри А.Дж., Дюшон Дж., Делла-Латта П., Сайман Л. Эпидемиология метициллин-чувствительного и метициллин-устойчивого золотистого стафилококка в отделении интенсивной терапии новорожденных 2000–2007 гг. J Perinatol. 2010; 30 (2): 135–139. | |
17. | Bourgeois-Nicolaos N, Lucet JC, Daubie C, et al. Колонизация влагалища матери Staphylococcus aureus и приобретение новорожденного во время родов. Paediatr Perinat Epidemiol. 2010; 24 (5): 488–491. | |
18. | Leshem E, Maayan-Metzger A, Rahav G, et al. Передача золотистого стафилококка от матери новорожденному. Pediatr Infect Dis J. 2012; 31 (4): 360–363. | |
19. | Рока А, Боджанг А, Камара Б и др. Колонизация матери золотистым стафилококком и стрептококком группы B связана с колонизацией у новорожденных. Clin Microbiol Infect. 2017; 23 (12): 974–979. | |
20. | Schaumburg F, Alabi AS, Mombo-Ngoma G, et al. Передача Staphylococcus aureus от матери к младенцу в африканских условиях. Clin Microbiol Infect. 2014; 20 (6): O390 – O396. | |
21. | Jimenez-Truque N, Tedeschi S, Saye EJ, et al. Взаимосвязь между материнской и неонатальной колонизацией Staphylococcus aureus. Педиатрия. 2012; 129 (5): e1252 – e1259. | |
22. | Чатзакис Э., Скулика Э., Папагеоргиу Н., Мараки С., Самонис Г., Галанакис Э. Колонизация младенцев Staphylococcus aureus: роль материнского носительства. Eur J Clin Microbiol Infect Dis. 2011; 30 (9): 1111–1117. | |
23. | Пинтер Д.М., Мандель Дж., Халтен К.Г., Минкофф Х., Този М.Ф. | |
24. | Brigtsen AK, Jacobsen AF, Dedi L, Melby KK, Fugelseth D, Whitelaw A. Колонизация матери стрептококками группы B связана с увеличением числа младенцев, переводимых в неонатальную интенсивную терапию. отделение ухода. Неонатология. 2015; 108 (3): 157–163. | |
25. | Кэссиди-Бушроу А.Е., Ситарик А., Левин А.М. и др. Материнская группа B Streptococcus и микробиота кишечника младенца. J Dev Orig Health Dis. 2016; 7 (1): 45–53. | |
26. | Magiorakos AP, Srinivasan A, Carey RB, et al. Бактерии с множественной лекарственной устойчивостью, широкой лекарственной устойчивостью и устойчивостью к пандемиям: предложение международного эксперта по временным стандартным определениям приобретенной устойчивости. Clin Microbiol Infect. 2012; 18 (3): 268–281. | |
27. | Su LT, Liang JL, Guo XJ, Feng F. Сравнение методов экстракции ДНК у Staphylococcus aureus. J Zhongkai Univ Agric Eng. 2011; 24 (1): 15–19. | |
28. | МакКлюр Дж. А., Конли Дж. М., Лау В. и др. Новый метод мультиплексной ПЦР для обнаружения маркера стафилококковой вирулентности генов лейкоцидина Panton-Valentine и одновременного выделения метициллин-чувствительных стафилококков и резистентных стафилококков. J Clin Microbiol. 2006; 44 (3): 1141–1144. | |
29. | Жарро С. Взаимосвязь между генетическим фоном Staphylococcus aureus, факторами вирулентности, агр-группами (аллелями) и болезнями человека. Infect Immun. 2002; 70 (2): 631–641. | |
30. | Zhang K, McClure JA, Elsayed S, Louie T, Conly JM. Новый мультиплексный ПЦР-анализ для характеристики и сопутствующего подтипирования стафилококковых кассетных хромосом типа I-V в метициллин-устойчивом золотистом стафилококке. J Clin Microbiol. 2005; 43 (10): 5026–5033. | |
31. | Энрайт М.С., Дэй Н.П., Дэвис СЕ, Пикок С.Дж., Спратт Б.Г. Мультилокусное типирование последовательностей для характеристики метициллин-устойчивых и метициллин-чувствительных клонов Staphylococcus aureus. J Clin Microbiol. 2000; 38 (3): 1008–1015. | |
32. | Альтман Д.Г., Андерсен ПК. Расчет количества, необходимого для лечения для испытаний, в которых исход — время до события. BMJ. 1999; 319 (7223): 1492–1495. | |
33. | Garcia CP, Rosa JF, Cursino MA, et al. Staphylococcus aureus без множественной лекарственной устойчивости и устойчивости к метициллину в неонатальном отделении. Pediatr Infect Dis J. 2014; 33 (10): e252 – e259. | |
34. | Patel RI, Kaufman HK. Назофарингеальное носительство метициллин-резистентного золотистого стафилококка: частота и исходы у беременных. J Am Osteopath Assoc. 2011; 111 (6): 389–395. | |
35. | Джеймс Л. | |
36. | Correa O, Delgado K, Rangel C, Bello A, Reyes N. Носовая и вагинальная колонизация метициллин-устойчивого золотистого стафилококка у беременных женщин в Картахене, Колумбия. Colombia Medica. 2012; 43 (1): 19–27. | |
37. | Митсуда Т., Араи К., Фудзита С., Йокота С. Демонстрация передачи Staphylococcus aureus от матери ребенку с помощью гель-электрофореза в импульсном поле. Eur J Pediatr. 1996; 155 (3): 194–199. | |
38. | Эндрюс Д.И., Флинер Д.К., Мессер С.А., Крёгер Дж.С., Дикема Д. Скрининг на носительство Staphylococcus aureus во время беременности: полезность новых стратегий отбора проб и посева. Am J Obstet Gynecol. 2009; 201 (4): 396.e391–396.e395. | |
39. | Kuo CY, Huang YC, Huang DTN, et al. Распространенность и молекулярная характеристика колонизации Staphylococcus aureus среди отделений интенсивной терапии новорожденных на Тайване. Неонатология. 2014; 105 (2): 142–148. | |
40. | Geraci DM, Giuffre M, Bonura C и др. Колонизация метициллин-резистентного золотистого стафилококка: трехлетнее проспективное исследование в отделении интенсивной терапии новорожденных в Италии. PLoS One. 2014; 9 (2): e87760. | |
41. | Huang YC, Chao AS, Chang SD, et al. | |
42. | Донован Дж. Т., Гораций М. Г., Теодор Ф. Х., Рассел Р. Р., Кеннет ДР. Половое распределение колонизации и болезни Staphylococcus aureus у новорожденных. N Engl J Med. 1963; 269: 337–341. | |
43. | Halablab MA, Hijazi SM, Fawzi MA, Araj GF. Частота носительства золотистого стафилококка через нос и связанные с ним факторы риска у отдельных лиц в сообществе. Epidemiol Infect. 2010; 138 (5): 702–706. | |
44. | Ламаро-Кардосо Дж., Де Ленкастр Х., Кипнис А. и др. Молекулярная эпидемиология и факторы риска носительства золотистого стафилококка и метициллин-резистентного S.aureus у младенцев, посещающих детские сады в Бразилии. J Clin Microbiol. , 2009; 47 (12): 3991–3997. | |
45. | Отто М. Вирулентность и распространение MRSA. Cell Microbiol. 2012; 14 (10): 1513–1521. | |
46. | Lebon A, Moll HA, Tavakol M, et al. Корреляция статуса бактериальной колонизации между матерью и ребенком: исследование поколения R. J Clin Microbiol. 2010; 48 (3): 960–962. |
Кишечное носительство Staphylococcus aureus: как его частота соотносится с частотой носительства и каково его клиническое влияние?
Kluytmans J, van Belkum A, Verbrugh H (1997) Носовое носительство Staphylococcus aureus : эпидемиология, основные механизмы и связанные риски. Clin Microbiol Rev 10: 505–520
PubMed CAS Google Scholar

Weinstein HJ (1959) Связь между носителем стафилококков и частотой послеоперационных осложнений. N Engl J Med 260: 1303–1308
PubMed CAS Google Scholar
Wertheim HF, Melles DC, Vos MC, van Leeuwen W, van Belkum A. et al (2005) Роль носительства в инфекциях Staphylococcus aureus . Lancet Infect Dis 5: 751–762
PubMed Статья Google Scholar
Williams RE (1963) Здоровое носительство Staphylococcus aureus : его распространенность и важность. Bacteriol Rev 27: 56–71
PubMed CAS Google Scholar
Larson HE, Price AB, Honor P, Borriello SP (1978) Clostridium difficile и этиология псевдомембранозного колита. Ланцет 311: 1063–1066
Google Scholar
Metan G, Zarakolu P, Unal S (2005) Быстрое обнаружение антибактериальной устойчивости у появляющихся грамположительных кокков.J Hosp Infect 61: 93–99
PubMed Статья CAS Google Scholar
Crossley K, Solliday J (1980) Сравнение ректальных мазков и культур кала для выявления желудочно-кишечного носительства Staphylococcus aureus . J Clin Microbiol 11: 433–434
PubMed CAS Google Scholar
Lee DC, Barlas D, Ryan JG, Ward MF, Sama AE et al (2002) Метициллин-устойчивый Staphylococcus aureus и устойчивые к ванкомицину энтерококки: распространенность и предикторы колонизации у пациентов, обращающихся в отделение неотложной помощи из домов престарелых.J Am Geriatr Soc 50: 1463–1465
PubMed Статья Google Scholar
Meurman O, Routamaa M, Peltonen R (2005) Скрининг на метициллин-устойчивый Staphylococcus aureus : какие анатомические участки культивировать. J Hosp Infect 61: 351–353
J Hosp Infect 61: 351–353
PubMed Статья CAS Google Scholar
Mody L, Kauffman CA, Donabedian S, Zervos M, Bradley SF (2008) Эпидемиология колонизации Staphylococcus aureus у жителей домов престарелых.Clin Infect Dis 46: 1368–1373
PubMed Статья Google Scholar
Drews SJ, Willey BM, Kreiswirth N, Wang M, Ianes T. et al (2006) Проверка анализа IDI-MRSA для обнаружения метициллин-резистентных Staphylococcus aureus в различных типах образцов в основной клинической лаборатории параметр. J Clin Microbiol 44: 3794–3796
PubMed Статья Google Scholar
Buehlmann M, Frei R, Fenner L, Dangel M, Fluckiger U et al (2008) Высокоэффективный режим деколонизации метициллин-устойчивых носителей Staphylococcus aureus . Инфекционный контроль Hosp Epidemiol 29: 510–516
PubMed Статья CAS Google Scholar
Римланд Д., Роберсон Б. (1986) Желудочно-кишечное носительство метициллин-резистентного Staphylococcus aureus . J Clin Microbiol 24: 137–138
PubMed CAS Google Scholar
Matthias JQ, Shooter RA, Williams RE (1957) Staphylococcus aureus в фекалиях пациентов больниц. Ланцет 272: 1172–1173
PubMed Статья CAS Google Scholar
Boe J, Solberg CO, Vogelsang TM, Wormnes A (1964) Промежуточные носители стафилококков. BMJ 2: 280–281
PubMed CAS Google Scholar
Ридли М. (1959) Промежуточное носительство Staphylococcus aureus .BMJ 1: 270–273
PubMed CAS Google Scholar
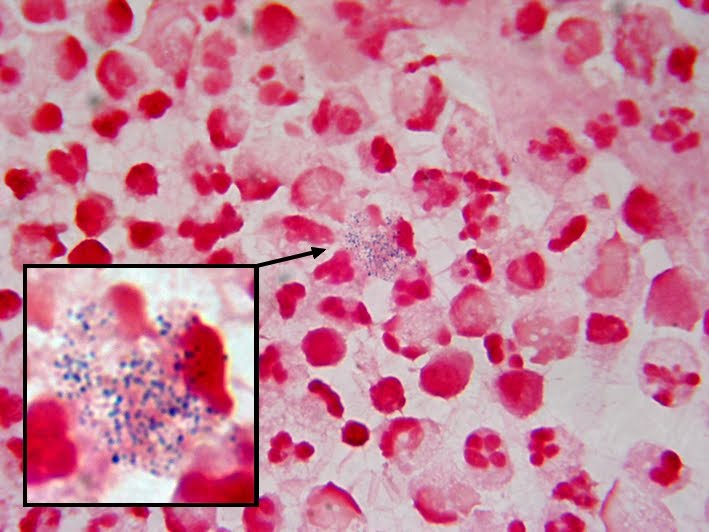
Dancer SJ, Noble WC (1991) Назальное, подмышечное и промежностное носительство Staphylococcus aureus среди женщин: идентификация штаммов, продуцирующих эпидермолитический токсин. J Clin Pathol 44: 681–684
PubMed Статья CAS Google Scholar
Lee YL, Cesario T, Gupta G, Flionis L, Tran C et al (1997) Наблюдение за колонизацией и инфекцией Staphylococcus aureus , чувствительного или устойчивого к метициллину, в учреждении с квалифицированным медицинским уходом.Am J Infect Control 25: 312–321
PubMed Статья Google Scholar
Roghmann MC, Gorman PH, Wallin MT, Kreisel K, Shurland S. et al (2007) Staphylococcus aureus колонизация у проживающих в общинах людей с дисфункцией спинного мозга. Arch Phys Med Rehabil 88: 979–983
PubMed Статья Google Scholar
Borer A, Gilad J, Yagupsky P, Peled N, Porat N. et al (2002) Внебольничный устойчивый к метициллину Staphylococcus aureus у взрослых в учреждениях с нарушениями развития.Emerg Infect Dis 8: 966–970
PubMed Google Scholar
Van Hal SJ, Stark D, Lockwood B, Marriott D, Harkness J (2007) Обнаружение метициллин-устойчивого Staphylococcus aureus (MRSA): сравнение двух молекулярных методов (анализ IDI-MRSA PCR и GenoType MRSA Прямой анализ ПЦР) с тремя селективными агарами MRSA (MRSA ID, MRSASelect и CHROMagar MRSA) для использования с мазками для инфекционного контроля. J Clin Microbiol 45: 2486–2490
PubMed Статья CAS Google Scholar
Aeilts GD, Sapico FL, Canawati HN, Malik GM, Montgomerie JZ (1982) Метициллин-устойчивый Staphylococcus aureus колонизация и инфекция в реабилитационном центре. J Clin Microbiol 16: 218–223
PubMed CAS Google Scholar
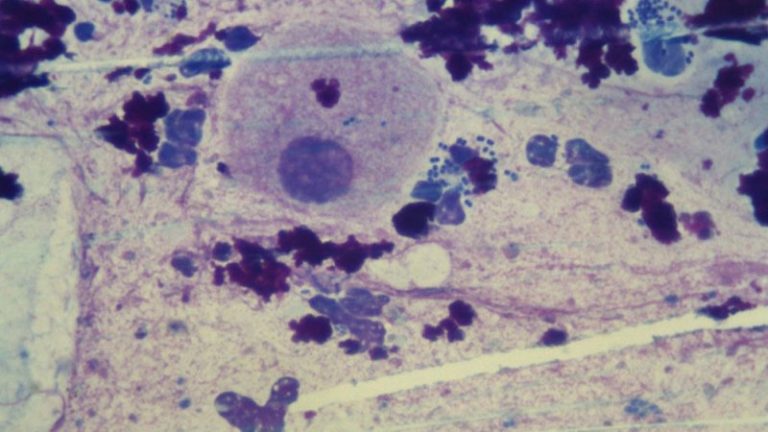
Bishop EJ, Grabsch EA, Ballard SA, Mayall B, Xie S. et al (2006) Параллельный анализ образцов мазков из носа и паха с помощью анализа IDI-MRSA PCR сопоставим с анализом с помощью ПЦР отдельных образцов и стандартные анализы культур для обнаружения колонизации устойчивым к метициллину Staphylococcus aureus .J Clin Microbiol 44: 2904–2908
PubMed Статья CAS Google Scholar
Cavalcanti SM, Franca ER, Cabral C, Vilela MA, Montenegro F et al (2005) Распространенность Staphylococcus aureus , введенного в отделения интенсивной терапии университетской больницы. Braz J Infect Dis 9: 56–63
PubMed Статья Google Scholar
Коэльо Р., Хименес Дж., Гарсия М., Арройо П., Мингес Д. и др. (1994) Проспективное исследование инфекции, колонизации и носительства метициллин-устойчивого золотистого стафилококка во вспышке, затронувшей 990 пациентов.Eur J Clin Microbiol Infect Dis 13: 74–81
PubMed Статья CAS Google Scholar
Darouiche R, Wright C, Hamill R, Koza M, Lewis D et al (1991) Искоренение колонизации метициллин-резистентным Staphylococcus aureus с помощью перорального миноциклина-рифампина и местного мупироцина. Антимикробные агенты Chemother 35: 1612–1615
PubMed CAS Google Scholar
Eveillard M, de Lassence A, Lancien E, Barnaud G, Ricard JD et al (2006) Оценка стратегии скрининга нескольких анатомических участков на наличие метициллин-резистентного Staphylococcus aureus при поступлении в учебную больницу. Инфекционный контроль Hosp Epidemiol 27: 181–184
PubMed Статья Google Scholar
Gnanalingham KK, Elsaghier A, Kibbler C, Shieff C (2003) Воздействие метициллин-устойчивого Staphylococcus aureus в нейрохирургическом отделении: растущая проблема. J Neurosurg 98: 8–13
J Neurosurg 98: 8–13
PubMed Google Scholar
Kampf G, Kramer A (2004) Ликвидация метициллин-устойчивого Staphylococcus aureus с помощью антисептического мыла и назального мупироцина среди колонизированных пациентов — открытое неконтролируемое клиническое испытание. Анн Клин Микробиол Антимикроб 3: 9
PubMed Статья Google Scholar
Klotz M, Zimmermann S, Opper S, Heeg K, Mutters R (2005) Возможный риск повторной колонизации метициллин-резистентным Staphylococcus aureus (MRSA) через фекальную передачу.Int J Hyg Environ Health 208: 401–405
PubMed Статья CAS Google Scholar
Lim MS, Marshall CL, Spelman D (2006) Носительство нескольких подтипов метициллин-устойчивого Staphylococcus aureus пациентами отделения интенсивной терапии. Инфекционный контроль Hosp Epidemiol 27: 1063–1067
PubMed Статья Google Scholar
Maeder K, Ginunas VJ, Montgomerie JZ, Canawati HN (1993) Метициллин-резистентная колонизация Staphylococcus aureus (MRSA) у пациентов с повреждением спинного мозга.Параплегия 31: 639–644
PubMed CAS Google Scholar
Manian FA, Senkel D, Zack J, Meyer L (2002) Обычный скрининг на метициллин-устойчивый Staphylococcus aureus среди пациентов, впервые поступивших в отделение неотложной реабилитации. Инфекционный контроль Hosp Epidemiol 23: 516–519
PubMed Статья Google Scholar
Mylotte JM, Kahler L, Graham R, Young L, Goodnough S (2000) Проспективное наблюдение за устойчивыми к антибиотикам микроорганизмами у пациентов с травмой спинного мозга, поступивших в отделение неотложной реабилитации. Am J Infect Control 28: 291–297
Am J Infect Control 28: 291–297
PubMed Статья CAS Google Scholar
Папиа Г., Луи М., Тралла А., Джонсон С., Коллинз В. и др. (1999) Скрининг пациентов из группы высокого риска на наличие метициллин-резистентного Staphylococcus aureus при поступлении в больницу: насколько это рентабельно. Инфекционный контроль Hosp Epidemiol 20: 473–477
PubMed Статья CAS Google Scholar
Reyes RC, Stoakes L, Milburn S, Lennox G, Daniel J et al (2008) Оценка новой хромогенной среды для обнаружения метициллин-устойчивого носительства Staphylococcus aureus на носовых и перианальных образцах. Диагностика Microbiol Infect Dis 60: 225–227
PubMed Статья CAS Google Scholar
Робертс С., Янг Х., Фолкнер С., Билки М., Эйрес С. и др. (2002) Значение бульонных культур в обнаружении метициллин-устойчивых Staphylococcus aureus .NZ Med J 115: U191
Google Scholar
Trick WE, Weinstein RA, DeMarais PL, Kuehnert MJ, Tomaska W. et al (2001) Колонизация жителей учреждения с квалифицированной медицинской помощью патогенами, устойчивыми к противомикробным препаратам. J Am Geriatr Soc 49: 270–276
PubMed Статья CAS Google Scholar
Zhang SX, Drews SJ, Tomassi J, Katz KC (2007) Сравнение двух версий анализа IDI-MRSA с использованием тампонов с углем для проспективных назальных и неназальных образцов для наблюдения.J Clin Microbiol 45: 2278–2280
PubMed Статья Google Scholar
Simor AE, Ofner-Agostini M, Paton S, McGeer A, Loeb M. et al (2005) Клинические и эпидемиологические особенности метициллин-резистентного Staphylococcus aureus у пожилых госпитализированных пациентов.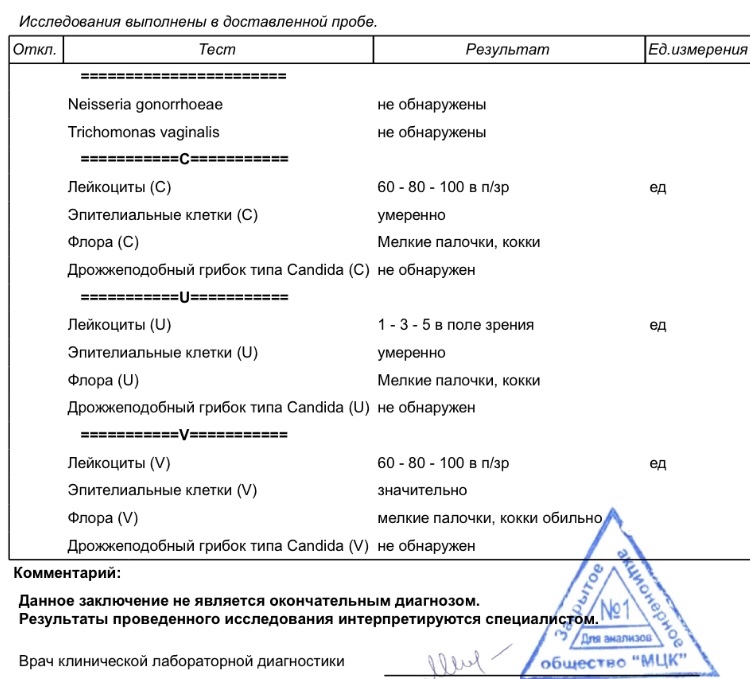 Инфекционный контроль Hosp Epidemiol 26: 838–841
Инфекционный контроль Hosp Epidemiol 26: 838–841
PubMed Статья Google Scholar
Hare R, Ridley M (1958) Дальнейшие исследования передачи Staphylococcus aureus . BMJ 1: 69–73
PubMed CAS Google Scholar
Solberg CO (2000) Распространение Staphylococcus aureus в больницах: причины и профилактика. Scand J Infect Dis 32: 587–595
PubMed Статья CAS Google Scholar
Masaki H, Asoh N, Watanabe H, Tao M, Watanabe K et al (2003) Возможная связь между Staphylococcus aureus , колонизирующим дыхательные пути и прямую кишку, и S. aureus изолированы в условиях гериатрической больницы. Intern Med 42: 281–282
PubMed Статья Google Scholar
Bhalla A, Aron DC, Donskey CJ (2007) Staphylococcus aureus кишечная колонизация связана с повышенной частотой S. aureus на коже госпитализированных пациентов. BMC Infect Dis 7: 105
PubMed Статья Google Scholar
Boyce JM, Havill NL, Otter JA, Adams NM (2007) Широко распространенное загрязнение окружающей среды, связанное с пациентами с диареей и устойчивостью к метициллину. Staphylococcus aureus колонизация желудочно-кишечного тракта. Инфекционный контроль Hosp Epidemiol 28: 1142–1147
PubMed Статья Google Scholar
Таллох Л.Г., Ольдер В.Г., Гиллеспи В.А. (1960) Лечение хронического фурункулеза. BMJ 2: 354–356
PubMed CAS Google Scholar
Solberg CO (1965) Исследование носителей Staphylococcus aureus с особым вниманием к количественной оценке бактерий. Acta Med Scand Suppl 436: 1–96
PubMed CAS Google Scholar
Squier C, Rihs JD, Risa KJ, Sagnimeni A, Wagener MM et al (2002) Staphylococcus aureus ректальное носительство и его связь с инфекциями у пациентов в хирургическом отделении интенсивной терапии и отделении трансплантации печени.Инфекционный контроль Hosp Epidemiol 23: 495–501
PubMed Статья Google Scholar
Ray AJ, Pultz NJ, Bhalla A, Aron DC, Donskey CJ (2003) Сосуществование устойчивых к ванкомицину энтерококков и Staphylococcus aureus в кишечных трактах госпитализированных пациентов. Clin Infect Dis 37: 875–881
PubMed Статья Google Scholar
Van Rijen MM, Bonten M, Wenzel RP, Kluytmans JA (2008) Интраназальный мупироцин для уменьшения инфекций Staphylococcus aureus у хирургических пациентов с носовым носом: систематический обзор.J Antimicrob Chemother 61: 254–261
PubMed Статья CAS Google Scholar
Dupeyron C, Campillo B, Bordes M, Faubert E, Richardet JP et al (2002) Клиническое испытание мупироцина в искоренении метициллин-резистентного носительства Staphylococcus aureus в отделении болезней пищеварительного тракта. J Hosp Infect 52: 281–287
PubMed Статья CAS Google Scholar
Dupeyron C, Campillo B, Richardet JP, Soussy CJ (2006) Долгосрочная эффективность мупироцина в профилактике инфекций с метициллин-устойчивым Staphylococcus aureus в отделении гастроэнтерологии. J Hosp Infect 63: 385–392
PubMed Статья CAS Google Scholar
Perl TM, Cullen JJ, Wenzel RP, Zimmerman MB, Pfaller MA et al (2002) Интраназальный мупироцин для предотвращения послеоперационных инфекций Staphylococcus aureus .N Engl J Med 346: 1871–1877
PubMed Статья CAS Google Scholar

Harbarth S, Dharan S, Liassine N, Herrault P, Auckenthaler R et al (1999) Рандомизированное плацебо-контролируемое двойное слепое исследование для оценки эффективности мупироцина для искоренения носительства метициллин-устойчивого стафилококка aureus . Противомикробные агенты Chemother 43: 1412–1416
PubMed CAS Google Scholar
Wertheim HF, Verveer J, Boelens HA, van Belkum A, Verbrugh HA et al (2005) Влияние лечения мупироцином на носительство в носу, глотке и промежности Staphylococcufs aureus у здоровых взрослых. Антимикробные агенты Chemother 49: 1465–1467
PubMed Статья CAS Google Scholar
Falagas ME, Bliziotis IA, Fragoulis KN (2007) Пероральный рифампицин для уничтожения носительства Staphylococcus aureus у здоровых и больных популяций: систематический обзор данных сравнительных испытаний.Am J Infect Control 35: 106–114
PubMed Статья Google Scholar
Falagas ME, Fragoulis KN, Bliziotis IA (2006) Пероральный рифампицин для профилактики Staphylococcus aureus инфекции носительства у пациентов с почечной недостаточностью — метаанализ рандомизированных контролируемых исследований. Трансплантат Nephrol Dial 21: 2536–2542
PubMed Статья CAS Google Scholar
Cerda E, Abella A, de la Cal MA, Lorente JA, Garcia-Hierro P et al (2007) Энтеральный ванкомицин контролирует метициллин-резистентный Staphylococcus aureus в ожоговом отделении интенсивной терапии: 9-летнее проспективное исследование. Ann Surg 245: 397–407
PubMed Статья Google Scholar
De la Cal MA, Cerda E, van Saene HK, Garcia-Hierro P, Negro E et al (2004) Эффективность и безопасность энтерального ванкомицина для контроля эндемичности метициллин-устойчивого Staphylococcus aureus в медицинском учреждении. / хирургическое отделение интенсивной терапии.J Hosp Infect 56: 175–183
/ хирургическое отделение интенсивной терапии.J Hosp Infect 56: 175–183
PubMed Статья Google Scholar
Silvestri L, van Saene HK, Milanese M, Fontana F, Gregori D et al (2004) Профилактика пневмонии MRSA с помощью пероральной деконтаминации ванкомицином: рандомизированное исследование. Eur Respir J 23: 921–926
PubMed Статья CAS Google Scholar
Solis A, Brown D, Hughes J, Van Saene HK, Heaf DP (2003) Метициллин-устойчивый Staphylococcus aureus у детей с муковисцидозом: протокол искоренения.Педиатр Pulmonol 36: 189–195
PubMed Статья CAS Google Scholar
Thorburn K, Taylor N, Saladi SM, van Saene HK (2006) Использование контрольных культур и энтерального ванкомицина для борьбы с метициллин-резистентным Staphylococcus aureus в педиатрическом отделении интенсивной терапии. Clin Microbiol Infect 12: 35–42
PubMed Статья CAS Google Scholar
Warren DK, Liao RS, Merz LR, Eveland M, Dunne WM Jr (2004) Обнаружение метициллин-устойчивого Staphylococcus aureus непосредственно из образцов мазков из носа с помощью анализа ПЦР в реальном времени. J Clin Microbiol 42: 5578–5581
PubMed Статья CAS Google Scholar
Furuno JP, Perencevich EN, Johnson JA, Wright MO, McGregor JC et al (2005) Совместная колонизация устойчивых к метициллину Staphylococcus aureus и устойчивых к ванкомицину энтерококков.Emerg Infect Dis 11: 1539–1544
PubMed CAS Google Scholar
Chen KT, Huard RC, Della-Latta P, Saiman L (2006) Распространенность метициллин-чувствительного и метициллин-устойчивого Staphylococcus aureus у беременных женщин.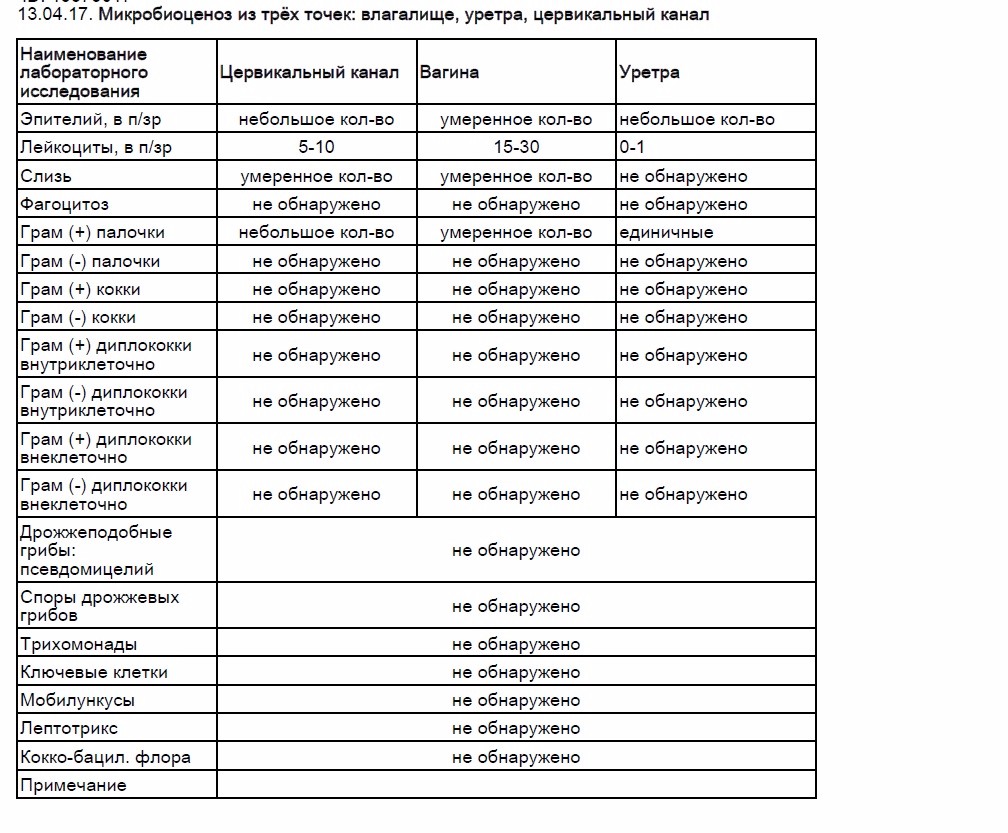 Obstet Gynecol 108: 482–487
Obstet Gynecol 108: 482–487
PubMed Google Scholar
Chen KT, Campbell H, Borrell LN, Huard RC, Saiman L et al (2007) Предикторы и исходы для беременных с вагинально-ректальным носительством метициллин-устойчивого Staphylococcus aureus для беременных.Am J Perinatol 24: 235–240
PubMed Статья Google Scholar
Froberg MK, Palavecino E, Dykoski R, Gerding DN, Peterson LR et al (2004) Staphylococcus aureus и Clostridium difficile вызывают различные псевдомембранозные кишечные заболевания. Clin Infect Dis 39: 747–750
PubMed Статья Google Scholar
Gravet A, Rondeau M, Harf-Monteil C, Grunenberger F, Monteil H et al (1999) Преобладающий Staphylococcus aureus , выделенный из антибиотико-ассоциированной диареи, имеет клиническое значение и производит энтеротоксин A и двухкомпонентный токсин Lux. -lukD.J Clin Microbiol 37: 4012–4019
PubMed CAS Google Scholar
Ackermann G, Thomalla S, Ackermann F, Schaumann R, Rodloff AC et al (2005) Распространенность и характеристики бактерий и факторов хозяина в ситуации вспышки диареи, связанной с антибиотиками. J Med Microbiol 54: 149–153
PubMed Статья CAS Google Scholar
Бойс Дж. М., Хэвилл Н. Л., Мария Б. (2005) Частота и возможные последствия для инфекционного контроля колонизации желудочно-кишечного тракта метициллин-резистентным Staphylococcus aureus .J Clin Microbiol 43: 5992–5995
PubMed Статья Google Scholar
Flemming K, Ackermann G (2007) Распространенность энтеротоксина, продуцирующего Staphylococcus aureus , в стуле пациентов с нозокомиальной диареей.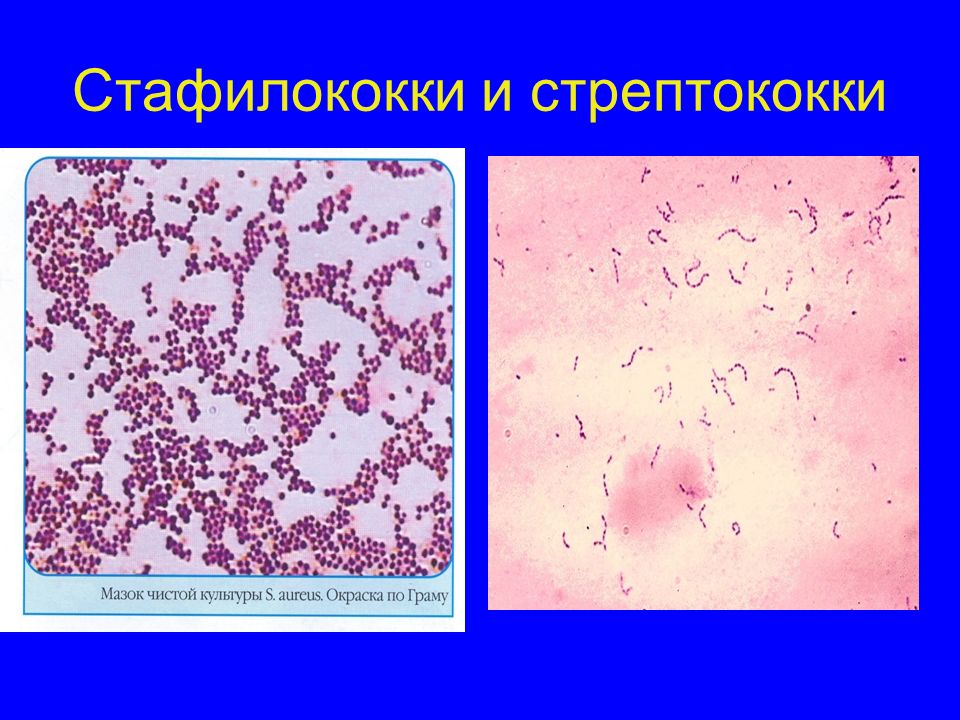 Инфекция 35: 356–358
Инфекция 35: 356–358
PubMed Статья CAS Google Scholar
Asha NJ, Tompkins D, Wilcox MH (2006) Сравнительный анализ распространенности, факторов риска и молекулярной эпидемиологии антибиотико-ассоциированной диареи, вызванной Clostridium difficile , Clostridium perfringens и Staphylococ51 .J Clin Microbiol 44: 2785–2791
PubMed Статья CAS Google Scholar
Suggs AH, Maranan MC, Boyle-Vavra S, Daum RS (1999) Метициллин-резистентная и пограничная метициллин-резистентная бессимптомная Staphylococcus aureus колонизация у детей без идентифицируемых факторов риска. Pediatr Infect Dis J 18: 410–414
PubMed Статья CAS Google Scholar
Shahin R, Johnson IL, Jamieson F, McGeer A, Tolkin J et al (1999) Метициллин-устойчивый Staphylococcus aureus ношение в детском центре после случая заболевания. Исследовательская группа Детского центра Торонто. Arch Pediatr Adolesc Med 153: 864–868
PubMed CAS Google Scholar
Эфунтовое М.О., Адетосое А.И. (2003) Энтеротоксигенность и лекарственная чувствительность стафилококков от детей в возрасте пяти лет и младше со спорадической диареей.East Afr Med J 80: 656–659
PubMed CAS Google Scholar
Bjorksten B, Naaber P, Sepp E, Mikelsaar M (1999) Микрофлора кишечника у детей 2-летнего возраста из Эстонии и Швеции с аллергией. Clin Exp Allergy 29: 342–346
PubMed Статья CAS Google Scholar
Lindberg E, Adlerberth I, Hesselmar B, Saalman R, Strannegard IL et al (2004) Высокая скорость передачи Staphylococcus aureus из кожи родителей во флору кишечника младенца. J Clin Microbiol 42: 530–534
J Clin Microbiol 42: 530–534
PubMed Статья Google Scholar
Lindberg E, Nowrouzian F, Adlerberth I, Wold AE (2000) Длительное сохранение суперантиген-продуцирующих штаммов Staphylococcus aureus в микрофлоре кишечника здоровых младенцев. Pediatr Res 48: 741–747
PubMed Статья CAS Google Scholar
Lundell AC, Adlerberth I, Lindberg E, Karlsson H, Ekberg S. et al (2007) Повышенные уровни циркулирующего растворимого CD14, но не CD83 у младенцев, связаны с ранней кишечной колонизацией Staphylococcus aureus .Clin Exp Allergy 37: 62–71
PubMed Статья CAS Google Scholar
Адлерберт И., Страчан Д.П., Матрикарди П.М., Арне С., Орфей Л. и др. (2007) Микробиота кишечника и развитие атопической экземы в 3 европейских когортах новорожденных. J Allergy Clin Immunol 120: 343–350
PubMed Статья CAS Google Scholar
Kalliomaki M, Collado MC, Salminen S, Isolauri E (2008) Ранние различия в составе фекальной микробиоты у детей могут предсказать избыточный вес.Am J Clin Nutr 87: 534–538
PubMed CAS Google Scholar
Bisgaard H, Hermansen MN, Buchvald F, Loland L, Halkjaer LB et al (2007) Детская астма после бактериальной колонизации дыхательных путей у новорожденных. N Engl J Med 357: 1487–1495
PubMed Статья CAS Google Scholar
Michelow IC, Fracchia MS, Kinane TB (2008) Астма и колонизация дыхательных путей новорожденных.N Engl J Med 358: 423–425; ответ автора 424–425
PubMed Статья CAS Google Scholar
Semic-Jusufagic A, Bachert C, Gevaert P, Holtappels G, Lowe L et al (2007) Staphylococcus aureus Сенсибилизация и аллергические заболевания в раннем детстве: популяционное когортное исследование. J Allergy Clin Immunol 119: 930–936
J Allergy Clin Immunol 119: 930–936
PubMed Статья CAS Google Scholar
Singh K, Gavin PJ, Vescio T, Thomson RB Jr, Deddish RB et al (2003) Микробиологический надзор с использованием одних только назальных культур достаточен для выявления устойчивых к метициллину изолятов Staphylococcus aureus у новорожденных. J Clin Microbiol 41: 2755–2757
PubMed Статья Google Scholar
Rosenthal A, White D, Churilla S, Brodie S, Katz KC (2006) Оптимальные места для культивирования эпиднадзора для обнаружения метициллин-резистентных Staphylococcus aureus у новорожденных.J Clin Microbiol 44: 4234–4236
PubMed Статья CAS Google Scholar
Gustafsson EB, Ringberg H, Johansson PJ (2007) MRSA у детей из зарубежных стран, усыновленных в шведские семьи. Acta Paediatr 96: 105–108
PubMed Статья CAS Google Scholar
Carroll KC (2008) Экспресс-диагностика метициллин-резистентного Staphylococcus aureus : текущее состояние.Мол Диагн Тер 12: 15–24
PubMed CAS Google Scholar
Numan SC, Veldkamp P, Kuijper EJ, van den Berg RJ, van Dissel JT (2007) Clostridium difficile -ассоциированная диарея: бычий сывороточный белок против Clostridium difficile для предотвращения рецидивов . Gut 56: 888–889
PubMed Статья Google Scholar
Singh N, Squier C, Wannstedt C, Keyes L, Wagener MM et al (2006) Влияние агрессивной стратегии инфекционного контроля на эндемическую инфекцию Staphylococcus aureus у реципиентов трансплантата печени. Инфекционный контроль Hosp Epidemiol 27: 122–126
PubMed Статья Google Scholar

Грмек-Косник И., Ихан А., Дермота У, Ремс М., Косник М. и др. (2005) Оценка отдельных и объединенных культур мазков, различных сред, обогащения бульона и анатомических участков скрининга для обнаружения метициллина -резистентный Staphylococcus aureus из клинических образцов.J Hosp Infect 61: 155–161
PubMed Статья CAS Google Scholar
Buttiaux R, Pierret J (1949) Les staphylocoques pathogens dans les selles des nourissons normaux. Ann Inst Pasteur (Париж) 76: 480–482
Google Scholar
Brodie J, Sommerville T, Wilson SGF (1956) Коагулазоположительные стафилококки. Индивидуальное обследование в течение первых шести месяцев обучения медсестер.BMJ 1: 667–669
Статья Google Scholar
Grun L (1958) Исследования кишечных стафилококков. Arch Hyg Bakteriol 142: 3–7
PubMed CAS Google Scholar
Greendyke RM, Constantine HP, Magruder GB, Dean DC, Gardner JH et al. (1958) Стафилококки в медицинском отделении, с особым упором на фекальные носители. Am J Clin Pathol 30: 318–322
PubMed CAS Google Scholar
Hofstad T, Wormnes A (1961) Влияние антибиотиков широкого спектра действия на фекальную стафилококковую и монилиальную флору человека. Acta Pathol Microbiol Scand 51: 275–279
PubMed CAS Google Scholar
Polakoff S, Richards ID, Parker MT, Lidwell OM (1967) Назальное и кожное носительство Staphylococcus aureus у пациентов, перенесших хирургические операции. Дж. Хиг (Лондон) 65: 559–566
CAS Google Scholar
Bjorksten B, Sepp E, Julge K, Voor T, Mikelsaar M (2001) Развитие аллергии и микрофлора кишечника в течение первого года жизни. J Allergy Clin Immunol 108: 516–520
J Allergy Clin Immunol 108: 516–520
PubMed Статья CAS Google Scholar
Инфекционная этиология абсцессов груди
ВВЕДЕНИЕ
Абсцесс в груди может произойти в любом возрасте, по причинам лактации или нелактации. Это чрезвычайно болезненное состояние, от которого требуется немедленное облегчение.У кормящих женщин застой молока может еще больше ухудшить ситуацию. Разрез и дренирование — это предпочтительный метод лечения, хотя он может воспрепятствовать кормлению грудью со стороны матери; ручное сцеживание молока и продолжение лактации могут помочь уменьшить боль и дискомфорт. Также может потребоваться адекватная психологическая поддержка матери. В настоящей статье рассматривается микробиологический профиль абсцесса молочной железы и выясняется чувствительность изолятов к противомикробным препаратам, при этом основное внимание уделяется метициллин-чувствительным и метициллин-устойчивым Staphylococcus aureus (MRSA и MSSA).
МАТЕРИАЛЫ И МЕТОДЫ
Это проспективное исследование, проведенное в течение 3 лет (май 2014 г. — май 2017 г.). Были взяты аспираты гноя, полученные в отделении микробиологии от пациентов с абсцессами груди, и начато эмпирическое лечение антибиотиками. Образцы культивировали в аэробных условиях в соответствии со стандартными микробиологическими процедурами. Тестирование бактериальных изолятов на чувствительность к противомикробным препаратам проводилось в соответствии с действующими рекомендациями CLSI.
РЕЗУЛЬТАТЫ
Всего было получено 70 аспиратов гноя от пациентов с клинически подозреваемыми абсцессами груди.Все пациенты были женщинами, 44 (67,7%) кормили и 24 (32,3%) не кормили. Возраст на момент обращения варьировал от 12 дней до 70 лет, а средний возраст — 25 лет. Было почти равное количество абсцессов левой и правой груди, зарегистрирован единичный случай двустороннего абсцесса. Наибольшее количество случаев заболевания регистрировалось ежегодно в августе [Рисунок 1]. Спектр микробных патогенов варьировался от бактериальных до грибковых. Из 70 образцов гноя 57 (81,4%) образцов дали положительные результаты при посеве или микроскопии.Пятьдесят четыре (94,7%) образца показали рост бактерий, а один образец показал рост Candida non-albicans. В другом образце выросло Aspergillus flavus , но он не был выделен из повторного образца, взятого через 4 дня; следовательно, нельзя исключать возможность загрязнения. В одном случае при окрашивании по Цилю – Нильсену были обнаружены кислотоустойчивые бациллы. Тринадцать образцов (18,6%) были признаны отрицательными при культивировании и микроскопии [Рисунок 2]. Все мазки показали наличие большого количества гнойных клеток.Прямые мазки образцов, выращивающих S. aureus , показали ≥5% внутриклеточных грамположительных кокков в парах и скоплениях. Результаты окрашивания образцов по Граму совпали с результатами посева.
Спектр микробных патогенов варьировался от бактериальных до грибковых. Из 70 образцов гноя 57 (81,4%) образцов дали положительные результаты при посеве или микроскопии.Пятьдесят четыре (94,7%) образца показали рост бактерий, а один образец показал рост Candida non-albicans. В другом образце выросло Aspergillus flavus , но он не был выделен из повторного образца, взятого через 4 дня; следовательно, нельзя исключать возможность загрязнения. В одном случае при окрашивании по Цилю – Нильсену были обнаружены кислотоустойчивые бациллы. Тринадцать образцов (18,6%) были признаны отрицательными при культивировании и микроскопии [Рисунок 2]. Все мазки показали наличие большого количества гнойных клеток.Прямые мазки образцов, выращивающих S. aureus , показали ≥5% внутриклеточных грамположительных кокков в парах и скоплениях. Результаты окрашивания образцов по Граму совпали с результатами посева.
Рисунок 1 :: Распределение дел по месяцам за исследуемый период.
Экспорт в PPT
Рисунок 2 :: Распространение культурально-положительных изолятов абсцесса молочной железы.
Экспорт в PPT
с.aureus был наиболее распространенным изолятом, на долю которого приходилось 45 (83,3%) всех бактериальных культур. Из них 23 (51%) были MSSA и 22 (49%) были MRSA. Результатами чувствительности к другим антибиотикам при MSSA и MRSA были эритромицин (36% и 50%), фторхинолоны (74% и 21%), клиндамицин (95% и 83%) и гентамицин (100% и 78%) соответственно. Промежуточная чувствительность к фторхинолонам наблюдалась у 25% изолятов MRSA. Все изолятов S. aureus были чувствительны к ванкомицину.D-тест проводился для выявления индуцибельной устойчивости к клиндамицину у стафилококковых изолятов. Ни один из MSSA не был положительным по D-тесту, однако два изолята MRSA были положительными. Три изолята стафилококка были коагулазо-отрицательными (5%) и метициллин-чувствительными.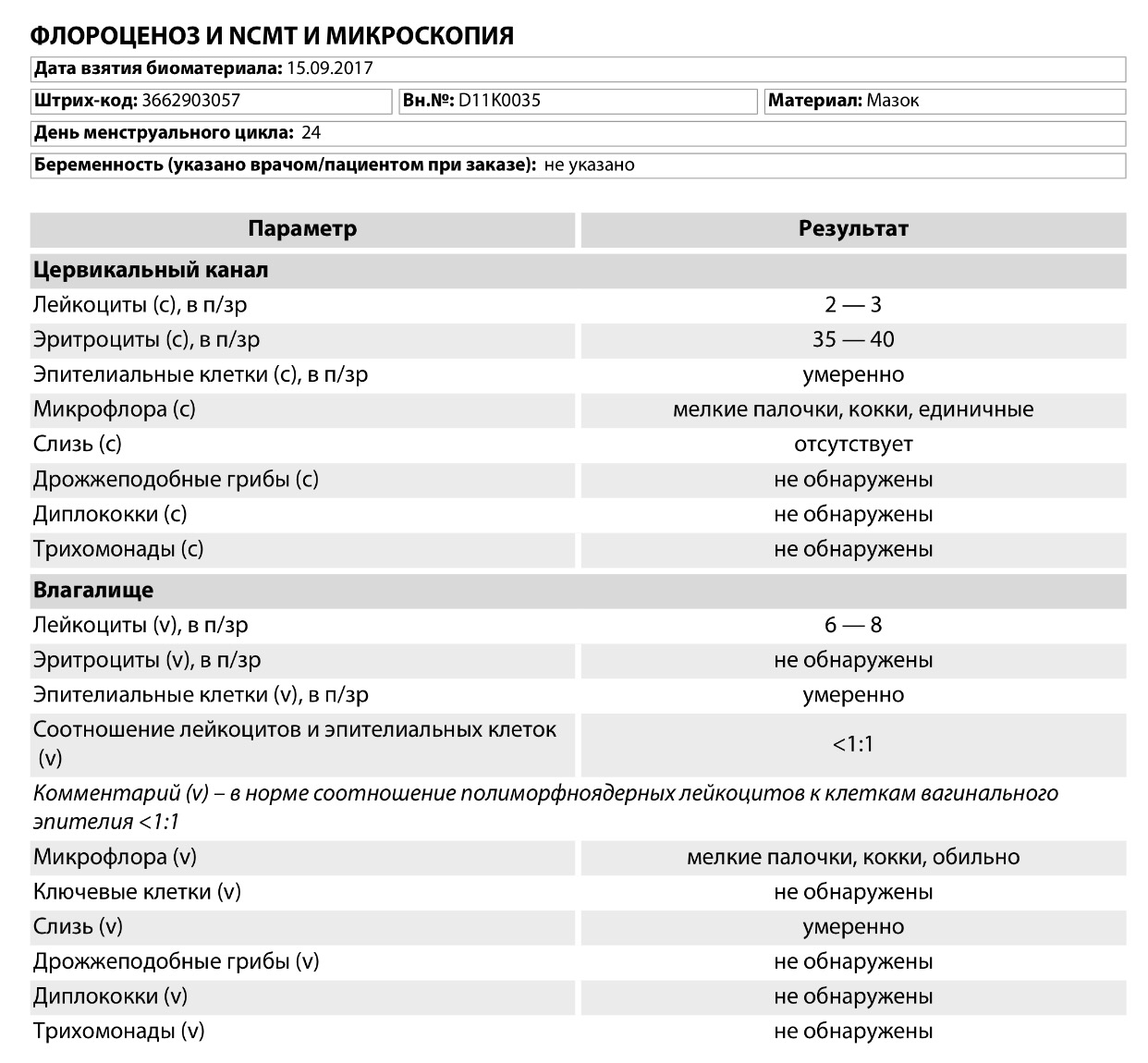 Другими изолированными микробами были Streptococcus spp. (один), Enterococcus spp. (два) и смешанный рост Pseudomonas aeruginosa и Klebsiella pneumoniae в одном образце. В двух случаях рака груди также наблюдались абсцессы груди.В одном из таких случаев Acinetobacter baumannii росли на повторной культуре, которая была чувствительна ко всем стандартным тестируемым антибиотикам. У пациента с диабетом в исходной пробе выросло K. pneumoniae , но в последующей пробе, взятой после лечения, выросло Candida non-albicans. Всем 68 пациентам было проведено лечение с использованием разреза и дренажа с последующим введением антибиотиков.
Другими изолированными микробами были Streptococcus spp. (один), Enterococcus spp. (два) и смешанный рост Pseudomonas aeruginosa и Klebsiella pneumoniae в одном образце. В двух случаях рака груди также наблюдались абсцессы груди.В одном из таких случаев Acinetobacter baumannii росли на повторной культуре, которая была чувствительна ко всем стандартным тестируемым антибиотикам. У пациента с диабетом в исходной пробе выросло K. pneumoniae , но в последующей пробе, взятой после лечения, выросло Candida non-albicans. Всем 68 пациентам было проведено лечение с использованием разреза и дренажа с последующим введением антибиотиков.
ОБСУЖДЕНИЕ
На протяжении всей жизни грудь физиологически подвергается изменениям во время менструации, беременности, вынашивания и менопаузы.Это редко встречается у препубертатных и пожилых женщин. В то время как железистая ткань развивается во время беременности, внутрилобулярные протоки развиваются и образуют альвеолы во время родов. [1] Гематогенная, лимфатическая инфекция в груди может распространяться из смежных структур, прямая инокуляция и протоковая инфекция лимфатическим путем является наиболее распространенным явлением. [2] Бациллы поражают протоки и сохраняют дольки. Во время лактации молоко является идеальной питательной средой, и бактериальная дисперсия в расширенном сегменте сосудов становится легкой.Возникает острое воспаление, и инфекция быстро распространяется по строме и по молочным протокам. Неполный отток молока может предрасполагать к нагрубанию груди и, следовательно, к развитию абсцесса груди. [3] В нашем исследовании также большинство пациентов были кормящими женщинами. Возраст при обращении варьировал от 12 дней до 70 лет с инфекцией S. aureus в обоих крайних случаях. Сообщалось о колонизации стафилококками доношенных детей в первые несколько дней жизни.Они могут приобрести его у медперсонала или у других младенцев в палате. В родильном отделении зафиксирована вспышка абсцесса груди, в которой за 1 год зарегистрировано 37 случаев S. aureus типа 80. Носовые мазки от младенцев и персонала также вырастили тот же тип S. aureus . [4] Аналогичная вспышка послеродового абсцесса груди, вызванная ST22-MRSA-IV, была зарегистрирована в Мумбаи. [5] Следовательно, в таких условиях настоятельно рекомендуется скрининг носового носительства S. aureus среди персонала.
В родильном отделении зафиксирована вспышка абсцесса груди, в которой за 1 год зарегистрировано 37 случаев S. aureus типа 80. Носовые мазки от младенцев и персонала также вырастили тот же тип S. aureus . [4] Аналогичная вспышка послеродового абсцесса груди, вызванная ST22-MRSA-IV, была зарегистрирована в Мумбаи. [5] Следовательно, в таких условиях настоятельно рекомендуется скрининг носового носительства S. aureus среди персонала.
Факторами риска первичного абсцесса молочной железы являются первородство, трещины на сосках, возрастание материнского возраста, афроамериканская раса, ожирение и курение табака. Курение и смешанные бактериальные и анаэробные инфекции могут вызывать рецидивирующие абсцессы груди, при которых требуется широкий охват антибиотиками. [6] В нашем исследовании мы обнаружили сахарный диабет, возрастные ограничения, грудное вскармливание, иммунодефицитные состояния и туберкулез как факторы риска абсцесса груди. Хотя трещины на сосках считаются фактором риска, в нашем институте все же рекомендуется кормление, в противном случае застой молока может усугубить состояние.Беременные и кормящие матери должны быть обучены и проконсультированы по вопросам грудного вскармливания и гигиены груди и сосков. Максимальное количество случаев было зарегистрировано в течение августа, что может быть связано с местными климатическими условиями, такими как высокая влажность и температура.
В посевах гноя из абсцессов молочной железы были обнаружены различные типы микроорганизмов. S. aureus является преобладающим возбудителем абсцессов молочной железы, составляя 32–100% случаев, как показано в таблице 1. [3,4,7] В нашем исследовании доля MSSA: MRSA составляла 51% и 49 %, что указывает на то, что в сообществе широко распространена резистентность к метициллину.MRSA означает устойчивость ко всем β-лактамным антибиотикам и опосредуется геном mecA, кодирующим пенициллин-связывающий белок 2a. [8] Это может быть связано с доступностью безрецептурных антибиотиков и использованием комбинаций ингибиторов бета-лактам-бета-лактамазы, которые хорошо переносятся и являются легко доступными пероральными вариантами. Индийская сеть по надзору за устойчивостью к противомикробным препаратам обнаружила 40% случаев MRSA при инфекциях кожи и мягких тканей в 2009 году. [9] У беременных женщин частота вагинально-ректальной колонизации MRSA достигала 25% во время обычного акушерства. скрининг на группу B Streptococcus . [10]
[8] Это может быть связано с доступностью безрецептурных антибиотиков и использованием комбинаций ингибиторов бета-лактам-бета-лактамазы, которые хорошо переносятся и являются легко доступными пероральными вариантами. Индийская сеть по надзору за устойчивостью к противомикробным препаратам обнаружила 40% случаев MRSA при инфекциях кожи и мягких тканей в 2009 году. [9] У беременных женщин частота вагинально-ректальной колонизации MRSA достигала 25% во время обычного акушерства. скрининг на группу B Streptococcus . [10]
Таблица 1 :: MRSA среди изолятов S. aureus из случаев абсцесса груди.
| Автор / год | Страна | Наиболее распространенный изолят (%) | Уровень MRSA (%) | Самый чувствительный антибиотик |
|---|---|---|---|---|
| Soltau et al ., 1957 [4] | Лондон | S. aureus (100%) | 8 | Эритромицин, тетрациклин |
| Моазцез и др. ., 2003–2005 [7] | Лос-Анджелес | S. aureus (32%) | 58 | Левофлоксацин |
| Elliman et al ., 2003–2010 [3] | Израиль | S. aureus (25%) | 55 | Котримоксазол, эритромицин и клиндамицин |
| Настоящее исследование (2014–2017) | Дели, Индия | S. aureus (83,3%) | 49 | Гентамицин, клиндамицин и ванкомицин |
Центр по контролю и профилактике заболеваний (CDC) определил внебольничный (CA) MRSA как инфекцию, вызванную MRSA, у пациентов, у которых отсутствуют факторы риска госпитального (HA) MRSA.Факторы риска включают недавнюю госпитализацию, такие процедуры, как гемодиализ или хирургическое вмешательство, или наличие стационарных / других медицинских устройств.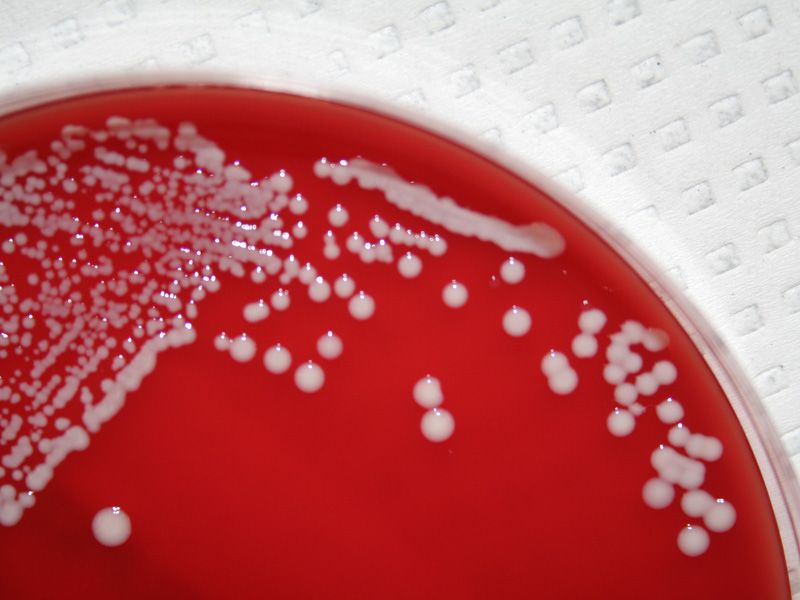 Штаммы HA-MRSA несут относительно большой SCCmec (типы I – III), часто устойчивы ко многим классам не-β-лактамных противомикробных препаратов, в то время как изоляты CA-MRSA несут более мелкие SCCmec, в основном типы IV или V, и могут быть восприимчивы к узким -спектральные не-β-лактамы, такие как клиндамицин и триметоприм-сульфаметоксазол (TMP-SMX). [11] Кроме того, высокий процент штаммов CA-MRSA несут гены лейкоцидина Пантона-Валентайна, который может лизировать клеточные мембраны нейтрофилов человека, что объясняет повышенную патогенность штаммов сообщества. [8] В настоящем исследовании все образцы, выращивающие MRSA, кроме одного, представлены как амбулаторные пациенты без факторов риска заражения HA-MRSA.
Штаммы HA-MRSA несут относительно большой SCCmec (типы I – III), часто устойчивы ко многим классам не-β-лактамных противомикробных препаратов, в то время как изоляты CA-MRSA несут более мелкие SCCmec, в основном типы IV или V, и могут быть восприимчивы к узким -спектральные не-β-лактамы, такие как клиндамицин и триметоприм-сульфаметоксазол (TMP-SMX). [11] Кроме того, высокий процент штаммов CA-MRSA несут гены лейкоцидина Пантона-Валентайна, который может лизировать клеточные мембраны нейтрофилов человека, что объясняет повышенную патогенность штаммов сообщества. [8] В настоящем исследовании все образцы, выращивающие MRSA, кроме одного, представлены как амбулаторные пациенты без факторов риска заражения HA-MRSA.
Резистентность к хинолонам может составлять до 90% для HA-MRSA и 40% для изолятов CA-MRSA, а у пациентов, получающих хинолоновую терапию, наблюдалось снижение МИК. [12,13] В настоящем исследовании 54% изолятов MRSA были устойчивыми к фторхинолонам, 25% — промежуточной чувствительностью и 21% — чувствительными. Устойчивость к макролидам у S. aureus может быть результатом множества генов, из которых ermC и msrA / msrB были связаны с изолятами MSSA. [13] В нашем исследовании устойчивость к эритромицину была отмечена больше среди изолятов MSSA.
Туберкулез груди — редкое заболевание, поскольку грудь относительно устойчива к туберкулезу. Инфекция обычно происходит в результате распространения инфекции через смежные структуры, такие как грудная клетка, туберкулезный плеврит или через ссадины на коже. Только один образец был положительным на кислотоустойчивые бациллы (в скоплениях) при окрашивании по Цилю – Нильсену в течение периода исследования. Больной 20 лет, нелактирующая и гнойная культуры стерильны.У нее был известный случай туберкулеза легких, но она не принимала адекватно противотуберкулезные препараты. Тевари и Шукла сообщили о 30 случаях туберкулеза груди за последние 20 лет, что дает общую заболеваемость 2,5%. [14] Сообщалось о случаях абсцесса груди, вызванных атипичными микобактериями, такими как Mycobacterium fortuitum , Mycobacterium holsaticum , Mycobacterium Agricund и Mycobacterium brurnae . [15] У одного пациента, у которого К.pneumoniae и Candida non-albicans были выделены в последующей культуре. Эта пациентка была нелактирующей женщиной с абсцессом груди и неконтролируемой гипергликемией. Абсцессы груди, вызванные другими бактериями, такими как Salmonella spp. и Corynebacterium spp. также описаны в Таблице 2. [14-25] Из наших 68 случаев только три требовали госпитализации, что указывает на то, что абсцессы груди можно лечить в амбулаторных условиях.
[14] Сообщалось о случаях абсцесса груди, вызванных атипичными микобактериями, такими как Mycobacterium fortuitum , Mycobacterium holsaticum , Mycobacterium Agricund и Mycobacterium brurnae . [15] У одного пациента, у которого К.pneumoniae и Candida non-albicans были выделены в последующей культуре. Эта пациентка была нелактирующей женщиной с абсцессом груди и неконтролируемой гипергликемией. Абсцессы груди, вызванные другими бактериями, такими как Salmonella spp. и Corynebacterium spp. также описаны в Таблице 2. [14-25] Из наших 68 случаев только три требовали госпитализации, что указывает на то, что абсцессы груди можно лечить в амбулаторных условиях.
Таблица 2 :: Список микроорганизмов, вызывающих абсцесс груди, кроме Staphylococcus aureus .
| Автор и год | Организм | Коморбидное состояние / основное состояние |
|---|---|---|
| Дебора и др. ., 2003 [16] | Staphylococcus lugdunensis | Не упоминается |
| Тевари и Шукла, 2005 [14] | Mycobacterium tuberculosis | Туберкулез легких |
| Ананди и др. ., 2005 [17] | Fusarium solani | Диабет |
| Ang et al ., 2007 [18] | Corynebacterium spp. | Неизвестно |
| Mahajan et al ., 2007 [19] | Сальмонелла Typhi | Нет |
| Bing и др. . (2005–2013) [20] | Actinomyces | Диабет, курение |
| Аппалараджу и др. ., 2011 [21] | Пневмококки, устойчивые к пенициллину | Неизвестно |
| Суд, 2014 [22] | Salmonella Paratyphi A | Сахарный диабет 2 типа, гипотиреоз |
Baran et al . , 2016 [23] , 2016 [23] | Сальмонелла Тифимуриум | Ревматоидный артрит / Т. дефект ячейки |
| Fernandes et al ., 2016 [24] | Взрослый филяриальный червь | Не доступен |
| Ван и др. ., 2017 [15] | Mycobacterium abscessus | Неизвестно |
| Канди, 2017 [25] | Listeria spp. | Нет основного заболевания, работник молочной фермы |
| Настоящее исследование (2014–2017) | Mycobacterium spp., Klebsiella spp., Candida spp., Enterococcus spp. И коагулазонегативные стафилококки | Туберкулез и диабет |
Пероральные эмпирические исходные антибиотики для изолятов MRSA со стандартными дозами для взрослых: диклоксациллин 500 мг перорально 4 раза в день, TMP-SMX (2 таблетки двойной силы перорально два раза в день), клиндамицин (300-450 мг / кг перорально 4 раза в день ) и линезолид (400–600 мг перорально два раза в день).При тяжелых инфекциях, требующих госпитализации, может использоваться внутривенная терапия антибиотиками, такими как ванкомицин (1 г внутривенно каждые 12 ч). [26] Пероральная терапия более рентабельна, чем парентеральная терапия. Лечение MSSA пероральными антибиотиками, такими как клоксациллин, дешевле по сравнению с терапией MRSA, при которой вводится инъекционный ванкомицин. Линезолид — более дешевая пероральная альтернатива, но его следует рассматривать как резервный препарат. Синдром токсического шока, вызванный S. aureus абсцессом груди, продуцирующим энтеротоксины A и F, был зарегистрирован в 1982 году из Лондона. [27] Клиндамицин — лучший пероральный вариант для лечения MRSA, так как помимо бактериостатического действия он также подавляет выработку токсинов. Однако клиндамицин был связан с индуцибельной или конститутивной резистентностью примерно в 50% изолятов MRSA. Специфическое противомикробное лечение вместе с хирургическим вмешательством помогает облегчить боль у этих пациентов. В некоторых центрах практикуется пункционная аспирация с последующей соответствующей терапией антибиотиками, поскольку послеоперационная повязка не требуется, дискомфорт после аспирации незначителен; это более приемлемо с косметической точки зрения и вызывает меньше осложнений.Однако повторная аспирация может потребоваться из-за неполной эвакуации и множественных абсцессов. В нашей установке предпочтение отдается разрезу и дренированию, а также проводится пероральное лечение абсцессов груди антибиотиками. В ожидании микробиологических результатов проводится эмпирическая терапия приемлемым для перорального приема бета-лактамом, которая затем может быть изменена соответствующим образом.
Специфическое противомикробное лечение вместе с хирургическим вмешательством помогает облегчить боль у этих пациентов. В некоторых центрах практикуется пункционная аспирация с последующей соответствующей терапией антибиотиками, поскольку послеоперационная повязка не требуется, дискомфорт после аспирации незначителен; это более приемлемо с косметической точки зрения и вызывает меньше осложнений.Однако повторная аспирация может потребоваться из-за неполной эвакуации и множественных абсцессов. В нашей установке предпочтение отдается разрезу и дренированию, а также проводится пероральное лечение абсцессов груди антибиотиками. В ожидании микробиологических результатов проводится эмпирическая терапия приемлемым для перорального приема бета-лактамом, которая затем может быть изменена соответствующим образом.
ВЫВОДЫ
Как видно из нашего исследования, абсцесс груди может присутствовать у женщин в любой возрастной группе. Хотя спектр микробных патогенов варьируется от бактериальных до грибковых изолятов, S.aureus преобладает с почти равной долей MSSA и MRSA. Соответствующее лечение требует сочетания хирургической и медикаментозной терапии. Поскольку микробиологические профили и профили чувствительности для изолятов различаются в зависимости от региона, тестирование на чувствительность к противомикробным препаратам следует проводить для всех изолятов. Практика инфекционного контроля в детских и родильных отделениях может помочь предотвратить образование абсцесса груди. В долгосрочной перспективе эффективная многокомпонентная вакцина против S. aureus окажется очень полезной, учитывая широкую распространенность этого патогена в обществе.
Ограничения
Некоторые пациенты были потеряны для последующего наблюдения, и факторы риска не могли быть проанализированы у всех пациентов.
Стрептококковая инфекция группы B и беременность
Амниотический мешок: Заполненный жидкостью мешок в женской матке. В этом мешочке развивается плод.
Антибиотики: Лекарства для лечения определенных типов инфекций.
Бактерии: Одноклеточные организмы, которые могут вызывать инфекции в организме человека.
Кесарево сечение: Рождение плода из матки через разрез (разрез), сделанный в брюшной полости женщины.
Плод: Стадия человеческого развития после 8 полных недель после оплодотворения.
Стрептококк группы B (GBS): Тип бактерий, который многие люди переносят нормально и могут передаваться плоду во время родов. СГБ может вызвать серьезную инфекцию у некоторых новорожденных. Женщинам, являющимся носителями бактерий во время родов, назначают антибиотики, чтобы предотвратить инфицирование новорожденных.
Внутривенная (IV) линия: Трубка, вводимая в вену и используемая для доставки лекарств или жидкостей.
Менингит: Воспаление оболочки головного или спинного мозга.
Пневмония: Инфекция легких.
Prenatal Care: Программа ухода за беременной женщиной до рождения ребенка.
Прямая кишка: Последний отдел пищеварительного тракта.
Сепсис: Состояние, при котором инфекционные токсины (обычно от бактерий) находятся в крови.Это серьезное заболевание, которое может быть опасным для жизни. Симптомы включают жар, учащенное сердцебиение, затрудненное дыхание и спутанность сознания.
Инфекция, передающаяся половым путем (ИППП): Инфекция, передающаяся половым путем. Инфекции включают хламидиоз, гонорею, вирус папилломы человека (ВПЧ), герпес, сифилис и вирус иммунодефицита человека (ВИЧ, причина синдрома приобретенного иммунодефицита [СПИД]).
Вагина: Трубчатая структура, окруженная мускулами.Влагалище выходит из матки наружу тела.
Викторина МКСАП по беременности | ACP Госпиталист
Следующие случаи и комментарии, которые касаются беременности, взяты из ACP. Программа самооценки медицинских знаний (MKSAP 18).
Случай 1: Пневмония во время беременности
Женщина 25 лет госпитализирована с 4-дневным анамнезом лихорадки и продуктивного кашля. коричневой мокроты.Она на 14 неделе беременности, первая беременность. Медицинская история имеет значение при легкой персистирующей астме. Лекарства — ингалятор с альбутеролом, беклометазон. ингалятор и витамин для беременных.
При физикальном обследовании: температура 38,2 ° C (100,8 ° F), артериальное давление в норме, пульс 122 / мин, частота дыхания 24 / мин. Насыщение кислородом на 94% дышит окружающим воздухом.Хрипы слышны в основании левого легкого на легочной артерии. аускультация.
Рентгенограмма грудной клетки показывает инфильтрат левой нижней доли.
Что из следующего является наиболее вероятной причиной пневмонии у этого пациента?
A. Escherichia coli
B. Klebsiella pneumoniae
C. Listeria monocytogenes
D. Staphylococcus aureus
E. Streptococcus pneumoniae
Посмотреть правильный ответ для случая 1
Случай 2: низкий уровень натрия в сыворотке
25-летняя женщина осмотрена в отделении неотложной помощи по поводу боли в груди после автомобильная авария с ремнем безопасности. Она беременна примерно на 23 неделе беременности. У нее нет дополнительных симптомов, в остальном она здорова. Ее единственное лекарство — это дородовой витамин.
При медосмотре — без лихорадки, артериальное давление 102/62 мм рт. частота пульса 80 / мин. Отмечаются боль и синяк над левой грудной стенкой. Брюшной результаты обследования согласуются с изменениями беременности.
Лабораторные исследования значимы для уровня натрия в сыворотке 132 мэкв / л (132 ммоль / л).
Что из следующего является наиболее вероятной причиной низкого уровня натрия в сыворотке у этого пациента? уровень?
А.Чрезмерное потребление воды
B. Выделение антидиуретического гормона, вызванное гипотензией
C. Нормальные физиологические изменения во время беременности
D. Синдром несоответствующей секреции антидиуретического гормона
Посмотреть правильный ответ для случая 2
Случай 3: кашель и одышка
39-летняя женщина осмотрена на впервые возникший непродуктивный кашель и одышку на напряжение. Беременна на 32 неделе беременности.История болезни ничем не примечательна. Единственное ее лекарство — витамины для беременных.
При физикальном обследовании: температура 37,0 ° C (98,6 ° F), артериальное давление 105/62 мм рт. ст., частота пульса 100 / мин, частота дыхания 22 / мин. Насыщение кислородом составляет 86% для дыхания окружающим воздухом. Сердечно-легочное обследование в норме. У нее беременная матка и отек нижних конечностей 1+ без болезненности икр.
Лабораторные исследования показывают гемоглобин 12,1 г / дл (121 г / л), количество лейкоцитов 4800 / мкл. (4,8 × 10 9 / л) и количество тромбоцитов 189000 / мкл (189 × 10 9 / л). Общий анализ мочи в норме.
Допплерография обеих ног отрицательна на тромбоз глубоких вен.
Какой из следующих диагностических тестов лучше всего выполнять в следующий раз?
А.КТ-ангиография
B. D -димерный анализ
C. Магнитно-резонансная ангиография легких
D. Исследование функции легких
E. Вентиляционно-перфузионное сканирование легких
Посмотреть правильный ответ для случая 3
Случай 4: лихорадка после путешествия
Госпитализирована 27-летняя женщина с 5-дневным анамнезом перемежающейся лихорадки, головной боли, мышечные боли и спазмы в животе. Она вернулась 8 дней назад из недельной поездки в Кения и Танзания.Вечером она проводила время на свежем воздухе и ходила в поход по лесистой местности. парк. Она беременна на сроке 20 недель. Она отказалась от предварительных прививок. а также противомалярийная химиопрофилактика. Единственное ее лекарство — витамины для беременных.
При физикальном обследовании: температура 39,1 ° C (102,3 ° F), артериальное давление 98/64 мм рт. ст., пульс 112 / мин, частота дыхания 16 / мин.Ее конъюнктива желтушные.
Кардиопульмональное исследование: тахикардия регулярная. Остаток экзамена ничем не примечательный.
Изображение © Американский колледж врачейПоказан мазок периферической крови.
Что из следующего является наиболее вероятным возбудителем?
А. Plasmodium falciparum
B. Plasmodium knowlesi
C. Plasmodium malariae
D. Plasmodium ovale
E. Plasmodium vivax
Посмотреть правильный ответ для случая 4
Случай 5: обморок
У 24-летней женщины диагностирован приступ обморока. Она на шестом месяце беременности. Она сообщает об одышке при физической нагрузке и периодической боли в груди.У нее серп клеточная болезнь, характеризующаяся острыми болевыми явлениями, происходящими четыре-пять раз в год, обычно не требует госпитализации. У нее был эпизод острого грудного синдрома. 1 год назад, когда ей сделали обменное переливание крови. Лекарства пренатальные добавка поливитаминов и фолиевой кислоты.
При физикальном осмотре температура 37 ° C (98.7 ° F), артериальное давление 90/60 мм рт. ст., пульс 110 / мин, частота дыхания 20 / мин. Насыщение кислородом 98% дышит окружающим воздухом. Кардиологическое обследование показывает парастернальный приподнятость. В усилен легочный компонент S 2 и слышен голосистолический шум, усиливающийся при вдохе на вершине. Остальные результаты обследования нормальные.
Электрокардиография выявляет отклонение оси вправо, высокий зубец R в отведении V1 и перевернутый Зубцы T в V1 – V3.
Лабораторные исследования показывают гемоглобин 8,2 г / дл (82 г / л), количество лейкоцитов 13,600 / мкл (13,6 × 10 9 / л), количество тромбоцитов 385000 / мкл (385 × 10 9 / л) и количество ретикулоцитов 7% эритроцитов.
Какой из следующих диагностических тестов лучше всего выполнять в следующий раз?
A. МРТ сердца
B. Эхокардиография
C.Тест с физической нагрузкой
D. Аортография грудной клетки
Посмотреть правильный ответ для случая 5
Случай 6: сильная головная боль
У 36-летней женщины возникла сильная головная боль. Срок беременности 36 недель. с первой беременностью. Единственное ее лекарство — витамины для беременных.
При физикальном обследовании температура 37,0 ° C (98,7 ° F), артериальное давление 160/100 мм рт. ст., частота пульса 100 / мин, частота дыхания 16 / мин.Насыщение кислородом 98% дышит окружающим воздухом. Неврологическое обследование не очаговое. Сердечно-легочная осмотр нормальный. У нее беременная матка, отеки нижних конечностей 2+. Петехий и экхимозов не наблюдается.
Лабораторные исследования показывают гемоглобин 11,9 г / дл (119 г / л), количество лейкоцитов 12700 / мкл. (12,7 × 10 9 / л), количество тромбоцитов 52000 / мкл (52 × 10 9 / л), аланинаминотрансфераза 50 ед / л, аспартатаминотрансфераза 52 ед / л, креатинин 1.2 мг / дл (106 мкмоль / л). Анализ мочи показывает протеинурию 3+.
Периферический мазок показывает отдельные фрагментированные эритроциты без скопления тромбоцитов.
Что из перечисленного является наиболее подходящим менеджментом?
A. Экулизумаб
B. Экстренные роды
C. Высокодозный дексаметазон
D. Плазмообмен
Посмотреть правильный ответ для случая 6
Ответы и комментарии
Дело 1
Правильный ответ: Э. Streptococcus pneumoniae.
Streptococcus pneumoniae является наиболее вероятной причиной внебольничной пневмонии (ВП) этого пациента. Пневмония является наиболее частой причиной смертельной неакушерской инфекции во время беременности. Микробиология ВП во время беременности аналогична таковой в общей популяции. Среди пациентов требующие госпитализации, наиболее частыми возбудителями являются S.pneumoniae , Haemophilus influenzae и атипичных организмов, включая видов Legionella , Chlamydia pneumoniae и Mycoplasma pneumoniae . Эмпирическое лечение беременных пациенток аналогично лечению небеременных взрослых. хотя хинолоны и тетрациклины относительно противопоказаны из-за потенциал для тератогенных эффектов. В дополнение к этим распространенным бактериальным причинам ВП, беременные женщины подвержены повышенному риску серьезной вирусной пневмонии от гриппа вируса и вируса ветряной оспы, поэтому беременным женщинам рекомендуется получать вакцинация от сезонного гриппа.
грамотрицательных бактерий, включая Klebsiella pneumoniae , Pseudomonas aeruginosa , Acinetobacter видов, Escherichia coli и Enterobacter видов, редко участвуют в ВП, в том числе среди беременных женщин, госпитализированных. при пневмонии. У большинства пациентов с ВП, вызванной грамотрицательными бактериями, есть предрасположенность. фактор риска, такой как бронхоэктазы, муковисцидоз или ХОБЛ, и развитие тяжелых пневмония, требующая госпитализации и лечения в отделении интенсивной терапии.
Беременность вызывает снижение функции Т-клеток, а у беременных повышается риск тяжелых инфекций Listeria , включая менингит и сепсис. Тем не менее, Listeria редко вызывает легочную инфекцию и будет маловероятной причиной заражения в этой области. пациент.
Золотистый стафилококк — все более признанная причина ВП с факторами риска, включая предшествующие вирусная инфекция или употребление инъекционных наркотиков.Инфекция S. aureus у матери может происходить перинатально, в связи с родами, операцией или постоянными линиями, но остается редкой причиной ВП во внутриутробном периоде.
Ключевой момент
- Микробиология внебольничной пневмонии у беременных аналогична наблюдаемой. в общей популяции; среди пациентов, нуждающихся в госпитализации, наиболее распространены возбудителями являются Streptococcus pneumoniae , Haemophilus influenzae и атипичные организмы, включая видов Legionella , Chlamydia pneumoniae и Mycoplasma pneumoniae .
Вернуться к следующему делу
Случай 2
Правильный ответ: C. Нормальные физиологические изменения во время беременности.
Нормальные физиологические изменения во время беременности — наиболее вероятная причина низкий уровень натрия в сыворотке. Легкая гипонатриемия часто встречается при нормальной беременности из-за плазмы. объем увеличивается с задержкой воды (опосредовано увеличением антидиуретического гормона уровни) выше, чем задержка натрия.Связанное с этим падение осмоляльности сыворотки на 8 до 10 мОсм / кг H 2 O и концентрации натрия в сыворотке от 4 до 5 мэкв / л (от 4 до 5 ммоль / л). Как осмоляльность сыворотки и концентрация натрия снижаются, сохраняется новая уставка, и жажда возникает в ответ на осмоляльность (сброс осмостата). Никакого лечения не требуется. Другие состояния, связанные с сбросом осмостата, включают квадриплегию, туберкулез, пожилой возраст, психические расстройства и хроническое недоедание.
Первичная полидипсия всегда должна учитываться при дифференциальной диагностике пациентов. с психическими заболеваниями и гипонатриемией, особенно с шизофренией, которые прием психотропных препаратов. Первичная полидипсия проявляется гипонатриемией, сниженной осмоляльность сыворотки и снижение осмоляльности мочи, что отражает подавление антидиуретика уровни гормонов (АДГ) в ответ на перегрузку водой.Первичная полидипсия — редкая причина гипонатриемии, и объем потребляемой воды должен быть очень большим, чтобы вызвать гипонатриемия. У этого пациента нет риска развития первичной полидипсии.
Гиповолемия вызывает стимуляцию симпатической нервной системы, активацию ось ренин-ангиотензин-альдостерон и высвобождение АДГ. Эти адаптивные ответы позволяют поддержание объема за счет низкого уровня натрия в сыворотке при чрезмерном потреблении воды.Артериальное давление у беременных начинает снижаться в первом триместре и достигает надир во втором. Кроме того, она протекает бессимптомно, поэтому высвобождение АДГ замедлено. вряд ли может быть вызвано таким уровнем артериального давления.
Синдром несоответствующей секреции антидиуретического гормона (SIADH) может быть связан при стрессе и боли; однако гипонатриемия не развивается остро.Хотя SIADH могло предшествовать автомобильной аварии пациента, у нее нет факторов риска SIADH (заболевания центральной нервной системы, легочные заболевания, инфекции, лекарства, послеоперационные статус, опухоли), и нормальная беременность является более вероятной причиной низкого уровня натрия в сыворотке. уровень.
Ключевой момент
- Легкая гипонатриемия часто встречается при нормальной беременности из-за увеличения объема плазмы с задержка воды больше, чем задержка натрия; лечение не требуется.
Вернуться к следующему делу
Дело 3
Правильный ответ: E. Вентиляционно-перфузионное сканирование легких.
Затем следует выполнить вентиляционно-перфузионное (V / Q) сканирование легких. Беременные пациентки с тромбоэмболией легочной артерии (ТЭЛА) с симптомами (такими как одышка), которые могут перекрываться с симптомами беременности, поэтому нужен высокий индекс подозрительности.Впервые возникший кашель это настоящее открытие у 24% беременных с ПЭ. Допплеровские исследования могут быть отрицательный, если первичный сгусток находится в венах малого таза; если результаты отрицательные, оценка при венозной тромбоэмболии требуется визуализация легкого. V / Q сканирование должно быть первоначальное исследование у беременных пациенток. Если сканирование V / Q в норме, PE может быть надежно не входит. Если сканирование V / Q строго положительное, показывая дефекты перфузии без сопоставимые нарушения вентиляции у этого пациента без астмы или основного легкого болезнь, ТЭЛА может быть надежно диагностирована и начата терапия.
КТ-ангиография, золотой стандарт диагностики ТЭЛА у большинства пациентов, должна не проводить первоначальное исследование на беременных из-за радиационного воздействия обоих мать и плод. КТ-ангиографию следует использовать в тех случаях, когда V / Q-сканирование неоднозначно.
D -димерные анализы используются для диагностики венозной тромбоэмболии у небеременных пациентов. с низкой вероятностью заболевания, но уровни -димера D повышены во время беременности, при этом тесты чувствительны только к 73% и 15% специфичен в этой популяции.Кроме того, уровень димера D следует определять только у пациентов с низким теоретическим подозрением. для ПЭ. Предполагаемая вероятность этого пациента средняя или высокая.
Магнитно-резонансная легочная ангиография не проводилась у беременных, но у небеременных пациентов чувствительность к ПЭ составляет всего 85% (хотя специфичность составляет 98%). Кроме того, неизвестны долгосрочные эффекты гадолиния на плод.
Исследование функции легких может помочь исключить бронхоспастическое заболевание, поскольку причина кашля пациента, но это следует делать только после более опасного для жизни диагноз ПЭ исключен.
Ключевой момент
- При наличии нормальных допплеровских исследований нижних конечностей, вентиляция-перфузия сканирование легких — это начальное визуализационное исследование легких для оценки легочной эмболии у беременных; D Тестирование -димера не имеет диагностической роли.
Вернуться к следующему делу
Дело 4
Правильный ответ: A. Plasmodium falciparum .
Эта беременная женщина заразилась малярией Plasmodium falciparum после посещения части мира, где малярия является эндемической. Ее клинический презентация и мазок периферической крови, показывающий много паразитированных эритроцитов, демонстрирующих формы перстня с печаткой вместе с отсутствием трофозоитов и шизонтов являются типичными для заражения P.Фалсипарум . Среди возвращающихся путешественников с острыми и потенциально опасными для жизни лихорадочными заболеваниями наибольшее количество инфекций приходится на малярию, вызванную P. falciparum . Кроме того, беременные женщины имеют повышенное риск тяжелого заболевания и повышенного уровня смертности, что, вероятно, связано с снижение иммунного ответа. Кроме того, воздействие на микрососуды и секвестр микроорганизмов в плаценте во время беременности, как известно, значительно увеличивают риск выкидыша, преждевременных родов, новорожденных с низкой массой тела, врожденных инфекция и гибель плода.
Точная идентификация P. falciparum и Plasmodium knowlesi имеет решающее значение из-за риска тяжелой и потенциально летальной инфекции. Следует заподозрить P. falciparum , если пациент уехал в Африку, симптомы появляются вскоре после возвращения. из эндемичного района, а мазок периферической крови показывает высокий уровень паразитемии. P. knowlesi — недавно признанный патоген человека; инфекция может быть тяжелой из-за высокого уровни паразитемии.Исследование мазка периферической крови выявляет все этапы паразита. Эпидемиологический анамнез полезен, потому что P. knowlesi встречается не в Африке, а в Южной и Юго-Восточной Азии.
Plasmodium malariae , Plasmodium ovale и Plasmodium vivax все связаны с низкой или очень низкой степенью паразитемии, обычно менее 2%, и хотя риск рецидива высок, за исключением P.vivax , риск тяжелого заболевания низкий.
Ключевой момент
- Инфекция Plasmodium falciparum следует заподозрить, если пациент уехал в Африку, вскоре симптомы проявятся после возвращения из эндемичного района, а мазок периферической крови показывает высокий уровень паразитемии.
Вернуться к следующему делу
Дело 5
Правильный ответ: Б.Эхокардиография.
Эхокардиография — это наиболее подходящий диагностический тест для следующего. Пациенты симптомы, кардиологическое обследование и электрокардиография позволяют предположить легочную гипертензию (PH). ЛГ связана со значительной заболеваемостью и уровнем смертности от 30% до 50%. Распространенность составляет примерно 10% у небеременных пациентов, но увеличивается у женщин с серповидно-клеточная анемия (SCD), которые забеременели.Факторы риска развития ЛГ включают тяжесть анемии, перегрузку железом в результате переливания крови и тромбоэмболические заболевания в анамнезе. болезнь. Хотя ультразвуковое исследование сердца может недооценивать тяжесть ЛГ, оно остается полезным начальным неинвазивным скрининговым тестом, даже если катетеризация правых отделов сердца в конечном итоге требуется для более точной оценки гемодинамики.
МРТ сердца может быть полезна при оценке инфильтративной кардиомиопатии от перегрузки железом или амилоидоз.Вторичная перегрузка железом наблюдается в SCD, но неизменно в настройках. многократных переливаний крови в течение многих лет, история которой отсутствует в этом пациент.
Хотя боль в груди может быть связана с ишемической болезнью сердца и стенокардией, пациенты с SCD не особенно предрасположены к этому осложнению. Нагрузочное тестирование с упражнениями будет противопоказан пациентам с подозрением на тяжелую ЛГ и недавним эпизодом обморок, вызванный физической нагрузкой.
Хотя беременность является фактором риска расслоения аневризмы грудной аорты, она несколько обсуждали, могут ли дополнительные условия, такие как устойчивая гипертензия, Марфан синдром или другие нарушения соединительной ткани. Клиническая особенности не требуют проведения аортографии до проведения дополнительных тестов, в том числе УЗИ сердца.
Ключевой момент
- Легочная гипертензия, известное осложнение серповидно-клеточной анемии, может ухудшиться во время беременность и должна быть первоначально оценена с помощью эхокардиографии.
Вернуться к следующему делу
Дело 6
Правильный ответ: B. Экстренная доставка.
Наиболее подходящим вариантом ведения этого пациента является экстренное родоразрешение.Некоторые расстройства характеризуются микроангиопатической гемолитической анемией (MAHA) и тромбоцитопения при беременности. Преэклампсия, HELLP (гемолиз, повышенная печень ферменты и низкий уровень тромбоцитов) и тромботическая тромбоцитопеническая пурпура-гемолитическая уремический синдром (TTP-HUS) имеет разные клинические признаки, но со значительным совпадением. Преэклампсия обычно проявляется гипертонией, периферическими отеками и протеинурией. чаще всего в третьем триместре беременности.TTP-HUS характеризуется MAHA и тромбоцитопения, развивающаяся в первом или втором триместре. Дополнительно неврологический находки и лихорадка чаще встречаются при ТТП-ГУС, чем при других синдромах. АДРЕСНЫЙ синдром характеризуется болью в правом подреберье и повышенным уровнем ферментов печени. Распространенный Параметры внутрисосудистой коагуляции могут быть обнаружены у пациентов с преэклампсией и HELLP-синдром, но должен отсутствовать у пациентов с TTP-HUS.У этого пациента преэклампсия, определяется как гипертония (систолическое артериальное давление> 140 мм рт. ст. или диастолическое кровяное давление). давление> 90 мм рт. ст.) после 20-й недели беременности с отеками и протеинурией, который требует немедленной доставки. Симптомы обычно проходят во время родов. АДРЕСНЫЙ синдром аналогично лечится.
Экулизумаб используется для лечения атипичного гемолитико-уремического синдрома (ГУС), который является самая частая форма ГУС при беременности.Это связано с врожденными дефектами в альтернативный путь системы комплемента. Хотя у этого пациента протеинурия, нормальный уровень креатинина делает этот диагноз маловероятным, потому что выраженная почка болезнь — отличительный признак этого расстройства.
Высокие дозы глюкокортикоидов могут быть полезны для лечения иммунной тромбоцитопенической пурпуры (ИТП) во время беременности, особенно в конце третьего триместра.ИТП диагностирован когда обнаружена изолированная тромбоцитопения, но она не связана с гипертонией, протеинурия, или шистоциты в мазке периферической крови.
Хотя у нее тромбоцитопения, фрагментированные эритроциты и головная боль, ее повышенное артериальное давление, отеки и протеинурия указывают на преэклампсию как на более вероятный диагноз чем ТТП.Следовательно, плазмаферез не подходит.
Ключевой момент
- Преэклампсия, синдром HELLP (гемолиз, повышение ферментов печени и низкий уровень тромбоцитов), и тромботическая тромбоцитопеническая пурпура – гемолитико-уремический синдром могут проявляться при микроангиопатической гемолитической анемии и тромбоцитопении при беременности; преэклампсия определяется гипертонией, отеком и протеинурией после 12-й недели беременности.
Информация, содержащаяся в данном документе, ни в коем случае не должна использоваться вместо клинических суждение и не представляет официальную позицию ACP. Более подробная информация о MKSAP находится в Интернете.
Законы о пренатальном скрининге сифилиса
Техас
V.T.C.A., Кодекс здоровья и безопасности § 81.090
§ 81.090. Диагностическое обследование во время беременности и после родов
(a) Врач или другое лицо, которому по закону разрешено посещать беременную женщину во время вынашивания или родов ребенка, должны:
- взять или вызвать для взятия пробы крови женщины или другого подходящего образца при первом осмотре и посещении;
- отправить образец в сертифицированную лабораторию для диагностического тестирования, одобренную Управлением по контролю за продуктами и лекарствами США для:
- сифилис;
- ВИЧ-инфекция; и
- инфекция гепатита В; и
- хранит отчет по каждому делу в течение девяти месяцев и передает отчет любому преемнику по делу.
(a-1) Врач или другое лицо, которому по закону разрешено посещать беременную женщину во время беременности или родов, должен:
- взять или обязать взять образец крови женщины или другой соответствующий образец при обследовании в третьем триместре беременности, но не ранее 28-й недели беременности;
- отправить образец в сертифицированную лабораторию для проведения диагностического теста, одобренного Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для выявления сифилиса и ВИЧ-инфекции; и
- хранит отчет по каждому делу в течение девяти месяцев и передает отчет любому преемнику по делу.
(b) Предполагается, что правопреемник выполнил требования настоящего раздела, если правопреемник добросовестно получил запись, указывающую на соблюдение подразделов (а) и (а-1), если применимо.
(c) Врач или другое лицо, обслуживающее роды, должно:
- взять или потребовать взятия пробы крови или другого подходящего образца у матери при поступлении для родов; и
- отправьте образец в сертифицированную лабораторию для диагностического тестирования, одобренную Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США на инфекцию гепатита В и сифилис.
(c-1) Если врач или другое лицо, присутствующее при родах, не находит в медицинской документации женщины результатов диагностического теста на сифилис и ВИЧ-инфекцию, выполненного в соответствии с Подразделом (a-1), врач или лицо должны :
- взять или вызвать взятие пробы крови или другого подходящего образца у матери;
- отправить образец в сертифицированную лабораторию для диагностического тестирования, одобренную Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США на сифилис и ВИЧ-инфекцию; и
- дает указание лаборатории ускорить обработку теста на ВИЧ, чтобы результаты были получены менее чем через шесть часов после сдачи образца.
(c-2) Если врач или другое лицо, ответственное за новорожденного ребенка, не находит в медицинских записях женщины результатов диагностического теста на сифилис и ВИЧ-инфекцию, выполненного в соответствии с Подразделом (a-1), и диагностического теста на сифилис и ВИЧ-инфекция не проводились до родов в соответствии с подразделом (c-1), врач или другое лицо, ответственное за новорожденного ребенка, должны:
- взять или потребовать взятия пробы крови или другого подходящего образца у новорожденного менее чем через два часа после рождения;
- отправить образец в сертифицированную лабораторию для проведения диагностического теста, одобренного Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для выявления сифилиса и ВИЧ-инфекции; и
- дает указание лаборатории ускорить обработку теста на ВИЧ, чтобы результаты были получены менее чем через шесть часов после сдачи образца.
(d) Утратил силу законами 2009 г., 81-й лег., Гл. 1124, § 7.
(e) Утратил силу законами 2009 г., 81-й закон, гл. 1124, § 7.
(f) Утратил силу законами 2009 г., 81-й закон, гл. 1124, § 7.
(g) Отменена законами 1993 г., 73-й лег., Гл. 30, § 3, эфф. 1 сентября 1993 г.
(h) Утратил силу законами 2009 г., 81-й закон, гл. 1124, § 7.
(i) Перед проведением или назначением диагностического теста на ВИЧ-инфекцию в соответствии с данным разделом, врач или другое лицо должны сообщить женщине, что результат теста, проведенного в соответствии с этим разделом, является конфиденциальным, как это предусмотрено Подразделом F, 1 , но тест не анонимный.Врач или другое лицо должны объяснить женщине разницу между конфиденциальным и анонимным тестом и что анонимный тест может быть предоставлен другим лицом. Врач или другое лицо должны предоставить информацию на другом языке, если это необходимо и если позволяют ресурсы. Информация должна предоставляться врачом или другим лицом, по мере необходимости, способом и в терминах, понятных для лица, которое может быть неграмотным, если позволяют ресурсы.
(j) Результат теста на ВИЧ-инфекцию в соответствии с Подразделом (a) (2) (B), (a-1), (c-1) или (c-2) является результатом теста для целей Подраздела Ф.
(k) Перед тем, как взять образец, поставщик медицинских услуг должен разослать пациенту печатные материалы о СПИДе, ВИЧ, гепатите B и сифилисе. Медицинский работник должен устно уведомить пациента о том, что должен быть проведен тест на ВИЧ, если пациент не возражает. Если пациент возражает, его следует направить в центр анонимного тестирования или проинструктировать об анонимных методах тестирования. Поставщик медицинских услуг должен отметить в медицинских записях, что распространение печатных материалов было произведено и было дано устное уведомление.Материалы должны быть предоставлены врачу отделением и должны быть подготовлены и предназначены для информирования пациентов о:
- заболеваемость и пути передачи СПИДа, ВИЧ, гепатита В и сифилиса;
- как заражение ВИЧ, СПИДом, гепатитом В или сифилисом может повлиять на здоровье их ребенка;
- доступное лекарство от сифилиса;
- доступное лечение для предотвращения передачи ВИЧ от матери младенцу; и
- методов профилактики передачи вируса ВИЧ, гепатита В и сифилиса.
(l) Врач или другое лицо не может проводить диагностический тест на ВИЧ-инфекцию в соответствии с Подразделом (a) (2) (B), (a-1) или (c-1), если женщина возражает. Врач или другое лицо не может проводить диагностический тест на ВИЧ-инфекцию в соответствии с Подразделом (c-2), если родитель, управляющий опекун или опекун возражают.
(m) Если скрининговый тест и подтверждающий тест, проведенные в соответствии с данным разделом, показывают, что женщина инфицирована или может быть инфицирована ВИЧ, гепатитом В или сифилисом, врач или другое лицо, представившее образец для теста, должен предоставить или сделать доступная для женщины информация о диагностированном заболевании, в том числе:
- информация, относящаяся к лечению ВИЧ-инфекции, синдрома приобретенного иммунодефицита, гепатита B или сифилиса, которая должна быть на другом языке, если необходимо, и должна быть представлена, при необходимости, способом и в терминах, понятных для человека, который может быть неграмотным, если позволяют ресурсы; и
- консультации по разделу 81.109, если диагностирована ВИЧ-инфекция или СПИД.
(n) Врач или другое лицо может выполнить требования Подраздела (m) (1), направив женщину в организацию, которая предоставляет лечение лицам, инфицированным диагностированным заболеванием.
(o) В этом разделе «ВИЧ» имеет значение, присвоенное Разделом 81.101.
(p) Не позднее 1 января каждого нечетного года департамент должен сообщать законодательным органам о количестве случаев раннего врожденного сифилиса и позднего врожденного сифилиса, которые были диагностированы в этом штате в предшествующий двухлетний период.
.
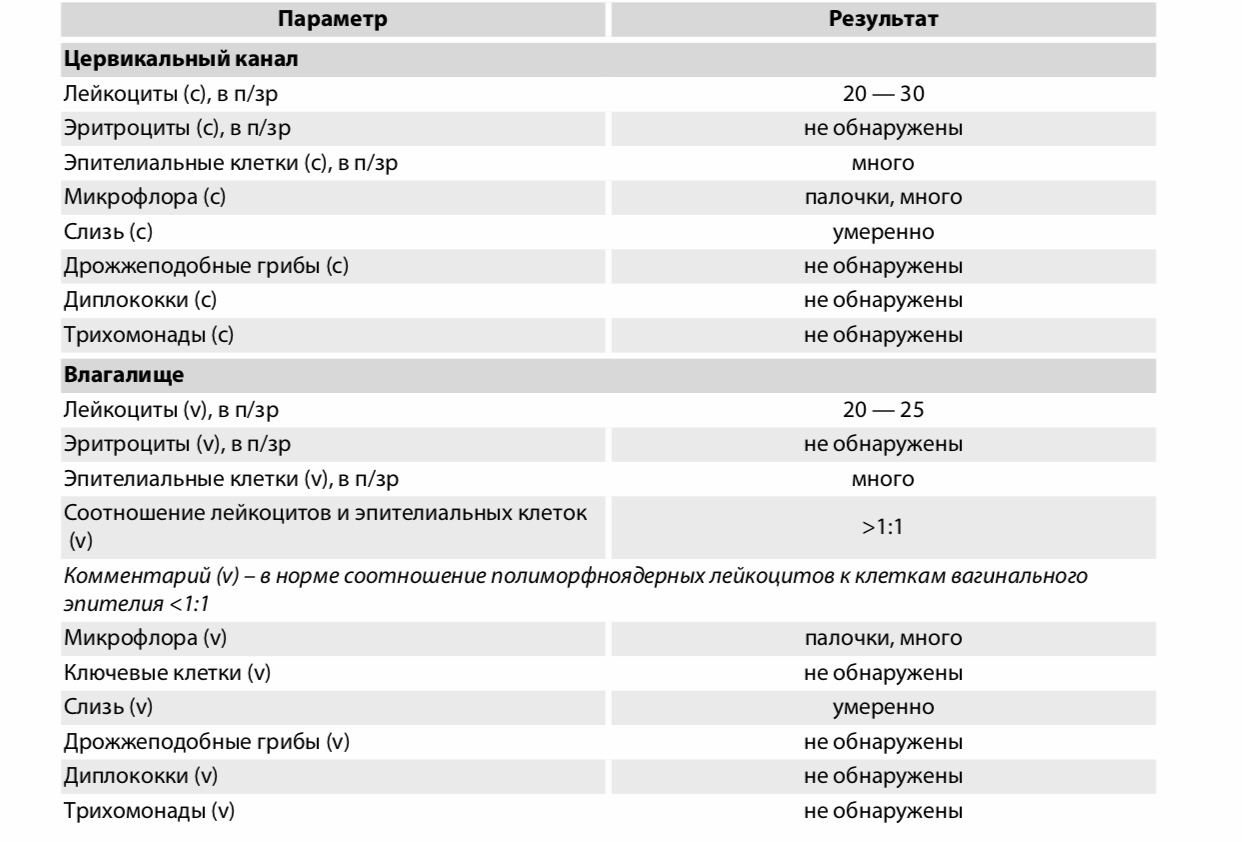


 К таким микроорганизмам, обнаруживаемым в мазке на флору, относятся грибы рода кандида и гарднереллы.
К таким микроорганизмам, обнаруживаемым в мазке на флору, относятся грибы рода кандида и гарднереллы.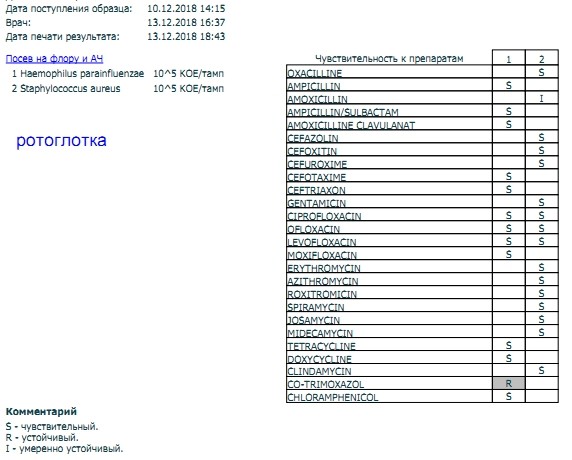 Трихомониаз у беременной женщины увеличивает риск преждевременных родов, преждевременного излития околоплодных вод, внутриутробной задержки развития плода. Кроме того, есть опасность инфицирования малыша при прохождении через родовые пути, поэтому при обнаружении трихомонад в мазке обязательно проводится антибактериальное лечение во время беременности.
Трихомониаз у беременной женщины увеличивает риск преждевременных родов, преждевременного излития околоплодных вод, внутриутробной задержки развития плода. Кроме того, есть опасность инфицирования малыша при прохождении через родовые пути, поэтому при обнаружении трихомонад в мазке обязательно проводится антибактериальное лечение во время беременности.
 Затем мать кормит новорожденного грудным молоком, передавая ему вместе с молоком и инфекцию.
Затем мать кормит новорожденного грудным молоком, передавая ему вместе с молоком и инфекцию.
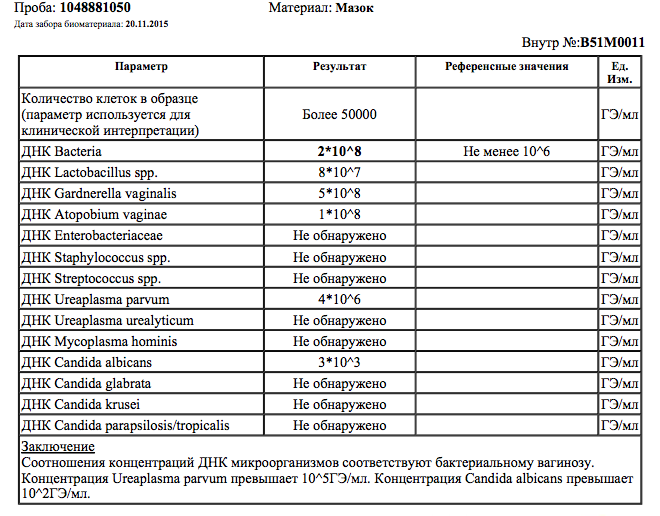 b С поправкой на частоту влагалищных обследований после госпитализации.
b С поправкой на частоту влагалищных обследований после госпитализации.
.jpg) Am J Perinatol. 2007; 24 (4): 235–240.
Am J Perinatol. 2007; 24 (4): 235–240.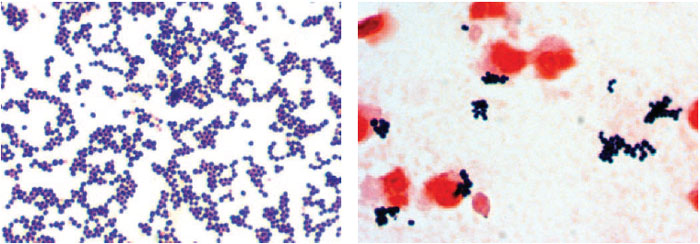
 Перинатальная передача от матери к младенцу метициллин-резистентного и метициллин-чувствительного Staphylococcus aureus. Am J Perinatol. 2009; 26 (2): 145–151.
Перинатальная передача от матери к младенцу метициллин-резистентного и метициллин-чувствительного Staphylococcus aureus. Am J Perinatol. 2009; 26 (2): 145–151.
 , Горвиц Р.Дж., Джонс Р.К. и др. Метициллин-резистентные инфекции Staphylococcus aureus у здоровых доношенных новорожденных. Arch Dis Child Fetal Neonatal Ed. 2008; 93 (1): F40 – F44.
, Горвиц Р.Дж., Джонс Р.К. и др. Метициллин-резистентные инфекции Staphylococcus aureus у здоровых доношенных новорожденных. Arch Dis Child Fetal Neonatal Ed. 2008; 93 (1): F40 – F44. Ассоциация колонизации Staphylococcus aureus у рожениц и их детей. Pediatr Infect Dis J. 2009; 28 (8): 742–744.
Ассоциация колонизации Staphylococcus aureus у рожениц и их детей. Pediatr Infect Dis J. 2009; 28 (8): 742–744.