Налет на языке — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Налет на языке: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Язык является одним из наиболее важных индикаторов состояния здоровья всего организма. У здорового человека язык бледно-розового цвета, на нем хорошо различимы сосочки и продольная складка. Некоторое количество белесоватого налета не служит причиной для беспокойства, если он легко счищается зубной щеткой и не отличается неприятным запахом. По своему механическому составу налет состоит из эпителиальных клеток, остатков пищи и микроорганизмов, присутствующих в полости рта.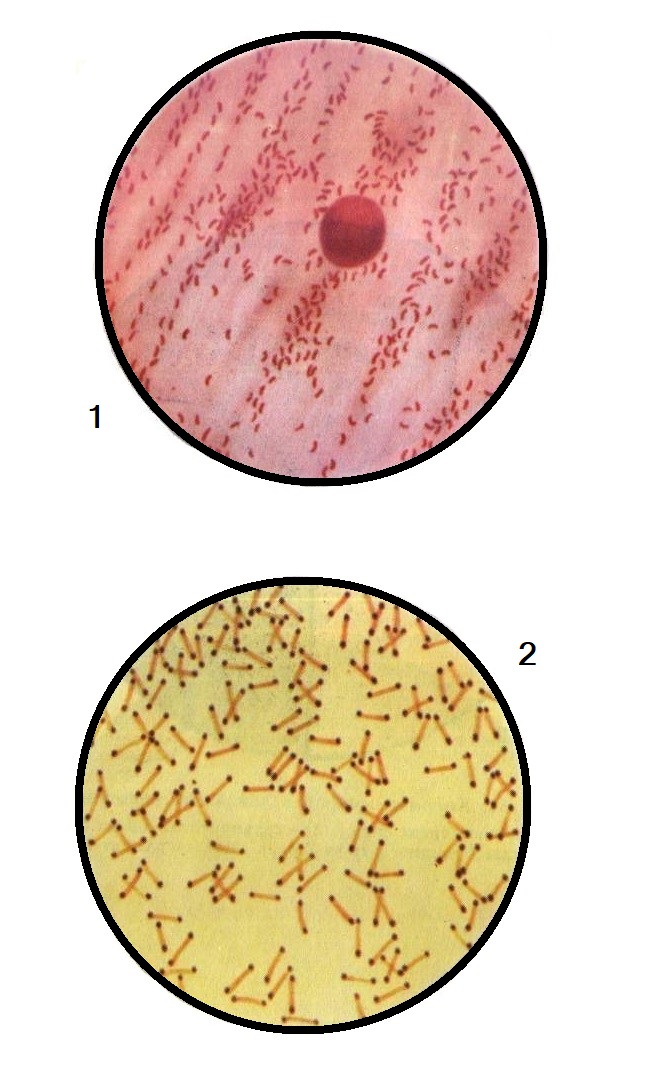
Разновидности налета на языке
Налет на языке может быть разного цвета, консистенции, структуре и располагаться на разных зонах. Цвет налета дает очень важную информацию не только об употребляемых продуктах с красящими свойствами, но и о состоянии желудочно-кишечного тракта, зубов, инфекционных процессах в организме.
Консистенция налета и его структура различается в зависимости от заболевания – она может быть творожистой, плотной, слизистой, сухой или вязкой.
Налет может покрывать всю площадь языка, располагаться у его корня, на задней поверхности или в средней его части.Если на языке присутствуют отпечатки зубов, то можно говорить о заболеваниях дыхательной или нервной системы.
Возможные причины налета на языке
Появление налета на языке может иметь множество причин: курение, инфекционные заболевания, патологии желудочно-кишечного тракта и дыхательной системы, глистные инвазии, онкологические процессы. И все-таки самая частая причина изменения цвета слизистой оболочки языка совершенно безобидная — употребление красящих продуктов (особенно стойкий цвет оставляют черника, кофе, морковь, тыква, свекла).
И все-таки самая частая причина изменения цвета слизистой оболочки языка совершенно безобидная — употребление красящих продуктов (особенно стойкий цвет оставляют черника, кофе, морковь, тыква, свекла).
При каких заболеваниях может появиться налет на языке?
Заболевания, которые могут менять цвет языка за счет формирования налета, можно разделить на несколько групп.
Инфекционные заболевания. При скарлатине в первые дни болезни язык обложен густым, плотным серо-белым или желто-белым налетом, который на 5–6-й день исчезает, а спинка языка становится интенсивно красной («малиновый язык»), на ней выделяются увеличенные грибовидные сосочки. При дифтерии в области зева, на нёбных дужках, корне и спинке языка наблюдаются грязно-белые пленки, при снятии которых обнажается кровоточащая поверхность. Дизентерия характеризуется появлением на языке густого бело-бурого налета.
Кандидоз (молочница), обусловленный развитием дрожжевой флоры, сопровождается формированием на языке сливающихся бляшек, плотно прилегающих к спинке языка и покрытых творожистым молочно-белым налетом.
Следует иметь в виду, что кандидоз может сопровождать заболевания, связанные со снижением иммунитета, а также возникать на фоне приема некоторых лекарственных препаратов.
Состояние обезвоженности организма сопровождается образованием темного, иногда почти черного (как при холере) налета, который с трудом снимается с языка. Характерный налет возникает при стоматите Венсана (фузоспирохетоз) – он имеет серовато-зеленый цвет и зловонный гнилостный запах, после его удаления остается рыхлая, кровоточащая язва. При лептотрихозе на языке образуется плотный, с трудом снимающийся беловато-серый налет; местами под ним обнажаются участки разрыхленной и легко кровоточащей слизистой оболочки. При язвенной болезни желудка белесый налет на языке, вне зависимости от его обильности, легко удаляется. При этом может возникать ощущение жжения и болезненности. На боковых поверхностях языка из-за его отечности могут быть отпечатки зубов. Если налет слишком сильный, он может сопровождаться снижением вкусовой чувствительности.
При язвенной болезни желудка белесый налет на языке, вне зависимости от его обильности, легко удаляется. При этом может возникать ощущение жжения и болезненности. На боковых поверхностях языка из-за его отечности могут быть отпечатки зубов. Если налет слишком сильный, он может сопровождаться снижением вкусовой чувствительности.
Цвет и консистенция налета могут меняться в зависимости от интенсивности и выраженности проявлений заболевания.
При патологиях печени и желчевыводящих путей налет может приобретать различные оттенки желтого цвета (грязно-желтый, бурый). К появлению желтого налета могут приводить паразитарные заболевания, закупорка желчных протоков и застой желчи.Панкреатит характеризуется желто-белым налетом на языке, который с трудом счищается щеткой. Нитевидные сосочки на языке увеличены, возможно появление очагов слущивания (десквамации) эпителия на спинке языка.
Другие заболевания. Характерный налет сопровождает первые стадии рака языка: наблюдаются белесоватые локализованные очаги, которые не имеют четких границ.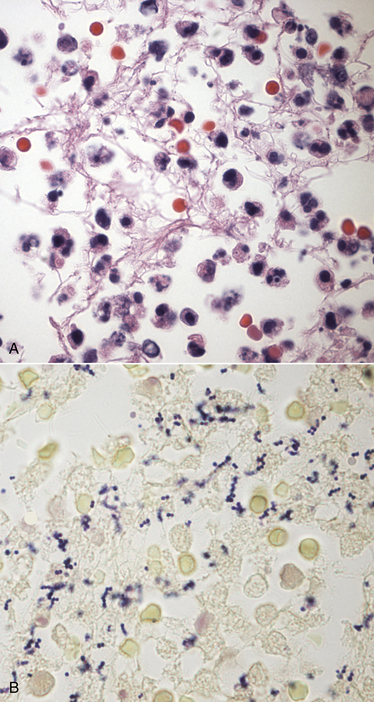 Они встречаются практически во всех случаях заболевания.
Они встречаются практически во всех случаях заболевания.
При красном плоском лишае в полости рта, в том числе на языке, возникают мелкие серовато-белые узелки, которые при слиянии образуют псевдоналет, похожий на кружева. Со временем белесоватый цвет папул сменяется бледно-розовым, красноватым и даже лиловым. При некоторых формах лишая возникают серые бляшки, которые возвышаются над окружающими тканями. Эти явления сопровождаются ощущением сухости и шероховатости во рту.
При сахарном диабете развивается повышенная сухость во рту. Недостаточное выделение слюны приводит к формированию обильных зубных отложений и белого налета. Кроме того, в полости рта развивается кандидоз, что усугубляет выраженность налета.
Существует еще одно состояние слизистой оболочки языка – «географический язык», которое вызвано слущиванием ороговевших эпителиальных клеток на поверхности языка. Картина, которая возникает при этом, похожа на пятна налета на ярко-розовом фоне слизистой оболочки.
При острой и хронической лучевой болезни язык отекает, покрывается обильным налетом, появляются трещины, кровоизлияния и некроз (омертвение), чаще в области корня языка. Теряются вкус и чувствительность.
Диагностика и обследования при появлении налета на языке
Цвет налета, его обилие и локализация могут служить важным диагностическим признаком определенных заболеваний. Чтобы правильно определить причину налета, необходим тщательный визуальный осмотр полости рта для выявления цвета и плотности налета, состояния слизистой оболочки языка под налетом, внешнего вида сосочков, отечности или сухости языка, наличия эрозий или трещин на языке. Врач оценивает также жалобы пациента на сухость во рту, чувство жжения после снятия налета, возможность принимать пищу.
Врач оценивает также жалобы пациента на сухость во рту, чувство жжения после снятия налета, возможность принимать пищу.
Важным диагностическим признаком служит длительность изменений во рту, предшествующие заболевания и лечение.
Для уточнения диагноза врач назначает клинический и биохимический анализы крови с определением глюкозы, желчных пигментов, а также С-уреазного теста при подозрении на заболевания желудочно-кишечного тракта, анализы крови на сифилис, ВИЧ, гепатиты В и С.
Афтозный стоматит
Хронический рецидивирующий афтозный стоматит (ХРАС) — это аллергическое заболевание слизистой оболочки полости рта.
Заболевание проявляется образованием на слизистой оболочке одиночных афт (язвочек), которые возникают без определенной закономерности. Для ХРАС характерно длительное, на протяжении многих лет, течение.
Причины развития ХРАС
Заболевание вызывают следующие факторы: аденовирус, стафилококк, различные виды аллергии, иммунные нарушения, заболевания органов системы пищеварения (особенно печени), нервно-трофические нарушения.
Немаловажную роль в развитии ХРАС играет генетическая обусловленность и влияние различных вредных факторов (соединения хрома, цемент, бензин, фенол, материалы зубных протезов и др.)
Характерные симптомы афтозного стоматита.
Афтозный стоматит, возникающий в ротовой полости, сопровождается: обильным слюноотделением; отечностью и покраснением слизистой оболочки, видны четко выявленные ограниченные язвочки (отдельные, групповые и объединенные в очаги). По локализации афты могут располагаться на небе, стенках глотки, языке, деснах, губах, на внутренней поверхности щек; затруднением жевания и речи из-за возникающих болевых ощущений; воспалением подчелюстных лимфатических узлов на фоне общего повышения температуры тела сонливостью, возникающей раздражительностью, потерей аппетита; лихорадкой, рвотой после приема пищи и запорами (острый афтозный стоматит) неприятным запахом изо рта
Периоды между обострениями (ремиссии) могут длиться от нескольких месяцев, даже лет, до нескольких дней. У некоторых пациентов обострение заболевания связано с травмой слизистой оболочки, контактом с аллергенами. У женщин может иметь четкую зависимость от менструального цикла.
У некоторых пациентов обострение заболевания связано с травмой слизистой оболочки, контактом с аллергенами. У женщин может иметь четкую зависимость от менструального цикла.
При обострении ХРАС слизистая оболочка полости рта выглядит побледневшей, анемичной, отечной. Характерная локализация афты (реже двух афт) – на слизистой оболочке губ, внутренней поверхности щек, под языком, на уздечке, реже – на мягком небе и деснах.
Афта представляет собой очаг некроза (омертвления) слизистой оболочки с воспалением слизистой оболочки и подслизистой основы. Выглядит афта как очаг овальной или округлой формы размером 5-10 мм. Афта окружена воспалительным ободком ярко-красного цвета и покрыта серо-белым фибринозным налетом.
Афта существует 7-10 дней. Через 2-6 дней после возникновения афта освобождается от налета и еще через 2-3 дня заживает. На месте афты остается красноепятно.
Как правило, при обострении ХРАС общее самочувствие не страдает. У некоторых пациентов обострение заболевания сопровождается выраженной слабостью, гиподинамией, угнетенным настроением, повышением температуры тела.
Афтозный стоматит — лечение и профилактика
При появлении первых симптомов афтозного стоматита необходимо срочное обращение к врачу.
Лечение афтозного стоматита подразумевает терапию противовирусными и противогрибковыми препаратами. При лечении практикуется щадящая диета и частое полоскание ротовой полости, как антисептиками, так и отваром из трав – ромашка или календула.
Антибактериальная терапия инфекций хирургических ран, вызванных метициллин-резистентным золотистым стафилококком (МРЗС — MRSA)
У некоторых людей после операции развиваются раневые инфекции. Обычно они вызваны бактериями. Большинство из этих раневых инфекций заживают естественным образом или после лечения обычными антибиотиками. Однако, некоторые бактерии устойчивы к действию обычных антибиотиков, например, метициллин-резистентный золотистый стафилококк (МРЗС). Инфекции МРЗС после операции встречаются редко, но могут развиться в ранах (инфекции области хирургического вмешательства, или ИОХВ — SSIs), в грудной клетке или в кровотоке (бактериемия).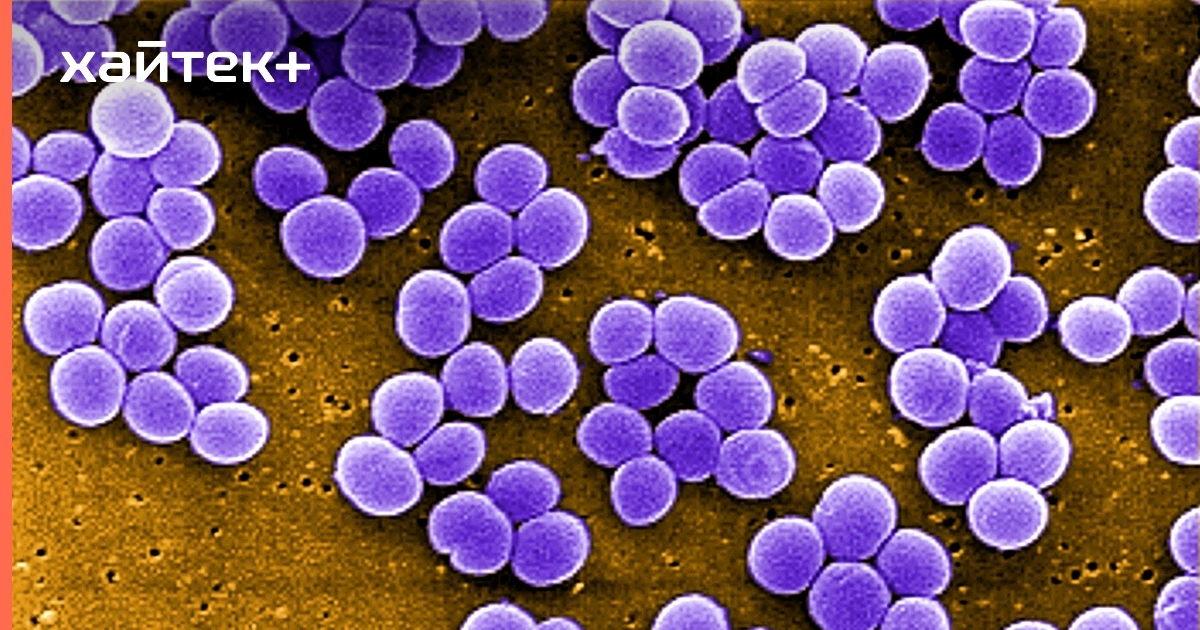 ИОХВ, вызванные МРЗС, встречаются у 1 — 33% людей, перенесших операцию, в зависимости от типа операции; они могут быть опасны для жизни, а также увеличивать продолжительность пребывания в стационаре.
ИОХВ, вызванные МРЗС, встречаются у 1 — 33% людей, перенесших операцию, в зависимости от типа операции; они могут быть опасны для жизни, а также увеличивать продолжительность пребывания в стационаре.
Мы не знаем, какая антибактериальная терапия является лучшей для человека с ИОХВ, вызванной МРЗС. Мы стремились разрешить эту неопределенность путем проведения тщательного поиска медицинской литературы, чтобы найти исследования, которые сравнивали разную антибактериальную терапию ИОХВ, вызванных МРЗС. Мы включали только рандомизированные контролируемые испытания, так как, если проводить их должным образом, они предоставляют лучшую информацию. Мы не ограничивали наш поиск клинических испытаний в зависимости от языка или года публикации. Два автора обзора независимо выявляли клинические испытания и извлекали информацию.
Мы нашли только одно клиническое испытание, в котором сравнили разную антибактериальную терапию ИОХВ, вызванных МРЗС. В этом испытании участвовало 59 человек, которые были госпитализированы вследствие развития ИОХВ, вызванных МРЗС. Тридцать участников в этом клиническом испытании получили антибиотик под названием линезолид, который можно принимать в виде таблеток или вводить в виде инъекций в вену (внутривенно). Остальные участники получили другой антибиотик под названием ванкомицин, который можно вводить только внутривенно. Тип(ы) хирургических процедур, которым подвергались участники, не были указаны. Эрадикация МРЗС произошла у большего числа людей, которые получили линезолид в сравнении с теми, кто получил ванкомицин. Было бы полезно, если бы эти заключения были подтверждены другими исследованиями. Это клиническое испытание не сообщило о других характеристиках эрадикации МРЗС этими антибиотиками, таких как:
Тридцать участников в этом клиническом испытании получили антибиотик под названием линезолид, который можно принимать в виде таблеток или вводить в виде инъекций в вену (внутривенно). Остальные участники получили другой антибиотик под названием ванкомицин, который можно вводить только внутривенно. Тип(ы) хирургических процедур, которым подвергались участники, не были указаны. Эрадикация МРЗС произошла у большего числа людей, которые получили линезолид в сравнении с теми, кто получил ванкомицин. Было бы полезно, если бы эти заключения были подтверждены другими исследованиями. Это клиническое испытание не сообщило о других характеристиках эрадикации МРЗС этими антибиотиками, таких как:
1. зажила ли рана быстро;
2. продолжительность пребывания в стационаре;
3. качество жизни и
4. превышает ли польза от лечения любые нежелательные побочные эффекты лекарства.
В целом, качество имеющихся доказательств было низким. В настоящее время мы не можем рекомендовать какой-либо конкретный антибиотик для лечения ИОХВ, вызванных МРЗС. Согласно доказательствам низкого качества этого одного небольшого исследования линезолид, по-видимому, лучше, чем ванкомицин для эрадикации МРЗС при ИОХВ, но, более полные [серьезные] последствия этого лечения неизвестны. Необходимы дальнейшие хорошо спланированные рандомизированные клинические испытания, чтобы идентифицировать лучшую антибактериальную терапию для ИОХВ, вызванных МРЗС.
Согласно доказательствам низкого качества этого одного небольшого исследования линезолид, по-видимому, лучше, чем ванкомицин для эрадикации МРЗС при ИОХВ, но, более полные [серьезные] последствия этого лечения неизвестны. Необходимы дальнейшие хорошо спланированные рандомизированные клинические испытания, чтобы идентифицировать лучшую антибактериальную терапию для ИОХВ, вызванных МРЗС.
Стрептококки во рту | Colgate®
О том, что зубной налет является причиной развития кариеса и других стоматологических заболеваний, известно уже давно. При изучении состава зубного налета в нем были обнаружены бактерии Streptococcus gordonii, относящиеся к S. viridans – группе альфа-гемолитических, или «зеленящих» стрептококков. Они образуют основу зубного налета и привлекают другие микроорганизмы полости рта, которые формируют сложные по своему составу бактериальные слои поверх созданной стрептококками липкой пленки.
В нашей статье вы найдете важную информацию об этой неприятной бактерии и о том, каким образом она может навредить не только стоматологическому, но и общему здоровью человека.
Стрептококки полости рта
Зеленящие стрептококки могут вызывать инфекции полости рта и других органов. Вся эта группа микроорганизмов, включая Streptococcus gordonii, относится к грамположительным бактериям, которые восприимчивы к воздействию моющих средств и антибиотиков. Однако в составе зубного налета эти бактерии становятся менее уязвимыми; они преобладают в микрофлоре полости рта и питаются углеводами, которые регулярно поступают с употребляемыми человеком продуктами и напитками.
Streptococcus gordonii в норме присутствуют в микрофлоре полости рта, но в тоже время являются и виновниками многих стоматологических проблем, например, кариеса, гингивита и пародонтита. Согласно исследованию, опубликованному в «Вестнике Санкт-Петербургского университета», стрептококки являются активными элементами биопленки полости рта и используют своеобразные стратегии выживания. Они способны прикрепляться к поверхности зубов и питаться углеводами, которые получают из нашей еды. Эти разносторонние бактерии процветают в интраоральной среде благодаря оптимальной для них температуре, благоприятному водородному показателю и присутствию слюны. Как объясняют эксперты, из сахаров, а именно, сахарозы, лактозы и глюкозы, стрептококки создают липкую пленку. Кроме того, питаясь этими сахарами, бактерии выделяют кислоты, которые вносят заметный вклад в развитие кариозного процесса.
Эти разносторонние бактерии процветают в интраоральной среде благодаря оптимальной для них температуре, благоприятному водородному показателю и присутствию слюны. Как объясняют эксперты, из сахаров, а именно, сахарозы, лактозы и глюкозы, стрептококки создают липкую пленку. Кроме того, питаясь этими сахарами, бактерии выделяют кислоты, которые вносят заметный вклад в развитие кариозного процесса.
Наиболее серьезные инфекции, связанные с бактериями Streptococcus viridans, возникают при проникновении этих микроорганизмов в другие части тела. Так, если эти бактерии окажутся в кровотоке, может развиться тяжелая инфекция внутренней выстилки сердца, эндокардит. Такое заболевание бывает смертельно опасным и зачастую требует госпитализации и внутривенного введения антибиотиков. Особенно высокому риску эндокардита подвергаются пациенты с ослабленной иммунной системой или проблемами с сердечным клапаном.
Как показывает обзор научной литературы, подготовленный российскими исследователями, плохая гигиена полости рта может негативно сказываться на системном здоровье человека и становиться причиной сердечно-сосудистых заболеваний, преждевременных родов или недостаточного веса новорожденных. В свою очередь, некоторые хронические болезни ухудшают стоматологическое здоровье, влияя на секрецию слюны и способность организма противостоять инфекциям.
В свою очередь, некоторые хронические болезни ухудшают стоматологическое здоровье, влияя на секрецию слюны и способность организма противостоять инфекциям.
Профилактика
Профилактика стоматологических и общих заболеваний, вызываемых Streptococcus viridans и другими бактериями, подразумевает тщательный уход за полостью рта. Для этого необходимо:
- дважды в день чистить зубы с помощью фторидсодержащей зубной пасты;
- ежедневно пользоваться зубной нитью;
- придерживаться правильного питания с низким содержанием углеводов;
- как минимум два раза в год посещать стоматолога и гигиениста стоматологического.
Состояние полости рта оказывает огромное влияние на весь организм. Чтобы сохранить и стоматологическое, и общее здоровье, необходимо взять под контроль оральную микрофлору. Для борьбы с бактериальным зубным налетом вам понадобятся не только терпение и прилежание, но и правильные инструменты. Одним из них может стать электрическая зубная щетка, которая эффективно удаляет бактерии, обеспечивая чистоту полости рта.
Одним из них может стать электрическая зубная щетка, которая эффективно удаляет бактерии, обеспечивая чистоту полости рта.
Да, бактерий стоит опасаться, но не нужно бояться вступать с ними в борьбу, ведь теперь вы знаете, что здоровые привычки и регулярная помощь стоматолога станут надежным залогом вашей победы!
Где живут микробы: 10 самых грязных мест в вашем доме :: Жилье :: РБК Недвижимость
Больше всего микробов живет на тех вещах, которые мы обычно упускаем из виду. Перед следующей уборкой советуем обратить внимание на десять самых грязных мест вашей квартиры
Фото: Vanveenjf/Unsplash
С точки зрения микробной заселенности сиденье унитаза — это не самое опасное место в доме. Есть множество других очагов бактерий, которые ежедневно контактируют с нашим организмом. Например, зубные щетки и игровые геймпады. В конце концов такое взаимодействие приводит к пищевым отравлениям и аллергическим реакциям. Тщательная уборка в этих местах поможет обезопасить семью от заболеваний, вызываемых микроскопическими организмами.
Есть множество других очагов бактерий, которые ежедневно контактируют с нашим организмом. Например, зубные щетки и игровые геймпады. В конце концов такое взаимодействие приводит к пищевым отравлениям и аллергическим реакциям. Тщательная уборка в этих местах поможет обезопасить семью от заболеваний, вызываемых микроскопическими организмами.
Редакция «РБК-Недвижимости» выбрала десять самых опасных вещей в квартире, которым следует уделить особое внимание.
Игровые рули и джойстики
Пульты от игровых приставок часто и подолгу контактируют с нашими руками, но при этом редко дезинфицируются. То же самое относится к смартфонам, компьютерным клавиатурам и мышкам. А если вы любите еще и перекусить во время игры, опасных бактерий будет намного больше. Тем самым вы создаете для них прекрасную питательную среду. Согласно исследованию ЮНИСЕФ, на каждые 100 кв. см игровых рулей и джойстиков приходится примерно 7,86 тыс. микробов. Это в пять раз больше, чем на ободке унитаза. Чтобы продезинфицировать устройство, извлеките из него батарейки и почистите ненужной зубной щеткой. Она должна быть сухой. После этого протрите поверхность геймпада тканью, смоченной в спиртовом или мыльном растворе.
Тем самым вы создаете для них прекрасную питательную среду. Согласно исследованию ЮНИСЕФ, на каждые 100 кв. см игровых рулей и джойстиков приходится примерно 7,86 тыс. микробов. Это в пять раз больше, чем на ободке унитаза. Чтобы продезинфицировать устройство, извлеките из него батарейки и почистите ненужной зубной щеткой. Она должна быть сухой. После этого протрите поверхность геймпада тканью, смоченной в спиртовом или мыльном растворе.
Подлокотники кресел и дивана
Чистить диваны и кресла нужно не только тогда, когда на обивку пролит напиток или рассыпаны крошки. Со временем там накапливается пыль и огромное количество болезнетворных микроорганизмов, среди которых — пылевые клещи. Эти паразиты могут спровоцировать приступ астмы, аллергию, ринит или дерматит. По данным ЮНИСЕФ, на каждых 100 кв. см подлокотников мягкой мебели обитает около 19,2 тыс. микробов. При этом на самом сиденье их в 12 раз меньше. Против микробов на мебели эффективна паровая очистка. Если у вас нет пароочистителя или паровой швабры, можно воспользоваться обычным пылесосом со щелевой насадкой. Особое внимание при этом уделите впадинам между сиденьем, спинкой и подлокотниками.
По данным ЮНИСЕФ, на каждых 100 кв. см подлокотников мягкой мебели обитает около 19,2 тыс. микробов. При этом на самом сиденье их в 12 раз меньше. Против микробов на мебели эффективна паровая очистка. Если у вас нет пароочистителя или паровой швабры, можно воспользоваться обычным пылесосом со щелевой насадкой. Особое внимание при этом уделите впадинам между сиденьем, спинкой и подлокотниками.
Кухонная раковина
Остатки пищи и теплая влажная среда в кухонной раковине — раздолье для микробов и грибков. Протирайте раковину после каждого мытья посуды и хотя бы раз в неделю обрабатывайте ее дезинфицирующим раствором. Особенно тщательно следует обработать слив: он считается самой грязной частью раковины. Не менее опасны поролоновые губки для посуды. Из-за высокой влажности и постоянного контакта с остатками пищи в их порах образуются целые колонии микроорганизмов. В ходе исследования Национального научного фонда США (NSF) 86% губок и тряпок дали положительный результат на дрожжи и плесень. В 75% образцов выявили кишечную палочку, еще в 18% — стафилококк. Эксперты рекомендуют менять губку не реже чем раз в неделю.
Разделочные доски
По подсчетам ученых, на поверхности разделочной доски микробов примерно в 200 раз больше, чем на ободке унитаза. Виной всему сырые рыба и мясо. Они содержат множество болезнетворных бактерий, которые гибнут только при термической обработке. Если у вас деревянная доска, на ней вдобавок может поселиться грибок. Старайтесь дезинфицировать доску не реже одного раза в неделю и каждые два-три месяца покупайте новую. Чтобы обезопасить семью, заведите минимум две разделочные доски: для свежего мяса и продуктов, которые употребляются в сыром виде. Например, для огурцов и листьев салата. А после мойки обязательно протирайте кухонные поверхности сухим полотенцем. Из-за влажности оставшиеся микроорганизмы могут выжить.
Мелкие крошки, пятна от соуса, разводы от пролитого супа, контейнеры с немытыми овощами — все это делает холодильник одним из самых антисанитарных мест в доме. Ученые подсчитали: на 1 кв. см здесь обитает около 7,85 тыс. бактерий, в числе которых есть опасные сальмонелла, листерия и кишечная палочка. Избавиться от них помогает регулярная влажная уборка. Освободите холодильник от продуктов и продезинфицируйте все полки и стенки раствором теплой воды и уксуса. Отдельной обработки требует резиновый уплотнитель, где созданы наиболее благоприятные условия для бактерий. Особенно важно следить за чистотой холодильника в летний период: из-за высоких температур скорость размножения микробов увеличивается.
Ванна и шторка для душа
Как и в случае с раковиной, в ванне больше всего бактерий сосредоточено у канализационного слива. Залейте чистящее средство в сливное отверстие и оставьте на 5–10 минут, после чего смойте водой. Во время следующей уборки также не забудьте обработать смеситель, межплиточные швы, насадку для душа и стык между ванной и стеной. Для этого подойдет раствор соды или лимонной кислоты. Еще один очаг бактерий — виниловая шторка для ванной. Внизу она обычно покрыта желтоватыми разводами — это скопления бактерий. Старайтесь менять занавеску как можно чаще или замените ее тканевой, которую можно стирать в машинке. Кроме того, очень важно следить за уровнем влажности воздуха и регулярно проветривать ванную комнату.
Миски для корма животных
Корм может часами находиться в мисках домашних животных. Это создает питательную среду для бактерий и негативно отражается на здоровье питомцев и их хозяев. В кормушках и поилках ученые обнаружили 473,82 тыс. бактерий на 10 кв. см. Особенно опасными считаются пластиковые и керамические миски: в них микробиологи нашли кишечную палочку и стафилококк. Наиболее безвредны изделия из нержавеющей стали и стекла. Миска для корма животных требует ежедневной чистки. Тщательно удалите остатки пищи с помощью горячей воды и моющего средства. Раз в неделю кормушку также необходимо замачивать в растворе отбеливателя. Залейте ее дезинфицирующей жидкостью на 10 минут, затем промойте водой и высушите на воздухе.
Дверные ручки и выключатели
Из-за частого и неизбежного использования дверные ручки становятся одним из наиболее грязных мест в доме. Это же относится к выключателям света и мебельным ручкам. Ученые из Вустерского политехнического института в США обнаружили 1,32 тыс. бактериальных колоний на 27 дверных ручках при оживленном университетском кампусе. Интересно, что уровень опасности напрямую зависит от типа ручки и материала, из которого она изготовлена. Британские исследователи выяснили: больше всего микробов скапливается на ручках рычажного типа. При этом медные ручки эффективно подавляют развитие бактерий. Возьмите за правило дезинфицировать их не реже одного раза в неделю. Для этого подойдут антибактериальные салфетки или спиртовой раствор.
По данным ученых из Манчестерского университета, на зубной щетке обитает более 100 млн бактерий, в том числе кишечная палочка и стафилококк. Она поглощает все виды микробов, летающих в ванной комнате. Например, при смывании унитаза образуется водно-воздушный аэрозоль, насыщенный бактериями. Лучший способ минимизировать риск их распространения — это закрывать крышку перед каждым смыванием и хранить зубную щетку подальше от унитаза. Дорожный футляр для этих целей не подойдет. В нем щетка надолго останется влажной, что увеличит риск возникновения новых бактерий. Держатель для зубной щетки необходимо мыть теплой водой и мылом не реже одного-двух раз в неделю. После этого протрите его дезинфицирующей салфеткой.
Спальный матрас
Матрас буквально кишит пылевыми клещами, грибковыми спорами и бактериями. Основа их рациона — хлопья мертвой кожи. К тому же тут тепло, темно и влажно. Ученые советуют менять матрас через каждые семь-восемь лет. За такой период в нем успевает накопиться в среднем 4,5 кг кожных роговых чешуек. Это провоцирует аллергические реакции — заложенность носа, слезы, чихание, обострение астмы. Вот почему так важно регулярно пылесосить матрас и очищать подушки от пыли. Чтобы продлить «жизнь» матраса, не забывайте регулярно менять постельное белье. Его следует стирать при высокой температуре и гладить утюгом. Для защиты матраса можно также использовать специальные чехлы с влагонепроницаемой поверхностью.
Сиалоаденит – симптомы и лечение воспаления слюнных желез
Сиалоаденит — это воспаление слюнных желез. В полости рта расположены три пары больших слюнных желез: околоушные, подчелюстные и подъязычные. Они выделяют слюну и выводят ее через специальные протоки в полость рта, чтобы обеспечить нормальное пищеварение. Слюна смягчает пищу, а также помогает ее проглотить. Воспалительный процесс не только затрудняет выработку слюны и процесс питания, но и доставляет немало неудобств в силу появления болезненных симптомов. Лечением болезни занимается врач в отделении челюстно-лицевой хирургии, а в ряде случаев и инфекционист.
Причины силаденита
По характеру причин воспаления сиалоаденит бывает эпидемическим и неэпидемическим. В первом случае речь идет об инфекциях, и самой частой причиной поражения слюнных желез является паротит, или свинка. При этом вирус передается воздушно-капельным путем от зараженного к здоровому человеку.
Сиалоадениты неэпидемического характера чаще всего связаны с закупоркой протоков желез. Такое нарушение может быть спровоцировано травмой, попаданием инородного тела, образованием камней — сиалолитиазом.
Существуют факторы, увеличивающие вероятность развития сиалоаденита. Среди них:
- нерегулярная или неправильная гигиена полости рта;
- системные, соматические заболевания, приводящие к изменению состава и вязкости слюны;
- перенесенные инфекционные заболевания — вирусный энцефалит, грипп, ОРВИ и пр.;
- перенесенные оперативные вмешательства.
По локализации выделяют односторонний и двусторонний сиалоаденит, а по характеру воспаления патология может быть серозной, гнойной и гангренозной.
Симптомы заболевания
К основным симптомам сиалоаденита относят следующие:
- боль во время жевания;
- краснота, отек щеки, шеи;
- нарушение вкусового восприятия;
- неприятный привкус во рту;
- сухость слизистых оболочек;
- общее ухудшение самочувствия;
- затруднение при открывании рта.
При остром сиалоадените симптомы нарастают быстро и могут также быстро утихать. Однако при отсутствии должного лечения болезнь может приобрести хронический характер, поэтому даже при улучшении самочувствия важно обратиться к стоматологу.
Отсутствие терапии может стать причиной осложнений, к самым распространенным из которых относят образование гнойников (абсцессов), вторичное инфицирование — присоединение бактериальной инфекции к грибковой и др. Это потребует более серьезного вмешательства и длительного лечения, поэтому откладывать визит к врачу не стоит.
Особенности диагностики
Диагностика острого и хронического сиалоаденита начинается с осмотра полости рта. Врач отметит увеличение слюнных желез, определит характер выделений. При подозрении на абсцесс может потребоваться УЗИ. Лабораторные исследования помогут оценить общее состояние, тяжесть воспалительного процесса и верно подобрать лечение. При наличии гнойных выделений врач назначит бактериологический посев, чтобы определить флору и возбудитель заболевания и правильно подобрать антибактериальную терапию.
Иногда могут потребоваться такие методы диагностики, как:
- КТ черепной коробки;
- биопсия слизистой;
- ПЦР-исследования;
- Рентгенография, МРТ слюнных желез и пр.
Это позволит уточнить природу заболевания, исключить возможные тяжелые патологии и осложнения.
Методы лечения
Острые формы сиалоаденита необходимо лечить. Врач назначит лекарственные средства, усиливающие выделение слюны, а также антибактериальные препараты и антисептики для полоскания. Также дополнением может служить физиотерапия, например, УВЧ и лазерное воздействие. Облегчение при комплексном подходе может наступать уже на третьи сутки, а на 7−8-й день наступает полное выздоровление.
Лечение сиалоаденита предусматривает соблюдение гигиены полости рта. Важно чистить зубы не только дважды в день, но и после каждого приема пищи. Для облегчения жевания пищу лучше делить на небольшие кусочки. Не стоит употреблять горячую еду и напитки, пища должна быть комфортной температуры.
В качестве симптоматической терапии могут выступать жаропонижающие, обезболивающие средства. При их неэффективности и сильных болях могут проводят новокаиновые блокады.
Хронические формы болезни протекают упорнее, а потому и лечатся дольше. Оперативное лечение требуется при наличии таких показаний, как структурные изменения слюнных желез. Может быть использована гальванация — воздействие током, удаление камней, дренирование железы для удаления содержимого и очищения тканей. Удаление является крайней мерой, в большинстве случаев врачи стараются сохранить слюнные железы. Лечение проводится в условиях челюстно-лицевой хирургии.
При калькулезном силоадените возможно только хирургическое лечение: важно удалить камень, обработать слюнную железу с помощью антисептических средств.
Сиалоаденит у детей
Сиалоаденит нередко встречается у детей, при этом причиной болезни может быть не только паротит, но и цитомегаловирусная инфекция. В этом случае врач подберет специфическое лечение основного недуга.
При бактериальной природе заболевания показано лечение антибиотиками, активными в отношении грамположительных бактерий из рода стафилококков. Также врач подберет подходящие антисептики для полоскания рта. К общим рекомендациям относят коррекцию образа жизни, чтобы обеспечить увлажнение и стимуляцию повышенного слюноотделения. Помогут следующие меры:
- теплые компрессы;
- мягкий массаж воспаленной железы;
- тщательная гигиена полости рта;
- употребление лимонного сока, кислых жевательных конфет и других продуктов, стимулирующих выработку слюны.
При лечении сиалоаденита специалист может порекомендовать рассасывать кусочек лимона или другого кислого продукта.
При неэффективности мер и наличии показаний может быть выполнено хирургическое вмешательство. Иногда показана поверхностная паротидэктомия — иссечение подчелюстной железы. Однако это крайняя мера, врач постарается сохранить собственные ткани и справиться с воспалением без хирургического вмешательства.
Возможные осложнения
Заболевание не несет в себе серьезной опасности для здоровья и жизни, но существенно ухудшает общее состояние и может стать причиной осложнений при отсутствии своевременного подходящего лечения. К основным последствиям относят:
- распространение гнойного процесса и формирование воспалительных заболеваний полости рта;
- присоединение вторичной инфекции;
- паротит;
- тромбофлебит;
- медиастинит — воспаление средостения;
- склеивание стенок слюнной железы, что приводит к полной неработоспособности и необходимости удаления;
- сепсис с поражением слизистых оболочек жизненно важных органов и др.
Именно поэтому и взрослым, и детям важно своевременно обратиться к стоматологу и пройти курс лечения.
Особенности профилактики
Чтобы предупредить сиалоаденит, важно отказаться от курения, придерживаться здорового образа жизни, своевременно санировать полость рта. Лечением общих инфекций и воспалительных заболеваний полости рта должны заниматься только квалифицированные специалисты.
Болезни языка у детей
Состояние языка пациента издавна являлось одним из маркеров для установления диагноза врачами. Ведь еще до того, как у пациента ярко проявляются симптомы определенной болезни, язык часто «посылает» сигнал о нарушениях в организме. Именно поэтому о том, если белый язык и что это значит, пациенты часто спрашивают у специалистов.
Еще в древности считалось, что человека нельзя назвать здоровым до тех пор, пока его язык не приобретет здоровый вид. Белый налет появляется, если нарушаются процессы ороговения клеток нитевидных сосочков. Вследствие этого количество роговых масс увеличивается, они становятся толстыми, их сложно очистить.
Как выглядит язык в нормальном состоянии?
- Размеры средние, не увеличен.
- Цвет поверхности бледно-розовый.
- Умеренная влажность, умеренно выражены сосочки.
- Нормальная чувствительность, язык нормально функционирует.
- Допустимый вариант — бело-розовый налет, который легко чистить.
- Неприятный запах отсутствует.
Изменения, по поводу которых стоит беспокоиться.
- Размеры изменяются, орган отекает, и на нем могут быть видны отпечатки зубов.
- Меняется цвет спинки языка на сероватый, желтый, белый либо другой, а боковые поверхности краснеют.
- Отмечается сухость.
- Сосочки на языке, особенно на корне, увеличиваются, они выглядят, как небольшие пятнышки красного цвета.
- Постоянно чувствуется жжение, а также беспокоит боль, нарушается восприятие вкуса, присутствует ощущение раздражения и волоса во рту.
- Отмечается обложенность — образуется обильный налет, который очень трудно очистить. Через некоторое время после удаления человек отмечает, что язык снова покрылся налетом.
- Появляется не только белый налет на языке: запах изо рта становится неприятным.
Причины изменений языка у взрослых и детей могут быть следующими.
- Непосредственно поражения языка, острые и хронические: воспалительные процессы, влияние лекарственных препаратов.
- Разнообразные болезни — инфекционные, грибковые, онкологические, недуги внутренних органов, дисбактериоз, гиповитаминоз и др.
- Другие: неправильный подход к гигиене, курение, потребление алкоголя, неправильно подобранные средства гигиены, потребление пищи белого цвета.
Глоссит — внешнее воспаление тканей языка — поверхностное или глубокое. Характер и степень изменения определяется не только формой недуга, но и состоянием всего организма. Возникает в результате нарушения капиллярного кровообращения в слизистой. Причиной может стать травма (порез, ожог кипятком), с образованием ранок. Как правило, это вызывает лишь неприятные ощущения, и быстрый процесс регенерации обеспечивает слюна, обладающая бактериостатическим действием.
Наиболее частой причиной болезни слизистой оболочки полости рта и языка значится действие патогенной микрофлоры: вирусы герпеса, стафилококки, стрептококки, дрожжеподобные грибы.
Если же на языке отображаются болезни других органов в организме, это является симптомами и лечить необходимо первопричину возникновения недуга.
Тем не менее, следует понимать, что даже постоянный налет — это всего лишь вторичный признак болезни, поэтому делать выводы о заболеваниях, основываясь только на нем, нельзя. Диагностику и лечение заболеваний полости рта у взрослых и детей, прежде всего, проводят врачи общей практики — терапевт и педиатр, и, конечно же, стоматолог. Если существует такая необходимость, врач направляет пациента к другим специалистам — инфекционисту, гастроэнтерологу и др.
Также в ходе обследования необходимо сдать анализы крови и мочи. При необходимости проводится бактериальный посев налета со слизистой. Иногда назначаются и другие анализы.
Среди форм патологических процессов языка, характерных для детского организма можно выделить:
- гальванический стоматит;
- географический язык у ребенка.
Гальванический стоматит — проявляется как следствие наличия в полости рта металлических протезов, брекетов, скоб и т. д. При таком заболевании появляется налет белого цвета, а также маленькие пятна-пупырышки. При тяжелом течении болезни отмечаются эрозии и жжение. Если протезы сделаны некачественно, отпечатки зубов появляются по бокам, и в итоге постоянные следы зубов могут спровоцировать появление раздражения. Также подобное может отмечаться, если у пациента неправильный прикус. В таком случае причины отпечатков зубов на языке по бокам должен определить стоматолог или ортодонт и устранить их.
Язвы на языке, причины которых связаны с разными видами стоматита, исчезают, если практиковать правильное лечение. О том, как лечить язвы, должен рассказать врач, определив особенности течения болезни.
Географический язык у ребенка — самая частая причина для беспокойства родителей, болезнь слизистой оболочки языка воспалительно-дистрофического характера. Проявляется так: на слизистой оболочке языка появляются участки десквамации (чешуйчатого шелушения) эпителия красного цвета, которые обведены ободом отслаивающегося эпителия белого оттенка. Это заболевания среди детей встречается довольно часто.
Географический язык становится результатом нарушения питания тканей языка. На сегодня среди медиков нет точного ответа, по каким причинам происходит данное нарушение. Но отмечена связь между возникновением рассматриваемой болезни и болезнями ЖКТ:
- глистная инвазия;
- заболевания почек;
- печени;
- поджелудочной железы;
- селезенки.
При прорезывании зубов у малышей часто появляется «географический язык». Он бывает часто у девочек подросткового возраста, когда наступает менструация (или перед ней). Эта особенность может сопровождать ребенка по жизни или же пройти позже. Географический язык у детей может стать результатом анемии и авитаминоза. Также среди причин данной болезни выделяют инфекционные болезни в острой форме, вегетативно-эндокринные изменения, коллагенозы. Также важное значение имеют факторы наследственности.
Эпителий географического языка может слущиваться 2–3 дня минимум и 3–4 месяца максимум. Но в некоторых случаях он слущивается еще дольше. При этом ребенок может ничего не ощущать, его ничего не беспокоит. При усилении слущивания эпителия появляется ощущение покалывания, жжения или пощипывания на языке, которые становятся более сильными во время приема пищи.
Отмечают реакцию языка на острое, пряное, горячее. Иногда у ребенка может возникнуть расстройство вкусовых ощущений. К нарушениям вкусовых расстройств при этом можно отнести утрату или извращение восприятия некоторых вкусовых раздражителей, возникновение определенного вкуса во рту без причины. Например, ребенок может ощущать вкус цитрусовых, хотя он их не ест в данный момент. Нарушения вкусовых расстройств при географическом языке у детей — явление редкое. К тому же, эти симптомы могут свидетельствовать о другом заболевании или нарушении.
Очаги слущивания на языке не покрыты нормальной слизистой, что лишает их защиты от инфекций. Географический язык покрывается трещинками, что вызывает утрудненное глотание. Потом увеличиваются подчелюстные лимфатические узлы.
Если географический язык стал проявлением изменений в организме, о которых сказано выше, лечение не назначают, так как он пройдет сам по себе. Если же есть параллельные болезни желудочно-кишечного тракта, глистная инвазия и т. п., то целью терапии должно быть лечение от основного заболевания.
После установления причины нужно провести абсолютную санацию полости рта. Лечат кариес, проводя удаление зубных камней и т. д. Если при географическом языке у ребенка есть беспокоящие ощущения, то врачи могут назначить обезболивающие препараты. Боль снимают также ванночки из стерильного подсолнечного масла. Ванночку делают на 15–20 минут. Для стерилизации масла его нужно кипятить 20 минут на водяной бане, дать остыть.
Из рациона ребенка исключают такую еду (чтобы избежать раздражения языка):
- горячее;
- грубые блюда;
- соленые;
- с большим количеством приправ;
- лед.
При появлении инфекции на фоне географического языка может понадобиться лечение антибиотиками — по назначению лечащего врача.
Говоря о профилактике заболеваний или различного рода изменений со стороны языка, не следует беспечно относиться к кариесу у ребенка, даже если он возник на молочных зубах. Важно вовремя лечить или удалять больные зубы. Если вы заметили у ребенка кариес или другие непонятные проявления на зубах, это повод для визита к стоматологу. Учите ребенка соблюдать гигиену зубов и языка.
Чистить зубы лучше пастой, а не порошком. В порошках содержится ментол или мятное масло, которые могут негативно повлиять на состояние языка. Детям лучше всего применять специальные пасты для детей. При ощущении сухости нужно полоскать рот, это обязательно нужно делать перед отходом ко сну и после еды. Для полоскания можно применять отвары трав. С этими целями покупают зверобой, ромашку, календулу, шалфей. В аптеках есть гигиенические зубные эликсиры для полоскания зубов.
При ощущении сухости на языке можно прикладывать к нему смоченные персиковым или вазелиновым маслом марлевые салфетки. Их также смачивают несоленым сливочным маслом или рыбьим жиром. Салфетку оставляют на языке не дольше, чем на 5 минут. Избегайте приема слишком горячей и слишком холодной пищи. Подросткам лучше всего избавиться от вредных привычек — прежде всего, от курения и употребления алкоголя.
Хорошей профилактикой станет изменение рациона питания и применение витаминных добавок. Если причиной появления микротрещин являются плохо пригнанные зубные протезы, это должно быть исправлено дантистом.
Стафилококковый синдром ожоговой кожи | Johns Hopkins Medicine
Что такое стафилококковый синдром ошпаренной кожи у детей?
Стафилококковый синдром ошпаренной кожи (SSSS) — серьезная кожная инфекция. Инфекция вызывает шелушение кожи на больших участках тела. Похоже, кожа обожжена или обожжена горячей жидкостью. Чаще встречается летом и осенью.
Что вызывает SSSS у ребенка?
Обычно это вызвано инфекцией, вызванной бактериями Staphylococcal aureas.Бактерии выделяют яд (токсины), которые вызывают волдыри и шелушение кожи.
Какие дети подвержены риску SSSS?
Это может произойти в любом возрасте, но дети в возрасте до 5 лет подвергаются наибольшему риску. Другие факторы риска включают:
- Слабая иммунная система
- Длительное (хроническое) заболевание почек или почечная недостаточность
Какие симптомы СССН у ребенка?
Симптомы могут проявляться у каждого ребенка по-разному.Они могут включать:
- Суетливость (раздражительность)
- Усталость
- Лихорадка
- Покраснение кожи
- Волдыри, наполненные жидкостью, которые легко лопаются и оставляют участок влажной кожи, который вскоре становится нежным и болезненным
- Большие листы верхнего слоя кожи могут отслаиваться
Симптомы стафилококкового синдрома ошпаренной кожи могут быть такими же, как и при других состояниях здоровья. Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностируется СССС у ребенка?
Медицинский работник спросит о симптомах и истории болезни вашего ребенка. Он или она проведет медицинский осмотр вашего ребенка. Ваш ребенок также может сдать анализы, например:
- Биопсия кожи. Крошечный образец кожи берется и исследуется под микроскопом. Замороженный разрез можно сделать быстро, чтобы подтвердить диагноз.
- Культуры. Это простые тесты для проверки на наличие бактерий. Посевы могут быть сделаны из крови, мочи, носа и горла, а также кожи.У новорожденных также можно сделать посев на пупок.
Как лечится SSSS у ребенка?
Лечащий врач вашего ребенка разработает лучший план лечения для вашего ребенка на основе:- возраста вашего ребенка, общего состояния здоровья и истории болезни
- Насколько тяжелое состояние вашего ребенка
- Насколько хорошо ваш ребенок справляется с определенными лекарствами, методами лечения или терапии
- Если ожидается ухудшение состояния вашего ребенка
- Мнение медицинских работников, обеспечивающих уход за вашим ребенком
- Ваше мнение и предпочтения
Скорее всего, вашему ребенку потребуется лечение в больнице.Он или она может находиться в ожоговом отделении больницы. Это потому, что лечение похоже на лечение ребенка с ожогами. Или ваш ребенок может лечиться в отделении интенсивной терапии (ОИТ). Лечение может включать:
- Антибиотик, вводимый внутривенно в вену
- Внутривенные жидкости для предотвращения обезвоживания
- Питание через зонд изо рта в желудок (назогастральное питание), при необходимости
- Использование кремов или мазей для кожи и повязок
- Обезболивающие
Какие возможные осложнения СССС у ребенка?
Дети, которых лечат сразу же, обычно выздоравливают без рубцов или других проблем.Но в некоторых случаях могут возникнуть осложнения:
- Потеря жидкости, вызывающая обезвоживание и шок, как у ожогового пациента
- Обострение инфекции
- Рубцы
- Смерть
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Немедленно позвоните поставщику медицинских услуг, если у вашего ребенка покраснение и волдыри на коже. Если поставщик медицинских услуг недоступен, обратитесь в отделение неотложной помощи.
Основные сведения о стафилококковом синдроме ошпаренной кожи у детей
- Синдром ошпаренной кожи стафилококка обычно возникает в результате бактериальной инфекции .
- У детей заболевание обычно начинается с нервозности (раздражительности), усталости (недомогания) и повышения температуры тела. Далее следует покраснение кожи.
- Заболевание может быть опасным для жизни и требует лечения.
- Лечение обычно требует пребывания в больнице, часто в ожоговом отделении или отделении интенсивной терапии.
- Лечение включает прием антибиотиков, замену жидкости и уход за кожей.
- Дети, получившие своевременное лечение, обычно выздоравливают без рубцов или осложнений.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку.Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с лечащим врачом вашего ребенка в нерабочее время.Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Изображение месяца — Диагностика | Дерматология | JAMA Педиатрия
Развязка и обсуждение: стафилококковый синдром ожоговой кожи
Клинический диагноз синдрома ошпаренной кожи стафилококка (SSSS) был поставлен на основании диффузной болезненной эритродермии и повышенной эритемы складок кожи (рис. 1).Отличительными чертами, отличавшими это от стрептококковой скарлатины, были нежная на ощупь кожа и отсутствие клубничного языка или небной экзантемы. Пациент начал получать внутривенный клиндамицин фосфат при поступлении с клиническим диагнозом SSSS. В течение следующих нескольких дней боль уменьшилась, вокруг глаз и рта наблюдалось отслоение кожи, и вся кожа постепенно подверглась десквамации, что еще раз подтвердило наш диагноз (рис. 2). Выздоровление прошло без осложнений, без вторичной кожной инфекции.
Рисунок 1.
Пятилетняя девочка с диффузной эритемой лица, шеи, груди и правой верхней конечности. Также наблюдается шелушение кожи уха, уголков рта и груди.
Рис. 2.
Другой пациент с шелушением кожи вокруг глаз, губ и шеи.
Синдром ошпаренной кожи стафилококка — редкое дерматологическое заболевание, связанное со стафилококковой инфекцией.Mockenhaupt et al. 1 сообщили о заболеваемости от 0,09 до 0,13 случаев на 1 миллион человек. После начального продрома конъюнктивита или боли в горле появляется болезненная сыпь, эритематозная, диффузная и обычно наиболее заметная в областях изгиба. Симптомы проходят через 2 недели, а пораженные участки заживают без рубцов. 2
Синдром Стивенса-Джонсона, токсический эпидермальный некролиз (ТЭН), целлюлит, рожа и скарлатина должны учитываться при дифференциальной диагностике.Наиболее важным дерматологическим заболеванием, которое следует учитывать, является TEN, так как он имеет общий уровень смертности 30%, 3 , тогда как SSSS имеет уровень смертности у детей около 4%. 2 Токсический эпидермальный некролиз обычно возникает из-за лекарственной реакции, обычно вызываемой ароматическими противосудорожными средствами, ламотриджином, сульфонамидными антибиотиками, аллопуринолом, дапсоном или пироксикамом. 4 Синдром ошпаренной кожи стафилококка обычно возникает у детей, и 98% случаев приходится на детей в возрасте 6 лет и младше. 2 Отличительными клиническими признаками между TEN и SSSS являются наличие поражения слизистой оболочки и наличие признака Никольского (волдыри легко распространяются при приложении горизонтального тангенциального давления к коже) только в пораженных областях в TEN, тогда как в SSSS есть слизистая оболочка отсутствует, а признак Никольского также присутствует на незаметных участках. 5
В то время как инфекция Staphylococcus aureus является основной причиной SSSS, экзотоксины ETA и ETB ответственны за клинические симптомы SSSS.ETA связывается с филлагрином в гранулированном слое. Это связывание разрушает десмосомы в эпидермальном слое, что затем приводит к расщеплению эпидермиса. 2 У маленьких детей нет антител к этим токсинам. В исследовании Patel and Finlay 2 только 41% детей в возрасте от 2 до 5 лет имели антитела к ETA, тогда как 91% взрослых старше 40 лет имели антитела к ETA. Биопсия кожи — золотой стандарт диагностики. Гистопатологически TEN имеет эпидермальный некроз с сохранением дермы, тогда как SSSS показывает внутриэпидермальное и подкорнеальное деление. 6
Наиболее важным фактором при ведении SSSS является искоренение основной инфекции и сопутствующая поддерживающая терапия. Клиндамицин может помочь устранить стафилококковое заболевание при инфицировании чувствительными штаммами, а также есть доказательства того, что он может ингибировать образование токсинов. 7 , 8 Помимо устранения очага инфекции, антибиотики могут помочь предотвратить суперинфекцию, которая может возникать вторично по отношению к разрушению эпидермального барьера.Профилактика суперинфекции имеет первостепенное значение, поскольку значительно возрастает риск смертности. Антибиотики следует вводить внутривенно при расплывчатых и широко распространенных симптомах. 6 Раннее распознавание и своевременная поддерживающая терапия наряду с антимикробной терапией улучшают результаты у пациентов с SSSS.
Вернуться в.
Для корреспонденции: Дипа Мукундан, доктор медицины, Отделение инфекционных заболеваний, Медицинский колледж Университета Толедо, 2222 Cherry St, Ste 2300, Toledo, OH 43608 ([email protected]).
Принята к публикации: 1 августа 2008 г.
Вклад авторов: Концепция и дизайн исследования : Чанг и Мукундан. Сбор данных : Чанг и Мукундан. Составление рукописи : Чанг и Мукундан. Критический пересмотр рукописи для важного интеллектуального содержания : Мукундан. Наблюдение за учебой : Мукундан.
Раскрытие финансовой информации: Не сообщалось.
1.Мокенгаупт Мидзко MGrosber MSchopf ENorgauer J Эпидемиология стафилококкового синдрома ошпаренной кожи в Германии. J Invest Dermatol 2005; 124 (4) 700-703PubMedGoogle ScholarCrossref 2.Patel GKFinlay А.Ю. Стафилококковый синдром ошпаренной кожи: диагностика и лечение. Am J Clin Dermatol 2003; 4 (3) 165-175PubMedGoogle ScholarCrossref 4.Ноулз SRShear NH Распознавание и лечение тяжелых кожных реакций на лекарства. Dermatol Clin 2007; 25 (2) 245–253PubMedGoogle ScholarCrossref 5. Мейслин HWGuisto JA Инфекции мягких тканей. Маркса Дж. Хокбергер RWalls R Неотложная медицина Розена: концепции и клиническая практика. 6-е изд. Сент-Луис, Мосби, 2006; Google Scholar7, Russell Н.Е. Пачорек RE Клиндамицин в лечении стрептококковых и стафилококковых синдромов токсического шока. Ann Pharmacother 2000; 34 (7-8) 936- 939PubMedGoogle ScholarCrossref 8. Стивенс DLMa YSalmi DBMcIndoo EWallace RJBryant AE Влияние антибиотиков на экспрессию генов экзотоксинов, связанных с вирулентностью, у метициллин-чувствительных и метициллин-устойчивых Staphylococcus aureus. J Инфекция Dis 2007; 195 (2) 202–211PubMedGoogle ScholarCrossref% PDF-1.4 % 107 0 obj> эндобдж xref 107 88 0000000016 00000 н. 0000002672 00000 н. 0000002769 00000 н. 0000002812 00000 н. 0000003002 00000 п. 0000003489 00000 н. 0000003830 00000 н. 0000004288 00000 п. 0000004504 00000 н. 0000004916 00000 н. 0000005600 00000 н. 0000005994 00000 н. 0000006241 00000 н. 0000006533 00000 н. 0000006635 00000 н. 0000006735 00000 н. 0000006858 00000 н. 0000007552 00000 н. 0000008457 00000 н. 0000008684 00000 н. 0000009053 00000 н. 0000009717 00000 н. 0000010613 00000 п. 0000010736 00000 п. 0000010974 00000 п. 0000011225 00000 п. 0000011326 00000 п. 0000011753 00000 п. 0000012001 00000 п. 0000012936 00000 п. 0000013624 00000 п. 0000013901 00000 п. 0000014287 00000 п. 0000014957 00000 п. 0000015062 00000 п. 0000015571 00000 п. 0000015676 00000 п. 0000016140 00000 п. 0000016176 00000 п. 0000016462 00000 п. 0000016844 00000 п. 0000017792 00000 п. 0000018955 00000 п. 0000019760 00000 п. 0000057622 00000 п. 0000058302 00000 п. 0000094158 00000 п. 0000094629 00000 п. 0000094723 00000 п. 0000094918 00000 п. 0000095199 00000 п. 0000095385 00000 п. 0000097674 00000 п. 0000098141 00000 п. 0000100745 00000 н. 0000103607 00000 н. 0000106276 00000 н. 0000108296 00000 н. 0000113534 00000 н. 0000115205 00000 н. 0000121216 00000 н. 0000122624 00000 н. 0000122881 00000 н. 0000123868 00000 н. 0000123962 00000 н. 0000124158 00000 н. 0000124440 00000 н. 0000124626 00000 н. 0000125136 00000 н. 0000125257 00000 н. 0000125746 00000 н. 0000125856 00000 н. 0000126336 00000 н. 0000126444 00000 н. 0000126933 00000 н. 0000127046 00000 н. 0000127535 00000 н. 0000127648 00000 н. 0000128137 00000 н. 0000128250 00000 н. 0000128739 00000 н. 0000128852 00000 н. 0000129338 00000 н. 0000129448 00000 н. 0000129930 00000 н. 0000130036 00000 н. 0000130559 00000 н. 0000002056 00000 н. трейлер ] >> startxref 0 %% EOF 194 0 obj> поток xb«d`d`g`P bÁ PA gl = ~ q DȁNlᫎ.F6s Xj [άro9L (Zɥ ‘ٮ B’jmn7 $ = S1 ~ dUn +9 (H $ * VY) VTuqƬoD 3
Стафилококковый синдром ошпаривания кожи — NORD (Национальная организация по редким заболеваниям)
СТАТЬИ В ЖУРНАЛЕ
Handler MZ, Schwartz RA. Стафилококковый синдром ошпаренной кожи: диагностика и лечение у детей и взрослых. J Eur Acad Dermatol Venereol. 2014; 28: 1418-1423. http://www.ncbi.nlm.nih.gov/pubmed/24841497
Oliveira AR, Aires S, Faria C, Santos E. Синдром ошпаривания кожи стафилококком. BMJ Case Rep.2013; 2013. http://www.ncbi.nlm.nih.gov/pubmed/23761500
Conway DG, Lyon RF, Heiner JD. Шелушащаяся сыпь; стафилококковый кожный синдром. Ann Emerg Med. 2013; 61: 118, 129. http://www.ncbi.nlm.nih.gov/pubmed/23260687
Kress DW. Неотложная помощь детской дерматологии. Curr Opin Pediatr. 2011; 23: 403-406. http://www.ncbi.nlm.nih.gov/pubmed/21670682
Berk DR, Bayliss SJ. MRSA, стафилококковый синдром ошпаренной кожи и другие чрезвычайные бактериальные заболевания кожи. Педиатр, 2010; 39: 627-633.http://www.ncbi.nlm.nih.gov/pubmed/20954609
Patel NN, Patel DN. Стафилококковый синдром ошпаренной кожи. Am J Med. 2010; 123: 505-507. http://www.ncbi.nlm.nih.gov/pubmed/20569752
Коул С., Газвуд Дж. Диагностика и лечение импетиго. Я семейный врач. 2007; 75: 859-864. http://www.ncbi.nlm.nih.gov/pubmed/17390597
Stanley JR, Amagai M. Pemphigus, буллезное импетиго и стафилококковый ошпаренный кожный синдром. N Engl J Med.2006; 355: 1800-1810. http: //www.ncbi.nlm.nih.gov / pubmed / 17065642
Mockenhaupt M, Idzko M, Grosber M, Schopf E, Norgauer J. Эпидемиология стафилококкового синдрома ошпаренной кожи в Германии. J Invest Dermatol. 2005; 124: 700-703. http://www.ncbi.nlm.nih.gov/pubmed/15816826
Patel GK, Finlay AY. Стафилококковый синдром ошпаренной кожи: диагностика и лечение. Am J Clin Dermatol. 2003; 4: 165-175. http://www.ncbi.nlm.nih.gov/pubmed/12627992
ИНТЕРНЕТ
King RW, Carone HL, de Saint Victor PR. Стафилококковый синдром ожоговой кожи.Medscape. Обновлено: 18 мая 2017 г. Доступно по адресу: http://emedicine.medscape.com/article/788199-overview Проверено 25 сентября 2018 г.
Dhar AD. Стафилококковый синдром ожоговой кожи. Руководство Merck Professional Edition. Август 2017 г. Доступно по адресу: http://www.merckmanuals.com/professional/dermatologic_disorders/bacterial_skin_infections/staphylococcal_scalded_skin_syndrome.html Проверено 25 сентября 2018 г.
Обзор кожных заболеваний лошадей
Когда целостность кожи лошади нарушена , проблема заключается не только в месте раздражения, но и в общем состоянии здоровья лошади, поскольку иммунный барьер нарушен.
Кожные заболевания лошадей распространены круглый год, хотя некоторые из них могут носить сезонный характер. Они могут быть вызваны инфекционными агентами (например, бактериями, вирусами, грибами, паразитами) или раздражителями окружающей среды. Вот некоторые важные кожные заболевания и состояния, встречающиеся у лошадей.
ДерматофитозДерматофитоз, или инфекция стригущего лишая, обычно проявляется в виде коркового дерматоза с выпадением волос и круговыми поражениями на теле.
«Иногда вы видите поражения, которые выглядят почти как улей», — говорит Кристин Риз, DVM, DACVD, ветеринарный дерматолог, практикующий в ветеринарной клинике Hillside в Далласе.«Поскольку существуют различные виды грибов стригущего лишая, лучший метод диагностики заболевания — это посев на грибок, который также помогает определить потенциальный источник», — говорит она.
Например, полезно знать, заразилась ли лошадь стригущим лишаем, обнаруженным в земле ( Microsporum gypsum ). «Если это так, вы можете более агрессивно отбеливать или обрабатывать землю или пол стойла», — говорит Рис.
Стригущий лишай часто встречается у большинства животных и является зоонозным, поэтому легко передается от человека к человеку.Если это тип, который обычно наблюдается у кошек, оцените любых амбарных кошек, чтобы определить, есть ли у них кожные повреждения, которые тем самым передают его лошадям. Заражение стригущим лишаем, похоже, не зависит от вида — в отличие от инфекций, вызываемых вшами или другими организмами, — поэтому оно может быть неизбирательным.
«Обычно вы видите это у животных, находящихся в стрессе, или у тех, чья иммунная система немного ослаблена; поэтому это чаще встречается у старых или молодых лошадей», — говорит Рис.
Более того, это может быть трудно лечить, так как организм может задерживаться.Таким образом, если лошади используют гвоздики или вспомогательные средства для ухода, стригущий лишай может легко распространиться среди лошадей. «Нужно относиться к окружающей среде как к источнику инфекции, что так же важно, как и лечение животного», — говорит Рис.
Рис обычно лечит местными средствами. Миконазол действует немного лучше, чем кетоконазол, хотя Рис называет последний разумной альтернативой. (Примечание: сообщалось, что у мелких животных некоторые грибковые инфекции устойчивы к кетоконазолу.) Если владелец не хочет мыть лошадь шампунем два-три раза в неделю, можно использовать известково-серную пасту, отмечает Рис. .Хотя он имеет резкий запах тухлого яйца, он эффективен против грибков, бактерий и паразитов в более высоких концентрациях.
Пероральный гризеофульвин также можно использовать для лечения стригущего лишая, хотя Риз говорит, что не проводила фармакокинетических исследований его использования. Тербинафин — еще один вариант, но побочные эффекты могут включать повышение активности ферментов печени. Иногда используется флуконазол.
Staphylococcus aureus инфекцияЭти бактерии могут вызывать нагревание и болезненность кожи; очаговые корки чаще всего встречаются в области пясти, но подобные поражения могут возникать и на других участках кожи.Метициллин-устойчивый S. aureus (MRSA) вызывает беспокойство у лошадей.
Рис отмечает, что некоторые лошади, у которых рецидивирующие инфекции Staphylococcus , по-видимому, наиболее подвержены риску заражения MRSA, особенно те, которые неоднократно получали различные антибиотики.
А так как бактерии являются зоонозными, лошади могут заразиться MRSA от своих людей, особенно тех, кто работает в сфере здравоохранения, и могут переносить бактерии в стойло через носовые проходы.Поскольку бактерии являются зоонозными, людям, работающим с пораженной лошадью, следует надевать толстые латексные перчатки.
Лошади обычно заражаются оппортунистическими вторичными инфекциями, которые приводят к кожному зуду, особенно у животных с аллергическими кожными заболеваниями. «Мы не думаем, что у человека, страдающего аллергией, барьерная функция кожи такая же, как у нормального человека», — говорит Рис. «Когда у них возникает аллергическая вспышка, они могут быть более предрасположены к улавливанию вещей, которые находятся вне окружающей среды, чем нормальное животное.«
Если инфекция повторяется, сделайте посев, чтобы определить, что это такое. Многие лаборатории будут тестировать набор панелей для нескольких вариантов лечения». К сожалению, когда лошадь заражается устойчивой инфекцией, это может стать немного дорого. в качестве антибиотиков и повторных обработок, что может затруднить соблюдение владельцем правил », — говорит Рис.
Владельцы, для которых стоимость является проблемой, могут купать лошадь с помощью 2–3% хлоргексидина или шампуня с перекисью бензоила, используя его больше агрессивно (e.г., через день) перед тем, как попробовать более дорогой инъекционный или пероральный антибиотик, отмечает Рис.
Аллергические реакцииРис осматривает многих пациентов с аллергией, например гиперчувствительностью к укусам насекомых (Фото 1). Наиболее распространены атопический дерматит и экологическая аллергия на пыль, плесень и некачественное сено. Крапивница — это распространенная аллергическая реакция, которая может быть вызвана такими факторами, как диета, укусы насекомых, пыль, плесень и лекарства. Крапивница может возникнуть на любом участке тела, но чаще всего на лице, шее, груди и верхних конечностях (фото 2).Они могут зудеть, а могут и не вызывать. Для лошадей, страдающих крапивницей, Рис обнаружил, что иммунотерапия, такая как вакцины от аллергии, является эффективной.
Фото 1: Лошадь с выраженной гиперчувствительностью к укусам насекомых.
«Я провожу много кожных проб, хотя лошади немного отличаются тем, что у них могут быть как отсроченные, так и немедленные реакции гиперчувствительности», — говорит Риз. «Поэтому я обычно делаю измерения через 15 минут и 30 минут, а измерения отложенной реакции — через четыре-шесть часов после этого.»
Фото 2: Общая крапивница, обычная аллергическая реакция у лошади.
Владельцам можно посоветовать свести к минимуму ингаляционную аллергию, уменьшив воздействие и обеспечив предоставление и частую замену качественного, чистого постельного белья. уменьшить количество пыли, хотя клиенты должны быть осторожны, чтобы не увеличивать рост плесени. У лошади с ингаляционной аллергией также важно убедиться, что сено не содержит плесени, а ограниченная лошадь имеет достаточное количество воздуха.
Часто купание лошадей, чтобы уменьшить Пыльца на коже также полезна, — советует Рис.«К сожалению, некоторые лошади настолько страдают аллергией — настолько плохо, что им нужны антигистаминные препараты, уколы от аллергии или кортикостероиды, такие как дексаметазон. У лошадей следует быть осторожным с чрезмерным использованием стероидов из-за проблем с копытами и ламинита», — сказал он. — говорит Рис.
Аллергический контактный дерматитОсобый тип аллергической реакции, аллергический контактный дерматит, возникает, когда раздражающие вещества, такие как спреи от мух, шампуни, мази или другие вещества, вступают в прямой контакт с кожей гиперчувствительных лошадей.Под подозрением может быть почти все, что использовалось в сарае, даже вещества в подушках седла. Их химический состав может вызывать раздражение, вызывающее аллергию. Если применяется аэрозоль от мух, такое опасное химическое вещество может попасть между оборудованием и потной кожей, что усугубит ситуацию. Некоторые растения могут действовать как контактные аллергены, поражая кожу языка или морды (фото 3). Признаки могут включать легкое покраснение или шелушение, зуд кожи, сильное выпадение волос, утолщение кожи, боль и, иногда, шелушение кожи.
Фото 3: Контактная аллергия на языке лошади.
Culicoides infestationЭтот вид кусающих мошек может вызывать у лошадей очень зудящую гиперчувствительность к укусам насекомых, говорит Стивен Уайт, доктор медицинских наук, профессор Колледжа ветеринарной медицины Калифорнийского университета в Дэвисе. Вид Culicoides из Северной Америки отличается от видов, обитающих в других частях света. «Определенные белки из слюны этих насекомых вызывают аллергическую реакцию у лошадей», — говорит Уайт.
Некоторые мошки питаются вентрально, другие — вдоль спины. Лечение включает в себя отпугивание мух пиретрином или подобными веществами, хотя есть исследования разной степени эффективности этих препаратов, говорит Уайт. Маски от мух могут быть полезны. «Похоже, лошади с гиперчувствительностью к Culicoides также имеют аналогичную чувствительность к другим аллергенам, таким как пыльца, пыль и плесень», — говорит он.
Что касается некоторых других видов мух (например, мошек, оленьих мух, слепней), ведутся споры о том, является ли это истинной гиперчувствительностью, аллергией или просто раздражением, поскольку некоторые из этих видов мух вызывают болезненные укусы, говорит Уайт.
«Если у лошади аллергия только на Culicoides , иммунотерапия или уколы от аллергии, похоже, не работают, потому что аллерген получен не только из слюны насекомого, но и из всей почвы насекомого внутри нее, что делает его менее эффективным. эффективно «, — говорит Рис. «Обычно помогают стероиды или антигистаминные препараты. Некоторые используют метилсульфонилметан, противовоспалительное средство или омега-3 жирные кислоты».
Pemphigus foliaceusПоскольку пузырчатка foliaceus является аутоиммунным заболеванием, «предположительно существуют антитела, направленные против некоторых веществ, которые удерживают эпидермальные клетки прикрепленными друг к другу», — говорит Уайт.«Хотя целевые белки довольно хорошо выяснены, мы действительно не знаем, что они есть у лошади». Он говорит, что ежегодно в Калифорнийском университете в Дэвисе регистрируют всего один или два случая фолиевой пузырчатки.
Листовая пузырчатка может стать серьезной и поражать большую часть тела. Его острая корка может быть болезненной. Признаки включают волдыри на коже, чаще всего поражающие области головы и нижних конечностей, хотя могут быть поражены и другие области.
Проведите биопсию у лошади с острыми корками, которая плохо поддается лечению.Образец биопсии должен включать область, покрытую коркой, — рекомендует Уайт. «Обычно листовидная пузырчатка проявляется как заболевание, покрытое коркой. Сначала у лошади может быть небольшой отек в области брюшной полости, или ее ноги могут заболеть, или у нее может быть очень легкая анемия. Иногда они начинаются с крапивницы, но довольно быстро он прогрессирует до очень твердого типа болезни. Важно перед биопсией не препарировать область, поскольку поверхностная корка дает ответ ».
Памела Гинн, DVM, DACVP, доцент Колледжа ветеринарной медицины Университета Флориды, говорит, что она лишь изредка замечает листоватую пузырчатку у своих пациентов с лошадьми.«Мы чаще наблюдаем это у собак и кошек. Мы действительно не знаем, что вызывает это; иногда это просто спонтанно. Некоторые случаи могут быть вызваны лекарственной терапией, но это не было зарегистрировано у лошадей».
Кожное заболевание нижних конечностей и пястиДерматит пясти может быть вызван множеством заболеваний, говорит Уайт: «Мы склонны давать ему имя, например, жирные пятки или царапины , но это не одно заболевание. Оно может быть вызвано рядом причин, например бактериальной или грибковой инфекцией, паразитарным заражением, васкулитом или контактными раздражителями.Так что их необходимо исследовать ».
Тяжелые лошади с обильным оперением на ногах кажутся особенно восприимчивыми. Признаки включают воспаление и дурно пахнущие корки на задней половине пясти и спутанные волосы.
Рак кожиДвумя распространенными формами рака кожи у лошадей являются плоскоклеточная карцинома и меланома. Плоскоклеточная карцинома — это злокачественная опухоль внешнего слоя кожи. Типичным примером является покраснение, шероховатость или изъязвление кожи.
Меланома у лошадей не связана с пребыванием на солнце, в отличие от плоскоклеточного рака, говорит Джинн. «Плоскоклеточная карцинома — это то, что мы часто видим здесь [во Флориде] на веках, носу и области гениталий, а также на участках со слабо пигментированной и светловолосой кожей. Обычно ему предшествует актинический дерматит, характеризующийся эрозиями или язвами. Большинство врачей настроены на это. что это может быть, и часто делают биопсию. Вы в основном должны защищать лошадей от солнца. Мы также видим поражения хабронемоза, пифиоза и актинического дерматита, которые предшествуют плоскоклеточной карциноме.»
В Техасе Рис принимает пациентов с меланомой, но плоскоклеточный рак встречается чаще, особенно у лошадей с более светлой шерстью, таких как Паломино, седые или белые лошади. На самом деле, это, как правило, хроническая проблема. Плоскоклеточная карцинома карцинома поражает лошадей с более сильным воздействием УФА на интенсивное солнце в южном климате, например, в Техасе, Нью-Мексико, Аризоне и Флориде.
У некоторых пород лошадей, таких как Аппалуза, он поражен хвостом. Они, как правило, более мягкие, — отмечает Рис. Но некоторые более агрессивны.«Некоторые люди делают биопсию, чтобы определить скорость их митоза, или удаляют их только в том случае, если они находятся в плохом месте, например, в половом члене, прямой кишке или в области, влияющей на функции организма. люди в том, что у некоторых лошадей, особенно серых лошадей, они не так агрессивны, как рак «.
Что касается лечения, Риз говорит, что некоторые ветеринары пробовали вакцину от меланомы или применяют циметидин и тримедиазин, чтобы уменьшить повреждения. «Некоторые утверждают, что это помогает, хотя я не видела, чтобы это помогло», — говорит она.«Единственный способ правильно лечить меланому — хирургический».
Реакция в месте инъекцииХотя это редкость, некоторые лошади проявляют чувствительность к инъекциям, например, из-за силиконового покрытия на игле, и у них в месте инъекции образуется небольшой узелок, говорит Уайт.
СаркоидыДжинн говорит, что часто видит васкулит у лошадей. «Во Флориде мы видим много саркоидов». Саркоидоз, который часто возникает в зонах травм, связан с вирусом папилломы крупного рогатого скота.Предполагается, что вирус может распространяться через укусы мух или фомитов. Саркоид проявляется в виде бородавок, изъязвлений, узловатых участков или плоских бляшечных поверхностей, обычно на ушах, губах, шее и вентральной части живота или вокруг глаз.
Дождевая гнильДерматофилоз, скорее всего, разовьется после особенно дождливого сезона у лошади, оставшейся вне влаги. Также известная как дождевая лихорадка или грязевая лихорадка , это бактериальная инфекция, которая усугубляется длительным воздействием влаги в сочетании с поврежденной кожей.Хронически инфицированные животные обычно являются источником инфекции для других животных; передача может происходить от мух, клещей, оборудования для ухода за шерстью и снаряжения. Нижний слой волос плотно покрыт небольшими корочками, которые при удалении оставляют шершавую поверхность (фото 4 и 5). Корни волос могут выступать из корки и могут быть покрыты желтовато-оранжевым гноем. Пораженные участки болезненны на ощупь, но не вызывают зуда.
Фото 4: дерматофилоз крупным планом.
ФотосенсибилизацияЭто аномальная воспалительная реакция кожи на солнечные ультрафиолетовые лучи, возникающая в областях с белыми волосами или розовой кожей.Состояние отличается от простого солнечного ожога. Это может произойти из-за приема внутрь фотодинамических агентов (например, зверобоя, гречихи) определенных растений или химических веществ. Когда лошадь потребляет определенные пигменты, они могут циркулировать по коже, где они подвергаются воздействию ультрафиолета, и вызывать окислительное повреждение клеток кожи.
Фото 5: Цитологический образец Dermatophilus congolensis, грамположительной бактерии, вызывающей дерматофилоз.
ЗаключениеЗная, что может вызывать состояние кожи лошади, вы можете определить лучший вариант лечения, который поможет облегчить дискомфорт и вернуть лошади оптимальное здоровье.
Эд Кейн, доктор философии, , исследователь и консультант в области питания животных. Он является автором и редактором по питанию, физиологии и ветеринарии, имеет опыт работы с лошадьми, домашними животными и домашним скотом. Кейн живет в Сиэтле.
Инфекции, вызванные стафилококком, распространены, не вызваны масками для лица
ЗАКРЫТЬВот как часто следует мыть тканевую маску для лица. США СЕГОДНЯ
Утверждение: маски вызывают стафилококковые инфекции.
С тех пор, как Центры по контролю и профилактике заболеваний рекомендовали использовать маски в общественных местах в апреле, дезинформация о последствиях ношения масок распространилась в социальных сетях.
Подгруппа пользователей ложно утверждала, что маски не способствуют укреплению здоровья, а вредят ему — среди прочего, ослабляя иммунную систему или вызывая отравление углекислым газом.
Последнее заявление, которое стало популярным, состоит в том, что ношение масок вызывает инфекцию стафилококка.
Несколько широко распространенных постов содержат десятки скриншотов твитов, которые утверждают, что это истории отдельных людей об инфекциях стафилококка, связанных с масками.
«Это говорят 27 разных людей… «один пользователь написал вместе с твитами, которые включают фотографии и анекдоты об инфекциях стафилококка и других проблемах, связанных с масками.
Пользователь не ответил на запрос из США СЕГОДНЯ о комментарии.
Подробнее: Проверка фактов: Тканевые маски неэффективны против дыма от лесных пожаров, все еще медленное распространение COVID-19
Инфекции, вызванные стафилококком, «обычны» и «обычно не опасны»
Д-р Зайнеб Махзуми, доцент и руководитель дерматологической хирургии в школе Университета Мэриленда из медицины, сказал США СЕГОДНЯ, что стафилококковые инфекции «действительно распространены».«
» «Это просто бактериальная инфекция кожи», — сказала она. «Стафилококки — очень, очень распространенный тип бактерий, которые живут на коже, во рту и в носу у многих очень, очень здоровых людей. . «
Для большинства бактерии -« совершенно безобидная часть жизни », — сказала она, хотя« у некоторых подгрупп пациентов стафилококковые бактерии могут вызывать локальную инфекцию кожи ».
Подробнее: Fact проверка: маски эффективны в борьбе с коронавирусом
Любой разрыв кожи, например порез или царапина, также может вызвать инфекцию.
Доктор Адам Фридман, профессор и временно исполняющий обязанности заведующего кафедрой дерматологии в Школе медицины и медицинских наук Университета Джорджа Вашингтона, сказал USA TODAY, что стафилококковые инфекции чаще всего проявляются в виде фурункула, «шишки, которая может быть заполнена гноем». болезненный, красный, теплый на ощупь ».
«Обычно они сами по себе не опасны, — сказал он. «Их нужно лечить — иногда это так же просто, как если бы врач открыл его и дал стечь, иногда они комбинируют с ним антибиотики, но в большинстве случаев стафилококковые инфекции кожи раздражают, но не опасны для жизни. малейший.
Подробнее: Проверка фактов: что верно, а что ложно в отношении масок для лица?
Маски не вызывают инфекций стафилококка
И Махзуми, и Фридман подтвердили США СЕГОДНЯ, что маски для лица не вызывают инфекций стафилококка.
И факт -Проверки аналогичных заявлений от Lead Stories и Associated Press цитируют по крайней мере четырех других врачей, которые сказали то же самое.
«Ни в одном случае мы не видели, не слышали и не имели связи между использованием масок и инфекцией стафилококка» Махзуми сказала, отметив, что она не наблюдала всплеска стафилококковой инфекции у своих пациентов с начала пандемии.
Фридман согласился с тем, что маски не вызывают инфекций стафилококка и не имеют больше шансов привести к травмам или истиранию кожи, которые могут стать причиной инфицирования.
«Все, что может повредить верхний слой кожи, может способствовать проникновению бактерий», — сказал он. «Это не уникально для маски».
И этих ссадин можно избежать с помощью средств гигиены и ухода за кожей, таких как «нанесение увлажняющего крема для лица на влажную кожу».
«Даже если это была реальная проблема, есть способы ее смягчить», — сказал Фридман.«Это не все или ничего. Вы можете сделать что-то, чтобы защитить свою кожу, чтобы это не стало проблемой».
«Сотни тысяч людей находятся в сфере здравоохранения и носят маски в течение десятилетий и десятилетий, у которых не было таких осложнений и таких побочных эффектов», — говорит д-р Зайнеб Махзуми. (Фото: Getty Images)
Махзуми также сказала, что, будучи хирургом-дерматологом, она регулярно носила маски в течение десяти лет и не страдала от стафилококковой инфекции или каких-либо других последствий для здоровья.
«Сотни тысяч людей в сфере здравоохранения, которые носят маски на протяжении десятилетий и десятилетий, у которых не было таких осложнений и таких побочных эффектов», — сказала она.
И Махзуми, и Фридман призвали общественность продолжать носить маски для лица для борьбы с распространением коронавируса.
«Конец всему есть, носите чертову маску, защищайте людей вокруг вас и себя, не пугайтесь риска заражения», — сказал Фридман.
Наша оценка: Неверно
На основании нашего исследования утверждение, что маски для лица вызывают инфекции стафилококка, НЕВЕРНО.Многочисленные дерматологи подтвердили, что маски для лица не вызывают инфекций стафилококка и не более склонны вызывать ссадины на коже, чем любая другая одежда.
Наши источники проверки фактов:
- Интервью с доктором Зайнебом Махзуми, доцентом и руководителем дерматологической хирургии Медицинской школы Университета Мэриленда
- Интервью с доктором Адамом Фридманом, профессором и временным председателем дерматологии в Школа медицины и медицинских наук Университета Джорджа Вашингтона
- Lead Stories, 20 августа, «Проверка фактов: НЕТ доказательств того, что маски для лица вызывают стафилококковые инфекции»
- Associated Press, 20 августа, «Ношение масок не вызывает инфекций легких и потери сознания «
Спасибо за поддержку нашей журналистики.Вы можете подписаться на нашу печатную версию, приложение без рекламы или копию электронной газеты здесь.
Наша работа по проверке фактов частично поддерживается грантом Facebook.
Автозапуск
Показать миниатюры
Показать подписи
Последний слайдСледующий слайдПрочтите или поделитесь этой историей: https://www.usatoday.com/story/news/factcheck/2020/09/18/fact-check-staph -infections-common-not-cause-face-masks / 5692064002/
5 вещей, которые каждый владелец домашних животных должен знать о MRSA у собак и кошек
Любая бактерия с скороговоркой, например, устойчивая к метициллину Staphylococcus aureus — a.к.а. MRSA — должно быть серьезно, правда?
Ну может быть.
У людей инфекции MRSA могут даже быть опасными для жизни. И хотя эти инфекции не так распространены у домашних животных, они все же могут вызывать серьезные заболевания у собак, кошек и других животных.
Что такое MRSA?
Здоровые люди обычно переносят Staphylococcus aureus на коже и в носу. Если бактерии попадают в организм через порез или царапину, это может привести к инфекции кожи или мягких тканей.
Обычно помогает лечение классом антибиотиков, называемых бета-лактамами. Однако, если эти бактерии становятся устойчивыми к метициллину (разновидность бета-лактама), другие антибиотики, такие как пенициллин и амоксициллин, также обычно не работают.
Если это произойдет, может потребоваться другой антибиотик, который может быть не таким эффективным, имеет больше побочных эффектов и может быть более дорогим.
5 фактов о MRSA и домашних животных
Инфекции MRSA не так часто встречаются у собак и кошек. В то время как MRSA является серьезной проблемой для здоровья человека, собаки с большей вероятностью будут поражены другим штаммом бактерий, который называется устойчивым к метициллину стафилококком pseudointermedius или MRSP. Эти инфекции обычно поражают собак через кожные раны, места хирургического вмешательства и уши — и, как и MRSA, их трудно лечить.
Хотя точное поведение этих бактерий все еще неизвестно, было высказано предположение, что MRSP предпочитает жить на домашних животных, но животные, колонизированные MRSA, часто избавляются от бактерий самостоятельно в течение нескольких недель.Точно так же MRSP, похоже, плохо адаптирован для людей.
Люди могут заразиться MRSA от домашних животных — и наоборот. Люди обычно заражаются MRSA в больницах, но они также могут заразиться в более широком сообществе, если вступают в прямой контакт с человеком, домашним животным или предметом, зараженным MRSA. Но хотя домашние животные могут передавать MRSA людям, их роль считается относительно незначительной.
У домашних животных с активными инфекциями MRSA бактерии могут передаваться людям либо при прямом контакте с зараженной зоной, либо с зараженными предметами, такими как постельные принадлежности.
