Острый и хронический отит: симптомы, лечение в Красноярске
Перенесенные ЛОР-заболевания могут стать причиной развития воспаления уха, которое сопровождается болью и неприятными ощущениями. Отит чаще всего встречается у детей дошкольного и школьного возраста. Это связано с особенностями строения уха ребенка и слабым иммунитетом. Отит у ребенка сопровождается сильной болью, беспокойством и повышенной температурой. Но болезнь также часто встречается среди взрослых. Воспаление может развиться в разных отделах уха – среднем, наружном или внутреннем.
Острый воспалительный процесс нужно лечить незамедлительно, так как инфекция может распространиться внутри черепа, что приведет к серьезным осложнениям в виде менингита или абсцесса мозга. Чтобы избежать неприятных последствий патологии, нужно обратиться на консультацию к отоларингологу и пройти полное обследование.
Строение человеческого уха
Ухо человека состоит из трех отделов.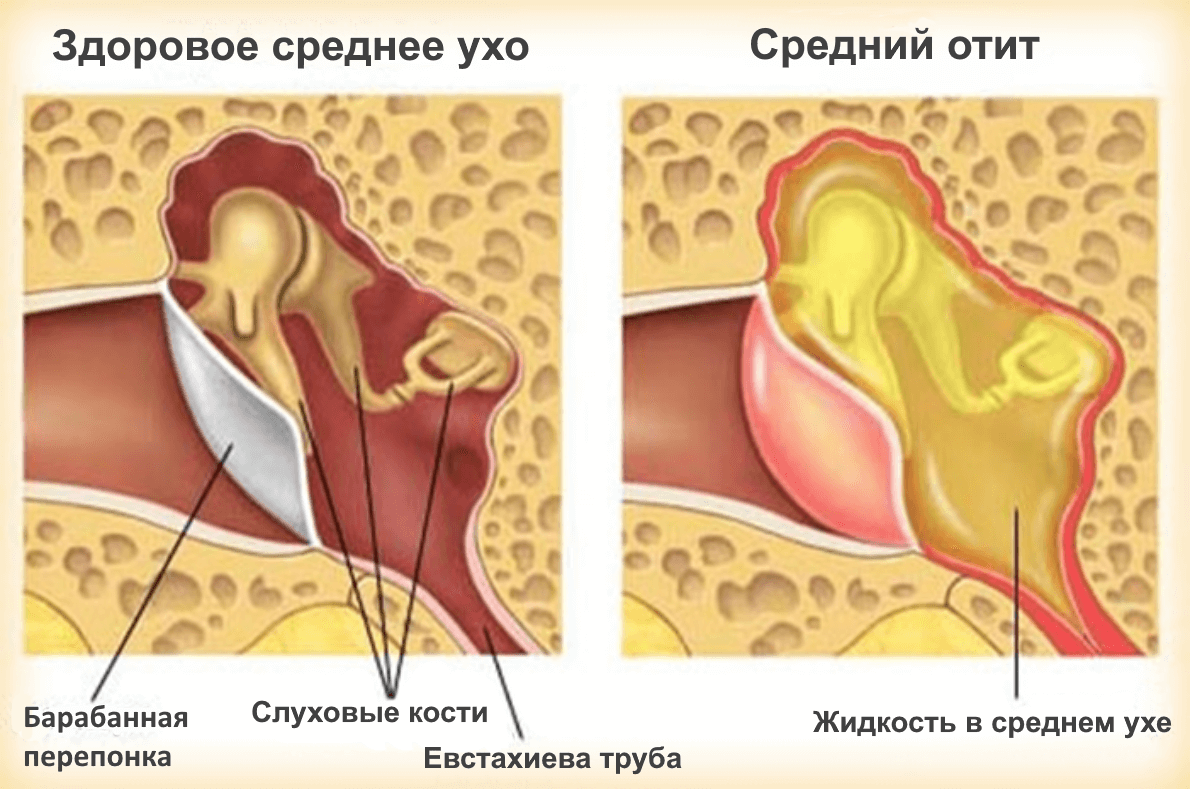
Внутренне ухо расположено в толще височной кости и представляет собой сложную систему каналов. Особые волосковые клетки, расположенные на поверхности канала, преобразуют механические колебания в нервные импульсы, которые передаются в соответствующие отделы головного мозга. Отит может распространяться в разных отделах уха, поэтому выделяют наружный, средний и внутренний вид патологии.
Виды воспаления уха
Воспалительный процесс может возникать в любом из упомянутых отделов человеческого уха. Поэтому существует несколько видов отита, которые различаются по месту локализации и степени развития воспаления.
Поэтому существует несколько видов отита, которые различаются по месту локализации и степени развития воспаления.
Наружный отит
Данным видом воспаления уха страдают по большей части пловцы или пожилые люди. Воспаление начинает развиваться в следствие механической травмы ушной раковины или слухового прохода. При повреждении в наружный отдел уха попадают и начинают размножаться патогенные микроорганизмы, на их месте образуется фурункул. Иногда наблюдается покраснение слухового прохода.
Отит среднего уха
При среднем отите воспалительный процесс распространяется на барабанную полость, слуховую трубу и сосцевидный отросток. Чаще всего встречается у детей в возрасте до 5 лет. Средний отит уха может быть вызван вирусами, бактериями, грибками. При простудных заболеваниях нарушается проходимость евстахиевой трубы (соединяет барабанную полость с глоткой). В результате изменяется давление в барабанной полости, начинает активно вырабатываться воспалительная жидкость.
Катаральный отит является осложнением ОРЗ или ОРВИ и способен снизить слух, стать причиной появления шума в ушах. Если не лечить заболевание, оно начнет проявляться повышением температуры тела и сильными болями в ухе. Запущенная катаральная форма перерастает в гнойный отит. Форма заболевания сопровождается прорывом барабанной перепонки и выходом гноя из слухового прохода. В случае, если барабанная перепонка прочная, требуется провести операцию по её проколу. Такая процедура проводится с применением местного обезболивания и только специалистом. Гнойный отит у ребенка может появиться в возрасте до 5 лет из-за слабого иммунитета и частых простудных заболеваний.
Еще одна форма воспаления среднего уха – экссудативный отит. Он характеризуется появлением слизистой жидкости в ушной полости, что приводит к возникновению шумов и давления в ушах. Заболевание может привести к тугоухости, если его не лечить.
Острый отит
Воспалительные процессы в среднем ухе могут протекать в острой форме, когда болезнь охватывает барабанную полость уха, евстахиеву трубу и сосцевидный отросток. Острый средний отит возникает, если лечение изначально было подобрано неправильно или проводилось с запозданием. Через 2-3 суток барабанная перепонка разрывается и гной, образовавшийся внутри уха, вытекает наружу. Поле этого состояние пациента значительно улучшается, а перепонка со временем заживает, не изменяя качество слуха. Опасность острой формы в том, что гной может распространиться в полость черепа, приводя к развитию абсцесса мозга или менингита.
Внутренний отит
В данном случае вредоносные микроорганизмы проникают вглубь уха и поражают вестибулярный аппарат. Не своевременное лечение может вызвать развитие лабиринтита. При внутреннем отите наблюдается головокружение, тошнота или даже потеря равновесия.
Хронический отит
При хроническом отите образуется отверстие в барабанной перепонке, из которого время от времени выделяется гной. Данная форма патологии возникает из-за повторяющихся воспалений барабанной полости, а причинами развития заболевания становятся инфекции или механические повреждения уха. При хронической форме пациенты отмечают периодическое подтекание гноя из уха, шум в ушах и изредка головокружение.
Данная форма патологии возникает из-за повторяющихся воспалений барабанной полости, а причинами развития заболевания становятся инфекции или механические повреждения уха. При хронической форме пациенты отмечают периодическое подтекание гноя из уха, шум в ушах и изредка головокружение.
Какие симптомы отита?
- «стреляющая» боль в ухе, отдающая в шею, зубы или глаза;
- повышенная температура тела;
- покраснение слухового прохода;
- давление в ухе;
- нарушение слуха;
- шум в ушах;
- выделение гнойных масс.
Симптомы отита у ребенка такие же, как у взрослого. Помимо этого, наблюдается беспокойство и периодический плач во время возникновения боли в ушах.
Причины развития воспаления уха
В большинстве случаев двухсторонний отит появляется в следствие развития патогенных микроорганизмов в ухе. Они попадают в организм человека через грязную воду, в которой содержатся возбудители заболевания или через механические повреждения.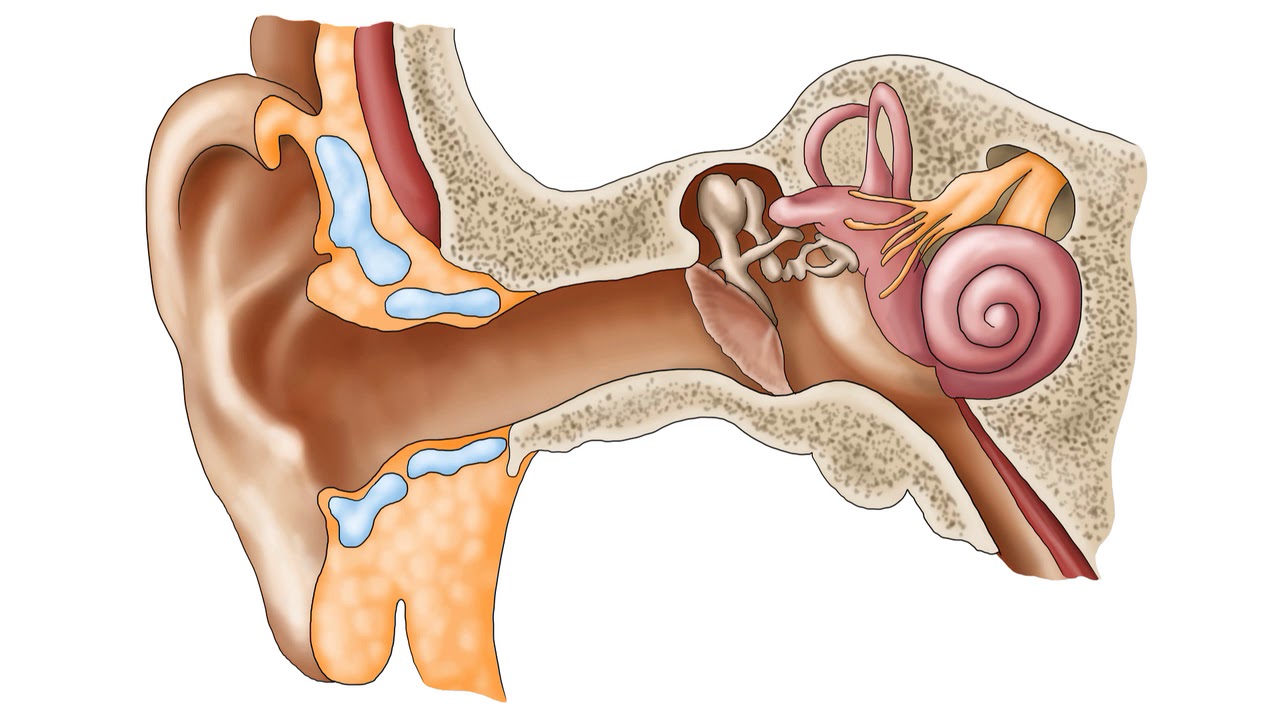
Наружный отит часто развивается из-за неправильной гигиены уха. Сера выступает защитным барьером на пути бактерий, поэтому слишком частое мытье ушей приводит к развитию заболевания, также, как и несоблюдение чистоты. Ни в коем случае нельзя прочищать уши острыми предметами, так как высока вероятность повредить барабанную перепонку и занести микробы с раной.
Диагностика и лечение отита
Если вы заметили у себя или своего ребенка первые признаки воспаления в ухе, нужно срочно записаться на осмотр к врачу. Как мы уже упоминали ранее, неправильное или запущенное лечение приводит к развитию опасных для человеческого организма осложнений. Лечением отита занимается отоларинголог. Уже после осмотра ушной раковины и слухового канала с использованием налобного рефлектора, опытный ЛОР-врач клиники «Медюнион» определит наличие патологии. Покрасневшая кожа, суженный слуховой проход и наличие внутри выделений говорит о присутствии бактерий в барабанной полости.
Покрасневшая кожа, суженный слуховой проход и наличие внутри выделений говорит о присутствии бактерий в барабанной полости.
Также врач может назначить дополнительные исследования при необходимости:
Наружный отит у взрослых лечат при помощи ушных капель. Капли сочетают в себе антибактериальное и противовоспалительное действие. При лечении среднего отита назначаются антибактериальные препараты. Антибиотики назначают в виде таблеток или инъекций. Когда в ушной полости скапливается гной, происходит общая интоксикация организма. И если гной не выходит самостоятельно, назначается оперативное вмешательство. Операция проходит под местным наркозом, врач надрезает барабанную перепонку в самом тонком месте, и через отверстие вытекает скопившаяся масса.
К лечению отита у ребенка стоит подойти с особой тщательностью. Если температура держится более 3 суток, что говорит о тяжелой форме интоксикации, врач назначает антибиотик. Также показаны капли в течение 7 дней или более.![]() Острую форму отита рекомендуется лечить в стационаре. Как правильно лечить отит у ребенка сможет определить только ЛОР после диагностики.
Острую форму отита рекомендуется лечить в стационаре. Как правильно лечить отит у ребенка сможет определить только ЛОР после диагностики.
Для диагностики и лечения отита обратитесь в медицинский центр «Медюнион», оставив заявку на нашем сайте. Будьте всегда здоровыми!
Хронический отит
Хронический гнойный средний отит означает хроническое воспаление среднего уха. Хроническое воспаление является следствием острого воспаления; способствуют переходу острого или подострого воспаления в хроническое очень много факторов, как, например, снижение общей сопротивляемости организма, наличие хронического тонзиллита (а у детей и аденоидита), хронического воспаления около- носовых пазух (синуитов), хронического катарального или вазомоторного ринита, нарушение носового дыхания и проходимости слуховой трубы и т. д. Чтобы излечить больного от хронического воспаления уха, необходимо прежде всего санировать нос и глотку, восстановить носовое дыхание.
В своем течении оно всегда сопровождается выделениями из уха и снижением слуха, а иногда и тяжелыми внутричерепными и лабиринтными осложнениями. Длительное время, не нарушая слух, хронический средний отит не вызывает беспокойства у больных, снижает их настороженность в необходимости ранней ликвидации гнойного очага инфекции в среднем ухе. Вот почему необходима более широкая информация населения об особенностях хронического воспаления среднего уха. Чтобы их понять, нужно иметь некоторое представление о строении (анатомии) среднего уха.
Среднее ухо, имеющее форму неправильной четырехгранной призмы, наполненной воздухом, расположено в височной кости и сообщается с воздушной средой носоглотки через слуховую трубу. Барабанная перепонка отделяет среднее ухо от наружного слухового прохода. Большей своей частью она натянута, как барабан; лишь небольшой ее верхний участок расслаблен. Центральную часть среднего уха составляет барабанная полость; кпереди от нас расположена слуховая труба, а сзади — пещера (антрум). Пещера представляет собою большую воздушную ячейку в височной кости, сообщающуюся с барабанной полостью. В здоровом ухе в височной кости кроме пещеры имеется еще много других мелких воздушных ячеек (клеток), которые все сообщаются с пещерой. Если средний отит (острый и, тем более, хронический) развивается в раннем детском возрасте, то эти мелкие воздушные клетки, кроме пещеры, не развиваются. Важной структурой среднего уха являются 3 слуховые косточки, связанные между собою мелкими суставами. Первая косточка — молоточек — плотно сращена с барабанной перепонкой, а третья — стремя — с внутренним ухом (лабиринтом) через овальное окно, со стенками которого стремя связано тонкой связкой по всему периметру своего основания. Внутреннее ухо имеет еще одно окно — круглое, закрытое прочной мембраной, отделяющей внутреннее ухо от среднего. Оба окна близко расположены к нервным клеткам, звуковоспринимающим клеткам улитки. Все образования среднего уха покрыты слизистой оболочкой, продолжающейся как бы из носоглотки в среднее ухо.
Пещера представляет собою большую воздушную ячейку в височной кости, сообщающуюся с барабанной полостью. В здоровом ухе в височной кости кроме пещеры имеется еще много других мелких воздушных ячеек (клеток), которые все сообщаются с пещерой. Если средний отит (острый и, тем более, хронический) развивается в раннем детском возрасте, то эти мелкие воздушные клетки, кроме пещеры, не развиваются. Важной структурой среднего уха являются 3 слуховые косточки, связанные между собою мелкими суставами. Первая косточка — молоточек — плотно сращена с барабанной перепонкой, а третья — стремя — с внутренним ухом (лабиринтом) через овальное окно, со стенками которого стремя связано тонкой связкой по всему периметру своего основания. Внутреннее ухо имеет еще одно окно — круглое, закрытое прочной мембраной, отделяющей внутреннее ухо от среднего. Оба окна близко расположены к нервным клеткам, звуковоспринимающим клеткам улитки. Все образования среднего уха покрыты слизистой оболочкой, продолжающейся как бы из носоглотки в среднее ухо. Одной из особенностей анатомического строения среднего уха является наличие мелких узких пространств, особенно в верхних и задних отделах барабанной полости, образованных слуховыми косточками, связками и складками слизистой оболочки. Эти пространства при воспалительном отеке слизистой оболочки рано изолируются от общей барабанной полости и становятся недоступными для лекарственного лечения. Другая особенность среднего уха заключается в близком соседстве внутреннего уха, что благоприятствует проникновению в него токсических продуктов воспаления (и некоторых токсических лекарств, как, например, стрептомицина, неомицина) и поражению слуховых нервных клеток. И, наконец, третьей особенностью является близкое расположение полости черепа со всеми своими структурами, которые отделены от среднего уха тонким слоем костной ткани. Это облегчает проникновение инфекции в мозговую ткань при гнойном разрушении разделяющей кости.
Одной из особенностей анатомического строения среднего уха является наличие мелких узких пространств, особенно в верхних и задних отделах барабанной полости, образованных слуховыми косточками, связками и складками слизистой оболочки. Эти пространства при воспалительном отеке слизистой оболочки рано изолируются от общей барабанной полости и становятся недоступными для лекарственного лечения. Другая особенность среднего уха заключается в близком соседстве внутреннего уха, что благоприятствует проникновению в него токсических продуктов воспаления (и некоторых токсических лекарств, как, например, стрептомицина, неомицина) и поражению слуховых нервных клеток. И, наконец, третьей особенностью является близкое расположение полости черепа со всеми своими структурами, которые отделены от среднего уха тонким слоем костной ткани. Это облегчает проникновение инфекции в мозговую ткань при гнойном разрушении разделяющей кости.
Для хронического гнойного среднего отита характерны выделения из уха гнойного, слизистого или слизисто-гнойного характера, которые могут быть обильными или скудными, постоянными или периодическими, с длительными или короткими интервалами.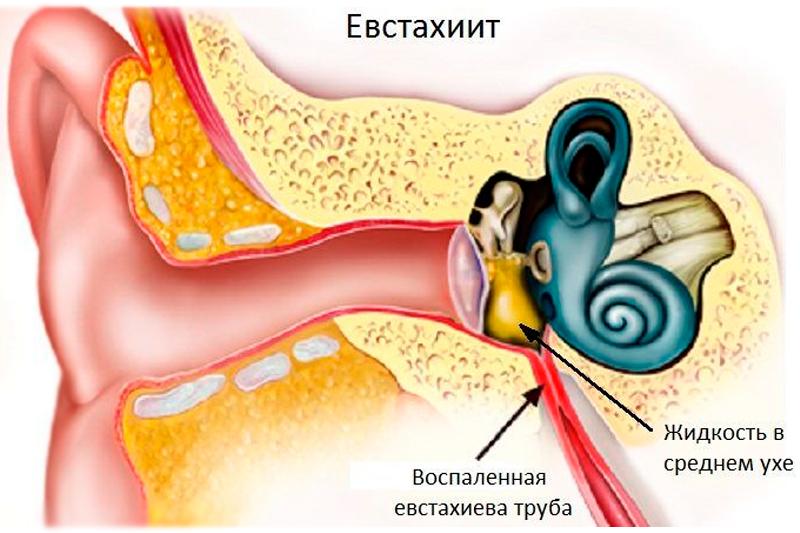 Барабанная перепонка всегда разрушена — частично или полностью. В зависимости от локализации дефекта перепонки принято различать мезотим- панит, эпитимпанит и мезоэпитимпанит. Мезотимпаниту свойственна перфорация в натянутой части барабанной перепонки и преимущественное воспаление слизистой оболочки; при этом выделения из уха могут быть обильные (реже скудные) и слизистые, тягучие по своему виду. Иногда вырастают полипы слизистой оболочки. При эпитимпанитах разрушена верхняя ненатянутая часть перепонки; выделения из уха обычно гнойные (при обострении обильные), неприятного запаха; при этом быстро разрушается костная ткань и развивается холестеатома из кожного эпидермиса слухового прохода. Раз появившаяся холестеатома не прекращает свой рост. Кожный эпидермис как бы врастает в полость среднего уха и продолжает свой рост постоянно, независимо от того, имеется обострение воспаления или его нет, однако при обострениях рост хо- лестеатомы более бурный и всегда при этом образуются грануляции, служащие показателем разрушения костной ткани.
Барабанная перепонка всегда разрушена — частично или полностью. В зависимости от локализации дефекта перепонки принято различать мезотим- панит, эпитимпанит и мезоэпитимпанит. Мезотимпаниту свойственна перфорация в натянутой части барабанной перепонки и преимущественное воспаление слизистой оболочки; при этом выделения из уха могут быть обильные (реже скудные) и слизистые, тягучие по своему виду. Иногда вырастают полипы слизистой оболочки. При эпитимпанитах разрушена верхняя ненатянутая часть перепонки; выделения из уха обычно гнойные (при обострении обильные), неприятного запаха; при этом быстро разрушается костная ткань и развивается холестеатома из кожного эпидермиса слухового прохода. Раз появившаяся холестеатома не прекращает свой рост. Кожный эпидермис как бы врастает в полость среднего уха и продолжает свой рост постоянно, независимо от того, имеется обострение воспаления или его нет, однако при обострениях рост хо- лестеатомы более бурный и всегда при этом образуются грануляции, служащие показателем разрушения костной ткани. Такой холе- стеатомно-грануляционный процесс может привести к менингиту, абсцессу мозга или к вестибулярному головокружению. Мезоэпитим- панитам присущи все признаки мезотимпанита и эпитимпанита; для них характерно очень длительное течение среднего отита (десятки лет).
Такой холе- стеатомно-грануляционный процесс может привести к менингиту, абсцессу мозга или к вестибулярному головокружению. Мезоэпитим- панитам присущи все признаки мезотимпанита и эпитимпанита; для них характерно очень длительное течение среднего отита (десятки лет).
Основное различие мезотимпанитов и эпитимпанитов заключается в том, что для первых характерно интенсивное воспаление слизистой оболочки, а для вторых — поражение костной ткани и рост холестеатомы.
При мезотимпанитах слуховые косточки длительное время могут быть сохранены и подвижны, а потому слух долго остается почти нормальным; только спустя много лет (иногда 10—15) связь между косточками может нарушаться, что приводит к резкому ухудшению слуха. Более медленное развитие тугоухости может быть следствием постепенно развивающейся неподвижности одной косточки (чаще стремени) или всех косточек. Степень тугоухости у разных больных с мезотимпанитом неодинаковая, что зависит от многих причин: от локализации и размеров перфорации барабанной перепонки, от степени подвижности слуховых косточек, их сохранности и т.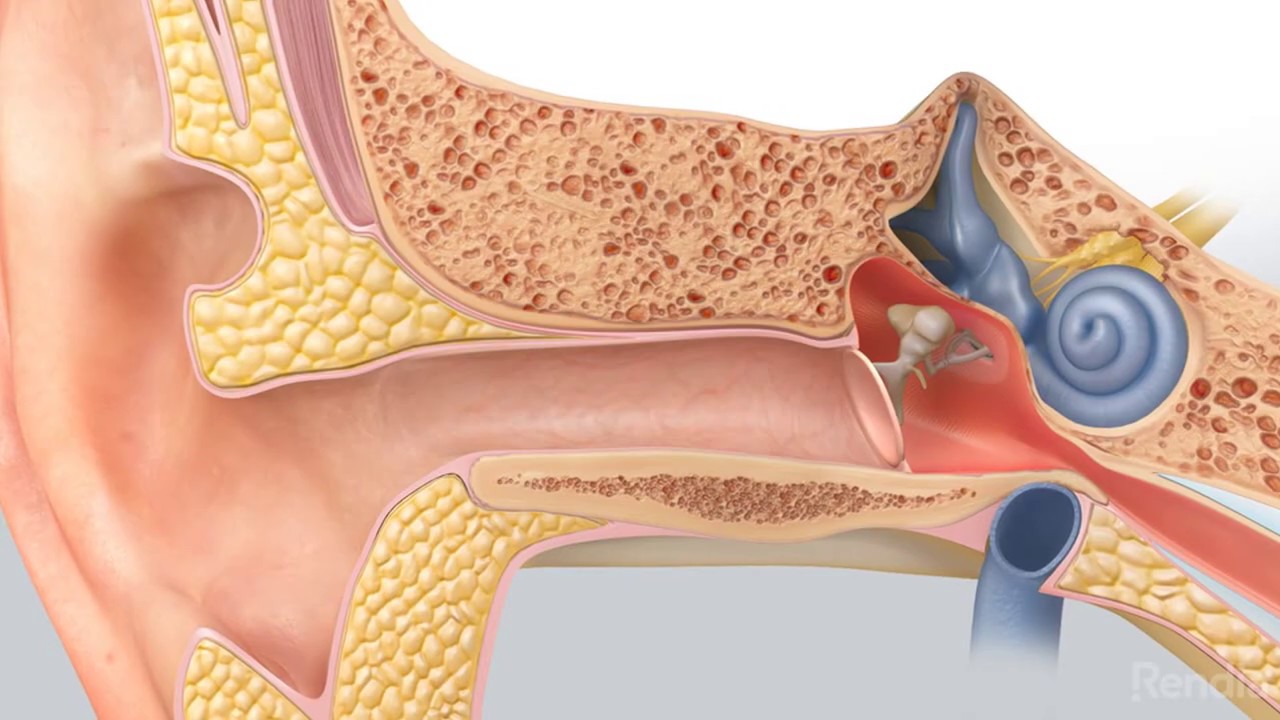 д. Эта тугоухость, обусловленная нарушением пути зву- копроведения, носит название кондуктивной, т. е. проводящей. Вместе с тем, при длительном течении воспаления слизистой оболочки в барабанной полости продукты самого воспаления и жизнедеятельности микробов, а также некоторые лекарства могут проникать во внутреннее ухо и приводить к токсическому поражению слуховых нервных клеток, т. е. к кохлеарному невриту. Наслоение нервной тугоухости на кондуктивную выражается высокой степенью тугоухости. В этих случаях очень мало шансов не только на успешную слухоулучшающую операцию, но и на хорошее слухопротезирование с помощью слухового аппарата.
д. Эта тугоухость, обусловленная нарушением пути зву- копроведения, носит название кондуктивной, т. е. проводящей. Вместе с тем, при длительном течении воспаления слизистой оболочки в барабанной полости продукты самого воспаления и жизнедеятельности микробов, а также некоторые лекарства могут проникать во внутреннее ухо и приводить к токсическому поражению слуховых нервных клеток, т. е. к кохлеарному невриту. Наслоение нервной тугоухости на кондуктивную выражается высокой степенью тугоухости. В этих случаях очень мало шансов не только на успешную слухоулучшающую операцию, но и на хорошее слухопротезирование с помощью слухового аппарата.
Тот, кто пользуется ватным тампоном, пропитанным вазелиновым маслом, для улучшения слуха нередко спрашивает: «Почему нельзя сделать слухоулучшающую операцию, если такой тампон улучшает слух?». Сам факт улучшения слуха в таких случаях говорит о том, что структуры обоих окон внутреннего уха подвижные; и этот факт сам по себе служит показанием для слухоулучшающей операции. операцию, необходимо санировать среднее ухо, ликвидировать воспаление, чтобы не развивалась дальше нейросенсорная тугоухость.
операцию, необходимо санировать среднее ухо, ликвидировать воспаление, чтобы не развивалась дальше нейросенсорная тугоухость.
У больных эпитимпанитом слух долгое время может тоже сохраняться нормальным, так как разрушаемая при этом верхняя часть барабанной перепонки принимает небольшое участие в проведении звука. И только в тех случаях, когда холестеатома распространяется на слуховые косточки и их разрушает, слух резко снижается. Обычно только в этом случае больные обеспокоены состоянием своего уха и настойчиво ищут пути улучшения слуха. А между тем, как и при мезотимпанитах, слухоулучшающая операция становится иногда невозможной. И поскольку холестеатома в своем агрессивном росте представляет опасность для жизни, то больному предлагается только
санирующая операция ввиду безуспешности нехирургического, консервативного лечения.
Неосведомленность больных о хронических гнойных средних отитах служит зачастую причиной позднего обращения за врачебной помощью. Больные сами часто закапывают в ухо различные капли только потому, что сосед или кто-то другой использовал их с успехом. только сожалеть, что очень многим больным
только сожалеть, что очень многим больным
приходится отказывать в слухоулучшающей операции в связи с поздним обращением и ограничиваться санирующей операцией.
При всяком воспалении среднего уха больной должен обращаться к врачу за помощью. Активное и правильное лечение острого воспаления среднего уха служит залогом того, что оно не перейдет в хроническое. А при хроническом воспалении необходима как можно более ранняя хирургическая санация уха, если консервативное лечение безуспешно вовсе или приводит лишь к временному улучшению. Чем раньше проводится санирующая операция, тем меньше она по своему объему и тем больше шансов на ее успех. И чем позже ее выполняют, тем большая она по объему и тем меньше шансов на полное прекращение выделений и на возможность проведения затем слухоулучшающей операции.
Лечение хронического туботимпанального отита и тимпанопластика
Лечение хронического туботимпанального отита и тимпанопластика
Хронический туботимпанальный отит
Хронический туботимпанальный отит – заболевание среднего уха, характеризующееся наличием перфорации барабанной перепонки. При этом костные структуры среднего уха не поражаются процессом, сохранены слуховые косточки. Перфорация может стать следствием перенесенного острого отита, механического разрыва перепонки вследствие травмы, а в ряде случаев является случайной находкой при профилактическом осмотре.
При этом костные структуры среднего уха не поражаются процессом, сохранены слуховые косточки. Перфорация может стать следствием перенесенного острого отита, механического разрыва перепонки вследствие травмы, а в ряде случаев является случайной находкой при профилактическом осмотре.
Основные жалобы при туботимпанальном отите:
- снижение слуха на больное ухо;
- шум в больном ухе;
- при обострении — появление выделений из уха различной выраженности.
Зачастую пациенты интересуются, можно ли жить с перфорацией барабанной перепонки? Особенно, если нет жалоб?
При длительном существовании перфорации в перепонке благоприятная по течению туботимпанальная форма отита может трансформироваться в более серьезный – эпитимпаноантральный отит, который чреват серьезными осложнениями.
Диагностика хронического туботимпанального отита
Для диагностики данной формы отита применяются:
- осмотр,
- отомикроскопия,
- исследование слуха с помощью аппаратов,
- компьютерная томография височных костей.

Лечение туботимпанального отита – тимпанопластика 1 типа.
Основным методом лечения хронического туботимпанального отита является хирургический, а сама операция носит название тимпанопластики 1 типа. Поскольку при данной форме отита нет разрушений костной ткани и сохранена цепь слуховых косточек, основной целью ее является восстановление барабанной перепонки.
Система мониторинга фунцкии лицевого нерва используется при выполнении хирургических вмешательств на среднем и внутреннем ухе. Интраоперационно производится измерение электромиографической активности нерва, что позволяет выполнить операцию в достаточном объеме и минимизировать риск травмирования нервной ткани и возникновения такого осложнения хирургического вмешательства, как нейропатия лицевого нерва.
Операция выполняется под местной анестезией (если нет аллергии на препараты для таковой), под контролем операционных микроскопов высокого разрешения. В большинстве случаев операция выполняется внутриушным доступом с использованием небольшого разреза. В редких случаях (когда перфорация перепонки расположена в передних отделах и плохо видна через наружный слуховой проход) приходится прибегать к использованию разреза за ухом.
В большинстве случаев операция выполняется внутриушным доступом с использованием небольшого разреза. В редких случаях (когда перфорация перепонки расположена в передних отделах и плохо видна через наружный слуховой проход) приходится прибегать к использованию разреза за ухом.
Во время операции осматривается барабанная полость, оценивается ее состояние, выполняется забор хряща и восстановление целостности перепонки. Для этих целей применяется хрящ (козелка либо ушной раковины), истонченный особым способом, либо фасция височной мышцы. Наружный слуховой проход тампонируется специальными шариками, которые удаляются через 7-8 дней.
Что происходит после операции?
После операции в прооперированном ухе могут возникать пульсирующий шум, чувство заложенности, что является нормальным в послеоперационном периоде.
В отделении пациент находится 10-14 дней, ежедневно выполняются перевязки и осмотры, назначается комплексное восстановительное лечение, физиопроцедуры.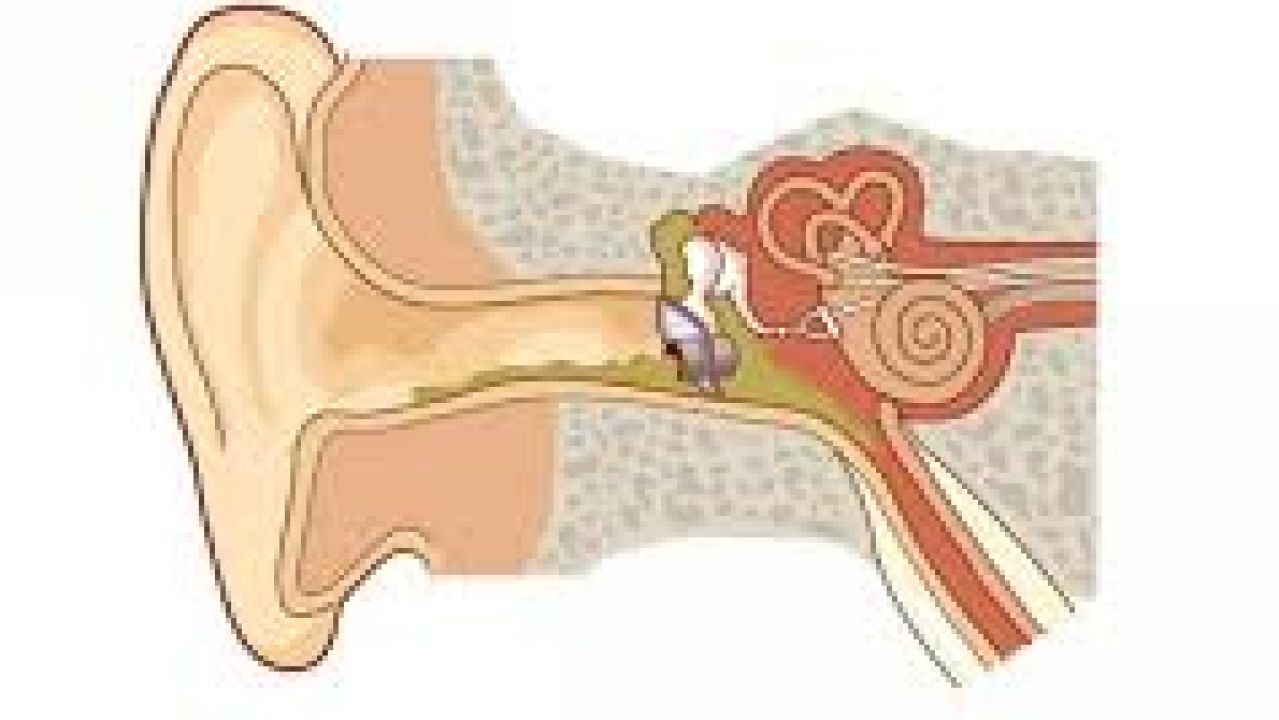 При выписке осуществляется контрольное исследование слуха. В течение 1 месяца (до контрольного осмотра) необходимо избегать продувания уха и попадания в него жидкости. Соблюдение этих простых правил улучшает прогноз приживления трансплантата.
При выписке осуществляется контрольное исследование слуха. В течение 1 месяца (до контрольного осмотра) необходимо избегать продувания уха и попадания в него жидкости. Соблюдение этих простых правил улучшает прогноз приживления трансплантата.
Через 1 месяц осуществляется контрольный осмотр и аудиометрия (проверка слуха). Контрольные осмотры и их кратность определяется хирургом.
Окончательный результат вмешательства можно оценить через три месяца.
Положительный результат (отсутствие перфорации в раннем и позднем послеоперационном периоде, улучшение слуха) наблюдается в 83-85% случаев.
В Беларуси на высоком профессиональном уровне производится реабилитация пациентов после операций на ЛОР-органах.
ОСТРЫЙ СРЕДНИЙ ОТИТ | #08/03
Какой патогенетический фактор является ведущим в развитии среднего отита?
Какие стадии острого отита выделяют?
Существует ли препарат выбора в лечении острого отита?
Что можно считать критерием выздоровления при остром отите?
Воспалительные заболевания среднего уха встречаются во всех возрастных группах.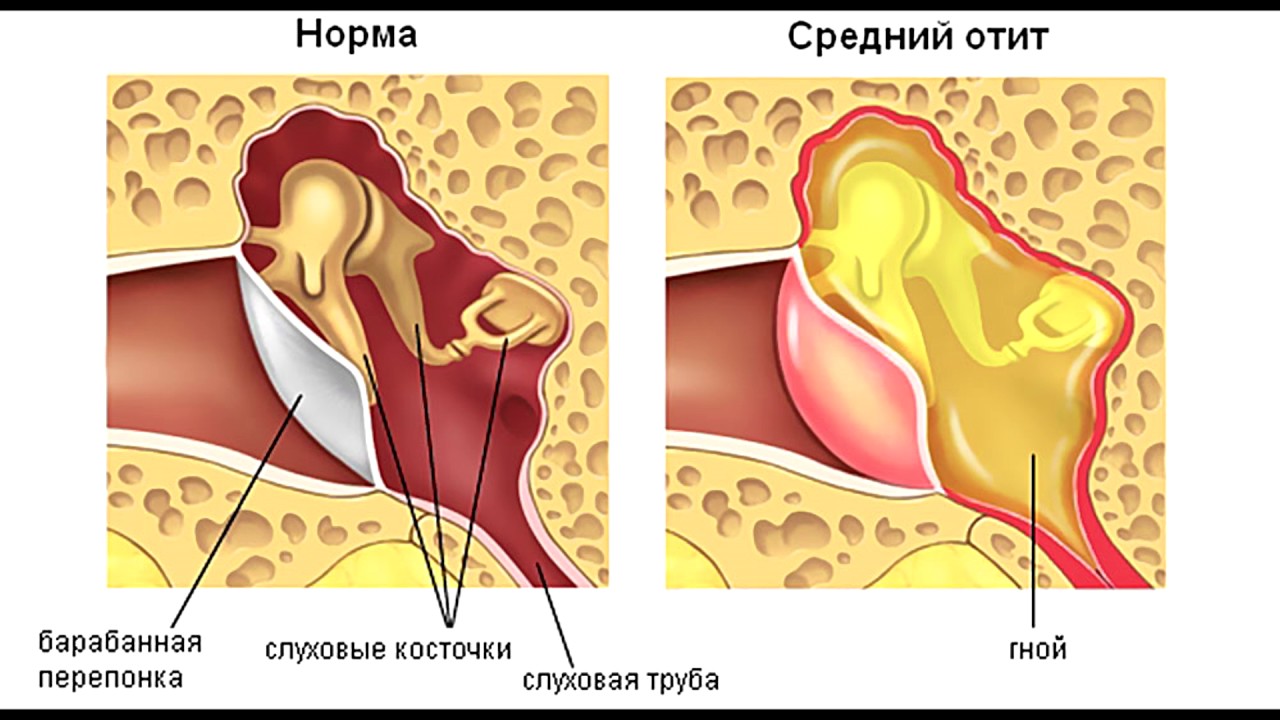 Среди общего числа больных с различными заболеваниями ЛОР-органов острый средний отит диагностируется в 20—30% случаев. Особенно часто это заболевание развивается у детей, причем пик заболеваемости приходится на 6—18 месяцев; до трехлетнего возраста 90% детей хотя бы однажды переносят острое воспаление среднего уха [1]. Своевременная диагностика и адекватное лечение отита нередко осуществляются при участии врача общего профиля, поэтому знание особенностей диагностики и лечения этих заболеваний чрезвычайно важны для предупреждения возможных неблагоприятных последствий отита.
Среди общего числа больных с различными заболеваниями ЛОР-органов острый средний отит диагностируется в 20—30% случаев. Особенно часто это заболевание развивается у детей, причем пик заболеваемости приходится на 6—18 месяцев; до трехлетнего возраста 90% детей хотя бы однажды переносят острое воспаление среднего уха [1]. Своевременная диагностика и адекватное лечение отита нередко осуществляются при участии врача общего профиля, поэтому знание особенностей диагностики и лечения этих заболеваний чрезвычайно важны для предупреждения возможных неблагоприятных последствий отита.
По характеру воспаления различают катаральный, серозный и гнойный средний отиты. Возможно также фибринозное, геморрагическое воспаление и смешанные его формы [4].
Чаще других видов воспаления среднего уха наблюдается катаральный средний отит, называемый также евстахиитом, тубоотитом, сальпингоотитом и т. д. и развивающийся вследствие дисфункции слуховой трубы. Причиной катарального среднего отита является выраженное в той или иной степени расстройство функций слуховой трубы, приводящее к нарушению вентиляции барабанной полости. Это возможно при острых респираторных, острых инфекционных заболеваниях, а также при гриппе. Распространение инфекции из верхних дыхательных путей на слизистую оболочку слуховой трубы может привести к нарушению ее проходимости, прежде всего в области глоточного устья. Причиной тубоотита могут быть также резкие перепады атмосферного давления при подъеме и спуске самолета (аэроотит), при погружении и всплытии водолазов и подводников (мареотит).
Это возможно при острых респираторных, острых инфекционных заболеваниях, а также при гриппе. Распространение инфекции из верхних дыхательных путей на слизистую оболочку слуховой трубы может привести к нарушению ее проходимости, прежде всего в области глоточного устья. Причиной тубоотита могут быть также резкие перепады атмосферного давления при подъеме и спуске самолета (аэроотит), при погружении и всплытии водолазов и подводников (мареотит).
Нарушение вентиляции барабанной полости приводит к тому, что содержащийся в ней воздух всасывается слизистой оболочкой, а пополнение его затруднено в связи с нарушением проходимости слуховой трубы. В результате давление в барабанной полости снижается.
Основные жалобы при тубоотите — на заложенность уха, понижение слуха, иногда шум в ухе, аутофонию (резонирование собственного голоса в больном ухе). Боль в ухе обычно отсутствует или выражена незначительно, общее состояние остается удовлетворительным. Для постановки диагноза очень важны данные отоскопии. При этом отмечается втянутость барабанной перепонки, сопровождающаяся следующими характерными признаками: кажущееся укорочение рукоятки молоточка, резкое выступание в сторону слухового прохода короткого отростка; исчезновение или деформация светового конуса. Иногда определяется радиальная инъекция сосудов барабанной перепонки вдоль рукоятки молоточка или циркулярная — в области annulus tympanicus.
При этом отмечается втянутость барабанной перепонки, сопровождающаяся следующими характерными признаками: кажущееся укорочение рукоятки молоточка, резкое выступание в сторону слухового прохода короткого отростка; исчезновение или деформация светового конуса. Иногда определяется радиальная инъекция сосудов барабанной перепонки вдоль рукоятки молоточка или циркулярная — в области annulus tympanicus.
Слух при остром тубоотите снижен незначительно, по типу нарушения звукопроведения преимущественно на низких частотах. Иногда больные отмечают улучшение слуха после зевания или проглатывания слюны, сопровождающихся открыванием просвета слуховой трубы.
Острые воспалительные процессы верхних дыхательных путей являются причинами развития временных нарушений функций слуховой трубы. Более стойкими эти нарушения бывают при аденоидных вегетациях, различных хронических заболеваниях полости носа и околоносовых пазух (хронический гнойный или полипозный риносинусит, особенно при хоанальных полипах, искривление перегородки носа, гипертрофия задних концов нижних носовых раковин и др. ), при опухоли носоглотки.
), при опухоли носоглотки.
На фоне дисфункции слуховой трубы может развиться экссудативный средний отит, характеризующийся наличием в барабанной полости серозно-слизистого выпота. Сегодня приняты различные обозначения заболевания: «секреторный отит», «серозный средний отит», «мукозный» и т. д. Ведущим патогенетическим фактором экссудативного среднего отита также является стойкое нарушение вентиляционной и дренажной функций слуховой трубы. Само название этой формы отита указывает на усиленную секрецию слизи и затяжное течение заболевания. Характерные его признаки — это появление в барабанной полости густого вязкого секрета, медленно нарастающая тугоухость и отсутствие перфорации барабанной перепонки. В развитии заболевания, наряду со стойкой тубарной дисфункцией, важную роль играет также изменение иммунобиологических свойств организма, снижение общей и местной резистентности.
На фоне разрежения в невентилируемой барабанной полости происходит транссудация, миграция небольшого количества нейтрофильных лейкоцитов и лимфоцитов; в барабанную полость пропотевает транссудат.
В этот период больной отмечает заложенность уха, иногда наблюдаются легкая аутофония, снижение слуха. При отоскопии барабанная перепонка втянута, серого цвета, с инъецированными сосудами по ходу рукоятки молоточка, иногда просматриваются пузырьки воздуха в барабанной полости.
Появление жидкости в барабанной полости субъективно проявляется ощущением полноты и давления в ухе, иногда шумом в ухе и более выраженной кондуктивной тугоухостью. Нередко бывает ощущение переливания жидкости (плеск) при изменении положения головы, сопровождающееся улучшением слуха. Объяснить это можно тем, что при наклонах головы жидкость в барабанной полости перемещается, при этом освобождаются ниши окон лабиринта, что ведет к улучшению слуха. При отоскопии в этот период через барабанную перепонку нередко просматривается жидкость, уровень которой определен в виде дугообразной линии, которая перемещается при перемене положения головы.
Восстановление вентиляции барабанной полости может привести к выздоровлению.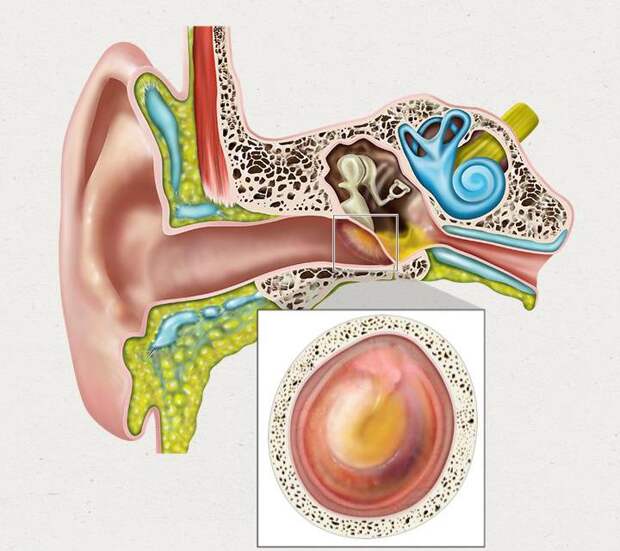 Однако при продолжающемся нарушении тубарной функции секреторный отит принимает хроническое течение, переходя в фиброзирующий средний отит, характеризующийся возникновением рубцового процесса в барабанной полости, — развивается так называемый адгезивный средний отит, приводящий к выраженной стойкой тугоухости.
Однако при продолжающемся нарушении тубарной функции секреторный отит принимает хроническое течение, переходя в фиброзирующий средний отит, характеризующийся возникновением рубцового процесса в барабанной полости, — развивается так называемый адгезивный средний отит, приводящий к выраженной стойкой тугоухости.
Диагностика экссудативного среднего отита сложна и не всегда бывает своевременной. Это связано с малосимптомным течением заболевания, не вызывающего сколько-нибудь выраженных болевых ощущений и не приводящего к нарушению общего состояния больного. К умеренному снижению слуха на одно ухо, постепенно нарастающему, больной привыкает и перестает обращать на него внимание, особенно в том случае, если второе ухо слышит нормально. Врач должен учитывать, что малосимптомное течение экссудативного среднего отита в настоящее время встречается все чаще. Большое значение в диагностике имеет отоскопия, лучше с увеличением. Для уточнения диагноза выполняется исследование функции слуховой трубы с помощью общедоступных проб; проводится также импедансометрия, при этом выявляется уплощенная кривая. Слух исследуется с помощью камертонов и аудиометрии.
Слух исследуется с помощью камертонов и аудиометрии.
Острый гнойный средний отит представляет собой острое воспаление слизистой оболочки барабанной полости, при этом в той или иной мере в процесс вовлекаются все отделы среднего уха.
Это широко распространенное заболевание среднего уха, которое может протекать либо легко, либо, бурно развиваясь, вызывать тяжелую общую воспалительную реакцию организма. Однако и в том, и в другом случае оно нередко оставляет после себя спаечный процесс, сопровождающийся трудно излечимой тугоухостью, или переходит в хроническую, часто прогрессирующую форму, что также ведет к тугоухости и нередко к тяжелым осложнениям. Отличительной особенностью этого заболевания в настоящее время является менее острое начало и вялое течение, а в детском возрасте — склонность к рецидивированию.
Причиной заболевания является попадание инфекции в барабанную полость при пониженной местной и общей резистентности. Чаще всего (до 80%) возбудителями острого гнойного среднего отита у взрослых и детей становятся S. pneumoniae и H. influenzae, несколько реже — M. catarrhalis, S. pyogenes, S. aureus или ассоциации микроорганизмов. Вирусные отиты наблюдаются преимущественно при эпидемиях вирусных заболеваний.
pneumoniae и H. influenzae, несколько реже — M. catarrhalis, S. pyogenes, S. aureus или ассоциации микроорганизмов. Вирусные отиты наблюдаются преимущественно при эпидемиях вирусных заболеваний.
Наиболее распространенный путь проникновения инфекции — тубогенный — через слуховую трубу. При различных общих инфекционных заболеваниях, местных воспалительных процессах в области верхних дыхательных путей защитная функция эпителия слуховой трубы нарушается, и микрофлора проникает в барабанную полость. Реже инфекция попадает в среднее ухо через поврежденную барабанную перепонку при ее травме или через рану сосцевидного отростка. В этом случае говорят о травматическом среднем отите. Сравнительно редко диагностируется третий путь проникновения инфекции в среднее ухо — гематогенный; он возможен при таких инфекционных заболеваниях, как грипп, скарлатина, корь, тиф, туберкулез.
Воспалительная реакция при остром гнойном среднем отите с самого начала затрагивает не только слизистую оболочку среднего уха, но и тесно прилежащую к ней надкостницу. Среднее ухо заполняется воспалительным экссудатом, который вначале может быть серозным, а затем приобретает гнойный характер. Слизистая оболочка становится резко утолщенной, на поверхности ее возникают эрозии, изъязвления. В разгар воспаления барабанная полость оказывается заполненной экссудатом, грануляциями и утолщенной слизистой оболочкой. При нарушенной дренажной функции слуховой трубы это приводит к выбуханию наружу барабанной перепонки; в результате сильного давления гнойного экссудата и расстройства кровообращения часто наступает расплавление какого-то участка и прободение барабанной перепонки с последующей отореей.
Среднее ухо заполняется воспалительным экссудатом, который вначале может быть серозным, а затем приобретает гнойный характер. Слизистая оболочка становится резко утолщенной, на поверхности ее возникают эрозии, изъязвления. В разгар воспаления барабанная полость оказывается заполненной экссудатом, грануляциями и утолщенной слизистой оболочкой. При нарушенной дренажной функции слуховой трубы это приводит к выбуханию наружу барабанной перепонки; в результате сильного давления гнойного экссудата и расстройства кровообращения часто наступает расплавление какого-то участка и прободение барабанной перепонки с последующей отореей.
По мере стихания воспалительных изменений, количество отделяемого уменьшается, и гноетечение полностью прекращается. После прекращения выделений из уха перфорация барабанной перепонки может зарубцеваться, но заложенность уха еще некоторое время сохраняется. Критерием выздоровления являются нормализация отоскопической картины и полное восстановление слуха.
По течению острый гнойный средний отит может быть легким и быстро разрешающимся, вялым и затяжным, острым и бурным; как правило, он заканчивается полным выздоровлением, если этого не происходит, он может стать причиной хронического среднего отита. В ряде случаев острый гнойный средний отит осложняется мастоидитом или даже развитием внутричерепных осложнений либо сепсиса, хотя последние состояния чаще возникают уже при хроническом гнойном воспалении среднего уха.
Клиническая картина типичного острого гнойного среднего отита характеризуется стадийностью течения. Местные и общие симптомы заболевания выражены по-разному, в зависимости от стадии и тяжести процесса. Принято выделять доперфоративную, перфоративную и репаративную стадии острого гнойного среднего отита. Процесс не всегда проходит все три стадии. Благодаря мобилизации естественных защитных сил организма, а также при проведении интенсивной терапии заболевание может уже на первой стадии приобрести абортивное течение.
Начальная, доперфоративная, стадия заболевания характеризуется выраженными местными и общими симптомами. Ведущая жалоба — боль в ухе, нередко очень резкая, отдающая в висок, темя. Неуклонно нарастая, она иногда становится мучительной, нестерпимой. Боль возникает в результате воспалительной инфильтрации слизистой оболочки барабанной полости и скопления в ней экссудата; при этом происходит раздражение рецепторных окончаний ветвей тройничного и языкоглоточного нервов. Иногда наблюдается болезненность при пальпации и перкуссии сосцевидного отростка, что обусловлено воспалением его слизистой оболочки. Одновременно возникают заложенность, шум в ухе, выявляется снижение слуха по кондуктивному типу с небольшим ухудшением костного проведения звука. При гриппозном, а также коревом и скарлатинозном отите в процесс иногда вовлекается внутреннее ухо, что проявляется более значительным нарушением звуковосприятия. В этот период нередко нарушается общее состояние больного — появляются признаки интоксикации, температура тела повышается до 38-39°С, в периферической крови выявляются характерные для воспалительного процесса изменения.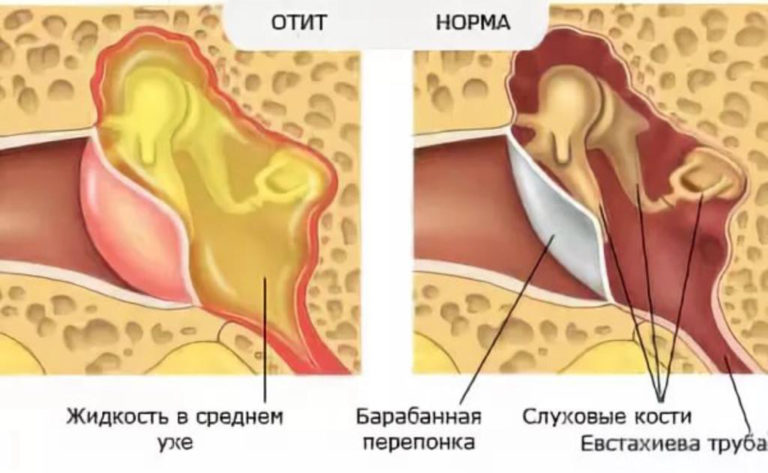
При отоскопии сначала видна инъекция сосудов по ходу рукоятки молоточка и радиальных сосудов перепонки, сопровождающаяся укорочением светового конуса. Затем гиперемия барабанной перепонки нарастает, становится разлитой, исчезают ее опознавательные пункты, перепонка выпячивается, становится инфильтрированной, иногда покрывается беловатым налетом. Длительность начальной стадии острого среднего отита составляет от нескольких часов до двух-трех суток.
Перфоративная стадия характеризуется прободением барабанной перепонки и появлением гноетечения. При этом боль в ухе быстро стихает, самочувствие больного улучшается, температура тела снижается. Выделения из уха сначала обильные, слизисто-гнойные, иногда с примесью крови. При отоскопии может наблюдаться так называемый «пульсирующий рефлекс», когда гной поступает через перфорацию порциями, синхронно пульсу.
Постепенно количество выделений уменьшается, они становятся густыми и приобретают гнойный характер. Гноетечение, как правило, продолжается пять—семь дней. Перфорация при остром среднем отите обычно небольшая, более обширные перфорации бывают при скарлатинозном, коревом, туберкулезном поражении.
Гноетечение, как правило, продолжается пять—семь дней. Перфорация при остром среднем отите обычно небольшая, более обширные перфорации бывают при скарлатинозном, коревом, туберкулезном поражении.
Репаративная стадия характеризуется не только прекращением гноетечения и в большинстве случаев спонтанным рубцеванием перфорации, но и постепенным восстановлением слуха. Наряду с прекращением выделений исчезают гиперемия и инфильтрация барабанной перепонки, появляется ее блеск, становятся различимы опознавательные контуры. Небольшие перфорации (до 1 мм) закрываются довольно быстро, не оставляя никаких следов. При большой перфорации средний фиброзный слой в месте дефекта обычно не регенерирует, в данном случае, если перфорация все же закрывается, этот участок выглядит атрофичным, иногда здесь бывают отложения известковых солей. Фиброзные спаечные изменения после перенесенного среднего отита нередко остаются и в самой барабанной полости, ограничивая подвижность слуховых косточек.
Типичное течение острого гнойного среднего отита может быть нарушено в любой из стадий процесса. В некоторых случаях заболевание сразу принимает вялый, затяжной характер, сопровождаясь слабо выраженными общими симптомами. Перфорации барабанной перепонки не наступает, а в барабанной полости скапливается вязкий, густой секрет, который трудно эвакуировать. Вслед за этим часто развивается слипчивый (адгезивный) процесс в барабанной полости. Иногда, напротив, уже с самого начала течение заболевания может быть исключительно тяжелым, с высокой температурой, сильной головной болью, рвотой, головокружением и резким ухудшением общего состояния. В ряде случаев инфекция еще до прободения может молниеносно распространиться из среднего уха в полость черепа и привести к тяжелым внутричерепным осложнениям.
Если, несмотря на перфорацию барабанной перепонки, температура не снижается и состояние больного не улучшается, это обычно связано с переходом воспаления на сосцевидный отросток, т. е. с развитием мастоидита. Не прекращающееся на протяжении длительного времени (три-четыре недели) гноетечение, когда после очистки уха гной вновь заполняет слуховой проход, указывает на эмпиему сосцевидного отростка, при которой, как правило, наступает расплавление его костных перемычек.
е. с развитием мастоидита. Не прекращающееся на протяжении длительного времени (три-четыре недели) гноетечение, когда после очистки уха гной вновь заполняет слуховой проход, указывает на эмпиему сосцевидного отростка, при которой, как правило, наступает расплавление его костных перемычек.
При обычном течении отита изменения в периферической крови проявляются умеренным лейкоцитозом без выраженного сдвига формулы влево, нерезким увеличением СОЭ. При тяжело протекающем заболевании наблюдается выраженный лейкоцитоз, иногда до 20,0•109/л и выше, с заметным сдвигом влево.
Лечение острого среднего отита проводится дифференцированно, в зависимости от конкретной нозологической формы, выраженности клинических симптомов и особенностей соматического статуса больного. Во всех случаях эффективность лечения тем выше, чем раньше оно начато.
Учитывая важную роль тубарной дисфункции в патогенезе различных форм острого среднего отита, в первую очередь проводятся мероприятия, направленные на восстановление аэрации барабанной полости через просвет слуховой трубы. С целью уменьшения отечности слизистой оболочки в области ее глоточного устья больному назначают сосудосуживающие капли в нос: нафтизин, санорин, тизин, називин, комбинированный препарат — полидекса с фенилэфрином, ксилометазолин [3] и др. Иногда уменьшению отечности слизистой оболочки способствуют антигистаминные препараты (димедрол, супрастин, тавегил, кларитин, телфаст и др.). Чтобы предупредить попадание инфицированной слизи из носоглотки через слуховую трубу в барабанную полость, больного следует предостеречь от чересчур энергичного сморкания. Нос следует очищать по одной ноздре, при этом не слишком напрягаясь. С этой же целью при наличии воспалительных изменений в носоглотке не рекомендуется производить продувание слуховых труб по Политцеру; предпочтение отдается катетеризации слуховой трубы, выполняемой после тщательной анемизации ее глоточного устья. Через катетер в просвет слуховой трубы можно ввести несколько капель 0,1% раствора адреналина или дексаметазона. При остром евстахиите в комплекс лечебных мероприятий включаются различные физиотерапевтические процедуры: УФО, УВЧ на нос, лазеротерапия на область устья слуховой трубы, пневмомассаж барабанной перепонки.
С целью уменьшения отечности слизистой оболочки в области ее глоточного устья больному назначают сосудосуживающие капли в нос: нафтизин, санорин, тизин, називин, комбинированный препарат — полидекса с фенилэфрином, ксилометазолин [3] и др. Иногда уменьшению отечности слизистой оболочки способствуют антигистаминные препараты (димедрол, супрастин, тавегил, кларитин, телфаст и др.). Чтобы предупредить попадание инфицированной слизи из носоглотки через слуховую трубу в барабанную полость, больного следует предостеречь от чересчур энергичного сморкания. Нос следует очищать по одной ноздре, при этом не слишком напрягаясь. С этой же целью при наличии воспалительных изменений в носоглотке не рекомендуется производить продувание слуховых труб по Политцеру; предпочтение отдается катетеризации слуховой трубы, выполняемой после тщательной анемизации ее глоточного устья. Через катетер в просвет слуховой трубы можно ввести несколько капель 0,1% раствора адреналина или дексаметазона. При остром евстахиите в комплекс лечебных мероприятий включаются различные физиотерапевтические процедуры: УФО, УВЧ на нос, лазеротерапия на область устья слуховой трубы, пневмомассаж барабанной перепонки.
При адекватном лечении евстахиит проходит обычно за несколько дней. Эффективность лечения этого заболевания зависит от своевременного устранения патологии полости носа, околоносовых пазух и носоглотки, которые провоцируют возникновение и дальнейшее течение тубоотита.
Лечение экссудативного среднего отита должно быть комплексным. В первую очередь также следует стремиться к восстановлению функции слуховой трубы указанными выше методами. Для улучшения тубарной функции проводят продувание ушей по Политцеру или через ушной катетер, с одновременным массажем барабанной перепонки с помощью воронки Зигле. Через катетер в просвет слуховой трубы вводят дексаметазон, антибиотики, химотрипсин. Достаточно эффективно введение протеолитических ферментов и лидазы посредством эндаурального электрофореза. В нос в виде капель применяют сосудосуживающие препараты, однако длительное использование их нежелательно, так как содержащиеся в них вещества снижают мукоцилиарную активность мерцательного эпителия полости носа и слуховой трубы.
Назначение антигистаминных препаратов рекомендуется лишь в тех случаях, когда серозный средний отит развивается на фоне аллергии. Показаны также общеукрепляющие средства, витамины. В комплекс лечебных мероприятий в последнее время все чаще включают противовоспалительный препарат фенспирид (эреспал) [2], а также иммунокорректоры (например, полиоксидоний по 0,006 г внутримышечно через день — всего шесть–десять инъекций; деринат внутримышечно по 5,0 мл через день — пять инъекций).
В тех случаях, когда функция слуховой трубы не восстанавливается, экссудат не рассасывается и слух не улучшается, используют хирургические методы для эвакуации секрета из барабанной полости. Наиболее широко применяется шунтирование барабанной полости.
При остром гнойном среднем отите лечение комплексное, и назначается оно в зависимости от стадии заболевания. Рекомендуется амбулаторный режим, а при выраженном повышении температуры, общем недомогании — постельный.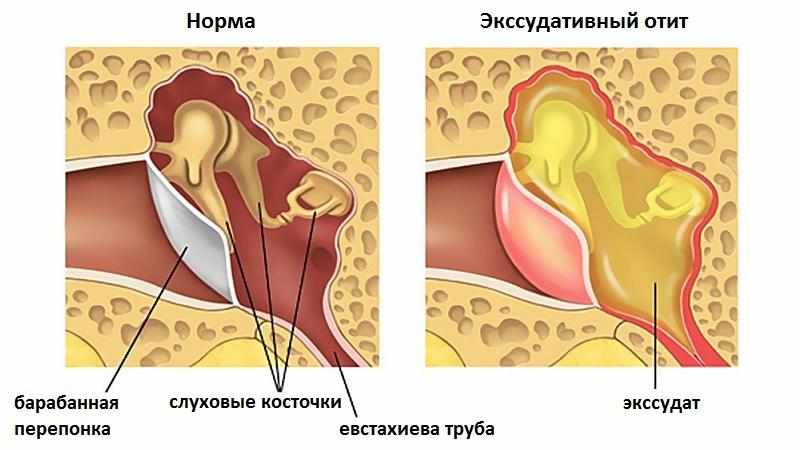 Если имеется подозрение на начинающееся осложнение, больной должен быть экстренно госпитализирован.
Если имеется подозрение на начинающееся осложнение, больной должен быть экстренно госпитализирован.
Проводятся рассмотренные выше мероприятия с целью восстановления или улучшения вентиляционной и дренажной функций слуховой трубы.
Важное место в лечении острого гнойного среднего отита занимает катетеризация слуховой трубы. Продувание слуховой трубы при остром среднем отите с помощью катетера выполняется с целью дренирования среднего уха, устранения всегда возникающего при этом заболевании разрежения в барабанной полости, а также введения в нее лекарственных препаратов. Через ушной катетер вводится раствор амоксициллина клавуланата и дексаметазона в соотношении 3:1 с добавлением одной-двух капель 0,1% раствора адреналина. Катетеризация способствует нормализации функции слуховой трубы и устраняет воспаления. Катетеризация проводится с самого начала заболевания, что нередко позволяет добиться абортивного течения процесса; на II-III стадиях острого воспаления среднего уха продувание с помощью катетера также дает хороший терапевтический эффект.
Основу медикаментозного лечения острого гнойного среднего отита составляет антибиотикотерапия.
Назначение антибиотиков, безусловно, показано уже в доперфоративной стадии. Препаратом выбора при лечении неосложненных форм отита у взрослых является амоксициллин внутрь по 0,25–0,5 г три раза в сутки в течение 10 дней. При отсутствии эффекта после трех дней терапии амоксициллином следует поменять препарат на аугментин (по 0,375 или 0,625 г внутрь два-три раза в сутки) или цефуроксим аксетил (внутрь по 0,25 или 0,5 г два раза в сутки) [5]. При непереносимости b-лактамных антибиотиков назначают современные макролиды (рулид по 0,15 внутрь два раза в день; спирамицин по 1,5 млн МЕ внутрь два раза в день). При осложненных формах отита назначаются препараты фторхинолонового ряда III-IV поколений: спарфло внутрь 400 мг в первые сутки, затем по 200 мг в день; авелокс по 400 мг внутрь один раз в сутки, длительность лечения зависит от тяжести заболевания.
Даже при резком улучшении общего состояния больного и смягчении местных симптомов не следует раньше времени прекращать курс антибиотикотерапии, его продолжительность должна составлять не менее 8—10 дней. Преждевременная отмена препаратов может привести к рецидиву заболевания и образованию спаек в барабанной полости, что, в свою очередь, чревато возникновением стойкой тугоухости [6].
Преждевременная отмена препаратов может привести к рецидиву заболевания и образованию спаек в барабанной полости, что, в свою очередь, чревато возникновением стойкой тугоухости [6].
С целью обезболивания в начальной (доперфоративной) стадии заболевания назначают парацетамол по 1 г четыре раза в сутки. Хороший аналгезирующий эффект в этой стадии дает эндауральный микрокомпресс по Цытовичу со спирт-глицериновой смесью (равные части 3% спиртового раствора борной кислоты и глицерина). Марлевая или ватная турунда, смоченная этой смесью, вводится в наружный слуховой проход до соприкосновения с барабанной перепонкой, отверстие наружного слухового прохода обтурируется ватой, смоченной вазелином или жирным кремом. Такой компресс может быть оставлен в ухе на 4–6 ч. Выраженным аналгезирующим, противовоспалительным и антиэкссудативным действием обладают ушные капли отипакс, в состав которых входят лидокаина гидрохлорид, феназон, тиосульфат натрия, этиловый спирт и глицерин.
Местно применяют также согревающий полуспиртовой компресс на ухо, ускоряющий разрешение воспалительного процесса. Однако когда после наложения компресса больной отмечает усиление боли в ухе, компресс следует незамедлительно снять, чтобы не спровоцировать развитие осложнений.
Однако когда после наложения компресса больной отмечает усиление боли в ухе, компресс следует незамедлительно снять, чтобы не спровоцировать развитие осложнений.
Если, несмотря на проводимое лечение, состояние больного не улучшается, его по-прежнему беспокоит сильная боль в ухе, сохраняется высокая температура, при надавливании на сосцевидный отросток определяется болезненность, а при отоскопии наблюдается выпячивание барабанной перепонки, то проводится парацентез — разрез барабанной перепонки. Парацентез должен быть выполнен по экстренным показаниям при появлении признаков раздражения внутреннего уха или мозговых оболочек (головокружение, рвота, сильная головная боль и т. д.).
При наличии перфорации барабанной перепонки основное внимание уделяется обеспечению свободного оттока гноя. Турунды следует часто менять, очищая при этом слуховой проход от гноя. При сгущении гноя он может быть удален вливанием 3% раствора перекиси водорода, которая при соединении с гноем образует пену. Из глубины слухового прохода пену с гноем удаляют при помощи зонда с накрученной на него ватой. Больного следует проинструктировать, как самостоятельно два-три раза в день удалять гнойный секрет из глубины наружного слухового прохода.
Из глубины слухового прохода пену с гноем удаляют при помощи зонда с накрученной на него ватой. Больного следует проинструктировать, как самостоятельно два-три раза в день удалять гнойный секрет из глубины наружного слухового прохода.
Лекарственные препараты в среднее ухо можно вводить с помощью транстимпанального нагнетания. Указанную выше смесь антибиотика и дексаметазона (а в последующем и ферменты, препятствующие формированию рубцов в барабанной полости — трипсин, химопсин, лидаза и т. п.) вливают в наружный слуховой проход в количестве 1 мл и нагнетают мягким вдавливанием козелка в наружное отверстие слухового прохода. При этом лекарственное вещество проходит через барабанную полость, слуховую трубу и может попасть в полость носа и рта. Катетеризация и транстимпанальное нагнетание лекарственных веществ представляют собой эффективные методы лечения.
При густом гнойном отделяемом внутрь назначают муколитики (флуимуцил, АЦЦ, флуифорт, синупрет), эреспал — противовоспалительный препарат, уменьшающий гиперсекрецию и отек слизистой оболочки и стимулирующий функцию мерцательного эпителия слуховой трубы.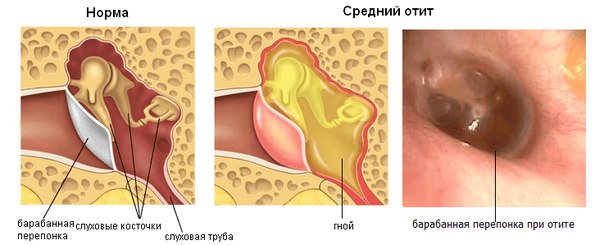 В домашних условиях физиотерапевтические процедуры (УФО, УВЧ- или СВЧ-терапия, лазеротерапия) и согревающие компрессы на ухо также способствуют быстрейшему выздоровлению.
В домашних условиях физиотерапевтические процедуры (УФО, УВЧ- или СВЧ-терапия, лазеротерапия) и согревающие компрессы на ухо также способствуют быстрейшему выздоровлению.
После удаления гнойного секрета в ухо вливают прописанный врачом лекарственный раствор, подогретый до 37°С. Это могут быть 0,5-1% раствор диоксидина, ушные капли ципромед, в состав которых входит антибактериальный препарат ципрофлоксацин с широким спектром антибактериального действия; капли отофа, содержащие активное вещество рифамицин и др. Спиртовые капли во второй стадии отита назначать не рекомендуется, так как спирт нередко вызывает раздражение слизистой оболочки барабанной полости и выраженный болевой синдром.
Гноетечение обычно прекращается через несколько дней, что знаменует переход заболевания в завершающую репаративную стадию. Перфорация барабанной перепонки чаще всего закрывается, образуя малозаметный рубец. В этот период важно добиться по возможности полного восстановления слуха. Антибиотикотерапия отменяется, прекращают туалет уха, тепловые процедуры также завершаются. Основное внимание после исчезновения перфорации следует обращать на восстановление вентиляционной функции слуховой трубы и повышение резистентности организма. Проводят продувание слуховой трубы по Политцеру или через катетер, при этом возможно введение в барабанную полость ферментных препаратов, препятствующих формированию спаек. С этой же целью выполняется пневмомассаж барабанной перепонки с помощью пневматической воронки Зигле, эндауральный ионофорез с лидазой. Рекомендуется продолжить проведение витаминотерапии, назначаются биостимуляторы — апилак, актовегин, цыгапан и др.
Антибиотикотерапия отменяется, прекращают туалет уха, тепловые процедуры также завершаются. Основное внимание после исчезновения перфорации следует обращать на восстановление вентиляционной функции слуховой трубы и повышение резистентности организма. Проводят продувание слуховой трубы по Политцеру или через катетер, при этом возможно введение в барабанную полость ферментных препаратов, препятствующих формированию спаек. С этой же целью выполняется пневмомассаж барабанной перепонки с помощью пневматической воронки Зигле, эндауральный ионофорез с лидазой. Рекомендуется продолжить проведение витаминотерапии, назначаются биостимуляторы — апилак, актовегин, цыгапан и др.
Чтобы убедиться в восстановлении слуховой функции, проводят контрольную аудиометрию. При типичном благоприятном течении наступает выздоровление с ликвидацией воспалительного процесса и полным восстановлением слуха.
Литература.
- Богомильский М. Р., Чистякова В. Р. Детская оториноларингология//Учебник для ВУЗов.
 — М.: ГЭОТАР-МЕД, 2001. — С. 78—95.
— М.: ГЭОТАР-МЕД, 2001. — С. 78—95. - Левина Ю. В., Лучихин Л. А., Красюк А. А. Применение эреспала в лечении экссудативного среднего отита//Вестн. оторинолар., 2003. — 4. — С. 35—37.
- Пальчун В. Т., Полякова Т. С., Лучихин Л. А. Новая лекарственная форма ксилометазолина//Материалы Российской конференции отоларингологов 19—20 ноября 2002 г. — C. 371—373.
- Пальчун В. Т., Магомедов М. М., Лучихин Л. А. Оториноларингология. — М.: Медицина. — 2002. — С. 382—408.
- Страчунский Л. С., Козлов С. Н. Современная антимикробная терапия//Руководство для врачей. — М.: Боргес, 2002. — 436 с.
- Butler C.C., Williams R.G. The etiology, Pathophysiology and Management of Otitis Media with Effusion. — Curr. Infect. Dis. Rep., 2003, 3: 205-213.
Л. А. Лучихин, доктор медицинских наук, профессор
РГМУ, Москва
Хронический гнойный средний отит. Нужна ли операция?
Хронический гнойный средний отит.
 Нужна ли операция?
Нужна ли операция?Хронический гнойный средний отит – воспалительный процесс в среднем ухе, обусловленный стойкой перфорацией барабанной перепонки, постоянным, длительным или периодическим гноетечением из уха, нарушением слуха. Данное заболевание в основном бывает связано с перенесенным в детстве средним отитом, возможно и следствием травмы уха.
Различают две формы – туботимпанальная (мезотимпанит) и аттико-антральная (эпи- , эпимезотимпанит).
Мезотимпанит характеризируется гноетечением из уха, как правило, в большинстве случаев осложнений не дает.
Эпитимпанальная форма протекает более тяжело с деструкцией структур среднего уха, с возможным образованием холестеатомы – опухолевидного образования, состоящего из плотной массы эпидермиса.
Холестеатома в народе именуется как «костоеда». Действительно такая эпидермальная опухоль развивается и увеличивается, полностью разрушая костные структуры, как среднего, так и внутреннего уха с возможным развитием внутричерепных осложнений, пареза или паралича лицевого нерва, снижения слуха до глухоты.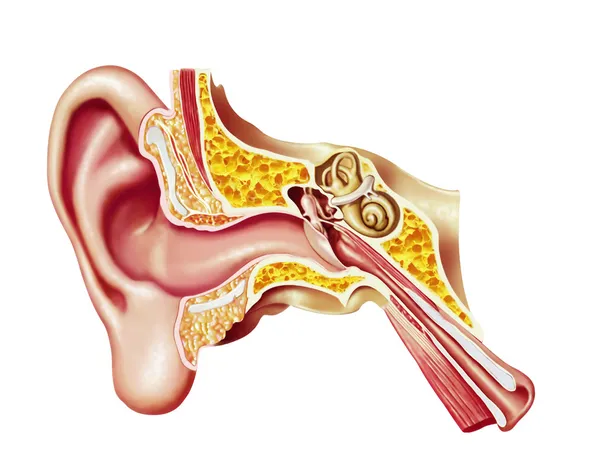
Таким образом, если пациент отмечает периодически гноетечение из уха, снижение слуха, а при отоскопии имеется перфорация барабанной перепонки необходимо проводить КТ (компьютерная томография) височных костей и исследование слуха – аудиометрия, после чего установить диагноз хронический гнойный средний отит и направить его в клинику для лечения.
На современном этапе единственным эффективным способом лечения пациентов с хроническим гнойным средним отитом является хирургическое лечение вне зависимости от формы заболевания. При мезотимпаните производится тимпанопластика, при необходимости – оссикулопластика с применением аутотканей пациента или оссикулярных протезов.
Наличие холестеатомы является абсолютным показанием к санирующей операции с реконструкцией структур среднего и наружного уха. Только полное удаление всей холестеатомы вместе с ее оболочкой может предотвратить ее рецидив. Своевременное лечение данной патологии предупреждает развитие отогенных осложнений.
В нашей клинике проводится весь спектр обследования и хирургического лечения при хроническом гнойном среднем отите, в том числе при наличии холестеатомы. Применяются авторские методики санирующих операций с восстановлением целостности среднего и наружного уха одномоментно.
Мухамедов Иса Туктарович – отоларинголог, Доктор медицинских наук, Заслуженный врач РФ, профессор.
Экссудативный средний отит у детей. Симптомы, причины и лечение
Экссудативным средним отитом (ЭСО) называется хроническая форма среднего отита, при которой в среднем ухе происходит накопление патологической жидкости (экссудата) в результате поражения его слизистой оболочки. При ЭСО целостность барабанной перепонки не нарушена и при отсутствии воспалительного процесса в полости носа, носоглотки и ротоглотки инфицирование среднего уха не возникает, несмотря на то, что образованный экссудат является благоприятной средой для развития вирусов и бактерий, так как представляет собой белковую среду.
Именно потому, что экссудат содержит большое количество белка, со временем он меняет свои физические свойства (густеет, становиться вязким), что приводит к длительному и тяжёлому течению болезни.
Боль – это один из признаков воспаления. Отсутствие воспалительных изменений в среднем ухе объясняет то, что ЭСО протекает безболезненно. В этом-то и заключается коварство данной патологии.
В медицинской литературе можно встретить другие названия этого распространенного заболевания, а именно: «экссудативный средний отит», «секреторный», «мукозный отит», «эффузионнный средний отит», «gleu ear» — «клейкое ухо».
Причины экссудативного среднего отита у детей
Основными причинами, способствующими развитию ЭСО, считают:
— изменения слизистой оболочки слуховой трубы на фоне острых и хронических воспалительных заболеваний носа, околоносовых пазух и носоглотки в результате снижения иммунитета,
— дисфункцию слуховой трубы, из-за нарушения функции мышц открывающих её,
— обтурацию устья слуховой трубы аденоидными вегетациями (разрастаниями), гиперплазированной (увеличеной) трубной миндалиной, рубцовыми изменениями, доброкачественными и злокачественными новообразованиями носоглотки,
— неэффективную терапию острого среднего отита,
— анатомические и физиологические особенности развития слуховой трубы в детском возрасте.
Следует отметить, что одним из предрасполагающих факторов к возникновению ЭСО является посещение детского дневного учреждения. В возрасте от 2-х до 7-и лет, развитию данной патологии могут предшествовать острая вирусная инфекция, хронический аденоидит, острый катаральный средний отит. У детей от 8-и до 15-и лет развитие экссудативного среднего отита происходит на фоне вазомоторного ринита или хронического риносинусита.
Виды экссудативного среднего отита у детей
По своей продолжительности ЭСО делят на три формы течения: острая (до 3 недель), подострая (от 3 до 8 недель) и хроническая (более 8 недель).
По характеру изменений, происходящих в слизистой оболочке среднего уха, выделяют четыре формы ЭСО: начальная экссудативная, секреторная, продуктивно секреторная, дегенеративно-секреторная (с преобладанием фиброзно-склеротического процесса).
Существует ещё одна классификация ЭСО, в основу которой положены аналогичные принципы (физические параметры содержимого барабанной полости: вязкость, прозрачность, цвет, плотность и длительность патологического процесса).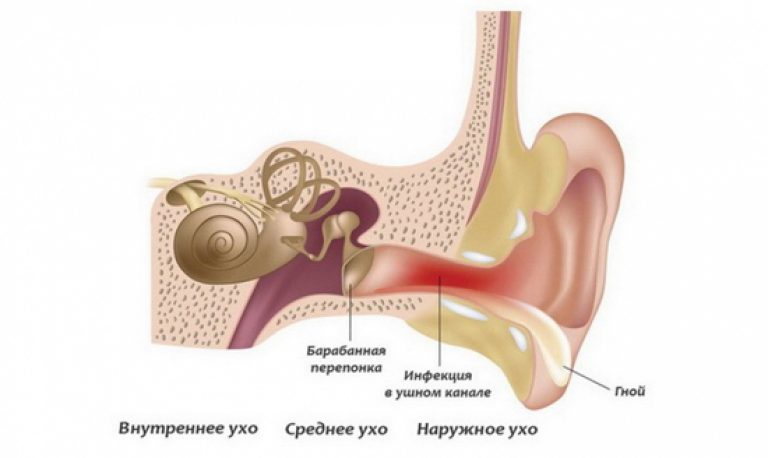 В ней выделяют четыре стадии течения ЭСО: катаральную (до 1 месяца), секреторную (от 1 до 12 месяцев), мукозную (от 12 до 24 месяцев), фиброзную (более 24 месяцев).
В ней выделяют четыре стадии течения ЭСО: катаральную (до 1 месяца), секреторную (от 1 до 12 месяцев), мукозную (от 12 до 24 месяцев), фиброзную (более 24 месяцев).
Экссудативный средний отит у детей.
Экссудативным средним отитом болеют как взрослые, так и маленькие пациенты. Но у ребенка диагностировать экссудативный отит бывает сложнее, чем у взрослых не только в связи с недостаточно яркой симптоматикой, но и с трудностями, возникающими во время сбора жалоб и анамнеза (маленькие пациенты не предъявляют жалоб). Жалобы и клиническая картина напрямую зависят от стадии заболевания. Начальная стадия ЭСО характеризуется скудными жалобами и клиническими проявлениями.
В большинстве случаев родители обращаются за оказанием медицинской помощи ребенку лишь тогда, когда заметили у него снижение слуха, то есть ребёнок начинает громко говорить, не сразу откликается на зов, просит увеличить громкость при просмотре детских телепередач, что уже соответствует продуктивно секреторной форме заболевания. Именно отсутствие болевого синдрома и приводит к позднему выявлению ЭСО. Но иногда маленькие пациенты способны описать свои ощущения. Взрослые люди обращаются к врачу с жалобами на ощущение жидкости в ухе («бульканья»), чувство полноты, аутофонию, изменение слуха в зависимости от наклона головы.
Именно отсутствие болевого синдрома и приводит к позднему выявлению ЭСО. Но иногда маленькие пациенты способны описать свои ощущения. Взрослые люди обращаются к врачу с жалобами на ощущение жидкости в ухе («бульканья»), чувство полноты, аутофонию, изменение слуха в зависимости от наклона головы.
Диагностика экссудативного среднего отита у детей
Для диагностики ЭСО в ФГБУ НМИЦО ФМБА России в отделении детской ЛОР патологии проводят аудиологическое обследование, которое состоит из акустической импедансометрии и тональной пороговой аудиометрии. Для пациентов с данной патологией при акустической импедансометрии характерна тимпанометрическая кривая типа «В» и отсутствие ipsi-рефлексов, что отражает нарушение передачи звукового сигнала по цепи слуховых косточек за счет патологического содержимого среднего уха (экссудата), на аудиограмме – повышение порогов по воздушной проводимости до 30-40 дБ, преимущественно на низких частотах, костная проводимость не изменена. При рецидивирующем течении экссудативного среднего отита специалисты отделения детской ЛОР патологии в обязательном порядке назначают пациенту проведение компьютерной томографии (КТ) височных костей для получения достоверной картины воздушности полости среднего уха, состояния её слизистой оболочки, цепи слуховых косточек, окон лабиринта и костного отдела слуховой трубы, плотности и локализации патологического содержимого.
Для выявления причин, способствующих возникновению ЭСО, пациенту в отделении детской ЛОР патологии НМИЦО ФМБА России проводят эндоскопическое исследование полости носа и носоглотки или рентгенологическое исследование носоглотки (у маленьких детей при невозможности проведения эндоскопии) и околоносовых пазух.
Лечение экссудативного среднего отита
Лечение пациентов с диагнозом ЭСО направлено на устранение причин, повлекших нарушение функции слуховой трубы, с последующим восстановление слуха и предотвращение развития морфологических изменений слизистой оболочки среднего уха.
Тактика лечения напрямую зависит от стадии заболевания. На начальных стадиях назначают консервативные методы лечения:
— продувание слуховых труб по Полицеру;
— катетеризация слуховых труб;
— физиотерапия (эндоурально электрофорез с протеолитическими ферментами),
— медикаментозное лечение (антигистаминные препараты, сосудосуживающие средства, муколитические препараты).
При неэффективности консервативных методов терапии пациенту показано проведение хирургического лечения, направленного на устранение причин, приводящих к блоку устья слуховой трубы и нарушению её функций (аденотомия, операции на околоносовых пазухах для санации хронических очагов инфекции).
В случае, если через два-три месяца после оперативного лечения сохраняется патологическое содержимое в полости среднего уха и отсутствует аэрация, то проводят отохирургическое вмешательство ( миринготомия, тимпанотомия с введением вентиляционной трубки).
Аудиологический контроль проводят через 2-3 месяца после хирургического вмешательства. При нормализации слуха у ребенка вентиляционную трубку удаляют.
В отделе детской ЛОР-патологии ФГБУ НМИЦО ФМБА России под руководством д.м.н., проф. Юнусова А.С. с успехом проводят весь спектр лечения экссудативного среднего отита как в амбулаторных, так и в стационарных условиях.
Запись на приём в поликлинике к врачу-оториноларингологу, к.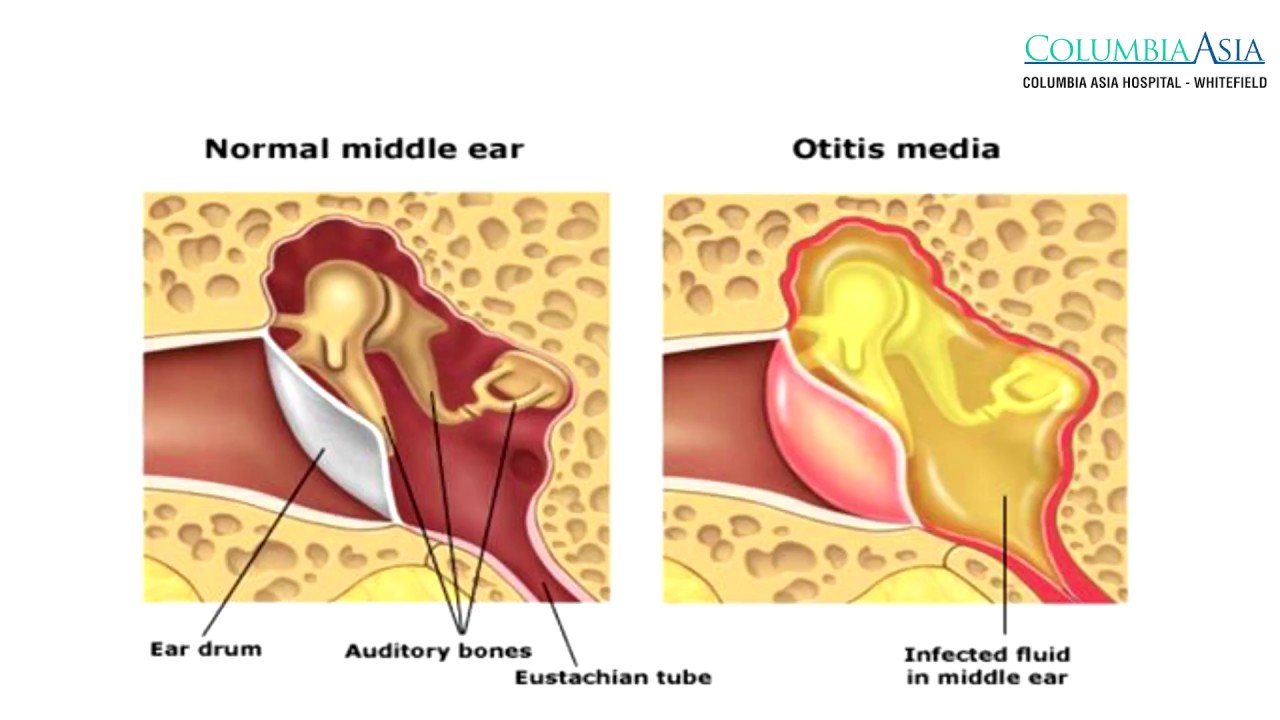 м.н. Лариной Л.А. по тел. 8(499)968-69-12, 8(499)968-69-26, 8(499)190-97-96 или на официальном сайте ФГБУ НМИЦО ФМБА России.
м.н. Лариной Л.А. по тел. 8(499)968-69-12, 8(499)968-69-26, 8(499)190-97-96 или на официальном сайте ФГБУ НМИЦО ФМБА России.
Хронический гнойный средний отит
Хронический гнойный средний отит — это длительно протекающее гнойное воспаление среднего уха, характеризующееся наличием стойкой перфорации (дефекта, отверстия) барабанной перепонки, периодическими или постоянными выделениями из уха, как правило, слизисто-гнойного характера и постепенным прогрессирующим снижением слуха. Хронический средний отит является весьма распространенным заболеванием. В настоящее время им болеют около 1% населения и частота данного заболевания не имеет тенденции к снижению. Встречается как у взрослых, так и у детей; более половины отитов формируются в детском возрасте.
В зависимости от выраженности воспалительных изменений выделяют 3 формы хронического среднего отита — мезотимпанит, эпитимпанит и эпимезотимпанит (смешанная форма).
При мезотимпаните в воспалительный процесс вовлекается только слизистая оболочка среднего уха — это наиболее благоприятная форма хронического среднего отита.
При эпи- и эпимезотимпаните в процесс вовлекаются костные структуры среднего уха. Развивается кариес костных стенок барабанной полости. Также возможно образование холестеатомы — клеточного образования, постепенно разрушающего структуры среднего уха. Опасность данных двух форм хронического среднего отита состоит в возможности развития осложнений, в том числе внутричерепных. Хотя при мезотимпаните небольшая вероятность осложнений также возможна.
Основная причина возникновения хронического воспаления среднего уха — перенесенные пациентом острые гнойные отиты, которые подвергались неправильному лечению, или не лечились вообще. Хочется особо подчеркнуть, что возникновению воспаления в среднем ухе и переходу его в хроническую форму часто способствуют проблемы в полости носа. При затрудненном носовом дыхании происходит нарушение функции слуховой трубы (канал, соединяющий среднее ухо с носом), и, соответственно, вентиляции среднего уха. При этом среднее ухо не может правильно функционировать, воспаление зачастую становится хроническим.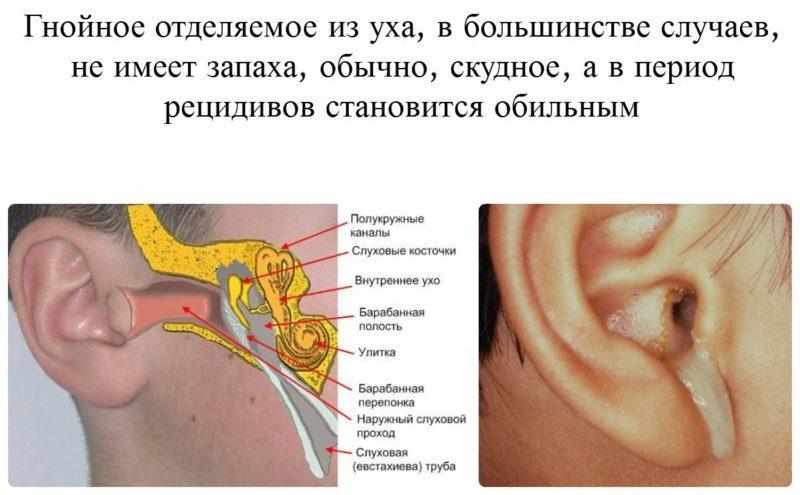
Диагностика
Диагноз «хронический отит» устанавливает ЛОР-врач на основании осмотра уха. Дополнительно проводится исследование слуха, проверка функции слуховой трубы. Важным является осмотр полости носа, поскольку, важным фактором нормальной работы среднего уха является свободное носовое дыхание.
Лечение
Касательно лечения следует особо подчеркнуть, что хронический средний отит является хирургическим заболеванием. Проводится также медикаментозная терапия, но только для снятия обострения и как подготовка к операции. При отсутствии активного воспаления в среднем ухе пациенту с хроническим средним отитом абсолютно показана операция. Как подготовку проводят коррекцию искривления носовой перегородки, выполняют курсы по лечению хронических очагов инфекции верхних дыхательных путей (тонзиллит, синусит).
Хирургическое лечение при эпи- и эпимезотимпанитах (так называемые санирующие операции) направлено на санацию очага инфекции, предупреждение развития осложнений, а также сохранение и иногда улучшение имеющегося у больного слуха. При мезотимпаните вне обострения проводят хирургическое вмешательство, целью которого является закрытие перфорации барабанной перепонки, для чего используются ткани пациента (хрящи, фасции). Особенности выполнения операции в каждом конкретном случае уточняются ЛОР-хирургом после осмотра пациента.
При мезотимпаните вне обострения проводят хирургическое вмешательство, целью которого является закрытие перфорации барабанной перепонки, для чего используются ткани пациента (хрящи, фасции). Особенности выполнения операции в каждом конкретном случае уточняются ЛОР-хирургом после осмотра пациента.
Следует подчеркнуть, что данный вид хирургии весьма сложен, требует наличия специально микроскопической техники, микроинструментария и высокой квалификации ЛОР-хирурга.
Важно знать
при наличие перфорации в барабанной перепонке нужно защищать уши во время принятия ванны или душа, чтобы в них не попадали вода и мыло. Для этого можно поместить в наружный слуховой проход ватный тампон или беруши. В остальное время просвет наружного слухового прохода должен оставаться свободным.
Консультации
На консультацию к профессору А.С. Лопатину можно записаться по телефону: 8 499 241-13-63, поликлиника № 1 УД Президента РФ, г. Москва, пер. Сивцев Вражек, д. 26/28 (ближайшие станции метро: «Смоленская», «Арбатская», «Кропоткинская»).
Средний отит с выпотом (OME)
Средний отит с выпотом (OME) — это скопление неинфицированной жидкости в пространстве среднего уха. Его также называют серозным или секреторным средним отитом (СОМ). Эта жидкость может накапливаться в среднем ухе в результате простуды, боли в горле или инфекции верхних дыхательных путей.
OME обычно проходит самостоятельно, что означает, что жидкость обычно рассасывается сама по себе в течение 4-6 недель. Однако в некоторых случаях жидкость может сохраняться в течение более длительного периода времени и вызывать временное снижение слуха, или жидкость может инфицироваться (острый средний отит).
ОМЕ чаще встречается у детей в возрасте от 6 месяцев до 3 лет и чаще поражает мальчиков, чем девочек. Заболевание чаще возникает в осенние и зимние месяцы и обычно не диагностируется из-за отсутствия острых или очевидных симптомов (по сравнению с острым средним отитом (AOM).
Средний отит с выпотом обычно является результатом плохой функции евстахиевой трубы, канала, соединяющего среднее ухо с областью горла. Евстахиева труба помогает уравновесить давление между воздухом вокруг вас и средним ухом.
Евстахиева труба помогает уравновесить давление между воздухом вокруг вас и средним ухом.
Когда эта трубка не работает должным образом, она препятствует нормальному оттоку жидкости из среднего уха, вызывая скопление жидкости за барабанной перепонкой.
Некоторые причины, по которым евстахиева труба может работать неправильно, включают:
- Незрелая евстахиева труба, часто встречающаяся у маленьких детей
- Воспаление аденоидов
- Простуда или аллергия, которые могут привести к отеку и застою слизистой оболочки носа, горла и евстахиевой трубы (это отек препятствует нормальному потоку воздуха и жидкостей)
- Порок развития евстахиевой трубы
Хотя ОМЕ может развиться у любого ребенка, следующие факторы могут повысить риск развития ОМЕ у вашего ребенка:
- Простуда
- Время, проведенное в детском саду
- Кормление грудью лежа на спине
- Находиться рядом с курящим
- Отсутствие грудного вскармливания
- История ушных инфекций
- Черепно-лицевые аномалии (e.
 г. волчья пасть)
г. волчья пасть)
Хотя признаки ОМЕ могут варьироваться от ребенка к ребенку и меняться по интенсивности, общие симптомы включают:
- Нарушение слуха
- Дергать или тянуть за одно или оба уха
- Утрата баланса
- Задержка развития речи
Симптомы OME могут напоминать другие состояния или медицинские проблемы. Всегда обращайтесь к врачу вашего ребенка для точного диагноза и обсуждения вариантов лечения.
Если вы подозреваете, что у вашего ребенка может быть ОМЕ, вам следует записаться на прием к педиатру вашего ребенка.
На приеме у вашего ребенка врач изучит его историю болезни и проведет физический осмотр вашего ребенка, включая осмотр внешнего уха и барабанной перепонки с помощью отоскопа. Отоскоп — это прибор с подсветкой, который позволяет врачу видеть внутри уха. Пневматический отоскоп вдувает в ухо струю воздуха, чтобы проверить движение барабанной перепонки.
Кроме того, можно заказать проверку слуха. Уровень слуха и результаты тимпанометрии могут помочь в диагностике ОМЕ.
Уровень слуха и результаты тимпанометрии могут помочь в диагностике ОМЕ.
Лечение ОМЕ зависит от многих факторов и подбирается для каждого ребенка. Пожалуйста, обсудите состояние вашего ребенка, варианты лечения и ваши предпочтения с лечащим врачом или поставщиком медицинских услуг.
Мониторинг
В большинстве случаев жидкость в OME рассасывается сама по себе в течение 4–6 недель, поэтому нет необходимости в экстренном лечении.
Лекарства
В большинстве случаев жидкость среднего уха при ОМЕ не инфицирована, поэтому антибиотики не показаны. Однако, если у вашего ребенка инфекция верхних дыхательных путей, сопровождающая ОМЕ, могут быть показаны антибиотики.
Доказано, что антигистаминные и противоотечные средства не влияют на ОМЕ.
ушные трубки / миринготомия
Если у вашего ребенка ОМЕ, который сохраняется более 2 или 3 месяцев, и есть опасения, что снижение слуха, связанное с жидкостью, может повлиять на развитие речи или успеваемость в школе, врач вашего ребенка может посоветовать установить ушные трубки (трубки для миринготомии) в ушную раковину. ухо (а) с помощью хирургической процедуры, называемой миринготомией.
ухо (а) с помощью хирургической процедуры, называемой миринготомией.
Эта хирургическая процедура включает в себя небольшое отверстие в барабанной перепонке для слива жидкости и снятия давления из среднего уха.В отверстие барабанной перепонки помещается небольшая трубка, позволяющая воздуху поступать (вентилировать) среднее ухо и предотвращать скопление жидкости. После слива жидкости слух у ребенка восстанавливается. Трубки обычно выпадают сами по себе через шесть-двенадцать месяцев.
Удаление аденоидов хирургическое
Если аденоиды вашего ребенка инфицированы, врач вашего ребенка может порекомендовать удаление аденоидов (лимфатической ткани, расположенной в пространстве над мягким небом рта, также называемом носоглоткой).Было показано, что удаление аденоидов помогает некоторым детям с ОМЕ.
Большинство детей с ОЭМ выздоравливают быстро и не имеют долгосрочных последствий заболевания. Если вашему ребенку вставили ушные трубки или сделали операцию по удалению аденоидов, ему потребуется постоянное наблюдение, чтобы обеспечить надлежащее выздоровление.
В некоторых случаях OEM может привести к долгосрочным проблемам, например:
- Рецидивирующий острый средний отит (АОМ)
- Проблемы с речью и языковым развитием
- Структурные изменения барабанной перепонки
- Постоянная потеря слуха.(Это очень редко.)
Если у вас есть какие-либо вопросы о состоянии вашего ребенка или его перспективах в долгосрочной перспективе, обратитесь к лечащему врачу вашего ребенка.
Средний отит с выпотом: сравнительная эффективность лечения
30 июля 2012 года в настоящий протокол внесены изменения. Чтобы просмотреть эти поправки, см. Раздел «Сводка поправок к Протоколу».
Предпосылки и цели систематического обзора
Средний отит с выпотом (OME) определяется как скопление жидкости в среднем ухе без признаков или симптомов ушной инфекции. 1 Обычно возникает, когда евстахиевы трубы не функционируют нормально. Когда это происходит, в среднем ухе изменяется давление, и может скапливаться жидкость.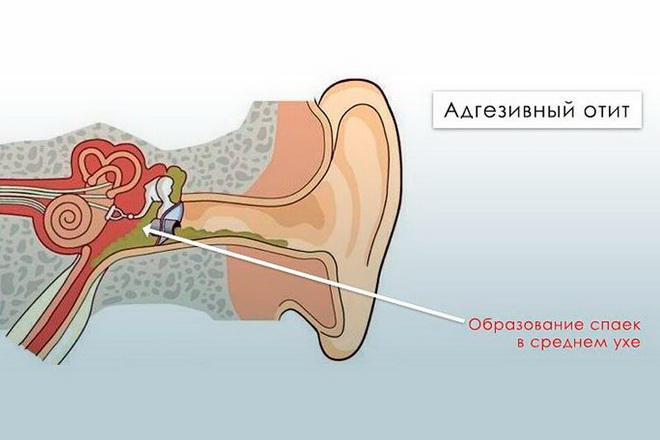
OME — одно из наиболее часто встречающихся детских заболеваний в Соединенных Штатах, ежегодно диагностируется более 2,2 миллиона случаев при предполагаемых ежегодных затратах в 4 миллиарда долларов. 2 У 90 процентов детей (80% индивидуальных ушей) будет хотя бы один эпизод ОМЕ к 10 годам, причем большинство случаев происходит в возрасте от 6 месяцев до 4 лет. 2,3 Многие эпизоды ОМЭ разрешаются спонтанно в течение 3 месяцев, но у 30-40 процентов детей бывают рецидивирующие эпизоды, а от 5 до 10 процентов случаев длятся более 1 года. 1,4,5 Кроме того, некоторые группы детей непропорционально подвержены ОМЕ. Пациенты с волчьей пастью, синдромом Дауна и другими черепно-лицевыми аномалиями подвергаются высокому риску анатомических причин ОМЕ в дополнение к ухудшенной функции евстахиевой трубы. 6 Считается, что люди из числа американских индейцев, аляскинцев и азиатов подвергаются большему риску, 7 , как и дети с аденоидной гиперплазией. Кроме того, вторичная кондуктивная потеря слуха, возникающая при ОМЕ, будет более серьезно влиять на детей с существующей потерей слуха.
Кроме того, вторичная кондуктивная потеря слуха, возникающая при ОМЕ, будет более серьезно влиять на детей с существующей потерей слуха.
Существует несколько предрасполагающих факторов окружающей среды, которые связаны с повышенным риском развития ОМЕ. 3 К ним относятся пассивное курение, уход за детьми и аллергия, вызванная окружающей средой.
Хотя и редко, ОМЕ также встречается у взрослых, обычно развиваясь после тяжелой инфекции верхних дыхательных путей, такой как синусит, тяжелая аллергия или быстрое изменение давления воздуха (баротравма) после полета на самолете или ныряния с аквалангом.Частота длительного ОМЕ у взрослых неизвестна, но встречается гораздо реже, чем у детей. 8
OME может вызывать дискомфорт и чувство заложенности в ухе. Пациенты с ОМЕ также предрасположены к эпизодам острого среднего отита (ОСО). Временная потеря слуха часто встречается у пациентов с ОМЕ. Эта потеря слуха часто бывает легкой степени (т.е. ухудшается или порог слышимости повышается примерно на 10 дБ), но в некоторых случаях может иметь место умеренная или тяжелая потеря слуха.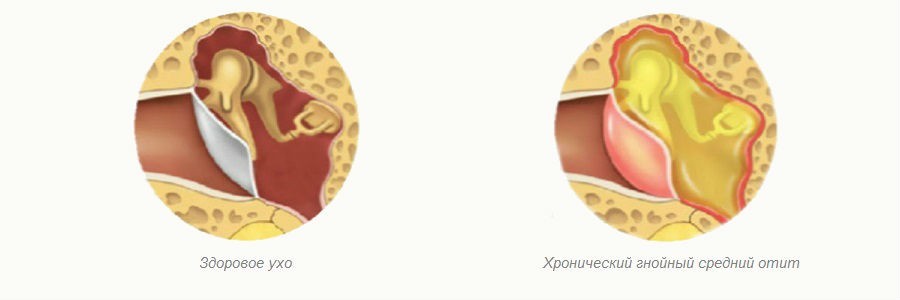 9 Поскольку потеря слуха у маленьких детей может отсрочить или навсегда изменить их коммуникативные навыки и может привести к поведенческим и образовательным трудностям, 10 было высказано опасение относительно возможной роли OME в этих результатах.Кроме того, пациенты с хронической дисфункцией евстахиевой трубы и ОМЕ подвержены риску структурного повреждения барабанной перепонки. 11
9 Поскольку потеря слуха у маленьких детей может отсрочить или навсегда изменить их коммуникативные навыки и может привести к поведенческим и образовательным трудностям, 10 было высказано опасение относительно возможной роли OME в этих результатах.Кроме того, пациенты с хронической дисфункцией евстахиевой трубы и ОМЕ подвержены риску структурного повреждения барабанной перепонки. 11
Тщательный сбор анамнеза важен для выявления факторов риска развития ОМЕ. Например, может быть полезно выявить в анамнезе недавнюю инфекцию верхних дыхательных путей, аллергию, субъективную потерю слуха или дисбаланс, задержку речи и языка, а также расщелину неба или синдром Дауна.
Диагностически OME необходимо сначала идентифицировать, а затем отличать от AOM.ОМЕ диагностируется при наличии жидкости за барабанной перепонкой без острого начала или признаков воспаления или инфекции. АОМ, с другой стороны, может включать дисфункцию евстахиевой трубы и жидкость в среднем ухе, но должен включать признаки острого воспаления или инфекции.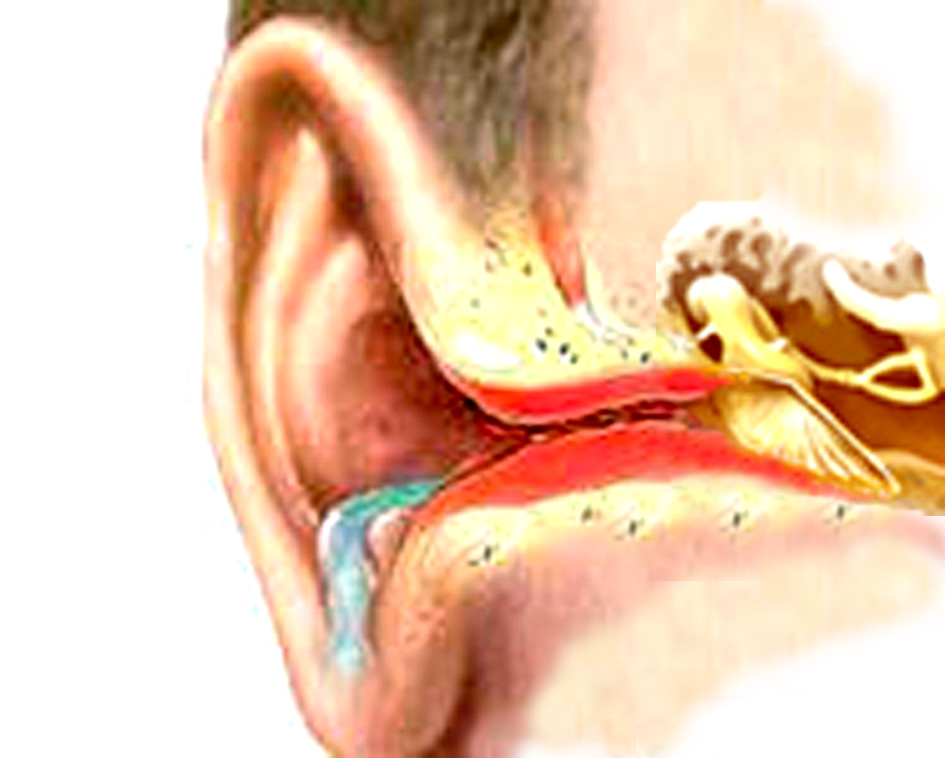 Еще одна отличительная черта между AOM и OME — это появление барабанной перепонки, которая выпячивается при AOM и обычно втягивается или нейтральна при OME. При OME барабанная перепонка часто бывает мутной с нарушением подвижности.Кроме того, в среднем ухе может быть виден уровень воздух-жидкость или пузырьки. 10 Использование пневматической отоскопии для демонстрации снижения подвижности барабанной перепонки считается важным методом первичной диагностики. 1 Другие факторы, которые помогают подтвердить диагноз, включают плоскую тимпанограмму (тимпанограмму типа B) и кондуктивную тугоухость при аудиометрии чистого тона. Слух обычно измеряется по всему речевому диапазону, и для маленьких детей считается, что нормальный слух не хуже 15 дБ (что является мерой громкости, необходимой для реакции на звук). 12 Напротив, средний уровень слышимости ушей с ОМЕ часто составляет 25 дБ, причем примерно на 20 процентов превышает 35 дБ. 1 Хотя обычно не требуется для постановки диагноза, выпот в среднем ухе может быть продемонстрирован с помощью визуализирующих исследований, таких как компьютерная томография (КТ) височной кости.
Еще одна отличительная черта между AOM и OME — это появление барабанной перепонки, которая выпячивается при AOM и обычно втягивается или нейтральна при OME. При OME барабанная перепонка часто бывает мутной с нарушением подвижности.Кроме того, в среднем ухе может быть виден уровень воздух-жидкость или пузырьки. 10 Использование пневматической отоскопии для демонстрации снижения подвижности барабанной перепонки считается важным методом первичной диагностики. 1 Другие факторы, которые помогают подтвердить диагноз, включают плоскую тимпанограмму (тимпанограмму типа B) и кондуктивную тугоухость при аудиометрии чистого тона. Слух обычно измеряется по всему речевому диапазону, и для маленьких детей считается, что нормальный слух не хуже 15 дБ (что является мерой громкости, необходимой для реакции на звук). 12 Напротив, средний уровень слышимости ушей с ОМЕ часто составляет 25 дБ, причем примерно на 20 процентов превышает 35 дБ. 1 Хотя обычно не требуется для постановки диагноза, выпот в среднем ухе может быть продемонстрирован с помощью визуализирующих исследований, таких как компьютерная томография (КТ) височной кости.
Тимпаноцентез (использование иглы для прокола барабанной перепонки для дренажа жидкости и аэрации), обычно выполняемый во время миринготомии с установкой тимпаностомической трубки или без нее, остается золотым стандартом диагностики ОМЕ.Хотя АОМ может также присутствовать с жидкостью за барабанной перепонкой, он также определяется как включающий острое начало признаков и симптомов воспаления среднего уха. 10
Учитывая естественное течение ОМЭ, особенно в связи с частыми случаями спонтанного разрешения, клинические решения являются сложными, и, несмотря на недавние практические рекомендации и систематические обзоры, 6,10,13-19 сравнительные преимущества и вред лечения и стратегии лечения ОМЕ не определены.
В таблице 1 перечислены различные хирургические и нехирургические методы лечения и общие стратегии лечения ОМЕ. Во время уточнения темы мы рассмотрели каждое лечение с точки зрения неопределенности в опубликованной литературе (включая пробелы в доказательствах), клинической значимости, важных для пациента результатов и актуальности для населения США.
| Хирургические вмешательства |
|---|
| Миринготомия |
| Тимпаностомические трубки |
| Аденоидэктомия с миринготомией или без нее |
| Фармакологические вмешательства |
| Антибиотики и противомикробные препараты |
| Назальные стероиды |
| Устные стероиды |
| Антигистаминные и противоотечные средства |
| Нехирургические и нефармакологические вмешательства |
| Автоинфляция евстахиевой трубы |
| Дополнительные и альтернативные методы лечения |
| Слуховые аппараты |
| Стратегии лечения |
| Бдительное ожидание / отсроченное лечение / немедленное лечение |
| Варианты хирургической техники и процедур |
Процедуры, которые не будут рассмотрены в этом обзоре: обоснование исключения
Использование антигистаминных и противоотечных препаратов для лечения ОМЕ было тщательно изучено в первичных рандомизированных контролируемых исследованиях (РКИ) и обобщено в недавних систематических обзорах 19, 20 и руководствах по клинической практике. 6,10 Кокрановский обзор OME для использования у детей выявил 16 РКИ, в которых приняли участие более 1800 субъектов. 19 Влияние на множественные краткосрочные и долгосрочные исходы неоднократно демонстрировало отсутствие преимущества использования этих препаратов по сравнению с плацебо для лечения ОМЕ. Кроме того, в рассмотренных исследованиях были обнаружены доказательства увеличения побочных эффектов и вреда при использовании этих препаратов. Высококачественные доказательства недвусмысленно демонстрируют, что антигистаминные препараты и деконгестанты не дают улучшений по сравнению с плацебо, и нет оснований полагать, что это изменится с будущими достижениями в классе лекарств или причинах ОМЕ.Поэтому мы решили исключить антигистаминные и противоотечные средства из текущего обзора как лечение, которое однозначно неэффективно и вероятно вредно.
6,10 Кокрановский обзор OME для использования у детей выявил 16 РКИ, в которых приняли участие более 1800 субъектов. 19 Влияние на множественные краткосрочные и долгосрочные исходы неоднократно демонстрировало отсутствие преимущества использования этих препаратов по сравнению с плацебо для лечения ОМЕ. Кроме того, в рассмотренных исследованиях были обнаружены доказательства увеличения побочных эффектов и вреда при использовании этих препаратов. Высококачественные доказательства недвусмысленно демонстрируют, что антигистаминные препараты и деконгестанты не дают улучшений по сравнению с плацебо, и нет оснований полагать, что это изменится с будущими достижениями в классе лекарств или причинах ОМЕ.Поэтому мы решили исключить антигистаминные и противоотечные средства из текущего обзора как лечение, которое однозначно неэффективно и вероятно вредно.
Антибиотики в настоящее время обычно не используются в Соединенных Штатах для лечения ОМЕ и не рекомендуются в действующих руководствах США. 10 Существуют противоречивые данные об эффективности и полезности антибиотиков для лечения ОМЕ. 6,10,20 Предстоящий обзор Кокрановского сотрудничества по использованию антибиотиков для лечения ОМЭ у детей был начат в 2011 году и уже идет полным ходом. 21 Мы не будем дублировать их усилия и исключили антибиотики из текущего сравнительного обзора.
10 Существуют противоречивые данные об эффективности и полезности антибиотиков для лечения ОМЕ. 6,10,20 Предстоящий обзор Кокрановского сотрудничества по использованию антибиотиков для лечения ОМЭ у детей был начат в 2011 году и уже идет полным ходом. 21 Мы не будем дублировать их усилия и исключили антибиотики из текущего сравнительного обзора.
Слуховые аппараты не используются в качестве варианта лечения ОМЕ в Соединенных Штатах, и, согласно руководству Национального центра сотрудничества по охране здоровья женщин и детей (NICE) от 2008 г., 6 , нет качественных сравнительных исследований, оценивающих эффективность слуховых аппаратов по сравнению с другими вмешательствами для лечения ОМЕ. Кроме того, мы не нашли никаких сравнительных исследований слуховых аппаратов во время уточнения темы, а наши ключевые информанты не рассматривали слуховые аппараты, имеющие клиническое значение в контексте OME.Поэтому слуховые аппараты не будут включены в текущий обзор.
Лечение и стратегии лечения, которые будут рассмотрены в этом обзоре: обоснование для включения
Польза и вред пероральных и местных назальных стероидов при лечении потери слуха у детей с ОМЕ были в центре внимания недавнего обзора Cochrane Collaboration (2006). 18 Обзор ограничивался РКИ, выявленными до мая 2006 г., по использованию стероидов отдельно или в комбинации с другим агентом, таким как антибиотики, и включал особые группы детей, представляющих интерес для нашего текущего обзора.Пероральные стероиды сами по себе или в сочетании с антибиотиками оказали положительное влияние на двухнедельные исходы болезни, но не на более долгосрочные исходы. В двух включенных исследованиях также было обнаружено, что местные назальные стероиды оказывают минимальный эффект при лечении ОМЕ. Текущие рекомендации, разработанные Национальным центром сотрудничества Великобритании по вопросам здоровья женщин и детей (2008 г.) 6 и Американской академией педиатрии (2004 г.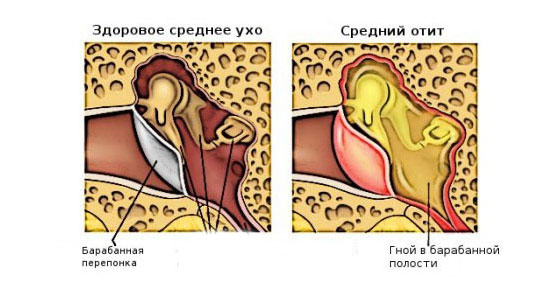 ) 10 , рекомендуют не использовать пероральные или местные назальные стероиды при лечении детей с ОМЕ.В целях определения соответствующей литературы для этого обзора мы предполагаем, что обзор Кокрановского сотрудничества выявил все релевантные РКИ на момент их обзора. Мы будем искать в опубликованной литературе исследования по лечению ОМЕ пероральными или местными назальными стероидами у детей и рассмотрим повторный обзор этого вмешательства только в том случае, если мы найдем новые доказательства, РКИ, опубликованные в мае 2005 г. или позже (за 1 год до последнего поиска литературы в Кокрановском обзоре) или наблюдательные исследования в любое время.Проконсультировавшись с нашей группой технических экспертов (TEP), мы пришли к выводу, что было бы полезно объединить недавно выявленные исследования с теми, которые ранее были определены в рамках обзора Cochrane Collaboration, поскольку новые интегрированные исследования могут привести к выводам, отличным от выводов предыдущего обзора.
) 10 , рекомендуют не использовать пероральные или местные назальные стероиды при лечении детей с ОМЕ.В целях определения соответствующей литературы для этого обзора мы предполагаем, что обзор Кокрановского сотрудничества выявил все релевантные РКИ на момент их обзора. Мы будем искать в опубликованной литературе исследования по лечению ОМЕ пероральными или местными назальными стероидами у детей и рассмотрим повторный обзор этого вмешательства только в том случае, если мы найдем новые доказательства, РКИ, опубликованные в мае 2005 г. или позже (за 1 год до последнего поиска литературы в Кокрановском обзоре) или наблюдательные исследования в любое время.Проконсультировавшись с нашей группой технических экспертов (TEP), мы пришли к выводу, что было бы полезно объединить недавно выявленные исследования с теми, которые ранее были определены в рамках обзора Cochrane Collaboration, поскольку новые интегрированные исследования могут привести к выводам, отличным от выводов предыдущего обзора.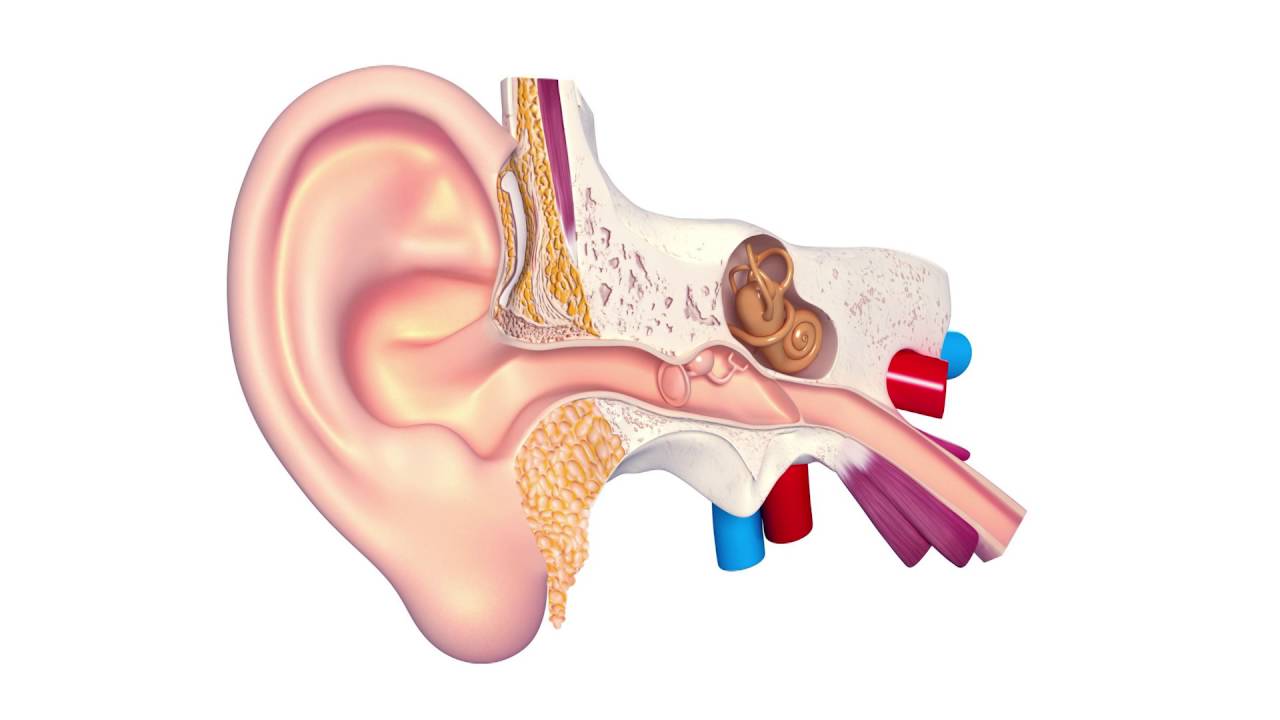 18 Мы проведем совершенно новый поиск, чтобы выявить исследования, относящиеся к взрослым, поскольку мы не нашли существующего обзора, посвященного этой группе населения.
18 Мы проведем совершенно новый поиск, чтобы выявить исследования, относящиеся к взрослым, поскольку мы не нашли существующего обзора, посвященного этой группе населения.
Аденоидэктомия как метод лечения ОМЭ у детей также недавно была рассмотрена в систематическом обзоре Кокрановского сотрудничества 2010 года. 16 Обзор включал семь РКИ, сравнивающих аденоидэктомию (с тимпаностомическими трубками или без них) и нехирургическое лечение или только тимпаностомические трубки; учеба детей до 18 лет; наблюдение в течение 6 месяцев или дольше; и не ограничиваясь здоровыми детьми. Наша стратегия поиска будет предполагать, что этот Кокрановский обзор 2010 16 выявил все соответствующие исследования, относящиеся как к особым популяциям, так и к здоровым детям в литературе на момент написания обзора.Мы будем искать РКИ, опубликованные в марте 2008 г. (за 1 год до окончания предыдущего поиска), а также обсервационные исследования в любое время.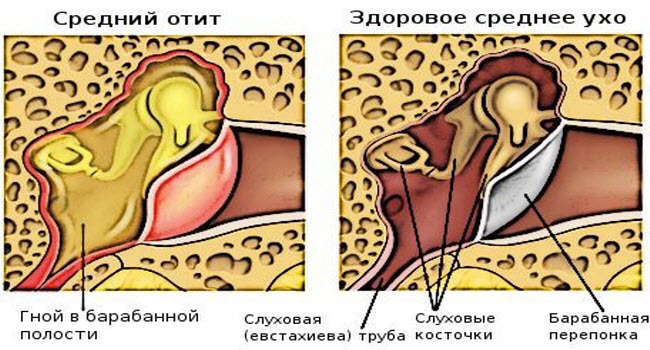 Нам не известны какие-либо отзывы об аденоидэктомии у взрослых с ОМЕ; поэтому мы будем искать литературу, чтобы найти соответствующие исследования.
Нам не известны какие-либо отзывы об аденоидэктомии у взрослых с ОМЕ; поэтому мы будем искать литературу, чтобы найти соответствующие исследования.
Хотя метод автоинфляции не получил широкого распространения, применялся для лечения ОМЕ. Цель аутоинфляции — использовать маневр Вальсальвы или внешнее устройство для выравнивания давления в среднем ухе и ротоглотки, по существу временно открывая евстахиеву трубу.Исследование Cochrane Collaboration 2006 года включало шесть РКИ, изучающих использование аутоинфляции в сравнении с отсутствием лечения потери слуха, связанной с ОМЕ. 17 Исследования включали детей, взрослых и особые группы населения и пришли к выводу, что доказательства использования аутоинфляции в краткосрочной перспективе были благоприятными; однако, учитывая небольшое количество исследований и отсутствие долгосрочного наблюдения, долгосрочные эффекты не могли быть определены. Мы начнем с исследований, определенных в Кокрановском обзоре 2006 г. , и будем искать новые РКИ, опубликованные с августа 2005 г. (за год до последнего поиска, проведенного для Кокрановского обзора 2006 г.), и обсервационные исследования, опубликованные в любое время.Мы проведем новый синтез литературы, относящейся к этому вмешательству, если определим, что имеется достаточно данных для изучения эффективности аутоинфляции в подгруппах населения и / или сравнительной эффективности аутоинфляции по сравнению с другими вариантами лечения.
, и будем искать новые РКИ, опубликованные с августа 2005 г. (за год до последнего поиска, проведенного для Кокрановского обзора 2006 г.), и обсервационные исследования, опубликованные в любое время.Мы проведем новый синтез литературы, относящейся к этому вмешательству, если определим, что имеется достаточно данных для изучения эффективности аутоинфляции в подгруппах населения и / или сравнительной эффективности аутоинфляции по сравнению с другими вариантами лечения.
Имеется литература о вмешательствах в дополнительной и альтернативной медицине (CAM) для лечения ОМЕ. В книге Evidence-Based Otitis Media 22 перечислены методы лечения и поддерживающие исследования, по крайней мере, для двух подходов CAM, включая физические манипуляции и ограниченные диеты.Основываясь на рекомендациях нашего TEP, в текущий обзор мы будем включать только РКИ вмешательств CAM.
Хотя самые последние руководства по лечению ОМЕ не рекомендуют использовать только миринготомию , 10 более поздняя литература предполагает, что миринготомия с помощью лазера может быть полезной альтернативой миринготомии плюс тимпаностомические трубки. Эти недавние исследования показывают, что он может обеспечить лечение с меньшим количеством осложнений для отдельных подгрупп детей и взрослых. 23-26 Поскольку не было систематических обзоров, посвященных эффективности только миринготомии, мы будем искать соответствующие РКИ и обсервационные исследования, изучающие только миринготомию как стратегию лечения ОМЭ у здоровых в остальном детей, особых групп детей и Взрослые.
Эти недавние исследования показывают, что он может обеспечить лечение с меньшим количеством осложнений для отдельных подгрупп детей и взрослых. 23-26 Поскольку не было систематических обзоров, посвященных эффективности только миринготомии, мы будем искать соответствующие РКИ и обсервационные исследования, изучающие только миринготомию как стратегию лечения ОМЭ у здоровых в остальном детей, особых групп детей и Взрослые.
Вред и польза от тимпаностомических трубок для лечения ОМЭ у детей были рассмотрены в двух недавних систематических обзорах. 13, 15 Кокрановский обзор 10 рандомизированных контролируемых исследований 2010 г., 15 , ограниченный в остальном здоровых детей, пришел к выводу, что трубки полезны для улучшения слуха в краткосрочной перспективе, но размер преимущества уменьшается через 6–9 месяцев с никаких различий не наблюдалось через 12 и 18 месяцев.При ограниченных данных не было обнаружено никаких эффектов на развитие языка или речи, а также на когнитивные или качественные результаты. По крайней мере, пять из включенных исследований рассматривали отдаленные результаты у детей в возрасте 8 лет после операции. Систематический обзор 2011 года, проведенный по заказу Шведского совета по оценке технологий в здравоохранении, 13 , рассматривал тимпаностомические трубки как средство лечения ОМЕ, не исключая особые группы детей. Основываясь на восьми РКИ, в которых наблюдали за детьми в течение 10 лет, в обзоре был сделан вывод о наличии убедительных доказательств того, что тимпаностомические трубки улучшают слух и качество жизни в краткосрочной перспективе (до 9 месяцев).Компараторы включали отсутствие лечения, настороженное ожидание и другие установленные методы лечения. Для этого обзора мы начнем с РКИ, которые были идентифицированы в обоих этих предыдущих систематических обзорах, и будем искать новые РКИ, начиная с апреля 2006 г. (за 1 год до последнего поиска, в который были включены все дети), и обсервационных исследований в любое время. Кроме того, мы будем искать соответствующие исследования среди взрослого населения.
По крайней мере, пять из включенных исследований рассматривали отдаленные результаты у детей в возрасте 8 лет после операции. Систематический обзор 2011 года, проведенный по заказу Шведского совета по оценке технологий в здравоохранении, 13 , рассматривал тимпаностомические трубки как средство лечения ОМЕ, не исключая особые группы детей. Основываясь на восьми РКИ, в которых наблюдали за детьми в течение 10 лет, в обзоре был сделан вывод о наличии убедительных доказательств того, что тимпаностомические трубки улучшают слух и качество жизни в краткосрочной перспективе (до 9 месяцев).Компараторы включали отсутствие лечения, настороженное ожидание и другие установленные методы лечения. Для этого обзора мы начнем с РКИ, которые были идентифицированы в обоих этих предыдущих систематических обзорах, и будем искать новые РКИ, начиная с апреля 2006 г. (за 1 год до последнего поиска, в который были включены все дети), и обсервационных исследований в любое время. Кроме того, мы будем искать соответствующие исследования среди взрослого населения.
Все больше литературы посвящено различным хирургическим методам и процедурам, связанным с тимпаностомической трубкой, для лечения ОМЕ.В шведском систематическом обзоре 2011 г., описанном выше 13 , рассматривались различные характеристики конструкции трубки и хирургических процедур, и был сделан вывод о том, что пока нет достаточных доказательств, чтобы определить, влияет ли конструкция материала трубки или варианты хирургической процедуры на функцию. Мы будем искать с апреля 2006 г. (за 1 год до последнего поиска в шведском систематическом обзоре) соответствующие исследования, сравнивающие материалы тимпаностомической трубки, конструкции и хирургические процедуры.
Бдительное ожидание , или активное наблюдение, как его недавно называли, — это процесс регулярного осмотра и последующего наблюдения за ребенком, включая оценку слуха, развития и успеваемости. Мы рассмотрим это как стратегию лечения, отличную от «отсутствия лечения». Бдительное ожидание не было предметом систематического обзора, хотя оно использовалось в качестве компаратора в РКИ, включенных в систематические обзоры с упором на другие вмешательства. Текущие руководства по клинической практике рекомендуют применять бдительное выжидание в течение 3 месяцев у здоровых детей. 6, 10 Мы будем искать соответствующие РКИ и обсервационные исследования, в которых изучали выжидательную тактику как стратегию лечения ОМЕ у здоровых в остальном детей, особых групп детей и взрослых.
Текущие руководства по клинической практике рекомендуют применять бдительное выжидание в течение 3 месяцев у здоровых детей. 6, 10 Мы будем искать соответствующие РКИ и обсервационные исследования, в которых изучали выжидательную тактику как стратегию лечения ОМЕ у здоровых в остальном детей, особых групп детей и взрослых.
Мы рассмотрели, следует ли включать исследования, сообщающие о результатах по ушам, а не по субъектам. Исключение исследований на слух является разумным и целесообразным, когда: 1) вовлеченное лечение является системным или 2) результаты являются мерой общей функции пациента, такой как академическая успеваемость, производство речи, развитие речи или качество жизни.Что касается лечения ушей или результатов, таких как порог слышимости или наличие жидкости, в этот текущий обзор будут включены отчеты по конкретным ушам.
Ключевые вопросы
предложенных ключевых вопросов (KQ) были опубликованы для общественного обсуждения, и были выражены следующие опасения:
- Различия между KQ 1 и 2 недостаточны для обоснования двух вопросов.

- В KQ 5 страхование здоровья не является характеристикой оказания медицинской помощи, а скорее средством оказания медицинской помощи и, следовательно, неправильно включено в список характеристик оказания медицинской помощи.
- Географическое положение и домашняя среда не были включены в список характеристик здравоохранения в KQ 5.
После консультации с нашим ответственным за выполнение заданий мы отвечаем на каждый из этих комментариев следующим образом:
- Мы сохраним ответы на вопросы 1 и 2 как отдельные вопросы, чтобы четко различать клинические исходы и исходы функции и качества жизни. Мы считаем, что это уместно, потому что исследования показали, что клинически измеренные уровни результатов могут не совпадать с представлениями пациента или родителей о функциональных возможностях.Например, наличие жидкости в среднем ухе не обязательно приводит к ухудшению слуха.
- В KQ 5, чтобы избежать путаницы в отношении соответствующей категоризации медицинского страхования, мы удалили фразу «характеристики оказания медицинской помощи».
 Различия в результатах, которые можно отнести к медицинскому страхованию, сохраняются как один из факторов, которые будут приниматься во внимание.
Различия в результатах, которые можно отнести к медицинскому страхованию, сохраняются как один из факторов, которые будут приниматься во внимание. - В KQ 5 мы пояснили, что местонахождение поставщика услуг лечения более точно описывается как «тип учреждения поставщика услуг», и добавили «географическое расположение» как фактор, который может повлиять на результаты лечения.Мы не добавляли «домашнюю среду», поскольку это понятие расплывчато и трудно определить в связи с его потенциальным влиянием на результаты лечения.
- В KQ5 мы заменили слово «модифицированный» словом «затронутый», чтобы охватить потенциал факторов, которые могут либо изменять, либо опосредовать результаты лечения.
Пересмотренные и завершенные KQ после общественного обсуждения приведены ниже. Эти изменения KQ не повлияли на PICOTS.
KQ 1: Какова сравнительная эффективность следующих вариантов лечения (активное лечение и бдительное ожидание) в влиянии на клинические исходы или использование медицинских услуг у пациентов с ОМЕ? Клинические результаты включают изменения: признаков ОМЕ (жидкость в среднем ухе) и симптомов (заложенность в ухе, трудности со слухом), объективных порогов слуха, эпизодов АОМ и вестибулярной функции, такой как равновесие и координация.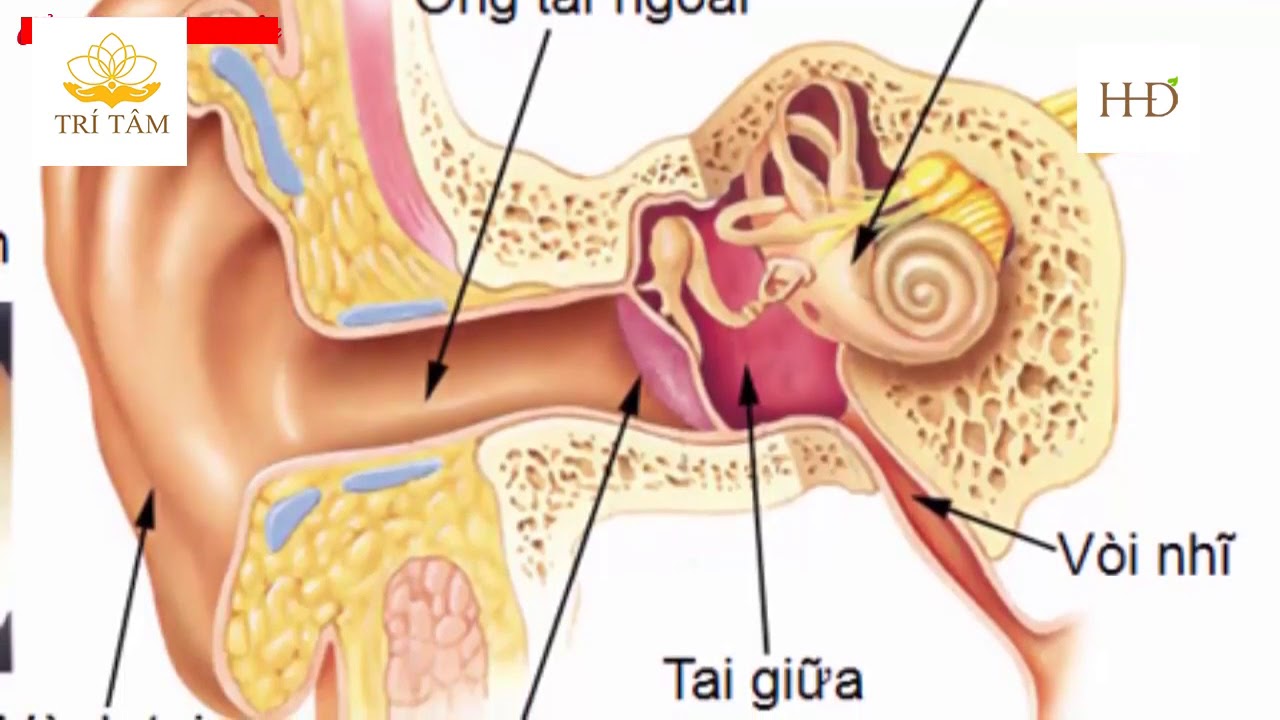 Варианты лечения включают:
Варианты лечения включают:
- Тимпаностомические трубки
- Аденоидэктомия с миринготомией или без нее
- Миринготомия
- Стероиды для перорального или местного применения
- Автоинфляция
- Дополнительные и альтернативные медицинские процедуры
- Бдительное ожидание
- Варианты хирургической техники или процедуры
KQ 2: Какова сравнительная эффективность различных вариантов лечения, перечисленных в KQ 1 (активное лечение и бдительное ожидание), в улучшении функциональных и связанных со здоровьем исходов качества жизни у пациентов с ОМЕ? К результатам относятся: развитие слуха, речи и языка, обработка слуха, академическая успеваемость, внимание и поведенческие результаты, качество жизни, связанное со здоровьем, а также удовлетворенность пациентов и родителей уходом.
KQ 3: Каковы различия в вреде или переносимости различных вариантов лечения?
KQ 4: Каковы сравнительные преимущества и вред вариантов лечения в подгруппах пациентов с ОМЕ? Подгруппы включают:
- Пациенты разных возрастных групп
- Пациенты разной расовой / этнической принадлежности
- Пациенты с разным социально-экономическим статусом
- Пациенты с сопутствующими заболеваниями, такими как черепно-лицевые аномалии (например,g.
 , волчья пасть), синдром Дауна и существующие проблемы с речью, языком и слухом
, волчья пасть), синдром Дауна и существующие проблемы с речью, языком и слухом - Пациенты с АОМ или ОМЕ в анамнезе (с клинической потерей слуха и без)
KQ 5: Влияет ли на сравнительную эффективность вариантов лечения следующее: страховое покрытие, специальность врача, тип учреждения, предоставляющего лечение, географическое положение, непрерывность лечения или предшествующая вакцинация пневмококковой вакциной?
PICOTS Framework
| П: |
|
|---|---|
| Я: |
|
| С: |
|
| О: |
|
| Т: |
|
| S: |
|
Аналитическая основа
Методы
A. Критерии включения / исключения исследований в обзор
Исследования будут включены или исключены в обзор на основе модели PICOTS, описанной в Разделе II, результатов фазы уточнения темы, как описано в разделе 1, и критериев включения для конкретных исследований, перечисленных ниже в Таблице 2.
| Категория | Критерии включения |
|---|---|
| * Поиск будет обновляться, когда отчет будет отправлен на экспертную оценку. | |
| Дизайн исследования | Мета-анализы, систематические обзоры, РКИ и нерандомизированные контролируемые испытания будут включены для каждого варианта лечения. Проспективные и ретроспективные когортные исследования и исследования случай-контроль будут включены для KQ, на которые нельзя ответить, используя только данные испытаний из-за пробелов в доказательствах. |
| Продолжительность обучения | Безлимитный |
| На слух или предметными исследованиями | Мы включим изучение на слух и предметные исследования, но при представлении результатов будем различать эти два подхода. |
| Время публикации | Как описано в разделе 1, некоторые из представляющих интерес вариантов лечения были всесторонне рассмотрены в недавнем Кокрановском сотрудничестве или в систематических обзорах по заказу правительства страны. По этой причине и из-за большого объема литературы по этой теме мы будем искать новую литературу только тогда, когда лечение будет адекватно рассмотрено в обзоре одного из этих двух типов источников. Все предыдущие обзоры, отвечающие этому критерию включения, перечислены ниже.Мы включим все исследования, определенные в соответствующих систематических обзорах, и объединим существующую и новую литературу в одно целое. Исключением из этого критерия будут случаи, в которых наш TEP сочтет существующие доказательства убедительными, а новые доказательства вряд ли изменят ранее сделанные выводы или могут иметь высокий риск систематической ошибки.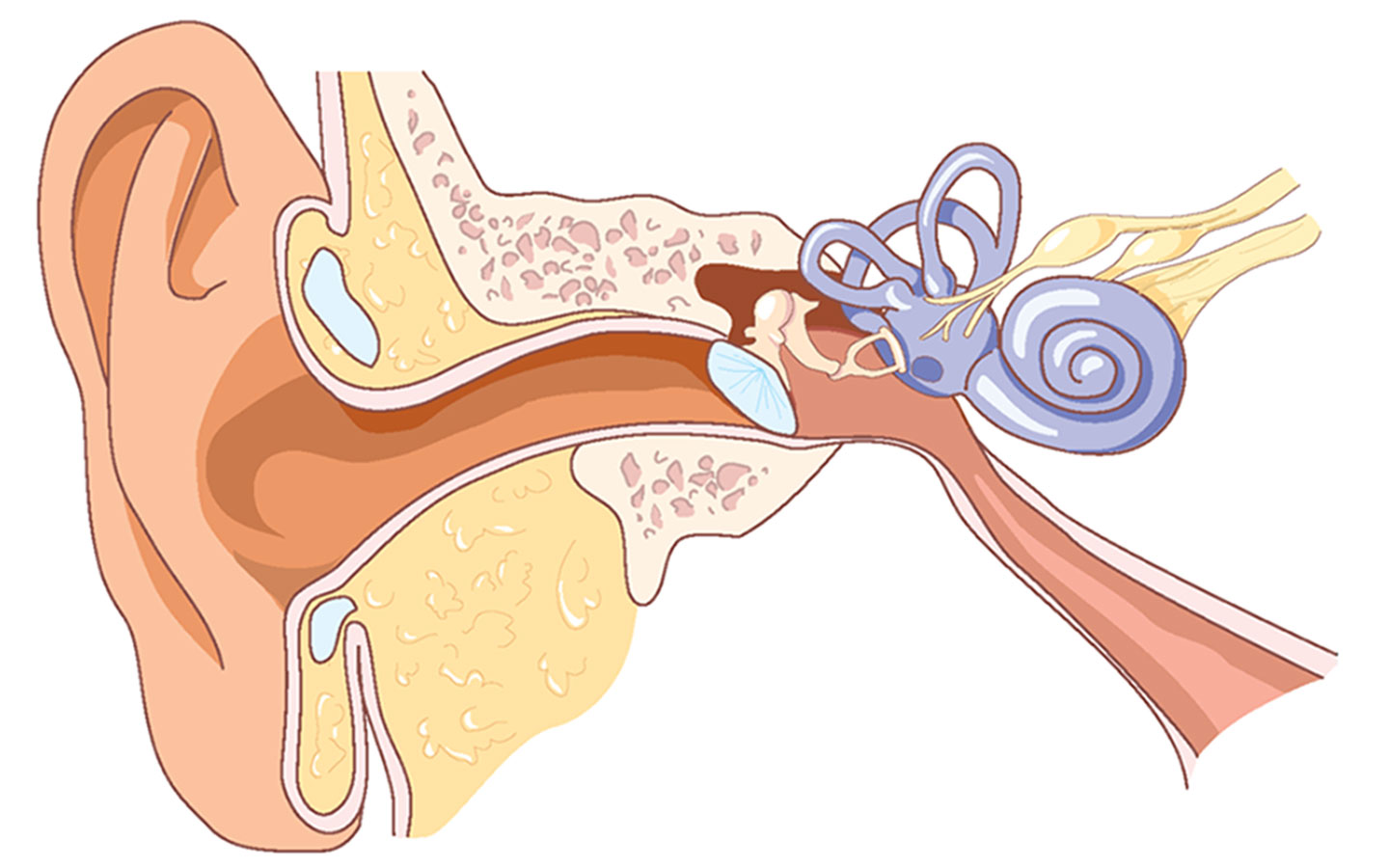 В этих случаях мы просто прокомментируем, как новая литература дополняет существующие выводы. Мы будем искать с 1948 г. и далее все виды лечения, не упомянутые в одном из систематических обзоров, представленных ниже. В этих случаях мы просто прокомментируем, как новая литература дополняет существующие выводы. Мы будем искать с 1948 г. и далее все виды лечения, не упомянутые в одном из систематических обзоров, представленных ниже.Ниже приводится краткое изложение нашей стратегии поиска для каждого включенного варианта лечения и представляющей интерес популяции: Литература, содержащая нерандомизированные и наблюдательные исследования, будет проводиться с 1948 г. и далее по вариантам лечения. Тимпаностомические трубки Взрослые : Особые группы населения, как указано в наших PICOTS : Аденоидэктомия с миринготомией или без нее Взрослые : Особые популяции, как указано в наших PICOTS : Пероральные и местные назальные стероиды Взрослые : Особые популяции, как указано в наших PICOTS : Автоинфляция Взрослые : Особые популяции, как указано в наших PICOTS : Дополнительные и альтернативные медицинские процедуры Взрослые : Особые популяции, как указано в наших PICOTS : Миринготомия Взрослые : Особые группы населения, как указано в наших PICOTS : Бдительное ожидание Взрослые : Особые группы населения, как указано в наших PICOTS : Варианты хирургической техники или процедуры Взрослые : Особые популяции, как указано в наших PICOTS : |
| Язык публикации | Учитывая объем литературы по этой теме, мы ограничим наш поиск публикациями на английском языке. |
B. Поиск доказательств: стратегии поиска литературы для выявления релевантных исследований для ответа на ключевые вопросы
Мы будем систематически искать, проверять и анализировать научные данные по каждому KQ. Чтобы найти статьи для этого обзора, мы проведем целенаправленный поиск в PubMed®, EMBASE®, Сводном указателе литературы по медсестринскому делу и смежным вопросам здравоохранения (CINAHL®) и Кокрановской библиотеке.Опытный библиотекарь-исследователь будет использовать заранее определенный список поисковых терминов и заголовков медицинских предметов (MeSH®), когда это применимо. Мы ограничим поиск исследованиями, опубликованными на английском языке из-за ограниченности ресурсов; это может привести к смещению в отчет дополнительных исследований из англоязычных стран.
Чтобы найти статьи для этого обзора, мы проведем целенаправленный поиск в PubMed®, EMBASE®, Сводном указателе литературы по медсестринскому делу и смежным вопросам здравоохранения (CINAHL®) и Кокрановской библиотеке.Опытный библиотекарь-исследователь будет использовать заранее определенный список поисковых терминов и заголовков медицинских предметов (MeSH®), когда это применимо. Мы ограничим поиск исследованиями, опубликованными на английском языке из-за ограниченности ресурсов; это может привести к смещению в отчет дополнительных исследований из англоязычных стран.
Как описано в Таблице 2 выше, мы планируем варьировать дату самой ранней публикации, в которой мы будем искать доказательства РКИ, на основании существования исследований, которые были ранее идентифицированы в недавних Кокрановском сотрудничестве или в систематических обзорах, заказанных национальными правительствами.Поэтому мы проведем несколько поисков, чтобы получить наиболее точные и значимые доказательства.
Мы выполним целенаправленный поиск неопубликованной или серой литературы, имеющей отношение к обзору.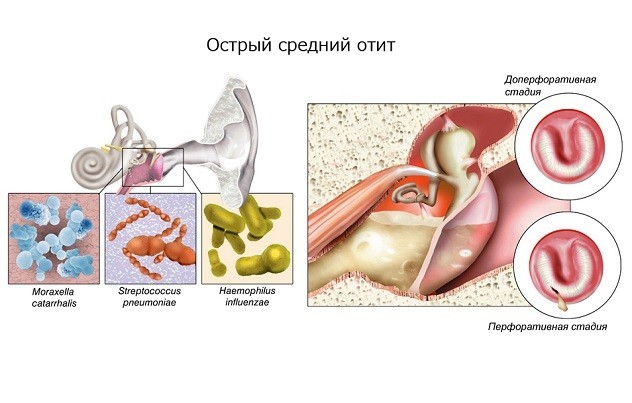 Методы выявления серой литературы будут включать обзор реестров испытаний, в частности ClinicalTrials.gov, незавершенных исследовательских проектов служб здравоохранения (http://www.nlm.nih.gov/hsrproj/) и Регистра клинических испытаний Европейского союза ( https://www.clinicaltrialsregister.eu/). Кроме того, AHRQ также будет запрашивать пакеты научной информации у разработчиков или распространителей мероприятий, указанных в обзоре литературы.Пакеты научной информации позволяют разработчикам вмешательств и дистрибьюторам предоставлять Центру доказательной практики (EPC) опубликованные и неопубликованные данные, которые, по их мнению, должны быть рассмотрены для анализа. EPC рассмотрит информацию, представленную в пакетах научной информации и «серой» литературе. Мы включим исследования, которые соответствуют всем критериям включения и содержат достаточно информации о методах исследования, чтобы можно было оценить риск систематической ошибки исследования.
Методы выявления серой литературы будут включать обзор реестров испытаний, в частности ClinicalTrials.gov, незавершенных исследовательских проектов служб здравоохранения (http://www.nlm.nih.gov/hsrproj/) и Регистра клинических испытаний Европейского союза ( https://www.clinicaltrialsregister.eu/). Кроме того, AHRQ также будет запрашивать пакеты научной информации у разработчиков или распространителей мероприятий, указанных в обзоре литературы.Пакеты научной информации позволяют разработчикам вмешательств и дистрибьюторам предоставлять Центру доказательной практики (EPC) опубликованные и неопубликованные данные, которые, по их мнению, должны быть рассмотрены для анализа. EPC рассмотрит информацию, представленную в пакетах научной информации и «серой» литературе. Мы включим исследования, которые соответствуют всем критериям включения и содержат достаточно информации о методах исследования, чтобы можно было оценить риск систематической ошибки исследования.
Мы также проведем обновленный поиск литературы (в тех же базах данных, которые искали изначально) одновременно с процессом экспертной оценки. Любая литература, предложенная рецензентами или респондентами общественного обсуждения, будет изучена и, при необходимости, включена в окончательную проверку. Справочные списки систематических обзоров, которые уместны, но не соответствуют нашим критериям включения, будут просмотрены на предмет исследований, которые следует рассмотреть для этого обзора. Соответствие будет определяться теми же критериями включения и исключения, которые описаны в предыдущем разделе.
Любая литература, предложенная рецензентами или респондентами общественного обсуждения, будет изучена и, при необходимости, включена в окончательную проверку. Справочные списки систематических обзоров, которые уместны, но не соответствуют нашим критериям включения, будут просмотрены на предмет исследований, которые следует рассмотреть для этого обзора. Соответствие будет определяться теми же критериями включения и исключения, которые описаны в предыдущем разделе.
C. Абстракция данных и управление данными
Все названия и выдержки, найденные в результате поиска, будут независимо проверены на соответствие нашим критериям включения / исключения двумя обученными членами исследовательской группы. Исследования, отмеченные для возможного включения любым из рецензентов, будут подвергнуты полнотекстовой проверке. Для исследований без адекватной информации для определения включения или исключения мы извлечем полный текст, а затем вынесем решение. Все результаты будут отслеживаться в базе данных EndNote® (Thomson Reuters, New York, NY).
Мы найдем и проверим полный текст всех статей, включенных в фазу обзора заголовка / аннотации. Каждая полнотекстовая статья будет независимо рассмотрена двумя обученными членами исследовательской группы на предмет включения или исключения на основе критериев приемлемости, описанных ранее. Если оба рецензента согласятся, что исследование не соответствует критериям приемлемости, оно будет исключено. Если рецензенты не согласны, конфликты будут разрешены путем обсуждения и достижения консенсуса или путем консультации с третьим членом группы проверки.Все результаты будут отслеживаться в базе данных EndNote. Мы запишем причину, по которой каждая исключенная полнотекстовая публикация не удовлетворяет критериям отбора, чтобы впоследствии мы могли составить исчерпывающий список таких исследований.
Для исследований, отвечающих критериям включения, мы перенесем соответствующую информацию в таблицы доказательств. Мы разработаем формы абстракции данных для сбора соответствующей информации из каждой статьи, включая характеристики исследуемых групп, параметры, вмешательства, компараторы, дизайн исследования, методы и результаты. Обученные рецензенты извлекут соответствующие данные из каждой включенной статьи в таблицы доказательств. Все абстракции данных будут проверены на полноту и точность вторым членом группы.
Обученные рецензенты извлекут соответствующие данные из каждой включенной статьи в таблицы доказательств. Все абстракции данных будут проверены на полноту и точность вторым членом группы.
D. Оценка методологического качества отдельных исследований
Чтобы оценить риск систематической ошибки в исследованиях, мы будем использовать рекомендации, описанные в «Руководстве по методам для обзоров эффективности и сравнительной эффективности» . 27 Мы оценим возможность систематической ошибки отбора, систематической ошибки, систематической потери результатов, ошибки обнаружения и ошибки в отчетности.Результаты этой оценки будут суммированы в рейтинге низкого, среднего или высокого риска систематической ошибки. В целом, исследование с низким риском систематической ошибки имеет надежный дизайн (чаще РКИ), надлежащим образом оценивает результаты, использует соответствующие статистические и аналитические методы, сообщает о низком уровне выбытия и четко и точно описывает методы и результаты. Исследования со средним риском систематической ошибки — это те, которые не соответствуют всем критериям, необходимым для низкого риска систематической ошибки, но не имеют недостатков, которые могут вызвать серьезную ошибку.Отсутствие информации часто приводит к рейтингам среднего риска в отличие от низкого риска. Исследования с высоким риском систематической ошибки — это исследования, содержащие по крайней мере один серьезный недостаток, который может вызвать значительную систематическую ошибку и, таким образом, может сделать результаты недействительными и включает ошибки в проведении исследования или анализе результатов. В этом обзоре не будут рассматриваться исследования с высоким риском систематической ошибки. Вопросы, включенные в инструменты, которые мы будем использовать для оценки риска систематической ошибки, будут в некоторой степени отличаться в зависимости от типа исследования (например, РКИ, нерандомизированное исследование, обсервационное исследование) для изучения наиболее важных потенциальных источников систематической ошибки, которые могут повлиять на этот дизайн в рамках контекст этой литературы.
Исследования со средним риском систематической ошибки — это те, которые не соответствуют всем критериям, необходимым для низкого риска систематической ошибки, но не имеют недостатков, которые могут вызвать серьезную ошибку.Отсутствие информации часто приводит к рейтингам среднего риска в отличие от низкого риска. Исследования с высоким риском систематической ошибки — это исследования, содержащие по крайней мере один серьезный недостаток, который может вызвать значительную систематическую ошибку и, таким образом, может сделать результаты недействительными и включает ошибки в проведении исследования или анализе результатов. В этом обзоре не будут рассматриваться исследования с высоким риском систематической ошибки. Вопросы, включенные в инструменты, которые мы будем использовать для оценки риска систематической ошибки, будут в некоторой степени отличаться в зависимости от типа исследования (например, РКИ, нерандомизированное исследование, обсервационное исследование) для изучения наиболее важных потенциальных источников систематической ошибки, которые могут повлиять на этот дизайн в рамках контекст этой литературы. Вопросы, касающиеся риска систематической ошибки в РКИ, будут разработаны на основе инструмента Кокрановского сотрудничества для оценки риска систематической ошибки, 28 , а вопросы, касающиеся риска систематической ошибки в нерандомизированных и наблюдательных исследованиях, будут разработаны на основе банка заданий RTI по риску систематической ошибки и Точность наблюдательных исследований. 27
Вопросы, касающиеся риска систематической ошибки в РКИ, будут разработаны на основе инструмента Кокрановского сотрудничества для оценки риска систематической ошибки, 28 , а вопросы, касающиеся риска систематической ошибки в нерандомизированных и наблюдательных исследованиях, будут разработаны на основе банка заданий RTI по риску систематической ошибки и Точность наблюдательных исследований. 27
Два независимых рецензента будут оценивать риск систематической ошибки для каждого исследования. Разногласия между двумя рецензентами будут разрешены путем обсуждения и консенсуса или путем консультации с третьим членом команды.
E. Синтез данных
Если мы найдем три или более похожих исследований для интересующего сравнения, мы рассмотрим количественный анализ (т. Е. Метаанализ) данных этих исследований. Чтобы определить, уместен ли количественный анализ, мы оценим клиническую неоднородность, используя структуру PICOTS и следуя установленным рекомендациям.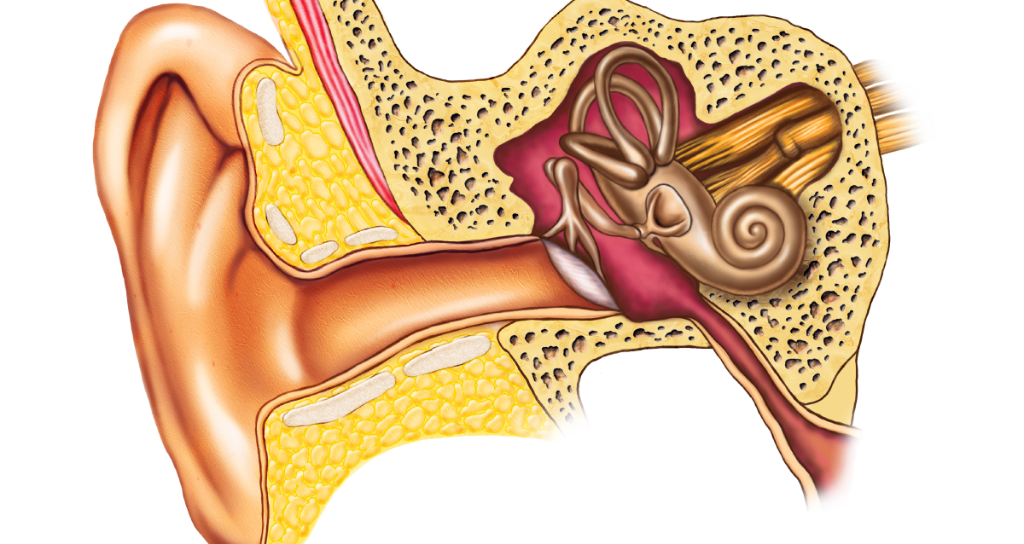 29 Мы рассмотрим сходства и различия по PICOTS, социально-демографическим факторам (например, расе, этнической принадлежности, возрасту, социально-экономическому статусу) и дизайну исследования.Если количественный анализ уместен, мы будем оценивать статистическую неоднородность объединенного анализа, используя статистику хи-квадрат и статистику I 2 (долю вариации в оценках исследования из-за неоднородности).
29 Мы рассмотрим сходства и различия по PICOTS, социально-демографическим факторам (например, расе, этнической принадлежности, возрасту, социально-экономическому статусу) и дизайну исследования.Если количественный анализ уместен, мы будем оценивать статистическую неоднородность объединенного анализа, используя статистику хи-квадрат и статистику I 2 (долю вариации в оценках исследования из-за неоднородности).
Если количественный анализ не подходит (например, из-за неоднородности, недостаточного количества аналогичных исследований или недостаточности или вариативности в отчетности), мы будем синтезировать данные качественно.
F. Эквивалентность-не меньшая эффективность
Мы рассмотрим потенциальную эквивалентность (является ли новое лечение терапевтически аналогичным стандартному лечению в пределах заранее определенного предела эквивалентности) и не меньшей эффективности — новое лечение, которое считается лучше старого лечения по определенным исходам, не связанным с эффективностью (например,(например, меньше побочных эффектов, более низкая стоимость и / или большее удобство) не менее эффективен, чем более раннее лечение, с некоторой заранее определенной границей приемлемости.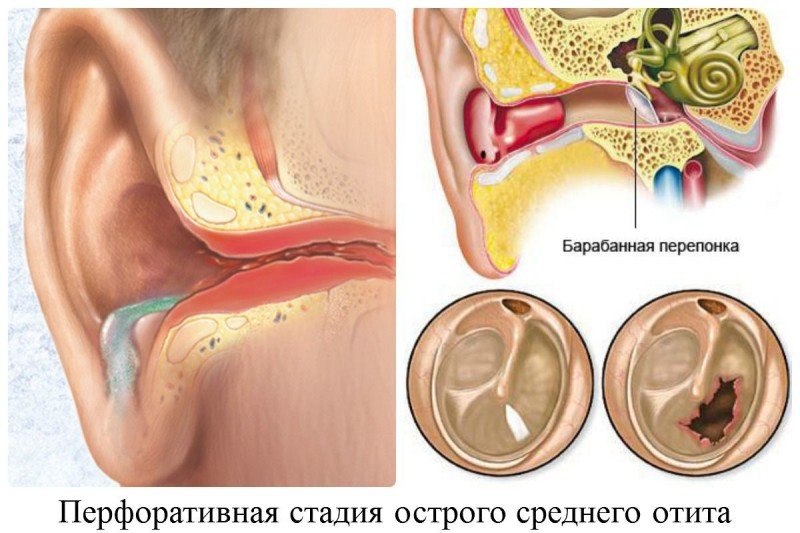 Сможем ли мы провести эти сравнения эквивалентности и не меньшей эффективности, будет зависеть от того, можно ли оправдать минимальное важное различие для конкретных результатов. Мы сделаем это определение на раннем этапе процесса обзора, до оценки включенной литературы с учетом информации нашего TEP.
Сможем ли мы провести эти сравнения эквивалентности и не меньшей эффективности, будет зависеть от того, можно ли оправдать минимальное важное различие для конкретных результатов. Мы сделаем это определение на раннем этапе процесса обзора, до оценки включенной литературы с учетом информации нашего TEP.
G. Оценка доказательств по каждому ключевому вопросу
Мы будем оценивать общую надежность совокупности доказательств на основе руководства, установленного для программы EPC. 30 Этот подход включает четыре ключевых области: риск систематической ошибки (включая дизайн исследования и совокупный риск систематической ошибки в исследованиях), согласованность, прямоту и точность доказательств. Классы доказательств, которые могут быть присвоены, описаны в Таблице 3. Оценки отражают силу совокупности доказательств, чтобы ответить на KQ относительно сравнительной эффективности, действенности и вреда вмешательств в этом обзоре. Два рецензента будут оценивать каждую область и общую оценку для каждого ключевого результата, указанного в структуре PICOTS, и конфликты будут разрешаться на основе консенсуса.
| Марка | Определение |
|---|---|
| Источник: Owens et al., 201030 | |
| Высокая | Высокая степень уверенности в том, что данные отражают истинный эффект: маловероятно, что дальнейшие исследования изменят нашу уверенность в оценке эффекта. |
| Умеренная | Средняя уверенность в том, что доказательства отражают истинный эффект: дальнейшие исследования могут изменить нашу уверенность в оценке эффекта и могут изменить оценку. |
| Низкая | Низкая уверенность в том, что доказательства отражают истинный эффект: дальнейшие исследования могут изменить нашу уверенность в оценке эффекта и, вероятно, изменить оценку. |
| Недостаточно | Доказательства либо отсутствуют, либо не позволяют оценить эффект. |
H. Оценка применимости
Мы оценим применимость как отдельных исследований, так и совокупности доказательств.Для индивидуальных исследований мы рассмотрим условия, которые могут ограничивать применимость на основе структуры PICOTS. Такие состояния могут быть связаны с неоднородностью лечебного эффекта и способностью обобщать эффективность вмешательства для использования в повседневной практике.
Чтобы оценить применимость совокупности доказательств, мы рассмотрим согласованность результатов в исследованиях, которые представляют множество различных популяций или конкретную подгруппу, представляющую интерес (например, людей с сопутствующими заболеваниями, такими как черепно-лицевые аномалии или синдром Дауна).
Список литературы
- Stool SE, Берг А.О., Берман С. и др. Средний отит с выпотом у детей раннего возраста. Руководство по клинической практике № 12. Роквилл, Мэриленд: Агентство политики и исследований в области здравоохранения; 1994.
 Публикация AHCPR № 94-0622.
Публикация AHCPR № 94-0622. - Shekelle P, Takata G, Chan LS, et al. Диагностика, история и поздние эффекты отита с выпотом. Отчет о доказательствах / Оценка технологии № 55 (Подготовлено Центром доказательной практики Южной Калифорнии по контракту № 290-97-0001, приказ №4). Роквилл, Мэриленд: Агентство медицинских исследований и качества; 2003. Публикация AHRQ № 03-E023.
- Paradise JL, Rockette HE, Colborn DK и др. Средний отит у 2253 новорожденных в районе Питтсбурга: распространенность и факторы риска в течение первых двух лет жизни. Педиатрия. 1997 Mar; 99 (3): 318-33. PMID: 82.
- Тос М. Эпидемиология и естествознание секреторного отита. Am J Otol. 1984 Oct; 5 (6): 459-62. PMID: 6542752.
- Уильямсон И.Г., Данливи Дж., Бейн Дж. И др. Естественная история отита с выпотом — трехлетнее исследование частоты и распространенности аномальных тимпанограмм в четырех школах для новорожденных и первых школах Юго-Западного Гэмпшира.J Laryngol Otol. 1994 ноя; 108 (11): 930-4.
 PMID: 7829943.
PMID: 7829943. - Национальный центр сотрудничества по охране здоровья женщин и детей. Хирургическое лечение среднего отита с выпотом у детей. Лондон: Национальный институт здоровья и передовой клинической практики; Февраль 2008 г. http://www.nice.org.uk/nicemedia/live/11928/39633/39633.pdf. Клинические рекомендации NICE 60.
- Maw AR. Средний отит с выпотом (клеевое ухо). В: Kerr AG, Groves J, Evans NG, ред. Отоларингология Скотта-Броуэна. 5-е изд.Лондон: Баттервортс; 1987: 159-76.
- Финкельштейн Ю., Офир Д., Талми Ю.П. и др. Средний отит с выпотом у взрослых. Arch Otolaryngol Head Neck Surg. 1994 May; 120 (5): 517-27. PMID: 8172703.
- Gravel JS, Уоллес ИФ. Влияние отита с излиянием на слух в первые 3 года жизни. J Speech Lang Hear Res. 2000 Jun; 43 (3): 631-44. PMID: 10877434.
- Розенфельд Р.М., Калпеппер Л., Дойл К.Дж. и др. Руководство по клинической практике: средний отит с выпотом. Отоларингол Head Neck Surg.2004 May; 130 (5 доп.): S95-118.
 PMID: 15138413.
PMID: 15138413. - Sano S, Kamide Y, Schachern PA, et al. Микропатологические изменения parstensa у детей с экссудативным средним отитом. Arch Otolaryngol Head Neck Surg. 1994 Aug; 120 (8): 815-19. PMID: 8049041.
- Madell JR. Влияние среднего отита на слуховую функцию. В: Розенфельд Р.М., Bluestone CD, ред. Научно обоснованный отит. Гамильтон, Онтарио, Канада: B.C. Decker Inc .; 1999: 337-51.
- Hellstrom S, Groth A, Jorgensen F и др.Лечение вентиляционной трубки: систематический обзор литературы. Отоларингол Head Neck Surg. 2011 сен; 145 (3): 383-95. PMID: 21632976.
- Уильямсон И. Средний отит с выпотом у детей. Clin Evid (Интернет). 2011 12 января; pii: 0502. PMID: 21477396.
- Браунинг Г.Г., Роверс М.М., Уильямсон И. и др. Люверсы (вентиляционные трубки) при потере слуха, связанной со средним отитом с выпотом у детей. Кокрановская база данных Syst Rev.2010; (10): CD001801. PMID: 20927726.
- van den Aardweg MT, Schilder AG, Herkert E, et al.
 Аденоидэктомия при среднем отите у детей. Кокрановская база данных Syst Rev.2010, 20 января; (1): CD007810. PMID: 200
Аденоидэктомия при среднем отите у детей. Кокрановская база данных Syst Rev.2010, 20 января; (1): CD007810. PMID: 200
. - Перера Р., Хейнс Дж., Гласзиу П. и др. Аутоинфляция при потере слуха, связанной со средним отитом с выпотом. Кокрановская база данных Syst Rev.2006, 18 октября; (4): CD006285. PMID: 17054290.
- Thomas CL, Simpson S, Butler CC и др. Пероральные или местные назальные стероиды при потере слуха, связанной со средним отитом с выпотом у детей. Кокрановская база данных Syst Rev. 19 июля 2006 г .; (3): CD001935.PMID: 16855980.
- Гриффин Г. Х., Флинн С., Бейли Р. Э. и др. Антигистаминные и / или противоотечные средства при среднем отите с выпотом (OME) у детей. Кокрановская база данных Syst Rev.2006, 18 октября; (4): CD003423. PMID: 17054169.
- Уильямсон I, Бенж С., Бартон С. и др. Местные интраназальные кортикостероиды у детей 4-11 лет с постоянным двусторонним средним отитом с выпотом в системе первичной медико-санитарной помощи: двойное слепое рандомизированное плацебо-контролируемое исследование.
 Клин Отоларингол. 2010 Apr; 35 (2): 125-33.
Клин Отоларингол. 2010 Apr; 35 (2): 125-33. - van Zon A, Schilder AGM, van der Heijden GJ. Антибиотики при среднем отите с излиянием у детей (протокол). Кокрановская база данных систематических обзоров. 2011 15 июня; (6): CD009163.
- Розенфельд Р.М., Bluestone CD, ред. Научно обоснованный отит. Гамильтон, Онтарио, Канада: B.C. Decker Inc; 1999.
- Какой антибиотик при остром среднем отите? Наркотик Ther Bull. 1974 5 июля; 12 (14): 53-4. PMID: 4142433.
- Hassmann E, Skotnicka B, Baczek M, et al. Лазерная миринготомия при среднем отите с выпотом: отдаленное наблюдение.Eur Arch Otorhinolaryngol. 2004 июл; 261 (6): 316-20. PMID: 14551787.
- Lin SH, Lai CC, Shiao AS. Миринготомия с помощью СО2-лазера у детей с экссудативным средним отитом. J Laryngol Otol. 2006 Mar; 120 (3): 188-92. PMID: 16359145.
- Sedlmaier B, Jivanjee A, Gutzler R, et al. Время вентиляции среднего уха при отите с выпотом (OME) после миринготомии с помощью CO2-лазера.
 Ларингоскоп. 2002 Apr; 112 (4): 661-8. PMID: 12150520.
Ларингоскоп. 2002 Apr; 112 (4): 661-8. PMID: 12150520. - Вишванатан М., Ансари М.Т., Беркман Н.Д. и др.Оценка риска систематической ошибки отдельных исследований при сравнении медицинских вмешательств. Руководство по методам оценки эффективности и сравнительной эффективности. Роквилл, Мэриленд: Агентство медицинских исследований и качества; Март 2011 г. http://www.effectivehealthcare.ahrq.gov/ehc/products/322/998/
MethodsGuideforCERs_Viswanathan_IndividualStudies.pdf. Публикация AHRQ № 12-EHC047-EF. - Хиггинс JPT, Альстман Д.Г., Стерн JAC, ред. Кокрановское руководство для систематических обзоров вмешательств.Версия 5.1.0. Лондон: Глава 8: Оценка риска систематической ошибки во включенных исследованиях. Доступно по адресу: http://www.cochrane-handbook.org/; 2011.
- Fu R, Gartlehner G, Grant M и др. Проведение количественного синтеза при сравнении медицинских вмешательств: AHRQ и Программа эффективного здравоохранения. J Clin Epidemiol. 2011 ноя; 64 (11): 1187-97.
 PMID: 21477993.
PMID: 21477993. - Оуэнс Д.К., Лор К.Н., Аткинс Д. и др. Документ 5 серии AHRQ: оценка силы доказательств при сравнении медицинских вмешательств — Агентство по исследованиям и качеству здравоохранения и Программа эффективного здравоохранения.J Clin Epidemiol. 2010 May; 63 (5): 513-23. PMID: 19595577.
Определение терминов
Острый средний отит: Острая инфекция среднего уха, которая может иметь вирусное и / или бактериальное происхождение.
Аудиометрия: Тестирование слуха, которое включает определение уровней слуха, способность различать звуки различной интенсивности, способность отличать речь от фонового шума и другие аспекты. Аудиометрия чистым тоном и аудиометрия импеданса (тимпанометрия) — два наиболее часто используемых теста для аудиометрической оценки.
Автоинфляция: Метод, при котором евстахиева труба (трубка, соединяющая среднее ухо и заднюю часть носа) открывается за счет повышения давления в носу. Это может быть достигнуто путем принудительного выдоха с закрытыми ртом и носом, надувания баллона через каждую ноздрю или использования анестезирующей маски. Цель состоит в том, чтобы ввести воздух в среднее ухо через евстахиеву трубу, уравновешивая давление и обеспечивая лучший дренаж жидкости.
Это может быть достигнуто путем принудительного выдоха с закрытыми ртом и носом, надувания баллона через каждую ноздрю или использования анестезирующей маски. Цель состоит в том, чтобы ввести воздух в среднее ухо через евстахиеву трубу, уравновешивая давление и обеспечивая лучший дренаж жидкости.
Миринготомия: Хирургическая процедура, при которой делается разрез барабанной перепонки.Это может быть разовая процедура или подготовка к установке тимпаностомической трубки.
Средний отит с выпотом: Скопление жидкости в среднем ухе без признаков или симптомов ушной инфекции.
Отоскопия: Клиническое обследование слухового прохода и барабанной перепонки, обычно с помощью ручного аурископа (также известного как отоскоп), обеспечивающего освещение и увеличение. Иногда используется насадка, которая позволяет вдувать воздух в слуховой проход, чтобы можно было оценить подвижность барабанной перепонки, и это называется пневматической отоскопией.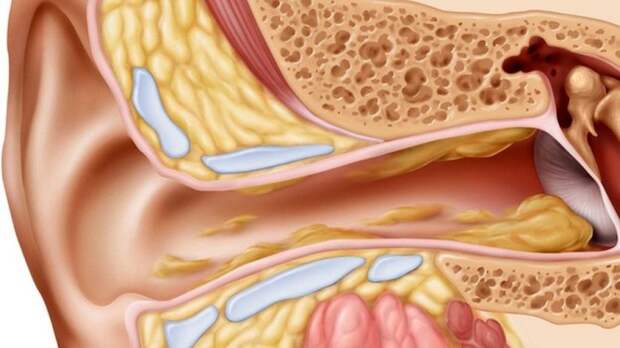
Тимпанограмма: Кривая, показывающая передачу энергии через среднее ухо при различном давлении воздуха в наружном слуховом проходе. Он дает грубую, но объективную оценку кондуктивной тугоухости, а различные заболевания среднего уха дают отличительные модели тимпанограммы:
- Тимпанограмма A: симметричный треугольный график с пиком на нулевом уровне давления представляет нормальную функцию среднего уха.
- Тимпанограмма B: плоская линия на графике представляет пространство среднего уха, заполненное жидкостью, ограничивающей движение барабанной перепонки под давлением извне.
- Тимпанограмма C: этот образец обнаруживается, когда есть уменьшение давления в среднем ухе по сравнению с давлением воздуха в наружном слуховом проходе, что вызывает втягивание барабанной перепонки внутрь; график показывает смещение тимпанографического пика в диапазон отрицательных значений, но имеет нормальную форму.

Тимпанометрия: Тест, также известный как импедансная аудиометрия, измеряет, насколько легко система среднего уха (барабанная перепонка и косточки среднего уха) может быть приведена в состояние вибрации при изменении давления воздуха в наружном слуховом проходе.В нормальном ухе максимальная передача звука происходит, когда давление воздуха в пространстве среднего уха совпадает с атмосферным давлением, то есть равно давлению воздуха в наружном слуховом проходе.
Бдительное ожидание: Бдительное ожидание или активное наблюдение, как его в последнее время называли, — это процесс регулярного обзора и последующего наблюдения за ребенком, включая оценку слуха, развития и успеваемости.
Сводка поправок к протоколу
| Дата | Раздел | Исходный протокол | Пересмотренный протокол | Обоснование |
|---|---|---|---|---|
30. | II | В таблице Пико; в описании компаратора | В таблице Пико; в «Плацебо или отсутствие лечения | Обеспечить |
30.07.2012 | III | В аналитической структуре, | Противомикробные препараты были удалены на | Противомикробные препараты |
30.07.2012 | III | В аналитической структуре приверженность | Приверженность удалена из аналитической основы. | Не имеет отношения к этому ключевому вопросу. |
Обзор ключевых вопросов
Для всех обзоров EPC ключевые вопросы были рассмотрены и уточнены по мере необходимости EPC с участием ключевых информаторов и Группы технических экспертов (TEP), чтобы гарантировать, что вопросы являются конкретными и ясными относительно того, какая информация рассматривается.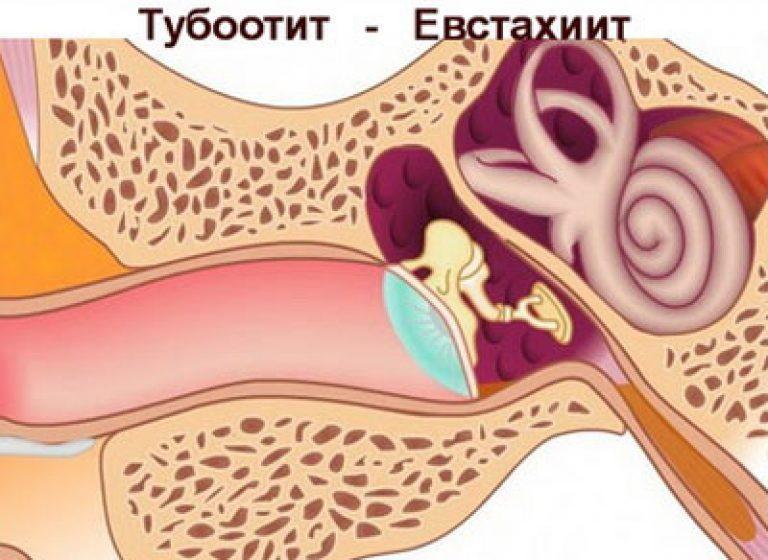 Кроме того, для обзоров сравнительной эффективности ключевые вопросы были опубликованы для общественного обсуждения и окончательно согласованы EPC после рассмотрения комментариев.
Кроме того, для обзоров сравнительной эффективности ключевые вопросы были опубликованы для общественного обсуждения и окончательно согласованы EPC после рассмотрения комментариев.
Ключевые информаторы
Ключевые информанты — это конечные пользователи исследований, включая пациентов и лиц, осуществляющих уход, практикующих врачей, соответствующие профессиональные и потребительские организации, покупателей медицинских услуг и других лиц, имеющих опыт принятия решений в области здравоохранения. В рамках программы EPC роль ключевого информатора заключается в том, чтобы внести свой вклад в определение ключевых вопросов для исследований, которые будут способствовать принятию решений в области здравоохранения.EPC запрашивает мнение ключевых информаторов при разработке вопросов для систематического обзора или при выявлении пробелов в высокоприоритетных исследованиях и необходимости новых исследований. Ключевые информаторы не участвуют в анализе доказательств или написании отчета и не просматривали отчет, за исключением тех случаев, когда им была предоставлена возможность сделать это через механизм коллегиальной или публичной проверки.
Ключевые информаторы должны сообщать о любых финансовых конфликтах интересов на сумму более 10 000 долларов США и любых других соответствующих деловых или профессиональных конфликтах интересов.В связи с их ролью конечных пользователей отдельные лица приглашаются в качестве ключевых информаторов, а те, кто присутствует в потенциальных конфликтах, могут быть оставлены. TOO и EPC работают над уравновешиванием, управлением или смягчением любых выявленных потенциальных конфликтов интересов.
Технические эксперты
Технические эксперты составляют междисциплинарную группу клинических, контентных и методологических экспертов, которые вносят вклад в определение групп населения, вмешательств, сравнений или результатов, а также определяют конкретные исследования или базы данных для поиска.Они отобраны для того, чтобы поделиться обширными знаниями и взглядами, относящимися к разрабатываемой теме. Различные и противоречивые мнения являются обычным явлением и воспринимаются как здоровый научный дискурс, результатом которого является вдумчивый и актуальный систематический обзор. Поэтому вопросы исследования, дизайн и / или методологические подходы не обязательно отражают точку зрения отдельных технических экспертов и экспертов по содержанию. Технические эксперты предоставляют информацию EPC, чтобы определить стратегии поиска литературы и рекомендовать подходы к конкретным вопросам, как того требует EPC.Технические эксперты не занимаются каким-либо анализом, не участвуют в написании отчета и не рецензировали отчет, за исключением тех случаев, когда им была предоставлена возможность сделать это через механизм общественного обзора.
Поэтому вопросы исследования, дизайн и / или методологические подходы не обязательно отражают точку зрения отдельных технических экспертов и экспертов по содержанию. Технические эксперты предоставляют информацию EPC, чтобы определить стратегии поиска литературы и рекомендовать подходы к конкретным вопросам, как того требует EPC.Технические эксперты не занимаются каким-либо анализом, не участвуют в написании отчета и не рецензировали отчет, за исключением тех случаев, когда им была предоставлена возможность сделать это через механизм общественного обзора.
должны сообщать обо всех финансовых конфликтах интересов на сумму, превышающую 10 000 долларов США, и любых других соответствующих деловых или профессиональных конфликтах интересов. Из-за их уникального клинического опыта или опыта в содержании люди приглашаются в качестве технических экспертов, а те, кто присутствует в потенциальных конфликтах, могут быть оставлены.TOO и EPC работают над уравновешиванием, управлением или смягчением любых выявленных потенциальных конфликтов интересов.
Рецензенты
Рецензентам предлагается предоставить письменные комментарии к проекту отчета, основанные на их клинической, содержательной или методологической экспертизе. Комментарии экспертов по предварительному проекту отчета рассматриваются EPC при подготовке окончательного проекта отчета. Рецензенты не участвуют в написании или редактировании окончательного отчета или других продуктов.Обобщение научной литературы, представленной в окончательном отчете, не обязательно отражает точку зрения отдельных рецензентов. Расположение комментариев экспертной оценки оформляется документально, и для ССВ и технических сводок они будут опубликованы через 3 месяца после публикации Доклада о доказательствах.
Потенциальные рецензенты должны сообщать о любых финансовых конфликтах интересов на сумму более 10 000 долларов США и любых других соответствующих деловых или профессиональных конфликтах интересов. У приглашенных рецензентов не должно быть финансового конфликта интересов на сумму более 10 000 долларов США.Рецензенты, раскрывающие потенциальные деловые или профессиональные конфликты интересов, могут направлять комментарии к проектам отчетов через механизм общественного обсуждения.
Раскрытие информации командой EPC
Нет.
Роль спонсора
Этот проект финансировался в рамках контракта № HHSA 290-2007-10056-I от Агентства медицинских исследований и качества Министерства здравоохранения и социальных служб США. Ответственный за выполнение заказов проверял результаты контракта на предмет соответствия требованиям контракта и качества.Авторы отчета несут ответственность за его содержание. Заявления в отчете не должны рассматриваться как одобрение Агентства по исследованиям и качеству в области здравоохранения или Министерства здравоохранения и социальных служб США.
Острый средний отит у взрослых AOM. Информация об ушной инфекции. Пациент
Острый средний отит (ОСАО) часто встречается у детей, но гораздо реже у взрослых. Если этиология является бактериальной, наиболее часто встречающимися микроорганизмами являются Haemophilus influenzae и Streptococcus pneumoniae , причем прежний организм преобладал в большей степени, поскольку была введена более широкая вакцинация от пневмококка.Риновирусы и респираторно-синцитиальные вирусы являются основными вирусными патогенами как у взрослых, так и у детей. [1, 2]
Спектр среднего отита
[3]Средний отит (ОМ) — это общий термин для группы сложных инфекционных и воспалительных состояний, поражающих среднее ухо. Все ОМ связаны с патологией среднего уха и слизистой оболочки среднего уха. ОМ является ведущей причиной обращений за медицинской помощью во всем мире, а его осложнения — важные причины предотвратимой потери слуха, особенно в развивающихся странах. [4]
Существуют различные подтипы ОМ. К ним относятся AOM, OME, хронический гнойный средний отит (CSOM), мастоидит и холестеатома. Обычно их описывают как отдельные заболевания, но на самом деле между разными типами существует большая степень совпадения. ОМ можно рассматривать как континуум / спектр заболеваний:
- ОМ — это острое воспаление среднего уха, которое может быть вызвано бактериями или вирусами. Подтип АОМ — острый гнойный ОМ, характеризующийся наличием гноя в среднем ухе.Примерно в 5% случаев перфорируется барабанная перепонка.
- OME — это хроническое воспалительное состояние без острого воспаления, которое часто следует за медленно проходящим AOM. При отсутствии признаков и симптомов острого воспаления за неповрежденной барабанной перепонкой происходит излияние клейкой жидкости.
- CSOM — это давнее гнойное воспаление среднего уха, обычно со стойко перфорированной барабанной перепонкой.
- Мастоидит — это острое воспаление надкостницы сосцевидного отростка и воздушных клеток, возникающее, когда инфекция АОМ распространяется из среднего уха.
- Холестеатома возникает, когда ороговевший плоский эпителий (кожа) присутствует в среднем ухе в результате ретракции барабанной перепонки.
Эпидемиология
[2]- АОМ часто встречается у детей, но реже у взрослых. Заболеваемость среди взрослых обычно составляет 0,25% в год. [1]
- Курение — признанный фактор риска. [1]
- Средний отит (ОМ) чаще возникает зимой, чем в летние месяцы, так как обычно он связан с простудой. [5]
- AOM — особая проблема в развивающихся странах. Обзор литературы 2012 года показал, что ежегодная глобальная заболеваемость АОМ составляет 10,85%, что составляет около 709 миллионов случаев в год, примерно половина — среди детей младше 5 лет. Заболеваемость варьируется в десять и более раз между странами с высоким и низким доходом. Из них хроническая гнойная ОМ развивается у 4,76%. По оценкам авторов, 33 человека на 10 миллионов умирают из-за осложнений ОМ, чаще всего в развивающихся странах и чаще всего в возрасте до 1 года. [6]
Факторы риска
Факторы риска у взрослых аналогичны факторам риска у детей:
- Дисфункция евстахиевой трубы.
- Инфекция верхних дыхательных путей.
- Аллергия.
- Хронический синусит.
- Черепно-лицевые аномалии — например, волчья пасть, синдром Дауна.
- Иммуносупрессия.
- Активное или пассивное курение.
Презентация
[2]Симптомы и признаки очень похожи на те, что наблюдаются в детстве, с потерей слуха, оталгией и лихорадкой.У подростков и взрослых оталгия является более распространенным симптомом, чем у детей в возрасте до 2 лет. [1] Действительно, у взрослых оталгия может протекать без лихорадки или потери слуха и может быть единственным признаком.
Дополнительные сведения см. В отдельных статьях «Острый средний отит у детей, оталгия (боль в ухе)» и «Глухота у взрослых».
Дифференциальный диагноз
По сути, как при АОМ у детей. Однако у взрослых следует учитывать дисфункцию височно-нижнечелюстного сустава и связанный с ней дифференциальный диагноз.К ним могут относиться:
Дополнительные сведения см. В отдельной статье о дисфункции височно-нижнечелюстного сустава и болевых синдромах.
Исследования
[2]- Как и в случае с острой фазой у детей, исследования в острой фазе вряд ли будут полезны.
- Посев выделений может быть полезен при подозрении на хроническую перфорацию.
- КТ или МРТ могут быть показаны для исключения осложнений (однако, осложнения у взрослых редки — см. Ниже).
- Тимпаноцентез (прокалывание барабанной перепонки для получения жидкости из среднего уха) может быть показан в определенных ситуациях (например, пациентам с ослабленным иммунитетом, или где местные или системные осложнения развились в результате неэффективности противомикробных препаратов).
Лечение
[1, 2]- При необходимости следует использовать анальгетики и жаропонижающие средства.
- Указания по антибиотикам такие же, как для детей.
- Назальные и пероральные стероиды иногда показаны взрослым с стойким АОМ на фоне аллергии.
- О более инвазивных вмешательствах, например миринготомии, у взрослых практически ничего не известно с момента появления антибиотиков.
Допустить для немедленной оценки
- Пациенты с подозрением на острые осложнения АОМ, такие как менингит, мастоидит или паралич лицевого нерва.
Рассмотрите возможность приема
- людей, которые системно очень плохо себя чувствуют.
Для всех остальных людей с АОМ
- Для лечения боли и лихорадки используйте парацетамол или нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен.
- Для большинства людей следует придерживаться стратегии отказа от назначения антибиотиков или отсроченного назначения антибиотиков:
- Стратегия отсутствия назначения антибиотиков — заверить в том, что антибиотики, скорее всего, мало повлияют на симптомы, но могут иметь побочные эффекты и могут способствовать устойчивости к антибиотикам .
- Стратегия отсроченного назначения антибиотиков — предоставление отсроченного назначения антибиотиков. Сообщите, что следует начать прием антибиотиков, если симптомы не улучшаются в течение четырех дней с момента появления симптомов или если в любой момент наблюдается значительное ухудшение.
- Для обеих стратегий советуем пересмотреть, если состояние ухудшается или если симптомы не улучшаются в течение четырех дней с момента появления симптомов.
Предложите немедленный рецепт антибиотика
- Пациентам с системным недомоганием, которые не нуждаются в госпитализации.
- Для лиц с высоким риском осложнений из-за серьезных заболеваний сердца, легких, почек, печени или нервно-мышечных заболеваний, а также для лиц с ослабленным иммунитетом.
- Тем, у кого симптомы продолжались четыре дня и более и не улучшаются.
Если требуется антибиотик:
- Назначить пятидневный курс амоксициллина.
- Людям с аллергией на пенициллин назначают пятидневный курс эритромицина или кларитромицина. [7]
Другие методы лечения
- Антигистаминные препараты, противоотечные средства и эхинацея не приносят пользы. [8]
- Теплый компресс на пораженное ухо может помочь уменьшить боль.
Если эпизод АОМ не улучшается или ухудшается
- Пересмотрите и повторно исследуйте.
- Допускают для немедленного обследования специалиста людей с подозрением на острые осложнения АОМ (например, менингит, мастоидит).
- Рассмотрите возможность приема людей, которые системно очень плохо себя чувствуют.
- Исключить другие причины воспаления среднего уха.
- Если госпитализация или направление не требуется и человек не принимал антибиотик:
- Назначьте пятидневный курс амоксициллина.
- Людям с аллергией на пенициллин назначают пятидневный курс кларитромицина или эритромицина.
- Если госпитализация или направление не являются необходимыми и человек принимал антибиотики первого ряда, предложите антибиотик второго ряда:
- Назначьте пятидневный курс коамоксиклава.
- Если у вас аллергия на пенициллин, ознакомьтесь с местными правилами.
- Если симптомы не исчезнут, несмотря на два курса антибиотиков, обратитесь за консультацией к ЛОР-специалисту.
Лечение рецидивирующего АОМ
- Срочно обратитесь к ЛОР-специалисту при подозрении на рак носоглотки (редко) у взрослых, особенно при наличии любого из следующих признаков:
- Устойчивые симптомы, не отвечающие на лечение.
- Стойкая шейная лимфаденопатия.
- Одностороннее носовое кровотечение.
- Рассмотрите возможность обычного направления к ЛОР-специалисту, особенно если:
- У человека есть черепно-лицевые аномалии.
- Рецидивирующие эпизоды очень тревожны или связаны с осложнениями.
- Если направление не требуется:
- Управляйте острыми эпизодами так же, как при первичном обращении.
Осложнения
[1, 2, 9]Как и у детей, общие осложнения включают
АОМ может быть осложнен внутривисочной и внутричерепной инфекцией. Это состояния значительной заболеваемости. Однако частота тяжелых осложнений у взрослых намного ниже (один из 100 000 детей по сравнению с каждым 300 000 взрослых в год).
Большинство (около 80%) тяжелых осложнений являются внутривисочными (в основном мастоидит). Остальные тяжелые осложнения — внутричерепные (в основном внутричерепные абсцессы и менингит). Наиболее серьезные осложнения связаны с острым, а не с хроническим ОМ. Примерно в 1 из 4 случаев осложнений наступила необратимая потеря слуха.
К тяжелым осложнениям относятся:
- Внутричерепные
- Менингит.
- Энцефалит.
- Абсцесс головного мозга.
- Отитическая гидроцефалия (гидроцефалия, связанная с АОМ, обычно сопровождающаяся тромбозом бокового синуса, но точная патофизиология неясна).
- Субарахноидальный абсцесс.
- Субдуральный абсцесс.
- Тромбоз сигмовидного синуса.
Редко могут возникать системные осложнения, в том числе:
Одно исследование на Тайване показало, что у взрослых, у которых развился ОМ, было одиннадцатикратное увеличение заболеваемости раком носоглотки, и рекомендовано пятилетнее наблюдение за всеми пациентами. Однако неизвестно, применимо ли это к странам, в которых национальная распространенность рака носоглотки была низкой. [10]
ОМЭ редко развивается у взрослых (у детей он имеет тенденцию следовать за АОМ, когда евстахиевы трубы не дренированы должным образом).У взрослых это с большей вероятностью указывает на дисфункцию евстахиевой трубы, чем предшествующий АОМ. Обычно это происходит после значительной инфекции верхних дыхательных путей, такой как синусит. Однако другие возможные основные факторы включают:
- Серьезное отклонение носовой перегородки.
- Большие миндалины и аденоиды.
- Опухоль носоглотки возле отверстия евстахиевой трубы.
- Лучевая терапия головы и шеи.
- Радикальная хирургия головы и шеи.
К жидкости в среднем ухе у взрослых следует относиться как к подозрительной, особенно если она односторонняя. [1]
Прогноз
[2]За исключением нескольких вышеперечисленных осложнений, полное разрешение обычно наступает через несколько дней.
Профилактика
При рецидивирующем среднем отите (три или более острых инфекций среднего уха в течение шести месяцев или не менее четырех эпизодов в год) стратегии управления состоянием включают оценку и изменение факторов риска, при которых Возможны повторные курсы антибиотиков при каждой новой инфекции и антибиотикопрофилактика.Последнее не следует начинать без консультации специалиста.
Посоветуйте пациентам избегать пассивного курения.
Педиатрия по случаям болезни Глава
Родитель приводит своего двухлетнего сына к вам в офис из-за основной жалобы на суетливость и дергание его за правое ухо в течение последних двух дней. У него кашель и насморк около 5 дней, которые лечили спреем для носа с солевым раствором и увлажнителем. У него субфебрильная температура около 101 градуса F (38.3 градуса С) подмышечные за последние двое суток. Оба родителя курят сигареты. Он ходит в детский сад. Его история болезни имеет большое значение для ушных инфекций в прошлом, с последним эпизодом отита 5 месяцев назад, леченным амоксициллином. Его иммунизации сделаны на сегодняшний день, включая 13-валентную пневмококковую конъюгированную вакцину.
Экзамен: VS T 38.4, P 100, RR 28, BP 100/65. Он активен, внимателен к своему окружению и в остальном не терпит бедствий. УБЕДИТЕЛЬ: Правая барабанная перепонка эритематозная и выпуклая, с низкой подвижностью при пневматической отоскопии.Левая ТМ четкая, с хорошей подвижностью. Горло не эритематозное. Есть небольшие шейные лимфатические узлы. Легкие при аускультации чистые. В остальном осмотр в норме.
Диагноз: острый правый средний отит. Ему прописали амоксициллин и ацетаминофен. Его родителю говорят, что если ему не станет лучше, через 2–3 дня проследить за ним и предупредить об опасности, которую их ребенок представляет для вторичного сигаретного дыма.
Средний отит (ОМ) — один из наиболее распространенных диагнозов, с которыми сталкиваются педиатры.По оценкам, средний отит составляет около 25% всех визитов к врачу в первые восемнадцать лет жизни, причем большинство из них приходится на детей младше 3 лет (1). В Соединенных Штатах ОМ был наиболее частым диагнозом в офисных условиях: в 2000 году его посетили 25 миллионов человек, а в том же году выписали более 20 миллионов рецептов. Предполагаемые прямые затраты в 2005 году составили 1,96 миллиарда долларов (2).
Среднее ухо представляет собой заполненную газом полость в каменистой части височной кости между наружным слуховым проходом и внутренним ухом.Он содержит три косточки, называемые молоточка, наковальня и стремени. Эти косточки проводят звук от наружного слухового прохода к внутреннему уху. Следовательно, факторы, препятствующие движению этих косточек, такие как гной или жидкость в среднем ухе, негативно влияют на слух. Среднее ухо соединено с носоглоткой евстахиевой трубой. Евстахиева труба обеспечивает вентиляцию и удаление жидкости из среднего уха. Барабанная перепонка (TM) или барабанная перепонка обычно слегка выпуклая, прозрачная и подвижная.Когда есть инфекция уха, среднее ухо заполняется гноем с последующим выпуклостью TM с желтым, непрозрачным или красным цветом, в дополнение к неподвижности. (3)
Средний отит часто встречается у младенцев и детей раннего возраста, причем пиковый возраст приходится на возраст от 6 до 18 месяцев. Это связано не только с анатомическими факторами, но и с иммунологическими, поскольку у этих детей до сих пор отсутствуют многие защитные антитела против вирусных и бактериальных организмов. Заболеваемость ОМ снижается после первого года жизни, а затем снова увеличивается, когда ребенок идет в школу.После 7 лет это становится реже. Факторами, повышающими риск развития ОМ, являются посещение детских садов, воздействие вторичного сигаретного дыма, черепно-лицевые аномалии, такие как расщелина неба, иммунологические нарушения, семейный анамнез, расовая принадлежность (коренные американцы, эскимосы Аляски и Канады, а также коренные австралийцы) и незначительный увеличиваются с использованием соски. Однако наиболее важным фактором риска является возраст. Защитным фактором является кормление грудью, которое может быть связано с иммунными факторами (например, секреторными IgA и IgG), неиммунными факторами (например,д., интерферон, гликопротеины, лактадгерин) и противовоспалительные факторы (например, антиоксиданты, TNF-альфа, лактоферрин). Кроме того, младенцев кормят грудью в вертикальном или полулежавшем положении, по сравнению с некоторыми младенцами, которых кормят из бутылочки в горизонтальном положении. Считается, что практика кормления из бутылочки в положении лежа на спине (то есть подпирание бутылочки) увеличивает ОМ за счет обратного потока жидкости из носоглотки в среднее ухо (4,5).
Диагностика среднего отита является сложной задачей для педиатров из-за трудностей с адекватным обследованием барабанной перепонки (TM).Присутствие серы, а также упрямые и напуганные пациенты усложняют это. Распространенным симптомом ОМ является оталгия, но также могут возникать оторея и потеря слуха. Младенцы могут проявлять оталгию только из-за суетливости при лихорадке. Другими менее распространенными симптомами ОМ и его осложнений являются головокружение, нистагм (однонаправленный, горизонтальный, резкий тип), шум в ушах, отек в задней области ушной раковины (связанный с мастоидитом), паралич лицевого нерва (из-за заболевания височной кости) и гнойный конъюнктивит (который связан с нетипируемым Haemophilus influenzae). Лучшим инструментом для диагностики ОМ является пневматический отоскоп.Осмотр ТМ должен включать четыре характеристики: положение, цвет, степень прозрачности и подвижность. Также визуализируя TM, можно заметить несколько ориентиров, таких как молоток, который делится на короткий отросток, manubrium и umbo; длинный отросток наковальни; и pars flaccida на верхнем аспекте и parstensa на нижнем аспекте (6). Следует отметить, хотя спорно, что барабанная перепонка может стать красным в плачущего ребенка. Другие методы диагностики ОМ включают тимпанометрию, тимпаноцентез и акустическую рефлектометрию (2).В этой главе рассматриваются два типа среднего отита, а именно острый средний отит и средний отит с выпотом.
Острый средний отит (ОСАО) обычно проявляется внезапным появлением оталгии, лихорадки и потери слуха, которым предшествует инфекция верхних дыхательных путей, продолжающаяся несколько дней. Лихорадка возникает примерно у 30-50% пациентов с АОМ и обычно ниже 40 ° C. Лихорадка более 40 ° C указывает на бактериемию или другую этиологию лихорадки (8). Пневматическая отоскопия выявляет непрозрачную TM, выпячивающуюся с плохой подвижностью.Эритема является характерной находкой, но может отсутствовать. Может быть перфорация. С другой стороны, у большинства детей отит с выпотом протекает бессимптомно. Некоторые могут жаловаться на потерю слуха и, реже, на шум в ушах и головокружение. Дети постарше могут жаловаться на ощущение «заложенности» или «хлопка» в ушах, которое обычно двустороннее. TM обычно кажется непрозрачным, но может быть втянутым или полным. Можно увидеть уровень воздушной жидкости или пузырьки. Подвижность также снижается. Важно различать эти два заболевания, потому что лечение каждого из них разное; однако сделать это нелегко.Некоторые ключевые моменты могут заключаться в том, что лихорадка, раздражительность, явное покраснение и оталгия, а также выпуклая и непрозрачная барабанная перепонка связаны с АОМ, тогда как отсутствие симптомов, за исключением потери слуха, и втянутость барабанной перепонки связаны с ОМЭ. Оба могут проявляться выпотом в среднем ухе и снижением подвижности ПМ (9).
Если присутствует сильная оталгия, то главным терапевтическим соображением становится обезболивание. Незначительную боль в большинстве случаев можно лечить с помощью ацетаминофена или ибупрофена.При более сильной боли местная анестезия ушными каплями, содержащими бензокаин (например, Auralgan otic), может быть применена в офисе, чтобы увидеть, достигнута ли удовлетворительная анальгезия. В противном случае может потребоваться более сильный анальгетик, например, ацетаминофен с гидрокодоном. Хотя ушные капли, содержащие бензокаин, используются для обезболивания, следует помнить об аллергических реакциях и быть уверенным, что нет перфорации ТМ.
Из-за чрезмерного назначения антибиотиков и появления штаммов бактерий, устойчивых к антибиотикам, руководство по лечению среднего отита изменилось, и теперь наблюдение без антибиотиков является вариантом, зависящим от возраста, степени тяжести и гарантии последующего наблюдения. вверх (2,10,11,17).
Детям с АОМ следует назначать антибиотики при следующих состояниях:
. . . . . Дети от 6 месяцев с отореей с АОМ.
. . . . . Дети от 6 месяцев и старше с серьезными признаками или симптомами, независимо от того, односторонние они или двусторонние.
. . . . . Дети младше 24 месяцев с нетяжелыми признаками и симптомами, с ДВУСТОРОННИМ АОМ и отореей.
Детям с АОМ могут быть назначены антибиотики ИЛИ наблюдаться без антибиотиков в течение 48-72 часов при соблюдении следующих критериев:
.. . . . Дети от 6 до 23 месяцев с нетяжелыми признаками и симптомами, с ОДНОСТОРОННИМ АОМ и без отореи.
. . . . . Дети в возрасте 24 месяцев и старше с нетяжелыми признаками и симптомами, независимо от того, односторонние они или двусторонние, и без отореи.
Если принято решение не назначать антибиотики, а вместо этого наблюдать, то можно использовать выжидательный подход, при котором лицо, осуществляющее уход, получает рецепт на антибиотики, и использовать его, если ребенку не станет лучше через 48-72 года. часов, или если опекун не получил рецепта на антибиотики, опекун может позвонить или проконсультироваться с врачом, если ребенку не станет лучше в течение 48–72 часов для лечения антибиотиками.
Тяжелое заболевание определяется как оталгия средней или тяжелой степени, или оталгия в течение не менее 48 часов, или лихорадка выше 39 ° C (102,2 ° F). Нетяжелое заболевание определяется как легкая оталгия менее 48 часов с лихорадкой менее 39 ° C (102,2 ° F) (2,9,10). При ОМЕ антибиотики не доказали свою эффективность при лечении этой проблемы, если только она не перешла в хроническую форму, и в это время можно рассмотреть 10-14-дневный курс антибиотиков (9). Три наиболее распространенных микроорганизма — это Streptococcus pneumoniae, нетипируемый Haemophilus influenzae и Moraxella catarrhalis.Другими менее распространенными микроорганизмами являются Streptococcus pyogenes, Staphylococcus aureus и анаэробы (7). АОМ, вызванный грамотрицательными кишечными бактериями, такими как Escherichia coli, может возникать у детей раннего возраста в первые несколько месяцев жизни (4). Выбор антибиотика зависит от эффективности, вкусовых качеств, побочных эффектов, удобства дозирования, лекарственной аллергии, характера резистентности в обществе и стоимости. Препаратом выбора против АОМ остается амоксициллин, хотя устойчивость к бактериям продолжает оставаться проблемой.По этой причине рекомендуется увеличить дозу амоксициллина с 40-50 мг / кг / день до 80-90 мг / кг / день в два-три приема, максимум до 3 граммов в день (4 , 8). Амоксициллин следует назначать, если ребенок не получал амоксициллин в течение последних 30 дней, у него нет сопутствующего гнойного конъюнктивита и нет аллергии на амоксициллин (или пенициллины). Если есть сопутствующий гнойный конъюнктивит (синдром отита-конъюнктивита), следует использовать антибиотик с большим охватом бета-лактамазой, такой как амоксициллин-клавуланат (Аугментин).Для людей с аллергией на пенициллин это зависит от того, была ли реакция немедленной (например, крапивница или анафилаксия) или отсроченной (например, сыпь). Для людей с немедленной реакцией можно выбрать антибиотики из группы макролидов или линкозамидов, такие как азитромицин и клиндамицин. Однако следует иметь в виду, что у этих антибиотиков часто встречается устойчивость к S. pneumoniae, и они не эффективны против H. influenzae (8). Для отсроченных аллергических реакций можно выбрать цефдинир (Омницеф), цефподоксим и цефуроксим.Альтернативой является одна внутримышечная доза цефтриаксона в дозе 50 мг / кг, хотя, если ответа нет, можно ввести 2-3 дозы. Клиническое улучшение должно наступить через 48-72 часа, но в противном случае следует учитывать неэффективность лечения и переходить на терапию второй линии (8,10). В руководстве AAP (Американской академии педиатрии) рекомендуется использовать амоксициллин-клавуланат (с компонентом амоксициллина 80-90 мг / кг / день) или цефтриаксон (50 мг / кг) в течение 3 дней в качестве терапии второй линии. Если терапия второй линии не дает результатов, то терапией третьей линии является клиндамицин (30-40 мг / кг / день в 3 приема) с цефалоспорином третьего поколения или тимпаноцентез с посевом.Если в культуре обнаруживаются бактерии с множественной лекарственной устойчивостью, следует проконсультироваться со специалистом по инфекционным заболеваниям (10). Оптимальная продолжительность лечения не известна, но обычно составляет 10 дней, особенно у детей младше 2 лет или любого возраста с тяжелыми симптомами. Однако более короткие курсы можно использовать для детей старшего возраста с легкими или умеренными симптомами. Для людей в возрасте от 2 до 6 лет можно использовать 7-дневный курс пероральных антибиотиков, а для людей старше 6 лет — 5-7-дневный курс.Исключением является цефтриаксон внутримышечно, который вводится в течение 1–3 дней (10).
Повторный визит рекомендуется в двух случаях. В первом случае состояние ребенка не улучшается в течение 48-72 часов, что может указывать на неэффективность лечения. Во втором случае, когда симптомы исчезают, повторное обследование следует провести через 8-12 недель для детей младше 2 лет и детей старше 2 лет с проблемами языка или обучения, так как это когда 80% -90% среднего уха. выпот должен исчезнуть (8).У детей с острым средним отитом с тимпаностомической трубкой или с хроническим гнойным средним отитом для хорошо выглядящих детей старше 2 лет можно использовать хинолоновые отические капли, такие как офлоксацин или ципрофлоксацин (8).
Мы не только лечим средний отит для облегчения симптомов, но и для предотвращения его осложнений. Осложнения ОМ включают кондуктивную и нейросенсорную тугоухость, мастоидит, холестеатому, лабиринтит, паралич лицевого нерва, менингит, абсцесс мозга и тромбоз бокового синуса (4).К счастью, поскольку мы живем в эпоху антибиотиков и вакцин, эти осложнения встречаются редко.
Прогноз при среднем отите отличный. У большинства детей средний отит проходит после антибактериальной терапии. Лишь у некоторых детей медикаментозная терапия оказывается неэффективной, и необходимы более агрессивные меры, такие как миринготомия и тимпаностомия. Недавно 13-валентная пневмококковая конъюгированная вакцина (Prevnar-13) была одобрена FDA и рекомендуется для иммунизации детей AAP, AAFP (Американской академией семейных врачей) и CDC (Центрами по контролю и профилактике заболеваний).Доказано, что эта вакцина уменьшает средний отит, вызванный пневмококком; однако его наибольшая эффективность наблюдается у пациентов с рецидивирующим ОМ.
Бывают случаи, когда детям может потребоваться направление к отоларингологу для установки тимпаностомических трубок (также называемых ПЭ или трубками для выравнивания давления). Показаниями для этого могут быть случаи, когда у ребенка рецидивирующие ушные инфекции; которые определяются как 3 инфекции AOM за 6 месяцев или 4 инфекции AOM за 1 год.Это особенно важно для маленьких детей, так как рецидивирующие и хронические ушные инфекции могут повлиять на слух, а затем на развитие речи. Согласно новым рекомендациям 2013 года, необходимость в тимпаностомических трубках является вариантом, поскольку существует риск, связанный с хирургическим вмешательством, таким как анестезия, с потенциальными долгосрочными осложнениями, такими как очаговая атрофия, тимпаносклероз, ретракционные карманы и хроническая перфорация. Следует отметить, что длительная профилактика низкими дозами антибиотиков не рекомендуется из-за возможности устойчивости к антибиотикам и побочных эффектов приема лекарств, при этом защита от длительного применения антибиотиков является умеренной (10).
После установки тимпаностомической трубки одной из проблем, которые могут возникнуть, является оторея. Нужно определить, острая она (менее 6-8 недель) или хроническая (более 6-8 недель). Причины острой отореи возникают либо из-за острого среднего отита, либо из-за попадания загрязненной воды в среднее ухо. Организмы, вовлеченные в АОМ с полиэтиленовыми трубками, такие же, как и микроорганизмы без полиэтиленовых трубок, а именно Streptococcus pneumoniae, Moraxella catarrhalis и нетипируемый Haemophilus influenzae для лиц младше 2 лет.Для отореи у детей старшего возраста, у которых может быть зараженная вода, попадающая в среднее ухо, или у тех, у кого АОМ не улучшается с помощью пероральных антибиотиков, возбудители такие же, как наружный отит, то есть Pseudomonas aeruginosa и Staphylococcus aureus. Поэтому выбор лекарства зависит от возраста ребенка и наличия системных симптомов или целлюлита. Для младенцев и детей без системных симптомов или целлюлита можно использовать местное лечение, такое как фторхинолоны. Для детей с системными симптомами или тяжелыми ушными симптомами, такими как обильные выделения из ушей, боль в ушах, можно использовать амоксициллин в высоких дозах (80-90 мг / кг) или амоксициллин-клавуланат.Если пероральные антибиотики не работают через 5 дней, следует назначить антибиотические ушные капли, эффективные против синегнойной палочки и золотистого стафилококка. Наконец, если есть целлюлит, ребенка следует лечить как пероральными антибиотиками против S. aureus и S. pneumoniae, так и местными антибиотиками с посевом выделений. Поскольку острая оторея после установки полиэтиленовой трубки может быть вызвана попаданием загрязненной воды в среднее ухо, можно использовать беруши, чтобы предотвратить это во время занятий водой, хотя среди отоларингологов нет единого мнения относительно мер предосторожности при использовании воды.Поэтому родителям необходимо обсудить меры предосторожности при использовании воды и необходимость использования берушей со своим специалистом (11).
Хроническая оторея после установки тимпаностомической трубки обычно возникает из-за неадекватного лечения острой причины отореи, такой как мусор в слуховом проходе. Это можно исправить, отсасывая мусор и используя ушные капли со стероидным антибиотиком в течение 5-7 дней. Одной из проблем при постоянном использовании ушных капель с антибиотиками может быть появление необычных патогенов, таких как aspergillus, actinomyces и Candida albicans.Кроме того, грануляционная ткань и холестеатома также могут вызывать хроническую оторею. Поэтому при любой хронической оторее следует обращаться к отоларингологу (11).
Один из вопросов, который могут возникнуть у родителей, — как долго тимпаностомические трубки остаются в барабанной перепонке. Это зависит от типа размещенной трубки. Кратковременные трубки длятся от 6 до 18 месяцев и используются чаще всего. Трубки длительного действия служат более 15 месяцев и используются реже из-за таких осложнений, как повышенный риск отореи и стойкая перфорация барабанной перепонки.Трубки обычно спонтанно выходят из ТМ и со временем естественным образом выходят из слухового прохода; тем не менее, иногда ушные вкладыши могут быть оставлены и их необходимо удалить хирургическим путем, в зависимости от типа трубки. Для краткосрочной трубки время удаления составляет 2-3 года, а для долгосрочной — более 3 лет. Если трубку не удалить в это время, это может увеличить вероятность стойкой перфорации ТМ (12).
Наружный отит — еще одно заболевание, которое часто встречается в педиатрии.Четыре фактора, которые могут привести к развитию наружного отита, — это чрезмерная влажность (например, плавание), сухость (например, отсутствие ушной серы и сухость кожи ушей), другие кожные заболевания (например, дерматит, перенесенная инфекция) и травмы (например, с помощью аппликаторов с ватным наконечником). Его еще называют ухом пловца, хотя может возникнуть и без плавания (13). Патофизиология наружного отита следующая. По мере увеличения влажности в наружном ухе роговой слой в хрящевой части уха поглощает воду, что приводит к отеку.Отек блокирует волосяные покровы в ухе, тем самым уменьшая выведение серы. Уменьшение содержания серы вызывает повышение pH наружного уха в дополнение к уменьшению его водоотталкивающего покрытия. Открытая кожа становится восприимчивой к мацерации, и более высокий pH становится благоприятной средой для бактерий, таких как Pseudomonas. Бактерии могут проникать через дерму после поверхностного разрушения или незначительных травм, например, при нанесении ватных аппликаторов. Воспаление и инфекция.Наиболее распространенными микроорганизмами, культивируемыми при наружном отите, являются Pseudomonas и Staphylococcus aureus. К другим организмам, которые можно культивировать, относятся Enterobacter aerogenes, Proteus mirabilis, Klebsiella pneumoniae, стрептококки, коагулазонегативные стафилококки, дифтероиды и грибы / дрожжи, такие как Aspergillus и Candida. Первоначально симптомы включают зуд и ощущение полноты в ушах, которые затем переходят в боль в ушах, которая может быть сильной и непропорциональной по внешнему виду. Также могут присутствовать гнойная оторея и потеря слуха из-за отека канала.Обследование показывает воспаленный и эритематозный хрящевой канал с различным поражением костного канала. Манипуляции с ушной раковиной и давление на козелок вызывают боль. Хотя барабанная перепонка не поражена, она и медиальная часть канала могут быть вовлечены и часто выглядят зернистыми. Когда это происходит, необходима пневматическая отоскопия, чтобы исключить сопутствующий средний отит. В периаурикулярной и преаурикулярной областях могут быть болезненные и пальпируемые лимфатические узлы. Лечение включает использование капель ототопных антибиотиков, в том числе фторхинолонов (например,g., офлоксацин [Floxin Otic] и ципрофлоксацин [Cipro HC Otic, Ciprodex Otic]), комбинации полимиксина B и неомицина (например, Cortisporin Otic) и аминогликозиды (например, тобрамицин и гентамицин) (14). Многие ушные капли также содержат кортикостероиды для уменьшения воспаления и отека. Если дренаж жидкости много, может быть предпочтительнее удалить большую часть жидкости перед закапыванием капель. При сильном отеке, препятствующем эффективному закапыванию капель, можно поместить фитиль в перепончатый канал с применением ушных капель несколько раз в день, фитиль можно менять каждые 48–72 часа до исчезновения отека (15).Через 2-3 дня отек слухового прохода обычно заметно уменьшается. Анальгетики, такие как ацетаминофен, ибупрофен и гидрокодон, могут использоваться для лечения сильной боли. Очистка слухового прохода, например промывание 2% уксусной кислотой для удаления мусора, может быть полезным дополнением к терапии. Профилактика может быть необходима пациентам, страдающим рецидивами. Разбавленный спирт или уксусную кислоту (2%) можно закапывать сразу после купания или купания. Для этого хорошо подходит препарат из 50% белого уксуса и 50% медицинского спирта.Пациентам следует защищать уши от воды во время купания (помещая в ушной канал ватный диск с вазелином) и избегать плавания до исчезновения наружного отита. Другие профилактические методы включают использование берушей, встряхивание ушей насухо после купания и использование фена (14).
Вопросы
1. Каков максимальный возраст среднего отита?
2. Каковы факторы риска среднего отита?
3.Какой инструмент ЛУЧШИЙ для диагностики среднего отита (не золотой стандарт)?
4. В чем разница между острым средним отитом и средним отитом с выпотом?
5. Какие три наиболее распространенных микроорганизма вызывают средний отит?
6. Какой антибиотик лучше всего применять против среднего отита?
7. Какие два антибиотика второй линии рекомендуют AAP, если амоксициллин не дает результатов и нет аллергии на амоксициллин?
8.Какие антибиотики можно использовать для лечения среднего отита у ребенка, у которого в прошлом была немедленная аллергическая реакция на амоксициллин (например, крапивница или анафилаксия)?
9. Какие осложнения возникают при среднем отите?
10. Какие микроорганизмы наиболее часто культивируются при наружном отите?
11. Какие четыре фактора могут предрасполагать пациента к развитию наружного отита?
12. Что можно закапывать в ухо для профилактики наружного отита у ребенка, склонного к наружному отиту?
13.В соответствии с новыми рекомендациями AAP / AAFP / CDC, можно ли назначать антибиотики пациентам, указанным ниже?
. . . . . а. 8-месячный мальчик с симптомами URI, немного нервный. У него температура 38 ° C, которую контролируют ацетаминофеном. Правая ТМ показывает полную ТМ умеренно красного цвета с плохой подвижностью.
. . . . . б. 5-летняя девочка с симптомами URI и небольшой болью в правом ухе, купируемой ацетаминофеном. Температура 38 ° C. Правая TM показывает полную умеренно красную TM с плохой подвижностью.
. . . . . c. 18-месячный здоровый мальчик прошел обследование ребенка. Лихорадки нет, но в течение нескольких дней наблюдается небольшая ринорея. Обе ПМ плоские, тусклые, малоподвижные. Не говорит ни слова о возрастном скрининге.
14. Когда следует рассматривать ребенка для направления к отоларингологу для возможной установки ПЭ трубки?
Список литературы
1. Посещение амбулаторной помощи с диагностикой среднего отита. (без даты) Из Национального института глухоты и других коммуникативных расстройств.Получено с http://www.nidcd.nih.gov/health/statistics/Pages/officevisits.aspx.
2. Подкомитет по лечению острого среднего отита. Диагностика и лечение острого среднего отита. Педиатрия 2004; 113: 1451-1465.
3. Wald ER. Острый средний отит у детей: диагностика. В: Актуально. 1 марта 2013 г., Амстердам: Wolters Kluwer.
4. Кляйн Дж., Пелтон С. Острый средний отит у детей: эпидемиология, микробиология, клинические проявления и осложнения.В: Актуально. 25 апреля 2013 г., Амстердам: Wolters Kluwer.
5. Schanler RJ. Преимущества грудного вскармливания для младенцев. В: Актуально. 11 июля 2013 г., Амстердам: Wolters Kluwer.
6. Kerschner JE. Глава 632 — Средний отит. В: Kliegman RM, et al. Учебник педиатрии Нельсона, 19-е издание. 2011, Филадельфия: W.B. Saunders Company, стр. E2199-2213 e1.
7. Хаддад Дж. Глава 628 — Общие соображения и оценка. В: Kliegman RM, et al. Учебник педиатрии Нельсона, 19-е издание.2011, Филадельфия: W.B. Saunders Company, стр. E2188 e1.
8. Кляйн Дж., Пелтон С. Острый средний отит у детей: лечение. В: Актуально. 29 ноября 2012 г., Амстердам: Wolters Kluwer.
9. Осторожное использование антибиотиков. Средний отит с выпотом не требует лечения антибиотиками. Острый средний отит не всегда требует лечения антибиотиками. (без даты) От Центра по контролю и профилактике заболеваний. Получено с http://www.cdc.gov/getsmart/campaign-materials/info-sheets/child-otitismedia.html
10. Liberthal AS, et al. Диагностика и лечение острого среднего отита. Педиатрия 2013; 131 (3): e964-e999.
11. Isaacson, GC. Профилактика и лечение отореи тимпаностомической трубки у детей. В: Актуально. 19 февраля 2013 г., Амстердам: Wolters Kluwer.
12. Isaacson, GC. Обзор размещения тимпаностомической трубки и оказания медицинской помощи детям с тимпаностомической трубкой. В: Актуально. 9 мая 2012 г., Амстердам: Wolters Kluwer.
13.Goguen LA. Наружный отит: патогенез, клиника и диагностика. В: Актуально. 19 августа 2013 года, Амстердам: Вольтерс Клувер.
14. Goguen LA. Наружный отит: лечение. В: Актуально. 12 апреля 2012 г., Амстердам: Wolters Kluwer.
15. Kryzer TC, Lambert PR. Глава 20-Болезни наружного слухового прохода. В: Canalis RF, Lambert PR. Ухо. 2000, Филадельфия: Lippincott Williams & Wilkins, стр. 341-357.
Ответы на вопросы
1.От 6 до 18 месяцев.
2. Возраст (от 6 до 18 месяцев), посещение детских садов, воздействие вторичного сигаретного дыма, черепно-лицевые аномалии, кормление из бутылочки в горизонтальном положении, семейный анамнез, раса (коренные американцы, эскимосы Аляски и Канады , и коренные австралийцы), и небольшое увеличение при использовании соски.
3. Пневматическая отоскопия (миринготомия / тимпаноцентез — золотой стандарт, но не лучший диагностический инструмент из-за своей инвазивности).
4.АОМ: оталгия, лихорадка, потеря слуха, связанная с инфекцией верхних дыхательных путей; ТМ непрозрачная или эритематозная, выпуклая с плохой подвижностью, перфорация. OME: обычно бессимптомный, но может иметь место потеря слуха; отозвали TM (но могли быть полными).
5. Streptococcus pneumoniae, нетипируемый Haemophilus influenzae, Moraxella catarrhalis.
6. Амоксициллин
7. Амоксициллин-клавулановая кислота, цефтриаксон внутримышечно
8. Азитромицин и клиндамицин.Кларитромицин, эритромицин-сульфизоксазол также можно использовать, но эти два варианта не упоминались в этой главе. Следует иметь в виду, что у S. pneumoniae может быть устойчивость к этим антибиотикам, и что эти антибиотики не будут эффективны против H. influenzae.
9. Кондуктивная и нейросенсорная тугоухость, мастоидит, холестеатома, лабиринтит, паралич лицевого нерва, менингит, абсцесс мозга и тромбоз бокового синуса.
10. Pseudomonas aeruginosa и Staphylococcus aureus.
11. Чрезмерная влажность, отсутствие серы, уже существующие проблемы с кожей и травмы.
12. 2% уксусная кислота или разбавленный спирт (например, смесь белого уксуса и медицинского спирта).
13а. Да. Возраст пациента от 6 месяцев до 2 лет с определенным диагнозом. Антибиотики следует начинать независимо от тяжести заболевания.
13б. Нет. Пациент старше 2 лет с определенным диагнозом, но не страдает тяжелым заболеванием. Боль контролируется лекарствами.Если кто-то решает не лечить антибиотиками, необходимо наблюдение, если в течение 48-72 часов улучшения не наблюдается, и тогда следует начать прием антибиотиков. Если наблюдение не обеспечено, пациенту следует начать лечение антибиотиками.
13с. И да и нет. У пациента, скорее всего, есть ОМЭ, а не АОМ. Хотя эффективность антибиотиков не продемонстрирована, можно использовать однократный курс антибиотиков в течение 10–14 дней, если требуются тимпаностомические трубки, особенно при кондуктивной тугоухости с задержкой речи.Из-за задержки развития пациента следует направить на раннее вмешательство и провести формальную аудиологическую оценку.
14. Если у ребенка было 3 AOM за предыдущий 6-месячный период или 4 AOM за предыдущий 12-месячный период.
Вернуться к содержанию
Домашняя страница факультета педиатрии Гавайского университета
Клинические рекомендации: острый средний отит
Причины острого среднего отита часто бывают многофакторными.Воздействие сигаретного дыма от домашних контактов является известным изменяемым фактором риска
- Признаки острого воспаления барабанной перепонки (ТМ): выпуклая, красная, непрозрачная ТМ
- красный TM не является AOM. Наиболее частой причиной является вирусная инфекция верхних дыхательных путей (ИВДП)
Отоскопические изображения барабанных перепонок (TM):
Нормальная барабанная перепонка
| |
Введенная барабанная перепонка
| |
Выпуклость и красная барабанная перепонка в AOM
| |
Средний отит с выпотом (OME) «клеевое ухо»
| |
Перфорированная барабанная перепонка с отореей | |
Наружный отит
|
Менеджмент
У младенцев, особенно Младше 6 месяцев диагноз АОМ и ОМЕ может быть неточным.Следует полностью рассмотреть другие диагнозы (см. Лихорадка у ребенка)
Расследования
- Обычное диагностическое исследование AOM не играет роли
- Диагностическая визуализация, такая как КТ и МРТ, обычно требуется только у детей с подозрением на внутричерепные осложнения
Лечение
- Большинство случаев АОМ у детей разрешается спонтанно, и антибиотики не рекомендуются
- Лечите боль адекватным и регулярным простым обезболиванием.Увидеть Руководство по обезболиванию и седации
- В качестве дополнения, краткосрочное применение местной анальгезии, например 2% лигнокаина, 1-2 капли, нанесенные на неповрежденную барабанную перепонку , может быть эффективным при сильной острой боли в ухе
- Противоотечные средства, антигистаминные препараты и кортикостероиды не эффективны при АОМ
Осложнения
Перфорация барабанной перепонки
- АОМ с перфорацией ТМ является обычным явлением и приводит к отореи и часто к облегчению боли
- Оторею из-за перфорации ТМ следует отличать от наружного отита
Острый мастоидит (AM)
Острый мастоидит, хотя и встречается редко, является наиболее частым гнойным осложнением АОМ и может быть связан с внутричерепными осложнениями
- Диагноз AM основывается на постурикулярных воспалительных признаках (эритема, отек, болезненность или колебания), выступающей ушной раковине, часто с отеком наружного слухового прохода и признаках AOM (см. Изображение ниже)
- Требуется немедленное лечение соответствующими внутривенные антибиотики (например, флуклоксациллин плюс цефалоспорин 3-го поколения)
- Проконсультируйтесь с ЛОРом, если может потребоваться хирургическое лечение
Острый мастоидит
Прочие осложнения
- Другие гнойные осложнения, включая внутричерепное распространение инфекции, встречаются редко
- Паралич лицевого нерва вторичный по отношению к АОМ следует обсудить с ЛОР
- Долгосрочные негнойные осложнения включают ателектаз TM и холестеатому
Средний отит с выпотом (OME)
- OME, ранее называвшееся серозным отитом или клеевым ухом, представляет собой жидкость в среднем ухе без признаков и симптомов инфекции, за исключением преходящего нарушения слуха
- Наличие выпота в среднем ухе не является диагностическим признаком АОМ (выпот может не исчезнуть в течение 12 недель после АОМ)
- Антибиотики и направление к специалисту от ЛОР обычно не требуется для ОМЕ, так как большинство случаев возникает после эпизода АОМ и разрешается спонтанно без долгосрочного воздействия на язык, грамотность или когнитивное развитие
- Устойчивый выпот после 3 месяцев должен вызвать слушание оценка и вовлечение ЛОР / направление
Рассмотрите возможность консультации с местной педиатрической бригадой, когда
- Системно нездоровые дети
- Новорожденные
- Детей с признаками острого мастоидита или у которых установлен кохлеарный имплантат следует обсудить с ЛОРом.
Рассмотреть возможность перевода, когда
Дети, нуждающиеся в уходе, превышающем уровень комфорта местной больницы
Для получения информации о неотложной помощи и переводах в отделение интенсивной терапии детей или новорожденных см.
Учитывать разряд при
Без признаков осложнений
Информация для родителей
Инфекции ушей и клей уха
Последнее обновление ноябрь 2020
Антибиотики при острой инфекции среднего уха (острый средний отит) у детей
Контрольные вопросы
В этом обзоре сравнивается 1) клиническая эффективность и безопасность антибиотиков по сравнению с плацебо у детей с острой инфекцией среднего уха (острый средний отит (AOM)) и 2) клиническая эффективность и безопасность антибиотиков в сравнении с выжидательным наблюдением (подходы к наблюдению, при которых выписываются рецепты). может или не может быть предоставлен) у детей с АОМ.
Фон
AOM — одна из наиболее распространенных инфекций в младенчестве и детстве, вызывающая боль и общие симптомы болезни, такие как лихорадка, раздражительность и проблемы с кормлением и сном. К трем годам у большинства детей был хотя бы один эпизод АОМ. Хотя АОМ обычно проходит без лечения, его часто лечат антибиотиками.
Характеристики исследования
Доказательства в этом обзоре актуальны на 26 апреля 2015 года.
Для обзора антибиотиков в сравнении с плацебо мы включили 13 испытаний (3401 ребенок в возрасте от двух месяцев до 15 лет) из стран с высоким уровнем дохода с низким риском систематической ошибки. Три испытания были проведены в условиях общей практики (ВОП), шесть — в амбулаторных условиях и четыре — в обоих учреждениях.
Для обзора антибиотиков в сравнении с выжидательным наблюдением, пять испытаний (1149 детей) из стран с высоким уровнем дохода соответствовали критериям отбора с низким или средним риском систематической ошибки.Два испытания были проведены в условиях терапевта, а три — в амбулаторных условиях. В четырех испытаниях (1007 детей) были представлены данные об исходах, которые можно было использовать для этого обзора.
Ключевые результаты
Мы обнаружили, что антибиотики не очень полезны для большинства детей с АОМ; антибиотики не уменьшили количество детей с болью через 24 часа (когда у 60% детей все равно было лучше), только немного уменьшили количество детей с болью в последующие дни и не уменьшили количество детей с поздними рецидивами АОМ и потеря слуха (которая может длиться несколько недель) через три месяца по сравнению с плацебо.Тем не менее, антибиотики немного снизили количество детей с перфорацией барабанной перепонки и эпизодами остеоартрита в первоначально здоровом ухе по сравнению с плацебо. Результаты метаанализа индивидуальных данных пациентов, включая данные шести высококачественных исследований (1643 ребенка), которые также были включены в наш обзор как отдельные испытания, показали, что антибиотики, по-видимому, наиболее эффективны у детей младше двух лет с инфекция в обоих ушах и у детей как с АОМ, так и с выделением из уха.
Мы не обнаружили разницы между немедленным приемом антибиотиков и выжидательным наблюдательным подходом в отношении количества детей с болью через 3–7 дней и 11–14 дней после оценки. Кроме того, между группами не наблюдалось различий в количестве детей с потерей слуха через четыре недели, перфорацией барабанной перепонки и поздними рецидивами АОМ.
Не было достаточно информации, чтобы знать, уменьшают ли антибиотики редкие осложнения, такие как мастоидит (инфекция костей вокруг уха).Все исследования, включенные в этот обзор, проводились в странах с высоким уровнем дохода. Отсутствуют данные о группах населения, в которых частота АОМ и риск прогрессирования мастоидита выше.
Антибиотики вызывают нежелательные эффекты, такие как диарея, рвота и сыпь, а также могут повышать устойчивость к антибиотикам в обществе. Трудно сбалансировать небольшую пользу с небольшим вредом антибиотиков у детей с АОМ. Однако для большинства детей с легкими формами заболевания в странах с высоким уровнем доходов выжидательный наблюдательный подход кажется оправданным.
Качество доказательств
Мы оценили качество доказательств как высокое для большинства исходов в обзоре антибиотиков против плацебо (это означает, что дальнейшие исследования вряд ли изменят нашу уверенность в оценке эффекта).
Для обзора немедленных антибиотиков по сравнению с выжидательным наблюдением мы оценили доказательства как умеренное качество для большинства результатов (это означает, что дальнейшие исследования, вероятно, окажут важное влияние на то, насколько мы уверены в результатах, и могут изменить их. Результаты).На качество повлияли опасения по поводу размера выборки (перфорация барабанной перепонки, редкие осложнения) и большого количества детей, которые « потеряны для последующего наблюдения » (боль в дни 11-14, потеря слуха через четыре недели и поздние рецидивы АОМ) .
11-летний неповрежденный самец далматинца обратился с жалобами на перемежающуюся атаксию и летаргию после хирургического удаления опухоли кожи 10 днями ранее.Клинические признаки собаки включали незначительное повышение ректальной температуры, умеренную депрессию, выраженную двустороннюю атрофию радужной оболочки и снижение непрямых и прямых световых реакций зрачка. Обе ушные раковины были утолщенными и фиброзными с коричневым экссудатом в наружном слуховом проходе, что соответствовало хроническому наружному отиту. Через восемь часов у собаки возникли проблемы с удержанием равновесия, у нее появился спонтанный нистагм, она, казалось, кружила влево, была атаксичной и потеряла позиционные рефлексы в обеих задних конечностях.Был поставлен предварительный диагноз вестибулярного синдрома, но из-за преклонного возраста владелец выбрал эвтаназию без дальнейшего обследования или лечения.
Дополнительная историческая информация включала хронический атопический дерматит и перемежающийся наружный отит с возраста 6 месяцев. Местное лечение проводилось с перерывами и включало антибиотики (фуцидин, полимиксин B), противогрибковые капли (миконазол) и неуточненные кортикостероиды. Кроме того, в течение последних 6 лет собаку лечили пероральным преднизолоном в низких дозах.
При аутопсии серый мягкий материал присутствовал в наружных слуховых проходах, а жемчужно-белый сухой материал, соответствующий кератину, был обнаружен в барабанных пузырях с обеих сторон (рис. 1). Серо-белая плотная фиброзная ткань частично стерла правый булл. Мозг и мозговые оболочки совершенно ничем не примечательны. Обе почки имели ямки, неправильную форму коры и зернистую поверхность разреза, а в лоханке правой почки и мочевом пузыре были обнаружены мочевые камни. Для бактериологического посева были взяты мазки из мочевого пузыря и хирургического разреза кожи, но, к сожалению, не из мозга или ушей.
Рис. 1Кератиновый мусор в левом среднем ухе. На разрезе левого уха виден серый мягкий материал в наружном слуховом проходе (е) и жемчужно-белый кератин (звездочка) в барабанной полости (t). Слева от изображения — свод черепа (cv). Барабанная булла образована каменистой частью височной кости (наконечники стрел)
Головной мозг и ткани почек, миокарда, кишечника, печени и легких собирали для гистологии. Оба уха собирали блоком путем транзакционного распиливания барабанных булл и черепа.Образцы тканей фиксировали в 10% забуференном формалине, а костную ткань после этого декальцинировали в 10% EDTA. Мозг был разрезан в поперечном направлении, чтобы включить ткань из трех уровней головного мозга, краниальнее перекреста зрительных нервов, в краниальном аспекте гипофиза и каудально через средний мозг, включая гиппокамп и церебральный водопровод. Мозжечок был разрезан в срединно-сагиттальной плоскости, а затем в поперечном направлении, чтобы включить мосты, при этом был сделан единственный поперечный разрез продолговатого мозга ствола мозга.Все образцы стандартно обрабатывали, заливали парафином, делали срезы 2–4 мкм и окрашивали гематоксилином и эозином. Последовательные микротомические срезы обоих ушей и самого каудального отдела головного мозга окрашивали по Граму и окрашивали периодической кислотой-Шиффом. Иммуногистохимию на антиген вируса бешенства проводили с использованием моноспецифической поликлональной кроличьей сыворотки N161-5 (Friedrich-Loeffler-Institut, Федеральный научно-исследовательский институт здоровья животных, Германия). В качестве отрицательного контроля использовали сыворотку неиммунизированного кролика и срезы мозга лисы, отрицательной по бешенству.Мозговая ткань оленя с положительной реакцией на бешенство служила положительным контролем. Предметные стекла контрастировали гематоксилином, обезвоживали и помещали в водную среду (Aquatex; Merck, Дармштадт, Германия).
Наружный слуховой проход был стенозирован с выраженным ортокератотическим гиперкератозом, гиперплазией эпидермальных и церуминозных желез и фиброзом дермы с расширением слухового покрова. Церуминозные железы были расширены и содержали смешанные воспалительные инфильтраты. В дерме присутствовали мультифокальные инфильтраты плазматических клеток, нейтрофилов, лимфоцитов и макрофагов, тогда как в роговом слое были пустулы, дрожжевые клетки и кокковидные бактерии.
По сравнению с нормальным собачьим ухом (рис. 2) в среднем ухе этой собаки были обнаружены заметные гистопатологические изменения. И левая, и правая барабанные перепонки не были видны, и между внешним слуховым проходом и барабанной полостью была прямая связь. Ороговевающий слой плоского эпителия, продолжающийся с наружным слуховым проходом, выстилал отдел среднего уха, что соответствует двусторонним тимпанокератомам (рис. 3). Обильный ламинарный кератин и бактериальные кокки были обнаружены в просвете правой барабанной буллы.Кроме того, правая булла была заполнена зрелой плотной фиброзной тканью, содержащей несколько желез, выстланных одним слоем мерцательного респираторного эпителия, смешанного с бокаловидными клетками. Заметный слизисто-надкостничный фиброз, образование псевдогландов и холестериновые расщелины со смесями нейтрофилов и макрофагов были обнаружены в остальной части компартмента среднего уха.
Рис. 2Микрофотография среднего уха собаки. Неповрежденная барабанная перепонка (стрелки) отделяет наружный слуховой проход (e) от барабанной полости (t).Барабанная полость, сагиттальный разрез улитки (c), утрикулюс (u), саккулус (sa) и вестибулокохлеарный нерв (vcn). На этом изображении изображены лицевой нерв (fa), стремечковая мышца (и), отверстие лицевого канала (наконечник стрелки), полукружные каналы (sc), эндолимфатический мешок (-и) и рукоятка (m) молоточка. Тройничный нерв (tn) расположен ростральнее улитки. Обратите внимание, что плоскость сечения на фиг. 2 и 3. Этот раздел был взят у 5-летней немецкой овчарки с сердечным червем.Окрашивание гематоксилином и эозином, полоса: 4 мм
Рис. 3Микрофотография левого уха. Барабанная перепонка отсутствует, что приводит к прямой связи между наружным слуховым проходом (e) и барабанной полостью (t). Ороговевающий слой плоского эпителия, продолжающийся с наружным слуховым проходом (стрелки), выстилает отдел среднего уха. Врезка (квадрат): внутри улитки (c) присутствует большой агрегат плоского эпителия (звездочка), смешанный с нейтрофильным воспалением.Это поддерживает эрозию каменистой части височной кости и расширение тимпанокератомы через этот дефект в кости. Окраска гематоксилином и эозином, полоса: 5 мм
В очаге левого уха имелась полная костная эрозия каменистой части височной кости, прилегающей к тимпанокератоме (рис. 4). В левой улитке наблюдали скопление ороговевших клеток плоского эпителия, заметные инфильтраты нейтрофилов и множественные грамположительные бактериальные кокки (рис.5). Воспаление распространилось на спиральный ганглий вестибулокохлеарного нерва (черепной нерв VIII), а воспалительные инфильтраты и кровотечения наблюдались внутри спирального ганглия и в окружающей костной ткани (рис. 6). Не было доказательств распространения инфекции через вестибулярное (овальное) окно, но вовлечение кохлеарного (круглого) окна нельзя было ни подтвердить, ни исключить.
Рис. 4Микрофотография тимпанокератомы, разрушающей височную кость.В левом ухе очевидна очаговая костная эрозия каменистой части височной кости, расположенной ниже тимпанокератомы (стрелки). В улитке присутствует множество воспалительных клеток (c). Заметный слизисто-надкостничный фиброз, образование псевдогландов и скопления холестериновых расщелин обнаруживаются в остальной части компартмента среднего уха (m), окружающего наковальню (i) и стремечку (и). Стремя остается закрепленным в вестибулярном (овальном) окне (наконечники стрелок), поддерживающее распространение во внутреннее ухо не через вестибулярное окно.Врезка (квадрат): выраженный слизисто-надкостничный фиброз, образование псевдогландов и скопление холестериновых расщелин в среднем ухе. Окраска гематоксилином и эозином, полоса: 2 мм
Рис. 5Микрофотография бактерий во внутреннем ухе. Обильные внутриклеточные и внеклеточные грамположительные бактериальные кокки, образующие скопления, были обнаружены в левой улитке. Окрашивание по Граму, столбик: 5 мкм
Рис. 6Микрофотография, демонстрирующая гнойное воспаление во внутреннем ухе.Инфильтраты нейтрофилов, некротический мусор и кровотечение присутствуют в левой улитке и спиральном ганглии (звездочка). Врезка: инфильтраты нейтрофилов и кровотечение в спиральном узле. Окраска гематоксилином и эозином, полоса: 500 мкм
Мультифокальный коалесцирующий воспалительный инфильтрат нейтрофилов, лимфоцитов, макрофагов и плазматических клеток, свидетельствующий о бактериальном менингите, был обнаружен в мозговых оболочках всех исследованных срезов головного мозга, включая головной мозг, мозжечок и ствол мозга (рис.7). Однако в срезе мозга, окрашенном по Граму, бактерии не были идентифицированы. Эозинофильные интрацитоплазматические включения округлой или овальной формы были обнаружены в нейронах таламуса и в клетках Пуркинье мозжечка (микрофотография см. В дополнительном файле 1). Включения были PAS-отрицательными и отрицательными по антигену вируса бешенства, наиболее согласованному с включениями, подобными бешенству. Смесь бактерий, в которой преобладает Staphylococcus pseudintermedius , была выращена из мочевого пузыря, в то время как из хирургического разреза бактерии не росли.Дополнительные диагнозы включали хронический интерстициальный, лимфоплазмоцитарный нефрит и гломерулосклероз, легкий эозинофильный энтерит и легкую интерстициальную лимфогистиоцитарную пневмонию.
Рис. 7Микрофотография, демонстрирующая гнойный менингит. В мозговых оболочках были мультифокальные коалесцирующие воспалительные инфильтраты нейтрофилов, лимфоцитов, макрофагов и плазматических клеток, что свидетельствует о бактериальном менингите.


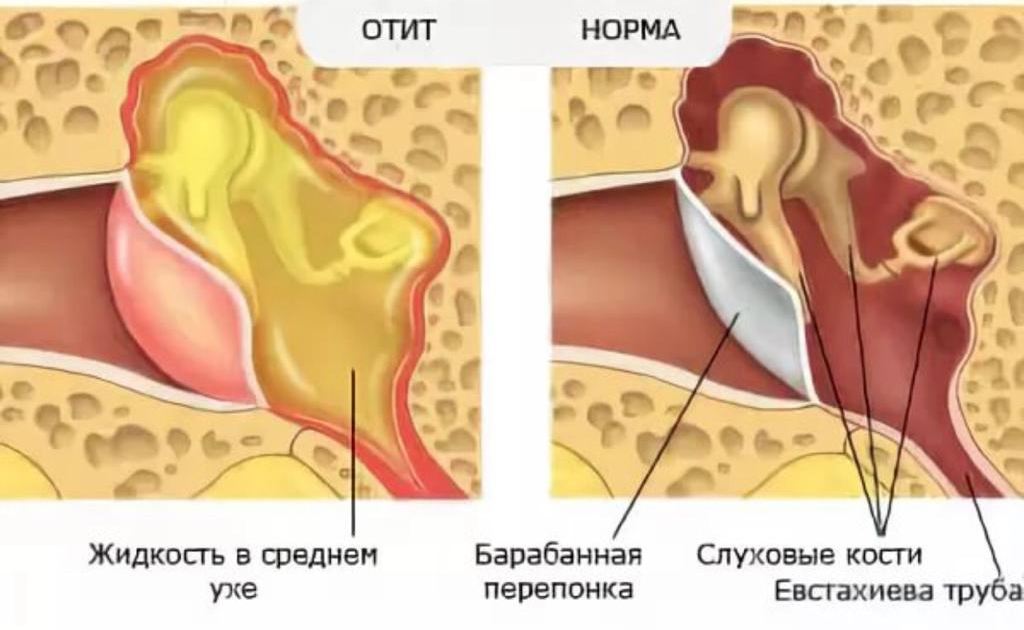 — М.: ГЭОТАР-МЕД, 2001. — С. 78—95.
— М.: ГЭОТАР-МЕД, 2001. — С. 78—95. г. волчья пасть)
г. волчья пасть)
 Различия в результатах, которые можно отнести к медицинскому страхованию, сохраняются как один из факторов, которые будут приниматься во внимание.
Различия в результатах, которые можно отнести к медицинскому страхованию, сохраняются как один из факторов, которые будут приниматься во внимание. , волчья пасть), синдром Дауна и существующие проблемы с речью, языком и слухом
, волчья пасть), синдром Дауна и существующие проблемы с речью, языком и слухом
 е. равновесие и координация).
е. равновесие и координация).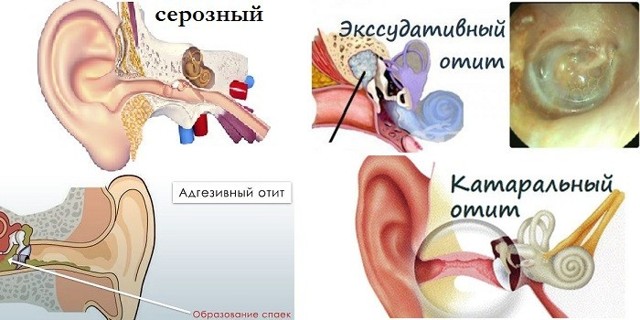


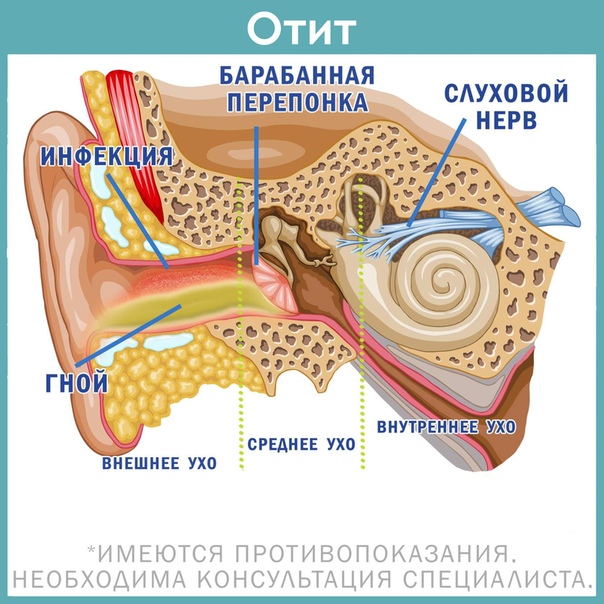

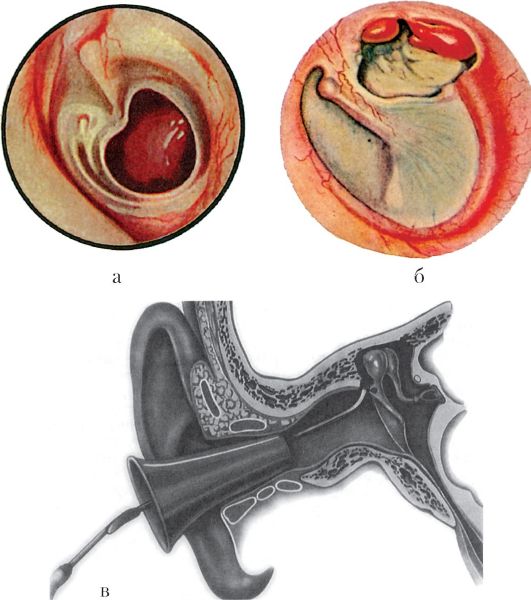 Публикация AHCPR № 94-0622.
Публикация AHCPR № 94-0622. PMID: 7829943.
PMID: 7829943. PMID: 15138413.
PMID: 15138413.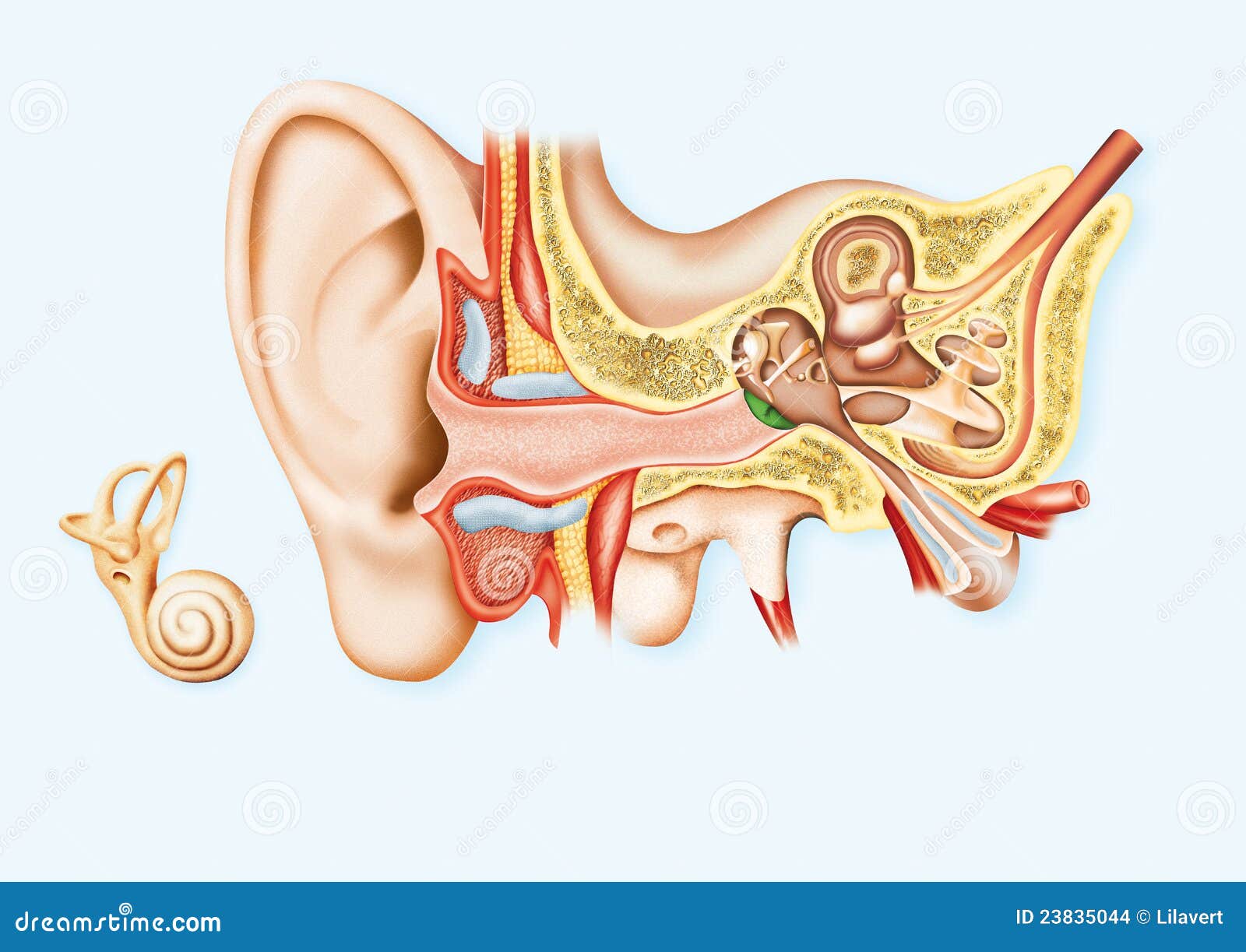 Аденоидэктомия при среднем отите у детей. Кокрановская база данных Syst Rev.2010, 20 января; (1): CD007810. PMID: 200
Аденоидэктомия при среднем отите у детей. Кокрановская база данных Syst Rev.2010, 20 января; (1): CD007810. PMID: 200 Клин Отоларингол. 2010 Apr; 35 (2): 125-33.
Клин Отоларингол. 2010 Apr; 35 (2): 125-33. Ларингоскоп. 2002 Apr; 112 (4): 661-8. PMID: 12150520.
Ларингоскоп. 2002 Apr; 112 (4): 661-8. PMID: 12150520.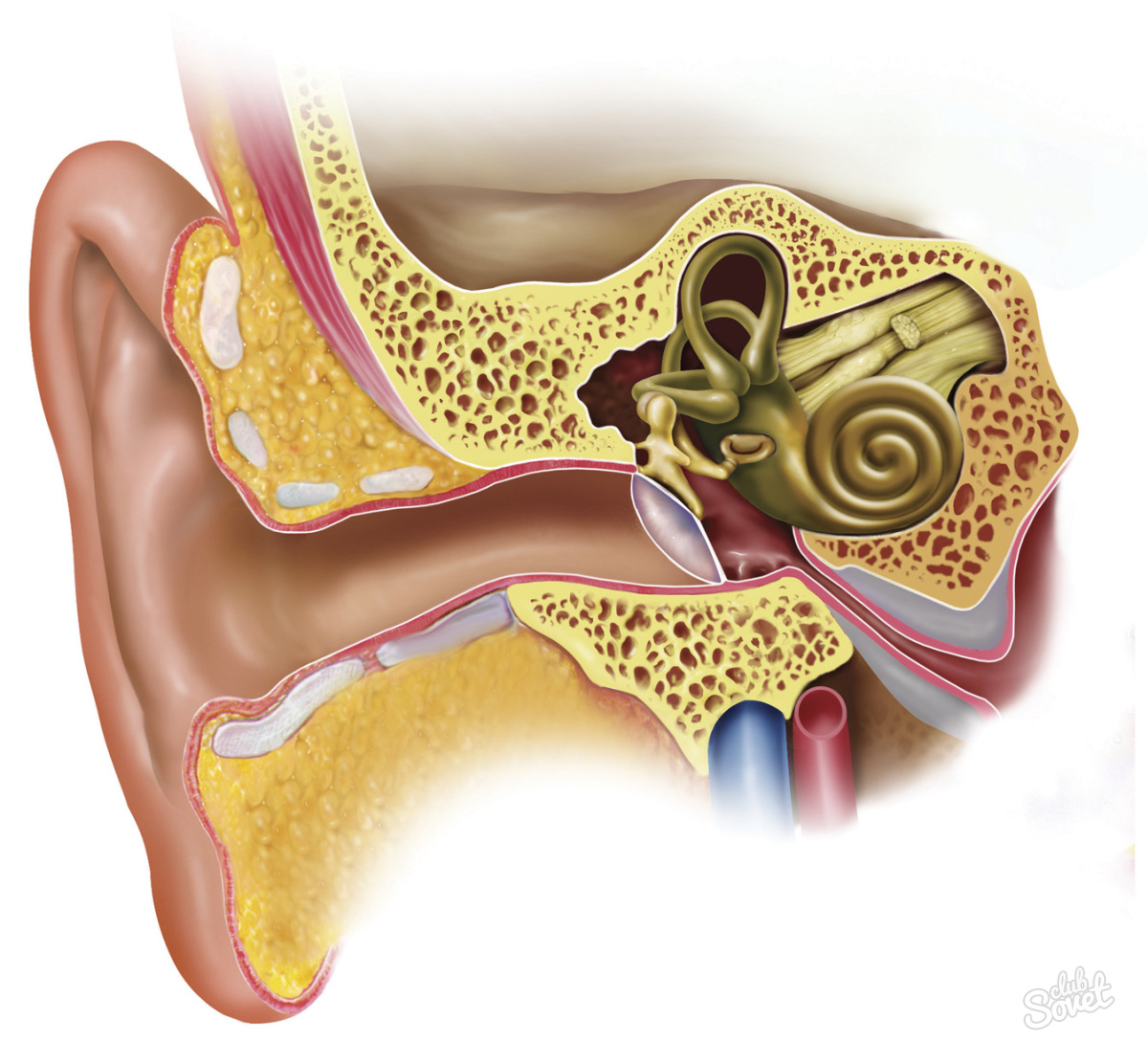 PMID: 21477993.
PMID: 21477993.
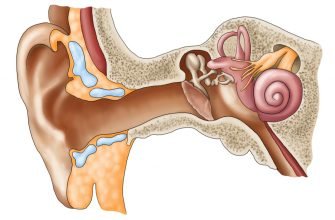 07.2012
07.2012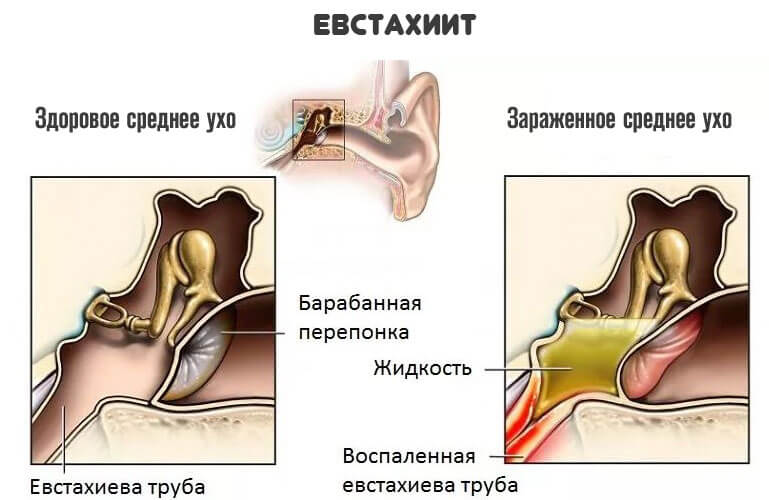 Плацебо или
Плацебо или  С.
С.