Ринит при беременности | Все о ЛОР заболеваниях
Ринит во время беременности – это достаточно распространенное явление. Иммунитет женщины значительно ослабляется и по этой причине понижаются защитные силы организма. К лечению ринита беременных необходимо относиться с особой предосторожностью, так как привычные медикаменты могут наносить вред здоровью малыша.
Признаки и симптомы болезни
Самый обычный насморк называется ринитом. Болезнь представляет собой воспаление эпителиальных тканей носовых проходов. Именно сопли выступают главным симптомом аллергии или ОРВИ. Насморк при беременности является достаточно распространенным явлением.
Ринит беременных подразделяется на следующие виды:
- гормональный;
- аллергический;
- вирусный.
В зависимости от вида болезни проявляться она может по-разному. Насморк при беременности проявляется следующим образом:
- Ринит беременных абсолютно всегда проявляется таким признаком, как отек носовых каналов, дыхательных путей.
 Такие симптомы проявляются гораздо четче в случае лежащего положения.
Такие симптомы проявляются гораздо четче в случае лежащего положения. - Появление заложенности носа, которая приводит к ухудшению обоняния, снижению аппетита, нарушению сна и ухудшению настроения.
- Заложенность носа может проявляться намного четче из-за искривления носовой перегородки.
Как отличить ринит беременных от ОРВИ или аллергии? Сделать это возможно по отсутствию следующих симптомов:
- Выделения из носа, чихание и кашель обычно являются признаком вирусного или аллергического ринита.
- Свербеж в носовом проходе, покраснение покрова вокруг носа, слезоточивость глаз выступают регулярными симптомами аллергии.
- Температура говорит о начале нагноительного процесса и является основным признаком инфекции.
Ринит инфекционного типа
Главной первопричиной возникновения соплей этого типа выступает ОРВИ или простуда. Такие заболевания при вынашивании встречаются намного чаще. Связано это с нарушениями в функционировании защитной системы.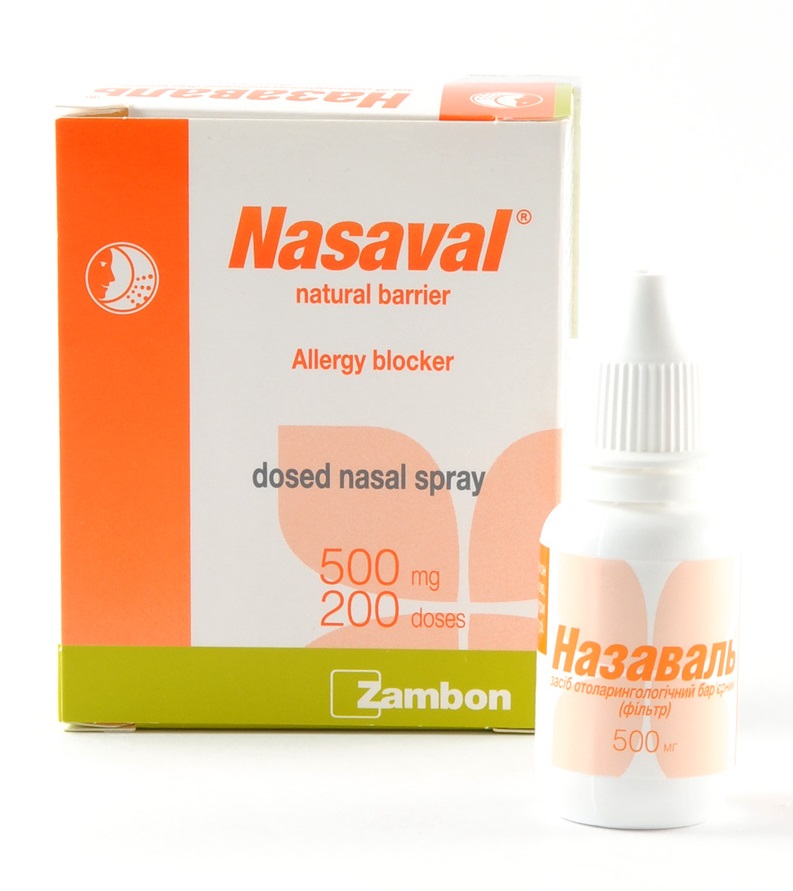 Это необходимо для поддержки беременности, но при этом организм становится более чувствительным к инфекциям.
Это необходимо для поддержки беременности, но при этом организм становится более чувствительным к инфекциям.
При неправильном лечении болезни обыкновенные сопли могут перейти в более тяжелые заболевания. Острый ринит при беременности может нести угрозу для жизни плода. Осложнениями могут быть:
- гайморит;
- фронит;
- синусит различных видов;
- возникновение полипов в носовых проходах.
При появлении насморка важно своевременно обратиться к врачу для определения вида болезни и получения всех рекомендаций.
Аллергический насморк
Аллергия очень часто вызывает у беременных ринит. Чаще всего это происходит при проникновении раздражающих веществ в дыхательные пути. К таким веществам относят пух, шерсть животных, пыль, слюну животных и даже некоторые продукты.Аллергический ринит у беременных встречается достаточно часто. Эта форма небезопасна тем, что раздражающие вещества, которые попадают в организм могут спровоцировать неадекватную реакцию.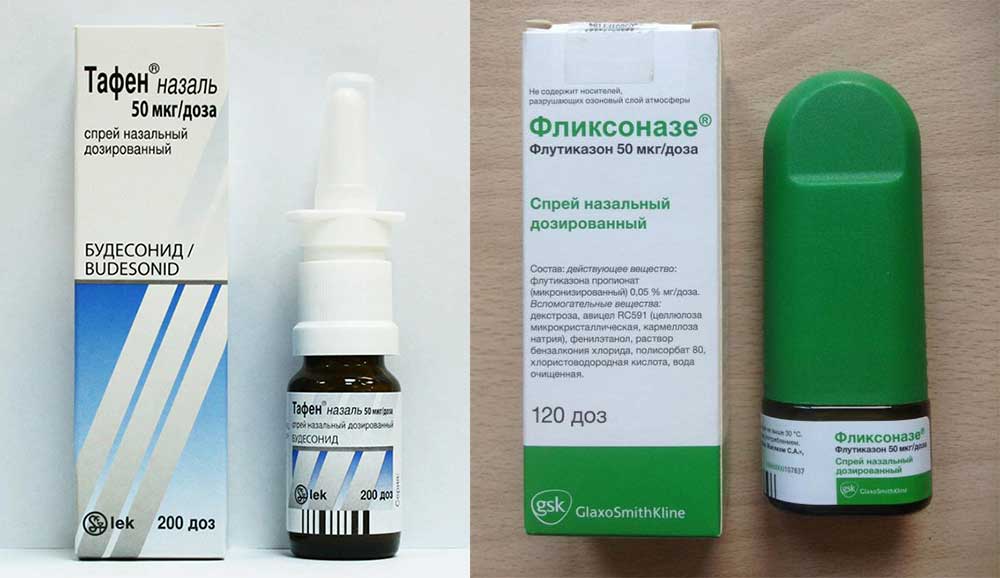 Также вещества способны попасть непосредственно к ребенку. Они проникают к нему через плаценту и вызывают реакцию. Но иммунная система малыша еще не способна бороться с болезнетворными организмами. По этой причине иммунитет ребенка начинает производить антитела. После рождения при вдыхании у него будет появляться аллергия, так как при вынашивании ребенок воспринимал это вещество как инородной тело.
Также вещества способны попасть непосредственно к ребенку. Они проникают к нему через плаценту и вызывают реакцию. Но иммунная система малыша еще не способна бороться с болезнетворными организмами. По этой причине иммунитет ребенка начинает производить антитела. После рождения при вдыхании у него будет появляться аллергия, так как при вынашивании ребенок воспринимал это вещество как инородной тело.
Гормональный ринит
Вазомоторный ринит у беременных развивается в связи с гормональными нарушениями в организме. Появляться недуг может и у людей, которые страдают недугами щитовидной железы. Перед тем как лечить гормональный ринит беременной важно понять, что его первопричина в оперативном увеличении уровня определенных гормонов. Именно нарушение гормонального фона служит появлением соплей.
Лечение насморка при беременности
Чаще всего при гормональном рините беременных лечение назначается медикаментозное. Для излечения должны использоваться только безвредные средства как для мамы, так и для малыша. Все употребляемые медикаменты не должны оказывать на организм токсического действия. Они должны иметь только положительные показатели переносимости и употребляться только в строго прописанных дозах. Запрещается заниматься самолечением.
Все употребляемые медикаменты не должны оказывать на организм токсического действия. Они должны иметь только положительные показатели переносимости и употребляться только в строго прописанных дозах. Запрещается заниматься самолечением.
Прежде чем лечить аллергический ринит беременных необходимо убрать все возможные источники аллергии. Для этого:
- Убрать подальше все пуховые подушки и заменить их на синтепоновые, которые не вызывают никаких аллергий.
- Заменить все шторы, занавески и жалюзи. Такие действия помогут сократить уровень пыли в помещении.
- Обязательно убрать все вещи, которые не подвергаются регулярной влажной уборке. Это также поможет устранить лишнюю пыль.
- Постоянно проветривать помещение, в котором находится беременная.
- Удалить из квартиры все растения.
- Уменьшить контакт с домашними любимцами. Чаще всего аллергия появляется на шерсть собак или кошек.
- Исключить из своего рациона все аллергенные продукты питания.

Медикаментозное излечение беременного насморка будет эффективным только в том случае, если изначально устранить сам аллерген. Лечение аллергического ринита у беременных также должно начинаться с устранения не просто самого аллергена, но и малейшего контакта с ним.
Лечить ринит у беременных инфекционного типа должен только лишь лечащий врач. Намного проще предотвратить развитие соплей, нежели потом заниматься излечением. Без особой надобности не стоит посещать общественные места, так как это значительно повышает риск заражения. Перед выходом на улицу обязательно смазывать нос специальной мазью. Оксолиновая мазь создает дополнительный защитный барьер.
Лекарственные препараты и физиотерапевтические процедуры, которые показаны при беременности
Важно знать, что ринит беременных не должен лечиться препаратами, которые имеют сосудосуживающее действие. Женщинам, ожидающим малыша, не рекомендуется прибегать к применению:
- Нафтизина;
- Називина;
- Дляноса;
- Санорина;
- Галазолина;
- иных сосудосуживающих капель.

Применение таких капель при рините у беременных, симптомы которого важно уметь определять, может привести к заблаговременным родам. При применении сосудосуживающих капель нарушается кровоток. Ребенок сильно реагирует на это и начинает сильно толкаться, что приводит к раскрытию шейки матки. При неправильном излечении острой формы болезнь переходит в форму хронического ринита при беременности. Это очень опасно, так как на протяжении 9 месяцев нельзя лечиться привычными средствами.
Только в отдельных случаях могут прописываться такие медикаменты, но в очень малых дозировках. Насморк беременных этим способом может лечиться только специалистом. Единственные капли, которые не запрещены беременным – это Пиносол. Состав средства растительный, поэтому они абсолютно безопасны для малыша.
Промывание носа
Лечение ринита при беременности может быть при помощи промываний. Наиболее эффективным средством выступает солевой раствор. Приготовить растворы можно самостоятельно в домашних условиях. Для этого купить морскую соль. Также возможно купить уже готовый раствор в аптеке. Для приготовления средства в домашних условиях необходимо на пол литра кипяченой воды добавить чайную ложку соли. Нельзя переборщить с продуктом, так как возможно раздражение слизистой.
Наиболее эффективным средством выступает солевой раствор. Приготовить растворы можно самостоятельно в домашних условиях. Для этого купить морскую соль. Также возможно купить уже готовый раствор в аптеке. Для приготовления средства в домашних условиях необходимо на пол литра кипяченой воды добавить чайную ложку соли. Нельзя переборщить с продуктом, так как возможно раздражение слизистой.
Среди аптечных медикаментов остановить свой выбор можно на:
- Меример;
- Аквамарис;
- Хьюмер;
- Салин;
- Долфин;
- Аквалор.
Эти медикаменты являются безопасными.
Ингаляции при беременности
Для того чтобы облегчить состояние пациента возможно применение ингаляций. Такой способ излечения соплей является максимально эффективным и безопасным. Должна проводиться процедура с употреблением минеральной воды слабощелочного состава. Жидкость должна быть без газа, поэтому заблаговременно емкость нужно открыть.
Жидкость должна быть без газа, поэтому заблаговременно емкость нужно открыть.
Минералку можно заменить на раствор с добавлением соды. Для приготовления нужно добавить 2-3 ложки продукта на литр кипящей жидкости. При отсутствии у больной аллергических реакций возможно дополнение эфирными маслами. Наиболее эффективными являются олифы:
- эвкалипта;
- лаванды;
- розы;
- мяты;
- лимона;
- шалфея;
- лайма;
- хвойных деревьев.
Очень важно верно совершать процедуры ингаляций. Только в этом случае возможно облегчение. Больная должна придерживаться следующих правил:
- Нельзя проводить процедуру натощак или сразу после приема пищи.
- Вдыхать целебные пары нужно лишь носом, чтобы оказать максимальный эффект на пораженные проходы.
- Для совершения действий рекомендуется пользоваться специализированными приборами.
 Если такой возможности нет, то вдыхать пары над кастрюлей. Делать это аккуратно, чтобы избежать возможных ожогов.
Если такой возможности нет, то вдыхать пары над кастрюлей. Делать это аккуратно, чтобы избежать возможных ожогов. - Продолжительность действий должна быть не более 10 минут. В случае добавления эфирных олиф длительность должна быть не более 5 минут.
- После процедуры обязательно отдохнуть пару часов.
Такой вариант терапии очень эффективен, но в случае добавления эфирных масел нужно с осторожностью относиться к такому способу терапии. Возникает риск появления аллергии. Но используя масла проявление улучшений наступает гораздо быстрее.
Народные методы лечения насморка при беременности
Как вылечить сопли у беременной? Можно воспользоваться рецептами народной медицины. В таком случае профессионалы советуют точечный массаж. Если заболевание проявилось несколькими симптомами, то такие действия помогут облегчить состояние и дыхание больной. Массировать следует не только крылья носа, но и лобную часть. Не лишним будет массаж щек под глазами.Народная медицина рекомендует совершать промывку носа медовой водой.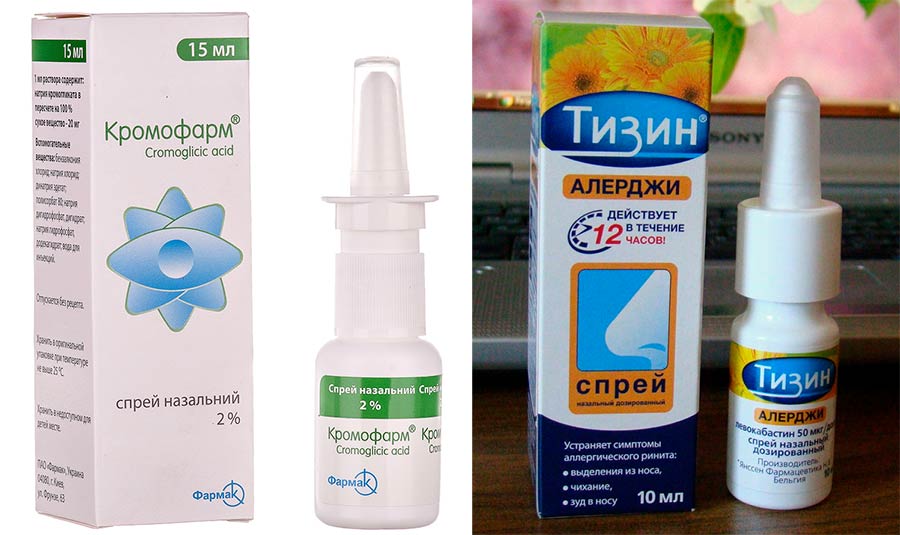 При помощи такого целебного средства можно также проводить ингаляции. Стоит помнить, что сладость может провоцировать аллергическую реакцию и спровоцировать ее у будущего ребенка.
При помощи такого целебного средства можно также проводить ингаляции. Стоит помнить, что сладость может провоцировать аллергическую реакцию и спровоцировать ее у будущего ребенка.
Горячее питье – это отличный метод излечения соплей. Самым эффективным рецептом выступает настой земляники или подорожника, который устраняет симптомы и лечение длится не так долго. Для изготовления нужно:
- взять 2 столовые ложки смеси и 1 литр воды;
- жидкость вскипятить;
- продукт залить кипятком;
- оставить массу на полчаса;
- профильтровать.
Употреблять трижды в день по половине стакана. Курс терапии длится от недели до двух. Все зависит от степени выраженности ринита.
Такие простые методы являются очень эффективными. Можно воспользоваться ими на практике и убедиться в результате. При этом не будет нанесено никакого вреда здоровью ни маме, ни ребенку.
Из вышесказанного можно сделать вывод о том, что ринит при беременности может быть опасен. При неправильном применении лекарственных препаратов можно нанести вред не только себе, но и своему ребенку. Поэтому категорически запрещается заниматься самостоятельным излечением в период вынашивания плода. Только специалист сможет поставить диагноз, выявить первопричину и назначить лечение.
При неправильном применении лекарственных препаратов можно нанести вред не только себе, но и своему ребенку. Поэтому категорически запрещается заниматься самостоятельным излечением в период вынашивания плода. Только специалист сможет поставить диагноз, выявить первопричину и назначить лечение.
какие можно для носа и для глаз
Капли от аллергии для беременных — это препараты местного действия, разрешенные для женщин в период вынашивания малыша. Какое средство выбрать, чтобы снять неприятные симптомы и не навредить будущему малышу?
Аллергия: причины и симптомы
В период беременности аллергия возможна даже у женщин, которые раньше с ней не сталкивались. Иммунитет работает иначе, все силы маминого организма брошены на защиту плода, плюс гормональные изменения; результат — чрезмерная реакция на раздражители.
Аллергенов вокруг нас бесчисленное множество.
Чаще всего сильную реакцию вызывают:
- поллиноз (пыльца растений) — слезятся и отекают глаза, появляется насморк, зуд и отек в носу, приступы чихания, першит в горле, реже — высыпания на коже и т.
 д.;
д.; - пища (экзотические фрукты, орехи, сладости, морепродукты и т. д.) — кожные высыпания, ринит, конъюнктивит, боль в горле, расстройство ЖКТ и т. д.;
- укусы насекомых — отеки, зуд, насморк, боль в горле;
- шерсть домашних животных — сильно слезятся глаза, насморк, зуд и отеки в носу, горле, крапивница и т. д.;
- бытовая химия и косметика — покраснение и зуд кожи, насморк, отеки носа, глаз, горла.
При беременности даже безобидный аллергический насморк или кашель — это серьезно.
Аллергия влияет на плод не напрямую (аллергены не проникают сквозь плаценту), а опосредованно: женщина становится беспокойной и раздражительной, плохо спит, постоянная заложенность носа или отек горла приводят к кислородной недостаточности.
Тяжелые проявления аллергии — отек Квинке, анафилактический шок смертельно опасны и для мамы, и для будущего малыша.
Виды капель от аллергии
При беременности с лекарствами необходимо быть осторожнее и без назначения врача их не применять.
Многие антигистаминные таблетки и уколы в период вынашивания запрещены или их применение допускается в самых крайних случаях.
Из препаратов местного применения, что можно при аллергии беременным в нос, капли и спреи наиболее безопасны.
Гомеопатические капли
Наиболее популярны такие:
- Эуфорбиум Композитум;
- Эдас-131.
Гомеопатические препараты разрешено назначать беременным и кормящим мамам. Они снимают отеки и увлажняют слизистые при ринитах различного происхождения, действуют мягко и эффективно.
Препараты с морской солью
Наиболее популярные:
- Аквамарис;
- Аквалор;
- Маример;
- Салин (изотонический раствор натрия хлорида).
Соль обладает способностью поглощать жидкость, поэтому даже обычная соленая вода снимает отек слизистой. Морская вода эффективна вдвойне: кроме солей, она содержит йод, хорошо прочищает носовую полость, успокаивает слизистые.
Препараты на основе морской воды самые безопасные, они не вызывают привыкания и разрешены к длительному применению.
Гормональные препараты
Наиболее популярны:
- Альдецин;
- Насобек;
- Назарел;
- Фликсоназе;
- Назонекс;
- Авамикс и др.
Гормоносодержащие препараты действуют быстро и эффективно, но использовать их без назначения и контроля врача нельзя. При беременности и грудном вскармливании они противопоказаны или применяются в единичных случаях.
Антигистаминные
В списке разрешенных — спреи и капли в нос от аллергии при беременности:
- Зиртек;
- Кромгексал;
- Левокабастин;
- Фенистил.
Они относительно безопасны, уменьшают выделение слизи, снимают зуд, защищают слизистые. Но применять их необходимо под контролем врача, строго соблюдая дозировку и длительность курса лечения.
Глазные капли при аллергии
Если из-за аллергии покраснели и сильно слезятся глаза, помогут капли. Безопасные капли глазные от аллергии для беременных, назначаемые врачами:
Безопасные капли глазные от аллергии для беременных, назначаемые врачами:
- Систеин-ультра;
- Акьюпар;
- Офтолик;
- Визин;
- Хилозар;
- Видисик;
- Окомистин.
Как и назальные препараты, их нельзя применять без назначения врача.
Что разрешено и что нельзя
Капли и спреи — средства местного применения, и опасность от них для будущей мамы и плода меньше, чем от таблеток. Но и к ним необходимо относиться с осторожностью.
| Разрешены при беременности | • гомеопатические средства: Эуфорбиум Композитум, Делуфен, Эдас-131; • препараты на основе морской воды: Аквамарис, Аквалор, Меример, Салин. |
| Разрешены в крайних случаях под контролем врача | • некоторые антигистаминные средства: Зиртек, Кромгексал, Левокабастин, Фенистил. |
| Запрещены при беременности | • гормональные средства: Альдецин, Насобек, Назарел, Фликсоназе, Назонекс, Авамикс; • антигистаминные препараты: Ксилометазолин, Реактин, Аллергодил, Гистимет; • комплексные средства: Виброцил; Тизин; Аллерджи.  |
Важно помнить: антигистаминные препараты, в том числе спреи для носа и капли в глаза от аллергии беременным нельзя применять в первом триместре и на поздних сроках вынашивания, перед родами: они способны угнетающе действовать на нервную систему малыша.
Подводим итоги
Напоминаем: даже относительно безопасные средства в период беременности нельзя применять без консультации с врачом.
Аллергия иногда случается внезапно, и помощь требуется срочно. Если наступает сезон цветения или дома у вас есть кошки-собаки, или просто на всякий случай, обговорите это со своим врачом заранее.
Если вы не опытный аллергик, и нос от цветочной пыльцы или апельсинов у вас заложило впервые, используйте для промывания средство, которое точно не навредит, — физраствор или соленую воду.
Будьте здоровы!
0
0
4272
Мой мир
Вконтакте
Одноклассники
Особенности течения аллергических респираторных заболеваний у беременных uMEDp
Лечение женщин в период гестации – задача непростая. Выбирая тактику ведения таких пациенток или корректируя уже применяемую терапию, необходимо взвешивать потенциальную пользу применения лекарственных средств и потенциальный риск для матери и плода. Следует отдавать предпочтение препаратам с низкой биодоступностью, желательно в виде топических форм. Лечение должно быть обоснованным, адекватным, основанным на современных достижениях науки, сведениях о безопасности и проводиться только под контролем врача.
Выбирая тактику ведения таких пациенток или корректируя уже применяемую терапию, необходимо взвешивать потенциальную пользу применения лекарственных средств и потенциальный риск для матери и плода. Следует отдавать предпочтение препаратам с низкой биодоступностью, желательно в виде топических форм. Лечение должно быть обоснованным, адекватным, основанным на современных достижениях науки, сведениях о безопасности и проводиться только под контролем врача.
За последние десять лет аллергия стала медико-социальной проблемой. По экономическому ущербу, влиянию на здоровье и качество жизни аллергические заболевания вошли в первую тройку патологий в структуре заболеваний человека. Сегодня от 20 до 40% населения разных стран страдают от аллергии [1]. При этом ежегодно увеличивается процент беременных с аллергическими заболеваниями, среди которых лидируют аллергический ринит (АР) и бронхиальная астма (БА). Значительная распространенность аллергических заболеваний, их постоянный рост и утяжеление течения заставляют специалистов изучать природу аллергии и разрабатывать новые подходы к ее лечению и профилактике [1, 2].
Влияние лекарственных средств на организм матери и плода
Беременность – физиологическое состояние, при котором за счет различных иммунных и нейроэндокринных факторов поддерживается равновесие между организмом матери и развивающимся плодом для его благополучного вынашивания и родов. Поскольку физиологические, метаболические и нейроэндокринные изменения, связанные с беременностью, затрагивают все системы организма, риск осложнений хронических заболеваний во время беременности особенно высок. Это обусловлено не только течением заболеваний, но и необходимостью их контроля с помощью фармакотерапии. Многие женщины опасаются принимать во время беременности лекарственные средства, уменьшают их дозу либо вовсе отказываются от них. Дело в том, что действие препаратов на организм матери и плода может быть различным. Например, из-за снижения скорости инактивации препарат воздействует на плод дольше, чем на организм матери [3]. Несмотря на то что перед внедрением любого лекарственного средства в клиническую практику изучается его эмбриотоксичность и тератогенность у животных, около 5% врожденных аномалий связаны именно с приемом препаратов [3].
В настоящее время для обозначения потенциальной опасности лекарственных средств для плода в разных странах разработаны классификации категорий риска препаратов во время беременности. Так, Управление контроля за пищевыми продуктами и лекарственными средствами США (Food and Drug Administration – FDA) выделило пять категорий риска потенциального побочного действия на плод.
 Или исследования у животных и адекватные контролируемые исследования у беременных женщин не проводились.
Категория D. Имеются доказательства риска для плода человека, однако польза применения у беременных может превышать риск.
Категория X. Исследования у животных или людей выявили нарушения развития плода и/или имеются доказательства риска для плода, основанные на опыте применения лекарственных средств у людей. Риск применения у беременных женщин превышает любую возможную пользу. Противопоказаны беременным женщинам и женщинам, которые могут забеременеть.
Функционирующая система материнского организма для плода – это внешняя среда, обеспечивающая нормальные условия развития, в то время как функционирующая система плода – это способ поддержания его гомеостаза. Эти системы взаимодействуют через плаценту. Плацента обеспечивает газообмен, выполняет метаболическую, трофическую, эндокринную, выделительную и барьерную функции.
Благодаря свойствам плаценты одни вещества попадают в организм матери, а другие задерживаются или поступают в организм плода после соответствующей биохимической переработки.
Или исследования у животных и адекватные контролируемые исследования у беременных женщин не проводились.
Категория D. Имеются доказательства риска для плода человека, однако польза применения у беременных может превышать риск.
Категория X. Исследования у животных или людей выявили нарушения развития плода и/или имеются доказательства риска для плода, основанные на опыте применения лекарственных средств у людей. Риск применения у беременных женщин превышает любую возможную пользу. Противопоказаны беременным женщинам и женщинам, которые могут забеременеть.
Функционирующая система материнского организма для плода – это внешняя среда, обеспечивающая нормальные условия развития, в то время как функционирующая система плода – это способ поддержания его гомеостаза. Эти системы взаимодействуют через плаценту. Плацента обеспечивает газообмен, выполняет метаболическую, трофическую, эндокринную, выделительную и барьерную функции.
Благодаря свойствам плаценты одни вещества попадают в организм матери, а другие задерживаются или поступают в организм плода после соответствующей биохимической переработки. Барьерную функцию плацента выполняет только при физиологически протекающей беременности. Однако даже тогда через плаценту могут проникать наркотики, алкоголь, никотин, цианистый калий, сульфаниламиды, антибиотики, хинин, ртуть, мышьяк, йодиды, витамины и гормоны.
При патологических изменениях плаценты или патологически протекающей беременности барьерная функция снижается и в организм плода могут проникать антигены, антитела, вирусы, токсины, бактерии, простейшие, гельминты. Именно поэтому ни одно лекарственное средство, даже применяемое местно, небезопасно для плода. Между тем количество препарата, проникающего через плаценту, можно регулировать, изменяя терапевтическую дозу, кратность введения и способ применения.
Медикаментозное лечение беременных следует проводить только в том случае, когда ожидаемая польза превышает возможный риск [4]. Назначение всех лечебных мероприятий необходимо обсудить с пациенткой, ответить на все ее вопросы и развеять опасения, связанные с использованием лекарственных средств.
Барьерную функцию плацента выполняет только при физиологически протекающей беременности. Однако даже тогда через плаценту могут проникать наркотики, алкоголь, никотин, цианистый калий, сульфаниламиды, антибиотики, хинин, ртуть, мышьяк, йодиды, витамины и гормоны.
При патологических изменениях плаценты или патологически протекающей беременности барьерная функция снижается и в организм плода могут проникать антигены, антитела, вирусы, токсины, бактерии, простейшие, гельминты. Именно поэтому ни одно лекарственное средство, даже применяемое местно, небезопасно для плода. Между тем количество препарата, проникающего через плаценту, можно регулировать, изменяя терапевтическую дозу, кратность введения и способ применения.
Медикаментозное лечение беременных следует проводить только в том случае, когда ожидаемая польза превышает возможный риск [4]. Назначение всех лечебных мероприятий необходимо обсудить с пациенткой, ответить на все ее вопросы и развеять опасения, связанные с использованием лекарственных средств.
Риниты
Ринорея, зуд в носу, нарушение носового дыхания, а иногда и обоняния могут возникать у беременных по разным причинам, в частности могут быть симптомами аллергического или неаллергического ринита. Появление симптомов ринита у беременных или нарастание уже имеющейся симптоматики требует тщательного анализа данных для постановки правильного диагноза и подбора адекватной терапии. Одним из разновидностей неаллергического ринита является гормональный ринит, или ринит беременных. Симптомами гормонального ринита являются нарушение носового дыхания, дизосмия, ринорея, носовые кровотечения, заложенность в ушах, иногда болевые ощущения в носу. Однако основным симптомом считается заложенность носа в отсутствие признаков инфекции дыхательных путей или аллергического воспаления. Чаще гормональный ринит проявляется в первые шесть недель беременности и в течение двух недель после родов [5]. Около 30% женщин отмечают появление заложенности носа и гиперсекреции в начале второго триместра беременности. Эти симптомы самостоятельно исчезают вскоре после родов.
Диагностика гормонального ринита основана на анализе жалоб, анамнеза и результатах передней риноскопии, а при необходимости микрориноэндоскопии и риноманометрии [6].
Аллергический ринит (АР) – воспалительное заболевание, в основе которого лежит аллергическая реакция, развивающаяся в слизистой оболочке носа в ответ на воздействие пыльцы, аллергенов клещей домашней пыли, эпидермальных, грибковых, иногда лекарственных и пищевых. Данное заболевание диагностируется у 15–40% населения [7] и встречается у 20–30% беременных [8]. Аллергический ринит часто сочетается с БА, острым или хроническим риносинуситом, средним отитом.
В отличие от гормонального ринита при АР его симптомы и спектр сенсибилизации пациентки отмечают еще до наступления беременности. Трудности возникают, когда манифестация заболевания происходит во время беременности или не контролируется до указанного события, несмотря на наличие симптомов. Для подтверждения аллергической природы ринита проводится дополнительная диагностика, включающая кожные и провокационные тесты.
Эти симптомы самостоятельно исчезают вскоре после родов.
Диагностика гормонального ринита основана на анализе жалоб, анамнеза и результатах передней риноскопии, а при необходимости микрориноэндоскопии и риноманометрии [6].
Аллергический ринит (АР) – воспалительное заболевание, в основе которого лежит аллергическая реакция, развивающаяся в слизистой оболочке носа в ответ на воздействие пыльцы, аллергенов клещей домашней пыли, эпидермальных, грибковых, иногда лекарственных и пищевых. Данное заболевание диагностируется у 15–40% населения [7] и встречается у 20–30% беременных [8]. Аллергический ринит часто сочетается с БА, острым или хроническим риносинуситом, средним отитом.
В отличие от гормонального ринита при АР его симптомы и спектр сенсибилизации пациентки отмечают еще до наступления беременности. Трудности возникают, когда манифестация заболевания происходит во время беременности или не контролируется до указанного события, несмотря на наличие симптомов. Для подтверждения аллергической природы ринита проводится дополнительная диагностика, включающая кожные и провокационные тесты. Во время беременности тесты in vivo проводить не следует. Для выявления IgE-антител к причинно-значимым аллергенам можно использовать лабораторные тесты. Обычно диагноз устанавливают совместно оториноларинголог и аллерголог.
Как правило, АР у беременных протекает в тяжелой форме и характеризуется ринореей, заложенностью носа, бессонницей, частыми эпизодами чихания, слезотечением, гиперемией склер, зудом в носу и глазах, отечностью век, светобоязнью, снижением обоняния, головной болью. В ряде случаев АР создает предпосылки для развития гормонального ринита [9] и ухудшает прогноз сопутствующих заболеваний, прежде всего БА.
В настоящее время не существует четких методических рекомендаций по лечению АР у беременных. Однако целесообразно назначать лекарственные средства с низкой биодоступностью и использовать их эндоназально.
Во время беременности тесты in vivo проводить не следует. Для выявления IgE-антител к причинно-значимым аллергенам можно использовать лабораторные тесты. Обычно диагноз устанавливают совместно оториноларинголог и аллерголог.
Как правило, АР у беременных протекает в тяжелой форме и характеризуется ринореей, заложенностью носа, бессонницей, частыми эпизодами чихания, слезотечением, гиперемией склер, зудом в носу и глазах, отечностью век, светобоязнью, снижением обоняния, головной болью. В ряде случаев АР создает предпосылки для развития гормонального ринита [9] и ухудшает прогноз сопутствующих заболеваний, прежде всего БА.
В настоящее время не существует четких методических рекомендаций по лечению АР у беременных. Однако целесообразно назначать лекарственные средства с низкой биодоступностью и использовать их эндоназально.Традиционное лечение АР включает элиминацию причинно-значимого аллергена, проведение аллергенспецифической иммунотерапии (АСИТ) и фармакотерапии, обучение пациентов [10]. Кроме того, важно снизить (устранить) воздействие триггерных факторов, каковыми являются табачный дым, инфекции, гастроэзофагеальный рефлюкс, часто развивающийся в третьем триместре.
Кроме того, важно снизить (устранить) воздействие триггерных факторов, каковыми являются табачный дым, инфекции, гастроэзофагеальный рефлюкс, часто развивающийся в третьем триместре.
 Превалин состоит из инертных компонентов (масел, эмульгаторов), создающих в полости носа защитный барьер.
Превалин состоит из инертных компонентов (масел, эмульгаторов), создающих в полости носа защитный барьер. Недавно появились защитные микрореспираторы (разработаны японскими учеными), которые размещаются в носовом проходе и препятствуют контакту слизистой оболочки с экзоаллергенами.
Промывание и орошение полости носа солевыми растворами в ряде случаев позволяют избежать применения лекарственных средств или свести их прием к минимуму. Доказано, что раствор хлорида натрия частично вымывает экзоаллергены, уменьшает отек слизистой оболочки носа, экспрессию и всасывание токсинов и аллергенов. Проведение ирригационных процедур подробно описано в методических рекомендациях для врачей [6]. В ряде стран при наступлении беременности в фазе проведения поддерживающей терапии врач оценивает возможную пользу АСИТ и исходя из общего состояния и согласия пациентки решает вопрос о возможности продолжения лечения. В России АСИТ беременным не проводят. Если беременность наступила в период проведения иммунотерапии, ее прекращают. Дело в том, что в отсутствие данных о нежелательных эффектах АСИТ у беременных существует риск развития тяжелых побочных реакций, при которых необходимо введение адреналина, противопоказанного в этот период. Не рекомендуется начинать АСИТ в период лактации, поскольку клинические данные о применении АСИТ в этот период отсутствуют.
Для лечения АР у беременных используются антигистаминные препараты (АГП), интраназальные глюкокортикостероиды (ГКС), кромоны, антилейкотриеновые препараты и с большой осторожностью местные деконгестанты.
АГП применяются для лечения АР любой степени тяжести. АГП, взаимодействуя с гистаминовыми рецепторами, стабилизируют их пассивную конформацию и препятствуют воздействию на них гистамина. Результаты множества наблюдений по использованию АГП в первом триместре не выявили связи между их приемом и врожденными пороками у детей [8, 11]. Метаанализ использования АГП более чем у 200 000 беременных показал отсутствие тератогенного воздействия этих препаратов на организм [11].
Дело в том, что в отсутствие данных о нежелательных эффектах АСИТ у беременных существует риск развития тяжелых побочных реакций, при которых необходимо введение адреналина, противопоказанного в этот период. Не рекомендуется начинать АСИТ в период лактации, поскольку клинические данные о применении АСИТ в этот период отсутствуют.
Для лечения АР у беременных используются антигистаминные препараты (АГП), интраназальные глюкокортикостероиды (ГКС), кромоны, антилейкотриеновые препараты и с большой осторожностью местные деконгестанты.
АГП применяются для лечения АР любой степени тяжести. АГП, взаимодействуя с гистаминовыми рецепторами, стабилизируют их пассивную конформацию и препятствуют воздействию на них гистамина. Результаты множества наблюдений по использованию АГП в первом триместре не выявили связи между их приемом и врожденными пороками у детей [8, 11]. Метаанализ использования АГП более чем у 200 000 беременных показал отсутствие тератогенного воздействия этих препаратов на организм [11]. Согласно классификации FDA к категории В относятся дифенгидрамин, клемастин и лоратадин (препараты первого поколения), цетиризин и левоцетиризин (препараты второго поколения), к категории С – топические АГП азеластин и левокабастин в форме назального спрея и глазных капель.
Кромоны – препараты динатриевой соли кромоглициевой кислоты. Кромогликат натрия имеет короткий период полувыведения и обладает низкой биодоступностью (после интраназального применения в системный кровоток попадает менее 7% дозы). Профиль безопасности по классификации FDA соответствует категории В. Установлено, что небольшое количество препарата проникает в грудное молоко [12]. Это следует учитывать, назначая лечение в период лактации.
Поскольку препараты обладают низкой эффективностью, их назначение оправданно при легких формах АР.
Наибольшую эффективность в лечении АР демонстрируют интраназальные ГКС. Накоплен значительный опыт их применения у беременных. Результаты наблюдений дают основание полагать, что связь между использованием интраназальных ГКС и врожденными пороками отсутствует [13].
Согласно классификации FDA к категории В относятся дифенгидрамин, клемастин и лоратадин (препараты первого поколения), цетиризин и левоцетиризин (препараты второго поколения), к категории С – топические АГП азеластин и левокабастин в форме назального спрея и глазных капель.
Кромоны – препараты динатриевой соли кромоглициевой кислоты. Кромогликат натрия имеет короткий период полувыведения и обладает низкой биодоступностью (после интраназального применения в системный кровоток попадает менее 7% дозы). Профиль безопасности по классификации FDA соответствует категории В. Установлено, что небольшое количество препарата проникает в грудное молоко [12]. Это следует учитывать, назначая лечение в период лактации.
Поскольку препараты обладают низкой эффективностью, их назначение оправданно при легких формах АР.
Наибольшую эффективность в лечении АР демонстрируют интраназальные ГКС. Накоплен значительный опыт их применения у беременных. Результаты наблюдений дают основание полагать, что связь между использованием интраназальных ГКС и врожденными пороками отсутствует [13]. Из известных препаратов данной группы только будесонид в форме спрея (Ринокорт) отнесен к категории В. Профиль безопасности беклометазона дипропионата соответствует категории С, поскольку препарат обладает высокой биодоступностью. Минимальную биодоступность показывают интраназальные ГКС нового поколения (
Следовательно, прием интраназальных ГКС оправдан для лечения тяжелых форм АР в период беременности, если потенциальная польза превышает возможный риск. Современные препараты этой группы (фуроаты) также можно использовать в период беременности, если ранее с их помощью удавалось контролировать течение заболевания [13].
Как известно, цистеиновые лейкотриены участвуют в формировании аллергического воспаления при АР, повышают секрецию слизи, сосудистую проницаемость, вызывают отек. На сегодняшний день доказана эффективность антилейкотриеновых препаратов в лечении АР [6]. В России зарегистрированы препараты монтелукаст и зафирлукаст. Монтелукаст можно применять в период беременности и лактации, только если ожидаемая польза для матери превышает потенциальный риск для плода.
Из известных препаратов данной группы только будесонид в форме спрея (Ринокорт) отнесен к категории В. Профиль безопасности беклометазона дипропионата соответствует категории С, поскольку препарат обладает высокой биодоступностью. Минимальную биодоступность показывают интраназальные ГКС нового поколения (
Следовательно, прием интраназальных ГКС оправдан для лечения тяжелых форм АР в период беременности, если потенциальная польза превышает возможный риск. Современные препараты этой группы (фуроаты) также можно использовать в период беременности, если ранее с их помощью удавалось контролировать течение заболевания [13].
Как известно, цистеиновые лейкотриены участвуют в формировании аллергического воспаления при АР, повышают секрецию слизи, сосудистую проницаемость, вызывают отек. На сегодняшний день доказана эффективность антилейкотриеновых препаратов в лечении АР [6]. В России зарегистрированы препараты монтелукаст и зафирлукаст. Монтелукаст можно применять в период беременности и лактации, только если ожидаемая польза для матери превышает потенциальный риск для плода. Препарат отнесен к категории В.
Безопасность зафирлукаста при беременности пока не установлена. Препарат выделяется с грудным молоком, поэтому при необходимости его применения следует решать вопрос о прекращении грудного вскармливания.
Для быстрого купирования симптомов назальной обструкции пациентки нередко применяют деконгестанты. Бесконтрольное использование этих лекарственных средств способно привести к нежелательным эффектам. Это обусловлено свойствами препаратов – быстрым всасыванием, способностью повышать артериальное давление. При длительном использовании высок риск развития медикаментозного ринита, который усугубляет течение АР и беременности.
Препарат отнесен к категории В.
Безопасность зафирлукаста при беременности пока не установлена. Препарат выделяется с грудным молоком, поэтому при необходимости его применения следует решать вопрос о прекращении грудного вскармливания.
Для быстрого купирования симптомов назальной обструкции пациентки нередко применяют деконгестанты. Бесконтрольное использование этих лекарственных средств способно привести к нежелательным эффектам. Это обусловлено свойствами препаратов – быстрым всасыванием, способностью повышать артериальное давление. При длительном использовании высок риск развития медикаментозного ринита, который усугубляет течение АР и беременности.Все системные деконгестанты обладают тератогенным действием (кроме псевдоэфедрина). Тератогенное действие топических форм не доказано. Несмотря на то что при применении интраназальных деконгестантов не отмечено тератогенного действия, их применение при беременности может быть лишь ситуационным [6].
Бронхиальная астма
В настоящее время диагноз «бронхиальная астма» имеют около 300 млн человек. За последние десять лет число заболевших увеличилось в два раза, а, по данным некоторых прогностических аналитических исследований, к 2025 г. этот показатель возрастет на 100–150 млн [14]. Заболеваемость среди беременных составляет 3–4% [3].
Во время беременности кроме иммунологических сдвигов и изменения гормонального фона меняется вентиляционная функция легких. Изменение размеров матки приводит к уменьшению вертикальных размеров грудной клетки – увеличивается дыхательный объем, уменьшается резервный объем выдоха. При этом показатели проходимости бронхов (в частности, объем форсированного выдоха за первую секунду) при беременности не меняются [3]. Кроме того, увеличение уровня прогестерона приводит к стимуляции дыхательного центра и повышению его чувствительности к углекислому газу. Повышение уровня эстрогенов из-за снижения метаболического клиренса ГКС способствует увеличению уровня свободного кортизола. Все это сказывается на течении болезни. Постулат «беременная дышит за двоих» говорит о серьезности проблемы.
За последние десять лет число заболевших увеличилось в два раза, а, по данным некоторых прогностических аналитических исследований, к 2025 г. этот показатель возрастет на 100–150 млн [14]. Заболеваемость среди беременных составляет 3–4% [3].
Во время беременности кроме иммунологических сдвигов и изменения гормонального фона меняется вентиляционная функция легких. Изменение размеров матки приводит к уменьшению вертикальных размеров грудной клетки – увеличивается дыхательный объем, уменьшается резервный объем выдоха. При этом показатели проходимости бронхов (в частности, объем форсированного выдоха за первую секунду) при беременности не меняются [3]. Кроме того, увеличение уровня прогестерона приводит к стимуляции дыхательного центра и повышению его чувствительности к углекислому газу. Повышение уровня эстрогенов из-за снижения метаболического клиренса ГКС способствует увеличению уровня свободного кортизола. Все это сказывается на течении болезни. Постулат «беременная дышит за двоих» говорит о серьезности проблемы. БА не является противопоказанием к беременности, однако рассматривается как беременность риска.
Осложнения беременности, такие как токсикозы, фетоплацентарная недостаточность, отставание плода в развитии, чаще наблюдаются у пациенток с БА, не получающих лечение вообще, или в тех случаях, когда с помощью терапии контролировать заболевание не удается. При своевременном назначении адекватной базисной терапии женщины даже с тяжелым течением БА благополучно вынашивают и рожают здоровых детей [15].
Как показывает статистика, количество преждевременных родов выше у пациенток с недостаточным контролем симптомов БА во время первого триместра и беременных, у которых обострение БА привело к госпитализации. При анализе 13 007 историй беременности и родов женщин, страдавших БА, оказалось, что риск преждевременных родов значительно выше в группе пациенток с тяжелой и среднетяжелой формами заболевания [16, 17]. Риск выкидыша на 26% выше при неконтролируемом течении БА. В метаанализе 40 публикаций (1 637 180 беременных с БА) выявлен повышенный риск низкой массы тела новорожденного, преждевременных родов, преэклампсии у женщин, не получавших активного лечения.
БА не является противопоказанием к беременности, однако рассматривается как беременность риска.
Осложнения беременности, такие как токсикозы, фетоплацентарная недостаточность, отставание плода в развитии, чаще наблюдаются у пациенток с БА, не получающих лечение вообще, или в тех случаях, когда с помощью терапии контролировать заболевание не удается. При своевременном назначении адекватной базисной терапии женщины даже с тяжелым течением БА благополучно вынашивают и рожают здоровых детей [15].
Как показывает статистика, количество преждевременных родов выше у пациенток с недостаточным контролем симптомов БА во время первого триместра и беременных, у которых обострение БА привело к госпитализации. При анализе 13 007 историй беременности и родов женщин, страдавших БА, оказалось, что риск преждевременных родов значительно выше в группе пациенток с тяжелой и среднетяжелой формами заболевания [16, 17]. Риск выкидыша на 26% выше при неконтролируемом течении БА. В метаанализе 40 публикаций (1 637 180 беременных с БА) выявлен повышенный риск низкой массы тела новорожденного, преждевременных родов, преэклампсии у женщин, не получавших активного лечения. При анализе течения беременности и БА у 13 100 женщин отмечалось увеличение перинатальной смертности на 35%, чаще рождались недоношенные дети или дети с низкой массой тела [17]. В большинстве случаев эти осложнения связаны с полным отсутствием или неадекватностью фармакотерапии.
Изучено влияние течения БА во время беременности на риск возникновения БА у ребенка в первые десять лет жизни. В исследование было включено 30 000 детей, матери которых страдали БА. Наблюдение показало, что, если у матери во время беременности неконтролируемое заболевание протекало в среднетяжелой или тяжелой форме, риск возникновения БА у ребенка возрастал в 1,27 раза по сравнению с детьми, у матерей которых БА хорошо контролировалась [18].
Согласно Глобальной стратегии лечения и профилактики бронхиальной астмы (Global Initiative for Asthma – GINA) во время беременности течение БА нередко меняется [19]. Эксперты считают, что примерно у трети женщин во время беременности течение БА ухудшается, у трети становится менее тяжелым, у трети не меняется.
При анализе течения беременности и БА у 13 100 женщин отмечалось увеличение перинатальной смертности на 35%, чаще рождались недоношенные дети или дети с низкой массой тела [17]. В большинстве случаев эти осложнения связаны с полным отсутствием или неадекватностью фармакотерапии.
Изучено влияние течения БА во время беременности на риск возникновения БА у ребенка в первые десять лет жизни. В исследование было включено 30 000 детей, матери которых страдали БА. Наблюдение показало, что, если у матери во время беременности неконтролируемое заболевание протекало в среднетяжелой или тяжелой форме, риск возникновения БА у ребенка возрастал в 1,27 раза по сравнению с детьми, у матерей которых БА хорошо контролировалась [18].
Согласно Глобальной стратегии лечения и профилактики бронхиальной астмы (Global Initiative for Asthma – GINA) во время беременности течение БА нередко меняется [19]. Эксперты считают, что примерно у трети женщин во время беременности течение БА ухудшается, у трети становится менее тяжелым, у трети не меняется. Как правило, ухудшение отмечается у пациенток с тяжелой формой БА.
Механизмы, ответственные за изменение течения БА во время беременности, пока неизвестны. Изучается влияние антигенов плода на течение БА у матери. По некоторым данным, даже пол ребенка имеет значение. Так, отмечено утяжеление симптомов астмы у беременных с плодом женского пола [20].
Активно изучаются иммунологические изменения у беременных, страдающих БА. Увеличение концентрации Th₁₇-лимфоцитов приводит к снижению количества циркулирующих регуляторных клеток, что в свою очередь способствует повышению количества эозинофилов в дыхательных путях, гиперсекреции слизи и гиперреактивности дыхательных путей. При хорошо контролируемой БА возникающая физиологическая материнская иммуносупрессия может ослабить активность лимфоцитов и аллергическое воспаление. У пациенток с неконтролируемым течением БА во время беременности обнаружено увеличение гамма-интерферона и интерлейкина 4. Выявлена отрицательная корреляция между числом этих клеток и массой тела новорожденного.
Как правило, ухудшение отмечается у пациенток с тяжелой формой БА.
Механизмы, ответственные за изменение течения БА во время беременности, пока неизвестны. Изучается влияние антигенов плода на течение БА у матери. По некоторым данным, даже пол ребенка имеет значение. Так, отмечено утяжеление симптомов астмы у беременных с плодом женского пола [20].
Активно изучаются иммунологические изменения у беременных, страдающих БА. Увеличение концентрации Th₁₇-лимфоцитов приводит к снижению количества циркулирующих регуляторных клеток, что в свою очередь способствует повышению количества эозинофилов в дыхательных путях, гиперсекреции слизи и гиперреактивности дыхательных путей. При хорошо контролируемой БА возникающая физиологическая материнская иммуносупрессия может ослабить активность лимфоцитов и аллергическое воспаление. У пациенток с неконтролируемым течением БА во время беременности обнаружено увеличение гамма-интерферона и интерлейкина 4. Выявлена отрицательная корреляция между числом этих клеток и массой тела новорожденного. Несмотря на опасения, связанные с назначением лекарственных средств в период гестации, плохо контролируемая БА может оказать негативное влияние на плод, привести к перинатальной смерти, повысить риск преждевременных родов и рождения ребенка с низкой массой тела. В то же время общий прогноз в перинатальном периоде для детей, рожденных пациентками с хорошо контролируемой БА, сопоставим с прогнозом для детей, рожденных здоровыми женщинами [19].
В период беременности на обострение БА могут повлиять курение, ожирение, а также внелегочные осложнения – преэклампсия, гестационный диабет и гестационная гипертония.
Лечение беременных с БА требует особого внимания врачей. Цель проводимой терапии – достижение контроля заболевания и поддержание функции легких на должном уровне.
В этот период показано проведение мероприятий по устранению контакта с аллергенами и триггерами. Необходим постоянный контроль за состоянием матери и плода, предусматривающий регулярное посещение гинеколога (ультразвуковое исследование для контроля течения беременности и развития плода), наблюдение у аллерголога (проведение мониторинга функции легких), анализ проводимой пациенткой пикфлоуметрии, адекватности базисной терапии, выявление факторов, вызывающих обострение БА.
Несмотря на опасения, связанные с назначением лекарственных средств в период гестации, плохо контролируемая БА может оказать негативное влияние на плод, привести к перинатальной смерти, повысить риск преждевременных родов и рождения ребенка с низкой массой тела. В то же время общий прогноз в перинатальном периоде для детей, рожденных пациентками с хорошо контролируемой БА, сопоставим с прогнозом для детей, рожденных здоровыми женщинами [19].
В период беременности на обострение БА могут повлиять курение, ожирение, а также внелегочные осложнения – преэклампсия, гестационный диабет и гестационная гипертония.
Лечение беременных с БА требует особого внимания врачей. Цель проводимой терапии – достижение контроля заболевания и поддержание функции легких на должном уровне.
В этот период показано проведение мероприятий по устранению контакта с аллергенами и триггерами. Необходим постоянный контроль за состоянием матери и плода, предусматривающий регулярное посещение гинеколога (ультразвуковое исследование для контроля течения беременности и развития плода), наблюдение у аллерголога (проведение мониторинга функции легких), анализ проводимой пациенткой пикфлоуметрии, адекватности базисной терапии, выявление факторов, вызывающих обострение БА. В ряде случаев для коррекции проводимого лечения, определения тактики ведения беременных и подготовки к родам требуется коллегиальное решение акушеров, аллергологов и при необходимости других специалистов.
Принципиальные подходы к лечению БА у беременных не отличаются от таковых в общей популяции. Объем базисной терапии должен быть достаточным для того, чтобы препятствовать развитию гипоксии плода.
Большинство противоастматических препаратов не оказывают неблагоприятного воздействия на плод [19], однако предпочтение отдается топическим препаратам.
Во время беременности лечение БА проводится ингаляционными ГКС, селективными бета-2-агонистами, антилейкотриеновыми препаратами, теофиллином.
Контролируемое применение селективных бета-2-агонистов не сопровождается увеличением частоты пороков развития плода [19]. В период беременности можно назначать сальбутамол, формотерол, салметерол. Данные препараты согласно классификации FDA относятся к категории С. Беременным противопоказано применение эфедрина и содержащих его препаратов.
В ряде случаев для коррекции проводимого лечения, определения тактики ведения беременных и подготовки к родам требуется коллегиальное решение акушеров, аллергологов и при необходимости других специалистов.
Принципиальные подходы к лечению БА у беременных не отличаются от таковых в общей популяции. Объем базисной терапии должен быть достаточным для того, чтобы препятствовать развитию гипоксии плода.
Большинство противоастматических препаратов не оказывают неблагоприятного воздействия на плод [19], однако предпочтение отдается топическим препаратам.
Во время беременности лечение БА проводится ингаляционными ГКС, селективными бета-2-агонистами, антилейкотриеновыми препаратами, теофиллином.
Контролируемое применение селективных бета-2-агонистов не сопровождается увеличением частоты пороков развития плода [19]. В период беременности можно назначать сальбутамол, формотерол, салметерол. Данные препараты согласно классификации FDA относятся к категории С. Беременным противопоказано применение эфедрина и содержащих его препаратов. Они могут вызвать спазм сосудов матки и способствовать развитию или усугублению имеющейся гипоксии плода.
Они могут вызвать спазм сосудов матки и способствовать развитию или усугублению имеющейся гипоксии плода.К ингаляционным антихолинергическим препаратам короткого действия относятся ипратропия бромид и окситропия бромид. Ипратропия бромид менее эффективен в отношении купирования бронхоспазма, чем бета-2-агонисты короткого действия. Бронхолитический эффект развивается медленно и начинает проявляться через 30–40 минут. Ипратропия бромид отнесен к категории В.
При необходимости назначения препаратов системного действия (в случае тяжелого обострения БА) предпочтение отдают ГКС, в частности преднизолону, концентрация которого после прохождения через плаценту снижается в восемь раз [3]. Для базисной терапии БА используют ингаляционные ГКС. Единственным препаратом этой группы, отнесенным к категории В, является будесонид в виде порошка или раствора для ингаляции. Но это не означает, что при наступлении беременности пациентку необходимо переводить на лечение этим препаратом. Если до беременности она использовала другой ингаляционный ГКС и ее состояние хорошо контролировалось, терапию менять не следует. Но если такая необходимость возникла во время беременности, предпочтение отдается будесониду.
Препараты кромоглициевой кислоты, недокромила натрия используются для лечения легкой формы БА. Эти препараты относят к категории В.
Антилейкотриеновые препараты обладают слабым бронхолитическим действием, уменьшают выраженность симптомов БА, интенсивность воспаления в слизистой оболочке бронхов, снижают частоту обострений.
Если до беременности она использовала другой ингаляционный ГКС и ее состояние хорошо контролировалось, терапию менять не следует. Но если такая необходимость возникла во время беременности, предпочтение отдается будесониду.
Препараты кромоглициевой кислоты, недокромила натрия используются для лечения легкой формы БА. Эти препараты относят к категории В.
Антилейкотриеновые препараты обладают слабым бронхолитическим действием, уменьшают выраженность симптомов БА, интенсивность воспаления в слизистой оболочке бронхов, снижают частоту обострений. Производные теофиллина могут использоваться при обострении БА. Однако, принимая решение о назначении препарата, необходимо учитывать, что теофиллин проникает через плаценту и его концентрация в крови плода сопоставима с материнской. При этом отмечается снижение клиренса теофиллина в третьем триместре беременности. Следовательно, при назначении препарата необходимо контролировать его концентрацию в крови.
Заключение
Назначая терапию пациенткам с аллергическими заболеваниями в период беременности, необходимо:
- установить или уточнить диагноз;
- тщательно проанализировать тяжесть состояния;
- выяснить, имелись ли симптомы болезни до наступления беременности;
- уточнить, какая терапия назначалась ранее и какова была ее эффективность;
- получить сведения о течении беременности и состоянии плода;
- выяснить особенности течения аллергического заболевания в предыдущих беременностях.

Выбирая тактику лечения или корректируя уже применяемую терапию, необходимо анализировать потенциальную пользу применения лекарственных средств и потенциальный риск для здоровья матери и плода. Следует отдавать предпочтение препаратам с низкой биодоступностью, желательно в виде топических форм. Лечение должно быть обоснованным, адекватным, основанным на современных достижениях науки, сведениях о безопасности и проводиться под контролем врача. Только так можно достичь максимального контроля заболевания, снизить его отрицательное воздействие на течение беременности и развитие плода. Хороший контроль заболевания дает возможность пациентке выносить и родить здорового ребенка.
Риностоп спрей детский: инструкция по применению
Регистрационный номер: ЛП-002214
Торговое название препарата: Риностоп®
Международное непатентованное название: ксилометазолин
Лекарственная форма: спрей назальный
Состав на 1 мл
Активное вещество: ксилометазолина гидрохлорид – 0,50 мг или 1,00 мг; Вспомогательные вещества: динатрия эдетат (трилон Б) – 0,50 мг, натрия хлорид – 9,00 мг, бензалкония хлорид – 0,15 мг, калия дигидрофосфат – 3,63 мг, натрия гидрофосфат додекагидрат – 7,13 мг, вода очищенная – до 1 мл.
Описание: прозрачная бесцветная или слегка окрашенная жидкость.
Фармакотерапевтическая группа: противоконгестивное средство – альфа- адреномиметик.
Код ATX: R01AA07
Фармакологические свойства
Ксилометазолин относится к группе местных сосудосуживающих средств (деконгестантов) с альфа-адреномиметической активностью, вызывает сужение кровеносных сосудов слизистой оболочки полости носа, устраняя, таким образом, отек и гиперемию слизистой оболочки полости носа, восстанавливает проходимость носовых ходов, облегчает носовое дыхание.
Действие препарата наступает через несколько минут после его применения и продолжается до 10 часов.
Фармакокинетика
При местном применении препарат практически не всасывается, поэтому его концентрация в плазме крови очень мала (современными аналитическими методами не определяется).
Показания к применению
Применяют при острых респираторных заболеваниях с явлениями ринита (насморка), остром аллергическом рините, синуситах, при среднем отите (в составе комбинированной терапии для уменьшения отека слизистой носоглотки).
Подготовка больного к диагностическим манипуляциям в носовых ходах.
Противопоказания
Повышенная чувствительность к ксилометазолину и другим компонентам препарата, артериальная гипертензия, тахикардия, выраженный атеросклероз, глаукома, атрофический ринит, хирургические вмешательства на мозговых оболочках (в анамнезе), состояния после транссфеноидальной гипофизэктомии, детский возраст (до 2 лет – для 0,05 % спрея, до 6 лет для 0,1 % спрея), беременность.
Не применять при терапии ингибиторами моноаминоксидазы и трициклическими антидепрессантами (включая период 14 дней после их отмены).
С осторожностью
Сахарный диабет, гипертиреоз, феохромоцитома, заболевания сердечнососудистой системы (в т.ч. ишемическая болезнь сердца), гиперплазия предстательной железы, период лактации. Пациенты с повышенной чувствительностью к адреномиметикам, сопровождающейся симптомами бессонницы и головокружения.
Применение при беременности и лактации
Во время беременности применение препарата противопоказано.
В период лактации препарат должен применяться только по назначению врача, после тщательной оценки соотношения риска и пользы для матери и ребенка. Не допускается превышать рекомендуемую дозировку.
Способ применения и дозы
Интраназально.
Распыление производят после снятия предохранительного колпачка с распылителя. Распылитель вводят в нос и, нажимая на его основание, распыляют в течение 1 секунды.
Для взрослых и детей в возрасте старше 6 лет (0,1 % спрей): одно впрыскивание из распылителя в каждый носовой ход, обычно достаточно 3-4 впрыскиваний в сутки; не следует применять более 3 раз в день.
Для детей в возрасте от 2 до 6 лет (0,05 % спрей) одно впрыскивание из распылителя в каждый носовой ход 1 или 2 раза в день; не следует применять более 3 раз в день.
Не применять препарат без перерыва более 3-5 дней.
Во время введения препарата флакон следует держать распылителем вверх!
Побочное действие
При частом и/или длительном применении – раздражение и/или сухость слизистой оболочки носоглотки, жжение и парестезия слизистой оболочки полости носа, чиханье, гиперсекреция слизистой оболочки полости носа; отек слизистой оболочки полости носа, рвота, головная боль, ощущение сердцебиения, повышение артериального давления, тахикардия, аритмия, бессонница, нарушение зрения, депрессия (при длительном применении высоких доз).
Бензалкония хлорид, входящий в состав препарата, может вызвать раздражение слизистой оболочки полости носа.
Передозировка
При передозировке или случайном приеме препарата внутрь возможно развитие следующих симптомов: тошнота, рвота, цианоз, лихорадка, тахикардия, аритмия, повышение артериального давления, одышка, психические расстройства, угнетение центральной нервной системы (сонливость, снижение температуры тела, брадикардия, снижение артериального давления, остановка дыхания и кома).
Лечение: симптоматическое: при случайном приеме внутрь – промывание желудка, прием активированного угля.
Взаимодействие с другими лекарственными средствами
Возможно усиление системного действия при одновременном применении ингибиторов моноаминоксидазы и трициклических антидепрессантов.
Особые указания
Не следует применять в течение длительного времени (более 7 дней), например, при хроническом рините.
Избегать попадания препарата в глаза (препарат оказывает влияние на зрение).
При продолжительном применении (более одной недели) возможно возобновление симптомов заложенности носа.
Влияние на способность управлять транспортным средством или оборудованием:
В случае развития системных побочных эффектов (головной боли, ощущения сердцебиения, повышения артериального давления, нарушения зрения) необходимо воздержаться от управления транспортными средствами и занятий другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Форма выпуска
Спрей назальный 0,05 % и 0,1 %.
По 10, 15, 20 или 30 мл в пластиковые флаконы.
Каждый флакон вместе с активатором в комплекте защитным колпачком и инструкцией по применению помещают в пачку из картона.
Условия хранения
При температуре от 2 до 25 °С.
Хранить в недоступном для детей месте.
Срок годности
2 года. Не использовать препарат по истечении срока годности.
Условия отпуска из аптек
Без рецепта.
Наименование и адрес производителя/организация, принимающая претензии:
ОАО «Фармстандарт-Лексредства», 305022, Россия, г. Курск, ул. 2-я Агрегатная, 1а/18,
тел./факс: (4712) 34-03-13 www.pharmstd.ru
Бронхиальная астма и беременность
Бронхиальная астма — одно из самых распространенных заболеваний легких у беременных.
Это заболевание характеризуется воспалением и временной непроходимостью дыхательных путей и возникает на фоне повышенной возбудимости дыхательных путей в ответ на различные воздействия.
Симптомы
Независимо от формы бронхиальной астмы выделяют три стадии ее развития: предастма, приступы удушья и астматический статус. Все формы и стадии заболевания встречаются и во время беременности. В начальной стадии астмы приступы удушья развиваются периодически. Они начинаются чаще по ночам, продолжаются от нескольких минут до нескольких часов. Удушью предшествуют ощущение царапанья в горле, чихание, насморк, стеснение в грудной клетке. Приступ начинается с упорного приступообразного кашля, мокроты нет. Появляется резкое затруднение выдоха, стеснение в груди, заложенность носа. Дыхание становится шумным, свистящим, хриплым, слышимым на расстоянии. Лицо приобретает синюшный оттенок. Кожа покрыта испариной. К концу приступа начинает отделяться мокрота, которая становится все более жидкой и обильной.
В начальной стадии астмы приступы удушья развиваются периодически. Они начинаются чаще по ночам, продолжаются от нескольких минут до нескольких часов. Удушью предшествуют ощущение царапанья в горле, чихание, насморк, стеснение в грудной клетке. Приступ начинается с упорного приступообразного кашля, мокроты нет. Появляется резкое затруднение выдоха, стеснение в груди, заложенность носа. Дыхание становится шумным, свистящим, хриплым, слышимым на расстоянии. Лицо приобретает синюшный оттенок. Кожа покрыта испариной. К концу приступа начинает отделяться мокрота, которая становится все более жидкой и обильной.
Особенности течения бронхиальной астмы во время беременности и родов
При развитии беременности у женщин с бронхиальной астмой происходят патологические сдвиги в иммунной системе, которые оказывают негативное влияние как на течение болезни, так и на течение беременности. Бронхиальная астма обычно начинается до беременности, но может впервые появиться и во время нее. У одних больных приступы удушья развиваются в начале беременности, у других — во второй половине. Астма, возникшая в начале беременности, подобно раннему токсикозу, может исчезнуть к концу первой ее половины. В этих случаях прогноз для матери и плода обычно вполне благоприятный. По некоторым данным, во время беременности у 20% больных сохраняется то же состояние, что было до беременности, у 10% наступает улучшение, а у большинства женщин (70%) заболевание протекает тяжелее, причем преобладают среднетяжелые и тяжелые формы обострения с ежедневными неоднократными приступами удушья, периодическими астматическими состояниями, нестойким эффектом лечения. Течение астмы обычно ухудшается уже в I триместре беременности. Во второй ее половине заболевание протекает легче. Приступы бронхиальной астмы во время родов редки, особенно при профилактическом применении в этот период глюкокортикоидных препаратов (преднизолон, гидрокортизон) или бронхолитических средств (эуфиллин). После родов течение бронхиальной астмы улучшается у 25% женщин (это больные с легкой формой заболевания).
У одних больных приступы удушья развиваются в начале беременности, у других — во второй половине. Астма, возникшая в начале беременности, подобно раннему токсикозу, может исчезнуть к концу первой ее половины. В этих случаях прогноз для матери и плода обычно вполне благоприятный. По некоторым данным, во время беременности у 20% больных сохраняется то же состояние, что было до беременности, у 10% наступает улучшение, а у большинства женщин (70%) заболевание протекает тяжелее, причем преобладают среднетяжелые и тяжелые формы обострения с ежедневными неоднократными приступами удушья, периодическими астматическими состояниями, нестойким эффектом лечения. Течение астмы обычно ухудшается уже в I триместре беременности. Во второй ее половине заболевание протекает легче. Приступы бронхиальной астмы во время родов редки, особенно при профилактическом применении в этот период глюкокортикоидных препаратов (преднизолон, гидрокортизон) или бронхолитических средств (эуфиллин). После родов течение бронхиальной астмы улучшается у 25% женщин (это больные с легкой формой заболевания). У 50% женщин состояние не изменяется, у 25% — ухудшается. У больных бронхиальной астмой чаще, чем у здоровых женщин, развиваются ранний токсикоз, угроза прерывания беременности, нарушения родовой деятельности, быстрые и стремительные роды, следствием чего является высокий родовой травматизм, могут родиться недоношенные и маловесные дети. Случаи гибели плода до и во время родов отмечаются лишь при тяжелом течении заболевания и неадекватном лечении астматических состояний. Болезнь матери может повлиять на здоровье ребенка. У 5% детей астма развивается в первый год жизни, у 58% — в последующие годы. У новорожденных первого года жизни часто возникают болезни верхних дыхательных путей. Послеродовой период у 15% родильниц, больных бронхиальной астмой, сопровождается обострением основного заболевания. Больные бронхиальной астмой при доношенной беременности обычно рожают через естественные родовые пути, так как приступы удушья в родах нетрудно предотвратить. Частые приступы удушья и астматические состояния, наблюдавшиеся во время беременности, неэффективность проводимого лечения служат показанием для досрочного родоразрешения в 37—38 недель беременности.
У 50% женщин состояние не изменяется, у 25% — ухудшается. У больных бронхиальной астмой чаще, чем у здоровых женщин, развиваются ранний токсикоз, угроза прерывания беременности, нарушения родовой деятельности, быстрые и стремительные роды, следствием чего является высокий родовой травматизм, могут родиться недоношенные и маловесные дети. Случаи гибели плода до и во время родов отмечаются лишь при тяжелом течении заболевания и неадекватном лечении астматических состояний. Болезнь матери может повлиять на здоровье ребенка. У 5% детей астма развивается в первый год жизни, у 58% — в последующие годы. У новорожденных первого года жизни часто возникают болезни верхних дыхательных путей. Послеродовой период у 15% родильниц, больных бронхиальной астмой, сопровождается обострением основного заболевания. Больные бронхиальной астмой при доношенной беременности обычно рожают через естественные родовые пути, так как приступы удушья в родах нетрудно предотвратить. Частые приступы удушья и астматические состояния, наблюдавшиеся во время беременности, неэффективность проводимого лечения служат показанием для досрочного родоразрешения в 37—38 недель беременности.
Лечение бронхиальной астмы во время беременности
При лечении бронхиальной астмы у беременных следует иметь в виду, что все используемые для этой цели препараты проходят через плаценту и могут причинить вред плоду, а поскольку плод часто находится в состоянии гипоксии (кислородного голодания), следует вводить минимальное количество лекарств. Если течение астмы во время беременности не ухудшается, потребности в лекарственной терапии нет. Вместе с тем следует иметь в виду, что тяжелая и плохо леченная астма представляет гораздо большую опасность для плода, чем лекарственная терапия, используемая для ее лечения. Но во всех случаях беременная, страдающая бронхиальной астмой, должна применять лекарства только по назначению врача. .
Профилактика осложнений беременности
Необходимо, чтобы женщина устранила факторы риска обострения болезни. При этом очень важно удаление аллергена. Это достигается влажной уборкой помещения, исключением из пищи продуктов, вызывающих аллергию (апельсины, грейпфруты, яйца, орехи и др. ), и неспецифических пищевых раздражителей (перец, горчица, острые и соленые блюда). В ряде случаев больной необходимо сменить работу, если она связана с химическими веществами, играющими роль аллергенов (химикатами, антибиотиками и др.). Беременные, больные бронхиальной астмой, должны находиться на диспансерном учете у терапевта женской консультации. Каждое «простудное» заболевание является показанием для лечения антибиотиками, физиотерапевтическими процедурами, отхаркивающими средствами, для профилактического назначения препаратов, расширяющих бронхи, или для увеличения их дозы. При обострении астмы на любом сроке беременности проводится госпитализация, лучше — в терапевтический стационар, а при симптомах угрозы прерывания беременности и за две недели до срока родов — в родильный дом для подготовки к родам. Бронхиальная астма, даже ее гормонозависимая форма, не является противопоказанием для беременности, так как поддается медикаментозно-гормональной терапии. Только при повторяющихся астматических состояниях может возникнуть вопрос об аборте в ранние сроки беременности или о досрочном родоразрешении беременной.
), и неспецифических пищевых раздражителей (перец, горчица, острые и соленые блюда). В ряде случаев больной необходимо сменить работу, если она связана с химическими веществами, играющими роль аллергенов (химикатами, антибиотиками и др.). Беременные, больные бронхиальной астмой, должны находиться на диспансерном учете у терапевта женской консультации. Каждое «простудное» заболевание является показанием для лечения антибиотиками, физиотерапевтическими процедурами, отхаркивающими средствами, для профилактического назначения препаратов, расширяющих бронхи, или для увеличения их дозы. При обострении астмы на любом сроке беременности проводится госпитализация, лучше — в терапевтический стационар, а при симптомах угрозы прерывания беременности и за две недели до срока родов — в родильный дом для подготовки к родам. Бронхиальная астма, даже ее гормонозависимая форма, не является противопоказанием для беременности, так как поддается медикаментозно-гормональной терапии. Только при повторяющихся астматических состояниях может возникнуть вопрос об аборте в ранние сроки беременности или о досрочном родоразрешении беременной.
Врач-пульмонолог Лойко Алла Владимировна
Как вылечить аллергический ринит при беременности?
Аллергический ринит развивается как специфический ответ организма на аллерген и сопровождается отеком слизистой оболочки полости носа, насморком, чиханием, слезотечением. Во время беременности ситуация усугубляется тем, что лечить аллергический ринит в этот период достаточно проблематично. Попробуем разобраться, в чем причины болезни и какие способы лечения следует выбирать, чтобы не навредить здоровью женщины и будущего ребенка?
В чем опасность?
Дополнительная нагрузка на иммунную систему, гормональный дисбаланс повышают для женщины риск таких грозных осложнений, как отек Квинке или анафилактический шок. Существует опасность и для будущего ребенка. Продолжительные трудности с носовым дыханием, которые испытывает мать из-за отека носоглотки, способны вызвать гипоксию плода и задержку внутриутробного развития. К тому же дискомфорт, плохое самочувствие женщины негативно сказываются на состоянии ребенка.
К тому же дискомфорт, плохое самочувствие женщины негативно сказываются на состоянии ребенка.
Однако наибольшую угрозу несет неправильное лечение. Те препараты, которые с успехом использовались до беременности, могут приводить к нарушениям развития плода. Особенно опасен бесконтрольный прием медикаментов в первый месяц беременности, когда происходит закладка нервной трубки и других жизненно важных структур организма. Поэтому схема лечения аллергического насморка должна подбираться только врачом после тщательного обследования женщины.
Этиология
Аллергический ринит обусловлен гиперчувствительностью организма к провоцирующему агенту (аллергену). Очередной контакт с последним запускает цепочку специфических иммунных реакций с высвобождением веществ, формирующих воспаление в слизистой оболочке полости носа. Типичными провоцирующими факторами являются:
- микроскопические клещи, обитающие в домашней пыли;
- шерсть, пух, экскременты домашних питомцев;
- плесневые грибки, особенно в период спорообразования;
- некоторые продукты;
- бытовая химия, парфюмерия, определенные медикаменты.

Следует отметить, что у беременных увеличивается содержание эстрогена, β-эстрадиола, гормона роста, повышающих реактивность иммунной системы. Поэтому интенсивность приступов во время гестации может значительно возрасти. Вместе с тем высокая концентрация эстрогена нарушает моторику сосудов, вызывая вазомоторный ринит при беременности. Он развивается у 20-30 % женщин и проходит после родов. Только исследование плазмы на наличие иммуноглобулинов класса Е, которые служат маркерами аллергических реакций, сможет подтвердить или опровергнуть аллергическую природу заболевания.
Симптомы
При обострении заболевания женщину беспокоят затрудненное носовое дыхание, обильный насморк, чихание, зуд в носу и глазах, слезотечение, отечность век. Аллергический ринит у беременных часто сопровождается системными проявлениями болезни:
- головокружением, слабостью, гипотонией;
- головной болью;
- нарушением сна;
- повышенной раздражительностью.

Диагностика
Осмотр осуществляется терапевтом и аллергологом-иммунологом. При диагностике важно исключить респираторную инфекцию, вазомоторный насморк, медикаментозный ринит. С этой целью проводятся исследование крови и мазка назальной слизи на специфические антитела. По особым показаниям выполняются кожные аллерготесты.
Лечение
Лечение беременных при аллергическом рините направлено на устранение аллергена и купирование симптомов болезни. В первый триместр основными методами терапии служат промывание носа изотоническими растворами и профилактические меры, направленные на ограничение контакта с аллергеном (регулярная влажная уборка, проветривание, частая смена постельного белья, исключение из рациона потенциально опасных продуктов, изоляция домашних животных).
Лекарственные препараты
К медикаментозной терапии прибегают в тяжелых случаях, когда польза от приема лекарств существенно превышает риск их токсического воздействия на плод.
Промывание носа
Если терапия аллергического насморка при беременности исключает прием большинства лекарственных препаратов, возникает вопрос — чем лечить заболевание? В такой ситуации важное терапевтическое значение приобретает санация носовых полостей солевыми растворами. Ингредиенты изотонических растворов не проникают через плаценту, а значит, не оказывают влияния на развитие плода. Промывание морскими растворами очищает слизистые носа от аллергенов, токсинов, инфекционных агентов, не вызывая сухости назальных оболочек и не провоцируя гипертонию у беременной женщины.
Для достижения максимального терапевтического эффекта промывать нос необходимо не менее 5 раз в сутки, жидкость лучше подогреть до 36-37 °С. При использовании травяных настоев для лечения аллергического ринита при беременности следует убедиться, что растительные компоненты в их составе не обладают аллергенными свойствами.
Препараты Аквалор
Продукты Аквалор — это готовые к применению растворы, приготовленные на основе натуральной морской воды. Стерильность и отсутствие искусственных добавок позволяют использовать их для лечения аллергического ринита у беременных женщин.
Стерильность и отсутствие искусственных добавок позволяют использовать их для лечения аллергического ринита у беременных женщин.
Изотонические растворы Акволор Софт, Акволор Норм способствуют удалению со слизистой оболочки полости носа аллергенов.
При сильной заложенности полости носа и обильном насморке допустимо применение гипертонического раствора Акволор Форте. Он обеспечит уменьшение отека слизистой оболочки полости носа, благодаря удалению избыточной жидкости из межклеточного пространства, тем самым облегчит носовое дыхание.
защита от аллергии – инструкция на ProPharma
Интраназально, по мере необходимости.
Взрослые и дети с 3-х лет: по одному впрыскиванию в каждую ноздрю.
При аллергии на пыльцу растений (сезонная аллергия) рекомендуется начинать использование Спрей назальный «НАЗАФОРТ защита от аллергии» заблаговременно, за 1-2 недели до предполагаемого начала сезона пыления.
При круглогодичном рините (аллергия на домашнюю пыль, животных и др. ) Спрей назальный «НАЗАФОРТ защита от аллергии» можно использовать ситуационно за 5-10 минут до предполагаемого контакта с аллергеном.
) Спрей назальный «НАЗАФОРТ защита от аллергии» можно использовать ситуационно за 5-10 минут до предполагаемого контакта с аллергеном.
Профилактическое применение спрея назального «НАЗАФОРТ защита от аллергии» снижает риск обострения аллергического ринита.
С целью предотвращения дальнейшего попадания аллергенов в организм в комплексной терапии при лечении аллергического ринита: по одному впрыскиванию в каждую ноздрю 2-3 раза в день (через каждые 5-6 часов).
Рекомендуется использовать спрей назальный «НАЗАФОРТ защита от аллергии» перед предполагаемым контактом с аллергенами, например, перед выходом на улицу в период цветения растений, посещением мест массового скопления людей, проведением домашней уборки, контактами с животными.
Спрей назальный «НАЗАФОРТ защита от аллергии» может применяться у женщин во время беременности и в период кормления грудью, поскольку он не оказывает системного действия и не содержит консервантов.
Помните: используйте спрей назальный «НАЗАФОРТ защита от аллергии» до начала симптомов аллергической реакции.
Перед первым применением средства необходимо отрегулировать дозатор спрея для дальнейшей оптимальной дозировки. С этой целью следует расположить флакон-дозатор вертикально и осторожно нажать на стенки флакона дважды (до появления струйки порошка).
Шаг 1. При необходимости перед применением спрея проведите гигиеническую очистку полости носа.
Шаг 2. Держите голову прямо не закидывая.
Шаг 3. Встряхните флакон и снимите колпачок.
Шаг 4. Зажмите пальцем одну ноздрю.
Шаг 5. Поместите носик флакона в другой носовой ход и, интенсивно нажав на стенки флакона, выполните один впрыск порошка на вдохе.
Шаг 6. Такую же процедуру проведите с противоположной стороны.
Рекомендуется использовать спрей назальный повторно после каждого очищения носовой полости для восстановления гелеобразной барьерной пленки.
лекарств от аллергии для беременных и детей | Health Answers
Выбор самого безопасного лекарства от аллергии может оказаться непосильной задачей, особенно если вы беременны или ищете лучшее лекарство от аллергии для детей.
Здесь вы найдете ответы на свои вопросы о таблетках от аллергии и распространенных лекарствах от аллергии, в том числе о том, можно ли принимать лекарства от аллергии во время беременности и какие лекарства от аллергии безопасны для детей.
Аллергия при беременности
Заложенный или насморк (известный как «ринит») относительно часто встречается во время беременности и не всегда вызван аллергией.Это может быть вызвано бактериями, вирусами или даже побочным эффектом некоторых лекарств. Аллергический ринит, который вызывается аллергеном, обычно существует раньше, хотя он может развиться или впервые выявиться во время беременности. Есть некоторые естественные средства, например орошение носа физиологическим раствором, которые могут быть полезны при легких симптомах. Также было доказано, что упражнения, использующие полоски для расширения носа и подъем изголовья кровати на 30–45 градусов, также помогают. 1
Также было доказано, что упражнения, использующие полоски для расширения носа и подъем изголовья кровати на 30–45 градусов, также помогают. 1
Можно ли принимать лекарство от аллергии во время беременности?
Безопасность лекарств от аллергии во время беременности зависит от конкретного лекарства, от того, как далеко вы забеременели, и от любых других заболеваний, которые могут у вас быть.Прежде чем принимать какие-либо лекарства во время беременности, обязательно проконсультируйтесь с врачом.
Стероидные спреи для носа
Для беременных с умеренным и тяжелым ринитом стероидные назальные спреи, такие как флутиказон (Flonase TM ) или мометазон (Nasonex TM ), являются относительно безопасными вариантами в качестве первой линии лечения. Безопасность этих лекарств была подтверждена исследованием более 140000 беременных женщин в 2016 году.Однако не все стероидные спреи для носа демонстрируют одинаковые признаки безопасности. Например, следует избегать приема триамцинолона (Nasacort TM ) в первом триместре. 2
Например, следует избегать приема триамцинолона (Nasacort TM ) в первом триместре. 2
Противоотечные спреи для носа
Противоотечные назальные спреи, такие как оксиметазолин (Afrin TM ), можно использовать очень кратковременно для временного облегчения заложенности носа во время беременности. Вам следует ограничить использование этих лекарств периодическим облегчением тяжелой заложенности носа из-за аллергии, или вы можете временно использовать эти лекарства, если у вас простуда.Использование противоотечного назального спрея должно быть ограничено не более чем тремя днями, так как при более длительном использовании они могут вызвать заложенность носа.
Таблетки от аллергии для перорального применения (Кларитин при беременности и Зиртек при беременности)
Согласно исследованиям, пероральные таблетки от аллергии, такие как лоратадин (Claritin TM ) и цетиризин (Zyrtec TM ), относительно безопасны для приема во время беременности и, как правило, вызывают меньшую сонливость, чем другие пероральные антигистаминные препараты, такие как хлорфенирамин (Chlorpheniramine). Trimeton TM ), однако они не так эффективны, как стероидные назальные спреи. 4,5
Trimeton TM ), однако они не так эффективны, как стероидные назальные спреи. 4,5
Устные противоотечные средства
Всем беременным женщинам следует избегать приема пероральных противоотечных средств в течение первого триместра. Если у вас возникла серьезная заложенность носа из-за аллергии или простуды на более поздних сроках беременности, вы можете использовать пероральные деконгестанты в очень ограниченном количестве, если у вас нет высокого кровяного давления. Когда женщина не беременна, все эти методы лечения более эффективны при регулярном приеме. Однако использование лекарства от аллергии во время беременности в большинстве случаев, скорее всего, требует применения «по мере необходимости».Длительное и ненадлежащее использование этих лекарств может вызвать некоторые проблемы даже за пределами беременности, поэтому всегда консультируйтесь с врачом, если вам нужно использовать эти лекарства чаще, чем просто время от времени.
Аллергия у детей
По оценкам исследователей, до 40% детей страдают аллергическим ринитом. 6> У некоторых детей симптомы можно облегчить, просто избегая приема аллергена или любого из следующих немедикаментозных методов лечения:
6> У некоторых детей симптомы можно облегчить, просто избегая приема аллергена или любого из следующих немедикаментозных методов лечения:
- Отслеживайте количество пыльцы и плесени, которое обычно указывается в сводках погоды.Когда счет высок, держите своих детей дома и держите двери и окна в доме и машине закрытыми.
- Попробуйте использовать увлажнитель воздуха. Влага из увлажнителя может успокоить сухие носовые пазухи, но имейте в виду, что увлажнители склонны к накоплению пыли и плесени. Если вы используете увлажнитель воздуха или у вас есть увлажнитель воздуха в комнате ребенка, обязательно очищайте его полностью и часто.
Если эти советы не облегчат симптомы вашего ребенка, вы можете попробовать несколько лекарств, отпускаемых без рецепта.
Какое лучшее лекарство от аллергии для детей?
Лучшее лекарство от аллергии для детей зависит от возраста вашего ребенка, симптомов и других состояний здоровья. Если у вашего ребенка диагностирован аллергический ринит, лечение может включать назальные спреи, такие как кромолин натрия, или пероральные антигистаминные препараты, такие как Кларитин, фексофенадин (Аллегра) или Зиртек для легких или эпизодических симптомов.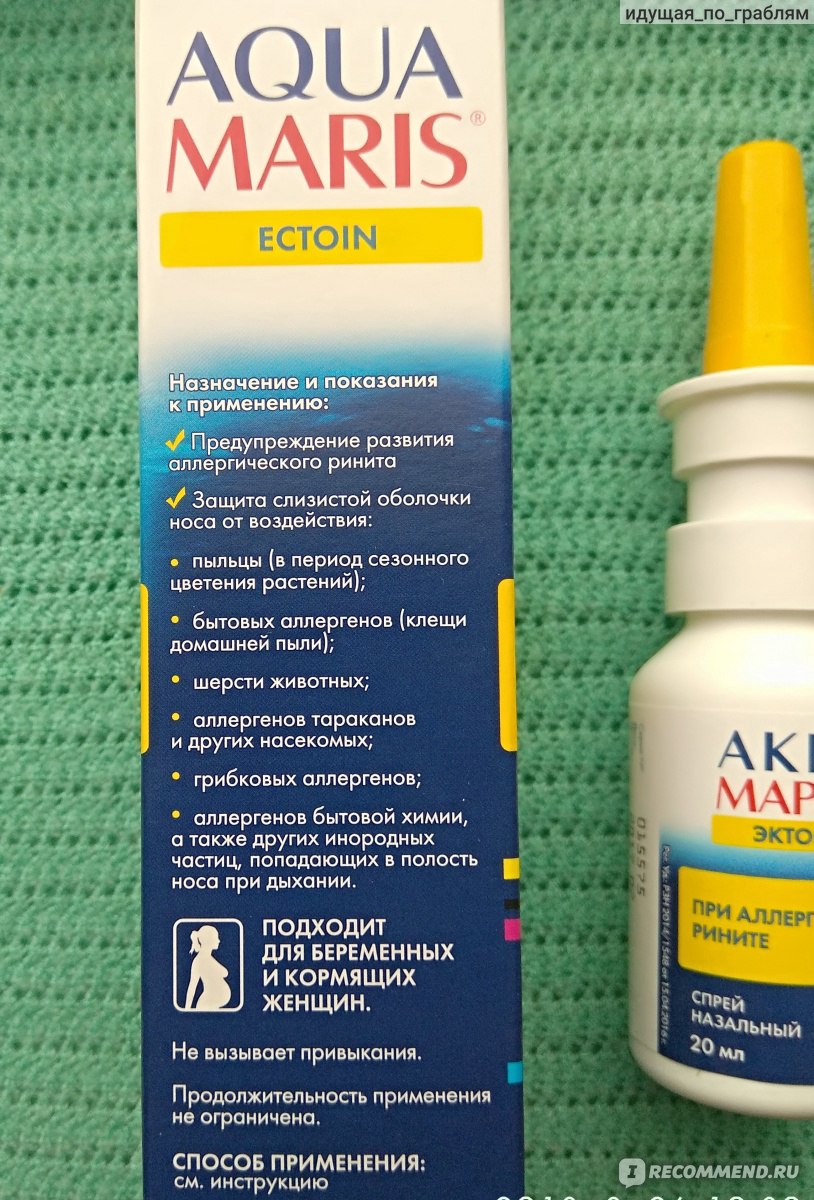 3 Zyrtec был одобрен Управлением по контролю за продуктами и лекарствами США (FDA) для детей старше 6 месяцев.Кларитин и Аллегра одобрены для применения у детей от 2 лет. Zyrtec, Allegra и Claritin доступны в виде жидкого сиропа, специально предназначенного для детей.
3 Zyrtec был одобрен Управлением по контролю за продуктами и лекарствами США (FDA) для детей старше 6 месяцев.Кларитин и Аллегра одобрены для применения у детей от 2 лет. Zyrtec, Allegra и Claritin доступны в виде жидкого сиропа, специально предназначенного для детей.
Для детей с тяжелыми симптомами аллергии, которые не купируются пероральными препаратами, можно рассмотреть возможность применения стероидного назального спрея. Назакорт, Флоназа и Назонекс были одобрены FDA для детей старше 2 лет. Обычно доза составляет один спрей на ноздрю один раз в день. Носовое кровотечение — частый побочный эффект этих назальных спреев, но обычно не о чем беспокоиться.Покрытие внутренней части ноздрей вашего ребенка физиологическим гелем, например Ayr, может помочь предотвратить этот побочный эффект.
Если вы ищете лекарство от аллергии для детей 3 лет и старше, у которых зуд в глазах, рассмотрите возможность применения местных лекарств от аллергии, таких как глазные капли кетотифена (Задитор).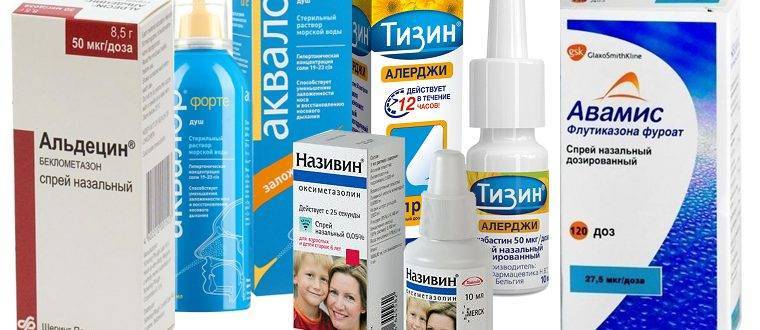 Это антигистаминный препарат, который может уменьшить зуд в глазах, вызванный аллергенами, на срок до 12 часов.
Это антигистаминный препарат, который может уменьшить зуд в глазах, вызванный аллергенами, на срок до 12 часов.
Если вы все же решите лечить симптомы своего ребенка лекарствами, отпускаемыми без рецепта, обязательно внимательно следуйте инструкциям на упаковке.Не давайте ребенку больше лекарства, чем указано на упаковке, не посоветовавшись предварительно с врачом.
Какое лучшее лекарство от аллергии для детей до 2 лет?
Хотя носовые симптомы, такие как насморк, могут присутствовать у детей младше 2 лет, аллергический ринит в этой группе встречается нечасто, поскольку они еще не подвергались повторному воздействию вдыхаемых аллергенов. Прежде чем искать лекарство от аллергии для годовалого или двухлетнего ребенка, позвоните лечащему врачу вашего ребенка.Детей младшего возраста следует обследовать на предмет других причин аллергических симптомов, прежде чем лечить их обычными лекарствами от аллергии.
Что делать, если ничего не работает?
Последняя линия защиты для всех страдающих аллергией — иммунотерапия аллергенами. Это может быть в виде уколов от аллергии или таблеток, растворяющихся под языком. Показано, что иммунотерапия эффективна у взрослых и детей старшего возраста, особенно в профилактике аллергической астмы. 7 Хотя женщины могут не начинать иммунотерапию во время беременности, вы можете продолжить лечение во время беременности, если ваш врач скажет вам, что это нормально.Если вы пробовали другие лекарства, но они не помогли избавиться от аллергии, обратитесь к врачу. Они могут направить вас к специалисту для иммунотерапии аллергенами.
Это может быть в виде уколов от аллергии или таблеток, растворяющихся под языком. Показано, что иммунотерапия эффективна у взрослых и детей старшего возраста, особенно в профилактике аллергической астмы. 7 Хотя женщины могут не начинать иммунотерапию во время беременности, вы можете продолжить лечение во время беременности, если ваш врач скажет вам, что это нормально.Если вы пробовали другие лекарства, но они не помогли избавиться от аллергии, обратитесь к врачу. Они могут направить вас к специалисту для иммунотерапии аллергенами.
Опубликовано 11 марта 2019 г.
Источники:
1. Дата обновления. Распознавание и лечение аллергических заболеваний во время беременности. https://www.uptodate.com/contents/recognition-and-management-of-allergic-disease-during-pregnancy
2. Намазы Ж.А., Шац М.Безопасность интраназальных стероидов во время беременности: хорошее начало. J Allergy Clin Immunol. 2016 июл; 138 (1): 105-6.
https://www. ncbi.nlm.nih.gov/pubmed/27373328
ncbi.nlm.nih.gov/pubmed/27373328
3. Дата обновления. Фармакотерапия аллергического ринита. https://www.uptodate.com/contents/pharmacotherapy-of-allergic-rhinitis
4. Гильбоа С.М., Эйлс Э.С., Рай Р., Андерсон Дж., Хонейн М.А. Антигистаминные препараты и врожденные пороки: систематический обзор литературы. Экспертное заключение о безопасности лекарственных средств. 2014 г.Том 13 (13): 1667-1698 https://doi.org/10.1517/14740338.2014.970164
5. Каллен Б. Использование антигистаминных препаратов на ранних сроках беременности и исходов родов. J Matern Fetal Neonatal Med. 2002; 11 (3): 146.
6. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Облегчение аллергии для вашего ребенка. https://www.fda.gov/forconsumers/consumerupdates/ucm273617.htm По состоянию на 21 февраля 2019 г.
7. Дата обновления. Подкожная иммунотерапия при аллергических заболеваниях: показания и эффективность.https://www.uptodate. com/contents/subcutaneous-immunotherapy-for-allergic-disease-indications-and-efficacy
com/contents/subcutaneous-immunotherapy-for-allergic-disease-indications-and-efficacy
Стероиды интраназальные при беременности
В августе 2004 года FDA повысило категорию будесонида для интраназального введения, который является интраназальным кортикостероидом, до (тогда) категории беременности B на основе обзора 3 исследований, проведенных в Швеции с 1995 по 2001 год, в которых учитывались исходы беременности и новорожденных. для лечения АР оставалась (тогда) беременность категории C из-за недостаточности данных по человеку.Кроме того, применение будесонида было тщательно изучено с точки зрения безопасности у детей. Thorrson и др. (1) обнаружили, что системная абсорбция водного будесонида имеет 21% биодоступность. Далее авторы заявили, что низкие показатели системной доступности, заявленные для FP и MF, также могут быть связаны с трудностями в правильном определении системной доступности из-за концентраций в плазме ниже нижнего предела количественного определения (LOQ). То, что концентрации в плазме ниже нижнего LOQ, не исключает того, что ГКС связаны со значительной системной активностью.Например, недавно было обнаружено, что клиническая доза назального FP в 200 мкг / день вызывает значительное подавление (43%) ночного кортизола в моче, что указывает на системную абсорбцию FP. Системная доступность МФ после назального введения еще предстоит исследовать.
То, что концентрации в плазме ниже нижнего LOQ, не исключает того, что ГКС связаны со значительной системной активностью.Например, недавно было обнаружено, что клиническая доза назального FP в 200 мкг / день вызывает значительное подавление (43%) ночного кортизола в моче, что указывает на системную абсорбцию FP. Системная доступность МФ после назального введения еще предстоит исследовать.
В Кокрановском обзоре (2) были рассмотрены методы лечения астмы во время беременности, и было указано, что флутиказон и будесонид считаются «предпочтительными» ингаляционными кортикостероидами для использования во время беременности, с наибольшим количеством данных по гестационной безопасности будесонида.Беклометазон оказался неэффективным.
Был сделан вывод, что важно, чтобы оцениваемые агенты были либо теми, которые обычно используются, либо рекомендуются в текущей клинической практике (например, с учетом ингаляционных кортикостероидов, будесонида, а не беклометазона.
Данные уникального исследования Berard et al. (3) в целом обнадеживают относительно воздействия интраназальных кортикостероидов и важных перинатальных исходов. Примечательно, что ранее продемонстрированная взаимосвязь между кортикостероидами и расщелинами ротовой полости не была подтверждена в этом исследовании.Однако авторы сообщают, что интраназальное применение триамцинолона было связано с повышенным риском (скорректированное отношение шансов, 2,71; 95% ДИ, 1,11-6,64) дефектов дыхательной системы. Сообщалось, что триамцинолона ацетонид потенциально может оказывать сильное тератогенное действие на различные ткани плода млекопитающих, а также стероидный эффект на легкие, задержку роста плода и аномалии волчьей пасти. В настоящее время нет данных о беременности человека для интраназального триамцинолона.
(3) в целом обнадеживают относительно воздействия интраназальных кортикостероидов и важных перинатальных исходов. Примечательно, что ранее продемонстрированная взаимосвязь между кортикостероидами и расщелинами ротовой полости не была подтверждена в этом исследовании.Однако авторы сообщают, что интраназальное применение триамцинолона было связано с повышенным риском (скорректированное отношение шансов, 2,71; 95% ДИ, 1,11-6,64) дефектов дыхательной системы. Сообщалось, что триамцинолона ацетонид потенциально может оказывать сильное тератогенное действие на различные ткани плода млекопитающих, а также стероидный эффект на легкие, задержку роста плода и аномалии волчьей пасти. В настоящее время нет данных о беременности человека для интраназального триамцинолона.
При анализе чувствительности они обнаружили, что даже если интраназальный будесонид имеет категорию беременности B, он был связан с пороком развития, респираторными дефектами, хотя не был статистически значимым.Авторы сообщили, что отсутствие статистической мощности может частично объяснить нестатистические результаты, хотя они также могут быть вызваны случайностью.
На основании этих сообщений следует избегать применения триамцинолона и беклометазона во время беременности. Хотя доза будесонида имеет более высокую степень биодоступности, это может не иметь существенного клинического значения. Несмотря на то, что флутиказон, как сообщается, имеет более низкую биодоступность, это может быть больше связано с возможностью точного измерения, поскольку флутиказон метаболизируется в другие компоненты; и, несмотря на «низкую биодоступность», Торрсон сообщил о значительном подавлении (43%) ночного кортизола в моче, что указывает на более высокую системную абсорбцию флутиказона.
За исключением триамцинолона и беклометазона, другие интраназальные стероиды, по-видимому, имеют минимальный клинический риск для беременных женщин и плода. Мне не удалось найти исследование, которое специально рекомендовало флутиказон или мометазон вместо будесонида. Как обсуждалось выше, мера биодоступности может быть неполной и не обязательно коррелировать с системными эффектами.
В настоящее время FDA продолжает определять будесонид как предпочтительный агент. Ваши мысли, безусловно, верны, и важно, чтобы вы принимали решения о приеме лекарств, которые, по вашему мнению, обеспечат наилучший результат для ваших пациентов.
1) Thorsson L, Borgâ O, Edsbäcker S. Системная доступность будесонида после назального введения трех различных составов: аэрозоль под давлением, водяной спрей для помпы и порошок. Br J Clin Pharmacol . 1999. 47 (6): 619–624. DOI: 10.1046 / j.1365-2125.1999.00956.x
2) Bain E, Pierides KL, Clifton VL, et al. Вмешательства по лечению астмы во время беременности. Кокрановская база данных Syst Rev . 2014; 2014 (10): CD010660. Опубликовано 21 октября 2014 г.. Doi: 10.1002 / 14651858.CD010660.pub2
3) Берар А., Шихи О., Курцингер М.Л., Джухари Дж. Интраназальное использование триамцинолона во время беременности и риск неблагоприятных исходов беременности. Дж. Клин Иммунол . 2016; 138 (1): 97–104. e7. doi: 10.1016 / j.jaci.2016.01.021
e7. doi: 10.1016 / j.jaci.2016.01.021
Надеюсь, это было полезно.
С уважением,
Джеффри Дж. Демейн, доктор медицины, FAAAAI
Применение назального флутиказона во время беременности
Флутиказон для носа также известен как: Флоназа, Флоназа для снятия аллергии, Флоназа Сенсимист, Тиканаза, Верамист, Xhance
.Медицинский осмотр компании Drugs.com. Последнее обновление: 30 декабря 2019 г.
Флутиказон, назальный предупреждения о беременности
Было показано, что кортикостероиды обладают тератогенным действием у крыс и мышей при подкожном введении на протяжении всего органогенеза; При материннотоксической дозе флутиказона, примерно в 5 раз превышающей максимальную рекомендуемую суточную интраназальную дозу для человека (MRHDID), у крыс наблюдались снижение веса и пороки развития скелета. Уровень отсутствия наблюдаемых побочных эффектов (NOAEL) у крыс примерно равен MRHDID. При эквивалентной дозе MRHDID у мышей наблюдались вариации в области расщелины неба и скелета. NOAEL мыши примерно в 0,3 раза больше MRHDID. Крысы, которым вводили интраназальную ингаляцию только на протяжении органогенеза, имели снижение массы тела и изменений скелета при дозах, эквивалентных MRHDID (материнская токсическая доза). У кроликов, которым вводили 0,06-кратную MRHDID (материнскую токсическую дозу) подкожно во время органогенеза, вес щенка снижался; волчья пасть произошла в 0,39 раза по MRHDID, но не по тератогенности, NOAEL был примерно в 0,01 раза больше MRHDID. Флутиказон проникал через плаценту у грызунов после перорального и подкожного введения.Крысы, получавшие дозу MRHDID до 2 раз от позднего срока беременности (17 день беременности) до лактации (22 день после родов), не показали никакого влияния на вес щенка, ориентиры развития, обучение, память, рефлексы или фертильность. Адекватных исследований у беременных нет. Флутиказон был обнаружен в пуповинной крови новорожденных после ингаляции лекарственного средства родителем. Исходный врожденный дефект и риск выкидыша для указанной группы населения неизвестны.
NOAEL мыши примерно в 0,3 раза больше MRHDID. Крысы, которым вводили интраназальную ингаляцию только на протяжении органогенеза, имели снижение массы тела и изменений скелета при дозах, эквивалентных MRHDID (материнская токсическая доза). У кроликов, которым вводили 0,06-кратную MRHDID (материнскую токсическую дозу) подкожно во время органогенеза, вес щенка снижался; волчья пасть произошла в 0,39 раза по MRHDID, но не по тератогенности, NOAEL был примерно в 0,01 раза больше MRHDID. Флутиказон проникал через плаценту у грызунов после перорального и подкожного введения.Крысы, получавшие дозу MRHDID до 2 раз от позднего срока беременности (17 день беременности) до лактации (22 день после родов), не показали никакого влияния на вес щенка, ориентиры развития, обучение, память, рефлексы или фертильность. Адекватных исследований у беременных нет. Флутиказон был обнаружен в пуповинной крови новорожденных после ингаляции лекарственного средства родителем. Исходный врожденный дефект и риск выкидыша для указанной группы населения неизвестны.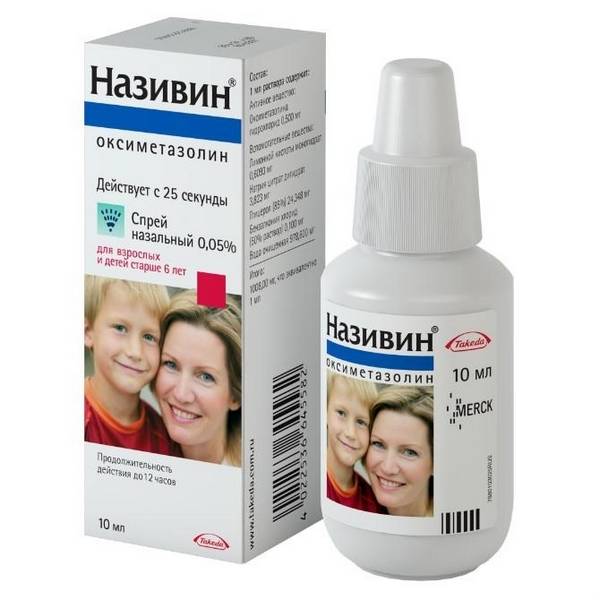 Для населения США в целом предполагаемый риск серьезного врожденного дефекта составляет от 2 до 4%, а риск выкидыша — от 15 до 20%.
Для населения США в целом предполагаемый риск серьезного врожденного дефекта составляет от 2 до 4%, а риск выкидыша — от 15 до 20%.
AU TGA, категория беременности B3: Лекарства, которые принимало только ограниченное число беременных женщин и женщин детородного возраста, без увеличения частоты пороков развития или других прямых или косвенных вредных воздействий на плод человека. Исследования на животных показали увеличение частоты повреждений плода, значение которых для людей считается неопределенным.
Категория беременности FDA США не назначена: FDA США внесло поправки в правило маркировки беременных для рецептурных лекарственных препаратов, чтобы требовать маркировки, которая включает сводку риска, обсуждение данных, подтверждающих это резюме, и соответствующую информацию, чтобы помочь поставщикам медицинских услуг решения о назначении лекарств и консультирование женщин по поводу использования лекарств во время беременности.Категории беременности A, B, C, D и X постепенно исключаются.
Этот препарат следует использовать во время беременности, только если польза превышает риск для плода.
AU TGA Категория беременности: B3
Категория беременности FDA США: Не назначено
Комментарии :
— Недостаточно данных по применению у беременных женщин, чтобы знать о рисках, связанных с этим препаратом.
-Исследования на животных показали характерную тератогенность кортикостероидов (снижение веса плода и / или пороки развития скелета) при матернотоксических дозах флутиказона [5 раз, равных и ниже максимальной рекомендованной суточной дозы для интраназального введения для человека (MRHDID)].
— Интраназальное вдыхание дозы, эквивалентной MRHDID (материнская токсическая доза), снижает вес плода у крыс, но не проявляет тератогенности.
— Опыт применения пероральных кортикостероидов показывает, что грызуны более склонны к тератогенным эффектам кортикостероидов, чем люди.
-Гипоадренализм может возникать у младенцев, рожденных от матерей, получающих кортикостероиды во время беременности.
См. Ссылки
Флутиказон назальный Предупреждения о грудном вскармливании
Польза должна перевешивать риск.
Из организма в материнском молоке: Неизвестно
Из организма в животном молоке: Да
Комментарии:
-Нет информации относительно присутствия этого препарата в материнском молоке, его воздействии на грудного ребенка или выработке молока.
-Другие стероиды в низких концентрациях были обнаружены в материнском молоке.
-Учитывайте пользу грудного вскармливания для развития и здоровья, а также клиническую потребность матери в этом лекарстве, а также любые возможные побочные эффекты от этого лекарства или основного состояния матери.
Измеримые уровни молока наблюдались после подкожного введения 10 мкг / кг / день титрованного пропионата флутиказона кормящим крысам.
См. Ссылки
Ссылки для информации о беременности
- Cerner Multum, Inc.«Информация о продукте для Австралии». O 0
- Cerner Multum, Inc.
 «Краткое описание характеристик продукта для Великобритании». O 0
«Краткое описание характеристик продукта для Великобритании». O 0 - «Информация о продукте. Флоназа (флутиказон)». Глаксо Велком, Парк Исследовательского Треугольника, Северная Каролина.
Ссылки для информации о грудном вскармливании
- Cerner Multum, Inc. «Информация о продуктах для Австралии». O 0
- Cerner Multum, Inc. «Краткое описание характеристик продукта для Великобритании». O 0
- «Информация о продукте. Флоназа (флутиказон)». Glaxo Wellcome, Парк Исследовательского Треугольника, Северная Каролина.
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Зуд в глазах, боль в горле: как справиться с аллергией и астмой во время беременности | Ваша беременность имеет значение
Автором этой статьи является Мэтью Фельдман, доктор медицины
Апрельские ливни приносят майские цветы — и
аллергия на 50 миллионов человек в США. Весна
для многих пациентов — пик сезона аллергии и астмы. Выраженность симптомов сезонной аллергии может варьироваться от малозаметной до почти незаметной.
до раздражающего, невыносимого без лекарств или другого лечения.
Весна
для многих пациентов — пик сезона аллергии и астмы. Выраженность симптомов сезонной аллергии может варьироваться от малозаметной до почти незаметной.
до раздражающего, невыносимого без лекарств или другого лечения.
Кому что еще хуже, симптомы могут стать более серьезными во время беременности. Когда нет контролируемые аллергии и астма могут привести к необходимости приема антибиотиков или стероиды, которые могут вызвать проблемы со здоровьем у женщины и ее ребенка. Давайте обсудить, что следует знать женщинам о сезонных аллергиях и астме во время беременность и что они могут сделать для безопасного облегчения симптомов.
Как беременность влияет на аллергию и астму
Сезонный
аллергия возникает, когда иммунная система организма чрезмерно реагирует на некоторые другие
обычные вещества окружающей среды, такие как пыльца и пыль. Когда люди с
аллергики вдыхают такое вещество — которое для них является аллергеном — их
тела видят в нем чужеродного захватчика и вырабатывают иммунный ответ. Когда это
происходит, организм производит несколько воспалительных химических веществ, которые могут вызвать
классические аллергические реакции, такие как:
Когда это
происходит, организм производит несколько воспалительных химических веществ, которые могут вызвать
классические аллергические реакции, такие как:
• Воспаление и отек пазух
• Зудящие, слезящиеся глаза
• Заложенность носовых пазух
• Чихание
• Боль, зуд в горле
• Насморк
Антигистаминные препараты и назальный спрей с солевым раствором могут помочь контролировать легкие симптомы, в то время как умеренные при тяжелой аллергии требуются другие методы лечения, например назальные стероидные спреи.
Астма и сезонная
Симптомы аллергии могут ухудшаться, улучшаться или оставаться неизменными во время беременности. Мы
не может точно предсказать, как организм беременной женщины и гормональные изменения влияют на то, как иммунная
система реагирует на посторонние вещества. Например, беременность вызывает отек слизистой оболочки носа, внутренней
слизистая носа. Воспаление может привести к риниту беременности или носу. заложенность и насморк при беременности. Хотя причина
ринит во время беременности связан с выработкой гормонов, а не с аллергенами, это
Состояние может усугубить ранее существовавшие симптомы сезонной аллергии.Вместе,
эти симптомы могут сделать кого-то очень несчастным и повлиять на питание, стресс,
сон и общий комфорт.
заложенность и насморк при беременности. Хотя причина
ринит во время беременности связан с выработкой гормонов, а не с аллергенами, это
Состояние может усугубить ранее существовавшие симптомы сезонной аллергии.Вместе,
эти симптомы могут сделать кого-то очень несчастным и повлиять на питание, стресс,
сон и общий комфорт.
Что могут делать беременные
У беременных есть много вариантов контроль симптомов аллергии. Первый шаг — проявить инициативу. В идеале, если женщина обычно страдает сезонной аллергией, ей следует поговорить со своим врачом о начале приема лекарства до появления симптомов. Если она замечает сезонные симптомы аллергии впервые во время беременности, ей следует посетить врача для определения причины и устранения симптомов, которые могут снизить риск инфекция носовых пазух.
Легкая аллергия
При легкой аллергии пациенты могут начать с
средства защиты первой линии, такие как пероральные антигистаминные препараты или орошение носа. Носовой
орошение включает заливку физиологического раствора в одну ноздрю и промывание
слизь и аллергены. Я также рекомендую тем, у кого астма, использовать предписанные
ингаляторы. Пациенты также могут попробовать чаще менять постельное белье на
уменьшить реакцию на пыль и пыльцу, которую она и ее партнер приносят в постель.
Я также рекомендую тем, у кого астма, использовать предписанные
ингаляторы. Пациенты также могут попробовать чаще менять постельное белье на
уменьшить реакцию на пыль и пыльцу, которую она и ее партнер приносят в постель.
Умеренный до сильной аллергии
Стероидные спреи для носа эффективны и безопасны для уменьшения воспаления, которое может вызвать заложенность носа.Иммунотерапия, или Выстрел от аллергии, также может быть эффективен при астме и сезонных аллергиях. Эта терапия учит иммунную систему меньше реагировать на аллергены сверх время.
Некоторых женщин беспокоит, что их обычная аллергия или лекарства от астмы поставят под угрозу их беременность, поэтому они уменьшают или прекращают принимать лекарства. Однако риск очень низок, и сильная сезонная аллергия может привести к инфекциям носовых пазух или ушей, требующим пероральных стероидов или антибиотиков — лекарства, которые представляют немного более высокий риск для развития младенцев.
Лечение аллергии важно для женщин, которые
беременны или планируете забеременеть. С помощью врача пациенты могут
безопасно контролировать симптомы сезонной аллергии и наслаждаться сменой времен года
опять таки.
С помощью врача пациенты могут
безопасно контролировать симптомы сезонной аллергии и наслаждаться сменой времен года
опять таки.
Чтобы записаться на прием, позвоните по номеру 214-691-1330 для Аллергия и иммунология или 214-645-8300 для акушерства и гинекологии.
Аллергия во время беременности: симптомы, причины и лечение
Если вы впервые во время беременности стали беспокоить чихание, сопение и зуд в глазах, вы можете задаться вопросом, не вызвало ли появление шишки у ребенка сезонную аллергию.Если вы страдаете аллергией, вам, вероятно, интересно, может ли и как ваша беременность повлиять на ваши симптомы.
Например, заложенность носа, связанная с беременностью, а не аллергия, могла быть причиной всех чиханий и заложенности носа. Но как отличить? Вот что вам нужно знать об аллергии во время беременности, в том числе о том, какие лекарства можно безопасно принимать во время беременности.
Можно ли заболеть аллергией во время беременности?
Да, вы можете заболеть аллергией во время беременности, иногда в первый раз и, конечно, если они у вас есть в анамнезе. Аллергии очень распространены во время беременности, и не все женщины, страдающие от них, страдают от аллергии в течение длительного времени. Многие женщины, у которых ранее не было аллергии, жалуются только на симптомы во время беременности.
Аллергии очень распространены во время беременности, и не все женщины, страдающие от них, страдают от аллергии в течение длительного времени. Многие женщины, у которых ранее не было аллергии, жалуются только на симптомы во время беременности.
Как аллергия может повлиять на вашу беременность и ребенка?
Если у вас аллергия, вы определенно можете иметь безопасную и здоровую беременность. На самом деле, ваш ребенок, скорее всего, ничего там не заметит, даже если вы чувствуете себя довольно паршиво.
Расскажите своему врачу о своих симптомах и всегда проверяйте их перед использованием любых лекарств — даже тех, которые вы регулярно принимали до зачатия (некоторые считаются безопасными во время беременности, а другие не получают зеленый свет).
Кроме того, старайтесь как можно лучше избегать известных триггеров аллергии, когда это возможно (сложно, да, особенно когда виновником является пыльца или трава в разгар сезона аллергии).
Аллергия усиливается во время беременности?
Хотя около трети счастливых будущих страдающих аллергией находят временную передышку от своих симптомов во время беременности, у другой трети симптомы ухудшаются, а у последней трети симптомы остаются примерно такими же.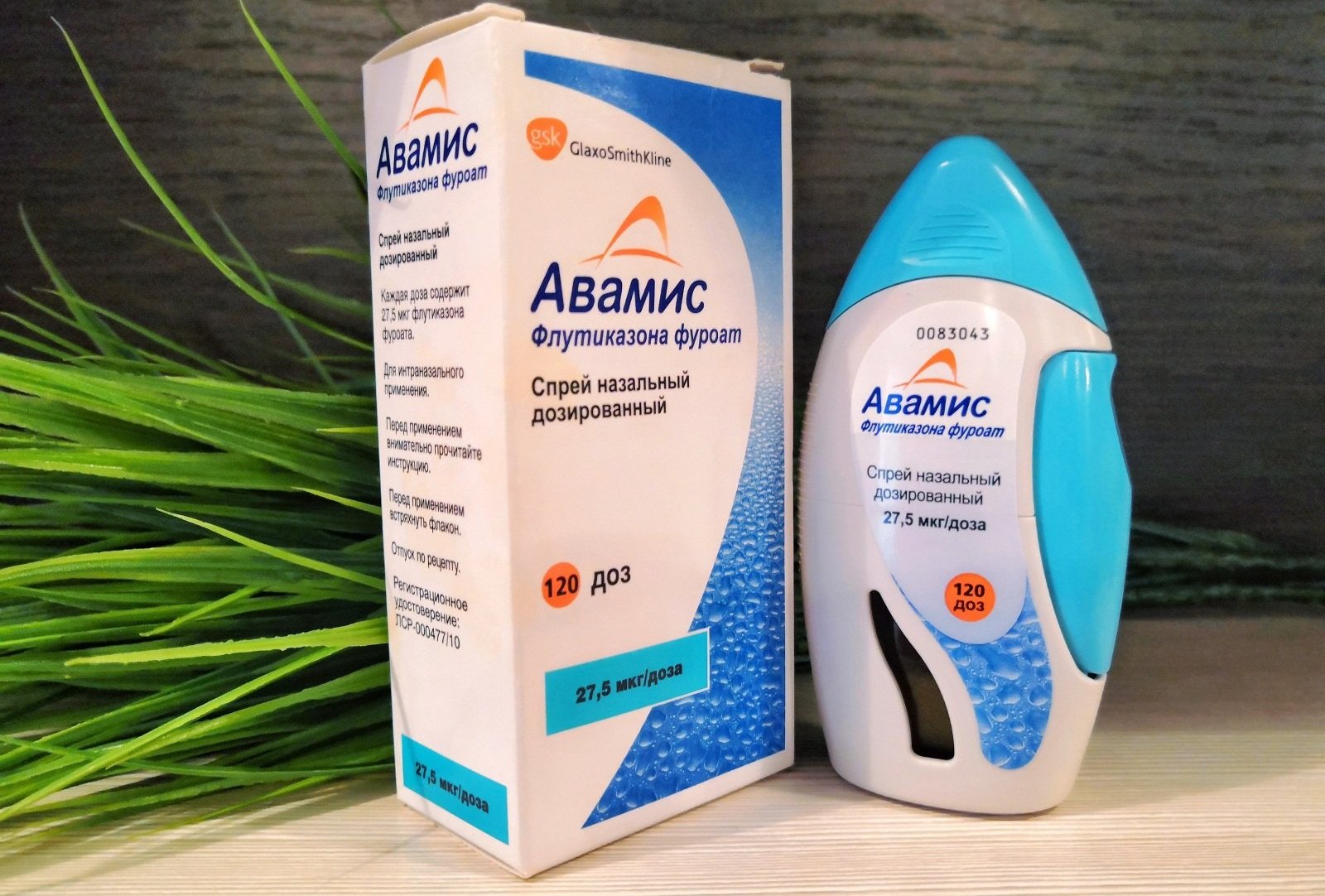
Симптомы аллергии во время беременности
Если у вас аллергия, такая как сенная лихорадка (ринит), вы, вероятно, испытаете следующие симптомы:
- Застой
- Чихание
- Головная боль
- Насморк
- Зуд в глазах, кожа и / или рот
Сенная лихорадка часто обостряется в начале весны и позже летом или в начале осени.Но он не всегда следует предсказуемому графику, так как он зависит от конкретных аллергенов окружающей среды, вызывающих вашу чувствительность.
Другие триггеры, такие как плесень, пыль и перхоть домашних животных, могут вызывать аллергические реакции в разное (или все) время года.
Аллергия против заложенности носа во время беременности
Будущие носы — это, к сожалению, заложенность носа. Заложенность носа обычно начинается где-то во втором триместре, так как высокие уровни эстрогена и прогестерона увеличивают кровоток по всему телу, в том числе в носу, вызывая набухание и размягчение слизистых оболочек. Это может вызвать у вас заложенность, как при простуде или аллергии, что приведет к кровотечению из носа во время беременности и / или постназальному выделению жидкости, из-за которого вы можете кашлять или даже давиться по ночам.
Это может вызвать у вас заложенность, как при простуде или аллергии, что приведет к кровотечению из носа во время беременности и / или постназальному выделению жидкости, из-за которого вы можете кашлять или даже давиться по ночам.
Итак, как отличить аллергию от тяжелого случая заложенности беременности? Если вы страдаете аллергией, вы, скорее всего, испытаете дополнительные симптомы, упомянутые выше (чихание, зуд в глазах и т. Д.), Наряду с душностью и кашлем. Если заметный зуд и чихание вас не беспокоят, это может быть просто гормональный застой во время беременности.Если вы не уверены, поговорите со своим врачом.
Можно ли принимать лекарства от аллергии во время беременности?
Посоветуйтесь со своим врачом, какие лекарства можно безопасно принимать во время беременности. Это справедливо, даже если вы уже регулярно принимали рецептурные, отпускаемые без рецепта или гомеопатические лекарства: не продолжайте использовать какие-либо из них, пока не получите добро от практикующего врача, который должен быть первым и последним словом в любом вопросе.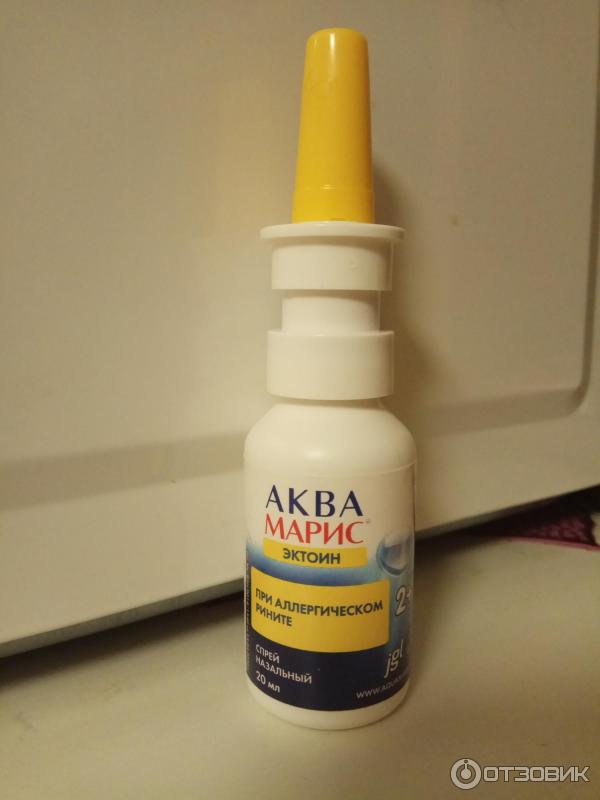 лекарства от аллергии, которые вы используете.
лекарства от аллергии, которые вы используете.
Тем не менее, есть некоторые общие правила, которые можно и нельзя делать в отношении лекарств от аллергии во время беременности:
- Антигистаминные препараты могут быть или не могут быть безопасными для использования во время беременности, поэтому обязательно проконсультируйтесь с врачом.Чаще всего рекомендуется Бенадрил (дифенгидрамин). Обычный кларитин (лоратадин) обычно считается безопасным, но проконсультируйтесь со своим врачом — некоторые из них не дадут зеленый свет, особенно в первом триместре. Некоторые врачи разрешают прием хлор-триметона (хлорфенирамина) и трипролидина в ограниченном объеме, хотя большинство рекомендуют найти альтернативу.
- Обычные противоотечные средства , содержащие ингредиенты псевдоэфедрин или фенилэфрин (например, Sudafed, Claritin-D и DayQuil), запрещены для беременных женщин, особенно в течение первого триместра.Некоторые врачи разрешают ограниченное использование (один или два раза в день или около того) после этого, поскольку более частое использование противоотечных средств может ограничить приток крови к плаценте.
 Не волнуйтесь, если вы уже принимали их — просто сообщите своему врачу, прежде чем делать это снова. Vicks VapoRub безопасно использовать в соответствии с указаниями.
Не волнуйтесь, если вы уже принимали их — просто сообщите своему врачу, прежде чем делать это снова. Vicks VapoRub безопасно использовать в соответствии с указаниями. - Назальные спреи , содержащие стероиды, обычно считаются безопасными для беременных женщин, но узнайте у своего врача марку и дозировку. Спреи с солевым раствором всегда подойдут, как и полоски для носа.От нестероидных назальных спреев, содержащих озиметазолин (например, Африн), держитесь подальше, если у вас нет определенного разрешения от врача.
Можно ли сделать прививки от аллергии во время беременности?
Прививки от аллергии считаются безопасными для беременных, но только для тех, кто принимал лекарства некоторое время до зачатия. Большинство аллергологов говорят, что начинать уколы от аллергии во время беременности — не лучшая идея, потому что они вызывают изменения в вашей уже колеблющейся иммунной системе и могут вызвать неожиданные реакции.
Как предотвратить аллергию во время беременности
Хотите знать, что можно сделать при аллергии во время беременности, кроме приема лекарств? В общем, лучшая защита — это хорошее нападение. Попробуйте эти советы, чтобы предотвратить или облегчить симптомы аллергии во время ожидания:
Попробуйте эти советы, чтобы предотвратить или облегчить симптомы аллергии во время ожидания:
- Держитесь подальше от курящих людей. Дым может усугубить аллергию, а пассивное курение во время беременности вредно для вас или вашего ребенка.
- Если у вас аллергия на пыльцу: Постарайтесь оставаться в помещении, где есть фильтрованный воздух с кондиционером.Если вы все-таки выйдете на улицу, попробуйте надеть солнцезащитные очки с закругленными краями, чтобы пыльца не попала в глаза. Когда вы вернетесь внутрь, снимите обувь, вымойте руки и лицо и переоденьтесь (выбросив ту, что была на вас при стирке), чтобы пыльца не осталась с вами. Принятие душа и мытье головы перед сном также могут помочь облегчить ночные симптомы.
- Если у вас аллергия на пыль: Вот ваше извинение, чтобы попросить кого-нибудь сделать за вас уборку! Используйте пылесос с HEPA-фильтром, влажную швабру или подметальную машину, чтобы не поднимать пыль.
 Салфетка из микрофибры лучше традиционной тряпки для перьев. Также старайтесь держаться подальше от чердаков, подвалов и других затхлых мест.
Салфетка из микрофибры лучше традиционной тряпки для перьев. Также старайтесь держаться подальше от чердаков, подвалов и других затхлых мест. - Если у вас аллергия на домашних животных: Сообщите своим друзьям, владеющим собаками и кошками, о вашей аллергии, прежде чем вы зайдете к ним, чтобы у них было время для принятия мер (и если у вас внезапно возникла аллергия на собственное домашнее животное, постарайтесь освободить хотя бы одну комнату в вашем доме от домашних животных).
Пищевая аллергия во время беременности
Хотите знать, безопасно ли арахисовое масло для маленького арахиса, которого вы кормите? Хорошие новости: последние исследования показывают, что употребление арахиса во время беременности не только не вызывает арахис и другие аллергии у будущего ребенка, но и может предотвратить их.Итак, если у вас нет личной аллергии на арахис, нет причин пропускать их сейчас, когда вы ожидаете. То же самое касается молочных продуктов и других продуктов, вызывающих аллергию.
Азеластин — MotherToBaby
В этой брошюре рассказывается о воздействии азеластина во время беременности и грудного вскармливания.Эта информация не должна заменять медицинскую помощь и советы вашего лечащего врача.
Что такое азеластин?
Азеластин — антигистаминный препарат. Обычно используется для лечения симптомов аллергии. Он выпускается в виде назального спрея (интраназального) для лечения таких симптомов, как насморк, зуд, заложенность носа и чихание. Азеластин продается под торговой маркой Astelin®. Азеластин также выпускается в форме глазных капель для лечения зуда в глазах из-за аллергии. Он продается под торговой маркой Optivar®.
Принимаю азеластин. Может ли мне сложнее забеременеть?
Исследования на женщинах не проводились, чтобы выяснить, может ли азеластин затруднить беременность женщине.
Исследования на животных не показали влияния на фертильность самок крыс при пероральном (пероральном) применении азеластина в дозах, в 150 раз превышающих максимальную рекомендуемую суточную дозу для интраназального введения для взрослых взрослых.
Я только что узнала, что беременна. Следует ли мне прекратить прием азеластина?
Поговорите со своим врачом, прежде чем вносить какие-либо изменения в это лекарство.
Увеличивает ли прием азеластина шанс выкидыша?
Выкидыш может произойти при любой беременности. Исследования не проводились, чтобы узнать, увеличивает ли азеластин вероятность выкидыша.
Увеличивает ли прием азеластина в первом триместре вероятность врожденных дефектов?
В начале каждой беременности вероятность рождения ребенка с врожденным дефектом составляет 3-5%. Это называется ее фоновым риском.Исследования не проводились, чтобы выяснить, может ли азеластин увеличить вероятность беременности с врожденным дефектом.
Это называется ее фоновым риском.Исследования не проводились, чтобы выяснить, может ли азеластин увеличить вероятность беременности с врожденным дефектом.
Исследования на животных, в которых использовались дозы азеластина, которые будут использоваться на людях, не показали повышенного риска врожденных дефектов.
Может ли прием азеластина во втором или третьем триместре вызвать другие осложнения беременности?
Исследования не проводились, чтобы выяснить, вызывает ли азеластин осложнения при беременности.
Вызывает ли прием азеластина во время беременности долгосрочные проблемы в поведении или обучении ребенка?
Исследования не проводились, чтобы выяснить, вызывает ли азеластин долгосрочные проблемы в поведении или обучении.
Могу ли я кормить грудью, принимая азеластин?
При использовании в форме глазных капель количество абсорбированного азеластина невелико, и ожидается, что он не вызовет каких-либо проблем у младенцев, находящихся на грудном вскармливании.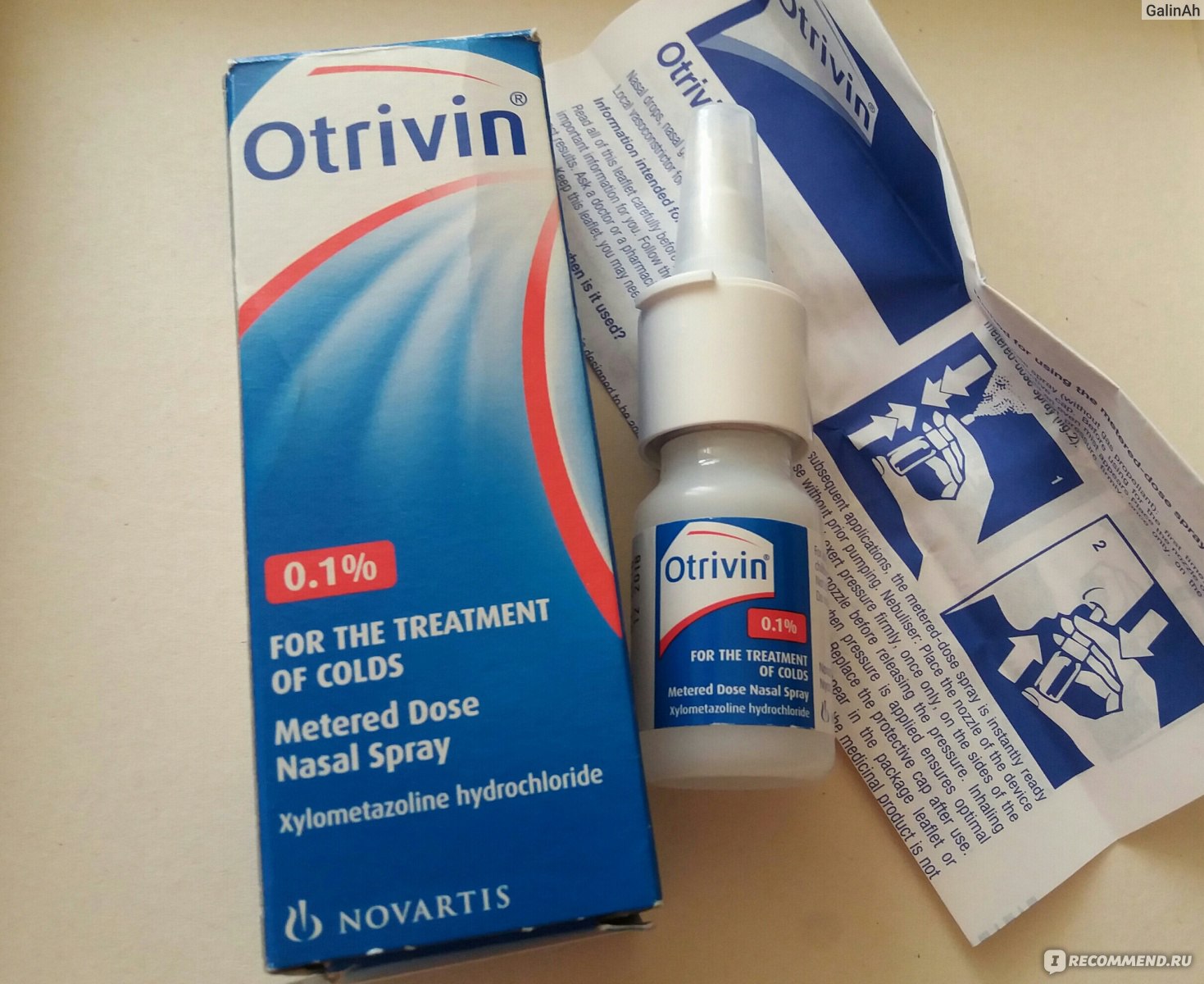 Также не ожидается, что при использовании по назначению в течение нескольких дней назальный спрей азеластин вызовет какие-либо побочные эффекты у детей, находящихся на грудном вскармливании. Если назальный спрей используется в больших дозах или в течение более нескольких дней, он может вызвать сонливость и другие эффекты у младенца.Он также может снизить выработку молока, особенно при использовании с псевдоэфедрином или до того, как грудное вскармливание станет надежным. Поскольку азеластин горький на вкус, ребенок может отказаться от грудного вскармливания. Предпочтительной альтернативой являются антигистаминные препараты, не вызывающие сонливости (не седативные). Обязательно поговорите со своим врачом по всем вопросам, связанным с грудным вскармливанием. *
Также не ожидается, что при использовании по назначению в течение нескольких дней назальный спрей азеластин вызовет какие-либо побочные эффекты у детей, находящихся на грудном вскармливании. Если назальный спрей используется в больших дозах или в течение более нескольких дней, он может вызвать сонливость и другие эффекты у младенца.Он также может снизить выработку молока, особенно при использовании с псевдоэфедрином или до того, как грудное вскармливание станет надежным. Поскольку азеластин горький на вкус, ребенок может отказаться от грудного вскармливания. Предпочтительной альтернативой являются антигистаминные препараты, не вызывающие сонливости (не седативные). Обязательно поговорите со своим врачом по всем вопросам, связанным с грудным вскармливанием. *
Если мужчина принимает азеластин, может ли это повлиять на его фертильность (способность забеременеть) или увеличить вероятность врожденных дефектов?
Нет исследований, изучающих возможные риски для беременности, когда отец принимает азеластин. Исследования на животных не показали влияния на мужскую фертильность у крыс, когда азеластин принимался внутрь (перорально) на уровнях, в 150 раз превышающих максимальную рекомендуемую суточную дозу для интраназального введения для взрослых взрослых. В целом, отцы вряд ли увеличат риск беременности. Для получения дополнительной информации см. Информационный бюллетень MotherToBaby «Отцовские воздействия» по адресу https://mothertobaby.org/fact-sheets/paternal-exposures-pregnancy/pdf/.
Исследования на животных не показали влияния на мужскую фертильность у крыс, когда азеластин принимался внутрь (перорально) на уровнях, в 150 раз превышающих максимальную рекомендуемую суточную дозу для интраназального введения для взрослых взрослых. В целом, отцы вряд ли увеличат риск беременности. Для получения дополнительной информации см. Информационный бюллетень MotherToBaby «Отцовские воздействия» по адресу https://mothertobaby.org/fact-sheets/paternal-exposures-pregnancy/pdf/.
* Раздел Обновлено апрель 2020 г.
Избранные ссылки:
- Ито С., Блайчман А., Стивенсон М. и др.Проспективное наблюдение за побочными реакциями у младенцев, находящихся на грудном вскармливании, подвергшихся лечению матери. Am J Obstet Gynecol. 1993; 168: 1393-9.
- Messinis IE, Souvatzoglou A, Fais N. et al. Участие гистаминового рецептора h2 в контроле секреции пролактина в послеродовом периоде. J Endocrinol Invest. 1985; 8: 143-6.

- Perrigo New York Inc. 2019. Информация о назначении назального раствора азеластина HCl. Доступно по адресу https://dailymed.nlm.nih.gov/dailymed/drugInfo.cfm?setid=ccb6046c-3c10-42c6-aa22-23192c21a5fa
- Pontiroli AE, De Castro e Silva E, Mazzoleni F et al.Влияние гистамина и рецепторов h2 и h3 на высвобождение пролактина и лютеинизирующего гормона у людей: половые различия и роль стресса. J Clin Endocrinol Metab. 1981; 52: 924-8.
- Suzuki Y, Okada F, Mikami T., Goto M, Hasegawa H, Chiba T. Исследования тератологии и репродукции азеластина, нового противоаллергического агента, на крысах и кроликах. Арзнейм-Форш. 1981; 31: 1225-30.
- Тацуми К., Оу Т., Ямада Х., Йошимура Х. Исследования метаболической судьбы нового противоаллергического агента, азеластина.Jpn J Pharmacol 1980; 30: 37-48.
Просмотреть информационный бюллетень в PDF
Интраназальный кортикостероид получил оценку FDA по категории B для аллергического ринита при беременности
Уилмингтон, Делавэр — 26 августа 2004 г.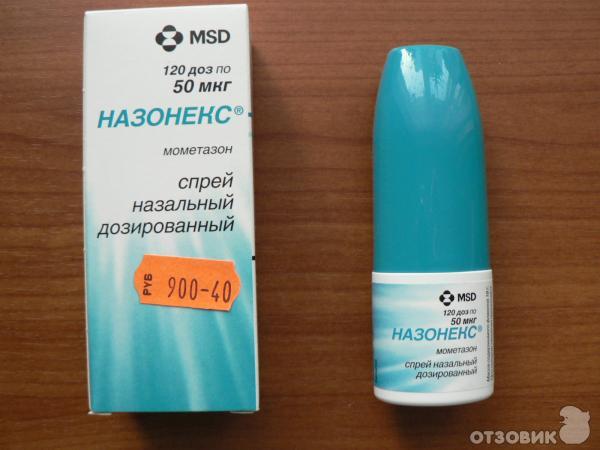 — Компания AstraZeneca объявила сегодня, что Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило пересмотренную маркировку своего противовоспалительного кортикостероидного назального спрея RHINOCORT AQUA® (будесонид). Новая маркировка повышает рейтинг беременности RHINOCORT AQUA до категории B для лечения аллергического ринита.
— Компания AstraZeneca объявила сегодня, что Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило пересмотренную маркировку своего противовоспалительного кортикостероидного назального спрея RHINOCORT AQUA® (будесонид). Новая маркировка повышает рейтинг беременности RHINOCORT AQUA до категории B для лечения аллергического ринита.Получение рейтинга категории B указывает на то, что адекватные исследования на беременных женщинах продемонстрировали, что лечение RHINOCORT AQUA не увеличивает риск врожденных пороков развития плода в течение первого триместра беременности и в более поздних триместрах. Это может придать врачам больше уверенности при назначении конкретного лекарства женщинам детородного возраста или во время беременности.
Рейтинговая система категорий беременности FDA предоставляет рекомендации врачам, назначающим лекарства беременным женщинам.RHINOCORT AQUA — первый и единственный интраназальный кортикостероидный препарат для лечения аллергического ринита в США, получивший оценку категории B. Все другие интраназальные кортикостероиды, одобренные FDA для лечения аллергического ринита, относятся к категории C.
Все другие интраназальные кортикостероиды, одобренные FDA для лечения аллергического ринита, относятся к категории C.
«AstraZeneca — убежденный лидер в исследованиях и разработках респираторной терапии, и мы рады поделиться этой важной информацией об относительной безопасности RHINOCORT AQUA, когда беременные женщины используют наш продукт», — сказал Уильям Меццанотте, доктор медицины, исполнительный директор клинического отдела. Исследование.«Эта пересмотренная маркировка RHINOCORT AQUA должна успокоить пациентов, которые беременны или могут забеременеть, а также должны контролировать симптомы аллергического ринита».
FDA основало изменение ярлыка категории беременности для RHINOCORT AQUA на основе анализа данных трех шведских регистров рождений. Эти регистры охватывали более 2000 рождений с 1995 по 2001 год (Шведский медицинский регистр рождений, регистр врожденных пороков развития и регистр детской кардиологии). Данные указывают на отсутствие повышенного риска общего врожденного порока развития. (врожденные дефекты) от использования будесонида интраназально на ранних сроках беременности.Ранняя беременность — это период, в течение которого могут возникнуть самые серьезные пороки развития органов. Эти данные демонстрируют, что интраназальный и ингаляционный будесонид, активное соединение в RHINOCORT AQUA, не увеличивает риск аномалий при введении во время беременности.
(врожденные дефекты) от использования будесонида интраназально на ранних сроках беременности.Ранняя беременность — это период, в течение которого могут возникнуть самые серьезные пороки развития органов. Эти данные демонстрируют, что интраназальный и ингаляционный будесонид, активное соединение в RHINOCORT AQUA, не увеличивает риск аномалий при введении во время беременности.
«Беременным женщинам, страдающим значительными симптомами аллергического ринита, следует надлежащим образом лечить лекарствами, которые предлагают потенциальную пользу и минимальный риск», — сказала Джоан С. Глюк, доктор медицинских наук, партнер Флоридского центра по лечению аллергии и астмы, Майами, Флорида.«Изменение рейтинга беременности для RHINOCORT AQUA означает, что медицинское сообщество теперь имеет доказательства того, чего ожидать, когда беременные женщины используют этот препарат. Другие препараты этого класса имеют рейтинг категории C, и у них нет этих доказательств».
Опыт применения беременных женщин не показал, что RHINOCORT AQUA увеличивает риск аномалий развития плода при применении во время беременности. Несмотря на неблагоприятные эффекты в исследованиях репродукции животных, похоже, что возможность повреждения плода мала (см. МЕРЫ ПРЕДОСТОРОЖНОСТИ в полной информации о назначении).Тем не менее, поскольку исследования на людях не могут исключить возможность причинения вреда, RHINOCORT AQUA следует использовать во время беременности только при наличии четких показаний.
Несмотря на неблагоприятные эффекты в исследованиях репродукции животных, похоже, что возможность повреждения плода мала (см. МЕРЫ ПРЕДОСТОРОЖНОСТИ в полной информации о назначении).Тем не менее, поскольку исследования на людях не могут исключить возможность причинения вреда, RHINOCORT AQUA следует использовать во время беременности только при наличии четких показаний.
Неизвестно, выделяется ли будесонид с грудным молоком. Поскольку другие кортикостероиды выделяются с грудным молоком, следует соблюдать осторожность при назначении назального спрея RHINOCORT AQUA кормящим женщинам.
Об аллергическом рините
Аллергический ринит, обычно известный как сенная лихорадка, представляет собой респираторную аллергию, которая вызывает воспаление или раздражение слизистых оболочек носа.Это вызвано аллергенами, такими как пыльца, пылевые клещи, плесень или перхоть животных, и может вызывать чихание, заложенность носа, насморк и другие связанные с этим симптомы. По данным Американской академии аллергии, астмы и иммунологии, почти 36 миллионов человек в Соединенных Штатах страдают аллергическим ринитом. Заболевание приводит к более чем 16,7 миллионам пациентов, посещающих врачей каждый год, а предполагаемые затраты в США превышают 6 миллиардов долларов.
По данным Американской академии аллергии, астмы и иммунологии, почти 36 миллионов человек в Соединенных Штатах страдают аллергическим ринитом. Заболевание приводит к более чем 16,7 миллионам пациентов, посещающих врачей каждый год, а предполагаемые затраты в США превышают 6 миллиардов долларов.
По данным Национального центра статистики здравоохранения, более 6 миллионов женщин детородного возраста страдают аллергическим ринитом.
О RHINOCORT AQUA®
RHINOCORT AQUA предназначен для лечения симптомов сезонной (вне помещений) и круглогодичной (в помещении) аллергии на нос у взрослых и детей от 6 лет и старше. Побочные эффекты обычно незначительны и могут включать кровотечение из носа, боль в горле, раздражение носа и кашель. Для достижения максимального облегчения может потребоваться до 2 недель. Для достижения наилучших результатов принимайте RHINOCORT AQUA ежедневно.
Рекомендуемая начальная доза для RHINOCORT AQUA — один спрей на ноздрю один раз в день. Однако медицинские работники могут порекомендовать более высокую дозировку. Для достижения наилучших результатов RHINOCORT AQUA следует принимать точно в соответствии с предписаниями.
Однако медицинские работники могут порекомендовать более высокую дозировку. Для достижения наилучших результатов RHINOCORT AQUA следует принимать точно в соответствии с предписаниями.
Для получения дополнительной информации о назальной аллергии и RHINOCORT AQUA посетите сайт www.categoryb.com или позвоните по телефону 800-236-9933.
О компании AstraZeneca
AstraZeneca — крупный международный бизнес в сфере здравоохранения, занимающийся исследованиями, разработкой, производством и маркетингом рецептурных лекарственных средств, а также предоставлением медицинских услуг.Это одна из ведущих фармацевтических компаний в мире, объем продаж которой превышает 18,8 млрд долларов США, и она занимает лидирующие позиции по продажам продуктов для лечения желудочно-кишечного тракта, онкологии, сердечно-сосудистой системы, неврологии и респираторных заболеваний. В Соединенных Штатах AstraZeneca — это медицинский бизнес с оборотом 8,7 миллиарда долларов, в котором работает более 11 000 сотрудников. AstraZeneca входит в индекс устойчивости Доу-Джонса (глобальный и европейский), а также в индекс FTSE4Good.
AstraZeneca входит в индекс устойчивости Доу-Джонса (глобальный и европейский), а также в индекс FTSE4Good.
###
Для получения дополнительной информации об AstraZeneca посетите: www.astrazeneca-us.com
1. Информационный бюллетень об аллергическом рините, Центр здоровья Мак-Кинли, Университет Иллинойса в Урбана-Шампейн. Доступно по адресу http: // www.
2. Быстрые факты: ринит. Американская академия аллергии, астмы и иммунологии. Доступно по адресу http: // www.
3. Комплект средств массовой информации для аллергиков. Американская академия аллергии, астмы и иммунологии. Доступно по адресу http: // www. 
4. Частота отдельных респираторных заболеваний среди лиц в возрасте 18 лет и старше, США, 2001 г. Из сводной статистики здоровья взрослых в США: Национальное интервью по вопросам здоровья, Национальный центр статистики здравоохранения, доступ по адресу http: // www.
Заявление об отказе от ответственности: AAAS и EurekAlert! не несут ответственности за точность выпусков новостей, размещенных на EurekAlert! участвующими учреждениями или для использования любой информации через систему EurekAlert.
.

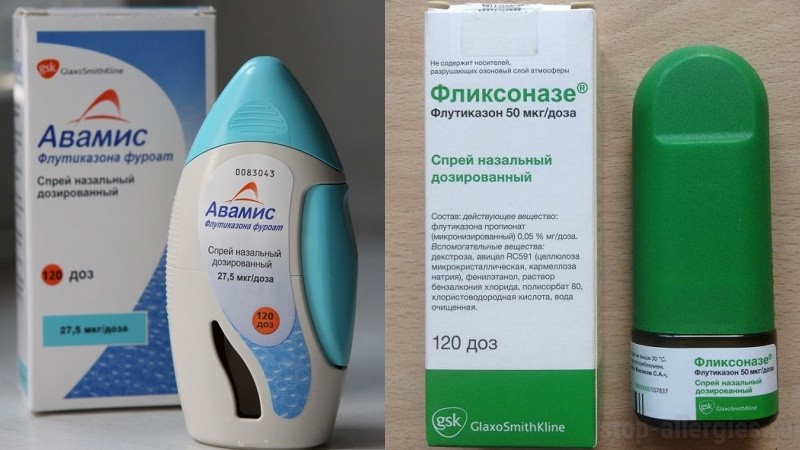 Такие симптомы проявляются гораздо четче в случае лежащего положения.
Такие симптомы проявляются гораздо четче в случае лежащего положения.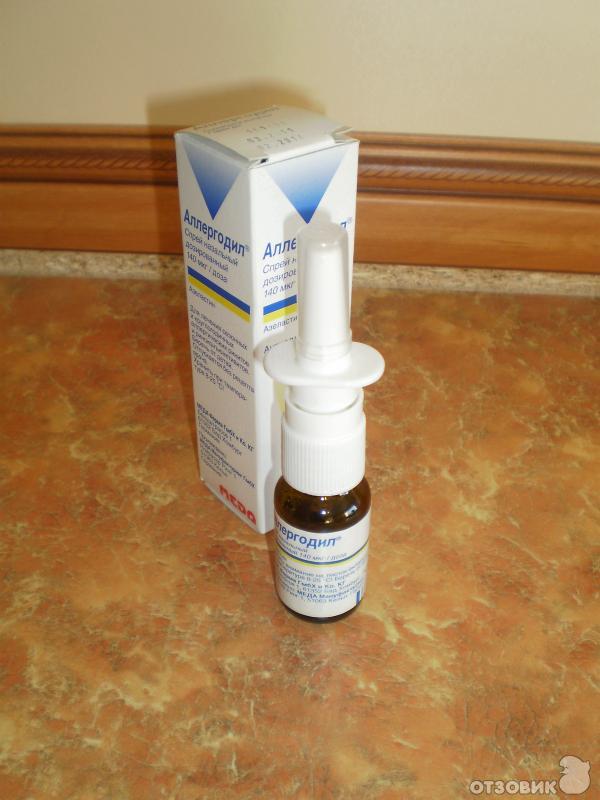

 Если такой возможности нет, то вдыхать пары над кастрюлей. Делать это аккуратно, чтобы избежать возможных ожогов.
Если такой возможности нет, то вдыхать пары над кастрюлей. Делать это аккуратно, чтобы избежать возможных ожогов. д.;
д.;

 «Краткое описание характеристик продукта для Великобритании». O 0
«Краткое описание характеристик продукта для Великобритании». O 0 Не волнуйтесь, если вы уже принимали их — просто сообщите своему врачу, прежде чем делать это снова. Vicks VapoRub безопасно использовать в соответствии с указаниями.
Не волнуйтесь, если вы уже принимали их — просто сообщите своему врачу, прежде чем делать это снова. Vicks VapoRub безопасно использовать в соответствии с указаниями. Салфетка из микрофибры лучше традиционной тряпки для перьев. Также старайтесь держаться подальше от чердаков, подвалов и других затхлых мест.
Салфетка из микрофибры лучше традиционной тряпки для перьев. Также старайтесь держаться подальше от чердаков, подвалов и других затхлых мест.