Лечим гнойные выделения из носа – ЛОР-центр в Киеве
При воспалительных ЛОР-заболеваниях у человека могут появиться гнойные выделения из носа. Это верный признак того, что болезнь перешла в опасную стадию, и нужно немедленно лечиться. Ведь процесс гниения может привести к повреждению важных органов и структур, и даже к смерти.Симптомы и виды
Для начальных стадий воспалительных процессов характерно появление водянистых обильных выделений из носа. Но болезнь прогрессирует, и постепенно количество выделяемой слизи уменьшается. Ей на смену приходят более плотные и густые выделения из носа. Как правило, они имеют зловонный запах. Это происходит из-за того, что лейкоциты погибают, выполнив свою функцию. Еще один верный признак гнойного процесса – выделения из носа желтого цвета, либо белого или зеленого.
Причины гнойных выделений из носа
Обычно гнойные выделения – продукты распада патогенной бактериальной флоры. Они часто сопровождают воспалительные ЛОР-заболевания, развивающиеся при присоединении инфекции. Чаще всего это происходит при различных видах синусита, в частности, при фронтите. Также появление слизисто-гнойных выделений может быть вызвано другими причинами.
Они часто сопровождают воспалительные ЛОР-заболевания, развивающиеся при присоединении инфекции. Чаще всего это происходит при различных видах синусита, в частности, при фронтите. Также появление слизисто-гнойных выделений может быть вызвано другими причинами.
Фронтит
Чаще всего выделения из носа с запахом гноя указывают на фронтит. Это воспаление, поражающее лобные придаточные пазухи. Заболевание сопровождается заложенностью в носу, насморком, головными болями и повышенной температурой. Помимо фронтита, гнойные выделения могут давать и другие виды синусита – гайморит, сфеноидит.
Другие причины
- Полипы в носу – закупоривают носовые ходы, мешая нормальному оттоку слизи. Из-за этого может развиться гнойный процесс.
- Киста в околоносовой пазухе – стенки новообразования могут воспаляться, выделяя гной.
- Респираторные болезни соседних органов дыхательной системы – фолликулярная ангина, гнойный фарингит, дифтерия.

- Травмы носа – поврежденные ткани воспаляются, провоцируя гнойный процесс.
Что делать, если появились гнойные выделения?
Если вас беспокоят гнойные вонючие выделения из носа, единственное правильное решение – пойти к врачу. Он проведет диагностику и установит причину проблемы. для этого проводится риноскопия и берется мазок из носа на микрофлору. Это позволяет оценить состояние придаточных пазух и понять, каким возбудителем вызвано воспаление.
Выделения из носа
Специфика того, как проявляются гнойные выделения, зависит от возраста и общего состояния пациента.
У новорожденных
Гнойные сопли у ребенка грудного возраста представляют огромный риск. Младенческий нос еще не сформирован до конца, и малейшее воспаление может вызвать серьезные отклонения в формировании. Поэтому заметив этот симптом у малыша, немедленно покажите его врачу.
У беременных
Будущей маме нельзя игнорировать гнойные выделения из носа.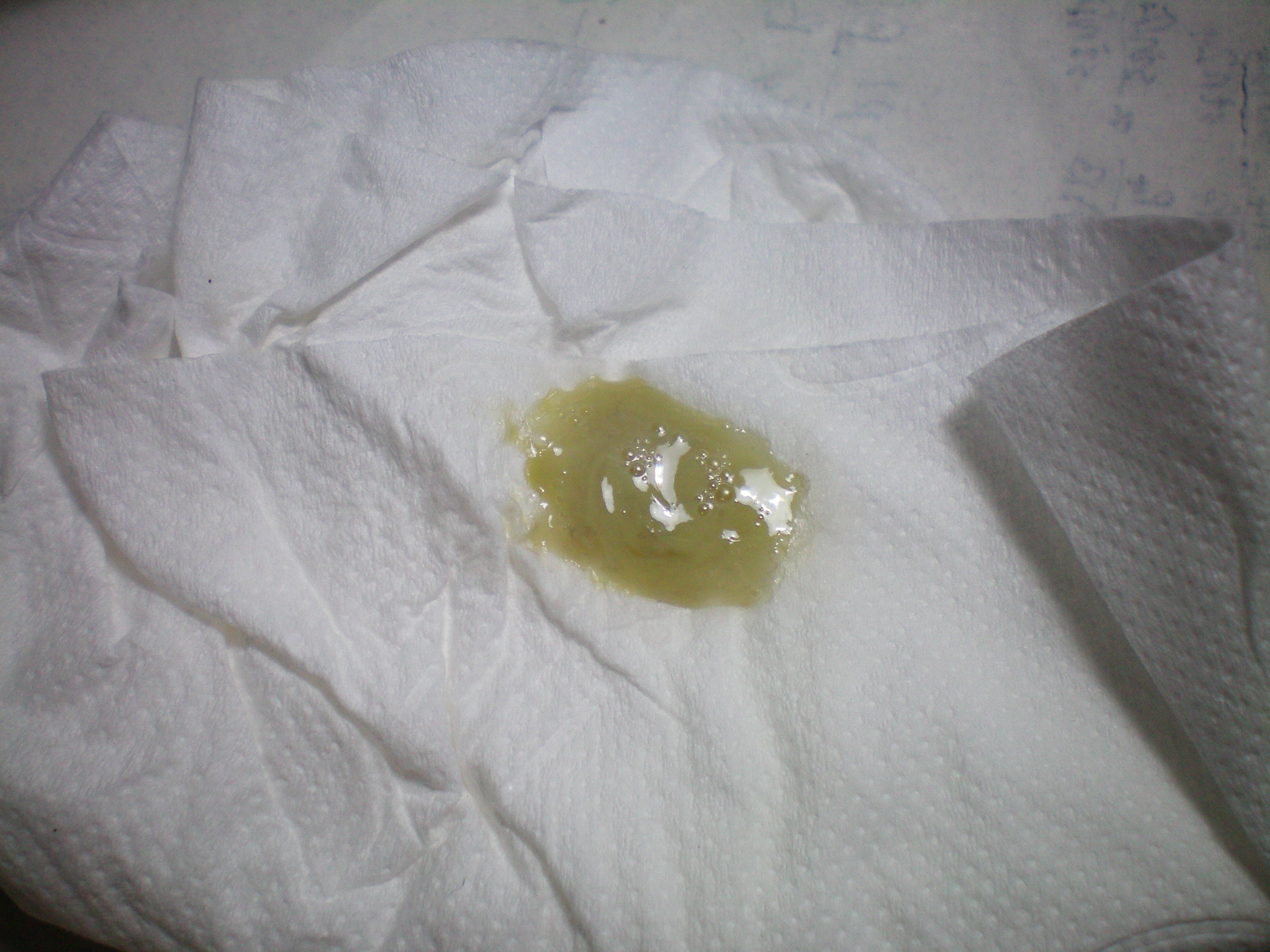 Они свидетельствуют о воспалительном процессе, который может навредить плоду. Нужно как можно скорее показаться врачу и затем аккуратно следовать его рекомендациям.
Они свидетельствуют о воспалительном процессе, который может навредить плоду. Нужно как можно скорее показаться врачу и затем аккуратно следовать его рекомендациям.
У детей
Заметив гнойные выделения из носа у ребенка, запишите его к педиатру или детскому ЛОРу. Не стоит пытаться вылечить этот симптом самостоятельно – многие лекарства от гнойных воспалений детям противопоказаны. Врач подберет правильные препараты и их дозировку.
У взрослых
Взрослому человеку проще всего избавиться от гнойных соплей. У него нет ограничений в плане выбора лекарств, его организм лучше сопротивляется болезни. Но это не значит, что можно справиться без врача. В медицинской практике бывают сложные случаи, когда гнойный процесс лечат месяцами. Поэтому лучше не затягивать и обратиться за помощью сразу же, как только появились гнойные сопли.
Лечение гнойных выделений
Итак, вы обнаружили гнойные выделения – как лечить? На это вопрос ответит только квалифицированный врач. Обычно при фронтите пациенту назначают:
Обычно при фронтите пациенту назначают:
- Антибактериальные препараты – чтобы убить патогенную микрофлору
- Промывания носа различными антисептическими растворами – позволяет убрать скопления гноя из носовых пазух и ходов
- Капли и спреи для носа, снимающие отек
- Физиотерапевтические процедуры – помогают убрать лишнюю слизь и гной, ускоряют восстановление тканей
Если задача стоит убрать гнойные сопли у ребенка, лечение проводится максимально аккуратно – с тщательным подбором лекарств и щадящими процедурами.
Особенности лечения в «Беттертон»
В нашем центре помогают пациентам, жалующимся на выделения из носа и другие симптомы ЛОР-заболеваний. Опытные отоларингологи поставят точный диагноз и подберут схему лечения индивидуально.
Мы лечим даже сложные случаи – когда есть наросты в носу, патологические изменения в тканях. Для этого у нас применяется процедура криотерапии, в ходе которой измененные участки замораживаются жидким азотом. Это позволяет полностью убрать гнойный процесс без риска рецидивов.
Это позволяет полностью убрать гнойный процесс без риска рецидивов.
Возможные осложнения
Болезни, вызывающие гнойные сопли, приводят к тяжелым последствиям. Не вылеченный вовремя воспалительный процесс усиливается и распространяется на соседние отделы – костную ткань, нервные окончания, мозговую оболочку. В запущенных случаях это может закончиться смертью больного.
Профилактика
Чтобы не страдать от выделений из носа, защищайте дыхательные пути от инфекции и вовремя лечите воспалительные процессы ЛОР-органов. Также помогут здоровый образ жизни, спорт и закаливание.
Не пытайтесь самостоятельно заниматься лечением! Обратитесь к врачам отоларингологов в Центры слуха «Беттертон» в столице ×
Записаться на прием к врачу:
Гнойные сопли у ребенка: как и чем лечить вонючие выделения?
Появление неприятного запаха из носа – всегда тревожный симптом. Чем именно будет пахнуть – зависит от конкретной причины, его вызвавшей. Вонючие сопли могут появляться спонтанно и так же внезапно прекращаться. В некоторых случаях они заставляют страдать человека до тех пор, пока не будет полностью излечено то заболевание, симптомом которого такие выделения являются.
Вонючие сопли могут появляться спонтанно и так же внезапно прекращаться. В некоторых случаях они заставляют страдать человека до тех пор, пока не будет полностью излечено то заболевание, симптомом которого такие выделения являются.
Причины выделений «с душком»
Врачи различают 3 основных разновидности выделений «с душком» из носа:
- сопли с запахом гари – обычно появляются временами;
- сопли с запахом гнили – могут быть как постоянными, так и эпизодическими;
- сопли с запахом гноя – чаще постоянные, традиционно сопровождают заболевания носоглотки, имеющие инфекционное происхождение.
Почему сопли воняют? Есть целый ряд причин возникновения отвратительного запаха из носа.
- Озена – так называется зловонный насморк. Встречается он достаточно редко. На сегодня, к сожалению, нет четких и аргументированных предположений, по каким причинам возникает это заболевание. Вместе с тем, большинство медиков склонны полагать, что эта неприятность способна передаваться генетически.

Озена характеризуется воспалением носовой слизистой оболочки, которое затрагивает даже костную ткань. В итоге носовые ходы покрываются маленькими засохшими корками, которые источают самую настоящую вонь.
- Бактериальная инфекция является одной из наиболее распространенных причин того, что у человека воняют сопли. Дело в том, что иной раз организм может дать непредсказуемо бурную реакцию на какую-либо инфекцию или аллерген. Результатом чего становится отвратительный запах, появляющийся из носа. Правда, в таком случае он возникает эпизодически.
- Острый ринит – это заболевание, имеющее инфекционное происхождение. Характерный признак – воспаление носовой слизистой оболочки, сопровождаемое гнойными выделениями из носовых ходов. Соответственно, сопли пахнут гноем. Если вовремя начать курс грамотного лечения, симптомы устраняются, а вместе с ними исчезает и запах.
- Гайморит – заболевание, характеризующееся воспалением придаточных носовых пазух. Его несложно определить по головной боли, гнойному насморку и неудовлетворительному общему самочувствию.

- Паросмия – так называется нарушение восприятия запахов. Страдающий этим заболеванием может плохо чувствовать какие-либо запахи, зато гнилостную вонь, которой в реальности нет, он будет ощущать достаточно ярко. Паросмия обычно появляется не сама по себе, а как результат иного заболевания. В определенных случаях она сигнализирует о нарушениях деятельности головного мозга. Тогда пациенту требуется безотлагательная диагностика.
- Застрявший в носу инородный предмет. В данном случае речь идет о малышах. Они могут запихивать самые разнообразные вещи в носовые ходы и, естественно, не признаваться в содеянном своим родителям.
 Попавшее в нос инородное тело становится причиной воспаления слизистой, выстилающей носовые ходы, сопровождающегося болезненными ощущениями.
Попавшее в нос инородное тело становится причиной воспаления слизистой, выстилающей носовые ходы, сопровождающегося болезненными ощущениями.
Что делать, если сопли пахнут
- консервативный – он направлен на активную борьбу против инфекции и уборку корок из носовых ходов;
- комплексный медикаментозный – обязательное промывание носа, применение специальных капель, а также стрептомицина или какого-либо иного антибиотика;
- фитотерапевтический – промывание носовых ходов лечебными травами;
- оперативный – если есть острая необходимость в сужении носовой полости.
Если сопли с запахом у взрослого появились из-за какого-либо заболевания, то врачи, прежде всего, направляют все усилия на то, чтобы его вылечить.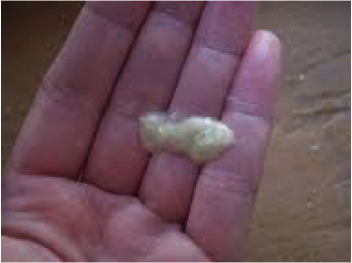
В любом случае дополнительно потребуется промывать нос с помощью различных медикаментов, которые эффективно удаляют дурно пахнущие выделения и заодно борются с инфекцией.
Подытожим
Узнать, почему вонючие сопли причиняют вам дискомфорт и как с ними нужно бороться, можно только у квалифицированного специалиста. Выбирая стратегию лечения, он будет основываться на конкретных причинах, которые спровоцировали появление дурно пахнущих выделений из носа.
Приступив к правильному лечению вовремя, можно избежать осложнений и быстро устранить малоприятные симптомы. Медлить в данном случае крайне нежелательно. Ведь отвратительный запах из носа могут вызывать и довольно опасные болезни, которые способны нанести существенный ущерб вашему здоровью.
Юлия Заблоцкая
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Гнойные сопли у ребенка – основные этапы лечения
Гнойный нюх ребенка показывает, что насморк уже бактериальный. Другими словами: Если у ребенка сначала был обычный ринит, а выделения были прозрачны и не имели запаха, а затем стали вязкими, зеленовато-желтыми, то это вторичная бактериальная инфекция.
Другими словами: Если у ребенка сначала был обычный ринит, а выделения были прозрачны и не имели запаха, а затем стали вязкими, зеленовато-желтыми, то это вторичная бактериальная инфекция.
Трансформация желез происходит, когда слизистая носа исчерпана и те иммунные клетки, которые боролись с носовыми вирусами, не в состоянии бороться с бактериями.
Каковы причины, по которым бактериальные патогены накапливаются у детей во время общей вспышки простуды, мы пытаемся понять в этой статье.
Причины обострения насморка
Небольшое количество бактериальных клеток нормально живут на коже и в слизистых оболочках, если ребенок абсолютно здоров, они не вызывают никаких симптомов.
Но когда тело ослабевает, оно также может стать источником инфекции:
- кариес у детей
- хронический тонзиллит
- заболевания у взрослых, уход за ребенком
- загрязненный сухой воздух
- инфекции нижних и средних дыхательных путей
Кровь постоянно циркулирует по лейкоцитам и лимфоцитам. Если есть очаг инфекции, эти клетки размножаются и устремляются к месту заболевания. Есть лейкоциты, т.е. нейтрофилы атакуют микробов, уменьшают их, а сама нейтрофильная клетка тоже умирает. Все мертвые кровяные тельца и инородные тела появляются как зеленые сопли.
Если есть очаг инфекции, эти клетки размножаются и устремляются к месту заболевания. Есть лейкоциты, т.е. нейтрофилы атакуют микробов, уменьшают их, а сама нейтрофильная клетка тоже умирает. Все мертвые кровяные тельца и инородные тела появляются как зеленые сопли.
При таком повороте заболевания тайна становится густой, трудно вытекать из носовой полости. Чем толще и тяжелее железы у ребенка, тем больше инфекционных патогенов присутствует в организме.
Причины длительного насморка у детей
Если ребенок не простудится через 3-7 дней, но продержится дольше недели, это говорит о более серьезном заболевании, чем простуда. Мама всегда должна ходить к врачу.
Есть несколько основных причин длительного носа у ребёнка
Переход инфекции в слизистую оболочку черепа (гайморова пазуха, фронтит, этмоидит, феноидит).
Синусы в передней части черепа способствуют нагреванию поступающего воздуха, а также участвуют в формировании человеческого голоса.
Поэтому инфекция в составе струй может проникать в них и вызывать самостоятельное заболевание, называемое синусит.
Смертельно-индуцированный насморк (изменения слизистой оболочки вследствие неконтролируемого использования вазоконстрикторов). Со временем капли, которые помогают бороться с отеком слизистой оболочки, приводят к атрофии этой самой слизистой оболочки. Поэтому выделения из носа не проходят и состояние не улучшается.
Аденоиды Эти образования, которые блокируют носовой ход и препятствуют нормальному дыханию ребенка, являются очень естественным и нормальным образованием.
Аденоиды — лимфоидные ткани, обеспечивающие нормальное количество лимфоцитов для защиты организма от инфекции.
Но если у ребенка часто насморк, боль в горле, стенокардия или ушная инфекция, то эти образования растут и сами становятся источником хронических инфекций.
Если полипы не лечить, ребенок не будет обеспечен кислородом, если носовое дыхание затруднено. Он будет дышать ртом. Воздух во рту не успевает очиститься и согреться. Дети страдают от хронического недостатка кислорода вплоть до мозговой дисфункции.
Лечение зеленых соплей: общие рекомендации
Основные этапы лечения ребенка
Общие рекомендации по уходу за ребенком во время лечения железами (методы лечения железами у ребенка).
- Постельный режим, спокойные игры.
- Пища, обогащенная витаминами с минимальным содержанием белка.
- Вентиляция помещений, увлажнение воздуха.
- Промывание носовой полости физиологическим раствором комнатной температуры
- Тепловые процедуры — нагревание на мостике, ингаляции, вдыхание травяного или содового пара.
Не используйте термические процедуры при повышенной температуре тела ребенка.
Не используйте травяные растворы и не вдыхайте эфирные масла, если у ребенка на что-либо аллергия. Большое количество аллергена в дыхательных путях может вызвать быстрый и сильный отек и даже смерть.
Большое количество аллергена в дыхательных путях может вызвать быстрый и сильный отек и даже смерть.
Не используйте открытый горшок с горячей водой для вдыхания маленькими детьми. Оседание кипящей воды будет иметь очень печальные последствия.
Частый и правильный удар
Мать должна научить ребенка правильно и эффективно ударять:
- Если дети очень маленькие, рекомендуется использовать аспиратор для дремоты или бытовой пылесос.
- Невозможно полностью заблокировать нос, но можно сжать ноздри, слегка изменив скорость выдыхаемого воздуха.
- Для достижения лучшего эффекта можно полностью заблокировать одну ноздрю, чтобы увеличить производительность выдоха.
- Попросите ребенка сильно вдыхать и выдыхать через нос.
- Не собирать сопли в большую мочку, это способствует накоплению инфекции.
Содовая кальцинированная сода является простым, безопасным и дешевым способом обработки
- свойства простой кальцинированной соды:
- Сода изменяет кислотно-основной баланс на поверхности слизистой оболочки, что является вредным для микроорганизмов.

- Сода обладает мягким муколитическим свойством, она разжижает и удаляет слизистующую секрецию из носа.
- Сода снимает отеки и закупорку слизистой оболочки носа и ротоглотки.
Растворить 1 столовую ложку соды в 1 литре кипяченой воды, охлажденной до 570°C. Вдыхайте пар газировки в течение 3 минут.
Медикаментозное лечение гнойного насморка
- Промывание носа назначенными антисептиками
- Самым безопасным антисептиком является морская вода или физиологический раствор.
- Miramistine — есть специальные наконечники для носа.
Хлорогиксидин является универсальным антисептиком для использования в селекции. Как для лечения, так и для профилактики, 0 используется в качестве раствора для промывания носовой полости.
2% раствор с охлажденной, кипяченой водой.
Локальные антибиотики
В зависимости от возраста, исходного состояния и тяжести длительного насморка, врач назначит антибиотики внутривенно в виде суспензии, сиропа или инъекций и локально для носа, заглубленного в нос.
изоф — местный антибиотик не используется у детей до 1 года. Он используется только в комбинированной терапии.
Биопрокс — это антибиотик, который используется только у детей с 12 лет.
Протаргол не является антибиотиком, но обладает сильными противовоспалительными и антимикробными свойствами. Но у него есть и темные стороны. Способность вызывать у ребенка тяжелую аллергическую реакцию. При более длительном и неконтролируемом использовании серебро накапливается в организме и постепенно отравляет его.
Только врач, который осматривает ребенка, может определить истинную причину желтого хлеба и правильно спланировать лечение. Дыхание очень важно для тела ребенка. Чем дольше нос не дышит, тем меньше кислорода получает ребенок.
Инфекционный процесс – как лечить гнойные сопли у ребенка
Сам бегущий нос не опасен. Но такое заболевание может привести к серьезным осложнениям, как у детей, так и у взрослых, если не будет проведено лечение.
Гнойные сопли указывают на то, что насморк не вызван простудой, и в организме начинается инфекционный процесс.
Начать лечение гнойных желез ребенка как можно скорее с помощью имеющихся ресурсов.
Многие взрослые до сих пор не знают, что такое насморк на самом деле и откуда он взялся.
- Насморк — это слизь, которую организм высвобождает в ответ на переохлаждение или раздражители, вызванные бактериями и вирусами.
- Сон — это своего рода источник, который помогает удалить бактериальные инфекции из организма, тем самым облегчая болезнь.
- Застой во время насморка может привести к более тяжелым патологиям, таким как синусит или даже менингит, без эффективной терапии.
Значение цвета выделений для диагностики
Как ни странно, только цвет насадок позволяет легко увидеть опасность для тела ребенка от бегущего носа:
- Слегка прозрачный разряд из носа не опасен. Можно указать либо на переохлаждение, либо на легкую аллергию.
 Во время таких выписок ребенок обычно может чихать несколько раз в день. Но выделения такого типа не засоряют носовые полости, чтобы дыхание не было затруднено.
Во время таких выписок ребенок обычно может чихать несколько раз в день. Но выделения такого типа не засоряют носовые полости, чтобы дыхание не было затруднено. - Желтый или зеленый Неаполь указывает на то, что тело имеет гной, что уже плохо. Воспалительный процесс может происходить практически в любом органе, но в большинстве случаев это носоглотка, бронхи или легкие.
- Чем толще зелёный или жёлтый сопли, тем быстрее протекает инфекционный процесс в организме, что также следует учитывать. Толстые насадки препятствуют дыханию, а их появление обычно сопровождается носовыми закупорками, с которыми невозможно справиться без специальных капель или спреев.
- Постепенное уменьшение желтой слизи носа указывает на регрессию воспалительного процесса. Но почему сопли не выцветают? Да, потому что именно этот оттенок секреции, с неприятным запахом — эти мертвые болезнетворные микроорганизмы в слизи, а их уменьшение будет говорить о постепенном выздоровлении.

Для диагностики мокроты используется дополнительный метод — бактериологический посев секрета для определения типа возбудителя.
Если есть насадки, которые приобрели густую консистенцию сначала зеленого, а затем желтого цвета, следует обратить внимание на то, насколько хорошо затемнен ребенок. Ни при каких обстоятельствах секрет не должен оставаться в носовых проходах, чтобы предотвратить распространение инфекции.
Лечение гнойных соплей
Если это ребенок, то сначала нужно проконсультироваться с врачом о методах лечения. Есть много аптечных препаратов против насморка, но не все можно использовать для детей. Существуют также различные формы лекарств.
Что, если у ребёнка пробежался нос? Объясним основные принципы его лечения лекарствами из аптеки:
- Прежде всего, необходимо всегда промывать носовую полость. Для этой цели целесообразно использовать шприц, в котором готовится морская вода. Его можно кипятить, растворяя морскую соль в воде (в соотношении 1:4).
 Ребенок будет чувствовать себя неуютно, потому что соль в носовой полости будет покалывать, но это необходимо. Легче переносится и имеет тот же эффект — промывание носовых пассажей физиологическим раствором.
Ребенок будет чувствовать себя неуютно, потому что соль в носовой полости будет покалывать, но это необходимо. Легче переносится и имеет тот же эффект — промывание носовых пассажей физиологическим раствором. - Специальные растворы обладают антибактериальным эффектом в дополнение к стирке. Для детей ты можешь использовать: Фурацилин, хлоргексидин или мирамистин. Такие препараты не содержат вредных для организма ребенка ингредиентов.
- Если речь идет о гнойном носовом насморке, полоскание может быть дополнено вспомогательными средствами. Поэтому муколитики идеально подходят для разжижения густой массы железа, которую трудно разгрузить. Гормональные спреи для носа уменьшают отек носа, что также облегчает подметание ребенка насухо. Но антибиотики убьют инфекцию в носовой полости.
Каждая из аптек должна быть прописана педиатром. Здесь невозможно действовать по собственной инициативе, чтобы не спровоцировать аллергическую реакцию у малыша и не обременять состояние.
Чрезвычайно важно следовать инструкциям и не превышать дозы и курс лечения. Долгосрочное применение препарата не даст эффекта, потому что организм просто привыкает к нему и не реагирует.
Народные средства
Народные средства, которые являются более мягкими, но не менее эффективными, также могут быть использованы в качестве адъюванта для лечения насморка.
- Теплое молоко с небольшим количеством меда помогает прогреть гортань и тем самым способствует раннему удалению гнойнойной мокроты. Но вы не должны давать мёд детям, у которых на него аллергия. Тогда тебе нужно давать только молоко.
- Хороший способ борьбы с детскими соплями — Каланхо — медицинский. Необходимо вымыть плотный старый лист этого растения и выжать из него сок. Похороните по 2-3 капли в каждом носовом проходе несколько раз в день. Помогает убить инфекцию и проколоть нос, когда он заблокирован.
- Младенцы также могут мыть нос травяными отварами. Для этого идеально подходят ромашка, эхинацея и календула.
 Варево готовится из 2 столовых ложек травы на стакан кипятка. Через 15 минут жидкость фильтруется и используется для теплой промывки.
Варево готовится из 2 столовых ложек травы на стакан кипятка. Через 15 минут жидкость фильтруется и используется для теплой промывки. - Хорошая замена аптечным каплям: свекла, морковь и картофель. И лучше приготовить смесь этих соков — дешево, эффективно и безопасно для ребенка!
- Вдыхание пара поможет избавиться от холода и насморка. В этом случае отварной картофель считается необходимым и должен быть порезан и дать ребенку дышать над горячим картофельным пюре, прикрыв голову полотенцем. Эта терапия также помогает избавиться от кашля и боли в горле, но только в этом случае нужно вдыхать и в нос, и в рот. Противопоказанием является то, что температура выше нормы.
- Можно похоронить нос ребенка и сок алоэ. Для этой цели используются листья старого растения, возраст которого не менее 1,5 лет.
Народные средства от гнойного ринита могут выступать в качестве поддерживающего лечения. Основная терапия назначается лечащим врачом.
Не забывайте: частая проветривание детской комнаты, сбалансированное питание, витаминные комплексы и здоровый сон. Ароматические лампы с лавандой или лимонным бальзамом помогут Вашему ребенку хорошо выспаться и избавиться от насморка.
Ароматические лампы с лавандой или лимонным бальзамом помогут Вашему ребенку хорошо выспаться и избавиться от насморка.
Гнойный выброс происходит только в том случае, если прозрачные форсунки не были вовремя удалены. Поэтому лучше не начинать с ситуации вовремя и не начинать лечение насморка, чтобы потом не иметь дело с осложнениями.
Гнойные сопли у ребенка: как и чем лечить вонючие выделения?
Каждый должен бороться с ринитом, соплями и различными простудами. Не всегда удается решить проблему соплей быстро и без осложнений.
Организм ребенка особенно хрупок и часто страдает от вирусов и инфекций. Нормальные железы, которые остаются без присмотра, быстро перерастают в хроническое заболевание.
Гнойный ринит представляет серьезную опасность для незрелого организма.
Причины возникновения гнойных соплей
Насморк, пахнущий младенцем — опасный сигнал для родителей. После проникновения патогенных микробов в слизистую оболочку срабатывает защитный механизм. Сильная иммунная система способна полностью преодолевать патогенные микроорганизмы и вытеснять нежелательных гостей. Ослабленный и очень молодой организм, который не в состоянии справиться с проблемой полностью самостоятельно.
Сильная иммунная система способна полностью преодолевать патогенные микроорганизмы и вытеснять нежелательных гостей. Ослабленный и очень молодой организм, который не в состоянии справиться с проблемой полностью самостоятельно.
Некоторые нежелательные микроорганизмы проникают в эпителиальные слои и размножаются через питательные вещества пациента. Продукты жизнедеятельности из опасного района проникают в кровоток и вызывают отравления организма.
При попытке выделения вредных веществ организм человека реагирует с отёком слизистой оболочки и образованием слизи. Муцилагиновые вещества помогают удалять патогенную флору. Иммунная система активно борется с болезнью, образуется большое количество нейтрофильных клеток.
Во время борьбы между нейтрофилами и злоумышленниками все мертвые клетки образуют сопли с гноем.
Сон с детским запахом — результат сильного воспалительного процесса.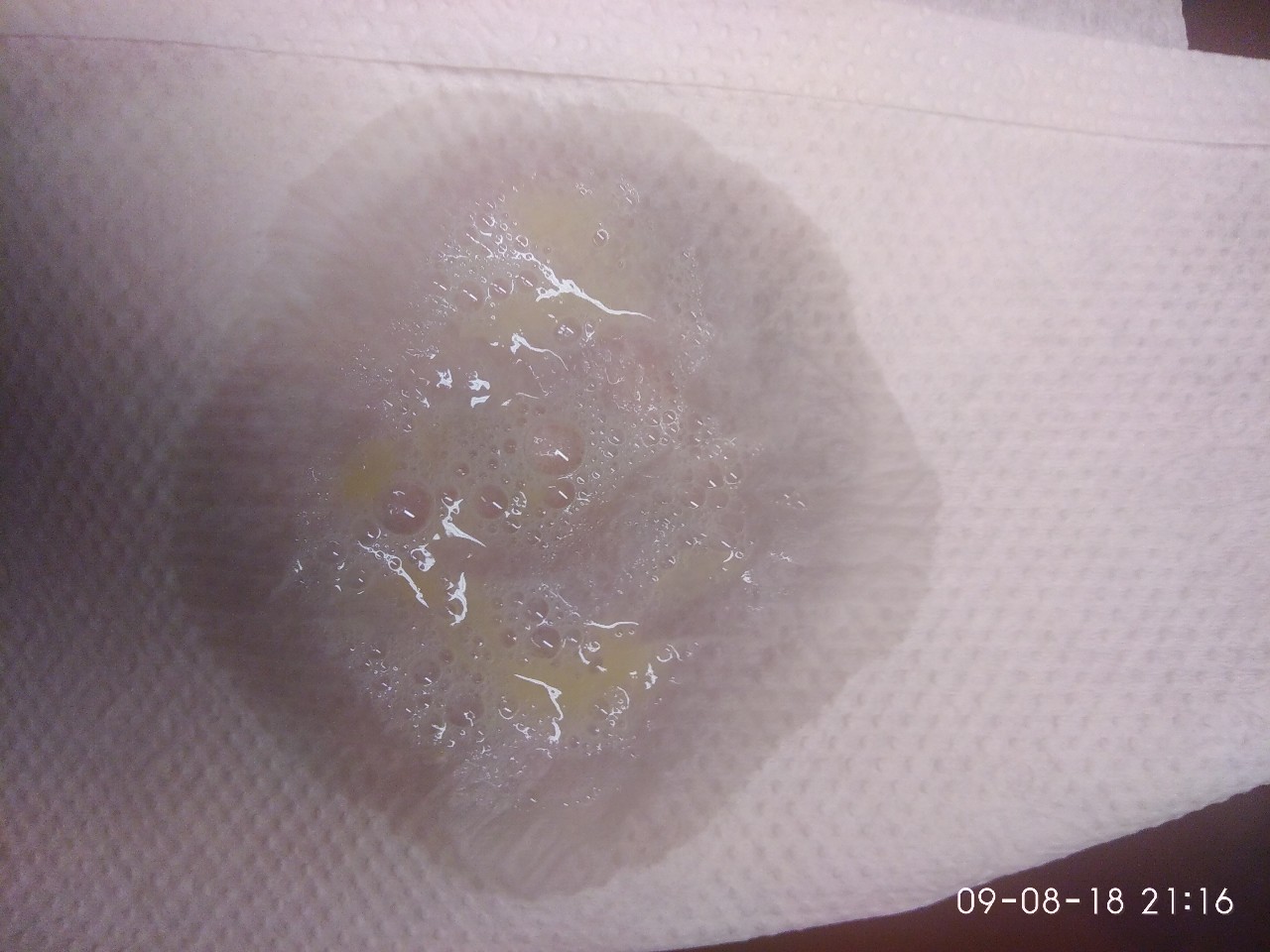 Сопли с запахом гноя могут быть спровоцированы:
Сопли с запахом гноя могут быть спровоцированы:
- Осложнение ринита.
- Неправильное лечение.
- инфекция или вирус.
- Тяжелая гипотермия.
- Наличие инородного тела в носу ребенка.
Сон с запахом гноя — результат проблем с перегородкой. Искривление может вызвать застой. Разряд соплей усиливается, появляется очаг инфекции.
Первые признаки болезни
Одна из основных задач родителей — вовремя заметить и обработать гнойные сопли ребенка. Симптомы, указывающие на гнойные сопли:
- Повышенная усталость.
- Апатия у детей.
- Ухудшение аппетита.
- Головные боли у детей.
- Ухудшение и потеря запаха.
- Запах из носа и рта.
- Лихорадка не может идти вниз в течение более чем семи дней.
- Желтый сопли.
- Неаполь пахнет гноем.
Вонючие сопли ребенка возникают при срабатывании воспалительного процесса.
ВАЖНО! Только лечащий врач может поставить диагноз и назначить правильное лечение.
При появлении первых признаков заболевания следует немедленно обратиться к врачу и начать лечение соплей у ребенка.
Диагностика болезни
При первом подозрении на болезнь родители должны немедленно обратиться к специалисту. Только специалист сможет вовремя назначить необходимое комплексное лечение ребенка. Специалист проводит тщательный осмотр пациента.
Он проводит визуальный осмотр слизистой оболочки носа, анализирует аномалии. В большинстве случаев для постановки диагноза достаточно сделать риноскопию ребенку.
На основании полученных данных специалист составляет план лечения пациента.
Как лечить гнойные сопли у маленького ребенка?
Гораздо легче вылечить болезнь на ранних стадиях. В лечебной методике используется обычная морская соль.
Этот натуральный продукт не только помогает уменьшить отек слизистой оболочки, но и является эффективным средством профилактики вирусных заболеваний.
Правильно проведенные процедуры помогают облегчить процесс дыхания и снизить риск распространения заболевания. Готовое решение можно купить в любой аптеке города. Самые популярные бренды:
Готовое решение можно купить в любой аптеке города. Самые популярные бренды:
- Aqualor.
- AquaMaris.
- Без соли.
Большинство продуктов продается сразу же с помощью специального шприца. Если его нет в наличии, белье можно постирать обычным шприцом или чайником.
По рекомендации врача к солевому раствору добавить антисептические препараты — мирамистин, хлоргексидин или фурацилин. После стирки можно справиться с неприятным запахом форсунок.
После промывки необходимо закопать сосудорасширяющие капли в нос. Этому способствуют прописанные лекарства:
- Удаление отека.
- Активное выделение гнойной слизи.
- Накопившиеся сопли исчезают.
- Общее улучшение здоровья.
Ребенок с тяжелым диагнозом нуждается в более сложном лечении. Пакет лечения обязательно включает в себя антибиотики. У самых маленьких пациентов продолжительность приема составляет не более пяти дней, в сочетании с препаратами для улучшения микрофлоры желудка. Чаще всего детям прописывают микропрепараты и цефалоспорин. Эти антибиотики считаются самыми простыми для слабого, детского организма.
Чаще всего детям прописывают микропрепараты и цефалоспорин. Эти антибиотики считаются самыми простыми для слабого, детского организма.
Правильно применяемый комплекс физических нагрузок и процедур может излечить выявленный гнойный ринит на ранних стадиях.
Рекомендации по процессу лечения
Дети быстрее справляются с болезнью и повышают иммунитет, наблюдая за повседневной рутиной и выполняя простые действия:
- Ежедневные прогулки на свежем воздухе. При отсутствии температуры и подходящей температуры окружающей среды.
- Регулярный приём витаминов.
- Большой напиток.
- Организация оптимальной влажности в помещении. Особенно зимой при работе от аккумулятора воздух может быть слишком сухим.
Народная медицина
Использование сильных наркотиков не всегда доступно для детей. Народная медицина говорит нам, как лечить гнойные сопли. Рецепты, которые знают наши бабушка и дедушка, помогут. Натуральные средства часто предотвращают болезни на ранних стадиях и помогают ускорить процесс выздоровления. Для борьбы с гнойным ринитом рекомендуется применение:
Натуральные средства часто предотвращают болезни на ранних стадиях и помогают ускорить процесс выздоровления. Для борьбы с гнойным ринитом рекомендуется применение:
- облепиховое масло. Агенты, известные более десяти лет, были официально признаны только в середине 20-го века. Его могут использовать дети с двух лет.
Эффективное средство поможет вывести токсины, повысить иммунитет и обладает антибактериальным действием. Масло поможет снять болевой синдром и увлажнить горло. Для ингаляции можно использовать натуральные лекарства в виде капель, турунд. Метод противопоказан при аллергических реакциях, гепатитах и желудочно-кишечных заболеваниях.
- физраствор. При наличии в домашних условиях специального устройства — небулайзера детям назначают ингаляцию с физраствором. Курс длится пять дней, три раза в день. Продолжительность каждого сеанса — пять минут. Последняя процедура должна быть выполнена за час до отхода ко сну. Вы не можете покинуть квартиру сразу после сеанса, это должно занять не менее часа.

Профилактика болезни
Избавьте ребенка от холодных и раздражающих соплей и забудьте о его способности к рецидиву. Существует необходимость в регулярной профилактике заболеваний. Помимо правильного времени суток и диеты для ребенка, специалисты рекомендуют регулярный прием травяных продуктов. Среди наиболее популярных сальников — масла Туи и Синупрет.
Отзывы
Хорошее время суток для всех! Часто беспокоюсь о соплях и детском запахе. Врачи диагностировали гнойный ринит. Мы долго мучили себя, выпили лекарство от антибиотиков. В детском саду мы постоянно
Теперь мы постоянно промываем нос ребенка морской водой, очень помогают специальные штукатурки от простуды. Вы спасаете на ранних стадиях болезни. Просто наклейте штукатурку Сопелки на изголовье кровати, ребенок будет спокойно спать всю ночь, сопли отступят.
Эфирные масла, входящие в состав препарата, положительно влияют на иммунную систему ребенка в целом.
Екатерина Поликарпова, 34 года
Добрый день! Впервые она столкнулась с ребенком с гнойным бегущим носом и соплями.
Сон воняет, у ребенка высокая температура, ребенок вялый и апатичный. Нос ребенка распух с одной стороны.
После того, как они пошли к врачу, они поставили диагноз и быстро нашли причину. Оказалось, что мой сын засунул маленькую пуговицу себе в нос. Инородное тело было удалено, и мы быстро поправились. Родители, будьте осторожны.
Теперь я пытаюсь вытащить все мелочи из моего маленького экспериментатора.
Анастасия Вершинина, 29 лет
Автор статьи: Юлия Калашник
Лечим гнойный насморк у детей и взрослых правильно
Мы начинаем с того, что говорим — официальная наука не говорит, что такая болезнь существует. Но люди называют сопли с таким запахом гноя и никакими другими, несмотря на мнение врачей.
Гнойный бегущий нос так называется, потому что он связан с воспалением и разрушением эпителия, который покрывает паранатальные пазухи изнутри. В этом случае вязкая слизь и гной образуются в невообразимых количествах, которые постоянно поднимаются из носа и сопровождаются страшным запахом.
Сегодня мы узнаем, как лечить гнойный насморк ребенка, какие средства можно использовать и что лучше.
Насморк
Этиология гнойного ринита
Насморк с гнойными выделениями возникает вместе с прогрессированием в воспалительном теле, в носу или в носоглотке. Воспаление не происходит само по себе, оно вызвано более тяжелым заболеванием, которое возникает в организме. А воспаление, сопли и гной — результат того, что случилось. В общем, насморк с гноем может иметь несколько причин, которые можно обобщить в таком списке:
- Индуцированный хронический необработанный ринит;
- Осложнения после острых респираторных заболеваний;
- Наружная гипотермия;
- Инфекция вирусной или бактериальной природы;
- Аллергическая реакция на пыль или другие раздражители;
- Наличие инородных тел в носу или механическое повреждение паранатальных пазух изнутри.
Гнойный ринит часто встречается у детей, потому что они втыкают маленькие предметы в нос и затем не могут их вытащить. Скопилось много слизи, которая начинает гнить и издает ужасный запах. Взрослые не делают этого, но у них есть много других проблем.
Скопилось много слизи, которая начинает гнить и издает ужасный запах. Взрослые не делают этого, но у них есть много других проблем.
Если, например, насморк возник вместе с зубной болью, это является причиной стоматологической природы и необходимо проконсультироваться как с врачом уха, носа и горла, так и со стоматологом. Даже зуб без присмотра может вызвать воспаление носоглотки.
Если сопли пахнут гноем, это признак того, что в носоглотке присутствуют опасные микроорганизмы.
Основная опасность заключается в том, что гной может попасть в уши и вызвать другие серьезные патологии, которые могут привести к потере слуха.
Известно, что если человек страдает этим недугом больше недели, срочно нужно лечить гнойные сопли взрослого человека — обратитесь за помощью к врачу, чтобы он прошел предписанные процедуры.
Симптоматика патологии
Перед началом лечения необходимо ознакомиться с ринитом в организме. Подвох в том, что это больное место редко можно определить как ринит, так как оно похоже на хронически насморк, особенно если заболел ребенок . Врачи используют этот список, чтобы различать определенные симптомы:
Врачи используют этот список, чтобы различать определенные симптомы:
- Температура тела повышена и не падает больше недели;
Высокая температура
- Наличие мигрени;
- Усталость и слабость;
- Больной нос;
- Отсутствие нормального обоняния
И основной симптом — через некоторое время человек замечает, что у него сопли воняют. Однако к этому времени воспаление уже будет развиваться достаточно сильно.
Причины запаха
Пустулезный ринит характеризуется специфическим неприятным запахом. Отмечается, что развитие болезни протекает в несколько логических этапов:
- Сухая;
- Вирусная;
- Пус.
Во время первой фазы гнойного ринита ребенок быстро развивается, носовая полость напивается загрязняющими веществами и набухает, через некоторое время становится трудно дышать. Часто бывает зуд в носу, который невозможно вылечить.
Дыхание через нос вскоре вообще не выходит, а попытки приводят к удушению. Тело прогревается, но немного, через долгое время слабость усиливается и пациент старается не вставать с постели.
Тело прогревается, но немного, через долгое время слабость усиливается и пациент старается не вставать с постели.
В этот момент формируется гнойный сопли ребенка, но он еще не выходит.
В начале второй фазы нос полностью одет, и гной накопился в обеих пазухах. Бактерии продолжают быстро делиться, что усугубляет воспаление. На этом этапе ребенок пахнет соплями, а запах уже заметен, невозможно дышать через нос.
На третьей стадии состояние пациента улучшается, но это обман, потому что в реальности нос только ухудшается. Сопли и гной накапливаются у взрослых настолько, что начинают течь и причиняют много неудобств.
Это облегчает дыхание, потому что в носу меньше препятствий.
Ринит
При вирусном рините сопли постоянно пахнут гноем, даже пациент чувствует его постоянно. Так как другие люди, находящиеся поблизости, также воспринимают этот запах, болезнь обычно переносится дома.
В то же время мы должны понимать, что мы должны немедленно лечить запах гнойного ринита.
Дело в том, что когда острая форма болезни проходит через неделю, сработавшая хроника может заставить вас страдать примерно месяц, если не дольше.
Диагностика заболевания
Ароматические узелок для взрослых не всегда сразу узнаваемы, особенно если аромат еще не появился и пациент не уверен в том, что он говорит.
Диагноз гнойного ринита начинается со зрительного обследования и обследования паранатальных пазух носа методом риноскопии. Шпалы с запахом гноя ребенка расположены с обеих сторон носа, поэтому их можно быстро идентифицировать.
Врач тщательно изучает состояние слизистой оболочки и анализирует возникшие патологические изменения.
В большинстве случаев врачи ограничивают этот метод диагностики лечением гнойных желез у ребенка с достаточной информацией из риноскопии.
Этот метод позволяет увидеть каждый уголок коллекции гноя, чтобы увидеть, в какой стадии находится болезнь. После того, как диагноз будет установлен, врач должен составить план лечения гнойнойной простуды.
Назначаются различные капли гнойных насадок и другие эффективные методы.
Типичные препараты для лечения
Основной препарат, используемый для лечения гнойного ринита — вазоконстриктивные капли. Они назначаются после постановки диагноза, наряду с другими лекарственными средствами, которые необходимы для успешного лечения гнойных желез у детей.
Капли успешно удаляют отеки в носу, гной может накапливаться меньше, пока действие капли не завершится. Капли также способствуют активному высвобождению гнойных отложений; они не накапливаются и быстрее уходят.
В результате происходит улучшение общего состояния человека.
Однако дозировка должна быть чистой, чтобы не перегружать и не блокировать сосуды в носовой полости слишком сильно. Лечение гнойного ринита у детей на ранней стадии заболевания может быть проведено только физическими средствами и процедурами. Если терапия выбрана правильно, боль может быть остановлена на этой стадии.
Гнойные железы
Применение антибиотиков
Невозможно вылечить гнойные железы у ребенка в тяжелых случаях без антибиотиков. Однако использование этих препаратов также ограничено, особенно для детей дошкольного возраста.
Однако использование этих препаратов также ограничено, особенно для детей дошкольного возраста.
Как правило, врач должен выбирать между использованием макролида и цефалоспорина после постановки диагноза маленькому пациенту. Они не сильно лежат на теле ребенка и довольно легко переносятся.
Однако после лечения этими препаратами может потребоваться реабилитация почек и печени.
Терапия с использованием народных средств
Существуют ситуации, когда употребление сильных наркотиков неуместно. Хорошим примером является беременность женщины или состояние маленького ребенка, имеющего серьезное заболевание.
Лечение гнойного насморка у взрослого или ребенка антибиотиками только усугубляет и без того тяжелую ситуацию в этом случае. Поэтому, чтобы исправить состояние пациента, даже врачи могут решить прибегнуть к альтернативным средствам народной медицины.
Конечно же, терапия принесет не только популярные методы хороших плодов, но в сочетании с лекарствами результат может быть ощутимым.
Итак, рассмотрим методы и приемы традиционной медицины, актуальные для использования при гнойномном рините:
- Если вначале вас очень беспокоит жжение в пазухах и нос чешется так сильно, что вы чувствуете потребность в чистке пазух носа кровью, могут помочь соки алоэ или густые масла. Масло облепихи или шиповника считается эффективным средством и должно быть тщательно смазано в пораженных участках слизистой оболочки носа;
- Быстрое удаление желез с запахом взрослого гноя из носа может помочь согреванию. Для этого можно использовать предварительно разогретые соль или вареные яйца, с нанесением с обеих сторон носа;
- Хорошо помогите и помойте функции в носу. Для этого можно использовать физраствор, купленный в аптеке, или препарат, который можно приготовить самостоятельно. Для этого вам нужна свекла, из которой вы должны вытягивать сок и добавлять мед для удовольствия. Этот метод позволяет достаточно быстро удалить гнойные отложения.
 Однако детям не следует мыть носы свеклой и медовым соком, так как эти ингредиенты могут вызвать аллергические реакции.
Однако детям не следует мыть носы свеклой и медовым соком, так как эти ингредиенты могут вызвать аллергические реакции.
Нюансы детского лечения
Следует отдельно упомянуть о том, как врачи рекомендуют лечение детей.
Дело в том, что несформированный организм ребенка быстро реагирует на раздражители и инфекции и в большинстве случаев распространенный ринит перерастает в форму гноя.
При правильном лечении это заболевание проясняется в течение недели, основным фактором, на котором следует сосредоточить внимание, является прояснение носовых секреций.
В некоторых случаях врачи решают использовать антибиотики. Это происходит редко, и эти средства всегда сочетаются с местной терапией или популярными методами.
Эти неприятные боли не должны проходить, иначе они становятся хроническими и могут сделать любую простуду приятной для вас. Поэтому старайтесь одеваться теплее, чтобы голова всегда была теплой, не охлаждайте уши и шею слишком сильно.
Также безобидно начинать затвердевание — эта процедура поможет повысить иммунитет и подготовиться к переходному периоду в году.
Запах из носа у ребенка, неприятно пахнет гноем – в чем причина и что делать?
У ребенка простуда и аллергия на нос. В большинстве случаев симптомы болезни быстро проходят, если вовремя лечиться. Однако иногда родители замечают, что выделения из носа ребенка плохо пахнут гной. В чем причина неприятного аромата? Что ты делаешь, когда нос ребенка улавливает запах гноя?
Запах из носа при инфекционных ринитах, синуситах, фронтитах, гайморитах
Зеленые, пахучие железы появляются, когда бактериальная инфекция развивается в пазухах. У детей бактерии могут попасть в носоглотку, когда местный иммунитет ослаблен простудой или вирусной болезнью. У младенцев в возрасте до 2-х лет при инфекционном рините появляется гной в носу.
После 2 лет у детей может развиться синусит или синусит, а в возрасте 12 лет — фронтит. Эти заболевания имеют схожую симптоматику. Помимо гнойных, неприятно пахнущих струй, возникают следующие симптомы:
Эти заболевания имеют схожую симптоматику. Помимо гнойных, неприятно пахнущих струй, возникают следующие симптомы:
- головная боль;
- температура тела;
- застой в носу;
- кашель;
- лобная головная боль и боль в челюстях;
- ухудшение обоняния.
Причина запаха – посторонний предмет в носу
Иногда родители замечают, что ноздри ребенка вытекают только из одной ноздри, и через некоторое время нос начинает плохо пахнуть. Эти симптомы возникают, когда в носу ребенка долгое время находится инородное тело. Дети в возрасте 3-6 лет очень хотят учиться. Они активно знакомятся с миром и иногда из интереса кладут в нос бисер, листья, маленькую игрушку.
Обычно ребенок кладет инородное тело в ноздри. Через несколько дней предмет в носовой полости провоцирует воспаление слизистой оболочки носа. Бактерии начинают сигналить Если объект растительного происхождения находится в носоглотке, запах может быть более интенсивным из-за гниения.
Запах гноя – следствие воспаления в результате травмы слизистой носа
Дети могут повредить слизистую оболочку не только засовывая предмет в носовую полость, но и пытаясь пальцами оторвать высохшую корочку. Нарушение целостности внутреннего слоя эпителия носа провоцируется также следующими факторами:
- сухой воздух в детской комнате;
- длительное использование сосудосуживающих капель;
- неправильное лечение аллергического насморка;
- низкий иммунитет;
- недостаток витаминов и микроэлементов.
Редкая причина у детей – озена, или зловонный насморк
Озен является болезнью паранатальных пазух, характерной особенностью которых является вонючий запах высвобождающейся слизи. Взрослые чаще страдают от этого заболевания. Однако иногда она встречается и у детей старше 8 лет. Девочки подвергаются большему риску, чем мальчики.
Озен сопровождается следующими симптомами:
- нарушение запаха;
- сухой нос;
- головная боль;
- образование множественных сухих корочек на слизистой оболочке носа;
- общая слабость.

Вонючий насморк постоянно сопровождает пациента. Болезнь развивается у людей с наследственной предрасположенностью, а также с низким иммунитетом и частыми простудными заболеваниями. Патология опасна, так как при преждевременном лечении она приводит к повреждению костей и гниению внутреннего эпителия носовой полости.
Инфекция может распространяться по дыхательным путям. Озен может привести к воспалительным процессам в трахее и гортани. По мере развития болезни нарушается функция дыхания.
Что делать, как помочь ребенку?
Специалист определит причину и назначит соответствующее лечение. Если запах вызван инородным телом, врач удалит его. Однако ребенку дают местные противовоспалительные препараты для устранения воспалительного процесса.
При рините обычно рекомендуются противовирусные препараты для детей. Гамориты и фронтиты лечатся антибактериальными препаратами. В случае с Озеном также прописываются антибиотики. Родители могут помочь вашему малышу выздороветь, обеспечив нормальное увлажнение носа, увлажнение носовой полости аптечными продуктами или травяными чаями, а также укрепление иммунитета ребенка.
Сопли с запахом у ребенка и взрослого: причины и лечение 2021
Когда простуда протекает нормально, из носа выделяется большое количество слизи, прозрачной и жидкой. В конце болезни мокрота в носу сгущается, приобретает белый цвет и вязкую консистенцию. Хуже, если сопли начинают желтеть или зеленеть, так как это говорит о присутствии бактерий в носоглотке. Еще более тревожный симптом – сопли с запахом.
Причины неприятного запаха носовых выделений
Выделения из носа могут иметь неприятный запах вследствие таких нарушений работы организма:
- гнойный ринит;
- воспаление пазух носа – фронтит или гайморит;
- инфицирование бактерией клебсиеллой слизистой оболочки носа;
- нарушение обмена веществ в клетках эпителия носовой полости и носоглотки, в результате чего клетки отмирают и разлагаются, делая слизь носа зловонной;
- ацидоз, т.е. увеличение кислотности мокроты носа.
Гнойный ринит
Гнойный ринит всегда имеет бактериальную природу, но может развиваться в результате осложнения течения вирусной инфекции верхних дыхательных путей. Чаще всего присоединение бактериальной инфекции происходит на 5-7 день после начала ОРВИ, так как в этот период замедляется продукция слизи, и она приобретает более вязкую консистенцию, накапливается в носоглотке.
Чаще всего присоединение бактериальной инфекции происходит на 5-7 день после начала ОРВИ, так как в этот период замедляется продукция слизи, и она приобретает более вязкую консистенцию, накапливается в носоглотке.
Плохой запах и специфический цвет мокроте при рините придают мертвые клетки иммунной системы организма – нейтрофилы. Они концентрируются в очагах бактериальной инфекции, поглощают бактерии и умирают.
Масса мертвых нейтрофилов, смешанных с бактериями и клетками эпителия, придают мокроте типичный гнойный цвет, запах и консистенцию.
При остром бактериальном рините может резко повыситься температура тела. Также существует хроническая форма бактериального ринита, который обостряется при каждом переохлаждении или ослаблении иммунитета.
Гнойный ринит — опасное состояние, но оно также может привести и к другим нарушениям — например, гаймориту, ангине, отиту и конъюнктивиту, так как бактерии могут мигрировать, поражая близлежащие органы. Перенесенные бактериальные инфекции могут снизить нюх и слух, привести к увеличению аденоидов.
Перенесенные бактериальные инфекции могут снизить нюх и слух, привести к увеличению аденоидов.
Воспаление придаточных пазух носа
Сопли с запахом гноя обычно сопровождают гайморит и фронтит – воспалительные процессы в носовых пазухах. Симптомами синусита являются нижеперечисленные нарушения:
- густая слизь из носа желтого или зеленого цвета, иногда с неприятным тухлым запахом;
- нос может быть не заложен, но может наблюдаться и отек слизистой оболочки;
- боль в области надбровных дуг, верхней челюсти, в висках, которая становится сильнее при резких движениях головы, наклонах;
- повышенная температура тела;
- отек лица в области пазух носа.
Гайморит и синусит следует лечить как можно быстрее — эти заболевания не только тяжело переносить, но они и очень опасны своими последствиями. Накопившийся в пазухах гной нужно как можно скорее вывести, ведь он может распространиться на другие органы головы по внутричерепным каналам, повредить нервы или попасть в кровоток.
Если у ребенка сопли с запахом гноя, а также головная боль и повышенная температура, срочно покажите его врачу. Он подскажет лечение — чаще всего антибиотики и очищающие кровь медикаменты.
Иногда нужны более радикальные меры (например, хирургический прокол). Эта операция быстро улучшит состояние, и применяется в тех случаях, когда отток мокроты из пазухи заблокирован, например, кистой, искривленной перегородкой или отекшей слизистой оболочкой, если гной очень густой.
Озена
Озеной называют комплекс нарушений в организме, в результате которых выделения из носа приобретают неприятный запах. Помимо этого в носу накапливаются корки, после их удаления запах временно уходит. Данное заболевание вызвано бактерией клебсиеллой.
Она может паразитировать в организме долгие годы, в конце концов, иммунная система может ее побороть, но в некоторых случаях бактерия поражает слизистую, а затем и более глубокие ткани – хрящевую и костную ткань носа.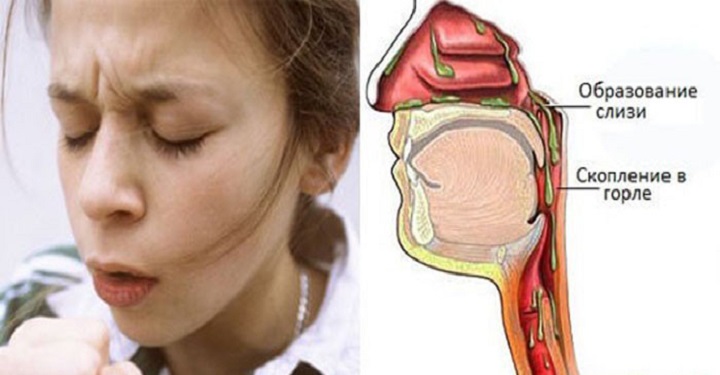
На первых стадиях заболевания насморк отсутствует, наоборот, больного мучает сухость в носовой полости. Ринит добавляется к симптомам позже.
Выделение слизи и формирование корок затрудняет дыхание, а с годами нарушается и строение носовых раковин, они уменьшаются, мешая полноценному дыхательному процессу.
Диагностировать данное заболевание самостоятельно невозможно — следует посетить врача, который осмотрит носовые ходы и в случае подозрений порекомендует сдать бактериологический посев мокроты и кровь на антитела к клебсиелле.
Атрофический насморк
Заболевание, заключающееся в отмирании клеток слизистой оболочки. В носу при этом формируются корки, а запах из носа может быть очень неприятным. Это нарушение имеет аутоиммунную природу, а диагностируется и лечится врачом. Самолечение и применение методов лечения инфекционного насморка в этом случае не принесет положительного результата.
Склерома
Немного отличается запах выделений из носа при склероме – в этом случае он приторно-сладкий. Склерома может сопровождаться сухостью в носу или выделением слизи, образованием корок. Это инфекционное заболевание вызвано палочкой Фриша-Волковича.
Склерома может сопровождаться сухостью в носу или выделением слизи, образованием корок. Это инфекционное заболевание вызвано палочкой Фриша-Волковича.
Помимо нарушений работы носа, оно влияет на общее состояние человека, вызывает сонливость, слабость, снижение аппетита. В результате инфекции в носоглотке образуются гранулемы и рубцы, нарушающие дыхание носом.
Выводы
Появление специфического запаха у слизи с носа – тревожный признак, чаще всего связанный с паразитированием бактерий.
Стоит как можно быстрее обратиться к врачу и начать лечение, чтобы не допустить ухудшения состояния и необратимых последствий.
причины и лечение гнойных выделений с запахом
Гнойные сопли могут возникать на фоне таких опасных болезней, как гнойный ринит или гайморит. Патологии характеризуются дополнительной симптоматикой, в частности, проявляется приторный запах из носа, который предоставляет массу неудобств и дискомфорта.
Такое состояние мешает вести привычный образ жизни, что становится причинной головных болей и чрезмерной усталости. Гнойный запах – это не норма. Такое состояние нуждается в оперативном излечении. На этой почве у многих возникает вопрос о том, как избавиться от гноя в носу.
Содержание статьи
Почему течет гной из носа?
Причинами гнойных соплей зачастую выступают болезни верхних дыхательных путей. Такие патологии нередко являются осложнениями гриппа или ОРВИ. При недостаточном или неправильном лечении обычной простуды выделения приобретают гнойный характер. Как выглядит гной из носа, вы можете видеть на фото ниже.
Инфекция вызывается патогенными микробами и бактериями. При недостаточной терапии они начинают активно размножаться и становятся первопричиной ухудшения состояния верхних дыхательных путей.
Сопли с гноем
Выделяют следующие причины появления гноя в носу:
- Синусит — это острое нагноение носовых пазух.
 Обычно недуг появляется у людей с хроническими изменениями носовой полости. Вызвать прогрессирование недуга могут полипы, хронические или аллергические риниты. Появляется неприятный запах и течет желтый гной из носа. Заболевание серьезное и не проходит само по себе. Важна своевременная квалифицированная помощь врача.
Обычно недуг появляется у людей с хроническими изменениями носовой полости. Вызвать прогрессирование недуга могут полипы, хронические или аллергические риниты. Появляется неприятный запах и течет желтый гной из носа. Заболевание серьезное и не проходит само по себе. Важна своевременная квалифицированная помощь врача. - Гайморит представляет собой нагноение верхнечелюстных пазух. Появляться недуг может при недолеченном рините, простуде. Иногда причиной становится обычный кариес. Вследствие заложенности в гайморовых пазухах начинает накапливаться слизь. После этого собирается гнойная жидкость. При гайморите увеличивается температура тела, начинаются головные боли. При наклонах вперед боли значительно усиливаются. У пациента возникает сильная слабость. Выделения могут проникать в горло и легкие.
- Этмоидит — это нагноительный процесс в слизистой решетчатого лабиринта. Болезнь становится причиной отеков, болей вокруг и между глаз. Происходит заложенность носа, пропадает частично нюх.
 Появляются гнойные сопли с неприятным запахом.
Появляются гнойные сопли с неприятным запахом. - Гнойный фронтит представляет собой нагноение лобных пазух носа. При недуге пациент испытывает сильную головную боль. Возникает тяжесть в области лба.
- Сфеноидит — это нагноение клиновидных синусов. Такое заболевание встречается не так часто. Сопутствуется болями в ушах, шее и верхней части головы. Из носовой полости начинает вытекать гной с неприятным запахом.
- Гнойный ринит является воспалением слизистой оболочки носа. Недуг не так опасен, как гайморит, но хороших последствий за собой не несет. Такой вид ринита появляется по причине раздражения слизистой микробами. Инфекция очень заразна, поэтому наиболее всего подвержены заражению дети в детских садах.
- Инородный предмет. Заложенность и гной в носу у ребенка беспокоят круглосуточно. Бактерии, которые находятся в инородном теле, начинают раздражать слизистую и содействуют появлению ихора и резкого запаха.

- Гнойную ангину могут сопровождать сопли с резким запахом. Особенно, он ощущается при вскрытии гнойника.
Важно! При появлении гнойных соплей рекомендуется обратиться к специалисту и получить грамотную консультацию, чтобы не усугубить протекание заболевания.
Причиной воспаления может также стать и обычное нагноение фурункула — при воспалении волосяной луковицы начинает выделяться гнойная жидкость. Кроме всех указанных причин, сопли с гноем могут наблюдаться на фоне тонзиллита или фарингита. В данном случае в носоглотке отмечается гнойный привкус.
Чаще всего обильные гнойные сопли у взрослых и детей становятся продолжением острой фазы ринита
Диагностика
Диагностика у ЛОРа включает следующие мероприятия:
- исполнение клинических и лабораторных анализов;
- обследования и посевы с кровью на уровень иммунных тел;
- анализ слизи из носа.
Специалистом выполняется определение первопричины образования гнойных выделений, типа раздражителя и уровня его реакции на антибиотики. После получения всех необходимых данных назначается адекватное лечение.
После получения всех необходимых данных назначается адекватное лечение.
Лечение гнойных патологий
Лечение вышеописанных патологий проводится комплексно. К любому медикаментозному лечению может быть подключено излечение в домашних условиях. В данном случае рецепты народной медицины отлично помогут вывести гной из носа. Все способы лечения перед их применением следует согласовывать с лечащим врачом.
Внимание! Запрещается самостоятельно подбирать антибиотики, так как возрастает риск развития осложнений.
Медикаментозная терапия
Для уменьшения отечности слизистой носа обычно назначают сосудосуживающие медикаменты. В случае возникновения воспаления прописываются антигистаминные препараты, которые снимают симптомы аллергии.
Сосудосуживающие средства быстро снимают отек слизистой носа и дают возможность дышать свободно
Возможно применение спреев, имеющих в своем составе кортикостероиды. Это вещества, которые оперативно останавливают нагноительные процессы. После их применения значительно повышается уровень иммунной защиты.
Это вещества, которые оперативно останавливают нагноительные процессы. После их применения значительно повышается уровень иммунной защиты.
Такие препараты разрешены только в том случае, если симптомы продолжаются на протяжении не менее 4 недель, а другие методы терапии не дают нужного результата. Также такие медикаменты показаны в случае образовавшихся полипов в полости носа и при сильных отеках слизистой оболочки.
При болезнях вирусной этиологии назначаются препараты:
- Амизон;
- Римантадин;
- Гропринозин.
В случае бактериальный инфекций больному показаны:
Среди сосудосуживающих средств, снимающих отек и способствующих выведению гноя, отмечают:
Эффективным дополнением к медикаментозной терапии может послужить народная медицина.
Народные средства
Лечение гнойных выделений из носа с запахом возможно при помощи следующих рецептов:
- Капли в нос.
 В равном соотношении смешать сок синей луковицы, растопленный натуральный мед и сок картофеля. Хранить лекарство только в холодильнике. Закапывать по 2-3 капли в каждую ноздрю трижды в день.
В равном соотношении смешать сок синей луковицы, растопленный натуральный мед и сок картофеля. Хранить лекарство только в холодильнике. Закапывать по 2-3 капли в каждую ноздрю трижды в день. - Промывание носа. Для промывки носоглотки возможно использовать воду, размешанную со свекольным соком. Если свеклы нет, то ее можно заменить на лимон.
- Примочки. В емкость положить 3 лавровых листочка и залить водой, довести до кипения и оставить остывать. Салфетку смачивать в полученном лекарстве и прикладывать ко лбу и переносице.
- Ингаляции паром вареной картошки хорошо помогают при гнойных заболеваниях. Для этого требуется отварить картофель в мундире и дышать над ним в течение 10 минут. Также для борьбы с гноем можно натереть хрен и дышать над ним в течение 5 минут. Через сутки больной почувствует значительное улучшение.
Это наиболее распространенные и эффективные рецепты, которые могут применяться в составе комплексной терапии.
Хирургическое вмешательство
Операция проводится только в самом крайнем случае, когда ни один из методов не дает никакого результата. В случае гайморита наиболее эффективным способом считается прокол гайморовой пазухи. При помощи такой операции устраняют гной и вводят лекарства в уже очищенные полости.
Процедура проводится при наличии следующих показаний:
- температура тела выше 38 °С;
- из пазухи не выделяется слизь;
- у пациента симптомы наблюдаются уже более 3 недель;
- не помогло консервативное лечение;
- при наклонах головы человек ощущает сильнейшие боли распирающего характера.
Показания могут быть основаны и на личном мнении специалиста. Поэтому важно своевременно обратиться за помощью.
Удаление гноя из гайморовых пазух может осуществляться без прокола — с использованием синус-катетера ЯМИК
Профилактика
Основой профилактических мер выступают соблюдение принципов здорового образа жизни, правильное питание, здоровый сон.
Избежать распространения болезнетворных микроорганизмов возможно, соблюдая следующие правила:
- Изоляция больного от общества, так как инфекция заразна. Больной должен лечиться в стационаре, либо иметь отдельную комнату дома.
- Использовать только отдельную посуду, которую мыть при помощи дезинфицирующих средств.
- Ежедневно проводить влажную уборку.
- Постоянно проветривать помещение.
- В случае наличия у больного тяжелой стадии заболевания помещение нужно дезинфицировать при помощи кварцевой лампы.
Профилактика недуга – это внимательное отношение к своему здоровью. Оно лежит в своевременном обращении к доктору, диагностике и соблюдении всех рекомендаций врача.
Заключение
Из всего сказанного можно подвести итог, что гнойные заболевания представляют нешуточную угрозу для здоровья человека. Появление гноя из носа происходит по многим причинам. Назначение эффективного лечения возможно только после установления первопричины патологии.
Самодиагностикой заниматься настоятельно не рекомендуется. Своевременное обращение в поликлинику поможет избежать массу последствий.
Насморк с запахом причины – про насморк
Зловонный насморк озена и сопли с запахом гноя
Если неприятный запах изо рта – явление нередкое, то зловоние из носа вызывает сильное опасение. Какие причины лежат в основе этой патологии? В этой статье поговорим о заболеваниях, сопровождаемых этим симптомом.
Бактериальный ринит
Длительное течение (больше 10 дней) ринита вызывает инфицирование слизи. Зловонный насморк при этом обусловлен действием микрофлоры. Бактерии поселяются в выделениях, меняя их цвет и консистенцию. Сопли становятся желтыми или зелеными. При дальнейшем бездействии пациента образование гноя усиливается.
Бактериальная флора при насморке может быть разнообразной. Чаще встречаются стафилококки, пневмококки, клебсиеллы. Но в некоторых случаях в носу поселяются хламидии, микоплазмы, а также неспецифические бактерии гонореи, менингита, скарлатины.
Но в некоторых случаях в носу поселяются хламидии, микоплазмы, а также неспецифические бактерии гонореи, менингита, скарлатины.
Гнойное отделяемое само по себе имеет слабый запах. Усиливает его активность некоторых бактерий. В целом при бактериальном рините у больного могут появляться неприятные обонятельные ощущения при выделениях гнойного характера. Обычно окружающие их не ощущают.
Тем не менее неприятный запах гнойных выделений и зеленые сопли – это повод начать срочное лечение. Ведь дальнейшее распространение болезни приведет к поражению пазух, среднего уха.
При лечении бактериального насморка используются средства, разжижающие секрет носа, и антибактериальные препараты.
Итак, активная бактериальная инфекция и выделение гноя – вот основные причины запаха при осложненном рините.
Гнойный синусит
При этой патологии бактерии инфицируют пазухи лицевого скелета. Гной скапливается внутри синусов, вызывая неприятный запах. Зловонный насморк при этом ощущается сильнее. Если заболевание не зашло далеко, то пациент сам в состоянии определить у себя этот симптом. Кроме обонятельного дискомфорта, появляются боли в проекции пазух, лихорадка, покраснение и отек лица. Причины болезни кроются в воспалении и отеке слизистой синусов.
Если заболевание не зашло далеко, то пациент сам в состоянии определить у себя этот симптом. Кроме обонятельного дискомфорта, появляются боли в проекции пазух, лихорадка, покраснение и отек лица. Причины болезни кроются в воспалении и отеке слизистой синусов.
При застойном гнойном синусите выделяются вонючие мутные сопли. Это обусловлено активностью анаэробной микрофлоры, которая иногда живет в пазухах. В процессе жизнедеятельности эти микроорганизмы выделяют неприятный геморрагический секрет со специфическим запахом.
Чтобы устранить причины болезни, необходимо обеспечить нормальный отток из пазух. Обычно используются сосудосуживающие препараты. Иногда возможно применение гормонов. При тяжелом течении гнойного синусита может понадобиться пункция пазух. Обязательно параллельно проводится антибактериальная терапия. Используются оральные или инъекционные антибиотики. В комплексную терапию входят секретолитики, разжижающие сопли и ускоряющие их эвакуацию. Только правильное и своевременное лечение поможет вам устранить запах из носа при гнойном синусите.
Атрофический ринит
Озена – это основная патология, при которой появляется зловонный насморк. Причины болезни многообразны:
- особенности строения костей черепа (широкие раковины носа),
- гормональное влияние (болеют в основном женщины детородного возраста),
- инфекционный возбудитель (озена вызывается сообществом микроорганизмов, которые часто обнаруживают у таких пациентов – клебсиеллы, дифтероиды, протей),
- другие факторы (недостаточность витаминов и микроэлементов, наследственность, вирусные инфекции).
Озена включает в себя 3 симптома: неприятный запах из носа, отсутствие обоняния, гнойные сопли и корки. Пациент не замечает зловония. Обонятельные клетки атрофируются вместе с измененной слизистой. Этим и отличается озена от других патологий. Если болезнь не остановить, то начинается разрушение не только слизистой оболочки, но хрящей и костей носа.
Озена характеризуется нарушением носового дыхания. При активном высмаркивании корки закрывают просвет хода. Кроме того, озена является социальной проблемой. Больных с этой патологией избегают, что затрудняет их адаптацию в обществе. Если озена распространяется на смежные органы, то пациент страдает от шума в ушах (поражение евстахиевой трубы), осиплости голоса (поражение гортани), сухости и першении в горле.
Кроме того, озена является социальной проблемой. Больных с этой патологией избегают, что затрудняет их адаптацию в обществе. Если озена распространяется на смежные органы, то пациент страдает от шума в ушах (поражение евстахиевой трубы), осиплости голоса (поражение гортани), сухости и першении в горле.
Лечить озену довольно просто. Используются антибиотики и промывания носовых ходов. Когда уходят сопли и корки, исчезает зловоние от болезни. В некоторых случаях больному требуется оперативное вмешательство.
Неприятный симптом в виде зловонного запаха может встречаться при редкой эндемической болезни склероме. Патология обусловлена активностью микроорганизма. Возбудителя склеромы называют палочкой Волковича-Фриша.
При склероме в носовой полости образуются плотные инфильтраты, которые приводят к затруднению носового дыхания. Слизистая оболочка атрофируется, на ней образуются корки. Этот процесс сопровождается появлением «сладковатого» запаха, который отличается от озенозного.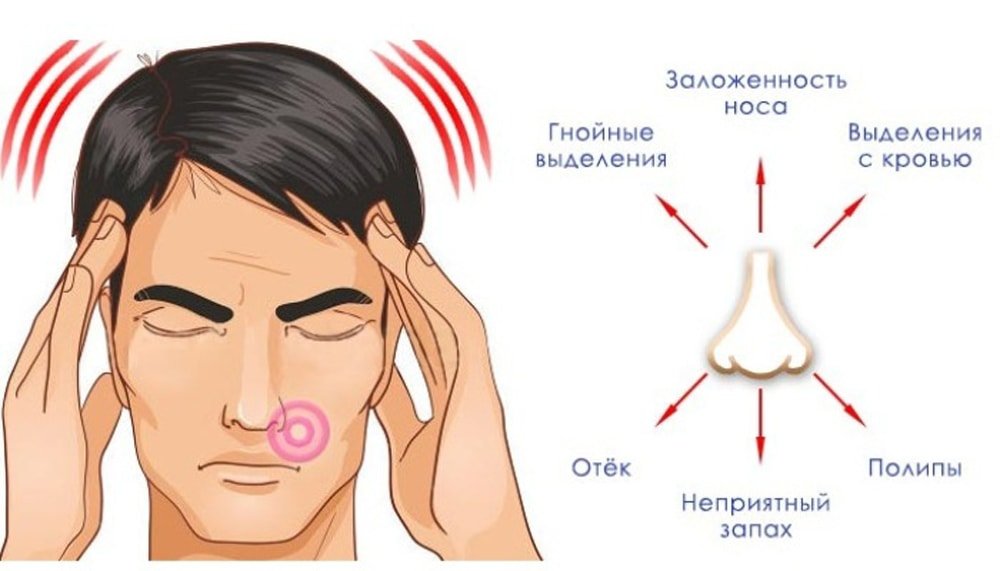 Неприятный вид выделений и зловоние заставляет пациента обратиться к врачу. При склероме также поражается обонятельный рецептор, к концу болезни человек не различает никаких запахов.
Неприятный вид выделений и зловоние заставляет пациента обратиться к врачу. При склероме также поражается обонятельный рецептор, к концу болезни человек не различает никаких запахов.
Склерома – редкое эндемичное заболевание. Очаги этой патологии еще встречаются в деревнях Беларуси, Украины и восточной Европы. Вероятность заражения палочкой Волковича-Фриша здорового человека очень низкая.
Советуем почитать:
Зеленые сопли у ребенка – лечение без проблем
Итак, у вашего ребенка насморк. Причиной его появления могут быть вирусы или бактерии, при попадании которых на слизистую носа возникает воспаление. Сначала ребенок чихает, а потом из носа начинает течь. Если сопли прозрачные, да еще и с пузырьками воздуха – поздравляем, у вас вирусный насморк. Почему поздравляем? Потому, что его легче вылечить, чем бактериальный, который чреват осложнениями. Вот если прозрачные сопли превратились в зеленые и плохо пахнущие – есть повод задуматься – правильно ли вы лечили ребенка, а также обязательно сходить к врачу.![]()
Лечить насморк у ребенка лучше без сосудосуживающих лекарств. Ведь ни один из этих препаратов не лечит насморк, а всего лишь снимает отек слизистой. К тому же, после 3-4 дней использования, препарат вызывает привыкание и даже отек слизистой. Если уж совсем нельзя без них, например малыш не может заснуть из-за заложенности носа, то можно дать по капельке перед сном для легкого засыпания.
Если иммунитет у малыша крепкий, то и без всяких лекарств можно избавится от насморка за 3-4 дня полностью. Хуже, если процесс затягивается на более чем 10 дней. Ведь недостаточное лечение может привести к переходу насморка в хроническую форму или же к развитию осложнений.
Вирусный или аллергический ринит, как правило протекает в виде прозрачных выделений, но если лечение не начато вовремя или производится неправильное лечение, то к вирусной инфекции прибавляется бактериальная. Отсюда, вследствие размножения бактерий и накапливания лейкоцитов, появление зеленых, плохо пахнущих соплей.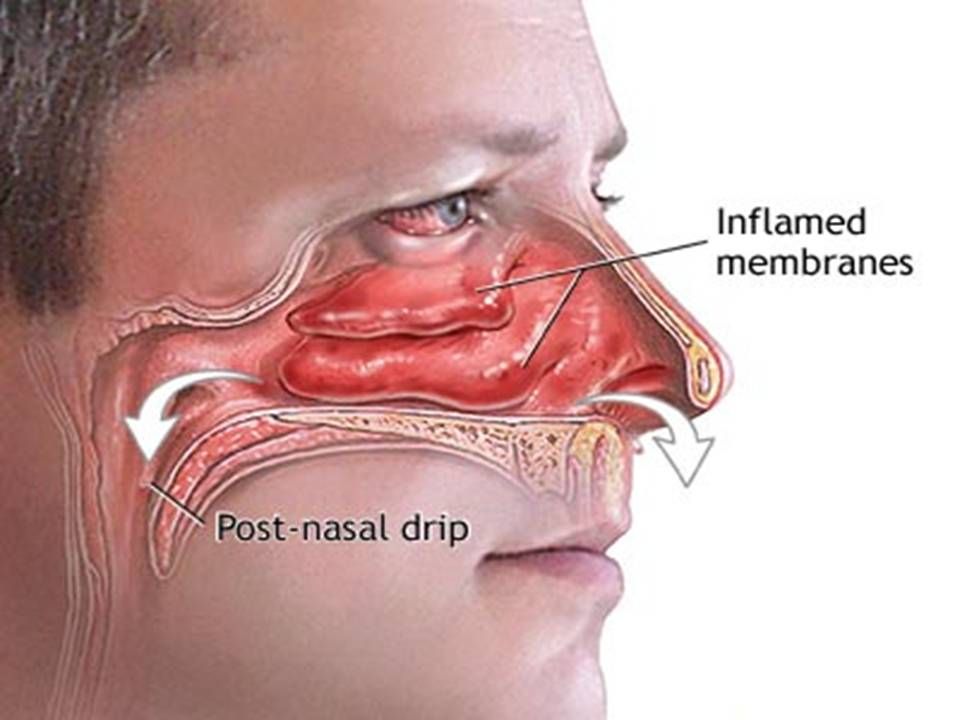
Но и это не повод бежать в аптеку за антибиотиками. Как говорит доктор Комаровский: Иногда (точнее, очень часто, еще точнее — в большинстве случаев зеленых соплей) следует всего-навсего изменить образ жизни . Доктор рекомендует почаще гулять с ребенком, создать в его комнате режим влажного и прохладного воздуха, а также вымывать слизь с помощью солевых растворов, чтобы она не успевала загустеть Ни в коем случае нельзя кутать малыша и нагревать комнату, создавая жару и сухость. Ведь именно это неизбежно приведет к засыханию слизи и осложнениям в виде зеленых соплей, а то и чего хуже – синуситам, гайморитам, отитам и другим прелестям неправильного лечения насморка.
Следует понимать, что опасен не сам насморк, а его осложнения. Для предотвращения зеленых выделений и осложнений, следует наблюдать за ребенком, спрашивать о его ощущениях и придерживаться следующих рекомендаций:
- вирусный насморк (прозрачная слизь) – частое промывание соляными растворами, прохладный влажный воздух, прогулки, капли интерферон
- бактериальный или вирусно-бактериальный насморк – промывание растворами соли, отварами трав, и в случае подозрения на осложнения – капли или спрей с антибиотиком
Если слизь зеленого цвета, плохо пахнет, то это говорит о возможном начале гайморита или других осложнений. Самолечение в таких случаях не приведет ни к чему хорошему, поэтому следует обязательно обратиться к врачу, если:
Самолечение в таких случаях не приведет ни к чему хорошему, поэтому следует обязательно обратиться к врачу, если:
- выделения зеленого цвета
- сопли плохо пахнут
- насморк более 10 дней, не поддающийся лечению
- вкрапления крови в выделениях
Ушки, горло и носик деток находятся в очень тесном взаимодействии, поэтому затяжные воспаления в одном органе незамедлительно вызывают проблемы в другом. Вот почему так важно полностью вылечить насморк, кажущийся на первый взгляд такой пустяковой проблемой.
Для того чтобы ваш ребенок как можно реже подхватывал вирусные и бактериальные инфекции – проводите закаливание, естественно, когда ребенок полностью здоров. Побольше гуляйте, кушайте хорошую пищу и никогда не болейте.
Утром малыш проснулся с заложенным носом. Высморкались – сопли зеленые, вонючие, простите, и очень густые.
Температуры нет, самочувствие нормальное.
Знаю, что зеленые и желтые сопли плохой знак. Как оградить от распространения инфекции и болезни и быстро избавиться от зеленых соплей?
Как вылечить гнойный насморк?
Острый ринит, или насморк обычно длится около 6-7 дней, после чего проходит. Однако иногда симптомы болезни не исчезают, выделения продолжаются, меняют цвет на желтый или зеленый, становятся более вязкими.
Однако иногда симптомы болезни не исчезают, выделения продолжаются, меняют цвет на желтый или зеленый, становятся более вязкими.
Может присоединиться головная боль, высокая температура, плохое самочувствие. Если все перечисленное наблюдается у взрослых пациентов или детей, скорее всего, возник гнойный насморк – воспаление пазух.
Симптомы гнойного ринита
Обычно ринит вызывают вирусы. Если лечение народными средствами или местная терапия не проводятся или не помогают, присоединение бактериальной инфекции вызывает гнойный насморк. Его симптомы:
- густое желтое или зеленое отделяемое, возможно с кровью
- боль в области лба, зубов, затылка, переносицы, усиливающаяся при наклонах
- повышенная температура (от 37 до 38,5 С)
- сниженное обоняние
- потеря вкусовых ощущений
- общее недомогание
Чем ярче и гуще отделяемое, тем более бурно организм борется с микробами. Когда в процессе сморкания выделения свободно удаляются из носа – процесс идет хорошо и больной скоро поправится. У детей или взрослых сопли постепенно светлеют, уменьшаются и совсем исчезают.
У детей или взрослых сопли постепенно светлеют, уменьшаются и совсем исчезают.
Иногда, если иммунитет снижен – при беременности, в детском или пожилом возрасте гнойное содержимое может скапливаться в носовых пазухах. Повышается температура, начинает болеть голова, но самое главное – не удается прочистить нос, ни лекарствами, ни народными средствами. В этом случае требуется серьезная медицинская помощь.
Гнойное воспаление: причины заложенного носа
У взрослого или детей гнойный насморк означает бактериальную инфекцию в пазухах – гайморовой, лобной и других. А вот развиться она может по разным причинам. Гнойное воспаление носовых пазух может возникнуть:
- как следствие запущенного острого ринита: если не проводилось лечение, у ребенка и не только может начаться гнойный насморк с кровью
- иногда недуг становится результатом внешних факторов – работы с химическими веществами, пыли. Из-за атрофии слизистой начинается гнойный насморк в виде выделений с неприятным запахом
- у ребенка гнойный насморк может возникнуть из-за инородного тела (пуговица, бусина, скомканная бумажка и т.
 п.), попавшего в полость носа, которое вызывает инфекцию
п.), попавшего в полость носа, которое вызывает инфекцию - при беременности гнойный насморк может начаться как результат обычной простуды. Слизистая у беременных полнокровна и отечна, на ней легко размножаются бактерии. При слабом иммунном ответе возможен яркий воспалительный процесс
- отдающая в область зубов боль, скудные выделения с запахом могут означать гнойный ринит по стоматологическим причинам, например от неудачного удаления зуба, пульпита или периостита.
Если насморк не стих за 7-10 дней, выделения из носа густые, имеют характерную окраску или с кровью, болит голова и есть температура – симптомы требуют немедленного лечения не только народными средствами, но и сильными лекарствами.
Как лечить гнойный насморк
У детей, взрослых или при беременности диагностированный гнойный процесс в носовых пазухах должен быть вылечен. Для диагностики применяются рентгенографическое исследование и компьютерная томография. Второй способ более современен и информативен, поскольку позволяет получить объемное изображение пораженной области и более ясно представить картину заболевания и назначить лечение ребенка или взрослого пациента. Однако КТ у детей выполнять сложнее, так как требуется неподвижность пациента во время исследования.
Однако КТ у детей выполнять сложнее, так как требуется неподвижность пациента во время исследования.
На снимках врач может увидеть затемнение в носовой пазухе – это и есть очаг воспаления, который вызывает гнойный насморк. Схема лечения всегда индивидуальна и включает:
- жаропонижающие и обезболивающие препараты (при наличии болей и высокой температуры)
- антибиотики широкого спектра действия (таблетки или уколы)
- сосудосуживающие средства (капли и спреи для носа)
- муколитики (препараты для оттока гноя из полостей носа)
- средства для промывания
- антигистаминные (противоотечные, антиаллергические)
Гнойный насморк можно также лечить народными средствами, если их разрешит использовать врач. При воспалении с гноем строго запрещено прогревать нос вареным яйцом или солью – это может усилить процесс и привести к воспалению среднего уха. Хорошо действует на симптомы физиотерапия – ее включают в лечение ребенка или при беременности. Однако курс должен назначать только врач.
Однако курс должен назначать только врач.
Если гнойный насморк возник при беременности
Беременность – состояние, когда большинство медикаментов запрещено к применению. Именно поэтому симптомы гнойного насморка требуют обращения к специалисту. Он оценит, как лечение может подействовать на ребенка и подберет препараты, способные убрать гнойный насморк без вреда для мамы и плода.
Часто при беременности таблетки антибиотиков заменяют составами местного действия с менее выраженным эффектом. Однако сегодня есть лекарства, которые проникают через плаценту в крайне низкой концентрации и не способны навредить плоду. Гнойный насморк с кровью, возникший при беременности, очень опасен, поэтому лучше убрать его вовремя. Можно добавить в медикаментозную схему лечение народными средствами:
- промывания
- закапывания сока каланхоэ, алоэ, красной свеклы
- ингаляции с эвкалиптом, ромашкой
- применение прополиса, меда, мумие
Гнойный насморк: лечение ребенка
У детей иммунная система отличается бурной реакцией на инфекцию, поэтому практически каждый вирусный ринит переходит в гнойный процесс, который заканчивается выздоровлением через 7-10 дней.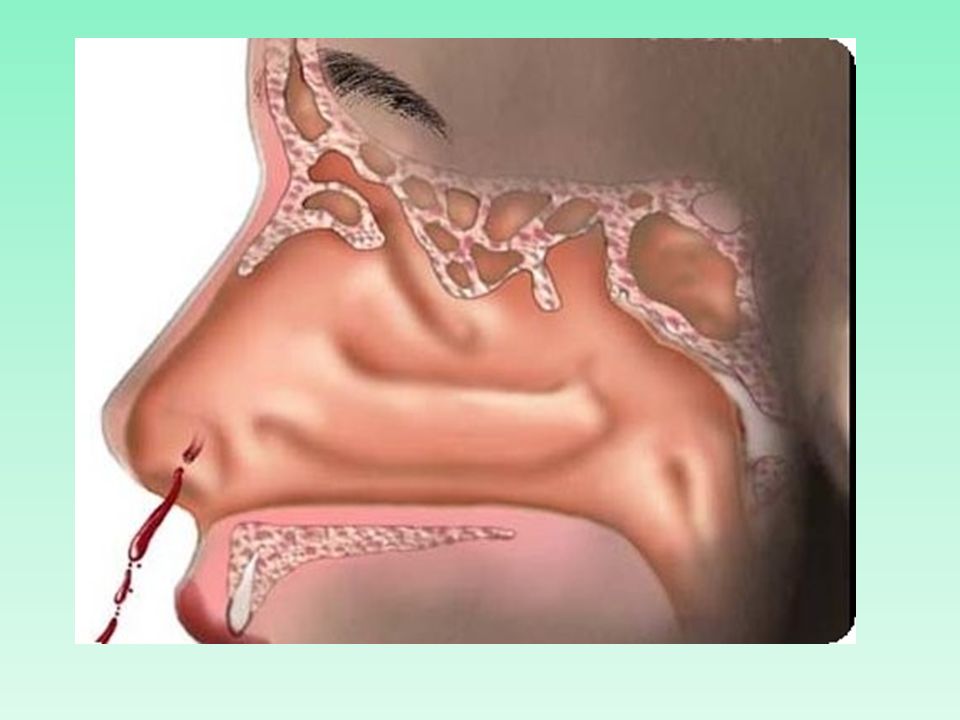 Если со временем выделения из ярких и густых становятся более светлыми, легко отходят – симптомы говорят, что лечение ребенка дает положительный результат. Но когда
Если со временем выделения из ярких и густых становятся более светлыми, легко отходят – симптомы говорят, что лечение ребенка дает положительный результат. Но когда
- выделения скапливаются в носу, плохо отсмаркиваются
- ребенок вялый, плохо ест
- жалуется на головную боль
- температура держится на уровне 37-37,5 или поднимается до 38 и выше
- можно предположить, что требуется более серьезное лечение ребенка, так как ринит перешел в гнойную форму.
Для детей также назначают антибиотики по схеме, вспомогательную местную терапию (капли, промывания), могут рекомендовать физиопроцедуры, помощь народными средствами.
Неприятное заболевание не стоит запускать, поскольку воспаление пазух легко переходит в хроническую форму, «радуя» рецидивом каждый сезон. Чтобы не болеть, важно одеваться по погоде, защищать в непогоду затылочную часть и уши – они отдают больше всего тепла. Очень полезно для взрослых и детей закаляться, ходить босиком, совершать длительные прогулки за городом, плавать.
Как лечить гнойный насморк у ребенка, расскажет доктор Е.Комаровский:
Источники: http://net-gajmoritu.ru/ns/zlovonnyj-nasmork-ozena-i-sopli-s-zapaxom-gnoya, http://kattrys.ru/node/2405, http://stoprinit.ru/lechenie/gnojnyj-nasmork.html
Комментариев пока нет!
Избранные статьи
Коррекция эмоциональной сферы ребенка
Развитие и коррекция эмоционально-чувственной сферы ребенка (от внутриутробного далее.
Почему новорожденных повышены лейкоциты в крови
Повышенный уровень лейкоцитов в крови Основным далее.
Аллергия у ребенка 4 месяца
Аллергия а все ГА смеси у ребенка 4 далее.
Дорожные игры детей 3 лет
Настольные дорожные игры Дорожная версия далее.
Онтогенез эмоционально волевой сферы детей
Исследователи придавали особое далее.
У ребенка аденоидов болят уши
Игры викторины для детей 12 лет
Викторины для школьников Викторины с ответами для школьников 7-8 классаИнтеллектуальная далее.
Симптомы болезней собак
Прежде всего владелец собаки должен уметь определять, здорова ли она. Что для этого нужно? Знание симптомов и наблюдательность.
Здоровая собака – это веселое животное с блестящей лоснящейся шерстью, чистыми и ясными глазами, со слегка влажным и холодным носом. Правда, последний признак не всегда является достоверным.
Здоровая собака реагирует на зов хозяина, охотно выполняет команды. У здоровой собаки хороший аппетит, кишечник опорожняется регулярно, мочеиспускание нормальное. Слизистые оболочки рта, век чистые, бледно-розового цвета. Дыхание ровное, правильное.
Больна собака заметно отличается от здоровой. Любое заболевание вызывает в ее организме целый ряд более или менее серьезных нарушений.
Изменение поведения
Больная собака ведет себя иначе, чем здоровая.
- собака угнетена
- много лежит
- старается забиться в темное место
- на зов встает неохотно
При некоторых болезнях собака, наоборот, не хочет ложиться, подолгу стоит и, только совсем обессилев, занимает вынужденную лежачую или другую позу.
- равнодушна к окружающим
- ненормально возбуждена
- слишком подвижна, агрессивна по отношению к близким ей людям
- присутствует стремление спрятаться
- грустный вид
- дурное настроение
- трусливость
- непривычное беспокойство
- беспричинные визг или вой
- неоправданное стремление укусить
Каждый из этих симптомов нужно считать предупреждающим сигналом возможного заболевания.
Тот, кто хорошо знает свою собаку, очень скоро обнаружит перемены в ее обычном состоянии и поведении. За собакой необходимо наблюдать, чтобы немедленно принять решительные меры, если один или несколько симптомов заметно усилятся.
Изменение шерстного покрова
Шерсть из блестящей, лоснящейся превращается в тусклую, взъерошенную возможны облысения отдельных участков тела, сыпи, расчесы, незаживающие раны или экземы.
Состояние носа, слизистых оболочек
Сухой, теплый нос часто является признаком заболевания собаки. Но сухим и теплым нос у собаки бывает также после сна или после тяжелой нагрузки, в очень сухой день и после того, как она покопается в сухой земле. Значит, не нужно спешить с выводами, а проследить, не станет ли нос через некоторое время снова холодным и влажным, как это полагается здоровой собаке.
Но сухим и теплым нос у собаки бывает также после сна или после тяжелой нагрузки, в очень сухой день и после того, как она покопается в сухой земле. Значит, не нужно спешить с выводами, а проследить, не станет ли нос через некоторое время снова холодным и влажным, как это полагается здоровой собаке.
Слизистые оболочки ротовой полости, век у больного животного – бледные, синюшные или желтушные.
Нарушение аппетита и пищеварения
Аппетит у больной собаки нарушен. В одних случаях собака плохо ест или совсем отказывается от корма, в других – ее аппетит повышен или извращен. Глотание твердой пи щи затруднено, может отмечаться поперхивание при глотании даже жидкого и измельченного корма. Может наблюдаться повышенная жажда или, наоборот, водобоязнь.
Нарушение деятельности желудочно-кишечного тракта проявляется в рвоте, поносе, запоре, скоплении в кишечнике газов, наличии в каловых массах крови, инородных предметов, глистов.
Выделения
Появляются гнойные выделения из носа, глаз и других органов больной собаки, а также неприятный запах изо рта, ушей и других полостей.
Нарушение мочевыделения
Мочеиспускание нарушается, цвет мочи, ее количество изменяются.
Изменение температуры тела, частоты дыхания и пульса
Температура тела, пульс, дыхание также могут иметь отклонения от нормы.
Учащенное дыхание собаки(обычно при этом язык далеко высунут, свисает) может быть признаком заболевания, но не всегда. У собаки отсутствуют потовые железы, поэтому при жаре или повышенных физических нагрузках теплорегуляция осуществляется у нее не через поверхность кожи, а через язык и открытую пасть. Ей приходится пыхтеть, так как потеть она не может.
Рвота
Рвота — один из признаков многих болезней, но при этом нужно учесть, что для собаки (в отличие от кошки) рвота – обычное дело, особенно если она перед этим с жадностью наглоталась костей. Часто собака снова съедает то, чем ее вырвало. Если собака крадется на полусогнутых ногах с низко опущенной головой и явными признаками начинающегося удушья – это сигнал к тому, что ее вот-вот вырвет, и значит нужно, по возможности скорее выйти с ней на улицу.
Перечисленные признаки больной собаки обычно не проявляются одновременно. Бывает ярко выражен один или сразу несколько. Но при тяжелом заболевании или с развитием той или иной болезни количество патологических проявлений увеличивается.
Если поведение и общее состояние собаки вынуждают сделать вывод, что она тяжело больна, необходимо немедленно отправиться с ней к ветеринарному врачу.
Недопустимо, чтобы собаке, точно также , как и человеку диагноз ставил дилетант. Догадки и всякого рода гипотезы могут принести немало бед. Для определения характера заболевания, назначения и проведения лечебного курса требуются профессиональные знания, опыт и навык.
О выздоровлении собаки можно говорить только после исчезновения всех болезненных проявлений, свойственных той или иной болезни.
Органы дыхания. Нос густое гнойное отделяемое
Органы дыхания. Нос густое гнойное отделяемое
Calcarea carbonica s. ostrearum (Карбонат кальция) — хронический насморк. Крылья носа утолщены, вокруг ноздрей мокнущая, струпьевидная сыпь. Неприятный запах из носа, как от тухлых яиц. Нос заложен. Из него выделяется густой, желтый гной. Могут быть частые носовые кровотечения по утрам, особенно из правой ноздри.
Крылья носа утолщены, вокруг ноздрей мокнущая, струпьевидная сыпь. Неприятный запах из носа, как от тухлых яиц. Нос заложен. Из него выделяется густой, желтый гной. Могут быть частые носовые кровотечения по утрам, особенно из правой ноздри.
Hydrastis canadensis (Гидрастис канадский, Желтокорень) — задненосовой катар: выделение из носа густой слизи, свисающей нитями из задних отверстий в горло; сильное жжение и саднение с ощущением как бы волоса в носу; больной постоянно должен откашливаться. Заложенность носа в теплой комнате с появлением обильных выделений на воздухе. Постоянное образование корок в носу.
Kalium bichromicum (Калия бихромат) — сначала сухость слизистой оболочки с щекотанием в носу и чиханием, сильнее на открытом воздухе. Острый ринит с водянистыми выделениями и ощущением сухости, заложенности и давления в области корня носа, который быстро переходит в следующую стадию: ринит с вязким слизистым или желто-зеленым секретом, с образованием корок, особенно в задних отделах носа, и изъязвлением слизистой носа.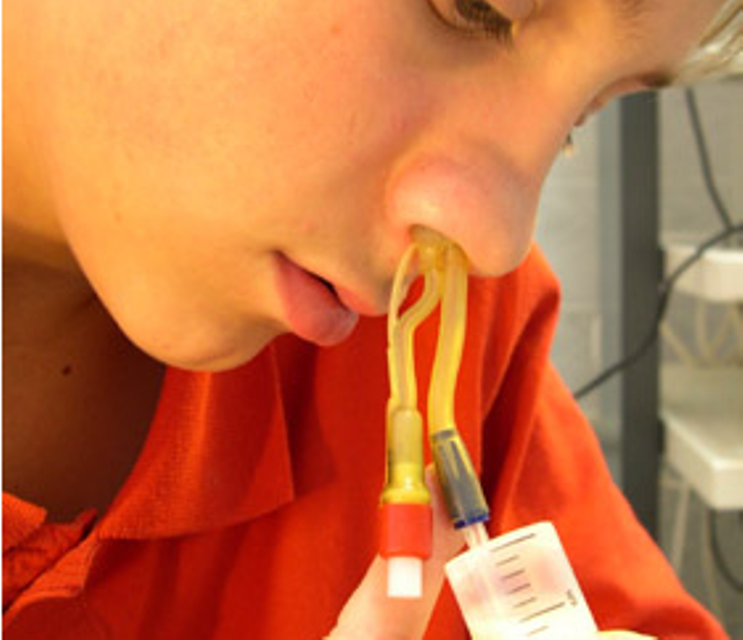 Выделение может быть зловонно или без запаха. Из заднего носового пространства выхаркиваются темно-зеленые комки слизи. Может бить разрушение носовой перегородки. Полипы.
Выделение может быть зловонно или без запаха. Из заднего носового пространства выхаркиваются темно-зеленые комки слизи. Может бить разрушение носовой перегородки. Полипы.
Pulsatilla pratensis (Прострел луговой) — выделение густое, слизисто-гнойное желтое или желто-зеленое, нераздражающее; зловонные корки в носу; закладывание носа по вечерам, ночью, в теплом помещении. Закладывает то одну, то другую ноздрю. На свежем воздухе дышать легче. Потеря обоняния. Носовое кровотечение. Сжимающая боль в области корня носа. Переход воспаления на лобные пазухи. Полипы в носу.
Thuja occidentalis (Туя западная, Дерево жизни) — гнойные, кровянистые выделения из носа; рецидивирующие полипы в носу, струпья; заложенность носа. Кожные трещины на границе ноздрей и щек. Чрезвычайно упорный насморк с гипертрофией слизистой, а затем атрофией слизистой оболочки с сухостью и повышенной чувствительностью. Гнойный раздражающий ринит, густая зеленоватая слизь смешана с кровью, позднее коричневые корки, раны в носу. Запах в носу кислого пива или рыбного рассола. После чихания нос очищается.
Запах в носу кислого пива или рыбного рассола. После чихания нос очищается.
Natrium sulfuricum (Сульфат натрия) — хронический ринит с обильным желтовато-зеленым, густым отделяемым. Заложенность носа, сухость и жжение в нем; чиханье и насморк. Водянистые выделение постепенно желтеют и становятся вязкими и густыми; густая слизь с солоноватым привкусом скапливается ночью позади хоан и утром откашливается; утром высмаркиваются зеленоватые, с дурным запахом кровянистые корки. Затрудненное носовое дыхание возникает внезапно с ощущением сдавления в груди, особенно ночью, утром и при влажной погоде.
Sulfur (Сера) — нос легко кровоточит и припухает. Крылья красны и шелушатся. Опухоль носа и верхней губы. В тепле нос заложен, но на прохладном воздухе больной дышит через нос свободно. Если есть выделения, то они раздражающие и едкие, водянистые или желтые, клейкие, с неприятным запахом. Может быть потеря обоняния при длительном насморке.
Sepia (Чернила каракатицы) — хронический катар, выделение густое, нераздражающее и обильное желто-зеленого цвета. Недостаток обоняния, залегание носа. При сморкании из носа выходит кровь.
Недостаток обоняния, залегание носа. При сморкании из носа выходит кровь.
Mercurius solubilis Hahnemanni (Растворимая ртуть Ганемана) — нос чешется, горяч, заложен, жидкий насморк, в горле саднение и боль, болезненность в суставах. Затем выделения становятся желтовато-зелеными, густыми и слизисто-гнойными.
Сinnabaris, Mercurius sulfuratus (Киноварь, Сернистая ртуть) — хронический катар, когда существует сильное давление у корня носа; ощущение, что давят тяжелые очки. Выделения зловонные, тягучие, слизисто-гнойные, желто-зеленые. Это средство вновь разжижает загустевшие выделения. Синусит. Сухость в полости рта и зева с неприятным вкусом во рту.
Hepar sulfuris calcareum (Серная кальциевая печень) — хронический катар носоглотки, когда нос закладывает на холодном воздухе. Чихание на холодном сухом ветре. Насморк с желтыми или зеленоватыми, вначале жидкими, затем густыми выделениями с неприятным запахом старого сыра; мацерация, струпьевидные корки в носовых ходах, полипы; боль в области корня носа.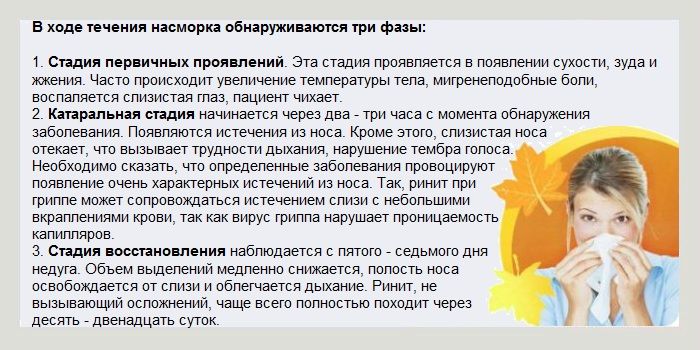 Часто переход в гайморит. Насморк облегчается в теплой комнате. Нос опухает; болезненный при дотрагивании, особенно к внутренней поверхности крыльев носа.
Часто переход в гайморит. Насморк облегчается в теплой комнате. Нос опухает; болезненный при дотрагивании, особенно к внутренней поверхности крыльев носа.
Kalium iodatum (Йодистый калий) — сильная, как удары молота, боль в передней части головы с ощущением, будто мозг сдавливается с обеих сторон. Гнойные, вязкие выделения с тошнотворным гнилостным запахом; зеленовато-желтый секрет. Может быть разрушение носовой перегородки. Улучшение на свежем воздухе. Ухудшение в тепле.
Alumina, Argilla (Глинозем), (Глина) — сначала сильная сухость в носу с образованием корок, затем густая, вязкая, желтого цвета слизь, которая трудно отделяется. Язвы и струпья в ноздрях; заложенность носа, наклонность к многолетнему насморку.
Petroleum (Нефть, Горное масло) — насморк с корками и выделением гнойной слизи. Нос болезненный и припухший, и на ноздрях образуются трещины. Задненосовое пространство наполнено гнойной слизью, заставляя постоянно ее отхаркивать.
Kalium carbonicum (Карбонат калия) — заложенность носа, которая облегчается на свежем воздухе и возвращается, как только больной входит в теплую комнату. Выделения из носа зеленые, зловонные. Изъязвленные, покрытые струпьями ноздри. Нос по утрам оказывается распухшим и красным, из него течет кровянистая жидкость. При каждой простуде появляется ощущение покалывания в глотке, как будто там застряла рыбная кость.
Выделения из носа зеленые, зловонные. Изъязвленные, покрытые струпьями ноздри. Нос по утрам оказывается распухшим и красным, из него течет кровянистая жидкость. При каждой простуде появляется ощущение покалывания в глотке, как будто там застряла рыбная кость.
Natrium carbonicum (Карбонат натрия) — заложенность носа; слизь стекает по задней стенке глотки; трудное откашливание и отплевывание скудной слизи, которая все время накапливается, особенно утром. Густое желтовато-зеленое истечение из носа, или твердые, зловонные корки.
Cyclamen europeum (Цикламен европейский, Дряква) — ринит с потерей обоняния и вкуса, выделение густое, желто-зеленое и нераздражающее. Спазмодическое чихание.
Lycopodium clavatum (Плаун булавовидный) — нос заложен и пациент не может дышать, особенно ночью. Веероподобное движение крыльев носа. Едкие желто-зеленые выделения из носа. Парестезия органов обоняния.
Medorrhinum (Уретральный гонорейный секрет) — секрет вязкий, белый или желтоватый. Нос заложен. Кончик носа часто холодный, ощущение зуда и жжения кончика носа.
Нос заложен. Кончик носа часто холодный, ощущение зуда и жжения кончика носа.
Rumex crispus (Щавель курчавый) — обильные густые желтые выделения.
Bryonia alba (Переступень белый) — сильная сухость слизистой или, когда существует густое желтое выделение; может быть тупая пульсирующая боль над лобными пазухами после прекращения выделений. Опухание кончика носа.
Apocinum cannabinum (Кендырь коноплевый, Конопля черная индийская) — нос и горло по утрам наполнены густой желтой слизью.
Arsenicum iodatum (Йодистый мышьяк) — с густым слизисто-гнойным отделяемым.
Eucalyptus globulus (Эвкалипт шариковый, голубой) — слизисто-гнойные выделения.
Calcarea fluorica (флюорат кальция) — катар носа с обильным отделяемым с дурным запахом.
Bacillinum (Туберкулиновый нозод из гноя каверн) — выделения зеленоватые, зловонные, гнойные. Ночной кашель без пробуждения.
Berberis vulgaris (Барбарис обыкновенный) — ринит со слизистыми и гнойными выделениями по утрам.
Luffa operculata (Люффа прикрытая или слабительная) — хронический ринит с выраженной утомляемостью и тупой головной болью от лба к затылку. Заложенность носа со слизисто-гнойным отделяемым, синусит (3).
Penthorum sedoides (Пятичленник) — начало насморка, когда есть саднение в носу и горле. Больной жалуется на постоянное ощущение мокроты в носу и горле, хотя настоящего насморка еще нет. Позднее у него образуется густое гнойное выделение, как при Pulsatilla pratensis (Прострел луговой) .
Phosphorus (Фосфор) — хронический атрофический или гипертрофический катар с зелеными выделениями и полосками крови. Легкая кровоточивость при сморкании. Полипоз носа.
Teucrium marum verum (Дубровник настоящий, Кошачий майоран) — хронический катар носа с атрофией слизистой оболочки, с корочками и полипами. Хронический ринит с закладыванием носа, щекотанием в носу, с выделениями неприятного запаха. Насморк усиливается в тепле постели. Текучий насморк на открытом воздухе. Полипы носа. Потеря обоняния.
Полипы носа. Потеря обоняния.
Симптомы, причины, диагностика и лечение
Стафилококковая инфекция — это бактериальная инфекция, вызываемая бактериями Staphylococcus , которые довольно часто встречаются в окружающей среде.
Инфекция, вызванная бактериями стафилококка, может вызвать различные кожные заболевания, в том числе:
Эти кожные заболевания не заразны, но бактерии, их вызывающие, заразны. Бактерии распространяются либо при личном контакте, либо при прикосновении к зараженному предмету, например дверной ручке.
Бактерии стафилококка обычно скапливаются в носовых проходах, поэтому нос является частым местом заражения стафилококком.
Общие типы инфекций носового стафилококка включают:
- Назальный вестибулит. Это инфекция передней части носовой полости. Это может вызвать корки и кровотечение.
- Фолликулит. Это инфекция одного или нескольких волосяных фолликулов.

- Кипит. Фурункул, также называемый фурункулом, представляет собой более глубокую инфекцию вокруг волосяного фолликула или сальной железы, через которую может стекать гной, если он разорвется.
Читайте дальше, чтобы узнать больше о стафилококковых инфекциях в носу, включая общие симптомы и способы их лечения.
Возможные симптомы стафилококковой инфекции носа включают:
- отек
- покраснение
- корки
- легкое кровотечение
- очаги, из которых сочится гной или жидкость
- боль или болезненность
- лихорадка
контакт с бактериями стафилококка на ежедневной основе, но не всегда вызывает инфекцию.Однако если у вас есть трещина на коже, например порез, царапина или ожог, бактерии могут проникнуть в ваше тело и вызвать инфекцию.
Есть несколько вещей, которые могут вызвать разрыв нежной кожи внутри носа, в том числе:
- чрезмерное сморкание
- ковыряние в носу
- выщипывание или выщипывание волос в носу
- пирсинг в носу
подтвердите, что у вас инфекция носового стафилококка, лучше всего обратиться к своему лечащему врачу. Они осмотрят ваш нос и спросят о ваших симптомах. Они могут взять образец ткани или выделений из носа для анализа в лаборатории на наличие бактерий.
Они осмотрят ваш нос и спросят о ваших симптомах. Они могут взять образец ткани или выделений из носа для анализа в лаборатории на наличие бактерий.
Тестирование может помочь определить, вызвана ли инфекция метициллин-резистентным Staphylococcus aureus (MRSA). MRSA — это тип стафилококковых бактерий, устойчивых ко многим типам антибиотиков, поэтому он требует осторожного лечения.
Антибиотики лечат стафилококковые инфекции. Ваш врач может прописать вам пероральные антибиотики, мазь с антибиотиком для местного применения или и то, и другое.
Если у вас MRSA, ваш врач, вероятно, пропишет вам более сильный антибиотик или даже внутривенные антибиотики, если инфекция тяжелая или не поддается лечению.
важно!Убедитесь, что вы прошли полный курс антибиотиков в соответствии с предписаниями врача, даже если вы почувствуете себя лучше до их окончания. В противном случае вы не сможете убить все бактерии, что сделает их устойчивыми к антибиотикам.
Если у вас большой фурункул или другое поражение, вам может потребоваться его дренирование.Не поддавайтесь желанию выпить или осушить его самостоятельно. Это может вызвать распространение инфекции.
Легкие инфекции стафилококка часто проходят самостоятельно без какого-либо лечения.
Однако некоторые стафилококковые инфекции могут быстро стать серьезными и вызвать определенные осложнения, например:
- Целлюлит. Инфекция возникает в более глубоких слоях кожи.
- Тромбоз кавернозного синуса. Это редкое, но серьезное осложнение носовых или лицевых инфекций связано с образованием тромба в основании вашего мозга.
- Сепсис. Это состояние, потенциально опасное для жизни, является крайней реакцией вашего организма на инфекцию.
Бактерии стафилококка обычно присутствуют в полости носа и на коже. Обычно эти бактерии безвредны. Но они могут вызвать инфекцию, если попадут в ваше тело через разрыв кожи.
Если вы заметили красную или раздраженную область в носу, следите за ней. Если он становится болезненным, образует шишку или поражение, заполненное гноем или жидкостью, обратитесь за медицинской помощью, чтобы избежать более серьезной инфекции.
Синусит | PeaceHealth
Обзор темы
Что такое гайморит?
Инфекции носовых пазух часто возникают после простуды и вызывают боль и давление в голове и лице.
Синусит может быть острым (внезапным) или хроническим (длительным). При хроническом синусите инфекция или воспаление полностью не проходят в течение 12 недель и более.
Что вызывает гайморит?
Синусит может быть вызван тремя причинами:
- Вирусы.

- Бактерии.
- Грибки.
Те же вирусы, которые вызывают простуду, вызывают большинство случаев синусита.
Когда слизистая оболочка пазух воспаляется в результате вирусной инфекции, например простуды, она опухает. Это вирусный гайморит. Отек может препятствовать нормальному оттоку жидкости из носовых пазух в нос и горло. Если жидкость не может стекать и со временем накапливается, в ней могут начать расти бактерии или грибки (множественные грибки).Эти бактериальные или грибковые инфекции могут вызвать отек и боль. Они с большей вероятностью продлятся дольше, со временем ухудшатся и станут хроническими.
Носовая аллергия или другие проблемы, которые блокируют носовые ходы и позволяют жидкости скапливаться в пазухах, также могут привести к синуситу.
Каковы симптомы?
Основные симптомы синусита — насморк или заложенность носа, а также боль и давление в голове и лице. У вас также могут быть желтые или зеленые выделения или капли из носа или задней стенки горла (постназальные выделения).То, где вы чувствуете боль и нежность, зависит от того, какая пазуха поражена.
Другие общие симптомы синусита могут включать:
- Головная боль.
- Неприятный запах изо рта.
- Кашель с выделением слизи.
- Лихорадка.
- Боль в зубах.
- Снижение вкуса или запаха.
Как диагностируется гайморит?
Ваш врач может определить, есть ли у вас синусит, задав вопросы о вашем прошлом здоровье и проведя медицинский осмотр.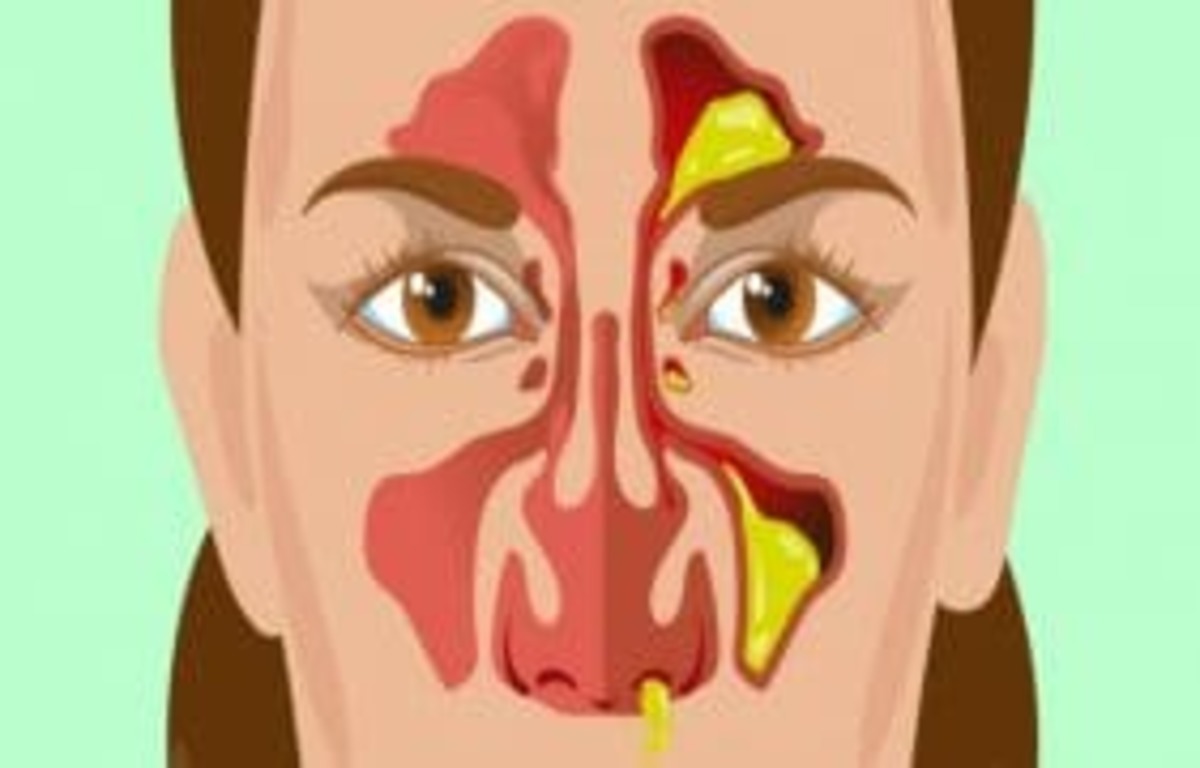 Скорее всего, вам не понадобятся другие тесты.
Скорее всего, вам не понадобятся другие тесты.
Как лечится?
Вирусные инфекции носовых пазух обычно проходят самостоятельно в течение 10–14 дней. Антибиотики не действуют при вирусных инфекциях. Но есть несколько вещей, которые вы можете сделать дома, чтобы облегчить симптомы:
- Пейте много жидкости.
- Накладывайте горячее влажное полотенце или гелевый пакет на лицо на 5–10 минут за раз несколько раз в день.
- Подышите теплым влажным воздухом из горячего душа, горячей ванны или раковины с горячей водой.
- Используйте солевые капли для носа и спреи, чтобы поддерживать носовые ходы влажными, и используйте солевые жидкости для промывания носа, чтобы поддерживать носовые ходы открытыми и вымывать слизь и бактерии.
- Попробуйте лекарства, отпускаемые без рецепта, чтобы облегчить боль и давление в голове и лице.

Домашнее лечение может помочь вывести слизь из носовых пазух и предотвратить более серьезную бактериальную или грибковую инфекцию.
Бактериальные инфекции можно лечить антибиотиками.Возможно, через несколько дней вы почувствуете себя лучше, но некоторые симптомы могут сохраняться в течение нескольких недель. Если у вас хронический синусит, возможно, вам придется принимать лекарство дольше.
Если у вас грибковая инфекция, что встречается нечасто, антибиотики не избавят вас от синусита. При этом типе инфекции вам может потребоваться лечение противогрибковыми препаратами, стероидными препаратами или хирургическое вмешательство.
Если вы долгое время принимали антибиотики и другие лекарства, но симптомы синусита не исчезли, вам может потребоваться операция.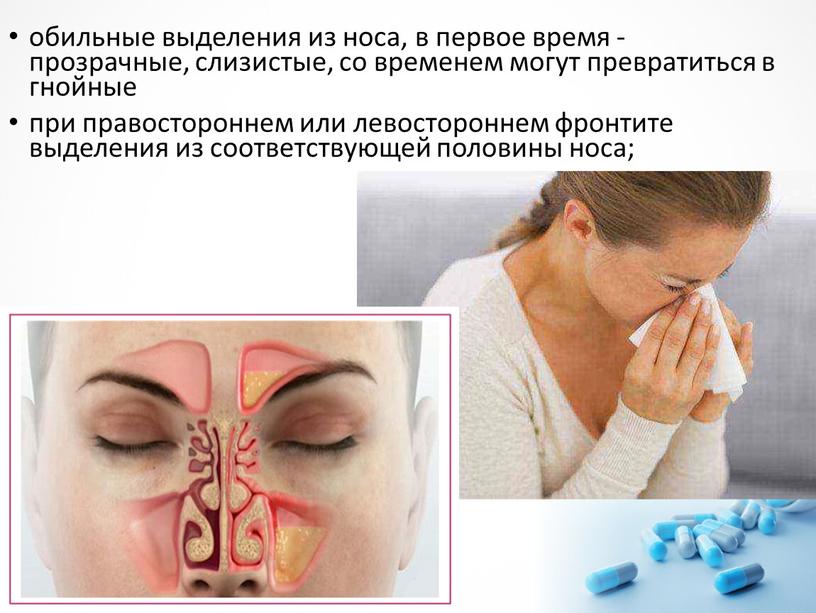 Вам также может потребоваться операция, если инфекция может распространиться или у вас есть другие проблемы, такие как нарост (полип), блокирующий носовой ход.
Вам также может потребоваться операция, если инфекция может распространиться или у вас есть другие проблемы, такие как нарост (полип), блокирующий носовой ход.
Причина
Синусит чаще всего является результатом вирусной инфекции, которая вызывает воспаление слизистой оболочки носа и носовых пазух.
- Слизистая оболочка отекает при воспалении, препятствуя оттоку жидкости из носовых пазух в нос и горло.
- Слизь и жидкость скапливаются в носовых пазухах, вызывая давление и боль.
- Бактерии чаще развиваются в носовых пазухах, которые не могут отводиться должным образом. Бактериальная инфекция носовых пазух часто вызывает усиление воспаления и боли.
Простуда обычно запускает этот процесс, но любой фактор, вызывающий воспаление слизистой оболочки, может привести к синуситу. Например, у многих людей с аллергией на нос (аллергический ринит) могут быть повторяющиеся или долгосрочные (хронические) инфекции носовых пазух.Носовые полипы, посторонние предметы (обычно у детей), структурные проблемы носа, такие как искривленная перегородка, и другие состояния также могут блокировать носовые ходы, увеличивая риск синусита.
Например, у многих людей с аллергией на нос (аллергический ринит) могут быть повторяющиеся или долгосрочные (хронические) инфекции носовых пазух.Носовые полипы, посторонние предметы (обычно у детей), структурные проблемы носа, такие как искривленная перегородка, и другие состояния также могут блокировать носовые ходы, увеличивая риск синусита.
Грибковая инфекция также может вызвать синусит. Это особенно актуально для людей с ослабленной иммунной системой. Грибковый синусит имеет тенденцию быть хроническим и лечить его труднее, чем бактериальный синусит.
Симптомы
Боль и давление в лице вместе с заложенным или насморком являются основными симптомами синусита.У вас также могут быть желтые или зеленоватые выделения из носа. Наклонение вперед или движение головой часто усиливают лицевую боль и давление.
Местоположение боли и болезненности может зависеть от того, какая пазуха поражена.
Другие общие симптомы синусита включают:
- Головная боль.
- Желтые или зеленоватые выделения из носа или по задней стенке глотки.
- Неприятный запах изо рта.
- Заложенный нос.
- Кашель со слизью.
- Лихорадка.
- Зубная боль.
- Снижение вкуса или запаха.
Острый (внезапный) синусит обычно вызывается вирусной инфекцией и часто быстро развивается. Обычно он длится 4 недели или меньше, и симптомы часто начинают проходить в течение недели без какого-либо лечения. Острый синусит, вызванный бактериальной инфекцией, вряд ли исчезнет сам по себе и может привести к хроническому синуситу или к осложнениям, при которых инфекция распространяется за пределы носовых пазух. Гнойные выделения из носа, которые усиливаются через 5 дней или сохраняются более 10 дней, могут быть признаком острого синусита, вызванного бактериальной инфекцией.
Гнойные выделения из носа, которые усиливаются через 5 дней или сохраняются более 10 дней, могут быть признаком острого синусита, вызванного бактериальной инфекцией.
Хронический (длительный) синусит обычно вызывается бактериальной или грибковой инфекцией. Эти инфекции трудно поддаются лечению. Если хронический синусит не излечивается после приема двух или более разных антибиотиков, вы можете поговорить со своим врачом об операции или тесте на аллергию. Хронический синусит может привести к необратимым изменениям слизистых оболочек, выстилающих пазухи, и сделать вас более склонным к инфекциям носовых пазух.
Симптомы синусита у детей включают кашель, выделения из носа, которые длятся более 7-10 дней, и жалобы на головную и лицевую боль. Многие дети в возрасте 2 лет и старше с хроническим синуситом также могут иметь аллергию и частые ушные инфекции.
Другие состояния, симптомы которых похожи на синусит, могут включать аллергию, зубную боль, простуду или другие инфекции верхних дыхательных путей. Но если у вас простуда, которая возвращается или усиливается через 7 дней, у вас может быть инфекция носовых пазух, а не простуда или другая инфекция верхних дыхательных путей.
Но если у вас простуда, которая возвращается или усиливается через 7 дней, у вас может быть инфекция носовых пазух, а не простуда или другая инфекция верхних дыхательных путей.
Что происходит
Существует два типа синусита: острый (внезапное начало) и хронический (длительный). Синусит часто развивается после простуды или вирусной инфекции. Большинство инфекций носовых пазух проходят сами по себе, но иногда они перерастают в бактериальную инфекцию — отек, воспаление и выделение слизи, вызванные холодом, могут привести к закупорке носовых ходов, что может способствовать росту бактерий.
Острый синусит, вирусный или бактериальный, может перерасти в хроническое воспаление или инфекции, которые могут длиться 12 недель или дольше.Хронический синусит может привести к необратимым изменениям слизистых оболочек, выстилающих пазухи. В результате этих изменений вы можете стать более подверженными инфекциям носовых пазух, которые станет труднее лечить.
В результате этих изменений вы можете стать более подверженными инфекциям носовых пазух, которые станет труднее лечить.
Осложнения синусита (например, менингит или инфекция лицевых костей, называемая остеомиелитом) редки. Но когда возникают осложнения, они могут быть опасными для жизни и часто требуют обширного медицинского или хирургического лечения.
Что увеличивает ваш риск
Ваш риск синусита увеличивается, если вы недавно переболели простудой, другой вирусной или бактериальной инфекцией или инфекцией верхних дыхательных путей.Также хроническая аллергия на нос (аллергический ринит) может привести к синуситу.
Иногда искривленная перегородка, сломанный нос или новообразования, такие как носовые полипы, могут сделать вас более восприимчивыми к инфекциям носовых пазух.:strip_icc():format(jpeg)/kly-media-production/medias/1233494/original/025224300_1463251691-inilah_alasan_kenapa_ingus_tak_habis_meskipun_kita_sudah_membuangnya.jpg) Проблемы со структурой носа могут препятствовать правильному оттоку слизи из носовых пазух в нос.
Проблемы со структурой носа могут препятствовать правильному оттоку слизи из носовых пазух в нос.
Другие факторы, повышающие риск заражения носовых пазух, включают астму, курение, загрязнение воздуха, чрезмерное использование противоотечных спреев, холодную погоду, быстрые изменения давления воздуха (например, при полете или нырянии с аквалангом) и плавание в загрязненной воде.Кроме того, использование постоянного положительного давления в дыхательных путях (CPAP) для лечения апноэ во сне может увеличить риск синусита.
Когда вам следует позвонить своему врачу?
Позвоните своему врачу, если синусит не улучшится после 2 дней домашнего лечения и у вас есть такие симптомы, как:
- Боль в лице или верхних зубах.

- Боль, распространяющаяся от переносицы к нижнему веку.
- Головная боль, которая не купируется безрецептурными обезболивающими, такими как ацетаминофен или ибупрофен.
- Температура 101 ° F (38,3 ° C) или выше.
- Выделения из носа, которые сначала прозрачные, а затем становятся густыми и обесцвеченными (желтыми или зелеными).
- Симптомы простуды, которые продолжаются более 10 дней или усиливаются после первых 7 дней.
- Слабая или хроническая боль в лице, которая длится дольше месяца, изменилась или не проверялась врачом.
- Отсутствие улучшения самочувствия в течение 3-5 дней после начала приема антибиотиков от инфекции носовых пазух.
Бдительное ожидание
Бдительное ожидание уместно, если у вас есть симптомы ранней инфекции носовых пазух (например, боль и давление в голове, а также заложенность носа или насморк). Раннюю инфекцию носовых пазух часто можно лечить дома, если у вас хорошее здоровье. Если у вас развиваются симптомы инфекции носовых пазух, начните лечение в домашних условиях, например, выпейте много жидкости и вдыхайте пар от теплого душа, и воспользуйтесь приведенными выше рекомендациями, чтобы решить, нужно ли вам вызывать врача.
Раннюю инфекцию носовых пазух часто можно лечить дома, если у вас хорошее здоровье. Если у вас развиваются симптомы инфекции носовых пазух, начните лечение в домашних условиях, например, выпейте много жидкости и вдыхайте пар от теплого душа, и воспользуйтесь приведенными выше рекомендациями, чтобы решить, нужно ли вам вызывать врача.
Кого смотреть
Синусит может быть диагностирован любым из следующих специалистов в области здравоохранения:
Ваш врач может направить вас к специалисту по уху, носу и горлу (ЛОР) (также называемому отоларингологом), который проведет более специализированное обследование носовых ходов и верхней части глотки. Направление к ЛОР-специалисту может быть полезным для людей, у которых подозреваются носовые полипы или другие состояния, вызывающие закупорку носовой полости. Диагностика и хирургическое лечение хронических или сложных случаев синусита может быть проведено ЛОРом.
Диагностика и хирургическое лечение хронических или сложных случаев синусита может быть проведено ЛОРом.
Специалист по инфекционным заболеваниям может понадобиться, если синусит вызван чем-то необычным или возникают редкие осложнения (например, инфекция лицевых костей). К аллергологу может потребоваться, если есть подозрение, что аллергия вызывает или способствует возникновению проблем с носовыми пазухами.
Экзамены и тесты
Диагноз синусита обычно основывается на вашей истории болезни и физическом осмотре. Подробный анамнез проблемы часто может иметь большее значение для диагностики, чем физический осмотр.Если симптомы и физическое обследование типичны для синусита, дальнейшее обследование обычно не требуется.
Дополнительные тесты могут быть выполнены, если:
- Диагноз не ясен.

- Лечение антибиотиками не помогло решить проблему.
- Подозреваются осложнения (например, инфекция костей).
- Операция рассматривается.
Визуализирующие тесты могут использоваться, когда симптомы синусита сохраняются или рецидивируют, несмотря на лечение, или для поиска опухолей или других новообразований при кровотечении или кровянистых выделениях из носа.В их числе:
- Компьютерная томография (КТ) головы и лица, которая дает подробное изображение структур носовых пазух. КТ может помочь оценить тяжелый или хронический синусит, выявить предполагаемые осложнения синусита или исключить другие состояния. Он не используется для диагностики острого синусита.
- Рентген пазух носа, который может быть выполнен для подтверждения подозрения на синусит. Рентген дает изображение плотных тканей внутри тела.
 Но компьютерная томография дает более точную информацию.
Но компьютерная томография дает более точную информацию.
Реже другие анализы может сделать ЛОР-специалист (также именуемый отоларингологом) или аллерголог. Эти тесты могут включать:
Обзор лечения
Синусит лечится лекарствами и домашним лечением, например, прикладыванием влажного тепла к лицу. Цели лечения синусита:
- Улучшает отток слизи и уменьшает отечность носовых пазух.
- Снимите боль и давление.
- Устраните любую инфекцию.
- Предотвращение образования рубцовой ткани и необратимого повреждения тканей, выстилающих нос и носовые пазухи.
Для получения дополнительной информации см. Домашнее лечение и лекарства.
Домашнее лечение и лекарства.
Сначала во время лечения острого или хронического синусита вы можете почувствовать себя лучше после приема антибиотиков и домашнего лечения, но иногда симптомы ухудшаются, и может потребоваться дополнительное лечение.
При остром синусите
Кратковременный (острый) синусит обычно длится менее 4 недель.До двух третей людей с острым синуситом выздоравливают самостоятельно без лечения антибиотиками. сноска 1 Инфекции носовых пазух обычно вызываются вирусными инфекциями, которые не поддаются лечению антибиотиками. Поговорите с врачом, чтобы определить, нужно ли лечение антибиотиками для лечения острой инфекции носовых пазух.
Большинство людей полностью выздоравливают при лечении антибиотиками острого синусита, вызванного бактериальной инфекцией. Количество дней приема антибиотиков зависит от антибиотика и степени тяжести инфекции.Когда вам прописали антибиотик, обязательно принимайте его до тех пор, пока он не исчезнет, даже если вам станет лучше. Всегда принимайте антибиотики точно так, как вам говорит врач, иначе инфекция может не исчезнуть полностью.
Количество дней приема антибиотиков зависит от антибиотика и степени тяжести инфекции.Когда вам прописали антибиотик, обязательно принимайте его до тех пор, пока он не исчезнет, даже если вам станет лучше. Всегда принимайте антибиотики точно так, как вам говорит врач, иначе инфекция может не исчезнуть полностью.
При хроническом синусите
Синусит, который длится 12 недель или дольше, называется хроническим синуситом. Его сложнее лечить, и он медленнее реагирует на антибиотики, чем острый синусит.
Антибактериальная терапия обычно рекомендуется при хроническом синусите и может потребовать более длительного курса лечения.Возможно, вам придется попробовать несколько антибиотиков. Во время лечения также можно использовать назальный спрей с кортикостероидами, уменьшающий воспаление и отек слизистой оболочки носовых ходов.
У некоторых людей инфекция носовых пазух может быть вызвана грибком или бактерией, отличной от тех, которые обычно связаны с синуситом. Люди с ослабленной иммунной системой подвержены риску этих необычных инфекций. Сюда также могут входить люди, которым необходимо принимать пероральные или ингаляционные кортикостероиды (например, преднизон).Грибковый синусит, на который приходится значительное количество случаев хронического синусита, не поддается лечению антибиотиками и может потребовать лечения противогрибковыми препаратами, кортикостероидами или хирургическим вмешательством.
Операция может потребоваться, если вы принимали антибиотики в течение длительного периода времени, но симптомы все еще сохраняются, или если вероятны осложнения (например, инфекция лицевых костей).
Что думать о
Синусит может быть трудно диагностировать, потому что он часто вызывает те же симптомы, что и простуда или другое вирусное заболевание, особенно на ранних стадиях. Выявить синусит у детей бывает особенно сложно. Если у вашего ребенка или у вас частые инфекции носовых пазух, узнайте, на какие признаки следует обращать внимание, и немедленно начните лечение в домашних условиях.
Выявить синусит у детей бывает особенно сложно. Если у вашего ребенка или у вас частые инфекции носовых пазух, узнайте, на какие признаки следует обращать внимание, и немедленно начните лечение в домашних условиях.
Симптомы хронического синусита часто расплывчаты и могут плохо поддаваться лечению. Чтобы найти успешное лечение, может потребоваться время и терпение.
Профилактика
Есть несколько способов снизить вероятность заболевания синуситом:
- Немедленно лечите заложенность носа, вызванную простудой или аллергией.Это поможет предотвратить развитие бактериальной инфекции в носовых пазухах.
- Избегайте контакта с людьми, болеющими простудными заболеваниями и другими вирусными инфекциями верхних дыхательных путей.
 Если вы контактируете с людьми, у которых есть эти инфекции, часто мойте руки, особенно после контакта с инфицированными.
Если вы контактируете с людьми, у которых есть эти инфекции, часто мойте руки, особенно после контакта с инфицированными. - Избегайте курения сигарет, сигар и трубок дома и на рабочем месте. Дым вызывает и еще больше раздражает воспаленные оболочки носа и носовых пазух.
- Если у вас аллергия, избегайте того, что вызывает у вас приступы аллергии. Поговорите со своим врачом об иммунотерапии, например об уколах от аллергии. Дополнительную информацию см. В разделе «Аллергический ринит».
- Избегайте вдыхания сухого воздуха. Подумайте об использовании увлажнителя дома и поработайте над увеличением влажности воздуха.
Убедитесь, что ваш ребенок получил все рекомендованные прививки. Некоторые прививки, например пневмококковая конъюгированная вакцина, могут помочь предотвратить инфекции ушей и носовых пазух.
Домашнее лечение
Домашнее лечение может облегчить симптомы боли и давления, связанные с краткосрочным (острым) синуситом. Домашнее лечение может улучшить отток слизи из носовых пазух и предотвратить необходимость в антибиотиках.
Домашнее лечение может улучшить отток слизи из носовых пазух и предотвратить необходимость в антибиотиках.
- Пейте много жидкости, чтобы слизь разжижалась.
- Прикладывайте к лицу влажное тепло (с помощью горячего влажного полотенца или геля) на 5–10 минут несколько раз в день.
- Подышите теплым влажным воздухом из горячего душа, горячей ванны или раковины с горячей водой.Избегайте очень прохладного и сухого воздуха. Подумайте об использовании увлажнителя, чтобы увеличить влажность воздуха в вашем доме.
- Используйте промывание носа соленой водой (промывание солевым раствором или ирригация), чтобы поддерживать носовые ходы открытыми и вымывать слизь и бактерии. Вы можете купить солевые капли для носа или спрей в аптеке или приготовить солевой раствор дома. Если вы делаете физиологический раствор дома, используйте дистиллированную или кипяченую, а затем охлажденную воду.
 Людям в возрасте от 8 лет и старше с постназальным выделением жидкости также может быть полезно часто полоскать горло теплой соленой водой.Это поможет предотвратить боль в горле.
Людям в возрасте от 8 лет и старше с постназальным выделением жидкости также может быть полезно часто полоскать горло теплой соленой водой.Это поможет предотвратить боль в горле. - Если вам нужно высморкаться, делайте это осторожно. Сильный обдув может заставить густую слизь вернуться в пазухи и заблокировать их. При сморкании держите обе ноздри открытыми.
- Избегайте алкоголя. Это вызывает отек тканей носа и носовых пазух.
- Попробуйте лекарства, отпускаемые без рецепта, для облегчения боли или заложенности носа. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке. Не используйте лекарство дольше, чем указано на этикетке.
Если у вас хронический синусит, вам, вероятно, придется продолжать лечение в домашних условиях в течение длительного периода времени, чтобы ваши носовые пазухи оставались чистыми.
Лекарства
Лекарства могут потребоваться, когда симптомы синусита тяжелые или не улучшаются. Цели лечения лекарствами:
Цели лечения лекарствами:
- Лечите инфекцию, которая обычно вызывается бактериями, если симптомы продолжаются более 7–10 дней.
- Снимите давление и снимите боль, вызванные плохим дренированием носовых пазух.
- Уменьшает воспаление носа и носовых пазух.
Выбор лекарств
Для лечения синусита используются, а иногда и комбинированные лекарства. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Антибиотики убивают бактерии. Примеры используемых антибиотиков — амоксициллин с клавуланатом и цефдинир.
- Противоотечные средства уменьшают отек слизистых оболочек носа.Некоторые примеры могут включать оксиметазолин (например, африн) и фенилэфрин (например, нео-синефрин).

- Анальгетики снимают боль. Некоторые примеры включают ацетаминофен (например, Тайленол) и ибупрофен (например, Адвил).
- Кортикостероиды уменьшают воспаление в носовых ходах. Некоторые примеры включают беклометазон (Beconase) или мометазон (Nasonex). В большинстве случаев они выпускаются в виде назального спрея.
- Муколитики жидкой слизи.Некоторые примеры включают гвайфенезин (например, Робитуссин).
Что думать о
Если вы принимаете антибиотики от инфекции носовых пазух, не прекращайте прием антибиотиков раньше только потому, что вы чувствуете себя лучше. Примите полный курс антибиотиков. Инфекция может не исчезнуть, если вы не примете все антибиотики, прописанные врачом.
Лечение антибиотиками эффективно в большинстве случаев краткосрочного (острого) синусита, вызванного бактериями. Вы должны заметить улучшение в течение 3-4 дней после начала приема антибиотиков.
Вы должны заметить улучшение в течение 3-4 дней после начала приема антибиотиков.
Хронический синусит может длиться 12 недель или дольше и обычно требует лечения антибиотиками от 3 до 4 недель. Симптомы могут сохраняться или возвращаться, несмотря на адекватное лечение антибиотиками. Для лечения инфекции может потребоваться другой антибиотик. Если симптомы синусита не проходят, несмотря на длительное лечение антибиотиками, может потребоваться направление к специалисту по лечению ушей, носа и горла (ЛОР) (также называемого отоларингологом).
Хирургия
Цель операции — улучшить дренаж пазух, обычно путем удаления закупорки и слива слизи. Это может означать удаление:
- Зараженная, опухшая или поврежденная ткань.

- Кость для создания более широкого отверстия для отвода слизи из носовых пазух.
- Выросты (полипы) внутри носа или носовых пазух.
- Посторонний предмет, блокирующий носовой ход или носовые пазухи.Обычно это происходит у детей.
Хирургическое вмешательство может быть единственным средством для правильного дренирования сильно закупоренной инфицированной пазухи. Но хирургическое вмешательство не всегда полностью устраняет гайморит. Некоторым людям может потребоваться повторная операция.
Хирургия наиболее успешна, когда используется вместе с лекарствами и домашним лечением для предотвращения гайморита в будущем. Повторной операции и гайморита в будущем можно избежать, если принимать антибиотики для предотвращения повторного заражения.
Варианты хирургии
Эндоскопическая хирургия предпочтительнее традиционной хирургии в большинстве случаев хронического синусита, требующего хирургического вмешательства. Это менее инвазивно, менее дорого и имеет меньшее количество осложнений.
Это менее инвазивно, менее дорого и имеет меньшее количество осложнений.
- Эндоскопическая операция может быть выполнена для удаления небольшого количества кости или другого материала, блокирующего отверстия пазух, или для удаления новообразований (полипов). Обычно тонкий инструмент с подсветкой, называемый эндоскопом, вводится через нос, чтобы врач мог увидеть и удалить все, что блокирует носовые пазухи.
- Операция на носовых пазухах может быть сделана при возникновении осложнений синусита, таких как образование гноя в носовых пазухах, инфекция лицевых костей или абсцесс мозга.При этом типе хирургии врач делает отверстие в пазуху изнутри рта или через кожу лица.
Что думать о
Очень немногие люди нуждаются в операции для лечения синусита. Но вам может потребоваться операция, если ВСЕ из них верны:
Но вам может потребоваться операция, если ВСЕ из них верны:
- Ваш врач говорит, что у вас хронический синусит.
- Вы следовали так называемому «максимальному медицинскому лечению» в течение 4–6 недель. Это означает, что вы принимали лекарства и лечились в домашних условиях не менее 4-6 недель.Это лечение включает антибиотики, стероидный назальный спрей и другие лекарства, отпускаемые по рецепту.
- Вам сделали компьютерную томографию носовых пазух после 4–6 недель лечения. Очень важно, чтобы компьютерная томография была сделана после этой процедуры. Максимальное уменьшение отека и инфекции позволяет врачу увидеть, что может быть причиной ваших инфекций.
- Компьютерная томография показывает, что что-то, например носовые полипы, не дает вашим носовым пазухам истощаться должным образом.
Вам также может потребоваться операция, если:
- У вас инфекция носовых пазух, вызванная грибком.
 Инфекции, вызванные грибком, нельзя вылечить с помощью антибиотиков.
Инфекции, вызванные грибком, нельзя вылечить с помощью антибиотиков. - У вас серьезная проблема, например инфекция, которая распространяется за пределы носовых пазух. Это редко.
Степень закупорки и другие проблемы определяют, насколько обширной будет ваша операция. Операция может ограничиваться удалением инфицированной ткани или небольших образований (полипов) внутри носа.Более обширная операция включает удаление кусочков кости для создания более широкого отверстия, позволяющего дренировать пазуху.
Хирургия носовых пазух всегда выполняется специалистом по уши, носу и горлу (ЛОР) (также называемым отоларингологом).
Список литературы
Цитаты
- Ах-Си К. (2015). Синусит (острый риносинусит). Клинические данные BMJ .
http: // clinicalevidence.bmj.com/x/systematic-review/0511/overview.html. По состоянию на 14 апреля 2016 г.
Консультации по другим работам
- Chow AW, et al. (2012). Руководство IDSA по клинической практике острого бактериального риносинусита у детей и взрослых. Клинические инфекционные болезни, 54 (8): e72 – e112.
- Rosenfeld R, et al. (2015). Руководство по клинической практике (обновленное): Синусит у взрослых. Отоларингология — хирургия головы и шеи, 152 (2S): S1 – S39. По состоянию на 16 июня 2015 г.
- Рубин М.А., и др. (2015). Боль в горле, боль в ухе и симптомы со стороны верхних дыхательных путей. В DL Kasper et al., Eds., Harrison’s Principles of Internal Medicine, 19 ed., Vol. 1. С. 225–235. Нью-Йорк: Образование Макгроу-Хилла.
Кредиты
Текущий по состоянию на:
2 декабря 2020 г.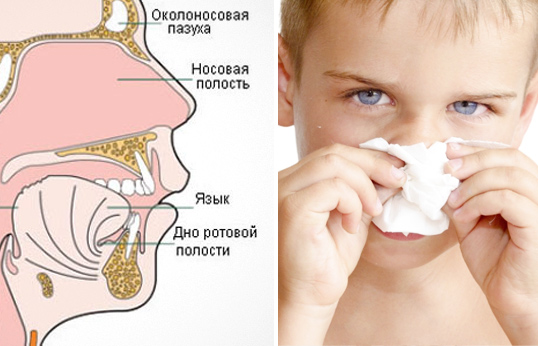
Автор: Healthwise Staff
Медицинский обзор:
Патрис Берджесс MD — Семейная медицина
E.Грегори Томпсон, врач-терапевт
Кэтлин Ромито, доктор медицины, семейная медицина
Мартин Дж. Габика, доктор медицины, семейная медицина
Типы, причины и обращение к врачу
Поделиться на PinterestРазличные части тела могут выделять вонючие выделения, которые часто сигнализируют об инфекции.Различные части тела производят разные виды выделений, в том числе:
Выделения из влагалища
Некоторые выделения из влагалища являются нормальными и здоровыми, и служат для защиты влагалища.Здоровые выделения из влагалища обычно прозрачные или белые и не имеют резкого запаха.
Изменения цвета, запаха или консистенции выделений из влагалища иногда могут указывать на проблему.
Некоторые изменения, которые могут указывать на проблемы со здоровьем, включают:
- увеличенное количество выделений
- зеленые или желтые выделения
- водянистые или пенистые выделения
- выделения с консистенцией творога
- выделения с сильным запахом рыба или яйца
Особенно важно обратиться за медицинской помощью при наличии волдырей, язв, боли или кровотечения из влагалища.
Узнайте больше о различных цветах выделений из влагалища.
Выделения из полового члена
Любая жидкость, выходящая из полового члена, кроме спермы или мочи, может быть признаком инфекции или другой проблемы со здоровьем.
Выделения из полового члена могут быть:
- бесцветные или мутные
- белые, желтые или зеленые
- густые или водянистые
- по консистенции похожие на творог
В некоторых случаях выделения из полового члена могут возникать при одном или следующие симптомы:
- частые позывы к мочеиспусканию
- боль или чувство жжения при мочеиспускании
- болезненность кончика полового члена
- боль в яичках, анусе, животе или пояснице
Выделения из заднего прохода
Любое вещество, выходящее из заднего прохода, помимо стула, называется анальными выделениями.Примеры включают слизь, гной или кровь.
Выделения из ран
Из ран, инфицированных бактериями, могут выделяться выделения с неприятным запахом.
Вонючий пот
Кожа содержит два типа потовых желез: эккринные и апокринные. В теле больше эккринных желез, и их выделения не имеют запаха.
Апокриновые железы расположены в области подмышек и половых органов. Они производят более густую жидкость, которая вступает в реакцию с бактериями на коже, создавая типичный запах тела.
Ниже приведены некоторые причины выделений с неприятным запахом в разных частях тела.
Инфекции, передаваемые половым путем
Некоторые инфекции, передаваемые половым путем (ИППП), вызывают необычные выделения из половых органов.
Врач может назначить антибиотики для лечения бактериальных или паразитарных ИППП, а также противовирусные препараты для лечения ИППП, вызванных вирусами.
Вот некоторые примеры ИППП, которые могут вызывать неприятный запах:
Гонорея
Гонорея — это бактериальная инфекция, передающаяся половым путем.
Мужчины с гонореей могут заметить белые, желтые или зеленые выделения из полового члена. Другие возможные симптомы включают:
Другие возможные симптомы включают:
Большинство женщин с гонореей не испытывают никаких симптомов, хотя могут заметить усиление выделений из влагалища. Если возникают другие симптомы, они могут включать:
Хламидиоз
Хламидиоз — еще одна бактериальная инфекция, передающаяся половым путем. Большинство инфекций хламидиоза не вызывают никаких симптомов.
У мужчин, у которых симптомы развиваются, могут быть:
- выделения из полового члена
- ощущение жжения при мочеиспускании
- чувство жжения или зуда вокруг отверстия полового члена
У женщин, у которых развиваются симптомы хламидиоза, могут быть:
- необычные выделения из влагалища с сильным запахом
- дискомфорт при мочеиспускании или половом акте
- зуд или раздражение половых органов
- боль в животе
Генитальный герпес
Генитальный герпес — это разновидность вирусной инфекции, передающейся половым путем. У большинства людей симптомы отсутствуют. Если симптомы действительно возникают, они могут включать:
У большинства людей симптомы отсутствуют. Если симптомы действительно возникают, они могут включать:
- выделения из половых органов с неприятным запахом
- волдыри вокруг гениталий, ануса или рта, которые могут лопнуть и превратиться в болезненные язвы
- ощущение жжения при мочеиспускании
Женщины с генитальным герпесом могут также наблюдаются кровотечения между менструациями.
Трихомониаз
Трихомониаз — один из видов паразитарных ИППП. Ответственным паразитом является одноклеточный микроорганизм Trichomonas vaginalis .Примерно у 70% людей с трихомониазом симптомы отсутствуют.
У мужчин, у которых развиваются симптомы, могут наблюдаться:
- выделения из полового члена
- зуд или раздражение внутри полового члена
- ощущение жжения после мочеиспускания или эякуляции
Женщины с трихомониазом могут испытывать:
- изменения выделений из влагалища
- зуд, жжение или болезненность гениталий
- покраснение кожи на половых органах и вокруг них
- дискомфорт во время мочеиспускания
Смегма и баланит
Смегма — это вещество природного происхождения, которое помогает смазывать кожу полового члена.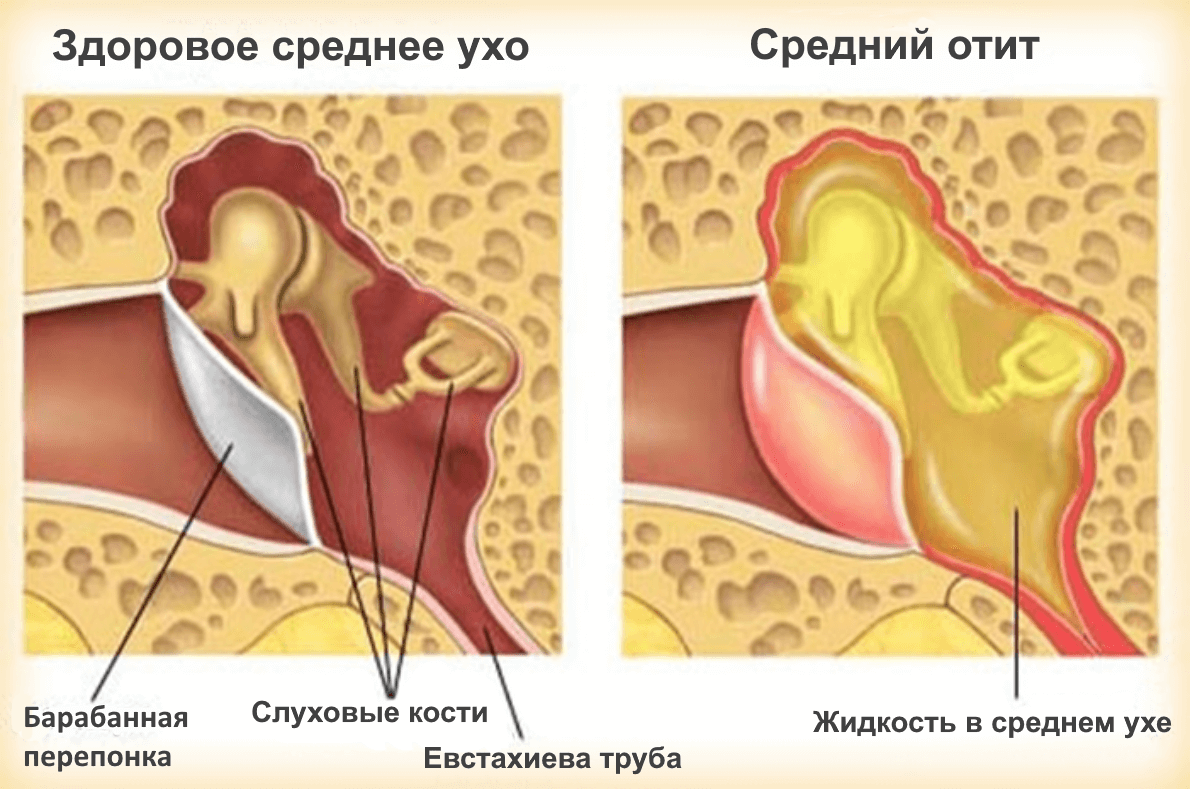 Без ежедневного мытья смегма может накапливаться на крайней плоти и головке полового члена, вызывая неприятный запах.
Без ежедневного мытья смегма может накапливаться на крайней плоти и головке полового члена, вызывая неприятный запах.
Кроме того, в смегме могут быть бактерии и грибки, вызывающие инфекцию. Это может вызвать воспаление головки полового члена, которое врачи называют баланитом.
В зависимости от точной причины баланита, некоторые методы лечения включают:
- антибиотики
- противогрибковые кремы или мази
- мягкий стероидный крем или мазь
Молочница
Молочница — распространенная грибковая инфекция.В большинстве случаев это происходит в результате чрезмерного роста дрожжей Candida albicans . Эти дрожжи обычно безвредно живут в организме и внутри него, но определенные факторы могут привести к неконтролируемому размножению этих дрожжей.
У некоторых людей, у которых развивается молочница, симптомы отсутствуют. Если симптомы действительно развиваются у женщин, они могут включать:
- обычно выделения из влагалища без запаха, напоминающие творог
- вагинальный зуд и раздражение
- болезненность и покалывание во время секса или мочеиспускания
Возможные симптомы молочницы у мужчин включают:
- возможно, вонючие выделения из полового члена, напоминающие творог
- тугая крайняя плоть или те, которые иначе трудно отодвинуть
- раздражение, жжение и покраснение под крайней плотью и вокруг головки полового члена
Человек может лечить молочницу использование безрецептурных или рецептурных противогрибковых препаратов.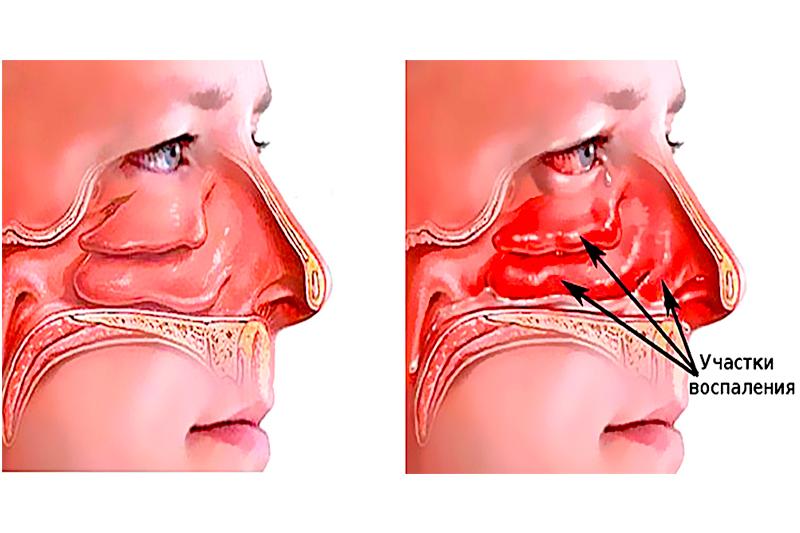
Бактериальный вагиноз
Бактериальный вагиноз (БВ) — наиболее частое заболевание влагалища среди женщин репродуктивного возраста. Это происходит из-за дисбаланса количества вредных и полезных бактерий во влагалище.
У женщин с БВ могут быть необычные выделения из влагалища, которые могут быть белыми или серыми, водянистыми или пенистыми. Выделения иногда могут иметь неприятный рыбный запах.
Другие возможные симптомы БВ включают:
- раздражение влагалища
- зуд кожи вокруг влагалища
- ощущение жжения при мочеиспускании
Врач обычно назначает курс антибиотиков для лечения БВ.
Посторонний предмет во влагалище
Забытый тампон или другой посторонний предмет во влагалище может вызывать неприятный запах гниения.
Если предмет не хрупкий, и других симптомов нет, человек может удалить его самостоятельно. В противном случае врач должен.
Важно убрать объект как можно скорее. В противном случае может развиться синдром токсического шока.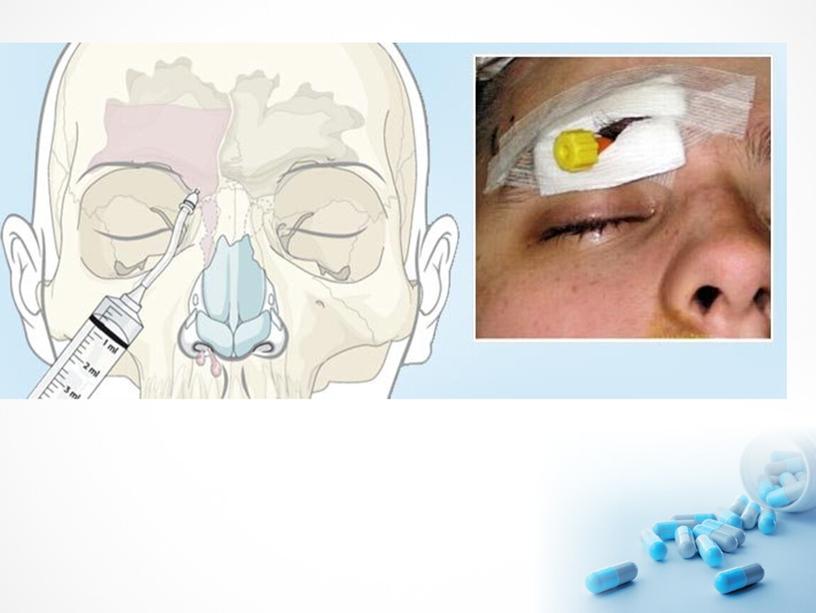 При этом бактерии выделяют токсины в организм, и без своевременного лечения это может привести к летальному исходу.
При этом бактерии выделяют токсины в организм, и без своевременного лечения это может привести к летальному исходу.
Анальный свищ
Вонючие выделения из области заднего прохода могут быть следствием анального свища. Это небольшой канал, образовавшийся между концом кишечника и кожей около заднего прохода.
Другие возможные симптомы анального свища включают:
- постоянная пульсирующая боль в анусе
- припухлость или покраснение вокруг заднего прохода
- стул, содержащий гной или кровь
- трудности с контролем дефекации
Врачи обычно рекомендуют операцию для лечить анальный свищ.
Триметиламинурия
Триметиламинурия — это наследственное заболевание, которое вызывает запах гниющей рыбы.
Люди с триметиламинурией не могут расщепить сильно пахнущее соединение под названием триметиламин. В результате организм выделяет триметиламин с потом, мочой, выделениями из гениталий и дыханием.
Хотя лекарства неизлечимо, изменение образа жизни может помочь контролировать запах. Человек может, например, избегать определенных продуктов, которые могут усилить рыбный запах тела, таких как:
Человек может, например, избегать определенных продуктов, которые могут усилить рыбный запах тела, таких как:
- морепродукты и моллюски
- печень и почки
- яйца
- коровье молоко
- бобы
- арахис
- добавки, содержащие лецитин
Заболевания носа и пазух у детей
Заболевания носа и носовых пазух в детстве
Что это значит, когда у моего ребенка течет из носа?
Нос на самом деле намного больше, чем кажется снаружи.Это проход, который ведет от ноздрей к задней части глотки, и больше похож на большую пещеру, чем на простой туннель, широкий и высокий посередине. Назначение носа — очищать, согревать и увлажнять вдыхаемый нами воздух, чтобы поддерживать здоровье легких. Для этого слизистую оболочку носа покрывают тонким слоем жидкости, называемой слизью . Из носа каждый день выделяется много слизи, большую часть которой мы просто глотаем, когда она вытекает из задней части носа. Когда слизь высыхает, на ней могут образовываться корки («сопли»).Слизь может вытекать из передней части носа, если есть закупорка в спине или если из носа выделяется больше слизи, чем обычно.
Когда слизь высыхает, на ней могут образовываться корки («сопли»).Слизь может вытекать из передней части носа, если есть закупорка в спине или если из носа выделяется больше слизи, чем обычно.
Закупорка дренажа в задней части носа у детей часто вызывается большими аденоидами. Аденоиды похожи на третью миндалину, которая расположена высоко за нёбом. Другие факторы, которые могут вызвать закупорку носа, включают аномально узкие носовые проходы, опухшие ткани, выстилающие боковые стороны носа (носовые раковины) или искривленную перегородку (стенка между ноздрями).У маленького ребенка, у которого всегда выделяется неприятный запах только из одной ноздри, в нос может застрять инородное тело (например, кусок пластика или еда).
Нос в разрезе, вид сбоку
Чрезмерное производство слизи может быть результатом инфекции, такой как вирус простуды или синусит (обычно вызываемый бактериями). Аллергия часто приводит к выделению большого количества прозрачного дренажа из носа, равно как и реакции на раздражающие пары или пыль.

Что такое пазухи?
Пазухи (также известные как околоносовые пазухи ) представляют собой множество заполненных воздухом пространств в костях лица, которые окружают носовую полость и соединяются с ней через небольшие проходы.При рождении эти пазухи очень маленькие. Они продолжают увеличиваться в размерах в детстве и полностью не развиваются до позднего подросткового возраста. Никто не знает, для чего нужны носовые пазухи, но они могут помочь сделать голову светлее (заменив кость воздухом), улучшить резонанс голоса или увеличить площадь поверхности слизистой носа, чтобы облегчить очищая, согревая и увлажняя воздух, которым мы дышим.
Есть четыре парных набора пазух. гайморовые пазухи — это большие пространства, расположенные за щекой между верхними зубами и глазами. решетчатые пазухи представляют собой серию небольших полостей между глазами. Верхнечелюстная и решетчатая пазухи присутствуют при рождении (но довольно маленькие) и увеличиваются по мере роста ребенка. клиновидных пазух находятся глубоко внутри головы, в задней части носа. Лобные пазухи находятся во лбу и не развиваются до каких-либо значительных размеров, пока ребенок не станет старше — обычно в более позднем подростковом возрасте.
клиновидных пазух находятся глубоко внутри головы, в задней части носа. Лобные пазухи находятся во лбу и не развиваются до каких-либо значительных размеров, пока ребенок не станет старше — обычно в более позднем подростковом возрасте.
придаточные пазухи носа
Что означает изменение цвета жидкости, вытекающей из носа моего ребенка?
Во время инфекции слизь может изменить консистенцию.В зависимости от степени высыхания жидкости она может быть желтой, белой или зеленой. Хотя прозрачный дренаж чаще ассоциируется с аллергией, его также можно увидеть при вирусных или бактериальных инфекциях. Иногда носовой дренаж может быть окрашен небольшим количеством крови из-за местного раздражения. Нет хорошего способа определить причину дренажа, просто взглянув на цвет жидкости.
Что это значит, когда мой ребенок не может легко дышать через нос?
Обструкция может быть вызвана фиксированными неизменными анатомическими проблемами, такими как искривленная перегородка или узкая носовая полость. Большинство детей страдают от случайной заложенности носа, например, когда слизистая оболочка носа опухла из-за аллергии или инфекции. Другой частой причиной заложенности носа у детей является увеличение аденоидов, которое может развиться в первые несколько лет жизни, а затем исчезнуть с возрастом. Существует ряд возможных причин заложенности носа в детстве, и для постановки точного диагноза обычно необходимо внутреннее обследование носа.
Большинство детей страдают от случайной заложенности носа, например, когда слизистая оболочка носа опухла из-за аллергии или инфекции. Другой частой причиной заложенности носа у детей является увеличение аденоидов, которое может развиться в первые несколько лет жизни, а затем исчезнуть с возрастом. Существует ряд возможных причин заложенности носа в детстве, и для постановки точного диагноза обычно необходимо внутреннее обследование носа.
Что такое синусит?
Синусит относится к воспалению, отеку и / или инфекции носовых пазух.Это может быть острая форма, при которой пазухи заполняются гноем, и у ребенка будут симптомы простуды более десяти дней. У этих детей также может быть лицевая боль или боль в зубах, хотя это чаще встречается у взрослых. Синусит также может быть хроническим, при котором слизистая оболочка носовых пазух утолщается и может развиться закупоривающая ткань, известная как полипы . Хронический синусит может иметь инфекционный компонент с бактериями в носовых пазухах, но он также может присутствовать без истинной бактериальной инфекции. У этих детей обычно наблюдаются симптомы заложенности носа и дренажа, продолжающиеся несколько месяцев.Дренаж может выходить либо из передней части носа («насморк», также известный как ринорея , ), либо из задней части носа в горло («постназальное выделение»).
У этих детей обычно наблюдаются симптомы заложенности носа и дренажа, продолжающиеся несколько месяцев.Дренаж может выходить либо из передней части носа («насморк», также известный как ринорея , ), либо из задней части носа в горло («постназальное выделение»).
Что такое аллергия на нос?
Аллергия — это состояние, при котором организм реагирует на какое-либо инородное вещество, такое как пыльца или определенные продукты. Вещество, вызывающее аллергическую реакцию, называется аллергеном . Реакция может быть легкой (например, сыпь) или тяжелой и опасной для жизни.При носовой аллергии нос реагирует на вдыхаемый аллерген увеличением нормального выделения слизи и закрытым внутренним отеком. Это приводит к ощущению заложенности носа и выделения из носа, как при синусите. Симптомы назальной аллергии отличаются от синусита тем, что они могут возникать внезапно после контакта с аллергеном, дренаж обычно тонкий и прозрачный, и обычно отсутствует лицевая боль. Кроме того, у детей-аллергиков могут быть другие симптомы, такие как слезотечение, зуд, сыпь и крапивница.
Кроме того, у детей-аллергиков могут быть другие симптомы, такие как слезотечение, зуд, сыпь и крапивница.
Как узнать, что у ребенка синусит?
Диагноз острого синусита не всегда легко поставить, поскольку общие симптомы у детей — заложенность носа, насморк и кашель — очень похожи на симптомы простой простуды. У детей редко бывает лицевая боль, которая возникает у взрослых при острых синуситах. Рентген обычно не помогает, так как помутнение носовых пазух на обычном рентгеновском снимке или даже при компьютерной томографии — частая находка у детей с простудой.У очень маленьких детей могут быть аномальные рентгеновские снимки носовых пазух, даже если у них вообще нет инфекции. Культуры носа также могут ввести в заблуждение, поскольку они не отражают фактическое содержимое носовых пазух. Поэтому дети с симптомами простуды, продолжающимися более десяти дней, часто просто предполагают, что у них синусит, и их лечат соответствующим образом. Диагноз может быть поставлен раньше, если присутствует боль в лице или есть осложнение синусита (например, распространение инфекции в глаза).
Детей с хроническими симптомами синусита (длящимися более нескольких месяцев) обычно лечат различными лекарствами, как указано ниже.Если медицинское лечение не помогает облегчить симптомы, может быть полезна компьютерная томография, если рассматривается возможность хирургического вмешательства. Это сканирование точно покажет анатомию и любые воспаления в полостях носовых пазух. Хотя МРТ также может иногда выявлять синусит (и не включает рентгеновские снимки), это не так хорошо для планирования процедур дренажа носовых пазух, поскольку оно плохо показывает детали костей.
Что нужно делать для лечения гайморита у детей?
Острый синусит лечат антибиотиками, обычно курсом от двух до трех недель.Короткий курс назального противозастойного спрея (не более трех дней) может помочь открыть дренажные пути носовых пазух и позволить инфекции исчезнуть быстрее.
При хроническом синусите можно помочь с помощью назальных стероидных спреев, уменьшающих воспаление и отек.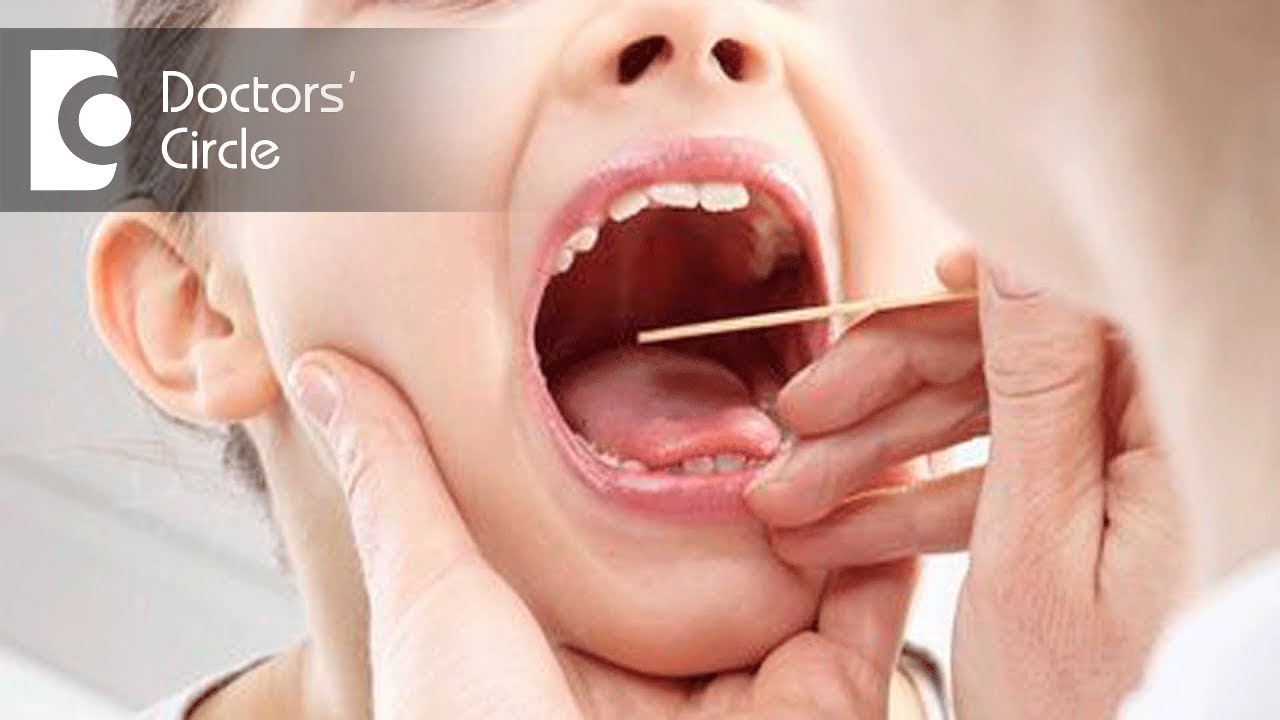 Эти спреи довольно безопасны и не абсорбируются в значительных количествах. Следовательно, они не обладают такими же побочными эффектами, как стероиды, принимаемые внутрь, и могут использоваться в течение длительных периодов времени. Этим пациентам также назначают антибиотики для лечения бактерий, которые могут способствовать застою, воспалению и образованию полипов.
Эти спреи довольно безопасны и не абсорбируются в значительных количествах. Следовательно, они не обладают такими же побочными эффектами, как стероиды, принимаемые внутрь, и могут использоваться в течение длительных периодов времени. Этим пациентам также назначают антибиотики для лечения бактерий, которые могут способствовать застою, воспалению и образованию полипов.
Если есть аллергический компонент заболевания носа, может быть полезно специальное лечение аллергии (например, антигистаминные препараты или сингуляр). Однако, если аллергии нет, применение антигистаминных препаратов не показано. Многие из этих препаратов сушат слизистую оболочку носа, что мешает организму поддерживать нос в чистоте и уничтожать бактерии и другие загрязнения. Кроме того, некоторые из агентов могут иметь нежелательные побочные эффекты у детей младшего возраста.
Одним из очень эффективных и безопасных способов лечения острого и хронического синусита является увлажнение и орошение носа.Поддержание влажности слизистой оболочки носа важно для естественной защиты организма. Влага также предотвращает высыхание выделений из носа и блокирование естественных путей оттока носовых пазух. Увлажнители воздуха в помещении полезны, но необходимо следить за тем, чтобы они оставались чистыми, иначе в них могут расти колонии бактерий и / или грибков. Также следует часто использовать назальный солевой спрей.
Влага также предотвращает высыхание выделений из носа и блокирование естественных путей оттока носовых пазух. Увлажнители воздуха в помещении полезны, но необходимо следить за тем, чтобы они оставались чистыми, иначе в них могут расти колонии бактерий и / или грибков. Также следует часто использовать назальный солевой спрей.
Нужна ли детям когда-либо операция по поводу проблем с носом?
Хотя хирургия носовых пазух часто применяется у детей старшего возраста и взрослых, я считаю, что у маленьких детей она редко показана.Целью хирургии носовых пазух является удаление костей и других тканей, которые блокируют естественные пути оттока носовых пазух, что позволяет пазухам вернуться к здоровью. Заболевания носа у маленьких детей часто более сложны, чем простая закупорка «узкого места» носовых пазух, и могут быть результатом ряда факторов, таких как незрелая иммунная система, частые простуды, плохая гигиена носа и увеличенные аденоиды. Хирургия носовых пазух может быть подходящей для нескольких отобранных детей, у которых есть серьезные симптомы, которые нельзя контролировать с помощью медицинского лечения.
В некоторых случаях удаление аденоидов — более простая, быстрая и безопасная операция, чем операция на носовых пазухах — будет достаточным для устранения назальных симптомов пациента (таких как заложенность носа и дренаж), даже если сами аденоиды не находятся рядом с пазухами. Многие из симптомов, которые предположительно вызваны синуситом, на самом деле улучшатся, когда задняя часть носа будет открыта и улучшится дренаж и воздушный поток за счет удаления лимфоидной ткани.
Бронхоэктазия
БронхоэктазияОпределение
Бронхоэктазия — тяжелая хроническая инфекция легких, вызывающая выраженный постоянное аномальное расширение бронхов и бронхиолы.
Патология
- Хроническая некротическая инфекция бронхов сегмента или нескольких сегментов легкое.
- Инфекция повреждает и ослабляет стенки бронхов, так что эти
структуры заметно расширяются и заполняются
слизистые и гной.

Патогенез
- Основными факторами, способствующими развитию бронхоэктазов, являются потеря мукоцилиарного клиренса и инфекция.
- Потеря слизисто-колиарной эскалаторной системы может последовать за препятствием (инородное тело) или из-за дефекта в динеиновом плече ресничек (Картагенера синдром) или из-за аномальной слизи (кистозный фиброз).
- Дефект в механизме клиренса сопровождается скоплением секрета, бактериальный рост, инфекции и ателектазы.
- Хроническая инфекция повреждает целостность бронхиальной стенки, вызывая дилатация.
- Временное (6 недель) тубулярное расширение бронхов встречается при всех пневмониях.
- Мешочек после деструктивного воспаления бронхиальная стенка.
Патофизиология
- Слизисто-цилиарная эскалаторная система разрушена в бронхоэктатических сегментах
увековечивая накопление секретов и инфекцию .

- Бронхоэктатические сегменты также не чувствительны. . . провоцируют кашель, пока гной не перейдет в нормальные бронхи.
- Обструкция дыхательных путей следует за диффузным бронхоэктазы.
- Если имеется значительная рецидивирующая пневмония и перибронхиальный фиброз можно увидеть ограничительный дефект.
Локальные и диффузные бронхоэктазы
- Локализованные бронхоэктазы встречаются при следующих заболеваниях:
клинические обстоятельства:
- После некротической пневмонии
Обструктивное поражение
Туберкулез (сухие бронхоэктазы)
,00 Аллергический бронхолегочный аспергиллез ,00
- После некротической пневмонии
- Диффузный бронхоэктаз встречается в:
- Муковисцидоз
Синдром неподвижных ресничек (исследование Картагенера)
Дефицит IgA
Гипогаммаглобулинемия
Детские инфекции
- Муковисцидоз
Клинические особенности
- Клинически: постуральный кашель и отхождение большой мокроты
количество мокроты с неприятным запахом с тремя
характерные слои.
 Неприятный запах возникает из-за анаэробной инфекции. три
слои представляют собой гнойный осадок, прозрачную среднюю жидкость и верхний пенистый слой.
Бронхоэктатические сегменты нечувствительны и не вызывают кашель. Когда пациент наклоняется
вниз под действием силы тяжести гной перемещается к проксимальным нормальным бронхам, вызывая кашель, таким образом
объясняя постуральный кашель.
Неприятный запах возникает из-за анаэробной инфекции. три
слои представляют собой гнойный осадок, прозрачную среднюю жидкость и верхний пенистый слой.
Бронхоэктатические сегменты нечувствительны и не вызывают кашель. Когда пациент наклоняется
вниз под действием силы тяжести гной перемещается к проксимальным нормальным бронхам, вызывая кашель, таким образом
объясняя постуральный кашель. - Клубнищие, грубые стойкие кожистые хрипы видимый.
- Рентген грудной клетки часто нормальный , но может показать утолщение бронхов стены, множественные кистозные пространства с воздушными жидкостями.
- Характерные расширенные бронхи могут быть продемонстрированы с помощью КТ высокого разрешения. Бронхограмма больше не нужна.
- Комбинированный обструктивный и ограничительный дефект можно увидеть на PFT.
Терапия
- Локализованные бронхоэктазы можно вылечить резекцией , при
указано.

- Циклические антибиотики и постуральный дренаж шт. основа лечебных мероприятий при диффузных бронхоэктазиях.
- Пересадка легкого — вариант для далеко зашедших случаев.
Абсцессы | Кожные и внутренние
Что такое абсцесс и что его вызывает?
Абсцесс — это скопление гноя. Гной — это густая жидкость, которая обычно содержит лейкоциты, мертвые ткани и микробы (бактерии). Гной может быть желтым или зеленым и иметь неприятный запах.
Обычная причина — бактериальная инфекция. Некоторые бактерии более склонны к образованию гноя, поскольку они производят химические вещества, которые могут повредить ткани организма.К ним относятся Staphylococcus aureus и Streptococcus pyogenes .
Инфекция заставляет иммунную систему запускать лейкоциты и химические вещества для борьбы с бактериями. В этой «битве» погибает какая-то ткань. Образуется полость, которая заполняется гноем.![]() Полость увеличивается, если инфекция продолжается и гной не может выйти.
Полость увеличивается, если инфекция продолжается и гной не может выйти.
Как лечить абсцесс?
Основное лечение — отток гноя. Обычно для этого требуется небольшая операция, чтобы сделать разрез на коже и дать гною стечь.Для обезболивания этой области можно использовать местный анестетик, но в этом нет необходимости. По мере заживления кожи образуется шрам. Если абсцесс глубокий, в дренажное отверстие можно положить небольшой кусок марли (антисептический фитиль). Это предотвратит закупорку отверстия до того, как весь гной вытечет и полость не уменьшится.
Требуется более сложная операция для удаления инфекции, когда она находится внутри тела. Методы различаются в зависимости от сайта. Иногда в отверстии оставляют трубку для отвода гноя.
Также могут быть прописаны лекарства, называемые антибиотиками, особенно при кожной инфекции (целлюлит). Однако зачастую они не в состоянии вылечить инфекцию самостоятельно.
Что будет, если не лечить?
Кожный абсцесс обычно в конечном итоге прорывается на поверхность кожи и выделяет гной. Это может быть после того, как она станет больше и болезненнее. Так что хирургический дренаж обычно лучше. Однако небольшой нарыв может лопнуть и зажить без лечения.
Это может быть после того, как она станет больше и болезненнее. Так что хирургический дренаж обычно лучше. Однако небольшой нарыв может лопнуть и зажить без лечения.
Нелеченный абсцесс внутри тела обычно очень серьезен. Вы можете серьезно заболеть, и обычно требуется лечение.
Что можно сделать, чтобы их предотвратить?
Трудно предотвратить внутри тела, как это обычно бывает у людей, страдающих другими проблемами.
Возможно предотвратить кожный абсцесс. У 1 из 10 человек с ними в течение 12 месяцев развивается еще один. Соблюдение правил личной гигиены снизит количество бактерий на коже и предотвратит повторное заражение.Большое количество бактерий часто присутствует на простынях и одежде людей с фурункулами. Тщательная стирка одежды и простыней, а не совместное использование одежды и полотенец может снизить вероятность повторного заражения или вероятность распространения инфекции среди друзей и членов семьи.
Использованные повязки и марлю следует выбросить во избежание дальнейшего распространения инфекции.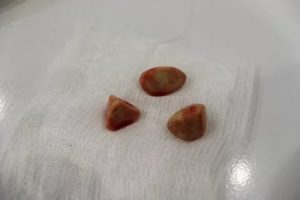 По той же причине рекомендуется частая смена повязок.
По той же причине рекомендуется частая смена повязок.
Они чаще встречаются у людей, которые курят или страдают ожирением, поэтому отказ от курения или потеря веса могут помочь предотвратить фурункулы.Они также чаще встречаются у молодых людей (в возрасте до 30 лет), людей с диабетом и людей, принимавших антибиотики в течение предыдущих шести месяцев.
Где образуются абсцессы?
Кожа
Большинство абсцессов образуются непосредственно под кожей. Фурункул — самый распространенный пример. В этом случае корень волоса инфицируется и перерастает в небольшой абсцесс. Железа чуть ниже кожи у входа во влагалище может инфицироваться и превратиться в бартолиновый абсцесс. Иногда у кормящих женщин может развиться инфекция груди, которая перерастает в абсцесс груди.Симптомы кожного абсцесса включают отек, покраснение, боль и тепло на пораженном участке.
Внутри тела
Абсцесс иногда образуется внутри тела внутри органа или в пространстве между органами. В зависимости от места абсцесса могут возникать различные симптомы. Обычно это происходит из-за другого состояния. Например, инфекция в печени может вызвать абсцесс печени. Ультразвуковое сканирование или другие виды сканирования могут подтвердить диагноз. Если инфекция происходит в деснах или зубах, может развиться зубной абсцесс.
В зависимости от места абсцесса могут возникать различные симптомы. Обычно это происходит из-за другого состояния. Например, инфекция в печени может вызвать абсцесс печени. Ультразвуковое сканирование или другие виды сканирования могут подтвердить диагноз. Если инфекция происходит в деснах или зубах, может развиться зубной абсцесс.
У кого развиваются абсцессы?
Большинство кожных абсцессов возникает у людей, которые в остальном здоровы. Часто основной причины нет, и обычно после ее исчезновения больше не возникает никаких проблем. Ваш врач может проверить вашу мочу на сахар, так как абсцессы чаще возникают у людей с диабетом. Повторяющиеся кожные абсцессы могут быть первым признаком проблемы с вашей иммунной системой.
Абсцесс внутри тела обычно возникает у людей, страдающих другими проблемами, или у людей, чья иммунная система не работает.Например, абсцесс легкого может образоваться после приступа пневмонии; абсцесс головного мозга может образоваться после проникающего ранения головы (травма, при которой протыкается внешняя оболочка головного мозга) и т. д.
д.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 31 августа 2020 г.
Что такое анальные расстройства?
Анус — это часть кишечного тракта, которая проходит через мышечный канал таза и анальные сфинктеры.Это последнее отверстие, через которое стул выходит из тела. У взрослых длина ануса составляет от 4 до 5 сантиметров. Нижняя половина анального канала имеет чувствительные нервные окончания. Под слизистой оболочкой расположены кровеносные сосуды, а в средней части находятся многочисленные крошечные анальные железы. В этой статье описаны четыре расстройства, вызывающие анальную боль и раздражение:
Анальная трещина — Анальная трещина, также называемая аноректальной трещиной, представляет собой линейный разрыв или разрыв в подкладке («анодерме») нижнего анального канала.
 Большинство анальных трещин возникают, когда большой твердый стул чрезмерно растягивает анальное отверстие и разрывает нежную анодерму. Реже трещины заднего прохода развиваются из-за продолжительной диареи, воспалительного заболевания кишечника или заболеваний, передающихся половым путем, с вовлечением аноректальной области. Острые (краткосрочные) трещины заднего прохода обычно поверхностные и неглубокие, но хронические (долгосрочные) трещины заднего прохода могут распространяться глубже через анодерму, обнажая поверхность подлежащей мышцы.
Большинство анальных трещин возникают, когда большой твердый стул чрезмерно растягивает анальное отверстие и разрывает нежную анодерму. Реже трещины заднего прохода развиваются из-за продолжительной диареи, воспалительного заболевания кишечника или заболеваний, передающихся половым путем, с вовлечением аноректальной области. Острые (краткосрочные) трещины заднего прохода обычно поверхностные и неглубокие, но хронические (долгосрочные) трещины заднего прохода могут распространяться глубже через анодерму, обнажая поверхность подлежащей мышцы.Анальный абсцесс — Анальный абсцесс — это набухшее болезненное скопление гноя возле анального отверстия.Большинство анальных абсцессов не связаны с другими проблемами со здоровьем и возникают спонтанно по неясным причинам. Они берут начало в крошечной анальной железе, которая увеличивается, образуя место инфекции под кожей. В Соединенных Штатах более половины всех анальных абсцессов возникает у молодых людей в возрасте от 20 до 40 лет, причем мужчины страдают чаще, чем женщины.
 Большинство анальных абсцессов расположены рядом с отверстием заднего прохода, но редко могут возникать глубже или выше в анальном канале, ближе к нижней части толстой кишки или органам малого таза.
Большинство анальных абсцессов расположены рядом с отверстием заднего прохода, но редко могут возникать глубже или выше в анальном канале, ближе к нижней части толстой кишки или органам малого таза.Анальный свищ — Анальный свищ — это аномальный узкий туннельный проход, который является остатком старого анального абсцесса после его дренирования. Он соединяет среднюю часть анального канала (у анальной железы) с поверхностью кожи. После дренирования анального абсцесса (спонтанного или вскрытого врачом) анальный свищ будет развиваться как минимум в половине случаев. Иногда при открытии свища на поверхности кожи постоянно выделяется гной или кровянистая жидкость.В других случаях отверстие свища временно закрывается, в результате чего старый анальный абсцесс снова вспыхивает в виде болезненного гноя.
Геморрой — Геморрой обычно не вызывает боли.
 Тем не менее, иногда кровеносные сосуды небольшого геморроидального узла на краю анального отверстия могут сгуститься («тромбоз»). Это может быть спровоцировано запором или диареей. Когда возникает тромбоз, внешний геморрой становится опухшим, твердым и болезненным, иногда с кровянистыми выделениями.
Тем не менее, иногда кровеносные сосуды небольшого геморроидального узла на краю анального отверстия могут сгуститься («тромбоз»). Это может быть спровоцировано запором или диареей. Когда возникает тромбоз, внешний геморрой становится опухшим, твердым и болезненным, иногда с кровянистыми выделениями.
Симптомы
Хотя все четыре анальных расстройства вызывают определенный анальный дискомфорт или боль, другие симптомы различаются в зависимости от конкретной анальной проблемы.
Симптомы анальной трещины могут включать:
Боль в анальной области, часто описываемая как острая, жгучая или жгучая, обычно вызываемая дефекацией
Легкое ректальное кровотечение, обычно небольшое количество ярко-красной крови при дефекации или на туалетной бумаге.

Симптомы анального абсцесса включают:
Плотная нежная масса или припухлость в анальной области или вокруг нее, которая может увеличиваться в размерах
Иногда лихорадка, озноб и общее недомогание.
Признаки и симптомы анальной фистулы могут включать:
Слабая боль вокруг ануса, сосредоточенная в области, где старый анальный абсцесс дренировался спонтанно или был открыт хирургическим путем врачом
Постоянный отток крови, гноя или слизи с неприятным запахом из анальной области.
Симптомы рецидивирующего анального абсцесса (см. Выше), который может развиться, если внешнее отверстие фистулы закупоривается и старый абсцесс снова активируется.
Признаки и симптомы тромбоза наружного геморроя включают:
Твердая и обычно довольно болезненная припухлость в области анального отверстия
Иногда кровянистые выделения, если поверхность геморроидального узла нарушается.

Диагностика
После того, как вы описали свои симптомы, врач задаст вопросы о вашей истории болезни и образе жизни, которые помогут в оценке вашей анальной проблемы. В зависимости от ваших симптомов врач может спросить о:
Ваш кишечник, особенно запоры в анамнезе
Ваша история болезни, включая любые случаи нарушения свертываемости крови, эпизоды ректального кровотечения, воспалительные заболевания кишечника, заболевания, передающиеся половым путем, или лучевое лечение рака
Использование вами рецептурных или безрецептурных лекарств, которые могут увеличить риск кровотечения
Практикуете ли вы анальный половой акт или имеете ли какие-либо анальные травмы в анамнезе
Затем ваш врач проведет физический осмотр вашего живота, за которым последует внешний осмотр анальной области и пальцевое ректальное обследование. Обычно ваш врач также выполняет аноскопию (введение трубчатого инструмента в задний проход, чтобы заглянуть внутрь анального канала) и ректороманоскопию (короткий телескоп для исследования прямой и нижней части толстой кишки).
Обычно ваш врач также выполняет аноскопию (введение трубчатого инструмента в задний проход, чтобы заглянуть внутрь анального канала) и ректороманоскопию (короткий телескоп для исследования прямой и нижней части толстой кишки).
Ожидаемая продолжительность
Продолжительность анального расстройства варьируется:
Анальная трещина — Болезненные анальные трещины могут быть повторяющейся проблемой у людей, страдающих от повторяющихся эпизодов запора. К счастью, поверхностные трещины обычно быстро заживают при лечении, и большинство симптомов исчезают в течение от нескольких дней до пары недель.
Анальный абсцесс — Анальный абсцесс иногда дренируется сам по себе, хотя для врача всегда безопаснее оценить проблему. Если абсцесс не дренируется сам по себе, врач может разрезать и дренировать абсцесс. После дренирования абсцесса боль обычно сразу уменьшается.
 Анальный абсцесс часто превращается в анальный свищ даже при соответствующем лечении.
Анальный абсцесс часто превращается в анальный свищ даже при соответствующем лечении.Анальный свищ — Без лечения из анального свища может продолжительное время выделяться кровь или гной.
Тромбированный внешний геморрой — Обычно при таком геморрое тело медленно реабсорбирует сгусток, и боль и отек постепенно проходят в течение периода от нескольких дней до пары недель. Однако, когда это очень болезненно, ваш врач может удалить сгусток.
Профилактика
Вы можете предотвратить анальные трещины, предотвратив запор. Для этого смягчите стул, постепенно добавляя больше клетчатки в свой рацион и выпивая от 6 до 8 стаканов воды в день.Хорошо работают имеющиеся в продаже порошки пищевых добавок.
Хотя не всегда можно предотвратить другие типы анальных расстройств, вы можете снизить риск этих заболеваний с помощью:
- Мягкая очистка анальной области
- Поддержание сухости анальной области за счет частой смены нижнего белья и использования пудры для поглощения влаги
- Всегда пользуйтесь презервативом, если занимаетесь анальным сексом
- Никогда не вводить посторонние предметы в прямую кишку
Лечение
Врач должен диагностировать четыре анальных расстройства, описанных здесь.После постановки диагноза ваше лечение может включать или не включать хирургическое вмешательство, в зависимости от конкретного заболевания. Если необходимо хирургическое вмешательство, ваш врач будет использовать любой подходящий тип анестезии, чтобы вы не чувствовали боли в этой очень чувствительной области.
Анальная трещина — При острой трещине ваш врач может порекомендовать вам следовать советам по снятию запора, которые описаны в разделе «Профилактика» выше.Он или она также может посоветовать вам нанести лечебную мазь на трещину и замочить анальную область в теплой воде на 10-15 минут несколько раз в день (сидячая ванна). При хронических трещинах хирургическое вмешательство может исправить проблему более чем в 90% случаев.
Анальный абсцесс — Врач должен вскрыть или вскрыть анальный абсцесс для слива гноя. Эта процедура называется разрезом и дренированием или I&D. Обычно это можно сделать в амбулаторных условиях, особенно если вы молоды и в целом здоровы, и ваш абсцесс находится близко к анальному отверстию.
Анальный свищ — Операция по вскрытию свища («фистулотомия») является наиболее эффективным методом лечения. Ваш врач открывает инфицированный канал и соскребает остатки старого анального абсцесса. Рана остается открытой для заживления снизу вверх. Если свищ связан с болезнью Крона, лечение направлено на лечение болезни Крона противовоспалительными препаратами в сочетании с антибиотиками.
Тромбированный внешний геморрой — Обычно он медленно проходит сам по себе.Процесс можно ускорить, приняв пищевые волокна для смягчения стула, а также частые замачивания в теплой воде («сидячие ванны»). Если геморрой необычно болезнен, врач может провести ограниченную операцию под местной анестезией, чтобы удалить свернувшийся геморрой.
Когда звонить профессионалу
Немедленно звоните своему врачу, если у вас есть ректальное кровотечение или кровянистые выделения из заднего прохода. Даже если вы лечились от кровоточащей трещины в прошлом, ваш врач всегда будет безопаснее определить наилучший курс действий.Это особенно верно, если вам больше 40 лет, когда повышается риск ректального кровотечения из-за колоректального рака и других серьезных заболеваний пищеварительной системы.
Также позвоните своему врачу, если у вас есть:
- Сильная боль в анальной области
- Нежное новообразование или припухлость возле заднего прохода с лихорадкой или без нее
- Гной или выделения из заднего прохода с неприятным запахом
- Дискомфорт или ощущение стеснения в анальной области, препятствующие опорожнению кишечника
Прогноз
В большинстве случаев прогноз отличный.Почти все острые трещины быстро заживают при консервативном лечении, и почти все свищи и хронические трещины можно исправить хирургическим путем. Правильное лечение анальных стриктур позволит стулу проходить легко и комфортно.
Большинство анальных абсцессов заживают после дренирования врачом. Некоторые из них перерастают в анальные свищи. Если фистула действительно затрудняет заживление абсцесса, у большинства пациентов фистулотомия полностью устраняет как фистулу, так и все оставшиеся абсцессы.
Внешние ресурсы
Национальный институт диабета, болезней пищеварительной системы и почек
Офис по связям с общественностью
http://www.niddk.nih.gov/
Американский колледж гастроэнтерологии (ACG)
http://www.acg.gi.org/
Американская гастроэнтерологическая ассоциация
http://www.gastro.



 Попавшее в нос инородное тело становится причиной воспаления слизистой, выстилающей носовые ходы, сопровождающегося болезненными ощущениями.
Попавшее в нос инородное тело становится причиной воспаления слизистой, выстилающей носовые ходы, сопровождающегося болезненными ощущениями. 
 Во время таких выписок ребенок обычно может чихать несколько раз в день. Но выделения такого типа не засоряют носовые полости, чтобы дыхание не было затруднено.
Во время таких выписок ребенок обычно может чихать несколько раз в день. Но выделения такого типа не засоряют носовые полости, чтобы дыхание не было затруднено.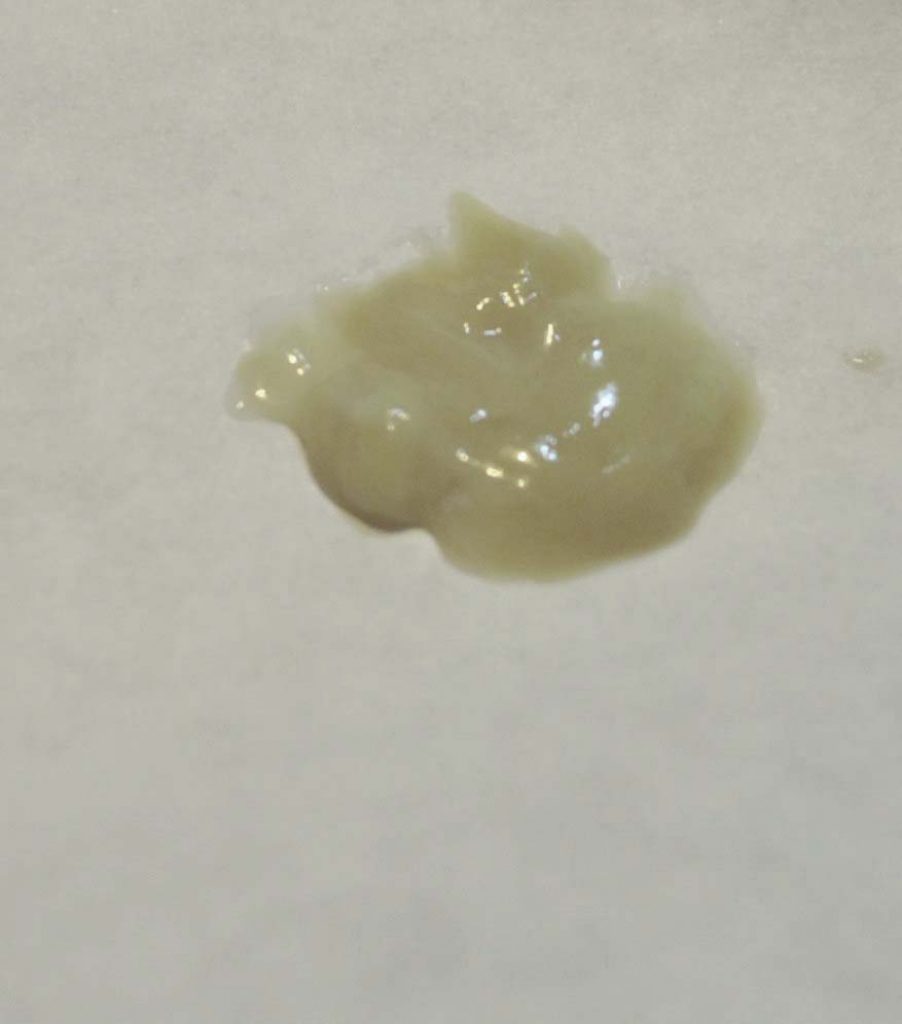
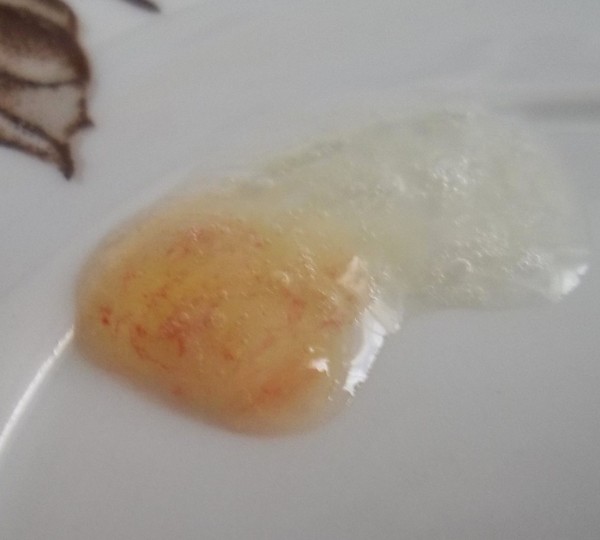 Ребенок будет чувствовать себя неуютно, потому что соль в носовой полости будет покалывать, но это необходимо. Легче переносится и имеет тот же эффект — промывание носовых пассажей физиологическим раствором.
Ребенок будет чувствовать себя неуютно, потому что соль в носовой полости будет покалывать, но это необходимо. Легче переносится и имеет тот же эффект — промывание носовых пассажей физиологическим раствором. Варево готовится из 2 столовых ложек травы на стакан кипятка. Через 15 минут жидкость фильтруется и используется для теплой промывки.
Варево готовится из 2 столовых ложек травы на стакан кипятка. Через 15 минут жидкость фильтруется и используется для теплой промывки.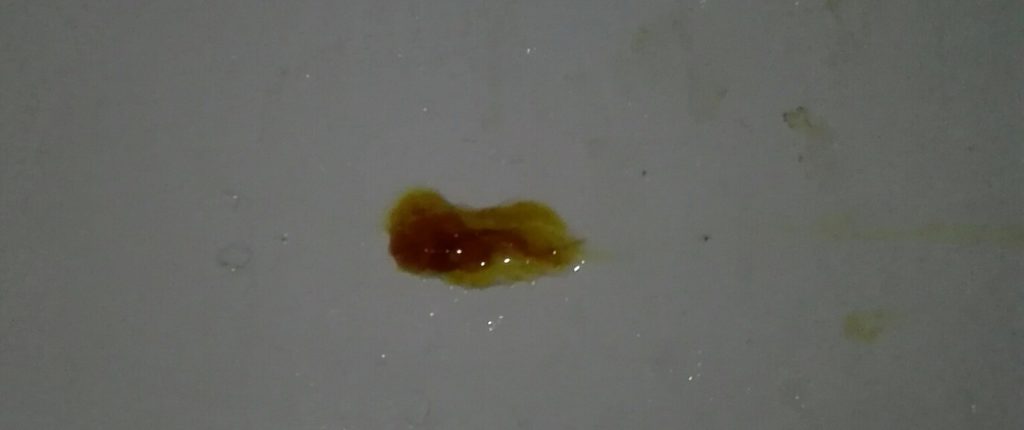
 Сон воняет, у ребенка высокая температура, ребенок вялый и апатичный. Нос ребенка распух с одной стороны.
Сон воняет, у ребенка высокая температура, ребенок вялый и апатичный. Нос ребенка распух с одной стороны.
 Однако детям не следует мыть носы свеклой и медовым соком, так как эти ингредиенты могут вызвать аллергические реакции.
Однако детям не следует мыть носы свеклой и медовым соком, так как эти ингредиенты могут вызвать аллергические реакции.

 Обычно недуг появляется у людей с хроническими изменениями носовой полости. Вызвать прогрессирование недуга могут полипы, хронические или аллергические риниты. Появляется неприятный запах и течет желтый гной из носа. Заболевание серьезное и не проходит само по себе. Важна своевременная квалифицированная помощь врача.
Обычно недуг появляется у людей с хроническими изменениями носовой полости. Вызвать прогрессирование недуга могут полипы, хронические или аллергические риниты. Появляется неприятный запах и течет желтый гной из носа. Заболевание серьезное и не проходит само по себе. Важна своевременная квалифицированная помощь врача. Появляются гнойные сопли с неприятным запахом.
Появляются гнойные сопли с неприятным запахом.
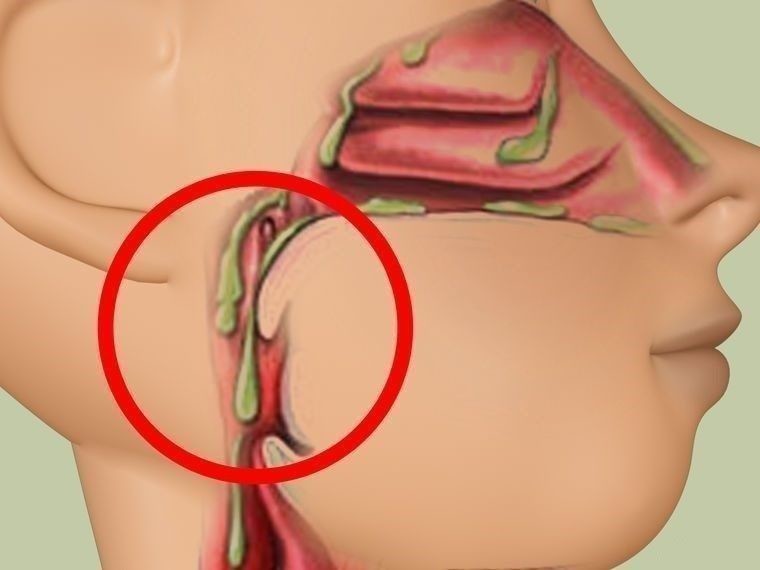 В равном соотношении смешать сок синей луковицы, растопленный натуральный мед и сок картофеля. Хранить лекарство только в холодильнике. Закапывать по 2-3 капли в каждую ноздрю трижды в день.
В равном соотношении смешать сок синей луковицы, растопленный натуральный мед и сок картофеля. Хранить лекарство только в холодильнике. Закапывать по 2-3 капли в каждую ноздрю трижды в день. п.), попавшего в полость носа, которое вызывает инфекцию
п.), попавшего в полость носа, которое вызывает инфекцию




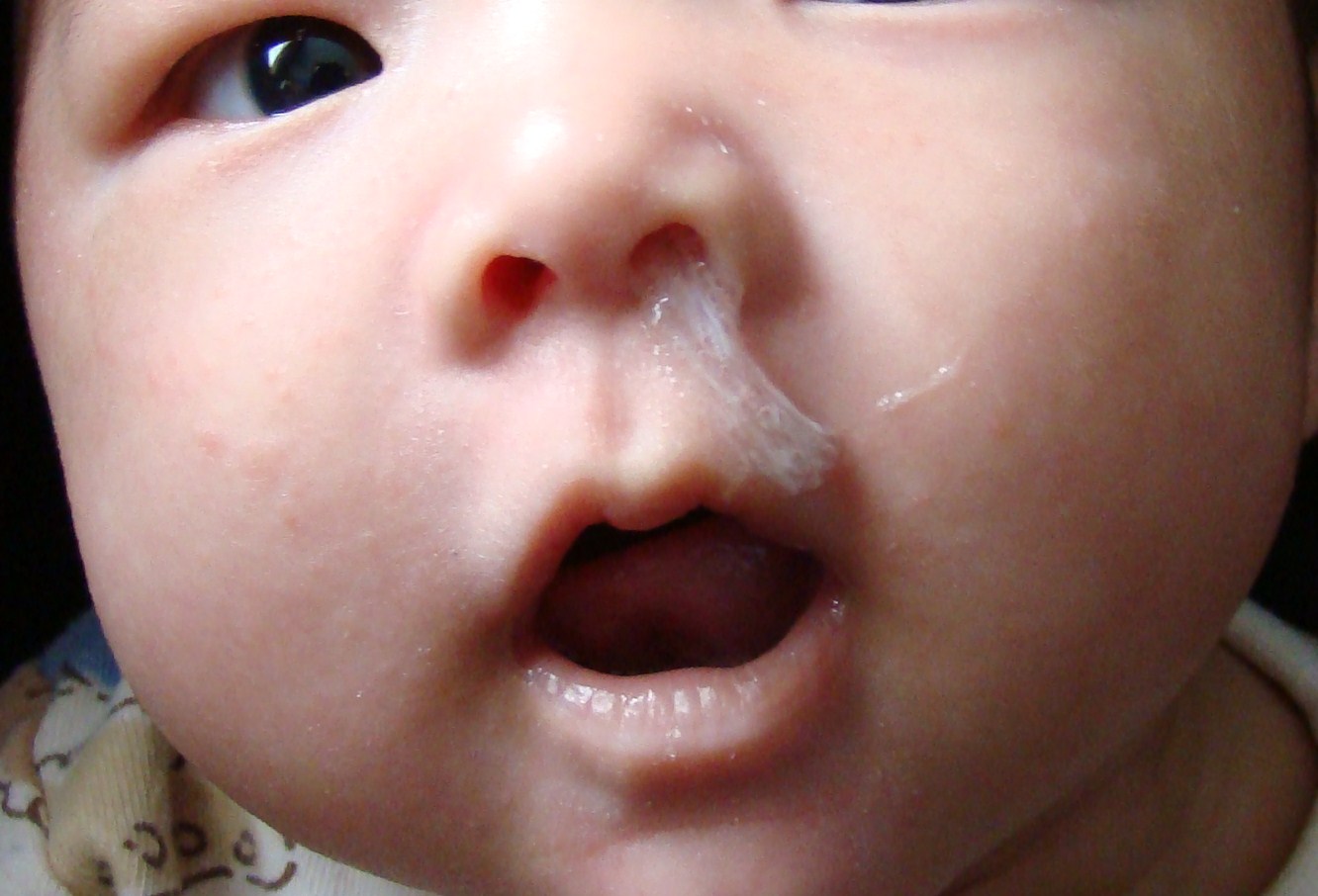
 Но компьютерная томография дает более точную информацию.
Но компьютерная томография дает более точную информацию. Если вы контактируете с людьми, у которых есть эти инфекции, часто мойте руки, особенно после контакта с инфицированными.
Если вы контактируете с людьми, у которых есть эти инфекции, часто мойте руки, особенно после контакта с инфицированными. Людям в возрасте от 8 лет и старше с постназальным выделением жидкости также может быть полезно часто полоскать горло теплой соленой водой.Это поможет предотвратить боль в горле.
Людям в возрасте от 8 лет и старше с постназальным выделением жидкости также может быть полезно часто полоскать горло теплой соленой водой.Это поможет предотвратить боль в горле.

 Инфекции, вызванные грибком, нельзя вылечить с помощью антибиотиков.
Инфекции, вызванные грибком, нельзя вылечить с помощью антибиотиков. http: // clinicalevidence.bmj.com/x/systematic-review/0511/overview.html. По состоянию на 14 апреля 2016 г.
http: // clinicalevidence.bmj.com/x/systematic-review/0511/overview.html. По состоянию на 14 апреля 2016 г.

 Неприятный запах возникает из-за анаэробной инфекции. три
слои представляют собой гнойный осадок, прозрачную среднюю жидкость и верхний пенистый слой.
Бронхоэктатические сегменты нечувствительны и не вызывают кашель. Когда пациент наклоняется
вниз под действием силы тяжести гной перемещается к проксимальным нормальным бронхам, вызывая кашель, таким образом
объясняя постуральный кашель.
Неприятный запах возникает из-за анаэробной инфекции. три
слои представляют собой гнойный осадок, прозрачную среднюю жидкость и верхний пенистый слой.
Бронхоэктатические сегменты нечувствительны и не вызывают кашель. Когда пациент наклоняется
вниз под действием силы тяжести гной перемещается к проксимальным нормальным бронхам, вызывая кашель, таким образом
объясняя постуральный кашель.
 Большинство анальных трещин возникают, когда большой твердый стул чрезмерно растягивает анальное отверстие и разрывает нежную анодерму. Реже трещины заднего прохода развиваются из-за продолжительной диареи, воспалительного заболевания кишечника или заболеваний, передающихся половым путем, с вовлечением аноректальной области. Острые (краткосрочные) трещины заднего прохода обычно поверхностные и неглубокие, но хронические (долгосрочные) трещины заднего прохода могут распространяться глубже через анодерму, обнажая поверхность подлежащей мышцы.
Большинство анальных трещин возникают, когда большой твердый стул чрезмерно растягивает анальное отверстие и разрывает нежную анодерму. Реже трещины заднего прохода развиваются из-за продолжительной диареи, воспалительного заболевания кишечника или заболеваний, передающихся половым путем, с вовлечением аноректальной области. Острые (краткосрочные) трещины заднего прохода обычно поверхностные и неглубокие, но хронические (долгосрочные) трещины заднего прохода могут распространяться глубже через анодерму, обнажая поверхность подлежащей мышцы. Большинство анальных абсцессов расположены рядом с отверстием заднего прохода, но редко могут возникать глубже или выше в анальном канале, ближе к нижней части толстой кишки или органам малого таза.
Большинство анальных абсцессов расположены рядом с отверстием заднего прохода, но редко могут возникать глубже или выше в анальном канале, ближе к нижней части толстой кишки или органам малого таза. Тем не менее, иногда кровеносные сосуды небольшого геморроидального узла на краю анального отверстия могут сгуститься («тромбоз»). Это может быть спровоцировано запором или диареей. Когда возникает тромбоз, внешний геморрой становится опухшим, твердым и болезненным, иногда с кровянистыми выделениями.
Тем не менее, иногда кровеносные сосуды небольшого геморроидального узла на краю анального отверстия могут сгуститься («тромбоз»). Это может быть спровоцировано запором или диареей. Когда возникает тромбоз, внешний геморрой становится опухшим, твердым и болезненным, иногда с кровянистыми выделениями.
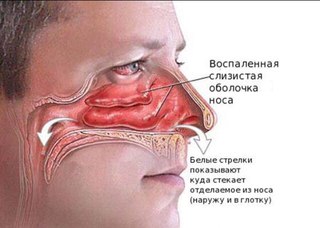
 Анальный абсцесс часто превращается в анальный свищ даже при соответствующем лечении.
Анальный абсцесс часто превращается в анальный свищ даже при соответствующем лечении.