Ингаляционная терапия раствором амброксола (Лазолван®): преимущества, особенности применения, эффективность | Симонова О.И., Горинова Ю.В.
Среди известных и широко применяемых сегодня муколитиков Лазолван® более 30 лет занимает одно из ведущих мест. Препарат используется у детей и взрослых в терапии болезней органов дыхания различной этиологии, пользуется популярностью и имеет серьезные рекомендации [1–3]. Лазолван® (МНН – амброксол) – это оригинальный препарат, изобретенный компанией Boehringer Ingelheim, относящийся к группе так называемых неферментных муколитиков. Активным веществом препарата является амброксола гидрохлорид. В 1979 г. фармацевтическая компания Boehringer Ingelheim Pharma GmbH создала отхаркивающий препарат на основе молекулы амброксола гидрохлорида, который позднее в России был зарегистрирован под торговым названием «Лазолван®», – это родоначальник всех амброксолсодержащих препаратов, присутствующих на фармрынке сегодня.
Амброксол – активное вещество препарата Лазолван® является представителем вазициноидов, это производное бензиламинов-транс-4-[(2-амино-3,5-дибромбензил)амино]циклогексанола гидрохлорид.
Алкалоид вазицин – это активный экстракт растения Adhatoda vasica. Его целительные свойства были известны врачевателям еще в XIII в. Оно распространено в Индии, Шри-Ланке, на острове Ява. Для использования пригодны все части кустарника: листья, цветы, плоды, корни, в соке из листьев содержится эфирное масло. Алкалоиды вазицин и вазицинон обладают действием, подобным действию теофиллина.
В древних трактатах писали, что растение применяют при нервных болезнях и заболеваниях органов дыхания. Оно обладает отхаркивающим, успокоительным, антиспазматическим и глистогонным свойствами. Назначали его при бронхите, коклюше, астме, невралгии, ознобе, диарее, дизентерии, ревматизме, воспалении кожи. Амброксол является копией природной молекулы и обладает всеми ее характерными свойствами [4].
 В обзоре К. Beeh et al. суммируется информация о самых известных на сегодняшний день противовоспалительных свойствах амброксола, таких как ингибирование оксидативного стресса, усиление местных механизмов защиты, снижение уровня провоспалительных цитокинов и метаболитов арахидоновой кислоты, хемотаксиса клеток воспаления и пероксидации липидов в тканях [5].
В обзоре К. Beeh et al. суммируется информация о самых известных на сегодняшний день противовоспалительных свойствах амброксола, таких как ингибирование оксидативного стресса, усиление местных механизмов защиты, снижение уровня провоспалительных цитокинов и метаболитов арахидоновой кислоты, хемотаксиса клеток воспаления и пероксидации липидов в тканях [5].Важное свойство амброксола – его способность препятствовать формированию биопленки бактерий. M. Cataldi et al. отметили дополнительное противовоспалительное свойство молекулы амброксола вследствие ингибирования активности нейтрофилов на многих уровнях, благодаря чему улучшается мукоцилиарный клиренс [6].
М. Malerba, В. Ragnoli привели данные исследований, которые подтверждают, что молекула амброксола обладает дополнительно секретолитической, противовоспалительной и антиоксидантной активностью, вызывает местное обезболивающее действие [7].

Была проведена оценка эффективности и безопасности применения препаратов амброксола в качестве превентивной терапии развития респираторного дистресс-синдрома у недоношенных детей. В 12 клинических исследованиях изучалось состояние 1335 недоношенных детей. Синдром дыхательных расстройств был достоверно ниже в 1-й группе детей, получавших амброксол, в сравнении со 2-й группой пациентов, получавших плацебо или кортикостероиды. В 1-й группе детей риск развития инфекции был ниже [9].
Можно ли применять одновременно Лазолван® и антибиотики? В клинической практике часто встречается необходимость подобного назначения.

Следует четко представлять отличия амброксола и бромгексина. Амброксол превосходит бромгексин по скорости наступления эффекта и клинической эффективности. Лазолван® является активной субстанцией и единственный из 10 известных метаболитов бромгексина обладает фармакологической активностью. Действие препарата Лазолван® сильное и быстрое – через 30 мин после приема, а для ингаляций – сразу. Биодоступность амброксола высокая – 75%, у бромгексина – 25%. Терапевтическое действие бромгексина обычно проявляется только на 2–5-й день приема.
 После приема 30 мг препарата максимальная концентрация наблюдается через 2 ч и достигает 88,8 мкг/мл. Продолжительность действия после приема 1 дозы составляет 6–12 ч.
После приема 30 мг препарата максимальная концентрация наблюдается через 2 ч и достигает 88,8 мкг/мл. Продолжительность действия после приема 1 дозы составляет 6–12 ч. Лазолван® не содержит сахара и алкоголя, поэтому, в отличие от других муколитических препаратов, может применяться у больных сахарным диабетом или с нарушениями толерантности к глюкозе.
Многообразие лекарственных форм препарата Лазолван® делает его незаменимым в терапии у детей, он легко дозируется в зависимости от возраста пациента и его индивидуальных особенностей (в т. ч. и вкусовых пристрастий). Современные формы выпуска препарата:
• Лазолван® сироп (15 мг / 5 мл) – детям с рождения;
• Лазолван® раствор для приема внутрь и ингаляций (7,5 мг/мл) – детям с рождения;
• Лазолван® таблетки (30 мг в 1 таблетке, 20 и 50 таблеток в упаковке) – взрослым;
• Лазолван® пастилки (15 мг в одной пастилке, 20 пастилок в упаковке) – детям с 6 лет.

Удобным для применения является то, что сироп Лазолван® представлен в 2-х концентрациях: 30 мг / 5 мл и 15 мг / 5 мл. Очень важно, что у препарата Лазолван® отсутствуют противопоказания к применению при язвенной болезни желудка и двенадцатиперстной кишки. Препарат имеет большой срок годности: таблетки и раствор для приема внутрь и ингаляций – 5 лет; сироп 30 мг / 5 мл, сироп 15 мг / 5 мл и пастилки – 3 года.
Инновационная технология небулайзерной терапии сегодня популярна не только из-за того, что это новый способ доставки лекарственного вещества, но и потому, что она в значительной степени повышает эффективность проводимой терапии [14]. Современные ингаляторы занимают прочное место среди медицинского оборудования как в стационарах, так и поликлиниках, используются для домашнего применения.

Современные небулайзеры являются идеальными устройствами для доставки аэрозоля лекарственного средства в дыхательные пути, они достаточно просты в использовании, адаптированы к пациенту, надежны и доступны для применения в любом возрасте (у детей с момента рождения) и в т. ч. у тяжелых больных.
Раствор для ингаляций Лазолван® можно применять с помощью компрессионного (использующего энергию струи газа), ультразвукового (использующего энергию колебаний пьезокристалла) и мембранного (превращающего жидкость в аэрозоль с помощью специальной мембраны) небулайзеров, что очень удобно на практике.
Введение лекарственных веществ с помощью ингаляции, безусловно, имеет ряд неоспоримых преимуществ перед другими способами введения. Этот метод является естественным, физиологическим и не нарушает целостность тканей. Его применение целесообразно для увлажнения слизистой дыхательных путей, воздействия на мокроту с целью ее разжижения. Процедура порой оказывает позитивный психологический эффект. Муколитик попадает сразу в проблемный участок – на слизистую бронхиального дерева.
Мы рекомендуем перед тем, как начать ингаляции, провести специальное занятие с пациентом и его родителями, обучить его правильному дыханию во время процедуры, правильной посадке и некоторым обязательным правилам ингаляционной терапии, в т. ч. дезинфекции ингалятора [15]. Полезно с родителями пациента обсудить следующие вопросы:
– как работает ингалятор;
– как его нужно правильно использовать;
– что нужно делать в случае поломки ингалятора;
– почему выбран именно ингаляционный путь введения лекарства;
– какие медикаменты должен использовать пациент;
– можно ли смешивать медикаменты в ингаляторе;
– как часто и как долго пациент может использовать ингалятор;
– как правильно дышать во время ингаляции;
– как следует ухаживать за ингалятором;
– как контролировать эффективность ингаляций с помощью пикфлоуметра.
Во время проведения ингаляции следует максимально сосредоточиться на процедуре. Нельзя отвлекаться, например, слушать музыку, смотреть телевизор, читать и т. д.
Эффективность ингаляции можно повысить, если вместо стула использовать большой гимнастический мяч. Это позволяет быстро снять напряжение мышц шеи и спины, ощутить легкость во всем теле. При правильном сидении на таком мяче нагрузка на межпозвонковые диски становится минимальной, т. к. давление на различные участки диска перераспределяется и становится равномерным, позвоночник пациента приобретает свое естественное положение. Проведение ингаляции на мяче повышает эмоциональный тонус пациента. Процедура становится эффективной и неутомительной, что очень важно для больного, которому ингаляцию необходимо повторять по несколько раз в день. Гимнастический мяч можно использовать и в стационаре, и дома.
Мы рекомендуем детям делать ингаляции только под присмотром родителей. Категорически недопустимо делать ингаляцию малышу во сне. Он должен не только активно сотрудничать при дыхании с тем, кто проводит процедуру, но и откашливать мокроту. Этот процесс необходимо строго контролировать и следить за самочувствием ребенка.
Он должен не только активно сотрудничать при дыхании с тем, кто проводит процедуру, но и откашливать мокроту. Этот процесс необходимо строго контролировать и следить за самочувствием ребенка.
Ингаляцию препарата Лазолван® можно проводить независимо от приема пищи. Однако врачи рекомендуют проводить ее через 1–1,5 ч после еды или за 1 ч до еды. Главное – провести ее за 4 ч до сна с последующим активным дренажом.
Если ингаляция выполняется через мундштук, препарат попадает максимально в дистальные отделы дыхательных путей. Если ингаляция проводится через маску, то в ротовой полости и даже в желудке остается большое количество лекарственного средства, и терапия становится менее эффективной. Поэтому следует всегда стремиться выполнить ингаляцию с помощью мундштука. Детей младшего возраста необходимо как можно раньше стараться приучить к мундштуку.
Правильно провести процедуру ингаляции бывает сложно, особенно у пациентов младшего возраста и тяжелых больных. Поэтому основная задача процедуры ингаляции – получить максимальный терапевтический эффект с минимумом физических и эмоциональных затрат больного и за максимально короткий срок.
Опасность контаминации микробной флоры требует ежедневно проводить дезинфекцию небулайзера (обязательно после каждой ингаляции!). Необходимо также контролировать рабочее состояние аппаратуры, давление, силу распыления, чистоту компрессора и т. д. Технические неисправности нарушают проведение процедуры и снижают ее эффективность.
В стационарах дезинфекцию деталей ингалятора (мундштуки, маски, переходники, воздушные провода и др.) необходимо проводить методом автоклавирования с предварительной обработкой дезсредствами. В домашних условиях указанные детали можно кипятить, для их обработки пользоваться посудомоечной машиной или специальным прибором для индивидуальной стерилизации, использовать специальные дезинфицирующие растворы.
Раствор для ингаляций Лазолван® обычно хорошо переносится. За многие годы работы нашего отделения мы не отмечали побочных эффектов, в т. ч. аллергических реакций, не было и отказов от проведения процедуры.
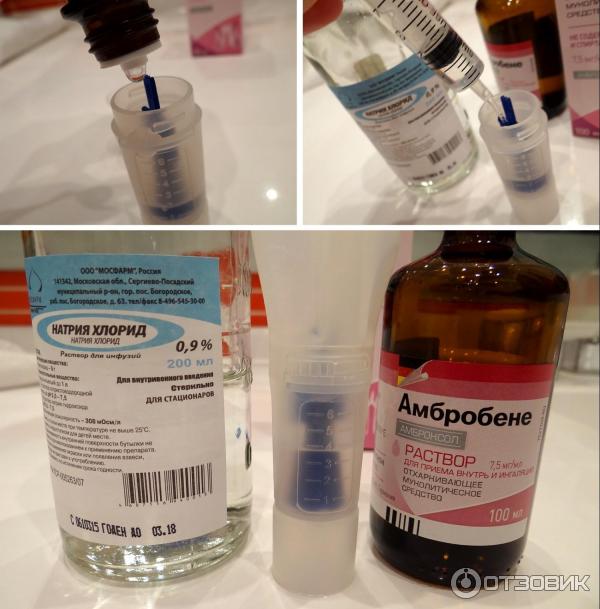
Обычно к 1 мл раствора Лазолван® (7,5 мг амброксола) целесообразно добавлять 1 мл физиологического раствора (0,9% водный раствор NaCl) на одну ингаляцию. Если ребенок правильно выполняет респираторный маневр, то время такой ингаляции составляет в среднем 5–7 мин. После ингаляции обязательно следует провести дренаж бронхиального дерева и хорошо откашлять разжиженную мокроту.
Если ребенок правильно выполняет респираторный маневр, то время такой ингаляции составляет в среднем 5–7 мин. После ингаляции обязательно следует провести дренаж бронхиального дерева и хорошо откашлять разжиженную мокроту.
Не следует смешивать раствор Лазолван® в стаканчике ингалятора с гипертоническим раствором поваренной соли (3–6% водный раствор NaCl), дистиллированной водой, суспензиями гормональных средств.
Подводя итог, можно сказать, что лекарственная форма препарата Лазолван® в виде раствора для ингаляций является эффективным, безопасным и удобным в применении средством. Ингаляционный путь введения препарата Лазолван® имеет ряд существенных клинических преимуществ: эффективнее по сравнению с препаратами для приема внутрь разжижает мокроту в бронхиальном дереве, способствует быстрому выздоровлению.
Лазолван® обладает высокой муколитической эффективностью с выраженным отхаркивающим действием. Дополнительные свойства активного вещества амброксола гидрохлорида, такие как противоспалительное, антиоксидантное, свойство стимулировать сурфактант и влиять на биофильмы бактерий, могут положительно повлиять на проводимую терапию.
Многообразие лекарственных форм препарата Лазолван® позволяет активно использовать его в педиатрической практике, в т. ч. у детей с рождения. Он хорошо переносится и практически не имеет побочных эффектов.
Литература
1. Амелина Е.Л., Анаев Э.Х., Красовский С.А., Романова Л.К., Симонова О.И., Черняев А.Л., Чикина С.Ю. Мукоактивная терапия / под ред. А.Г. Чучалина, А.С. Белевского М.: ИД «Атмосфера», 2006. 128 с.
2. Овчаренко С.И. Муколитические (мукорегуляторные) препараты в лечении хронической обструктивной болезни легких // РМЖ. 2002. № 10 (4).
3. Бронхиты у детей. Пособие для врачей / под ред. В.К. Таточенко. М., 2004. 89 с.
4. Симонова О.И. Клинические эффекты амброксола гидрохлорида (лазолвана®): от чего зависит эффективность препарата? // Педиатрия. 2011. № 5. С. 128–133.
5. Beeh K.M., Beier J., Esperester A., Paul L.D. Antiinflammatory properties of ambroxol // Eur J Med Res. 2008. 3. Vol. 13 (12). Р. 557–562.
6. Cataldi M., Sblendorio V., Leo A., Piazza O. Biofilm-dependent airway infections: A role for ambroxol? // Pulm Pharmacol Ther. 2014. Vol. 28 (2). Р. 98–108.
7. Malerba M., Ragnoli B. Ambroxol in the 21st century: pharmacological and clinical update // Expert Opin Drug Metab Toxicol. 2008. Vol. 4 (8). Р. 1119–1129.
8. Huang J., Xu J., Tian L., Zhong L. A thioredoxin reductase and/or thioredoxin system-based mechanism for antioxidant effects of ambroxol // Biochimie. 2014. Vol. 97. Р. 92–103.
9. Zhang Z.Q., Wu Q.Q., Huang X.M., Lu H. Prevention of respiratory distress syndrome in preterm infants by antenatal ambroxol: a meta-analysis of randomized controlled trials // Am J Perinatol. 2013. Vol. 30 (7). Р. 529–536.
10. Cunnigham F.M. et al. Effect of Ambroxol on mucociliary transport in the guinea pig // Br. J. Pharmacol. 1983. Vol. 80 (Suppl). Р. 693.
11. Eckert H., Lux M., Lachmann B. The role of alveolar macrophages in surfactant turnover.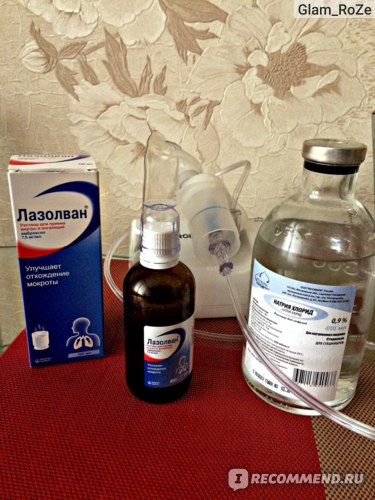 An experimental study with metabolite VIII of bromhexine (ambroxol) // Lung. 1983. Vol. 161. Р. 213–218.
An experimental study with metabolite VIII of bromhexine (ambroxol) // Lung. 1983. Vol. 161. Р. 213–218.
12. Heath M.F., Jacobson W. The action of lung lysosomal phospholipases on dipalmitoyl phosphatidylcholine and its significance for the synthesis of pulmonary surfactant // Pediatr Res. 1980. Vol. 14. Р. 254–258.
13. Bonnetti P. Ambroxol plus amoxicillin versus amoxicillin alone in various respiratory tract infections. Investig // Medica Internacional. 1993. Vol. 20. Р. 99–103.
14. Таточенко В.К. Педиатру на каждый день: Справочник. М., 2012. 274 с.
15. Хрущев С.В., Симонова О.И. Физическая культура детей с заболеваниями органов дыхания: Учебное пособие для высших учебных заведений. М.: ИЦ «Академия», 2006. 304 с.
.
Лазолван для ингаляций. Инструкция для детской ингаляции
Основной составляющей Лазолвана для детей, является амброксол – препарат, успешно лечащий недуги, связанные с воспалительными процессами в дыхательных органах или инфекционными поражениями.
Важно! Особенно показан при терапии бронхитов, бронхиальной астме, пневмонии раствор для приема внутрь и ингаляций. Средство хорошо помогает при кашле сухого типа, преобразовывая его в мокрый, улучшает дыхание.
Следовательно, Лазолван для ингаляций, инструкция для детей которого содержит подробное описание использования препарата, ускоряет естественный способ очищения и местной защиты дыхательного аппарата от внешних воздействий.
Детская дозировка
Прежде, как делать ингаляцию, необходимо знать, какой применить ингалятор. Лечебный раствор, для вдыхания, готовится при помощи Лазолвана и физраствора, физраствором препарат разводиться, обычно, в соотношении 1:1.Что касается готового к использованию вещества, то его дозировка одинакова не для всех. Все зависит от поставленного диагноза.
Ингаляцию с Лазолваном надо делать правильно, как того требует инструкция. Раствор для приема внутрь и ингаляций, обычно, используется с физраствором в концентрации 0,9 процента. После 12 лет, количество раствора увеличивается до взрослой порции. В сутки подросткам можно использовать не больше 2 мл лечебного средства.
Раствор для приема внутрь и ингаляций, обычно, используется с физраствором в концентрации 0,9 процента. После 12 лет, количество раствора увеличивается до взрослой порции. В сутки подросткам можно использовать не больше 2 мл лечебного средства.
Только небулайзер
Применять Лазолван для ингаляций, для детей рекомендуется только через небулайзер. Ведь этот прибор преобразует жидкость в аэрозоль без нагревания, и таким образом, способствует проникновению его крошечных капель в самые отдаленные участки слизистой ребенка, что очень эффективно для быстрого выздоровления.
Кроме того, жидкая форма Лазолвана, разведенного физраствором, помогает вдыхать не только лекарство, а и увлажненный воздух, что положительно влияет на дыхание, улучшает его. А вот разводить лекарство водой, даже дистиллированной, в таком случае, не рекомендуется. Как и сохранять оставшийся разведенный раствор.
Важно! Инструкция по применению Лазолвана в небулайзере советует во время сеанса дышать обыкновенно, так как, если глубоко вдыхать, это может вызвать приступ кашля.
Делать ингаляции с Лазолваном надо слегка подогретым раствором. Это очень просто и доступно.
Так что если вам необходимы ингаляция, ингалятор, ингаляций лучшего воздействия, чем вдыхание Лазолвана через небулайзер, нет.
Правильно дышим
Плюс проведения ингаляции через небулайзер, это отсутствие шума. Поэтому применение небулайзера показано для самых маленьких. Для старших детей ингалирование осуществляется с применением маски компрессионного вида небулайзера.
Лазолван с физраствором для ингаляций предполагает обязательную стерильность, как и составные самого ингалятора. Маску, стаканчик для раствора после каждого использования надо дезинфицировать.
Важно! Нельзя нарушать руководство по использованию небулайзера, ведь это может причинить вред ребенку. Так как у ребенка дыхательные пути очень чувствительны, нарушение инструкции может привести к бактериальному заражению.
Инструкция предполагает такие нюансы:
- проводить ингаляцию следует не раньше че через 1,5-2 часа после употребления пищи;
- дабы не случилось кашлевого приступа, дыхание ребенка должно быть свободным, сначала он должен сделать вдох;
- после окончания процедуры нельзя говорить;
- кушать разрешается через час по завершении дыхательной процедуры;
- ингаляция с применением Лазолвана для детей на ночь противопоказана;
- детский интервал использования небулайзера в действии ограничивается 5-7 минутами.

Ингаляции лазолваном детям, которые болеют астмой бронхиальной, показаны только после того, как будет выпит соответствующий бронхолитик, что предотвратит спазм бронхов во время сеанса.
Важно! Средство для ингаляции вливается в аппарат перед самым применением.
Если ребенок ведет себя неспокойно, кричит, время ингаляции можно уменьшить. Но надо знать, что крик дает возможность лекарству легче проникать в легкие. А вот когда случился приступ кашля, то процедуру надо прекратить и возобновить ее после завершения его.
Как разводить?
Поскольку для деток разного возраста доза бывает разной, как разводить Лазолван для ингаляций, необходимо согласовывать с доктором.
Самостоятельность тут не оправдана, ведь может быть так, что процедура ребенку вообще противопоказана. Например, если у малыша проблемы с почками, рекомендуемую порцию надо сократить или вообще отказаться от данного способа лечения.
Важно! Раствор для ингаляций предполагает смешивание составных частей в равных дозах.
Хотя это указание доктор может изменять в соответствии с поставленным диагнозом.
Согласно инструкции, его температура перед использованием должна быть 20-30 °C . Подогревать в микроволновой печи не стоит, лучше – на водяной бане.
Как уже говорилось, разводить Лазолван нужно перед самым употреблением.
Инструкция для самых маленьких
Детям до года ингаляции Лазолваном проводить не рекомендуется, так как они сами не могут еще откашливать мокроту. Но в определенных случаях врачи все же прописывают данную процедуру и грудничкам. В таком случае необходимо применять лишь 1 мл готового лечебного раствора. Такая дозировка сохраняется до 2 лет включительно.
Важно! Деткам от двух и до 3-летнего возраста – ингаляционный состав употребляется в том же количестве два раза в сутки.
Для вдыхания детям от трех полных лет будет нужно 2 мл Лазолвана для ингаляций, в каплях – 50 (1 мл его содержит 25 капель).
Периодичность и соотношение
Что касается того, сколько дней можно делать ингаляции, то инструкция предполагает на лечение 5 дней. Продлить этот срок при необходимости, как уже отмечалось, может лишь доктор.
Продлить этот срок при необходимости, как уже отмечалось, может лишь доктор.
Насчет же того, сколько раз в день можно вдыхать лекарство, инструкцией есть возрастные ограничения. Ингаляционный раствор применяется таким образом:
- ребятишки до 6 лет – 1-2 раза, достаточно 2 (для самых маленьких — 1) миллилитр раствора;
- от 6 лет и старше – 1-2 раза в сутки с 2-3 мл лечебного раствора.
Важно! Готовясь к ингаляции, необходимо следовать инструкции. Главное правильно развести компоненты, придерживаясь соотношения доз между Лазолваном и физраствором. Как уже отмечалось, соотношение между ними одинаковое.
А вот, что касается объема готового раствора, то соблюдаются такие пропорции:
- малышам от рождения и до 6 лет следует брать 50 капель (2 мл) Лазолвана и, соответственно, разводят его таким же объемом физраствора;
- детям от 6 до 11 лет – по 75 капель (3 мл) обоих составляющих;
- ребятам старше 12 лет и более, дыхательная смесь готовится из 75-100 капель обоих компонентов.

Проведение процедуры во всех случаях предусматривается 2 раза в день.
Важно! Ингаляции, на сегодня, одни из наиболее эффективных способов преодоления недугов простудного характера и вызыванных ими осложнений. Ведь они воздействуют прямо на пораженные участки, что и ускоряет выздоровление.
А вот, если выбирать между приемами муколитиков, то Лазолван, сейчас, считается наиболее эффективным, особенно для вдыхания. Только лечение им надо проводить обязательно в соответствии с инструкцией, соблюдая все советы по приготовлению раствора и выбора ингалятора, а также его использования. Не забывайте об этом и будьте здоровы!
Ингаляции | Добромед
Ингаляции
Posted at 13:25h in Услуги by doctorПри заболеваниях респираторного тракта терапевты часто назначают раствор для ингаляции. Для этого необходимо иметь специальный прибор – небулайзер. Такой способ лечения применим при патологии любого отдела респираторного тракта. Необходимо правильно подобрать раствор и его дозировку, чтобы получить лечебные действия без побочных эффектов.
Для этого необходимо иметь специальный прибор – небулайзер. Такой способ лечения применим при патологии любого отдела респираторного тракта. Необходимо правильно подобрать раствор и его дозировку, чтобы получить лечебные действия без побочных эффектов.Классификация препаратов для ингаляций
Выделяется обширная классификация растворов, применяемых для ингаляций. Разновидность препарата зависит от диагноза.
Бронхолитики. Применяются для расширения бронхов при их сужении (обструктивный бронхит, бронхиальная астма). Используя Беродуал, Атровент, Беротек.
Муколитики. Разжижают и выводят мокроту вверх по респираторному тракту. Используются в случае, если мокрота становится слишком вязкой. Применяют Амброксол, АЦЦ, Лазолван.
Противовоспалительные и гормональные средства. Применяют при ларингите и других заболеваниях, сопровождающихся воспалением. Использовать Пульмикорт, Декасан.
Антибактериальные препараты, антисептики. Используют только при доказанной природе инфекционного заболевания, например, трахеит или бронхит с гнойной мокротой.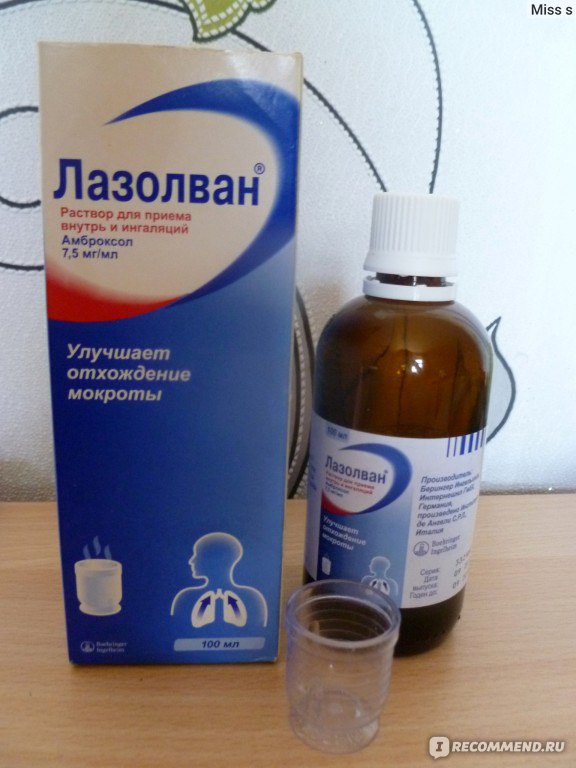 Применяют Фурацилин, Флуимуцил-Антибиотик ИТ.
Применяют Фурацилин, Флуимуцил-Антибиотик ИТ.
Иммуномодуляторы. Используют в качестве дополнительной терапии, когда человек часто болеет респираторными вирусными инфекциями. Используют Интерферон, Деринат.
Категорически не рекомендуется применение средства самостоятельно. Могут возникнуть серьезные побочные эффекты. Например, если использовать антибиотики при вирусных заболеваниях, состояние пациента может обостриться грибковой инфекцией.
Какие растворы подходят для детей
Раствор для ингаляций включает инструкцию по применению, ей следует строго руководствоваться. На всех средствах указан возраст, с которого можно начинать использовать раствор.
Большинство антибактериальных препаратов для ингаляции применимы только с 2-3 летнего возраста. Гормональные средства рекомендуется применять с 4-6 летнего возраста. Для усиления выведения мокроты при продуктивном кашле используют Амбробене, Амброксол. Они применимы с 3 месяцев. Более серьезным считается Флуимуцил. Его используют с 2 лет.
Его используют с 2 лет.
Чтобы снизить концентрацию препарата, его необходимо развести. Педиатр расскажет, как разводить препарат физраствором для ингаляций, чтобы получить эффект.
Какие растворы подходят для взрослых
Для назначения лекарства учитывают состояние здоровья. Например, если человек страдает от иммунодефицита, не рекомендуется применять ингаляции с антибиотиками. Это вызовет грибковую инфекцию. Гормональные ингаляции не делают людям эндокринными нарушениями.
Если здоровье пациента удовлетворительно, он может использовать любые препараты для ингаляции, в соотношении с определяемыми симптомами болезни. У терапевта узнают, какие растворы для ингаляций применимы.
Подбор раствора для ингаляции в зависимости от диагноза
Лекарственные средства определяются врачом терапевтом, инфекционистом, пульмонологом и другими специалистами в зависимости от поставленного диагноза. Если самостоятельно выбрать раствор, высок риск осложнений, так как нужно знать, как развести раствор для ингаляции правильно.
Многие препараты разбавляют физраствором. Некоторые пациенты не знают, каким физраствором делать ингаляцию. Для этого применяется стерильная жидкость из аптеки, которую набирают шприцем и перемещают в небулайзер.
Не рекомендуется самостоятельно делать физраствор из поваренной соли, так как он должен быть стерилен. Поэтому пациенту нет необходимости знать, как приготовить раствор для ингаляций, его только покупают.
Бронхит
Бронхит – воспалительное заболевания бронхиального дерева. При нем возможен сухой или влажный кашель.
Пертуссин. Разжижает и выводит мокроту. Препарат примененим для влажного и сухого кашля. Обладает сильным противокашлевым действием. Взрослые осуществляют ингаляции до еды по 15 мл 3 раза в сутки. Для детей от 3 до 6 лет используется 5 мл 2 раза в сутки. После 6 лет применяют 10 мл 3 раза в сутки.
Лазолван, Амброгексал. Раствор для ингаляций, разжижающий и выводящий мокроту. В основе средства лежит амброксола гидрохлорид. По инструкции к применению средство используют с 2-летнего возраста в концентрации 2 мл до 2 раз в сутки. Детям старше 6 лет: 3 мл 2 раза в день. Взрослым: 4 мл 3 раза в сутки.
По инструкции к применению средство используют с 2-летнего возраста в концентрации 2 мл до 2 раз в сутки. Детям старше 6 лет: 3 мл 2 раза в день. Взрослым: 4 мл 3 раза в сутки.
Минеральная вода Боржоми или Нарзан. В них содержится на соль, которая способствует увлажнению слизистой оболочки. Раствор можно применять для любых возрастов. В детском возрасте используют 3-4 мл 2-3 раза в сутки. Взрослым: 5 мл 3-4 раза в сутки.
Хлорофиллипт. Обладает антисептическим эффектом. Подходит для бронхита с гнойной мокротой. Разведение осуществляют в концентрации 1 мл препарата на 10 мл физраствора. Детям делают ингаляции 2 в день по 3 мл раствора. Взрослым можно делать 4 ингаляции в день концентрации 5 мл раствора.
АЦЦ, Флуимуцил. Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
Пульмикорт. Относится к гормональным веществам на основе будесонида. Показан при воспалительном бронхите. Его разводят в соотношении 1 мл препарата на 2 мл физраствора. Детям от 6 месяцев и старше применяют дозировку 0,25- 0,5 мг за 1 сутки. Для взрослых дозировку увеличивают до 2 мг в сутки.
Относится к гормональным веществам на основе будесонида. Показан при воспалительном бронхите. Его разводят в соотношении 1 мл препарата на 2 мл физраствора. Детям от 6 месяцев и старше применяют дозировку 0,25- 0,5 мг за 1 сутки. Для взрослых дозировку увеличивают до 2 мг в сутки.
Бронхоспазм
При бронхоспазме сужается просвет бронхов, поэтому мокрота не может выйти наружу.
Беродуал. Расширяет просвет бронхов, степень действия зависит от количества препарата. Для детей до 6 лет средство должно применяться не более 10 капель. Детям старше 6 лет применяют до 40 капель, в зависимости от тяжести заболевания. Взрослым можно применять по 80 капель в тех же критериях.
Пульмовент. Раствор для ингаляций, по инструкции устраняет спазм бронхов. Детям до 6 лет назначают до 12 капель. После 6 лет используют до 24 капель. Взрослым – до 48 капель. Применяют 3-4 раза в день.
Насморк
Перед проведением ингаляции рекомендуется прочистить носовые ходы, чтобы пары проходили беспрепятственно.
Синупрет. Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
Эвкалиптовое масло. Препарат разводят в соотношении 7 капель на 100 гр. раствора. Вдхание может осуществляться только с помощью паровых приборов, но не небулайзеров. Обладает увлажняющим, антибактериальным действием. Снимает раздражение и воспаление.
Физраствор. Это наиболее подходящее средство, практически не имеет противопоказаний, применяется в любом возрасте. Родители должны знать, как делать ингаляции с физраствором ребенку. Используют концентрацию 2 мл для детей, 4-5 мл – для взрослых. Ингаляции делают 2-3 раза в сутки. Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.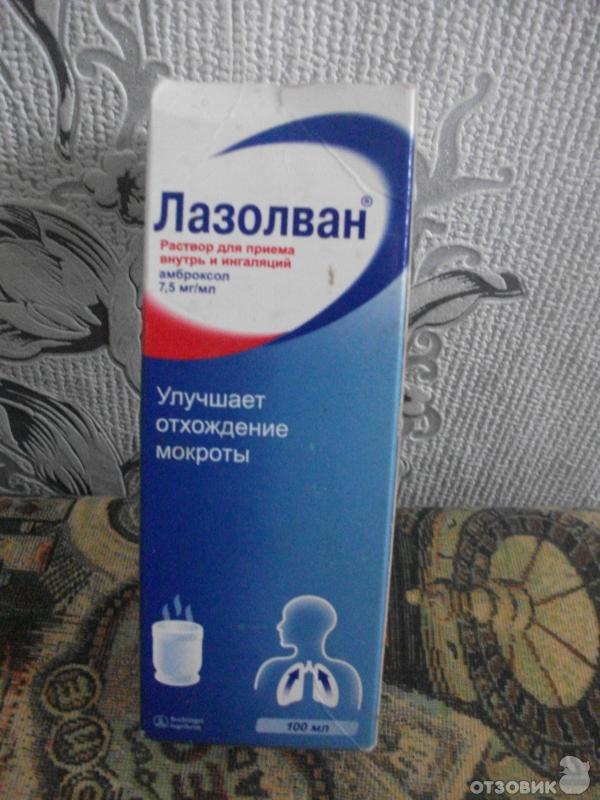
Также можно применять ингаляции с помощью Нарзана и Боржоми в той же концентрации.
Гайморит
Гайморит – воспалительный процесс в носовых пазухах. Применяются те же препараты, что и при насморке, но обязательно должны употребляться системные антибактериальные средства.
Фарингит
Тонзилгон Н. Растительное, антисептическое средство. Подходит для детей с самого рождения. Для детей с 1 года применяют 1мл препарата на 2 мл физраствора. Для взрослых используется в отношении 1:1. Используют 1-2 раза в сутки.
Ротокан. Это средство на основе ромашки, календулы. Обладает антисептическим, успокаивающим действием. Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
При фарингите средства используются редко, в основном применимы для полоскания.
Ларингит
Дексаметазон. Гормональное средство, показано для снятия воспаления. Как сделать раствор для ингаляции: 2 мл препарата на 2 мл физраствора. Показан к применению с трёхлетнего возраста. Рекомендуется единократное использование для устранения лающего кашля.
Как сделать раствор для ингаляции: 2 мл препарата на 2 мл физраствора. Показан к применению с трёхлетнего возраста. Рекомендуется единократное использование для устранения лающего кашля.
Рекомендовано перед применением гормонального средства проконсультироваться с терапевтом для снижения риска побочных эффектов.
Ангина
Мирамистин. Обладает антисептическим, успокаивающим действием. Как приготовить раствор для ингаляции: 2 мл средства на 2 мл физраствора. Ингаляции 2 раза в сутки.
- Фурацилин. Антибактериальное средство. Его не разводят, оно практически не имеет противопоказаний, применимо с детского возраста. Используется 2 мл для детей, 5 мл для взрослых. Можно применять 2-3 раза в день.
Если появилось побочное действие от выбранного препарата, следует незамедлительно прекратить его употребление. После завершения лечения рекомендуется повторно пройти обследование у врача.
Ингаляции лекарственных средств при ЛОР-заболеваниях
АНТИБИОТИКИ И АНТИСЕПТИКИ
В Республике Беларусь отсутствуют лекарственные формы антибиотиков и антисептиков для небулайзерной терапии, однако в ЛОР-практике используются различные формы растворимых инъекционных препаратов.
ДИОКСИДИН (0,5-1% раствор, ампулы по 5 и 10 мл)
Показания: инфекции, вызванные протеем, синегнойной палочкой, клебсиеллой, стафилококками, стрептококками, сальмонеллами, дизентерийной палочкой, патогенными анаэробами.
Противопоказания: гиперчувствительность к препарату, надпочечниковая недостаточность, беременность, кормление грудью.
Побочные эффекты: головная боль, озноб, гиперемия, диспепсия, судорожные сокращения мышц, аллергия.
Способ применения: по 3-4 мл 0,5-1% на 1 ингаляцию 2 раза в сутки.
ГЕНТАМИЦИНА СУЛЬФАТ (4% раствор, ампулы по 2 мл)
Показания: грамположительные и отрицательные инфекции, в т.ч. синегнойная палочка, протей, кишечная палочка и др.
Противопоказания: сенсоневральная тугоухость, гиперчувствительность к препарату, тяжелая почечная недостаточность, беременность, дети до 8 лет.
Побочные эффекты: нарушение слуха и равновесия, поражение почек, головная боль, тошнота, рвота, судороги, мышечная слабость, нарушения клеточного состава крови, гипербилирубинемия, аллергические реакции.
Взаимодействие: несовместим с ото-, нефротоксическими препаратами; усиливает эффект пенициллинов и цефалоспоринов, петлевые диуретики увеличивают ототоксичность, миорелаксанты повышают вероятность паралича дыхания.
Способ применения: по 2 мл 2 раза в день.
РИФАМПИЦИН (порошок лиофилизированный, 150 мг в ампуле)
Показания: бактериальные инфекции при наличии чувствительности возбудителя к рифампицину.
Противопоказания: заболевания печени, почек, беременность, кормление грудью, аллергия на препарат.
Взаимодействие: уменьшает активность непрямых коагулянтов, пероральных сахароснижающих препаратов и содержащих наперстянку.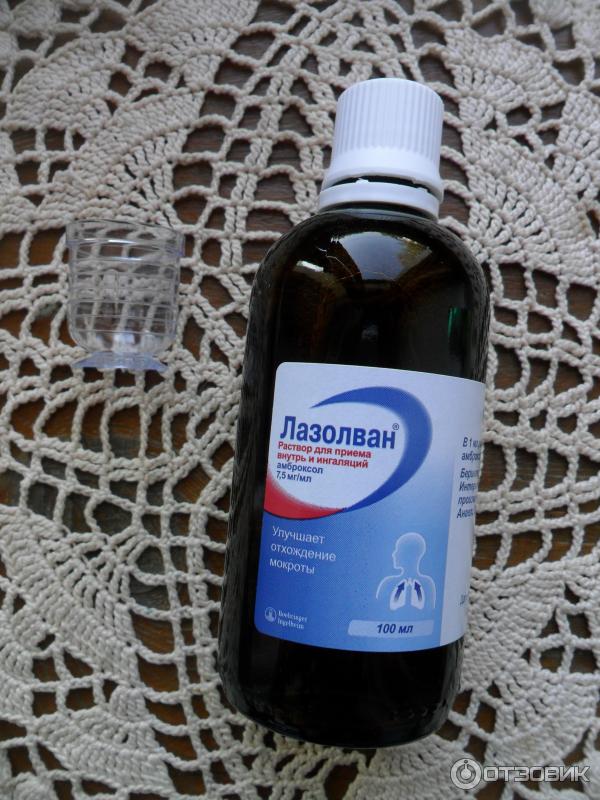
Способ применения: 0,15 мг лиофилизированного порошка рифампицина развести в 3-5 мл физраствора (оставить до полного растворения на 1 час).
СЛОЖНАЯ ИНГАЛЯЦИЯ С ФУРАЦИЛИНОМ
- раствор аскорбиновой кислоты 3% — 5 мл;
- раствор димедрола 1% — З мл;
- раствор адреналина гидрохлорида 0,1 % — 1 мл;
- раствор фурацилина 1:5000 — до 100 мл.
По 5-10 мл на 1 ингаляцию.
Показания: хронические риниты, острые и хронические синуситы, назофарингиты, ларинготрахеиты.
Противопоказания: нарушения сердечного ритма и сердечная недостаточность, артериальная гипертензия, аллергия к компонентам смеси.
ФЛУИМУЦИЛ АНТИБИОТИК ИТ (муколитическое и антибактериальное действие)
Показания: острые и хронические заболевания верхних дыхательных путей при обильной секреции трудноотделяемой мокроты, ОРВИ, для профилактики послеоперационных гнойных осложнений.
Противопоказания: язвенная болезнь желудка и 12-перстной кишки, кровохарканье, кровотечения, беременность, повышенная чувствительность к препарату.
Побочные эффекты: редко — тошнота, рвота, носовые кровотечения, крапивница, шум в ушах.
Способ применения: 5 мл растворителя добавляют во флакон с сухим порошком препарата. На 1 ингаляцию для взрослых берут ½ полученного раствора, для детей – ¼ %. В лечебных целях проводят ингаляции 2 раза в день, в профилактических — 1 раз в день.
БРОНХОСАН (флаконы по 25 мл)
Механизм действия: отхаркивающее, обезболивающее, противовоспалительное, тонизирующее, спазмолитическое действия.
Состав: бромгексина гидрохлорид, ментол, масла: фенхеля, анисовое, душицы, мяты перечной, эвкалипта.
Показания: инфекционно-воспалительные заболевания верхних и нижних дыхательных путей.
Противопоказания: язвенная болезнь желудка и 12-перстной кишки в стадии обострения, желудочное кровотечение, беременность (1 триместр), кормление грудью, непереносимость компонентов препарата, дети до 5 лет.
Способ применения:
- взрослым — по 4 мл на 1 ингаляцию 2 раза в сутки;
- детям старше 10 лет — по 2 мл;
- детям от 6 до 10 лет — по 1 мл.
МАЛАВИТ (флаконы по 50 мл)
Механизм действия: антисептическое, антибактериальное, противовирусное, противогрибковое, обезболивающее действия.
Показания: острые и хронические инфекции ЛОР-органов (бактериальные, вирусные, грибковые).
Противопоказания: индивидуальная непереносимость (редко).
Способ применения: 1 мл малавита + 30 мл дистиллированной воды, на 1 ингаляцию от 5 до 10 мл раствора 2 раза в сутки.
МИРАМИСТИН (флаконы по 100, 400 мл 0,01% раствор)
Механизм действия: антибактериальное, противогрибковое, антивирусное действия; иммуномодулятор.
Показания: гнойные раны, хронические инфекции ЛОР-органов различной этиологии (бактериальной, вирусной, грибковой).
Противопоказания: индивидуальная непереносимость.
Побочное действие: кратковременное жжение.
Способ применения: по 5-10 мл на 1 ингаляцию 2 раза в сутки.
ГЛЮКОКОРТИКОИДЫ
БУДЕСОНИД (суспензия для ингаляций (0,125, 0,250, 0,500 мг/мл) — по 2 мл)
Механизм действия: многогранное противовоспалительное, противоаллергическое, противозудное, антиэкссудативное действия.
Показания: тяжёлое течение острых и хронических заболеваний верхних дыхательных путей.
Противопоказания: микозы, беременность, кормление грудью, нелеченный туберкулез, астматический приступ или статус.
Побочные эффекты: охриплость, сухость во рту, кандидоз, гиперкортицизм, гиперчувствительность.
Способ применения:
- взрослым — по 0,25-0,5 мг 2-3 раза в сутки;
- детям дошкольного возраста стартовая доза — 0,2-0,5 мг в сутки (1-2 ингаляции).

ГИДРОКОРТИЗОН ГЕМИСУКЦИНАТ (флаконы по 5 мл, в 1 мл 25 мг)
Способ применения: 25-50 мг на 1 ингаляцию.
ПРЕДНИ30Л0Н (ампулы по 1 мл (25, 30 мг))
Способ применения: 15-25 мг на 1 ингаляцию.
ДЕКСАМЕТАЗОН (ампулы по 1 и 2 мл (1 мл 4 мг))
Способ применения: 2-4 мг на 1 ингаляцию.
Указанные дозы препаратов растворяются в 3-10 мл физиологического раствора; ингаляции проводятся до 4-х раз в сутки.
МУКОЛИТИКИ
АМБРОКСОЛ (ЛАЗОЛВАН, АМБРОБЕНЕ, АМБРОГЕКСАЛ, АМБРОЛАН) флаконы по 40, 50 и 100 мл
Показания: острые и хронические заболевания верхних дыхательных путей, сопровождающиеся вязкой и слизисто-гнойной мокротой.
Противопоказания: 1-й триместр беременности, язвенная болезнь желудка и 12-перстной кишки в стадии обострения, желудочное кровотечение, кормление грудью, непереносимость препарата, судорожный синдром.
Побочные эффекты: аллергические реакции, при длительном применении — боль в эпигастрии, тошнота, рвота.
Способ применения: взрослым и детям старше 5 лет — по 2-3 мл 1-3 раза в сутки (развести физраствором в соотношении 1:1).
БРОМГЕКСИН (БИЗОЛЬВОН, ПАСИРАЗОЛ) флаконы по 2 мг в 1 мл
Показания: острые и хронические заболевания верхних дыхательных путей, сопровождающиеся вязкой и слизисто-гнойной мокротой.
Противопоказания: беременность (1-й триместр), кормление грудью, непереносимость компонентов препарата.
Побочные эффекты: аллергические реакции, редко — тошнота, рвота, диспепсия, повышение уровня трансаминаз.
Способ применения:
- взрослым — по 2 мл (8 мг) 4 раза в сутки или по 4-5 мл 2 раза в сутки;
- детям старше 10 лет — по 4 мг;
- детям от 6 до 10 — по 2 мг;
- детям до 6 лет — до 2 мг в сутки (2 ингаляции).

Разведение физраствором в соотношении 1:1
ИММУНОМОДУЛЯТОРЫ
ЦИКЛОФЕРОН
Показания: применяется для лечения и иммунопрофилактики при острых ларингитах, хронических синуситах и тонзиллитах.
Противопоказания: отсутствуют.
Побочные эффекты: повышение температуры тела до субфебрильных цифр через 1-2 часа после ингаляции.
Способ применения: для ингаляций 2 мл 12,5% циклоферона разводят в 5 мл физраствора, ингалируют 1 раз в день в течение 10 дней.
ИНТЕРФЕРОН
Показания: с профилактической целью при гриппе, ОРВИ.
Противопоказания: отсутствуют.
Способ применения: для ингаляции содержимое ампулы растворяют в 3 мл физиологического раствора, 1 ингаляция в день. Всего 4-5 ингаляций.
ЛЕЙКИНФЕРОН (комплекс цитокинов 1-й фазы иммунного ответа)
Показания: иммунодефицитные состояния, острые и хронические вирусные инфекции верхних дыхательных путей, острые и хронические бактериальные инфекции верхних дыхательных путей, аллергические заболевания.
Противопоказания: отсутствуют.
Побочные эффекты: повышение температуры тела до субфебрильных цифр через 1-2 часа после ингаляции.
Способ применения: 1 мл лейкинферона разводят в 5 мл дистиллированной воды, ингаляции проводят 2 раза в неделю 1-2 недели.
ПРОТИВОГРИБКОВЫЕ ПРЕПАРАТЫ
АМФОТЕРИЦИН В (АМБИЗОМ, АМФОЦИЛ, ФУНГИЗОН) флаконы по 10, 20, 30 мл с лиофилизированным порошком 50 мг
Показания: системные микозы, микозы полости носа, околоносовых пазух, глотки и гортани.
Противопоказания: гиперчувствительность к препарату, сахарный диабет, заболевания кроветворной системы.
Побочные эффекты: лихорадка, анорексия, нарушения функции печени и почек, головная боль, тошнота, рвота, расстройства зрения и слуха. Снижение уровня гемоглобина, тромбоцитопения.
Способ применения: раствор готовят непосредственно перед ингаляцией, содержимое 1 флакона (50 мг) растворяют в 10 мл дистиллированной воды и используют на 1 ингаляцию (1-2 раза в сутки) 7-10 дней.
Бераксол-солофарм раствор для приема внутрь и ингаляций 7,5 мг/мл 100 мл
Состав
Действующее вещество: Амброксола гидрохлорид 7,5 мг в 1 мл препарата
Форма выпуска
Раствор для приема внутрь и ингаляций по 100 мл препарата в стеклянных флаконах, укупоренных пробкой-капельницей и крышкой. По 1 флакону в комплекте с мерным стаканом в упаковке.
Фармакологическое действие
Отхаркивающее, муколитическое средство.
В исследованиях показано, что амброксол увеличивает секрецию в дыхательных путях. Он усиливает продукцию легочного сурфактанта и стимулирует цилиарную активность. Эти эффекты приводят к усилению тока и транспорта слизи (мукоцилиарного клиренса). Усиление мукоцилиарного клиренса улучшает отхождение мокроты и облегчает кашель. У пациентов с хронической обструктивной болезнью легких длительная терапия амброксолом (на протяжении не менее 2 месяцев) приводила к значительному снижению числа обострений. Отмечалось достоверное уменьшение длительности обострений и числа дней антибиотикотерапии.
Показание к применению
Острые и хронические заболевания дыхательных путей с выделением вязкой мокроты:
- острый и хронический бронхит,
- пневмония,
- хроническая обструктивная болезнь легких,
- бронхиальная астма с затруднением отхождения мокроты,
- бронхоэктатическая болезнь.
Способы применения и дозы
Муколитический эффект препарата проявляется при приеме большого количества жидкости. Поэтому во время лечения рекомендуется обильное питье.
Применение внутрь
Внутрь применяют препарат после еды, добавляя в воду, чай, молоко или фруктовый сок.
- Взрослым и детям старше 12 лет: первые 2-3 дня по 4 мл (80 капель) 3 раза в сутки (что соответствует 90 мг амброксола в сутки), затем – по 4 мл (80 капель) 2 раза в сутки (что соответствует 60 мг амброксола в сутки).
- Детям от 6 до 12 лет: по 2 мл (40 капель) 2-3 раза в сутки (что соответствует 30 или 45 мг амброксола в сутки).

- Детям от 2 до 6 лет: по 1 мл (20 капель) 3 раза в сутки (что соответствует 22,5 мг амброксола в сутки).
- Детям до 2 лет: по 1 мл (20 капель) 2 раза в сутки (что соответствует 15 мг амброксола в сутки). Детям младше 2 лет препарат назначают только под контролем врача.
Максимальная суточная доза при приеме внутрь: для взрослых – 90 мг, для детей 6-12 лет – 45 мг, для детей 2-6 лет – 22,5 мг, для детей до 2-х лет – 15 мг.
Применение в виде ингаляций
Препарат можно применять, используя любое современное оборудование для ингаляций (кроме паровых ингаляторов). Перед ингаляцией количество препарата, соответствующее необходимой дозировке, смешивают с растворителем (0,9 % раствором натрия хлорида — для оптимального увлажнения воздуха – в соотношении 1:1). Перед ингаляцией рекомендуется подогреть ингаляционный раствор до температуры тела. Поскольку при ингаляционной терапии глубокий вдох может спровоцировать кашель, ингаляции следует проводить в режиме обычного дыхания.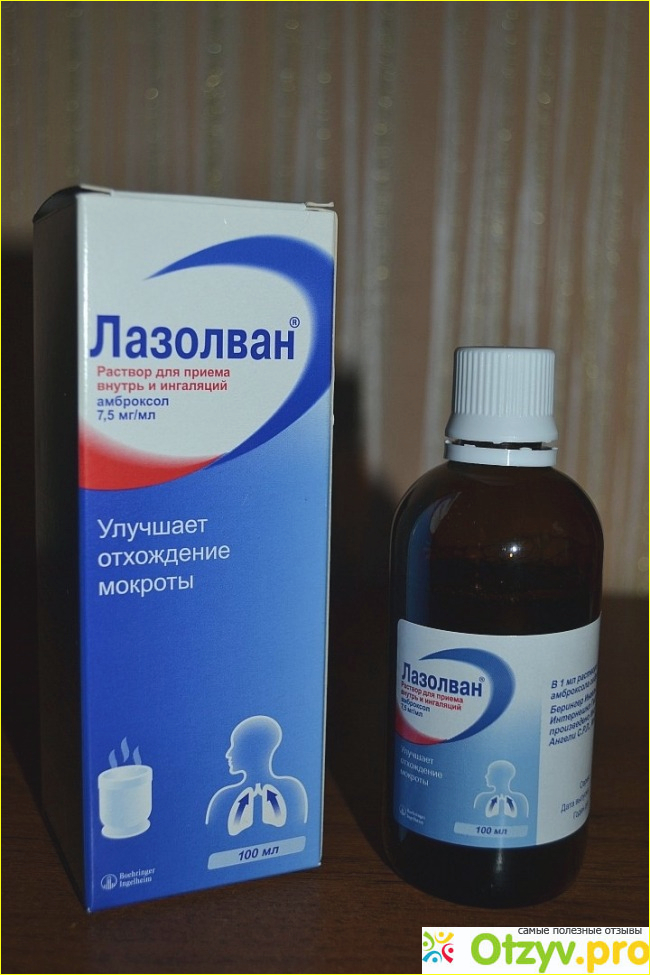 Пациентам с бронхиальной астмой рекомендуется проводить ингаляцию после приема бронхолитических препаратов во избежание неспецифического раздражения дыхательных путей и их спазма.
Пациентам с бронхиальной астмой рекомендуется проводить ингаляцию после приема бронхолитических препаратов во избежание неспецифического раздражения дыхательных путей и их спазма.
В случае применения препарата во флаконе для точного отмеривания дозы препарата прилагается мерный стакан.
Дозировка для ингаляций
- Взрослым и детям старше 6 лет: 1-2 ингаляции в сутки по 2-3 мл раствора (что соответствует 15-45 мг амброксола в сутки).
- Детям до 6 лет: 1-2 ингаляции в сутки по 2 мл раствора (что соответствует 15- 30 мг амброксола в сутки).
Прием препарата более 4-5 дней возможен только по рекомендации врача.
Противопоказания
- Повышенная чувствительность к амброксолу или другим компонентам препарата,
- беременность (І триместр),
- период грудного вскармливания.
Особые указания
Бераксол-СОЛОфарм не следует принимать одновременно с противокашлевыми препаратами, которые могут тормозить кашлевой рефлекс.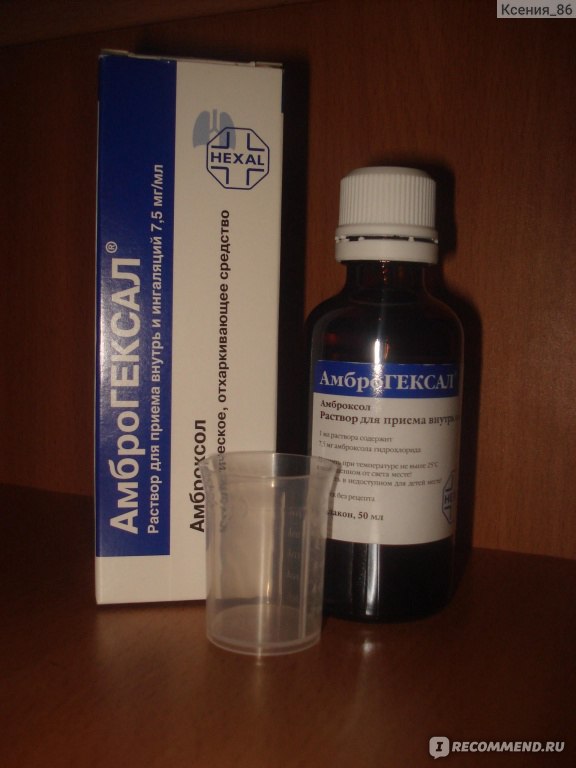
Бераксол-СОЛОфарм следует с осторожностью применять у пациентов с ослабленным кашлевым рефлексом или нарушенным мукоцилиарным транспортом из-за возможности скопления мокроты.
Пациентам, принимающим амброксол, не следует рекомендовать выполнение дыхательной гимнастики; у пациентов с тяжелым течением заболевания следует выполнять аспирацию разжиженной мокроты.
У пациентов с бронхиальной астмой амброксол может усиливать кашель.
Не следует принимать амброксол непосредственно перед сном.
У пациентов с тяжелыми поражениями кожи – синдром Стивенса-Джонсона или синдром Лайелла – в ранней фазе могут появляться температура, боль в теле, ринит, кашель и боль в горле. При симптоматическом лечении возможно ошибочное назначение муколитических средств, таких как амброксол. Имеются единичные сообщения о выявлении синдрома Стивенса-Джонсона и синдрома Лайелла, совпавшие по времени с назначением препарата, однако причинно-следственная связь с приемом препарата отсутствует.
При развитии вышеперечисленных синдромов рекомендуется прекратить лечение и немедленно обратиться за медицинской помощью.
При нарушении функции почек амброксол необходимо применять только по рекомендации врача.
Раствор амброксола не рекомендуется смешивать с кромоглициевой кислотой и щелочными растворами.
Пациентам, соблюдающим гипонатриевую диету, следует иметь в виду, что в 1 мл раствора амброксола содержится 10 мг натрия. В максимальной суточной дозе для взрослых и детей старше 12 лет содержится 120 мг натрия.
Случаев влияния препарата на способность управлять транспортными средствами и механизмами до настоящего момента выявлено не было.
Условия хранения
Хранить при температуре не выше 25 ºС. Хранить в недоступном для детей месте.
Срок годности препарата после вскрытия флакона – 6 месяцев.
Профилактика и лечение сезонных заболеваний (ОРВИ)
Вот и пришел период холодов, который ассоциируется не только с Новым годом и Рождественскими праздниками, но и, к сожалению, с повышенной сезонной заболеваемостью.

Наиболее часто в это время случаются так называемые острые респираторные заболевания.
Острые респираторные заболевания (ОРЗ), или, как говорят в народе, простуда, — это большая группа острых инфекционных заболеваний, возбудители которых (вирусы и бактерии) проникают в организм через дыхательные пути. Затем микроорганизмы проникают в клетки слизистых оболочек дыхательной сиcтемы и размножаются в них, определяя тем самым основные симптомы.
Основными возбудителями ОРЗ являются вирусы. Обнаружено более 200 вирусов, способных вызывать простуду.
Наиболее известные это вирусы гриппа, парагриппа А и В, аденовирус, риновирус, РС-вирус и др.
Ежегодно в мире (по данным ВОЗ) гриппом и ОРЗ болеют до 40 миллионов человек, из них большинство — дети. По статистике нашей страны, в ежегодной первичной заболеваемости порядка 60-65% случаев болезней у детей составляют ОРВИ. Основные проявления ОРВИ: лихорадка, головная боль, ломота в костях и суставах, слабость, вялость, заложенность носа, кашель, сонливость, боль в горле.
Степень выраженности данных симптомов может быть различной в зависимости от конкретного возбудителя. Так, например, при гриппе первыми признаками заболевания являются высокая температура, выраженная головная боль, ломота в костях, суставах, то есть симптомы интоксикации.
При аденовирусе – сначала слезятся глаза и беспокоит насморк. И примеров можно приводить много, т.к. и вирусов — возбудителей заболеваний — огромное количество. Но болеющему человеку, а также находящемуся с ним рядом, более насущными становятся вопросы профилактики и лечения.
В голове сразу выстраивается стройная картина групп лекарственных препаратов, используемых при ОРВИ! Это и жаропонижающие препараты, и иммуномодуляторы, и противокашлевые, и витамины с адаптогенами и т.д. и т.п.
И как в данной ситуации не поговорить о способах введения лекарственных средств?
Традиционным является пероральный (через рот) способ. С помощью него в организм человека могут поступать различные формы (таблетки, сиропы, отвары, настои и т.д.) практически всех необходимых средств. Но, время начала действия препарата при таком варианте лечения наступает медленно, а мы хотим (порой это желание диктует состояние пациента) быстрого эффекта от проводимого лечения. Кроме того, учитывая факт «прохождения» препарата через печень, при таком способе приёма, концентрация лекарственного средства должна быть достаточно высокой для оказания терапевтического действия в очаге инфекционного поражения
С помощью него в организм человека могут поступать различные формы (таблетки, сиропы, отвары, настои и т.д.) практически всех необходимых средств. Но, время начала действия препарата при таком варианте лечения наступает медленно, а мы хотим (порой это желание диктует состояние пациента) быстрого эффекта от проводимого лечения. Кроме того, учитывая факт «прохождения» препарата через печень, при таком способе приёма, концентрация лекарственного средства должна быть достаточно высокой для оказания терапевтического действия в очаге инфекционного поражения
Не стоит забывать о возможных побочных и неблагоприятных системных действиях любого препарата при его приеме таким способом. Стоит отметить (и многие мамы этот факт могут подтвердить), что у некоторых детей при приеме лекарств внутрь возникает рвота, таким образом, сложно понять – сколько препарата всё же «попало» в организм ребенка.
Следующий способ – парентеральный. Это способ, который включает в себя несколько путей введения лекарственных средств, минуя пищеварительный тракт.
А именно: нанесение на кожу и слизистые мазей и растворов, закапывание лекарств в нос и т.д. К парентеральному методу введения лекарств также относятся ингаляционный (посредством вдыхания) и инъекционный (внутривенный, внутримышечный, подкожный) способы введения препаратов. Стоит вспомнить и о физическом способе снижения температуры – можно раздеть температурящего малыша, обтереть его водкой либо столовым 9 % уксусом, обязательно разведенным пополам с водой. Помните, данная процедура возможно у детей при так называемой «открытой периферии», когда ручки ножки у малыша не холодные! Закапывание в нос при ОРВИ оправдано лишь в виде введение раствора интерферона, но делать это надо каждые 2 часа. Согласитесь — довольно неудобно (особенно это понятно родителям, которые уже пытались закапать капли в нос своему малолетнему чаду).
Инъекционный способ введения требует, как минимум, участия специалиста, который сделает инъекцию, но не все препараты можно вводить инъекционно. А ещё – это всё-таки больно, особенно, если мы говорим о ребенке!
А ещё – это всё-таки больно, особенно, если мы говорим о ребенке!
Ингаляционный же способ введения лекарственного препарата является наиболее физиологичным, безболезненным и быстрым. Именно в дыхательных путях (где «гнездится» и проявляет себя вирус) при введении ингаляционным путём создаётся высокая концентрация лекарственного средства, при этом системное действие на организм, а, следовательно, и количество побочных эффектов резко снижается.
Стоит обратить внимание на современный аппарат, созданный специально для достижения максимального лечебного эффекта при проведении ингаляций – компрессорный небулайзер.
Именно с помощью небулайзера можно быстро локализовать инфекцию и не дать вирусу «прижиться в организме».
Итак, чем же будем спасаться при ОРВИ?
Наиболее универсальными противовирусными препаратами являются препараты интерферона.
Для профилактики будет достаточно одной ингаляции (посредством небулайзера) интерферона в день, а для лечения – оптимальным будет двукратное ежедневное введение препарата тем же способом в течение 3-7 дней. Помимо снижения кратности приема, при помощи небулайзера повышается клиническая эффективность интерферона.
Помимо снижения кратности приема, при помощи небулайзера повышается клиническая эффективность интерферона.
Лечение ОРВИ предполагает борьбу с симптомами – кашлем, насморком, воспалением слизистых и прочими проявлениями инфекции. Здесь небулайзер тоже пригодится.
Кашель – один из самых частых симптомов простуды. При ларингите кашель чаще сухой, лающий, при трахеите, бронхите – с мокротой. Лекарственных средств от кашля в любой аптеке могут предложить десятки наименований, но нужно помнить, что не каждое из них подойдет Вашему ребенку. В зависимости от характера мокроты и её количества, а также от наличия бронхообструкции противокашлевые препараты могут отличаться по своему действию: противокашлевые, отхаркивающие или бронхолитики. При кашле очень удобно применять ингаляционную форму амброксола (Лазолван, Амброгексал), при этом кратность его приема (по сравнению с таблетированной формой) также снижается — два раза в день вместо трех. При вязкой трудноотделяемой мокроте можно использовать ингаляционную форму ацетилцистеина (Флуимуцил).
Если этих препаратов нет, хорошим подспорьем окажется физиологический раствор или минеральная вода «Боржоми», «Нарзан» после дегазации.
Одним из тяжелых осложнений ОРЗ является стенозирующий ларинготрахеит (ложный круп), и в таком случае небулайзер может оказаться просто «волшебной палочкой». Достаточно нескольких капель адреналина и суспензии гидрокортизона на физиологическом растворе ввести посредством компрессорного небулайзера, и уже через минуту ребенок перестанет задыхаться.
Еще одним осложнением гриппа и ОРЗ является бронхоспазм на фоне бронхитов и бронхиолитов. В педиатрии оптимальным выбором является комбинация фенотерола и ипратропиума (Беродуал). При невозможности полосканий полости рта растворами антисептиков (а у детей до 5 лет данная процедура не проводится) – ингаляции становятся спасением. Это могут быть растворы фурацилина, мирамистина.
Стоит напомнить и об ингаляции противовоспалительных препаратов растительного происхождения – Ротокан, Диаротокан. При присоединении бактериальной инфекции следует ингалировать растворы лекарственных средств, обладающих антибактериальными свойствами.
При присоединении бактериальной инфекции следует ингалировать растворы лекарственных средств, обладающих антибактериальными свойствами.
Ингаляции антибиотиков резко снижают риск развития побочных эффектов от них (например, дисбактериоза) по сравнению с приемом этих препаратов внутрь. Выбор схемы лечения и препарата обязательно осуществляется лечащим врачо
Только врач может правильно назначить нужное лекарство!
Что заливать в ингалятор | Med-magazin.ua
Ингаляции – эффективный способ лечения в домашних условиях различных заболеваний органов дыхания. С помощью небулайзера (ингалятора) жидкое лекарство преобразовывается в аэрозоль и быстро доставляется к очагу воспаления в носовых проходах, в горле или в бронхах. Что нужно заливать в ингалятор, как часто проводить сеансы и сколько длится курс лечения, определяет только медик после диагностики больного. Но стоит учесть, что ингалятор применим к большому спектру лекарственных препаратов: гомеопатические средства, антисептики, антибиотики, противогрибковые медпрепараты, муколитики, бронхолитики, гормональные лекарства, противоаллергические средства, физраствор.
Но стоит учесть, что ингалятор применим к большому спектру лекарственных препаратов: гомеопатические средства, антисептики, антибиотики, противогрибковые медпрепараты, муколитики, бронхолитики, гормональные лекарства, противоаллергические средства, физраствор.
Если говорить об ограничениях, то далеко не во все модели ингаляторов можно заливать маслянистые растворы, настои трав и минеральную воду. Информацию о том, что можно заливать в ингалятор стоит изучить еще до покупки прибора.
Ингаляции при кашле
Небулайзер используется для лечения сухого, мокрого кашля. Он также незаменим для аллергиков, астматиков, курильщиков, которые постоянно испытывают приступы удушливого кашля. Что заливать в ингалятор при кашле:
- Бронхит – растворы (с применением физраствора) фурацилина, мирамистина, диоксидина, флуимуцила.
-
Общее воспаление дыхательных путей – растворы (с применением физраствора) ротокан, эвкалипт, календула, малавит.

- Влажный кашель – синупрет, мукалтин, пертуссин, лазолван. Все эти препараты соединяются с физраствором.
- Сухой кашель – физраствор соединяется с одним из следующих медикаментов: беротека, сальгима, тровента, беродуал.
Пропорции лекарственного препарата и физраствора подбираются медиком индивидуально, исходя из возраста больного, его массы тела и диагноза.
Заложен нос? Ингалятор поможет!
С помощью небулайзера эффективно и быстро лечится насморк. И все благодаря тому, что струя влажной лекарственной дымки доставляется непосредственно на слизистую и в носовые проходы. Тем самым способствует их очищению, увлажнению, отхождению слизи. Что заливать в ингалятор от насморка может назначать только семейный доктор. Существуют общие медицинские рекомендации для лечения насморка ингалятором:
-
Насморк по причине стафилококка – раствор из 1мл хлорфиллипта + 10мл физраствора.

- Острая инфекция в носовых проходах – аптечный раствор фурацилина.
- Профилактика вирусного насморка – раствор из 3мл физрасвтора + 1 ампула лиофизиата.
- Воспаление слизистой носа – раствор из аптечной настойки прополиса и физраствора в соотношении 1 к 20.
Общая рекомендация: температура раствора для ингаляции должна быть комнатной, но не холоднее 20С.
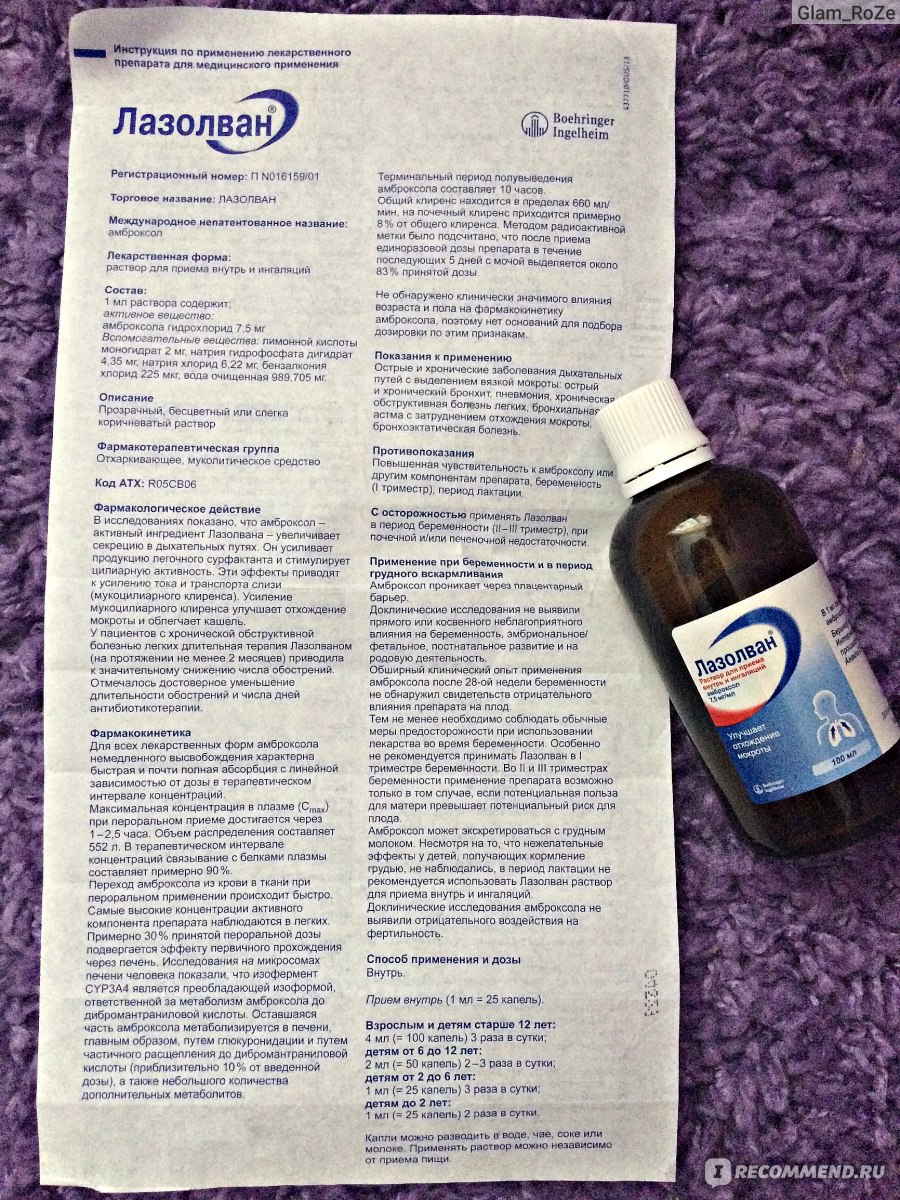
Лазолван раствор для приема внутрь и ингаляций во флаконах 7,5 мг / мл, 100 мл
Амброксол — активный ингредиент препарата Лазолван. Обладает секретомоторным, секретолитическим и отхаркивающим действием. Стимулирует серозные клетки желез слизистой оболочки бронхов. Амброксол усиливает выработку легочного сурфактанта, стимулирует деятельность ресничек и нормализует нарушенное соотношение серозного и слизистого компонентов мокроты. Активируя гидролизующие ферменты и увеличивая высвобождение лизосом из клеток Клары, он снижает вязкость мокроты. Амброксол усиливает отток и транспорт слизи (мукоцилиарный клиренс). Усиление мукоцилиарного клиренса улучшает отхождение мокроты и облегчает кашель.
Амброксол усиливает отток и транспорт слизи (мукоцилиарный клиренс). Усиление мукоцилиарного клиренса улучшает отхождение мокроты и облегчает кашель.
Фармакокинетика
Амброксол характеризуется быстрым и почти полным всасыванием с линейной зависимостью от дозы в терапевтическом диапазоне концентраций. C при пероральном применении достигается через 1-2,5 часа. Vd после приема внутрь составляет 552 л. В терапевтическом диапазоне концентраций связывание с белками плазмы составляет примерно 90%.
Переход амброксола из крови в ткани при пероральном применении происходит быстро. Наибольшие концентрации активного компонента препарата наблюдаются в легких. Около 30% принятой перорально дозы подвергается первичному метаболизму. Исследования микросом печени человека показали, что CYP3A4 является преобладающей изоформой, ответственной за метаболизм амброксола в дибромантраниловую кислоту. Остальная часть амброксола метаболизируется в печени, в основном за счет глюкуронизации и частичного расщепления до дибромантрапиловой кислоты (примерно 10% от введенной дозы), а также с небольшим количеством дополнительных метаболитов. Терминальный T1 / 2амброксол составляет 10 часов. Общий клиренс находится в пределах 660 мл / мин, почечный клиренс составляет примерно 8% от общего клиренса.
Терминальный T1 / 2амброксол составляет 10 часов. Общий клиренс находится в пределах 660 мл / мин, почечный клиренс составляет примерно 8% от общего клиренса.
Не было обнаружено клинически значимого влияния возраста и пола на фармакокинетику амброксола, поэтому нет причин для каких-либо изменений дозировки по этим причинам.
У пациентов с печеночной недостаточностью выведение амброксола замедлено, что приводит к повышению уровня амброксола в плазме на 1.3-2 раза. Благодаря широкому терапевтическому диапазону амброксола снижения дозы не требуется.
Лекарство для ингаляций ребенку. Ингаляции при сухом и влажном кашле, как делать
Ингаляции от сухого кашля, которые проводятся в домашних условиях, состоят из процедуры насыщения тканей верхних и нижних дыхательных путей препаратами фармакологической группы, а также лечебными препаратами народной медицины. Такое лечение проводится с помощью небулайзера, либо с использованием кустарных ингаляционных методов. Доставка лекарства с помощью ингалятора непосредственно в легочную ткань обеспечивает усиленный терапевтический эффект на слизистую оболочку дыхательной системы и в несколько раз ускоряет процесс заживления пациента.
Доставка лекарства с помощью ингалятора непосредственно в легочную ткань обеспечивает усиленный терапевтический эффект на слизистую оболочку дыхательной системы и в несколько раз ускоряет процесс заживления пациента.
Ингаляции от сухого кашля являются вспомогательным элементом полного курса лечения самых разных заболеваний легких. Перед тем, как назначить тот или иной вид ингаляционной процедуры, пациент проходит комплексное обследование организма и, в частности, дыхательной системы.Только после этого ставится окончательный диагноз с назначением препарата в качестве ингаляционной основы.
Каждое лекарство имеет свое предназначение, и при лечении сухого кашля пациенту назначают ингаляции со следующими растворами:
Главное помнить, что при сухом кашле ингаляции должны быть теплыми, а не горячими. Наличие сухого кашля свидетельствует о том, что болезнь находится на пике своего развития, а воспалительный процесс охватывает все новые ткани дыхательной системы.Струя слишком горячего воздуха только ухудшит состояние слизистой, и больному станет намного хуже.
Какие ингаляции лучше делать при сухом кашле?
Ингаляции, направленные на лечение сухого кашля, могут различаться по типу воздействия на работу бронхов и легких в целом. Наиболее эффективны паровые, масляные и теплопроводные ингаляции. Их можно проводить с помощью небулайзера или парового ингалятора.
Если есть возможность выбирать между этими двумя устройствами, лучше отдать предпочтение небулайзеру, так как он способен поднимать большее количество тяжелых частиц аэрозольного облака.
Рассмотрим подробнее, какие ингаляции лучше делать при сухом кашле:
Тип ингаляции, необходимый для лечения больного с сухим кашлем, определяется исключительно лечащим врачом пульмонологом на основании информации о клинической картине развития заболевания, динамике выздоровления и общем самочувствии. терпение. После получения рекомендаций и назначения лекарства пациент может проводить ингаляции в домашних условиях.
Паровой ингалятор или небулайзер? Что делать при сухом кашле?
Чтобы дать исчерпывающий ответ о качественных преимуществах парового ингалятора и небулайзера, необходимо понимать принцип работы этих двух устройств. Каждую из них целесообразно использовать для конкретного ингаляционного раствора. Например, небулайзер лучше подходит для лечения сухого кашля лекарствами. В отличие от паровых ингаляторов, небулайзеры более современные и высокотехнологичные. У них есть большой набор функций, и в процессе преобразования лекарства в дисперсию они могут доставлять терапевтические компоненты лекарства даже в самые отдаленные части легких.Это уже зависит от глубины дыхания пациента.
Каждую из них целесообразно использовать для конкретного ингаляционного раствора. Например, небулайзер лучше подходит для лечения сухого кашля лекарствами. В отличие от паровых ингаляторов, небулайзеры более современные и высокотехнологичные. У них есть большой набор функций, и в процессе преобразования лекарства в дисперсию они могут доставлять терапевтические компоненты лекарства даже в самые отдаленные части легких.Это уже зависит от глубины дыхания пациента.
Паровые ингаляторы больше подходят для лечения сухого кашля масляными растворами и отварами лечебных трав. Этот прибор быстро нагревает ингаляционную базу до необходимой температуры и подает ее в верхние дыхательные пути . Недостаток парового ингалятора в том, что он не может обеспечить полную ингаляцию всего органа дыхания сразу из-за слабой мощности и отсутствия дополнительной камеры, в которой формируется избыточное давление, выталкивающее частицы лекарства с кинетической энергией ускорения.Небулайзер, напротив, обладает всеми этими положительными характеристиками. Если стоит вопрос выбора между этими двумя устройствами, то лучше все же лечить сухой кашель небулайзером.
Если стоит вопрос выбора между этими двумя устройствами, то лучше все же лечить сухой кашель небулайзером.
Щелочная ингаляция небулайзером в домашних условиях
Этот вид ингаляционной процедуры предназначен для лечения сухого кашля с обильным скоплением мокроты в бронхах. Чтобы получить щелочной раствор в домашних условиях, необходимо 1 чайную ложку пищевой соды растворить в 2 столовых ложках питьевой воды.Желательно, чтобы жидкость была кипяченой и предварительно остуженной. Полученный щелочной раствор можно загрузить в небулайзер или паровой ингалятор для лечения легких.
Если дома нет ингаляционного аппарата, то можно выполнить процедуру следующим образом:
- подогреть щелочной раствор до 70 градусов Цельсия;
- налейте его в небольшой чайник, чтобы заварить чай;
- вдыхать щелочные пары через носовое отверстие чайника.
Сама процедура ингаляции длится не более 5 минут.Раствор пищевой соды разжижает густую мокроту и снижает степень воспалительного процесса, что снимает болезненный синдром сухого кашля. Единственное противопоказание к ингаляции щелочным раствором — это наличие у пациента пониженной кислоты в желудке. Дело в том, что пары пищевой соды нейтрализуют все кислые жидкости в организме человека.
Единственное противопоказание к ингаляции щелочным раствором — это наличие у пациента пониженной кислоты в желудке. Дело в том, что пары пищевой соды нейтрализуют все кислые жидкости в организме человека.
Еще одной особенностью применения щелочных ингаляций является то, что детям следует проводить ингаляции этим раствором не более 2 раз в сутки, а продолжительность терапевтического курса — не более 5 дней.Эти меры предосторожности направлены на предотвращение кислотно-щелочного дисбаланса в сторону защелачивания клеток и тканей жизненно важных органов от развития несформированного детского организма.
Сухой кашель — верный спутник многих заболеваний, поражающих ЛОР-органы и дыхательную систему. Иногда может быть довольно болезненным и болезненным, доставляет много дискомфорта ребенку или взрослому. Лечение сухого кашля всегда состоит из комплексных лечебных мероприятий, каждое из которых оказывает определенное воздействие на дыхательную систему.Основная задача при сухом кашле — определить его характер, выбрать эффективную схему лечения, способную облегчить симптом, разжижить слизь в бронхах и ускорить ее эвакуацию. Для лечения сухого кашля можно использовать различные сиропы, таблетки на основе растительных или синтетических компонентов. Помимо перорального приема лекарств эффективны также процедуры ингаляции с помощью небулайзера, которые можно проводить взрослым и детям от 6 месяцев. Польза от ингаляций неоспорима, но с появлением небулайзеров эта процедура стала еще более эффективной и безопасной.
Для лечения сухого кашля можно использовать различные сиропы, таблетки на основе растительных или синтетических компонентов. Помимо перорального приема лекарств эффективны также процедуры ингаляции с помощью небулайзера, которые можно проводить взрослым и детям от 6 месяцев. Польза от ингаляций неоспорима, но с появлением небулайзеров эта процедура стала еще более эффективной и безопасной.
Позвольте лекарству подействовать в самом очаге воспаления. Благодаря ингаляционным процедурам все компоненты лекарственного раствора попадают в нужную зону, тем самым устраняя воспалительный процесс, и ускоряя период восстановления.
Используя небулайзер для ингаляции, это устройство преобразует лечебный раствор в пар, который проникает в самые глубокие части верхних и нижних отделов дыхательной системы. Используя небулайзер для ингаляций при сухом кашле, можно получить следующий лечебный эффект:
- смягчает слизистую;
- разжижает мокроту, ускоряет ее отхождение;
- подавляет и уничтожает бактерии и микробы;
- увлажняет слизистую;
- облегчает сухой кашель;
- Стимуляция мокроты;
- Устраняет бронхоспазм при непроходимости или приступе АД;
Свойства небулайзерной терапии универсальны, так как все зависит от механизма действия лекарственного раствора, используемого для ингаляций. Неоспоримым преимуществом ингаляции через небулайзер является то, что процедуру ингаляции может проводить даже младенец.
Неоспоримым преимуществом ингаляции через небулайзер является то, что процедуру ингаляции может проводить даже младенец.
Показания к небулайзерной терапии
Ингаляции от сухого кашля с помощью небулайзера можно проводить практически при всех заболеваниях верхних или нижних дыхательных путей. Показанием к процедуре также являются заболевания ЛОР-органов, на фоне которых также может присутствовать сухой изнуряющий кашель. Среди основных показаний можно выделить:
- Бронхит в острой или хронической форме.
- Закупорка бронхов.
- Пневмония.
- Тонзиллит.
- Ларингит.
- Вирусные инфекции.
Ингаляции можно проводить и при других заболеваниях, но можно назначить лечебный раствор, только врач может индивидуально для каждого пациента.
Как выбрать небулайзер?
В последнее время небулайзерная терапия стала очень популярной, особенно в тех семьях, где есть маленькие дети, часто страдающие простудными или бронхиальными заболеваниями. Процедуры с использованием этого аппарата значительно расширяют возможности домашнего лечения. Существует несколько типов небулайзеров, каждый из которых имеет свои особенности применения.
Процедуры с использованием этого аппарата значительно расширяют возможности домашнего лечения. Существует несколько типов небулайзеров, каждый из которых имеет свои особенности применения.
Компрессор Распространенный тип устройства, который многие считают «золотым стандартом» в лечении бронхолегочных заболеваний. Благодаря устройству частицы лекарства проникают в самые глубокие отделы дыхательной системы, что делает его незаменимым при бронхите, пневмонии и бронхиальной астме. Недостатком такого небулайзера является его шумность при работе.
Ультразвуковые Они достаточно компактны и бесшумны, но имеют свойство разрушать структуру некоторых растворов — гормонов, антибиотиков.
Небулайзеры сетчатые. Они обладают способностью расщеплять лечебный раствор на молекулы, подавать пар в самый очаг воспаления. Такие устройства довольно дороги, но принцип их работы практически такой же, как у компрессорных небулайзеров.
Какие лекарства используются для небулайзера?
Через небулайзер при сухом кашле можно применять различные лечебные растворы.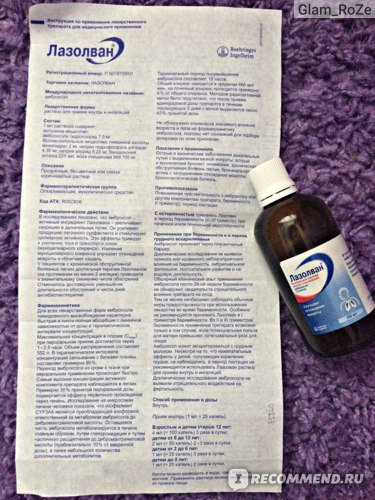 Это могут быть как фармацевтические препараты, так и чистые отвары трав или минеральные щелочные воды. Главное, чтобы в растворе, предназначенном для проведения процедуры, не было частиц, отложений, которые могли бы проникнуть в фильтр и вывести прибор из лада. В процессе лечения сухого кашля можно использовать несколько групп препаратов или регулярные ингаляции с содой или физиологическим раствором.
Это могут быть как фармацевтические препараты, так и чистые отвары трав или минеральные щелочные воды. Главное, чтобы в растворе, предназначенном для проведения процедуры, не было частиц, отложений, которые могли бы проникнуть в фильтр и вывести прибор из лада. В процессе лечения сухого кашля можно использовать несколько групп препаратов или регулярные ингаляции с содой или физиологическим раствором.
Солевые и щелочные растворы
Простой и безопасный способ проведения ингаляций для детей и взрослых.Основная цель этой процедуры — увлажнение слизистой оболочки, смягчение кашля и разжижение вязкой слизи. В качестве лекарственного сырья может быть:
- Боржоми.
- Нарзан
- Ессентуки.
- Раствор содовый.
На одну ингаляцию нужно от 2 до 4 мл раствора, который переливается в емкость небулайзера, дышит 5-10 минут. Частота таких ингаляций может доходить до 5 раз в сутки. Они полностью безопасны, не имеют противопоказаний, могут выполняться маленькими детьми и беременными женщинами.
Ингаляция физиологическим раствором
Второй, безопасный и эффективный способ ингаляции — это использование физиологического раствора, который обычно называют раствором хлорида натрия или раствором хлорида натрия. В аптеках можно купить готовый 9% раствор натрия хлорида. Его можно использовать как самостоятельное средство от кашля, а также как растворитель для растворов, налитых в небулайзер.
Ингаляция с физиологическим раствором используется как антисептик. Они помогают увлажнять слизистую оболочку, обладают антимикробным действием и уменьшают отечность тканей.Солевой небулайзер можно использовать при сухом или влажном кашле. Используя это средство самостоятельно, достаточно 2-4 мл 9% раствора на 1 процедуру. Дышать паром нужно до тех пор, пока емкость полностью не опустеет. Ингаляции от кашля с физиологическим раствором можно применять при простуде, а также при сухом аллергическом кашле. Эта процедура поможет очистить бронхи от аллергенов и других частиц вирусов и бактерий.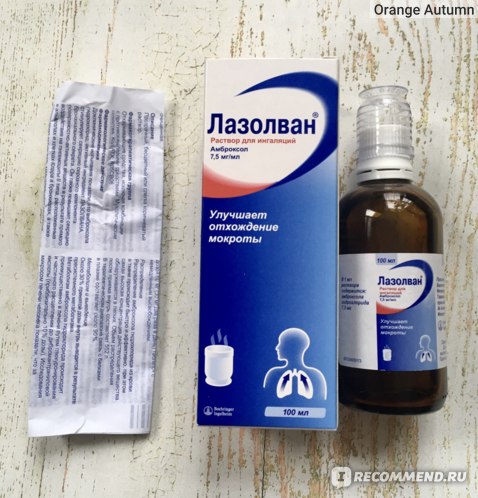
Бронходилататоры
При сухом кашле с трудноотделяемой мокротой, бронхиальной непроходимости часто используются препараты из группы бронходилататоров.Такие препараты обладают способностью снимать отек тканей, расширять просвет бронхов и ускорять отхождение мокроты. Чаще всего бронходилататоры применяют при ларингите, бронхите с непроходимостью, бронхиальной астме, некоторых видах пневмоний:
- Беродуал.
- Беротек.
- Атровент.
- Вентолин.
- Сальбутамол.
- Небутамол.
Бронходилататоры для небулайзера могут выпускаться в форме капель, растворов или небулайзеров.В процессе ингаляции их необходимо разбавлять 9% хлоридом натрия. Доза препарата устанавливается индивидуально для каждого пациента. Эта группа препаратов относится к сильнодействующим, поэтому применять их можно только по назначению врача, строго соблюдая рекомендуемые дозы.
Муколитики и отхаркивающие средства
Наиболее распространенная группа препаратов, используемых для небулайзерной терапии. Их использование при сухом кашле позволяет оказывать умеренное противовоспалительное действие, разжижать мокроту, ускорять ее отхождение.В основном такие растворы содержат гидрохлорид амброксола или другое вещество. Выпускаются аналогичные препараты под разными торговыми наименованиями в виде раствора для ингаляций:
Их использование при сухом кашле позволяет оказывать умеренное противовоспалительное действие, разжижать мокроту, ускорять ее отхождение.В основном такие растворы содержат гидрохлорид амброксола или другое вещество. Выпускаются аналогичные препараты под разными торговыми наименованиями в виде раствора для ингаляций:
- Лазолван.
- Амбробене
- Флуимуцил.
- Mucolvan.
Используя аналогичные растворы для ингаляций, их тоже нужно развести физиологическим раствором. Дозировка любого препарата, а также частота проведения процедур назначаются врачом индивидуально для каждого пациента.Чтобы повысить эффективность процедуры перед ингаляциями, нужно увеличить употребление теплой жидкости.
Антибиотики и антисептики
Если сухой кашель имеет бактериальную природу, лучше использовать ингаляции с антибактериальными или антисептическими растворами. Такие препараты обладают быстрым терапевтическим эффектом, снижают риск возникновения осложнений. Ингаляции при сухом кашле у ребенка с помощью таких препаратов губительно действуют на бактерии и микробы, которые присутствуют в мокроте или тканях дыхательной системы:
Ингаляции при сухом кашле у ребенка с помощью таких препаратов губительно действуют на бактерии и микробы, которые присутствуют в мокроте или тканях дыхательной системы:
- Флуимуцил-антибиотик ИТ.
- Гентамицин.
- Мирамистин.
- Диоксидин.
- Фурацилин.
Применение препаратов из этой группы необходимо по рекомендации врача и только по назначению. Во время процедуры любое лекарство разводится 1: 1 9% раствором натрия хлорида.
Смеси для ингаляций
Ингаляции через небулайзер можно проводить с помощью «комплексных соединений», которые готовятся в аптеках строго по назначению врача.В состав такого лекарства может входить:
- Фурацилин.
- Физиологический раствор.
- Витамин С.
- Адреналин.
- Дифенгидрамин.
Такие рецепты может прописать только врач, четко прописав дозировку каждому пациенту. «Сложные смеси» для ингаляций применяют редко, чаще при заболеваниях дыхательной системы бактериального происхождения. В состав таких растворов могут входить и другие препараты, но решение о выборе препарата всегда принимает специалист.
В состав таких растворов могут входить и другие препараты, но решение о выборе препарата всегда принимает специалист.
Глюкокортикоиды
Препараты из группы глюкокортикостероидов назначают при затяжном сухом кашле, хронических респираторных заболеваниях или аллергических заболеваниях. К наиболее распространенным относятся:
- Пульмикорт.
- Дексаметазон.
- Гидрокортизон.
Препараты этой группы выпускаются в различных фармакологических формах: ампулы, небула, капли. Они обладают выраженным противовоспалительным действием, купируют приступы сухого кашля.
Обзор решений для небулайзера — таблица
| Название препарата | Доза для взрослых | Доза для детей | Фото препарата |
| АЦЦ-раствор для ингаляций | 3 мл раствора + 3 мл физраствора 3 раза в день | с 3 лет по 2 мл + 2 мл трижды в сутки. | |
| Раствор для ингаляций Лазолван | 3 мл + 2 мл 9% натрия хлорида трижды в день | от 2 лет 1: 2 2 раза в сутки. от 6 лет, 2 мл раствора + 2 мл физраствора. | |
| Боржоми | 4-5 мл раствора 3-5 раз в день. | 2 — 3 мл на 1 ингаляцию, кратность 3 раза в сутки. | |
| Беродуал | 30-40 капель + 2 мл 9% хлорида натрия. | до 6 лет по 10 капель + 2 мл физраствора. от 6 до 12 лет по 20 капель + 2 мл растворителя 3 раза в день. |
Как проводить ингаляцию?
Небулайзер достаточно удобен для домашнего использования, главное правильно определить дозу препарата, развести лекарство физраствором. В процессе проведения ингаляционных процедур важно соблюдать некоторые рекомендации по самой процедуре:
- В период ингаляций запрещено разговаривать.
- За 30 минут до и после процедуры нельзя принимать пищу, пить жидкость.

- В процессе следите за уровнем раствора в емкости.
- Пациент должен стоять или сидеть прямо, свободно дыша.
- Взрослые дышат, перегоняют от 7 до 15 минут, дети от 5 до 7 минут.
- Процедура проводится 3-4 раза в день.
- Приготовить раствор нужно непосредственно перед самой процедурой.
- Если лекарство остается в контейнере после ингаляции, его необходимо вылить и не использовать для дальнейших процедур.
- Не курить при вдыхании через небулайзер.
- При вдыхании прополощите рот и ополосните лицо водой.
- Выполняя ингаляцию, нужно открыть рот, закрыть глаза.
После каждой процедуры ингаляции емкость, маску следует промывать водой, сушить и оставлять для следующей процедуры.
Противопоказания к небулайзерной терапии
Перед проведением ингаляций небулайзером необходимо убедиться, что у пациента нет противопоказаний к ингаляционным процедурам.К основным противопоказаниям можно отнести:
- Повышение температуры тела (37,5).

- Мокрота гнойная.
- Риск кровотечения.
- Аллергия на компоненты раствора.
- Тяжелые заболевания сердечно-сосудистой системы.
Небулайзер для ингаляций — эффективное средство борьбы с кашлем, помогающее в короткие сроки побороть острые или хронические заболевания дыхательной системы. В процессе проведения процедур очень важно определиться с самим препаратом, дозировками, частотой ингаляций.Для успешного лечения заболеваний дыхательной системы лечение должно быть комплексным, состоять не только из ингаляций, но и приема различных системных или симптоматических препаратов. Любой врач может назначить любой препарат и только после того, как будет поставлен окончательный диагноз.
Несомненно, сегодня невозможно найти человека, который бы не испытал, что такое кашель. И многие даже довольно долго мучились, пытаясь от него избавиться. Ведь если вовремя не принять необходимые меры по лечению, то оно принимает хроническую форму, и избавиться от нее очень сложно. Кашель можно лечить с помощью лекарств и народных средств, но он особенно эффективен в сочетании с этими ингаляционными процедурами.
Кашель можно лечить с помощью лекарств и народных средств, но он особенно эффективен в сочетании с этими ингаляционными процедурами.
При ингаляции некоторые лекарственные и биологически активные вещества попадают в организм пациента путем ингаляции, в результате чего мокрота становится менее вязкой. Таким образом, его удаление из дыхательных путей значительно облегчается. Следует отметить, что одни ингаляции как средство от кашля не применяют, их необходимо сочетать с муколитическими и отхаркивающими препаратами.
Ингаляции от сухого и влажного кашля
Ингаляции от кашля делятся на естественные и искусственные. Естественная ингаляция проводится во время отдыха на природе, у моря, в горах. Этот вид имеет большое профилактическое значение. А искусственные — это как раз те, которые мы часто используем в лечебных целях, применяя специальные ингаляторы для введения в организм полезных веществ. Современные устройства, предназначенные для ингаляций, очень удобны, поэтому пользоваться ими можно даже дома.
Помимо выбора ингалятора важно также определить средства или травы, которые помогают справиться с кашлем.Жидкость для ингаляций может состоять из отваров трав, отваров календулы. Их выбор зависит от характера кашля. Итак, от влажного кашля хорошо помогают отвары липы, крапивы. А при сухом кашле, для разжижения мокроты и выведения из бронхов лучше использовать содовые ингаляции.
В домашних условиях можно делать ингаляции разных видов. Самый простой метод — добавить лекарства в кипящую воду, а затем вдохнуть образовавшиеся пары. Эффективны ингаляции с лечебными эфирными маслами.Кроме того, можно делать ингаляции сухого типа. В этом случае сначала лекарство растворяется в воде, затем туда добавляют сухой нагретый воздух. В этом случае испарение воды происходит очень быстро, и в организм попадает только сухой препарат.
В условиях лечебных учреждений часто использует аэроионоионизацию. В этом случае в тело попадают частицы с отрицательным или положительным зарядом. Для лечения кашля у детей могут применяться ультразвуковые ингаляции с помощью специальных современных аппаратов.Он предполагает уникальное дробление лекарств с помощью ультразвука для облегчения их введения в организм. В этом случае лекарства заходят очень глубоко, а значит, эффект от них намного больше.
Для лечения кашля у детей могут применяться ультразвуковые ингаляции с помощью специальных современных аппаратов.Он предполагает уникальное дробление лекарств с помощью ультразвука для облегчения их введения в организм. В этом случае лекарства заходят очень глубоко, а значит, эффект от них намного больше.
Преимущество ингаляций при лечении кашля состоит в том, что полезные растворы попадают в организм в виде паров и сразу же начинают оказывать благотворное влияние на воспаленные участки. Их зона действия достаточно обширна: от носовых пазух до бронхиол. Поэтому курс таких процедур позволяет избавиться даже от затяжного кашля.
Нашли ошибку в тексте? Выделите его и еще несколько слов, нажмите Ctrl + Enter
Как делать ингаляции при кашле?
Хотя проведение ингаляций считается довольно простым способом от кашля, при их проведении необходимо придерживаться определенных правил. Изначально нужно настроиться на то, чтобы вдох был не болезненным, а скорее приятным. Процедуру проводить не ранее, чем через 1,5 часа после еды. По окончании ингаляции пациенту следует спокойно полежать полчаса.Важно, чтобы он не напрягал горло.
Процедуру проводить не ранее, чем через 1,5 часа после еды. По окончании ингаляции пациенту следует спокойно полежать полчаса.Важно, чтобы он не напрягал горло.
Если прописан не один препарат, а несколько, то ингаляции нужно проводить в правильной последовательности. В первую очередь необходимо провести процедуру с применением бронхолитических препаратов. Через двадцать минут после их употребления можно делать ингаляции с отхаркивающими средствами. После всех этих лекарств настала очередь дезинфицирующих и противовоспалительных средств.
Как делать ингаляции при кашле детям?
При проведении ингаляций для детей процедура выглядит несколько иначе.В первую очередь следует помнить, что детям до двух лет противопоказаны ингаляции. Но даже если ребенку уже исполнилось два года, на процедуру необходимо получить разрешение врача.
Врачи часто советуют маленьким детям делать ингаляции через компрессорные небулайзеры. При выборе препаратов нужно учитывать, что некоторые компоненты не подходят для детей или могут вызывать.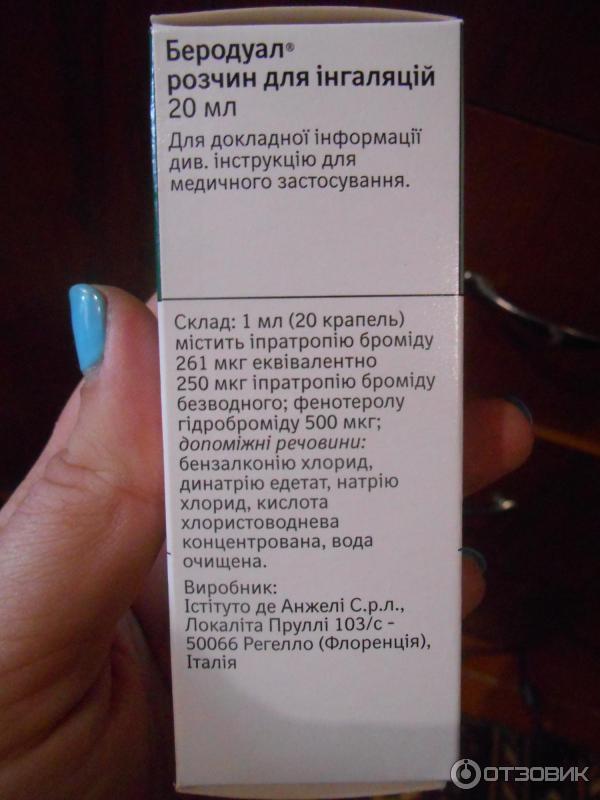 Время вдыхания ребенку не должно превышать пяти минут.
Время вдыхания ребенку не должно превышать пяти минут.
Противопоказания для ингаляций при кашле
У данной процедуры есть свои противопоказания.Нельзя делать тем, у кого легочная или сердечная недостаточность усилена. Также ингаляции категорически противопоказаны пациентам с кровотечением из носа, при лихорадке, при индивидуальной непереносимости, аллергических реакциях на определенные препараты. Кроме того, нельзя назначать ингаляции людям с церебральным нарушением мозгового кровообращения при значительных нарушениях мозгового кровообращения.
Все мы привыкли к тому, что с появлением простуды мы часто болеем, и какой симптом простуды является наиболее частым? Это кашель, который в начале болезни очень сухой, доставляющий человеку дискомфорт.Как лечить этот симптом? Зарекомендовали себя ингаляции при сухом кашле с применением различных добавок. Приведенная ниже инструкция поможет выбрать и правильно выполнить технику этой процедуры.
Что делать при ингаляции при сухом кашле
Первые признаки этого симптома — дискомфорт и ощущение зуда в гортани. Человек испытывает постоянные позывы к кашлю. К тому же общее недомогание, повышение температуры тела и головная боль являются подтверждением приближающегося заболевания.В лечебных и профилактических целях используются ингаляции от кашля, которые помогают на начальной стадии устранить неприятный симптом. Таких процедур бывает несколько видов:
Человек испытывает постоянные позывы к кашлю. К тому же общее недомогание, повышение температуры тела и головная боль являются подтверждением приближающегося заболевания.В лечебных и профилактических целях используются ингаляции от кашля, которые помогают на начальной стадии устранить неприятный симптом. Таких процедур бывает несколько видов:
- Паровыми ингаляциями лечат сухой кашель из-за проникновения горячего пара в бронхи. Проходя через дыхательные пути, он уменьшает воспаление слизистой оболочки, улучшает кровообращение, способствует образованию и отхождению мокроты. Это более распространенный способ ингаляции, когда нужно просто укрыться полотенцем над тазом или кастрюлей с кипяченой водой.Добавками могут быть травяные настои или эфирные масла.
- Влажные ингаляции от сухого кашля назначают при тяжелых заболеваниях, например, ларингите. Эти процедуры основаны на разбрызгивании аэрозолей, частицы которых с большой скоростью летят в дыхательные пути, а затем оседают в бронхах на небольших альвеолах.
 В состав таких препаратов могут входить антибиотики, гормоны, муколитические или иммуномодулирующие вещества. Ингаляторы бывают ручные, компрессорные или ультразвуковые.
В состав таких препаратов могут входить антибиотики, гормоны, муколитические или иммуномодулирующие вещества. Ингаляторы бывают ручные, компрессорные или ультразвуковые. - Теплые ингаляции применяют при кашле чаще других видов, потому что лекарство глубже проникает в слизистую оболочку легких и бронхов.Для процедуры разработаны специальные ингаляторы, ставшие популярными при лечении бронхитов, гайморитов, тонзиллитов. Эти устройства выполняются.
- Масляные ингаляции покрывают слизистую бронхов тонкой защитной пленкой. Масла, используемые для процедуры, обладают отхаркивающим, противовоспалительным действием.
Что делать при ингаляции от сухого кашля
Поскольку кашель имеет другое происхождение, то и препараты для ингаляций тоже разные.Это могут быть следующие препараты:
- Расширяющие трахею, гортань и бронхи, т. Е. Бронходилататоры: «Вентолин», «Беротек», «Атровент», «».
- Облегчающие отхождение мокроты — муколитики: Амбробене, Ацетилцистеин, Бронхипрет, Лазолван, Пертуссин, Мукалтин.

- Противовоспалительное: «Прополис», «Будесонид», «Кромогексал», «Ротокан», «Календула», «Пульмикорт».
- Против кашля: «Лидокаин», «Туссамаг».
- Антисептики: Мирамистин, Фурацилин, Хлорофиллипт.
- Антибиотики: изониазид, гентамицин.
- Стимулирование иммунитета: «Интерферон», «Дезоксирибонуклеинат натрия».
- Увлажнители слизистой оболочки: щелочная минеральная вода, физиологический раствор, раствор пищевой соды.
Даже сухой кашель может иметь некоторые специфические симптоматические характеристики, поэтому для лечения выбирайте определенные препараты, которые больше подходят для конкретного заболевания. Для этого есть несколько рекомендаций:
- Бронходилататоры используются как при сухом, так и при влажном кашле для устранения респираторных спазмов и расчистки пути отхождения мокроты.
- По мере разрешения болезни кашель переходит от сухого к влажному, поэтому процедура использования средств до выздоровления следующая: увлажняющие кремы, бронходилататоры, муколитические препараты, антисептики и антибиотики.

- Применение травяных настоев возможно при любом кашле, но только с паровыми ингаляциями, потому что небулайзер от них испортится.
- Ингаляции с эфирными маслами применяются исключительно при сухом кашле, спровоцированном ларингитом, фарингитом и трахеитом, потому что сложные эфиры обволакивают слизистую оболочку тонкой пленкой, снимающей кашель лишь на время.
С физиологическим раствором
Физиологический раствор — это вода и поваренная соль, смешанные в определенных количествах. При правильном вдыхании поврежденная слизистая оболочка становится местом осаждения частиц лекарства, что способствует отхождению мокроты и улучшает общее самочувствие. Физиологический раствор применяют также для разведения при ингаляции лекарств или отваров трав, которые нельзя заливать кипятком, из-за этого их полезные свойства уменьшаются. Стоимость раствора невысокая, и купить его можно в любой аптеке, но и самому готовить тоже не запрещено:
- Возьмите 10 г тончайшей поваренной соли.

- Растворить в 1 л кипяченой теплой воды, предварительно профильтровав.
- В связи с тем, что самостоятельно приготовленный раствор не стерилен, срок его хранения составляет всего одни сутки.
- Паровые ингаляторы, но лекарство может достигать только верхних дыхательных путей.
- нижние дыхательные пути.
Солевые процедуры применяют даже для грудничков, но необходимо следить за температурой лекарства:
- новорожденным и детям до 3 лет — до 30 ° С;
- для ребенка от 3 до 4 лет — не выше 40 ° С;
- для детей, перешедших порог в 4 года — до 52 ° С.
Процедура выполняется поэтапно:
- Раствор, нагретый до необходимой температуры, необходимо залить в небулайзер. Достаточно 3-4 мл.
- В течение 2–3 минут провести ингаляцию от кашля.
- Не давайте пищу или жидкость в течение как минимум получаса после процедуры.
С содой
Такое простое средство, как сода есть на кухне любой хозяйки, и применяется оно не только для приготовления или чистки кружек от налета, но и для лечения любой формы кашля: сухого, влажного или аллергического. Процедуры проводятся по старинному проверенному методу с использованием чайника или сковороды, но удобнее использовать небулайзер. Ингаляция проводится через полтора часа после еды:
Процедуры проводятся по старинному проверенному методу с использованием чайника или сковороды, но удобнее использовать небулайзер. Ингаляция проводится через полтора часа после еды:
- Смешать 0,5 ч. сода и 200 мл воды, слегка остуженная после закипания.
- Сделайте тубус из плотного картона, возьмите в рот.
- Накройте кастрюлю полотенцем или воспользуйтесь чайником, тогда труба не понадобится.
- Чтобы лекарство подействовало эффективно, следите за тем, чтобы шейный отдел ничего не стеснял.
- При вдыхании около часа воздержаться от еды, питья, разговоров.
- Не используйте кипящую воду, чтобы не обжечь дыхательные пути.
- При температуре более 37,5 ° C отравление от кашля противопоказано.
С минеральной водой
Минерал лучше всего использовать для ингаляций с помощью небулайзера. Выбирать нужно не любую воду, а ту, в которой меньше всего минералов, например:
- щелочная вода «Боржоми» или «Ессентуки»;
- Вода Старая Русса с поваренной солью в составе.

Главное — устранить пузырьки газа, оставив на ночь флакон открытым или помешивая ложкой в стакане. Если вы используете специальный небулайзер, вам просто нужно налить в него воду и вдыхать пары в течение 10 минут. Если устройства нет, используйте следующий метод:
- Налейте воду в кастрюлю, нагрейте примерно до 50 ° C.
- Вооружитесь полотенцем, накройте им кастрюлю и вдохните от сухого кашля.
- Вдыхайте пар примерно 8 минут.
- Рекомендуется выполнять до 3 раз в день.
С лазолван
Основным компонентом лазолвана является гидрохлорид амброксола, обладающий несколькими эффектами:
- быстро очищает дыхательные пути;
- облегчает отхождение мокроты;
- эффективно выводит слизь из легких и бронхов;
- усиливает действие противомикробных препаратов.
Для выполнения необходимо придерживаться следующей инструкции:
- Препарат в своем составе содержит большое количество натрия, поэтому у вас должна быть нормальная реакция на этот микроэлемент.

- Лазолван смешивается в соотношении 1: 1 с физическим раствором или другой нейтральной нещелочной жидкостью.
- Температура нагрева лекарства не должна превышать температуру тела.
- Соблюдайте суточную дозу препарата: для взрослых она составляет 8 мл, а для детей — 4 мл.
- В день следует проводить до 2 процедур по 2 мл каждая.
- Через 5 дней обратиться к врачу, если не наблюдается положительной динамики.
С Беродуалом
Это бронхолитический препарат.Показания к применению — удушающий кашель при бронхите. Средство способствует выделению жидкости из бронхов, расширяя их. У человека скопившуюся слизь уйти легче. Продукт выпускается в виде раствора или спрея. Для ингаляций необходимо разбавить беродуал физраствором. Конечное количество препарата для ингаляций должно составлять 4 мл. Пропорции определяет специалист в зависимости от веса, возраста и тяжести кашля. Спрей вводится 3 раза дважды в сутки, для этого необходимо:
- Снять с упаковки защитный колпачок, поместить мундштук в рот.

- Выдохните и надавите на дно баллончика, вдыхая лекарство.
- Немного задержать дыхание, вынуть мундштук, выдохнуть.
Правила проведения процедуры в домашних условиях
Есть несколько общих правил ингаляции над паром:
- Процедуру необходимо проводить в спокойной обстановке.
- Медленно вдохните и выдохните. При появлении головокружения нужно на время приостановить процедуру.
- Длина картонной тубы или конуса не должна быть меньше 30 см, чтобы не пострадала слизистая дыхательных путей.
- Лучше выбирать свободную одежду, чтобы грудь не была в стесненных условиях.
При использовании небулайзера следуйте этим инструкциям:
- Вымойте руки, соберите устройство.
- Налейте нагретую до указанной температуры среду в емкость прибора.
- Плотно закройте крышку.
- Установите лицевую маску или загубник.
- Подсоедините компрессор к устройству.
- При включенном компрессоре начните вдыхать лекарство.

- После завершения процедуры выключите компрессор, отсоедините его от небулайзера.
- Промойте все элементы 15% раствором соды.
- После закипания детали устройства просушите их, оберните чистой тканью для хранения.
Для детей
Правила выполнения ингаляции при сухом кашле у ребенка выглядят так:
- Между процедурой и приемом пищи необходимо выдерживать перерыв не менее получаса для малышей. до полугода и 1 час для детей не старше 6 лет.
- При вдыхании не давайте ребенку пищу или питье около часа.
- Время вдыхания паров для детей не должно превышать 3 минут.
- Взрослый должен находиться рядом с ребенком, чтобы уберечь его от ожогов.
- Если при вдыхании препарата у ребенка появляется стойкий кашель, процедуру необходимо завершить.
- Не проводить процедуру при повышенных температурах до 37,5 ° С.
- После ингаляции держать ребенка в полулежа на коленях или на высокой подушке.

Для взрослых
Вдыхание для взрослых также имеет несколько простых правил. Помимо противопоказаний при повышенной температуре необходимо следить за тем, чтобы вода не была горячей, а время ингаляции паров не превышало 10 минут. Слишком низко нагибаться над кастрюлей при паровой ингаляции тоже не стоит. После процедуры ограничьте разговоры, прием пищи и обязательно переоденьтесь в сухую одежду. Приготовить лекарство нужно непосредственно перед сеансом и использовать его только один раз.
Противопоказания
Даже у такого безвредного метода лечения сухого кашля есть свои противопоказания:
- температура 37,5 ° С;
- склонность к кровотечению из носа;
- нарушения кровообращения головного мозга;
- ишемия сердца;
- гипертоническая болезнь;
- аллергия на применяемые препараты;
- индивидуальная реакция на лекарства;
- тяжелая стадия легочной или сердечной недостаточности;
Ингаляция с помощью небулайзера — довольно эффективный метод лечения различных простудных заболеваний за счет точного проникновения измельченных частиц препарата в воспаленное место.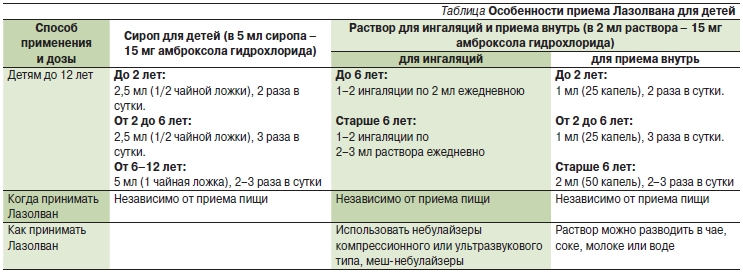 При таких ингаляциях можно использовать различные лекарства. Преимущество небулайзеров перед обычными ингаляторами — возможность лечить лекарствами, которые нельзя нагревать. К тому же такие ингаляции, в отличие от горячего пара, не могут вызвать ожоги дыхательных путей. На сегодняшний день существует несколько видов небулайзеров, поэтому перед покупкой необходимо с ним ознакомиться.
При таких ингаляциях можно использовать различные лекарства. Преимущество небулайзеров перед обычными ингаляторами — возможность лечить лекарствами, которые нельзя нагревать. К тому же такие ингаляции, в отличие от горячего пара, не могут вызвать ожоги дыхательных путей. На сегодняшний день существует несколько видов небулайзеров, поэтому перед покупкой необходимо с ним ознакомиться.
Принцип работы небулайзера
Принцип действия ингаляционного небулайзера — разбивать лекарство на мельчайшие частицы пыли размером до 10 микрон.
В зависимости от размера получаемых частиц препарата:
- 5-10 мкм — частицы таких размеров оседают на слизистых оболочках верхних дыхательных путей: глотки, трахеи, гортани и не достигают нижних.
- 2-5 мкм — такие мельчайшие частицы попадают прямо в бронхи и бронхиолы, что позволяет качественно лечить эти органы.
Практически все препараты для небулайзера необходимо разводить физиологическим раствором. При этом сначала в специальную камеру прибора следует залить физиологический раствор, а затем лекарственный препарат необходимой дозировки.
При этом сначала в специальную камеру прибора следует залить физиологический раствор, а затем лекарственный препарат необходимой дозировки.
Камера устройства должна быть заполнена на 2-4 мл, при этом следует учитывать, что раствор лекарственного средства в объеме примерно до 1 мм останется неиспользованным в виде частиц и будет использован для устройства. Поэтому при расчете необходимого количества залитого в небулайзер лекарства следует учитывать это обстоятельство.
Такие процедуры, в отличие от таблеток и зелий, оказывают щадящее воздействие на организм. Однако следует отметить, что не все препараты можно использовать в этих устройствах.Так, например, препараты, содержащие масла, могут через некоторое время вывести устройство из строя.
От вдыхания сухого кашля
Ингаляция при сухом кашле с помощью небулайзера смягчает боль в горле, снижает вязкость слизистого секрета и помогает вывести его из легких и бронхов. В этом случае используются следующие решения:
Беротек
Действие активного компонента фенотерола, входящего в состав Беротека, заключается в расслаблении мускулов бронхов и сосудов, предотвращении развития спазма бронхов. После ингаляции Беротеком терапевтический эффект препарата сохраняется до 5 часов.
После ингаляции Беротеком терапевтический эффект препарата сохраняется до 5 часов.
Показания:
- Беротек снимает приступы кашля при бронхиальной астме, в том числе вызванные физическими нагрузками.
- Препарат применяют в качестве симптоматического лечения больных астмой.
- Хронический бронхит с непроходимостью.
Для однократной ингаляции пациентам до 12 лет применяют Беротек 0,5 мл. От 6 до 12 лет — 0,25-0,5 мл.В тяжелых случаях и взрослым — по 1 мл. Лекарство вносят с физиологическим раствором до 3-4 мл.
Салгим
Действие растворы для ингаляторов с небулайзером оказывают при кашле Салгима.
Действие препарата проявляется в расслаблении гладкой мускулатуры бронхов и прекращении развития бронхоспазма.
Салгим выпускается специально для ингаляций небулайзером, поэтому его следует использовать в чистом виде, а не в разбавленном виде.
Для одной процедуры 2. Используется 5 мл Салгима. Между процедурами необходимо соблюдать интервал около 6 часов.
Используется 5 мл Салгима. Между процедурами необходимо соблюдать интервал около 6 часов.
Атровент
Показания:
- Бронхиальная астма (кроме тяжелых случаев).
- Бронхиальная астма, сопровождающаяся заболеваниями сосудов и сердца.
- Бронхоспазм, сопровождающийся простудными и инфекционными заболеваниями.
Лекарство выпускается в форме спрея и флаконов для ингаляций при кашле с помощью небулайзера.
Рецепты приготовления раствора:
Для одной ингаляции пациентам старше 12 лет применяют 0,5 мг Атровента, разведенного до 3-4 мл. Пациентам в возрасте 6-12 лет — 0,25 мг. Детям до 6 лет — 0,1-0,25 мл. Процедура проводится до 4 р / сут.
Видео об ингаляции при кашле небулайзером
Ингаляции от влажного кашля
Для лечения кашля с влажной мокротой используются отхаркивающие препараты, способствующие отхождению мокроты:
Флуимуцил
Муколитический препарат, разжижающий мокроту и способствующий ее отделению. «Флуимуцил» разработан на основе действующего вещества ацетилцистеина. Препарат активен при гнойной мокроте и обладает противовоспалительным действием.
«Флуимуцил» разработан на основе действующего вещества ацетилцистеина. Препарат активен при гнойной мокроте и обладает противовоспалительным действием.
Показания:
- Трахеит.
- Бронхит.
- Бронхоэктатическая болезнь.
- Абсцесс легких.
- Муковисцидоз.
- Бронхиальная астма.
- Ателектаз легких.
- Ларинготрахеит.
- Пневмония.
- Гнойный катарактный отит, гайморит, синусит.
Для одной ингаляции детям от 12 лет применяют 3 мл Флуимуцила, разведенного в физиологическом растворе в равных пропорциях. Детям 6-12 лет — 2 мл, от 2 до 6 лет — 1-2 мл. Ингаляционное лечение Флуимуцилом проводится 1-2 р / д. Ингаляции следует проводить не менее трех дней, но при этом ингаляции с Флуимуцилом более десяти дней делать нельзя.
Мукалтин
Мукалтин выпускается в форме таблеток. Обладает смягчающим, противовоспалительным, отхаркивающим действием, облегчает приступы кашля и их интенсивность.
Показания:
- Заболевания дыхательных путей, характеризующиеся выделением вязкого бронхиального секрета.
- Бронхит.
- Пневмония.
- Астма.
- Бронхоэктатическая болезнь.
Растворы для ингаляций небулайзером при кашле от Мукалтина готовят следующим образом: 1 таблетку растирают в мелкий порошок и смешивают с физраствором (80 мл). Полученный раствор необходимо тщательно перемешать, пока не исчезнет осадок.
Пертуссин
Препарат выпускается в форме отхаркивающего, муколитического и противокашлевого сиропа. Активные ингредиенты — бромид калия и экстракт тимьяна.
Показания:
- Бронхит.
- ХОБЛ
- Туберкулез легких.
- Пневмония.
- Ларингит.
- Трахеит.
- Фарингит.
- Грипп.
- ARI и другие.
Взрослые и пациенты старше 12 лет используют 1 мл пертузина, разведенного физиологическим раствором в равных пропорциях. Пациентам до 12 лет — 1 мл препарата разводят в 2 частях физиологического раствора. На одну ингаляцию требуется до 4 мл раствора, процедура проводится 3 р / сут.
Пациентам до 12 лет — 1 мл препарата разводят в 2 частях физиологического раствора. На одну ингаляцию требуется до 4 мл раствора, процедура проводится 3 р / сут.
Амбробене
Препарат обладает муколитическим действием, которое начинает действовать через полчаса после его применения и сохраняется до 12 часов. Эффективно разжижает мокроту и выводит ее из дыхательных путей. Амбробене применяют при необходимости одновременно с антибиотиками.
Показания:
- Бронхит.
- Пневмония.
- ХОБЛ
Пациенту от 6 лет на одну процедуру используют 2-3 мл сиропа, разведенного в равных пропорциях физиологическим раствором. Пациентам в возрасте от 2 до 6 лет — по 2 мл. Процедура 1-2 р / д в течение пяти дней.
Видео ингаляции небулайзером
Вдыхание воспаления полости рта
Ингаляции при ангине с помощью небулайзера необходимо проводить аппаратами, распыляющими частицы размером не менее 5-10 мкм.Для лечения используются следующие препараты:
Эвкалипт
Эвкалипт оказывает местное противовоспалительное, антисептическое действие. Помогает остановить рост золотистого стафилококка, а также успешно борется с туберкулезными микобактериями, дизентерией, амебой, трихомонадой, другими грибами и простейшими.
Показания:
- Воспаление бронхов, легких.
- Заболевания полости рта.
- Нарушения сна, неврозы.
Для одной процедуры используйте 3 мл раствора, который был приготовлен путем смешивания 10-15 капель настойки эвкалипта с 200 мл физиологического раствора.Процедуры проводятся до 4 р / д. Нельзя использовать препараты на основе эвкалипта пациентам с бронхиальной астмой и бронхоспазмом.
Прополис
Настойка прополиса применяется для лечения зубов, десен, хронического тонзиллита и всей полости рта. Довольно эффективны ингаляции при ангине с небулайзером с настойкой прополиса в сочетании с соком алоэ. Следует помнить, что для использования в небулайзере подходит только аптечный препарат сока алоэ.
Препараты на основе прополиса противопоказаны пациентам, страдающим индивидуальной непереносимостью, панкреатитом, заболеваниями печени и желчевыводящих путей, а также камнями в почках.
Для ингаляций нужно 3 мл раствора, который получали при смешивании 1 части препарата с 20 частями физиологического раствора. Процедура проводится 3 р / д.
Календула
Настойка календулы обладает антисептическими, дезинфицирующими свойствами. Помогает при лечении воспалительных процессов в полости рта.Поэтому этот препарат часто используют для ингаляций в небулайзере.
Показания:
- Фарингит.
- Ангина.
- Тонзиллит.
- Воспалительные процессы десен.
Для распылителя раствор календулы готовится так же, как раствор эвкалипта.
Вы используете небулайзер от кашля? Какие лекарства вы используете? Поделитесь своим мнением в
Гипертонический (3%) физиологический раствор против 0.Распыление 9% физиологического раствора при остром вирусном бронхиолите:
Вирусный бронхиолит — распространенное заболевание. является причиной госпитализации младенцев и способствует огромному экономическому бремя [1, 2]. Бронхиолит обычно носит сезонный характер и требует госпитализации. достигает пика между 3 и 6 месяцами жизни [2]. Стандартное лечение остается поддерживающая терапия и включает обеспечение адекватного кислородного обмена, жидкости прием и вскармливание ребенка [3, 4]. Мета-анализ данных по наиболее часто используемые методы лечения острого бронхиолита, а именно небулайзерные бронходилататоры, адреналин, глюкокортикоиды и физиотерапия грудной клетки не смогли доказать какое-либо влияние на соответствующие клинические исходы, в сравнение с плацебо, за исключением некоторых преимуществ адреналина по сравнению с плацебо для краткосрочных результатов для амбулаторных пациентов, особенно в первые 24 часа ухода [5-8].Текущие руководства по клинической практике не рекомендую регулярно принимать какие-либо лекарства, но, несмотря на Доказательства, что использование неэффективных методов лечения бронхиолита остается высоким [9].
Недавно несколько исследователей сообщили об использовании гипертонического солевого раствора для младенцев с бронхиолитом с о существенных преимуществах терапии сообщают многие из них [10-19]. Она имеет сообщалось, что они улучшают мукоцилиарный клиренс как при нормальных и пораженные легкие в различных клинических условиях, включая бронхиолит [20-24].Этот метод имеет огромный потенциал экономии, как в развивающиеся и развитые страны, тем более, если он действительно может сократить продолжительность госпитализации в соответствии с недавним Кокрановским обзором [13]. Таким образом, на основании доступной литературы мы предположили, что 3% гипертонический раствор сократит продолжительность пребывания в больнице по сравнению с 0,9% физиологический раствор у пациентов с бронхиолитом. Мы провели это исследование, чтобы оценить эффективность распыленного 3% гипертонического раствора у детей диагностирован клинический бронхиолит.
Метод
Мы разработали рандомизированный, двойной слепой, контролируемый исследование с участием младенцев и детей в возрасте от 1 до 24 месяцев, госпитализированных при остром бронхиолите средней степени тяжести. Дети с клиническими поступление вирусного бронхиолита и госпитализация с клиническим были включены оценки степени тяжести 3–6 [24,25]. Бронхиолит определялся по первый эпизод свистящего дыхания с продромом верхних дыхательных путей инфекция, включая ринорею, кашель, а иногда и субфебрильную температуру, который может прогрессировать до одышки.Дети с заторможенным сознанием, сердечное заболевание, хроническое респираторное заболевание, предыдущий эпизод свистящего дыхания, прогрессирующий респираторный дистресс, требующий респираторной поддержки другое чем дополнительный кислород были исключены. Получившие распыленные гипертонический раствор в течение предыдущих 12 часов также был исключен. В Комитет по институциональной этике нашей больницы одобрил исследование. Подписанное информированное согласие было получено от родителей всех детей. Все пациенты были зарегистрированы в течение 24 часов после поступления в больницу.Случайные числа, сгенерированные компьютером, использовались для зачисления в последовательные методом случайной выборки пациенты получали либо 4 мл 3% гипертонический раствор или 4 мл 0,9% физиологического раствора для распыления вместе с 2,5 мг сальбутамол с интервалом в 4 часа, шесть раз в день, пока пациент не готов к выписке. Не было заметной разницы в цвете, запахе, или другие физические свойства от 0,9% физиологического раствора до 3% гипертонический солевой раствор. Комбинированный код терапевтического пакет (0.9% физиологический раствор против 3% гипертонического раствора ) не было доступно к исследователю или лечащему медицинскому персоналу. Код депонирован со статистиком. Мы использовали обычный струйный небулайзер с плотно прилегающая маска для лица, подключенная к комплекту источника сжатого кислорода до скорости потока 7 л / мин через плотно прилегающую маску. В распыление продолжали до тех пор, пока камера распыления не опустела. Пациенты были обследованы исследователями при входе в исследование и каждые день.Параметры мониторинга для улучшения или ухудшения состояния были измерены и записаны при поступлении, а затем с 12-часовыми интервалами используя клиническую оценку, описанную Wang, et al. [25]. Критерии выписки включали хорошее пероральное кормление, отсутствие необходимости во внутривенном введении. жидкости и дополнительный кислород, клиническая степень тяжести
3, отсутствие использования дополнительных мышц или тахипноэ (частота дыхания <31 вдохов / мин) и насыщение кислородом> 92% на воздухе. Мы измерили длину пребывание в больнице от госпитализации до времени, необходимого для достижения клинической степени тяжести оценка <3.Статистический анализ: основная цель Интересно было сравнить продолжительность пребывания в больнице (время, необходимое для достижения клиническая степень тяжести <3), а вторичной целью было сравнение улучшение показателей клинической тяжести у госпитализированных детей с острый бронхиолит, небулайзер с 3% -ным гипертоническим раствором и нормальный физиологический раствор. Сокращение продолжительности пребывания в больнице на 1 день ранее было предложено как клинически значимое. Ожидалось, что это потребуется размер выборки 113 пациентов в каждой группе.Этот номер был на основе предварительной оценки средней продолжительности пребывания в больнице 3,5 2,9 дня [17]. Каждую переменную проверяли на нормальность распределения. Категориальные переменные сравнивались с использованием критерия хи-квадрат. Все непрерывные переменные сравнивались с использованием парного или непарного t-критерия по мере необходимости. Значение P <0,05 считалось статистически существенный. Оценить клиническую серьезность через 12 часов. интервалы непараметрического U-критерия Манна-Уитни проводились в каждом лечебная группа отдельно.Для этого анализа значение P 0,005 было считается значимым из-за множественных сравнений.
Результаты
Исследование проводилось с сентября 2009 г. по декабрь. 2010 г. и 277 потенциально подходящих пациентов-кандидатов с клиническими диагностирован бронхиолит, из которых 248 успешно заполнили протокол ( рис .1 ). Две исследовательские группы были аналогичны по базовым характеристикам ( таблица I ), в том числе возраст, пол и оценка клинической тяжести.
| Рис.1 Схема участников. |
ТАБЛИЦА I Исходные характеристики субъектов исследования
| Характеристики | Гипертонический | Нормальный |
| физиологический раствор | физиологический раствор | |
| N = 125 | N = 123 | |
| Возраст, мес (средний) | 4.93 4,31 | 4,184,24 |
| Кол-во пациентов в разных возрастных группах | ||
| 1-6 мес. в допуск. |
Оценка клинической степени тяжести 12 часов до разряд (132 часа) не показал статистически значимых различий между двумя группами (, , рис. , 2, ). Однако это должно быть отметил, что средний балл клинической тяжести в момент времени 0 будет основан на на 125 человек, тогда как данные за 132 часа будут основаны только на 2 пациенты. Не было разницы в средней продолжительности пребывания в больнице в 0,9% физиологический раствор (63,93 22.43 часа) и 3% -ный гипертонический раствор (63,51 21,27) группы ( P = 0,878). Процент пациентов, оставшихся в каждой группе с 24-часовыми интервалами изображено в Рис. 3 . Нет неблагоприятных о событиях, связанных с небулайзерной терапией, сообщили родители, сиделки или лечащие медицинские работники в обеих группах.
| Рис.2 Средний балл клинической степени тяжести двух групп с 12-часовыми интервалами. |
| Рис.3 Пациенты, оставшиеся в каждой группе каждые 24 часа. |
Обсуждение
Наше исследование — одно из крупнейших, сравнивавших 3% гипертонический раствор и распыление 0,9% (нормального) физиологического раствора у госпитализированных дети с острым бронхиолитом. Обе группы были сопоставимы по однако исходные характеристики; мы не нашли преимуществ гипертонический (3%) физиологический раствор по сравнению с нормальным (0.9%) физиологический раствор по длине пребывание в больнице и оценка клинической степени тяжести с момента поступления до увольнять.
Более короткая продолжительность пребывания в больнице и меньшая госпитализация показатели были объективными и клинически значимыми мера экономической эффективности [26, 27]. В Кокрановском метаанализе (четыре исследования) на 24,1% короче (в среднем 1,16 дня, 95% ДИ от -1,55 до — 0,77 дней) продолжительность пребывания в больнице сообщалась с гипертоническим раствором [13]. Однако одно из этих исследований сообщает о максимальном сокращении (-1.4 дней) с гипертоническим раствором имели более длительный срок пребывания (почти вдвое результаты других 3 исследований) в обеих группах, что привело к неоднородности данные [17]. Халид, и др. [18] недавно сообщили о более коротких продолжительность пребывания с гипертоническим раствором, но если мы посмотрим на фактические продолжительность пребывания в больнице среди разных групп, есть разница всего несколько часов, что может не иметь клинического значения. Скорость повторного посещения Через 7 дней после выписки также было одинаковым во всех группах в их исследовании. что отражает не превосходство гипертонического раствора.Средняя длина Пребывание в больнице было аналогичным при использовании 3% раствора и физиологического раствора в нашем исследовании, но был короче в обеих группах по сравнению со всеми другими исследователями [18].
Большинство исследований, проведенных в отделениях неотложной помощи или в амбулаторных условиях не выявили существенного преимущества гипертонического физиологический раствор по сравнению с обычным физиологическим раствором с точки зрения улучшения клинической тяжести баллов или частоты госпитализаций [11,12,14]. Однако исследования, проведенные у госпитализированных пациентов с бронхиолитом сообщили лучше улучшение показателей клинической тяжести при применении гипертонического раствора, но степень улучшения различалась в разные дни лечения в зависимости от с 15.От 7% в 1-й день до 29,4% на 3-й день в группе гипертонического раствора [10,13,15-17]. Улучшение в зависимости от концентрации (физиологический раствор <3% физиологический раствор <5% физиологического раствора) по шкале клинической тяжести, сообщенной Khalid, et al. al. [18] были измерены сразу после распыления, но преходящие улучшение может не повлиять на продолжительность госпитализации [18]. Мы не обнаружил существенной разницы в оценке CS при зачислении и затем каждые 12 часов до выписки в обеих группах.
Суд, и др. [28] продемонстрировали, что увеличение объема жидкости на поверхности дыхательных путей связано с повышенные показатели мукоцилиарного клиренса у здоровых людей. Они нашли что изменение глубины жидкости на поверхности дыхательных путей после физиологического раствора или ингаляции с гипертоническим солевым раствором — это функция массы NaCl, добавленного к поверхность дыхательных путей аэрозолями с разной концентрацией NaCl. Потенциальный эффект более высокого вдыхаемого NaCl может быть возможной причиной невозможность документально подтвердить разницу между гипертоническим раствором и нормальным физиологический раствор в нашем исследовании.
У нас не было группы плацебо по этическим соображения, поскольку единственным плацебо для терапии небулайзером может быть NS что само по себе является методом лечения. Мы не пробовали вирусологические диагностика, так как у нас не было объекта. Хотя это настоящий клинический сценарий лечения бронхиолита в развивающихся страны пока что, учитывая возрастной предел, мы могли бы зачислить несколько дети с другим диагнозом, кроме бронхиолита.
В заключение, небулайзерный 3% -ный гипертонический раствор не выше 0.9% физиологический раствор у младенцев и детей с клинически диагностирован острый бронхиолит (без подтверждения RSV). Дальше необходимы крупномасштабные испытания, чтобы доказать его клиническую пользу перед рекомендуя его рутинное использование у пациентов с острым вирусным бронхиолитом.
1. Йорита К.Л., Холман Р.С., Сейвар Дж. Дж., Штайнер Калифорния, Schonberger LB. Госпитализации по инфекционным заболеваниям среди младенцев в Соединенные Штаты. Педиатрия. 2008; 121: 244 -52.
2. Дешпанде С., Северный В.Клиника и здоровье экономическое бремя респираторно-синцитиальной вирусной болезни среди детей младше 2 лет в определенной географической зоне. Arch Dis Child. 2003; 88: 1065-69.
3. Зорк Дж. Дж., Бриз ХК. Бронхиолит: последние данные по диагностике и лечению. Педиатрия. 2010; 125; 342-9.
4. Подкомитет по диагностике и лечению Бронхиолит. Руководство по клинической практике: диагностика и лечение Бронхиолит, Американская академия педиатрии.Педиатрия. 2006; 118: 1774-93.
5. Гадомский AM, Бхасале AL. Бронходилататоры для бронхиолит. Кокрановская база данных Syst Rev.2006, 3: CD001266.
6. Hartling L, Bialy LM, Vandermeer B, Tjosvold Л., Джонсон Д.В., Плинт А.С., и др. . Адреналин при бронхиолите. Кокрановская база данных Syst Rev.2011; 6: CD003123.
7. Patel H, Platt R, Lozano JM, Wang EE. Глюкокортикоиды для острый вирусный бронхиолит у грудных детей грудного и раннего возраста.Кокрановская база данных Syst Rev.2004; 3: CD004878.
8. Perrotta C, Ortiz Z, Roque M. Физиотерапия грудной клетки при остром бронхиолите у детей в возрасте от 0 до 24 месяцев Старый. Кокрановская база данных Syst Rev 2006; 1: 004873.
9. Landrigan CP, Conway PH, Stucky ER, Chiang VW, Ottolini MC. Различия в использовании педиатрами проверенных и непроверенные методы лечения: исследование педиатрических исследований в стационаре Настройки (PRIS) Сеть. J Hosp Med. 2008; 3: 292-8.
10. Мандельберг А., Таль Г., Витцлинг М., Сомек Э., Хури С, Балин А, и др. . Распыленный 3% -ный гипертонический солевой раствор лечение госпитализированных новорожденных с вирусным бронхиолитом. Грудь. 2003; 123: 481-7.
11. Grewal S, Ali S, McConnell DW, Vandermeer B, Klassen TP. Рандомизированное исследование распыленного 3% гипертонического раствора с адреналин при лечении острого бронхиолита в экстренных случаях отделение. Arch Pediatr Adolesc Med. 2009; 163: 1007-12.
12. Анил А.Б., Анил М., Саглам А.Б., Цетин Н., Бал А, Аксу N. Большой объем физиологического раствора так же эффективен, как и распыление. сальбутамол-физиологический раствор, адреналин-физиологический раствор и 3% физиологический раствор в легкий бронхиолит. Детский Пульмонол. 2010; 45: 41-7.
13. Zhang L, Mendoza-Sassi RA, Wainwright C, Klassen TP. Распыленный гипертонический солевой раствор при остром бронхиолите в младенцы. Кокрановская база данных Syst Rev.2008; 4: CD006458.
14. Саррелл Э.М., Таль Г., Витцлинг М., Сомек Э., Хоури С., Коэн HA, и др. .Распыленный 3% -ный гипертонический солевой раствор лечение амбулаторных детей с вирусным бронхиолитом уменьшается симптомы. Грудь. 2002; 122: 2015-20.
15. Tal G, Cesar K, Houri S, Ballin A, Mandelberg A. Лечение гипертоническим солевым раствором / адреналином у госпитализированных младенцев с вирусный бронхиолит снижает длительность госпитализаций: стаж 2 года. Isr Med Assoc J. 2006; 8: 169-73.
16. Кузик Б.А., Аль-Каги С.А., Кент С., Флавин М.П., Хопман W, Hotte S, и др. .Небулайзерный гипертонический раствор в лечении вирусного бронхиолита у младенцев. J Pediatr. 2007; 151: 266-70.
17. Ло З, Лю Э, Ло Дж, Ли С., Цзэн Ф, Ян Х, и др. al . Лечение небулайзированным гипертоническим физиологическим раствором / раствором сальбутамола в госпитализированные дети с бронхиолитами легкой и средней степени тяжести. Pediatr Int. 2010; 52: 199-202.
18. Халид А.А., Сакран М., Брюс Л., Дэвидсон, Сайед RE, Mahjoub H, и др. . Распыленные 5% или 3% гипертонические или 0.9% физиологический раствор для лечения острого бронхиолита у младенцев. J Pediatr. 2010; 157: 630-4.
19. Ло З, Фу З, Лю Э, Сюй Х, Фу Х, Пэн Д., и др. . А рандомизированное контролируемое исследование лечения небулайзированным гипертоническим солевым раствором в госпитализированные дети с вирусным бронхиолитом средней и тяжелой степени тяжести. Clin Microbiol Infect. Clin Microbiol Infect. 2011; 17: 1829-33.
20. Давискас Э., Андерсон С.Д., Гонда I, Эберл С., Мейкле S, Seale JP, и др. . Вдыхание гипертонического солевого аэрозоля увеличивает мукоцилиарный клиренс у астматиков и здоровых людей.European Resp J. 1996; 9: 725-32.
21. Уорк П., Макдональд В., Джонс А. Распыленный гипертоник физиологический раствор при муковисцидозе. Кокрановская база данных Syst Rev.2007; 4: CD001506.
22. Tarran R, Donaldson S, Boucher RS. Обоснование для терапия гипертоническим солевым раствором при муковисцидозе легких. Semin Respir Crit Care Med. 2007; 28: 295-302.
23. Келлетт 2005 Келлетт Ф., Редферн Дж., Нивен РМ. Оценка распыленного гипертонического раствора (7%) в качестве дополнения к физиотерапия у больных со стабильными бронхоэктазами.Resp Med. 2005; 991: 27-31.
24. Шосеев Д., Биби Х, Шай П., Ахосеев Н., Шазберг G, Hurvitz H. Лечение гипертоническим солевым раствором по сравнению с физиологическим раствором промывание носа при хроническом синусите у детей. J.Allergy and Clin Immunol. 1998; 101: 602-5.
25. Ван Э., Милнер Р. А., Навас Л., майор Х. Наблюдатель согласие на респираторные симптомы и оксиметрию у госпитализированных младенцев при инфекциях нижних дыхательных путей. Am Rev Resp Dis. 1992; 145: 106-9.
26. Ральстон С., Хилл V, Мартинес М.Распыленный гипертонический раствор без дополнительных бронходилататоров для детей с бронхиолит. Педиатрия. 2010; 126: e520-5.
27. Хорнер Д., Бартрам Т., Дженнер Р. Мортон Р. Может Эффективность гипертонического раствора при бронхиолите действительно оценивается с помощью краткосрочный первичный результат? Arch Pediatr Adolesc Med. 2010; 164: 395.
28. Суд Н., Беннетт В.Д., Земан К., Браун Дж., Фой С., Boucher RC, и др. . Повышение концентрации вдыхаемого физиологического раствора с амилоридом или без него: влияние на: мукоцилиарный клиренс в норме предметы.Am J Respir Crit Care Med. 2003; 167: 158-63
Соотношение, руководство. Отзывы о процедуре
Ингаляции издавна считаются одним из лучших средств лечения респираторных заболеваний. Но раньше ими почти никто не пользовался. Ведь традиционный метод паровых ингаляций очень сложен и имеет множество противопоказаний. Но в последние годы популярность этой процедуры стала шире. Это связано с новым ингалятором и эффективными лекарственными растворами к ним.Процедура была простой, безопасной и очень эффективной.
Не имеет противопоказаний и возрастных ограничений. Например, ингаляционная терапия для детей «Отдых» часто применяется для лечения всех заболеваний дыхательных путей, сопровождающихся сухим кашлем. Процедуру можно проводить даже совсем маленьким детям, она считается безопасной и очень эффективной. Но не следует использовать его без наблюдения врача, а родителям необходимо знать все о препарате и правилах его ингаляций.
Характеристика «Остаток»
Препарат относится к муколитическим препаратам. Его эффективность основана на действии Амброксола, входящего в его состав. Это вещество увеличивает секрецию слизи в легочных каналах и способствует ее оттоку. Амброксол не накапливается в тканях и почти не проникает в кровь. Поэтому считается безопасным даже для маленьких детей. Причем при ингаляции препарат редко вызывает какие-либо побочные эффекты. «Остаток» выпускается в виде таблеток, сиропа и раствора.От кашля помогает любая форма препарата. Для ингаляций используют раствор амброксола, расфасованный во флаконы по 100 мл или ампулы по 2 мл. Кроме того, в его состав входят вода, хлорид натрия, лимонная кислота и другие вспомогательные компоненты.
Особенности действия препарата
«отдых» относится к лекарственным средствам, разжижающим слизь и усиливающим ее выведение. Основное действующее вещество препарата — амброксол. Проникая в дыхательные пути, усиливает секрецию слизи в легочных каналах и снижает вязкость мокроты.Кроме того, амброксол стимулирует секрецию фермента, разжижая его. Кашель от сухого переходит в мокрый, так как мокрота отхаркивается легче. Эффективность «Отдыха» больше основана на том, что он увеличивает активность ресничек бронхов, ускоряя отток слизи из дыхательных путей.
Ингаляция через небулайзер
Современные электроприборы для ингаляции значительно облегчили эту процедуру. Небулайзеры сделали это лечение доступным для пациентов любого возраста, кроме того, появилась возможность использовать различные лекарства.В чем преимущество таких процедур?
- Ингаляция с помощью небулайзера обеспечивает быстрое высвобождение препарата в дыхательные пути;
- Лекарство распыляется на мелкие частицы, что увеличивает его эффективность;
- Ингаляция производится с помощью холодного пара или ультразвука, что позволяет ее даже при повышенной температуре;
- Использование устройства значительно облегчило процедуру для лежачих пациентов и детей грудного возраста.
Правила проведения ингаляции
Существуют определенные правила для этой процедуры:
- Процедура проводится через час после еды;
- Нельзя делать ингаляции при носовых кровотечениях, высокой температуре и больным с сердечной недостаточностью;
- Во время процедуры дыхание должно быть спокойным, глубокие вдохи могут вызвать кашель;
- Маленькие дети делают ингаляции с помощью специальной маски;
- После процедуры желательно расслабиться и часами не разговаривать и не есть;
- Раствор для ингаляций должен быть стерильным, нельзя использовать сырую или кипяченую воду; все части небулайзера после использования следует продезинфицировать и хорошо просушить;
- Вы не можете использовать оставшийся после процедуры раствор еще раз.
Особенности ингаляции «Отдых»
Этот способ доставки лекарственного средства считается наиболее эффективным. При вдыхании лекарство распадается на очень мелкие частицы и проникает прямо в дыхательные пути, немедленно начиная действовать. Поэтому терапевтический эффект проявляется не через полчаса после приема препарата внутрь, а гораздо раньше. Лекарство при вдыхании проникает глубоко в дыхательные пути, непосредственно в реснички эпителия бронхов и легких.Так что оказывается действенным. Что нужно знать, чтобы сделать ингаляцию?
- Для обеспечения оптимального увлажнения во время процедуры «отдых» обязательно разбавить физиологическим раствором 1: 1 и подогреть до температуры тела.
- Ингаляции детские с «Отдыхом» производятся с помощью любого небулайзера, кроме парового. Важно, чтобы препарат распылялся на мельчайшие частицы, а не путем нагревания. Часто используют компрессорный или ультразвуковой небулайзер.
- Если ребенок болен бронхиальной астмой, ингаляции делать только после приема бронходилататоров, иначе «покой» может вызвать бронхоспазм.
- Препарат нельзя применять детям дольше пяти дней, даже в виде ингаляций. Если улучшения нет, обязательно следует обратиться к врачу.
- Ингаляции детям с «Отдыхом» не рекомендуется делать на ночь. Поскольку препарат стимулирует отхождение слизи, кашель может усилиться.
Сочетание с другими препаратами
«отдых» легко переносится пациентами, но не все препараты его можно применять вместе. Например, препараты, подавляющие кашель, противопоказано сочетать с этим, так как это может затруднить отхождение мокроты.Чаще всего при проведении ингаляций «покой» смешивают с физиологическим раствором. Он необходим для дополнительного увлажнения дыхательных путей и наилучшего разжижения слизи. Ингаляции «Отдыха» и физиологического раствора для детей — самый распространенный метод лечения сухого кашля. При тяжелых воспалительных заболеваниях врач может назначить несколько препаратов для ингаляций. В этом случае рекомендуется проводить процедуру с бронходилататорами для увеличения бронхов, а через 15 минут — с «Отдыхом».
Через некоторое время после отхождения мокроты ингаляция противовоспалительным препаратом.Но с некоторыми лекарствами «отдых» совмещен в одной процедуре. Это делается для быстрого облегчения состояния пациента, страдающего астмой или обструктивными заболеваниями бронхов или легких. Чаще всего в данном случае применяются ингаляции с «Фломаксом» и «Рестом». Для детей такое сочетание разрешено только после 6 лет.
При ингаляции «Отдыха».
Показано их применение при заболеваниях, сопровождающихся сухим кашлем или кашлем с затрудненным образованием вязкой мокроты. Это могут быть как ОРЗ, так и хронические бронхолегочные.Когда назначают ингаляции детям с «Рестом»?
- При остром или хроническом бронхите;
- Воспаление легких;
- астма;
- Хроническая обструктивная болезнь легких;
- При острых респираторных инфекционных заболеваниях, сопровождающихся болезненным сухим кашлем.
Ингаляции с «Отдыхом»: дозировка для детей
Перед применением лекарства обязательно смешать с физиологическим раствором. Дозировку и продолжительность лечения должен назначить врач.Но есть Общие рекомендации, как делать ингаляции с «Отдыхом» для детей. Пропорции препарата и физиологического раствора взяты 1: 1. В этом случае оптимальное увлажнение дыхательных путей и лекарственные препараты. Но иногда рекомендуется добавить еще немного физраствора.
Сколько нужно принимать лекарства при проведении ингаляций с «Рестом» для детей? Пропорции рассчитываются в зависимости от возраста ребенка. Обычно до 2 лет не рекомендуется применять больше 1 мл, а 25 капель.Детям до 6 лет для ингаляций используют 2 мл препарата, в этом случае удобно использовать ампулы. Дозировка для старшего ребенка такая же, как и для взрослых — 3-4 мл. Но чуть короче ингаляция с «Отдыхом» для детей. Сколько минут это делать, интересует всех родителей. Не рекомендуется откладывать процедуру более чем на 5 минут и делать ее 2-3 раза в день.
Противопоказания и побочные эффекты при ингаляции
К применению «Реста» противопоказаний нет, за исключением индивидуальной непереносимости.Препарат применяют даже при беременности и кормлении грудью. Но ингаляции этого лекарства можно использовать не всегда. В тяжелых случаях респираторной или сердечно-сосудистой недостаточности, при частых носовых кровотечениях и высокой температуре процедура не рекомендуется. В некоторых случаях возможно появление кожной аллергии после ингаляции или развитие анафилактического шока. Но это происходит только в случае передозировки или неправильного применения препарата. В основном такие же побочные эффекты развиваются после приема лекарства внутрь.Это может быть тошнота, изжога или боль в животе.
Ингаляции с «Отдыхом» для детей до года
Возрастные ограничения для лечения данным препаратом. Потому что его применяют даже во время беременности, и это положительно отражается на развитии дыхательной системы малыша. А новорожденным, особенно недоношенным, «покой» показан для профилактики и лечения респираторного синдрома.
Но проводить процедуру следует только под наблюдением врача.Еще взрослым детям назначают ингаляции с «Отдыхом» при сильном сухом кашле. Без консультации врача подобрать препарат для лечения ребенка невозможно. Дозировка в этом возрасте рассчитывается индивидуально, а ингаляции не превышают 3 минут только под наблюдением взрослых и с помощью качественного прибора.
Отзыв о процедуре
Многие родители, прежде чем применять какое-либо лечение для своего ребенка, пытаются выяснить, как оно действует на других детей. Более того, имеется в виду использование такого нового устройства, как небулайзер.А в последнее время врачи нередко даже от насморка прописывают ингаляции «Отдыхающим» детям.
Отзывы родителей об этой процедуре противоречивые: некоторым она не понравилась, так как дети восприняли ее не очень хорошо. Но в одном все единодушны: ингаляции помогают справиться с сухим кашлем. Поэтому многие родители рекомендуют покупать небулайзер на тот случай, если малыш часто болеет. Ингаляции «Отдыха» для ребенка 3 лет — один из лучших способов справиться с сухим кашлем. Потому что в этом возрасте дети легко воспринимают маску от небулайзера к лицу и имеют пять минут, чтобы спокойно посидеть.
Антенатальное введение бетаметазона снижает концентрацию гиалуронана в легких у недоношенных кроликов.
Были изучены новозеландские белые кролики (нормальный период беременности, 31 день). Самкам кроликов (вес около 3 кг) позволяли спариваться в течение нескольких часов, и это считалось d 0 беременности. Были введены 25 плотин п / к. в 24, 26, 27 или 28 дней беременности с однократной дозой 0,75 мг бетаметазона (Betapred ™, Glaxo Wellcome, Mölndal, Швеция) в 1 мл хлорида натрия 9 г / л (154 мМ) или с одним хлоридом натрия (элементы управления).Относительный вес детенышей на одну мать в случае девяти детенышей 20 г (общий вес 180 г) и самки 3 кг равен весу ребенка 3 кг и матери 50 кг (0,06). Щенки родились путем кесарева сечения на следующий день после инъекции. Средняя продолжительность времени от инъекции бетаметазона или хлорида натрия до доставки составила 28,0 ч ( n = 127) и 27,3 часа ( n = 105), соответственно. Кроме того, двум самкам кроликов вводили дозу бетаметазона 0,75 мг в каждый из двух последовательных дней, на 23 и 24 день беременности, а затем родили путем кесарева сечения на 25 день беременности.
Всего было введено 27 самок и родилось 238 живых детенышей. Количество самок и детенышей, а также среднее количество детенышей на одну самку, родившуюся в разные периоды беременности и получивших одну или две дозы кортикостероидов или физиологического раствора, составили:
GA 25 d — две дозы бетаметазона: две матери, 22 детеныша, 11,0 детенышей / мать; одна доза бетаметазона: три матери, 26 детенышей, 8,7 детенышей / мать; физиологический раствор: три матери, 26 детенышей, 8,7 детенышей / мать.
GA 27 d — одна доза бетаметазона: четыре самки, 29 детенышей, 7.3 щенка / мать; физиологический раствор: три матери, 23 детеныша, 7,7 детенышей / мать.
GA 28 d — одна доза бетаметазона: три матери, 28 детенышей, 9,3 детенышей / мать; физиологический раствор: три матери, 27 детенышей, 9,0 детенышей / мать.
GA 29 d — одна доза бетаметазона: три матери, 29 детенышей, 9,7 детенышей / мать; физиологический раствор: три матери, 28 детенышей, 9,3 детенышей / мать.
Кроме того, пять детенышей были мертворожденными: двое, матери которых получили одну дозу бетаметазона, и трое, матери которых получили физиологический раствор.Пол детенышей не регистрировали.
Для кесарева сечения матери вводили 1-2 мл кетамина 50 мг / мл (Ketalar®, Parke-Davies, Барселона, Испания) через ушную вену с последующей спинальной или эпидуральной анестезией в объеме 1,5-2,0 мл. бупивакаина 5 мг / мл (Marcain® spinal, Astra, Södertälje, Швеция). Щенков умерщвляли сразу после рождения путем инъекции 0,5–1 мл тиопентала натрия 50 мг / мл (Pentothal® Natrium, Abbott, North Chicago, IL, USA) подкожно. в затылочной области, и впоследствии вокруг шеи была привязана веревка, чтобы предотвратить утечку жидкости из дыхательных путей.Регистрировали вес щенка, а затем удаляли легкие en bloc . Когда легкие были удалены, никаких связей вокруг трахеи или бронхов не было.
Правое легкое фиксировали в формалиновом буфере с микроволновым нагревом в соответствии с методом, описанным Hellström et al. (24). В каждой группе из пяти легких с концентрацией гиалуронана / сухого легкого, наиболее близкой к средней концентрации в этой группе, были взяты криостатные срезы толщиной от 5 до 6 мкм, окрашенные гематоксилином и эозином и обозначенные в situ для гиалуронана с биотинилированным гиалуронан-связывающим белком в соответствии с методом Ripellino et al. (25), как описано ранее (18). Вкратце, специфичность окрашивания на гиалуронан контролировали двумя типами контролей: 1 ) Срезы почек крысы обрабатывали вместе с каждой серией срезов легких кролика. Гиалуронан формирует характерный образец окрашивания в почках крысы, и демонстрация этого типичного образца требовалась для того, чтобы считать подготовку серии приемлемой. 2 ) Один срез легочной ткани, инкубированный с гиалуронидазой Streptomyces (Seikagaku Kogyo, Токио, Япония), 500 Ед / мл в течение 2 ч при 37 ° C перед окрашиванием, обрабатывали параллельно с двумя соседними срезами каждого образца легкого. вместе с разрезом почек крысы.В приемлемых сериях срезы, обработанные гиалуронидазой, не показали какого-либо окрашивания биотинилированным гиалуронансвязывающим белком. Интенсивность окрашивания гиалуронаном висцеральной плевры и артериол, бронхиол и альвеолярного интерстициального пространства определяли полуколичественно по шкале от 0 до 3, как описано ранее (18). Это было выполнено одним из авторов (L.E.), который не был проинформирован о фоновых данных в каждом разделе.
Левое легкое взвешивали и замораживали, а затем лиофилизировали в течение 72 часов.Высушенное легкое повторно взвешивали и рассчитывали содержание воды как отношение W / D. Затем высушенные легкие обрабатывали проназой (протеаза P-5147, Streptomyces griseus , Sigma Chemical Co., Сент-Луис, Миссури, США) в буферном растворе 2,5 ед. / Мл [0,05 М трис (гидроксиметил) аминометан, 0,01 M CaCl 2 , pH 7,2] при 55 ° C в течение ночи (> 16 ч). На каждые 10 мг сухого материала легких добавляли одну единицу фермента. Расщепление завершали нагреванием до 100 ° C в течение 10 мин на водяной бане.Содержание гиалуронана определяли с помощью набора для радиометрического анализа (HA 50, Pharmacia, Uppsala, Sweden) (26), и концентрацию гиалуронана рассчитывали в зависимости от веса сухих и влажных легких.
Данные представлены как среднее ± стандартная ошибка среднего. Статистический анализ непрерывных переменных выполняли с помощью однофакторного дисперсионного анализа, за которым следовали либо тест Бонферрони (равная дисперсия), либо тест Tamhane T2 (неравные дисперсии) post hoc . Для всех статистических анализов программа SPSS версии 8.0 (SPSS, Чикаго, Иллинойс, США). Во всех тестах уровень статистической значимости был установлен на уровне p <0,05.
Это исследование было одобрено Комитетом по этике испытаний на животных Упсальского университета (проект № C 226/96).
Мочевой пузырь ингаляционный
Одним из лучших средств от кашля является раствор Лазолван для ингаляций. Его смело можно использовать даже для лечения детей и пожилых людей! Для проведения ингаляций подойдет любое современное устройство, кроме тех, действие которых основано на генерации пара.
Как можно использовать Лазолван для ингаляций?
Основным действующим компонентом Лазолвана является гидрохлорид амброксола. Это вещество обладает комплексным действием:
- ускоряет очищение верхних и нижних дыхательных путей;
- разжижает мокроту;
- отделяет реснички эпителия, облегчая удаление слизи из бронхов и легких;
- снимает кашель;
- усиливает действие противомикробных препаратов.
Лекарство выпускается в нескольких формах — в таблетках, сиропе и растворе. Последние можно разводить в чае или соке, принимать внутрь или использовать для ингаляций. На сегодняшний день врачи называют этот способ применения наиболее эффективным. Обсудим правила ингаляций подробнее:
- Перед тем, как делать ингаляции Лазолван, убедитесь, что вы не голодны и не хотите пить. Ближайший прием пищи после процедуры можно проводить не ранее, чем через 40-60 минут.
- Убедитесь, что у вас нет ограничений по применению натрия — препарат содержит достаточно высокую дозу этого микроэлемента. Если у вас аллергия, сделайте тест на чувствительность к амброксолу. Если у вас был бронхоспазм, сделайте первую ингаляцию под наблюдением врача.
- Раствор для ингаляций с Лазолваном разводят в соотношении один к одному физиологическим раствором. Это может быть дистиллированная вода, гидрохлорид натрия или другая нейтральная жидкость, не имеющая щелочной природы.
- Рекомендуется нагреть лекарство до температуры тела, но не выше.
- Во время ингаляции дышите размеренно, не слишком глубоко, чтобы избежать чрезмерного скопления жидкости в бронхах.
- Не применять Лазолван вместе с препаратами, подавляющими кашель. Если вам прописали антибиотики, можно немного снизить дозировку — Лазолван усиливает действие таких препаратов.
- Средство не рекомендуется для лечения пациентов с почечной и печеночной недостаточностью, а также в период беременности и кормления грудью.
- Узнав, сколько стоит Лазолван на ингаляции, многие пациенты отказываются от его покупки. Между тем одного флакона препарата хватит на лечение 3-4 человек. Препарат отлично хранится.
Дозировка слизи для ингаляций
Дозировка при ингаляции Лазолваном через Нибулизатор не отличается от количества препарата при распылении спреем. Для взрослых максимальная суточная доза составляет 8 мл лекарства, для детей — 4. Для удобства дозирования считается, что 1 мг препарата соответствует 25 каплям.
Обычный курс лечения взрослого пациента Ежедневное введение 2 ингаляций по 2 мл лекарства в каждой. Если через 4-5 дней вы не почувствуете себя лучше, вам следует обратиться к врачу — очень вероятно, что
возникли осложнения и необходимо дополнить лечение другими лекарствами. P>Детям также делают ингаляции утром и вечером ежедневно, но детей младше 6 лет следует сократить вдвое. Очень эффективен при сухом кашле у детей при ингаляции Беродуалом и Лазолваном.При таком лечении важно соблюдать порядок. Сначала проводится ингаляция 8 каплями Беродуала, разведенными в 2 мл физиологического раствора, а через 15 минут процедура повторяется с использованием Лазолвана. Этот препарат в количестве 2 мл следует развести физраствором в пропорции один к одному. Обычно врачи назначают эту комплексную ингаляцию утром. Вечером достаточно использовать один Лазолван.
Сверхвысокая доза внутриамниотического или прямого внутримышечного введения плода бетаметазона для созревания легких у недоношенных коз
Для оценки эффектов внутриамниотических (IA) и фетальных инъекций однократной сверхвысокой дозы бетаметазона (BM) 48 ч до преждевременных родов на неонатальной легочной функции с использованием экспериментальной модели козы.Восемнадцать спарившихся на свидании одноэлементных беременных волосатых коз были случайным образом разделены на четыре группы. На 118-й день гестации (альвеолярная фаза, срок 150-155 дней) после взятия пробы околоплодных вод плоды в 1-й группе (n = 5) получили 8 мг / кг IA BM, а во 2-й группе (n = 5) 4 мг. / кг плода в / м ВМ. В группе 3 (n = 4) (0,3 мг / кг / день) материнский BM вводили на 118 и 119 день с 24-часовым интервалом; Контрольные плоды (n = 4) получили 1 мл / кг физиологического раствора IA на 118 день. На 120 день гестации после получения второй пробы околоплодных вод 18 детей были доставлены путем преждевременного кесарева сечения, энтубированы, взвешены и искусственно вентилированы в течение 15 мин. .Были получены пробы газов артериальной крови и измерения давления-объема легких при дефляции / надувании. После умерщвления легкие удаляли, взвешивали, осматривали и обрабатывали для дальнейших гистологических и иммуногистохимических (ИГХ) оценок. На предметных стеклах, окрашенных гематоксилином и эозином (HE), оценивали наличие и тяжесть эмфиземы легких; слайды, окрашенные на поверхностно-активные белки, и каспазы использовали для полуколичественной оценки созревания легких. Для сравнения использовались критерии Краскела-Уоллиса, Манна-Уитни, Уилкоксона и критерии хи-квадрат.IA BM был связан с увеличением числа мертворождений (60% против 0% в контроле) (p = 0,06) и эмфизематозными изменениями. Измерения давления и объема с поправкой на массу тела были улучшены после BM у матери, но не после BM (p = 0,06). После механической вентиляции параметры газов артериальной крови существенно не изменились при введении препарата матери и плоду. Однако pH был значительно ниже (p <0,05), а парциальное давление углекислого газа было выше (p <0,05) в контрольной группе, что указывает на гиперкапническую ацидемию у беременных без лечения.Ни один из видов лечения не вызывал заметных изменений в значениях лецитина / сфингомиелина (L / S) околоплодных вод. IA и фетальный пути были связаны со снижением экспрессии сурфактантного белка и повышенной апоптотической активностью в альвеолярных и бронхо-альвеолярных эпителиальных клетках. Сверхвысокая доза IA и IM BM плода не превосходит стандартную дозу и материнский способ введения в нашем экспериментальном дизайне.



 Хотя это указание доктор может изменять в соответствии с поставленным диагнозом.
Хотя это указание доктор может изменять в соответствии с поставленным диагнозом.