симптомы и лечение аденовируса у детей и взрослых
Противовирусные препараты с иммуномодулирующей активностью могут ускорить выздоровление и восстановить ослабленный болезнью иммунитет.
Узнать больше…
Курсовой прием «Амиксина» при лечении и профилактике гриппа и ОРВИ у взрослых состоит всего из 6 таблеток!
Узнать подробнее о схемах приема…
Имеются противопоказания. Необходимо получить консультацию специалиста.
АМИКСИН® способствует подавлению размножения вирусов в инфицированных клетках и восстановлению сниженного иммунитета.
Узнать подробнее про АМИКСИН®…
Имеются противопоказания. Необходимо получить консультацию специалиста.
Противовирусный препарат АМИКСИН® можно принимать как в сочетании с симптоматическими жаропонижающими средствами, так и вместе со средствами народной медицины.
Подробнее о совместимости…
Имеются противопоказания. Необходимо получить консультацию специалиста.
Противовирусные препараты с иммуномодулирующими свойствами обладают способностью активировать выработку собственных интерферонов и стимулировать ослабленный иммунитет на борьбу с инфекцией.
Подробнее…
Противовирусное и иммуностимулирующее средство АМИКСИН® 125 мг отпускается из аптеки без рецепта и может применяться для лечения, а также профилактики гриппа и других ОРВИ по назначению врача.
Узнать больше…
Имеются противопоказания. Необходимо получить консультацию специалиста.
При прочтении диагноза у многих пациентов возникает вопрос: что такое аденовирус и как его лечить? Возбудители аденовирусной инфекции поражают слизистые дыхательных путей, глаз, кишечника, лимфоузлы, вызывая серьезное недомогание. Они легко передаются и в условиях комнатной температуры живут до двух недель, сохраняя угрозу для здоровья[1] . Аденовирусная инфекция характеризуется большой распространенностью: до 10% всех вирусных заболеваний человека приходится именно на эти вирусы. Три четверти заболевших — это дети, а чуть меньше половины из них — малыши до 5 лет[2]. Пик заболеваемости традиционно приходится на осенне-зимний период.
Три четверти заболевших — это дети, а чуть меньше половины из них — малыши до 5 лет[2]. Пик заболеваемости традиционно приходится на осенне-зимний период.
Аденовирус — возбудитель инфекции
На сегодняшний день ученые выявили 62 вида аденовирусов. Также говорят о 49 серотипах, то есть группах вирусов, против которых действует общий антиген[3]. Аденовирусные инфекции по классификации делятся на семь подгрупп, которые обозначаются латинскими буквами А, В, С, D, E, F и G. Общей чертой всех аденовирусов является то, что они воздействуют на слизистые оболочки. В зависимости от конкретного возбудителя, заболевание может протекать:
- в явной форме, так называемой манифестной — возбудителями являются вирусы подгрупп В и Е;
- в скрытой (латентной) форме — вирусы подгруппы С. В этом случае у пациента может начаться хронический тонзиллит, воспаление аденоидов и т.д.[4];
- в форме кишечной инфекции — вирус подгруппы F[5];
- в форме конъюнктивита — вирус подгруппы В[6];
- в форме заболеваний печени и мочевыводящих путей — вирус подгруппы В2[7] и т.
 д.
д.
Являясь разновидностью ОРВИ, аденовирусная инфекция начинается примерно так же, как грипп. Повышение температуры, озноб, увеличение лимфоузлов, першение в горле, ряд других катаральных явлений (т.е. микровоспалений слизистой верхних дыхательных путей), слезотечение, насморк — перечень симптомов напоминает общее описание ОРВИ[8]. Однако у аденовирусной инфекции есть свои особенности, о которых мы расскажем ниже.
История открытия
Кстати, обнаружены аденовирусы были сравнительно недавно, и начало исследованиям положили работы микробиолога У. Роу в 1953 году. Впервые эти вирусы были выделены из тканей миндалин и аденоидов детей, поэтому они и получили такое название[9]. Исследования продолжили американские специалисты, которые обнаружили аденовирусы в тканях лимфатических узлов, а также выделили их из отделяемого верхних дыхательных путей и глаз. Исследования продолжились, и в 1962 году ученые установили онкогенную активность аденовирусов некоторых серотипов.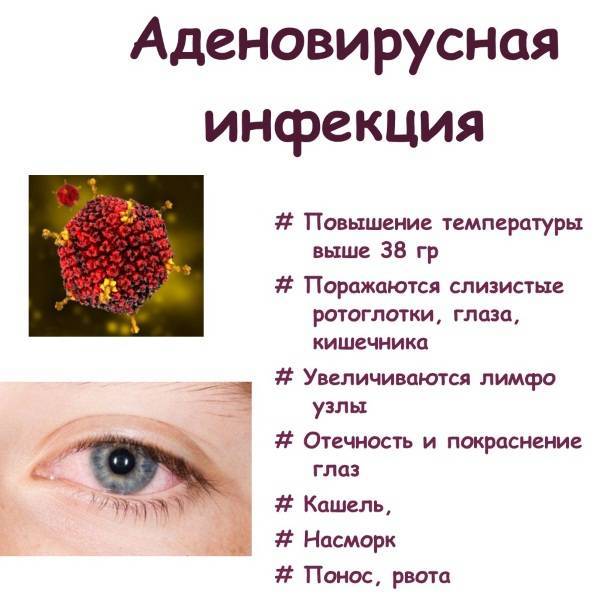
Источником аденовирусов являются больные, а кроме того, носители, то есть те люди, у которых уже нет симптомов заболевания, выздоравливающие. Надо отметить, что аденовирусы достаточно «живучи»: они сохраняют способность к заражению до 50 дней, а иногда и дольше[10]. Ученые также отмечают, что носителями аденовирусов, сходных с человеческими, могут быть животные, и сегодня идут активные изыскания в этой области.
Основных механизмов передачи вируса существует два:
- Воздушно-капельный. Вирус выделяется с мокротой и слизью больного при кашле и чихании. Чтобы избежать инфекции, важно соблюдать правила личной гигиены, общаясь с больным, а также проводить регулярную влажную уборку помещения.
- Орально-фекальный. Его еще называют «болезнью немытых рук». Этим путем вирус может передаваться еще на протяжении полутора месяцев после того, как человек отметил у себя первые симптомы ОРВИ. Обычно орально-фекальным способом происходит передача желудочной формы аденовирусной инфекции.

Есть несколько вариантов избавления от аденовируса. Один из них — термическая обработка, т.к. вирус гибнет при температуре выше 50 градусов. Также можно обработать помещение, где был больной, ультрафиолетом или дезинфицирующими средствами, содержащими хлор[11].
Инкубационный период аденовирусной инфекции составляет от 2 до 12 дней, но чаще продолжается 5–7 дней. Надо отметить, что наиболее чувствительны к воздействию аденовирусов дети в возрасте от 6 месяцев до 5 лет. До полугода у детей есть врожденный иммунитет, передающийся от матери. После 5 лет «нарабатываются» собственные защитные механизмы. А вот возрастной промежуток между — наиболее уязвимое время[12].
Важно помнить, что заболевание редко приобретает характер пандемии, но легко распространяется в коллективах, особенно детских. В зимний период школьники и дети, посещающие детский сад, нуждаются в повышенном внимании[13]. Отметим также, что нередко источником инфекции служат общественные бассейны: при нарушении правил дезинфицирования воды посетители бассейнов легко заражаются аденовирусом, вызывающим конъюнктивит[14].
Это важно!
Появление неприятных симптомов аденовируса может следовать не только за контактом с больным человеком. Спровоцировать возникновение заболевания может, например, употребление холодных напитков, мороженого. В этом случае симптомы обычно вызваны аденовирусом, хронически находящимся в лимфоидной ткани. В таком случае необходимо применение противовирусных препаратов. Часто аденовирусную инфекцию может сопровождать бактериальный конъюнктивит. В таком случае в схему лечения включаются антибиотики.
Симптомы и формы аденовирусной инфекции
Основные особенности передачи заболевания мы уже отметили. Перечислим характерные признаки аденовирусной инфекции:
- температура от 37,5°С до 39°С, которая в большинстве случаев быстро снижается;
- вялость, слабость, головная боль;
- першение и боль в горле, особенно при сглатывании, быстрое проявление катаральных поражений с первых дней заболевания;
- заложенность носа и обильные выделения;
- кашель (вначале сухой, а на 3–4 день влажный с отхождением мокроты), отечность миндалин и точечный гнойный налет на них;
- умеренная отечность слизистых;
- слезотечение, отечность век, резь в глазах и иногда — гной;
- ухудшение аппетита;
- нарушения сна, общая слабость, вялость, бледность, повышенная раздражительность;
- боли в районе пупка, иногда бывает рвота и диарея;
- увеличение в размерах шейных лимфатических узлов.

Учитывая, что аденовирусные инфекции относятся к ОРВИ, их проявления многие принимают за грипп. О том, что перед нами именно аденовирус, чаще всего свидетельствует конъюнктивит, который сопровождает заболевание в большинстве случаев. Глаза болят, слезятся, краснеют, появляется ощущение насыпанного песка. Пострадать могут оба глаза или только один — зависит от индивидуального характера протекания заболевания[15].
Второй отличительной особенностью аденовирусной инфекции является то, что период интоксикации продолжается всего 1–2 дня, в то время как неприятные симптомы (тошнота, головная боль, слабость и другие) при гриппе могут сохраняться до 7 суток и более.
Третьим отличием аденовируса от других вирусных инфекций является длительность и характер лихорадки. Температура при аденовирусной инфекции может подниматься в первый день до 38°С, но держится высокой недолго. Если при гриппе лихорадка продолжается несколько дней, а температура достигает 39–40°С, то при аденовирусе изматывающая лихорадка отмечается достаточно редко.
Наиболее типичными проявлениями аденовирусной инфекции являются:
- конъюнктивит — воспаление слизистой оболочки глаз;
- кератоконъюнктивит — сухость слизистой глаза, ощущение рези в глазах;
- ринофарингит — воспаление слизистой носа и глотки;
- ринофарингобронхит — к воспалению слизистых дыхательных путей добавляется воспаление бронхов;
- ринофаринготонзиллит — поражение слизистых дыхательных путей сопровождается воспалением миндалин;
- мезентериальный лимфаденит — воспаление лимфатических узлов живота.
У детей аденовирус имеет свои, более выраженные, проявления. Так как новорожденные имеют остаточный иммунитет к вирусу, у них болезнь протекает при невысокой температуре, редко наблюдается конъюнктивит, не увеличиваются лимфоузлы. У детей первого года жизни нередко развивается пневмония[16]: под действием аденовируса легкие ребенка становятся более восприимчивыми к бактериальным возбудителям этого серьезного заболевания. Пневмония сопровождается хрипами, у ребенка могут начаться судорожные припадки, одышка, рвота. Воспаление легких может начаться и у взрослых: отличие в том, что у детей осложнение развивается резко и внезапно, а у взрослого пациента осложнение наступает примерно на 3–5 день болезни.
Воспаление легких может начаться и у взрослых: отличие в том, что у детей осложнение развивается резко и внезапно, а у взрослого пациента осложнение наступает примерно на 3–5 день болезни.
Также для детей в большей степени, чем для взрослых, характерны кишечные проявления заболевания: стул умеренно учащен, в нем могут быть следы слизи. В некоторых случаях пациенты обращают внимание на сильные боли в животе, которые могут перепутать с приступом аппендицита.
Обратите внимание
При отсутствии должного лечения или при неэффективной терапии могут развиться серьезные осложнения, такие как отит, синусит, ангина, обострение хронических заболеваний, нейротоксикация, ДВС-синдром, стеноз гортани, бронхообструкция. Поэтому особенно важно правильно подобрать меры лечения.
Диагностика
Еще раз подчеркнем, что симптомы аденовируса очень разнообразны и похожи на другие ОРВИ. Их можно спутать с проявлениями гриппа, ротавируса и даже аппендицита. Именно поэтому для выявления вируса необходима комплексная диагностика.
Именно поэтому для выявления вируса необходима комплексная диагностика.
Чтобы выявить инфекцию, применяются следующие методы:
- Общий анализ крови. Необходимо обратить внимание на повышение уровня лейкоцитов — лейкоцитоз. Он может служить признаком начинающейся пневмонии.
- Биохимический анализ крови. Если аденовирусная инфекция протекает без осложнений, заметных нарушений в биохимии крови не отмечается. Если начинается пневмония, то повышается содержание в крови сиаловой кислоты, фибриногена, проба на С-реактивный белок положительная.
- Иммуноферментный анализ — исследование клеток эпителия, которое обнаруживает в них антиген к аденовирусу.
- Реакции иммунофлюоресценции — метод с высокой точностью позволяет выявлять специфические антитела.
- ПЦР-диагностика. Этот метод позволяет выявить ДНК вируса в крови или в мазке из зева.
- Серологические реакции — для диагностики применяются РИФ, ИФА, РИА, ПЦР, метод молекулярной гибридизации, метод иммуноэлектронной микроскопии и другие.

- Исследование мокроты позволяет не только выявить возбудителя аденовирусной инфекции, но и его чувствительность к препаратам.
Лечение аденовирусной инфекции у взрослых и детей
В целом лечение аденовирусной инфекции у взрослых и детей проходит по сходной схеме. Главное направление терапии — снятие неприятных симптомов, улучшение общего состояния пациента, иммунная система которого борется с вирусом. При необходимости можно добавить к лечению антибактериальную терапию, если есть угроза развития осложнений.
Больным обычно рекомендуется соблюдать постельный режим, а также находиться в изолированном помещении, так как аденовирус легко распространяется среди членов семьи. Чтобы уменьшить симптомы интоксикации, необходимо обеспечить обильное питье. Если пациент отказывается от еды, то рекомендуется щадящий режим: больной может чувствовать тошноту, поэтому принудительное питание нежелательно. Госпитализация обычно требуется только в случаях развития осложнений или если состояние пациента (обычно это касается маленьких детей) вызывает серьезные опасения.
Для снятия симптомов (головной боли, кашля, заложенности носа) могут быть рекомендованы безрецептурные препараты, такие как «Коделак» (средство от кашля), «Риностоп» (от насморка), «Максиколд» (борется с температурой) и другие. Для устранения причины заболевания ― вируса ― рекомендуется прием противовирусных препаратов, например, «Амиксина» (противовирусный и иммуномодулирующий препарат). При конъюнктивите или отите препараты назначает врач, так как могут потребоваться в том числе антибиотики.
С наступлением зимы проблема диагностики и лечения аденовирусной инфекции у взрослых и детей встает особенно остро. Важно помнить об особенностях течения заболевания, чтобы отличать его от других разновидностей ОРВИ и применять оптимальное лечение. А также проводить эффективную профилактику, чтобы зима не была связана с болезнями и недомоганием, а проходила активно.
Лечение аденовирусной инфекции у детей с применением ингаляций | #06/13
Аденовирусная инфекция (АВ) (МКБ-10: В57) — острое инфекционное заболевание с преимущественным поражением носоглотки, конъюнктивы и лимфоидной ткани. АВ протекает с умеренной интоксикацией, лихорадкой, катаральным синдромом с выраженным экссудативным компонентом [1–3].
АВ протекает с умеренной интоксикацией, лихорадкой, катаральным синдромом с выраженным экссудативным компонентом [1–3].
Аденовирусы, которые вызывают заболевание у детей, относятся к семейству Adenoviridae, роду Mastadenovirus ДНК-содержащих вирусов средних размеров. В настоящее время выделено около 50 серотипов этого вируса. Наиболее частыми возбудителями аденовирусной инфекции являются 3-й и 7-й серотипы. Аденовирусы обладают тропностью к эпителию дыхательных путей, кишечника и конъюнктивы, а также способностью поражать лимфоидную ткань. Токсичность вирусов этой группы низкая [2].
Источником инфекции является больной или вирусоноситель, пути передачи — воздушно-капельный, водный («болезнь плавательных бассейнов»), а также фекально-оральный. Наиболее восприимчивы к этому вирусу дети от 6 месяцев до 3 лет. АВ регистрируют повсеместно и круглогодично с подъемом заболеваемости в холодное время года. Заболевания наблюдаются в виде спорадических случаев и эпидемических вспышек, для которых характерно медленное развитие и длительное течение.
При заражении вирусы проникают в организм через слизистые оболочки дыхательных путей, а также эпителий тонкой кишки. Благодаря своей лимфотропности, возбудитель внедряется в носоглотку, миндалины, конъюнктиву и вызывает формирование воспалительных очагов. В ходе заболевания увеличиваются все лимфатические узлы, в том числе мезентериальные, возникает гепатоспленомегалия. Инкубационный период длится 4–7 дней. Течение заболевания медленное, волнообразное. Характерен респираторный синдром, конъюнктивит, которые протекают с выраженным экссудативным компонентом. Диарея присоединяется обычно у детей до 2 лет и носит водянистый характер [1].
Патогномоничная форма аденовирусной инфекции — аденофарингоконъюнктивальная лихорадка. Она протекает с подъемом температуры тела до 38–39 °С на протяжении 5–10 дней, фарингитом с зернистостью задней стенки глотки, увеличением и гиперемией миндалин, конъюнктивитом. Нередко развивается тонзиллит, проявляющийся гипертрофией, отечностью и умеренной гиперемией миндалин, а также аденоидит. В ряде случаев на задней стенке глотки, небных миндалинах появляются нежные белесоватые налеты (пленчатый фарингит и тонзиллит) [1, 2].
С первых дней болезни нередко развивается кашель. Характерным для аденовирусной инфекции является синдром полиаденита — увеличение шейных и подчелюстных лимфатических узлов. Наблюдается увеличение печени и селезенки. Возможно развитие мононуклеозоподобного синдрома, для которого характерно сочетание пленчатого тонзиллита, полиаденита и гепатоспленомегалии. Длительность катарального синдрома — 10–15 дней, иногда до 3–4 недель [2, 3].
АВ — одна из распространенных респираторных вирусных инфекций, активно участвующих в формировании у ребенка адекватного противоинфекционного иммунитета, важного для всей последующей жизни.
При нормальном функционировании иммунной системы происходит эффективное взаимодействие интерферона и других лимфокинов, макрофагов, лимфоцитов, специфических антител, приводящее к элиминации возбудителя из макроорганизма и клиническому выздоровлению.
У ребенка раннего возраста направленность иммунной защиты организма изначально носит супрессивный характер. Невысокая активность собственного неспецифического звена иммунитета необходима для профилактики ярких воспалительных реакций, которые могут быстро истощить организм ребенка и привести его к развитию дезадаптации и декомпенсации систем жизнедеятельности. Специфическое звено иммунитета ребенка обусловливает пассивная иммунная защита в виде иммуноглобулинов, транслированных через плаценту, а также попадающих к ребенку вместе с молоком матери при грудном вскармливании.
Формирование надежной и адекватной естественной защиты с преобладанием популяции Тh2-лимфоцитов возможно только при непосредственном контакте ребенка с различными вирусами и «отработке» его иммунной системой паттерна воспалительной реакции, клинически выраженной чаще всего катаральным синдромом с кашлем и лихорадкой. Все проявления острых респираторных инфекций: лихорадка, ринит, кашель, гиперемия сводов зева — носят защитный характер и должны в первую очередь рассматриваться именно в этом контексте, а не представляться досадными помехами, которые надо немедленно купировать. Лихорадка — защитная реакция организма. Только на фоне лихорадки организм дает адекватный иммунный ответ Т-хелперов 1-го типа — продукцию γ-интерферона, интерлейкина-2, фактора некроза опухоли-α, стимулирующих выработку IgG.
Все проявления острых респираторных инфекций: лихорадка, ринит, кашель, гиперемия сводов зева — носят защитный характер и должны в первую очередь рассматриваться именно в этом контексте, а не представляться досадными помехами, которые надо немедленно купировать. Лихорадка — защитная реакция организма. Только на фоне лихорадки организм дает адекватный иммунный ответ Т-хелперов 1-го типа — продукцию γ-интерферона, интерлейкина-2, фактора некроза опухоли-α, стимулирующих выработку IgG.
Проникновение вируса в организм ребенка запускает каскад иммунных реакций, способствующих стимуляции нейроиммуноэндокринной системы, которая в дальнейшем регулирует процессы дифференцировки и созревания нейроэндокринной оси (рис.).
Защитные реакции кашля и выделения слизи из носовых ходов позволяют качественно осуществить очищение и увлажнение слизистой оболочки дыхательных путей, необходимые для адекватного функционирования мерцательного эпителия. Выделяемая из дыхательных путей мокрота к тому же содержит бесценный материал для выработки специфического иммунитета — фагоциты, которые определили возбудителя и экспрессировали специфические рецепторы для включения в работу высокоспециализированных клеток иммунной системы — лимфоцитов.
Покраснение сводов зева сопровождает прилив к слизистой оболочке крови, несущей компоненты гуморального и клеточного иммунитета, и искусственное «тушение» противовоспалительной местной терапией этого проявления неспецифической иммунной реакции мешает первичному этапу иммунной реакции запустить каскад иммунных реакций.
Медикаментозно «притушив» эти проявления, мы никогда не сможем заменить их лекарственными средствами, так как они индивидуальны и адекватны именно этому ребенку с его наследственностью, жизненным опытом и условиями проживания.
К сожалению, отсутствие четкого представления о необходимости некоторого временного периода, в течение которого все неспецифические иммунные процессы должны развернуться и принять участие в формировании гармоничного и полноценного иммунного ответа, в настоящее время приводит к необдуманной агрессивной терапии, целью которой является скорейшее купирование симптомов.
Необдуманное применение антибиотиков, недопустимо стремительное купирование естественных проявлений неспецифической иммунной защиты (лихорадка, насморк, кашель, гиперемия и отек сводов зева) ведут к снижению качества защитной биологической пленки на слизистой оболочке дыхательных путей.
В отделении раннего возраста педиатрической клиники МОНИКИ было проведено сравнение результатов микробиологического обследования двух групп детей в возрасте от 4 до 6 лет. Группы были выделены при анкетировании родителей, которым были заданы следующие вопросы:
- Ваш ребенок болеет чаще 6 раз в год?
- Вы сразу даете жаропонижающее средство ребенку при лихорадке до 38,5 °С, не стараясь выдержать ее хотя бы в течение 3–5 часов?
- Вы применяете антибиотики почти при каждом эпизоде острого респираторного заболевания?
- Вы с первых дней даете ребенку местные противовоспалительные препараты?
- Вы не считаете традиционные методы лечения (выпаивание, отвлекающая терапия, щадящий режим в течение 5–7 дней?) действенными в лечении ОРВИ?
Дети, родители которых на все вопросы ответили утвердительно, составили первую группу (20 человек). Дети, родители которых ответили на все вопросы, кроме первого и последнего, отрицательно, вошли во вторую группу (15 человек).
Дети, родители которых ответили на все вопросы, кроме первого и последнего, отрицательно, вошли во вторую группу (15 человек).
Анализ результатов микробиологического обследования (мазки на флору из зева) выявил, что в первой группе из 20 обследованных у 11 человек (55%), то есть у каждого второго ребенка, в посеве были выделены дрожжевые грибы, а количественный и качественный состав биопленки был представлен малочисленным и довольно однообразным биотопом (6 наименований микробов, количество нормальной флоры не превышает 2 × 10
Во второй группе количество детей, в мазке которых была выделена грибковая флора, не превысило 11% (2 человека из 15 обследованных), а биотоп был более разнообразным и плотным (8 наименований микробов, количество нормальной флоры 5–6 × 105 КОЕ/мл).
По этой причине агрессивное лечение острых респираторных инфекций и резкое неприятие родителями информации о существовании этапа в жизни ребенка, когда частые острые респираторные вирусные инфекции необходимы для его дальнейшего развития, в настоящее время являются базой для полипрагмазии, а организм ребенка становится полигоном для битвы многочисленных лекарственных средств.
Вместе с тем специфической противовирусной терапии при аденовирусной инфекции нет. Антибактериальная терапия в данном случае не показана. В период лихорадки назначают постельный режим, полноценное питание, обильное питье. Рекомендуется давать обильное горячее питье, чай, кисели, теплые морсы и компоты. Симптоматическое лечение включает применение жаропонижающих средств при лихорадке выше 38,5 °С. Если температура ребенка ниже 37,5 °С, нет необходимости в ее снижении медикаментозными препаратами. При более высокой температуре можно применять физические методы охлаждения. На внутреннюю поверхность рук, бедер, боковую поверхность шеи можно прикладывать смоченные в холодной воде компрессы. При насморке можно промывать нос слабым солевым раствором с помощью шприца или закапывать в нос сосудосуживающие капли. Следует избегать длительного применения капель (не более 5–7 дней), так как они могут вызвать временную дисфункцию слизистой оболочки [3, 4].
Оптимальными средствами для элиминации слизистой оболочки, восстановления ее влажности и создания наилучших условий для функционирования эпителия и слизистых клеток, вырабатывающих иммуноглобулин, лизоцим, лактоферрин и другие ферменты, являются изотонические растворы морской воды (Аква Марис, Физиомер, Долфин и пр. ). Содержащиеся в морской воде микроэлементы (селен, йод, цинк) ускоряют регенерацию слизистой оболочки.
). Содержащиеся в морской воде микроэлементы (селен, йод, цинк) ускоряют регенерацию слизистой оболочки.
При выраженном сухом кашле можно начать лечение с приема грудного сбора в виде горячего отвара. Помогает также щелочное питье в виде горячего молока с небольшим количеством (на кончике ложки) соды. Если ребенок отказывается от молока, можно поить его подогретыми щелочными минеральными водами. Если кашель носит влажный характер с трудно отхаркивающейся мокротой, можно применять отхаркивающие препараты, если кашель длительный, сухой, саднящий — целесообразнее будет применять препараты, подавляющие кашель [4].
В лечении кашля при аденовирусной инфекции важно учитывать, что он может быть как сухим (характерное покашливание при гранулезном фарингите), так и с выраженным отделением мокроты. Поэтому препарат для адекватного сопровождения этого симптома должен быть направлен и на стимуляцию отделения мокроты, и на своевременную поддержку регенерации слизистой оболочки, и при этом должен иметь удовлетворяющие ребенка органолептические характеристики и удобный способ применения. Этим условиям соответствует Амбробене (амброксола гидрохлорид) — муколитический препарат с отхаркивающим действием, который обладает секретомоторным, секретолитическим и отхаркивающим свойствами.
Этим условиям соответствует Амбробене (амброксола гидрохлорид) — муколитический препарат с отхаркивающим действием, который обладает секретомоторным, секретолитическим и отхаркивающим свойствами.
Важным достоинством препарата является продуманное разнообразие лекарственных форм. Это дает преимущества в лечении детей любого возраста, поддерживает оптимальную комплаентность родителей и позволяет достичь адекватности в терапии респираторного синдрома у детей.
Например, можно использовать амброксола гидрохлорид в виде сиропов (детям от 5 до 12 лет — 1 мерная ложка (15 мг) — 2–3 раза в день; детям от 2 до 5 лет — 1/2 мерной ложки (7,5 мл) — 3 раза в день, детям до 2 лет — 1/2 мерной ложки (7,5 мл) после еды 2 раза в день).
Ингаляционная терапия имеет преимущества перед другими формами в том, что она совмещает элиминационные свойства (очищение верхних дыхательных путей от патологического содержимого), увлажнение слизистой оболочки и достаточную глубину проникновения для очищения более нижних отделов органов дыхания и таким образом профилактирует рефлекторный бронхоспазм при избытке мокроты. Лекарственное вещество распыляется и в виде аэрозоля оседает на слизистых оболочках верхних дыхательных путей. При этом возрастает интенсивность всасывания в подслизистом слое верхних дыхательных путей и увеличивается его депонирование.
Лекарственное вещество распыляется и в виде аэрозоля оседает на слизистых оболочках верхних дыхательных путей. При этом возрастает интенсивность всасывания в подслизистом слое верхних дыхательных путей и увеличивается его депонирование.
Раствор для ингаляций применяется в зависимости от возраста детям от 5 до 12 лет — 2 мл (15 мг) — 2–3 раза в день; детям младше 5 лет — 1 мл (7,5 мл) — 3 раза в день.
В терапии аденовирусной инфекции можно использовать также иммунотропные препараты (Кипферон, Виферон, ИРС-19, Деринат), регулирующие неспецифические иммунные реакции (интерфероногенез) и дополняющие реакцию организма наличием специфических антител к представителям флоры, которые могут спровоцировать осложнения в виде пневмонии, бронхитов, синуситов.
Таким образом, обдуманная и максимально индивидуальная поддержка естественных защитных реакций организма ребенка при аденовирусной инфекции позволит сохранить и приумножить защитные силы организма ребенка.
Литература
- Детские инфекции.
 Справочник практического врача под ред. проф. Л. Н. Мазанковой. М.: МЕДпресс-информ, 2009. 240 с.: ил.
Справочник практического врача под ред. проф. Л. Н. Мазанковой. М.: МЕДпресс-информ, 2009. 240 с.: ил. - Острые респираторные заболевания удетей: лечение и профилактика. Научно-практическая программа Союза педиатров России и Международного фонда охраны здоровья матери и ребенка. М., 2002.
- Острые инфекции дыхательных путей. Клинические варианты. Диагностика и лечении едетей с частыми респираторными заболеваниями. Конспект участкового педиатра. О. И. Борисова, Г. В. Римарчук (ред), с соавт. М., 2004.
- Рациональная фармакотерапия заболеваний органов дыхания. А. Г. Чучалин (под ред.) М., 2004.
Л. И. Васечкина1, кандидат медицинских наук
Т. К. Тюрина, кандидат медицинских наук
Е. В. Лукина
М. А. Маяцкая
ГБУЗ МО МОНИКИ им. М. Ф. Владимирского, Москва
1 Контактная информация: rimmoniki@mail. ru
ru
Аденовирусная инфекция: лечение, классификация, симптомы
Аденовирусная инфекция — патологический процесс, возникающий на фоне попадания в организм человека аденовируса (Adenoviridae). Заболевание сопровождается поражением органов дыхания, глаз, желудочно-кишечного тракта и лимфатической системы. Инфицированные пациенты страдают от интоксикации, лихорадки, потери голоса, кашля, кишечных расстройств. Постановка диагноза осуществляется на основании клинической картины заболевания и результатов лабораторных исследований. В процессе лечения взрослые и дети получают противовирусные препараты, иммуномодуляторы и средства, снимающие острые симптомы инфекции.
Общие сведения о патологии
Аденовирус относится к группе респираторно-вирусных инфекций. Течение заболевания осложняется конъюнктивитом, ринофарингитом, лимфаденопатией, диспепсическим синдромом. Доля аденовирусных инфекций в общей структуре ОРВИ достигает 20%.
В группу риска входят пациенты в возрасте от полугода до трех лет. Почти все дети дошкольного возраста были инфицированы аденовирусом хотя бы один раз. Патология не обладает выраженной сезонностью: уровень заболеваемости остается стабильным на протяжении всего года. Лечение заболевания осуществляется под надзором педиатра и отоларинголога.
Причины развития патологии
Вирусологи выявили три десятка патогенов, относящихся к семейству Adenoviridae. Возбудители инфекции приспособлены к длительному выживанию в неблагоприятных условиях, хорошо переносят отрицательные температуры и низкую влажность окружающей среды. ДНК патогенов разрушается под воздействием ультрафиолетового излучения и химических соединений на основе хлора.
Инфицированные пациенты распространяют патогены, отделяя носоглоточную слизь. Значительное количество вирусных агентов содержится в каловых массах. Основные пути заражения здоровых людей — воздушно-капельный и фекально-оральный. Посетители бассейнов могут инфицироваться после контакта с водой, в которой плавал носитель патогена.
Посетители бассейнов могут инфицироваться после контакта с водой, в которой плавал носитель патогена.
Пациент, перенесший аденовирусную инфекцию, обладает иммунитетом к определенному типу вируса. Ребенок или взрослый может повторно заболеть, столкнувшись с носителем другого серотипа Adenoviridae. Подобный механизм передачи аденовируса от человека к человеку характерен для внутрибольничных инфекций.
Механизм инфицирования
Первые проявления аденовируса начинают беспокоить пациента после попадания патогенов на слизистые оболочки дыхательных путей и кишечника или конъюнктиву глаза. Вирусы репродуцируются в клетках эпителия, лимфатических узлах и лимфоидных образованиях кишечника. После завершения инкубационного периода пораженные клетки гибнут — вирусы попадают в кровеносную систему человека.
В местах первичного поражения слизистых формируются отёки. Типичная локализация очага воспаления — задняя стенка глотки. Воспалительный процесс протекает на фоне обильного отделения экссудата. При отсутствии лечения пациент может столкнуться с поражением бронхов, почек, печени и селезенки.
Воспалительный процесс протекает на фоне обильного отделения экссудата. При отсутствии лечения пациент может столкнуться с поражением бронхов, почек, печени и селезенки.
Симптоматика патологии
Симптомы попадания аденовируса в организм человека специфичны и зависят от формы, которую приняла инфекция. При поражении дыхательных путей могут развиться фарингиты, тонзиллофарингиты и бронхиты. В случае проникновения инфекции к тканям конъюнктивы пациенты страдают от фарингоконъюнктивной лихорадки и острого конъюнктивита. Попадание вирусов семейства Adenoviridae на слизистые оболочки кишечника провоцирует развитие диарейного синдрома.
Пациенты могут столкнуться с легким, средним и тяжелым течением заболевания. В некоторых случаях патология осложняется присоединением вторичной инфекции. Инкубационный период длится от пяти до семи дней. По его завершении пациент ощущает резкое повышение температуры тела (до 38–39 градусов). Позднее проявляются типичные признаки аденовирусной инфекции:
- снижение аппетита;
- апатия, вялость;
- боль в мышцах и суставах;
- лихорадка;
- обезвоживание.

Перечисленные симптомы аденовируса развиваются у детей и взрослых в течение нескольких часов после повышения температуры. При отсутствии лечения состояние пациентов быстро ухудшается.
Поражение органов дыхания
Распространение инфекции в дыхательных путях провоцирует появление гнойно-слизистого отделяемого из носа. Дыхание человека учащается. При осмотре пациента отоларинголог обнаружит белый налет на миндалинах и выраженный отек слизистой оболочки глотки. Подчелюстные и шейные лимфатические узлы значительно увеличиваются в размерах. Голос ребенка или взрослого обретает характерную осиплость. В некоторых случаях врачи диагностируют у пациентов сухой кашель и одышку.
Поражение конъюнктивы
Репродуцирование вирусов в тканях конъюнктивы приводит к развитию конъюнктивитов различных форм: катаральной, фолликулярной и пленчатой. Патологический процесс начинает развиваться в одном глазу, но постепенно затрагивает и второй. Пациенты жалуются на рези, жжение, ощущение инородного тела. Офтальмологический осмотр позволяет выявить покраснение и отечность кожи век. В некоторых случаях врачи фиксируют образование плотной белесой пленки на конъюнктиве. Запущенная аденовирусная инфекция осложняется кератитом.
Пациенты жалуются на рези, жжение, ощущение инородного тела. Офтальмологический осмотр позволяет выявить покраснение и отечность кожи век. В некоторых случаях врачи фиксируют образование плотной белесой пленки на конъюнктиве. Запущенная аденовирусная инфекция осложняется кератитом.
Поражение желудочно-кишечного тракта
Проникновение Adenoviridae в кишечник человека провоцирует развитие острого болевого синдрома в околопупочной области. Пациент страдает от диареи, систематических приступов тошноты и рвоты. Частично клиническая картина заболевания совпадает с острым аппендицитом.
Возможные осложнения
Тяжелое течение аденовирусной инфекции может привести к развитию менингоэнцефалита. Младенцы страдают от аденовирусной пневмонии и дыхательной недостаточности. Взрослые часто сталкиваются со вторичными инфекциями, на фоне которых развиваются синуситы, отиты и бактериальные пневмонии.
Диагностические мероприятия
Диагностика выполняется терапевтом или отоларингологом — врач проводит осмотр пациента с признаками инфицирования аденовирусом. В анамнез ребенка или взрослого вносятся объективные данные о симптомах: лихорадке, конъюнктивите, дыхательной недостаточности, кишечных расстройствах. Подтверждение первичного диагноза выполняется в ходе лабораторных исследований биоматериалов пациента — крови, мазков из носоглотки, соскобов с конъюнктивы, каловых масс.
В анамнез ребенка или взрослого вносятся объективные данные о симптомах: лихорадке, конъюнктивите, дыхательной недостаточности, кишечных расстройствах. Подтверждение первичного диагноза выполняется в ходе лабораторных исследований биоматериалов пациента — крови, мазков из носоглотки, соскобов с конъюнктивы, каловых масс.
Дифференциальная диагностика позволяет исключить из анамнеза человека грипп, инфекционный мононуклеоз, дифтерию глотки, микоплазменную инфекцию. При неясных результатах лабораторных анализов терапевт может направить пациента на офтальмологический осмотр.
Лечение патологии
Медикаментозный курс, назначаемый врачами на фоне подтвержденного диагноза, основан на противовирусных препаратах. Стационарное или амбулаторное лечение лиц, страдающих от аденовируса, предполагает назначение глазных капель, мазей (накладываются на веко), жаропонижающих и противокашлевых средств. При поражении органов дыхания пациенту потребуются регулярные ингаляции и отхаркивающие препараты. Лечение осложненного аденовируса у детей и взрослых может потребовать применения антибиотиков.
Лечение осложненного аденовируса у детей и взрослых может потребовать применения антибиотиков.
Прогноз и профилактические меры
При неосложненном течении заболевания пациенты добиваются полного выздоровления за пять–семь дней. Осложненная форма аденовирусной инфекции может потребовать госпитализации ребенка или взрослого. В этом случае сроки выздоровления увеличиваются в 1,5–2 раза.
При резком росте инфицирования аденовирусом в детских садах или школах врачи рекомендуют проводить специфическую профилактику. Носителей вируса необходимо направить на амбулаторной или стационарное лечение. Все помещения образовательных учреждений следует обработать антисептическими растворами.
Диагностика и лечение аденовирусной инфекции в Москве
АО «Медицина» (клиника академика Ройтберга) обладает всем необходимым оборудованием для диагностики и лечения аденовирусной инфекции у детей и взрослых. Прием пациентов осуществляется в современном диагностическом комплексе, построенном с учетом последних достижений медицины.
Вопросы и ответы
Какой врач лечит аденовирусную инфекцию?
Лечение детей осуществляется под надзором педиатра. Взрослые могут обратиться к терапевту. При наличии показаний врач направит пациента на консультацию с офтальмологом или отоларингологом.
Существуют ли вакцины, стимулирующие выработку антител к возбудителям аденовирусной инфекции?
Нет, поскольку патогены группы Adenoviridae отличаются значительным разнообразием.
Как можно распознать пять самых распространённых вирусных инфекций
У эпидемиологов вновь запарка: на повестке дня очередная антигриппозная кампания. В этом году никаких особых сюрпризов от «короля вирусов» не ожидается. Да и разгар заболеваемости придётся только на конец декабря. Тем не менее санэпидемнадзор уже вовсю бьёт тревогу.
У специалистов суета чиновников вызывает снисходительную улыбку: на количество чихающих и кашляющих граждан это вряд ли повлияет. Пока главный санитарный врач России Геннадий Онищенко мужественно подставляет своё плечо для образцово-показательной прививки, рядовые граждане заболевают банальной простудой, надёжно прописавшейся в больничных листах под аббревиатурой «ОРВИ».
Пока главный санитарный врач России Геннадий Онищенко мужественно подставляет своё плечо для образцово-показательной прививки, рядовые граждане заболевают банальной простудой, надёжно прописавшейся в больничных листах под аббревиатурой «ОРВИ».
Для опытных врачей давно не секрет: даже в период эпидемии гриппа на долю ближайших его родственников — респираторно-вирусных инфекций — приходится львиная доля заболевших. Этих вирусов, заставляющих нас чихать и кашлять, насчитывается более 300 видов. На первый взгляд большого различия между ними нет. Симптомы у подхвативших парагрипп, аденовирус, энтеровирус или респираторно-синтициальную инфекцию одни и те же: насморк, кашель, слабость, повышенная температура. И всё же некоторые отличительные особенности в поведении «простудных» вирусов существуют. Знать их — значит быстрее одержать над ними победу. Мы отобрали пять наиболее распространённых ОРВИ. Чихающие и кашляющие, а также те, кто не хочет к ним присоединиться, эта информация для вас.
Вирус № 1 — парагрипп. Его особые приметы: осипший до неузнаваемости голос, «лающий» кашель. Но в целом парагрипп протекает мягче, чем грипп — с невысокой температурой, которая если и поднимается, то постепенно. Правда, если вовремя не принять адекватных мер, болезнь может перейти в ларингит, бронхит и даже в воспаление лёгких. Особенно этот вирус опасен для детей, поскольку он может вызвать ложный круп, чреватый развитием острого стеноза (отёка) гортани. Поэтому важно при лечении к традиционной лекарственной терапии подключать увлажняющие дыхательные пути ингаляции. Длится парагрипп недели полторы.
Вирус № 2 — респираторно-синтициальная инфекция. В отличие от парагриппа проявляет себя уже тогда, когда поражает мелкие бронхи и бронхиолы. И в этом особое коварство респираторно-синтициальной инфекции, которая может затянуться на две недели и более. При этом состояние подхватившего её человека часто напоминает астматическое: больной страдает от удушья (особенно на выдохе), его лёгкие свистят на все лады. В группе риска — пожилые люди, маленькие дети (до трёх лет) и обладатели хронических недугов. Особенно опасна респираторно-синтициальная инфекция для сердечников, аллергиков и людей с лёгочной патологией. Они переносят этот вирус тяжелее всего. Спасение — в своевременной диагностике, которую в этом случае лучше всего начать с рентгена грудной клетки.
В группе риска — пожилые люди, маленькие дети (до трёх лет) и обладатели хронических недугов. Особенно опасна респираторно-синтициальная инфекция для сердечников, аллергиков и людей с лёгочной патологией. Они переносят этот вирус тяжелее всего. Спасение — в своевременной диагностике, которую в этом случае лучше всего начать с рентгена грудной клетки.
Вирус № 3 — аденовирусная инфекция. У вас несколько дней высокая температура, тело налилось свинцом, а на шее и под мышками прощупываются увеличившиеся в размере лимфоузлы? Скорее всего в вашем организме поселился аденовирус. Помимо перечисленных выше симптомов отличительной особенностью этой пренеприятной инфекции является так называемая фаринго-конъюнктивальная лихорадка, проявляющаяся резью в глазах (сперва в одном, затем в другом). Через пару дней у больного текут слёзы, а под веками и в уголках глаз появляются заметные белые или сероватые плёночки. В отличие от гриппа и парагриппа кашель при аденовирусной инфекции, как правило, мокрый. У маленьких детей болезнь довольно часто сопровождается ещё и диареей (поносом).
У маленьких детей болезнь довольно часто сопровождается ещё и диареей (поносом).
По теме
287
Министерство строительства и жилищно-коммунального хозяйства Российской Федерации провело очередную коллегию, на которой разобрали ситуацию с ростом цен на жилье. По России в среднем цены на недвижимость поднялись на 12%, а если взять столицу, то на целых 25%.
Вирус № 4 — риноинфекция. Сама по себе она серьёзной опасности для человека не представляет. Но в совокупности с гриппом или парагриппом является настоящим чемпионом по… соплям. Обильное соплетечение — визитная карточка риноинфекции. А одно из самых неприятных её осложнений — гайморит (острое воспаление околоносовых пазух). В здоровом состоянии эти полости, а также несколько других, расположенных в области верхней челюсти, над бровями, а также в районе лобной кости, ничего, кроме воздуха, не содержат, облегчая тем самым вес нашего черепа и в буквальном смысле позволяя нам носить голову на плечах. В результате воспаления слизистой оболочки носа (которая и в относительно безболезненные времена содержит изрядную долю микробов) околоносовые пазухи заполняются жидкостью. Сначала прозрачной, затем водянистые выделения начинают загустевать. При обычном насморке густые сопли свидетельствуют о переходе ринита в заключительную фазу, и обычно (после соответствующего лечения) состояние больного нормализуется на шестой-седьмой день. При гайморите гнойные выделения могут длиться месяцами. Первый симптом заболевания — боль, возникающая при наклоне головы в области надбровья или верхней челюсти. Потом боли усиливаются и начинаются мучительные хронические мигрени, а гайморит поднимается выше и переходит во фронтит (воспаление лобной пазухи). Чтобы не довести себя до такого состояния, наш совет: лечите насморк, как только он появился.
В результате воспаления слизистой оболочки носа (которая и в относительно безболезненные времена содержит изрядную долю микробов) околоносовые пазухи заполняются жидкостью. Сначала прозрачной, затем водянистые выделения начинают загустевать. При обычном насморке густые сопли свидетельствуют о переходе ринита в заключительную фазу, и обычно (после соответствующего лечения) состояние больного нормализуется на шестой-седьмой день. При гайморите гнойные выделения могут длиться месяцами. Первый симптом заболевания — боль, возникающая при наклоне головы в области надбровья или верхней челюсти. Потом боли усиливаются и начинаются мучительные хронические мигрени, а гайморит поднимается выше и переходит во фронтит (воспаление лобной пазухи). Чтобы не довести себя до такого состояния, наш совет: лечите насморк, как только он появился.
Вирус № 5 — микоплазменная инфекция. Эта напасть поражает исключительно лёгкие. Именно она чаще всего провоцирует длительные, затяжные пневмонии. Болезнь начинается постепенно, с головных болей, ломоты в суставах, сухого кашля, болей в горле и озноба. Температура чаще всего бывает лишь слегка повышенной. Но выявить этот вирус можно лишь при помощи специального анализа, который сейчас можно сделать в любой микробиологической лаборатории. Одно радует: в отличие от гриппа и его сотоварищей возбудителя микоплазменной инфекции, который представляет собой нечто промежуточное между вирусом и бактерией, можно смело лечить антибиотиками.
Температура чаще всего бывает лишь слегка повышенной. Но выявить этот вирус можно лишь при помощи специального анализа, который сейчас можно сделать в любой микробиологической лаборатории. Одно радует: в отличие от гриппа и его сотоварищей возбудителя микоплазменной инфекции, который представляет собой нечто промежуточное между вирусом и бактерией, можно смело лечить антибиотиками.
НАШИ СОВЕТЫ
Если вы всё-таки подхватили одну из вирусных инфекций, придётся попотеть.
— Одно из самых главных условий — постельный режим. Хотя бы неделю отлежитесь дома. И болезнь пройдёт быстрее, и окружающих ею не наградите.
— Пейте не меньше двух литров жидкости в день. С жидкостью из организма выводятся продукты интоксикации.
— На время болезни перейдите на растительно-молочную диету. Такая пища не потребует от вашего организма больших энергетических затрат на её переваривание и сэкономит силы для борьбы с болезнью.
— Если у вас температура, не спешите её сбивать. Сам по себе подъём температуры — явление естественное, защитная реакция на внедрение чужеродных вирусов и микробов в наш организм (такое же, как боль, рвота, понос). Так что, если температура не превышает 38 градусов и вы нормально её переносите, сбивать её не стоит. Снижая температуру, мы тем самым уменьшаем защитные силы организма.
Так что, если температура не превышает 38 градусов и вы нормально её переносите, сбивать её не стоит. Снижая температуру, мы тем самым уменьшаем защитные силы организма.
— Не стоит забывать и о витаминах. Особенно о витамине С. Он повышает выработку интерферона, стимулируя деятельность иммунной системы. Кстати, больше всего этого витамина содержится в грейпфрутах.
— Не злоупотребляйте каплями. Заливая в нос всё, что может облегчить муки, многие становятся настоящими лекарственными наркоманами. Особенно много проблем приносит длительное применение сосудосуживающих препаратов, таких как всем известные галазолин, санорин, нафтизин, називин. Сосуды очень быстро к ним привыкают и требуют всё большей «дозы». При этом нарушается функция ресничек эпителия слизистой оболочки носа, которые удаляют слизь.
— Не принимайте лекарства, не посоветовавшись с врачом. Особенно если речь идёт об антибиотиках. На вирусы они не действуют, а при бесконтрольном применении быстро вырабатывают лекарственную устойчивость (у болезнетворных бактерий).
Как защитить своих детей и себя от аденовируса — советы педиатров
21 октября 2016, 05:46
Болезнь бьет по трем мишеням и длится три недели
Алина Полищук
Каждой маме известно, что дети с приходом осени начинают чаще простужаться. Похолодание и дожди, сезонное ослабление иммунитета, «обмен» вирусами в садиках и школах — и диагноз «ОРВИ» появляется в детской карточке все чаще. Но одно дело, когда малыш переболел, и уже через неделю чувствует себя прекрасно. И другое, когда из болячек он просто не вылазит. Иногда бывает, что на ребенка последовательно сваливаются все «тридцать три несчастья»: насморк, боль и воспаление в горле, конъюнктивит, диарея и рвота, отит. Эта гонка заболеваний может длиться 3—4 недели, так что на ум даже самым «продвинутым» мамам поневоле приходят мысли о сглазе или, как минимум, о полосе невезения. Между тем у проблемы есть свое имя — аденовирусная инфекция. По наблюдениям медиков, с начала октября и по сегодня она просто рядами косит маленьких украинцев.
Между тем у проблемы есть свое имя — аденовирусная инфекция. По наблюдениям медиков, с начала октября и по сегодня она просто рядами косит маленьких украинцев.
ВИРУС ВОЛНУЕТСЯ — РАЗ
Начинается аденовирусная инфекция, как обычная простуда: повышением температуры, насморком, болью в горле и кашлем. Но уже на второй-третий день у ребенка могут воспалиться глаза, на пятый день к симптомам подключится диарея, а через неделю обильные выделения из носа спровоцируют отит. Самое главное — правильно диагностировать заболевание на первых порах, чтобы понимать его особенности. «Аденовирус характерен тем, что поражает не только слизистую носоглотки, но также глазного яблока и кишечника, — поясняет педиатр Елена Расич. — Поэтому тот же конъюнктивит — не осложнение, а проявление заболевания. В зависимости от концентрации вируса в организме он может начаться как на первый, так и на пятый день болезни, может быть ярко выраженным, а может ограничиться покраснением глаз. То же можно сказать и о кишечном расстройстве: оно может быть легким, а может сопровождаться рвотой и диареей, как при ротавирусе». Однако, если в первую неделю болезни у ребенка лишь немного почешутся глазки, не спешите вздыхать с облегчением: отличие аденовируса — долгая «жизнь» и волнообразное течение. «Чтобы полностью побороть этот вирус, организму нужно от трех недель до месяца, — отмечает Расич. — За это время можно наблюдать три волны заболевания». Например, 5 дней у ребенка только кашель и насморк, потом — облегчение дня на три, а затем — снова насморк, скачок температуры, жалобы на боль в глазах и ухе. Неделю мама капает ребенка всем чем только можно, потом — опять затишье. Через пять дней — кашель и насморк без температуры, но в сопровождении кишечного расстройства. Волны бывают разной длительности и интенсивности: иногда первая становится самой сильной, а иногда она проходит «вскользь», а проблемы начинаются на второй волне.
Однако, если в первую неделю болезни у ребенка лишь немного почешутся глазки, не спешите вздыхать с облегчением: отличие аденовируса — долгая «жизнь» и волнообразное течение. «Чтобы полностью побороть этот вирус, организму нужно от трех недель до месяца, — отмечает Расич. — За это время можно наблюдать три волны заболевания». Например, 5 дней у ребенка только кашель и насморк, потом — облегчение дня на три, а затем — снова насморк, скачок температуры, жалобы на боль в глазах и ухе. Неделю мама капает ребенка всем чем только можно, потом — опять затишье. Через пять дней — кашель и насморк без температуры, но в сопровождении кишечного расстройства. Волны бывают разной длительности и интенсивности: иногда первая становится самой сильной, а иногда она проходит «вскользь», а проблемы начинаются на второй волне.
ДЕРЖАТЬ УХО ВОСТРО
Конъюнктивит и кишечное расстройство лечатся симптоматически: глаза — капаем и промываем чаем, в кишечнике — восстанавливаем микрофлору. «В борьбе с аденовирусом в ЖКТ гибнут «родные» микроорганизмы, и их дефицит нужно восполнить с помощью пробиотиков», — говорит Расич. Также педиатр рекомендует не паниковать, если 2—3 дня держится температура до 39. Только при ней вырабатывается интерферон — «киллер» заразы. Главная беда аденовируса — отечность носа и обильные выделения. Вначале прозрачные, они в скором времени становятся густыми, зеленого цвета, и из-за них может развиться отит. «Строение евстахиевой трубы у ребенка отличается от взрослого, — поясняет отоларинголог Лина Пелевина. — Слуховой проход широкий и короткий, и через носоглотку вся эта слизь попадает в среднее ухо, скапливается там, а затем прорывает. Так начинается гнойный отит. Ребенку с насморком достаточно поспать на одном боку, чтобы выделения попали в евстахиеву трубу. А если отечность носа большая, а выделения густые, то «отправить» их назад по слуховой трубе сложно». «Чтобы не допустить этого, при первых же симптомах отечности носа и загустевании выделений надо давать препараты на основе цикламена, который разжижает слизь в носовых пазухах», — советует Расич.
«В борьбе с аденовирусом в ЖКТ гибнут «родные» микроорганизмы, и их дефицит нужно восполнить с помощью пробиотиков», — говорит Расич. Также педиатр рекомендует не паниковать, если 2—3 дня держится температура до 39. Только при ней вырабатывается интерферон — «киллер» заразы. Главная беда аденовируса — отечность носа и обильные выделения. Вначале прозрачные, они в скором времени становятся густыми, зеленого цвета, и из-за них может развиться отит. «Строение евстахиевой трубы у ребенка отличается от взрослого, — поясняет отоларинголог Лина Пелевина. — Слуховой проход широкий и короткий, и через носоглотку вся эта слизь попадает в среднее ухо, скапливается там, а затем прорывает. Так начинается гнойный отит. Ребенку с насморком достаточно поспать на одном боку, чтобы выделения попали в евстахиеву трубу. А если отечность носа большая, а выделения густые, то «отправить» их назад по слуховой трубе сложно». «Чтобы не допустить этого, при первых же симптомах отечности носа и загустевании выделений надо давать препараты на основе цикламена, который разжижает слизь в носовых пазухах», — советует Расич.
МНОГООБРАЗИЕ ВИДОВ
После перенесенного аденовируса иммунитета хватает примерно на шесть лет. «Если на протяжении этого времени человек сталкивается с вирусом, он не болеет, а иммунитет обновляется, — отмечает Расич. — Поэтому взрослые, особенно те, кто ведет социальный образ жизни, много общается по работе и в свободное время, не подхватывают аденовирус или переносят его намного легче, чем дети».
Однако бывает так, что ребенок вроде недавно переболел — долго, тяжело и нудно. А спустя два-три месяца мама вновь отмечает такие же симптомы, и борьба с аденовирусом начинается заново. Дело в том, что типов аденовирусной инфекции во всем мире насчитывается более полусотни. «В Украине периодически высевается 12 штаммов аденовирусов, — говорит Расич. — Ребенок или взрослый должен переболеть всеми этими типами, чтобы выработать иммунитет к инфекции в целом. Но мамы знают: как рожать второй раз легче, чем первый, так и болеть во второй раз будет немного легче, потому что иммунная система уже знает, какие клетки надо задействовать при этом вирусе. Течение и длительность новой болезни будут повторяться: те же три волны на протяжении 3—4 недель, но симптоматика может проявляться немного слабее».
Течение и длительность новой болезни будут повторяться: те же три волны на протяжении 3—4 недель, но симптоматика может проявляться немного слабее».
СИСТЕМА НАБЛЮДЕНИЯ И БОРЬБЫ
Не допустить осложнения в виде отита, гайморита или бронхита при аденовирусной инфекции очень важно. Дело в том, что при таких заболеваниях врачи, как правило, спешат назначить антибиотики, а они для борьбы с вирусом — противопоказаны. «Вирус может побороть лишь иммунная система человека, — подчеркивает Пелевина. — Более того, антибиотики подавляют иммунитет, осложняя течение болезни. Безусловно, бывают случаи, когда они необходимы — например, если к вирусной инфекции добавилась бактериальная флора. Однако это далеко не всегда можно определить на глаз. Поэтому, если ребенку назначили антибиотик при аденовирусе, мама должна настоять на развернутом анализе крови, который покажет, нужно ли кормить больного химией». «Врачи, назначая антибиотики, иногда перестраховываются в силу того, что не могут наблюдать больного ребенка ежедневно, — соглашается Расич. — Такой системой наблюдения должна стать мама».
— Такой системой наблюдения должна стать мама».
Кроме наблюдения, задача мамы — создать условия, при которых вирусу будет дискомфортно, а маленькому организму легче с ним бороться. «Это увлажненное помещение, потому что концентрация вируса в присохших к слизистой выделениях огромная. Это легкое питание (только по желанию ребенка!). Не заставляем кушать на пике болезни, потому что энергия должна быть направлена на борьбу с вирусом, а не на переваривание пищи. Это обильное теплое питье, надо вымыть шлаки и токсины. Это прогулки на свежем воздухе, если позволяет состояние ребенка. Сколько бы мы ни открывали окно в комнате, мы проветриваем только помещение. А во время прогулки мы проветриваем легкие, снижаем концентрацию вирусов в бронхах и легочной ткани. Но здесь тоже важно следовать желанию ребенка: если ему сейчас не до улицы, достаточно на десять минут выйти на балкон», — советует Расич.
Подпишись на наш telegram
Только самое важное и интересное
Подписаться
Читайте Segodnya. ua в Google News
Источник:
Сегодня
ua в Google News
Источник:
СегодняПрофилактика аденовирусной инфекции
Аденовирусная инфекция у детей
Обычно, при аденовирусном заболевании страдают лимфатические узлы, роговица и слизистая глазного яблока, возникают глазные конъюнктивиты. Впервые эта группа микроорганизмов была выделена и подверглась исследованиям в 1953 году, после которых в 1957 году аденовирусы получили то название, под которым они известны в сегодняшней медицине – «Adenoviridae». Эти вирусы, даже при глубоком замораживании сохраняют свою жизнестойкость, а при комнатной температуре их жизнедеятельность продолжается до двух и более недель. Наилучшими средствами борьбы с этими вирусами является ультрафиолетовое излучение и растворы хлорсодержащих соединений. Причем если грипп и острые респираторные заболевания носят сезонный характер, то аденовирусная инфекция поражает человека круглый год.
Особенно высока вероятность инфицирования и последующего развития болезни у детей от полгода до семи лет. К группе риска относятся и военнослужащие. Заражение чаще всего происходит при контакте с больным человеком. При этом больной продолжает оставаться вирусоносителем в течение 2 — 3 недель с момента начала заболевания. Зараженный человек выделяет заразную субстанцию при разговоре, также возможно инфицирование через предметы общего пользования. Нередки случаи попадания вируса в организм при поедании немытых фруктов.
Аденовирусы также, как и возбудители гриппа, проникают в организм человека через верхние дыхательные пути. Помимо этого, инфицирование происходит и через слизистые оболочки глазного яблока и через тонкий кишечник. Продолжительность инкубационного периода обычно составляет от 2 до 12 дней (чаще 5-7) дней. Симптомы заболевания очень напоминают начальное течение гриппа. Здесь также присутствует озноб, ломота в суставах и мышцах, однако температура тела редко достигает величины в 38,0°С … 38,0°С. Часто болезнь сопровождается сухим кашлем, а на начальных стадиях присутствует озноб. Если проникновение инфекции произошло через желудочно-кишечный тракт, то присутствуют приступообразные боли в околопупочной и правой подвздошной области, лихорадка, диарея, рвота, мезентериальный лимфаденит. При выраженном болевом синдроме клиника напоминает острый аппендицит. Лихорадка при аденовирусной инфекции длится 1-2 недели и может носить волнообразный характер. Признаки ринита и конъюнктивита стихают через 7-14 дней, катара верхних дыхательных путей – через 14-21 день.
Часто болезнь сопровождается сухим кашлем, а на начальных стадиях присутствует озноб. Если проникновение инфекции произошло через желудочно-кишечный тракт, то присутствуют приступообразные боли в околопупочной и правой подвздошной области, лихорадка, диарея, рвота, мезентериальный лимфаденит. При выраженном болевом синдроме клиника напоминает острый аппендицит. Лихорадка при аденовирусной инфекции длится 1-2 недели и может носить волнообразный характер. Признаки ринита и конъюнктивита стихают через 7-14 дней, катара верхних дыхательных путей – через 14-21 день.
Детская аденовирусная инфекция протекает со своими особенностями, обычно она имеет симптоматику катара дыхательных путей, с болями в голе. Наблюдается увеличение подчелюстных и шейных лимфатических узлов. Если имеются признаки ринита, то он диагностируется серозными выделениями из носовых пазух, в силу чего дыхание затруднено и имеет гортанный характер. У детей младшей возрастной группы помимо катарального синдрома часто появляются признаки диареи.
Лечение детской аденовирусной инфекции проводят в домашних условиях при строгом постельном режиме в первые дни после появления первых симптомов.
Малыш должен отдыхать в полном покое при кропотливом уходе. После окончания болезни, в течение реабилитационного периода (3- 5 дней) желательно не допускать физических нагрузок.
Е.Шишигина, врач – эпидемиолог БУ «Няганская городская детская поликлиника»
ОСТРЫЕ РЕСПИРАТОРНЫЕ ВИРУСНЫЕ ИНФЕКЦИИ: СОВРЕМЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ, ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ / 2-й номер / 2007 год
- Номера
- 2007 год
- 2-й номер
- ОСТРЫЕ РЕСПИРАТОРНЫЕ ВИРУСНЫЕ…
УДК: 616.988.7
© Коллектив авторов, 2007
Поступила 16.02.07 г.
В.Н. САПЕРОВ, М.А. ЧЕПУРНОЙ,
А.В. САПЕРОВ, О.П. ЧЕПУРНАЯ
ОСТРЫЕ РЕСПИРАТОРНЫЕ ВИРУСНЫЕ ИНФЕКЦИИ:
СОВРЕМЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ, ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ
Чувашский государственный университет им. И.Н. Ульянова,
И.Н. Ульянова,
Республиканский наркологический диспансер,
Республиканский кардиологический диспансер, Чебоксары
В статье освещены особенности клинической картины при различных формах ОРВИ, но подчёркивается, что надёжную нозологическую диагностику можно проводить лишь при использовании современных лабораторных методик. Большое внимание уделено лечению и неспецифической профилактике ОРВИ препаратами интерферона и индукторов интерферона, а также применению бактериальных лизатов у часто болеющих лиц. При этом рекомендуются лишь те препараты, которые разрешены к применению Федеральным руководством по использованию лекарственных средств и Государственным реестром лекарственных средств.
In the article the peculiarities of different forms of RVI are discussed but it is singled out that true nosologic diagnoctics may be performed only with the help of modern lab methods. Great attention is paid to the treatment and nonspecific prophylaxis of RVI by interferon and its inductors and also bacterial lysates for frequently suffered people. It is recommended to use the drugs which are allowed by the Federal administration of medicine and the State medicine register.
It is recommended to use the drugs which are allowed by the Federal administration of medicine and the State medicine register.
Острые респираторные вирусные инфекции (ОРВИ) имеют наибольший удельный вес среди острых респираторных заболеваний (ОРЗ). Помимо ОРВИ, в эту группу входят также микоплазменные и бактериальные ОРЗ. Среди ОРВИ традиционно принято выделять грипп. Поэтому говорят: «грипп и другие ОРВИ», хотя эпидемиология этих заболеваний часто рассматривается совместно. Вопросы диагностики и лечения гриппа были освещены нами на страницах нашего журнала*; в данной статье рассматривается проблема ОРВИ в узком смысле этого слова (без гриппа).
Во всех странах ОРВИ являются одной из самых распространенных патологий. Почти 90% населения как минимум один раз в году переносят одну из респираторных вирусных инфекций [8], причем среди детей, особенно посещающих дошкольные организованные коллективы, заболеваемость в 2,5-4 раза выше, чем у взрослых [2].
Во внеэпидемический по гриппу период среди ОРЗ, по данным различных авторов, до 65-70% падает на ОРВИ, то есть на вирусные ОРЗ негриппозной природы, и только 5% составляют больные гриппом и столько же — пациенты с микоплазменной инфекцией. Бактериальная или грибковая природа заболевания диагностируется у 24-26% больных. Удельный вес отдельных инфекций среди ОРВИ изменчив в зависимости от времени и места обследования больных. Так, в Санкт-Петербурге в 2004 г. в межэпидемический по гриппу период лидирующее место среди всех ОРВИ (включая грипп) занимала аденовирусная инфекция
* Здравоохранение Чувашии. 2005. № 1
— 30%, в порядке убывания следовали вирусно-вирусные (микст) инфекции, парагрипп, респираторно-синцитиальная (РС), риновирусная и коронавирусная инфекции [5]. Во время эпидемии гриппа на долю этого заболевания среди всех ОРЗ приходится не менее 70%.
Этиология. Наиболее частыми возбудителями ОРВИ являются аденовирусы, риновирусы, коронавирусы, парагриппозные вирусы. Заболевания, вызванные этими вирусами, будут освещены в данной статье. Наряду с этим с явлениями ОРЗ протекает инфицирование энтеровирусами, в том числе вирусом Коксаки А и В, реовирусами, ротавирусами, рубивирусами (вирус краснухи), морбилливирусами (вирус кори), альфагерпесвирусами (вирус простого герпеса типа 1 и 2), цитомегаловирусами и рядом других. Всего клиническую картину ОРВИ могут вызвать около 200 вирусов.
Эпидемиология. Источником инфекции, как при гриппе и микоплазменном ОРЗ, являются больные с манифестными или стёртыми формами заболевания. При некоторых ОРВИ, например при аденовирусной инфекции, возможно заражение от вирусоносителей. Особую опасность для заражения представляют больные в первые дни заболевания.
Основной путь передачи инфекции — воздушно-капельный, хотя при аденовирусной инфекции возможен фекально-оральный, а при риновирусной — контактный путь инфицирования. При этом риновирус переносится с рук инфицированных на руки восприимчивых реципиентов (при рукопожатии), а потом происходит самозаражение конъюнктивы или слизистой оболочки носа.
ОРВИ проявляются спорадическими случаями или локальными вспышками, особенно в закрытых коллективах. Вместе с тем при аденовирусной инфекции и особенно при РС-инфекции описаны обширные эпидемические вспышки в детских коллективах.
Инкубационный период при аденовирусной инфекции колеблется от 4 до 14 дней (в среднем 5 дней), при коронавирусной инфекции — 2-5 дней, при парагриппе и РС-вирусной инфекции — 2-7 суток, при риновирусной инфекции — 2-3 дня.
Патогенез. Входными воротами для возбудителей ОРВИ, как правило, является слизистая оболочка дыхательных путей. Проникая в эпителиальные клетки респираторного тракта, вирусы размножаются в них, разрушают и некротизируют клетки, вызывая катаральное воспаление. Под влиянием инфекции снижается клеточный и гуморальный иммунитет, нарушается деятельность местных защитных механизмов. В остром периоде развивается виремия и интоксикация, которая обычно менее выражена, чем при гриппе.
При ОРВИ различные группы возбудителей как бы распределяют между собой респираторный тракт человека, избрав излюбленное место локализации: риновирусы и коронавирусы — нос, парагриппозные вирусы — гортань, аденовирусы — глотку, миндалины (а также конъюнктиву, лимфоидную ткань), РС-вирусы — нижние дыхательные пути (мелкие бронхи, бронхиолы). Знание избирательной локализации различных респираторных инфекций является залогом их правильной диагностики и дифференциальной диагностики.
Иммунитет. Одной из причин «живучести» ОРВИ и периодически развивающихся вспышек заболевания, особенно в закрытых детских коллективах, являются «объективные трудности» с выработкой иммунитета к этим инфекциям. Это связано, во-первых, с развитием слабого иммунитета после перенесенных некоторых ОРВИ (РС-вирусной и парагриппозной инфекции), который не обеспечивает предупреждения повторных заболеваний. Во-вторых, при других ОРВИ (аденовирусной и риновирусной инфекциях) развивается довольно стойкий иммунитет, сохраняющийся 5-10 лет и более, но он строго типоспецифический, то есть связан с образованием гомологичных антител, направленных на вирусы одного (соответствующего) серотипа. Между тем среди аденовирусов выделяют более 30, а среди риновирусов — более 115 серотипов. Перенесённое заболевание не даёт иммунитета к повторному заболеванию, вызванному другими серотипами вируса.
Частота выявленных антител к вирусам, вызывающим ОРВИ, нарастает с возрастом, достигая максимального уровня к 20-30 годам. Однако диапазон этих антител строго соответствует перенесённым инфекциям (с учётом типа и подтипа вирусов), а напряжённость иммунитета находится в обратно пропорциональной зависимости от давности заболевания. Антитела передаются через плаценту, поэтому новорождённые (примерно до 6-12 месяцев) имеют в крови определённый запас переданных от матери антител. В связи с этим дети до указанного возраста относительно защищены от ОРВИ и гриппа (при отсутствии эпидемии или пандемии).
Клиническая картина. Аденовирусная инфекция, как правило, начинается остро с катарального синдрома. Вначале появляется затруднение носового дыхания, а на 2-3-й день — обильные серозные или серозно-слизистые выделения. С первого же дня появляется боль в горле за счёт поражения ротоглоточного кольца и миндалин, боль в горле при глотании, что свидетельствует об остром фарингите. При поражении гортани, что чаще бывает у детей 1-3 лет, появляется грубый, лающий кашель, голос становится осипшим, однако полной афонии не бывает. Возможно развитие стеноза гортани, который, в отличие от гриппозного крупа*, развивается в первые часы болезни. Круп при аденовирусной инфекции развивается значительно реже, чем при парагриппе, и имеет благоприятное течение.
* Круп (англ. croup — каркать) — острый ларингит при некоторых инфекционных заболеваниях, сопровождающийся стенозом гортани, в связи с чем развивается инспираторная одышка (удушье) и может наступить смерть от удушения. Различают истинный круп (при дифтерии) и ложный круп (при других инфекционных заболеваниях).
Температура тела поднимается постепенно и наибольший её подъём (до 39 ºС) наблюдается на 2-3-й день. Подъём температуры может сопровождаться ознобом. Лихорадочный период продолжается 7-8, редко — до 12-14 дней, нередко лихорадка имеет двухволновый характер, что связано с вовлечением в процесс новых органов.
При распространении процесса на бронхи появляется кашель, который в течение некоторого времени является сухим, но вскоре становится влажным. Острый бронхит часто осложняется бронхообструктивным синдромом. В этом случае в лёгких выслушивается жёсткое дыхание, сухие свистящие хрипы.
Один из ведущих симптомов при аденовирусной инфекции — конъюнктивит, который может быть катаральным, фолликулярным и плёнчатым. При развитии конъюнктивита больные предъявляют жалобы на ощущение «песка в глазах», серозные выделения, при плёнчатом конъюнктивите — на затруднение при открывании глаз («слипание» век).
При объективном обследовании выявляют небольшое покраснение лица, выраженную гиперемию и отёк конъюнктивы, иногда с увеличением фолликулов и плёнчатым налётом. При плёнчатом конъюнктивите поражение второго глаза может развиться на 4-5 день после первого и обычно выражено слабее. Слизистая носа отёчная, определяется выраженная ринорея. На задней стенке глотки имеется гной, здесь же, а также на корне языка видны увеличенные, набухшие фолликулы. Миндалины увеличены, отёчны, гиперемированы, нередко покрыты плёнчатым (негнойным) налётом. Гнойный налёт на миндалинах свидетельствует о присоединении бактериальной инфекции. Для аденовирусной инфекции характерно увеличение шейных и подчелюстных лимфоузлов; при плёнчатом конъюнктивите наряду с этим увеличиваются лимфатические узлы, расположенные перед ушными раковинами.
При аденовирусной инфекции чаще, чем при других ОРЗ, в процесс вовлекается пищеварительный тракт. При этом появляются боли в животе и учащённый стул до 5-6 раз в сутки. По-видимому, размножение аденовируса в эпителиальных клетках кишечника приводит к распространению инфекции и фиксации её в печени и селезёнке с нередким увеличением этих органов.
Описаны атипичные формы заболевания, проявляющиеся в виде изолированного конъюнктивита, к которому в дальнейшем присоединяется поражение роговицы. При этом других клинических проявлений нет. У некоторых больных отмечается преимущественное (или изолированное) поражение нервной системы в виде полиневрита или полирадикулоневрита, а также серозного менингита или менингоэнцефалита. Доказательством аденовирусной природы процесса служит выделение вируса из спинномозговой жидкости.
В общем анализе крови при аденовирусной инфекции определяется нормальное количество лейкоцитов или умеренный лейкоцитоз, анэозинофилия; СОЭ нормальная или несколько повышена.
Рентгенологически обнаруживается расширение корней лёгких и усиление бронхососудистого рисунка, особенно в нижних отделах лёгких.
Болезнь в неосложнённых случаях длится до 2-3 недель.
Наиболее частым осложнением является бактериальная пневмония, которая наблюдается у 25-40% больных, по данным некоторых авторов, частота этого осложнения у детей может достигать 80%. Кроме пневмоний болезнь может осложняться бактериальными ангинами, а у детей — синуситами и отитами.
В типичных случаях при наличии катарального синдрома, конъюнктивита, особенно плёнчатого, увеличения и гиперемии миндалин, набухлости фолликул корня языка и задней стенки глотки, увеличения шейных и подчелюстных лимфоузлов аденовирусная инфекция может быть установлена по клиническим данным, однако подтвердить диагноз возможно лишь с учётом результатов лабораторных исследований.
Риновирусная инфекция чаще начинается остро. Появляются чиханье, ощущение сухости, першения и саднения в глотке, и сразу же присоединяется насморк с обильными серозными выделениями, которые вначале имеют водянистый характер, но уже через сутки становятся более густыми, а при присоединении бактериальной флоры приобретают гнойный характер.
При осмотре можно выявить мацерацию кожи вокруг ноздрей, иногда герпес на губах; слизистая оболочка носа и мягкое нёбо слегка гиперемированы. Иногда определяются лёгкая гиперемия и инъецированность сосудов склер.
Симптомов интоксикации обычно не наблюдается, общее состояние меняется мало. Больные могут лишь отмечать лёгкое недомогание, небольшую головную боль. Температура тела чаще нормальная или повышается незначительно в первые 1-2 дня. Гематологические изменения отсутствуют.
Обычно насморк продолжается до 7, в редких случаях — до 10-14 дней.
Осложнения связаны с присоединением бактериальной инфекции: синуситы, отит, бронхит, пневмония.
Риновирусную инфекцию можно заподозрить у больных с выраженной ринореей с явлениями фарингита при отсутствии симптомов интоксикации. Однако сходную клиническую картину имеют парагрипп и особенно — коронавирусная инфекция.
Клиническая картина коронавирусной инфекции во многих (наиболее легко протекающих) случаях напоминает риновирусную инфекцию и проявляется профузным ринитом с обильными водянистыми выделениями из носа при нормальной температуре тела и отсутствии симптомов интоксикации.
При значительно реже встречающемся среднетяжёлом течении заболевания наряду с ринитом развивается поражение нижних отделов дыхательных путей. В этих случаях дополнительно появляется кашель, заложенность в груди, в лёгких выслушиваются жёсткое дыхание и рассеянные сухие хрипы.
При тяжёлой форме заболевания, наблюдающейся обычно у детей, на фоне ринита и бронхита часто развивается вирусно-бактериальная пневмония. У таких больных имеется волнообразная лихорадка, симптомы выраженной интоксикации, острофазовые изменения со стороны крови.
Коронавирусная инфекция может сопровождаться симптомами поражения желудочно-кишечного тракта. Такие формы заболевания протекают в виде острого гастроэнтерита.
Таким образом, отличительным признаком коронавирусной инфекции является выраженная и упорная ринорея при слабовыраженных симптомах интоксикации.
В связи с отсутствием специфического симптомокомплекса коронавирусную инфекцию не удаётся диагностировать по клиническим данным. Наибольшие сложности возникают при проведении дифференциальной диагностики этого заболевания с риновирусной инфекцией.
Парагрипп во внеэпидемический по гриппу период занимает ведущее место среди других ОРЗ, а во время эпидемии гриппа часто является сопутствующей инфекцией.
В типичных случаях заболевание развивается постепенно с появления субфебрильной температуры. В ряде случаев через 2-3 дня температура на короткий период (1-2 дня) повышается до 38-39ºС, но затем быстро снижается до субфебрильной. В общей сложности лихорадочный период держится до 5-7 дней, редко — до 14. Симптомы интоксикации выражены слабо: умеренная головная боль, небольшая общая слабость, разбитость. С первых часов болезни появляются катаральные симптомы. Наиболее постоянный из этих симптомов — ринит, который чаще выражен умеренно (заложенность носа, или с небольшими слизистыми выделениями), но в ряде случаев может сопровождаться обильной ринореей. У большинства больных наблюдается фарингит, который проявляется болью при глотании и гиперемией слизистой оболочки глотки.
Типичными проявлениями парагриппа является ларингит, сопровождающийся саднением, першением, болью в горле, изменениями голоса, охриплостью, сухим кашлем, иногда афонией. У детей ларингит часто протекает с симптомами ложного крупа. Необходимо иметь в виду, что парагрипп является самой частой причиной ложного крупа (до 45% всех случаев).
Начиная с 4-5 дня болезни к симптомам поражения верхних дыхательных путей присоединяется бронхит, в связи с чем появляется кашель с небольшим количеством слизистой мокроты, а в лёгких выслушиваются рассеянные сухие хрипы. Явления бронхита сохраняются дольше других респираторных проявлений (до 10-14 дней).
Течение парагриппа отличается большой вариабильностью. С одной стороны, наблюдаются стёртые клинические формы с нормальной температурой тела, отсутствием симптомов интоксикации и слабо выраженными катаральными явлениями. Трудоспособность в этих случаях практически не страдает. С другой — наблюдаются формы заболевания, чаще у детей, с тяжёлыми проявлениями ложного крупа, серозным менингитом и менингоэнцефалитом, поражениями периферической нервной системы по типу полиневрита.
Картина периферической крови чаще характеризуется нормальным количеством лейкоцитов и СОЭ. Только в редких случаях наблюдаются небольшое повышение или снижение уровня лейкоцитов, а также несколько повышенная СОЭ.
При рентгенологическом исследовании, как и при других ОРВИ, выявляют усиление лёгочного рисунка, особенно в прикорневых отделах.
Все осложнения парагриппа, кроме стеноза гортани, обусловлены присоединением бактериальной инфекции. Среди них на первом месте стоит пневмония, которая чаще развивается к концу первой — началу второй недели болезни. Среди других осложнений надо назвать ангину, синуситы, отит, евстахиит, а также обострения хронических воспалительных заболеваний бронхолёгочной системы.
По клиническим данным парагрипп диагностировать очень трудно, хотя в типичных случаях при постепенном развитии симптомов, отсутствии ринореи и при преобладании в клинике резко выраженных симптомов ложного крупа такая возможность не исключается. От гриппа такие формы отличаются не только постепенным развитием заболевания, но и отсутствием выраженной интоксикации.
Клиническая картина РС-инфекции существенно отличается у детей младшего возраста, с одной стороны, взрослых и детей старшего возраста — с другой. У взрослых и детей старшего возраста эта инфекция в большинстве случаев протекает по типу лёгкого респираторного заболевания. Наиболее частые симптомы — небольшой насморк с умеренной ринореей, першение в горле, сухой кашель, гиперемия слизистой оболочки ротоглотки. Температура тела, как правило, не превышает субфебрильных цифр. Симптомы интоксикации выражены слабо (может быть умеренная головная боль). У большинства больных в течение 5-7 дней все симптомы болезни проходят.
Примерно у трети больных процесс переходит на нижние отделы бронхов и на бронхиолы. Появляется приступообразный сухой кашель, одышка, цианоз губ, чувство тяжести и дистанционные свистящие хрипы в груди. При аускультации в лёгких определяется жёсткое дыхание, рассеянные сухие, в том числе свистящие хрипы. При этом температура остаётся нормальной, изредка субфебрильной. Заболевание может длиться до 20-24 дней.
У взрослых, как и у детей, часто наблюдаются повторные заболевания в течение короткого периода времени, свидетельствующие о слабом иммунитете.
Значительно тяжелее заболевание протекает у детей младшего возраста. Наиболее часто заболевание у них начинается с повышения температуры тела, озноба или познабливания, головной боли, миалгии, общей слабости. Могут быть рвота, беспокойство, возбуждение. Однако температура редко превышает 38ºС и обычно продолжается до 3-7 дней. С первого дня болезни возникает катаральный синдром: ринит, проявляющийся чиханием, заложенностью носа и отделением небольшого количества слизистого секрета, фарингит; в связи с развитием бронхита появляется кашель с умеренным отделением мокроты.
Указанные симптомы у части больных продолжаются до 5-7 дней и заканчиваются полным выздоровлением. В других случаях на 2-7-й день в течении болезни происходит качественный скачок за счёт вовлечения в процесс бронхиол с развитием бронхиолита и дыхательной недостаточности. Возникает сильная экспираторная одышка с удлинённым свистящим выдохом, раздуванием крыльев носа и участием вспомогательных мышц в акте дыхания. Частота дыхания достигает 60-70 в 1 мин, появляется цианоз кожных покровов. При перкуссии лёгких участки коробочного звука чередуются с ограниченными притуплениями за счет чередования множественных участков вздутия легких с мелкими ателектазами. Выслушивается большое количество сухих свистящих хрипов, которые слышны на расстоянии.
Появление астматического синдрома (чаще у детей от 2 месяцев до 1-2 лет) — наиболее типичное проявление РС-инфекции. Характерно развитие такого синдрома при нормальной (реже субфебрильной) температуре, отсутствии лейкоцитоза и инфильтративных изменений в лёгких на рентгенограмме и его быстрая обратная динамика через 3-7 дней.
Как у детей, так и у взрослых РС-инфекция может проявляться пневмонической формой. Поскольку пневмония развивается в первые 5 дней болезни, некоторые авторы считают её не осложнением, а проявлением РС-инфекции. Однако, по-видимому, более правильно считать такую пневмонию не вирусной, а вирусно-бактериальной и относить её к осложнениям РС-инфекции. Помимо пневмонии к частым осложнениям относится отит.
Диагностика РС-инфекции по клиническим данным в большинстве случаев невозможна. Только у детей грудного возраста при наличии бронхиолита с выраженным астматическим компонентом на фоне невысокого субфебрилитета при быстрой обратной динамике можно говорить с высокой долей достоверности о РС-инфекции.
Лабораторные методы специфической диагностики ОРВИ и ОРЗ другой этиологии. Для быстрой диагностики апробированы методы определения вирусных антигенов в мазках со слизистой оболочки носа или носоглотки. Для обработки мазка используют меченные флюорохромом типоспецифические сыворотки с последующим просмотром препарата под люминесцентным микроскопом (иммунофлюоресцентная реакция). Для определения специфических антигенов широко применяется также метод иммуноферментного анализа.
Второй метод направлен на выявление специфических вирусных и микоплазменных ДНК в крови. Для этого используется полимеразная цепная реакция. Этот метод отличается высокой чувствительностью и специфичностью, однако он становится информативным лишь с 3-4 дня заболевания.
До настоящего времени для этиологической диагностики респираторных заболеваний вирусной, микоплазменной и бактериальной природы широко используются серологические реакции в парных сыворотках, полученных в начале заболевания и в период реконвалесценции (с интервалом 8-12 дней). Обнаружение антител (чаще гемагглютинирующих и комплементсвязывающих) к определённому микробу в первой сыворотке и их нарастание в 4 раза и более — во второй служит доказательством перенесённой инфекции. Метод парных сывороток обычно используют для ретроспективной диагностики перенесённой инфекции.
Существует и четвёртый метод специфической диагностики инфекционных заболеваний — посев и выделение возбудителя (бактериологическое исследование). Этот метод в практической работе широко используется для установления возбудителя бактериальных заболеваний (например, бактериальных ОРЗ). Выделение различных вирусов и микоплазмы возможно лишь в специальных клеточных культурах, оно является дорогостоящим и требует много времени. Такие исследования проводятся лишь в крупных вирусологических лабораториях и по особым показаниям, например, для установления этиологии данной вспышки.
В МКБ 10-го пересмотра отдельно кодируются аденовирусная инфекция (J 12.0), острый бронхит, вызванный вирусом парагриппа (J 20.4), РС-вирусом (J 20.5), риновирусом (J 20.6), острый бронхит неуточнённой этиологии (J 20.9).
В заключение клинического раздела подчеркнем, что между различными по этиологии ОРВИ гораздо больше общих, чем различительных признаков. Диагностика по клиническим признакам при типичном течении заболевания возможна при аденовирусной инфекции, РС-инфекции, в меньшей степени — при парагриппе. При обильной ринорее и слабовыраженных симптомах интоксикации врач обязан заподозрить риновирусную или коронавирусную инфекции (различить их по клиническим признакам невозможно).
Объективные трудности являются причиной частых ошибок в этиологической диагностике ОРВИ. Так, в 2004 г. в Санкт-Петербурге среди больных, направленных в стационар с диагнозом «грипп», он подтвержден лишь в 36, другие нозологические формы, входящие в группу ОРВИ, — в 24% случаев. [11]. Это свидетельствует о необходимости использования лабораторной диагностики ОРВИ.
Дифференциальный диагноз ОРВИ проводится, прежде всего, с гриппом, микоплазменной инфекцией и ОРЗ бактериальной этиологии. Остановимся лишь на последней нозологической форме, которая менее знакома практическим врачам. В отличие от ОРВИ и микоплазмоза, для развития бактериального ОРЗ не требуется заражения извне: заболевание развивается в результате активации сапрофитной аутофлоры верхних дыхательных путей (чаще гемофильной палочки, стрептококка, пневмококка) при ослаблении организма, обычно в результате охлаждения. Это типичное «простудное» заболевание. Уже через несколько часов после охлаждения появляется выраженный насморк при удовлетворительном общем состоянии, нормальной, реже субфебрильной температуре. Отделяемое из носа вскоре приобретает зеленоватый цвет и становится более вязким. Возможно осложнение острым бронхитом.
Риновирусную и коронавирусную инфекции (в меньшей степени другие ОРВИ) необходимо дифференцировать с аллергическим ринитом, который может быть сезонным (вызывается пыльцой растений) и круглогодичным. Диагностика сезонного аллергического ринита облегчается благодаря связи заболевания с цветением определённых растений. Труднее осуществляется диагностика круглогодичного аллергического ринита, например, при повышенной чувствительности к аллергенам клещей домашней пыли и эпидермальным аллергенам животных. Между тем при высокой степени чувствительности к этим аллергенам клиническая картина может напоминать таковую при поллинозе: появляется чиханье, обильные водянистые выделения из носа, быстро нарастающее затруднение носового дыхания. В отличие от ОРВИ, одновременно с этими явлениями появляется зуд в носу и носоглотке, зуд век и слёзотечение.
Лечение. Госпитализации подлежат больные с тяжёлыми и осложнёнными формами заболевания, а также больные с тяжёлой сопутствующей патологией, например с тяжёлой формой ХОБЛ, независимо от степени тяжести ОРВИ. Больных пожилого и старческого возраста рекомендуется госпитализировать даже при среднетяжёлых формах заболевания.
Большинство больных ОРВИ лечатся в домашних условиях. Почувствовав недомогание, лихорадку, больной не должен ходить в поликлинику, необходимо вызвать врача на дом. Больных изолируют в отдельную комнату или ширмой; особенно строгая изоляция больных необходима при наличии в семье детей и стариков.
Необходимо регулярное проветривание помещения. На протяжении всего лихорадочного периода больной должен соблюдать постельный режим, это способствует профилактике осложнений. В целях дезинтоксикации в домашних условиях назначается обильное тёплое питьё, облегченная молочно-растительная диета, тёплое молоко, фруктовые соки, компоты, содержащие витамины и различные микроэлементы, потогонные средства (мёд, отвар липового цвета, малины и т.д.). По мере улучшения состояния, снижения температуры тела и исчезновения признаков интоксикации пищевой рацион расширяется до обычного.
Во избежание вторичного инфицирования лёгких чрезвычайно важен уход за полостью рта, особенно при наличии кариозных зубов и хронического тонзиллита.
Медикаментозная терапия ОРВИ заключается прежде всего в назначении интерферонов и индукторов интерферона. Обоснованием для назначения интерферонов (и индукторов интерферона) является установленный при ОРВИ и гриппе интерфероновый дефицит, играющий большую роль в патогенезе заболеваний. Под воздействием интерферонов в клетках синтезируются ферменты, которые тормозят образование вирусных белков и разрушают вирусные рибонуклеидные кислоты. Таким путем подавляется репродукция вирусов на стадии синтеза специфических белков. Этим можно объяснить универсальность антивирусного действия интерферонов [8]. Наряду с этим интерфероны препятствуют прикреплению вирусов к клеточной мембране и нарушают их проникновение внутрь клеток. Являясь цитокинами, интерфероны (α, β и γ) обладают не только противовирусным, но и иммунорегуляторным и антипролиферативным действием. Они стимулируют фагоцитоз, активность натуральных киллеров, ингибируют активность противовоспалительных цитокинов (интерлейкина-8 и фактора некроза опухоли), в связи с чем они оказывают противовоспалительное действие. Активируя цитотоксическую активность Т-лимфоцитов, интерфероны стимулируют лизис клеток, инфицированных вирусами. Благодаря указанным механизмам действия интерфероны и индукторы интерферонов относятся к важнейшим не только патогенетическим, но и в меньшей степени этиотропным методам лечения ОРВИ.
Фармацевтическими фирмами различных стран создано около 100 лекарственных форм интерферонов, которые делятся на природные и рекомбинантные. Однако большинство интерферонов нередко вызывают серьезные побочные реакции. Поэтому современная практика терапии вирусных инфекций предполагает применение препаратов интерферона в основном при тех заболеваниях, при которых они являются абсолютно незаменимыми. К ним в первую очередь относятся вирусные гепатиты. При гриппе и других ОРВИ Федеральным руководством по использованию лекарственных средств [12] Государственным реестром лекарственных средств [1] из препаратов интерферона-α разрешен к применению только человеческий лейкоцитарный интерферон (интраназально в каплях), а из препаратов интерферона-α-2в — виферон-1 и виферон-2 (в суппозиториях) и гриппферон (интраназально).
Значительно чаще при гриппе и других ОРВИ применяются индукторы интерферона, которые делятся на природные и синтетические. В нашей стране разрешено применение синтетических низкомолекулярных соединений: амиксина, арбидола, циклоферона и анаферона [1, 3, 12, 13], эффективность которых подтверждена клиническими наблюдениями [4, 5, 8]. Все указанные препараты не только стимулируют синтез эндогенного интерферона, но и обладают иммуномодулирующим эффектом (стимулируют фагоцитоз и клеточный иммунитет). При этом амиксин и арбидол оказывают более выраженное, чем другие препараты, прямое ингибирующее действие на респираторные вирусы [2]. Поэтому препаратами выбора для лечения гриппа и ОРВИ являются амиксин и арбидол, которые можно отнести как к этиотропным, так и к патогенетическим средствам.
Амиксин назначают внутрь после еды взрослым и детям начиная с 7 лет: при неосложненных формах заболевания соответственно по 0,125 г и 0,06 г 1 раз в сутки в течение 4-х дней; при осложненных формах дополнительно к этому добавляют по 1 табл. (соответственно по 0,125 г и 0,06 г) на 6-й день лечебного курса.
Арбидол назначают 4 раза в сутки внутрь до еды в течение 5 дней; разовая доза детям в возрасте от 2 до 6 лет составляет 50 мг, детям в возрасте от 6 до 12 лет — 100 мг, детям в возрасте старше 12 лет и взрослым — 200 мг. Детям до 2 лет препарат не назначают.
Для применения препаратов интерферона и индукторов эндогенного интерферона не требуется нозологической идентификации отдельных форм ОРВИ: они эффективны при любых формах ОРВИ. При этом максимальная терапевтическая эффективность достигается в тех случаях, когда лечение начинается с первых часов заболевания [2]. Вместе с тем необходимо иметь в виду, что использование названных препаратов у детей и у взрослых оправдано лишь при тяжелом, осложненном течении заболевания либо в тех случаях, когда ОРВИ развивается на фоне первичного или вторичного иммунодефицита, тяжелых соматических и неврологических заболеваний [6].
Каково место антибиотиков в лечении ОРВИ? Самой распространенной ошибкой в выборе препаратов на амбулаторном этапе является назначение антибиотиков. Между тем антибиотики не оказывают влияния на вирус. Назначение антибиотиков может быть оправдано лишь в случае отсутствия улучшения или при отрицательной динамике симптомов на 5-7 день от начала заболевания [10].
ОРВИ часто осложняются бактериальной суперинфекцией экзогенного или эндогенного происхождения. Именно эти осложнения определяют продолжительность и тяжесть течения ОРВИ, приводят к ослаблению организма, рецидивам заболевания и развитию хронических воспалительных процессов. Для повышения эффективности лечения ОРВИ, осложнённых бактериальной суперинфекцией, предложено использование бактериальных лизатов, содержащих антигены бактерий, наиболее часто вызывающих респираторные инфекции [4]. Указанные антигены стимулируют выработку антител всех классов, а при местном применении (например, спрея ИРС 19) — выработку секреторного IgA, который специфически защищает слизистую оболочку от проникновения патогенных микроорганизмов.
Таким образом, использование бактериальных лизатов за счёт усиления антибактериальной гуморальной реакции (стимуляции фагоцитоза, повышения продукции интерферона и активации естественных киллеров) ускоряет выздоровление при остром заболевании, предупреждает переход в хроническую форму при затяжном процессе и удлиняет сроки полной и стойкой ремиссии при хронических воспалительных процессах верхних дыхательных путей и бронхов. Вместе с тем бактериальные лизаты обладают умеренным вакцинирующим эффектом против тех возбудителей, антигены которых входят в их состав. На этом основано применение бактериальных лизатов для профилактики рецидивирующих бактериальных инфекций дыхательных путей.
В настоящее время создан целый ряд препаратов бактериальных лизатов (ИРС 19, имудон, бронхомунал и бронховаксом), рибосомальный лизат (рибомунил) и лизаты мембранных фракций и их синтетических аналогов основных бактерий, вызывающих респираторные инфекции (ликопид, биостим и другие). Любой из этих препаратов рекомендуется больным с бактериальными осложнениями ОРВИ, затяжным течением ОРЗ или острого бронхита, а также при частых «простудных» заболеваниях.
В качестве примера назовём имудон, который содержит лизаты из 13 микроорганизмов включая Candida albicans. В целях лечения он назначается по 1 табл. (50 мг) 6 раз в сутки через каждые 2 часа в течение 10 дней, профилактически — по 1 табл. 6 раз в сутки каждые 2 часа в течение 20 дней [2]. Использование бактериальных лизатов с лечебными и профилактическими целями рекомендовано федеральными руководствами [1, 12].
Симптоматическая терапия (применение муколитических, отхаркивающих и противокашлевых средств, а также нестероидных и местных сосудосуживающих препаратов) изложена в уже упоминавшейся нашей работе.
Профилактика. Общеоздоровительные мероприятия, способствующие повышению неспецифической резистентности организма, к которым относятся занятия физкультурой, обливания и обтирания, регулярные прогулки и пребывание на свежем воздухе, нельзя сбрасывать со счёта, но эффективность этих мероприятий при ОРВИ не столь очевидна. Более доказуема роль закаливающих мероприятий для профилактики сезонных ОРЗ, вызванных бактериальной флорой.
В настоящее время не создано эффективных и безопасных вакцин против ОРВИ. Вместе с тем доказан определенный положительный эффект противогриппозной вакцинации. Так, вакцина Гриппол не только обеспечивает защиту от гриппа, но и снижает заболеваемость ОРВИ среди привитых в 2,4 раза [9].
Основное значение при ОРВИ имеет неспецифическая профилактика препаратами интерферона и индукторов интерферона. Доказана эффективность сезонной и внутриочаговой профилактики ОРВИ, а также среди групп высокого риска контакта в период сезонного подъема заболеваемости [7]. Для профилактики ОРВИ использовался анаферон по 1 табл. сублингвально один раз в день в течение 6-8 недель. В период эпидемического подъема заболеваемости ОРВИ (весной и осенью) профилактическое применение анаферона привело к двукратному снижению заболеваемости ОРВИ среди работников общественного транспорта.
Особенно эффективным оказалось профилактическое применение анаферона у детей детского сада. Препарат разрешен к применению у детей начиная с 6 мес (анаферон детский) и практически не имеет противопоказаний. После первого осеннего курса применения анаферона (с 21.10 по 17.12) заболеваемость ОРВИ среди детей снизилось в 2 раза, а после 2-го курса профилактики (с 26.01 по 23.03) никто из детей, получавших интерферон детский, не заболел [7]. При проведении этих исследований в городе циркулировали в основном возбудители парагриппа, аденовирусной и РС-инфекции.
Профилактическое и лечебное действие при ОРВИ оказывают иммуномодуляторы растительного происхождения, активирующие неспецифический иммунитет. Среди них чаще используют производное эхинацеи пурпурной — иммунал [2]. Незаслуженно забыт в последнее время дибазол, обладающий иммуномодулирующей активностью и стимулирующий выработку эндогенного интерферона. Для профилактики ОРВИ дибазол назначают по 1 табл. (0,02-0,05 г) 1 раз в день — 4 недели, для лечения — по 1 табл. 3 раза в день — 5 дней [8]. И, наконец, нельзя забывать о противовирусной и антибактериальной активности чеснока и репчатого лука за счет наличия в них фитонцидов. При этом более эффективен не прием этих продуктов внутрь, а вдыхание их запаха, так как при этом происходит непосредственное воздействие активных веществ на патогенную флору в месте её внедрения в организм [10].
СПИСОК ЛИТЕРАТУРЫ
1. Государственный реестр лекарственных средств. М.: МЗ и СР РФ (Интернет версия www drugreg. ГИ, обновление 12.09.2006).
2. Заплатников А.Л. Иммунопрофилактика и иммунотерапия острых респираторных инфекций у детей // Лечащий врач. 2006. № 9. С. 50-56.
3. Исаков В.А.и др. Применение таблеток циклоферона в терапии гриппа и ОРЗ // Поликлиника. 2004. № 3. С. 12-15.
4. Караулов А.В., Ликов В.Ф. Иммунотерапия респираторных заболеваний // Поликлиника. 2004. № 4. С. 4-9.
5. Коровина Н.А. Новые технологии в профилактике и лечении респираторных заболеваний у детей // Поликлиника. 2004. № 3. С. 29-31.
6. Коровина Н.А., Заплатников А.Л. (ред.). Острые респираторные вирусные инфекции в амбулаторной практике врача-педиатра: Пособие для врачей. М., 2004. 45 с.
7. Лыткина И.Н., Волкова Н.А. Профилактика гриппа и острых респираторных вирусных инфекций среди эпидемиологически значимых групп населения // Лечащий врач. 2006. № 9. С. 83-85.
8. Мельникова О.А., Аверкиева Л.В. Современные препараты для лечения ОРВИ и гриппа // Лечащий врач. 2004. № 8. С. 40-44.
9. Некрасов А.В. и др. Перспективы использования вакцины Гриппол в условиях пандемии гриппа // Эпидемиология. Вакцинопрофилактика. 2003. № 3. С. 17-20.
10. Садовников И.И. Некоторые вопросы клиники, диагностики и лечения ОРВИ // Рус. мед. журн. 2005. № 21. С. 1397-1399.
11. Смирнов В.С. Современные средства профилактики и лечения гриппа и ОРВИ. СПб: ФАРМиндекс, 2004. 47 с.
12. Федеральное руководство для врачей по использованию лекарственных средств (формулярная система). Вып. 5. М., 2004.
13. Эпштейн О.И. и др. Фармакология сверхмалых доз антител к эндогенным регуляторам функций. М.: Изд-во РАМН, 2005. 226 с.
Аденовирусная инфекция у детей | Сидарс-Синай
Не то, что вы ищете?Что такое аденовирусная инфекция у детей?
Аденовирусы — это группа вирусов. вызывающие различные инфекции, например:
- Респираторное заболевание, например, простуда
- Инфекция глаз (конъюнктивит, также называемый розовым глазом)
- Круп
- Бронхиолит
- Пневмония
У детей аденовирусы чаще всего вызывают инфекции дыхательной системы, но они также вызывают инфекции пищеварительного тракта.Респираторные инфекции чаще всего встречаются в конце зимы, весной и в начале лета. Но эти инфекции могут возникать в любое время в течение года.
Что вызывает аденовирусную инфекцию у ребенка?
Инфекция вызывается одним из аденовирусов группы. Это наиболее распространенные способы передачи вирусов от ребенка к ребенку:
- Респираторная инфекция. Жидкость из носа, рта, горла и легких (дыхательные пути) может содержать вирус.Респираторные инфекции распространяются, когда зараженный вирус кашляет или чихает другому человеку. Он также может распространяться при прикосновении к объекту, зараженному вирусом. Вирус может жить много часов на дверных ручках, прилавках и игрушках.
- Инфекция пищеварительного тракта. Эта форма вируса передается фекально-оральным путем. Часто это происходит из-за того, что ребенок мыл руки недостаточно или должным образом. Это также может быть вызвано употреблением в пищу или питье зараженной пищи или воды.
Какие дети подвержены риску аденовирусных инфекций?
Аденовирусная инфекция может возникнуть у ребенка любого возраста. Дети в возрасте от 6 месяцев до 2 лет, находящиеся в детских учреждениях, с большей вероятностью заболеют этими вирусами. Аденовирусные инфекции пищеварительного тракта чаще встречаются у детей в возрасте до 5 лет. Большинство детей перенесли хотя бы одну аденовирусную инфекцию к 10 годам.
Каковы симптомы аденовирусной инфекции у ребенка?
Большинство аденовирусных инфекций протекают в легкой форме с небольшими симптомами.Но симптомы могут проявляться у каждого ребенка по-разному. Ниже перечислены наиболее частые симптомы аденовирусных инфекций.
Симптомы респираторных инфекций могут проявиться через 2–14 дней после контакта. Они могут включать:
- Насморк
- Боль в горле
- Лихорадка
- Сильный кашель
- Увеличение лимфатических узлов
- Головная боль
- Розовый глаз
Симптомы инфекции пищеварительного тракта могут проявиться через 3–10 дней после заражения.Симптомы обычно возникают у детей младше 5 лет и могут длиться от 1 до 2 недель. Они могут включать:
- Водянистая диарея, которая начинается внезапно
- Лихорадка
- Боль в животе
- Рвота
Симптомы аденовирусной инфекции могут быть такими же, как и при других состояниях здоровья. Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностируют аденовирусные инфекции у ребенка?
Медицинский работник спросит о симптомах и истории здоровья вашего ребенка.Он или она проведет медицинский осмотр вашего ребенка. Тесты на аденовирус нужны только очень больным детям или детям с другими серьезными проблемами со здоровьем. Тесты могут включать:
- Анализы крови
- Мазок из глаз, носа или горла для исследования
- Тестирование образцов стула
- Рентген грудной клетки
Как лечат аденовирусные инфекции у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка.Это также будет зависеть от степени тяжести состояния.
Лечение аденовирусных инфекций помогает облегчить симптомы. Антибиотики , а не , используются для лечения аденовирусов.
Лечение респираторной инфекции может включать:
- Еще жидкости. Очень важно следить за тем, чтобы ваш ребенок пил много жидкости. При необходимости вашему ребенку будет введен внутривенный (IV) провод для введения жидкости и электролитов.
- Бронходилатирующие препараты. Их можно использовать для открытия дыхательных путей вашего ребенка. Их часто вводят в виде аэрозольного тумана через маску или через ингалятор.
- Дополнительный кислород. Это дополнительный кислород, поступающий через маску, носовые канюли или кислородную палатку.
- Механическая вентиляция. Сильно больному ребенку может понадобиться подключить дыхательный аппарат (вентилятор), чтобы помочь ему дышать.
Лечение пищеварительной инфекции может включать:
- Пероральная регидратация. Пероральная регидратация водой, молочной смесью, грудным молоком или специальными жидкостями, содержащими электролиты, имеет важное значение. Электролитические жидкости содержат сбалансированное количество сахаров и солей. Не используйте газированные напитки, соки или спортивные напитки для регидратации очень маленьких детей.
- Переносимость твердой пищи. Спросите у врача, какие продукты лучше.
Ребенку с сильной потерей воды (обезвоживанием) может потребоваться лечение в больнице. Это обращение может включать:
- Внутривенные жидкости. Это жидкость, вводимая через тонкую гибкую трубку в вену.
- Питания через трубку. Через нос в желудок ребенка вводится небольшая трубка, чтобы можно было давать смеси или жидкости.
- Анализы крови. Это делается для измерения уровня сахара, соли и других химических веществ (электролитов) в крови вашего ребенка.
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех лекарств.
Какие возможные осложнения аденовирусной инфекции у ребенка?
Возможные осложнения включают:
- Хроническая болезнь легких. В очень редких случаях у ребенка, заболевшего пневмонией от аденовируса, может развиться хроническое заболевание легких.
- Тяжелая инфекция. Ребенок со слабой иммунной системой подвергается риску более серьезного заражения аденовирусами.
- Инвагинация. Это когда одна часть кишечника скользит по другой части, как телескоп. Это вызывает непроходимость кишечника. Чаще всего встречается у младенцев.Это неотложная медицинская помощь. Симптомы могут включать кровавый стул, рвоту, вздутие живота, согнутые колени к груди, громкие крики от боли, слабость и недостаток энергии.
Как я могу помочь предотвратить заражение аденовирусом моего ребенка?
Для предотвращения распространения аденовирусов среди других людей:
- Мойте руки до и после ухода за ребенком. Используйте теплую воду с мылом и потрите не менее 20 секунд.Хорошо промойте и высушите на воздухе или используйте чистое полотенце.
- Убедитесь, что ваш ребенок часто моет руки, особенно перед едой и после посещения туалета.
- Попросите ребенка прикрыть рот и нос при чихании или кашле.
- Помогите своему ребенку избежать тесного контакта с больным человеком.
- Убедитесь, что ваш детский сад поощряет мытье рук.
Если ваш ребенок находится в больнице, медицинские работники могут носить специальную изоляционную одежду при входе в палату вашего ребенка.Это могут быть больничные халаты, перчатки и маски.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Симптомы, которые не проходят или ухудшаются
- Новые симптомы
Основные сведения об аденовирусных инфекциях у детей
- Аденовирусы — это группа вирусов, вызывающих различные заболевания.У детей аденовирусы чаще всего вызывают инфекции дыхательной системы и пищеварительного тракта.
- Аденовирусная инфекция может возникнуть у ребенка любого возраста. Большинство детей к 10 годам перенесли хотя бы одну аденовирусную инфекцию.
- Большинство аденовирусных инфекций протекает в легкой форме с небольшими симптомами. Симптомы могут включать насморк, боль в горле, жар и кашель. Или же они могут включать водянистый понос, лихорадку и боль в животе.
- Лечение проводится для облегчения симптомов.Антибиотики не используются для лечения аденовирусов.
- Мытье рук — лучший способ предотвратить распространение аденовирусов среди других людей.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Что нужно знать родителям об аденовирусе
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD, Адриан Бейлис, PhD, CCC-SLP, Adrienne M.Flood, CPNP-AC Advanced Healthcare Provider Council, Aila Co, MDAlaina White, AT, ATCAlana Milton, MDAlecia Jayne, AuDAlessandra Gasior, DOAlexandra Funk, PharmD, DABATA, Александра Санкович, MDAlexis Klenke, RD, LDAAlice Bass, ATC Страус, MS, AT, ATCAmanda E. Graf, MDAmanda Smith, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MDAmber Patterson, MDAmberle Prater, PhD, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, MDAmy E. DPTAmy Garee, CPNP-PCAmy Hahn, PhDAmy HessAmy Leber, PhDAmy LeRoy, CCLSAmy Moffett, CPNP-PCAmy Randall-McSorley, MMC, EdD CandidateAnastasia Fischer, MD, FACSMAndala PCAndrea-M.Boerger, MEd, CCC-SLPЭндрю АксельсонЭндрю Крогер, MD, MPHA Эндрю Швадерер, Анджела Абенайм, Анджела Биллингсли, LISW-SAnn Pakalnis, MD Анна Лиллис, MD, PhDAnnette Haban-BartzAnnie Drapeau, MDAnnie Temple, MS MDAri Rabkin, PhDAriana Hoet, PhDArleen Karczewski, Ashleigh Kussman, MDAshley Eckstein, Ashley Kroon Van Diest, Ashley M. Davidson, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley Общие, FNPAshley-PCAshley-L-Parkshley, L-WAshley-PCAshley-PCAshley-PCAshley-Parkshley Туйску, CTRS Асунсьон Мехиас, доктор медицины, PhDAurelia Wood, доктор медицины Бекки Корбитт, Р. Н. Белинда Миллс, доктор медицины Бенджамин Филдс, доктор медицинских наук, Бенджамин Копп, доктор медицины Бернадетт Берк, AT, ATC, МСБет Мартин, Р. MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBrandi Cogdill, RN, BSN, CFRN, EMT-PBreanne L.Бауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS Бриджид Парджон, MS, MT-BCБритни Хардин, MOT, OTR / LBrooke Sims, LPCC, Агри Торунер, доктор медицинских наук, Кейтлин Талли, Калеб Мосли, Каллиста Дамман, Ками Винкельспехт, доктор философии Канис Креран, доктор медицинских наук, доктор Карл Х. Бэкес, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхард, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхардт, доктор медицинских наук, Кейси Коттрилл, доктор медицинских наук, Би-би-си Нэбассен PhDCharae Keys, MSW, LISW-SCharles Elmaraghy, MD Челси Достер, BSCheryl Boop, MS, OTR / LCheryl G.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDChristine PrusaChristopher Goettee, PTC, DPT , OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop. PA-CC Кортни Холл, CPNP-PC, Кортни Портер, RN, MSCrystal Milner, Курт Дэниелс, доктор медицины Синтия Холланд-Холл, доктор медицинских наук, MPHDana Lenobel, FNP, Дана Ноффсингер, CPNP-AC, Дейн Снайдер, MD Дэниел Кури, MD Дэниел Пи Джуста, MD Дэниел, Дэниел Wessells, PT, MHAD, Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, NPDeborah Hill, LSWDeborah Zerkle, LMTDeena Chisolm, PhDDeipanjan NandiDS, MDDenisomanll, MDDennisham, MDDennisham, MDDenisomin, D.Уильямс, доктор медицины, магистр здравоохранения, FAAP, диплом доктора медицины, доктор медицинских наук, Дуг Вольф, Дуглас Маклафлин, доктор медицинских наук, Дрю Дьюерсон, доктор медицинских наук, Эдвард Оберл, доктор медицины, RhMSUS, Эдвард Шеперд, доктор медицинских наук, Эйлин Чавес, ФДЭлиза Берлан, доктор медицинских наук, Элиза Докинс, Элизабет А. Кэннон, Л.П.К. Элизабет, Элизабет, Элизабет, Элизабет, Элизабет, Л.П. MT-BCE: Эмили А. Стюарт, доктор медицинских наук, Эмили Декер, доктор медицинских наук, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L.Под ред. CSCSEрин Шенн, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina Minotregory D. , MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHeather Battles, MDHeather Clark, Heather Yardley, PhD, Генри Спиллер, Херман Хандли, MS, AT, ATC, CSCSHiren Patel, MDHoma Amini, DDS, Wicks, MPH MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Mikhail, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, RN, CWOCNJacqueline Wynn, PhD, BCBA-DJ, MD , Доктор медицинских наук, Джейми Маклин, доктор медицинских наук, Джейн Абель, Джанель Хюфнер, магистр медицины, CCC-SLP, Дженис Таунсенд, доктор медицинских наук, доктор медицинских наук, Джаред Сильвестер, Джейссон, Эйхольц, Жан Хрущак, магистр медицины, CCC / SLP, Джефф Сидс, доктор медицинских наук, доктор медицинских наук, Джеффри, Олетта, Кэмпбелл, Дж. Джена Хек, Дженн Гоня, PhD, Дженнифер Борда, PT, DPT, Jennifer Hofherr, Jennifer Locker, Jennifer Reese, PsyD, Дженнифер Смит, MS, RD, CSP, LD, LMT, Дженни Уортингтон, PT, DPT, Джерри Р.Mendell, MD Джессалин Майер, MSOT, OTR / L, Джессика Бейли, PsyD, Jessica Bogacik, MS, MT-BC, Джессика Боуман, MD, Джессика Брок, Джессика Баллок, MA / CCC-SLP, Джессика Бушманн, RD, Джессика Шерр, PhD, Джим О’Ши, O’Shea, OTJo, MOT, MOT -SJohn Ackerman, PhD John Caballero, PT, DPT, CSCSJohn Kovalchin, MD Джонатан Д. Теккерей, MD Джонатан Финлей, MB, ChB, FRCPJonathan M. Grischkan, MD Джонатан Наполитано, MD Джошуа Уотсон, MDJulee, RT , OTR / LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhD, Джули Самора, MD Джастин Индик, MD, PhD, Кэди Лейси, Кейли Хейг, MA, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, Allen .Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKasey Strothman, MDKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn B.S. Обринба, MD Кэти Бринд’Амур, MS Кэти Томас, APR Катрина Холл, MA, CCLS, Катрина Руге, LPCC-SKatya Harfmann, MD Кайла Зимпфер, PCCKelley SwopeKelli Dilver, PT, DPTKelly AbramsKelly BooneKelly HustonNally, J. PCKelly Pack, LISW-SKelly Tanner, PhD, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly DPS, Vanimberly DPS, PT, DPT, SCS Кирк Сабалка, Крис Джатана, MD, FAAP Криста Виннер, AuD, CCC-AKristen Armbrust, LISW-SKristen Cannon, MD Кристен Мартин, OTR / LKristi Roberts, MS MPHКристина Бут, MSN, CFNPKristina Reberance, MDKyleen, MDKyleen , МАЛАура Брубакер, BSN, RN, Лаура ДаттнерL Аурел Бивер, LPCЛорен Дуринка, AuDLauren Garbacz, PhDLauren Justice, OTR / L, MOTLauren Madhoun, MS, CCC-SLPLauryn RozumLee Hlad, DPMLeena Nahata, MD , DPT Линдси Шварц, Линдси Фатер, PsyD, Лиза Голден, Лиза М.Хамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S, Люк Типпл, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, Линн Рюсс, MDMagC Камбодж, доктор медицины Марк Левитт, доктор медицины Марк П. Михальский, доктор медицины Марсель Дж. Казавант, доктор медицины Марси Джонсон, LISW-SMarco Corridore, доктор медицины Маргарет Басси, OTR / LMaria Haghnazari, Мария Вег, MSN, RN, CPN, Марисса Кондон, BSN, Э. MS RT R (MR), физик ABMPМарни Вагнер, MDMary Ann Abrams, MD, MPH Мэри Фристад, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDМеган Доминик, OTR / LMeganets, OTR / LMeganets .Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa McMillen, CTRS, Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael Flores, PTDMichael T. Brady, MD CPNP-PC: Молли Гарднер, доктор медицинских наук, Моника Ардура, Домоника Эллис, Моника Голдшмидт, доктор медицины Мотао Чжу, доктор медицинских наук, доктор медицинских наук, доктор философии, доктор философии, Ауэрнэнси Каннингем, психиатрическая больница Райт, бакалавр наук, RRT, RCP, AE-C Наоми Кертес, доктор медицинских наук, Натали Пауэлл, LPCC-CSNatalie Powell, LPCC-CSN. BSN, RN Натали Мейтр, доктор медицинских наук, Общенациональная детская больница, Национальная детская больница, Эксперты по поведенческому здоровью Ниту Бали, доктор медицины, магистр здравоохранения Нехал Парих, DO, MSNichole Mayer, OTR / L, MOTNicole Caldwell, MDNicole Dempster, PhDNicole Greenwood, BC, LSNicole Parente DNina WestNkeiruka Orajiaka, MBBSOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige Duly, CTRSParker Huston, PhDPatrick C.Уолц, доктор медицины Патрик Куин, BSN, RNПедро Вайследер, доктор медицины Миннечи, доктор медицины Питер Уайт, доктор философии Дрити Джагги, доктор медицинских наук Рэйчел Марокко-Занотти, Дорачел Д’Амико, доктор медицинских наук Рэйчел Шрейдер, CPNP-PC, Рэйчел Тайсон, LSWRajan Thakkara Льюис, AuD, CCC-AR, Эгги Эш-младший, Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Кроуз, CTRS Рохан Генри, MD, MS , ATCСаманта Боддапати, доктор философии Саманта Мэлоун, Сэмми Лебедь, Сандра К.Ким, врач Сара Бентли, MT-BC Сара Брейдиган, MS, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара А. Денни, MD Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN Сара Гринберг Сара Хасти, BSN, RNC-NIC Сара Кейм, доктор медицины Сара Майерс Сара О’Брайен, доктор медицинских наук Сара Саксбе Сара Шмидт, LISW-SS Сара Скотт Сара Трейси Сара Верли, доктор медицинских наук, доктор медицинских наук, доктор медицинских наук, Скотт Скотт, доктор медицинских наук Сатья Гедела (Великобритания) , MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS, Shannon Reinhart, LISW-SShari UncapherShann Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWShawNaye Scott-MillerSheila LeeNSimonites, MSR AC / PC, CPONStefanie Bester, MDStefanie Hirota, OTR / LStephanie Burkhardt, MPH, CCRCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Hersey, MDSteve Allen, MDSteven C.Матсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицинских наук , BA, RRT, RCP, AE-C, CPFT, Томас Поммеринг, ДОТомас Сэвидж, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA Тим Робинсон, Тимоти Крайп, доктор медицины, доктор медицинских наук, Трейси Л. Сиск, RN, BSN, MHATracie Rohal, RD, LD, CDETracy Гэревис, Мэтра Миллер, Тианна Снайдер, PsyDTyler Congrove, ATVanessa Shanks, MD, FAAP Венката Рама Джаянти, MD Виду Гарг, MD Видья Раман, MDW.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, США, LPCC-SW, Хитни Маккормик, CTRSУитни Рэглин Биньял, доктор медицины Уильям Коттон, доктор медицины Уильям Дж. Барсон, доктор медицинских наук
Аденовирусные инфекции: причины, симптомы и лечение
Аденовирусы — это группа распространенных вирусов, которые поражают слизистую оболочку глаз, дыхательные пути и легкие, кишечник, мочевыводящие пути и нервную систему. Это частые причины лихорадки, кашля, боли в горле, диареи и розового глаза.
Инфекции у детей случаются чаще, чем у взрослых, но заразиться ими может каждый. У большинства детей к 10 годам будет хотя бы один тип аденовирусной инфекции.
Инфекции обычно вызывают лишь легкие симптомы и проходят сами по себе через несколько дней. Но они могут быть более серьезными у людей со слабой иммунной системой, особенно у детей.
Как распространяются аденовирусы
Эти вирусы распространены в местах с большими группами детей, таких как детские сады, школы и летние лагеря.
Они очень заразны. Они могут передаваться, когда зараженный кашляет или чихает. Капли, содержащие вирус, взлетают в воздух и приземляются на поверхности.
Ваш ребенок может заразиться вирусом, если он прикоснется к руке того, у кого он есть, или к игрушке или другому предмету, который держит тот, у кого он есть, а затем коснется его рта, носа или глаз. Он быстро распространяется среди детей, потому что они с большей вероятностью кладут руки на лицо и в рот.
При смене подгузника можно заразиться.Вы также можете заболеть от еды, приготовленной кем-то, кто неправильно вымыл руки после посещения туалета. Можно заразиться вирусом в воде, например, в небольших озерах или в неухоженном бассейне, но это случается нечасто.
Симптомы
Каждый тип аденовируса может влиять на вас по-разному:
- Бронхит : кашель, насморк, лихорадка, озноб
- Простуда и другие респираторные инфекции : заложенность и насморк, кашель, боль в горле и опухшие железы
- Crou p: Лающий кашель, затрудненное дыхание, высокий звук при вдохе
- Инфекция уха : Боль в ухе, раздражительность, лихорадка
- Розовый глаз (конъюнктивит): Красные глаза, выделения из глаза, слезы, ощущение, будто что-то попало в глаз
- Пневмония : Лихорадка, кашель, затрудненное дыхание
- Желудочные и кишечные инфекции: Диарея, рвота, головная боль, лихорадка, спазмы желудка
- Отек мозга и спинной мозг (менингит и энцефалит ): головная боль, лихорадка, ригидность шеи, тошнота и рвота (редко)
- Инфекция мочевыводящих путей ons: Жжение и боль при мочеиспускании, частые позывы к мочеиспусканию, кровь в моче
Если вы считаете, что у вашего ребенка может быть один из этих вирусов, проконсультируйтесь с педиатром.Обязательно вызовите врача, если у ребенка младше 3 месяцев наблюдаются симптомы аденовирусной инфекции.
Немедленно обратитесь к врачу, если у вашего ребенка есть какие-либо из этих более серьезных симптомов:
- Проблемы с дыханием
- Отек вокруг глаз
- Лихорадка, которая не проходит через несколько дней
- Признаки обезвоживания, например мало слез или меньше мокрых подгузников
Диагноз
Врач вашего ребенка может назначить медицинский осмотр и, возможно, один или несколько из этих тестов, чтобы выяснить, не вызвал ли вирус или бактерии инфекцию:
- Анализ крови: Медсестра возьмет образец крови вашего ребенка из вены на руке.
- Анализ мочи: ваш ребенок будет писать в чашку, которую дает вам медсестра.
- Мазок для анализа: медсестра возьмет ватный тампон для взятия пробы слизи из носа вашего ребенка.
- Тест стула. Вы собираете образец фекалий вашего ребенка дома и приносите его в кабинет врача.
- Рентген грудной клетки: Ваш ребенок будет лежать неподвижно, в то время как техник использует небольшое количество излучения, чтобы сфотографировать внутреннюю часть его груди. Это позволит врачу вашего ребенка поближе взглянуть на его сердце и легкие.
Лечение
Антибиотики не помогают при аденовирусных инфекциях, потому что они убивают только бактерии. Часто дети проходят болезнь самостоятельно в течение нескольких дней. Некоторые инфекции, такие как розовый глаз или пневмония, могут длиться неделю и более.
Продолжение
Детям со слабой иммунной системой может потребоваться лечение в больнице, чтобы помочь им выздороветь.
Вы можете сделать несколько вещей, чтобы помочь своему ребенку почувствовать себя лучше:
- Давайте много жидкости. Дети теряют жидкость от лихорадки, рвоты и диареи. Они могут обезвоживаться. Вода или 100% фруктовый сок — лучший выбор для обезвоживания детей. Вы также можете попробовать детский раствор с электролитами.
- Убрать заторы. Помогите ребенку почаще сморкаться. Младенцу закапайте в нос несколько капель солевого раствора или капель. Затем отсосите слизь шприцем с грушей.
- Включите увлажнитель холодного тумана . Влага ослабит заложенность носа и поможет вашему ребенку легче дышать.
- Сбей лихорадку . Спросите своего врача, можете ли вы дать ребенку ацетаминофен (тайленол) или ибупрофен (мотрин), чтобы облегчить боль и жар. Не давайте детям продукты, содержащие аспирин, так как это может привести к редкому, но серьезному заболеванию, называемому синдромом Рейе.
Профилактика
Чтобы помочь вашему ребенку не заболеть:
- Старайтесь держать ребенка подальше от тех, кто, как вы знаете, болен.
- Мойте ребенку руки — и свои — часто в течение дня, особенно перед едой.Если у вас нет воды и мыла, используйте дезинфицирующее средство для рук на спиртовой основе.
- Очистите поверхности, такие как раковины и столешницы, чтобы избавиться от микробов.
- Не позволяйте им плавать в неухоженных бассейнах.
Держите ребенка дома, когда он болен, чтобы избежать передачи аденовируса другим людям. Скажите им, чтобы они прикрывали нос и рот, когда чихают или кашляют.
Аденовирусные инфекции — HealthyChildren.org
Аденовирусы — это семейство вирусов, которые могут инфицировать людей любого возраста.Эти инфекции чаще всего поражают верхние дыхательные пути. Они немного чаще встречаются в конце зимы, весной и в начале лета, но могут развиваться и в другое время года. Различные аденовирусы вызывают заболевание в разных частях тела. Некоторые штаммы вызывают инфекцию слизистой оболочки век, дыхательных путей и легких, а другие поражают кишечник или мочевой пузырь.
Аденовирусы передаются от человека к человеку, в том числе через выделения, которые при чихании или кашле попадают в воздух или на руки и лицо.Некоторые аденовирусы присутствуют в кишечнике и стуле. Эти вирусы может распространять человек, получивший вирус на руках во время купания или посещения туалета. Вирус может переходить от одной пары рук к другой, а затем попадать в рот, нос или глаза. Дети, находящиеся под присмотром за детьми, особенно в возрасте от 6 месяцев до 2 лет, имеют больше шансов заразиться этими вирусами. Вирусы также распространяются в школах или летних лагерях. Иногда дети могут заразиться через зараженную воду в бассейне или при совместном использовании полотенец.
Признаки и симптомы
Признаки и симптомы аденовирусной инфекции аналогичны симптомам простуды. У больных детей может развиться заложенность носа или насморк, а также боль в горле (фарингит), воспаление подкладки век (конъюнктивит), инфекция мелких дыхательных трубок в легких (бронхиолит), пневмония, инфекция среднего уха или лихорадка. У некоторых молодых людей может возникнуть резкий кашель, похожий на кашель при коклюше. Иногда наблюдается кровотечение в области покрытия глаз.Этот вирус может заставить глаза выглядеть очень устрашающе, но не влияет на зрение. У детей, инфицированных некоторыми штаммами аденовируса, развивается воспаление желудка и кишечного тракта, которое может вызвать диарею и спазмы в животе (гастроэнтерит). Этот вирус также может заразить мочевой пузырь и вызвать кровь в моче и боль при мочеиспускании. Иногда вирус вызывает инфекцию в головном мозге или вокруг него (менингит или энцефалит). У детей с трансплантацией органов или другими состояниями, при которых иммунная система ослаблена, аденовирусная инфекция может быть довольно тяжелой и привести к обширной инфекции и смерти.
После контакта ребенка с вирусом проходит инкубационный период от 2 до 14 дней, прежде чем у него появятся симптомы. Инкубационный период гастроэнтерита может составлять от 3 до 10 дней.
Что вы можете сделать
Убедитесь, что ваш ребенок больше отдыхает и пьет много жидкости. Если он чувствует себя некомфортно, вы можете подумать о том, чтобы дать ему парацетамол, чтобы снизить температуру или облегчить боль в горле, но помните, что лихорадка — это один из способов, с помощью которых организм вашего ребенка борется с этими вирусами.
Когда звонить педиатру
Если у вашего ребенка школьного возраста болит горло и повышается температура, обратитесь к педиатру, чтобы убедиться, что болезнь не вызвана бактериями стрептококка группы А (стрептококковая ангина).Звоните, если у вашего ребенка симптомы длятся более нескольких дней, у него затрудненное дыхание или ему становится хуже. Также сообщите своему педиатру, если у вашего ребенка есть признаки обезвоживания, такие как снижение выделения мочи или плач без слез.
Как ставится диагноз?
В большинстве случаев ваш педиатр осмотрит вашего ребенка и поставит диагноз на основании признаков и симптомов. Если у вашего ребенка воспалилось горло, педиатр может проверить, нет ли стрептококка.Существуют специальные тесты для обнаружения вирусов, но, поскольку не существует специального лекарства для борьбы с этими вирусами, обычно не стоит тратить силы на получение образца или стоимость тестов. Если ваш ребенок очень болен или у него есть основная проблема, ваш педиатр может взять образец секрета из горла, глаз и других областей тела для лабораторного исследования, чтобы определить наличие аденовирусов. Анализы также можно проводить на образцах кала, крови или мочи.
Лечение
По состоянию на 2011 г. специального лечения аденовирусов не существует.Ваш педиатр порекомендует поддерживающую терапию, которая поможет облегчить симптомы вашего ребенка и сделает его более комфортным.
Каков прогноз?
Большинство детей с аденовирусными инфекциями выздоравливают через несколько дней, хотя кашель и глазные инфекции часто длятся дольше. Иногда возникают осложнения, особенно у младенцев и детей с ослабленной иммунной системой. Они могут включать тяжелую пневмонию, приводящую к дыхательной недостаточности, или обширную инфекцию, приводящую к отказу нескольких органов и последующей смерти.
Профилактика
Частое мытье рук снижает вероятность распространения аденовирусных инфекций. Игрушки и другие предметы, с которыми берутся дети, следует содержать в чистоте и дезинфицировать. Ваш ребенок должен плавать только в бассейнах, которые были достаточно хлорированы.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Аденовирусные инфекции | Симптомы и причины
Каковы симптомы аденовирусной инфекции?
Большинство аденовирусных инфекций протекают в легкой форме с небольшими симптомами. Хотя каждый ребенок может испытывать симптомы по-разному, к наиболее частым относятся:
Респираторные инфекции
Инфекции кишечника
- внезапное начало водянистой диареи
- лихорадка
- Болезнь в животе
- вздутие живота
Аденовирус может вызывать некоторые осложнения, хотя и нечасто.В их числе:
Хроническая болезнь легких
- очень редко
- может развиться, если у ребенка развивается пневмония от аденовируса
- этот штамм вируса имеет 10-процентную смертность
> Тяжелые инфекции
Дети с ослабленной иммунной системой в группе риска
Инвагинация
- , когда одна часть кишечника скользит по другой части, как телескоп, вызывая закупорку кишечника
- чаще всего встречается у младенцев
- — скорая медицинская помощь
- симптомов включают кровавый стул, рвоту, вздутие живота, согнутые колени к груди, громкие крики от боли, слабость и вялость.
Хроническая инфекция миндалин и аденоидов
- лимфатическая железа, расположенная в задней части носа и горла
- , когда у вашего ребенка сохраняется аденовирус в течение длительного времени без серьезных симптомов
Что вызывает аденовирусную инфекцию?
Аденовирусы заразны, а это значит, что ваш ребенок может передать их другим детям.Тип инфекции определяет, как она распространяется.
Респираторные инфекции
- контакт с инфекционным материалом от другого человека или объекта
- выделений из дыхательных путей могут содержать вирус
- может прожить много часов на таких предметах, как дверные ручки, твердые поверхности и игрушки
- Симптомы могут развиться через 2–14 дней после контакта
Инфекции кишечника
- обычно происходит при фекально-оральном контакте
- результат плохого мытья рук или употребления зараженной пищи или воды Симптомы
- могут развиться через 3–10 дней после воздействия
обычно возникают у детей младше 4 лет и могут длиться от одной до двух недель
Страница не существует
Страница не существуетскрыто
- COVID
- Баннер на Facebook
- Home Bubble
- Дом без COVID-19
- Праздничные часы
- Опрос
- Быстрая регистрация в MacKoul Pediatrics
- Meet Will and Gracie
- 0008
- Подтвердить
- Статьи
- 4 мифа о головных вшах
- 5 советов по сохранению здоровья зубов вашего ребенка
- 5 важных фактов о вакцине DTaP
- 5 очень распространенных кожных заболеваний у младенцев
- 7 фактов о пирсинге Уши вашего ребенка
- 9 идей для поддержания физической активности вашего ребенка
- 9 советов по работе с непокорными детьми
- 10 мифов о вакцине от гриппа и гриппа
- 14 типов детских какашек (и что они означают)
- 12 советов для Здоровье
- Возрасты и стадии с Мэри Макул
- Аллергия у детей
- Анафилаксия, крапивница и ангионевротическая болезнь dema
- Антибиотики: мы слишком часто их используем?
- Скрининг расстройств аутистического спектра с использованием MCHAT-R
- Состояние кожи ребенка: что нормально и когда беспокоить
- Безопасность в ванной
- Безопасность в ванной
- Грудное вскармливание и лекарства
- Грудное вскармливание vs.Детское питание
- Могу ли я сдать кровь для моего ребенка?
- Безопасность в автомобиле
- Уход за обрезанным пенисом
- Дети и домашние животные: преимущества и безопасность
- Выбор средства от насекомых для вашего ребенка
- Хроническая диарея у детей
- Обрезание
- Противогрипп Против гриппа Родители и подростки об употреблении марихуаны в эпоху легализации марихуаны
- Covid-19 Беременные и кормящие пациенты
- Услуги по развитию
- Крем-палочки от подгузников и стойкая сыпь
- Диетический жир: сколько слишком много для вашего ребенка?
- Контрольный список на случай стихийных бедствий
- Готовность к стихийным бедствиям 2020 Налоговые каникулы с продаж
- Комплект для стихийных бедствий
- Обеспечение хорошего самочувствия вашего ребенка
- Факты об экземе
- Ешьте свой шоколад!
- Энцефалит
- Энергетические напитки: что должны знать подростки (и их врачи)
- Экстремальная тепловая безопасность для вас и ваших детей
- Непоседы и ваш ребенок
- Прививки от гриппа
- Информация о фторидах
- Еда и напитки для помощи больным Дети
- Поездки за границу
- Формирование у детей правильных стоматологических гигиенических привычек
- Проблемы с походкой у детей
- Стрептококковые инфекции группы B
- Заболевания рук, стопы и рта
- Травмы головы (и когда обратиться к врачу)
- : Важные вещи, которые нужно знать
- Головные боли и мигрени у детей
- Головные боли у детей
- Проблемы со слухом у детей
- Как помочь тревожному ребенку
- Как помочь своему ребенку заснуть (и остаться!)
- Как работает сон?
- Сколько физической активности слишком много для детей?
- На сколько хватит сна?
- Насколько опасны вакцины?
- Как справиться с прорезыванием зубов
- Как уменьшить воздействие на вашего ребенка триггеров астмы
- Как на вас влияет режим сна вашего ребенка
- График иммунизации детей
- Важные напоминания при использовании безрецептурных препаратов
- Вирусный грипп и грипп Инфекции у детей
- Для этого нужна деревня — и семья, и книга, и немного игры!
- Расстройства движения ног
- Ограничение потребления сока у детей
- MacKoul Pediatrics Cape Coral назначен медицинским центром, ориентированным на пациентов 3-го уровня
- MacKoul Pediatrics выигрывает Best of Cape Coral 2015!
- MacKoul Pediatrics — победитель конкурса Best of Cape Coral 2016!
- Употребление марихуаны — неблагоприятные последствия для здоровья
- Корь, иммунизация и отказ от вакцинации
- Мой ребенок, прорезывающий зубы
- Мой проблемный подросток: 5 способов помочь им справиться
- Миф: высокая температура вредна (или хороша) для вас
- Миф: детские хлопья помогут вашему младенцу спать всю ночь
- Миф: детям нужно принимать поливитамины ежедневно
- Миф: зеленый или желтый насморк? У вашего ребенка инфекция носовых пазух, и ему необходимы антибиотики.
- Миф: подростки могут загорать
- Миф. Вы можете определить, болен ли ребенок стрептококковой инфекцией, просто взглянув на его горло.
- Прорыв в аллергии на арахис
- Арахис и младенцы
- Домашние животные и COVID-19
- Судороги у детей
- Защитите ребенка от болезней
- Причины пересмотреть принятие вашего ребенка к вакцине ER FluMist
- , менее эффективной, чем последние данные:
- Инфекции сальмонеллы
- Пассивное курение и поведенческие проблемы
- Тревога разлуки у детей
- Посещение оздоровительного центра
- Кожные заболевания у детей
- Депривация сна у детей
- Медицина сна
- Изучение речи в педиатрии
- Физкультура для детей
- Стратегии борьбы с ночным недержанием мочи
- Признаки стресса у детей: вы их замечаете?
- Синдром внезапной детской смерти (СВДС)
- Безопасность на солнце
- Безопасность на солнце: информация для родителей о солнцезащитных кремах и лечении и профилактике солнечных ожогов
- Найдите время поговорить; Депрессия, суицид и подростки
- Подростковые прыщи: что это такое и что с этим делать
- Правило 5 секунд
- Птицы и пчелы: поговорить с детьми о сексе
- Скрытые опасности «табачного дыма»
- Важность молочных продуктов
- Самая распространенная причина рвоты у младенцев и детей
- Шокирующая правда о лабораторных тестах: часть 1
- Шокирующая правда о лабораторных тестах: часть 2
- Желудочный грипп и вы (часть 1 )
- Желудочный грипп и вы (часть 2)
- Желудочный грипп и вы (часть 3)
- Вирус Зика: что вам действительно нужно знать
- Советы для летнего солнца, насекомых и ран
- Тип 2 Сахарный диабет у детей и подростков
- В округе Ли растет число заболеваний, предупреждаемых с помощью вакцин
- Рвота
- Безопасность на воде
- Что следует учитывать при поиске лучшего педиатра Cape Coral
- Что нужно Ожидайте своего недоношенного ребенка, часть 1
- Чего ожидать от недоношенного ребенка, часть 2
- Зачем детям нужен белок и где они могут его получить?
- Что кладем в постель? Обзор недавнего исследования сна младенцев
- Что такое грипп?
- Что нужно знать об аденовирусе (часть 1)
- Что нужно знать об аденовирусе (часть 2)
- Почему вам следует выбрать педиатрическую группу
- Безопасность зимнего сиденья
- Зимняя безопасность: снег, солнце и Fun
- Политика конфиденциальности
- Условия использования
- Политика клинической фотографии
- 404
Информация о здоровье детей: вирусные заболевания
Вирус — это микроб, вызывающий такие инфекции, как простуда, бронхиолит, тонзиллит, ушные инфекции, грипп, эпидемический паротит и ветряная оспа.Существуют сотни разных вирусов.
Простуда очень распространена среди здоровых детей, и в среднем дети дошкольного возраста простужаются не менее шести раз в год. Здоровые дети часто болеют до 12 вирусных заболеваний в год в первые несколько лет жизни. Также часто дети заболевают одним вирусом вскоре после выздоровления от другого, поэтому может казаться, что они болеют все время. По мере взросления детей частота заражения вирусными заболеваниями обычно снижается.
Вирусы могут легко распространяться, когда дети находятся в тесном контакте друг с другом. Большинство вирусов мягкие, и лучшее лечение — это отдых дома.
Признаки и симптомы вирусов
Если у вашего ребенка вирус, у него могут проявляться различные симптомы, в том числе:
- заложенный нос или насморк
- красные, слезящиеся глаза
- ангина
- лихорадка
- высыпаний, которые становятся белыми (бледнеют) примерно на секунду после того, как вы надавите на них пальцем (вы также можете надавить на сыпь стенкой прозрачного стакана и посмотреть, не побледнеет ли она)
- кашель или чихание
- рвота и / или диарея
- желание больше спать (вялость)
- не хочет есть
- ощущение в целом плохое.
В то время как большинство вирусов у детей мягкие, младенцы в возрасте до трех месяцев могут очень быстро заболеть и нуждаются в осмотре врача.
Уход на дому
Вирусы нельзя лечить антибиотиками. Лучшее лечение — это отдых дома, чтобы иммунная система вашего ребенка могла бороться с вирусом.
Вот несколько простых мер, которые сделают вашего ребенка более комфортным:
- Часто давайте ребенку пить небольшими порциями, когда бодрствуете, например, глоток воды каждые 15 минут или около того.Это помогает облегчить боль в горле, сохраняя его влажным, и восполняет потерю жидкости из-за лихорадки, рвоты или диареи. Лучше всего вода, но регидратация ледяных столбов также является хорошим способом снабдить ребенка жидкостью.
- Предоставление достаточного количества жидкости особенно важно для младенцев — это должно быть грудное молоко или смесь, или жидкости для регидратации, такие как электролиты. Смотрите наш информационный бюллетень Обезвоживание.
- Не беспокойтесь, если ваш ребенок не ест несколько дней.Когда они почувствуют себя лучше, они снова начнут есть.
- Позвольте вашему ребенку отдохнуть.
- Используйте солевые капли для носа (нос), чтобы очистить заложенный нос у младенцев. Малышу с чистым носом будет легче кормить.
- Дайте вашему ребенку парацетамол или ибупрофен от боли, или если ваш ребенок несчастный, раздражительный или вялый. Смотрите наш информационный бюллетень Обезболивание для детей. Не давайте ребенку аспирин. Внимательно проверьте этикетку, указав правильную дозу, и убедитесь, что вы еще не даете своему ребенку какие-либо другие продукты, содержащие парацетамол или ибупрофен (например, некоторые лекарства от кашля и препараты от простуды и гриппа).
- Не используйте парацетамол или ибупрофен только для снижения температуры. Лихорадка помогает телу выздоравливать естественным путем.
- Не используйте другие средства правовой защиты, кроме как по рекомендации врача или медицинского работника.
Ваш ребенок, вероятно, почувствует себя лучше через несколько дней, но может чувствовать себя плохо в течение двух недель. Кашель может длиться несколько недель.
Большинство высыпаний мягкие и не причиняют беспокойства вашему ребенку, хотя некоторые высыпания могут вызвать сильный зуд.Поговорите со своим местным фармацевтом о методах лечения, которые могут помочь уменьшить зудящую сыпь. Сыпь часто длится несколько дней, прежде чем исчезнет сама по себе. Иногда при уходе температуры появляется сыпь. Когда появляется эта сыпь, значит, ребенку становится лучше. Смотрите наш информационный бюллетень Высыпания.
Когда обращаться к врачу
Если состояние вашего ребенка не улучшается через 48 часов или ему становится хуже, покажите его терапевту. Также обратитесь к терапевту, если у вашего ребенка есть что-либо из следующего:
- боль, которая не проходит при приеме парацетамола или ибупрофена
- постоянная рвота и диарея (см. Наш информационный бюллетень Гастроэнтерит)
- высокая температура, которая не проходит через 48 часов
- отказ от питья или ледяной шест в течение шести часов
- сыпь или пятно, которые не бледнеют при нажатии на них
- меньше половины обычного количества мокрых подгузников
- они вызывают беспокойство по любой другой причине
- Плохое вскармливание или жар у ребенка в возрасте трех месяцев и младше
Немедленно обратитесь к врачу или в отделение неотложной помощи больницы, если ваш ребенок:
- очень бледный или трудно разбудить
- имеет проблемы с дыханием
- имеет сыпь и головную боль, ригидность шеи или боли в спине
- плохо себя чувствует, у него жар и кожная сыпь (маленькие ярко-красные пятна или пурпурные пятна или синяки необъяснимого характера), которые не становятся телесного цвета (бледнеют), когда вы нажимаете на него (см. Наш информационный бюллетень) Менингококковая инфекция)
- Плохое вскармливание или жар у ребенка в возрасте до одного месяца
Иногда вирусы могут вызывать астму (если у вашего ребенка диагноз астмы) или хрип (свистящий звук при дыхании).В этом случае лечите астму как обычно. Если хрип новый и у вашего ребенка затрудненное дыхание, покажите его терапевту.
Как распространяются вирусные болезни?
Вирус может передаваться от человека к человеку крошечными капельками из носа (чихание или насморк) и изо рта (слюна или кашель). Вирусы также могут распространяться через рвоту или фекалии (фекалии), особенно при диарее.
Обычно существует задержка между контактом ребенка с вирусом и его заболеванием.Эта задержка обычно составляет несколько дней, но некоторым вирусам может потребоваться до двух или трех недель до появления симптомов.
Хорошая гигиена снижает вероятность заражения или передачи вирусов другим людям. Хорошая гигиена включает:
- регулярное тщательное мытье рук
- не делятся чашками или столовыми приборами
- побуждение детей кашлять или чихать в локоть
- Использование салфеток вместо платков — научите ребенка бросать салфетки в мусорное ведро, как только они их надели, и после этого мыть руки.
Если ваш ребенок заболел вирусом, держите его дома и не ходите в детский сад или школу, пока он не выздоровеет.
Практически невозможно предотвратить заражение вашего ребенка вирусами, но вы можете помочь сохранить его иммунную систему в хорошей форме, обеспечив ему сбалансированное питание и много сна. Большинству детей не нужно ежедневно принимать витамины. Важно своевременно делать прививки вашему ребенку, чтобы предотвратить такие вирусы, как корь, эпидемический паротит, краснуха и ветряная оспа (ветряная оспа).
Ключевые моменты, которые следует запомнить
- Вирусные заболевания очень распространены среди детей и легко распространяются в детских учреждениях, детских садах или школах.
- В первые несколько лет жизни у детей обычно бывает до 12 вирусных инфекций в год, и может казаться, что они все время болеют.
- Лучшее лечение — отдых дома. Антибиотики не помогут при вирусных заболеваниях.
- Если состояние вашего ребенка не улучшится через 48 часов или его симптомы ухудшатся, обратитесь к терапевту.
Дополнительная информация
Общие вопросы, которые задают нашим врачам
Нужно ли мне обращаться к врачу, чтобы диагностировать вирус у моего ребенка?
Если у вашего ребенка только легкие симптомы, которые облегчаются парацетамолом или ибупрофеном, и кажется, что через 48 часов ему становится лучше, нет необходимости посещать врача. Часто бывает очень сложно определить, какой именно вирус есть у вашего ребенка, и это в любом случае не имеет значения, поскольку лечение такое же — отдых дома и никаких антибиотиков, поскольку антибиотики не помогают вирусам.
Какие природные средства я могу дать своему ребенку, чтобы помочь ему почувствовать себя лучше при простуде?
Мы не рекомендуем проводить лечение — медицинское или естественное — детям без профессиональной медицинской консультации. Как указано в этом информационном бюллетене, вы обычно можете ухаживать за своим ребенком дома, когда он простужен, давая ему много жидкости, позволяя ему отдыхать и предоставляя простые обезболивание (например,грамм. парацетамол), если они вызывают дискомфорт.
В безрецептурных продуктах, таких как витамины или добавки (например, витамин С, поливитамины), нет необходимости. Эти продукты обычно не имеют или имеют ограниченные научные доказательства, подтверждающие их эффективность в предотвращении или лечении вирусов, таких как простуда.
Лекарства, которые обычно передаются в семье (например, оставаться в тепле, не ложиться спать с мокрыми волосами, не выходить на улицу босиком или с мокрыми волосами и оставаться в помещении) не доказали свою эффективность в предотвращении простуды.Они были разработаны до того, как было обнаружено, что простуда вызывается вирусами.
Разработано отделениями общей медицины и инфекционных заболеваний Королевской детской больницы и Департаментом здравоохранения и социальных служб штата Виктория. Мы признательны потребителям и опекунам RCH.
Отзыв написан в июле 2020 г.
Kids Health Info поддерживается Фондом Королевской детской больницы.

 д.
д.


 Справочник практического врача под ред. проф. Л. Н. Мазанковой. М.: МЕДпресс-информ, 2009. 240 с.: ил.
Справочник практического врача под ред. проф. Л. Н. Мазанковой. М.: МЕДпресс-информ, 2009. 240 с.: ил.