Рак гортани, опухоль горла: лечение, симптомы, диагностика
При раке гортани может возникнуть необходимость в операции по удалению гортани. Такое лечение рака горла очень травматичное. В результате вмешательства человек теряет способность самостоятельно говорить. Сегодня ученые создали искусственную гортань – так называемый «протез голоса», способный восстанавливать до 80% речи. Прибор представляет собой небольшой бокс, который имплантируют в образовавшееся после операции пространство между трахеей и пищеводом.
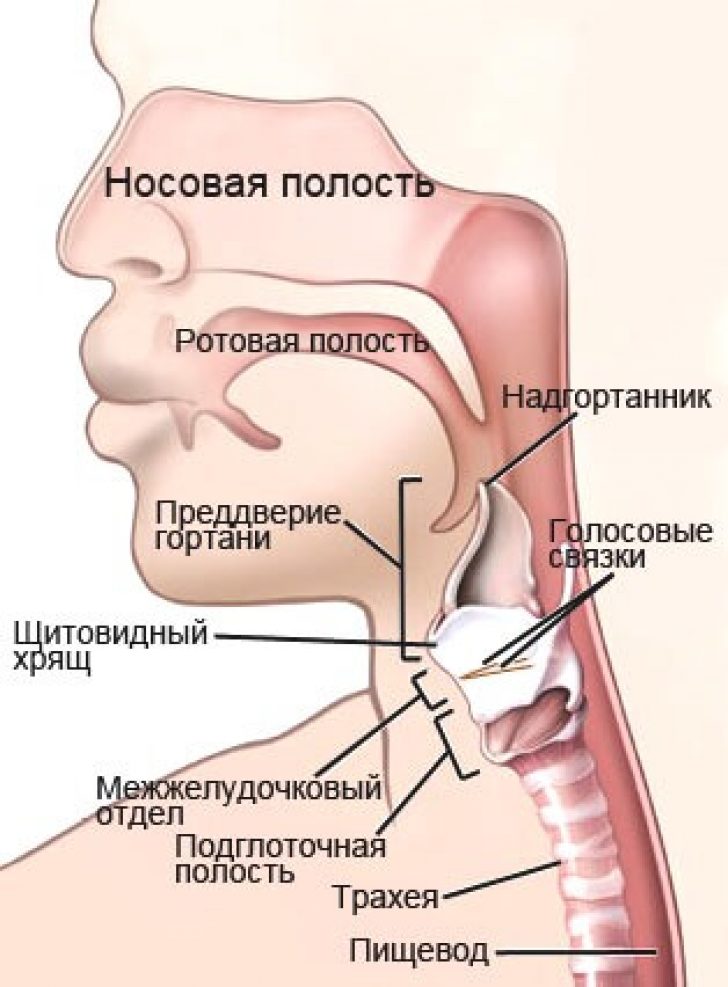
Рак гортани – это злокачественная опухоль, происходящая из ткани гортани.
Соответственно локализации, определяются формы рака гортани.
Рак надгортанника. Этот вид развивается медленно. Часто прорастает за подъязычную кость, в преднадгортанное пространство, на корень языка.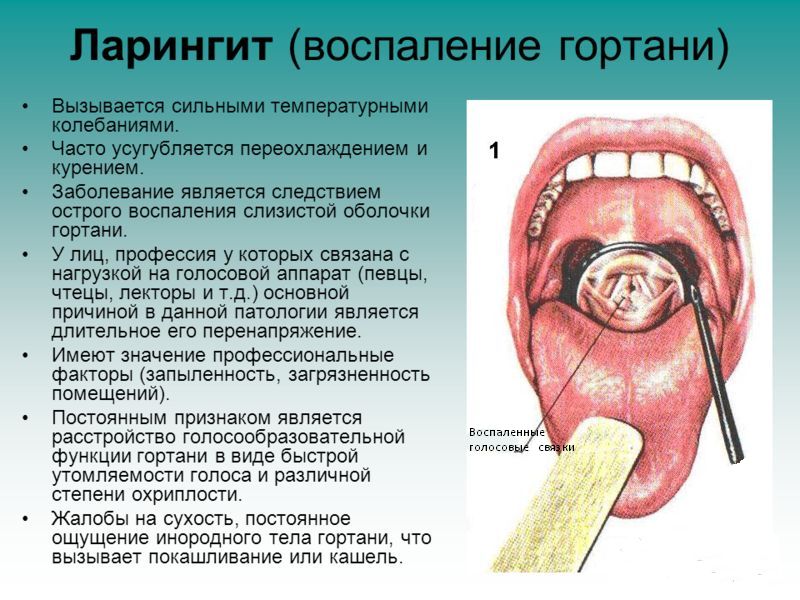
Рак голосовой связки или рак голосового аппарата — одна их серьезных патологий. Опухоль обычно распространяется вверх и вперед или назад, или под складку. Регионарных метастазов практически не дает, находится в пределах складки долгое время.
Выделяют рак гортани нижнего (2%), среднего (28%) и верхнего (70%) отделов. Рак, возникающий в нижнем отделе гортани, отличается инфильтративным интенсивным ростом. В среднем отделе опухоль, как правило, находится на одной из голосовых связок, что приводит к изменению голосообразования. В верхнем отделе опухоль может локализоваться на желудочках гортани, надгортанниках. Если образование располагается на желудочках гортани, оно перекрывает просвет горла и приводит к расстройству дыхательной функции.
Диагностика
Гортань и гортаноглотка расположены глубоко, поэтому диагностика представляет определенные трудности.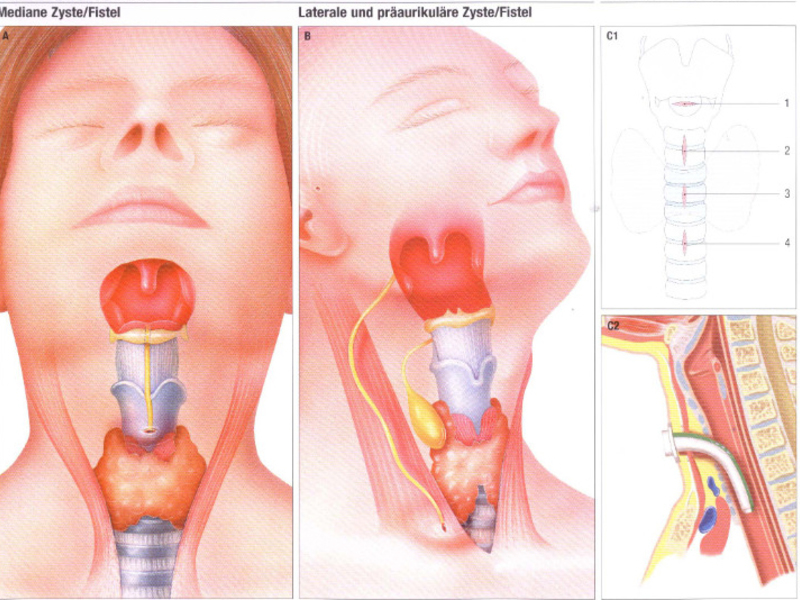 С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем, тщательно исследуют полость носа, гортань и гортаноглотку. В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем, тщательно исследуют полость носа, гортань и гортаноглотку. В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
Компьютерная томография (КТ) дает возможность определить размеры опухоли и ее распространение по лимфатическим узлам и окружающим тканям.
По рекомендации клинического онколога может быть назначено исследование ПЭТ-КТ для определения стадии болезни (если необходимо уточнить тактику лечения), а также для оценки ответа на проведенное лечение (как правило, через 9-12 недель после его завершения).
Контрастное исследование пищевода с барием дает возможность получить дополнительную информацию об опухоли.
Биопсия является единственным методом, позволяющим с уверенностью судить о наличии рака. Биопсия может заключаться во взятии кусочка ткани или пункции опухоли иглой.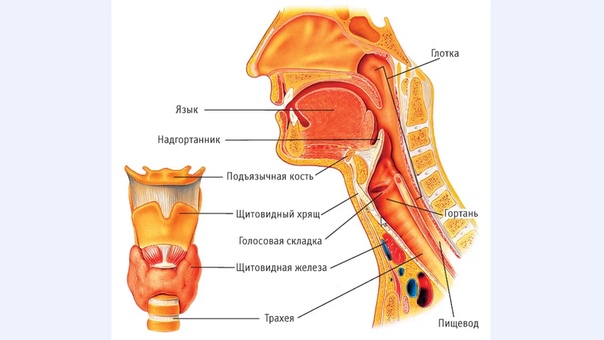
Диагноз рака гортани подтверждается исследованием кусочка биоптата. В ЛІСОД гистологическую верификацию проводят в референтной зарубежной лаборатории.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Тактику лечения больных раком гортани выстраивает клинический онколог. При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии и т.д.
При необходимости могут применяться все методы лечения больных раком гортани и гортаноглотки: операция, облучение (радиотерапия рака гортани) и химиотерапия рака гортани.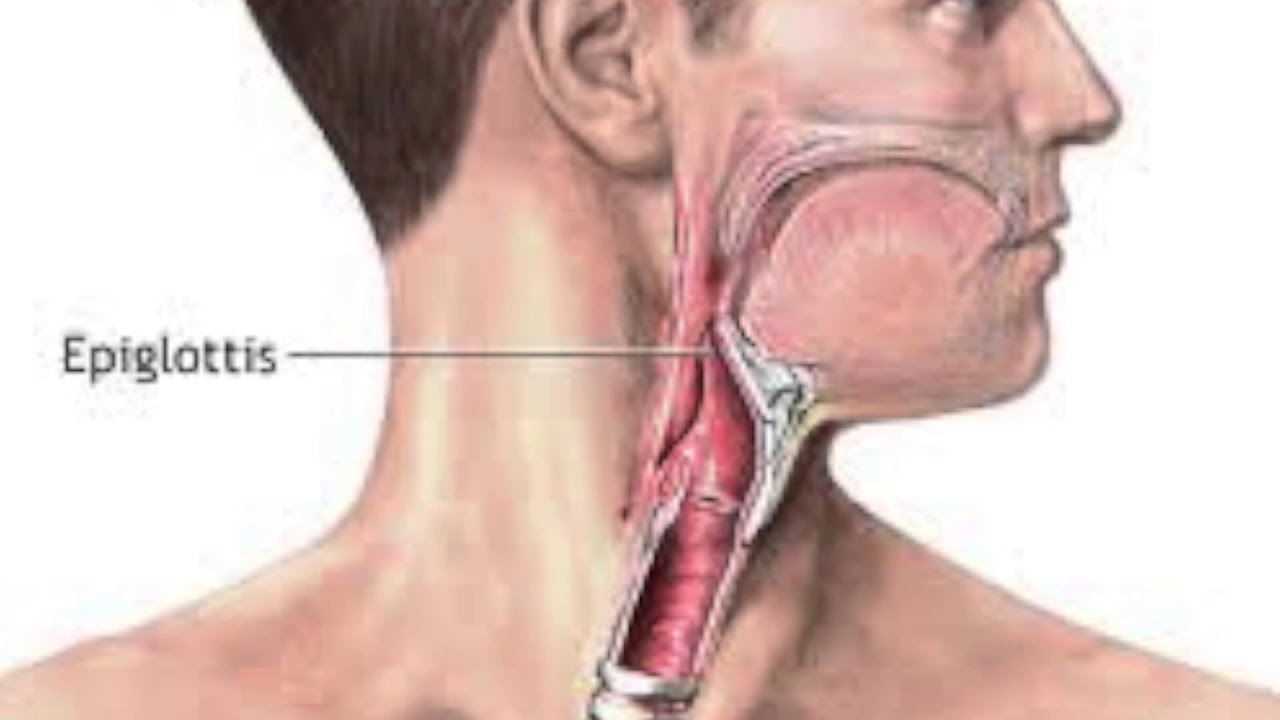
Симптомы
Основной причиной выявления ранней заболевания становится осиплость голоса. Помочь больному может только своевременное лечение рака гортани.
Мы рекомендуем обратиться к специалисту, если Вы у себя обнаружили какой-либо из следующих симптомов:
- беспричинное похудение;
- осиплость голоса и длительно не проходящий кашель;
- затрудненное дыхание;
- дискомфорт при глотании – затруднения, боль;
- постоянная боль в горле или в ухе;
- опухоль или припухлость на шее.

Во всех вышеперечисленных случаях необходима качественная диагностика рака горла.
Факторы риска
- Чаще всего рак гортани (рак ротоглотки, опухоль горла) встречается у курящих людей. Чем больше стаж курения, тем выше у курильщика риск заболеть раком гортани.
- Повышает риск злоупотребление алкоголем.
- Нехватка витаминов группы В и А также может способствовать возникновению рака гортани.
- В группе риска находятся люди со слабой иммунной системой – с врожденными заболеваниями, ВИЧ инфицированные.
- Увеличивает риск контакт с вредными химическими веществами, такими как древесная пыль, краски, лаки и др.
- Вызванные вирусом HPV папилломы могут в дальнейшем перерождаться в злокачественные опухоли гортани.
- Рак гортани (рак ротоглотки) чаще диагностируют у афроамериканцев.
Профилактика
Основная профилактика рака гортани и гортаноглотки направлена на отказ от курения и злоупотребления алкоголем.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач ЛIСОД, д.м. н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
 Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.
Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.Добрий день. Моєму татові 59 років. Діагноз: плоскоклітинний зроговілий рак гортані Т3N1М0. Пройшов 2 курси хіміотерапії. Пухлина зменшилась в 2 рази.Через тиждень після другої хімії призначили курс променевої терапії. Потім планують ще має 3 курси хімії. Скажіть, які шанси, на скільки можна продовжити життя?
Согласно стандартам, при данной стадии заболевания возможно проведение химиотерапии на первом этапе (так называемой неоадьювантной), что и сделано. С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
Добрый день. Пациент 55 лет, диагноз: рак гортани III стадии. С декабря 2010 по июнь 2012 перенес 4 операции, 42 луча и 6 курсов химиотерапии. В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.
Пациент 55 лет, диагноз: рак гортани III стадии. С декабря 2010 по июнь 2012 перенес 4 операции, 42 луча и 6 курсов химиотерапии. В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.
Следует взвесить следующую линию химиотерапии с учетом полученных ранее препаратов и общего состояния больного.
Уважаемый доктор, Цви! Пишу по просьбе подруги моей мамы, которая сейчас находится в больнице. В марте 2010 ей поставили диагноз рак гортаноглотки 2 степени T2N2No, 2 КЛ.ГР. Был проведен курс химиотерапии В/В ПХТ по схеме PBMF (метотрексат, цисплатин, фторурацил, блеоцин).
После этого курса отмечен регрес опухоли 70% визуально.
Далее было проведено еще 3 курса химиотерапии по такой же схеме
В сентябре 2010 курс ДГТ.
После облучения провели еще 4 курса химиотерапии по той же схеме.
Отмечен регрес опухоли 80%
06.02.2012 установлен диагноз: рак гортаноглотки 2 степень T2N2Mo, 2 КЛ. ГР (участок изъявления до 0,5 см). Регресс опухоли 100 %
Сейчас предлагают курс химиотерапии ЦОП (докторубицин, циклофосфан, винкристин, осетрон).
Напишите, пожалуйста, свое мнение по поводу предлагаемого лечения. Может есть что-то более эффективное. Пожалуйста, посоветуйте.
Спасибо
ГР (участок изъявления до 0,5 см). Регресс опухоли 100 %
Сейчас предлагают курс химиотерапии ЦОП (докторубицин, циклофосфан, винкристин, осетрон).
Напишите, пожалуйста, свое мнение по поводу предлагаемого лечения. Может есть что-то более эффективное. Пожалуйста, посоветуйте.
Спасибо
Гистологически во время первичного диагноза была обнаружена плоскоклеточная карцинома? Я так понимаю. что это изъязвление — единственная находка и пораженных лимфоузлов или отдаленных метастазов не выявлено. Скажите пожалуйста, взята ли биопсия из этого подозрительного изъязвления? Если нет, — то следует взять. Это может быть совсем не опухоль и тогда никакого онкологического лечения не показано. Если же это — рецидив или остаточная опухоль — надо взвесить оперативное удаление, если процесс операбельный а если нет — повторное облучение в достаточной дозе (до 66 Грэй) + сочетанная химиотерапия цисплатином (или облучение с эрбитуксом). Перед этим следует сделать МРТ головы и шеи + КТ грудной клетки (если не проводились) для уточнения тактики лечения.
Перед этим следует сделать МРТ головы и шеи + КТ грудной клетки (если не проводились) для уточнения тактики лечения.
Добрый день. Моему отцу поставлен диагноз: карцинома гортани собственно голосового аппарата T2N1M0 St3, прошел курс химиотерапии и 20 сеансов облучения, врач рекомендует еще 10 сеансов облучения. Нужно ли проходить повторно облучение и каков прогноз при данном диагнозе? Спасибо.
Успех лечения карциномы гортани зависит от многих факторов. Один из самых важных — это доза облучения. Так вот,- доза должна составлять около 70 Гр на все очаги болезни, включая пораженные лимфоузлы (N1). Подвести такую дозу за 20 сеансов при стандартной фракционации — невозможно. Так что, — надо продолжать лечение. Относительная 5-летняя выживаемость при III стадии карциномы гортани составляет около 52% (The AJCC Cancer Staging Manual. 7- Edition, 2010)
Относительная 5-летняя выживаемость при III стадии карциномы гортани составляет около 52% (The AJCC Cancer Staging Manual. 7- Edition, 2010)
Добрий день! У мого дядька рак горла остання стадія попускав метастази вже в легені, лікарі вже нічого нехочуть робити ні біохімії ні опеперувати. Скажіть будь ласка чи можливо чимось продовжити йому життя.
Учитывая распространенность болезни следует взвесить химиотерапию. Все зависит от общего состояния больного. При хорошем ответе на лечение возможна и паллиативная лучевая терапия шеи.
Здравствуйте! Мой племянник, 1995 года рождения. Начиналось все с воспаленного лимфоузла. С 2006 года было уплотнение в левой части подчелюстной зоны. На протяжении всего периода проводилось лечение воспаленного лимфоузла (примочки, полоскания). В декабре 2010 года, был поставлен диагноз уплотнение слюнной железы — требуется операционное вмешательство. В июне 2011 года проведена операция. Из протокола операции: …отмечается интимное сращение поверхностной фасции, платизмы, капсулы железы с тканью железы и соседними увеличеными лимфоузлами, окружающими мышцами, и подпаяна к телу нижней челюсти с внутренней стороны. железа в размерах уменьшена, плотная, удалена, отправлена на ПГИ. Удалено два увеличеных лимфоузла, диаметром 2,0 и 1,0см в верхнебоковом отделе шеи слева, эластичные, серо-розового цвета, целиком отправлены на ПГИ. По результатам заключения диагноз: аденокарцинома подчелюстной слюнной железы слева. Т2N1M0,Кл. гр.ІІ
Направлены на консультацию в Институт рака. По результатам повторного анализа ПГЗ поставили диагноз: ацинозно-клеточная карцинома слюнной железы с инфильтрацией прилегающей мышечней ткани.
Начиналось все с воспаленного лимфоузла. С 2006 года было уплотнение в левой части подчелюстной зоны. На протяжении всего периода проводилось лечение воспаленного лимфоузла (примочки, полоскания). В декабре 2010 года, был поставлен диагноз уплотнение слюнной железы — требуется операционное вмешательство. В июне 2011 года проведена операция. Из протокола операции: …отмечается интимное сращение поверхностной фасции, платизмы, капсулы железы с тканью железы и соседними увеличеными лимфоузлами, окружающими мышцами, и подпаяна к телу нижней челюсти с внутренней стороны. железа в размерах уменьшена, плотная, удалена, отправлена на ПГИ. Удалено два увеличеных лимфоузла, диаметром 2,0 и 1,0см в верхнебоковом отделе шеи слева, эластичные, серо-розового цвета, целиком отправлены на ПГИ. По результатам заключения диагноз: аденокарцинома подчелюстной слюнной железы слева. Т2N1M0,Кл. гр.ІІ
Направлены на консультацию в Институт рака. По результатам повторного анализа ПГЗ поставили диагноз: ацинозно-клеточная карцинома слюнной железы с инфильтрацией прилегающей мышечней ткани.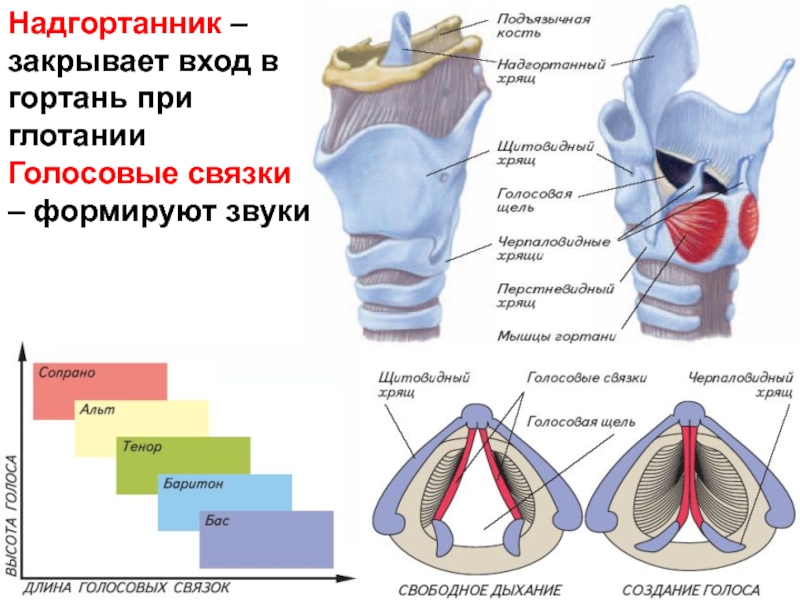 В одном из исследованных лимфоузлов метостаз опухоли.
Назначена КТ черепа, грудной клетки, брюшной полости и малого таза с контрастом.
Подскажите пожалуйста, возможные методы лечения, необходимость проведения дополнительных анализов??? С врачами какой области необходимо провести консультацию (эндокринолог…)??? Насколько безопасным есть одновременное проведение КТ всех перечисленых областей?
Можете ли Вы подсказать характер данной болезни?
Заранее благодарны!
В одном из исследованных лимфоузлов метостаз опухоли.
Назначена КТ черепа, грудной клетки, брюшной полости и малого таза с контрастом.
Подскажите пожалуйста, возможные методы лечения, необходимость проведения дополнительных анализов??? С врачами какой области необходимо провести консультацию (эндокринолог…)??? Насколько безопасным есть одновременное проведение КТ всех перечисленых областей?
Можете ли Вы подсказать характер данной болезни?
Заранее благодарны!
Екатерина, ацинозно-клеточная опухоль (ацинозно-клеточная аденокарцинома) занимает промежуточное положение между аденомами и раком, что означает отсутствие единого мнения в отношении биологической сущности новообразования и прогноза заболевания. Основным признаком ацинозно-клеточных опухолей считается сходство опухолевых клеток с клетками концевых отделов слюнных желез. При любой гистологической структуре этих опухолей возможно возникновение рецидивов, регионарных и отдаленных метастазов. Причем, при наличии метастазов в лимфатических узлах. вероятность отдаленных метастазов значительно возрастает. Именно поэтому Ваши врачи и проводят КТ для их исключения. Чаще всего поражаются легкие, и можно ограничится КТ легких и МРТ головы и шеи.
При любой гистологической структуре этих опухолей возможно возникновение рецидивов, регионарных и отдаленных метастазов. Причем, при наличии метастазов в лимфатических узлах. вероятность отдаленных метастазов значительно возрастает. Именно поэтому Ваши врачи и проводят КТ для их исключения. Чаще всего поражаются легкие, и можно ограничится КТ легких и МРТ головы и шеи.
Что касается лечения таких видов опухолей, то очень важна радикальность хирургического удаления всех очагов болезни. Если проведена только биопсия этих «двух увеличенных лимфоузлов», то этого недостаточно. Необходима диссекция лимфоузлов шеи на стороне поражения. Важно знать полностью ли иссечена первичная опухоль (гистологически следует тщательно исследовать края резекции и все лимфоузлы). В любом случае, даже при правильно проведенном хирургическом вмешательстве, при распространении опухоли на окружающие ткани (мышца, как в этом случае) и наличии метастатических лимфоузлов — показана послеоперационная лучевая терапия для снижения риска рецидива. Естественно, при отсутствии отдаленных метастазов. Будем надеяться, что их не будет.
Естественно, при отсутствии отдаленных метастазов. Будем надеяться, что их не будет.
Уважаемьій доктор Бернштейн! У моего отца (12.04.1940 г.р.) в апреле 2010 года в онкобольнице в Ивано-Франковске установлено диагноз — рак гортани, ІІІ стадия.На шее в лимфоузол пошел метастаз. Врачи сказали, что только надо хирургическое лечение, но мьі оказались, так как знакомьій сразу умер после такой операции. Мьі начали лечить народной медициной — папа пил настойку мухомора, бефунгин. Но сейчас ему стает трудно дьішать, он кашляет. Не знаю, что делать, как помочь родному человеку??? Когда узнала о Вашей больнице — появилась какая-то надежда. Очень прошу Вас, помогите сначала консультацией: что делать, как правильно поступить, чтобьі спасти папу? Что ему можно сделать? Заранен очень благодарна. Светлана
Дорогая Светлана, во- первых, следует оценить распространение болезни на сегодняшний день: МРТ головы и шеи, КТ органов грудной клетки, ларингоскопия. Если опухоль перекрывает дыхательные пути (что может проявляться затруднением дыхания), решается вопрос о необходимости трахеостомии (установка дыхательной трубки в трахею ниже опухоли) или непосредственно о радикальной операции, если невозможно сохранить гортань из-за обширного поражения хрящей и если ее проведение еще возможно. При отсутствии угрозы закрытия дыхательных путей и отсутствии отдаленных метастазов (как правило в легких), решается вопрос о методе лечения: не исключено, что сохранить гортань невозможно, как я уже сказал, и требуется операция, в других случаях- несколько курсов химиотерапии с последующей лучевой терапией на фоне продолжающейся химиотерапии могут быть подходящей опцией. Все очень индивидуально, и сейчас невозможно сказать какой метод лечения подходит более всего. Ясно одно: Вашего папу надо лечить и чем раньше, тем лучше.
Если опухоль перекрывает дыхательные пути (что может проявляться затруднением дыхания), решается вопрос о необходимости трахеостомии (установка дыхательной трубки в трахею ниже опухоли) или непосредственно о радикальной операции, если невозможно сохранить гортань из-за обширного поражения хрящей и если ее проведение еще возможно. При отсутствии угрозы закрытия дыхательных путей и отсутствии отдаленных метастазов (как правило в легких), решается вопрос о методе лечения: не исключено, что сохранить гортань невозможно, как я уже сказал, и требуется операция, в других случаях- несколько курсов химиотерапии с последующей лучевой терапией на фоне продолжающейся химиотерапии могут быть подходящей опцией. Все очень индивидуально, и сейчас невозможно сказать какой метод лечения подходит более всего. Ясно одно: Вашего папу надо лечить и чем раньше, тем лучше.
In the summer of 2008 my father’s diagnosis was kidney cancer with metastasis in lower spine and liver.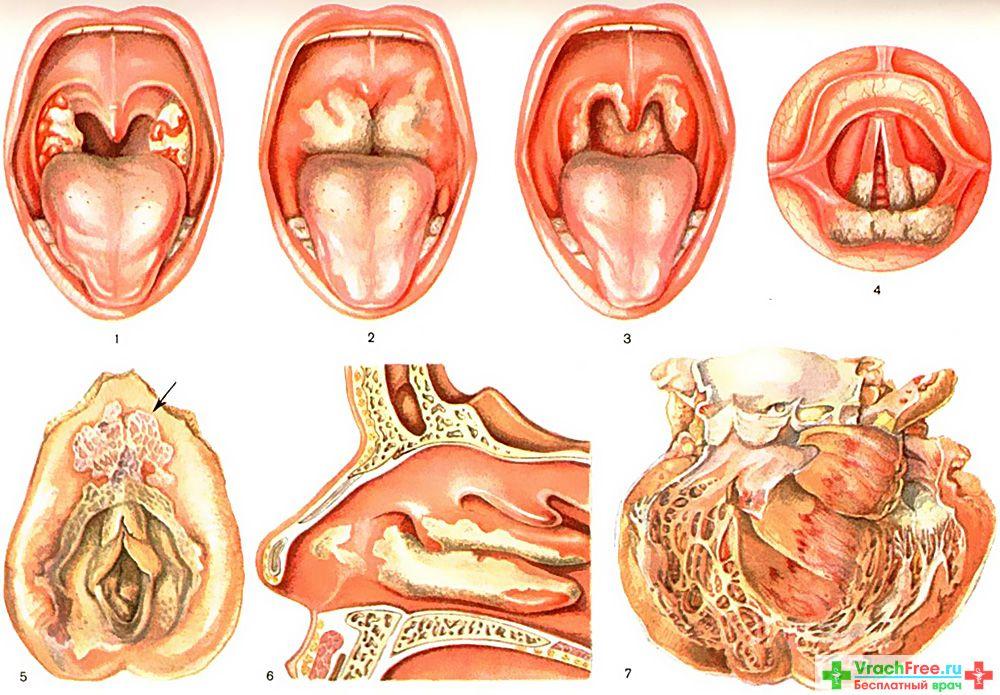 He was treated with radiation on spine and then interferon. Everybody thought he would be dead by spring 2009, because he was in very sick condition. His weight was 45 kg with heights of 173 cm. We stopped interferon and after that in April he started to walk, and gained 10 kg back and has very good appetite. He had one more tomography and it did not show metastasis in liver, but still tumor in kidney and ruined spine. But he doesn’t have pain. Could he be in remission? Interferon helped ? Or wrong diagnosis? Thank you
He was treated with radiation on spine and then interferon. Everybody thought he would be dead by spring 2009, because he was in very sick condition. His weight was 45 kg with heights of 173 cm. We stopped interferon and after that in April he started to walk, and gained 10 kg back and has very good appetite. He had one more tomography and it did not show metastasis in liver, but still tumor in kidney and ruined spine. But he doesn’t have pain. Could he be in remission? Interferon helped ? Or wrong diagnosis? Thank you
Your father can be in remission but not in liver. Liver mts diagnoses was probably wrong.
Рак гортани, опухоль горла: лечение, симптомы, диагностика
При раке гортани может возникнуть необходимость в операции по удалению гортани.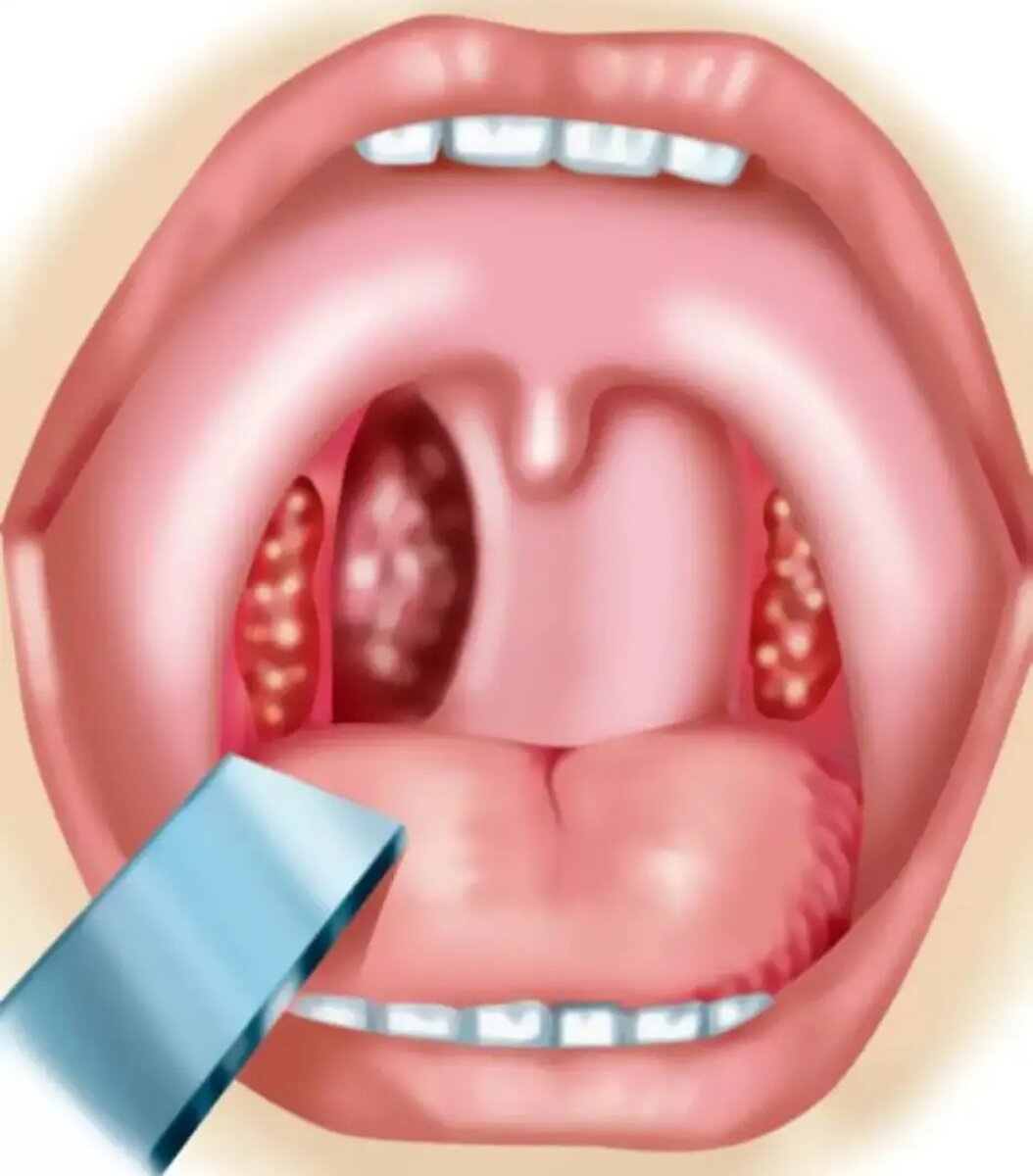 Такое лечение рака горла очень травматичное. В результате вмешательства человек теряет способность самостоятельно говорить. Сегодня ученые создали искусственную гортань – так называемый «протез голоса», способный восстанавливать до 80% речи. Прибор представляет собой небольшой бокс, который имплантируют в образовавшееся после операции пространство между трахеей и пищеводом.
Такое лечение рака горла очень травматичное. В результате вмешательства человек теряет способность самостоятельно говорить. Сегодня ученые создали искусственную гортань – так называемый «протез голоса», способный восстанавливать до 80% речи. Прибор представляет собой небольшой бокс, который имплантируют в образовавшееся после операции пространство между трахеей и пищеводом.
Рак гортани – это злокачественная опухоль, происходящая из ткани гортани.
Соответственно локализации, определяются формы рака гортани.
Рак надгортанника. Этот вид развивается медленно. Часто прорастает за подъязычную кость, в преднадгортанное пространство, на корень языка. Довольно рано возникают регионарные метастазы.
Рак голосовой связки или рак голосового аппарата — одна их серьезных патологий. Опухоль обычно распространяется вверх и вперед или назад, или под складку. Регионарных метастазов практически не дает, находится в пределах складки долгое время.
Регионарных метастазов практически не дает, находится в пределах складки долгое время.
Выделяют рак гортани нижнего (2%), среднего (28%) и верхнего (70%) отделов. Рак, возникающий в нижнем отделе гортани, отличается инфильтративным интенсивным ростом. В среднем отделе опухоль, как правило, находится на одной из голосовых связок, что приводит к изменению голосообразования. В верхнем отделе опухоль может локализоваться на желудочках гортани, надгортанниках. Если образование располагается на желудочках гортани, оно перекрывает просвет горла и приводит к расстройству дыхательной функции.
Диагностика
Гортань и гортаноглотка расположены глубоко, поэтому диагностика представляет определенные трудности. С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем, тщательно исследуют полость носа, гортань и гортаноглотку. В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
Компьютерная томография (КТ) дает возможность определить размеры опухоли и ее распространение по лимфатическим узлам и окружающим тканям.
По рекомендации клинического онколога может быть назначено исследование ПЭТ-КТ для определения стадии болезни (если необходимо уточнить тактику лечения), а также для оценки ответа на проведенное лечение (как правило, через 9-12 недель после его завершения).
Контрастное исследование пищевода с барием дает возможность получить дополнительную информацию об опухоли.
Биопсия является единственным методом, позволяющим с уверенностью судить о наличии рака. Биопсия может заключаться во взятии кусочка ткани или пункции опухоли иглой.
Диагноз рака гортани подтверждается исследованием кусочка биоптата. В ЛІСОД гистологическую верификацию проводят в референтной зарубежной лаборатории.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Тактику лечения больных раком гортани выстраивает клинический онколог. При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии и т.д.
При необходимости могут применяться все методы лечения больных раком гортани и гортаноглотки: операция, облучение (радиотерапия рака гортани) и химиотерапия рака гортани. Как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для ЛІСОД облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.
Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для ЛІСОД облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.
Симптомы
Основной причиной выявления ранней заболевания становится осиплость голоса. Помочь больному может только своевременное лечение рака гортани.
Мы рекомендуем обратиться к специалисту, если Вы у себя обнаружили какой-либо из следующих симптомов:
- беспричинное похудение;
- осиплость голоса и длительно не проходящий кашель;
- затрудненное дыхание;
- дискомфорт при глотании – затруднения, боль;
- постоянная боль в горле или в ухе;
- опухоль или припухлость на шее.

Во всех вышеперечисленных случаях необходима качественная диагностика рака горла.
Факторы риска
- Чаще всего рак гортани (рак ротоглотки, опухоль горла) встречается у курящих людей. Чем больше стаж курения, тем выше у курильщика риск заболеть раком гортани.
- Повышает риск злоупотребление алкоголем.
- Нехватка витаминов группы В и А также может способствовать возникновению рака гортани.
- В группе риска находятся люди со слабой иммунной системой – с врожденными заболеваниями, ВИЧ инфицированные.
- Увеличивает риск контакт с вредными химическими веществами, такими как древесная пыль, краски, лаки и др.
- Вызванные вирусом HPV папилломы могут в дальнейшем перерождаться в злокачественные опухоли гортани.
- Рак гортани (рак ротоглотки) чаще диагностируют у афроамериканцев.
Профилактика
Основная профилактика рака гортани и гортаноглотки направлена на отказ от курения и злоупотребления алкоголем.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач ЛIСОД, д.м. н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Добрый день! У моего отца рак гортани вестибулярной локализации T3N0M0 3 стадия группа 2 с метастазами в лимфоузлы. Он прошел три курса химиотерапии и два курса лучевой терапии, выполнили трахеостомию,но у него гноится рана. Сейчас лежит в больнице. Предложили операцию по удалению гортани.Подскажите, что делать? Спасибо!
Если процесс операбельный и нет отдаленного метастазирования, операция — это единственная опция вылечить Вашего отца. Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.
Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.
Добрий день. Моєму татові 59 років. Діагноз: плоскоклітинний зроговілий рак гортані Т3N1М0. Пройшов 2 курси хіміотерапії. Пухлина зменшилась в 2 рази.Через тиждень після другої хімії призначили курс променевої терапії. Потім планують ще має 3 курси хімії. Скажіть, які шанси, на скільки можна продовжити життя?
Согласно стандартам, при данной стадии заболевания возможно проведение химиотерапии на первом этапе (так называемой неоадьювантной), что и сделано.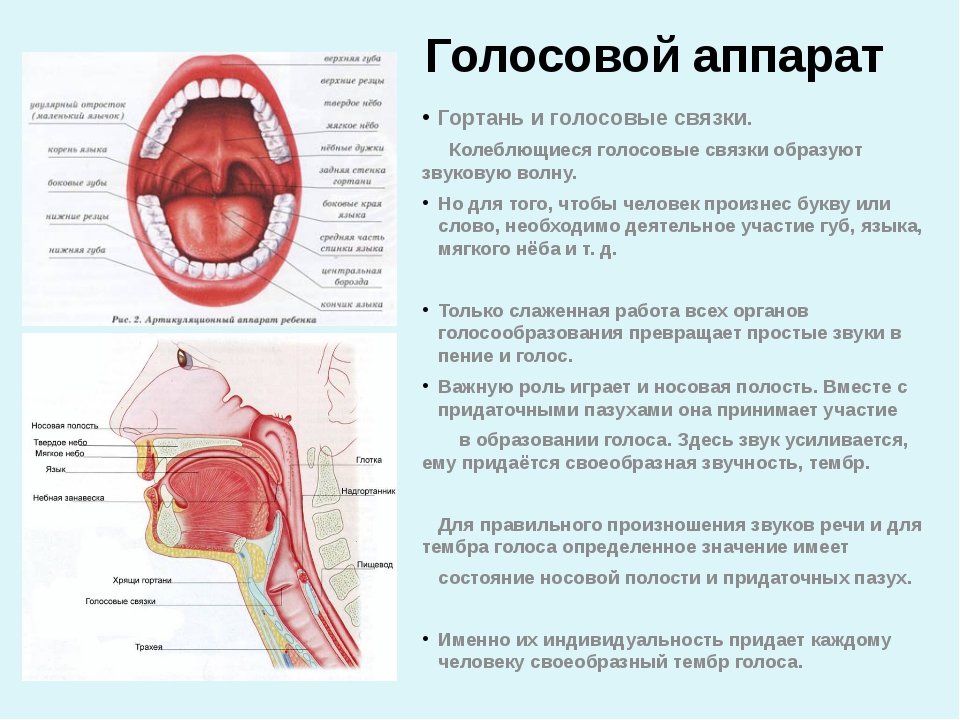 С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
Добрый день.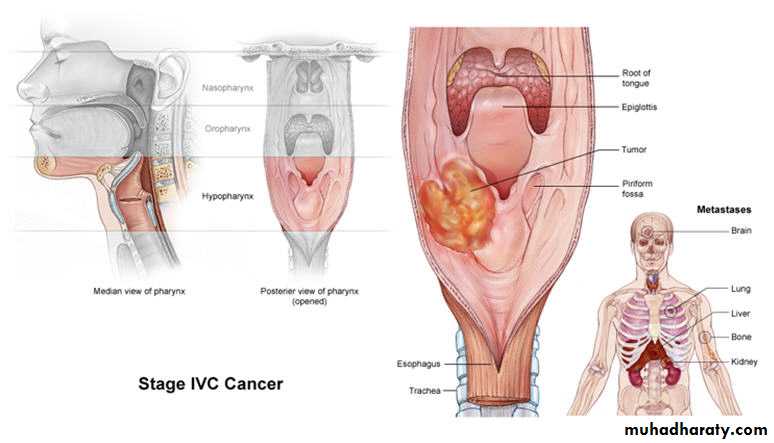 Пациент 55 лет, диагноз: рак гортани III стадии. С декабря 2010 по июнь 2012 перенес 4 операции, 42 луча и 6 курсов химиотерапии. В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.
Пациент 55 лет, диагноз: рак гортани III стадии. С декабря 2010 по июнь 2012 перенес 4 операции, 42 луча и 6 курсов химиотерапии. В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.
Следует взвесить следующую линию химиотерапии с учетом полученных ранее препаратов и общего состояния больного.
Уважаемый доктор, Цви! Пишу по просьбе подруги моей мамы, которая сейчас находится в больнице. В марте 2010 ей поставили диагноз рак гортаноглотки 2 степени T2N2No, 2 КЛ.ГР. Был проведен курс химиотерапии В/В ПХТ по схеме PBMF (метотрексат, цисплатин, фторурацил, блеоцин).
После этого курса отмечен регрес опухоли 70% визуально.
Далее было проведено еще 3 курса химиотерапии по такой же схеме
В сентябре 2010 курс ДГТ.
После облучения провели еще 4 курса химиотерапии по той же схеме.
Отмечен регрес опухоли 80%
06.02.2012 установлен диагноз: рак гортаноглотки 2 степень T2N2Mo, 2 КЛ.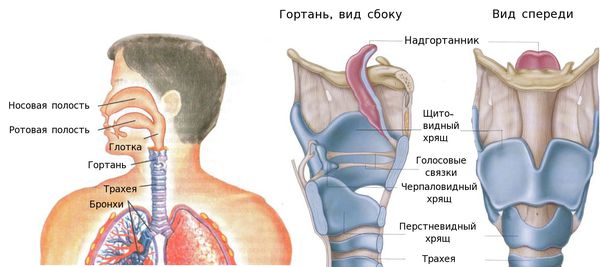 ГР (участок изъявления до 0,5 см). Регресс опухоли 100 %
Сейчас предлагают курс химиотерапии ЦОП (докторубицин, циклофосфан, винкристин, осетрон).
Напишите, пожалуйста, свое мнение по поводу предлагаемого лечения. Может есть что-то более эффективное. Пожалуйста, посоветуйте.
Спасибо
ГР (участок изъявления до 0,5 см). Регресс опухоли 100 %
Сейчас предлагают курс химиотерапии ЦОП (докторубицин, циклофосфан, винкристин, осетрон).
Напишите, пожалуйста, свое мнение по поводу предлагаемого лечения. Может есть что-то более эффективное. Пожалуйста, посоветуйте.
Спасибо
Гистологически во время первичного диагноза была обнаружена плоскоклеточная карцинома? Я так понимаю. что это изъязвление — единственная находка и пораженных лимфоузлов или отдаленных метастазов не выявлено. Скажите пожалуйста, взята ли биопсия из этого подозрительного изъязвления? Если нет, — то следует взять. Это может быть совсем не опухоль и тогда никакого онкологического лечения не показано. Если же это — рецидив или остаточная опухоль — надо взвесить оперативное удаление, если процесс операбельный а если нет — повторное облучение в достаточной дозе (до 66 Грэй) + сочетанная химиотерапия цисплатином (или облучение с эрбитуксом). Перед этим следует сделать МРТ головы и шеи + КТ грудной клетки (если не проводились) для уточнения тактики лечения.
Перед этим следует сделать МРТ головы и шеи + КТ грудной клетки (если не проводились) для уточнения тактики лечения.
Добрый день. Моему отцу поставлен диагноз: карцинома гортани собственно голосового аппарата T2N1M0 St3, прошел курс химиотерапии и 20 сеансов облучения, врач рекомендует еще 10 сеансов облучения. Нужно ли проходить повторно облучение и каков прогноз при данном диагнозе? Спасибо.
Успех лечения карциномы гортани зависит от многих факторов. Один из самых важных — это доза облучения. Так вот,- доза должна составлять около 70 Гр на все очаги болезни, включая пораженные лимфоузлы (N1). Подвести такую дозу за 20 сеансов при стандартной фракционации — невозможно. Так что, — надо продолжать лечение. Относительная 5-летняя выживаемость при III стадии карциномы гортани составляет около 52% (The AJCC Cancer Staging Manual. 7- Edition, 2010)
Относительная 5-летняя выживаемость при III стадии карциномы гортани составляет около 52% (The AJCC Cancer Staging Manual. 7- Edition, 2010)
Добрий день! У мого дядька рак горла остання стадія попускав метастази вже в легені, лікарі вже нічого нехочуть робити ні біохімії ні опеперувати. Скажіть будь ласка чи можливо чимось продовжити йому життя.
Учитывая распространенность болезни следует взвесить химиотерапию. Все зависит от общего состояния больного. При хорошем ответе на лечение возможна и паллиативная лучевая терапия шеи.
Здравствуйте! Мой племянник, 1995 года рождения. Начиналось все с воспаленного лимфоузла. С 2006 года было уплотнение в левой части подчелюстной зоны. На протяжении всего периода проводилось лечение воспаленного лимфоузла (примочки, полоскания). В декабре 2010 года, был поставлен диагноз уплотнение слюнной железы — требуется операционное вмешательство. В июне 2011 года проведена операция. Из протокола операции: …отмечается интимное сращение поверхностной фасции, платизмы, капсулы железы с тканью железы и соседними увеличеными лимфоузлами, окружающими мышцами, и подпаяна к телу нижней челюсти с внутренней стороны. железа в размерах уменьшена, плотная, удалена, отправлена на ПГИ. Удалено два увеличеных лимфоузла, диаметром 2,0 и 1,0см в верхнебоковом отделе шеи слева, эластичные, серо-розового цвета, целиком отправлены на ПГИ. По результатам заключения диагноз: аденокарцинома подчелюстной слюнной железы слева. Т2N1M0,Кл. гр.ІІ
Направлены на консультацию в Институт рака. По результатам повторного анализа ПГЗ поставили диагноз: ацинозно-клеточная карцинома слюнной железы с инфильтрацией прилегающей мышечней ткани.
Начиналось все с воспаленного лимфоузла. С 2006 года было уплотнение в левой части подчелюстной зоны. На протяжении всего периода проводилось лечение воспаленного лимфоузла (примочки, полоскания). В декабре 2010 года, был поставлен диагноз уплотнение слюнной железы — требуется операционное вмешательство. В июне 2011 года проведена операция. Из протокола операции: …отмечается интимное сращение поверхностной фасции, платизмы, капсулы железы с тканью железы и соседними увеличеными лимфоузлами, окружающими мышцами, и подпаяна к телу нижней челюсти с внутренней стороны. железа в размерах уменьшена, плотная, удалена, отправлена на ПГИ. Удалено два увеличеных лимфоузла, диаметром 2,0 и 1,0см в верхнебоковом отделе шеи слева, эластичные, серо-розового цвета, целиком отправлены на ПГИ. По результатам заключения диагноз: аденокарцинома подчелюстной слюнной железы слева. Т2N1M0,Кл. гр.ІІ
Направлены на консультацию в Институт рака. По результатам повторного анализа ПГЗ поставили диагноз: ацинозно-клеточная карцинома слюнной железы с инфильтрацией прилегающей мышечней ткани. В одном из исследованных лимфоузлов метостаз опухоли.
Назначена КТ черепа, грудной клетки, брюшной полости и малого таза с контрастом.
Подскажите пожалуйста, возможные методы лечения, необходимость проведения дополнительных анализов??? С врачами какой области необходимо провести консультацию (эндокринолог…)??? Насколько безопасным есть одновременное проведение КТ всех перечисленых областей?
Можете ли Вы подсказать характер данной болезни?
Заранее благодарны!
В одном из исследованных лимфоузлов метостаз опухоли.
Назначена КТ черепа, грудной клетки, брюшной полости и малого таза с контрастом.
Подскажите пожалуйста, возможные методы лечения, необходимость проведения дополнительных анализов??? С врачами какой области необходимо провести консультацию (эндокринолог…)??? Насколько безопасным есть одновременное проведение КТ всех перечисленых областей?
Можете ли Вы подсказать характер данной болезни?
Заранее благодарны!
Екатерина, ацинозно-клеточная опухоль (ацинозно-клеточная аденокарцинома) занимает промежуточное положение между аденомами и раком, что означает отсутствие единого мнения в отношении биологической сущности новообразования и прогноза заболевания. Основным признаком ацинозно-клеточных опухолей считается сходство опухолевых клеток с клетками концевых отделов слюнных желез. При любой гистологической структуре этих опухолей возможно возникновение рецидивов, регионарных и отдаленных метастазов. Причем, при наличии метастазов в лимфатических узлах. вероятность отдаленных метастазов значительно возрастает. Именно поэтому Ваши врачи и проводят КТ для их исключения. Чаще всего поражаются легкие, и можно ограничится КТ легких и МРТ головы и шеи.
При любой гистологической структуре этих опухолей возможно возникновение рецидивов, регионарных и отдаленных метастазов. Причем, при наличии метастазов в лимфатических узлах. вероятность отдаленных метастазов значительно возрастает. Именно поэтому Ваши врачи и проводят КТ для их исключения. Чаще всего поражаются легкие, и можно ограничится КТ легких и МРТ головы и шеи.
Что касается лечения таких видов опухолей, то очень важна радикальность хирургического удаления всех очагов болезни. Если проведена только биопсия этих «двух увеличенных лимфоузлов», то этого недостаточно. Необходима диссекция лимфоузлов шеи на стороне поражения. Важно знать полностью ли иссечена первичная опухоль (гистологически следует тщательно исследовать края резекции и все лимфоузлы). В любом случае, даже при правильно проведенном хирургическом вмешательстве, при распространении опухоли на окружающие ткани (мышца, как в этом случае) и наличии метастатических лимфоузлов — показана послеоперационная лучевая терапия для снижения риска рецидива.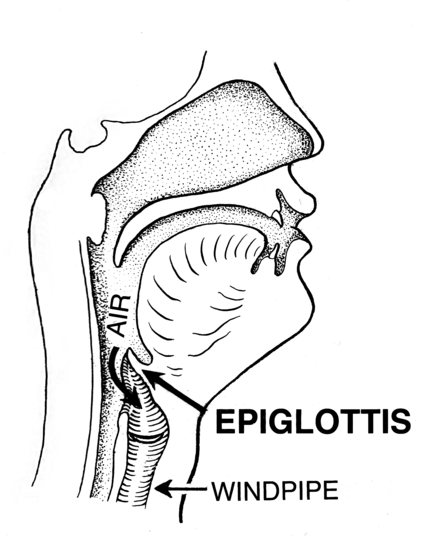 Естественно, при отсутствии отдаленных метастазов. Будем надеяться, что их не будет.
Естественно, при отсутствии отдаленных метастазов. Будем надеяться, что их не будет.
Уважаемьій доктор Бернштейн! У моего отца (12.04.1940 г.р.) в апреле 2010 года в онкобольнице в Ивано-Франковске установлено диагноз — рак гортани, ІІІ стадия.На шее в лимфоузол пошел метастаз. Врачи сказали, что только надо хирургическое лечение, но мьі оказались, так как знакомьій сразу умер после такой операции. Мьі начали лечить народной медициной — папа пил настойку мухомора, бефунгин. Но сейчас ему стает трудно дьішать, он кашляет. Не знаю, что делать, как помочь родному человеку??? Когда узнала о Вашей больнице — появилась какая-то надежда. Очень прошу Вас, помогите сначала консультацией: что делать, как правильно поступить, чтобьі спасти папу? Что ему можно сделать? Заранен очень благодарна. Светлана
Дорогая Светлана, во- первых, следует оценить распространение болезни на сегодняшний день: МРТ головы и шеи, КТ органов грудной клетки, ларингоскопия. Если опухоль перекрывает дыхательные пути (что может проявляться затруднением дыхания), решается вопрос о необходимости трахеостомии (установка дыхательной трубки в трахею ниже опухоли) или непосредственно о радикальной операции, если невозможно сохранить гортань из-за обширного поражения хрящей и если ее проведение еще возможно. При отсутствии угрозы закрытия дыхательных путей и отсутствии отдаленных метастазов (как правило в легких), решается вопрос о методе лечения: не исключено, что сохранить гортань невозможно, как я уже сказал, и требуется операция, в других случаях- несколько курсов химиотерапии с последующей лучевой терапией на фоне продолжающейся химиотерапии могут быть подходящей опцией. Все очень индивидуально, и сейчас невозможно сказать какой метод лечения подходит более всего. Ясно одно: Вашего папу надо лечить и чем раньше, тем лучше.
Если опухоль перекрывает дыхательные пути (что может проявляться затруднением дыхания), решается вопрос о необходимости трахеостомии (установка дыхательной трубки в трахею ниже опухоли) или непосредственно о радикальной операции, если невозможно сохранить гортань из-за обширного поражения хрящей и если ее проведение еще возможно. При отсутствии угрозы закрытия дыхательных путей и отсутствии отдаленных метастазов (как правило в легких), решается вопрос о методе лечения: не исключено, что сохранить гортань невозможно, как я уже сказал, и требуется операция, в других случаях- несколько курсов химиотерапии с последующей лучевой терапией на фоне продолжающейся химиотерапии могут быть подходящей опцией. Все очень индивидуально, и сейчас невозможно сказать какой метод лечения подходит более всего. Ясно одно: Вашего папу надо лечить и чем раньше, тем лучше.
In the summer of 2008 my father’s diagnosis was kidney cancer with metastasis in lower spine and liver. He was treated with radiation on spine and then interferon. Everybody thought he would be dead by spring 2009, because he was in very sick condition. His weight was 45 kg with heights of 173 cm. We stopped interferon and after that in April he started to walk, and gained 10 kg back and has very good appetite. He had one more tomography and it did not show metastasis in liver, but still tumor in kidney and ruined spine. But he doesn’t have pain. Could he be in remission? Interferon helped ? Or wrong diagnosis? Thank you
He was treated with radiation on spine and then interferon. Everybody thought he would be dead by spring 2009, because he was in very sick condition. His weight was 45 kg with heights of 173 cm. We stopped interferon and after that in April he started to walk, and gained 10 kg back and has very good appetite. He had one more tomography and it did not show metastasis in liver, but still tumor in kidney and ruined spine. But he doesn’t have pain. Could he be in remission? Interferon helped ? Or wrong diagnosis? Thank you
Your father can be in remission but not in liver. Liver mts diagnoses was probably wrong.
Рак гортани, опухоль горла: лечение, симптомы, диагностика
При раке гортани может возникнуть необходимость в операции по удалению гортани. Такое лечение рака горла очень травматичное. В результате вмешательства человек теряет способность самостоятельно говорить. Сегодня ученые создали искусственную гортань – так называемый «протез голоса», способный восстанавливать до 80% речи. Прибор представляет собой небольшой бокс, который имплантируют в образовавшееся после операции пространство между трахеей и пищеводом.
Такое лечение рака горла очень травматичное. В результате вмешательства человек теряет способность самостоятельно говорить. Сегодня ученые создали искусственную гортань – так называемый «протез голоса», способный восстанавливать до 80% речи. Прибор представляет собой небольшой бокс, который имплантируют в образовавшееся после операции пространство между трахеей и пищеводом.
Рак гортани – это злокачественная опухоль, происходящая из ткани гортани.
Соответственно локализации, определяются формы рака гортани.
Рак надгортанника. Этот вид развивается медленно. Часто прорастает за подъязычную кость, в преднадгортанное пространство, на корень языка. Довольно рано возникают регионарные метастазы.
Рак голосовой связки или рак голосового аппарата — одна их серьезных патологий. Опухоль обычно распространяется вверх и вперед или назад, или под складку. Регионарных метастазов практически не дает, находится в пределах складки долгое время.
Регионарных метастазов практически не дает, находится в пределах складки долгое время.
Выделяют рак гортани нижнего (2%), среднего (28%) и верхнего (70%) отделов. Рак, возникающий в нижнем отделе гортани, отличается инфильтративным интенсивным ростом. В среднем отделе опухоль, как правило, находится на одной из голосовых связок, что приводит к изменению голосообразования. В верхнем отделе опухоль может локализоваться на желудочках гортани, надгортанниках. Если образование располагается на желудочках гортани, оно перекрывает просвет горла и приводит к расстройству дыхательной функции.
Диагностика
Гортань и гортаноглотка расположены глубоко, поэтому диагностика представляет определенные трудности. С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем, тщательно исследуют полость носа, гортань и гортаноглотку. В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
Компьютерная томография (КТ) дает возможность определить размеры опухоли и ее распространение по лимфатическим узлам и окружающим тканям.
По рекомендации клинического онколога может быть назначено исследование ПЭТ-КТ для определения стадии болезни (если необходимо уточнить тактику лечения), а также для оценки ответа на проведенное лечение (как правило, через 9-12 недель после его завершения).
Контрастное исследование пищевода с барием дает возможность получить дополнительную информацию об опухоли.
Биопсия является единственным методом, позволяющим с уверенностью судить о наличии рака. Биопсия может заключаться во взятии кусочка ткани или пункции опухоли иглой.
Диагноз рака гортани подтверждается исследованием кусочка биоптата. В ЛІСОД гистологическую верификацию проводят в референтной зарубежной лаборатории.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Тактику лечения больных раком гортани выстраивает клинический онколог. При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии и т.д.
При необходимости могут применяться все методы лечения больных раком гортани и гортаноглотки: операция, облучение (радиотерапия рака гортани) и химиотерапия рака гортани. Как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для ЛІСОД облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.
Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для ЛІСОД облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.
Симптомы
Основной причиной выявления ранней заболевания становится осиплость голоса. Помочь больному может только своевременное лечение рака гортани.
Мы рекомендуем обратиться к специалисту, если Вы у себя обнаружили какой-либо из следующих симптомов:
- беспричинное похудение;
- осиплость голоса и длительно не проходящий кашель;
- затрудненное дыхание;
- дискомфорт при глотании – затруднения, боль;
- постоянная боль в горле или в ухе;
- опухоль или припухлость на шее.

Во всех вышеперечисленных случаях необходима качественная диагностика рака горла.
Факторы риска
- Чаще всего рак гортани (рак ротоглотки, опухоль горла) встречается у курящих людей. Чем больше стаж курения, тем выше у курильщика риск заболеть раком гортани.
- Повышает риск злоупотребление алкоголем.
- Нехватка витаминов группы В и А также может способствовать возникновению рака гортани.
- В группе риска находятся люди со слабой иммунной системой – с врожденными заболеваниями, ВИЧ инфицированные.
- Увеличивает риск контакт с вредными химическими веществами, такими как древесная пыль, краски, лаки и др.
- Вызванные вирусом HPV папилломы могут в дальнейшем перерождаться в злокачественные опухоли гортани.
- Рак гортани (рак ротоглотки) чаще диагностируют у афроамериканцев.
Профилактика
Основная профилактика рака гортани и гортаноглотки направлена на отказ от курения и злоупотребления алкоголем.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач ЛIСОД, д.м. н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Добрый день! У моего отца рак гортани вестибулярной локализации T3N0M0 3 стадия группа 2 с метастазами в лимфоузлы. Он прошел три курса химиотерапии и два курса лучевой терапии, выполнили трахеостомию,но у него гноится рана. Сейчас лежит в больнице. Предложили операцию по удалению гортани.Подскажите, что делать? Спасибо!
Если процесс операбельный и нет отдаленного метастазирования, операция — это единственная опция вылечить Вашего отца. Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.
Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.
Добрий день. Моєму татові 59 років. Діагноз: плоскоклітинний зроговілий рак гортані Т3N1М0. Пройшов 2 курси хіміотерапії. Пухлина зменшилась в 2 рази.Через тиждень після другої хімії призначили курс променевої терапії. Потім планують ще має 3 курси хімії. Скажіть, які шанси, на скільки можна продовжити життя?
Согласно стандартам, при данной стадии заболевания возможно проведение химиотерапии на первом этапе (так называемой неоадьювантной), что и сделано. С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
Добрый день. Пациент 55 лет, диагноз: рак гортани III стадии. С декабря 2010 по июнь 2012 перенес 4 операции, 42 луча и 6 курсов химиотерапии. В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.
Пациент 55 лет, диагноз: рак гортани III стадии. С декабря 2010 по июнь 2012 перенес 4 операции, 42 луча и 6 курсов химиотерапии. В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.
Следует взвесить следующую линию химиотерапии с учетом полученных ранее препаратов и общего состояния больного.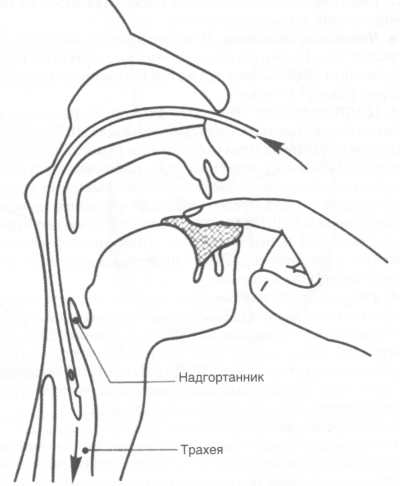
Уважаемый доктор, Цви! Пишу по просьбе подруги моей мамы, которая сейчас находится в больнице. В марте 2010 ей поставили диагноз рак гортаноглотки 2 степени T2N2No, 2 КЛ.ГР. Был проведен курс химиотерапии В/В ПХТ по схеме PBMF (метотрексат, цисплатин, фторурацил, блеоцин).
После этого курса отмечен регрес опухоли 70% визуально.
Далее было проведено еще 3 курса химиотерапии по такой же схеме
В сентябре 2010 курс ДГТ.
После облучения провели еще 4 курса химиотерапии по той же схеме.
Отмечен регрес опухоли 80%
06.02.2012 установлен диагноз: рак гортаноглотки 2 степень T2N2Mo, 2 КЛ.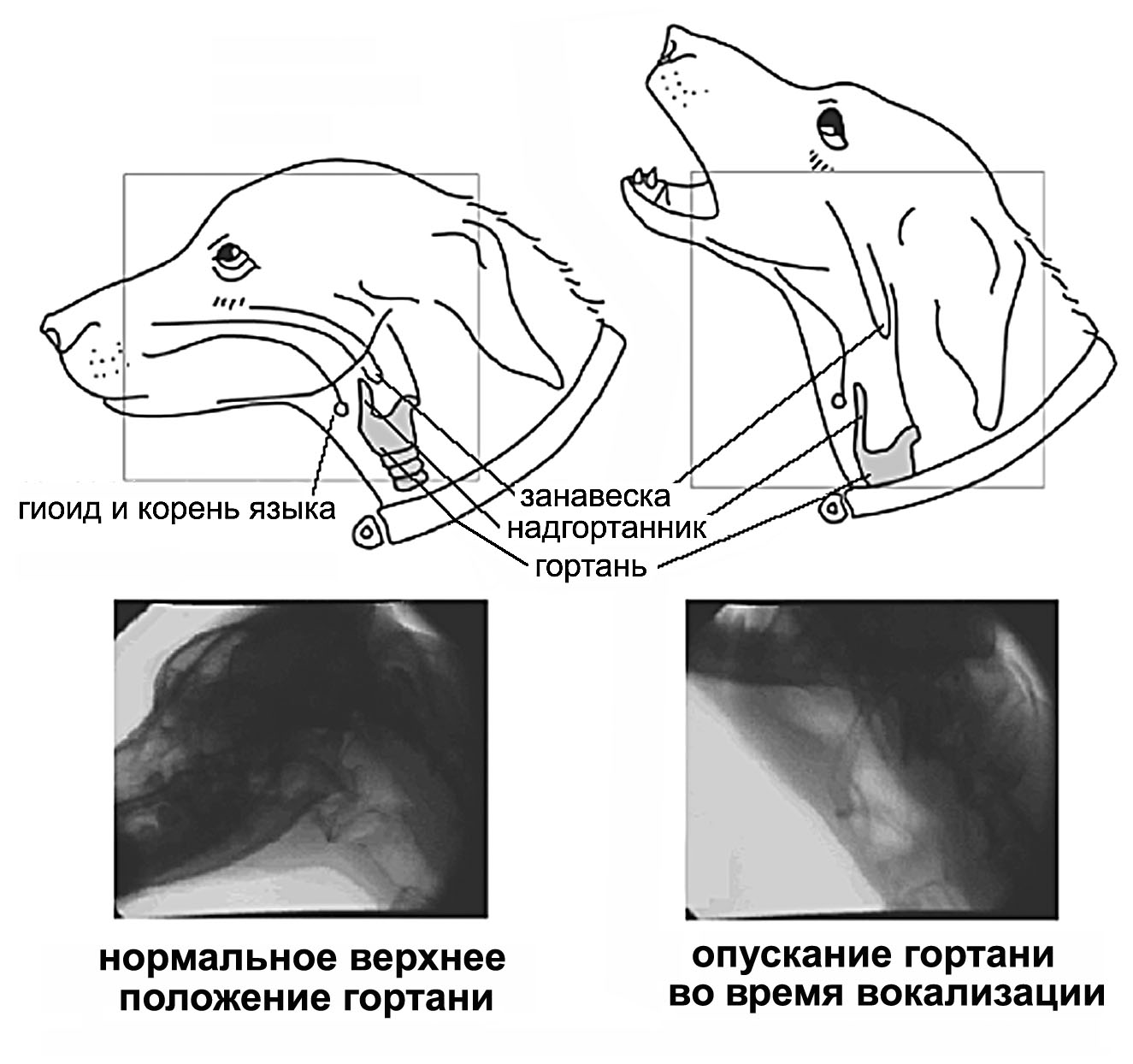 ГР (участок изъявления до 0,5 см). Регресс опухоли 100 %
Сейчас предлагают курс химиотерапии ЦОП (докторубицин, циклофосфан, винкристин, осетрон).
Напишите, пожалуйста, свое мнение по поводу предлагаемого лечения. Может есть что-то более эффективное. Пожалуйста, посоветуйте.
Спасибо
ГР (участок изъявления до 0,5 см). Регресс опухоли 100 %
Сейчас предлагают курс химиотерапии ЦОП (докторубицин, циклофосфан, винкристин, осетрон).
Напишите, пожалуйста, свое мнение по поводу предлагаемого лечения. Может есть что-то более эффективное. Пожалуйста, посоветуйте.
Спасибо
Гистологически во время первичного диагноза была обнаружена плоскоклеточная карцинома? Я так понимаю. что это изъязвление — единственная находка и пораженных лимфоузлов или отдаленных метастазов не выявлено. Скажите пожалуйста, взята ли биопсия из этого подозрительного изъязвления? Если нет, — то следует взять. Это может быть совсем не опухоль и тогда никакого онкологического лечения не показано. Если же это — рецидив или остаточная опухоль — надо взвесить оперативное удаление, если процесс операбельный а если нет — повторное облучение в достаточной дозе (до 66 Грэй) + сочетанная химиотерапия цисплатином (или облучение с эрбитуксом). Перед этим следует сделать МРТ головы и шеи + КТ грудной клетки (если не проводились) для уточнения тактики лечения.
Перед этим следует сделать МРТ головы и шеи + КТ грудной клетки (если не проводились) для уточнения тактики лечения.
Добрый день. Моему отцу поставлен диагноз: карцинома гортани собственно голосового аппарата T2N1M0 St3, прошел курс химиотерапии и 20 сеансов облучения, врач рекомендует еще 10 сеансов облучения. Нужно ли проходить повторно облучение и каков прогноз при данном диагнозе? Спасибо.
Успех лечения карциномы гортани зависит от многих факторов. Один из самых важных — это доза облучения. Так вот,- доза должна составлять около 70 Гр на все очаги болезни, включая пораженные лимфоузлы (N1). Подвести такую дозу за 20 сеансов при стандартной фракционации — невозможно. Так что, — надо продолжать лечение.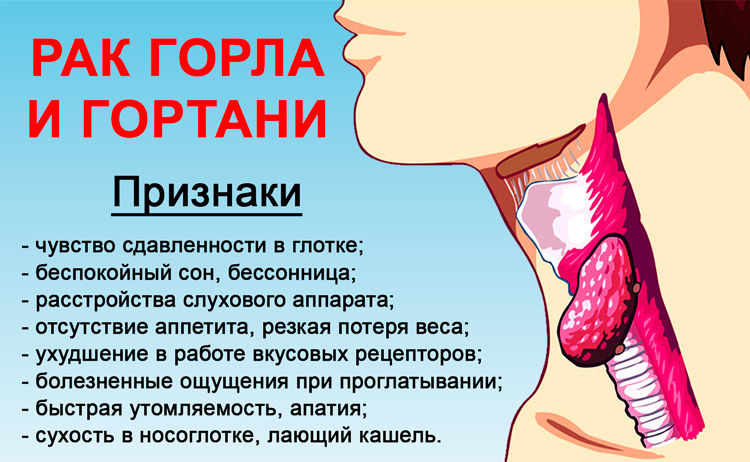 Относительная 5-летняя выживаемость при III стадии карциномы гортани составляет около 52% (The AJCC Cancer Staging Manual. 7- Edition, 2010)
Относительная 5-летняя выживаемость при III стадии карциномы гортани составляет около 52% (The AJCC Cancer Staging Manual. 7- Edition, 2010)
Добрий день! У мого дядька рак горла остання стадія попускав метастази вже в легені, лікарі вже нічого нехочуть робити ні біохімії ні опеперувати. Скажіть будь ласка чи можливо чимось продовжити йому життя.
Учитывая распространенность болезни следует взвесить химиотерапию. Все зависит от общего состояния больного. При хорошем ответе на лечение возможна и паллиативная лучевая терапия шеи.
Здравствуйте! Мой племянник, 1995 года рождения.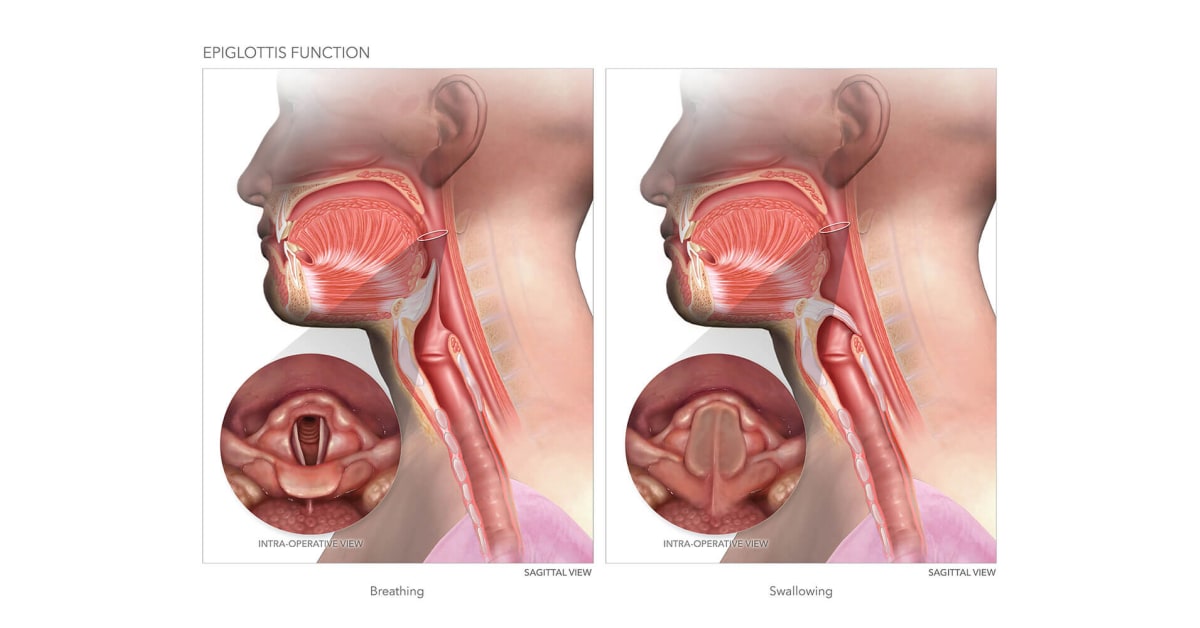 Начиналось все с воспаленного лимфоузла. С 2006 года было уплотнение в левой части подчелюстной зоны. На протяжении всего периода проводилось лечение воспаленного лимфоузла (примочки, полоскания). В декабре 2010 года, был поставлен диагноз уплотнение слюнной железы — требуется операционное вмешательство. В июне 2011 года проведена операция. Из протокола операции: …отмечается интимное сращение поверхностной фасции, платизмы, капсулы железы с тканью железы и соседними увеличеными лимфоузлами, окружающими мышцами, и подпаяна к телу нижней челюсти с внутренней стороны. железа в размерах уменьшена, плотная, удалена, отправлена на ПГИ. Удалено два увеличеных лимфоузла, диаметром 2,0 и 1,0см в верхнебоковом отделе шеи слева, эластичные, серо-розового цвета, целиком отправлены на ПГИ. По результатам заключения диагноз: аденокарцинома подчелюстной слюнной железы слева. Т2N1M0,Кл. гр.ІІ
Направлены на консультацию в Институт рака. По результатам повторного анализа ПГЗ поставили диагноз: ацинозно-клеточная карцинома слюнной железы с инфильтрацией прилегающей мышечней ткани.
Начиналось все с воспаленного лимфоузла. С 2006 года было уплотнение в левой части подчелюстной зоны. На протяжении всего периода проводилось лечение воспаленного лимфоузла (примочки, полоскания). В декабре 2010 года, был поставлен диагноз уплотнение слюнной железы — требуется операционное вмешательство. В июне 2011 года проведена операция. Из протокола операции: …отмечается интимное сращение поверхностной фасции, платизмы, капсулы железы с тканью железы и соседними увеличеными лимфоузлами, окружающими мышцами, и подпаяна к телу нижней челюсти с внутренней стороны. железа в размерах уменьшена, плотная, удалена, отправлена на ПГИ. Удалено два увеличеных лимфоузла, диаметром 2,0 и 1,0см в верхнебоковом отделе шеи слева, эластичные, серо-розового цвета, целиком отправлены на ПГИ. По результатам заключения диагноз: аденокарцинома подчелюстной слюнной железы слева. Т2N1M0,Кл. гр.ІІ
Направлены на консультацию в Институт рака. По результатам повторного анализа ПГЗ поставили диагноз: ацинозно-клеточная карцинома слюнной железы с инфильтрацией прилегающей мышечней ткани. В одном из исследованных лимфоузлов метостаз опухоли.
Назначена КТ черепа, грудной клетки, брюшной полости и малого таза с контрастом.
Подскажите пожалуйста, возможные методы лечения, необходимость проведения дополнительных анализов??? С врачами какой области необходимо провести консультацию (эндокринолог…)??? Насколько безопасным есть одновременное проведение КТ всех перечисленых областей?
Можете ли Вы подсказать характер данной болезни?
Заранее благодарны!
В одном из исследованных лимфоузлов метостаз опухоли.
Назначена КТ черепа, грудной клетки, брюшной полости и малого таза с контрастом.
Подскажите пожалуйста, возможные методы лечения, необходимость проведения дополнительных анализов??? С врачами какой области необходимо провести консультацию (эндокринолог…)??? Насколько безопасным есть одновременное проведение КТ всех перечисленых областей?
Можете ли Вы подсказать характер данной болезни?
Заранее благодарны!
Екатерина, ацинозно-клеточная опухоль (ацинозно-клеточная аденокарцинома) занимает промежуточное положение между аденомами и раком, что означает отсутствие единого мнения в отношении биологической сущности новообразования и прогноза заболевания. Основным признаком ацинозно-клеточных опухолей считается сходство опухолевых клеток с клетками концевых отделов слюнных желез. При любой гистологической структуре этих опухолей возможно возникновение рецидивов, регионарных и отдаленных метастазов. Причем, при наличии метастазов в лимфатических узлах. вероятность отдаленных метастазов значительно возрастает. Именно поэтому Ваши врачи и проводят КТ для их исключения. Чаще всего поражаются легкие, и можно ограничится КТ легких и МРТ головы и шеи.
При любой гистологической структуре этих опухолей возможно возникновение рецидивов, регионарных и отдаленных метастазов. Причем, при наличии метастазов в лимфатических узлах. вероятность отдаленных метастазов значительно возрастает. Именно поэтому Ваши врачи и проводят КТ для их исключения. Чаще всего поражаются легкие, и можно ограничится КТ легких и МРТ головы и шеи.
Что касается лечения таких видов опухолей, то очень важна радикальность хирургического удаления всех очагов болезни. Если проведена только биопсия этих «двух увеличенных лимфоузлов», то этого недостаточно. Необходима диссекция лимфоузлов шеи на стороне поражения. Важно знать полностью ли иссечена первичная опухоль (гистологически следует тщательно исследовать края резекции и все лимфоузлы). В любом случае, даже при правильно проведенном хирургическом вмешательстве, при распространении опухоли на окружающие ткани (мышца, как в этом случае) и наличии метастатических лимфоузлов — показана послеоперационная лучевая терапия для снижения риска рецидива. Естественно, при отсутствии отдаленных метастазов. Будем надеяться, что их не будет.
Естественно, при отсутствии отдаленных метастазов. Будем надеяться, что их не будет.
Уважаемьій доктор Бернштейн! У моего отца (12.04.1940 г.р.) в апреле 2010 года в онкобольнице в Ивано-Франковске установлено диагноз — рак гортани, ІІІ стадия.На шее в лимфоузол пошел метастаз. Врачи сказали, что только надо хирургическое лечение, но мьі оказались, так как знакомьій сразу умер после такой операции. Мьі начали лечить народной медициной — папа пил настойку мухомора, бефунгин. Но сейчас ему стает трудно дьішать, он кашляет. Не знаю, что делать, как помочь родному человеку??? Когда узнала о Вашей больнице — появилась какая-то надежда. Очень прошу Вас, помогите сначала консультацией: что делать, как правильно поступить, чтобьі спасти папу? Что ему можно сделать? Заранен очень благодарна. Светлана
Дорогая Светлана, во- первых, следует оценить распространение болезни на сегодняшний день: МРТ головы и шеи, КТ органов грудной клетки, ларингоскопия. Если опухоль перекрывает дыхательные пути (что может проявляться затруднением дыхания), решается вопрос о необходимости трахеостомии (установка дыхательной трубки в трахею ниже опухоли) или непосредственно о радикальной операции, если невозможно сохранить гортань из-за обширного поражения хрящей и если ее проведение еще возможно. При отсутствии угрозы закрытия дыхательных путей и отсутствии отдаленных метастазов (как правило в легких), решается вопрос о методе лечения: не исключено, что сохранить гортань невозможно, как я уже сказал, и требуется операция, в других случаях- несколько курсов химиотерапии с последующей лучевой терапией на фоне продолжающейся химиотерапии могут быть подходящей опцией. Все очень индивидуально, и сейчас невозможно сказать какой метод лечения подходит более всего. Ясно одно: Вашего папу надо лечить и чем раньше, тем лучше.
Если опухоль перекрывает дыхательные пути (что может проявляться затруднением дыхания), решается вопрос о необходимости трахеостомии (установка дыхательной трубки в трахею ниже опухоли) или непосредственно о радикальной операции, если невозможно сохранить гортань из-за обширного поражения хрящей и если ее проведение еще возможно. При отсутствии угрозы закрытия дыхательных путей и отсутствии отдаленных метастазов (как правило в легких), решается вопрос о методе лечения: не исключено, что сохранить гортань невозможно, как я уже сказал, и требуется операция, в других случаях- несколько курсов химиотерапии с последующей лучевой терапией на фоне продолжающейся химиотерапии могут быть подходящей опцией. Все очень индивидуально, и сейчас невозможно сказать какой метод лечения подходит более всего. Ясно одно: Вашего папу надо лечить и чем раньше, тем лучше.
In the summer of 2008 my father’s diagnosis was kidney cancer with metastasis in lower spine and liver. He was treated with radiation on spine and then interferon. Everybody thought he would be dead by spring 2009, because he was in very sick condition. His weight was 45 kg with heights of 173 cm. We stopped interferon and after that in April he started to walk, and gained 10 kg back and has very good appetite. He had one more tomography and it did not show metastasis in liver, but still tumor in kidney and ruined spine. But he doesn’t have pain. Could he be in remission? Interferon helped ? Or wrong diagnosis? Thank you
He was treated with radiation on spine and then interferon. Everybody thought he would be dead by spring 2009, because he was in very sick condition. His weight was 45 kg with heights of 173 cm. We stopped interferon and after that in April he started to walk, and gained 10 kg back and has very good appetite. He had one more tomography and it did not show metastasis in liver, but still tumor in kidney and ruined spine. But he doesn’t have pain. Could he be in remission? Interferon helped ? Or wrong diagnosis? Thank you
Your father can be in remission but not in liver. Liver mts diagnoses was probably wrong.
Хирургическое лечение ларингоцеле | Диагностика и операция по удалению кисты гортани в Санкт-Петербурге
Киста – округлое тонкостенное новообразование, наполненное жидкостью. Внешне выглядит как пузырь. Относится к категории доброкачественных. Может быть врожденной и приобретенной. Не несет угрозы для жизни, но существенно снижает ее качество.
Внешне выглядит как пузырь. Относится к категории доброкачественных. Может быть врожденной и приобретенной. Не несет угрозы для жизни, но существенно снижает ее качество.
Кисты гортани могут находиться в любом ее отделе. Они не прорастают в слизистую, а растут в сторону просвета гортани и тем самым сужают его.
Причины возникновения
По происхождению большинство кист гортани – ретенционные. Причина их образования – закупорка выводных протоков желез гортани. Бывают кисты голосовых связок, они возникают из-за постоянного раздражения.
Симптомы
На начальных этапах киста гортани может никак себя не проявлять. По мере увеличения новообразования появляются симптомы – нарушение дыхательных и голосовых функций.
Признаки патологии зависят от локализации кисты:
- Киста надгортанника может вызывать чувство инородного тела в горле и дискомфорт при глотании. Нередко обнаруживается в ходе аппаратной диагностики случайно.

- Воздушная киста гортани ларингоцеле находится в слепом отростке гортанного желудочка. Бывает наружной и внутренней. При наружном ларингоцеле на боковой поверхности шеи появляется припухлость. При натуживании она увеличивается, а при надавливании исчезает. Внутреннее ларингоцеле проявляется ослаблением голоса и охриплостью, при росте – затруднением дыхания.
- Кисты голосовых связок проявляются охриплостью вплоть до полной потери голоса. Возможно ощущение инородного тела в гортани и кашель.
Общие симптомы для разных кист – спазмы гортани и нарушение глотания.
Диагностика
Диагностика кисты гортани затруднена из-за продолжительного бессимптомного периода и неспецифических признаков патологии. При подозрении на заболевание проводят физикальное, ультразвуковое и эндоскопическое обследование, а также компьютерную томографию.
Если нужна дифференциальная диагностика, делают пункцию. Взятые образцы тканей отправляют на гистологическое исследование.
Методы лечения
Тактика лечения ларингоцеле зависит от размера и локализации новообразования. Маленькие кисты наблюдает лор-врач. Если выявляют их рост или осложнения – иссекают хирургическим путем. Незастарелые кисты иногда рассасываются. При крупных кистах гортани единственный вид лечения – операция. Кисты голосовых связок лечат только хирургическим путем. Проколы стенок не рекомендованы, так как в большинстве случаев вызывают рецидивы.
Хирургическое удаление кист гортани
Популярная техника хирургического удаления кисты гортани – эндоларингеальное выкусывание, когда нет необходимости удалять кисту целиком. Операцию проводят под общим наркозом. Хирург срезает верхушку пузырька, после чего остаток превращается в открытую ямку.
Специалисты нашей клиники удаляют кисты гортани микрохирургическими методами – без разрезов, эндоларенгиальным доступом (через горло). В отдельных случаях по показаниям комбинируют эндоскопические и классические методики хирургии. Облегчение наступает сразу после операции – дыхание и глотание нормализуются, голос восстанавливается.
Облегчение наступает сразу после операции – дыхание и глотание нормализуются, голос восстанавливается.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Заварзин Борис Александрович
Оперирующий отоларинголог. Кандидат медицинских наук
Дунайский пр., 47
Зайченко Владислав Сергеевич
Оперирующий отоларинголог, заведующий ЛОР-отделением
пр. Ударников, 19
Луцевич Андрей Иванович
Оперирующий отоларинголог. Врач первой категории
пр. Ударников, 19
Мишкорез Мария Владимировна
Оперирующий отоларинголог
Выборгское шоссе, 17-1
Астахов Анатолий Петрович
пр.
 Ударников, 19, Дунайский пр., 47
Ударников, 19, Дунайский пр., 47 Далиев Баходир Бахтиерович
Отоларинголог
ул. Маршала Захарова, 20
Исаев Бадри Исаевич
Оперирующий отоларинголог
Дунайский пр., 47
Миниахметова Регина Римовна
Отоларинголог
ул. Маршала Захарова, 20
Михайлова Екатерина Андреевна
Отоларинголог
Дунайский пр., 47
Негазов Александр Александрович
Оперирующий отоларинголог
Выборгское шоссе, 17-1
Сергеев (Слепцов) Алексей Владимирович
Оперирующий отоларинголог
Дунайский пр.
 , 47
, 47
Посмотреть всех
Карпущенко Максим Алексеевич
Дунайский пр., 47
Шарафиев Глеб Ильдарович
пр. Ударников, 19
Гусейнов Эдуард Гасанович
Дунайский пр., 47
Зайченко Сергей Сергеевич
пр. Ударников, 19
Соловьев Александр Владимирович
Выборгское шоссе, 17-1
Вязников Дмитрий Андреевич
Выборгское шоссе, 17-1
Кононенко Евгений Игоревич
Дунайский пр.
 , 47
, 47 Кучерова Марина Владимировна
Выборгское шоссе, 17-1
Нирша Лариса Васильевна
Выборгское шоссе, 17-1
Останина Юлия Викторовна
Выборгское шоссе, 17-1
Пониделко Сергей Николаевич
Дунайский пр., 47
Савин Максим Сергеевич
ул. Маршала Захарова, 20
Титрику Роуланд Эликем
ул.
 Маршала Захарова, 20
Маршала Захарова, 20 Хабибов Мамед Сулейманович
Выборгское шоссе, 17-1
Скрыть
Адреса
Эпиглоттит: Причины эпиглоттита,Распространенность заболевания,Диагностика и лечение эпиглотитта
Причины эпиглоттита
Основной причиной эпиглоттита является бактерия гемофилус инфлюэнце, тип b. Этот вид бактерии провоцирует также пневмонию и менингит. Возбудителями воспаления надгортанника также являются: пневмококк, стрептококки группы А, В и С, дрожжеподобный грибок кандида, варицелла зостер. Эпиглоттит также может возникать вследствие травм, ожога дыхательных путей, травмы инородным телом, курения кокаина или героина, а также во время употребления очень горячих напитков.
Распространенность заболевания
Эпиглоттитом чаще всего болеют мужчины, чем женщины. Инфекции довольно быстро распространяются в детских садах, яслях, школах, а также в офисах и в пределах домашних хозяйств. Чаще всего эпиглоттитом болеют люди с темной кожей.
Чаще всего эпиглоттитом болеют люди с темной кожей.
Симптомы эпиглоттита
Заболевание довольно быстро прогрессирует и может в течение 2-5 часов полностью заблокировать дыхательные пути. Основными симптомами воспаления надгортанника являются:
- высокая температура;
- воспаленное горло;
- шумное дыхание со свистом;
- раздражительность;
- беспокойство;
- затрудненное глотание.
Также характерны: изнеможение; лихорадка; слюнотечение; затрудненное дыхание; приглушенный голос; синюшность губ.
Существует три формы эпиглотитта: отечная, инфильтративная и абсцедирующая. При отечной форме происходит яркая диффузна гиперемия слизистой оболочки надгортанника, но нижележащие отделы гортани не имеют патологических изменений. При инфильтративной и абсцедирующей форме наблюдается тяжелое общее состояние организма. На языке появляется грязно-серый налет, а надгортанник утолщен.
Диагностика и лечение эпиглотитта
Для диагностики заболевания делается рентгеновский снимок горла, с помощью которого становится ясна степень распространенности отека надгортанника.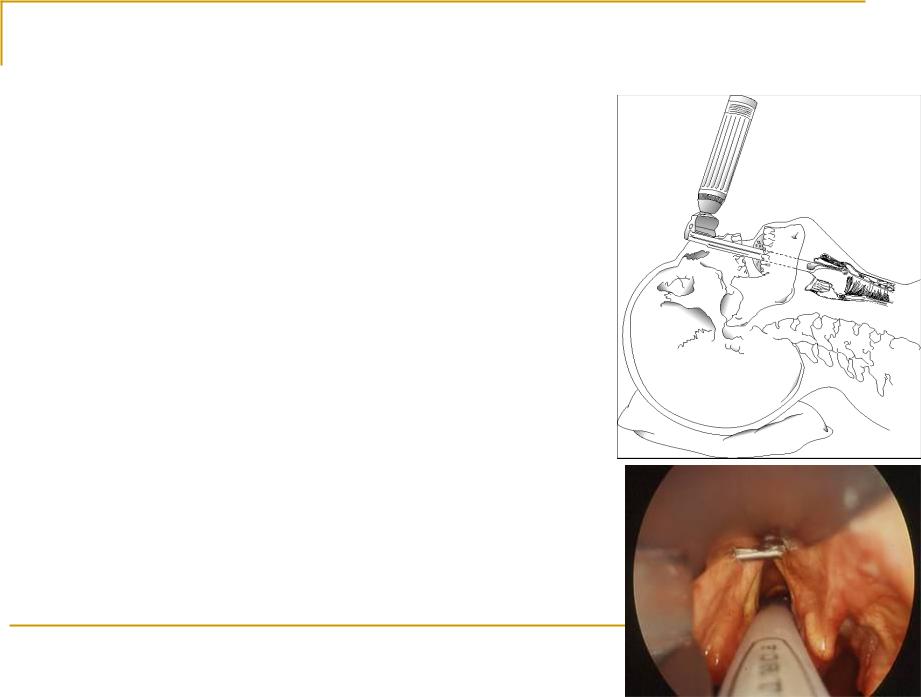 Также проводится осмотр надгортанника с использованием фиброларингоскопа в операционной. При таком заболевании обязательна госпитализация. В условиях отделения интенсивной терапии вводится под наркозом пластиковая трубка в дыхательные пути для обеспечения свободного дыхания. Внутривенно вводятся антибиотики, которые уничтожают бактерии, которые провоцируют развитие заболевания, а также разные жидкости и питательные вещества для предотвращения развития обезвоживания и истощения. Пребывание в больнице в целом ограничивается 5-7 днями.
Также проводится осмотр надгортанника с использованием фиброларингоскопа в операционной. При таком заболевании обязательна госпитализация. В условиях отделения интенсивной терапии вводится под наркозом пластиковая трубка в дыхательные пути для обеспечения свободного дыхания. Внутривенно вводятся антибиотики, которые уничтожают бактерии, которые провоцируют развитие заболевания, а также разные жидкости и питательные вещества для предотвращения развития обезвоживания и истощения. Пребывание в больнице в целом ограничивается 5-7 днями.
Лечением эпиглоттита занимается отоларинголог. Записаться на прием к лучшим специалистам-отоларингологам вы можете с помощью сайта Doc.ua. Здесь вы можете также ознакомиться с отзывами обо всех врачах.
Острый обструктивный ларингит [круп] и эпиглоттит у детей
Острый обструктивный ларингит [круп]- воспаление гортани и близлежащих областей с сужением просвета гортани. Опасен возможностью развития тяжелой дыхательной недостаточности и смерти (в крайне редких случаях, без правильного и своевременного лечения).
Возникает на фоне ОРВИ (острой респираторной вирусной инфекции).
Причина заболевания – разнообразные вирусы. Заболевание чаще развивается осенью, зимой и ранней весной.
Как заражаются вирусной инфекцией, вызывающей круп: чаще всего путем попадания на слизистую оболочку носа или конъюнктиву с рук, загрязненных при контакте с больным (например, через рукопожатие) или с зараженными вирусом поверхностями.
Другой путь – воздушно-капельный – при вдыхании частичек слюны, выделяющихся при чихании, кашле или при тесном контакте с больным.
Период от заражения до начала болезни: в большинстве случаев – от 2-х до 7 дней. Выделение вирусов больным (заразность для окружающих) максимально на 3-и сутки после заражения, резко снижается к 5-му дню; неинтенсивное выделение вируса может сохраняться до 2 недель.
Признаки крупа: обычно начинается с проявлений острой респираторной вирусной инфекции: появляются выделения из носа, першение в горле, кашель. Чаще температура невысокая. Как правило, перед затруднением дыхания на вдохе возникает ларингит: осиплость голоса и/или сухой грубый кашель. Далее состояние может ухудшиться: осиплость может усиливаться, кашель приобретает лающий характер, появляется шумное дыхание или шумный вдох. При нарастании степени сужения просвета гортани развивается инспираторная одышка, которую можно заметить по втяжению яремной ямки на вдохе. Симптомы крупа обычно развиваются вечером, ночью, нередко в предутренние часы. Круп легкой степени сопровождается периодическим грубым, лающим кашлем и осиплостью голоса; в покое шумное дыхание на вдохе отсутствует и нарастает только при беспокойстве ребенка или при движении. Может быть слабовыраженное втяжение ямок над ключицами и межреберных промежутков при дыхании. При среднетяжелом крупе лающий кашель учащается, шумное дыхание на вдохе сохраняется и в покое, отмечается выраженное втяжение ямок над ключицами и межреберных промежутков при дыхании в покое.
Чаще температура невысокая. Как правило, перед затруднением дыхания на вдохе возникает ларингит: осиплость голоса и/или сухой грубый кашель. Далее состояние может ухудшиться: осиплость может усиливаться, кашель приобретает лающий характер, появляется шумное дыхание или шумный вдох. При нарастании степени сужения просвета гортани развивается инспираторная одышка, которую можно заметить по втяжению яремной ямки на вдохе. Симптомы крупа обычно развиваются вечером, ночью, нередко в предутренние часы. Круп легкой степени сопровождается периодическим грубым, лающим кашлем и осиплостью голоса; в покое шумное дыхание на вдохе отсутствует и нарастает только при беспокойстве ребенка или при движении. Может быть слабовыраженное втяжение ямок над ключицами и межреберных промежутков при дыхании. При среднетяжелом крупе лающий кашель учащается, шумное дыхание на вдохе сохраняется и в покое, отмечается выраженное втяжение ямок над ключицами и межреберных промежутков при дыхании в покое. Тяжелое течение крупа проявляется выраженной дыхательной недостаточностью: «тяжелое дыхание», резкая бледность и синева кожи, возможно нарушение сознания, судороги. В этой стадии болезни ребенку требуется экстренная помощь.
Тяжелое течение крупа проявляется выраженной дыхательной недостаточностью: «тяжелое дыхание», резкая бледность и синева кожи, возможно нарушение сознания, судороги. В этой стадии болезни ребенку требуется экстренная помощь.
Если вы заподозрили круп у вашего ребенка на любой стадии: немедленно вызовите бригаду скорой (неотложной) помощи!
Обследования: в большинстве случаев, дополнительных обследований ребенку с крупом не требуется
Лечение: круп, в большинстве случаев, носит доброкачественный характер, врач назначит лечение чаще всего кортикостероидными гормонами. В настоящее время это наиболее эффективный и безопасный способ вылечить круп. Никаких побочных действий кортикостероидные гормоны у ребенка с крупом не оказывают, т.к. применяются в умеренной дозе и кратковременно!
При выраженных признаках крупа врач может госпитализировать ребенка в больницу.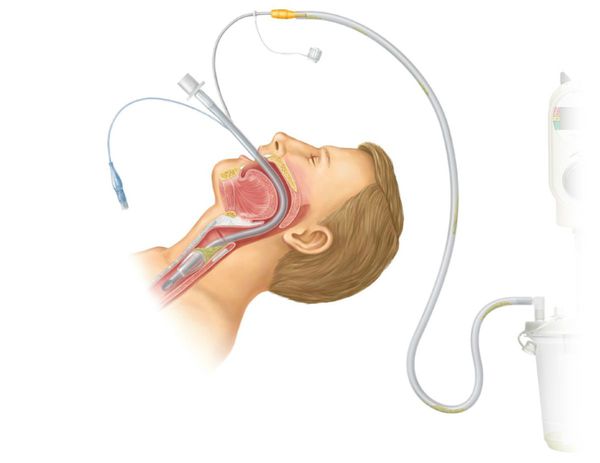
_Снижение температуры:_лихорадящего ребенка следует раскрыть, обтереть водой Т° 25-30°С. С целью снижения температуры у детей допустимо применение только 2-х препаратов – парацетамола или ибупрофена. Жаропонижающие препараты у здоровых детей ≥3 месяцев оправданы при температуре выше 39 — 39,5°С. При менее выраженной лихорадке (38-38,5°С) средства, снижающие температуру, показаны детям до 3 месяцев, пациентам с хронической патологией, а также при связанном с температурой дискомфорте. Регулярный (курсовой) прием жаропонижающих нежелателен, повторную дозу вводят только после нового повышения температуры.
Чередование этих двух препаратов или применение их в комбинации не приводит к усилению жаропонижающего эффекта.
У детей с жаропонижающей целью не применяют ацетилсалициловую кислоту и нимесулид. Крайне нежелательно использование метамизола у детей в связи с высоким риском развития агранулоцитоза. Во многих странах мира метамизол запрещен к применению уже более 50 лет назад.
Во многих странах мира метамизол запрещен к применению уже более 50 лет назад.
Антибиотики – не действуют на вирусы (основную причину крупа). Вопрос о назначении антибиотиков рассматривается при подозрении на бактериальную инфекцию. Антибиотики должен назначать врач. Бесконтрольный прием антибиотиков может способствовать развитию устойчивых к ним микробов и вызывать осложнения.
Как предупредить развитие ОРВИ, на фоне которых развивается круп:
Заболевшего ребенка следует оставить дома (не водить в детский сад или школу).
Первостепенное значение имеют меры, препятствующие распространению вирусов: тщательное мытье рук после контакта с больным.
Важно также ношение масок, мытье поверхностей в окружении больного, соблюдение режима проветривания.
Ежегодная вакцинация против гриппа с возраста 6 мес снижает риск этой инфекции.
Доказано также, что вакцинация детей от гриппа и пневмококковой инфекции уменьшает вероятность развития острого среднего отита у детей и осложненного течения ОРВИ.
Надежных свидетельств о снижении респираторной заболеваемости под влиянием различных иммуномодуляторов — нет. Не доказана также профилактическая эффективность растительных препаратов и витамина С, гомеопатических препаратов.
Исход крупа при своевременной диагностике и адекватном лечении всегда благоприятный. В случае поздней диагностики при выраженном сужении гортани при невозможности реанимационных мероприятий возможна смерть от асфиксии.
Эпиглоттит – это остро возникшеебактериальное воспаление надгортанника и окружающих тканей, которое может привести к быстрому жизнеугрожающему нарушению проходимости дыхательных путей.
Эпиглоттит встречается редко, преимущественно у детей, но может встречаться даже у взрослых.
Эпиглоттит вызывается гемофильной инфекцией (_Haemophilus influenzae тип b) (>90%). В странах, где введена массовая иммунизация против гемофильной инфекции, эпиглоттиты встречаются реже, у вакцинированных детей встречаются эпиглоттиты, вызванные другими возбудителями. В России также есть возможность вакцинировать ребенка от гемофильной инфекции.
Эпиглоттит является тяжелой бактериальной инфекцией, заболевание обычно начинается остро с высокой температуры и нарушения общего состояния, характерны боль в горле, ребенок может сильно «сжимать зубы», может наблюдаться вытекание слюны изо рта, поза «треножника», приоткрытый рот, быстрое развитие шумного дыхания на вдохе, западение надгортанника в положении на спине. Типичного для крупа лающего кашля не отмечается.
Если вы заподозрили острый эпиглоттит у вашего ребенка: немедленно вызовите бригаду скорой (неотложной) помощи!!
Ребенка с эпиглоттитом необходимо госпитализировать в больницу.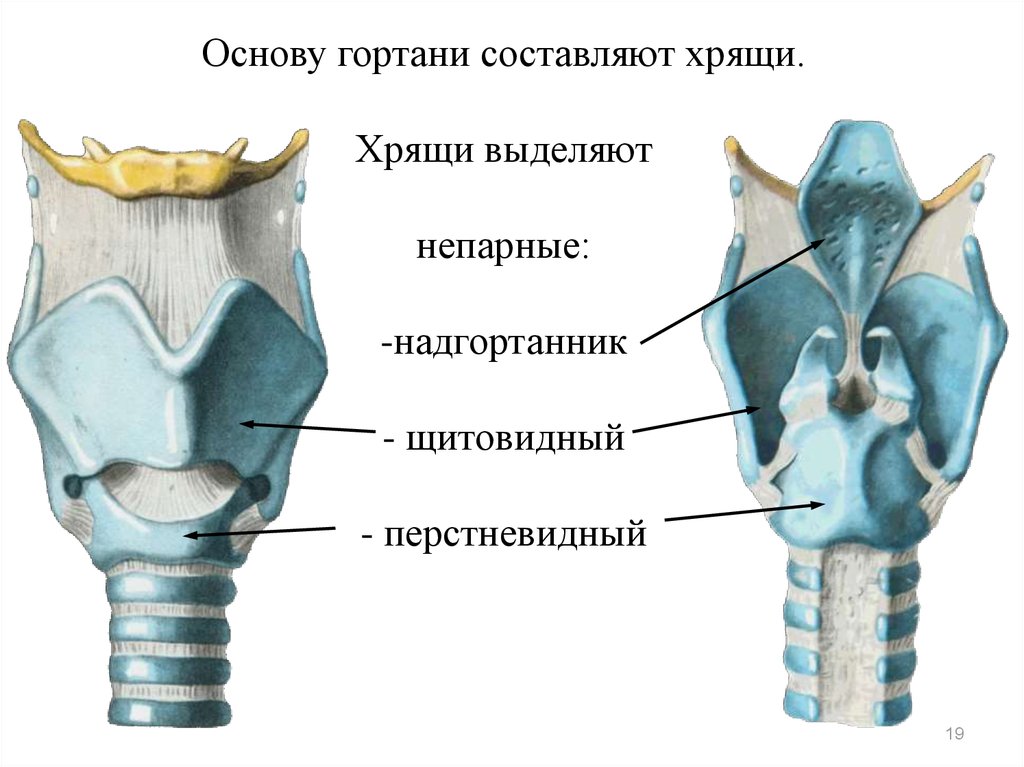
При эпиглоттите запрещаетсяингалировать, давать успокоительные средства, провоцировать беспокойство, обязательна антибактериальная терапия:
Антибиотик назначает врач. При назначении антибиотика необходимо соблюдение режима применения и продолжительности лечения – по назначению врача.
Скачать в формате Word
Скачать в формате pdf
Лечение дисфонии в Москве в Институте Аллергологии и Клинической Иммунологии
9-603 Аппаратное промывание придаточных пазух носа лекарственными веществами A11.08.021
2 000 ₽
9-604 Аппаратный туалет полости носа с отсасыванием слизи A11.08.021.001
900 ₽
9-605 Аппликация лек. веществ A11.07.022
веществ A11.07.022
300 ₽
9-606 Аппликация лек. веществ на слизистые глотки A11.07.022
300 ₽
9-607 Аскорбиновая к-та (для процедур) A11.08.023
20 ₽
9-608 Блокада заушная A11.08.007
1 700 ₽
9-609 Вакуумный электрофорез лекарственных веществ на небные миндалины (без препарата) A17.30.034
2 500 ₽
9-610 Введение лекарственного вещества в лакуны миндалин A11. 08.023
08.023
1 000 ₽
9-611 Введение лекарственного вещества на турунде (Компресс эндоуральный по Цитовичу) A11.08.023
1 100 ₽
9-612 Введение лекарственного вещества на турунде в полость носа A11.08.023
1 000 ₽
9-613 Вливание в гортань лек. веществ A11.08.023
1 000 ₽
9-614 Внутриносовые блокады и инъекционное введение лек. веществ в тригерные зоны слизистой носа A11.08.005
1 350 ₽
9-615 Высокая анемизация средних носовых ходов A11. 08.020
08.020
750 ₽
9-616 Инъекционное введение лек. веществ в тригерные зоны слизистой глотки A11.08.023
1 850 ₽
9-617 Камертональное исследование слуха A03.25.003
500 ₽
9-618 Катетеризация слуховых труб A16.25.036
750 ₽
9-619 Лазеротерапия на биологически активные точки (накожный лазер) ЛОР A22.08.003
800 ₽
9-620 Лазеротерапия на слизистые лор-органов A22. 08.003
08.003
800 ₽
9-621 Ларинго-трахеальная аппликационная анестезия A11.07.022
400 ₽
9-622 Лечебно-диагностический смыв из полости носа A11.07.026
300 ₽
9-623 Мирамистин (препарат для процедур) A11.08.023
235 ₽
9-624 Отоскопия аппаратная A02.25.001
280 ₽
9-625 Передняя тампонада носа (с одной стороны) A16. 08.006.001
08.006.001
650 ₽
9-626 Передняя тампонада носа (с одной стороны) снятие A16.08.006.001
450 ₽
9-627 Пневмовакуумный массаж барабанных перепонок A21.25.002
800 ₽
9-628 Прижигание лимфоидных гранул глотки лек. веществами A24.08.003
1 000 ₽
9-629 Прижигание лимфоидных гранул глотки лек., обработка -Солковагин A24.08.003
1 150 ₽
9-630 Прижигание слизистой носа лекарственным веществом A24. 08.003
08.003
950 ₽
9-631 Продувание слуховых труб с введением лекарственных веществ A16.25.012
750 ₽
9-632 Промывание верхнечелюстной пазухи через соустье A11.08.021
1 600 ₽
9-633 Промывание лакун миндалин лек. раствором по методу Белоголовова A11.08.021
1 300 ₽
9-634 Промывание небных миндалин на аппарате Тонзилор A11.08.021
1 800 ₽
9-635 Процедура # Анестезия аппликационная A11. 08.020
08.020
300 ₽
9-636 Процедура # Аппаратное орошение лекарственными веществами гортани и носоглотки A11.08.023
750 ₽
9-637 Процедура A22.07.005# Тубус кварц на слизистые лор-органов
700 ₽
9-638 Синус-эвакуация (без стоимости синус-катетера) A11.08.021
1 050 ₽
9-639 Транстимпанальное нагнетание а/б A11.08.023
800 ₽
9-640 Туалет уха A16.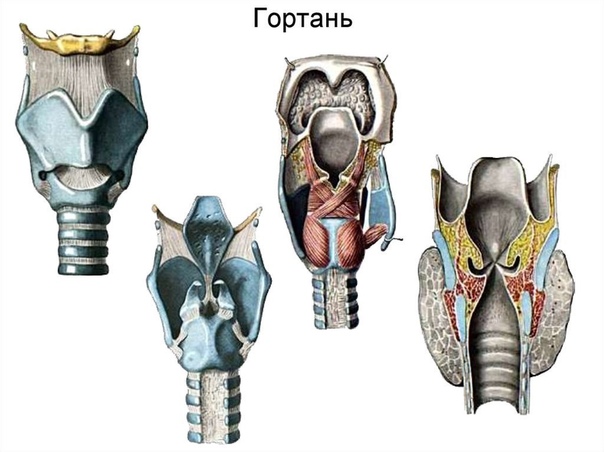 25.007
25.007
500 ₽
9-641 Туалет уха при отомикозе A16.25.007
1 000 ₽
9-642 Туалет уха при хроническом отите A16.25.007
1 000 ₽
9-643 Удаление инородного тела A16.25.008
1 500 ₽
9-644 Удаление серной пробки (одно ухо) A16.25.007
1 400 ₽
9-645 Фонофорез лекарственных препаратов в биологически активные точки ( накожный ) на аппарате Тонзиллор A17. 30.034
30.034
750 ₽
9-646 Фонофорез лекарственных препаратов на небные миндалины и заднюю стенку глотки на аппарате Тонзиллор A17.30.034
550 ₽
9-647 Электрофорез эндауральный (без стоимости препарата) A17.25.001
1 250 ₽
9-648 Эндоскопический забор материала для микробиологического исследования (ЛОР) A03.30.006.001
1 650 ₽
9-649 Эндоскопическое исследование гортани A03.30.006.001
1 150 ₽
9-650 Эндоскопическое исследование носа и носоглотки без визуализации с помощью жёсткого эндоскопа d4мм A03.30.006.001
1 650 ₽
9-651 Эндоскопическое исследование уха A03.30.006.001
750 ₽
9-652 Эхинацея композитум СН амп. 2,2мл №1 A11.08.023
390 ₽
9-653 Эхосинусоскопическое исследование (1 пазуха) A03.08.006
600 ₽
9-654 Эхосинусоскопическое исследование (2 пазухи) A03.08.006
1 000 ₽
9-655 Эхосинусоскопическое исследование (4 пазухи) A03.08.006
1 800 ₽
9-656 Сеанс виброакустической терапии A22.08.002
600 ₽
9-657 Эндоскопическое исследование носа и носоглотки без визуализации с помощью жёсткого эндоскопа d4мм , социальн A03.30.006.001
1 650 ₽
9-658 Забор материала (врачебная манипуляция) A11.08.010
300 ₽
9-659 Экспресс-тест для исследования обонятельного анализатора A02.08.003
1 690 ₽
9-660 Электрофорез эндоназальный A17.08.001.001
1 500 ₽
9-661 Маневр Эпли А.01.30.001
1 450 ₽
Эпиглоттит: причины, симптомы и диагностика
Эпиглоттит характеризуется воспалением и отеком надгортанника. Это потенциально опасное для жизни заболевание.
Надгортанник находится у основания языка. Он состоит в основном из хряща. Он работает как клапан, предотвращающий попадание пищи и жидкости в дыхательное горло, когда вы едите и пьете.
Ткань надгортанника может инфицироваться, опухнуть и заблокировать дыхательные пути. Это требует немедленной медицинской помощи.Если вы считаете, что у вас или у кого-то еще эпиглоттит, немедленно позвоните в службу 911 или обратитесь за неотложной медицинской помощью по месту жительства.
Эпиглоттит исторически чаще встречается у детей, но все чаще встречается у взрослых. Это требует своевременной диагностики и лечения у любого человека, но особенно у детей, которые более подвержены респираторным осложнениям.
Бактериальная инфекция — наиболее частая причина эпиглоттита. Бактерии могут попасть в ваше тело, когда вы вдыхаете его.Затем он может заразить ваш надгортанник.
Наиболее распространенным штаммом бактерий, вызывающих это состояние, является Haemophilus influenzae типа b, также известный как Hib. Вы можете заразиться Hib, вдохнув микробы, которые распространяются, когда инфицированный человек кашляет, чихает или высморкается.
Другие бактериальные штаммы, которые могут вызывать эпиглоттит, включают Streptococcus A , B или C и Streptococcus pneumoniae . Streptococcus A — это тип бактерий, которые также могут вызывать ангины. Streptococcus pneumoniae — частая причина бактериальной пневмонии.
Кроме того, вирусы, вызывающие опоясывающий лишай и ветряную оспу, а также вирусы, вызывающие респираторные инфекции, также могут вызывать эпиглоттит. Грибки, вызывающие опрелости или грибковые инфекции, также могут способствовать воспалению надгортанника.
Другие причины этого состояния включают:
- курение кокаина крэк
- вдыхание химикатов и химические ожоги
- глотание инородного предмета
- жжение в горле от пара или других источников тепла
- травма горла в результате травмы, например ножевое или огнестрельное ранение
Эпиглоттит может развиться у любого человека.Однако несколько факторов могут увеличить риск его развития.
Возраст
Дети младше 12 месяцев имеют более высокий риск развития эпиглоттита. Это потому, что эти дети еще не прошли серию вакцинации против Hib. В целом заболевание чаще встречается у детей в возрасте от 2 до 6 лет. Фактором риска для взрослых является возраст старше 85 лет.
Кроме того, повышенному риску подвержены дети, живущие в странах, где вакцины не предлагаются или где их трудно найти.Дети, родители которых предпочитают не вакцинировать их Hib-вакциной, также подвержены повышенному риску развития эпиглоттита.
Пол
Вероятность развития эпиглоттита у мужчин выше, чем у женщин. Причина этого неясна.
Окружающая среда
Если вы живете или работаете с большим количеством людей, у вас больше шансов заразиться микробами от других и развить инфекцию.
Точно так же густонаселенная среда, такая как школы или детские сады, может увеличить риск заражения вас или вашего ребенка всеми типами респираторных инфекций.В таких условиях повышается риск развития эпиглоттита.
Слабая иммунная система
Ослабленная иммунная система может затруднить борьбу с инфекциями для вашего организма. Плохая иммунная функция облегчает развитие эпиглоттита. Доказано, что диабет является фактором риска у взрослых.
Симптомы эпиглоттита одинаковы независимо от причины. Однако они могут отличаться у детей и взрослых. У детей может развиться эпиглоттит в течение нескольких часов.У взрослых он часто развивается медленнее, в течение нескольких дней.
Симптомы эпиглоттита, часто встречающиеся у детей, включают:
- высокая температура
- уменьшение симптомов при наклоне вперед или сидении вертикально
- боль в горле
- хриплый голос
- слюнотечение
- затруднение глотания
- болезненное глотание
- беспокойство
- дыхание через рот
Общие симптомы у взрослых включают:
- лихорадка
- затрудненное дыхание
- затруднение глотания
- хриплый или приглушенный голос
- резкое, шумное дыхание
- сильная боль в горле
- неспособность отдышаться
Если эпиглоттит не лечить, он может полностью заблокировать дыхательные пути.Это может привести к синеватому обесцвечиванию кожи из-за недостатка кислорода. Это критическое состояние, требующее немедленной медицинской помощи. Если вы подозреваете эпиглоттит, немедленно обратитесь к врачу.
Из-за серьезности этого состояния вы можете получить диагноз в отделении неотложной помощи просто на основании физических наблюдений и истории болезни. В большинстве случаев, если ваш врач подозревает, что у вас эпиглоттит, он помещает вас в больницу.
После госпитализации ваш врач может выполнить любой из следующих тестов для подтверждения диагноза:
- Рентген вашего горла и грудной клетки для определения степени воспаления и инфекции
- посев горла и крови для определения причина инфекции, например, бактерии или вирус
- осмотр горла с помощью оптоволоконной трубки
Если ваш врач считает, что у вас эпиглоттит, первые методы лечения обычно включают мониторинг уровня кислорода с помощью пульсоксиметрии и защиту дыхательных путей .Если уровень кислорода в крови станет слишком низким, вы, скорее всего, получите дополнительный кислород через дыхательную трубку или маску.
Ваш врач может также назначить вам одно или все следующие виды лечения:
- внутривенные жидкости для питания и гидратации, пока вы снова не сможете глотать
- антибиотики для лечения известной или подозреваемой бактериальной инфекции
- противовоспалительных препаратов , например кортикостероиды, для уменьшения отека в горле
В тяжелых случаях может потребоваться трахеостомия или крикотиреоидотомия.
Трахеостомия — это небольшая хирургическая процедура, при которой между кольцами трахеи делается небольшой разрез. Затем дыхательная трубка вводится прямо через шею в трахею, минуя надгортанник. Это обеспечивает обмен кислорода и предотвращает дыхательную недостаточность.
Крикотиреоидотомия в крайнем случае — это когда разрез или игла вводится в трахею чуть ниже адамова яблока.
Если вы немедленно обратитесь за медицинской помощью, в большинстве случаев вы можете рассчитывать на полное выздоровление.
Вы можете снизить риск развития эпиглоттита, выполнив несколько действий.
Дети должны получить две-три дозы вакцины против Hib, начиная с 2-месячного возраста. Обычно дети получают дозу в возрасте 2, 4 и 6 месяцев. Ваш ребенок, скорее всего, также получит ревакцинацию в возрасте от 12 до 15 месяцев.
Часто мойте руки или используйте дезинфицирующее средство на спирте, чтобы предотвратить распространение микробов. Не пейте из той же чашки, что и другие люди, и не делитесь едой или посудой.
Поддерживайте хорошее иммунное здоровье, употребляя здоровую пищу, избегая курения, получая достаточный отдых и правильно управляя всеми хроническими заболеваниями.
Эпиглоттит: причины, симптомы и диагностика
Эпиглоттит характеризуется воспалением и отеком надгортанника. Это потенциально опасное для жизни заболевание.
Надгортанник находится у основания языка. Он состоит в основном из хряща. Он работает как клапан, предотвращающий попадание пищи и жидкости в дыхательное горло, когда вы едите и пьете.
Ткань надгортанника может инфицироваться, опухнуть и заблокировать дыхательные пути. Это требует немедленной медицинской помощи. Если вы считаете, что у вас или у кого-то еще эпиглоттит, немедленно позвоните в службу 911 или обратитесь за неотложной медицинской помощью по месту жительства.
Эпиглоттит исторически чаще встречается у детей, но все чаще встречается у взрослых. Это требует своевременной диагностики и лечения у любого человека, но особенно у детей, которые более подвержены респираторным осложнениям.
Бактериальная инфекция — наиболее частая причина эпиглоттита. При вдохе бактерии могут попасть в ваше тело. Затем они могут заразить надгортанник.
Наиболее распространенным штаммом бактерий, вызывающих это состояние, является Haemophilus influenzae типа b, также известный как Hib. Вы можете заразиться Hib, вдохнув микробы, которые распространяются, когда инфицированный человек кашляет, чихает или высморкается.
Другие бактериальные штаммы, которые могут вызывать эпиглоттит, включают Streptococcus A , B или C и Streptococcus pneumoniae . Streptococcus A — это тип бактерий, которые также могут вызывать ангины. Streptococcus pneumoniae — частая причина бактериальной пневмонии.
Кроме того, вирусы, вызывающие опоясывающий лишай и ветряную оспу, а также вирусы, вызывающие респираторные инфекции, также могут вызывать эпиглоттит. Грибки, вызывающие опрелости или грибковые инфекции, также могут способствовать воспалению надгортанника.
Другие причины этого состояния включают:
- курение кокаина крэк
- вдыхание химикатов и химические ожоги
- глотание инородного предмета
- жжение в горле от пара или других источников тепла
- травма горла в результате травмы, например ножевое или огнестрельное ранение
Эпиглоттит может развиться у любого человека.Однако несколько факторов могут увеличить риск его развития.
Возраст
Дети младше 12 месяцев имеют более высокий риск развития эпиглоттита. Это потому, что эти дети еще не прошли серию вакцинации против Hib. В целом заболевание чаще встречается у детей в возрасте от 2 до 6 лет. Фактором риска для взрослых является возраст старше 85 лет.
Кроме того, повышенному риску подвержены дети, живущие в странах, где вакцины не предлагаются или где их трудно найти.Дети, родители которых предпочитают не вакцинировать их Hib-вакциной, также подвержены повышенному риску развития эпиглоттита.
Пол
Вероятность развития эпиглоттита у мужчин выше, чем у женщин. Причина этого неясна.
Окружающая среда
Если вы живете или работаете с большим количеством людей, у вас больше шансов заразиться микробами от других и развить инфекцию.
Точно так же густонаселенная среда, такая как школы или детские сады, может увеличить риск заражения вас или вашего ребенка всеми типами респираторных инфекций.В таких условиях повышается риск развития эпиглоттита.
Слабая иммунная система
Ослабленная иммунная система может затруднить борьбу с инфекциями для вашего организма. Плохая иммунная функция облегчает развитие эпиглоттита. Доказано, что диабет является фактором риска у взрослых.
Симптомы эпиглоттита одинаковы независимо от причины. Однако они могут отличаться у детей и взрослых. У детей может развиться эпиглоттит в течение нескольких часов.У взрослых он часто развивается медленнее, в течение нескольких дней.
Симптомы эпиглоттита, часто встречающиеся у детей, включают:
- высокая температура
- уменьшение симптомов при наклоне вперед или сидении вертикально
- боль в горле
- хриплый голос
- слюнотечение
- затруднение глотания
- болезненное глотание
- беспокойство
- дыхание через рот
Общие симптомы у взрослых включают:
- лихорадка
- затрудненное дыхание
- затруднение глотания
- хриплый или приглушенный голос
- резкое, шумное дыхание
- сильная боль в горле
- неспособность отдышаться
Если эпиглоттит не лечить, он может полностью заблокировать дыхательные пути.Это может привести к синеватому обесцвечиванию кожи из-за недостатка кислорода. Это критическое состояние, требующее немедленной медицинской помощи. Если вы подозреваете эпиглоттит, немедленно обратитесь к врачу.
Из-за серьезности этого состояния вы можете получить диагноз в отделении неотложной помощи просто на основании физических наблюдений и истории болезни. В большинстве случаев, если ваш врач подозревает, что у вас эпиглоттит, он помещает вас в больницу.
После госпитализации ваш врач может выполнить любой из следующих тестов для подтверждения диагноза:
- Рентген вашего горла и грудной клетки для определения степени воспаления и инфекции
- посев горла и крови для определения причина инфекции, например, бактерии или вирус
- осмотр горла с помощью оптоволоконной трубки
Если ваш врач считает, что у вас эпиглоттит, первые методы лечения обычно включают мониторинг уровня кислорода с помощью пульсоксиметрии и защиту дыхательных путей .Если уровень кислорода в крови станет слишком низким, вы, скорее всего, получите дополнительный кислород через дыхательную трубку или маску.
Ваш врач может также назначить вам одно или все следующие виды лечения:
- внутривенные жидкости для питания и гидратации, пока вы снова не сможете глотать
- антибиотики для лечения известной или подозреваемой бактериальной инфекции
- противовоспалительных препаратов , например кортикостероиды, для уменьшения отека в горле
В тяжелых случаях может потребоваться трахеостомия или крикотиреоидотомия.
Трахеостомия — это небольшая хирургическая процедура, при которой между кольцами трахеи делается небольшой разрез. Затем дыхательная трубка вводится прямо через шею в трахею, минуя надгортанник. Это обеспечивает обмен кислорода и предотвращает дыхательную недостаточность.
Крикотиреоидотомия в крайнем случае — это когда разрез или игла вводится в трахею чуть ниже адамова яблока.
Если вы немедленно обратитесь за медицинской помощью, в большинстве случаев вы можете рассчитывать на полное выздоровление.
Вы можете снизить риск развития эпиглоттита, выполнив несколько действий.
Дети должны получить две-три дозы вакцины против Hib, начиная с 2-месячного возраста. Обычно дети получают дозу в возрасте 2, 4 и 6 месяцев. Ваш ребенок, скорее всего, также получит ревакцинацию в возрасте от 12 до 15 месяцев.
Часто мойте руки или используйте дезинфицирующее средство на спирте, чтобы предотвратить распространение микробов. Не пейте из той же чашки, что и другие люди, и не делитесь едой или посудой.
Поддерживайте хорошее иммунное здоровье, употребляя здоровую пищу, избегая курения, получая достаточный отдых и правильно управляя всеми хроническими заболеваниями.
Эпиглоттит: причины, симптомы и диагностика
Эпиглоттит характеризуется воспалением и отеком надгортанника. Это потенциально опасное для жизни заболевание.
Надгортанник находится у основания языка. Он состоит в основном из хряща. Он работает как клапан, предотвращающий попадание пищи и жидкости в дыхательное горло, когда вы едите и пьете.
Ткань надгортанника может инфицироваться, опухнуть и заблокировать дыхательные пути. Это требует немедленной медицинской помощи. Если вы считаете, что у вас или у кого-то еще эпиглоттит, немедленно позвоните в службу 911 или обратитесь за неотложной медицинской помощью по месту жительства.
Эпиглоттит исторически чаще встречается у детей, но все чаще встречается у взрослых. Это требует своевременной диагностики и лечения у любого человека, но особенно у детей, которые более подвержены респираторным осложнениям.
Бактериальная инфекция — наиболее частая причина эпиглоттита. При вдохе бактерии могут попасть в ваше тело. Затем они могут заразить надгортанник.
Наиболее распространенным штаммом бактерий, вызывающих это состояние, является Haemophilus influenzae типа b, также известный как Hib. Вы можете заразиться Hib, вдохнув микробы, которые распространяются, когда инфицированный человек кашляет, чихает или высморкается.
Другие бактериальные штаммы, которые могут вызывать эпиглоттит, включают Streptococcus A , B или C и Streptococcus pneumoniae . Streptococcus A — это тип бактерий, которые также могут вызывать ангины. Streptococcus pneumoniae — частая причина бактериальной пневмонии.
Кроме того, вирусы, вызывающие опоясывающий лишай и ветряную оспу, а также вирусы, вызывающие респираторные инфекции, также могут вызывать эпиглоттит. Грибки, вызывающие опрелости или грибковые инфекции, также могут способствовать воспалению надгортанника.
Другие причины этого состояния включают:
- курение кокаина крэк
- вдыхание химикатов и химические ожоги
- глотание инородного предмета
- жжение в горле от пара или других источников тепла
- травма горла в результате травмы, например ножевое или огнестрельное ранение
Эпиглоттит может развиться у любого человека.Однако несколько факторов могут увеличить риск его развития.
Возраст
Дети младше 12 месяцев имеют более высокий риск развития эпиглоттита. Это потому, что эти дети еще не прошли серию вакцинации против Hib. В целом заболевание чаще встречается у детей в возрасте от 2 до 6 лет. Фактором риска для взрослых является возраст старше 85 лет.
Кроме того, повышенному риску подвержены дети, живущие в странах, где вакцины не предлагаются или где их трудно найти.Дети, родители которых предпочитают не вакцинировать их Hib-вакциной, также подвержены повышенному риску развития эпиглоттита.
Пол
Вероятность развития эпиглоттита у мужчин выше, чем у женщин. Причина этого неясна.
Окружающая среда
Если вы живете или работаете с большим количеством людей, у вас больше шансов заразиться микробами от других и развить инфекцию.
Точно так же густонаселенная среда, такая как школы или детские сады, может увеличить риск заражения вас или вашего ребенка всеми типами респираторных инфекций.В таких условиях повышается риск развития эпиглоттита.
Слабая иммунная система
Ослабленная иммунная система может затруднить борьбу с инфекциями для вашего организма. Плохая иммунная функция облегчает развитие эпиглоттита. Доказано, что диабет является фактором риска у взрослых.
Симптомы эпиглоттита одинаковы независимо от причины. Однако они могут отличаться у детей и взрослых. У детей может развиться эпиглоттит в течение нескольких часов.У взрослых он часто развивается медленнее, в течение нескольких дней.
Симптомы эпиглоттита, часто встречающиеся у детей, включают:
- высокая температура
- уменьшение симптомов при наклоне вперед или сидении вертикально
- боль в горле
- хриплый голос
- слюнотечение
- затруднение глотания
- болезненное глотание
- беспокойство
- дыхание через рот
Общие симптомы у взрослых включают:
- лихорадка
- затрудненное дыхание
- затруднение глотания
- хриплый или приглушенный голос
- резкое, шумное дыхание
- сильная боль в горле
- неспособность отдышаться
Если эпиглоттит не лечить, он может полностью заблокировать дыхательные пути.Это может привести к синеватому обесцвечиванию кожи из-за недостатка кислорода. Это критическое состояние, требующее немедленной медицинской помощи. Если вы подозреваете эпиглоттит, немедленно обратитесь к врачу.
Из-за серьезности этого состояния вы можете получить диагноз в отделении неотложной помощи просто на основании физических наблюдений и истории болезни. В большинстве случаев, если ваш врач подозревает, что у вас эпиглоттит, он помещает вас в больницу.
После госпитализации ваш врач может выполнить любой из следующих тестов для подтверждения диагноза:
- Рентген вашего горла и грудной клетки для определения степени воспаления и инфекции
- посев горла и крови для определения причина инфекции, например, бактерии или вирус
- осмотр горла с помощью оптоволоконной трубки
Если ваш врач считает, что у вас эпиглоттит, первые методы лечения обычно включают мониторинг уровня кислорода с помощью пульсоксиметрии и защиту дыхательных путей .Если уровень кислорода в крови станет слишком низким, вы, скорее всего, получите дополнительный кислород через дыхательную трубку или маску.
Ваш врач может также назначить вам одно или все следующие виды лечения:
- внутривенные жидкости для питания и гидратации, пока вы снова не сможете глотать
- антибиотики для лечения известной или подозреваемой бактериальной инфекции
- противовоспалительных препаратов , например кортикостероиды, для уменьшения отека в горле
В тяжелых случаях может потребоваться трахеостомия или крикотиреоидотомия.
Трахеостомия — это небольшая хирургическая процедура, при которой между кольцами трахеи делается небольшой разрез. Затем дыхательная трубка вводится прямо через шею в трахею, минуя надгортанник. Это обеспечивает обмен кислорода и предотвращает дыхательную недостаточность.
Крикотиреоидотомия в крайнем случае — это когда разрез или игла вводится в трахею чуть ниже адамова яблока.
Если вы немедленно обратитесь за медицинской помощью, в большинстве случаев вы можете рассчитывать на полное выздоровление.
Вы можете снизить риск развития эпиглоттита, выполнив несколько действий.
Дети должны получить две-три дозы вакцины против Hib, начиная с 2-месячного возраста. Обычно дети получают дозу в возрасте 2, 4 и 6 месяцев. Ваш ребенок, скорее всего, также получит ревакцинацию в возрасте от 12 до 15 месяцев.
Часто мойте руки или используйте дезинфицирующее средство на спирте, чтобы предотвратить распространение микробов. Не пейте из той же чашки, что и другие люди, и не делитесь едой или посудой.
Поддерживайте хорошее иммунное здоровье, употребляя здоровую пищу, избегая курения, получая достаточный отдых и правильно управляя всеми хроническими заболеваниями.
Эпиглоттит: причины, симптомы и диагностика
Эпиглоттит характеризуется воспалением и отеком надгортанника. Это потенциально опасное для жизни заболевание.
Надгортанник находится у основания языка. Он состоит в основном из хряща. Он работает как клапан, предотвращающий попадание пищи и жидкости в дыхательное горло, когда вы едите и пьете.
Ткань надгортанника может инфицироваться, опухнуть и заблокировать дыхательные пути. Это требует немедленной медицинской помощи. Если вы считаете, что у вас или у кого-то еще эпиглоттит, немедленно позвоните в службу 911 или обратитесь за неотложной медицинской помощью по месту жительства.
Эпиглоттит исторически чаще встречается у детей, но все чаще встречается у взрослых. Это требует своевременной диагностики и лечения у любого человека, но особенно у детей, которые более подвержены респираторным осложнениям.
Бактериальная инфекция — наиболее частая причина эпиглоттита. При вдохе бактерии могут попасть в ваше тело. Затем они могут заразить надгортанник.
Наиболее распространенным штаммом бактерий, вызывающих это состояние, является Haemophilus influenzae типа b, также известный как Hib. Вы можете заразиться Hib, вдохнув микробы, которые распространяются, когда инфицированный человек кашляет, чихает или высморкается.
Другие бактериальные штаммы, которые могут вызывать эпиглоттит, включают Streptococcus A , B или C и Streptococcus pneumoniae . Streptococcus A — это тип бактерий, которые также могут вызывать ангины. Streptococcus pneumoniae — частая причина бактериальной пневмонии.
Кроме того, вирусы, вызывающие опоясывающий лишай и ветряную оспу, а также вирусы, вызывающие респираторные инфекции, также могут вызывать эпиглоттит. Грибки, вызывающие опрелости или грибковые инфекции, также могут способствовать воспалению надгортанника.
Другие причины этого состояния включают:
- курение кокаина крэк
- вдыхание химикатов и химические ожоги
- глотание инородного предмета
- жжение в горле от пара или других источников тепла
- травма горла в результате травмы, например ножевое или огнестрельное ранение
Эпиглоттит может развиться у любого человека.Однако несколько факторов могут увеличить риск его развития.
Возраст
Дети младше 12 месяцев имеют более высокий риск развития эпиглоттита. Это потому, что эти дети еще не прошли серию вакцинации против Hib. В целом заболевание чаще встречается у детей в возрасте от 2 до 6 лет. Фактором риска для взрослых является возраст старше 85 лет.
Кроме того, повышенному риску подвержены дети, живущие в странах, где вакцины не предлагаются или где их трудно найти.Дети, родители которых предпочитают не вакцинировать их Hib-вакциной, также подвержены повышенному риску развития эпиглоттита.
Пол
Вероятность развития эпиглоттита у мужчин выше, чем у женщин. Причина этого неясна.
Окружающая среда
Если вы живете или работаете с большим количеством людей, у вас больше шансов заразиться микробами от других и развить инфекцию.
Точно так же густонаселенная среда, такая как школы или детские сады, может увеличить риск заражения вас или вашего ребенка всеми типами респираторных инфекций.В таких условиях повышается риск развития эпиглоттита.
Слабая иммунная система
Ослабленная иммунная система может затруднить борьбу с инфекциями для вашего организма. Плохая иммунная функция облегчает развитие эпиглоттита. Доказано, что диабет является фактором риска у взрослых.
Симптомы эпиглоттита одинаковы независимо от причины. Однако они могут отличаться у детей и взрослых. У детей может развиться эпиглоттит в течение нескольких часов.У взрослых он часто развивается медленнее, в течение нескольких дней.
Симптомы эпиглоттита, часто встречающиеся у детей, включают:
- высокая температура
- уменьшение симптомов при наклоне вперед или сидении вертикально
- боль в горле
- хриплый голос
- слюнотечение
- затруднение глотания
- болезненное глотание
- беспокойство
- дыхание через рот
Общие симптомы у взрослых включают:
- лихорадка
- затрудненное дыхание
- затруднение глотания
- хриплый или приглушенный голос
- резкое, шумное дыхание
- сильная боль в горле
- неспособность отдышаться
Если эпиглоттит не лечить, он может полностью заблокировать дыхательные пути.Это может привести к синеватому обесцвечиванию кожи из-за недостатка кислорода. Это критическое состояние, требующее немедленной медицинской помощи. Если вы подозреваете эпиглоттит, немедленно обратитесь к врачу.
Из-за серьезности этого состояния вы можете получить диагноз в отделении неотложной помощи просто на основании физических наблюдений и истории болезни. В большинстве случаев, если ваш врач подозревает, что у вас эпиглоттит, он помещает вас в больницу.
После госпитализации ваш врач может выполнить любой из следующих тестов для подтверждения диагноза:
- Рентген вашего горла и грудной клетки для определения степени воспаления и инфекции
- посев горла и крови для определения причина инфекции, например, бактерии или вирус
- осмотр горла с помощью оптоволоконной трубки
Если ваш врач считает, что у вас эпиглоттит, первые методы лечения обычно включают мониторинг уровня кислорода с помощью пульсоксиметрии и защиту дыхательных путей .Если уровень кислорода в крови станет слишком низким, вы, скорее всего, получите дополнительный кислород через дыхательную трубку или маску.
Ваш врач может также назначить вам одно или все следующие виды лечения:
- внутривенные жидкости для питания и гидратации, пока вы снова не сможете глотать
- антибиотики для лечения известной или подозреваемой бактериальной инфекции
- противовоспалительных препаратов , например кортикостероиды, для уменьшения отека в горле
В тяжелых случаях может потребоваться трахеостомия или крикотиреоидотомия.
Трахеостомия — это небольшая хирургическая процедура, при которой между кольцами трахеи делается небольшой разрез. Затем дыхательная трубка вводится прямо через шею в трахею, минуя надгортанник. Это обеспечивает обмен кислорода и предотвращает дыхательную недостаточность.
Крикотиреоидотомия в крайнем случае — это когда разрез или игла вводится в трахею чуть ниже адамова яблока.
Если вы немедленно обратитесь за медицинской помощью, в большинстве случаев вы можете рассчитывать на полное выздоровление.
Вы можете снизить риск развития эпиглоттита, выполнив несколько действий.
Дети должны получить две-три дозы вакцины против Hib, начиная с 2-месячного возраста. Обычно дети получают дозу в возрасте 2, 4 и 6 месяцев. Ваш ребенок, скорее всего, также получит ревакцинацию в возрасте от 12 до 15 месяцев.
Часто мойте руки или используйте дезинфицирующее средство на спирте, чтобы предотвратить распространение микробов. Не пейте из той же чашки, что и другие люди, и не делитесь едой или посудой.
Поддерживайте хорошее иммунное здоровье, употребляя здоровую пищу, избегая курения, получая достаточный отдых и правильно управляя всеми хроническими заболеваниями.
Эпиглоттит: симптомы, причины, лечение
Обзор
Что такое эпиглоттит?
Эпиглоттит — это воспаление и отек надгортанника, тонкой хрящевой структуры у корня языка, которая закрывает дыхательное горло (трахею) при проглатывании пищи или жидкости.
Кто страдает эпиглоттитом?
Эпиглоттит поражает людей любого возраста. Он поражает мужчин больше, чем женщин, в размере от 2,5 до 1.
До того, как вакцинация против Hib стала широко применяться в 1985 году, болезнь наблюдалась в основном у детей в возрасте от 3 до 5 лет. К 2000 году ежегодная заболеваемость инвазивной Hib-инфекцией у детей младше 5 лет снизилась на 99 процентов до менее 1 случая на 100 000 человек.
Симптомы и причины
Каковы симптомы эпиглоттита?
Симптомы обычно появляются и быстро ухудшаются, хотя прогрессирование симптомов у детей старшего возраста и взрослых может занять несколько дней, чтобы полностью развиться.Наиболее частые симптомы:
- Сильная ангина
- Затруднение и боль при глотании (основной симптом у детей старшего возраста и взрослых)
- Затруднение дыхания (основной симптом у детей), при котором можно облегчить сидение и наклониться вперед или дыхание с открытым ртом и высунутым языком
- Аномальные или высокие шумы при дыхании (основной симптом у детей), которые часто связаны с закупоркой дыхательных путей
- Хриплый или приглушенный голос
- Лихорадка 100.4 F или выше
- Раздражительность и беспокойство
- Слюнотечение (основной симптом у детей старшего возраста и взрослых)
Что вызывает эпиглоттит?
Эпиглоттит обычно вызывается инфекцией, вызванной бактериями Haemophilus influenza type b (Hib), теми же бактериями, которые вызывают пневмонию и менингит.
Передача бактерий такая же, как и при простуде: капли слюны или слизи распространяются в воздухе, когда носитель бактерий кашляет или чихает.Другой человек заражается при вдыхании или контакте с поверхностью, на которую попали бактерии.
Другие возможные причины включают:
- Бактериальные инфекции из источников, не связанных с Hib, например, вызванные стрептококковой пневмонией
- Грибковые инфекции, особенно у людей со слабой иммунной системой
- Вирусные инфекции, вызванные вирусом ветряной оспы (вызывающим ветряную оспу) или вирусом простого герпеса (вызывающим герпес)
- Травма горла в результате физического удара или употребления очень горячей жидкости
- Курение, особенно марихуаны, крэк-кокаина или других запрещенных наркотиков
- Химические ожоги
- Побочное действие другого заболевания или химиотерапии
Диагностика и тесты
Как диагностируется эпиглоттит?
Тесты, проводимые для диагностики эпиглоттита, включают следующее.
- Ларингоскопия с помощью маленькой камеры на конце гибкой трубки проводится для исследования горла.
- Берут мазок из горла на наличие бактерий или вирусов.
- Анализы крови проверяют количество лейкоцитов (высокое количество означает, что иммунная система борется с инфекцией) и обнаруживают в крови бактерии или вирусы.
- Рентген или компьютерная томография (компьютерная томография) могут использоваться для определения уровня отека и выявления посторонних предметов в дыхательных путях.
Поскольку эпиглоттит и круп имеют ряд общих симптомов, важно, чтобы обследование правильно выявило заболевание, чтобы можно было назначить правильное лечение. В отличие от крупа, который появляется в основном в зимние месяцы, эпиглоттит в одно время года встречается не чаще, чем в другое.
Ведение и лечение
Как лечится эпиглоттит?
Эпиглоттит необходимо лечить в больнице как неотложную медицинскую помощь.
- Первый шаг — восстановить полную пропускную способность дыхательных путей. Кислородная маска будет использоваться для подачи воздуха в легкие. Если дыхательные пути уже заблокированы, в горло помещается трубка, которая проходит через опухоль, чтобы доставить кислород в легкие. В самых тяжелых случаях может потребоваться трахеостомия (разрез в передней части дыхательного горла, через который вводится дыхательная трубка), чтобы избежать отека в горле.
- После того, как налажена доставка кислорода в легкие, можно ввести дыхательную трубку через нос в трахею, чтобы сделать дыхание более естественным.
- Уровень жидкости поддерживается с помощью внутривенной капельницы (игла, введенная в вену).
- Могут быть назначены антибиотики для борьбы с бактериальной инфекцией.
Профилактика
Можно ли предотвратить эпиглоттит?
- У детей лучшая профилактика — своевременное проведение всех прививок.Неразвитая иммунная система детей делает их более склонными к заражению бактериями Hib.
- Часто мойте руки и не допускайте попадания пальцев в глаза, нос и рот.
- Примите необходимые меры предосторожности в присутствии кашляющих и чихающих людей.
- Избегайте травм горла при употреблении горячих жидкостей или курении.
Перспективы / Прогноз
Каковы перспективы / прогноз для пациентов с эпиглоттитом?
При быстром и правильном лечении большинство людей с эпиглоттитом выздоравливают примерно за 1 неделю и могут покинуть больницу через 5-7 дней.Менее 1 из 100 случаев приводит к смерти.
Жить с
Когда мне следует обратиться к врачу по поводу эпиглоттита?
Эпиглоттит может быть опасным для жизни состоянием, если отек прогрессирует до такой степени, что закрываются дыхательные пути к легким.При подозрении на эпиглоттит звоните 911.
Ни в коем случае нельзя класть человека с подозрением на эпиглоттит на спину, держать что-либо во рту или заставлять кого-либо, кроме врача, осматривать его горло. Сохранение спокойствия и контроля также важно, чтобы не произошло дополнительного сжатия горла, вызванного стрессом.
Эпиглоттит: симптомы, причины, лечение
Обзор
Что такое эпиглоттит?
Эпиглоттит — это воспаление и отек надгортанника, тонкой хрящевой структуры у корня языка, которая закрывает дыхательное горло (трахею) при проглатывании пищи или жидкости.
Кто страдает эпиглоттитом?
Эпиглоттит поражает людей любого возраста. Он поражает мужчин больше, чем женщин, в размере от 2,5 до 1.
До того, как вакцинация против Hib стала широко применяться в 1985 году, болезнь наблюдалась в основном у детей в возрасте от 3 до 5 лет. К 2000 году ежегодная заболеваемость инвазивной Hib-инфекцией у детей младше 5 лет снизилась на 99 процентов до менее 1 случая на 100 000 человек.
Симптомы и причины
Каковы симптомы эпиглоттита?
Симптомы обычно появляются и быстро ухудшаются, хотя прогрессирование симптомов у детей старшего возраста и взрослых может занять несколько дней, чтобы полностью развиться.Наиболее частые симптомы:
- Сильная ангина
- Затруднение и боль при глотании (основной симптом у детей старшего возраста и взрослых)
- Затруднение дыхания (основной симптом у детей), при котором можно облегчить сидение и наклониться вперед или дыхание с открытым ртом и высунутым языком
- Аномальные или высокие шумы при дыхании (основной симптом у детей), которые часто связаны с закупоркой дыхательных путей
- Хриплый или приглушенный голос
- Лихорадка 100.4 F или выше
- Раздражительность и беспокойство
- Слюнотечение (основной симптом у детей старшего возраста и взрослых)
Что вызывает эпиглоттит?
Эпиглоттит обычно вызывается инфекцией, вызванной бактериями Haemophilus influenza type b (Hib), теми же бактериями, которые вызывают пневмонию и менингит.
Передача бактерий такая же, как и при простуде: капли слюны или слизи распространяются в воздухе, когда носитель бактерий кашляет или чихает.Другой человек заражается при вдыхании или контакте с поверхностью, на которую попали бактерии.
Другие возможные причины включают:
- Бактериальные инфекции из источников, не связанных с Hib, например, вызванные стрептококковой пневмонией
- Грибковые инфекции, особенно у людей со слабой иммунной системой
- Вирусные инфекции, вызванные вирусом ветряной оспы (вызывающим ветряную оспу) или вирусом простого герпеса (вызывающим герпес)
- Травма горла в результате физического удара или употребления очень горячей жидкости
- Курение, особенно марихуаны, крэк-кокаина или других запрещенных наркотиков
- Химические ожоги
- Побочное действие другого заболевания или химиотерапии
Диагностика и тесты
Как диагностируется эпиглоттит?
Тесты, проводимые для диагностики эпиглоттита, включают следующее.
- Ларингоскопия с помощью маленькой камеры на конце гибкой трубки проводится для исследования горла.
- Берут мазок из горла на наличие бактерий или вирусов.
- Анализы крови проверяют количество лейкоцитов (высокое количество означает, что иммунная система борется с инфекцией) и обнаруживают в крови бактерии или вирусы.
- Рентген или компьютерная томография (компьютерная томография) могут использоваться для определения уровня отека и выявления посторонних предметов в дыхательных путях.
Поскольку эпиглоттит и круп имеют ряд общих симптомов, важно, чтобы обследование правильно выявило заболевание, чтобы можно было назначить правильное лечение. В отличие от крупа, который появляется в основном в зимние месяцы, эпиглоттит в одно время года встречается не чаще, чем в другое.
Ведение и лечение
Как лечится эпиглоттит?
Эпиглоттит необходимо лечить в больнице как неотложную медицинскую помощь.
- Первый шаг — восстановить полную пропускную способность дыхательных путей. Кислородная маска будет использоваться для подачи воздуха в легкие. Если дыхательные пути уже заблокированы, в горло помещается трубка, которая проходит через опухоль, чтобы доставить кислород в легкие. В самых тяжелых случаях может потребоваться трахеостомия (разрез в передней части дыхательного горла, через который вводится дыхательная трубка), чтобы избежать отека в горле.
- После того, как налажена доставка кислорода в легкие, можно ввести дыхательную трубку через нос в трахею, чтобы сделать дыхание более естественным.
- Уровень жидкости поддерживается с помощью внутривенной капельницы (игла, введенная в вену).
- Могут быть назначены антибиотики для борьбы с бактериальной инфекцией.
Профилактика
Можно ли предотвратить эпиглоттит?
- У детей лучшая профилактика — своевременное проведение всех прививок.Неразвитая иммунная система детей делает их более склонными к заражению бактериями Hib.
- Часто мойте руки и не допускайте попадания пальцев в глаза, нос и рот.
- Примите необходимые меры предосторожности в присутствии кашляющих и чихающих людей.
- Избегайте травм горла при употреблении горячих жидкостей или курении.
Перспективы / Прогноз
Каковы перспективы / прогноз для пациентов с эпиглоттитом?
При быстром и правильном лечении большинство людей с эпиглоттитом выздоравливают примерно за 1 неделю и могут покинуть больницу через 5-7 дней.Менее 1 из 100 случаев приводит к смерти.
Жить с
Когда мне следует обратиться к врачу по поводу эпиглоттита?
Эпиглоттит может быть опасным для жизни состоянием, если отек прогрессирует до такой степени, что закрываются дыхательные пути к легким.При подозрении на эпиглоттит звоните 911.
Ни в коем случае нельзя класть человека с подозрением на эпиглоттит на спину, держать что-либо во рту или заставлять кого-либо, кроме врача, осматривать его горло. Сохранение спокойствия и контроля также важно, чтобы не произошло дополнительного сжатия горла, вызванного стрессом.
Эпиглоттит: симптомы, причины, лечение
Обзор
Что такое эпиглоттит?
Эпиглоттит — это воспаление и отек надгортанника, тонкой хрящевой структуры у корня языка, которая закрывает дыхательное горло (трахею) при проглатывании пищи или жидкости.
Кто страдает эпиглоттитом?
Эпиглоттит поражает людей любого возраста. Он поражает мужчин больше, чем женщин, в размере от 2,5 до 1.
До того, как вакцинация против Hib стала широко применяться в 1985 году, болезнь наблюдалась в основном у детей в возрасте от 3 до 5 лет. К 2000 году ежегодная заболеваемость инвазивной Hib-инфекцией у детей младше 5 лет снизилась на 99 процентов до менее 1 случая на 100 000 человек.
Симптомы и причины
Каковы симптомы эпиглоттита?
Симптомы обычно появляются и быстро ухудшаются, хотя прогрессирование симптомов у детей старшего возраста и взрослых может занять несколько дней, чтобы полностью развиться.Наиболее частые симптомы:
- Сильная ангина
- Затруднение и боль при глотании (основной симптом у детей старшего возраста и взрослых)
- Затруднение дыхания (основной симптом у детей), при котором можно облегчить сидение и наклониться вперед или дыхание с открытым ртом и высунутым языком
- Аномальные или высокие шумы при дыхании (основной симптом у детей), которые часто связаны с закупоркой дыхательных путей
- Хриплый или приглушенный голос
- Лихорадка 100.4 F или выше
- Раздражительность и беспокойство
- Слюнотечение (основной симптом у детей старшего возраста и взрослых)
Что вызывает эпиглоттит?
Эпиглоттит обычно вызывается инфекцией, вызванной бактериями Haemophilus influenza type b (Hib), теми же бактериями, которые вызывают пневмонию и менингит.
Передача бактерий такая же, как и при простуде: капли слюны или слизи распространяются в воздухе, когда носитель бактерий кашляет или чихает.Другой человек заражается при вдыхании или контакте с поверхностью, на которую попали бактерии.
Другие возможные причины включают:
- Бактериальные инфекции из источников, не связанных с Hib, например, вызванные стрептококковой пневмонией
- Грибковые инфекции, особенно у людей со слабой иммунной системой
- Вирусные инфекции, вызванные вирусом ветряной оспы (вызывающим ветряную оспу) или вирусом простого герпеса (вызывающим герпес)
- Травма горла в результате физического удара или употребления очень горячей жидкости
- Курение, особенно марихуаны, крэк-кокаина или других запрещенных наркотиков
- Химические ожоги
- Побочное действие другого заболевания или химиотерапии
Диагностика и тесты
Как диагностируется эпиглоттит?
Тесты, проводимые для диагностики эпиглоттита, включают следующее.
- Ларингоскопия с помощью маленькой камеры на конце гибкой трубки проводится для исследования горла.
- Берут мазок из горла на наличие бактерий или вирусов.
- Анализы крови проверяют количество лейкоцитов (высокое количество означает, что иммунная система борется с инфекцией) и обнаруживают в крови бактерии или вирусы.
- Рентген или компьютерная томография (компьютерная томография) могут использоваться для определения уровня отека и выявления посторонних предметов в дыхательных путях.
Поскольку эпиглоттит и круп имеют ряд общих симптомов, важно, чтобы обследование правильно выявило заболевание, чтобы можно было назначить правильное лечение. В отличие от крупа, который появляется в основном в зимние месяцы, эпиглоттит в одно время года встречается не чаще, чем в другое.
Ведение и лечение
Как лечится эпиглоттит?
Эпиглоттит необходимо лечить в больнице как неотложную медицинскую помощь.
- Первый шаг — восстановить полную пропускную способность дыхательных путей. Кислородная маска будет использоваться для подачи воздуха в легкие. Если дыхательные пути уже заблокированы, в горло помещается трубка, которая проходит через опухоль, чтобы доставить кислород в легкие. В самых тяжелых случаях может потребоваться трахеостомия (разрез в передней части дыхательного горла, через который вводится дыхательная трубка), чтобы избежать отека в горле.
- После того, как налажена доставка кислорода в легкие, можно ввести дыхательную трубку через нос в трахею, чтобы сделать дыхание более естественным.
- Уровень жидкости поддерживается с помощью внутривенной капельницы (игла, введенная в вену).
- Могут быть назначены антибиотики для борьбы с бактериальной инфекцией.
Профилактика
Можно ли предотвратить эпиглоттит?
- У детей лучшая профилактика — своевременное проведение всех прививок.Неразвитая иммунная система детей делает их более склонными к заражению бактериями Hib.
- Часто мойте руки и не допускайте попадания пальцев в глаза, нос и рот.
- Примите необходимые меры предосторожности в присутствии кашляющих и чихающих людей.
- Избегайте травм горла при употреблении горячих жидкостей или курении.
Перспективы / Прогноз
Каковы перспективы / прогноз для пациентов с эпиглоттитом?
При быстром и правильном лечении большинство людей с эпиглоттитом выздоравливают примерно за 1 неделю и могут покинуть больницу через 5-7 дней.Менее 1 из 100 случаев приводит к смерти.
Жить с
Когда мне следует обратиться к врачу по поводу эпиглоттита?
Эпиглоттит может быть опасным для жизни состоянием, если отек прогрессирует до такой степени, что закрываются дыхательные пути к легким.



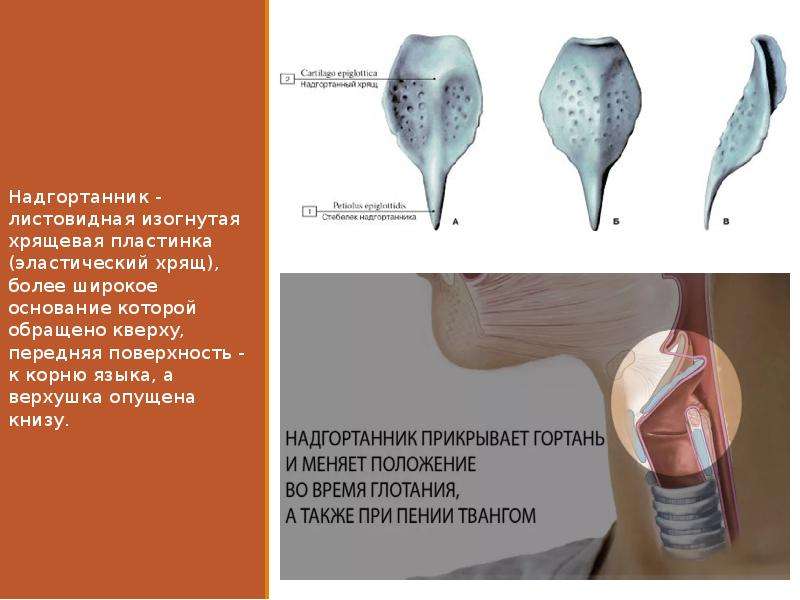

 Ударников, 19, Дунайский пр., 47
Ударников, 19, Дунайский пр., 47  , 47
, 47  , 47
, 47  Маршала Захарова, 20
Маршала Захарова, 20