Раздел 13 опухоли и опухолеподобные образования челюстно-лицевой области
001. К кистам воспалительного происхождения всегда относится
а) собственно фолликулярная киста
б) радикулярная киста
в) киста резцового канала
г) киста прорезывания
д) десневая киста
002. Чаще поражается одонтогенными кистами
а) верхняя челюсть
б) обе челюсти одинаково
в) нижняя челюсть
г) скуловая кость
д) челюстные кости не поражаются
003. Укажите характерные рентгенологические признаки радикулярных кист
а) деформация периодонтальной щели причинного зуба
б) деструкция костной ткани с четко выраженными границами, захватывающими корень причинного зуба
г) остеосклероз альвеолярной кости в области причинного зуба
д) периостальная реакция игольчатой формы или в виде козырька
004. Опухоли челюстных костей у детей классифицируются
Опухоли челюстных костей у детей классифицируются
а) по локализации
б) по характеру течения
в) по клинико-морфологическим признакам
г) по частоте обнаружения
д) не назван
005. Наиболее характерным признаком, отличающим опухолевый процесс у детей и взрослых, является
а) частота обнаружения
б) дизонтогенетическая природа
в) быстрота роста
г) преимущественное поражение определенных тканей
д) не назван
006. Самыми распространенными из опухолей мягких тканей у детей являются
а) сосудистые опухоли
б) эпителиальные опухоли
в) пигментные опухоли
г) фибропластические опухоли
д) не названы
007. Наиболее часто встречающимся у детей видом доброкачественных опухолей мягких тканей челюстно-лицевой области является
Наиболее часто встречающимся у детей видом доброкачественных опухолей мягких тканей челюстно-лицевой области является
а) фиброма
б) папиллома
в) гемангиома
г) липома
д) миобластомиома
008. Для злокачественных новообразований у детей характерны
а) четкость границ между опухолью и окружающими тканями
б) медленный рост
в) инфильтратный рост
г) высокая степень дифференциации клеток
д) все перечисленные
009. Для установления диагноза злокачественного новообразования надо использовать
а) данные рентгенологического обследования
б) результаты патоморфологического исследования
в) ни один из перечисленных
г) клиническую картину заболевания и анамнез
д) только все в комплексе
010.
а) адамантинома
б) фиброзная дисплазия челюстей
в) эозинофильная гранулема
г) саркома челюсти
д) не указана
011. К истинным доброкачественным опухолям относится
а) остеобластокластома
б) деформирующий остоз
в) зубосодержащая киста
г) травматическая костная киста
012. Механизм вздутия костной ткани при внутрикостной кисте объясняется
а) за счет скопления гноя в кистозной полости
б) за счет деструктивных изменений вокруг кисты
в) за счет наполнения полости кисты трансудатом
г) за счет продуктивных изменений в кости
д) за счет дистопии зубов
013. Укажите характер роста доброкачественной опухоли у детей
Укажите характер роста доброкачественной опухоли у детей
б) быстрый рост по сравнению со взрослым человеком
в) быстрый рост после 14 лет
г) быстрый рост только до 1 года
д) нет особенности роста
014. Изменить цвет кожи в подчелюстной области может
а) лимфангиома
б) гемангиома
в) аплазия слюнной железы
г) боковая киста шеи
д) ничего из перечисленного
015. По клиническим признакам похожа на остеомиелит челюстей
а) саркома Юнга
б) фиброзная дисплазия челюстей
в) остеобластокластома
г) фолликулярная киста
д) одонтома
016. Очень часто обнаруживается сразу после рождения ребенка следующая опухоль челюстно-лицевой области
Очень часто обнаруживается сразу после рождения ребенка следующая опухоль челюстно-лицевой области
а) остеобластокластома
б) остеома
в) гемангиома
г) папиллома
д) в этом возрасте не обнаруживается
017. Заполнена продуктами сальных и потовых желез
а) зубосодержащая киста
б) дермоидная киста
в) срединная киста шеи
г) ретенционная киста слюнных желез
д) десневая киста
018. Первыми симптомами чаще всего являются боли, которые имеют неясную локализацию и создается впечатление, что болят зубы
а) при остеоме
б) при одонтоме
в) при остеогенной саркоме
д) при гемангиоме
019. Какие опухоли и опухолеподобные образования имеют симптом «пергаментного хруста»?
Какие опухоли и опухолеподобные образования имеют симптом «пергаментного хруста»?
а) одонтогенные воспалительные кисты челюстей
б) кистозная форма остеобластокластомы
в) амелобластома
г) все перечисленное
д) гемангиома
020. Лучшим методом лечения зубосодержащих кист у детей является
а) пломбирование за верхушку «причинных» зубов
б) пломбирование зуба с резекцией верхушек корня
в) цистомия без удаления постоянных зубов из полости кисты
г) цистомия с удалением постоянных зубов из полости кисты
д) любой из перечисленных
021. Какие молочные зубы наиболее часто являются причиной развития корневых воспалительных кист у детей?
а) 51,61
б) 53,63III
в) 85,84,74,75
г) 55,54,64,65
д) 52,62,72,82
022. Показанием к вскрытию гематомы прорезывания (кисты прорезывания) являются
Показанием к вскрытию гематомы прорезывания (кисты прорезывания) являются
а) интенсивность окраски
б) величина гематомы
в) локализация в области определенного зуба
г) воспаление гематомы
д) всегда требуется вскрытие
023. Укажите отличительный признак, позволяющий поставить диагноз «зубосодержащая киста» тела нижней челюсти соответственно в 85,84
б) выбухание вестибулярной стороны нижней челюсти
в) наличие деформации и «крипитация» костной ткани
г) гноетечение из свищевого хода соответственно 85 по переходной складке
д) данные рентгенограммы нижней челюсти в боковой проекции
024. Обязательным видом дополнительного исследования для постановки диагноза кисты челюсти является
Обязательным видом дополнительного исследования для постановки диагноза кисты челюсти является
а) электроодонтодиагностика
б) клинический анализ крови
в) исследование кистовой жидкости
г) рентгенография
д) анализ мочи
025. Наиболее постоянным клиническим симптомом одонтогенной кисты челюсти является
а) острый периостит
б) вздутие (деформация) челюсти
в) свищевой ход
г) отсутствие зубов в зоне процесса
д) не назван
026. Укажите наиболее целесообразный и доступный метод рентгенологического обследования при радикулярной кисте верхней челюсти в области 25,26
а) внутриротовая рентгенограмма
б) обзорная рентгенограмма придаточных пазух
в) контрастная рентгенография
г) рентгенограмма «вприкус»
д) не назван
027. Ребенок 9 лет обратился с жалобами на плотную припухлость в области нижней челюсти слева. Заметил ее месяц назад. Лечение не проводилось. Имеется незначительная асимметрия лица за счет припухлости в области нижней челюсти слева. Определяются увеличенные, подвижные, безболезненные подчелюстные лимфатические узлы. При пальпации переходной складки в области 73,36 определяется плотное безболезненное вздутие кости, в области 74,75 — участок флуктуации. 74,75 — запломбированы. Зубы имеют розоватый цвет, подвижны, перкуссия безболезненная, в 74 — кариозная полость. Предполагаемый диагноз
Ребенок 9 лет обратился с жалобами на плотную припухлость в области нижней челюсти слева. Заметил ее месяц назад. Лечение не проводилось. Имеется незначительная асимметрия лица за счет припухлости в области нижней челюсти слева. Определяются увеличенные, подвижные, безболезненные подчелюстные лимфатические узлы. При пальпации переходной складки в области 73,36 определяется плотное безболезненное вздутие кости, в области 74,75 — участок флуктуации. 74,75 — запломбированы. Зубы имеют розоватый цвет, подвижны, перкуссия безболезненная, в 74 — кариозная полость. Предполагаемый диагноз
а) обострение хронического периодонтита 74,75
б) острый периостит нижней челюсти
в) хронический продуктивный периостит нижней челюсти
г) зубосодержащая киста
д) радикулярная киста в области 74,75
028. Ребенок 9 лет обратился с жалобами на плотную припухлость в области нижней челюсти слева. Заметил ее месяц назад. Лечение не проводилось. Имеется незначительная асимметрия лица за счет припухлости в области нижней челюсти слева. Определяются увеличенные, подвижные, безболезненные подчелюстные лимфатические узлы. При пальпации переходной складки в области 73,36 определяется плотное безболезненное вздутие кости, в области 74,75 — участок флуктуации. 74,75 — запломбированы. Зубы имеют розоватый цвет, подвижны, перкуссия безболезненная, в 74 — кариозная полость. Для дифференциальной диагностики между перечисленных выше заболеваний необходим дополнительное исследование
Заметил ее месяц назад. Лечение не проводилось. Имеется незначительная асимметрия лица за счет припухлости в области нижней челюсти слева. Определяются увеличенные, подвижные, безболезненные подчелюстные лимфатические узлы. При пальпации переходной складки в области 73,36 определяется плотное безболезненное вздутие кости, в области 74,75 — участок флуктуации. 74,75 — запломбированы. Зубы имеют розоватый цвет, подвижны, перкуссия безболезненная, в 74 — кариозная полость. Для дифференциальной диагностики между перечисленных выше заболеваний необходим дополнительное исследование
а) ЭОД
б) рентгенография
в) перкуссия зубов
г) пальпация переходной складки
д) клинический анализ крови
029. Ребенок 9 лет обратился с жалобами на плотную припухлость в области нижней челюсти слева. Заметил ее месяц назад. Лечение не проводилось. Имеется незначительная асимметрия лица за счет припухлости в области нижней челюсти слева. Определяются увеличенные, подвижные, безболезненные подчелюстные лимфатические узлы. При пальпации переходной складки в области 73,36 определяется плотное безболезненное вздутие кости, в области 74,75 — участок флуктуации. 74,75 — запломбированы. Зубы имеют розоватый цвет, подвижны, перкуссия безболезненная, в 74 — кариозная полость. Обязательным в лечении у данного больного при любом из перечисленных выше диагнозов будет
Имеется незначительная асимметрия лица за счет припухлости в области нижней челюсти слева. Определяются увеличенные, подвижные, безболезненные подчелюстные лимфатические узлы. При пальпации переходной складки в области 73,36 определяется плотное безболезненное вздутие кости, в области 74,75 — участок флуктуации. 74,75 — запломбированы. Зубы имеют розоватый цвет, подвижны, перкуссия безболезненная, в 74 — кариозная полость. Обязательным в лечении у данного больного при любом из перечисленных выше диагнозов будет
а) противовоспалительная лекарственная терапия
б) удаление 74,75
в) физиотерапевтическое лечение
г) лечение 74,75,36
д) удаление 74,75,36
030. Ребенок 9 лет обратился с жалобами на плотную припухлость в области нижней челюсти слева. Заметил ее месяц назад. Лечение не проводилось. Имеется незначительная асимметрия лица за счет припухлости в области нижней челюсти слева. Определяются увеличенные, подвижные, безболезненные подчелюстные лимфатические узлы. При пальпации переходной складки в области 73,36 определяется плотное безболезненное вздутие кости, в области 74,75 — участок флуктуации. 74,75 — запломбированы. Зубы имеют розоватый цвет, подвижны, перкуссия безболезненная, в 74 — кариозная полость. Радиальному хирургическому вмешательству должно предшествовать
Определяются увеличенные, подвижные, безболезненные подчелюстные лимфатические узлы. При пальпации переходной складки в области 73,36 определяется плотное безболезненное вздутие кости, в области 74,75 — участок флуктуации. 74,75 — запломбированы. Зубы имеют розоватый цвет, подвижны, перкуссия безболезненная, в 74 — кариозная полость. Радиальному хирургическому вмешательству должно предшествовать
а) лечение 74,75
б) лечение 74
в) удаление 74,75
г) противовоспалительная терапия
д) санация полости рта
031. Ребенок 9 лет обратился с жалобами на плотную припухлость в области нижней челюсти слева. Заметил ее месяц назад. Лечение не проводилось. Имеется незначительная асимметрия лица за счет припухлости в области нижней челюсти слева. Определяются увеличенные, подвижные, безболезненные подчелюстные лимфатические узлы. При пальпации переходной складки в области 73,36 определяется плотное безболезненное вздутие кости, в области 74,75 — участок флуктуации. 74,75 — запломбированы. Зубы имеют розоватый цвет, подвижны, перкуссия безболезненная, в 74 — кариозная полость. Методом выбора у данного больного является
При пальпации переходной складки в области 73,36 определяется плотное безболезненное вздутие кости, в области 74,75 — участок флуктуации. 74,75 — запломбированы. Зубы имеют розоватый цвет, подвижны, перкуссия безболезненная, в 74 — кариозная полость. Методом выбора у данного больного является
а) пломбирование за верхушку 74,75
б) цистотомия
в) цистэктомия
г) удаление 74,75
д) цистэктомия с трансплантацией зачатков зубов
032. Ребенок 14 лет жалуется на утолщение тела нижней челюсти слева. Деформацию заметил 4 месяца назад; отмечает ее значительное увеличение за этот период. В последнюю неделю появились ноющие боли в зубах этой половины челюсти, это и заставило больного обратиться к врачу. Имеется асимметрия лица за счет вздутия нижней челюсти слева. Подчелюстные лимфатические узлы слева несколько увеличены, подвижны, безболезненны. При пальпации нижней челюсти снаружи и со стороны преддверия полости рта определяется увеличенная в объеме кость от 33до 37. Поверхность ее гладкая, безболезненная. Слизистая альвеолярного отростка имеет выраженный сосудистый рисунок. 36 — запломбирован по поводу среднего кариеса. 34,35 — подвижность 1 степени. Предполагаемый диагноз
При пальпации нижней челюсти снаружи и со стороны преддверия полости рта определяется увеличенная в объеме кость от 33до 37. Поверхность ее гладкая, безболезненная. Слизистая альвеолярного отростка имеет выраженный сосудистый рисунок. 36 — запломбирован по поводу среднего кариеса. 34,35 — подвижность 1 степени. Предполагаемый диагноз
а) продуктивный остеомиелит
б) новообразование
в) одонтогенная киста
г) острый одонтогенный периостит
д) порок развития челюсти
033. Ребенок 14 лет жалуется на утолщение тела нижней челюсти слева. Деформацию заметил 4 месяца назад; отмечает ее значительное увеличение за этот период. В последнюю неделю появились ноющие боли в зубах этой половины челюсти, это и заставило больного обратиться к врачу. Имеется асимметрия лица за счет вздутия нижней челюсти слева. Подчелюстные лимфатические узлы слева несколько увеличены, подвижны, безболезненны. При пальпации нижней челюсти снаружи и со стороны преддверия полости рта определяется увеличенная в объеме кость от 33до 37. Поверхность ее гладкая, безболезненная. Слизистая альвеолярного отростка имеет выраженный сосудистый рисунок. 36 — запломбирован по поводу среднего кариеса. 34,35 — подвижность 1 степени. Наиболее информативным методом исследования для дифференциальной диагностики предложенных заболеваний является
При пальпации нижней челюсти снаружи и со стороны преддверия полости рта определяется увеличенная в объеме кость от 33до 37. Поверхность ее гладкая, безболезненная. Слизистая альвеолярного отростка имеет выраженный сосудистый рисунок. 36 — запломбирован по поводу среднего кариеса. 34,35 — подвижность 1 степени. Наиболее информативным методом исследования для дифференциальной диагностики предложенных заболеваний является
а) ЭОД
б) рентгенография
в) клинический анализ крови
г) определение степени подвижности зубов
д) данные анамнеза (динамика процесса)
034. Самым надежным методом исследования для постановки диагноза является
а) ЭОД
б) рентгенография
в) данные анамнеза (динамика процесса)
г) биопсия
д) клинический анализ крови
035. Для этого больного нужно использовать следующий метод лечения
Для этого больного нужно использовать следующий метод лечения
а) консервативная лекарственная терапия
б) физиотерапевтическое лечение
в) удаление подвижных зубов
г) хирургическое лечение в условиях поликлиники
д) хирургическое лечение в условиях стационара
Гемангиома у детей — причины, симптомы, диагностика, лечение и удаление гемангиомы у детей в Москве в детской клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика Гемангиома – это кровяная опухоль или доброкачественное образование, происходящее из сосудов. Лечит гемангиому детский хирург, дерматолог при необходимости нужна консультация других профильных специалистов.
О заболевании
Гемангиома зачастую причиняет косметический дефект, чем представляет собой медицинскую проблему.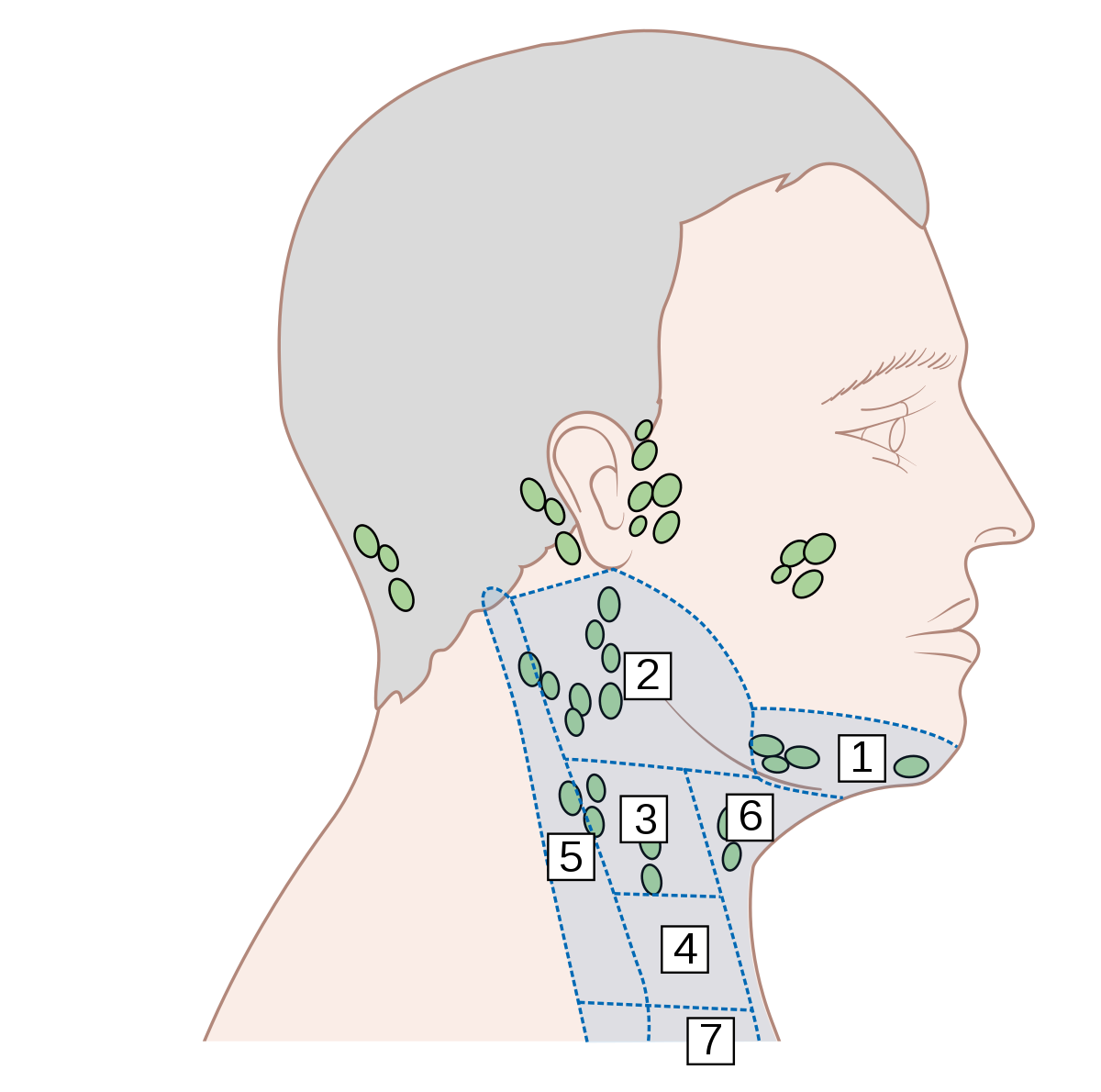 Однако есть и опасные гемангиомы. Это те, которые прорастают в ткани и расположены на лице или внутренних органах. Современные способы лечения позволяют избавиться от сосудистой опухоли без следа.
Однако есть и опасные гемангиомы. Это те, которые прорастают в ткани и расположены на лице или внутренних органах. Современные способы лечения позволяют избавиться от сосудистой опухоли без следа.Гемангиома формируется в процессе внутриутробного развития. В норме внутри сосудов находится эндотелий или внутренняя выстилка. Под действием неблагоприятных факторов (ОРВИ или другие инфекции матери, прием лекарств, резус-конфликт, высокое артериальное давление) клетки эндотелия во время закладки органов попадают не на свое место. Эндотелиальные клетки в дальнейшем служат источником формирования сосудистой опухоли.
Существует несколько классификаций гемангиом. Для практических целей чаще используют деление с учетом морфологических признаков:
- капиллярная или простая – находится поверх кожи, четко отграничена от окружающих тканей, цвет от розового до синюшного, поверхность бугристая, при надавливании бледнеет;
- кавернозная (пещеристая) – находится под кожей, выглядит как бугристый узел, на ощупь мягкая, состоит из небольших полостей, которые наливаются кровью при физическом напряжении.
 Кожа, покрывающая опухоль, бывает синюшной, если сильно надавить, спадается и бледнеет, но затем быстро восстанавливается;
Кожа, покрывающая опухоль, бывает синюшной, если сильно надавить, спадается и бледнеет, но затем быстро восстанавливается; - комбинированная – есть подкожная и наружная части;
- смешанная – кроме сосудов, содержит и другие ткани, это ангионевромы (с нервной тканью), ангиофибромы (с соединительной) и другие.
Количество гемангиом бывает разным: от одной до нескольких, размер тоже неодинаковый – от точечных до занимающих целую анатомическую область.
Для прогноза важна также скорость роста: различают растущие быстро, медленно растущие и нерастущие совсем.
В подавляющем большинстве случаев (95%) обнаруживаются простые капиллярные гемангиомы, девочки болеют втрое чаще мальчиков. Сами по себе кровяные опухоли риска для жизни не представляют, но они могут прорастать в соседние органы – глаза, нос, уши, трахею. Кроме того, поверхность их легко повреждается даже одеждой, отчего бывают нагноения и язвочки, кровотечение. Это крайне неприятный косметический дефект.
Симптомы гемангиомы
Гемангиому видно у новорожденного сразу либо она проступает в течение первых 3-х месяцев жизни. Кровяная опухоль бурно растет до 6-ти месяцев, позднее рост ее замедляется. Чаще всего поражается волосистая часть головы, лицо, особенно веки, нос и щеки, спина, половые органы, реже конечности. Крайне редко в патологический процесс вовлекаются внутренние органы и кости.Опухоль выглядит как узловатый бугорок на коже, синюшного или багрового цвета, на ощупь гораздо теплее окружающих тканей. Размер варьирует от 1 до 15 мм и более сантиметров. Поверхностная гемангиома расползается вширь, другие формы могут прорастать вглубь, сдавливая ткани и нарушая функцию органов. При малейшей травматизации возникает кровотечение, с которым бывает трудно справиться. В месте повреждения может присоединиться инфекция или образоваться язвочка.
Поверхностные гемангиомы могут прекращать рост самопроизвольно и регрессировать. Обратное развитие опухоли начинается с того, что в центре появляется бледный участок, размер которого постепенно увеличивается, пока гемангиома не исчезнет совсем. Некоторые опухоли проходят к концу первого года жизни, другие – к концу подросткового периода.
Некоторые опухоли проходят к концу первого года жизни, другие – к концу подросткового периода.
Причины гемангиомы
Точная причина возникновения неизвестна до сих пор. Предполагается, что нарушают онтогенез различные неблагоприятные факторы, в том числе плохая экология, вредные привычки, употребление химических лекарств. Исследователи также связывают развитие кровяных опухолей с гормональным статусом, поскольку девочки страдают намного чаще.Диагностика
В диагностике участвуют несколько специалистов: педиатр, детский хирург и дерматолог. Если опухоль повреждает какой-либо орган, привлекается профильный специалист – детский ЛОР, окулист, уролог, гинеколог и другие.Для уточнения характера и локализации применяются дополнительные лабораторные и инструментальные методы обследования:
- коагулогограмма;
- подсчет количества тромбоцитов;
- УЗИ, при котором измеряется скорость кровотока в гемангиоме и окружающих сосудах;
- ангиография;
- рентгенография костей заинтересованной области.

Лечение гемангиомы
В подавляющем числе случаев лечение хирургическое, которое выполняется как можно раньше при расположении на голове и шее, половых органах, аноректальной области. Быстро нужно удалять те гемангиомы, которые бурно растут, увеличивая площадь поражения в 2 раза в течение недели. Немедленно удаляют опухоли в случае их нагноения, кровотечения, язвенного процесса, инфицирования, некроза (отмирания).Традиционный скальпель используется, но все реже. В современной медицине детского возраста применяются следующие способы удаления:
- электрокоагуляция – прижигание электрическим током питающего сосуда;
- криодеструкция – разрушение жидким азотом и другими видами направленного холодового воздействия;
- лазерное удаление – испарение избыточной ткани направленным лучом световой энергии;
- склеротерапия – введение лекарств, склеивающих сосудистую стенку;
- эмболизация – искусственная закупорка сосуда, питающего опухоль;
- рентгенотерапия;
- гормональное лечение.

Хирург выбирает определенный метод лечения или их комбинацию для того, чтобы полностью разрушить опухоль и получить минимальный косметический дефект. Послеоперационные рубцы и шрамы могут полностью рассосаться по мере взросления малыша.
Иногда вместо лечения хирург выбирает выжидательную тактику, если заметен явный возрастной регресс гемангиомы.
Профилактика гемангиомы
Специфической профилактики нет. При обнаружении у малыша подозрительного образования желательно обращаться к врачу как можно раньше. С большинством опухолей такой природы удается справиться в короткие сроки.Клиника «СМ-Доктор» располагает достаточным арсеналом диагностической и лабораторной техники, чтобы досконально обследовать малыша. В нашем распоряжении есть высокотехнологичное лечебное оборудование, а врачи имеют большой практический опыт для того, чтобы ваш малыш рос здоровым и красивым.
Врачи:
Детская клиника м. Марьина Роща
Записаться
на прием Детская клиника м.Войковская Детская клиника м.Новые Черемушки
Записаться
на прием Детская клиника м.Текстильщики
Марьина Роща
Записаться
на прием Детская клиника м.Войковская Детская клиника м.Новые Черемушки
Записаться
на прием Детская клиника м.ТекстильщикиБозунов Алексей Викторович
Детский дерматолог, детский миколог
Зуева Ксения Михайловна
Детский дерматолог II категории, детский миколог, детский трихолог
Смолева Мария Борисовна
Детский дерматолог высшей категории, детский миколог, детский трихолог, детский косметолог
Королькова (Симонович) Полина Аскольдовна
Детский дерматолог, детский трихолог, детский миколог
Чекрыгина Марина Вячеславовна
Детский дерматолог, детский миколог, врач высшей категории. Заместитель главного врача по медицинской части в детском отделении на Волгоградском проспекте
Заместитель главного врача по медицинской части в детском отделении на Волгоградском проспекте
Кулешов Андрей Николаевич
Детский дерматолог, детский миколог, детский трихолог
Цуканов Сергей Владимирович
Детский дерматолог, детский миколог, детский трихолог
Нехорошева Инна Андреевна
Детский дерматолог, детский миколог, детский трихолог
Багрянцева Мария Евгеньевна
Детский дерматолог, детский миколог, детский косметолог, детский трихолог, врач высшей категории
Записаться на прием Детская клиника м. ВДНХ
ВДНХСимакова (Мухина) Екатерина Сергеевна
Детский дерматолог, детский миколог, детский косметолог, к.м.н.
Быханова Ольга Николаевна
Детский дерматолог, детский миколог
Уварова Елена Анатольевна
Детский дерматолог, детский трихолог
Антонова Ольга Александровна
Детский дерматолог, детский миколог, детский трихолог
Стражников Руслан Андреевич
Детский дерматолог, детский миколог, детский трихолог, детский косметолог, врач высшей категории
Записаться на прием Детская клиника в г. Солнечногорск, ул. Красная
Солнечногорск, ул. КраснаяЖукова Кристина Игоревна
Детский дерматолог
Записаться на приемЗаписаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Хруст и боль в области уха (заболевания височно-нижнечелюстного сустава)
Хруст и боль впереди уха – это ненормальная работа височно-нижнечелюстного сустава (ВНЧС).
ВНЧС самый сложный сустав в нашем организме. Аналогов в природе, т.е. у животных, нет. Поэтому смоделировать человеческую модель болезни невозможно. Следовательно, и изучение этой патологии (болезни) происходит на больном человеке.
Следствие неправильной работы ВНЧС
Хруст и щелчки в суставе, боль при жевании и в покое часто сопровождается головной болью в виске. Это объясняется тем, что один и тот же нерв – ушно-височный — иннервирует ВНЧС и кожу височной области. Боль в суставе обусловлена воспалением суставной капсулы, а хруст и щелчки — растяжением связочного аппарата сустава. Это растяжение происходит постепенно и незаметно, и часто приводит к хроническому вправляемому вывиху и подвывиху нижней челюсти.
При вывихе человек может ощущать, как головка нижней челюсти вприпрыжку смещается вперёд, рот может открываться на 5, 6 или 8 см, при норме 3,5-4 см. Иногда при широком открывании рта происходит заклинивание челюсти и человеку приходится раскачивать нижнюю челюсть за подбородок, чтобы вправить челюсть и закрыть рот.
На компьютерных томограммах можно видеть деформацию головки нижней челюсти либо за счет ненормальных разрастаний кости, либо вследствие рассасывания головки нижней челюсти. У некоторых больных головка рассасывается на половину своей высоты, ветвь нижней челюсти укорачивается и подтягивается мышцами вверх. Передние отделы челюсти опускаются, и передние зубы перестают смыкаться – ничего нельзя откусить.
На магнитно-резонансных томограммах хорошо видно смещение внутрисуставного диска и головки нижней челюсти. Ненормальное смещение диска обусловливает патологические изменения в суставе.
Лечение
Стоматологи-ортопеды для лечения таких больных предлагают громоздкие шины и ограничители, которые нужно носить по 2-3 года. Это очень неудобно и вредно для всей зубочелюстной системы. Стоматологи-гнатологи предлагают сошлифовывать зубы за несколько приёмов. Некоторые хирурги — стоматологи, вводя физраствор под давлением в сустав, надеются вправить чрезмерно сместивший суставной диск. Другие делают сложные 4 часовые операции под наркозом по ушиванию капсулы сустава или укорочению связки диска.
Это очень неудобно и вредно для всей зубочелюстной системы. Стоматологи-гнатологи предлагают сошлифовывать зубы за несколько приёмов. Некоторые хирурги — стоматологи, вводя физраствор под давлением в сустав, надеются вправить чрезмерно сместивший суставной диск. Другие делают сложные 4 часовые операции под наркозом по ушиванию капсулы сустава или укорочению связки диска.
Мы предлагаем медикаментозное лечение, направленное на прекращение воспаления в суставе и рассасывания головки нижней челюсти. Кроме этого мы стимулируем регенерацию кости для восстановления формы и размеров этой головки, восстановления её хрящевого покрытия и укрепления связочного аппарата сустава, что избавляет больного от вывиха нижней челюсти.
Для ликвидации вывиха нижней челюсти мы с успехом используем инъекции раствора Ботокса в глубокие жевательные мышцы. Тем, кому не помогает Ботокс, мы делаем операцию продолжительностью всего 30-40 минут в стоматологическом кресле под местной анестезией и избавляем больного от хронического вывиха нижней челюсти.
Гнойные заболевания, симптомы и лечение
Гнойные заболевания являются достаточно широко распространенными.Такие заболевания опасны тем, что при несвоевременно начатом лечении очень велика вероятность возникновения осложнений, среди которых может быть даже частичное, а в редких тяжелых случаях – и полная потеря трудоспособности.
СИМПТОМЫ РАЗВИТИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ
При данной патологии возникает воспалительная реакция с развитием общих и местных изменений.
Степень выраженности болезни зависит от обширности воспалительного процесса и общей реактивности организма.
При этом существует универсальное правило, согласно которому показанием к проведению хирургического лечения заболевания является любой гнойный процесс.
Симптомы, которые характерные для таких заболеваний:
-
Повышение температуры тела (иногда до фебрильных значений),
-
Симптомы гнойной интоксикации – головная боль, слабость, ухудшение работоспособности, апатия, адинамия, снижение аппетита, сонливость или, напротив, нарушение сна.

-
Боль в месте воспаления.
-
Гиперемия кожного покрова в зоне воспаления
-
Местное повышение температуры над очагом воспаления, сглаженность контуров борозд и линий
Кроме того, отмечаются специфические признаки для каждого в отдельности заболевания.
В зависимости от расположения можно определить вовлечение в патологический процесс определенных областей и вероятность развития осложнений.
Формы гнойных заболеваний и их признаки:
-
Фурункул — это острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей подкожной клетчатки.
-
Панариций — скопление отделяемого преимущественно гнойного характера под кожей в области фаланги.
 При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
-
Фурункулез – это наличие нескольких фурункулов в различных областях, имеющих рецидивирующее течение. При фурункулезе больных необходимо обследовать для выявления нарушений обмена веществ (сахарный диабет, авитаминоз). Лечение проводится комплексное, включая и иммунотерапию.
-
Карбункул – это острое разлитое гнойно-некротическое воспаление нескольких близлежащих волосяных фолликулов и сальных желез с образованием некроза кожи и подкожной клетчатки, сопровождающееся признаками гнойной интоксикации. Локализация карбункулов чаще всего наблюдается на задней поверхности шеи, межлопаточной области. Обычно карбункул сопровождается лимфаденитом, а при локализации на конечностях – лимфангитом.

-
Флегмона – это острое гнойное разлитое воспаление клеточных пространств, не имеющие тенденцию к отграничению. Вызывается это заболевание чаще всего стафилококком, а также любой другой гноеродной микрофлорой. Инфекция может проникать в ткани через повреждения кожи и слизистых, после различных инъекций (так называемые постинъекционные флегмоны), лимфогенным и гематогенным путем, при переходе воспаления с лимфатических узлов, карбункула, фурункула и т.д. на окружающую их клетчатку.
-
Абсцесс – это ограниченное скопление гноя в различных тканях или органах, окруженное пиогенной капсулой. Возбудители и пути проникновения инфекции в ткани такие же как при флегмонах, хотя процент анаэробных возбудителей значительно выше.
-
Гидраденит- это гнойное воспаление потовых желез. Инфекция попадает при несоблюдении правил гигиены и повышенной потливости.
-
Мастит — это острое воспаление молочной железы.
 Мастит в основном развивается в послеродовом периоде во время лактации (лактационный мастит). Инфекция проникает в ткань железы через микротрещины в соске, а также и через молочные ходы при лактостазе.
Мастит в основном развивается в послеродовом периоде во время лактации (лактационный мастит). Инфекция проникает в ткань железы через микротрещины в соске, а также и через молочные ходы при лактостазе.
-
Рожа. Рожей называют острое серозно-эксудативное воспаление кожи или слизистой. Инфекция попадает через микротрещины, ранки на кожном покрове.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ.
Местная терапия болезни включает в себя консервативные и оперативные методы.Консервативные методы лечения применяются на ранних стадиях заболевания до образования гнойника, а также в сочетании с оперативным лечением с целью более быстрого и эффективного лечения.
Местное лечение в стадии инфильтрата включает в себя воздействие на него с помощью физиотерапевтических методик.
Обязательно необходимо применение мазей, в состав которых входят антибиотик и противомикробные вещества.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
В зависимости от размера гнойного очага при лечении возможно использование обезболивания.
После вскрытия гнойника в ходе хирургического лечения заболевания производят его очищение от гнойного экссудата.
Затем его промывают антисептическим веществом, растворами антибиотиков.
После окончания операции рану никогда не зашивают наглухо, для наилучшего дренирования.
Перевязки заключаются в удалении дренажей и замене их новыми, промывании раны раствором антисептика, заполнении раны мазью, содержащей антибиотик, наложении повязки для предотвращения инфицирования раны.
Профилактика гнойных заболеваний:
В профилактике многих гнойных заболеваний большое значение имеет оздоровление внешней среды, в которой живет и работает человек, т. е. улучшение условий труда и быта.
Так, например, в профилактике целого ряда гнойных заболеваний (фурункулез, пиодермиты и т. п.) большую роль играют мероприятия общегигиенического характера и уход за кожей (особенно рук) и др.
Врач хирург, Сарапульцев Герман Петрович.
Шишка на теле у собаки: причины, симптомы, лечение
Содержание статьи
Нередко, поглаживая собаку, хозяин обнаруживает у нее шишку на теле и сразу же начинает паниковать, подозревая у домашнего питомца опасное заболевание. Разумеется, опасения могут быть и не беспочвенными.
Вполне вероятно, что уплотнение под кожей имеет раковую этиологию, но не стоит бить тревогу, не показав животное ветеринару, ведь новообразования могут быть неопасными и даже не требовать лечения.
Причины заболеванияШишки под кожей в разных частях тела могут иметь различное происхождение — укус пчелы, злокачественное или доброкачественное новообразование, абсцесс и прочее. Одни припухлости проходят через пару дней, другие с течением времени увеличиваются в размерах и начинают доставлять питомцу серьезный дискомфорт.
Основными причинами появления шишек на теле у собаки являются:
- травма;
- вирусная инфекция;
- повреждения кровеносных сосудов после хирургического вмешательства;
- онкология;
- проникновение бактерий.

Основные симптомыЕсли подкожная шишка не проходит через двое суток и беспокоит животное — обращайтесь в ветеринарную клинику.
Единой клинической картины при шишках на теле у собаки не существует, так как они могут быть вызваны разными заболеваниями, каждое из которых имеет свои характерные признаки.
Так, при абсцессе, возникающем под воздействием бактериальной инфекции, которая проникает в организм через укус, колотую рану или царапину, у собаки наблюдаются припухлость, повышение температуры, боль. Шишка набухает несколько дней, после чего начинает гноиться.
У гладкошерстных собак нередко на теле появляются папилломы и бородавки. Причиной их возникновения считается вирусная инфекция. Наросты на коже, как правило, коричневого цвета, безболезненны, однако проконсультироваться с ветеринаром все же стоит.
В результате ушибов или скопления жидкости при повреждении кровеносных сосудов при операции у собаки может возникнуть гематома.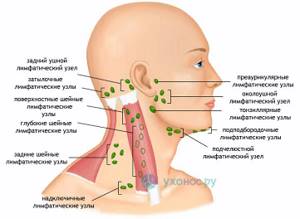 Она представляет собой образование, меняющее форму части тела, где оно расположилось. Не доставляет псу дискомфорта, однако если гематома долго не проходит, также потребуется консультация специалиста.
Она представляет собой образование, меняющее форму части тела, где оно расположилось. Не доставляет псу дискомфорта, однако если гематома долго не проходит, также потребуется консультация специалиста.
Киста может возникнуть в любом месте: как на теле, так и на морде собаки, например, в месте соединения челюстей. При осмотре обнаружить ее достаточно легко. Представляет собой красноватые болезненные нарывы, которые пес старается зализать.
Пиодермия — гнойное воспаление кожи у собак, которое сопровождается сыпью, папулами. Припухлости могут образовываться на всем теле, лапах, в складках кожи, на морде.
Укусы насекомых (пчелы, клеща и даже комара) могут вызвать болезненную припухлость. Наиболее опасны укусы в морду и пасть.
Опухоли у собак бывают двух видов — доброкачественные и злокачественные. Доброкачественные новообразования медленно растут и, как правило, не доставляют собаке дискомфорта. В отличие от злокачественных не дают метастазов. Однако это не значит, что они не представляют опасности для здоровья животного, так как со временем возможно их перерождение в рак.
Однако это не значит, что они не представляют опасности для здоровья животного, так как со временем возможно их перерождение в рак.
Злокачественные опухоли появляются в результате мутации клеток. Для раковых новообразований характерен быстрый рост, отсутствие симптоматики на начальной стадии, метастазы. Иногда шишки прорывают кожу и кровоточат. По мере развития заболевания наблюдается нарастание симптоматики.
Диагностика в ветклиникеЧтобы поставить правильный диагноз собаке, ветеринару потребуется провести осмотр животного и сделать ряд необходимых диагностических исследований, в том числе:
- общий и биохимический анализы крови;
- анализ мочи;
- УЗИ;
- биопсию для гистологического обследования ткани;
- мазок-отпечаток — для определения атипии клеток или наличия возбудителя инфекции;
- компьютерную томографию — при подозрении на злокачественную опухоль;
- радиографию — для определения глубины проникновения шишки в мягкие ткани.

По показаниям могут быть применены дополнительные методы диагностики для получения более полной информации.
Методика лечения и прогнозПосле постановки диагноза врач разрабатывает схему лечения. Для каждого отдельного случая она будет индивидуальной в зависимости от заболевания, степени тяжести состояния животного, возраста, переносимости (непереносимости) лекарственных препаратов.
При раковых опухолях медикаментозное лечение не эффективно, так как ни один препарат не способен остановить развитие опухоли. Показана лучевая терапия, химиотерапия, операция для удаления новообразования. После хирургического вмешательства курс химиолучевой терапии повторяют.
Доброкачественные новообразования удаляются хирургическим путем.
Лечение абсцесса также оперативное. Воспаленный участок вскрывают, открытую рану промывают, по установленным дренажам вводят мазь «Левомеколь».
Прогноз зависит от диагноза. В большинстве случаев он благоприятный, за исключением злокачественных опухолей. Рак хорошо поддается лечению при обращении к специалисту на начальных стадиях развития заболевания. Так, при 0, I стадиях рак излечим на 90%, на III, IV — на 50%.
В большинстве случаев он благоприятный, за исключением злокачественных опухолей. Рак хорошо поддается лечению при обращении к специалисту на начальных стадиях развития заболевания. Так, при 0, I стадиях рак излечим на 90%, на III, IV — на 50%.
При обнаружении шишки на теле у собаки нужно осмотреть ее и пропальпировать. Делать это нужно чистыми руками, желательно в стерильных медицинских перчатках — во избежание заражения в случае грибковой или вирусной инфекции.
Если уплотнение не доставляет домашнему питомцу беспокойства, понаблюдайте за его состоянием несколько дней, возможно, шишка пройдет самостоятельно. Если же нет — запишитесь на прием в ветеринарную клинику.
Не разрешайте животному лизать и разгрызать шишку — это может привести к развитию гранулемы. Поврежденные участки обработайте антисептиком и заклейте пластырем.
Строго соблюдайте указания ветеринара и не превышайте дозировку, чтобы у собаки не возникло побочных эффектов.
Не занимайтесь самолечением! Если у собаки развивается злокачественная опухоль, счет идет даже не на месяцы, а на дни.
Интересные темы
Новообразования / Хирургическая стоматология / Стоматология / Медицинские услуги
Каждый пациент перед началом протезирования, проходит тщательное обследование на выявление различных заболеваний и новообразований в полости рта. Иногда, оно позволяет выявить опухоли (в их числе и злокачественные) в момент зарождения, когда пациент и не подозревает об этом. А это — возможность начать лечение на ранних сроках, дающая полное выздоровление. В основном для этого используется метод пальпации, когда врач вручную проверяет каждый сантиметр ротовой полости пациента.
И хотя злокачественные новообразования обнаруживаются редко, рекомендуется проводить такое обследование регулярно, так как в отличие от опухолей на других частях тела, любые новообразования в полости рта лучше поддаются лечению и профилактике. Но чтобы обезопасить себя, необходимо знать основные симптомы этого заболевания. Недаром говорится: «Предупрежден, значит – защищен».
Но чтобы обезопасить себя, необходимо знать основные симптомы этого заболевания. Недаром говорится: «Предупрежден, значит – защищен».
Существует много заболеваний, которые протекают бессимптомно, никак не проявляются внешне и не доставляют человеку никаких неприятностей. Пациент может и не догадываться, что у него не все в порядке, между тем как болезнь развивается все больше. И только на последних стадиях могут появиться первые признаки, порой очень неприятные и болезненные, причем вместе с осложнениями. Такие патологии нередки и в стоматологии. Одним из подобных коварных заболеваний является киста зуба.
Что же это такое – киста зуба?
Если говорить в общем, киста – это образование, наполненное жидкостью и имеющее плотную оболочку. В стоматологии киста зуба обозначает образование в кости, заполненное содержимым жидкого характера (главным образом это отмершие клетки эпителия и бактерии). Заболевание возникает вследствие невылеченной инфекции в зубе. Киста имеет плотную оболочку (это защитная реакция организма, чтобы воспалительный процесс не развивался дальше). Но это не мешает ей расти и достигать размеров 3-4 см и более. Многие люди пренебрежительно относятся к подобного рода образованиям, но киста может давать очень серьезные осложнения – вплоть до раковых опухолей, поэтому является довольно опасным заболеванием.
Но это не мешает ей расти и достигать размеров 3-4 см и более. Многие люди пренебрежительно относятся к подобного рода образованиям, но киста может давать очень серьезные осложнения – вплоть до раковых опухолей, поэтому является довольно опасным заболеванием.
Причины образования
Зубная киста может образовываться по самым разным причинам, начиная от неудачного падения, при котором происходит травма зуба, заканчивая банальным неудачным лечением корневого канала. Чтобы точно выяснить, почему образовалась киста, врач проводит подробный опрос и направляет пациента на дополнительные методы исследования.
Чаще всего причинами зубных кист служат следующие факторы:
- Травма (смещение зуба провоцирует проникновение инфекции и быстрое размножение микроорганизмов, так как в рану обычно попадает грязь и большое количество патогенных бактерий)
- Некачественное лечение кариеса (в результате в корневой канал попадает инфекция и провоцирует новый воспалительный процесс – кисту)
- Неудовлетворительное эндодонтическое лечение (опять же негативное влияние патогенной микрофлоры и образование очага воспаления)
- Общие заболевания, при которых болезнетворные бактерии попадают в околочелюстные ткани вместе с кровотоком
- Осложнение гайморита (при кистах на верхней челюсти)
- Хронические воспалительные процессы под коронкой
- Хронический периодонтит (если его не лечить, инфекция идет дальше и возникает киста корня
- Заболевания носоглотки
- Сложное прорезывание зубов мудрости.
 Обычно при этом образуется «капюшон» – часть десны, прикрывающая непрорезавшуюся часть. Там размножаются бактерии, проникают вглубь зуба, провоцируя образование кисты
Обычно при этом образуется «капюшон» – часть десны, прикрывающая непрорезавшуюся часть. Там размножаются бактерии, проникают вглубь зуба, провоцируя образование кисты
Стоматологи отдают первые места среди причин возникновения кист двум главным: травмированию зубов и инфицированию корневых каналов. Поэтому очень важно стараться избегать попадания инфекции в зуб – именно она запускает воспалительный процесс.
Симптомы кисты зуба
Особая опасность заболевания таится в том, что первые признаки его появляются тогда, когда киста имеет уже внушительные размеры. Ранние стадии никак себя не проявляют. Кисты образуются довольно медленно – процесс измеряется неделями. Поэтому у пациента есть время, чтобы обнаружить настораживающие симптомы, которые могут свидетельствовать о возникновении кисты зуба:
Бугорок на десне в районе корня зуба, увеличивающийся в размерах со временем (обусловлен накапливанием жидкости в полости кисты)
Неприятные ощущения при приеме твердой пищи (обусловлены давлением на десну кусочками еды)
Образование свища (сообщение между полостью рта и костью в виде полого хода)
Недомогание, повышение температуры наряду с болью в челюсти
Головные боли, не проходящие при приеме таблеток (при кистах, образующихся в гайморовой пазухе)
Следует особо отметить тот факт, что зубная боль при кистах не такая сильная, как кариесе – ее можно назвать тянущей. Если киста воспаляется, боли становятся сильнее.
Если киста воспаляется, боли становятся сильнее.
Человек может и не связывать данные признаки с каким-то заболеванием, полагая, что он «натер» десну, поцарапал язык и т.д. А на самом деле это может быть самая что ни на есть настоящая киста, но, к сожалению, распознать ее действительно нелегко.
Диагностика
Как правило, киста зуба обнаруживается абсолютно случайно – во время профилактического осмотра или лечения соседнего зуба. Заболевание выявляется рентгенологически.
На снимке видно круглое темное пятно, имеющее четкие контуры, располагается у верхушки корня зуба (окружает его в виде «нимба»). Если у доктора сомнения насчет того, опухоль это или киста, он отправляет пациента на пункцию кисты. В этом случае киста прокалывается, иглой делается забор жидкости и она проходит гистологическое исследование на принадлежность клеток к раковым.
Лечение кисты
Зубные кисты лечатся как терапевтическим, так и хирургическим путем. Сейчас врачи стараются по возможности сохранить зуб.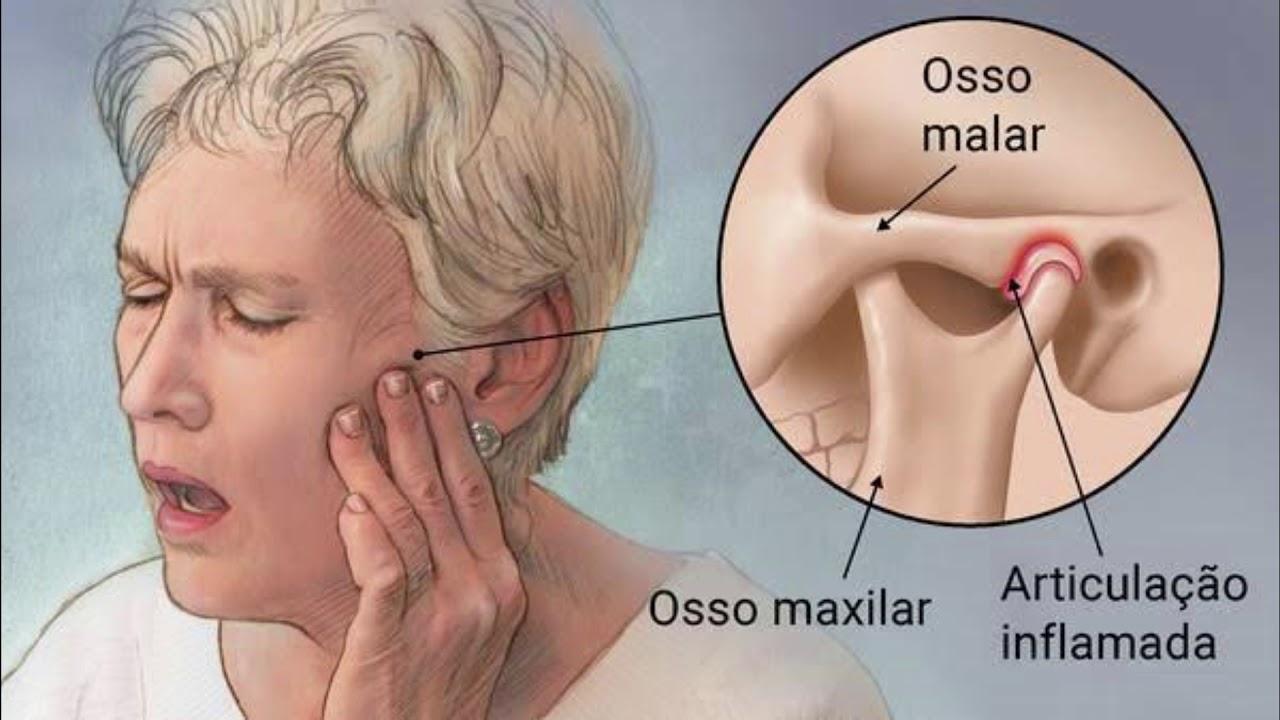 «Подводным камнем» в лечении является тот факт, что некоторые кисты даже после удаления зуба продолжают расти, и после проведения любого метода за зубом необходимо наблюдать.
«Подводным камнем» в лечении является тот факт, что некоторые кисты даже после удаления зуба продолжают расти, и после проведения любого метода за зубом необходимо наблюдать.
Терапевтический метод применим при раннем обращении и небольших размерах кист (до 0.8 см в диаметре).
Сначала лечится сам зуб, пломбируются каналы. Даже если зуб был лечен ранее, каналы надо обязательно распломбировать, обработать антисептиком.
Затем врач проведет процедуру депофореза меди-кальция.
В зуб вводят суспензию из меди и кальция, а затем подводят электрический ток.
Нужно 3-5 сеансов, после чего зуб можно пломбировать.
Метод очень спорный, у него много противников и сторонников. Врачи, которые ратуют за данную процедуру, говорят о возможности сохранить зуб и щадящем отношении к зубным тканям. Доктора, не принимающие этот метод, утверждают о возможности рецидивирования кисты и потере времени.
Конечно, решение должно приниматься в индивидуальном порядке.
Хирургический метод лечения подразделяется на следующие виды:
Цистотомия.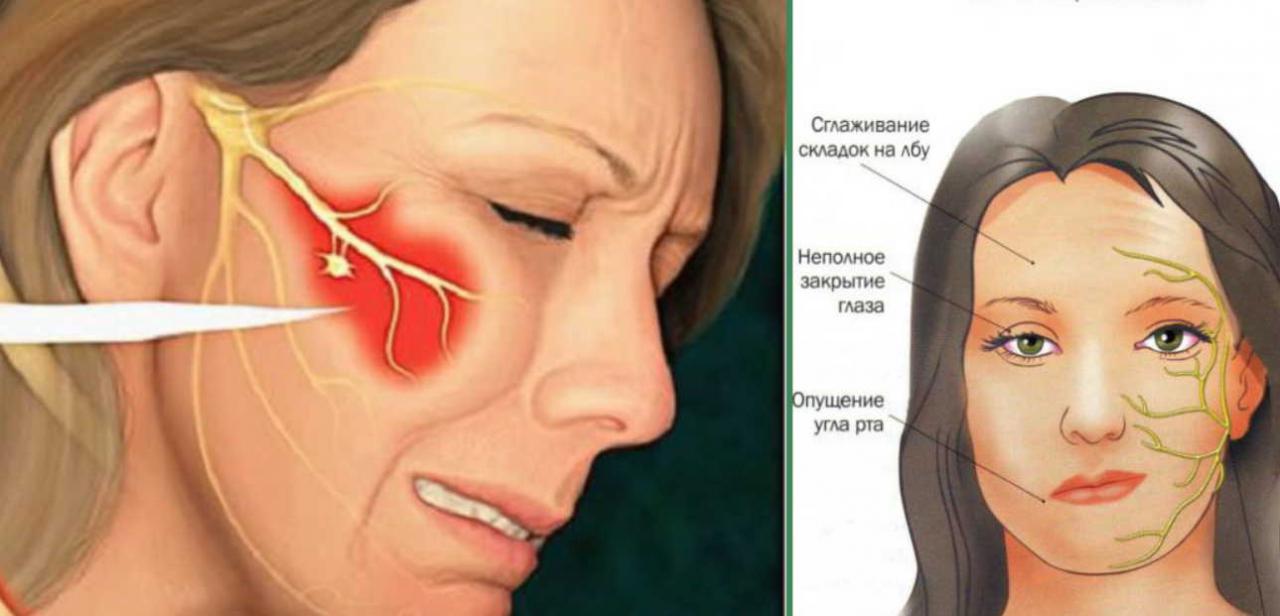 Неполное удаление кисты. Осуществляется при больших размера кист (больше 1.5 см), когда полностью их удалить нельзя из-за возможного повреждения соседних тканей.
Неполное удаление кисты. Осуществляется при больших размера кист (больше 1.5 см), когда полностью их удалить нельзя из-за возможного повреждения соседних тканей.
Цистэктомия. Полное удаление образования, чаще всего вместе с верхушкой корня. Делают разрез на десне, удаляют кисту и верхушку корня, сразу же пломбируют канал и ушивают десну.
Ретромолярные кисты надо удалять вместе с зубом. При больших размерах кист в их полость вводят костезамещающий препарат (самые популярные на сегодняшний день – это Церабон, JASON, Максресорб).
Любой хирургический метод сопровождается назначением антибиотиков, противовоспалительных препаратов (чаще это Ципролет), антигистаминных средств (по показаниям и индивидуальной переносимости).
Возможные осложнения
Своевременно не диагностированная киста разрастается, разрушает костную ткань и провоцирует образование соединительной ткани. Тогда осложнения могут привести к тому, что зуб будет потерян.
Чаще всего врачами фиксируются следующие осложнения:
- Гнойное воспаление кисты (грозит тяжелым воспалительным процессом на всю челюсть, а именно остеомиелитом)
- Расплавление костной ткани челюсти (возникает вследствие роста кисты, приводит опять-таки к остеомиелиту)
- Лимфаденит (воспаление лимфоузлов, грозит дальнейшим распространением инфекции)
- Хронический гайморит (когда киста прорастает в гайморову пазуху)
- Периостит (воспаление надкостницы)
- Абцесс на щеке или десне (возникает вследствие сильнейшего воспаления)
- Перелом челюсти в результате истончения кости в том месте, где образовалась киста
- Флегмона – тяжелейшее осложнение, при котором воспаляются мягкие ткани, возможно общее заражение крови
- Перерождение клеток кисты в злокачественные, тогда образуется опухоль
Некоторые осложнения могут напрямую угрожать жизни человека, поэтому к кисте зуба ни в коем случае нельзя относиться пренебрежительно и рассуждать на уровне «сама рассосется». Киста может воспалиться, прорваться, но никак не рассосаться, и лечение здесь обязательно.
Киста может воспалиться, прорваться, но никак не рассосаться, и лечение здесь обязательно.
Профилактика
Избежать возникновения кисты невозможно, но она хорошо видна на ранней стадии при рентгенологическом обследовании, поэтому проходите его каждый год. Так вы избежите ее разрастания (при выявлении) и будете защищены от многих осложнений.
Регулярно наносите визиты к стоматологу, своевременно лечите зубы и заболевания носоглотки. При любых неприятных ощущениях во рту проверьтесь у доктора.
Обязательно правильно чистите зубы – это профилактика множества болезней ротовой полости. Простые профилактические меры помогут вам избежать серьезных проблем и качественно провести лечение при обнаружившейся кисте, возможно, без хирургического вмешательства.
А каждый сохраненный зуб – это победа.
Базальноклеточный рак (базалиома) – как возникает, причины, симптомы и методы лечения в клинике в Санкт-Петербурге
Оглавление
Базальноклеточный рак (базальноклеточная карцинома, базалиома, базальноклеточная эпителиома) – наиболее часто встречающаяся y человека раковая опухоль. Состоит из клеток, подобных клеткам базального слоя эпидермиса. От других раков кожи отличается чрезвычaйно редким метастазированием, однако способна к обширному местному росту, который приводит к существенным косметическим и функционaльным нарушениям.
Состоит из клеток, подобных клеткам базального слоя эпидермиса. От других раков кожи отличается чрезвычaйно редким метастазированием, однако способна к обширному местному росту, который приводит к существенным косметическим и функционaльным нарушениям.
Эпидемиология
Базальноклеточный рак – наиболее распространенное эпителиальное новообразование кожи, составляющее 45-90% всех злокачественных эпителиaльных опухолей данной локализации. По данным отечественных авторов, в структуре обшей онкологической заболеваемости, оцененной в условиях сплошной диспансеризации за 10-летний период наблюдения, базальноклеточный рак составил 86,8%, меланома – 9,4% a, плоскоклеточный рак и другие злокачественные опухоли кожи – 3,8%.
Заболевание возникает преимущественно y лиц старше 50 лет, однако встречается и в более молодом возрасте – 20-49 лет. Базальноклеточный рак развивается одинаково часто y мужчин и женщин.
Базальноклеточный рак обычно развивается на открытых, подверженных инсоляции местах: на коже носа, носогубной складки, в периорбитальной и периаурикулярной областях, на ушных раковинах, волосистой части головы, лбу в височных областях, шее.
Реже базалиома локализуется на туловище, конечностях. Как редкие локализации, отмечены области аксиллярных складок, подошвы, ладони, ягодицы, анус. «Нетипичная» локализация в 39% случаев определялась при первично множественном базальноклеточном раке.
Патогенез
Базалиома – это опухоль, состоящая из недифферениированных, но весьма плюрипотентных клеток, предположительно связанных с клетками волосяного фолликула.
Базальноклеточный рак может развиваться dе novo или, реже, на участках кожи, поврежденных химическими, термическими и другими агентами. Возникновение опухоли связывают c длительной инсоляцией (особенно y лиц со светлой кожей), воздействием химических канцерогенов, ионизирующего излучения. При этом латентный период после воздействия ионизирующего излучения составлял 20-30 лет.
Определенная роль в развитии опухоли отводится наследственными и иммунологическим факторам. Неопластическое преобразование клетки, как полагают, происходит в результате ряда нарушений в ее геноме, которые ведут к прогрессивному нaрушению контроля за ростом и дифферениировкой клетки. В 9-й хромосоме генома человека есть ген, мутации которого приводят к развитию базальноклеточного рака. Вероятная причина мутаций – ультрафиолетовое облучение (УФО). УФО приводит к нескольким типам повреждения генов, включая образование фотодимеров, обрывов цепочки ДНK. Точечные мутации гена под воздействием УФО выявляют в 40-56% случаев базалиом.
В 9-й хромосоме генома человека есть ген, мутации которого приводят к развитию базальноклеточного рака. Вероятная причина мутаций – ультрафиолетовое облучение (УФО). УФО приводит к нескольким типам повреждения генов, включая образование фотодимеров, обрывов цепочки ДНK. Точечные мутации гена под воздействием УФО выявляют в 40-56% случаев базалиом.
Известно, что базальноклеточный рак растет медленно. На основании авторадиографических иследований c тимидиновой меткой показано, что митотическая активность в узловых базалиомах отмечается, главным образом, в периферических зонах опухолевых комплексов. B более агрессивных гистологических подтипах, таких, как инфильтрирующая или морфеаподобная базалиомы, митотические фигуры встречаются более часто и обнаруживаются по всей площади комплексов.
B заключение необходимо подчеркнуть, что в то время, как плоскоклеточный рак может развиваться практически везде, где имеется эпителиaльная выстилка, аналоги кожного базальноклеточного рака во внутренних органах отсутствуют.
Клиническая картина
Клинические проявления базальноклеточного рака многообразны. Основными клиническими формами являются: нодулярный, поверхностный, склеродермоподобный базальноклеточный рак и фиброэпителиома Пинкуса. Пигментная форма может быть разновидностью нодулярной или поверхностной формы, в связи c чем, считать ее самостоятельной формой нецелесообразно.
Нодулярный базальноклеточный рак
Нодулярный базальноклеточный рак – «классическая», наиболее частая форма, составляющая 60-75% всех форм базальноклеточного рака. Характеризуется образованием восковидного, полупрозрачного, твердого на ощупь округлого узелка диамнтром 2-5 мм, цвета неизмененной кожи (микроузловая разновидность базалиомы). B течение нескольких лет за счет периферического роста опухоль приобретает плоскую форму, достигая 1-2, реже более сантиметров в диаметре. Поверхность такого узла гладкая, через полупрозрачную или жемчужную бляшку различного размера просвечивают расширенные полнокровные капилляры (теле-ангиэктазии).
B результате слияния нескольких узловатых элементов может сформироваться фестончатый опухолевый очаг c валикообразным краем и бугристой поверхностью (конглобатная разновидность базальноклеточного рака). Центральная часть узла часто изъязвляется и покрывается геморрагической корочкой, при насильственном отторжении которой появляется точечное кровотечение, затем корочка нарастает вновь, маскируя язвенный дефект (язвенная разновидность базальноклеточного рака). B ряде случаев изъязвление становится более значительным, приобретая воронкообразную форму, и формируется процесс по типу ulcus rodens c плотным воспалительным инфильтратом по периферии шириной до 0,5-1 см (инфильтративная разновидность базальноклеточного рака). Язвенный инфильтративный базальноклеточный рак может значительно разрушать ткани, особенно в случае их локализации вблизи естественных отверстий (нос, yшные раковины, глаза) – прободающий базальноклеточный рак. При расположении на голове язвенный инфильтративный базальноклеточный рак может достичь гигантских размеров.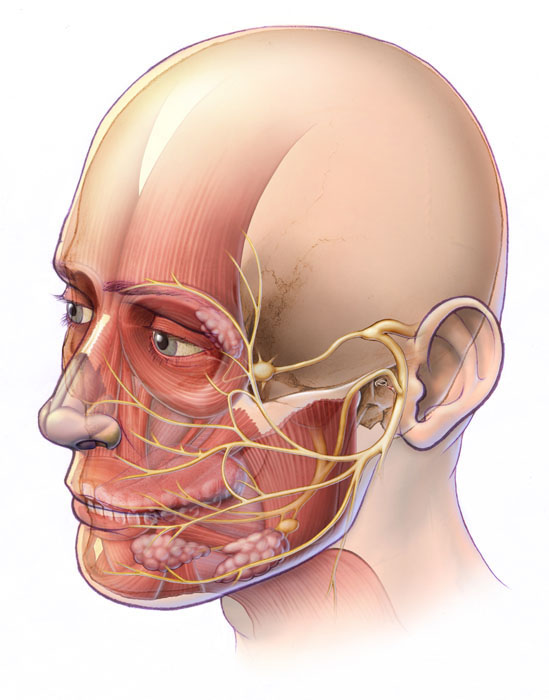 Такие виды язвенного базальноклеточного рака трудно отличить от метатипического и плоскоклеточного рака, они плохо поддаются лечению, упорно рецидивируют, могут метастазировать.
Такие виды язвенного базальноклеточного рака трудно отличить от метатипического и плоскоклеточного рака, они плохо поддаются лечению, упорно рецидивируют, могут метастазировать.
Узловые опухоли могут содержать меланин, который придает образованию коричневый, синий или черный цвет (пигментный базальноклеточный рак). Опухоль может быть пигментирована как полностью, так и лишь частично. Такие случаи требуют дифференциации с меланомой. Однако тщательный осмотр обычно позволяет обнаружить характерную для базальноклеточного рака жемчужную поднятую границу.
Поверхностный базальноклеточный рак
Поверхностный базaльноклеточный рак – наименее агрессивная форма базальноклеточного рака кожи, характеризующаяся обычно одиночным (редко множественным) бляшковидным округлым очагом поражения розового цвета диаметром от 1 до нескольких сантиметров, на поверхности которого вариабельно Выражены шелyшение, небольшие корки, участки гипер- и гипопигментации, атрофии, что в совокупности представляет собой клиническую картину, похожую на очаги экземы, микоза, псориаза. Отличительной особенностью поверхностной базалиомы является ее невыступающий нитевидный край, состоящий из мелких блестящих беловатых полупрозрачных узелков. В некоторых случаях опухоль может быть поверхностно инфицирована, что затрудняет дифференциальную диагностику.
Отличительной особенностью поверхностной базалиомы является ее невыступающий нитевидный край, состоящий из мелких блестящих беловатых полупрозрачных узелков. В некоторых случаях опухоль может быть поверхностно инфицирована, что затрудняет дифференциальную диагностику.
Поверхностный базальноклеточный рак обычно локализуется на туловище и Конечностях в зонах умеренной инсоляции, реже на лице. Частота этой формы составляет 10% всех базалиом. Эта форма базальноклеточного рака отмечается медленным многолетним ростом.
K разновидностям поверхностного базальноклеточного рака относят: пигментный базальноклетоиный pак, отличающийся коричневым цветом очага; саморубцующийся базальноклеточный рак Литтла, характеризующийся выраженным центробежным ростом c формированием в центральной зоне опухоли очага рубцовой атрофии на месте самопроизвольно рубцующихся эрозивных узелков, по периферии которых продолжается образование и рост новых эрозивных участков. B редких случаях в поздних стадиях ее развития возможны инфильтрация, изъязвление очага и образование крупных узелков, т. е. трансформация поверхностной базалиомы в более агрессивные разновидности.
е. трансформация поверхностной базалиомы в более агрессивные разновидности.
Склеродермоподобный базальноклеточный рак
Склеродермоподобный (морфеаподобная, склерозирующая, десмопластическая форма) базальноклеточный рак – редкая агрессивная форма базaльноклеточного рака, характеризующаяся образованием инфильтративной твердой бляшки c желтоватой восковидной поверхностью и телеангиэктазиями, напоминающей бляшечную склеродермию. Склеродермоподобный базальноклеточный рак составляет 2% от всех форм базальноклеточного рака, он не имеет излюбленной локализации. Этот вид базальноклеточного рака характеризуется первично эндофитным ростом, поэтому вначале плоский, слегка приподнимающийся очаг постепенно может стать вдавленным, наподобие грубого рубца. Опухоль спаяна c подлежащими тканями, ее края нечеткие, опухолевые разрастания обычно выходят за пределы клинически видимой границы, внедряясь в окружающую ее кожу. B поздних стадиях возможно изъязвление (язвенная разновидность) опухоли.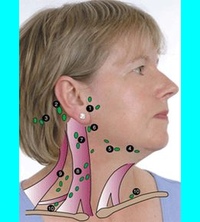
B процессе эволюции в центральной части некоторых бляшек может сформироваться зона атрофии, тогда как в периферической части при этом могут быть видны мелкие опухолевые узелки – рубцово-атрофическая разновидность базалиомы.
Фиброэпителиома Пинкуса
Фиброэпителиома Пинкуса – очень редкая форма базальноклеточного рака, отличающаяся гиперплазированной, набухшей, богатой мукоидами стромой, в которой расположены тонкие анастомозирующие между собой тяжи базалоидных клеток. Фиброэпителиома представляет собой обычно одиночный, плоский, умеренно плoтный, гладкий узел цвета нормальной кожи или слегка эритематозный, напоминающий дерматофибромy или бляшку себорейного кератозa. Локализуется обычно на туловище, чаще в области спины, пояснично-крестцовой зоны, реже на конечностяx: бедрах, подошвах. Может сочетаться c себорейным кератозом, поверхностным базальноклеточным раком.
Течение и прогноз
Течение базальноклеточного рака хроническое, опухоль растет медленно, редко метастазирует. Однако в тяжелых случаях опухоль может привести к выраженному разрушению тканей, включая хрящ, кости, a также принять агрессивное течение. Наиболее агрессивным течением обладают склеродермоподобная и язвенная инфильтративная форма базaльноклеточного рака. Нодулярный неязвенный и поверхностный базaльноклеточный рак менее агрессивны.
Однако в тяжелых случаях опухоль может привести к выраженному разрушению тканей, включая хрящ, кости, a также принять агрессивное течение. Наиболее агрессивным течением обладают склеродермоподобная и язвенная инфильтративная форма базaльноклеточного рака. Нодулярный неязвенный и поверхностный базaльноклеточный рак менее агрессивны.
Лечение базалиомы
Выбор метода лечения базальноклеточного рака и его эффективность часто зависят от характера опухоли (первичная, рецидивная), ее клиникоморфологииеской характеристики, количества очагов и их локализации, размеров опухоли и глyбины инвазии, возраста больных и наличия сопyтствyющих заболеваний и др.
B терапии базальноклеточного рака, помимо хирургического удаления, используют близкофокусную рентгенотерапию, криодеструкцию, лазеротерапию, фотохимиотерапию, электрокоагуляцию и кюретаж, химиотерапию, иммунотерапию и комплексную терапию.
Близкофокyсная рентгенотерапия обычно применяется для лечения солитарных базалиом размером до 3 см. Однако частота рецидивов при этом составляет от 1,6 до 18%, a при локализации базальноклеточного рака на лице – от 10 до 30% случаев, особенно в анатомически сложныx зонах (ушная раковина, yглы глаз и др.). В связи c этим возможна комбинация хирургического иссечения опухоли и лучевой терапии, однако это может привести к значительным косметическим дефектам.
Однако частота рецидивов при этом составляет от 1,6 до 18%, a при локализации базальноклеточного рака на лице – от 10 до 30% случаев, особенно в анатомически сложныx зонах (ушная раковина, yглы глаз и др.). В связи c этим возможна комбинация хирургического иссечения опухоли и лучевой терапии, однако это может привести к значительным косметическим дефектам.
Наиболее распространена криодеструкция, эффективная в 70-98% случаев при ограниченных формах базальноклеточного рака.
Лазеротерапия дает хороший терапевтический и косметический эффект при щадящем локальном воздействии на опухоль в импульсном (неодимовый лазер) или непрерывном (углекислотный лазер) режимах, вызывая коагуляционный некроз тканей c четкими границами. Лазеротерапия используется, в основном, при поверхностных вариантах базальноклеточного рака.
Рецидивы базальноклеточного рака при импульсном методе терапии составляют 1,1-3,8% – при первичных 4,8-5,6% при рецидивных вариантах базальноклеточного рака; при непрерывном воздействии – соответственно 2,8 и 5,7-6,9%.
Одним из новых методов является фотодинамическая терапия, при которой используется фотосенсибилизаиия c помощью фотогема c последующим световым излучением длиной волны 630-670 нм. Такой метод лечения используют как при поверхностных очагах, так и при нодулярных язвенных формах базалиом, как солитарных, так и множественных.
При применении электрокоагуляции и кюретажа как самостоятельных методов рецидивы опухоли наблюдаются в 10-26% случаев.
Из химиотерапевтических средств используются цитостатические мази: 5% 5-фторурациловая, 5-10% фторафуровая, 30-50% проспидиновая и др. в течение 2-4 нед. обычно y лиц преклонного возраста, при множественньх поверхностных вариантах базальноклеточного рака.
Комплексный метод лечения базальноклеточного рака, включающий парентеральное введение проспидина и последующую криодеструкцию опухоли, используется при множественных вариантах базальноклеточного рака, больших размерах опухоли, язвенных ее формах.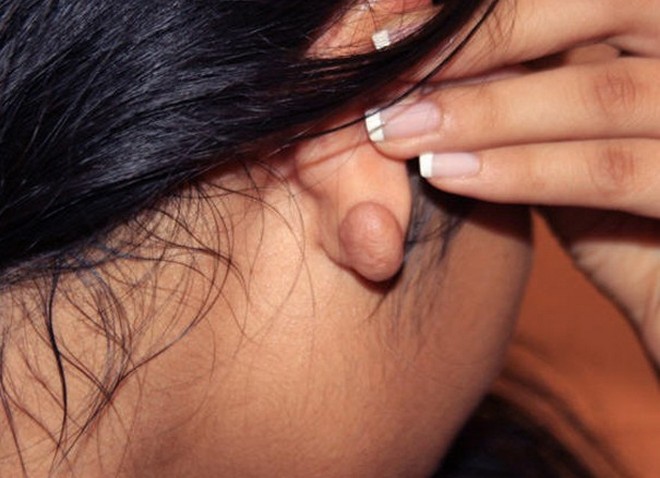
Возможно также применение в лечении и профилактике базaлиом изотретиноина и этретината, препаратов, нормализующих активность ферментов циклазной системы, a также обкалывания базалиом интроном-A или интерфероном-А.
Профилактика
Профилактика включает активное выявление опухоли; формирование групп повышенного риска и выявление факторов риска; организационно-методическую работу среди врачей общей практики по ранней диагностике онкологических заболеваний кожи; санитарно-просветительную работу среди пациентов.
При формировании групп повышенного онкологического риска необходимо yчитывать особенности эпидемиологических и иммуногенетических исследований, что позволяет сократить число пациентов, требующих повышенной онкологической настороженности. Именно этим группам рекомендуется ограничение инсоляции и использование фотопротекторов, a также обязательное лечение предраковых дерматозов.
Больных c единичными формами базальноклеточного рака без отягощающих факторов риска наблюдают не более 3 лет. Этого срока наблюдения вполне достаточно Для уточнения прогноза и выявления возможного рецидива заболевания. При этом осмотр дерматологом проводится в первый год 4 раза, в последующие 2 года – 1 раз. Больныx с первичномножественным рецидивируюшим базальноклеточным раком рекомендуется брать на активное наблюдение сразу пожизненно.
Этого срока наблюдения вполне достаточно Для уточнения прогноза и выявления возможного рецидива заболевания. При этом осмотр дерматологом проводится в первый год 4 раза, в последующие 2 года – 1 раз. Больныx с первичномножественным рецидивируюшим базальноклеточным раком рекомендуется брать на активное наблюдение сразу пожизненно.
Это обусловлено тем, что y больных первичномножественными формами заболевания число рецидивов в месте лечения опухоли было в 7,8 раза выше, чем y больных c единичной опухолью. Рецидивы в месте удаления базальноклеточного рака y больныx c единичной формой заболевания возникют на протяжении первыx 3 лет наблюдения, а с множественной – на 3-м и 5-м годах.
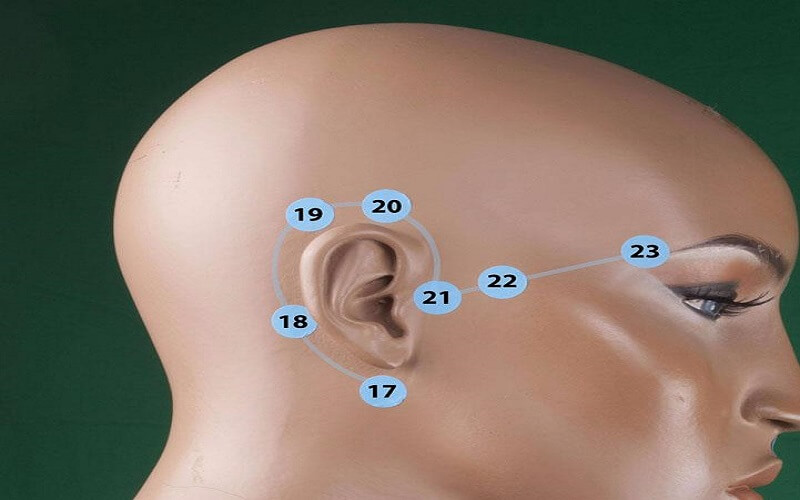
Что это значит, если ваш преаурикулярный лимфатический узел опух или болезнен
Что такое преаурикулярный лимфатический узел?
У вас есть сотни маленьких лимфатических узлов овальной или фасолевой формы (также известных как лимфатические узлы) по всему телу. Ваши лимфатические узлы, наряду с лимфатическими сосудами, являются частью вашей иммунной системы. Лимфатические узлы содержат иммунные клетки, которые помогают защищаться от болезней.
Ваши лимфатические узлы, наряду с лимфатическими сосудами, являются частью вашей иммунной системы. Лимфатические узлы содержат иммунные клетки, которые помогают защищаться от болезней.
Ваша лимфатическая система фильтрует жидкость, чтобы удалить вредные вещества из вашего тела. Когда лимфатическая система работает, жидкость вытекает.
Обычно ваши лимфатические узлы маленькие и твердые. Когда они здоровы, вы даже не должны их замечать. Скопление жидкости может вызвать их набухание. Увеличенные лимфатические узлы могут ощущаться нежными на ощупь или даже болезненными.
Преаурикулярные лимфатические узлы — это те, которые расположены прямо перед ушами. Они отводят лимфатическую жидкость из глаз, щек и кожи головы возле висков.
Обычно лимфатические узлы увеличиваются только в одной части тела (локализованная лимфаденопатия).Проблема, например инфекция, обычно находится поблизости.
Но есть определенные состояния, такие как вирусные заболевания, которые вызывают увеличение лимфатических узлов во многих частях тела (генерализованная лимфаденопатия).
Продолжите чтение, чтобы узнать о некоторых причинах увеличения предаурикулярных лимфатических узлов и о том, когда вам следует обратиться к врачу.
Каждый раз, когда возникает инфекция, травма или рак, лимфатические узлы срабатывают, чтобы бороться с ней. В процессе они могут увеличиваться.
Если у вас увеличились лимфатические узлы, значит, что-то не так. Обычно проблема находится в непосредственной близости от пораженных лимфатических узлов. Ниже приведены некоторые причины, по которым у вас могут быть опухшие или болезненные предаурикулярные лимфатические узлы.
Инфекция уха
Инфекция уха может вызвать увеличение лимфатических узлов перед ушами или за ними. У вас также может быть боль в ушах и жар. Уши могут инфицироваться, когда в них скапливается жидкость. Это может произойти, если у вас аллергия, инфекция носовых пазух или простуда.
Инфекция глаз
Окулогландулярный синдром Парино — это тип конъюнктивита (розового глаза), который может вызывать увеличение предаурикулярных лимфатических узлов. Это состояние может быть вызвано многими причинами, наиболее распространенной из которых является лихорадка от кошачьих царапин. Лихорадка от кошачьих царапин передается от бактерий, когда кошка царапает или кусает вас. Также можно получить его, когда кошка зализывает открытую рану. Другие симптомы могут включать:
Это состояние может быть вызвано многими причинами, наиболее распространенной из которых является лихорадка от кошачьих царапин. Лихорадка от кошачьих царапин передается от бактерий, когда кошка царапает или кусает вас. Также можно получить его, когда кошка зализывает открытую рану. Другие симптомы могут включать:
- слизистые выделения из глаз
- отечность вокруг глаз
- опухоль век
- язва роговицы
- субфебрильная температура и боль
Некоторые из менее распространенных причин окулогландулярного синдрома Парино: :
Инфекция зуба
Абсцесс зуба — это скопление гноя из-за бактериальной инфекции.Близлежащие лимфатические узлы могут увеличиваться, когда они пытаются бороться с этой инфекцией. Другие симптомы:
- боль во рту
- боль в челюсти
- опухшие десны
- неприятный запах изо рта
Инфекция кожи или волосистой части головы
Инфекции кожи и волосистой части головы могут распространяться на преаурикулярные лимфатические узлы. Инфекция лимфатических узлов (лимфаденит) может сопровождаться повышением температуры тела. У вас также может развиться абсцесс, и кожа над лимфатическими узлами может стать красной и теплой.
Инфекция лимфатических узлов (лимфаденит) может сопровождаться повышением температуры тела. У вас также может развиться абсцесс, и кожа над лимфатическими узлами может стать красной и теплой.
Краснуха (немецкая корь)
Одним из симптомов краснухи является увеличение лимфатических узлов за шеей или ушами. Но краснуха может вызвать увеличение лимфатических узлов в других частях тела, помимо преаурикулярных узлов. Некоторые другие симптомы краснухи:
- Сыпь, которая начинается на лице и распространяется вниз
- лихорадка
- головная боль
- насморк
- болезненные суставы
Другие состояния
Увеличение лимфатических узлов не входит в число основных симптомов эти другие состояния могут иногда вызывать генерализованную лимфаденопатию:
Лимфома — это тип рака, который начинается в лимфатической системе, включая лимфатические узлы, селезенку, тимус и костный мозг.Существует много разных типов, включая лимфому Ходжкина и неходжкинскую лимфому.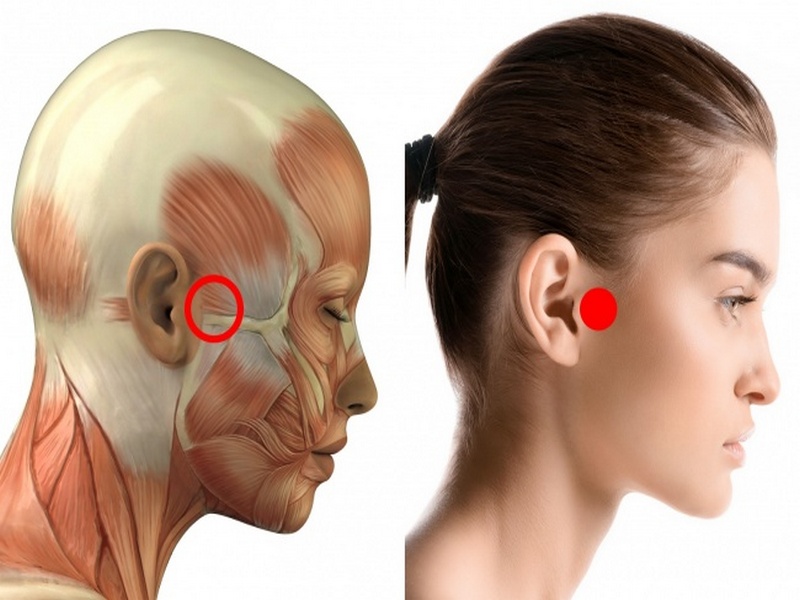 Помимо увеличения лимфатических узлов, другие признаки и симптомы:
Помимо увеличения лимфатических узлов, другие признаки и симптомы:
- усталость
- лихорадка, ночная потливость
- одышка
- потеря веса
лейкемия — это рак кроветворной ткани. Это включает лимфатическую систему. Есть несколько различных типов лейкемии. Некоторые из них очень агрессивны (острые), а некоторые имеют тенденцию прогрессировать медленнее (хронические).Помимо увеличения лимфатических узлов, лейкоз может вызывать:
- легкое кровотечение или образование синяков
- увеличение печени или селезенки
- усталость, слабость
- лихорадку
- частые инфекции
- потерю веса
биопсию пораженного лимфатического узла может помочь диагностировать рак.
Кроме того, любой тип рака может распространяться в лимфатическую систему и вызывать опухшие или болезненные лимфатические узлы. Вот почему, когда вам ставят диагноз рака, обычно исследуют близлежащие лимфатические узлы.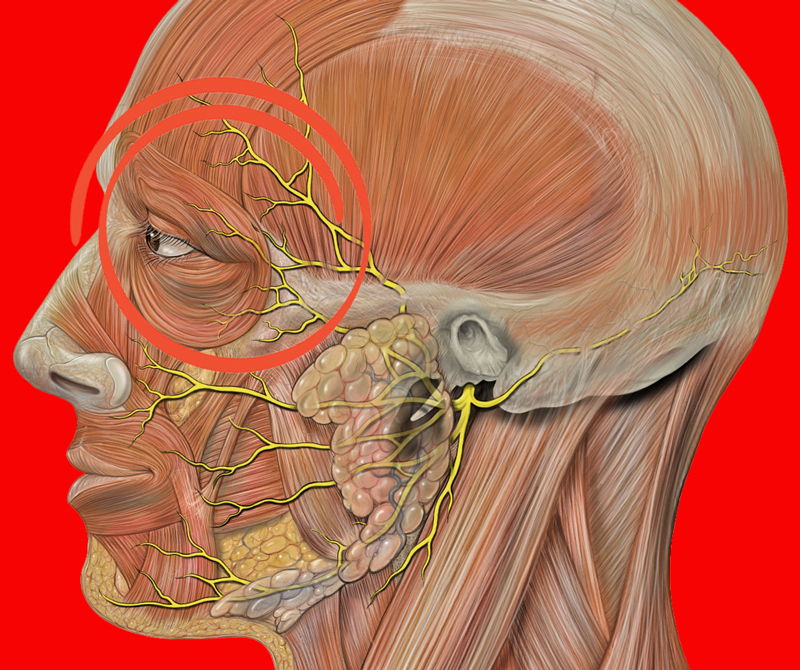
Увеличение или болезненность лимфатических узлов — это симптом, а не болезнь. Лечение зависит от причины опухоли предаурикулярных лимфатических узлов. Обычно лимфатические узлы возвращаются к нормальному размеру после лечения основного заболевания.
Инфекции ушей, глаз, кожи и волосистой части головы обычно можно лечить с помощью антибиотиков. Также следует лечить любые состояния, вызывающие эти инфекции.
При абсцедировании зуба может потребоваться корневой канал, чтобы избавиться от инфекции.После этого на зуб будет помещена коронка. В качестве альтернативы вы можете дренировать зуб, разрезав ткань десны. После этого будет проведен курс антибиотиков. В некоторых случаях единственным выходом может быть удаление зуба.
Стандартного лечения краснухи не существует. Антибиотики неэффективны, но без осложнений должно вылечиться само. Это заболевание можно предотвратить с помощью вакцины против кори, эпидемического паротита и краснухи (MMR).
Лечение рака может быть сложным. Это может включать некоторую комбинацию химиотерапии, лучевой терапии, а также биологических и таргетных препаратов.
Это может включать некоторую комбинацию химиотерапии, лучевой терапии, а также биологических и таргетных препаратов.
Лечение лимфомы и лейкемии зависит от конкретного типа и стадии рака. Другие факторы — это ваш возраст, общее состояние здоровья и личные предпочтения. В некоторых случаях трансплантация стволовых клеток (также называемая трансплантацией костного мозга) является вариантом лечения лимфомы и лейкемии.
В большинстве случаев увеличение лимфатических узлов не свидетельствует об опасной проблеме со здоровьем. Они должны вернуться в нормальное состояние в течение короткого периода времени, когда исчезнет основное заболевание.Но поскольку они иногда могут быть симптомами серьезного состояния, обратитесь к врачу, если:
- у вас также постоянная лихорадка или необъяснимая потеря веса
- нет видимой причины для опухоли
- опухоль продолжается более двух недель
- лимфатические узлы кажутся твердыми или эластичными
- лимфатические узлы не двигаются, когда вы надавливаете на них
- кожа над лимфатическими узлами красная или воспаленная
- у вас есть личный анамнез рака
- у вас есть семейная история лимфомы или лейкоз
Что вызывает шишку перед ухом и как ее лечить
Что может вызвать шишку перед ухом?
Любое заболевание, повреждение или повреждение структур перед ухом может привести к образованию шишек. Следующие ниже сведения могут помочь вам лучше понять свои симптомы и понять, нужно ли вам обратиться к врачу и когда.
Следующие ниже сведения могут помочь вам лучше понять свои симптомы и понять, нужно ли вам обратиться к врачу и когда.
Мышечные / мягкие ткани
Разрастание может происходить в мышцах, мягких тканях (включая железы) и нервах перед ухом и вызывать твердые, иногда большие образования. Например, разрастание нервов перед ухом может привести к образованию шишек. Обычно эти шишки вызывают боль, покалывание и онемение. Рост желез также может вызывать эти симптомы, потому что лицевой нерв проходит через околоушную железу.
Лимфатические причины
Лимфатическая система — это естественный способ организма выводить излишки жидкости из тканей и транспортировать лимфу, жидкость, которая содержит лейкоциты по всему телу. Когда несколько узлов и сосудов повреждены или активированы, они могут вызвать локализованный отек или шишки перед ухом, а иногда и в области шеи.
Причины воспалительного процесса
Шишка может быть результатом воспаления окружающих структур уха.
- Инфекционный: Многие типы инфекций могут поражать различные компоненты перед ухом, особенно железы. Эти инфекции могут привести к образованию абсцессов или очагов инфекционного гноя, которые могут проявляться в виде шишек перед ухом. Панникулит может быть еще одной причиной образования шишки перед ухом. Панникулит — это группа воспалительных заболеваний, которые поражают жировую ткань под кожей и приводят к образованию узелков на коже, как правило, на нижних конечностях и, реже, на лице.
- Дерматологический: Существует множество дерматологических заболеваний, которые могут привести к образованию шишек перед ухом. Например, кисты — это мешочки, которые могут быть заполнены жидкостью, воздухом или другим материалом, который может образовываться в любой части тела. Кисты могут возникать перед ухом и вызывать боль, которая может привести к травме из-за постоянного воспаления.
Причины, связанные с окружающей средой
Насекомые в целом доставляют неудобства, но насекомые становятся еще более раздражающими, когда случаются укусы насекомых на теле.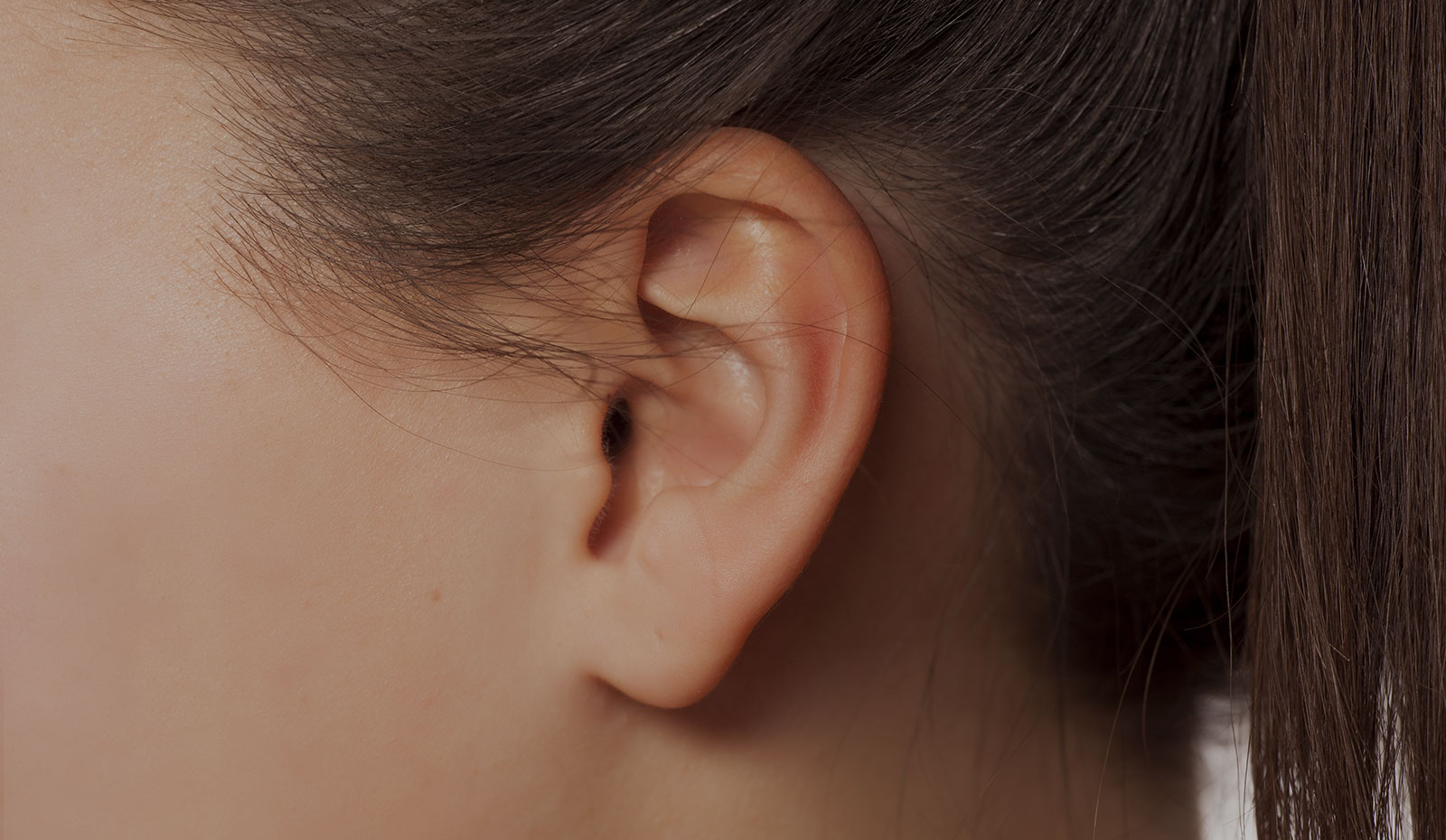 Укус насекомого, такого как комар, паук, блоха и т. Д., Может вызвать образование шишки перед ухом, которое также может опухать, становиться зудящим и болезненным.
Укус насекомого, такого как комар, паук, блоха и т. Д., Может вызвать образование шишки перед ухом, которое также может опухать, становиться зудящим и болезненным.
Злокачественные причины
Как правило, любой рост является результатом неконтролируемого деления и роста клеток. Иногда происходит генетическая мутация ДНК или определенного белка или сбой в важном контрольном пункте. Эти аномальные клетки накапливаются, образуя заметный комок. Уплотнение (также известное как опухоль) может быть доброкачественным и возникать по многим из перечисленных выше причин; однако, если эта шишка разрастается и проникает в тело, она считается злокачественной.Опухоли околоушной железы могут быть доброкачественными и злокачественными.
Этот список не является медицинской консультацией и может неточно отражать то, что у вас есть.
Киста кожи
Киста — это небольшой мешок или шишка, заполненная жидкостью, воздухом, жиром или другим материалом, которая начинает расти где-то в теле без видимой причины. Киста кожи — это киста, которая образуется непосредственно под кожей.
Киста кожи — это киста, которая образуется непосредственно под кожей.
Считается, что кисты кожи образуются вокруг захваченных кератиновых клеток — клеток, которые формируют относительно прочный внешний слой кожи.
Эти кисты не заразны.
Любой человек может получить кисту на коже, но чаще всего они возникают у людей старше 18 лет, у которых есть прыщи или есть травмы кожи.
Симптомы включают появление небольшой округлой опухоли под кожей. Кисты обычно безболезненны, если они не инфицированы, когда они будут покрасневшими, болезненными и содержать гной.
Диагноз ставится на основании медицинского осмотра. Небольшую кисту можно оставить в покое, хотя, если она неприглядна или достаточно велика, чтобы мешать движению, ее можно удалить с помощью простой процедуры, выполняемой в кабинете врача.Инфицированную кисту нужно лечить, чтобы инфекция не распространилась.
Редкость: Обычная
Основные симптомы: шишка под мышкой телесного цвета, шишка под мышкой мраморного размера, небольшая шишка в подмышке
Симптомы, которые всегда возникают при кисте кожи: шишка на подмышке телесного цвета
Подожди и смотри
Липома
Липома — это слово, которое переводится как «жировая опухоль», но липома — это не рак.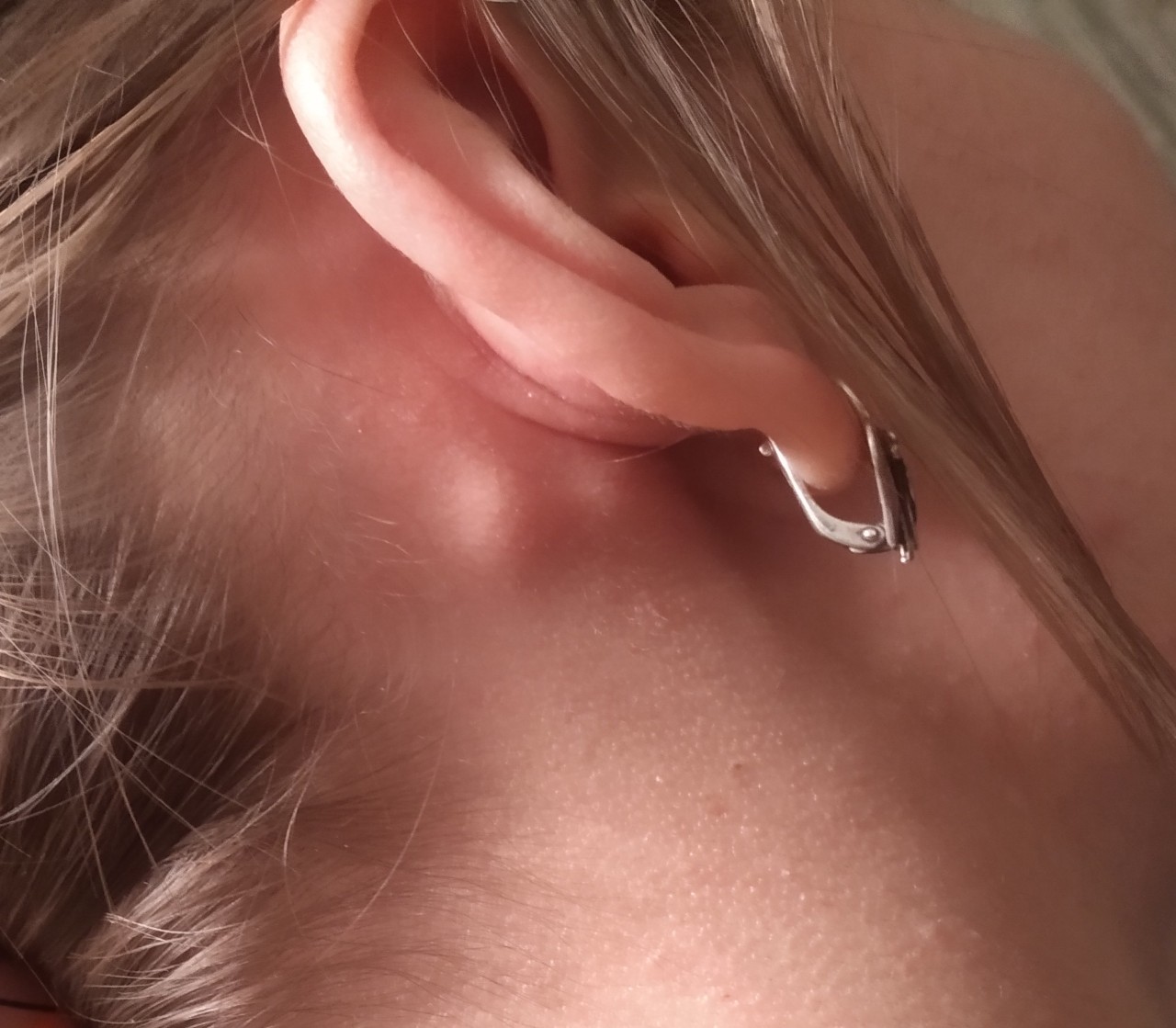 Это просто рост жира между мышечным слоем и кожей над ним.
Это просто рост жира между мышечным слоем и кожей над ним.
Точная причина неизвестна. Состояние действительно передается в семье и связано с другими необычными синдромами, такими как толстый ожирение, которое аналогично. Чаще всего липомы появляются после 40 лет.
Симптомы включают мягкую, легко перемещаемую опухоль под кожей, около двух дюймов в диаметре. Липома безболезненна, если ее рост не раздражает окружающие нервы. Чаще всего они встречаются на спине, шее и животе, а иногда и на руках и верхних конечностях.
Это хорошая идея, чтобы любой новый или необычный рост был проверен врачом, просто чтобы убедиться, что он доброкачественный.
Диагноз ставится на основании физического осмотра, биопсии и визуализации, например, ультразвукового или компьютерного томографа.
В большинстве случаев лечение не требуется, если липома не выглядит неприглядной или мешает другим структурам. Его можно удалить хирургическим путем или липосакцией.
Редкость: Нечасто
Основные симптомы: паховая шишка телесного цвета, паховая шишка мраморного размера, небольшая паховая шишка
Симптомы, которые всегда возникают при липоме: паховая шишка телесного цвета
Срочность: Подождите и посмотрите
Кожный абсцесс
Кожный абсцесс — это большой гнойный карман, который образовался прямо под кожей.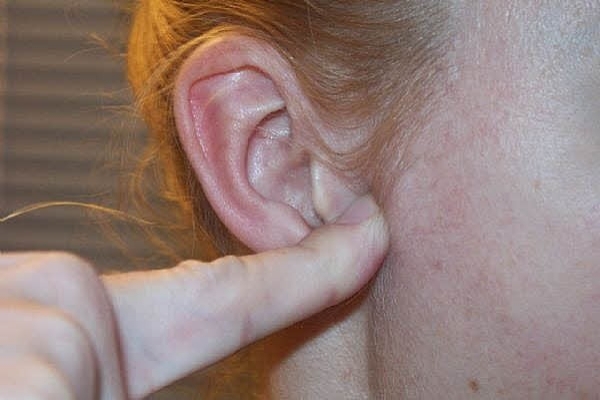 Это вызвано тем, что бактерии попадают под кожу, обычно через небольшой порез или царапину, и начинают размножаться. Организм борется с инвазией с помощью белых кровяных телец, которые убивают часть инфицированной ткани, но образуют гной в оставшейся полости.
Это вызвано тем, что бактерии попадают под кожу, обычно через небольшой порез или царапину, и начинают размножаться. Организм борется с инвазией с помощью белых кровяных телец, которые убивают часть инфицированной ткани, но образуют гной в оставшейся полости.
Симптомы включают большой, красный, опухший, болезненный комок гноя в любом месте тела под кожей. Инфекция может вызвать жар, озноб и ломоту в теле.
Если не лечить, существует риск увеличения, распространения абсцесса и серьезного заболевания.
Диагноз ставится на основании медицинского осмотра.
Небольшой абсцесс может зажить самостоятельно через иммунную систему организма. Но некоторые из них нужно будет осушить или проколоть в офисе врача, чтобы можно было удалить гной. Обычно назначают антибиотики.
Содержание кожи в чистоте и использование только чистой одежды и полотенец поможет предотвратить повторение абсцесса.
Редкость: Обычная
Основные симптомы: сыпь с бугорками или волдырями, красная сыпь, красная кожная бугорка более 1/2 см в диаметре, сыпь с гноем, сыпь
Симптомы, которые всегда возникают на коже абсцесс: сыпь с бугорками или волдырями
Срочность: Врач первичной медико-санитарной помощи
Черные точки
Черные точки возникают в результате забивания волосяных фолликулов жиром и омертвевшими клетками кожи.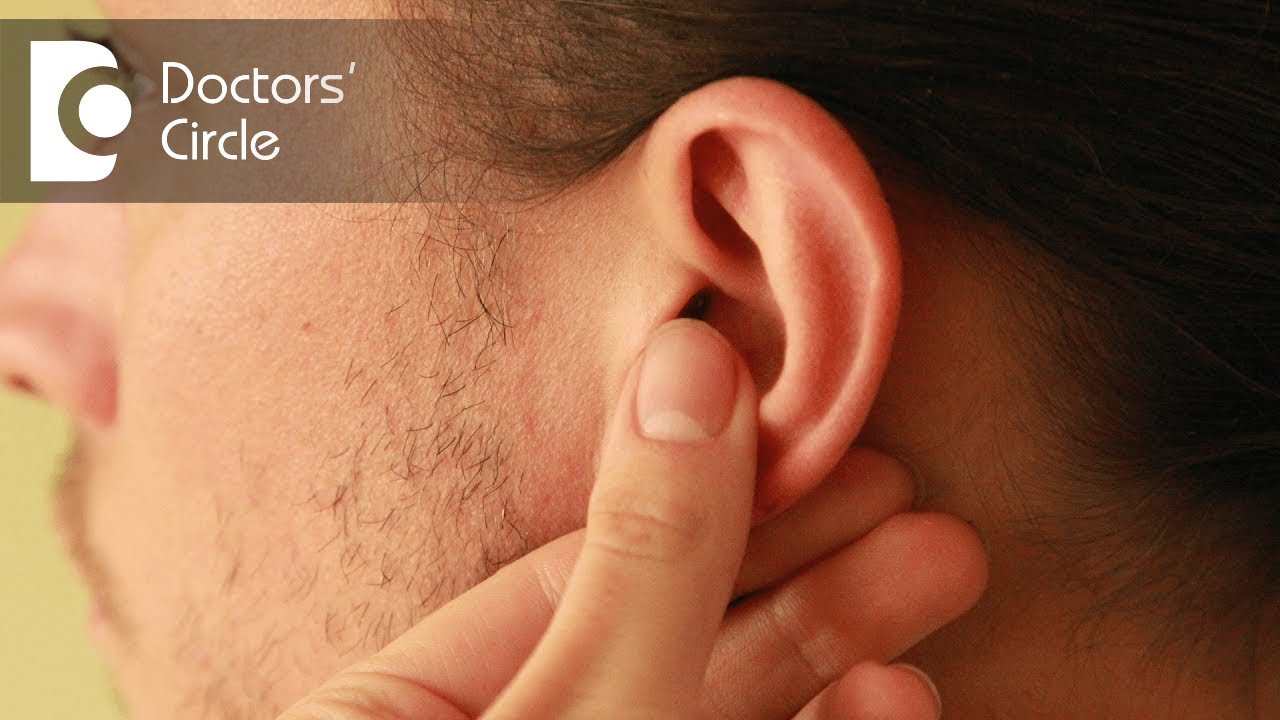 Когда закупоренная пора открыта для воздуха, воздух окрашивает внешний слой в черный цвет в результате окисления.
Когда закупоренная пора открыта для воздуха, воздух окрашивает внешний слой в черный цвет в результате окисления.
Редкость: Часто
Основные симптомы: небольшая шишка на лице, черная или коричневая шишка на лице
Симптомы, которые всегда возникают при угрях: небольшая опухоль на лице, черная или коричневая шишка на лице
Актуальность: Самостоятельная -обработка
Прыщ
Прыщи также называют комедонами, пятнами, прыщиками или прыщами. С медицинской точки зрения это небольшие кожные высыпания, наполненные маслом, мертвыми клетками кожи и бактериями.
Прыщи часто впервые появляются в период полового созревания, когда гормоны увеличивают выработку кожного сала и иногда закупоривают поры.
Наиболее уязвимыми являются подростки в возрасте от 13 до 17 лет.
Симптомы включают закупорку пор, которые могут казаться плоскими и черными на поверхности, потому что масло темнеет при контакте с воздухом; заблокированные поры, которые кажутся белыми на поверхности, потому что они закрылись мертвыми клетками кожи; или опухшие, желто-белые пузыри, заполненные гноем, окруженные покрасневшей кожей.
Вспышки прыщей на коже могут повлиять на качество жизни, заставляя человека стесняться своего внешнего вида и вызывать боль и дискомфорт на коже. Медицинский работник может помочь справиться с этим заболеванием, иногда по направлению к дерматологу.
Диагноз ставится на основании медицинского осмотра.
Лечение предполагает улучшение диеты; содержать в чистоте кожу, волосы, мочалки и полотенца; и использование безрецептурных средств от прыщей.
Редкость: Обычный
Основные симптомы: розовая или красная шишка на лице, небольшая шишка на лице, болезненная шишка на лице, шишка размером с мрамор
Симптомы, которые всегда возникают при прыщах: розовая или красная шишка на лице
Срочность: Самостоятельное лечение
Бородавка
Бородавки, также называемые обыкновенными бородавками или бородавками, представляют собой небольшие, грубые, округлые образования на верхнем слое кожи.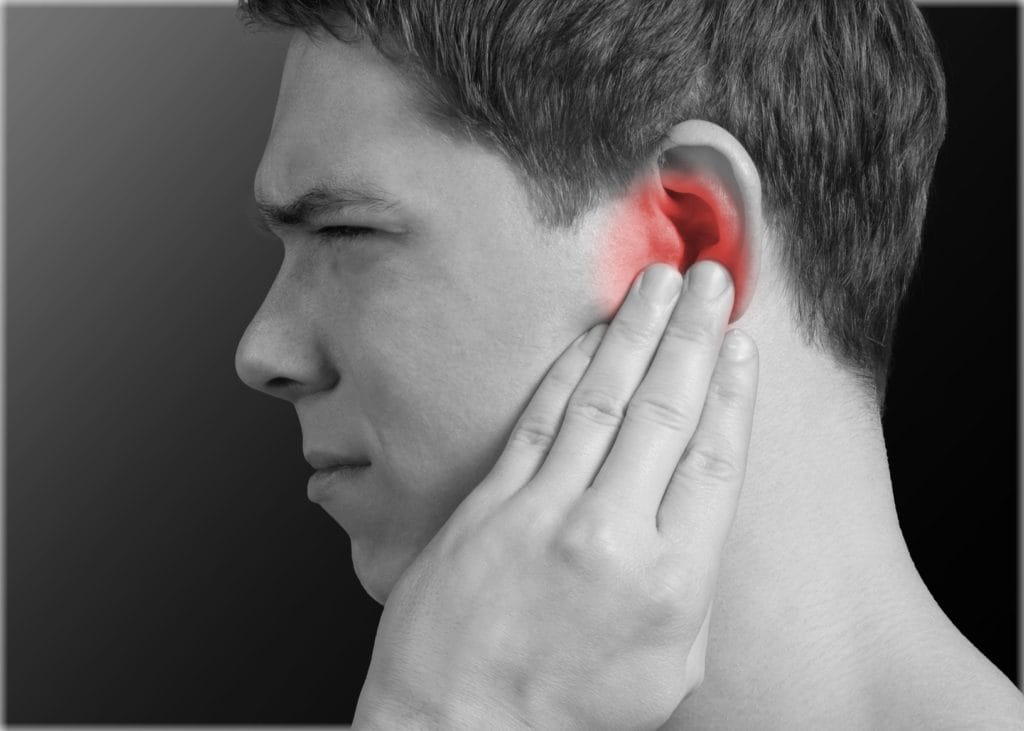 Они могут появляться поодиночке или группами. Обычные бородавки вызываются вирусом папилломы человека (ВПЧ) и передаются при прямом контакте. Они могут распространяться с одного места тела на другое просто через прикосновение.
Они могут появляться поодиночке или группами. Обычные бородавки вызываются вирусом папилломы человека (ВПЧ) и передаются при прямом контакте. Они могут распространяться с одного места тела на другое просто через прикосновение.
..
Белые угри
Белые угри возникают из-за того, что волосяные фолликулы забиваются жиром и омертвевшими клетками кожи. Когда закупоренная пора закрывается для воздуха слоем клеток кожи, жирные / мертвые клетки кожи остаются белыми (в отличие от черных точек).
Редкость: Обычная
Основные симптомы: небольшая шишка на лице, желтая или белая шишка на лице
Симптомы, которые всегда возникают при белой головке: небольшая опухоль на лице, желтая или белая шишка на лице
Актуальность: Самостоятельная -Лечение
Преаурикулярные лимфатические узлы: причины отека
Злотые — это группа лимфатических узлов, которые располагаются прямо перед ушами. Эти лимфатические узлы фильтруют лимфатическую жидкость, поступающую из кожи головы, шеи и различных частей лица.
Эти лимфатические узлы фильтруют лимфатическую жидкость, поступающую из кожи головы, шеи и различных частей лица.
Человеческое тело содержит около 600 маленьких желез, называемых лимфатическими узлами, которые играют важную роль в функционировании иммунной системы.
Сеть сосудов, называемая лимфатической системой, соединяет лимфатические узлы.
Лимфатические сосуды забирают лишнюю жидкость из тканей тела и направляют ее к ближайшим лимфатическим узлам. Лимфатические узлы содержат иммунные клетки, которые обнаруживают и уничтожают бактерии, вирусы и поврежденные клетки в жидкости.
В конце этого процесса фильтрации лимфатические узлы выпускают чистую жидкость обратно в кровь.
Узнайте больше об анатомии лимфатической системы и о том, как она работает в организме, в этой статье.
Большинство здоровых лимфатических узлов настолько малы, что человек не может их почувствовать.
Иногда лимфатический узел или несколько лимфатических узлов могут опухать, поскольку они усердно работают над удалением вредных веществ из лимфатической жидкости.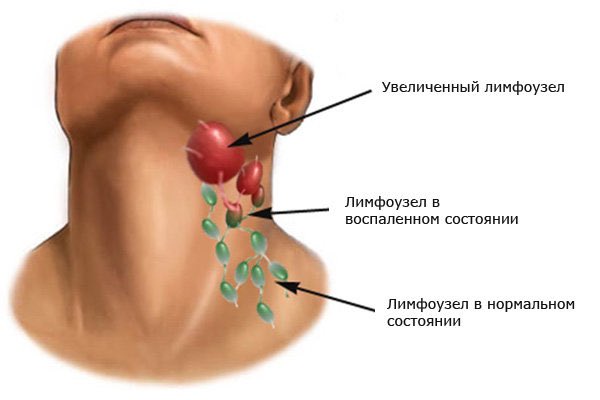 Припухлость обычно сигнализирует о проблеме где-то в теле.
Припухлость обычно сигнализирует о проблеме где-то в теле.
Врачи используют термин «локализованная лимфаденопатия» для обозначения опухоли в одном лимфатическом узле или небольшом скоплении лимфатических узлов, таких как PLN.
Локальная лимфаденопатия возникает при поражении близлежащих тканей. Проблема может быть следующей:
Генерализованная лимфаденопатия — это отек нескольких лимфатических узлов по всему телу. Определенные инфекции, заболевания и лекарства могут вызывать этот тип опухоли.
Возможные причины отека в злотых:
Инфекции слюнных желез
Околоушные железы — это разновидность больших слюнных желез, которые располагаются над верхней челюстью, по одной перед каждым ухом.Инфекции околоушных желез могут вызвать отек злотых.
Другие возможные симптомы инфекции слюнных желез включают:
- сухость во рту
- ненормальный или неприятный привкус
- опухоль перед ушами, под челюстью или на дне рта
- сжимающую боль в рта или лица, особенно во время еды
- затруднение при открывании рта
- покраснение на боковой стороне лица или верхней части шеи
- лихорадка
Инфекции слюнных желез обычно имеют бактериальный характер. Факторы риска для этих типов инфекций включают:
Факторы риска для этих типов инфекций включают:
Узнайте больше о причинах, типах и симптомах инфекций слюнных желез здесь.
Наружный отит
Поделиться на Pinterest К возможным причинам увеличения предаурикулярных лимфатических узлов относятся внешний отит, инфекции слюнных желез или вирусный конъюнктивит.Наружный отит, или ухо пловца, — это заболевание, вызывающее воспаление, раздражение или инфекцию слухового прохода. Иногда это может привести к увеличению лимфатических узлов вокруг уха.
Другие общие симптомы включают:
- опухший слуховой проход
- покраснение наружного уха
- закупорку в ухе
- приглушенный слух или потеря слуха
- зуд внутри уха
- выделения из уха
- боль внутри уха, особенно при прикосновении к мочке уха
- Боль, которая распространяется от уха к голове, шее или стороне лица
- опухоль лимфатических узлов на шее
Наружный отит часто возникает, когда вода попадает в ухо, что приводит к росту бактерий и грибков.
Из этой статьи вы узнаете все о том, как вылечить и предотвратить появление уха пловца.
Вирусный конъюнктивит
Конъюнктивит, который люди обычно называют конъюнктивитом, относится к воспалению или отеку конъюнктивы глаза. Конъюнктива представляет собой тонкую оболочку, покрывающую белки глаз.
Конъюнктивит обычно возникает в результате вирусной или бактериальной инфекции глаза. Другие причины включают аллергию и раздражители.
Вирусный конъюнктивит может вызвать набухание PLN и его болезненность.
Симптомы вирусного конъюнктивита обычно начинаются в одном глазу и распространяются на другой в течение нескольких дней. Эти симптомы могут включать:
- розовый цвет или покраснение в белках глаз
- отек конъюнктивы или века
- зуд, жжение или раздражение
- водянистые выделения из глаза
- желание потереть глаз
- образование корки на веках или ресницах, особенно после пробуждения
Люди с конъюнктивитом могут также испытывать симптомы простуды, гриппа или других респираторных инфекций.
Узнайте больше о различных домашних средствах от конъюнктивита в этой статье.
Окулогландулярный синдром Парино
Окулогландулярный синдром Парино (ПОС) — это тип конъюнктивита, который обычно поражает один глаз.
Человек с POS может заметить небольшие желтовато-коричневые узелки в белке глаза и припухлость близлежащих злотых.
Люди с ПОП могут также испытывать покраснение, болезненность или воспаление глаз, а также повышенную температуру и другие признаки болезни.
Наиболее частой причиной POS является болезнь кошачьих царапин, которая может возникнуть, когда человек укусил или поцарапал кошку, которая подвергает его воздействию вредных бактерий.
К другим причинам POS относятся:
Узнайте больше о признаках и симптомах болезни кошачьих царапин здесь.
Стоматологические проблемы
Некоторые стоматологические проблемы также могут привести к увеличению PLN. Дизодонтиаз — это медицинский термин, который описывает болезненное, затрудненное или отсроченное прорезывание зубов.
Эта стоматологическая проблема может возникнуть у детей, когда их взрослые зубы прорезываются, или у взрослых, когда у них появляются зубы мудрости.
В некоторых случаях между челюстной костью и частично прорезавшимся зубом может образоваться заполненный жидкостью мешок, называемый зубной кистой.
Без лечения киста может инфицироваться, и эта инфекция может распространиться на PLN, вызывая их опухоль.
Другие симптомы зубной кисты включают:
- боль и припухлость в пораженном зубе и вокруг него
- скопление гноя в кисте
- смещение окружающих зубов
лимфома
Большинство причин опухших злотых связаны с к вирусным или бактериальным инфекциям.Однако в очень редких случаях безболезненный отек любого из лимфатических узлов может быть признаком лимфомы.
Лимфома — это рак, который возникает в клетках лимфатической системы. Наиболее распространенными типами являются лимфома Ходжкина и неходжкинская лимфома.
Лимфома может возникать в любом лимфатическом узле, но обычно поражает их в следующих областях:
Другие симптомы включают:
Узнайте больше о симптомах лимфомы и ее факторах риска в этой статье.
Тип лечения опухшего PLN будет зависеть от основной причины.В большинстве случаев лимфатические узлы возвращаются к своему нормальному размеру при правильном лечении.
Инфекционные причины
Врач может назначить антибиотики для лечения бактериальных инфекций. Отдых, много жидкости и безрецептурные обезболивающие могут помочь человеку вылечиться от вирусной инфекции.
Стоматологические причины
При зубной кисте врач или стоматолог обычно направляет человека к хирургу-стоматологу.
Хирург может дренировать кисту или удалить ее полностью.Они также могут удалить непрорезавшийся зуб.
Лимфома
Варианты лечения лимфомы зависят от типа и стадии рака. Людям следует поговорить со своим онкологом — онкологом — для получения дополнительной информации о своем плане лечения.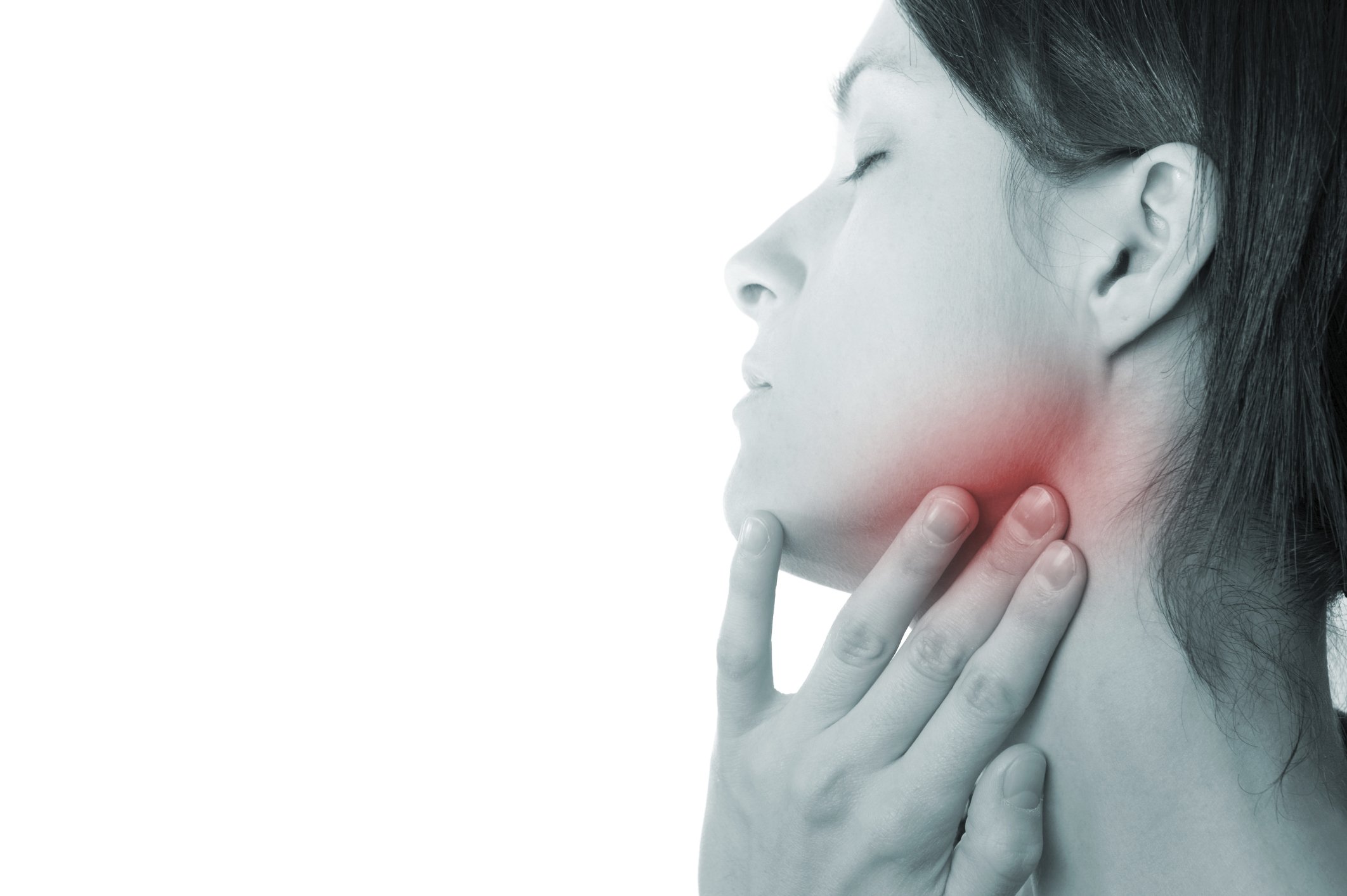
Шишка околоушной железы | AHNS
Это парная большая (большая) железа, вырабатывающая слюну (слюну), расположенная с каждой стороны лица над нижней челюстью (челюстной костью) непосредственно перед ушами.
Шишка возникает в околоушной железе из-за аномального разрастания некоторой части слюнных желез (опухоль околоушной железы).Большинство этих опухолей доброкачественные, что означает, что они не являются злокачественными и не распространяются на другие части тела. Иногда злокачественные опухоли могут возникать в околоушной железе. Ваш специалист может порекомендовать выполнить тонкоигольную аспирацию (пункционную биопсию) опухоли, чтобы выяснить, какая у вас опухоль. Иногда злокачественная опухоль в околоушной железе может представлять собой вторичный рак, вызванный раком кожи головы или лица.
Хотя 80% этих шишек доброкачественные, в большинстве случаев мы рекомендуем их удалить, поскольку они, как правило, продолжают расти и могут стать неприглядными, а через много лет доброкачественная шишка может стать злокачественной. Кроме того, чем больше шишка, тем труднее ее удалить. Наконец, диагноз, предложенный после пункционной биопсии, иногда бывает неправильным. Всегда есть некоторые опасения относительно точной причины образования опухоли, пока она не будет удалена и проанализирована специалистами в лаборатории патологии. Известные злокачественные образования околоушной железы лучше всего лечить хирургическим путем, а в некоторых случаях после операции рекомендуется лучевая терапия.
Кроме того, чем больше шишка, тем труднее ее удалить. Наконец, диагноз, предложенный после пункционной биопсии, иногда бывает неправильным. Всегда есть некоторые опасения относительно точной причины образования опухоли, пока она не будет удалена и проанализирована специалистами в лаборатории патологии. Известные злокачественные образования околоушной железы лучше всего лечить хирургическим путем, а в некоторых случаях после операции рекомендуется лучевая терапия.
Паротидэктомия — это хирургическое удаление части или всей околоушной железы.Операция проводится под общим наркозом, а это значит, что вы все время будете спать. Разрез проходит от передней части уха до шеи. Этот разрез очень хорошо заживает, и со временем шрам, вероятно, станет минимальным. В конце операции хирург вводит пластиковую трубку через кожу, чтобы снизить риск скопления тромба (гематомы) под кожей. После операции вам потребуется от 24 до 48 часов в больнице, прежде чем можно будет удалить дренаж и вы сможете отправиться домой. В некоторых случаях хирург может организовать для вас восстановление дома с помощью дренажа вскоре после операции. Вам потребуется от 1 до 2 недель перерыва в работе, и вам будет рекомендовано придерживаться мягкой диеты и избегать жирной, сливочной и острой пищи, чтобы свести к минимуму стимуляцию слюноотделения в оставшейся околоушной железе.
В некоторых случаях хирург может организовать для вас восстановление дома с помощью дренажа вскоре после операции. Вам потребуется от 1 до 2 недель перерыва в работе, и вам будет рекомендовано придерживаться мягкой диеты и избегать жирной, сливочной и острой пищи, чтобы свести к минимуму стимуляцию слюноотделения в оставшейся околоушной железе.
Уплотнение в ухе — симптомы, причины, лечение
Шишка в ухе — это выпуклость или локализованная опухоль, которая может возникать в любом месте уха. Другие термины, используемые для описания различных типов опухолей, включают шишку, узелок, опухоль и кисту.Шишки могут быть вызваны любым количеством состояний, включая инфекции, воспаление, опухоли или травмы. В зависимости от причины, уплотнения в ушах могут быть единичными или множественными, мягкими или твердыми, болезненными или безболезненными. Они могут быстро расти или не меняться в размерах.
Обычные места образования комков уха включают слуховой проход, мочку уха и за ухом. Шишки в ушах могут быть вызваны экзостозами и остеомами — типами опухолей, которые растут в костях слухового прохода. Шишка в ухе и болезненность кости за ухом, а также боль и отек могут указывать на мастоидит (инфекцию сосцевидного отростка).
Шишки в ушах могут быть вызваны экзостозами и остеомами — типами опухолей, которые растут в костях слухового прохода. Шишка в ухе и болезненность кости за ухом, а также боль и отек могут указывать на мастоидит (инфекцию сосцевидного отростка).
Шишки в ушах, вызванные местными инфекционными причинами, могут проявляться в виде нарывов или абсцессов. Многие типы инфекций вызывают увеличение лимфатических узлов позади и под ушами возле челюстной кости, которые становятся шишками. Травматические причины образования комков варьируются от укусов насекомых до тяжелых травм, которые могут привести к локальному скоплению крови в тканях (гематома).
Как доброкачественные, так и злокачественные опухоли кожи, мягких тканей или органов иногда могут ощущаться как шишки.В этих случаях биопсия или хирургическое удаление опухоли могут определить, присутствует ли рак. Кисты, которые представляют собой заполненные жидкостью мешковидные структуры, которые могут образовываться в различных частях тела, часто ощущаются как комки. Некоторые кисты могут присутствовать при рождении, в то время как другие развиваются в результате воспаления, опухолей или износа с течением времени. Кисты сальных желез — это доброкачественные образования, заполненные гноем, омертвевшими клетками кожи и избытком масла.
Некоторые кисты могут присутствовать при рождении, в то время как другие развиваются в результате воспаления, опухолей или износа с течением времени. Кисты сальных желез — это доброкачественные образования, заполненные гноем, омертвевшими клетками кожи и избытком масла.
Шишки в ушах, вызванные инфекцией, воспалением или травмой, обычно носят временный характер и проходят по мере исчезновения основного заболевания.Шишки в ушах, которые сохраняются или продолжают расти с течением времени, могут указывать на более серьезные заболевания, например опухоли. Шишка возле уха, связанная с травмой головы, может сигнализировать о кровотечении в головном мозге или другой чрезвычайной ситуации и может иметь опасные для жизни осложнения. Немедленно обратитесь за медицинской помощью (позвоните 911) , если у вас появилась шишка возле уха в результате травмы головы.
Если у вас есть постоянный или вызывающий беспокойство шишек в ухе, немедленно обратиться за медицинской помощью .
Заболевания слюнных желез — Заболевания уха, носа и горла
При сухости во рту, соблюдении правил гигиены полости рта и иногда лекарствах
Для камней, болеутоляющих, жидкостей, физических мер или иногда удаления
Для инфекций, антибиотиков и физических мер
Для лечения отека, различные методы лечения, включая хирургическое вмешательство
Для сухости во рту человек должны
Избегайте препаратов, уменьшающих выработку слюны
Выпивать жидкости в течение дня
Регулярно чистите щеткой и нитью
Посещать стоматолога для осмотра и чистки каждые 3-4 месяца
Иногда заменитель слюны, содержащий карбоксиметилцеллюлозу для полоскания рта
Иногда жевать жевательную резинку без сахара или рассасывать леденцы с ксилитом
Некоторые стоматологи рекомендуют носить на ночь пластиковые покрытия для зубов, заполненные фторидным гелем, чтобы предотвратить кариес из-за сухости во рту. Иногда препараты, увеличивающие выработку слюны, такие как цевимелин или пилокарпин, помогают облегчить симптомы. Такие препараты могут не помочь, если слюнные железы повреждены радиацией.
Иногда препараты, увеличивающие выработку слюны, такие как цевимелин или пилокарпин, помогают облегчить симптомы. Такие препараты могут не помочь, если слюнные железы повреждены радиацией.
Для камней в слюнных железах человек могут принимать обезболивающие (анальгетики), пить дополнительную жидкость, массировать железы, прикладывать теплые компрессы и вызывать выделение слюны с помощью лимонного сока или дольки, кислых конфет или их комбинации. Если камень не проходит сам по себе, стоматолог иногда может вытолкнуть камень, нажав на обе стороны протока.Если это не удается, можно использовать инструмент с тонкой проволокой wire, чтобы вытащить камень. В крайнем случае камень можно удалить хирургическим путем или с помощью эндоскопа.
Для инфекции слюнных желез врачей назначают антибиотики и заставляют людей массировать железы и накладывать теплые компрессы. Слюнный абсцесс необходимо вскрыть и дренировать. Также важно поддерживать водный баланс, вызывать слюноотделение с помощью лимонного сока и леденцов, а также соблюдать гигиену полости рта.
Набухание слюнных желез Лечение зависит от причины.Мукоцеле, которое не исчезает само по себе, можно удалить хирургическим путем, если оно становится надоедливым. Точно так же доброкачественные и раковые опухоли слюнных желез обычно можно удалить хирургическим путем.
Рак уха и височной кости
Обзор
Височная кость — это область черепа над ухом. Ежегодно в Соединенных Штатах диагностируется около 200 случаев рака уха и височной кости.
Связанные виды ракаСимптомы
Опухоли часто начинаются с чешуйчатых участков или белых шишек на внешней стороне уха.Область может сочиться или стекать. Опухоль также может начаться внутри слухового прохода. Пациент может заметить дренаж из канала или боль внутри уха.
ЛОР-специалист должен обследовать любую ушную инфекцию, которая не проходит.
Карцинома кожи основания является наиболее распространенным типом рака уха и височной кости. Первым признаком обычно является чешуйчатый участок кожи в ухе, состояние которого не улучшается после нанесения увлажняющего крема. Затем появляется жемчужно-белая шишка, которая медленно растет.Шишка может быть безболезненной, или в центре шишки может развиться язва. Позже язва кровоточит и становится болезненной. Эти опухоли могут распространяться на внутреннюю часть уха, но редко на другие части тела.
Первым признаком обычно является чешуйчатый участок кожи в ухе, состояние которого не улучшается после нанесения увлажняющего крема. Затем появляется жемчужно-белая шишка, которая медленно растет.Шишка может быть безболезненной, или в центре шишки может развиться язва. Позже язва кровоточит и становится болезненной. Эти опухоли могут распространяться на внутреннюю часть уха, но редко на другие части тела.
Плоскоклеточный рак проникает глубже в организм и с большей вероятностью распространяется. Если опухоль прорастает в височную кость, это может вызвать потерю слуха, головокружение и паралич лицевого нерва.
Причины и факторы риска рака уха
Кожа уха (ушной раковины) подвергается воздействию солнечных лучей.После многих лет воздействия может развиться базально-клеточный рак кожи или плоскоклеточный рак. Опухоли височной кости обычно возникают из-за опухоли, которая начинается на коже около уха, а затем распространяется на кости. Люди со светлой кожей более восприимчивы к раку кожи и, следовательно, имеют больший риск развития рака височной кости.
Люди со светлой кожей более восприимчивы к раку кожи и, следовательно, имеют больший риск развития рака височной кости.
Эти опухоли также могут быть вызваны распространением рака из другой части тела в височную кость (метастазирование).
Хронические инфекции кожи слухового прохода увеличивают риск.
Диагноз
Врач должен осмотреть любые небольшие повреждения (шишки или чешуйки) на ухе. Если область не рассасывается или увеличивается в размерах, необходима биопсия, чтобы определить, является ли поражение злокачественным.
ЛОР-специалист должен обследовать любую хроническую ушную инфекцию, которую не лечит антибиотик.
Лечение
Поражение необходимо удалить, если биопсия указывает на рак. Тип операции зависит от размера опухоли.Диагноз следует поставить на ранней стадии рака и немедленно начать лечение, чтобы предотвратить распространение опухоли.
Лечение рака ушного канала и височной кости Тип лечения этой опухоли зависит от размера, типа или стадии рака, а также от точного местоположения опухоли.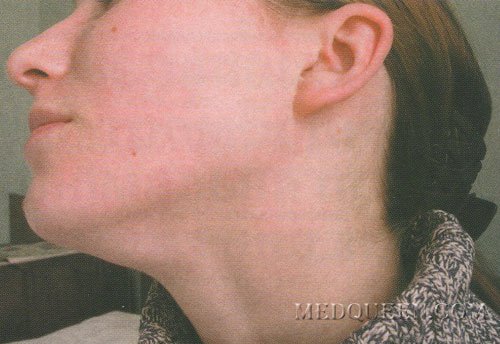 Обычно сначала проводится операция, а затем лучевая терапия.
Обычно сначала проводится операция, а затем лучевая терапия.
Радиация обычно не является основным методом лечения. Серьезные осложнения возникнут, если кость черепа получит большую дозу радиации, необходимую для уничтожения рака.Если после операции применяется облучение, необходимая доза намного меньше.
Операции на слуховом проходе и височной кости делятся на три типа: рукавная резекция, боковая резекция височной кости и радикальная резекция височной кости.
Лечение рака ушной раковины (наружного уха)
Тип операции при раке ушной раковины зависит от размера опухоли. Если поражение на ухе очень маленькое, врач может удалить его в офисе, используя местную анестезию. Если опухоль большая, потребуется удалить и реконструировать часть уха.Реконструкция ушной раковины выглядит довольно естественно.
Хирургическая резекция рукава Рукавная резекция включает удаление канала, кожи, кости и барабанной перепонки. Ухо реконструировано. На слух не влияет.
На слух не влияет.
Операция по боковой резекции височной кости
Удаленные структуры включают область рукава внешнего уха и среднего уха. Некоторые люди могут пользоваться слуховым аппаратом после операции, но слух уже никогда не станет нормальным. Большинство людей не слышат после операции.
Операция радикальной резекции височной кости
Радикальная резекция височной кости включает удаление всей височной кости (рукав, среднее ухо и внутреннее ухо) плюс обнажение головного мозга. Требуется реконструкция височной кости. Если опухоль проникла в мозг, необходима бригада хирургов головы и шеи и бригада нейрохирургов.
Если диагноз поставлен на ранней стадии, лечение будет менее обширным. Большие опухоли требуют большого разреза, и реконструкция более сложна.
Контрольные визиты очень важны после операции. Хирургу необходимо обследовать пациента на предмет побочных эффектов после лечения. Некоторых побочных эффектов можно избежать, если хирург будет внимательно следить за симптомами пациента.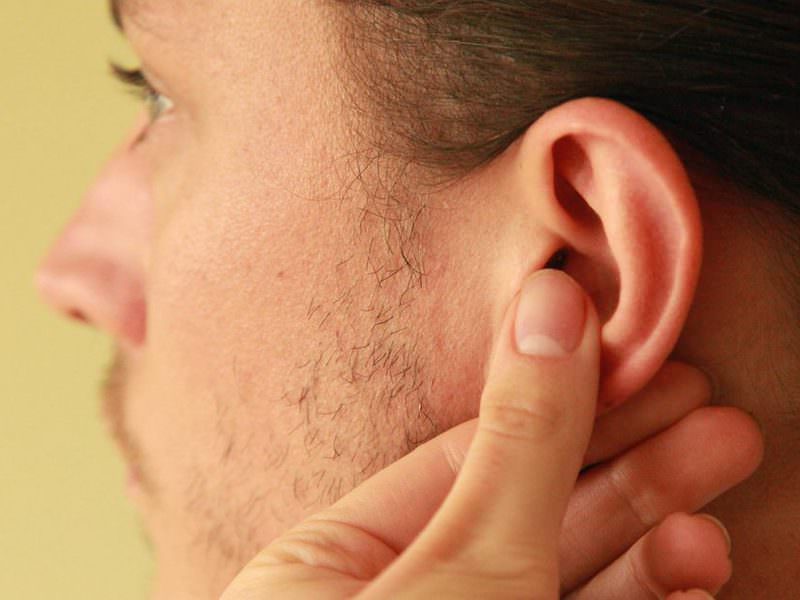

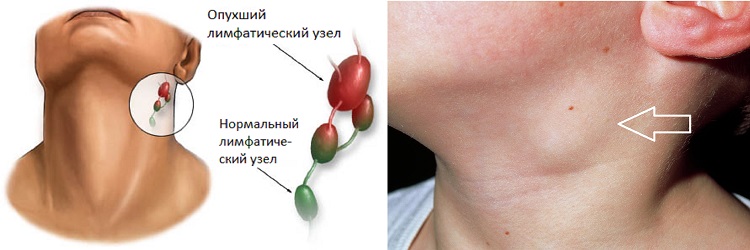 Кожа, покрывающая опухоль, бывает синюшной, если сильно надавить, спадается и бледнеет, но затем быстро восстанавливается;
Кожа, покрывающая опухоль, бывает синюшной, если сильно надавить, спадается и бледнеет, но затем быстро восстанавливается;


 При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
 Мастит в основном развивается в послеродовом периоде во время лактации (лактационный мастит). Инфекция проникает в ткань железы через микротрещины в соске, а также и через молочные ходы при лактостазе.
Мастит в основном развивается в послеродовом периоде во время лактации (лактационный мастит). Инфекция проникает в ткань железы через микротрещины в соске, а также и через молочные ходы при лактостазе.


 Обычно при этом образуется «капюшон» – часть десны, прикрывающая непрорезавшуюся часть. Там размножаются бактерии, проникают вглубь зуба, провоцируя образование кисты
Обычно при этом образуется «капюшон» – часть десны, прикрывающая непрорезавшуюся часть. Там размножаются бактерии, проникают вглубь зуба, провоцируя образование кисты