основная классификация и симптоматика видов
Пневмония — опасное заболевание, которое возникает по разным причинам. В зависимости от фактора воздействия и различаются виды пневмонии. Появление заболевания может иметь инфекционную природу, паразитарную, вирусную, а также возникает из-за ослабления иммунитета.
В статье рассмотрим классификацию воспаления лёгких. Расскажем о симптоматике и протекании распространённых видов этой болезни. Сегодня медики сталкиваются с разнообразными проявлениями болезни. Это обусловлено разностью возбудителей и совершенно разной реакцией организма на попадание одного из них.
Основная классификация воспаления лёгких

Различают основные виды воспаления лёгких в зависимости от:Пневмония имеет множество подвидов, которые зависят от разных факторов и отличаются симптомами. Определить заболевание можно только посредством анализа крови и флюорографии. Современная классификация пневмоний делится на несколько подвидов.
- причины возникновения;
- срока появления симптомов;
- типа возбудителя;
- типа проникновения микроба в организм;
- очага заболевания и области распространения.
Все виды воспаления легких имеют свои особенности протекания и собственную симптоматику. Поэтому, чтобы доктор сделал верные назначения, важно правильно определить вид.
Причины возникновения делятся на 2 большие категории:- Внешние. В этом случае заболевание возникает из-за воздействия внешних возбудителей: грибы, паразиты, бактерии, вирусы, простейшие. Чаще они проникают в организм через дыхательные пути. А также из-за возникновения разного рода травм, через кровь.
- Внутренние. Распространённая причина возникновения воспаления лёгких — ослабление иммунной системы. Зачастую после переноса человеком тяжёлого заболевания может возникнуть подобное осложнение. Происходит это, как правило, после переноса вирусных заболеваний на ногах. Человек при температуре 38 сбивает её, да к тому же ходит по улице. Это неминуемо приводит к сбою в ИС. А вот обращение к врачу происходит уже после возникновения серьёзных последствий.
 Исходя из очага воспаления, диагностируется пневмония. Какая классификация подходит, зависит от места воспаления и его интенсивности:
Исходя из очага воспаления, диагностируется пневмония. Какая классификация подходит, зависит от места воспаления и его интенсивности:
- Односторонняя — развивается в одном из лёгких, при этом поражает альвеолы.
- Двухсторонняя — развивается сразу в обоих лёгких. Заболевание протекает с осложнениями, которые могут привести к летальному исходу.
- Долевая — распространяется в одной либо нескольких долях лёгкого. Чаще всего такая пневмония встречается у взрослых, редко у детей.
- Сегментарная — локализуется в определённом бронхолегочном сегменте. В месте поражения можно видеть альвеолярное спадание.
- Тотальная — форма пневмонии, которая поражает воспалением всю область одной или даже обоих долей лёгкого.
- Субтотальная — в этой форме небольшая часть доли лёгкого остаётся непораженной.
- Застойные — проявляются у тяжелобольных (лежачих).
- Затяжные — лечение длится долгое время.
- Острые — при должном лечении заболевание проходит за месяц.
- Хронические — имеют свойство возвращаться.
- тяжёлые;
- средние;
- лёгкие;
- атипичные.
 При диагнозе пневмония рассмотрим, какие разновидности существуют в зависимости от возбудителя, вызвавшего заболевание:
При диагнозе пневмония рассмотрим, какие разновидности существуют в зависимости от возбудителя, вызвавшего заболевание:
- Микоплазменная — возникает вследствие воздействия простейших, а именно Mycoplasma pneumoniae.
- Грибковая появляется из-за попадания в организм грибков-возбудителей (Candida, Coccidioides, Histoplasma capsulatum, Aspergillus).
- Бактериальная может быть вызвана патогенными (Streptococcus pneumoniae), непатогенными (Staphylococcus epidermidis, Streptococcus viridans) и условно патогенными (Pseudomonas aeruginosa, Escherichia coli) бактериями.
- Вирусная — появляется из-за попавших в организм инфекций вирусного происхождения (грипп, аденовирус, реовирус, миксовирус и другие).
- Риккетсиозная появляется из-за заражения риккетсиями.
- Смешанная, как следует из названия, характеризуется смешением двух возбудителей, например, грибково-вирусная или вирусно-бактериальная.
Важно вовремя определить наличие заболевания и обратиться за медицинской помощью. По данным ВОЗ, опасные виды пневмонии бывают у взрослых причиной летального исхода.
Симптоматика некоторых видов пневмонии
Септическое воспаление лёгких — проявляется из-за попадания в организм бактерии стафилококка. Попадает он туда по причине механических повреждений кожи.
У заболевания 3 стадии:- гнойная инфильтрация;
- вскрытие и попадание очага в бронхиальную ткань;
- рубцевание ткани.
Во время болезни в организме протекают опасные процессы некроза лёгочной ткани. Появляется одна или даже несколько гнойных полостей, отделённых от ткани фиброзной сеткой.
Первые признаки этого типа болезни — озноб наряду с повышением температуры. Сопровождается сильной болью в груди и кашлем. Дальше следует заражение крови и поражение внутренних органов. Через 10 дней после появления первых признаков болезни при кашле выделяется мокрота с неприятным запахом. Шансы на полное выздоровление зависят от способности к сопротивляемости организма.
Пневмококковая пневмония появляется вследствие попадания в организм пневмококка. Это сегментарный тип, который локализуется в одном либо двух сегментах лёгкого.
 Симптомы у взрослых характеризуются острым началом с последующим нарастанием:
Симптомы у взрослых характеризуются острым началом с последующим нарастанием:
- Поднимается до 40 градусов температура тела.
- Наблюдается сильная слабость, озноб и головные боли.
- У человека пропадает аппетит.
- Появляется такое проявление, как герпес губ и носа.
- Кожа становится влажной, а дыхание сильно затрудняется.
Тотальная пневмония — одна из самых опасных разновидностей заболевания, которая может закончиться летальным исходом. Характеризуется сильным воспалением всей лёгочной доли. Протекает тяжело и требует немедленной госпитализации. Возможно появление осложнения в виде дыхательной недостаточности.
В этом случае необходима вентиляция лёгких. Лечение должно проходить строго под наблюдением врача.
Субтотальная пневмония практически так же опасна, как и тотальная. При возникновении заболевания воспаляется лёгочная доля за исключением небольшого участка. Заболевание переносится тяжело, поэтому проходить его нужно в больнице под постоянным наблюдением.
Нарушается дыхание, и во избежание гипоксии необходима искусственная вентиляция лёгких. Также из симптомов стоит отметить высокую температуру и озноб. Кожа бледнеет и внешне проявляется цианоз. Выздоровление зависит от иммунитета больного.
Геморрагическая пневмония характеризуется расправлением лёгочной ткани. Это происходит из-за воздействия возбудителя группы A или h2N1. На взрослых также может подействовать сочетание бактериально-вирусной флоры. При проявлениях первых же симптомов необходима незамедлительная госпитализация больного. Это невероятно опасная болезнь, которая без квалифицированного лечения в течение 72 часов приводит к смертельному исходу.
Симптомы при таком виде следующие:- Первоначально болезнь проявляется как острое респираторное вирусное заболевание.
- Затем появляются проявления интоксикации.
- Буквально через пару дней начинаются сложности с дыханием и отхаркивание кровью.
- Кроме того, наблюдается цианоз кожи и низкое давление.
- Возникает отёк лёгкого.
- Проявляется полиорганная недостаточность.
- Наблюдается ДВС-синдром с гемморагиями.
 Ветряночная пневмония появляется после общения с больным ветряной оспой. Опасное заболевание, которое иногда приводит к печальному концу.
Ветряночная пневмония появляется после общения с больным ветряной оспой. Опасное заболевание, которое иногда приводит к печальному концу.
- Лёгкий вариант — характеризуется дыхательной недостаточностью и бронхитом. Здесь врачи дают благоприятный прогноз. Состояние постепенно улучшается, и больной выздоравливает.
- Среднее течение по симптомам похоже на лёгкое, но они более ярко выражены. В этом случае врачи также дают хороший прогноз.
- Тяжёлое течение (торпидное) — самый опасный вид. Он характеризуется дыхательной недостаточностью, отхаркивающейся кровью, отёками лёгких и одышкой. Высока вероятность летального исхода в течение 2 суток.
Такой тип пневмонии можно лечить исключительно в стационарных условиях под неусыпным контролем врачей.
Кандидозная пневмония проявляется болями в груди и образованием плеврита. Появляется субфебрильная температура наряду с одышкой и отхаркиванием крови. Причиной заражения служат грибы кандиды. В организм попадает через кровь или дыхательные пути. Часто оно появляется из-за плохого состояния иммунитета. Есть опасность смерти, поэтому лечение должно проходить в стационарных условиях.
Токсическое воспаление лёгких появляется у тех, кто часто имеет дело с химическими реактивами, которые влияют на дыхательные пути. Развитие болезни происходит буквально за несколько часов. Первый симптом — лихорадка и бледность. Появляется сильный кашель, отхаркивается кровь, и чувствуется одышка. Проявляется слабость в теле, повышенное и даже болезненное сердцебиение. В течение 3 дней симптоматические проявления нарастают.
Базальная пневмония — разновидности воспаления, локализирующиеся в нижней части лёгких. Развитие болезни стремительное. Появляется температура до 40 градусов. Возникает острая боль в верхней части живота. Сердцебиение усиливается, возможны болезненные ощущения в грудной области. При первых же признаках необходима срочная госпитализация, потому что осложнение этого типа воспаления — перитонит и спонтанный пневмоторакс.
Криптогенное воспаление лёгких — опасная разновидность пневмонии, которая развивается из-за облитерирующего бронхиолита с экссудативным воспалением. Заболевание наблюдается у людей старше 40 лет. Болезнь начинается с гриппозных проявлений, возможно появляются боли в суставах. После человек чувствует постоянную усталость, резко теряет вес. Сильно температурит, появляется одышка и кашель.
Заключение
 Чтобы наверняка определить пневмонию, взрослому человеку необходимо сделать флюорографию, а также сдать общий анализ крови. В случае воспаления лёгких в них видны существенные изменения. Поэтому такой способ диагностики надёжен. Кстати, для того чтобы правильно сделать правильное назначение, важен точный диагноз, ведь у разных видов воспаления способы лечения могут кардинально отличаться.
Чтобы наверняка определить пневмонию, взрослому человеку необходимо сделать флюорографию, а также сдать общий анализ крови. В случае воспаления лёгких в них видны существенные изменения. Поэтому такой способ диагностики надёжен. Кстати, для того чтобы правильно сделать правильное назначение, важен точный диагноз, ведь у разных видов воспаления способы лечения могут кардинально отличаться.
Любое, даже самое, на первый взгляд, простое заболевание может привести к серьёзным последствиям, например, появляется пневмония, бывают виды пневмоний, опасные для жизни. Поэтому при первых признаках возникновения болезни необходимо обращаться ко врачу. Он проведёт тщательную диагностику и назначит корректное лечение.
Неверное назначение может привести к серьёзным сбоям в работе организма или даже к летальному исходу.
Воспалению лёгких подвержены как взрослые, так и дети. Несвоевременное обращение к специалисту может привести к печальному исходу. По последним данным, смертность из-за пневмонии составляет 1-9%. Этот показатель так высок именно из-за несвоевременного обращения к врачам. И запомните, воспаление лёгких нельзя переносить на ногах. Обязательно нужен постельный режим и полный покой. Любите себя и берегите здоровье.
Виды пневмонии, классификация, диагностика и причины возникновения :: SYL.ru
В данной статье будет представлена классификация пневмоний.
Данная болезнь является патологическим состоянием, которое характеризуется острым воспалительным процессом в легких, главным образом инфекционного генеза, затрагивающим и поражающим все элементы структуры данного органа, особенно интерстициальную ткань и альвеолы. Это заболевание является достаточно распространенным и диагностируется примерно у 20 человек из 1000, а у людей пожилого возраста, преимущественно после 55 лет, подобное соотношение составляет 30:1000.
Причины возникновения пневмонии интересуют многих.

Статистика
Несмотря на то, что на сегодняшний день существует множество современных антибактериальных веществ нового поколения, которые обладают широким спектром противомикробной активности, заболеваемость пневмонией актуальна до сих пор, как и риск возникновении разнообразных серьезных осложнений этой патологии. Смертность от пневмонии сегодня составляет примерно 10 % от всех случаев, что соответствует 5-му месту в перечне главных причин смертности среди населения. Пневмония стоит после сердечно-сосудистых и онкологических заболеваний, травм и интоксикаций вследствие отравления. Согласно статистике ВОЗ, 17 % от всех случаев летальных исходов у детей до 4 лет в мире приходится именно на данную патологию. Виды пневмонии рассмотрим ниже.
Этиология заболевания
Данная патология отличается полиэтиологичностью, т.е. причин, которые способны спровоцировать эту болезнь, целое множество. Воспалительные процессы бывают как инфекционного, так и неинфекционного характера, и пневмония возникает в большинстве случаев в виде осложнения определенного основного заболевания, однако может протекать изолированно, в форме самостоятельной болезни. Тем не менее, бактериальная инфекция занимает первое место среди факторов, влекущих за собой поражение легочных тканей. Начало воспалительного процесса также может быть спровоцировано вирусной или смешанной (бактериально-вирусной) инфекцией.
Возбудители
Основными возбудителями данной патологии являются:
- Грамположительные микроорганизмы: пневмококк (Streptococcus pneumoniae) – 72–95 %, стафилококк (Staphylococcus aureus) – не более 6 %, стрептококк (Streptococcus pyogenes и другие наименее распространенные виды) – 2,8 %.
- Грамотрицательные энтеробактерии: синегнойные палочки (Pseudomonas aeruginosa) и палочки Пфейффера (Haemophilus influenzae) – не более
- Клебсиеллы (Klebsiella pneumoniae) – от 3 до 7 %, легионеллы (Legionella pneumophila), палочковидные кишечный бактерии (Escherichia coli) и др. – до 4,7 %.
- Микоплазмы (Mycoplasma pneumoniae) – то 5 % до 22 %.
- Разнообразные вирусы: аденовирус, пикорнавирус, вирус гриппа либо герпеса, на которые приходится 3–9 %.
- Грибки: кандиды (Candida), диморфные дрожжевые грибки (Histoplasma capsulatum) и т.д.

Причинами неинфекционного характера, которые способствуют развитию пневмонии, являются:
- Попадание в дыхательные пути некоторых отравляющих веществ, например, хлорофоса, паров керосина, нефти или бензина.
- Травмы грудной клетки, например, при компрессионном сдавливании, ударах, ушибах.
- Разнообразные аллергены, например, пыльца растений, микрочастицы шерсти и слюны животных, пыль, некоторые медикаментозные вещества и т. п.
- Ожог дыхательных путей.
- Последствия лучевой терапии, применяющейся в качестве метода терапии онкологических заболеваний.
Возникновение пневмонии в острой форме может быть обусловлено возбудителем основного серьезного заболевания, на фоне которого она развивается, например, сибирской язвы, скарлатины, кори, лептоспироза и некоторых других инфекций. Исходя из данного перечня возбудителей составлена классификация пневмоний.
Предпосылки возникновения
Факторами, существенно повышающими риск возникновения этой патологии у детей и подростков, можно назвать:
- Иммунодефицитные состояния наследственного характера.
- Гипоксия или внутриутробная асфиксия плода.
- Врожденные аномалии сердца или легких.
- Муковисцидоз.
- Родовые травмы.
- Гипотрофия.
- Пневмопатия.
- Раннее курение.
- Очаги инфекции хронического характера в пазухах носа и носоглотке.
- Кариес.
- Приобретенные пороки сердца.
- Ослабление иммунитета в результате частых вирусных или бактериальных инфекций.
Причины возникновения пневмонии могут быть и другие.
У взрослых людей таким факторами являются:
- Заболевания респираторного тракта хронического типа (например, бронхиты).
- Алкоголизм и курение.
- Заболевания эндокринной системы.
- Декомпенсированные стадии сердечной недостаточности.
- Иммунодефициты, в том числе при СПИДе и ВИЧ-инфекции.
- Наркомания, особенно при вдыхании наркотических средств через нос.
- Длительное нахождение в лежачем положении, к примеру, после инсультов.
- В виде осложнения после оперативных вмешательств на грудной клетке.
Эпидемия вирусной пневмонии была зафиксирована в 2017 году. СМИ сообщали о большом числе заболевших микоплазменной формой патологии в некоторых областях России. Случаи были зарегистрированы в Ярославской, Владимирской, Новгородской, Тульской и Амурской областях.

Механизм возникновения болезни
Наиболее частым возбудителем пневмонии являются пневмококки.
Существует три основных пути попадания болезнетворных микроорганизмов, вызывающих пневмонию, в паренхиму легких – это бронхогенный, гематогенный и лимфогенный путь. Бронхогенный считается наиболее распространенным. При этом вредные микроорганизмы внедряются в бронхиолы с вдыхаемым воздухом, и наиболее это вероятно при наличии какого-либо воспалительного поражения носовой полости, когда отекшая слизистая не способна удерживать микробы. Возможно распространение инфекции в легкие из хронических очагов, находящихся в глотке, носовых пазухах, а также в миндалинах. Развитию пневмонии способствует также аспирация, разнообразные медицинские манипуляции, например, бронхоскопия или интубация трахеи.
Гематогенный путь заражения возбудителем пневмонии наблюдается значительно реже. Проникновение бактерий в ткань легких с потоком крови возможно при внутриутробном заражении, сепсисе или внутривенных инъекциях наркотических веществ.
Лимфогенный путь заражения является самым редким. В данном случае возбудители проникают в лимфатическую систему, после чего с током лимфы распространяются по организму и переходят в легкие.
Одним из вышеописанных путей инфекционные агенты попадают на слизистую бронхиол, где прикрепляются и начинают размножаться, что приводит к развитию острого бронхита или бронхиолита. Если подобный процесс не остановлен на данной стадии, то патогенные микроорганизмы через межальвеолярные перегородки выходят за пределы ветвей бронхиального древа и начинают провоцировать диффузное или очаговое воспаление интерстициальных тканей легких. Помимо сегментов обоих легких, патологический процесс затрагивает паратрахеальные, бифуркационные и бронхопульмональные лимфоузлы.
Нарушение бронхиальной проводимости может окончиться развитием эмфиземы – патологического расширения полостей дистальных бронхиол, а также спадением пораженной доли легкого. В альвеолах формируется слизь, которая препятствует поступлению кислорода в ткани органа. В результате этого развивается острая дыхательная недостаточность, сопровождающаяся значительным кислородным голоданием, а при тяжелых стадиях заболевания – сердечная недостаточность.
Воспалительный процесс, вызванный вирусами, часто приводит к десквамации и некрозу эпителиальной ткани, угнетая клеточный и гуморальный иммунитет. Возникновение абсцесса типично для такой пневмонии, которая спровоцирована стафилококками. При этом некротический очаг содержит в себе большое количество патогенных микробов, а по его периметру возникают зоны фибринозного и серозного экссудата. Воспалительное явление серозного характера с распространением инфекции, размножающейся в зоне воспаления, весьма характерно для пневмонии, которая вызвана пневмококками.
Итак, какие же виды пневмонии существуют?
Классификация заболевания
Данная патология подразделяется на виды в зависимости от форм, стадий и возбудителей.
В зависимости от вида инфекции, пневмония бывает:
- вирусной,
- грибковой;
- бактериальной;
- микоплазменной;
- смешанной.
В зависимости от эпидемиологических данных, пневмония бывает:
- внутрибольничной;
- цитостатической;
- вентиляционной;
- аспирационной;
- внебольничной.
Что касается клинико-морфологических проявлений, то виды пневмонии таковы:
- Паренхиматозная.
- Крупозная.
- Смешанная.
- Очаговая.
- Интерстициальная.
Также выделяют виды пневмонии по степени тяжести.
В зависимости от особенностей течения болезни:
- острая затяжная;
- острая;
- атипичная.
- хроническая.
Исходя из особенностей распространения патологического процесса:
- очаговая;
- сегментарная;
- долевая;
- сливная;
- прикорневая;
- субдольковая;
- двусторонняя;
- односторонняя;
- тотальная.
Опишем некоторые виды пневмонии более подробно.

Крупозная пневмония
Данная разновидность пневмонии начинается остро и внезапно. Температура достигает максимальных показателей и держится до 10 дней, сопровождаясь ознобом и выраженной интоксикацией – цефалгией, миалгией, артралгией, сильной слабостью. Лицо пациента выглядит осунувшимся, вокруг глаз наблюдается припухлость, а на щеках появляется лихорадочный румянец. Возможно при этом присоединение вируса герпеса, находящегося в организме, постоянно, что проявляется герпетическими высыпаниями на кромке губ и крыльях носа. Больного данным видом пневмококковой пневмонии сильно беспокоит боль в груди и одышка. Наблюдается также кашель, сначала сухой и непродуктивный, а примерно со второго дня воспалительного процесса при кашле начинает отходить стекловидная вязкая мокрота с прожилками крови. Количество отделяемого постепенно увеличивается, и мокрота разжижается. В чем же состоят особенности крупозной пневмонии?
В начале заболевания у пациента наблюдается везикулярное дыхание. Оно может быть ослабленным вследствие поражения плевры и ограничения дыхательных движений. Примерно на четвертый день пневмококковой пневмонии данного типа при аускультации слышны разнокалиберные сухие и влажные хрипы. По мере накопления в альвеолах фибрина перкуторный звук начинает притупляться, крепитация исчезает, увеличивается бронхофония. Разжижение экссудата приводит к снижению или полному исчезновению бронхиального дыхания, возникновению крепитации, становящейся более грубой. Рассасывание мокроты в респираторных путях может сопровождаться жестким везикулярным дыханием с наличием влажных хрипов.
При тяжелом течении выявляется частое поверхностное дыхание, частый аритмичный пульс, глухие тоны сердца, снижение артериального давления.
Стрептококковая пневмония
Это частое осложнение других инфекций, таких как корь, коклюш, ангина, тонзиллит, ветряная оспа и др. Но иногда стрептококки могут проникнуть в ткани легкого, при этом прочие системы организма не поражаются.
Нередко эту патологию диагностируют у детей, поскольку этому способствуют особенности физиологии и структурности легких, а также всей системы дыхания.
Пациент при данном виде недуга страдает от:
- повышенной температуры;
- озноба;
- мышечных болей;
- болей в суставах;
- одышки;
- кашля;
- выделений крови из дыхательных путей;
- снижения работоспособности.
В случае, когда стрептококками провоцируется воспалительный процесс в плевре (возникновение экссудативного плеврита), пациент может ощущать болезненность в боку.
Данный диагноз выявляют у каждого третьего ребенка при пневмонии.
Иногда патология приводит к хроническому гнойно-деструктивному ограниченному процессу в легких (абсцессу), гнойному перикардиту, клубочковому нефриту, инфекционному заражению крови (сепсису).
Диагностика пневмонии
Главным основанием для постановки диагноза служит физикальное обследование пациента (перкуссии, сбор анамнеза и аускультации легких), а также клиническая картина болезни и результаты инструментальных и лабораторных и методов исследований.
Основная диагностика пневмонии включает в себя:
- Биохимический анализ крови, в котором наблюдается, как правило, лейкоцитоз, увеличение СОЭ и количества палочкоядерных нейтрофилов.
- Рентген легких в двух проекциях, которых является основным методом диагностики и помогает выявить очаговые или диффузные поражения разной локализации размеров, интерстициальные изменения и иные признаки воспаления в легких. Рентген делается в начале болезни, контрольный снимок – на 10-й день терапии для определения ее эффективности, а затем на 30-й день, с целью подтверждения стихания воспалительного процесса.
- Бактериологический посев мокроты для идентификации инфекционного агента и определения его резистентности к антибактериальным, противогрибковым и другим медикаментам.
- Пульсоксиметрия – неинвазивный метод определения уровня насыщенности крови кислородом.
- Микроскопия слизи с окраской по Граму с целью выявления грамотрицательных и грамположительных бактерий.
- При подозрении на развитие туберкулеза назначается исследование с окраской по Цилю-Нильсену.
Как определить пневмонию без температуры?
Скрытый вид характеризует недостаточное прослушивание органов. Поэтому больному назначают тщательное обследование.
Когда стоит диагноз «пневмония», присутствуют своеобразные симптомы без температуры. У больного зачастую бледный цвет лица, яркий румянец, указывающий на воспаление в организме. Также распознается легочный недуг по красным пятнам на щеках.
Отмечается свист во время дыхания больного. Любая физнагрузка проявляется одышкой и повышенным пульсом.
Лечение заболевания
Средняя и тяжелая форма пневмонии требует госпитализации. Неосложненное заболевание можно лечить амбулаторно, под контролем врача.
Основной в лечении данного заболевания является этиотропная терапия, которая направлена на уничтожение инфекционного возбудителя. Учитывая то, что чаще всего диагностируется пневмония бактериального типа, этиотропное лечение состоит из курса антибиотиков. Подбор медикаментозного препарата или их комплекса при диагнозе пневмонии осуществляется врачом исходя из состояния и возраста пациента, выраженности симптомов, наличия осложнений и аллергии на лекарственные средства.
Для лечения пневмонии используются антибиотики следующих групп:
- Полусинтетические пенициллины.
- Макролиды.
- Линкозамиды.
- Цефалоспорины.
- Фторхинолоны.
- Аминогликозиды.
- Карбапенемы.

Симптоматическое лечение заключается в следующем:
- Жаропонижающие препараты.
- Муколитики и отхаркивающие средства.
- Антигистаминные медикаменты для снятия симптомов аллергизации.
- Бронхолитики.
- Иммуномодулирующая терапия.
- Дезинтоксикационная терапия.
- Витамины.
- Кортикостероиды.
- Физиопроцедуры.
Средняя продолжительность терапии составляет примерно 14 дней.
Какая бывает пневмония: виды и симптомы заболевания

Какие существуют разновидности болезни?
За последние годы определяется усиленное внимание к заболеваниям бронхолегочной системы, особенно неспецифического воспалительного, онкологического генеза и туберкулеза. Это обусловлено значительной распространенностью данной патологии, сложностью диагностики, лечения и реабилитации, высокой инвалидизацией и летальностью среди различных групп населения, особенно трудоспособного возраста.
В нашей статье речь пойдет именно о пневмонии. Ведь многих, столкнувшихся с это болезнью, часто волнует вопрос через какое время проходит пневмония, как выглядит она на КТ и т. д.
Содержание статьи
Клиническая классификация пневмонии
Итак, ученые выделяют следующие виды:
- Этиология:
- бактериальная,
- вирусная,
- аллергическая,
- токсичная,
- лучевая,
- смешанная.
- Патогенез:
- первичная,
- вторичная.
- Клинико-морфологическая форма:
- крупозная,
- очаговая.
- Вариант течения:
- остроперебегающая,
- затяжная.
- Степень тяжести:
- легкая,
- среднеотяжкая,
- тяжелая.

Виды пневмонии на КТ
Распознавание пневмонии
Рассмотрим, как развивается пневмония. Часто на одной рентгенограмме можно обнаружить все стадии пневмонии, включая осложнения в виде эмпиемы плевры.
Пневмония завершается кистозной дегенерацией легких или диффузным пневмосклероз. Многочисленные результаты исследований свидетельствуют тревожную эпиологическую ситуацию, при которой практически не наблюдается значительного улучшения основных эпидемиологических параметров.
Удельный вес болезней органов дыхания достигает более 50% и занимает первую позицию среди причин временной нетрудоспособности. В общей структуре и смертности населения РФ болезни бронхолегочной системы занимают четвертое место среди взрослых. Рассмотрим какая бывает пневмония, а также другие заболевания легких.

Типичная пневмония
Фридлендеровская
Фридлендеровская пневмония похожа по своим клиническим проявлениям с крупозной и казеозною пневмониями. Для анализа крови характерно несоответствие между выраженным сдвигом лейкоцитарной формулы влево и относительно невысоким лейкоцитозом.
Затемнение в легких на флюорографии отмечаются фокусы в сегментарной и долевой локализации. На первой стадии болезни может наступить расплавление легочной ткани с образованием множественных полостей, а на втором – фокусы меньшего размера.
Диагноз устанавливается по результатам выявления в мокроте микобактерий туберкулеза (МБТ) или палочек Фриндлера.
Эозинофильный инфильтрат (эозинофильная пневмония)
Эозинофильный легочный инфильтрат, который возникает под влиянием разных аллергенов. Патология протекает остро, а иногда распознается случайно. Заболевших беспокоит сухой или слегка влажный кашель с небольшим количеством мокроты (см. Эозинофильная пневмония – причины, симптомы, лечение).

Лимфоцитарно-эозинофильная инфильтрация стенок бронха
По флюорограмме эозинофильный инфильтрат определяется фокусной тенью с нечеткими контурами различной формы и размеров. Характерна положительная проба с соответствующим антигеном и быстрое исчезновение признаков патология в течение нескольких дней.
Крупозная (плевропневмония)
Характеризуется распространенным поражением легочной паренхимы — несколько сегментов или судьба легкого. В патологический процесс часто вовлекается плевра — «плевропневмония».
Для острой крупозной пневмонии, протекающей по классическому типу, характерно внезапное начало заболевания, выраженное инфекционно-токсическим синдром. Появляется потрясающий озноб, температура тела достигает 40 С, сильная головная боль, общая слабость, разбитость, ломота в конечностях, возможно вздутие живота и рвота, потеря аппетита вплоть до анорексии.
Нередко бывает нарушение сознания — бред, галлюцинации. Типичная высокая лихорадка 39-40 С, что появляется в первые часы заболевания и сохраняется в среднем 8-10 суток.
Критическое падение температуры наблюдается у трети больных, чаще происходит ее постепенное снижение. Нередко в период выздоровления происходит кратковременное повышение температуры. Крупозная пневмония (плевропневмония) сопровождаются плевральными симптомами — колючей болью в грудной клетке, которая усиливается при глубоком дыхании, кашле.
Нередко пациент принимает вынужденное положение — лежит на спине с поднятым изголовьем или на больном боку (при этом уменьшается экскурсия легких), часто придерживает рукой грудную клетку на стороне поражения. При вовлечении в воспалительный процесс диафрагмальной плевры боль может локализоваться в верхнем отделе живота (абдоминальный синдром).
Кашель при крупозных пневмониях появляется на первый или второй день заболевания, сначала сухой, потом с выделением мокроты. У 20-40% больных мокрота имеет «ржавый» характер, вязкая, с прожилками крови, буро-коричневого цвета вследствие высокого содержания эритроцитов и фибрина, выделяется трудно.
Ржавый характер мокроты сохраняется на протяжении 7-10 дней. Более часто наблюдается выделение слизисто-гнойной мокроты. Нередко развивается синдром дыхательной недостаточности.
Очаговая
Очаговая пневмония является наиболее распространенным вариантом — 2/3 всех случаев. Распространение воспаления ограничивается небольшим участком или одним сегментом. Клиническая симптоматика при очаговых пневмониях очень вариабельна, характер патоллогии определяется возбудителем и особенностями пациента.
Продолжительность лихорадочного периода 3-10 дней, температура уменьшается литически. Чаще наблюдается стертое начало заболевания (у 75% больных), с постепенным развитием симптомов.
Почти у всех больных (78%) является кашель — сначала сухой, в дальнейшем с выделением жидкой слизистой или гнойной мокроты, реже — кровохарканье. Иногда кашель появляется на 3-4 день заболевания. Одышка в покое наблюдается только у 13-18% больных.

Рентген очаговой пневмонии
Стафилококковая
Стафилококковая пневмония составляет 5-10 % от всех. Стафилококк при воздействии на ткани вызывает гнойно-некротический процесс. Отличается тяжелым течением с признаками выраженной интоксикации — острым началом, повышенной температурой, ознобом, потливостью, тахикардией.
Стафилококковые пневмонии быстро трансформируется с локального инфильтрата в очаги деструкции с созданием абсцессов, как правило с вовлечением в процесс плевры. При этих пневмониях рано формируется пневмофиброз.
Стадия деструкции легочной ткани сопровождается септической симптоматикой — потрясающим ознобом, высокой лихорадкой, одышкой, дыхательной недостаточностью. При аускультации определяются участки ослабленного дыхания над инфильтратами.
На рентгене определяются полисегментарные локализации сливные тени, на фоне которых выявляются кольцевидные тонкостенные полости, не содержащие жидкости.
Стрептококковая
Стрептококковая пневмония составляют 10-13% всех воспалений легких. Протекает тяжело, с высокой лихорадкой, ознобами, кашлем с жидкой мокротой, болью в грудной клетке, одышкой. Физикальная симптоматика скудная — мелкие локализованые очаги в нижних судьбах. Часто присоединяется экссудативный плеврит, эмпиема плевры.
Синегнойная
Синегнойная пневмония, вызывается синегнойной палочкой, развивается редко, как правило, после тяжелых торакальных операций, очаговых инфекций, у ослабленных больных. Процесс имеет тенденцию к диссеминации и образованию абсцессов, часто осложняется пиопневмотораксом.
Палочки пфейффера вызывают пневмонии чаще у детей или ослабленных пациентов со злокачественными опухолями, хроническим обструктивным бронхитом, бронхоектатичной болезнью, диабетом. Очаги гемофильной пневмонии возникают в зонах ателектаза легких, обусловленного обтурацией бронхов.
Доминирующим симптомом является кашель с выделением мокроты. Возможна генерализация процесса с развитием менингита, перикардита, плеврита, артрита, сепсиса.
Колибациллярная
Колибациллярная пневмония развивается, как правило, у больных сахарным диабет, злокачественные опухоли, уремией, декомпенсированную сердечно-сосудистую недостаточность, которые длительно лечились антибиотиками, кортикостероидами. Заболевание может начинаться молниеносно, с колаптойдной реакции.
Клинические проявления напоминают крупозной пневмонию. Рентгенологически определяются множественные сливные очаги, нередко зоны деструкции. Типичный высокий лейкоцитоз. В мокроте обнаруживаются кишечные палочки.
Легионеллезная
Легионеллезная пневмония возникает при заражении грамотрицательной палочкой легионеллы, которая находится в грунтовых водах, распространяется через систему кондиционеров. Заболевание характеризуется: энтеритом, гепатитом, гломерулонефритом.
Поражение легких может развиваться по типу острой пневмонии или альвеолита. Легионеллезная пневмония имеет долевой характер, зачастую осложняется образованием абсцессов, плевритом, отеком легких.
Кашель сухой или со скудной слизистой мокротой. В мокроте и бронхиальных смывах методом прямой иммунофлюоресценции определяется легионелла.
Первичная гриппозная
Первичная гриппозная пневмония начинается через 1-3 дня после появления первых симптомов гриппа — высокой температуры, выраженной интоксикации, признаков фарингита, ларингита, заложенности носовых ходов. Грипп характеризуется выраженной общей интоксикацией: сильной головной болью, головокружением, болью в глазах, болями во всех группах мышц и суставах, общей слабостью, апатией, тошнотой и рвотой.
Катаральное поражение слизистых оболочек проявляется першением в горле, сухостью и заложенностью носовых ходов, слезотечением. Нередко геморрагические проявления — петехиальные высыпания, носовые кровотечения, инъекция сосудов конъюнктивы и слизистых оболочек зева. «Легочные» симптомы выражены, нередко не отвечают скудным перкуторным и аускультативным проявлениям.
Больные жалуются на жестокий болезненный кашель с мокротой, сильную загрудинную боль, одышку, частые носовые кровотечения. Физикальные изменения могут быть слабовыраженными или не проявляться вообще.
Наиболее частыми проявлениями первичной гриппозной пневмонии является локальное укорочение или притупление перкуторного звука. Хрипы появляются через 3-5 дней. Рентгенологические признаки послегриппозной пневмонии также только косвенные — отставание экскурсии диафрагмы на стороне поражения, расширение корней.
Наиболее частая локализация инфильтрата — задний сегмент верхней доли, верхней и задне-базальный сегмент нижней доли, мелкие тени могут храниться до 4 недель. В гемограмме больных с гриппозной пневмонией определяются эозинопения, лимфопения, у трети пациентов — лейкопения.
Парагриппозная вирусная
Парагриппозная вирусная пневмония у взрослых развиваются редко. Особенностью заболевания является слабая выраженность общей интоксикации на фоне катаральных явлений. Особо выражен насморк, сочетается с болью в горле, осиплостью голоса, гиперемией задней стенки глотки мягкого неба.
Признаки пневмонии появляются на 3-7 день заболевания. Состояние больного ухудшается — температура повышается до 40 С, появляются озноб, слабость, адинамия, головная боль, преходящая спутанность сознания, менингизм.

Вирусный возбудитель пневмонии
Симптомы пневмонии неспецифичны — боль в груди, постоянный кашель, иногда кровохарканье, одышка, акроцианоз. На рентгенограммах у 60% больных инфильтративные затемнения в одном или нескольких сегментах.
Изменения гемограммы при парагриппозных пневмониях не типичные для вирусного процесса — лейкоцитоз и ускоренное СОЭ, возможно, вследствие частого присоединение бактериальной инфекции, потому что в мокроте обнаруживаются пневмококк, золотистый и гемолитический стафилококк. Особенностью парагриппозных пневмонии является затяжное течение заболевания, влажные хрипы в легких выслушиваются 3-4 недели.
Аденовирусная
Аденовирусная пневмония отличается от других вирусных поражений легких массивным выделением слизисто-гнойной мокроты, большим количеством влажных хрипов. Аденовирусная инфекция проявляется лихорадкой, общей интоксикацией и катаральными явлениями — конъюнктивит, склерит, насморк, заложенность носа, боль в горле, гиперемия зева, увеличение миндалин.
Присоединение пневмонии проявляется появлением кашля с большим количеством мокроты, болью в груди. Аденовирусные пневмонии обычно односторонние, чаще правосторонние, в заднебазальных отделах.
Перкуторно определяется притупление, чаще в подлопатковой области справа. Диагноз аденовирусной инфекции подтверждается иммунологическим исследованиями — реакция связывания комплемента (РСК), реакция иммунофлюоресценции (РИФ).
Респираторно-синцитиальная
Респираторно-синцитиальная пневмония развивается на фоне катарального ринофарингитта, конъюнктивита, характеризуется признаками бронхиолита. Иногда имеются симптомы поражения пищеварительного тракта — боли в животе, жидкий кал.
Лихорадка длится 7-10 дней, достигая 38-39 С. Больные жалуются на боли в груди, кашель, одышку, возможны приступы экспираторного удушья, цианоз. У половины больных заболевание имеет очаговый характер, в 25% — сливные.
У большинства пациентов учащено СОЭ, у половины есть лейкоцитоз. Диагноз подтверждается повышенным титром антител к респираторно-синцитиальному вирусу в ходе РСК или РИФ.
Микоплазменная
Микоплазменная пневмония развивается при заражении микоплазмой. Продромальный период характеризуется недомоганием, умеренной головной болью, сухим кашлем, насморком, першением в горле, длится 3-4 дня.
После этого повышается температура до 39-40 С, увеличивается интоксикация. С возникновением пневмонии сухой кашель становится изнуряющим, появляется боль в грудной клетке на стороне поражения. На второй неделе заболевания начинается выделение вязкой скудной мокроты, которая трудно отхаркивается.
Изредка при физикальном обследовании над очагом инфильтрации определяется нерезкое укорочение перкуторного звука. Аускультативные изменения также выражены слабо. Возможно ослабление дыхания, через 4-5 дней могут выслушиваться непостоянные хрипы.
Зона выслушивания хрипов, как правило, очень ограничена, пациента надо уложить на больную сторону. Решающее значение в диагностике микоплазменных пневмоний имеет рентгенологическое обследование. Инфильтраты неоднородны, без четких границ, в виде пятнистых теней. Инфильтрация может быть не выраженной, в виде «тумана», «облака».
Наиболее часто наблюдается усиление и уплотнение легочной картины, преимущественно в нижних отделах. В гемограмме — лимфоцитоз, иногда небольшой лейкоцитоз с палочкоядерным смещением, возможен моноцитоз. СОЭ значительно ускоренное.

Микоплазменная пневмония
Интерстициальная
Интерстициальная пневмония встречаются очень редко. Наблюдается их гипердиагностика вследствие токсического отека интерстициальной пневмония ткани легких при вирусной инфекции, обострении хронического бронхита, а также усиление легочного рисунка при пневмосклерозе.
Интерстициальная пневмония наблюдается в течение 1-2 недель при поражении легких орнитозом, микоплазмами, риккетсиями.
Гранулематоз
Гранулематоз Вегенера — гиперергический некротизирующий гранулематозный васкулит с поражением органов дыхания. Заболевание встречается редко. Средний возраст больных 28 лет (большинство от 16 до 40 лет).
Болезнь чаще встречается у лиц мужского пола. На начальных этапах больные жалуются на гной выделяющийся из носа.
При изъязвлении и разрушении хрящевой перегородки носа, могут возникнуть носовые кровотечения. Рентгенологические изменения очень похожи на пневмонию. Хотя не является таковым.

Типичный гранулематоз Вегенера
Довольно часто при прогрессировании болезни и распространении патологического процесса на трахею, бронхи и легкие наблюдается мучительный кашель, кровохарканье, боли в груди. Лихорадка септического типа — один из наиболее постоянных симптомов болезни.
Деструктивный процесс в легких обусловливает возможность легочных кровотечений, присоединения вторичной инфекции. Довольно редко может наблюдаться геморрагический выпот в плевральную полость.
Описаны случаи образования бронхоплевральных свищей. Могут возникать дисфония, афтозный стоматит, гингивит, глоссит.
Полосные образования (кистевидные тени) в легких
Выживание паразита в чужеродной среде хозяина способствует формированию мощной фиброзной капсулы. Кроме того, паразит вырабатывает определенные иммуносупрессивные факторы, снижающие иммунную защиту хозяина.
Кисты крупных размеров оказывают механическое и травмирующее действие на ткани легкого. При этом поверхностные кисты вызывают поражение плевры, крупные кисты, сдавливая бронхи, приводят к сегментарных и долевых ателектазов, деформаций бронхов.
При нагноении и перфорации кист возможно развитие абсцесса легкого. Перфорация кисты происходит в бронх, реже в плевральную полость. Таким образом, клинические проявления зависят от размера кисты, локализации, роста и степени повреждения окружающей ткани.
Чаще всего данный контингент больных обнаруживается при рентгенологических профилактических осмотрах, но может наблюдаться слабость, потливость, недомогание, субфебрилитет, эозинофилия крови, рецидивирующая крапивница, зуд кожи.
Таблица. Сравнительные дифференциально-диагностические признаки пневмонии, туберкулеза, рака легкого, летучего (эозинофильного инфильтрата), инфаркт-пневмонии и пневмомикозов:
| Признаки | Пневмония | Инфильтративный туберкулез | Рак легкого | Эозинофильный инфильтрат | Пневмо- микозы | Инфаркт-пневмония |
| Анамнез | Переохлаждение, аспирация | Контакт с бактериовыделителем | Длительное курение, рецидивы пневмонии, бронхита | Сезонность заболевания, контакт с аллергенами | Прием антибиотиков, контакт с зерном, сеном, птицами | Инфаркт миокарда, Тромбофлебиты |
| Характер начала заболевания | Острое или подострое | Постепенное | Постепенное | Острое, подострое или малосимптомное | Характерных черт нет | Острое |
| Клиническая симптоматика | Интоксикационный, бронхо-легочный и плевральный синдромы | Интоксикационный, бронхо-легочный синдромы | Болевой, интоксикационный синдромы | Умеренно выражены интоксикационный и бронхо-легочный синдромы | Синдромы острого или хронического неспецифического воспаления | Болевой синдром, удушье, цирроз, кровохарканье |
| Ведущий рентгенологический синдром | Неординарность, усиление деформации легочного рисунка | Распад, «дорожка» к корню, кальцинаты | Тень с бугристыми контурами. | Малоинтенсивная тень неправильной формы. Быстрая обратная динамика | Полиформная рентген картина, пневмофиброз. Образование полостей | Треугольная тень, вытянутая на протяжении сосудов |
| Исследование мокроты и бронхиального содержимого | Неспецифическая бактериальная, вирусная | МБТ, тетрада | Клеточные опухоли, неспецифическая флора, эритроциты | Эозинофилы в большом количестве | Рост грибов на спец. средах | Эритроциты |
| Динамика при антибактериальной терапии | Быстрая положительная динамика в течение 10-14 дней | Отсутствует | Временно положительная | Отсутствует | Временно положительная |
Флюорография как метод выявления заболевания легких
В бывшем Советском Союзе главным назначением профилактических флюорографических обследований было своевременное выявление туберкулеза легких. После аварии на Чернобыльской АЭС объем проведения флюорографии сократился с 75,4% в 1985 г. до 58,8 % в 1990 г. и до 49,8% в 1992 г. Именно на период 1990-1992 гг. приходится начало нового роста заболеваемости пневмонией и туберкулезом.

Процесс флюорографического обследования
Таким образом, профилактическое рентгено-флюорографическое обследование является главным и наиболее информативным методом выявления больных болезней легких. Сейчас, при наличии эпидемии туберкулеза, его роль нельзя недооценивать.
Диагностированная во время профилактического флюорографического обследования дополнительная тень на снимке, а также размеры и конфигурации сердца и аорты способствует раннему выявлению стенокардии и артериальной гипертензии. Итак, как выявить пневмонию, знает врач-ренгенолог.
Флюорографический кабинет
Флюорографический кабинет предназначен для выполнения двух главных задач:
- проводить стандартные флюорографические обследования здоровых пациентов с целью профилактики и контроля в системе массовой диспансеризации населения;
- осуществлять стандартные и специальные обследования больных, направленных в флюорографический кабинет с клиническим диагнозом определенного заболевания или имеющим пятно на легком.

Типичный флюорографический кабинет
Изменения флюорографической картины
Что бы определить, как быстро развивается воспаление легких, необходимо отслеживать изменения флюорографической картины Их следует разделить на две категории.
- Изменения, которые не имеют клинического значения. К ним нужно отнести:
- отклонения от нормы различной природы — варианты и аномалии развития органов грудной полости,
- возрастные изменения,
- очаг Гона и единичные мелкие кальцинаты в корнях легких,
- незначительные плевральные сращения,
- ограниченные фиброзно-рубцовые изменения и другие.
Человека с такими изменениями нет необходимости вызывать для проведения дополнительного уточненного обследования.
- Клинически значимые изменения, которые подлежат уточнению для определения тактики лечения больных.
Повторное рентгенологическое обследование лиц, у которых выявлено затемнение в легких на флюорографии, получило название контрольного до-обследования. Это один из важных этапов системы флюорографического обследования, от него зависит заключительный диагноз и своевременное лечение больного.
Процесс до-обследования
Процесс до-обследования состоит из двух основных этапов:
- Первичное клинико-рентгенологическое до-обследование в рентгенологическом отделении или кабинете;
- До-обследование в специализированном учреждении, которое предусматривает клиническое, клинико-рентгенологическое обследование с применением всех необходимых методов, в том числе лабораторных и инструментальных, что обеспечивает своевременную диагностику заболеваний органов грудной полости.

Процесс проведения флюорографии
Результаты первого этапа до-обследования вносят в контрольную карту, указывают дату проведения обследования, рентгенологические методы, формулируют вывод. Установленный диагноз должен быть занесен в амбулаторную карту больного и картотеку по месту ее ведения. Заключительный клинико-рентгенологический диагноз специализированного учреждения регистрируют в контрольной карте.
Недостатки флюорографии
Если говорить о недостатках флюорографии, то прежде всего следует отметить не экономический аспект, а низкую информативность, немалый процент технологического брака. Это приводит к ошибкам врачей, к высокой дозовой нагрузке на больного, необходимость проведения обзорной рентгенограммы, если есть темное пятно на легком на флюорографии, значительные эксплуатационные расходы.
Однако все указанные недостатки, а также не возможности четкого ответа на вопрос: “Что может означать затемнение в легких на флюорографии?”, можно устранить заменой ее цифровыми рентгеновскими обследованиями.
По сравнению с флюорографией цифровая рентгенодиагностика имеет следующие диагностические и технико-экономические преимущества.
Диагностические
- низкие дозовые нагрузки на пациента по меньшей мере в десять раз ниже;
- большой динамический диапазон, который дает возможность проявить изображение в удобной для осуществления визуального анализа участке серой шкалы и обеспечить значительную контрастность снимка;
- оперативность получения диагностической информации: уже через 10-20 с снимок можно анализировать, формирование практически не ограниченного архива с быстрым доступом.
Технико-экономические
- повышение надежности рентгенологического оборудования за счет снижения нагрузки на трубку и генератор;
- сокращение практически на порядок затрат на электроэнергию;
- уменьшение затрат на обслуживание и ремонт рентгеновского оборудования;
- уменьшение в несколько раз эксплуатационных расходов.
Диагностика пневмонии – сложный процесс, от результата которого зависит тактика лечения серьезной патологии.
стадии заболевания, какая бывает и разновидности
Пневмония – это тяжелое воспалительное заболевание, которое чаще всего развивается в качестве осложнения после бронхита и прочих простудных болезней. Однако причинами данного недуга у взрослых может стать ряд факторов, потому различают несколько видов пневмонии.
 У заболевания также может быть и бактериальная природа, когда воспалительный процесс возникает вследствие проникновения в легкие:
У заболевания также может быть и бактериальная природа, когда воспалительный процесс возникает вследствие проникновения в легкие:
- стрептококка;
- пневмококка;
- стафилококка и т. д.
Также легкие могут поражаться различными внутриклеточными паразитами, такими как аденовирусы, хламидии и т. д. Причин развития данного заболевания различают очень много, а потому следует более подробно поговорить о видах пневмонии.
Виды и классификация болезни в зависимости от локализации
В зависимости от характера течения данного недуга различают следующие виды пневмонии:
 Типичная. Может возникать у взрослых и детей. Чаще всего причиной этого недуга является пневмококк, но данный вид пневмонии может возникать вследствие неполного поражения легочных путей гемофильной палочкой или стафилококком. Типичная пневмония встречается наиболее часто и может характеризоваться различной этиологией, при этом течение болезни в каждом случае является почти одинаковым.
Типичная. Может возникать у взрослых и детей. Чаще всего причиной этого недуга является пневмококк, но данный вид пневмонии может возникать вследствие неполного поражения легочных путей гемофильной палочкой или стафилококком. Типичная пневмония встречается наиболее часто и может характеризоваться различной этиологией, при этом течение болезни в каждом случае является почти одинаковым.Само название «типичная пневмония»свидетельствует о том, что данное заболевание протекает в определенных рамках и для излечения требует соблюдения определенной схемы, позволяющей предупредить возможные осложнения. На рентгеновском снимке типичная пневмония у взрослых имеет четкие теневые контуры, которые определяют ее строгую локализацию. Всем видам типичных пневмоний свойственна схожая симптоматика.
- Атипичная пневмония. Это целая группа заболеваний, течение которых происходит в соответствии с совершенно другими принципами, нежели в первом случае. На рентгене такая пневмония не имеет четких очертаний, симптоматика заболевания также может разниться для каждого конкретного случая. Здесь симптомы зависят по большей части от возбудителя. В некоторых случаях они могут быть простудными, ввиду чего атипичный вид считается очень коварным.
 Застойная пневмония. Данный вид характеризуется образованием застоя в бронхах, который может быть вызван обструктивным бронхитом. В результате такого скопления мокроты образуется среда, благоприятная для болезнетворных микробов, которые и вызывают последующее воспаление легких у взрослых.
Застойная пневмония. Данный вид характеризуется образованием застоя в бронхах, который может быть вызван обструктивным бронхитом. В результате такого скопления мокроты образуется среда, благоприятная для болезнетворных микробов, которые и вызывают последующее воспаление легких у взрослых.- Также весьма распространенным является воспаление, вызванное попаданием в легкие каких-либо чужеродных масс. Речь чаще всего идет о мелких частицах пищи или же о небольших случайных предметах, вызывающих повреждения слизистой и провоцирующих воспаление ввиду наличия болезнетворных микробов.
Также воспаление легких у взрослых и детей может разделяться на виды в зависимости от инфекционного агента, вызвавшего заболевание.
 По данному признаку различают:
По данному признаку различают:
- Вирусную пневмонию, причиной которой может быть вирус гриппа или цитомегаловирус.
- Бактериальную, возникающую при заражении стрептококком, стафилококком и т. д.
- Грибковую, провоцируемую кандидой
- ВИЧ-индикаторную, причиной которой являются пневмоцисты.
К отдельному виду по способу заражения можно также отнести и атипичную пневмонию, возникающую при попадании в легкие хламидий, микоплазмы, клебсиеллы, кишечной палочки и т. д.
Пневмония может поражать как всю поверхность легких, так и отдельные их части. По данному признаку существует определенная классификация пневмоний. Рассмотрим, какой она бывает более подробно:
- Одно- или двухсторонняя, поскольку воспаление может присутствовать как в одном легком, так и в обоих.
 Очаговая. В данном случае наблюдается поражение небольшого участка легкого у взрослых и детей. Очень хорошо диагностируется рентгенологически.
Очаговая. В данном случае наблюдается поражение небольшого участка легкого у взрослых и детей. Очень хорошо диагностируется рентгенологически.- Сегментарная, когда воспаление распространяется на несколько сегментов легкого.
- Крупозная – свидетельствует о поражении значительной части органа.
- Сливная, когда происходит соединение небольших очагов в один крупный.
- Тотальная. Наиболее тяжелая стадия, при которой воспаление поражает всю поверхность легкого.
Причины развития воспаления легких
Также существует классификация пневмоний в зависимости от условий инфицирования. В данном случае воспаление легких разделяют на такие типы:
- Внебольничное, возникновение и развитие которого происходит в домашних условиях. Чаще всего данное заболевание развивается на фоне ОРВИ. Наиболее частый вид.
Внутрибольничное, это когда развитие заболевания происходит тогда, когда больной находится на стационарном лечении по другому поводу. Госпитальная пневмония подтверждается в том случае, если симптомы болезни появляются более чем через 48 часов после поступления больного в стационар.

Воспаление легких (пневмония)
- Аспирационная пневмония характеризуется попаданием в легкие слюны, содержимого желудка и т. д. Чаще всего это случается в процессе рвоты. Группой риска для данной болезни являются пациенты, страдающие от хронического алкоголизма, лежачие больные.
- Воспаление легких на фоне ВИЧ. Сюда относятся онкологии, ВИЧ, врожденные состояния и иммунодефициты у взрослых, причиной которых стал прием определенных лекарств.
Степени тяжести и стадии недуга
Относительно клинических проявлений данного заболевания различают три степени тяжести пневмонии:
Легкая или начальная. Характеризуется наличием слабых признаков интоксикации, при которых температура тела не превышает 38 градусов.
 Пациент сохраняет ясность сознания и нормальное артериальное давление.
Пациент сохраняет ясность сознания и нормальное артериальное давление.- Средняя. Характеризуется умеренной степенью интоксикации, при которой температура тела больного превышает 38 градусов и несколько снижается артериальное давление.
При тяжелой степени интоксикация ярко выражена.
Температура тела составляет более 39 градусов, у больного может возникать бред, помутнение сознания, лейкоцитоз, существенное падение уровня артериального давления.
При развитии типичной пневмонии можно выделить несколько этапов течения болезни. Чаще всего выделяют четыре стадии, благодаря которым можно с точностью проследить изменения, происходящие в легочных тканях, а именно:
 Первый этап называется стадией прилива. Его продолжительность составляет в среднем до 80 часов. Он характеризуется резким поступлением крови в легочные сосуды с выделением альвеолярного экссудата. На данной стадии происходит отек ткани легкого с воспалением.
Первый этап называется стадией прилива. Его продолжительность составляет в среднем до 80 часов. Он характеризуется резким поступлением крови в легочные сосуды с выделением альвеолярного экссудата. На данной стадии происходит отек ткани легкого с воспалением.- Второй этап называют стадией красного опеченения. Его длительность для взрослого человека составляет не более 70 часов. Происходит уплотнение тканей легких, вследствие чего они увеличиваются в объеме, напоминая по своей структуре ткани печени. Концентрация эритроцитов в экссудате является повышенной.
На третьем этапе происходит стадия серого опеченения. В экссудате наблюдается повышенное содержание лейкоцитов при полном исчезновении эритроцитов, ввиду чего легочные ткани приобретают серый оттенок. Гиперемия отсутствует. Легочные ткани с локализованным воспалительным процессом остаются уплотненными и увеличенными в размерах.
 Данный период может длиться до 7 суток.
Данный период может длиться до 7 суток.- Четвертый этап, называемый стадией разрешения, на котором происходит восстановление ткани легких. Наблюдается распад лейкоцитов и рассасывание фибрина, в результате чего легкое приобретает здоровый вид и консистенцию. Стадия разрешения может иметь существенную длительность, зависящую от целого ряда факторов.
Проявления и возможные осложнения заболевания
Ввиду большого количества разновидностей данного заболевания, в каждом конкретном случае пневмония может иметь разные симптомы. Но здесь следует выделить несколько основных признаков, формирующих классическую картину болезни, например:
- интоксикация сопровождается слабостью, ноющими головными болями, повышенной потливостью, плохим аппетитом. Возможны также боли в животе и развитие диареи;
 с первых же дней болезни может появляться одышка;
с первых же дней болезни может появляться одышка;- повышение температуры до 38 градусов;
- кашель – может появляться уже на третий день заболевания. Поначалу он сухой, но в последствии появляется мокрота, и каждый сильный вдох приводит к приступу кашля;
- ощущение боли в грудной клетке, которое усиливается при вдохе или кашле. При длительном течении недуга боль точно локализирована и усиливается при наклоне в пораженную сторону;
- внешне у больного отмечается бледность кожи, у многих детей или взрослых пациентов на губах возникает герпес.
Следует помнить, что точно диагностировать воспаление легких можно только рентгенологически.
Воспаление легких – очень серьезная и опасная болезнь для взрослых и детей, которая очень сложно поддается лечению на последней стадии и может привести к весьма плачевным последствиям.
Если больному не будет оказана своевременная врачебная помощь, то недуг может вызвать целый ряд осложнений, среди которых:
 отек легкого;
отек легкого;- плеврит;
- легочный абсцесс;
- менингит;
- миокардит;
- развитие острой дыхательной недостаточности.
Поэтому при обнаружении первых симптомов заболевания у взрослых и детей очень важно немедленно обратиться к специалисту, который сможет поставить диагноз, проведя рентгенологическое исследование. К сожалению, очень многие люди сегодня игнорируют явные симптомы пневмонии, сводя все к банальной простуде. Но если кашель длится несколько дней и появляется мокрота – то это первый признак обратиться за квалифицированной помощью. Важно помнить, что на первых стадиях данный недуг поддается лечению значительно проще.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
 Загрузка…
Загрузка…Классификация пневмоний: виды, формы и стадии
Современные медики в своей практике нередко сталкивались с разными формами течения пневмонии. Различие видов воспалительных процессов объясняется многообразием микроорганизмов, вызывающих воспалительное заболевание органов дыхания, а также индивидуальной реакцией организма на внедрение возбудителей. Поэтому на основании этиологии, тяжести, длительности, локализации, природе возбудителя была создана классификация пневмонии.
Этиология пневмонии
Основной причиной развития патологии является воздействие патогенных микроорганизмов. Обычно организм с легкостью справляется с такими атаками, но иногда его защитные функции ослабевают, что и способствует развитию воспалительного процесса. К провоцирующим факторам относятся:
- несовершенство иммунной системы у грудных детей;
- угнетение кашлевого рефлекса у пожилых людей старше 65 лет;
- влияние табачного дыма на органы дыхания;
- длительно пребывание больного в лежачем положении;
- болезни, снижающие иммунитет.
Классификация воспаления легких
На протяжении долгого времени в медицинской практике отдавалось предпочтение делению по клинико-морфологическому принципу на долевую и очаговую пневмонию, которые значительно различаются по происхождению и клинической картине. Современные исследования показали, что такая классификация не отражает всевозможные варианты пневмоний, и дает мало информации при выборе оптимального метода лечения, нацеленного на устранение причины заболевания.
Сегодня известно несколько видов пневмонии, классификация которых происходит исходя из локализации поражения, в зависимости от сроков возникновения и форм, степени тяжести заболевания, природы возбудителя.
Классификация по сроку возникновения и формам
Согласно ВОЗ в зависимости от срока и форм проявления существуют перечисленные ниже типы пневмонии:
- внегоспитальная возникает в домашних условиях, вне стационара, отличается низкой смертностью, является наиболее распространенной формой;
- госпитальная (нозокомиальная), для которой характерно развитие симптоматики спустя 3 суток после поступления пациента в медицинское учреждение;
- аспирационная пневмония проявляется во время проглатывания большого количества содержимого ротоглотки;
- воспалительный процесс в легких при иммунодефицитных состояниях.
Вышеуказанная форма пневмонии чаще всего наблюдается у пациентов с ВИЧ-инфекцией, страдающих от наркотической зависимости, принимающих иммунодепрессанты. Аспирационный вид пневмонии фиксируется у лежачих пациентов, людей в бессознательном состоянии, больных ЦНС, алкоголиков, при нарушении глотательной функции или ослаблении кашлевого рефлекса. Аспирация желудочного содержимого способна вызвать химический ожог слизистой органов дыхания.
Классификация заболевания по возбудителю
К данной группе относятся воспаления легочной ткани, вызванные различными типами возбудителей: вирусы, бактерии, грибок, гельминты. Бактериальная пневмония. Возбудителями данной разновидности выступают бактерии (стафилококки, стрептококки, легионеллы, пневмококковая инфекция). Для типичного варианта течения заболевания характерна симптоматика:
- гипертермия;
- появление продуктивного кашля с гнойной или «ржавой» мокротой;
- головные боли;
- одышка;
- отсутствие аппетита.
Лечение данной формы заболевания подразумевает антибактериальную терапию.
Вирусный тип пневмонии провоцируют вирусы гриппа, в более редких случаях парагриппа, аденовирусы, миксовирусы, пикорнавирусы, риновирусы. У больного наблюдаются следующие симптомы:
Пневмонию грибковой природы вызывают кандиды, плесневые грибы, криптококки, пневмоцисты. Сначала больного лихорадит, затем возникает сухой кашель. Нередко наблюдаются такие осложнения, как легочное кровотечение и гидроторакс. При инфицировании гельминтозами к общим признакам присоединяются боли в нижней части живота, тошнота, сопровождающаяся рвотой, общая интоксикация.
Терапия подобного вида заболевания нацелена на ликвидацию глистов и нормализации функций органов дыхания. Диагноз «смешанное воспаление легких» ставится при бактериально-вирусном виде. К отдельной категории по способу заражения следует отнести атипичную пневмонию, возбудителями которой выступают хламидии, микоплазмы, кишечная палочка, клебсиеллы.
Классификация по месту локализации
Заболевание легких поражает как всю поверхность органа, так и отдельные его части. По этому признаку имеется отдельная классификация пневмонии:
- одно- или двустороннее воспаление – поражение одного либо обоих легких;
- очаговая – воспаление небольшого участка характерного органа;
- сегментарная разновидность – распространение патологии на один или несколько сегментов легкого;
- долевая (крупозная) пневмония захватывает одну либо несколько долей характерного органа;
- сливная – слияние нескольких маленьких очагов в один большой;
- тотальное поражение – распространение воспалительного процесса по всей поверхности легких.
Классификация по степени тяжести заболевания
Согласно ВОЗ классифицируют пневмонию по степени тяжести следующим образом:
- легкая;
- средняя;
- тяжелая.
Для легкой степени характерны слабовыраженные симптомы. Присутствуют признаки интоксикации. На данном этапе больной редко нуждается в госпитализации.
Людям со средней степенью поражения необходимо стационарное лечение. Исходя из медицинских показаний, пациент направляется в пульмонологическое отделение. Для средней степени тяжести характерна умеренно выраженная интоксикация, при которой температурные показатели тела превышают отметку 38 °C, немного снижается давление.
Тяжелая степень пневмонии имеет ярко выраженные признаки. Повышается температура выше отметки 39 °C, иногда наблюдается помутнение сознания, лейкоцитоз, значительное падение уровня давления. Человеку необходима интенсивная терапия в условиях стационара. Обычно прогноз неблагоприятный. Для стадии характерен высокий уровень смертности.
Классификация по длительности течения
В зависимости от длительности и характера течения ВОЗ рекомендует следующую классификацию пневмонии: острая, хроническая, скрытая. Остро протекающее заболевание характеризуется ярко выраженными признаками. К ним относятся интенсивный кашель, гипертермия. Нередко болезнь возникает на фоне сахарного диабета, инфаркта. Сопровождается осложнениями и, значительно реже, смертельным исходом.
Хроническая форма является результатом неполного лечения воспаления острого течения. Для нее свойственны периоды ремиссии и обострения. Проявляется повторяющимися рецидивами заболевания. Скрытая, она же вялотекущая, форма является наиболее опасной, поскольку долгое время может протекать бессимптомно, но при этом поражает легочную ткань. Наблюдаются слабовыраженные признаки:
- потеря аппетита;
- вялость;
- побледнение кожного покрова;
- жажда;
- сильное потоотделение.
Осложнения пневмонии
Осложненным течение пневмонии считается, если оно сопровождается развитием воспалительных и реактивных процессов в бронхолегочной системе и других органах. Присутствие осложнений определяет характер течения заболевания и его исход.
Существуют легочные и внелегочные осложнения болезни. К первой группе относятся такие патологии, как абсцесс характерного органа, гангрена, возникновение дыхательной недостаточности, экссудативный плеврит. Осложнениями пневмонии внелегочной формы являются миокардит, сердечная недостаточность, инфекционно-токсический шок, отек органов дыхания, сепсис, менингит, анемия.
Профилактические меры
Профилактические мероприятия пневмонии заключаются в укреплении иммунной системы, закаливания организма, своевременного лечения простудных заболеваний, санации хронических очагов инфекции в носоглотке, отказе от пагубных привычек. Следует избегать переохлаждения и бороться с запыленностью. Для предупреждения заражения пневмококком взрослому населению рекомендуется пройти вакцинацию. По словам ВОЗ, профилактика посредством иммунизации представляется собой наиболее успешный вид медицинской помощи.
Видео по теме: Пневмония
Виды пневмонии у взрослых
Симптомы пневмонии у взрослых
Пневмония или воспаление легких — достаточно распространенное заболевание, которое может заканчиваться летальным исходом. Поэтому очень важно знать симптомы пневмонии у взрослых, чтобы моментально отреагировать и приняться за лечение.
Симптомы разных видов пневмонии у взрослых
Заболевание опасно тем, что его достаточно сложно определить и время, затраченное на установление диагноза и причины недуга, может быть безвозвратно упущено.
В зависимости от характера протекания и возникновения, различают следующие виды пневмонии:
- вирусная;
- крупозная;
- прикорневая;
- грибковая;
- скрытая.
Симптомы крупозной пневмонии
К таковым относят:
- озноб;
- резкое повышение температуры до 40 градусов;
- потливость;
- слабость и вялость;
- рвота;
- одышка;
- отечность;
- боль в груди;
- спутанность сознания;
- головная боль.
Крупозная пневмония – это одна из форм пневмококковой пневмонии и может поражать доли легкого.
Симптомы вирусной пневмонии
Признаками вирусного поражения легких являются:
- лихорадка;
- слабость и недомогание;
- тошнота и рвота;
- ломота, боль в суставах и мышцах;
- насморк;
- сухой кашель, переходящий в мокрый;
- гной в мокротах.
Симптомы прикорневой пневмонии
Такое воспаление проявляется следующими симптомами:
- повышенная температура;
- кашель;
- увеличение лейкоцитов в крови.
Определить этот вид болезни достаточно сложно. Связано это с расположение очага болезни на корневой части легкого. Чаще всего делают рентгеновский снимок, но иногда врачи могут спутать его с туберкулезом или раком бронхов.
Симптомы грибковой пневмонии
Признаки могут несколько отличаться друг от друга, в зависимости от того, каким видом спровоцирована болезнь. Хотя в целом они схожи:
- появляется кашель;
- повышается температура;
- ощущаются мышечные боли.
Чаще всего заболевание может быть спровоцировано кандидамикозом, стрептотрихозом, бластомикозом. Инфицирование происходит при вдыхании споров грибковой бактерии, которые могут находиться на гнилых досках, плесени, в сырых помещениях.
Симптомы хламидиозной пневмонии
Существует отдельный вид атипичной пневмонии, которая спровоцирована хламидиями. Симптомы пневмония, вызванной хламидиями, являются следующее:
- признаки простудного заболевания;
- перерастание в бронхит;
- слабость;
- повышенная температура;
- интоксикация организма;
- сиплый голос;
- усиление приступов кашля;
- слышны хрипы в легких.
Признаки скрытой и хронической формы заболевания
Самой опасной из заболеваний является скрытая форма пневмонии, которую достаточно сложно определить по причине отсутствия температуры у больного, кашля и болей в области груди. При этом опытные врачи все же знают определенные симптомы скрытой пневмонии:
- отрывистое свистящее дыхание;
- капельки пота на лбу после незначительной нагрузки;
- одышка;
- появление болезненного, пятнистого румянца на щеках;
- трудности при глубоком вдохе;
- учащенный пульс;
- общая слабость;
- постоянная жажда;
- отсутствие движения одной половины груди при дыхании;
- боли при боковых поворотах тела.
Если во время проявления острой пневмонии не заниматься лечением, то заболевание может перейти в хроническую форму. Иногда это может быть спровоцировано осложнениями на деструкцию легких после его острой формы. Симптомами хронической пневмонии является:
- жесткое дыхание;
- учащенное сердцебиение;
- признаки интоксикации;
- изменение состава крови;
- одышка;
- деформация грудной клетки;
- влажный кашель с гнойными выделениями без запаха;
- воспаление носоглотки и рта;
- трудное дыхание в период осложнений;
- полигиповитаминоз;
- гипопротеинемия.
Обострения болезни может проходить в течение одной или нескольких недель, а затем наступает период ремиссии. При этом очень важно пр
Какие виды пневмонии бывают у взрослых и детей
 Какие виды пневмонии бывают у взрослых и детей.
Какие виды пневмонии бывают у взрослых и детей.
Инфекционное поражение респираторных отделов легких носит название пневмония.
Заболевание имеет различную классификацию по тяжести, течению, расположению и другим характеристикам.
Термин пневмония определяет острый фактор воспаления.
В международной классификации заболеваний, которая принята ВОЗ (Всемирной организацией здравоохранения), раздел «острая пневмония» отсутствует.
Классификация пневмоний МКБ постоянно подвергается изменениям, медицинская наука развивается, современные дополнения помогают корректно подбирать антибактериальную терапию для облегчения состояния больных.
Сегодня ВОЗ выделяет несколько видов пневмококковой инфекции у детей и взрослых.
Критерии основываются на этиологии возбудителя, локализации и протяженности процесса, условиях и сроках появления, клинических категориях больных.
Разновидности пневмонии по клинически-анатомическим признакам
Виды пневмонии разделяются по силе заболевания, в этом случае классификация происходит исходя из локализации.
 Разновидности пневмонии
Разновидности пневмонииРаспределение происходит по следующим особенностям:
- очаговая – занимает небольшой участок легкого;
- сегментарная – поражает сегменты легкого;
- долевая – захватывает верхнюю, нижнюю или среднюю долю легкого;
- сливная – из мелких очагов образуется крупный;
- тотальная – легкое поражается целиком.
Исходя из данных ВОЗ, при тотальной пневмонии часто остаются зоны фиброза, не всегда возможно добиться полного регресса.
Участки фиброза способствуют возникновению повторного воспаления легких.
Пневмококковая инфекция, ограниченная очагами или сегментами, имеет положительный прогноз при длительном адекватном лечении.
Международная классификация пневмонии по ВОЗ
С развитием медицинской науки классификация пневмоний несколько раз менялась.
На настоящий момент утратило свое значение разделение заболевания на атипичную и типичную форму.
Было доказано, что пневмония, которая была вызвана «атипичными» возбудителями, часто имеет признаки типичной формы. Часто бывает и по-другому.
Не делят пневмонию на острую и хроническую болезнь.
Заболевание сразу имеет острое течение, поэтому в классификации ВОЗ исключается разбивка пневмонии на подобные значения.
Сегодня принята классификация пневмоний, предложенная Американским торакальным обществом и Европейским обществом пульмонологов.
Классификация получила одобрение на национальном конгрессе в Москве (1995 год).
В международную классификацию входит:
- Внебольничные формы. Они развиваются в домашней среде, вне стационарных условий. Являются самой распространенной формой заболевания.
- Внутрибольничные пневмококковые инфекции. Другое название – госпитальные, нозокомиальные заболевания легких. Воспаление развивается через определенное количество часов после прибытия пациента в стационар или после завершения лечения во врачебном заведении. По статистике данная форма инфекций составляет около 15% от всех случаев болезни, при этом летальность при таком заболевании высокая.
- Аспирационные пневмонии. Форма фиксируется у больных с заболеваниями ЦНС, алкоголиков, лиц, страдающих рвотой.
- Воспалительные процессы в легких при иммунодефицитных состояниях. Заболевание встречается у наркоманов, больных с ВИЧ-инфекцией и получающих иммуносупрессивную терапию.
Классификация пневмонии по степени поражения и течению болезни
Пневмонию различают также по степени поражения.
 Классификация пневмоний по степени тяжести
Классификация пневмоний по степени тяжестиСуществуют следующие подвиды пневмонии:
Еще одна классификация – по тяжести протекания.
Степень тяжести пневмонии бывает:
- легкая;
- средняя;
- тяжелая.
На легкой стадии обычно не наблюдаются патологические процессы, потребность в госпитализации на этом уровне необходима в редком случае.
На средней стадии больной нуждается в госпитализации, исходя из медицинских показаний, его направляют в терапевтическое или пульмонологическое отделение.
На тяжелой стадии больным необходимо длительное лечение, требуется интенсивная терапия в условиях стационара.
При тяжелой пневмонии прогноз неблагоприятный, выражена острая дыхательная недостаточность.
На этой стадии высок уровень смертности.
Течение заболевания может быть острым и затяжным. К затяжным пневмониям относят течение болезни, которое не проходит в четырехнедельный период, хотя осуществляется своевременная антибактериальная терапия.
Затяжные пневмонии могут протекать как вторичное заболевание. На этом фоне часто возникновение осложнений.
Классификация пневмонии по возбудителю
В эту группу входят пневмонии, вызванные различными возбудителями.
 Классификация пневмоний у детей
Классификация пневмоний у детейРазновидности пневмоний следующие:
- Бактериальная форма развивается из-за поражений легких грамотрицательными и грамположительными бактериями. Внутрибольничная форма чаще всего вызывается штаммами синегнойной палочки, энтеробактерий, гемофильной палочки, золотистого стафилококка, анаэробов, а также палочки Фридлендера. Внебольничная форма инициируется гемофильной палочкой и пневмококками.
- Вирусные формы пневмонии вызываются благодаря вирусам гриппа, риновирусами, респираторно-синцитиальным вирусом. Иногда это бывают вирусы краснухи, кори, коклюша.
- Грибковые пневмонии. Возбудителями являются грибы различных категорий, к основным представителям относятся плесневые, дрожжеподобные, эндемично диморфные, пневмоцисты. Часто выявляются грибы кандида, пневмоцисты, аспергиллы.
- Воспаление, вызванное гельминтами.
- Болезнь, вызванная простейшими возбудителями.
При бактериальной-вирусной ассоциации ставят диагноз смешанная пневмония.
Классификация пневмонии российского респираторного общества
Согласно рекомендациям отечественного респираторного общества в классификации должны присутствовать следующие категории:
- Внебольничная группа воспалений. В нее входит типичная форма, она проявляется у больных с нарушением иммунитета и включает в себя бактериальные, вирусные, грибковые, микобактериальные, паразитарные течения. В эту группу относятся больные с ВИЧ и прочими патологическими состояниями, а также пациенты с абсцессом легкого.
- Нозокомиальная группа. В нее входят собственно нозокомиальные, вентиляторассоциированные формы. Это нозокомиальная пневмония у больных с нарушением иммунитета, получающих цитостатическую терапию, у реципиентов донорских органов.
- Группа болезней, связанных с оказанием медицинской помощи. В нее включаются заболевания у жителей домов престарелых. Воспаление отмечается у пациентов, получавших антибактериальную терапию в трехмесячный промежуток, больных, госпитализированных на двое и более суток в трехмесячный период до заболевания, имеющих иммунодефицитные состояния, пребывающих в учреждениях длительного ухода, осуществляющих лечение препаратом «хроническая почка» в течение 30 суток и более.
Профилактика пневмонии
Для предотвращения пневмококковой инфекции ВОЗ рекомендует вакцинацию взрослого населения.
ВОЗ утверждает, что профилактика посредством иммунизации является наиболее успешным видом медицинской помощи.
По данным ВОЗ вакцинация позволяет предотвратить около двух миллионов смертей ежегодно.
Причины развития пневмонии
Согласно ВОЗ основной причиной развития пневмонии является атака болезнетворных микроорганизмов, но механизмы защиты у здоровых людей не дают им развиваться.
ВОЗ относит к факторам риска возникновение воспалительного процесса в легких следующие обстоятельства:
- пожилой возраст. У людей старше 65 лет угнетается кашлевой рефлекс.
- грудной возраст, период новорожденности. У детей этого возраста иммунная система развита не полностью.
- состояния и заболевания, сопровождающиеся потерей сознания. К ним относятся эпилепсия, черепно-мозговые травмы, алкогольное опьянение и другое.
- болезни органов дыхания, курение;
- заболевания, снижающие нормальную деятельность иммунитета;
- неблагоприятные условия быта, плохое питание;
- длительное нахождение больных людей в положении лежа.
Некоторые классификации пневмоний сегодня уже не применяются.
Выделение «атипичной» формы неправомочно и оспаривается.
Пневмония остается опасным заболеванием, ВОЗ регулярно обновляет технические рекомендации для стран при лечении этой болезни.
По данным Всемирной организации здравоохранения с помощью квалифицированного лечения можно сохранить до миллиона жизней ежегодно.

 Типичная. Может возникать у взрослых и детей. Чаще всего причиной этого недуга является пневмококк, но данный вид пневмонии может возникать вследствие неполного поражения легочных путей гемофильной палочкой или стафилококком. Типичная пневмония встречается наиболее часто и может характеризоваться различной этиологией, при этом течение болезни в каждом случае является почти одинаковым.
Типичная. Может возникать у взрослых и детей. Чаще всего причиной этого недуга является пневмококк, но данный вид пневмонии может возникать вследствие неполного поражения легочных путей гемофильной палочкой или стафилококком. Типичная пневмония встречается наиболее часто и может характеризоваться различной этиологией, при этом течение болезни в каждом случае является почти одинаковым.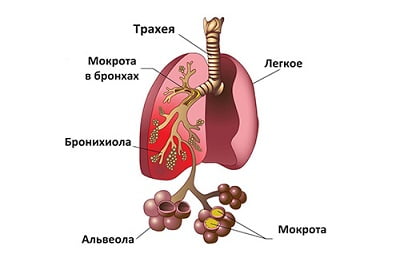 Застойная пневмония. Данный вид характеризуется образованием застоя в бронхах, который может быть вызван обструктивным бронхитом. В результате такого скопления мокроты образуется среда, благоприятная для болезнетворных микробов, которые и вызывают последующее воспаление легких у взрослых.
Застойная пневмония. Данный вид характеризуется образованием застоя в бронхах, который может быть вызван обструктивным бронхитом. В результате такого скопления мокроты образуется среда, благоприятная для болезнетворных микробов, которые и вызывают последующее воспаление легких у взрослых. Очаговая. В данном случае наблюдается поражение небольшого участка легкого у взрослых и детей. Очень хорошо диагностируется рентгенологически.
Очаговая. В данном случае наблюдается поражение небольшого участка легкого у взрослых и детей. Очень хорошо диагностируется рентгенологически.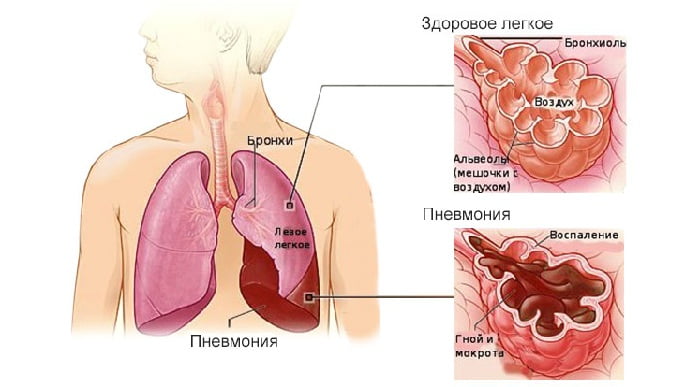
 Пациент сохраняет ясность сознания и нормальное артериальное давление.
Пациент сохраняет ясность сознания и нормальное артериальное давление. Первый этап называется стадией прилива. Его продолжительность составляет в среднем до 80 часов. Он характеризуется резким поступлением крови в легочные сосуды с выделением альвеолярного экссудата. На данной стадии происходит отек ткани легкого с воспалением.
Первый этап называется стадией прилива. Его продолжительность составляет в среднем до 80 часов. Он характеризуется резким поступлением крови в легочные сосуды с выделением альвеолярного экссудата. На данной стадии происходит отек ткани легкого с воспалением. Данный период может длиться до 7 суток.
Данный период может длиться до 7 суток. с первых же дней болезни может появляться одышка;
с первых же дней болезни может появляться одышка;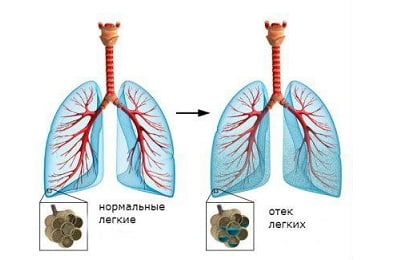 отек легкого;
отек легкого;