какого цвета, какой характер, коричневые выделения
Содержание
Анализ мокроты является одним из основных видов диагностики онкологических заболеваний дыхательных путей и легких. Чтобы выявить рак на ранней стадии надо понять что такое мокрота, как она образовывается, какой бывает и в каких случаях стоит обратиться за консультацией к врачу-онкологу. Рассмотрим детальнее проблематику в статье от редакторского коллектива портала «Все онкологи России».
Как анализ мокроты может помочь диагностировать онкологические и другие заболевания
Что являет собой мокрота? Это слизистые выделения, появляющиеся при кашле. Они накапливаются в путях респираторной системы и отхаркивание мокротой свидетельствует о том, что нарушено обычное функционирование внутренней оболочки дыхательного тракта. Отдав мокроты на анализ, можно определить присутствие болезней дыхательного тракта. Также эта процедура позволяет различить возможные патологические процессы, которые развиваются на фоне кашля или похожей симптоматики.
Мокроты как возможные проявления различных патологий
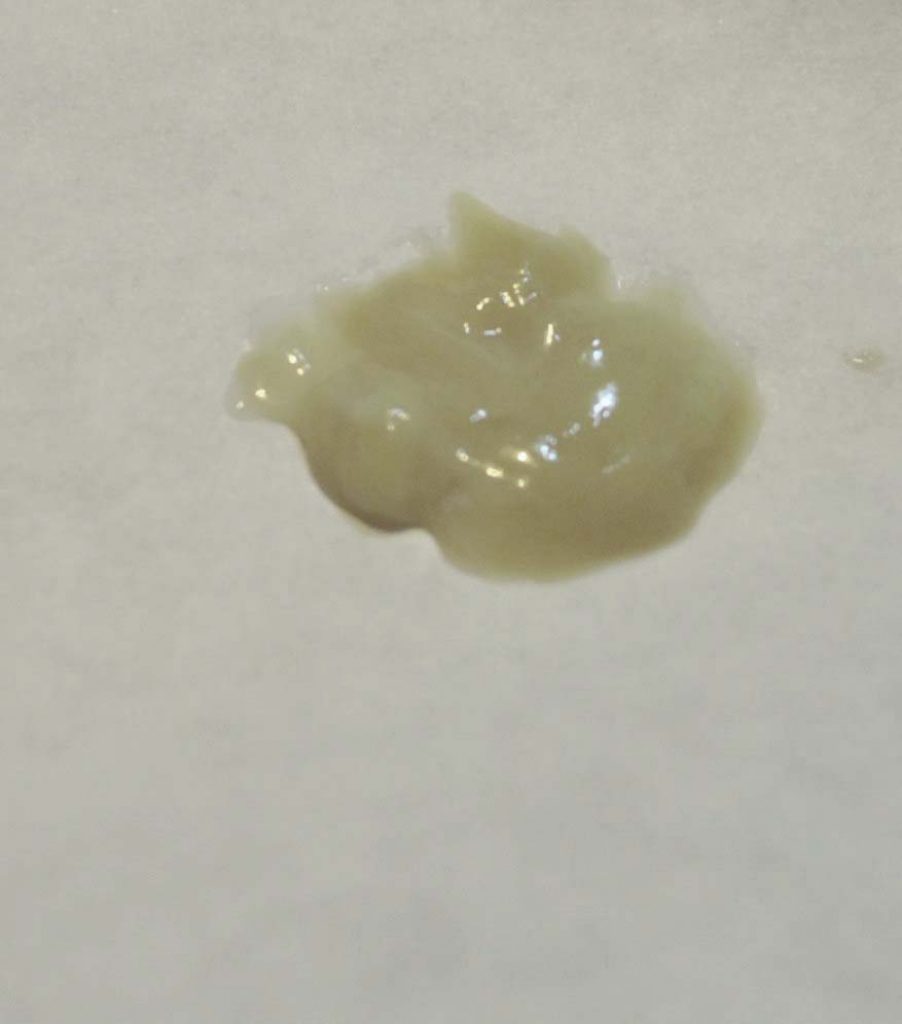
Стоит понимать, что присутствие мокроты – это один из симптомов проявления рака легких. Когда диагностируется это онкологическое заболевание, то выделяется светлая слизь. Часто в ней можно обнаружить частицы крови, что может указывать на наличие в легких злокачественной опухоли. Именно появление кровяных прожилок свидетельствует о необходимости проведения более тщательного и глубокого скрининга (рентгенографического исследования, бронхоскопии и компьютерной томографии соответствующих органов).
Бывают случаи, когда при бронхиоальвеолярной форме данного онкологического заболевания дыхательных органов может выделяться до 200 мл мокроты светлого оттенка с пеной на верхнем слое. Когда у пациента обнаружена именно эта форма онкологического заболевания, то эффективным методом диагностики будет проведение цитологического анализа мокроты.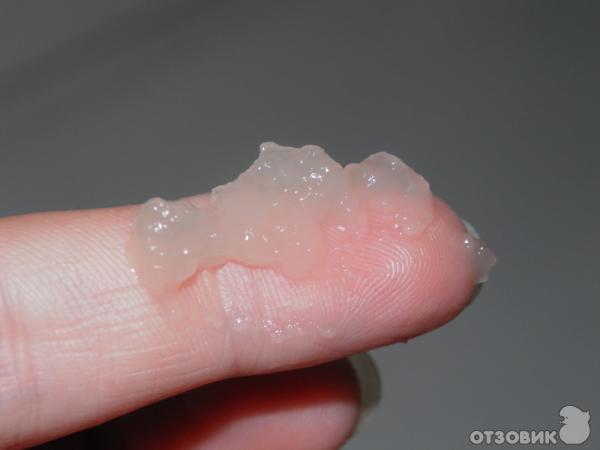 В случае осложненных форм рака, слизистые выделения могут содержать некоторое количество гноя. Если мокрота по своей форме напоминает малиновое желе, это значит, что опухоли распадаются. Метод цитологического анализа мокроты при раковом заболевании легких – это способ диагностики легочных патологий у пациента, а также самый простой метод морфологической верификации поставленного диагноза. Если наличие онкологии легких подтвердится, то стоит проводить анализ мокроты, как минимум, 3 раза.
В случае осложненных форм рака, слизистые выделения могут содержать некоторое количество гноя. Если мокрота по своей форме напоминает малиновое желе, это значит, что опухоли распадаются. Метод цитологического анализа мокроты при раковом заболевании легких – это способ диагностики легочных патологий у пациента, а также самый простой метод морфологической верификации поставленного диагноза. Если наличие онкологии легких подтвердится, то стоит проводить анализ мокроты, как минимум, 3 раза.
Зачем необходима диагностика мокроты и какие виды исследований существуют для определения диагноза?
Главной целью проведения подобных диагностических мероприятий является подтверждение диагноза. Реснитчатый эпителий имеет бокаловидные клетки, которые выделяют до 100 мл жидкости, но она проглатывается человеком.
Когда обнаружено прогрессирующее патологическое заболевание в органах респираторной системы, начинается изменяться работа соответствующих структур.
Если сделать выводы на основе предположенного диагноза и только визуального осмотра секрета бронхиальных желез невозможно, то врачом-онкологом назначается необходимое исследование. Различные варианты исследования мокроты способствуют оценке свойств жидкости, помогают различить цитологические изменения, то есть наличие злокачественных новообразований, а также бактериальной инфекции. Провести исследование можно визуально или с применением специального оборудования.
Врач предварительно может поставить диагноз на основе визуального осмотра слизи и поэтому может отправить пациента на такие виды диагностики:
Клинический анализ мокроты. Показатели такого анализа дают возможность врачу более детально рассмотреть физические особенности проявляемой слизи.

Цитологическое или же исследование под микроскопом. Детальный анализ жидкости нуждается в увеличении до нужного размера. В этом поможет микроскоп. Такой метод устанавливает присутствие патологий, что могут проявляться при определенных заболеваниях.
Химическое изучение. Во время подобного рода диагностики происходит оценка трансформаций в метаболизме альвеолоцитов, которые располагаются в реснитчатом эпителии бронхов.
Бактериологический анализ. В основе данного метода лежит высевание бактерий, которых извлекли из слизи органов дыхания пациента на благоприятную среду. Если количество бактерий начинает возрастать, то возбудитель находится в респираторном тракте. Пожалуй, главным преимуществом проведения бактериального посева будет возможность проверить, насколько чувствительными являются бактерии к определенным препаратам в лаборатории.
При диагностировании более сложных случаев отклонений в функционировании органов дыхания, пациенту могут назначить все виды анализа мокроты. И уже на их основе подбирается курс лечения.
И уже на их основе подбирается курс лечения.
Дальше пойдет описание основных аспектов, необходимых для проведения диагностических мер.
Особенности выделяемой мокроты
За день у человека может выделяться от 50 миллилитров до полтора литра слизи, все зависит от базовой анормальности. Именно ее наличие нарушает деятельность секреции бокаловидных клеток. У пациента, у которого обнаружен, например, бронхит или пневмония, жидкости выделяется до 200 мл в сутки.
Если начинают концентрироваться гной или кровь, то они будут проявляться в выделяемых мокротах и их станет больше с увеличением количества выделений. При таких болезнях, как дренированный абсцесс, гангрена легкого, фиксируют наибольший объем слизи (до полтора литра).
Врачи-пульмонологи классифицируют выделения на такие типы:
Слизистый. Проявляется при бронхиальной астме, хроническом бронхите и трахеите. Это самый благоприятный вариант из представленных.

Слизисто-гнойный. Устанавливает наличие инфекции, поскольку в источаемых мокротах есть специфическая жидкость. Это продукт функционирования бактерий, в нем содержатся «переваренные» иммунные клетки. Проявляется при абсцессе легкого, бактериальной пневмонии и гангрене.
Гнойный. Следствиями появления являются те же причины, что и для слизисто-гнойного типа. Данный подвид отличается достаточно обильным количеством гноя. При таком диагнозе пациент чувствует себя намного хуже.
Кровянистый. Возникает в случае попадания некоторых эритроцитов или определенного количества крови в слизь. Такая симптоматика является признаком того, что где-то повреждены сосуды. Проявляется при раковых заболеваниях, полученных травмах, после перенесенного инфаркта легкого и актиномикоза.
Правильная оценка выделяемой слизистой жидкости поможет понять, какие патологии проявляются в дыхательной системе. Верный диагноз способствует подбору оптимального лечения для пациента.
Верный диагноз способствует подбору оптимального лечения для пациента.
Соответствие типов мокроты и ее цвета:
слизистый тип будет прозрачным или слегка сероватым;
у слизисто-гнойного преобладает серый цвет с вставками желтого или гнойного оттенка;
гнойный тип характеризуется разными оттенками зеленого и коричневым;
кровянистый имеет разные оттенки красного. Если выделяется жидкость ржавого оттенка, то это означает, что начался процесс видоизменения эритроцитов. Если где-то произошло повреждение стенок сосуда, кровь будет алая или розовая, зависит от степени повреждения.
Во многих случаях у мокроты нет никакого запаха. Исключением может стать только гнойные мокроты, потому что в них содержаться частички отмерших тканей, которые и вызывают запах разложения. Если случается прорыв кисты в легком, то появляется фруктовый запах, который указывает на развитие эхинококка или же гельминта.
С помощью визуальной оценки мокроты можно довольно быстро поставить диагноз пациенту без проведения дополнительных диагностических процедур.
Наличие определенного элементов организма в слизи как свидетельство патологий
В мокроте, которую отхаркивает пациент могут диффундировать эритроциты, гной или серозная жидкость. Если что-то из упомянутых составляющих находится в слизи, то врач может оценить степень повреждения тканей легких и понять, какие именно отклонения проявляются в респираторных путях в этом клиническом случае.
Благодаря проведению химического анализа отхаркиваемой жидкости, можно определить насколько сильно успел развиться патологический процесс. Полученные результаты позволяют подобрать соответствующее лечение и препараты, которые помогут стабилизировать секрецию реснитчатого эпителия.
Нормальные показатели рН мокроты – от 7 до 11. Если в легких протекают процессы распадения тканей, то происходят окислительные реакции и уровень рН падает ниже 6. Это происходит потому что, нарушается процедура обмена солей и минералов.
Это происходит потому что, нарушается процедура обмена солей и минералов.
В извергаемой жидкости всегда содержится белок. Его нормальный показатель не превышает 0,3%. Может наблюдаться небольшое повышение этой цифры, но не больше чем до 1-2%. Превышение этого порога может свидетельствовать о проявлении туберкулеза. Если показатели резко возрастают до 10-20%, то это означает наличие крупозной пневмонии. Провести исследование на количество белка в слизистой жидкости в лаборатории необходимо, чтобы разделить патогенные процессы в плане общей клинической картины состояния пациента и показателей других процедур диагностики.
Желчные пигменты
Маленькие частички холестерина или же желчные пигменты, которые выделяются со слизью фиксируются при следующих анормальностях:
Посредством проведенного микроскопического анализа можно обнаружить присутствие клеток или микроорганизмов. При нормальном состоянии человека их просто нет в слизи, которую извергает пациент во время обычного кашля.
Эпителиальные клетки
Обнаружение эпителиальных частиц в мокротах – это не повод для паники, особенно, если их немного. Когда проводится исследование клеток под микроскопом, то внимание обращают на обильное количество клеток или даже появление эпителиальных цилиндров. Это признак того, что респираторные пути и внутренние оболочки могут быть повреждены.
Альвеолярные макрофаги
Процедура локальной защиты иммунной системы происходит благодаря нормальному функционированию альвеолярных макрофагов. Поэтому обнаружение в слизи незначительного количества клеток — совершенно не повод бить тревогу. А вот резкое увеличение макрофагов говорит о воспалительных процессах, например, бронхите, бронхоэктатической болезни, астме или трахеите.
Когда уже начинаются появления лейкоцитов в мокроте, то происходит острое воспаление, причиной которого может стать воздействие бактерий на органы респираторной системы. В схожих случаях может случиться развитие абсцесса, пневмонии и бронхоэктатической болезни.
В том случае, если во время диагностики обнаружили в мокроте кровяные прожилки, то значит, произошел разрыв кровяных сосудов. Численность эритроцитов в слизи свидетельствует о характере разрыва. Также появляются видоизмененные клетки, что проникают через стенки сосудов, не разрывая их. Одним из примеров заболевания, что развивается в таком случае, является крупозная пневмония.
Раковые клетки в анализе мокротыЕсли в анализах мокроты диагност выявил атипичные для выделений респираторной системы органические структуры, это может означать, что в органах дыхания начался процесс образования опухоли в легких. Чтобы со 100% вероятностью определить локализацию патологии и ее тип, онколог назначит проведение ряда других процедур скрининга.
Эластические волокна
Если эластические волокна обнаруживаются в слизи, которую отхаркивает больной, можно говорить об обширных повреждениях тканей легких, при этом последние уже начали распадаться. Симптом присущ таким патологическим процессам, как гангрена, запущенная стадия бронхоэктатической болезни, туберкулез и онкология с разрушением мягких тканей.
Симптом присущ таким патологическим процессам, как гангрена, запущенная стадия бронхоэктатической болезни, туберкулез и онкология с разрушением мягких тканей.
Верифицировать туберкулез можно после проведения микробиологического исследования выделяемой пациентом мокроты. Данный метод диагностики направлен на обнаружение микобактерии, возбуждающей заболевание — палочки Коха.
Определяется ее присутствие с помощью бактериоскопического исследования, во время изучения образца под увеличительным микроскопом. Чтобы визуализировать возбудитель, мокроту окрашивают по методу Циля-Нильсена. Если результат положительный, фтизиатр указывает в документах аббревиатуру БК(+), что означает наличие палочки Коха в исследуемом материале. Пациенты с туберкулезом изолируются от общества. Аббревиатура БК(-) говорит о том, что больной не является распространителем микроорганизмов.
Обезопасить себя от онкологии можно сдав анализы для раннего выявления патологии. Ознакомиться со списком доступных к покупке тестов вы можете здесь.
Ознакомиться со списком доступных к покупке тестов вы можете здесь.
Какая бывает мокрота при пневмонии? | МедЛайф
Мокрота при пневмонии представляет собой слизь, с незначительным содержанием лимфоцитов и макрофагов, это естественный секрет трахеи. Мокрота необходима для очищения дыхательных путей, при пневмонии она выводит из организма инородные частички, продукты разложения бактерий и саму патогенную микрофлору. В норме, количество выделений не должно превышать 100 мл в сутки, однако, в некоторых случаях при воспалении легких объем выделяемой мокроты может достигать до 1 л в сутки.
Содержание
Особенности мокроты
С возникновением пневмонии, количество выделяемой мокроты сразу же возрастает. Однако, выводиться из организма она начинает далеко не сразу. Ведь изначально кашель, как правило, сухой и лишь спустя некоторое время он становится продуктивным, начинает откашливаться мокрота. Иногда, кашель и вовсе может долго не переходить во влажный. Мокрота попросту не выводится из организма из-за своей вязкости и отравляет организм, находясь в легких. В таком случае необходимо стимулировать переход сухого кашля во влажный (с выделениями) с помощью лекарственных препаратов.
Мокрота попросту не выводится из организма из-за своей вязкости и отравляет организм, находясь в легких. В таком случае необходимо стимулировать переход сухого кашля во влажный (с выделениями) с помощью лекарственных препаратов.
Повышенное количество мокроты при воспалении легких означает, что в организме происходит борьба с инфекцией. Слишком большие объемы выделений, 0,5-0,7 л в сутки и более свидетельствуют об отеке легких. При этом, чем более густые выделения, тем более развит отек. Наличие в выделениях гноя свидетельствует об образовании в легких гнойных абсцессов. Часто, в таком случае помимо гноя в выделениях присутствуют и частички крови. Наиболее важным и информативным внешним критерием является ее цвет.
Разновидности мокроты
Цвет мокроты при пневмонии поможет определить особенности заболевания и состояния здоровья пациента. Рационально анализировать мокроту, собранную рано утром, до приема пищи, поскольку употребление некоторых продуктов может оказать влияние на ее цвет. То есть пищевые добавки и красители попросту могут исказить ее естественный цвет, в следствии чего анализ будет попросту неверным. Так что же может означать цвет мокроты?
То есть пищевые добавки и красители попросту могут исказить ее естественный цвет, в следствии чего анализ будет попросту неверным. Так что же может означать цвет мокроты?
Белая либо слегка серая
Это естественный цвет выделений, характерный для нормального протекания простых инфекционных заболеваний либо аллергических реакций. Оттенок зависит от частоты курения сигарет. Так, например, у не курящего человека наблюдается белая слизистая мокрота, с каждой выкуреной сигаретой она становится все темнее и темнее. Однако, ее оттенок зависит и от вдыхаемого воздуха. При вдыхании большого количества пыли либо при долгом нахождении в загрязненной среде мокрота так же может приобрести сероватый оттенок.
В целом же, белый цвет мокроты при пневмонии характерен для начальной стадии заболевания, когда только начинают проявляться первые симптомы.
Желтого оттенка
По мере развития пневмонии, белая мокрота густеет, приобретает цвет и неприятный запах. Желтый оттенок выделений свидетельствует о нормальном функционировании иммунной системы, то есть о эффективной борьбе с инфекцией.
Зеленого оттенка
Зеленый оттенок выделений, как правило, говорит о хронической форме заболевания. Также, в редких случаях мокрота приобретает зеленоватый оттенок при длительном течении воспалительного процесса. Однако, важно отличать именно гнойную мокроту зеленоватого оттенка, поскольку при многих заболеваниях неинфекционного характера выделяется слизь похожего оттенка.
Темного оттенка
Это могут быть выделения как темно коричневого, так и черного оттенка. Мокрота таких цветов указывает на наличие в ее составе уже отмершей, «старой» крови. Отмершие эритроциты отмирают, высвобождая гемосидерин. Подобные выделения наиболее характерны при крупозной пневмонии.
Лабораторный анализ выделений
Лабораторный анализ мокроты при подозрении на воспаление легких играет очень важную роль. Он не только помогает определить наличие заболевания, но позволяет определить конкретный вид микроорганизма-возбудителя. На основании анализа выделений можно поставить более точный анализ и назначить адекватное лечение.
Так, при микроскопических исследованиях, о пневмонии свидетельствует наличие в выделениях:
• Спиралей Куршмана;• Элементов крови;• Эпителиальных клеток;• Кристаллов Шарко-Лейдена;• Альвеолярных макрофагов.
Для уточнения анализа и определения возбудителя проводится бактериальный анализ. Именно на основании бактериологических исследований назначаются эффективные антибиотики. Возбудителями пневмонии могут являться множество микроорганизмов, основные и наиболее частые из них:
• Пневмококки;• Стрептококки;• Стафилококки;• Бактерии Фридлендера;• Микоплазмы;• Клебсиеллы. Сдается мокрота для проведения микроскопического и бактериального исследования в специальной баночке для сбора анализов. Объем сдаваемых выделений из ротовой полости должен быть не менее 1 см3.
Лечение влажного кашля
Важно понимать, что пневмония не лечится одним лишь приемом симптоматических лекарственных препаратов, то есть препаратов, направленных на облегчение симптомов. Это лишь часть комплексного лечения. Также, частой ошибкой является прием кашлеутоляющих средств. Кашель является естественным защитным рефлексом, способствующим выведению инфекции и токсинов из организма. Кашлеутоляющие препараты воздействуют на часть мозга, которая отвечает за данный защитный рефлекс, притупляя его. Таким образом, токсины, гной и инфекция не выводятся из дыхательных путей и причиняют значительный вред организму.
Также, частой ошибкой является прием кашлеутоляющих средств. Кашель является естественным защитным рефлексом, способствующим выведению инфекции и токсинов из организма. Кашлеутоляющие препараты воздействуют на часть мозга, которая отвечает за данный защитный рефлекс, притупляя его. Таким образом, токсины, гной и инфекция не выводятся из дыхательных путей и причиняют значительный вред организму.
Среди медикаментозных препаратов, назначаемых для лечения влажного кашля при пневмонии:
1. Муколитические средства;
2. Отхаркивающие средства;
3. Антигистаминные средства.
Муколитические и отхаркивающие лекарственные препараты стабилизируют выделение секрета, способствуют разжижению мокроты и более быстрому ее выведению из дыхательных путей. Антигистаминные средства назначаются при наличии аллергических реакций, то есть когда причиной кашля является аллергия. Все вышеописанные препараты назначаются исключительно специалистом, в зависимости от состояния здоровья пациента, особенностей протекания заболевания и наличия противопоказаний.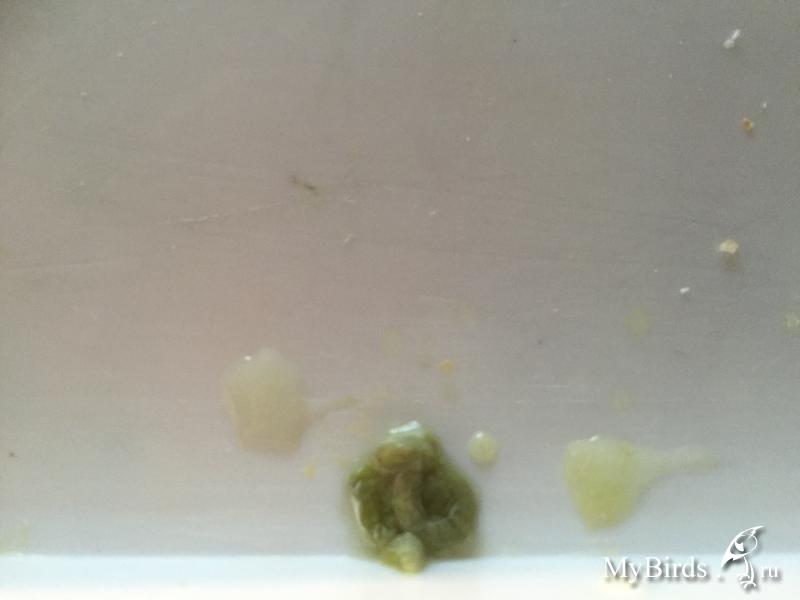
Помимо приема медикаментов, больному необходимо обеспечить постельный режим. Обильное питье и увлажнение воздуха в помещении также способствует разжижению слизи и более быстрому отхождению из дыхательных путей. В качестве дополнительных методов лечения могут быть использованы ингаляции.
————————————————————Огромная просьба, поставьте пожалуйста справа лайк и нажмите подписаться, это очень поможет развитию канала, спасибо)Виды мокроты: о чем говорит цвет слизи
Грядут похолодания, а за ними следом кашель, сопли из носа и мокрота.
Подпишись на Знай в Google News! Только самые яркие новости!
ПодписатьсяИ хотя слизь при кашле — обычное дело, цветная мокрота иногда может быть признаком чего-то более опасного, сообщает Daily Mail.
Мокрота — разновидность секрета, состоящего из слизи и слюны, которые вырабатывается в наших легких и очищает горло от раздражителей, а также увлажняет наши дыхательные пути.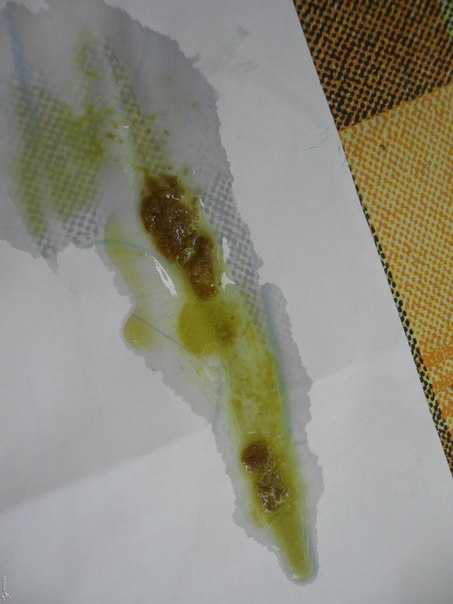
Настало время разобраться, о чем говорит цвет мокроты:
Популярные статьи сейчас Показать ещеЗеленый или желтый
Свидетельствует о том, что организм борется с ОРВИ или гриппом. Сперва слизь имеет желтый оттенок, но постепенно приобретает зеленый цвет.
Следует отметить, что похожий оттенок мокроты наблюдается при бронхите, синусите и хронической обструктивной болезни легких.
Пневмония и муковисцидоз также часто производят слизь, цвет которой колеблется от желтого и зеленого до коричневого и красного.
Коричневый
«Ржавая» мокрота часто имеет такой оттенок из-за наличия крови в ней. Может свидетельствовать о наличии пневмонии, бронхита и муковисцидоза.
Также часто встречается у курильщиков. В некоторых случаях коричневая слизь — признак абсцесса легких.
Белый
Чаще всего оказывается признаком вирусного бронхита и со временем меняет свой цвет на желто-зеленый.
Гастроэзофагеальный рефлюкс также сопровождается плотной мокротой.
Помимо этого, застойная сердечная недостаточность также приводи к формированию густой белой мокроты.
Черный
Наблюдается у шахтеров, которым постоянно приходится вдыхать крошечные частички угля.
Помимо этого, черная мокрота возникает при редкой грибковой инфекции Exophiala dermatitidis.
Прозрачная
Обычно свидетельствует о здоровом организме, однако чрезмерное увеличение свидетельствует об аллергии.
Производство мокроты также увеличивается в осенний и зимний период, чтобы разогреть холодный воздух.
Помимо этого, вирусные инфекции часто начинаются с чрезмерной слизеобразования.
Красный или розовый
Красная или розовая мокрота может быть признаком пневмонии, туберкулеза или другой инфекций легких.
Закупорка артерий в легких также приводит к образованию розовой мокроты. Помимо этого, красная мокрота считается признаком рака легких.
Помимо этого, красная мокрота считается признаком рака легких.
При наличии вышеуказанных симптомов рекомендуется обратиться к врачу.
Напомним про топ-7 распространенных причин болей внизу живота у женщин.
Как сообщал портал «Знай.ua», длина пальцев указывает на сексуальную ориентацию.
Также «Знай.ua» писал, медики изобрели «умные наклейки», которые мониторят показатели здоровья и вероятность возникновения различных заболеваний.
Подпишись на Знай в Google News! Только самые яркие новости!
ПодписатьсяПрозрачная мокрота — симптом какого заболевания?
Автор admin На чтение 3 мин. Просмотров 1.2k. Опубликовано
Мокрота — это жидкостные выделения из органов дыхания, появляющиеся как защитная реакция организма на воспалительные процессы. Выделение мокроты происходит при кашле или отхаркивании. Мокрота — это смесь слюны, слизистых выделений носа и бронхов. По внешнему виду мокроты, ее консистенции, наличию паразитов и примесей, врачи способны диагностировать патологию.
Выделение мокроты происходит при кашле или отхаркивании. Мокрота — это смесь слюны, слизистых выделений носа и бронхов. По внешнему виду мокроты, ее консистенции, наличию паразитов и примесей, врачи способны диагностировать патологию.
Диагностика заболеваний в зависимости от характера мокроты
Итак, специфика слизистых выделений помогает идентифицировать характер заболевания. Прозрачная мокрота при кашле может быть не только маркером болезни, но и следствием вредных привычек. Например, в утренние часы прозрачная мокрота выделяется при кашле у курильщиков.
Если говорить о недугах, прозрачная мокрота — это, прежде всего, маркер бронхита. При бронхите мокрота выделяется очень обильно, она бесцветная и не очень густая, без комочков и примесей. Бронхит эффективно лечится отхаркивающими сборами, которые стимулируют отделение прозрачной мокроты при кашле.
Кровянистая мокрота
Отдельного рассмотрения заслуживают прецеденты выделения мокроты с примесями или вкраплениями органических образований. Чаще всего в мокроту попадает кровь, и это очень серьезный сигнал о том, что в организме происходят серьезные отклонения.
Чаще всего в мокроту попадает кровь, и это очень серьезный сигнал о том, что в организме происходят серьезные отклонения.
Наличие крови в слизистых выделениях может быть свидетельством:
- туберкулеза: в мокроте содержится небольшое количество нитевидных сгустков крови; также могут содержаться фрагменты гнойных жидкостей
- рака легких: при онкологии легких в мокроте наблюдаются ярко-красные прожилки. Нужно незамедлительно сделать рентгеновские снимки легких на наличие опухолей
- острой формы бронхита: при остром бронхите кровяные вкрапления являются маркером тяжелой стадии заболевания
- пневмонии
- абсцесса легких: помимо кровяных выделений и больного наблюдается общая слабость, высокая температура, гнилостный запах изо рта, отсутствие аппетита.
Мокрота с зелеными или коричневыми вкраплениями
Также у больных могут встречаться зеленые и коричневые вкрапления в составе мокроты. Если у больного в мокроте начали появляться примеси подобного цвета, то обратиться к терапевту нужно незамедлительно. Зеленые сгустки в мокроте могут означать протекание острых воспалительных процессов в органах дыхания. Зеленые вкрапления — это гной. Источниками воспалительных процессов могут служить вирусные инфекции, аллергены попавшие в органы дыхания. Проблема в том, что мокрота с зелеными вкраплениями не является идентификатором какой-то конкретной патологии. Данный симптом универсален для рака легких, бронхиальной астмы.
Зеленые сгустки в мокроте могут означать протекание острых воспалительных процессов в органах дыхания. Зеленые вкрапления — это гной. Источниками воспалительных процессов могут служить вирусные инфекции, аллергены попавшие в органы дыхания. Проблема в том, что мокрота с зелеными вкраплениями не является идентификатором какой-то конкретной патологии. Данный симптом универсален для рака легких, бронхиальной астмы.
При наличии зеленых вкраплений важную роль играет консистенция мокроты. Если слизистые выделения очень густые, то, скорее всего в легких начались застойные или даже некротические процессы и в этом случае потребуется длительный курс терапии антибиотиками.
Наличие коричневых примесей в отделяемой мокроте также свидетельствует о возможном воспалительном процессе, катализатором которого может быть целый ряд факторов — чаще всего, инфекции и бактерии. Проблема снова в том, что по одной лишь мокроте нельзя диагностировать точный недуг. Правда, слизистые выделения с коричневыми вкраплениями это более или менее точный признак зарождающийся пневмонии. Поэтому, нужна оперативная диагностика. Но коричневая мокрота характерна и для тяжелых форм ОРВИ.
Поэтому, нужна оперативная диагностика. Но коричневая мокрота характерна и для тяжелых форм ОРВИ.
Мокрота без цветовых выделений
Если началось отделение мокроты и в жидкости нет примесей, то не стоит успокаиваться. Прозрачная мокрота в горле может выделяться и без кашля. В таком случае больной имеет дело с процессами отека слизистой органов носоглотки или отека легких. Водянистая прозрачная мокрота с пузырьками свидетельствует об остром или хроническом поражении верхних и нижних дыхательных путей. Также отделение пенистой мокроты с пузырьками наблюдается при бронхиальной астме и эозинофилии.
Таким образом, мокрота является наглядной «лакмусовой бумажкой», которая даст понять о характере отклонений, происходящих в системе органов дыхания. При одновременном общем ухудшении самочувствия и обильном отделении слизких масс, необходимо сдать пробу мокроты лечащему врачу или в диагностический центр.
Учебник ПВМ — 2013 — Стр 20
точной секрецией слизистых желез дыхательных путей и наблюдается при остром бронхите, воспалении верхних дыхательных путей, бронхиальной астме в стадии разрешения приступа, коклюше, хроническом воспалении зева у курильщиков.
Слизисто-гнойная мокрота – смесь слизи и гноя, слизь преобладает, а гной включен в виде комочков или прожилок. Мокрота серовато-желтого цвета, стекловидная, с желтыми комочками, вязкая, без запаха, обусловлена хронической инфекцией дыхательных путей и наблюдается при хронических бронхитах, бронхопневмонии.
Гнойно-слизистая мокрота – смесь гноя и слизи с преобладанием гноя и включениями слизи в виде тяжей. Мокрота желтовато-серого цвета, вязкая, густая, с неприятным запахом, при отстаивании большого количества – мокрота трехслойная, обусловлена хроническими нагноительными процессами и наблюдается при хронических бронхитах, бронхоэктазах, абсцедирующей пневмонии.
Гнойная мокрота – «чистый» гной в виде желтовато-зеленоватой массы с резким неприятным запахом, в отличие от слизисто-гнойной мокроты не обладает вязкостью, а имеет полужидкую консистенцию, при отстаивании образует два слоя (двухслойная мокрота). Появление гнойной мокроты обусловлено хронической полиинфекцией в ослабленном организме и характерно для прорыва эмпиемы плевры в полость бронха либо абсцесса легкого, вскрывшегося в бронх.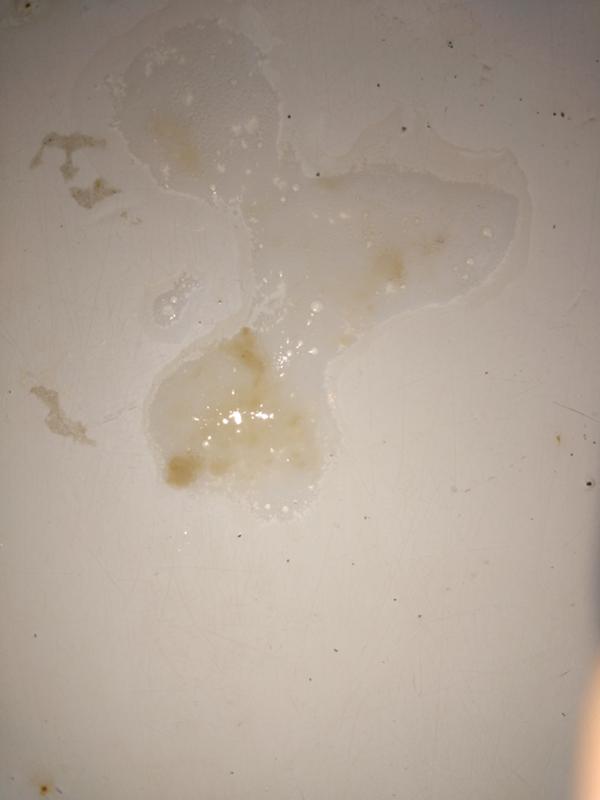
Кровавая мокрота (кровохарканье) – выделение чистой крови, обусловленное не только поражением дыхательных путей, но и других органов и систем (сердечно-сосудистой, пищеварительной, кроветворной). При кровохаркании легочного происхождения мокрота розовая, пенистого характера, без запаха, чаще наблюдается при кавернозной форме туберкулеза, опухолях легких и бронхов, бронхоэктазах, гангрене легкого, актиномикозе, сифилисе, ранении легкого. Кровохарканье экстрапульмонального происхождения может наблюдаться при прорыве аневризмы аорты во внелегочный просвет бронхов или трахеи, носовых кровотечениях, кровотечении из расширенных вен пищевода, при язве или раке желудка.
Слизисто-кровянистая мокрота представляет собой выделение слизи с прожилками крови или кровяного пигмента. Эта мокрота чаще «ржавого» цвета, вязкая, иногда с неприятным запахом, наблюдается при воспалении верхних дыхательных путей, чаще носоглотки, пневмонии, бронхогенном раке, инфаркте легкого в стадии разрешения.
Слизисто-гнойно-кровянистая мокрота – равномерно перемешанная смесь слизи, гноя и крови. Мокрота красноватого цвета с гнойными комочками, стекловидная, вязкая, имеет неприятный гнилостный запах, в большом количестве при отстаивании образует три слоя (трехслойную мокроту). Выделяется при бронхоэктазах, туберкулезе, бронхогенном раке, актиномикозе.
Серозная мокрота – плазма крови, пропотевшая в полость альвеол и бронхов. Это бесцветная или желтоватого цвета клейкая жидкость, пенистого характера, достаточно прозрачная; ее появление обусловлено застоем крови и
Белая мокрота при кашле: причины, лечение pulmono.ru
Белая мокрота при кашле встречается повсеместно – а иногда даже и без кашля.
И в том, и в другом случае её наличие свидетельствует о патологических процессах в органах дыхания. Несмотря на то, что человеческие лёгкие производят мокроту каждый день, у неё должен быть определённый цвет. И этот цвет – не белый.
Откуда берётся естественная мокрота
Органы дыхания у человека представляют собой сложную систему, основная часть которой – лёгкие. Изнутри их выстилает особая ткань, покрытая тончайшими ворсинками, которую называют «реснитчатый эпителий». На ней расположены железы, выделяющие слизь.
Изнутри их выстилает особая ткань, покрытая тончайшими ворсинками, которую называют «реснитчатый эпителий». На ней расположены железы, выделяющие слизь.
Работа лёгких, в упрощённом изложении, выглядит так:
- человек делает вдох;
- воздух проходит по трахее, спускается в лёгкие и они раздуваются;
- вместе с воздухом в них попадают аллергены, пыль и мельчайший мусор, которые оседают на реснитчатом эпителии и слизи, которая его покрывает;
- ворсинки начинают волнообразно двигаться, подгоняя слизь к трахее;
- у человека возникает специфический зуд, он напрягает горло и откашливает слизь;
- вместе со слизью выходят пыль, мусор и всё, что в лёгких не нужно.
Мокрота производится даже в организме у полностью здорового человека. Она прозрачная, не имеет вкуса и запаха, не доставляет неудобств.
Но, если в организме начинается воспаление, всё меняется:
- железы секреции начинают вырабатывать слизь в больших количествах – так организм пытается «смыть» из лёгких все патологические микроорганизмы;
- ворсинки начинают двигаться быстро и человеку приходится откашливаться часто;
- в слизь попадают продукты жизнедеятельности бактерий, сами мёртвые бактерии, погибшие в борьбе с ними лейкоциты, отмирающие ткани.

В результате наружу выходит не привычная стекловидная мокрота, а мокрота с гноем – белая, зелёная, жёлтая или даже с кровью.
Произойти это может при целом ряде заболеваний.
Откуда берётся патологическая мокрота
Причина, по которой вместо прозрачной мокроты начинается выделяться белая, по сути всего одна: в организм попадает специфический возбудитель, продукты жизнедеятельности которого имеют именно такой цвет. Чаще всего это:
- грибковая инфекция – приводит к болезни не менее успешно, чем бактериальная;
- спирали Куршмана – сопровождают аллергический или астматический кашель.
Но иногда причиной становятся и бактерии – всё зависит от условий, в которых они живут.
Болезни могут быть при этом очень разнообразны и многочисленны.
Острая инфекция
Большинство возбудителей, которые попадают в организм, становятся причиной возникновения симптомов воспаления – в большинстве своём не отличающихся специфичностью. В народе все болезни такого рода проходят под общим названием «простуда», хотя врачи говорят о них, как об «острой вирусной инфекции» или «ларингите», например.
В народе все болезни такого рода проходят под общим названием «простуда», хотя врачи говорят о них, как об «острой вирусной инфекции» или «ларингите», например.
Симптомы у них более-менее схожи:
- Общие воспалительные. У больного болит голова, он становится вялым, его подташнивает, ему постоянно хочется спать, он страдает от слабости.
- Боли. Локализуются там, где обосновался возбудитель. В случае респираторных инфекций болит обычно горло – при глотании, при попытках говорить.
- Кашель. Картина всегда одна и та же – сначала кашель сухой, потом добавляется прозрачная мокрота, потом она становится белой, зелёной или жёлтой.
- Температура. Поднимается либо до субфебрильных значений, либо то тридцати восьми и выше. Сопровождается ознобом и общей слабостью.
Лечить подобное самостоятельно не рекомендуется – разве что на ранних стадиях, когда больной ощущает исключительно слабость и першение в горле. Тогда нужно укутаться и пить горячий чай с мёдом и малиной. Но, если поднялась температура, нужно вызывать врача. Он пропишет:
Но, если поднялась температура, нужно вызывать врача. Он пропишет:
- средства для уничтожения возбудителя – чаще всего антибиотики;
- муколитики – благодаря им мокрота будет лучше выделяться;
- противовоспалительные – остановят распространение болезни;
- промывания, полоскания, ингаляции – чтобы смягчить слизистые и облегчить состояние.
Рекомендуют также пить побольше тёплой жидкости, от чая и до фруктовых соков.
Бронхит
Если с инфекционными заболеваниями, которые сопровождаются воспалением и сразу вызывают температуру, всё понятно, то бронхит можно и не заметить, если он развивается не по самому острому сценарию. Обычно для него характерны следующие симптомы:
- Одышка. Больной начинает задыхаться, когда занимается физической активностью.
- Кашель. Усиливается утром, после сна. Как правило, возникает приступами, сопровождается отходом мокроты.
- Боли. Возникают в груди, носят ноющий, тянущий, неприятный характер.

- Утомляемость. Труднее сосредоточиться на работе, постоянно хочется спать.
Иногда может добавляться постоянная субфебрильная температура.
Симптоматика у бронхита характерная для большинства лёгочных заболеваний. Лечат его прогреваниями, муколитиками, противовоспалительными, антибиотиками и средствами, которые снимают спазм бронхов.
В хроническую форму бронхит переходит довольно быстро, потому очень важно рано его отследить и упорно лечить до полного исчезновения симптомов.
Туберкулёз
Именно чтобы выявить туберкулёз, всем людям рекомендуют проходить флюорографическое обследование каждый год. Оно позволяет отследить пусть и не самые ранние стадии, но всё же те, на которых болезнь ещё можно излечить.
Лёгочная форма у туберкулёза самая распространённая. Для неё характерны:
- Кашель. Приступами, болезненный, отходит мокрота – сначала белой с пузырьками воздуха, потом красно-коричневой от крови.

- Боли. Появляются на средних стадиях, локализуются в груди.
- Снижение веса. Не всегда сопровождается снижением аппетита.
- Общая слабость. Человеку трудно сосредоточиться, постоянно хочется спать.
- Температура. Обычно субфебрильная, сопровождается ознобом.
Туберкулёз – заболевание неприятное и очень заразное. Лечение его требует нескольких лет и предполагает комплексный подход:
- Лекарства. Муколитики, противовоспалительные, уничтожающие возбудителя.
- Физиотерапия. Направлена на общее поддержание сил организма.
- Изменение образа жизни. Больным туберкулёзом предписан режим, специальная диета, прогулки на свежем воздухе и по возможности покой.
Идеал лечения при туберкулёзе – отдых в санатории для больных на протяжении нескольких месяцев. Там легко держать режим, есть с кем пообщаться и очень спокойно.
Если обнаружить туберкулёз удалось на стадии, когда отхаркивается белая густая слизь, это можно считать удачей.
На этой стадии вылечить болезнь проще, чем на той, где больной кашляет кровью.
Пневмония
В народе пневмонию зовут воспалением лёгких и, по сути, это словосочетание описывает проблему более чем верно. Пневмонию вызывают бактерии, попадающие внутрь лёгких, в альвеолы. После этого начинается воспаление, выделяется экссудат и отёк. Больной в это время может отследить у себя следующие симптомы:
- Общие воспалительные. Болит голова, тянет мышцы, отмечается выраженная слабость, тяжело встать с постели, ещё тяжелее сосредоточиться.
- Кашель. Сначала сухой, потом мокрый, с большим количеством мокроты.
- Боли. В груди, отдаются обычно в руку или в сердце.
- Температура. Поднимается до тридцати восьми и выше, сопровождается лихорадкой.
- Трудности с дыханием. Из-за обилия экссудата становится поверхностным, сдавленным. Если больной пытается проявить активность, у него появляется одышка.
Без правильного лечения пневмония смертельна даже у взрослых.
У детей же она даже при аккуратности и упорстве в выполнении назначений врача может приводить к серьёзным проблемам.
Для лечения обычно прописывают антибиотики, муколитики, обезболивающие, противовоспалительные, которые снимают отёк. И, конечно, больному рекомендуют оставаться в постели, пить побольше тёплой жидкости и как можно больше спать.
Сердечные заболевания
Если у больного проблемы с сердцем – например, сердечная недостаточность или ревматизм – организму не хватает кислорода. Результатом становится спазматический кашель, который иногда сопровождается отходом пенистой мокроты белого цвета. В целом же симптоматика выглядит так:
- Одышка. Больной начинает задыхаться, стоит ему заняться чем-то активным.
- Нарушения сердечного ритма. Это либо тахикардия, то есть ускорение, либо брадикардия, то если, замедление, либо аритмия, то есть полное отсутствие стройного ритма. В процессе приступа человек не может сосредоточиться ни на чём, кроме сердца.

- Общая подавленность состояния. Головокружения, обмороки, слабость, сонливость. Меняется настроение, становится более подавленным. Становится труднее сосредоточиться на чем угодно, от работы до любимого телевизионного шоу.
- Боли. Появляются при нарушениях ритма, локализуются в груди, могут отдаваться в плечо, в руку.
Проблемы с сердцем – это очень серьёзно. Как правило, больным прописывают средства для стабилизации ритма, йогу для того, чтобы контролировать эмоциональное состояние, успокоительные для того же. Иногда требуется операция по установке кардиостимулятора – если сердце остановится, кардиостимулятор его снова запустит.
Хорошим решением считается употреблять успокаивающие травяные чаи и больше времени проводить на воздухе.
Интоксикация
Некоторые лекарственные средства, наркотики и тяжёлые металлы, отравляющие организм человека, могут вызывать среди прочих симптомов и кашель с мокротой. Оттенок у неё обычно чисто белый, запах зависит от того, что именно стало причиной появления.
Классической симптоматикой считается:
- Кашель. С белой горькой мокротой, приступами, частый.
- Разлад желудочно-кишечного тракта. Больного может рвать, может начаться понос.
- Общее подавленное состояние. Слабость, вялость, может дойти до обморока и даже до комы.
Иногда поднимается температура, но это скорее исключение, чем правило. Меняют цвет кожные покровы – становятся синюшными.
При отравлении нужно вызывать «скорую» без промедления. Это не тот случай, когда можно дожидаться записи у врача в поликлинике.
Как правило, больному прописывают поддерживающие средства и средства, способные вывести вещество из организма. Лечение проводят в стационаре – в домашних условиях обеспечить всё необходимое практически невозможно.
Возраст
С возрастом в организме любого человека происходят изменения и чаще всего – не к лучшему. Так, из-за малоподвижного образа жизни и дегенеративных изменений в сосудах, кровь застаивается и в лёгкие начинает поступать меньше кислорода. Результатом становятся проблемы с выводом мокроты.
Результатом становятся проблемы с выводом мокроты.
Симптоматика у возрастных изменений следующая:
- Общее подавленное состояние. Недостаток кислорода всегда приводит именно к нему – человек ощущает слабость, ему тяжело ходить, кружится голова.
- Кашель. Возникает приступами, по ночам или ближе к утру, когда мокроты в лёгких скапливается особенно много. Проходит обычно довольно мучительно.
По сути, белая мокрота при кашле у взрослых, которым уже перевалило за шестьдесят, вполне может быть признаком возраста. Лечению она поддаётся плохо, рекомендуют исключительно больше прогулок на свежем воздухе и средства, которые облегчают крови прохождение по сосудам.
Несмотря на сложности с лечением, оно необходимо. Жить в постоянном состоянии недостатка кислорода неприятно и вредно.
Аллергия
Гнойная мокрота при кашле с аллергической природой не выделяется – но белый цвет может возникать не только из-за гноя. Влиять могут погибшие лейкоциты, аллерген и вещества, которыми организм на него реагирует.
Для аллергии характерны:
- Кашель. Короткие приступы, с обязательным отходом мокроты.
- Отёк. Заложен нос, трудно дышать, постоянно болит голова.
- Конъюнктивит. Глаза слезятся, краснеют и опухают.
- Общее подавленное состояние. Слабость, вялость, потеря аппетита.
Больной может постоянно чихать, у него может развиться крапивница, из-за которой начнёт краснеть и шелушиться кожа на чувствительных местах.
Средств от аллергии всего два:
- Симптоматические препараты. Снимают отёк, уменьшают реакцию иммунной системы, облегчают состояние. Действие их может продолжаться до двенадцати часов, но не больше. Со временем вызывают привыкание, имеют побочные действия.
- Изоляция от аллергена. Самый адекватный способ, который позволяет свести проявления аллергии к нулю. Животных следует отдать, если аллергия на них. Проветривание проводить только вечером или после дождя, если аллергия на пыльцу. Химические гигиенические средства сменить на натуральные, если дело в них.
 В худшем случае возможен даже переезд.
В худшем случае возможен даже переезд.
Существует также возможность пройти курс специального лечения, которое позволяет организму привыкнуть к аллергену, но помогает это не всем и не всегда.
Онкология
При раке лёгких в организме также образуется белая мокрота с неприятным гнилостным запахом. Хотя столкнуться с ней больному предстоит далеко не на ранних стадиях – наличие мокроты говорит, что опухоль уже разрослась как минимум до второй.
Ведь на первой стадии рак выглядит незаметно:
- Субфебрильная температура. А далеко не у всех есть привычка мерить её постоянно.
- Слабость. Общий упадок состояния может списываться на усталость. Головокружение, снижение эффективности, сонливость – обо всем этом люди часто думают, что просто давно не были в отпуске.
- Снижение веса. Во-первых, организм больше тратит, во-вторых, у больных раком, как правило, снижается аппетит, но происходит это для них незаметно.
Кашель появляется в списке симптомов только на второй стадии:
- Кашель.
 Мокрота белая, иногда пенистая. Больной может ощутить запах гноя при кашле или почувствовать, что мокрота солёная.
Мокрота белая, иногда пенистая. Больной может ощутить запах гноя при кашле или почувствовать, что мокрота солёная. - Одышка. Пока проявляется не очень заметно – при физической активности больному трудно дышать, но он может списывать это на низкую выносливость, на то, что мало занимается спортом или ест слишком много сладкого.
- Боли. Появляются при кашле, как правило, слабые и ноющие.
Чем дальше прогрессирует болезнь, тем заметнее становятся симптомы. Боли усиливаются, одышка появляется даже в состоянии покоя, в кашле видно кровь.
Лечат рак химиотерапией, иммунотерапией, изменением образа жизни, лучевой терапией.
Белая мокрота может свидетельствовать о множество всяческих проблем – от банальных возрастных изменений и до рака лёгких. Чтобы вовремя отследить болезнь, очень важно обратиться к врачу вовремя.
А вовремя – значит как только мокрота из прозрачной стала белой.
причины и лечение в Санкт-Петербурге
Понос со слизью или сформированные каловые массы с примесями слизи могут свидетельствовать о начале некоторых заболеваний кишечника, а также указывать на запущенные патологические процессы в организме. При наличии слизи в кале лечение требует всестороннего внимания и предварительной комплексной диагностики. Только так можно выявить и устранить причину этого симптома и предупредить его осложнения. Специалисты «Первой семейной клиники» готовы помочь вам восстановить здоровье и защитить вас от негативных последствий заболеваний ЖКТ.
При наличии слизи в кале лечение требует всестороннего внимания и предварительной комплексной диагностики. Только так можно выявить и устранить причину этого симптома и предупредить его осложнения. Специалисты «Первой семейной клиники» готовы помочь вам восстановить здоровье и защитить вас от негативных последствий заболеваний ЖКТ.
Мы ведем прием в многопрофильных центрах клиники, расположенных в Петроградском и Приморском районах.
Когда обратиться к врачу
- жидкий кал с примесью слизи и запахом наблюдается более 2-3 дней и не связан с изменениями в рационе;
- повышение температуры тела одновременно с появлением сгустков слизи в кале;
- боли в животе при позывах к дефекации или во время опорожнения кишечника;
- дискомфорт или боль в желудке спустя несколько минут после приема пищи;
- боль в правом или левом подреберье;
- стул с кровью и прожилками слизи;
- необъяснимое снижение массы тела;
- нарастающее чувство слабости, постоянной усталости, головокружения;
- вместо кала выходит слизь (в ней могут присутствовать прожилки крови, сгустки).

При появлении даже одного симптома из этого списка следует без промедления обратиться к врачу.
Наши гастроэнтерологи и гепатологи ведут прием в центрах на:
- Каменноостровском проспекте, 16 (м. Горьковская, м. Петроградская, Петроградский район)
- Коломяжском проспекте 36/2 (м. Пионерская, м. Удельная, Приморский район).
При каких заболеваниях появляется слизь в кале
Если появилась прозрачная слизь в кале или окрашенная в бурый, зеленоватый или желтый цвет, это может говорить о развитии таких заболеваний, как:
- дисбактериоз кишечника;
- инфекционные заболевания кишечника;
- воспаление слизистой толстой кишки;
- воспаление слизистой прямой кишки;
- язвенный колит;
- болезнь Крона;
- глютеновая непереносимость;
- доброкачественные или злокачественные новообразования в кишечнике.
В некоторых случаях, если чистая слизь вышла после стула или вместе с ним (прозрачная и густая, без следов крови) это может свидетельствовать о пищевом отправлении, глистной инвазии или о временном нарушении пищеварения.
Цвета, текстуры и уход за домом
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Мокрота — это тип слизи, которая вырабатывается в легких и близлежащих дыхательных путях нижних дыхательных путей. Этот вид слизи играет решающую роль в предотвращении попадания микробов и материалов в дыхательные пути и легкие и потенциально вызывает инфекцию.
Другие части тела, включая верхние дыхательные пути (нос, рот и горло) и желудочно-кишечный тракт (кишечник), также выделяют слизь.
Обычно слизь прозрачная, жидкая и совсем не заметна. Когда кто-то заболевает простудой или инфекцией, слизь может уплотняться и менять цвет.
В этой статье мы рассмотрим разные цвета слизи или мокроты и их значение для здоровья человека. Мы также исследуем различные текстуры мокроты и объясняем, что может сделать человек, если его мокрота изменится.
Цвет мокроты может дать много информации о том, что происходит с легкими и другими органами дыхательной системы.
Прозрачная
Прозрачная слизь — это нормально. Он состоит из воды, солей, антител и других клеток иммунной системы. После того, как он вырабатывается в дыхательных путях, большая часть его идет вниз по задней стенке глотки и проглатывается.
Коричневый
Коричневая мокрота может указывать на возможное кровотечение, и если да, то скорее всего, это вызвано кровотечением, которое произошло некоторое время назад.Ярко-красная или розовая мокрота означает, что кровотечение произошло недавно.
Черная слизь может указывать на наличие грибковой инфекции. Тем, у кого есть черная мокрота, следует немедленно обратиться к врачу, особенно если у них ослабленная иммунная система.
Белая
Белая слизь сигнализирует о заложенности носа. Когда полость носа переполнена, ткани опухают и воспаляются, что замедляет прохождение слизи через дыхательные пути. Когда это происходит, слизь становится более густой, мутной или белой.
Когда полость носа переполнена, ткани опухают и воспаляются, что замедляет прохождение слизи через дыхательные пути. Когда это происходит, слизь становится более густой, мутной или белой.
Желтый
Желтая слизь указывает на то, что иммунные клетки начинают работать в месте инфекции или другого типа воспалительного поражения.
Белые кровяные тельца — это клетки иммунной системы, которые отвечают за борьбу с микробами. По мере того как они продолжают бороться с инфекцией, слизь улавливает их, придавая ей желтоватый оттенок.
Зеленый
Зеленая мокрота указывает на широко распространенный и устойчивый иммунный ответ. Лейкоциты, микробы и другие клетки и белки, образующиеся во время иммунного ответа, придают мокроте зеленый цвет.
Хотя мокрота такого цвета может указывать на инфекцию, антибиотики не всегда нужны. Большинство инфекций, которые приводят к зеленой мокроте, являются вирусными и обычно проходят без лечения в течение нескольких недель.
Использование антибиотиков, когда они не нужны, может быть вредным, поскольку бактерии могут создавать резистентность. Если зеленая мокрота сопровождается затруднением дыхания, болью в груди или кровохарканьем, срочно обратитесь к врачу.
Красный
Красная мокрота сигнализирует о наличии крови.Кровь в мокроте может быть вызвана множеством причин. Даже простой кашель, например, при респираторной инфекции, иногда может привести к разрыву мелких кровеносных сосудов в легких или дыхательных путях и кровотечению.
В других ситуациях кровь в слизи может указывать на наличие серьезного заболевания.
Поделиться на Pinterest Кашель или чихание помогают организму избавляться от посторонних или вредных предметов. Здоровая мокрота обычно имеет водянистую консистенцию.Мокрота также может принимать различные текстуры, от водянистой до густой и липкой.Жидкая и водянистая слизь обычно нормальная и указывает на здоровые дыхательные пути.
Во время инфекции иммунные клетки, микробы и мусор накапливаются в мокроте, делая ее более густой, липкой и непрозрачной.
Кашель и чихание помогают организму выводить излишки слизи или мокроты, а также другие предметы, которые не принадлежат дыхательным путям.
Болезнь или инфекция — не единственные факторы, вызывающие уплотнение слизи. Обезвоживание или даже сон могут привести к тому, что слизь будет двигаться медленнее и станет гуще, чем обычно.
Пенистая мокрота — это пенистая слизь с пузырьками. Беловато-серая пенистая слизь может быть признаком хронической обструктивной болезни легких (ХОБЛ), о чем следует сообщить врачу, особенно если это новый симптом.
Розовая и пенистая мокрота может означать, что у кого-то наблюдается тяжелая левосторонняя сердечная недостаточность, особенно в сочетании с любым из следующих симптомов:
- одышка
- потливость
- боль в груди
Любой, кто испытывает эти симптомы, должен немедленно отправляйтесь в местное отделение неотложной помощи.
Важно понимать, что врачи не могут диагностировать конкретное заболевание или состояние на основе цвета мокроты человека.
Наличие зеленой, желтой или утолщенной мокроты не всегда указывает на наличие инфекции. Кроме того, если присутствует инфекция, цвет мокроты не определяет, вызвал ли ее вирус, бактерия или другой патоген. Простая аллергия также может вызвать изменение цвета слизи.
Антибиотики не всегда растворяют зеленую слизь.
Людям, у которых белая, желтая или зеленая слизь присутствует в течение более нескольких дней или которые испытывают другие симптомы, такие как лихорадка, озноб, кашель или боль в носовых пазухах, следует посетить своего врача. Однако, вероятно, лучше подождать несколько дней, чтобы попытаться вылечить симптомы дома, прежде чем записываться на прием.
Лицам, у которых образуется новая или повышенная красная, коричневая, черная или пенистая мокрота, следует немедленно обратиться к врачу для записи на прием. Эти симптомы могут быть признаком более серьезного заболевания, требующего немедленного лечения.Масло перечной мяты можно разбавить и нанести на грудь, что может облегчить кашель и помочь расслабиться.
Белая, желтая или зеленая мокрота обычно лечится дома.
Люди должны стараться как можно больше отдыхать и избегать обезвоживания. Обезвоживание может усилить густую мокроту, затрудняя откашливание.
Некоторые люди могут обнаружить, что легкая ходьба помогает им откашлять лишнюю мокроту.
Некоторые другие меры, которые можно попробовать дома, включают следующее:
Увлажнитель
Использование увлажнителя может помочь увлажнить воздух, что облегчит дыхание, облегчит кашель и ослабит мокроту, застрявшую в грудь.
Масло эвкалипта или мяты перечной
Эфирные масла эвкалипта или мяты перечной являются активными ингредиентами, которые содержатся во многих безрецептурных средствах для растирания груди.
При втирании в грудь эти масла могут помочь расслабиться, улучшить дыхание и сделать кашель более продуктивным, чтобы вывести мокроту.
Если вы используете эфирное масло напрямую, разбавьте его небольшим количеством кокосового или миндального масла перед нанесением на грудь. Неразбавленные масла иногда могут быть немного интенсивными или болезненными при нанесении непосредственно на кожу.
Неразбавленные масла иногда могут быть немного интенсивными или болезненными при нанесении непосредственно на кожу.
Некоторые люди считают, что втирание масла в подошвы ног и надевание толстых носков также может быть эффективным.
Если вы хотите купить эфирные масла эвкалипта или мяты, в Интернете есть отличный выбор с тысячами отзывов покупателей.
Отхаркивающие средства
Отхаркивающие средства, отпускаемые без рецепта, такие как гвайфенезин, помогают разжижать слизь, облегчая кашель.
Отхаркивающие средства доступны как для детей, так и для взрослых, их можно приобрести в местной аптеке.Важно прочитать инструкции и принимать лекарство точно в соответствии с инструкциями.
В большинстве случаев меры по уходу на дому являются безопасным и эффективным способом борьбы с аномальной мокротой.
Важно вызвать врача, если мокрота не улучшится через несколько дней. Для лечения основной бактериальной инфекции может потребоваться антибиотик.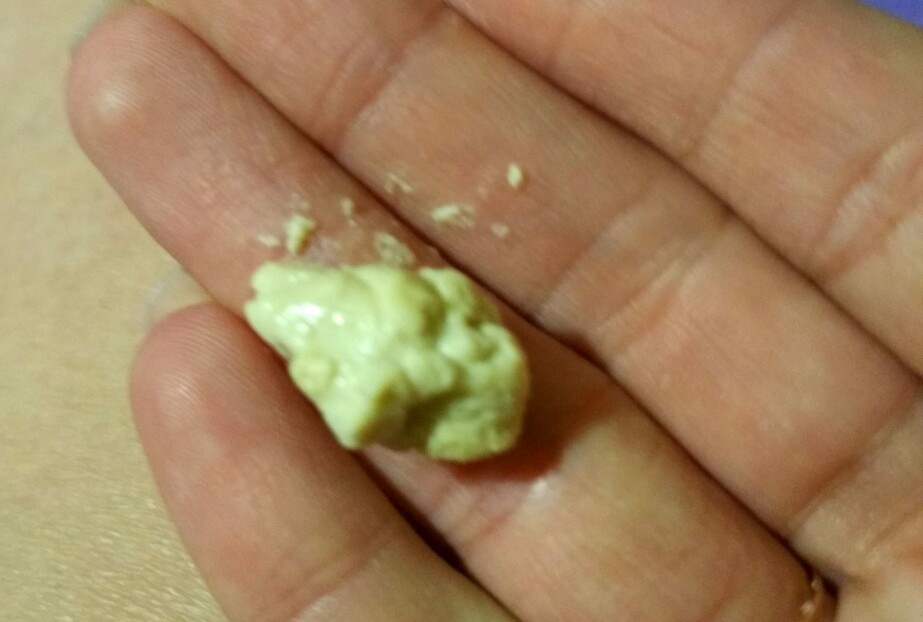
Любой человек с розовой, красной, коричневой, черной или пенистой слизью должен обратиться к своему врачу или обратиться в местное отделение неотложной помощи для обследования.
Причины появления белой слизи, лечение и домашние средства
Невежливые называют это мокротой, а некоторые соглашаются на сопли. Но для людей из вежливых кругов и медицинских работников это слово — «слизь».
Как бы это ни называлось, когда у вас грипп или простуда, обычно у вас ее в изобилии. На самом деле, если вы очень больны, ваши пазухи могут перейти в режим перегрузки и вырабатывать материал так же быстро, если не быстрее, чем вы можете его очистить.
Хотя это может быть неприятно, этот мусор в носу играет определенную роль в вашем теле.Слизь образует защитный слой на слизистых оболочках, выстилающих верхние дыхательные пути. И поскольку он липкий, он улавливает крошечные посторонние частицы, такие как аллергены, загрязнения и пыль, и отфильтровывает их, прежде чем они достигнут легких и нанесут серьезный ущерб.
В нормальных условиях здоровый человек выделяет около литра слизи в день. Но это остается незамеченным, поскольку мы склонны глотать выделения, а не выпускать их из носа.
Аллергия или простуда нарушают выработку слизи.Когда есть раздражитель, будь то вторгающийся вирус, бактерия или аллерген, нос и носовые пазухи реагируют увеличением секреции слизи сверх нормальной нормы. И поскольку вы не можете проглотить всю эту лишнюю слизь, она остается в верхних дыхательных путях и начинает сгущаться. Хотя это может раздражать, избыток слизи является признаком того, что ваше тело делает все возможное, чтобы вывести из организма болезнетворные микроорганизмы и болезни.
Простуда: Так называется, потому что довольно часто встречается.Каждый год ребенок может заболеть до десяти раз, но у взрослых заболеваемость снижается до трех-четырех раз в год. Существует более 200 вирусов, которые могут вызвать простуду и привести к инфекции. Хотя симптомы могут варьироваться от человека к человеку, наиболее распространенными симптомами являются слезотечение, чихание, боль в горле и выделения слизи, которые изначально прозрачны, но становятся густыми и полупрозрачными по мере прогрессирования инфекции. В конце концов, слизь просачивается в горло из задних носовых ходов, что приводит к откашливанию слизи.Слизь в большинстве случаев белая, но это нормально, если цвет меняется в зависимости от тяжести инфекции.
Хотя симптомы могут варьироваться от человека к человеку, наиболее распространенными симптомами являются слезотечение, чихание, боль в горле и выделения слизи, которые изначально прозрачны, но становятся густыми и полупрозрачными по мере прогрессирования инфекции. В конце концов, слизь просачивается в горло из задних носовых ходов, что приводит к откашливанию слизи.Слизь в большинстве случаев белая, но это нормально, если цвет меняется в зависимости от тяжести инфекции.
Синусит: Это состояние на ступеньку выше, чем обычная простуда с точки зрения серьезности симптомов. Люди с синуситом обычно имеют заложенность носа и затрудненное дыхание, а также желтые или зеленые выделения слизи. Эти основные симптомы обычно сопровождаются сопутствующими симптомами, такими как лихорадка, боль в челюсти, боль в ухе и повышенное давление на лицо.Дети обычно давятся слизью, вызывая рефлекторный кашель и рвоту.
Бронхит: Обычно это вторичное осложнение, которое возникает либо из-за воспаления дыхательных путей в результате вирусной инфекции, воздействия раздражителей или табачного дыма, либо из-за других заболеваний, делающих бронхит заразным . Симптомы бронхита имитируют симптомы простуды. Однако белая слизь может стать желтовато-зеленой, когда она просочится в дыхательные пути и начнет обесцвечивать мокроту.Если состояние длится более двух или трех недель, есть кровь или хрипы, может быть хорошей идеей обратиться к врачу.
Симптомы бронхита имитируют симптомы простуды. Однако белая слизь может стать желтовато-зеленой, когда она просочится в дыхательные пути и начнет обесцвечивать мокроту.Если состояние длится более двух или трех недель, есть кровь или хрипы, может быть хорошей идеей обратиться к врачу.
Курение: Эта неприятная привычка — еще одна частая причина отхаркивания белой слизи, иногда в течение нескольких недель подряд. Выделение слизи у курильщиков — это реакция на токсины и другие раздражители, которые вы вдыхаете вместе с дымом. Другая причина заключается в том, что курение может вызвать воспаление, а также связанную с этим сухость и отек дыхательных путей, а также вырабатывается дополнительная слизь, которая помогает увлажнить пересохшую гортань.
Камни в миндалинах: Миндалины, стоящие на страже по обе стороны от входа в горло, являются первой линией защиты вашей иммунной системы от попадания внутрь или вдыхания чужеродных патогенов. В основном они представляют собой совокупность лимфоидной ткани. Часто смесь мусора, бактерий и частиц пищи скапливается в углублениях и канавках на поверхности миндалин и образует уплотненные отвердения, называемые камнями миндалин. Если сразу не устранить эти камни, они могут вызвать боль в горле и последующую сухость в горле и во рту, что, в свою очередь, приведет к избыточному выделению слизи для смазки.
Часто смесь мусора, бактерий и частиц пищи скапливается в углублениях и канавках на поверхности миндалин и образует уплотненные отвердения, называемые камнями миндалин. Если сразу не устранить эти камни, они могут вызвать боль в горле и последующую сухость в горле и во рту, что, в свою очередь, приведет к избыточному выделению слизи для смазки.
Перегрузка голосовых связок: Когда вы чрезмерно используете голосовые связки, в попытке смазать горло выделяется излишняя слизь из горла.
Вкусовой ринит: Это распространенное заболевание связано с приемом пищи и является причиной того, что у вас обычно течет из носа, когда вы едите острый перец.
Аллергия: Существуют сотни аллергенов, которые могут вызывать раздражение полости носа и слизистой оболочки. Раздражение, вызванное этими аллергенами, предупреждает организм об аллергенах, и организм отвечает выделением избыточной слизи.
Изжога: Это заболевание, которое в медицинской промышленности называют гастроэзофагеальной рефлюксной болезнью (ГЭРБ), вызывает попадание желудочной кислоты в нижнюю часть пищевода. Раздражение, вызванное этой кислотой в пищеводе, приводит к избыточному выделению слизи.
Раздражение, вызванное этой кислотой в пищеводе, приводит к избыточному выделению слизи.
Слизь состоит в основном из воды и соли с белками для борьбы с инфекцией. Обычно он прозрачный, а в некоторых случаях белый. В длительных случаях цвет может меняться, приобретая разные оттенки, и это часто заставляет людей задуматься, имеет ли цвет или консистенция какое-либо значение.
И хорошая новость в том, что цвет действительно важен. Фактически, цвет указывает на продолжительность симптомов, а более темный цвет указывает на то, что иммунная система начинает избавляться от инфекции. Следующий список представляет собой удобное руководство по значению цвета слизи.
Прозрачная или жидкая белая слизь: Это явный признак отсутствия инфекции, гноя или крови.
Густая белая слизь: Откашливание густой белой слизи обычно является признаком ГЭРБ, но это также может произойти из-за употребления молока и других густых напитков, что приводит к состоянию, которое легко описывается как белая слизь в горле.
Желто-зеленая слизь: Желтая слизь означает, что слизь содержит лейкоциты. Густая желтая слизь предполагает инфекцию — вирусную или бактериальную. Это регулярный симптом при остром или хроническом бронхите или бактериальной пневмонии. Зеленая слизь содержит гной и свидетельствует о серьезной бактериальной инфекции.
Коричневая или ржавая слизь: Это может быть по такой простой причине, как поедание шоколадных конфет. Но это также может быть вызвано курением, тяжелой инфекцией и кровотечением из дыхательных путей.
Слизь серого цвета: Это частое ответвление загрязнения воздуха, а также курения сигарет или марихуаны.
Черная слизь: Эта довольно устрашающая слизь обычно встречается у рабочих угольных шахт. Однако нельзя исключать застарелую кровь в дыхательных путях (бронхит, туберкулез, эмфизему).
Слизь розового цвета: Обычно это связано с аллергией и возникает из-за избытка эозинофилов в стенках бронхов.
Пенистая слизь: Откашливание белой мокроты с пузырьками может быть признаком того, что слизь из легких (пневмония, отек легких), но также может быть вызвана ГЭРБ.
Хотя выработка слизи является защитным механизмом организма, она сама по себе является раздражителем, и слишком большое ее количество может вызвать серьезные проблемы со здоровьем. Поэтому лучше всего избавиться от лишней слизи как можно раньше, прежде чем она станет густой и инфицированной.Вот несколько способов избавиться от этого.
- Кашляй
- Попробовать паровую ингаляцию
- Оставайтесь гидратированными
- Полоскать горло соленой водой
- Принять сироп от кашля
- Ешьте продукты, которые помогают выводить слизь (болгарский перец, чеснок, солодку, имбирь и мед).
Важно понимать, что, хотя слизь беспокоит вас, она не должна беспокоить окружающих вас людей. Если вы работаете в открытом офисе, обязательно отойдите от толпы, прежде чем вы начнете громко откашливаться от слизи.И чтобы избежать распространения инфекции, не оставляйте загрязненные салфетки в офисе или дома открытыми. Всегда используйте закрытые контейнеры. Помните, что слизь должна вам помочь. Убедитесь, что это не помеха, полностью зависит от вас.
Если вы работаете в открытом офисе, обязательно отойдите от толпы, прежде чем вы начнете громко откашливаться от слизи.И чтобы избежать распространения инфекции, не оставляйте загрязненные салфетки в офисе или дома открытыми. Всегда используйте закрытые контейнеры. Помните, что слизь должна вам помочь. Убедитесь, что это не помеха, полностью зависит от вас.
Когда ваш кашель является признаком чего-то серьезного?
Кашель — это нормально, но может указывать на серьезную проблему со здоровьем.
Кашель — это нормальная реакция организма на избавление от раздражителей в дыхательных путях.Есть много вещей, которые могут вызвать кашель — от простуды и гриппа до аллергии и других более серьезных респираторных заболеваний. Кашель может длиться от нескольких дней до месяцев.
А что, если ваш кашель сочетается с другими неприятными симптомами и просто не проходит? Это может быть связано с более серьезным заболеванием, требующим медицинской помощи. Вот несколько случаев, когда вам необходимо как можно скорее обратиться к врачу:
Вот несколько случаев, когда вам необходимо как можно скорее обратиться к врачу:
1. Кашель с кровью
Кашель с кровью (кровохарканье) является признаком того, что происходит что-то серьезное.Он может сигнализировать о чем угодно — от инфекций, рака до проблем с кровеносными сосудами легких.
Такие заболевания, как рак легких, туберкулез, застойная сердечная недостаточность, внутреннее повреждение легких или тромбоэмболия легочной артерии (сгусток крови в легких) могут вызывать кровохарканье. Хотя эти причины менее распространены при хроническом кашле, вам всегда следует обращаться за медицинской помощью при кашле с кровью.
2. Ночная потливость
Обильное потоотделение в ночное время вместе с кашлем может сигнализировать о туберкулезе легких (ТБ).Туберкулез — это заболевание, передающееся воздушно-капельным путем, которое может распространяться, когда носители кашля и другие люди вдыхают переносимые по воздуху бактерии. Вы также можете испытывать необъяснимую потерю веса и постоянную усталость.
Вы также можете испытывать необъяснимую потерю веса и постоянную усталость.
3. Густая слизь или мокрота
Когда вы откашливаете розовую пенистую мокроту с пузырьками, это может сигнализировать об избытке жидкости в легких (отек легких), что требует срочной медицинской помощи. Когда вы откашливаете очень густую слизь или мокроту, это может быть признаком бронхита или хронической обструктивной болезни легких (ХОБЛ).Зеленая или желтая слизь может быть признаком такой инфекции, как синусит или пневмония.
4. Свистящее дыхание и затрудненное дыхание
Если вы постоянно испытываете одышку при кашле, возможно, вы страдаете астмой. Вы также будете издавать хрипящий звук. Бронхит вызывает отек, воспаление и раздражение дыхательных путей в легких, что очень затрудняет дыхание.
Изображение предоставлено: iStock
причин отхаркивания белой слизи
Изображение предоставлено пользователем / iStock / GettyImages
Слизь — жизненно важное вещество, которое покрывает слизистые оболочки организма, включая слизистую оболочку легких и дыхательных путей. Обычно жидкая, водянистая и едва заметная, эта жидкость, также называемая мокротой, меняет консистенцию и цвет в ответ на раздражение, загрязнение дыхательных путей, воспаление и инфекцию. Внешний вид мокроты, особенно ее цвет, может помочь понять природу кашля и основную причину избыточного образования слизи.
Обычно жидкая, водянистая и едва заметная, эта жидкость, также называемая мокротой, меняет консистенцию и цвет в ответ на раздражение, загрязнение дыхательных путей, воспаление и инфекцию. Внешний вид мокроты, особенно ее цвет, может помочь понять природу кашля и основную причину избыточного образования слизи.
Слизь в дыхательных путях
Слизь нижних дыхательных путей, или мокрота, является первой линией защиты легких, поддерживая влажность и правильное функционирование мембран дыхательных путей.Вместе с ресничками крошечные волоски, выстилающие слизистые оболочки, слизь улавливают переносимые по воздуху вещества, такие как грязь, инфекционные агенты и аллергены, в то время как реснички продвигают эту испорченную слизь вверх, чтобы ее можно было кашлять из легких. Слизь также содержит иммунные факторы, такие как лейкоциты и антитела, поэтому она может бороться с воздушными захватчиками. Это вещество обычно прозрачное, но в зависимости от обстоятельств слизь может быть белой, желтой, зеленой, красной, розовой или коричневой.
За цветами
Цвет слизи в дыхательных путях определяется множеством факторов, поскольку мокрота также может содержать клетки, кровь, микроорганизмы, аспирированное содержимое желудка и другие посторонние частицы.Например, коричневая мокрота может быть результатом вдыхания грязи или угольной пыли, а красная или розовая слизь указывает на присутствие крови в легких или дыхательных путях. Желто-зеленая мокрота может иногда, но не всегда, указывать на наличие инфекции, поскольку этот оттенок связан с накоплением миелопероксидазы, зеленоватого фермента, выделяемого лейкоцитами, которые борются с инфекцией. Белая, серая или мутная мокрота связана с густой, медленно движущейся слизью, которая потеряла часть своей влаги.
Белая слизь
Белая слизь может образовываться при воспалении дыхательных путей из-за аллергии, астмы или бронхита, которые представляют собой воспаление бронхов, по которым воздух изо рта попадает в легкие. Белая или серая мокрота также может возникать на короткое время в начале вирусной или бактериальной инфекции, когда количество белых кровяных телец, борющихся с инфекцией, еще мало. Однако из-за отсутствия зеленого цвета белая слизь чаще ассоциируется с отсутствием инфекции.Хотя цвет мокроты позволяет понять, что происходит, точный диагноз основывается на полном спектре симптомов, включая историю болезни.
Однако из-за отсутствия зеленого цвета белая слизь чаще ассоциируется с отсутствием инфекции.Хотя цвет мокроты позволяет понять, что происходит, точный диагноз основывается на полном спектре симптомов, включая историю болезни.
Предупреждения
Кашель — это нормальная реакция на избыток слизи в дыхательной системе и важный рефлекс, который изгоняет раздражители, аллергены и загрязняющие вещества из легких. Но постоянный кашель и продолжающееся выделение чрезмерного количества слизи — независимо от цвета — должны оцениваться врачом.Если вы кашляете белой пенистой слизью и у вас одышка, хрипы и затрудненное дыхание, немедленно обратитесь к врачу, поскольку это признаки жидкости в легких и могут указывать на неотложную медицинскую проблему.
Отзыв Кей Пек, MPH RD
Мокрота, слизь и астма | Астма, Великобритания
0:07 Грубый, как это выглядит
мокрота и слизь защищают ваше тело от инфекции.
0:11 Небольшое количество мокроты совершенно нормально, но если мокрота
0:18 изменения толщины или количества цвета могут быть признаком того, что вы
0:20 астма может быть затронута
0:23 если вы обнаружите, что откашляете больше мокроты, чем
0:28 обычно это может быть признаком воспаления дыхательных путей.
0:34 симптомы астмы, такие как кашель, хрипы, одышка или сжатая грудь
0:38 Вы должны принимать ежедневный профилактический ингалятор в соответствии с предписаниями, и это должно помочь остановить
0:42 эти симптомы, потому что со временем уменьшает воспаление в дыхательных путях
0:47 если вы делаете это, но у вас по-прежнему много слизи на груди, вам следует
0:51 записаться на прием к врачу или спросить медсестру
1:00 если у вас желтая или зеленая мокрота, это может быть признаком инфекции, такой как простуда или грудная клетка.
1:04 инфекции они часто могут ухудшить симптомы астмы, поэтому это действительно важно
1:09 продолжать принимать превентивный ингалятор каждый день
1:15 если ваша мокрота залита кровью, это обычно связано с давлением на кровеносные сосуды, если
1:19 вы много кашляете, лучшее, что вы можете сделать в этом случае, — это увидеть свой
1:24 врач, чтобы убедиться, что не о чем беспокоиться, если у вас коричневый или черный
1:28 окрашенная мокрота обычно возникает у курильщиков или если у вас хроническая ХОБЛ
1:34 обструктивное заболевание легких, а также астма, когда вы бросаете курить даже просто
1:40 через три дня ваши дыхательные пути будут меньше воспаляться, и у вас будет меньше симптомов астмы
1:44 если вам нужна помощь или совет, вы можете позвонить в Asthma UK
1:50 телефон доверия и поговорите с одной из медсестер с девяти до пяти с понедельника по пятницу
Пузырьковый PEP (положительное давление выдоха)
Оборудование для производства пузырьков PEP
Вашему ребенку будет предложено задуть трубку в воду и сделать пузыри. Это создает положительное давление вверх по трубке, в дыхательные пути и легкие вашего ребенка.
Это создает положительное давление вверх по трубке, в дыхательные пути и легкие вашего ребенка.
Поскольку давление открывает дыхательные пути ребенка, это помогает большему количеству воздуха входить и выходить из легких. Воздушный поток помогает выводить слизь из легких в дыхательные пути. Отсюда можно откашляться (очиститься), что является целью лечения.
Препарат
1. Наполните бутылку _______ водой и примерно пятью каплями жидкого мыла, а также пищевым красителем, если вам нужны цветные пузыри.
2. Опустите пластиковую трубку в воду через верхнюю часть бутылки.
3. Поместите бутылку в поднос или миску.
Выполнение лечения PEP пузырями
1. Попросите ребенка сделать вдох, а затем выдохнуть через трубку в воду, чтобы образовались пузырьки. Выдох должен быть максимально длинным. Стремитесь каждый раз убирать пузыри из верхней части бутылки; это может быть беспорядочно и должно быть весело!
2. Повторить _______ раз. Это один цикл.
Это один цикл.
3. Попросите ребенка фыркнуть (техника принудительного выдоха) и кашлять, чтобы очистить слизь, в соответствии с инструкциями вашего респираторного терапевта. Поощряйте ребенка откашливаться, а не глотать слизь.
4. Повторите этот цикл (шаги 1–3) всего ____ раз.
5. Трубку, бутылку и поднос следует промыть и дать высохнуть или высушить одноразовым полотенцем и хранить в чистом месте до следующего использования. Не реже одного раза в неделю следует выбрасывать бутылку и трубки, заменяя их чистым оборудованием.
Связанные риски пузыря PEP
Существует незначительный риск кровотечения из дыхательных путей у вашего ребенка при выполнении пузырьковой ПКП. Если вы заметили кровь (красные пятна) в слизи вашего ребенка, вам следует прекратить использование пузырьковой ПКП и обратиться за советом к своему врачу или специалистам по кистозному фиброзу (CF).
Также существует небольшой риск повреждения поверхности легких при использовании пузырьковой ПЭП. Если у вашего ребенка внезапно появляется одышка или возникает боль, остановитесь и свяжитесь с командой CF.
Если у вашего ребенка внезапно появляется одышка или возникает боль, остановитесь и свяжитесь с командой CF.
Что такое пневмоторакс? — Scientific American
Маришка Харгитей, 44-летняя актриса, которая играет жесткого, но чуткого детектива в сериале «Закон и порядок», на этой неделе получила диагноз частично разрушенного легкого, также известного как пневмоторакс.Излечимое состояние может быть вызвано заболеванием легких или травмой, которая позволяет воздуху заполнять грудную полость, не позволяя легкому правильно надуть.
Голливудский сайт сплетен TMZ сообщает, что это второй раз, когда у Харгитая произошло коллапсирование легких за последний месяц. В нем отмечается, что она была замечена катающейся на санях на Лонг-Айленде, в Нью-Йорке, в Хэмптоне, в канун Нового года, а Ричард Белзер из SVU подтвердил сообщения на «The View» о том, что его партнерша по фильму попала в аварию. Однако представители Харгитая это отрицают.
Ожидается, что актриса появится во всех эпизодах сериала, который выйдет в эфир в этом сезоне, по данным журнала People . Однако журнал также процитировал неназванный производственный источник, который сказал: «Мы не знаем, когда она вернется в производство … Мы просто подождем и посмотрим».
Однако журнал также процитировал неназванный производственный источник, который сказал: «Мы не знаем, когда она вернется в производство … Мы просто подождем и посмотрим».
Для получения дополнительной информации о состоянии мы поговорили с Шахриаром Зехтабчи, врачом и исследователем из отделения неотложной медицины больницы округа Кингс в Нью-Йорке и Медицинского центра Нижнего штата Нью-Йорка
Отредактированная стенограмма нашего следующий разговор:
Что такое пневмоторакс?
Пневмоторакс — это когда воздух попадает между легким и грудной стенкой.Когда это происходит, он сжимает легкие и не позволяет легким расширяться достаточно для дыхания.
Первичный спонтанный пневмоторакс — это когда пузырек или пузырь воздуха в легочной ткани разрывается, и воздух выходит из легкого и накапливается между легким и грудной стенкой. Обычно это наблюдается у курильщиков, но может быть и у кого угодно. Мы не знаем наверняка, почему это чаще всего встречается у курильщиков, но теоретически это может быть связано с тем, что, когда они курят, они задерживают больше воздуха в легких, увеличивая давление внутри груди и повышая вероятность разрыва буллы. При первичном спонтанном пневмотораксе в 99% случаев мы действительно не знаем, почему это происходит.
При первичном спонтанном пневмотораксе в 99% случаев мы действительно не знаем, почему это происходит.
Вторичный спонтанный пневмоторакс может быть вызван заболеваниями легких, которые вызывают образование пузырей, например, эмфиземой или астмой. Эмфизема чаще всего встречается у курильщиков и вызывает отмирание легочной ткани. Воздух может попасть в эту мертвую ткань, и любой из этих пузырьков может лопнуть и вызвать пневмотоакс. Есть также некоторые организмы, которые инфицируют легкие, такие как Pneumocystis carinii, которая связана с ВИЧ и может вызывать буллы.
Если кто-то получит ножевое ранение, ранение в грудь или другое ранение, это будет вторичный пневмоторакс, но вы не можете назвать его спонтанным.
Какой тип пневмоторакса вы чаще всего наблюдаете в отделении неотложной помощи?
Мы — один из крупнейших центров травматологии в стране, и мы часто наблюдаем вторичный пневмоторакс в результате колотых ран, огнестрельных ранений и несчастных случаев. Но мы также наблюдаем большое количество случаев спонтанного пневмоторакса, и у нас есть много пациентов с эмфиземой и ВИЧ.В этом году я видел как минимум два случая первичного спонтанного пневмоторакса.
Но мы также наблюдаем большое количество случаев спонтанного пневмоторакса, и у нас есть много пациентов с эмфиземой и ВИЧ.В этом году я видел как минимум два случая первичного спонтанного пневмоторакса.
У меня был очень молодой, здоровый спортсмен — баскетболист 20-ти лет, очень здоровый и активный. Он пришел от одышки. Он не мог дышать, и две-три недели он чувствовал стеснение в груди. Я послушал его легкие, и движение воздуха с одной стороны уменьшилось. Нам сделали рентген грудной клетки, и одно из легких почти полностью разрушилось.
Как вы к этому относитесь?
Обычно мы вставляем трубку в грудную стенку.Подключаем трубку к вакууму, и вакуум высасывает воздух. Мы оставляем трубку на четыре-пять дней, а затем вынимаем ее. Обычно это решает проблему.
Если это произойдет снова, мы направим их на плевродез. Используя видео-руководство, они обычно вводят тальк или другие химические вещества между легким и грудной стенкой. Это вызывает раздражение, воспаление, фиброз тканей и адгезию, которые навсегда закрывают разрыв между легким и грудной стенкой. Это процедура, которую проводит торакальный хирург.
Это процедура, которую проводит торакальный хирург.
В 2007 году я опубликовал статью об использовании игольной аспирации для первичного пневмотроакса. Если у пациента нет никаких заболеваний легких, вместо того, чтобы вставить большую трубку в легкое и доставить ее или его в больницу, мы помещаем катетер с большим отверстием внутрь легкого, просто отсасываем воздух и отправляем пациента домой. В Европе это очень популярная процедура, но в США люди колеблются, потому что все боятся отправлять домой пациентов с пневмотораксом. Многие молодые врачи открыты для этой процедуры, и пациенты очень довольны.Я делал это дважды за последний год. Это просто игла, как и любая другая инъекция, а не большая трубка в груди на пять дней.
Это второй пневмоторакс Мариски Харгитей за последний месяц. Насколько это распространено и что это значит для нее?
Ей понадобится плевродез. В случае единичного инцидента обычно мы можем лечить его с помощью дренажной трубки или иглы.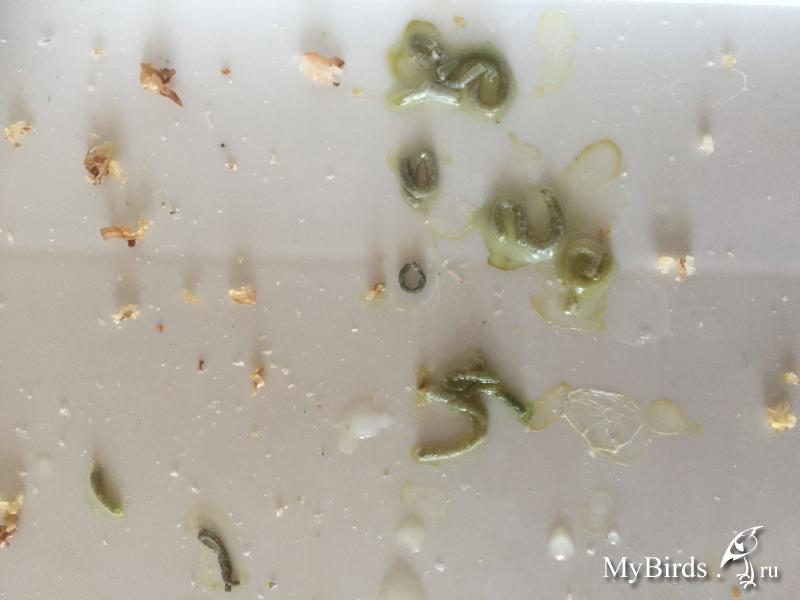



 На этой стадии вылечить болезнь проще, чем на той, где больной кашляет кровью.
На этой стадии вылечить болезнь проще, чем на той, где больной кашляет кровью. У детей же она даже при аккуратности и упорстве в выполнении назначений врача может приводить к серьёзным проблемам.
У детей же она даже при аккуратности и упорстве в выполнении назначений врача может приводить к серьёзным проблемам.
 В худшем случае возможен даже переезд.
В худшем случае возможен даже переезд. Мокрота белая, иногда пенистая. Больной может ощутить запах гноя при кашле или почувствовать, что мокрота солёная.
Мокрота белая, иногда пенистая. Больной может ощутить запах гноя при кашле или почувствовать, что мокрота солёная.