БОРЬБА С ТУБЕРКУЛЁЗОМ
БОРЬБА С ТУБЕРКУЛЁЗОМ
Десять вопросов и ответов о туберкулёзе
1. Что такое туберкулёз?
Туберкулёз – инфекционное заболевание, возбудителем которого является микробактерия туберкулёза (в народе её называют палочкой Коха). Эта болезнь поражает все органы и системы, но в 90% случаев поражаются лёгкие.
2. Как можно заразиться туберкулёзом?Основной источник инфекции – больной с открытой формой туберкулёза. Микробактерии туберкулёза переносятся по воздуху невидимыми мельчайшими капельками мокроты, которые выделяются при кашле, чихании разговоре. При вдыхании заражённого воздуха микробактерии туберкулёза попадают в организм здорового человека и вызывают заболевание. Реже встречается пищевой путь передачи инфекции – через сырое молоко, мясо, яйца от больных туберкулёзом животных и птиц. Заразиться также можно при пользовании полотенцем, посудой, постелью больного.
3. Устойчива ли палочка Коха во внешней среде?
Микробактерии туберкулёза достаточно устойчивы во внешней среде. Например: в высохшей мокроте сохраняет свою жизнеспособность до 1,5 лет, на страницах книг – до 1,5 месяцев, достаточно быстро погибает при попадании прямых солнечных лучей (через 1-2 часа), при ультрафиолетовом облучении они погибают спустя несколько минут, под воздействием хлорсодержащих препаратов – через 6 часов.
4. Какие факторы способствуют развитию туберкулёза?
К факторам, способствующим развитию туберкулёза, относятся: недостаточное и неполноценное питание, недостаток витаминов, частые простудные заболевания, постоянный стресс и курение.
Существует также группа соматического риска заболевания туберкулёзом – это больные сахарным диабетом, язвенной болезнью желудка и 12-пёрстной кишки, оперированным желудком, хроническими неспецифическими заболеваниями лёгких (например, хронический бронхит), с ВИЧ-инфекцией.
К основным признакам туберкулёза относятся: длительный кашель более 2-3 лет, потеря аппетита, похудание, боль в грудной клетке, кровохарканье, общая слабость, периодическое или постоянное повышение температуры тела.
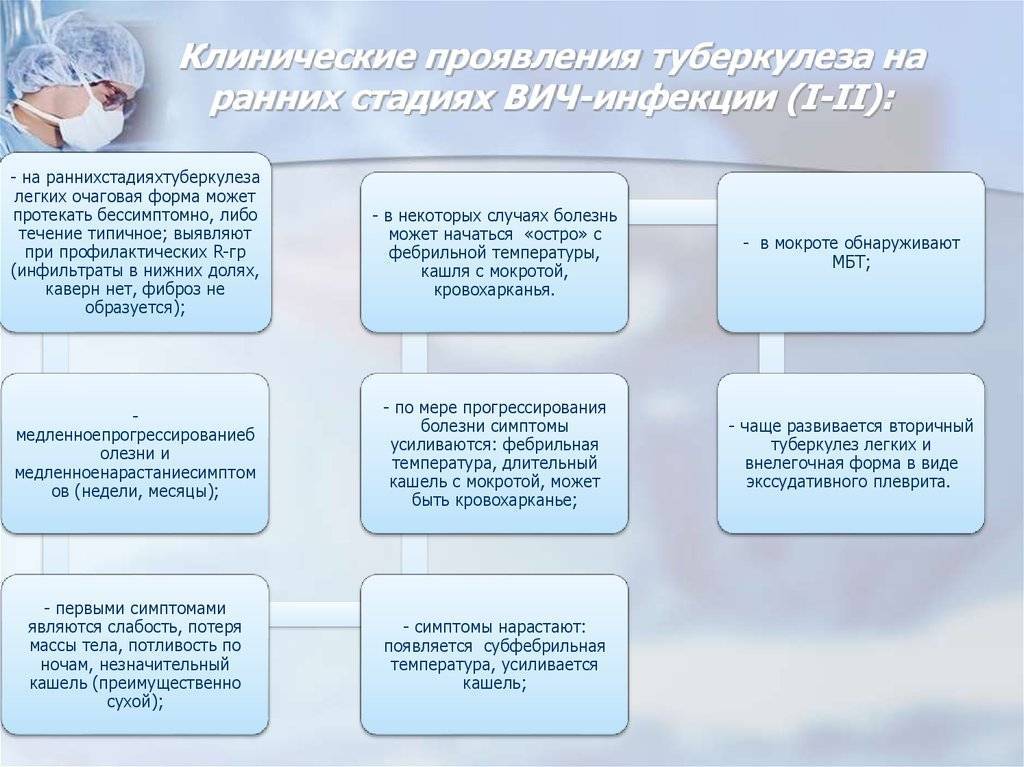
6. Что нужно делать, если возникло подозрение на туберкулёз?При появлении первых же признаков заболевания необходимо немедленно обратиться в лечебное учреждение и обследоваться на туберкулёз. Основным методом ранней диагностики туберкулёза у взрослых является флюорографическое обследование органов грудной клетки, а среди детей и подростков – туберкулинодиагностика (реакция Манту с 2ТЕ).
У 10-15% больных на начальной стадии туберкулёз ничем не проявляется и является случайной находкой при профилактическом флюорографическом обследовании. У 1/3 больных отмечаются только симптомы функционального характера – быстрая утомляемость, повышенная раздражительность, снижение трудоспособности, слабость. Эти больные длительно считают себя здоровыми, за медицинской помощью не обращаются и представляют опасность для окружающих.
Профилактика туберкулёза включает в себя несколько направлений:
— санитарная – это обучение больного правилам поведения в обществе, влажная уборка в помещении, где находится больной и своевременное полноценное лечение самого больного;
— специфическая: а) вакцинация и ревакцинация БЦЖ;
— химиопрофилактика – лицам из контакта с туберкулёзной инфекцией и инфицированным лицам;
— общие мероприятия – рациональный режим труда и отдыха, рациональное питание, отказ от курения и алкоголя.
При своевременном выявлении туберкулёза и неукоснительном соблюдении предписанного врачом режима лечения туберкулёз излечим. Лечение длится 6-8 месяцев, реже до 1 года и более. Если больной прерывает лечение, туберкулёз вспыхивает вновь, но с большей силой. При этом микробактерии могут приобрести устойчивость к противотуберкулёзным препаратам, развивается лекарственно-устойчивый туберкулёз, полностью излечить который очень трудно, а иногда невозможно.
10. Применяются ли лекарственные травы при туберкулёзе? По результатам исследований учёных за последние десятилетия можно твёрдо сказать, что курение является фактором риска заражения туберкулёзом и в значительной степени способствует развитию и течению туберкулёза лёгких у уже заболевших им людей. Курение увеличивает риск инфицирования микобактериями туберкулёза, усиливает вероятность перехода стадии инфицирования в заболевание и значительно увеличивает смертность среди больных туберкулёзом лёгких. Курильщики в 4 раза чаще умирают от туберкулёза лёгких, чем некурящие.
Инфицирование микобактериями туберкулёза происходит по-разному, но чаще всего попадая в дыхательные органы воздушно-капельным путём и с пылью. Бывает заражение через слизистые оболочки, через повреждённую кожу (раны, порезы и т.д.), а также инфекция может проникать с пищей.
Попадая в здоровый организм, микобактерии туберкулёза в большинстве случаев погибают.
Диагностика и профилактика туберкулеза — ГБУЗ СО «Новокуйбышевская центральная городская больница»
Что такое туберкулез?
Это самое древнее из известных человечеству инфекционных заболеваний. Раньше туберкулез называли чахоткой.
Победить эту болезнь до сих пор не удалось.
На сегодняшний день около трети населения планеты инфицировано микобактерией туберкулеза.
Ежегодно, 24 марта отмечается Всемирный день борьбы с туберкулезом!
Всемирный день борьбы с туберкулезом отмечается по решению Всемирной организации здравоохранения в день, когда в 1882 году немецкий микробиолог Роберт Кох открыл возбудителя туберкулеза.
В 1905 году Кох получил Нобелевскую премию за открытие и описание микобактерии туберкулеза.
Девиз Всемирного дня борьбы с туберкулезом в 2019 году — «Время пришло» — акцентирует внимание на необходимости выполнения обязательств, взятых мировыми лидерами, среди которых:
- расширить доступ к профилактике и лечению
- обеспечить достаточное и устойчивое финансирование, в том числе на научные исследования
- продвигать справедливое, основанное на правах человека и ориентированное на людей противодействие туберкулезу.
В 1993г. Всемирная организация здравоохранения ВОЗ объявила туберкулез проблемой «глобальной опасности».
В этот день проходят различные мероприятия, посвященные проблеме туберкулеза.
Основные целевые группы для проведения мероприятий – медицинские работники, учащиеся и их родители, преподаватели общеобразовательных учреждений, а также жители труднодоступных районов и уязвимые слои населения.
Во всем мире проходят семинары, акции, конференции, раздача листовок, информирующие население по вопросам профилактики туберкулеза.
Для медицинских работников организуются научно-практические конференции, заслушиваются результаты работы медицинских организаций по раннему выявлению туберкулеза.
В образовательных организациях проводится анкетирование для оценки уровня осведомленности учащихся и их родителей о туберкулезе, а также проводятся уроки здоровья, тематические диктанты, занятия.
Фтизиатры обследуют население с помощью передвижных флюорографов, оказывают консультативную помощь, выезжая в удаленные населенные пункты.
Для обеспечения масштабного охвата населения информационной кампанией осуществляется теле- и радиовещание, размещается тематическая информация на интернет-сайтах. Проводятся дни открытых дверей в медицинских организациях.
Для населения медицинскими работниками проводятся лекции и индивидуальные беседы.
Все эти мероприятия призывают население задуматься о серьезности проблемы туберкулеза, об опасности для жизни этого заболевания.
Символ дня борьбы с туберкулезом – белая ромашка, как символ здорового дыхания.
Впервые День белой ромашки был отмечен в Швеции – 1 мая 1908г. в знак солидарности с больными туберкулезом.
В России подъем заболеваемости туберкулезом начался в 1991 году и к 2000 году достиг своего максимума — 83 человека на 100000 населения и до сих пор не снижается. Сейчас в России от туберкулеза умирают более 20 тысяч людей в год.
Увеличение заболеваемости туберкулезом тесно связано с увеличением потока мигрантов из неблагополучных по туберкулезу стран, с игнорированием проблемы
туберкулеза, с отказом части больных от лечения в стационарах, со связью туберкулеза с ВИЧ-инфекцией, а также с социальными факторами – нищетой, наркоманией, бродяжничеством.
Характерно, что мужчины заболевают туберкулезом втрое чаще, чем женщины.
В настоящее время заболеваемость туберкулезом снизилась на 6,6% по сравнению с прошлым годом.
Несмотря на то, что в последние годы наметилась тенденция к снижению заболеваемости туберкулезом, на сегодняшний день туберкулез сохраняет за собой статус одной из социально значимых для Российской Федерации инфекций.
В 2017 году зарегистрировано около 70 тыс. впервые выявленных случаев активного туберкулеза, показатель заболеваемости составил 48,09 на 100 тыс. населения.
Во всем мире среди детей до 15 лет каждый год регистрируется 1 миллион новых случаев туберкулеза.
У детей чаще могут развиваться более серьезные формы туберкулеза, такие как милиарный туберкулез и менингит, в результате чего заболеваемость и смертность возрастают.
Что такое туберкулез и каковы пути его передачи?
Туберкулез – инфекционное заболевание, вызываемое различными видами микобактерий – Mycobacterium tuberculosis (палочка Коха). Туберкулез обычно поражает легкие, реже затрагивает другие органы и системы (кости, суставы, мочеполовые органы, кожу, глаза, лимфатическую систему, нервную систему). При отсутствии лечения заболевание прогрессирует и заканчивается летально. Наряду с человеком, туберкулезом могут быть инфицированы и животные (крупный рогатый скот, грызуны, куры и др.).
При отсутствии лечения заболевание прогрессирует и заканчивается летально. Наряду с человеком, туберкулезом могут быть инфицированы и животные (крупный рогатый скот, грызуны, куры и др.).
Основным путем передачи туберкулеза является воздушно-капельный. Возбудитель выделяется в воздух при кашле, чихании, разговоре в составе мельчайших капель. При высыхании капель образуются еще меньшие частицы, состоящие из одной-двух микробных клеток. Они не оседают под действием силы тяжести и подолгу остаются в воздухе, откуда попадают в легкие здорового человека находящегося вблизи источника инфекции.
Также проникновение возбудителя в организм человека может происходить контактно-бытовым (через вещи, которыми пользовался больной) и пищевым (молоко больной коровы, яйца и др.) путями. Туберкулез легко передается через поцелуи и даже через совместное курение одной сигареты.
Входные ворота:
- легкие
- кишечник
- кожа, слизистые оболочки.
Одной из основных причин эпидемического неблагополучия по туберкулезу является распространение штаммов Mycobacterium tuberculosis с лекарственной устойчивостью, которые вне зависимости от генотипа возбудителя отличает тяжелое течение с исходом в хроническую рецидивирующую форму, требующую применения хирургических методов лечения.
Туберкулез с широкой лекарственной устойчивостью – редкий тип туберкулеза, устойчивый практически ко всем лекарствам, используемым для лечения туберкулеза.
Туберкулез с множественной лекарственной устойчивостью – заболевание туберкулезом, вызванное бактериями, устойчивыми к двум наиболее важным препаратам первого ряда – изониазиду и рифампицину.
После проникновения в организм микобактерий туберкулеза возможны 2 варианта развития событий:
- Переход в латентную туберкулезную инфекцию – 90% случаев инфицирования
- Развитие специфического воспаления (заболевания) – активный туберкулез – у 10% инфицированных.

Естественная восприимчивость к микобактерии туберкулеза высокая. Наиболее подвержены заболеванию дети в возрасте до 3 лет.
Кто входит в группы риска?
Люди с туберкулезом чаще всего распространяют его среди людей, с которыми проводят время каждый день: среди членов семьи, друзей, коллег по работе или одноклассников.
Наиболее восприимчивы к туберкулезу люди с ослабленными защитными силами организма:
- дети раннего возраста
- пожилые люди
- больные СПИД и ВИЧ-инфицированные
- люди, недостаточно питающиеся, испытывающие частые переохлаждения
- люди, живущие в сырых, плохо отапливаемых и проветриваемых помещениях
- люди, ведущие асоциальный образ жизни: страдающие алкоголизмом, наркоманы, лица без определенного места жительства, находящиеся в местах лишения свободы, мигранты и беженцы
Риск заражения увеличивается при наличии у больного активного туберкулеза легких.
Факторы риска:
- частые простудные заболевания у детей (более 6 раз в год)
- плохие социально-бытовые условия
- угнетение иммунитета (в особенности, при СПИДе), в том числе, длительная терапия повышенными дозами глюкокортикоидов.
Больные ВИЧ-инфекцией имеют 50% вероятность заболеть туберкулезом в течение жизни, 5-15 % — в течение года.
тесный контакт с больными туберкулезом
- курение
- хронические заболевания легких и дыхательных путей
- лимфогранулематоз – онкологическое заболевание лимфатической системы
- злокачественные заболевания крови (лимфомы)
- сахарный диабет
- хроническая почечная недостаточность
- голодание
- скопление людей в плохо проветриваемых помещениях
Какую опасность представляет туберкулез для взрослых?
Туберкулез опасен для окружающих, так как распространяется очень быстро воздушно-капельным путем.
Каждую секунду в мире происходит заражение одного человека этой инфекцией. После того, как бактерия попадает другому человеку, она начинает размножаться. Если иммунная система ослаблена – инфекция начинает развиваться и появляются первые симптомы туберкулеза. Каждый больной активным бациллярным туберкулезом способен заразить 10-15 человек, но только 5-10% инфицированных заболевают, у остальных вырабатывается нестерильный иммунитет (гибели возбудителя не происходит, и он остается в организме. Пока микроорганизмы находятся в организме – до тех пор сохраняется иммунитет и повторного заражения не происходит).
Инкубационный период заболевания может продолжаться от трех месяцев до года, в некоторых случаях дольше.
Скрытая (латентная) туберкулезная инфекция
Не все инфицированные микобактерией туберкулеза заболевают.
Возбудитель инфекции может жить в организме, не вызывая заболевания. Это называется латентной или скрытой туберкулезной инфекцией. У большинства людей, которые вдыхают туберкулезные бактерии и заражаются, организм способен бороться с этими бактериями и подавлять их размножение самостоятельно.
Люди с латентной туберкулезной инфекцией:
- не имеют симптомов
- не чувствуют себя заболевшими
- не могут распространять туберкулез.
Заподозрить и подтвердить наличие инфицирования в данной ситуации возможно только в случае обнаружения положительной реакции на кожные тесты на туберкулез (р.Манту, Диаскинтест) или получив положительный анализ крови на туберкулез. При данном варианте инфекции при прохождении флюорографического исследования, а также при сдаче мокроты на анализ отклонений может быть не выявлено.
Возможен ли переход латентной формы туберкулеза в активную?
От 5 до 10% инфицированных людей, которые не получают лечения от скрытой туберкулезной инфекции, в какой-то момент своей жизни заболевают туберкулезом. Особенно это касается людей с ослабленной иммунной системой.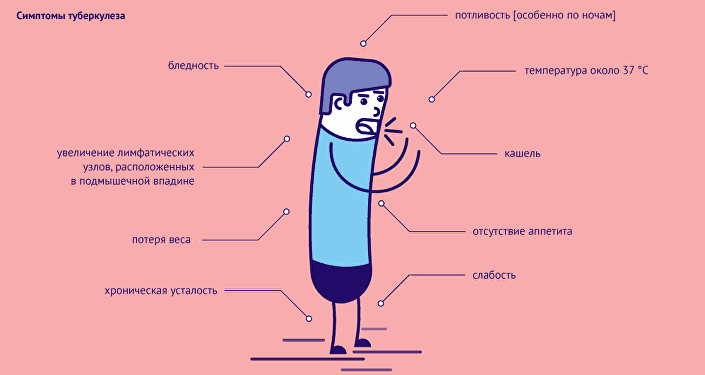
Для людей с ВИЧ-инфекцией, риск развития туберкулезного заболевания намного выше, чем для людей с нормальной иммунной системой
Также существует вероятность развития туберкулеза, спустя годы латентной инфекции, в случае ослабления иммунной системы.
Стоит отметить, что многие люди с латентной туберкулезной инфекцией никогда не заболевают туберкулезом. У этих людей туберкулезные бактерии остаются неактивными в течение всей жизни, не вызывая заболевания.
Признаки и симптомы туберкулеза
Симптомы заболевания туберкулезом зависят от локализации инфекционного процесса в организме.
Туберкулез легких
Симптомы:
- кашель: сначала сухой, затем присоединяется мокрота, которая становится гнойной, иногда с прожилками крови; кашель может продолжаться от 3 недель и дольше.
- кровохарканье (не всегда)
- при разрушении стенки сосуда может возникнуть легочное кровотечение
- боль в груди, усиливающаяся при дыхании
- одышка
- лихорадка
- озноб
- слабость
- ночная потливость
- значительное похудение
- потеря аппетита.
Существует две формы туберкулеза – открытая и закрытая.
При открытой форме туберкулеза в мокроте определяются микобактерии туберкулеза. Открытой формой считается форма туберкулеза, при которой имеется очаг поражения (распад в легком, язвенная форма туберкулеза в бронхах). При такой форме больной считается заразным для окружающих.
При закрытой форме туберкулеза микобактерии в мокроте не обнаруживаются. Больные не предоставляют опасность для окружающих.
Туберкулез, который возникает сразу после заражения, называется первичным. При первичном туберкулезе формируется первичный очаг — участок легкого, пораженный туберкулезом – туберкулезная гранулема. Первичный очаг может самостоятельно зажить и превратиться в небольшой участок рубцовой ткани, а может распасться. Из первичного легочного очага микобактерии могут попадать в кровоток и оседать на других органах, образуя на них туберкулезные гранулемы (бугорки).
Из первичного легочного очага микобактерии могут попадать в кровоток и оседать на других органах, образуя на них туберкулезные гранулемы (бугорки).
Вторичный туберкулез возникает при повторном инфицировании или при повторной активации уже имеющийся в организме инфекции.
Без лечения около трети больных погибают в первые месяцы. У остальных болезнь приобретает затяжной характер.
Осложнения туберкулеза легких:
легочный плеврит – туберкулезное поражение плевры (оболочки, покрывающей легкие)
- туберкулез верхних дыхательных путей
- туберкулезный лимфаденит
- туберкулез мочеполовых органов.
Туберкулез костей и суставов
Встречается, в основном, среди ВИЧ-инфицированных. Поражаются межпозвоночные, тазобедренные и коленные суставы.
Туберкулез центральной нервной системы
Встречается, в основном у ВИЧ-инфицированных и у детей младшего возраста. Происходит поражение оболочки мозга — туберкулезный менингит или формирование туберкулёмы в веществе головного мозга.
Без лечения туберкулезный менингит всегда заканчивается летально.
Милиарный туберкулез
Милиарный туберкулез – генерализованная форма заболевания, которая возникает при распространении возбудителя через кровь по всему организму. При этой форме туберкулеза по всему организму образуются небольшие очаги поражения — гранулемы, которые представляют собой бугорки диаметром 1-2 мм.
Основные проявления соответствуют проявлениям туберкулеза легких, но помимо этого появляются признаки поражения других органов.
После излеченного туберкулезного процесса в большинстве случаев наблюдаются остаточные изменения. Со стороны легких – фиброзные, фиброзно-очаговые изменения, кальцинаты в легких, лимфатических узлах. Со стороны других органов отмечаются рубцовые изменения, обызвествление.
Туберкулез у детей
Туберкулез у детей является большой проблемой на сегодняшний день. Признаки и симптомы туберкулеза у детей не имеют специфичности.
Признаки и симптомы туберкулеза у детей не имеют специфичности.
У детей данное заболевание протекает тяжелее, чем у взрослых. Вероятность заражения туберкулезом у детей выше, так как меньше бактерий туберкулеза требуется для заражения. Интервал между заражением и болезнью у детей короче.
Чаще всего виновниками развития туберкулеза у детей являются взрослые. Наиболее частый путь заражения детей – воздушно-капельный. Для ребенка опасен даже кратковременный контакт с больным человеком.
Туберкулез у детей способен развиться в любом органе. И во всех органах происходит один и тот же процесс – воспаление и образование гранулем. При прогрессировании заболевания бугорки сливаются между собой, образуя творожистый некроз (мертвая ткань при туберкулезе похожа на мягкую творожистую массу).
Формы туберкулеза у детей:
- Туберкулезная интоксикация
- Первичный комплекс в легком (болезнь чаще развивается у не привитых детей и у детей из очагов туберкулезной инфекции)
- Туберкулез внутригрудных лимфоузлов.
- Туберкулез бронхов
- Туберкулез легких
- Туберкулезный плеврит
- Туберкулезный менингит
- Туберкулез костно — суставной системы
- Туберкулез почек
- Туберкулез периферических лимфоузлов.
При попадании микобактерии туберкулеза в дыхательные пути ребенка, она очень быстро попадает в кровеносное русло, проявляются первые симптомы заболевания, схожие с симптомами ОРЗ:
Отсутствие аппетита и потеря веса – первые признаки туберкулеза у детей.
По мере распространения микобактерии туберкулеза появляются изменения в других органах .
Осложнения и летальный исход туберкулеза чаще всего встречается у детей. Это связано с несовершенным строением анатомических структур (узкие бронхи, отсутствие хрящей), с несовершенными механизмами защиты, а также с несформировавшейся иммунной системой. Особенно тяжело болезнь протекает у детей до 2 лет. У более старших детей защитная система работает лучше.
Особенно тяжело болезнь протекает у детей до 2 лет. У более старших детей защитная система работает лучше.
Лечение туберкулеза
Лечение длительное, может занимать от полугода и больше.
Диагностика туберкулеза
У детей младше 14 лет для диагностики туберкулеза большую ценность представляют внутрикожные туберкулиновые пробы (реакция Манту, Диаскинтест), которые являются основным методом выявления туберкулеза у детей младше 14 лет. Данный метод считается наиболее безопасным.
Проба Манту заключается во введении внутрикожно туберкулина – туберкулезного аллергена.
Пробу Манту производит по назначению врача специально обученная медицинская сестра.
Результаты туберкулиновой пробы оценивает врач или специально обученная медсестра, проводившая эту пробу спустя 72 часа после проведения пробы путем измерения размера инфильтрата (папулы) в миллиметрах.
Положительная реакция Манту возможна у тех людей, в чьем организме присутствуют микробактерии туберкулеза.
Кому необходимо проводить реакцию Манту:
- всем здоровым детям, привитым БЦЖ, реакцию Манту проводят 1 раз в год.
- детям из групп риска (не привитые БЦЖ, страдающие сахарным диабетом, язвенной болезнью, заболеваниями крови, системными заболеваниями, получающие гормональную терапию больше 1 месяца, ВИЧ-инфицированные, часто болеющие, страдающие хроническими заболеваниями почек и органов дыхания).
- при необходимости (обследование ребенка на туберкулез, подготовка к прививке БЦЖ).
Существуют некоторые противопоказания к проведению пробы Манту, которые могут дать ложноположительный результат:
- кожные заболевания
- аллергические заболевания
- карантин в детском саду
- противопоказанием к проведению реакции Манту является эпилепсия.
Перед проведением пробы ребенку необходимо исключить из рациона высокоаллергенные продукты (шоколад, какао, сладости, цитрусовые, клубнику, персики, яйца, блюда из курицы), а также другие продукты, которые вызывали у ребенка аллергическую реакцию.
Оценку результатов проводит врач через 72 часа.
Почему пробу Манту необходимо проводить ежегодно?
Ответ прост: если проба Манту проводится ежегодно, врач, имея данные прошлогодней пробы, увидит разницу и своевременно заподозрит инфицирование, благодаря чему заболевание можно будет победить в кратчайшие сроки.
Проба Манту безвредна как для здоровых детей и подростков, так и для лиц с соматическими заболеваниями.
Помимо реакции Манту в диагностике туберкулеза используют диаскинтест – инновационный препарат, используемый для диагностики туберкулезной инфекции.
Диаскинтест рекомендован для использования в качестве скрининга с 8-летнего возраста, а также по показаниям у детей до 7 лет.
Диаскинтест предназначен для постановки внутрикожной пробы, которая проводится по тем же правилам что и проба Манту с туберкулином. Оценка результатов проводится также через 72 часа.
В состав препарата входит аллерген – белок, состоящий из двух антигенов, являющихся специфическими для микобактерии туберкулеза.
Т-спот и квантифероновый тест – два теста, в основе которых лежит иммунологический способ диагностики туберкулеза по крови. Этот способ определения носительства туберкулеза очень информативен. Он позволяет исключить ложноположительные реакции. Для проведения исследований осуществляется забор крови из вены.
Существует ряд показаний к проведению данных исследований, среди которых ложноположительные или положительные результаты пробы Манту, контакты с людьми, болеющими активной формой туберкулеза, наличие ВИЧ-инфекции и другие.
Противопоказаний к применению не имеет, так как является абсолютно безопасным и не имеет побочных реакций. Ограничений по возрасту также не имеет.
У подростков старше 14 лет и взрослых основным методом определения ранних форм туберкулеза является флюорография. Массовая флюорография является традиционным методом выявления туберкулеза.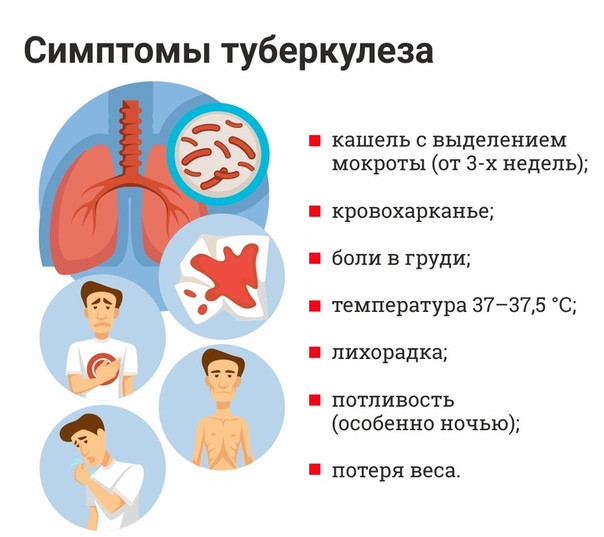 Ее проводят гражданам 1 раз в 2 года.
Ее проводят гражданам 1 раз в 2 года.
Если после флюорографии или других методов исследования возникло подозрение на туберкулез, – проводят рентгенографию органов грудной клетки.
Для диагностики туберкулеза проводят бактериологическое исследование (микроскопия мазков мокроты от кашляющих больных).
Диагноз туберкулезной интоксикации устанавливается только после обследования в условиях специального противотуберкулезного учреждения.
Профилактика туберкулеза.
Всемирная Организация здравоохранения (ВОЗ) разработала стратегию ликвидации туберкулеза, цель которой – «Остановить глобальную эпидемию туберкулеза».
«К 2035 году ни одна из семей, где есть больные туберкулезом, не должна нести катастрофических расходов» — ВОЗ.
Основными компонентами стратегии являются комплексное лечение и профилактика ориентированные на пациента (ранняя диагностика, скрининг контактных лиц, лечение всех больных туберкулезом, включая больных туберкулезом с лекарственной устойчивостью).
В рамках этой стратегии планируется к 2035 году снизить вероятность летального исхода от туберкулеза на 95%.
Профилактика туберкулеза у детей
Профилактика туберкулеза – это комплекс мероприятий, направленных на предупреждение возникновения, распространения туберкулеза, а также его выявление.
Наиболее эффективным мероприятием является предупреждение контакта с больным активной формой туберкулеза.
Во многих странах туберкулез встречается чаще, чем в нашей стране. Это говорит о том, что во время поездок за границу необходимо избегать опасных и продолжительных контактов с вероятно инфицированными людьми.
Основным способом профилактики туберкулеза у детей является прививка БЦЖ (бацилла Кальметта-Герена) и БЦЖ-м (для щадящей первичной иммунизации).
Вакцина БЦЖ была создана в 1919 году на основе ослабленного штамма микобактерии.
Вакцинация БЦЖ высокоэффективна для профилактики тяжелых форм туберкулеза у детей.
В соответствии с Национальным календарем профилактических прививок вакцинацию проводят в роддоме при отсутствии противопоказаний в первые 3-7 дней жизни ребенка.
Если ребенок не был привит в роддоме при отсутствии противопоказаний, прививка проводится в поликлинике после снятия противопоказаний. После прививки иммунитет вырабатывается через 2 месяца. Если ребенок не привит до 6-месячного возраста, то в 6 месяцев необходимо ему провести туберкулиновую пробу Манту. Если она положительная – ребенка направляют к фтизиатру.
Вакцину БЦЖ вводят внутрикожно на границе средней и верхней трети наружной поверхности левого плеча.
На месте внутрикожного введения вакцины БЦЖ развивается специфическая реакция в виде папулы размером 5-10 мм в диаметре. У новорожденных нормальная прививочная реакция развивается спустя 4-6 недель. Обратному развитию реакция подвергается в течение 2-3 месяцев.
У 90-95% вакцинированных на месте образуется поверхностный рубчик.
Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Для поддержания приобретенного иммунитета повторные прививки проводятся в 7 и 14 лет при отрицательной пробе Манту.
Дети, привитые от туберкулеза, болеют в 15 раз реже и значительно легче, чем непривитые.
В случае, если ребенок имеет медицинский отвод, и в роддоме ему не провели вакцинацию БЦЖ, перед тем, как он будет выписан, – вся семья должна быть обследована флюорографически.
Существуют противопоказания к вакцинации БЦЖ, среди которых недоношенность (масса тела при рождении менее 2500 г.), первичное иммунодефицитное состояние, туберкулез в семье и др.).
Дети, не вакцинированные в период новорожденности, получают вакцину БЦЖ-м. Детям в возрасте 2 месяцев и старше предварительно проводят пробу Манту.
Профилактика туберкулеза у взрослых
Профилактикой туберкулеза у взрослых является ежегодное диспансерное наблюдение и выявление заболеваний на ранних стадиях (флюорография).
В целях выявления туберкулеза периодически проводятся медицинские осмотры.
Порядок и сроки проведения профилактических медицинских осмотров граждан установлены законодательно.
В семье, где проживает беременная женщина , все лица должны быть обследованы флюорографически на туберкулез.
Очень важно в профилактике туберкулеза соблюдать правила ведения здорового образа жизни,
- отказ от вредных привычек,
- полноценное питание,
- физическая активность,
- пребывание на свежем воздухе
- своевременное лечение любых заболеваний
- борьба со стрессами
- соблюдение правил личной гигиены.
Мероприятия в очаге
Больной туберкулезом (бактериовыделитель) должен быть госпитализирован для проведения курса противотуберкулезной терапии до прекращения выделения им бактерий. После изоляции больного проводят заключительную дезинфекцию.
Лица, находящиеся или находившиеся в контакте с больным туберкулезом, в соответствии с законодательством Российской Федерации проходят обследование в целях выявления туберкулеза.
При кашле больной должен отворачиваться и соблюдать правила личной гигиены. Мокроту сплевывать в отдельную плевательницу.
Помещение, где находится больной, должно подвергаться ежедневной влажной уборке с дезинфицирующими средствами.
Благодаря вакцинопрофилактике и наличию эффективных противотуберкулезных препаратов, можно контролировать данное заболевание.
От туберкулеза не застрахован никто, особенно ребенок.
Берегите себя, своих детей и близких от туберкулеза!
Туберкулез — ОГБУЗ «Поликлиника №2»
Туберкулез это инфекционная болезнь. Возбудителем являетсябактерия Mycobacterium tuberculosis. Туберкулез передается от человека к человеку через воздух. Туберкулез обычно поражает легкие, где бактерии размножаются и вызывают воспаление.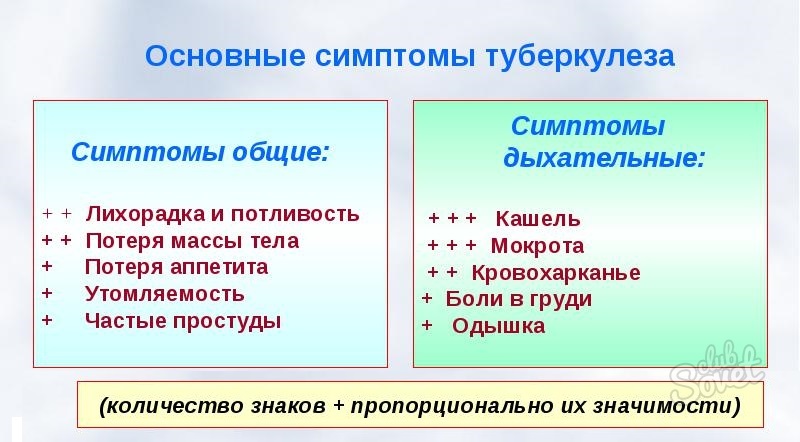 Оттуда бактерии могут распространяться в другие части тела через кровь или лимфатическую систему. По этой причине туберкулез может развиваться, например, в лимфатических узлах, костях, мочевых путях или половой системе, в головном мозге, коже или как генерализованная инфекция. Туберкулез излечим; обследования и лечение для пациента являются бесплатными.
Оттуда бактерии могут распространяться в другие части тела через кровь или лимфатическую систему. По этой причине туберкулез может развиваться, например, в лимфатических узлах, костях, мочевых путях или половой системе, в головном мозге, коже или как генерализованная инфекция. Туберкулез излечим; обследования и лечение для пациента являются бесплатными.
Туберкулез по-прежнему является распространенным заболеванием в большей части мира. Ежегодно около 9 миллионов человек заболевают туберкулезом и 1.5 миллиона умирают от него. Больше всего больных туберкулезом в странах с низким и средним уровнем доходов. Переполненные условия проживания, недоедание, ВИЧ-эпидемия и плохое медицинское обслуживание способствуют распространению заболевания. Туберкулез также распространяется в странах, инфраструктура которых пострадала от стихийных бедствий, войн или социального распада.
Причины заболевания и пути заражения
Болезнь развивается после инфицирования организма человека туберкулезной бактерией Mycobacterium или палочкой Коха. Данный микроорганизм устойчив к влиянию внешней среды, высокотемпературному воздействию, долго сохраняет жизнеспособность при пониженных температурах.
Палочка Коха не считается высококонтагиозным инфекционным агентом, хотя носитель инфекции с открытой формой заболевания распространяет бактерии в окружающую среду, вероятность заболеть после контакта с возбудителем и его проникновения в организм у здорового человека крайне невысока. Туберкулёзник (туберкулезный больной) в большинстве случаев не нуждается в стационарном лечении в неактивной форме болезни и не ограничен в передвижениях, социальной активности. При постоянном бытовом контакте, в семьях, где есть больной туберкулезом человек, рекомендуется уделять внимание не только его здоровью, но и подержанию гигиены, мерам по усилению иммунитета остальных членов семьи и регулярным проверкам реакции организма на пробу Манту для выявления возможного заражения на самых ранних стадиях.
Развитие туберкулеза: признаки и симптомы различных стадий заболевания
Как правило, нарастание проявлений туберкулеза происходит постепенно. Достаточно длительный период возбудитель не проявляет себя в организме, распространяясь и размножаясь большей частью в тканях легких.
В начале туберкулеза симптомы отсутствуют. Выделяют первичную стадию, на которой преимущественно происходит размножение патогенных организмов, не сопровождающуюся клиническими проявлениями. После первичной наступает латентная, или скрытая стадия заболевания, на которой может наблюдаться следующая симптоматика:
- общее ухудшение самочувствия;
- усталость, упадок сил, раздражительность;
- немотивированная потеря массы тела;
- избыточная потливость в ночное время.
Кашель, повышенная температура тела не характерны для первых стадий заболевания, эти симптомы отмечаются на этапе обширных поражений тканей легких. При стертой картине первых стадий развития болезни диагностика возможна только методами туберкулиновых проб (Диаскин-тест, реакция на пробу Манту и т. п.) или при анализе крови на ПЦР.
Следующая стадия характеризуется латентным этапом, «закрытой» формой туберкулеза, при которой не происходит выделения возбудителя в окружающую среду и, при его умеренном размножении и сопротивлении организма, выраженного вреда для здоровья не наблюдается.
Латентная форма опасна возможностью перехода в стадию активной болезни, не только опасной для окружающих, но и крайне негативно влияющей на организм.
Активная стадия переходит во вторичную, патогенный микроорганизм достигает этапа массового размножения и распространяется по другим органам тела. Возникают тяжелые поражения и заболевания, приводящие к летальному исходу.
Профилактические меры
В соответствии с данными статистики, в России около 90% людей являются носителями палочки Коха. При этом заболевает из них менее 1%. Развитие болезни зависит от уровня иммунитета, поэтому основной профилактикой является ведение здорового образа жизни.
При этом заболевает из них менее 1%. Развитие болезни зависит от уровня иммунитета, поэтому основной профилактикой является ведение здорового образа жизни.
Вакцинация детей, регулярные пробы и тесты, позволяющие выявлять заболевание на ранних стадиях, когда прогноз на лечение наиболее благоприятен, также играют значительную роль в профилактике заболевания.
Туберкулез: профилактика превыше всего!
Всем известно, что предупредить заболевание легче, чем лечить, и в полной мере это относится к туберкулезу. Несмотря на то, что ежегодно противотуберкулезные программы всего мира спасают миллионы человеческих жизней, и для лечения больных уже несколько десятилетий существуют эффективные средства, уровень заболеваемости и смертности от туберкулеза очень высок.В настоящее время туберкулез перестал быть только социальным заболеванием: он поражает все слои населения независимо от социального статуса, возраста и места проживания. Особенно опасен туберкулёз для детей.
Именно поэтому вот уже более 20 лет ежегодно 24 марта во всем мире отмечается Всемирный день борьбы с туберкулезом, целью проведения которого является привлечение внимания широких кругов общественности к проблеме туберкулеза, повышение информированности населения об опасности заражения и тяжелых последствиях заболевания, мерах личной и общественной профилактики этой инфекции.
Туберкулёз – инфекционное заболевание, вызываемое микобактериями туберкулеза (палочка Коха), которые могут поражать различные органы, но чаще всего от туберкулеза страдают легкие.
Источником туберкулеза может стать не только человек, больной «открытой» формой туберкулеза (что чаще всего и бывает), но и крупный/мелкий рогатый скот, больной туберкулезом, а также бытовые предметы (постельные принадлежности, посуда и т.д.), продукты питания, зараженные микобактерией.
Таким образом, основными путями передачи инфекции являются: аэрогенный (через дыхательные пути), алиментарный (через органы пищеварения), контактный (через повреждение кожных покровов зараженными предметами), внутриутробный (от матери плоду).
Как правило, болезнь развивается в тех случаях, когда инфекция попадает в организм со сниженным иммунитетом – из-за стресса, активного курения, асоциального образа жизни, плохого питания или хронических заболеваний (ВИЧ-инфекция, сахарный диабет и др.). Главная опасность заключается в том, что микобактерии туберкулёза очень устойчивы в окружающей среде, а в организме человека способны сохранять свою жизнеспособность чрезвычайно длительное время и вызывать заболевание, при ослаблении иммунитета и неспособности организма оказывать сопротивление, после нескольких лет бессимптомного существования.
Основными признаками туберкулеза являются: длительный кашель, длительное незначительное повышение температуры тела, постоянная беспричинная слабость, плохое самочувствие, потеря веса, потливость по ночам, боли в груди и одышка. При появлении одного или нескольких симптомов нужно немедленно обратиться к врачу!
К мерам профилактики туберкулеза относятся:
1. Вакцинация.
Основным методом профилактики туберкулеза у детей является вакцинация, проводимая бесплатно в соответствии с национальным календарем прививок. Первую прививку от туберкулеза малышам обычно делают еще в родильном доме на 3–7 день жизни. Повторная вакцинация (ревакцинация) проводится детям в 6-7-летнем возрасте.
2. Раннее выявление больных с начальными формами туберкулеза осуществляется преимущественно методом туберкулинодиагностики (у детей) и флюорографическим методом (у взрослых и детей старше 15 лет).
Туберкулинодиагностика заключается в обследовании детей на туберкулез при помощи диагностического тестирования – постановки пробы Манту или «Диаскинтеста». Такие пробы ребенку делают ежегодно, пока ему не исполнится 17 лет. Процедура помогает выявить опасность на ранней стадии и вовремя принять необходимые меры.
Самым надежным методом ранней диагностики туберкулеза у взрослых является флюорографическое обследование. В Ярославской области данное обследование проводится 1 раз в год, начиная с 15-летнего возраста, для всех категорий граждан. Лица отдельных специальностей и категорий проходят осмотры 2 раза в год (военнослужащие, проходящие военную службу по призыву; лица, находящиеся в контакте с источниками туберкулезной инфекции; ВИЧ-инфицированные; подследственные и осужденные и др.). Флюорография обычно проводится в рамках диспансеризации или медицинского осмотра в поликлиниках по месту жительства — бесплатно. Данное обследование помогает выявить специфические изменения в легких, так как у пациентов часто отсутствуют клинические признаки и жалобы. У лиц, длительно не проходящих данное обследование, как правило, регистрируют запущенные формы туберкулеза. Такие люди опасны для окружающих, особенно для детей.
Лица отдельных специальностей и категорий проходят осмотры 2 раза в год (военнослужащие, проходящие военную службу по призыву; лица, находящиеся в контакте с источниками туберкулезной инфекции; ВИЧ-инфицированные; подследственные и осужденные и др.). Флюорография обычно проводится в рамках диспансеризации или медицинского осмотра в поликлиниках по месту жительства — бесплатно. Данное обследование помогает выявить специфические изменения в легких, так как у пациентов часто отсутствуют клинические признаки и жалобы. У лиц, длительно не проходящих данное обследование, как правило, регистрируют запущенные формы туберкулеза. Такие люди опасны для окружающих, особенно для детей.
3. Меры, направленные на повышение сопротивляемости организма: физическая культура, здоровый образ жизни, закаливание, правильный режим питания, отдыха. Люди, злоупотребляющие алкоголем и курящие, заболевают туберкулезом значительно чаще.
Приучать ребенка к навыкам здорового образа жизни нужно с раннего возраста. Знания особенностей передачи туберкулезной инфекции и ее проявлений необходимы каждому человеку, так как своевременное принятие мер поможет предотвратить развитие заболевания. Современные методы диагностики позволяют выявить болезнь на ранних стадиях, а противотуберкулезные препараты последнего поколения – вылечить ее.
Берегите себя и своих близких! Будьте здоровы!
ЧТО ТАКОЕ ТУБЕРКУЛЕЗ
Туберкулез – это инфекционное заболевание, вызываемое разными видами микобактерий (наиболее часто палочка Коха). Болезнь обычно поражает ткань легких, реже затрагивая другие органы. Микобактерии туберкулеза передаются воздушно-капельным путем при кашле, чихании и разговоре больного. После инфицирования туберкулезом заболевание часто протекает в скрытой форме (тубинфицированность), но иногда переходит в активную форму.
ПРИЧИНЫ ТУБЕРКУЛЕЗА
Возбудитель – микобактерии туберкулеза. Туберкулез у человека могут вызывать Mycobacterium tuberculosis, Mycobacterium bovis, Mycobacterium africanum, Mycobacterium bovis BCG, Mycobacterium microti, Mycobacterium canettii, Mycobacterium caprae, Mycobacterium pinnipedii
Различают такие пути передачи туберкулезной инфекции: Воздушно-капельный (самый распространенный): бактерии попадают в воздух при кашле, чихании или разговоре больного активной формой болезни. Инфекция попадает в легкие здорового человека.
Инфекция попадает в легкие здорового человека.
Алиментарный: проникновение бактерий с едой.
Контактный: при непосредственном контакте. Обычно заражение происходит через слизистую оболочку. Внутриутробное заражение: установлена возможность заражения плода внутриутробно.
ВИДЫ ЗАБОЛЕВАНИЯ: КЛАССИФИКАЦИЯ ТУБЕРКУЛЕЗА.
Различают легочные и нелегочные формы туберкулеза. Фазы туберкулезного процесса: инфильтрации, распада, обсеменения; рассасывания, уплотнения, рубцевания, обызвествления. Более чем в 90% случаев приходится на легочную форму туберкулеза. Также возможно поражение мочеполовых органов, мозга, костей, кишечника и других органов. В зависимости от того, заболел человек туберкулезом впервые или нет, различают первичный и вторичный туберкулез. Первичный туберкулез является острой формой заболевания, которая начинает проявляться после попадания патогенного возбудителя в кровь. Часто первичный туберкулез отмечается у детей, не достигших 5 лет. Это происходит потому что у детей еще не до конца сформирована иммунная система, которая не в состоянии справиться с микобактерией. Несмотря на то, что болезнь на данном периоде протекает тяжело, она не опасна для окружающих. В начале при первичном туберкулезе в легких образуется небольшая гранулема. Это первичный очаг поражения легких, который в случае благоприятного исхода может самостоятельно зарубцеваться. Так, пациент может и не подозревать, что на самом деле переболел туберкулезом, списывая свое самочувствие на простуду. Однако после очередной рентгенографии окажется, что в легких у него зарубцевавшаяся гранулема. Развитие плохого сценария предусматривает увеличение гранулемы с образованием полости, в которой и скапливаются туберкулезные палочки. Микобактерии выходят в кровь, где разносятся по всему организму. Вторичный туберкулез. Данная форма заболевания возникает в том случае, когда человек один раз уже переболел туберкулезом, но он заразился другим типом микобактерий. Или же вторичный туберкулез может протекать в виде обострения ремиссии заболевания. Вторичный туберкулез протекает значительно тяжелее первичного. В легких образуются новые очаги. В ряде случаев они располагаются очень близко друг от друга, что сливаются, образуя обширные полости. Примерно 30% заболевших вторичным туберкулезом умирают в течение 2-3 месяцев после начала заболевания.
Вторичный туберкулез протекает значительно тяжелее первичного. В легких образуются новые очаги. В ряде случаев они располагаются очень близко друг от друга, что сливаются, образуя обширные полости. Примерно 30% заболевших вторичным туберкулезом умирают в течение 2-3 месяцев после начала заболевания.
СИМПТОМЫ ТУБЕРКУЛЕЗА: КАК ПРОЯВЛЯЕТСЯ ЗАБОЛЕВАНИЕ
В начале заболевания туберкулез достаточно сложно отличить от обычного ОРЗ. У больного отмечается постоянная слабость и «разбитость». В вечернее время отмечается небольшой озноб, а сон сопровождается потливостью, а иногда и кошмарами. Температура тела в начальной стадии туберкулеза держится на уровне 37,5 – 38 градусов. У больного отмечается сухой кашель, который усиливается в утреннее время. Отметим, что все вышеперечисленные симптомы могут появиться одновременно или все вместе. А теперь давайте детальнее остановимся на основных симптомах туберкулеза: Изменение внешности. При туберкулезе лицо становится бледным и осунувшимся. Щеки будто проваливаются, а черты лица заостряются. Больной стремительно теряет вес. На начальной стадии заболевания эти симптомы заметны не сильно, однако при хронической форме туберкулеза изменение внешности настолько яркие, что врач с огромной долей вероятности только по виду может предварительно поставить диагноз. Высокая температура. Субфебрильная температура (37-38 градусов), которая не спадает в течение месяца – характерный признак туберкулеза. В вечернее время температура тела может слегка подниматься – до 38,3 – 38,5 градусов. Несмотря на то, что больной все время потеет, температура тела не спадает, поскольку инфекция постоянно провоцирует развитие лихорадочного состояния. На поздних стадиях туберкулеза может появиться фебрильная температура, достигающая 39-40 градусов и выше. Кашель. При туберкулезе больной почти постоянно кашляет. Вначале заболевания кашель, как правило, сухой и непостоянный. Однако с прогрессированием заболевания, когда в легких образуются каверны, кашель усиливается и сопровождается обильным выделением мокроты.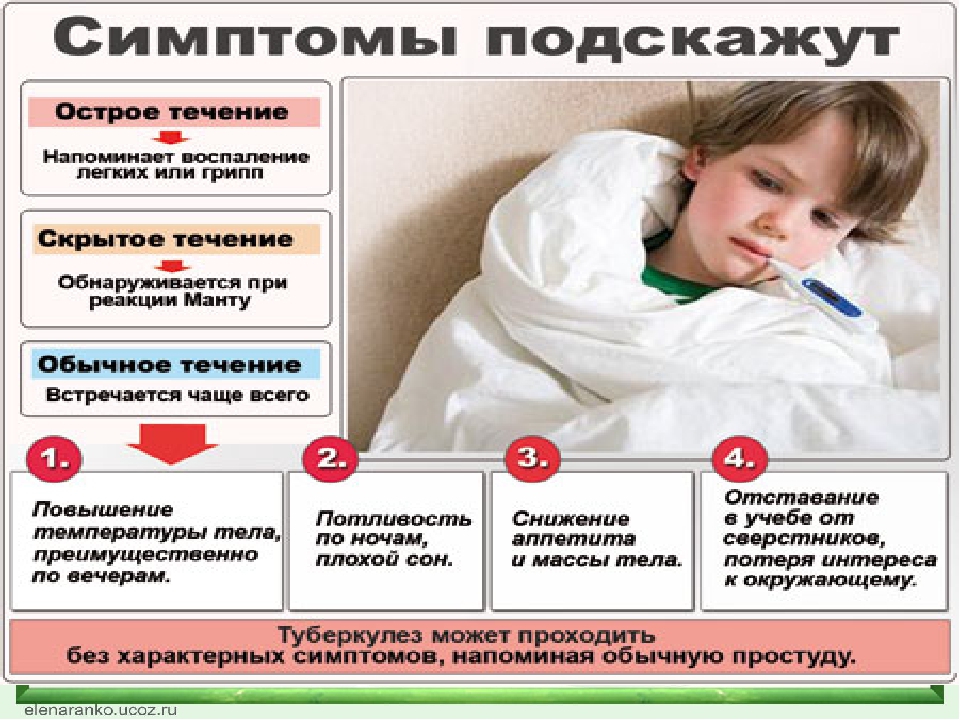 Если человека кашель беспокоит дольше трех недель, то это повод для обращения к врачу-фтизиатру! Кровохарканье. Это достаточно опасный симптом, указывающий на инфильтративную форму заболевания. В данном случае диагноз обязательно нужно дифференцировать от опухоли легкого и острой сердечной недостаточности, поскольку и для данных заболеваний также характерно кровохарканье. В тяжелых случаях кровь может фонтанировать, что указывает на разрыв каверны. В таком случае больному требует срочное хирургическое вмешательство. Боль в груди. Как правило, болевые ощущения в груди и в области лопаток беспокоят больных как при острой, так и хронической форме туберкулеза. Если боли наблюдаются в начале болезни, то они выражены слабо и похожи на дискомфорт. Усиливаются боли при глубоком вдохе.
Если человека кашель беспокоит дольше трех недель, то это повод для обращения к врачу-фтизиатру! Кровохарканье. Это достаточно опасный симптом, указывающий на инфильтративную форму заболевания. В данном случае диагноз обязательно нужно дифференцировать от опухоли легкого и острой сердечной недостаточности, поскольку и для данных заболеваний также характерно кровохарканье. В тяжелых случаях кровь может фонтанировать, что указывает на разрыв каверны. В таком случае больному требует срочное хирургическое вмешательство. Боль в груди. Как правило, болевые ощущения в груди и в области лопаток беспокоят больных как при острой, так и хронической форме туберкулеза. Если боли наблюдаются в начале болезни, то они выражены слабо и похожи на дискомфорт. Усиливаются боли при глубоком вдохе.
ДЕЙСТВИЯ ПАЦИЕНТА ПРИ ТУБЕРКУЛЕЗЕ
При малейшем подозрении на болезнь необходимо обратиться к семейному врачу. Затяжной кашель, который не купируется обычными противокашлевыми средствами, должен насторожить человека. Следует обратиться к врачу и пройти все необходимые обследования на предмет наличия/отсутствия туберкулеза.
ДИАГНОСТИКА ТУБЕРКУЛЕЗА
Для выявления туберкулеза проводят флюорографию (или компьютерную томографию). При продуктивном кашле берут образец мокроты на исследование для определения возбудителя, а также его чувствительности к антибиотикам. Иногда проводят бронхоскопию. При подозрении на наличие нелегочных форм туберкулеза, исследуют образцы тканей этих органов. Детям до 18 лет проводят ежегодно реакцию Манту. Положительная реакция Манту указывает на инфицирование палочками туберкулеза.
ОСЛОЖНЕНИЯ ТУБЕРКУЛЕЗА
К осложнениям туберкулеза относят кровохарканье или легочное кровотечение, легочно-сердечную недостаточность, спонтанный пневмоторакс, ателектаз, почечную недостаточность, амилоидоз, бронхиальные, торакальные свищи.
ПРОФИЛАКТИКА ТУБЕРКУЛЕЗА
Основная профилактика туберкулеза – вакцина БЦЖ (Бацилла Кальметта-Герена). Вакцинацию проводят в соответствии с календарем профилактических прививок. Первую прививку проводят еще в роддоме в первые 3–7 дней жизни новорожденного. В 7 и 14 лет при отсутствии противопоказаний, отрицательной реакции Манту проводят ревакцинацию. Всему взрослому населению, с целью выявления туберкулеза на ранних стадиях, не реже одного раза в год необходимо проходить флюорографическое обследование
Первую прививку проводят еще в роддоме в первые 3–7 дней жизни новорожденного. В 7 и 14 лет при отсутствии противопоказаний, отрицательной реакции Манту проводят ревакцинацию. Всему взрослому населению, с целью выявления туберкулеза на ранних стадиях, не реже одного раза в год необходимо проходить флюорографическое обследование
Врач диагностической лаборатории
Заведующий КДЛ Н.Л.Соколянская
Флюорография — основной метод раннего выявления туберкулеза |
Довольно часто приходится сталкиваться со стереотипом, что туберкулезом болеют исключительно люди с низким уровнем жизни. Каждый третий житель Земли носит в себе туберкулезную палочку. Конечно, качество питания, бытовые условия, алкоголизм и наркомания являются факторами, способствующими возникновению и развитию заболевания. Однако риск заболеть есть у каждого человека.
Высокий темп жизни, информационный прессинг, постоянная нехватка времени, а, следовательно, нерегулярное и несбалансированное питание — это все стрессовые моменты, которые приводят к снижению защитных сил организма и способствуют развитию заболевания. Кроме того, есть много заболеваний, такие как ВИЧ-инфекция, гепатиты, диабет, хронические неспецифические заболевания легких, язвенная болезнь желудка также снижают уровень иммунной защиты организма, тем самым повышают риск заболевания туберкулезом. Необходимо помнить, что туберкулез может длительное время развиваться бессимптомно, и даже заболевший человек может внешне выглядеть совершенно здоровым. Поэтому каждому человеку нужно более бережно относиться к своему здоровью.
Туберкулез представляет серьезную угрозу для населения во всем мире. Туберкулез-это хроническое инфекционное заболевание, социально значимое. Туберкулезом болеют люди разного возраста и пола. Возбудитель туберкулеза палочка Коха не различает социального статуса и с одинаковой эффективностью заражает бедных и богатых. В странах европейского региона туберкулез лидирует среди инфекционных заболеваний, приводящих к смерти молодежи и взрослого населения. В последние годы туберкулез начал поражать преимущественно лиц молодого возраста. Это граждане, на которых в основном лежит максимальная трудовая и семейная нагрузка, люди имеющие семьи и являющиеся основными кормильцами в семье. К сожалению, многие из них не проходили флюорографическое обследование в течение длительного времени, не обращались в поликлиники. В 21.12.2007 году вышло постановление Главного санитарного врача РФ предписывающее руководителям всех форм собственности обеспечить 100% своевременное прохождение флюорографического обследования. Что нужно знать о туберкулезе для личной безопасности?
В странах европейского региона туберкулез лидирует среди инфекционных заболеваний, приводящих к смерти молодежи и взрослого населения. В последние годы туберкулез начал поражать преимущественно лиц молодого возраста. Это граждане, на которых в основном лежит максимальная трудовая и семейная нагрузка, люди имеющие семьи и являющиеся основными кормильцами в семье. К сожалению, многие из них не проходили флюорографическое обследование в течение длительного времени, не обращались в поликлиники. В 21.12.2007 году вышло постановление Главного санитарного врача РФ предписывающее руководителям всех форм собственности обеспечить 100% своевременное прохождение флюорографического обследования. Что нужно знать о туберкулезе для личной безопасности?
Туберкулез — это воздушно-капельная инфекция, которая вызывается микобактериями туберкулеза (палочка Коха). Возбудитель заболевания Палочка Коха или микобактерия туберкулеза была открыта Робертом Кохом в 1882 году. Палочка Коха существует с давних веков и сопровождает человечество на протяжении практически всего известного нам существования. Палочка Коха очень устойчива во внешней среде и может сохраняться в пыли, земле, пищевых продуктах долгое время, особенно при отсутствии солнечного света.
Заражение туберкулезом происходит: при кашле, чихание больного, при вдыхании пыли, в которой находится микобактерия туберкулеза, через предметы гигиены.
Всем известно, что чем раньше выявлено заболевание, тем более эффективно его лечение. Это относится, прежде всего, к туберкулезу. В нашей стране на сегодняшний день существует 3 метода выявления туберкулёза: туберкулин диагностика, флюорографический метод и бактериологическое исследование мокроты. Основным методом раннего выявления туберкулеза у взрослого населения и подростков с 15 лет является флюорографическое исследование.
Флюорография — рентгенологическое исследование, заключающееся в фотографировании флюоресцентного экрана, на который спроецировано рентгенологическое изображение. Флюорографическое исследование как вид рентгенодиагностики впервые был продемонстрирован Дж. Блейером в 1896 году, спустя один год после открытия рентгеновских лучей, он так же сконструировал фотофлюороскоп. Однако первый флюороскопический кабинет для выявления больных туберкулезом появился только в 1930 году в Рио-де-Жанейро. В России же флюорография впервые была проведена в 1947 году в Павлово-Посаде.
Флюорографическое исследование как вид рентгенодиагностики впервые был продемонстрирован Дж. Блейером в 1896 году, спустя один год после открытия рентгеновских лучей, он так же сконструировал фотофлюороскоп. Однако первый флюороскопический кабинет для выявления больных туберкулезом появился только в 1930 году в Рио-де-Жанейро. В России же флюорография впервые была проведена в 1947 году в Павлово-Посаде.
Флюорография применяют главным образом для исследования органов грудной клетки, молочных желёз, костной системы. Также является единственным доклиническим методом диагностики, позволяющим выявить наиболее ранние формы заболевания.
Органы грудной клетки по-разному поглощают излучение, поэтому снимок выглядит неоднородным. Сердце, бронхи и бронхиолы выглядят светлыми пятнами, если легкие здоровые, флюорография отобразит легочную ткань однородной и равномерной. А вот если в легких воспаление, на флюорографии, в зависимости от характера изменений воспаленной ткани, будут видны либо затемнения — плотность легочной ткани повышена, либо будут замечены высветленные участки — воздушность ткани достаточно высока. Также в процессе исследования можно выявить патологии строения скелета, сердца, крупных сосудов.
Преимущества флюорографии
Главные преимущества по сравнению с другими методами диагностики: быстрота и простота — делают флюорографию незаменимой для массовых обследований населения. Наиболее распространённым диагностическим методом, использующим принцип флюорографии, является флюорография органов грудной клетки, которая применяется, прежде всего, для скрининга туберкулёза и злокачественных новообразований лёгких. Разработаны как стационарные, так и мобильные флюорографические аппараты.
Флюорографию подразделяют на профилактическую и диагностическую. Профилактическая проводится для раннего выявления бессимптомных форм туберкулеза и рака легких у населения и декретированных контингентов. Диагностическая проводится для исследования грудной клетки у лиц с клиническими симптомами заболевания, при диспансерном наблюдении больных туберкулезом и хроническими заболеваниями легких
Диагностическая проводится для исследования грудной клетки у лиц с клиническими симптомами заболевания, при диспансерном наблюдении больных туберкулезом и хроническими заболеваниями легких
Существует несколько типов флюорографии: традиционная флюорография (с помощью рентгеновской плёнки) и цифровая флюорография. В настоящее время плёночная флюорография постепенно заменяется цифровой.
Сегодня наука дает возможность внедрения цифровых аппаратов для флюорографии. Цифровые методы позволяют упростить работу с изображением (изображение может быть выведено на экран монитора, распечатано, передано по сети, сохранено в медицинской базе данных и т. п.), уменьшить лучевую нагрузку на пациента и уменьшить расходы на дополнительные материалы (плёнку, проявитель для плёнки). Современная аппаратура стала гораздо более безопасной, что не может не сказаться на отношении человека к процедуре. Следовательно, те, кто ранее переживал за свое здоровье из-за вреда рентгеновских лучей, имеющих место при флюорографии, могут, наконец, обрести спокойствие в этом плане. Цифровые аппараты намного безопаснее, чем пленочные модели.
По Постановлению правительства России в нашей стране каждый здоровый человек обязан не реже одного раза в два года пройти флюорографическое обследование. Если ваша профессиональная деятельность связана с детскими коллективами, пищевыми продуктами, если вы – работник вредной профессии или относитесь к группе риска по заболеванию туберкулезом из-за имеющегося у вас заболевания (хронические неспецифические заболевания легких, сахарный диабет, заболевания желудочно-кишечного тракта), вы должны обследоваться ежегодно. Обязательно должны обследоваться члены семьи беременной женщины с целью предупреждения заболевания среди новорожденных детей и их матерей. Регулярность профилактических осмотров населения позволяет выявить заболевание в более легкой форме и тем самым сократить сроки его лечения, длительную утрату трудоспособности, уменьшить смертность от этого грозного заболевания.
Регулярное прохождение флюорографии дает гарантию того, что человек здоров, поэтому те двадцать минут, которые уйдут на прохождение обследования и получение результатов, окупятся в полной мере.
В современном мире в условиях явно ухудшающейся экологии, человечество всё больше внимания уделяет здоровью, врачи говорят: «любое заболевание легче предупредить, чем лечить». Каждый знает, что такое флюорография и наверняка проходил данную процедуру и не один раз.
Сейчас во всех больницах проводят раннюю диагностику, в которой главную роль играет именно флюорография, позволяющая выявить болезнь в её зародышевом состоянии, когда нет ещё явных симптомов и поводов для беспокойства. К примеру, туберкулёз на ранних стадиях протекает вяло и бессимптомно, и только флюорографическое обследование лёгких может обнаружить источник инфекции.
Массовые флюорографические обследования населения являются наиболее эффективным методом контроля, так как раннее и своевременное выявление ограниченных форм туберкулеза органов дыхания и их эффективное лечение являются основными факторами сокращения резервуара инфекции среди населения. Кроме того, регулярные флюорографические обследования населения позволяют выявлять такие заболевания органов дыхания, как рак легкого, саркоидоз, лимфогранулематоз и другие лимфопролиферативные заболевания, которые в начальных стадиях протекают бессимптомно и хорошо поддаются лечению. Оптимальными являются ежегодные флюорографические обследования.
В настоящее время обязательному флюорографическому обследованию подлежат все обратившиеся в поликлиники и не обследованные в текущем году рентгенологическим методом, а также лица, входящие в группы повышенного риска заболевания туберкулезом.
Внимательное отношение к собственному здоровью, своевременное прохождение профилактических флюорографических обследований, своевременное обращение к врачу при появлении симптомов, характерных для туберкулеза помогут избежать тяжелых форм заболевания.
Уважаемые жители Каневского района!
Добросовестно относитесь к своему здоровью, обязательно проходите флюорографическое обследование. Флюорографический кабинет ГБУЗ «Каневская ЦРБ», расположенный по адресу: ст. Каневская, ул. Больничная, 108 (остановка автотранспорта «Поликлиника»), работает ежедневно с 08-00 до 17-00 (обеденный перерыв с 12.00-12.30), суббота с 08.00 до 12.00 (выходной — воскресенье). Обследование бесплатное, при себе иметь документ, удостоверяющий личность. Кроме этого данный вид обследования жители сельских поселений района могут пройти в дни выезда на их территорию передвижной флюорографической установки на базе автомобиля «КАМАЗ». (о днях выезда можно узнавать в регистратурах ЛПУ района, у фельдшеров амбулаторий, ФАПов. Берегите себя и своих близких!!!
Организационно-методический отдел ГБУЗ «Каневская ЦРБ»
Лечение туберкулеза (ТБ) после заражения: используемые лекарства
При правильном лечении туберкулез (сокращенно ТБ) почти всегда излечим.
Врачи прописывают антибиотики, чтобы убить вызывающие это бактерии. Вам нужно будет принимать их от 6 до 9 месяцев. Какие лекарства вы принимаете и как долго вам придется их принимать, зависит от того, какие из них работают для искоренения туберкулеза. Иногда антибиотики, применяемые для лечения болезни, не работают. Врачи называют это «лекарственно-устойчивым» туберкулезом. Если у вас эта форма заболевания, возможно, вам потребуется более длительный прием более сильных лекарств.
Лечение латентного туберкулеза
Существует два типа туберкулеза — латентный и активный.
В зависимости от ваших факторов риска латентный ТБ может повторно активироваться и вызвать активную инфекцию. Вот почему ваш врач на всякий случай может прописать лекарства для уничтожения неактивных бактерий.
Это три варианта лечения:
- Изониазид (INH) : это наиболее распространенная терапия латентного ТБ.
 Обычно вы принимаете таблетки антибиотика изониазида ежедневно в течение 9 месяцев.
Обычно вы принимаете таблетки антибиотика изониазида ежедневно в течение 9 месяцев. - Рифампицин (Рифадин, Римактан) : Вы принимаете этот антибиотик каждый день в течение 4 месяцев. Это вариант, если у вас есть побочные эффекты или противопоказания к INH.
- Изониазид и рифапентин : вы принимаете оба этих антибиотика один раз в неделю в течение 3 месяцев под наблюдением врача.
Лечение активного туберкулеза
Если у вас эта форма заболевания, вам необходимо принимать несколько антибиотиков в течение 6–9 месяцев. Для лечения чаще всего используются следующие четыре препарата:
Ваш врач может назначить тест, который покажет, какие антибиотики убивают штамм туберкулеза.По результатам вы будете принимать три-четыре лекарства в течение 2 месяцев. После этого вы примете два лекарства в течение 4–7 месяцев.
Возможно, вы почувствуете себя лучше после нескольких недель лечения. Но только врач может сказать вам, заразны ли вы. В противном случае вы сможете вернуться к своему распорядку дня.
Лечение лекарственно-устойчивого туберкулеза
Если у вас штамм туберкулеза, который не поддается лечению обычными лекарствами, используемыми для лечения туберкулеза, у вас лекарственно-устойчивый штамм.Это означает, что вы будете лечиться комбинацией препаратов второго ряда, которые могут быть менее эффективными. Вам нужно будет принимать эти препараты в течение более длительного периода времени.
Продолжение
Если несколько типов лекарств не работают, у вас то, что врачи называют «туберкулезом с множественной лекарственной устойчивостью». Вам нужно будет принимать комбинацию лекарств в течение 20–30 месяцев. К ним относятся:
- Антибиотики, называемые фторхинолонами
- Инъекционные антибиотики, такие как амикацин (амикин), капреомицин (капастат) и канамицин. амино салициловая кислота.Их назначают в дополнение к другим лекарствам. Новый препарат Претоманид используется совместно с бедаквилином и линезолидом, и ученые все еще изучают эти лекарства.

Редкий и серьезный тип заболевания называется «ТБ с широкой лекарственной устойчивостью». Это означает, что многие из распространенных лекарств, включая изониазид, рифампицин, фторхинолоны и, по крайней мере, один из вводимых антибиотиков, не выбивают его из строя. Исследования показывают, что ее можно вылечить от 30% до 50% времени.
Побочные эффекты лечения
Немедленно сообщите своему врачу, если у вас есть какие-либо из следующих симптомов:
Продолжение
Важно принимать каждую дозу ваших антибиотиков. Не останавливайся, даже если почувствуешь себя лучше. Если не убить все бактерии в своем теле, оставшиеся микробы могут адаптироваться и стать устойчивыми к лекарствам.
Чтобы помочь вам запомнить, вашему врачу может потребоваться наблюдать за тем, как вы принимаете лекарства. Это называется терапией под непосредственным наблюдением. Рекомендуется для лечебных программ, в которых вы принимаете антибиотики несколько раз в неделю, а не каждый день.
Предотвращение распространения туберкулеза
Если у вас активный туберкулез легких, вы можете заразить других людей. По этой причине врач посоветует вам оставаться дома в течение первых нескольких недель лечения, пока вы не перестанете заразиться. В течение этого времени вам следует избегать общественных мест и людей с ослабленной иммунной системой, таких как маленькие дети, пожилые люди и люди с ВИЧ. Вам придется носить специальную маску, если у вас есть посетители или вам нужно пойти к врачу.
Или ваш лечащий врач может поместить вас в больницу до тех пор, пока микробы туберкулеза не перестанут выделяться при вашем кашле.Вы можете быть госпитализированы на более длительный срок, если вы не можете надежно принимать лекарства, у вас нет стабильного жилья или у вас штамм туберкулеза с множественной лекарственной устойчивостью. Цель — предотвратить распространение болезни.
Туберкулез и микобактериальная пневмония — Консультант по терапии рака
Туберкулез и микобактериальная пневмония
I.
 Что нужно знать каждому врачу.
Что нужно знать каждому врачу.Во всем мире наиболее распространенной и заразной микобактериальной пневмонией является туберкулез легких (ТБ), от которого ежегодно умирают 2 миллиона человек.Большинство смертей происходит в странах с высоким бременем болезни, где ограниченный доступ к диагностическим тестам и эффективной противотуберкулезной терапии, но предотвратимые смерти от туберкулеза происходят в Соединенных Штатах каждый год. Это инфекционное заболевание, которое распространяется воздушно-капельным путем и поэтому представляет серьезную угрозу для здоровья населения во всем мире.
Классические симптомы включают кашель, кровохарканье, усталость, потерю веса и ночную потливость, хотя атипичные проявления являются обычным явлением. Туберкулез также имеет тенденцию проявляться как хроническое, вялотекущее заболевание легких или внелегочных узлов, и пациенты могут предъявлять острые жалобы или иметь активный туберкулез без симптомов.
В Соединенных Штатах туберкулез встречается редко, и его показатели снижаются при принятии более эффективных мер общественного здравоохранения. Диагностика — сложная задача, и при необходимости необходимо учитывать ТБ при дифференциальной диагностике. Самый важный фактор риска в Соединенных Штатах — это рождение или поездки в страны с высоким бременем болезни в Африке, Азии, Латинской Америке, Восточной Европе и на Ближнем Востоке. Шестьдесят шесть процентов случаев туберкулеза, зарегистрированных в Соединенных Штатах, приходятся на лиц, родившихся за границей, а годовые показатели среди родившихся за границей в 11 раз выше, чем среди жителей США.Среди рожденных в США дети родителей иностранного происхождения и пожилые люди, рожденные в США, подвержены повышенному риску заболевания туберкулезом. Лица, которым известно о контакте с инфекционным туберкулезом, злоупотреблением психоактивными веществами, бездомными и заключенными, также подвержены повышенному риску заболевания туберкулезом.
В то время как заболеваемость туберкулезом в США снижается, частота заболеваний легких, вызываемых нетуберкулезными микобактериями (НТМ), чаще всего комплексом Mycobacterium avium (MAC), растет. MAC обычно вызывает хронические пневмонии, часто с кавитацией и бронхоэктазами, но также может вызывать острый гиперчувствительный пневмонит.
MAC обычно вызывает хронические пневмонии, часто с кавитацией и бронхоэктазами, но также может вызывать острый гиперчувствительный пневмонит.
Другие микобактерии, включая Mycobacteria kansasii, также могут вызывать хроническую пневмонию у людей с основным заболеванием легких, но здесь не рассматриваются.
II. Диагностическое подтверждение: Вы уверены, что у вашего пациента туберкулез / микобактериальная пневмония?
Ранний предположительный диагноз ТБ ставится на основании:
Симптомы + рентгенологические данные + результаты мазка на кислотоустойчивые бациллы (КУБ) +/- гистология у пациента из группы высокого риска.
Посев мокроты является золотым стандартом диагностики, но обычно занимает от 2 до 6 недель, и 20% случаев туберкулеза являются отрицательными.Мазки на КУБ полезны, но имейте в виду, что до 50% пациентов с положительным посевом туберкулеза имеют отрицательные мазки, а внелегочный ТБ редко дает положительный результат мазка. Кожная туберкулиновая проба (ТКП) или анализ высвобождения гамма-интерферона (IGRA — анализ крови на туберкулез) может быть полезен только для определения риска инфицирования человека, но дает отрицательный результат у 15–30% пациентов с активным туберкулезом.
Это сложный диагноз, потому что: типичные симптомы могут отсутствовать, рентгенограмма грудной клетки может быть атипичной, а мазок на КУБ может быть отрицательным.Наиболее важными факторами при принятии решения о лечении должны быть риск прогрессирующего заболевания пациента и риск передачи инфекции другим людям.
Диагноз НТМ-пневмония основан на:
Легочные симптомы + рентгенологические данные + положительный результат мазка на кислотоустойчивые бациллы (+ амплификация нуклеиновых кислот) у пациента, не относящегося к группе высокого риска по ТБ. Посев мокроты — золотой стандарт диагностики.
A. История, часть I: Распознавание образов:
Наиболее частыми симптомами пациентов с туберкулезом, поступающих в стационар, являются: кашель, кровохарканье, боль в груди (плеврит), одышка, лихорадка, утомляемость, потеря веса.
Ничего из вышеперечисленного не наблюдается, кашель присутствует примерно у 20% пациентов.
Треть пациентов, у которых в больнице диагностирован туберкулез, НЕ имеют легочных симптомов и проходят обследование на предмет других жалоб до случайного диагноза туберкулеза легких.
У пожилых пациентов (возраст> 60) с более коморбидными состояниями наблюдается меньшая температура, потоотделение и кровохарканье, что затрудняет диагностику туберкулеза легких в этой популяции.У них также, как правило, меньше кавитации на рентгенограмме и больше отрицательных PPD в условиях активной инфекции.
Существует также предположение, что «атипичные» проявления туберкулеза легких, возможно, более распространены, чем типичные, и что «классические симптомы» продолжительной лихорадки и кашля являются нечувствительными предикторами туберкулеза. Это может быть расово-зависимым, поскольку азиаты, как правило, имеют менее типичные представления.
Госпитализированный пациент с туберкулезом легких часто госпитализируется из-за нелегочных жалоб, и туберкулез становится предметом рассмотрения либо из-за значительного риска этого заболевания, либо из-за предполагаемого рентгенографического исследования.Например, пациенту с травмой из Африки к югу от Сахары была сделана компьютерная томография грудной клетки, показывающая кавитацию и историю лечения туберкулеза в детстве.
Пациенты с МАК часто имеют симптомы хронической пневмонии на фоне основного заболевания легких. «Легкое в горячей ванне» из-за МАК проявляется острой гипоксией, одышкой, кашлем и лихорадкой в условиях пребывания в горячей ванне.
B. История, часть 2: Распространенность:
Туберкулез — серьезная проблема во всем мире. По оценкам, одна треть населения мира (2 миллиарда человек) инфицирована туберкулезом.
Уровень инфицирования в США низкий: 3 случая на 100 000 человек в 2014 г.
Поскольку туберкулез в Соединенных Штатах встречается редко, симптомы часто нетипичны, и диагностика может быть сложной задачей; самый важный ключ к диагностике туберкулеза — знать, кто находится в группе риска. Если вы сможете определить тех, кто находится в группе риска, ваша способность поставить этот диагноз улучшится.
Если вы сможете определить тех, кто находится в группе риска, ваша способность поставить этот диагноз улучшится.
Большинство случаев туберкулеза в США происходит у лиц, родившихся за границей.
Большинство этих случаев связано с реактивацией и чаще всего происходит в течение 5 лет после иммиграции.См. Рисунок 1.
Рисунок 1.
Заболеваемость туберкулезом среди лиц, родившихся за границей, по сравнению с лицами, родившимися не за границей, в США
Страны происхождения, на которые приходится большая часть туберкулеза в Соединенных Штатах: Мексика, Филиппины, Вьетнам, Индия, Китай, Доминиканская Республика и Гаити.
Статья NEJM 2011 года, подготовленная Хорсбургом и др. обсудили относительные риски различных факторов развития реактивированного туберкулеза:
СПИД (относительное соотношение почти 10)
тесный контакт с больным туберкулезом
рентгенологические свидетельства старого, излеченного туберкулеза (нелеченого)
Иммуносупрессивная терапия (преднизон 15 мг в день или эквивалент в течение> 1 месяца)
хроническая болезнь почек
лечение ингибитором ФНО-альфа
плохо контролируемый диабет
Недостаточный вес (> 10% меньше идеального веса)
курение
гастрэктомия (также, в существующей практике, обходной желудочный анастомоз)
См. Рисунок 2.
Рисунок 2.
Общие факторы риска повышенной вероятности прогрессирования латентной туберкулезной инфекции в активную болезнь.
Другие факторы риска, описанные в литературе:
злокачественные новообразования (рак головы, шеи и гематологические)
глютеновая болезнь (может быть связана с недоеданием)
употребление алкоголя (> 40 г / день)
употребление запрещенных наркотиков (бездомность и тюремное заключение, часто связанное с внутривенным употреблением наркотиков (IVDU), могут способствовать высокой распространенности)
История контакта также важна, особенно предыдущее лечение ТБ, которое вызывает подозрение на ТБ с множественной лекарственной устойчивостью (МЛУ ТБ).
Таким образом, типичный пациент с легочным туберкулезом в Соединенных Штатах родился за границей или приехал в эндемичный регион +/- ВИЧ / с ослабленным иммунитетом, был бездомным или находился в заключении.
Между тем, с повышенной сенсибилизацией к НТМ, МАК могут быть наиболее распространенными микобактериями, вызывающими заболевания легких в Северной Америке.
C. История, часть 3: конкурирующие диагнозы, которые могут имитировать туберкулез и микобактериальную пневмонию.
Основываясь на представлении и результатах рентгенографии, туберкулез может имитировать различные пневмонии: типичные, атипичные, аспирационные.Его можно классически отличить от них на основании более продолжительных симптомов и более системных симптомов, таких как потеря веса и ночная потливость.
Часто туберкулезная и NTM пневмония имеют схожие клинические проявления с кавитацией и положительными мазками на КУБ, и их трудно отличить друг от друга. Тесты амплификации нуклеиновых кислот на основе ПЦР (NAAT) могут помочь различить эти два, но для окончательного диагноза необходимы культуры.
D. Результаты физикального осмотра.
Они разнообразны и нечувствительны. Пациенты могут иметь ненормальное обследование легких или другие проявления заболевания, такие как лимфаденопатия или признаки внелегочного заболевания.
E. Какие диагностические тесты следует провести?
Диагноз микобактериальной пневмонии трудно подтвердить из-за:
частые атипичные симптомы (наиболее важен высокий индекс подозрительности)
Нетипичный рентгенологический вид
потенциально низкая микобактериальная нагрузка (мазки AFB нечувствительны)
Медленная скорость роста этой бактерии (подтверждение может занять 2 месяца)
1.
 Какие лабораторные исследования (если таковые имеются) следует заказать для установления диагноза? Как следует интерпретировать результаты?
Какие лабораторные исследования (если таковые имеются) следует заказать для установления диагноза? Как следует интерпретировать результаты?Если есть подозрение на туберкулез легких на основании факторов риска, наличия симптомов и / или рентгенографии (см. Ниже), получите следующее:
Три образца мокроты для окрашивания кислотоустойчивых бацилл (КУБ), при необходимости индуцируют, один должен быть ранним утром.
Отправьте одно окрашивание AFB для амплификации нуклеиновых кислот (NAA).
Отправьте все мазки КУБ на посев и тестирование на чувствительность (свяжитесь с лабораторией, чтобы образцы сохраняли 2 месяца).
Анализ высвобождения гамма-интерферона (тест Quantiferon-TB Gold) может использоваться для помощи в диагностике (положительный тест увеличивает подозрение на активный ТБ), но он чувствителен только на 60% и не должен использоваться для исключения активного ТБ.
Золотым стандартом диагностики является культура. До 20% случаев туберкулеза легких являются отрицательными при посеве (посев может обнаружить 10 бактерий / мл). В зависимости от бактериальной нагрузки на посев могут уйти месяцы.
Устный перевод:
Ловушка: мазки на КУБ будут отрицательными, если количество бацилл <5000 / мл -> это НЕ ИСКЛЮЧАЕТ заболевание.Чувствительность 45-80%. ППС 50-80%.
Помните: решение о лечении может быть принято до того, как станут доступны подтверждающие данные, особенно если пациент находится в критическом состоянии. Самый важный фактор — это ваше подозрение на туберкулез.
Если есть подозрение на внелегочный туберкулез, возьмите мазок на КУБ и посев из этих мест. При подозрении на туберкулез плевры или брюшины (при наличии выпота или асцита) следует провести биопсию, поскольку образцы жидкости имеют низкую чувствительность.
На основании только распространенности, у родившегося в США пациента с полостным поражением с положительным AFB и низким риском туберкулеза, вероятно, есть НТМ.
2. Какие визуализационные исследования (если таковые имеются) следует заказать, чтобы помочь установить диагноз? Как следует интерпретировать результаты?
Рентгенография грудной клетки — это шаг в диагностическом подходе после того, как факторы риска и симптомы вызывают подозрение на микобактериальную пневмонию. С другой стороны, рентгенография может быть вашим первым ключом к пониманию туберкулеза. Классическая форма для реактивации туберкулеза:
Некоторые корпуса не имеют этого типичного вида. Инфильтраты могут быть двусторонними или милиарными.Кавитация — признак запущенной болезни. Люди с ВИЧ могут иметь внутригрудную лимфаденопатию.
Имейте в виду, что активный туберкулез легких нельзя отличить от неактивного заболевания только на основании рентгенографии (показания рентгенологического исследования, которые говорят о «фиброзе» или «рубцевании», не означают, что у пациента НЕ активная форма заболевания).
Компьютерная томография (КТ) грудной клетки обычно не помогает в диагностике туберкулеза, однако может помочь в дальнейшей характеристике пневмонии NTM. MAC-пневмония часто имеет следующие признаки на HRCT:
Диагностические критерии MAC-пневмонии зависят от симптомов, характерных рентгенологических данных и исключения других диагнозов, а также подтверждения микробиологией.См. Таблицу на рисунке 3.
Рисунок 3.
Клинико-микробиологические критерии диагностики нетуберкулезной микобактериальной болезни легких.
См. Рисунок 4, рисунок 5 и рисунок 6.
Рисунок 4.
Туберкулез
Рисунок 5.
Милиарный туберкулез
Рисунок 6.
Поражение полости при туберкулезе
F. Чрезмерно используемые или «потраченные впустую» диагностические тесты, связанные с этим диагнозом.
Кожная проба на очищенное производное белка (PPD) (также известная как кожная туберкулиновая проба) может быть не очень полезна при диагностике активного ТБ, хотя может помочь определить риск. Это:
Это:
не чувствителен (пациенты с ослабленным иммунитетом могут не получить ответ)
неспецифический (может быть положительным из-за иммунизации БЦЖ / перенесенной инфекции и не указывает на активное заболевание)
не может различить сенсибилизацию TB и NTM
Тесты высвобождения гамма-интерферона (IGRA) более специфичны для ТБ, но все же недостаточно чувствительны, чтобы исключить этот диагноз.IGRA (как и PPD) не являются тестом на активный туберкулез. Чаще всего они используются в амбулаторных условиях для скрининга лиц с высоким риском латентной инфекции ТБ. Тем не менее, если известно, что пациент является IGRA- или PPD-положительным, а рентгенограмма согласуется с паренхиматозными фиброзными поражениями, этот пациент, вероятно, заслуживает оценки с помощью окрашивания мокроты и посева на КУБ, даже если он бессимптомный.
III. Управление по умолчанию.
Первый шаг — определить, соответствует ли диагноз туберкулезу легких.На этом этапе у вас не будет всех диагностических данных.
Если ТБ:
Изолировать при вентиляции с отрицательным давлением.
Соберите мокроту и другие образцы, подходящие для мазков и культур КУБ.
Обратитесь в департамент здравоохранения (даже если случай еще не подтвержден).
Начните курс с несколькими лекарствами (не экстренно, если пациент не в критическом состоянии), в идеале с помощью специалиста по инфекционным заболеваниям.
Если пациент ранее лечился от ТБ и родился за границей, вероятность МЛУ-ТБ составляет 10%, и решения о лечении следует принимать после консультации со специалистом по ТБ.
Если NTB:
A. Немедленное управление.
Немедленное лечение при подозрении на туберкулез легких — изоляция в помещении с отрицательным давлением для предотвращения передачи.
Туберкулез — болезнь, подлежащая регистрации. Вы обязаны сообщить об этом случае в Департамент общественного здравоохранения вашего района.Сообщайте о подозрении на ТБ, даже если мазок на КУБ отрицательный, если пациент находится в группе значительного риска.
Начало противотуберкулезной терапии не является срочной проблемой, если только пациент не находится в критическом состоянии. Важно избегать приема фторхинолонов у пациентов, у которых есть подозрение на туберкулез и которые одновременно проходят лечение от пневмонии. Фторхинолоны обладают огромной активностью против туберкулеза и могут вызывать временные симптоматические, рентгенологические и микробиологические улучшения, что приводит к задержке постановки диагноза.
При туберкулезе легких начальная фаза терапии включает четыре противотуберкулезных средства для предотвращения индукции резистентности. Первоначальный режим основан на знании вероятной лекарственной чувствительности. Обычно это изониазид (INH), рифампицин (RIF), пиразинамид (PZA) и этамбутол (EMB). Если есть подозрение на туберкулез с множественной лекарственной устойчивостью, режим лечения изменится. Если в вашем учреждении есть специалист по инфекционным заболеваниям, было бы разумно включить его в это дело до начала лечения.
Таблицу лечения наркозависимости см. На рисунке 7.
Рисунок 7.
Медикаментозное лечение туберкулеза
MAC не заразна, и пациентов изолировать не нужно. Лечение варьируется в зависимости от рентгенологических проявлений болезни и предшествующей истории болезни и включает макролид, рифамицин, этамбутол +/- аминогликозид.
См. Рисунок 8.
Рисунок 8.
Схемы лечения комплексного заболевания легких, вызванного Mycobacterium avium.
B. Советы по медицинскому осмотру для руководства.
Важно искать доказательства побочных реакций, которые могут привести к отмене препарата или пересмотру терапии:
Признаки гепатотоксичности — желтуха, боли в животе, потеря аппетита, кожный зуд (INH, RIF, PZA).

Сыпь генерализованная или петехиальная.
Лекарственная лихорадка — сначала необходимо исключить другие причины лихорадки.
Глазная токсичность — при EMB может развиться помутнение зрения или скотома.
C. Лабораторные тесты для отслеживания реакции и корректировок в управлении.
При начале лечения туберкулеза получить:
КУБ и разрез мокроты с чувствительностью *
Функциональные пробы печени (LFT) *
Тесты на ВГС / ВГВ в группах высокого риска *
Креатинин
Антитела к ВИЧ
* Также используется в NTB
КУБ мокроты с посевом следует собирать ежемесячно, пока два последовательных образца не станут отрицательными.
Пациентам с нормальной функцией печени на исходном уровне не требуется регулярного последующего наблюдения LFT. Рекомендуется ежемесячно опрашивать на предмет признаков и симптомов гепатотоксичности.
Ежемесячный мониторинг печеночных ферментов необходим для пациентов с:
исходные аномальные результаты
подозревается лекарственная реакция
Основное заболевание печени или злоупотребление алкоголем
беременность и послеродовой срок до 3 месяцев
терапия, включая PZA в фазе продолжения
Д.Долгосрочное управление.
В случае туберкулеза эта часть лечения не будет осуществляться в больнице, и решения, касающиеся лечения, должны приниматься совместно с местным отделом здравоохранения и хорошо осведомленным специалистом по инфекционным заболеваниям или пульмонологом.
После начальной фазы терапии начнется фаза продолжения. Эта фаза длится 4-7 месяцев и обычно основана на INH и RIF. Продолжительность лечения зависит от очистки респираторных культур, перерывов в терапии, наличия кавитации на рентгенограмме, а также от того, переносил ли пациент все компоненты начальной фазы.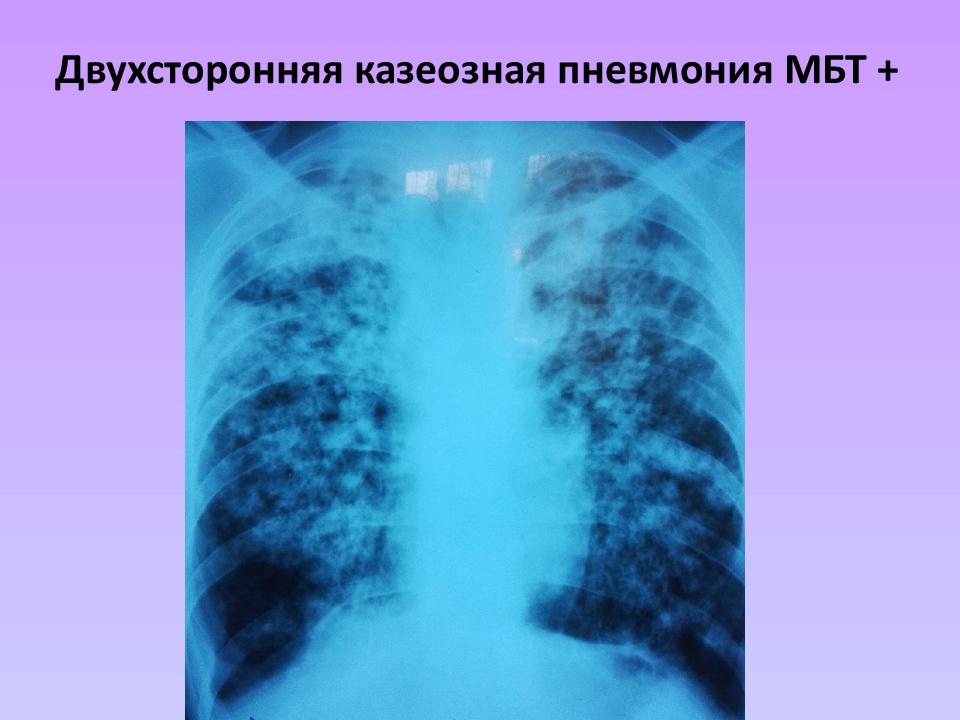
Для обеспечения максимальной приверженности лечению стратегия ВОЗ по ликвидации туберкулеза заключается в терапии под непосредственным наблюдением (DOT), в ходе которой пациенты наблюдаются во время приема лекарств.
НТБ лечить даже труднее, чем туберкулез легких. Продолжительность лечения составляет 12 месяцев после того, как посевы стали отрицательными.
E. Общие ловушки и побочные эффекты управления.
Лекарства от легочного туберкулеза (схемы лечения основаны на безжировой массе тела):
На рисунке 9 показаны побочные эффекты противотуберкулезных препаратов.
Рисунок 9.
Побочные действия противотуберкулезных препаратов
Агенты первой линии:
Изониазид (INH) * — 5 мг / кг / день, 300 мг в день
Рифампицин (RIF) — 10 мг / кг / день, 600 мг в день, корректировать с помощью лекарств от ВИЧ
Рифабутин — 5 мг / кг / сут, 300 мг / сут
Рифапентин 600 мг еженедельно (только в фазе продолжения лечения)
Пиразинамид (PZA) — 1 г / кг для 40-55 кг, 1,5 г / кг для 56-75 кг, 2 г / кг для 76-90 кг
Этамбутол (EMB) — 0.8 г / кг для 40-55 кг, 1,2 г / кг для 56-75 кг, 1,6 г / кг для 76-90 кг
Агенты второй линии:
Амикацин — 15 мг / кг / день, 10 мг / кг / день для людей старше 59 лет
Капреомицин — 15 мг / кг / день, 10 мг / кг / день для людей старше 59 лет
Циклосерин * — 10-15 мг / кг / день, 250 мг два раза в день (почечная недостаточность 250 ежедневно)
Этионамид * — 15-20 мг / кг / день, обычно 500-750 мг в день
Канамицин — 15 мг / кг / день, 10 мг / кг / день для людей старше 59 лет
Левофлоксацин — 500-1000 мг в сутки
Моксифлоксацин — 400 мг в сутки
Пара-аминосалицилат (ПАСК) — 8-12 г в день, разделенных на 2-3 приема
Другие редко используемые агенты, которые показали активность против туберкулеза in vitro: амоксициллин / клавуланат, клофазимин, имипенем / циластатин, линезолид, офлоксацин
* требуется совместная обработка с B6
Лекарства от пневмонии MAC:
Кларитромицин — 100 мг трижды в неделю (100 мг в день при полостном / запущенном заболевании)
Азитромицин — 500 мг трижды в неделю (300 мг в день при полостном / запущенном заболевании)
Этамбутол — 25 мг / кг трижды в неделю (15 мг / кг в день при полостном / запущенном заболевании)
Рифампицин — 600 мг трижды в неделю (600 мг в день при полостном / запущенном заболевании)
Стрептомицин — 15 мг / кг внутривенно / внутримышечно ежедневно (только для полостного / запущенного заболевания)
IV.Лечение сопутствующих заболеваний.
НЕТ
А. Почечная недостаточность.
Для CrCl <30:
1. Снизить дозу до 2-3 раз в неделю: PZA, EMB, амикацин, капреомицин, канамицин, левофлоксацин
2. Доза, уменьшенная вдвое: рифабутин 150 мг в день, циклосерин 250 мг в день
B. Печеночная недостаточность.
Как правило, изменений в дозировке нет. Однако, поскольку несколько лекарств (INH, RIF, PZA) являются гепатотоксичными, пациенты с печеночной недостаточностью должны ежемесячно получать профиль функции печени.Остальных пациентов следует ежемесячно опрашивать о симптомах гепатита.
C. Систолическая и диастолическая сердечная недостаточность.
Без изменений в стандартном управлении.
D. Заболевание коронарной артерии или заболевание периферических сосудов.
Без изменений в стандартном управлении.
E. Диабет или другие эндокринные проблемы.
Без изменений в стандартном ведении, хотя следует отметить, что пациенты с диабетом часто дольше сохраняют положительный результат посева.
F. Злокачественность.
Без изменений в стандартном управлении.
G. Иммуносупрессия (ВИЧ, хронические стероиды и т. Д.)
Это сложный вопрос, и его полное обсуждение выходит за рамки данной главы. ВИЧ-инфицированные лица с туберкулезом легких должны лечиться у специалиста по ВИЧ, если таковой имеется.
ВОЗ рекомендует всем пациентам с ВИЧ, у которых также есть ТБ, начать антиретровирусную терапию (АРТ), независимо от числа лимфоцитов CD4.
Между различными схемами АРТ и противотуберкулезными схемами существует множество лекарственных взаимодействий.И рифампицин, и рифабутин индуцируют ферменты CYP3A4 и ускоряют метаболизм ингибиторов протеазы (ИП) и некоторых ненуклеозидных ингибиторов обратной транскриптазы (ННИОТ). Рифампицин является гораздо более мощным индуктором, поэтому предпочтительны схемы на основе рифабутина.
Пиридоксин необходим пациентам с ВИЧ, принимающим изониазид, для предотвращения периферической невропатии.
H. Первичное заболевание легких (ХОБЛ, астма, ILD).
Без изменений в стандартном управлении.
I. Проблемы с желудочно-кишечным трактом или питанием.
Без изменений в стандартном управлении.
J. Проблемы гематологии или коагуляции.
Без изменений в стандартном управлении.
K. Деменция или психическое заболевание / Лечение.
Без изменений в стандартном управлении.
V. Переходы опеки.
A. Рекомендации по выходу из системы во время госпитализации.
Нет особых соображений. Смотрители должны носить подходящую маску из утиного клюва при осмотре пациента, если он болен туберкулезом.
Б.Ожидаемая продолжительность пребывания.
Продолжительность пребывания часто зависит от социального положения пациента. Диагностическая оценка и лечение туберкулеза могут проводиться в амбулаторных условиях, если обстоятельства благоприятны. Основная проблема — заразность. Большинству пациентов можно посоветовать оставаться дома без посетителей и без контакта с маленькими детьми. Если существует риск для здоровья населения, персонал общественного здравоохранения должен оценить ситуацию, пока пациент госпитализируется в изоляторе с отрицательным давлением.
C. Когда пациент готов к выписке.
Больной туберкулезом готов к выписке, если он соответствует всем следующим критериям:
Они могут изолироваться дома без угрозы для здоровья населения (если это невозможно, госпитализировать в палату с отрицательным давлением до отрицательного результата AFB)
Департамент общественного здравоохранения осведомлен о пациенте, поэтому лечение под непосредственным наблюдением можно продолжить, и назначено последующее наблюдение
Пациенты с НТБ могут быть выписаны, если у них есть установленный план лечения, план последующего наблюдения и они могут ходить.
D. Организация последующего наблюдения в клинике.
Департамент общественного здравоохранения будет играть важную роль в наблюдении за пациентами с легочным туберкулезом.
1. Когда и с кем следует организовать наблюдение в клинике.
Департамент общественного здравоохранения должен быть предупрежден о выписке пациента.
Последующее наблюдение у первичного звена или, желательно, у специалиста по инфекционным заболеваниям должно быть запланировано в течение месяца, если возможно, и для ТБ, и для НТБ.
2. Какие анализы следует провести перед выпиской, чтобы лучше всего получить возможность первого посещения клиники.
Убедитесь, что мокрота отправлена на посев и определение чувствительности. Все базовые тесты, перечисленные выше.
3. Какие анализы следует заказать амбулаторно до или в день посещения клиники.
Мокрота на КУБ и посев через 1 месяц
Функциональные пробы печени, если основное заболевание печени, употребление алкоголя или исходные аномальные LFT, креатинин, если исходный уровень ХБП
E. Вопросы размещения.
Размещение обычно не рассматривается.
F. Прогноз и консультирование пациентов.
Туберкулез — заболевание, которое поддается лечению. Лечение и профилактика резистентности зависит от приверженности, а ДОТ увеличивает показатели завершения лечения с 61% до 90%. Возможен рецидив.
Пациентам следует посоветовать избегать контактов с другими людьми, оставаться дома и избегать посещений с маленькими детьми. Любой ценой пациенты должны знать, что пропущенные дозы могут вызвать резистентность и отсутствие излечения. Следует подчеркнуть правильное питание.
ПневмонияMAC также является излечимым заболеванием, но лечить его значительно сложнее, чем легочный туберкулез. Семьдесят процентов пациентов с внеполостными заболеваниями могут вылечиться. Показатели излечения от полостной болезни могут составлять только 20-50%. Приверженность к лечению снова является ключевым фактором из-за высокого уровня резистентности.
«Легкое горячей ванны» имеет отличный прогноз после прекращения использования гидромассажной ванны.
VI. Безопасность пациентов и меры качества.
A. Стандарты и документация по основным показателям.
Нет согласно JCAHO.Плата за общественное здравоохранение заключается в лечении болезней и предотвращении передачи.
B. Надлежащая профилактика и другие меры по предотвращению реадмиссии
Если у пациента в анамнезе есть IVDU / ВИЧ, но нет доказательств вирусного гепатита, подходят вакцины против гепатита A и гепатита B.
VII. Какие доказательства?
Барнс, ПФ. «Рентгенограмма грудной клетки при туберкулезе легких. Новые данные по старому тесту ». . об. 94. 1988. pp. 316-20.
Blumberg, HM.«Обновленная информация о лечении туберкулеза и латентной туберкулезной инфекции». . об. 293. 2005. С. 2776-84.
Хорсбург, CR. «Скрытая туберкулезная инфекция в Соединенных Штатах». . об. 364. 2011. С. 1441-8.
Хорсбург, CR. «Приоритеты лечения латентной туберкулезной инфекции в США». . об. 350. 2004. С. 2060-7.
Каспербауэр, SH, Дейли, CL. «Диагностика и лечение инфекций, вызванных комплексом Mycobacterium avium».. об. 29. 2008. С. 569-76.
Миллер, LG. «Популяционное обследование симптомов туберкулеза: насколько атипичны атипичные проявления». . об. 30. 2000. pp. 293-9.
Alimuddin, Zumla, Mario, Raviglione, Richard, Hafner, Fordham von Reyn, C. N Engl J Med. об. 368. 2013. С. 745-755.
Роберт Хорсбург, К., Барри, Клифтон Э, Кристоф, Ланге. N Engl J Med. об. 373. 2015. С. 2149–2160.
Деван, ПК. «Низкая чувствительность анализа высвобождения гамма-интерферона из цельной крови для выявления активного туберкулеза». Clin. Заразить. Дис. об. 44. 2007. С. 69–73. (В этой статье рассматривается полезность и недостаток использования квантиферонового теста для госпитализированных пациентов с риском туберкулеза.)
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC.Лицензионный контент является собственностью DSM и защищен авторским правом.
Туберкулез | История вакцин
Симптомы и возбудитель
Туберкулез — заболевание, вызываемое бактериями туберкулеза, Mycobacterium tuberculosis.
Симптомы активной туберкулезной инфекции включают кашель, продолжающийся несколько недель, откашливание мокроты (слизи) или крови, лихорадку, ночную потливость, лихорадку и боль в груди.
Некоторые люди могут быть инфицированы бактериями туберкулеза, но не проявлять никаких симптомов.Это называется скрытым туберкулезом. Скрытый туберкулез может привести к активной болезни. Некоторые люди с латентным туберкулезом могут никогда не заболеть.
Трансмиссия
Бактерии туберкулеза передаются через инфицированные респираторные капли, например те, которые передаются, когда больные люди кашляют, чихают или даже говорят. Неинфицированный человек может вдохнуть инфицированные капли в легкие и заразиться.
Люди с латентной туберкулезной инфекцией не передают бактерии туберкулеза окружающим.
Лечение и уход
Большинство случаев туберкулеза излечимы. Людей с активной формой туберкулеза лечат антибиотиками и другими лекарствами, которые убивают туберкулезные бактерии или контролируют их. Лечение обычно длится несколько месяцев.
Людей с латентным туберкулезом можно лечить антибиотиками, чтобы в дальнейшем они не заболели активным туберкулезом.
В последние годы некоторые штаммы туберкулеза приобрели устойчивость к антибиотикам.Эти случаи сложнее и дороже лечить, и лечение может иметь серьезные побочные эффекты. Поскольку лекарственно-устойчивый туберкулез чрезвычайно сложно лечить, профилактика этого состояния очень важна. Меры профилактики включают обеспечение того, чтобы люди, больные туберкулезом, принимали все прописанные им лекарства, и чтобы они лечились с помощью правильных лекарств.
Осложнения и летальность
Хотя путь заражения туберкулезом — респираторный, а основные симптомы обычно респираторные, бактерии туберкулеза могут распространяться и инфицировать другие части тела, такие как кости и мозг.
Активный туберкулез без лечения может привести к летальному исходу. Около 3% людей с нелеченым туберкулезом умрут. Однако эта цифра намного выше, когда человек также инфицирован вирусом иммунодефицита человека (ВИЧ). Около 18% людей с активной формой туберкулеза и ВИЧ-инфекцией могут умереть.
Активная инфекция туберкулеза более опасна и для очень маленьких детей. У них более вероятно возникновение серьезных осложнений от туберкулеза, таких как туберкулезный менингит (инфекция слизистой оболочки головного мозга).
В 2014 г. 9.6 миллионов человек заболели туберкулезом. Около 1,5 миллиона человек, в том числе около 140 тысяч детей, умерли от туберкулеза. Около одной трети населения мира болеет латентным туберкулезом.
Доступные вакцины и кампании вакцинации
Вакцина против бациллы Кальметта – Герена (БЦЖ) используется в рамках национальных программ вакцинации в странах с большим количеством случаев туберкулеза. Вакцина не защищает детей от легочных заболеваний, вызываемых бактериями ТБ, и не предотвращает прогрессирование латентной инфекции ТБ в активное заболевание.Однако он предотвращает некоторые серьезные осложнения туберкулеза у детей, такие как туберкулезный менингит. Вакцина обычно не используется у взрослых, а вакцина у детей не предотвращает распространение болезни.
Вакцина БЦЖ используется с 1921 года. Многие исследователи работают над созданием более эффективной противотуберкулезной вакцины. Есть надежда на разработку вакцины, которая предотвращает заражение туберкулезом, что уменьшит глобальное бремя болезней, а также снизит передачу бактерий туберкулеза.
Рекомендации по вакцинацииВ странах с большим количеством случаев ТБ вакцина БЦЖ вводится младенцам вскоре после их рождения. Младенцам с ВИЧ-инфекцией не рекомендуется делать прививку.
В странах с очень небольшим количеством случаев туберкулеза младенцам можно рекомендовать вакцинацию, если они могут быть подвержены риску заражения туберкулезом, например, живя в доме со взрослым с активной туберкулезной инфекцией.
Источники
Центры по контролю и профилактике заболеваний.Основные факты о туберкулезе. Дата обращения 25.01.2018.
Straetemans, M., Glaziou, P., Bierrenbach, A.L., Sismanidis, C., & van der Werf, M.J. Оценка коэффициента летальности от туберкулеза: метаанализ. PLoS One, 2011; 6 (6), e20755.
Всемирная организация здравоохранения. Детский туберкулез. Дата обращения 25.01.2018.
ВОЗ. Документ с изложением позиции по вакцине БЦЖ. № 4, 2004, 79. 25-40. Дата обращения 25.01.2018.
ВОЗ. Пересмотренное руководство по вакцинации БЦЖ для младенцев из группы риска ВИЧ-инфекции.Дата обращения 25.01.2018.
ВОЗ. Информационный бюллетень по туберкулезу. Обновлено в январе 2018 г. Дата обращения 25.01.2018.
ВОЗ. Разработка противотуберкулезной вакцины. Дата обращения 25.01.2018.
Последнее обновление 25 января 2018
Профилактика — предупреждение о туберкулезе
Как и при всех состояниях здоровья, профилактика туберкулеза всегда лучше лечения. Хотя на данный момент нет надежного способа полностью предотвратить распространение туберкулеза, существует ряд мер, которые можно предпринять для уменьшения распространения болезни.
Вакцинация БЦЖБЦЖ (бацилла Кальметта-Герена) — живая вакцина против туберкулеза. Вакцина приготовлена из штамма ослабленной палочки туберкулеза крупного рогатого скота, Mycobacterium bovis .
В настоящее время вакцина БЦЖ является единственной лицензированной вакциной против туберкулеза и используется с 1921 года. Это одна из наиболее широко используемых вакцин во всем мире, однако мы по-прежнему регистрируем около 9 миллионов новых случаев туберкулеза ежегодно, что свидетельствует об ограниченных возможностях вакцины БЦЖ. эффективность.
BCG:
- Эффективность профилактики туберкулеза на 80% за 15 лет
- более эффективен против сложных форм туберкулеза у детей
- с ограниченной эффективностью у людей старше 35 лет
- менее эффективен при применении в экваториальных регионах (из-за высокого уровня естественных микобактерий в окружающей среде).
Ранняя диагностика
Ранняя диагностика и лечение — наиболее эффективный способ предотвратить распространение туберкулеза.
Человек с инфекционным туберкулезом может заразить до 10–15 других людей в год. Но после постановки диагноза ТБ и начала лечения большинство пациентов перестают быть заразными всего через две недели приема лекарства.
ДиагностикаОграничение распространения туберкулеза зависит от успешного выявления и лечения людей с этим заболеванием, чтобы предотвратить их передачу другим.
Это можно сделать путем повышения осведомленности о туберкулезе, чтобы люди с симптомами туберкулеза знали, что им следует обращаться за помощью.Аутрич-работники и волонтеры также работают в сообществах с высоким уровнем заболеваемости туберкулезом, чтобы находить людей с симптомами и направлять их на тестирование.
Когда кому-либо ставится диагноз инфекционного туберкулеза, его близкие люди проверяются на болезнь — это называется отслеживанием контактов.
Управление средой
Поскольку туберкулез передается воздушно-капельным путем, бактерии туберкулеза выделяются в воздух, когда больной заразным туберкулезом кашляет или чихает. Риск заражения можно снизить, используя несколько простых мер предосторожности:
- хорошая вентиляция: поскольку TB может оставаться в воздухе в течение нескольких часов без вентиляции
- естественный свет: УФ-свет убивает бактерии туберкулеза
- хорошая гигиена: закрытие рта и носа при кашле или чихании снижает распространение бактерий ТБ.
В медицинских учреждениях распространение туберкулеза сокращается за счет использования защитных масок, систем вентиляции, содержания потенциально заразных пациентов отдельно от других пациентов и регулярного скрининга медицинских работников на туберкулез.
Здоровая иммунная система
Наличие здоровой иммунной системы — лучшая форма защиты от туберкулеза: 60% взрослых со здоровой иммунной системой могут полностью убить бактерии туберкулеза.
Туберкулез — AMBOSS
Резюме
Туберкулез (ТБ) — это заболевание, вызываемое Mycobacterium tuberculosis, которое обычно поражает легкие.Это распространенная инфекционная причина заболеваемости и смертности во всем мире. Первичная инфекция, передаваемая воздушно-капельным путем, часто протекает бессимптомно. Инфекция M. tuberculosis обычно находится в спящем состоянии (латентная инфекция ТБ; ЛТИ) из-за сохранности врожденных и клеточных иммунных реакций. Однако, если иммунная система нарушена, может произойти реактивация инфекции. Пациенты с активным заболеванием обычно имеют лихорадку, потерю веса, ночную потливость и продуктивный кашель (с кровохарканьем или без него), который не поддается лечению традиционными антибиотиками.Инфекция может гематологически распространиться на любой орган, вызывая внелегочный туберкулез. Однако диссеминированное заболевание встречается редко и встречается у людей с тяжелым иммунодефицитом. Пациенты с подозрением на ЛТИ должны пройти обследование с использованием туберкулиновой кожной пробы (ТКП) или анализа высвобождения гамма-интерферона (IGRA), а затем пройти соответствующее лечение. Лечение ЛТИ снижает риск активной инфекции до 90% случаев и, следовательно, играет решающую роль в профилактике активного ТБ. При подозрении на активную инфекцию ТБ необходимо получить изображения, а также микроскопию, посев и / или полимеразную цепную реакцию (ПЦР) для идентификации M.туберкулез. Лечение туберкулеза продлевается из-за медленного роста M. tuberculosis, его маскировки в макрофагах и неспособности лекарств легко проникать через его клеточную стенку. Стандартное эмпирическое лечение включает комбинированную терапию рифампицином, изониазидом, этамбутолом и пиразинамидом в течение двух месяцев, а затем рифампицином и изониазидом в течение дополнительных четырех месяцев. Заболеваемость туберкулезом с множественной лекарственной устойчивостью неуклонно растет.
Обзор
- Туберкулез с лекарственной устойчивостью [5]
- Определение: форма туберкулеза, устойчивая к одному или нескольким противотуберкулезным агентам.
- Типы
- Причины
- Неправильная комбинированная лекарственная терапия
- Несоответствующая продолжительность или дозировка лекарственной терапии
- Плохая приверженность лечению
- Низкое качество лекарств
- Тесный контакт с больным лекарственно-устойчивым туберкулезом
Эпидемиология
- США [6]
- Заболеваемость туберкулезом в США медленно снижается.
- Заболеваемость на 2018 год составила 2,8 случая на 100000 населения.
- Две трети новых случаев туберкулеза, зарегистрированных в США в 2019 году, были у лиц, родившихся за пределами США.
- Во всем мире [7]
- Основная причина смерти от одного инфекционного агента
- Общая заболеваемость и распространенность снижаются.
- Заболеваемость на 2018 год составила 132 случая на 100000 населения.
- Четвертая часть населения мира страдает латентным туберкулезом.
- Соотношение полов варьируется в зависимости от страны и сообщества и во многом зависит от социальных и культурных факторов. [8]
- Страны с самой высокой заболеваемостью ТБ: Индия, Индонезия, Китай, Филиппины, Бангладеш, Нигерия, Пакистан и Южная Африка.
- Заболеваемость туберкулезом с множественной лекарственной устойчивостью неуклонно растет.
Эпидемиологические данные относятся к США, если не указано иное.
Этиология
Виды
Виды Mycobacterium, вызывающие туберкулез, вместе известны как комплекс Mycobacterium tuberculosis, который включает:
- Mycobacterium tuberculosis
- Путь передачи: через ядра аэрозольных капель
- Резервуар: преимущественно люди
- Заболевание: все формы туберкулеза
- Mycobacterium bovis
- Путь передачи: преимущественно при приеме внутрь зараженного коровьего молока
- Резервуар: преимущественно крупный рогатый скот
- Заболевание: туберкулез желудочно-кишечного тракта у человека
- Mycobacterium africanum: частая причина туберкулеза в Западной, Центральной и Восточной Африке [1]
Признаки Mycobacterium tuberculosis
- Тип: факультативные внутриклеточные палочковидные бактерии
- Окрашивание по Граму: плохо окрашивает [9] [10]
- Специальные морилки
- Питательные среды для роста
- Механизм устойчивости
- Остается жизнеспособным в ядрах капель по воздуху и в почве [13]
- Способен выживать в кислых условиях [14]
- Факторы вирулентности: см. «Патофизиология» ниже.
Факторы риска туберкулеза
Факторы риска заражения ТБ
[15]- Работа в сфере здравоохранения
- Миграция из стран с высокой заболеваемостью ТБ (≥ 100 случаев на 100 000 населения) [16]
- Частые поездки в страны с высоким бременем туберкулеза
- Тесный контакт с пациентом с активной формой туберкулеза
- Переполненные жилищные условия (например, тюрьмы)
- Бездомность
Факторы риска реактивации латентного ТБ
[17]M.tuberculosis остается в состоянии покоя в организме хозяина и может реактивироваться, когда иммунная система оказывается под угрозой (например, высокими дозами глюкокортикоидов или химиотерапевтических агентов, ВИЧ-инфекцией).
Классификация
| Определение случаев туберкулеза и ведение больных [31] [32] | |||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Класс | Классификация | Описание | контакт, не инфицирован |
| |||||||||||||
| 1 | Заражение ТБ, отсутствие признаков инфекции |
|
| ||||||||||||||
| 2 | Латентная инфекция ТБ, без заболевания |
| |||||||||||||||
| 3 | Клинически активный ТБ |
|
| ||||||||||||||
| 4 | ТБ, не клинически активный |
|
| ||||||||||||||
| 5 | Подозрение на ТБ (диагноз не установлен) |
|
| ||||||||||||||
Патофизиология
Врожденный иммунный ответ
Клеточный иммунный ответ
Подтипы и варианты
Туберкулез легких
Клинические особенности
Пациенты с первичным туберкулезом обычно протекают бессимптомно.Пациенты с симптомами имеют следующие признаки: [40]
- Системный
- Субфебрильная температура с ночной потливостью [40]
- Снижение веса (часто тяжелое)
- Пониженный аппетит
- Недомогание
- Легочный
Выводы клинического осмотра
Результаты неспецифические.
- Общий
- Обследование грудной клетки
- Перкуторно
- Тупость над зонами уплотнения
- Гиперрезонанс над зонами кавитации
- Аускультация
- Перкуторно
В зависимости от степени иммуносупрессии туберкулез у ВИЧ-инфицированных может прогрессировать атипично или быстрее.
Всегда считайте туберкулез дифференциальным диагнозом у молодого человека с кровохарканьем.
Осложнения
[42]Внелегочный туберкулез
Туберкулезный лимфаденит
[43]- Патофизиология
- Гематогенное распространение после первичного туберкулеза
- Локальное распространение инфекции из пораженного органа
- Участки поражения лимфатических узлов
- Шейный
- Паховый
- Подмышечный
- Клинические особенности
- Диагностика
- Лечение: см. «Лечение» ниже.
Туберкулезная внутригрудная лимфаденопатия
[1] [45]- Патофизиология
- Клинические особенности
- Часто наблюдается у детей
- Свистящее дыхание
- В основном бессимптомно
- Диагностика: рентген грудной клетки или КТ
- Лечение: см. «Лечение» ниже.
Туберкулезный плеврит
[46]- Патофизиология
- Клинические особенности
- Диагностика
- Лечение
Милиарный туберкулез
[40]- Определение: форма туберкулеза с поражением нескольких органов, которая проявляется гранулематозными поражениями (напоминающими просо) в результате лимфогематогенного распространения бацилл из легочного или внелегочного источника.
- Эпидемиология: ~ 20% случаев внелегочного туберкулеза [48]
- Патофизиология: первичная инфекция или реактивация
- Общие места поражения: легкие, селезенка, печень, лимфатические узлы, надпочечники, мозговые оболочки, позвонки (болезнь Потта), суставы, длинные кости и сосудистая оболочка.
- Клинические признаки: в основном неспецифические
- Диагностика: требуется высокий индекс клинической подозрительности
- Фундоскопия: бугорки сосудистой оболочки
- Микробиология: мокрота, биологические жидкости и ткани
- Кровь
- TST: отрицательный
- Изображение
- Лечение: см. «Лечение» ниже.
Туберкулезный менингит
Туберкулез перикарда
[49] [50]Туберкулез надпочечников
[51]Рифампицин может спровоцировать острый криз надпочечников у пациентов с невыявленной туберкулезной недостаточностью.
Кожный туберкулез
[40] [52]- Классификация: основана на патогенезе, морфологии поражения и гистопатологических характеристиках
| Типы кожного туберкулеза | |||
|---|---|---|---|
| Тип | Патофизиология | Клинические признаки | Источники экзогенного туберкулеза1экз. |
| Первичная прививка ТБ (туберкулезный шанкр) | |||
| Постпервичная прививка ТБ (бородавчатый туберкулез (туберкулез бородавки) | Endpoint | Endpoint | 9107 |
|
| Аутоинокуляция | |||
| Гематогенный источник ТБ | 9105 3|||
| Lupus vulgaris |
| ||
| Tuberculosis miliaris cutis distributionata |
| ||
| Туберкулезная гумма (метастатический туберкулезный абсцесс) |
| ||
| Варианты формы |
| ||
ТБ желудочно-кишечного тракта
[53] [54]- Патофизиология
- Проглатывание инфицированного молока или мокроты
- Гематогенное распространение в результате первичного легочного туберкулеза
- Непрерывное распространение через пораженные лимфатические узлы
- Участки заражения: см. «Типы желудочно-кишечного туберкулеза» ниже.
Мочеполовой туберкулез
[40] [55]Почечный и урологический туберкулез
- Патофизиология
- Общие сайты участия
- Клинические особенности
- Диагностика
- Лечение
ТБ мужских половых путей
- Патофизиология
- Общие сайты участия
- Клинические особенности
- Диагностика
- Лечение: см. «Лечение» ниже.
ТБ женских половых путей
[56]- Патофизиология: гематогенное распространение инфекции в результате первичного легочного туберкулеза, которое реактивируется при иммуносупрессивном состоянии
- Общие сайты участия
- Клинические особенности
- Диагностика
- Лечение
Болезнь Потта
[40]- Патофизиология
- Типичные места поражения: грудные и поясничные позвонки.
- Клинические особенности
- Диагностика
- Визуализация: рентген, КТ или МРТ позвоночника
- См. «Диагностика» ниже.
- Лечение
- Хирургическое: дренирование абсцесса и / или стабилизация позвоночника показаны пациентам с ухудшающимся или тяжелым неврологическим дефицитом и нестабильностью позвоночника.
- Медицинский: См. «Лечение» ниже.
Диагностика
Лица, чей анамнез и результаты физикального обследования предполагают наличие ТБ, должны пройти бактериологическое и / или радиологическое тестирование для подтверждения активной инфекции ТБ.
- Образцы, использованные для бактериологического подтверждения
| Диагностика активного туберкулеза | ||||
|---|---|---|---|---|
| Тест | Характеристики | Преимущества | Недостатки | |
| Бактериологическое подтверждение | 53
| |||
| PCR |
|
| ||
| Культура |
|
|
| |
| Рентгенологическое подтверждение | ||||
| Рентген грудной клетки [58] |
| |||
- Показания для тестирования лекарственной чувствительности [57]
- В анамнезе лечился туберкулез
- Пациент контактировал с больными МЛУ-ТБ
- ВИЧ-инфекция
- Пациенты, родившиеся или живущие (не менее одного года) в странах с высоким бременем ТБ (≥ 20 случаев на 100 000 населения) или высокой распространенностью первичного МЛУ-ТБ (≥ 2%) [57]
- Тестирование на ВИЧ-инфекцию: анализ липоарабиноманнана в моче можно использовать у пациентов с числом CD4 3. [59]
- Цель тестирования: выявить лиц, которым лечение поможет.
- Показания
- Высокий риск заражения туберкулезом
- Тесный контакт с больными туберкулезом
- Лица, родившиеся или часто путешествующие в страны с высоким бременем ТБ (> 20 случаев на 100 000 населения) [57]
- Живущие или работающих в условиях повышенного риска (например, в приютах для бездомных, тюрьмах)
- Медицинские работники, контактирующие с больными туберкулезом
- Высокий риск реактивации туберкулеза
- ВИЧ-инфекция
- Дети в возрасте
- Недавно перенесенное ТБ (в течение 2 лет лечения)
- Потребители внутривенных наркотиков
- Сахарный диабет
- CKD
- Лица, принимающие иммунодепрессанты
- Силикоз
- Лица с раком головы и шеи
- Пациенты, перенесшие гастрэктомию или тощейся шунтирование
- Высокий риск заражения туберкулезом
- Анализы: см. «Диагностика латентного ТБ.”
- Подход
- Выбор теста: на основе стоимости, доступности и истории вакцинации БЦЖ
- Положительный ИГРА или ТСТ
- Отрицательный IGRA или TST
- Рассмотрите второй тест (TST или IGRA) для повышения чувствительности.
- Двухэтапная ТКП: базовый тест для лиц, которые проходят периодическое тестирование (кроме случаев, когда базовым тестом является IGRA) [60]
- Если повторный ТКП через 1–3 недели дает отрицательный результат, дальнейшее лечение не требуется.
- Если повторная ТКП через 1–3 недели дает положительный результат, это усиленная реакция и никакого лечения не требуется.
- Медицинские работники с предыдущим отрицательным тестом TST или IGRA должны пройти повторное тестирование немедленно и повторно через 8–10 недель после последнего известного контакта с ТБ. [61]
Здоровый человек без каких-либо факторов риска заражения туберкулезом, имеющий уплотнение менее 15 мм, считается отрицательным на туберкулез.
Патология
Макропатология
[33]Казеозные туберкулезные гранулемы являются патогномоничными для реактивационного (вторичного) туберкулеза.
Хотя казеозные туберкулезные гранулемы являются признаком работающей иммунной системы при ТБ-инфекции, они не обязательно указывают на ТБ-инфекцию, поскольку другие микобактерии (включая туберкулоидную лепру) и третичный сифилис проявляются аналогичным образом.
Гистопатология других типов туберкулеза
- Ацинарный узловой туберкулез: слияние множественных эпителиоидных гранулем в макроскопически видимые области некроза
- Милиарный туберкулез: одиночные, мелкие и узловые очаги без центрального некроза.
- Туберкулез мочеполовой сферы [62]
- Поэтапное прогрессирование с начальным единичным очагом туберкулеза
- Постепенно увеличивающееся разрушение почечных чашечек
- Во время конечной стадии почка, кажется, имеет гомогенные мешкообразные скопления кальцифицированного казеозного материала на простом рентгеновском снимке брюшной полости (известное как «замазка почки»).
Дифференциальная диагностика
- Легочный туберкулез
- Внелегочный туберкулез
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Лечение
Общие меры
- Уведомление о случае: обязательное сообщение в местный отдел здравоохранения [32]
- Инфекционный контроль: меры предосторожности, связанные с воздушно-капельным путем [64]
- Мониторинг терапии
- Клинический
- История приема лекарств
- Оценка симптомов, побочных эффектов и приверженности лечению
- Вес: проверяется ежемесячно
- Оценка зрения: для определения остроты зрения и цветового различения
- Микробиология
- Микроскопия и посев мазка мокроты: ежемесячное тестирование, пока пациент не получит два последовательных отрицательных результата.
- Тест на лекарственную чувствительность: повторяется, если посев мокроты дает положительный результат в конце 3 месяцев лечения
- Лабораторные тесты: получены до начала лечения
- Клинический
Препараты первого ряда
[40] [65]- Фазы лечения
- Режим лечения
- Рекомендуется ежедневное дозирование.
- Дозирование три раза в неделю: альтернатива, если у пациента нет ВИЧ-инфекции и у него низкий риск рецидива туберкулеза
- Лечебное управление
- Механизмы устойчивости: см. «Антимикобактериальные препараты».
«RIPE»: рифампицин, изониазид, пиразинамид и этамбутол Рифампин и изониазид изменяют эффективность препаратов, метаболизируемых цитохромом P450 (особенно ингибиторов протеазы, ННИОТ, ОКП, варфарина, сульфонилмочевины).
Препараты второго ряда
Эти препараты обычно показаны при лекарственно-устойчивом туберкулезе.
- Уведомление о случае: обязательное сообщение в местный отдел здравоохранения [32]
- Показания: положительный результат IGRA или TST.
- Оценка предварительной обработки
- Нет клинических или радиологических свидетельств туберкулеза
- Сопутствующие заболевания и история приема лекарств
- Мониторинг терапии
Профилактика
Вакцина против Bacillus Calmette-Guérin (БЦЖ)
[69]- Состав: живой аттенуированный штамм M.Bovis
- Введение: 0,3 мл восстановленной вакцины с помощью устройства для множественных проколов над дельтовидной областью
- Показания
- Страны с высоким бременем ТБ: все новорожденные при рождении [70]
- Страны с низким бременем ТБ [70]
- Дети с отрицательным ТКП и контактировавшие со взрослыми с нелеченными / неадекватно леченный туберкулез или лекарственно-устойчивый туберкулез (если ребенок не может длительно принимать лекарства от инфекции)
- Медицинские работники постоянно контактируют с людьми с лекарственно-устойчивым туберкулезом
- Другие применения: внутрипузырная химиотерапия при поверхностном раке мочевого пузыря.
- Преимущества: защищает от туберкулезного менингита и милиарного туберкулеза у детей [71]
- Побочные эффекты
- Противопоказания
Ведение после контакта
[72]- Оценка риска
- Люди со следующими характеристиками очень заразны:
- Туберкулез легких или гортани
- Положительный результат микроскопии мазка мокроты
- Поражения полости на рентгенограмме грудной клетки
- Нелеченный или недостаточно пролеченный ТБ
- Тип воздействия: частота и продолжительность
- Люди со следующими характеристиками, которые контактировали с больными ТБ, имеют высокий риск развития тяжелого заболевания:
- Люди со следующими характеристиками очень заразны:
- Клиническая оценка
- Базовый тест: всем людям следует предложить пройти тестирование на ВИЧ, если ВИЧ-статус неизвестен.
- Лечение
- Положительный результат TST или IGRA: см. «Скрытая туберкулезная инфекция» в разделе «Лечение» выше.
- Отрицательный TST или IGRA
- Если ВИЧ-положительный и в возрасте: начать лечение латентного ТБ до тех пор, пока не будет повторена ТКП или IGRA через 8–10 недель после контакта.
- Остальные пациенты: без лечения
- Последующий тест: TST или IGRA повторить через 8–10 недель после контакта.
- Положительный тест TST или IGRA: см. «Скрытая инфекция ТБ» в разделе «Лечение» выше.
- Отрицательный TST или IGRA
- Дети и пациенты с ВИЧ-инфекцией: Прекратите лечение латентного ТБ.
- Другие пациенты: без лечения
Связанная одноминутная телеграмма
Одноминутная телеграмма 4-2020-3 / 3: Рифампицин против изониазида при латентной туберкулезной инфекции: лучший уход по более низкой цене
Заинтересованы в новейших медицинских исследованиях, сокращенных до одной минуты? Подпишитесь на One-Minute Telegram в разделе «Советы и ссылки» ниже.
ТБ — Что должны знать работодатели
Что работодатели должны знать о туберкулезе (ТБ)
Опубликовано Всемирной инициативой в области здравоохранения Всемирного экономического форума
УЛУЧШЕНИЕ ГОСУДАРСТВА
Что такое ТБ? Как он распространяется?
Туберкулез (ТБ) — это инфекционное заболевание, вызываемое бактериями, известными как Mycobacterium tuberculosis. Передача происходит воздушно-капельным путем. Когда заразный человек кашляет, чихает или плюется, бактерии туберкулеза выбрасываются в воздух.При отсутствии лечения человек с активной формой туберкулеза может заразить в среднем 10-15 человек в год. Контакт с M. tuberculosis может привести к бессимптомной и незаразной инфекции, называемой латентным туберкулезом. Каждый десятый человек, не инфицированный ВИЧ, но инфицированный ТБ, заболеет активной формой ТБ в течение своей жизни. Половина из тех, кто заразился туберкулезом и перейдет в активную форму туберкулеза, заболеет в течение двух лет после заражения, в то время как у других это произойдет намного позже или не произойдет вовсе.Люди, живущие с ВИЧ, подвергаются гораздо большему риску развития активного туберкулеза после заражения, который увеличивается по мере увеличения степени подавления иммунитета.
Какие факторы влияют на передачу туберкулеза?
Предприятия с большим количеством трудовых мигрантов, такие как нефтегазовые компании, горнодобывающие компании, а также медицинские центры / больницы, представляют собой рабочие места с повышенным риском заболевания туберкулезом. Передача обычно происходит в помещении, где ядра капель могут оставаться в воздухе в течение длительного времени из-за плохой вентиляции.
ТБ также легче распространяется в людных, рабочих или социальных условиях, таких как общежития, тюрьмы, военные казармы, шебины и некоторые рабочие места.
В чем разница между туберкулезом и заболеванием?
Заражение туберкулезом происходит при вдыхании туберкулезных бацилл и первоначально заражение легких. У большинства здоровых людей иммунная система способна сдерживать инфекцию. Бациллы туберкулеза выживают за счет адаптации своего метаболизма и снижения скорости репликации.Это называется латентной туберкулезной инфекцией. ТБ возникает, когда условия склоняются в пользу бацилл ТБ, потому что иммунная система ослаблена из-за ВИЧ-инфекции, недоедания, силикоза, лечения рака или других хронических заболеваний, таких как диабет, длительная стероидная терапия, алкоголизм, а также физический и эмоциональный стресс. Затем бациллы туберкулеза начинают размножаться и вызывают усиление воспаления и разрушение тканей, пока у человека не появятся признаки и симптомы туберкулеза.
Как распознать ТБ?
Если туберкулез возникает после первичного инфицирования, это называется первичным туберкулезом, который часто встречается у детей и ВИЧ-инфицированных.Туберкулез у взрослых чаще возникает после реактивации латентной инфекции, чаще всего в верхушке легкого или из очагов инфекции в других органах. Это называется пост-первичным туберкулезом. Легочный туберкулез — распространенная и наиболее заразная форма активного туберкулеза. ТБ может возникать практически в любой другой части тела, включая лимфатические узлы, плевру, суставы, кости, мозговые оболочки или кишечник, и называется внелегочным туберкулезом. У ВИЧ-инфицированных больных туберкулезом туберкулез часто поражает более одного органа, при этом легочный и внелегочный туберкулез обычно сосуществуют.
Что является основанием для быстрой диагностики?
Систематическое и раннее выявление у взрослых с постоянным кашлем продолжительностью две недели и более среди амбулаторных пациентов в медицинских учреждениях на рабочем месте может выявить значительную часть источников туберкулезной инфекции. Это сокращает задержки в лечении и выявляет инфекционных пациентов, которые представляют опасность для общества и других сотрудников. Ранняя диагностика ТБ при эффективном лечении снижает шансы умереть от ТБ и снижает передачу ТБ другим людям.
ТБ Признаки
- Наиболее частым симптомом легочного туберкулеза является непрекращающийся кашель в течение двух или более недель, обычно с мокротой, которая может быть окрашена кровью.
- Это может сопровождаться одним или несколькими из следующего: боль в груди; потеря аппетита и веса; усталость; лихорадка, особенно с повышением температуры по вечерам и ночным потоотделением; и одышка. В тяжелых случаях может возникнуть кровохарканье.
- Симптомы внелегочного туберкулеза зависят от пораженного органа.Наиболее частыми признаками являются боли в груди при туберкулезном плеврите, увеличенные лимфатические узлы и резкая угловая деформация позвоночника.
Как выявить больных туберкулезом на рабочем месте?
Каждый пациент, посещающий медицинское учреждение с кашлем продолжительностью две недели и более, должен рассматриваться как «подозреваемый на туберкулез». Пациент, у которого проявляются симптомы и который контактировал или находился в контакте с человеком, болеющим заразным туберкулезом, с большей вероятностью страдает туберкулезом. В условиях высокой распространенности ТБ и ВИЧ и относительно плохого доступа к услугам здравоохранения, например в Южной Африке, Министерство здравоохранения рекомендует усилия по увеличению выявления случаев заболевания с помощью информационных кампаний и активного скрининга групп высокого риска.
случая туберкулеза можно обнаружить еще раньше благодаря регулярному активному выявлению случаев с использованием скрининга симптомов, анализа мокроты и, при необходимости, рентгена грудной клетки. Это еще больше снижает передачу ТБ, что ведет к улучшению борьбы с ТБ. ВОЗ рекомендует, чтобы лица, обращающиеся за добровольным консультированием и тестированием (ДКТ), и ВИЧ-инфицированные, обращающиеся за лечением и уходом, активно проходили скрининг на ТБ. Работников следует информировать о важности обращения за медицинской помощью при постоянном кашле или лихорадке, сильном ночном потоотделении или непреднамеренной потере веса.Они должны знать, как пройти тестирование на туберкулез, что это включает в себя и, самое главное, что это не повлияет на их работу. Работники, у которых проявляются симптомы, указывающие на туберкулез, в поликлиниках первичной медико-санитарной помощи или на рабочих местах, а также в амбулаторных учреждениях, должны быть немедленно обследованы. Кроме того, их следует изолировать от других пациентов и работников до тех пор, пока диагноз не будет исключен или подтвержден и пациент не начнет лечение. Однако лица с подозрением на туберкулез не должны подвергаться дискриминации.
Рабочее место предоставляет уникальную возможность пройти скрининг на туберкулез, особенно если он включен в ежегодный медицинский осмотр.Весь персонал может проходить скрининг на туберкулез один или два раза в год, используя либо только обследование симптомов, либо сочетание симптомов и рентгенологического обследования грудной клетки. Добавление рентгенографии грудной клетки к скринингу симптомов значительно улучшает возможность выявления случаев туберкулеза. Хотя скрининг с использованием посева мокроты выявляет наибольшее количество случаев ТБ, этот метод существенно увеличивает рабочую нагрузку уже перегруженных ТБ лабораторий и поэтому не рекомендуется, если не доступны дополнительные ресурсы.
Скрининг на ТБ на рабочем месте может выявить недиагностированные случаи ТБ, которые являются либо бессимптомными, либо имеют минимальные симптомы, которые не побудили человека обращаться за помощью, или в случаях, когда человек обращался за помощью, но служба здравоохранения не проводила расследования на ТБ. Кроме того, проверка на рабочем месте преодолевает препятствия на пути обращения за медицинской помощью, вызванные ограниченным доступом по какой-либо причине. Невыявленные случаи активного туберкулеза, обнаруженные в результате активного расследования случаев, с большей вероятностью будут иметь отрицательный результат мазка мокроты, имеют менее обширное заболевание и более низкую смертность.Поскольку у лиц с подозрением на туберкулез, выявленных в результате скрининга на туберкулез, вероятность получения отрицательного мазка мокроты выше, рекомендуется также собрать мокроту для посева.
Как диагностируется туберкулез?
При подозрении на туберкулез легких необходимо собрать как минимум два образца мокроты у сотрудников и исследовать их с помощью микроскопии мазка и посева. Все образцы должны быть собраны в течение двух дней подряд и отправлены для исследования как можно скорее в соответствии с национальными руководящими принципами борьбы с туберкулезом.
При диагностике туберкулеза легких необходимо учитывать следующее:
- Микроскопия мокроты — рекомендуемый диагностический инструмент первой линии при подозрении на туберкулез легких. Каждому пациенту, у которого кашель длится две недели и более, с другими симптомами или без них, следует сдать два образца мокроты на предмет кислотоустойчивых бацилл (КУБ). Микроскопия мазка мокроты недорога, имеет минимальные вариации между считывающими устройствами и внутри считывателей и может выполняться в периферийных лабораториях.
- По крайней мере, два образца мокроты, взятые в течение двух дней, должны быть исследованы под микроскопом. Первый образец мокроты следует собирать как «точечный» образец под наблюдением медицинского работника. Рано утром следующего дня пациенту выдают контейнер для мокроты, чтобы он мог собрать еще один образец. При необходимости третий образец мокроты собирается на месте, когда пациент возвращается в клинику для сдачи утреннего образца.
- Посев мокроты и лекарственная чувствительность показаны у подозреваемых на туберкулез с отрицательным мазком мокроты (особенно, если ВИЧ-инфицированы или больны), у пациентов с туберкулезом, которые не проходят лечение или нуждаются в повторном лечении, и у пациентов с туберкулезом, у которых не удается преобразовать свою мокроту из положительной в отрицательную через два или три года. месяцев или тех, кто переходит с отрицательного на положительный в течение периода лечения.
- Нет рентгенологической картины, специфичной для ТБ, хотя классическими признаками болезни у иммунокомпетентных людей являются кавитация, апикальное распространение, легочный фиброз, усадка и кальциноз.
- Работодатели могут использовать местные медицинские учреждения для диагностики туберкулеза (микроскопия мазка мокроты) или направлять пациентов с подозрением на туберкулез в ближайшее медицинское учреждение для диагностики.
Почему так важно классифицировать ТБ перед началом лечения?
Стандартизированные определения случаев ТБ используются для назначения соответствующих категорий лечения и облегчения регистрации случаев и результатов лечения, а также для мониторинга тенденций.Случаи туберкулеза классифицируются как:
- Новый случай, если пациент никогда не лечился от туберкулеза или имел менее четырех недель лечения от туберкулеза
- Рецидив, если пациент был объявлен вылеченным после завершения курса лечения туберкулеза, а затем получил положительный результат мазка мокроты
- Неудача лечения, если у пациента сохраняется или становится положительным мазок после пяти месяцев лечения
- Прекращение лечения, если пациент прервал лечение более чем на два месяца
- Больной хроническим туберкулезом, если мазок остается положительным после повторного лечения
Как лечат туберкулез?
Основными противотуберкулезными препаратами являются изониазид (H), рифампицин (R), пиразинамид (Z), стрептомицин (S) и этамбутол (E).Помимо стрептомицина, препараты используются в виде комбинированных таблеток с фиксированной дозой (FDC). Для взрослых пациентов существуют схемы лечения новых случаев и повторного лечения. Лечение проходит в два этапа; интенсивная фаза (два или три месяца) и фаза продолжения (четыре или шесть месяцев). Целью начальной интенсивной фазы является быстрое уничтожение бацилл туберкулеза. Цель фазы продолжения лечения — уничтожить оставшиеся бациллы, которые могут спровоцировать рецидив. Лечение в интенсивной фазе находится под непосредственным наблюдением сторонника лечения.
Как можно осуществлять лечение под непосредственным наблюдением на рабочем месте?
Лечение под непосредственным наблюдением (DOT) — это один из методов повышения приверженности к лечению. Исследования показывают, что по крайней мере одна треть пациентов, получающих лечение ТБ самостоятельно, не принимает лекарства регулярно и, как следствие, может оставаться заразным в течение длительного времени. Бактерии в их легких могут развить устойчивость к противотуберкулезным препаратам, и те, кого они заразят, будут иметь такой же устойчивый к лекарствам штамм.
DOT помогает повысить вероятность успешных результатов лечения и снижает риск возникновения лекарственной устойчивости. Однако ДОТ не ограничивается простым «глотанием под наблюдением», а включает поддержку пациентов путем создания человеческих связей, что увеличивает вероятность завершения лечения. Лицо, которое проводит терапию и способствует соблюдению режима лечения, наблюдая за тем, как пациент проглатывает полный курс правильной дозы противотуберкулезных препаратов, называется поставщиком DOT или сторонником лечения.Поставщиком DOT может быть медицинский работник, супервизор на рабочем месте, общественный медицинский работник или надежный друг пациента, который заботится о пациенте и будет поддерживать его. Поставщик DOT — это любой человек, который приемлем и доступен для пациента, желает, обучен и подотчетен службе здравоохранения. Пациенты могут выбрать наиболее удобного для них поставщика услуг DOT.
Клиника на рабочем месте — идеальное место для работы DOT. Первоначальное личное общение между медицинским персоналом и пациентом для объяснения лечения туберкулеза имеет решающее значение; объяснение типа прописываемых лекарств, количества и частоты, возможных побочных эффектов, частоты анализа мокроты и последующих посещений, а также последствий нерегулярного или неполного лечения необходимо сообщать в поддерживающей манере.Пациента также следует спросить о контактах дома, сообщить о риске заражения и посоветовать ему обратиться в ближайшую клинику для обследования на туберкулез.
Постоянное консультирование обеспечит соблюдение режима лечения и должно быть частью ведения пациента.
Элементы программы борьбы с туберкулезом на рабочем месте.
- Обязательство руководства предоставить устойчивые ресурсы для борьбы с туберкулезом на рабочем месте
- Разработка и внедрение четких управленческих политик в отношении конфиденциальности, дискриминации, продолжительности лечения и изменения работы при необходимости; сотрудники должны быть ознакомлены с этой политикой
- Осуществление мер инфекционного контроля окружающей среды для минимизации риска передачи инфекции на рабочем месте
- Взаимодействие с представителями работников на этапах планирования и повсюду для обеспечения их поддержки и участия
- Информационно-образовательные кампании по преодолению негативного отношения к людям с туберкулезом и повышению осведомленности сотрудников о туберкулезе
- Психосоциальная поддержка сотрудников, больных туберкулезом, такая как бесплатное лечение и услуги, одинаковая заработная плата во время лечения или компенсация потери дохода, бесплатный транспорт до медицинских учреждений, продовольственная поддержка или другие мотивы для продолжения лечения
- Доступ к качественным диагностическим услугам, в частности к микроскопии мазка мокроты, для раннего выявления инфекционных случаев и предотвращения дальнейшего распространения туберкулеза
- Обеспечение бесперебойной поставки качественных, бесплатных лекарств, доступных через государственную систему здравоохранения или приобретенных напрямую у аккредитованных поставщиков
- Прямое наблюдение за стандартным коротким курсом химиотерапии медицинским работником или специалистом по лечению для обеспечения излечения и предотвращения появления лекарственной устойчивости
- Систематический мониторинг и стандартизированная отчетность, оценка результатов лечения больных туберкулезом с помощью микроскопии мокроты в конце интенсивной фазы и в конце лечения, когортный анализ результатов лечения для определения эффективности программы и отчетность в национальной программе борьбы с ТБ
Когда больные туберкулезом смогут вернуться на работу?
Поскольку пациенты с активным туберкулезом могут быть больными и заразными, им могут посоветовать воздерживаться от работы на начальных этапах лечения до тех пор, пока они не станут клинически лучше и не перестанут быть заразными.Большинство пациентов перестают быть заразными примерно через две недели лечения. Таким пациентам следует продолжить лечение и вернуться к работе; они не представляют угрозы для других сотрудников. Пациентам с туберкулезом, у которых подтверждена или сильно подозревается множественная лекарственная устойчивость, не следует позволять возвращаться к работе до тех пор, пока у них не будет документально подтверждена конверсия посева мокроты или не будет подтверждено отсутствие резистентности ТБ. Сотрудникам должен быть предоставлен соответствующий отпуск по болезни, чтобы дать им достаточно времени на выздоровление, особенно тем, кто болен лекарственно-устойчивым туберкулезом, поскольку им может потребоваться госпитализация на несколько месяцев.
После того, как пациент вернется на работу, ему / ей должно быть предоставлено свободное время для посещения клиники для последующих посещений. Если больной туберкулезом навсегда лишен трудоспособности из-за туберкулеза и не может вернуться к работе, то с ним следует обращаться в соответствии с политикой компании в отношении потери трудоспособности по состоянию здоровья и трудовым законодательством страны. Если пациент имеет право на компенсацию, следует соблюдать соответствующие процедуры.
Могут ли больные туберкулезом уйти в отпуск?
больных туберкулезом, особенно с DOT на рабочем месте, следует поощрять к тому, чтобы они не брали ежегодный отпуск во время интенсивной фазы лечения.Перед уходом в отпуск пациента следует повторно проконсультировать о важности продолжения лечения во время отпуска. Пациенту следует предоставить адекватное лечение в течение нескольких дней и побуждать его использовать альтернативное лечение во время отпуска. Работников с туберкулезом, находящихся в длительном отпуске, необходимо перевести в ближайшую клинику.
Как следует отслеживать ответ на лечение ТБ?
Ответ на лечение ТБ следует контролировать с помощью бактериологического и клинического мониторинга.Эта информация также используется для мониторинга эффективности программы борьбы с туберкулезом. Если медицинский персонал обеспокоен тем, что больной туберкулезом не реагирует на лечение, они должны как можно скорее направить пациента обратно в клинику для обследования. Клиника на рабочем месте должна работать в тесном сотрудничестве с координатором по туберкулезу в провинциальной или районной программе, чтобы обеспечить успешное излечение больных туберкулезом. Поликлиника на рабочем месте должна уведомлять государственную клинику, если работник переводится на другую работу или если пациент увольняется с работы, и должна способствовать переводу этих пациентов для обеспечения непрерывности лечения.
Какая связь между туберкулезом и ВИЧ?
ТБ и ВИЧ образуют смертельную комбинацию, ускоряющую прогрессирование друг друга. Очень важно предложить пациентам с туберкулезом пройти тестирование на ВИЧ с консультированием. ВИЧ ослабляет иммунную систему, увеличивая восприимчивость человека к инфекции ТБ и прогрессирование инфекции ТБ в заболевание. ТБ — основная причина смерти людей, живущих с ВИЧ. Ранняя диагностика и эффективное лечение туберкулеза обеспечивает излечение и предотвращает передачу инфекции другим людям.Среди ВИЧ-инфицированных пациентов крайне важно своевременно диагностировать и лечить туберкулез, чтобы снизить смертность и заболеваемость. Можно лечить ТБ и ВИЧ вместе, но комбинированное лечение может быть связано с более серьезными побочными эффектами. Обратитесь к информационному бюллетеню о ТБ / ВИЧ для получения дополнительной информации.
Что такое лекарственно-устойчивый туберкулез?
Лекарственно-устойчивый ТБ — это когда бактерии устойчивы к одному или нескольким противотуберкулезным препаратам. У людей, впервые заболевших туберкулезом, возможна лекарственная устойчивость, т.е.е. у пациентов, не получавших ранее лечения противотуберкулезными препаратами; они могли быть инфицированы лекарственно-устойчивым туберкулезом или не сообщали о предыдущем лечении от туберкулеза. Резистентность к лекарственным средствам встречается гораздо чаще у пациентов с историей предыдущего лечения (не назначенное, неэффективное или рецидивирующее: случаи повторного лечения). См. Информационный бюллетень по ТБ с множественной и широкой лекарственной устойчивостью.
Как можно предотвратить туберкулез на рабочем месте?
Три основных принципа борьбы с ТБ: НАЙТИ, ЛЕЧИТЬ, ЛЕЧИТЬ и ПРЕДОТВРАТИТЬ
- Оперативное выявление и диагностика туберкулеза
- Регулярное и правильное лечение и лечение туберкулеза
- Профилактика туберкулеза
Помимо своевременного выявления случаев ТБ и обеспечения их лечения и излечения, ТБ также можно предотвратить с помощью профилактического лечения ТБ, ориентированного на тех, кто подвержен высокому риску развития ТБ, например, ВИЧ-инфицированных рабочих или лиц с силикозом и туберкулезом. профессиональное заболевание легких, возникающее в результате воздействия кремнеземной пыли.Воздействие кремнеземной пыли может происходить в шахтах, карьерах, пескоструйной очистке, проходке туннелей и плавке. Риск развития туберкулеза у рабочих, больных силикозом, можно снизить с помощью профилактической терапии изониазидом. После исключения активного туберкулеза изониазид назначают в дозе 300 мг в день в течение шести месяцев — года. Недавно были разработаны руководящие принципы профилактического лечения туберкулеза с помощью силикотиков в Южной Африке. http://www.wahsa.net.
Инфекционный контроль необходим для предотвращения передачи туберкулеза в медицинских учреждениях и других общественных местах, где обычно собираются люди.Это особенно важно для предотвращения контакта ВИЧ-инфицированных с туберкулезом. Элементы программы инфекционного контроля на рабочем месте включают:
- Разработка плана инфекционного контроля после оценки риска
- Осуществление экологического контроля, например, обеспечение соответствующей вентиляции за счет наличия открытых зон ожидания и открывающихся окон или простых архитектурных изменений для улучшения вентиляции; гигиена при кашле у кашляющих больных; использование ультрафиолетового обеззараживания воздуха
- Как можно быстрее выявить работников, у которых может быть туберкулез, и направить их для оперативной диагностики и лечения
- Безопасный сбор образцов мокроты.Лучше всего этого добиться, собирая образцы мокроты на улице, но не под прямыми солнечными лучами. Если это невозможно, мокроту следует собирать в хорошо вентилируемом помещении
- Соответствующее обучение администраторов и медицинских работников
- Предлагает тестирование на ВИЧ для тех, кто работает в условиях повышенного риска, и альтернативную работу для ВИЧ-инфицированных работников
- Обеспечение использования индивидуальных респираторов (масок N95), особенно при работе с больными лекарственно-устойчивым туберкулезом
Опубликовано Всемирной инициативой в области здравоохранения Всемирного экономического форума
История болезни и обзор литературы
Внелегочный туберкулез (ТБ) — редкость, но не редкость.Поражение костей и суставов составляет около 10% случаев внелегочного туберкулеза, причем наиболее часто поражается позвоночник. Пациенты с туберкулезом позвоночника обычно жалуются на боли в спине, но другие конституциональные или легочные симптомы могут отсутствовать, что затрудняет диагностику. В этом случае исследуются проблемы диагностики туберкулеза позвоночника. Мы сообщаем о случае 39-летней женщины с неясным отеком спины в течение многих лет. Визуализация выявила остеомиелит позвоночника, но первоначальные исследования и посевы на Mycobacterium tuberculosis были отрицательными.Диагноз был подтвержден через несколько недель, когда посевы показали Mycobacterium tuberculosis . Учитывая тяжелые осложнения нелеченого туберкулеза позвоночника, включая параплегию и необходимость хирургического вмешательства, высокая степень подозрительности имеет решающее значение для ранней диагностики.
1. Введение
Туберкулез (ТБ) по-прежнему является частой причиной инфекционных заболеваний, от которых страдает до одной трети населения мира [1]. Даже в США в 2014 году было зарегистрировано 9412 новых случаев туберкулеза.Хотя заболеваемость туберкулезом снижается, размер этого снижения был наименьшим за более чем десятилетие. Понятно, что заболеваемость туберкулезом выше среди лиц иностранного происхождения, азиатов и лиц, проживающих в определенных географических регионах, включая Калифорнию, Техас, Нью-Йорк и Флориду [2].
Внелегочные проявления туберкулеза встречаются реже, но не редки. Они могут возникать в результате распространения инфекционных секретов через желудочно-кишечный тракт и дыхательные пути, непрерывного распространения или лимфогенного и / или гематогенного распространения [3].Поражение скелета составляет около 10% случаев внелегочного туберкулеза, и из этих случаев скелетного туберкулеза позвоночник является пораженным участком почти в 50%. В то время как в эндемичных странах туберкулез позвоночника чаще встречается у детей старшего возраста или молодых людей, в развитых странах он чаще встречается у пожилых людей. В целом, туберкулез позвоночника гораздо реже встречается в западных странах, но когда он проявляется, он в основном встречается среди иммигрантов и людей, живущих с ВИЧ. Заболевание проявляется широким спектром симптомов; Боль в спине является наиболее частой, но симптомы могут также включать недомогание, потерю веса, ночную потливость и неврологические признаки, наиболее серьезными из которых является параплегия.Диагноз требует высокой степени подозрения на основании клинических данных, которые затем требуют нейровизуализации. Характерные результаты визуализации наряду с присутствием кислотоустойчивых бацилл при микроскопии или культуре подтверждают диагноз [4]. Диагностическая проблема туберкулеза заключается в том, что он изначально не рассматривается, особенно в условиях расплывчатой клинической картины. Здесь мы сообщаем о необычном случае холодного абсцесса как единственном проявлении туберкулеза.
2. Случай
39-летняя женщина из Нигерии с анамнезом серповидно-клеточной анемии, поступившая в нашу больницу с основной жалобой на увеличение опухоли на левом боку в течение последних 2 лет.Первоначально она заметила опухоль «много лет назад» в виде мягкой безболезненной массы размером 1 см. С годами опухоль постепенно увеличивалась до нынешнего размера примерно 10 см при поступлении. Она не сообщила об отсутствии тепла, покраснения или оттока гноя или жидкости. За шесть месяцев до обращения пациентка начала испытывать тупую боль по средней линии нижней части спины, иррадиирующую латерально в левый нижний квадрант. Оно было разной степени тяжести, но усугублялось сгибанием спины. Она не сообщала о недавних лихорадках, усталости, изменении веса, ознобе, поте, кровохарканье или одышке.У нее не было никаких симптомов со стороны мочеиспускания или желудочно-кишечного тракта, а также слабости или потери чувствительности в нижних конечностях. Год назад пациент иммигрировал в США из Нигерии. У нее нет сведений о заболевании туберкулезом или о контакте с ним, но она получала вакцину БЦЖ в детстве.
При осмотре она была хорошо выглядящей молодой женщиной. Жизненно важные показатели включали АД 118/60 мм рт. Ст., ЧСС 66 / мин, температуру 98,8 ° F, насыщение O 2 97% при комнатной температуре и ИМТ 20,3. У нее была желтушная склера и несколько увеличенных, безболезненных, мягких, подвижных шейных лимфатических узлов (ЛУ), самым большим из которых был правый передний шейный лимфатический узел размером 2 см.Осмотр ее спины выявил хорошо отграниченную колеблющуюся область размером 10 см × 16 см без эритемы или других изменений кожи. Область не была болезненной при пальпации, а также не было очаговой болезненности в области позвоночника. Диапазон движений ее спины и бедер был полностью сохранен. Остальная часть обследования, включая сердечно-легочное, абдоминальное и неврологическое обследование, не показала никаких особенностей.
Обзор ее лабораторных анализов показал гемоглобин 94 г / л, MCV 92,5 fl, RDW 21,7%, количество ретикулоцитов 0.08 эритроцитов, количество лейкоцитов 7,4 × 10 3 / мк л и количество тромбоцитов 317 × 10 3 / мк л. Другие лабораторные тесты включали азот мочевины крови 2,86 ммоль / л, креатинин сыворотки 45 мкл моль / л, АСТ 65 Ед / л, АЛТ 29 Ед / л, щелочная фосфатаза 19 Ед / л, общий билирубин 148,8 мк моль / л с непрямым билирубином 131,7 мк моль / л, ЛДГ 525 Ед / л , и СОЭ 28 мм / час. Экспресс-тестирование на ВИЧ было отрицательным. Культуры крови, взятые при первоначальной оценке, оставались стерильными через 48 часов.
Компьютерная томография (КТ) брюшной полости и таза выявила дискит / остеомиелит на уровне L4-L5 с прилегающими параспинальными и левыми забрюшинными абсцессами, распространяющимися на левую нижнюю часть спины / подкожную клетчатку с боков и в эпидуральное пространство. Последующая магнитно-резонансная томография (МРТ) поясничного отдела позвоночника с контрастированием и без него подтвердила эти данные о диските и остеомиелите в L4-L5 с расширяющимся абсцессом внутри вещества диска, распространяющимся в вентральное эпидуральное пространство с вовлечением левой L5-S1. и правое нервное отверстие L4-L5 (Рисунки 1 и 2).
Была предпринята попытка дренирования абсцесса под ультразвуковым контролем, но удалось собрать лишь небольшое количество густой желто-коричневой жидкости, поскольку содержимое было чрезвычайно вязким. Анализ жидкости показал, что глюкоза <10 мг / дл, белок 5 г / дл и ЛДГ 4872 Ед / л. Подсчет клеток не удалось провести из-за вязкости жидкости, но дифференциал показал 82% нейтрофилов. Окрашивание по Граму и кислотостойкое окрашивание были отрицательными для каких-либо организмов.
Учитывая ее анамнез и клиническую картину, туберкулезный холодовой абсцесс был высоко оценен в нашей дифференциации, и пациентка была эмпирически начата на стандартной противотуберкулезной схеме изониазида, рифампина, пиразинамида и этамбутола.Несмотря на отсутствие неврологических симптомов, учитывая расширение абсцесса, специалисты-ортопеды и нейрохирурги были проконсультированы по поводу хирургического дренирования абсцесса. Пациентка и нейрохирурги изначально не хотели выполнять эту процедуру, поэтому ее выписали на лечение противотуберкулезными препаратами и пиридоксином.
При последующем обследовании в местной противотуберкулезной клинике она пожаловалась на боль в правом подреберье, и было обнаружено повышение уровня трансаминаз. Все лекарства ей были прекращены, а через неделю ей снова начали принимать рифампицин и этамбутол.Через четыре недели после поступления посев из дренированного абсцесса выявил Mycobacterium tuberculosis . В это время пациентка была повторно обследована нейрохирургией и подверглась дренированию параспинального абсцесса через паравертебральные мышцы. После процедуры ее кратковременно лечили моксифлоксацином в соответствии с инструкциями областного противотуберкулезного диспансера. Во время последнего визита в клинику, через шесть месяцев после начала курса лечения, она без каких-либо жалоб принимала изониазид, рифампицин и пиридоксин.
3.Обсуждение
Спинальный ТБ — редкость в западном мире, поэтому врачи часто не обращают на него внимания. Существуют определенные факторы риска, которые должны вызывать подозрение на туберкулез. По общему признанию, те же факторы, которые предрасполагают людей к туберкулезу, также увеличивают их риск заболевания туберкулезом позвоночника. Сюда входят социально-экономические факторы, такие как бедность, перенаселенность и неграмотность, а также такие состояния, как недоедание, алкоголизм, сахарный диабет, ВИЧ и другие иммунодепрессивные состояния [4].
Самая частая жалоба на туберкулез позвоночника — боль в спине [4, 5].Другие сопутствующие симптомы включают болезненность, ригидность, мышечный спазм, кифоз в результате прогрессирующего разрушения кости и холодовой абсцесс, который описывается как абсцесс без характерных признаков воспаления. Эти симптомы имеют тенденцию прогрессировать постепенно, при средней продолжительности болезни от 4 до 11 месяцев. В большинстве случаев конституциональные симптомы отсутствуют, но могут включать общее недомогание, потерю веса, ночную потливость и утомляемость. Первоначальные неврологические симптомы включают слабость и онемение, которые могут прогрессировать до полной параплегии, если их не лечить.Сообщается, что частота неврологических осложнений при туберкулезе позвоночника колеблется от 10% до 76% [6]. Заболевание сначала поражает переднюю нижнюю часть тела позвонка, а затем прогрессирует, поражая парадискальную, переднюю и центральную области, чаще всего поражая верхний поясничный и нижний грудной отделы позвоночника [4].
Диагноз туберкулеза позвоночника основан на сочетании клинических и рентгенологических данных. МРТ считается наиболее точным, поскольку он позволяет идентифицировать не только деструкцию кости, но также гранулематозную ткань и туберкулемы, которые могут быть не видны на простых рентгенограммах или КТ.Есть несколько результатов визуализации, указывающих на туберкулез позвоночника. Снижение интенсивности сигнала пораженной кости и мягких тканей на Т2-взвешенных изображениях с соответствующим усилением тонкого ободка повышенной интенсивности является патогномоничным признаком казеозного некроза или холодного абсцесса при ТБ [6]. Независимо от визуализации, для подтверждения заболевания требуется биопсия, демонстрирующая кислотоустойчивые бациллы при микроскопии или изолированной культуре организма. В отличие от легочного туберкулеза, внелегочные очаги туберкулеза содержат меньшее количество бацилл, что приводит к менее точным результатам микроскопии [7].ПЦР была эффективным инструментом диагностики туберкулеза легких, и теперь считается, что она обладает высокой чувствительностью и специфичностью также и в отношении внелегочного туберкулеза. По сравнению с посевом, ПЦР позволяет провести более быструю диагностику и повысить чувствительность даже при наличии небольшого количества бацилл, как в случае биопсии позвонков [8].
Спинальный ТБ протекает довольно коварно, что часто приводит к более длительной диагностике. Отсутствие лихорадки, воспалительных изменений и конституциональных симптомов также заставляет врачей преждевременно исключать туберкулез из своей дифференциации.Более поздний диагноз заболевания был связан с худшим прогнозом и большей потребностью в хирургическом вмешательстве. Хотя достижения в области МРТ должны, как ожидается, сократить время диагностики, задержка диагностики спинномозговой туберкулеза остается стабильной. Кроме того, МРТ, хотя и полезна, не помогает отличить инфекцию от злокачественного новообразования [7, 9].
Как и в случае с большинством других форм внелегочного туберкулеза, противотуберкулезная химиотерапия является основным методом лечения туберкулеза позвоночника. Однако не существует стандартизированной схемы или известной оптимальной продолжительности лечения.Первоначально терапия должна включать изониазид, рифампин, пиразинамид и либо этамбутол, либо стрептомицин, и ее можно изменить на основании результатов теста на чувствительность. Сообщалось о различной продолжительности лечения от 6 до 18 месяцев [9].
Консервативный подход с медикаментозной терапией предпочтителен на ранних стадиях заболевания, но для предотвращения неврологических последствий может потребоваться хирургическое вмешательство. Нейрохирургические вмешательства могут позволить исправить деформации, очистить абсцесс, декомпрессию спинного мозга или постоянную стабилизацию позвоночника [10].Однако преимущества и необходимость хирургического вмешательства спорны [5]. Кроме того, существует ограниченное количество руководств, помогающих определить лечение между медикаментозным и хирургическим подходами [10]. Недавняя классификационная система Gulhane Askeri Tip Akademisi (GATA) делит туберкулез позвоночника на три основных типа (типы IA / IB, II и III) на основе семи клинических и радиологических признаков. Тип IA является наименее тяжелым с заболеванием, ограниченным позвонками, а тип III — наиболее обширным с позвоночным коллапсом, образованием абсцесса и деформациями.Операция рекомендуется при типах IB, II и III. Что касается холодных абсцессов, консервативной терапии для предотвращения разрушения позвонков недостаточно; Необходим немедленный дренаж в сочетании с медикаментозной терапией. В частности, эпидуральные абсцессы с большей вероятностью вызывают неврологические проблемы и требуют срочного дренирования для предотвращения компрессии пуповины. Система классификации считается полезным руководством и, если ее использовать на ранних стадиях заболевания, может определить необходимость хирургического вмешательства для предотвращения серьезных неврологических последствий, таких как параплегия [11].


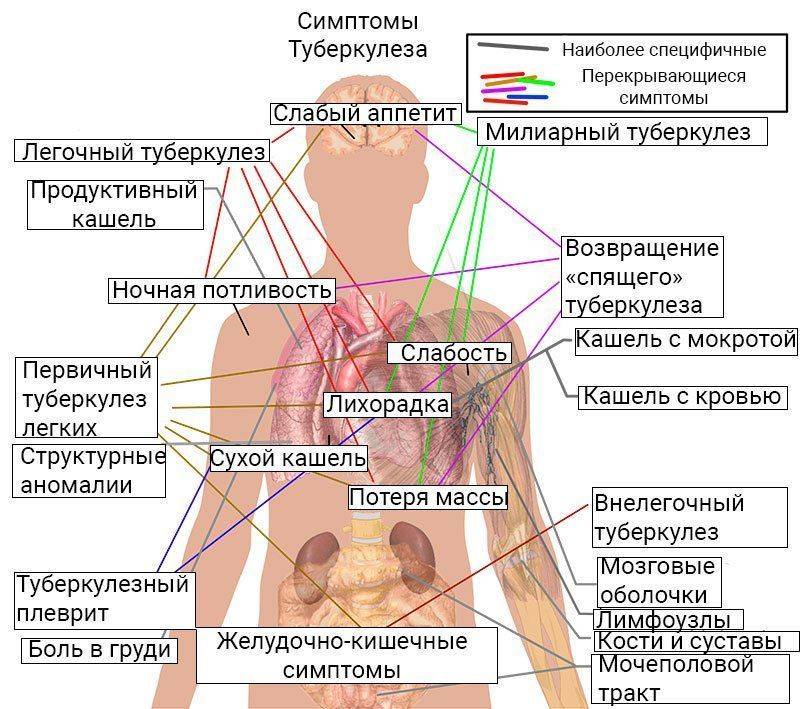 Обычно вы принимаете таблетки антибиотика изониазида ежедневно в течение 9 месяцев.
Обычно вы принимаете таблетки антибиотика изониазида ежедневно в течение 9 месяцев.