Типы дыхания при пневмонии (воспалении легких)
Одним из симптомов пневмонии является одышка. При ее возникновении больному не хватает воздуха не только при малейших физических нагрузках, но и в состоянии покоя, а это создает определенный дискомфорт. Одышка при пневмонии увеличивает риск развития острой дыхательной недостаточности, что очень опасно для жизни.
Одышка при данном заболевании может быть гипоксемической, гиперкапнической или смешанной. Первый вариант возникает из-за недостаточного оксигенирования крови при нормальной вентиляции. Гиперкапническая сопровождается снижением легочной вентиляции. Смешанная одышка при воспалении легких включает два предыдущих типа и появляется довольно часто.
Диагностика пневмонии
Пневмония – острое заболевание, возникающее по причине поражения респираторных отделов легочной ткани и вызывающее их воспаление. Причиной развития недуга могут стать:
- вирусы;
- бактерии;
- гельминты;
- грибы;
- простейшие микроорганизмы.
Выделяют следующие симптомы воспаления легких:
Основным симптомом, по которому врач может распознать пневмонию, являются характерные отклонения в дыхании. О наличии воспаления легких говорит приглушенный звук при перкуссии, голосовое дрожание, жесткие вдох-выдох, множество различных хрипов (свистящих и жужжащих), крепитация над пораженным участком.
Рентген грудной клетки для диагностики пневмонии
Для точной диагностики больного обязательно отправляют на рентген грудной клетки. Про наличие пневмонии говорит скопление инфильтрата, который может занимать небольшой сегмент или целое легкое.
Общий анализ крови покажет увеличение лейкоцитов, сдвиг лейкоцитарной формулы влево и ускорение СОЭ.
При диагностике пневмонии проводят бактерицидный анализ мокроты, который поможет выявить возбудителя болезни. Длительность этого исследования составляет до 7 дней.
Типы дыхания и их проявления
Одышка при воспалении легких представляет собой чувство, при котором человек ощущает дыхательный дискомфорт в виде нехватки воздуха. Отягощенное дыхание сперва появляется только при физических нагрузках, а затем и в состоянии покоя. Существует 3 стадии одышки:
- Дыхание затрудняется и становится жестким только после механического напряжения, соотношение частоты пульса к дыханию составляет 2,5:1.
- Одышка возникает уже при небольшом мышечном напряжении, появляется тахикардия, соотношение пульса к дыханию составляет 1,5:1.
- Одышка наблюдается даже в состоянии покоя. Частота пульса к дыханию коррелирует. Сознание – на уровне сопора или комы.
При пневмонии иногда возникает дыхательная недостаточность – это состояние, при котором легкие не могут обеспечить тканям и клеткам достаточный уровень кислорода. Компенсаторные механизмы в данном случае истощаются.
Острая дыхательная недостаточность появляется в результате скопления в альвеолах экссудата. Это говорит о том, что нарушается механизм обмена кислорода и углекислого газа между альвеолоцитами и капиллярами. Для такого состояния характерно нарастание давления углекислого газа и уменьшение давления в крови кислорода.
Симптомами дыхательной недостаточности являются:
- учащенное сердцебиение;
- цианоз;
- втягивание межреберных участков грудной клетки;
- дезориентация и беспокойное состояние;
- гипертензия;
- жесткое дыхание.
Лечение воспаления легких
При подозрении на дыхательную недостаточность больному нужно срочно вызвать скорую помощь. Врачи положат пациента в реанимацию или терапевтическое отделение.
До приезда скорой следует оказать первую помощь. Для этого организовывают поступление влажного воздуха сквозь лицевую маску в легкие. Больной может находиться в полусидящем или полулежащем положении. Вентилирование легких проводят с помощью аппарата с эндотрахеальной трубкой, через которую должен поступать воздух.
Для нормализации дыхательной функции необходимо вылечить основное заболевание, которое привело к ее нарушению. С этой целью врачи назначают соответствующие процедуры, прием препаратов и витаминов.
В случае появления одышки при пневмонии следует сразу же обратиться к врачу, иначе стремительно развивающаяся болезнь приведет к значительному ухудшению состояния здоровья.
Правила дыхательной гимнастики при пневмонии
Нарушения дыхания при пневмонии с успехом лечат дыхательной гимнастикой. Она является важной составляющей комплексной терапии, в которую также входят медикаментозные препараты, массаж и другие процедуры. Выполнять дыхательную гимнастику можно только под контролем медперсонала, иначе неправильные действия приведут к усугублению состояния. Противопоказаниями к упражнениям являются:
При сердечно-сосудистой недостаточности дыхательная гимнастика запрещена
- наличие температуры;
- сердечно-сосудистая недостаточность;
- истощение.
Дыхательная гимнастика при пневмонии приводит к усилению кровообращения и снижению объема лимфатической жидкости. Это способствует рассасыванию экссудата и ускоряет отхождение мокроты.
А также упражнения помогают наладить ритм дыхания, избавиться от одышки и увеличить амплитуду движения диафрагмы. В результате емкость легких приходит в норму, газообмен стабилизируется.
Врачи рекомендуют начинать гимнастику с небольших нагрузок и увеличивать их постепенно. В противном случае чрезмерное перенапряжение приведет к противоположному эффекту и ухудшит состояние пациента.
Начальные упражнения дыхательной гимнастики при одышке
Сначала делают упражнения, направленные на очищение мелких бронхов. Их выполняют не более 3 минут каждый час. Итак, начальный гимнастический комплекс при пневмонии состоит из следующих действий:
- Лежа на спине и вытянув руки, больной производит около 50 вдохов и выдохов.
- Ладони ставят на ребро с отставленным вверх большим пальцем и поворачивают вокруг своей оси до упора в пол, затем обратно на 180°. Повтор – 7 раз.
- Медленно поднимают руки вверх и одновременно делают вдох, опускают – выдох. Выполнить 4 раза.
- Сгибание и разгибание стоп – 8 раз.
- Руки ставят на пояс и подтягивают одну ногу, сгибая в колене и не отрывая пятку от пола. Затем аналогично поджимают вторую. Сделать 4 раза.
- Облокотившись на локти, делают вдох и одновременно прогибают грудную часть позвоночника. На выдохе опускаются. Повтор – 3 раза.
- Теперь можно отдохнуть, повторив первое упражнение.
- Смыкают руки и поднимают, поворачивают ладони наружу и делают при этом вдох. Возвращение в исходное положение – выдох. Повтор – 3 раза.
- Ноги по очереди двигают в стороны параллельно полу. Выполняют упражнение медленно 4 раза.
- Рекомендуется снова отдохнуть и повторить первое действие.
- Теперь больной каждой рукой по очереди должен медленно тянуться к предмету, находящемуся на отдалении 3–4 раза.
- Руки положить на плечи и развести в стороны – вдох. Вернуться в исходное положение – выдох. Повторить 4 раза.
- Снова отдохнуть и повторить упражнение №1.
- По очереди медленно поднимать прямые ноги, не привязываясь к дыханию. Выполняют 3 раза.
- Вытянутые руки постепенно заводят за голову на вдохе, возвращают вперед на выдохе. Повторяют 3 раза.
- В конце снова выполняют первое действие.
Повышение нагрузки
В процессе облегчения состояния нагрузку постепенно увеличивают. Делают это за счет повышения количества повторений. А также добавляют упражнения, которые выполняют в сидячем и стоячем положениях. Дыхательную гимнастику чередуют с лечебной физкультурой, чтобы организм постепенно адаптировался к физическим нагрузкам. Число упражнений для легких должно быть в 2 раза больше, чем для мышц. Длительность гимнастики нужно довести до 15 минут.
Упражнений на шведской стенке при пневмонии
Следующий шаг подразумевает добавление ходьбы, упражнений на шведской стенке, с использованием тяжестей и т. д.
Если при пневмонии имеются ателектазы, гимнастику делают лежа на здоровой стороне. Для большего удобства используют валик. В данном случае понадобится помощь медперсонала.
Первое упражнение пациент должен выполнять лежа на здоровом боку, руки вытянуть. Он поднимает верхнюю руку на вдохе, затем опускает и надавливает ею на участок груди над пораженным легким на выдохе. Дышать при этом действии необходимо максимально глубоко.
Второе упражнение больной выполняет в той же позиции. Он делает сильный вдох, а при выдохе сгибает ногу и максимально надавливает ею на грудь над больным легким.
Повторить эти действия следует 5 раз. В сутки рекомендуют выполнить 6–8 подходов на протяжении трех дней.
Комплекс для облегчения одышки и кашля
При воспалении легких с одышкой или без нее важно, чтобы кашель был продуктивный и обеспечивал выход мокроты. Если он слабый или совсем отсутствует, следует усилить отхаркивание с помощью специальных упражнений.
Перед гимнастикой стоит покашлять и сделать глубокий вдох
Перед началом гимнастики больной должен покашлять и сделать глубокий вдох. Затем перестают дышать в течение нескольких секунд, а при выдохе надавливают на нижнюю часть грудной клетки. Так производят ее массаж.
«Шаги на месте» делают в течение 2 минут. При этом важно высоко поднимать колени. При движении одной ноги вверх, поднимают руки и делают глубокий вдох через рот. Поднимая вторую ногу, кисти опускают и выполняют выдох, издавая при этом звук «хуууу».
Воспаление легких – опасное заболевание, которое не терпит самодеятельности, поэтому все гимнастические процедуры должны назначаться только врачом. Нельзя самостоятельно увеличивать рекомендуемые нагрузки или добавлять другие упражнения.
После избавления от пневмонии следует периодически повторять гимнастику, чтобы укрепить легкие. А также она является отличным профилактическим средством от появления других заболеваний органов дыхания.
Видео по теме: Пневмония
Дыхание и хрипы при воспалении легких (пневмонии): лечение и причины
Пневмония является инфекционным заболевание органов дыхания.
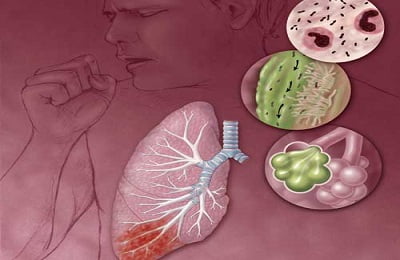 Воспаление легких чаще всего диагностируется у следующих людей:
Воспаление легких чаще всего диагностируется у следующих людей:
- дети;
- люди пожилого возраста;
- пациенты с ослабленным иммунитетом;
- имеющие заболевания внутренних органов.
Пневмония достаточно серьезное заболевание, требующее обязательного обращения к врачу. Подобрать лечение самостоятельно невозможно, так как возбудителей этой болезни несколько, а именно:
- пневмококк;
- стрептококк;
- стафилококк.
Кроме этого, выделяют аллергическую пневмонию. Для подбора правильного лечения придется сдать некоторые анализы, а также сделать рентген органов грудной клетки, чтобы удостовериться в правильной постановке диагноза.
 Симптомы воспаления легких следующие:
Симптомы воспаления легких следующие:
- сильный кашель;
- повышенная температура тела;
- боль в груди;
- общая слабость и утомляемость.
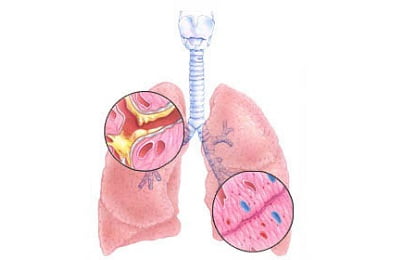
Изменение дыхания при пневмонии – один из основных симптомов, свидетельствующий о возможном присутствии этой болезни.
Причины изменения дыхания
Легкие полностью отвечают за дыхание и насыщение организмом кислорода, поэтому при их воспалении происходит ощутимое его изменение.
 Проблемы с дыханием связаны с тем, что пораженная область легкого просто отключается и перестает участвовать в процессе дыхания. Здоровая часть при этом начинает усиленно работать. Чем больше область поражения, тем жестче дыхание у пациента, сильнее отдышка. Появление отдышки также связано с тем, что при сильной боли в области груди, человек старается дышать поверхностно, а значит часто.
Проблемы с дыханием связаны с тем, что пораженная область легкого просто отключается и перестает участвовать в процессе дыхания. Здоровая часть при этом начинает усиленно работать. Чем больше область поражения, тем жестче дыхание у пациента, сильнее отдышка. Появление отдышки также связано с тем, что при сильной боли в области груди, человек старается дышать поверхностно, а значит часто.
Жесткое дыхание – достаточно сомнительный термин. Нередко он применяется в том случае, когда врач, послушав легкие пациента, не может точно сказать, имеются хрипы или нет. Это может быть связано с тем, что заболевание находится на начальной стадии и требует проведения рентгенологического исследования.
В другом случае – жестким дыханием называют ситуацию, в которой при прослушивании легких одинаково хорошо слышно как вдох, так и выдох. Это может свидетельствовать о наличии пневмонии у человека.
Но по одному этому признаку нельзя поставить такой диагноз, жесткое дыхание может быть вызвано еще и следующими заболеваниями:
 Бронхитом. При этой болезни слизистая оболочка бронхов воспаляется, из-за чего выдох при прослушивании легких слышится таким же громким, как и вдох.
Бронхитом. При этой болезни слизистая оболочка бронхов воспаляется, из-за чего выдох при прослушивании легких слышится таким же громким, как и вдох.- После перенесенной ОРВИ также может наблюдаться жесткое дыхание, которое проходит при регулярном нахождении на свежем воздухе.
Само по себе жесткое дыхание лечения не требует, оно проходит самостоятельно со временем, при условии частых прогулок. Оно может наблюдаться даже после того, как лечение пневмонии закончено и пациент здоров.
к оглавлению ↑Хрипы при пневмонии
Хрипы у пациента прослушиваются в том случае, когда поток воздуха сталкивается с препятствием, проходя через дыхательные пути. Их появление возможно лишь при заболевании органов дыхательных путей, у здорового человека хрипов нет.
Хрипы еще называют дыхательными шумами, которые способен услышать доктор при обследовании пациента, с подозрением на пневмонию.
Шумы могут быть нескольких видов:
 Самый частый вид шума – сухие хрипы. Их появление происходит в том случае, когда воздух, проходящий через бронхи, не находит преград в виде жидкости. Сухие хрипы отмечаются как при вдохе, так и при выдохе. В основном, их присутствие отмечается у пациентов, страдающих хроническим бронхитом, или когда пневмония началась на фоне перенесенного бронхита. Если к сухим хрипам присоединяется свистящий звук, это может быть сигналом об обструкции бронхов.
Самый частый вид шума – сухие хрипы. Их появление происходит в том случае, когда воздух, проходящий через бронхи, не находит преград в виде жидкости. Сухие хрипы отмечаются как при вдохе, так и при выдохе. В основном, их присутствие отмечается у пациентов, страдающих хроническим бронхитом, или когда пневмония началась на фоне перенесенного бронхита. Если к сухим хрипам присоединяется свистящий звук, это может быть сигналом об обструкции бронхов.- Крепитация. Этот вид дыхательного шума характерен для начала пневмонии. Также он нередко отмечается, когда пациент идет на поправку. Такой шум прослушивается только при вдохе и почти всегда свидетельствует о воспалении легких. Причина этого звука – альвеолы. При воспалении эти мелкие мешочки на концах бронхов наполняются жидкостью, когда человек дышит – происходит их склеивание и расклеивание, что вызывает тихий звук.
 Влажные хрипы. В отличие от сухих, влажные хрипы отличаются тем, что в бронхах происходит скопление жидкости. В зависимости от того, в каких бронхах происходит скопление (мелких, средних или крупных), различают и калибр хрипов. Если заболевание выявлено на ранней стадии, прослушиваются мелкопузырчатые хрипы. В случаях, когда болезнь запущена, появляются крупнопузырчатые хрипы. Чтобы их услышать, можно просто подойти близко к больному человеку.
Влажные хрипы. В отличие от сухих, влажные хрипы отличаются тем, что в бронхах происходит скопление жидкости. В зависимости от того, в каких бронхах происходит скопление (мелких, средних или крупных), различают и калибр хрипов. Если заболевание выявлено на ранней стадии, прослушиваются мелкопузырчатые хрипы. В случаях, когда болезнь запущена, появляются крупнопузырчатые хрипы. Чтобы их услышать, можно просто подойти близко к больному человеку.
После полного выздоровления хрипов у человека быть не должно, при их появлении можно заподозрить появление осложнения. К таким осложнения относятся следующие:
- Пневмофиброз – замещение легочной ткани фиброзной. В этом случае легкое не такое подвижное, как обычно, дыхание пациента ослаблено;
 Спайки – могут возникать, когда к пневмонии присоединялся плеврит;
Спайки – могут возникать, когда к пневмонии присоединялся плеврит;- Абсцесс – гнойное воспаление в легком, сопровождающийся повышенной температурой, слабостью и мелкопузырчатыми хрипами;
- Гангрена – гнилостное воспаление в легком, сопровождающееся крайне тяжелым состоянием пациента. Хрипы прослушиваются в любом месте легкого.
Чтобы избежать осложнений, необходимо своевременно обратиться к специалисту и принимать назначенное лечение.
к оглавлению ↑Дыхательная недостаточность при воспалении легких
Дыхательная недостаточность – это осложнение пневмонии, которое не дает человеку нормально и полноценно дышать. Такое состояние опасно для пациента, особенно детского возраста.
 При подозрении дыхательной недостаточности у малыша необходима его госпитализация. Возникает патология на фоне нарушения газообмена в воспаленных легких. При пневмонии главной причиной возникновения дыхательной недостаточности считается скопление жидкости в альвеолярных мешочках. При осуществлении вдоха, воздух не способен попасть в те отделы, которые заполнены жидкостью, соответственно, нормального газообмена не происходит.
При подозрении дыхательной недостаточности у малыша необходима его госпитализация. Возникает патология на фоне нарушения газообмена в воспаленных легких. При пневмонии главной причиной возникновения дыхательной недостаточности считается скопление жидкости в альвеолярных мешочках. При осуществлении вдоха, воздух не способен попасть в те отделы, которые заполнены жидкостью, соответственно, нормального газообмена не происходит.
Так как часть легочной ткани не участвует в процессе дыхания, возникает дыхательная недостаточность. Ее тяжесть полностью зависит от того, какая часть легких поражена. Существует 3 степени тяжести дыхательной недостаточности, которые отличают следующие симптомы:
 1 стадия – возникновение отдышки при умеренных и значительных физических нагрузках;
1 стадия – возникновение отдышки при умеренных и значительных физических нагрузках;- 2 степень – появляется отдышка даже при небольших нагрузках;
- 3 степень – отдышка возникает даже в покое.
При появлении дыхательной недостаточности необходимо более тщательное наблюдение врача, желательно – в условиях стационара.
к оглавлению ↑Лечение
Воспаление легких – очень серьезное заболевание. При неправильном лечении или его отсутствии, оно может закончиться летальным исходом пациента. Для быстрого выздоровления и избежания осложнений, следует выполнять несколько правил при лечении пневмонии:
- Лечение должно происходить строго под контролем врача. Самостоятельно справиться с этим заболеванием врядли получится, а вот заработать серьезные осложнения – легко.
- Обращаться к врачу при появлении любого признака пневмонии. Нередко приходится лечить запущенную стадию воспаления легких, с уже присоединившимися осложнениями. Это происходит по той причине, что изначально пациент лечился от простуды, не обращая внимания на симптомы пневмонии.
 Не отменять лечение самостоятельно. Не стоит прекращать лечение, если ощущение болезни прошло, и температуры больше нет. Нередко такую ошибку совершают родители, не желая давать ребенку лекарство «лишний раз». Если врач прописал антибиотики на 10 дней, значит пить их нужно именно столько. Преждевременная отмена лекарственных препаратов может привести к скорому рецидиву пневмонии и серьезным осложнениям.
Не отменять лечение самостоятельно. Не стоит прекращать лечение, если ощущение болезни прошло, и температуры больше нет. Нередко такую ошибку совершают родители, не желая давать ребенку лекарство «лишний раз». Если врач прописал антибиотики на 10 дней, значит пить их нужно именно столько. Преждевременная отмена лекарственных препаратов может привести к скорому рецидиву пневмонии и серьезным осложнениям.- Лечение должно происходить в постельном режиме. О работе не может быть даже мыслей, о любых физических нагрузках тоже. Следует огородить себя о домашних дел и прочих нагрузок, чтобы предоставить иммунной системе возможность сосредоточиться на борьбе с болезнью.
Лечение пневмонии включает в себя ряд лекарственных препаратов, которые подбираются индивидуально, в зависимости от возбудителя заболевания.
В лечение входит следующее:
- Антибактериальные препараты. Для взрослых предусмотрены таблетки, для детей – сиропы и суспензии. Выбор подходящего необходимо доверить врачу, так как большинство представленных видов может не подходить для лечения конкретного пациента.
 Нестероидные противовоспалительные препараты. Они помогают справиться с синдромом интоксикации организма (высокая температура, лихорадка, озноб). Их прием может продолжаться не более 5 дней, независимо от возраста пациента.
Нестероидные противовоспалительные препараты. Они помогают справиться с синдромом интоксикации организма (высокая температура, лихорадка, озноб). Их прием может продолжаться не более 5 дней, независимо от возраста пациента.- Средства, помогающие уменьшить кашель. В основном применяются лекартсва, разжижающие и облегчающие вывод мокроты. Средства для угнетения кашлевого рефлекса не применяются. Используются препараты, чаще всего, в виде сиропов и ингаляций.
- Жаропонижающие препараты, которые необходимы в случаях, когда показатели градусника превышают 38 градусов. Стоит учитывать, что при температуре выше 40 градусов необходимо вызывать скорую помощь, чтобы уменьшить жар при помощи укола.
При правильном и своевременном лечении воспаления легких, пациент быстро идет на поправку, осложнений не возникает. Для назначения подходящего лечения следует обратиться к врачу при возникновении первых признаков болезни, сделать рентген органов грудной клетки и сдать необходимые анализы. Оптимальный вариант – сдать анализ мокроты, чтобы выявить возбудителя заболевания.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
 Загрузка…
Загрузка…Первые признаки пневмонии | Азбука здоровья
Пневмония – заболевание, которое имеет инфекционное происхождение и характеризуется воспалением легочной ткани при возникновении провоцирующих физических или химических факторов, таких как:
- Осложнения после вирусных заболеваний (грипп, ОРВИ), атипичные бактерии (хламидии, микоплазма, легионелла)
- Воздействие на дыхательную систему различных химических агентов — ядовитых паров и газов (см. хлор в бытовой химии опасен для здоровья)
- Радиоактивное излучение, к которому присоединяется инфекция
- Аллергические процессы в легких — аллергический кашель, ХОБЛ, бронхиальная астма
- Термические факторы – переохлаждение или ожоги дыхательных путей
- Вдыхание жидкостей, пищи или инородных тел может стать причиной аспирационной пневмонии.
Причиной развития пневмонии является возникновение благоприятный условий для размножения различных болезнетворных бактерий в нижних дыхательных путях. Оригинальный возбудитель воспаления легких – гриб аспергилла, бывший виновником внезапных и загадочных смертей исследователей египетских пирамид. Владельцы домашних птиц или любители городских голубей могут заболеть хламидийной пневмонией.
На сегодня все пневмонии делят на:
- внегоспитальные, возникающие под воздействием различных инфекционных и неинфекционных агентов вне стен больниц
- госпитальные, которые вызывают внутрибольничные микробы, часто очень устойчивые к традиционному антибактериально
му лечению.
Частота обнаружения различных инфекционных возбудителей при внебольничных пневмониях представлена в таблице.
| Возбудитель | Средний % обнаружения |
| Стрептококк – самый частый возбудитель. Пневмонии, вызванные этим возбудителем, является лидером по частоте смертности от воспаления легких. | 30,4% |
| Микоплазма – поражает чаще всего детей, молодых людей. | 12,6% |
| Хламидии – хламидийная пневмония характерна для лиц молодого и среднего возраста. | 12,6% |
| Легионеллы – редкий возбудитель, поражает ослабленных людей и является лидером после стрептококка по частоте летальных исходов (заражение в помещениях с искусственной вентиляцией — торговые центры, аэропорты) | 4,7% |
| Гемофильная палочка – вызывает пневмонию у больных с хроническими заболеваниями бронхов и легких, а также у курильщиков. | 4,4% |
| Энтеробактерии – редкие возбудители, поражают в основном пациентов с почечно/печеночной, сердечной недостаточностью, сахарным диабетом. | 3,1% |
| Стафилококк – частый возбудитель пневмонии у пожилого населения, и осложнений у больных после гриппа. | 0,5% |
| Прочие возбудители | 2,0% |
| Возбудитель не установлен | 39,5% |
При подтверждении диагноза в зависимости от типа возбудителя, возраста больного, наличия сопутствующих заболеваний проводится соответствующая терапия, в тяжелых случаях лечение необходимо осуществлять в условиях стационара, при легких формах воспаления госпитализация больного не обязательна.
Характерные первые признаки пневмонии, обширность воспалительного процесса, острое развитие и опасность серьезных осложнений при несвоевременном лечении – являются основными причинами срочного обращения населения за медицинской помощью. В настоящее время достаточно высокий уровень развития медицины, усовершенствованные методы диагностики, а также огромный перечень антибактериальных препаратов широкого спектра действия значительно снизили уровень смертности от воспаления легких (см. антибиотики при бронхите).
Типичные первые признаки пневмонии у взрослых
Основным симптомом развития воспаления легких является кашель, обычно он сначала сухой, навязчивый и постоянный (см. противокашлевые, отхаркивающие средства при сухом кашле), но в редких случаях кашель в начале заболевания может быть редким и не сильным. Затем по мере развития воспаления кашель при пневмонии становится влажный с выделением слизисто-гнойной мокроты (желто-зеленого цвета).
Любое простудное вирусное заболевание не должно длиться более 7 дней, а резкое ухудшение состояния спустя 4-7 дней после начала ОРВИ или гриппа указывает на начало воспалительного процесса в нижних дыхательных путях.
Температура тела может быть очень высокой до 39-40С, а может оставаться субфебрильной 37,1-37,5С (при атипичной пневмонии). Поэтому даже при невысокой температуре тела, кашле, слабости и других признаках недомогания, следует в обязательном порядке обратиться к врачу. Насторожить должен повторный скачок температуры после светлого промежутка во время течения вирусной инфекции.
Если у больного очень высокая температура, то одним из признаков наличия воспаления в легких является неэффективность жаропонижающих препаратов.
Боль при глубоком вдохе и кашле. Само легкое не болит, так как лишено болевых рецепторов, но вовлечение в процесс плевры, дает выраженный болевой синдром.
Кроме простудных симптомов у больного наблюдается одышка и бледность кожных покровов.
Общая слабость, повышенное потоотделение, озноб, снижение аппетита также характерны для интоксикации и начала воспалительного процесса в легких.
Если подобные симптомы появляются или в разгар простуды, или спустя несколько дней после улучшения, это могут быть первыми признаками пневмонии. Больному следует незамедлительно обратиться к врачу, чтобы пройти полное обследование:
- Сдать анализы крови — общий и биохимический
- Сделать рентгенографию грудной клетки, при необходимости и компьютерную томографию
- Сдать мокроту на посев и определение чувствительности возбудителя к антибиотикам
- Сдать мокроту на посев и микроскопическое определение микобактерий туберкулеза
Основные первые признаки пневмонии у детей
Симптомы пневмонии у детей имеют несколько особенностей. Внимательные родители могут заподозрить развитие воспаления легких при следующих недомоганиях у ребенка:
Температура
Температура тела выше 38С, длящаяся свыше трех дней, не сбиваемая жаропонижающими средствами, также может быть и не высокая температура до 37,5, особенно у маленьких детей. При этом проявляются все признаки интоксикации — слабость, повышенная потливость, отсутствие аппетита. Маленькие дети (как и пожилые люди), могут не давать высоких скачков температуры при воспалении легкого. Это связано с несовершенством терморегуляции и незрелостью иммунной системы.
Дыхание
Наблюдается учащенное поверхностное дыхание: у малышей до 2 месячного возраста 60 вдохов в мин., до 1 года 50 вдохов, после года 40 вдохов в мин. Зачастую ребенок самопроизвольно старается ложиться на один бок. Родители могут заметить еще один признак воспаления легких у ребенка, если раздеть малыша, то при дыхании со стороны больного легкого можно заметить втяжение кожи в промежутках между ребрами и отставание в процессе дыхания одной стороны грудной клетки. Может появиться нарушения ритма дыхания, с периодическими остановками дыхания, изменениями глубины и частоты дыхания. У грудничков одышка характеризуется тем, что ребенок начинает кивать головой в такт дыхания, малыш может вытягивать губы и раздувать щеки, могут появляться пенистые выделения из носа и рта.
Атипичные пневмонии
Воспаление легких, вызванное микоплазмой и хламидиями отличаются тем, что сначала заболевание проходит как простуда, появляется сухой кашель, насморк, першение в горле, но наличие одышки и стабильно высокой температуры должны насторожить родителей на предмет развития пневмонии.
Характер кашля
Из-за першения в горле сначала может появляться только покашливание, затем кашель становиться сухим и мучительным, который усиливается при плаче, кормлении ребенка. Позже кашель становится влажным.
Поведение ребенка
Дети с пневмонией становятся капризными, плаксивыми, вялыми, у них нарушается сон, иногда могут совсем отказываться от еды, а также появиться диарея и рвота, у грудничков — срыгивания и отказ от груди.
Анализ крови
В общем анализе крови обнаруживаются изменения, указывающие на острый воспалительный процесс — повышенная СОЭ, лейкоцитоз, нейтрофилез. Сдвиг лейкоформулы влево с увеличением палочкоядерных и сегментоядерных лейкоцитов. При вирусной пневмонии наряду с высоким СОЭ наблюдается увеличение лейкоцитов за счет лимфоцитов.
При своевременном обращении к врачу, адекватной терапии и должном уходе за больным ребенком или взрослым, пневмония не приводит к серьезным осложнениям. Поэтому при малейшем подозрении на воспаление легких следует как можно раньше оказать медицинскую помощь больному.
Симптомы пневмонии
Пневмония – это заболевание респираторного тракта, которое характеризуется воспалением нижних дыхательных путей и паренхимы легкого. Заболевание это очень опасно по ряду причин:
- Его достаточно трудно диагностировать, особенно на догоспитальном этапе. Это связано в первую очередь с полиморфизмом при пневмонии симптомов, которые имеют место быть в каждом отдельно взятом случае. Более того, даже при помощи дополнительных инструментальных и лабораторных методов исследования не всегда удается диагностировать воспаление легких. А лечить запущенную пневмонию в разы сложнее.
- В том случае, если речь будет идти о длительном течении пневмонии, то не исключено развитие неблагоприятных последствий – абсцесс, эмпиема плевры, пиопневмоторакс, сепсис. Все эти осложнения намного ухудшают прогноз для жизни больного с пневмонией.
- Учитывая множество факторов, основным среди которых является нерациональная антибиотикотерапия, у микроорганизмов вырабатывается резистентность к этиотропному лечению. Из-за этого зачастую сразу же приходится начинать лечить человека сильными антибиотиками, что не является положительным моментом в курации больного.
Взяв во внимание все вышеперечисленные моменты, необходимо четко понимать, что для успешного лечения пневмонии необходимо знать симптоматику этого заболевания на всех стадиях. Особенно важно понимание первых признаков заболевания, еще до осмотра врачом и проведения инструментальных и лабораторных методов исследования. Вовремя определенные симптомы пневмонии, более того – вовремя распознанные первые признаки пневмонии могут спасти больному жизнь. То есть понятно, что очень важно знать, как проявляется, как начинается, какие жалобы при пневмонии, о чем свидетельствует голосовое дрожание.
Как манифестирует воспаление легких?
По тому признаку, как проявляется, а именно – как начинается воспаление легких, различают первичную и вторичную пневмонию. Симптомы пневмонии и жалобы могут несколько отличаться в этих случаях. Первичным воспаление легких принято считать только тогда, когда патология сразу же манифестирует (проявляется) патогномоничными симптомами (то есть такими проявлениями, которые характерны только лишь для этого заболевания). То есть, при попадании микроорганизма сразу же происходит воспаление легких. Следует отметить, что такой вариант развития заболевания встречается крайне редко.
В большинстве же случаев вначале развивается самая обычная острая респираторная вирусная инфекция, которая поражает верхние «этажи» респираторного тракта. Далее уже, при недостаточности иммунной системы, наличии каких-либо провоцирующих факторов, неправильного, несвоевременно начатого или же отсутствующего вообще лечения происходит поражение нижележащих дыхательных путей с развитием симптоматики воспаления легкого. Симптомы воспаления легких аспирационного генеза определяются на основании данных анамнеза. Очень важно знать, как проявляется, какие жалобы при пневмонии у пациентов всех возрастов.
Типичная клиническая картина заболевания
Вторичная пневмония, развившаяся уже на фоне персистирующего в организме инфекционного процесса, характеризуется постепенным началом (то есть еще на стадии инфекции верхних дыхательных путей) с последующим резким ухудшением общего состояния больного, когда уже воспалительный процесс переходит в нижележащие отделы. То есть, в самом начале больной отмечает просто незначительное недомогание, выраженную общую слабость, признаки катарального синдрома (кашель, может быть даже сухой, насморк), возможно повышение температуры тела до субфебрильных значений. Таковы первые признаки пневмонии. Как правило, в такой ситуации человек или вообще не обращает внимания на свою болезнь либо занимается самолечением.
Результат самолечения
Есть еще третий, самый плохой вариант – больной идет в аптеку за рекомендациями и там ему советуют чего-то такое, что ему становится резко хуже. В общем, получается так, что происходит прогрессирование инфекционного процесса. Больной продолжает принимать так называемые противовирусные препараты, по типу амиксина, амизона, оцилококцинума и так далее. Естественно, это все не имеет никакого терапевтического эффекта, так как на самом деле эти все препараты не имеют ни то, что доказательной базы, а и действующего вещества, на самом-то деле.
Так что, продолжая заниматься самолечением, пациенты наблюдают постепенное ухудшение общего состояния. Помимо этого, отмечается прогрессирование катарального синдрома, становится более сильный и «глубокий» кашель, повышается температура до фебрильных значений. Как правило, подобного рода симптоматика появляется уже при бронхите. Если еще добавляется осиплость голоса, лающий кашель, значит, воспалительный процесс переместился на слизистую гортани и возник ларингит.
Пациент все продолжает «лечится» согласно аптекарским рекомендациям и народным средствам, и уже спустя некоторое время отмечает резкое ухудшение общего состояния, стойкий фебрилитет, учащенное и тяжелое дыхание, боль приступообразного, «стреляющего» характера в области грудной клетки. Вот тогда можно уже говорить о возникновении пневмонии. Как видно из всего вышеизложенного, подобного рода симптоматику можно наблюдать исключительно при отсутствии грамотного лечения.
В том же случае, если человек обратится за профессиональной помощью еще в самом начале заболевания, или же, самый крайний вариант, начнет антибиотикотерапию уже на стадии бронхита, то до пневмонии там дело не дойдет. Вне всякого сомнения, медицина – наука не точная, бывают случаи, когда и при грамотно назначенном лечении все равно по каким-то причинам воспалительный процесс затрагивает нижние отделы респираторного тракта, далеко не каждая острая респираторная вирусная инфекция заканчивается воспалением легких.
Огромное значение в развитии инфекционных процессов имеет состояние иммунной системы, влияние факторов риска и провоцирующих прогрессирование процесса условий (те же стрессы, курение, прием определенных препаратов). Была описана просто классическая симптоматика при развитии вторичной пневмонии, как типичный клинический случай.
Иногда бывает и так, что в развитии так называемой вторичной пневмонии виноват вообще какой-то хронический очаг инфекции, который находится вообще далеко от легких, а болезнетворные микроорганизмы проникают в нижние респираторные отделы и паренхиму легких с током крови и лимфы. Таким очагом может, по большому счету, быть любой воспалительный процесс. Например, остеомиелит, абсцесс, лимфаденит, медиастинит. В этом случае уже будет манифестировать клиника системного воспалительного ответа, а не воспаления легких.
Вторичное воспаление в стационаре
Отдельный вопрос – это возникновение вторичной пневмонии в условиях стационара, то есть развитие госпитальной пневмонии. Очень важно то, что это заболевание вызывается микроорганизмами, которые имеют очень высокую патогенность и вирулентность, а также они устойчивы к очень многим антибиотикам. Это все обуславливает очень выраженную клинику интоксикационного синдрома, которая развивается за короткий промежуток времени. Признаки пневмонии в данном случае более выражены, чем во всех остальных.
Самое интересное заключается в том, что человек может вообще находиться на лечении по другому вопросу (с другим диагнозом, вообще не имеющим ничего общего с пульмонологической патологией), вылечиться, выписаться уже домой и в течение двух-трех суток у него может развиться выраженная манифестация пневмонии. Именно такое воспаление легких является наиболее опасным из всех возможных вариантов, так как очень плохо поддается лечению и часто дает всевозможные осложнения. Признаки воспаления легких изначально не укажут на возможность осложнений. Голосовое дрожание – важный признак того, как проявляется пневмония.
Однако, бывают случаи и первичной пневмонии. Голосовое дрожание будет и в этом случае. Особенно у лиц с ослабленным иммунитетом. Как правило, развитию подобного рода нозологии предшествует какой-либо провоцирующий фактор, как правило, это сильное переохлаждение. Развивается та же самая симптоматика, что и обычно, только манифестация происходит более интенсивно, чем во всех остальных случаях. Отмечается стойкий субфебрилитет (то есть, повышение температуры тела выше 38 градусов Цельсия), сильный кашель с выделением большого количества мокроты, тяжелое и учащенное дыхание, боль в грудной клетке. В таком случае, симптомы пневмонии у взрослых.
Важность знания классической симптоматики воспаления легких должна быть понятна, в принципе, каждому человеку, так как в любом случае, при этой болезни нужна профессиональная медицинская помощь и прохождение рентгенографии. В том случае, если симптоматика ограничивается только лишь интоксикационным и катаральным синдромом, то тогда можно ограничиться амбулаторным лечением. Если же имеют место признаки дыхательной недостаточности (они определяются в случае повышения частоты дыхательных движений выше восемнадцати в минуту) или же есть болевые ощущения в грудной клетке, то тогда в любом случае необходима госпитализация, так как в данном случае велика вероятность развития очень опасных осложнений (плеврит, пневмоторакс или эмпиема) и, как следствие, летального исхода.
Однако, необходимо еще учитывать и тот факт, что многие пневмонии имеют атипичное, стертое течение. Как правило, они вызываются внутриклеточными паразитами – хламидиями и микоплазмами. Такие пневмонии диагностировать очень сложно, так как отсутствуют наиболее характерные симптомы (будет нормальная или субфебрильная температура, редкий кашель, сильная боль в горле, голосовое дрожание не характерно). Как правило, они выявляются только лишь после проведения золотого стандарта диагностики пневмонии – обзорной рентгенограммы грудной клетки.
Симптоматика, определяемая при оценке объективного статуса
Как правило, при пневмонии будет выслушиваться жесткое дыхание (то есть выдох будет по продолжительности больше, чем вдох), обилие мелкопузырчатых влажных хрипов над областью поражения, притупление перкуторного звука там же. Иногда отмечается умеренное ослабление дыхания над пораженной областью, бывает, что выслушивается амфорическое дыхание и крепитация, голосовое дрожание.
Симптоматика, отображаемая в инструментальных и лабораторных исследованиях
Бытует мнение, что симптом – это только такое проявление болезни, которое можно заметить. То есть, объективное или же субъективное ощущение. Однако это несколько неправильно, по той простой причине, что многие проявления болезни отображаются только лишь в дополнительных инструментальных или же лабораторных методах исследования. Например, взять хотя бы ту же самую рентгенодиагностику – на обзорной рентгенограмме будет заметно затемнение нечеткой формы в области поражения легочной ткани. Некоторые пневмонии (как правило, прикорневые), вообще не видны на рентгенологическом снимке, определить их можно только лишь на компьютерной томографии. В общем анализе крови будут характерны типичные изменения – палочкоядерный лейкоцитоз со сдвигом влево, повышение СОЭ.
Обязательно надо будет сдать мокроту на анализ патогенной флоры и ее чувствительности к антибактериальным препаратам. Один из самых главных показателей – это сатурация. Эта величина указывает на уровень кислорода в крови. При пневмонии, сопровождающейся дыхательной недостаточностью, показатель сатурации будет меньше 95%, что является крайне неблагоприятным прогностическим признаком, указывающим на необходимость проведения оксигенотерапии либо же перевода на аппарат искусственной вентиляции легких.
Измерение сатурации.
На основании всех вышеперечисленных критериев, вне всякого сомнения, можно будет выставить пневмонию, однако, это уже будет поздно, так как лечение надо начинать еще до проведения рентгенологического исследования, а уж тем более, до определения чувствительности микроорганизмов к антибактериальным препаратам.
Выводы
Знание и понимание симптоматики воспаления легких надо как врачу, так и пациенту. То есть, при обычной острой респираторной вирусной инфекции возможна, в принципе, консультация в телефонном режиме, однако, если же больной отмечает недомогание и повышение температуры, которое длится уже на протяжении длительного периода времени, то обязательно надо будет показаться врачу и пройти все необходимые анализы. Вне всякого сомнения, антибактериальную терапию надо начинать еще до определения пневмонии, вполне достаточным основанием для ее назначения будет определение хрипов и фебрильной температуры.
Таким образом, становится понятно, что знание симптомов пневмонии (хотя бы самых основных), в первую очередь, надо для того, чтобы определиться с необходимой тактикой ведения больного. То есть, заподозрив воспаление легких, в любом случае нужно обратиться за медицинской помощью, так как явные признаки пневмонии у взрослых появляются не в самом начале заболевания. В принципе, при отсутствии угрожающей симптоматики вполне можно получать лечение амбулаторно (то есть в домашних условиях) — это позволит исключить вероятность повторного заражения больничной флорой. Все манипуляции, на самом деле (разве что за исключением оксигенотерапии) можно проводить и дома.
Главное – постоянный мониторинг (наблюдение) симптоматики, для того, чтобы вовремя можно было принять решение о необходимости корректировки терапии или же госпитализации.
Симптомы (голосовое дрожание, жалобы) при пневмонии у взрослых контролировать несложно, главное четко понимать, как проявляется воспаление легких.
Советуем почитать: Лечение пневмонии в стационаре по схемам лечения
Видео: Как установить диагноз пневмония? — Доктор Комаровский
Одышка при пневмонии — симптомы и диагностика воспаления легких. Лечение пневмонии в Москве
Содержание↓[показать]Пневмония является заболеванием, при котором возникает воспаление и поражаются легкие. Врачи относят пневмонию к острым инфекционным заболеваниям. Одышка при пневмонии (диспноэ) и после её лечения является распространенной проблемой, при которой человек испытывает нехватку кислорода. В клинике терапии Юсуповской больницы врачи-пульмонологи осуществляют лечение пациентов с пневмонией и другими заболеваниями дыхательной системы.
Одышка при пневмонии: причины возникновения
В легочной ткани воспаление может развиваться вследствие проникновения в организм микроорганизмов, вызывающих пневмонию: энтеробактерий, кишечной палочки, синегнойной палочки, пневмококка, пневмоцисты. Однако для того, чтобы их жизнедеятельность стала возможной, необходимо наличие нескольких факторов:
- старческий возраст, в котором иммунитет человека наиболее ослаблен;
- переохлаждение;
- оперативные вмешательства, которые были проведены недавно;
- длительное нахождение пациента в лежачем стоянии;
- наличие хронических заболеваний органов дыхательной системы и сердца;
- инфекция вирусного происхождения;
- ослабленное состояние человека способствует тому, что развивается одышка после пневмонии.
Одышка после пневмонии может возникать как в состоянии покоя, так и при физической нагрузке. Причиной дыхательной недостаточности является истощение компенсаторных механизмов для насыщения клеток и тканей кислородом и недостаточная работа органов дыхания.
При пневмонии в альвеолах накапливается воспалительная жидкость, пораженный участок газообмена прекращает свою функцию. Следствием данного нарушения является прекращение обмена между капиллярами и альвеолоцитами углекислого газа и кислорода.
В клинике терапии врач-пульмонолог объясняет пациентам причины развития тех или иных проблем, назначает подходящую диагностику, на основании данных которой разрабатывает пути лечения. Так, одышка при пневмонии успешно лечится без дальнейших осложнений при адекватных терапевтических мероприятиях. В Юсуповской больнице персонал готов к приему пациентов ежедневно 24 часа в сутки, поэтому при плохом самочувствии Вы можете обратиться за помощью к врачам клиник.
Степени и симптомы одышки при воспалении легких
Одышка при воспалении легких начинает проявляться постепенно, вместе с другими легочными проявлениями данного заболевания. Врачи-пульмонологи выделяют несколько стадий одышки:
- на нулевой стадии одышка не беспокоит больного, при интенсивных нагрузках она может проявляться;
- первая стадия характеризуется жестким дыханием и одышкой, синюшная окраска кожи или слизистых оболочек отсутствует или ярко не выражена;
- одышка при пневмонии на второй стадии начинается даже при незначительном напряжении мышц, в данном состоянии может наблюдаться учащенное сердцебиение и двигательное беспокойство;
- третья стадия одышки является наиболее тяжелой, так как одышка появляется в состоянии покоя, глубоко угнетается сознание или наступает кома.
Одышка после пневмонии, лечение которой было прекращено недавно, является распространенным последствием болезни. При дыхательной недостаточности пациент должен постоянно находиться под наблюдением медицинского персонала и выполнять рекомендации врача-пульмонолога. При проблемах с дыханием обратитесь в клинику терапии Юсуповской больницы к опытным и доброжелательным докторам.
Одышка при пневмонии является также симптомом дыхательной недостаточности. Данная патология может иметь и другие проявления, такие как нарушения сердечного ритма, жесткое дыхание, дезориентация, тахикардия. При развитии одышки пациент вынужден оставаться дома и забыть о прогулках на свежем воздухе, которые необходимы после пневмонии. Чтобы избавиться от данной проблемы и восстановить дыхание, необходимо обратиться к врачу-пульмонологу, который помогает устранять нарушения дыхания.
Специалистам Юсуповской больницы удается добиться высоких результатов в лечении пациентов за счет комплексным подходом в лечении, использовании современных методик лечения и высокоточного оборудования. После адекватной терапии одышка после пневмонии перестанет Вас беспокоить.
Одышка после пневмонии: лечение в Юсуповской больнице
Юсуповская больница является современным медицинским учреждением, в котором опытные врачи, владеющие эффективными методами лечения, помогают вылечить заболевания. Одышка после пневмонии является распространенной жалобой пациентов клиники терапии. Проблемы с дыханием являются также одним из симптомов заболевания: по мере того, как оно отступает, одышка слабеет. С целью терапии одышки пациентам назначаются препараты для выведения мокроты и снятия бронхоспазма, а также медикаментозные средства для нормализации сердечного ритма.
Если у больного диагностирована острая дыхательная недостаточность, маркером которой является одышка при пневмонии, необходима срочная госпитализация пациента. При данном состоянии проводится оксигенотерапия, при которой через лицевую маску или назальную канюлю подается кислород.
Одышка после пневмонии, лечение которой было завершено, является опасным осложнением. Оно указывает на то, что в легочной ткани продолжается жизнедеятельность патогенных микроорганизмов. Позднее обращение в клинику может привести к развитию более серьезных заболеваний дыхательной системы.
В клинике терапии Юсуповской больницы одышка при пневмонии успешно лечится, как и другие заболевания. При обращении к врачам-пульмонологам для Вас будет разработан план лечения после диагностики и проведены первые терапевтические мероприятия. Доверьте свое здоровье опытным врачам Юсуповской больницы и запишитесь на приём по телефону.
Автор
 Дмитрий Николаевич Староверов
Дмитрий Николаевич СтароверовЗаведующий отделением анестезиологии-реанимации с палатами реанимации и интенсивной терапии — врач-анестезиолог-реаниматолог
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Болезни органов дыхания». Руководство под ред. акад. РАМН, проф. Н.Р.Палеева. М., Медицина, 2000г.
- Дыхательная недостаточность и хроническая обструктивная болезнь легких. Под ред. В.А.Игнатьева и А.Н.Кокосова, 2006г., 248с.
- Илькович М.М. и др. Диагностика заболеваний и состояний, осложняющихся развитием спонтанного пневмоторакса, 2004г.
Наши специалисты

Доктор медицинских наук, профессор, врач высшей квалификационной категории
.jpeg)
Заместитель генерального директора по медицинской части, врач-терапевт, врач-гастроэнтеролог, кандидат медицинских наук

Врач-эндоскопист
Цены на диагностику одышки при пневмонии
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Расстройства дыхания, вызванные поражением легких.
Бронхиальная астма — рецидивирующее неспецическое заболевание, сопровождающееся периодическими приступами удушья. Заболевание наблюдается у лошадей, крупного атого скота, особенно у телят в возрасте 2—3 мес, у животных тих видов. Основная причина — гиперреактивность дыхательных путей на специфические и неспецифические раздражители, терреактивность появляется как результат сенсибилизации животных аллергенами неинфекционной природы (астма бронхиальная атоническая) или как обусловленная инфекционным процессом, протекающим в дыхательных путях (астма инфекционно-аллергическая). Может развиваться смешанная форма, с участием аутоиммунных процессов.
В качестве этиологических факторов, ведущих к развитию атопической бронхиальной астмы у животных, называют некачественные заплесневелые корма, поедание ядовитых растений, избыточное потребление концентратов при гиповитаминозе В1, попадания в дыхательные пути пыльцы растений (поллиноз). Цветочная пыльца уже спустя несколько минут экспозиции сенсибилизирует эпителий слизистой оболочки дыхательных путей. Так же быстро при повторном попадании пыльцы появляются признаки бронхиальной астмы.
К аллергенам микробного происхождения, способным вызвать инфекционно-аллергическую астму, относят стафилококки, стрептококки, пневмококки, грибы рода кандида, кишечную палочку, протей.
Вторичное внедрение антигена в сенсибилизированный организм сопровождается образованием иммунных комплексов. Повышен синтез иммуноглобулинов классов Е и G. В подслизистом слое бронхов сосредоточено большое количество тучных клеток, в свет бронхов из циркуляторного русла могут мигрировать базофилы. Реакция антигена с антителами на этих клетках сопровождается выделением медиаторов. Обструкция бронхов может быть вызвана компонентами комплемента системы (С.2, За, 5а, 5-9), гистамином, серетонином, кининами и др.
Сокращение гладкомышечного аппарата бронхиального дерева, отек слизистой оболочки, гиперсекреция желез и скопление экссудата препятствуют нормальному доступу кислорода к альвеолам. Недостаточная оксигенация крови, повышение концентрации углекислоты, других продуктов метаболизма нарушает деятельность дыхательного центра. Развиваются признаки респираторного удушья. Для выведения воздуха из альвеол вовлекается вспомогательная мускулатура.
Бронхиты— воспаления слизистой оболочки бронхов. Заболевания довольно широко распространены среди сельскохозяйственных и домашних животных. Причинами являются вирусы (грипп, чума, аденовирусные инфекции), бактерии (протей, кишечная палочка), микоплазмы, паразиты (анкилостомы, стронгиляты, кокцидии), аллергены. Появлению заболеваний способствуют неблагоприятные условия содержания: переохлаждение, неполноценное кормление, поение холодной водой, содержание в сырых, плохо вентилируемых помещениях.
Хронические бронхиты чаще вторичного происхождения — как следствие сердечно-сосудистой недостаточности, заболеваний почек, других органов.
Основная причина дыхательной недостаточности при бронхитах — уменьшение просвета воздухоносных путей (крупных и малых бронхов), вызванного гиперемией и набуханием слизистой оболочки, гиперсекрецией катарального экссудата, диапедеза лейкоцитов. В тяжелых случаях воспалительный процесс распространяется на подслизистый и мышечный слои, перибронхиальную ткань. Для бронхита аллергического происхождения характерно появление эмфиземы легких со смешанной инспираторно-экспираторной одышкой.
Пневмония, пневмонит — воспаление легких. По этиологии различают пневмонию вирусного (чума собак, перипневмония крупного рогатого скота), бактериального (пневмококки, стафилококки, стрептококки), микоплазменного, паразитарного, микозного происхождений. Пневмония может быть обусловлена попаданием в дыхательные пути кормов, рвотных масс, жидкости, тромбоэмболией легочных артерий.
Развитие у животных пневмонии, обусловленной активацией микрофлоры, особенно факультативной, тесно связано с состоянием организма, развитием, в частности, сенсибилизации к аутоантигенам при поражении легочной паренхимы разного происхождения. Выявлено, например, что в генезе спонтанных, колимикоплазменных пневмоний у кур важное место занимают аутоиммунные процессы. Причем ведущим пусковым механизмом, как полагают, служат микоплазмы, антигенные субстанции которых активируют «запрещенные» клоны В-лимфоцитов — продуцентов аутоантител.
Кислородная недостаточность при пневмониях обусловлена уменьшением дыхательной поверхности легких за счет выпотевания в просвет альвеол экссудата, слущивающегося эпителия. Заполненные экссудатом альвеолы не участвуют в газообмене. Общая дыхательная поверхность легких сокращена. Вдох укороченный из-за перерастяжения оставшихся нормальных альвеол.
Окончания волокон блуждающего нерва со стенок функционирующих альвеол посылают афферентную импульсацию еще до оптимального расширения грудной клетки. Преждевременная благодаря рефлексу Геринга — Брейера остановка акта вдоха предохраняет не вовлеченные в патологический процесс альвеолы от перерастяжения и разрыва. Дыхание при пневмонии учащено из-за стимуляции дыхательного центра углекислым газом и нервно-рефлекторного влияния.
Бронхопневмония — поражение воспалительным процессом бронхов и альвеолярного аппарата. Наиболее часто встречается у крупного рогатого скота, овец, коз, свиней, реже — у лошадей, собак. Особенно восприимчив молодняк животных всех видов. Болезнь чаще возникает на фоне ослабления общей резистентности животных при нарушении режима кормления матерей и новорожденных. Бронхопневмония возникает под воздействием неспецифической микрофлоры легких, но может осложнять многие болезни животных инфекционного (сальмонеллез) и инвазионного (диктиокаулез) происхождения.
Развитие неспецифической бронхопневмонии сочетается с иммунодефицитом. Так, у больных свиней выявлен дефицит Т-системы иммунитета: на 39 % падает содержание Т-лимфоцитов в крови; более чем в 2 раза снижается коэффициент дифференцировки субпопуляций Т-лимфоцитов за счет клеток с хелперной функцией. Падает фагоцитарная активность альвеолярных макрофагов, снижена их окислительная способность. Применение в комплексной терапии больных иммуностимуляторов сокращает фазу выздоровления, предотвращает хронизацию воспалительных процессов.
Бронхопневмония опасна обтурацией бронхов катаральным экссудатом, развитием ателектазов, инфицированием спавшихся участков легких, появлением гнойно-некротических очагов. Особенно часто катарально-гнойная бронхопневмония наблюдается у овец, находящихся в неблагоприятных условиях содержания (холод, дождь, сырые помещения, несбалансированное кормление).
Развивающаяся у больных животных нетоксическая гипоксия сочетается с токсической. Частично компенсируется смешанной, инспираторно-экспираторной одышкой.
Отек легких (oedema pulmonum). Наблюдается у животных разных видов. Заболевание полиэтиологично. Рассматривают два основополагающих фактора в развитии отека у разновозрастных животных: застойные явления в системе малого круга кровообращения и токсикоз.
Гемодинамические, застойные отеки легких возникают при де компенсации пороков левой половины сердца, таких, как стеноз отверстия аорты, митральный стеноз, при обширных инфарктах миокарда. Затруднения перемещения массы крови из малого круга кровообращения в большой ведут к венозной гиперемии легочных сосудов.
Токсический отек обязан своим появлением экзогенно поступающим ядовитым соединениям (бактериальные токсины, яды насекомых, растительные алкалоиды, БОВ), избыточному образованию в самом организме гистамина, серотонина, ацетилхолина, других биологически активных веществ, особенно при аллергических состояниях.
Отек легких развивается под влиянием и других причин: скученного содержания животных, особенно при транспортировке, перегревания, солнечного удара, травм головного мозга и др.
В основе отека любого происхождения ведущим фактором является повышение проницаемости капилляров. Образующийся транссудат проникает в альвеолярные пространства, препятствуя их вентиляции. Парциальное давление кислорода в капиллярах малого круга кровообращения резко снижается, что еще больше повышает их проницаемость, способствует прогрессированию транссудации. Отечная жидкость способна заполнить не только альвеолы, но и попасть в бронхи, трахею, гортань, выводиться из полости носа и рта в виде пенистой жидкости. Наполненные жидкостью легкие не в состоянии следовать движениям грудной клетки. Медленно развивающийся, хронически протекающий отек легких может осложняться трудно поддающейся лечению гипостатической пневмонией.
Нарушения функции плевры. Плевра представляет собой серозную оболочку, покрывающую легкое снаружи (висцеральная плевра) и выстилающую стенку грудной полости (костальная плевра). Щелевидное пространство между ними называется плевральной полостью; она содержит серозную жидкость. Правая и левая половины легкого расположены в изолированных друг от друга полостях, между которыми находится средостение.
Нарушения внешнего дыхания возникают в результате воспалительных процессов, попадания в плевральную полость жидкости (гидроторакс) или воздуха (пневмоторакс).
Плеврит — это воспаление плевры. Болеют животные всех видов.
Первичные плевриты наблюдаются после переохлаждения; травматизации у жвачных животных инородными колющими предметами, проникающими из сетки; в результате проникновения инфекции; при ранениях грудной клетки или распадающейся опухоли; аллергии.
Вторичные плевриты сопровождают пневмонию, перитонит, туберкулез, повальное воспаление легких у крупного рогатого скота, другие инфекционные болезни.
При плеврите повышается проницаемость сосудов, питающих плевру, выпотевает экссудат. По характеру экссудата выделяют серозный, гнойный, геморрагический, гнилостный плеврит. Чаще экссудат бывает смешанного типа — серозно-гнойный. В плевральной полости может накапливаться у лошадей 15—20л экссудата, у свиней 2—10, у собак до 5л. Он сдавливает легкие, в результате затрудняется их заполнение воздухом, снижаются внут-ригрудное давление, приток венозной крови к сердцу.
Выпот фибринозного экссудата ведет к образованию спаек между висцеральным и костальным листками плевры. Спайки мешают нормальной экскурсии грудной клетки, вызывают чувство боли. Разрастающаяся фиброзная ткань способна заполнить всю плевральную полость, сдавливая легкие, вплоть до остановки дыхания.
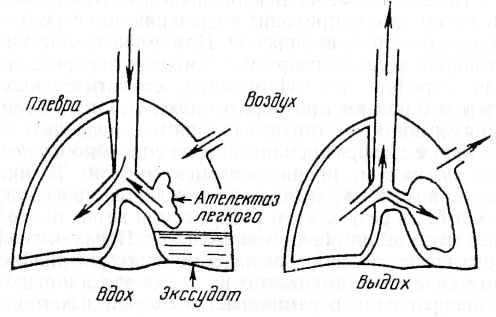
Рис. 29. Схема пневмоторакса и гидроторакса
Выделяют три разновидности пневмоторакса:
открытый пневмоторакс. Характерен свободным поступлением воздуха в плевральную полость и выходом из нее через зияющее отверстие в грудной клетке или разрыв крупного бронха;
закрытый пневмоторакс. Возникает тогда, когда воздух попал в плевральную полость однократно и больше не поступает;
клапанный пневмоторакс. Наблюдают в случаях поступления воздуха при каждом вдохе пораженного животного, а выход воздуха затруднен или невозможен; он как бы нагнетается в плевральную полость.
Опасность пневмоторакса для жизни животного в сопутствующем спадании легкого — ателектазе. Оно выключается из газообмена, хотя кровоток в легочной ткани полностью не прекращается. Поэтому, если пневмоторакс односторонний и устранена причина, воздух может рассосаться, особенно после однократного поступления в плевральную полость. Как у человека, так и у животных при особых показаниях используют искусственно созданный пневмоторакс. Так, для лечения лошадей, больных хронической эмфиземой легких, иногда прибегают к дозированному искусственному пневмотораксу.
Полное спадание одного легкого при пневмотораксе приводит, к смещению средостения, находящегося там сердца, магистральных кровеносных сосудов, нервных образований. Нарушается кровообращение, возникают патологические рефлексы, меняющие функции внутренних органов. Жизнь сохраняется за счет викарной компенсации, усиления функциональной активности второго легкого. Учащенное, поверхностное дыхание и тахикардия — элементы компенсаторно-приспособительной реакции целостного организма, предупреждающей тотальную гипоксемию.
Двусторонний пневмоторакс несовместим с жизнью животного.
Нарушения функции дыхательных мышц. Внешнее дыхание зависит от состояния мышц, участвующих во вдохе и выдохе. Их функция может быть нарушена в результате патологических процессов непосредственно в мышечной ткани или поражения нервов, обеспечивающих ритмичность и глубину дыхательных движений.
Дыхательные мышцы могут быть подвержены травматическим повреждениям, воспалительным процессам (миозиты), дистрофии и атрофии. Травмы мышц, переломы ребер вызывают болевую реакцию, которая рефлекторно ограничивает движение грудной клетки. Дыхание становится поверхностным, аритмичным. Особо важное значение в реализации дыхательных движений имеет состояние диафрагмы. Ее функция у животных нарушается при вздутии рубца у жвачных, метеоризме кишечника, водянке брюшной полости. Выпячивание диафрагмы в грудную полость, наблюдаемое в этих случаях, приводит к сдавливанию легких, ограничению газообмена с внешней средой. При эмфиземе легких выражены гипотрофия мышц диафрагмы, жировое перерождение и последующая атрофия их. Изменение сократительных свойств диафрагмы наблюдают при перитонитах, гнойных перикардитах, поражениях личинками трихинелл (свиньи, медведи).
Раздражение диафрагмального нерва способно привести к кло-ническим судорогам, проявляющимся икотой. Толчкообразное поступление воздуха в легкие сопровождается своеобразным звуком. Может быть результатом раздражения нерва после операции на органах грудной или брюшной полости. Паралич диафрагмального нерва влечет за собой выпадение функции диафрагмы; она пассивно меняет свое положение во время вдоха и выдоха.
Роль диафрагмы не ограничивается сферой дыхания. Ее состояние сказывается на кровообращении. Сжимая и расслабляя кровеносные и лимфатические сосуды органов брюшной полости, диафрагма опорожняет их венозную систему, проталкивает кровь к грудной клетке. Поэтому она справедливо может быть названа вторым (венозным) сердцем. Изменяя своими сокращениями внутрибрюшное давление, диафрагма обеспечивает кровоток в печени, воздействует на все ее функции, направляет поток желчи в пиечник, а лимфы — от ворсинок в лимфатическую и венозную системы.
Таким образом, расстройства функциональной активности ди-афрагмальной мышцы способны вызвать многосторонние изменения в организме.

 Бронхитом. При этой болезни слизистая оболочка бронхов воспаляется, из-за чего выдох при прослушивании легких слышится таким же громким, как и вдох.
Бронхитом. При этой болезни слизистая оболочка бронхов воспаляется, из-за чего выдох при прослушивании легких слышится таким же громким, как и вдох. Самый частый вид шума – сухие хрипы. Их появление происходит в том случае, когда воздух, проходящий через бронхи, не находит преград в виде жидкости. Сухие хрипы отмечаются как при вдохе, так и при выдохе. В основном, их присутствие отмечается у пациентов, страдающих хроническим бронхитом, или когда пневмония началась на фоне перенесенного бронхита. Если к сухим хрипам присоединяется свистящий звук, это может быть сигналом об обструкции бронхов.
Самый частый вид шума – сухие хрипы. Их появление происходит в том случае, когда воздух, проходящий через бронхи, не находит преград в виде жидкости. Сухие хрипы отмечаются как при вдохе, так и при выдохе. В основном, их присутствие отмечается у пациентов, страдающих хроническим бронхитом, или когда пневмония началась на фоне перенесенного бронхита. Если к сухим хрипам присоединяется свистящий звук, это может быть сигналом об обструкции бронхов. Влажные хрипы. В отличие от сухих, влажные хрипы отличаются тем, что в бронхах происходит скопление жидкости. В зависимости от того, в каких бронхах происходит скопление (мелких, средних или крупных), различают и калибр хрипов. Если заболевание выявлено на ранней стадии, прослушиваются мелкопузырчатые хрипы. В случаях, когда болезнь запущена, появляются крупнопузырчатые хрипы. Чтобы их услышать, можно просто подойти близко к больному человеку.
Влажные хрипы. В отличие от сухих, влажные хрипы отличаются тем, что в бронхах происходит скопление жидкости. В зависимости от того, в каких бронхах происходит скопление (мелких, средних или крупных), различают и калибр хрипов. Если заболевание выявлено на ранней стадии, прослушиваются мелкопузырчатые хрипы. В случаях, когда болезнь запущена, появляются крупнопузырчатые хрипы. Чтобы их услышать, можно просто подойти близко к больному человеку.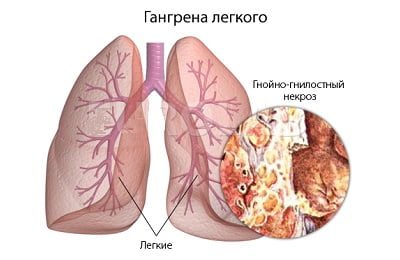 Спайки – могут возникать, когда к пневмонии присоединялся плеврит;
Спайки – могут возникать, когда к пневмонии присоединялся плеврит; 1 стадия – возникновение отдышки при умеренных и значительных физических нагрузках;
1 стадия – возникновение отдышки при умеренных и значительных физических нагрузках; Не отменять лечение самостоятельно. Не стоит прекращать лечение, если ощущение болезни прошло, и температуры больше нет. Нередко такую ошибку совершают родители, не желая давать ребенку лекарство «лишний раз». Если врач прописал антибиотики на 10 дней, значит пить их нужно именно столько. Преждевременная отмена лекарственных препаратов может привести к скорому рецидиву пневмонии и серьезным осложнениям.
Не отменять лечение самостоятельно. Не стоит прекращать лечение, если ощущение болезни прошло, и температуры больше нет. Нередко такую ошибку совершают родители, не желая давать ребенку лекарство «лишний раз». Если врач прописал антибиотики на 10 дней, значит пить их нужно именно столько. Преждевременная отмена лекарственных препаратов может привести к скорому рецидиву пневмонии и серьезным осложнениям. Нестероидные противовоспалительные препараты. Они помогают справиться с синдромом интоксикации организма (высокая температура, лихорадка, озноб). Их прием может продолжаться не более 5 дней, независимо от возраста пациента.
Нестероидные противовоспалительные препараты. Они помогают справиться с синдромом интоксикации организма (высокая температура, лихорадка, озноб). Их прием может продолжаться не более 5 дней, независимо от возраста пациента.