Не пропустите первые признаки пневмонии
Пневмония или воспаление легких – это заболевание легких преимущественно инфекционного происхождения с поражением концевых участков легких – альвеол и нарушением газообмена на их уровне. Альвеолы заполняются жидкостью или гнойным материалом, вызывая кашель с мокротой, реже кровохарканье, жар, озноб и затрудненное дыхание. Пневмонию могут вызывать различные микроорганизмы, включая бактерии, вирусы и грибы.
Пневмония может варьировать от легкой до угрожающей жизни, наиболее опасное для младенцев и детей младшего возраста, людей старше 65 лет и людей с ослабленной иммунной системой.
Симптомы пневмонии
Признаки и симптомы пневмонии варьируются от легких до тяжелых, в зависимости от таких факторов, как тип микроба, вызывающего инфекцию, возраст и общее состояние здоровья. Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но они длятся дольше.
Признаки и симптомы пневмонии могут включать в себя:
- Боль в груди, когда вы дышите или кашляете
- Кашель с мокротой
- Сбивчивое дыхание (одышка) при меньшей нагрузке, разговоре, в покое
- Усталость
- Температура тела ниже нормальной (у взрослых старше 65 лет и людей со слабой иммунной системой)
- Изменение настроения, аппетита, физической активности у пожилых (в сочетании с другими факторами)
- Тошнота, рвота или диарея (в редких случаях)
У новорожденных и младенцев может не быть никаких признаков инфекции. Может быть рвота, лихорадка и кашель, беспокойство, усталость и отсутствие энергии, а также проблемы с дыханием и приемом пищи.
Может быть рвота, лихорадка и кашель, беспокойство, усталость и отсутствие энергии, а также проблемы с дыханием и приемом пищи.
Когда обратиться к врачу
Обратитесь к врачу, если у вас проблемы с дыханием, боль в груди, постоянная лихорадка (38.5 C) или выше, кашель, особенно если вы кашляете с мокротой.
Важно, чтобы обращались к врачу люди из групп риска:
- Взрослые старше 65 лет
- Дети младше 2 лет с признаками и симптомами
- Больные с экзогенной интоксикацией (алкоголь, наркотики)
- Люди с плохим и удовлетврительным состоянием здоровья или ослабленной иммунной системой
- Пациенты с хроническими заболеваниями, особенно в стадии декомпенсации (обструктивный бронхит, сердечная недостаточность, сахарный диабет, цирроз печени)
- Люди, получающие химиотерапию или лекарства, которые подавляют иммунную систему
- Длительно лежащие в постели
Для некоторых пожилых людей и людей с сердечной недостаточностью или хроническими заболеваниями легких пневмония может быстро стать опасным для жизни состоянием.
Причины пневмонии
Пневмонию могут вызвать многие микроорганизмы. Наиболее распространенными являются бактерии и вирусы в воздухе, которым мы дышим, особенно в воздухе помещений. иммунитет человека обычно предотвращает заражение этими микроорганизмами легких. Но иногда эти микробы могут подавить иммунную систему, даже если здоровье в целом хорошее.
Пневмония классифицируется в соответствии с типами микроорганизмов, которые ее вызывают и места возникновения инфекции.
Внебольничная пневмония
Внебольничная пневмония является наиболее распространенным типом пневмонии. Это происходит за пределами больниц или других медицинских учреждений. Это может быть вызвано:
Бактерии: Наиболее распространенной причиной бактериальной пневмонии является пневмококк (лат. Streptococcus pneumoniae). Этот тип пневмонии может возникнуть сам по себе или после того, как вы простудились или заболели гриппом. Может затронуть одну часть (долю) легкого.
Бактериоподобные организмы. Mycoplasma pneumoniae также может вызывать пневмонию. Обычно он вызывает более легкие симптомы, чем другие виды пневмонии. Ходячая пневмония – это неофициальное название для данного типа пневмонии, которая обычно недостаточно серьезна, чтобы требовать постельного режима.
Грибы или плесень: Этот тип пневмонии чаще всего встречается у людей с хроническими проблемами со здоровьем или ослабленной иммунной системой, а также у людей, которые вдыхали большие дозы организмов. Грибки, вызывающие его, могут быть обнаружены в почве или птичьем помете и варьируются в зависимости от географического положения.
Вирусы. Некоторые вирусы, вирус гриппа, герпес-вирусы, аденовирусы вызывающие простуду, могут также вызывать пневмонию. Вирусы являются наиболее распространенной причиной пневмонии у детей младше 5 лет. Вирусная пневмония обычно легкая. Но в некоторых случаях это может стать очень серьезным.
Внутрибольничная пневмония
Некоторые люди заболевают воспалением легких во время пребывания в больнице из-за другой болезни. Больничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам и потому, что люди, которые ее получают, уже больны и ослаблены. Люди, которые находятся на дыхательных аппаратах (ИВЛ), часто используемых в отделениях интенсивной терапии, подвержены более высокому риску этого типа пневмонии.
Больничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам и потому, что люди, которые ее получают, уже больны и ослаблены. Люди, которые находятся на дыхательных аппаратах (ИВЛ), часто используемых в отделениях интенсивной терапии, подвержены более высокому риску этого типа пневмонии.
Пневмония, связанная с медицинским вмешательством
Это бактериальная инфекция, которая встречается у людей, которые находятся в учреждениях длительного ухода или получают лечение в амбулаторных условиях, включая центры диализа почек. Как и внутрибольничная пневмония, может быть вызвана бактериями, которые более устойчивы к антибиотикам.
Аспирационная пневмония
Аспирационная пневмония возникает, когда пациент вдыхает пищу, питье, рвоту или слюну в легкие. Аспирация более вероятна, если что-то нарушает нормальные рвотный или кашлевый рефлексы, например, повреждение мозга, чрезмерное употребление алкоголя или наркотиков.
Факторы риска
Пневмония может повлиять на любого. Но в двух возрастных группах риск повышен:
- Дети 2 лет или младше
- Люди в возрасте 65 лет и старше
Другие факторы риска включают в себя:
- Нахождение в стационаре: повышается риск развития пневмонии, особенно в отделениях интенсивной терапии больниц, особенно при искусственной вентиляции лёгких.
- Хроническое заболевание. Риски заболеть пневмонией повышаются при бронхиальной астме, хронической обструктивной болезни легких (ХОБЛ) или хронических заболеваних сердца, сахарном диабете, циррозе печени.
- Курение. Курение нарушает естественную защиту организма от бактерий и вирусов.
- Ослабленная или подавленная иммунная система. Люди с ВИЧ/СПИДом, перенесшие пересадку органов, болеющие туберкулёзом получающие химиотерапию или длительно принимающие стероиды.
Осложнения при пневмонии
Даже при лечении некоторые люди с пневмонией, особенно в группах высокого риска, могут испытывать осложнения, в том числе:
- Бактерии в кровотоке (бактериемия).

- Затрудненное дыхание (одышка). При тяжёлых пневмониях, особенно на фоне хронических заболеваний легких, возникают проблемы с получением достаточного количества кислорода. Может потребоваться госпитализация и использование дыхательного аппарата (ИВЛ) на время лечения.
- Накопление жидкости вокруг легких (плевральный выпот). Пневмония может вызвать накопление жидкости в тонком пространстве между слоями ткани, которые выстилают легкие и грудную полость (плевру).
- Абсцесс легкого.
При подозрение на пневмонию обязательно обращение к врачу!
Не своевременное обращение, самолечение приводят к поздней диагностике, антибиотикорезистентности, различным осложнениям и даже летальному исходу.
Эксперты порекомендовали делать КТ только по показаниям — Общество
МОСКВА, 3 ноября. /ТАСС/. Заболевание, вызванное коронавирусной инфекцией, в значительной части случаев не сопровождается пневмонией, поэтому делать компьютерную томографию (КТ) для определения наличия коронавируса в каждом случае подозрения на болезнь бессмысленно. Более того, даже если КТ выявит поражение легких, это не означает заболевание COVID-19 — это может быть грипп или другое заболевание, сообщили опрошенные ТАСС врачи.
«У большинства людей с ковидом пневмонии и не будет, то есть ковид есть, а пневмонии нет. Лучший метод диагностики коронавируса — ПЦР. Пошли, сдали. Здесь вопрос в том, что в 80% случаев все-таки ковид протекает без симптомов или легко. Когда эти 80% людей нервничают и начинают бегать на КТ, ничего полезного они не делают», — сказал ТАСС заведующий отделением лучевой диагностики городской клинической больницы им. М. П. Кончаловского Борис Бродецкий.
Он отметил, что важными являются другие показатели: уровень кислорода в крови, температура, наличие одышки и многие другие клинические признаки, маркеры COVID-19.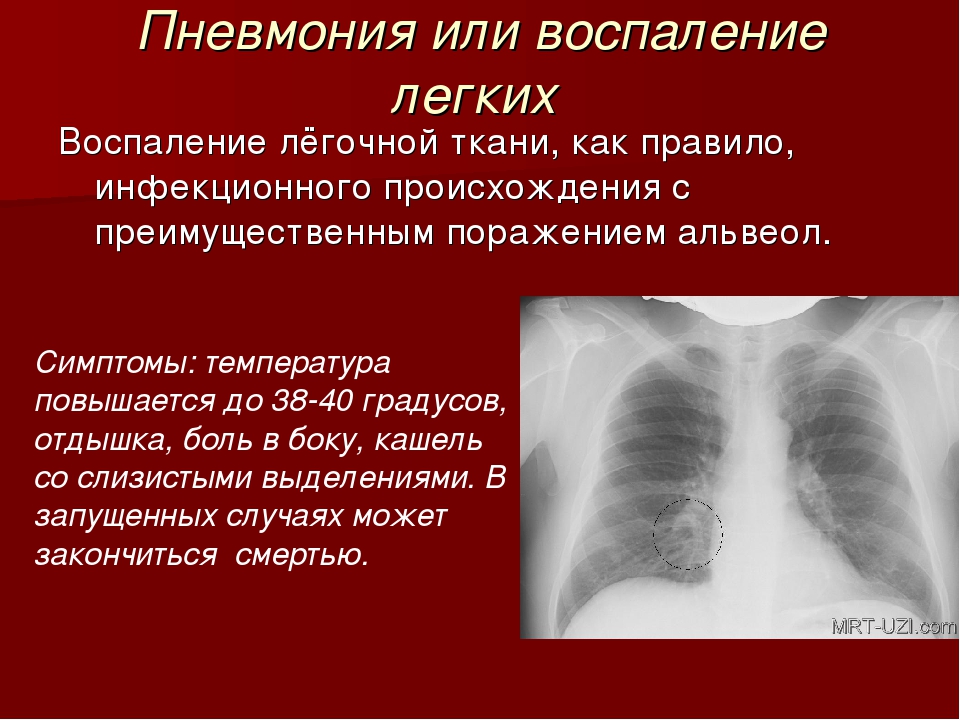 Руководитель отдела лучевой диагностики Медицинского научно-образовательного центра и заведующий кафедрой лучевой диагностики факультета фундаментальной медицины МГУ им. М. В. Ломоносова Валентин Синицын согласен с ним.
Руководитель отдела лучевой диагностики Медицинского научно-образовательного центра и заведующий кафедрой лучевой диагностики факультета фундаментальной медицины МГУ им. М. В. Ломоносова Валентин Синицын согласен с ним.
«Главными критерием является клиническая картина — температура, общее самочувствие, частота дыхания, снижение насыщения крови кислородом. Не бывает так, что у человека поражены все легкие, а он нормально дышит, это всегда проявляется клинически. И если врач видит, что у человека есть серьезная проблема со здоровьем, он его направляет в больницу даже без КТ. А в больнице пациенту уже обязательно сделают КТ и проведут все другие методы диагностики», — сказал Синицын.
Кроме того, он отметил, что, например, при гриппе также могут возникать поражения легких, однако нет практики такого частого проведения КТ при данном заболевании. «Как специалист, могу вам провести аналогию с эпидемией гриппа, потому что меня часто спрашивают — а вы при гриппе когда-нибудь КТ так широко делали? Нет.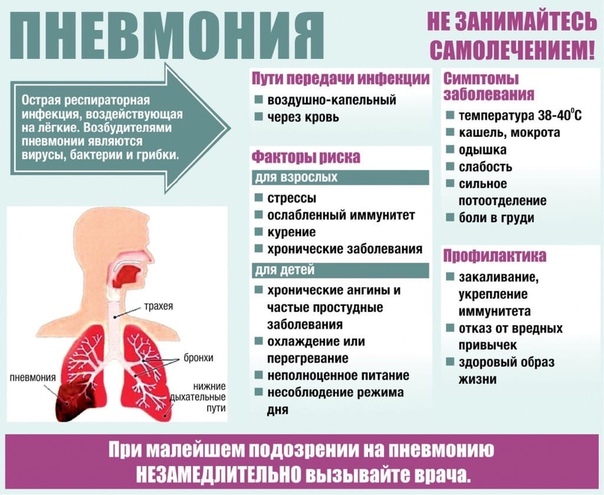 Хотя широко известно, что и при гриппе часто встречаются изменения в легких», — рассказал Синицын.
Хотя широко известно, что и при гриппе часто встречаются изменения в легких», — рассказал Синицын.
Пневмония и госпитализация
«Есть два варианта развития событий — у вас нет сопутствующих заболеваний, вы переносите болезнь легко, допустим, температура 37, она держится два дня. У многих моих знакомых ковид протекал именно так. Вы идете и делаете КТ — мы не находим ничего, пневмонии нет. Что-то меняется? Нет, вы точно так же остаетесь 14 дней лечиться дома, к примеру. Или вы идете и делаете КТ, у вас обнаруживают маленький фокус или несколько фокусов поражения — до 25% объема легких. Вас все равно не госпитализируют, и вы точно так же лечитесь дома», — отметил Бродецкий.
Поэтому в первую очередь в случае недомогания или подозрения на болезнь следует обратиться к специалисту, который определит дальнейшие действия. «Мой призыв — верить врачам, все врачи искренне желают добра пациентам. Но не просите без нужды делать вам КТ, — сказал Синицын. — Есть беспокойные люди, которые говорят: «Я спокойно жить не могу, хочу знать, что у меня в легких».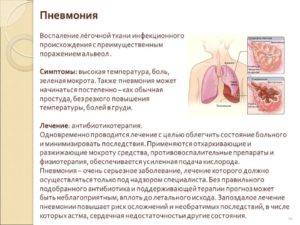 Тогда в этом случае я обычно говорю — тогда и делайте это в частном центре, это ваше право, вы хозяин своего здоровья, но не требуйте этого от государственных и муниципальных служб».
Тогда в этом случае я обычно говорю — тогда и делайте это в частном центре, это ваше право, вы хозяин своего здоровья, но не требуйте этого от государственных и муниципальных служб».
«Если делать КТ самостоятельно, мне кажется, в большинстве случаев это бессмысленная затея, особенно если у вас нет симптомов или они незначительные. Вы сходите, просто потратите свои деньги, если будете обращаться в отделы платных услуг или в частные клиники. Либо вы просто будете одолевать своих врачей, перегружать систему. А в целом это ни к чему не приведет», — добавил Бродецкий.
Кроме того, не стоит лишний раз нагружать свой организм, отмечают врачи. «В основе рентгеновских исследований, к которым относится и КТ, — ионизирующее излучение, никакой пользы в них нет. Если вы настаиваете на частом проведении КТ без показаний, вы подвергаете себя гипотетическому риску. Хотя, конечно, при диагностических исследованиях дозы далеки от тех, которые вызывают лучевую болезнь. Но ведь неспроста стараются воздерживаться от проведения рентгеновских исследований беременным женщинам и с осторожностью назначают их детям», — заключил Бродецкий.
Главный пульмонолог Минздрава: мы столкнулись с развитием абсолютно бессимптомных форм пневмонии
Медицинская тема с утра до вечера. Всюду. И лавина советов «знатоков» — как лечить коронавирус, чем лечить, где лечить… В тень ушли проблемы инфарктов и инсультов, опухолей и диабета. Главенствует пневмония. Не коронавирус страшен. Страшна порожденная им пневмония. А как на самом деле? Об этом обозреватель «РГ» беседует с главным пульмонологом Минздрава РФ, членом-корреспондентом РАН Сергеем Авдеевым.
Сергей Николаевич, вы главный пульмонолог России, заведующий кафедрой пульмонологии Сеченовского медицинского университета, автор фундаментальных трудов по легочным проблемам. Чем нынешняя пневмония, порожденная коронавирусом, отличается от известной нам обычной пневмонии?
Сергей Авдеев: Нынешняя атипичная пневмония, она же вирусная пневмония, действительно отличается от внебольничной пневмонии, с которой мы имели дело раньше. Хотя вирусные пневмонии известны нам достаточно давно. Вспомните пандемию гриппа h2N1. Но пневмония, связанная с новым коронавирусом, протекает необычно. Это связано с тем, что у пациентов с COVID-19 мы наблюдаем самые разные степени повреждения легких с абсолютно разными клиническими проявлениями. Например, появились пациенты, у которых подтвержден новый коронавирус лабораторными тестами.
Хотя вирусные пневмонии известны нам достаточно давно. Вспомните пандемию гриппа h2N1. Но пневмония, связанная с новым коронавирусом, протекает необычно. Это связано с тем, что у пациентов с COVID-19 мы наблюдаем самые разные степени повреждения легких с абсолютно разными клиническими проявлениями. Например, появились пациенты, у которых подтвержден новый коронавирус лабораторными тестами.
Но у которых нет абсолютно никаких жалоб, симптомов и признаков болезни. Нет ни лихорадки, ни кашля, ни одышки. При этом при проведении компьютерной томографии у пациентов обнаруживаются признаки пневмонии. Приведу в пример историю с круизным лайнером «Diamond Princess». Как вы помните, на борту этого судна была высокая заболеваемость коронавирусной инфекцией. Некоторые пациенты проходили обследование с помощью компьютерной томографии легких. Обнаружилось, что у 73% больных с лабораторно подтвержденной коронавирусной инфекцией не было абсолютно никаких симптомов. Среди этих же бессимптомных пациентов на компьютерной томографии легких были изменения, говорящие о наличии пневмонии. Они были выявлены у 54% больных. То есть у подавляющего большинства. Это значит, что мы сегодня столкнулись с фактом возможности развития абсолютно бессимптомных форм пневмоний.
Они были выявлены у 54% больных. То есть у подавляющего большинства. Это значит, что мы сегодня столкнулись с фактом возможности развития абсолютно бессимптомных форм пневмоний.
Основная причина госпитализации у большинства наших больных — как раз развитие вирусной пневмонии. У пациентов, госпитализированных в стационар, мы практически в 95-100% случаев видим изменения, соответствующие пневмонии. Изменения разные, в том числе и очень тяжелые. Одна из особенностей вирусной пневмонии — быстрое прогрессирование, вплоть до развития острого респираторного дистресс-синдрома. Это тяжелое состояние, характеризующееся острой дыхательной недостаточностью, требующее перевода пациентов на респираторную поддержку. В том числе и на искусственную вентиляцию легких. Примерно 10% больных от госпитализированных нуждаются в такой процедуре.
Нужны ли особые методы диагностики при ведении пациентов с вирусной пневмонией?
Сергей Авдеев: Да, безусловно. Сегодня большой акцент делается на компьютерной томографии легких. Этот метод относится к имидж-диагностике, как и рентгенография. Но компьютерная томография — более точная и специфичная методика выявления изменений в ткани легких по сравнению с обычной рентгенографией. Большинству пациентов с COVID-19 как раз и требуется такая методика. Компьютерную томографию я бы поставил сегодня на первое место среди всех имеющихся методов для подтверждения диагноза. По своей чувствительности она даже превосходит лабораторную диагностику для подтверждения вирусной инфекции. Чувствительность компьютерной томографии превышает 90%.
Сегодня большой акцент делается на компьютерной томографии легких. Этот метод относится к имидж-диагностике, как и рентгенография. Но компьютерная томография — более точная и специфичная методика выявления изменений в ткани легких по сравнению с обычной рентгенографией. Большинству пациентов с COVID-19 как раз и требуется такая методика. Компьютерную томографию я бы поставил сегодня на первое место среди всех имеющихся методов для подтверждения диагноза. По своей чувствительности она даже превосходит лабораторную диагностику для подтверждения вирусной инфекции. Чувствительность компьютерной томографии превышает 90%.
В то же время у 2-30% больных COVID-19 возможны отрицательные результаты лабораторной диагностики. Это связано не с качеством реагентов или тестов. Просто существуют определенные условия, которые накладывают отпечаток на результаты. Это время возникновения инфекции, место забора биологического материала, качество забора и так далее. И получается, что с помощью компьютерной томографии сам случай коронавирусной инфекции иногда виден раньше, чем при использовании лабораторных тестов.
Отличается ли снимок компьютерной томографии у пациента с коронавирусной пневмонией и обычной пневмонией?
Сергей Авдеев: Да, отличия существенные. При COVID-19 практически всегда пневмония двусторонняя, расположена по периферии легких (под плевральной оболочкой). На начальных этапах она имеет вид, как говорят рентгенологи, «матового стекла». При прогрессировании изменения становятся более плотными и распространенными. А затем происходит фаза обратного развития — уменьшение размера и плотности легочных инфильтратов.
Как лечите новую пневмонию?
Сергей Авдеев: В основном мы применяем лекарственную терапию, направленную на борьбу с вирусной инфекцией. К сожалению, мы столкнулись с ситуацией, когда настоящих антивирусных препаратов, специально созданных против этого коронавируса, у нас, по сути, и нет. Основаниями для назначения существующих лекарств являются доклинические исследования. А также небольшие работы, изучавшие эти препараты у пациентов с похожими коронавирусными инфекциями (SARS — тяжелый острый респираторный синдром, появившийся в Китае в 2002-2003 гг. , и MERS — ближневосточный респираторный синдром, зафиксированный в Саудовской Аравии в 2012 г.). То есть настоящей доказательной базы пока нет.
, и MERS — ближневосточный респираторный синдром, зафиксированный в Саудовской Аравии в 2012 г.). То есть настоящей доказательной базы пока нет.
Спектр лекарственных препаратов, которые назначаются при коронавирусе, включает в себя те, которые раньше использовались для терапии ревматических заболеваний, ВИЧ-инфекции, рассеянного склероза. Мы их используем у наиболее тяжелых пациентов. В ряде случаев мы видим определенную эффективность данных препаратов. Хотя трудно говорить о том, что эта лекарственная терапия эффективна для всех без исключения больных. И конечно, сейчас во многих странах проводятся десятки исследований, направленных на поиск эффективного лекарства.
Другая важная часть лечения — поддерживающая терапия, и особенно респираторная поддержка. Я имею в виду кислородотерапию, инвазивную вентиляцию легких, искусственную вентиляцию легких. Это те мероприятия, которые проводятся, когда у пациента есть проблемы с обеспечением кислородом органов и тканей. Основная причина дыхательной недостаточности — та же самая пневмония. Чем больше область поражения, тем больше риск развития гипоксемии — недостатка кислорода.
Чем больше область поражения, тем больше риск развития гипоксемии — недостатка кислорода.
Само по себе наличие вирусной инфекции обуславливает абсолютно особые условия подхода с точки зрения медицинского персонала…
Сергей Авдеев: Вы, наверное, сами видели, что все врачи и медсестры одеты в средства индивидуальной защиты: маски, респираторы, очки, перчатки, бахилы, комбинезоны. К сожалению, в этом обмундировании врачи, медсестры, младший медицинский персонал вынуждены работать часами, практически на протяжении целого рабочего дня. Мягко говоря, это весьма и весьма сложно. Работа медиков в современных условиях может вызывать только восхищение!
Сергей Николаевич, всегда ли нужно пациентов с коронавирусной инфекцией лечить в больнице? Дома можно?
Сергей Авдеев: Так как у большинства заболевших инфекция протекает в легкой форме, то можно сказать, что большинству госпитализация не требуется. В стационар направляют самых тяжелых. Сегодня у врачей есть очень четкие критерии, сигнализирующие о тяжести болезни: одышка, снижение показателей кислорода и другие.
В стационар направляют самых тяжелых. Сегодня у врачей есть очень четкие критерии, сигнализирующие о тяжести болезни: одышка, снижение показателей кислорода и другие.
А споры о пользе или, напротив, о вреде сигареты, рюмки водки? Они уберегут от заражения или ухудшат ситуацию? Имеет ли значение для новой вирусной инфекции курение и прием алкоголя?
Сергей Авдеев: Безусловно! По данным опыта китайских врачей, среди курящих перевод в реанимацию выше на 30-40%. Возможно, именно курение и объясняет тот факт, что пока среди заболевших большинство — мужчины. Что касается алкоголя, здесь все проще: чрезмерное увлечение приводит к ослаблению естественных факторов защиты, которые необходимы для противостояния вирусным инфекциям.
Эпидемия рано или поздно закончится. Какие могут быть последствия после перенесенной коронавирусной инфекции?
Сергей Авдеев: Последствия зависят от тяжести перенесенного заболевания. Если речь идет о тяжелой пневмонии, могут быть остаточные явления в виде локального фиброза. Сегодня тема фиброза легких поднимается часто. Но говоря о таковых доказательствах, о подтвержденных данных, их сегодня не так много. Мы, конечно, понимаем, что последствия тяжелой пневмонии или острого респираторного дистресс-синдрома могут привести к остаточным явлениям в легких. Коронавирусная пневмония здесь не является исключением. Но пока срок наблюдения за выздоровевшими пациентами небольшой. И преждевременно делать выводы о том, какая доля пациентов будет иметь фиброз, какой тяжести, какие будут применяться препараты, я не решусь. Должно пройти определенное время.
Если речь идет о тяжелой пневмонии, могут быть остаточные явления в виде локального фиброза. Сегодня тема фиброза легких поднимается часто. Но говоря о таковых доказательствах, о подтвержденных данных, их сегодня не так много. Мы, конечно, понимаем, что последствия тяжелой пневмонии или острого респираторного дистресс-синдрома могут привести к остаточным явлениям в легких. Коронавирусная пневмония здесь не является исключением. Но пока срок наблюдения за выздоровевшими пациентами небольшой. И преждевременно делать выводы о том, какая доля пациентов будет иметь фиброз, какой тяжести, какие будут применяться препараты, я не решусь. Должно пройти определенное время.
Как «корона» отразилась на вашей работе? Изменится ли что-то после того, как мы справимся с коронавирусной инфекцией?
Сергей Авдеев: Если сказать, что у нас много работы, — не сказать ничего! Мы на передовой борьбы с новой вирусной инфекцией. В моей клинике сейчас на лечении 300 пациентов с COVID-19! Практически у всех — вирусная пневмония. Многие нуждаются в терапии кислородом, неинвазивной вентиляции легких и искусственной вентиляции легких. На базе Сеченовского университета формируется крупнейший в России коронавирусный стационар на 2000 коек, развернутый в университетских клиниках вуза.
Многие нуждаются в терапии кислородом, неинвазивной вентиляции легких и искусственной вентиляции легких. На базе Сеченовского университета формируется крупнейший в России коронавирусный стационар на 2000 коек, развернутый в университетских клиниках вуза.
По поводу изменений… Надеюсь, они будут. Особенно учитывая все те позитивные изменения, которые происходят сегодня. Приходит, наконец, понимание, что медицина — это не область услуг, а стратегически важная область, нуждающаяся в развитии и финансировании.
Отношение к врачам изменилось в очень положительную сторону. Труд врача становится уважаемым, медики начинают получать то, что заслуживают. На моей памяти врачи практически впервые ощущают всестороннюю поддержку нашего общества!
Приходит, наконец, понимание, что медицина — это не область услуг, а стратегически важная область, нуждающаяся в развитии и финансировании.
Заметьте, как много внимания сегодня уделяется специальностям, про которые многие обыватели даже не слышали. Пульмонолог — врач, который занимается лечением болезней легких. Эта область обычно не была на слуху. Хотя мы все понимаем, что болезни органов дыхания достаточно распространенные, взять те же бронхит или бронхиальную астму. Но парадокс заключался в том, что в стационарах было невыгодно иметь отделения пульмонологии. Потому что оплата за пульмонологический случай не очень высока. Выгоднее иметь отделения хирургического профиля, которые зарабатывают больше денег. И специалистов в области пульмонологии осталось немного. Будем надеяться, что сложившаяся ситуация даст импульс к развитию нашей специальности. То же самое можно сказать и про реаниматологию, инфекционные болезни, вирусологию, многие другие. Как оказалось, второстепенных врачебных специальностей не бывает…
Пульмонолог — врач, который занимается лечением болезней легких. Эта область обычно не была на слуху. Хотя мы все понимаем, что болезни органов дыхания достаточно распространенные, взять те же бронхит или бронхиальную астму. Но парадокс заключался в том, что в стационарах было невыгодно иметь отделения пульмонологии. Потому что оплата за пульмонологический случай не очень высока. Выгоднее иметь отделения хирургического профиля, которые зарабатывают больше денег. И специалистов в области пульмонологии осталось немного. Будем надеяться, что сложившаяся ситуация даст импульс к развитию нашей специальности. То же самое можно сказать и про реаниматологию, инфекционные болезни, вирусологию, многие другие. Как оказалось, второстепенных врачебных специальностей не бывает…
«Пневмония и поражения легких начались без температуры»: киевлянка рассказала о тяжелой форме COVID — Киев
Киевлянка Ирина Животова, которая переболела тяжелой COVID-19, рассказала, как все начиналось, о нетипичных симптомах и страшных осложнениях.
Женщина описала план действий при подозрении на COVID-19 и дала важные советы тем, кто уже заболел.
Читайте также:
Почему растет количество инфицированных коронавирусом: киевская эпидемиолог назвала причины
Об этом Животова написала в Facebook.
Нетипичные симптомы«А знаете, какие у меня были первые симптомы? Перетянуло шею и небольшой насморк. Температура была снижена. Вы читали о таких симптомах? Думаю, что нет. Чуть позже присоединились потеря обоняния, кашель и высокая температура. Но пневмония и поражение легких начались без температуры! «, — подчеркнула она.
Животова пишет, что ее поражают люди, которые думают, что COVID — это чьи-то там козни. «Уже даже не раздражают, а поражает полное отсутствие критического мышления», — отмечает она.
«Вы знаете, что в Киеве нельзя попасть в больницу? Нет мест, скорая не приезжает, нет кислородного оборудования (концентраторов и Сапапа) хотя бы для половины пациентов. Я лично столкнулась с очень тяжелой формой COVID, это когда поражено 50% легких (стекло) с весом 8 из 10 с двусторонней пневмонией. Знаете как это? Это когда у тебя температура, проветривание (кислород) падает до 50 (норма 98-99), поддерживать жизнедеятельность может только аппарат-кислородный концентратор, на котором ты находишься 24/7 несколько недель», — пишет киевлянка.
Я лично столкнулась с очень тяжелой формой COVID, это когда поражено 50% легких (стекло) с весом 8 из 10 с двусторонней пневмонией. Знаете как это? Это когда у тебя температура, проветривание (кислород) падает до 50 (норма 98-99), поддерживать жизнедеятельность может только аппарат-кислородный концентратор, на котором ты находишься 24/7 несколько недель», — пишет киевлянка.
Женщина рассказала, что ей пришлось принимать тяжелые препараты: несколько антибиотиков, гормоны, кроворазжижаюobt препараты, а инъекции еq кололи в живот и внутримышечно.
Опасные побочные эффектыТакже Животова рассказала об опасных побочных эффектах от COVID-19.
«А знаете, чем опасен COVID, кроме пневмонии? Побочкой. Например, кровь густеет настолько, что вызывает инсульт или инфаркт (у меня была пограничная ситуация), поэтому обязательно нужно сдавать анализы на д-димер и с-реактивный белок и контролировать ситуацию. При тяжелой форме COVID тебе очень плохо, интоксикация организма, боли в позвоночнике, тремор всего тела, руки трясутся, шея не поворачивается, но тебе нужно самостоятельно делать уколы несколько раз в день. Ведь ты не можешь подвергать других людей риску заражения. А еще тебя преследуют панические атаки. И ужасный кашель, от которого боль в теле, и тебя просто выворачивает. И это только часть симптомов», — написала она.
Ведь ты не можешь подвергать других людей риску заражения. А еще тебя преследуют панические атаки. И ужасный кашель, от которого боль в теле, и тебя просто выворачивает. И это только часть симптомов», — написала она.
Когда Животова уже получила отрицательный тест, у нее осталась пневмония и поражение легких. И нужно с этим жить и реабилитироваться.
«Не сдвигайте маски с носа»«Прошу вас, берегите себя, используйте маски везде, не сдвигайте с носа. Если вы испытываете симптомы ОРЗ, сдайте ПЦР-тест. Если тест положительный, срочно сделайте КТ. Если у вас нет результата теста, но есть температура, обязательно сбивайте ее, даже если температура 37. Во время COVID, в отличие от гриппа, нужно сбивать температуру обязательно. Причина — нужно подавлять иммунный ответ организма, иначе есть риск летального исхода», — отмечает женщина.
И призывает, если есть температура, но нет результата теста, стоит сделать КТ, чтобы не пропустить пневмонию.
«Меня уверяли, что это не COVID»«Идите к врачу, но если вас слушают и говорят, что у вас явно не COVID — не верьте, просто терапевты зачастую еще ничего не знают об этом вирусе. Меня тоже уверяли, что у меня не COVID и даже тест не хотели делать», — советует киевлянка.
Меня тоже уверяли, что у меня не COVID и даже тест не хотели делать», — советует киевлянка.
Меня поражают люди, рассуждающие что COVID — это чьи-то там происки. Уже даже не раздражают, а поражает полное …
Опубликовано Irina ZH Среда, 23 Сентябрь 2020
Напомним, Киевсовет не исключает создания мобильных госпиталей, как в Италии.
Врачи призывают обращаться в скорую при малейших признаках COVID-19 — Министерство здравоохранения ПМР
Своевременная диагностика и лечение – залог успеха выздоровления при любом недуге. А в условиях нынешней пандемии особенно. Специалисты призывают граждан вовремя обращаться к врачу, чтобы они успели помочь пациенту на ранних стадиях. Коронавирусная инфекция относится к группе респираторно-вирусных заболеваний, и часто её симптомы схожи с признаками обычной простуды. Однако есть и некоторые отличия, которые типичны именно для этой болезни.
Однако есть и некоторые отличия, которые типичны именно для этой болезни.
«Пациента может беспокоить насморк, чихание, першение в горле, заложенность в груди, кашель, повышенная температура – как при обычной простуде. Но есть определённые черты, характерные именно для данного заболевания. Это всё-таки достаточно высокая температура – до 38°С и выше, сухой кашель, тяжесть в груди, затруднённое дыхание и общая слабость. Вот это особые характеристики этого заболевания. Если есть проблемы с дыханием, нужно сразу звонить в скорую помощь», – пояснила врач-терапевт столичной поликлиники №3 Тамара Васюкова.
В Приднестровье коронавирус диагностирован у 1726 человек. Успешно прошли лечение 1470 пациентов. 57 человек умерли. Часть из них поступили в лечебные учреждения уже в тяжелом, а некоторые и в очень тяжелом состоянии. Некоторые, по словам врачей, занимались самолечением. Опасность нового типа коронавируса в том, что болезнь очень быстро прогрессирует: развивается пневмония, причем часто в тяжелой форме.
«При обычной простуде воспаление легких встречается довольно редко, при гриппе значительно чаще – может и на 3-4-й день, и через неделю в зависимости от иммунитета и возраста больного. А при коронавирусной инфекции, если не лечиться, тоже может развиться довольно быстро воспаление легких. И при этом заболевании пневмония особенная: воспаление всегда двустороннее, то есть не одна сторона, а оба легких поражаются. И эта пневмония тотальная: развивается стремительно, вызывает дыхательную недостаточность, и вот именно она может привести к смерти больного», – отмечает врач.
Особенно тяжело болезнь протекает у тех, кто в группе риска: у пожилых людей, у ослабленных после каких-то болезней, а также тех, кто имеет хронические недуги. Все, кто умер в Приднестровье от последствий COVID-19, имели ряд серьёзных проблем со здоровьем — это сахарный диабет, болезни сердца и другие хронические заболевания.
Специалисты предупреждают: при коронавирусе самолечение очень опасно. При наличии вышеуказанных симптомов лучше обратиться в скорую помощь. Если болезнь выявят на ранних стадиях, её будет проще вылечить, и не только проще, но и быстрее.
Если болезнь выявят на ранних стадиях, её будет проще вылечить, и не только проще, но и быстрее.
«Если мы точно знаем, что человек был в контакте с больным, мы его обследуем. Если у него выявляется коронавирусная инфекция, его изолируют, и это заболевание может протекать в легкой степени. Но дело в том, что это заболевание очень контагиозно (заразно) и опасно для окружающих: один человек, пообщавшись с 10, может их всех заразить. У больных сахарным диабетом, у хроников (особенно тех, у кого нездоровые бронхи и легкие) течение болезни сразу становится тяжёлым. А если человек молодой, крепкий, иммунитет у него хороший, то вылечиться проще», – отмечает Тамара Васюкова.
При легких формах COVID-19 часто вылечивают через 2 недели, для более тяжёлых случаев, как отмечают медики, может потребоваться от 3 до 6 недель. После улучшения общего самочувствия и исчезновения симптомов (кашля, температуры и т. д.) берется анализ. Это делается трижды с небольшими интервалами, чтобы удостовериться, что пациент действительно выздоровел. Причем чем легче протекало заболевание, тем быстрее человек перестаёт быть заразным.
Причем чем легче протекало заболевание, тем быстрее человек перестаёт быть заразным.
«Уже есть данные, что чем тяжелее протекает заболевание у пациента, тем дольше он выделяет в окружающую среду вирус. То есть его общее самочувствие может нормализоваться, но если пациент переболел в тяжелой степени, то вирус может ещё достаточно долгое время выделяться в окружающую среду. А при лёгкой степени выделение вируса прекращается быстрее», – поясняет врач.
Источник: ИА «Новости Приднестровья»
как лечат COVID-19 в Новосибирске
30 октября 2020 10:14 Анна Ермошина Фото: герой публикации, архив
Жительница Новосибирска со всей своей семьей столкнулась с хаосом в системе лечения COVID-19.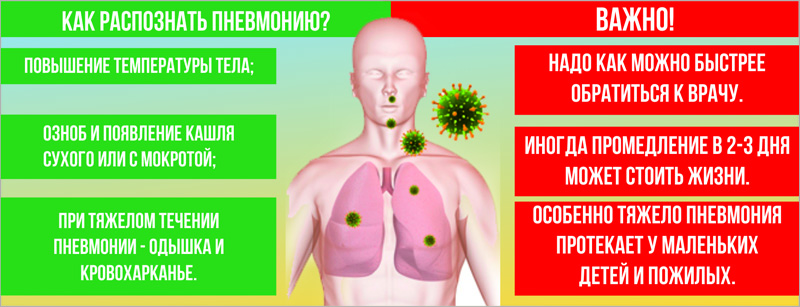 Сначала членам семьи при ярко выраженных симптомах не захотели сделать тесты, потом им отказали в госпитализации и дальнейшем лечении. В том, как протекала болезнь и почему врачи решили не оказывать помощь пациентам, разбиралась корреспондент Сибкрай.ru.
Сначала членам семьи при ярко выраженных симптомах не захотели сделать тесты, потом им отказали в госпитализации и дальнейшем лечении. В том, как протекала болезнь и почему врачи решили не оказывать помощь пациентам, разбиралась корреспондент Сибкрай.ru.
Оксана Некрасова* с семьей заболела COVID-19 еще летом. Сначала заболел ее брат, но так как симптомы были легкими, родственники поначалу не придали этому огромного значения.
«Температура то пропадала, то появлялась, к тому же был насморк, вкус пока не пропал, и мы решили, что это ОРВИ, так как накануне брат попал под сильный дождь. Странным были только то, что довольно долго не выздоравливал, несмотря на лечение. Попасть к терапевту ему по месту прописки в поликлинику №21 оказалось нереальным, несколько дней часа по два-три подряд пытались дозвониться до регистратуры, иногда они снимали трубку, ставили на удержание минут на 20 и на этом все», – рассказывает Оксана.
С трудом брату Оксаны все-таки удалось попасть в кабинет доврачебного приема, где закрывают больничный лист и выписывают другие справки.
«Больше всего поразило то, что, несмотря на измерение температуры на входе, после того, как медсестра вышла из кабинета и спросила у очереди «У кого здесь температура? Проходите в такой-то кабинет», поднялось около десятка человек, которые сидели вместе со всеми. В итоге у брата обнаружили двустороннюю пневмонию и выдали предписание на карантин в течение двух недель для него и всех остальных членов семьи, то есть меня и родителей», – продолжает девушка.
Примерно через неделю резко заболели и другие члены семьи. Так как был выходной день, врача вызвать у них не получилось.
«Поначалу у всех была невысокая температура, где-то 37.5, головная боль, кашель и очень сильная слабость. Первые дня три еще более-менее держались на ногах, даже пытались есть, но аппетит постепенно пропал, как и вкус с обонянием. В последствии, конечно, мы поняли, чем было обусловлено наше относительно легкое состояние в начале – эти три дня мы принимали противовирусный препарат, который обычно всегда пили для поддержания иммунитета во время вирусных заболеваний», – отмечает Оксана.
Врача из своей поликлиники №13 по месту жительства Оксана со своей семьей не могла дождаться пять дней. По словам девушки, ситуация с регистратурой там аналогичная: дозвониться невозможно, часто сбрасывают или ставят на удержание. Однако врач все-таки пришел и осмотрел всю семью: выписал обычные антибиотики при ОРВИ, АЦЦ и пообещал, что приедет бригада взять мазки на COVID-19.
«На восьмые сутки оба родителя уже практически не могли встать с кровати, не могли спать из-за кашля, ничего не ели. Температура колебалась от 38 до 39.5, ничем не сбивалась. Я вызвала скорую; опять же из-за того, что мы с братом, будучи более молодыми, переносили болезнь несколько легче, вызов был только для родителей. Диспетчер, правда, честно предупредил, что ждать придется долго, так как нагрузка большая. Но нам было важно получить уже хоть какую-то помощь, может, хотя бы укол жаропонижающий, потому что я хоть и делала много всяких медицинских манипуляций во время ухода за ними, ставить уколы пока не умею», – рассказывает сибирячка.
Скорая приехала к больным примерно через два часа, врач провел полный осмотр и принял решение попробовать госпитализировать их в больницу, которую только перепрофилировали для ковид. После снимка легких врачи подтвердили пневмонию у матери Оксаны, но полный диагноз они тогда так и не поставили.
«После чего они спросили: «А вы что, к ковидникам захотели лечь?» На резонный вопрос: «А кто тогда мы?», ответили моей маме, мол, ничего особенного у вас нет, можем, конечно, оставить, но только вас, а отца точно домой, у него вообще все в порядке. Немного скорректировали лечение и сказали, что вполне можете лечиться и дома. Мама после такого решила не оставаться в больнице. На минуточку, мой отец физически развитый мужчина 55 лет, и то, в каком он состоянии находился тогда – весь воскового цвета, еле двигающийся, почти не говорящий: я такое видела только раз, когда у него был гипертонический криз и предынсультное состояние. Если уж его эта зараза так свалила, и это считается «легким состоянием ни о чем», то что тогда среднее и тяжелое, сразу смерть?» – возмущена Оксана.
После того, как семейство с неподтвержденным ковидом уехало домой, обещанная бригада за мазками к ним так и не приехала.
«В итоге снова после квеста по всем инстанциям в больнице через еще несколько дней вызвали врача, как позже выяснилось, вообще фельдшера, который безо всякого осмотра, практически у порога посмотрел выписки из приемного покоя, назначил снова пить лазолван от кашля и нимесулид* от температуры, а также соблюдать диету! Людям, которые вот уже две недели едва могут пить и почти ничего не едят в принципе! И только после его прихода к нам наконец через два дня пришли брать мазки, причем взяли только у мамы и у брата, о результатах никто не сообщал», – продолжает Оксана.
После недельного дозвона в больницу, где постоянно членов семьи пересылали то на инфекциониста, то на участкового, то на COVID-бригаду, им сказали, что результат отрицательный и бросили трубку.
«Надо ли говорить, что ни меня, ни брата за это время больше не смотрели, кроме самого первого вызова? Лично мне выписали только антибиотик от тонзиллита и ничего больше, никакого дополнительного лечения или чего бы то ни было никто не назначал. Я старалась держаться просто на силе воли и не слечь. Потому что некому было бы тогда ухаживать за родителями», – разочарована девушка.
Помимо этого, семья столкнулась с хаосом и тогда, когда уже решила забрать свои больничные листы.
«В поликлинике в очередях также было очень много пациентов как с температурой, так и пневмонией. Исходя из услышанного от самих людей, никакого измерения температуры на входе или масок, все по желанию, хотя и говорят оставаться с симптомами дома и вызывать врача, мы видели, насколько это сложно сделать. Заодно выяснилось, что, например, в моей карте стоят все записи якобы с осмотром на приеме у врача, и что у меня все замечательно. А вместо предварительного диагноза, пневмонии, все перечеркнуто и стоит ОРВИ. Вероятно, не попали мы к ним в статистику по заболевшим, раз нас так упорно не хотели ни лечить, ни принимать, несмотря на абсолютно все признаки вируса и осложнения», – рассказывает сибирячка.
А вместо предварительного диагноза, пневмонии, все перечеркнуто и стоит ОРВИ. Вероятно, не попали мы к ним в статистику по заболевшим, раз нас так упорно не хотели ни лечить, ни принимать, несмотря на абсолютно все признаки вируса и осложнения», – рассказывает сибирячка.
После снятия ограничений члены семьи самостоятельно сдавали неоднократно анализы на антитела, и у всех оба показателя – наличие вируса на данный момент и иммунитет к нему – были положительные, так что факт наличия болезни подтвердился документально.
«Можно было, конечно, списать такое отношение только на то, что нам не повезло, потому что объективно 13 поликлиника – одна из не самых лучших. Но вот буквально месяц назад родители моего молодого человека оказались в такой же ситуации, заболели ковидом, так к ним и вовсе никто не пришел на вызов. Потом даже звонки стали сбрасывать. Даже скорую вызвать и то удалось не сразу. Но им повезло с госпитализацией, поначалу их также поместили в стационар в 3 больницу, после чего перевели в 12, где лечение отличалось принципиально», – отмечает девушка.
Но им повезло с госпитализацией, поначалу их также поместили в стационар в 3 больницу, после чего перевели в 12, где лечение отличалось принципиально», – отмечает девушка.
Спустя пару месяцев девушка до сих пор не понимает, почему их практически посчитали симулянтами, а отцу вовсе отказали в госпитализации с очень тяжелым, по ее словам, состоянием.
«Во время нашей болезни в больницах еще было достаточно места, опять же ее только перепрофилировали и коек там хватало. Да и во многом другом проявлялось действительно отношение, как к какому-то биомусору только потому, что мы заразились этим вирусом. Только врач со скорой помощи никак это не продемонстрировал, пожалуй. Я понимаю, что у всего медперсонала высокая нагрузка в связи с этим, но это же не повод просто забивать на пациентов хотя бы, когда вы уже пришли на вызов. Осложнения после болезни оказались очень серьезными, не знаю, можно ли было их избежать или нет, если бы сразу назначили лечение», – разочарована Оксана.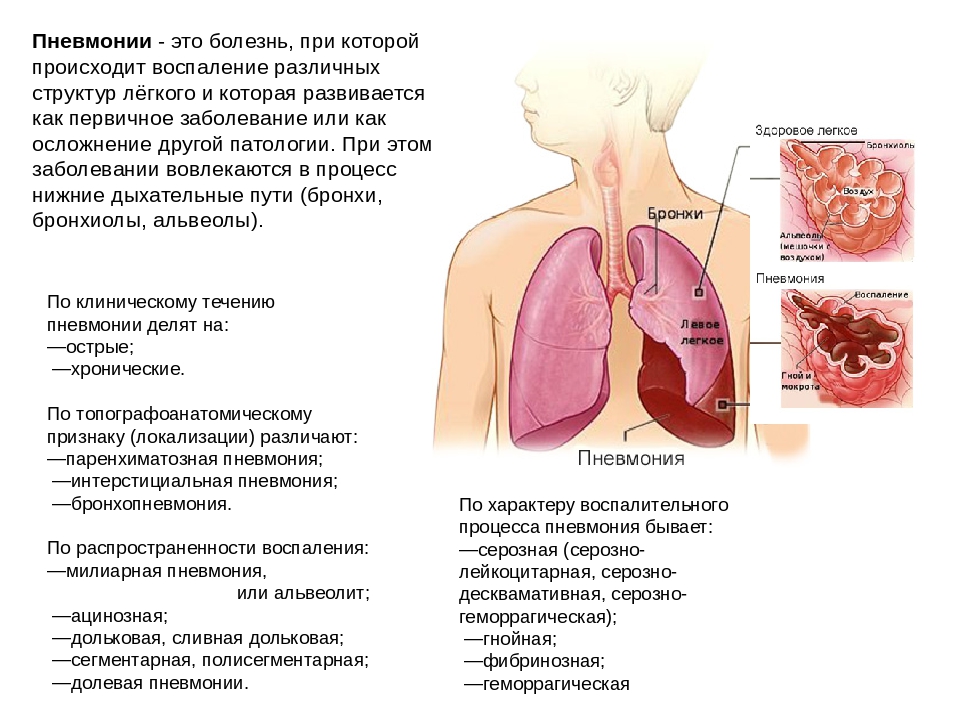
Напомним, что это уже не первая жалоба на лечение COVID-19 в Новосибирске. Жалобы на редакционную почту Сибкрай.ru поступают ежедневно. Недавно жительница Новосибирска поделилась своей историей лечения коронавируса. Сначала ее мужа отправили лечиться домой с двусторонней пневмонией, а далее с подтвержденным тестом на COVID-19. После жене с детьми, которые каждый день контактировали с отцом, не захотели сделать мазки.
*ВНИМАНИЕ, лечение должно быть назначено специалистом. Не занимайтесь самолечением, бесконтрольное принятие лекарств может быть опасно для вашего здоровья.
Как я болел COVID-19. Рассказывают томичи и москвичи
На 14 мая 2020 года зафиксировано более 300 случаев заражения коронавирусом в Томской области, 242 тысячи в России, 4 миллионов в мире. COVID-диссидентов все меньше: все больше людей, которые испытали болезнь на себе. Кто и как болел, какие симптомы, чем лечили. Мы поговорили с томичами и москвичами.
Мы поговорили с томичами и москвичами.
Первая пациентка в Томске
О первом случае заболевания COVID-19 в Томске узнали 18 марта. «Человек «привез» вирус из Италии, посетив выставку собак», — сообщил тогда томичам губернатор Сергей Жвачкин. Позже ТВ2 удалось связаться с заводчицей Ниной (имя изменено) и ее подругой. Так мы узнали важные подробности случившегося. Оказалось, что Нина вместе с подругой (которая, к слову сказать, работает в обладминистрации) ездили на выставку собак Crufts dog show 2020 в Бирмингем. Подруга летела напрямую в Бирмингем, а Нина добиралась туда через Италию — так ввозить собак в Англию проще и дешевле, чем напрямую из России.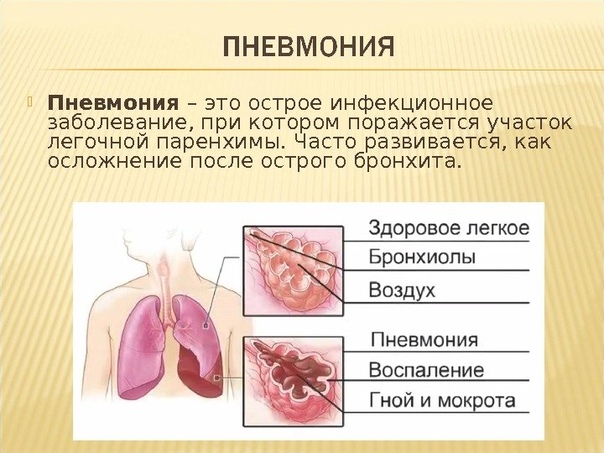 С собой у Нины было две собаки – своя и подруги. Обратно заболевшая томичка также возвращалась через Италию. В Москве в аэропорту Шереметьево никто тестов у нее не брал, а пандемию во всем мире объявили через два дня после ее возвращения домой.
С собой у Нины было две собаки – своя и подруги. Обратно заболевшая томичка также возвращалась через Италию. В Москве в аэропорту Шереметьево никто тестов у нее не брал, а пандемию во всем мире объявили через два дня после ее возвращения домой.
«Я вернулась домой из Европы 9 марта поздно вечером. А через три дня утром 12 марта у меня сильно разболелась голова и стало ломить все тело. Было ощущение, что меня продуло. Целый день я проходила ни рыба ни мясо, а к вечеру у меня поднялась температура. К утру температура нормализовалась. В субботу, 14 марта, температура у меня опять поднялась, но она была невысокая – 37,4 и 37,6», — рассказывает Нина. Когда у нее появился небольшой кашель, то она решила, что нужно сдавать тест на коронавирус. Подруга из 3-й горбольницы ей подсказала, тесты делают у них. Нина позвонила, узнала, может ли она приехать на своей машине, и, когда ей разрешили, отправилась в инфекционное отделение.
«Днем я к ним приехала, и когда там услышали слово «Италия», сказали, что меня надо срочно госпитализировать. Хотя в воскресенье, когда я утром проснулась, у меня вообще никаких симптомов не было. Ни температуры, ни головной боли, ни кашля. За те дни, что я чувствовала недомогание, единственное, что я принимала, это терафлю. Плюс у меня один раз повысилось давление, и я приняла таблетку от давления. Никаких больше лекарств дома я не принимала», — вспоминает Нина.
Хотя в воскресенье, когда я утром проснулась, у меня вообще никаких симптомов не было. Ни температуры, ни головной боли, ни кашля. За те дни, что я чувствовала недомогание, единственное, что я принимала, это терафлю. Плюс у меня один раз повысилось давление, и я приняла таблетку от давления. Никаких больше лекарств дома я не принимала», — вспоминает Нина.
Нину положили в больницу 15 марта и сказали, что это на две недели. Тест у нее взяли в этот же день, но так как это было воскресенье, результат она узнала только в понедельник вечером. «Они мне сказали, что сомневаются в результате, и отправили его на проверку в Новосибирск. И параллельно я сдала уже новый тест. Там по графику делали на первый день, на третий и потом уже на десятый. Новый тест отправили уже сразу в Новосибирск», — рассказывает Нина.
О том, что тесты оказались положительными, пациентка узнала из новостей. Врачи об этом сообщили ей только через сутки. Доктор сказала Нине, что они собрали консилиум, чтобы понять, как ее лечить, и ей нужно подписать разрешение на то, чтобы ее лечили четырьмя препаратами. Это было два противовирусных препарата и два антибиотика. В первый день, когда Нина легла в больницу, ей сделали рентген легких и легкие были чистыми. Когда рентген сделали снова через два дня, то врачи увидели в легких небольшое затемнение и сказали, что это похоже на пневмонию.
Это было два противовирусных препарата и два антибиотика. В первый день, когда Нина легла в больницу, ей сделали рентген легких и легкие были чистыми. Когда рентген сделали снова через два дня, то врачи увидели в легких небольшое затемнение и сказали, что это похоже на пневмонию.
«За десять дней в больнице температура была только один раз 37,4, и то она поднялась, только когда я узнала диагноз. Я думаю, что это было на эмоциональном фоне. Больше за время пребывания в больнице меня ничего не беспокоило. Все дни я чувствовала себя нормально, иногда был небольшой кашель по вечерам. Врачи искренне не понимали, откуда взялась пневмония, потому что у меня не было никаких ее признаков. С моей историей больше вопросов, чем ответов», — рассказывает первая пациентка с коронавирусом в Томске.
Препараты, которые давали в больнице, по словам Нины, были очень сильными. Пациентке от них было плохо — тошнило и рвало. Позже ей стали давать противорвотные препараты и «с ними жить стало легче». Когда на 10-й и 12-й дни сделали тесты, они оказались отрицательными и Нину выписали домой. Она пролежала в больнице ровно 12 дней.
Когда на 10-й и 12-й дни сделали тесты, они оказались отрицательными и Нину выписали домой. Она пролежала в больнице ровно 12 дней.
Когда мы в начале мая разговаривали с Ниной, она чувствовала себя хорошо. Никто из ее членов семьи и друзей коронавирусом не заразился.
«Низкий вам поклон, наши уважаемые врачи!»
Томичка Наталья (имя изменено) откликнулась на просьбу рассказать о своем случае заболевания коронавирусом изначально только потому, что хотела поблагодарить врачей Медсанчасти № 2, в которую она попала на лечение.
Фото из МСЧ № 2
Фото: Наталья
Я хочу выразить искренние чувства благодарности, уважения, гордости и еще кучу положительных и добрых эмоций в адрес медсестер: Илларии, Марины, Анжелики, Насти, Оли, Юли и остальных девчонок. Умнички, отзывчивые, внимательные. Все быстро, профессионально, безболезненно. При этом смена по 12 часов в этих жарких скафандрах, с одним перерывом на поесть… вот кого нам сейчас нужно беречь и благодарить. Именно благодаря их усилиям мы идем на поправку! Низкий вам поклон, наши уважаемые врачи! — написала Наталья в первом письме.
Наталья рассказала, что диагноз COVID-19 не только у нее, но и у всей ее семьи тоже. При этом никаких симптомов коронавируса у детей Натальи не проявилось. У самой Натальи и ее мамы был весь набор: высокая температура, сухой кашель, боль в груди, пневмония. На неделю пропали вкус и обоняние.
Лечили Наталью и ее маму антибиотиками и противовирусными препаратами. Каждый час измеряли сатурацию (насыщение крови кислородом), часто брали кровь на анализ.
На вопрос, какими лекарствами лечат, Наталья прислала ссылку на Ленту.ру.
Через несколько дней после нашего общения Наталья сообщила, что ее под расписку отпустили домой из больницы, потому что у нее четырехлетняя дочь с COVID-19 оставалась дома с дедушкой. У дедушки поднялась температура, и его забрали в 3-ю горбольницу с пневмонией.
В итоге вся семья Натальи заболела.
Можно сказать, я налегке проскочила, — рассказывает Наталья. — Десять дней пролежала в больнице, в итоге тест на коронавирус отрицательный. На КТ (компьютерная томография) легких пневмонии уже не видят, есть бронхит еще. А вот маму мою, 68 лет, которая поступила в МСЧ № 2 на 2 дня позже меня, пока не хотят выписывать, мазок, говорят, еще положительный и на КТ динамики нет, пока все та же пневмония… ждем».
Где Наталья могла заразиться, она не знает. По ее словам, она работает в достаточно крупной томской компании, и служба безопасности проверила все ее контакты и передвижения. Ничего необычного не было — только дом, работа, магазин. На работу она ездила на служебном авто, а с работы только на такси. «Честно говоря, думаю, что в такси и поймала. Потому что не уточняла, откуда шофер приехал и кого вез до меня. В палате со мной лежала женщина из Кафтанчикова, там свой дом, говорит, кроме магазина, вообще никуда не выходили, она на пенсии. И тоже положительный тест», — рассказала Наталья.
Томичка считает, что в настоящий момент, когда идет внутреннее распространение вируса, невозможно отследить источник, потому что много людей болеют бессимптомно. Кстати, и водитель служебного авто, который ее возил на работу, тоже оказался в больнице, но никаких проявлений заболевания у него нет.
Есть у болезни важный психологический аспект. Наталья поделилась своей обидой на соседей. «Меня и мою семью обвиняли в том, что мы «шлялись» и чуть ли не нарочно «заразу разносили». Да, видимо, семью заразила я, но я была только на работе. Никто не знал диагноз. Я и мои родители ходили в магазин, но на тот момент никто не знал о заболевании. Мы ни в коем случае не хотели никого заражать. Мне как будто чувство вины уже внушили. Просто хочу сказать, что заражен может быть каждый и не надо обвинять людей, и тем более относиться к ним, как к прокаженным. Даже медсестра в больнице рассказывала, что ее знакомые расспрашивают: «Ты что, действительно заходишь к ним в палаты и общаешься с ними?» — рассказала Наталья.
Люди решили, видимо, что вирус превращает заболевших в нелюдей, зомби и заразных существ:))) Ну серьезно, смешно и обидно! — пишет Наталья.
Это хорошая больница
Ольга в больнице
Ольга Кнор – журналист, 45 лет, работает на телеканале Россия 1. Две недели она пролежала с COVID-19 в «Челюстно-лицевом госпитале для ветеранов войн ДМЗ», который перепрофилирован под больных с коронавирусом. Сейчас долечивается дома.
— Это хорошая больница. Мне повезло, что я в коридоре не лежала, — рассказывает Ольга.
— Есть кто в коридоре лежит?
— Да, у нас сейчас все забито. И в коридоре кладут. 52-я больница вообще переполнена. Туда всех тяжелых везут. Мне повезло, что попала сюда. В палате четыре человека. Одних выписывают, других привозят.
Заразилась Ольга, по ее словам, скорее всего, от врачей. Она была на самоизоляции с момента ее объявления и работала удаленно. Из дома выходила только гулять с собакой. Ни с кем не контактировала. Только с мужем. А у него случилось следующее. Он тоже журналист. Записывал интервью с фельдшером. Фельдшер заболел. Позвонил в редакцию. Журналистов сразу отстранили от работы, велели им всем вызывать врачей. Три дня к Ольге домой приходили врачи и брали у мужа тесты. «Скорее всего, врачи и заразили меня, — предполагает Ольга. — Потому что когда приходили врачи, я была без маски. Общалась. Больше некому. Когда я уже заболела и ко мне пришел врач, я его спросила, где я могла это подцепить. Он сразу в ответ: у вас врачи были? Я ответила: приходили к мужу проводить тесты. Он говорит: вот они вам это и принесли». У мужа все тесты оказались отрицательными, а заболела Ольга ровно через две недели после прихода врачей.
— Поначалу я себя чувствовала… Ну, плохо. Кашля не было. Отекло горло очень сильно. Носоглотка. На носу, как прищепка. Температура держалась 37,3-37,5. Общее состояние, похожее на простуду. Одышка была. Нарастала постепенно. Вызвала врача. Допустим, в пятницу я свалилась, в субботу-воскресенье лежала дома, в понедельник вызвала врача. Врач пришел только во вторник вечером, послушал меня, посмотрел. И говорит: мол, без всяких тестов могу сказать – у вас COVID-19. Потому что у меня исчез запах, вкус, оглохла, уши заложило. Сразу дал мне направление на КТ. Я самоходом на такси поехала на КТ. Там же, в поликлинике, которая отдана под ковидных больных, сделала КТ. Компьютерная томография показала вирусную пневмонию и пораженные участки в легких по типу матового стекла. Тест они мне провели забором крови, и он дал положительный результат. Минут через 15-20 он был готов. Мне предложили госпитализацию. Но тогда по результатам КТ у меня была первая, легкая, форма пневмонии. (Есть КТ1, 2, 3, 4 – по мере нарастания тяжести). Я написала отказ от госпитализации. Поскольку я журналист, то уже знала про вирусную нагрузку и переполненность больниц. Думала, что справлюсь сама дома. Врачи дали мне лекарства. Выдали противовирусные и антибиотики. И я уехала болеть домой. Меня сфотографировали, внесли во все базы.
Ольга в больнице
— Дома я находилась 10 дней. Мне становилось все хуже и хуже… и хуже. В конце концов у меня температура начала скакать от 39,5 градусов до 35 за час, я начала терять сознание, хватала воздух ртом, как рыба… Хватаешь воздух, а дышать тебе нечем. Ну и все. Я стала задыхаться. Глаза стеклянные. Вызвала скорую. Будучи уже в тяжелом состоянии. Сатурация (насыщение кислородом крови) была 90 из 100. 90 – это показания к реанимационным действиям. Приехала в больницу с температурой 35, неинвазивной вентиляцией легких. Слава Богу, до ИВЛ не дошло. Думаю, что с ИВЛ я уже не поднялась бы. Положили на кислородную маску. Мне было очень плохо. Дней 5-6 была, прям, совсем… Но потом потихонечку стала выкарабкиваться. Сейчас уже встаю, хожу. Температуру мне нормализовали. Сатурация уже 98. А в общей сложности я болею 20 дней уже. Почти три недели. Я что хочу сказать. Со мной вот лежат девчонки. Лежала спортивный врач, тренер по волейболу, мастер спорта. Моя ровесница, 44 года. Она говорит: я 25 лет не болела ничем вообще. Она всю жизнь с детьми, в спортивной форме, абсолютно здоровый человек. Сюда ее привезли в тяжелейшем состоянии. Непонятно, как он цепляется. Никто не может понять, кто именно подвержен коронавирусу. Есть хроники, и переживают неплохо, а есть абсолютно здоровые, и умирают. Как это понять – никто не знает. От чего это зависит — пока никто не может ответить.
Фото: Ольга Кнор
— Иммунная система поначалу не понимает, что происходит. Она с вирусом не знакома. Поначалу она пытается осознать… А потом сама начинает убивать органы, которые поразил вирус. Почему эта пневмония не лечится? Потому что она не бактериальная. В легких лопаются сосуды. Погибают альвеолы. Обычная пневмония идет сверху. Эта же начинается с нижних долей. У меня так было. У меня за 10 дней, что я дома лечилась, сильно легкие поражены были. КТ сейчас мне не делают. Потому что и так понятно, что там ужас. Много жидкости. Поэтому десятый день я нахожусь на неинвазивной вентиляции легких. Иммунная система может при этом уничтожать не только легкие, а и другие органы. Соответственно, лечат здесь чем? Угнетают иммунитет. А антибиотиками предупреждают возникновение еще какой-нибудь другой инфекции. Вирус из организма уже ушел. А иммунная система продолжает убивать организм.
Фото: Ольга Кнор
— А что значит вирус уже ушел? Сделали тест, и он отрицательный?
— Да. Два уже теста сделали. Оба отрицательные. Вируса в организме уже нет. А последствия видите какие… Я вот поела сейчас и хожу. Пытаюсь удержать еду. Еда не держится. И гемоглобин падает. Вирус его жрет. Вирус очень тяжелый. Все непредсказуемо. Непонятно: кто, как и к кому он цепляется. У меня астма. Астматикам лучше этим вирусом не болеть. Я глупость сделала, что долго дома находилась. Надо было госпитализироваться сразу.
— Основное лекарство – плаквенил?
— Нет. Есть международный протокол. Плаквенил – иммуноугнетающее лекарство. Калетра – противовирусное… Плюс антибиотик, плюс антикоагулянты обязательно от тромбоза.
В конспирологические версии происхождения вируса Ольга не верит. Уверена, что вирусы просто мутируют, появляются новые и проблема в том, что никто не знает, как с ними быть. «Хорошо, меня выпишут, из тяжелого состояния вывели, кризисы и рецидивы миновали. Сейчас мне просто плохо. Надо научиться есть и держать еду. И нужно не заболеть, потому что иммунитет убит. Но легкие мои уже никогда не восстановятся. У коронавирусного больного те участки, что умерли, не восстанавливаются. И что тогда? А на этот вопрос никто не может ответить. Ни один врач. И мой лечащий врач не может дать гарантии, что я не заболею повторно», — рассказывает Ольга.
— Врачи насколько защищены?
— В нашей больнице все идеально. Все есть. Эта больница вторая после «Коммунарки». Про другие сказать не могу. Не была. Мне просто повезло, что сюда попала.
Сейчас Ольгу выписали из больницы домой и она лечится теперь сама под удаленным контролем врачей. «Хроники ковидика» от Ольги Кнор можно посмотреть здесь.
«Люда, ты будешь первым человеком с COVID-19 из моих знакомых!»
Людмила Матренина
Людмила Матренина – пиарщица, 28 лет. Последнее время она занималась продвижением образовательных проектов в Москве, куда переехала недавно из Белгорода. Из-за болезни осталась без проектов, без работы, без зарплаты.
В стационаре Людмила провела почти 3 недели, сейчас долечивается дома. В больницу она попала с пиелонефритом в урологию, и только через неделю ей поставили диагноз COVID-19. У нее появился насморк, и она пожаловалась врачу, что простудилась. Врач сказал, что надо делать тест на COVID-19. В этот же день, не дожидаясь результатов теста, Людмилу отправили на КТ, где обнаружили двустороннее воспаление легких. После этого из урологии 68-й больницы имени Демехова ее перевели там же в инфекционное отделение. В этот момент как раз это медучреждение начали перепрофилировать под больных коронавирусом.
— Я лежала в четырехместной палате. Отдельные боксы, думаю, сейчас большая редкость. Когда меня туда только заселили, у меня были совершенно замечательные соседки, которые меня морально поддерживали. Мы соблюдали все меры предосторожности, не брали друг у друга продукты, были всегда в масках и безгранично тратили антисептик», — рассказывает Людмила.
Людмила в больнице
— То есть даже тогда, когда у всех COVID-19, надо продолжать соблюдать дистанцию и постоянно обрабатывать руки дезинфектором?
— На самом деле мы жили по тем правилам, которые были там установлены. Меня никто ни о чем не предупреждал, просто все было как само собой разумеющееся – что едим раздельно, никто никого не угощает. Когда приносили, например, завтрак, то каждый должен был взять свой, чтобы, не дай Бог, не прикоснуться к чьей-то тарелке. Почему так? Я как заболела, то перелопатила кучу информации про COVID-19. Когда что-то тебя лично касается, ты начинаешь в этом копаться. Я прочитала, что COVID-19 у каждого человека разный и переносит его каждый по-разному. Да, это семейство РНК-содержащих вирусов, но при этом у каждого человека он свой. Вирус все время мутирует, и в этом сложность его лечения. Поэтому, наверное, в больнице такие строгости, чтобы не нахватать еще чужих вирусов.
— А у вас есть предположение, где и как вы могли заразиться?
— Это самый частый вопрос, который мне задают. Но я не знаю, где я могла заразиться. Я была на самоизоляции, выходила только в ближайший магазин, не ездила на метро, не была за границей, ни с кем не общалась. Я сама пыталась понять, как такое могло произойти со мной, но так и не нашла ответа. Женщина, которая лежала рядом со мной в палате, пыталась меня приободрить и говорила, что дело не в масках и перчатках, а в чем-то другом. Она заказала респираторы еще в феврале, когда услышала первые новости о коронавирусе в России, все протирала дезинфекторами, еду получала только по доставке и все пакеты, ручки протирала на десять раз. Мужа с сыном она заставляла каждый день мыть голову, потому что вирус оседает на волосах. И все равно они заболели всей семьей. В чатике больных Коммунарки, в который меня добавили, пока я лежала в больнице, многие не знают, где заразились.
Людмила рассказала, что много непонятного и с выздоровлением. Тесты отрицательные, но при этом самочувствие неважное. Так, когда Людмиле казалось, что у нее высоченная температура, на самом деле оказывалось, что она в норме. По рассказам людей из чатика Коммунарки, восстановление может длиться месяц и больше.
В первую неделю после выписки может стать даже хуже, чем в больнице. Успокаивает лишь, то что люди тебе в чатике пишут, что у них было так же.
Фото: Людмила Матренина
— Вам дали какие-то указания, как себя вести после выписки? Опасны ли вы какое-то время еще для окружающих?
— Да, выписывают всех с подпиской о соблюдении карантина еще 14 дней. Ты должен скачать себе приложение «социальный мониторинг» и должен находиться все время в квартире. Нельзя даже мусор выносить. Можно позвонить на горячую линию волонтеров и попросить принести тебе продукты и заодно вынести мусор.
Я нахожусь на амбулаторном лечении. Сейчас всех выписывают в удовлетворительном состоянии долечиваться дома. У меня тесты отрицательные, но до сих пор не прошло воспаление легких. И так, я думаю, выписывают 90 % людей. По крайней мере в Москве. Мало кого выписывают без воспаления легких. Поэтому я до сих пор пью антибиотики и на связи с лечащим врачом.
— Чем вас лечили?
— Меня лечили азитромицином, только антибиотиком. От плаквенила и калетры я писала отказ, поскольку у них очень сильный побочный эффект на почки, а у меня пиелонефрит еще. Поэтому у меня была монотерапия, хотя, как я читала, это большая редкость. Обычно назначают комплекс препаратов. Поэтому у меня убивали только бактерий, а с вирусом боролся, наверное, только мой иммунитет.
С начала своей болезни Людмила завела телеграм-канал, в котором описывает все, что с ней происходит.
Если вы хотите поделиться своей историей болезни, пишите нам на [email protected].
А те, кто здоров — берегите себя и не болейте!
ПОДДЕРЖИ ТВ2! Мы пишем о том, что важно.
Можно ли заболеть пневмонией без температуры? Другие симптомы и многое другое
Пневмония — это респираторная инфекция, поражающая легкие. Это вызывает воспаление в воздушных мешочках или альвеолах одного или обоих легких. Хотя лихорадка является частым симптомом пневмонии, у человека может быть пневмония без температуры.
Лихорадка означает, что у человека температура тела 100,4ºF (38ºC) или выше. Это происходит как реакция на инфекцию в организме. Хотя лихорадка является частым симптомом пневмонии, у некоторых людей она может не возникать.
В этой статье мы обсудим, у кого может не быть лихорадки наряду с пневмонией. Он также рассмотрит другие симптомы пневмонии и время обращения к врачу.
Человек может заболеть пневмонией и не поднимать температуру.
В одной статье 2018 года отмечается, что симптомы пневмонии не всегда возникают одновременно. В нем также говорится, что некоторые группы людей могут не испытывать всех типичных симптомов пневмонии.
По данным Национального института сердца, легких и крови, младенцы, пожилые люди и люди с ослабленной иммунной системой могут испытывать атипичные симптомы, такие как температура ниже нормы в отличие от лихорадки.
Американская ассоциация легких (ALA) заявляет, что пожилые люди и люди с ослабленной иммунной системой также могут иметь меньшее количество или более легкие симптомы. Пожилые люди также могут испытывать замешательство.
Узнайте больше о симптомах пневмонии у пожилых людей здесь.
Симптомы пневмонии у младенцев могут включать:
- рвоту
- кашель
- беспокойство или усталость
- затруднение дыхания, например:
- синеватый оттенок губ и кожи
- расширение ноздрей при дыхании
- мышцы втягиваются внутрь между ребрами при дыхании
По данным Национальной службы здравоохранения (NHS), наиболее распространенные симптомы пневмонии обычно включают:
- кашель
- образование желтой или зеленой слизи в горле и во рту
- затрудненное дыхание
- боль в груди, которая может усиливаться при кашле
- учащенное сердцебиение
- дрожь или потливость
- потеря аппетита
Некоторые менее распространенные симптомы включают:
Симптомы и когда они Появление может варьироваться в зависимости от типа пневмонии.
К различным типам пневмонии и их типичным симптомам относятся:
Бактериальная
Это частая причина пневмонии у взрослых. В США наиболее частой причиной бактериальной пневмонии является Streptococcus pneumoniae .
Бактериальная пневмония может развиться сама по себе или после простуды или гриппа.
В ALA отмечают, что симптомы могут появляться постепенно или внезапно и обычно включают:
- лихорадку 105ºF (41ºC) или выше
- обильное потоотделение
- учащенное дыхание
- учащенное сердцебиение
- синеватые ногтевые ложа и губы
- спутанное или бредовое психическое состояние
Некоторые бактерии могут вызывать бактериальную пневмонию с атипичными симптомами.Это называется атипичной пневмонией. Одним из примеров этого является «ходячая пневмония», которая может вызывать более легкие симптомы.
Узнайте больше о различиях между пневмонией и ходячей пневмонией здесь.
Вирусный
Вирусная пневмония обычно возникает из-за простуды или вируса гриппа.
Симптомы могут появиться в течение нескольких дней. Ранние симптомы включают:
- лихорадку
- сухой кашель
- головная боль
- мышечная боль
- усиливающийся кашель
- одышка
Узнайте больше о вирусной пневмонии здесь.
Грибковые
Это может произойти после вдыхания спор грибов. Они могут поступать из окружающей среды, например, из почвы или помета животных.
По данным Центров по контролю и профилактике заболеваний (CDC), у людей с ослабленной иммунной системой может быть больше шансов заболеть грибковой пневмонией.
Симптомы могут появиться в течение нескольких дней или недель и обычно включают:
- кашель
- затрудненное дыхание
- лихорадку
- боль в груди
- усталость
- озноб
больничный
Те, кто находится в больнице, могут развивается форма пневмонии, которая возникает, когда дыхательные трубки, которые медицинские работники используют для поддержки дыхания, вызывают повреждение легких.
Симптомы включают:
- кашель
- слизь
- боль в груди
- одышка
- лихорадка
- учащенное дыхание
- потрескивающий звук при дыхании
аспирация
аспирационная пневмония может возникнуть при вдохе посторонние предметы, такие как еда, слюна или рвота, содержащие микробы.
Симптомы включают:
- одышку, которая может появиться внезапно
- лихорадка
- потрескивающий звук при дыхании
- затруднение глотания
- усталость
- свистящее дыхание
- потливость
- слегка посинение кожи
Узнать больше о здесь аспирационная пневмония.
Человек должен обратиться за медицинской помощью, если у него есть симптомы пневмонии.
Однако человеку требуется срочная медицинская помощь, если у него есть какие-либо из следующих симптомов:
- синюшный оттенок губ или кончиков пальцев
- боль в груди
- высокая температура
- кашель со слизью, усиливающийся
Лечение пневмонии зависит от ее причины. Например, в ALA отмечают, что существуют антибиотики для лечения бактериальной пневмонии.
Однако, если пневмония вирусная, врач может назначить противовирусные препараты.
Человек также может лечить симптомы пневмонии в домашних условиях:
- принимая безрецептурные лекарства, такие как аспирин, нестероидные противовоспалительные препараты или ацетаминофен
- запивая большим количеством жидкости
- как можно больше отдыхая
- пить теплые напитки
- с использованием увлажнителя
Узнайте больше о домашних средствах от пневмонии здесь.
Важно отметить, что детям принимать аспирин нельзя. Это связано с его ассоциацией с синдромом Рея, который может вызвать повреждение мозга и печени.
Согласно ALA, некоторые осложнения пневмонии могут включать:
- сепсис
- дыхательную недостаточность
- острый респираторный дистресс-синдром, который является тяжелой формой дыхательной недостаточности
- абсцессы легких, хотя они встречаются нечасто
Группы у кого есть более высокий шанс развития осложнений из-за пневмонии:
- пожилые люди
- дети младшего возраста
- те, у кого ослабленная иммунная система
- те, у кого другие заболевания, включая диабет
Человек может иметь пневмония без температуры.Однако это, по-видимому, более вероятно у пожилых людей, младенцев и людей с ослабленной иммунной системой.
Вместо этого у этих групп может быть более низкая, чем обычно, температура тела.
Кроме того, человек может не испытывать все симптомы пневмонии одновременно или у него могут вообще не развиться некоторые из типичных симптомов.
Хотя обычно человек может справиться с симптомами пневмонии дома, ему следует обратиться за медицинской помощью, чтобы убедиться, что его симптомы не ухудшаются.
Что такое ходячая пневмония?
«Ходячая пневмония» звучит так, будто это могло быть название научно-фантастического фильма ужасов. Но на самом деле это наименее страшный вид пневмонии. Он может быть более легким, чем другие виды, и обычно вам не нужно оставаться в в больницу. У вас может быть ходячая пневмония, и вы даже не подозреваете об этом.
Это может быть холодно
Ходячая пневмония — это то, как некоторые люди описывают легкий случай пневмонии. Ваш врач может назвать это «атипичной пневмонией», потому что это не похоже на более серьезные случаи.
Часто виновата инфекция легких. Ее может вызвать множество вещей, в том числе:
- Бактерии
- Вирусы
- Грибки
- Химические вещества
- Вдыхание пищи
Пневмония при ходьбе обычно вызывается бактериями, называемыми Mycoplasma pneumoniae .
Вам, вероятно, не придется лежать в постели или в больнице. Возможно, вы даже чувствуете себя достаточно хорошо, идите на работу и продолжайте в том же духе, как при простуде.
Кому достанется?
Получить может любой желающий. Ходячая пневмония, вызванная микоплазмой, чаще всего встречается у детей, призывников и взрослых в возрасте до 40 лет.
Продолжение
Люди, которые живут и работают в местах массового скопления людей, таких как школы, общежития, казармы и дома престарелых, больше вероятно соприкоснется с ним.
Позднее лето и осень — наиболее частое время года для пешеходной пневмонии. Но инфекции могут происходить в течение всего года.
Это заразно?
Пневмония при ходьбе передается через чихание или кашель.Но распространяется медленно. Если вы его заразите, вы можете быть заразным (что означает, что вы можете передать его другим людям) на срок до 10 дней.
Исследователи считают, что здоровый человек может заразиться ходячей пневмонией только при тесном контакте с инфицированным. Тем не менее, каждые 4-8 лет случаются широко распространенные вспышки.
Симптомы
Симптомы обычно появляются через 15–25 дней после контакта с микоплазмой и постепенно ухудшаются в течение 2–4 дней. У вас может быть:
Продолжение
У некоторых людей с ходячей пневмонией также может быть ушная инфекция, анемия или кожная сыпь.
Если у вас появился новый кашель, жар или одышка, позвоните своему врачу, чтобы обсудить, может ли это быть COVID-19, болезнь, вызванная новым коронавирусом.
Диагноз
Симптомы обычно появляются через 15–25 дней после контакта с микоплазмой и постепенно ухудшаются в течение 2–4 дней. У вас может быть:
У некоторых людей с ходячей пневмонией также может быть ушная инфекция, анемия или кожная сыпь.
Если у вас появился новый кашель, жар или одышка, позвоните своему врачу, чтобы обсудить, может ли это быть COVID-19, болезнь, вызванная новым коронавирусом.
Лечение
Многие безрецептурные лекарства от простуды и гриппа могут не облегчить все ваши симптомы.
Ваш врач может назначить антибиотики. Они должны помочь вам почувствовать себя лучше в течение нескольких дней.
Сообщите своему врачу о любых других лекарствах, которые вы принимаете или планируете принимать. Пейте много жидкости и дайте себе много времени для отдыха.
Могу ли я заболеть пешеходной пневмонией более одного раза?
Возможно. Некоторое время у вас может быть иммунитет, но неясно, как долго он сохраняется.Если вы получите его снова, он может быть мягче, чем в первый раз.
Профилактика
Вакцины от микоплазменной инфекции не существует, поэтому полностью предотвратить ее невозможно. Но вы можете предпринять некоторые шаги, чтобы снизить свои шансы на его получение:
- Делайте упражнения, соблюдайте сбалансированную диету и высыпайтесь, чтобы поддерживать здоровье своего тела и лучше противостоять инфекциям.
- Часто мойте руки. Это один из лучших способов предотвратить распространение микробов.
- Не курите.Курение повреждает ваши легкие, и поврежденные легкие с большей вероятностью могут заразиться.
- Прикрывайте рот салфеткой или рукавом, когда кашляете или чихаете. Попросите других сделать то же самое. Кашель и чихание — основные пути распространения этих инфекций.
Четыре стадии пневмонии — Неотложная помощь BASS
Пневмония — это инфекция, которая вызывает воспаление легких из-за бактерий. Во время пневмонии воздушные мешки, также известные как альвеолы, заполняются воспалительными клетками.Легкие станут твердыми и наполненными гноем и жидкостью, что затруднит дыхание.
Инфекция пневмонии — это не шутки. Фактически, ЮНИСЕФ сообщает, что пневмония убивает больше детей, чем любая другая болезнь. Даже если вы объедините количество жертв СПИДа, кори и малярии, у вас все равно не будет достаточно большого числа, чтобы соответствовать количеству смертей, вызванных пневмонией. К этой опасной инфекции нельзя относиться легкомысленно. Хорошо бы познакомиться с четырьмя стадиями пневмонии.Чем раньше вы распознаете болезнь, тем лучше для вашего выздоровления.
Застой
Эта стадия наступает в течение первых 24 часов после заражения пневмонией. Во время закупорки в организме происходит набухание сосудов, внутриальвеолярная жидкость и множество бактерий. Легкие будут очень тяжелыми и красными. Капилляры в альвеолярных стенках закупориваются, и инфекция распространяется на ворот и плевру. На этом этапе человек испытывает кашель и глубокое дыхание.
Красная гепатизация
Эта стадия наступает через два-три дня после заложенности. В этот момент легкие станут красными, твердыми и безвоздушными, похожими на печень. Альвеолярные капилляры будут переполнены кровью, и закупорка сосудов будет сохраняться. Во время стадии красной гепатизации альвеолы будут содержать много эритроцитов, нейтрофилов, слущенных эпителиальных клеток и фибрина.
Серая гепатизация
Эта стадия наступает через два-три дня после красной гепатизации и является бессосудистой стадией.Легкие приобретут серовато-коричневый или желтый цвет из-за распада эритроцитов. Ваши легкие также будут казаться бледнее и суше, чем обычно. На этом этапе будет сохраняться экссудат фибрина.
Разрешение
Разрешение или полное выздоровление происходит, когда экссудат подвергается прогрессирующему ферментативному перевариванию. Это приведет к образованию мусора, который в конечном итоге реабсорбируется, проглатывается макрофагами, кашляется или реорганизуется фибробластами.
Симптомы пневмонии
Симптомы пневмонии включают кашель (с зеленой, желтой или кровянистой слизью), лихорадку, озноб, одышку, тошноту, упадок сил, колющие боли в груди, поверхностное дыхание и потерю аппетита. При бактериальной пневмонии у человека может быть высокая температура. У них также могут быть синие губы ногтевого ложа, что связано с низким содержанием кислорода в крови.
Вирусная пневмония может развиться в течение нескольких дней и имеет симптомы, похожие на симптомы гриппа.К ним относятся лихорадка, головные боли, мышечные боли, слабость и сухой кашель. Если эти симптомы ухудшаются в течение нескольких дней и включают жар и посинение губ, человеку следует обратиться за медицинской помощью.
В зависимости от типа пневмонии у некоторых могут даже не проявляться симптомы. У пожилых людей и младенцев обычно меньше симптомов. Младенец может рвать, кашлять и проявлять беспокойство, в то время как у пожилого человека может быть низкая температура и внезапное умственное расстройство.
Заразна ли пневмония?
Хотя пневмония изначально поражает не всех, некоторые микробы, связанные с пневмонией, могут передаваться от человека к человеку.Многие вирусы, которые легко передаются от человека к человеку, могут вызывать пневмонию. Как распространяется пневмония? Пневмония может передаваться через кашель или чихание, которые не прикрыты надлежащим образом, при совместном использовании напитков или столовых приборов, при прикосновении к предметам, используемым носителем (например, тканям), и особенно при нерегулярном мытье рук.
Где найти помощь при пневмонии
Если вы считаете, что заболели пневмонией, важно как можно скорее обратиться за помощью. Вы можете обнаружить, что в обычном кабинете врача вас попросят подождать несколько дней, но с BASS Urgent Care вас сразу же увидят.Мы полностью оборудованы для диагностики и лечения пневмонии, а также других инфекций. С нашей помощью мы можем помочь вам начать прием надлежащих лекарств и улучшить ваше самочувствие.
Пневмония | Мичиган Медицина
Обзор темы
Что такое пневмония?
Пневмония — это легочная инфекция, от которой вы можете серьезно заболеть. У вас может возникнуть кашель, подняться температура и вам будет трудно дышать. Для большинства людей пневмонию можно лечить дома. Часто проходит через 2–3 недели после лечения.Но пожилые люди, младенцы и люди с другими заболеваниями могут серьезно заболеть. Возможно, им придется лечь в больницу.
Вы можете заразиться пневмонией в повседневной жизни, например, в школе или на работе. Это называется внебольничной пневмонией. Вы также можете получить его, когда находитесь в больнице или доме престарелых. Это называется пневмонией, связанной с оказанием медицинской помощи. Это может быть тяжелее, потому что вы уже больны. Эта тема посвящена пневмонии, с которой вы сталкиваетесь в повседневной жизни.
Что вызывает пневмонию?
Микробы, называемые бактериями или вирусами, обычно вызывают пневмонию.
Пневмония обычно начинается, когда вы вдыхаете микробы в легкие. У вас может быть больше шансов заразиться после простуды или гриппа. Эти заболевания затрудняют борьбу легких с инфекцией, поэтому легче заболеть пневмонией. Наличие длительного или хронического заболевания, такого как астма, болезнь сердца, рак или диабет, также повышает вероятность заболевания пневмонией.
Какие симптомы?
Симптомы пневмонии могут включать:
- Кашель.Скорее всего, вы откашляете слизь (мокрота) из легких. Слизь может быть ржавой, зеленой или с оттенком крови.
- Лихорадка, озноб и потливость.
- Учащенное дыхание и ощущение одышки.
- Боль в груди, которая часто усиливается при кашле или вдохе.
- Учащенное сердцебиение.
- Чувство сильной усталости или слабости.
Если у вас менее серьезные симптомы, ваш врач может назвать это «ходячей пневмонией».
У пожилых людей могут быть другие, менее или более легкие симптомы.У них может не быть температуры. Или они могут кашлять, но не выделять слизь. Основным признаком пневмонии у пожилых людей может быть изменение их мышления. Часто бывает спутанность сознания или бред. Или, если у них уже есть заболевание легких, болезнь может усугубиться.
Симптомы, вызываемые вирусами, аналогичны симптомам, вызываемым бактериями. Но они могут проявляться медленно и часто не так очевидны или плохи.
Как диагностируется пневмония?
Ваш врач спросит вас о ваших симптомах и проведет медицинский осмотр.Он или она может заказать рентген грудной клетки и общий анализ крови (CBC). Обычно этого достаточно, чтобы врач узнал, есть ли у вас пневмония. Вам могут потребоваться дополнительные анализы, если у вас плохие симптомы, вы пожилой человек или имеете другие проблемы со здоровьем. В общем, чем вы больнее, тем больше анализов вам может понадобиться.
Ваш врач может также проверить слизь из ваших легких, чтобы выяснить, вызывают ли бактерии вашу пневмонию. Выявление причины пневмонии может помочь врачу выбрать для вас наилучшее лечение.Однако часто организм не может быть обнаружен, и может быть назначен антибиотик широкого спектра действия.
Как лечится?
Антибиотики — это обычное лечение, потому что организм не может быть обнаружен. Но если пневмония вызвана вирусом, могут быть назначены противовирусные препараты. Иногда для предотвращения осложнений могут применяться антибиотики.
Антибиотики обычно лечат пневмонию, вызванную бактериями. Обязательно принимайте антибиотики в соответствии с инструкциями. Не прекращайте их принимать только потому, что вам лучше.Вам необходимо пройти полный курс антибиотиков.
Пневмония может вызвать сильное недомогание. Но после приема антибиотиков вы должны почувствовать себя намного лучше, хотя вы, вероятно, не вернетесь к нормальному состоянию в течение нескольких недель. Позвоните своему врачу, если вы не почувствуете себя лучше после 2-3 дней приема антибиотиков. Немедленно позвоните врачу, если вам станет хуже.
Есть вещи, которые помогут вам почувствовать себя лучше во время лечения. Больше отдыхайте и спите, пейте много жидкости.Не курить. Если из-за кашля вы не можете уснуть по ночам, поговорите со своим врачом о применении лекарств от кашля.
Возможно, вам придется обратиться в больницу, если у вас плохие симптомы, слабая иммунная система или другое серьезное заболевание.
Как можно предотвратить пневмонию?
Специалисты рекомендуют иммунизацию для детей и взрослых. Дети получают пневмококковую вакцину в рамках плановых прививок. Людям в возрасте 65 лет и старше рекомендуются два разных типа пневмококковой вакцины.Если вы курите или у вас есть хронические проблемы со здоровьем, рекомендуется сделать пневмококковую вакцину. Это может не уберечь вас от пневмонии. Но если вы действительно заболеете пневмонией, вы, вероятно, не так сильно заболеете. Вы также можете получить вакцину от гриппа, чтобы предотвратить грипп, потому что иногда люди заболевают пневмонией после гриппа.
Вы также можете снизить свои шансы заболеть пневмонией, держась подальше от людей, больных гриппом, респираторными симптомами или ветряной оспой. Вы можете заболеть пневмонией после одного из этих заболеваний.Часто мойте руки. Это помогает предотвратить распространение вирусов и бактерий, которые могут вызвать пневмонию.
Причина
Вирусы, бактерии, грибки или (в редких случаях) паразиты или другие организмы могут вызывать пневмонию.
- В большинстве случаев конкретный организм (например, бактерии или вирус) не может быть идентифицирован даже при тестировании. сноска 1 Когда организм идентифицируется, обычно это бактерии Streptococcus pneumoniae .
- Многие виды бактерий могут вызывать пневмонию. Пневмония, вызванная Mycoplasma pneumoniae , иногда протекает менее серьезно и называется «ходячей пневмонией».
- Вирусы, такие как грипп A (вирус гриппа) и респираторно-синцитиальный вирус (RSV), могут вызывать пневмонию.
У людей с ослабленной иммунной системой пневмония может быть вызвана другими организмами, включая некоторые формы грибов, например, Pneumocystis jiroveci (ранее называвшаяся Pneumocystis carinii ).Этот грибок часто вызывает пневмонию у людей, больных СПИДом. Некоторые врачи могут предложить пройти тест на ВИЧ, если считают, что пневмонию вызывает Pneumocystis jiroveci .
Как можно заболеть пневмонией?
Вы можете заразиться пневмонией:
- После того, как вы вдохнете зараженные частицы воздуха в легкие.
- После того, как вы вдохнете определенные бактерии из носа и горла в легкие.
- Во время или после вирусной инфекции верхних дыхательных путей, например, простуды или гриппа (гриппа).
- Как осложнение вирусного заболевания, например, кори или ветрянки.
- Если вы вдыхаете большое количество пищи, желудочного сока из желудка или рвоту в легкие (аспирационная пневмония). Это может произойти, если у вас есть заболевание, которое влияет на вашу способность глотать, например судороги или инсульт.
Нос и горло здорового человека часто содержат бактерии или вирусы, вызывающие пневмонию. Пневмония может развиться, когда эти организмы распространяются в ваши легкие, в то время как ваши легкие могут быть инфицированы с большей вероятностью.Это может происходить во время или вскоре после простуды, или если у вас длительное (хроническое) заболевание, например, хроническая обструктивная болезнь легких (ХОБЛ).
Вы можете заразиться пневмонией в повседневной жизни, например, в школе или на работе (связанная с общественностью пневмония) или когда вы находитесь в больнице или доме престарелых (пневмония, связанная с оказанием медицинской помощи). Лечение пневмонии, связанной с оказанием медицинской помощи, может отличаться, поскольку бактерии, вызывающие инфекцию в больницах, могут отличаться от тех, которые вызывают ее в обществе.Эта тема посвящена пневмонии, связанной с населением.
Симптомы
Симптомы пневмонии у здоровых людей часто возникают во время или после инфекции верхних дыхательных путей, такой как грипп или простуда. Симптомы могут включать:
- Кашель, часто с выделением слизи, также называемой мокротой, из легких. Слизь может быть ржавой, зеленой или с оттенком крови.
- Лихорадка, озноб и потливость, которые могут быть менее распространены у пожилых людей.
- Быстрое, часто поверхностное дыхание с ощущением одышки.
- Боль в грудной стенке, которая часто усиливается при кашле или вдохе.
- Учащенное сердцебиение.
- Чувство сильной усталости или слабости.
Если симптомы легкие, врач может назвать ваше состояние «ходячей пневмонией».
У пожилых людей и детей
У пожилых людей могут быть другие, меньшее количество или более легкие симптомы, например отсутствие лихорадки или кашель без слизи (сухой или непродуктивный кашель). Основным признаком пневмонии у пожилых людей может быть изменение того, насколько ясно они думают (замешательство или бред), или обострение уже перенесенного легочного заболевания.
У детей симптомы могут зависеть от возраста:
- У младенцев младше 1 месяца симптомы могут включать в себя недостаток энергии или ее отсутствие (летаргия), плохое питание, хрюканье или повышение температуры тела.
- У детей симптомы пневмонии часто такие же, как у взрослых. Ваш врач будет искать такие признаки, как кашель и учащенное дыхание.
Некоторые состояния с симптомами, похожими на пневмонию, включают бронхит, ХОБЛ и туберкулез.
What Happens
После того, как вы заразились возбудителем пневмонии, симптомы проявятся через 1–3 или 7–10 дней.Насколько серьезна пневмония и как долго она длится, зависит от:
- Ваш возраст и здоровье. У пожилых и более больных людей обычно более тяжелые случаи. И их случаи пневмонии с большей вероятностью вызовут осложнения, такие как наличие бактерий в кровотоке (бактериемия) или во всем теле (септицемия).
- Пневмонию вызвали бактерии или вирус. Вирусная пневмония обычно менее тяжелая, чем бактериальная пневмония.
- Как быстро вы его лечите. Чем раньше вы вылечите пневмонию, тем скорее исчезнут симптомы.
- Ваша иммунная система. Люди с ослабленной иммунной системой более склонны к более тяжелой пневмонии, чем люди со здоровой иммунной системой.
У здоровых людей пневмония может быть легкой болезнью, которую почти не замечают и проходит через 2–3 недели. У пожилых людей и людей с другими проблемами со здоровьем выздоровление может занять от 6 до 8 недель или дольше.
Обращение в больницу
Если у вас тяжелая пневмония, вам, возможно, придется обратиться в больницу:
- В большинстве случаев пневмония вы получаете в повседневной жизни, например, в школе или на работе (пневмония по месту жительства) , нет необходимости ехать в больницу. сноска 2
- Около одной трети людей с внебольничной пневмонией в возрасте 65 лет и старше. сноска 2 Пожилые люди чаще проходят лечение в больнице и дольше остаются из-за этого заболевания, чем молодые люди. сноска 2 Пневмония более серьезна в этой группе, потому что у них часто возникают и могут развиться другие медицинские проблемы.
Передача пневмонии другим людям
Если ваша пневмония вызвана вирусом или бактериями, вы можете передать инфекцию другим людям, пока вы заразны.Как долго вы заразны, зависит от того, что вызывает пневмонию, и от того, лечитесь ли вы. Вы можете заразиться от нескольких дней до недели.
Если вы получаете антибиотики, вы обычно не можете передать инфекцию другим после дня лечения.
Что увеличивает ваш риск
Вероятность заболевания пневмонией выше, если вы:
- Курите. Курение сигарет — сильный фактор риска пневмонии у здоровых молодых людей.
- Есть другое заболевание, особенно заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ) или астма.
- Моложе 1 года или старше 65 лет.
- Имеют ослабленную иммунную систему.
- Примите лекарство, называемое ингибитором протонной помпы (например, Prilosec или Protonix), которое снижает количество кислоты в желудке. сноска 3, сноска 4
- Употребление чрезмерного количества алкоголя.
- Недавно простудился или простудился.
Вероятность осложнений пневмонии выше, и вам потребуется обратиться в больницу, если вы:
- Вы старше 65 лет.
- Имеете какое-либо другое заболевание (например, ХОБЛ, диабет или астму) или обращались в больницу с медицинской проблемой в течение последних 3 месяцев.
- Вам удалили селезенку или она не работает (например, при серповидно-клеточной анемии).
- Есть проблемы с употреблением алкоголя.
- Имеют слабую иммунную систему.
- Проживайте в месте, где люди живут близко друг к другу, например в общежитии колледжа или доме престарелых.
Когда вам следует позвонить своему врачу?
Чем быстрее вы получите лечение, тем быстрее вы переболеете пневмонией.Это особенно актуально для очень молодых, для людей старше 65 лет и для всех, у кого есть другие длительные (хронические) проблемы со здоровьем, такие как астма.
Позвонить 911 или другие службы экстренной помощи немедленно , если вы:
- У вас боль в груди, которая давит или сжимает, усиливается или возникает с любыми другими симптомами сердечного приступа.
- У вас такие проблемы с дыханием, что вы беспокоитесь, что у вас не будет сил или способности продолжать дышать.
- Откашляйте большое количество крови.
- Почувствуйте, как вы можете упасть в обморок, когда садитесь или стоите.
Немедленно обратитесь к врачу. , если у вас:
- Кашель, при котором из легких выделяется кровянистая или ржавая слизь.
- Лихорадка с дрожащим ознобом.
- Затрудненное, поверхностное, учащенное дыхание с одышкой или хрипами.
Если у вас кашель, обратитесь к врачу:
- Часто из легких выделяется желтая или зеленая слизь, которая длится более 2 дней.Не путайте слизь из легких со слизью, стекающей по задней стенке глотки из носовых проходов (постназальная капля). Постназальный дренаж — это не проблема.
- Возникает с лихорадкой 101 ° F (38,3 ° C) или выше с выделением желтой или зеленой слизи из легких (не постназальный дренаж).
- Вызывает сильную рвоту.
- Продолжается более 4 недель.
Также позвоните своему врачу, если у вас появилась новая боль в груди (больше, чем дискомфорт при кашле), которая усиливается при глубоком дыхании, и если у вас есть другие симптомы пневмонии, такие как одышка, кашель и лихорадка.
Бдительное ожидание
Бдительное ожидание — это выжидательный подход. Если вы поправитесь самостоятельно, лечение вам не потребуется. Если вам станет хуже, вы и ваш врач решите, что делать дальше.
Домашнее лечение может быть целесообразным, если:
- У вас классические симптомы простуды (заложенность носа, легкая ломота в теле или головная боль, умеренная температура).
- Вы кашляете слизью, которая стекает по задней стенке глотки из носовых ходов (постназальная капля).Но кашель, при котором слизь определенно исходит из легких, а не из носовых ходов, представляет собой более серьезную проблему, и вам следует обратиться к врачу.
- У вас есть признаки гриппа (высокая температура, сильные мышечные или головные боли, а также легкие респираторные симптомы). Для получения дополнительной информации см. Тему Грипп.
К кому обратиться
К медицинским работникам, которые могут диагностировать и лечить пневмонию, относятся:
Обследования и анализы
Ваш врач обычно диагностирует пневмонию с помощью:
- вашей истории болезни.
- Физический осмотр.
- Рентген грудной клетки, который почти всегда делается для проверки изменений в легких, которые могут означать пневмонию, и для поиска других причин ваших симптомов. Но рентген не всегда показывает, есть ли у вас пневмония, особенно если это делается при первом заболевании. В некоторых случаях результаты рентгена могут:
- Подсказать тип организма (бактериальный, вирусный или грибковый), вызывающий пневмонию.
- Показать осложнения пневмонии, такие как инфекция сердечной мышцы или мешка, окружающего сердце.
- Показать состояния, которые могут возникнуть при пневмонии, например наличие жидкости в грудной полости или коллапса легкого.
- Выявить другое состояние, например сердечную недостаточность, рак легких или острый бронхит.
Лабораторные тесты на пневмонию
Потребность в дополнительных тестах часто зависит от тяжести ваших симптомов, вашего возраста и общего состояния здоровья. В общем, чем вы больнее, тем больше анализов вам может понадобиться. Это особенно актуально для пожилых людей и младенцев.Одним из примеров теста, который вы можете пройти, является анализ газов артериальной крови.
Тест на слизь
Если вы очень больны, у вас сильная одышка или у вас есть состояние, повышающее ваш риск (например, астма или ХОБЛ), ваш врач может проверить вашу слизь. Тесты включают окрашивание по Граму и посев мокроты.
Экспресс-анализ мочи
Этот тест позволяет выявить некоторые бактерии, вызывающие пневмонию. Это может помочь в лечении пневмонии.
Тест на ВИЧ
У людей с ослабленной иммунной системой пневмония может быть вызвана другими организмами, в том числе некоторыми формами грибов, такими как Pneumocystis jiroveci (ранее называвшаяся Pneumocystis carinii ).Этот грибок часто вызывает пневмонию у людей, больных СПИДом. Некоторые врачи могут предложить пройти тест на ВИЧ, если считают, что пневмонию вызывает Pneumocystis jiroveci .
Другие тесты легких
Если у вас тяжелая пневмония, вам могут потребоваться другие тесты, в том числе тесты, чтобы проверить наличие осложнений и выяснить, насколько хорошо работает ваша иммунная система.
Обзор лечения
Бактериальная пневмония
Врачи используют антибиотики для лечения пневмонии, вызванной бактериями, которые являются наиболее частой причиной заболевания.Антибиотики имеют высокий уровень излечения от пневмонии. сноска 5
Ваш врач выберет вам антибиотик на основании ряда факторов, в том числе вашего возраста, ваших симптомов и степени их тяжести, а также того, нужно ли вам ехать в больницу. Количество дней, в течение которых вы принимаете антибиотики, зависит от вашего общего состояния здоровья, серьезности пневмонии и типа принимаемого антибиотика.
Большинство людей замечают некоторое улучшение симптомов через 2–3 дня. Если вам не станет хуже в это время, ваш врач обычно не меняет ваше лечение в течение как минимум 3 дней.
Начало лечения антибиотиками вскоре после перенесенной пневмонии может помочь выздоровлению. сноска 5
Если улучшения не наблюдается или если ваши симптомы ухудшаются, вам может потребоваться посев и тест на чувствительность. Эти тесты помогают определить организм, вызывающий ваши симптомы. Эти тесты также помогут вашему врачу выяснить, устойчивы ли бактерии к антибиотику.
Если вам не нужно лечь в больницу по поводу пневмонии, обычно нет необходимости идентифицировать организм, вызывающий пневмонию, до начала лечения.Если вы все-таки пойдете в больницу, вам, вероятно, придется пройти обследование для выявления бактерий.
Вам, скорее всего, не придется ехать в больницу, если вы:
- Вы старше 65 лет.
- Есть другие проблемы со здоровьем, такие как ХОБЛ, сердечная недостаточность, астма, диабет, длительная (хроническая) почечная недостаточность или хроническое заболевание печени.
- Не может заботиться о себе или не сможет никому рассказать, если ваши симптомы ухудшатся.
- У вас тяжелое заболевание, при котором снижается количество кислорода, попадающего в ваши ткани.
- Боль в груди вызвана воспалением слизистой оболочки легкого (плеврит), поэтому вы не можете эффективно откашлять слизь и очистить легкие.
- Вы лечитесь вне больницы, и вам не становится лучше (например, не проходит одышка).
- Вы не можете есть или не принимать пищу, поэтому вам необходимо вводить жидкость через вену (внутривенно).
Вирусная пневмония
Пневмония также может быть вызвана вирусами, например вирусами, вызывающими грипп и ветряную оспу (ветряная оспа).Антибиотики , а не помогают лечить пневмонию, вызванную вирусом.
- Люди, которые с большей вероятностью заболеют пневмонией после гриппа (например, беременные женщины), могут получать противовирусные препараты, такие как осельтамивир (Тамифлю) или занамивир (Реленза), чтобы облегчить симптомы.
- Ветряная оспа пневмония, которая встречается редко, также поддается лечению противовирусными препаратами.
Что думать
В большинстве случаев пневмония — это краткосрочное заболевание, которое поддается лечению.Но частые приступы пневмонии могут быть серьезным осложнением длительного (хронического) заболевания, например, хронической обструктивной болезни легких (ХОБЛ). Если у вас длительное тяжелое заболевание, вам может быть трудно вылечить пневмонию, или вы можете отказаться от лечения. Вы и ваш врач должны обсудить это. Это обсуждение может включать информацию о том, как составить предварительное распоряжение.
Для получения дополнительной информации см .:
Профилактика
Есть несколько шагов, которые вы можете предпринять, чтобы предотвратить заражение пневмонией.
- Бросьте курить. Если вы курите, у вас больше шансов заболеть пневмонией.
- Избегайте людей, у которых есть инфекции, которые иногда приводят к пневмонии.
- Держитесь подальше от людей, болеющих простудой, гриппом или другими инфекциями дыхательных путей.
- Если вы не болели корью или ветряной оспой или не получали вакцины от этих болезней, избегайте людей, у которых они есть.
- Часто мойте руки. Это помогает предотвратить распространение вирусов и бактерий, которые могут вызвать пневмонию.
Прививки
Дети получают пневмококковую конъюгированную вакцину (ПКВ) в качестве плановой вакцинации. Людям в возрасте 65 лет и старше рекомендуются две разные прививки от пневмококка. Некоторым людям с длительными (хроническими) заболеваниями также нужна пневмококковая вакцина.
Пневмококковая вакцина не может предотвратить пневмонию. Но он может предотвратить некоторые серьезные осложнения пневмонии, такие как инфекция в кровотоке (бактериемия) или во всем организме (сепсис), у молодых людей и людей старше 55 лет со здоровой иммунной системой. сноска 6, сноска 7
Другие вакцины могут предотвратить распространенные заболевания, которые иногда приводят к пневмонии, например:
- Корь. Вакцинация детей от кори может предотвратить большинство случаев кори. Взрослым может потребоваться вакцинация от кори, если они не болели этой болезнью или не были вакцинированы в детстве.
- Грипп. Ежегодная вакцинация против гриппа может предотвратить заражение гриппом. Грипп часто может приводить к пневмонии, особенно у пожилых людей или у людей, страдающих другими хроническими заболеваниями.Вы можете сделать прививку от гриппа одновременно с пневмококковой вакциной.
- Ветряная оспа. Прививка от ветряной оспы (вакцина против ветряной оспы) может предотвратить большинство случаев пневмонии, вызванной вирусом, вызывающим ветряную оспу. Подумайте о прививке, если вам больше 13 лет и вы не болели ветрянкой.
Домашнее лечение
Домашнее лечение важно для выздоровления от пневмонии. Следующие меры могут помочь вам вылечиться и избежать осложнений:
- Больше отдыхайте.Пейте много жидкости, чтобы предотвратить обезвоживание.
- Позаботьтесь о своем кашле, если вам трудно отдыхать. Кашель — это один из способов избавления организма от инфекции. И вы не должны пытаться остановить кашель, если он не является достаточно сильным, чтобы затруднить дыхание, вызвать рвоту или помешать отдыху.
- Подумайте о приеме ацетаминофена (например, тайленола) или аспирина, чтобы снизить температуру и почувствовать себя более комфортно. Не давайте аспирин лицам моложе 20 лет из-за риска развития синдрома Рея.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Ваш врач может захотеть увидеть вас после недели лечения, чтобы убедиться, что вам становится лучше. Обязательно обратитесь к врачу, если вы не чувствуете себя лучше, кашель усиливается, у вас одышка или жар, вы чувствуете слабость или слабость при вставании.
Лекарства от кашля и простуды
Будьте осторожны с лекарствами от кашля и простуды. Они могут быть небезопасными для маленьких детей или людей, у которых есть определенные проблемы со здоровьем, поэтому сначала проверьте этикетку.Если вы все-таки принимаете эти лекарства, всегда следуйте инструкциям о дозировке в зависимости от возраста и веса.
Всегда проверяйте, не содержат ли какие-либо безрецептурные лекарства от кашля или простуды, которые вы принимаете, ацетаминофен. Если это так, убедитесь, что ацетаминофен, который вы принимаете вместе с лекарством от простуды, плюс любой другой ацетаминофен, который вы можете принимать, не превышает дневную рекомендуемую дозу. Спросите своего врача или фармацевта, сколько вы можете принимать каждый день.
Лекарства
Врачи используют антибиотики для лечения пневмонии, вызываемой бактериями.Хотя эксперты расходятся в своих рекомендациях, обычно первым используется антибиотик, убивающий широкий спектр бактерий (антибиотик широкого спектра действия). сноска 8, сноска 9 Все применяемые антибиотики обладают высокой эффективностью лечения пневмонии. сноска 10
Существует много типов антибиотиков. Ваш врач решит, какой антибиотик лучше всего подойдет вам. В большинстве случаев врач прописывает антибиотики, не определив предварительно точный организм, вызывающий болезнь.
Если вам не станет лучше после первого антибиотика, ваш врач может добавить второй антибиотик, чтобы покрыть другие бактерии, которые не лечатся первым. Или вы можете пройти дополнительное обследование, чтобы определить конкретный организм, вызывающий пневмонию.
Иногда в начале лечения врачи используют два антибиотика.
Что думать
Все больше и больше бактерий становятся устойчивыми к определенным антибиотикам, что делает их менее эффективными.Примером этого является MRSA или устойчивый к метициллину Staphylococcus aureus , устойчивый ко многим типам пенициллина. Чтобы помочь в борьбе с устойчивостью к антибиотикам, спросите своего врача, как правильно принимать антибиотики, например, всегда заканчивая рецепт.
Другое лечение
В большинстве случаев пневмонии у молодых, в остальном здоровых людей с сильной иммунной системой, лечение можно проводить дома. Антибиотики, отдых, жидкости и домашний уход — это все, что вам нужно для выздоровления.Но людям, у которых есть проблемы с дыханием или другие проблемы с легкими, может потребоваться дополнительное лечение. Иногда вам может потребоваться кислород или лекарства, которые вы вдыхаете с помощью ингалятора или небулайзера, чтобы облегчить одышку и симптомы свистящего дыхания.
Если домашнее лечение не помогает, если симптомы ухудшаются или развиваются признаки осложнений пневмонии, вам, возможно, придется обратиться в больницу. Больничное лечение пневмонии может включать:
- Антибиотики, вводимые непосредственно в кровоток.Маленькая игла вводится в вену (внутривенно или внутривенно) для доставки лекарства.
- Жидкости, вводимые через вену (IV). Их назначают, если вы не можете пить жидкости из-за одышки или слабости.
- Респираторная терапия для удаления слизи из легких. Эта терапия может включать упражнения по глубокому дыханию, постуральный дренаж, стимулирующую спирометрию и физиотерапию грудной клетки, которая включает удары по груди сложенной ладонью или применение вибрирующего устройства к груди для разжижения слизи.Физиотерапия грудной клетки в большинстве случаев не требуется. Но это может быть полезно людям с другими заболеваниями легких, такими как бронхоэктазы.
- Кислородная терапия. Вам может потребоваться кислородная терапия, если ваш врач считает, что клетки вашего тела не получают достаточно кислорода. Кислород можно вводить через носовую трубку или маску для лица. Детям кислород часто доставляют с помощью палатки, которая надевается на кроватку.
- Кортикостероиды, которые могут снизить вероятность некоторых тяжелых осложнений пневмонии.Это может сократить время пребывания в больнице.
Список литературы
Цитаты
- Нидерман М.С. (2004). Пневмония, включая внебольничную и нозокомиальную пневмонию. В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424–454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Нидерман М.С. (2004).Пневмония, включая внебольничную и нозокомиальную пневмонию. В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424–454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Laheij RJF и др. (2004). Риск внебольничной пневмонии и прием препаратов, снижающих кислотность желудочного сока. JAMA , 292 (16): 1955–1960.
- Herzig SJ, et al. (2009). Использование кислотоподавляющих препаратов и риск внутрибольничной пневмонии. JAMA , 301 (20): 2120–2128.
- Леб М (2010). Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http://www.clinicalevidence.com.
- Moberley SA и др. (2008). Вакцины для профилактики пневмококковой инфекции у взрослых. Кокрановская база данных систематических обзоров (1). Оксфорд: Обновление программного обеспечения.
- Маруяма Т. и др.(2010). Эффективность 23-валентной пневмококковой вакцины в профилактике пневмонии и повышении выживаемости у жителей домов престарелых: двойное слепое, рандомизированное и плацебо-контролируемое исследование. BMJ . Опубликовано в Интернете 8 марта 2010 г. (doi: 10.1136 / bmj.c1004).
- Арнольд Ф.В. и др. (2009). Улучшение результатов у пожилых пациентов с внебольничной пневмонией за счет соблюдения национальных рекомендаций: результаты когортного исследования Международной организации внебольничной пневмонии. Архив внутренней медицины , 169 (16): 1515–1524.
- McCabe C, et al. (2009). Согласованная с рекомендациями терапия и снижение смертности и продолжительности пребывания взрослых с внебольничной пневмонией: игра по правилам. Архив внутренней медицины , 169 (16): 1525–1531.
- Леб М (2010). Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http: // www.clinicalevidence.com.
Кредиты
Текущий по состоянию на: 9 июня 2019 г.,
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач-терапевт
Джон Поуп, доктор медицины, педиатрия
Адам Хасни, доктор медицины, семейная медицина
Р. Стивен Таррат, доктор медицины, MPVM, FACP, FCCP — пульмонология, реаниматология, медицина Токсикология
Нидерман М.С. (2004).Пневмония, включая внебольничную и нозокомиальную пневмонию. В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424-454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Нидерман М.С. (2004). Пневмония, включая внебольничную и нозокомиальную пневмонию. В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424-454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Laheij RJF, et al.(2004). Риск внебольничной пневмонии и прием препаратов, снижающих кислотность желудочного сока. JAMA , 292 (16): 1955-1960.
Herzig SJ, et al. (2009). Использование кислотоподавляющих препаратов и риск внутрибольничной пневмонии. JAMA , 301 (20): 2120-2128.
Леб М (2010). Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http://www.clinicalevidence.com.
Moberley SA и др.(2008). Вакцины для профилактики пневмококковой инфекции у взрослых. Кокрановская база данных систематических обзоров (1). Оксфорд: Обновление программного обеспечения.
Маруяма Т. и др. (2010). Эффективность 23-валентной пневмококковой вакцины в профилактике пневмонии и повышении выживаемости у жителей домов престарелых: двойное слепое, рандомизированное и плацебо-контролируемое исследование. BMJ . Опубликовано в Интернете 8 марта 2010 г. (doi: 10.1136 / bmj.c1004).
Арнольд Ф.В. и др. (2009). Улучшение результатов у пожилых пациентов с внебольничной пневмонией за счет соблюдения национальных рекомендаций: результаты когортного исследования Международной организации внебольничной пневмонии. Архив внутренней медицины , 169 (16): 1515-1524.
McCabe C, et al. (2009). Согласованная с рекомендациями терапия и снижение смертности и продолжительности пребывания взрослых с внебольничной пневмонией: игра по правилам. Архив внутренней медицины , 169 (16): 1525-1531.
Леб М (2010). Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http://www.clinicalevidence.com.
Симптомы и предупреждающие знаки пневмонии
Пневмония — это распространенная инфекция легких, которая может вызывать кашель, боль в груди и затрудненное дыхание.Это также может быть смертельно опасным. По данным Центров по контролю и профилактике заболеваний (CDC), ежегодно от пневмонии умирает около 50 000 американцев.
Конечно, пневмония не всегда смертельна. Например, «ходячая пневмония» — это настолько легкая форма заболевания, что она практически не мешает вашей обычной активности. Для большинства людей своевременная диагностика и лечение являются ключом к минимизации негативных последствий этой легочной инфекции; чем раньше вы обратитесь за медицинской помощью по поводу симптомов пневмонии, тем скорее вы почувствуете себя лучше.Обратите внимание на эти пять симптомов и признаков пневмонии.
Все, что раздражает легкие — дым, инфекция, даже химическое воздействие — может вызвать кашель. Кашель также является основным симптомом простуды, которая обычно не требует лечения. Так как же узнать, является ли кашель симптомом потенциально серьезного заболевания, такого как пневмония? Обратите внимание на кашель с течением времени.
Кашель, который со временем усиливается, а не уменьшается, может быть признаком пневмонии; любой, кто чувствует себя хуже, чем лучше после нескольких дней простуды или гриппа, должен обратиться к врачу.Также рекомендуется обратиться к врачу, если вы начинаете откашливать слизь или мокроту, особенно если слизь густая, зеленая или желтая.
Если у вас стойкая лихорадка 102 градусов по Фаренгейту или выше, обратитесь за медицинской помощью, особенно если у вас также есть кашель. Лихорадка и озноб — частые симптомы пневмонии. Очень высокая температура — около 104 или 105 градусов по Фаренгейту — может быть симптомом бактериальной пневмонии. (Как правило, лихорадка, возникающая при вирусной пневмонии, не такая серьезная.)
Если вы ухаживаете за пожилым членом семьи или другом, обратите внимание также на более низкую, чем обычно, температуру тела. У людей старше 65 лет или со слабой иммунной системой иногда бывает низкая температура при пневмонии.
Если у вас болит грудь при глубоком вдохе или кашле, возможно, у вас пневмония. Некоторые люди описывают боль в груди, связанную с пневмонией, как «острую» или «колющую». Боль может усиливаться при физической активности.Вы также можете чувствовать усталость и одышку даже при минимальной активности, например, поднявшись на несколько ступенек или одевшись. Это связано с тем, что пневмония затрудняет эффективное перемещение кислорода через легкие и остальную часть тела.
Все, что вызывает внезапное замешательство или изменение умственной активности, является поводом для беспокойства. У людей старше 65 лет впервые возникшая спутанность сознания может быть признаком пневмонии (или другой инфекции). Это связано с тем, что пневмония снижает способность легких эффективно обменивать кислород и углекислый газ, поэтому люди с пневмонией склонны дышать менее глубоко.Оба эти фактора уменьшают количество свежего кислорода в мозгу. Если вы или ваш близкий испытываете замешательство или затрудненное дыхание, немедленно обратитесь за медицинской помощью. Если вы ухаживаете за человеком, у которого появляется спутанность сознания, но у него нет других симптомов, проверьте его температуру, а затем позвоните его лечащему врачу, чтобы сообщить о своих наблюдениях и выводах. Может потребоваться полное медицинское обследование.
5. Чувство хуже, не лучше
Обычно люди постепенно поправляются в течение простуды или другой респираторной инфекции.Если после периода улучшения вы снова почувствовали себя хуже, скорее всего, у вас вторичная инфекция — инфекция поверх первоначальной. (Когда ваше тело занято борьбой с одним набором микробов, другому микробу легче осесть и размножиться.) Любому, кто чувствует себя хуже, чем лучше после нескольких дней респираторных симптомов, следует обратиться к врачу.
Частое мытье рук, адекватное питание и много сна могут помочь вам избежать микробов, вызывающих пневмонию, и противостоять им.Людям с высоким риском серьезных осложнений пневмонии следует подумать о вакцинации от пневмонии. CDC рекомендует вакцину от пневмонии для:
Всем детям младше 2 лет
Всем взрослым в возрасте 65 лет и старше
Взрослым в возрасте от 19 до 64 лет, которые курят сигареты
Людям в возрасте от 2 до 64 лет с определенные медицинские условия
Вы можете еще больше снизить риск пневмонии, сделав ежегодную вакцинацию от гриппа.У людей после гриппа нередко развивается бактериальная пневмония. Избегая гриппа, вы минимизируете свои шансы заболеть пневмонией.
Симптомы пневмонии у взрослых могут быть легкими или тяжелыми. Симптомы пневмонии при ходьбе обычно легкие, в то время как более серьезные случаи пневмонии характеризуются высокой температурой, болью в груди при дыхании, одышкой и постоянным кашлем. Всегда обращайтесь за медицинской помощью, если вы замечаете один или несколько предупреждающих признаков пневмонии.Это поможет избежать еще более серьезных осложнений, например, дыхательной недостаточности.
8 фактов о пневмонии, которые следует знать
Пневмония — это инфекция, при которой воздушные мешочки в легких заполняются жидкостью или гноем, что затрудняет дыхание. Наиболее частыми симптомами являются сухой кашель с выделением мокроты, жар, озноб и усталость. Другие симптомы могут включать тошноту, рвоту, диарею и боль в груди. и одышка.Признаками, указывающими на более серьезную инфекцию, являются одышка, спутанность сознания, снижение мочеиспускания и головокружение. В США пневмония является причиной 1,3 обращения в отделение неотложной помощи и 50 000 случаев смерти ежегодно.
Поскольку пандемия COVID-19 продолжает поражать людей во всем мире, пневмония стала еще более серьезной проблемой для здоровья. У некоторых людей, инфицированных COVID-19, симптомы отсутствуют, в то время как у других может наблюдаться жар, ломота в теле, сухой кашель, усталость, озноб, головная боль, боль в горле, потеря аппетита и потеря обоняния.
Более серьезные симптомы COV-19, такие как высокая температура, сильный кашель и одышка, обычно означают значительное поражение легких. Легкие могут быть повреждены подавляющей вирусной инфекцией COVID-19, тяжелым воспалением и / или вторичной бактериальной пневмонией. COVID-19 может привести к длительному повреждению легких.
Вот другие важные факты о пневмонии, которые вы должны знать :,
- Пневмония может быть бактериальной, вирусной или грибковой. Любой из этих организмов сам по себе вызывает пневмонию.Бактериальная пневмония также может осложнить вирусное заболевание, такое как грипп. Многие вирусы могут вызывать пневмонию. Большинство случаев вирусной пневмонии относительно легкие, но некоторые из них могут вызывать серьезные симптомы, такие как тяжелый коронавирус острой респираторной системы (SARS) и более поздний SARS-CoV-2 (COVID-19). Наиболее частой причиной бактериальной пневмонии является Strep pneumoniae (часто называемая пневмококковой пневмонией).
- В опасности находятся и молодые, и старые. Маленькие дети и пожилые люди (старше 65 лет) подвергаются наибольшему риску заболевания пневмонией и ее осложнений.Около миллиона взрослых получают помощь в больницах от пневмонии, и во всем мире это основная причина госпитализации и смерти детей в возрасте до 5 лет.
- Имеются вакцины для предотвращения пневмококковой пневмонии . Вакцина PCV13 для детей младше двух и старше двух лет, у которых уже есть заболевания, помогает защитить от 13 типов пневмококковых бактерий, а вакцина PPSV23 для пожилых людей защищает от 23 типов.Тем не менее, около трети взрослых людей в возрасте 65 лет и старше не вакцинированы.
- Пневмония может передаваться от человека к человеку, но также может быть вызвана другими факторами. Как и другие заразные респираторные заболевания, вирусы и бактерии, вызывающие пневмонию, могут распространяться, когда инфицированный человек кашляет или чихает, выпуская в воздух наполненные микробами капли. Заболевание может варьироваться от легкого до тяжелого.
- Врачи делят пневмонию на два основных типа. Врачи используют термин пневмония, связанная с оказанием медицинской помощи (HCAP) , если человек, у которого развилась легочная инфекция, был госпитализирован, оставался в учреждении длительного ухода, например, в доме престарелых, или находился на диализе в течение последних трех месяцев . В противном случае обычно обозначается как внебольничная пневмония (ВП).
- Первоначальное лечение пневмонии зависит от того, является ли это HCAP или CAP, и имеет ли человек нормальную или ослабленную иммунную систему. Важно начинать лечение пневмонии, как только будет поставлен диагноз. Поскольку конкретную причину невозможно определить сразу, врачи почти всегда сначала назначают антибиотики для лечения бактериальных инфекций.
При ВП, не требующей госпитализации, врачи обычно назначают один или комбинацию двух различных пероральных антибиотиков, таких как амоксициллин с азитромицином или доксициклином или без них. Пациенты с ВП, нуждающиеся в госпитализации, почти всегда получают два разных антибиотика.Большинство людей с пневмонией HCAP или ослабленной иммунной системой обычно нуждаются в лечении в больнице с помощью внутривенных (IV) антибиотиков.
- Лекарства, отпускаемые без рецепта, могут облегчить симптомы. Для облегчения боли или снижения высокой температуры хорошим выбором является ацетаминофен (Тайленол) или ибупрофен (Мотрин, Адвил). Если кашель очень беспокоит или мешает вам спать по ночам, поищите продукты, содержащие декстрометорфан (DM) для облегчения кашля или гвайфенезин для разжижения секреции.Многие продукты от простуды и гриппа содержат и то, и другое. Обязательно изучите ингредиенты всех лекарств, чтобы убедиться, что вы не принимаете больше рекомендованного количества.
- Пневмония, вызванная COVID-19, может вызвать длительное повреждение легких. В то время как большинство людей, выздоравливающих от пневмонии, как правило, не страдают от серьезных долговременных повреждений легких, пневмония, вызванная коронавирусом, часто бывает более серьезной и может привести к долговременным симптомам или форме легочной недостаточности, называемой острым респираторным дистресс-синдромом ( ОРДС).Пациентам, страдающим ОРДС, можно подключить аппарат искусственной вентиляции легких в больнице, чтобы кислород циркулировал по всему телу. ОРДС может вызвать рубцевание легких и привести к летальному исходу.
Изображение: andresr / Getty Images
Поделиться страницей:
Заявление об отказе от ответственности:
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей.Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться вместо прямых медицинских рекомендаций вашего врача или другого квалифицированного клинициста.
Пневмония — HealthyChildren.org
Слово пневмония означает « инфекция легких. » Хотя пневмония была чрезвычайно опасной в прошлых поколениях, сегодня большинство детей могут легко вылечиться от нее, если им будет оказана надлежащая медицинская помощь.
Большинство случаев пневмонии возникает после вирусной инфекции верхних дыхательных путей.Пневмония также может быть вызвана бактериальными инфекциями. Кроме того, если вирусная инфекция достаточно раздражает дыхательные пути или ослабляет иммунную систему ребенка, бактерии могут начать расти в легких, добавляя вторую инфекцию к исходной.
Определенные дети, чья иммунная защита или легкие ослаблены другими заболеваниями, такими как кистозный фиброз, астма или рак может быть более подвержен развитию пневмонии. Дети, чьи дыхательные пути или легкие имеют другие аномалии, могут иметь более высокий риск.
Поскольку большинство форм пневмонии связано с вирусными или бактериальными инфекциями, которые передаются от человека к человеку, они наиболее распространены осенью, зимой и ранней весной, когда дети проводят больше времени в помещении в тесном контакте с другими. На вероятность развития пневмонии у ребенка не влияет то, как она одета, или температура воздуха в холодные дни.
Признаки и симптомы пневмонии у детей
Как и многие другие инфекции, пневмония обычно вызывает лихорадка, которая, в свою очередь, может вызывать потоотделение, озноб, покраснение кожи и общий дискомфорт.Ребенок также может потерять аппетит и казаться менее энергичным, чем обычно. Младенцы и малыши могут казаться бледными и вялыми и плакать чаще, чем обычно.
Лечение пневмонии
Если пневмония вызвана вирусом, обычно не существует специального лечения, кроме отдыха и обычных мер по контролю температуры. Препараты для подавления кашля, содержащие кодеин или декстрометорфан, не следует использовать, потому что кашель помогает избавиться от чрезмерных выделений, вызванных инфекцией. Вирусная пневмония обычно проходит через несколько дней, хотя кашель может сохраняться в течение нескольких недель.
Поскольку часто трудно определить, вызвана ли пневмония вирусом или бактериями, ваш педиатр может назначить антибиотик. Все антибиотики следует принимать в течение всего предписанного курса и в определенной рекомендованной дозировке. У вас может возникнуть соблазн прервать их раньше, но вам не следует этого делать — некоторые бактерии могут остаться, и инфекция может вернуться, если не будет завершен весь курс.
Профилактика: вакцина против пневмонии
Вашему ребенку можно сделать прививку пневмококковые инфекции, бактериальная причина пневмонии.Американская академия педиатрии рекомендует, чтобы все дети, начиная с 2-месячного возраста, прошли эту иммунизацию (называемую пневмококковый конъюгат или PCV13). Серию доз необходимо вводить в возрасте 2, 4, 6 и от 12 до 15 месяцев одновременно с тем, как дети получают другие детские вакцины.
Если ваш ребенок не получил первые дозы в рекомендованное время, поговорите со своим педиатром о графике наверстывания. Одну дозу PCV13 следует давать всем здоровым детям в возрасте от 2 до 5 лет, которые ранее не получали рекомендуемые дозы до 2 лет, и детям в возрасте от 2 до 18 лет с определенными сопутствующими заболеваниями, которые ранее не получали получил дозу PCV13.

