Лечение боли в горле при грудном вскармливании: что можно и нельзя кормящей маме? | Деринат – здоровье всей семьи
Рождение ребенка — это всегда высокая нагрузка на женский организм. После родов иммунитет недостаточно крепкий, поэтому атака бактерий и вирусов нередко заканчивается болезнью. Даже к небольшой боли в горле относиться халатно не стоит, ведь это может быть первым признаком ангины, ОРВИ или гриппа. Ни в коем случае не надо заниматься самолечением. Кормящим мамочкам многие препараты принимать нельзя. Самое лучшее — сразу обратиться к врачу.
Почему может болеть горло при лактации?
Чаще всего боль в горле при лактации имеет инфекционную природу и возникает после переохлаждения организма. Покраснение миндалин, отеки, першение, болезненность при глотании могут вызывать следующие заболевания:
- ангина — дает о себе знать воспалением небных миндалин с образованием гнойного налета и подъемом высокой температуры;
- ларингит — распространяется на горло и связки, проявляется в виде сухого кашля, затруднениями при разговоре, припухлостью слизистой;
- фарингит — больных беспокоят сухость и першение в горле, увеличиваются лимфоузлы.

Лечение боли в горле при грудном вскармливании назначает врач. Специалист поставит верный диагноз и предложит комплексную терапию, которая позволит сохранить грудное молоко и не навредить малышу.
Как снять боль в горле без лекарств?
Когда возникает боль в горле при лактации, лечение должно быть прежде всего безопасным для ребенка. Выбор медикаментов довольно узкий, ведь многие вещества могут проникать в грудное молоко и попадать в организм ребенка, вызывая аллергию и другие нежелательные последствия.
Облегчить состояние помогут проверенные временем рецепты. Хороший эффект дает полоскание раствором соли, соды и капельки йода. Полоскать горло нужно каждый час. Для этой же цели можно использовать и ромашковый настой. Для его приготовления достаточно залить кипятком высушенные цветки ромашки, дать постоять около часа и процедить. Регулярное полоскание таким составом помогает сократить численность болезнетворных бактерий и смягчить раздраженную слизистую ротоглотки.
Снизить болевые ощущения в горле помогает и обильное теплое питье. Оно также помогает стимулировать лактацию. Кормящим мамочкам полезно пить теплое молоко с добавлением сливочного масла. Если боль в горле сопровождается проблемами с пищеварением, эффективен напиток на основе фенхеля. Ложку измельченного корня фенхеля заливают кипятком и настаивают в течение 20 минут. Готовое средство принимают по 0.5 стакана перед едой. Еще один положительный эффект от такого напитка — улучшение лактации.
Комплексное лечение — для быстрого выздоровления!
Чтобы лечение боли в горле при лактации было эффективным, важна комплексная терапия. Ее назначает врач с учетом диагноза и состояния кормящей мамы, а также возраста ребенка, находящегося на грудном вскармливании. Только опытный специалист определит, какие лекарственные средства подойдут идеально.
Часто в составе комплексного лечения боли в горле терапевты назначают Деринат. Это единственное средство от воспаления в форме спрея, которое обладает противовирусным, иммуномодулирующим, антибактериальным и репаративным свойствами. При своевременном назначении Деринат начинает дейстовать немедленно и работает сразу по нескольким направлениям:
При своевременном назначении Деринат начинает дейстовать немедленно и работает сразу по нескольким направлениям:
- борется с вирусами, бактериями и грибками,
- повышает естественную иммунную защиту организма,
- восстанавливает поврежденную вирусами слизистую оболочку глотки,
- снижает риск присоединения вторичной инфекции,
- способствует более быстрому выздоровлению.
По назначению врача спрей Деринат можно применять женщинам в период лактации. Лучше всего начинать использование средства как можно раньше, когда только-только появились первые признаки болезни:
- боль при глотании,
- покраснение слизистых оболочек,
- першение в горле.
Чем скорее начать лечение, тем быстрее проявится эффект!
Деринат отлично подходит и для профилактики респираторных заболеваний. Выходя на прогулку с грудничком, хорошо орошать горло спреем, ведь на улице в любой момент можно подхватить инфекцию. Такая мера поможет не заболеть в сезон простуд и гриппа.
Кормящей маме болезни ни к чему! Посвящайте свободное время уходу за любимым малышом и не болейте, а Деринат поможет Вам в этом. Пусть грудное вскармливание приносит только радость!
Лечение горла кормящей матери | WMJ.ru
Общеизвестно, что в период лактации и вскармливании малыша, все, что происходит с молодой мамой, сказывается на ребенке. Таким образом, внезапно заболевшее горло – это определенный риск заразить малыша.
Мифы об ангине у кормящей мамы
Медикаментозное лечение ангины у кормящей мамочки
Народные средства в борьбе с ангиной
Правила поведения кормящей мамы в межсезонье и периоды эпидемий
Сама ангина не является противопоказанием для продолжения кормления дитя грудью, но лишь в том случае, если будут соблюдаться противоэпидемические процедуры, такие, как ношение респиратора и нормальная гигиена. Кормление можно продолжать в обычном режиме, параллельно с лечением самой мамочки. Но вот какое лечение возможно для кормящей мамы, и какие препараты позволено принимать без риска для здоровья и самочувствия младенца?
Мифы об ангине у кормящей мамы
Сначала о врачах, некоторые специалисты, которые лечат маму, просто не имеют профильных знаний, а потому, предпочитая не рисковать, рекомендуют бросить кормление малыша. Предлагают молоко сцеживать, а затем выливать. В крайнем случае, кормить молоком из бутылочки после кипячения.
Предлагают молоко сцеживать, а затем выливать. В крайнем случае, кормить молоком из бутылочки после кипячения.
Доктора, которые проповедуют грудное вскармливание и знают об этом вопросе все, всегда будут искать решения проблемы путем выбора способа лечения, лишь бы рацион малыша был неизменен и оставался лучшим из возможных – маминым. Так же можно вспомнить медицинский бюллетень. В нем говориться о том, что кормление нужно прерывать лишь в одном случае – тяжелого заболевания органов или систем.
Медикаментозное лечение ангины у кормящей мамочки
Главное, что необходимо сделать – это забыть о тех препаратах, которые мамочка успешно применяла до беременности. Поскольку активные вещества препаратов поступают не только в кровь женщины, но и через молоко в организм ребенка. Результаты в этом случае могут быть совершенно непредсказуемы: от небольшого диатеза до серьезных проблем с почками, сердцем или печенью. Но пускать ситуацию на самотек ни в коем случае нельзя и при первых же слабых болях в горле необходимо обратиться к врачу.
А вот уже доктор, видя перед собой, по меньшей мере, медицинскую карту мамы может подобрать возможный к применению медикаментозный препарат. Это может быть Эритромицин или Амоксиклав, но ни один из них нельзя приобретать без рекомендации. В настоящее время фармакологическая промышленность разработала и выпускает достаточно препаратов, которые может принимать кормящая мама.
Что можно в любом случае? Полоскать горло раствором фурацилина 3 раза в день или раствором соли, соды и йода. Если небольшие объемы вышеописанных препаратов попадут в желудок мамочки, то вреда малышу они не причинят. Необходимо помнить, что лучше потерпеть боль при глотании и сильный кашель, нежели подвергать риску здоровье малыша.
Чем лечить горло кормящей маме? — Наше здоровье — Здоровье — Каталог статей
Боль в горле может быть первым симптомом простуды или ангины. Каждый человек, почувствовав эту проблему, начинает усиленно лечиться: кто скупает всевозможные средства от простуды в аптеке, а кто и использует народные методы. Боль в горле при лактации становится особенной проблемой, так как кормящая мама не может пить все лекарства подряд.
Боль в горле при лактации становится особенной проблемой, так как кормящая мама не может пить все лекарства подряд.
Чем лечить горло кормящей маме?
Если у женщины болит горло при грудном вскармливании, то выбор метода лечения значительно усложняется. Большинство лекарственных препаратов запрещены для использования в период кормления грудью. Это объясняется тем, что большинство из них попадают в грудное молоко и могут вызвать ряд негативных последствий: кишечные колики, аллергическую реакцию, проблемы печени и почек у ребенка. Прежде чем лечить горло при лактации тем или иным средством, необходимо ознакомиться с его противопоказаниями. И все же от больного горла при лактации существуют традиционные и народные средства:
Традиционные лекарства от горла при лактации подразумевают использование таблеток, сиропов, полосканий и спреев. Таблетки от горла при лактации следует принимать однократно при высокой температуре. Полоскание горла при лактации является наиболее безвредным методом лечения. Для этого рекомендуется на стакан теплой кипяченой воды добавить 1 чайную ложку соли, ½ чайную ложку соды и 4 капли йода, и полоскать горло этим раствором нужно в течении дня. Эффективны также полоскания раствором фурациллина.
Для этого рекомендуется на стакан теплой кипяченой воды добавить 1 чайную ложку соли, ½ чайную ложку соды и 4 капли йода, и полоскать горло этим раствором нужно в течении дня. Эффективны также полоскания раствором фурациллина.
Из сиропов можно использовать «Доктор МОМ», «Геделикс», «Грудной эликсир» и другие (которые не содержат в своем составе бромгексин). «Гексорал» – это спрей для горла, который не запрещен для кормящих. Он эффективен при лечении вирусных заболеваний и удобен в применении (достаточно 2 раз в сутки).
Использование нетрадиционных средств, если у кормящей мамы болит горло
Из народных методов можно использовать кипяченное молоко с кусочком сливочного масла и чайной ложкой меда. Эффективным является употребление меда с чесноком, достаточно 1 зубчика чеснока и 1 чайной ложки меда. Можно жевать в течении для кусочек прополиса, только при этом смотреть как малыш будет на него реагировать. Прополис является отличным противовоспалительным, антибактериальным и противовирусным средством, но он может вызывать аллергические реакции.
Если кормящая мама отмечает у себя симптомы простуды, то пару дней она может попробовать лечиться самостоятельно, но при отсутствии эффекта и повышении температуры, стоит обратиться к врачу.
Лекарства для кормящих — поиск лекарств и наличие в аптеках
Через грудное молоко ребенок получает большое количество витаминов и микроэлементов, необходимых для его роста, физического и умственного развития. Грудное вскармливание помогает формировать иммунитет малыша, защищая его организм от инфекции. Но как быть, если мама заболела? Допустим ли прием лекарственных препаратов в таком случае? Какие лекарства можно пить кормящей маме, чтобы не навредить здоровью ребенка?
Противовирусные препараты
Разрешенные противовирусные препараты кормящим женщинам:
- Виферон
- Гриппферон
- Инозин пранобекс
- Ламивудин
- Лаферобион
Гомеопатические противовирусные средства:
- Анаферон
- Афлубин
- Оциллококцинум
- Энгистол
Антигистаминные средства
Аллергия может проявляться насморком, покраснением глаз, слезотечением.
1. Производные пиперазина, оказывающие минимальный седативный эффект:
- Аллертек
- Летизен
- Цетиризин
- Цетрин
2. Препараты, практически не проникающие в грудное молоко:
- Кларитин
- Кларотадин
- Лоратадин
- Лоридин
3. Препараты на основе фексофенадина:
- Аллерфекс
- Динокс
- Телфаст
- Фексадин
- Фексофаст
4. Средства на основе левоцитиризина:
- Гленцет
- Зенаро
- Ксизал
- Эльцет
Лекарства при отравлении
Какие лекарства можно принимать кормящей маме в случае отравления? Тактика лечения будет следующей:
1. Прием сорбента:
- Активированный или белый уголь
- Смекта
- Энтеросгель
- Полисорб
2. Восполнить запасы жидкости и минералов можно с помощью Регидрона.
Восполнить запасы жидкости и минералов можно с помощью Регидрона.
3. Для восстановления работы кишечника можно принимать:
- Йогурт
- Линекс
- Любые препараты с содержанием бифидобактерий.
Молочница
Молочница – частый спутник женщин в период гормональных перестроек. Лекарства против молочницы для кормящих мам:
1. Таблетки:
- Флуконазол
- Миконазол
- Дифлюкан
2. Свечи:
- Гексикон
- Гино-Певарил
- Неопенотран
- Пимафуцин
- Тержинан
Обезболивающие лекарственные средства
Обезболивающие лекарства для кормящих:
1. Парацетамол:
- Ацетаминофен
- Панадол
- Эффералган
2. Ибупрофен:
- Нурофен
- Ибупром
- Ибуфен
3. Кетанов:
- Кетаролак
- Кетальгин
4. Диклофенак:
Диклофенак:
- Вольтарен
- Ортофен
- Диклак
Препараты от насморка
Насморк – основной симптом ОРВИ, первый признак простуды. Кормящей женщине в таком случае можно использовать следующие лекарственные средства:
1. Солевые растворы для промывания носовых ходов абсолютно безопасны для женщины и ребенка, отлично увлажняют слизистую оболочку, способствуют освобождению носовых ходов от слизи:
- Аквалор
- Аквамарис
- Долфин
- Ринолюкс
- Салин
- Физиомер
- Хьюмер
2. Капли на масляной основе смягчают, увлажняют раздраженную слизистую:
- Пиносол
- Эвкасепт
- Оливковое, эвкалиптовое, персиковое, сосновое масло
3. Сосудосуживающие капли снимают отек, облегчают дыхание. Использовать их необходимо сразу же после кормления. Кормящим женщинам разрешается использовать:
- Инданазолин
- Санорин
- Нафазолин
4. Насморк, причиной которого стала аллергия, можно лечить с помощью следующих средств:
Насморк, причиной которого стала аллергия, можно лечить с помощью следующих средств:
- Санорин-Аналергин
- Ринатек
- Назаваль
5. Гомеопатические средства:
- Ринальдикс
- ЭДАС-131
- Эуфорбиум
6. Местные антибиотики можно использовать только по назначению врача, если другие средства не помогают:
- Изофра
- Биопарокс
Лекарства от кашля
Какие лекарства от кашля для кормящих мам выписывают врачи? В таких случаях назначают преимущественно безопасные препараты, которые разрешены детям:
- Амброксол в форме сиропа или таблеток
- АЦЦ в период лактации допустим к приему, нужно только покупать таблетки без вкусовых добавок и красителей
- Геделикс
- Доктор Мом
- Колдрекс Бронхо (сироп) не содержит вредных добавок и красителей
- Корень солодки
- Лазолван (таблетки, сироп) способствует отхождению мокроты из дыхательных путей
- Мукалтин – таблетки на натуральной основе, которые эффективно разжижают мокроту
- Проспан сироп
Повышенная температура тела
При повышенной температуре кормящей разрешено принимать препараты парацетамола и ибупрофена согласно инструкции. Лучше всего пить обычный парацетамол и ибупрофен в форме таблеток, так как всевозможные сиропы содержат красители и вкусовые добавки, которые могут вызвать аллергию у малыша.
Лучше всего пить обычный парацетамол и ибупрофен в форме таблеток, так как всевозможные сиропы содержат красители и вкусовые добавки, которые могут вызвать аллергию у малыша.
Лекарства от боли в горле кормящим
От боли в горле можно использовать следующие препараты:
1. Спреи и аэрозоли:
- Ингалипт
- Мирамистин
- Гексорал
- Йокс
2. Таблетки для рассасывания:
- Ларипронт
- Лизобакт
- Себидин
- Септефрил
- Фарингосепт
3. Полоскания:
- Ромашка аптечная
- Фурацилин – таблетки для растворения в воде
- Хлоргексидин
Если боль в горле – симптом ангины, врач назначит антибактериальный препарат. О целесообразности приостановления грудного вскармливания на период лечения антибиотиком необходимо проконсультироваться у специалиста. В период лактации назначают:
1. Макролиды:
- Азитромицин
- Сумамед
- Рокситромицин
2. Пенициллины:
Пенициллины:
- Амоксициллин
- Ампиокс
- Оксациллин
3. Цефалоспорины:
- Цефазолин
- Цефалексин
Цистит
Лечение цистита всегда подразумевает прием антибактериальных препаратов:
- Амоксиклав
- Аугументин
- Зиннат
- Монурал
- Эритромицин
Фитопрепараты:
- Канефрон
- Фитолизин
Геморрой
Какие лекарства от геморроя можно пить кормящей маме? Лечение геморроя должно быть комплексным. В период лактации разрешены следующие препараты:
1. Слабительные средства:
- Дюфалак
- Мукофальк
- Форлакс
2. Флеботропные препараты:
- Венорутон
- Венза
- Детралекс
3. Свечи:
- Анузол
- Постеризан
- Натальсид
4. Мази:
- Постеризан
- Проктозан
- Эмла
Успокоительные препараты
Кормящей женщине разрешено принимать следующие седативные средства:
- Валерианахель
- Нервохель
- Ново-Пассит
- Персен
- Пустырник
- Экстракт валерианы в каплях или в таблетках
Товары по теме Посмотреть все товары
Что принимать от боли в горле при грудном вскармливании: антибиотики и народные средства
Во время лактации далеко не все медикаменты являются безопасными. Это обусловлено тем, что они способны проникнуть в грудное молоко, а затем к ребенку. Чем же лечить горло при грудном вскармливании? Как выбрать безопасные лекарства? Можно ли применять народные средства?
Это обусловлено тем, что они способны проникнуть в грудное молоко, а затем к ребенку. Чем же лечить горло при грудном вскармливании? Как выбрать безопасные лекарства? Можно ли применять народные средства?
Болит горло при грудном вскармливании: какая болезнь может быть у мамы?
- В первую очередь нужно отметить фарингит – воспаление задней стенки горла, которое сопровождается дискомфортом и першением.
- Затем тонзиллит – воспаление миндалин, которые увеличиваются, покрываются белым налетом, затрудняется глотание, повышается температура.
- Также этого может быть ларингит, сопровождающийся затрудненным прохождением воздуха к голосовым связкам, что провоцирует осиплость голоса.
- Спровоцировать дискомфорт при грудном вскармливании может ОРЗ – вирусная инфекция. В основном таковая вызывает фарингит – слизистая поражается вирусом.Наблюдается повышенная температура, заложенность носа, сопли, головная боль. Бактериальная инфекция чаще поражает миндалины, в результате чего появляется ангина, высокая температура, общее недомогание.

- При аллергии присутствует першение, желание откашляться, выделения из носа, чихание, покраснение глаз.
- Боль в горле у кормящей женщины может возникнуть при чрезмерной сухости воздуха. Это явление требует выявления причины, так как именно от таковой зависит тактика лечения.
Стоит отметить, что чаще всего кормящие матери страдают от ОРЗ и вирусных инфекций.
Лечение горла у мамы при грудном вскармливании
Независимо от причины заболевания терапия при лактации осуществляется по следующим правилам:
- Продолжение грудного вскармливания. Симптомы болезни не являются противопоказанием к кормлению грудью: с молоком ничего не произойдет. Наоборот, опасно его прекратить – может развиться лактостаз. На третьи сутки заболевания организм начнет вырабатывать интерферон – естественное противовирусное, на пятые – антитела к вирусу. Посредством молока мама передает иммунитет малышу;
- Строгое соблюдение правил гигиены. Контактировать с малышом только в повязке.
 Часто мыть руки с мылом. Пользовать одноразовыми салфетками вместо платка;
Часто мыть руки с мылом. Пользовать одноразовыми салфетками вместо платка; - Пить больше жидкости. Обильное питье позволяет избежать обезвоживания, способствует выведению токсинов;
- Постельный режим по возможности. Так организм быстрее восстановится;
- Жаропонижающие при необходимости. При лактации разрешен Ибупрофен, Парацетамол.
Вылечиться можно самостоятельно, находясь дома. Однако врача нужно вызвать домой, если наблюдается высокая температура, состояние не улучшается на протяжении двух суток, больно открывать рот, глотать, нарушено дыхание. Также к врачу обращаются, если боль в горле не проходит на протяжении семи суток.
Что можно применять от больного горла при грудном вскармливании, если диагноз – ОРЗ?
Выбор препаратов зависит от типа инфекции, которая спровоцировала неприятные ощущения. При простуде избавиться от заболевания можно в домашних условиях всего за несколько дней. Если причиной стала стрептококковая инфекция, обязательно нужно посетить специалиста.
Терапия острых респираторных инфекций не предполагает применение антибиотиков. Лечение симптоматическое, направленное на купирование проявлений болезни. Кормящим женщинам рекомендуются антисептические средства, которые уменьшают выраженность болевого синдрома и ускоряющие выздоровление.
- Для полосканий используют либо теплую подсоленную воду, либо специальные растворы. К примеру, высокоэффективными противовоспалительными являются такие препараты, как Хлоргексидин. Они уничтожают болезнетворные микроорганизмы, купируют боль. Полоскания делают не меньше 4 раз в сутки.
- Разрешен Фурацилин и Мирамистин. Первый – давно проверенное средство для лечения болезней горла; две таблетки растворяют в стакане теплой кипяченой воды. Второй – антисептик широкого применения; может использоваться для орошения носовых ходов.
- Спреи не оказывают воздействия на ребенка, так как обладают местным действием. Кормящие женщины могут безопасно использовать Биопарокс, Каметон. Их применяют после каждого полоскания, то есть не меньше 4 раз в день.
 Хорошо себя зарекомендовал аэрозоль для местного применения Ингалипт. Он оказывает противогрибковое, противомикробное и бактерицидное действие. Перед орошением горла нужно прополоскать его. Альтернативой может стать Гексорал – спрей, обладающий противомикробным и антисептическим действием.
Хорошо себя зарекомендовал аэрозоль для местного применения Ингалипт. Он оказывает противогрибковое, противомикробное и бактерицидное действие. Перед орошением горла нужно прополоскать его. Альтернативой может стать Гексорал – спрей, обладающий противомикробным и антисептическим действием. - Также с лактацией можно сочетать такие леденцы и таблетки, как Фарингосепт, Стрепсилс, Септефрил, Септолете, Стоп-Ангин, Себидин. Эти средства временно купируют боль, чем облегчают состояние. Применять таковые можно каждые 3 часа. Разрешено использовать таблетки для рассасывания Лизобакт, но в строго терапевтических дозах.
- Также можно использовать ряд народных рецептов. Терапия предполагает использование отваров и настоев лекарственных трав. К примеру, выраженным антисептическим эффектом обладают полоскания отваром/настоем ромашки и шалфея.
Эти средства можно успешно использовать для лечения ЛОР-органов, так как они являются безопасными противомикробными препаратами. Полоскания отварами или настоями рекомендуется проводить каждые 2 часа.
Как лечить ангину при лактации?
В такой ситуации тоже применяются антисептические и обезболивающие медикаменты и другие средства. Однако терапия предполагает использование антибиотиков. Это обусловлено бактериальной природой воспаления. Нельзя, чтобы вредные бактерии задерживались надолго в организме.
Плохо вылеченное заболевание провоцирует хронический тонзиллит – увеличение миндалин и постоянный воспалительный процесс в них. После ОРЗ или переохлаждения иммунная защита ослабевает, и бактериальная инфекция имеет возможность для развития. Этим обусловлены частые ангины, возникающие по несколько раз в год.
Основная опасность при ангине заключается в риск развития инфекционного мастита. При снижении иммунитета у кормящей мамы патогенная микрофлора в миндалинах может поразить грудные доли.
- Помимо антисептических средств для местного применения, пастилок и антибактериальных спреев обязательно нужно принимать антибиотики.
- Лечение горла при лактации разрешает использование следующих: из группы пенициллинов – Оксациллин, Ампиокс, Амоксициллин; из цефалоспоринов – Цефалексин, Цефазолин; из макролидов – Азитромицин, Сумамед, Рокситромицин.
 Данные ВОЗ гласят, что применение этих антибактериальных средств не требует прекращения грудного вскармливания.
Данные ВОЗ гласят, что применение этих антибактериальных средств не требует прекращения грудного вскармливания.
Если на приеме у терапевта он назначает другие препараты, необходимо указать, что женщина кормит грудью.
- Антибиотики при ангине, которая возникла в период лактации, принимают на протяжении 7-10 суток. Строго не рекомендуется заканчивать их прием ранее установленного врачом термина, даже при значительном улучшении состояния здоровья. Это обусловлено временным спадом активности вредных бактерий, а не полным уничтожением инфекции. Препараты для местного применения используют на протяжении всего курса терапии антибиотиками.
народные средства лечения горла при грудном вскармливании
Дополнить лечение можно натуральными средствами. Однако нужно учитывать, что все хорошо в меру. Даже безопасные на первый взгляд растения и продукты могут спровоцировать негативную реакцию со стороны детского организма. Чтобы снизить риски, рекомендуется использовать отвары и настои для полосканий, а не для внутреннего применения.
При грудном вскармливании разрешены следующие процедуры:
- Полоскание отварами таких трав, как календула, ромашка, шалфей;
- Полоскание содой, солью и йодом;
- Ингаляции с эвкалиптовым эфирным маслом;
- Паровые ингаляции над отварным картофелем;
- Компрессы;
- Питье в виде теплого молока с добавлением сливочного масла.
- Проще всего лечить горло с помощью полоскания. Его можно проводить до 12 раз в сутки. В результате от неприятного симптома избавляются уже через несколько дней.
- Такие продукты, как мед и лимон нужно использовать осторожно, так как они являются потенциальными аллергенами.
Если болит горло в период грудного вскармливания, то лечение практически ничем не отличается от стандартного. Благодаря средствам для местного применения риск для ребенка снижается практически до нуля.
Крепкого здоровья вам и вашим деткам!
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Болит горло при грудном вскармливании у мамы
Уход за больным горлом при грудном вскармливании с помощью народных средств в домашних условиях часто дает хорошие результаты, без нежелательного приема медицинских препаратов (гексорал, лизобакт, тандум верде, мирамистин). Кормящей маме вылечить больное горло можно горячими чаями, частым проветриванием и увлажнением воздуха в доме.
Лечение больного горла при грудном вскармливании
Чай с медом при гв помогает успокоить боль в горле кормящей мамы. Крепкий черный чай уменьшит боль в горле, но нужно не забывать об аллергии у грудничка. Чай с медом или лимоном является еще одним вариантом лечения, в качестве бонуса, мед, как известно, увеличивает выработку грудного молока.
Некоторым кормящим мамам нравится чай с добавками лечебных растений:
- анис,
- липа,
- мать-т мачеха,
- мята,
- золототысячнык и другие травы, что способствуют лактации и успокаивают горло.

Мед подсластить чай и уберет першения в горле.
Жидкость при боли в горле у кормящей мамы
Теплые напитки помогают успокоить боль в горле и обеспечивают необходимое количество жидкости для диеты во время кормления грудью. Консультанты по лактации, предлагают выпить горячей воды с лимоном и медом. Мед смажет горло, а лимонная кислота из лимона, насыщает организм витамином С.
Теплый яблочный сидр является еще одним питательным способом для облегчения острой боли в горле при гв. Попробуйте налить в теплую воду с ¼ чайной ложки порошкообразного кайенского перца, чтобы уменьшить болезненность при глотании. Теплый овощной, куриный или говяжий бульон поможет убрать кормящей маме першение в горле.
Влажность воздуха в помещении
Влажный воздух лечит сухой кашель и ангину. Купание новорожденного в ванной с теплой водой или в ванной сразу после, того как вы принимали душ. Пар помогает ослабить слизь и снижает раздражение горла. Поставьте тазики с холодной и горячей водой для увлажнения, пока вы спите ночью, это также помогает увлажнить горло и уменьшить раздражение при дыхании сухим воздухом. Влажный воздух смягчит слизистые выделения в носу грудничка.
Влажный воздух смягчит слизистые выделения в носу грудничка.
Чем можно полоскать кормящей маме больное горло при гв
- Смешайте 1 ч. л. соли и соды со стаканом теплой воды,
- полощите горло, а затем выплевывайте жидкость.
- Повторяйте этот процесс несколько раз в день, пока ваше горло не почувствует себя лучше
Другой вариант заключается в смешивании ½ до 2 ст. л. яблочного уксуса с теплой водой для полоскания горла. Заварите чашку ромашкового чая для полоскания, и пейте то, что осталось в чашке после полоскания рта.
Как не заразить ребенка
- Кормящей маме нужно носить одноразовую маску, которую нужно менять каждые 2 часа.
- Прекращать грудное вскармливание нельзя.
- Покормите ребенка стараясь меньше дышать в его сторону и отдайте родственникам.
- Часто проветривайте комнату, влажность в которой должна быть 60-70%.
Почитать еще
Фарингосепт при лактации: инструкция и правила применения
В период лактации забота женщины о своем здоровье распространяется и на ребенка. Случается, что в период кормления у матери болит горло. Ведь лактация способна ослабить ее иммунитет, а это сказывается на восприимчивости организма к инфекциям. В связи с этим принимать лекарственные препараты необходимо с осторожностью, учитывая особенности того или иного средства. Многие женщины интересуются, можно ли использовать «Фарингосепт» при лактации. В статье пойдет речь о составе препарата, особенностях его применения, пользе и противопоказаниях.
Случается, что в период кормления у матери болит горло. Ведь лактация способна ослабить ее иммунитет, а это сказывается на восприимчивости организма к инфекциям. В связи с этим принимать лекарственные препараты необходимо с осторожностью, учитывая особенности того или иного средства. Многие женщины интересуются, можно ли использовать «Фарингосепт» при лактации. В статье пойдет речь о составе препарата, особенностях его применения, пользе и противопоказаниях.
Особенности приема лекарственного средства при лактации
Период грудного вскармливания — ответственное время для женщины. В эти месяцы она ограждает малыша от агрессивной окружающей среды, к которой он пока не готов.
Неприятные ощущения в полости рта и горла могут свидетельствовать о наступлении различных патологий. Поэтому при видимых симптомах заболевания для женщины важно вовремя начать лечение. При этом обязательно следует получить консультацию специалиста.
Основное показание приема «Фарингосепта» при лактации — боль в горле. Благодаря главному компоненту препарата — амбазону — он хорошо переносится и действует местно.
Благодаря главному компоненту препарата — амбазону — он хорошо переносится и действует местно.
В связи с этим он не противопоказан кормящим матерям, ведь процент передачи лекарства организму грудничка очень мал.
Воспалительные процессы в горле не повод прекращать грудное вскармливание. В числе противопоказаний препарата не указан период лактации и беременности. Но его рекомендуется принимать только по назначению врача.
«Фарингосепт» — лекарственное средство, которые применяется в качестве профилактики и для лечения инфекций рта и гортани. Специалисты относятся к нему положительно и часто назначают женщинам в период кормления грудью.
Препарат способен бороться с такими возбудителями, как стрептококки, пневмококки и стафилококки. Согласно исследованиям, «Фарингосепт» также оказывает особую эффективность в отношении болезнетворного дрожжевого грибка Candida.
Состав и принцип действия препарата
Прежде чем узнать, разрешен ли «Фарингосепт» при лактации, необходимо определить, каков состав лекарственного средства.
Главным компонентом препарата является амбазон. Вещество относится к противовоспалительным средствам, которые давно применяются в медицинской практике.
К вспомогательным компонентам относят: какао, сахарозу, лактозу, лимонный ароматизатор и другое. Ингредиенты препарата могут спровоцировать возникновение аллергической реакции не только у женщины, но и у ребенка.
«Фарингосепт» — антисептическое средство, которое снижает развитие патогенной микрофлоры, воздействуя на процесс деления клеток микроба, замедляя его. В результате происходит ослабление болезнетворных микроорганизмов, и они становятся не так опасны для организма.
Главный компонент препарата — амбазон — не влияет на кишечную микрофлору и, как следствие, не вызывает никаких симптомов дисбактериоза. Заболевание способно нарушить процесс всасывания полезных веществ у кормящей мамы, что может повлиять на полноценный рост и развитие младенца.
Специалисты доказали, что при употреблении «Фарингосепта» в период лактации естественная микрофлора во рту не нарушается. Это отличает его от антибиотиков. Препарат не борется с инфекцией, он применяется в качестве антисептика и обеззараживает поверхность слизистых оболочек миндалин, горла и полости рта.
Это отличает его от антибиотиков. Препарат не борется с инфекцией, он применяется в качестве антисептика и обеззараживает поверхность слизистых оболочек миндалин, горла и полости рта.
Лекарственное средство эффективно в комплексе с препаратами противовирусной природы. Это связано с тем, что заболевания горла обычно связаны с воздействием на организм со сниженным иммунитетом.
С какими заболеваниями борется «Фарингосепт»
К наиболее известным болезням горла относят:
- Гингивит. Главные признаки — воспаление десен в виде отека, покраснения и кровоточивости.
- Стоматит. Основные симптомы — воспаление слизистой оболочки рта.
- Тонзиллит. Происходит воспаление небных миндалин, вызванное воздействием бактерий или вирусов.
- Ларингит. Основные признаки — воспаление слизистой гортани и голосовых связок.
- Фарингит. Воспаление в слизистой оболочке и лимфоидной ткани глотки.
Препарат также может применяться для профилактики болезней горла.
Как правильно принимать препарат
Кормящие мамы интересуются, можно ли при лактации «Фарингосепт» в таблетках. Чтобы сохранить здоровье малыша и женщины, препарат необходимо использовать согласно инструкции. Разрешается принимать по 1 таблетке от 3 до 5 раз в день. Их необходимо рассасывать до полного растворения в течение 15-30 минут после приема пищи. Таблетки не рекомендуется принимать внутрь и запивать водой. Они обладают приятным шоколадным или лимонным вкусом.
Чтобы добиться положительного результата, специалисты рекомендуют отказаться от употребления какой-либо еды в течение 3 часов после их приема.
В течение 3-4 дней с начала приема «Фарингосепта» во время лактации наступает положительный терапевтический эффект.
Плюсы и минусы лекарственного средства
Особой эффективностью «Фарингосепт» отличается в самом начале заболевания. Если у кормящей матери подтвержден один из диагнозов (хронический тонзиллит и боль в горле говорит об его обострении), то ей необходимо начинать принимать препарат сразу же при первых симптомах.
К одному из плюсов можно отнести то, что «Фарингосепт» при лактации можно использовать, не боясь негативного влияния на кишечную микрофлору.
В разгар заболевания лекарственное средство также даст положительный эффект, но он будет не таким явным. Бактерии в этой ситуации успеют размножиться и нанести серьезный вред организму женщины. Активное действующее вещество поможет избавиться от патогенной микрофлоры, но немного дольше.
Чем опасно лекарственное средство
«Фарингосепт» в медицинской практике заслужил хорошую репутацию. Он активно применяется в нашей стране, начиная с 80-х годов прошлого века.
Точно установленных данных о влиянии препарата на здоровье грудничка нет. Учитывая то, что он действует преимущественно в ротовой полости, то при применении «Фарингосепта» в период лактации согласно инструкции он не может негативно повлиять на малыша.
Специалисты отмечают у лекарственного средства лишь незначительные побочные эффекты в виде возникновения аллергической реакции, что может негативно повлиять как на саму маму, так и на ребенка.
К противопоказаниям «Фарингосепта» относят:
- сахарный диабет;
- непереносимость лактозы.
Поэтому в случае имеющихся ограничений от приема «Фарингосепта» следует отказаться.
Заключение
«Фарингосепт» при лактации — один из наиболее эффективных и безопасных препаратов в этот период.
При возникновении боли в горле и других неприятных симптомов женщина может воспользоваться этим действенным лекарственным средством.
«Почему болит горло?» — Распространенные причины боли в горле — Блог
Медицинский осмотр Neka Miller, PhD, 10 июля 2020 г. в области медицины и биологии.
Боль в горле встречается относительно часто и часто проходит сама по себе. Однако может возникнуть повод для беспокойства, если у вас постоянно болит горло и вы задаетесь вопросом: «Почему у меня все время болит горло?»
Здесь мы выделим симптомы, связанные с болью в горле, некоторые возможные причины боли в горле, домашние средства, информацию о медицинской помощи и многое другое — так что читайте дальше.
Симптомы боли в горле
Симптомы могут различаться в зависимости от причины боли в горле. Однако, как правило, боль в горле может сопровождаться:
- Общая боль в горле
- Боль при глотании
- Затруднение при глотании
- Опухание шейных и челюстных лимфоузлов
- Воспаление миндалин
- Белые пятна или гной вокруг миндалин или на них
- Хриплый или приглушенный голос
Признаки инфекции, которая может вызывать боль в горле
Если боль в горле вызвана инфекцией, другие симптомы могут включать:
- Лихорадка
- Кашель
- Насморк
- Чихание
- Боли в теле
- Головная боль
- Тошнота или рвота
Причины ангины
Вирусные инфекции
Вирусные инфекции часто вызывают боль в горле.Эти инфекции включают простуду, грипп (или грипп), мононуклеоз (или мононуклеоз), корь, ветряную оспу и круп. Кроме того, Центры по контролю и профилактике заболеваний (CDC) отмечают, что боль в горле является возможным симптомом COVID-19, заболевания, вызванного новым коронавирусом SARS-CoV-2.
Кроме того, Центры по контролю и профилактике заболеваний (CDC) отмечают, что боль в горле является возможным симптомом COVID-19, заболевания, вызванного новым коронавирусом SARS-CoV-2.
ВИЧ и боль в горле
ВИЧ-инфекция может вызвать боль в горле, а также другие симптомы гриппа, такие как лихорадка, озноб, мышечные боли, усталость и «сыпь при ВИЧ» («ВИЧ» означает вирус иммунодефицита человека).У ВИЧ-инфицированных людей грибковая инфекция, известная как оральный молочница, также может вызывать длительную боль в горле.
Без лечения ВИЧ может в конечном итоге нарушить функцию иммунной системы организма, что приведет к синдрому приобретенного иммунодефицита (СПИД), поэтому подумайте о том, чтобы пройти тестирование, если у вас появились первые признаки ВИЧ. (Вы можете пройти тест на ВИЧ, не выходя из дома, с помощью домашнего теста на ВИЧ Everlywell.)
Бактериальные инфекции
Некоторые бактериальные инфекции также могут вызывать боль в горле. Streptococcus pyogenes, вызывающий стрептококковую инфекцию горла, является наиболее распространенным. Хотя стрептококковая ангина обычно протекает в легкой форме, она может вызывать неприятные симптомы.
Streptococcus pyogenes, вызывающий стрептококковую инфекцию горла, является наиболее распространенным. Хотя стрептококковая ангина обычно протекает в легкой форме, она может вызывать неприятные симптомы.
Помимо боли в горле, другие симптомы ангины включают боль при глотании; высокая температура; красные и опухшие миндалины; крошечные красные пятна на нёбе; и увеличение лимфатических узлов в передней части шеи. Некоторые люди могут испытывать боль в животе, тошноту, рвоту, головную боль или, в некоторых случаях, сыпь, известную как скарлатина.
Другие виды бактериальных инфекций могут вызывать воспаление миндалин (тонзиллит) и воспаление аденоидов (аденоидит), оба из которых могут вызывать боль в горле.
Коклюш
Коклюш или коклюш — это инфекция, вызываемая бактериями. Он распространяется через зараженные капли в воздухе или при тесном контакте с инфицированным человеком. На самой ранней стадии коклюша инфекция обычно начинается с боли в горле. Через день или два может развиться легкий сухой кашель.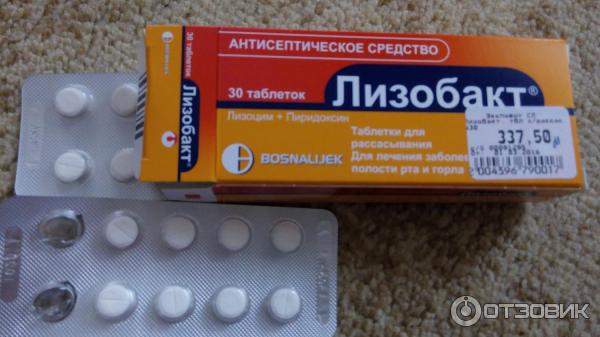
Аллергия
Если вы чувствительны к таким вещам, как плесень, пыль, пыльца и шерсть домашних животных, вы можете заметить длительную боль в горле, когда обострится аллергия. Аллергия также может привести к постназальному выделению, которое еще больше раздражает горло.
Сухой воздух и заложенность носа
Вдыхание сухого воздуха может вызвать першение в горле. Регулярное дыхание через рот — например, из-за хронической заложенности носа — также может вызвать сухость в горле.
Эпиглоттит
Эпиглоттит — это воспаление лоскута задней стенки горла.Это может привести к сильной боли, затрудненному глотанием и дыханию.
Раздражители горла
Существует множество раздражителей, которые могут вызывать регулярные боли в горле и горле, например сигаретный дым и алкоголь. Воздействие табачного дыма, будь то курение или пассивное курение, может не только раздражать горло, но также увеличивает риск рака ротовой полости, горла и голосового аппарата.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Гастроэзофагеальная рефлюксная болезнь или ГЭРБ — это заболевание пищеварительной системы.При этом заболевании желудочная кислота попадает в пищевод. Дополнительные симптомы могут включать изжогу, охриплость голоса, кислый привкус во рту, комок в горле и срыгивание. Однако в некоторых случаях ГЭРБ единственным симптомом может быть боль в горле.
Домашние средства от боли в горле
У вас болит горло и вы ищете помощи дома? 5 средств, перечисленных ниже, могут помочь.
Жидкости
Жидкости очищают слизистые оболочки и снимают раздражение горла.Выпейте что-нибудь теплое, например куриный бульон или чашку вашего любимого чая. Если что-то холодное звучит лучше, выпейте стакан ледяной воды.
Полоскание горла
Полоскание горла соленой водой может уменьшить отек и раздражение в горле. Вы также можете попробовать пищевую соду, которая разрушает слизь и помогает при кислотном рефлюксе.
Steam
Пар может разжижать слизь и увлажнять сухое горло. Горячий душ также может творить чудеса при першениях в горле.
Леденец от горла
Леденец для горла растворяется во рту и смазывает раздраженное горло.Для того же эффекта можно пососать кубики льда или твердые сладости.
Остальное
Лягте в удобное положение, подперев голову, чтобы уменьшить давление в задней части горла. Помимо отдыха телу, важно дать отдых вашему голосу.
Советы по предотвращению боли в горле
Один из лучших способов предотвратить боль в горле — избегать микробов. Следующие советы помогут снизить риск заражения:
- Тщательно вымойте руки, особенно в общественных местах
- Избегайте совместного использования столовых приборов и других личных вещей
- Если вам нужно кашлять или чихнуть, сделайте это в локтевом суставе или в салфетку, которую можно выбросить.
- Когда вы гуляете, берите с собой дезинфицирующее средство для рук, если мыло и вода не доступны.

Когда обращаться к врачу
Согласно данным Американской академии отоларингологии — хирургии головы и шеи, вам следует обратиться к врачу, если вы испытываете одно из следующего:
- Сильная боль в горле, которая длится дольше недели
- Затруднение при глотании
- Проблемы с дыханием
- Затруднения при открытии или движении челюсти
- Боль в суставах
- Боль в ухе
- Сыпь
- Температура выше 101 ° F (38.3 ° С)
- Кровь в слюне или мокроте
- Рецидивирующие ангины
- Шишка на шее
- Охриплость голоса более двух недель
- Отек лица и шеи
Хотя при некоторых болях в горле не требуется медицинская помощь, важно связаться с вашим лечащим врачом, если у вас есть серьезные симптомы, которые длятся дольше недели, если у вас частые постоянные боли в горле или если у вас относительно слабая иммунная система. из-за ВИЧ, химиотерапии или некоторых лекарств.
Немедленно обратитесь за медицинской помощью, если:
- Ваши симптомы тяжелые или быстро ухудшаются
- У вас затрудненное дыхание
- При дыхании вы издаете высокий звук (называемый стридором)
- У вас проблемы с глотанием
Заключение
Есть много возможных причин боли в горле. Некоторые из них представляют собой незначительные инфекции или раздражители, не требующие медицинской помощи. Другие, например ангина, связанная с ВИЧ, являются серьезным поводом для беспокойства.
Если вы не уверены, нужно ли вам беспокоиться о боли в горле, неплохо было бы поговорить со своим врачом. И если вы испытываете симптомы ВИЧ, а также боль в горле, подумайте о том, чтобы пройти тест на ВИЧ дома.
Связанное содержание
В чем разница между ВИЧ и СПИДом?
Ссылки
1. Боль в горле. Клиника Майо. URL. Доступ 10 июля 2020 г.
2. Симптомы коронавируса.Центры по контролю и профилактике заболеваний.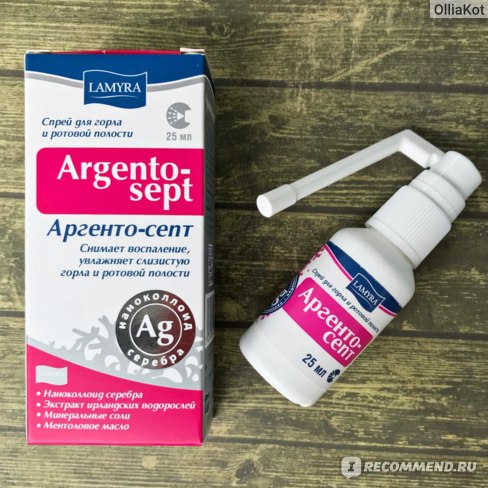 URL. Доступ 10 июля 2020 г.
URL. Доступ 10 июля 2020 г.
3. Стрептококковая ангина. Клиника Майо. URL. Доступ 10 июля 2020 г.
4. Тонзиллит. Клиника Майо. URL. Доступ 10 июля 2020 г.
5. Коклюш. Клиника Майо. URL. Доступ 10 июля 2020 г.
6. Эпиглоттит. Клиника Майо. URL. Доступ 10 июля 2020 г.
7. GERD. Медлайн Плюс. URL. Доступ 10 июля 2020 г.
8. Ангина — диагностика и лечение.Клиника Майо. URL. Доступ 10 июля 2020 г.
9. Дисфагия (проблемы с глотанием). NHS Inform. URL. По состоянию на 10 июля 2020 г.
7 симптомов ранней стадии ВИЧ
Эта статья также доступна на упрощенном китайском и тайском языках.
Симптомы ВИЧ могут различаться у разных людей, однако первые признаки инфекции обычно появляются в течение первых 1-2 месяцев. Многие, но не все, люди будут испытывать серьезные симптомы гриппа, которые являются естественной реакцией вашего организма на вирус.Это называется периодом «сероконверсии».
Именно в это время очень важно определить, является ли ВИЧ причиной, поскольку ваша вирусная нагрузка очень высока, что значительно увеличивает риск ее передачи. И единственный способ узнать наверняка — пройти тестирование.
И единственный способ узнать наверняка — пройти тестирование.
Симптом 1: Лихорадка
Лихорадка, обычно один из первых симптомов ВИЧ, часто сопровождается другими легкими симптомами, такими как усталость, увеличение лимфатических узлов и боль в горле. В этот момент вирус попадает в кровоток и начинает размножаться в больших количествах.Когда это происходит, ваша иммунная система вызывает воспалительную реакцию.
Симптом 2: усталость и головная боль
Воспалительная реакция, вызванная ослабленной иммунной системой, может вызвать у вас чувство усталости и вялости. Иногда это может вызывать одышку при ходьбе или вообще одышку. Усталость может быть как ранним, так и более поздним признаком ВИЧ.
Симптом 3: Увеличение лимфатических узлов, боли в мышцах и боли в суставах
Лимфатические узлы являются частью иммунной системы вашего организма и защищают вашу кровь, избавляясь от бактерий и вирусов.Они имеют тенденцию воспаляться при инфекции. Многие из них находятся в подмышечной впадине, паху и шее, что может вызвать ломоту в этих областях.
Многие из них находятся в подмышечной впадине, паху и шее, что может вызвать ломоту в этих областях.
Симптом 4: кожная сыпь
Сыпь на коже может возникнуть на ранней или поздней стадии сероконверсии ВИЧ. В некоторых случаях сыпь может выглядеть как фурункул с зудящими розовыми высыпаниями.
Симптом 5: тошнота, рвота и диарея
Многие люди испытывают проблемы с пищеварительной системой как симптом ранних стадий ВИЧ.Однако тошнота, рвота и диарея также могут появиться на более поздних стадиях инфекции, обычно в результате оппортунистической инфекции.
Важно избегать обезвоживания. Непрекращающаяся диарея, не отвечающая на обычную терапию, может быть признаком ВИЧ.
Симптом 6: Боль в горле и сухой кашель
Сильный сухой кашель, который может длиться от нескольких недель до месяцев, не прекращаясь (даже при применении антибиотиков и ингаляторов), является типичным симптомом у очень больных ВИЧ.
Симптом 7: Ночная потливость
Многие люди потеют по ночам на ранних стадиях ВИЧ. Это может быть еще более распространено на более позднем этапе заражения и не связано с упражнениями или температурой в комнате.
Это может быть еще более распространено на более позднем этапе заражения и не связано с упражнениями или температурой в комнате.
При таком большом количестве симптомов тестирование на ВИЧ жизненно важно для постановки правильного диагноза. Если вы думаете, что подверглись заражению ВИЧ или ведете активную половую жизнь со случайными половыми партнерами, независимо от того, проявляете ли вы симптомы ВИЧ или нет, важно как можно скорее пройти тестирование.
Если вы находитесь в Сиднее, вы можете пройти экспресс-тест на ВИЧ и пройти обследование на ИППП в [ТЕСТ]. Если вы не в Сиднее, вы все равно можете пройти экспресс-тест на ВИЧ и пройти обследование на ИППП с помощью нашего инструмента «Где пройти тестирование» здесь.
Вы можете определить, есть ли у вас ВИЧ?
Вы можете заразиться ВИЧ, вирусом, вызывающим СПИД, и не знать об этом. Вы также можете быть инфицированы ВИЧ, но не обязательно инфицированы . Примерно каждый седьмой ВИЧ-инфицированный не знает об этом. Единственный способ узнать, инфицированы ли вы, — это пройти тест на ВИЧ.
Единственный способ узнать, инфицированы ли вы, — это пройти тест на ВИЧ.
Возможные симптомы
ВИЧ не влияет на всех одинаково. Некоторые люди замечают симптомы вскоре после заражения вирусом. Другие — нет. Если вирус находится в вашем теле, вот график того, чего ожидать:
Немедленно. Если вы только что заразились ВИЧ, вы, вероятно, не заметите ничего другого. Вы будете чувствовать себя так, как обычно. Если есть вероятность, что вы только что заразились, немедленно обратитесь к врачу или в поликлинику.Они могут дать вам экстренную антиретровирусную терапию, называемую постконтактной профилактикой (PEP), чтобы предотвратить возможную инфекцию. В идеале вы должны начать прием препарата в течение одного-двух дней после заражения. PEP значительно снижает ваши шансы на заражение, если вы принимаете его правильно, но он не на 100% эффективен.
Продолжение
От одной до 8 недель спустя. Если вы заразились, первые симптомы проявятся только через несколько недель. Эта фаза называется острой ВИЧ-инфекцией. У вас могут быть гриппоподобные симптомы, в том числе:
Эта фаза называется острой ВИЧ-инфекцией. У вас могут быть гриппоподобные симптомы, в том числе:
- Лихорадка и озноб
- Головная боль
- Боли и боли, включая боли в мышцах
- Усталость
- Ночная потливость
- Увеличение лимфатических узлов
- Сыпь
- Боль в горле
За это время ВИЧ размножается и распространяется внутри вашего тела.Он атакует и начинает разрушать ваши клетки CD4, которые помогают вашему организму бороться с инфекцией. Вы можете подумать, что у вас простуда или грипп. Но у некоторых людей симптомы отсутствуют.
Через месяц или более. Эта стадия называется хронической ВИЧ-инфекцией. После первоначальной реакции вашего организма на вирус ВИЧ у вас могут не быть никаких симптомов в течение многих лет. Но если его не лечить, вирус ВИЧ продолжит разрушать клетки CD4 и атаковать вашу иммунную систему.
Годы и десятилетия спустя. Без лечения ВИЧ перейдет в третью и наиболее тяжелую стадию: СПИД. Чтобы болезнь перешла в СПИД, может пройти около 10 лет. Это когда ваша иммунная система настолько слаба, что вы не можете бороться с инфекциями. Увеличение лимфатических узлов и желез может быть первым признаком СПИДа. Другие симптомы включают:
Чтобы болезнь перешла в СПИД, может пройти около 10 лет. Это когда ваша иммунная система настолько слаба, что вы не можете бороться с инфекциями. Увеличение лимфатических узлов и желез может быть первым признаком СПИДа. Другие симптомы включают:
- Белый налет во рту, называемый «молочница»
- Лихорадка, озноб и потливость, включая ночное потоотделение
- Снижение энергии или истощение
- Потеря веса
- Проблемы с дыханием
- Диарея
- Рот, генитальные или анальные язвы, вызванные герпетической инфекцией
- Сыпь на коже, которая не проходит
- Опоясывающий лишай, болезненное нервное заболевание, которое может вызвать кожную сыпь или волдыри
- Проблемы с памятью
Самое важное — это диагностировать ВИЧ инфицирование как можно раньше и начать лечение антиретровирусной терапией.Лечение остановит разрушение иммунной системы, сохранит ваше здоровье и предотвратит прогрессирование СПИДа. При правильном приеме лечение также может предотвратить передачу ВИЧ другим людям. Если у вас ВИЧ, но вы быстро начнете антиретровирусную терапию и будете продолжать ее, вы, вероятно, проживете почти столько же, сколько человек без вируса.
Если у вас ВИЧ, но вы быстро начнете антиретровирусную терапию и будете продолжать ее, вы, вероятно, проживете почти столько же, сколько человек без вируса.
Оценка и лечение острой ВИЧ-инфекции
ОБЗОР: Что нужно знать каждому практикующему врачу
Как обычно проявляется острая ВИЧ-инфекция?
Острая ВИЧ-инфекция, обычно возникающая в течение нескольких недель после контакта с жидкостями организма, инфицированными ВИЧ, представляет собой время, в течение которого у пациента наблюдается высокий уровень РНК ВИЧ в плазме и возникает гуморальный иммунный ответ с развитием определяемых вирусных белков-специфических антител.Этот период часто связан с острым заболеванием, называемым острым ретровирусным синдромом (см. Рисунок 1). Эту стадию ВИЧ-инфекции также называют первичной ВИЧ-инфекцией. Признаки и симптомы, часто описываемые как «гриппоподобное» или «мононуклеозное» заболевание, неспецифические и возникают с различной частотой и степенью тяжести. Симптомы могут быть минимальными, очень легкими или серьезными. Современные скрининговые тесты позволяют выявить людей с признаками виремии в отсутствие антител, независимо от наличия симптомов.Для тех, у кого есть симптомы, наиболее часто описываемые проявления включают:
Симптомы могут быть минимальными, очень легкими или серьезными. Современные скрининговые тесты позволяют выявить людей с признаками виремии в отсутствие антител, независимо от наличия симптомов.Для тех, у кого есть симптомы, наиболее часто описываемые проявления включают:
Рисунок 1.
Естественное течение ВИЧ-инфекции
Лихорадка: серия случаев предполагает, что это наиболее частый симптом, хотя он все еще присутствует только примерно у 75% пациентов.
Усталость: это очень частая жалоба, которая встречается примерно у 70% пациентов.
Миалгия: встречается примерно у 50% пациентов.
Сыпь на коже: Сыпь наблюдается примерно у 50% пациентов, она различается по степени тяжести и проявлениям, часто имитируя высыпания от лекарств, вторичный сифилис и другие вирусные экзантемы.
Боль в горле: Боль в горле возникает примерно в 50% случаев, часто она связана с клиническими признаками фарингита с аденопатией шейки матки, но обычно без миндалинного экссудата.

Летаргия / недомогание: Это очень неспецифические симптомы, но они описаны примерно у 50% пациентов.
Цервикальная аденопатия: встречается примерно у 30-40% пациентов и может существовать вместе с аденопатией в других местах.
Диарея: Диарея присутствует примерно у 20% пациентов.
Язвы в полости рта: Язвы описаны у 10-20% пациентов.
Неврологические симптомы: Эти симптомы варьируются от легкой до умеренной головной боли почти у 50% пациентов, иногда тяжелой с менингитом, энцефалитом и / или синдромом Гийена-Барре.
Оппортунистические инфекции: Хотя относительно редко, некоторые проявляются кандидозом глотки или пищевода или пневмонией, вызванной Pneumocystis jiroveci.
Лабораторные отклонения: эти отклонения включают лейкопению, анемию, тромбоцитопению и повышение уровня трансаминаз. Во время этого состояния у пациентов может наблюдаться временное снижение количества CD4 + Т-лимфоцитов, иногда ниже 200 клеток / мкл.
 Менее распространенные лабораторные отклонения включают, помимо прочего, повышение креатинина, лабораторные доказательства рабдомиолиза и плеоцитоз спинномозговой жидкости.
Менее распространенные лабораторные отклонения включают, помимо прочего, повышение креатинина, лабораторные доказательства рабдомиолиза и плеоцитоз спинномозговой жидкости.
Как у пациента развилась острая ВИЧ-инфекция? Каков был основной источник распространения инфекции?
ВИЧ передается главным образом при контакте жидкостей организма со слизистыми оболочками. Вероятность передачи напрямую зависит как от объема жидкостей, которым подвергается человек, так и от уровня вируса, присутствующего в жидкостях. Жидкости организма, которые содержат значительное количество инфекционного ВИЧ, — это кровь, вагинальная и семенная жидкости, спинномозговая жидкость и грудное молоко.Уровень ВИЧ, присутствующий в других жидкостях организма, таких как пот, слезы и слюна, очень низкий.
Сексуальное воздействие
Передача может происходить в любое время, когда влагалищная или семенная жидкость контактирует со слизистыми оболочками (например, слизистой оболочкой влагалища, анального канала или полости рта). Примечательно, что половым путем часто происходит передача от тех, кто не знает своего инфекционного статуса. Более того, люди с острой инфекцией могут вносить непропорциональный вклад в события передачи, поскольку эти люди занимаются деятельностью с высоким риском, не знают о своем инфекционном статусе и, как правило, имеют высокие уровни вируса в крови и генитальных выделениях.
Примечательно, что половым путем часто происходит передача от тех, кто не знает своего инфекционного статуса. Более того, люди с острой инфекцией могут вносить непропорциональный вклад в события передачи, поскольку эти люди занимаются деятельностью с высоким риском, не знают о своем инфекционном статусе и, как правило, имеют высокие уровни вируса в крови и генитальных выделениях.
Деятельность наивысшего риска — это рецептивный анальный половой акт с более низким, но значительным риском, связанным с рецептивным вагинальным сексом, инсертивным анальным и вагинальным сексом, и еще меньшим риском, связанным с рецептивным оральным сексом.
Риск передачи партнеру или заражения после сексуального контакта напрямую связан с уровнем РНК ВИЧ в плазме, который, вероятно, коррелирует с уровнем вируса, присутствующего в генитальных выделениях.
Риск передачи половым путем увеличивается при наличии других воспалительных или язвенных заболеваний половых органов (например,g.
 , вагинит, уретрит и инфекция простого герпеса).
, вагинит, уретрит и инфекция простого герпеса).Передача ВИЧ выше у необрезанных мужчин по сравнению с обрезанными.
Сексуальная активность с контактом с кровью может быть связана с повышенным риском передачи ВИЧ.
Воздействие крови
Риск передачи в этих условиях напрямую зависит от количества крови, воздействию которой подвергается человек, количества вируса, присутствующего в крови, и, в зависимости от настроек игл, от уровня проникновения в кожу.
Совместное использование игл для инъекций запрещенных наркотиков — это наиболее распространенный путь передачи ВИЧ через кровь.
Совместное использование игл для инъекций других наркотиков / лекарств (например, использование анаболических стероидов) также может передавать ВИЧ.
При контакте с зараженным оборудованием (например, используемым для нанесения татуировок) передается ВИЧ.
Сексуальная активность, связанная с контактом с кровью, может передавать ВИЧ.

Воздействие крови во время травматических событий (e.г., ссора) не поступало.
Произошло профессиональное заражение, при котором кровь инфицированного человека проникает через кожу на остром предмете. Сообщается, что в очень редких случаях передача происходит через контакт с повреждениями кожи или попадание крови на слизистые оболочки (например, глаза или рот).
Сообщалось о передаче ВИЧ при переливании крови или продуктов крови. В развитых странах риск передачи при переливании крови приближается к нулю.
ВИЧ-инфицированные беременные или кормящие матери
ВИЧ эффективно передается новорожденным во время беременности и во время родов, а также при грудном вскармливании. Риск передачи заметно снижается, если матери назначают эффективную комбинированную антиретровирусную терапию и избегают кормления грудью.
Бытовые контакты
Передача среди домашних контактов чрезвычайно редка при отсутствии сексуального контакта или контакта с кровью. Существует низкий, но теоретический риск, связанный с совместным использованием зубных щеток и бритв, которые могут привести к попаданию крови на кожу или слизистые оболочки. Следовательно, эти типы предметов домашнего обихода не должны использоваться совместно ВИЧ-инфицированным и неинфицированным человеком.
Существует низкий, но теоретический риск, связанный с совместным использованием зубных щеток и бритв, которые могут привести к попаданию крови на кожу или слизистые оболочки. Следовательно, эти типы предметов домашнего обихода не должны использоваться совместно ВИЧ-инфицированным и неинфицированным человеком.
Какие люди подвергаются большему риску развития острой ВИЧ-инфекции?
ВИЧ достаточно распространен в большинстве стран, поэтому любое воздействие сексуальных жидкостей или крови может подвергнуть кого-либо риску заражения ВИЧ.В прошлом существовала тенденция рассматривать этот диагноз только в избранных группах высокого риска (например, потребители наркотиков и мужчины, практикующие секс с мужчинами). Хотя эти группы остаются в группе высокого риска, риску подвержены и гетеросексуальные мужчины, и женщины. Следовательно, хотя некоторые виды деятельности приводят к большему риску, чем другие, все люди, подвергшиеся воздействию жидкостей организма, должны считаться подверженными риску острой ВИЧ-инфекции и, при наличии совместимого синдрома, оцениваться для этого диагноза.
Осторожно: существуют другие заболевания, которые могут имитировать острую ВИЧ-инфекцию:
Хотя острая ВИЧ-инфекция первоначально описывалась как «мононуклеоз» или «гриппоподобное заболевание», она может иметь широкий спектр клинических и лабораторных проявлений, которые, на основании полученных данных, могут привести к широкому дифференциальному диагнозу.Следует также отметить, что типичная гипертрофия миндалин, наблюдаемая при мононуклеозе, будет необычной при острой ВИЧ-инфекции. Часто рассматриваемые дифференциальные диагнозы:
Фарингит: стрептококковая инфекция, вирус Эпштейна-Барра, цитомегаловирус, токсоплазмоз или грипп
Язвы полости рта или половых органов: простой герпес, вирус Коксаки, афтозный стоматит или болезнь Бехчета
Сыпь: первичный простой герпес, вторичный сифилис, энтеровирус, краснуха, риккетсиоз, розеола, парвовирус B19, аллергическая реакция или ревматологическое заболевание
Менингит / энцефалит: энтеровирусная инфекция, простой герпес, Западный Нил или другие вирусные энцефалиты
Диарея: вирусный или бактериальный гастроэнтерит
Повышение уровня трансаминаз: вирусный гепатит, цитомегаловирус, вирус Эпштейна-Барра или лекарственная реакция
Какие лабораторные исследования следует заказать и что ожидать?
Самая большая проблема при постановке диагноза острой ВИЧ-инфекции — это думать об этом, когда у пациента есть какие-либо факторы риска и совместимый клинический синдром. Это требует отказа от традиционных стереотипов относительно того, кто подвергается риску, чтобы учитывать диагноз у всех сексуально активных людей и тех, кто потенциально использует общие иглы. Второе препятствие для постановки диагноза — это осознание того, что на этой стадии заболевания пациенты часто не имеют антител к ВИЧ с высоким уровнем циркулирующего вируса (см. Рисунок 2). Если при дифференциальной диагностике рассматривается острая ВИЧ-инфекция, необходимо провести следующие тесты:
Это требует отказа от традиционных стереотипов относительно того, кто подвергается риску, чтобы учитывать диагноз у всех сексуально активных людей и тех, кто потенциально использует общие иглы. Второе препятствие для постановки диагноза — это осознание того, что на этой стадии заболевания пациенты часто не имеют антител к ВИЧ с высоким уровнем циркулирующего вируса (см. Рисунок 2). Если при дифференциальной диагностике рассматривается острая ВИЧ-инфекция, необходимо провести следующие тесты:
Рисунок 2.
График неотложной помощи вирусных маркеров и антител при острой ВИЧ-инфекции
Комбинированные скрининговые тесты: эти тесты выявляют как антитела против ВИЧ, так и антиген p24. Отрицательный комбинированный скрининговый тест — веский аргумент против острой ВИЧ-инфекции. В редких случаях может присутствовать РНК ВИЧ, тогда как антиген Р24 все еще не обнаруживается, поэтому может быть показан повторный комбинированный скрининговый тест или измерение РНК ВИЧ.
Тест на антитела к ВИЧ: если результат вестерн-блоттинга полностью положительный, значит, пациент был инфицирован в течение нескольких месяцев или лет, и маловероятно, что ВИЧ объясняет острые симптомы, которые проявляются у пациента.Если тест на антитела к ВИЧ отрицательный или положительный при неопределенном Вестерн-блоте, у пациента вполне может быть острая инфекция, поскольку в течение первых недель инфекции антитела либо отсутствуют, либо только начинают появляться. В этом случае важно либо провести повторное тестирование на антитела в течение следующих недель, чтобы подтвердить сероконверсию, либо, желательно, провести вирусологический тест.
Вирусологические тесты на ВИЧ: в отличие от теста на антитела, который определяет гуморальный иммунный ответ на вирусные антигены, эти тесты выявляют циркулирующий вирус в крови инфицированных пациентов.Во время острой инфекции, когда антитела только появляются, уровень вируса в крови часто превышает уровень, наблюдаемый у пациентов с наиболее поздними стадиями хронической инфекции. Возможные испытания включают:
Возможные испытания включают:
антиген p24: этот тест обычно положительный у людей с острой инфекцией, но все еще отрицательных антител, или у людей на очень поздних стадиях хронической инфекции. Чувствительность у пациентов с острой инфекцией без ВИЧ-специфических антител составляет примерно 80%, но быстро снижается с появлением антител.Специфичность этого теста на циркулирующий ВИЧ превышает 99%. Этот тест можно заказать как изолированный тест или как часть комбинированного анализа, который выявляет как антитела к ВИЧ, так и антиген p24.
РНК ВИЧ в плазме: этот тест обычно используется в качестве количественного анализа у пациентов с хронической инфекцией, но его чувствительность у пациентов с острой инфекцией приближается к 100%. Возможны ложноположительные результаты по РНК ВИЧ в плазме; тем не менее, это, вероятно, менее распространено в современных анализах, и когда это происходит, уровни, как правило, низкие (например,г., <5000 копий / мл).
 Напротив, у людей с острой ВИЧ-инфекцией и отрицательными антителами уровень антител обычно превышает 100 000 копий / мл, а зачастую и миллионы.
Напротив, у людей с острой ВИЧ-инфекцией и отрицательными антителами уровень антител обычно превышает 100 000 копий / мл, а зачастую и миллионы.
Результаты, подтверждающие диагноз острой ВИЧ-инфекции
Окончательный диагноз острой ВИЧ-инфекции ставится путем документирования сероконверсии антител к ВИЧ от отрицательного или неопределенного теста на антитела до полностью положительного Вестерн-блоттинга.
Вероятный и предполагаемый диагноз может быть поставлен путем документирования положительного вирусологического теста в условиях отрицательного или неопределенного теста на антитела или сочетания отрицательного скринингового теста в прошлом и симптомов и признаков острой ВИЧ-инфекции, связанной с положительным ВИЧ. антитела или скрининговый тест.
Другие ситуации, при которых ставится диагноз острой ВИЧ-инфекции
Растет интерес к тому, чтобы не пропустить пациентов, активно сероконверсирующих к ВИЧ. Поскольку признаки и симптомы могут отсутствовать или быть минимальными, при целенаправленном обследовании пациентов с симптомами может не хватить значительного количества людей. Следовательно, были рассмотрены подходы к скринингу всех отрицательных по антителам людей с помощью вирусологического теста. В таких условиях возможно, что пациенты явятся на плановый скрининг на антитела к ВИЧ и обнаружат сероконверсию к ВИЧ.Наиболее часто используемые анализы:
Поскольку признаки и симптомы могут отсутствовать или быть минимальными, при целенаправленном обследовании пациентов с симптомами может не хватить значительного количества людей. Следовательно, были рассмотрены подходы к скринингу всех отрицательных по антителам людей с помощью вирусологического теста. В таких условиях возможно, что пациенты явятся на плановый скрининг на антитела к ВИЧ и обнаружат сероконверсию к ВИЧ.Наиболее часто используемые анализы:
Объединенное тестирование РНК ВИЧ: это включает в себя взятие сыворотки или плазмы у тех, у кого в ходе рутинного скрининга обнаружены отрицательные антитела к ВИЧ, и их объединение. В этих условиях с помощью одного анализа РНК ВИЧ можно определить, присутствует ли ВИЧ в любом из объединенных образцов. Дальнейшее тестирование проводится, чтобы определить, какой из образцов, включенных в пул, был действительно положительным.
Комбинированный анализ антитела к ВИЧ / антигена p24: это стандартный иммуноферментный анализ, который определяет присутствие антитела ВИЧ, антигена p24 или обоих. Если тест положительный, пациента можно дополнительно обследовать с помощью теста на антитела к ВИЧ и вестерн-блоттинга, который определит, был ли реактивный результат результатом наличия антител у пациента с хронической инфекцией по сравнению с антигеном p24 в антителотрицательных или неопределенных пациент.
Если тест положительный, пациента можно дополнительно обследовать с помощью теста на антитела к ВИЧ и вестерн-блоттинга, который определит, был ли реактивный результат результатом наличия антител у пациента с хронической инфекцией по сравнению с антигеном p24 в антителотрицательных или неопределенных пациент.
В чем разница между «острой» и «ранней» ВИЧ-инфекцией?
Хотя стандартизированных определений нет, в целом термин «острый» относится к процессу сероконверсии, часто с острым ретровирусным синдромом.Напротив, «ранняя» инфекция относится к пациентам с зарегистрированной инфекцией в недавнем прошлом, обычно определяемой как в течение предшествующих 6 месяцев. Большая часть предыдущего обсуждения была сосредоточена на проявлениях и диагностике острой ВИЧ-инфекции.
Диагностика ранней инфекции: Ранняя инфекция обычно диагностируется у тех, у кого обнаружен положительный результат теста на антитела к ВИЧ после того, как документально подтвердился отрицательный результат в течение предшествующих 6 месяцев. Иногда у пациента будет положительный результат теста, если он будет полагать, что он или она, возможно, подвергались воздействию в течение предыдущих нескольких месяцев и потенциально имели синдром, соответствующий острой инфекции.
Иногда у пациента будет положительный результат теста, если он будет полагать, что он или она, возможно, подвергались воздействию в течение предыдущих нескольких месяцев и потенциально имели синдром, соответствующий острой инфекции.
В этой ситуации трудно понять, является ли это ранней или более хронической инфекцией. Для эпидемиологических исследований есть интерес в выявлении этих людей, чтобы улучшить оценки случаев заражения ВИЧ. В исследовательских анализах используется так называемый «расстроенный» или «менее чувствительный» тест на антитела. Если инфекция произошла в течение предыдущих 6–12 месяцев, «расстроенный» анализ дает отрицательный результат, тогда как обычный более чувствительный скрининговый тест дает положительный результат. Эти анализы коммерчески недоступны.
Те, у кого диагностирована ранняя инфекция, могли или не могли установить свои вирусологические и иммунологические параметры. Кроме того, многие патогенные события, которые происходят во время острой инфекции, вероятно, уже произошли. Как и в случае острой инфекции, роль лечения на этой стадии заболевания не установлена. Подробности имеющихся данных включены в специфику лечения острой ВИЧ-инфекции.
Как и в случае острой инфекции, роль лечения на этой стадии заболевания не установлена. Подробности имеющихся данных включены в специфику лечения острой ВИЧ-инфекции.
Если вы решите, что у пациента острая ВИЧ-инфекция, что нужно делать?
Всех пациентов, у которых диагностирована ВИЧ-инфекция, и особенно пациентов с острой инфекцией, следует направлять к специалисту, имеющему опыт ведения этой группы пациентов.Лицам с острой ВИЧ-инфекцией следует предоставить следующую информацию:
Естественная история болезни ВИЧ с акцентом на то, что это самая ранняя стадия медленно прогрессирующего заболевания и что большинство имеющихся симптомов со временем исчезнут: это особенно важно, поскольку многие пациенты с симптоматической острой ВИЧ-инфекцией приравнивают свои симптомы к симптомам полномасштабный СПИД.
Пациенту следует объяснить, что он или она, вероятно, был инфицирован в предыдущие месяцы, и что любого, кого они контактировали с половыми жидкостями или кровью, следует уведомить о том, что они могут быть инфицированы или подвержены риску заражения ВИЧ.

Пациентов следует проконсультировать относительно того, как можно избежать передачи ВИЧ и других патогенов в будущем (например, избегать контакта с кровью, совместного использования игл или секса без барьерной защиты).
Пациенты должны быть проинформированы о том, что острая ВИЧ-инфекция представляет собой уникальную стадию заболевания, на которой до сих пор остаются разногласия относительно того, следует ли начинать антиретровирусную терапию. Следует провести подробное обсуждение возможного обоснования антиретровирусной терапии и конкретных вариантов лечения, начиная от отсрочки лечения с последующим контролем уровня РНК ВИЧ и CD4 + Т-клеток в плазме или раннего начала терапии.
Необходимо провести тестирование на генотипическую лекарственную устойчивость, чтобы определить, приобрел ли пациент лекарственно-устойчивый штамм ВИЧ.
Пациентов следует направлять для получения непрерывной помощи, которая включает дальнейшее обсуждение способов предотвращения передачи ВИЧ и других патогенов, а также рекомендации по поддержанию здоровья.
 Последнее будет включать изменения в здоровом образе жизни, такие как потеря веса, упражнения, диета, отказ от употребления запрещенных наркотиков и чрезмерное употребление алкоголя.При наличии показаний всех пациентов следует направлять к специалистам по психическому здоровью и обследовать их на латентный туберкулез, хронический гепатит B и / или C, сифилис, хламидиоз / гонорею в моче, шейке матки и слизистой оболочке анального канала, а также на гонорею слизистой оболочки полости рта. Наконец, прививки должны проводиться в соответствии со стандартными инструкциями.
Последнее будет включать изменения в здоровом образе жизни, такие как потеря веса, упражнения, диета, отказ от употребления запрещенных наркотиков и чрезмерное употребление алкоголя.При наличии показаний всех пациентов следует направлять к специалистам по психическому здоровью и обследовать их на латентный туберкулез, хронический гепатит B и / или C, сифилис, хламидиоз / гонорею в моче, шейке матки и слизистой оболочке анального канала, а также на гонорею слизистой оболочки полости рта. Наконец, прививки должны проводиться в соответствии со стандартными инструкциями.
Антиретровирусное лечение острой ВИЧ-инфекции
Цитата из текущих Рекомендаций по лечению, опубликованных NIH в 2016 г .:
Антиретровирусная терапия (АРТ) рекомендуется всем ВИЧ-инфицированным, независимо от количества Т-лимфоцитов CD4, для снижения заболеваемости и смертности, связанных с ВИЧ-инфекцией (AI).
АРТ также рекомендуется ВИЧ-инфицированным для предотвращения передачи ВИЧ (AI).

При начале АРТ важно информировать пациентов о преимуществах и соображениях, связанных с АРТ, а также разрабатывать стратегии для оптимизации приверженности. В каждом конкретном случае АРТ может быть отложено из-за клинических и / или психосоциальных факторов, но терапию следует начинать как можно скорее.
Эти рекомендации также применимы к пациентам с острой ВИЧ-инфекцией.Предупреждение передачи — важная проблема; такие пациенты особенно заразны из-за их высокой вирусной нагрузки.
Обоснование для рассмотрения возможности раннего лечения включает:
Сократить продолжительность и / или тяжесть симптомов
Снижение риска более быстрого прогрессирования заболевания
Снижение риска передачи другим людям Сохранение иммунного резерва и целостности желудочно-кишечного тракта
Сохранять ВИЧ-специфические иммунные ответы, которые могут способствовать усилению вирусного контроля в случае прекращения лечения или стимулироваться терапевтическими иммуногенами, которые могут стать доступными в будущем
Предельный размер вирусного резервуара
Уменьшить скорость вирусной эволюции и степень гетерогенности
Обоснование начала антиретровирусной терапии во время острой ВИЧ-инфекции.

Существует несколько причин для рассмотрения возможности раннего начала антиретровирусной терапии во время острой ВИЧ-инфекции. Некоторые из них могут также применяться к пациентам с документально подтвержденной «ранней» инфекцией (например, в течение предшествующих 6 месяцев).
Для сокращения продолжительности и / или тяжести симптомов
Неофициальные данные свидетельствуют о том, что симптомы острого ретровирусного синдрома быстро исчезают после начала антиретровирусной терапии. Однако контролируемых исследований нет.
Для снижения риска более быстрого прогрессирования болезни
Данные чрезвычайно различаются, но появляется все больше ретроспективных наблюдательных исследований, которые демонстрируют взаимосвязь между количеством и тяжестью симптомов, связанных с острой ВИЧ-инфекцией, и различными показателями прогрессирования заболевания.
Если это правда, неясно, повлияет ли начало лечения в течение нескольких дней или недель после острой инфекции на исход, но это предполагает, что пациенты с симптоматической острой ВИЧ-инфекцией с большей вероятностью разовьются до уровня потребности в антиретровирусной терапии раньше, чем пациенты с меньшей симптоматическая острая инфекция.
Для снижения риска передачи другим людям
Тот факт, что люди с острой инфекцией по определению в последнее время подвергали себя и других риску заражения ВИЧ, предполагает, что необходимо приложить все усилия, чтобы повлиять на вероятность передачи.Это будет включать в себя постановку диагноза и консультирование по вопросам безопасности. Действительно, есть данные, показывающие, что активность в принятии рискованных решений снижается у тех, у кого недавно диагностирована ВИЧ-инфекция, но это не постоянный эффект и часто временный.
Имеются убедительные биологические данные, позволяющие предположить, что люди с острой ВИЧ-инфекцией, вероятно, имеют больший риск передачи другим людям после однократного контакта. Это в первую очередь основано на наблюдениях, что очень высокие уровни ВИЧ в плазме коррелируют с уровнями в генитальных секрециях, которые, вероятно, увеличивают трансмиссивность после изолированного контакта с кровью или половыми секрециями.
Молекулярные исследования показывают, что люди с острой инфекцией могут вносить непропорционально большой вклад в новые случаи инфекции в данном сообществе. Фактически, несколько исследований сообщают, что до 30% случаев заражения ВИЧ могут быть от людей с острой ВИЧ-инфекцией.
Фактически, несколько исследований сообщают, что до 30% случаев заражения ВИЧ могут быть от людей с острой ВИЧ-инфекцией.
Исследование HPTN 052 показало, что среди лиц с хронической ВИЧ-инфекцией раннее начало антиретровирусной терапии снижает риск передачи их серонегативному партнеру примерно на 96%.
Для сохранения иммунного резерва и целостности желудочно-кишечного тракта
В настоящее время существует несколько исследований, демонстрирующих на моделях обезьяньего вируса иммунодефицита и на людях, что в течение первых дней и недель ВИЧ-инфекции наблюдается умеренное снижение CD4 + T-клеток периферической крови с резким снижением CD4 + T-клеток желудочно-кишечного тракта. , возможно, более 80% потерь в этом отсеке.
Недавние исследования показывают, что патогенность ВИЧ не ограничивается подавлением иммунитета.ВИЧ вызывает хроническое воспаление, которое, в свою очередь, может способствовать развитию ряда заболеваний неврологической, сердечно-сосудистой, почечной и печеночной систем. Фактически, некоторые из этих воспалений и активации сохраняются даже у тех, кто получает антиретровирусную терапию с подавленной РНК ВИЧ в плазме. Было высказано предположение, что это продолжающееся воспаление может быть связано с бактериальной транслокацией через иммунологически нарушенный желудочно-кишечный тракт с повышенными уровнями бактериальных продуктов (например, липополисахарида при включении и выключении антиретровирусной терапии ВИЧ-инфицированных по сравнению с неинфицированными контрольными препаратами).Вполне вероятно, что терапия во время острой инфекции может быть возможностью ограничить раннее повреждение лимфоидного компартмента желудочно-кишечного тракта.
Фактически, некоторые из этих воспалений и активации сохраняются даже у тех, кто получает антиретровирусную терапию с подавленной РНК ВИЧ в плазме. Было высказано предположение, что это продолжающееся воспаление может быть связано с бактериальной транслокацией через иммунологически нарушенный желудочно-кишечный тракт с повышенными уровнями бактериальных продуктов (например, липополисахарида при включении и выключении антиретровирусной терапии ВИЧ-инфицированных по сравнению с неинфицированными контрольными препаратами).Вполне вероятно, что терапия во время острой инфекции может быть возможностью ограничить раннее повреждение лимфоидного компартмента желудочно-кишечного тракта.
Большинство данных свидетельствует о том, что начало антиретровирусной терапии во время хронической инфекции имеет ограниченный эффект на восстановление лимфоидного компартмента желудочно-кишечного тракта. Хотя это еще более ограничено, в настоящее время неясно, будет ли начало терапии во время острой инфекции иметь больший эффект на сохранение иммунологической целостности этого компартмента или что любые различия во времени терапии влияют на уровень бактериальной транслокации или стойкости. воспаление и активация.
воспаление и активация.
Для сохранения ВИЧ-специфических иммунных ответов, которые могут позволить усилить вирусный контроль, если лечение будет остановлено или будет стимулироваться терапевтическими иммуногенами, которые могут стать доступными в будущем
Предыдущие исследования демонстрируют, что у людей с хронической ВИЧ-инфекцией часто отсутствуют устойчивые ВИЧ-специфические иммунные ответы, которые часто присутствуют у избранных пациентов с медленным прогрессированием заболевания (например, у лиц, длительное время не прогрессирующих).
Была выдвинута гипотеза и опубликована в избранных когортах, что лечение во время острой ВИЧ-инфекции может защитить ВИЧ-специфические CD4 + Т-клетки от ВИЧ-инфекции и разрушения, в результате чего у тех, кто получил лечение на ранней стадии, уровни этих ответов приближаются к уровням долгосрочных не прогрессирующих.
В ранних неконтролируемых исследованиях сообщалось, что пациенты, получавшие лечение во время острой ВИЧ-инфекции, у которых постоянно обнаруживались ВИЧ-специфические CD4 + Т-клетки, были способны хотя бы временно продемонстрировать усиленный вирусологический контроль после прекращения терапии. Следовательно, одной из причин для рассмотрения возможности ранней терапии у тех, у кого выявлена острая и, возможно, даже ранняя ВИЧ-инфекция, было сохранение иммунных ответов, чтобы они могли прекратить лечение с отсроченным прогрессированием и необходимостью начала хронической длительной антиретровирусной терапии.
Следовательно, одной из причин для рассмотрения возможности ранней терапии у тех, у кого выявлена острая и, возможно, даже ранняя ВИЧ-инфекция, было сохранение иммунных ответов, чтобы они могли прекратить лечение с отсроченным прогрессированием и необходимостью начала хронической длительной антиретровирусной терапии.
Три относительно крупных рандомизированных контролируемых испытания формально проверили эту гипотезу, назначив пациентов с острой и / или ранней ВИЧ-инфекцией, которым необходимо либо прекратить антиретровирусную терапию, либо начать лечение в течение определенного периода времени с последующим прекращением лечения и последующим наблюдением. которые включали время до соответствия критериям для начала приема антиретровирусных препаратов во время хронической ВИЧ-инфекции, а также вирусологическую точку окончания лечения. Эти исследования предполагают, что лечение во время ранней и, возможно, острой инфекции в течение 24-48 недель, но не 12 недель, может привести к умеренным преимуществам в отношении времени, необходимого для выполнения текущих рекомендаций по началу антиретровирусной терапии и вирусологических / иммунологических контрольных точек. Преимущества относительно скромны и имеют неясное клиническое значение в эпоху, когда руководства рекомендуют более раннее начало терапии из-за опасений, что продолжающаяся репликация вируса отрицательно влияет на множество конечных органов.
Преимущества относительно скромны и имеют неясное клиническое значение в эпоху, когда руководства рекомендуют более раннее начало терапии из-за опасений, что продолжающаяся репликация вируса отрицательно влияет на множество конечных органов.
Три последних исследования включают:
A5217: В этом исследовании рандомизированы лица, инфицированные в течение предшествующих 6 месяцев, за исключением тех, кто страдает острой инфекцией, для прекращения лечения или лечения в течение 36 недель с последующим мониторингом прекращения терапии.Ключевыми конечными точками были необходимость начать антиретровирусную терапию и заданный уровень вируса. В это исследование было включено около 120 пациентов, но оно было преждевременно остановлено независимым советом по мониторингу безопасности данных из-за высокого уровня потребности в начале лечения среди тех, кто рандомизирован в группу отложенного лечения. В целом, риск необходимости начала терапии среди тех, кто лечился на ранней стадии, был значительно ниже, но длительность этого эффекта не была полностью определена.
 Точно так же, как оказалось, была разница в вирусологической контрольной точке между теми, кто начал, а затем прекратил лечение, но различия были скромными.
Точно так же, как оказалось, была разница в вирусологической контрольной точке между теми, кто начал, а затем прекратил лечение, но различия были скромными.Primo-SHM Trial: в этом исследовании рандомизированы те, у кого была выявлена острая или ранняя ВИЧ-инфекция, которые не получали лечения, по сравнению с антиретровирусными препаратами в течение 24 или 60 недель с последующим прекращением лечения. В исследование было включено около 120 пациентов с конечными точками, включая время до начала терапии, а также вирусологические и иммунологические уставки. Те, кто лечился в течение 24 или 36 недель, по-видимому, достигли лучших результатов для каждой конечной точки по сравнению с теми, кто не начал лечение, хотя различия были относительно скромными, включая задержку времени до начала терапии, ограниченную примерно 1-2 годами. .
SPARTAC Trial: в этом исследовании было рандомизировано 372 человека с острой или ранней ВИЧ-инфекцией, которым не проводилось лечение по сравнению с 12 или 48 неделями лечения с последующим терапевтическим перерывом с последующим наблюдением.
 Первичной конечной точкой было время до уровня CD4 + Т-клеток менее 350 клеток / мкл или до начала лечения. Риск необходимости начать терапию был значительно ниже у тех, кто лечился в течение 48 недель, чем у тех, кто не начинал терапию или лечился в течение 12 недель, но эта задержка статистически не отличалась от 48 недель.Маловероятно, что СПАРТАК тем или иным образом разрешит спор о показаниях к лечению.
Первичной конечной точкой было время до уровня CD4 + Т-клеток менее 350 клеток / мкл или до начала лечения. Риск необходимости начать терапию был значительно ниже у тех, кто лечился в течение 48 недель, чем у тех, кто не начинал терапию или лечился в течение 12 недель, но эта задержка статистически не отличалась от 48 недель.Маловероятно, что СПАРТАК тем или иным образом разрешит спор о показаниях к лечению.
Ограничить размер вирусного резервуара
Имеются четкие доказательства того, что вирусный резервуар, чаще всего измеряемый как постоянно инфицированные покоящиеся CD4 + Т-клетки памяти у тех, кто получает супрессивную антиретровирусную терапию, устанавливается в течение нескольких дней после заражения и, вероятно, до развития гуморальных иммунных ответов и начала острый ретровирусный синдром.
Клиническая значимость размера вирусного резервуара у пролеченных пациентов неизвестна, но обычно считается одним из препятствий либо на пути долгосрочного контроля ВИЧ, либо на пути его эрадикации из организма.
Данные ограничены, но некоторые исследования показывают, что этот резервуар может быть ниже у тех, кто лечился во время острой и даже ранней ВИЧ-инфекции, чем у тех, кто лечился хронической инфекцией. Тем не менее, клиническая значимость этих результатов в настоящее время неизвестна.
Для уменьшения скорости вирусной эволюции и степени неоднородности, а также размера провирусного резервуара
Существует множество исследований, показывающих, что недавно инфицированные приобретают относительно однородную популяцию ВИЧ, которая затем быстро развивается in vivo.
Есть несколько исследований, предполагающих, что степень вирусной гетерогенности связана с прогрессированием заболевания.
Раннее начало терапии при острой ВИЧ-инфекции почти наверняка ограничит раннюю вирусную эволюцию, что приведет к созданию резервуаров с относительно однородной вирусной популяцией. Несмотря на интригующее обоснование ранней терапии, клиническая значимость этого раннего ограничения вирусной эволюции неизвестна.
Какие варианты лечения следует рассмотреть?
В настоящее время нет данных, свидетельствующих о том, что тем, кто лечится во время острой ВИЧ-инфекции, следует предлагать другие варианты антиретровирусной терапии, чем тем, кто страдает хронической инфекцией.Следует учитывать следующие вопросы:
Если нет доказательств наличия генотипического вируса с лекарственной устойчивостью, можно рассмотреть любой из предпочтительных вариантов лечения для пациентов, ранее не получавших антиретровирусные препараты (например, двойные нуклеозидные ингибиторы обратной транскриптазы (НИОТ) с ненуклеозидным ингибитором обратной транскриптазы (ННИОТ), a ингибитор протеазы, усиленный ритонавиром (PI / r), или ингибитор переноса цепи интегразы (INSTI)).
Если присутствует генотипическая лекарственная устойчивость, это следует учитывать при принятии решения о лечении, в конечном итоге выбирая схему, включающую три полностью активных агента.

Если терапия начинается до появления теста на лекарственную устойчивость, следует рассмотреть вопрос о назначении схемы двойного НИОТ плюс ИП / р на основе, поскольку передаваемая устойчивость к ИП встречается относительно редко, а устойчивость к этим препаратам менее вероятна, если Устойчивость к НИОТ присутствует неосознанно, чем то, что можно было бы увидеть в случае ННИОТ или, возможно, в схемах, содержащих INSTI.
Если антиретровирусная терапия начата во время острой ВИЧ-инфекции, как долго следует продолжать лечение?
В настоящее время рекомендуется, чтобы лица, начинающие антиретровирусную терапию хронической ВИЧ-инфекции, продолжали получать какой-либо вид лечения на неопределенный срок, если нет веских причин для прекращения.Лечение во время острой и, возможно, ранней инфекции ранее рассматривалось по-разному по нескольким причинам.
Эти люди начинают лечение намного раньше, чем большинство из них, и, возможно, до того, как в этом возникнет необходимость.

Терапия начинается до того, как будет установлено, насколько хорошо человек собирается самостоятельно контролировать вирус.
Одним из оснований для раннего лечения является сохранение ВИЧ-специфических иммунных ответов, которые могут усилить вирусологический контроль после прекращения терапии (см. Обсуждение под обоснованием раннего начала терапии).
Французская группа (Sáez-Cirión A, et al. 2013) описала серию пациентов, получавших лечение во время острой или ранней ВИЧ-инфекции, которые прекратили лечение спустя годы. Вопреки ожиданиям, по оценкам, у 5-15% этих пациентов не наблюдалось типичного восстановления виремии, но оставалась авиремия. Статистически этот результат коррелирует с низкой провирусной нагрузкой. К сожалению, эти корреляции были недостаточно сильными, чтобы делать индивидуальные прогнозы.
Текущие соображения относительно прекращения терапии у тех, кто лечится во время острой ВИЧ-инфекции, включают:
Появляются данные, демонстрирующие, что прекращение терапии у лиц с хронической инфекцией подвержено повышенному риску прогрессирования как ВИЧ-инфекции, так и развития почечных, сердечно-сосудистых и печеночных событий.
 Неизвестно, как это применимо к тем, у кого началась острая ВИЧ-инфекция.
Неизвестно, как это применимо к тем, у кого началась острая ВИЧ-инфекция.Антиретровирусная терапия приводит к снижению маркеров воспаления и коагуляции, эффекты теряются при прекращении терапии. Это может отрицательно сказаться на функции эндотелия и других конечных органов, что, возможно, объясняет наблюдения.
На данный момент опубликованные клинические испытания показывают, что те, кто начинает терапию во время острой и ранней инфекции, по сравнению с теми, кто этого не делает, имеют относительно умеренные задержки в необходимости начать терапию, различия, которые относительно невелики в контексте того, что в конечном итоге будет жизнью. -длительная терапия.
Те, кто прекращает терапию, подвергаются некоторому риску развития острого ретровирусного синдрома, хотя и временного, и неясного долгосрочного клинического значения.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Ранние признаки ВИЧ-инфекции
Автор: Кэсси Томлинсон
Если вы недавно занимались незащищенным сексом или использовали инъекционную иглу совместно с кем-то, чей ВИЧ-статус вы не можете подтвердить, вам следует подумать о том, чтобы пройти тест на вирус ВИЧ.Ранний тест на ВИЧ — хорошая идея для вашего здоровья, безопасности и пользы для других.
Всего через две недели или три месяца в вашем организме могут появиться признаки, которые являются реакцией на ВИЧ-инфекцию. Многие, но не все инфицированные люди, испытывают симптомы гриппа, которые иногда описывают как «самый страшный грипп». Люди, живущие с ВИЧ и СПИДом, испытывают от девяти до шестнадцати различных симптомов. Вот некоторые из наиболее распространенных, указывающих на раннюю стадию ВИЧ-инфекции:
· Лихорадка : Одним из первых признаков ВИЧ-инфекции может быть легкая лихорадка, примерно до 102F / 39C. В этот момент вирус попадает в кровоток и начинает размножаться в больших количествах. Вы очень заразны на ранних стадиях ВИЧ-инфекции, потому что необнаруженный, непроверенный вирус создает миллионы копий самого себя, разрушая клетки, которые ваша иммунная система использует для борьбы с болезнью.
В этот момент вирус попадает в кровоток и начинает размножаться в больших количествах. Вы очень заразны на ранних стадиях ВИЧ-инфекции, потому что необнаруженный, непроверенный вирус создает миллионы копий самого себя, разрушая клетки, которые ваша иммунная система использует для борьбы с болезнью.
· Увеличение лимфатических узлов : Лимфатические узлы часто воспаляются или опухают, когда организм пытается бороться с ВИЧ-инфекцией. Основные лимфатические узлы расположены в области подмышек, паха и шеи.Часто поражаются лимфатические узлы на шее, они становятся болезненными и их можно назвать «опухшими железами».
· Боль в горле : Люди, живущие с ВИЧ, могут иметь хронические или повторяющиеся боли в горле, и у людей, живущих с ВИЧ и СПИДом, нередко развивается молочница, оппортунистическая вторичная инфекция. Candida Albacans — грибок, вызывающий молочницу; процветает, когда иммунная система ослаблена; находится во рту и горле; и способствует затрудненному глотанию.
· Сыпь : если сыпь трудно объяснить или лечить, и вы участвовали в поведении, связанном с повышенным риском, вам следует подумать о тесте на ВИЧ. Сыпь может появиться на любом участке кожи; часто бывают на туловище тела; и может, а может и не чесаться.
· Усталость : Воспалительная реакция, вызванная осажденной иммунной системой, также может вызывать усталость, общую вялость и недостаток энергии для выполнения задач, которые вы можете считать нормальными или рутинными.Усталость может быть изнурительной и является как ранним, так и более поздним признаком ВИЧ-инфекции и СПИДа.
· Боли и боли в мышцах и суставах : Другие распространенные симптомы инфекции включают боль в мышцах и суставах или теле, ревматические заболевания. Они могут быть вызваны одной только ВИЧ-инфекцией или другими вирусами или бактериями, часто сопровождающимися воспалением.
· Головная боль : Этот симптом может проявляться как неумолимая головная боль. Они часто вызваны низким количеством Т-лимфоцитов CD4, но также могут быть результатом инфекций, заболеваний нервной системы или злокачественных новообразований, системного заболевания, связанного с ВИЧ, и токсичности, вызванной лекарствами.Всегда следует тщательно проверять новую или сильную головную боль.
Они часто вызваны низким количеством Т-лимфоцитов CD4, но также могут быть результатом инфекций, заболеваний нервной системы или злокачественных новообразований, системного заболевания, связанного с ВИЧ, и токсичности, вызванной лекарствами.Всегда следует тщательно проверять новую или сильную головную боль.
· Диарея, рвота и тошнота : У многих людей с ранней ВИЧ-инфекцией развиваются тошнота, рвота, диарея и отсутствие аппетита. Это может быть вызвано грибковыми, бактериальными, вирусными и паразитарными инфекциями, которые подавляют и без того ослабленную иммунную систему. В некоторых случаях эти симптомы также могут быть побочным эффектом лечения ВИЧ.
• Ночная потливость : Ночная потливость означает потоотделение, которое пропитывает постельное белье во время сна и не связано с физическими упражнениями.Ночная потливость может быть побочным эффектом лихорадки из-за другой инфекции в организме, такой как бактериальная инфекция Mycobacterium avium complex (MAC), грибковая инфекция гистоплазмоз или туберкулез (ТБ).
Никаких симптомов? Помните, что каждый пятый человек в Соединенных Штатах не знает о своей инфекции и не испытывает никаких признаков болезни.
Симптомы, сопровождающие ВИЧ-инфекцию, могут длиться от нескольких дней до нескольких недель. Однако нельзя предположить, что у вас ВИЧ, только по симптомам.Каждый из этих алиментов может быть вызван и другими заболеваниями. Единственный надежный способ узнать свой ВИЧ-статус — это пройти тест на ВИЧ. Если вы считаете, что могли заразиться ВИЧ, независимо от того, испытывали ли вы какие-либо симптомы, важно как можно скорее пройти тестирование. Чтобы определить оптимальное время для теста на ВИЧ и найти ближайший к вам центр тестирования, нажмите ЗДЕСЬ.
Для получения дополнительной информации по этой теме посетите и прочтите эти и другие авторитетные сайты:
• ЮНЭЙДС
• Центры по контролю за заболеваниями
• Фонд семьи Кайзер
• Всемирная организация здравоохранения
• POZ
• Клиника Мэйо
Симптомов ВИЧ | Мужчины к мужчинам
Симптомы острой ВИЧ-инфекции
Через пару недель после того, как вы заразились ВИЧ, количество ВИЧ в вашем теле резко увеличится, и ваша иммунная система активизируется. Вы можете получить симптомы, похожие на грипп. Симптомы, которые обычно сопровождают острую ВИЧ-инфекцию:
Вы можете получить симптомы, похожие на грипп. Симптомы, которые обычно сопровождают острую ВИЧ-инфекцию:
- лихорадка
- чувство усталости и / или болезни
- увеличение лимфатических узлов (желез)
- ночная потливость
- кожная сыпь без зуда
- продолжающаяся диарея
- мышечная боль или боль в суставах
- боль в горле
- волдыри во рту или на гениталиях
Симптомы у большинства людей, инфицированных ВИЧ, появляются в острой фазе.Однако это не всегда распознается как симптомы ВИЧ. Симптомы обычно появляются через две-восемь недель после заражения ВИЧ. Обычно они длятся две недели, но могут длиться от нескольких дней до десяти недель.
Будьте внимательны к симптомам ВИЧ после рискованного секса
Если вы подверглись риску, например, из-за того, что вы не использовали презерватив, или из-за того, что презерватив порвался или соскользнул, обратите внимание на симптомы в течение нескольких недель после этого . Если у вас симптомы гриппа или любой из описанных выше симптомов, всегда думайте о ВИЧ.Как можно скорее пройдите тест на ВИЧ. Не забудьте сообщить врачу или в клинику по лечению ИППП:
Если у вас симптомы гриппа или любой из описанных выше симптомов, всегда думайте о ВИЧ.Как можно скорее пройдите тест на ВИЧ. Не забудьте сообщить врачу или в клинику по лечению ИППП:
- , что у вас есть симптомы, которые могут указывать на ВИЧ-инфекцию.
- , как долго у вас эти симптомы.
- , что, по вашему мнению, вы недавно подвергались риску заражения ВИЧ
Были ли у вас рискованные половые отношения, но у вас нет никаких симптомов? Чтобы быть уверенным, пройдите тест на ВИЧ через шесть недель после рискованного секса. Если тест показывает, что вы ВИЧ-отрицательный, пройдите тест еще раз через 12 недель (три месяца) после того, как вы подверглись риску, чтобы исключить возможность заражения ВИЧ.
Пройдите тест на ВИЧ как можно скорее
Этап 2: недавнее инфицирование
Этот период следует за острой инфекцией и длится примерно шесть месяцев после первоначального инфицирования.
- Именно в этот период ваш организм начинает вырабатывать антитела против ВИЧ.

- Количество вируса несколько выровняется.
В этот период также могут появиться упомянутые ранее гриппоподобные симптомы.
Фаза 3: латентная / хроническая ВИЧ-инфекция
Продолжительность этой фазы варьируется от человека к человеку.У некоторых людей это могло длиться год; с другими это могло длиться 15 лет. Это зависит от того, насколько агрессивен вирус и насколько сильна ваша иммунная система.
- Вначале вашему организму удастся держать вирус под пальцами.
- Но тогда он проиграет битву с ВИЧ.
- В этот период ваша иммунная система будет серьезно повреждена.
- Обычно на этом этапе у вас не будет никаких симптомов или проблем со здоровьем, пока ВИЧ-инфекция не ослабит вашу иммунную систему.
Симптомы латентной / хронической ВИЧ-инфекции
Симптомы, возникающие в этой фазе, часто длятся дольше, чем в острой фазе. Симптомы в этой фазе включают:
- хроническая усталость
- продолжающаяся диарея
- потеря веса или крайняя худоба (истощение)
- ночная потливость
- увеличение лимфатических узлов (желез)
- грибковая инфекция во рту или горле (кандиды)
- белых пятен на уздечке языка (т.
 е. кусочек кожи, который соединяет нижнюю часть языка с нижней челюстью).
е. кусочек кожи, который соединяет нижнюю часть языка с нижней челюстью). - герпес на половом члене или вокруг ануса
- опоясывающий лишай
У вас есть один или несколько из перечисленных здесь симптомов? В таком случае как можно скорее пройдите тест на ВИЧ. Если окажется, что у вас действительно ВИЧ, вы можете как можно скорее начать принимать лекарства от ВИЧ, чтобы ваша иммунная система снова стала сильнее. Это лечение также практически исключает ваши шансы на передачу ВИЧ другим людям.
Фаза 4: СПИД
- На этой стадии ваше тело будет чрезвычайно восприимчиво ко всем видам болезней, с которыми оно обычно способно бороться.
- Если вы не будете лечиться на этом этапе, ВИЧ в конечном итоге убьет вас.
- СПИД означает синдром приобретенного иммунодефицита, который означает, что ваша иммунная система разрушается.
Симптомы
Диагноз «СПИД» ставится только в том случае, если ВИЧ повредил вашу иммунную систему до такой степени, что вы заболели инфекцией, с которой ваше тело в обычных условиях могло бы бороться. Такие инфекции называются «оппортунистическими инфекциями». Они буквально видят «возможность» атаковать и использовать вашу ослабленную иммунную систему. Вы особенно подвержены оппортунистическим инфекциям, если у вас меньше 200 клеток CD4 на кубический миллиметр крови.
Такие инфекции называются «оппортунистическими инфекциями». Они буквально видят «возможность» атаковать и использовать вашу ослабленную иммунную систему. Вы особенно подвержены оппортунистическим инфекциям, если у вас меньше 200 клеток CD4 на кубический миллиметр крови.
Появится широкий спектр серьезных заболеваний. Несколько примеров:
- воспаление пищевода из-за кандиды
- PCP, особая форма пневмонии
- CMV, особая глазная инфекция
- туберкулез (ТБ)
- СПИД-деменция
К счастью, СПИД становится все меньше и реже встречается в Нидерландах, и очень немногие люди уже умирают от этого.Даже если вам поставили диагноз «СПИД», вы все равно можете выздороветь благодаря лекарствам от ВИЧ. В таком случае у вас больше не будет «СПИДа», а «просто» ВИЧ. Другими словами: лечиться всегда имеет смысл. Благодаря лечению «СПИД» — это этап, который можно оставить позади. Однако потребуется больше времени, прежде чем ваша иммунная система вернется в норму.
ВИЧ и увеличение лимфатических узлов: симптомы, причины и методы лечения
ВИЧ — это вирусная инфекция, поражающая иммунную систему.Лимфатические узлы являются частью этой системы, и увеличение лимфатических узлов может возникать на ранних или поздних стадиях инфекции.
Лимфатический узел увеличен, если его ширина составляет около полдюйма, и обычно причиной является инфекция.
Увеличение лимфатических узлов может быть ранним признаком ВИЧ, а также может возникать на более поздних стадиях из-за оппортунистической инфекции.
Антиретровирусная терапия — это лекарство, которое может замедлить или остановить прогрессирование ВИЧ и сохранить иммунную систему, достаточно сильную для борьбы с инфекциями.Это уменьшает или устраняет любые осложнения, связанные с ВИЧ, и помогает обеспечить долгую и здоровую жизнь человека.
В этой статье рассматривается связь между увеличением лимфатических узлов и ВИЧ, а также методы лечения и перспективы для людей с этим заболеванием.
Лимфатический узел — это небольшая бобовидная масса ткани. Эти узлы являются частью лимфатической системы, которая помогает организму бороться с инфекциями.
В теле около 600 лимфатических узлов. Некоторые из них находятся в глубоких тканях, а другие — в скоплениях у поверхности кожи.
Увеличение лимфатических узлов — признак того, что организм борется с инфекцией. Они кажутся нежными, болезненными, и человек может заметить их:
- по обеим сторонам шеи
- под подбородком
- подмышками
- паху
Увеличение лимфатических узлов может быть ранним признаком заболевания. ВИЧ-инфекция.
Когда организм впервые ощущает вирус и борется с ним, у человека могут возникнуть симптомы гриппа или то, что врачи называют сероконверсией.Человек также может ощущать увеличение лимфатических узлов в перечисленных выше областях.
Симптомы, похожие на грипп, обычно появляются в течение 2–4 недель после заражения вирусом и длятся несколько дней или недель.
Специфические симптомы включают:
- лихорадку
- усталость
- сыпь
- мышечные боли
- ночная потливость
- боль в горле
- увеличение лимфатических узлов в горле, паху или подмышках
- язвы или язвы вокруг рот или половые органы
- тошнота с рвотой или без нее
Однако не все испытывают подобные симптомы.
ВИЧ проникает в белые кровяные тельца, называемые клетками CD4, и повреждает или разрушает их. Если человек не получает эффективного лечения, повреждение продолжается до тех пор, пока иммунная система не станет слишком слабой для борьбы с инфекциями.
Если количество CD4-клеток падает ниже 200 клеток на кубический миллилитр, врач диагностирует 3-ю стадию ВИЧ. Это самый продвинутый этап.
У человека с ВИЧ-инфекцией 3 стадии могут развиться различные инфекции и заболевания из-за повреждения иммунной системы. Эти инфекции могут привести к увеличению лимфатических узлов.
У некоторых людей опухшие или большие лимфатические узлы являются одними из первых признаков ВИЧ-инфекции стадии 3, и они могут увеличиваться в течение более 3 месяцев.
Другие симптомы, которые могут указывать на 3 стадию ВИЧ, включают:
- лихорадку
- вспышки герпеса, вызывающие серьезные язвы во рту или гениталиях
- недостаток энергии
- стойкие высыпания
- опоясывающий лишай
- кратковременная потеря памяти
- потеря веса
- воспалительное заболевание органов малого таза, не поддающееся лечению
Стадия 3 ВИЧ может не развиться в течение десяти или более лет после первоначальной инфекции.Если человек получает эффективное лечение, ВИЧ, скорее всего, не перейдет в эту стадию.
Узнайте больше об этапах и сроках распространения ВИЧ.
Увеличение лимфатических узлов может быть результатом широкого спектра инфекций и может быть одним из симптомов раннего заражения ВИЧ.
Невозможно диагностировать ВИЧ только по симптомам. Единственный способ быть уверенным — это тестирование.
Единственный способ быть уверенным — это тестирование.
Всем, кто хочет узнать свой статус или кто, возможно, недавно подвергся воздействию вируса, следует пройти тест или обратиться за советом к поставщику медицинских услуг.
Узнайте, как пройти тестирование в США здесь.
Медицинские работники могут предложить профилактические препараты, называемые постконтактной профилактикой или ПКП. Если человек примет его в течение 72 часов после контакта с вирусом, это может предотвратить заражение ВИЧ.
Тем временем, любой человек с опухшей лимфой должен обратиться к врачу, если произойдет одно из следующих событий:
- Узлы становятся больше.
- Они опухли 2 недели и более.
- Им тяжело.
- Они не двигаются при нажатии.
- Они сопровождают ночную потливость или очень высокую температуру и продолжаются более 3–4 дней.
- Других симптомов болезни нет.
Чтобы диагностировать причину увеличения лимфатических узлов, врач проводит медицинский осмотр и спрашивает о симптомах и недавних действиях.
Они также могут отправить образец крови или ткани на анализ. В некоторых случаях врачи берут образец жидкости из одного из узлов и проверяют его на наличие бактерий.
Для получения более подробной информации и ресурсов по ВИЧ и СПИДу посетите наш специализированный центр.
Сначала врач диагностирует причину и рекомендует курс действий, принимая во внимание возраст человека, историю болезни, текущее состояние здоровья и то, насколько хорошо он может переносить определенные лекарства.
Если основной причиной увеличения лимфатических узлов является ВИЧ, человек может принимать антиретровирусную терапию для лечения инфекции.
Антиретровирусные препараты не излечивают ВИЧ. Вместо этого они снижают количество ВИЧ в организме, называемое «вирусной нагрузкой», до очень низкого уровня. Цель этого лечения — сделать вирусную нагрузку неопределяемой.Это означает, что у человека меньше 200 копий вируса на миллилитр крови.
Как только лекарство достигает этого, вирус не может повлиять на общее состояние здоровья человека и не может передаваться другим.



 Часто мыть руки с мылом. Пользовать одноразовыми салфетками вместо платка;
Часто мыть руки с мылом. Пользовать одноразовыми салфетками вместо платка; Хорошо себя зарекомендовал аэрозоль для местного применения Ингалипт. Он оказывает противогрибковое, противомикробное и бактерицидное действие. Перед орошением горла нужно прополоскать его. Альтернативой может стать Гексорал – спрей, обладающий противомикробным и антисептическим действием.
Хорошо себя зарекомендовал аэрозоль для местного применения Ингалипт. Он оказывает противогрибковое, противомикробное и бактерицидное действие. Перед орошением горла нужно прополоскать его. Альтернативой может стать Гексорал – спрей, обладающий противомикробным и антисептическим действием. Данные ВОЗ гласят, что применение этих антибактериальных средств не требует прекращения грудного вскармливания.
Данные ВОЗ гласят, что применение этих антибактериальных средств не требует прекращения грудного вскармливания.


 Менее распространенные лабораторные отклонения включают, помимо прочего, повышение креатинина, лабораторные доказательства рабдомиолиза и плеоцитоз спинномозговой жидкости.
Менее распространенные лабораторные отклонения включают, помимо прочего, повышение креатинина, лабораторные доказательства рабдомиолиза и плеоцитоз спинномозговой жидкости. , вагинит, уретрит и инфекция простого герпеса).
, вагинит, уретрит и инфекция простого герпеса).
 Напротив, у людей с острой ВИЧ-инфекцией и отрицательными антителами уровень антител обычно превышает 100 000 копий / мл, а зачастую и миллионы.
Напротив, у людей с острой ВИЧ-инфекцией и отрицательными антителами уровень антител обычно превышает 100 000 копий / мл, а зачастую и миллионы.
 Последнее будет включать изменения в здоровом образе жизни, такие как потеря веса, упражнения, диета, отказ от употребления запрещенных наркотиков и чрезмерное употребление алкоголя.При наличии показаний всех пациентов следует направлять к специалистам по психическому здоровью и обследовать их на латентный туберкулез, хронический гепатит B и / или C, сифилис, хламидиоз / гонорею в моче, шейке матки и слизистой оболочке анального канала, а также на гонорею слизистой оболочки полости рта. Наконец, прививки должны проводиться в соответствии со стандартными инструкциями.
Последнее будет включать изменения в здоровом образе жизни, такие как потеря веса, упражнения, диета, отказ от употребления запрещенных наркотиков и чрезмерное употребление алкоголя.При наличии показаний всех пациентов следует направлять к специалистам по психическому здоровью и обследовать их на латентный туберкулез, хронический гепатит B и / или C, сифилис, хламидиоз / гонорею в моче, шейке матки и слизистой оболочке анального канала, а также на гонорею слизистой оболочки полости рта. Наконец, прививки должны проводиться в соответствии со стандартными инструкциями.
 Точно так же, как оказалось, была разница в вирусологической контрольной точке между теми, кто начал, а затем прекратил лечение, но различия были скромными.
Точно так же, как оказалось, была разница в вирусологической контрольной точке между теми, кто начал, а затем прекратил лечение, но различия были скромными. Первичной конечной точкой было время до уровня CD4 + Т-клеток менее 350 клеток / мкл или до начала лечения. Риск необходимости начать терапию был значительно ниже у тех, кто лечился в течение 48 недель, чем у тех, кто не начинал терапию или лечился в течение 12 недель, но эта задержка статистически не отличалась от 48 недель.Маловероятно, что СПАРТАК тем или иным образом разрешит спор о показаниях к лечению.
Первичной конечной точкой было время до уровня CD4 + Т-клеток менее 350 клеток / мкл или до начала лечения. Риск необходимости начать терапию был значительно ниже у тех, кто лечился в течение 48 недель, чем у тех, кто не начинал терапию или лечился в течение 12 недель, но эта задержка статистически не отличалась от 48 недель.Маловероятно, что СПАРТАК тем или иным образом разрешит спор о показаниях к лечению.

 Неизвестно, как это применимо к тем, у кого началась острая ВИЧ-инфекция.
Неизвестно, как это применимо к тем, у кого началась острая ВИЧ-инфекция.
 е. кусочек кожи, который соединяет нижнюю часть языка с нижней челюстью).
е. кусочек кожи, который соединяет нижнюю часть языка с нижней челюстью).