Чем лечить боль в горле?
Инфекции верхних дыхательных путей часто беспокоят не только детей, но и взрослых. Боль в горле – одна из самых распространенных причин обращения за помощью к врачу или фармацевту. Часто болит горло при болезнях, которые затрагиваю организм в целом – например, острые респираторные вирусные инфекции (ОРВИ). Симптомы могут быть разными: это и боль, и чувство жжения, сухости, а также покраснение слизистой, отек, затруднения при глотании, охриплость, потеря голоса. Причины появления этих симптомов разные, но все они требуют лечения. Если не принимать меры, инфекция может распространиться и привести к осложнениям.
Причины боли в горле
Одна из наиболее частых причин появления жалоб на плохое самочувствие – вирусная инфекция. Она вызывает болезни горла у взрослых в 90% случаев. Сильные болезненные ощущения вызывают респираторные вирусы (аденовирусы, вирусы гриппа или герпеса).
Значительно реже причиной болей в горле оказывается бактериальная инфекция.
Еще одна причина возникновения боли в горле – дрожжеподобные грибки рода Candida. Кандидоз относительно редко поражает горло, обычно это случается при ослабленном иммунитете. Грибковая инфекция может появиться при нарушении микрофлоры полости рта (часто это бывает после приема антибиотиков), а также после курса химиотерапии.
К появлению боли в горле приводят не только различные инфекции, но и другие причины. Это раздражение слизистой из-за слишком холодного или слишком горячего воздуха, применения сосудосуживающих капель в нос, химического раздражения, курения и т.п. И такую боль помогут устранить современные препараты.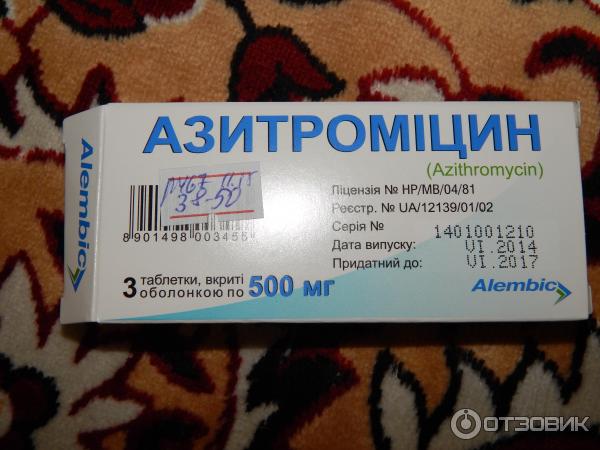
Чем лечить сильную боль в горле
Способы лечения и выбор препарата для лечения боли в горле зависит от нескольких факторов. Прежде всего это причина, из-за которой появились неприятные ощущения. Если это бактериальная инфекция, то скорее всего врач выпишет для ее лечения антибиотики. В остальных случаях достаточно использовать противовирусные или антигрибковые средства, а также препараты с компонентами, устраняющими воспаление, отек и болевой синдром.
Для устранения боли в горле существуют разные формы лекарств: спреи, таблетки для рассасывания, растворы для полосканий. Лучше всего выбрать такой препарат, который будет обладать комплексным действием, снимет боль и воспаление и сохранит эффект от использования на продолжительный период времени.
Стоит ли давать антибиотики при ангине?

Причины развития ангины
У детей старше 5 лет в 90% случаев ангина является бактериальной инфекцией. Как правило, возбудителем является бета-гемолитический стрептококк, а у каждого пятого ребенка ангина является стафилококковой или сочетанной инфекцией стафилококка со стрептококком. У малышей до трех лет природа ангины чаще вирусная — это могут быть:
- герпес-вирусы
- цитомегаловирусы
- аденовирусы
- вирус Эпштейн Баррра (возбудитель инфекционного мононуклеоза)
- респираторно-синцитиальный вирус
- энтеровирус.
Также причиной ангины могут быть: грибы, пневмококки, спирохеты.
Пути передачи инфекции:
- воздушно-капельным путем
- контактно-бытовым (через игрушки, посуду, пищу)
Возникновению ангины способствуют следующие факторы:
- переохлаждение
- холодные напитки
- переутомление
- нерациональное питание
- снижение иммунитета
- недавно
перенесенные вирусные инфекции.

- снижение иммунитета
- наличие какого-либо очага инфекции в организме (кариес, гайморит, отит)
Какие бывают разновидности ангин:
- Банальные (катаральная, фолликулярная, смешанная, флегмонозная)
- Атипичные (вирусная, грибковая, язвенно-некротическая)
- Ангины, развивающиеся при инфекционных заболеваниях (коревая, дифтерийная, скарлатинная, сифилитическая, при ВИЧ-инфекции)
- Ангины при болезнях крови (агранулоцитарная, моноцитарная, лейкоцитарная)
- Ангины, выделяемые по локализации (ангина гортани, ангина глоточной миндалиниы, язычной, тубарной, ангина боковых валиков)
Как диагностировать ангину
- Острое начало — повышение температуры тела до 39-40*
- Слабость, недомогание, головная боль, апатия, отсутствие аппетита, озноб
- Увеличение, покраснение миндалин, появление
гнойничков, затруднения при глотании.

Даже один из перечисленных симптомов является поводом немедленного обращения к доктору, поскольку диагностировать и лечить ангину должен только врач. Самолечение при ангине недопустимы, так как диагностика и лечение не столь просты, как кажется на первый взгляд. Можно пропустить другие болезни, которые по симптоматике схожи с ангиной. А не правильная и вовремя не назначенная терапия может привести к серьезным осложнениям, таким как:
- ревматическое поражение сердечной мышцы, которое очень опасно формированием клапанных пороков.
- пиелонефрит, гломерулонефрит
- поражение суставов
- абсцесс, флегмона клетчатки
- отек гортани
Поэтому крайне важно вовремя диагностировать причину возникновения ангины.
Нужно ли давать антибиотики при ангине?
Антибиотики
при ангине давать нужно, если ангина бактериального происхождения, что
определить может только врач. При вирусной ангине — необходимы противовирусные
препараты, здесь антибиотики не помогут. И процесс выздоровления может
затянуться, и более того привести к осложнениям. При грибковой ангине —
необходимы противогрибковые препараты, а вот антибиотики в данной ситуации не
только не помогут, а лишь усугубят течение заболевания.
При вирусной ангине — необходимы противовирусные
препараты, здесь антибиотики не помогут. И процесс выздоровления может
затянуться, и более того привести к осложнениям. При грибковой ангине —
необходимы противогрибковые препараты, а вот антибиотики в данной ситуации не
только не помогут, а лишь усугубят течение заболевания.
Для качественного лечения ангины нужна своевременная правильная диагностика и оптимальный подбор препарата. Возможности нашей клиники позволяют качественно диагностировать причину возникновения ангины, назначить и провести оптимальное лечение, предотвратив осложнения. Вовремя провести комплексную профилактику.
Звоните прямо сейчас! Клиника работаете круглосуточно!
Антибиотики при ЛОР заболеваниях: описание болезни, причины, симптомы, лечение
Антибиотики при ЛОР заболеваниях назначаются достаточно часто. Препараты из этой категории требуются при наличии бактериального поражения, которое вызывает воспалительный процесс. Данные лекарственные средства обладают значительными побочными действиями, но при некоторых поражениях обойтись без них все равно не получится, так как организм своими силами не сможет противостоять патологии. Не все антибиотики одинаково эффективны против тех или иных нарушений, из-за чего важно правильно подобрать препарат. В отоларингологии применяют средства нескольких групп. Самостоятельно назначать себе антибиотики категорически запрещается. Ошибка с выбором лекарства станет причиной значительного ухудшения состояния больного и будет способствовать проявлению особенно стойких бактерий.
Данные лекарственные средства обладают значительными побочными действиями, но при некоторых поражениях обойтись без них все равно не получится, так как организм своими силами не сможет противостоять патологии. Не все антибиотики одинаково эффективны против тех или иных нарушений, из-за чего важно правильно подобрать препарат. В отоларингологии применяют средства нескольких групп. Самостоятельно назначать себе антибиотики категорически запрещается. Ошибка с выбором лекарства станет причиной значительного ухудшения состояния больного и будет способствовать проявлению особенно стойких бактерий.
В большинстве случаев при ЛОР заболеваниях появляется необходимость в приеме антибиотиков. Связано это с тем, что нарушение либо само вызвано непосредственно воздействием болезнетворных микроорганизмов, либо развивается вторичное бактериальное инфицирование. В том случае когда препарат подобран врачом и применяется со строгим соблюдением всех его рекомендаций, опасность для организма не возникает, а побочные действия минимизируются.
Назначаться для терапии антибиотические средства могут при заболеваниях ЛОР органов в любом возрасте. Для детей дозировка при необходимости существенно корректируется, в этом случае она рассчитывается по весу больного. Не все группы препаратов возможно использовать в раннем возрасте, из-за чего при лечении ребенка дошкольного возраста могут возникать некоторые сложности. Сами же антибиотики при ЛОР заболеваниях у взрослых и детей одинаковы.
Когда нельзя обойтись без антибиотиков
В отоларингологии антибиотики применяются широко. Они показаны к использованию при бактериальных поражениях тканей, когда есть риск развития осложнений, так как организм не справляется своими силами с возбудителем. Основные заболевания, которые лечатся антибиотическими средствами, – это ангины, синуситы и отиты.
Для того чтобы определить, что требуется использование именно антибиотиков, проводится мазок из глотки, носа или уха. Полученный материал позволяет не только выявить конкретного возбудителя, а еще и определить к какому лекарству он наиболее чувствительный.
Основные показания для проведения лечения антибиотическими составами – это бактериальные инфекции, при которых нет положительного результата от проведения иной терапии, а также высока вероятность развития тяжелых осложнений. Также в обязательном порядке средство будет прописано при наличии вторичного инфицирования и после проведения хирургических вмешательств.
В зависимости от того, какие особенности организма имеются у больного, препараты могут использоваться для местного или общего действия. Они выпускаются в форме спреев, таблеток, капсул или раствора для инъекций. Последняя форма считается более безопасной, так как в меньшей степени нарушает микрофлору кишечника.
Особенности использования
Есть несколько принципов использования лекарств из группы антибиотиков, которые требуют обязательного соблюдения.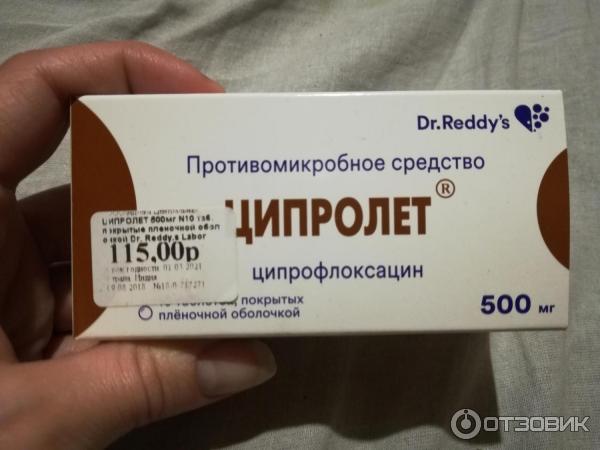 Нарушения их могут приводить к тяжелым последствиям. Препарат всегда должен назначаться врачом отоларингологом, а если его нет, то терапевтом.
Нарушения их могут приводить к тяжелым последствиям. Препарат всегда должен назначаться врачом отоларингологом, а если его нет, то терапевтом.
1. При первичном обращении, если нет возможности дождаться результатов мазка, для лечения назначается препарат широкого спектра действия, эффективный против основных возбудителей выявленной патологии. После того как результаты исследования будут получены, схема лечения при необходимости будет отредактирована.
2. При отсутствии результата требуется замена лекарственного средства. В такой ситуации может понадобиться повторное взятие мазка, так как неуспех лечения, скорее всего, означает, что при выборе лекарства совершена ошибка. Если же больной не соблюдал схему приема, то отсутствие эффекта от антибиотика связано с развитием стойкой к препарату формы возбудителя.
3. Минимальная продолжительность курса 7 дней. Обязательно пройти лечение полностью. Даже если кажется, что в лекарстве уже нет необходимости, обязательно нужно продолжить его прием. В противном случае не оконченный больным курс станет причиной появления особенно стойкого возбудителя, против которого в дальнейшем антибиотики из данной категории будут бесполезны.
В противном случае не оконченный больным курс станет причиной появления особенно стойкого возбудителя, против которого в дальнейшем антибиотики из данной категории будут бесполезны.
4. При выборе лекарственного препарата требуется изучение карты больного с целью определения того, какие антибиотические лекарства уже были пропиты в недавнем времени. Выбирать при этом надо иное средство, так как предыдущее может оказаться уже недостаточно действенным. В один год использовать несколько раз одинаковый препарат крайне не желательно. Это допускается только в том случае, если нет иного выхода;
Также пациент в обязательном порядке должен сообщить лечащему врачу о том, какие препараты он принимает, так как далеко не со всеми средствами можно сочетать прием антибиотиков. В этом случае терапия строится по особому плану, если нет возможности отменить лекарство.
Меры предосторожности при терапии
При использовании антибиотиков с целью лечения заболеваний ЛОР органов требуется соблюдать ряд правил. Они позволят максимально оградить свой организм от негативного воздействия лекарства. Если их проигнорировать, то в дальнейшем потребуется лечение побочных эффектов, которое является достаточно длительным и сложным.
Они позволят максимально оградить свой организм от негативного воздействия лекарства. Если их проигнорировать, то в дальнейшем потребуется лечение побочных эффектов, которое является достаточно длительным и сложным.
Основная опасность при использовании антибиотиков – это развитие дисбактериоза, который может оказаться очень сильным. Для предотвращения такого явления параллельно с лекарственным препаратом назначается употребление пробиотиков. Они позволят восстановить правильный баланс полезных бактерий и сохранить здоровье кишечника.
Основные лекарственные препараты
При лечении воспалительных заболеваний в отоларингологии применяют средства из пяти основных групп. По возможности лечение стараются начинать с самого легкого из них. Если нужного результата его использование не даст, переходят к тяжелым антибиотикам. Применяются для лечения такие группы антибиотических средств:
Препараты могут убивать возбудителя заболевания или же подавлять его развитие, вследствие чего он, теряя возможность размножаться и утратив способность защищаться от иммунитета человека, погибает. То, какое лекарство выбрать, определяет только врач.
То, какое лекарство выбрать, определяет только врач.
Чаще всего при патологии назначают для лечения какой-либо из нескольких наиболее распространенных и эффективных препаратов, которые обладают минимум побочных действий и уничтожают при правильном использовании большинство возбудителей патологических процессов. Обычно выбирают одно из таких антибиотических средств:
-
Амоксициллин – препарат полусинтетической природы, имеющий широкий спектр действий;
-
Амоксиклав;
-
Амоксицилин с клавулановой кислотой – комбинированное лекарство, которое обладает особенно сильным действием за счет сочетания двух компонентов;
-
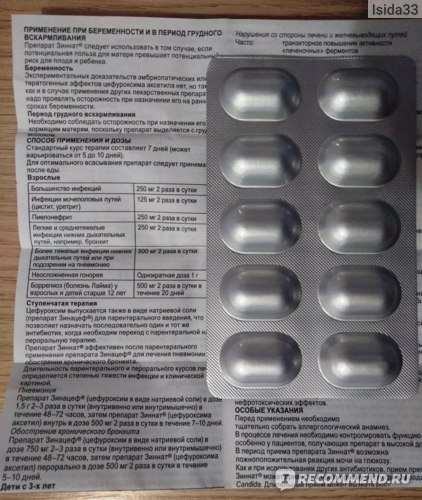
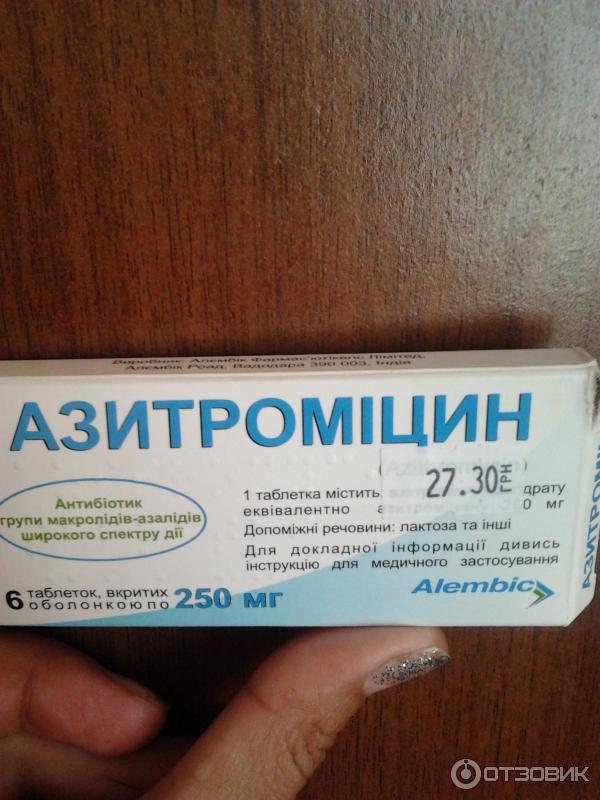
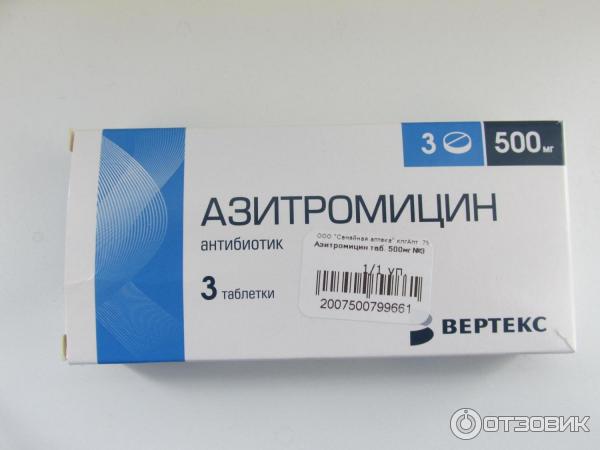
Азитромицин – лекарство широкого спектра действия, эффективное при большинстве поражений придаточных пазух носа;
-
Цефепим – препарат для системного использования;
-
Имипенем – средство широкого спектра действия;
-
Цефалотоксим – полусинтетическое средство третьего поколения.

Также, кроме лекарственных средств широкого спектра действия, при точном выявлении возбудителя могут быть прописаны составы направленного воздействия на конкретного болезнетворного агента. Это лечение оказывается максимально эффективным и быстрым. Иногда назначается комбинированное воздействие при помощи местного антибиотика и общего. Такой метод, как правило, применяется только при тяжелом течении болезни с бурным гнойным процессом. В остальных случаях подбирают только один вид медикаментозного препарата.
Влияние антимикробных препаратов на здоровье полости рта
В последние годы широко обсуждаются вопросы, посвященные бесконтрольному и неправильному применению антибактериальных препаратов, что может привести к нежелательным изменениям в составе микробиоценоза полости рта.
Антибактериальные средства из группы макролидов (эритромицин, кларитромицин), пенициллинов (амоксициллин, амоксициллин/клавуланат), тетрациклины вызывают целый ряд патологических проявлений в полости рта. К основным субъективным проявлениям негативного влияния антибиотиков относятся жалобы на сухость в полости рта (антибиотики всех групп), изменение вкусовых ощущений от горького до привкуса металла (пенициллины, в частности амоксициллин и клавулановая кислота), изменение вкусовой чувствительности (макролиды, в частности эритромицин).
К основным субъективным проявлениям негативного влияния антибиотиков относятся жалобы на сухость в полости рта (антибиотики всех групп), изменение вкусовых ощущений от горького до привкуса металла (пенициллины, в частности амоксициллин и клавулановая кислота), изменение вкусовой чувствительности (макролиды, в частности эритромицин).
Кроме того, при их длительном бесконтрольном приеме может наблюдаться гиперплазия десен (эритромицин), пигментация слизистой оболочки полости рта и шеек зубов (тетрациклины), изменение цвета языка – ложный «волосатый язык» (пенициллины – амоксициллин и клавулановая кислота).
Глюкокортикоиды часто применяются для лечения проявлений как воспалительного, так и аллергического характера. Наряду с положительными эффектами данные препараты могут вызывать ряд осложнений, в частности нарушение местного иммунитета и обострение хронических процессов в полости рта. Длительный прием нестероидных противовоспалительных препаратов может вызывать извращение вкусовой чувствительности, явления афтозного стоматита.
Иммунокорректоры, которые часто применяются при лечении аутоиммунных заболеваний кожи (псориаза, ревматоидного артрита), в качестве поддерживающей терапии с целью профилактики отторжения трансплантированных органов (почек, печени, сердца), увеличивают риск развития грибковых поражений слизистой оболочки полости рта и возникновения вируса простого герпеса.
Учитывая, что полость рта – это открытая биосистема, которая заселена различными микроорганизмами, существующими в синергизме с макроорганизмом, и оказывает положительное влияние на состояние ткани полости рта, нельзя обойти вниманием целый ряд антисептических лекарственных средств для мес тного применения, которые нарушают баланс микрофлоры вследствие их бесконтрольного приема. Возникший дисбиоз приводит к прогрессивному размножению сапрофитных дрожжевых грибов рода Candida и локальным поражениям в ротовой полости.
В настоящее время средства гигиены полости рта перестали быть только гигиеническими. Помимо очищающего действия они используются для профилактики различных заболеваний полости рта, а в некоторых случаях и лечения. Для этих целей в их состав вводятся специальные добавки, обладающие целенаправленным действием.
Для этих целей в их состав вводятся специальные добавки, обладающие целенаправленным действием.
Хлоргексидина биглюконат как антисептик достаточно широко используется в медицине в целом и в стоматологии в частности. Действие хлоргексидина основано на способности находиться в длительном контакте с отрицательно заряженными бактериями (препарат обладает сильно выраженным положительным зарядом), что приводит к разрыву клеточной мембраны, которая под влиянием хлоргексидина не способна поддерживать осмотический баланс. К сожалению, длительное его применение приводит к гибели не только флоры, поддерживающей воспаление, но и в первую очередь нормальной молочнокислой флоры, что способствует развитию дисбиотических состояний и ухудшает течение основного заболевания.
Вторым препаратом, который активно используется в средствах для гигиены полости рта, является триклозан. Это препарат широкого спектра действия, обладающий ингибирующим влиянием на грамположительные и грамотрицательные бактерии.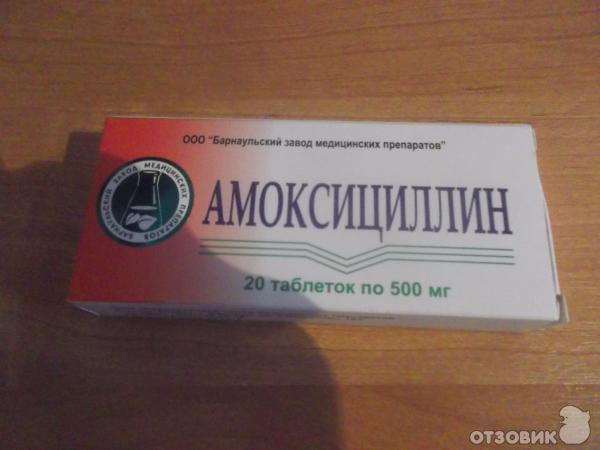 Введение трик лозана в средства гигиены усиливает их противокариозное и противовоспалительное действие. Однако, как и хлоргексидин, он не обладает избирательным действием на микроорганизмы. Некоторые выпускаемые промышленностью жидкости для ополаскивания в качестве антисептического средства или консерванта содержат этиловый спирт, наиболее частым побочным эффектом которого является сухость в полости рта.
Введение трик лозана в средства гигиены усиливает их противокариозное и противовоспалительное действие. Однако, как и хлоргексидин, он не обладает избирательным действием на микроорганизмы. Некоторые выпускаемые промышленностью жидкости для ополаскивания в качестве антисептического средства или консерванта содержат этиловый спирт, наиболее частым побочным эффектом которого является сухость в полости рта.
Подсластители (ксилит и сорбит) как основной компонент гигиенических средств и противомикробных препаратов, лекарственных средств в жидкой форме (сиропов от кашля и жевательных таблеток), проникая в бактериальную клетку, нарушает процесс фосфорилирования, что приводит к разрушению клеток слизистой оболочки полости рта.
Таким образом, регулярное, а главное, бесконтрольное использование пациентами лекарственных средств не может не сказаться на состоянии здоровья полости рта, что следует учитывать для установления стоматологического диагноза и определения плана лечебных мероприятий.
«Не слушайте советов». Главный воронежский пульмонолог – об опасности самолечения. Последние свежие новости Воронежа и области
В Воронежской области продолжает расти число заболевших коронавирусом. В чем отличие первой и второй, осенней, волн пандемии, каким пациентам необходима срочная медицинская помощь и почему опасно лечиться антибиотиками без назначения врача, рассказала главный внештатный пульмонолог департамента здравоохранения Воронежской области Наталья Костина.
– Наталья Эдуардовна, чем отличается вторая волна коронавируса от первой?
– Вирус стал более контагиозным,
легче распространяется по популяции. Несколько сократился промежуток от первых
клинических проявлений заболевания до момента, когда у пациентов наступает
утяжеление симптомов. Это в среднем один-два дня. С человеческой точки зрения
промежуток незначительный, но с медицинской – очень существенный. В остальном
вирус ведет себя так же, как и в первую волну: изначально он дает катаральные
проявления – легкое першение в горле, заложенность носа. Затем в течение
двух-трех дней поднимается температура до достаточно высоких цифр – от 37 до 39
градусов, что стандартно для всех вирусных инфекций. Это малоприятный, но естественный
процесс борьбы организма с вирусом. У большинства пациентов после этого вирус
из организма уходит, а дальше все течет достаточно благополучно.
Затем в течение
двух-трех дней поднимается температура до достаточно высоких цифр – от 37 до 39
градусов, что стандартно для всех вирусных инфекций. Это малоприятный, но естественный
процесс борьбы организма с вирусом. У большинства пациентов после этого вирус
из организма уходит, а дальше все течет достаточно благополучно.
– А как переносят заболевание те, у кого оно протекает в более тяжелой форме?
– Для части пациентов на седьмые-восьмые
сутки от начала заболевание начинает переходить в так называемую легочную фазу.
Это именно те пациенты, у которых при рентгенологических обследованиях грудной
клетки выявляются поражения легочной ткани. Но для большинства таких больных
сам факт наличия этих изменений в легочной ткани не опасен: они не дают ни ухудшения
качества жизни, ни значимых нарушений со стороны дыхания, ни снижения
содержания кислорода в крови. Максимум, чем проявляется такое поражение легких,
– это непродуктивный, сухой кашель. Он неприятный, приступообразный, но тем не
менее это просто маркер того, что вирус попал на слизистую бронхиального дерева. Таким образом, большинство пациентов, даже когда присутствует эта легочная
фаза, все равно благополучно выздоравливают. Изменения в легких в течение
месяца, как правило, самопроизвольно регрессируют. Не следует употреблять
огромное количество антибиотиков, принимать какие-то препараты по советам
друзей и знакомых. Вообще, такое течение заболевания – не показание для
антибиотиков.
Таким образом, большинство пациентов, даже когда присутствует эта легочная
фаза, все равно благополучно выздоравливают. Изменения в легких в течение
месяца, как правило, самопроизвольно регрессируют. Не следует употреблять
огромное количество антибиотиков, принимать какие-то препараты по советам
друзей и знакомых. Вообще, такое течение заболевания – не показание для
антибиотиков.
Еще около 30% пациентов переносят ковид тяжелее. Для них опасен не сам вирус, а реакция организма на него – по типу формирования так называемого гипервоспаления. Организм настолько серьезно борется с вирусом, что начинает побеждать сам себя. Таким пациентам требуются госпитализация и совсем иные методы лечения. Для них принципиально важно погасить этот шторм.
– Как узнать, что пациент в опасности и ему пора вызывать «скорую»?
– Критерии госпитализации: температура
выше 37,5 градуса более пяти дней или одышка – более 22 дыхательных движений в
минуту. Конечно, не каждый человек может объективно посчитать дыхание в минуту
или померить сатурацию, которая также является критерием. Мы госпитализируем пациентов,
когда уровень кислорода в крови у них опускается ниже 95%. Притом такой уровень
кислорода еще не считается критическим показателем: в Москве госпитализируют
при сатурации ниже 92%, но мы в этой ситуации страхуемся.
Мы госпитализируем пациентов,
когда уровень кислорода в крови у них опускается ниже 95%. Притом такой уровень
кислорода еще не считается критическим показателем: в Москве госпитализируют
при сатурации ниже 92%, но мы в этой ситуации страхуемся.
«Шторм» наиболее вероятен у пациентов старше 65 лет, так как с возрастом иммунная система меняется и чаще случаются гипервоспалительные реакции. Поэтому, если температура держится у людей старше 65 лет, нужно однозначно вызывать «скорую».
Второй контингент – пациенты,
имеющие серьезные сопутствующие заболевания. В первую очередь это диабет,
который очень плохо компенсируется. Если пациент знает, что у него уровень сахара
10–12 и плохо компенсируется, лучше тоже вызывать скорую помощь. С другой
стороны, когда температура сохраняется на протяжении нескольких дней, это не
обязательно «шторм». Есть много других причин, которые поддерживают такую
температуру. Если держится высокая температура у молодого пациента без
хронических заболеваний, ему лучше вызвать на дом врача общей практики, чтобы
разобраться, чем она вызвана.
– Вы говорите, что антибиотиками коронавирус не лечат…
– В Воронежской области сложилась тенденция поедания громадного количества антибиотиков на амбулаторном этапе. Антибиотики вообще никакого влияния не оказывают на процесс лечения коронавируса. Более того, они отягощают ситуацию сразу в нескольких направлениях. Первое – они способствуют развитию грибковых суперинфекций, которые сами по себе поддерживают температуру, особенно у людей с ожирением. Их приходится потом лечить от кандидоза.
Второй момент – от большого количества антибиотиков возникает антибиотикоассоциированная диарея с большим количеством водянистых выделений. И это состояние тоже поддерживает температуру, таким пациентам нередко требуется лечение в стационаре.
Кроме того, сами по себе
антибиотики очень токсичны. Даже один антибиотик. А если более одного, то они угнетают кроветворные ростки костного
мозга и могут сами по себе вызывать лейкопению – резкое падение лейкоцитов в
крови. То есть, поглощая антибиотики, мы делаем то же, что делает коронавирус:
он давит на ростки, на нашу иммунную защиту, и антибиотики давят на нее же. В конечном итоге мы получаем действительно тяжелый случай.
В конечном итоге мы получаем действительно тяжелый случай.
– Но врачи в поликлиниках выписывают антибиотики…
– Показания для антибиотиков при коронавирусе существуют. Ряд пациентов имеют собственную бактериальную флору, которая при иммуносупрессиях – например, в случае вируса – способна активизироваться. Это, к примеру, пациенты с хронической обструктивной болезнью легких. У них в дыхательных путях находится синегнойная палочка. При угнетении иммунитета вирусом она активизируется, развиваются тяжелые процессы. Против синегнойной палочки действует определенный набор антибиотиков, которые и выписывает врач.
У
пациентов с тяжелым сахарным диабетом есть трофические нарушения нижних
конечностей, с тенденцией к нагноению. У них, как правило, есть собственный
стафилококк, против которого требуются антибиотики уже другого класса. И таких
заболеваний, которые могут потребовать антибактериальной терапии, достаточно
много. Врач общей практики их может дифференцировать и назначать необходимые
препараты. Но у нас сами пациенты, наслушавшись и начитавшись разной информации,
пьют антибиотики горстями. Причем не простые, а из разряда высших классов, то
есть очень токсичные, включая неврологическую токсичность, кардиотоксичность,
гепатотоксичность.
Но у нас сами пациенты, наслушавшись и начитавшись разной информации,
пьют антибиотики горстями. Причем не простые, а из разряда высших классов, то
есть очень токсичные, включая неврологическую токсичность, кардиотоксичность,
гепатотоксичность.
То же самое можно сказать о кроверазжижающих препаратах: они отнюдь не безобидны. Принимать их можно строго по показаниям – и только определенные классы этих препаратов.
– Если больному стало лучше, опасность уже миновала или возможны осложнения?
– Существуют две критические точки в развитии заболевания: первая – с седьмого по девятый день от начала болезни, вторая – с 11-го по 14-й. Это очень условно, так как сроки для разных категорий пациентов могут сдвигаться. Но когда в эти периоды возникает возвратная температура – фебрильная лихорадка выше 38 градусов, – это тоже повод вызвать врача на дом. Это может быть косвенным признаком отсроченной реакции гипервоспаления.
Что же касается температуры
не выше 37 градусов, она может держаться до месяца в процессе восстановления. Осложнения
при этом маловероятны.
Осложнения
при этом маловероятны.
– Многие из тех, кто переболел коронавирусом, очень долго восстанавливаются, жалуются на сильную слабость.
– Да, коронавирус тем плох, что в период выздоровления дает выраженные симптомы астенизации: слабость, потливость, повышенную утомляемость, головную боль, которые сохраняются длительное время – до месяца. Нужно в этот период давать себе умеренную нагрузку, пытаться не погружаться в болезнь, а каким-то образом от нее отвлечься, переключить внимание. Очень полезно делать дыхательную гимнастику, существует много ее вариантов. Самое простое – десять раз поднять руки на глубоком вдохе и опустить их с глубоким выдохом, при этом живот должен участвовать в дыхании. Если вам лень делать даже такие упражнения, возьмите аппарат Фролова – простой дыхательный тренажер. Но все это нужно делать уже после болезни, когда нет лихорадки и интоксикации.
Заметили ошибку? Выделите ее мышью и нажмите Ctrl+Enter
Киста зуба — симптомы и лечение кистозного образования.
одонтогенная киста ошибочно считается не опасным заболеванием – хотя само новообразование не вредит здоровью пациента, отсутствие своевременного лечения кисты провоцируют развитие серьезных осложнений.
Что это такое киста зуба
Киста зуба – что это такое? Одонтогенной кистой называют патологическое новообразование, которое возникает в верхней части корня зуба. Внутренняя полость кисты заполнена жидкостью или кашеобразным гнойным содержимым, ее обволакивает плотный слой эпителия.
Размеры кисты начинаются от нескольких миллиметров, при быстром развитии достигают нескольких сантиметров в окружности. Наиболее часто патологический процесс охватывает верхнюю челюсть, так как корни ее зубов имеют более пористую структуру.
Для того чтобы понимать, что такое киста зуба и как ее лечить, необходимо знать, почему возникает подобное явление. Формирование кист происходит в результате воспаления, таким образом организм ограничивает здоровые ткани от пораженных участков, закупоривая их вместе с бактериями в пузырьки.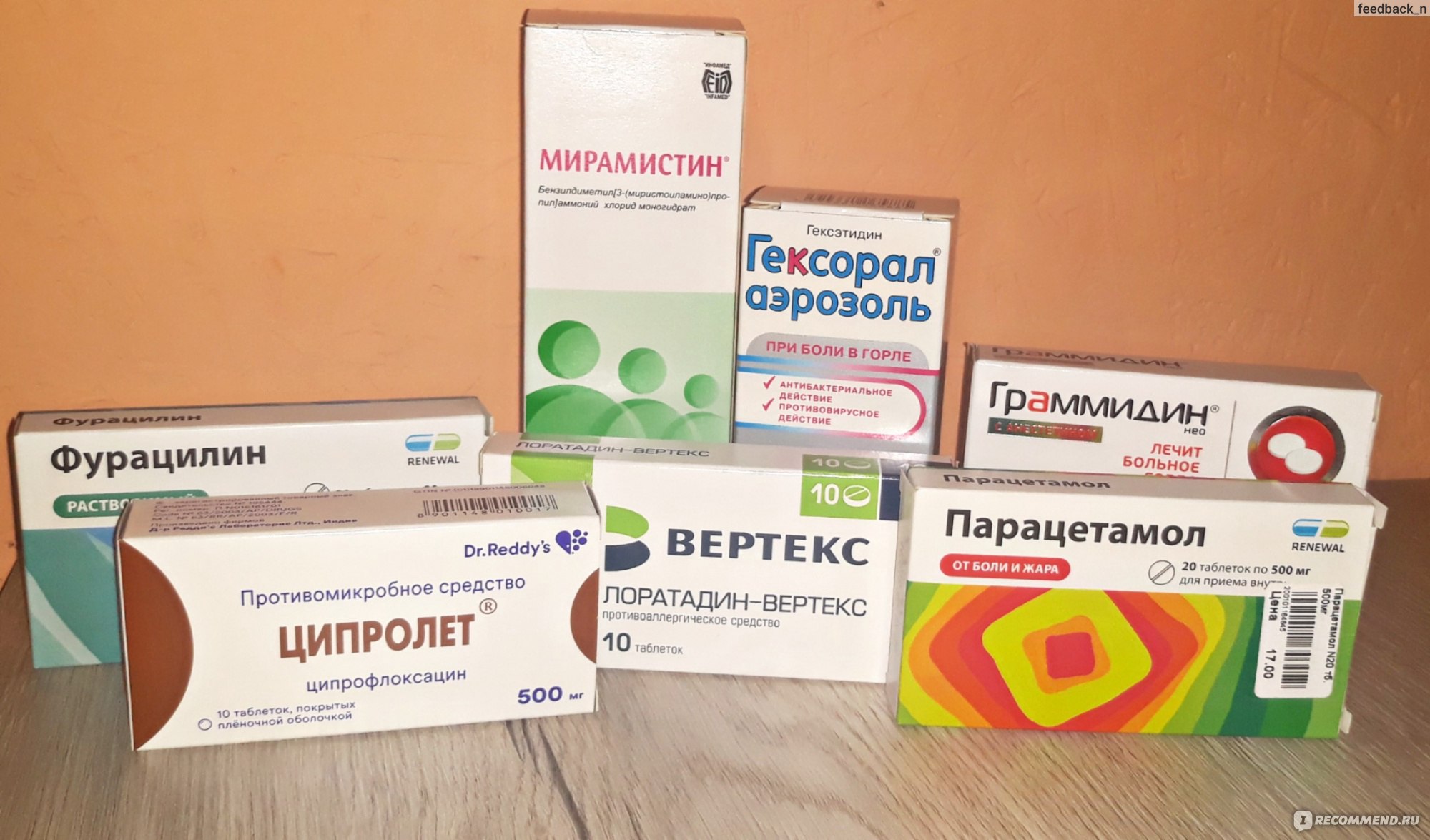
Причины
Существует несколько причин, на фоне которых получает развитие киста зуба. Основная причина заключается в жизнедеятельности патогенных микроорганизмов в условиях закрытого зубного пространства, способствуют этому следующие факторы риска:
- тяжелое течение патологии, отсутствие своевременного лечения и неправильно произведенная терапия заболеваний зубов – кариеса, периодонтита, пульпита;
- инфекционные осложнения после пломбирования зуба, процедуры имплантации – в таких случаях врач удаляет не только кисту, но также коронку или имплантат, это позволяет избежать возникновения рецидива;
- осложнения при прорезывании зубов, особенно при прорезывании зуба мудрости – зубные ткани травмируют десны, в микротрещины попадают бактерии,
- микроорганизмы попадают и в ранки, которые образуются при механических повреждениях зубов;
- заболевания носоглотки – инфекции в носу и горле могут перейти в полость рта.
Для оказания адекватного лечения необходимо точное определение причины развития кисты зуба, исходя из нее, стоматолог назначит подходящую терапию. Так, в случаях травм лечение заключается в удалении кисты и регенерации тканей, если же киста – осложнение другого заболевания, то кроме удаления пузырька пациенту будет назначено лечение основной болезни.
Так, в случаях травм лечение заключается в удалении кисты и регенерации тканей, если же киста – осложнение другого заболевания, то кроме удаления пузырька пациенту будет назначено лечение основной болезни.
Виды кист зубов
Киста зуба имеет разные классификации, каждая из которых сформирована по определенным характерным параметрам патологии.
По характеру заболевания различают:
- резидуальные кисты – возникают после операции по резекции (удалению) зуба, это наиболее распространенный вид кист;
- ретромолярные – образуются при тяжелом прорезывании зубов мудрости;
- радикулярные – кисты располагаются на зубном корне или около него;
- фолликулярные – в основе таких кист находится зачаток постоянного зуба, фолликулярные новообразования возникают в результате некачественного ухода за молочными зубами.
Классификация новообразований по их происхождению:
- одонтогенные – возникают вследствие перехода воспалительного процесса от других зубных заболеваний;
- неодонтогенные – причины развития таких кист включают проблемы, не связанные с зубами и полостью рта.

Места локализации кистозного образования:
- фронтальные зубы;
- зубы, которые примыкают корнями к носовым пазухам;
- зубы мудрости.
Симптомы
Опасность кисты зуба заключается в том, что признаки патологии возникают только тогда, когда новообразование достигает относительно больших размеров. На ранних стадиях маленькие кисты себя никак не проявляют, тем временем инфекционный процесс захватывает все большую площадь здоровых тканей. На начальном развитии патологии кисты обнаруживают случайно при плановых осмотрах или лечении других заболеваний.
Длительность образования кисты зуба занимает всего 1-2 дня, при ее развитии могут возникать следующие симптомы:
- неприятные и даже болезненные ощущения в зубе, которые усиливаются при пережевывании твердой пищи;
- выпячивание десны зуба, в области корня которого образуется киста, разрастание десны становится больше со временем, наблюдается покраснение;
- образование свища в участке над корнем зуба, выделение из него серозных или гнойных скоплений;
- общая слабость и недомогание;
- повышение температуры тела.

Обратите внимание! Когда возникает киста зуба, симптомы видны не сразу, они появляются на поздних стадиях развития. Боли при появлении новообразования носят ноющий характер, однако они менее выражены, чем болезненные ощущения при кариесе и пульпите.
При возникновении клинической картины и подозрениях на патологический процесс обязательно обращайтесь к врачу. Ни в коем случае нельзя прибегать к самостоятельному лечению – киста зуба подлежит удалению. Кроме того, прием не правильно подобранных препаратов может ухудшить общее самочувствие больного.
Иногда болезненные ощущения в полости рта отсутствуют, вместо этого основу клинической картины составляют интенсивные головные боли. Причиной такого явления может быть кистозное образование в гайморовой пазухе.
Последствия
Без адекватного лечения киста зуба продолжает расти и развиваться, в запущенных стадиях большие новообразования разрушают костную ткань черепа, в результате ее замещают соединительнотканные образования, что приводит к развитию следующих осложнений:
- растворение кости челюсти, которое зависит от роста кисты;
- образование гноя в кисте, в дальнейшем гнойное воспаление может привести к развитию абсцесса;
- воспалительный процесс лимфоузлов, расположенных вблизи очага инфекции;
- развитие остеомиелита или периостита;
- развитие хронического гайморита при произрастании кисты в гайморову пазуху;
- патологический перелом костей челюсти при достижении кистой крупных размеров;
- развитие флегмоны вследствие длительного гнойного воспалительного процесса в кисте;
- сепсис – заражение крови;
- перерождение кисты в злокачественную опухоль без своевременного лечения.

Многих пациентов интересует, почему появляется киста зуба в гайморовой пазухе, насколько она опасна и ее симптомы. Образование кисты этого вида происходит в результате не вылеченного воспаления корня зуба в верхней челюсти. На корне зуба образуется гранулема, которая увеличивается в размерах и переходит в околокорневую кисту, далее занимает положение в гайморовой пазухе. Объем такой кисты может достигать 9-12 кубических сантиметров.
Симптоматическая картина включает болезненные ощущения, характер которых схож с невралгией тройничного нерва, боли в затылочной, височной и теменной области головы. Внешне выявить кисту зуба можно по асимметрии лица. Киста зуба – фото показывает кисту в гайморовой пазухе.
Диагностика кисты корня зуба
Для постановки диагноза и проведения целесообразного лечения врач – стоматолог проводит сбор и анализ анамнеза. В ходе первичной диагностики многие пациенты говорят о факте эндодонтического лечения, проведенного для устранения периодонтита или пульпита. Некоторые больные указывают на обострение заболевания после проведения внутриротового рассечения.
Некоторые больные указывают на обострение заболевания после проведения внутриротового рассечения.
В качестве основного метода диагностики используют рентгенографию. Ниже изображена киста зуба на фото и рентгене.
Для получения рентгеновского снимка используют несколько способов, первый метод основан на контактной внутриротовой рентгенограмме, преимущества этой методики:
- определение степени разрушения костей челюсти;
- оценка состояния зубного корня и канала зуба;
- оценка качества пломбирования канала;
- выявление наличия перфораций и обломков инструментов и материалов в канале зуба;
- определение взаимоотношений кисты и корней расположенных вблизи зубов.
Второй способ проведения рентгенографии – ортопантограмма, процедура представляет собой произведение обзорного снимка обеих челюстей и гайморовых пазух верхней челюсти.
Еще один метод процедуры – обзорная рентгенография в носоподбородочной проекции, рентген охватывает кости черепа от носа до подбородка, с помощью изображения врач оценивает состояние гайморовых пазух и обнаруживает кисты, проросшие в носовую полость.
Кроме рентгенографии для обнаружения новообразования пациенту может быть назначена процедура электроодонтодиагностики. Эта методика помогает произвести оценку степени такого показателя как электровозбудимость зубов, которые находятся рядом с кистозным зубом. Если значение показателя превышает 60 микроампер, стоматолог назначает больному эндодонтическое лечение.
В целях диагностики применяют гистологическое и цитологическое исследования, они позволяют определить, является ли новообразование доброкачественным или злокачественным.
Диагностика кисты зуба не представляет труда, однако проводить ее могут только квалифицированные стоматологи в условиях стационара, ни в коем случае не старайтесь самостоятельно определить наличие кисты и не предпринимайте терапевтические меры, строго следуйте рекомендациям врача.
Лечение
Лечение кисты зуба проводят посредством хирургической операции, лазерного воздействия и консервативной терапии. Последняя оказывает положительный эффект только на начальных стадиях болезни, разросшиеся кисты подлежат обязательному удалению.
Хирургическая операция
Для устранения патологии не требуется удалять весь зуб полностью, резекции подлежит только зубной корень, на котором расположена киста. После удаления пораженного участка стоматолог пломбирует оставшийся корень, хирургический канал, через который он извлекал пузырь с содержимым, обрабатывает и зашивает.
Через несколько дней врач снимает швы, обязательно контролирует процесс заживления раны. Важно убедиться, не осталось ли частиц кисты в зубном канале, для достижения этой цели проводят повторную рентгенографию.
Обратите внимание! Иногда невозможно произвести удаление корня вместе с кистой, в этих случаях врач полностью удаляет зуб. Показаниями к полной резекции зуба выступают труднодоступное местоположение кисты, тяжелое течение болезни.
После хирургического удаления кисты пациенту необходимо регулярно посещать стоматолога и выполнять назначенные доктором рекомендации.
Консервативная терапия
Киста зуба – лечение болезни консервативными методами возможно только на ранних стадиях ее развития. В целях ликвидации новообразования пациенту назначают уколы и полоскания.
В целях ликвидации новообразования пациенту назначают уколы и полоскания.
В процессе терапевтического лечения стоматолог вскрывает зубной канал, который приводит к кистозному новообразованию, и выкачивает из него экссудат. Врач не пломбирует канал в течение десяти дней, в этот период больной использует антисептические растворы и настойки для полоскания ротовой полости.
По завершению лечебного курса стоматолог обрабатывает зубной канал лекарственными препаратами, а затем пломбирует зуб.
Лазерное удаление
Лазерное лечение – современный способ терапии зубных кист. При выполнении метода врач вскрывает зубной канал и обрабатывает лазерным облучением участок, на котором расположено кистозное новообразование. Лазер уничтожает не только эпителий кисты, но и сотни тысяч бактерий, который находятся внутри пузыря.
Преимущества лазерного удаления – быстрое заживление тканей и отсутствие риска занесения вторичной инфекции в ротовую полость и зубной канал.
Лечение антибиотиками
В некоторых случаях лечения кисты зуба проводят при помощи антибиотиков. Прием антибактериальных препаратов – вспомогательная мера для уничтожения разросшейся инфекции либо основной метод лечения, если киста зуба получила развитие на фоне первичного инфекционного заболевания.
Прием антибактериальных препаратов – вспомогательная мера для уничтожения разросшейся инфекции либо основной метод лечения, если киста зуба получила развитие на фоне первичного инфекционного заболевания.
Антибактериальные препараты может назначить только лечащий врач, наиболее часто используют следующие лекарства:
- амоксициллин – оказывает высокое антибактериальное действие, значительно облегчает лечение кисты другими методами;
- цифроплоксацин – антибиотик широкого спектра действия, активно уничтожает бактерий и снимает воспалительный процесс;
- тетрациклин – этот препарат назначают чаще других, активно купирует воспалительный процесс, болевой синдром, облегчает проведение других методов терапии кисты зуба.
Иногда врач может назначить пациенту антибактериальные средства местного действия, однако прием таких медикаментов не всегда целесообразен – местные препараты – антибиотики довольно сложно равномерно распределить по больному участку.
Обратите внимание! Антибактериальные препараты – это сильнодействующие лекарства, которые оказывают влияние и на полезные бактерии в организме.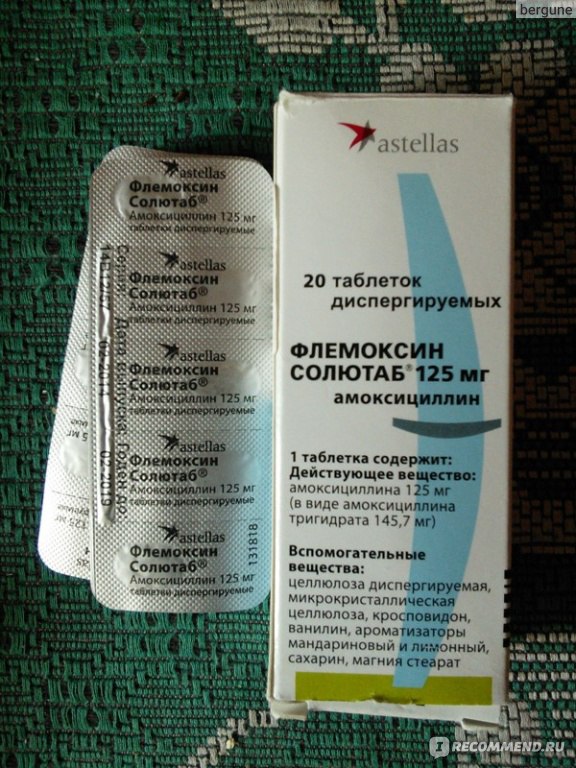 Принимать такие медикаменты можно только по назначению врача, не увеличивая количество приемов и дозировку.
Принимать такие медикаменты можно только по назначению врача, не увеличивая количество приемов и дозировку.
Лечение в домашних условиях
Лечение кисты зуба в домашних условиях возможно только в качестве вспомогательной терапии. Не стоит путать кисту с гранулемой, последняя может самостоятельно рассасываться, однако кистозное образование подлежит радикальному удалению. Домашнее лечение используют не для удаления кисты, а в целях ликвидации воспалительного процесса и уничтожения вредных бактерий.
Основная цель терапии в домашних условиях – оказание антисептического эффекта. Антисептическим воздействием обладает прополисная настойка, настойка календулы, настойка эвкалипта. Используют настойки следующим образом – небольшое количество лекарства наносят на ватку и прикладывают ее к пораженному участку, держат 5-10 минут.
Лекарственные средства с антисептическим эффектом можно использовать и перед операцией по удалению кисты и после удаление зубного корня. Антисептическое действие позволяет использовать эти лекарства при лечении кариеса и других инфекционных заболеваний полости рта.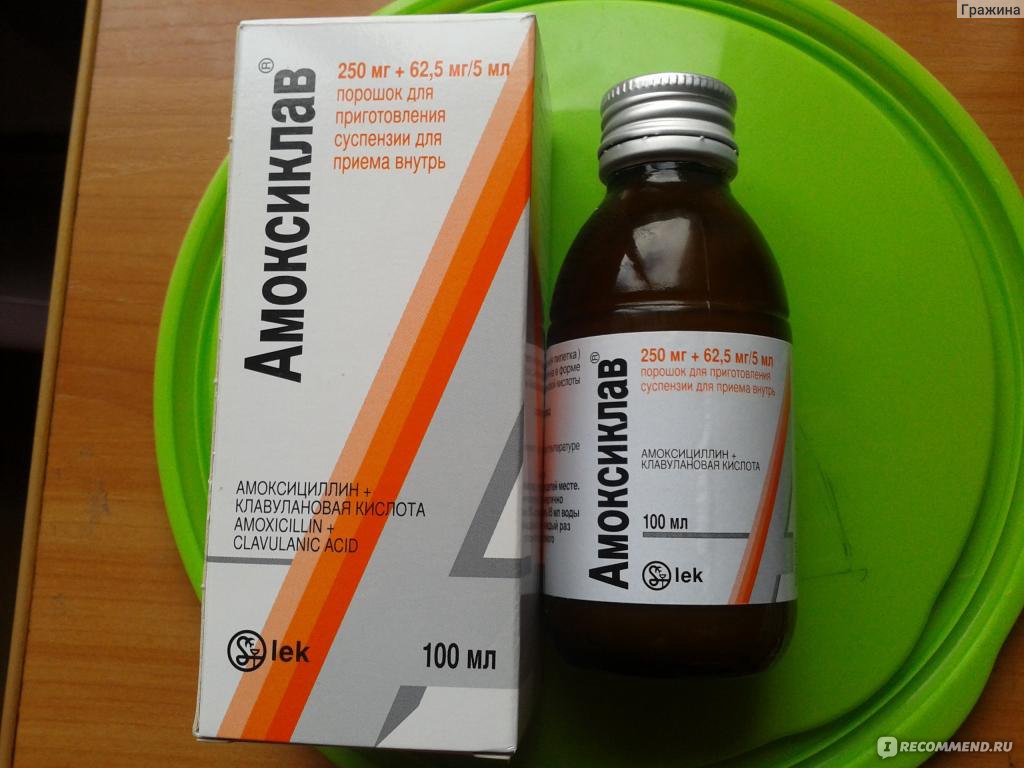
Профилактика
Любое заболевание всегда легче и быстрее предотвратить, нежели вылечить, поэтому не следует забывать о простых профилактических правилах, которые помогут избежать развития кисты зуба. Основные правила профилактики зубной кисты основаны на соблюдении правил ухода за ротовой полостью.
Как предупредить образование патологии:
- не запускайте течение таких заболеваний зубов, как кариес, периодонтит, пульпит, при возникновении инфекций немедленно обращайтесь к врачу;
- ежедневно чистите зубы и не допускайте появления зубного налета, которые впоследствии может переформироваться в зубной камень;
- контролируйте состояние зубов и ротовой полости после операций и механических травм;
- регулярно посещайте стоматолога;
- контролируйте состояние запломбированных зубов, зубных имплантатов;
Пациентам, у которых запломбированы зубы или поставлены зубные коронки, имплантаты, рекомендуется периодически делать рентгенографию зубов. Это позволит своевременно обнаружить патологические изменения и повысить шансы на успешное выздоровление без возникновения серьезных последствий.
Это позволит своевременно обнаружить патологические изменения и повысить шансы на успешное выздоровление без возникновения серьезных последствий.
Обратите внимание! Вовремя нужно лечить все заболевания, воспалительные процессы снижают иммунитет, в результате чего инфекции свободно переходят от одного органа к другому, кроме этого, возможно присоединение вторичных инфекций к уже развитым патологиям. Важно следить за состоянием здоровья и укреплять местный и общий иммунитет.
Для укрепления иммунитета закаляйте организм, включайте свежие фрукты и овощи в рацион питания, занимайтесь спортом и чаще гуляйте на свежем воздухе. В закаленный организм любой инфекции попасть сложнее, чем в организм ослабленный.
Рентген кисты зуба до и после лечения:
Детский Панадол – жаропонижающее и болеутоляющее
Любая мама начинает бить тревогу, когда у малыша поднимается температура. Это же симптом заболевания! Но нельзя забывать, что жар — это защитная реакция организма на действие вирусов, бактерий, токсинов и др. Растущий детский организм учится самостоятельно справляться с инфекцией. Если же столбик термометра поднялся выше 38oС, температуру необходимо снижать. И тут на помощь придет Детский Панадол.
Растущий детский организм учится самостоятельно справляться с инфекцией. Если же столбик термометра поднялся выше 38oС, температуру необходимо снижать. И тут на помощь придет Детский Панадол.
Детский Панадол (парацетамол) — жаропонижающее и болеутоляющее средство для детей1,2.
Парацетамол, активное вещество Детского Панадола, вот уже 40 лет успешно применяется педиатрами всего мира для облегчения болей разного происхождения и снижения жара3. Парацетамол рекомендован Всемирной организацией здравоохранения для облегчения боли и снижения повышенной температуры при следующих состояниях4:
- Простудных заболеваниях;
- Гриппе и детских инфекционных заболеваниях, таких как ветряная оспа, краснуха, коклюш, корь, скарлатина и эпидемический паротит;
- Боли при среднем отите;
- Боли в горле;
- Боли при прорезывании зубов.
Более того, парацетамол:
- Рекомендован для снижения повышенной температуры тела у детей после вакцинации1,2;
- Может применяться у детей в возрасте с 3 месяцев1;
- Снижает температуру постепенно5;
-
Не оказывает влияния на состояние слизистой желудочно-кишечного тракта и водно-солевой обмен1,2.

Важно отметить, что Детский Панадол не содержит:
- Сахар;
- Спирт;
- Ибупрофен;
- Аспирин (ацетилсалициловую кислоту).
Существуют различные способы снижения повышенной температуры у ребенка, и многие мамы задаются вопросом — какое средство выбрать? Были проведены исследования, в ходе которых действие однократной дозы парацетамола и ибупрофена у детей в возрасте от 2 до 12 лет с острой болью в горле сравнивалось с действием эффекта плацебо. Через определенные промежутки времени дети оценивали интенсивность боли с помощью Визуальной аналоговой шкалы облегчения боли со смайлами. Родители и педиатры оценивали интенсивность боли и ее изменения. По оценкам, которые были даны детьми, парацетамол и ибупрофен оказывают практически идентичное действие, которое в то же время намного более значимо, чем действие плацебо6.
Также было проведено исследование по сравнению результата применения однократной дозы парацетамола (15 мг/кг) и ибупрофена (10 мг/кг) для снижения повышенной температуры у детей в возрасте от 3 месяцев до 12 лет. Исследование показало, что действие обоих препаратов в течение первых четырех часов практически идентично. По прошествии восьми часов оба препарата также продемонстрировали одинаковый результат.6,7 При этом в рекомендованных дозах Детский Панадол, как правило, хорошо переносится1,2.
Исследование показало, что действие обоих препаратов в течение первых четырех часов практически идентично. По прошествии восьми часов оба препарата также продемонстрировали одинаковый результат.6,7 При этом в рекомендованных дозах Детский Панадол, как правило, хорошо переносится1,2.
Детский Панадол выпускается в двух лекарственных формах:
| Детский Панадол (суспензия для приема внутрь, 120 мг / 5 мл, флакон 100 мл, с 3-го месяца жизни1) | |
|
|
| Детский Панадол (суппозитории ректальные, 125 мг, 250 мг, с 6-го месяца жизни2,8) | |
|
|
Таблица дозировки Детского Панадола1
| Масса тела (кг) | Возраст | Доза | |||
| Разовая | Максимальная суточная | ||||
| мл | мг | мл | мг | ||
| 4,5 — 6 | 2 — 3 месяца |
Только по предписанию врача |
|||
| 6 — 8 | 3 — 6 месяцев |
4. 0 0 |
96 | 16 | 384 |
| 8 — 10 | 6 — 12 месяцев | 5.0 | 120 | 20 | 480 |
| 10 — 13 | 1 — 2 года | 7.0 | 168 | 28 | 672 |
| 13 — 15 | 2 — 3 года |
9. 0 0 |
216 | 36 | 864 |
| 15 — 21 | 3 — 6 лет | 10.0 | 240 | 40 | 960 |
| 21 — 29 | 6 — 9 лет | 14.0 | 336 | 56 | 1344 |
| 29 — 42 | 9 — 12 лет |
20. 0 0 |
480 | 80 | 1920 |
Всегда следуйте инструкции по дозировке, указанной на упаковке; не превышайте указанной дозировки, кроме случаев увеличения дозы по назначению врача.
Инструкции по медицинскому применению (нажмите здесь).
Длительность применения без консультации врача — 3 дня.
При случайном превышении рекомендованной дозы следует немедленно обратиться к врачу.
При возникновении побочных эффектов прекратите прием препарата и немедленно обратитесь к врачу.
1.В соответствии с инструкцией по медицинскому применению лекарственного препарата Детский Панадол, в лекарственной форме суспензия для приема внутрь.
2.В соответствии с инструкцией по медицинскому применению лекарственного препарата Детский Панадол, в лекарственной форме суппозитории ректальные.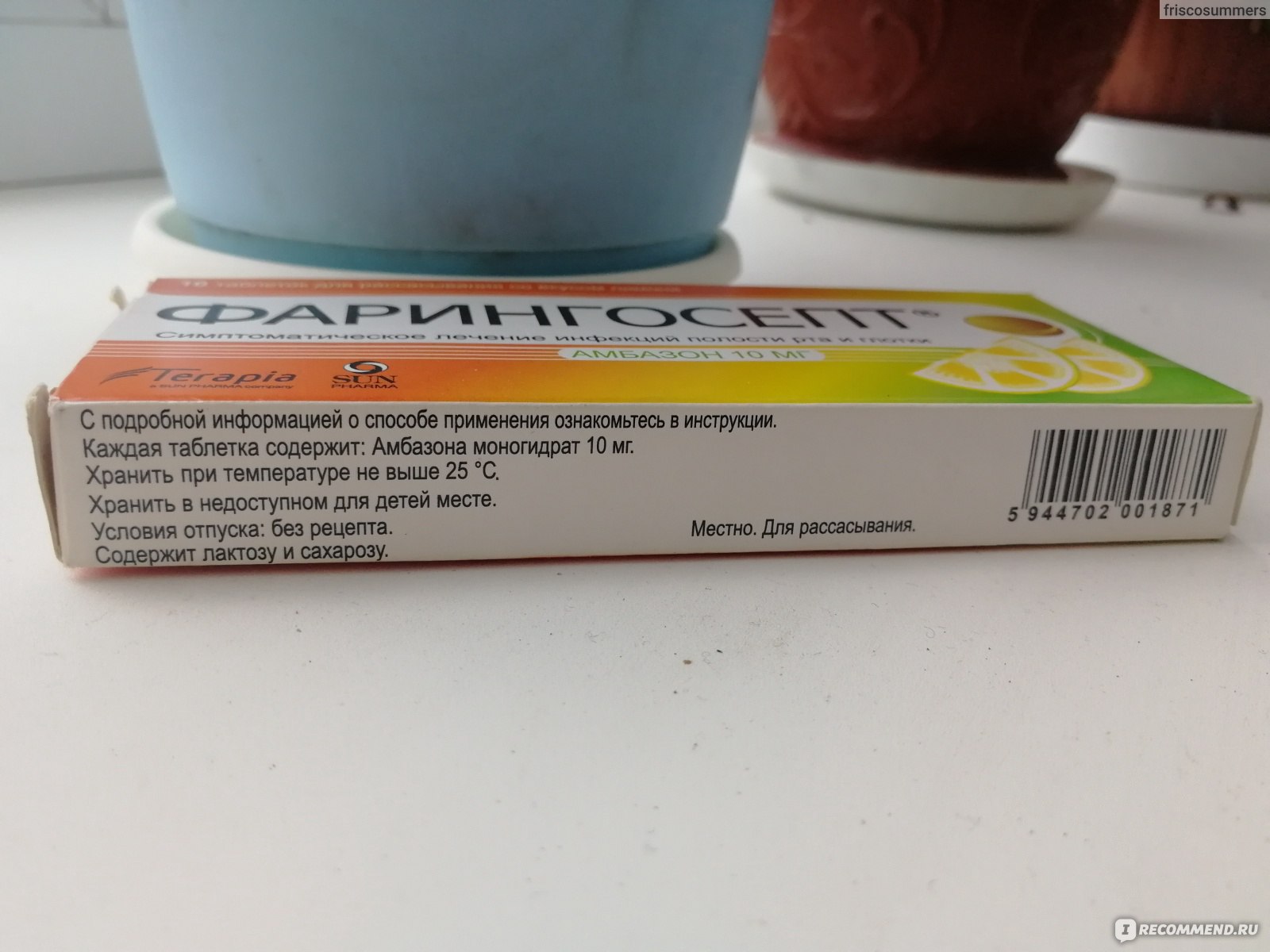
3.Cranswick N., Coghan D. Paracetamol efficacy and safety in children: the first 40 years. American Journal of Therapeutics. 2000:7; 135-141.
4.World Health Organization. The Selection and Use of Essential Medicines. Report of the WHO Expert Committee. 2005.
5.A.R.Temple et al. Dosing and Antipyretic Efficacy of Oral Acetaminophen in Children. Clin Ther. 2013.
6.Schachtel BP, Thoden WR. Clin Pharmacol Ther. 1993; 53:593-601.
7. Paracetamol in Paediatric Fever; objective and subjective findings from a randomized, blinded study. Curr Med Res Opin. 2007; 23:2205-2211; Walson PD, Galletta G, Chomilo F, et al. Comparison of miltidose ibuprofen and acetaminophen therapy in febrile children. AJDC. 1992; 146:626-632.
8.Использование суппозиториев целесообразно при тошноте, рвоте, срыгивании, затруднении глотания, а также в случае, когда ребенок отказывается от приема суспензии.
Антибиотики от боли в горле — Cochrane для врачей
Cochrane для врачей
Практика доказательств
JARED J. KOCHER, MD, и THOMAS D. SELBY, MD, Deaconess Evans Family Medicine Residency Индиана
KOCHER, MD, и THOMAS D. SELBY, MD, Deaconess Evans Family Medicine Residency Индиана
Am Fam Physician. 1 июля 2014 г .; 90 (1): 23-24.
Это клиническое содержание соответствует критериям AAFP для непрерывного медицинского образования (CME). См. Вопросы викторины CME на стр.
Информация об авторе: Нет релевантной финансовой связи.
Клинический вопрос
Следует ли назначать антибиотики при боли в горле?
Ответ, основанный на доказательствах
По сравнению с плацебо, антибиотики могут сократить продолжительность симптомов боли в горле примерно на 16 часов и уменьшить количество осложнений. В странах, где абсолютная частота осложнений выше, антибактериальная терапия более эффективна. Эффективность антибактериальной терапии наиболее высока у лиц со стрептококковым фарингитом.(Сила рекомендации: A, основанная на последовательных, качественных данных, ориентированных на пациента.)
Указатели практики
Боль в горле обычно встречается в учреждениях первичной медико-санитарной помощи, на ее долю приходится примерно 1,3% амбулаторных посещений, и ее часто лечат. антибиотик.1,2 Хотя антибиотики полезны для лечения боли в горле с бактериальной этиологией, причина боли в горле не всегда подтверждается во время лечения, и большинство случаев вызвано небактериальными агентами.3 Показатели назначения антибиотиков значительно различаются среди врачей, а высокая частота выписывания рецептов увеличивает стоимость и устойчивость к микробам.
антибиотик.1,2 Хотя антибиотики полезны для лечения боли в горле с бактериальной этиологией, причина боли в горле не всегда подтверждается во время лечения, и большинство случаев вызвано небактериальными агентами.3 Показатели назначения антибиотиков значительно различаются среди врачей, а высокая частота выписывания рецептов увеличивает стоимость и устойчивость к микробам.
В этом Кокрановском обзоре авторы выявили 27 исследований, сравнивающих антибиотики с плацебо. Они изучили влияние на продолжительность симптомов, вероятность клинического ответа и вероятность вторичных исходов, таких как головная боль, острый ревматизм, острый гломерулонефрит, перитонзиллярный абсцесс, острый средний отит и острый синусит. Они обнаружили в среднем на 16 часов уменьшение симптомов боли в горле при лечении антибиотиками. Разрешение симптомов через три дня было наибольшим у лиц с положительным посевом на стрептококк группы А (количество, необходимое для лечения [NNT] = 3.7), но антибиотики также принесли умеренную пользу пациентам с отрицательным посевом (NNT = 6,5) и тем, кто никогда не проходил тестирование (NNT = 14,4). Также было отмечено преимущество лечения антибиотиками в отношении развития вторичных осложнений. По сравнению с отсутствием лечения антибиотикотерапия снизила частоту возникновения острой ревматической лихорадки, острого среднего отита, острого синусита и перитонзиллярного абсцесса, хотя абсолютное снижение риска для каждого из них было умеренным.
Также было отмечено преимущество лечения антибиотиками в отношении развития вторичных осложнений. По сравнению с отсутствием лечения антибиотикотерапия снизила частоту возникновения острой ревматической лихорадки, острого среднего отита, острого синусита и перитонзиллярного абсцесса, хотя абсолютное снижение риска для каждого из них было умеренным.
Хотя эти данные убедительны, следует учитывать даты исследований, включенных в обзор.Большинство из них проводилось до 1975 года, когда уровень вторичных осложнений был гораздо выше, поэтому польза от антибиотиков казалась более впечатляющей. В качестве примера, обзор показал, что заболеваемость острым средним отитом как вторичным осложнением боли в горле составляла 3% до 1975 года по сравнению с 0,7% в 2013 году. Эта разница увеличивает NNT с 50 до почти 200, чтобы предотвратить единичный случай заболевания. острый средний отит.
Этот систематический обзор обнаружил умеренное сокращение продолжительности симптомов боли в горле и осложнений при лечении антибиотиками даже у пациентов, у которых был отрицательный результат посева на стрептококк. Однако влияние на осложнения в современных развитых странах намного меньше. Некоторые пациенты, у которых был отрицательный посев на стрептококк группы А, могли иметь стрептококк группы С или могли иметь ложноотрицательный посев. Ограничения в дизайне (например, неадекватное ослепление и сокрытие распределения, потеря для последующего наблюдения) могли создать предвзятость в пользу лечения. Кроме того, лечение нестрептококкового фарингита антибиотиками увеличивает затраты, а также повышает устойчивость к противомикробным препаратам и излишне подвергает пациентов потенциальным побочным эффектам.Особое внимание следует уделять, если врач работает в месте с высокой заболеваемостью острой ревматической лихорадкой. Американское общество инфекционных заболеваний рекомендует лечить подтвержденные случаи стрептококкового фарингита с помощью правильно подобранного антибиотика в течение времени, достаточного для устранения инфекции (обычно 10-дневный курс) .3
Однако влияние на осложнения в современных развитых странах намного меньше. Некоторые пациенты, у которых был отрицательный посев на стрептококк группы А, могли иметь стрептококк группы С или могли иметь ложноотрицательный посев. Ограничения в дизайне (например, неадекватное ослепление и сокрытие распределения, потеря для последующего наблюдения) могли создать предвзятость в пользу лечения. Кроме того, лечение нестрептококкового фарингита антибиотиками увеличивает затраты, а также повышает устойчивость к противомикробным препаратам и излишне подвергает пациентов потенциальным побочным эффектам.Особое внимание следует уделять, если врач работает в месте с высокой заболеваемостью острой ревматической лихорадкой. Американское общество инфекционных заболеваний рекомендует лечить подтвержденные случаи стрептококкового фарингита с помощью правильно подобранного антибиотика в течение времени, достаточного для устранения инфекции (обычно 10-дневный курс) .3
Чтобы увидеть всю статью, войдите в систему или приобретите доступ.
Информация об авторе: Нет релевантной финансовой связи.
ИСТОЧНИК:
Spinks A, Гласзиу П.П., Del Mar CB. Антибиотики при ангине. Кокрановская база данных Syst Rev . 2013; (11): CD000023.
ЛИТЕРАТУРА
1. Петля E, Зал MJ, Сюй Дж. Национальное обследование амбулаторной медицинской помощи больниц: Резюме амбулаторного отделения за 2006 год. Национальный статистический отчет о состоянии здоровья . 2008; (4): 1–31.
2. Линдер Ю.А., Бейтс DW, Ли GM, Финкельштейн Я.Лечение антибиотиками детей при ангине. ЯМА . 2005. 294 (18): 2315–2322.
3. ул. Шульмана,
Бисно AL,
Клегг HW,
и другие.
Руководство по клинической практике по диагностике и лечению стрептококкового фарингита группы А: обновление 2012 г., подготовленное Американским обществом инфекционных болезней. Клин Инфекция Дис . 2012; 55 (10): e86 – e102.
2012; 55 (10): e86 – e102.
Это резюме обзоров из Кокрановской библиотеки.
Координатором серии AFP является Кори Д. Фоглман, доктор медицины, резидентура семейной медицины больницы общего профиля в Ланкастере, Ланкастер, штат Пенсильвания.
Сборник Кокрановских документов для врачей, опубликованный в AFP, доступен по адресу https://www.aafp.org/ afp / cochrane.
Авторское право © 2014 Американской академии семейных врачей.
Это содержимое принадлежит AAFP. Человек, просматривающий его в Интернете, может сделать одну распечатку материала и может использовать эту распечатку только в личных некоммерческих целях.Этот материал не может быть загружен, скопирован, распечатан, сохранен, передан или воспроизведен на любом носителе, известном сейчас или изобретенном позже, кроме случаев, когда это разрешено в письменной форме AAFP. Контакт
[email protected] для вопросов об авторских правах и / или запросов на разрешение.
Лечение стрептококковой инфекции: нужен ли вам антибиотик?
По данным Центров по контролю и профилактике заболеваний (CDC), воздействие слишком большого количества антибиотиков может привести к устойчивости к антибиотикам — проблеме, от которой ежегодно умирают 23 000 человек.Устойчивость — это когда рост бактерий больше не может контролироваться или уничтожаться антибиотиками.
«Люди должны надеяться, что их врач не прописывает антибиотики», — говорит Аарон Глатт, доктор медицины, председатель медицины в больнице Сообщества Южного Нассау в Хьюлетте, штат Нью-Йорк, и представитель Американского общества инфекционистов. «Им также не следует ожидать рецепта каждый раз, когда они посещают врача».
Глатт говорит, что людям нужно изменить свое отношение к визитам к врачам.Им следует обратиться к врачу за диагнозом и рекомендациями о том, как лечить болезнь, а не всегда уходить с рецептом в руке.
Также важно помнить, что антибиотики могут иметь побочные эффекты, и у пациентов могут даже возникнуть аллергические реакции на них. Антибиотики также могут быть дорогими, особенно если у вас нет страховки и вам приходится платить наличными, — говорит доктор Глатт.
Антибиотики также могут быть дорогими, особенно если у вас нет страховки и вам приходится платить наличными, — говорит доктор Глатт.
«Это должен быть нужный человек, в нужное время и в нужном лекарстве», — сказал Глатт.
«Существует много случаев гипердиагностики стрептококковой ангины, которая приводит к чрезмерному лечению», — говорит Стэнфорд Шульман, доктор медицинских наук, один из авторов руководящих принципов по диагностике и лечению стрептококковой инфекции Американского общества инфекционных заболеваний (IDSA) 2012 года.
Доктор Шульман, врач детской больницы имени Анны и Роберта Х. Лурье и профессор Медицинской школы Файнберга Северо-Западного университета в Чикаго, говорит, что существует некоторая путаница по поводу диагноза фарингита группы А. Часто большое количество людей, являющихся носителями бактерий, не нуждаются в лечении. И боль в горле автоматически не означает, что у вас стрептококковая инфекция.
Пациент может прийти с болью в горле и симптомами простуды, такими как кашель, насморк, розовый глаз, хриплый или напряженный голос. С такими симптомами более вероятно, что у него или нее вирусная инфекция, от которой антибиотики не помогут.
С такими симптомами более вероятно, что у него или нее вирусная инфекция, от которой антибиотики не помогут.
Стрептококковая ангина часто встречается у детей, потому что она легко передается через чихание, кашель или совместное употребление пищи, среди прочего. Следите за этими симптомами:
- Лихорадка
- Боль в горле, вызывающая боль при глотании
- Отек миндалин с гноем
- Отсутствие кашля
- Увеличение лимфатических узлов
У некоторых детей может возникнуть тошнота, головная боль или головная боль. боль в животе или рвота.У ряда детей с этими симптомами может быть скарлатина, лихорадка, сопровождающаяся сыпью.
Врачи должны избирательно подходить к тестированию на фарингит, говорит Шульман. Стрептококковая ангина не диагностируется только по симптомам: для подтверждения этого используются два теста. Врач или медицинский работник берет мазок из горла, называемый экспресс-тестом на стрептококк, или посевом из горла. Если тест на бактерии окажется положительным, врач обычно назначает антибиотик.
Если тест на бактерии окажется положительным, врач обычно назначает антибиотик.
Но ангина — это заболевание, которое проходит самостоятельно, — говорит Шульман.Антибиотики назначают не для лечения самого стрептококка, а для предотвращения серьезных осложнений, таких как ревматизм. Кроме того, после первых 24 часов приема антибиотиков люди могут вернуться на работу или в школу, потому что они больше не считаются заразными, хотя их симптомы могут исчезнуть через некоторое время.
«Пациенты действительно должны спросить, действительно ли им нужно принимать антибиотики», — говорит Уолдетофт. «Здесь [в Швеции] мы очень озабочены устойчивостью к антибиотикам и стараемся использовать антибиотики узкого спектра действия, когда это возможно.”
Антибиотики узкого спектра действия, которые авторы обзора рекомендуют для лечения определенных случаев ангины, ограничены по количеству целевых бактерий и не влияют на так много нормальных бактерий в организме. Рекомендации IDSA рекомендуют антибиотики узкого спектра действия, такие как пенициллин. Пенициллин является предпочтительным методом лечения, и не было обнаружено, что стрептококковые бактерии устойчивы к нему. (Вальдетофт поделился, что его исследование действительно показало, что пенициллин неэффективен при инфекциях мочевыводящих путей из-за резистентности бактерий.) Амоксициллин считается антибиотиком более широкого спектра действия, поэтому он убивает больше бактерий, чем пенициллин.
Пенициллин является предпочтительным методом лечения, и не было обнаружено, что стрептококковые бактерии устойчивы к нему. (Вальдетофт поделился, что его исследование действительно показало, что пенициллин неэффективен при инфекциях мочевыводящих путей из-за резистентности бактерий.) Амоксициллин считается антибиотиком более широкого спектра действия, поэтому он убивает больше бактерий, чем пенициллин.
В настоящее время полная отмена антибиотиков для лечения ангины не является вариантом, потому что нет реальной замены. Но стоит подумать об альтернативах, потому что чрезмерное использование антибиотиков может иметь и другие последствия для людей, — говорит Уолдетофт.
А пока мы ждем, пока государственные органы и фармацевтические компании разработают альтернативные методы лечения.Всемирная организация здравоохранения (ВОЗ) имеет ряд программ, направленных на борьбу с устойчивостью к антибиотикам. К 2023 году он нацелен на разработку новых методов лечения за счет улучшения существующих антибиотиков и разработки новых антибиотиков.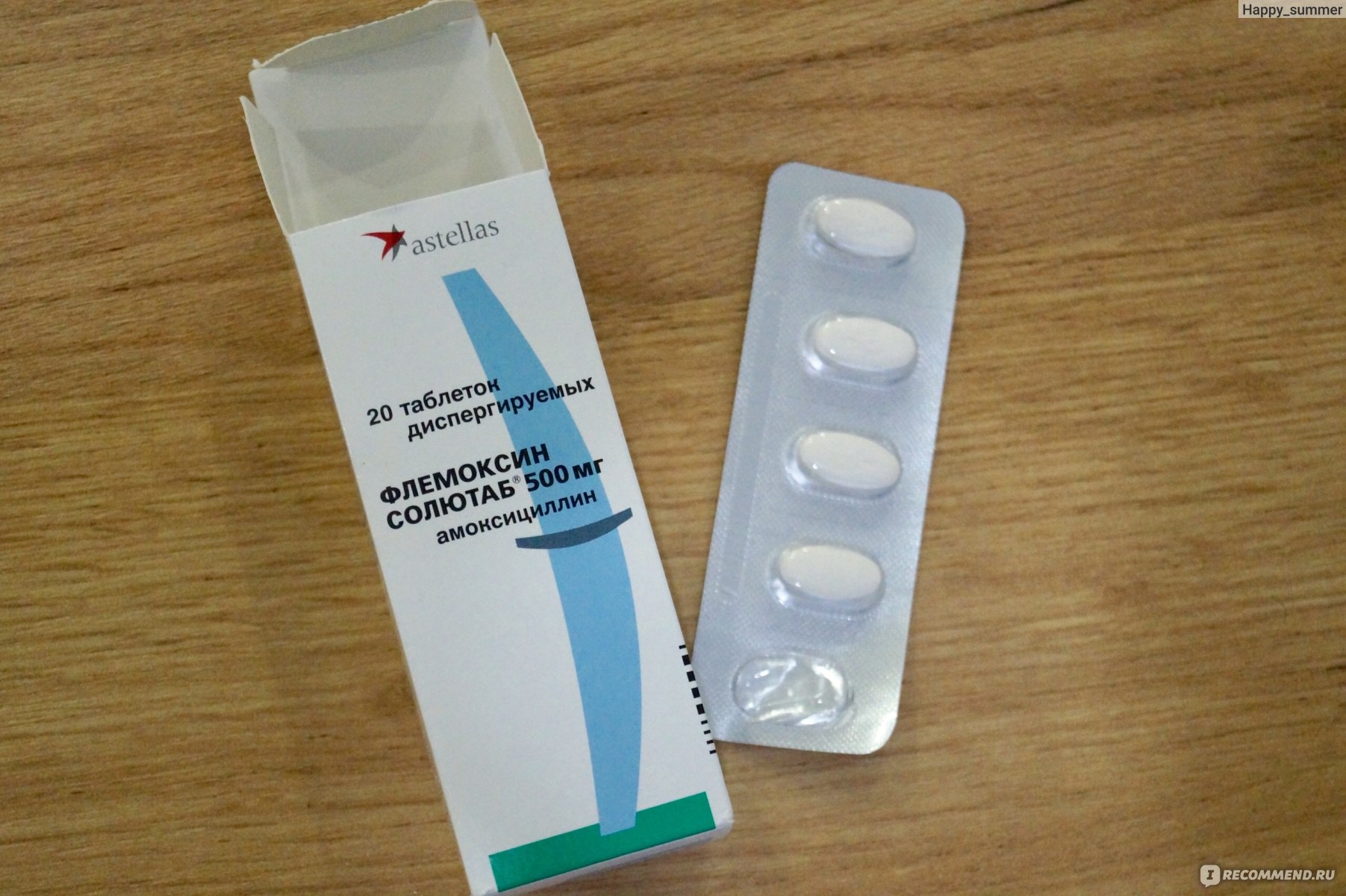
Если кто-то заболел, ему обязательно нужно обратиться к врачу. Важно не ожидать и не требовать приема антибиотика каждый раз, когда вы насморкаете носом, и никогда и никогда не пытайтесь заниматься самолечением с помощью антибиотиков.
«Антибиотики прекрасны, когда они нужны», — говорит Шульман.«Мы не хотим злоупотреблять ими».
Исследование: Чрезмерное употребление антибиотиков по-прежнему является правилом при ангине и бронхите
Несмотря на многолетние усилия по сокращению чрезмерного использования антибиотиков, количество ненужных назначений лекарств пациентам с ангиной не уменьшилось за 13 лет, а их чрезмерное назначение при остром бронхите согласно опубликованным сегодня исследованиям, остается примерно таким же с 1980 года.
Используя данные опроса Центров по контролю и профилактике заболеваний США (CDC), исследователи из Бостона сообщили, что доля пациентов с ангиной, получавших антибиотики, с 1997 по 2010 год оставалась на уровне около 60%. По их словам, только около 10% ангины можно лечить антибиотиками.
По их словам, только около 10% ангины можно лечить антибиотиками.
Кроме того, исследователи заявили, что около 73% пациентов с бронхитом продолжают лечиться антибиотиками, хотя острый бронхит редко бывает вызван бактериальной инфекцией.
Результаты были представлены сегодня на IDWeek, ежегодной конференции Общества инфекционных болезней Америки и нескольких других медицинских обществ в Сан-Франциско. Исследование боли в горле было опубликовано сегодня JAMA Internal Medicine , но исследование бронхита еще не опубликовано в журнале.
Исследования проводили Майкл Л. Барнетт, доктор медицины, и Джеффри А. Линдер, доктор медицины, оба из Бригама и женской больницы в Бостоне.
Авторы извлекли данные из Национального исследования амбулаторной медицинской помощи CDC и Национального исследования амбулаторной медицинской помощи больниц. Национальные репрезентативные опросы собирают данные о врачах и практикующих, включая демографические данные пациентов, причины посещений, диагнозы и лекарства.
Назначение лекарств от боли в горле становится дороже
Для исследования боли в горле авторы подсчитали количество посещений взрослых врачей первичной помощи или отделений неотложной помощи (ED) для лечения боли в горле с 1997 по 2010 год.Исключались пациенты с травмами, иммуносупрессией или сопутствующими инфекциями.
Данные опроса включали 8 191 такое посещение за 14-летний период, что предполагает в общей сложности 92 миллиона посещений по всей стране за это время, согласно отчету журнала. Антибиотики назначались во время 60% посещений (доверительный интервал 95%, от 57% до 63%), и эта цифра не изменилась за 14 лет.
Кроме того, «Мы обнаружили, что значительно увеличилось количество назначений более дорогих антибиотиков широкого спектра, таких как азитромицин», — сказал Линдер на телеконференции для прессы IDSA сегодня.Последний препарат назначали в 15% посещений к 2009-10 гг.
Единственной частой причиной боли в горле, требующей антибиотиков, является стрептококк группы A , на который, согласно отчету, приходится около 10% случаев. По словам Линдера, пенициллин остается препаратом выбора для лечения ангины.
По словам Линдера, пенициллин остается препаратом выбора для лечения ангины.
«Оказывается, микроб, вызывающий стрептококковое горло, устойчив к некоторым из этих более новых и более дорогих антибиотиков, но никогда не устойчив к пенициллину», — сказал он. Он и Барнетт обнаружили, что пенициллин назначали примерно в 9% случаев боли в горле, и эта цифра оставалась стабильной на протяжении 14 лет.
Уровень использования антибиотиков при ангине, когда-то составлявший 80%, составлял около 70% в 1993 году и упал до 60% к 2000 году, где он и остался, говорится в отчете журнала. «Я бы охарактеризовал это как улучшение от умеренного до незначительного, болезненно медленное и далекое от того, что должно быть», — сказал Линдер.
Анализ также показал, что доля обращений за первичной медико-санитарной помощью, вызванных болью в горле, снизилась с 7,5% в 1997 г. до 4,3% в 2010 г.
Данные по бронхиту не изменились с 1980 г.
Для исследования бронхита авторы использовали те же источники данных. и общие методы, но охватывали период с 1996 по 2010 год.По данным пресс-релиза IDSA, за это время они выявили 3667 медицинских визитов взрослых, что предполагает в общей сложности 39 миллионов посещений по всей стране.
и общие методы, но охватывали период с 1996 по 2010 год.По данным пресс-релиза IDSA, за это время они выявили 3667 медицинских визитов взрослых, что предполагает в общей сложности 39 миллионов посещений по всей стране.
Они обнаружили, что антибиотики назначались во время 73% посещений. В ED ставка фактически увеличилась с 69% до 73% за период. Соответствующая ставка, вероятно, близка к 0%, сказал Линдер на пресс-конференции.
«На самом деле плохая новость в том, что этот [общий показатель] вообще не изменился в ходе исследования», — сказал он.«Возвращаясь к 1980 году, количество выписываемых лекарств практически не изменилось».
Исследование также показало, что количество обращений к врачам первичной медико-санитарной помощи по поводу бронхита значительно увеличилось с 1,1 миллиона в 1996 году до 3,4 миллиона в 2010 году.
Линдер сказал, что он и Барнетт надеялись на большее количество признаков улучшения ввиду усилия по предотвращению чрезмерного назначения за последние 10-20 лет. «При боли в горле мы перемещаем иглу очень медленно, а при бронхите мы ее вообще не перемещаем.Поэтому мы были удивлены », — сказал он.
«При боли в горле мы перемещаем иглу очень медленно, а при бронхите мы ее вообще не перемещаем.Поэтому мы были удивлены », — сказал он.
Программы управления антибиотиками помогли снизить злоупотребление антибиотиками в больницах, но результаты показывают, что, согласно пресс-релизу IDSA, сообщение не доходит до населения.
Линдер наблюдал в сообщение о том, что прием ненужных антибиотиков подвергает людей побочным реакциям на лекарства, аллергиям, дрожжевым инфекциям и тошноте, но без пользы
Он предположил на телеконференции, что врачам нужно время, чтобы обсудить проблему с пациентами.«Врач предполагает, что пациенту нужен антибиотик», — сказал он. Тем не менее, «Другая работа, которую мы проделали, показывает, что пациенты на самом деле не хотят антибиотиков, как думают врачи».
Барнетт М.Л., Линдер Дж. Назначение антибиотиков взрослым, страдающим ангиной, в США, 1997-2010 гг. (Письмо с исследованием) JAMA Intern Med 2013 (Интернет-публикация 3 октября) [Полный текст]
См. Также:
Также:
Сопутствующая редакционная статья
3 октября Пресс-релиз IDSA
Болезнь в горле в первичной медицинской помощи — сравнение феноксиметилпенициллина и др. Лечение антибиотиками — Просмотр полного текста
Боль в горле — вторая по частоте причина назначения антибиотиков в учреждениях первичной медико-санитарной помощи в Швеции.Рекомендации по лечению боли в горле сосредоточены на выявлении людей с болью в горле, где есть 3 и 4 определенных критерия и где тесты рядом с пациентом выявляют стрептококки группы А (ГАЗ). В этих случаях рекомендуется феноксиметилпенициллин.
Исследования, в ходе которых были выявлены микроорганизмы, вызывающие боль в горле, показывают, что помимо ГАЗ есть другие бактерии и вирусы, которые вызывают аналогичные симптомы, и что иногда микроорганизмы не попадают в ловушку, несмотря на выраженные симптомы. В последние годы бактерия F.necrophorum, который обнаруживается при повышенной частоте ангины, но также встречается у здоровых людей. В клинической практике многих пациентов лечат пенициллином, даже если ГАЗ не улавливается. Это может быть связано с тем, что врач воспринимает пациента как больного или потому, что другие бактерии не обнаруживаются при тестировании рядом с пациентом, что в любом случае заставляет врача лечить.
В клинической практике многих пациентов лечат пенициллином, даже если ГАЗ не улавливается. Это может быть связано с тем, что врач воспринимает пациента как больного или потому, что другие бактерии не обнаруживаются при тестировании рядом с пациентом, что в любом случае заставляет врача лечить.
Конкретные цели заключаются в том, чтобы у пациентов с ГАЗ-отрицательной болью в горле и критериями 3 и 4, в возрасте 15 лет и старше, находящихся в первичной медико-санитарной помощи, изучить, сокращает ли лечение феноксиметилпенициллином продолжительность заболевания, снижает ли интенсивность симптомов и отсутствие болезни, а также исследует важность других микроорганизмов, кроме ГАЗА, при ангине.
Исследование представляет собой рандомизированное контролируемое исследование, в котором пациенты с ангиной были рандомизированы для приема феноксиметилпенициллина 3 раза в день в течение 10 дней или отсутствия антибиотикотерапии. Также будет и контрольная группа с тяжелым (по Центору 3-4 балла) ГАЗ-положительным острым тонзиллитом.
Берутся пробы крови на воспалительный и иммунологический ответ на инфекции. Образцы горла для культивирования F. necrophorum и стрептококков групп C и G, а также анализ полимеразной цепной реакции (ПЦР) на бактерии и вирусы также берутся при включении и при последующем наблюдении.
Результат будет отслеживаться в дневнике пациента в течение 10 дней и при повторном посещении через 18–24 дня, где запрашивается клинический результат и где повторяются образцы крови и горла.
Последующее наблюдение также будет происходить по электронной почте через 1 и 3 месяца.
Назначение антибиотиков при ангине: перекрестный анализ исследования ReCEnT, посвященного изучению привычек начинающих врачей в семейной практике | Семейная практика
Аннотация
Фон.
Острая ангина — обычное заболевание, с которым обращаются семейные врачи. Обычно это самоограничение, лечение антибиотиками рекомендуется только в случаях высокого риска. Избыточное назначение антибиотиков способствует развитию резистентности как у отдельных людей, так и в обществе. Научиться назначать препараты в контексте неопределенности диагноза и давления пациентов — непростая задача для начинающих врачей. Привычки прописывать лекарства развиваются рано и не меняются со временем.
Избыточное назначение антибиотиков способствует развитию резистентности как у отдельных людей, так и в обществе. Научиться назначать препараты в контексте неопределенности диагноза и давления пациентов — непростая задача для начинающих врачей. Привычки прописывать лекарства развиваются рано и не меняются со временем.
Цель.
Установить распространенность и ассоциации назначения антибиотиков от острой ангины австралийскими стажерами профессионального обучения в семейной практике.
Метод.
Поперечный анализ данных исследования регистраторов «Клинические встречи в процессе обучения» (ReCEnT). Это продолжающееся многоцентровое проспективное когортное исследование документирует характер клинического опыта стажеров на основе консультаций. Однофакторный и логистический регрессионный анализ проводился на основе данных, записанных на консультациях по поводу боли в горле за девять периодов сбора данных в 2010–2014 годах.
Результаты.
Данные 856 отдельных стажеров (ответ 95. 2%). Боль в горле удалось вылечить в 2,3% случаев. Антибиотики назначались при 71,5% диагнозов ангины. Переменными, связанными с назначением, были расположение внутри региона и более высокий социально-экономический район. Не было значимой связи с более молодым возрастом пациента или большим опытом стажера. Если был прописан антибиотик, стажер с большей вероятностью обратился за информацией к руководству или к руководителю.
2%). Боль в горле удалось вылечить в 2,3% случаев. Антибиотики назначались при 71,5% диагнозов ангины. Переменными, связанными с назначением, были расположение внутри региона и более высокий социально-экономический район. Не было значимой связи с более молодым возрастом пациента или большим опытом стажера. Если был прописан антибиотик, стажер с большей вероятностью обратился за информацией к руководству или к руководителю.
Выводы.
Высокая частота назначения антибиотиков и отсутствие ослабления при назначении с повышенным опытом предполагают, что текущие образовательные мероприятия и ученическая модель обучения не способствует надлежащей практике в этой важной клинической области.Указаны целевые образовательные мероприятия как для руководителей, так и для слушателей.
Введение
Острая ангина представляет собой особую проблему для семейных врачей. Это обычное заболевание — в Австралии 2,5 из каждых 100 обращений к врачам общей практики связаны с болью в горле, что делает ее 10-й по частоте причиной посещения в период 2013–2014 годов (1). Жалобы на боль в горле в условиях общей практики во всем мире составляют примерно от одного до четырех процентов обращений (2, 3).Стрептококковый фарингит группы А является причиной 5–15% проявлений боли в горле у взрослых и 20–30% у детей в США (3), при этом сопоставимые статистические данные по населению продемонстрированы в австралийских исследованиях (4). Пик заболеваемости приходится на детей школьного возраста (4).
Жалобы на боль в горле в условиях общей практики во всем мире составляют примерно от одного до четырех процентов обращений (2, 3).Стрептококковый фарингит группы А является причиной 5–15% проявлений боли в горле у взрослых и 20–30% у детей в США (3), при этом сопоставимые статистические данные по населению продемонстрированы в австралийских исследованиях (4). Пик заболеваемости приходится на детей школьного возраста (4).
Антибактериальная терапия снижает небольшой риск таких осложнений, как ревматическая лихорадка, средний отит, острый синусит и ангина, если этиология бактериальной этиологии (3). Однако эти осложнения не только очень редки, но и сложно определить бактериальную этиологию боли в горле (5), и существуют значительные различия в рекомендациях по всему миру.Руководящие принципы Великобритании (NICE) и Австралии (6) предлагают избегать использования антибиотиков при ангине, за исключением небольшого числа пациентов, которые подвержены риску ревматической лихорадки (например, в общинах австралийских аборигенов) или имеют тяжелые клинические проявления (например, как высокая температура, лимфаденопатия и затрудненное глотание). Чрезмерное использование антибиотиков способствует развитию резистентности в сообществах и отдельных лицах (7), а также нежелательным побочным эффектам и стоимости.
Чрезмерное использование антибиотиков способствует развитию резистентности в сообществах и отдельных лицах (7), а также нежелательным побочным эффектам и стоимости.
Частота осложнений, связанных с болью в горле, вызванной стрептококком группы А, снижается за счет использования антибиотиков.К ним относятся вышеупомянутые гнойные и негнойные осложнения, но они встречаются редко и обычно ограничиваются конкретными группами высокого риска. Использование антибиотиков при ангине в целом связано только с умеренными преимуществами, сокращая продолжительность болезни в среднем на 16 часов и с большим количеством, необходимым для лечения в странах с высоким уровнем доходов для предотвращения тяжелых осложнений (8). Таким образом, назначение антибиотиков при ангине остается спорным.
Назначение рецептов в контексте диагностической неопределенности и давления со стороны пациентов является проблемой для врачей в семейной практике (9), особенно для врачей общей практики в начале карьеры или стажеров, поскольку они приспосабливаются к разному спектру заболеваний в сообществе, в отличие от больничной практики (10) . Практика назначения антибиотиков на этих ранних этапах карьеры имеет особое значение, поскольку схемы назначения, однажды установленные, как правило, не меняются с течением времени (11). В Австралии стажеры-профессионалы практикуют в качестве независимых клиницистов (в том числе для целей назначения лекарств) под наблюдением опытных супервизоров клиницистов в рамках модели ученичества. Они также получают формальное образование от своих региональных учебных заведений (RTP). Во всем мире широко распространены модели ученичества в сфере общего образования.
Практика назначения антибиотиков на этих ранних этапах карьеры имеет особое значение, поскольку схемы назначения, однажды установленные, как правило, не меняются с течением времени (11). В Австралии стажеры-профессионалы практикуют в качестве независимых клиницистов (в том числе для целей назначения лекарств) под наблюдением опытных супервизоров клиницистов в рамках модели ученичества. Они также получают формальное образование от своих региональных учебных заведений (RTP). Во всем мире широко распространены модели ученичества в сфере общего образования.
Это исследование направлено на установление распространенности и взаимосвязи назначения антибиотиков при острой ангине австралийскими стажерами профессионального обучения в семейной практике.
Метод
Это был перекрестный анализ данных исследования регистраторов «Клинические контакты в процессе обучения» (ReCEnT). ReCEnT — это текущее многоцентровое проспективное когортное исследование стажеров (регистраторов) в 5 из 17 RTP в 5 из 6 австралийских штатов.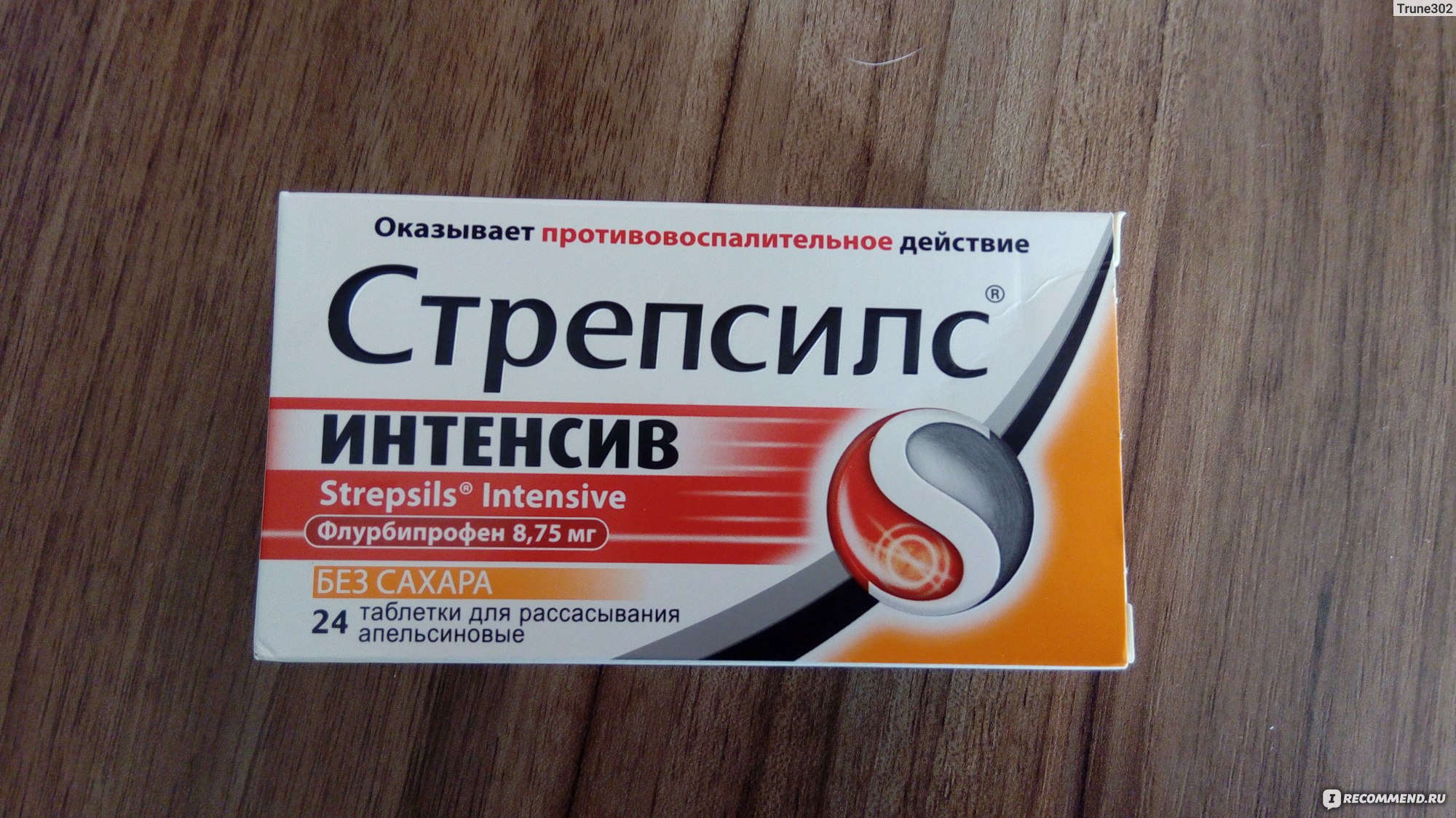 Эти RTP предпочли участвовать в образовательных, рефлексивных и исследовательских компонентах проекта ReCEnT.Они предоставляют обширную и репрезентативную выборку различных условий обучения (городских, региональных, удаленных и очень отдаленных), которые присутствуют в среде общей практики Австралии.
Эти RTP предпочли участвовать в образовательных, рефлексивных и исследовательских компонентах проекта ReCEnT.Они предоставляют обширную и репрезентативную выборку различных условий обучения (городских, региональных, удаленных и очень отдаленных), которые присутствуют в среде общей практики Австралии.
ReCEnT документирует природу и ассоциации клинического и образовательного опыта практикующих врачей общей практики на основе консультаций. Протокол исследования подробно описан в другом месте (12). Вкратце, стажеры заполняют бумажные формы, в которых записываются сведения о 60 последовательных консультациях в каждом из трех 6-месячных курсов общей практики (12 месяцев в месяц для стажеров, работающих неполный рабочий день).Стажеры одного из пяти RTP также собирали данные во время необязательного четвертого учебного семестра. Стажеры завершают этот процесс как обязательную часть своего обучения и могут дать согласие на использование своих данных в исследовательских целях.
Демографические данные стажеров и данные практики документируются в начале каждого периода сбора, а демографические данные и клинические данные пациентов записываются для каждого обращения к пациенту. Регистрируемые переменные стажера: возраст, пол, срок обучения, обучение на дневной или неполной ставке (<8 клинических занятий по полдня в неделю), место получения первичной медицинской квалификации (австралийская или международная) и то, работал ли стажер. на практике в предыдущем семестре.
Регистрируемые переменные стажера: возраст, пол, срок обучения, обучение на дневной или неполной ставке (<8 клинических занятий по полдня в неделю), место получения первичной медицинской квалификации (австралийская или международная) и то, работал ли стажер. на практике в предыдущем семестре.
Регистрируемые переменные пациента: возраст, пол, статус аборигена или жителя островов Торресова пролива, статус неанглоязычного происхождения (NESB), пациент — новичок в практике, а пациент — новичок для стажера.
Регистрируемые переменные практики — это размер (считается, что в небольшой клинике менее 6 врачей) и политика выставления счетов (будь то практика регулярно выставляет оптовые счета, т. Е. Государственная субсидия принимается как полная оплата, и пациент не несет никаких затрат). Почтовый индекс практики использовался для определения Австралийской стандартной географической классификации и классификации удаленности (ASGC-RA) для определения степени сельской местности (очень отдаленные, отдаленные, внешние региональные, внутрирегиональные или крупные города) и социально-экономического индекса для Площадь (SEIFA) Индекс неблагополучия.
Регистрируемые переменные консультации включают продолжительность, характер проблем / решаемых диагнозов, была ли проблема / диагноз новой или уже существующей, и были ли назначены патологические исследования или визуализирующие исследования, или назначены направления к специалистам или последующее наблюдение. Образовательные факторы включали в себя то, обращался ли стажер за советом или информацией во время консультации (у своего руководителя или из других ресурсов, таких как специалисты, книги или электронные ресурсы), или же сформулировал цели обучения.
Проблемы / диагнозы кодируются в соответствии с Международной классификацией первичной медицинской помощи (ICPC-2), а лекарства — в соответствии с классификацией анатомо-терапевтических химических веществ (ATC).
В анализе использовались данные за девять периодов сбора данных в 2010–2014 годах. Отдельные RTP предоставили от одного до девяти раундов данных в зависимости от даты начала RTP в исследовании. Мы определили острую боль в горле как те проблемы / диагнозы, которые имеют коды ICPC-2: R72 (ангина, острый тонзиллит), R76 (острый тонзиллит), R74008 (острый фарингит), R74006 (инфекция, горло), R74017 (фарингит) и R21005 ( больное горло). Коды R72001 (скарлатина), R72003 (скарлатина) и R72004 (скарлатина) были исключены из анализа, поскольку в авторитетных австралийских рекомендациях для всех случаев этих состояний рекомендуются антибиотики (6).
Коды R72001 (скарлатина), R72003 (скарлатина) и R72004 (скарлатина) были исключены из анализа, поскольку в авторитетных австралийских рекомендациях для всех случаев этих состояний рекомендуются антибиотики (6).
Статистический анализ
Единицей анализа была индивидуальная проблема / диагноз, а не консультация стажера.
Доля представлений для проблем / диагнозов с кодом R72, 76, 74008, 74006, 74017 и 21005 была рассчитана с 95% доверительным интервалом (ДИ). Доли проблем / диагнозов с кодами R72, 76, 74008, 74006, 74017 и 21005, для которых были назначены антибиотики, были рассчитаны с 95% доверительным интервалом. Также были рассчитаны пропорции определенных назначенных антибиотиков.
Для нашего первичного анализа решающим фактором было то, был ли назначен антибиотик. Для проверки ассоциаций острой ангины, которую лечат антибиотиками, использовались простые и множественные модели логистической регрессии в рамках системы обобщенных оценочных уравнений (GEE) для учета повторных измерений на стажерах. Точные методы использовались для ковариат с низкими ожидаемыми значениями в 25% или более ячеек в перекрестной таблице ковариаты и результата. В таблицах с одним параметром они помечены как «Точные».Все переменные со значением P <0,2 и соответствующей величиной эффекта в одномерном анализе были включены в модели множественной регрессии. Переменные, которые имели небольшой размер эффекта и больше не были значимыми в многомерной модели, были удалены из окончательной модели до тех пор, пока удаление переменной не изменило результирующую модель.
Точные методы использовались для ковариат с низкими ожидаемыми значениями в 25% или более ячеек в перекрестной таблице ковариаты и результата. В таблицах с одним параметром они помечены как «Точные».Все переменные со значением P <0,2 и соответствующей величиной эффекта в одномерном анализе были включены в модели множественной регрессии. Переменные, которые имели небольшой размер эффекта и больше не были значимыми в многомерной модели, были удалены из окончательной модели до тех пор, пока удаление переменной не изменило результирующую модель.
Для тех проблем / диагнозов, связанных с болью в горле, при которых запрашивалась консультация или консультация, доля конкретных источников, с которыми обращались за консультацией, была рассчитана с 95% доверительным интервалом.
Статистический анализ был выполнен с использованием STATA 13.1 и SAS v9.4. Предикторы считались статистически значимыми, если значение P было <0,05.
Результаты
Всего 856 индивидуальных стажеров (процент ответов 95,2%) предоставили 1832 раунда стажеров данных (включая детали 108759 индивидуальных консультаций и 169303 проблем / диагнозов).
Демографические данные участвующих стажеров и практик представлены в Таблице 1.
Таблица 1.Характеристики участвующих стажеров, практик и консультаций (раунды сбора данных ReCEnT 2010–14)
| Переменная . | Класс . | n a . | % (95% доверительный интервал) или среднее (стандартное отклонение) . | ||
|---|---|---|---|---|---|
| Переменные обучаемого ( n = 856) | |||||
| Пол обучаемого | Женский | 562 | 65.7% (62,4–68,8) | ||
| Участник программы Pathway зарегистрирован | Общий | 641 | 75,2% (72,2–78,0) | ||
| Сельский | 211 | 24,83 Имеет квалификацию врача в Австралии | Да | 664 | 78,5% (75,6–81,1) |
| Возраст стажера (лет) | Среднее (SD) | 32,5 (6,3) | |||
| срочные или практические / срочные переменные ( n = 1832) | |||||
| Срок обучения стажера | Семестр 1 | 765 | 42. 8% (39,5–44,0) 8% (39,5–44,0) | ||
| Срок 2 | 538 | 29,4% (27,3–31,5) | |||
| Срок 3 | 454 | 24,8% (22,9–26,8) | |||
| 75 | 4,1% (3,3–5,1) | ||||
| Стажер работает полный рабочий день | Да | 1395 | 77,8% (75,8–79,6) | ||
| Стажер ранее работал в практике | Да | Да | Да 486 | 26.9% (24,9–29,0) | |
| Практикуйте обычные оптовые счета b | Да | 317 | 17,4% (15,8–19,2) | ||
| Количество врачей общей практики, работающих в практике | 1–4 | 604 | 33,7% (31,6–35,9) | ||
| 5–10 + | 1187 | 66,3% (64,1–68,4) | |||
| Практика сельской местности | Крупный город | 1013 903 55,6–60,1) | |||
| Внутренний регион | 521 | 28.4% (26,4–30,6) | |||
| Внешний регион / удаленный / очень удаленный | 251 | 13,7% (12,2–15,4) | |||
| SEIFA (дециль) практики c | Среднее (SD) | 5,4 (2,9) | |||
Переменная
. | Класс . | n a . | % (95% доверительный интервал) или среднее (стандартное отклонение) . | ||||
|---|---|---|---|---|---|---|---|
| Переменные стажера ( n = 856) | |||||||
| Пол стажера | Женский | 562 | 65,7% (62,4–68,8) | ||||
| Прохождение | |||||||
| Прохождение общего курса | 75,2% (72,2–78,0) | ||||||
| В сельской местности | 211 | 24,8% (22,0–27,8) | |||||
| Имеет квалификацию врача в Австралии | Да | 664 | 78.5% (75,6–81,1) | ||||
| Возраст стажера (лет) | Среднее (SD) | 32,5 (6,3) | |||||
| Переменные за семестр или семестр практиканта ( n = 1832) | |||||||
| Срок обучения стажера | Срок обучения 1 | 765 | 42,8% (39,5–44,0) | ||||
| Срок 2 | 538 | 29,4% (27,3–31,5) | |||||
24,8% (22. 9–26,8) 9–26,8) | |||||||
| Срок 4 | 75 | 4,1% (3,3–5,1) | |||||
| Стажер работает полный рабочий день | Да | 1395 | 77,8% (75,8–7913) | ||||
| Да | 486 | 26,9% (24,9–29,0) | |||||
| Практикуйте обычные оптовые счета b | Да | 317 | 17,4% (15,810–9019,2) 903 | Количество врачей общей практики, работающих в практике | 1–4 | 604 | 33.7% (31,6–35,9) |
| 5–10 + | 1187 | 66,3% (64,1–68,4) | |||||
| Практика в сельской местности | Крупный город | 1060 | 57,9% (55,6–60,1%) | ||||
| Внутренний регион | 521 | 28,4% (26,4–30,6) | |||||
| Внешний региональный / удаленный / очень удаленный | 251 | 13,7% (12,2–15,4) | |||||
SEIF (децил.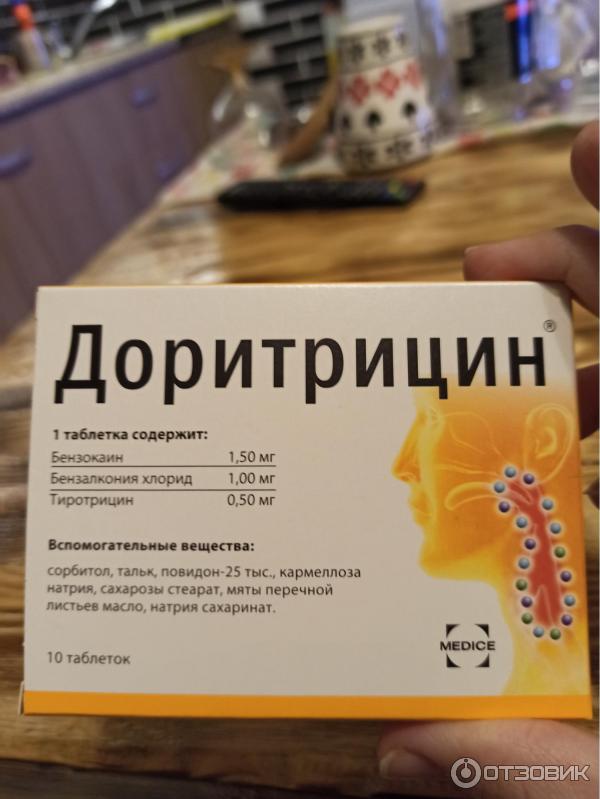 ) практики c ) практики c | Среднее (СО) | 5.4 (2.9) | |||||
Характеристики участвующих стажеров, практики и консультации (раунды сбора данных ReCEnT 2010–14)
| Переменная . | Класс . | n a . | % (95% доверительный интервал) или среднее (стандартное отклонение) . | ||
|---|---|---|---|---|---|
| Переменные обучаемого ( n = 856) | |||||
| Пол обучаемого | Женский | 562 | 65.7% (62,4–68,8) | ||
| Участник программы Pathway зарегистрирован | Общий | 641 | 75,2% (72,2–78,0) | ||
| Сельский | 211 | 24,83 Имеет квалификацию врача в Австралии | Да | 664 | 78,5% (75,6–81,1) |
| Возраст стажера (лет) | Среднее (SD) | 32,5 (6,3) | |||
| срочные или практические / срочные переменные ( n = 1832) | |||||
| Срок обучения стажера | Семестр 1 | 765 | 42. 8% (39,5–44,0) 8% (39,5–44,0) | ||
| Срок 2 | 538 | 29,4% (27,3–31,5) | |||
| Срок 3 | 454 | 24,8% (22,9–26,8) | |||
| 75 | 4,1% (3,3–5,1) | ||||
| Стажер работает полный рабочий день | Да | 1395 | 77,8% (75,8–79,6) | ||
| Стажер ранее работал в практике | Да | Да | Да 486 | 26.9% (24,9–29,0) | |
| Практикуйте обычные оптовые счета b | Да | 317 | 17,4% (15,8–19,2) | ||
| Количество врачей общей практики, работающих в практике | 1–4 | 604 | 33,7% (31,6–35,9) | ||
| 5–10 + | 1187 | 66,3% (64,1–68,4) | |||
| Практика сельской местности | Крупный город | 1013 903 55,6–60,1) | |||
| Внутренний регион | 521 | 28.4% (26,4–30,6) | |||
| Внешний регион / удаленный / очень удаленный | 251 | 13,7% (12,2–15,4) | |||
| SEIFA (дециль) практики c | Среднее (SD) | 5,4 (2,9) | |||
Переменная
. | Класс . | n a . | % (95% доверительный интервал) или среднее (стандартное отклонение) . | ||||
|---|---|---|---|---|---|---|---|
| Переменные стажера ( n = 856) | |||||||
| Пол стажера | Женский | 562 | 65,7% (62,4–68,8) | ||||
| Прохождение | |||||||
| Прохождение общего курса | 75,2% (72,2–78,0) | ||||||
| В сельской местности | 211 | 24,8% (22,0–27,8) | |||||
| Имеет квалификацию врача в Австралии | Да | 664 | 78.5% (75,6–81,1) | ||||
| Возраст стажера (лет) | Среднее (SD) | 32,5 (6,3) | |||||
| Переменные за семестр или семестр практиканта ( n = 1832) | |||||||
| Срок обучения стажера | Срок обучения 1 | 765 | 42,8% (39,5–44,0) | ||||
| Срок 2 | 538 | 29,4% (27,3–31,5) | |||||
24,8% (22. 9–26,8) 9–26,8) | |||||||
| Срок 4 | 75 | 4,1% (3,3–5,1) | |||||
| Стажер работает полный рабочий день | Да | 1395 | 77,8% (75,8–7913) | ||||
| Да | 486 | 26,9% (24,9–29,0) | |||||
| Практикуйте обычные оптовые счета b | Да | 317 | 17,4% (15,810–9019,2) 903 | Количество врачей общей практики, работающих в практике | 1–4 | 604 | 33.7% (31,6–35,9) |
| 5–10 + | 1187 | 66,3% (64,1–68,4) | |||||
| Практика в сельской местности | Крупный город | 1060 | 57,9% (55,6–60,1%) | ||||
| Внутренний регион | 521 | 28,4% (26,4–30,6) | |||||
| Внешний региональный / удаленный / очень удаленный | 251 | 13,7% (12,2–15,4) | |||||
SEIF (децил.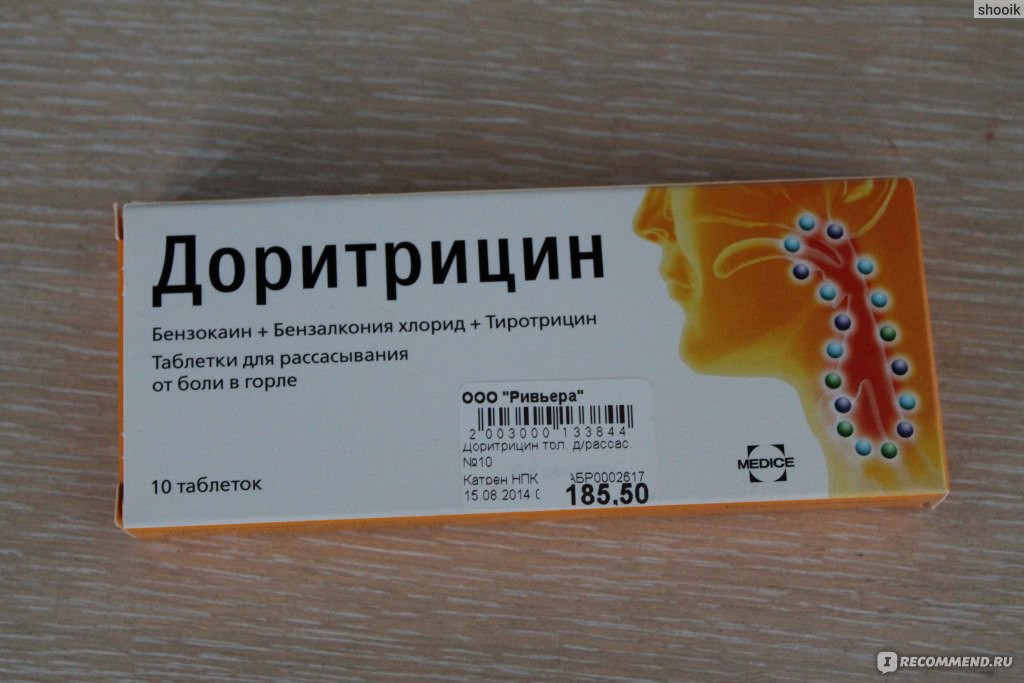 ) практики c ) практики c | Среднее (СО) | 5.4 (2,9) | |||||
Боль в горле лечилась в 2495 (2,3%) (95% ДИ: 2,2–2,4) обращениях и составляла 1,5% (95% ДИ: 1,4–1,5) устраненных проблем / диагнозов. Антибиотики были назначены при 1783 (71,5%) (95% ДИ: 69,7–73,2) боли в горле (проблемы / диагнозы с кодами R72, 76, 74008, 74006, 74017 и 21005).
Отдельные назначаемые антибиотики представлены в таблице 2. Чаще всего назначали феноксиметилпенициллин или бензатинфеноксиметилпенициллин (62.5% от общего количества антибиотиков).
Таблица 2.Индивидуальные антибиотики, назначаемые стажерами общей практики при ангинах
| Название антибиотика . | Частота . | % . | ||
|---|---|---|---|---|
| Феноксиметилпенициллин | 1079 | 60,3 | ||
| Амоксициллин | 297 | 16,6 | ||
| 9036 | ||||
| Цефалексин | 103 | 5,8 | ||
| Амоксициллин + ингибитор фермента | 41 | 2,3 | ||
| Бензатин феноксиметилпенициллин 3,13 9013 903 903 903 9010 903 | ||||
| Цефаклор | 21 | 1,2 | ||
| Другие антибиотики | 37 | 2,1 | ||
| Всего | 1 791 | 100 | Частота . | % . |
| Феноксиметилпенициллин | 1 079 | 60,3 | ||
| Амоксициллин | 297 | 16,6 | ||
| рокситромицин | 136 | 7,6 | ||
| Цефалексин | 103 | 5,8 | ||
| Амоксициллин + ингибитор фермента | 41 | 2.3 | ||
| Бензатин феноксиметилпенициллин | 39 | 2,2 | ||
| Эритромицин | 38 | 2,1 | ||
| Цефаклор | 3902 903 903 903 903 903 903 903 902 | Всего | 1 791 | 100 |
Индивидуальные антибиотики, назначаемые слушателями общей практики при наличии ангины
| Название антибиотика . | Частота . | % . | ||
|---|---|---|---|---|
| Феноксиметилпенициллин | 1 079 | 60,3 | ||
| Амоксициллин | 297 | 16,6 | ||
| рокситромицин | 136 | 7,6 | ||
| Цефалексин | 103 | 5,8 | ||
| Амоксициллин + ингибитор фермента | 41 | 2. 3 3 | ||
| Бензатин феноксиметилпенициллин | 39 | 2,2 | ||
| Эритромицин | 38 | 2,1 | ||
| Цефаклор | 3902 903 903 903 903 903 903 903 902 | Всего | 1791 | 100 |
| Название антибиотика . | Частота . | % . |
|---|---|---|
| Феноксиметилпенициллин | 1 079 | 60,3 |
| Амоксициллин | 297 | 16,6 |
| рокситромицин | 136 | 7,6 |
| Цефалексин | 103 | 5,8 |
| Амоксициллин + ингибитор фермента | 41 | 2,3 |
| Бензатин феноксиметилпенициллин | 39 | 2.2 |
| Эритромицин | 38 | 2,1 |
| Cefaclor | 21 | 1,2 |
| Другие антибиотики | 37 | 903 903 903 903 |
Ассоциации назначения антибиотиков при ангине
Одномерные ассоциации назначения антибиотиков представлены в таблице 3.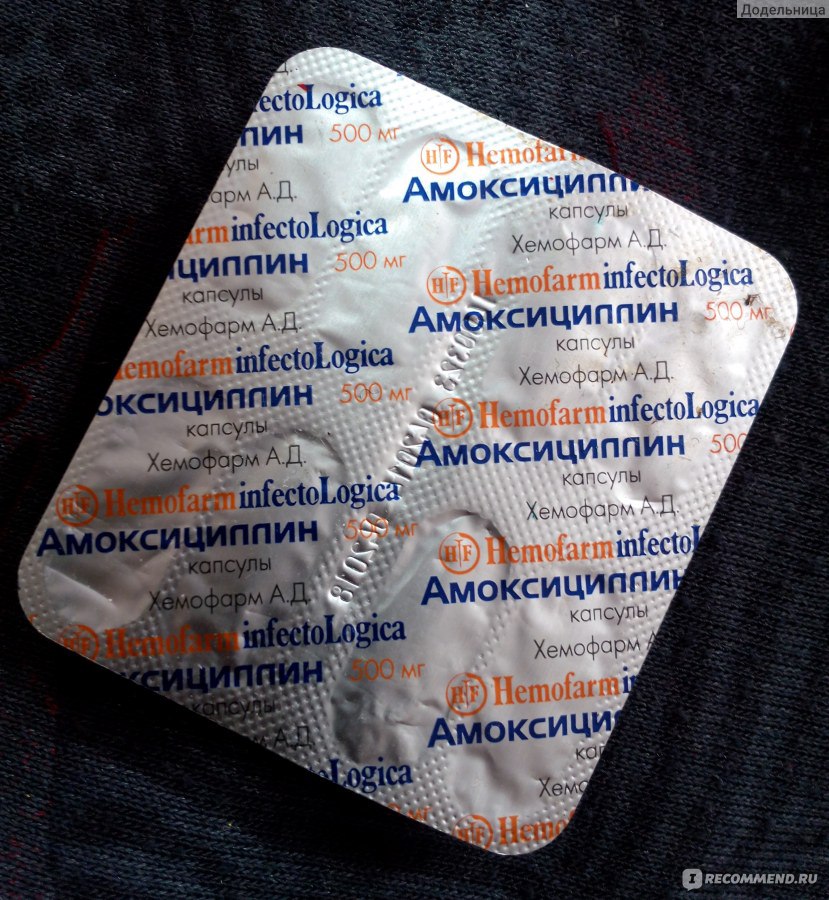 Были выявлены значимые одномерные ассоциации назначенных антибиотиков с возрастом пациента, при этом пациент не был новичком в этой практике, проблема была новой (т. Е. Начальное проявление боли в горле), с консультацией или запросом информации во время консультации. с организацией последующего наблюдения за пациентом и с решением большего количества проблем на первичной консультации.
Были выявлены значимые одномерные ассоциации назначенных антибиотиков с возрастом пациента, при этом пациент не был новичком в этой практике, проблема была новой (т. Е. Начальное проявление боли в горле), с консультацией или запросом информации во время консультации. с организацией последующего наблюдения за пациентом и с решением большего количества проблем на первичной консультации.
Ассоциации назначения антибиотиков стажерами общей практики при наличии ангины: однофакторный анализ
| . | переменная . | Класс . | Назначенные антибиотики . | ||||
|---|---|---|---|---|---|---|---|
| Нет ( n = 712) . | Да ( n = 1783) . | п . | |||||
| Факторы пациента | Возрастная группа пациента | 0–2 | 60 (8,5%) | 149 (8,4%) | 0. 002 002 | ||
| 3–14 | 193 (27,5%) | 566 (32,0%) | |||||
| 15–50 | 365 (51,9%) | 923 (52,2%) | 903 | 51+ | 85 (12,1%) | 130 (7,4%) | |
| Пол пациента | Мужчина | 256 (37,0%) | 701 (40,2%) | 0,103 | 10435 (63,0%) | 1042 (59.8%) | |
| Аборигены или жители островов Торресова пролива | Нет | 672 (99,1%) | 1671 (98,9%) | 0,650 | |||
| Да | (0,9 1,1%) | ||||||
| Неанглоязычный фон | Нет | 645 (94,9%) | 1623 (95,5%) | 0,653 | |||
| Да | 35 (5,113) | 903 4,5%)||||||
| Статус пациента / практика | Существующий пациент | 230 (32.8%) | 456 (26,1%) | 0,0001 | |||
| От нового пациента к стажеру | 436 (62,1%) | 1132 (64,9%) | |||||
| От нового пациента к практике | %) | 156 (8,9%) | |||||
| Факторы стажера | Пол стажера | Мужской | 271 (38,1%) | 655 (36,7%) | 0,507 | 901 61.1128 (63,3%) | |
| Возраст стажера | средний (стандартное отклонение) | 33,5 (7,3) | 33,4 (7,1) | 0,744 | |||
| Работающие с полной или частичной занятостью время | Неполный рабочий день | 160 (22,9%) | 350 (20,0%) | 0,215 | |||
| Полный рабочий день | 538 (77,1%) | 1399 (80,0%) | Семестр 1 | 310 (43.5%) | 726 (40,7%) | 0,092 | |
| Срок 2 | 210 (29,5%) | 547 (30,7%) | |||||
| Срок 3 | 903 (24,3 903) 421 (23,6%) | ||||||
| Срок 4 | 19 (2,7%) | 89 (5,0%) | |||||
| Ранее работал в практике | № | 521 (73,913%) | (73,9%) 903 1289 (72,8%)0,734 | ||||
| Да | 184 (26. 1%) 1%) | 481 (27,2%) | |||||
| Имеет квалификацию врача в Австралии | Нет | 194 (27,8%) | 478 (27,1%) | 0,928 | Да 905 (72,2%) | 1286 (72,9%) | |
| Факторы практики | Размер практики | Малый | 244 (34,9%) | 554 (31,5%) | 0,089 | Большой | |
| 1206 (68,5%) | |||||||
| Практикуйте обычные оптовые счета | Нет | 586 (82,5%) | 1447 (81,8%) | 0,931 | |||
| Да 124 %) | 321 (18,2%) | ||||||
| В сельской местности | Крупный город | 453 (63,6%) | 1058 (59,3%) | 0,078 | |||
| (Внутренний регион 17%) ) | 518 (29.1%) | ||||||
| Внешний региональный / удаленный | 87 (12,2%) | 207 (11,6%) | |||||
| Индекс SEIFA (дециль) a | Среднее 903 (СО) 5 | (2,9)6,0 (2,8) | 0,052 | ||||
| Факторы консультации | Запрошенные консультации | Нет | 649 (91,2%) | 1429 (80,1%) | <0,0003 | ||
| <0,0003 | |||||||
63 (8. 8%) 8%) | 354 (19,9%) | ||||||
| Патология заказана | Нет | 642 (90,2%) | 1586 (89,0%) | 0,352 | |||
| Да | 903%197 (11,0%) | ||||||
| Заказ визуализации | Нет | 711 (99,9%) | 1783 (100%) | 0,285 (точно) | |||
| Да | 1 | 0 (0%) | |||||
| Заказ дополнительных мероприятий | No | 501 (70.4%) | 1174 (65,8%) | 0,024 | |||
| Да | 211 (29,6%) | 609 (34,2%) | |||||
| Цели обучения | Нет | 91,931601 (92,3%) | 0,848 | ||||
| Да | 56 (8,1%) | 133 (7,7%) | |||||
| Заказ на направление | Нет | 683 903 (96,2%) (97,4%) | 0.103 | ||||
| Да | 27 (3,8%) | 46 (2,6%) | |||||
| Новая проблема | Нет | 132 (19,8%) | 133 (8,2%) | <0,000 | |||
| Да | 533 (80,2%) | 1489 (91,8%) | |||||
| Количество проблем | Среднее (СО) | 1,5 (0,8) | 1,3 (0,6) | <0,000 | |||
| Продолжительность консультации (мин) | Среднее (СО) | 14.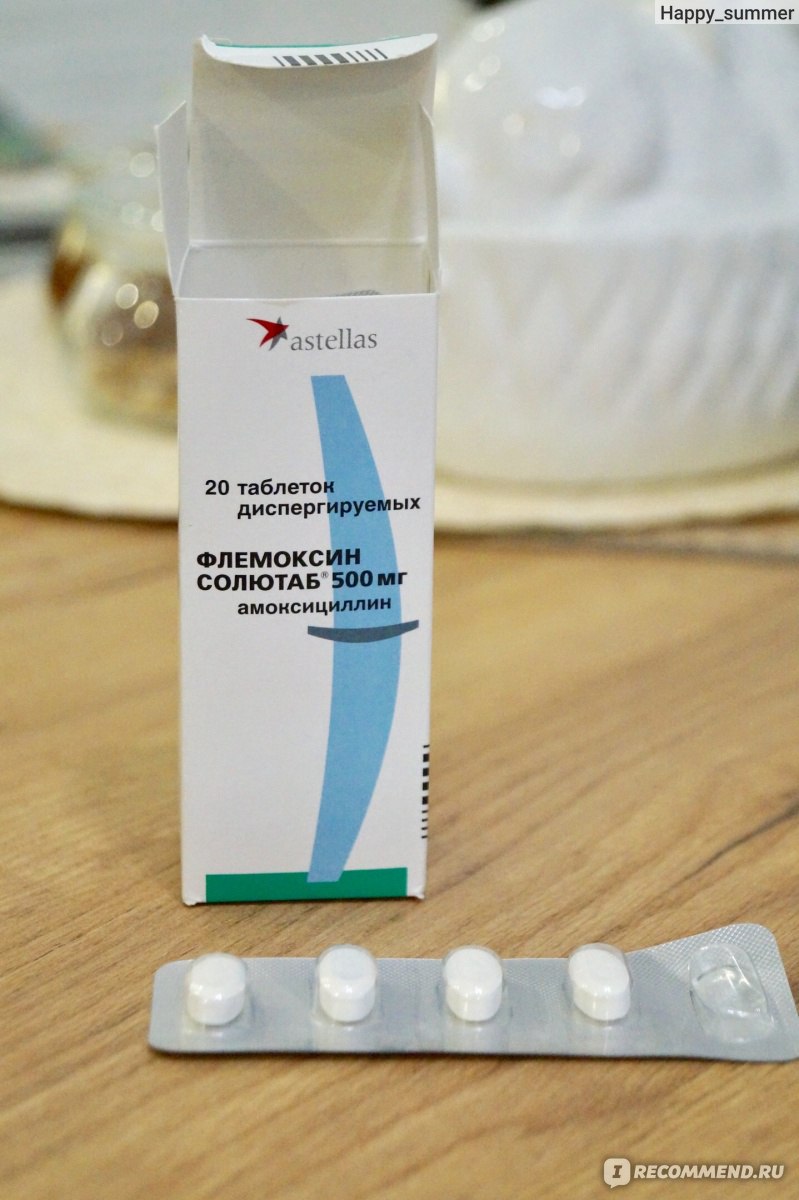 5 (7,2) 5 (7,2) | 14,0 (6,0) | 0,137 | |||
| . | переменная . | Класс . | Назначенные антибиотики . | ||
|---|---|---|---|---|---|
| Нет ( n = 712) . | Да ( n = 1783) . | п . | |||
| Факторы пациента | Возрастная группа пациента | 0–2 | 60 (8.5%) | 149 (8,4%) | 0,002 |
| 3–14 | 193 (27,5%) | 566 (32,0%) | |||
| 15–50 | 365 (51,9%) | 923 (52,2%) | |||
| 51+ | 85 (12,1%) | 130 (7,4%) | |||
| Пол пациента | 701 мужчина | 256 (37,0%) | 256 (37,0%) (40,2%) | 0,103 | |
| Женский | 435 (63. 0%) 0%) | 1042 (59,8%) | |||
| Аборигены или жители островов Торресова пролива | Нет | 672 (99,1%) | 1671 (98,9%) | 0,650 | Да |
| 18 (1,1%) | |||||
| Неанглоязычный фон | Нет | 645 (94,9%) | 1623 (95,5%) | 0,653 | |
| Да | Да ( | ) 5,1%) | 76 (4.5%) | ||
| Статус пациента / практики | Существующий пациент | 230 (32,8%) | 456 (26,1%) | 0,0001 | |
| Новый пациент для стажера | 62,113 9031132 (64,9%) | ||||
| Новый пациент, поступивший на практику | 36 (5,1%) | 156 (8,9%) | |||
| Факторы стажера | Пол стажера | Мужской 27 .1%) | 655 (36,7%) | 0,507 | |
| Женщины | 441 (61,9%) | 1128 (63,3%) | |||
| Возраст стажера | 3331310 (стандартное отклонение) 7,3)33,4 (7,1) | 0,744 | |||
| Работающие полный или неполный рабочий день | Неполный рабочий день | 160 (22,9%) | 350 (20,0%) | 0,215 | |
| Полный -время | 538 (77. 1%) 1%) | 1399 (80,0%) | |||
| Срок обучения | Срок обучения 1 | 310 (43,5%) | 726 (40,7%) | 0,092 | |
| Срок 2 %) | 547 (30,7%) | ||||
| Срок 3 | 173 (24,3%) | 421 (23,6%) | |||
| Срок 4 | 19 (2,713%) 903 5,0%) | ||||
| Ранее работал в практике | No | 521 (73.9%) | 1289 (72,8%) | 0,734 | |
| Да | 184 (26,1%) | 481 (27,2%) | |||
| Имеет квалификацию врача в Австралии | Нет 194 (27,8%) | 478 (27,1%) | 0,928 | ||
| Да | 505 (72,2%) | 1286 (72,9%) | |||
| Факторы практики | 13 Малый размер | 244 (34.9%) | 554 (31,5%) | 0,089 | |
| Большой | 456 (65,1%) | 1206 (68,5%) | |||
| Практикуйте обычные оптовые счета | № 903 %) | 1447 (81,8%) | 0,931 | ||
| Да | 124 (17,5%) | 321 (18,2%) | |||
| Сельская местность | Крупный город | 6310 90,6313% 1058 (59. 3%) 3%) | 0,078 | ||
| Внутренний регион | 172 (24,2%) | 518 (29,1%) | |||
| Внешний региональный / удаленный | 87 (12,2%) | 207 ) | |||
| Индекс SEIFA (дециль) a | Среднее (СО) | 5,7 (2,9) | 6,0 (2,8) | 0,052 | |
| Факторы консультации | —Консультации | № | 649 (91.2%) | 1429 (80,1%) | <0,0001 |
| Да | 63 (8,8%) | 354 (19,9%) | |||
| Заказанная патология% | 642 ( | ) | 1586 (89,0%) | 0,352 | |
| Да | 70 (9,8%) | 197 (11,0%) | |||
| Заказ изображений | Нет | 99313 711 (9,8%) 1783 (100%)0.285 (точный) | |||
| Да | 1 (0,1%) | 0 (0%) | |||
| Заказ последующего наблюдения | Нет | 501 (70,4%) | 1174 (65,8%) | 0,024 | |
| Да | 211 (29,6%) | 609 (34,2%) | |||
| Цели обучения | Нет | 637 (91,9%) | 92,313|||
| Есть | 56 (8. 1%) 1%) | 133 (7,7%) | |||
| Заказано направление | Нет | 685 (96,2%) | 1737 (97,4%) | 0,103 | |
| Да 273108 903% | 46 (2,6%) | ||||
| Новая проблема | Нет | 132 (19,8%) | 133 (8,2%) | <0,0001 | |
| Да | 533 (80,2%) 1489 (91,8%) | ||||
| Количество проблем | Среднее (стандартное отклонение) | 1.5 (0,8) | 1,3 (0,6) | <0,0001 | |
| Продолжительность консультации (мин) | Среднее (SD) | 14,5 (7,2) | 14,0 (6,0) | 0,137 | |
Ассоциации назначения антибиотиков стажерами общей практики при наличии ангины: одномерные анализы
| . | переменная . | Класс
. | Назначенные антибиотики . | |||
|---|---|---|---|---|---|---|
| Нет ( n = 712) . | Да ( n = 1783) . | п . | ||||
| Факторы пациента | Возрастная группа пациентов | 0–2 | 60 (8,5%) | 149 (8,4%) | 0,002 | |
| 3–14 | 193 (273,5%) | 566 (32,0%) | ||||
| 15–50 | 365 (51.9%) | 923 (52,2%) | ||||
| 51+ | 85 (12,1%) | 130 (7,4%) | ||||
| Пол пациента | Мужской | 256 (370313 Мужской | ) 256 | 701 (40,2%) | 0,103 | |
| Женщины | 435 (63,0%) | 1042 (59,8%) | ||||
| Аборигены или жители островов Торресова пролива № | 1671 (98.9%) | 0,650 | ||||
| Да | 6 (0,9%) | 18 (1,1%) | ||||
| Неанглоязычный фон | Нет | 645 (94,9%) | 163 95,5%) | 0,653 | ||
| Да | 35 (5,1%) | 76 (4,5%) | ||||
| Статус пациента / практика | Существующий пациент | 230 (32,813%) 456 ( | ) 26,1%) 0.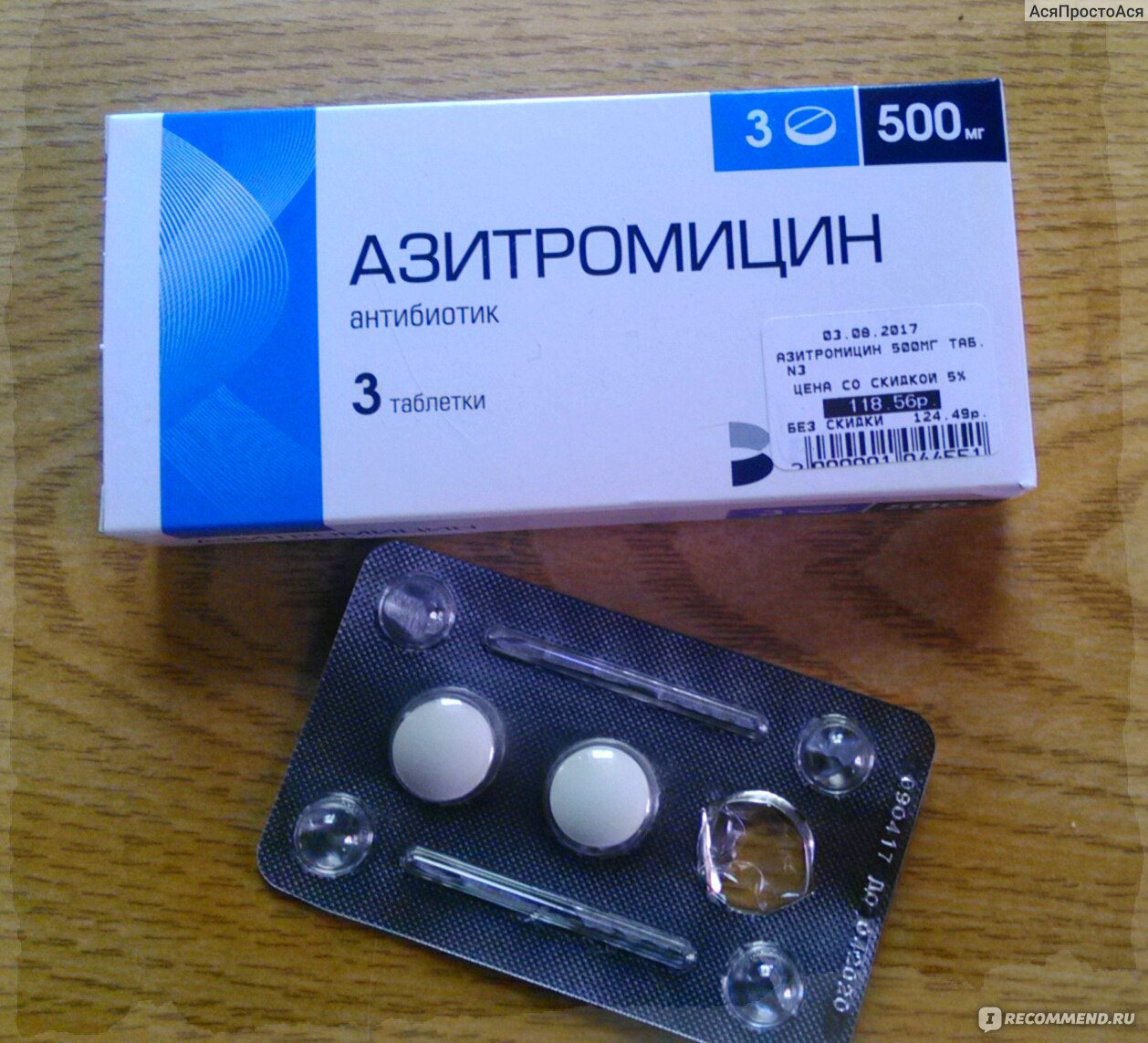 0001 0001 | |||
| От нового пациента к стажеру | 436 (62,1%) | 1132 (64,9%) | ||||
| От нового пациента к практике | 36 (5,1%) | 156 (8,9%) | ||||
| Факторы обучаемого | Пол обучаемого | Мужчина | 271 (38,1%) | 655 (36,7%) | 0,507 | |
| Женский | 441 (61,9%) | 903% 903%|||||
| Возраст слушателя | средний (стандартное отклонение) | 33.5 (7,3) | 33,4 (7,1) | 0,744 | ||
| Работающие полный или неполный рабочий день | Неполный рабочий день | 160 (22,9%) | 350 (20,0%) | 0,215 | ||
| Очное обучение | 538 (77,1%) | 1399 (80,0%) | ||||
| Срок обучения | Срок обучения 1 | 310 (43,5%) | 726 (40,7%) | 0,092 | ||
| Срок 2 | 210 (29. 5%) 5%) | 547 (30,7%) | ||||
| Срок 3 | 173 (24,3%) | 421 (23,6%) | ||||
| Срок 4 | 19 (2,73%) 89 (5,0%) | |||||
| Ранее работал в практике | Нет | 521 (73,9%) | 1289 (72,8%) | 0,734 | ||
| Да | 18410 | 901 (27,2%) | ||||
| Имеет квалификацию врача в Австралии | No | 194 (27.8%) | 478 (27,1%) | 0,928 | ||
| Да | 505 (72,2%) | 1286 (72,9%) | ||||
| Факторы практики | 903 (34,9%) | 554 (31,5%) | 0,089 | |||
| Крупный | 456 (65,1%) | 1206 (68,5%) | ||||
| Практика оптовых счетов | Нет | 82.5%) | 1447 (81,8%) | 0,931 | ||
| Да | 124 (17,5%) | 321 (18,2%) | ||||
| Сельская местность | Крупный город 45310 | % | 1058 (59,3%) | 0,078 | ||
| Внутрирегиональный | 172 (24,2%) | 518 (29,1%) | ||||
| Внешний региональный / удаленный | 87 (12,2% | 87 (12,2%) 207 (11,6%) | ||||
| Индекс SEIFA (дециль) a | Среднее (стандартное отклонение) | 5. 7 (2,9) 7 (2,9) | 6,0 (2,8) | 0,052 | ||
| Факторы консультации | Запрошенные консультации | Нет | 649 (91,2%) | 1429 (80,1%) | ||
| Да | 63 (8,8%) | 354 (19,9%) | ||||
| Патология заказана | Нет | 642 (90,2%) | 1586 (89,0%) | 3 0,352 | 1070 (9.8%) | 197 (11,0%) |
| Визуализация заказана | Нет | 711 (99,9%) | 1783 (100%) | 0,285 (точно) | ||
| Да (1 | ) 0,1%) | 0 (0%) | ||||
| Заказ на последующее наблюдение | Нет | 501 (70,4%) | 1174 (65,8%) | 0,024 | ||
| Да | 29,6313 %)609 (34,2%) | |||||
| Цели обучения | Нет | 637 (91. 9%) 9%) | 1601 (92,3%) | 0,848 | ||
| Да | 56 (8,1%) | 133 (7,7%) | ||||
| Заказ на направление | 96313 Нет685 (8,1%) | 1737 (97,4%) | 0,103 | |||
| Да | 27 (3,8%) | 46 (2,6%) | ||||
| Новая проблема | Нет | 132 (19,8%) (8,2%) | <0.0001 | |||
| Да | 533 (80,2%) | 1489 (91,8%) | ||||
| Количество проблем | Среднее (SD) | 1,5 (0,8) | 1,3 (0,613) | 0,0001|||
| Продолжительность консультации (мин) | Среднее (SD) | 14,5 (7,2) | 14,0 (6,0) | 0,137 | ||
| . | переменная . | Класс . | Назначенные антибиотики
. | |||
|---|---|---|---|---|---|---|
| Нет ( n = 712) . | Да ( n = 1783) . | п . | ||||
| Факторы пациента | Возрастная группа пациента | 0–2 | 60 (8,5%) | 149 (8,4%) | 0,002 | |
| 3–14 | 193 (27.5%) | 566 (32,0%) | ||||
| 15–50 | 365 (51,9%) | 923 (52,2%) | ||||
| 51+ | 85 (12,113%) | 130 (7,4%)|||||
| Пол пациента | Мужской | 256 (37,0%) | 701 (40,2%) | 0,103 | ||
| Женский | 435 (63,03%) 1042 | %)|||||
| Аборигены или жители островов Торресова пролива | Нет | 672 (99.1%) | 1671 (98,9%) | 0,650 | ||
| Да | 6 (0,9%) | 18 (1,1%) | ||||
| Неанглоязычный фон | Нет | 94,9%) | 1623 (95,5%) | 0,653 | ||
| Да | 35 (5,1%) | 76 (4,5%) | 2303 | |||
| Статус пациента / практики | Существующий пациент | 32,8%) 456 (26. 1%) 1%) | 0,0001 | |||
| От нового пациента к стажеру | 436 (62,1%) | 1132 (64,9%) | ||||
| Новый пациент к практике | 36 (5,1%) | %) | ||||
| Факторы стажера | Пол стажера | Мужчина | 271 (38,1%) | 655 (36,7%) | 0,507 | |
| Женщина | () 11 | 44 63.3%) | ||||
| Возраст стажера | средний (стандартное отклонение) | 33,5 (7,3) | 33,4 (7,1) | 0,744 | ||
| Работал полный или неполный рабочий день | 13 Частичная занятость13160 (22,9%) | 350 (20,0%) | 0,215 | |||
| Очное обучение | 538 (77,1%) | 1399 (80,0%) | ||||
| Срок обучения | Срок обучения | 310 (43,5%) | 726 (40. 7%) 7%) | 0,092 | ||
| Срок 2 | 210 (29,5%) | 547 (30,7%) | ||||
| Срок 3 | 173 (24,3%) | 421 (23,6%) | ||||
| Срок 4 | 19 (2,7%) | 89 (5,0%) | ||||
| Ранее работал в практике | № | 521 (73,9%) | 128910 (72,813%) 903 0,734 | |||
| Да | 184 (26.1%) | 481 (27,2%) | ||||
| Имеет квалификацию врача в Австралии | Нет | 194 (27,8%) | 478 (27,1%) | 0,928 | Да 905 (72,2%) | 1286 (72,9%) |
| Факторы практики | Размер практики | Малый | 244 (34,9%) | 554 (31,5%) | 0,089 | Большой |
| 1206 (68,5%) | ||||||
| Практикуйте обычные оптовые счета | Нет | 586 (82,5%) | 1447 (81,8%) | 0,931 | ||
| Да 124 %) | 321 (18,2%) | |||||
| В сельской местности | Крупный город | 453 (63,6%) | 1058 (59,3%) | 0,078 | ||
| (Внутренний регион 17%) ) | 518 (29. 1%) 1%) | |||||
| Внешний региональный / удаленный | 87 (12,2%) | 207 (11,6%) | ||||
| Индекс SEIFA (дециль) a | Среднее 903 (СО) 5 | (2,9)6,0 (2,8) | 0,052 | |||
| Факторы консультации | Запрошенные консультации | Нет | 649 (91,2%) | 1429 (80,1%) | <0,0003 | |
| <0,0003 | ||||||
| 63 (8.8%) | 354 (19,9%) | |||||
| Патология заказана | Нет | 642 (90,2%) | 1586 (89,0%) | 0,352 | ||
| Да | 903%197 (11,0%) | |||||
| Заказ визуализации | Нет | 711 (99,9%) | 1783 (100%) | 0,285 (точно) | ||
| Да | 1 | 0 (0%) | ||||
| Заказ дополнительных мероприятий | No | 501 (70. 4%) 4%) | 1174 (65,8%) | 0,024 | ||
| Да | 211 (29,6%) | 609 (34,2%) | ||||
| Цели обучения | Нет | 91,931601 (92,3%) | 0,848 | |||
| Да | 56 (8,1%) | 133 (7,7%) | ||||
| Заказ на направление | Нет | 683 903 (96,2%) (97,4%) | 0.103 | |||
| Да | 27 (3,8%) | 46 (2,6%) | ||||
| Новая проблема | Нет | 132 (19,8%) | 133 (8,2%) | <0,000 | ||
| Да | 533 (80,2%) | 1489 (91,8%) | ||||
| Количество проблем | Среднее (СО) | 1,5 (0,8) | 1,3 (0,6) | <0,000 | ||
| Продолжительность консультации (мин) | Среднее (СО) | 14.5 (7,2) | 14,0 (6,0) | 0,137 | ||
Модели множественной логистической регрессии для назначения антибиотика представлены в таблице 4. Антибиотики с большей вероятностью выписывали стажеры, работающие во внутрирегиональных районах, чем в крупных городах (отношение шансов 1,37, 95% ДИ: 1,05–1,79), и пациенты в клиниках, расположенных в более высоких децилях SEIFA (т. менее социально-экономическое положение) с большей вероятностью прописали антибиотик (OR 1.06, 95% ДИ: 1.01–1.10).
Антибиотики с большей вероятностью выписывали стажеры, работающие во внутрирегиональных районах, чем в крупных городах (отношение шансов 1,37, 95% ДИ: 1,05–1,79), и пациенты в клиниках, расположенных в более высоких децилях SEIFA (т. менее социально-экономическое положение) с большей вероятностью прописали антибиотик (OR 1.06, 95% ДИ: 1.01–1.10).
Ассоциации назначения антибиотиков стажерами при наличии ангины: множественный логистический регрессионный анализ
| . | Переменная (референт) . | OR (95% ДИ) . | P -значение . | |
|---|---|---|---|---|
| Факторы пациента | Возраст пациента (15–50) | |||
| 0–2 | 0.95 (0,68, 1,34) | 0,778 | ||
| 3–14 | 1,12 (0,89, 1,43) | 0,336 | ||
| 51+ | 0,66 (0,48, 0,90) | 0,009 | ||
| 1,00 (0,79, 1,25) | 0,981 | |||
| Новый пациент для практики | 1,57 (1,03, 2,39) | 0,036 | ||
| Факторы стажера | Женщина | 0,76, 0,9213)0,425 | ||
| Срок обучения (1) | ||||
| 2 | 1,19 (0,90, 1,58) | 0,232 | ||
| 3 | 31,09 | |||
| 4 | 2,10 (1,08, 4,08) | 0,029 | ||
| Факторы практики | Сельский (городской) | |||
| Внутренний регион 1 | .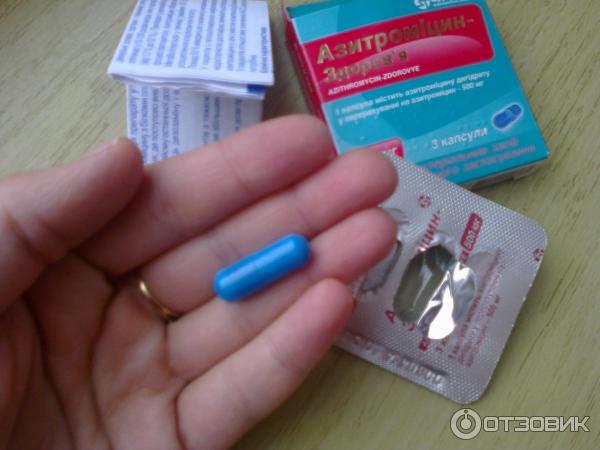 37 (1,05, 1,79) 37 (1,05, 1,79) | 0,019 | ||
| Внешний региональный / удаленный / очень удаленный | 1,32 (0,88, 1,99) | 0,181 | ||
| Размер практики (большой) | 1,13 (0,89, 1,44) | 0,316 | ||
| Дециль индекса SEIFA a | 1,06 (1,01, 1,10) | 0,018 | ||
| Факторы для консультации | Заказ последующих мероприятий | 1,26 (1,00, 1,58) | 903 0,03 903 консультационная консультация / информация2.37 (1,65, 3,40) | <0,0001 |
| Новая задача | 2,66 (1,99, 3,55) | <0,0001 | ||
| Количество проблем | 0,75 (0,64, 0,87) | 1332 Продолжительность консультации | 1,00 (0,97, 1,02) | 0,643 |
| . | Переменная (референт) . | OR (95% ДИ)
. | P -значение . | ||
|---|---|---|---|---|---|
| Факторы пациента | Возраст пациента (15–50) | ||||
| 0–2 | 0,95 (0,68, 1,34) | 0,778 | |||
| 0,336 | |||||
| 51+ | 0,66 (0,48, 0,90) | 0,009 | |||
| От нового пациента к стажеру | 1,00 (0.79, 1,25) | 0,981 | |||
| Новый пациент для практики | 1,57 (1,03, 2,39) | 0,036 | |||
| Факторы стажеров | Женщина | 0,92 (0,76, 1,13) | Срок обучения (1)|||
| 2 | 1,19 (0,90, 1,58) | 0,232 | |||
| 3 | 1,05 (0,80, 1,39) | 0,704 | 100,029 | ||
| Факторы практики | Сельский (городской) | ||||
| Внутренний регион | 1,37 (1,05, 1,79) | 3 0,019 | Внешний регион /3 0,019 | удаленный / очень удаленный1,32 (0,88, 1,99) | 0,181 |
| Размер практики (большой) | 1,13 (0,89, 1,44) | 0,316 | |||
| Дециль индекса SEIFA a | 90.0,018 | ||||
| Факторы для консультации | Заказ на последующее наблюдение | 1,26 (1,00, 1,58) | 0,053 | ||
| Консультации / информация за консультацией | 2,307 (1,65, 3,45, 3,4 ) | <0,0001 | |||
| Новая проблема | 2,66 (1,99, 3,55) | <0,0001 | |||
| Количество проблем | 0,75 (0,64, 0,87) | 0,0002 | 33 | 0,643 |
Ассоциации назначения антибиотиков стажерами при наличии ангины: множественный логистический регрессионный анализ
| . | Переменная (референт) . | OR (95% ДИ) . | P -значение . | |
|---|---|---|---|---|
| Факторы пациента | Возраст пациента (15–50) | |||
| 0–2 | 0. 95 (0,68, 1,34) 95 (0,68, 1,34) | 0,778 | ||
| 3–14 | 1,12 (0,89, 1,43) | 0,336 | ||
| 51+ | 0,66 (0,48, 0,90) | 0,009 | ||
| 1,00 (0,79, 1,25) | 0,981 | |||
| Новый пациент для практики | 1,57 (1,03, 2,39) | 0,036 | ||
| Факторы стажера | Женщина | 0,76, 0,9213)0,425 | ||
| Срок обучения (1) | ||||
| 2 | 1,19 (0,90, 1,58) | 0,232 | ||
| 3 | 31,09 | |||
| 4 | 2,10 (1,08, 4,08) | 0,029 | ||
| Факторы практики | Сельский (городской) | |||
| Внутренний регион 1 | .37 (1,05, 1,79) | 0,019 | ||
| Внешний региональный / удаленный / очень удаленный | 1,32 (0,88, 1,99) | 0,181 | ||
| Размер практики (большой) | 1,13 (0,89, 1,44) | 0,316 | ||
| Дециль индекса SEIFA a | 1,06 (1,01, 1,10) | 0,018 | ||
| Факторы для консультации | Заказ последующих мероприятий | 1,26 (1,00, 1,58) | 903 0,03 903 консультационная консультация / информация 2. 37 (1,65, 3,40) 37 (1,65, 3,40) | <0,0001 |
| Новая задача | 2,66 (1,99, 3,55) | <0,0001 | ||
| Количество проблем | 0,75 (0,64, 0,87) | 1332 Продолжительность консультации | 1,00 (0,97, 1,02) | 0,643 |
| . | Переменная (референт) . | OR (95% ДИ) . | P -значение . | ||
|---|---|---|---|---|---|
| Факторы пациента | Возраст пациента (15–50) | ||||
| 0–2 | 0,95 (0,68, 1,34) | 0,778 | |||
| 0,336 | |||||
| 51+ | 0,66 (0,48, 0,90) | 0,009 | |||
| От нового пациента к стажеру | 1,00 (0.79, 1,25) | 0,981 | |||
| Новый пациент для практики | 1,57 (1,03, 2,39) | 0,036 | |||
| Факторы стажеров | Женщина | 0,92 (0,76, 1,13) | Срок обучения (1)|||
| 2 | 1,19 (0,90, 1,58) | 0,232 | |||
| 3 | 1,05 (0,80, 1,39) | 0,704 | 100,029 | ||
| Факторы практики | Сельский (городской) | ||||
| Внутренний регион | 1,37 (1,05, 1,79) | 3 0,019 | Внешний регион /3 0,019 | удаленный / очень удаленный1,32 (0,88, 1,99) | 0,181 |
| Размер практики (большой) | 1,13 (0,89, 1,44) | 0,316 | |||
| Дециль индекса SEIFA a | 90.0,018 | ||||
| Факторы для консультации | Заказ на последующее наблюдение | 1,26 (1,00, 1,58) | 0,053 | ||
| Консультации / информация за консультацией | 2,307 (1,65, 3,45, 3,4 ) | <0,0001 | |||
| Новая проблема | 2,66 (1,99, 3,55) | <0,0001 | |||
| Количество проблем | 0,75 (0,64, 0,87) | 0,0002 | 33 | 0,643 |
Стажеры запрашивали информацию или совет в 19,9% консультаций по поводу боли в горле. Стажеры, прописавшие антибиотики, чаще получали информацию или советы во время консультации (ОШ 2,37, 95% ДИ: 1,65–3,40). Дальнейшее изучение этого вопроса включало в себя вопросы к руководителю [в 17,8% (95% ДИ: 14,1–22,2) случаев, когда обращались за советом] или через Интернет [71,5% (95% ДИ: 66,5–76,0)] или бумажную копию [10,5% (95% ДИ: 7,7–14. 1)] ресурсы.
1)] ресурсы.
При большем опыте (более поздний срок обучения) сокращение назначения антибиотиков не произошло. Фактически, наблюдалась незначительная тенденция к увеличению количества назначений в Термин 2 по сравнению с Термином 1 (OR 1,19, 95% ДИ: 0,90–1,58) и значительно большее количество назначений в Термин 4.
Статистически значимых различий между назначениями не было. для пациентов младших возрастных групп (0–2 и 3–14 лет по сравнению с возрастной группой 15–50 лет). Пациентам старше 51 года было значительно меньше назначений.Статус аборигенов и жителей островов Торресова пролива не был существенно связан с назначением антибиотиков, однако общее количество пациентов из этой популяции было небольшим.
Обсуждение
Пациентам с острой ангиной назначали антибиотики в 71,5% случаев. Это очень большая доля, учитывая, что в авторитетных австралийских рекомендациях говорится, что большинству пациентов с ангиной лечение антибиотиками не требуется. Рекомендуется назначать антибиотики пациентам с высоким риском негнойных осложнений или пациентам с особенно тяжелыми клиническими проявлениями, указывающими на стрептококковую инфекцию (6).Количество назначений намного превышает качественные показатели для назначения антибиотиков при остром тонзиллите (13), и это свидетельствует о том, что стажеры не назначают антибиотики на основе фактических данных.
Рекомендуется назначать антибиотики пациентам с высоким риском негнойных осложнений или пациентам с особенно тяжелыми клиническими проявлениями, указывающими на стрептококковую инфекцию (6).Количество назначений намного превышает качественные показатели для назначения антибиотиков при остром тонзиллите (13), и это свидетельствует о том, что стажеры не назначают антибиотики на основе фактических данных.
Установленные австралийские врачи общей практики назначают антибиотики в 88,1% случаев по поводу боли в горле (14). Чтобы сравнить это с другими странами с высоким уровнем доходов, в одном исследовании голландских врачей общей практики сообщалось, что антибиотики назначались в 33% консультаций по поводу боли в горле (15), а врачи из США прописывали антибиотики в 60% случаев боли в горле (2).
Этот отчет основан на предыдущей работе, описывающей назначение стажерами антибиотиков для лечения инфекций верхних дыхательных путей и острого бронхита (16), которые аналогичным образом продемонстрировали схемы назначения лекарств, не основанные на доказательствах. Стажеры общей практики видят больше случаев острых заболеваний, чем их более опытные коллеги, включая высокий уровень респираторных инфекций (17). Таким образом, неправильное назначение антибиотиков стажерами в этих условиях само по себе является проблемой, поскольку способствует высокому уровню использования антибиотиков в сообществе, а также оказывает более долгосрочное воздействие на схемы их назначения.
Стажеры общей практики видят больше случаев острых заболеваний, чем их более опытные коллеги, включая высокий уровень респираторных инфекций (17). Таким образом, неправильное назначение антибиотиков стажерами в этих условиях само по себе является проблемой, поскольку способствует высокому уровню использования антибиотиков в сообществе, а также оказывает более долгосрочное воздействие на схемы их назначения.
Пенициллин — рекомендуемый антибиотик первого ряда для лечения бактериального фарингита (6) — стажеры придерживаются этого выбора более чем в половине случаев и не соответствуют качественным показателям для этого состояния (13). Наши данные не включают контекстную информацию отдельных пациентов, включая аллергию на пенициллин, поэтому мы не можем оценить целесообразность решения о назначении других антибиотиков, например цефалексина и рокситромицина. Однако частота использования амоксициллина и амоксициллина плюс ингибитор ферментов (вместе составляет 18.9% назначенных антибиотиков) свидетельствует о том, что аллергия на пенициллин не может быть основным фактором неправильного назначения лекарств.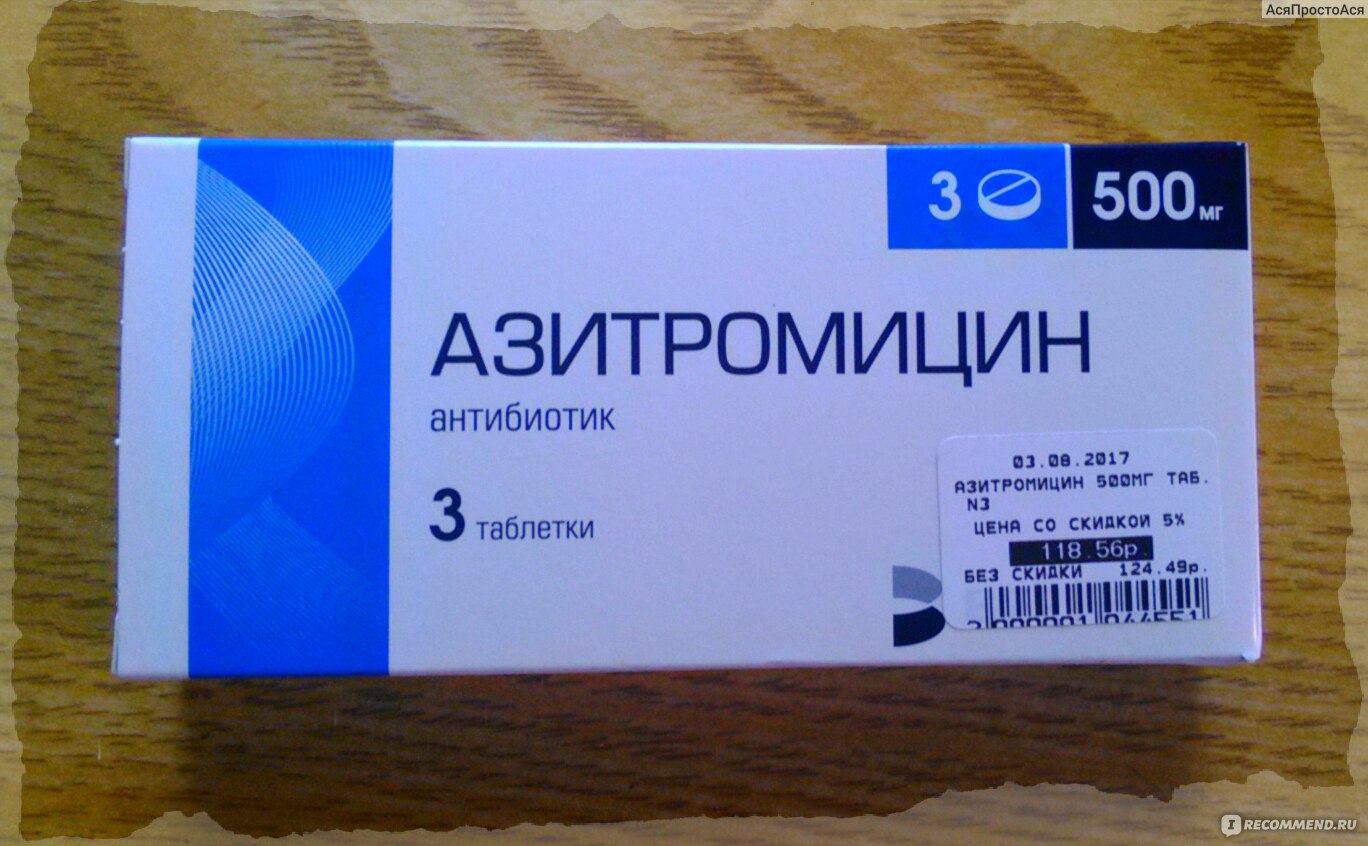
Обращает на себя внимание отсутствие значимой связи назначения лекарств с более молодой возрастной группой пациентов. Хотя при однофакторном анализе были значительные различия, они имели небольшой эффект, а при многомерном анализе различия больше не были значимыми. Стрептококковый фарингит наиболее распространен в возрастной группе 5–15 лет (3). Тот факт, что участники этой возрастной группы не получали значительно больше рецептов на антибиотики, чем участники младшей (0–2 года) и старшей (15–50 лет) возрастных групп, говорит о том, что обучающиеся могут не учитывать эпидемиологию стрептококков в отличие от вирусных инфекций в их решениях о назначении.
Еще одним объяснением такой высокой частоты выписывания рецептов может быть давление пациента. Это часто упоминается в литературе как основной фактор для назначения антибиотиков (9), несмотря на доказательства из множества источников, что потребность пациентов в антибиотиках может быть связана с отсутствием информации или опасениями по поводу течения их болезни (18). Пациентам из более высоких социально-экономических районов чаще назначали антибиотики, возможно, из-за давления, оказываемого на врача более обеспеченной демографией.
Пациентам из более высоких социально-экономических районов чаще назначали антибиотики, возможно, из-за давления, оказываемого на врача более обеспеченной демографией.
Мы обнаружили значительную связь назначения антибиотиков с месторасположением клиники во внутрирегиональном районе и незначительную связь с сельским / удаленным местоположением (и то, и другое по сравнению с практикой в крупных городах). Это может быть связано с более широким доступом к медицинской помощи в крупных городах. Ограниченный доступ к последующей консультации может привести к тому, что стажер будет более свободно назначать препараты на первичной консультации. Обеспокоенность по поводу доступа к лекарствам и дальнейшего медицинского обслуживания — это причины, отмеченные стажерами (10) и опытными практикующими врачами в связи с повышенной вероятностью назначения антибиотиков.
Связь между консультациями и консультациями по поводу назначения антибиотиков кажется ненормальной. В авторитетных австралийских руководящих принципах, основанных на фактических данных, рекомендуется ограниченное назначение (6). На консультациях, где прописали антибиотик, за советом обращались 19,9% слушателей. Многие из них использовали электронные (71,5%) или бумажные (10,5%) ресурсы [включая Австралийские терапевтические рекомендации (6)], а 17,8% обращались за консультацией к руководителю. Стажеры могут обращаться за советом или информацией к более тяжелобольным пациентам (которым может быть целесообразно назначение антибиотиков), и это может способствовать увязке поиска информации с назначением антибиотиков.Однако, учитывая очень высокий уровень выписывания рецептов и использование электронных ресурсов, мы предполагаем, что стажеры обращаются к ресурсам для проверки доз, не принимая четких рекомендаций против назначения антибиотиков в большинстве случаев боли в горле.
На консультациях, где прописали антибиотик, за советом обращались 19,9% слушателей. Многие из них использовали электронные (71,5%) или бумажные (10,5%) ресурсы [включая Австралийские терапевтические рекомендации (6)], а 17,8% обращались за консультацией к руководителю. Стажеры могут обращаться за советом или информацией к более тяжелобольным пациентам (которым может быть целесообразно назначение антибиотиков), и это может способствовать увязке поиска информации с назначением антибиотиков.Однако, учитывая очень высокий уровень выписывания рецептов и использование электронных ресурсов, мы предполагаем, что стажеры обращаются к ресурсам для проверки доз, не принимая четких рекомендаций против назначения антибиотиков в большинстве случаев боли в горле.
В предыдущем качественном исследовании мы обнаружили, что стажеры терапевтов признают переход к общей практике от первоначального обучения в больнице к первичной медико-санитарной помощи как переход от среды с низкой распространенностью / высокой заболеваемостью инфекций и (соответственно) агрессивными антибиотиками лечение инфекций с высокой распространенностью / низкой заболеваемостью в сообществе, которое часто не требует применения антибиотиков (10). Таким образом, можно ожидать, что на более поздних этапах обучения терапевты будут реже прописывать антибиотики. Однако наши результаты противоречат этому ожиданию, которое предполагает, что текущая модель ученичества по обучению врачей общей практики (действующая в Австралии и многих других странах) может не обеспечивать (в области назначения антибиотиков) адекватной поддержки стажеров в процессе перехода к практике на уровне общины. (19). Однако к нашему выводу следует относиться с некоторой осторожностью. Наш анализ носит перекрестный характер, и отсутствие различий может отражать эффекты когорты, а не отсутствие временных изменений в назначениях обучаемых.
Таким образом, можно ожидать, что на более поздних этапах обучения терапевты будут реже прописывать антибиотики. Однако наши результаты противоречат этому ожиданию, которое предполагает, что текущая модель ученичества по обучению врачей общей практики (действующая в Австралии и многих других странах) может не обеспечивать (в области назначения антибиотиков) адекватной поддержки стажеров в процессе перехода к практике на уровне общины. (19). Однако к нашему выводу следует относиться с некоторой осторожностью. Наш анализ носит перекрестный характер, и отсутствие различий может отражать эффекты когорты, а не отсутствие временных изменений в назначениях обучаемых.
Сильные и слабые стороны исследования
Насколько нам известно, ReCEnT является крупнейшим исследованием практикующих врачей общей практики. Большой размер выборки включает слушателей из пяти учебных регионов пяти австралийских штатов, расположенных в крупных городах и очень отдаленных районах. Профиль стажеров, отобранных ReCEnT, аналогичен профилю стажеров общей практики в Австралии. Высокая степень отклика (95,2%) — важное преимущество.
Профиль стажеров, отобранных ReCEnT, аналогичен профилю стажеров общей практики в Австралии. Высокая степень отклика (95,2%) — важное преимущество.
Однако наши данные не позволяют судить о клинической целесообразности индивидуальных решений о назначении лекарств (20).Мы также не можем определить, были ли выписанные рецепты выписаны или выписаны пациентами, однако решения о назначении, принимаемые стажерами, предшествуют последующему поведению пациентов.
Еще одним ограничением является то, что наибольшее бремя осложнений стрептококкового фарингита группы А приходится на популяцию аборигенов Австралии и жителей островов Торресова пролива (6). Наш анализ не позволяет изучить влияние статуса аборигенов и жителей островов Торресова пролива на назначение стажерам антибиотиков.
Выводы
Очень высокая частота назначения антибиотиков и отсутствие уменьшения частоты назначения в более старших категориях предполагают (несмотря на оговорки, изложенные выше), что как текущие образовательные мероприятия, так и ученическая модель обучения не способствуют развитию соответствующей клинической практики во время перехода от от больницы к общественной практике в этой важной клинической области. Указываются адресные образовательные мероприятия, которые могут потребовать участия как руководителей, так и стажеров.Наши результаты показывают, что образование, поощряющее применение доказательств, эпидемиологии и руководств в повседневной клинической практике, может быть полезным для начинающих врачей общей практики.
Указываются адресные образовательные мероприятия, которые могут потребовать участия как руководителей, так и стажеров.Наши результаты показывают, что образование, поощряющее применение доказательств, эпидемиологии и руководств в повседневной клинической практике, может быть полезным для начинающих врачей общей практики.
Декларация
Финансирование: Фонд исследований регистраторов общего образования и подготовки (грант № 024/12, выданный AD) и Университет Квинсленда.
Этическое одобрение: Комитет по этике исследований на людях, Университет Ньюкасла, Ссылка H-2009-0323.
Конфликт интересов: отсутствует.
Список литературы
1.Бритт
H
Миллер
GC
Хендерсон
Дж
и другие. .
.Десятилетие австралийской общей врачебной практики с 2004–05 по 2013–14 годы
.Сидней, Новый Южный Уэльс, Австралия
:Издательство Сиднейского университета
,2014
. 2.Барнетт
ML
Линдер
JA
.Назначение антибиотиков взрослым, страдающим ангиной, в США, 1997–2010 годы
.JAMA Intern Med
2014
;174
:138
—40
.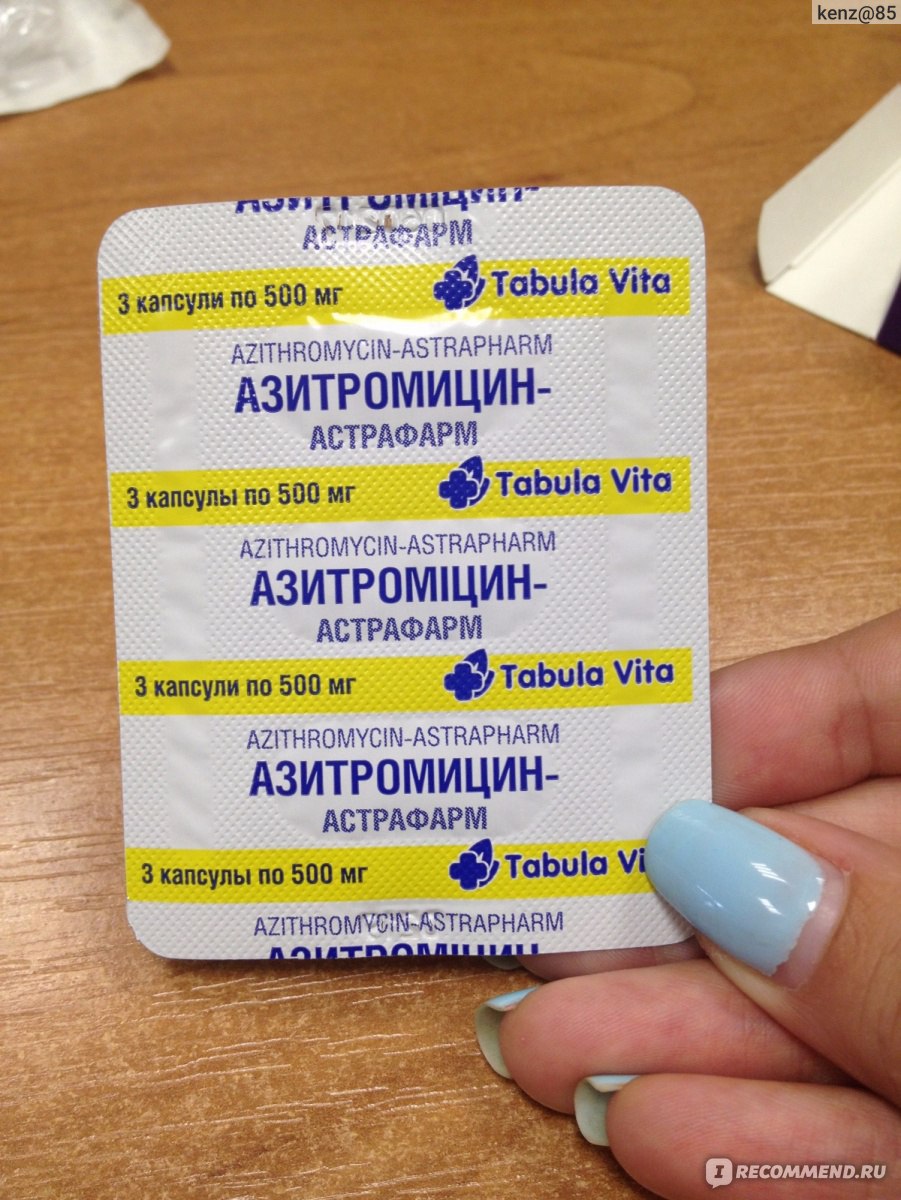 3.
3.Весселс
MR
.Стрептококковый фарингит
.N Engl J Med
2011
;364
:648
—55
. 4.Данчин
MH
Роджерс
S
Келпи
л
и другие. .
.Бремя острой ангины и стрептококкового фарингита группы А у детей школьного возраста и их семей в Австралии
.Педиатрия
2007
;120
:950
—7
. 5.Del Mar
С
.Управление болью в горле: обзор литературы. I. Проведение диагностики
.Med J Aust
1992
;156
:572
—5
. 6. Острый фарингит и / или тонзиллит [пересмотрено в марте 2014 г.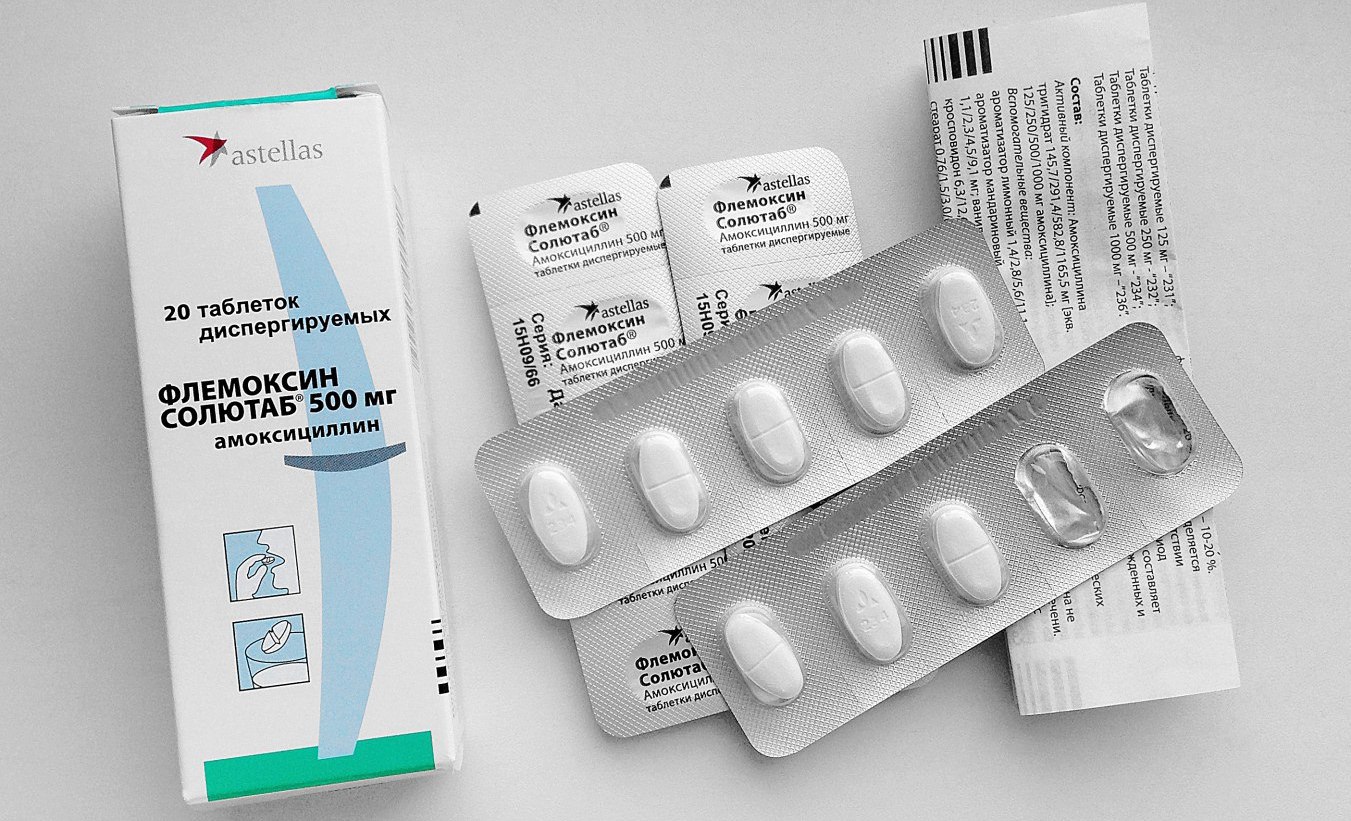 ], в eTG Complete
], в eTG Complete
Мельбурн, Австралия
:Ограниченные терапевтические рекомендации
,2015
.www.etg.tg.com.au (по состоянию на август 2014 г.). 7.Goossens
H
Ферех
м
Vander Stichele
R
Elseviers
м
Группа
EP
.
Амбулаторное использование антибиотиков в Европе и связь с устойчивостью: исследование межнациональной базы данных
.Ланцет
2005
;365
:579
—87
. 8.Спинкс
А
Glasziou
PP
Del Mar
CB
.Антибиотики при ангине
.
Кокрановская база данных Syst Rev
2013
;11
:CD000023
. 9.Тейшейра Родригеш
А
Роке
Ф
Falcao
А
Фигейрас
А
Herdeiro
MT
.
Понимание поведения врача при назначении антибиотиков: систематический обзор качественных исследований
.Int J Антимикробные агенты
2013
;41
:203
—12
. 10.Даллас
А
ван Дриэль
м
ван де Мортель
т
Magin
-П
.
Назначение антибиотиков в будущем: изучение отношения стажеров общей практики
.Br J Gen Pract
2014
;64
:e561
—7
. 11.Бьорнсдоттир
Я
Кристинссон
кг
Хансен
EH
.Диагностика инфекций: качественный взгляд на решения о назначении рецептов в общей практике с течением времени
.
Pharm World Sci
2010
;32
:805
—14
. 12.Морган
S
Magin
PJ
Хендерсон
КМ
и другие. .Протокол исследования: исследование регистратора клинических встреч в процессе обучения (ReCEnT)
.
BMC Fam Pract
2012
;13
:50
. 13.Adriaenssens
N
Coenen
S
Тонкин-Крин
S
и другие. .Европейский надзор за потреблением противомикробных препаратов (ESAC): индикаторы качества по конкретным заболеваниям для амбулаторного назначения антибиотиков
.
BMJ Qual Saf
2011
;20
:e772
. 14.Национальная служба прописывания
.Обзор практики прописывания 9: Использование антибиотиков при инфекциях дыхательных путей
.Surry Hills, Новый Южный Уэльс, Австралия
:Национальная служба прописывания
,2000
. 15.Аккерман
AE
Van der Wouden
JC
Куйвенховен
м
Дилеман
JP
Верхей
TJM
.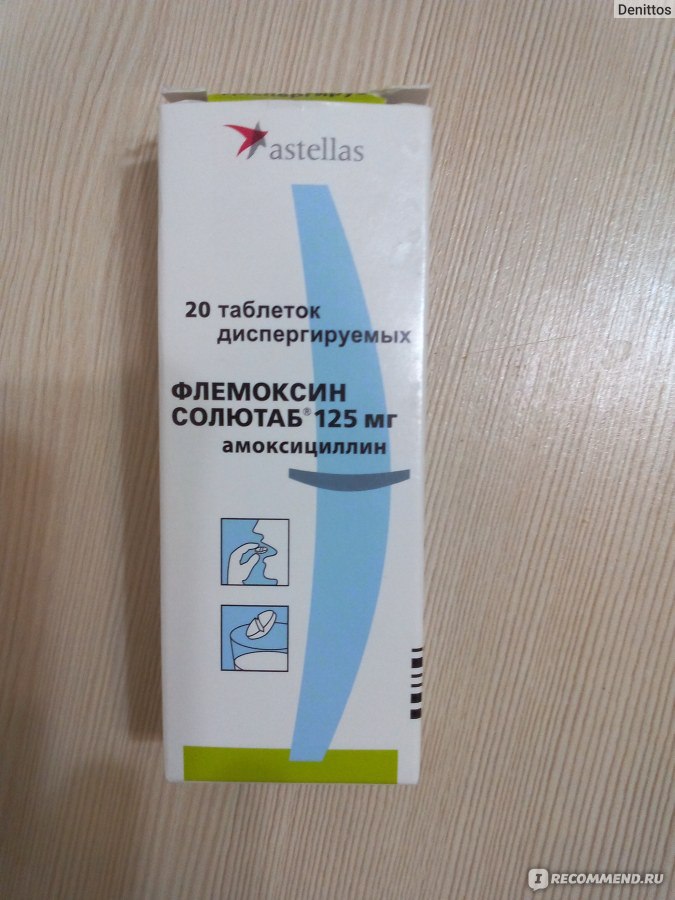
Назначение антибиотиков при инфекциях дыхательных путей в первичной медико-санитарной помощи Нидерландов в зависимости от возраста пациента и клинических проявлений
.J Antimicrob Chemother
2004
;54
:1116
—21
. 16.Даллас
А
Magin
-П
Морган
S
и другие. .
.Назначение антибиотиков при респираторных инфекциях: перекрестный анализ исследования ReCEnT, посвященного изучению привычек начинающих врачей в первичной медико-санитарной помощи
.Fam Pract
2015
;32
:49
—55
.17.де Йонг
Дж
Visser
MRM
.Открытие черного ящика: пациенты из стажеров общей практики
.Br J Gen Pract
2011
;61
:e650
—7
. 18.
18.Дворецкий
CC
Роллник
S
Таблетка
R
Maggs-Rapport
Ф
Стотт
N
.Понимание культуры назначения лекарств: качественное изучение мнения врачей общей практики и пациентов об антибиотиках от боли в горле
.
Br Med J
1998
;317
:637
—42
. 19.Аджави
R
Тистлтуэйт
JE
Аслани
-П
Охлаждение
NB
.
Каковы предполагаемые потребности австралийских регистраторов общей практики в обучении качественному назначению лекарств?
BMC Med Educ
2010
;10
:92
. 20.Деккер
AR
Верхей
ТДж
ван дер Фельден
AW
.Неправильное назначение антибиотиков по показаниям для респираторных путей: наиболее часто встречается у взрослых пациентов
.
Fam Pract
2015
;32
:401
—7
.© Автор, 2016. Опубликовано Oxford University Press. Все права защищены.Для получения разрешений обращайтесь по электронной почте: [email protected].
Дексаметазон снижает потребность в антибиотиках у взрослых с больным горлом
Взрослым с острой болью в горле слишком часто назначают антибиотики, несмотря на отсутствие доказательств того, что антибиотики эффективно облегчают симптомы, и рекомендаций, не рекомендующих их использовать при этом состоянии. Новое исследование, опубликованное в журнале Американской медицинской ассоциации , показывает, что однократной дозы перорального дексаметазона может быть достаточно для устранения симптомов через 2 дня после обращения.
В поисках способа уменьшить ненадлежащее использование антибиотиков при острой боли в горле, но при этом уменьшить сопутствующие симптомы, британские исследователи провели двойное слепое плацебо-контролируемое рандомизированное исследование, чтобы оценить, может ли однократная доза перорального кортикостероида быть эффективной альтернативой лечению.
За 2 года 576 взрослых пациентов (средний возраст 34 года) из 42 клиник в Англии, у которых были боли в горле с болью при глотании, были случайным образом распределены для приема однократной пероральной дозы 10 мг дексаметазона или плацебо (лактозы).Пациентам либо не назначали антибиотик, либо прописывали антибиотик для приема только в том случае, если у них сохранялись симптомы через 48 часов.
Симптомы были повторно оценены в течение следующих 7 дней по тексту или телефону. Пациенты, у которых ангина была настолько серьезной, что врачи сочли, что им немедленно необходимы антибиотики, не включались в исследование. Несмотря на то, что тесты на стрептококк проводились, клиницисты не имели результатов на момент назначения лекарств.
Через 24 часа после вмешательства не было значительной разницы в разрешении симптомов между пациентами, получавшими дексаметазон, и теми, кто получал плацебо.Однако через 48 часов 35,4% в группе дексаметозона по сравнению с 27,7% в группе плацебо сообщили о полном исчезновении симптомов.
Исследователи отметили, что, хотя пациенты действительно использовали отпускаемые без рецепта местные и пероральные препараты, содержащие анальгетики, их использование было одинаковым для обеих групп. Они также отметили, что ни тяжесть боли в горле, ни наличие ангины не повлияли на результаты исследования.
Было высказано предположение, что, поскольку кортикостероиды наиболее эффективны при сильной боли в горле, могла бы быть большая разница между группой дексаметазона и группой плацебо, если бы пациенты с наиболее тяжелыми симптомами не были исключены из исследования.
Исследователи отмечают, что необходимо провести дополнительные исследования, в том числе на детях, и что необходимо учитывать побочные эффекты кортикостероидов, особенно у пациентов с другими заболеваниями, такими как диабет и сердечная недостаточность, или у пациентов, которые потенциально могут получить кульминационные более высокие дозы кортикостероидов после нескольких посещений первичной медико-санитарной помощи.
С учетом этих предостережений, это исследование показывает, что кортикостероиды могут быть альтернативной терапией, которую следует рассмотреть при острой боли в горле, которая может помочь сократить количество назначений антибиотиков.
Номер ссылки
Hayward GN, Hay AD, Moore MV, et al. Эффект перорального приема дексаметазона без антибиотиков немедленного действия по сравнению с плацебо при острой боли в горле у взрослых: рандомизированное клиническое исследование. ЯМА . 2017; 317: 1535-1543.
FAQ
Часто задаваемые вопросы
Информация, предоставленная Центрами по контролю и профилактике заболеваний
Что такое антибиотик?
Антибиотик — мощное лекарство, убивающее бактерии.Эти препараты позволяют врачам излечивать бактериальные заболевания, такие как ушные инфекции и ангина. Антибиотики не действуют против вирусных инфекций, таких как простуда или грипп (грипп). Если вы принимаете антибиотик, когда он не нужен, вы увеличиваете риск развития устойчивой к антибиотикам инфекции в случае болезни.
Если вы принимаете антибиотик, когда он не нужен, вы увеличиваете риск развития устойчивой к антибиотикам инфекции в случае болезни.
Могут ли антибиотики быть вредными?
Антибиотики — важное лекарство, используемое для лечения инфекций, вызванных бактериями. Но антибиотики, независимо от того, используются они правильно или неправильно, могут вызывать побочные эффекты.Эти побочные эффекты могут быть легкими, например, расстройством желудка, или очень серьезными, например, аллергическими реакциями. Все антибиотики, как и все лекарства, имеют риск побочных эффектов. Вам следует обсудить эти возможные риски со своим врачом и фармацевтом.
Что такое устойчивые бактерии?
Антибиотики не убивают некоторые бактерии. Эти бактерии считаются «устойчивыми» к антибиотику. Устойчивые бактерии появляются из-за правильного использования антибиотиков, а также чрезмерного использования антибиотиков.Как только у бактерий разовьется устойчивость к лечению антибиотиками, они могут продолжать жить и / или размножаться даже после приема антибиотика.
Что такое инфекция, резистентная к антибиотикам?
Инфекция, устойчивая к антибиотикам, — это инфекция, которую трудно или невозможно вылечить с помощью антибиотиков. Общие места для инфекций, устойчивых к антибиотикам, включают легкие, кожу (например, раны или места хирургического вмешательства), мочу и кишечник. Эти инфекции трудно поддаются лечению, что приводит к более длительным и тяжелым заболеваниям.Возможно, им даже понадобится лечение в больнице. По оценкам CDC, ежегодно в стране происходит два миллиона инфекций, устойчивых к антибиотикам, и что от них умирают 23 000 человек.
Как врач будет лечить мои инфекции, если один антибиотик не подействует?
Ваш врач может попробовать более высокие дозы антибиотиков, другой тип антибиотика или комбинации антибиотиков, или может попытаться ввести антибиотик другим способом (например, через вену). Возможно, вам придется отправиться в больницу за некоторыми из этих других типов антибиотиков.
Как подхватить инфекцию, устойчивую к антибиотикам?
Есть три способа заразиться устойчивой к антибиотикам инфекцией:
- При приеме антибиотиков могут развиться устойчивые к антибиотикам инфекции. Бактерии, которые подверглись воздействию антибиотика, но разработали способы выжить, могут размножаться и вызывать симптомы. Вы также можете передать эти устойчивые бактерии другим, и они тоже могут заболеть.
- Вы можете заразиться устойчивыми к антибиотикам инфекциями от людей, инфицированных устойчивыми бактериями.Устойчивые бактерии часто встречаются у людей в больницах, домах престарелых или детских садах. Неправильное мытье рук может увеличить риск заражения всевозможными инфекциями.
- У вас может развиться резистентная к антибиотикам инфекция, когда бактерии внутри вашего тела изменяются таким образом, что они могут сопротивляться лечению антибиотиками.
Как предотвратить инфекции, устойчивые к антибиотикам?
Вы можете сделать несколько вещей для предотвращения инфекций, устойчивых к антибиотикам, у себя и других людей:
- Не принимайте антибиотики от вирусной инфекции, такой как простуда или грипп.

- Всегда тщательно мойте руки.
- Не ешьте сырую птицу или мясо.
- Примите антибиотик точно так, как прописал врач.
- Принимайте антибиотик, пока он не исчезнет, даже если вы чувствуете себя лучше. Никогда не сохраняйте лекарство, чтобы потом побаловать себя или других.
- Сделайте прививку!
Если я не предприму действий, чтобы избежать устойчивости к антибиотикам, как это повлияет на окружающих?
Если вы не примете меры для предотвращения сопротивления, вы повлияете на своих друзей и близких.Исследования показали, что во время и вскоре после того, как член семьи принимает антибиотик, у других в том же доме появляются более устойчивые бактерии в горле или на коже. Хотя эти устойчивые бактерии могут никогда не вызывать симптомов, они могут вызвать инфекцию или распространиться среди других. Предотвращение сопротивления также может иметь больший эффект. Если все будут принимать меры против резистентности и правильно использовать антибиотики, антибиотики будут оставаться эффективными в течение более длительных периодов времени.
Неужели антибиотики когда-нибудь станут совершенно неэффективными?
Вряд ли такое произойдет.Однако в настоящее время существуют штаммы некоторых бактерий, которые не поддаются лечению ни одним из обычно доступных антибиотиков. Исследователи будут продолжать создавать или находить более сильные антибиотики, но бактерии будут продолжать находить способы выжить.
Почему медицинские работники назначают антибиотики, если в них нет необходимости?
Приблизительно от одной трети до половины всех рецептов на антибиотики не нужны. Многие поставщики медицинских услуг сообщают, что обеспокоенные родители или пациенты заставляют их прописывать антибиотики.Они также могут не быть уверены, что инфекция вызвана бактерией или вирусом. В некоторых случаях могут быть полезны лабораторные анализы, например, на стрептококковое горло.
Почему родители спрашивают у детского врача антибиотики, если они могут не понадобиться?
Некоторые детские сады могут потребовать, чтобы ребенок прошел курс лечения антибиотиком перед возвращением в детский сад. Кроме того, если ребенок в прошлом получал антибиотик от простуды, родитель может чувствовать необходимость в антибиотике каждый раз, когда ребенок простужается.Вот почему так важно, чтобы родители были осведомлены о том, когда врачу целесообразно прописать детям антибиотики.
Кроме того, если ребенок в прошлом получал антибиотик от простуды, родитель может чувствовать необходимость в антибиотике каждый раз, когда ребенок простужается.Вот почему так важно, чтобы родители были осведомлены о том, когда врачу целесообразно прописать детям антибиотики.
Если мой врач хочет прописать мне антибиотик, какие вопросы мне нужно задать?
- Почему мне (или моему ребенку) нужен антибиотик?
- Как называется препарат?
- Как и когда мне его принимать и как долго?
- Есть ли еда, напитки или занятия, которых мне следует избегать при приеме этого лекарства?
- Вызывает ли лекарство побочные эффекты? Что это такое и как их предотвратить?
- Могу ли я безопасно принимать это лекарство, когда я также принимаю другое лекарство, отпускаемое по рецепту или без рецепта?
Итак, при каких инфекциях используются антибиотики? И при каких инфекциях не требуется антибиотик?
Вы должны принять антибиотик от бактериальной инфекции, например, ангины.


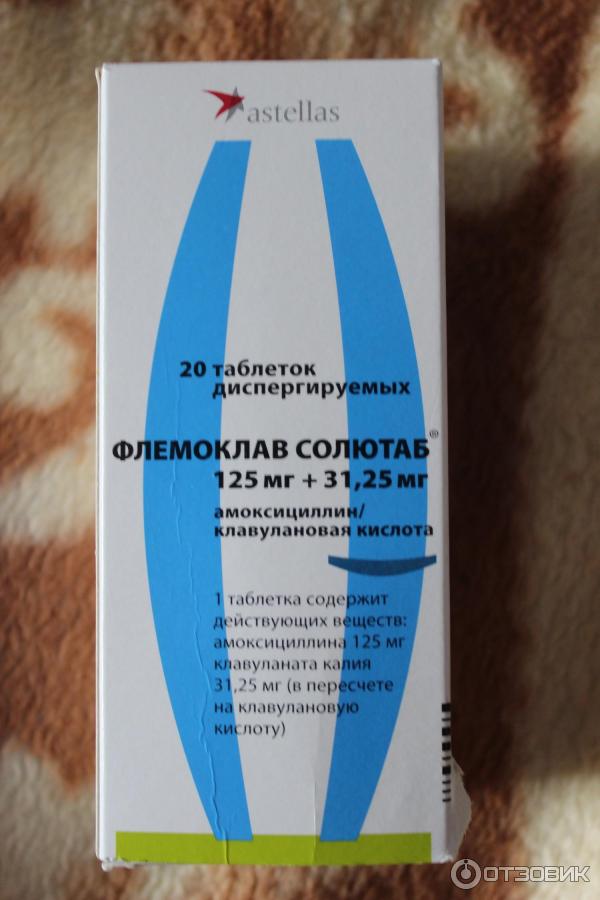


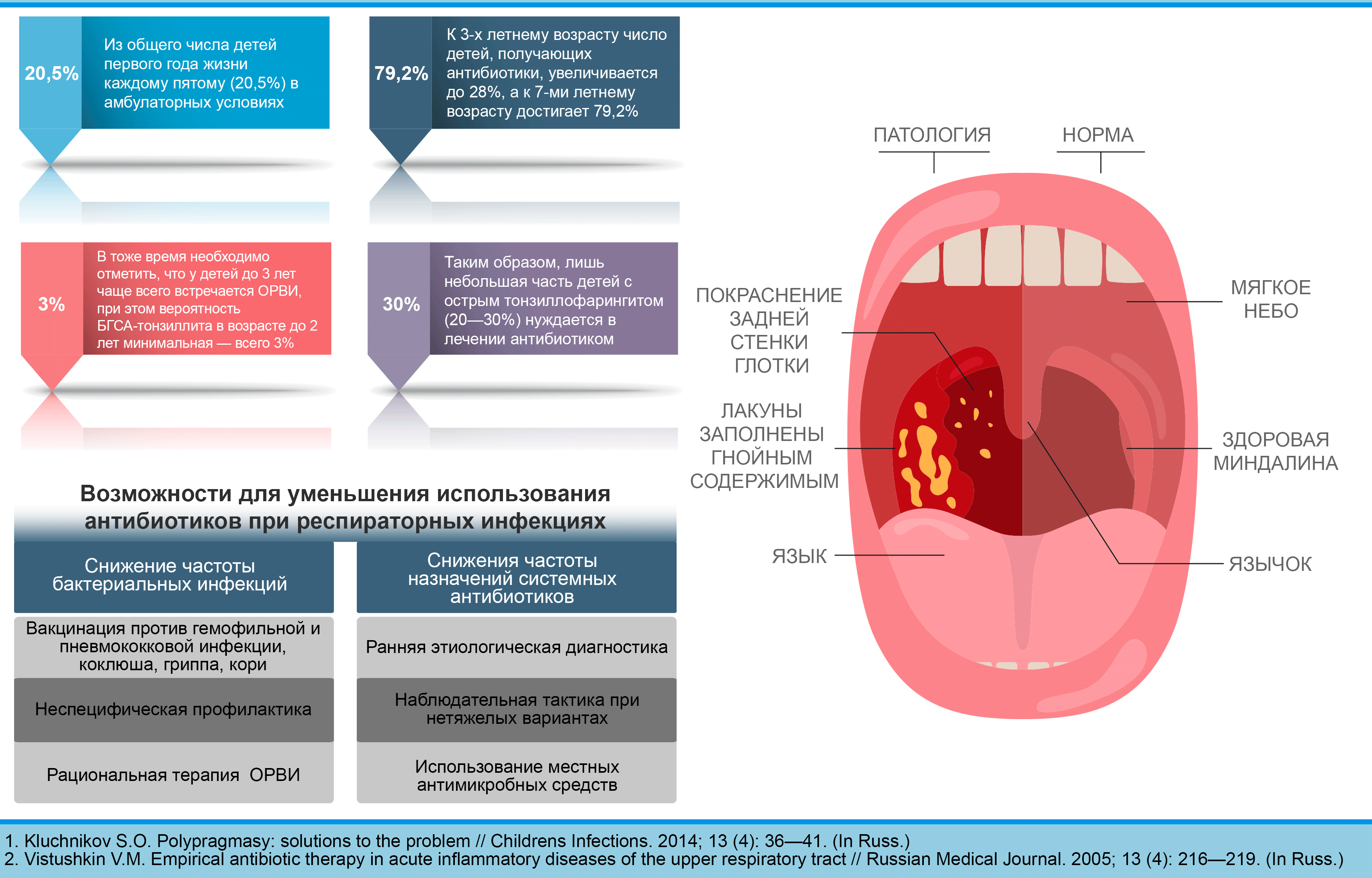

 9%)
9%) 06 (1,01, 1,10)
06 (1,01, 1,10)