Предраковые заболевания гортани, значение ранней диагностики, методы лечения.
⇐ ПредыдущаяСтр 9 из 9
Существуют предраковые заболевания гортани.
В группе этих заболеваний выделяют:
облигатные (с высокой частотой озлокачествления),
факультативные (с малой частотой озлокачествления).
К облигатным предраковым заболеваниям относятся: дискератозы гортани (лейкоплакия, лейкокератоз), пахидермия, папиллома у взрослых. Данными заболеваниями страдают чаще мужчины в возрасте старше около 40 лет.
К факультативным предраковым заболеваниям относятся: контактная фиброма, рубцовый процесс после хронических специфических инфекций гортани (туберкулез, сифилис, склерома) и ожогов гортани.
Лейкоплакия при осмотре имеет вид ограниченного пятна белесоватого цвета, размером от 2 до10 мм. Они практически не возвышаются над поверхностью слизистой оболочки. Эти образования чаще бывают одиночными, хотя изредка бывают и множественными.
Лейкокератоз – это ороговение эпителия слизистой оболочки. Поражение при лейкокератозе имеет вид бляшки серовато-белого цвета. Поверхность его неровная, ворсинчатая. Проявления этих заболеваний гортани весьма скудны. Больные отмечают першение, сухость и легкое жжение в горле, покашливание, периодическую охриплость. Все больные, как правило, — хронические курильщики. Указанные ощущения они относят к последствиям курения, и только постоянство этих симптомов заставляет их обратиться к врачу.
Пахидермия – это эпидермоидные наросты, располагающиеся вблизи голосовых отростков черпаловидных хрящей или в межчерпаловидной области (так называемые мозоли гортани). По своему внешнему виду – это образование бляшковидной или складчатой формы. Окраска ее разнообразна: от бледно-сероватой до желтой и розоватой. Пахидермии бывают одиночными или множественными, различными по величине и протяженности. Как правило, пахидермия слизистой оболочки развивается на фоне воспалительного процесса. Жалобы пациентов при пахидермии более определенны, все они в той или иной степени страдают охриплостью.
Папилломы гортани имеют вид сосочкового разрастания, с различной степенью ороговения и склонностью к рецидивированию после их удаления. Проявления папиллом зависят, прежде всего, от их локализации. При локализации в области голосовой щели появляется охриплость, продолжительное изменение голоса, иногда голос вообще пропадает. При развитии папиллом в надскладочном отделе больные отмечают ощущение инородного тела. Поражение, локализующееся под голосовыми складками, вызывает легкое першение, щекотание и покашливание, в дальнейшем могут наблюдаться затруднения при дыхании. Предложено много способов лечения папиллом. В настоящее время эффективными являются эндоларингеальное удаление опухоли.
При метастазировании рака гортани метастазы чаще всего сперва попадают в лимфоузлы в области шеи. Такие метастазы называются регионарными. Кроме того, метастазы могут образоваться в корне языка, других частях гортани, глотки и шеи, легких и в других органах. Метастатические опухоли обычно состоят из той же опухоли, что и первичная опухоль в гортани. Например, если при опухоли гортани образуется метастаз в легких, то эта опухоль называется не рак легких, а метастатическая опухоль гортани
ДИАГНОСТИКА РАКА ГОРТАНИ
Прежде всего, диагностика рака гортани заключается в опросе врачом пациента, сборе его жалоб и анамнеза. Это означает, что врач собирает информацию о прошлых болезнях пациента, возможных факторах риска, то есть уточняет, курит ли он, употребляет ли алкоголь, а также уточняет характер работы и профессии пациента.
Далее врач проводит осмотр пациента. Вначале проводится обычный физикальный осмотр, который проводит любой врач при любом заболевании. Для этого он осматривает шею пациента, проверяет щитовидную железу, а также проверяет увеличенные лимфатические узлы и любые припухлости на шее. Кроме того, врач осматривает горло пациента с помощью шпателя. Далее врач проводит ларингоскопию. Ларингоскопия может быть как непрямой, так и прямой.
Непрямая ларингоскопия заключается в том, что для осмотра гортани врач вводит в горло пациента маленькое круглое зеркальце на длинной ручке. При этом шпателем отодвигается язык. Для устранения рвотного рефлекса перед этой процедурой врач опрыскивает горло пациента анестетиком.
Прямая ларингоскопия
Компьютерная томография. Данный метод основан на получении серии рентгеновских снимков исследуемого органа (в данном случае — гортани), которые являются как бы срезами ткани на различной глубине. Далее эти снимки попадают в компьютер, где изображения обрабатываются, и создается «послойная» картинка. Для усиления контрастности опухоли по сравнению с окружающими тканями перед исследованием пациенту может быть введено особое контрастное вещество.
Биопсия – это основной метод диагностики всех опухолей. Он заключается во взятии маленького кусочка ткани опухоли и дальнейшее его гистологическое исследование под микроскопом. Биопсия позволяет уточнить характер опухоли и ее строение. Она проводится во время ларингоскопии. Для ее проведения также используется местная анестезия в виде опрыскивания раствором анестетика либо может применяться общее обезболивание. Вид биопсии, обезболивания, а также длительность проводимой процедуры и ее возможные осложнения Вы можете обсудить с врачом
30.Травмы гортани. Клиника, диагностика, первая помощь.
Травмы гортани и трахеи в зависимости от повреждающего фактора могут быть
Травмы гортани и трахеи в мирное время встречаются сравнительно редко. Они делятся на открытые и закрытые.
Открытые травмы или ранения гортани и трахеи, как правило, носят комбинированный характер: повреждаются не только собственно гортань, но и органы шеи, лица, грудной клетки. Различают резаные, колотые и огнестрельные ранения. Резаные раны возникают вследствие нанесения повреждения различными режущими орудиями. Чаще всего их наносят ножом или бритвой с целью убийства или самоубийства (суицид). По уровню расположения разреза различают:
1) раны, находящиеся под подъязычной костью, когда разрезается щитоподъязычная мембрана;
2) ранения подголосовой области.
В первом случае вследствие сокращения перерезанных мышц шеи рана, как правило, широко зияет, благодаря чему можно осмотреть через нее гортань и часть глотки. Надгортанник при таких ранениях всегда отходит кверху, дыхание и голос сохраняются, но речь при зияющей ране отсутствует, так как наступает разобщение гортани от артикуляционного аппарата. Если в таком случае сдвинуть края раны, закрыв тем самым ее просвет, речь восстанавливается. При проглатывании пищи она выходит наружу через рану.
При расположении раны в подголосовой области, когда травмируется коническая связка и кольца трахеи, ведущим симптомом является затрудненное дыхание.
Клиника.Общее состояние больного в значительной мере нарушается. Кровяное давление падает, пульс учащается, повышается температура тела. При ранении щитовидной железы наступает значительное кровотечение. Сознание в зависимости от степени и характера травмы может быть сохранено или спутано. При ранении сонных артерий смерть наступает сразу. Однако сонные артерии при суицидных ранениях пересекаются редко; самоубийцы сильно запрокидывают голову кзади, выпячивая шею, артерии при этом смещаются кзади и не повреждаются.
Диагностикане представляет затруднений. Необходимо определить уровень расположения раны. Осмотр через рану и зондирование позволяет определить состояние хрящевого скелета гортани, наличие отека, кровоизлияний.
Лечениехирургическое, включает остановку кровотечения, обеспечение адекватного дыхания, восполнение кровопотери и первичную обработку раны. Особое внимание следует обращать на дыхательную функцию. Как правило, производится трахеостомия (желательно нижняя).
Если рана расположена в области щитоподъязычной мембраны, следует послойно ушить рану с обязательным подшиванием гортани к подъязычной кости хромированным кетгутом. Перед зашиванием раны необходимо самым тщательным образом остановить кровотечение путем перевязки сосудов. Чтобы уменьшить натяжение и обеспечить сближение краев раны, голову больного во время накладывания швов наклоняют кпереди. При повреждении и деформации стенок гортани производят ее возможное ушивание, формирование ларингостомы и введение Т-образной трубки. Питание больного с целью предохранения от инфицирования обеспечивается с помощью желудочного зонда, вводимого через нос или рот. Одновременно назначается противовоспалительное и общеукрепляющее лечение, включающее введение массивных доз антибиотиков, антигистаминных средств, дезинтоксикационных препаратов, гемостатиков, противошоковую терапию.
Огнестрельные повреждения гортани и трахеи редко бывают изолированными. Чаще они комбинируются с повреждениями глотки, пищевода, щитовидной железы, сосудов и нервов шеи, позвоночника, спинного и головного мозга.
Огнестрельные ранения гортани и трахеи делятся на сквозные, слепые, касательные (тангенциальные).
При сквозном ранении имеется два отверстия — входное и выходное. Необходимо учитывать, что входное отверстие редко совпадает с ходом раневого канала, местом повреждения гортани и выходным отверстием, так как кожа и ткани на шее легко смещаются.
При слепых ранениях осколок или пуля застревают в гортани или в мягких тканях шеи. Попадая в полые органы — гортань, трахею, пищевод — они могут быть проглочены, выплюнуты или аспирированы в бронх.
При касательных (тангенциальных) ранениях поражаются мягкие ткани шеи, не нарушая целостности слизистой оболочки гортани, трахеи, пищевода.
Клиниказависит от глубины, степени, вида и поступательной силы ранящего снаряда. Тяжесть ранения может не соответствовать величине и силе ранящего снаряда, так как сопутствующая контузия органа, нарушение целостности скелета, гематома и отек внутренней выстилки усугубляют состояние больного.
Раненые пребывают часто в бессознательном состоянии, нередко наблюдается шок, так как травмируются блуждающий и симпатический нервы и, кроме того, при ранении крупных сосудов возникает большая кровопотеря. Наблюдается почти постоянный симптом — затруднение дыхания вследствие повреждения и сдавления дыхательных путей отеком и гематомой. Эмфизема возникает в тех случаях, когда раневое отверстие небольших размеров и быстро слипается. Глотание всегда нарушено и сопровождается сильной болью, пища, попадая в дыхательные пути, способствует возникновению кашля и развитию воспалительного осложнения в легком.
Диагностикаосновывается на данных анамнеза и осмотра. Шейная рана большей частью бывает широкой, с разорванными краями, со значительной потерей тканей и наличием инородных тел —
металлических осколков, кусочков тканей, частичек пороха в ране и др. При ранении на близком расстоянии края раны обожжены, вокруг нее имеется кровоизлияние. У некоторых раненых определяется эмфизема мягких тканей, которая свидетельствует о проникновении ранения в полость гортани или трахеи. Об этом же может свидетельствовать и кровохаркание.
Ларингоскопия (прямая и непрямая) у раненого часто практически невыполнима из-за резкой болезненности, невозможности открывания рта, переломах челюсти, подъязычной кости и т.д. В последующие дни при ларингоскопии необходимо определить состояние области преддверия гортани, голосовой щели и подголосового пространства. Выявляют гематомы, разрывы слизистой оболочки, повреждения хрящей гортани, ширину голосовой щели.
Информативны в диагностике рентгенологический метод исследования, данные компьютерной томографии, с помощью которых можно определить состояние скелета гортани, трахеи, наличие и локализацию инородных тел.
Лечениепри огнестрельных ранениях включает две группы мероприятий:
1) восстановление дыхания, остановку кровотечения, первичную обработку раны, борьбу с шоком;
2) проведение противовоспалительной, десенсибилизирующей, общеукрепляющей терапии, противостолбнячной (возможно и другие) прививки.
Для восстановления дыхания и профилактики дальнейшего нарушения дыхательной функции, как правило, производится трахеотомия с формированием трахеостомы.
Кровотечение останавливают наложением лигатур на сосуды в ране, а при повреждении крупных сосудов производится перевязка наружной сонной артерии.
Борьба с болевым шоком предусматривает введение наркотических анальгетиков, проведение трансфузионной терапии, переливание одногруппной крови; сердечные средства.
Первичная хирургическая обработка раны, помимо остановки кровотечения, включает щадящее иссечение размозженных мягких тканей, удаление инородных тел. При обширном повреждении гортани следует сформировать ларингостому с введением Т-образной трубки. После экстренных мероприятий необходимо ввести по схеме
противостолбнячную сыворотку (если ранее перед операцией сыворотка не вводилась).
Вторая группа мероприятий включает назначение антибиотиков широкого спектра действия, антигистаминных препаратов, дегидратационную и кортикостероидную терапии. Питание больных производится через носопищеводный зонд. При введении зонда следует остерегаться попадания его в дыхательные пути, что определяется по возникновению кашля, затруднению дыхания.
Закрытые травмы гортани и трахеи возникают при попадании различных инородных тел в полость гортани и подголосовое пространство. Нередко слизистая оболочка гортани травмируется ларингоскопом или интубационной трубкой при даче наркоза. На месте повреждения обнаруживается ссадина, кровоизлияние, нарушение целостности слизистой оболочки. Иногда на месте ранения и вокруг него появляется отек, который может распространяться, и тогда он представляет угрозу для жизни. При попадании инфекции на месте ранения может появиться гнойный инфильтрат, не исключается возможность развития флегмоны и хондроперихондрита гортани.
При длительном (более 3 дней) или грубом воздействии интубационной трубки на слизистую оболочку в ряде случаев образуется так называемая интубационная гранулема. Наиболее частым местом расположения ее бывает свободный край голосовой складки, так как в этом месте трубка наиболее интимно контактирует со слизистой оболочкой.
Клиника.При закрытой травме слизистой оболочки гортани и трахеи инородным телом возникает резкая боль, усиливающаяся при глотании, и кашель. Вокруг раны развиваются отек и инфильтрация тканей, которая может приводить к затруднению дыхания. Из-за резких болевых ощущений больной не может проглотить слюну, принимать пищу. Присоединение вторичной инфекции характеризуется появлением болезненности при пальпации шеи, усилением кашля и болей при глотании, повышением температуры тела. При наружной тупой травме отмечаются припухлость мягких тканей гортани снаружи и отек слизистой оболочки чаще в ее вестибулярном отделе.
Диагностикаскладывается из анамнеза и объективных методов исследования. При ларингоскопическом осмотре можно увидеть отек, гематому, инфильтрат или абсцесс в месте травмы. В грушевидном синусе или валлекуле на стороне поражения может скапливать-
ся слюна в виде «озерца». Рентгенография в прямой и боковой проекциях, а также с использованием контрастных препаратов позволяет в некоторых случаях обнаружить инородное тело, определить уровень поражения.
Лечение.Тактика ведения больного зависит от данных осмотра больного, характера и площади повреждения слизистой оболочки, состояние просвета дыхательных путей, ширины голосовой щели и др. При наличии абсцесса необходимо произвести его вскрытие гортанным (скрытым) скальпелем, после предварительной аппликационной анестезии. При выраженных нарушениях дыхания (стеноз II-III степени) необходима экстренная трахеостомия.
При отечных формах для ликвидации стеноза назначают медикаментозное дестенозирование (кортикостероидные, антигистаминные, дегидратационные препараты).
Во всех случаях закрытых травм гортани, протекающих на фоне вторичной инфекции, необходима антибактериальная терапия, антигистаминные и дезинтоксикационные средства
|
| Cтадия | Т | N | M |
|---|---|---|---|
| 0 | Tis | N0 | М0 |
| I | Т1 | N0 | М0 |
| II | T2 | N0 | М0 |
| III | T1,2 | N1 | M0 |
| T3 | N0,1 | M0 | |
| IVa | T1,2,3 | N2 | M0 |
| 14 | N0,1,2 | M0 | |
| IVb | T4b | Любая N | M0 |
| Любая Т | N3 | М0 | |
| IVс | Любая Т | Любая N | М1 |
- Стадия 0 (карцинома in situ)
- Патологические клетки находятся в пределах гортани.
- Стадия 1
- Преддверие гортани: опухоль располагается только в пределах преддверия, голосовые связки не поражены
Межжелудочковый отдел: опухоль поражает одну или обе голосовые связки, связки двигаются нормально
Подголосовая полость: опухоль в пределах подголосовой полости - Стадия 2
- Преддверие гортани: опухоль располагается в нескольких областях преддверия или поражает окружающие ткани
Межжелудочковый отдел: рак распространяется на преддверие гортани и/или подголосовую полость и/или подвижность голосовых связок ограничена
Подголосовая полость: рак распространяется на одну или обе голосовые связки, подвижность которых нарушена - Стадия 3
- Преддверие гортани: опухоль располагается только в гортани и голосовые связки неподвижны и/или поражает органы и ткани около гортани, рак может распространяться на один лимфоузел на стороне поражения, размер лимфоузла не более 3см или рак располагается в области преддверия и в одном лимфоузле на стороне поражения, размер лимфоузла не более 3см, подвижность голосовых связок нарушена или рак располагается в нескольких областях преддверия или поражает окружающие ткани и один лимфоузел на стороне поражения, размер лимфоузла не более 3см
Межжелудочковый отдел: опухоль располагается только в гортани и голосовые связки неподвижны и/или поражает органы и ткани около гортани, рак может распространяться на один лимфоузел на стороне поражения, размер лимфоузла не более 3см или рак поражает одну или обе голосовые связки и один лимфоузел на стороне поражения, размер лимфоузла не более 3см, подвижность голосовых связок нарушена или рак распространяется на преддверие гортани и/или подголосовую полость и/или подвижность голосовых связок ограничена, рак распространяется на один лимфоузел на стороне поражения, размер лимфоузла не более 3см
Подголосовая полость: рак в пределах гортани и подвижность голосовых связок нарушены, рак может поражать один лимфоузел на стороне поражения, размер лимфоузла не более 3см или рак в пределах подголосовой полости, поражает один лимфоузел на стороне поражения, размер лимфоузла не более 3см или рак распространяется на одну или обе голосовые связки, подвижность которых может быть нарушена, поражает один лимфоузел на стороне поражения, размер лимфоузла не более 3см - Стадия 4
- Стадия 4а
- Опухоль поражает щитовидный хрящ и/или распространяется за пределы гортани в мягкие ткани шеи, трахею, щитовидную железу, пищевод, может поражать один лимфоузел на стороне поражения, размер лимфоузла не более 3см или рак поражает один или несколько лимфоузлов в любой области шеи, размер лимфоузлов не более 6см, рак может распространяться за пределы гортани в мягкие ткани шеи, трахею, щитовидную железу, пищевод, подвижность голосовых связок может быть нарушена
- Стадия 4b
- Опухоль распространяется на предпозвоночное пространство, окружает сонную артерию или поражает часть грудины, может распространяться на один или несколько лимфоузлов в любой области шеи, размер лимфоузлов любой или рак поражает лимфоузлы, размер лимфоузлов более 6 см, может распространяться на предпозвоночное пространство, окружать сонную артерию или поражать часть грудины, подвижность голосовых связок может быть нарушена
- Стадия 3с
- Рак распространяется в другие области тела, например, легкие, печень, кости
Качественно стадия рака гортани описывается на основании размера опухоли, степени нарушения подвижности голосовых складок, инвазии окружающих тканей и распространения раковых клеток в отдаленные области:
- Ранний рак. Стадии 0, I или II рака гортани. Это обычно небольшая опухоль, раковые клетки редко обнаруживаются в лимфатических узлах.
- Распространенный рак. Стадии III и IV рака гортани. Опухоль обычно поражает окружающие ткани и лимфатические узлы или распространяется по организму. Или же опухоль может локализоваться только в гортани, однако поражаются голосовые связки с нарушением их подвижности.
Лечение рака гортани
Существуют следующие способы лечения рака гортани:
- Хирургическое лечение
- Лучевая терапия
- Химиотерапия
- Таргетная терапия
На ранних стадиях рака гортани применяются хирургическое или лучевое лечение. При наличии распространенного рака обычно применяются различные комбинации нескольких методов лечения, например, лучевая терапия в сочетании с химиотерапией. Таргетная терапия является альтернативным способом лечения распространенного рака гортани.
Выбор метода лечения зависит от нескольких параметров:
- Общее состояние пациента
- Изначальный отдел локализации рака гортани
- Имеются ли отдаленные метастазы
Хирургическое лечение рака гортани
Операция – это самый распространенный метод лечения рака гортани на ранних стадиях.
Существуют следующие типы оперативного вмешательства при раке гортани:
- Хордэктомия – изолированное удаление голосовых связок.
- Надгортанная ларингэктомия – удаление преддверия гортани.
- Гемиларингэктомия – удаление половины гортани. При этой процедуре возможно сохранение способности говорить
- Частичная ларингэктомия – удаление части гортани. Возможно сохранение способности говорить.
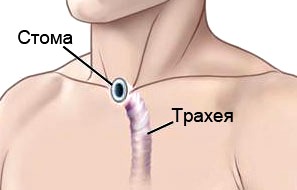
- Тотальная ларингэктомия – удаление гортани полностью. В процессе данного типа операции на передней поверхности шеи формируется отверстие для дыхания (трахеостома). Процедура носит название трахеостомии.
Оперативное вмешательство может быть произведено не только с помощью скальпеля, но и с использованием лазера.
Вследствие хирургического вмешательства могут появиться трудности с глотанием или производством звуков. Для восстановления структуры и функций гортани может потребоваться реконструктивная или пластическая операция.
Лучевая терапия рака гортани
Данный метод лечения предполагает использование радиоактивного излучения для уничтожения раковых клеток. В лечении рака гортани может применяться на любой стадии заболевания. На ранних стадиях может являться альтернативой хирургическому лечению. Кроме того, лучевое лечение может использоваться после проведения операции для уничтожения раковых клеток, которые могли остаться в зоне операции.
При лечения рака гортани используется наружная лучевая терапия, то есть источник излучения располагается снаружи от пациента.
В настоящее время возможно использование различных химических и физических средств, способных повысить радиочувствительность опухоли, среди них –гипертермия, постоянное магнитное поле, различные режимы фракционирования и различные дозы облучения.
Химиотерапия рака гортани
Химиотерапия предполагает использование лекарственных препаратов для уничтожения раковых клеток, а также для угнетения их способности к делению. При лечении рака гортани может применяться отдельно или вместе с лучевой терапией, в последнем случае метод называется химиолучевым лечением. Комбинация химиотерапии с лучевой терапией используется очень часто, поскольку оба этих метода потенцируют друг друга и в совокупности могут обеспечивать более высокую эффективность.
Таргетная терапия рака гортани
Таргетная терапия заключается в использовании моноклональных антител, взаимодействющие с рецепторами опухолевых клеток, влияя на опухолевую биологию, как правило, останавливая их рост.
После проведенного лечения пациентам необходимо регулярно проходить осмотры специалиста и соответствующее обследование.
Скрининг и профилактика рака гортани
Для ранней диагностики рака гортани важно соблюдение четкой последовательности обследования при наличии подозрительных жалоб. При наличии любой симптоматики в качестве базовых элементов осмотра необходимо проведение непрямой ларингоскопии и осмотра носоглотки.
Специфической профилактика рака гортани не существует. Для снижения риска развития данной патологии следует снизить влияние известных факторов риска – важное значение имеет отказ от курения и злоупотребления алкогольными напитками, — а также своевременно лечить различные патологические процессы в гортани, не допуская перехода воспаления в хроническую форму.
Ознакомиться с вариантами лечения рака гортани
формы, этиология, симптомы и диагностика, лечение, прогноз

Рак горла — злокачественная опухоль, имеющая преимущественно плоскоклеточное строение и развивающаяся из эпителия слизистой оболочки. Заболевание встречается преимущественно у мужчин в возрасте от 40 до 75 лет, проживающих в городе. У жителей сельской местности данная патология развивается намного реже, что связано с максимальным загрязнением атмосферы в большом городе выбросами транспорта, промышленных объектов, энергетических установок.
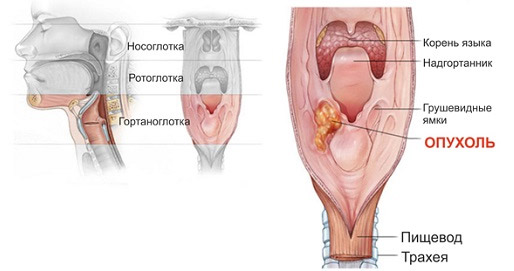
Новообразование располагается в одном из трех отделов гортани — верхнем, среднем и нижнем:
-

строение гортани
Опухоль надскладочного отдела гортани — самая злокачественная, быстро растущая и рано метастазирующая. Это наиболее агрессивная форма опухоли, имеющая неблагоприятный прогноз и практически всегда приводящая к сметри. Опухоль диагностируется довольно часто и становится причиной нарушения дыхания и фонации.
- Рак голосовых связок — более редкое явление и менее злокачественное. Эта форма патологии отличается более благоприятным и медленным течением, редким распространением метастазов.
- Опухоль подскладочного отдела гортани развивается очень редко, отличается инфильтративным ростом, поражением кровеносных сосудов и лимфоузлов, обнаруживается поздно и имеет скрытое течение и неблагоприятный прогноз.
Экзофитный рак гортани растет в просвет органа, имеет бугристую поверхность и четкие границы. Он считается менее агрессивным, медленно растет и практически не метастазирует. Эндофитная опухоль растет в глубину тканей, часто изъязвляется и не имеет выраженных границ. Опухоль смешанного типа, локализованная в преддверии гортани, отличается активным распространением метастазов в лимфатические узлы, быстрым развитием и частыми рецидивами.
Рак гортани у большинства больных имеет плоскоклеточную структуру. У некоторых лиц обнаруживают железистый рак, базальноклеточный рак и саркому. Плоскоклеточный рак бывает двух видов — ороговевающий и неороговевающий. Первая форма – бугристое образование с экзофитным ростом, а вторая – изъязвления и эрозии на слизистой оболочке гортани.
Симптоматика заболевания зависит от локализации опухоли. У больных возникают дыхательные расстройства, нарушение голоса, боль, дисфагия, кашель, кахексия. Симптомы рака гортани считаются достаточно расплывчатыми и создают определенные трудности для постановки диагноза.
Продолжительность жизни больных раком гортани зависит от своевременного посещения врача-онколога и правильно подобранной терапии. У пожилых лиц заболевание развивается и протекает медленнее, чем у молодых. Особенности реактивности больного организма играют большую роль в определении продолжительности жизни. Чем больше организм будет сопротивляться патологии, тем дольше будет жить больной. Большое влияние на продолжительность жизни оказывает локализация злокачественного новообразования. Рак голосовых связок имеет более длительное и благоприятное течение, чем опухоли других отделов гортани. Если рак распространяется на корень языка и гортаноглотку, к тому же у пациента имеются фиксированные лимфатические узлы, прогноз в 100% случаев будет неблагоприятным.
Этиология
Этиологические факторы данной патологии до конца не изучены и научно не доказаны. Причина рака гортани – злокачественное перерождение изначально нормальных клеток. Выделяют факторы, провоцирующие этот процесс и повышающие риск развития заболевания.

К ним относятся:
- Активное и пассивное табакокурение. Канцерогенным действием обладают никотин, смолы и прочие продукты сгорания. Пагубное воздействие на слизистую оболочку горла оказывает температурный фактор.
- Алкоголизм. Крепкие напитки раздражают эпителий и могут вызвать ожог слизистой оболочки.
- Длительное нахождение в условиях запыленности, загазованности и гипертермии.
- Несоблюдение личной гигиены.
- Пожилой возраст.
- Мужской пол.
- Наследственная предрасположенность.
- Травматическое повреждение гортани и ожоги слизистой оболочки.
- Хроническое воспаление гортани.
- Рефлюкс-эзофагит.
- Папилломатоз — заражение вирусом папилломы человека.
- Неблагоприятная экологическая обстановка.
- Регулярное напряжение голосовых связок у лиц голосоречевых профессий.
Группу риска составляют лица, имеющие в анамнезе предраковые заболевания: гиперплазию, кератоз, лейкоплакию, гранулемы, пахидермию, контактные язвы, полипы, фиброму, постсифилитические или послеожоговые рубцы гортани.
Симптоматика
Начальные стадии заболевания никак не проявляются или напоминают банальную простуду. С этим связаны сложности диагностики рака гортани.
У больных появляются регулярные гортанные боли, проблемы при глотании, опухает шея, изменяется голос. Подобные клинические признаки воспринимаются пациентами как проявление вирусной инфекции или аллергии. Интоксикационный синдром всегда присутствует при онкозаболеваниях и проявляется бледностью кожных покровов, недомоганием, тошнотой, сонливостью или бессонницей, кахексией.
Спустя некоторое время на слизистой гортани появляются белые пятна и небольшие язвы, боль при глотании усиливается, становится режущей и довольно интенсивной. Из-за этого больные стараются реже принимать пищу, их организм истощается. Затяжной сухой или влажный кашель мучает больных и плохо поддается терапии. Онкобольные жалуются на чувство нехватки воздуха и ощущение кома в горле, приступообразную ушную боль, скачки температуры тела. Признаками распада опухоли являются кровохарканье и гнилостный запах изо рта.
Изменяется тембр голоса, появляется охриплость и осиплость — невозможность звучно говорить. Эти симптомы указывают на поражение голосовых связок опухолью. Нарушение голосовой функции носит название дисфония и имеет функциональное или органическое происхождение.
Характер и степень расстройств определяются величиной, стадией и типом роста злокачественного новообразования. Симптомы рака горла зависят также от места расположения опухоли:
 Основным проявлением рака надгортанника является болевой синдром, обусловленный раздражением нервных окончаний и его деформацией. Больные поперхиваются во время еды из-за того, что деформированный надгортанник не полностью перекрывает вход в гортань.
Основным проявлением рака надгортанника является болевой синдром, обусловленный раздражением нервных окончаний и его деформацией. Больные поперхиваются во время еды из-за того, что деформированный надгортанник не полностью перекрывает вход в гортань.- Рак верхнего отдела проявляется огрубением голоса, поперхиванием, неприятными ощущениями в горле. Симптомы рака данной локализации появляются довольно поздно, что приводит к позднему посещению доктора и ухудшает прогноз патологии.
- Рак среднего отдела обусловлен повреждением голосовых связок. У больных нарушается голос или полностью пропадает. Они быстро утомляются во время разговора и прекращают беседу. Постепенно осиплость и хрипота нарастают, звучность голоса исчезает. При эзкофитном росте опухоли возникает затрудненное дыхания.
- Рак нижнего отдела гортани характеризуется отсутствием симптомов на начальной стадии заболевания. У больных появляется сухой кашель. Он становится мучительным и приступообразным, приобретает затяжное течение. Причиной кашля является раздражение слизистой гортани. Если опухоль интенсивно растет и достигает значительных размеров, у больных возникает одышка и приступы удушья.
Различия в клинических проявлениях рака гортани у женщин и мужчин отсутствуют.
Выделяют 4 стадии рака гортани:
- Нулевая или предраковая стадия характеризуется отсутствием основных клинических признаков. Атипичные клетки присутствуют в организме, но они еще не сформировали новообразование. Диагностика патологии случается крайне редко.
- 1 стадия — опухоль в виде язвы или бугорка, расположенная в одном отделе гортани и не распространяющаяся на остальные. У больных голос и общее самочувствие не изменяется.
- 2 стадия – новообразование занимает весь отдел и не затрагивает соседние структуры. Появляется осиплость голоса, метастазы отсутствуют.
рак горла 3 стадии
- 3 стадия — опухоль прорастает все стенки гортани, распространяется на 2 или 3 отделы и нарушает подвижность гортани. У больных голос сильно изменяется или полностью пропадает. Шейные и региональные лимфоузлы увеличиваются, в них появляются метастазы.
- 4 стадия — опухоль становится огромной и может перекрыть весь просвет гортани. При этом поражаются все соседние ткани: щитовидная железа, трахеи, пищевод. Метастазы присутствуют практически во всех в лимфоузлах и других органах. Лечению рак гортани четвертой степени не поддается. Больным проводят только поддерживающую и обезболивающую терапию. Четвертая стадия патологии является последней. В этот период развиваются необратимые процессы в организме, приводящие к смерти больного.
Диагностика
Первые признаки рака гортани обнаруживаются самими пациентами и служат сигналом тревоги. Если лимфоузлы остаются увеличенными в течение 3 недель и более, затрудняется глотание, лицо постоянно отекает, голос внезапно становится грубым или полностью пропадает, необходимо обратиться к врачу.
Диагностика рака гортани начинается со сбора жалоб, анамнеза, общего врачебного осмотра и пальпации шеи. Боль в горле и охриплость голоса — симптомы, характерные для ряда заболеваний: ларингита, фарингита, тонзиллита. Именно поэтому больных часто лечат неправильно, а рак выявляется на поздних сроках.
Пальпация позволяет оценить конфигурацию и объем опухоли, расположение ее относительно соседних тканей. Пациент наклоняется вперед, а врач пальпирует шейные лимфоузлы и мышцы и делает заключение о наличии метастазов.

Врачебные методы диагностики — ларингоскопия, рентгенография, УЗИ, КТ и МРТ, биопсия.
- Ларингоскопия — осмотр внутренней поверхности гортани с помощью специального инструментария, вводимого в ротовую полость. Непрямую ларингоскопию проводят взрослым лицам с помощью зеркала и источника света. Процедура проходит прямо в ЛОР-кабинете. После местной анестезии, пациент высовывает язык, а врач вводит в полость рта зеркало и лампу. Во время исследования для раскрытия голосовой щели пациент должен сказать: «а-а-а». Эта процедура длится 5 минут и считается устаревшей, не позволяющей врачу полноценно оценить состояние гортани. Прямая ларингоскопия проводится детям и тяжелобольным лицам путем введения в нос гибкого ларингоскопа, оснащенного фонарем. Этот метод исследования считается более информативным, позволяющим осмотреть все три отдела гортани. После местного обезболивания специалист вводит ларингоскоп в гортань через носовые ходы и проводит осмотр. Это неприятная процедура, во время которой часто возникает тошнота и чувство дискомфорта. Прямая ларингоскопия позволяет отобрать патологический материал для микроскопического изучения. С помощью ларингоскопии можно оценить состояние определенного участка гортани и надгортанника.

ларингоскопия
- Биопсия проводится с целью обнаружения рака гортани, определения его гистологического типа и постановки диагноза. Эти сведения необходимы врачу для назначения эффективного лечения. Часть опухоли или лимфоузла микроскопируют с целью точного определения злокачественного процесса. Для исследования лимфоузлов материал берут пункционной иглой.
- Рентгенография — один из самых информативных и доступных методов диагностики, позволяющих оценить состояние горла. Гортань — полый орган, четко просматривающийся на рентгеновских снимках.
-

компьютерная томография (КТ) гортани
КТ, МРТ — инструментальные методы, определяющие степень развития рака и прорастания новообразования в подлежащие ткани.
- УЗИ шеи и лимфатической системы позволяет оценить состояние лимфоузлов и выявить узлы с метастазами, которые не были обнаружены при пальпации. Предполагаемая раковая опухоль выглядит на мониторе как неоднородная структура, формирующая дистальную тень разной интенсивности на различных участках новообразования.
- Лабораторная диагностика: анализ крови на онкомаркеры — продукты жизнедеятельности злокачественных новообразований.
- Исследование функции голосообразования.
Лечение
В настоящее время проводят комплексное лечение рака гортани. Применяют диетотерапию, лучевую терапию, хирургическое удаление опухоли и химиотерапию.
Диетотерапия
 Больным рекомендуют употреблять преимущественно растительную пищу, состоящую из овощей, фруктов, зелени, ягод, бобов. Можно включать в рацион мясо диетических сортов и жиры растительного происхождения. Следует отдавать предпочтение куриному, индюшиному, кроличьему мясу, оливковому, подсолнечному рафинированному маслу. Молочнокислые продукты с минимальным сроком годности полезны для больных с онкопатологией.
Больным рекомендуют употреблять преимущественно растительную пищу, состоящую из овощей, фруктов, зелени, ягод, бобов. Можно включать в рацион мясо диетических сортов и жиры растительного происхождения. Следует отдавать предпочтение куриному, индюшиному, кроличьему мясу, оливковому, подсолнечному рафинированному маслу. Молочнокислые продукты с минимальным сроком годности полезны для больных с онкопатологией.
Необходимо исключить из рациона крепкий чай и кофе, газированные напитки, копчености, маринады, соленья, консервы. Сахар лучше заменить медом. Порции должны быть небольшими, а питание дробным. Необходимо тщательно пережевывать пищу.
Лучевая терапия
Лечение плоскоклеточного рака гортани обычно начинают с облучения, поскольку этот вид опухоли наиболее чувствителен к радиотерапии. Лучевая терапия заключается в воздействии на генетические структуры раковых клеток высокочастотного радиационного излучения, угнетающего процесс деления. Этот метод лечения замедляет рост новообразования или полностью его уничтожает. При раке гортани 3 степени облучают всю шею для уменьшения размеров опухоли, а спустя две недели удаляют ее и часть гортани или весь орган с регионарными метастазами.

Лучевая терапия бывает двух видов:
- Внешняя — прибор располагает рядом с пациентом, его лучи направлены непосредственно на опухоль.
- Внутренняя — непосредственно к опухоли подносят радиоактивную иглу или проволоку.
В настоящее время лицам, получающим определенные дозы облучения, назначают радиосенсебилизаторы. Это средства, повышающие чувствительность раковых клеток к ионизирующему излучению. Они позволяют правильно рассчитать минимальную дозу, не повреждающую здоровые ткани организма. Лучевую терапию проводят одновременно с гипербарической оксигенацией.
К осложнениям и побочным действиям лучевой терапии относятся: сухость во рту, боль в горле, кариес, изменение голоса, нарушение обоняния и осязания, поражение кожи в месте облучения.
После лучевой терапии больные проходят длительный период реабилитации. Ослабленному организму требуется отдых, покой, свежий воздух. Врачи для укрепления иммунитета назначают витамины и иммуномодуляторы.
Хирургическое лечение
Основные виды оперативного вмешательства:
 Резекция гортани — органосохраняющая операция, эффективная при 1 и 2 стадии заболевания.
Резекция гортани — органосохраняющая операция, эффективная при 1 и 2 стадии заболевания.- Тотальная ларингэктомия – удаление всей гортани с окружающими тканями и последующим наложением трахеостомы.
- Частичная ларингэктомия или гемиларингэктомия – удаление части гортани, пораженной опухолью. Эта операция является более щадящей для организма больного.
- Хордэктомия – удаление одной или обеих голосовых связок.
В настоящее время довольно часто проводится лазерное удаление опухоли. Это новый и высокоэффективный метод удаления злокачественных новообразований. Лазерная операция имеет ряд преимуществ. Она легко переносится пациентами, не вызывает боли и дискомфорта, отличается коротким реабилитационным периодом и отсутствием послеоперационных осложнений. Лазер минимально воздействует на окружающие ткани и коагулирует кровеносные сосуды.
Химиотерапия
Химиотерапия дополняет лучевое и хирургическое лечение. Больным назначают цитостатики – препараты, подавляющие рост опухоли и угнетающие раковые клетки.
Цитостатические препараты вводят перорально, внутримышечно, внутривенно или непосредственно в пораженный орган. Особой популярностью пользуется внутриартериальная полихимиотерапия, предусматривающая катетеризацию наружной сонной артерии. Химиотерапия эффективна только при раке верхнего отдела гортани. Она имеет множество побочных эффектов и требует дополнительного восстановительного лечения.
К побочным эффектам химиотерапии относятся: выпадение волос, ослабление иммунитета, нарушение работы желудочно-кишечного тракта.
Народная медицина
Народное лечение рака гортани является лишь вспомогательным методом и проводится только после консультации со специалистом. Эффективные народные средства: настойка лаврового листа, отвар ариземы японской, отвар или настойка башмачка пятнистого, сок дурнишника обыкновенного.
Профилактика
Мероприятия, позволяющие предотвратить образование рака гортани:
 Укрепление иммунитета,
Укрепление иммунитета,- Лечение заболеваний верхних дыхательных путей,
- Своевременное удаление полипов и других доброкачественных опухолей гортани,
- Правильное питание с преобладанием в рационе овощей, фруктов, молочных продуктов,
- Борьба с вредными привычками,
- Активный образ жизни,
- Защита от воздействия потенциальных канцерогенов,
- Соблюдение гигиены полости рта,
- Прохождение регулярных профосмотров.
Видео: рак горла – симптомы и лечение
Мнения, советы и обсуждение:
29.Предраковые заболевания гортани, значение ранней диагностики, методы лечения.
Существуют предраковые заболевания гортани.
В группе этих заболеваний выделяют:
облигатные (с высокой частотой озлокачествления),
факультативные (с малой частотой озлокачествления).
К облигатным предраковым заболеваниям относятся: дискератозы гортани (лейкоплакия, лейкокератоз), пахидермия, папиллома у взрослых. Данными заболеваниями страдают чаще мужчины в возрасте старше около 40 лет.
К факультативным предраковым заболеваниям относятся: контактная фиброма, рубцовый процесс после хронических специфических инфекций гортани (туберкулез, сифилис, склерома) и ожогов гортани.
Лейкоплакия при осмотре имеет вид ограниченного пятна белесоватого цвета, размером от 2 до10 мм. Они практически не возвышаются над поверхностью слизистой оболочки. Эти образования чаще бывают одиночными, хотя изредка бывают и множественными.
Лейкокератоз – это ороговение эпителия слизистой оболочки. Поражение при лейкокератозе имеет вид бляшки серовато-белого цвета. Поверхность его неровная, ворсинчатая. Проявления этих заболеваний гортани весьма скудны. Больные отмечают першение, сухость и легкое жжение в горле, покашливание, периодическую охриплость. Все больные, как правило, — хронические курильщики. Указанные ощущения они относят к последствиям курения, и только постоянство этих симптомов заставляет их обратиться к врачу.
Пахидермия – это эпидермоидные наросты, располагающиеся вблизи голосовых отростков черпаловидных хрящей или в межчерпаловидной области (так называемые мозоли гортани). По своему внешнему виду – это образование бляшковидной или складчатой формы. Окраска ее разнообразна: от бледно-сероватой до желтой и розоватой. Пахидермии бывают одиночными или множественными, различными по величине и протяженности. Как правило, пахидермия слизистой оболочки развивается на фоне воспалительного процесса. Жалобы пациентов при пахидермии более определенны, все они в той или иной степени страдают охриплостью.
Папилломы гортани имеют вид сосочкового разрастания, с различной степенью ороговения и склонностью к рецидивированию после их удаления. Проявления папиллом зависят, прежде всего, от их локализации. При локализации в области голосовой щели появляется охриплость, продолжительное изменение голоса, иногда голос вообще пропадает. При развитии папиллом в надскладочном отделе больные отмечают ощущение инородного тела. Поражение, локализующееся под голосовыми складками, вызывает легкое першение, щекотание и покашливание, в дальнейшем могут наблюдаться затруднения при дыхании. Предложено много способов лечения папиллом. В настоящее время эффективными являются эндоларингеальное удаление опухоли.
При метастазировании рака гортани метастазы чаще всего сперва попадают в лимфоузлы в области шеи. Такие метастазы называются регионарными. Кроме того, метастазы могут образоваться в корне языка, других частях гортани, глотки и шеи, легких и в других органах. Метастатические опухоли обычно состоят из той же опухоли, что и первичная опухоль в гортани. Например, если при опухоли гортани образуется метастаз в легких, то эта опухоль называется не рак легких, а метастатическая опухоль гортани
ДИАГНОСТИКА РАКА ГОРТАНИ
Прежде всего, диагностика рака гортани заключается в опросе врачом пациента, сборе его жалоб и анамнеза. Это означает, что врач собирает информацию о прошлых болезнях пациента, возможных факторах риска, то есть уточняет, курит ли он, употребляет ли алкоголь, а также уточняет характер работы и профессии пациента.
Далее врач проводит осмотр пациента. Вначале проводится обычный физикальный осмотр, который проводит любой врач при любом заболевании. Для этого он осматривает шею пациента, проверяет щитовидную железу, а также проверяет увеличенные лимфатические узлы и любые припухлости на шее. Кроме того, врач осматривает горло пациента с помощью шпателя. Далее врач проводит ларингоскопию. Ларингоскопия может быть как непрямой, так и прямой.
Непрямая ларингоскопия заключается в том, что для осмотра гортани врач вводит в горло пациента маленькое круглое зеркальце на длинной ручке. При этом шпателем отодвигается язык. Для устранения рвотного рефлекса перед этой процедурой врач опрыскивает горло пациента анестетиком.
Прямая ларингоскопия производится с помощью тонкого гибкого ларингоскопа. Этот метод также называется фиброларингоскопия. При этом ларингоскоп вводится в гортань через носовой ход. Перед этим носовая полость опрыскивается анестетиком. С помощью фиброларингоскопа врач может осмотреть стенки гортани, голосовые связки.
Компьютерная томография. Данный метод основан на получении серии рентгеновских снимков исследуемого органа (в данном случае — гортани), которые являются как бы срезами ткани на различной глубине. Далее эти снимки попадают в компьютер, где изображения обрабатываются, и создается «послойная» картинка. Для усиления контрастности опухоли по сравнению с окружающими тканями перед исследованием пациенту может быть введено особое контрастное вещество.
Биопсия – это основной метод диагностики всех опухолей. Он заключается во взятии маленького кусочка ткани опухоли и дальнейшее его гистологическое исследование под микроскопом. Биопсия позволяет уточнить характер опухоли и ее строение. Она проводится во время ларингоскопии. Для ее проведения также используется местная анестезия в виде опрыскивания раствором анестетика либо может применяться общее обезболивание. Вид биопсии, обезболивания, а также длительность проводимой процедуры и ее возможные осложнения Вы можете обсудить с врачом
30.Травмы гортани. Клиника, диагностика, первая помощь. Травмы гортани и трахеи в зависимости от повреждающего фактора могут быть механическими, термическими, лучевыми и химическими.
Травмы гортани и трахеи в мирное время встречаются сравнительно редко. Они делятся на открытые и закрытые.
Открытые травмы или ранения гортани и трахеи, как правило, носят комбинированный характер: повреждаются не только собственно гортань, но и органы шеи, лица, грудной клетки. Различают резаные, колотые и огнестрельные ранения. Резаные раны возникают вследствие нанесения повреждения различными режущими орудиями. Чаще всего их наносят ножом или бритвой с целью убийства или самоубийства (суицид). По уровню расположения разреза различают:
1) раны, находящиеся под подъязычной костью, когда разрезается щитоподъязычная мембрана;
2) ранения подголосовой области.
В первом случае вследствие сокращения перерезанных мышц шеи рана, как правило, широко зияет, благодаря чему можно осмотреть через нее гортань и часть глотки. Надгортанник при таких ранениях всегда отходит кверху, дыхание и голос сохраняются, но речь при зияющей ране отсутствует, так как наступает разобщение гортани от артикуляционного аппарата. Если в таком случае сдвинуть края раны, закрыв тем самым ее просвет, речь восстанавливается. При проглатывании пищи она выходит наружу через рану.
При расположении раны в подголосовой области, когда травмируется коническая связка и кольца трахеи, ведущим симптомом является затрудненное дыхание.
Клиника. Общее состояние больного в значительной мере нарушается. Кровяное давление падает, пульс учащается, повышается температура тела. При ранении щитовидной железы наступает значительное кровотечение. Сознание в зависимости от степени и характера травмы может быть сохранено или спутано. При ранении сонных артерий смерть наступает сразу. Однако сонные артерии при суицидных ранениях пересекаются редко; самоубийцы сильно запрокидывают голову кзади, выпячивая шею, артерии при этом смещаются кзади и не повреждаются.
Диагностика не представляет затруднений. Необходимо определить уровень расположения раны. Осмотр через рану и зондирование позволяет определить состояние хрящевого скелета гортани, наличие отека, кровоизлияний.
Лечение хирургическое, включает остановку кровотечения, обеспечение адекватного дыхания, восполнение кровопотери и первичную обработку раны. Особое внимание следует обращать на дыхательную функцию. Как правило, производится трахеостомия (желательно нижняя).
Если рана расположена в области щитоподъязычной мембраны, следует послойно ушить рану с обязательным подшиванием гортани к подъязычной кости хромированным кетгутом. Перед зашиванием раны необходимо самым тщательным образом остановить кровотечение путем перевязки сосудов. Чтобы уменьшить натяжение и обеспечить сближение краев раны, голову больного во время накладывания швов наклоняют кпереди. При повреждении и деформации стенок гортани производят ее возможное ушивание, формирование ларингостомы и введение Т-образной трубки. Питание больного с целью предохранения от инфицирования обеспечивается с помощью желудочного зонда, вводимого через нос или рот. Одновременно назначается противовоспалительное и общеукрепляющее лечение, включающее введение массивных доз антибиотиков, антигистаминных средств, дезинтоксикационных препаратов, гемостатиков, противошоковую терапию.
Огнестрельные повреждения гортани и трахеи редко бывают изолированными. Чаще они комбинируются с повреждениями глотки, пищевода, щитовидной железы, сосудов и нервов шеи, позвоночника, спинного и головного мозга.
Огнестрельные ранения гортани и трахеи делятся на сквозные, слепые, касательные (тангенциальные).
При сквозном ранении имеется два отверстия — входное и выходное. Необходимо учитывать, что входное отверстие редко совпадает с ходом раневого канала, местом повреждения гортани и выходным отверстием, так как кожа и ткани на шее легко смещаются.
При слепых ранениях осколок или пуля застревают в гортани или в мягких тканях шеи. Попадая в полые органы — гортань, трахею, пищевод — они могут быть проглочены, выплюнуты или аспирированы в бронх.
При касательных (тангенциальных) ранениях поражаются мягкие ткани шеи, не нарушая целостности слизистой оболочки гортани, трахеи, пищевода.
Клиника зависит от глубины, степени, вида и поступательной силы ранящего снаряда. Тяжесть ранения может не соответствовать величине и силе ранящего снаряда, так как сопутствующая контузия органа, нарушение целостности скелета, гематома и отек внутренней выстилки усугубляют состояние больного.
Раненые пребывают часто в бессознательном состоянии, нередко наблюдается шок, так как травмируются блуждающий и симпатический нервы и, кроме того, при ранении крупных сосудов возникает большая кровопотеря. Наблюдается почти постоянный симптом — затруднение дыхания вследствие повреждения и сдавления дыхательных путей отеком и гематомой. Эмфизема возникает в тех случаях, когда раневое отверстие небольших размеров и быстро слипается. Глотание всегда нарушено и сопровождается сильной болью, пища, попадая в дыхательные пути, способствует возникновению кашля и развитию воспалительного осложнения в легком.
Диагностика основывается на данных анамнеза и осмотра. Шейная рана большей частью бывает широкой, с разорванными краями, со значительной потерей тканей и наличием инородных тел —
металлических осколков, кусочков тканей, частичек пороха в ране и др. При ранении на близком расстоянии края раны обожжены, вокруг нее имеется кровоизлияние. У некоторых раненых определяется эмфизема мягких тканей, которая свидетельствует о проникновении ранения в полость гортани или трахеи. Об этом же может свидетельствовать и кровохаркание.
Ларингоскопия (прямая и непрямая) у раненого часто практически невыполнима из-за резкой болезненности, невозможности открывания рта, переломах челюсти, подъязычной кости и т.д. В последующие дни при ларингоскопии необходимо определить состояние области преддверия гортани, голосовой щели и подголосового пространства. Выявляют гематомы, разрывы слизистой оболочки, повреждения хрящей гортани, ширину голосовой щели.
Информативны в диагностике рентгенологический метод исследования, данные компьютерной томографии, с помощью которых можно определить состояние скелета гортани, трахеи, наличие и локализацию инородных тел.
Лечение при огнестрельных ранениях включает две группы мероприятий:
1) восстановление дыхания, остановку кровотечения, первичную обработку раны, борьбу с шоком;
2) проведение противовоспалительной, десенсибилизирующей, общеукрепляющей терапии, противостолбнячной (возможно и другие) прививки.
Для восстановления дыхания и профилактики дальнейшего нарушения дыхательной функции, как правило, производится трахеотомия с формированием трахеостомы.
Кровотечение останавливают наложением лигатур на сосуды в ране, а при повреждении крупных сосудов производится перевязка наружной сонной артерии.
Борьба с болевым шоком предусматривает введение наркотических анальгетиков, проведение трансфузионной терапии, переливание одногруппной крови; сердечные средства.
Первичная хирургическая обработка раны, помимо остановки кровотечения, включает щадящее иссечение размозженных мягких тканей, удаление инородных тел. При обширном повреждении гортани следует сформировать ларингостому с введением Т-образной трубки. После экстренных мероприятий необходимо ввести по схеме
противостолбнячную сыворотку (если ранее перед операцией сыворотка не вводилась).
Вторая группа мероприятий включает назначение антибиотиков широкого спектра действия, антигистаминных препаратов, дегидратационную и кортикостероидную терапии. Питание больных производится через носопищеводный зонд. При введении зонда следует остерегаться попадания его в дыхательные пути, что определяется по возникновению кашля, затруднению дыхания.
Закрытые травмы гортани и трахеи возникают при попадании различных инородных тел в полость гортани и подголосовое пространство. Нередко слизистая оболочка гортани травмируется ларингоскопом или интубационной трубкой при даче наркоза. На месте повреждения обнаруживается ссадина, кровоизлияние, нарушение целостности слизистой оболочки. Иногда на месте ранения и вокруг него появляется отек, который может распространяться, и тогда он представляет угрозу для жизни. При попадании инфекции на месте ранения может появиться гнойный инфильтрат, не исключается возможность развития флегмоны и хондроперихондрита гортани.
При длительном (более 3 дней) или грубом воздействии интубационной трубки на слизистую оболочку в ряде случаев образуется так называемая интубационная гранулема. Наиболее частым местом расположения ее бывает свободный край голосовой складки, так как в этом месте трубка наиболее интимно контактирует со слизистой оболочкой.
Клиника. При закрытой травме слизистой оболочки гортани и трахеи инородным телом возникает резкая боль, усиливающаяся при глотании, и кашель. Вокруг раны развиваются отек и инфильтрация тканей, которая может приводить к затруднению дыхания. Из-за резких болевых ощущений больной не может проглотить слюну, принимать пищу. Присоединение вторичной инфекции характеризуется появлением болезненности при пальпации шеи, усилением кашля и болей при глотании, повышением температуры тела. При наружной тупой травме отмечаются припухлость мягких тканей гортани снаружи и отек слизистой оболочки чаще в ее вестибулярном отделе.
Диагностика складывается из анамнеза и объективных методов исследования. При ларингоскопическом осмотре можно увидеть отек, гематому, инфильтрат или абсцесс в месте травмы. В грушевидном синусе или валлекуле на стороне поражения может скапливать-
ся слюна в виде «озерца». Рентгенография в прямой и боковой проекциях, а также с использованием контрастных препаратов позволяет в некоторых случаях обнаружить инородное тело, определить уровень поражения.
Лечение. Тактика ведения больного зависит от данных осмотра больного, характера и площади повреждения слизистой оболочки, состояние просвета дыхательных путей, ширины голосовой щели и др. При наличии абсцесса необходимо произвести его вскрытие гортанным (скрытым) скальпелем, после предварительной аппликационной анестезии. При выраженных нарушениях дыхания (стеноз II-III степени) необходима экстренная трахеостомия.
При отечных формах для ликвидации стеноза назначают медикаментозное дестенозирование (кортикостероидные, антигистаминные, дегидратационные препараты).
Во всех случаях закрытых травм гортани, протекающих на фоне вторичной инфекции, необходима антибактериальная терапия, антигистаминные и дезинтоксикационные средства
Рак гортани — причины, симптомы, диагностика и лечение, прогноз

Рак гортани — злокачественная опухоль гортани преимущественно плоскоклеточного характера. В зависимости от расположения и распространенности рак гортани может проявляться нарушением голоса, дыхательными расстройствами (одышка, хронический и острый стеноз гортани), дисфагией, болевым синдромом, кашлем, симптомами раковой кахексии. Основными методами, позволяющими диагностировать рак гортани, являются ларингоскопия, рентгенография и КТ гортани, эндоскопическая биопсия слизистой гортани и биопсия регионарных лимфоузлов. Лечение рака гортани заключается в проведении радикальной операции (резекции гортани или ларингоэктомии), лучевой терапии и восстановлении голосовой функции, иногда применяется химиотерапия.
Общие сведения
Рак гортани является довольно распространенным онкологическим заболеванием. В общей структуре злокачественных опухолей на его долю приходится 2,6% случаев. Среди злокачественных новообразований головы и шеи по частоте встречаемости рак гортани занимает первое место. Пациенты с раком гортани составляют около 70% от всех больных с раковыми заболеваниями верхних дыхательных путей. Рак гортани поражает преимущественно лиц мужского пола, на 1 заболевшую женщину приходится 9-10 мужчин. Наиболее часто рак гортани встречается у мужчин в возрасте 65-75 лет, у женщин — в 70-80 лет.
Рак гортани
Причины возникновения рака гортани
Рак гортани, как и другие злокачественные опухоли, возникает в результате злокачественного перерождения изначально нормальных клеток. Среди факторов, способных спровоцировать этот процесс, выделяют:
Наиболее опасным считается сочетанное воздействие на ткани гортани алкоголя и табачного дыма, которое также способно вызвать рост доброкачественных опухолей полости рта, возникновение рака языка, губы, щеки и т. п.
Рак гортани может развиться в результате злокачественной трансформации некоторых доброкачественных опухолей гортани (например, длительно существующих папиллом) и лейкоплакии гортани. В отдельных случаях рак гортани является следствием распространения опухолевого процесса при раке глотки.
Классификация рака гортани
В отоларингологии рак гортани классифицируют в зависимости от его гистологического типа, локализации, характера роста, стадии распространенности опухоли, а также по международной системе TNM. Если говорить о гистологической форме, то в 95% рак гортани является плоскоклеточным раком, 2% составляет железистый рак, еще 2% — базалиома, 1% приходится на другие, редко встречающиеся, типы рака. Рак гортани может иметь экзофитный, эндофитный (инфильтративный) и смешанный характер роста.
По топографическому признаку выделяют рак гортани верхнего (70%), среднего (28%) и нижнего (2%) отдела. Рак гортани, расположенный в ее верхнем отделе, может локализоваться на надгортаннике, желудочках гортани, черпалонадгортанных складках. Обычно он возникает с одной стороны, но быстро распространяется на другую сторону. При расположении опухоли в желудочках гортани она быстро перекрывает просвет гортани, являясь причиной расстройств дыхания и фонации. Наиболее распространен рак гортани, затрагивающий ее средний отдел. Как правило, опухоль находится только на одной голосовой связке. Еще в начальной стадии она приводит к нарушениям голосообразования, что способствует более ранней диагностике рака гортани этой локализации. Рак гортани, поражающий ее нижние отделы (подскладочное пространство), в большинстве случаев отличается интенсивным инфильтративным ростом и за короткое время захватывает противоположную сторону.
По распространенности опухолевого процесса в клинической практике рак гортани подразделяют на 4 стадии. I стадии соответствует ограниченный рак гортани, локализующийся в пределах слизистой или подслизистого слоя одной анатомической области гортани. II стадия характеризуется опухолевым процессом, который полностью поражает один отдел гортани, но не выходит за его пределы и не метастазирует. Рак гортани IIIа стадии сопровождается распространением процесса на подлежащие ткани, что приводит к ограничению подвижности гортани. В IIIб стадии в злокачественный процесс вовлекаются соседние отделы гортани и/или регионарные лимфатические узлы. Рак гортани IV стадии поражает большую часть гортани, переходит на соседние органы и/или дает регионарные и отдаленные метастазы.
Симптомы рака гортани
Клиника ракового поражения гортани зависит от локализации процесса и его распространенности. В соответствии с этим рак гортани может иметь различную симптоматику, очередность появления и степень проявленности основных симптомов.
Нарушения голоса возникают в начальном периоде рака гортани, если он локализуется в области голосовых складок. Если рак гортани расположен в других отделах, расстройство голосовой функции наблюдается в более позднем периоде и связано с распространением злокачественного процесса. Нарушения голоса при раке гортани обычно проявляются его охриплостью или осиплостью. Их отличительной чертой является постоянный характер без периодов улучшения голоса, которые наблюдаются при нейропатическом и функциональном парезе гортани. У пациентов с раком гортани отмечается постепенное прогрессирование охриплости, голос становится все более тусклым и может исчезнуть совсем.
Нарушение глотания (дисфагия) выходит на первый план при раке гортани, занимающем ее верхнюю часть. Оно сопровождаются ощущением инородного тела гортани и усиливающимся болевым синдромом.
Дыхательные нарушения наиболее рано развиваются при раке гортани в нижнем отделе. Если рак гортани ограничивается голосовой связкой, то нарушения со стороны дыхания могут возникнуть лишь через несколько месяцев или даже через год после начала опухолевого роста. При раке верхнего отдела гортани дыхательные нарушения также появляются в более поздней распространенной стадии. Они характеризуются постепенно нарастающей одышкой, возникающей сначала при физической нагрузке, а затем и в покое. Постепенное сужение просвета гортани по мере роста позволяет организму адаптироваться к возникающей гипоксии. Таким образом, при раке гортани развивается клиническая картина хронического стеноза гортани. На ее фоне при воздействии неблагоприятных факторов (ОРВИ, аллергия, вторичное инфицирование) может возникнуть острый стеноз гортани.
Болевой синдром наблюдается при раке гортани в верхнем отделе и при распространенных опухолевых процессах. Он может быть связан с распадом и изъязвлением раковой опухоли. Нередко при рак гортани сопровождается иррадиацией боли в ухо и ее усилением при глотании. Выраженный болевой синдром заставляет пациентов с раком гортани отказываться от еды.
Кашель при раке гортани имеет рефлекторное происхождение. В некоторых случаях он сопровождается приступами, типичными для ложного крупа. Кашель происходит с выделением небольшого количества слизистой мокроты. При распаде рака гортани или изъязвлении в мокроте наблюдаются прожилки крови. При распространенном характере рака гортани страдает запирательная функция гортани и происходит попадание пищи в гортань и трахею, что вызывает приступ неукротимого мучительного кашля.
Общие симптомы рака гортани обусловлены раковой интоксикацией и возникают при значительной распространенности опухолевого процесса. К ним относятся бледность, повышенная утомляемость, общая слабость, головные боли, нарушения сна, анемия, значительное похудание.
Метастазирование. Рак гортани из верхнего отдела метастазирует в верхние яремные лимфоузлы, рак гортани нижнего отдела — в перитрахеальные и нижние яремные лимфоузлы. Наиболее часто регионарными метастазами сопровождается рак гортани верхнего отдела (35-45%), при раке нижнего отдела гортани регионарные метастазы отмечаются в 15-20% случаев. По причине слабо развитой сети лимфатических сосудов среднего отдела гортани расположенный в ней рак гортани поздно и редко дает метастазы в регионарные лимфоузлы. Отдаленное метастазирование при раке гортани наблюдается достаточно редко. В 4% случаев рак гортани метастазирует в легкие с развитием рака легкого, 1,2% приходится на метастазы в печень, пищевод и кости. Метастазы рака гортани в головной мозг, желудок и кишечник наблюдаются крайне редко.
Диагностика рака гортани
Ранняя диагностика имеет определяющее значение в прогнозе и успешности лечения рака гортани. В связи с этим необходимым является осмотр отоларингологом каждого мужчины с охриплостью голоса или кашлем неясного генеза, если они сохраняются более 2-3 недель. Настораживающими в отношении рака гортани симптомами также являются чувство инородного тела в горле, не сопровождающиеся отоскопическими изменениями боли в ухе, увеличение лимфатических узлов шеи.

КТ шеи. Рак подсвязочного отдела гортани справа
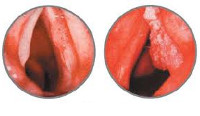
Предварительно диагностировать рак гортани позволяет тщательная ларингоскопия. Выявленные эндоскопические изменения при раке гортани могут иметь самый разнообразный характер. В случае эпителиомы голосовой связки выявляется ограниченное образование, поражающее лишь одну связку и имеющее вид бугорка. В других случаях рак гортани может определяться как распространенное образование с бугристой поверхностью, имеющее красноватую окраску.
Инфильтративный рак гортани характеризуется утолщением голосовой связки и ее кровоточивостью при зондировании. В отдельных случаях рак гортани имеет полипообразный вид. Установить точный диагноз помогает произведенная в ходе ларингоскопии биопсия образования. Если гистологическое исследование не выявляет раковых клеток, а клиническая картина свидетельствует в пользу рака гортани, то возможно проведение интраоперационной диагностики.
Дополнительными методами в диагностике рака гортани являются исследования голосовой функции, позволяющие оценить подвижность голосовых связок, форму голосовой щели и пр. К ним относятся стробоскопия, электроглоттография, фонетография. Распространенность рака гортани оценивают при помощи рентгенографии и МСКТ гортани. Наличие метастазов в ткани шеи выявляют при помощи УЗИ. Для определения регионарного метастазирования производят биопсию лимфатического узла.

КТ шеи. Рак подсвязочного отдела гортани с сужением ее просвета
Лечение рака гортани
Лечебные мероприятия при раке гортани направлены на полное удаление опухоли и восстановление голосообразующей и дыхательной функции гортани. Выбор лечебной тактики в отношении рака гортани зависит от месторасположения раковой опухоли, ее границ и распространенности, наличия прорастания в соседние структуры и метастазирования, радиочувствительности опухолевых клеток.
Лучевая терапия. Рак гортани в среднем отделе отличается высокой радиочувствительностью. Поэтому рак гортани этой локализации лечат, начиная с лучевой терапии. Если в результате курса лучевого воздействия опухоль уменьшается в 2 раза, то курс предоперационного облучения можно повторить. Однако в таком случае существует опасность возникновения осложнений после операции. Лучевое воздействие, как начальный этап лечения, применяют также при раке гортани I-II стадии, расположенном в ее верхнем и нижнем отделе. Лучевую терапию рака гортани проводят в обычных условиях и в сочетании с гипербарической оксигенацией, которая усиливает повреждающее воздействие излучения на раковые клетки и уменьшает повреждение здоровых тканей.
Химиотерапия. С химиотерапии начинается лечение рака гортани III-IV стадии, расположенного в верхнем отделе. При раке гортани, локализующемся в среднем и нижнем отделах, химиотерапия малоэффективна.
Хирургическое лечение рака гортани проводят не позднее, чем через 2 недели после лучевой терапии поскольку спустя 14 дней после окончания лучевого воздействия начинается восстановление клеток опухоли. Органосохраняющие резекции гортани, гемиларингэктомия эффективны при I-II стадии рака гортани. С целью предупреждения послеоперационного стеноза гортани в ходе операции в нее вводится расширяющий эндопротез, удаление которого производят спустя 3-4 недели после операции.
Рак гортани III-IV стадии является показанием к ларингэктомии. При раке нижнего отдела гортани III-IV стадии лучевая терапия может осложниться острым стенозом. Поэтому лечение начинают сразу с ларингэктомии, удаляя во время операции 5-6 верхних колец трахеи, а лучевую терапию назначают после операции. Если рак гортани сопровождается регионарным метастазированием, то операцию дополняют иссечением шейной клетчатки и лимфатических узлов. При необходимости производят резекцию вовлеченных в опухолевый процесс анатомических образований шеи (грудино-ключично-сосцевидной мышцы, внутренней яремной вены).
Восстановление голосовой функции после проведенной ларингэктомии является важной задачей, помогающей пациенту с раком гортани сохранить свое профессиональное и социальное положение. Эта задача достигается путем установки голосового протеза и последующих занятий с врачом-фониатором.
Прогноз при раке гортани
Без лечения рак гортани протекает в течение 1-3 лет, в некоторых случаях и более длительно. Больные с роком гортани погибают от асфиксии, раковой кахексии, аррозивного кровотечения при распространении опухоли на крупные сосуды шеи, бронхолегочных осложнений (пневмонии инфекционного характера, аспирационной пневмонии, плеврита), отдаленных метастазов. Пятилетняя выживаемость после проведенного лечения у пациентов с раком гортани I стадии составляет 92%, с раком II стадии — 80%, III стадии — 67%.
Предрак — Википедия
Материал из Википедии — свободной энциклопедии
Предрак или предопухолевое состояние — врождённые или приобретённые изменения тканей, способствующие возникновению злокачественных новообразований. Для многих опухолей такие состояния не определены, что создаёт определённые трудности в организации профилактических мероприятий.
С клинической точки зрения различают облигатные и факультативные предраки. Облигатный предрак обусловлен врождёнными факторами и рано или поздно перерождается в рак. К таким заболеваниям относят:
Истинно доброкачественные опухоли, как правило, не малигнизируются.
Факультативный предрак трансформируется в злокачественное новообразование относительно редко. Он чаще не связан с наследственными и врождёнными изменениями тканей. Чем дольше существует факультативное предраковое состояние, тем выше вероятность развития злокачественной опухоли, хотя у большинства больных в течение жизни она не развивается. К факультативному предраку относят:
- Предраковые состояния кожи: доброкачественная акантома; кератоз; пигментная ксеродерма; базальноклеточный рак;
- Предраковые изменения в молочной железе: кисты; эктазия протоков; аденоз; склерозирующий аденоз; фокусы лактации; внутрипротоковая гиперплазия; внутридольковая гиперплазия;
- Предраковые состояния в области ротовой полости: лейкоплакия; эритроплакия; подслизистый фиброз;
- Предраковые состояния в области гортани
- Предраковые состояния в области носоглотки
- Предраковые состояния легких и изменение фенотипических свойств клеток
- Предраковые состояния пищевода и желудка
- Предраковые состояния толстой кишки
- Предраковые состояния печени
- Предраковые и неинвазивные изменения в мочевом пузыре
- Предраковые состояния предстательной железы
- Предраковые изменения шейки матки
- Гиперплазия и рак эндометрия
- Предрак // Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг.
Симптомы рака горла и гортани – первые признаки и проявления 2020
Рак горла является достаточно распространенной патологией среди населения. На долю заболевания приходится 3% случаев от всех злокачественных новообразований. Проведение лечебных мероприятий на начальных стадиях является непременным условием, способствующим более оптимистичному прогнозу и продлению жизни пациентов. В связи с этим большое значение уделяется ранней диагностике заболевания и профилактическим мероприятиям. Поскольку уточнение диагноза опирается на клинические признаки, все симптомы рака горла досконально изучаются врачом при сборе истории болезни.
Содержание статьи
Методы диагностики
 Современная диагностика основывается на
Современная диагностика основывается на
- жалобах пациента;
- изучении анамнеза заболевания, а также вредных привычек, являющихся во многих случаях провоцирующими факторами;
- объективном осмотре, проведенном специалистом;
- инструментальном исследовании;
- применении аппаратного обследования;
- лабораторной диагностике;
- биопсии.
Для того чтобы своевременно провести лечебные мероприятия, необходимо уточнить, как проявляется рак горла на начальных стадиях. Первые признаки рака горла необходимо искать среди пациентов из группы риска, людей, которые ввиду своей профессиональной деятельностью или образа жизни постоянно сталкиваются с воздействием вредных факторов. Вдыхание опасных примесей из воздуха, химических соединений, частиц пыли, цемента, работа в условиях слишком жаркого и сухого воздуха способствуют развитию злокачественных новообразований в горле. Плановые профилактические медосмотры являются важным звеном для уточнения диагноза на ранних сроках.
Предраковые состояния
Тщательное внимание следует обратить на наличие предраковых состояний, к которым относят:
- папилломы;
- фибромы;
- лейкоплакии;
- рубцовую ткань.
Диагностика данных доброкачественных процессов и дальнейшее лечение их является профилактикой развития рака горла. Наиболее опасной является доброкачественная опухоль из эпителиальной ткани — папиллома. При определенных обстоятельствах может произойти малигнизация процесса, когда доброкачественные клетки, входящие в состав папилломы, приобретают свойства злокачественных. Начаться рак горла может именно с такого доброкачественного новообразования.
В большинстве случаев папиллома протекает бессимптомно. Уточнение диагноза возможно после проведенного инструментального обследования. Новообразование, находящееся в глотке, может быть обнаружено стоматологом при осмотре полости рта. Удаление папилломы будет способствовать благоприятному прогнозу в дальнейшем, предотвратит ее возможную малигнизацию.
Изучение жалоб
Особое внимание требуют к себе курильщики. Возникают ощутимые трудности, как распознать рак горла на начальных стадиях среди пациентов этой группы. Обусловлено это тем фактом, что симптомы рака горла и гортани маскируются признаками хронического ларингита, развивающегося у пациентов, которые регулярно вдыхают никотин или другие опасные вещества. При злокачественной патологии горла первые признаки обычно нетипичны.
Основные жалобы, с которыми пациент обращается к отоларингологу при раке горла, следующие:
 боль в горле;
боль в горле;- ощущение инородного тела в горле;
- качественное изменение голоса;
- быстрая утомляемость от разговора;
- сухой кашель.
Эти жалобы характеризуют собой первые признаки рака гортани, наиболее частой локализации злокачественного процесса. Острое развитие ситуации нетипично для рака горла, начинаться заболевание должно постепенно.
Гортань по своему строению неоднородна, анатомически состоит из трех отделов. В зависимости от локализации онкологического процесса в той или иной ее части, может отмечаться преимущественное развитие какого-либо симптома. Для локализации процесса в верхнем отделе гортани типичны неприятные ощущения при глотании, что вынуждает пациента обращаться на прием к отоларингологу уже на первой стадии заболевания. Данная локализация процесса характеризуется ранней диагностикой.
При поражении голосовых связок происходит нарушение звуковоспроизводящей функции гортани. Пациенты обращают внимание на изменение тембра голоса.
Основные симптомы рака гортани при поражении голосовых связок на начальных стадиях — появление охриплости и осиплости голоса.
Поскольку голосовые связки хуже других отделов снабжены сетью кровеносных и лимфатических сосудов, то при данной локализации процесса метастазирование происходит значительно позже. Течение опухолевого процесса при данной локализации более благоприятно.
При вовлечении нижерасположенных отделов первые симптомы рака горла — сухой кашель и поперхивание. Именно такая локализация процесса характеризуется поздней диагностикой. Жалобы пациентов являются неспецифичными. Длительное время пациент думает, что кашель обусловлен курением или ларингитом, вызванным другой причиной. К специалистам такие пациенты обращаются чаще всего на третьей стадии заболевания, когда начинает проявляться болевой синдром, и в процесс вовлекаются региональные лимфоузлы.
Важными симптомами рака горла и гортани являются болевые ощущения. В той или иной форме они могут проявиться с первой стадии заболевания. В начале заболевания болевой синдром может описываться как неприятные ощущения в горле при глотании, а также дискомфорт, чувство инородного тела. Со временем, переходом заболевания в следующую стадию пациенты жалуются на постоянную боль, не связанную с приемом пищи. Болевой синдром в четвертой стадии развивается такой интенсивности, что прием анальгезирующих средств способен вызвать лишь краткосрочный и незначительный эффект.
Определяющий симптом при любом злокачественном процессе – недомогание.
На первой стадии процесса данный признак проявляется как повышенная утомляемость, снижение работоспособности. Нередко именно эти факторы заставляют пациента обратиться на консультацию к специалисту. С прогрессированием заболевания появляется потливость, развивается субфебрилитет.
Симптомы рака горла на последней стадии обусловлены распространением злокачественных клеток по всему организму, развитием раковой интоксикации. Состояние пациента определяется как тяжелое. Отмечается выраженная кахексия, истощение. Кожные покровы бледные, землистого оттенка, сухие. Пациенты стонут из-за боли и резкого недомогания. Голос может быть хриплым, слабым или отсутствовать. Раковый процесс приводит к вовлечению в процесс всего организма. Метастазы чаще отмечаются в мозг, легкие, позвоночник.
Симптомы рака гортани могут быть обусловлены сужением ее просвета опухолевым процессом. Наиболее типично такое развитие при локализации поражения в нижнем, подсвязочном отделе. В результате этого дыхание становится затруднено. Возникает одышка, могут развиваться приступы удушья.
Объективный осмотр
Исследование лимфоузлов, как региональных, так и отдаленных, является неотъемлемой частью осмотра пациента, поскольку позволяет специалисту сориентироваться о возможной стадии онкозаболевания. Проводя пальпаторное исследование шейных лимфоузлов, онкологи изучают их размеры, консистенцию, болезненность. Раковый процесс на второй стадии заболевания характеризуется увеличением региональных лимфоузлов. Они представлены единичными, часто болезненными образованиями, не спаянными с окружающими тканями. На третьей стадии лимфоузлы могут выглядеть как пакеты плотных образований, спаянных с окружающими тканями и поэтому не смещаемых.
Пристальному изучению подлежат и остальные органы. Четвертая стадия любого онкозаболевания характеризуется распространением злокачественного процесса по всему организму и вовлечением в него других органов и систем. Обнаружить пораженные органы необходимо для того, чтобы специалист смог уточнить стадию поражения и скорректировать лечение.
В четвертой стадии лечебные мероприятия носят только симптоматический характер. Использование противоопухолевых препаратов, продлевающих жизнь, часто становится невозможным из-за тяжелого общего состояния пациента.
Инструментальная диагностика
Первым признаком рака в горле является изменение объективной картины, полученное путем визуального исследования слизистой горла с помощью инструментальных методик. Такой осмотр возможно осуществить, используя фарингоскопию, непрямую и прямую ларингоскопию, а также микроларингоскопию, позволяющую провести эндоскопическое исследование с помощью увеличительных приборов. Применение инструментального обследования позволяет обнаружить изменения, происходящие на слизистой гортани, изучить местоположение опухоли, ее форму, границы.
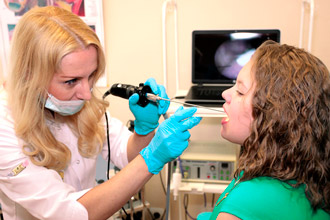 Признаки рака горла зависят от локализации процесса и его стадии. Проявления его могут быть следующие:
Признаки рака горла зависят от локализации процесса и его стадии. Проявления его могут быть следующие:
- Бугристость определенного участка слизистой оболочки;
- Участки эрозивной поверхности;
- Наличие блюдцеобразных образований, склонных к кровоточивости;
- Усиление сосудистого рисунка в каком-либо ограниченном месте эпителиального слоя гортани, свидетельствующее об опухолевом росте внутрь стенки органа.
Развитие острого и хронического фарингита и ларингита также сопровождается определенными изменениями, обнаруживаемыми при проведении инструментального обследования. Типичными признаками в этом случае являются признаки воспаления, гиперемия и отечность слизистой оболочки. Проведение объективного осмотра с помощью соответствующих инструментов позволяет заподозрить злокачественное новообразование. Дальнейшее уточнение диагноза может быть осуществлено посредством биопсии, которая способствует тому, как определить рак горла достоверно.
Исследование заключается в извлечении кусочка сомнительного материала с целью его дальнейшего исследования под микроскопом. Достоверность этого метода диагностики принято считать 100%.
Помимо подтверждения диагноза биопсия позволяет уточнить гистологическую форму злокачественной патологии, то есть определить, какие клетки эпителия подверглись мутации.
Аппаратные методики применяются, чтобы уточнить характер и размеры поражения миндалин, локализацию метастазов. В зависимости от клинических признаков, могут применяться такие аппаратные исследования:
- УЗИ шеи и внутренних органов;
- рентгенологическое исследование органов грудной клетки;
- компьютерная томография;
- магнитно-резонансная томография;
- бронхоскопия.
Результаты лабораторной диагностики не являются специфичными. Однако некоторые показатели общего анализа крови могут свидетельствовать о тяжелом процессе, протекающем в организме. Для злокачественных новообразований характерно значительное повышение СОЭ, до 40-60 мм/ч, а также данные, свидетельствующие о развитии анемии.
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.

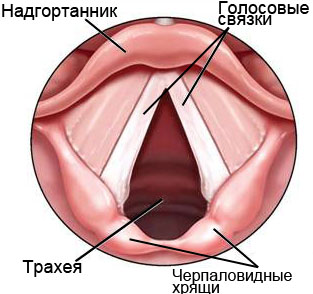
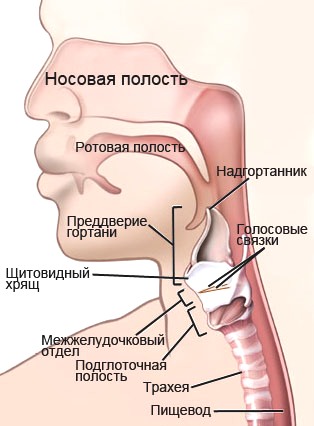
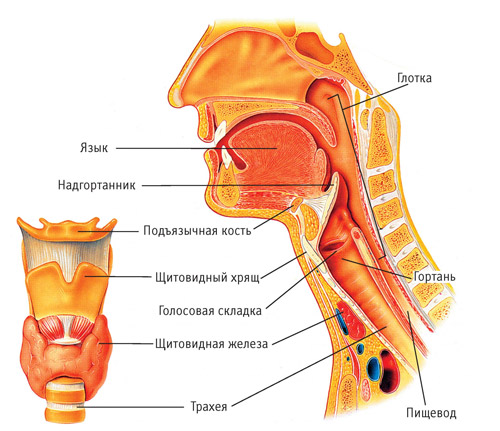
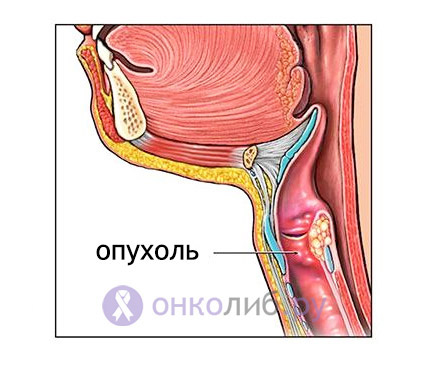 Основным проявлением рака надгортанника является болевой синдром, обусловленный раздражением нервных окончаний и его деформацией. Больные поперхиваются во время еды из-за того, что деформированный надгортанник не полностью перекрывает вход в гортань.
Основным проявлением рака надгортанника является болевой синдром, обусловленный раздражением нервных окончаний и его деформацией. Больные поперхиваются во время еды из-за того, что деформированный надгортанник не полностью перекрывает вход в гортань.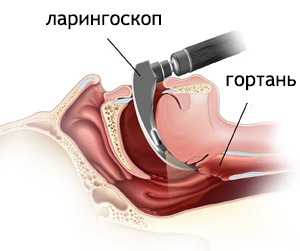
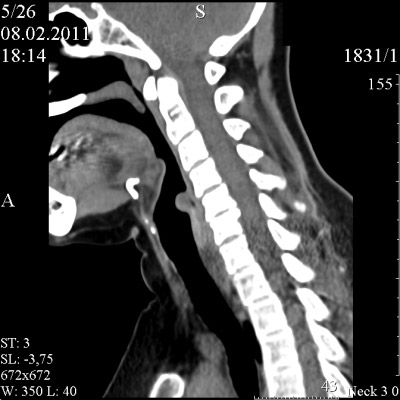
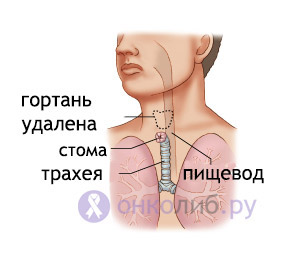 Резекция гортани — органосохраняющая операция, эффективная при 1 и 2 стадии заболевания.
Резекция гортани — органосохраняющая операция, эффективная при 1 и 2 стадии заболевания. Укрепление иммунитета,
Укрепление иммунитета, боль в горле;
боль в горле;