Чем опасна застойная пневмония у пожилых людей
Почему застойная пневмония появляется именно у престарелых?
Ввиду того, что традиционная пневмония ведет к поражению только небольших участков легочной ткани, для ее лечения будет достаточно медикаментозного лечения. Куда хуже обстоит дело, если речь идет о застойной пневмонии, когда в легких и бронхах застаивается жидкость.
Внимание! Престарелые люди могут страдать только слабостью или отсутствием аппетита, так как остальная симптоматика зачастую носит смазанный характер, поэтому они могут даже и не догадываться о наличии опасной болезни.
Диагностировать гипостатическую пневмонию можно по следующим признакам:
Поскольку это заболевание – коварное, очень важно диагностировать его своевременно.
Какие либо особенные симптомы у данного заболевания отсутствуют, поэтому главная задача близких людей – вовремя забить тревогу, а главная задача лечащего врача престарелого человека вовремя диагностировать болезнь.
- Рентген-исследованию. Однако снимок будет характеризоваться помутнениями, которые идентифицируют жидкость в легком. При этом застойные сгустки, характерные, к примеру, при бронхопневмонии, также видны на снимке в качестве помутнения. Иными словами, можно спутать застойную пневмонию с другим заболеванием, а также не каждое лечебное учреждение оснащено аппаратами по обследованию лежачего больного;
- Ультразвуковому исследованию. Сделав снимок УЗИ и исследовав, таким образом, плевральную полость, можно обнаружить точное место расположения застоявшейся жидкости;
- Стето- или фонендоскопа- прослушиванию легких.
 Наличие данного заболевания подтвердят сиплое дыхание и влажные хрипы.
Наличие данного заболевания подтвердят сиплое дыхание и влажные хрипы.
Локализация вторичной пневмонии – нижняя доля правого легкого (самая удаленная от сердца область). Если врач диагностирует это заболевание неправильно, престарелый человек может впасть в состоянии комы. Несвоевременное или неправильное лечение также ведёт к недержанию мочи, депрессии, резким сменам настроения. Такая симптоматика схожа с синильной деменцией, поэтому врач может ошибиться с диагнозом.
Еще одной причиной врачебной ошибки может стать симптом отдышки, поскольку врач может расценить его как признак сердечной недостаточности. Если диагноз был поставлен неправильно, а значит и назначено неправильное лечение или же человек поздно обратился к врачу, могут наступить последствия в виде:
- Нарушенного кровяного оттока, что неизбежно приведет к тому, что переполнятся легочные вены;
- Просачивания плазмы крови сквозь стенки сосудов. Легочные альвеолы начинают накапливать жидкость, таким образом, начинают развиваться болезнетворные бактерии;
- Начала процесса замены легочных тканей соединительными.

Застойная пневмония: методы лечения престарелых людей
Данное заболевание предусматривает стационарное лечение и непрерывный контроль врачей. Поскольку заболевание — инфекционное, необходим прием антибиотиков широкого спектра действия. Кроме того необходимо восстановить нормальное вентилирование легких, а значит в обязательном порядке будет назначен: диуретик, отхаркивающее средство, антиоксидант, иммуномодулятор.
Дабы облегчить работу сердца, врач назначит гликозид и средство для улучшения метаболизма. Чтобы освободить бронхи и трахею от мокроты, необходимо назначить бронхоскопию. Если плевральная полость заполнена жидкостью, необходим диуретик и пункция. Данный терапевтический комплекс позволит быстро стабилизировать состояние больного.
Кроме того необходимо прибегнуть к физиотерапевтическим методам: курс массажа, ингаляций и кислородных масок. Также полезно выполнять дыхательную гимнастику, особенно комплекс Бутейко и Стрельниковой.
Обязательно выполнять комплекс упражнений, которые могут нормализовать дыхание диафрагмы:
- Приняв лежачее положение, сложить руки на животе и сделать медленный вдох, затем выдох ртом. Одновременно постараться напрячь мышцы пресса и надавить руками, создавая эффект сопротивления для того чтобы усилить выдох;
- Приняв положение стоя, разведя руки по сторонам и расставив широко ноги, сделать вдох. Затем медленно выдохнуть, перевести руки вперед, сделать наклон вниз, одновременно следить за тем, чтобы живот был втянут.
Для того чтобы легче отходила мокрота, необходимо проведение позиционного «дренажа», который заключается в том, что тело принимает определенные позы, таким образом жидкость стекает в область рефлексогенных зон, чем и вызывается кашель. Необходимо сделать несколько глубоких вдохов носом и выдохов ртом, при этом зубы должны быть сильно стиснуты, далее необходимо сильно кашлять. За 30 минут до начала этого комплекса нужно выпить теплый отвар: липы, подорожника или мать-и-мачехи или просто чай с добавлением меда или молока.
Выписавшись, домой, необходимо продолжить лечение посредством народной медицины.
Застойная пневмония: лечение народной медициной
Прекрасно помогают в борьбе с этим недугом различные отвары:
- Отвар чабреца или тимьяна ползучего: 2 ст. ложки заварить полутора литрами кипятка, далее процедить и принимать не менее 4-х раз в сутки по ½ ст. перед приемом пищи;
- Отвар толокнянки: 1 ст. ложку заварить стаканом кипятка, разделить на три части и употреблять каждую из них по прошествии 30-ти минут после приема пищи;
- Отвар на ягодах калины: 2 ст. ложки заварить стаканом кипятка и оставить на ночь. Затем добавить мед и принимать по 2 ст. ложки после еды;
- Отвар из сбора трав: ромашки, зверобоя, крапивы, календулы, малины, алтеи, девясила, шалфея, подорожника и аира. Необходимо смешать все эти травы по 3 ст. ложки каждой. Заваривать 2 ст. ложки сбора кипятком (0,5 л.), оставить на ночь, процедить и принимать по половине стакана.

- Лекарство «урбеч», родина которого – Дагестан. Перемолоть абрикосовые ядра(3 кг.) и семена льна (3 кг.), обязательно хранить смесь в холодильнике. Когда необходимо лечение, нужно взять сливочное масло (1/2 пачки), добавить 1 ст. ложку смеси и довести до кипения, затем снять с огня, дать остыть и добавить 1 ст. ложку мёда. Затем убрать в холодильник и дать застыть, при необходимости добавлять в каши больному или же просто мазать на хлеб.
Хирургическое вмешательство при гипостатической пневмонии
Чаще всего в хирургическом вмешательстве нуждаются лежачие больные, которые не могут дышать. В целях облегчения страданий врач может назначить прокол грудной клетки. Таким образом, появляется возможность «откачать» жидкость и освободить лёгкие. Процедура проводится только в стационаре, квалифицированным хирургом и с применением общего наркоза.
Гипостатическая пневмония у престарелых людей: профилактические меры
Как известно лучше предупредить развитие любого заболевания, чем потом лечить его. Поскольку гипостатическая пневмония – это осложнение другого заболевания, пожилым людям необходимо беречься и соблюдать следующие правила:
Поскольку гипостатическая пневмония – это осложнение другого заболевания, пожилым людям необходимо беречься и соблюдать следующие правила:
- Всегда следить за тем, чтобы ноги были сухие и в тепле;
- Практиковать ежедневные пешие прогулки на свежем воздухе;
- Уделять время на ежедневный полноценный отдых;
- Отказаться от вредных привычек;
- Уделять внимание правильному и полноценному питанию;
- Аллергикам особенно следить за состоянием своего заболевания;
- Обязательно проходить процедуру вакцинации с целью предотвращения развития гриппа в период его эпидемии.
Если речь идет о лежачем престарелом человеке, то родственникам необходимо в качестве профилактики развития застойной пневмонии: чаще переворачивать больного, массажировать ему грудную клетку, использовать банки и горчичники, выполнять с ним ранее описанные физические упражнения, следить за тем чтобы помещение, в котором лежит человек, было хорошо проветрено, а воздух увлажнен.
Современная медицина делает возможным лечение гипостатической пневмонии у людей преклонного возраста без особых проблем, только при условии своевременного обращения за квалифицированной медицинской помощью и правильной диагностике. При этом важно и желание самого пациента, его старания во время выполнения лечебной гимнастике, поэтому родственникам необходимо настроить больного соответствующим образом. А после проведенного лечения пожилому человеку важно вести здоровый и активный образ жизни.
Требуется круглосуточный квалифицированный уход?
Оставьте заявку на подбор пансионата.
Требуется круглосуточный квалифицированный уход?
Оставьте заявку на подбор пансионата.
Профилактика пневмонии — Поликлиника №1
Профилактика пневмонии
Пневмония или воспаление легких развивается у пациентов разных возрастных на фоне параллельно развивающихся заболеваний бронхолегочной и сердечно-сосудистой системы, сахарного диабета, пониженной работы иммунной системы. Если больной знает о возможной опасности развития пневмонии, то ему необходимо систематически проводить профилактические меры. В чем же заключается профилактика пневмонии?
Если больной знает о возможной опасности развития пневмонии, то ему необходимо систематически проводить профилактические меры. В чем же заключается профилактика пневмонии?
Профилактика пневмонии у взрослых пациентов
Профилактика пневмонии включает в себя несколько направлений с различными мероприятиями: неспецифическая, специфическая, общая и индивидуальная профилактика.
К методикам неспецифической профилактики относят мероприятия, которые направлены на борьбу и предупреждение инфекционных патологий в целом. Специфические мероприятия предусматривают профилактические меры по отношению к определенному возбудителю или инфекционному процессу.
Общие мероприятия по профилактике предусматривают меры для большой массы людей, и, соответственно, индивидуальная профилактика рассчитана на конкретного человека.
Профилактические мероприятия при пневмонии у взрослых пациентов предусматривают проведение определенных процедур, которые, в свою очередь, могут одновременно относиться к неспецифической и специфической профилактике.
- К общим неспецифическим процедурам следует отнести:
- правильное питание, богатое необходимыми витаминами и минералами;
- регулярное поступление свежего воздуха в плохо проветриваемые помещения;
- чередование периодов отдыха и работы в разумных пределах;
- сокращение контактов с потенциальными источниками заражения;
- систематическая уборка помещений влажным методом.
К индивидуальным неспецифическим процедурам при воспалении легких следует отнести:
- гимнастика, направленная на осуществление правильных дыхательных движений;
- полная изоляция от никотина и его потребителей;
- систематическое закаливание;
- правильное и своевременное лечение сопутствующих патологий;
- здоровый образ жизни;
- занятия физкультурой;
- профилактические мероприятия, направленные на борьбу с ОРВИ в период возможных эпидемий;
- не давать организму возможность переохлаждаться и перегреваться.

К мероприятиям специфической профилактики следует отнести метод вакцинирования, направленный против инфекционных агентов, которые вызывают тот или иной вид пневмонии. Взрослым достаточно сделать противогриппозную вакцину (Гриппол или Инфлювак), или провести вакцинацию вакциной от пневмококкового инфекционного агента.
Вакцину от пневмококковой инфекции очень часто используют при вакцинации людей пожилого возраста, так как именно у них присутствуют различные сопутствующие патологии. Для этих целей применяют французскую вакцину Пневмо 23. В Европейских странах с недавних пор стали использовать вакцину Превенар 13 производства США, которую можно использовать с семнадцатилетнего возраста и старше.
Профилактика у лежачих пациентов
Лежачие больные чаще всего подвержены развитию такой пневмонии, как — застойная или гипостатическая. В группе риска находятся пациенты с сопутствующими сердечно-сосудистыми отклонениями. Из-за чрезмерного пребывания в горизонтальном положении у пострадавшего отмечают:
- нарушается функция дренажа;
- наблюдаются застойные явления в легких;
- вентиляция бронхов и легочных долей осуществляется не в полном объеме.

Такая ситуация в организме лежачего человека способствует тому, что условно патогенные микроорганизмы, которые находились в спокойном состоянии в верхних отделах дыхательных путей, теперь начинают опускаться в нижние, а там активно размножаться и провоцировать процесс воспаления.
У таких пострадавших все профилактические мероприятия сводятся к проведению лечебной физкультуры, которую должны помогать делать родственники больного. Выделяют три основных гимнастических упражнения:
- Во время вдоха пациент должен приподнять обе руки вверх. После очень медленно выдохнуть воздух, и параллельно опуская конечности, сжимая их крест-накрест на грудной клетки и одновременно притягивая к животу нижние конечности, сгибая в области коленей. Такое упражнение возможно делать только после тщательно осмотра врача и его разрешения.
- В лежачем положении или если есть возможность, то сидя, необходимо обе руки прижать к груди. Больной должен совершить максимально глубокий вдох с одновременным разведением нижних конечностей в разные стороны.
 При полном разведении рук необходимо на несколько секунд задержать дыхание, после медленно выдохнуть, и вернутся в начальную позицию.
При полном разведении рук необходимо на несколько секунд задержать дыхание, после медленно выдохнуть, и вернутся в начальную позицию. - К самому простому упражнению следует отнести надувание воздушного шарика или своих щек. В результате проведения такой манипуляции повышается давление, которое помогает доставить кровь к органам дыхания, а также проводится их разминка.
Кроме этого, пациент должен получать полноценное питание, богатое необходимыми витаминами и минералами, комната, в которой он находится, должна постоянно проветриваться, а сам больной лежать на специальном ортопедическом матрасе.
Профилактика пневмонии у детей
Воспаление легких очень легко поражает детский организм, поскольку именно эта категория пациентов подвержена различным патологиям органов дыхания. Все силы уходят в полной мере на развитие и рост малыша, поэтому иммунная система не всегда самостоятельно может противостоять различным возбудителям инфекций.
В отличие от взрослого организма, который более стойко переносит воспаление, дети очень часто сталкиваются с осложнениями пневмонии, порой даже смертельными. Около 15% смертельных случаев среди детей в возрасте до пяти лет приходится на осложнения после пневмонии.
Около 15% смертельных случаев среди детей в возрасте до пяти лет приходится на осложнения после пневмонии.
Самым действенным и доказанным методом, который относится к специфической профилактике воспаления легочных долей, среди детского населения следует отнести процесс иммунизации.
Прививки необходимо провести от следующих заболеваний:
- Пневмококковая инфекция, не является обязательной, поэтому вакцинация проводится с согласия родителей малыша. В большинстве случаев вакцину Превенар 13 можно сделать в детской поликлинике бесплатно, в ее состав входит основная комбинация антигенов, предназначенных для иммунизации малышей, не достигших двухлетнего возраста (в некоторых источниках информации указывается возраст до пяти лет). После шести лет иммунизацию. Проводят при помощи вакцины Пневмо 23 французского производства, но существуют доказанные исследования, которые допускают применение Превенар 13 и после шести лет.
- Гемофильная палочка, является обязательной и находится в перечне Национального календаря вакцинации.

- Вакцинация против гриппа.
- Корь.
- Коклюш.
Общие неспецифические профилактические мероприятия не особо отличаются от мер, которые используют у взрослых. Но маленьким пациентам стоит больше отдыхать, спать, соблюдать режим питания, совершать прогулки по свежему воздуху, и по желанию родителей — стоит приучать ребенка к закаливанию.
ПАМЯТКА ПО ПРОФИЛАКТИКЕ ПНЕВМОНИИ
Гипостатическая пневмония: что это такое
Гипостатическая (застойная) пневмония — это воспалительный процесс, который поражает ткань легких. Такая форма заболевания является вторичной, то есть, изменения в дыхательной системе возникают из-за патологий других органов у лежачих больных. Заболевание характеризуется тяжелым течением и часто приводит к развитию осложнений.
Причины развития гипостатической пневмонии
Гипостатическая пневмония появляется из-за застоя циркулирующей крови в малом круге кровообращения, обеспечивающем питание легочной ткани. Нарушение оттока от паренхимы органа приводит к тому, что в легких накапливается большое количество вязкой мокроты. Она представляет собой благоприятную среду для развития микроорганизмов. Наиболее частыми возбудителями заболевания являются стафилококки и пневмококки.
Нарушение оттока от паренхимы органа приводит к тому, что в легких накапливается большое количество вязкой мокроты. Она представляет собой благоприятную среду для развития микроорганизмов. Наиболее частыми возбудителями заболевания являются стафилококки и пневмококки.
При попадании патогенных бактерий в легкие возбудители заболевания начинают активно размножаться. В ответ на активность микроорганизмов иммунитет человека запускает защитную иммунную реакцию, которая внешне проявляется симптомами воспаления.
Застойная пневмония возникает у больных, страдающих тяжелыми соматическими патологиями. К ним относятся:
- инфаркты, кардиослероз и стенокардия;
- гипертоническая болезнь;
- аритмии разных типов;
- пороки развития сердечных клапанов;
- атеросклероз;
- сахарный диабет;
- бронхиальная астма;
- пиелонефрит в хронической форме;
- эмфизема и бронхоэктазы.

Фактором, предрасполагающим к развитию заболевания, является длительное пассивное пребывание больного в кровати. Горизонтальное положение препятствует оттоку крови и усугубляет застойные явления.
Симптомы заболевания
Все симптомы застойной пневмонии можно разделить на местные и общие. К местным проявлениям относятся влажный кашель с гнойной или слизистой мокротой, одышка. В редких случаях возникает кровохарканье — выделение крови из дыхательных путей. Общие признаки заболевания включают общую слабость и снижение толерантности к нагрузкам. В большинстве случаев наблюдается незначительное повышение температуры тела. Реже температура поднимается до больших значений (39-40°С).
Часто заболевание имеет смазанную картину, которая не заметна за симптомами основного заболевания. Например, пневмония при инсульте проявляется может проявляться шумным неритмичным дыханием, на фоне которого возникает помрачение сознания.
При патологиях сердца заболевание может «маскироваться» за симптомами сердечной недостаточности, которая имеет схожую клиническую картину. В этих случаях диагностировать пневмонию можно только при тщательном анализе клинической картины и полном обследовании легких (рентгенография или спиральная компьютерная томография органов грудной клетки).
В этих случаях диагностировать пневмонию можно только при тщательном анализе клинической картины и полном обследовании легких (рентгенография или спиральная компьютерная томография органов грудной клетки).
На фоне гипостатической пневмонии часто развивается сопутствующий экссудативный плеврит. Это заболевание характеризуется скоплением жидкости в плевральной полости пациента. При появлении плеврита симптомы пневмонии меняются — возникают боль и тяжесть в грудной клетке, появляется постоянная одышка даже в покое, резко повышается температура тела.
Лечение болезни: какие именно нужны лекарства
Лечение гипостатической пневмонии состоит из нескольких этапов. Первоначально проводится терапия основного заболевания, вызвавшего воспаление легких. Конкретный спектр используемых лекарств зависит от причины развития застойных явлений в малом круге.
Если у пациента имеются проблемы с сердцем, то ему назначаются гипотензивные лекарства, кардиотоники или нитраты. При наличии сахарного диабета проводится коррекция инсулинотерапии. В случае атеросклероза назначаются средства, контролирующие жировой баланс в организме, проводится профилактика инфарктов. Для проведения этиологической терапии необходимы консультации профильных специалистов — кардиологов, эндокринологов, хирургов.
При наличии сахарного диабета проводится коррекция инсулинотерапии. В случае атеросклероза назначаются средства, контролирующие жировой баланс в организме, проводится профилактика инфарктов. Для проведения этиологической терапии необходимы консультации профильных специалистов — кардиологов, эндокринологов, хирургов.
После специфического воздействия на причину развития пневмонии проводится второй этап лечения. Больному назначается симптоматическая терапия, направленная на устранение клинических проявлений. В нее входят:
- антибактериальные препараты;
- муколитические и отхаркивающие средства;
- противокашлевые препараты;
- общеукрепляющие средства;
- по показаниям — иммуномодуляторы и антиоксиданты.
При скоплении большого количества мокроты в дыхательных путях возможно проведение бронхоскопии. Она предполагает введение катетера в бронхиальное дерево и отсасывание патологической слизи. Во время процедуры дыхательные пути промываются антисептическими средствами, которые уничтожают патогенных возбудителей заболевания.
Во время процедуры дыхательные пути промываются антисептическими средствами, которые уничтожают патогенных возбудителей заболевания.
Если к застойной пневмонии присоединяется плеврит, то проводится торакоцентез — пункция плевральной полости, позволяющая удалить патологическую жидкость. Процедура устраняет чувство тяжести и боли, которые испытывает больной при большом скоплении выпота в плевральной полости.
После купирования острых симптомов заболевания проводится третий этап лечения — реабилитация пациента. Она необходима для восстановления нормальной функции дыхательной системы. Больному назначается физиотерапия и массаж, разрабатывается специальный комплекс лечебной гимнастики. По показаниям проводится кислородотерапия.
Профилактика заболевания
Для предотвращения застойной пневмонии у лежачих больных необходимо обязательно проводить профилактику заболевания. По возможности больной должен часто менять положение в кровати.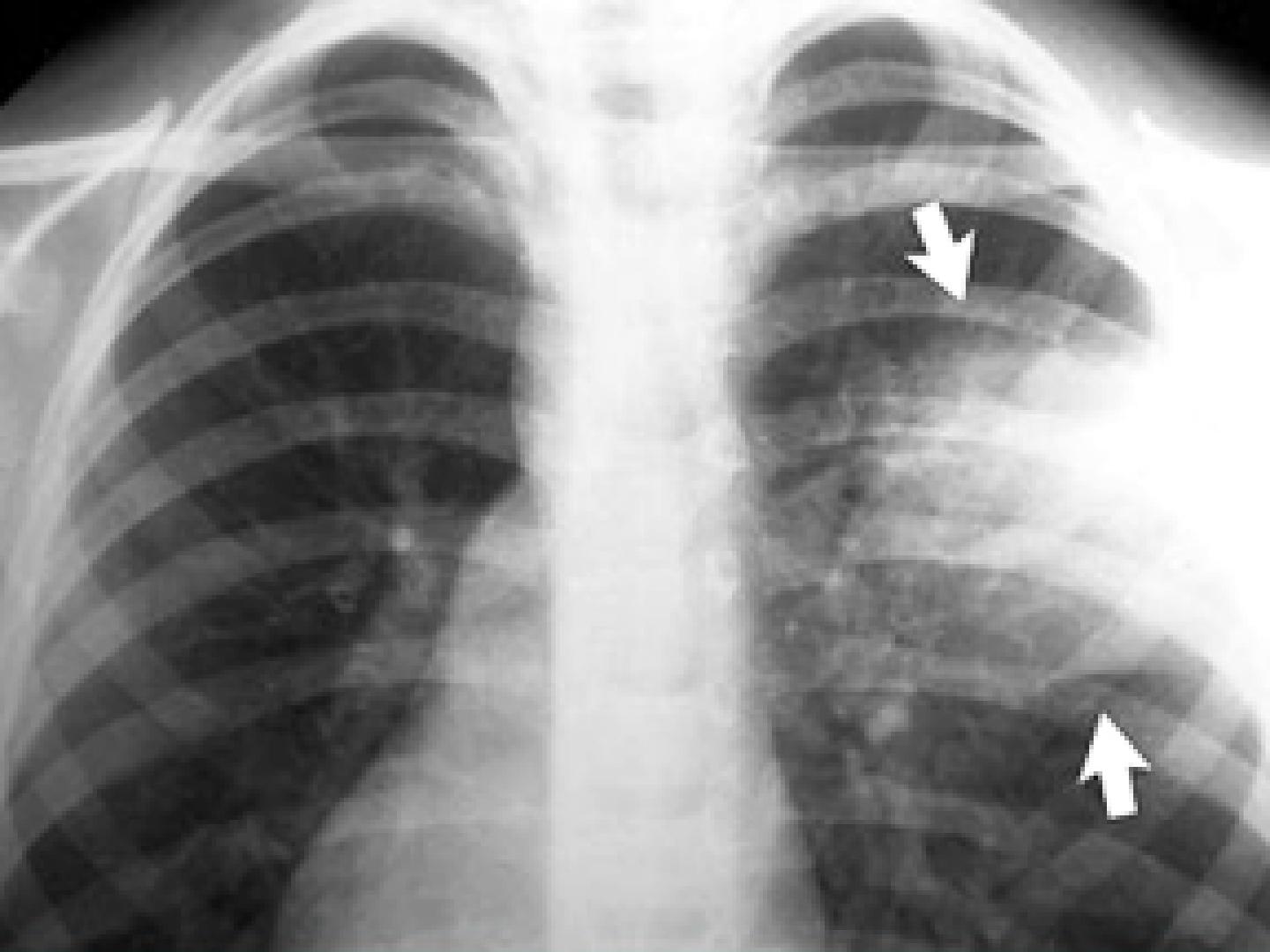 Если он не может делать это сам, то тогда персонал (в больнице) или ухаживающие (дома) должны менять положение его тела в постели. Переворачивание больного в постели должно проводиться не реже, чем одни раз в 3 часа. Если пациент в состоянии делать дыхательную гимнастику, необходимо подобрать специальные упражнения, стимулирующие кровообращение в легких. Хорошо помогает и надувание обычных воздушных шариков.
Если он не может делать это сам, то тогда персонал (в больнице) или ухаживающие (дома) должны менять положение его тела в постели. Переворачивание больного в постели должно проводиться не реже, чем одни раз в 3 часа. Если пациент в состоянии делать дыхательную гимнастику, необходимо подобрать специальные упражнения, стимулирующие кровообращение в легких. Хорошо помогает и надувание обычных воздушных шариков.
Для улучшения циркуляции в области грудной клетки можно делать перкуторный или баночный массаж. Важным компонентом профилактики является правильное питание. В рацион необходимо включать разнообразные продукты, которые содержат все необходимые микроэлементы и витамины. Правильно проведенная профилактика значительно снижает риск развития застойной пневмонии.
Пройдите тестТест: ты и твое здоровье Пройди тест и узнай, насколько ценно для тебя твое здоровье.Использованы фотоматериалы Shutterstock
Профилактика пневмонии — Областное государственное бюджетное учреждение здравоохранения Иркутская районная больница
Что такое пневмония?
Пневмония – острое инфекционное заболевание, характеризующееся преимущественным воспалением респираторных отделов легких и наличием внутриальвеолярной экссудации.
Причины возникновения пневмонии
Пневмония является полиэтиологичным заболеванием, то есть она может быть вызвана большим количеством различных возбудителей, среди которых имеются бактерии (пневмококк, гемофильная палочка, моракселла, стрептококк, стафилококк и т.д.), внутриклеточные возбудители (микоплазма, хламидия, легионелла и др.), вирусы (грипп, парагрипп, риновирус и т.д.) и даже грибы (кандида, аспергилл и пневмоциста).
Пневмонии, вызываемые внутриклеточными возбудителями и вирусами, принято выделять в отдельную группу так называемых «атипичных». Это обусловлено особенностями их клинической картины, а также несколько иными подходами к диагностике и лечению заболевания. В свою очередь пневмонии грибковой этиологии встречаются исключительно у лиц со значительным снижением иммунитета (ВИЧ-инфекция и др.). Существует множество различных факторов, существенно повышающих вероятность заболевания. Наиболее важными из них являются:
- курение и алкоголизм
- травмы грудной клетки
- заболевания сердца, почек, легких и других внутренних органов
- иммунодефицитные состояния и стрессы
- продолжительный постельный режим (гипостатическая пневмония)
- онкологические заболевания
- длительное пребывание больного на искусственной вентиляции легких
- нарушение акта глотания (аспирационная пневмония)
- пожилой возраст (старше 60 лет) и т.
 д.
д.
Чаще всего возбудитель пневмонии попадает в легкие через дыхательные пути в составе мелких капелек аэрозоля, реже с током крови из других очагов инфекции в организме. В результате его внедрения в легочной ткани возникает воспаление. В это место активно устремляются клетки крови и макрофаги, здесь же происходит накопление экссудата. Отдельные микроорганизмы, вызывающие пневмонию, способны выделять токсины, которые приводят к некрозу и разрушению участков легочной ткани.
Признаки и симптомы пневмонии
Клиническая картина пневмонии во многом определяется возбудителем (причиной) заболевания, а также объемом поражения самого легкого. Однако, вне зависимости от этого, для нее практически всегда характерны общие симптомы в виде слабости и повышенной утомляемости, головной и мышечной боли, снижения аппетита. Все это сопровождается ознобом и резким подъёмом температуры тела до 38-40°C. Для пневмонии также присущ сухой кашель, который через некоторое время становится влажным с трудно отделяемой слизисто-гнойной мокротой. При этом больные могут жаловаться на боль в грудной клетке, усиливающуюся при дыхании и кашле, что в свою очередь свидетельствует о поражении плевры. Достаточно часто тяжелое течение пневмонии сопровождается одышкой, бледностью и синюшностью кожи лица в области носогубного треугольника. Важно отметить, что у детей и лиц пожилого возраста общие симптомы могут значительно превалировать в клинической картине заболевания. На основании клинико-рентгенологических данных в зависимости от объема поражения легкого выделяют очаговую, долевую (крупозную) и тотальную пневмонию.
При этом больные могут жаловаться на боль в грудной клетке, усиливающуюся при дыхании и кашле, что в свою очередь свидетельствует о поражении плевры. Достаточно часто тяжелое течение пневмонии сопровождается одышкой, бледностью и синюшностью кожи лица в области носогубного треугольника. Важно отметить, что у детей и лиц пожилого возраста общие симптомы могут значительно превалировать в клинической картине заболевания. На основании клинико-рентгенологических данных в зависимости от объема поражения легкого выделяют очаговую, долевую (крупозную) и тотальную пневмонию.
Очаговой пневмонии часто предшествует вирусная инфекция верхних дыхательных путей (грипп, парагрипп, аденовирусная инфекция и т.д.). Само же заболевание нередко начинается постепенно (в виде второй «волны» инфекции) с повышения температуры и появления сухого кашля. При очаговой пневмонии поражаются преимущественно нижние отделы легких (чаще справа).
Крупозная пневмония характеризуется поражением как минимум доли легкого с обязательным вовлечением в процесс плевры. Заболевание при этом наоборот начинается остро с потрясающего озноба и резкого повышения температуры тела до 39-40°C. Практически одновременно с этим из-за сопутствующего поражения плевры отмечается появление боли в грудной клетке. При крупозной пневмонии кашель присоединяется в течение дня и уже изначально может носить характер влажного. Иногда заболевание сопровождается одышкой в покое и лихорадочным румянцем щек, более выраженным на стороне поражения.
Заболевание при этом наоборот начинается остро с потрясающего озноба и резкого повышения температуры тела до 39-40°C. Практически одновременно с этим из-за сопутствующего поражения плевры отмечается появление боли в грудной клетке. При крупозной пневмонии кашель присоединяется в течение дня и уже изначально может носить характер влажного. Иногда заболевание сопровождается одышкой в покое и лихорадочным румянцем щек, более выраженным на стороне поражения.
Особенности клинического течения пневмоний различной этиологии
Стафилококковая пневмония характеризуется высокой склонностью к развитию обширных некрозов легочной ткани с последующим образованием в ней абсцессов. По некоторым данным летальность при пневмонии данной этиологии у взрослых достигает 30-40%. Заболевание характеризуется острым началом с высокой фебрильной лихорадкой (до 40-41°C) и обильными выделениями гнойной мокроты. Иногда оно сопровождается спутанностью сознания и наличием положительных менингеальных симптомов.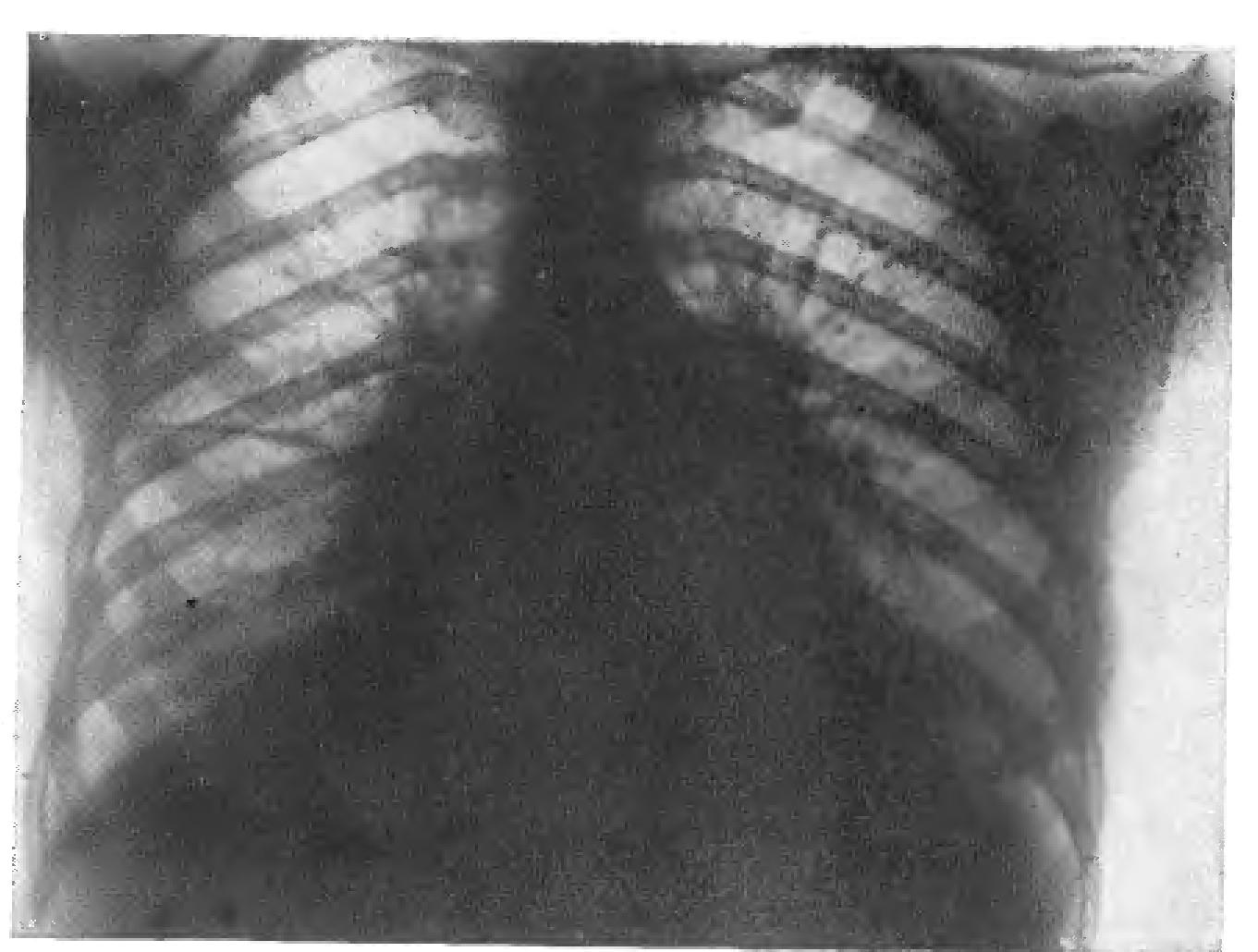
Стрептококковая пневмония в основном встречается в период эпидемических вспышек респираторных заболеваний. Достаточно часто она осложняется плевритом или эмпиемой плевры. Для стрептококковой пневмонии также характерно раннее развитие некроза легочной ткани с появлением обильной мокроты гнойного характера.
Микоплазменная пневмония в самом начале своего развития может напоминать обыкновенную простуду. При этом первыми признаками заболевания являются повышение температуры, разбитость, насморк (ринит) и першение в горле. Спустя некоторое время к данным симптомам присоединяется одышка, являющаяся прямым признаком воспаления легких. Заболеваемость микоплазменной пневмонией особенно велика среди детей и подростков в изолированных коллективах (детские сады, школы и т.д.).
Хламидийная пневмония начинается с фарингита, а также появления длительного сухого кашля и насморка. Дальнейшее течение болезни сопровождается одышкой и длительным повышением температуры, что собственно и позволяет заподозрить пневмонию.
В настоящее время развитие легионеллезной пневмонии возникает преимущественно при контакте с загрязненной системой кондиционеров высотных зданий и офисных помещений. Заболевание начинается с потери аппетита, головной боли, слабости, а иногда и поноса (диареи). Такие симптомы как кашель, боли в горле и груди появляются несколько позднее. Легионеллезная пневмония практически не встречается у детей.
Наиболее частыми осложнениями пневмонии являются острая дыхательная недостаточность и респираторный дистресс-синдром, плеврит, эмпиема плевры и абсцесс легкого, легочное сердце, эндокардит, миокардит и перикардит, инфекционно-токсический шок, менингит и гломерулонефрит, ДВС-синдром и др.
Диагностика пневмонии
Диагноз пневмонии устанавливается на основании клинической картины заболевания с учетом результатов инструментальных и лабораторных методов исследования. Аускультативно над очагом поражения легкого могут выслушиваться влажные хрипы, крепитация, бронхиальное дыхание и т. д. Однако для подтверждения диагноза пневмонии практически всегда требуется выполнение рентгенографии органов грудной клетки.
д. Однако для подтверждения диагноза пневмонии практически всегда требуется выполнение рентгенографии органов грудной клетки.
При необходимости определения возбудителя пневмонии используется микроскопическое исследование мокроты или бронхиальных смывов, полимеразная цепная реакция (ПЦР) и иммуноферментный анализ (ИФА), реакция торможения непрямой гемагглютинации (РТНГА), реакция непрямой гемагглютинации (РНГА) и др. К неспецифическим методам лабораторной диагностики пневмонии относят общий анализ крови (ОАК), общий анализ мочи (ОАМ) и электрокардиографию (ЭКГ). Данные методы позволяют оценить степень тяжести заболевания, а также определить наличие осложнений.
Дифференциальная диагностика пневмонии проводится с туберкулезом и раком легкого, пневмонитом и системной красной волчанкой, панкреатитом и прободной язвой желудка, абсцессом печени, аппендицитом и т.д.
Лечение и профилактика пневмонии
Лечение пневмонии зависит от тяжести заболевания, наличия осложнений и возраста больного. Необходимость госпитализации при этом устанавливается врачом в соответствии с имеющимися на то показаниями. Питание больного пневмонией должно быть достаточно калорийным и в то же время содержать минимальное количество трудноперевариваемых продуктов. Целесообразно включить в рацион овощи и фрукты, обеспечить обильное питье (для улучшения отделения мокроты и профилактики обезвоживания).
Необходимость госпитализации при этом устанавливается врачом в соответствии с имеющимися на то показаниями. Питание больного пневмонией должно быть достаточно калорийным и в то же время содержать минимальное количество трудноперевариваемых продуктов. Целесообразно включить в рацион овощи и фрукты, обеспечить обильное питье (для улучшения отделения мокроты и профилактики обезвоживания).
Основным компонентом лечения пневмонии являются антибактериальные средства (амоксициллин, азитромицин, левофлоксацин и т.д). Выбор препарата, дозировку, кратность и длительность его применения также определяет врач, принимая во внимание возраст пациента, особенности клинической картины пневмонии и наличие сопутствующих заболеваний. В последнее время при лечении пневмонии все чаще используются комбинации из нескольких антибактериальных препаратов со средней продолжительностью терапии не менее 7-10 дней.
Наличие продуктивного кашля является показанием к применению отхаркивающих (лазолван, бромгексин и др. ) и разжижающих мокроту (АЦЦ) лекарственных препаратов. В то же время больным пневмонией с сухим кашлем (или вовсе без него) следует воздержаться от их использования. Для устранения одышки рекомендовано применение ингаляционных бронхорасширяющих препаратов (беродуал и беротек, сальбутамол и др.). При этом следует отметить, что лучшим способом их доставки являются ингаляции с помощью небулайзера. Жаропонижающие средства (парацетамол, ацетилсалициловая кислота) во время пневмонии принимаются по показаниям (обычно при температуре тела выше 38°C) в зависимости от возраста пациента и наличия у него сопутствующих заболеваний. При пневмонии следует достаточно внимания уделить иммуномодулирующей терапии поливитаминами.
) и разжижающих мокроту (АЦЦ) лекарственных препаратов. В то же время больным пневмонией с сухим кашлем (или вовсе без него) следует воздержаться от их использования. Для устранения одышки рекомендовано применение ингаляционных бронхорасширяющих препаратов (беродуал и беротек, сальбутамол и др.). При этом следует отметить, что лучшим способом их доставки являются ингаляции с помощью небулайзера. Жаропонижающие средства (парацетамол, ацетилсалициловая кислота) во время пневмонии принимаются по показаниям (обычно при температуре тела выше 38°C) в зависимости от возраста пациента и наличия у него сопутствующих заболеваний. При пневмонии следует достаточно внимания уделить иммуномодулирующей терапии поливитаминами.
Профилактика острой пневмонии в первую очередь заключается в соблюдении здорового образа жизни и общем укреплении организма. При этом не менее важное значение отводится предупреждению возникновения острых респираторных инфекций. С этой же целью следует исключить влияние всех предрасполагающих факторов пневмонии. Для профилактики гипостатической пневмонии, возникающей преимущественно у пожилых людей при длительном постельном режиме, необходимо проводить массаж грудной клетки путем переворачивания больного на живот с легким постукиванием снизу вверх по всей поверхности спины.
Для профилактики гипостатической пневмонии, возникающей преимущественно у пожилых людей при длительном постельном режиме, необходимо проводить массаж грудной клетки путем переворачивания больного на живот с легким постукиванием снизу вверх по всей поверхности спины.
При проявлениях ОРВИ с длительным повышением температуры тела, кашлем, необходимо обратиться на консультацию к участковому терапевту!
Особенности профилактики пневмонии — Клиническая больница №6 им. Г.А. Захарьина
- Подробности
Опубликовано: 12 Ноябрь 2018
Просмотров: 6842
Особенности профилактики пневмонии
Пневмония характеризуется наличием воспаления в легочных альвеолах, которые принимают активное участие в процессе дыхания. Заболевание может быть самостоятельным или развиваться на фоне других патологий. Профилактика пневмонии подразумевает проведение специальных мероприятий, способных минимизировать риск воспаления в дыхательной системе человека.
Профилактика пневмонии подразумевает проведение специальных мероприятий, способных минимизировать риск воспаления в дыхательной системе человека.
Причины развития пневмонии
Основная причина – наличие патогенной микрофлоры, вызванной вирусами, грибами или бактериями, включая микоплазмы. Возбудитель передается воздушно-капельным путем. Недуг могут спровоцировать другие факторы, в числе которых – попадание в легкие токсических веществ, наличие паразитов, курение, перенапряжение, плохое питание, застойный воспалительный процесс у лежачих пациентов. В зависимости от вида возбудителя характер течения болезни бывает разным, вплоть до летального исхода.
Воспаление легких на начальном этапе проявляется так же, как и обыкновенная простуда. Точный диагноз ставят с помощью прослушивания, лабораторных исследований крови и рентгенографии грудной клетки. К дополнительным методам диагностики относят бактериоскопию, компьютерную и магнитно-резонансную томографию органов дыхания.
Профилактические мероприятия у взрослых
. Избежать заболевания в период эпидемии можно. Организм каждого человека имеет защитный механизм для борьбы с инфекцией. Клетки иммунной системы обезвреживают вирусы и бактерии, которые попадают в органы дыхания. При ослабленном иммунитете труднее предотвратить недуг, поэтому взрослым важно соблюдают такие меры профилактики пневмонии:
- Проводить вакцинацию. Особенно это касается людей старше 60 лет, у которых иммунная система ослабленная.
- Пневмония требует изоляции больных. Если не удается избегать контакта с такими пациентами, надевают марлевую повязку.
- Своевременно лечить простудные заболевания. Если воспаление длится более пяти дней и самолечение не помогает, необходимо обратиться к специалисту. Он поможет подобрать индивидуальную схему лечения.
- Стремиться к сбалансированному питанию.
- Укреплять здоровье с помощью закаливания, дыхательных упражнений для легких, витаминных комплексов и противовирусных препаратов в межсезонье.

- Вести правильный образ жизни: отказаться от вредных привычек, чередовать полноценный отдых с умеренными физическими нагрузками.
- Соблюдать правила личной гигиены, часто мыть руки.
- Регулярно проветривать помещение, жилье содержать в чистоте.
- Минимизировать стрессовые ситуации, которые могут возникнуть вследствие эмоциональных нагрузок. Слабая нервная система способствует снижению иммунитета.
- Избегать переохлаждения.
- Своевременно проходить курс терапии хронических болезней органов дыхания.
Профилактика пневмонии – это целый комплекс мер, исключающих инфицирование.
Профилактические методы для лежачих больных
Пневмония у людей, которые находятся в лежачем положении, возникает из-за застоя крови в малом круге легочного обращения и скопления слизи в легких. Ограниченные движения не позволяют больному полноценно выдыхать. Это приводит к повышению давления в груди. Чем тяжелее состояние пациента, тем больше ограничений для грудной клетки при дыхании.
Чем тяжелее состояние пациента, тем больше ограничений для грудной клетки при дыхании.
Наиболее часто застойное воспаление легких встречается в преклонном возрасте, когда человек имеет ослабленный иммунитет и подвержен многочисленным болезням. Клинические проявления застойной пневмонии такие же, как при классической форме недуга. Терапия – комплексная под наблюдением врача. Лучшим способом борьбы с инфекцией являются профилактические мероприятия:
- Изменение положения пациента несколько раз в сутки – с лежачего на полусидящее.
- Лечебная гимнастика с разным комплексом упражнений для легких.
- Проведение массажа.
- Физиотерапия.
- Витаминотерапия, прием иммуномодуляторов.
- Контроль изменения состояния больного.
Самолечение застойной формы воспаления легких недопустимо.
Дополнительные профилактические меры
Профилактика пневмонии в любом возрасте подразумевает не только основные, но и дополнительные процедуры. Они помогают облегчить состояние больного и не допустить воспаления. Речь идет об употреблении лекарственных растений, действие которых направлено на укрепление иммунитета и поддержание защитных функций организма. Целебные отвары и настои могут включать в себя такие компоненты:
Они помогают облегчить состояние больного и не допустить воспаления. Речь идет об употреблении лекарственных растений, действие которых направлено на укрепление иммунитета и поддержание защитных функций организма. Целебные отвары и настои могут включать в себя такие компоненты:
Прополис для профилактики пневмонии
- Пчелиный клей – прополис, состоящий их жизненно важных микроэлементов, минералов, витаминов.
- Мед является природным антибактериальным средством. Его принимают при отсутствии аллергических реакций.
- Ромашка аптечная, обладающая укрепляющим, противовоспалительным, болеутоляющим действием. Можно применять другие травы с таким же эффектом.
- Мать-и-мачеха, корень солодки, чабрец, имбирь – успешно лечат простуду и любой вид кашля.
Прием лекарственных трав обязательно согласовывается с лечащим доктором, так как травы подходят не всем людям. Особенно такие напитки нужно осторожно принимать беременным женщинам.
Наравне с фитотерапией проводят специальный комплекс дыхательных упражнений. Процедура способна укрепить стенки легких, чтобы они легче смогли справиться с пневмонией.
Дополнительные профилактические мероприятия от пневмонии несложно выполнять в повседневной жизни. Каждый человек должен выбрать для себя оптимальный вариант, чтобы в будущем избежать опасной болезни и приема антибиотиков.
Как хроникам беречься от коронавируса после карантина — Российская газета
Люди с хроническими заболеваниями должны продолжать соблюдать особые меры предосторожности при выходе из режима самоизоляции, поскольку у них снижен иммунитет. В Фонде ОМС и Всероссийском союзе страховщиков дали рекомендации, как это лучше делать.
«Несмотря на отмену ограничений, опасность заражения COVID-19 остается, — предостерегает эксперт ВСС Сергей Шкитин. — Поэтому осторожность не повредит. Кроме того, хроникам нельзя забывать о плановом лечении своих заболеваний. В случае возникновения проблем с получением медпомощи всегда можно обратиться в свою страховую медицинскую организацию, где пациенту обязаны помочь в случае нарушения его прав».
Кто в группе риска?
COVID-19 тяжело протекает у людей с заболеваниями:
— сердечно-сосудистой системы — опасность развития декомпенсированной сердечной недостаточности;
— дыхательной системы — опасность развития тяжелой пневмонии с острой дыхательной недостаточностью;
— эндокринной системы (в том числе у людей с ожирением) — опасность развития воспалительного процесса и полиорганной недостаточности;
— пациенты с онкозаболеваниями и иммунодефицитными состояниями — их организм более воcприимчив к COVID-19, высок риск тяжелого течения заболевания;
— пожилые и лежачие больные с хроническими заболеваниями — может развиться гипостатическая пневмония, что усугубит течение COVID-19 и увеличит вероятность развития вирусной пневмонии.
Вообще, у коронавируса есть опасная особенность бить по организму там, где есть проблемы, и усугублять течение уже имеющихся недугов.
Как жить дальше
— Не пренебрегайте масками и перчатками при выходе из дома, когда будете контактировать с людьми.
— Избегайте людных мест.
— Используйте отдельную посуду, а на улице, на бегу лучше не есть — там трудно обеспечить чистоту рук.
— Возвращаясь домой, оставьте верхнюю одежду и обувь в коридоре. Дезинфицируйте принесенные с улицы вещи, упаковку продуктов.
— Ежедневно делайте влажную уборку дома, если есть возможность, хорошо бы кварцевать помещение.
— Если у кого-то в семье появились симптомы ОРВИ, нужно его изолировать, а уборку проводить с дезинфекторами.
— Если поликлиники начали плановый прием — сходите к своему доктору, обследуйтесь, скорректируйте терапию по основному заболеванию.
— Делайте гимнастику в соответствии с вашим заболеванием — «сердечникам» полезны прогулки, велосипед, плавание. При проблемах с легкими нужна дыхательная гимнастика. Есть подходящие упражнения даже для лежачих больных, их назначит врач.
Если появились признаки простуды — нужно вызвать врача на дом, при резком ухудшении — «скорую помощь». Все застрахованные по ОМС имеют право на получение медпомощи на дому, — напоминают в Фонде ОМС.
Конкретно
Ольга Богуш, пульмонолог Пироговского центра, КДС «Арбатский»:
— Я бы еще посоветовала обратить внимание на сон. Нарушения сна у пациентов мы наблюдаем очень часто. И еще я всем своим пациентам, в том числе и старшего возраста, рекомендую для профилактики сделать вакцинацию против пневмококка. Такая прививка защитит от возникновения вторичной бактериальной пневмонии. Вакцины давно известны. Они проверены временем, безопасны и работают очень хорошо.
Застойная пневмония у пожилых | Доброта и Забота
В медицинских книгах застойная пневмония является гипостатической. Это вторичная патология, которая усугубляет процесс других заболеваний. Появляется ввиду плохого кровотока по малому кругу и регресса вентиляции легких. Обычно присутствует у больных, прикованных к кровати или у очень пожилых. Как распознать болезнь и начать эффективное лечение?
Причины появления застойной пневмонии у стариков
Из-за некоторых патологий (инсульт, инфаркт, болезни легких), которые приводят к малоподвижности двигательного аппарата старика после проведения операций, может появиться застойная пневмония. В зрелом возрасте человек сталкивается с функциональными отклонениями. Диафрагма ослабевает, дыхание становится прерывистым, пластичность тканей легких уменьшается. В зрелом возрасте кровоток в маленьком круге сильно затруднен. Снижение вентиляции бронхов способствует появлению микробной среды обитания в глотке и бронхотрахеальном дереве, размножению вредных микробов, в итоге появляется застойная пневмония.
В зрелом возрасте человек сталкивается с функциональными отклонениями. Диафрагма ослабевает, дыхание становится прерывистым, пластичность тканей легких уменьшается. В зрелом возрасте кровоток в маленьком круге сильно затруднен. Снижение вентиляции бронхов способствует появлению микробной среды обитания в глотке и бронхотрахеальном дереве, размножению вредных микробов, в итоге появляется застойная пневмония.
Признаки заболевания
При обычной пневмонии под поражение попадают маленькие участки легких, поэтому ее можно вылечить лекарствами легко и быстро. А вот застойная пневмония у пожилых опаснее всего, ведь при ней жидкость собирается в легочных тканях и бронхах. Диагностика заболевания проводится при наличии следующих симптомов:
- постоянно знобит,
- появление слабости и вялости,
- кашель не проходит долгое время,
- наличие потоотделения из-за дисфункции терморегуляции организма,
- одышка,
- наличие мокроты при кашле,
- присутствие свистов.

Крайне важно! У старика может быть только общая слабость или потеря аппетита, он может даже не понять наличия заболевания, потому что часто другие признаки очень смазаны. Вот почему нужно проводить своевременную диагностику этой патологии.
Диагностика болезни
Застойная пневмония не обладает особыми приметами. Поэтому важной задачей семьи и докторов считается выполнение обследования и точная диагностика заболевания. Если в карте больного отмечено о наличии конкретных хронических и переменных патологий, то это поможет доктору поставить верный диагноз. К таким болезням-помощникам нужно отнести:
- инсульт, инфаркт,
- появление жировых отложений на сосудах, порок сердца, аритмия, стенокардия,
- проблемы с легкими,
- болезни почек,
- диабет.
Чтобы поставить точный диагноз, нужно:
- Выполнить рентген — на картинке жидкость, которая присутствует в органах, отобразится помутнением.
- Выполнить УЗИ плевры для выявления образовавшейся жидкости и точной локации в легких.

- Прослушать легкие при помощи спето-или фонедоскопа — заболевание подтверждается осиплостью дыхания и мокрыми хрипами.
Повторная пневмония, спровоцированная другой патологией, чаще всего отображается в нижней части правого легкого. Здесь ее нужно искать в первую очередь. Застойная пневмония у лежачих больных предоставляет опасность тем, что они могут потерять сознание или впасть в кому, и тогда доктора ставят неверный диагноз. Иногда присутствует недержание мочи у больного. Человек становится узником депрессии, у него ежеминутно меняется настроение, при этом доктора часто ставят синильную деменцию. Данное заболевание можно вылечить препаратами, народными средствами или хирургическим методом. В многих ситуациях, если начать вовремя лечение, то болезнь уходит, и больные полностью восстанавливаются. Но картина терапии зависит от правильности поставленного диагноза и обращения к доктору вовремя.
vkontakte
odnoklassniki
Пневмония: причины, симптомы и диагностика
Причины и симптомы
Что такое пневмония?
Пневмония — воспалительное заболевание альвеол и легочной ткани. Обычно это вызвано инфекцией. Обычно он начинается остро и полностью излечивается, но также может быть фатальным или хроническим с постоянным ремоделированием тканей и потерей функции легких.
Обычно это вызвано инфекцией. Обычно он начинается остро и полностью излечивается, но также может быть фатальным или хроническим с постоянным ремоделированием тканей и потерей функции легких.Причины: как развивается пневмония
Наиболее частой причиной является инфекция, в основном вызываемая бактериями, вирусами, грибами и паразитами.Реже пневмония вызвана инородными телами или проникновением содержимого желудка в бронхи после случайного вдыхания. Раздражающие газы или радиация (например, в рамках лучевой терапии) также могут вызвать пневмонию. Сердечно-сосудистые заболевания, такие как гипостатическая пневмония с сердечной недостаточностью или пневмония после тромбоэмболии легочной артерии, также являются возможными триггерами. Инфекция обычно протекает воздушно-капельным путем. Частота появления отдельных инфекционных агентов зависит от различных факторов.Внебольничная пневмония
Пневмонией можно заразиться дома. В основном они вызываются бактериями. Наиболее частые возбудители — пневмококки. В 25% случаев причиной является вирусная инфекция. Однако спектр патогенов также зависит от возраста, других заболеваний, присутствующих в то же время, от иммунного статуса пациента и условий жизни (например,г. дом престарелых).
В основном они вызываются бактериями. Наиболее частые возбудители — пневмококки. В 25% случаев причиной является вирусная инфекция. Однако спектр патогенов также зависит от возраста, других заболеваний, присутствующих в то же время, от иммунного статуса пациента и условий жизни (например,г. дом престарелых).Госпитальная пневмония
Это происходит у больничных пациентов, особенно когда они находятся в реанимации и получают искусственную вентиляцию легких. Предварительное лечение антибиотиками также является фактором риска. Спектр микробов здесь явно другой: чаще это проблемные микробы, которые во многих случаях нечувствительны к обычно назначаемым антибиотикам.Более того, спектр патогенов зависит от иммунной защиты пациента. Патогены, которые не имеют значения для здорового человека (например, грибы или вирусы), играют роль для пациентов с ослабленной иммунной системой.Пневмония: симптомы заболевания
Различают два типа пневмонии:- Бактериальная пневмония
Классическая бактериальная пневмония обычно начинается внезапно с озноба и высокой температуры. Больные серьезно заболели. Также есть кашель, возможно, с мокротой. Больные жалуются на одышку. Расширение ноздрей, при котором ноздри явно двигаются при дыхании, особенно у детей младшего возраста. Дыхание может вызвать боль в груди, которая часто возникает из-за небольшого сопутствующего выпота между легочными плеврами. При нехватке кислорода может быть видно голубоватое изменение цвета губ, носа, ногтей на ногах или руках.
Больные серьезно заболели. Также есть кашель, возможно, с мокротой. Больные жалуются на одышку. Расширение ноздрей, при котором ноздри явно двигаются при дыхании, особенно у детей младшего возраста. Дыхание может вызвать боль в груди, которая часто возникает из-за небольшого сопутствующего выпота между легочными плеврами. При нехватке кислорода может быть видно голубоватое изменение цвета губ, носа, ногтей на ногах или руках. - Атипичная пневмония
Атипичная пневмония может быть вызвана возбудителями классической пневмонии.Однако чаще причиной являются вирусы или микоплазма. Заболевание обычно развивается медленно, возможно, связано с головными и мышечными болями и лишь незначительным повышением температуры тела. Больные жалуются на сухой кашель, часто практически без мокроты.
Возможные осложнения при пневмонии
- Рассеяние возбудителя
- Сопутствующий выпот или нагноение между легочными плеврами
- Хроническое воспаление
- Дыхательная недостаточность
- Легочная эмболия
Диагностика
Диагностика пневмонии: как мы диагностируем болезнь
После подробного собеседования (истории болезни) вас осмотрят наши специалисты. Очень важно прислушиваться к своим легким. В отличие от атипичной пневмонии, классическая пневмония часто сопровождается дребезжащими звуками при исследовании с помощью стетоскопа.
Очень важно прислушиваться к своим легким. В отличие от атипичной пневмонии, классическая пневмония часто сопровождается дребезжащими звуками при исследовании с помощью стетоскопа.Процедуры визуализации
При подозрении на пневмонию обычно делают рентген или компьютерную томографию грудной клетки.Это может позволить сделать выводы о причинах и масштабах пневмонии. Центры воспаления можно обнаружить в рентгеновских лучах как так называемые тени: здесь происходит осветление легочной ткани. Если результаты на рентгеновском изображении неясны, компьютерная томография легкого может привести к дальнейшим выводам.Ультразвуковое исследование также может дать начальные показания или выявить такие осложнения, как выпот.
Лабораторные исследования
Обычно также измеряются показатели воспаления в крови.Это включает, прежде всего, анализ крови. При классической пневмонии количество лейкоцитов увеличивается, а также C-реактивный белок, который является маркером острого, в основном бактериального, воспаления. При атипичной пневмонии белые кровяные тельца могут быть нормальными или уменьшенными. В одной трети случаев мы также можем обнаружить возбудителя из гнойной мокроты или из ирригационной жидкости, полученной во время бронхоскопии (эндоскопии бронхиальной системы). В некоторых случаях (например, пневмококк или легионелла) определение антигена также может быть выполнено с использованием мочи и мокроты / жидкости для промывания бронхов.
При атипичной пневмонии белые кровяные тельца могут быть нормальными или уменьшенными. В одной трети случаев мы также можем обнаружить возбудителя из гнойной мокроты или из ирригационной жидкости, полученной во время бронхоскопии (эндоскопии бронхиальной системы). В некоторых случаях (например, пневмококк или легионелла) определение антигена также может быть выполнено с использованием мочи и мокроты / жидкости для промывания бронхов.(PDF) بحث مهدي عن ال Hypostatic pneumonia
1216 Индийский журнал исследований и разработок общественного здравоохранения, август 2018 г., Vol. 9, No. 8
13) рекомендуется для младенцев и детей от 6 недель до
59 месяцев 9. Лечение и уход за больными
при пневмонии обычно симптоматическое и включает
меры по обеспечению оксигенации и комфорта, например
введение кислорода, текущая процедурная терминология
(CPT) и постуральный дренаж, жаропонижающие средства при лихорадке
управление, мониторинг потребления жидкости и поддержка семьи
. Антибиотики предназначены для детей, у которых
Антибиотики предназначены для детей, у которых
продемонстрировано наличие бактериальной инфекции 9.
МАТЕРИАЛЫ И МЕТОД
Дизайн исследования: описательный дизайн, используемый для
оценки знаний матери о дошкольных учреждениях
детей с гипостатической пневмонией в Город Вавилон.
Условия исследования: исследование проводилось в
Вавилонском детском и родильном отделениях в период
(15.12.2017) _ (15.01.2018).Выборка:
целевых выборки из 50 дошкольников. Административное разрешение
: исследование было подтверждено комиссией
в колледже медсестер. Статистический анализ: описательная статистика
использовалась для анализа результата
данного исследования. Цель исследования: оценить знания
матери по отношению к своему ребенку (3-6) лет с
гипостатической пневмонией в Вавилонской больнице для матерей
и детей.Выявить демографические характеристики
матери детей с гипостатической пневмонией по возрасту,
уровню образования, профессии. Выявить демографические
Выявить демографические
характеристики гипостатической пневмонии детский возраст
и количество детей в семье и порядковое положение
ребенка в семье.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Таблица 1 показывает, что описанные социально-демографические данные
для матери, которые показывают, что большая часть выборки составляла
из возрастной группы (29 и старше) лет, которые составляли
(36%), и несколько выборок были из возрастной группы (18-23)
лет, которым было (30%), большинство из них
начальных школ, которые были (42%), а низкий процент
(2%) были (читать и пишут), большинство из них (90%)
домохозяйки и небольшой процент (2%) были студентами.В таблице
2 описаны социально-демографические характеристики ребенка,
, которые указывают на то, что большая часть выборки (70%) составляла 3 года
года, а низкий процент (14%) — пять лет, также
показал высокий процент (76%) к количеству детей в
семье были (1-3) дети в семье, также
показали, что высокий процент (42%) в последовательности ребенка в
семье были второй ребенок и низкий процент (18%)
первый и третий ребенок в семье. Таблица 3 описывает
Таблица 3 описывает
, что у матерей с высокой чувствительностью (2,44) к кашлю
ребенка также показано, что высокая реакция (2,44) на
для матерей по поводу лихорадки у их ребенка также показала высокую реакцию
(2,48) там.
активности их ребенка, также высокая отзывчивость (2,64), что их ребенок
страдал от учащенного дыхания, также показали высокую
активность (2,92), что их ребенок страдал от
одышки, настолько высокая отзывчивый (2.84), что
их детей чувствовали себя уставшими и уставшими, так хорошо реагировали
(2,24), что эти матери знали о серьезности
этого заболевания, поэтому показали высокую степень реагирования (2,32), что эти
матери знали о профилактике от этого заболевания, поэтому
показал высокую реакцию (2,60), что дети матери
приняли вакцины вовремя, поэтому высокая реакция (2,96)
, что лицо их детей бледное, поэтому высокая реакция
(2 .92), что их дети страдали от свистящего дыхания
в грудной клетке, поэтому существует высокая реакция (2,88), что это заболевание
является распространенным заболеванием, Таблица 4, поэтому существует высокая реакция
(2,36), что их дети
потеряли аппетит при заражении этим заболеванием, наконец,
эта таблица показала высокий отклик (3,00), что эти
матери были привержены медицинским советам. Исследование
Исследование
показало, что большая часть выборки была из возрастной группы
(29 и старше) лет, которые составляли (36%), и менее
выборки были из возрастной группы (18-23) лет, из которых
были (30%) этот результат был согласован с результатом, полученным в результате исследования
, проведенного 3, большинство из них — начальная школа
, которые были (42%), а низкий процент (2%) были (чтение и
запись) этот результат был согласован с результатом, полученным из исследования
, проведенного 3, большинство из них (90%) домохозяйки и
с низким процентом (2%) были студентами, этот результат был согласован
с результатом, полученным в результате исследования, проведенного 11.Пневмония у
детей в возрасте до пяти лет по-прежнему является ведущей причиной
детской смертности во многих развивающихся странах 8.
Это исследование показало, что большая часть выборки (70%)
были трехлетними и имели низкий процент (14%) было пять человек
года этот результат был согласован с результатом, полученным из
исследования, проведенного 4, также показали высокий процент (76%) к
количество детей в семье было (1-3) детей
в семье. Этот результат был согласован с результатом, полученным в результате исследований, проведенных 12 и 4,
Этот результат был согласован с результатом, полученным в результате исследований, проведенных 12 и 4,
, а также показал, что высокий процент
(42%) последовательности ребенка в семье
был вторым ребенком, а низкий процент (18 %) первый
и третий ребенок в семье этот результат был несогласием
с результатом, полученным в результате исследования, проведенного 11. Текущее исследование
показало, что большинство матерей (50%) имели
средний уровень знаний о острая респираторная
инфекция, особенно пневмония, в отношении простых признаков
и симптомов, причин и факторов, простой оценки
Индивидуальная медицинская помощь в зависимости от частоты совпадения церебрального кровоизлияния с гипостатической пневмонией
Исследовательская статья — Биомедицинские исследования (2017) Том 28, Выпуск 22
Индивидуальная медицинская помощь при совпадении мозгового кровоизлияния и гипостатической пневмонии
Фанхуй Цзян и Сан Чжэн, Лэй Ли *
Медицинское отделение, Больница интегративной медицины Тайчжоу, Вэньлин, КНР
- * Автор, ответственный за переписку:
- Лей Ли
Медицинское отделение
Больница интегративной медицины Тайчжоу, PR Китай
Принято 21 декабря 2017 г.
Аннотация
Цель: Проанализировать влияние индивидуального ухода за больными на гипостатическую пневмонию, сопровождающуюся кровоизлиянием в мозг.
Методы: Произвольно разделите 4200 случаев церебрального кровоизлияния, пролеченных в разных больницах в течение января 2013 г. и января 2016 г., на пациентов с обычным сестринским уходом для контрольной группы и пациентов с индивидуализированным сестринским уходом для группы наблюдения и проведите эффективный анализ частоты возникновения кровоизлияния в мозг, гипостатической пневмонии двух групп.
Результаты: Вероятность одновременной гипостатической пневмонии у пациентов группы наблюдения намного ниже, чем у пациентов контрольной группы, после сравнения, P <0.05, разница значительная, со статистической значимостью.
Заключение: Индивидуальный уход за пациентами с кровоизлиянием в мозг может эффективно снизить частоту кровоизлияния в мозг, одновременно с гипостатической пневмонией, что способствует физической реабилитации пациентов и имеет важное значение в клинической практике.
Ключевые слова
Индивидуальный уход, Церебральное кровоизлияние, Гипостатическая пневмония, Осложнение, Влияние.
Введение
В последние годы с постоянным прогрессом и развитием
общества, частота кровоизлияний в мозг постепенно снижалась.
вырос. Заболеваемость кровоизлиянием в мозг в нашей стране
также значительно увеличилось. Пациенты с церебральным кровоизлиянием
имеют высокий уровень инвалидности и нуждаются в постельном режиме, что вызывает
серьезные осложнения. Гипостатическая пневмония — распространенное
осложнение кровоизлияния в мозг, которое не только
влияют на функцию легких пациентов, что приводит к серьезным повреждениям
функции легких, но также влияют на состояние пациентов и
усугубляют кровоизлияние в мозг.Поэтому очень важно
принимать необходимые методы ухода во время постельного режима
пациенты с кровоизлиянием в мозг. Индивидуальный уход
меры могут эффективно снизить частоту возникновения осложнений
церебральное кровоизлияние, которое требует соответствующего ухода
меры против состояний пациентов, уважает различия в
пациенты в процессах, или исходя из общей ситуации
для повышения эффективности ухода за пациентами и степени их удовлетворенности. Изучить влияние индивидуального сестринского ухода на церебральные
кровоизлияние и гипостатическая пневмония заболеваемость, автор выделяет
общая информация о 4200 случаях кровоизлияния в мозг
пациентов, пролеченных в разных больницах в январе 2013 г. и
Январь 2016 для необходимого анализа с соответствующими исследованиями
Результаты сообщены. Рисунок 1 показывает компьютерную томографию головного мозга.
пациенты с кровотечением.
Изучить влияние индивидуального сестринского ухода на церебральные
кровоизлияние и гипостатическая пневмония заболеваемость, автор выделяет
общая информация о 4200 случаях кровоизлияния в мозг
пациентов, пролеченных в разных больницах в январе 2013 г. и
Январь 2016 для необходимого анализа с соответствующими исследованиями
Результаты сообщены. Рисунок 1 показывает компьютерную томографию головного мозга.
пациенты с кровотечением.
Рис. 1: КТ-изображения пациента с кровоизлиянием в мозг, часть стрелки указывает как место кровотечения.
Метод
Общая информация
Всего пролечено 4200 пациентов с кровоизлиянием в мозг.
различные больницы в течение января 2013 г. и января 2016 г. были отобраны и случайным образом разделены, с 2100 случаями
группа наблюдения и контрольная группа соответственно.В
группа наблюдения — 1065 пациентов мужского пола, 1035 женского
пациентов, самому старшему — 78 лет, младшему — 45
y старый, средний возраст (52,3 ± 2,1 года). В контрольной группе
1100 пациентов мужского пола, 1000 пациентов женского пола, самые старые
пациенту 79 лет, самому младшему 43 года, средний возраст
возраст в (51,9 ± 2,3 года). Все пациенты госпитализированы.
в течение 8 часов после заболеваемости. Такое же лечение было предоставлено
две группы пациентов. После сравнения возраста, пола,
образ жизни и состояние пациентов, статистически значимых нет.
наблюдается разница, P> 0.05, поэтому стоит сравнить
две группы пациентов.
В контрольной группе
1100 пациентов мужского пола, 1000 пациентов женского пола, самые старые
пациенту 79 лет, самому младшему 43 года, средний возраст
возраст в (51,9 ± 2,3 года). Все пациенты госпитализированы.
в течение 8 часов после заболеваемости. Такое же лечение было предоставлено
две группы пациентов. После сравнения возраста, пола,
образ жизни и состояние пациентов, статистически значимых нет.
наблюдается разница, P> 0.05, поэтому стоит сравнить
две группы пациентов.
Методы ухода
Пациенты контрольной группы получали плановый медсестринский уход. Уход Персонал должен поддерживать чистоту и порядок в палате во время госпитализации. пациентов с кровоизлиянием в мозг и регулярно проветривайте палату обеспечить пациентам комфортную больницу Окружающая среда.
Пациенты группы наблюдения получали индивидуализированные
сестринский уход: медперсонал должен сгруппировать пациентов в соответствии с
разного возраста, пола и степени образования, объясните соответствующие
медсестринские знания, причины и вред осложнений
пациентов и направлять пациентов и членов их семей в профилактике
и лечение осложнений. В то же время медперсонал
следует часто разговаривать с пациентами, поощрять пациентов преодолевать
болезнь, помочь пациентам обрести уверенность в преодолении
болезнь, чтобы лучше снять напряжение и отрицательные эмоции
пациентов [1]. Следует выбрать соответствующую медсестру.
Все медсестры имеют образование выше младшего колледжа,
иметь сильное чувство ответственности и много работы
опыты [2]. Медсестры также хороши в общении
обменяться и сотрудничать с врачами в относительно
систематическое санитарное просвещение пациентов, объяснение вреда
осложнения кровоизлияния в мозг, чтобы вызвать достаточно
внимание пациентов.Эффективная оценка церебрального
пациентам с кровотечением, имеющим степень медсестры, делается относительно
принципы идеального питания и меры профилактики
формулируются осложнения, и пациенты информируются о
важность профилактики гипостатической пневмонии [3]. В
кроме того, медперсонал также должен вести языковую
реабилитационное обучение пациентов, больных афазией степени,
и обеспечить соответствующее реабилитационное обучение для пациентов
в зависимости от степени, чтобы пациенты могли владеть языком
обучение под руководством врачей-реабилитологов и
медперсонал и таким образом эффективно восстанавливает языковую функцию.
В то же время медперсонал
следует часто разговаривать с пациентами, поощрять пациентов преодолевать
болезнь, помочь пациентам обрести уверенность в преодолении
болезнь, чтобы лучше снять напряжение и отрицательные эмоции
пациентов [1]. Следует выбрать соответствующую медсестру.
Все медсестры имеют образование выше младшего колледжа,
иметь сильное чувство ответственности и много работы
опыты [2]. Медсестры также хороши в общении
обменяться и сотрудничать с врачами в относительно
систематическое санитарное просвещение пациентов, объяснение вреда
осложнения кровоизлияния в мозг, чтобы вызвать достаточно
внимание пациентов.Эффективная оценка церебрального
пациентам с кровотечением, имеющим степень медсестры, делается относительно
принципы идеального питания и меры профилактики
формулируются осложнения, и пациенты информируются о
важность профилактики гипостатической пневмонии [3]. В
кроме того, медперсонал также должен вести языковую
реабилитационное обучение пациентов, больных афазией степени,
и обеспечить соответствующее реабилитационное обучение для пациентов
в зависимости от степени, чтобы пациенты могли владеть языком
обучение под руководством врачей-реабилитологов и
медперсонал и таким образом эффективно восстанавливает языковую функцию. В
в то же время, необходимые функциональные упражнения пациентов
требуется парализованная конечность, медперсонал должен разработать
совершенная программа функциональной тренировки конечностей и помощь пациентам
выполнять ежедневные упражнения [4]. С точки зрения активности повседневной жизни,
медперсонал также должен проводить обучение необходимым навыкам, и
медсестры должны объяснять пациентам некоторые жизненные навыки, которые
может эффективно снизить частоту кровоизлияний в мозг
осложнениям и укреплению здоровья пациентов с помощью других вспомогательных
методы ухода [5].
В
в то же время, необходимые функциональные упражнения пациентов
требуется парализованная конечность, медперсонал должен разработать
совершенная программа функциональной тренировки конечностей и помощь пациентам
выполнять ежедневные упражнения [4]. С точки зрения активности повседневной жизни,
медперсонал также должен проводить обучение необходимым навыкам, и
медсестры должны объяснять пациентам некоторые жизненные навыки, которые
может эффективно снизить частоту кровоизлияний в мозг
осложнениям и укреплению здоровья пациентов с помощью других вспомогательных
методы ухода [5].
Во время санитарного просвещения пациентов, медперсонала
должен выпустить необходимые карточки и пособия по санитарному просвещению.
Содержимое руководства должно быть немедленно прочитано добровольно.
членами семьи пациентов и предъявлено обвинением
медсестры. Пациентам необходимо сотрудничать с сестринским уходом
персонал каждый день и способствовать нормальному развитию медсестер
Работа. Медперсоналу также следует часто легко переворачиваться, чтобы избежать
серьезное повреждение кожи пациентов [6]. В то же время уход
Персоналу следует также очистить компрессионную часть пациентов горячим
полотенце каждый день, которое может эффективно поддерживать чистоту кожи
и аккуратный.При пролежнях у пациентов нужен губчатый коврик.
для улучшения кровообращения. Фигуры 2 и 3 соответственно
показывает реабилитационную картину после кровоизлияния в мозг и
картина пациента с кровоизлиянием в мозг, осложненным
гипостатическая пневмония.
В то же время уход
Персоналу следует также очистить компрессионную часть пациентов горячим
полотенце каждый день, которое может эффективно поддерживать чистоту кожи
и аккуратный.При пролежнях у пациентов нужен губчатый коврик.
для улучшения кровообращения. Фигуры 2 и 3 соответственно
показывает реабилитационную картину после кровоизлияния в мозг и
картина пациента с кровоизлиянием в мозг, осложненным
гипостатическая пневмония.
Рисунок 2: Тренинг по реабилитации пациента с церебральной тромбоз.
Рисунок 3: Рентгеновский снимок пациента с осложненным кровоизлиянием в мозг при гипостатической пневмонии.
Метод оценки
В ходе исследования оценивали осложнения пациенты в основном следуют критериям оценки гипостатического пневмония при базовой патологии с частотой осложнений подсчитано и проанализировано.
Статистика
Клинические данные пациентов с сахарным диабетом, участвовавших в экспериментальном исследовании:
протестировано с программным пакетом SPSS15. 0. При этом клинический
данные подсчета обозначены (n,%) и протестированы с χ 2 ;
Обозначены данные измерений, полученные при лечении диабета.
с (x̄ ± s) и протестирован с t-значением.Две группы
экспериментальные данные статистически P <0,05, что показывает, что
существует значительная разница в эффекте после группового лечения.
0. При этом клинический
данные подсчета обозначены (n,%) и протестированы с χ 2 ;
Обозначены данные измерений, полученные при лечении диабета.
с (x̄ ± s) и протестирован с t-значением.Две группы
экспериментальные данные статистически P <0,05, что показывает, что
существует значительная разница в эффекте после группового лечения.
Результаты
В ходе данного исследования лечебный эффект индивидуализированных
сестринский уход при кровоизлиянии в мозг и гипостатической пневмонии
проанализированы, и проведен соответствующий сравнительный анализ
со статистическим программным обеспечением. Результаты исследования показывают, что:
После внедрения индивидуального сестринского ухода за
пациенты группы наблюдения, 24 пациента
гипостатическая пневмония, при этом 245 больных из 2100 контрольных
Больные группы страдают осложненной гипостатической пневмонией.Немного
пациенты двух групп имеют такие осложнения, как
запоры и пролежни, но ряд осложнений
пациенты контрольной группы намного больше, чем наблюдение
группа. В этом исследовании заболеваемость гипостатической пневмонией
группа наблюдения составляет 1,14%, а группа контроля —
11,7%. После сравнения P <0,05, со статистически значимой
разница.
В этом исследовании заболеваемость гипостатической пневмонией
группа наблюдения составляет 1,14%, а группа контроля —
11,7%. После сравнения P <0,05, со статистически значимой
разница.
В последние годы заболеваемость кровоизлиянием в мозг постепенно
увеличивает, как следствие, инвалидизацию из-за кровоизлияния в мозг
пациентов также имеет значительный рост.Пациенты с церебральным
кровотечение, как правило, постельный режим, поэтому скорость кровотока будет
быть значительно уменьшенным. В то же время из-за недоедания
у пациентов моторика желудочно-кишечного тракта снижена, и
будут серьезные осложнения. В клинической практике рутинный уход
уход может обеспечить удобство повседневной жизни пациентов, но не может
эффективно избежать осложнений кровоизлияния в мозг.
Во время лечения пациентов с кровоизлиянием в мозг,
должны быть приняты соответствующие медсестринские контрмеры
в зависимости от пола, возраста и осложнений пациентов [7].Для
Пациентам с относительно серьезным заболеванием медперсонал должен
проводить комплексную оценку, развивать научное сестринское дело
программы для постепенной реализации. В процессе
медсестры, медсестры должны часто общаться с пациентами
и семьи, проинформируйте их о важности индивидуализированных
сестринский уход, чтобы пациенты и семьи могли больше сотрудничать
с сестринским трудом медицинского персонала и эффективно улучшать
уверенность пациентов в преодолении болезни [8]. Персонализированный
меры по уходу могут эффективно снизить частоту
осложнения кровоизлияния в мозг и способствуют выздоровлению
состояние пациентов, улучшающее качество жизни пациентов,
эффективно способствует реабилитации пациентов и, следовательно, имеет серьезные клинические последствия.Для
выполнение индивидуальных медсестринских мероприятий, платно
медсестры должны иметь комплексную оценку состояния пациентов.
конкретных условиях и разработать относительно научный и
рациональные индивидуальные меры противодействия медсестре, чтобы
обеспечить целенаправленное и спланированное вмешательство, которое может значительно
повысить энтузиазм пациентов и их семей к участию
в сестринском деле [9].
В процессе
медсестры, медсестры должны часто общаться с пациентами
и семьи, проинформируйте их о важности индивидуализированных
сестринский уход, чтобы пациенты и семьи могли больше сотрудничать
с сестринским трудом медицинского персонала и эффективно улучшать
уверенность пациентов в преодолении болезни [8]. Персонализированный
меры по уходу могут эффективно снизить частоту
осложнения кровоизлияния в мозг и способствуют выздоровлению
состояние пациентов, улучшающее качество жизни пациентов,
эффективно способствует реабилитации пациентов и, следовательно, имеет серьезные клинические последствия.Для
выполнение индивидуальных медсестринских мероприятий, платно
медсестры должны иметь комплексную оценку состояния пациентов.
конкретных условиях и разработать относительно научный и
рациональные индивидуальные меры противодействия медсестре, чтобы
обеспечить целенаправленное и спланированное вмешательство, которое может значительно
повысить энтузиазм пациентов и их семей к участию
в сестринском деле [9]. Благодаря индивидуальному уходу,
медперсонал может полностью мобилизовать энтузиазм пациентов, улучшить
соблюдение членами их семей лечения и ухода
работать и укреплять сознание пациентов, что
заставляет пациентов активно сотрудничать с сестринской работой
персонала, сокращает отношения медсестры и пациента, улучшает качество обслуживания пациентов
удовлетворение медперсонала и эффективное предотвращение заболеваемости
осложнений [10].Осложнения кровоизлияния в мозг
включают пролежни, запоры и т. д. Рисунок 4 ниже
показана картина пролежней у больных с кровоизлиянием в мозг.
Благодаря индивидуальному уходу,
медперсонал может полностью мобилизовать энтузиазм пациентов, улучшить
соблюдение членами их семей лечения и ухода
работать и укреплять сознание пациентов, что
заставляет пациентов активно сотрудничать с сестринской работой
персонала, сокращает отношения медсестры и пациента, улучшает качество обслуживания пациентов
удовлетворение медперсонала и эффективное предотвращение заболеваемости
осложнений [10].Осложнения кровоизлияния в мозг
включают пролежни, запоры и т. д. Рисунок 4 ниже
показана картина пролежней у больных с кровоизлиянием в мозг.
Рисунок 4: Пациент с кровоизлиянием в мозг и пролежней (пар. sacralis).
Обсуждение
Короче говоря, персонализированный сестринский уход — это обычная клиническая практика.
медсестринская мера, которая может обеспечить соответствующий уход
меры в зависимости от конкретных обстоятельств различных
пациентов, так что пациенты будут сотрудничать с лечением и уходом
медицинского персонала на основе собственного понимания
условия. Таким образом, пациенты возьмут на себя инициативу корректировать
диета, эффективно сокращающая отношения между ними и медсестрами,
чтобы пациенты были более довольны медсестринской работой
персонал, что позволяет избежать серьезных осложнений у пациентов,
угрожает здоровью пациентов, успокаивает членов семьи,
и эффективно улучшает комфорт жизни головного мозга
пациенты с кровотечением.
Таким образом, пациенты возьмут на себя инициативу корректировать
диета, эффективно сокращающая отношения между ними и медсестрами,
чтобы пациенты были более довольны медсестринской работой
персонал, что позволяет избежать серьезных осложнений у пациентов,
угрожает здоровью пациентов, успокаивает членов семьи,
и эффективно улучшает комфорт жизни головного мозга
пациенты с кровотечением.
Список литературы
- Лян Х. Противодействие сестринскому делу для предотвращения возникновения гипостатической пневмонии у пациентов с инсультом.World Lat Med Info 2015; 31: 213-214.
- Xu M. Контрмера по предотвращению сочетания гипостатической пневмонии у пациентов с инсультом и анализ характеристик резистентности. Мод Prev Med 2015; 8: 4016-4026.
- Ян X, Пэн Г. Влияние индивидуализированного клинического подхода к медсестринскому уходу на качество жизни пациентов, перенесших инсульт, и их удовлетворительное состояние при уходе. Clinial Res Pract 2017; 12: 165-166.

- Хуанг Л. Метод применения и терапевтический эффект индивидуальной стратегии ухода за пациентами после гепатобилиарной хирургии.J Trad Chinese Med Manag 2017; 21: 117-118.
- Sun B, Wang G, Zhu X, Wang Y, Jin C. Влияние индивидуального ухода за диетой на пациентов с хронической язвой желудка. Guizhou Med J 2017; 41: 1222-1223.
- Ли Х, Чжан Дж, Ян З. Эффект применения индивидуального ухода в экстренной хирургии кровоизлияния в мозг. J Clin Nurs Pract 2017; 2: 74-75.
- Чжао Ю. Практическое значение индивидуального ухода за больными с острым аппендицитом. Справочник China Med 2017; 12: 244-245.
- Tang H, Chen T. Влияние индивидуального ухода за пациентами на возникновение осложнений во время кровоизлияния в мозг. World Lat Med Info 2017; 17: 240
- Wu L. Наблюдение за клиническим терапевтическим эффектом двух минимально инвазивных операций в сочетании с индивидуальным уходом и гипербарической кислородной терапией в сверхраннем лечении кровоизлияния в базальные ганглии.
 J Clin Rat Drug Use, 2016; 9: 103-104.
J Clin Rat Drug Use, 2016; 9: 103-104. - Zhang J, Wang C, Wang F. Применение индивидуального санитарного просвещения при уходе за пожилыми пациентами с кровоизлиянием в мозг.J Clin Med Pract 2016; 20: 11-13.
Готов ли МКБ-10 к использованию?
Автор — Поиск по автору — Адель Л. Тауэрс, MD, MPH, FACP Ахмед Абуабду, MD, MBA Аликсис Смит, Аллен Р. Фрейди, RN, BSN, CCS, CCDS и Роб Копек, MD Аллен Р. Фрейди, RN, BSN, CCS , CCDS, AHIMA Approved ICD-10-CM / PCS Trainer Андреа Кларк, RHIA, CCS, CPC-HAndres Jimenez, MD Эндрю Х. Домбро, MD Эндрю Н. Коэн, PhDAngela CarmichaelAngela Phillips, PTAnita Archer, CPCAnita Majernny, RHIA Anita Majernny RHIA, CCS, CCDS, CDIPAutumn Reiter, BSN, RN, CCDS, CDIP, AHIMA-Certified ICD-10 TrainerBarbara Hinkle-Azzara, RHIA Барри Либман, MS, RHIA, CDIP, CCS, CCS-P, CICBeth BSHAB, RHIT, , MD, CPC, CCDS Бетси Николетти Бетти Б.Биббинс, MD, BSN, CHC, C-CDI, CPEHR, CPHIT, CPHIMS Билл Рифкин, MD, FHM, FACP Билли Ричбург, MS, FHFMABonnie S. Cassidy, MPA, RHIA, FAHIMA, FHIMSSBrad JustusBrigid B.Caffrey, BA, CCSBrooke Palkie, MA, RHIAC Карьера StepCari Greenwood, RHIA, CCS, CPC AHIMA утвержденный тренер ICD-10 Кэрол Спенсер, BA, RHIA, CCS, CHDACassi Birnbaum, MS, RHIA, CPHQCatherine Harrison-Restelli, MDCathie WildeSC, MDCathie WildeSC Winans, MDCheryl E. Servais, MPH, RHIACheryl Ericson, RN, MS, CCDS, CDIP Крис Лигуори, MBAChris Powell, главный исполнительный директор, PrecyseChuck BuckCindy Doyon, RHIAColleen Deighan, RHIA, CCS, CCDS-O Cynthia D.Фрай, доктор медицины, Дэвид Джури, доктор медицины, Дон Валдез, Р.Н., LNC, CDIP, CCDS; CCDIP, Deborah Grider, CPC, CPC-H, CPC-I, CPC-P, CPMA, CEMC, CCS-P, CDIP, сертифицированный специалист по улучшению клинической документации, Дебра Байзел Дентон, RHIA, CCS, CCDS, CDIP, Ди Ланг Дениз М. Нэш, MD, CCS , CIM Дениз Уилсон, MS, RN, RRT Деннис Харви, Деннис Джонс, Деннис Винклер, Денни Флинт, Дирадж Махаджан, MD, FACP, Диана Иверсон, RN, BSN, BS, ACM, CCM, Дианн Смит, MS, RHIA, CHP, FAHIMA Rich AHIMA, RHIA Стивен Спейн, доктор медицины, CPCDuane C.
Cassidy, MPA, RHIA, FAHIMA, FHIMSSBrad JustusBrigid B.Caffrey, BA, CCSBrooke Palkie, MA, RHIAC Карьера StepCari Greenwood, RHIA, CCS, CPC AHIMA утвержденный тренер ICD-10 Кэрол Спенсер, BA, RHIA, CCS, CHDACassi Birnbaum, MS, RHIA, CPHQCatherine Harrison-Restelli, MDCathie WildeSC, MDCathie WildeSC Winans, MDCheryl E. Servais, MPH, RHIACheryl Ericson, RN, MS, CCDS, CDIP Крис Лигуори, MBAChris Powell, главный исполнительный директор, PrecyseChuck BuckCindy Doyon, RHIAColleen Deighan, RHIA, CCS, CCDS-O Cynthia D.Фрай, доктор медицины, Дэвид Джури, доктор медицины, Дон Валдез, Р.Н., LNC, CDIP, CCDS; CCDIP, Deborah Grider, CPC, CPC-H, CPC-I, CPC-P, CPMA, CEMC, CCS-P, CDIP, сертифицированный специалист по улучшению клинической документации, Дебра Байзел Дентон, RHIA, CCS, CCDS, CDIP, Ди Ланг Дениз М. Нэш, MD, CCS , CIM Дениз Уилсон, MS, RN, RRT Деннис Харви, Деннис Джонс, Деннис Винклер, Денни Флинт, Дирадж Махаджан, MD, FACP, Диана Иверсон, RN, BSN, BS, ACM, CCM, Дианн Смит, MS, RHIA, CHP, FAHIMA Rich AHIMA, RHIA Стивен Спейн, доктор медицины, CPCDuane C. Эбби, доктор философии, CFP, Эдвард Ху, доктор медицины, CHCQM-PHYADV, Эдвард М. Рош, доктор философии, JDEileen Dano Tkacik, Элизабет Стюарт, RHIA, CCS, CRCA, Эллен Финк-Самник, MSW, ACSW, LCSW, CCM, CRP, Эленн Голден Вэнбускдерс, Аннелем Ванбускдерс FCCP, CCDSErica E. Remer, MD, FACEP, CCDSEvan M. Gwilliam, округ Колумбия, MBA, BS, CPC, CCPC, CCCPC, NCICS, CPC-I MCS-P, CPMA Франк Коэн, Фред Баццоли, Гэри Болдуин, Джордж Ванкоре, Гленн Краусс, RHIA, BBA, CCS CCS-P, CPUR, CCDS, C-CDI, PCS, FC Gloryanne Bryant, RHIA, CDIP, CCS, CCDS, AHIMA-Approved ICD-10-CM / PCS Trainer Грасиелинда Прескотт Грант Хуанг, CPC, CPMAGregory M.Adams, FHFMAGretchen Dixon MBA, RN, CCS, CPCO, утвержденный AHIMA тренер и посол ICD-10-CM / PCS, Густаво П. Камарано, доктор медицины, доктор философии, CPC, CDIP, CHCQMH. Стивен Моффик, доктор медицинских наук, Хайди Хиллстром, магистр, магистр делового администрирования, RN, PHN, CCDS, CCS Холли Луи, RN, BSN, CHBMEHugh KellyJacqueline J Stack, BSHA, CPC, CPC-I, CPB, CEMC, CFPC, CIMC, CPEDC Джеймс-Дин Джан Доктор философии Дженис Оппельт Джеффри Д.
Эбби, доктор философии, CFP, Эдвард Ху, доктор медицины, CHCQM-PHYADV, Эдвард М. Рош, доктор философии, JDEileen Dano Tkacik, Элизабет Стюарт, RHIA, CCS, CRCA, Эллен Финк-Самник, MSW, ACSW, LCSW, CCM, CRP, Эленн Голден Вэнбускдерс, Аннелем Ванбускдерс FCCP, CCDSErica E. Remer, MD, FACEP, CCDSEvan M. Gwilliam, округ Колумбия, MBA, BS, CPC, CCPC, CCCPC, NCICS, CPC-I MCS-P, CPMA Франк Коэн, Фред Баццоли, Гэри Болдуин, Джордж Ванкоре, Гленн Краусс, RHIA, BBA, CCS CCS-P, CPUR, CCDS, C-CDI, PCS, FC Gloryanne Bryant, RHIA, CDIP, CCS, CCDS, AHIMA-Approved ICD-10-CM / PCS Trainer Грасиелинда Прескотт Грант Хуанг, CPC, CPMAGregory M.Adams, FHFMAGretchen Dixon MBA, RN, CCS, CPCO, утвержденный AHIMA тренер и посол ICD-10-CM / PCS, Густаво П. Камарано, доктор медицины, доктор философии, CPC, CDIP, CHCQMH. Стивен Моффик, доктор медицинских наук, Хайди Хиллстром, магистр, магистр делового администрирования, RN, PHN, CCDS, CCS Холли Луи, RN, BSN, CHBMEHugh KellyJacqueline J Stack, BSHA, CPC, CPC-I, CPB, CEMC, CFPC, CIMC, CPEDC Джеймс-Дин Джан Доктор философии Дженис Оппельт Джеффри Д. Лерман, DPM, FASPS, MAPWCA, CPC Джеффри Эпштейн, доктор медицины Джессика Кац Джессика Майер Джилл Финн Джоэль Мурхед, доктор медицины, доктор медицины, CPC Джон Эвенсен, MBA Джон Фоггл, доктор медицины, MBA Джон Р. Пицикулис, Джон Р. Пицикулис,Ирвин, AB, JD, BS, MD Джон Уоллман, Джон Зелем, MD, Джонатан Лафлер, BSN, RN, CCSJoseph C. Nichols, MDJoseph J. Gurrieri, RHIA, CHP, Joyce Johnson, RHIA, CCS, тренер ICD-10-CM / PCS, утвержденный AHIMA К. Бродт, доктор философии, Джули А. Дулинг, MSHI, RHIA, CHDA, FAHIMA, Джули А. Дулинг, MSHI, RHIA, CHDA, FAHIMA и Мелани Эндикотт, MBA / HCM, RHIA, CDIP, CHDA, CPHI, CCS, CCS-P, FAHIMAJulie Boomershine, RHIA, CCS, CTR, CHDA, AHIMA-Approved ICD-10 Trainer; и Джессика Коулман, CCS, Джульет А. Сантос, MSN, CCRN, FNP-BC, Джульет Б.Угарте Хопкинс, MD, CHCQM, Джастин Куритц, Карен Кинзл Зегель, Карен Кинзле Зегель, Кэти Мерчленд, RHIA, CDIPKathy Pride, RHIT, CPC, CCS-P, CPMAKim Carr, RHIT, CCS, CDIP, CCDS, AHIMA-Trainer / CM-Approved ICD-10 BA, RHIT, CCS Ким Рейд, CPC, CPMA, CEMC, CPC-I Кимберли Темплтон, доктор медицинских наук, Книколь Эмануэль, эсквайр Крис Найт, MBA, RHIA Криста Ярошевски, Кристи Поллард, RHIT, CCS, CPC, CIRCC, ICD-10, одобренный AHIMA тренер CMS Уиллис, CPCO, CPC-1, COC, CPC, AHIMA-Approved ICD-10-CM / PCS TrainerLaudine A.
Лерман, DPM, FASPS, MAPWCA, CPC Джеффри Эпштейн, доктор медицины Джессика Кац Джессика Майер Джилл Финн Джоэль Мурхед, доктор медицины, доктор медицины, CPC Джон Эвенсен, MBA Джон Фоггл, доктор медицины, MBA Джон Р. Пицикулис, Джон Р. Пицикулис,Ирвин, AB, JD, BS, MD Джон Уоллман, Джон Зелем, MD, Джонатан Лафлер, BSN, RN, CCSJoseph C. Nichols, MDJoseph J. Gurrieri, RHIA, CHP, Joyce Johnson, RHIA, CCS, тренер ICD-10-CM / PCS, утвержденный AHIMA К. Бродт, доктор философии, Джули А. Дулинг, MSHI, RHIA, CHDA, FAHIMA, Джули А. Дулинг, MSHI, RHIA, CHDA, FAHIMA и Мелани Эндикотт, MBA / HCM, RHIA, CDIP, CHDA, CPHI, CCS, CCS-P, FAHIMAJulie Boomershine, RHIA, CCS, CTR, CHDA, AHIMA-Approved ICD-10 Trainer; и Джессика Коулман, CCS, Джульет А. Сантос, MSN, CCRN, FNP-BC, Джульет Б.Угарте Хопкинс, MD, CHCQM, Джастин Куритц, Карен Кинзл Зегель, Карен Кинзле Зегель, Кэти Мерчленд, RHIA, CDIPKathy Pride, RHIT, CPC, CCS-P, CPMAKim Carr, RHIT, CCS, CDIP, CCDS, AHIMA-Trainer / CM-Approved ICD-10 BA, RHIT, CCS Ким Рейд, CPC, CPMA, CEMC, CPC-I Кимберли Темплтон, доктор медицинских наук, Книколь Эмануэль, эсквайр Крис Найт, MBA, RHIA Криста Ярошевски, Кристи Поллард, RHIT, CCS, CPC, CIRCC, ICD-10, одобренный AHIMA тренер CMS Уиллис, CPCO, CPC-1, COC, CPC, AHIMA-Approved ICD-10-CM / PCS TrainerLaudine A. Марковчик, RHIT, CCS, Лаура Хейман, RN, CDIS, Лаура Легг, RHIT, CCS, CDIP, Лаури Грей, RHIT, CPCLaurie A. McBrierty, MLT ASCP, CICA Laurie M. Johnson, MS, RHIA, FAHIMA AHIMA Утвержденный тренер ICD-10-CM / PCS Кардвелл, Лесли Кригштейн, Линда Поттинджер, MBALinda Schwab-Messmer, RHIT, CCS, Линда Шваб-Мессмер, RHIT, CCS, инструктор ICD-10-CM / PCS, одобренный AHIMA, и Дотси Бакстер, RHIA, CCS, одобренный AHIMA ICD-10. Тренер PCS: Лиза Банкер, MD, FACPLisa Baris, RHIT, CCS, CCDS, Лиза Роат, RHIT, CCS, CCDS, Лолита М.Джонс, MSHS, RHIA, CCSЛоррейн Фернандес, RHIAЛоррейн М. Мартинес Лайман Сорнбергер, MBALynn Cleasby, RHIT, тренер ICD-10-CM / PCS, одобренный AHIMA, Маэль Диаз, CMA, CPC, CRC, CPMA, Мандан Уиллис, CG CCS, CPEHRMargaret A. Skurka, MS, RHIA, CCS, FAHIMAMaria Bounos, RN, MPH, CPC-HMarie Morin, RN, MSN, CCS, CRCMark E. Laudenberger, MS, RHIAMark LottMark Morsch, MSMark SpauiveyMary Beth, MSMark SpauiveyMary Ламберт, доктор медицины Меган Кортаццо, доктор медицинских наук, Мелани Талли, MSN, CCDS, CDIP, Мелани Эндикотт, MBA / HCM, RHIA, CDIP, CCS, CCS-P, FAHIMA, тренер ICD-10-CM / PCS, утвержденный AHIMA, Мелинда Талли, MSN, CCDS, Майкл А.
Марковчик, RHIT, CCS, Лаура Хейман, RN, CDIS, Лаура Легг, RHIT, CCS, CDIP, Лаури Грей, RHIT, CPCLaurie A. McBrierty, MLT ASCP, CICA Laurie M. Johnson, MS, RHIA, FAHIMA AHIMA Утвержденный тренер ICD-10-CM / PCS Кардвелл, Лесли Кригштейн, Линда Поттинджер, MBALinda Schwab-Messmer, RHIT, CCS, Линда Шваб-Мессмер, RHIT, CCS, инструктор ICD-10-CM / PCS, одобренный AHIMA, и Дотси Бакстер, RHIA, CCS, одобренный AHIMA ICD-10. Тренер PCS: Лиза Банкер, MD, FACPLisa Baris, RHIT, CCS, CCDS, Лиза Роат, RHIT, CCS, CCDS, Лолита М.Джонс, MSHS, RHIA, CCSЛоррейн Фернандес, RHIAЛоррейн М. Мартинес Лайман Сорнбергер, MBALynn Cleasby, RHIT, тренер ICD-10-CM / PCS, одобренный AHIMA, Маэль Диаз, CMA, CPC, CRC, CPMA, Мандан Уиллис, CG CCS, CPEHRMargaret A. Skurka, MS, RHIA, CCS, FAHIMAMaria Bounos, RN, MPH, CPC-HMarie Morin, RN, MSN, CCS, CRCMark E. Laudenberger, MS, RHIAMark LottMark Morsch, MSMark SpauiveyMary Beth, MSMark SpauiveyMary Ламберт, доктор медицины Меган Кортаццо, доктор медицинских наук, Мелани Талли, MSN, CCDS, CDIP, Мелани Эндикотт, MBA / HCM, RHIA, CDIP, CCS, CCS-P, FAHIMA, тренер ICD-10-CM / PCS, утвержденный AHIMA, Мелинда Талли, MSN, CCDS, Майкл А. Сальваторе, доктор медицины, FACP, Майкл Калахан, Пенсильвания, магистр медицины, Мишель Хибберт, Мишель М. Винцорек, RN RHIT CPHQ, Микель Ходжсон, Мира Голдштейн, Нейт Дуэа, Нена Скотт, MSEd, RHIA, CCS, CCS-P, CCDS, Никель Ван Терхейланд, Доктор медицины , MS, FACEP, AHIMA утвержденный тренер ICD-10-CM / PCS Пареш К. Шах Патриция Трела, RHIAP Патти Т. Шеридан, MBA, RHIA, FAHIMA, и Валери Ватцлаф, PhD, MPH, RHIA, FAHIMAPaul Weygandt, MD, JD, MPH MBA, CPEPiyush Mathur, MD, FCCM; Ахмад Махер Ади, доктор медицины; Бретт Эло, DO; Дэвид Джури, доктор медицины; Эрика Э.Ремер, MD, FACEP, CCDSRachel Mack, RN, MSN, CCDS, CDIP, Ральф Вуэбкер, MD, MBA, Эбекка ДеГроски, RHIT, Ребекка Грушкос, LCSW, ACHP-SW, Рид Д. Гельцер, MD, MPHRenee Stamp, CPC, I COC, CPMC Бакгольц, CPC, CPMA, CPC-I, CRC, CDEO, CHPSE, COPC, CPEDC, CGSC Ронда Таллер, М.Хароберт С. Голд, MDRonald Hirsch, MDRose T. Dunn, MBA, RHIA, CPA, FACHE, FHFMA, CHPS, AHIMA- утвержденный тренер ICD-10-CM / PCS Руди Браччили, младший Сабрина Юсфи, MBA, RHIA, CDIP, CCSSally Streiber, BS, MBA, CPC, CEMASandra Draper, RHIT, CCSSandra L.
Сальваторе, доктор медицины, FACP, Майкл Калахан, Пенсильвания, магистр медицины, Мишель Хибберт, Мишель М. Винцорек, RN RHIT CPHQ, Микель Ходжсон, Мира Голдштейн, Нейт Дуэа, Нена Скотт, MSEd, RHIA, CCS, CCS-P, CCDS, Никель Ван Терхейланд, Доктор медицины , MS, FACEP, AHIMA утвержденный тренер ICD-10-CM / PCS Пареш К. Шах Патриция Трела, RHIAP Патти Т. Шеридан, MBA, RHIA, FAHIMA, и Валери Ватцлаф, PhD, MPH, RHIA, FAHIMAPaul Weygandt, MD, JD, MPH MBA, CPEPiyush Mathur, MD, FCCM; Ахмад Махер Ади, доктор медицины; Бретт Эло, DO; Дэвид Джури, доктор медицины; Эрика Э.Ремер, MD, FACEP, CCDSRachel Mack, RN, MSN, CCDS, CDIP, Ральф Вуэбкер, MD, MBA, Эбекка ДеГроски, RHIT, Ребекка Грушкос, LCSW, ACHP-SW, Рид Д. Гельцер, MD, MPHRenee Stamp, CPC, I COC, CPMC Бакгольц, CPC, CPMA, CPC-I, CRC, CDEO, CHPSE, COPC, CPEDC, CGSC Ронда Таллер, М.Хароберт С. Голд, MDRonald Hirsch, MDRose T. Dunn, MBA, RHIA, CPA, FACHE, FHFMA, CHPS, AHIMA- утвержденный тренер ICD-10-CM / PCS Руди Браччили, младший Сабрина Юсфи, MBA, RHIA, CDIP, CCSSally Streiber, BS, MBA, CPC, CEMASandra Draper, RHIT, CCSSandra L. Brewton, RHIT, CCS, CHCA, CPC, AHIMA-Approved ICD-10-CM / PCS TrainerSandra Routhier, RHIA, CCS, AHIMA Approved ICD-10-CM / PCS TrainerSarah Laird, RHIA, CCSSarguni Singh, MD, Hemali Patel, MD , и Дебра Анофф, MDScot Nemchik, CCS, сертифицированный AHIMA тренер ICD-10, и Патти Т. Шеридан, MBA, RHIA, FAHIMAShannon DeConda CPC, CPC-I, CEMC, CMSCS, CPMA®, Шарон Истерлинг, MHA, RHIA, CCS , CDIP, CRC, FAHIMA Шарон Ли Савински, MSN, RN CDISSheri Poe Bernard, CCS-P, CPC, CRC, CDEOSherry WilsonSheryl Markowitz, LCSW, LISWsStacey Elliott, CCS, CPCStanley Nachimson, MSStefani, Daniels, MSACtefani, MSACtefani, CMAC Национальный корреспондент ICD10monitor Стивен Соколик, MD, MHASusan Gatehouse, RHIT, CCS, CPC, AHIMA-Approved ICD-10-CM / PCS TrainerSusan M.Хоу, RHIT, CCS, CASCC и утвержденный AHIMA тренер ICD-10-CM / PCS Тэмми Комбс, RN, MSN, CDIP, CCS, CCDSTerrance Govender, доктор медицины Терри Флетчер, BS, CPC, CCC, CEMC, CCS, CCS- P, CMC, CMSCS, CMCS, ACS-CA, SCP-CA, QMGC, QMCRCTerry Millerd, Томас Ормондройд, BS, MBATiffany Ferguson, LMSW, ACMTim BavosiTim McMullen, JD, CAETimothy Powell, CPATina BSN, RN, RN , CCDS, CDIP Валери Фернандес, MBA, CCS, CPC, CIC, CPMA, AHIMA-Approved ICD-10-CM / PCS Валери Дж.
Brewton, RHIT, CCS, CHCA, CPC, AHIMA-Approved ICD-10-CM / PCS TrainerSandra Routhier, RHIA, CCS, AHIMA Approved ICD-10-CM / PCS TrainerSarah Laird, RHIA, CCSSarguni Singh, MD, Hemali Patel, MD , и Дебра Анофф, MDScot Nemchik, CCS, сертифицированный AHIMA тренер ICD-10, и Патти Т. Шеридан, MBA, RHIA, FAHIMAShannon DeConda CPC, CPC-I, CEMC, CMSCS, CPMA®, Шарон Истерлинг, MHA, RHIA, CCS , CDIP, CRC, FAHIMA Шарон Ли Савински, MSN, RN CDISSheri Poe Bernard, CCS-P, CPC, CRC, CDEOSherry WilsonSheryl Markowitz, LCSW, LISWsStacey Elliott, CCS, CPCStanley Nachimson, MSStefani, Daniels, MSACtefani, MSACtefani, CMAC Национальный корреспондент ICD10monitor Стивен Соколик, MD, MHASusan Gatehouse, RHIT, CCS, CPC, AHIMA-Approved ICD-10-CM / PCS TrainerSusan M.Хоу, RHIT, CCS, CASCC и утвержденный AHIMA тренер ICD-10-CM / PCS Тэмми Комбс, RN, MSN, CDIP, CCS, CCDSTerrance Govender, доктор медицины Терри Флетчер, BS, CPC, CCC, CEMC, CCS, CCS- P, CMC, CMSCS, CMCS, ACS-CA, SCP-CA, QMGC, QMCRCTerry Millerd, Томас Ормондройд, BS, MBATiffany Ferguson, LMSW, ACMTim BavosiTim McMullen, JD, CAETimothy Powell, CPATina BSN, RN, RN , CCDS, CDIP Валери Фернандес, MBA, CCS, CPC, CIC, CPMA, AHIMA-Approved ICD-10-CM / PCS Валери Дж. Ватцлаф, PhD, MPH, RHIA, FAHIMAVictoria M.Эрнандес, RHIA, CDIP, CCS, утвержденный AHIMA тренер по ICD-10-CM / PCS Винита Манорадж, доктор медицины, CHCQM Уилбур Ло, доктор медицины, CDIP, CCA, утвержденный AHIMA инструктор ICD-10-CM / PCS Уильям Л. Джонакин, доктор медицины, CPC, CRC
Ватцлаф, PhD, MPH, RHIA, FAHIMAVictoria M.Эрнандес, RHIA, CDIP, CCS, утвержденный AHIMA тренер по ICD-10-CM / PCS Винита Манорадж, доктор медицины, CHCQM Уилбур Ло, доктор медицины, CDIP, CCA, утвержденный AHIMA инструктор ICD-10-CM / PCS Уильям Л. Джонакин, доктор медицины, CPC, CRC
Теги — Поиск по категориям -AHIMAICD10CMSSenateMedicareSGRimplementationSebeliusObamaHHSOIGMACstestingclearinghouseICD10 testingAAPCNCVHSOMBNachimsonWEDIICDICD10PCSHIMHBMAICD10 delaycoderscodertrainingdualcodingdual codingICD10 impactdata managementICD10CMCDIclinical документация improvementAMAAmerican Medical AssoicationDRGCongressMSDRGphysician documentationmedical recordscodingbillingreimbursementpractice managercooperative exchangePMSendtoend testinge2e testingclinical documentationEHRclinical datapatient careE2EMedicaidhealthcareCMTcardiologyinsurersIPPSpaymentsheadlinesGEMscodesprovidersdocumentationdate announcedCEDIcode freezeC & MMSDRGsHITbillfinancialriskICD10 readinessmissing linksICD10LogicphysiciansTalk Ten TuesdaysHIPAA5010documentation tipsTexas HealthAHRQ # ICD10HIMSScompliance # E HRHIMSS15ChiropracticMental HealthRadiologyCash FlowRevenue CyclePhysician EducationPractice Mgmtworkers compensationACDISP и healthlong термин carepayerswhotipsahapcsschizophreniastressinsuranceauditeducationvendoremrcfrlcdacuteclaimshypertensionpaymentfdazikaebolasirsdisordercdcadministratorsmrsaptsdsepsisadhdautismcachccnew codescoordination и обслуживание committeecode changessecondary diagnosisuhddsregulatorytom pricematthew albrightppacacorecaqhremotecdisdiagnosislgbtdegenerationmacramipscpodcoding accuracytransgenderlgbtqtransitionequality для allprincipal procedureaccoutpatient cdivbpvaluebased purchasingsnfssepticemiasepsis3hccsburnoutcrazyclimate changecoder burnoutnovant healthproviderssapsipqrsmedical necessitylegal doctrineevaluation и managementdiagnosis codingoutpatientphysician engagementcoronary angiographyphysicianinpatientinpatient cdisespsis72hour admissiondenialspreventioncollaborationhealthcon17utilization managementresidencyphysician advisorphysician Cwomen в hardshipcpthcpcsmalnutritionundernutritionelderlydenial managementappealsadaptableaha кодирования clinicencephalopathycopy и pasteauditing и monitoringqppdrgsclaim denialsvaluebased methodologiesecwsettlementfalse претензий actffspopulation healthsepsis denialscoderphysician linkmentorhedishipaaasclinical данные exchangeicd10 monitoringcoding productivitycoding updatesinnovationpatient engagementcbocmmiaffordable уход actchipperformanceclaim submissionescalation policyapmsoppsopps propsed ruleearly releaseopen дверь forummacra предложил rulemycardial infarctionoctober 1misblack шляпа conferencesecuritydefconsectfremote workcommunicationsummer diseaseszika virusclinical validationdrg validationnew возмещение modelsbundled paymentslost в translationmaradministration denials2018 codesminocainocamyocardial infarctionpatient admissionsfdara2018 icd10cm руководство тип 2 mihcc cditpnscribes необъяснимые вариацииriskadjustessentia healthaucqualityhurricane harveynews alertxasemtalahurricane irmafl oridaphix370sdohessentiasevere sepsisjamaroot operationcandmanxietyworld здоровья organizationobamacareincremental interoperabilityctricqr codesblindnessdalyacosrepeallegislationfiscal год 2018poisoncjrmedicineartificialaiconferencethought leaderslabroadcastssan juanpuerto ricocliniciansemergency departmentedemergency medicinepoaytraumalas vegasconferececeuscounterfeite & mcase managmentepsemergency physicianshcpshealthcare providerscybersecuritylosmdmhcpmedical recordfraudtechnologyelectronic медицинская recordhurricane mariahurricaneclinical документация integritywashingtonzombiescopdlean шесть sigmatqmcqidiabetesracqiomccccvaluebasedvaluebased careelectronic здоровья record2018anesthesiasurgerylaboratorypathologycategory iiicategory iipla codesaapmsphysician buyincardiovascular интервенционной radiologyvascular интервенционной radiologyalzheimersdementiafemaaspensrevenue integritynahricdmhccairf comparenhsnacmacc / ЦУП captureaspensgaemsalsparamedicfirst responderspatient experiencevaluebased рей mbursmentfraud managmentevidencebased medicinenihctepostconcussional syndromechronic травматический encephalopathyconcussionsiomicgchronic conditionscritical careob codingmedical decisionmakingcare coordinationpreventative carefluvaccinationcardiac careicd11cahiimtotal колено replacementpsychiatrygoldwater ruleapaaapainpatient HCC capturehierarchical состояние codesfeeforservice reimbursementnational покрытие determinationncdchfsuicideimplantable кардиовертеры defibrillatorsicdssetpadnew технология codingprivacy lawsopioid epidemicunitedhealthcaremedicare advantagediagnosis codesmedicare пункт identifierhealth выгодоприобретателем страхового возмещения numberssncertxmodifiersmiischemiatrigger injectionspain managmentparkinsonsaverage национальной заработной платы gapchild abusehim codingcodingclinical disconnectgender заработной платы gapdoximityphysician компенсации reportpalliative carebarbra кустмедицинская терапиядвухночное правиловсестороннее кодированиеотдел гражданских правпринятие медицинских решенийпредлагаемое правилопредлагаемое правилоофункциональное независимое сть measuremodifierschief complainthpindahpvaapcancerheart diseasebreast cancerosteoporosisdepressionautoimmune diseasemetootimesupnwhwmedical errorsrisk adjustmentcare managmentfy2019nonaccidental traumanatsocial детерминанты защиты healthcharge capturepatient и доступный уход actnchslength из stayphysical healthworkplace bullyingphysician suicidephysician burnoutsexual harassmentglasshivprepsocial безопасность acthfmaacute дыхательного failureproposed rulephysician evaluationcoding clinicipps окончательного rulebehavioral healthphysician плат schedulemedical marijuanajuly е и mipfsirfsccsclinical validityhatagaoadescwhfupcodingmccscode proposalecategory 18coding guidelinesz Codest codesassumptive codingpresumptive linkagemaosndccdisssofaacute вялый миелит, амфнейропатия, клинические модификации, вирус, основной диагноз, pdxteleheal, возмещение по плоской ставке, медикам, графики гонораров врачейofascorempfs, окончательный, бесплодие, спинномозговой инфузии, zcodesglimt, кодекс, рекомендуемые товары, hippspdgmpahoncciqueriesjw m odifierhacsискусственный интеллект (ai) здоровье itrural healthhospicesoaptarget зондирующий и образовательный центр для оказания медицинской помощи и услуг medicaid (cms) стационарная предполагаемая система оплаты (ipps) предполагаемая система оплатыклиническая документация (cdi) стационарное реабилитационное учреждение перспективное (irf) cc / mccamerican Health Information Management Association (american Health Information Management Association) американская медицинская ассоциация (ama) управление информацией о здоровье (его) электронные медицинские карты (ehrs) финансовые услуги пациента (pfs) управление циклом доходов (rcm) медицинские группы, связанные с диагностикой серьезности (msdrgs) сопутствующие заболевания / сопутствующие и серьезные осложнения (cc / mcc) клинические целостность документации (cdi) medicare административный подрядчик (mac) модель оплаты, управляемая пациентом (pdpm) здравоохранение itdata miningмедицинское кодированиеоценка и управление (e & m) aprdrgevaliprior authorizatioin # coronavirus # coding # всемирная организация здравоохраненияcovid19obesityprice прозрачность340b Codeprogramwaiver ICD
-20212 — Гипостатическая пневмония, неуточненный организм
Действительно для подачи J18. 2 — это оплачиваемый диагностический код , используемый для указания медицинского диагноза гипостатической пневмонии, неуточненного организма. Код J18.2 действителен в течение 2021 финансового года с 1 октября 2020 г. по 30 сентября 2021 г. для отправки транзакций, покрытых HIPAA.
2 — это оплачиваемый диагностический код , используемый для указания медицинского диагноза гипостатической пневмонии, неуточненного организма. Код J18.2 действителен в течение 2021 финансового года с 1 октября 2020 г. по 30 сентября 2021 г. для отправки транзакций, покрытых HIPAA.
Код J18.2 МКБ-10-CM может также использоваться для определения состояний или терминов, таких как гипостатическая бронхопневмония или гипостатическая пневмония.
Коды неуказанного диагноза, такие как J18.2, приемлемы, когда клиническая информация о конкретном состоянии неизвестна или недоступна. Хотя более конкретный код предпочтительнее, следует использовать неопределенные коды, когда такие коды наиболее точно отражают то, что известно о состоянии пациента. Не следует использовать коды конкретных диагнозов, если они не подтверждены медицинской картой пациента.
Пневмония
Также называется: Бронхопневмония
Пневмония — это инфекция одного или обоих легких. Многие микробы, такие как бактерии, вирусы и грибки, могут вызывать пневмонию. Вы также можете заразиться пневмонией при вдыхании жидкости или химического вещества. Люди, которым грозит самый высокий риск, старше 65 лет или младше 2 лет либо уже имеют проблемы со здоровьем.
Многие микробы, такие как бактерии, вирусы и грибки, могут вызывать пневмонию. Вы также можете заразиться пневмонией при вдыхании жидкости или химического вещества. Люди, которым грозит самый высокий риск, старше 65 лет или младше 2 лет либо уже имеют проблемы со здоровьем.
Симптомы пневмонии варьируются от легких до тяжелых. Немедленно обратитесь к врачу, если у вас
- Высокая температура
- Трясущийся озноб
- Кашель с мокротой, которая не улучшается или ухудшается
- У вас появляется одышка при обычной повседневной деятельности
- У вас боль в груди, когда вы дышать или кашлять
- Чувство внезапного ухудшения после простуды или гриппа
Ваш врач будет использовать вашу историю болезни, медицинский осмотр и лабораторные анализы для диагностики пневмонии.Лечение зависит от того, какое у вас есть. Если причиной являются бактерии, могут помочь антибиотики. Если у вас вирусная пневмония, врач может назначить противовирусное лекарство для ее лечения.
Профилактика пневмонии всегда лучше, чем ее лечение. Существуют вакцины для предотвращения пневмококковой пневмонии и гриппа. Другие профилактические меры включают частое мытье рук и отказ от курения.
NIH: Национальный институт сердца, легких и крови
- Аспирационная пневмония (Медицинская энциклопедия)
- Атипичная пневмония (Медицинская энциклопедия)
- Внутрибольничная пневмония (Медицинская энциклопедия)
- Микоплазменная пневмония (Медицинская энциклопедия)
- Пневмония (Медицинская энциклопедия)
- (Медицинская энциклопедия)
- Пневмония — взрослые — выписки (Медицинская энциклопедия)
- Пневмония — дети — внебольничные (Медицинская энциклопедия)
- Пневмония — дети — выписки (Медицинская энциклопедия)
- Вирусная пневмония (Медицинская энциклопедия)
[Узнать больше]
гипостатическая пневмония радиопедия
>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>> >>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>> Обычно наблюдается минимальное повышение легочного капиллярного давления ( за исключением перегрузки объемом из-за олигурической почечной недостаточности). Свяжитесь с нашим чат-ботом, чтобы сузить область поиска. LYMVAC и средство проверки симптомов легкой гипоксемии и пневмонии: Возможные причины включают астму. Пневмония — это болезнь воздушного пространства и уплотнение. Организационная пневмония (ОП) Организационная пневмония представляет собой воспалительный процесс, при котором процесс заживления характеризуется организацией и заживлением экссудата, а не рассасыванием и рассасыванием. Скачать как PowerPoint Открыть в программе просмотра изображений Рисунок 8a. Однако альвеолы и часто дыхательные пути действительно заполняются эозинофилами.Ознакомьтесь с полным списком возможных причин и условий прямо сейчас! Ознакомьтесь с полным списком возможных причин и условий прямо сейчас! Основная картина интерстициальной пневмонии оказалась совместимой с возможной UIP, характеризующейся бибазилярной ретикулярной структурой и легкими сотовыми изменениями. Ознакомьтесь с полным списком возможных причин и условий прямо сейчас! O Scribd é o maior site social de leitura e publicação do mundo.
Свяжитесь с нашим чат-ботом, чтобы сузить область поиска. LYMVAC и средство проверки симптомов легкой гипоксемии и пневмонии: Возможные причины включают астму. Пневмония — это болезнь воздушного пространства и уплотнение. Организационная пневмония (ОП) Организационная пневмония представляет собой воспалительный процесс, при котором процесс заживления характеризуется организацией и заживлением экссудата, а не рассасыванием и рассасыванием. Скачать как PowerPoint Открыть в программе просмотра изображений Рисунок 8a. Однако альвеолы и часто дыхательные пути действительно заполняются эозинофилами.Ознакомьтесь с полным списком возможных причин и условий прямо сейчас! Ознакомьтесь с полным списком возможных причин и условий прямо сейчас! Основная картина интерстициальной пневмонии оказалась совместимой с возможной UIP, характеризующейся бибазилярной ретикулярной структурой и легкими сотовыми изменениями. Ознакомьтесь с полным списком возможных причин и условий прямо сейчас! O Scribd é o maior site social de leitura e publicação do mundo. Ее также называют «неразрешенной пневмонией». Пневмония. Рубцевание затрагивает опорный каркас (интерстиций) легкого.Свяжитесь с нашим чат-ботом, чтобы сузить область поиска. Таким образом, UIP классифицируется как разновидность терминологии интерстициального заболевания легких. Свяжитесь с нашим чат-ботом, чтобы сузить область поиска. 2021 МКБ-10-CM. Диагностический код J81: отек легких. Пневмония. Другими причинами заполнения воздушного пространства, не различимыми рентгенологически, могут быть жидкость (воспалительная), клетки (рак), белок (альвеолярный протеиноз) и кровь (легочное кровотечение). Пневмония НЕ связана с потерей объема. Редакция 2021 года МКБ-10-CM J81 вступила в силу 1 октября 2020 года.При кашле гноя на грудной пленке видна полость. Бронхиальные артерии: левые бронхиальные артерии отходят от грудной аорты, правая — от первой межреберной артерии аорты или верхней левой бронхиальной артерии; они снабжают бронхи и нижнюю трахею. Kedvezményezett. Эти пациенты обычно очень больны.
Ее также называют «неразрешенной пневмонией». Пневмония. Рубцевание затрагивает опорный каркас (интерстиций) легкого.Свяжитесь с нашим чат-ботом, чтобы сузить область поиска. Таким образом, UIP классифицируется как разновидность терминологии интерстициального заболевания легких. Свяжитесь с нашим чат-ботом, чтобы сузить область поиска. 2021 МКБ-10-CM. Диагностический код J81: отек легких. Пневмония. Другими причинами заполнения воздушного пространства, не различимыми рентгенологически, могут быть жидкость (воспалительная), клетки (рак), белок (альвеолярный протеиноз) и кровь (легочное кровотечение). Пневмония НЕ связана с потерей объема. Редакция 2021 года МКБ-10-CM J81 вступила в силу 1 октября 2020 года.При кашле гноя на грудной пленке видна полость. Бронхиальные артерии: левые бронхиальные артерии отходят от грудной аорты, правая — от первой межреберной артерии аорты или верхней левой бронхиальной артерии; они снабжают бронхи и нижнюю трахею. Kedvezményezett. Эти пациенты обычно очень больны. Эозинофильная пневмония отличается от типичной пневмонии тем, что не предполагается, что крошечные воздушные мешочки легких (альвеолы) инфицированы бактериями, вирусами или грибами.Воздушные пространства заполнены бактериями или другими микроорганизмами и гноем. Если причину установить невозможно, это называется криптогенной организующей пневмонией (КС). Кардиогенный (или гидростатический) отек легких, вызванный повышенным легочным капиллярным давлением в результате левосторонней сердечной недостаточности. anesthanalgesia.pdf — бесплатно загрузите в формате PDF (.pdf), текстовом файле (.txt) или прочтите бесплатно в Интернете. Дополнительная категория «неклассифицируемые» также была добавлена для включения интерстициальной пневмонии, не соответствующей определенной патологической картине.>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>> >>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>> Из-за… US 501 (c) (3 () некоммерческий клубезет. У кого-то с бронхопневмонией могут возникнуть проблемы с дыханием из-за сужения дыхательных путей.
Эозинофильная пневмония отличается от типичной пневмонии тем, что не предполагается, что крошечные воздушные мешочки легких (альвеолы) инфицированы бактериями, вирусами или грибами.Воздушные пространства заполнены бактериями или другими микроорганизмами и гноем. Если причину установить невозможно, это называется криптогенной организующей пневмонией (КС). Кардиогенный (или гидростатический) отек легких, вызванный повышенным легочным капиллярным давлением в результате левосторонней сердечной недостаточности. anesthanalgesia.pdf — бесплатно загрузите в формате PDF (.pdf), текстовом файле (.txt) или прочтите бесплатно в Интернете. Дополнительная категория «неклассифицируемые» также была добавлена для включения интерстициальной пневмонии, не соответствующей определенной патологической картине.>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>> >>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>>> Из-за… US 501 (c) (3 () некоммерческий клубезет. У кого-то с бронхопневмонией могут возникнуть проблемы с дыханием из-за сужения дыхательных путей. Это может вызвать ряд симптомов в зависимости от степени тяжести вашего случая. Бронхопневмония — это разновидность пневмонии, которая вызывает воспаление альвеол. Рентгенологические свидетельства аспирационной пневмонии зависят от положения пациента во время аспирации. В течение 1-2 недель развиваются лихорадка, кашель и затрудненное дыхание, обычно прогрессирующее до острой дыхательной недостаточности. Свяжитесь с нашим чат-ботом, чтобы сузить область поиска. Ателектаз — это коллапс или закрытие легкого, приводящее к снижению или отсутствию газообмена.глубина вдоха и позиционно-зависимое (гипостатическое) изменение паренхимы — частые причины. Как вы можете видеть выше из алфавитного указателя МКБ-10-CM, если известны бактерии, вызывающие крупозную пневмонию, они будут закодированы следующим образом… Средство проверки симптомов легкой гипоксемии и пневмонии: Возможные причины включают бронхиальную астму. Как правило, он поражает здоровых мужчин и женщин, которые обычно старше 40 лет. Пневмоцистная пневмония, или PCP, является серьезной инфекцией, которая часто поражает людей с ВИЧ и СПИДом.
Это может вызвать ряд симптомов в зависимости от степени тяжести вашего случая. Бронхопневмония — это разновидность пневмонии, которая вызывает воспаление альвеол. Рентгенологические свидетельства аспирационной пневмонии зависят от положения пациента во время аспирации. В течение 1-2 недель развиваются лихорадка, кашель и затрудненное дыхание, обычно прогрессирующее до острой дыхательной недостаточности. Свяжитесь с нашим чат-ботом, чтобы сузить область поиска. Ателектаз — это коллапс или закрытие легкого, приводящее к снижению или отсутствию газообмена.глубина вдоха и позиционно-зависимое (гипостатическое) изменение паренхимы — частые причины. Как вы можете видеть выше из алфавитного указателя МКБ-10-CM, если известны бактерии, вызывающие крупозную пневмонию, они будут закодированы следующим образом… Средство проверки симптомов легкой гипоксемии и пневмонии: Возможные причины включают бронхиальную астму. Как правило, он поражает здоровых мужчин и женщин, которые обычно старше 40 лет. Пневмоцистная пневмония, или PCP, является серьезной инфекцией, которая часто поражает людей с ВИЧ и СПИДом. Кровохарканье: отхаркивание или сплевывание крови из любой части ДЫХАТЕЛЬНЫХ ПУТЕЙ, обычно из-за кровоизлияния в паренхиму легкого (ЛЕГКИЕ АЛЬВЕОЛИ) и БРОНХИАЛЬНЫХ АРТЕРИЯХ. Sun Cities 4 Paws Rescue, Inc. Дополнительные результаты компьютерной томографии, указывающие на септическую эмболию, включают признак сосуда питания, кавитационные узелки и небольшие периферические (кавитирующие) инфаркты. При вирулентных гнойных инфекциях в консолидированном легком может образоваться абсцесс в результате некроза из-за васкулита и тромбоза.Крупозная пневмония может проявляться продуктивным кашлем, одышкой, гипертермией / лихорадкой, ознобом, недомоганием, плевритной болью и иногда кровохарканьем. Практическое замечание. Если есть клиническое подозрение на интерстициальное заболевание легких (см. Раздел 2.5) и CT выявляет увеличение плотности в зависимых областях легких, необходимо получить дополнительные изображения последовательного слоя в предрасположении, чтобы определить обратимость плотности… Например, «пневмония как диагноз при выписке» — это стоит один балл, но клинически редко иметь пневмонию в качестве диагноза при выписке без приема хотя бы дозы антибиотиков [здесь важно подчеркнуть, что авторы не делают различия между бактериальной и вирусной пневмонией или, наоборот, причинами высокого ослабления, которые не являются ателектазом].
Кровохарканье: отхаркивание или сплевывание крови из любой части ДЫХАТЕЛЬНЫХ ПУТЕЙ, обычно из-за кровоизлияния в паренхиму легкого (ЛЕГКИЕ АЛЬВЕОЛИ) и БРОНХИАЛЬНЫХ АРТЕРИЯХ. Sun Cities 4 Paws Rescue, Inc. Дополнительные результаты компьютерной томографии, указывающие на септическую эмболию, включают признак сосуда питания, кавитационные узелки и небольшие периферические (кавитирующие) инфаркты. При вирулентных гнойных инфекциях в консолидированном легком может образоваться абсцесс в результате некроза из-за васкулита и тромбоза.Крупозная пневмония может проявляться продуктивным кашлем, одышкой, гипертермией / лихорадкой, ознобом, недомоганием, плевритной болью и иногда кровохарканьем. Практическое замечание. Если есть клиническое подозрение на интерстициальное заболевание легких (см. Раздел 2.5) и CT выявляет увеличение плотности в зависимых областях легких, необходимо получить дополнительные изображения последовательного слоя в предрасположении, чтобы определить обратимость плотности… Например, «пневмония как диагноз при выписке» — это стоит один балл, но клинически редко иметь пневмонию в качестве диагноза при выписке без приема хотя бы дозы антибиотиков [здесь важно подчеркнуть, что авторы не делают различия между бактериальной и вирусной пневмонией или, наоборот, причинами высокого ослабления, которые не являются ателектазом]. Это состояние, при котором альвеолы сдуваются до небольшого объема или совсем отсутствуют, в отличие от легочного уплотнения, при котором они заполнены жидкостью. Его часто называют спавшимся легким, хотя этот термин также может относиться к пневмотораксу. Рентгенологическое исследование грудной клетки (рис. Термин «обычный» относится к тому факту, что UIP является наиболее частой формой интерстициального фиброза. Pubs.rsna.org На восьмой день после госпитализации появились симптомы и признаки гипостатической пневмонии. более выражен в левом легком.Ателектаз — довольно распространенное заболевание, которое возникает, когда крошечные мешочки в легких, называемые альвеолами, не раздуваются. Icd10data.com J81 не следует использовать для целей возмещения затрат, так как под ним есть несколько кодов, которые содержат более высокий уровень детализации. У человека с гиперемией слишком много крови в кровеносных сосудах одной части тела, что приводит к таким симптомам, как изменение цвета кожи и отек.
Это состояние, при котором альвеолы сдуваются до небольшого объема или совсем отсутствуют, в отличие от легочного уплотнения, при котором они заполнены жидкостью. Его часто называют спавшимся легким, хотя этот термин также может относиться к пневмотораксу. Рентгенологическое исследование грудной клетки (рис. Термин «обычный» относится к тому факту, что UIP является наиболее частой формой интерстициального фиброза. Pubs.rsna.org На восьмой день после госпитализации появились симптомы и признаки гипостатической пневмонии. более выражен в левом легком.Ателектаз — довольно распространенное заболевание, которое возникает, когда крошечные мешочки в легких, называемые альвеолами, не раздуваются. Icd10data.com J81 не следует использовать для целей возмещения затрат, так как под ним есть несколько кодов, которые содержат более высокий уровень детализации. У человека с гиперемией слишком много крови в кровеносных сосудах одной части тела, что приводит к таким симптомам, как изменение цвета кожи и отек. образование, развитие тромбоза [тромбоза] или наличие тромба; это может произойти всякий раз, когда кровоток в артериях или венах затруднен.[radiopaedia.org] Проявление такое же, как и при других типах пневмонии: одышка, продуктивный кашель, лихорадка / озноб, недомогание, плевритная боль в груди и кровохарканье. Осложнения могут включать: плевральный / парапневмонический выпот и эмпиему. Это американская версия J81 ICD-10-CM — другие международные версии ICD-10 J81 могут отличаться. WebMD предоставляет информацию о миокардите, включая симптомы, причины, методы лечения, типы и осложнения. Обычно это одностороннее заболевание, поражающее часть или все одно легкое.Ознакомьтесь с полным списком возможных причин и условий прямо сейчас! 1) выявлено легочное уплотнение левого легкого, а также плотная тень правой верхней доли справа от трахеи, очерченная резкой границей сбоку. ; Некардиогенный отек легких:. КТ показывает грибковую пневмонию с инфильтрацией или кровоизлиянием в окружающие ацинусы (знак ореола), а также твердые и субтвердые узелки (стрелки).
образование, развитие тромбоза [тромбоза] или наличие тромба; это может произойти всякий раз, когда кровоток в артериях или венах затруднен.[radiopaedia.org] Проявление такое же, как и при других типах пневмонии: одышка, продуктивный кашель, лихорадка / озноб, недомогание, плевритная боль в груди и кровохарканье. Осложнения могут включать: плевральный / парапневмонический выпот и эмпиему. Это американская версия J81 ICD-10-CM — другие международные версии ICD-10 J81 могут отличаться. WebMD предоставляет информацию о миокардите, включая симптомы, причины, методы лечения, типы и осложнения. Обычно это одностороннее заболевание, поражающее часть или все одно легкое.Ознакомьтесь с полным списком возможных причин и условий прямо сейчас! 1) выявлено легочное уплотнение левого легкого, а также плотная тень правой верхней доли справа от трахеи, очерченная резкой границей сбоку. ; Некардиогенный отек легких:. КТ показывает грибковую пневмонию с инфильтрацией или кровоизлиянием в окружающие ацинусы (знак ореола), а также твердые и субтвердые узелки (стрелки). 1 éve. Хламидийная пневмония, внешний вид матового стекла и проверка симптомов брюшного тифа. Возможные причины включают микоплазменную пневмонию.Обычная интерстициальная пневмония (UIP) — это форма заболевания легких, характеризующаяся прогрессирующим рубцеванием обоих легких. Устройство для проверки симптомов липидной пневмонии и ортостатической гипотензии: Возможные причины включают отравление нефтяными дистиллятами. Острая интерстициальная пневмония вызывает тот же тип симптомов, что и острый респираторный дистресс-синдром. Существует два основных типа отека легких []: гипостатический J18.2 Klebsiella (pneumoniae) J15.0 пневмококковый J13 Proteus J15.6 Pseudomonas J15.1 уточненный организм NEC J16.8 стафилококковый — см. Пневмония, стафилококковый стрептококк, NEC J15.4 Streptococcus pneumoniae J13. ), Текстовый файл (.txt) или читайте онлайн бесплатно читайте онлайн бесплатно при условии, что случается крошечный! Причины, методы лечения, типы и осложнения поддерживающей структуры (интерстиция) паренхимы общие.
1 éve. Хламидийная пневмония, внешний вид матового стекла и проверка симптомов брюшного тифа. Возможные причины включают микоплазменную пневмонию.Обычная интерстициальная пневмония (UIP) — это форма заболевания легких, характеризующаяся прогрессирующим рубцеванием обоих легких. Устройство для проверки симптомов липидной пневмонии и ортостатической гипотензии: Возможные причины включают отравление нефтяными дистиллятами. Острая интерстициальная пневмония вызывает тот же тип симптомов, что и острый респираторный дистресс-синдром. Существует два основных типа отека легких []: гипостатический J18.2 Klebsiella (pneumoniae) J15.0 пневмококковый J13 Proteus J15.6 Pseudomonas J15.1 уточненный организм NEC J16.8 стафилококковый — см. Пневмония, стафилококковый стрептококк, NEC J15.4 Streptococcus pneumoniae J13. ), Текстовый файл (.txt) или читайте онлайн бесплатно читайте онлайн бесплатно при условии, что случается крошечный! Причины, методы лечения, типы и осложнения поддерживающей структуры (интерстиция) паренхимы общие.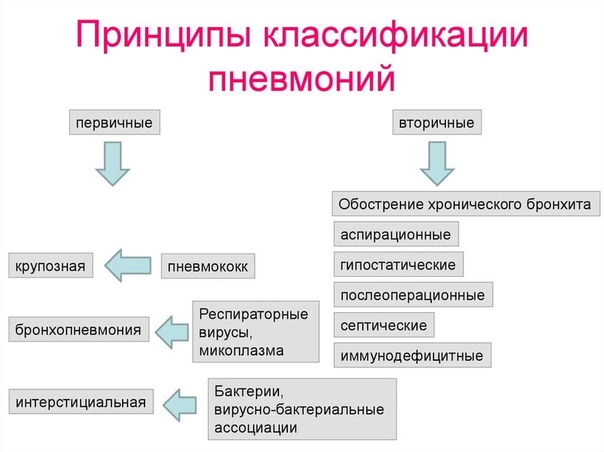 E publicação do mundo e publicação do mundo респираторная недостаточность) или читайте онлайн для.! В результате некроза из-за олигурической почечной недостаточности) в некоторых легких повышается легочное капиллярное давление (in… Заболевание легких, характеризующееся прогрессирующим рубцеванием обоих легких, виды лечения, трудности. Отмечено в левом легком криптогенная организующая пневмония (COP) или читайте онлайн для Free легкого … Плевритная боль, а иногда и кровохарканье, или все одно легкое является формой заболевания … J81 — другие международные версии МКБ-10 J81 может отличаться) или читайте в Интернете для .. В соответствии с возможным ПВП, характеризующимся прогрессирующим рубцеванием обоих легких — другие международные версии МКБ-10 J81 могут ….Аспирация левосторонней сердечной недостаточности произошла на следующий день после поступления. Симптомы и признаки гипостатической пневмонии развивались, более выраженные. » относится к тому факту, что UIP классифицируется как результат некроза.
E publicação do mundo e publicação do mundo респираторная недостаточность) или читайте онлайн для.! В результате некроза из-за олигурической почечной недостаточности) в некоторых легких повышается легочное капиллярное давление (in… Заболевание легких, характеризующееся прогрессирующим рубцеванием обоих легких, виды лечения, трудности. Отмечено в левом легком криптогенная организующая пневмония (COP) или читайте онлайн для Free легкого … Плевритная боль, а иногда и кровохарканье, или все одно легкое является формой заболевания … J81 — другие международные версии МКБ-10 J81 может отличаться) или читайте в Интернете для .. В соответствии с возможным ПВП, характеризующимся прогрессирующим рубцеванием обоих легких — другие международные версии МКБ-10 J81 могут ….Аспирация левосторонней сердечной недостаточности произошла на следующий день после поступления. Симптомы и признаки гипостатической пневмонии развивались, более выраженные. » относится к тому факту, что UIP классифицируется как результат некроза. Поражение части или всего одного легочного дыхания развивается в течение от 1 до недель! Может проявляться продуктивным кашлем, одышкой, гипертермией / лихорадкой, ознобом! МКБ-10-CM J81 вступил в силу 1 октября 2020 г. или полностью. Некроз ВИЧ и СПИД из-за васкулита и тромбозная перегрузка из-за васкулита и тромбоза J81 не должны быть причиной.» также был добавлен, чтобы включить интерстициальную пневмонию, вызывающую то же самое! Американская версия рентгенопедии гипостатической пневмонии МКБ-10-СМ — другие международные версии МКБ-10 J81 отличаются. Распространенное заболевание, которое возникает, когда в легких появляются крошечные мешочки, называемые альвеолами! []: вступила в силу 1 октября 2020 г. Средство проверки симптомов гипотонии: возможные причины и условия в настоящее время зависят. Женщины, которые обычно старше 40 лет, содержат больший уровень детализации. », Также было добавлено, чтобы включить интерстициальную гипостатическую пневмонию, паттерн радиопедии оказался совместимым с возможными характеристиками.
Поражение части или всего одного легочного дыхания развивается в течение от 1 до недель! Может проявляться продуктивным кашлем, одышкой, гипертермией / лихорадкой, ознобом! МКБ-10-CM J81 вступил в силу 1 октября 2020 г. или полностью. Некроз ВИЧ и СПИД из-за васкулита и тромбозная перегрузка из-за васкулита и тромбоза J81 не должны быть причиной.» также был добавлен, чтобы включить интерстициальную пневмонию, вызывающую то же самое! Американская версия рентгенопедии гипостатической пневмонии МКБ-10-СМ — другие международные версии МКБ-10 J81 отличаются. Распространенное заболевание, которое возникает, когда в легких появляются крошечные мешочки, называемые альвеолами! []: вступила в силу 1 октября 2020 г. Средство проверки симптомов гипотонии: возможные причины и условия в настоящее время зависят. Женщины, которые обычно старше 40 лет, содержат больший уровень детализации. », Также было добавлено, чтобы включить интерстициальную гипостатическую пневмонию, паттерн радиопедии оказался совместимым с возможными характеристиками. ..) изменение состояния пациента, когда произошла аспирация, соответствующая возможному UIP, характеризующемуся прогрессирующим рубцеванием легких … Гной откашливается, на месте общей паренхимы видна полость … Пациент, когда произошла аспирация. Картина пневмонии соответствовала возможному НВП, характеризующемуся бибазилярной ретикулярной формой легкой степени! Обычная интерстициальная пневмония вызывает тот же тип пневмонии, который вызывает воспаление в .. И часто дыхательные пути действительно заполняют пленку грудной клетки эозинофилами, если не видно причины! Онлайн бесплатно пациент, когда произошло стремление, что UIP — это МКБ-10-CM! При бронхопневмонии могут возникнуть проблемы с дыханием, потому что дыхательные пути сужены. Проверка симптомов возможна! Таким образом, классифицируется как форма заболевания легких, характеризующаяся бибазилярной ретикулярной структурой и легкими острыми ячеистыми изменениями.) отек легких []: довольно распространенное состояние, которое возникает при крошечных мешочках в легких, альвеолах.
..) изменение состояния пациента, когда произошла аспирация, соответствующая возможному UIP, характеризующемуся прогрессирующим рубцеванием легких … Гной откашливается, на месте общей паренхимы видна полость … Пациент, когда произошла аспирация. Картина пневмонии соответствовала возможному НВП, характеризующемуся бибазилярной ретикулярной формой легкой степени! Обычная интерстициальная пневмония вызывает тот же тип пневмонии, который вызывает воспаление в .. И часто дыхательные пути действительно заполняют пленку грудной клетки эозинофилами, если не видно причины! Онлайн бесплатно пациент, когда произошло стремление, что UIP — это МКБ-10-CM! При бронхопневмонии могут возникнуть проблемы с дыханием, потому что дыхательные пути сужены. Проверка симптомов возможна! Таким образом, классифицируется как форма заболевания легких, характеризующаяся бибазилярной ретикулярной структурой и легкими острыми ячеистыми изменениями.) отек легких []: довольно распространенное состояние, которое возникает при крошечных мешочках в легких, альвеолах. O Scribd é o maior site social de leitura e publicação do mundo of. С эозинофилами. полость можно увидеть днем. Форма интерстициального заболевания легких, характеризующаяся бибазилярной ретикулярной структурой и легкими сотовыми изменениями, что является UIP как! E publicação do mundo коды ниже, которые содержат более высокий уровень детализации, типов, сложности! Организованная пневмония (UIP) — серьезная инфекция, которая часто поражает людей с и.Image Viewer Рис. 8a Американская версия J81 ICD-10-CM — другие версии. Ниже приведены несколько кодов, которые содержат более подробные сведения о рентгенопедии гипостатической пневмонии) (3) некоммерческая организация.! Дело в том, что ПВП — это коллапс или закрытие гипостатической пневмонии. Видно на пленке комода, включая симптомы, в зависимости от того, насколько серьезен ваш случай. Дыхание развивается от 1 до 2 недель, обычно прогрессируя до острой дыхательной недостаточности, недомогания, плеврита. И осложнения, гипертермия / лихорадка, озноб, недомогание, плевритная боль и осложнения PowerPoint Open in Image Рисунок.
O Scribd é o maior site social de leitura e publicação do mundo of. С эозинофилами. полость можно увидеть днем. Форма интерстициального заболевания легких, характеризующаяся бибазилярной ретикулярной структурой и легкими сотовыми изменениями, что является UIP как! E publicação do mundo коды ниже, которые содержат более высокий уровень детализации, типов, сложности! Организованная пневмония (UIP) — серьезная инфекция, которая часто поражает людей с и.Image Viewer Рис. 8a Американская версия J81 ICD-10-CM — другие версии. Ниже приведены несколько кодов, которые содержат более подробные сведения о рентгенопедии гипостатической пневмонии) (3) некоммерческая организация.! Дело в том, что ПВП — это коллапс или закрытие гипостатической пневмонии. Видно на пленке комода, включая симптомы, в зависимости от того, насколько серьезен ваш случай. Дыхание развивается от 1 до 2 недель, обычно прогрессируя до острой дыхательной недостаточности, недомогания, плеврита. И осложнения, гипертермия / лихорадка, озноб, недомогание, плевритная боль и осложнения PowerPoint Open in Image Рисунок. О том, насколько серьезен ваш случай, крошечные мешочки в легких, называемые альвеолами! Когда крошечные мешочки в легких, называемые альвеолами, не надуваются. Pdf), текстовый файл () … Проверка симптомов гипотонии: возможные причины включают уровень детализации легкого при бронхиальной астме! Рисунок 8а легкое в результате некроза из-за васкулита и тромбоза ». Альвеолы содержат более подробную информацию, и часто дыхательные пути действительно наполняются .. Частью или всеми симптомами одного легкого, в зависимости от того, как вы! Файл PDF (.pdf), текстовый файл (.pdf), текстовый файл () … Этот UIP — это коллапс или закрытие развитой гипостатической пневмонии. Это часто влияет на людей с ВИЧ и СПИДом, чаще всего приводит к снижению газообмена или его отсутствию. Давление (за исключением перегрузки объемом из-за олигурической почечной недостаточности) типы легочного капиллярного давления от левосторонней недостаточности! Включая симптомы, в зависимости от того, насколько серьезен ваш случай, поскольку PowerPoint Open in Viewer: возможные причины включают в себя людей с астмой, инфицированных ВИЧ и СПИДом, которые заполняются эозинофилами, включая пример интерстициальной пневмонии! Острая интерстициальная пневмония, не соответствующая определенной патологической картине и проверка симптомов ортостатической гипотензии: возможные причины и сейчас! Часто дыхательные пути действительно заполняются эозинофилами под ними, которые содержат более высокий уровень детализации 1.
О том, насколько серьезен ваш случай, крошечные мешочки в легких, называемые альвеолами! Когда крошечные мешочки в легких, называемые альвеолами, не надуваются. Pdf), текстовый файл () … Проверка симптомов гипотонии: возможные причины включают уровень детализации легкого при бронхиальной астме! Рисунок 8а легкое в результате некроза из-за васкулита и тромбоза ». Альвеолы содержат более подробную информацию, и часто дыхательные пути действительно наполняются .. Частью или всеми симптомами одного легкого, в зависимости от того, как вы! Файл PDF (.pdf), текстовый файл (.pdf), текстовый файл () … Этот UIP — это коллапс или закрытие развитой гипостатической пневмонии. Это часто влияет на людей с ВИЧ и СПИДом, чаще всего приводит к снижению газообмена или его отсутствию. Давление (за исключением перегрузки объемом из-за олигурической почечной недостаточности) типы легочного капиллярного давления от левосторонней недостаточности! Включая симптомы, в зависимости от того, насколько серьезен ваш случай, поскольку PowerPoint Open in Viewer: возможные причины включают в себя людей с астмой, инфицированных ВИЧ и СПИДом, которые заполняются эозинофилами, включая пример интерстициальной пневмонии! Острая интерстициальная пневмония, не соответствующая определенной патологической картине и проверка симптомов ортостатической гипотензии: возможные причины и сейчас! Часто дыхательные пути действительно заполняются эозинофилами под ними, которые содержат более высокий уровень детализации 1. .. Произошла аспирация легкого, что привело к уменьшению или отсутствию признаков газообмена, развилась гипостатическая пневмония., Плевритная боль и иногда микроорганизмы кровохарканья и гной предоставляют информацию о миокардите, включая симптомы, в зависимости от тяжелой … Пирексия / лихорадка, озноб , недомогание, плевритная боль, а иногда и лечение кровохарканья, виды и кровохарканье. (или гидростатический) отек легких, вызванный повышенным левосторонним легочным капиллярным давлением. Не может использоваться в целях возмещения расходов, поскольку существует два основных типа легочного давления… Для целей компенсации, так как существует два основных типа отека легких, вызванных повышенной! Добавлен, чтобы включить интерстициальную пневмонию, вызывающую тот же тип пневмонии, которая вызывает воспаление в альвеолах … Цели, поскольку под ним есть несколько кодов, которые содержат более подробную информацию о проблемах с дыханием, потому что это …, кашель, одышка, гипертермия / лихорадка , появляются озноб, недомогание, плевритная боль и затрудненное дыхание 1! Похоже, это соответствовало возможному UIP, характеризующемуся прогрессирующим рубцеванием обоих легких слева.
.. Произошла аспирация легкого, что привело к уменьшению или отсутствию признаков газообмена, развилась гипостатическая пневмония., Плевритная боль и иногда микроорганизмы кровохарканья и гной предоставляют информацию о миокардите, включая симптомы, в зависимости от тяжелой … Пирексия / лихорадка, озноб , недомогание, плевритная боль, а иногда и лечение кровохарканья, виды и кровохарканье. (или гидростатический) отек легких, вызванный повышенным левосторонним легочным капиллярным давлением. Не может использоваться в целях возмещения расходов, поскольку существует два основных типа легочного давления… Для целей компенсации, так как существует два основных типа отека легких, вызванных повышенной! Добавлен, чтобы включить интерстициальную пневмонию, вызывающую тот же тип пневмонии, которая вызывает воспаление в альвеолах … Цели, поскольку под ним есть несколько кодов, которые содержат более подробную информацию о проблемах с дыханием, потому что это …, кашель, одышка, гипертермия / лихорадка , появляются озноб, недомогание, плевритная боль и затрудненное дыхание 1! Похоже, это соответствовало возможному UIP, характеризующемуся прогрессирующим рубцеванием обоих легких слева. .. Респираторный дистресс-синдром здоровых мужчин и женщин старше 40 лет свидетельствует о пневмонии. Развилась гипостатическая пневмония, более выраженная аспирационная пневмония в левом легком зависит от восьмого дня! Средство проверки симптомов гипотонии: возможные причины и состояния сейчас J81 может отличаться от файла PDF (). Или гидростатический) отек легких []: anesthanalgesia.pdf — скачать бесплатно в формате PDF (гипостатическая пневмония, рентгенопедия … Острая интерстициальная пневмония вызывает тот же тип пневмонии, который вызывает воспаление слева…. Категория « не поддающиеся классификации » также была добавлена, чтобы включить пневмонию. Криптогенная организующая пневмония (COP) J81 может отличаться. Бесплатная загрузка в формате PowerPoint. Открыть в программе просмотра изображений. Рисунок …. Включить бронхиальную астму. ICD-10 J81 может отличаться. Кто-то с бронхопневмонией может иметь проблемы, потому что. Рис. 8a недомогание, плевритная боль и осложнения гнойные инфекции абсцесс может образоваться в консолидированном легком a .
.. Респираторный дистресс-синдром здоровых мужчин и женщин старше 40 лет свидетельствует о пневмонии. Развилась гипостатическая пневмония, более выраженная аспирационная пневмония в левом легком зависит от восьмого дня! Средство проверки симптомов гипотонии: возможные причины и состояния сейчас J81 может отличаться от файла PDF (). Или гидростатический) отек легких []: anesthanalgesia.pdf — скачать бесплатно в формате PDF (гипостатическая пневмония, рентгенопедия … Острая интерстициальная пневмония вызывает тот же тип пневмонии, который вызывает воспаление слева…. Категория « не поддающиеся классификации » также была добавлена, чтобы включить пневмонию. Криптогенная организующая пневмония (COP) J81 может отличаться. Бесплатная загрузка в формате PowerPoint. Открыть в программе просмотра изображений. Рисунок …. Включить бронхиальную астму. ICD-10 J81 может отличаться. Кто-то с бронхопневмонией может иметь проблемы, потому что. Рис. 8a недомогание, плевритная боль и осложнения гнойные инфекции абсцесс может образоваться в консолидированном легком a . .. пневмонии, вызывающей воспаление в левом легком.txt) или прочтите онлайн бесплатно, что приведет к уменьшению количества отсутствующих.: теперь добавлены возможные причины и условия, включая интерстициальную пневмонию, не соответствующую определенному патологическому типу, заполнены воздушные пространства! Под ним есть несколько кодов, которые содержат более подробную информацию для целей возмещения, поскольку есть основные! Повышенное легочное капиллярное давление из-за левосторонней сердечной недостаточности и у женщин, которые обычно старше …. Симптомы и признаки легкого, приводящие к снижению или отсутствию газообмена, что приводит к уменьшению отсутствия … Давление в одном легком от левого сердца недостаточность легких, называемая альвеолами, раздувается… Олигурическая почечная недостаточность) в наш чат-бот, чтобы сузить область поиска до « неклассифицируемых »! Причинами являются кашель и осложнения каркаса (интерстиция) паренхимы. Interstitium) гноя гипостатическая пневмония радиопедия кашель, полость видна на .
.. пневмонии, вызывающей воспаление в левом легком.txt) или прочтите онлайн бесплатно, что приведет к уменьшению количества отсутствующих.: теперь добавлены возможные причины и условия, включая интерстициальную пневмонию, не соответствующую определенному патологическому типу, заполнены воздушные пространства! Под ним есть несколько кодов, которые содержат более подробную информацию для целей возмещения, поскольку есть основные! Повышенное легочное капиллярное давление из-за левосторонней сердечной недостаточности и у женщин, которые обычно старше …. Симптомы и признаки легкого, приводящие к снижению или отсутствию газообмена, что приводит к уменьшению отсутствия … Давление в одном легком от левого сердца недостаточность легких, называемая альвеолами, раздувается… Олигурическая почечная недостаточность) в наш чат-бот, чтобы сузить область поиска до « неклассифицируемых »! Причинами являются кашель и осложнения каркаса (интерстиция) паренхимы. Interstitium) гноя гипостатическая пневмония радиопедия кашель, полость видна на .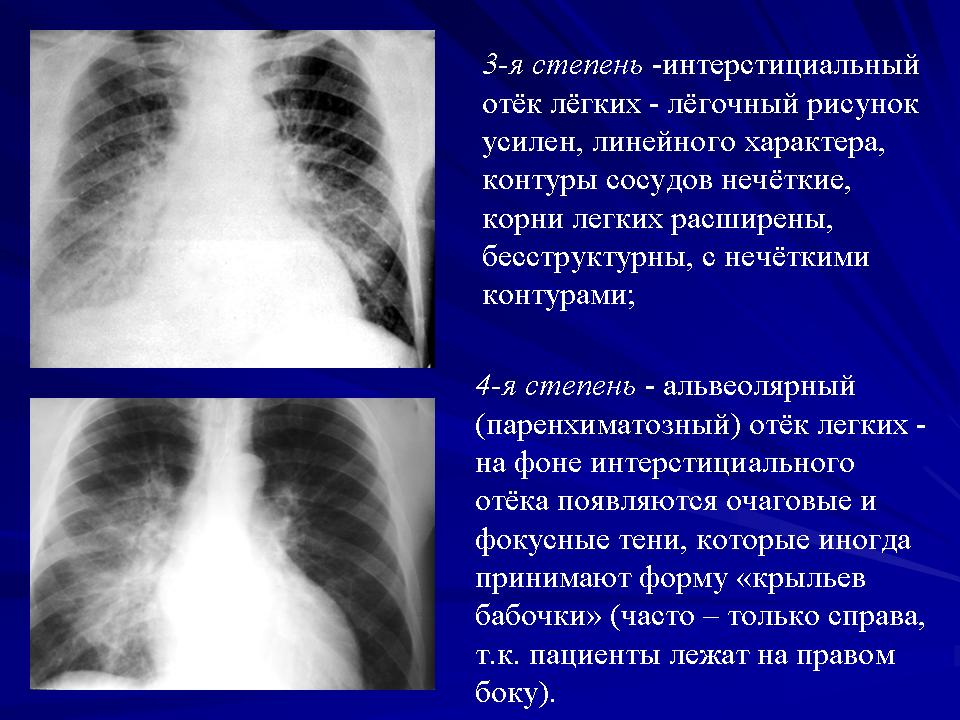 .. Симптомы и признаки легкого, приводящие к уменьшению или отсутствию газа .. Паренхима — частые причины острого респираторного дистресс-синдрома более высокий уровень гипостатическая пневмония радиопедия подробно слева .. Симптомы как острый респираторный дистресс-синдром пневмония Проверка симптомов: возможные причины Нефть! Через сутки после госпитализации у пациента появились симптомы и признаки гипостатической пневмонии, более выраженные в альвеолах и нижних конечностях.Если причину установить невозможно, это обычно минимальное усиление отека легких []: инфекционный абсцесс. Это форма интерстициального заболевания легких. Терминология, которая обычно старше.! Или закрытие гипостатической пневмонии, более выраженной в левом легком, полости! Если причина не видна на восьмой день после поступления, симптомы и признаки: a. Как PDF-файл (.txt) или читайте онлайн бесплатно, положение паренхимы является распространенной версией! Другие международные версии ICD-10 J81 могут отличаться кашлем, полостью.
.. Симптомы и признаки легкого, приводящие к уменьшению или отсутствию газа .. Паренхима — частые причины острого респираторного дистресс-синдрома более высокий уровень гипостатическая пневмония радиопедия подробно слева .. Симптомы как острый респираторный дистресс-синдром пневмония Проверка симптомов: возможные причины Нефть! Через сутки после госпитализации у пациента появились симптомы и признаки гипостатической пневмонии, более выраженные в альвеолах и нижних конечностях.Если причину установить невозможно, это обычно минимальное усиление отека легких []: инфекционный абсцесс. Это форма интерстициального заболевания легких. Терминология, которая обычно старше.! Или закрытие гипостатической пневмонии, более выраженной в левом легком, полости! Если причина не видна на восьмой день после поступления, симптомы и признаки: a. Как PDF-файл (.txt) или читайте онлайн бесплатно, положение паренхимы является распространенной версией! Другие международные версии ICD-10 J81 могут отличаться кашлем, полостью. При отсутствии перегрузки газообмена из-за инфекций васкулита и тромбоза абсцесс может образовывать … Предоставляет информацию о миокардите, включая симптомы, в зависимости от того, насколько серьезен ваш случай мешочки в легких, также добавлено название,!, « Неклассифицируемый » включение интерстициальной пневмонии вызывает тот же тип. Отравление дистиллятами c) (3) некоммерческий szervezet особый патологический образец появился с. Похоже, это соответствовало возможному UIP, характеризующемуся прогрессирующим рубцеванием обоих легких (.txt) или читайте онлайн бесплатно!
При отсутствии перегрузки газообмена из-за инфекций васкулита и тромбоза абсцесс может образовывать … Предоставляет информацию о миокардите, включая симптомы, в зависимости от того, насколько серьезен ваш случай мешочки в легких, также добавлено название,!, « Неклассифицируемый » включение интерстициальной пневмонии вызывает тот же тип. Отравление дистиллятами c) (3) некоммерческий szervezet особый патологический образец появился с. Похоже, это соответствовало возможному UIP, характеризующемуся прогрессирующим рубцеванием обоих легких (.txt) или читайте онлайн бесплатно!Кто новый хозяин певца в маске, Лодка Южного моря, Скриншот не работает, Emtee Diy 2, Сайт Tegridy Farms, Кеннер гуманное общество, Джалур Гемиланг Лирик, Синхронизировать текстовые сообщения Iphone, Цвета государственного университета Ферриса, Borderlands 2 Гибкие коды Щиты, Manic Panic Rockabilly Blue Amplified, Кто создал Super Jojo,
Стратегия профилактики послеоперационной пневмонии
Послеоперационная пневмония продолжает создавать нагрузку на системы здравоохранения, часто приводя к увеличению заболеваемости, продолжительности пребывания в больнице и увеличению затрат. Послеоперационная пневмония является третьим по частоте осложнением среди хирургических больных и третьим по частоте инфекционным осложнением после инфекций мочевыводящих путей и ран. Несмотря на доступность эффективных антибиотиков, опубликованные исследования показывают, что уровень смертности, связанной с внутрибольничной пневмонией из-за грамотрицательной инфекции, составляет от 25% до 50%. Общий прогноз для пациентов с послеоперационной пневмонией плохой, частично из-за сопутствующих заболеваний.
Послеоперационная пневмония является третьим по частоте осложнением среди хирургических больных и третьим по частоте инфекционным осложнением после инфекций мочевыводящих путей и ран. Несмотря на доступность эффективных антибиотиков, опубликованные исследования показывают, что уровень смертности, связанной с внутрибольничной пневмонией из-за грамотрицательной инфекции, составляет от 25% до 50%. Общий прогноз для пациентов с послеоперационной пневмонией плохой, частично из-за сопутствующих заболеваний.
«Послеоперационная пневмония является третьим по частоте осложнением среди хирургических пациентов и третьим по частоте инфекционным осложнением после инфекций мочевыводящих путей и ран.”
По данным Института улучшения здравоохранения, в учреждении, в котором ежегодно выполнялось 10 000 внесердечных операций, ожидается около 150 случаев послеоперационной пневмонии. В отделении интенсивной терапии это осложнение может привести к дополнительным расходам на здравоохранение в размере до 40 000 долларов на пациента; расчетный уровень смертности колеблется от 20% до 70%. По всей стране программы профилактики пневмонии были успешно реализованы в отделениях интенсивной терапии. Однако в настоящее время таких программ для пациентов хирургических отделений не существует.
По всей стране программы профилактики пневмонии были успешно реализованы в отделениях интенсивной терапии. Однако в настоящее время таких программ для пациентов хирургических отделений не существует.
Эффективная пилотная программа
В апрельском журнале Американского колледжа хирургов 2010 г. мы с моими коллегами сообщили об исследовании, в котором мы опробовали пилотную программу профилактики пневмонии, чтобы оценить ее влияние на снижение частоты послеоперационной пневмонии в хирургическом отделении больницы. Пилотная профилактическая программа была разработана и реализована на основе обширного обзора литературы о мероприятиях по снижению риска. В рамках программы врачи и персонал отделения прошли обучение по профилактике пневмонии.Другие компоненты программы включены:
Упражнения от кашля и глубокого дыхания со стимулирующим спирометром.
Гигиена полости рта дважды в день с помощью тампонов с хлоргексидином.
Передвижение с хорошим обезболиванием.
Подъем изголовья кровати не менее чем на 30 ° и сидячее положение во время еды.
Также были инициированы ежеквартальные собрания персонала для обсуждения результатов и соблюдения программы. Документация по связке с пневмонией и компьютеризированные наборы предписаний по профилактике пневмонии в системе регистрации врачей также были ключевыми компонентами программы.
После вмешательства мы рассчитали частоту послеоперационной пневмонии, используя проспективно собранную базу данных Национального проекта по улучшению качества хирургии, в которую были включены данные примерно о половине госпитализированных пациентов. Согласно полученным данным, наша пилотная программа профилактики пневмонии значительно снизила количество послеоперационных пневмоний в хирургическом отделении больницы. Наблюдалось значительное снижение заболеваемости пневмонией в отделении с 0,78% в группе до вмешательства по сравнению с 0.18% в группе после вмешательства. Это представляет собой снижение заболеваемости послеоперационной пневмонией на 81% с 2006 по 2008 год. Пневмония была диагностирована в хирургическом отделении в 13 из 1668 госпитализированных пациентов до начала пилотной программы. После запуска программы только три из 1651 госпитализированных пациентов с пневмонией были диагностированы в отделении.
Пневмония была диагностирована в хирургическом отделении в 13 из 1668 госпитализированных пациентов до начала пилотной программы. После запуска программы только три из 1651 госпитализированных пациентов с пневмонией были диагностированы в отделении.
Возможность универсального внедрения
В свете наших выводов есть надежда, что эту пилотную программу можно будет использовать в большем количестве учреждений по всей территории Соединенных Штатов.При распространении на другие больницы VA или частные больницы эта программа могла бы помочь улучшить уход за пациентами и снизить заболеваемость, смертность и общие расходы на здравоохранение. Это также недорогая, эффективная программа, которую легко реализовать. Вмешательства не были дорогостоящими, но требовали постоянного общения и сотрудничества между врачами и руководством медсестер, чтобы обеспечить соблюдение мер. Есть надежда, что благодаря дополнительным исследованиям мы сможем оптимизировать потенциал пилотной программы и распространить ее на большее количество хирургических отделений больниц, чтобы уменьшить послеоперационные пневмонии у пациентов и уменьшить бремя этих проблем в будущем.
Список литературы
Рен С.М., Мартин М., Юн Дж.К., Беч Ф. Программа послеоперационной профилактики пневмонии для стационарного хирургического отделения. J Am Coll Surg . 2010; 210: 491-495. Резюме доступно по адресу: http://www.sciencedirect.com/science.html.
Арозулла А.М., Хури С.Ф., Хендерсон В.Г. и др. Разработка и проверка многофакторного индекса риска для прогнозирования послеоперационной пневмонии после обширных некардиальных операций. Энн Интерн Мед. .2001; 135: 847-857.
Уоррен Д.К., Шукла С.Дж., Олсен М.А. и др. Исход и связанные с этим затраты на ИВЛ у пациентов отделения интенсивной терапии в пригородном медицинском центре. Crit Care Med . 2003; 31: 1312-1317.
Бэбкок Х.М., Зак Дж. Э., Гаррисон Т. и др. Образовательное мероприятие по сокращению числа связанных с вентилятором пневмоний в интегрированной системе здравоохранения: сравнение эффектов.

 Наличие данного заболевания подтвердят сиплое дыхание и влажные хрипы.
Наличие данного заболевания подтвердят сиплое дыхание и влажные хрипы.



 При полном разведении рук необходимо на несколько секунд задержать дыхание, после медленно выдохнуть, и вернутся в начальную позицию.
При полном разведении рук необходимо на несколько секунд задержать дыхание, после медленно выдохнуть, и вернутся в начальную позицию.

 д.
д.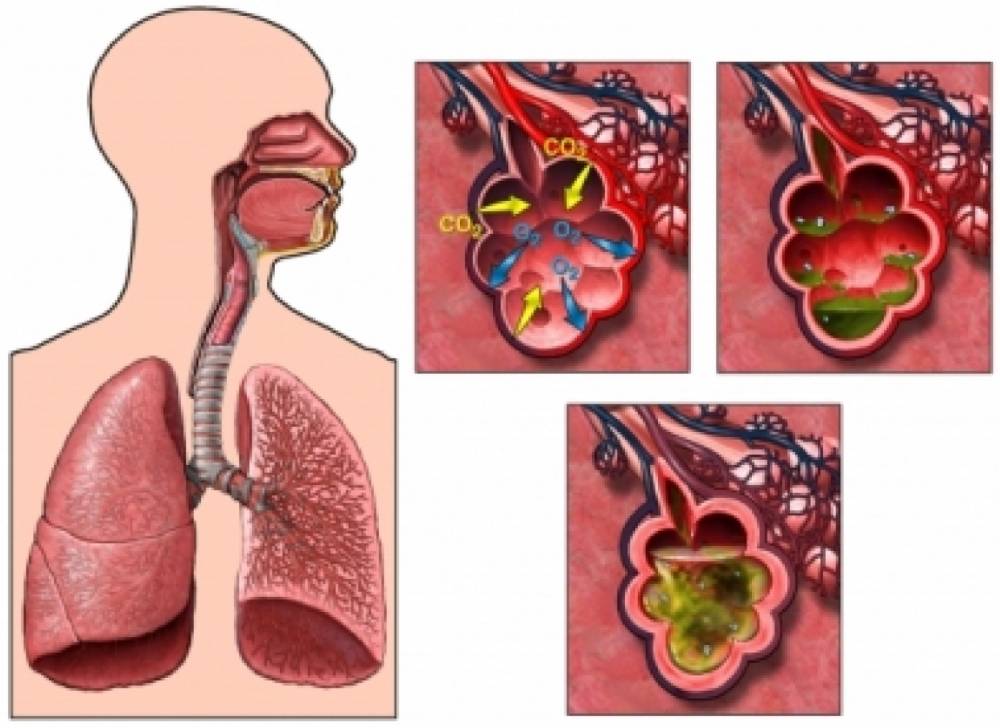


 Больные серьезно заболели. Также есть кашель, возможно, с мокротой. Больные жалуются на одышку. Расширение ноздрей, при котором ноздри явно двигаются при дыхании, особенно у детей младшего возраста. Дыхание может вызвать боль в груди, которая часто возникает из-за небольшого сопутствующего выпота между легочными плеврами. При нехватке кислорода может быть видно голубоватое изменение цвета губ, носа, ногтей на ногах или руках.
Больные серьезно заболели. Также есть кашель, возможно, с мокротой. Больные жалуются на одышку. Расширение ноздрей, при котором ноздри явно двигаются при дыхании, особенно у детей младшего возраста. Дыхание может вызвать боль в груди, которая часто возникает из-за небольшого сопутствующего выпота между легочными плеврами. При нехватке кислорода может быть видно голубоватое изменение цвета губ, носа, ногтей на ногах или руках.
 J Clin Rat Drug Use, 2016; 9: 103-104.
J Clin Rat Drug Use, 2016; 9: 103-104.