Стационары для лечения COVID-19 и пневмонии могут включить в единую систему
Медики предложили включить больницы для лечения коронавирусной инфекции и пневмонии в единую систему. Об этом сообщили в оперативном штабе по контролю и мониторингу ситуации с коронавирусом в Москве.
8 апреля в столице создали клинический комитет по борьбе с коронавирусной инфекцией, куда вошли главные внештатные специалисты городского Департамента здравоохранения и главные врачи стационаров, в которых лечат пациентов с COVID-19 и пневмонией. Его участники предложили отказаться от разделения стационаров на коронавирусные и стационары для лечения пневмонии. Заболевания легких бактериальной природы продолжат лечить в центрах пневмонии.
Эксперты поясняют, что включение стационаров в единую систему необходимо по нескольким причинам. В частности, специализированные стационары для лечения пневмонии организовали исходя из прогноза роста количества пациентов с этим заболеванием (для лучшего контроля результатов лечения). Но сегодня подавляющее большинство случаев пневмонии вызвано коронавирусной инфекцией.
«Точность существующих тестов для выявления COVID-19 составляет 70–80 процентов, а в некоторых случаях тестирование дает ложноотрицательные результаты, и доля таких результатов значительна. Сейчас при диагностике ключевую роль играет оценка клинической картины в сочетании с данными компьютерной томографии (КТ) или рентгена», — пояснил главный врач городской клинической больницы № 40 Денис Проценко.
Исходя из этого, в комитете предложили изменить маршрутизацию пациентов. Если при госпитализации в стационар у пациента еще нет результатов теста, но при обследовании в приемном отделении выявляются признаки пневмонии и COVID-19 с характерными клиническими проявлениями, то он госпитализируется в стационар и ведется как больной с коронавирусной инфекцией.
«На практике мы уже работаем по новому алгоритму. Скорая везет к нам пациентов с пневмонией и без результатов тестов на коронавирус.При поступлении на основании результатов КТ характерной клиники мы уже можем заподозрить коронавирус», — отметил Сергей Петриков, директор Научно-исследовательского института скорой помощи имени Н.В. Склифосовского.
Городская клиническая больница № 52, которая несколько месяцев принимала больных с пневмонией, теперь станет новым коронавирусным стационаром. По словам Марьяны Лысенко, главврача больницы, доктора медицинских наук, в медучреждении с конца февраля помощь ведущих терапевтов, пульмонологов и анестезиологов-реаниматологов получают пациенты с пневмонией разной этиологии. В завершение работ по перепрофилированию и дооснащению шестого корпуса будут готовы дополнительные мощности для приема больных с подтвержденной коронавирусной инфекцией.
«Практический опыт, потенциал наших лучших специалистов и оснащение на уровне ведущих клиник мира позволят нам помочь еще большему числу пациентов», — добавила она.
Руководитель Департамента здравоохранения Москвы Алексей Хрипун сообщил, что на основании консенсуса членов клинического комитета по COVID-19 подписан приказ Департамента об изменении принципов маршрутизации пациентов, диагностики и принятия клинических решений на уровне приемного отделения, в период пребывания в стационаре и при выписке больных.
Пациентов с COVID-19 принимают в 13 городских стационарах. Продолжается подготовка к развертыванию госпиталей для лечения больных коронавирусной инфекцией еще в нескольких больницах.
Узнать больше о профилактике коронавируса и методах борьбы с заболеванием можно по телефону горячей линии: +7 (495) 870-45-09 (ежедневно с 08:00 до 21:00), а также в спецпроекте mos.ru.
Лёгкие поражены на 30-40%. Коронавирус или пневмония?
Чебоксарский журналист Тимер Акташ попал в больницу с диагнозом «двусторонняя вирусная пневмония с высокой вероятностью ковида» и с поражением лёгких на 30-40%».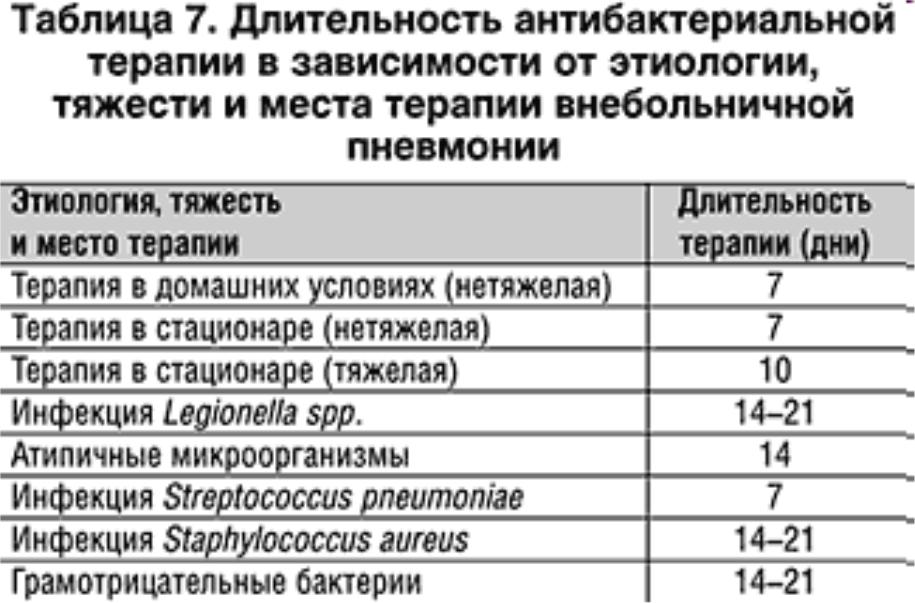 О том, как в Чувашии лечат коронавирусную инфекцию и что происходит в местных больницах, он рассказывает в своем дневнике.
О том, как в Чувашии лечат коронавирусную инфекцию и что происходит в местных больницах, он рассказывает в своем дневнике.
Около месяца назад я простыл. Поднялась температура. Врач назначила таблетки парацетамола. Затем при обнаружении хрипов в лёгких я прошел курс уколов антибиотиками. Вроде бы выздоровел. И к врачу пойти не успел. Занялся срочными делами.
От аритмии вы не умрете, но от пневмонии умереть можете
29 сентября около полуночи я попал в реанимацию Чебоксарской горбольницы №2 с аритмией сердца. За ночь и днём после капельницы сердцебиение нормализовали. Я попросился домой и меня отпустили.
Пока находился в палате, общался со знакомым, Иваном, который не носил маску. Он — работник монастыря РПЦ, убежденный православный. На прощание я ему сказал:
— По медицинским показаниям, кажется, за руку здороваться и прощаться нельзя.
— На всё воля Божья, — отвечал знакомый. И мы нарушили медицинские правила, попрощавшис за руки. И даже обнялись.
Около полуночи 30 сентября я стал немного покашливать и ясно почувствовал хрипы в лёгких на выдохе. Утром опять обнаружил аритмию, вызвал «скорую». Она снова отвезла меня в отделение кардиологии второй горбольницы.
Там сделали рентген: у меня обнаружили двустороннюю пневмонию и изолировали. Дали направление на компьютерную томографию (КТ) лёгких. Вызвали «скорую» Больницы скорой медпомощи (БСМП), именно там располагается один из главных центров борьбы с коронавирусом в Чувашии.
«Скорая» приехала через час с лишним, приехала с фельдшером Николаем Ершовым, одетым как космонавт в изолирующий лёгкий синий костюм. Из окна на него как на какое-то чудо смотрели сотрудницы из медперсонала.
В БСМП посетители обязаны предъявлять паспорт. Мне сделали КТ лёгких. К счастью, очереди почти не было. Но пациенты проходили один за другим, без перерыва. После меня в помещение завезли пожилую женщину на носилке-каталке.
Само обследование занимает минут десять. На руки фельдшеру Ершову дали бумажную распечатку с результатом моего КТ. Он дал прочитать мне краткое заключение. Там было напечатано, что у меня двусторонняя вирусная пневмония с высокой вероятностью ковида. Что лёгкие поражены на 30-40%.
На руки фельдшеру Ершову дали бумажную распечатку с результатом моего КТ. Он дал прочитать мне краткое заключение. Там было напечатано, что у меня двусторонняя вирусная пневмония с высокой вероятностью ковида. Что лёгкие поражены на 30-40%.
Из БСМП нас направили в ГКЦ по месту моего жительства.
Меня разместили в пятиместной палате, где уже лечились двое соседей.
Николай, ему 75-й год, ветеран-педагог из райцентра М. В Чебоксары 13 сентября его привезла дочь — после заражения от местного врача, нарушившего самоизоляцию, как считает сам Иванов. Он десять дней в тяжёлом состоянии лежал в реанимации — без одежды, с обслуживанием персонала.
Сейчас после лечения он заметно поправляется, бодр. Самостоятельно передвигается с тростью.
— У нас в райбольнице много больных, — говорит Николай. Недавно на нашей улице построили 18 пятиэтажек. Живём как в скворешниках.
Второй сосед по палате — Василий, около 60 лет, сотрудник хозотдела в одной из больниц. От кого заразился, подозревает, но, как говорит, «от этого не легче». В палате с 28 сентября. Ходячий. Им выделены две компактные импортные установки, вырабатывающие кислород: рекомендуют лежать не на спине, а на боку или животе.
Лечат внутривенным введением лекарств через капельницу и таблетками.
1 октября к нам в палату поступил Александр — с сильным кашлем. Ему лет 50. В жару бабьего лета ездил на автомобиле с включенным кондиционером, сильно охлаждавшим воздух.
1 октября на утреннем обходе завотделением Наталия Михайлова мне сказала:
Только по одному туалету на всё отделение для женщин и мужчин. Причем, без писсуаров
— У вас два диагноза болезней, мешающих друг другу. От аритмии вы не умрете, но от пневмонии умереть можете. Поэтому, в основном, будем лечить это. Наша задача — чтобы вы вышли отсюда живым!
— Спасибо! Буду стараться.
— Лекарства от ковида ещё не изобрели. Лечим антибиотиками.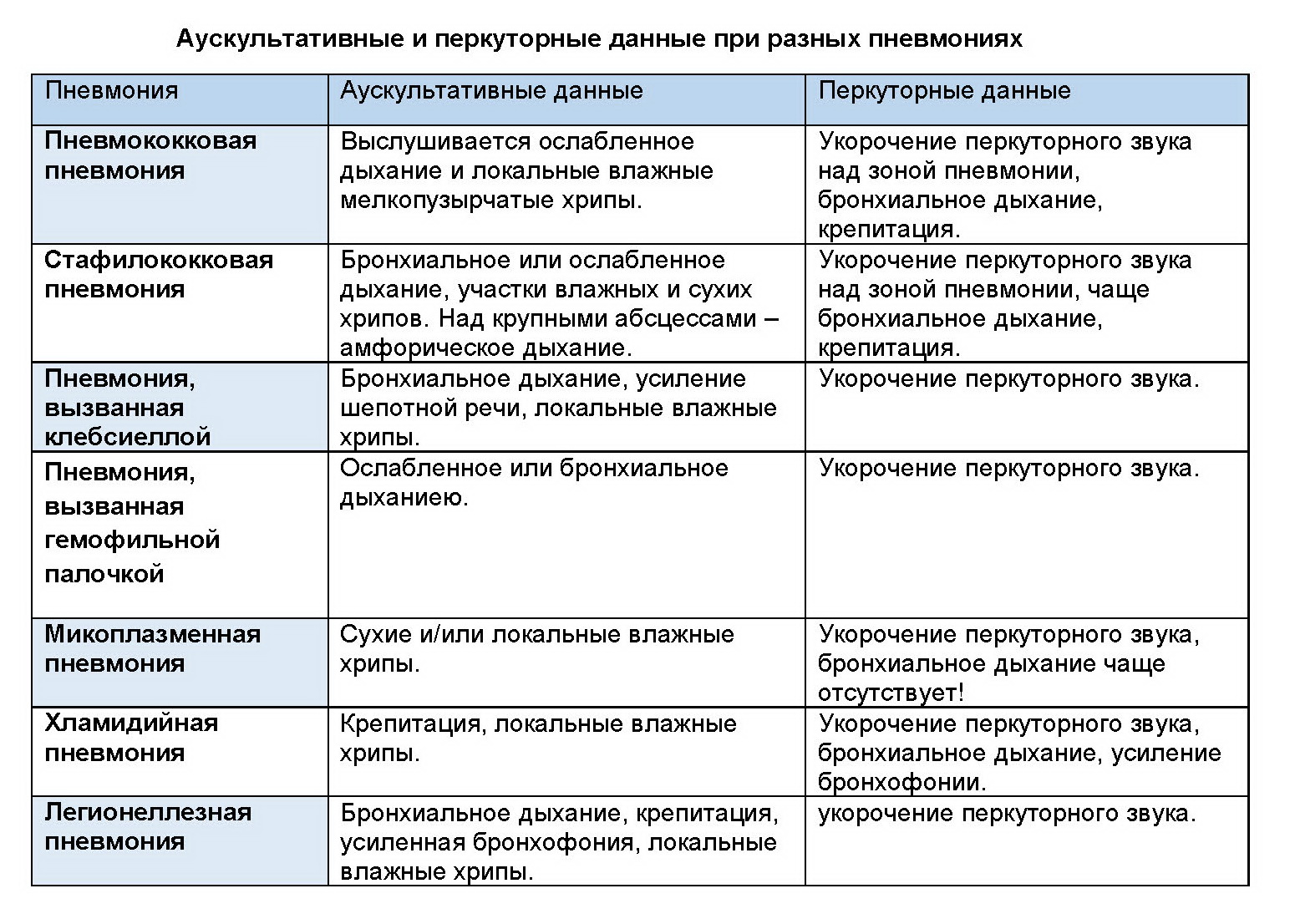
2 октября. Завотделением:
— Результаты мазков изо рта и носа с диагнозом пока не пришли. Ждём.
3 октября. Суббота. С утра закапали и раздали лекарства. Температура 36,4 градуса. Пульс — 97. Удовлетворительно. После завтрака в коридоре. Вышел подышать из душной палаты, сел на кушетку. Из соседней, третьей палаты вышла старая худая женщина с замечанием:
— Персонал нам постоянно говорит, напоминает о том, чтобы мы находились в палатах, а не в коридоре. Чтобы уменьшить риски новых заражений.
— Значит, мне надо вернуться в свою палату?
— Да.
— Хорошо. Простите, а в вашей палате лежат с подозрением на ковид?
— У меня ковид.
Возвращаюсь в палату. Открываю пластиковое окно. Дышу вкусным свежим воздухом.
Благо, ещё тепло утром. Бабье лето в Чебоксарах ещё не закончилось. Хорошее солнечное утро!
Позже уточняю у медсестры Зои:
— Мы лечимся в ковидном отделении?
— Весь ГКЦ сейчас — ковидное отделение.
— Все корпуса?
— Кроме поликлиники и отделения пластической хирургии.
Звонят коллеги, родственники, друзья. Предлагают помощь. Всем спасибо! Всё, что нужно, в основном, имеется. Лечат и кормят нормально. Спасибо врачам, всему медперсоналу за лечение и заботу!
Пришла первая помощница, подруга дочери. Оставила мне передачу. Пообщались через открытое окно четвертого этажа.
6 октября завотделением сообщила, что первые результаты на мазок на ковид у меня и двух соседей по палате отрицательные.
P.S. Отделение, в котором я нахожусь, называется кардиологическим, но фактически, кажется, оно сейчас лечит больных с подозрением на COVID. Оно изолировано от посещений родственников и посторонних. Отделение расположено на четвертом этаже в одном из корпусов ГКЦ, прямо за поликлиникой.
В нашем отделении десять палат. В каждой — около четырех пациентов. Но, увы, только по одному туалету на всё отделение для женщин и мужчин. Причем, без писсуаров. Отсюда — нарушения гигиены. Да и не все мужчины, увы, аккуратны…
Отсюда — нарушения гигиены. Да и не все мужчины, увы, аккуратны…
Рост заболеваний коронавирусной инфекцией в Поволжье в сентябре
Точка зрения авторов, статьи которых публикуются в рубрике «Мнения», не отражает позицию редакции.
Бойтесь равнодушия — оно убивает. Хотите сообщить новость или связаться нами? Пишите нам в WhatsApp. А еще подписывайтесь на наш канал в Telegram.
«Не лечение, а наблюдение в домашних условиях». Как будут следить за «бессимптомниками» дома – Газета.uz
— Как будет проходить лечение бессимптомных пациентов на дому?С 5 июля в Узбекистане пациентам с легкой формой коронавируса COVID-19, у которых болезнь протекает без симптомов, разрешено проходить лечение в домашних условиях на основании рекомендаций врача, с соблюдением санитарно-гигиенических правил и необходимых условий для ухода. Ректор Ташкентского института усовершенствования врачей, профессор Хабибулла Акилов рассказал «Газете.uz», как будет организовано наблюдение за пациентами в домашних условиях, когда их нужно госпитализировать и что делать родственникам, проживающим с ними.
— Речь идет не о лечении, а о наблюдении в домашних условиях. Мы так предложили, хотя Министерство здравоохранения считает, что, возможно, какие-то таблетки и нужно давать. Но речь идет о тех пациентах, у которых болезнь протекает абсолютно бессимптомно. Там нужно только наблюдение, медикаментозного лечения не требуется.
Единственное, что нужно — четкий мониторинг. Если вдруг появятся малейшие симптомы, чтобы не пропустить… Сейчас наша главная беда в том, что люди при наличии каких-то первичных симптомов пытаются заниматься самолечением, что категорически недопустимо.
Первые симптомы — это потеря обоняния и вкуса, уже надо бить тревогу. Кашляет — тревогу. Температура — вообще: только [звонить] своему семейному врачу или в call-центр Минздрава, и только стационар. Особенно это касается людей с повышенным весом, сопутствующими хроническими заболеваниями, диабетом, гипертонией, заболеванием крови, нарушением ритма сердца.
Кашляет — тревогу. Температура — вообще: только [звонить] своему семейному врачу или в call-центр Минздрава, и только стационар. Особенно это касается людей с повышенным весом, сопутствующими хроническими заболеваниями, диабетом, гипертонией, заболеванием крови, нарушением ритма сердца.
То лечение, которое проводится даже пациентам с легкими симптомами в стационаре, плаквенилом (торговая марка гидроксихлорохина — ред.), оно должно выполняться сугубо под контролем электрокардиограммы (ЭКГ), потому что наблюдаются нарушения ритма сердца. Без наличия каких-то симптомов и осложнений рекомендовать азитромицин (полусинтетический антибиотик широкого спектра действия — ред.) тоже не следует, потому что будет привыкание, а потом, когда действительно понадобится делать азитромицин, он уже не будет работать. Поэтому в домашних условиях нужно лечение, которое повышает иммунитет, и, возможно, какое-то легкое противовирусное профилактическое лечение…
Для информации. Плаквенил (гидроксихлорохин) — препарат, которыми обычно лечат ревматоидный артрит и малярию, в том числе используется для профилактики лечения коронавируса. Доказательств безопасности и эффективности гидроксихлорохина для борьбы с коронавирусом нет. 17 июня Всемирная организация здравоохранения объявила о прекращении научных изысканий в группе лечения гидроксихлорохином в рамках исследования препаратов для борьбы с COVID-19.
Данные, полученные в исследовании Solidarity (включая данные исследования Discovery во Франции), как и недавно объявленные результаты исследования Recovery в Великобритании, указывают на то, что применение гидроксихлорохина не приводит к сокращению смертности среди пациентов с COVID-19 по сравнению со стандартом оказания помощи.
В престижном медицинском журнале Lancet отмечается, что ученые, проанализировав данные 96 тысяч пациентов из 671 больницы по всему миру, пришли к выводу, что хлорохин и его производное, гидроксилорохин, потенциально опасен тем, что может вызывать осложнения со стороны сердечно-сосудистой системы.
— Обязательно. Это самое главное требование. Мы сейчас разработали и должны подать на утверждение в Минздрав положение, где это все будет расписано.
Согласному этому положению, семейные врачи должны будут минимум раз в день обзванивать больных, которые находятся под наблюдением дома. Главные вопросы: «Все нормально? Температуры нет? Не кашляете? Дыхательной недостаточности нет?» и все.
— Так при каком состоянии пациента необходима госпитализация?— Наличие любого симптома коронавируса — это показание к госпитализации. Потому что в отличие от любой другой инфекции возникновение осложнений при COVID-19 идет практически молниеносно. От банальной простуды до пневмонии может пройти 7−10 дней, а здесь от первых симптомов до двусторонней пневмонии — от 2 до 4 часов.
— А как врачи будут получать список пациентов, которым они должны позвонить?Причем пневмония двусторонняя, злостная, потому что она химическая (вирусная), а не бактериальная. Думаю, что с этим нельзя шутить.
— Как только будет выявляться коронавирус у пациента, Агентство санитарно-эпидемиологического благополучия получает положительный ответ результата анализа ПЦР (полимеразной цепной реакции — ред.). Они обязаны поставить больного сразу к себе на учет и поставить в известность семейную поликлинику по месту жительства.
— А если коронавирус подтверждается при сдаче анализа в частном медучреждении?— Частные клиники, если выявляют положительный анализ на COVID-19, должны передавать эти данные в Агентство санитарно-эпидемиологического благополучия. Если симптомов нет, то пациента можно оставить дома. Если есть симптомы, то надо его госпитализировать.
— Как отличить «обычную» пневмонию от коронавирусной?— Во-первых, анамнестические данные. Если грамотно собрать анамнез (история болезни — ред.), то можно дифференцировать обычную пневмонию от коронавирусной. Для этого должен быть собран грамотный анамнез — сколько времени прошло от начала, был ли контакт, посещал ли человек «красные» зоны, прилетел ли из страны с неблагоприятной эпидемиологической ситуацией, возможно, неделю назад была простуда, хотя не было контакта…
Если грамотно собрать анамнез (история болезни — ред.), то можно дифференцировать обычную пневмонию от коронавирусной. Для этого должен быть собран грамотный анамнез — сколько времени прошло от начала, был ли контакт, посещал ли человек «красные» зоны, прилетел ли из страны с неблагоприятной эпидемиологической ситуацией, возможно, неделю назад была простуда, хотя не было контакта…
Кроме того, дифференциально большое значение имеет рентгенологическая картина, потому что у пневмонии обычной и коронавирусной рентгенологическая картина совсем разная…
В принципе у нас в тех клиниках, где мы лечим больных с коронавирусом, есть банальные рентгенологические установки, но нет компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ) или мультиспиральной компьютерной томографии (МСКТ). По идее пациентам нужно делать МСКТ, и картина четко сразу выявляется. Было бы лучше их госпитализировать в те клиники, где есть МСКТ, но у нас не во всех клиниках это есть.
Но сейчас клиники максимально оснащаются — и государственный, и частный секторы. Все закупают МРТ, МСКТ. Хотя у инфекционных клиник изначально не было надобности в этом оборудовании, потому что они в основном лечили вирусные, бактериальные инфекции, диарею, дизентерию, сальмонеллез, гепатит. Все эти диагнозы, где МСКТ практически не нужен. Поэтому они и не оснащались ими. В НИИ вирусологии никогда не было МСКТ, потому что не было необходимости.
МСКТ у нас есть в Центре хирургии имени Вахидова, в Центре экстренной медицинской помощи, клинике имени Федоровича, но туда никогда инфекционные больные не госпитализировались. Это стационарное оборудование, поэтому его нельзя просто так переместить. Сейчас мы прекрасно справляемся и с помощью обычного рентгеновского исследования.
— В решении спецкомиссии также отмечалось, что пациенты с легкой формой коронавируса, находящиеся на лечении в больнице и дома, при отсутствии клинических симптомов в течение 10 дней будут выводиться из медицинского надзора. С чем связано сокращение времени наблюдения за пациентами?
С чем связано сокращение времени наблюдения за пациентами? — Мы решили сократить, потому что если в течение 10 дней симптомы не появились, то они уже не появятся, и пациента можно снимать с наблюдения. Десять дней — и дальше он не заразный.
Четырнадцать дней — это касается карантина. А здесь речь идет о результатах анализа ПЦР. Со дня, как провели анализ. ВОЗ говорит, что через семь дней пациент не заразный. Он продолжается болеть, но вирулентности нет. А мы в качестве страховки продлеваем до 10 дней.
— Если бессимптомный пациент находится под наблюдением дома, что делать родственникам? Они тоже находятся дома?— По идее, если дома есть возможность, допустим, отдельный флигель, гостевой домик, то, конечно, надо изолировать и от членов семьи. Если нет такой возможности, то в принципе всех членов семьи, которые находятся в одной квартире с заболевшим, уже надо трактовать как бессимптомных коронавирусных больных.
— Есть ли отдельные рекомендации, как использовать домашнюю утварь, чтобы пациенты не заражали своих родственников?— Конечно. Все должно быть изолировано — белье, посуда, если есть возможность, то отдельный туалет, санузел, душевая.
— В случае если домашние условия не пригодны для предотвращения инфицирования родственников из группы риска, бессимптомники по-прежнему будут изолированы дома или их переведут в больницу?По возможности использовать одноразовую посуду. Если нет возможности полностью перейти на одноразовую посуду, то тогда посуда должна быть выделена индивидуально для больного. Обрабатывать ее при температуре не менее 70 градусов. Обычное мытье посуды не убивает коронавирус.
— Если дома нет возможности, их надо госпитализировать. Или же есть список гостиниц, утвержденный специальной комиссией, можно и в гостиничных условиях. Но под наблюдением гостиничного врача.
— Если есть утвержденные протоколы лечения пациентов, рекомендации, почему они не публикуются в открытом доступе?— Протоколы лечения коронавируса предлагаются Всемирной организацией здравоохранения, а потом уже утверждается Министерством здравоохранения. У нас все эти протоколы утверждены, регулярно обновляются по мере поступления новых рекомендаций от ВОЗ. Это касается стационарных больных.
У нас все эти протоколы утверждены, регулярно обновляются по мере поступления новых рекомендаций от ВОЗ. Это касается стационарных больных.
Еще раз хочу повторить, что для больных, которые находятся дома без симптомов, речь о лечении не идет, речь о наблюдении, мониторинге.
Мы сейчас протоколы издадим отдельным изданием как руководство… Они утверждены, готовы. Мы их опубликуем.
В интервью телеканалу «Узбекистан 24» Хабибулла Акилов также заявил, что с 5 июля региональным центрам санитарно-эпидемиологического благополучия разрешено проводить анализы ПЦР и экспертные референс-анализы. По его словам, это позволит решить вопрос с очередями в Ташкенте и снизить время ожидания результатов.
«Это тоже новшество, потому что в Ташкенте начинаются очереди. Если на выполнение ПЦР-анализа нужно от 6 до 8 часов, то из-за очередности приходилось ответ ждать 2−3 суток. Этот вопрос мы решим», — сказал он.
Кроме того, с этой недели начинается проведение иммуноферментного анализа на выявление антител к коронавирусу. К этому процессу привлекаются и частные медицинские организации.
Антибактериальная терапия пневмонии у пациентов на искусственной вентиляции легких
Актуальность
Аппараты искусственной вентиляции легких (ИВЛ) — это устройства, обеспечивающие процесс дыхания у пациентов («дышат за пациентов»). Трубка аппарата ИВЛ проходит через полость рта в трахею. Иногда бактерии, находящиеся в этой трубке, инфицируют легкие пациента, что приводит к заболеванию под названием вентилятор-ассоциированная пневмония (ИВЛ-ассоциированная пневмония). ИВЛ-ассоциированная пневмония может вызвать серьезные осложнения и в некоторых случаях может привести к смерти. При лечении людей с ИВЛ-ассоциированной пневмонией врачи должны решить, какую антибактериальную терапию назначить, как правило, не зная конкретного вида бактериальной инфекции. Это решение важно, так как неподходящее лечение в начале заболевания может увеличить риск возникновения неблагоприятных эффектов и продлить срок госпитализации.
Дата поиска
Мы провели поиск исследований по декабрь 2015 года.
Характеристика исследований.
Мы провели поиск исследований, включающих взрослых в возрасте старше 18 лет, которые получали лечение в отделениях интенсивной терапии по поводу ИВЛ-ассоциированной пневмонии и нуждались в антибактериальной терапии. Мы проанализировали 12 исследований с участием 3571 человека.
Основные результаты
Все включенные исследования рассматривали использование одной схемы лечения антибиотиками в сравнении с другой, но они различались в разных исследованиях. Существует возможность риска смещения, так как в некоторых исследованиях не сообщали об исходах у всех участников, кроме того, финансирование многих исследований осуществлялось фармацевтическими компаниями, и авторы исследований были аффилированы (связаны) с этими компаниями.
Мы использовали статистические методы для оценки наших результатов. В отношении использования одного антибиотика в сравнении с несколькими, мы не нашли различий в частоте смерти или выздоровления, а также нежелательных явлений. При сравнении комбинированных видов лечения с включением дополнительных лекарственных средств мы смогли проанализировать клиническое выздоровление только при использовании антибиотиков Тигециклин и имипенем-циластатин, из которых имипенем/циластатин показал более высокую частоту клинического выздоровления. Мы также сравнили карбапенемы (антибиотики, используемые для лечения инфекций, вызванных полирезистентными бактериями) с лечением другими антибиотиками, которые не относятся к классу карбапенемов; мы не нашли различий в частоте смерти или неблагоприятных эффектов, но обнаружили, что применение карбапенемов связано с увеличением частоты клинического выздоровления.
Качество доказательствМы оценили качество доказательств как среднее для большинства исходов и как очень низкое для исхода «клиническое выздоровление», когда терапию одним антибиотиком сравнивали с терапией несколькими антибиотиками. Также мы обнаружили, что качество доказательств было низким для нежелательных явлений, когда сравнили карбапенемы с лечением антибиотиками, не относящимися к классу карбапенемов.
Также мы обнаружили, что качество доказательств было низким для нежелательных явлений, когда сравнили карбапенемы с лечением антибиотиками, не относящимися к классу карбапенемов.
Выводы
Мы не нашли различий между лечением одним антибиотиком и комбинированной терапией, что поддерживает использование одного антибиотика при лечении пациентов с ИВЛ-ассоциированной пневмонией. Такой подход не может быть применен ко всем пациентам, так как в исследованиях не идентифицировали пациентов с риском инфицирования опасными видами бактерий.
Мы не смогли оценить, какой антибиотик является наилучшим выбором для лечения людей с ИВЛ-ассоциированной пневмонией, так как было очень мало исследований, но при использовании карбапенемов возможно достигается большая частота выздоровления, чем при использовании других изученных антибиотиков.
Как лечить пневмонию у пожилых людей
Особенности болезни у пожилых людей
Заболевания дыхательных органов нередко устанавливают именно у людей в преклонном возрасте, а согласно статистике диагноз «пневмония» будет у каждого третьего человека, чей возраст больше 65 лет. Заболевание сильно сказывается на работе всего организма, не только на лёгких, а также может стать причиной летального исхода. Нередко именно пневмония приводит к сокращению жизни человека.
В старости люди проводят много времени лёжа, а такое положение тела приводит к нарушению функции бронхов, к застою сосудов в крови, что приводит к просачиванию крови к дыхательным путям. При появлении отёков или пролежней в верхней части груди очень велик риск осложнения воспалением лёгких. Также причиной может служить интоксикация из-за приёма лекарств, а также попадания рвоты в лёгкие.
Пневмония у пожилых требует тщательного и длительного лечения, так как организму будет очень тяжело перенести такое серьёзное заболевание в таком возрасте. Лечение у пожилых людей происходит иначе, чем у молодых и взрослых. К тому же воспаление у стареющего человека является показателем не только наличия возбудителей в организме, но ещё и стабильного нарушения выделения антител, которые обязаны бороться с подобного рода инфекциями.
Причины развития воспаления лёгких
Проявление воспаления лёгких напрямую зависит от факторов, которыми оно было вызвано. И среди них:
- Хронические болезни, связанные с работой сердца и бронхов;
- Ослабленный иммунитет;
- Постоянное лежачее положение;
- Сахарный диабет;
- Заболевания в онкологической форме;
- Изменение формы грудной клетки ввиду сколиоза, кифоза и.т.д.;
- Вредные привычки по типу курения;
- Несоблюдение личной гигиены;
- Перенос инфекции из других органов;
- Попадание в лёгкие жидкости.
Чаще всего в пожилом возрасте развиваются следующие виды воспаления лёгких:
Очаговое
При очаговом воспалении поражению подвержена только часть лёгких, но заболевание уже с самого начала протекает в тяжёлой форме. Для пожилых людей такая форма заболевания понесёт очень серьёзные последствия. Среди симптомов отмечается: высокая температура, лихорадочное состояние, учащённый пульс.
Интерстициальное
Интерстициальное воспаление лёгких представляет собой воспаление соединительных тканей в лёгких с плавным переходом к альвеолам.
Признаками воспаления являются: недомогание, слабость, тяжёлая одышка, мокрый кашель, боли в области грудной клетки, температура до 38°C. Симптомы могут быть малозначимыми и почти незаметными в начале заболевания.
Двухстороннее
Воспаление лёгких с двух сторон делится на полное и частичное.
Полное характеризуется резким развитием болезни, поражая лёгкие целиком и не позволяя больному человеку нормально дышать. Если вовремя не оказать помощь, то наступит летальный исход.
Частичное поражение такое же, как и очаговое, но воспаление проявляется с двух сторон в одном месте. Риск развития заболевания очень высок при использовании ИВЛ в реанимации.
Чем раньше будет начато лечение, тем ниже будет риск осложнения.
Застойное
Данный вид диагностировать сложнее, чем остальные. Особенно у лежачих людей. Среди основных симптомов выделяют:
- Боли в грудной клетке;
- Напряжение затылочных мышц;
- Температура до 38°C;
- Головные боли и предынсультное состояние;
- Одышка в лежачем положении;
- Сухой кашель;
- Потливость;
- Рвота и отсутствие аппетита.
Симптомы проявления воспаления лёгких
Проявляться заболевание может в двух формах: в лёгочной и внелёгочной.
В первом случае первым признаком проявления болезни служит кашель с мокротными выделениями, а пожилые люди могут также заметить появление тяжёлой одышки даже в лежачем состоянии. Также они могут ощущать заметную тяжесть в области груди и характерные боли.
Любые симптомы в самом начале выражены очень слабо и поэтому их трудно определить как воспаление. А такие симптомы как притупление перкуторного звука или крепитация в целом отсутствуют. На фоне этого развитие резкой пневмонии у лежачего может прогрессировать дальше даже при эффективном лечении.
Ещё одна сложность в том, что воспаление протекает вместе с другими заболеваниями у пожилых людей: опухоли, сердечная недостаточность, болезни сосудов и другие. Они мешают даже опытному врачу определить диагноз.
Внелёгочные симптомы выражаются в лихорадке, которая может протекать даже без повышения температуры тела. Пожилой человек может чувствовать излишнюю сонливость и заторможенность, резкое снижение аппетита и несвойственную апатию.
Дополнительными признаками будут нарушенная активность и неконтролируемость мочеиспускания, тахикардия, застой кровообращения в ногах.
Диагностика заболевания
В пожилом возрасте пневмония может никак не проявляться в симптомах, поэтому её слишком сложно диагностировать. Но при появлении одного из них обязательно нужно записаться на приём к доктору, чтобы избежать негативных последствий для организма. Самолечением заниматься ни в коем случае нельзя, так как именно это может вызвать часть осложнений.
Установить точный диагноз можно в комплексном обследовании у пульмонолога, невролога, кардиолога с применением рентгена в области лёгких. А также с проведением процедур по сбору анализов и ЭКГ, УЗИ по необходимости.
Пневмония в пожилом возрасте – это очень серьёзное заболевание и его лечение проводится только в амбулаторных условиях с длительной лечебной терапией. Антибиотики и иные препараты нужно принимать по определённой схеме и только те, которые назначил врач. Также очень важен уход за пациентом во время лечения, включая кормление по расписанию и частое употребление воды для разжижения мокроты в лёгких.
Потребуется полный покой и постельный режим со сменой положения во избежание застоя.
По итогу стоит снова отметить, что воспаление лёгких в пожилом возрасте требует особого и длительного лечения с соблюдением всех условий, которые назначит врач. Заниматься народной медициной и самолечением при обнаружении одного из симптомов не нужно, а так как в таком возрасте определить болезнь очень тяжело, то лучше пройти обследование в больнице для установления точного диагноза. В противном случае есть риск наступления летального исхода.
Для лежачих людей рекомендуется использовать специальный ортопедический матрац или кровать, чтобы избежать появления пролежней, искривлений и застоя в крови. Для укрепления организма нужно включать в питание свежие фрукты и овощи, употреблять меньше жирной и тяжёлой для пищеварения пищи.
Также важно проветривать помещение, и увлажнять воздух.
Двойная пневмония: симптомы, лечение и причины
Двойная пневмония — это инфекция обоих легких. Вирус, бактерии или грибок вызывают воспаление крошечных мешочков легких, называемых альвеолами, и их наполнение жидкостью или гноем, вызывая ряд симптомов, включая затруднения дыхания.
Врачи иногда называют двойную пневмонию двусторонней пневмонией. Пневмония является ведущей причиной инфекционной смерти во всем мире среди детей в возрасте до 5 лет.
Краткие сведения о двойной пневмонии:
- Двойная пневмония поражает оба легких; пневмония поражает одно легкое.
- Это серьезная инфекция, которая может привести к летальному исходу.
- Симптомы двойной пневмонии не отличаются от пневмонии.
- Людям, подозревающим, что у них пневмония, следует немедленно обратиться к врачу.
Состояние, когда поражены оба легких, называется двойной пневмонией. Как и пневмония, двойная пневмония обычно вызывается бактериальной или вирусной инфекцией.
У людей, заболевших гриппом (вирусной инфекцией гриппа), некоторыми видами стрептококковых бактериальных инфекций, респираторно-синцитиальным вирусом (РСВ) и некоторыми другими инфекциями, может развиться двойная пневмония.
Поскольку двойная пневмония поражает оба легких, человеку может быть очень трудно дышать.
Невозможно определить, есть ли у человека пневмония или двойная пневмония, только по симптомам. Любой, кто думает, что у него пневмония, должен как можно скорее обратиться к врачу.
Пневмония часто развивается после или одновременно с другим респираторным заболеванием. Некоторые люди также заболевают пневмонией после вдыхания пыли или определенных газов или после попадания жидкости в легкие. В таких ситуациях микробам легче проникнуть в организм человека и вызвать инфекцию.
Людям с этими факторами риска следует обращать внимание на симптомы пневмонии. Эти симптомы включают:
- Высокая температура, озноб или дрожь. В редких случаях у некоторых людей развивается необычно низкая температура.
- Кашель, который усиливается.
- Откашливание густой слизи или мокроты.
- Одышка во время занятий, которые обычно не вызывают одышку.
- Боль в груди при кашле или дыхании.
- Чувство сильного недомогания после острого вирусного заболевания, например гриппа или другого типа респираторной инфекции.
- Тошнота, рвота или диарея, а также респираторные симптомы.
Осложнения
По мере прогрессирования пневмонии могут возникать серьезные осложнения, особенно у людей с ослабленной иммунной системой из-за возраста, болезни или изнурительных заболеваний, таких как ВИЧ или СПИД.
Осложнения пневмонии включают:
- Сепсис, инфекцию, вызывающую системное воспаление в организме. Это серьезное заболевание, которое может привести к летальному исходу.
- Абсцессы легких.
- Плевральный выпот. Плевры — это две мембраны, которые выстилают легкие внутри грудной полости. Обычно небольшое количество плевральной жидкости заполняет промежуток между мембранами, но пневмония может вызвать скопление этой жидкости. В случае скопления жидкости или инфицирования плевральный выпот может привести к смерти.
- Плеврит. Это может произойти при пневмонии и происходит, когда плевральные слои воспаляются и трутся друг о друга. Плеврит вызывает боль в груди, когда человек глубоко дышит или кашляет.
- Почечная или дыхательная недостаточность.
Инфекции, вызванные вирусами или бактериями, попадающими в легкие, являются наиболее частой причиной пневмонии.Реже у людей может развиться пневмония от вдыхания определенных грибов.
Двойная пневмония возникает, когда инфекционный микроб вызывает пневмонию в обоих легких. Возможные причины пневмонии и двойной пневмонии включают:
- Бактерии : Бактериальная пневмония является наиболее частой причиной пневмонии у взрослых. Наиболее частой причиной бактериальной пневмонии у взрослых в США является Streptococcus pneumonia.
- Вирус : вирус гриппа — наиболее частая причина вирусной пневмонии у взрослых.RSV — наиболее частая причина вирусной пневмонии у детей раннего возраста. Вирусная пневмония увеличивает риск вторичной бактериальной пневмонии.
- Грибок : это менее частая причина пневмонии. Человек с ослабленной иммунной системой, как правило, подвержен более высокому риску грибковой пневмонии по сравнению с человеком со здоровой функцией иммунной системы.
Некоторые люди более уязвимы к пневмонии. Факторы риска двойной пневмонии включают:
- Возраст старше 65 лет.
- Очень молод.
- Недоедание.
- Табак для курения.
- Заболевание легких, такое как астма, хроническая обструктивная болезнь легких (ХОБЛ) или муковисцидоз.
- Имея хроническое заболевание, например застойную сердечную недостаточность.
- Наличие слабой иммунной системы из-за таких болезней, как ВИЧ, СПИД и аутоиммунные заболевания.
- Прием препаратов, подавляющих иммунную систему.
- Проблемы с глотанием.
- Недавно перенесла вирусную инфекцию верхних дыхательных путей.
Двойная пневмония — серьезная инфекция, которая может стать опасной для жизни. Однако это тоже поддается лечению. Поэтому важно обратиться за лечением на раннем этапе, прежде чем инфекция установится.
Людям с затрудненным дыханием и высокой температурой следует относиться к этому как к неотложной медицинской помощи.
Людям с факторами риска пневмонии, например тем, кто страдает другим серьезным хроническим заболеванием, следует немедленно обратиться за медицинской помощью, если у них наблюдаются симптомы пневмонии.
Врач может диагностировать пневмонию с помощью рентгена грудной клетки, анализов крови и физического осмотра.
Лечение двойной пневмонии зависит от того, что ее вызвало и как повлияло на организм:
- Людям с бактериальной пневмонией потребуется лечение антибиотиками.
- Людям с тяжелыми инфекциями, связанными с пневмонией, такими как инфекционный плевральный выпот или сепсис, потребуется внутривенная противомикробная терапия. Также могут потребоваться другие виды лечения.
- Люди с вирусной пневмонией не реагируют на антибиотики, которые не помогают лечить вирусную инфекцию.
Другие методы лечения пневмонии направлены на предотвращение дальнейшего повреждения легких и обеспечение возможности дышать. Некоторым людям может потребоваться дополнительный кислород или наблюдение в больнице. Также может помочь отдых и сохранение гидратации.
Хотя кашель может быть неприятным, кашель помогает организму избавиться от инфекции.
Людям с двойной пневмонией не следует принимать лекарства от кашля, если это не рекомендует врач.
Поделиться на Pinterest Отдых и соблюдение предписанного курса лечения будут способствовать устойчивому выздоровлению.При своевременном лечении большинство здоровых людей выздоравливают от пневмонии. Однако пневмония может не исчезнуть полностью, если человек спешит с лечением и выздоровлением.
Принимайте все лекарства в соответствии с предписаниями и избегайте работы или любых физических нагрузок до тех пор, пока это советует врач.
Люди со слабой иммунной системой или другими проблемами со здоровьем чаще болеют формой пневмонии, которую труднее вылечить, которая рецидивирует или вызывает серьезные осложнения и смерть.
У некоторых людей развивается двойная пневмония как осложнение тяжелого иммунодефицита.
Очень важно рассказать врачу обо всех состояниях здоровья и честно рассказать о своем образе жизни, например о курении табака.
Сильно больным людям может потребоваться госпитализация.
Если симптомы пневмонии ухудшаются, повышается температура или человеку становится трудно дышать, он должен обратиться к врачу или обратиться в отделение неотложной помощи.
Микробы, попадающие в дыхательные пути, могут вызывать пневмонию у одних людей, но не у других. Это зависит от индивидуальных факторов риска каждого человека, а также от типа присутствующего микроба.
Некоторые другие стратегии профилактики пневмонии включают:
- Избегание людей с респираторными инфекциями : Это особенно верно для людей с повышенным риском развития пневмонии.
- Избегать мест, где могут находиться больные, инфицированные люди, особенно во время сезона простуды и гриппа : Люди не должны обращаться в больницу без крайней необходимости. Люди со слабой иммунной системой могут также захотеть избегать закрытых, плохо вентилируемых мест, таких как самолеты.
- Ведение хронических заболеваний, таких как эмфизема или застойная сердечная недостаточность : Следуйте инструкциям врача по контролю хронических заболеваний.
- Регулярное мытье рук : Регулярное мытье и трение рук теплой водой с мылом поможет снизить риск заражения микробами.
- Получение вакцины от пневмококковой пневмонии : Пожилые люди и другие особые группы населения подвержены более высокому риску развития этой формы бактериальной пневмонии, чем в среднем.
- Сделать прививку от гриппа : Это может помочь предотвратить вирусную пневмонию, вызванную вирусом гриппа.
Двойная пневмония — это больше, чем простуда. Это серьезное и потенциально смертельное заболевание, требующее неотложной медицинской помощи. При правильном врачебном уходе возможно выздоровление.
Людям со слабой иммунной системой или другими факторами риска пневмонии следует обсудить со своим врачом варианты минимизации риска ее развития в будущем.
Двойная пневмония: симптомы, лечение и причины
Двойная пневмония — это инфекция обоих легких.Вирус, бактерии или грибок вызывают воспаление крошечных мешочков легких, называемых альвеолами, и их наполнение жидкостью или гноем, вызывая ряд симптомов, включая затруднения дыхания.
Врачи иногда называют двойную пневмонию двусторонней пневмонией. Пневмония является ведущей причиной инфекционной смерти во всем мире среди детей в возрасте до 5 лет.
Краткие сведения о двойной пневмонии:
- Двойная пневмония поражает оба легких; пневмония поражает одно легкое.
- Это серьезная инфекция, которая может привести к летальному исходу.
- Симптомы двойной пневмонии не отличаются от пневмонии.
- Людям, подозревающим, что у них пневмония, следует немедленно обратиться к врачу.
Состояние, когда поражены оба легких, называется двойной пневмонией. Как и пневмония, двойная пневмония обычно вызывается бактериальной или вирусной инфекцией.
У людей, заболевших гриппом (вирусной инфекцией гриппа), некоторыми видами стрептококковых бактериальных инфекций, респираторно-синцитиальным вирусом (РСВ) и некоторыми другими инфекциями, может развиться двойная пневмония.
Поскольку двойная пневмония поражает оба легких, человеку может быть очень трудно дышать.
Невозможно определить, есть ли у человека пневмония или двойная пневмония, только по симптомам. Любой, кто думает, что у него пневмония, должен как можно скорее обратиться к врачу.
Пневмония часто развивается после или одновременно с другим респираторным заболеванием. Некоторые люди также заболевают пневмонией после вдыхания пыли или определенных газов или после попадания жидкости в легкие. В таких ситуациях микробам легче проникнуть в организм человека и вызвать инфекцию.
Людям с этими факторами риска следует обращать внимание на симптомы пневмонии. Эти симптомы включают:
- Высокая температура, озноб или дрожь. В редких случаях у некоторых людей развивается необычно низкая температура.
- Кашель, который усиливается.
- Откашливание густой слизи или мокроты.
- Одышка во время занятий, которые обычно не вызывают одышку.
- Боль в груди при кашле или дыхании.
- Чувство сильного недомогания после острого вирусного заболевания, например гриппа или другого типа респираторной инфекции.
- Тошнота, рвота или диарея, а также респираторные симптомы.
Осложнения
По мере прогрессирования пневмонии могут возникать серьезные осложнения, особенно у людей с ослабленной иммунной системой из-за возраста, болезни или изнурительных заболеваний, таких как ВИЧ или СПИД.
Осложнения пневмонии включают:
- Сепсис, инфекцию, вызывающую системное воспаление в организме. Это серьезное заболевание, которое может привести к летальному исходу.
- Абсцессы легких.
- Плевральный выпот. Плевры — это две мембраны, которые выстилают легкие внутри грудной полости. Обычно небольшое количество плевральной жидкости заполняет промежуток между мембранами, но пневмония может вызвать скопление этой жидкости. В случае скопления жидкости или инфицирования плевральный выпот может привести к смерти.
- Плеврит. Это может произойти при пневмонии и происходит, когда плевральные слои воспаляются и трутся друг о друга. Плеврит вызывает боль в груди, когда человек глубоко дышит или кашляет.
- Почечная или дыхательная недостаточность.
Инфекции, вызванные вирусами или бактериями, попадающими в легкие, являются наиболее частой причиной пневмонии.Реже у людей может развиться пневмония от вдыхания определенных грибов.
Двойная пневмония возникает, когда инфекционный микроб вызывает пневмонию в обоих легких. Возможные причины пневмонии и двойной пневмонии включают:
- Бактерии : Бактериальная пневмония является наиболее частой причиной пневмонии у взрослых. Наиболее частой причиной бактериальной пневмонии у взрослых в США является Streptococcus pneumonia.
- Вирус : вирус гриппа — наиболее частая причина вирусной пневмонии у взрослых.RSV — наиболее частая причина вирусной пневмонии у детей раннего возраста. Вирусная пневмония увеличивает риск вторичной бактериальной пневмонии.
- Грибок : это менее частая причина пневмонии. Человек с ослабленной иммунной системой, как правило, подвержен более высокому риску грибковой пневмонии по сравнению с человеком со здоровой функцией иммунной системы.
Некоторые люди более уязвимы к пневмонии. Факторы риска двойной пневмонии включают:
- Возраст старше 65 лет.
- Очень молод.
- Недоедание.
- Табак для курения.
- Заболевание легких, такое как астма, хроническая обструктивная болезнь легких (ХОБЛ) или муковисцидоз.
- Имея хроническое заболевание, например застойную сердечную недостаточность.
- Наличие слабой иммунной системы из-за таких болезней, как ВИЧ, СПИД и аутоиммунные заболевания.
- Прием препаратов, подавляющих иммунную систему.
- Проблемы с глотанием.
- Недавно перенесла вирусную инфекцию верхних дыхательных путей.
Двойная пневмония — серьезная инфекция, которая может стать опасной для жизни. Однако это тоже поддается лечению. Поэтому важно обратиться за лечением на раннем этапе, прежде чем инфекция установится.
Людям с затрудненным дыханием и высокой температурой следует относиться к этому как к неотложной медицинской помощи.
Людям с факторами риска пневмонии, например тем, кто страдает другим серьезным хроническим заболеванием, следует немедленно обратиться за медицинской помощью, если у них наблюдаются симптомы пневмонии.
Врач может диагностировать пневмонию с помощью рентгена грудной клетки, анализов крови и физического осмотра.
Лечение двойной пневмонии зависит от того, что ее вызвало и как повлияло на организм:
- Людям с бактериальной пневмонией потребуется лечение антибиотиками.
- Людям с тяжелыми инфекциями, связанными с пневмонией, такими как инфекционный плевральный выпот или сепсис, потребуется внутривенная противомикробная терапия. Также могут потребоваться другие виды лечения.
- Люди с вирусной пневмонией не реагируют на антибиотики, которые не помогают лечить вирусную инфекцию.
Другие методы лечения пневмонии направлены на предотвращение дальнейшего повреждения легких и обеспечение возможности дышать. Некоторым людям может потребоваться дополнительный кислород или наблюдение в больнице. Также может помочь отдых и сохранение гидратации.
Хотя кашель может быть неприятным, кашель помогает организму избавиться от инфекции.
Людям с двойной пневмонией не следует принимать лекарства от кашля, если это не рекомендует врач.
Поделиться на Pinterest Отдых и соблюдение предписанного курса лечения будут способствовать устойчивому выздоровлению.При своевременном лечении большинство здоровых людей выздоравливают от пневмонии. Однако пневмония может не исчезнуть полностью, если человек спешит с лечением и выздоровлением.
Принимайте все лекарства в соответствии с предписаниями и избегайте работы или любых физических нагрузок до тех пор, пока это советует врач.
Люди со слабой иммунной системой или другими проблемами со здоровьем чаще болеют формой пневмонии, которую труднее вылечить, которая рецидивирует или вызывает серьезные осложнения и смерть.
У некоторых людей развивается двойная пневмония как осложнение тяжелого иммунодефицита.
Очень важно рассказать врачу обо всех состояниях здоровья и честно рассказать о своем образе жизни, например о курении табака.
Сильно больным людям может потребоваться госпитализация.
Если симптомы пневмонии ухудшаются, повышается температура или человеку становится трудно дышать, он должен обратиться к врачу или обратиться в отделение неотложной помощи.
Микробы, попадающие в дыхательные пути, могут вызывать пневмонию у одних людей, но не у других. Это зависит от индивидуальных факторов риска каждого человека, а также от типа присутствующего микроба.
Некоторые другие стратегии профилактики пневмонии включают:
- Избегание людей с респираторными инфекциями : Это особенно верно для людей с повышенным риском развития пневмонии.
- Избегать мест, где могут находиться больные, инфицированные люди, особенно во время сезона простуды и гриппа : Люди не должны обращаться в больницу без крайней необходимости. Люди со слабой иммунной системой могут также захотеть избегать закрытых, плохо вентилируемых мест, таких как самолеты.
- Ведение хронических заболеваний, таких как эмфизема или застойная сердечная недостаточность : Следуйте инструкциям врача по контролю хронических заболеваний.
- Регулярное мытье рук : Регулярное мытье и трение рук теплой водой с мылом поможет снизить риск заражения микробами.
- Получение вакцины от пневмококковой пневмонии : Пожилые люди и другие особые группы населения подвержены более высокому риску развития этой формы бактериальной пневмонии, чем в среднем.
- Сделать прививку от гриппа : Это может помочь предотвратить вирусную пневмонию, вызванную вирусом гриппа.
Двойная пневмония — это больше, чем простуда. Это серьезное и потенциально смертельное заболевание, требующее неотложной медицинской помощи. При правильном врачебном уходе возможно выздоровление.
Людям со слабой иммунной системой или другими факторами риска пневмонии следует обсудить со своим врачом варианты минимизации риска ее развития в будущем.
Пневмония — Harvard Health
Что это?
Пневмония — это инфекция легких.Почти все случаи пневмонии вызваны вирусными или бактериальными инфекциями.
При первом диагностировании пневмонии часто невозможно точно определить, вызвана ли инфекция вирусом или бактериями. Поэтому вашему врачу нужно будет лечить это антибиотиками.
Есть несколько антибиотиков, которые лечат пневмонию. Первоначальный выбор лекарств производится в зависимости от категории пневмонии, которая у вас наиболее вероятна. Двумя основными категориями являются внебольничная пневмония (ВП) и пневмония, связанная с оказанием медицинской помощи (ВПЧ).
Внебольничная пневмония относится к пневмонии у человека, который недавно не находился в больнице или доме престарелых. Наиболее частой бактериальной причиной ВП является Streptococcus pneumoniae .
Пневмония, связанная с оказанием медицинской помощи, относится к пневмонии, которая развивается у человека, который сейчас находится в больнице или недавно находился в больнице или доме престарелых. Эти пневмонии имеют тенденцию быть более серьезными.Организмы, обнаруженные в больнице, часто становятся устойчивыми ко многим антибиотикам. Также госпитализированные пациенты часто ослаблены другими заболеваниями и менее способны бороться с инфекцией.
Тип пневмонии, называемой аспирационной пневмонией, развивается, когда химические раздражители и бактерии изо рта или желудка попадают в легкие. Это чаще встречается у людей, перенесших инсульт и которым трудно контролировать свои глотательные рефлексы, или у людей, которые потеряли сознание в результате передозировки алкоголя или других наркотиков.
У людей с ослабленной иммунной системой возбудители пневмонии отличаются от возбудителей других типов пневмонии.
Симптомы
Большинство видов пневмонии вызывают жар, кашель с мокротой (откашливаемая слизь), одышку и утомляемость. У пожилых пациентов усталость или спутанность сознания могут быть единственным или наиболее заметным симптомом. При вирусной пневмонии чаще встречается сухой кашель без мокроты.
Диагноз
Ваш врач сначала спросит о ваших симптомах.Во время медицинского осмотра врач проверит, быстро ли вы дышите. Он или она также будет искать путаницу и лиловый оттенок на ваших губах, ногтях или руках, потому что эти симптомы могут указывать на низкий уровень кислорода в крови. С помощью стетоскопа медицинский работник может прослушать через вашу спину необычные звуки, исходящие из легких. Диагноз пневмонии чаще всего подтверждается рентгенологическим исследованием грудной клетки.
Ваш врач может назначить анализы крови, чтобы выявить повышение уровня лейкоцитов, борющихся с инфекцией, и убедиться, что у вас нормальные электролиты и функция почек.Образцы мокроты или крови также можно отправить в лабораторию для определения конкретной причины пневмонии. Выявление инфекционного организма может помочь вашему врачу выбрать лучший антибиотик для лечения инфекции. Однако даже если не удается идентифицировать ни один организм, пневмонию все равно можно успешно лечить антибиотиками.
Ожидаемая продолжительность
Продолжительность пневмонии может варьироваться от нескольких дней до недели или дольше, в зависимости от того, как рано вы начали принимать антибиотики и какие другие медицинские проблемы могут у вас возникнуть.Лечение антибиотиками пневмонии обычно длится от 5 до 14 дней. Многие люди считают, что для восстановления уровня энергии, который был у них до пневмонии, требуется от нескольких недель до нескольких недель.
Профилактика
Вакцинация помогает защитить людей из групп риска от инфекции, вызванной S. pneumoniae . В настоящее время рекомендуется стратегия с двумя вакцинами. Две вакцины — PCV13 (Prevnar) и PPSV23 (Pneumovax) вводятся с разницей в несколько месяцев. Они рекомендованы людям 65 лет и старше и людям в возрасте от 19 до 64 лет с риском развития тяжелой пневмонии выше среднего.Сюда входят курящие и люди с:
- Заболевания легких, включая астму
- Болезнь сердца
- Болезнь печени
- Болезнь почек
- Селезенка повреждена или ее нет
- Некоторые виды рака или лечение рака
- Ослабленная иммунная система
Детям младше 5 лет следует сделать серию из 4 инъекций ПКВ13. Хотя он используется в основном для снижения риска менингита и ушных инфекций, он также снижает риск пневмонии.
Вакцина против гриппа, которую вводят один раз в год, может предотвратить как грипп, так и бактериальные инфекции или пневмонию, которые могут возникнуть после гриппа. Вакцину следует делать лицам старше 6 месяцев.
Альтернативой прививке от гриппа является назальная вакцина против гриппа FluMist. Это живая, ослабленная форма вируса, которая вдыхается и не требует инъекции. Он одобрен для использования у здоровых людей в возрасте от 2 до 49 лет.
Лечение
Основное лечение пневмонии — это один или несколько антибиотиков.Более молодого или здорового человека можно безопасно лечить с помощью антибиотиков дома, и он может почувствовать себя лучше через несколько дней. Некоторые люди подвержены более высокому риску осложнений, и им может потребоваться госпитализация на срок от двух дней до недели. К ним относятся люди старше 60 лет или люди, страдающие другими заболеваниями, такими как сердечная недостаточность, активный рак, хроническая болезнь почек или хроническая обструктивная болезнь легких (ХОБЛ).
Помимо антибиотиков, другие методы лечения пневмонии включают отдых, достаточное количество жидкости и дополнительный кислород для повышения уровня кислорода в крови.
Когда звонить профессионалу
Простая простуда или бронхит, вызванные вирусом, могут иметь многие из тех же симптомов, что и пневмония. Пневмония возможна, когда при кашле выделяется мокрота зеленого или коричневого цвета, у вас дрожит озноб или у вас проблемы с дыханием. В этих случаях вам следует позвонить своему врачу для срочного обследования.
Кроме того, если вам поставили диагноз простуды или бронхита, и симптомы ухудшаются или сохраняются через неделю, вам следует позвонить своему врачу для повторного обследования.
Прогноз
В большинстве случаев пневмония лечится успешно, особенно если антибиотики назначаются на ранней стадии. Пневмония может быть смертельной. Наиболее уязвимы очень старые и немощные люди, особенно люди со многими другими заболеваниями.
Пневмония обычно не вызывает необратимого поражения легких. В редких случаях пневмония вызывает скопление инфицированной жидкости вокруг легкого, что называется эмпиемой. Может потребоваться дренирование эмпиемы с помощью специальной трубки или хирургического вмешательства. При аспирационной пневмонии в пораженном легком может развиться абсцесс легкого, требующий много недель антибактериальной терапии.
Дополнительная информация
Американская ассоциация легких
http://www.lungusa.org/
Национальный институт сердца, легких и крови (NHLBI)
http://www.nhlbi.nih.gov/
Поделиться страницей:
Заявление об ограничении ответственности:
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного содержимого. Обратите внимание на дату последнего обзора или обновления всех статей.Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Почему пневмония пациента не поддается лечению?
33-летняя женщина европеоидной расы поступила в общественную больницу с жаром и кашлем; она очень одышка и объясняет, что ее симптомы прогрессивно ухудшились за последние 24 часа. По ее словам, она курильщик, который вернулся к этой привычке примерно 8 месяцев назад после нескольких лет воздержания от табака.Она отмечает, что курит столько же, сколько курила до того, как бросила курить.
В анамнезе не было серьезных респираторных заболеваний, кроме легкой инфекции верхних дыхательных путей несколько лет назад, которую успешно лечили пероральными антибиотиками. В частности, у нее было три предыдущих транзиторных ишемических атаки в результате мутации гена метилентетрагидрофолатредуктазы. Она не принимает регулярно какие-либо лекарства.
Пациент работает агентом по обслуживанию клиентов в магазине.Она не знает о контактах с больными или вредных токсинах из окружающей среды, которые могли бы объяснить ее симптомы.
После того, как она поступит в больницу, врачи заказывают компьютерную томографию (КТ) ее груди. Это выявляет диффузные помутнения матового стекла во всех долях, а также небольшие двусторонние плевральные выпоты.
Диагноз: бактериальная внебольничная пневмония. В течение следующих 48 часов она получает кислород через носовую канюлю с высоким потоком (HFNC), а также ванкомицин, цефтриаксон и азитромицин.
Несмотря на эту схему лечения, у нее сохраняется лихорадка, тахипноэ и тахикардия. Клиницисты также отмечают, что у пациента наблюдается усиление гипоксемии при минимальной нагрузке, несмотря на получение большого количества кислорода. Ввиду ухудшения состояния пациентку переводят в центр третичной медицинской помощи для легочного обследования.
На момент госпитализации в больницу третичного уровня частота ее дыхания составляла приблизительно 35 ударов в минуту, а частота сердечных сокращений — 130 ударов в минуту в синусовом ритме.
При физикальном обследовании отмечается повышенное дыхательное усилие и хрипы на вдохе во всех областях легких. Количество лейкоцитов составляет 14,2 к / мм 3 , из них 90% нейтрофилов, 3,5% лимфоцитов, 2,3% моноцитов и 3,2% эозинофилов.
Газы артериальной крови, измеренные у пациента, получающего 5 л кислорода через носовую канюлю, показывают pH 7,43, PCO2 39 мм рт. Ст., PO2 68 мм рт. Ст. И бикарбонат 26 мэкв / л. Уровень прокальцитонина составляет 2,46 нг / мл (референсный диапазон <0,05 нг / мл).Рентгенограмма грудной клетки показала диффузные инфильтраты.
Двусторонние диффузные интерстициальные и альвеолярные инфильтраты
Результаты тестов, проведенных в общественной больнице, включая панель патогенов респираторной вирусной полимеразной цепной реакции, антигены стрептококков и легионелл в моче, посев мокроты и посевы крови, отрицательны. Клиницисты продолжают лечение антибиотиками и на следующее утро назначают бронхоскопию.
Через 60 часов после первичного обращения в больницу
Однако респираторное состояние пациентки неуклонно ухудшается в течение 10 часов после ее поступления в центр третичной медицинской помощи, несмотря на то, что сейчас она находится на HFNC с долей вдыхаемого кислорода 80% и скоростью потока 50 л / мин. Перед проведением бронхоскопии растущее беспокойство о возможной остановке дыхания заставляет врачей интубировать пациента и запускать искусственную вентиляцию легких, после чего немедленно следует бронхоскопия с бронхоальвеолярным лаважем (БАЛ).
Анализ жидкости БАЛ показывает количество лейкоцитов 738 / мм 3 , с 45% эозинофилов. Посев жидкости бронхоальвеолярного лаважа не производит никаких организмов.
Клиницисты немедленно прекращают лечение антибиотиками и назначают 125 мг метилпреднизолона внутривенно каждые 12 часов. После этого изменения лечения у пациентки наблюдается быстрое улучшение, так что через 24 часа она экстубируется для дополнительного кислорода через носовую канюлю. В течение следующих 24 часов она постепенно полностью прекращает прием дополнительного кислорода.
Примерно через 72 часа после того, как первоначальные тесты показали уровень прокальцитонина 2,46 нг / мл, ее уровень упал до 0,45 нг / мл. Пациента переводят на 60 мг преднизона перорально один раз в день с еженедельным снижением дозы на 10 мг в течение следующих нескольких недель.
Через четыре дня после поступления в третичную больницу больной выписан.
При контрольном посещении клиники через 8 недель она сообщает, что чувствует себя нормально, без затруднений с дыханием или других стойких респираторных симптомов.Рентгенограмма грудной клетки показывает разрешение инфильтратов. Ей говорят о важности отказа от курения.
Обсуждение
Клиницисты, сообщающие об этом случае, предполагают, что его наиболее примечательной особенностью является повышенный уровень прокальцитонина, наблюдаемый у пациента с острой эозинофильной пневмонией (AEP), а не с внебольничной пневмонией.
Уровни прокальцитонина — белка, экспрессируемого С-клетками щитовидной железы и нейроэндокринными клетками легких и кишечника — обычно не поддаются определению.Важно отметить, что в этом случае прокальцитонин экспрессируется в ответ на бактериальные инфекции, в то время как он подавляется во время вирусных инфекций.
Кроме того, концентрация прокальцитонина быстро падает во время выздоровления от острых бактериальных инфекций. Это указывает на потенциальную вспомогательную роль прокальцитонина в диагностике и ведении пациентов с подозрением на системные инфекции, а также на помощь при назначении антибиотиков.
Секреция прокальцитонина может происходить по разным причинам, в зависимости от того, стимулируется ли она щитовидной железой или другими органами, отмечают авторы случая.Связанные с щитовидной железой стимулы для экспрессии прокальцитонина С-клетками включают гиперкальциемию, глюкагон и гастрин. Не тироидные механизмы экспрессии прокальцитонина включают бактериальные эндотоксины и воспалительные цитокины, такие как фактор некроза опухоли, интерлейкин (ИЛ) -1, ИЛ-2 и ИЛ-6.
Клиницисты отмечают, что механизм повышенного уровня прокальцитонина у этого пациента не ясен, и объясняют, что есть пять возможных объяснений этого, которые были предложены в литературе:
- Более высокие уровни IL-2 были отмечены у пациентов с AEP. по сравнению с таковыми у здоровых добровольцев и пациентов с хронической эозинофильной пневмонией (ХЭП)
- Т-хелперные 2 (Th3) клетки, как и многие другие иммунные клетки, играют заметную роль в АЭП и являются одним из триггеров цитокинов. клеток Th3 — это IL-2
- Косвенные данные свидетельствуют о том, что уровень IL-1 может также повышаться в присутствии AEP
- Существует множество известных воспалительных состояний, помимо LRTI, — грибковые инфекции, ожоги, травмы, панкреатит, и все типы шока могут вызвать повышение уровня прокальцитонина, что подтверждает гипотезу о том, что AEP также может вызывать повышение
- Между ними установлена связь n другие эозинофильные состояния и повышение уровней прокальцитонина
Прокальцитонин: отличие бактериальных от вирусных НИОТ
В сообщениях о пациентах с AEP отмечены как нормальные, так и повышенные уровни прокальцитонина, говорят авторы случая, что повышает вероятность различий в патофизиологии между случаями AEP.Учитывая, что уровень прокальцитонина повышен в бактериальных LRTI и подавлен в вирусных LRTI, прокальцитонин действительно играет потенциальную роль в различении бактериальных LRTI от вирусных LRTI.
Авторы процитировали недавний метаанализ, предполагающий, что его измерение при острых респираторных инфекциях снижает воздействие антибиотиков, побочные эффекты и улучшает выживаемость. Тем не менее, авторы призывают к осторожной интерпретации результатов тестов, отмечая, что многие состояния могут вызывать повышение уровня прокальцитонина.
Об эозинофильной болезни легких
CEP обычно диагностируется по триаде клинических симптомов, включая легочные симптомы, эозинофилию и характерные рентгенологические отклонения.Авторы случая отметили, что, несмотря на женский пол и возраст их пациентки (30-50) — особенности, связанные с повышенным риском CEP — ее болезнь соответствовала всем четырем критериям, необходимым для постановки диагноза AEP:
- Острое респираторное заболевание продолжительностью менее месяца
- Легочные инфильтраты на изображениях
- Более 25% эозинофилов в БАЛ
- Отсутствие другого специфического легочного эозинофильного заболевания
Авторы признали возможность повышения уровня прокальцитонина у их пациентов могло быть связано с инфекционным процессом, а ее клиническое улучшение могло быть связано с ее кратким описанием 2.5 дней лечения антибиотиками. Тем не менее, впоследствии состояние ее ухудшилось, и ей потребовалась искусственная вентиляция легких, и прием антибиотиков был прекращен. Ее быстрое улучшение после начала лечения кортикостероидами является отличительной чертой AEP.
Авторы случая также процитировали влиятельную статью, в которой предполагалось, что AEP можно отличить от CEP по быстрому возникновению, большей тяжести и повышенной вероятности дыхательной недостаточности, и все это относится к этому пациенту. Другие особенности, также соответствующие AEP, наблюдаемые в этом случае, включают употребление табака, отсутствие атопического заболевания, диффузные инфильтраты на изображениях (а не преимущественно периферические инфильтраты, часто наблюдаемые при CEP, так называемый «фотографический негатив» отека легких) и наличие двустороннего плеврального выпота, отмечаемого примерно у 90% пациентов с AEP.
Заключение
Как редкое состояние, которое очень похоже на другие более распространенные заболевания, особенно бактериальную пневмонию, AEP может быть трудно распознать врачам, писали авторы случая, подчеркивая, что жизненно важно понимать, что повышенные уровни прокальцитонина не исключают AEP. Своевременный диагноз важен, поскольку лечение AEP отличается от лечения бактериальной пневмонии, и при отсутствии лечения у пациентов может наблюдаться резкое ухудшение состояния или даже смерть.
Оценка прокальцитонина у пациентов с AEP поможет подтвердить, является ли связь причинной.
Последнее обновление 16 декабря 2019 г.
Раскрытие информации
Авторы сообщили, что не имели раскрытия информации.
паттернов легких COVID-19 показывают мало ключей к лечению пневмонии
Сканирование легких самых больных COVID-19 показывает отличительные паттерны инфекции, но пока эти подсказки мало помогают предсказать, какие пациенты выживут.
На данный момент врачи полагаются на так называемую поддерживающую терапию, которая является стандартом для лечения пациентов с тяжелой пневмонией.
Врачи в районах, которые все еще готовятся к нападению больных, изучают медицинские отчеты и проводят вебинары с китайскими врачами, чтобы получить лучший совет о том, что работает, а что не работает.
Одно ясно во всем мире: возраст имеет огромное значение для выживания. И одна из причин заключается в том, что в легких пожилых людей не так много того, что эксперт по гериатрии д-р.Ричард Барон называет резервные мощности.
«В 18 лет у вас появляется большая дополнительная емкость легких, которую вы не используете, если не пробегаете марафон», — сказал Барон, возглавляющий Американский совет по внутренней медицине. Эта способность постепенно снижается с возрастом даже у здоровых людей, поэтому «если вы старый человек, даже легкая форма может перегрузить ваши легкие, если у вас недостаточно резерва».
Вот что ученые пока могут сказать о лечении тех, кто серьезно заболел.
Как COVID-19 вредит легким?
Новый коронавирус, как и большинство респираторных вирусов, распространяется воздушно-капельным путем при чихании или кашле.Подавляющее большинство пациентов выздоравливают, большинство из них испытывают легкие или умеренные симптомы, такие как жар и кашель. Но иногда вирус проникает глубоко в легкие и вызывает пневмонию.
Легкие содержат гроздья крошечных воздушных мешочков, которые называются альвеолами. Когда вы дышите, кислород наполняет мешочки и попадает прямо в кровеносные сосуды, расположенные рядом с ними. Пневмония возникает, когда инфекция — любого рода, а не только этот новый вирус — воспаляет альвеолы. В тяжелых случаях они заполняются жидкостью, мертвыми клетками и другим мусором, препятствуя проникновению кислорода.
Если другие страны имеют такой же опыт, как Китай, около 5% пациентов с COVID-19 могут заболеть настолько, что им потребуется интенсивная терапия.
Как появляются повреждения легких?
Врачи нью-йоркской службы здравоохранения Mount Sinai проанализировали 121 снимок компьютерной томографии грудной клетки, предоставленный коллегами из Китая, и обнаружили кое-что необычное.
Здоровые легкие на медицинских снимках выглядят в основном черными, потому что они наполнены воздухом. Раннее инфицирование бактериальной пневмонией обычно проявляется в виде белого пятна на одном участке легкого.Пневмония, вызванная вирусом, может проявляться в виде туманных пятен, которые врачи называют «матовым стеклом».
У людей, которые болеют пневмонией COVID-19, эта дымка имеет тенденцию скапливаться на внешнем крае обоих легких у ребер. «Это отличительный образец», — сказал доктор Адам Бернхейм, радиолог с горы Синай.
По мере развития инфекции дымка образует более округлые скопления и постепенно становится более белой, поскольку воздушные мешочки становятся все более засоренными.
Как врачи лечат эту пневмонию?
На данный момент нет лекарств, которые напрямую атакуют новый коронавирус, хотя врачи пробуют некоторые из них экспериментально, в том числе старое лекарство от малярии и разрабатываемое лекарство для лечения Эболы.
«Лучшее лечение, которое у нас есть, — это поддерживающая терапия», — сказала доктор Эйми Мулен, врач скорой помощи в Медицинском центре Калифорнийского университета в Дэвисе.
Это сосредоточено на том, чтобы помочь пациентам дышать, когда уровень кислорода в их крови начинает падать. Некоторым людям достаточно кислорода, подаваемого через носовую маску или трубку. Более тяжелобольным пациентам понадобится дыхательный аппарат.
«Цель состоит в том, чтобы сохранить жизнь человека, пока болезнь не пойдет своим чередом» и легкие не начнут заживать, — сказал доктор.Нил Шахтер, специалист по легочным и интенсивной терапии в Mount Sinai.
В самых тяжелых случаях развивается воспалительное состояние, называемое ОРДС (острый респираторный дистресс-синдром), при котором легкие наполняются жидкостью. Именно тогда попытка иммунной системы бороться с инфекцией «сходит с ума и сама атакует легкие», — объяснил Барон.
Не считая коронавируса, причиной этого состояния может быть многое. Независимо от причины, это связано с высоким риском смерти.
Что еще затронуто?
Тяжелая пневмония любого вида может вызвать шок и повреждение других органов.Но на вебинаре на прошлой неделе китайские врачи посоветовали членам Американского колледжа кардиологов следить за некоторыми дополнительными проблемами при тяжелой форме COVID-19, особенно у людей с сердечными заболеваниями. В худшем случае могут потребоваться препараты для разжижения крови, поскольку их кровь начинает аномально свертываться, а само сердце может пострадать не только из-за недостатка кислорода, но и из-за воспаления, охватывающего тело.
Еще одно предостережение: состояние самых больных пациентов может быстро ухудшаться, что-то вроде больницы в Киркланде, штат Вирджиния., засвидетельствовал.
Из 21 пациента, нуждавшегося в неотложной помощи в больнице Эвергрин, 17 были переведены в отделение интенсивной терапии в течение 24 часов после поступления в больницу, сообщили врачи на прошлой неделе в журнале American Medical Assn.
Возраст — не единственный фактор риска. Данные из Китая показывают, что независимо от возраста 40% людей, нуждающихся в интенсивной терапии, имели другие хронические проблемы со здоровьем, такие как болезни сердца и диабет.
Оказывает ли COVID-19 стойкое повреждение легких?
Слишком рано знать.Всемирная организация здравоохранения заявила, что восстановление после тяжелого случая COVID-19 может занять от трех до шести недель.
Но могут потребоваться месяцы, чтобы вернуться к нормальной деятельности после любой формы тяжелой пневмонии, особенно если у человека ранее были проблемы со здоровьем. Выздоровление частично зависит от того, как долго человек находился на дыхательном аппарате.
«Если вы находитесь на искусственной вентиляции легких в течение четырех недель в глубоком сне в отделении интенсивной терапии, на реабилитацию уходит от шести месяцев до года», — говорит доктор Дидерик Гоммерс из Нидерландской ассоциации.для интенсивной терапии сообщили голландские законодатели. «Это очень изнурительно, если вы так долго находитесь в реанимации».
Новостная рассылка
Получите нашу бесплатную новостную рассылку Coronavirus Today
Подпишитесь, чтобы получать последние новости, лучшие истории и их значение для вас, а также ответы на ваши вопросы.
Введите адрес электронной почты
Запишите меня
Время от времени вы можете получать рекламные материалы от Los Angeles Times.
Пневмония — лучший канал здоровья
Пневмония — это тип легочной инфекции, вызываемой вирусом или бактериями. Легкие заполнены тысячами трубок, называемых бронхами, которые заканчиваются меньшими мешочками, называемыми альвеолами. Каждый из них имеет тонкую сетку капилляров. Именно здесь в кровь добавляется кислород и удаляется углекислый газ.Если у человека пневмония, альвеолы в одном или обоих легких заполняются гноем и жидкостями (экссудатом), что препятствует газообмену. Иногда это называют «уплотнением и коллапсом легкого».
Любой человек любого возраста может заразиться пневмонией, но, как правило, она часто встречается у детей в возрасте четырех лет и младше, а также у пожилых людей. Пневмония может возникнуть внезапно или постепенно. При соответствующем лечении вы можете ожидать улучшения примерно через 7-10 дней.
Симптомы пневмонии
Симптомы пневмонии зависят от возраста человека, причины и тяжести инфекции, а также существующих проблем с иммунитетом. Некоторые из симптомов могут включать:- учащенное дыхание
- затрудненное дыхание
- лихорадка
- общее недомогание
- потеря аппетита
- боль в животе
- головная боль
- боль в груди
- кашель
- синяя окраска кожи вокруг во рту (цианоз), вызванный недостатком кислорода.
Причины пневмонии
Пневмония может быть вызвана простудой или приступом гриппа, что позволяет микробам проникать в альвеолы. Примерно в половине случаев причина никогда не обнаруживается. Некоторые из микроорганизмов, которые могут вызвать пневмонию, включают:- Бактерии — симптомы включают ржавчину или слизь зеленого цвета. Заболеть может любой человек любого возраста, но к уязвимым группам относятся младенцы, пожилые люди, алкоголики и люди, восстанавливающиеся после операции или справляющиеся с другими заболеваниями (например, заболеваниями легких).
- Вирусы — симптомы похожи на тяжелый приступ гриппа. Считается, что около 50 процентов случаев пневмонии вызваны вирусными инфекциями.
- Микоплазма (особый вид бактерий) — симптомы могут включать белую мокроту, тошноту и рвоту. Пневмония, вызванная микоплазмами, обычно протекает в легкой форме, но выздоровление занимает больше времени.
Диагностика пневмонии
Если кажется, что ваш ребенок выздоравливает после простуды или гриппа, но затем рецидивирует, у него может быть инфекция грудной клетки.Немедленно обратитесь к врачу, так как пневмония может быть опасной для жизни младенцев и маленьких детей. Пневмония диагностируется с помощью различных тестов, таких как общий осмотр и рентген грудной клетки.
Лечение пневмонии
Во многих случаях собственная иммунная система человека может справиться с инфекцией, но иногда антибиотики могут способствовать выздоровлению.Лечение зависит от возраста человека и типа инфекции, но может включать:
- госпитализация — для младенцев, маленьких детей и пожилых людей.Легкие или умеренные случаи пневмонии у людей, которые в остальном здоровы, часто можно лечить дома.
- много жидкости — перорально или внутривенно
- антибиотики — чтобы убить инфекцию, если причиной являются бактерии
- лекарства — чтобы облегчить боль и снизить температуру
- отдых — сидя лучше чем лежа.
Иммунизация от пневмонии
Одним из наиболее распространенных типов бактериальной пневмонии является пневмококковая пневмония, вызванная инфекцией, вызываемой Streptococcus pneumoniae .Существуют вакцины против этого штамма, снижающие риск заражения.Рекомендуется сделать иммунизацию определенных людей, в том числе:
- маленьких детей
- пожилых людей старше 65 лет
- людей с хроническими заболеваниями, такими как диабет, астма или респираторные заболевания
- людей с пониженным иммунитетом
- люди, перенесшие трансплантацию органов
- людей, у которых была повреждена селезенка или была удалена селезенка хирургическим путем
- Аборигены и жители островов Торресова пролива старше 50 лет
- Аборигены и жители островов Торресова пролива в возрасте двух лет и старше которые живут в отдаленных общинах.
Куда обратиться за помощью
Респираторное наблюдение пациентов с пневмонией COVID-19
Введение
Первые сообщения о новом респираторном вирусе, который впоследствии оказался коронавирусом, тяжелым острым респираторным синдромом Коронавирус 2 (SARS -CoV-2), появившийся в Ухане, Китай, в декабре 2019 года.1 Вирус с высокой степенью передачи быстро распространился, и 11 марта 2020 года коронавирусное заболевание 2019 года (COVID-19) было объявлено Всемирной организацией здравоохранения глобальной пандемией.К 10 мая 2020 года во всем мире было зарегистрировано более 4 миллионов подтвержденных случаев заболевания и более 280 000 случаев смерти. Только в Великобритании к этой дате было зарегистрировано более 215 000 подтвержденных случаев заболевания и более 30 000 случаев смерти.
Клинические проявления инфекции SARS-Cov-2 варьируются от бессимптомного носительства до атипичной пневмонии, гипервоспалительного фенотипа, дыхательной недостаточности и острого респираторного дистресс-синдрома (ОРДС) .2–5 Неожиданно высокая распространенность венозной тромбоэмболии (ВТЭ) заболевание и тромбоэмболия легочной артерии (ТЭЛА) стали очевидными6, и это важное соображение для неотложной помощи и последующего наблюдения.Наиболее серьезно от COVID-19 страдают пожилые мужчины, лица чернокожего, азиатского происхождения и этнических меньшинств, а также лица с сопутствующими заболеваниями, такими как ожирение, гипертония и диабет.2–4 7–9 Безусловно, наиболее частым показанием для госпитализации. Это вирусная пневмония, и более 80% госпитализированных пациентов находятся в палатах общего профиля.10 Меньшая часть пациентов с более тяжелым заболеванием требует дополнительной искусственной вентиляции легких и помещается в отделения интенсивной терапии и интенсивной терапии (ОИТ).В китайском исследовании 1099 госпитализированных пациентов с COVID-19, 173 пациента (16%) имели тяжелое заболевание в соответствии с рекомендациями Американского торакального общества (ATS) по внебольничной пневмонии11, и 55 (5%) пациентов требовали госпитализации в ОИТ2. Смертность, связанная с COVID. -19 является значительным — в крупном британском исследовании внутрибольничная летальность составила 26% для пациентов в палатах общего профиля, увеличившись до 32% в тех, кто нуждался в отделении интенсивной терапии.10 В зависимости от серии сообщалось о смертности, связанной с COVID-19. быть от 16% до 78% 3 4 8 10 12–15
По мере появления эффективных вакцин и лечения SARS-Cov-2 ключевой задачей будет выявление и профилактическое лечение осложнений, вызванных инфекцией, и поддержка пациентов на этапе выздоровления с целью сохранения их состояния здоровья.В этом руководстве мы предлагаем структуру для достижения этих целей с акцентом на респираторное наблюдение за пациентами с клинико-радиологическим подтверждением пневмонии COVID-19.
Это руководство было принято Британским торакальным обществом (BTS) и Британским обществом торакальной визуализации (BSTI) после широких консультаций и экспертной оценки. Он доступен в Интернете (https://brit-thoracic.org.uk/about-us/covid-19-information-for-the-respiratory-community/).
Визуализация пневмонии COVID-19 и конкретные респираторные осложнения для рассмотрения
В типичных случаях пневмонии COVID-19 рентгеновский снимок грудной клетки (CXR) показывает множественные двусторонние периферические помутнения (рисунок 1A).У некоторых пациентов морфологическая картина заболевания легких на КТ с участками помутнения и консолидации матового стекла, которые в разной степени включают очаги отека, организующие пневмонию и диффузное альвеолярное поражение, не слишком далеки от таковых у пациентов с острым воспалительным процессом. пневмонит (рисунок 1B – F). Радиологические изменения при пневмонии COVID-19 не исчезают полностью у всех пациентов, а у некоторых воспаление созревает и формирует остаточный фиброз легких (рис. 2).
Рис. 1(A) Рентгенограмма грудной клетки пациента мужского пола с пневмонией COVID-19, направленной для поддержки экстракорпоральной мембранной оксигенации.(B) КТ-изображения, показывающие широко симметричное помутнение воздушного пространства с зависимым плотным помутнением паренхимы и обширное помутнение матового стекла с утолщенными межлобулярными и внутрилобулярными перегородками (модель «сумасшедшего тротуара») в независимом легком. Обратите внимание, что дыхательные пути заметны на фоне помутнения матового стекла, но, что важно, обычно сужаются (стрелки) и имеют гладкие стенки. (C) КТ, выполненная через 10 дней, снова показала обширное помутнение воздушного пространства, но теперь с «варикозным» расширением (не сужающимся) дыхательных путей в левой верхней доле, что свидетельствует о развивающемся фиброзе легких.(D) Классический «сумасшедший» вид в COVID-19. Наблюдается пятнистое, но очень обширное помутнение типа матового стекла с наложенным тонким утолщением межлобулярных и внутрилобулярных перегородок в обоих легких. Относительно ограниченное плотное помутнение паренхимы присутствует в зависимом легком с обеих сторон, что, вероятно, отражает различные комбинации консолидированного и ателектатического легкого. (E) Пациент с острым респираторным дистресс-синдромом (ОРДС), связанным с COVID-19, с разделом изображения в нижних зонах, показывающим характерные признаки ОРДС с симметричным затемнением воздушного пространства, но с градиентом увеличения плотности от брюшной к дорсальной части легкого.(F) Изображение чуть ниже киля, демонстрирующее очаги независимой консолидации ( стрелки, ), предположительно обозначающие области организуемой пневмонии.
Рисунок 2КТ у выжившего после экстубации COVID-19: исследование, проведенное во время выздоровления (через 26 дней после начала пневмонии COVID-19). Участок изображения на уровне киля, демонстрирующий повсеместное помутнение матового стекла и значительные архитектурные искажения. Имеются определенные КТ-свидетельства фиброза — обратите внимание на варикозную дилатацию («тракционные бронхоэктазы») переднего сегментарного бронха в правой верхней доле (стрелки).
Прогнозировать вероятные респираторные последствия COVID-19 сложно, но анализ данных по этой и другим коронавирусным инфекциям дает понимание. Могут быть важные параллели со вспышкой тяжелого острого респираторного синдрома (SARS) в 2002–2003 годах, вызванной SARS-CoV, и ближневосточным респираторным синдромом (MERS), впервые выявленным в 2012 году.16–20 В продольном КТ-исследовании 90 пациентов с COVID-19 , 94% пациентов имели остаточные изменения на компьютерной томографии при выписке (средняя продолжительность 24 дня после появления симптомов) с помутнением матового стекла наиболее распространенной картиной.21 При выписке в исследовании 110 пациентов с COVID-19, 91 (83%) из которых имели заболевание легкой или средней степени, а 19 (17%) из которых имели тяжелое заболевание, почти у половины было нарушение трансфер-фактора легкие на оксид углерода (TLco) .22 Продолжительность между началом болезни и тестированием функции легких варьировалась от в среднем 20 дней в легких случаях до в среднем 34 дней при тяжелой пневмонии. TLco был ниже у пациентов с тяжелым заболеванием и был более чувствителен к тяжести заболевания, чем другие показатели функции легких, такие как форсированная жизненная емкость легких (FVC) и общая емкость легких (TLC).Интересно, что в этом исследовании, хотя все еще в основном в пределах нормальных диапазонов в среднем 83% от прогнозируемого, TLco / альвеолярный объем (Kco) был значительно ниже у пациентов с тяжелым заболеванием, чем у пациентов с COVID-19 от легкой до умеренной степени, что, возможно, подразумевает степень легочная васкулопатия.
В исследовании выживших после ТОРС через 12 недель после выписки у 36% пациентов наблюдались остаточные аномалии рентгенографии, а через 6 месяцев они все еще присутствовали у 30% всей когорты, при этом преобладающими аномалиями были помутнение воздушного пространства и ретикуляция.23 Отклонения от нормы рентгенографии коррелировали с параметрами теста функции легких, включая FVC, TLco и TLC, но не с показателями силы дыхательных мышц. Через шесть месяцев после выписки из больницы у 16% пациентов наблюдались стойкие нарушения TLco с сохранением Kco.23 Следовательно, подразумевается, что эти отклонения визуализации CXR были физиологически значимыми и связаны с паренхиматозным заболеванием легких. Точно так же у лиц, переживших БВРС, при средней точке наблюдения в 6 недель (диапазон 32–230 дней) у 36% пациентов наблюдались остаточные изменения рентгенографии, подавляющее большинство из которых были вызваны фиброзом легких.16
Эти данные предполагают, что большинство пациентов, инфицированных коронавирусами, выписываются из больницы с сохраняющимися радиологическими изменениями, но что (по крайней мере, при SARS23 и MERS16) через 12 недель примерно у двух третей пациентов рентгенография полностью разрешена. Оптимальное время для последующей визуализации для оценки радиологического разрешения COVID-19 неизвестно. Текущие руководства BTS рекомендуют повторную рентгенографию через 6 недель после внебольничной пневмонии (бактериальной или вирусной )24; Причина в том, чтобы исключить первичные бронхиальные новообразования, которые могут способствовать крупной или сегментарной пневмонии.ATS не рекомендует рутинную последующую визуализацию пациентов, удовлетворительно выздоравливающих после внебольничной пневмонии.11 Пятнистое помутнение матового стекла, классически наблюдаемое при пневмонии COVID-19 (рис. 1A – F), гораздо менее подозрительно в отношении наличия злокачественные новообразования, особенно в контексте пандемии. Следовательно, 6-недельная контрольная рентгенография не рекомендуется, а 12-недельная временная точка считается оптимальной для обеспечения достаточного времени для разрешения визуализации, а также для обеспечения того, чтобы нерешенные изменения были устранены достаточно рано.Учитывая, что сохраняющиеся аномалии визуализации коррелируют с физиологическими нарушениями, вполне вероятно, что эти пациенты подвергаются большему риску долгосрочного паренхиматозного заболевания легких и являются группой, в которой показано более тщательное наблюдение и дальнейшее обследование.
В отличие от вспышек MERS и SARS, острая инфекция COVID-19 связана с высокой распространенностью болезни VTE25–27 и тромбоза in situ. Действительно, у пациентов сохраняется гиперкоагуляция в течение различного периода времени, и длительная неподвижность у наиболее серьезно пораженных пациентов представляет собой дополнительный фактор риска ВТЭ.Все более широко признается, что у многих пациентов диагностируется острая ТЭЛА и тромбозы глубоких вен de novo на этапе выздоровления от пневмонии. Хотя последующее наблюдение за пневмонией COVID-19 может зависеть от рентгенологического разрешения, крайне важно помнить о высоком риске ПЭ в этой группе; В этом руководстве следует обратить внимание клиницистов на необходимость быстрого выявления и лечения острой ТЭЛА и постэмболических осложнений, таких как хроническая тромбоэмболическая болезнь и легочная гипертензия (ЛГ).
Цели и объем руководства
Учитывая большое количество пациентов, поступивших в больницу за короткий период времени, цель настоящего руководства — обеспечить своевременное, но практичное наблюдение за пациентами, обеспечивая раннее выявление респираторных осложнений с учетом таких факторов, как тяжесть заболевания, вероятность долгосрочных респираторных осложнений и функциональная инвалидность (вставка 1).
Вставка 1Конкретные цели последующего наблюдения за пневмонией COVID-19
Выявляются ранние, средние и отдаленные респираторные осложнения пневмонии COVID-19, после чего больные пациенты наблюдаются соответствующими службами.
Наиболее серьезные и потенциально ограничивающие жизнь осложнения COVID-19, такие как фиброз легких и легочные сосудистые заболевания, выявляются на самой ранней стадии без чрезмерного обследования тех пациентов, которые полностью выздоровеют.
Острые потребности пациентов, такие как одышка, потребность в кислороде, реабилитация, паллиативная помощь / лечение симптомов и психосоциальные потребности, выявляются и решаются на самой ранней стадии.
Пациенты с диагнозом пневмония COVID-19, которые полностью выздоровели, получают надлежащие заверения в том, что рентгенологические изменения их грудной клетки исчезли.
Ресурсы респираторной, радиологии и физиологии координируются и используются оптимально и эффективно с использованием виртуальных систем, где это возможно.
Пациенты с ранее не диагностированным респираторным заболеванием выявляются оппортунистическим путем и проходят соответствующее лечение.
Во всех точках контакта с пациентами командам напоминают о необходимости проведения «целостной оценки после COVID-19» (вставка 3) потребностей пациентов.
В этом документе мы предлагаем структуру респираторного наблюдения за пациентами с клинико-радиологическим подтверждением пневмонии COVID-19. Мы не рекомендуем рутинную визуализацию или респираторное наблюдение пациентам без пневмонии при визуализации, а также тем, у кого изменения рентгенологического исследования полностью исчезли при контрольных обследованиях во время госпитализации. Учитывая, что риск последующих постинфекционных осложнений в этой группе пациентов неизвестен, мы, тем не менее, советуем таким пациентам проконсультироваться со своим терапевтом, если у них возникают стойкие, новые или прогрессирующие респираторные симптомы, которые не исчезают в течение 6–12 лет. недели после их острой болезни.Отсутствие надежной доказательной базы для этого нового заболевания означает, что, проконсультировавшись со своим пациентом, отдельный клиницист может и должен выбрать отклонение от пути, когда это необходимо.
При выписке из больницы все пациенты должны быть проинформированы о том, что в случае развития у них прогрессирующих или новых респираторных симптомов до предполагаемой даты обследования им следует обратиться за советом либо к своему терапевту, либо, при необходимости, в службу неотложной помощи. Ослабленные пациенты или пациенты с показателем работоспособности 3–4, у которых наблюдается хорошее клиническое выздоровление после пневмонии COVID-19, по понятным причинам могут отказаться от повторного посещения для последующего рентгенографического исследования.Если пациенты не хотят посещать повторный рентгенографический рентген, бригады должны изучить записи случая и рассмотреть возможность удаленной консультации в клинике, чтобы определить пожелания пациента и индивидуальные потребности для дальнейшего наблюдения.
Использование данного руководства по дальнейшим действиям может привести к обнаружению случайных случаев рака легких, и в случае их обнаружения необходимо принять меры. Если какие-либо изображения вызывают подозрение на злокачественное новообразование легких, пациенты должны пройти повторную рентгенографическую рентгенограмму через 6 недель после выписки из больницы или провести компьютерную томографию грудной клетки, чтобы проверить разрешение с направлением в местные онкологические службы для дальнейшей оценки в соответствии с клиническими показаниями.
Алгоритмы последующего наблюдения
Для достижения этих целей (вставка 1) мы определили два алгоритма наблюдения (рис. 3 и 4), которые объединяют тяжесть заболевания, а также функциональные возможности пациентов при выписке.
Рисунок 3Алгоритм респираторного наблюдения за пациентами с пневмонией COVID-19, находящихся на лечении в отделениях интенсивной терапии, HDU или пациентах, находящихся в отделении с тяжелым заболеванием.
Рисунок 4Алгоритм респираторного наблюдения за пациентами с пневмонией COVID-19 легкой и средней степени тяжести — лечение обычно проводится в палате или в общине.Терапевт, терапевт.
1. Пациенты, поступившие в стационар с клинико-рентгенологическим диагнозом пневмонии COVID-19, которым требовалась госпитализация в отделение интенсивной терапии или отделения высокой степени зависимости (HDU) или находились в отделении с тяжелой пневмонией (рис. 3) 19 пневмонии и лица, выписанные с острой потребностью в медицинской помощи, включая пожилых людей, лиц с множественными сопутствующими заболеваниями и лиц с более низким уровнем работоспособности, также, вероятно, будут наиболее уязвимыми и нуждаются в более интенсивном медицинском уходе, реабилитации, психологическом и социальном вмешательстве.Они с большей вероятностью получат пользу от более раннего клинического обзора, который в этом алгоритме проводится через 4–6 недель после выписки.
Тяжелое заболевание также связано с более высокой вероятностью длительной нетрудоспособности. Во время вспышки атипичной пневмонии у пациентов, нуждающихся в госпитализации в ОИТ, долгосрочные результаты были хуже, со стойкими радиологическими изменениями и физиологическими нарушениями, по сравнению с пациентами, лечившимися в палатах общего профиля.23 Несмотря на стойкое нарушение функции легких, проспективное когортное исследование показало, что интерстициальные изменения не прогрессировал со временем.28 год
Тяжелый COVID-19 приводит к ОРДС.29 У большинства пациентов с ОРДС появляются гистопатологические признаки легочного фиброза30, а у выживших после ОРДС значительная часть имеет не только КТ-доказательства остаточного легочного фиброза, но и функциональные нарушения.31 32 Это Возможно, что некоторые выжившие после COVID-19 в ОИТ будут испытывать стойкие физиологические нарушения и радиологические отклонения, хотя еще предстоит выяснить, будут ли они прогрессировать.33 Есть некоторые споры о том, фенотипически отличается ли ОРДС, ассоциированный с SARS-CoV-2, от обычного ОРДС, поскольку характеризуется выраженной гипоксемией, относительно сохраненной податливостью легких и значительным несоответствием вентиляции / перфузии.34 Тем не менее, имеется отчетливо проявляющийся сигнал для эндотелиальной дисфункции35 с высокой распространенностью легочной сосудистой дисфункции, тромботической болезни с ТЭЛА и острой ЛГ у наиболее серьезно пораженных пациентов. Некоторым пациентам будут назначены легочные вазодилататоры во время острого заболевания и они будут выписаны на терапию. Этим пациентам потребуется специальное наблюдение за ЛГ. Пациенты с особенностями органической пневмонии и те, у кого начал развиваться фиброз легких, могли лечиться кортикостероидами с планом снижения дозы в амбулаторных условиях.По возможности, эти пациенты должны обследоваться бригадами специалистов по интерстициальным заболеваниям легких (ILD).
Мы рекомендуем, чтобы пациенты, находящиеся на лечении в отделениях интенсивной терапии или пациенты с тяжелой пневмонией COVID-19 (вставка 2), прошли раннее последующее обследование через 4–6 недель после выписки.
Box 2Пациенты с самым высоким риском осложнений пневмонии COVID-19
Все пациенты находятся под наблюдением в отделении интенсивной терапии или отделении с высокой степенью зависимости.
Все пациенты выписаны по новому рецепту на кислород.
Все пациенты с длительной зависимостью от высокой вдыхаемой фракции кислорода, продолжающейся вентиляции с положительным давлением и двухуровневой неинвазивной вентиляции.
Любой другой пациент, который вызывает у выписывающей бригады серьезные опасения.
Комплексная оценка после COVID-19
Оценка и лечение одышки.
Симптоматическая или паллиативная помощь, если это необходимо.
Оценка потребности в кислороде и управление ею.
Рассмотрение потребностей в реабилитации и дальнейшее направление в случае необходимости.
Психосоциальная оценка и дальнейшее направление в случае необходимости.
Оценка и управление тревогой.
Оценка и лечение утомляемости.
Оценка и лечение дисфункционального дыхания.
Оценка и лечение поствирусного кашля.
Рассмотрение нового диагноза венозной тромбоэмболической болезни.
Рассмотрение конкретных осложнений отделения интенсивной терапии, таких как саркопения, когнитивные нарушения и посттравматическое стрессовое расстройство.
В идеале это должно быть в форме удаленной или виртуальной консультации в клинике, проводимой врачом-респираторным врачом или медсестрой. Затем может быть организована очная клиническая оценка врачом-респиратором, медсестрой или соответствующим образом обученным специалистом в области здравоохранения, если виртуальная консультация не будет сочтена достаточной или подходящей для оценки конкретных пациентов.Это посещение должно включать комплексную оценку после COVID-19 (вставка 3).
Затем пациенты должны пройти полное клиническое обследование через 12 недель с повторной рентгенографией, которую следует сравнить с предыдущими рентгенографическими исследованиями, выполненными во время госпитализации пациента. Если к этому моменту изменения CXR полностью исчезли (или если есть только незначительные незначительные изменения, такие как небольшие участки ателектаза), и у пациента нет симптомов после полного выздоровления, то его можно рассматривать для выписки.В некоторых случаях состояние пациента клинически улучшается, но рентгеновский снимок может все еще иметь стойкие изменения, требующие дальнейшей оценки. В этом сценарии клиницисты должны рассмотреть возможность организации повторной рентгенографии через 6–8 недель для оценки разрешения с удаленной или виртуальной последующей оценкой врачом или медсестрой перед выпиской, если прогресс остается удовлетворительным.
Если изменения рентгенографии не разрешились удовлетворительным образом и / или у пациента сохраняются респираторные симптомы, примите во внимание следующее:
Полное исследование функции легких.
Прогулочный тест с оценкой насыщения кислородом.
Эхокардиограмма.
Образец мокроты при отхаркивании для микробиологического анализа.
Направление в реабилитационные службы, если это еще не сделано.
Новый диагноз ЛЭ или пост-ТЭЛА осложнений, если они были диагностированы во время острого заболевания.
Пациенты со стойкими значительными радиологическими аномалиями на обычных изображениях или с любым клинически значимым функциональным дефицитом или респираторными симптомами должны затем перейти к объемной компьютерной томографии высокого разрешения (HRCT) с тонким срезом перед контрастированием и ангиограмме легких (CTPA). для оценки наличия ILD и PE.Если есть доказательства клинически значимой ИЛЗ, например, пневмонии или легочного фиброза, пациентов следует рассматривать для направления в региональные специализированные службы ИЛЗ.
Пациенты, у которых во время последующего наблюдения была диагностирована ПЭ de novo, должны лечиться в соответствии со стандартными протоколами и наблюдаться в местных службах. Если во время последующего наблюдения есть доказательства значительной ЛГ, следует рассмотреть вопрос о направлении пациентов к специализированной службе ЛГ. Пациенты, у которых диагностирована ТЭЛА во время острого заболевания, должны по возможности наблюдаться в местных клиниках через 12 недель после выписки в соответствии с обычными протоколами.Если нет подозрений на остаточную тромбоэмболию или признаки значительной ЛГ, пациентов следует рассматривать для выписки из периода последующего наблюдения ТЭЛА с четкими рекомендациями бригадам первичной медико-санитарной помощи о предполагаемой продолжительности антикоагулянтной терапии. Пациентов с признаками значительной ЛГ или признаками значительной хронической тромбоэмболической болезни с или без ЛГ следует рассматривать для направления в специализированные службы ЛГ.
Если есть доказательства физиологического или функционального нарушения, но нет доказательств значительного ИЛЗ или легочного сосудистого заболевания, следует рассмотреть другие диагнозы и лечить их соответствующим образом.В частности, может быть высокая распространенность дисфункционального дыхания и нарушения паттерна дыхания — если есть подозрение на это, рассмотрите возможность направления к специалистам физиотерапевтических служб.
2. Пациенты с клинико-лучевым диагнозом пневмонии COVID-19 от легкой до умеренной степени тяжести, которым не требовалась помощь в отделении интенсивной терапии или HDU — обычно находились в отделении или по месту жительства (рисунок 4)
В эту группу входят пациенты, выписанные непосредственно из отделения отделение неотложной помощи или медицинское отделение и не госпитализированы, несмотря на диагноз пневмонии COVID-19.Эти пациенты должны пройти плановый контрольный рентгенографический рентген через 12 недель после выписки из больницы, в идеале — в виртуальной клинике. CXR следует сравнивать с предыдущими CXR, выполненными во время госпитализации пациента. Если рентгенограмма через 12 недель наблюдения демонстрирует полное разрешение (или незначительные незначительные изменения, такие как ателектаз), пациента следует исключить из дальнейшего наблюдения. Пациенты из этой группы, у которых наблюдаются стойкие или прогрессирующие респираторные симптомы, такие как одышка, боль в груди или кашель, должны незамедлительно обратиться за медицинской помощью до запланированного обзора рентгенографии, поскольку ранние острые осложнения после COVID-19, такие как ПЭ, интерстициальное заболевание легких или вторичное инфекция потребует более срочной медицинской помощи.Ожидается, что на этом этапе будет завершено наблюдение за респираторными заболеваниями значительного числа пневмоний, перенесенных после COVID-19.
Для пациентов со значительными сохраняющимися аномалиями рентгенографии через 12 недель;
Запишитесь на прием к пациенту в амбулаторных условиях.
Проведите полное исследование функции легких.
Если с момента первой рентгенографии прошло более 6 недель, рассмотрите возможность ее повторения по прибытии в амбулаторное учреждение, поскольку у некоторых пациентов аномалии могли исчезнуть между этими двумя временными точками.
Если вторая рентгенографическая рентгенография очистилась или имеет незначительные результаты, рентгенологическое наблюдение заканчивается и пациента можно рассматривать для выписки, если он выздоровел удовлетворительно. Пациентам со стойкими значительными отклонениями при втором рентгенографическом исследовании и / или аномальными легочными функциональными тестами и / или значительной необъяснимой одышкой потребуются дальнейшие исследования, которые могут включать следующее:
Объемная HRCT и CTPA перед контрастированием для оценки наличия ILD. и ЧП.
Прогулочный тест с оценкой насыщения кислородом.
Эхокардиограмма при подозрении на ЛГ после исследования функции легких и КТ.
В случае выявления специфических отклонений, таких как ILD или PH, пациентов следует рассмотреть для направления в региональные специализированные службы. Пациенты, которым был поставлен диагноз ПЭ de novo во время последующего наблюдения, должны лечиться в соответствии с обычными протоколами и наблюдаться в местных службах. Пациенты, у которых диагностирована ТЭЛА во время острого заболевания, должны по возможности наблюдаться в местных клиниках через 12 недель после выписки.Если нет остаточной тромбоэмболии или признаков ЛГ, пациентов следует выписать. Пациентов с признаками ЛГ или признаками значительного хронического тромбоэмболического заболевания с или без ЛГ следует направлять в специализированные службы ЛГ. Любой пациент с пневмонией после COVID-19, который посещает контрольный осмотр после ТЭЛА, должен, по возможности, согласовывать этот визит с его контрольным осмотром пневмонии. По прибытии следует предложить рентгенограмму для оценки разрешения. Если CXR продолжает показывать значительное отсутствие разрешения, следует рассмотреть вопрос о дальнейших исследованиях, как и раньше.
Если есть доказательства физиологического или функционального нарушения, но нет доказательств значительного ИЛЗ или легочного сосудистого заболевания, следует рассмотреть другие диагнозы. Как и раньше, при подозрении на нарушение дыхания следует подумать о направлении к специалистам физиотерапевтических служб.
Последующее наблюдение после ПЭ и ПЭ
Пациенты, у которых диагностирована ПЭ во время острого заболевания, должны пройти последующее наблюдение после ПЭ в соответствии с местными протоколами. При подозрении на ЛГ или наличии значительного хронического тромбоэмболического заболевания следует рассмотреть возможность направления пациентов в специализированные службы ЛГ.Если нет доказательств хронической тромбоэмболической ЛГ или значительной остаточной тромбоэмболической болезни, в свете сильно спровоцированной природы ТЭЛА, можно рассмотреть возможность прекращения антикоагуляции через 3 месяца терапии36. Более подробная информация представлена в руководстве BTS VTE (https : //brit-thoracic.org.uk/about-us/covid-19-information-for-the-respiratory-community). У пациентов может сохраняться гиперкоагуляция в течение некоторого времени после острого заболевания, поэтому следует рассмотреть возможность расширенной тромбопрофилактики при выписке, и должен быть высокий индекс подозрений для диагноза острой ТЭЛА в течение периода последующего наблюдения.У пациентов с ТЭЛА, у которых остаются симптомы, эхокардиография и методы визуализации легочных сосудов, такие как сканирование вентиляции / перфузии (V / Q) и CTPA, составляют основу оценки осложнений после ТЭЛА. Следует отметить, что V / Q-сканирование имеет ограничения для пациентов со структурным заболеванием легких, что может быть более вероятно после ИВЛ.
D-димер — это неспецифический реагент острой фазы, уровень которого может быть повышен при острых воспалительных заболеваниях, пневмонии и других причинах сепсиса.Повышенные уровни распространены при остром COVID-19 и связаны с худшими исходами. Guan и др. наблюдали повышенные уровни D-димера у 46% пациентов в серии из 1099 пациентов 2, тогда как в исследовании 183 пациентов с пневмонией COVID-19 Tang и др. наблюдали более высокие уровни D-димера (медиана 2120 мкг / л против 610 мкг / л) у не выживших по сравнению с выжившими.37 Хотя значительно повышенные уровни с большей вероятностью связаны с ВТЭ, чем более умеренно повышенные уровни 25, 38 невозможно определить порог, который может быть используется для неинвазивной диагностики тромба, и решение о переходе к диагностической визуализации должно основываться на общей клинической оценке.Однако острый тромбоз можно исключить у пациентов с нормальным уровнем D-димера, у которых нет высокой клинической вероятности ВТЭ. 39 Обычное измерение D-димера у пациентов, находящихся под наблюдением после выписки, не играет никакой роли. D-димер может быть полезен при исследовании возможной острой ТЭЛА у пациентов, у которых возникает новая или усиливающаяся одышка. Его не следует использовать для исключения подозрения на хроническую тромбоэмболическую болезнь и ЛГ. Хотя помимо COVID-19 существует некоторая ограниченная полезность в измерении уровней D-димера в выздоравливающих для уточнения решений относительно продолжительности антикоагуляции, нет данных, поддерживающих этот подход у пациентов, перенесших инфекцию COVID-19.40
Общие вопросы, которые следует учитывать при последующем наблюдении
COVID-19, особенно тяжелое заболевание, часто приводит к широкому спектру последствий, требующих специального наблюдения. Почечная дисфункция является обычным явлением3, и острые сердечные проявления COVID-19, включая миокардит, хорошо известны.41 42 Скрининговые анкеты с использованием Госпитальной шкалы тревожности и депрессии могут выявить тех, у кого требуется направление для психологической поддержки.43 Когнитивные, психиатрические и физические осложнения, включая критические Уход за нейромиопатией и уходом после трахеостомии, совместно именуемым синдромом после интенсивной терапии44, часто рассматривается в специализированных клиниках после отделения интенсивной терапии, которые были впервые разработаны в Великобритании.45 Другие страны недавно начали тиражировать этот подход к уходу после отделения интенсивной терапии, но, по оценкам, в Великобритании, стране, в которой эти клиники наиболее широко используются, только около 30% пациентов, выписанных из отделения интенсивной терапии, в настоящее время проходят наблюдение в таким образом.46 Кроме того, пациенты, которым требуется поддержка экстракорпоральной мембранной оксигенации, наблюдаются в специализированных клиниках последующего наблюдения, и поэтому для бригад респираторной и реанимации будет важно поддерживать тесную связь, обеспечивая рационализацию клиник последующего наблюдения, чтобы избежать дублирования работы.
Опыт вспышки атипичной пневмонии предложил окончательные доказательства коинфекции с другими микроорганизмами в подгруппе пациентов, включая диссеминированную инвазивную аспергиллезную инфекцию и цитомегаловирус, с распространенностью до 15% в одной посмертной когорте47. 48 Предполагалось, что системное лечение кортикостероидами поможет внесли свой вклад в некоторые из этих случаев. Было высказано предположение, что у тяжелобольных пациентов с COVID-19 распространенность инвазивного аспергиллеза достигает 25%.49 Поэтому мы рекомендуем, чтобы у клиницистов был высокий индекс подозрения на бактериальную и грибковую коинфекцию. Требуются тщательный отбор микробиологических проб и анализ, чтобы гарантировать, что инфекционные осложнения будут устранены как можно раньше.
Легочная реабилитация уже зарекомендовала себя как ключевая стратегия лечения пациентов с хроническими респираторными заболеваниями, разработанная для оптимизации переносимости физических нагрузок, одышки, состояния здоровья и психологического благополучия пациентов.50 Исследование, посвященное изучению функции легких и переносимости физических нагрузок в группе пациентов, переживших SARS, показали, что хотя остаточные легкие дефекты функции легких были обнаружены более чем у половины выздоровевших пациентов с SARS через 3 месяца после выписки из больницы, у 41% было нарушение способности к физической нагрузке, которое нельзя было объяснить ограничением вентиляции.51 Критическое заболевание, мышечная слабость и нарушение физического состояния, вероятно, будут способствовать факторам52. После вспышки COVID-19 службы реабилитации в настоящее время проходят национальный обзор и, как ожидается, будут предлагать комплексные оценки, в том числе психосоциальные оценки, где это необходимо, для пациентов, которые предпочитают Интернет-услуги. самостоятельная реабилитация на дому (https: ///www.bts-thoracic.og.uk/about-us/covid-19-information-for–the-respiratory-community/).
Респираторным бригадам рекомендуется искать дополнительные ресурсы для поддержки проведения последующих мероприятий после COVID-19.Респираторные службы в большинстве мест уже взяли на себя большую часть ответственности по уходу за пациентами с острым COVID-19. Они будут играть ключевую роль в оказании постоянной неотложной помощи с прогнозированием дальнейших всплесков на фоне «хронической активности COVID-19», поскольку инфекция сохраняется среди населения на более низком уровне заболеваемости. Как и в случае с другими медицинскими специальностями, у них также есть нехватка амбулаторной деятельности, которую необходимо решить в новой рабочей среде, которая «безопасна для COVID-19», но «COVID-19 медленна», например, при рассмотрении доступа к визуализации, физиологии и бронхоскопии.С учетом того, что модели оказания медицинской помощи по необходимости будут развиваться, чтобы адаптироваться к эпохе после COVID, возможные виртуальные решения были встроены в это руководство во многих местах. Бригады респираторных сообществ будут играть важную роль в раннем и действительно долгосрочном уходе за пациентами, выписанными из больницы, например, при рассмотрении текущих потребностей в кислороде, определении потребностей в реабилитации, управлении дисфункциональным дыханием и оценке психического здоровья.
Резюме
COVID-19 — это уникальная и новая инфекция, которая уже продемонстрировала ряд сложных клинических синдромов — ее наследие будет ощущаться еще долго после того, как пандемия пройдет.Жизненно важно, чтобы респираторное сообщество было готово выявлять и управлять долгосрочными последствиями инфекции и располагало достаточными ресурсами для ее доставки. Это клиническое руководство было разработано на основе консенсуса экспертов, а затем обширного экспертного обзора рядом специализированных консультативных групп и экспертов BTS и BSTI. Скоординированное национальное руководство будет способствовать сбору данных, исследованиям и аудиту, что позволит респираторному сообществу больше узнать о COVID-19, а также обеспечит возможность повторения клинических наблюдений при необходимости для будущих пиков инфекции.

 При поступлении на основании результатов КТ характерной клиники мы уже можем заподозрить коронавирус», — отметил Сергей Петриков, директор Научно-исследовательского института скорой помощи имени Н.В. Склифосовского.
При поступлении на основании результатов КТ характерной клиники мы уже можем заподозрить коронавирус», — отметил Сергей Петриков, директор Научно-исследовательского института скорой помощи имени Н.В. Склифосовского.