Ларингоспазм › Болезни › ДокторПитер.ру
Ларингоспазм – это внезапное непроизвольное сокращение мускулатуры гортани.
Признаки
При ларингоспазме человек задыхается, вдох сопровождается заметным напряжением мышц шеи. Лицо при этом бледнеет, иногда даже становится синим. Голова запрокинута назад, рот открыт, глаза закатываются, зрачки сужены, пульс учащается. Возможна остановка дыхания. Руки и ноги при этом могут подергиваться. У взрослых приступ ларингоспазма может сопровождаться сильным кашлем и покраснением лица.
В тяжелых случаях ларингоспазм может сопровождаться генерализованными судорогами, пеной изо рта, потерей сознания, непроизвольным мочеиспусканием и дефекацией и даже остановкой сердца.
Описание
Чаще всего ларингоспазм случается у детей в возрасте от 3 месяцев до 2 лет. Развивается он обычно на фоне рахита, бронхита, пневмонии, хореи, психической травмы. Причины его и у детей и у взрослых – вдыхание загрязненного, например, пыльного, воздуха, смазывание горла некоторыми лекарствами, опухоли горла, инородное тело в горле.
Происходит это из-за повышенной рефлекторной возбудимости нервно-мышечного аппарата гортани. Во время приступа черпалонадгортанные связки (два листа слизистой оболочки, разделенные соединительной тканью, находятся у входа в гортань) сведены к средней линии, голосовые связки плотно сомкнуты, черпаловидные хрящи (парные хрящи, к которым крепятся голосовые связки) сближены и вывернуты. Поэтому после шумного вдоха дыхание сначала становится поверхностным, а потом и вообще может прекратиться, так как воздух пройти не может. До наступления выдоха может пройти от 10 секунд до 1 минуты. Слизистая оболочка гортани при этом никак не изменяется.
Обычно ларингоспазмы случаются несколько раз в день. Характерна для них и сезонность – летом они прекращаются, но зимой часто возобновляются.
У взрослых бывает истерический ларингоспазм, сопровождающийся судорогами глотки, пищевода и конечностей.
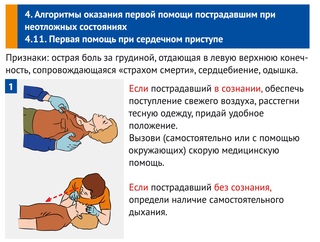
Первая помощь
Главное при ларингоспазме – не паниковать, так как паника ухудшает состояние пациента. Во время приступа нужно успокоить страдающего, обеспечить ему приток чистого воздуха, дать выпить воды. Может помочь снять приступ обрызгивание его лица водой и похлопывание по спине. Можно также пощекотать в носу или ущипнуть пациента, то есть, применить раздражающее воздействие. Для снятия ларингоспазма можно дать вдохнуть страдающему пары нашатырного спирта, или даже вызвав рвотный рефлекс (например, дотронувшись ложкой до корня языка).
Все эти меры следует предпринимать до приезда «Скорой помощи». При сильном приступе возможен летальный исход в результате асфиксии (удушья). И даже если приступ прошел самостоятельно, все равно лучше обратиться к оториноларингологу за консультацией.
Диагностика
Диагноз «ларингоспазм» ставят на основании клинической картины приступа и жалоб пациента.
Лечение
Главное в лечении ларингоспазма – устранение его причины. Так, если он возник на фоне беспокойства, пациента нужно успокоить. Если он возник из-за недостатка кальция и витамина D, нужно скорректировать диету…
Кроме того, при частых приступах рекомендуются теплые ванны и раствор бромида калия в дозировке, указанной врачом.
Хорошо помогают ингаляции с минеральной водой или лекарственными средствами. Какими именно, подскажет врач. Если спазм происходит у ребенка, находящегося на искусственном вскармливании, нужно прекратить кормить его смесью и перейти на донорское молоко.
И детям, и взрослым назначают препараты кальция, физиотерапию (ультрафиолетовое облучение), закаливание и длительное пребывание на свежем воздухе. Рекомендуется также употреблять в пищу больше молочных продуктов и овощей.
В критичных случаях применяют интубацию трахеи (введение трубки в трахею или гортань через рот) или трахеостомию (создание временного или постоянного соединения трахеи с окружающей средой при помощи канюли или просто подшивая стенку трахеи к коже), но такие случаи бывают редко.
У детей, как правило, ларингоспазмы проходят с возрастом.
Профилактика
Одно из основных профилактических мероприятий ларингоспазма – прогулка. Особенно хорошо гулять там, где воздух чистый, то есть в лесу, в парке, на берегу моря, если есть возможность.
Нужно следить и за питанием. Оно должно быть сбалансированным, в нем должны присутствовать все необходимые витамины и минералы.
Детям для профилактики рекомендуют упражнения на расслабление. Это и массаж, и рисование и различные игры. При этом ребенок должен делать это добровольно и с радостью, иначе расслабления не получится.
© Доктор Питер
Когда малыш задыхается. Ларингоспазм: первая помощь и причины
Когда малыш задыхается. Ларингоспазм: первая помощь и причины
Ребенок простудился, кашлял – и вдруг стал задыхаться. Что делать в этой ситуации, и как поступать, чтобы такого не повторилось? Ларингоспазм – это состояние, при котором голосовая щель смыкается, и перекрывается доступ воздуху.
Такое случается с маленькими детьми, в связи с особенностями строения гортани и голосовой щели. Спазм возникает в результате местного воспаления, скопления вязкой слизи и отека, и часто становится следствием ларингита. Ларингоспазм также может возникнуть рефлекторно, при вдыхании аэрозоля, слишком холодного воздуха, химического вещества, от нервного напряжения и страха, сильного крика.
Симптомы ларингоспазма
Классический симптом ларингита – лающий кашель, он звонкий и сухой, не похож на обычный и легко узнаваем.
Что делать при ларингоспазме у ребенка
- Непосредственно перед спазмом гортани голос ребенка становится осиплым и тихим, или внезапно пропадает.
- Потом дыхание становится шумным, воздух со свистом проходит через голосовую щель, ребенок начинает задыхаться, меняется цвет лица.

- Теперь главное действовать быстро и постараться успокоить ребенка, так как страх только усугубляет состояние. ларингоспазм у ребенка Ларингоспазм у пятилетнего ребенка
Первая помощь при ларингоспазме дома
- В любом случае, сразу нужно вызвать скорую помощь, но оставлять при этом ребенка одного нельзя.
- Обязательно возьмите малыша на руки, попытайтесь как-нибудь отвлечь его. Очень важно, чтобы ребенок смог успокоиться, тогда справиться со спазмом будет намного проще.
- Если есть ингалятор – немедленно поднесите маску к лицу. В ингалятор можно налить простую воду, если долго искать лекарства, а лучше сделать раствор соды, добавить эуфиллин. Если нет ингалятора – включите на полную мощность увлажнитель, и поднесите ребенка лицом в облако холодного пара. В общем, разрешен и теплый пар, например, в ванной можно включить душ. Но не сажайте ребенка в горячую воду и не давайте дышать горячим паром из чайника: вы не можете знать, какого характера спазм, и если преобладает отек тканей – то он усилится от горячего пара.

- Откройте окно, вынесите ребенка на балкон – пусть он вдохнет свежий прохладный воздух. Идеально, если на улице прошел дождь. Проветрите комнату ребенка перед сном. Если нет эффекта – надавите пальцем на корень языка ребенка: это может рефлекторно убрать спазм.
- Спазмалгон или Баралгин помогут снять спазм гортани, если свежего и влажного воздуха было недостаточно. Лучше иметь лекарство в ампулах, но при этом важно уметь им воспользоваться.
- Если вам удалось немного снять спазм ингаляцией, предложите ребенку теплое питье, и дайте выпить четверть таблетки Спазмалгона или Баралгина. Так вы ускорите расслабление мускулатуры в горле и предупредите повторный круп.
- Можно дать антигистаминный препарат. Это поможет, если основным компонентом спазма является отек (конечно, выявить это дома не получится). Вы можете заподозрить инфекционно-аллергическую природу ларингоспазма, если на фоне ларингита ребенок отреагировал так на пыль, стиральный порошок, резкий запах.

Профилактика ларингоспазма. Что вы делали не так? Когда ребенок болеет, то вся квартира должна проветриваться несколько раз в день. Не грейте воздух камином зимой, так вы его высушиваете, и ребенок рискует здоровьем.
Пользуйтесь увлажнителем, ставьте его поближе к кровати ребенка. Увлажнять воздух нужно и во время болезни, и в период здоровья. Так вы исключите пересушивание слизистых оболочек и образование вязкой слизи.
Давайте ребенку достаточно жидкости, а в период болезни – больше, чем всегда. Это может быть просто вода, компот, чай, отвары и настои трав – то, что любит ребенок. Питье в это время важнее еды. Во время ОРВИ применяйте ингалятор ежедневно.
08.11.2018 7527 Показ Источник. likar.infoАдминистрация сайта med-practic.com не несет ответственности за содержание информации
Неотложная помощь детям при ларингоспазме — ГБУЗ РТ Каа-Хемская ЦКБ
В детском возрасте, когда системы и органы малыша еще полностью не сформировались, велик риск развития ларингоспазма.![]() Так называют заболевание, в процессе которого начинается непроизвольные сократительные движения мускулатуры гортани. Из-за них наступает частичное или полное перекрытие голосовой щели.
Так называют заболевание, в процессе которого начинается непроизвольные сократительные движения мускулатуры гортани. Из-за них наступает частичное или полное перекрытие голосовой щели.
Проявления ларингоспазма у детей требует оказания неотложной помощи, так как приступ вызывает удушье, из-за которого малыш перестает дышать, что влечет за собой смерть.
Следует отметить, что патология может проявить себя как у ребенка, так и у взрослого человека. Однако у малыша отек гортани, вызванный мышечными сокращениями, происходит значительно быстрее. Ведь вокруг нее расположены мягкие, еще достаточно нежные ткани, в которых происходит усиленное кровообращение.
Назвать причиной ларингоспазма какой-то один фактор сложно. Ведь достаточно часто приступ случается неожиданно, без всяких видимых предпосылок к нему. Перечислим несколько провоцирующих факторов, которые могут стать причиной спазма:
Сбой в работе гормональной системы;
Инфекция вирусной природы;
Патологические изменения в работе метаболизма;
Спазмофилия;
Заболевания, вызванные патологиями глоточной и трахейной области;
Бронхопневмония.
Способствует спазму гортани и аллергическая реакция. Высокий риск отека гортани у детей вызывает аллергия, которая возникает из-за пыли или токсических веществ, находящихся в воздухе. В этом случае нарушается дыхание, вредный токсин или вещество проникает в горло, вызывая спазм.
Проявлению патологической реакции также способствуют такие факторы:
Прием медикаментозных препаратов;
Сильный стресс;
Неожиданный приступ кашля;
Истерика, сопровождающаяся громким плачем;
Испуг.
В группу риска входят следующие категории малышей:
Получающие искусственное вскармливание;
Больные рахитом;
Страдающие эпилепсией;
Гиперактивные;
При ярко выраженном авитаминозе (кальция и витамина D).
Учитывая быстрое развитие и внезапность спазматических проявлений, следует изучить признаки патологии, чтобы неотложная помощь при ларингоспазме была оказана вовремя и правильно.
Симптоматические проявления
Как распознать приступ ларингоспазма, чтобы не потерять драгоценное время на выполнение необходимых действий? Ведь промедление в этой ситуации крайне опасно: быстро развивающееся удушье приведет к летальному исходу.
Симптомы и лечение патологии – понятия взаимосвязанные. Поэтому их важно распознать в первые минуты проявления.
При развитии спазма у детей проявляются такие изменения:
Голос становится хриплым;
Не получается делать полноценный вдох, поэтому наблюдается прерывистая речь;
Голова инстинктивно опрокидывается назад;
Наблюдается напряжение мышц шеи;
Рот широко открыт;
Кожа бледнеет;
Покровы возле губ и носа синеют;
Вдох захлебывающийся, а дыхание прерывистое;
Самостоятельно восстановить дыхание не получается.
Опаснее всего ларингоспазм, при котором отек перекрыл голосовую щель полностью, так как он чаще всего приводит к удушью и смерти. Спазм проявляется такими симптомами:
Судорожные движения рук и ног;
Появление пены изо рта;
Обморок;
Мочеиспускание и дефекация непроизвольного характера.
Чаще всего приступ продолжается минуту, после чего, в результате скопившейся в организме углекислоты, центры дыхания получают раздражение. Это способствует восстановлению дыхания.
Это способствует восстановлению дыхания.
Приступ можно считать завершенным после глубокого долгого вдоха. После него ребенок начинает ровно и спокойно дышать. Обычно после прекращения спазма малыш ощущает сонливость и ложится спать.
Помните, что случившись однажды, приступ может повториться, причем его длительность, возможно, увеличится. Поэтому так важно знать правила, по которым оказывается первая помощь.
Специфика доврачебной помощи
Неотложная помощь при ларингоспазме заключается в простых, но очень важных действиях. Нужно учитывать, что дети очень эмоциональны, поэтому при проявлениях спазма они пугаются, впадая в панику. Малыша нужно успокоить, объясняя, что скоро все пройдет. Далее действуют в такой последовательности:
Попросите очевидцев происшествия вызвать скорую помощь, а сами вынесите малыша в спокойное прохладное место;
Обеспечьте ребенку свободное дыхание, расслабив, расстегнув или сняв с него давящие элементы одежды;
Откройте все окна, чтобы в комнате была свободная циркуляция воздуха;
Если есть небулайзер, нужно сделать ингаляции;
Давайте малышу как можно больше пить.
Помощь при ларингоспазме у детей предусматривает использование отвлекающих методик.
К ним относятся такие приемы:
На лицо ребенка кладут мокрое полотенце;
Вызывают рвотный рефлекс;
Щипают или щекочут;
Отводят в ванну и включают воду комнатной температуры.
Известный педиатр Комаровский считает, что ларингоспазм у детей быстро купируется наличием свежего и влажного воздуха. Более того, все заболевания горла, которые вызывают кашель, также нуждаются в обилии свободно циркулирующего воздуха, который необходимо постоянно увлажнять. Кашель является следствием сухости окружающего воздушного пространства, которое еще больше способствует сужению голосовой щели.
оказание первой помощи, причины, симптомы, обязательная консультация врача и лечение
Ларингоспазм представляет собой патологический процесс, который отличается неожиданным сокращением гортанных мышц. Это сокращение является бессознательным. Зачастую ларингоспазм у взрослых способен протекать одновременно с трахеоспазмом. Такое состояние сопровождается сокращением одновременно гладкой мускулатуры трахеи. Приступы подобного типа очень опасны, у людей появляется паника.
Такое состояние сопровождается сокращением одновременно гладкой мускулатуры трахеи. Приступы подобного типа очень опасны, у людей появляется паника.
Патогенез
В настоящее время благодаря проведенным исследованиям определено несколько главных причин ларингоспазма у взрослых:
- изменение реактивности человеческого организма;
- усиление возбудимости нервно-мышечного рефлекторного аппарата гортани;
- резкий дефицит в организме пациента витамина D и солей кальция;
- нарушения нормального вещественного обмена.
Заболевание может появляться на фоне хореи, водянки головного мозга, спазмофилии, рахита, бронхопневмонии, психологической травмы.
Кроме того, ларингоспазм у взрослых часто появляется рефлекторно при патологических изменениях тех или иных органов: трахеи, глотки, легких, плевры, гортани, желчного пузыря. Кроме того, при сенсибилизации организма из-за патологий инфекционного типа, при влиянии на слизистую носа ряда лекарственных компонентов, например, адреналина.
Итак, основные причины возникновения заболевания у взрослых следующие:
- Нарушение обмена веществ.
- Дефицит кальция и витаминов.
- Наличие некоторых болезней.
- Различные родовые травмы.
- Сильный испуг, кашель, психологическая травма.
- Нарушения в дыхательной системе.
- Аллергия.
- Отек, воспаление или раздражение гортани.
- Аневризма.
- Сильный стресс или нервный срыв.
Этиология
Ларингоспазм также обладает рядом других первоисточников возникновения:
- Влияние воздуха, который содержит раздражающие компоненты (к примеру, пыль).
- Ущемление образований опухолевого типа.
- Влияние всевозможных лекарственных средств с помощью смазывания на гортань.
- Воспалительный и отечный процесс в области гортани.
- Различные заболевания: эклампсия, столбняк, волнения, спинная сухотка, истерия.
- Раздражение возвратно-гортанного или блуждающего нерва (аневризма, опухоль, зоб).

Клиническая картина при данной патологии
При ларингоспазме у взрослых может внезапно появиться затрудненное, свистящее, шумное вдыхание, цианоз или бледность эпителия кожи, отмечается присоединение вспомогательной мускулатуры дыхательной системы, напряжение мышечных групп шеи.
Очередной приступ ларингоспазма отличается чаще всего головой, откинутой назад, открытым ртом, нитевидным пульсом, появлением холодного пота, даже остановками дыхания время от времени.
В дальнейшем из-за углекислоты, накопленной в организме, отмечается сильное раздражение центра дыхания, оно восстанавливается. Приступ ларингоспазма при кашле у взрослых в более простых случаях по времени не является длительным и сводится в итоге к нескольким секундам, завершается удлиненным вдохом, затем начинается ритмичное и глубокое дыхание, в некоторых случаях мгновенный сон. При ларингоскопии во время ларингоспазма можно увидеть, как голосовые складки прижаты плотно друг к другу и даже лежат одна на другой, правый голосовой отросток хряща черпаловидного при этом чаще заходит за левый.
Когда повторяются приступы?
При этом приступы могут повторяться периодически несколько раз в день, преимущественно в светлое время суток. Также среди причин, способных вызвать ларингоспазм, следующие болезни: различные патологии плевры, глотки, желчного пузыря, гортани, трахеи; хорея; спазмофилия.
Ларингоспазм у взрослых представляет собой серьезное нарушение, у которого могут быть разнообразные причины. Определить происхождение патологии может врач, консультация которого является обязательной.
Симптомы данного недуга
Самым первым симптомом ларингоспазма у взрослых становится шумный вдох, отличающийся сильным затруднением. На фоне данного признака образуется кожный цианоз (в особенности в зоне губ), из-за чего происходит напряжение мышц шеи. Симптоматика при приступах: у пациента постоянно довольно широко открыт рот; отмечается чрезмерное потоотделение; нитевидный характер пульса; из-за быстрого увеличения содержания углекислоты в человеческом организме возникает раздражение центра дыхания, а сама дыхательная функция приобретает стабильность.
При переходе ларингоспазма в тяжелую форму дополнительно к главной клинической картине прибавляются такие признаки: судорожный синдром, который распространяется по всему скелету мышц; обморок; отмечается выделение пены из ротовой полости; у пациента может наблюдаться непроизвольное кишечное опорожнение мочевого пузыря и кишечника; прекращение деятельности сердца.
У больных с истерией
У взрослых симптомы ларингоспазма достаточно специфические. Истерический недуг отличается одновременным протеканием с судорогами конечностей, пищевода, глотки. У больных с истерией и прочими неврозами может проявляться ларингоспазм при введении в глотку гортанного зеркала, однако сам по себе такой приступ проходит быстро. Иногда он напоминает эпилепсию. Если случай менее серьезный, ларингоспазм может характеризоваться недолговременным сужением голосовой щели, продолжительным вдохом с отличительным свистом, посинением или побледнением, шумным вдохом, всхлипыванием, быстрой одышкой.
Неотложная помощь при ларингоспазме у взрослых очень важна.
Патология может проходить наряду с трахеоспазмом, при котором одновременно сокращается и гладкая мускулатура перепончатой задней области трахеи. Особенно опасен ларингоспазм из-за возможного летального исхода от асфиксии при чрезмерно продолжительном по времени приступе. Как раз-таки по этой причине нужно знать, какой существует комплекс мероприятий по оказанию первой помощи при ларингоспазме.
Приступ у взрослых может отличаться покраснением лица и сильным кашлем.
Предполагаемые осложнения при патологии
Если приступы отличаются тяжелым характером и являются достаточно продолжительными, то из-за этого могут возникать сильные судороги. При отсутствии необходимой своевременной помощи простой приступ может завершиться летальным исходом из-за наступления удушья. Все близкие люди именно из-за такой опасности должны быть знакомыми с профилактическим комплексом и правилами оказания помощи на фоне ларингоспазма. Однако хотя у синдрома тяжелые проявления, смертельные случаи чаще регистрируются у слабых пациентов. Именно поэтому нужно укреплять свой иммунитет.
Именно поэтому нужно укреплять свой иммунитет.
Как снять ларингоспазм у взрослого?
Первая помощь
Первые и самые важные манипуляции при оказании скорой помощи на фоне ларингоспазма у взрослых пациентов выражаются в следующем: нужно положить пациента на ровную твердую поверхность; затем облегчить доступ воздуха в легкие, притом сняв с человека верхнюю одежду; создать условия для поступления свежего воздуха, провентилировать помещение, где находится пациент (проветрить комнату). Ликвидировать влияние возможных раздражителей и обеспечить полную тишину. На приступ можно повлиять посредством сбрызгивания водой лица, вызвать рвотный рефлекс. Затем нужно позвонить в неотложную помощь.
Специалисты скорой помощи при ларингоспазме у взрослых осуществят нужные мероприятия для пострадавшего, она будет заключаться в следующем: внутривенно вводятся инъекции с кальция глюконатом; применяется интубация или трахеотомия при неэффективности всех предыдущих мер; делается непрямой сердечный массаж при остановке органа; проводится кислородотерапия.
Лечение медикаментами
Как проводится лечение ларингоспазма у взрослых медикаментами? Если недуг возникает из-за недостаточного содержания витамина D и кальция в организме, нужно скорректировать рацион питания, а также соблюдать диету. Если приступы учащаются, то отлично способствует снятию обострения прием теплых ванн и внутреннее употребление раствора калия бромида. Важно понимать, что у взрослых избавление от ларингоспазма корректируется и контролируется специалистом индивидуально. Эффективным методом противодействия частым приступам становятся ингаляции с применением фармацевтических средств или минеральной воды. Препарат назначается врачом:
- вдыхание пациентом паров нашатырного спирта;
- в организм вводятся противосудорожные препараты (клизма из хлоралгидрата – от 0,3 до 0,5 граммов на стакан воды).
Если случаи длительные, то применяются теплые ванны.
Два раза в сутки внутри употребляется по чайной ложке раствор бромистого калия (0,5%).
Дозировки
Дозировки перечисленных средств для детей определяются возрастом. Как взрослые пациенты, так и дети должны принимать средства с высокой концентрацией кальция, также им назначаются физиотерапевтические процедуры (облучение ультрафиолетом), закаливание организма пациента и продолжительные прогулки на свежем воздухе. Кроме того, нужно принимать как можно больше свежих овощей и молочных продуктов.
Народная медицина
Приступы ларингоспазма можно устранить посредством способов народной медицины. Основным критерием при выборе препарата является безопасность и эффективность.
Ингаляции. Если происходят частые приступы, их можно ликвидировать с помощью содовых ингаляций: для процедур в горячую воду (стакан кипятка) нужно добавить соду (две столовые ложки). Вдыхать эффективный лечебный пар нужно как минимум пятнадцать минут, используется такой метод в течение одного месяца.
Ингаляции можно проводить, сидя в наполненной паром ванной. Для этих целей необходимо наполнить тазик или ванну кипятком, подождать, пока пар не распространится по помещению. Чтобы эффект усилился, в ванную комнату нужно внести такие травы, как чабрец, шалфей, мята. В таком случае вдыхаемый пар будет лечебным. При кашле ингаляции можно делать посредством «Амбробене».
Чтобы эффект усилился, в ванную комнату нужно внести такие травы, как чабрец, шалфей, мята. В таком случае вдыхаемый пар будет лечебным. При кашле ингаляции можно делать посредством «Амбробене».
Настойка. Винная травяная настойка способствует облегчению дыхания и ликвидирует многие причины появления ларингоспазма. Чтобы ее приготовить, нужны: чабрец; трава гортани; веточка розмарина; листья мяты; трава марьянника; тертый имбирный корень; молотый красный перец; крепленое красное вино (один литр). Смешивают все травы, заливают разогретым вином, затем два дня настаивают, процеживают и пьют по 50 миллилитров перед сном. Курс лечения повторяется с перерывом на месяц.
Сосновая живица. Желательно рассасывать по утрам и вечерам во рту сосновую живицу (свежую). Процедуру желательно проводить натощак. Для взрослого человека количество должно быть равным одной чайной ложке. Также живицу можно растворить в подогретом молоке и пить каждый день на ночь.
Ромашка. Простой и распространенный ромашковый чай укрепит нервную систему и организм в целом. При ларингоспазме рекомендуется заваривать напиток не простой воде, а в горячем молоке.
При ларингоспазме рекомендуется заваривать напиток не простой воде, а в горячем молоке.
Подогретое молоко. Нужно каждый вечер давать пациенту теплое молоко, добавляя туда ложку меда, мускатный орех, корицу, прополис или гвоздику (на свой вкус).
Каждая из этих составляющих способствует смягчению дыхательных путей, организм укрепляется. Любой рецепт народной медицины направлен в первую очередь на ликвидацию первопричины патологии, а не ее последствий.
Меры профилактики
При лечении ларингоспазма профилактика является одним из важнейших этапов. Рекомендуется выполнять все необходимые мероприятия постоянно, даже если приступы ослабляются или вовсе отсутствуют. В них включается: употребление молочных продуктов; прием витаминов; проветривание помещений; сбалансированный рацион.
Мы рассмотрели симптомы и лечение ларингоспазма у взрослых.
Утопление – виды, признаки, оказание первой помощи
Как долго человек остается жив, если утрачивает возможность дышать? Клетки мозга сохраняют жизнеспособность в условиях гипоксии не более 5-6 минут. Хотя при утоплении в холодной воде это время может увеличиваться. В любом случае помощь пострадавшему должна быть оказана еще до приезда бригады медиков. В данной ситуации дело решают минуты. Именно поэтому знать, как оказывать помощь, очень важно.
Хотя при утоплении в холодной воде это время может увеличиваться. В любом случае помощь пострадавшему должна быть оказана еще до приезда бригады медиков. В данной ситуации дело решают минуты. Именно поэтому знать, как оказывать помощь, очень важно.
Не все люди, однако, готовы ответить на вопрос, а тем более показать на практике, как правильно действовать в случае утопления. И это очень печально. Почему-то многие считают, что такими навыками должны обладать лишь работники специализированных служб, обычному же человеку, далекому от медицины, знать этого не требуется. Но жизнь порой ставит людей в сложные ситуации. Очень страшно — видеть, как погибает близкий человек, и не знать, как ему помочь.
Что такое утопление? Это жизнеугрожающее состояние, характеризующееся невозможностью дыхания в результате попадания человека в воду или другую жидкость. Зачастую при этом дыхательные пути заполняются водой, хотя это и не является строго обязательным. Смерть от дыхательной недостаточности может наступить, даже если легкие останутся «сухими». По этому признаку, кстати, и выделяют разные виды утопления.
По этому признаку, кстати, и выделяют разные виды утопления.
Классификация по механизму, приводящему к смерти.
Виды утопления и их характеристика:
— Истинное утопление. Называется оно так, потому что в данном случае вода (или другая жидкость) попадает в легкие. Патологические процессы, лежащие в основе истинного утопления, различаются в зависимости от того, в пресной или соленой воде произошло утопление.
В первом случае вода быстро проникает из альвеол в сосудистое русло, разжижая кровь и разрушая эритроциты.
Соленая вода, наоборот, способствует выходу плазмы из сосудов, что сопровождается сгущением крови, а также развитием отека легких.
— Асфиксическое утопление. В данном случае вода не попадает в легкие, так как голосовая щель смыкается, защищая дыхательные пути от проникновения в них жидкости. Однако дыхание все равно становится невозможным, ведь при ларингоспазме воздух тоже не пропускается. Человек погибает от удушья.
— Синкопальное утопление. Основная причина смерти – рефлекторная остановка сердца. Легкие при этом остаются «сухими». Подобная ситуация возможна при утоплении в очень холодной воде.
Классификация по окраске кожных покровов пострадавшего.
Виды утопления по цвету кожи:
— Белая асфиксия. Как следует из названия, характеризуется выраженной бледностью кожных покровов. Возникает в том случае, если не произошло затопление дыхательных путей жидкостью. Такой тип наиболее характерен для синкопального механизма утопления, когда смерть наступает в результате прекращения сердечной деятельности.
— Синяя асфиксия. Возникает в случае, когда пострадавший совершает дыхательные движения, в результате чего легкие заполняются водой. Кожные покровы приобретают синюшную окраску вследствие выраженной гипоксии. Смерть наступает из-за дыхательной недостаточности. Остановка сердца происходит уже после прекращения дыхания.
Внешний вид потерпевшего.
Разные виды утопления имеют определенные отличия в клинических проявлениях. Если потерпевший на момент погружения в воду находился в сознании, сценарий развития событий выглядит примерно так. Человек пытается спастись, заглатывая при этом воду. Дыхание становится невозможным, организм испытывает гипоксию, вследствие чего и появляется характерная синюшная окраска кожи. Нередко наблюдается расширение вен шеи. Изо рта выделяется пена розового цвета. Если человека извлекли из воды на этапе агонии, дыхание и сердечная деятельность еще могут сохраняться.
Если утоплению предшествовало угнетение функций центральной нервной системы (опьянение, отравление, интоксикация), нередко возникает ларингоспазм. Легкие не заполняются водой, но смерть также наступает в результате асфиксии. Кожные покровы приобретают синюшный оттенок.
Синкопальное утопление возникает на фоне сильного испуга или холодового шока. На первое место в патогенезе выходит прекращение сердечной деятельности. Кожа бледная, нет характерного для других видов утопления выделения жидкости и пены из носа и рта пострадавшего. Белая асфиксия наиболее благоприятна для реанимации, время клинической смерти при ней может значительно удлиняться.
Кожа бледная, нет характерного для других видов утопления выделения жидкости и пены из носа и рта пострадавшего. Белая асфиксия наиболее благоприятна для реанимации, время клинической смерти при ней может значительно удлиняться.
Основные принципы спасения при утоплении.
Виды утопления разнообразны и требуют различных подходов к оказанию помощи, однако общие принципы во всех случаях остаются неизменными. Все мероприятия включают в себя 2 этапа:
— Извлечение потерпевшего из воды.
— Оказание помощи на берегу.
Как правильно спасать тонущего человека? Как бы ни отличались друг от друга виды утопления, первая помощь при утоплении должна начинаться с обеспечения безопасности самого спасателя. Тонущий человек (если он все еще в сознании) может вести себя крайне неадекватно. Именно поэтому, вытаскивая пострадавшего из воды, следует соблюдать осторожность. В противном случае спасатель рискует сам оказаться в роли утопающего.
Если человек достаточно близко от берега, можно попытаться дотянуться до него с помощью палки, использовать веревку или другие приспособления для того, чтобы его вытащить. Если же пострадавший слишком далеко, придется добираться до него вплавь. Главное в этой ситуации — не забывать об опасности, ведь пострадавший может утопить своего спасителя. Поэтому действовать нужно быстро и бесцеремонно. Лучше всего подплыть к тонущему сзади и обхватить одной рукой вокруг шеи, можно взяться за волосы (это даже надежнее), а затем как можно скорее вытащить его на сушу.
Если же пострадавший слишком далеко, придется добираться до него вплавь. Главное в этой ситуации — не забывать об опасности, ведь пострадавший может утопить своего спасителя. Поэтому действовать нужно быстро и бесцеремонно. Лучше всего подплыть к тонущему сзади и обхватить одной рукой вокруг шеи, можно взяться за волосы (это даже надежнее), а затем как можно скорее вытащить его на сушу.
Помните: не нужно лезть в воду, если сами плохо плаваете!
Виды утопления, первая медицинская помощь при утоплении. Действия на берегу
Существуют разные виды утопления, и их признаки рассмотрены выше. Эти знания требуется учитывать при оказании помощи пострадавшему.
— Все предельно просто, если извлеченный из воды человек в сознании. Основные действия будут направлены на то, чтобы согреть его и успокоить.
— Если человек без сознания, первое, что нужно сделать – удалить воду из дыхательных путей. При белой асфиксии этого делать не нужно, можно сразу приступать к реанимации.
— При синем типе утопления сначала очищаем рот и нос от водорослей, песка и т. д. Затем надавливаем на корень языка, определяя тем самым наличие рвотного рефлекса. Сохранение последнего означает, что пострадавший жив, поэтому первостепенной задачей будет являться удаление воды из легких и желудка. Для этого потерпевшего переворачиваем на живот, голову поворачиваем набок, несколько раз вызываем у него рвоту, надавливаем на грудную клетку. Далее повторяем эти действия через каждые 5-10 минут, пока изо рта и носа не прекратит выделяться вода. Необходимо следить за дыханием и пульсом, быть готовым к выполнению реанимации.
— Если рвотный рефлекс отсутствует, необходимо срочно проверить наличие функций жизнеобеспечения организма. Скорее всего, их не будет. Поэтому на удаление воды из легких не следует тратить много времени (не более 1-2 минут), а как можно быстрее приступать к реанимации.
Особенности реанимации при утоплении
Выше были приведены различные подходы к оказанию помощи пострадавшему. Существуют разные виды утопления, неудивительно, что и мер, они требуют неодинаковых. Однако сердечно-легочная реанимация всегда выполняется по определенному плану, на который не влияют причины, приведшие к клинической смерти.
Существуют разные виды утопления, неудивительно, что и мер, они требуют неодинаковых. Однако сердечно-легочная реанимация всегда выполняется по определенному плану, на который не влияют причины, приведшие к клинической смерти.
Что входит в комплекс мероприятий по оживлению?
— Восстановление проходимости дыхательных путей.
— Искусственное дыхание.
— Непрямой массаж сердца.
Как бы ни различались виды утопления, первая помощь всегда начинается с очищения рта и носа от песка, водорослей, рвотных масс и пр. Затем удаляется вода из легких. С этой целью пострадавшего следует перевернуть лицом вниз и уложить его животом на свое колено. Голова, таким образом, окажется ниже туловища. Теперь можно надавливать на грудную клетку, стимулируя вытекание жидкости из легких. Если помощь оказывается маленькому ребенку, его можно перекинуть через плечо головой вниз или вообще взять за ноги и перевернуть, тем самым создавая более благоприятные условия для вытекания воды из легких.
Далее переходим к выполнению тройного приема Сафара. Пострадавшего следует уложить на твердую поверхность, запрокинуть голову, пальцами выдвинуть вперед нижнюю челюсть и, надавливая на подбородок, открыть рот. Теперь можно приступать к искусственному дыханию. Плотно прижавшись губами ко рту пострадавшего, осуществляем выдох. Критерием эффективности будет являться подъем грудной клетки. После двух выдохов начинаем непрямой массаж сердца. Основание правой руки устанавливаем на нижнюю треть грудины, левую руку кладем поверх правой. Начинаем выполнять компрессии грудной клетки, следя за тем, чтобы руки оставались прямыми, не сгибались в локтях. Соотношение выдохов и компрессий должно составлять 2 к 30 (2 выдоха, 30 компрессий) независимо от того, один или двое спасателей выполняют реанимацию.
Никогда не забывайте о правилах поведения на воде. Легче предотвратить трагедию, чем пытаться ее исправить. Помните: жизнь дается лишь один раз. Берегите ее и не играйте со смертью.
Неотложная помощь в пульмонологии, острая дыхательная недостаточность, ларингоспазм, бронхоспазм, легочное кровотечение
1.
 Неотложная помощь в пульмонологии, острая дыхательная недостаточность, ларингоспазм, бронхоспазм, легочное кровотечение.
Неотложная помощь в пульмонологии, острая дыхательная недостаточность, ларингоспазм, бронхоспазм, легочное кровотечение.2. Ларингоспазм
• Под ларингоспазмомпонимают судорожное
сужение голосовой щели.
Оно проявляется в звучном
вдохе, появляющемся при
всяком возбуждении
ребенка.
• При этом лицо бледнеет,
голова запрокидывается
назад, мышцы шеи
напряжены, рот раскрыт,
взгляд неподвижен, зрачки
вяло реагируют на свет,
кожа нередко покрывается
холодным потом, пульс
слабо прощупывается,
живот становится
напряженным.
Ларингоспазм
3. Симптомы ларингоспазма
• У детей — периодические приступысудорожного замыкания голосовой щели с
продолжительным шумным вдохом,
цианозом, подергиваниями конечностей,
сужением зрачков, иногда с остановкой
дыхания, редко потерей сознания. Приступ
обычно длится несколько секунд и дыхание
восстанавливается.
• У взрослых приступ ларингоспазма также
непродолжителен и сопровождается сильным
кашлем, гиперемией лица, а затем
цианозом.

4. Лечение
• Устранение причины заболевания.• Во время приступа раздражают
слизистую оболочку (щекочут в носу,
дают нюхать нашатырный спирт) и кожу
(опрыскивание лица холодной водой,
укол, щипок).
• Интубацию или трахеостомию
применяют очень редко.
5. ОСТРАЯ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ
• Синдром, при котором максимальноенапряжение всех компенсаторных
систем организма не способно
обеспечить его адекватное насыщение
кислородом и выведение углекислого
газа.
• Острую дыхательную недостаточность
разделяют на первичную и вторичную.
• Первичная связана с нарушением
механизмов доставки кислорода из внешней
среды в альвеолы лёгких. Возникает при
некупирурованом болевом синдроме,
нарушении проходимости дыхательных
путей, поражении лёгочной ткани и
дыхательного центра, эндогенных и
экзогенных отравлениях с нарушениями
проведения нервно-мышечных импульсов.
• Вторичная дыхательная недостаточность
обусловлена нарушением транспорта
кислорода от альвеол к тканям организма.

Причинами могут быть нарушения
центральной гемодинамики,
микроцеркуляции, кардиогенный отёк лёгких,
тромбоэмболия лёгочной артерии и др.
• В клинической практике принята следующая классификация
острой дыхательной недостаточности:
1. Острая дыхательная недостаточность центрального
генеза – может развиться при некоторых отравлениях, черепномозговой травме, инсульте и др.
2. Острая дыхательная недостаточность, связанная с
обструкцией дыхательных путей, — развивается при попадании
инородных тел в дыхательные пути, ларинго – и бронхоспазме и
др.
3. Острая дыхательная недостаточность обусловленная
нарушениями нервно – мышечной передачи, — развивается при
столбняке, миастении, миопатиях, остаточной курарезации и др.
4. Острая дыхательная недостаточность при нарушении
диффузии газов через альвеолярно-каппилярную мембрану может быть при пневмониях, хронических заболеваниях лёгких с
дыхательной недостаточностью (эмфизема, пневмосклероз), при
отёке лёгких.

5. Острая дыхательная недостаточность, связанная с
повреждением и заболеваниями дыхательного аппарата –
может развиться при травмах грудной клетки, внутриплевральных
кровотечениях, при пневмотораксе и др.
6. Острая дыхательная недостаточность смешанного типа –
развивается при тромбоэмболии лёгочной артерии, повешении,
утоплении и сопровождается выраженными изменениями со
стороны сердечно — сосудистой, нервной и других систем
организма.
• Различают следующие стадии острой дыхательной
недостаточности:
Стадия компенсации: тахипноэ до 30 в минуту, Ра О2
(парциальное напряжение кислорода в артериаль-ной
крови) – 80-100 мм. рт. ст., РаСО2 (парциальное
напряжение углекислого газа в артериальной крови) –
20-45 мм. рт. ст.
Стадия субкомпенсации: тахипноэ до 35в минуту, Ра О2
60-80 мм. рт. ст., РаСО2 46-60 мм. рт. ст.
Стадия декомпенсации: тахипноэ 35-40 в минуту, РаО2
40-60 мм. рт. ст. (40 мм. рт.
 ст. – критический уровень),
ст. – критический уровень),РаСО2 60-80 мм. рт. ст.
Стадия гипоксической и гиперкапнической комы (потеря
сознания, судороги): тахипноэ более 40 в ми-нуту,
РаО2 менее 40 мм. рт. ст., РаСО2 более 80 мм. рт. ст.,
гипотония, брадикардия.
• Показаниями к ИВЛ являются: апноэ,
диспноэ, участие вспомогательной
дыхательной мускулатуры,
патологическое дыхание, поверхностное
очень частое дыхание, цианоз,
тахикардия, психомоторное
возбуждение, спутанность или потеря
сознания, брадикардия, гипотония,
расширение зрачков.
• При необходимости прибегают к
хирургическим методам восстановления
проходимости дыхательных путей
(коникотомия, трахеостомия).
10. Бронхоспазм
• Сужение просветамелких бронхов и
бронхиол вследствие
спастического
сокращения мышц
бронхиальной стенки.
• Бронхиальная астма
— самая частая
причина бронхоспазмов. Однако
аллергия, легочные
заболевания также
могут стать причиной
приступа удушья.
11. Первичный осмотр
• Оцените наличие или отсутствиедыхательной недостаточности.
• Проведите аускультацию легких на предмет
выявления хрипов, уменьшения количества
вдохов.
• Проверьте показатели жизненно важных
параметров пациента, включая насыщение
кислородом.
• Оцените уровень сознания пациента.
• Оцените состояние кожи и слизистых
оболочек (цианоз).
12. Первая помощь
• Обеспечьте дополнительный доступ кислорода,подготовьте пациента к эндотрахеальной интубации,
при необходимости — к ИВЛ.
• В Отправьте кровь на анализ газового состава.
• Проведите ЭКГ-мониторирование.
• По показаниям врача введите пациенту:
• кортикостероиды (пульмикорт) с помощью
небулайзера;
• бронхо и муколитики, чтобы снять спазм гладкой
мускулатуры бронхов через небулайзер;
• адреналин, в случае если реакция вызвана
анафилаксией.
13. Легочное кровотечение
• Выделение из дыхательныхпутей значительного
количества или чистой крови,
или в виде обильной ее
примеси к мокроте.

• Легочное кровотечение
является серьезным
осложнением различных,
чаще всего воспалительных
заболеваний органов
дыхания неспецифического
или специфического
происхождения, а также
злокачественных опухолей и
повреждений легких.
• Кровотечение
характеризуется как:
• малое, если количество
выделенной крови не
превышает 100 мл, потеря
до 5 % ОЦК, ;
• умеренное, если потеряно
крови от 100 до 500 мл, от
5 до 15 % ОЦК ;
• профузное — при
выделении более 500 мл
крови, больше 15 % ОЦК.
• Легочные кровотечения начинаются внезапно
или после кратковременного продромального
периода: кровохарканье, ощущение боли,
«теплой струи» или «кипения» в груди.
• Малое кровотечение сопровождается кашлем
и отделением кровянистой мокроты или
чистой крови изо рта.
• Умеренное — выделением крови струйкой
или синхронно с кашлевым толчком изо рта и
носа.
• Кровотечения при злокачественных
новообразованиях часто бывают
профузными и молниеносными.

16. Неотложная помощь
• Придать ребенку полусидячее положение сопущенными ногами. При отсутствии эффекта и
массивных кровотечениях показано хирургическое
лечение.
• Больной не должен стараться подавлять кашель,
более того, ему необходимо откашливаться, сколько
бы крови при этом ни выходило.
• Обычно уже в домашних условиях такого рода
больным вводят внутривенно 10—20 мл 10%-ного
хлористого кальция, а внутримышечно — 5—10 мл
0,3%-ного викасола.
• При сильном легочном кровотечении необходимо
накладывать жгуты на ноги и руки.
• Немедленная госпитализация в хирургический
стационар, в неясных случаях — диагностическая
бронхоскопия
Презентация по неотложным состояниям «Ларингоспазм»
Инфоурок › Другое ›Презентации›Презентация по неотложным состояниям «Ларингоспазм»Скрыть
Описание презентации по отдельным слайдам:
1 слайд Описание слайда:Неотложные состояния у детей Докладчик Грищенко Е. Г.
Г.
Неотложная помощь при ларингоспазме
3 слайд Описание слайда:Ларингоспазм-спазм голосовой щели Это одна из форм явной спазмофилии
4 слайд Описание слайда:Ларингоспазм чаще всего возникает при плаче,крике,ис-пуге ребенка. Проявляется звучным или хриплым вдохом и остановкой дыхания на несколько секунд
5 слайд Описание слайда:В этот момент ребенок сначала бледнеет, потом у него появляется цианоз, он теряет сознание.
Приступ заканчивается глубоким звучным вдохом <<Петушиный крик>>, после которого ребенок почти всегда плачет, и через несколько минут часто засыпает.
7 слайд Описание слайда:При наиболее тяжелых случаях возможна смерть В результате внезапной остановки сердца
8 слайд Описание слайда:Неотложная помощь при ларингоспазме Вызвать врача
9 слайд Описание слайда:Уложить ребенка на ровную твёрдую поверхность Возможна остановка сердца, требующая реанимационных мероприятий
10 слайд Описание слайда:Расстегнуть стесняющую одежду Облегчение экскурсии лёгких
11 слайд Описание слайда:Обеспечить доступ свежего воздуха Для того чтобы не развилась кисло- родная недоста- точность
12 слайд Описание слайда:Создать спокойную обстановку Даже незначительный раздражитель может спровоцировать повторный приступ
13 слайд Описание слайда:Рефлекторное снятие спазма Лицо и тело ребенка взбрызнуть холодной водой, или вызвать раздражение слизистой оболочки носа ( пощекотать ватным жгутиком , подуть в нос ,поднести нашатырный спирт , или шпателем нажать на корень языка )
14 слайд Описание слайда:Обязательно ввести внутривенно глюконат кальция 1. 0 мл/ год Так как причина спазмофилии- гипокальциемия
0 мл/ год Так как причина спазмофилии- гипокальциемия
При отсутствии эффекта провести интубацию или трахеотомию Обеспечение проходимости дыхательных путей
16 слайд Описание слайда:При остановке сердца-провести непрямой массаж сердца Реанимационное мероприятие
17 слайд Описание слайда:После восстановления дыхания провести кислородотерапию так как в результате ларингоспазма развивается гипоксия
18 слайд Описание слайда:Спасибо за внимание
Курс профессиональной переподготовки
Педагог-библиотекарь
Курс повышения квалификации
Курс профессиональной переподготовки
Специалист в области охраны труда
Найдите материал к любому уроку,
указав свой предмет (категорию), класс, учебник и тему:
Выберите категорию:
Все категорииАлгебраАнглийский языкАстрономияБиологияВнеурочная деятельностьВсеобщая историяГеографияГеометрияДиректору, завучуДоп. образованиеДошкольное образованиеЕстествознаниеИЗО, МХКИностранные языкиИнформатикаИстория РоссииКлассному руководителюКоррекционное обучениеЛитератураЛитературное чтениеЛогопедия, ДефектологияМатематикаМузыкаНачальные классыНемецкий языкОБЖОбществознаниеОкружающий мирПриродоведениеРелигиоведениеРодная литератураРодной языкРусский языкСоциальному педагогуТехнологияУкраинский языкФизикаФизическая культураФилософияФранцузский языкХимияЧерчениеШкольному психологуЭкологияДругое
образованиеДошкольное образованиеЕстествознаниеИЗО, МХКИностранные языкиИнформатикаИстория РоссииКлассному руководителюКоррекционное обучениеЛитератураЛитературное чтениеЛогопедия, ДефектологияМатематикаМузыкаНачальные классыНемецкий языкОБЖОбществознаниеОкружающий мирПриродоведениеРелигиоведениеРодная литератураРодной языкРусский языкСоциальному педагогуТехнологияУкраинский языкФизикаФизическая культураФилософияФранцузский языкХимияЧерчениеШкольному психологуЭкологияДругое
Выберите класс: Все классыДошкольники1 класс2 класс3 класс4 класс5 класс6 класс7 класс8 класс9 класс10 класс11 класс
Выберите учебник: Все учебники
Выберите тему: Все темы
также Вы можете выбрать тип материала:
Проверен экспертом
Общая информация
Номер материала: ДБ-308131
Похожие материалы
Вам будут интересны эти курсы:
Оставьте свой комментарий
Причины, лечение, первая помощь и многое другое
Что такое ларингоспазм?
Ларингоспазм — это внезапный спазм голосовых связок. Ларингоспазм часто является признаком основного заболевания.
Ларингоспазм часто является признаком основного заболевания.
Иногда они возникают в результате беспокойства или стресса. Они также могут возникать как симптом астмы, гастроэзофагеальной рефлюксной болезни (ГЭРБ) или дисфункции голосовых связок. Иногда они случаются по неизвестным причинам.
Ларингоспазмы редки и обычно длятся менее минуты.В это время вы должны быть в состоянии говорить или дышать. Обычно они не являются признаком серьезной проблемы и, вообще говоря, не смертельны. Вы можете испытать ларингоспазм один раз и больше никогда не иметь его.
Если у вас повторяются ларингоспазмы, вы должны выяснить, что их вызывает.
Если у вас повторяющиеся ларингоспазмы, вероятно, они являются симптомом чего-то другого.
Желудочно-кишечная реакция
Ларингоспазм часто вызывается желудочно-кишечной реакцией.Они могут быть индикатором ГЭРБ, которая является хроническим заболеванием.
ГЭРБ характеризуется поступлением желудочного сока или непереваренной пищи обратно в пищевод. Если эта кислота или пища коснется гортани, где находятся ваши голосовые связки, это может вызвать спазм и сужение связок.
Если эта кислота или пища коснется гортани, где находятся ваши голосовые связки, это может вызвать спазм и сужение связок.
Дисфункция голосовых связок или астма
Дисфункция голосовых связок — это ненормальное поведение голосовых связок при вдохе или выдохе. Дисфункция голосовых связок похожа на астму, и обе могут вызвать ларингоспазм.
Астма — это реакция иммунной системы, вызванная загрязнением воздуха или интенсивным дыханием. Хотя дисфункция голосовых связок и астма требуют разных видов лечения, у них есть много одинаковых симптомов.
Стресс или эмоциональное беспокойство
Другой частой причиной ларингоспазма является стресс или эмоциональное беспокойство. Ларингоспазм может быть проявлением вашего тела физической реакцией на сильное чувство, которое вы испытываете.
Если стресс или тревога вызывают ларингоспазм, вам может потребоваться помощь специалиста по психическому здоровью в дополнение к вашему обычному врачу.
Анестезия
Ларингоспазм также может возникать во время хирургических процедур, связанных с общей анестезией.![]() Это происходит из-за раздражения голосовых связок анестезией.
Это происходит из-за раздражения голосовых связок анестезией.
Ларингоспазм после анестезии чаще наблюдается у детей, чем у взрослых. Они также чаще возникают у людей, перенесших операцию на гортани или глотке. Люди с хронической обструктивной болезнью легких (ХОБЛ) также подвержены более высокому риску этого хирургического осложнения.
Ларингоспазм, связанный со сном
Исследование 1997 года показало, что люди могут испытывать ларингоспазм во сне.Это не связано с ларингоспазмами, возникающими во время анестезии.
Связанный со сном ларингоспазм заставляет человека просыпаться от глубокого сна. Это может быть пугающим переживанием, когда вы просыпаетесь с ощущением дезориентации и затруднения дыхания.
Так же, как ларингоспазм, возникающий во время бодрствования, связанный со сном ларингоспазм длится всего несколько секунд.
Повторные ларингоспазмы во время сна, скорее всего, связаны с кислотным рефлюксом или дисфункцией голосовых связок. Это не опасно для жизни, но вам следует поговорить с врачом, если вы столкнулись с этим.
Это не опасно для жизни, но вам следует поговорить с врачом, если вы столкнулись с этим.
Во время ларингоспазма ваши голосовые связки останавливаются в закрытом положении. Вы не можете контролировать сокращение, которое происходит у отверстия трахеи или дыхательного горла. Вы можете почувствовать легкое сужение дыхательного горла (небольшой ларингоспазм) или что вы вообще не можете дышать.
Ларингоспазм обычно не длится слишком долго, хотя некоторые из них могут случиться за короткий промежуток времени.
Если вы можете дышать во время ларингоспазма, вы можете услышать хриплый свистящий звук, называемый стридором, когда воздух проходит через меньшее отверстие.
Ларингоспазмы, как правило, застают человека врасплох. Это чувство удивления может на самом деле привести к ухудшению симптомов или, по крайней мере, казаться хуже, чем они есть на самом деле.
Если у вас рецидивирующий ларингоспазм, вызванный астмой, стрессом или ГЭРБ, вы можете изучить дыхательные упражнения, чтобы сохранять спокойствие во время них. В некоторых случаях сохранение спокойствия может сократить продолжительность спазма.
В некоторых случаях сохранение спокойствия может сократить продолжительность спазма.
Если вы чувствуете напряжение в голосовых связках и блокировку дыхательных путей, постарайтесь не паниковать. Не хватайте ртом воздух. Пейте небольшими глотками воды, чтобы смыть все, что могло раздражать ваши голосовые связки.
Если ГЭРБ вызывает у вас ларингоспазм, меры по снижению кислотного рефлюкса могут помочь предотвратить их возникновение. Они могут включать изменение образа жизни, прием лекарств, таких как антациды, или хирургическое вмешательство.
Если вы стали свидетелем того, что у кого-то наблюдается ларингоспазм, убедитесь, что он не задыхается.Призывайте их сохранять спокойствие и посмотрите, смогут ли они кивнуть в ответ на вопросы.
Если нет предмета, блокирующего дыхательные пути, и вы знаете, что у человека нет приступа астмы, продолжайте говорить с ним успокаивающим тоном, пока ларингоспазм не пройдет
Если в течение 60 секунд состояние ухудшится или у человека проявляются другие симптомы (например, его кожа становится бледной), не думайте, что у него ларингоспазм. Позвоните в службу 911 или в местную службу экстренной помощи.
Позвоните в службу 911 или в местную службу экстренной помощи.
Ларингоспазм трудно предотвратить или предсказать, если вы не знаете, что их вызывает.
Если ларингоспазм связан с пищеварением или кислотным рефлюксом, лечение проблемы с пищеварением поможет предотвратить ларингоспазм в будущем.
Перспективы человека, перенесшего один или несколько ларингоспазмов, хорошие. Хотя это состояние вызывает дискомфорт и иногда пугает, оно, как правило, не является смертельным и не указывает на необходимость оказания неотложной медицинской помощи.
Ларингоспазм: причины, симптомы и лечение
Ларингоспазм — редкое, но пугающее явление.Когда это происходит, голосовые связки внезапно сжимаются или смыкаются при вдохе, блокируя поток воздуха в легкие. Люди с этим заболеванием могут просыпаться от крепкого сна и на мгновение обнаруживать, что не могут говорить или дышать. Хотя при этом может быть страшно, ларингоспазм обычно проходит в течение нескольких минут.
Что вызывает ларингоспазм?
Ларингоспазм может быть связан с различными триггерами, такими как астма, аллергия, физические упражнения, раздражители (дым, пыль, пары), стресс, беспокойство или обычно гастроэзофагеальная рефлюксная болезнь или ГЭРБ.ГЭРБ — это состояние, которое возникает, когда кольцеобразная мышца, которая обычно закрывается, чтобы не дать содержимому желудка скопиться, работает неправильно. При рефлюксе резкие кислоты из желудка поднимаются в пищевод и вызывают раздражение.
Регулярное воздействие желудочных кислот может повредить и воспламенить нежную слизистую оболочку пищевода. Это повреждение может привести к кратковременным спазмам голосовых связок, которые закрывают дыхательные пути и препятствуют попаданию воздуха и кислорода в легкие.
Продолжение
Когда желудочная кислота достигает гортани, это состояние называется ларингофарингеальным рефлюксом или LPR.Ткани гортани даже более нежные и подвержены травмам, чем пищевод. Кашель от простуды может привести к попаданию большего количества кислоты в гортань, поэтому недавняя или текущая инфекция верхних дыхательных путей может повысить вероятность развития ларингоспазма.
Кашель от простуды может привести к попаданию большего количества кислоты в гортань, поэтому недавняя или текущая инфекция верхних дыхательных путей может повысить вероятность развития ларингоспазма.
Ларингоспазм также может быть осложнением хирургического вмешательства. Анестезия, применяемая во время операции, может вызвать раздражение голосовых связок, особенно у детей. Ларингоспазм, вызванный анестезией, может быть опасным для жизни.
Каковы симптомы ларингоспазма?
Когда возникает ларингоспазм, люди описывают ощущение удушья и не могут дышать или говорить.Иногда эпизоды случаются посреди ночи. Человек может внезапно проснуться с чувством удушья. Это состояние называется ларингоспазмом во сне. Это также часто связано с ГЭРБ. Некоторые люди действительно теряют сознание во время этих эпизодов.
По мере того, как дыхательные пути медленно открываются, человек издает высокий дыхательный звук (называемый стридором). Весь эпизод длится всего минуту или две, прежде чем дыхание вернется в норму. Но опыт может быть ужасающим.
Но опыт может быть ужасающим.
Продолжение
Помимо эпизодов ларингоспазма, люди с этим заболеванием обычно имеют симптомы ГЭРБ, которые включают:
Эксперты говорят, что у младенцев с ГЭРБ ларингоспазм может быть связан с синдромом внезапной детской смерти (СВДС).
Как лечится ларингоспазм?
Если проблема в ГЭРБ, лечение этого состояния может помочь справиться с ларингоспазмом. Врачи часто назначают ингибиторы протонной помпы, такие как Декслансопразол (Дексилант), Эзомепразол (Нексиум) и Лансопразол (Превацид).Они уменьшают выработку желудочного сока, поэтому жидкости из желудка, которые попадают обратно в пищевод, становятся менее агрессивными. Другой вариант — прокинетические средства. Они стимулируют движение в пищеварительном тракте, чтобы уменьшить количество доступной кислоты.
Пациентам, которые не реагируют на эти методы лечения, может потребоваться операция. Одним из хирургических вариантов является фундопликация, процедура, при которой верхняя часть желудка (дна) обертывается вокруг пищевода, чтобы предотвратить накопление кислот. Кроме того, вокруг нижней части пищевода можно разместить кольцо из титановых шариков.Он укрепляет клапан между пищеводом и желудком, позволяя при этом проходить пище и жидкости.
Кроме того, вокруг нижней части пищевода можно разместить кольцо из титановых шариков.Он укрепляет клапан между пищеводом и желудком, позволяя при этом проходить пище и жидкости.
Продолжение
Вы также можете облегчить ГЭРБ и LPR и помочь предотвратить ларингоспазм, следуя этим советам по образу жизни:
- Избегайте общих триггеров изжоги, таких как фруктовые и фруктовые соки, кофеин, жирная пища и мята перечная.
- Ешьте меньшими порциями и прекратите есть за два-три часа до сна.
- Если вы курите, бросьте. Также ограничьте употребление алкоголя.
- Поднимите изголовье кровати на несколько дюймов, подложив под стойку кровати деревянные бруски.
- Избегайте триггеров аллергии.
- Также могут помочь дыхательные техники, включая медленное дыхание и сохранение спокойствия.
У детей, у которых ларингоспазм развивается как осложнение анестезии во время операции, лечение обычно включает в себя движение головы и шеи для открытия дыхательных путей. Это также включает использование аппарата (непрерывное положительное давление в дыхательных путях или CPAP) для подачи воздуха непосредственно в дыхательные пути.Некоторым детям необходимо ввести в горло зонд, чтобы облегчить дыхание.
Это также включает использование аппарата (непрерывное положительное давление в дыхательных путях или CPAP) для подачи воздуха непосредственно в дыхательные пути.Некоторым детям необходимо ввести в горло зонд, чтобы облегчить дыхание.
Ларингоспазм: причины, симптомы и лечение
Люди, испытывающие ларингоспазм, внезапно затрудняются дышать и говорить. Ларингоспазм — это мышечный спазм голосовых связок, иногда называемый спазмом гортани.
Хотя легкий ларингоспазм, при котором вы все еще можете выдыхать воздух, может пугать, он обычно не опасен и обычно длится всего несколько минут.
Спазм голосовых связок может быть единичным инцидентом и быть вызван различными заболеваниями.
Обычно голосовые связки разделяются, когда человек дышит, что называется отведением. Ларингоспазм приводит к тому, что голосовые связки сжимаются вместе, что называется приведением. При спазме голосовых связок они могут полностью или частично закрыть дыхательные пути.
Краткие сведения о ларингоспазме:
- Во время ларингоспазма большинство людей все еще могут кашлять и выдыхать воздух, но могут с трудом вдыхать воздух.

- Ларингоспазм похож на удушье. Это потому, что, как и при удушье, дыхательные пути заблокированы.
- Сохранение спокойствия и задержка дыхания на 5 секунд может помочь в лечении наряду с другими методами.
- Люди должны обратиться к врачу после ларингоспазма, так как может возникнуть другой.
- Если вы не можете дышать или слышите при дыхании пронзительный свистящий звук, называемый стридором, вам потребуется неотложная медицинская помощь.
Спазм обычно длится около 60 секунд, что недостаточно долго, чтобы представлять какую-либо опасность. В редких случаях, особенно как реакция на анестезию, ларингоспазм длится дольше и требует неотложной медицинской помощи.
Эти спазмы могут возникать, когда люди едят, но, в отличие от удушья, в горле ничего не застревает. К другим симптомам ларингоспазма относятся:
- внезапное затруднение дыхания без очевидной причины
- чувство стеснения в горле
- иногда потеря сознания
Поскольку ларингоспазм часто является продуктом другого состояния, могут быть другие симптомы. Например, люди с гастроэзофагеальной рефлюксной болезнью (ГЭРБ) могут испытывать симптомы изжоги или рефлюкса непосредственно перед, во время или после спазма голосовых связок.
Например, люди с гастроэзофагеальной рефлюксной болезнью (ГЭРБ) могут испытывать симптомы изжоги или рефлюкса непосредственно перед, во время или после спазма голосовых связок.
Иногда более серьезное заболевание может напоминать ларингоспазм. Люди, которые испытывают затрудненное дыхание, связанное с приемом нового лекарства или еды, не должны предполагать, что проблема заключается в ларингоспазме. В этих случаях стеснение в горле может сигнализировать об аллергической реакции.
Врачи считают, что ларингоспазм может быть рефлексом, призванным предотвратить случайное утопление или удушье.
Люди, которые случайно вдохнули пищу во время разговора, например, могут получить пользу от ларингоспазма, потому что он не дает пищей блокировать дыхательные пути.Это причина того, что ларингоспазм часто возникает во время еды или питья. Некоторые люди испытывают симптомы после того, как почувствуют, что еда пошла не по той трубе.
В отличие от удушья, человек, испытывающий ларингоспазм, не чувствует, как что-то физически застряло в горле. Прием Геймлиха также не купирует ларингоспазм.
Прием Геймлиха также не купирует ларингоспазм.
Еда — лишь одна из возможных причин ларингоспазма. Вот некоторые альтернативные причины этого пугающего ощущения:
Стресс и тревога
Некоторые люди могут испытывать ларингоспазм в ответ на сильную тревогу или стресс.Во время панической атаки гипервентиляция или сильный страх могут вызвать ларингоспазм. Стеснение в горле может усугубить панику.
Анестезия
Анестезия может вызвать рефлекс ларингоспазма, особенно у детей. Еще чаще встречается у младенцев. В целом, около 1% взрослых и детей, получающих анестезию, испытывают ларингоспазм. У детей, страдающих астмой или респираторной инфекцией, заболеваемость увеличивается примерно до 10 процентов.
Люди, которые испытывают ларингоспазм под общей анестезией во время операции, могут никогда не узнать, что это произошло, поскольку анестезиолог немедленно вмешается.
Неврологические проблемы
Неврологические проблемы могут вызвать ларингоспазм. Например, люди, недавно перенесшие травму спинного или головного мозга, могут испытывать мышечные спазмы, в том числе ларингоспазм.
Например, люди, недавно перенесшие травму спинного или головного мозга, могут испытывать мышечные спазмы, в том числе ларингоспазм.
Травмы нервов, особенно в области шеи и позвоночника, также могут быть фактором. Некоторые люди с парализованными голосовыми связками испытывают ларингоспазм.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это синдром, при котором содержимое желудка, в том числе желудочная кислота, выходит обратно по пищеводу в горло.
Некоторые люди с ГЭРБ испытывают сильное жжение и боль. Некоторые люди также испытывают ларингоспазм. Небольшое исследование восьми человек с ГЭРБ показало, что недавняя респираторная инфекция увеличивает риск ларингоспазма. В этой группе сильный кашель вызвал как ларингоспазм, так и обморок.
Астма и аллергия
Люди с астмой и респираторными аллергиями более уязвимы к ларингоспазму. Лечение этой аллергии и ношение ингалятора от астмы могут снизить риск будущих спазмов. Люди с респираторными заболеваниями, включая астму, более уязвимы к ларингоспазму под наркозом.
Люди с респираторными заболеваниями, включая астму, более уязвимы к ларингоспазму под наркозом.
Во время ларингоспазма человек всегда должен стараться сохранять спокойствие. Они не должны хватать ртом воздух или пытаться вдохнуть воздух через рот. Из-за паники спазм может длиться дольше, а симптомы станут более интенсивными.
Несколько простых приемов могут остановить спазм:
- Задержите дыхание на 5 секунд, затем медленно дышите через нос.Выдохните через сжатые губы. Повторяйте, пока спазм не прекратится.
- Разрежьте соломинку пополам. Во время приступа закройте губы вокруг соломинки и вдыхайте только через соломинку, а не через нос. Эта техника способствует более медленному дыханию, что помогает расслабить голосовые связки.
- Надавите на точку давления возле ушей. Эта точка, известная как выемка ларингоспазма, может заставить голосовые связки расслабиться.
 Найдите мягкое пятно за мочками ушей и чуть выше челюсти. С силой надавите вниз и внутрь по направлению к горлу.Давление должно быть достаточно сильным, чтобы быть болезненным, и если оно сработает, оно должно немедленно облегчить симптомы ларингоспазма.
Найдите мягкое пятно за мочками ушей и чуть выше челюсти. С силой надавите вниз и внутрь по направлению к горлу.Давление должно быть достаточно сильным, чтобы быть болезненным, и если оно сработает, оно должно немедленно облегчить симптомы ларингоспазма.
Другие методы лечения направлены на устранение основной причины ларингоспазма. Например, людям с тревожными расстройствами могут быть полезны лекарства от тревожности или психотерапия. Лечение язв может снизить тяжесть ГЭРБ, а также потенциально остановить ларингоспазм.
Людям, у которых в ночное время случаются частые ларингоспазмы, возможно, потребуется спать с аппаратом постоянного положительного давления в дыхательных путях (CPAP).В некоторых случаях может помочь логопедия, особенно если есть неврологическая причина. Когда другие методы лечения не помогают, инъекция ботулотоксина (ботокса) может парализовать голосовые связки и предотвратить последующие приступы.
Врачи могут провести ряд тестов, чтобы определить причину. Они также зададут вопросы об образе жизни, беспокойстве и условиях, связанных со спазмом. Желудочно-кишечное обследование, компьютерная томография носовых пазух, тестирование на аллергию и испытания различных лекарств могут помочь выяснить причину.
Они также зададут вопросы об образе жизни, беспокойстве и условиях, связанных со спазмом. Желудочно-кишечное обследование, компьютерная томография носовых пазух, тестирование на аллергию и испытания различных лекарств могут помочь выяснить причину.
Людям, у которых в анамнезе был ларингоспазм, следует рассказать своему врачу о своем опыте до проведения анестезии. Хотя это бывает крайне редко, но если ларингоспазм не проходит через минуту или две или вызывает потерю сознания, его следует рассматривать как неотложную медицинскую помощь. Позвоните в службу 911 или обратитесь в пункт неотложной помощи.
Ларингоспазм под наркозом | BJA Education
Прямая стимуляция гортани или отдаленная висцеральная стимуляция может вызвать ларингоспазм в легких плоскостях анестезии.
Распознавание пациентов из группы риска поможет предотвратить ларингоспазм и избежать потенциально серьезных заболеваний.
Быстрое распознавание и ранняя коррекция необходимы для восстановления вентиляции и оксигенации как можно скорее.

Лечение требует вскрытия и очистки ротоглотки, приложения постоянного положительного давления в дыхательных путях 100% кислородом с последующим углублением анестезии пропофолом и / или параличом сукцинилхолином.
Когда в / в доступа нет, сукцинилхолин можно вводить внутримышечно. в дозе 4 мг кг -1 .
Ларингоспазм — это стойкое закрытие голосовых связок, приводящее к частичной или полной потере дыхательных путей у пациента. Хотя ларингоспазм описывается в сознательном состоянии и связан с немым рефлюксом, он представляет собой проблемный рефлекс, который часто возникает под общим наркозом. Это примитивный защитный рефлекс дыхательных путей, который существует для защиты от аспирации, но может возникать в легких плоскостях анестезии.
Общая заболеваемость, по данным Olsson и Hallen, составляет чуть менее 1% как во взрослой, так и в педиатрической практике. 1 Заболеваемость увеличивается вдвое у детей и втрое у детей раннего возраста (от рождения до 3-месячного возраста). Они также сообщают о 10% -ной частоте ларингоспазма у очень молодых педиатрических пациентов с реактивными дыхательными путями, вызванными инфекцией верхних дыхательных путей или астмой. В литературе сообщается, что частота ларингоспазма достигает 25% у пациентов, перенесших тонзиллэктомию и аденоидэктомию. 2
Они также сообщают о 10% -ной частоте ларингоспазма у очень молодых педиатрических пациентов с реактивными дыхательными путями, вызванными инфекцией верхних дыхательных путей или астмой. В литературе сообщается, что частота ларингоспазма достигает 25% у пациентов, перенесших тонзиллэктомию и аденоидэктомию. 2
Ларингоспазм может быстро привести к гипоксемии и брадикардии. Чтобы восстановить оксигенацию, необходим четкий план лечения, чтобы избежать значительной заболеваемости и даже смертности.
Патофизиология
Закрытие голосовой щели за счет сжатия внутренних мышц гортани является защитным рефлексом дыхательных путей, предотвращающим легочную аспирацию. 3 Обычно он запускается периглоттическим стимулом, опосредованным блуждающим нервом.Сенсорные волокна от механических, химических и тепловых рецепторов гортани поднимаются вверх по блуждающему нерву через внутреннюю ветвь верхнего гортанного нерва. Самая высокая плотность рецепторов находится сзади у настоящих голосовых связок, где инородный материал, скорее всего, попадет в дыхательные пути. Моторная реакция осуществляется через три основных внутренних мышцы гортани: латеральные перстневидные артериальные мышцы, тиреоаретеноиды (голосовые аддукторы) и крикоаретеноиды (тензоры голосовых связок). Все они снабжаются блуждающим нервом через возвратный гортанный нерв (внешняя ветвь верхнего гортанного нерва снабжает только перстнещитовидную мышцу).Закрытие голосовых связок происходит либо за счет истинного приведения голосовых связок, либо в сочетании с приведением ложных голосовых связок. Кроме того, предполагается, что надгортанные мягкие ткани воздействуют на голосовую щель, поскольку они опускаются вниз за счет увеличения градиента транслярингеального давления во время затрудненного вдоха. Сдавление мягких тканей гортани, когда внутриглазничное давление становится ниже атмосферного, можно улучшить, применяя постоянное положительное давление в дыхательных путях (CPAP).
Самая высокая плотность рецепторов находится сзади у настоящих голосовых связок, где инородный материал, скорее всего, попадет в дыхательные пути. Моторная реакция осуществляется через три основных внутренних мышцы гортани: латеральные перстневидные артериальные мышцы, тиреоаретеноиды (голосовые аддукторы) и крикоаретеноиды (тензоры голосовых связок). Все они снабжаются блуждающим нервом через возвратный гортанный нерв (внешняя ветвь верхнего гортанного нерва снабжает только перстнещитовидную мышцу).Закрытие голосовых связок происходит либо за счет истинного приведения голосовых связок, либо в сочетании с приведением ложных голосовых связок. Кроме того, предполагается, что надгортанные мягкие ткани воздействуют на голосовую щель, поскольку они опускаются вниз за счет увеличения градиента транслярингеального давления во время затрудненного вдоха. Сдавление мягких тканей гортани, когда внутриглазничное давление становится ниже атмосферного, можно улучшить, применяя постоянное положительное давление в дыхательных путях (CPAP).
В сознательном состоянии рефлекс закрытия гортани имеет определенную степень произвольного контроля со стороны высших церебральных центров, что позволяет человеку восстановить контроль над дыхательными путями вскоре после потенциального приступа аспирации.Эта теория слабо подтверждается наблюдением, что щенки беспородных в возрасте 50–70 дней склонны к ларингоспазму в то время, когда созревание коры головного мозга еще не завершено. После созревания корковых центров они вырастают из этой тенденции. Таким образом, во время анестезии ларингоспазм может быть более вероятным из-за ослабления центральных тормозных механизмов.
Исследование рефлекса закрытия голосовой щели на животных показывает, что рефлекторное закрытие гортани менее вероятно во время фазы выдоха дыхания и более вероятно во время фазы вдоха.Гиперкапния защищает от рефлекторного закрытия голосовой щели, подавляя активность аддуктора, а гипокапния увеличивает вероятность длительного закрытия голосовой щели. Гипоксия ( | $ P {\ rm a} _ {{\ rm O} _ {_ {\ rm 2}}} $ | <50 мм рт. Ст.) Также оказывает угнетающее действие на аддукторные нейроны, но | $ P {\ rm a} _ {{\ rm O} _ {_ {\ rm 2}}} $ |> 50 мм рт. ст. оказывает минимальное влияние на рефлекс закрытия голосовой щели. Эти наблюдения добавляют веса утверждению о том, что «ларингоспазм прекратится при тяжелой гипоксии», но следует отметить, что это неразумный подход к лечению.
Ст.) Также оказывает угнетающее действие на аддукторные нейроны, но | $ P {\ rm a} _ {{\ rm O} _ {_ {\ rm 2}}} $ |> 50 мм рт. ст. оказывает минимальное влияние на рефлекс закрытия голосовой щели. Эти наблюдения добавляют веса утверждению о том, что «ларингоспазм прекратится при тяжелой гипоксии», но следует отметить, что это неразумный подход к лечению.
Заболеваемость
Обзор отчетов Австралийского исследования по мониторингу инцидентов ларингоспазма в 2005 году выявил значительную заболеваемость, связанную с ларингоспазмом, в педиатрической и взрослой анестезиологической практике. 4 Хотя наиболее заметной находкой была выраженная гипоксемия (61%), брадикардия наблюдалась у 6% в целом, но у 23% пациентов моложе 1 года. Постобструктивный отек легких имел место у 4%, а легочная аспирация — у 3%.
Факторы риска
Повышенный риск ларингоспазма может быть вызван комбинацией факторов, связанных с анестезией, пациентом или операцией. 5 (Таблица 1).
5 (Таблица 1).
Подробная информация о факторах риска, предрасполагающих к запуску ларингоспазма
| Факторы, связанные с анестезией | ||
| Недостаточная глубина анестезии | ||
| Индукция / поддерживающая терапия | Особенно с лицевой маской | |
| Раздражение дыхательных путей | ||
| Летучие анестетики | Галотан и севофлуран наименее раздражающие | |
| Слизистые | ||
| Кровопускание | Кровопускание | |
| Дыхательное устройство | ||
| LMA | Более высокий риск, чем TT | |
| I.V. индукционные агенты | ||
| Тиопентал | Отсутствие подавления рефлексов дыхательных путей (в отличие от пропофола) | |
| Летучие анестетики | ||
| Десфлуран> изофлуран> энфлуран> галотан / севофлуран | У детей неопытные анестезиологи чаще вызывают ларингоспазм | |
| Факторы, связанные с пациентом | ||
| Возраст | Обратная корреляция с возрастом: дети младшего возраста в группе наибольшего риска | |
| Гиперреактивность дыхательных путей | ||
| Примерно в 10 раз повышенный риск при активной астме | ||
| ИВД | 10-кратный риск на срок до 6 недель | |
| Отсрочка плановой анестезии минимум на 2 недели | ||
| LMA более низкий риск, чем TT в УРТИ | ||
| Табачный дым | ||
| Хроническое употребление | Воздерживайтесь как минимум 2 дня, чтобы снизить риск | |
| Пассивное воздействие | 10-кратное увеличение риска у детей | |
| Ожирение с синдромом обструктивного апноэ во сне | Может быть первичной аспирацией или связано с хроническим воспалением верхних дыхательных путей | |
| Аномалия дыхательных путей | Подсвязочный стеноз или кисты, папиломатоз гортани, расщелина неба, паралич голосовых связок, ларингомаляция, трахеальный стеноз | |
| Удлиненный язычок, удушье во время сна в анамнезе, лихорадочная негемолитическая трансфузионная реакция, болезнь Паркинсона (особенно при отмене лечения), психогенные | ||
| Хирургические факторы | ||
| Общие операции на дыхательных путях | Эноидэктомия сопряжена с наибольшим риском | |
| Хирургия щитовидной железы | Из-за повреждения верхнего гортанного нерва или гипокальциемии, вызванной случайным удалением паращитовидной железы | |
| Хирургия пищевода | Предполагается, что из-за стимуляции других периферических нервов | Аппендэктомия, раскрытие шейки матки, восстановление гипоспадии, пересадка кожи |
| Факторы, связанные с анестезией | |||
| Недостаточная глубина анестезии | |||
| Возникновение | Особенно после экстубации трахеи | ||
| Раздражение дыхательных путей | |||
| Летучие анестетики | Галотан и севофлуран наименее раздражающие | ||
| Слизистые | 9028 7 | ||
| Кровь | |||
| Манипуляция | Ларингоскопия, отсасывающий катетер | ||
| Дыхательный аппарат | |||
| LMA | Риск выше, чем у TT | ||
| Тиопентал | Отсутствие подавления рефлексов дыхательных путей (в отличие от пропофола) | ||
| Летучие анестетики | |||
| Десфлуран> изофлуран> энфлуран> галотан / севофлуран | У детей неопытные анестезиологи чаще вызывают ларингоспазм | ||
| Факторы, связанные с пациентом | |||
| Возраст | Обратная корреляция с возрастом: дети младшего возраста в группе наибольшего риска | ||
| Гиперреактивность дыхательных путей | |||
| Примерно в 10 раз повышенный риск при активной астме | |||
| ИВД | 10-кратный риск на срок до 6 недель | ||
| Отсрочка плановой анестезии минимум на 2 недели | |||
| LMA более низкий риск, чем TT в УРТИ | |||
| Табачный дым | |||
| Хроническое употребление | Воздерживайтесь как минимум 2 дня, чтобы снизить риск | ||
| Пассивное воздействие | 10-кратное увеличение риска у детей | ||
| Ожирение с синдромом обструктивного апноэ во сне | Может быть первичной аспирацией или связано с хроническим воспалением верхних дыхательных путей | ||
| Аномалия дыхательных путей | Подсвязочный стеноз или кисты, папиломатоз гортани, расщелина неба, паралич голосовых связок, ларингомаляция, трахеальный стеноз | ||
| Удлиненный язычок, удушье во время сна в анамнезе, лихорадочная негемолитическая трансфузионная реакция, болезнь Паркинсона (особенно при отмене лечения), психогенные | |||
| Хирургические факторы | |||
| Общие операции на дыхательных путях | Эноидэктомия сопряжена с наибольшим риском | ||
| Хирургия щитовидной железы | Из-за повреждения верхнего гортанного нерва или гипокальциемии, вызванной случайным удалением паращитовидной железы | ||
| Хирургия пищевода | Предполагается, что из-за стимуляции других периферических нервов | Аппендэктомия, расширение шейки матки, восстановление гипоспадии, пересадка кожи | |
Подробная информация о факторах риска, предрасполагающих к запуску ларингоспазма
| Факторы, связанные с анестезией | ||
| Недостаточная глубина анестезии | ||
| Особенно с лицевой маской или LMA | ||
| Возникновение | Особенно после экстубации трахеи | |
| Раздражение дыхательных путей | ||
| Летучие анестетики | Галотан и Севофлуран, наименее раздражающий | |
| Слизистая | ||
| Кровь | ||
| Манипуляция | Ларингоскопия, аспирационный катетер | |
| ТТ | Устройство для дыхательных путей . V. индукционные агенты V. индукционные агенты | |
| Тиопентал | Отсутствие подавления рефлексов дыхательных путей (в отличие от пропофола) | |
| Летучие анестетики | ||
| Десфлуран> изофлуран> энфлуран> галотан / севофлуран | У детей неопытные анестезиологи чаще вызывают ларингоспазм | |
| Факторы, связанные с пациентом | ||
| Возраст | Обратная корреляция с возрастом: дети младшего возраста в группе наибольшего риска | |
| Гиперреактивность дыхательных путей | ||
| Примерно в 10 раз повышенный риск при активной астме | ||
| ИВД | 10-кратный риск на срок до 6 недель | |
| Отсрочка плановой анестезии минимум на 2 недели | ||
| LMA более низкий риск, чем TT в УРТИ | ||
| Табачный дым | ||
| Хроническое употребление | Воздерживайтесь как минимум 2 дня, чтобы снизить риск | |
| Пассивное воздействие | 10-кратное увеличение риска у детей | |
| Ожирение с синдромом обструктивного апноэ во сне | Может быть первичной аспирацией или связано с хроническим воспалением верхних дыхательных путей | |
| Аномалия дыхательных путей | Подсвязочный стеноз или кисты, папиломатоз гортани, расщелина неба, паралич голосовых связок, ларингомаляция, трахеальный стеноз | |
| Удлиненный язычок, удушье во время сна в анамнезе, лихорадочная негемолитическая трансфузионная реакция, болезнь Паркинсона (особенно при отмене лечения), психогенные | ||
| Хирургические факторы | ||
| Общие операции на дыхательных путях | Эноидэктомия сопряжена с наибольшим риском | |
| Хирургия щитовидной железы | Из-за повреждения верхнего гортанного нерва или гипокальциемии, вызванной случайным удалением паращитовидной железы | |
| Хирургия пищевода | Предполагается, что из-за стимуляции других периферических нервов | Аппендэктомия, раскрытие шейки матки, восстановление гипоспадии, пересадка кожи |
| Факторы, связанные с анестезией | |||
| Недостаточная глубина анестезии | |||
| Возникновение | Особенно после экстубации трахеи | ||
| Раздражение дыхательных путей | |||
| Летучие анестетики | Галотан и севофлуран наименее раздражающие | ||
| Слизистые | 9028 7 | ||
| Кровь | |||
| Манипуляция | Ларингоскопия, отсасывающий катетер | ||
| Дыхательный аппарат | |||
| LMA | Риск выше, чем у TT | ||
| Тиопентал | Отсутствие подавления рефлексов дыхательных путей (в отличие от пропофола) | ||
| Летучие анестетики | |||
| Десфлуран> изофлуран> энфлуран> галотан / севофлуран | У детей неопытные анестезиологи чаще вызывают ларингоспазм | ||
| Факторы, связанные с пациентом | |||
| Возраст | Обратная корреляция с возрастом: дети младшего возраста в группе наибольшего риска | ||
| Гиперреактивность дыхательных путей | |||
| Примерно в 10 раз повышенный риск при активной астме | |||
| ИВД | 10-кратный риск на срок до 6 недель | ||
| Отсрочка плановой анестезии минимум на 2 недели | |||
| LMA более низкий риск, чем TT в УРТИ | |||
| Табачный дым | |||
| Хроническое употребление | Воздерживайтесь как минимум 2 дня, чтобы снизить риск | ||
| Пассивное воздействие | 10-кратное увеличение риска у детей | ||
| Ожирение с синдромом обструктивного апноэ во сне | Может быть первичной аспирацией или связано с хроническим воспалением верхних дыхательных путей | ||
| Аномалия дыхательных путей | Подсвязочный стеноз или кисты, папиломатоз гортани, расщелина неба, паралич голосовых связок, ларингомаляция, трахеальный стеноз | ||
| Удлиненный язычок, удушье во время сна в анамнезе, лихорадочная негемолитическая трансфузионная реакция, болезнь Паркинсона (особенно при отмене лечения), психогенные | |||
| Хирургические факторы | |||
| Общие операции на дыхательных путях | Эноидэктомия сопряжена с наибольшим риском | ||
| Хирургия щитовидной железы | Из-за повреждения верхнего гортанного нерва или гипокальциемии, вызванной случайным удалением паращитовидной железы | ||
| Хирургия пищевода | Предполагается, что из-за стимуляции других периферических нервов | ||
| Аппендэктомия, расширение шейки матки, восстановление гипоспадии, пересадка кожи | |||
Общие анестезирующие факторы включают легкую анестезию во время раздражения, использование потенциально более раздражающих летучих анестетиков, таких как изофлуран или десфлуран, наличие крови или выделений в дыхательных путях и аппаратурах дыхательных путей в легких плоскостях анестезии. Использование i.v. анестетики были связаны с более низкой частотой ларингоспазма. Использование ларингеальной маски для дыхательных путей (LMA) и неопытность анестезиолога, особенно при работе с детьми, были связаны с более высокой частотой ларингоспазма.
Использование i.v. анестетики были связаны с более низкой частотой ларингоспазма. Использование ларингеальной маски для дыхательных путей (LMA) и неопытность анестезиолога, особенно при работе с детьми, были связаны с более высокой частотой ларингоспазма.
У детей раннего возраста с повышенной чувствительностью дыхательных путей (из-за инфекционных, воспалительных или других раздражений, таких как пассивное курение) риск ларингоспазма возрастает в 10 раз. Если возможно, введение анестетика следует отложить как минимум на 4 недели после инфекции верхних дыхательных путей (ИВДП) по этой причине.Ранее существовавшие аномалии дыхательных путей и гастроэзофагеальный рефлюкс также являются важными факторами риска.
Тонзиллэктомия и аденоидэктомия связаны с частотой ларингоспазма> 20%. Аппендэктомия, расширение заднего прохода или шейки матки, медиастиноскопия и лечение гипоспадии несут более высокий риск.
Лечение ларингоспазма
Лечение ларингоспазма состоит из его профилактики, распознавания, лечения и постанестезиологического ухода. Также обсуждаются другие новые методы лечения.
Также обсуждаются другие новые методы лечения.
Профилактика
Анестезиологический метод
Распознавание пациентов с повышенным риском ларингоспазма (таблица 1) гарантирует, что адекватная глубина анестезии будет достигнута до появления любого потенциального триггерного стимула. 6 Ясное общение и понимание в анестезиологической и хирургической бригаде этих рисков является обязательным, поэтому «традиция» хирургов спрашивать, безопасно ли начинать их процедуру, должна продолжаться!
Риск ларингоспазма у пациента возникает в основном во время индукции и выхода из-за изменения уровня анестезии.Индукцию при ингаляции всегда следует проводить с использованием нераздражающего агента, такого как севофлуран. И.В. индукция с пропофолом более плавная и менее проблематичная.
Во время фазы выхода пациенты должны быть экстубированы либо в глубокой плоскости анестезии, либо полностью бодрствовать, но не в промежутках между ними. Это справедливо для трахеальных трубок и надгортанных воздуховодов (SAD). У обоих методов есть свои преимущества и недостатки, но ни один из них не является лучшим с точки зрения развития ларингоспазма.При планировании «глубокой» экстубации трахеальной трубки сначала следует отсосать дыхательные пути и поместить пациента в боковое положение. После экстубации пациента лучше не беспокоить, если дыхательные пути свободны. Экстубация в сознании, с другой стороны, должна происходить после восстановления гримасы лица, адекватного дыхательного объема, регулярного дыхания, кашля и, желательно, открытия глаз. Техника «без прикосновения» — это, по сути, экстубация «бодрствования». Он состоит из отсасывания из глотки и бокового позиционирования во время анестезии с последующим избеганием любой стимуляции до открытия глаза при экстубации.Техника «без прикосновения» была специально изучена как средство уменьшения ларингоспазма, и было показано, что она связана с низкой частотой постэкстубационного ларингоспазма.
Это справедливо для трахеальных трубок и надгортанных воздуховодов (SAD). У обоих методов есть свои преимущества и недостатки, но ни один из них не является лучшим с точки зрения развития ларингоспазма.При планировании «глубокой» экстубации трахеальной трубки сначала следует отсосать дыхательные пути и поместить пациента в боковое положение. После экстубации пациента лучше не беспокоить, если дыхательные пути свободны. Экстубация в сознании, с другой стороны, должна происходить после восстановления гримасы лица, адекватного дыхательного объема, регулярного дыхания, кашля и, желательно, открытия глаз. Техника «без прикосновения» — это, по сути, экстубация «бодрствования». Он состоит из отсасывания из глотки и бокового позиционирования во время анестезии с последующим избеганием любой стимуляции до открытия глаза при экстубации.Техника «без прикосновения» была специально изучена как средство уменьшения ларингоспазма, и было показано, что она связана с низкой частотой постэкстубационного ларингоспазма.
Экстубация трахеи при форсированном нагнетании положительного давления снижает возбудимость аддуктора гортани, уменьшая вероятность ларингоспазма, а также очищает дыхательные пути от секрета или крови.
Фармакологическая профилактика
Следующие исследования были проведены у интубированных пациентов.Информации о профилактике ларингоспазма с помощью SAD мало.
Магний (15 мг / кг -1 ), вводимый внутривенно. В небольшом, но хорошо спланированном исследовании педиатрических пациентов с аденотонзилэктомией было показано, что интраоперационно снижает частоту ларингоспазма после экстубации в сознании. Предполагаемый защитный эффект магния обусловлен как большей глубиной анестезии, так и расслаблением мышц. Этот агент может сыграть роль в будущей профилактике ларингоспазма, но необходимы дополнительные исследования.
Лидокаин изучался как местно, так и внутривенно. для предотвращения ларингоспазма. Есть лишь несколько исследований, посвященных i.v. лидокаин в дозе 1,5–2 мг / кг –1 вводится перед экстубацией для предотвращения ларингоспазма. Результаты имеющихся исследований противоречат результатам одного исследования, показывающего положительный эффект, а другие — схожей скорости ларингоспазма между группами. Лидокаин для местного применения (4 мг / кг -1 ), наносимый на гортань перед интубацией, часто используется при манипуляциях с гортани и изучался как вспомогательное средство для предотвращения ларингоспазма.Единственное доступное исследование показывает небольшое снижение частоты ларингоспазма.
Есть лишь несколько исследований, посвященных i.v. лидокаин в дозе 1,5–2 мг / кг –1 вводится перед экстубацией для предотвращения ларингоспазма. Результаты имеющихся исследований противоречат результатам одного исследования, показывающего положительный эффект, а другие — схожей скорости ларингоспазма между группами. Лидокаин для местного применения (4 мг / кг -1 ), наносимый на гортань перед интубацией, часто используется при манипуляциях с гортани и изучался как вспомогательное средство для предотвращения ларингоспазма.Единственное доступное исследование показывает небольшое снижение частоты ларингоспазма.
Считается, что атропин снижает риск ларингоспазма благодаря своему антисиалогическому действию, уменьшая количество глоточного секрета. Его использование для предотвращения ларингоспазма бездоказательно.
Признание
Любой эпизод обструкции дыхательных путей у пациента под наркозом может быть вызван ларингоспазмом. Эта вероятность возрастает, если основные маневры и вспомогательные действия в дыхательных путях не помогли устранить обструкцию дыхательных путей.Апноэ, задержка дыхания, бронхоспазм или легочная аспирация могут проявляться так же, как ларингоспазм.
Эта вероятность возрастает, если основные маневры и вспомогательные действия в дыхательных путях не помогли устранить обструкцию дыхательных путей.Апноэ, задержка дыхания, бронхоспазм или легочная аспирация могут проявляться так же, как ларингоспазм.
Ларингоспазм очевиден в 75% случаев, но исследование Visvanathan показало, что 25% проявляются нетипично. У этих пациентов может быть простая обструкция дыхательных путей, срыгивание, рвота или десатурация.
Общие признаки ларингоспазма включают инспираторный стридор, который может прогрессировать до полной обструкции, повышенное дыхательное усилие, толкание трахеи, парадоксальное дыхательное усилие, снижение насыщения кислородом с брадикардией или без нее или обструкцию дыхательных путей, которая не реагирует на проходимость дыхательных путей Геделя.Когда они возникают по отдельности или в комбинации, возможен ларингоспазм. После этого по возможности следует удалить любой спусковой механизм. Также следует учитывать возможность регургитации или крови в дыхательных путях и при необходимости изменить плоскость анестезии.
Лечение
Важно отрепетировать четкий план действий. 7 После исключения других очевидных причин обструкции дыхательных путей этот план должен быть реализован. Сатурация кислорода, которая продолжает снижаться ниже 80% с сопутствующей брадикардией или без нее, должна побудить анестезиолога действовать быстро, чтобы восстановить оксигенацию пациента.Хорошее общение с другими непосредственными членами команды жизненно важно для обеспечения успеха.
Первоначальное лечение ларингоспазма классически состоит из: При необходимости следует запросить помощь. Это обязательно для неопытного анестезиолога. Следует рассмотреть возможность проведения осторожной прямой ларингоскопии, чтобы аккуратно удалить из гортани секреты, кровь или содержимое желудка; однако это должно выполняться с осторожностью, так как ситуация может ухудшиться.
удаление любой запускающей стимуляции;
обеспечение чистоты гортани, то есть проверка на наличие крови или содержимого желудка;
устранение любого возможного надглоточного компонента обструкции дыхательных путей;
применение CPAP со 100% кислородом.

Как часть начального лечения, энергичный толчок челюстью поднимет язык от стенки глотки и потенциально поможет оторвать надгортанные ткани от ложных голосовых связок. Размещение ротоглоточного дыхательного пути Геделя подходящего размера поможет обеспечить проходимость надгортанного дыхательного пути. Если рот не открывается, можно осторожно ввести носоглоточный дыхательный путь, чтобы избежать риска кровотечения. Между тем, следует поддерживать CPAP со 100% кислородом через плотно прилегающую лицевую маску (при необходимости используя две руки).На этом этапе важно избегать энергичных попыток вентиляции, поскольку это приведет только к раздуванию желудка и возникновению шинирования диафрагмы.
План действий может незначительно отличаться, если пациент находится в фазе индукции или фазы выхода. Во время фазы выхода у человека может возникнуть соблазн «переждать», убедившись, что верхние дыхательные пути чисты. Однако, если ларингоспазм не проходит быстро, единственными вариантами являются быстрое углубление анестезии или паралич. Так же обстоит дело при индукции.Если ларингоспазм не исчезнет, после попыток углубить анестезию может потребоваться паралич. Ингаляционный путь, конечно, имеет ограниченное применение в этой ситуации как средство углубления плоскости анестезии и внутривенного введения. болюс быстро действующего анестетика предпочтительнее. И.В. пропофол (0,5 мг / кг -1 ступеней) является препаратом выбора. Побочные эффекты со стороны сердечно-сосудистой системы при использовании этой дозы относительно незначительны, хотя у пациента может развиться апноэ. В случае апноэ ларингоспазм обычно проходит, и вентиляция легких поддерживается.Сообщается, что пропофол снимает ларингоспазм чуть более чем в 75% случаев. Пропофол можно использовать отдельно или с последующим использованием сукцинилхолина. Его использование позволяет избежать паралича и, в некоторых случаях, потенциальных побочных эффектов сукцинилхолина. Следовательно, в педиатрической и взрослой анестезиологической практике при планировании либо газовой индукции, либо техники спонтанного дыхания всегда полезно иметь заранее подготовленные шприцы с пропофолом в качестве «неотложных» лекарств в дополнение к атропину и сукцинилхолину.
Так же обстоит дело при индукции.Если ларингоспазм не исчезнет, после попыток углубить анестезию может потребоваться паралич. Ингаляционный путь, конечно, имеет ограниченное применение в этой ситуации как средство углубления плоскости анестезии и внутривенного введения. болюс быстро действующего анестетика предпочтительнее. И.В. пропофол (0,5 мг / кг -1 ступеней) является препаратом выбора. Побочные эффекты со стороны сердечно-сосудистой системы при использовании этой дозы относительно незначительны, хотя у пациента может развиться апноэ. В случае апноэ ларингоспазм обычно проходит, и вентиляция легких поддерживается.Сообщается, что пропофол снимает ларингоспазм чуть более чем в 75% случаев. Пропофол можно использовать отдельно или с последующим использованием сукцинилхолина. Его использование позволяет избежать паралича и, в некоторых случаях, потенциальных побочных эффектов сукцинилхолина. Следовательно, в педиатрической и взрослой анестезиологической практике при планировании либо газовой индукции, либо техники спонтанного дыхания всегда полезно иметь заранее подготовленные шприцы с пропофолом в качестве «неотложных» лекарств в дополнение к атропину и сукцинилхолину.
Сукцинилхолин — препарат выбора, если пропофол не снимает ларингоспазм, хотя многие могут предпочесть использовать сукцинилхолин в качестве первой линии. Его можно вводить в / в. с быстрым эффектом или альтернативным путем, если в / в. доступа нет. 8 Если в.в. доступ защищен, использование i.v. сукцинилхолин в дозе от 0,1 до 2 мг / кг -1 снимет ларингоспазм. Сообщалось, что более низкая доза 0,1 мг / кг -1 устраняет ларингоспазм, но сохраняет спонтанную вентиляцию во время бронхоскопии у взрослых.
Если в / в. доступ недоступен, тогда сукцинилхолин может быть предоставлен i.m. маршрут, внутриъязычный путь (i.l.) или внутрикостной путь (i.o.). I.M. доза составляет 4 мг / кг -1 (рекомендуемая максимальная доза 200 мг). Хотя время полного паралича составляет 3–4 минуты, время, необходимое для прекращения ларингоспазма, составляет 45 с – 1 мин. Исследования показали, что расслабление мышц гортани происходит раньше, чем скелетные мышцы и, следовательно, внутримышечные мышцы. сукцинилхолин — разумный вариант. I.м. маршрут легко доступен (дельтовидная или боковая четырехглавая мышца) и использование i.m. сукцинилхолин, введенный, когда насыщение кислородом продолжает снижаться, получит контроль в течение 1 мин. Однако, если введение введено поздно, когда перфузия через скелетные мышцы плохая, поглощение будет различным.
сукцинилхолин — разумный вариант. I.м. маршрут легко доступен (дельтовидная или боковая четырехглавая мышца) и использование i.m. сукцинилхолин, введенный, когда насыщение кислородом продолжает снижаться, получит контроль в течение 1 мин. Однако, если введение введено поздно, когда перфузия через скелетные мышцы плохая, поглощение будет различным.
I.L. сукцинилхолин по сути является внутримышечным веществом. укол в тело языка. I.l. инъекции сукцинилхолина в дозе 2 мг / кг -1 изучались у детей.Полное расслабление происходит за 75 с, поэтому ларингоспазм будет быстрее, чем при внутримышечном спазме. инъекции в скелетные мышцы. Использование i.l. сукцинилхолин был связан с аритмией, и это необъяснимо. Практически i.l. сукцинилхолин требует удаления плотно прилегающего CPAP для введения его в центр языка с помощью иглы малого калибра. Чтобы избежать этого, также был изучен субментальный внутриъязычный сукцинилхолин. Используя этот подход, доза 3 мг / кг -1 вводится в язык под челюстью в центре основания языка. Расслабление с использованием этого подхода более вариативно, и начало действия и продолжительность действия аналогичны i.m. маршрут.
Расслабление с использованием этого подхода более вариативно, и начало действия и продолжительность действия аналогичны i.m. маршрут.
Использование i.o. настои приобрели популярность благодаря быстрому доступу к обращению во всех возрастных группах. I.O. сукцинилхолин в дозе 1 мг / кг -1 был подтвержден в исследованиях на животных как сходный по началу с внутривенным введением. сукцинилхолин (35 с). Единственная задержка — это время, необходимое для вставки i.o. канюля. Этот путь, вероятно, является наиболее надежным путем в большой круг кровообращения в ситуации перирежима, что может произойти при тяжелом ларингоспазме.В этой ситуации i.m. инъекции сукцинилхолина ничего не теряют и могут иметь хороший эффект, но если ситуация ухудшается, то введение в / в. игла позволит при необходимости ввести реанимационные препараты.
При успешном лечении ларингоспазма вентиляция легких должна поддерживаться 100% кислородом. Следует снова рассмотреть возможность аспирации через гортань. При интубации трахеи может потребоваться дополнительная поддержка дыхательных путей (особенно при загрязнении дыхательных путей или отеке легких).Это позволит провести туалет и отсосать дыхательные пути и повторно задействовать легочные альвеолы, чтобы предотвратить задержку послеоперационной секреции и инфекцию. О необходимости длительной или послеоперационной вентиляции следует судить в индивидуальном порядке.
При интубации трахеи может потребоваться дополнительная поддержка дыхательных путей (особенно при загрязнении дыхательных путей или отеке легких).Это позволит провести туалет и отсосать дыхательные пути и повторно задействовать легочные альвеолы, чтобы предотвратить задержку послеоперационной секреции и инфекцию. О необходимости длительной или послеоперационной вентиляции следует судить в индивидуальном порядке.
Анекдотические варианты лечения с ограниченной доказательной базой
Маневр Ларсона — это двустороннее твердое давление пальцами на шиловидный отросток позади задней ветви нижней челюсти. По сути, это сильный толчок челюстью с давлением между задней ветвью нижней челюсти и передней частью сосцевидного отростка.Сообщается, что этот маневр устраняет ларингоспазм, но не изучался. Это разновидность сильного толчка челюстью, о его применении сообщается только в литературе.
Было описано, что блокада верхнего гортанного нерва успешно лечит рецидивирующий ларингоспазм в небольшой серии случаев.
Инфузии доксопрама или нитроглицерина были зарегистрированы как клинические случаи для лечения ларингоспазма.
Сообщается, что нежные компрессии грудной клетки являются новым методом лечения ларингоспазма. 9 Нерандомизированное исследование с участием около 600 детей, перенесших аденотонзиллэктомию в каждой руке, показало, что эффективность лечения ларингоспазма с использованием этой техники почти удваивается по сравнению с традиционным методом CPAP. Хотя методологию можно критиковать, результаты интересны. Частота ларингоспазма в обеих группах составляла примерно 8%. 74% успешно лечились компрессией грудной клетки против 38% стандартным методом.
Было выполнено мягкое сжатие грудной клетки, а 100% O 2 — через плотно прилегающую лицевую маску, «с использованием вытянутой ладони свободной руки, помещенной на середину грудной клетки, с пальцами, направленными каудально и выполняющих сила сжатия половина или меньше половины той, которая используется для сердечно-легочной реанимации, со скоростью примерно 20–25 сжатий в минуту ». Три возможных объяснения успеха при лечении ларингоспазма — это принудительное открытие голосовой щели за счет увеличения внутригрудного давления, стимуляция поверхностных вдохов или стимуляция дефляционного рефлекса блуждающего нерва Геринга – Брейера, который может подавлять рефлекторное закрытие голосовой щели. В группе компрессии грудной клетки также было минимальное растяжение желудка. Следует соблюдать осторожность при использовании этой техники и не откладывать лечение ухудшающейся гипоксемии.
Три возможных объяснения успеха при лечении ларингоспазма — это принудительное открытие голосовой щели за счет увеличения внутригрудного давления, стимуляция поверхностных вдохов или стимуляция дефляционного рефлекса блуждающего нерва Геринга – Брейера, который может подавлять рефлекторное закрытие голосовой щели. В группе компрессии грудной клетки также было минимальное растяжение желудка. Следует соблюдать осторожность при использовании этой техники и не откладывать лечение ухудшающейся гипоксемии.
Заключение
Ларингоспазм можно предотвратить, обращая внимание на глубину анестезии и распознавая факторы риска.
Лечение ларингоспазма должно проводиться традиционно путем устранения закупорки и загрязнения надгортанных дыхательных путей, CPAP 100% O 2 , углубления анестезии внутривенно и паралича с помощью сукцинилхолина внутривенно, внутримышечно или внутривенно. маршрут соответствующим образом. В этой чрезвычайной ситуации очень важны эффективное командное взаимодействие и руководство.
Декларация интересов
Не объявлено.
Список литературы
1,.Ларингоспазм во время наркоза. Компьютерное исследование заболеваемости у 136 929 пациентов
,Acta Anaesthesiol Scand
,1984
, vol.28
(стр.567
—75
) 2« и др.Использование магния для предотвращения ларингоспазма после тонзиллэктомии и аденоидэктомии: предварительное исследование
,Paediatr Anaesth
,2003
, vol.13
(стр.43
—7
) 3,.Ларингоспазм: нейрофизиологическое определение
,Ann Otol Rhinol Laryngol
,1980
, vol.89
(стр.220
—4
) 4,,,.Анестезиологическое управление при наркозе: ларингоспазм
,Qual Saf Health Care
,2005
, vol.14
стр.e3
5.Механизмы и лечение ларингоспазма
,Int Anesthesiol Clin
,1997
, vol.
35
(стр.67
—73
) 6,,.Ларингоспазм: обзор различных методов профилактики и лечения
,Paediatr Anaesth
,2008
, vol.18
(стр.281
—8
) 7,,.Детский ларингоспазм
,Paediatr Anaesth
,2008
, vol.18
(стр.303
—7
) 8,.Какой пост в шторм? Использование суксаметония без внутривенного доступа при тяжелом ларингоспазме
,Анестезия
,2007
, vol.62
(стр.757
—9
) 9,,.Мягкая компрессия грудной клетки снимает ларингоспазм при экстубации у детей
,J Anesth
,2010
, vol.24
(стр.854
—7
)© Автор [2013]. Опубликовано Oxford University Press от имени Британского журнала анестезии. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
Ларингоспазм: что его вызывает? — Клиника Мэйо
Ларингоспазм (luh-RING-go-spaz-um) — это спазм голосовых связок, из-за которого временно становится трудно говорить или дышать. Голосовые связки — это две фиброзные полосы внутри голосового аппарата (гортани) в верхней части дыхательного горла (трахеи).Спазм голосовых связок возникает внезапно и так же внезапно проходит, обычно через несколько минут. Затруднение дыхания может настораживать, но не опасно для жизни.
Голосовые связки — это две фиброзные полосы внутри голосового аппарата (гортани) в верхней части дыхательного горла (трахеи).Спазм голосовых связок возникает внезапно и так же внезапно проходит, обычно через несколько минут. Затруднение дыхания может настораживать, но не опасно для жизни.
Причина спазмов голосовых связок часто неизвестна, но такие состояния, как тревожность и кислотный рефлюкс, могут быть факторами или триггерами. Некоторые думают, что кислотный рефлюкс может привести к тому, что несколько капель жидкости для промывания желудочной кислоты коснутся голосовых связок, вызывая спазм.
Рецидивы редки, но если они случаются, постарайтесь расслабиться.Прием антацидов или ингибиторов кислоты в течение нескольких недель может помочь диагностировать проблему путем устранения. Если диагноз неясен, ваш врач может направить вас к специалисту по уху, носу и горлу, чтобы он осмотрел ваши голосовые связки с помощью зеркала или небольшого фиброскопа, чтобы убедиться в отсутствии других отклонений.
Если диагноз — ларингоспазм или другая дисфункция голосовых связок, ваш врач может направить вас к патологоанатому, который поможет вам изучить дыхательные упражнения. Техники расслабления и дыхания могут облегчить симптомы и уменьшить частоту или тяжесть ларингоспазма в будущем.
- Астма и кислотный рефлюкс
- ГЭРБ: могут ли некоторые лекарства усугубить ситуацию?
- Shapiro J, et al. Парадоксальное движение голосовых связок. https://www.uptodate.com/contents/search. Доступ 12 января 2018 г.
- AskMayoExpert. Парадоксальное движение голосовых связок. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2017.
- Что такое LPR? Американская академия отоларингологии-хирургии головы и шеи.http://www.entnet.org/?q=node/1449. Доступ 12 января 2018 г.
- Нарушения голоса. Американская ассоциация речевого слуха. http://www.asha.org/PRPSpecificTopic.
 aspx?folderid=8589942600§ion=Incidence_and_Prevalence. Проверено 22 января 2018 г.
aspx?folderid=8589942600§ion=Incidence_and_Prevalence. Проверено 22 января 2018 г. - Rosenow EC (экспертное заключение). Клиника Майо. Рочестер, Миннесота, 8 февраля 2018 г.
Продукция и услуги
- Книга: Клиника Мэйо по здоровью пищеварительной системы
.
Сухое утопление: обновление | NRS
Наша серия статей о сухом утоплении вызвала большой интерес и отклик у читателей, и это здорово. Напоминаем, что вот три предыдущих статьи:
- Сухое утопление, Уолт Бамманн — Уолт начал нас со своего отчета.
- Обратная связь при утоплении
- Возвращение к сухому утоплению
У Уолта, похоже, случился ларингоспазм, непроизвольное сокращение мышц голосовых связок в горле.Это эффективно блокирует дыхательные пути и предотвращает попадание воздуха и, следовательно, кислорода в легкие.
Существует некоторая путаница в отношении термина «сухое утопление». Мы не медицинские работники, поэтому оставим технические различия между сухим утоплением и ларингоспазмом этим профессионалам. Здесь мы позаботимся о том, не можете ли вы дышать после (обычно) неожиданного выброса в воду.
С тех пор, как мы опубликовали последнюю статью, Dry Drowning Revisited, мы получили несколько хороших отзывов от читателей, которые рассказывают об этом явлении и о том, как избавиться от него.Мы подумали, что пришло время для обновления сухого утопления, поэтому вот их отзыв:
Изображение Jaw Thrust, добавлено редактором. Этой технике обучают на занятиях по сердечно-легочной реанимации, которой должны пользоваться все яхтсмены.
«Я с интересом прочитал вашу статью о« сухом утоплении »с точки зрения байдарочника и медицинского работника в области анестезии. Иногда пациенты, за которыми мы ухаживаем в операционной, страдают от ларингоспазма, и им требуется вмешательство для предотвращения дальнейших осложнений. Как вы говорите, помощь важна, но чаще всего необходимо незамедлительно обратиться за помощью. Во-первых, маневр с выталкиванием челюсти, который должны знать многие сотрудники службы экстренной помощи в дикой природе и все врачи скорой помощи, обычно «снимает» ларингоспазм. Следующим шагом, как вы предлагаете, будет дыхание изо рта в рот, которое создает положительное давление воздуха на закрытые дыхательные пути и, надеюсь, открывает их. Эти два вмешательства можно проводить одновременно, чтобы повысить шансы на успех. Дыхание «рот в рот» — это искусство (без каламбура), при котором живот может раздуваться, что может привести к срыгиванию и дальнейшим проблемам, если его не сделать правильно.
Как вы говорите, помощь важна, но чаще всего необходимо незамедлительно обратиться за помощью. Во-первых, маневр с выталкиванием челюсти, который должны знать многие сотрудники службы экстренной помощи в дикой природе и все врачи скорой помощи, обычно «снимает» ларингоспазм. Следующим шагом, как вы предлагаете, будет дыхание изо рта в рот, которое создает положительное давление воздуха на закрытые дыхательные пути и, надеюсь, открывает их. Эти два вмешательства можно проводить одновременно, чтобы повысить шансы на успех. Дыхание «рот в рот» — это искусство (без каламбура), при котором живот может раздуваться, что может привести к срыгиванию и дальнейшим проблемам, если его не сделать правильно.
«Спасибо за ваши постоянные публикации по безопасности для бурной воды и советы для тех из нас, кто пытается безопасно и запоминающе провести время на реке!»
Джошуа Маки, CRNA
«У меня случился ларингоспазм, когда я служил в морской пехоте США, проходя подготовительную подготовку к школе подводного плавания с аквалангом в 1994 году. Как молодой, подтянутый, очень сильный пловец, я был удивлен, что небольшой всплеск воды приземлился. в нужном месте трахеи во время «покачивания» в глубоком конце бассейна вызвало бы полную блокировку из-за этого рефлекса, но именно это и произошло.К счастью, я находился в достаточно хорошо контролируемой среде, и дайвер-спасатель смог быстро отвести меня к краю бассейна. Не вдаваясь в подробности тренировочного упражнения, экипировка, которую я носил, придавала мне отрицательную плавучесть, и без посторонней помощи было очень сложно просто оторваться от поверхности воды, чтобы попытаться дышать … вам удастся попробовать это только несколько раз прежде, чем вы будете в достаточной мере лишены кислорода и начнете тяготеть ко дну бассейна. Еще одно удачное обстоятельство заключалось в том, что санитаром ВМФ, который оказывал экстренную медицинскую помощь у бассейна, раньше был морской котик; он видел, что случилось со мной, и видел это раньше с другими опытными пловцами.Он научил меня, что способ выжить при этом типе спазма на самом деле довольно прост, но совершенно не интуитивен и противоречит всем инстинктам, которые могут возникнуть в этой ситуации.
Как молодой, подтянутый, очень сильный пловец, я был удивлен, что небольшой всплеск воды приземлился. в нужном месте трахеи во время «покачивания» в глубоком конце бассейна вызвало бы полную блокировку из-за этого рефлекса, но именно это и произошло.К счастью, я находился в достаточно хорошо контролируемой среде, и дайвер-спасатель смог быстро отвести меня к краю бассейна. Не вдаваясь в подробности тренировочного упражнения, экипировка, которую я носил, придавала мне отрицательную плавучесть, и без посторонней помощи было очень сложно просто оторваться от поверхности воды, чтобы попытаться дышать … вам удастся попробовать это только несколько раз прежде, чем вы будете в достаточной мере лишены кислорода и начнете тяготеть ко дну бассейна. Еще одно удачное обстоятельство заключалось в том, что санитаром ВМФ, который оказывал экстренную медицинскую помощь у бассейна, раньше был морской котик; он видел, что случилось со мной, и видел это раньше с другими опытными пловцами.Он научил меня, что способ выжить при этом типе спазма на самом деле довольно прост, но совершенно не интуитивен и противоречит всем инстинктам, которые могут возникнуть в этой ситуации.
«Вот оно: просто откиньте голову назад, назад, как будто кто-то позиционирует ваши дыхательные пути, чтобы начать искусственное дыхание … это заставит мускулатуру раскрыться при спазме, и вы снова сможете дышать. (Примечание редактора: это, по сути, повторяет «выпад челюсти», который Джошуа рекомендует выше.)
«Я бы хотел, чтобы эта простая техника была широко известна пловцам, яхтсменам и особенно аквалангистам.Я подозреваю, что многие «сильные пловцы», которые тонут, не запускают процесс, как паникующие люди, которые затем переходят в состояние удушья из-за ларингоспазма или внезапно начинают вдыхать воду … Я считаю, что это спазм, который вызывает панику и запускает процесс.
«Сценарий типа 1: если человек может удержать дополнительную воду от попадания на область рядом с дыхательным горлом и« расслабиться »в насыщенной воздухом среде, спазм может исчезнуть в течение 30-60 секунд. Похоже, это «счастливый» сценарий Уолта Бамманна.
«Сценарий типа 2: во многих ситуациях необходимо будет одновременно дотянуться до источника воздуха и отклонить голову назад, чтобы преодолеть спазм… ждать, пока мышцы не« расслабятся », до потери сознания невозможно (обратите внимание, что полная блокировка дыхательных путей вызывает больше, чем небольшое беспокойство).
«Примеры ситуаций 2-го типа сценария, когда воздух доступен, но человек не может остановить спазм, потому что обильное количество воды в дыхательных путях или рядом с ними возникает при подводном плавании, плавании или катании на лодке в бурной воде, а также в ситуациях, когда один человек пытается спасти кого-то еще в воде.
«Спустя пару лет после того, как я научился трюку с наклоном головы и назад, он спас меня, когда я нырял с аквалангом возле нефтяной вышки в Мексиканском заливе. Я был примерно на 100 футов под поверхностью, плавая вокруг конструкции буровой установки, когда я плыл вверх ногами, чтобы кружить под перекладиной, диафрагма в моем регуляторе на мгновение застряла, так что я вдохнул немного морской воды … тело сделало свое дело, перекрыв дыхательное горло … Я был немного напуган, но не запаниковал, я схватил второй регулятор, наклонил голову назад, чтобы открыть дыхательные пути, наклонил голову и немного закашлялся, а затем начал нормально дышать.
«Ранее сегодня коллега по работе упомянул, что он только что вернулся с похорон 15-летнего сына другого сотрудника, который утонул в близлежащем озере. Подросток хорошо плавал и плавал с лодки на берег. Расстояние не могло быть больше четверти мили. Он не пил. Сталкивался ли он с ларингоспазмом? Если так, то его могла бы спасти техника «наклонить голову-назад-назад».
Подросток хорошо плавал и плавал с лодки на берег. Расстояние не могло быть больше четверти мили. Он не пил. Сталкивался ли он с ларингоспазмом? Если так, то его могла бы спасти техника «наклонить голову-назад-назад».
«Я планирую вскоре опубликовать статью по этой теме, чтобы попытаться повысить осведомленность.Пожалуйста, поделитесь этой простой техникой со своими знакомыми пловцами, яхтсменами и дайверами ».
Джефф Брюэр
«Я думаю, что в мае прошлого года у меня был ларингоспазм после первого сальто во время тренировки. Вода была такой холодной, что я боялся и не мог дышать. Другой гид в моей лодке (фельдшер) сказал, что я не могу дышать, и посоветовал мне выдохнуть. Из-за холодной воды и неожиданного купания я сделал большой глоток воздуха и не мог дышать, пока не выпустил его.Я не чувствовал, что могу выдохнуть, но выдох заставлял меня расслабляться, что также помогало мне дышать. Очень полезно иметь такое действие, как выдох, а не просто расслабляться, когда расслабление — это последнее, что вы можете сделать. Это было самое страшное, что я когда-либо испытывал, но решение было очень простым. Я так рад, что вы учите людей тому, что делать. Выдыхание — лучшее решение, которое я когда-либо видел ».
Это было самое страшное, что я когда-либо испытывал, но решение было очень простым. Я так рад, что вы учите людей тому, что делать. Выдыхание — лучшее решение, которое я когда-либо видел ».
Эми Купер
«Ларингоспазм (или спазм гортани) может быть вызван рядом факторов, одна из которых — вода, контактирующая с гортани.Если это произойдет, а дыхательные пути полностью заблокированы на достаточно долгое время, пострадавший задохнется.
«Однако гораздо более вероятным последствием погружения, особенно в холодной и / или бурной воде, может быть утопление — хорошо задокументированное, частое и особенно коварное последствие всасывания воды. Если человек чуть не утонет, он может быть смертельным еще долгое время после того, как он выйдет из воды. По этой причине любому, кто аспирировал больше чем крошечное количество воды, будет разумно немедленно обратиться за медицинской помощью.
«Кстати, о роли ларингоспазма при сухом утоплении ведутся споры, и сам термин не является синонимом сухого утопления.
«Что касается утопления в холодной воде, стоит отметить, что основная опасность, связанная с холодовым шоком, заключается в немедленной и полной потере контроля дыхания (дыхания), что резко увеличивает вероятность аспирации воды и внезапного утопления».
Моултон Эйвери
«Ларингоспазм (также известный как« сухое утопление ») покрывается методом ABCDE, преподаваемым в« Дикой природе и удаленной первой помощи », а также в Руководстве профессионального спасателя спасателя:»
Лечение респираторного дистресс-синдрома
Для оказания помощи не обязательно знать причину респираторной недостаточности.Когда вы обнаружите, что жертва испытывает затрудненное дыхание, активируйте план действий в чрезвычайных ситуациях (EAP) и:
- Поддерживайте дыхательные пути на открытом воздухе.
- Вызов персонала скорой медицинской помощи (EMS).
- Помогите пострадавшему отдохнуть в удобном положении, облегчающем дыхание.

- Успокойте и утешите жертву.
- Оказать помощь пострадавшему с помощью любого из прописанных им лекарств.
- Берегите пострадавшего от холода или перегрева.
- Дайте кислород в экстренной ситуации, если он доступен и вы обучены этому.
Человек с астмой или эмфиземой, страдающий респираторным дистресс-синдромом, может попытаться дышать через сжатые губы. Чтобы помочь в этом, попросите человека занять удобную позу. После вдоха попросите человека медленно выдохнуть через губы, сжав их, как будто задувая свечи. Это создает противодавление, которое может помочь слегка приоткрыть дыхательные пути, пока не приедет персонал скорой помощи и не возьмет на себя управление.
«Это также может быть приступ астмы, так что это хорошая причина знать, какие заболевания существуют у гребцов в поездке или на прогулке. Для больных астмой; Вы носите свой АВАРИЙНЫЙ ингалятор в ПФО? »
Курт, морской каякер
Хорошие вещи — всем спасибо!
Подведем итог вышеизложенному и предыдущим статьям:
- Сухое утопление, или ларингоспазм, действительно происходит — достаточно часто, чтобы мы все знали об этом.

- Примерно у 10-15% жертв «утопления» в легких мало или совсем нет воды. Если у пловца возникла эта проблема и он не может добраться до берега или получить помощь, он рискует стать частью этой 10-15% статистики.
- Когда кто-то идет плавать, всем остальным членам группы необходимо быстро найти пловца (-ов) и проверить их. Человек, испытывающий ларингоспазм, скорее всего, дезориентирован и, вполне возможно, запаникует. И у них возникнут проблемы с запросом помощи.
- Один отличный сигнал, который должен усвоить каждый, — это «ты в порядке?» сигнал. Спасатель кричит или свистит, чтобы привлечь внимание пловца, а затем хлопает его по макушке. Пловец, если думает, что все под контролем, отвечает похлопыванием по макушке. Это хорошо работает, когда расстояние и / или шум затрудняют устное общение. Всегда включайте описание этого сигнала в беседу о безопасности перед поездкой.
- При ларингоспазме пловец должен делать все возможное, чтобы привлечь внимание окружающих.
 Универсальный сигнал «я задыхаюсь» — это схватить горло обеими руками. В турбулентной воде это может быть незаметно или может быть неверно истолковано как предотвращение подъема спасательного жилета. Сигналом лодочника «что-то не в порядке или стоп» — поднятые руки и скрещенные предплечья. Это будет очень заметно. Когда спасатели подходят близко, руки к горлу — отличное невербальное общение.
Универсальный сигнал «я задыхаюсь» — это схватить горло обеими руками. В турбулентной воде это может быть незаметно или может быть неверно истолковано как предотвращение подъема спасательного жилета. Сигналом лодочника «что-то не в порядке или стоп» — поднятые руки и скрещенные предплечья. Это будет очень заметно. Когда спасатели подходят близко, руки к горлу — отличное невербальное общение. - Когда Уолт добрался до берега, он смог дышать, и для некоторых простое расслабление может облегчить спазм.Вполне возможно, что просто связь со спасателями позволит пловцу достаточно расслабиться, чтобы начать дышать.
- Выполняя толчок челюстью или просто запрокидывая голову назад, можно расслабить мышцы и открыть дыхательные пути. И, возможно, попытка выдохнуть также может иметь положительный результат. Если нет, то искусственное дыхание «рот в рот», скорее всего, разблокирует гортань. Это можно делать, пока пловец все еще находится в воде.
- Это вряд ли случится с кем-либо из нас, но с некоторыми из нас случится.
 Углубленное знание этого явления может во многом помочь пловцам и спасателям быстро и правильно реагировать. Передайте слово людям, с которыми вы плывете.
Углубленное знание этого явления может во многом помочь пловцам и спасателям быстро и правильно реагировать. Передайте слово людям, с которыми вы плывете. - Любому, кто сталкивается с этим явлением, будет разумно пройти медицинский осмотр при первой возможности. Блокировка дыхательных путей и затруднения при дыхании могут создать частичный вакуум, который втягивает жидкость из тела в легкие. Это может вызвать дополнительные отложенные медицинские проблемы.
И, говоря о передаче информации своим товарищам по лодке, вот хороший пример предпринятых позитивных действий:
«В субботу я впервые попробовал рафтинг и получил ровно опытов, описанных Уолтом Бамманном в его статье.Мне потребовалось три дня, чтобы выполнить правильный поиск в Google, но я так счастлив, что нашел его. Я действительно чувствовал себя смущенным и задавался вопросом, не слишком ли я слишком остро реагирую или придумываю серьезность и пугающий опыт.
«Все, о чем я мог думать, это переводить дыхание, и я не мог схватить протянутую мне весло или спасательную веревку. Я помню, как подумал: «Ой, парень позади может это понять…» Захватить рукой петлю в конце спасательного каяка — это было сверхчеловеческое усилие. Как только я оказался на плоту и вылез из воды, проблема исчезла почти сразу, и я мог дышать, но у меня были фиолетовые губы в течение 15 минут после того, как меня бросили на сушу (один из других стропил продолжал восклицать об этом, пока стало лучше).
Я помню, как подумал: «Ой, парень позади может это понять…» Захватить рукой петлю в конце спасательного каяка — это было сверхчеловеческое усилие. Как только я оказался на плоту и вылез из воды, проблема исчезла почти сразу, и я мог дышать, но у меня были фиолетовые губы в течение 15 минут после того, как меня бросили на сушу (один из других стропил продолжал восклицать об этом, пока стало лучше).
«Я напишу электронное письмо владельцу рафтингового центра. Хотя их система спасения работала нормально, ясно, что они не осознавали, что произошло, и я очень хочу рассказать об этом (ирония в том, что я большой болтун !!) ».
Элизабет Карри
Элизабет делает все возможное, чтобы распространять информацию о связанных с ларингоспазмом инцидентах на лодках. Пожалуйста, сделайте то же самое, передавая эту информацию другим яхтсменам. Спасенная вами жизнь может быть жизнью друга или любимого человека… или вашей собственной.
Лодка часто и безопасная лодка,
—Клайд
Редактор электронных новостей
Ларингоспазм — Лучшее лечение | Анестезиология
В редакцию: — При рассмотрении лечения ларингоспазма стандартные учебники по анестезиологии предлагают практически ту же последовательность: а именно толчок челюсти под углом нижней челюсти при выполнении вентиляции с положительным давлением кислородом, 100%, с помощью мешка и маски и, если это не помогает, вводят сукцинилхолин, рекомендуемая доза варьируется от 0. От 25 до 1 мг / кг внутривенно или 4 мг / кг внутримышечно. [1-8] Кроме того, в некоторых текстах рекомендуется отсасывать инородный материал из ротоглотки, вводить лидокаин в дозе 1–1,5 мг / кг и удалять или избегать любого болезненного раздражителя. Один автор рекомендовал цифровое поднятие языка, вводя указательный палец глубоко в глотку, что представляет значительный риск для терапевта. [9]
От 25 до 1 мг / кг внутривенно или 4 мг / кг внутримышечно. [1-8] Кроме того, в некоторых текстах рекомендуется отсасывать инородный материал из ротоглотки, вводить лидокаин в дозе 1–1,5 мг / кг и удалять или избегать любого болезненного раздражителя. Один автор рекомендовал цифровое поднятие языка, вводя указательный палец глубоко в глотку, что представляет значительный риск для терапевта. [9]
Почти 40 лет назад доктор Н. П. Гуаданьи показал мне методику быстрого купирования ларингоспазма, которую я с полным успехом применял бесчисленное количество раз.Поскольку я сам очень часто использовал эти методы и обучал им сотни ординаторов и медсестер, я предположил, что это общеизвестно и хорошо задокументировано в литературе. Однако тщательный поиск литературы не выявил ни одного упоминания о нем. Техника включает в себя размещение среднего пальца каждой руки в месте, которое я называю выемкой ларингоспазма. Эта выемка находится за долькой ушной раковины каждого уха. Он ограничен спереди восходящей ветвью нижней челюсти, примыкающей к мыщелку, сзади сосцевидным отростком височной кости, а кефалина — основанием черепа (рис. 1).Терапевт очень сильно нажимает внутрь к основанию черепа обоими пальцами, одновременно поднимая нижнюю челюсть под прямым углом к плоскости тела (т. Е. Смещение нижней челюсти вперед или «толчок челюсти»). При правильном выполнении он превратит ларингоспазм в течение одного или двух вдохов в гортанный стридор, а за несколько следующих вдохов — в беспрепятственное дыхание.
Он ограничен спереди восходящей ветвью нижней челюсти, примыкающей к мыщелку, сзади сосцевидным отростком височной кости, а кефалина — основанием черепа (рис. 1).Терапевт очень сильно нажимает внутрь к основанию черепа обоими пальцами, одновременно поднимая нижнюю челюсть под прямым углом к плоскости тела (т. Е. Смещение нижней челюсти вперед или «толчок челюсти»). При правильном выполнении он превратит ларингоспазм в течение одного или двух вдохов в гортанный стридор, а за несколько следующих вдохов — в беспрепятственное дыхание.
Самая распространенная ошибка, которую допускают те, кто изучает эту технику, заключается в том, что пальцы кладут ниже на ветвь нижней челюсти или под углом челюсти.Давление и смещение нижней челюсти вперед в этих местах поднимет язык над задней стенкой глотки, но не устранит ларингоспазм. Для того, чтобы ларингоспазм был эффективным, давление должно быть сильным и прикладываться к самой головной части выемки ларингоспазма. Во время выполнения техники желательно подавать кислород. Это легко сделать, удерживая маску на лице пациента большим и указательным пальцами каждой руки, используя средние пальцы для оказания давления и смещения вперед.Методика эффективна у младенцев, детей и взрослых. Поскольку во время лечения пациент прилагает усилия для дыхания, нет необходимости оказывать положительное давление на резервуар-мешок анестезиологического аппарата, хотя ассистент может это сделать, если анестезиолог пожелает. Я считаю, что этот метод лечения ларингоспазма намного превосходит рекомендуемые здесь, потому что он абсолютно надежен, разрешает спазм быстрее, чем вентиляция с положительным давлением, и он намного быстрее и безопаснее, чем введение сукцинилхолина или лидокаина.Этот метод также можно использовать для поддержания проходимости дыхательных путей во время анестезии с помощью маски.
Возникает очевидный вопрос: почему это работает? К сожалению, здравого научного ответа дать нельзя. Это работает отчасти потому, что смещение нижней челюсти вперед устраняет обструкцию дыхательных путей, вызванную падением языка назад на заднюю стенку глотки. Однако, вопреки рекомендации избегать болезненной стимуляции, важным компонентом лечения является сильная боль, которую пациент испытывает из-за сильного давления, которое прилагается к ветви нижней челюсти, лицевому нерву и, возможно, глубокой доле. околоушной железы.Околоушная железа частично иннервируется языкоглоточным нервом, который, в свою очередь, связан с блуждающим нервом и верхним шейным симпатическим ганглием посредством каменистого ганглия. [10] Взаимосвязи нервов в этом месте сложны, и конкретные функции полностью не изучены. Вполне вероятно, что болезненный раздражитель расслабляет голосовые связки и голосовые связки посредством парасимпатической или симпатической нервной системы.
Благодарность Хелен Камброн, Р.Н., для иллюстрации.
К.






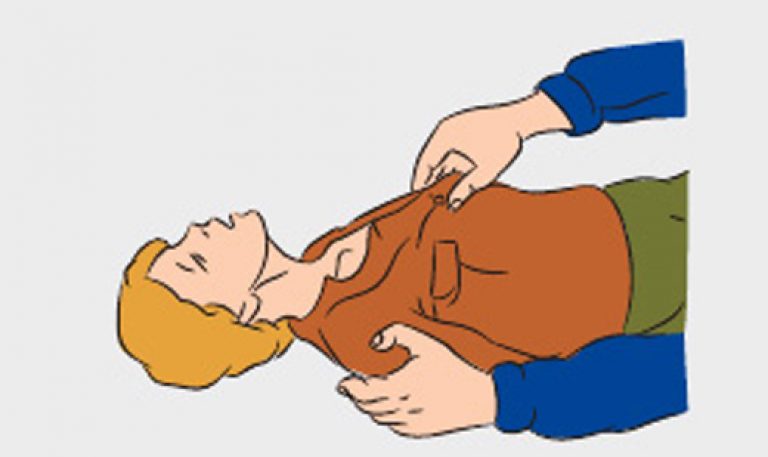 Найдите мягкое пятно за мочками ушей и чуть выше челюсти. С силой надавите вниз и внутрь по направлению к горлу.Давление должно быть достаточно сильным, чтобы быть болезненным, и если оно сработает, оно должно немедленно облегчить симптомы ларингоспазма.
Найдите мягкое пятно за мочками ушей и чуть выше челюсти. С силой надавите вниз и внутрь по направлению к горлу.Давление должно быть достаточно сильным, чтобы быть болезненным, и если оно сработает, оно должно немедленно облегчить симптомы ларингоспазма.
 V. индукционные агенты
V. индукционные агенты V. индукционные агенты
V. индукционные агенты
 aspx?folderid=8589942600§ion=Incidence_and_Prevalence. Проверено 22 января 2018 г.
aspx?folderid=8589942600§ion=Incidence_and_Prevalence. Проверено 22 января 2018 г.

 Универсальный сигнал «я задыхаюсь» — это схватить горло обеими руками. В турбулентной воде это может быть незаметно или может быть неверно истолковано как предотвращение подъема спасательного жилета. Сигналом лодочника «что-то не в порядке или стоп» — поднятые руки и скрещенные предплечья. Это будет очень заметно. Когда спасатели подходят близко, руки к горлу — отличное невербальное общение.
Универсальный сигнал «я задыхаюсь» — это схватить горло обеими руками. В турбулентной воде это может быть незаметно или может быть неверно истолковано как предотвращение подъема спасательного жилета. Сигналом лодочника «что-то не в порядке или стоп» — поднятые руки и скрещенные предплечья. Это будет очень заметно. Когда спасатели подходят близко, руки к горлу — отличное невербальное общение. Углубленное знание этого явления может во многом помочь пловцам и спасателям быстро и правильно реагировать. Передайте слово людям, с которыми вы плывете.
Углубленное знание этого явления может во многом помочь пловцам и спасателям быстро и правильно реагировать. Передайте слово людям, с которыми вы плывете.