Симптомы паратонзиллярного абсцесса, первые признаки


Симптомы паратонзиллярного абсцесса вначале могут быть общими, или двусторонними, а затем приобретают четкую латерализацию (односторонний характер), если осложнение произошло на фоне ангины. Если же абсцесс развился в «холодный период», то жалобы сразу возникают односторонние:
- Первым признаком паратонзиллярного абсцесса является появление боли при глотании с одной стороны;
- Затем боль начинает беспокоить и в покое, становится постоянной. При «пустом» глотке и сглатывании слюны также происходит ее резкое усиление;
- Боль усиливается, приобретает «грызущий и рвущий» характер, пациенты отказываются от питья и пищи из-за боли, которая отдает в ухо, в челюсть;
- Возникает слюнотечение, которое происходит из одного угла рта с пораженной стороны;
- Появляется неприятный запах изо рта, и возникает тризм, или рефлекторное напряжение жевательных мышц. Таким образом они реагируют на близко расположенный очаг воспаления.
При возникновении тризма появляется затруднение при попытке открыть рот. Не нужно путать тризм с болью: при боли рот все – таки открыть можно, а при тризме ощущается сопротивление, словно кто – то снаружи поднимает вверх челюсть и пытается его закрыть.
Возникновение тризма – это практически патогномоничный признак того, что уже возник объем, заполненный гноем, и наступила третья стадия развития болезни.
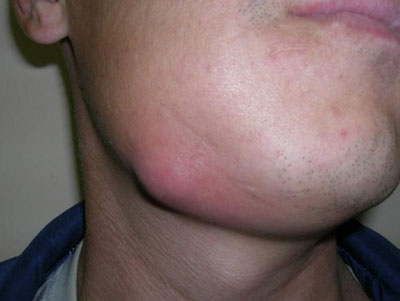
Симптомы паратонзиллярного абсцесса проявляются остро — это означает, что развивается выраженная припухлость, покраснение, сильная боль и локальный жар. Кроме этого, у пациента присутствуют:
- Невнятность, смазанность и гнусавость речи;
- Появляется сильная боль при наклонах и поворотах головы и шеи. Пациент старается поворачиваться сам, как статуя. Это также является признаком «назревшего» абсцесса;
- При еде и питье возникают физические затруднения. Разбухшая с одной стороны слизистая оболочка мешает продвижению пищи, и жидкость может вытекать через нос;
- Появляется высокая температура, возникает недомогание, в крови определяется нейтрофильный высокий лейкоцитоз;
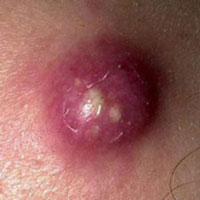
- Если открыть рот и посмотреть в зеркало, то состояние зева будет резко асимметричным, а в области выпячивания рядом с миндалиной будет видно резкое покраснение. При ощупывании пальцем этот участок будет намного горячее, чем на соседней стороне.
Такое мучительное состояние, в среднем, продолжается от 4 дней до недели. За это время у пациента может развиться обезвоживание, поскольку он не может пить, и выраженная невротизация на фоне интоксикации и лихорадки.
В 25% всех случаев, абсцесс вскрывается самостоятельно, что приносит резкое облегчение, с литическим (быстрым) снижением температуры и фактическим выздоровлением. Но чаще всего, паратонзиллярный абсцесс расположен так, что этого не происходит, и пациенту требуется операция.
Как лечить еще не созревший абсцесс, и можно ли избежать операции?
Диагностика
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета – зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева – смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения – высокий нейтрофильный лейкоцитоз (15,0×109/л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Причины, вызывающие паратонзиллит
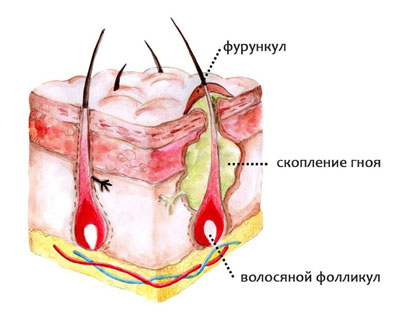
Распространение инфекции в полости рта обусловлено анатомическими особенностями миндалин и окружающих их тканей. Миндалины имеют небольшие углубления – крипты. В процессе болезни в них накапливается гной, образуется гнойник. Самые глубокие крипты расположены на миндалинах сверху, поэтому именно здесь наблюдается развитие тонзиллита.
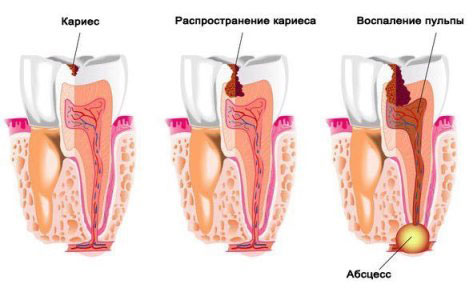
Причиной паратонзиллярного абсцесса часто становится любое гнойное воспаление во рту: кариес, периотит, травмы.
Постепенно на месте гнойников образуются рубцы, которые ухудшают дренажную функцию миндалин. Гной и жидкость остаются в углублениях, начинается внутриминдаликовый абсцесс. Если очаг воспаления не устранен, появляются новые источники инфекции, очищение крипт замедляется. У инфекции появляется возможность проникнуть через железы вглубь и в рядом расположенное пространство. Такое явление называют абсцесс паратонзиллярный. Рыхлые околоминдаликовые ткани являются «благоприятной почвой» для инфекции. Поэтому абсцессы здесь возникают очень часто.
Причиной паратонзиллярного абсцесса часто становится любое гнойное воспаление во рту: кариес, периотит, травмы. Реже инфекция попадает через кровь или внутреннее ухо. Предрасположенность к абсцессам врачи наблюдают у таких категорий пациентов:
- больных сахарным диабетом,
- при анемии,
- со сниженным иммунитетом,
- при онкологических процессах в организме.
Если после удаления миндалин осталась небольшая часть лимфоидной ткани, она также может стать источником воспаления. Все перечисленные проблемы со здоровьем приводят к ухудшению иммунитета. Благодаря этому инфекции легче преодолеть защиту, проникнуть в организм. Воспаление сначала принимает катаральную форму, постепенно появляется нагноение, воспаление усиливается и переходит в паратонзиллярный абсцесс.
Классификация
При паратонзиллярном абсцессе лечение должно назначаться с учетом выявленной формы болезни. От этого зависит, какие средства принимать, как предотвратить осложнения. Выделяют три основных формы паратонзиллита, описание которых поможет точно установить диагноз:
- Отечная. Ее диагностировать труднее всего, так как симптомы трудно отличить от обычной простуды. Характерными признаками являются боль в горле, покраснение, отечность слизистой.
- Инфильтративная. Ее сопровождают явные признаки интоксикации: головная боль, повышенная температура, слабость. Также появляются местные симптомы: горло становится красным, каждый глоток вызывает сильную боль. С такой формой паратонзиллита к врачу попадает до 15% больных.
- Абсцедирущая. Если болезнь не была диагностирована на предыдущих стадиях, то возникают гнойники различной локализации. Чаще всего пациенты (около 85%) попадают к врачу именно на этом этапе развития болезни.
Расположение абсцесса влияет на симптомы и лечение. Учитывая этот фактор, выделяют несколько видов болезни. Самым частым считается передний и супратонзиллярный. Он локализуется над миндалиной, охватывая слизистую между гландой и передней дужкой. Встречается у 70% больных. Вторым по количеству случаев считается задний абсцесс. Он развивается в 16% случаях, располагаясь на слизистой между задней дужкой и миндалиной. Всего в 7% случаев встречается нижний абсцесс. Его расположение – между боковой частью зева и нижней частью гланды.
Самой редкой (до 4%), но при этом наиболее тяжелой формой является латеральный или боковой абсцесс. Он охватывает слизистую между глоткой и серединой миндалины. Учитывая, что ограниченное пространство не дает возможность гнойнику прорваться и очистить полость, гной накапливается, воспаляются соседние ткани.
Воспаление с одинаковой вероятностью может начаться с любой стороны миндалин. Левосторонний паратонзиллярный абсцесс возникает не менее часто, чем правосторонний. Особых анатомических предпосылок к тому, с какой именно стороны возникнет абсцесс, нет. Выявить заболевание помогает выраженность симптомов, характер их проявления.
Антибиотики
Благодаря многим исследованиям удалось установить, что аминогликозидовые и тетрациклиновые антибактериальные лекарства не эффективны в лечении паратонзиллита. Предпочтение отдается антибиотикам пенициллинового ряда, с помощью которых уничтожается стрептококковая или стафилококковая микрофлора.
Эффективными в лечении паратонзиллита являются такие препараты:
- Цефепим, Цефтриаксон, Цефуроксим, относящиеся к цефалоспоринам 2-4 поколения.
- Кларитромицин, Азитрал, Сумамед – препараты из серии макролидов, которые применяются в случае, если пенициллиновые препараты не показали положительный результат.
- Норфлоксацин, Спартфлоксацин – препараты из серии фторхинолонов, эффективные для лечения стафилококкового паратонзиллита.
- Диклофенак, Нурофен, Вольтарен, Парацетамол – нестероидные лекарства, применяемые для снятия воспаления и обезболивания.
Иногда возникает необходимость приема анальгетиков и жаропонижающих медикаментов.
Очень важно лечение сопровождать применением препаратов с иммунномодулирующим действием.

Симптомы паратонзиллярного абсцесса
Симптомы заболевания зависят от вида и морфологических изменений. Первые признаки заболевания проявляются незаметно, больные не обращают внимания на дискомфортные ощущения в горле. Но уже через несколько часов клиническая картина значительно меняется.
Характерный симптом паратонзиллярного абсцесса — сильная боль, локализованная с одной стороны. Двухсторонние болезненные ощущения встречаются крайне редко – не более чем в 10% случаев.
Боль стремительно нарастает, усиливается даже при проглатывании слюны. С прогрессированием процесса она отдает в голову, ближайшее ухо и нижнюю челюсть. Уменьшить острый болевой синдром можно, зафиксировав голову в одном положении.
Наряду с мучительными болями появляются симптомы интоксикации: повышение температуры, лихорадка, побледнение кожных покровов, отдышка, тошнота, нарушение сна, общее недомогание.
Сопутствующие симптомы паратонзиллярного абсцесса:
- повышение количества отделяемой слюны;
- гнилостный запах изо рта;
- уплотнение лимфатических узлов;
- отечность шеи;
- спазмы жевательной мускулатуры;
- затрудненное проглатывание пищи;
- гнусавость, речевые нарушения.
При легком течении болезни происходит самопроизвольное вскрытие абсцесса не позднее, чем через 5-7 дней после появления первых проявлений. При затяжном паратонзиллите вскрытие паратонзиллярного абсцесса происходит через 2-3 недели.
После прорыва гнойных масс больной начинает ощущать значительное улучшение состояния – снижается температура, исчезают признаки интоксикации, боль становится менее выраженной. К слюне примешивается гной, поэтому неприятный запах при дыхании может усилиться.
Но если патологический процесс распространяется в окологлоточное пространство или не происходит самостоятельное вскрытие, то самочувствие больного значительно ухудшается, поэтому требуется хирургическое вмешательство.
Паратонзиллярный абсцесс, что это такое и как он развивается?
Абсцесс это ограниченный гнойник, заключенный в капсулу. Паратонзиллярный абсцесс формируется в небном кармане в непосредственной близости от миндалин и считается достаточно редкой, но очень тяжелой патологией.
Заболевание также известно, как паратонзиллит или флегмонозная ангина. Такие названия болезнь получила из-за локализации очага и причин, которые чаще становятся причиной формирования абсцесса – ангины и тонзиллита. Гнойник формируется в околоминдальном пространстве, поэтому болезнь также известна, как околоминдалинный абсцесс.
Паратонзиллит чаще встречается у пациентов совершеннолетнего возраста, имеющих хронические патологии горла. У 15% пациентов болезнь постоянно рецидивирует, особенно в осенне-зимний период одновременно с другими хроническими патологиями.
Лечение паратонзиллярного абсцесса
к содержанию ↑Причины паратонзиллярного абсцесса
Непосредственная причина развития абсцесса – проникновение бактериальных возбудителей в подкожную клетчатку. Чаще всего он формируется под воздействием анаэробных бактерий, стрептококка и золотистого стафилококка.
Паратонзиллярный абсцесс может возникнуть при грибковом поражении, вызывающем воспаление и провоцирующем присоединение бактериальной инфекции. Сочетание грибков и бактерий требует более агрессивного и длительного лечения.
Гнойник в горле развивается, как последствие тяжелого острого фарингита, тонзиллита или ангины, или после рецидива этих заболеваний, если они имеют хроническое течение.
Принято также выделять причины паратонзиллярного абсцесса, которые способствуют проникновению инфекционных агентов в ткани горла:
Внимание! В редких случаях инфекция попадает к тканям глотки с током крови из очагов воспаления, находящихся во внутренних органах.
Отдельно выделяют причины, снижающие иммунитет и способствующие размножению патогенных микроорганизмов: респираторные заболевания, нарушение обмена веществ, переохлаждение, дефицит витаминов, вредные привычки.
к содержанию ↑Патогенез
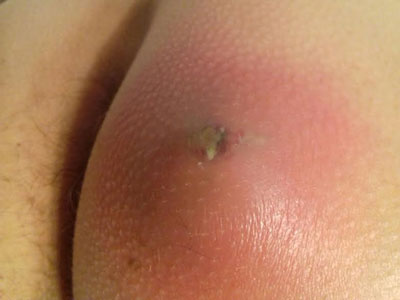
Развитие паратонзиллярного абсцесса начинается при проникновении инфекционных возбудителей в ткани нёбного кармана. Как правило, гнойник формируется в подкожной клетчатке, вызывая сильную отечность соседних тканей. При визуальном осмотре на гнойнике можно увидеть небольшой участок желтоватого оттенка – именно там произойдет прорыв абсцесса.
При хронических заболеваниях глотки нарушается дренирование нёбных тканей из-за закупорки лакун, формирования рубцов и дисфункций слюнных желез. Нарушение дренирования приводит к активному размножению бактерий и их проникновению в подкожные слои.
Абсцесс может формироваться при механическом повреждении слизистой оболочки, в результате инфекционные агенты из полости рта проникают к травмированной области и начинают стремительно размножаться.
При развитии паратонзиллярного абсцесса, вызванном инфекциям внутренних органов, патогенные микроорганизмы проникают в горло по кровеносным или лимфатическим путям. В этом случае поражаются только мягкие ткани, не затрагивая миндалины.
Классификация
Своевременная диагностика и выявление вида паратонзиллярного абсцесса позволяет грамотно подобрать препараты и быстро вылечить патологию. Изначально паратонзиллит классифицируют по причине возникновения – грибковый, бактериальный, травматический.
Паратонзиллярный абсцесс делится на несколько видов по расположению воспаления:
- Передневерхний (передний) – самый распространенный. При нем поражаются ткани, находящиеся над миндалинами.
- Задний – патологический процесс развивается за задней дужкой, сопровождается отеком гортани. В редких случаях поражение охватывает саму дужку.
- Нижний – обычно вызван проникновением бактерий по кровеносной системе. Абсцесс формируется ближе к корню языка, охватывая нижнюю часть гланд.
- Боковой (наружный) — паратонзиллит развивается в области бокового края небной миндалины. Поражение обычно развивается только с одного бока, поэтому выделяют левосторонний и правосторонний абсцесс.
По внешним изменениям выделяют три стадии паратонзиллярного абсцесса:
- Отечная – не имеет выраженных признаков. Для этой стадии характерны отечность и разрыхление тканей, расположенных около миндалин.
- Инфильтрационная – появляются выраженные симптомы абсцесса. Характеризуется выраженной отечностью, гиперемией, болезненными ощущениями.
- Абсцедирующая – проявления этой стадии возникают на 5-7 дней от начала болезни, если не было проведено соответствующего лечения предыдущих стадий. За счет обширной отечности деформируется область зева.
Классификация заболевания позволяет спрогнозировать дальнейшее развитие патологии и подобрать методы терапии, позволяющие вылечить флегмонозную ангину без негативных последствий.
к содержанию ↑Симптомы паратонзиллярного абсцесса
Симптомы заболевания зависят от вида и морфологических изменений. Первые признаки заболевания проявляются незаметно, больные не обращают внимания на дискомфортные ощущения в горле. Но уже через несколько часов клиническая картина значительно меняется.
Характерный симптом паратонзиллярного абсцесса — сильная боль, локализованная с одной стороны. Двухсторонние болезненные ощущения встречаются крайне редко – не более чем в 10% случаев.
Боль стремительно нарастает, усиливается даже при проглатывании слюны. С прогрессированием процесса она отдает в голову, ближайшее ухо и нижнюю челюсть. Уменьшить острый болевой синдром можно, зафиксировав голову в одном положении.
Наряду с мучительными болями появляются симптомы интоксикации: повышение температуры, лихорадка, побледнение кожных покровов, отдышка, тошнота, нарушение сна, общее недомогание.
Сопутствующие симптомы паратонзиллярного абсцесса:
- повышение количества отделяемой слюны;
- гнилостный запах изо рта;
- уплотнение лимфатических узлов;
- отечность шеи;
- спазмы жевательной мускулатуры;
- затрудненное проглатывание пищи;
- гнусавость, речевые нарушения.
При легком течении болезни происходит самопроизвольное вскрытие абсцесса не позднее, чем через 5-7 дней после появления первых проявлений. При затяжном паратонзиллите вскрытие паратонзиллярного абсцесса происходит через 2-3 недели.
После прорыва гнойных масс больной начинает ощущать значительное улучшение состояния – снижается температура, исчезают признаки интоксикации, боль становится менее выраженной. К слюне примешивается гной, поэтому неприятный запах при дыхании может усилиться.
Но если патологический процесс распространяется в окологлоточное пространство или не происходит самостоятельное вскрытие, то самочувствие больного значительно ухудшается, поэтому требуется хирургическое вмешательство.
к содержанию ↑Диагностика заболевания
Диагностика паратонзиллярного абсцесса обычно не доставляет трудностей для опытного специалиста. Характерные признаки болезни позволяют уже при визуальном осмотре горла поставить правильный диагноз.
Полная диагностика включает в себя следующие методы:
- Общий осмотр больного – прощупывание лимфоузлов, измерение температуры, выявление гнилостного запаха изо рта.
- Фарингоскопия – осмотр глотки позволяет выявить морфологические изменения: асимметрию зева, гиперемию, отечность.
- Сбор анамнеза – опрос пациента о самочувствии, перенесенных инфекций, хронических патологий.
- Лабораторная диагностика – общий анализ крови с лейкоцитарной формулой, бактериологическое исследование для выявления возбудителя.
Важно! При неполном созревании гнойника проводится пункционный забор гноя с помощью шприца с тонкой иглой.
В некоторых случаях может потребоваться инструментальное обследование – УЗИ, КТ, рентгенография. Это необходимо для исключения развития новообразований и определения точной локализации воспалительного процесса.
Прежде чем поставить диагноз «паратонзиллярный абсцесс», необходимо провести дифференциальную диагностику со скарлатиной, дифтерией, злокачественными опухолями и аневризмой сонной артерии.
к содержанию ↑Методы лечения паратонзиллярного абсцесса
Терапия паратонзиллита преследует три цели — уменьшение воспалительного процесса, дренирование полости гнойника и обеззараживание для предотвращения дальнейшего распространения инфекции.
Лечение паратонзиллярного абсцесса не отличается от терапии ангины. В схему лечения включают антисептические спреи, полоскания горла, прием антибиотиков и смазывание миндалин.
В лечение чаще включают антибактериальные препараты цефалоспоринового ряда — Супракс, Цефотаксим, Цефаклор, Сульцеф, Цефепим. Если бак-посев определит чувствительность к другим препаратам, то назначают именно их.
Полоскать горло лучше антисептическими растворами из аптеки: Мирамистином, Фурацилином, Хлорофиллиптом, Ротоканом, или чередовать их с отваром ромашки, шалфея, календулы. Можно использовать раствор морской соли с добавлением 3-5 капель йода. Из спреев назначают Ингалипт, Каметон, Мирамистин, Гексорал и любые другие антисептические средства.
Лечение паратонзиллита включает в себя препараты симптоматического действия:
- Жаропонижающие – Ибуклин, Парацетамол, Нурофен, Анальгин.
- Антигистаминные – Супрастин, Цетиризин, Диазолин, Лоратадин.
- При грибковой инфекции – Флуконазол, Кетоконазол, Леворин.
- Витамины – А, Е, группы В. Общеукрепляющие уколы с алоэ назначают при рецидивирующем паратонзиллите.
Если медикаментозное лечение паратонзиллярного абсцесса не дало положительного результата, то необходимо хирургическое вмешательство.
Оперативное вмешательство проводится несколькими способами:
- при неполном созревании гнойника проводится откачка гноя шприцом;
- при созревании полость вскрывают скальпелем;
- если болезнь вызвана хроническим воспалением, то удаляют гланды, для предотвращения рецидивов.
Лечить паратонзиллярный абсцесс нужно продолжать и после прорыва гнойника, чтобы предотвратить повторное его наполнение гноем и дальнейшее размножение патогенных микроорганизмов.
к содержанию ↑Осложнения и последствия
Осложнения флегмонозной ангины очень опасны, так как они поражают не только горло и близлежащие ткани, но и внутренние органы. Инфекция способна распространяться вместе с кровью и лимфатической жидкостью по всему организму. Особенно опасно заражение стрептококком, который вызывает ревматические заболевания – остеомиелит, эндокардит, полиартрит, системную склеродермию.
Другие последствия паратонзиллярного абсцесса:
- Гайморит.
- Нефрит.
- Тромбофлебит.
- Стеноз гортани.
- Некроз.
- Рожистое воспаление.
- Инфекционно-токсический шок.
- Лимфаденит.
При проникновении бактериальных возбудителей в артериальные сосуды существует риск развития тромбоза кавернозного синуса и гнойного менингита. При попадании патогенной микрофлоры в системный кровоток может развиться сепсис, опасный для жизни пациента.
к содержанию ↑Прогноз при паратонзиллярном абсцессе
Прогноз паратонзиллярного абсцесса напрямую зависит от своевременности и эффективности антибактериальной терапии. При адекватно подобранных препаратах вылечить флегмонозную ангину можно за 15-20 дней.
Спрогнозировать течение болезни затруднительно, если присутствуют осложнения. При последствиях, развившихся в полости черепа, прогноз значительно ухудшается и во многом зависит от течения сопутствующей патологии.
к содержанию ↑Профилактика заболевания
Избежать развития патологии можно при своевременном лечении всех ЛОР-заболеваний и инфекций внутренних органов. Обязательно должна проводиться санация ротовой полости, раневых поверхностей и гнойных высыпаний.
Профилактика паратонзиллярного абсцесса включает в себя укрепление иммунитета. При хроническом фарингите и тонзиллите необходимо регулярно принимать витаминные комплексы, закаливаться и чаще находиться на свежем воздухе.
к содержанию ↑Информативное видео
Будьте здоровы!
- ❀ Главная
- ❀ Шпаргалки «03»
- ➺Анатомия
- ➺Аппаратура
- ➺Гинекология
- ➺Дерматология
- ➺Инструкции и пр.
- ➺Инфекция
- ➺Кардиология
- ➺Написание карты
- •Анемия неясного генеза
- •Аппендицит
- •Баланопостит
- •Без сознания. Употреблял алкоголь
- •Бронхиальная астма
- •Бронхит острый
- •Бронхит обструктивный, Дн 1 ст
- •Гипертоническая болезнь 3 ст
- •Гипертоническая болезнь 3 ст, дорсалгия
- •Гипертоническая болезнь 3 ст, носовое кровотечение
- •Дивертикулит
- •З. перелом хрящей гортани? ЗЧМТ, СГМ
- •Закрытый пневмоторакс
- •ЗЧМТ, сотрясение головного мозга
- •ИБС, ПИКС, ГБ, остеохондроз грудного отдела
- •ИБС, прогрессирующая стенокардия
- •Инородное тело роговицы
- •Кишечная инфекция неясной этиологии
- •Кома неясной этиологии. Клиническая смерть.
- •Констатация 1
- •Констатация 2
- •Крапивница
- •Лакунарная ангина
- •Люмбоишиалгия
- •Панкреатит
- •Передоз. Кома.
- •ПТИ
- •Повторное ОНМК, сопор. Внеб. пневмония, ДН 3 ст
- •Рак желудка
- •Рожистое воспаление
- •Сахарный диабет
- •Симптомы и синдромы
- •Соматоформная вегетативная дисфункция
- •Сухая гангрена? Трофические изменения
- •Токсикоз 1 половины беременности. Беременность 12-13 недель
- •Транзиторная ишемическая атака
- •Тромбофлебит поверхностных вен голени
- •Угроза прерывания беременности. Беременность 8 недель
- •Укушенная рана левой ушной раковины
- •Ущемление выпавших геморроидальных узлов. Парапроктит?
- •Холецистит
- •Хроническая почечная недостаточность
- •Эпилепсия. Состояние после приступа.
- ➺Неврология
- ➺Офтальмология
- ➺Педиатрия
- ➺Пульмонология
- ➺Реанимация
- ➺Санэпидрежим
- ➺Терапия и общее
- ➺Токсикология
- ➺Травматология
- ➺Урология
- ➺Фармакология
- ➺Хирургия
- ➺Школа ЭКГ
- ➺Эндокринология
- ❀ Алгоритмы
- ❀ Протоколы оказания помощи РОСМП
- ❀ Шпаргалки по ЭКГ
- ❀ Status Localis
- ❀ Опасные карантинные инфекции
- ❀ Замечания ЦЭМП
- ❀ Видео-, аудиошпаргалки
- ❀ Карты вызовов
- ❀ Тесты для фельдшеров
- ❀ Библиотека EMHelp
- ❀ К размышлению
- ❀ История СМП
- ❀ Регламентирующие документы
- ❀ Авторские права

- ❀ Главная
- ❀ Шпаргалки «03»
- ➺Анатомия
- ➺Аппаратура
- ➺Гинекология
- ➺Дерматология
- ➺Инструкции и пр.
- ➺Инфекция
- ➺Кардиология
- ➺Написание карты
- •Анемия неясного генеза
- •Аппендицит
- •Баланопостит
- •Без сознания. Употреблял алкоголь
- •Бронхиальная астма
- •Бронхит острый
- •Бронхит обструктивный, Дн 1 ст
- •Гипертоническая болезнь 3 ст
- •Гипертоническая болезнь 3 ст, дорсалгия
- •Гипертоническая болезнь 3 ст, носовое кровотечение
- •Дивертикулит
- •З. перелом хрящей гортани? ЗЧМТ, СГМ
- •Закрытый пневмоторакс
- •ЗЧМТ, сотрясение головного мозга
- •ИБС, ПИКС, ГБ, остеохондроз грудного отдела
- •ИБС, прогрессирующая стенокардия
- •Инородное тело роговицы
- •Кишечная инфекция неясной этиологии
- •Кома неясной этиологии. Клиническая смерть.
- •Констатация 1
- •Констатация 2
- •Крапивница
- •Лакунарная ангина
- •Люмбоишиалгия
- •Панкреатит
- •Передоз. Кома.
- •ПТИ
- •Повторное ОНМК, сопор. Внеб. пневмония, ДН 3 ст
- •Рак желудка
- •Рожистое воспаление
- •Сахарный диабет
- •Симптомы и синдромы
- •Соматоформная вегетативная дисфункция
- •Сухая гангрена? Трофические изменения
- •Токсикоз 1 половины беременности. Беременность 12-13 недель
- •Транзиторная ишемическая атака
- •Тромбофлебит поверхностных вен голени
- •Угроза прерывания беременности. Беременность 8 недель
- •Укушенная рана левой ушной раковины
- •Ущемление выпавших геморроидальных узлов. Парапроктит?
- •Холецистит
- •Хроническая почечная недостаточность
- •Эпилепсия. Состояние после приступа.
- ➺Неврология
- ➺Офтальмология
- ➺Педиатрия
- ➺Пульмонология
- ➺Реанимация
Симптомы паратонзиллярного абсцесса
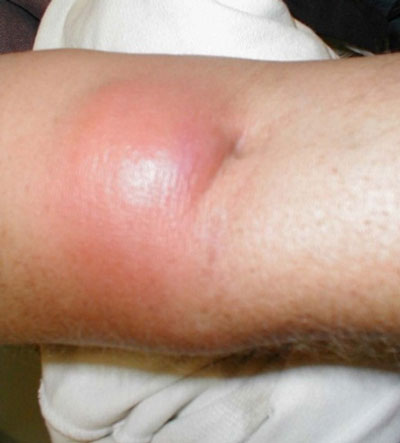
В отличие от тонзиллита, который чаще встречается у детей, паратонзиллярный абсцесс имеет более равномерное распространение в обеих возрастных группах. Симптомы начинают появляться за 2-8 дней до формирования абсцесса. Затем состояние пациента постепенно ухудшается: появляются односторонние боли в горле, а также боли при глотании, которые как правило являются самыми ранними симптомами. Когда развивается абсцесс, возникают постоянные боли в перитонзиллярной области, а также лихорадка, недомогание, головная боль и нарушение фонации. К общим симптомам относят увеличение лимфатических узлов, боль в ухе и неприятный запах изо рта. Нужно помнить, что эти признаки могут присутствовать и при тонзиллите, поэтому необходимо провести дифференциальную диагностику.
Паратонзиллярный абсцесс справа
Могут возникнуть ситуации, когда осмотр будет затруднен, например при тризме, когда больной не может открыть рот.
К другим признакам относят покраснение и отек миндалин в области пораженной стороны и отек шейных лимфатических узлов. Язычок может быть смещен в сторону здоровой стороны. Также может присутствовать одинофагия (боль при глотании), и боль в ухе.
Причины возникновения
Паратонзиллярный абсцесс обычно возникает как осложнение неполностью вылеченных эпизодов острого тонзиллита. Инфекция, в этих случаях распространяется на перитонзиллярную область, которая состоит из рыхлой соединительной ткани и, следовательно, подвержена образованию абсцесса.
Паратонзиллярный абсцесс
Паратонзиллярный абсцесс зачастую рецидивирует. Аэробные и анаэробные бактерии могут стать причиной его развития. Обычно в процесс вовлекаются стрептококки, стафилококки и Hemophilus.
Лечение паратонзиллярного абсцесса
Лечение, как и для всех абсцессов, осуществляется при помощи хирургического разреза и дренажа гноя, тем самым облегчают боль от растяжения тканей. Антибиотики также хорошо подходят для лечения ПТА.На международном уровне инфекция часто устойчива к пенициллину, поэтому в настоящее время советуют пользоваться клиндамицином. Вскрытие паратонзиллярного абсцесса производят без общего наркоза. Общий наркоз применяют у детей и у тревожных пациентов.
Осложнения
- Развитие заглоточного абсцесса
- Расширение абсцесса в ткани шеи, ведущие к сдавливанию дыхательных путей (ангина Людвига)
- Сепсис
- Некроз близлежащих тканей
- Медиастинит в редких случаях
Интересные факты
- От ПТА в 1200 году скончался монарх Ала ад-Дин Текеш
- Джордж Вашингтон скончался от осложнений ПТА, а также вождь и военачальник индейского племени семинолов Оцеола
- Французский писатель и философ эпохи Возрождения, автор книги «Опыты» Мишель де Монтень в 1592 году скончался от ПТА
Николай Васин, специально для kbmk.info
Смотрите также
Содержание статьи:
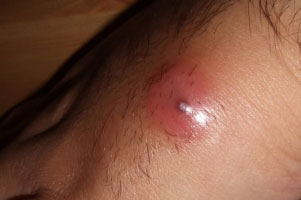
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
 Формирование абсцесса
Формирование абсцессаПричины абсцесса и факторы риска
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
 Основной причиной абсцесса является проникновение гноеродной микрофлоры сквозь кожные покровы и слизистые оболочки
Основной причиной абсцесса является проникновение гноеродной микрофлоры сквозь кожные покровы и слизистые оболочкиАбсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
Формы заболевания
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Симптомы абсцесса
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
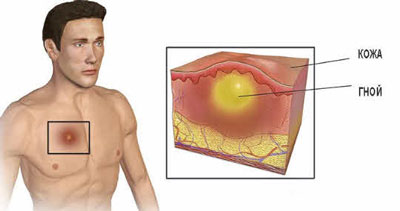
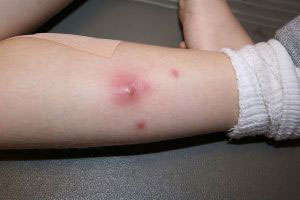
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
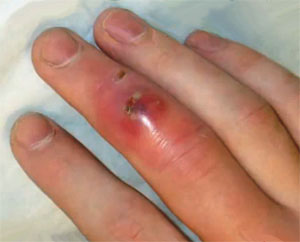
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Читайте также:15 заболеваний, при которых помогают аппликации с поваренной солью
5 заблуждений о лечении ячменя на глазу
Аптекарский огород: лекарственные растения, которые можно вырастить на даче
Диагностика абсцесса
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
 При глубоком расположении абсцесса проводят УЗИ и диагностическую пункцию
При глубоком расположении абсцесса проводят УЗИ и диагностическую пункциюВ общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
Лечение абсцесса
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
 Мазь Илон К
Мазь Илон КЛечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
 Абсцессы брюшной полости удаляют хирургическим путем
Абсцессы брюшной полости удаляют хирургическим путемЛечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Возможные последствия и осложнения
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
Прогноз
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Что такое нарыв, знают многие пациенты взрослого и детского возраста. Обычно речь идет об относительно безобидном заболевании, которое поражает палец руки или ноги. Такая патология в медицинской терминологии носит название абсцесса.
Но в действительности образование гнойника может происходить не только на коже – оно способно развиться в тканях внутренних органов. А это уже становится предпосылкой к развитию тяжелых осложнений, способных привести к смерти больного. И поскольку болезнь крайне опасна, мы должны детально разобраться в том, что такое абсцесс, как его распознать и лечить.
Абсцесс: что это такое, и почему он появляется?
Абсцесс – это локальное гнойное расплавление тканей. Для болезни характерно образование гнойника с содержимым желтого, зеленого или сероватого цвета.
Почему появляются нарывы? Причинами их образования являются бактерии и вирусы, проникающие в ткани кожи или внутренних органов. Нередко при бактериологическом исследовании экссудата выявляется золотистый стафилококк или стрептококк.
Гнойный абсцесс может поражать:
- мышцы,
- подкожную клетчатку,
- кости,
- ткани внутренних органов,
- кожу.
На заметку. В некотором смысле абсцедирование является одним из защитных механизмов организма. Скапливая все токсины, и концентрируя всю инфекцию внутри гнойника, нарыв фактически препятствует их распространению по всему организму с кровью и лимфой.
Причины развития
Что означает появление абсцесса, и почему оно может произойти? Основная причина, как уже отмечалось, кроется в присоединении вторичной инфекции. Но существует ряд факторов, которые могут поспособствовать этому процессу. Основные причины абсцесса кроются в:
- механических повреждениях кожи – ранах, царапинах, трещинах и пр.,
- перегреве, ожогах кожи,
- переохлаждении, обморожении,
- пренебрежении правилами гигиены,
- неправильном питании, приводящем к тяжелым авитаминозам и анемиям,
- продолжительном нахождении в загрязненной воде.
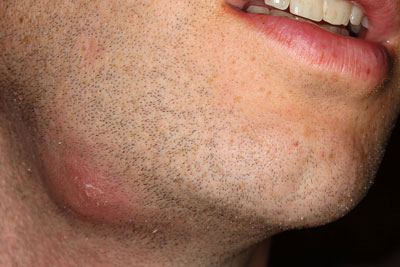
Под влиянием этих факторов развивается преимущественно подкожный абсцесс. Но провоцирующие факторы могут быть и совсем иными, более серьезными и опасными. Гнойный нарыв вполне может стать осложнением многих заболеваний, сопровождающихся присоединением вторичной инфекции:
- фурункулеза,
- сахарного диабета,
- пневмонии,
- ангины или тонзиллита и др.
Абсцесс на ноге, руке, голове или лице может стать следствием хирургических вмешательств. В особенности это касается ситуаций, когда во время операции были нарушены правила асептики и антисептики, либо используемые инструменты были плохо простерилизованы.
Крайне опасным является абсцесс брюшной полости и:
- головного мозга,
- легкого,
- крови,
- и любых других внутренних органов.
Абсцесс на лице может стать следствием косметических процедур, которые выполняются либо слишком часто, либо неправильно. В частности, нарыв способен образоваться после выдавливания прыщей, химического или аппаратного пилинга, использования неподходящих средств для скрабирования и т. д. Под воздействием таких факторов кожа травмируется, истончается, и сквозь нее легко проникает инфекция.
Абсцесс крови – это следствие проникновения патогенной микрофлоры в кровяное русло. Это одна из самых опасных форм заболевания, которая чаще всего становится причиной летального исхода.
Абсцесс стопы – частое явление у людей, страдающих сахарным диабетом. В частности, речь идет о таком осложнении болезни, как синдром диабетической стопы. Вследствие высокого уровня глюкозы и нарушения трофики тканей образуются гнойники. Причем, в этом случае они преимущественно мелкие, но множественные.
Абсцесс мягких тканей ягодиц или бедер способен сформироваться после неудачно или неправильно сделанного укола. Недостаточная стерилизация места инъекции также является причиной появления такого нарыва.
Как видно, причины образования абсцесса кожи или внутренних органов могут быть совершенно разными. Но о них знать крайне необходимо, поскольку такая осведомленность является способом избежать развития неприятного и опасного заболевания.
Классификация абсцессов
Существует несколько видов абсцессов, которые отличаются друг от друга этиологией и особенностями протекания. Классификация нарывов по длительности течения делит их на:
- Острые. Острый абсцесс развивается относительно быстро. Процесс его формирования может занимать от нескольких дней до нескольких недель. Симптоматика интенсивная, ярко выраженная.
- Хронические. Хроническая форма абсцесса больше характерна не для кожи, а для внутренних органов. Такой процесс может развиваться годами, никак себя не проявляя. Подобные нарывы выявляются часто в легких, намного реже – в печени.
- Стремительные. Это относительное понятие, которое подразумевает молниеносное образование и самопроизвольное вскрытие гнойника. О стремительном абсцессе речь идет тогда, когда оба эти процесса занимают менее суток.
По месту расположения очага нагноения абсцессы делят на:
- Подкожные. Это самые благоприятные с точки зрения прогнозов, и легкие в лечении гнойники. Их видно невооруженным глазом, а для их вскрытия не нужны инвазивные вмешательства.
- Внутренние. Это абсцессы легкого, головного мозга и прочих внутренних органов. Лечение таких нагноений затруднительное и более продолжительное. К тому же прогнозы при таких абсцессах более серьезные.
- Абсцессы мягких тканей. В качестве отдельной разновидности этой группы нарывов можно выделить паратонзиллярный абсцесс. Это гнойное формирование, являющееся следствием респираторных инфекций и ЛОР заболеваний. В частности, тонзиллита или ангины.
С учетом особенностей течения заболевания выделяют 3 формы течения болезни:
- Холодный абсцесс. Для такого гнойника не характерна гипертермия, покраснение и боль. Обычно такая форма нарыва развивается при актиномикозе и туберкулезе.
- Натечный абсцесс. Подобные гнойники не сопровождаются развитием острого воспаления. Гной в полости может скапливаться в течение длительного периода времени. Натечным абсцессом часто сопровождается туберкулез.
- Горячий (острый) абсцесс. Это самая тяжелая по течению форма нарыва. Протекает с симптомами общей интоксикации и интенсивным воспалительным процессом.
Другие типы абсцесса:
- заглоточный,
- пародонтальный,
- абсцесс бартолиновой железы,
- ретрофарингеальный,
- заглоточный,
- поддиафрагмальный,
- тубоовариальный.
Еще один вид – послеоперационный абсцесс. О нем мы ранее упоминали, и возникать он может в совершенно разных участках, и на разных внутренних органах. Он имеет свою разновидность – лигатурный абсцесс.
Что это такое? Это гнойник, который образуется после операций, заканчивавшихся ушиванием прооперированной зоны. Образуется по причине использования нерассасывающейся шовной нити. В большинстве случаев нарывы формируются в том случае, когда нить была отторгнута организмом пациента.
Существует градация и по стадиям развития абсцесса. Выделяют 2 этапа: период формирования и самопроизвольного вскрытия нарыва. Но стоит учитывать, что он не всегда «прорывает», сам – в большинстве случаев его приходится опорожнять хирургическим путем. А если он и вскрывается, то гнойные массы могут быстро проникать в кровоток, что чревато развитием сепсиса.
Механизм развития абсцесса и его симптомы
Гнойное воспаление – это процесс, который не развивается в одно мгновение. Механизм образования нарыва следующий:
- Поначалу появляется гиперемированный участок кожи, при прикосновении к которому может ощущаться тепло или выраженный жар.
- Через некоторое время (12 – 36 часов) образуется патологический экссудат. Это капсула с гноем, состоящим из патогенной микрофлоры, продуктов ее жизнедеятельности и лейкоцитов. Лейкоцитарные ферменты вызывают постепенное расплавление тканей, после чего, собственно, и образуется инфильтрат.
- После того, как абсцесс на руке или другой части тела созреет, появляется сильнейшая боль. Она усиливается при нажатии на зону поражения, при шевелении и выполнении других манипуляций.
- Заключительная фаза – спонтанное вскрытие абсцесса. Оно может занять несколько суток, а иногда и больше недели. Если гнойник прорывает наружу, то необходимо как можно скорее обратиться к врачу, чтобы обработать рану антисептиками, наложить повязку и получить разработанную схему лечения. При выходе гноя в пораженный орган или полость, в которой он расположен, ситуация становится серьезнее, и больному уже требуется целый ряд лечебных мероприятий.
Таким является механизм развития тазового или любого другого абсцесса. Теперь детальнее рассмотрим клиническую картину, характерную для этого заболевания.
Симптомы и признаки нарыва
Симптомы абсцесса многочисленные и довольно разнообразные. Наружные проявления болезни являются специфическими, и их можно легко распознать при визуальном осмотре. Но есть и субъективные клинические проявления, которые могут проявляться не у всех больных, чередоваться, присоединяться и исчезать, либо появляться «скопом», то есть, все вместе.
Итак, основные признаки абсцесса проявляются:
- резким повышением температуры тела (вплоть до 40 градусов),
- общей слабостью и быстрой утомляемостью,
- головокружением,
- снижением или полной потерей аппетита,
- тошнотой,
- головной болью.
Абсцесс ноги сопровождается ограничением подвижности больной конечности. Движения скованные, неполные. При шевелении или шаге чувствуется боль, дискомфорт. Такими же симптомами сопровождается абсцесс бедра. А если он расположен в области ягодицы, то сидеть становится практически невозможно.
Выявив у себя такие симптомы, пациент должен незамедлительно обратиться за помощью к врачу. Осложнения патологии могут быть самыми серьезными, поэтому не стоит медлить с началом лечения.
Диагностика, прогнозы и возможные последствия абсцесса
Лечение абсцесса невозможно без адекватной диагностики. Внешний нарыв выявить очень легко, а вот с внутренним возникают серьезные проблемы.
Так, для выявления кожного абсцесса необходимо провести:
- общеклинический анализ крови, который покажет наличие воспалительного процесса в организме,
- рентгенографическое исследование (помогает выявить не только кожный, но также костный нарыв и абсцесс, локализующийся в тканях внутренних органов),
- компьютерную или магнитно-резонансную томографию,
- ультразвуковое исследование.
Чтобы определиться с тем, как лечить абсцесс, проводится пункция гноя с последующим его бактериологическим исследованием. Такая процедура помогает точно определить возбудитель патологии, и подобрать необходимые антибиотики для предотвращения развития септических осложнений.
Осложнения
Осложнения абсцесса могут быть самыми серьезными. А если болезнь перешла на позднюю стадию развития, в особенности при локализации очага воспаления в тканях внутренних органов, последствия могут быть даже критическими.
Нелеченный нарыв способен привести к:
- маститу (при абсцессе молочной железы),
- плевриту (если гнойник находится в легких или в непосредственной близи от них),
- перитониту (при абсцессе брюшной полости),
- дисфункции органа, где локализуется гнойное воспаление,
- кистам,
- сдавлению трахеи,
- отекам гортани или горла,
- некрозу тканей,
- инфекционно-токсическому шоку (ИТШ).
Но самым опасным, наряду с ИТШ, осложнением болезни является сепсис. Заражение крови сопровождается резким ухудшением самочувствия, тошнотой, рвотой, высокой температурой тела, которую крайне тяжело сбить. При несвоевременном купировании состояния наступает летальный исход.
Важно! Температура после вскрытия абсцесса может говорить о развитии осложнений, либо о реинфицировании образовавшейся раны. Самостоятельное лечение при таких обстоятельствах недопустимо! Более того, оно может быть опасным для здоровья и жизни больного.
Чтобы избежать таких последствий, каждый человек должен знать, как выглядит абсцесс. Если вы заметили у себя первые подозрительные симптомы патологии, незамедлительно обратитесь к хирургу!
Особенности терапии
Чем лечить абсцесс? Об этом может сказать только врач-хирург после проведения осмотра и получения результатов исследований. Терапия при данном заболевании может быть консервативной и хирургической. Причем, первый вариант целесообразно применять только на начальных стадиях развития болезни.
Консервативное лечение гнойного абсцесса подразумевает применение противомикробных препаратов. Они могут назначаться, как в виде местных, так и в форме системных средств. Первые прописываются при кожных формах патологии, а таблетированные – при нарыве внутренних органов.
Смотрите также: ‘Список эффективных мазей при гнойных ранах, панариции, фурункулах’.
Так, при данной болезни применяются лекарства пенициллинового или цефалоспоринового ряда. Хорошей эффективностью обладает препарат Метронидазол и его аналоги.
Важно! Если не использовать антибиотики при абсцессе мягких тканей, то гнойно-воспалительный процесс будет прогрессировать. А отказ от антибиотикотерапии при нагноении в головном мозгу или других внутренних органах чреват смертью пациента!
При созревшем кожном нарыве проводится хирургическое вмешательство. Оно может быть глубоким или поверхностным: методика подбирается с учетом степени зрелости гнойника. К операции прибегают при неэффективности фармакотерапии, а также в случае, когда «зрелый» абсцесс не прорывает самостоятельно.
Можно ли применять народные средства?
Народные средства при абсцессе мягких тканей могут применяться только на ранних стадиях его образования. Они помогают ускорить процесс его созревания, но после этого их использование следует прекратить. Последующее обращение к хирургу обязательно!
Итак, какие рецепты нетрадиционной медицины будут полезными?
- Луковая мякоть. Лук запечь в духовке и хорошо размять. Приложить к больному месту, наложить повязку. Компресс держать сутки, после чего приложить новый. В данном случае стружка хозяйственного мыла не используется.
- Кашица алоэ. Свежесрезанный лист алоэ размять до состояния кашицы и нанести на больной участок. Сверху покрыть бинтом и оставить на 7 – 8 часов.
- Свежую свеклу натереть на мелкой терке и приложить полученное сырье к абсцессу. Для большего эффекта можно смешать кашицу со сметаной. Под влиянием этого компресса абсцесс созреет, либо же, гной рассосется.
Стоит учитывать, что эффективность этих методов не гарантирована. Если нарыв не сходит, а симптомы не исчезают или, напротив, нарастают, нельзя упускать момент – необходимо обратиться к врачу. Своевременное начало терапии является единственным методом профилактики развития опасных осложнений!
 Загрузка…
Загрузка…
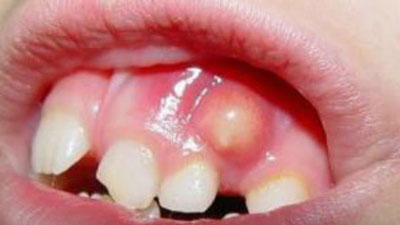
Пародонтальный абсцесс – ограниченный очаг гнойного воспаления в тканях пародонта. Пациенты жалуются на интенсивный болевой синдром, появление припухлости в области определенных зубов. При пародонтальном абсцессе наблюдается патологическая подвижность зубов. Ухудшается общее состояние, повышается температура. Постановка диагноза основывается на данных анамнеза заболевания, результатах клинического, рентгенологического и лабораторного методов исследования. Лечение пародонтального абсцесса направлено на дренирование и санацию гнойного очага, стабилизацию высоты кости, предотвращение развития осложнений, достижение стойкой ремиссии.
Общие сведения
Пародонтальный абсцесс – осложнение, возникающее при обострении воспалительно-деструктивного процесса в тканях пародонта, характеризуется ограниченным скоплением гнойного экссудата. Образованию пародонтальных абсцессов способствуют глубокие патологические карманы, твердые поддесневые отложения. В превалирующем большинстве случаев возникают острые пародонтальные абсцессы. Холодные (хронические) пародонтальные абсцессы образуются крайне редко. Частые рецидивы обострений хронического пародонтита наблюдаются у 30% пародонтологических пациентов. Страдают в равной степени, как мужчины, так и женщины. Пик заболеваемости приходится на осенне-весенний период.

Пародонтальный абсцесс
Причины пародонтального абсцесса
Полость рта является одной из наиболее сложных по составу микроорганизмов экосистемой организма человека. Бактериальный профиль микрофлоры определяется рядом экзогенных и эндогенных факторов. Частые инфекционные заболевания, болезни эндокринной системы, иммунодефицитные состояния снижают резистентность, что создает благоприятные условия для проявления условно-патогенными бактериями своих вирулентных свойств.
К местным факторам, способствующим развитию пародонтального абсцесса, относят сохранившуюся циркулярную связку зуба, глубоко расположенные зубные отложения, недостаточный отток гнойного экссудата. Пародонтальный абсцесс образуется при обострении хронического пародонтита средней или тяжелой степени. Основная роль в развитии пародонтального абсцесса принадлежит активизации пародонтопатогенных микроорганизмов: Porphyromonas gingivalis, Treponema denticola, Prevotella intermedia, Bacteroides forsythus.
Вследствие повреждения зубо-эпителиального прикрепления нарушается микроциркуляция, снижается оксигенация тканей пародонта, что ведёт к кратковременному спазму с более продолжительной вазодилатацией. Локальная гипоксия становится причиной возникновения местного ацидоза, метаболических расстройств на молекулярном и клеточном уровне, что в итоге способствует накоплению продуктов перекисного окисления липидов и свободных радикалов. Наряду с дистрофическими изменениями и периваскулярным отеком при пародонтальном абсцессе наблюдается выраженная инфильтрация тканей пародонта полиморфноядерными лейкоцитами. Одновременно происходит остеокластическое рассасывание и деструкция альвеолярной кости и корня зуба с циклическим или беспорядочным течением процесса.
Классификация пародонтального абсцесса
По характеру течения пародонтальные абсцессы разделяют на 2 категории:
- Острые пародонтальные абсцессы. Характеризуются выраженной клиникой, резким нарастанием болевого синдрома. В полости рта выявляют глубокие пародонтальные карманы, патологическую подвижность зубов. Формирование острых пародонтальных абсцессов сопровождается температурной реакцией, недомоганием.
- Хронические (холодные пародонтальные абсцессы). Протекают со стертой симптоматикой. Пациентов беспокоит кровоточивость, болезненность десен. При осмотре выявляют отечную цианотичную слизистую, корни зубов оголены, пародонтальные карманы заполнены гнойным отделяемым, грануляциями. Хронические пародонтальные абсцессы имеют тенденцию обостряться с переходом в острые формы.
По локализации патологического очага в стоматологии различают пародонтальные абсцессы, сформировавшиеся в апикальной части корней зубов, посредине корня и в пришеечном участке.
Симптомы пародонтального абсцесса
При образовании пародонтального абсцесса пациенты жалуются на появление выраженной самопроизвольной боли. В полости рта выявляют болезненную припухлость в участке альвеолярной части десны. Слизистая отечная, гиперемированная. При осмотре диагностируют пародонтальные карманы, заполненные грануляциями. При пародонтальных абсцессах отмечается патологическая подвижность зубов 2-3 степени, что ведет к нарушению жевательной функции, развитию травматической окклюзии. Корни зубов оголены.
Пародонтальный абсцесс может быть выявлен в участке двух зубов. При тяжелой степени обострившегося хронического генерализованного пародонтита диагностируют множественные пародонтальные абсцессы. Открывание рта не нарушено. Регионарные лимфатические узлы увеличены, болезненны. При самопроизвольном вскрытии пародонтального абсцесса вблизи десневого края образуется свищ, через который происходит эвакуация гнойного экссудата. При появлении пародонтального абсцесса развиваются признаки интоксикации, повышается температура, ухудшается общее состояние. Пациенты жалуются на головную боль, недомогание.
Диагностика пародонтального абсцесса
Диагностика пародонтального абсцесса включает сбор анамнеза, клинический осмотр, дентальную рентгенографию, а также дополнительные лабораторные и инструментальные методики исследования. При осмотре стоматолог-терапевт или пародонтолог выявляет наличие болезненного выбухания десны в участке определенных зубов на фоне отечной, гиперемированной слизистой. Зубо-эпителиальное соединение при пародонтальном абсцессе нарушено, переходная складка сглажена. Зубы подвижны (2-3 степень). Горизонтальная перкуссия положительная. При пародонтальном абсцессе глубина пародонтальных карманов варьирует от 3 мм до 6 мм и выше, содержимое представлено грануляционной тканью, гнойным отделяемым. Также отмечается смещение зубов, что ведет к развитию травматической окклюзии.
Рентгенографически при пародонтальном абсцессе выявляют расширение периодонтальной щели, деструкцию кортикальной пластинки с неравномерной вертикальной резорбцией губчатого вещества межзубных перегородок, формированием внутриальвеолярных карманов и диффузным остеопорозом сохранившегося губчатого вещества. Индекс гигиены апроксимальных поверхностей зубов при формировании пародонтального абсцесса неудовлетворительный. Папиллярно-маргинально-альвеолярный индекс (PMA) превышает 50%, что свидетельствует о выраженном воспалительном процессе, в который вовлечены межзубные сосочки, маргинальный край и альвеолярная часть десны. Индекс кровоточивости десневой борозды (SBI) при развитии пародонтального абсцесса резко превышает норму.
В анализе крови у пациентов с пародонтальным абсцессом появляются изменения, характерны для неспецифического воспалительного процесса. Наблюдается повышение лейкоцитов, рост СОЭ, сдвиг лейкоцитарной формулы влево. С помощью молекулярно-генетического исследования (количественной ПЦР) удается выявить качественный и количественный состав анаэробной микрофлоры пародонтального кармана. Результаты анализа говорят о превалировании при пародонтальном абсцессе среди других пародонтопатогенов таких бактерий, как Porphyromonas gingivalis, Prevotella intermedia, Bacteroides forsythus, относительное содержание которых в общей бактериальной массе устойчиво увеличивается более чем в 100 раз.
С помощью цитологического исследования наряду с разнообразием микрофлоры выявляют большое количество разрушенных нейтрофильных гранулоцитов. Явления фагоцитоза при формировании пародонтального абсцесса не выражены. Исследование слюны методом хемилюминесценции подтверждает активизацию процессов перекисного окисления липидов, что свидетельствует об обострении воспаления. Пародонтальный абсцесс необходимо дифференцировать с острым периодонтитом или обострением хронического периодонтита, нагноением челюстной кисты, периоститом, остеомиелитом. Необходима консультация стоматолога-хирурга.
Лечение пародонтального абсцесса
Лечение пародонтального абсцесса начинают с устранения острого воспаления. Для создания адекватного оттока гнойного экссудата проводят промывание патологического очага антисептическими растворами под давлением. При отсутствии положительной динамики пародонтальный абсцесс вскрывают полулунным или точечным разрезом (линия разреза проходит в участке максимального выпячивания слизистой). После купирования острого периода проводят кюретаж пародонтальных карманов. Иссекают грануляции, патологически измененный цемент, эпителиальные тяжи, сглаживают поверхность корня. Формируют слизисто-надкостничный лоскут, производят его репозицию, накладывают швы. Хирургическое вмешательство при пародонтальном абсцессе осуществляется под постоянным орошением операционного поля веществами, обладающими противомикробной активностью. Пародонтологическую повязку применяют в течение 10 дней.
Пациентам, у которых выявлен пародонтальный абсцесс, проводят удаление зубных отложений, лечение кариеса и его осложнений. Показаны полоскания полости рта антисептиками из групп детергентов, окислителей, производных нитрофурана и имидазола. В комплексной терапии пародонтального абсцесса широко используют и антимикробные препараты, иммобилизированные на биополимерных матрицах, что способствует пролонгированию терапевтического эффекта. Общее этиотропное лечение пациентов с пародонтальным абсцессом включает антибиотикотерапию, назначение противовоспалительных, антипротозойных средств. Наиболее эффективными в отношении анаэробных бактерий при пародонтальном абсцессе являются линкозамиды, макролиды. Применение фторхинолонов в стадии обострения способствует ускорению сроков лечения пародонтального абсцесса и удлинению стойкой ремиссии. Высокой эффективностью обладает метод антибактериальной фотодинамической терапии с применением лазера.
При своевременном обращении и комплексном лечении патологический процесс удается купировать. Однако поскольку пародонтит сопровождается необратимой деструкцией костной ткани, риск повторного обострения, сопровождающегося формированием пародонтального абсцесса, достаточно высок.
абсцесс мозга? Или я просто параноик
Ответить Вт 1 мар, 2016 16:52
Для начала я очень параноидальный человек и испытываю сильное беспокойство, когда речь заходит о возможности смерти. Я хочу начать с зубного абсцесса, который я не лечил больше года из-за ожидаемого страхового покрытия для процедуры корневого канала на моем верхнем переднем зубе. Мне было больно в то время.Несколько месяцев спустя стоматолог наконец позвонил мне, но я не стал забирать, потому что зуб меня больше не беспокоил. Ничего не случилось, и, как я сказал, прошел год. Я также хотел бы добавить, что у того же самого зуба не было ничего плохого, пока он не наполнился, тогда начался абсцесс зуба. Теперь я не знаю, будет ли это моей паранойей, но со вчерашнего дня я просыпаюсь и чувствую себя прекрасно, но если бы я наклонился к одной стороне, предпочтительно к той стороне, где находится этот зуб, я бы почувствовал тупую боль. , Головная боль.Если я стою или просто на улице, я также испытываю тупую головную боль только на той стороне головы вокруг ее задней части. Иногда это полностью уходит, затем возвращается. Это повторяется, но боль / давление совсем не сильны, даже не пульсирующее ощущение. Теперь это пугает меня, потому что я читал, как абсцесс мозга может развиться в течение двух недель, посещая моего единственного аптечного врача, но он, вероятно, назначит мне только лекарства от мигрени и тому подобное. Кроме того, половина моего лица чувствовала себя странно, не онемела или горячая, но, возможно, напряженная? Лучший способ описать это так, как если бы солнце сияло на той стороне лица, но это не жжение.Я спал в этот день, и сегодня я все еще чувствую то же самое.
@Michael Weston,
Примечание: я не врач и не стоматолог.
GO.
Они помогут вам чувствовать себя лучше.
@jespah,
@Michael Weston,
определение параноика по медицинскому словарю
Обсуждение пациентом параноика
В. Что такое паранойя? Отличается ли это от других психозов? У моего друга был диагностирован шизофрения. Я читал об этом в Интернете, и я не уверен насчет идеи паранойи. Это какой-то психоз или другой симптом? Может ли кто-нибудь привести пример параноидального мышления против нормального мышления?
A. Метинкс Все эти мозговые расстройства имеют полное отношение к недостатку меди.Со всеми нашими современными технологиями и искусственными удобрениями и обработкой пищевых продуктов, пища стала настолько обедненной из минералов, что наш организм и мозг стали настолько истощенными, что мы даже не можем функционировать должным образом. Начните принимать ламинарию, кальций-магний, масло печени трески, масло семян льна и сырой яблочный уксус. Это принесет исцеление и нормальную функцию для мозга и систем организма. Эмоции успокоятся и станут более управляемыми. Если вы принимаете витамин с большим количеством марганца, чем меди, это усугубит дисфункцию.Не трать свои деньги впустую. Вот ты где! Некоторые решения, а не более риторика о проблеме.
В. Является ли паранойя побочным эффектом СДВГ? У моей милой дочери СДВГ, и она часто легко заболела паранойей. У меня есть сомнения, является ли паранойя побочным эффектом СДВГ? Я смущен. Я действительно нуждаюсь в помощи.
A. Паранойя, чрезмерное беспокойство или хроническое беспокойство является симптомом для людей, страдающих СДВГ, но ответ не так прост, как этот.В большинстве случаев мужчины, страдающие синдромом дефицита внимания, обычно сопровождаются беспокойством, нетерпением, связанным с синдромом дефицита внимания с СДВГ, в то время как у женщин это обычно проявляется СДВ, синдромом дефицита внимания без буквы «Н». Гиперактивность это обычно считается.
Возможно, вы захотите обратиться к контрольному списку симптомов СДВГ, чтобы определить, соответствует ли ваша дочь критериям для тех, кто страдает
с СДВ. В одной из первых книг доктора Хэллоуэлла, посвященных СДВ / СДВГ «Влечение к отвлечению», имеется вопросник из пятидесяти
вопросника, помогающий определить степень тяжести СДВ / СДВГ, с которой он связан.
Трудность в диагностике симптомов СДВ / СДВГ из-за обширного, разнородного спектра симптомов и
Больше дискуссий о параноике.