Воспаление уха у ребенка: как не допустить осложнений
Отит — одно из самых распространенных заболеваний в детском возрасте. По международной статистике, 98% детей переносят воспаление уха как минимум один раз, 60% — сталкиваются с болезнью дважды. Что является эффективной профилактикой и, как лечится отит, рассказал врач-оториноларинголог Морозовской детской больницы, кандидат медицинских наук, обладатель статуса «Московский врач» Александр Михайлович Иваненко.
Почему возникает отит?
В зависимости от локализации воспалительного процесса отит может быть наружным, средним или внутренним. Наружный отит вызывается микробами, чаще всего проявляется поражением кожи слухового прохода и фурункулами в области ушной раковины. Внутренний отит в большинстве случаев наступает при запущенной форме среднего отита.
Острый средний отит — острое воспаление слизистой оболочки полости среднего уха. Развивается на фоне респираторных инфекций.
В силу анатомических особенностей, чем меньше ребенок — тем короче и шире слуховая труба, соединяющая полость уха с носоглоткой. Поэтому у грудного ребенка, который большую часть времени проводит лежа, и у ребенка младшего возраста, который не умеет чистить нос, затекание слизи возможно в любой момент. У детей подросткового возраста слуховая труба представляет извилистую узкую трубочку, поэтому заброс инфекции из носоглотки в среднее ухо менее возможен.
Развитию воспаления уха способствуют также аденоидные вегетации. Это разрастание носоглоточной миндалины, являющейся основным очагом бактериальной инфекции в носоглотке.
Как проявляется заболевание?
Основной симптом отита — боль в ухе. Дети до года, как правило, отказываются от еды, ведь сосательные движения вызывают боль. Малыши часто трогают ухо, трут его, плачут. Заподозрить отит можно, нажав на козелок ушной раковины ребенка.
Малыши часто трогают ухо, трут его, плачут. Заподозрить отит можно, нажав на козелок ушной раковины ребенка.
Ключевым методом диагностики среднего отита является отоскопия — осмотр врачом наружного слухового прохода и барабанной перепонки с применением специального инструмента.
Как лечить отит?
Если воспалительный процесс находится на первоначальном этапе, проводится амбулаторное лечение. Терапия подбирается педиатром или оториноларингологом в зависимости от состояния ребенка. Обязательно используются сосудосуживающие капли в нос.
Если своевременно не оказать медицинскую помощь, воспалительный процесс переходит в острый средний катаральный отит, а затем в острый средний гнойный отит, характеризующийся появлением гнойных выделений из уха. В некоторых случаях при неадекватном оттоке содержимого или его отсутствии ребенку в стационаре проводится парацентез — разрез барабанной перепонки. Вмешательство выполняется под анестезией. Затем продолжается медикаментозное консервативное лечение.
Какие меры профилактики наиболее эффективны?
Среди многих родителей бытует мнение, что предупредить отит можно, если «закрывать ваткой ухо на улице» или «надевать ребенку несколько шапок». Подобные рекомендации не застрахуют от отита.
В связи с тем, что инфицирование уха происходит через слуховую трубу, сообщающуюся с носоглоткой, необходимо тщательно ухаживать за полостью носа, если у ребенка появился насморк. Иначе происходит затекание слизи из носоглотки в среднее ухо, что приводит к воспалительному процессу в ухе.
При чрезмерном разрастании носоглоточной миндалины, рекомендовано ее удаление.
Отит у ребёнка: что делать?
Отит, или воспаление среднего уха, часто становится осложнением после простудных заболеваний у детей, особенно у грудничков. Это связано с анатомическими особенностями строения ушей и другими факторами риска. О причинах, профилактике и лечении отита читайте в нашей статье.
Как распознать отит
Воспаление уха распознать обычно несложно: сильная резкая боль, снижение слуха, шум в ушах, возможны выделения. Дети становятся капризными, просыпаются среди ночи и им трудно уснуть. При остром отите резко поднимается температура, у ребёнка наблюдается слабость, раздражительность, падает аппетит.
Дети становятся капризными, просыпаются среди ночи и им трудно уснуть. При остром отите резко поднимается температура, у ребёнка наблюдается слабость, раздражительность, падает аппетит.
Сложнее всего с маленькими детьми, потому что они не могут сообщить, где болит. Отит у них можно заподозрить по беспричинному плачу, беспокойству, верчению головой, отказу от еды или груди. Точно определить боль в ухе помогает нажатие на хрящик — козелок: больной отитом малыш резко одёрнется и будет громко плакать.
Начинается болезнь с катарального отита, а через несколько дней возможен переход в стадию гнойного. Это очень серьёзное и опасное заболевание: давление может привести к разрыву барабанной перепонки. Если у ребёнка есть выделения из уха, срочно обратитесь к врачу.
Причины возникновения отита
Воспаление среднего уха чаще всего возникает от попавшей в него инфекции. Обычно микробы попадают из носоглотки, когда человек долго болеет. Особый слуховой канал — евстахиева труба — соединяет глотку и полость среднего уха — так болезнетворные бактерии в нее и попадают.
Особенность строения детских ушей в том, что слуховая труба короче и толще, чем у взрослых, поэтому риск отита гораздо выше. При купании может оставаться вода в ушах, что также повышает риск развития болезни.
Ещё одна причина частых детских отитов — шмыгание носом: слизь с инфекцией перемещается по носоглотке и попадает в слуховую трубу, вызывая воспаление.
К группе риска относятся болеющие частыми и затяжными простудными заболеваниями, аллергики, дети с воспалёнными аденоидами, которые сдавливают евстахиеву трубу, а также груднички, которые много времени проводят в лежачем положении.
Опасные последствия отита:
- ухудшение слуха или приобретённая тугоухость;
- воспаление пазух;
- проблемы с вестибулярным аппаратом;
- нарушения речи;
- гнойный менингит.
Отит ни в коем случае нельзя запускать или лечить самостоятельно: если барабанная перепонка разорвётся, то уже ничего капать в уши нельзя. Определить вид отита и его сложность может только лор-врач.
Основные рекомендации при воспалении уха:
- своевременно лечить насморк, закапывать в нос сосудосуживающие препараты;
- применять местно в уши раствор антисептика;
- закапывать ушные капли для снятия боли и воспаления;
- облегчить боль поможет сухое тепло в виде компресса на ухо;
- возможно, придется пропить курс антибактериальных препаратов.
Чтобы ребёнок не болел повторяющимися отитами, своевременно лечите насморк, не давая слизи загустеть, не позволяйте детям сильно и часто сморкаться, укрепляйте детский иммунитет и следите, чтобы в ушах не оставалась воды.
Острый средний отит у детей: симптомы и лечение
Лечение острого среднего отита у детей в ЛОР клинике №1
Острый средний отит — острое заболевание
среднего уха. Составляет примерно 25-40% среди всех заболеваний уха.
Составляет примерно 25-40% среди всех заболеваний уха.
Воспалительные заболевания среднего уха встречаются во всех возрастных группах. Особенно часто это заболевание развивается у детей, причем пик заболеваемости приходится на 6—18 месяцев; до трехлетнего возраста 90% детей хотя бы однажды переносят острое воспаление среднего уха. Своевременная диагностика и адекватное лечение отита чрезвычайно важны для предупреждения возможных неблагоприятных последствий, самое сложное из которых : менингит, летальный исход, а также развитие тугоухости, что впоследствии может привести к задержке умственного развития.
Причины
Какие же причины и условия
ведут к тому, что воспаление среднего уха является таким частым заболеванием
именно в детском возрасте? Их можно подразделить на общие и местные. К общим
относятся особенности естественного иммунитета, атопические заболевания,
искусственное вскармливание, патология бронхо-легочной системы, наследственные
факторы. Существуют также особенности анатомии ЛОР-органов у детей, которые
влияют негативным образом на развитие отита.
Клиника
В большинстве случаев отит
развивается как осложнение воспаления в полости носа (насморка). Основные симптомы острого
среднего отита общеизвестны. Помимо нарушения общего состояния, это сильнейшая
боль в ухе и снижение слуха. В детском, а особенно в грудном возрасте диагноз
труден, поскольку ребёнок плохо локализует источник боли. Дети грудного
возраста хватаются за ушки, беспокойно спять, резко просыпаются с плачем ночью,
отказываются от еды, а иногда единственным симптомом заболевания может быть
повышение температуры тела до фебрильных (высоких) цифр. Исследование слуховой
функции провести непросто, а отоскопическая картина (изменение барабанной
перепонки при осмотре) имеет ряд особенностей, связанных с возрастными
анатомическими отличиями.
В зависимости от характера течения заболевания и данных осмотра отит может быть катаральным (самая ранняя стадия), при скоплении жидкости в полости среднего уха (за барабанной перепонкой) — серозным, а при позднем обращении воспаление в ухе становится настолько выраженным, что происходит разрыв барабанной перепонки (перфорация) и из уха отделяется гнойный секрет.
Если гноетечение продолжается дольше, следует говорить о затянувшемся или подостром среднем отите. В ряде случаев гноетечение из уха у ребёнка прекращается, перфорация барабанной перепонки рубцуется, однако через какое-то время, чаще 2-3 раза в год, выделения из уха появляются снова. В этих случаях речь идёт о рецидивирующих острых средних отитах. К неблагоприятным исходам острого гнойного среднего отита относят переход заболевания в хроническую форму. Главным признаком хронизации процесса является формирование стойкой перфорации барабанной перепонки.
Диагностика острого среднего отита у детей
Осмотр
врачом-оторинолариноглогом.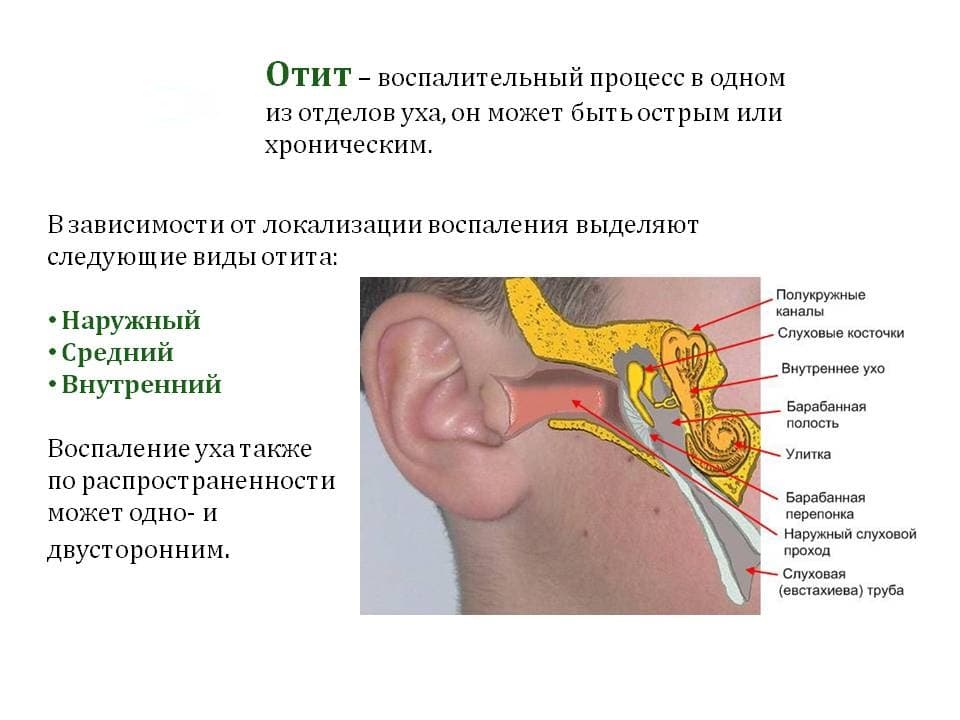 Для оценки состояния барабанной перепонки и
определения жидкости в среднем ухе используют отоскопию и видеоотоскопию или
исследование уха с помощью микроскопа. Применение эндоскопической техники
существенно улучшает диагностические возможности: определение наличия жидкости
в среднем ухе, выявление мелких перфораций барабанной перепонки, определение
подвижности барабанной перепонки.
Для оценки состояния барабанной перепонки и
определения жидкости в среднем ухе используют отоскопию и видеоотоскопию или
исследование уха с помощью микроскопа. Применение эндоскопической техники
существенно улучшает диагностические возможности: определение наличия жидкости
в среднем ухе, выявление мелких перфораций барабанной перепонки, определение
подвижности барабанной перепонки.
В качестве диагностики также проводится тимпанометрия для оценки состояния полости среднего уха, степени подвижности барабанной перепонки. Для определения степени снижения слуха и исключения острой сенсоневральной тугоухости (при воспалении слухового нерва) целесообразно выполнить аудиометрию — проверка слуха на аппарате.
Лечение
Назначая лечение острого среднего отита у детей,
важно учитывать общее состояние ребенка, наличие сопутствующих заболеваний,
длительность заболевания. Большое внимание уделяется основной причине отита —
воспалению в полости носа — ринит, аденоидит, синусит.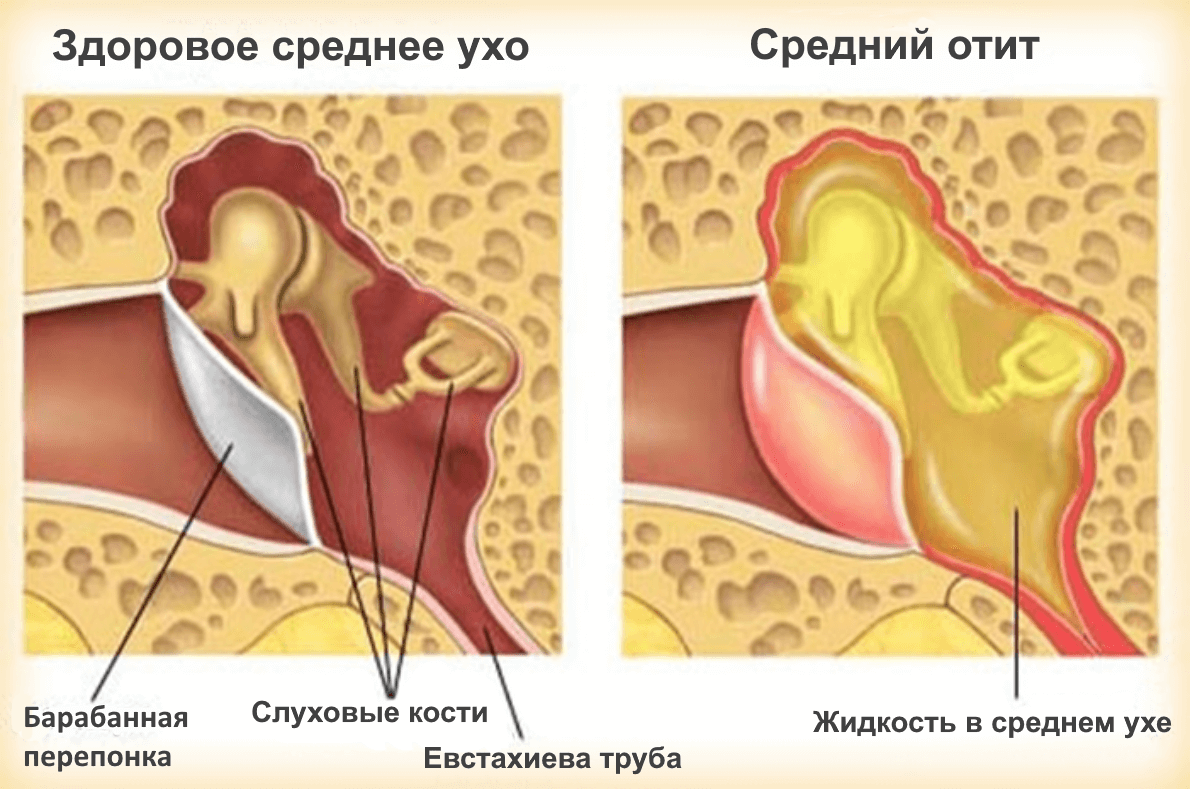 При своевременно начатом
лечении в большинстве случаев острый средний отит разрешается без применения
антибиотиков. Это характерно для острого среднего отита у детей старше 2-х лет
с благоприятным фоном, когда заболевание вызвано вирусами. При среднетяжёлом и
тяжёлом течении антибиотики применяют почти всегда, особенно у детей до 2 лет.
У детей старше 2 лет при отсутствии выраженных симптомов интоксикации, болевого
синдрома, температуры тела выше 38°С, в течение суток можно ограничиться только
симптоматической терапией. Однако при отсутствии положительной динамики в
симптомах заболеваний в течение 24 часов необходимо начинать антибактериальную
терапию.
При своевременно начатом
лечении в большинстве случаев острый средний отит разрешается без применения
антибиотиков. Это характерно для острого среднего отита у детей старше 2-х лет
с благоприятным фоном, когда заболевание вызвано вирусами. При среднетяжёлом и
тяжёлом течении антибиотики применяют почти всегда, особенно у детей до 2 лет.
У детей старше 2 лет при отсутствии выраженных симптомов интоксикации, болевого
синдрома, температуры тела выше 38°С, в течение суток можно ограничиться только
симптоматической терапией. Однако при отсутствии положительной динамики в
симптомах заболеваний в течение 24 часов необходимо начинать антибактериальную
терапию.
Показания для назначения антибиотикотерапии
Препаратами
выбора (в зависимости от состояния, характера предшествовавшей терапии, наличия
аллергии к препаратам) являются антибиотики группы пенициллинов. Дозирование
антибиотиков производится согласно тяжести процесса по весу ребенка.
Длительность антибактериальной терапии зависит от тяжести, характера течения
заболевания, сроков начала лечения.
В большинстве случаев острый средний отит у детей заканчивается выздоровлением. Средние сроки выздоровления 2-3 недели. Выздоровление подразумевает восстановление общего состояния, отоскопической картины и полное восстановление слуха.
На последнее обстоятельство, к сожалению, обращают внимание далеко не всегда ни родители ни врачи. Поэтому каждый ребёнок, перенесший острый средний отит, должен быть обследован специалистом для контрольного исследования слуха. По разным данным около 20% детей затем страдают снижением слуха после несвоевременного и неполноценного лечения.
Острый средний отит у детей – клиника «Семейный доктор».
Острый средний отит – воспаление в полости среднего уха. Как правило, такое заболевание возникает у людей на фоне насморка. Различают катаральный и гнойный средний отит.
Начало заболевания обычно острое, с повышением температуры, сопровождается болью в ухе «стреляющего, ноющего» характера, у детей младшей возрастной группы – не мотивируемым беспокойством и криком, нарушением сна, отказом от еды. Высокая температура может сохраняться без лечения до возникновения перфорации в барабанной перепонке, и тогда уже возникает гноетечение из уха. Воспаление из среднего уха может распространиться на сосцевидный отросток (мастоидит) и на мозговые оболочки (отогенный минингит). Нейротропное воздействие вирусной инфекции может привести к сенсоневральной тугоухости и парезу лицевого нерва.
Высокая температура может сохраняться без лечения до возникновения перфорации в барабанной перепонке, и тогда уже возникает гноетечение из уха. Воспаление из среднего уха может распространиться на сосцевидный отросток (мастоидит) и на мозговые оболочки (отогенный минингит). Нейротропное воздействие вирусной инфекции может привести к сенсоневральной тугоухости и парезу лицевого нерва.
В детском возрасте чаще встречается экссудативная форма среднего отита, когда при неповрежденной барабанной перепонке нарушается отток патологического содержимого из барабанной полости. Течение экссудативного среднего отита может быть без болевого симптома. Дети с таким отитом жалуются на снижение слуха, ощущение заложенности в ушах, переливание в них жидкости. Родители малышей обращают внимание, что ребенок не слышит, когда они обращаются к нему.
Как предотвратить осложнения
Для предотвращения развития осложнений среднего отита необходима своевременная консультация ЛОР врача при острых респираторных заболеваниях. Профилактические осмотры пациентов, особенно перед отъездом в отпуск, дадут возможность исключить наличие серных масс в слуховых проходах, которые являются препятствием для диагностики и последующего лечения отитов. В период болезни врачами рекомендовано избегать попадания воды в уши, а именно, не купаться в открытых водоемах и бассейнах, не купать детей с головой в ванне. По возможности желательно отменить или отсрочить перелет на самолете, так как изменение давления при взлете и посадке усиливает эффект закладывания в ушах, а нередко и саму боль от отита. Значительный перепад давления может привести к разрыву барабанной перепонки и тем самым увеличить время лечения среднего отита.
Профилактические осмотры пациентов, особенно перед отъездом в отпуск, дадут возможность исключить наличие серных масс в слуховых проходах, которые являются препятствием для диагностики и последующего лечения отитов. В период болезни врачами рекомендовано избегать попадания воды в уши, а именно, не купаться в открытых водоемах и бассейнах, не купать детей с головой в ванне. По возможности желательно отменить или отсрочить перелет на самолете, так как изменение давления при взлете и посадке усиливает эффект закладывания в ушах, а нередко и саму боль от отита. Значительный перепад давления может привести к разрыву барабанной перепонки и тем самым увеличить время лечения среднего отита.
Комплексное использование профилактических и лечебных мероприятий направлено на снижение заболеваемости средним отитом и значительно сокращает сроки лечения ушных болезней, а также предотвращает развитие осложнений, что в итоге улучшает качество жизни людей.
Отит.
 Как его избежать? Советы родителям
Как его избежать? Советы родителямОтит. Как его избежать?
В холодное время года дети намного чаще болеют острыми респираторными заболеваниями (ОРЗ), которые нередко приводят к осложнениям, и, в первую очередь, к отитам. О том, что это за заболевание, отчего оно возникает, нам рассказала врач-оториноларинголог клиники «Детский доктор» Татьяна Владимировна Аксенова.
Отитом называется воспалительный процесс одного из отделов уха. В подавляющем большинстве случаев любые выделения из слухового прохода, боль в одном или обоих ушах и (или) понижение слуха обусловлены отитом среднего уха. Именно средний отит является одним из наиболее частых заболеваний, особенно у детей.
Воспаление в среднем ухе не возникает ни с того ни с сего. Его первопричина – изменение давления в барабанной полости. Отчего это может произойти? Если отбросить в сторону всякие редкие причины отитов, станет ясным, что отит почти всегда не является самостоятельным заболеванием и почти всегда представляет собой осложнение воспалительных заболеваний носоглотки, прежде всего – острых респираторных вирусных инфекций (ОРВИ).
При любых простудных заболеваниях носоглотки имеет место повышенное образование слизи. Многократные шмыганья носом, особенно активные шмыганья (неважно при этом, в себя или из себя) способствуют попаданию слизи в просвет евстахиевой трубы; кроме этого вирусы и бактерии, вызывающие ОРЗ, способны непосредственно вызывать воспаление слизистой оболочки евстахиевой трубы. Оба указанных фактора вместе или по отдельности вызывают достаточно длительное нарушение вентиляции барабанной полости, и давление в ней становится отрицательным. В этих условиях клетки, выстилающие барабанную полость, начинают выделять воспалительную жидкость. Уже на этом этапе возникают совершенно конкретные симптомы отита – боль в ухе (ушах), нарушение слуха. В дальнейшем (иногда через несколько часов, но чаще через двое-трое суток) бактерии попадают в барабанную полость (все через ту же евстахиевую трубу) и начинают размножаться – отит становится гнойным. Боль нарастает, повышается температура тела, давление в барабанной полости часто возрастает настолько, что происходит разрыв барабанной перепонки и через возникшее отверстие по слуховому проходу начинает выделяться гнойная жидкость.
Дети болеют отитом значительно чаще, чем взрослые. Этому способствуют следующие факторы. У детей раннего возраста слуховая труба широкая и короткая, что значительно облегчает путь микроба. К тому же малыши первого года жизни преимущественно находятся в горизонтальном положении, что затрудняет отток слизи наружу и способствует ее застою в носоглотке. У грудничков причиной отита может стать попадание смеси или грудного молока из носоглотки в среднее ухо. Ну, и к тому же дети просто чаще болеют простудными заболеваниями. У детей с ослабленным иммунитетом, недоношенных, а также у малышей, находящихся на искусственном вскармливании и поэтому лишенных материнских антител, риск заболеть отитом еще выше.
Дети больше плачут и активно при этом шмыгают носами. У детей часто увеличены аденоиды, которые способны сдавливать евстахиеву трубу.
Немаловажное значение имеет профилактика отита у детей
Сюда входят все методы профилактики, направленные на повышение иммунитета ребенка, на предупреждение насморка:
- СВОЕВРЕМЕННОЕ ЛЕЧЕНИЕ НАСМОРКА!
- закаливание здорового ребенка,
- гимнастика,
- витаминотерапия,
- удаление аденоидов и полипов,
- эффективное лечение ОРЗ.

Точный диагноз «отит» может установить только врач при осмотре барабанной перепонки (такой осмотр на медицинском языке называется отоскопия). Отоскопия дает возможность определить вид отита, ответить на вопрос какой он.
Последовательность действий родителей при первых признаках отита или при подозрении на него – незамедлительная консультация врача-отоларинголога.
Отит у детей — симптомы, диагностика и лечение.
Отит – это общее определение воспалительных заболеваний уха, которые очень распространены среди детей.
Этиологические факторы (причины) отита у детей тесно связаны с переохлаждением и простудными болезнями. Это заболевание при отсутствии адекватного лечения может грозить потерей слуха у ребенка и поэтому требует немедленной врачебной помощи.
Данная статья написана в информационных целях для того, чтобы помочь всем мамам и папам разобраться в причинах, симптомах и последствиях такого заболевания, как отит у ребенка. Любая информация со страниц Интернета не сможет заменить Вам очной консультации и лечения у детского врача-отоларинголога и носит лишь ознакомительный характер.
Любая информация со страниц Интернета не сможет заменить Вам очной консультации и лечения у детского врача-отоларинголога и носит лишь ознакомительный характер.
Виды отита у детей
Заболевание делится на следующие виды:
- острый отит у детей наблюдается на пике заболевания и проявляется острыми первичными симптомами;
- хронический отит в детском возрасте развивается при длительном течении и безуспешном лечении острой формы болезни;
- аллергический отит у ребенка возникает на фоне длительного воздействия аллергенов на детский организм. В этом случае требуется дополнительная консультация врача-аллерголога-иммунолога;
- и другие виды.
По характеру отделяемого экссудата (жидкости, с растворенными в ней веществами) ушной отит у детей бывает:
- гнойный;
- катаральный;
- серозный.
Гнойный и серозный типы относятся к проявлениям экссудативного отита детей, сопровождающегося отделением транссудата (отечной жидкости), и его лечение сводится к общим принципам.
По уровню развития процесса различают наружный, средний и внутренний отит. Эти виды отита у детей несколько различаются по симптоматике и по стадийности воспалительного процесса. Также различают односторонний и двусторонний виды отита у ребенка, лечение которых нужно предпринять как можно скорее под контролем квалифицированного врача.
Отит уха ребенка и его лечение
Начальные симптомы заболевания у детей зависят от многих факторов. Одним из них служит возраст ребенка. По свидетельствам врачей, отит у ребенка 2-х лет проходит, по ряду причин, тяжелее, чем отит у ребенка в 3 года. Это связано с тем, что у детей младшего возраста иммунитет не имеет такой степени напряженности, как в старшем возрасте.
Лечение наружного отита
Выделяют ограниченный наружный отит (гнойник кожи фиброзно-хрящевого отдела наружного уха) и диффузный (разлитой) наружный отит.
Первый возникает вследствие внедрения возбудителя, как правило, стафилококка, в волосяной фолликул кожи наружного слухового прохода.
Диффузный ушной отит возникает как осложнение при хроническом гнойном воспалении среднего уха. Основным фактором, вызывающим диффузный отит, является занос гноя в забарабанную полость при гноетечении.
Лечение наружного отита у детей сводится к промыванию наружного слухового прохода, назначению антибиотиков, сульфаниламидных препаратов и др. Лечебные процедуры и препараты может назначить только лечащий врач.
Также лечение наружного отита у детей требует закладывания в пораженное ухо марлевых турунд, смоченных в специальном растворе (об этом расскажет врач). При стихании острого процесса и в более поздней фазе заболевания назначают физиотерапию.
Лечение среднего отита
Острый средний отит развивается в результате проникновения в среднее ухо возбудителей инфекции через слуховую трубу при воспалительных заболеваниях носа и носоглотки.
На первом этапе развивается острый катаральный отит у ребенка: повышается температура, отмечается отек, боли в пораженном ухе, беспокойство и плаксивость.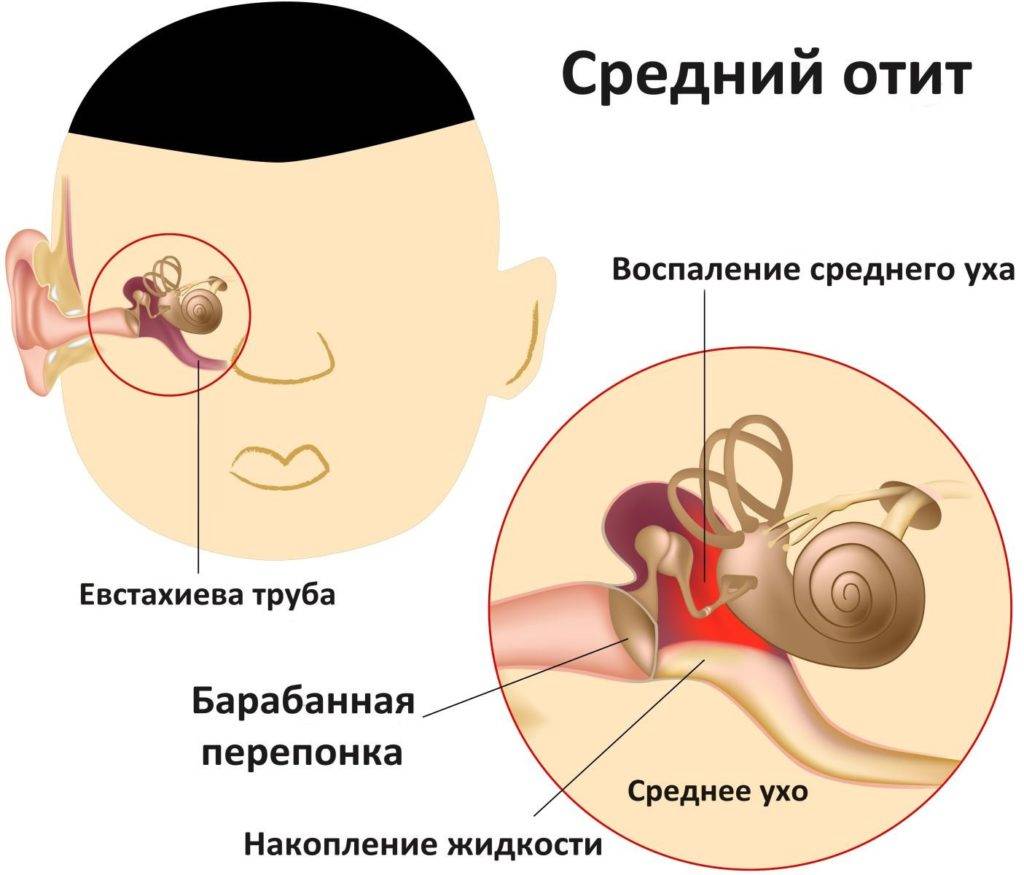
Лечение среднего отита у детей начинают незамедлительно, сразу после обнаружения первых симптомов и постановки диагноза.
Будьте осторожны, при возникновении среднего отита возрастает вероятность попадания инфекции в полость мозга и дальнейшего развития серозного менингита!
Отит у ребенка в 2 года
В этом возрасте болезнь осложняется тем, что затруднена диагностика заболевания из-за того, что маленький ребенок не может объяснить свое состояние и рассказать, где болит.
Для постановки диагноза необходимо сдать лабораторные анализы и обязательно записаться на прием к детскому врачу-отоларингологу для проведения целостного отоскопического обследования.
Средний отит у детей независимо от возраста протекает тяжелее. Боль становится нестерпимой, и, помимо стандартных лечебных процедур, ребенку назначают анальгетики и десенсибилизирующие препараты.
Лечебные препараты, назначаемые врачом, способствуют повышению резистентной (внутренней) защиты организма ребенка и оказывают «успокаивающий» эффект.
Средний катаральный отит у детей лечится по схеме терапии инфекционных воспалительных ЛОР-заболеваний под тщательным наблюдением детского врача-отоларинголога.
При осложнении катарального среднего отита и его переходе в гнойный средний отит у детей появляется большая угроза прободения барабанной перепонки (как следствие, нарушение слуха) из-за постоянного присутствия в слуховом канале гнойного отделяемого.
Таким образом, отит у ребенка в 2 года является не просто серьезным, а опасным заболеванием, требующим незамедлительного вмешательства детского врача!
Отит у ребенка 3-х лет
Несколько иначе протекает отит у ребенка в 3 года. В этом возрасте он уже может объяснить свое состояние, старается интуитивно найти «приемы» для кратковременного снижения боли (трется больным ухом об одежду, прислоняет его к прохладным предметам и т. д.). Практически также протекает отит у ребенка в 4 года и в более старшем возрасте.
Родитель, наблюдая за поведением ребенка и его жалобами, должен в максимально ранние сроки обратиться к детскому врачу-отоларингологу для незамедлительного начала лечения!
Если установлен диагноз «гнойный отит» у ребенка, лечение в этом случае более продолжительное и дополняется назначением сульфаниламидных препаратов, антибиотиков и др.
Ребенку параллельно проводят курс витаминотерапии. Регулярно нужно сдавать анализы для контроля за текущим состоянием организма ребенка.
Подведение итогов: как лечить отит у ребенка
Чтобы не растеряться в сложной ситуации и не пропустить ранние признаки отита, важно не оставлять без внимания первые симптомы беспокойства ребенка и при возникновении малейшего подозрения на отит начинать его лечение у детей в максимально ранние сроки.
Особенно важно не промедлить, если врач поставил диагноз «острый отит» у ребенка, и начать лечение незамедлительно.
Диагноз «острый гнойный отит у детей» требует экстренной медицинской помощи!
О том, как правильно следует решать назревшую проблему и как вылечить отит у ребенка знают врачи-отоларингологи Он Клиник бейби, имеющие большой опыт в лечении детей с подобным диагнозом.
Если Вы обнаружили признаки отита у своего ребенка и не знаете, что делать, как можно скорее обращайтесь за консультацией детского врача-отоларинголога Он Клиник бейби!
Лечение отита среднего уха у взрослых и детей
Отит уха (или отит ушей) — это воспалительный процесс в среднем ухе. Он является самым распространенным лор-заболеванием и считается наиболее частой причиной потери слуха. Болезнь встречается у взрослых, однако, чаще бывает у детей. Вовремя начатое лечение не даст возможности развиться процессу и убережет от опасных осложнений.
Чаще всего это заболевание является осложнением вирусных инфекций. Каким образом в среднее ухо попадает инфекция? Остановимся немного на этом.
Каким образом в среднее ухо попадает инфекция? Остановимся немного на этом.
Суть в том, что к среднему уху есть доступ с наружной стороны через барабанную перепонку и со стороны носоглотки посредством евстахиевой трубы. Поэтому все воспалительные процессы, которые протекают в носоглотке, могут отразиться на состоянии среднего уха и привести к заболеванию. Отит у детей вызывают обычно проблемы с носоглоткой, так как слуховой проход у них широкий и короткий, так что риск заражения среднего уха из носоглотки повышен.
Причины возникновения заболевания
- Основной виновник — это насморк, причиной которого может быть обычная простуда, вирусная инфекция. Микробы из инфицированной носоглотки в среднее ухо проникают посредством слуховой трубы. Начинается воспаление, слизистая слуховой трубы отекает, нарушается выравнивающее давление. Это приводит к боли в ушах, ощущению в них заложенности.
- Нередки случаи, когда люди сами травмируют при неправильной чистке ушей свою барабанную перепонку, что вызывает ее воспаление и приводит к возникновению отита.

Различают две формы отита — острую и хроническую.
Симптомы острого отита:
- резкая стреляющая боль в ухе (или ушах), отдающая в челюсть и висок
- возникновение головной боли
- повышение температуры
- снижение слуха, заложенность в ухе
- гнойные выделения из наружного слухового канала.
Если это совсем маленький ребенок, который еще не может пожаловаться на боль, то о болезни можно догадаться по его поведению. Он плачет, не может уснуть, отказывается от еды, так как ему больно глотать.
Важно: если меры приняты своевременно, то разрыва барабанной перепонки не произойдет и гнойных выделений не образуется.
Признаки хронического отита:
- повышение температуры
- выделение из ушей гноя.

При хроническом отите боли может и не быть, потому что гной свободно истекает из слухового прохода. Из-за часто повторяющихся воспалений барабанная перепонка исчезает, она просто сгнивает. Именно хроническая форма приводит к понижению слуха.
Как лечить заболевание
Лечение отита уха обычно производится консервативным методом с применением антибиотиков, в том числе и маленьким детям. Пройти весь курс лечения необходимо, чтобы предотвратить развитие осложнения. Помимо антибиотиков пользуются сосудосуживающими каплями для носа. Если уже развилась гнойная форма, следует постоянно и тщательно убирать гнойные выделения, используя ватные турунды, а ушной проход очищать дезинфицирующими растворами. При начальной стадии заболевания лечение отита у детей начинается с назначения на область уха сухого тепла в виде компрессов, прогревания синей лампой, турундочек с каплями для ушей.
При более глубоком распространении заболевания детям в барабанную перепонку, предварительно проколов ее, вставляют трубочку для оттока гноя. Она также помогает избежать повышенного давления в среднем ухе. После лечения трубочку убирают и перепонка зарастает. Любая форма этого заболевания может явиться причиной потери слуха, поэтому при первых же признаках необходимо обращаться к врачу, а не заниматься самолечением.
Она также помогает избежать повышенного давления в среднем ухе. После лечения трубочку убирают и перепонка зарастает. Любая форма этого заболевания может явиться причиной потери слуха, поэтому при первых же признаках необходимо обращаться к врачу, а не заниматься самолечением.
Средний отит (инфекция среднего уха)
Инфекция среднего уха — это воспаление в наполненном воздухом пространстве за барабанной перепонкой. Когда среднее ухо заражается, это пространство заполняется жидкостью, которая давит на барабанную перепонку. Накопление жидкости может быть болезненным.
Инфекции среднего уха могут поражать взрослых, но гораздо чаще встречаются у детей. Более 80 процентов детей имеют хотя бы одну инфекцию уха к 3 годам.
Существует несколько типов инфекции среднего уха:
- Острый средний отит (АОМ): этот тип ушной инфекции возникает относительно внезапно.Среднее ухо опухает и краснеет. Внутри скапливается жидкость и слизь, вызывая жар, боль в ушах и потерю слуха.

- Средний отит с выпотом (OME): Инфекция проходит, но жидкость (выпот) и слизь продолжают скапливаться в среднем ухе. Ваш ребенок может испытывать чувство заложенности ушей и потерю слуха.
- Хронический средний отит с выпотом (COME): при этом состоянии инфекция проходит, но жидкость либо остается в среднем ухе, либо возвращается снова и снова.В результате у вашего ребенка может быть потеря слуха и ему будет трудно бороться с новыми инфекциями.
Среднее ухо может инфицироваться, когда узкая трубка (называемая евстахиевой трубой), соединяющая его с задней частью носа, перестает работать должным образом. Евстахиева труба предотвращает повышение давления воздуха и отводит жидкость из среднего уха. Простуда или аллергия могут вызвать набухание и закупорку слизистой оболочки носа, горла и евстахиевой трубы. Бактерии и вирусы могут расти, когда жидкость попадает внутрь.
Дети младшего возраста более подвержены инфекциям уха, чем взрослые, потому что их евстахиевы трубы короче, уже и расположены горизонтально. Это облегчает проникновение бактерий и затрудняет стекание жидкости. Кроме того, у маленьких детей более слабая иммунная система, что усложняет им борьбу с инфекцией.
Это облегчает проникновение бактерий и затрудняет стекание жидкости. Кроме того, у маленьких детей более слабая иммунная система, что усложняет им борьбу с инфекцией.
Хотя у любого человека может развиться ушная инфекция, у ребенка больше шансов заразиться, если он или она:
- Имеет семейный анамнез ушных инфекций
- Имеет слабую иммунную систему
- Находится рядом с курильщиком / загрязняет воздух
- Проводит время в детском саду
- Кормят из бутылочки вместо грудного вскармливания или используют соску
- Пьет из бутылки лежа на спине
Ваш ребенок может испытывать некоторые из этих распространенных симптомов ушной инфекции:
- Боль в ухе (наиболее частая жалоба)
- Необычная раздражительность
- Проблемы со сном или нарушения сна
- Дергать или тянуть за одно или оба уха
- Лихорадка
- Отток жидкости из уха
- Утрата баланса
- Нарушения слуха
- Плохое питание
Симптомы ушной инфекции могут напоминать другие состояния или медицинские проблемы.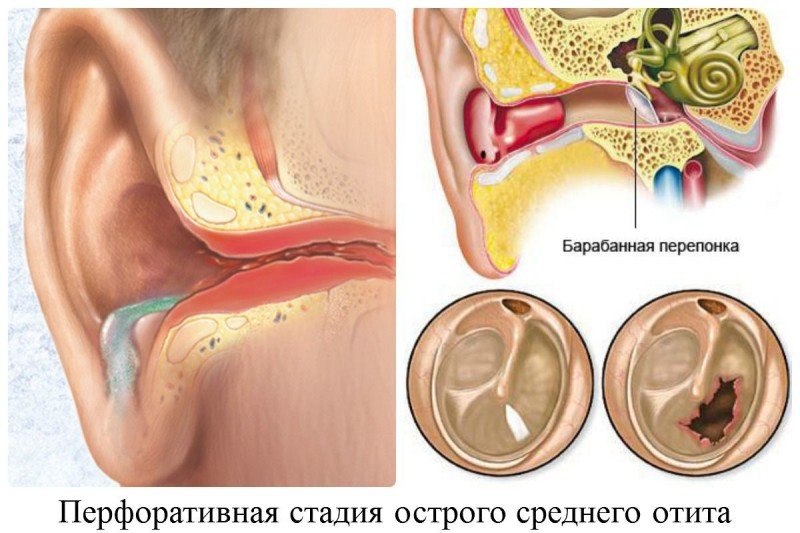 Всегда консультируйтесь с терапевтом вашего ребенка для постановки диагноза.
Всегда консультируйтесь с терапевтом вашего ребенка для постановки диагноза.
В дополнение к полной истории болезни и физическому осмотру лечащий врач вашего ребенка заглянет внутрь уха вашего ребенка с помощью прибора с подсветкой, который называется пневматическим отоскопом. Этот инструмент подует на барабанную перепонку легкую струю воздуха. Если барабанная перепонка не двигается, вероятно, за ней скопилась жидкость. Частые ушные инфекции или хроническое скопление жидкости за средним ухом могут вызвать проблемы со слухом.Если у вашего ребенка частые инфекции уха, может потребоваться проверка слуха или направление к специалисту.
Лечащий врач вашего ребенка учтет следующее при определении того, как лучше лечить ушную инфекцию:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Степень состояния
- Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
- Может ли инфекция исчезнуть сама по себе?
- Ваше мнение или предпочтение
Лечение может включать:
- Антибиотики для приема внутрь или ушные капли
- Обезболивающее
Если жидкость остается в ухе более трех месяцев, врач вашего ребенка может посоветовать вставить в ухо небольшие трубки. Ушные трубки — это крошечные цилиндры, обычно сделанные из пластика, а иногда и из металла, которые хирургическим путем вставляются в барабанную перепонку вашего ребенка. Эти трубки позволяют воздуху входить и выходить из среднего уха, что предотвращает развитие отрицательного давления, а также накопление жидкости. Ушные трубки могут также называться тимпаностомическими трубками, миринготомическими трубками или вентиляционными трубками.
Ушные трубки — это крошечные цилиндры, обычно сделанные из пластика, а иногда и из металла, которые хирургическим путем вставляются в барабанную перепонку вашего ребенка. Эти трубки позволяют воздуху входить и выходить из среднего уха, что предотвращает развитие отрицательного давления, а также накопление жидкости. Ушные трубки могут также называться тимпаностомическими трубками, миринготомическими трубками или вентиляционными трубками.
После слива жидкости слух вашего ребенка должен вернуться в норму. Трубки обычно выпадают сами по себе через 6–12 месяцев.
Хирург вашего ребенка также может порекомендовать удалить аденоиды, если они тоже инфицированы. Аденоиды — это подушечки из лимфатической ткани в мягком небе рта. Когда они набухают, они могут заблокировать евстахиевы трубы и предотвратить их отток. Удаление аденоидов может помочь предотвратить ушные инфекции.
Часто инфекции среднего уха проходят сами по себе или вскоре после начала приема антибиотиков по рецепту. Если ушная инфекция не проходит сама по себе и остается без лечения, у вашего ребенка могут возникнуть другие симптомы и болезнь, в том числе:
Если ушная инфекция не проходит сама по себе и остается без лечения, у вашего ребенка могут возникнуть другие симптомы и болезнь, в том числе:
- Инфекция в других частях головы
- Проблемы с речью и языковым развитием
- Постоянная потеря слуха
Острый средний отит у детей
Острый средний отит (АОМ) — это тип ушной инфекции, вызываемой скоплением жидкости в среднем ухе.Это одна из самых частых причин, по которой дети ходят к врачу. Инфекции уха также являются наиболее частой причиной, по которой педиатры назначают антибиотики.
Врачи первичной медико-санитарной помощи (PCP) должны диагностировать ушные инфекции у детей и знать текущие рекомендации по лечению AOM. Им также необходимо распознать любые осложнения АОМ, включая перфорацию барабанной перепонки.
Послушайте, как наш детский отоларинголог обсуждает АОМ у детей
У врачей есть несколько соображений, когда дело доходит до лечения АОМ.К ним относятся: когда ждать, пока АОМ разрешится самостоятельно, и когда назначать антибиотики. Они также включают, когда рекомендовать ушные вкладыши, а когда диагностировать эозинофильный средний отит (EOM).
Они также включают, когда рекомендовать ушные вкладыши, а когда диагностировать эозинофильный средний отит (EOM).
В этом выпуске к нам присоединяется Пегги Келли, доктор медицины, чтобы обсудить классические симптомы и методы лечения АОМ. Она также обсуждает безопасные методы назначения антибиотиков и методы лечения неудач.
Доктор Келли — детский отоларинголог в Детской больнице Колорадо и доцент кафедры отоларингологии Медицинской школы Университета Колорадо.
В сегодняшнем выпуске мы исследуем:
- Критерии диагностики АОМ
- Обнаружение выпота с помощью пневматической отоскопии
- Как правильно расположить ребенка при поиске жидкости в ухе
- Возрастная группа, наиболее уязвимая к AOM, и как возраст играет роль в лечении
- Возможные осложнения АОМ
- Влияние жидкости в ухе на слух ребенка и его значение для возрастной группы от 0 до 2 лет
- Почему необходимы строгие меры предосторожности при возврате AOM
- Три основных антибиотика, используемых для лечения ушных инфекций у детей
- Дозировка для лечения АОМ
- Как подойти к неудаче лечения
- Новые рекомендации для ушных трубок и АОМ
- Как лечить АОМ у детей с ушными трубками
- Другие соображения при ведении детей с АОМ
Управляющий AOM в Детском Колорадо
В Детском центре Колорадо наши специалисты по отоларингологии оказывают комплексную помощь детям с АОМ. Мы сотрудничаем со службами по всему Детскому региону Колорадо, чтобы решить повторяющуюся АОМ и любые осложнения. В нашу многопрофильную команду входят специалисты в области легочной медицины, аллергии и хирургии. Направьте пациента в Детский Колорадо.
Мы сотрудничаем со службами по всему Детскому региону Колорадо, чтобы решить повторяющуюся АОМ и любые осложнения. В нашу многопрофильную команду входят специалисты в области легочной медицины, аллергии и хирургии. Направьте пациента в Детский Колорадо.
Инфекции уха (средний отит)
Инфекции уха часто встречаются у маленьких детей. Они могут быть болезненными и вызвать потерю слуха. Обратитесь к врачу, если считаете, что у вашего ребенка инфекция. Обратитесь к аудиологу, если вы беспокоитесь о том, как ваш ребенок слышит.
На этой странице:
Об ушных инфекциях
Ваше ухо состоит из трех частей: внешнее, среднее и внутреннее ухо. Инфекция происходит в среднем ухе, которое представляет собой небольшое пространство за барабанной перепонкой. Инфекции уха также называют острым средним отитом . Они могут случиться в одном или обоих ушах.
Инфекции уха часто встречаются у детей и могут быть болезненными. У многих детей к 1 году будет хотя бы одна инфекция уха.
Инфекции ушей чаще встречаются у детей из-за особенностей их развития.У всех нас есть трубка, которая проходит от среднего уха к задней части горла. Евстахиева труба способствует дренажу среднего уха. У детей эта трубка меньше и не наклоняется, как у взрослых. Это позволяет инфекции заблокировать трубку.
Иногда у детей в среднее ухо попадает жидкость, но у них нет инфекции. Это отит с жидкостью . Вы можете слышать или видеть термин «средний отит с излиянием» или «жидкость в среднем ухе».
Постоянная жидкость в ушах чаще встречается у детей до 2 лет, но может случиться и у детей старшего возраста.Жидкость в среднем ухе может затруднить слышимость. Потеря слуха в молодом возрасте может привести к задержке речи и языка.
Признаки ушной инфекции
Может быть трудно определить, есть ли у вашего ребенка ушная инфекция. Маленький ребенок не может сказать вам, что у него болит ухо. Признаки ушной инфекции включают:
- Дергать или тянуть за ухо
- Плачет больше обычного
- Лихорадка
- Не реагирует на звуки
- Проблемы со сном
- Жидкость выходит из уха
Лечение ушных инфекций
Ваш врач может прописать вашему ребенку антибиотики для лечения ушной инфекции.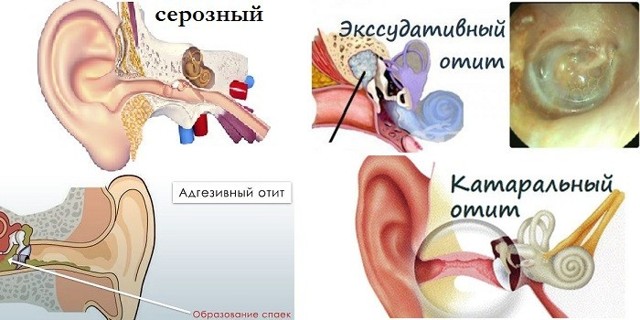 Антибиотики помогут только в том случае, если это бактериальная инфекция уха. Ваш врач может решить не давать вашему ребенку лекарства, если у вашего ребенка есть вирус.
Антибиотики помогут только в том случае, если это бактериальная инфекция уха. Ваш врач может решить не давать вашему ребенку лекарства, если у вашего ребенка есть вирус.
Лечение ушных инфекций жидкостью включает:
- Ожидание выхода жидкости. У многих детей ушная жидкость уйдет через несколько месяцев.
- Операция по установке трубки в барабанную перепонку ребенка. Эта трубка позволит жидкости стекать. Ваш ребенок может получить трубки, если у него много ушных инфекций или если жидкость не уходит.Эту операцию делает врач уха, горла и носа или ЛОР.
Поговорите с врачом о том, что лучше для вашего ребенка. Важно записываться на прием к врачу.
Инфекции уха и слуха
Вашему ребенку труднее слышать звуки, когда в среднем ухе находится жидкость. Это вызывает кондуктивная потеря слуха. Представьте, что вы пытаетесь услышать что-то под водой. Вот как это может звучать для вашего ребенка.
У некоторых детей не будет проблем со слухом во время инфекции. У других может быть кратковременная потеря слуха. Потеря слуха у вашего ребенка может исчезнуть после того, как выйдет жидкость. Если он снова и снова болеет ушными инфекциями, его слух может не улучшиться. Очень важно правильно лечить ушные инфекции.
У других может быть кратковременная потеря слуха. Потеря слуха у вашего ребенка может исчезнуть после того, как выйдет жидкость. Если он снова и снова болеет ушными инфекциями, его слух может не улучшиться. Очень важно правильно лечить ушные инфекции.
Вы можете не знать, есть ли у вашего ребенка жидкость в среднем ухе, но нет ли инфекции. У нее может не быть температуры или жалоб на боль. У нее могла быть жидкость в ухе в течение недель или месяцев. В это время она может не слышать звуки и слова.Вам следует показать ребенка врачу, если вы считаете, что у него есть какие-либо проблемы.
Что делать, если вы считаете, что у вашего ребенка ушная инфекция
Лечением должен заниматься врач. Инфекции уха требуют немедленного вмешательства врача или ЛОРа. Вашему ребенку может потребоваться другая помощь, если у него много ушных инфекций или жидкость в ушах. Возможно, ему потребуется обратиться к аудиологу и патологу речи, или SLP.
Аудиолог может проверить, насколько хорошо работает среднее ухо и барабанная перепонка вашего ребенка. Аудиолог также может проверить ее слух. SLP проверяет речевые и языковые навыки вашего ребенка. SLP может работать с вашим ребенком, если у него есть какие-либо задержки или проблемы с разговором.
Аудиолог также может проверить ее слух. SLP проверяет речевые и языковые навыки вашего ребенка. SLP может работать с вашим ребенком, если у него есть какие-либо задержки или проблемы с разговором.
Чтобы найти ближайшего к вам аудиолога или SLP, посетите ProFind.
Детерминанты окружающей среды, связанные с острым средним отитом у детей: продольное исследование
Хотя почти все дети проходят через АОМ в детстве, некоторые дети могут быть более восприимчивы к частым эпизодам АОМ, чем другие.Шансы на получение AOM зависят от многих факторов. Это исследование показало, что пол, грудное вскармливание или его отсутствие, курение в семье, количество братьев и сестер и наличие домашних птиц являются факторами, влияющими на исследуемую популяцию. Пол и грудное вскармливание были связаны с АОМ только в определенном возрасте.
Мальчишка увеличивало шансы человека получить АОМ, особенно в возрасте от 2 до 4 лет. Результаты предыдущих исследований пола и АОМ противоречивы. Исследования AOM в группах населения в возрасте от 0 до 3 лет также сообщили о более высоком риске AOM среди мальчиков, хотя некоторые из этих исследований показали эту связь только у мальчиков в возрасте до 1 года. 2,11,12,13,14 Все предыдущие исследования, кроме одного, не выявили связи с полом, касались детей старшего возраста (3–16 лет). 15,16,17 Это исследование с его дизайном, основанным на многократно измеряемых результатах в разном возрасте, позволило увеличить масштаб, в котором конкретный возрастной диапазон был связан с АОМ в детстве.
Исследования AOM в группах населения в возрасте от 0 до 3 лет также сообщили о более высоком риске AOM среди мальчиков, хотя некоторые из этих исследований показали эту связь только у мальчиков в возрасте до 1 года. 2,11,12,13,14 Все предыдущие исследования, кроме одного, не выявили связи с полом, касались детей старшего возраста (3–16 лет). 15,16,17 Это исследование с его дизайном, основанным на многократно измеряемых результатах в разном возрасте, позволило увеличить масштаб, в котором конкретный возрастной диапазон был связан с АОМ в детстве.
Связи между грудным вскармливанием и АОМ были тщательно исследованы. Сообщенные положительные эффекты грудного вскармливания включали более низкую вероятность АОМ, рецидива АОМ и среднего отита с выпотом; даже краткосрочное — неисключительное — грудное вскармливание оказалось более выгодным по сравнению с кормлением смесью. 18,19 В настоящем исследовании дети, находящиеся на грудном вскармливании, имели более низкие шансы развития АОМ в возрасте до 2 месяцев, но не позже. Однако в предыдущих исследованиях сообщалось о более низких показателях АОМ в возрасте до 2 лет у детей, находящихся на исключительно грудном вскармливании не менее 6 месяцев. 2,12,20,21 В Нидерландах кормление грудью поощряется не менее 6 месяцев. Тем не менее, отпуск по беременности и родам составляет всего 16 недель, из которых 12 недель обычно берут после родов. Наш набор данных не включал информацию о том, находились ли дети на исключительно грудном вскармливании.Значительная часть матерей, возможно, перешла на искусственное вскармливание через 2–3 месяца, что может объяснить, почему защитный эффект грудного вскармливания в нашей популяции имел меньшую продолжительность.
Однако в предыдущих исследованиях сообщалось о более низких показателях АОМ в возрасте до 2 лет у детей, находящихся на исключительно грудном вскармливании не менее 6 месяцев. 2,12,20,21 В Нидерландах кормление грудью поощряется не менее 6 месяцев. Тем не менее, отпуск по беременности и родам составляет всего 16 недель, из которых 12 недель обычно берут после родов. Наш набор данных не включал информацию о том, находились ли дети на исключительно грудном вскармливании.Значительная часть матерей, возможно, перешла на искусственное вскармливание через 2–3 месяца, что может объяснить, почему защитный эффект грудного вскармливания в нашей популяции имел меньшую продолжительность.
Грудное вскармливание связано с более низкой частотой ИВПТ из-за влияния секреторных IgA, цитокинов и длинноцепочечных жирных кислот в грудном молоке, которые имеют первостепенное значение для развития иммунной системы младенца. 22 Это может объяснить, почему в нашем исследовании грудное вскармливание было связано с более низким риском АОМ у детей. Сезон рождения может быть связан либо с увеличением, либо с уменьшением частоты ИВДП, в зависимости от сезона. Осенью и зимой количество вирусных патогенов в окружающей среде выше, чем весной и летом. В настоящем исследовании мы не обнаружили доказательств изменения вероятности АОМ в зависимости от сезона рождения. Литература по этому вопросу противоречива; в некоторых исследованиях сообщается, что роды осенью будут иметь более высокие шансы на АОМ, в то время как другие исследования сообщают о более низких показателях АОМ среди субъектов, родившихся осенью. 23,24,25
Сезон рождения может быть связан либо с увеличением, либо с уменьшением частоты ИВДП, в зависимости от сезона. Осенью и зимой количество вирусных патогенов в окружающей среде выше, чем весной и летом. В настоящем исследовании мы не обнаружили доказательств изменения вероятности АОМ в зависимости от сезона рождения. Литература по этому вопросу противоречива; в некоторых исследованиях сообщается, что роды осенью будут иметь более высокие шансы на АОМ, в то время как другие исследования сообщают о более низких показателях АОМ среди субъектов, родившихся осенью. 23,24,25
Настоящее исследование не обнаружило связи между AOM и (количеством) братьев и сестер, а также между AOM и посещением детских садов. В то время как во многих предыдущих исследованиях сообщалось о более высокой вероятности АОМ у детей, у которых были братья и сестры, два исследования совпали с настоящим, не обнаружив статистической разницы в вероятности АОМ между субъектами с братьями и сестрами или без них. 12,14,15,18,26,27 Одно исследование было сфокусировано на детях, посещавших детские сады, что само по себе является причиной значительного увеличения воздействия вирусных патогенов, которое могло снизить эффект наличия братьев и сестер в этом конкретном исследовании. 15 Посещение детских садов действительно часто связано с повышенным риском АОМ, при этом риск еще больше увеличивается для детей, которые посещают детские сады в течение более длительного периода (> 12 месяцев). 2,21,28 Показатели посещаемости детских садов сильно различаются в разных странах Европы, что, возможно, может объяснить различия между нашими результатами и результатами других исследований. Показатели посещаемости детских садов 3-летними детьми колеблются от 3–10% детей в Исландии, Словении, Португалии, Польше, Италии и Дании до 60–70% в Австрии и Нидерландах (http: // appsso.eurostat.ec.europa.eu). В то время как в недавнем датском исследовании было показано, что начало посещения детского сада в возрасте до 12 месяцев сопряжено с более высоким риском развития> 3 эпизодов АОМ в 18 месяцев и в меньшей степени в возрасте 7 лет, такой связи обнаружено не было.
12,14,15,18,26,27 Одно исследование было сфокусировано на детях, посещавших детские сады, что само по себе является причиной значительного увеличения воздействия вирусных патогенов, которое могло снизить эффект наличия братьев и сестер в этом конкретном исследовании. 15 Посещение детских садов действительно часто связано с повышенным риском АОМ, при этом риск еще больше увеличивается для детей, которые посещают детские сады в течение более длительного периода (> 12 месяцев). 2,21,28 Показатели посещаемости детских садов сильно различаются в разных странах Европы, что, возможно, может объяснить различия между нашими результатами и результатами других исследований. Показатели посещаемости детских садов 3-летними детьми колеблются от 3–10% детей в Исландии, Словении, Португалии, Польше, Италии и Дании до 60–70% в Австрии и Нидерландах (http: // appsso.eurostat.ec.europa.eu). В то время как в недавнем датском исследовании было показано, что начало посещения детского сада в возрасте до 12 месяцев сопряжено с более высоким риском развития> 3 эпизодов АОМ в 18 месяцев и в меньшей степени в возрасте 7 лет, такой связи обнаружено не было. в нашей изучаемой популяции. Более того, из-за относительно короткого отпуска по беременности и родам в 10–12 недель после родов в Нидерландах, вероятно, что большинство детей нашего населения начали посещать детские сады в возрасте 3 месяцев.Посещаемость детских садов в этом исследовании измерялась через 6 месяцев. Неясно, повлияло ли раннее посещение детского сада на результаты.
в нашей изучаемой популяции. Более того, из-за относительно короткого отпуска по беременности и родам в 10–12 недель после родов в Нидерландах, вероятно, что большинство детей нашего населения начали посещать детские сады в возрасте 3 месяцев.Посещаемость детских садов в этом исследовании измерялась через 6 месяцев. Неясно, повлияло ли раннее посещение детского сада на результаты.
Наше исследование не обнаружило связи между детским острым респираторным синдромом и домашним питомцем кошки, собаки или грызуна, но обнаружило более высокие шансы развития остеоартрита у детей, у которых дома была домашняя птица. Содержание пушистых домашних животных, таких как кошки, собаки, грызуны и кролики, было связано не только с повышенным ринитом и хрипом, но и с уменьшением вероятности рецидивирующих ИВДП, что имело место в изучаемой нами популяции. 27,28,29 Это несоответствие было приписано предвзятости отбора из-за родительской аллергии, которая не только увеличивает вероятность рецидива ИВДП, но также может привести к тому, что родители решат не заводить домашних животных.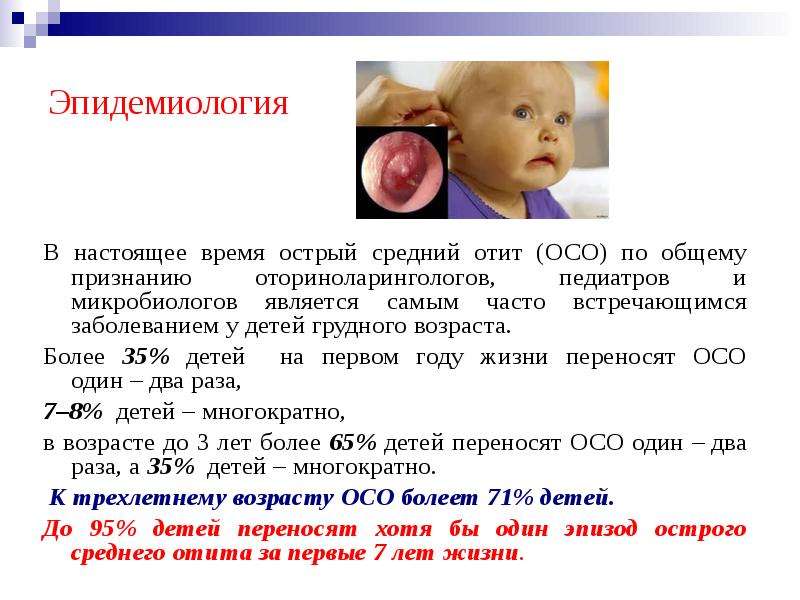 28,30
28,30
На общественное здоровье в целом влияет поведение в отношении здоровья, связанное с социально-экономическим неравенством. Литература о связи между SES и AOM противоречива; в одних исследованиях сообщалось об отсутствии ассоциации, а в других сообщалось о негативном влиянии более низкого уровня СЭС на АОМ. 12,14 Самым важным нездоровым поведением является курение. Мы изучили как пренатальное курение матери, так и курение в семье. Мы обнаружили, что курение в домашних условиях повышает вероятность развития острой острой патологии, о чем также сообщалось в недавней литературе, включая два метаанализа 11,21,31,32,33 Несколько других исследований не обнаружили убедительной связи. 2,12,16,34 Мы не обнаружили связи между пренатальным курением и АОМ, что согласуется с недавним метаанализом. 31,32
В настоящем исследовании мы скорректировали вес при рождении с учетом гестационного возраста, для которого мы не обнаружили связи с АОМ. В предыдущих исследованиях массу тела при рождении часто изучали отдельно от гестационного возраста. У близнецов, у которых один ребенок предрасположен к ОМ, а другой нет, было показано, что близнец с историей ОМ весил значительно меньше при рождении. 12,26 Тем не менее, низкая масса тела при рождении может быть результатом преждевременных родов, что само по себе может быть связано с факторами, которые могут повлиять на АОМ у ребенка в более позднем возрасте; то есть СЭС, инфекции во время беременности и курение матери (домашнего хозяйства), поэтому в настоящем исследовании масса тела при рождении была скорректирована гестационным возрастом.
В предыдущих исследованиях массу тела при рождении часто изучали отдельно от гестационного возраста. У близнецов, у которых один ребенок предрасположен к ОМ, а другой нет, было показано, что близнец с историей ОМ весил значительно меньше при рождении. 12,26 Тем не менее, низкая масса тела при рождении может быть результатом преждевременных родов, что само по себе может быть связано с факторами, которые могут повлиять на АОМ у ребенка в более позднем возрасте; то есть СЭС, инфекции во время беременности и курение матери (домашнего хозяйства), поэтому в настоящем исследовании масса тела при рождении была скорректирована гестационным возрастом.
Наше исследование не обнаружило связи между АОМ и этнической принадлежностью. Литературу по этнической принадлежности сравнивать труднее, поскольку она охватывает общество и культуру в разных регионах земного шара. В то время как в нескольких исследованиях не было обнаружено различий в шансах на АОМ между разными этническими группами, в других исследованиях у субъектов западного происхождения были более высокие шансы на АОМ, чем у субъектов азиатского или африканского происхождения. 2,25,35 Расхождение между нашими результатами и последним может быть связано с этническим составом некавказских субъектов в нашем исследовании — жителей Кабо-Верде, голландских Антильских островов, марокканцев, суринамских креольцев, суринамских индейцев и турецких происхождение в сравнении с африканским и азиатским происхождением (к югу от Сахары). 8
2,25,35 Расхождение между нашими результатами и последним может быть связано с этническим составом некавказских субъектов в нашем исследовании — жителей Кабо-Верде, голландских Антильских островов, марокканцев, суринамских креольцев, суринамских индейцев и турецких происхождение в сравнении с африканским и азиатским происхождением (к югу от Сахары). 8
В целом, после тщательной корректировки всех ковариат и с учетом повторных измерений размеры эффекта, обнаруженные в этом исследовании, были небольшими. Возможно, влияние отдельных детерминант переоценено в литературе, особенно когда они были измерены только один раз или когда было измерено меньшее количество факторов окружающей среды для адекватной коррекции. Тем не менее, поскольку АОМ настолько распространен у детей, даже улучшение детерминант с небольшими эффектами может оказать влияние на общественное здоровье в более широком масштабе.
Наше исследование имеет сильные стороны и ограничения, присущие дизайну исследования. Сильные стороны этого исследования — размер выборки и оценка повторных измерений в модели GEE. Таким образом, мы смогли изучить АОМ и его детерминанты в отношении старения, которые сами по себе влияют на восприимчивость к АОМ. Это исследование было ограничено доступностью ковариат. Кроме того, мы использовали исходы, сообщенные родителями, которые могут нести риск систематической ошибки воспоминаний и, возможно, гипердиагностики. Однако предыдущие исследования показали диагностическую ценность особенно боли в ухе, лихорадки и отореи при АОМ с чувствительностью и специфичностью 71% и 80% соответственно. 36,37,38 В других исследованиях специфические симптомы, такие как подтягивание / трение ушей и беспокойный сон, не были в значительной степени связаны с возникновением АОМ. 39 Тем не менее, поскольку АОМ является болезненным состоянием, часто сопровождающимся лихорадкой и / или отореей, родители обычно хорошо его помнят. Точность отзыва была дополнительно повышена за счет регулярного заполнения анкет.
Сильные стороны этого исследования — размер выборки и оценка повторных измерений в модели GEE. Таким образом, мы смогли изучить АОМ и его детерминанты в отношении старения, которые сами по себе влияют на восприимчивость к АОМ. Это исследование было ограничено доступностью ковариат. Кроме того, мы использовали исходы, сообщенные родителями, которые могут нести риск систематической ошибки воспоминаний и, возможно, гипердиагностики. Однако предыдущие исследования показали диагностическую ценность особенно боли в ухе, лихорадки и отореи при АОМ с чувствительностью и специфичностью 71% и 80% соответственно. 36,37,38 В других исследованиях специфические симптомы, такие как подтягивание / трение ушей и беспокойный сон, не были в значительной степени связаны с возникновением АОМ. 39 Тем не менее, поскольку АОМ является болезненным состоянием, часто сопровождающимся лихорадкой и / или отореей, родители обычно хорошо его помнят. Точность отзыва была дополнительно повышена за счет регулярного заполнения анкет. Отсутствие отоскопического обследования при каждом появлении отореи действительно содержало умеренный риск включения некоторых случаев наружного отита.Примерно 7% всех детей испытывают эпизод наружного отита в возрасте до 4 лет, что делает его менее распространенной причиной отореи, чем АОМ.
Отсутствие отоскопического обследования при каждом появлении отореи действительно содержало умеренный риск включения некоторых случаев наружного отита.Примерно 7% всех детей испытывают эпизод наружного отита в возрасте до 4 лет, что делает его менее распространенной причиной отореи, чем АОМ.
Наконец, мы не рассмотрели генетические факторы, которые могут влиять на восприимчивость к АОМ у детей. Генетическая предрасположенность к АОМ изучена недостаточно. Наследственность была установлена в исследованиях близнецов и семей, в которых доля фенотипической изменчивости, приписываемая генетической изменчивости, оценивалась между 0,22 и 0,73. 40 Недавно было обнаружено, что ген FNDC1 связан с повышенным риском АОМ в детстве. 7 Тем не менее, этот вариант восприимчивости к заболеванию сам по себе представляет лишь умеренно повышенный риск АОМ по этому вероятному полигенному и сложному признаку. Более того, факторы окружающей среды и генетические, а также эпигенетические механизмы взаимосвязаны. Например, (материнское) курение может привести к усилению метилирования ДНК, что, в свою очередь, вызывает снижение экспрессии генов, вероятно, влияющих на восприимчивость к болезням. Это еще больше подчеркивает сложность этиологии сложных признаков, таких как АОМ в детстве.
Например, (материнское) курение может привести к усилению метилирования ДНК, что, в свою очередь, вызывает снижение экспрессии генов, вероятно, влияющих на восприимчивость к болезням. Это еще больше подчеркивает сложность этиологии сложных признаков, таких как АОМ в детстве.
Детский средний отит: лечить или не лечить антибиотиками
Бактериальная или вирусная инфекция среднего уха, острый средний отит (АОМ) — наиболее распространенная детская инфекция в Соединенных Штатах, для лечения которой назначают антибиотики. Это также основная причина посещений педиатрических медицинских учреждений, на которые приходится почти 30 миллионов амбулаторных посещений. Многие дети испытывают рецидивы АОМ.
Младенцы и дети предрасположены к АОМ, потому что их короткие, широкие и горизонтальные евстахиевы трубы позволяют патогенам легко распространяться от носоглотки к среднему уху.Это позволяет жидкости из верхних дыхательных путей перемещаться в среднее ухо, вызывая воспаление. В жидкости накапливаются микроорганизмы, которые вызывают инфекцию, вызывая распространение вируса или бактерий.
Заболеваемость АОМ начинается в возрасте от 0 до 12 месяцев и достигает пика в возрасте 2 лет. К 12 месяцам у 62% младенцев был хотя бы один эпизод; к 3 годам примерно у 85% был хотя бы один эпизод. К 8 годам заболеваемость снижается примерно до 2%.
Многие поставщики педиатрических услуг не уверены, назначать ли антибиотики детям с предполагаемой АОМ или вместо этого наблюдать, чтобы увидеть, исчезнет ли инфекция сама по себе.Антибиотики назначают при АОМ чаще, чем при любой другой детской болезни, несмотря на то, что литература свидетельствует о положительной реакции на бдительное ожидание. Фактически, недавние исследования показывают, что более 80% случаев АОМ разрешаются спонтанно без лечения. ( См. Обзор доказательств. ) Более того, несоответствующая терапия антибиотиками способствует ненужному использованию антибиотиков, увеличивает устойчивость бактерий, снижает эффективность антибиотиков и, в конечном итоге, способствует нарастанию проблемы устойчивости бактерий.
Диагностические критерии для АОМ включают:
• начало острого симптома
• признаки и симптомы воспаления среднего уха
• выпуклая барабанная перепонка (TM)
• снижение подвижности TM
• выпот в среднем ухе (MEE).
В некоторых случаях врачи ошибочно диагностируют АОМ, когда ребенок не соответствует критериям или когда у ребенка действительно средний отит с выпотом, а не АОМ. Некоторые сомневаются в соблюдении рекомендаций по диагностике и лечению АОМ. Они могут прописать антибиотики просто потому, что не хотят, чтобы родители думали, что они ушли из офиса с пустыми руками.
Диагностика
АОМ можно диагностировать несколькими способами. Самый быстрый, наиболее распространенный и наименее неудобный метод — отоскопическое исследование ТМ, которое обеспечивает увеличенный и освещенный вид внешнего и среднего уха.
Рекомендации рекомендуют пневматическую отоскопию в качестве золотого стандарта для обеспечения большей точности диагностики. С помощью этого метода простой отоскоп адаптируется к лампе инсуффлятора; затем в ухо пациента подается струя воздуха для оценки подвижности ТМ.Обычно TM колеблется вместе с потоком воздуха, тогда как выпуклая TM с жидкостью позади него не движется. Этот инструмент чувствителен на 70–90% и специфичен при обнаружении доказательств MEE — важного фактора при принятии решения о том, лечить ли AOM или вместо этого наблюдать за пациентом.
С помощью этого метода простой отоскоп адаптируется к лампе инсуффлятора; затем в ухо пациента подается струя воздуха для оценки подвижности ТМ.Обычно TM колеблется вместе с потоком воздуха, тогда как выпуклая TM с жидкостью позади него не движется. Этот инструмент чувствителен на 70–90% и специфичен при обнаружении доказательств MEE — важного фактора при принятии решения о том, лечить ли AOM или вместо этого наблюдать за пациентом.
Акустическая рефлектометрия измеряет давление в слуховом проходе. Процедура относительно недорогая и безопасная и не требует герметизации для герметизации. Доступный без рецепта, он обеспечивает удобный способ обнаружения жидкости за TM.Однако это не должно быть единственным инструментом для диагностики АОМ.
Во многих случаях клиницистам трудно отличить вирусный АОМ от бактериального АОМ без посева жидкости из среднего уха, что обычно не делается в условиях первичной медико-санитарной помощи. В результате клиницисты могут направить пациентов к специалисту по уху, носу и горлу (ЛОР) для тимпаноцентеза, чтобы определить, является ли инфекция вирусной или бактериальной (особенно если у ребенка рецидивирующие инфекции уха). Для этого теста пациент должен оставаться неподвижным, пока врач удаляет жидкость из-за TM с помощью иглы и шприца; жидкость отправляют на культивирование.Тимпаноцентез требует дорогостоящего специального оборудования и дополнительного персонала или медперсонала. Более того, в этой инвазивной процедуре используется игла, которая может вызвать у ребенка боль и травму. Обычно это делает ЛОР только в устойчивых случаях АОМ.
Для этого теста пациент должен оставаться неподвижным, пока врач удаляет жидкость из-за TM с помощью иглы и шприца; жидкость отправляют на культивирование.Тимпаноцентез требует дорогостоящего специального оборудования и дополнительного персонала или медперсонала. Более того, в этой инвазивной процедуре используется игла, которая может вызвать у ребенка боль и травму. Обычно это делает ЛОР только в устойчивых случаях АОМ.
Поскольку данные свидетельствуют о том, что АОМ обычно проходит спонтанно, практикующим врачам следует сосредоточиться на обеспечении адекватной анальгезии и ограничении использования антибиотиков. Кроме того, перед назначением антибиотиков они должны серьезно подозревать, что в среднем ухе преобладают бактерии.
Руководство по клинической практике
Текущее клиническое руководство по лечению АОМ рекомендует наблюдение и тщательное наблюдение за детьми в возрасте от 6 до 23 месяцев с нетяжелой односторонней АОМ. (Нетяжелая АОМ определяется как легкая боль в ушах с симптомами, присутствующими менее 48 часов и температурой тела ниже 102,2 ° F [39 ° C]).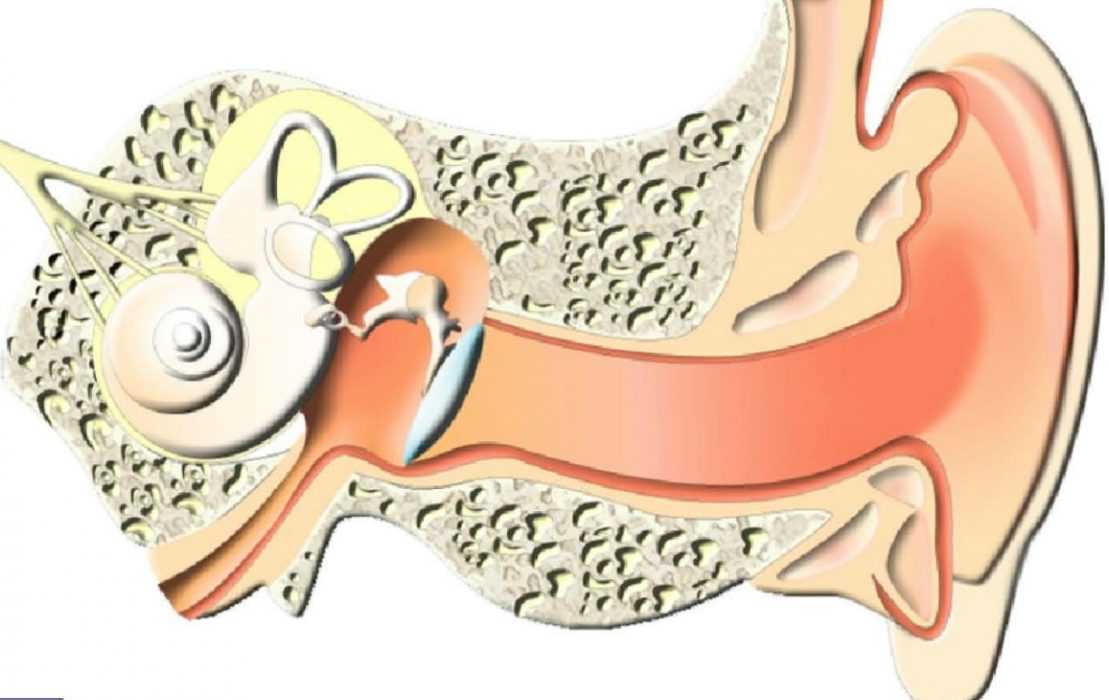 В руководстве также рекомендуется наблюдать за детьми в возрасте 24 месяцев и старше с нетяжелой односторонней или двусторонней АОМ. ( См. Лечение и наблюдение за AOM ).
В руководстве также рекомендуется наблюдать за детьми в возрасте 24 месяцев и старше с нетяжелой односторонней или двусторонней АОМ. ( См. Лечение и наблюдение за AOM ).
С другой стороны, клиницисты должны рассмотреть возможность немедленного назначения антибиотиков пациентам, которые:
• моложе 6 месяцев
• имеют факторы риска (такие как основное заболевание, черепно-лицевые аномалии, иммуносупрессия, синдром Дауна или кохлеарные имплантаты)
• стойкий гнойный отток из уха (оторея)
• страдаете оталгией (болью в ушах) от средней до тяжелой
• иметь температуру выше 102,2 ° F (39 ° C).
Антибиотики также рекомендуются, если наблюдение за пациентом в течение первых 3 дней не может быть гарантировано.Если симптомы не улучшаются или ухудшаются в течение 48–72 часов после начала приема антибиотиков или начала наблюдения, клиницисты должны рассмотреть другие варианты лечения после повторной оценки состояния пациента в клинических условиях и исключения других дифференциальных диагнозов. Они должны взвесить потенциальную пользу терапии и потенциальный вред. Исследования показывают, что 1 из 14 детей, получающих антибиотики, испытывает побочные эффекты, такие как диарея, рвота или сыпь. Наблюдение за ребенком вместо назначения антибиотиков поможет избежать этих побочных эффектов.
Они должны взвесить потенциальную пользу терапии и потенциальный вред. Исследования показывают, что 1 из 14 детей, получающих антибиотики, испытывает побочные эффекты, такие как диарея, рвота или сыпь. Наблюдение за ребенком вместо назначения антибиотиков поможет избежать этих побочных эффектов.
Антибактериальная терапия
Когда показаны антибиотики, амоксициллин в высоких дозах рекомендуется в качестве лечения первой линии, потому что он эффективен против наиболее распространенных бактерий, обнаруживаемых при АОМ, включая Streptococcus pneumoniae (наиболее распространенные грамположительные бактерии) и грамотрицательные бактерии. Haemophilus influenzae и Moraxella catarrhalis . Амоксициллин в жидкой форме приятен на вкус, безопасен и дешев, с узким микробиологическим спектром.Рекомендуемая продолжительность терапии составляет 10 дней для детей в возрасте 2 лет и младше с умеренным и тяжелым АОМ; 7 дней для детей от 2 до 6 лет; и от 5 до 7 дней для лиц в возрасте от 7 лет и старше.
Амоксициллин-клавуланат показан детям, у которых:
• получали амоксициллин в течение последних 30 дней
• имеют АОМ с сопутствующим конъюнктивитом
• требуется покрытие бета-лактамазой.
Лечение рецидивов частично зависит от того, рецидивирует ли АОМ в течение 30 дней после последнего курса антибиотиков пациента или позже.
• Если AOM рецидивирует в течение 30 дней после последнего курса лечения пациентом антибиотиками, наиболее вероятной причиной является либо патоген, который стал устойчивым, либо тот, который не был восприимчив к этому антибиотику. Другие варианты антибиотиков могут включать пероральные цефалоспорины. Например, цефтриаксон I.M. может использоваться в качестве терапии второй линии по усмотрению врача. Левофлоксацин используется не по назначению только специалистами-инфекционистами для лечения тяжелой резистентной АОМ после тимпаноцентеза у детей.Другие антибиотики второго ряда, которые можно использовать при неэффективности амоксициллина, включают амоксициллин-клавуланат и пероральные цефалоспорины (цефдинир, цефуроксим и цефподоксим). Если антибиотик второй линии не помогает, варианты могут включать клиндамицин плюс цефалоспорин третьего поколения вместе с консультацией ЛОР. Эритромицин и азитромицин можно использовать, если у ребенка аллергия как на пенициллин, так и на цефалоспорины; однако эти препараты не обеспечивают широкого спектра действия против бактерий, обычно обнаруживаемых при АОМ.( См. Лечение детей с аллергией на пенициллин .)
Если антибиотик второй линии не помогает, варианты могут включать клиндамицин плюс цефалоспорин третьего поколения вместе с консультацией ЛОР. Эритромицин и азитромицин можно использовать, если у ребенка аллергия как на пенициллин, так и на цефалоспорины; однако эти препараты не обеспечивают широкого спектра действия против бактерий, обычно обнаруживаемых при АОМ.( См. Лечение детей с аллергией на пенициллин .)
• Если АОМ рецидивирует более чем через 30 дней после курса антибиотиков, наиболее вероятной причиной является другой бактериальный или вирусный патоген или тот, который не чувствителен к этому антибиотику. В последнем случае лечение должно включать амоксициллин-клавуланат в качестве начальной терапии, даже если пациент получал этот антибиотик во время предыдущего эпизода. Если клиническое улучшение не наступает в течение 48-72 часов после начала приема антибиотика, врач должен считать лечение антибиотиком неудачным.
Наблюдение
В большинстве исследований не было обнаружено увеличения числа осложнений, таких как мастоидит или холестеатома, при правильном отборе детей для наблюдательного лечения АОМ при условии, что было обеспечено последующее наблюдение и были доступны антибиотики для лечения стойких или ухудшающихся симптомов. Однако решение о наблюдении за ребенком, а не назначении немедленной антибактериальной терапии должно приниматься совместно врачами и родителями. Клиницисты, выбирающие наблюдение, должны обеспечить адекватное наблюдение за пациентом и проинструктировать родителей связаться с ними, если симптомы ухудшатся или не улучшатся в течение следующих 48–72 часов.
Однако решение о наблюдении за ребенком, а не назначении немедленной антибактериальной терапии должно приниматься совместно врачами и родителями. Клиницисты, выбирающие наблюдение, должны обеспечить адекватное наблюдение за пациентом и проинструктировать родителей связаться с ними, если симптомы ухудшатся или не улучшатся в течение следующих 48–72 часов.
Некоторые врачи выдают родителям письменный рецепт на антибиотики с конкретными инструкциями не заполнять его, если симптомы у ребенка не ухудшатся в течение следующих 2 или 3 дней. Другие настаивают на том, чтобы родители звонили им и просили рецепт на антибиотики.
Очень важно обеспечить надлежащее образование родителей (или других опекунов на дому). Объясните родителям, что у ребенка должно наблюдаться клиническое улучшение через 48–72 часа после начала приема антибиотиков — например, снижение температуры, если у ребенка повышена температура, снижение раздражительности и суетливости и возобновление нормального режима питания и питья. Если в течение этого времени улучшения не происходит, посоветуйте им позвонить поставщику первичной медико-санитарной помощи для оценки возможной устойчивости к антибиотикам или сопутствующей вирусной инфекции.
Если в течение этого времени улучшения не происходит, посоветуйте им позвонить поставщику первичной медико-санитарной помощи для оценки возможной устойчивости к антибиотикам или сопутствующей вирусной инфекции.
Обучение родителей антибиотикам
Требования родителей являются основной причиной, по которой некоторые врачи немедленно назначают антибиотики детям с АОМ. Многие родители (и даже некоторые медицинские работники) дезинформированы о текущих практических рекомендациях и должны быть осведомлены о том, почему не всегда следует назначать антибиотики на начальном этапе.Некоторые не могут согласиться с тем, что состояние, которое всегда лечилось антибиотиками, может исчезнуть само по себе.
Обязательно объясните природу АОМ, подчеркнув, что антибиотики не всегда являются лучшим решением и не всегда должны назначаться при появлении первых симптомов. Обсудите текущие рекомендации по лечению АОМ. Сообщите родителям, что заболевание обычно проходит самостоятельно и не требует приема антибиотиков. Подчеркните, что антибиотики не безвредны и часто вызывают побочные эффекты. Убедите их, что, если симптомы у их ребенка не исчезнут, врач может назначить антибиотики при тщательном наблюдении и переоценке.
Подчеркните, что антибиотики не безвредны и часто вызывают побочные эффекты. Убедите их, что, если симптомы у их ребенка не исчезнут, врач может назначить антибиотики при тщательном наблюдении и переоценке.
Помогая родителям предотвратить АОМ
Чтобы предотвратить рецидивы или новые инфекции AOM, расскажите родителям о факторах, которые могут увеличить риск AOM у их ребенка. ( См. Факторы риска для AOM .)
Обязательно охватите следующие моменты:
• Исключите воздействие вторичного табачного дыма.
• Избегайте кормления из бутылочки на спине.
• Не используйте пустышку после 6 месяцев, потому что она может вызвать обратный поток выделений из носа и глотки в среднее ухо, способствуя росту бактерий.
• Если возможно, кормите ребенка грудью в течение как минимум первых 6 месяцев. У детей, находящихся на искусственном вскармливании, наблюдается обратный поток секрета в среднее ухо, что может способствовать инфекции.
• По возможности ограничьте или избегайте дневного ухода за детьми вне дома, который подвергает детей множеству заразных заболеваний.
• Если рекомендовано, используйте анальгетики для снятия боли.
• Обеспечьте ребенку достаточное увлажнение.
• Если врач прописал антибиотики, просмотрите возможные побочные эффекты лекарств и сообщите родителям, когда сообщать о побочных эффектах основному поставщику.
Посещение здорового ребенка — важная возможность обсудить с родителями, как предотвратить АОМ, и оценить график иммунизации ребенка. Настоятельно поощряйте ежегодную вакцинацию против гриппа для детей старше 6 месяцев, а также пневмококковую конъюгированную вакцину в соответствии с действующими правилами иммунизации. Обе вакцины резко снижают заболеваемость АОМ и, следовательно, возможную потребность в антибиотиках. С момента введения пневмококковой конъюгированной вакцины количество посещений офисов по поводу АОМ сократилось на 40%.Вакцина против гриппа имеет эффективность от 30% до 55% у детей, у которых есть АОМ с сопутствующим заболеванием верхних дыхательных путей.
Обоснованные клинические навыки и суждения могут сыграть роль в правильном лечении педиатрических пациентов с АОМ. Кроме того, исследования показывают, что командный подход к лечению АОМ значительно сокращает ненужные назначения антибиотиков. Если вы работаете в группе поставщиков медицинских услуг, посоветуйте, чтобы группа приняла практические рекомендации и достигла консенсуса в отношении разработки политики в отношении антибиотиков.
Авторы работают в Колумбусе, штат Огайо. Кэтрин Янг — семейная практикующая медсестра в клинике профилактики инсульта методистской больницы Риверсайд. Джилл Ф. Килановски — заместитель декана в программе для выпускников медсестер Колледжа медсестер Маунт Кармель.
Избранные ссылки
Cheong KH, Hussain SM. Ведение рецидивирующего острого среднего отита у детей: систематический обзор влияния различных вмешательств на рецидивы среднего отита, частоту рецидивов и общую продолжительность рецидивов. Дж Ларингол Отол. 2012; 126 (9): 874-85.
2012; 126 (9): 874-85.
Coker TR, Chan LS, Newberry SJ и др. Диагностика, микробная эпидемиология и лечение антибиотиками острого среднего отита у детей: систематический обзор. JAMA. 2010; 304 (19): 2161-9.
Гиссельссон-Солен М. Важность конкретики — метаанализ, оценивающий влияние антибиотиков при остром среднем отите. Int J Pediatr Otorhinolaryngol. 2014; 78 (8): 1221-7.
Козырский А., Классен Т.П., Моффатт М. и др.Краткосрочные антибиотики при остром среднем отите. Кокрановская база данных Syst Rev . 2010; (9): CD001095.
Либерталь А.С., Кэрролл А.Е., Чонмайтри Т. и др. Диагностика и лечение острого среднего отита. Педиатрия . 2013; 131 (3): e964-99.
Розенфельд Р.М., Шин Дж.Дж., Шварц С.Р. и др. Руководство по клинической практике: средний отит с выпотом. Краткое изложение (обновление). Отоларингол Хирургия головы и шеи . 2016; 154 (2): 201-14.
Sanders S, Glasziou PP, Del Mar C, Rovers M. Антибиотики при остром среднем отите у детей (обзор). Кокрановская база данных Syst Rev . 2009; 2: 1-43.
Антибиотики при остром среднем отите у детей (обзор). Кокрановская база данных Syst Rev . 2009; 2: 1-43.
Tähtinen PA, Laine MK, Huovinen P, et al. Плацебо-контролируемое испытание противомикробного лечения острого среднего отита. N Engl J Med. 2011; 364 (2): 116-26.
Венекамп Р.П., Сандерс С.Л., Гласзиу П.П. и др. Антибиотики при остром среднем отите у детей. Кокрановская база данных Syst Rev . 2015; 23 (6): CD000219.
Острый средний отит с инфекцией (младенцы / дети ясельного возраста)
Источник: Krames StayWell
Среднее ухо — это пространство за барабанной перепонкой.Евстахиевы трубы соединяют уши с носовым ходом. Они помогают отводить нормальную жидкость и выравнивают давление в ухе. У детей трубки короче и более горизонтальны, поэтому они с большей вероятностью заблокируются. В результате закупорки в среднем ухе увеличивается жидкость и давление. Если в жидкости разрастаются бактерии или грибки, возникает инфекция уха. Это называется острым средним отитом. Это более широко известно как боль в ухе.
Это называется острым средним отитом. Это более широко известно как боль в ухе.
Симптомы боли в ухе включают беспокойство, повышенный плач, тянущее за ухо или тряску головой.Если ребенок может говорить, он может жаловаться на боль в ушах. Ваш ребенок может сначала заболеть респираторной инфекцией, а затем ушной инфекцией (простудой или гриппом).
После того, как ушная инфекция вылечена и исчезла, в среднем ухе может оставаться скопление жидкости. Эта жидкость может исчезнуть через несколько недель или месяцев. В это время у вашего ребенка может временно снизиться слух. Но все остальные симптомы боли в ухе должны исчезнуть.
Уход на дому
Лекарства: Врач, скорее всего, пропишет обезболивающие, такие как ацетаминофен, ибупрофен или ушные капли.Врач также может назначить лекарства от инфекции (антибиотики). Поскольку ушные инфекции проходят сами по себе, врач может предложить подождать несколько дней, прежде чем давать ребенку лекарства от инфекции.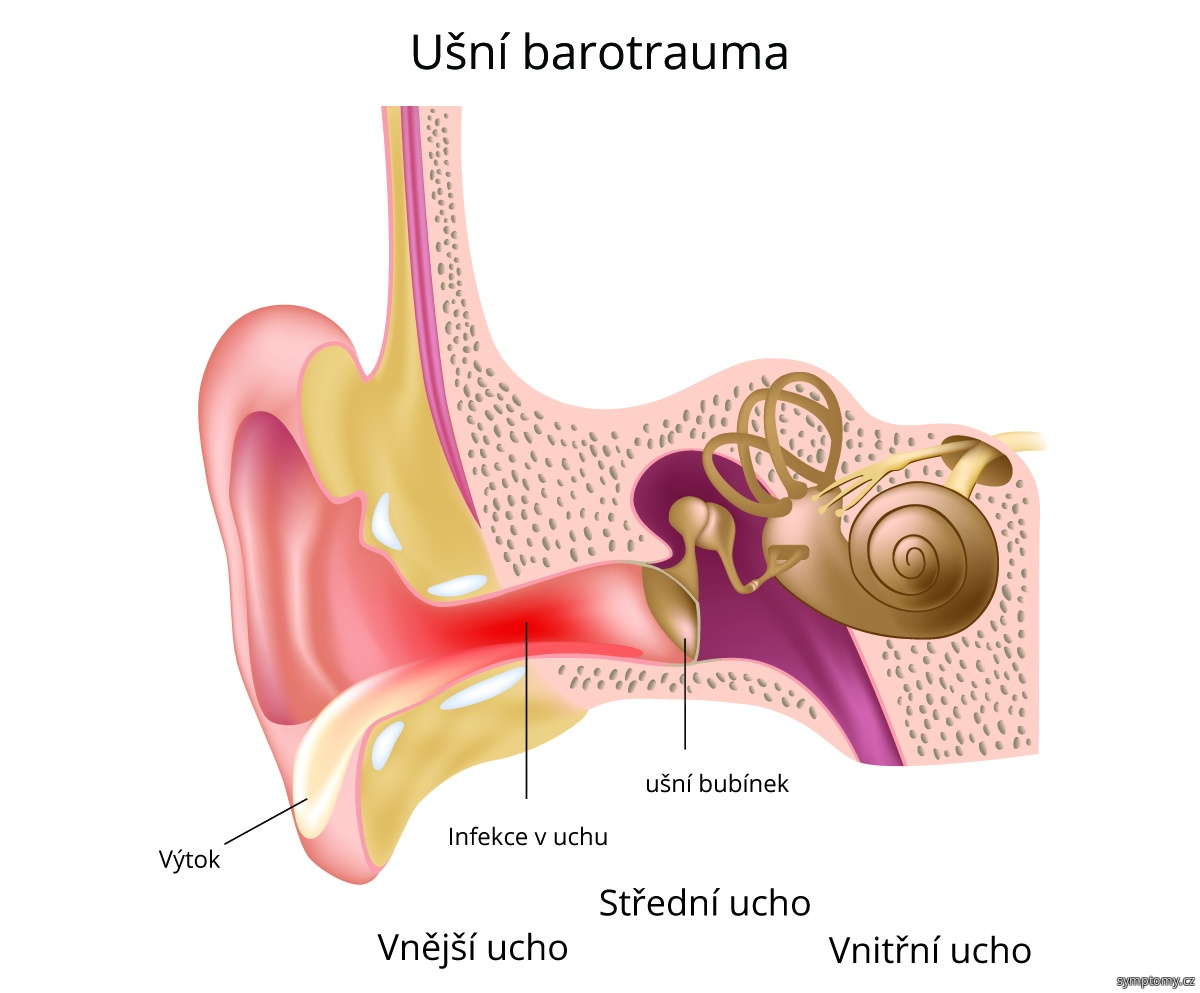 Лекарства могут быть в жидкой форме для перорального приема или в виде ушных капель. Следуйте инструкциям врача по применению лекарств.
Лекарства могут быть в жидкой форме для перорального приема или в виде ушных капель. Следуйте инструкциям врача по применению лекарств.
Если прописаны антибиотики, такие как амоксициллин, обязательно давайте ребенку все дозы в течение предписанного количества дней, даже если он чувствует себя лучше.
При использовании ушных капель:
Если ушные капли хранятся в холодильнике , перед использованием поместите флакон в теплую воду. Холодные капли в ухе вызывают дискомфорт.
Попросите ребенка лечь на ровную поверхность. Аккуратно удерживайте голову набок. Удалите дренаж из уха чистой тканью или ватным тампоном. Очистите только внешнее ухо. Не вставляйте тампон в ушной канал.
Выпрямите слуховой проход : потяните мочку уха вниз и назад.
Держите капельницу на ½ дюйма выше слухового прохода, чтобы избежать заражения. Нанесите капли на боковую часть ушного прохода.
Пусть ваш ребенок лежит в течение 2–3 минут.
 Это дает время лекарству попасть в слуховой проход. Если у вашего ребенка нет боли, аккуратно помассируйте наружное ухо возле отверстия. Сотрите излишки лекарства с внешнего уха чистым ватным тампоном.
Это дает время лекарству попасть в слуховой проход. Если у вашего ребенка нет боли, аккуратно помассируйте наружное ухо возле отверстия. Сотрите излишки лекарства с внешнего уха чистым ватным тампоном.
Общая помощь:
Чтобы уменьшить боль , пусть ваш ребенок отдыхает в вертикальном положении.Используйте горячие или холодные компрессы.
Держите ухо сухим. Пусть ваш ребенок купается в шапочке для душа.
Не курите рядом с ребенком. Было показано, что курение увеличивает заболеваемость ушными инфекциями у детей.
ПОСЛЕДУЮЩИЕ ДЕЙСТВИЯ
в соответствии с рекомендациями врача или нашего персонала.
СПЕЦИАЛЬНОЕ ПРИМЕЧАНИЕ ДЛЯ РОДИТЕЛЕЙ
Если у вашего ребенка по-прежнему болят уши, врач вашего ребенка может поговорить с вами о том, чтобы вставить маленькие трубочки в барабанную перепонку ребенка, чтобы предотвратить скопление жидкости.Это простая и эффективная хирургическая процедура.
ПОЗВОНИТЕ ВАШЕМУ ВРАЧУ ИЛИ ПОЛУЧИТЕ СРОЧНУЮ МЕДИЦИНСКУЮ ПОМОЩЬ
, если произойдет одно из следующих событий:
Повышение температуры тела.
Появляются новые симптомы, особенно опухоль вокруг уха, слабость лицевых мышц или ригидность шеи.
Ваш ребенок суетливый или проявляет признаки сильной боли, которая не проходит с помощью ацетаминофена, ибупрофена или ушных капель (если они назначены).
Ваш ребенок отказывается пить дольше нескольких часов.
ПРИВОДИТЕ РЕБЕНКА К ВРАЧУ ВО ВРЕМЯ ОФИСА
, если боль в ушах и жар не проходят через 2 дня.
Было ли это полезно?
да НетПоследний вопрос: Насколько уверенно вы заполняете медицинские формы самостоятельно?
Нисколько Маленький В некотором роде Немного Очень сильноСпасибо!
© 2000-2014 Компания StayWell, LLC. 780 Township Line Road, Yardley, PA 19067. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
780 Township Line Road, Yardley, PA 19067. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Средний отит — обзор
Вмешательства: антибиотики, анальгетики (напр.g., ацетаминофен) и / или антигистаминные препараты. Если длительная инфекция не поддается лечению, проводится хирургическое вмешательство, при котором через барабанную перепонку вводят крошечную пластиковую трубку для миринготомии для отвода жидкости в горло через евстахиеву трубу (ЕТ).
Дети с трубкой в ушах более склонны к дальнейшим проблемам с ОМ. Большинству детей операция не требуется. Только 42% из этих операций признаны подходящими. Не было обнаружено значительных различий в клиническом течении острой ОМ между традиционными методами лечения и плацебо. Не было обнаружено различий между лечением без антибиотиков, ушными трубками, ушными трубками с антибиотиками и только антибиотиками. У детей, не получающих антибиотики, может быть меньше рецидивов, чем у детей, получающих антибиотики, из-за подавления иммунитета и нарушения респираторной микрофлоры антибиотиками.
Не было обнаружено различий между лечением без антибиотиков, ушными трубками, ушными трубками с антибиотиками и только антибиотиками. У детей, не получающих антибиотики, может быть меньше рецидивов, чем у детей, получающих антибиотики, из-за подавления иммунитета и нарушения респираторной микрофлоры антибиотиками.
Поскольку у большинства детей с острой ОМ (от 70% до 90%) наблюдается спонтанное разрешение в течение 7–14 дней, антибиотики не следует изначально назначать всем детям в плановом порядке.
Результаты обширного международного обзора: антибиотики не рекомендуются для лечения ОМ у большинства детей. Обычная альтернатива: анальгетики (например, ацетаминофен) и тщательное наблюдение родителей; 80% детей с острым ОМ реагируют на плацебо в течение 48 часов. Естественная альтернатива, позволяющая избежать токсического действия анальгетиков, — это ушные капли с растительными экстрактами (см. Ниже).
Риски, связанные с антибиотиками: аллергические реакции, желудочные расстройства, повышенная устойчивость бактерий, неблагоприятные изменения бактериальной флоры носоглотки. Антибиотики не могут уничтожить микроб, могут вызвать суперинфекцию среднего уха и увеличить количество повторных посещений врача. Одновременное лечение антибиотиками и стероидами дает плохие результаты.
Антибиотики не могут уничтожить микроб, могут вызвать суперинфекцию среднего уха и увеличить количество повторных посещений врача. Одновременное лечение антибиотиками и стероидами дает плохие результаты.
Антибиотики вызывают хронический кандидоз и «супербактерии», устойчивые к антибиотикам. Их следует использовать только при основной системной инфекции.
OM обычно самоограничивается. Восемьдесят процентов детских случаев спонтанно возвращаются в течение 2–14 дней; у детей младше 2 лет спонтанное разрешение ниже на 30% через несколько дней.
Оцените каждого ребенка индивидуально. Последующие действия: разработайте коммуникацию между врачом и семьей, прежде чем принимать решение не использовать традиционную медицину.
Особые обстоятельства для предотвращения задержки развития, вызванной потерей слуха, предполагают использование ушных трубок.
Пневмококковые и вирусные вакцины малоэффективны из-за многофакторной природы ОМ.





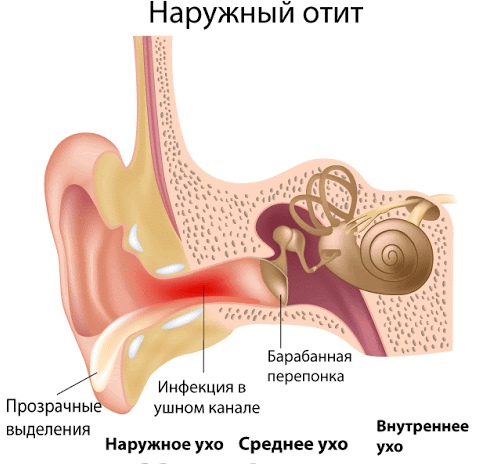 Это дает время лекарству попасть в слуховой проход. Если у вашего ребенка нет боли, аккуратно помассируйте наружное ухо возле отверстия. Сотрите излишки лекарства с внешнего уха чистым ватным тампоном.
Это дает время лекарству попасть в слуховой проход. Если у вашего ребенка нет боли, аккуратно помассируйте наружное ухо возле отверстия. Сотрите излишки лекарства с внешнего уха чистым ватным тампоном.