Гострий середній отит — Вікіпедія
Матеріал з Вікіпедії — вільної енциклопедії.
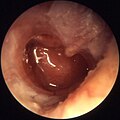
Гостри́й сере́дній оти́т — гостре запалення середнього вуха. Середні отити бувають катаральними (серозними) чи гнійними.
Причиною гострого середнього отиту найчастіше є бактерії (стрептококи, стафілококи тощо) чи респіраторні віруси (грипу, парагрипу, кору тощо). У порожнину середнього вуха збудники звичайно потрапляють через євстахієву трубу на тлі послабленого імунітету. Також можливий транстимпанальний (через пошкоджену барабанну перетинку) та гематогенний (через кров) шляхи.
Середній катаральний отит перебігає у три стадії, а гнійний — у п’ять.
- Перша стадія (євстахіїту). Оскільки інфекція найчастіше потрапляє саме з носоглотки, то першою вражається слухова труба, і виникає євстахіїт. На цій стадії можливі шум у вусі, відчуття закладеного вуха.
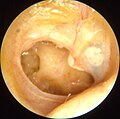
- Друга стадія (гострого катарального запалення середнього вуха). На цій стадії з’являються всі симптоми гострого катарального отиту, а саме: біль у вусі, шум у вусі, відчуття закладеного вуха, можливе підвищення температури (може бути й без температури), симптоми загальної інтоксикації, гіперемія барабанної перетинки. Катаральний отит на цьому закінчується та при лікуванні переходить в останню (репаративну) стадію. Гнійний отит переходить у третю стадію.
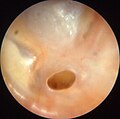
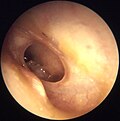
- Третя стадія (доперфоративна). На цій стадії посилюються всі симптоми попередньої. Ще більше підвищується температура, посилюються відчуття болю, закладеності та шуму у вусі, посилюються загальні симптоми інтоксикації організму, погіршується слух. Можлива ірадіація болю по гілках трійчастого нерву і глотку, ніс чи око. Ця стадія завершується розривом барабанної перетинки.
- П’ята стадія (репаративна). Відновлюється слух, нормалізується температура тіла та загальний стан хворого. Катаральний отит повністю завершується, а гнійний — через певний час після загоювання барабанної перетинки.
Ускладненням катарального отиту може бути гнійний отит. Ускладненнями гнійного середнього отиту можуть бути:
Найголовніше значення при лікуванні гострого отиту приділяють відновленню функції слухової труби. Для цього застосовуються судиннозвужуючі засоби у ніс. Також лікують захворювання, що призвело до середнього отиту (найчастіше це запалення носа чи придаткових пазух). При цьому застосовуються антибіотики, протизапальні нестероїдні засоби, краплі в ніс тощо. На доперфоративній гнійній стадії, якщо тривалий час не витікає гній, для попередження внутрішньомозкових ускладнень можуть робити штучний прокол барабанної перетинки. Для купації відчуття болю вводяться анальгетики. Лікування консервативне (не потребує госпіталізації).
При своєчасно та правильно виконаному лікуванні прогноз сприятливий. В окремих випадках можливе хронічне зниження слуху.
Своєчасне лікування гострих ринітів та фарингітів, видалення аденоїдів, поліпів та інших патологічних утворень у носовій порожнині, що порушують дихання. Застосування антибіотиків при кору, скарлатині.
| ||||||||||||||||||||
Отит
 |
| Поразка слизової оболонки середнього вуха |
Отит — запалення вуха. Отит може виникнути внаслідок запалення слизової оболонки середнього вуха. Збудником цього захворювання часто є ангіна або грип. Отит-захворювання зовнішнє.
Також бактерії потрапляють в середнє вухо через слухову трубу при кашлі або чханні. Це так званий тубарний шлях попадання інфекції в область середнього вуха.
Викликають запалення середнього вуха коки, гемофільні палички та інші патогенні бактерії. Причиною отиту також є ослаблений імунітет.
Отит: симптоми
Одна з головних симптомів отиту — відчуття закладеності вуха, шум у вухах і асептичне запалення середнього вуха. Іноді біль переходить на інші органи — виникає біль в зубах, біль в шиї або потилиці. При гострому отиті біль може бути нестерпним. При гнійному отиті характерні гнійні виділення з вуха. При грипозному отиті піднімається температура тіла і з’являються стріляючий біль у вусі. У рідкісних випадках настає погіршення слуху.
У кожному разі, при появі болю у вусі необхідно відвідування лікаря. Самостійне і неправильне лікування може стати причиною хронічного отиту. Лікар, призначаючи лікування, враховує стадію і вид захворювання.
Іноді виникає патологія дихальних шляхів. При хронічному отиті відбувається запалення сальних залоз. Зовнішній отит характерний запаленням на вушній раковині або зовнішньому слуховому проході. Середній отит — це запалення середнього вуха. Внаслідок середнього отиту часто починаються інфекційні захворювання.
Отит: діагностика
Діагноз встановлюють шляхом отоскопії і анамнезу захворювання. Не менш ефективний засіб для виявлення отиту — це рентген.
Отит: лікування
Лікування отиту проводиться у кілька етапів. Як правило, завжди рекомендується постільний режим, який необхідний для відновлення імунітету. Лікування може бути як оперативним, так і консервативним.
При консервативному лікуванні отиту гнійні відкладення регулярно видаляються з вуха з обов’язковим дотриманням норм гігієни. При цьому використовують дезінфікуючі в’яжучі засоби.
Отит: профілактика
Загартовування організму — одна з обов’язкових умов профілактики отиту. Крім цього, потрібно вчасно усувати всі запальні процеси у верхніх дихальних шляхах. Це ніс, глотка і носоглотка, з якою тісно пов’язане вухо. Отит часто починається через хворобу цих органів. Необхідно стежити за станом вушних раковин, можна використовувати антисептичні краплі. Також важливо дотримуватися обережності при вилученні сірки з вух.
Средний отит — Википедия
Материал из Википедии — свободной энциклопедии
Сре́дний оти́т — воспаление среднего уха человека.
Среднее ухо представляет собой полость между барабанной перепонкой (внутренней границей наружного уха) и внутренним ухом; в среднее ухо открывается евстахиева труба. Острый средний отит разделяется на банальный, секреторный отит, идиопатический гематотимпанум, острый отит при инфекционных болезнях, травматический отит. Острый отит в некоторых случаях (например, при неадекватном лечении) может переходить в хронический. В зависимости от особенностей клинических и морфологических проявлений, хронический средний отит подразделяется на мезотимпанит, эпитимпанит и мезоэпитимпанит.
Симптомы среднего отита в большинстве случаев проявляются в течение нескольких часов. В их число может входить:
- боль в ухе, возможно, довольно сильная;
- частичная потеря слуха;
- повышенная температура.
В случае разрыва барабанной перепонки возможно появление кровянистых выделений из уха и ослабление боли.
В случае острого среднего отита обычно применяется консервативное (нехирургическое) лечение. В зависимости от стадии острого отита — катаральный или гнойный — принимается решение о назначении антибиотиков. При гнойном среднем отите обязательно назначается курс антибиотиков в таблетках или в виде инъекций не менее чем на 5—7 дней. Приём этих препаратов позволяет предупредить развитие осложнений.
При катаральном среднем отите рекомендуется так называемая выжидательная тактика (только после согласия ЛОР-врача!). В течение первых 48 часов болезни родители наблюдают за состоянием ребёнка и лечат его исключительно с помощью жаропонижающих препаратов и местной терапии (капли в нос, миникомпрессы с ушными каплями). Антибиотики применяют только в том случае, если за время наблюдения состояние ребёнка не становится лучше (сохраняются боли и не снижается температура).
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
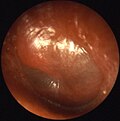
Острый отит — буллёзный мирингит
-

-

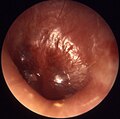
Гриппозный средний отит
-

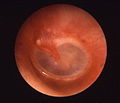
Острый средний отит
-

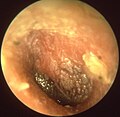
Острый средний отит
-

-

-

-

| |||||||
| |||||||
от чего он возникает и как его лечить? – Здоровье – Домашний
Чтобы заболеть отитом – вовсе не обязательно, чтобы ухо «продул» холодный ветер, как ошибочно думают многие. Причиной заболевания всегда становится инфекция. Вялотекуший инфекционный процесс может обостриться – например, после того как вы сильно замерзли, прогулялись по холоду без головного убора или не долечились после простуды или гриппа.
По статистике, осложнение на среднее ухо или отит среднего уха– одно из самых частых осложнений после гриппа и ОРВИ. Так как уши и нос сообщаются, через нос инфекция может попасть в слуховую трубу, а оттуда – в среднее ухо. По локализации отит бывает наружным (воспаление кожи наружного слухового прохода), «средним» (воспаление барабанной полости) или «внутренним» (лабиринтит, отит внутреннего уха). Самый частый и опасный – именно «средний» отит.
Среднее ухо – это полость, которая находится внутри височной кости, она имеет только один вход – слуховую трубу, другое костное отверстие прикрыто барабанной перепонкой. Когда в среднее ухо попадает инфекция, начинается воспаление, скапливается гной, который начинает давить на барабанную перепонку, вызывая боль в ухе. Именно сильная, резкая, очень часто стреляющая боль – самый характерный симптом «среднего» отита. Боль в ухе практически невозможно терпеть, поэтому заболевший человек сразу бежит к врачу, и запущенных случаев (как, например, при гайморите) бывает немного.
Обычно температура при отите субфебрильная – до 37,4 градусов. А вот чувство заложенностиушей при отите бывает всегда – уши закладывает, примерное как в самолете при взлете и посадке. Еще одним характерным симптомом отита является снижение слуха. Если произошла перфорация барабанной перепонки – обычно появляются выделения из уха (серозные, кровянистые, гнойные).
Каким должно быть лечение отита?
Отиты в нашей стране лечит только ЛОР-врач, не терапевт. Осмотр пациента проводится с помощью специального прибора – отоскопа, и на основании жалоб пациента и результатов обследования, ставится диагноз и назначается лечение. Как правило, это антибиотики, секретолитики (препараты разжижающие секрет барабанной полости), ушные антибактериальные капли. Уже на второй-третий день лечения становится легче, боль проходит, но заложенность уха может сохраняться еще 2-3 недели. После часто назначается физиотерапия, которая помогает быстрее убрать последствия воспаления.
Евгения Шахова
д. м. н., профессор, врач высшей категории, главный оториноларинголог Комитета по здравоохранению Администрации Волгоградской области
Важно знать причину воспаления среднего уха (может быть: грибковая, вирусная, бактериальная инфекции). Таким образом, правильное лечение при отите может назначить только специалист, поставив диагноз. Без назначения врача нельзя делать согревающие компрессы, так как это может ускорить развитие инфекции. Также без консультации и осмотра врача нельзя закапывать в ухо любые спиртосодержащие капли: при попадании спирта в барабанную полость через возможную перфорацию барабанной перепонки может наступить перерождение эпителия слизистой оболочки. А это в дальнейшем может привести к различным осложнениям (хронизации процесса, образованию холестеатомы и т.д.). Есть перфорация или нет – способен определить только врач.
Недолеченный отит среднего уха, протекающий без острой боли, может перейти в хронический отит, а хронический очаг воспаления, в свою очередь, – привести к постепенной потере слуха. Особенно опасен «средний» отит, возникший вследствие заболевания гриппом. Вирус гриппа очень токсичен, он может вызвать неврит слухового нерва (кохлеарный неврит) или сенсоневральную тугоухость, при которой поражаются слуховые рецепторы. А это уже более серьезные проблемы, которые, если не начать в течение 1-2 недель адекватное лечение, могут закончиться частичной или полной потерей слуха.
Отит: причины, симптомы, диагностика и лечение — диагностика, лечение, профилактика — МедОбоз, последние новости здоровья
Заболевание уха воспалительной природы, при котором воспалительный процесс происходит в среднем ухе, заболевание инфекционной этиологии.
Причины отита
Причиной отита могут инфекции вирусной и бактериальной природы, чаще всего, это вирусы гриппа, парагриппа, аденовирусы, стрептококки и гемофильная палочка. Провоцировать появление болезни могут анатомические особенности строения носовых перегородок, которые мешают или замедляют естественное отхождение слизистого секрета, сниженная иммунная система.
Симптомы отита
У больного возникает сильная боль в ухе, температура тела повышается, ощущается заложенность уха, снижается слух, человек становится вялым и раздражительным, аппетит снижается или пропадает полностью. В большей степени данное заболевание поражает детей, это связано с анатомическими особенностями строения органов слуха у детей. Чаще всего, поражается сначала одно ухо, а с развитием воспаленного процесса поражаются оба уха.
Диагностика отита
Для диагностики врач-отоларинголог проводит очный осмотр больного, сбор анамнеза. Также выполняются необходимые лабораторные исследования, направленные на выявление природы воспалительного процесса.
Лечение отита
Лечение отита необходимо проводить под контролем отоларинголога, тактику лечение определяет врач. При медикаментозном лечении отита, применяют такие препараты Отипакс, Отофа, Аммоксициллин.
Профилактика отита
В целях профилактики отита, следует проводить своевременное лечение насморка у детей, укреплять иммунную систему в период эпидемии острых респираторных болезней. Важную роль играет полноценное питание, спортивные нагрузки, восьмичасовой ночной сон и отдых. Благоприятно влияет закаливание на организм человека, употребление витаминов, своевременная вакцинация. Рекомендуется, в профилактических целях, проводить гигиеническое промывание носовых ходов гипотоническим солевым раствором. Также важно, соблюдать в спальне оптимальную температуру воздуха 18 С и влажность выше 50%.
Отит — это… Что такое Отит?
воспаление уха. Различают наружный, средний и внутренний О. Наружный О. — см. Наружное ухо, внутренний О. — см. Лабиринтит. Воспаление слуховой (евстахиевой) трубы и передних отделов барабанной полости обозначают как тубоотит.Острый средний отит
Среди острых средних О. различают банальный, секреторный О., идиопатический гематотимпанум, острый О при инфекционных болезнях, травматический отит. Банальный средний отит. Причиной банального острого среднего О. является нарушение иммунной защиты слизистой оболочки верхних дыхательных путей и среднего уха, возникающее в результате охлаждения, острых респираторных и других инфекционных болезней, травм среднего уха. Его возникновению способствуют патологические изменения полости носа и носоглотки (искривление перегородки носа, гипертрофический ринит, аденоиды и др.), а также резкие перепады барометрического давления, которые могут привести к выраженным колебаниям давления внутри барабанной полости. Под влиянием перечисленных факторов вегетирующая в среднем ухе микрофлора становится вирулентной. Обычно высевают пневмококк, гемолитический, золотистый и эпидермальный, стафилококк, реже грамотрицательную палочку. Возбудителем заболевания у детей чаще является какой-либо один вид микроорганизмов, у взрослых О. в основном вызывается разными микробами. В начальной стадии заболевания слизистая оболочка барабанной полости гиперемирована и незначительно инфильтрирована, в полости находится серозный экссудат, содержащий единичные клетки спущенного эпителия и форменные элементы крови (серозное воспаление). Очень быстро серозный экссудат вследствие поступления в него слизистого секрета становится более вязким и приобретает слизисто-серозный характер (катаральное воспаление). Одновременно в собственной пластинке слизистой оболочки усиливается выход из сосудов сегментоядерных лейкоцитов, которые инфильтрируют слизистую оболочку и через эпителиальный покров проникают в барабанную полость. При их распаде освобождаются лизосомные гидролитические ферменты и образуются гнойные тельца (гнойное воспаление). Экссудат при гнойном воспалении обладает протеолитическими свойствами и может расплавлять тканевые структуры, в том числе и барабанную перепонку. В течении банального острого О. различают три периода. Первый период характеризуется появлением боли в ухе, которая может быть пульсирующей, стреляющей или ноющей. По мере накопления экссудата в барабанной полости боль в ухе усиливается и становится невыносимой. Она иррадиирует в теменную и височную области, зубы; нередко ощущается во всей половине головы, усиливается при глотании, кашле и чиханье. Появляются слабость, расстройство сна и аппетита. Температура тела обычно повышается до 38—39°. У ослабленных больных, а также в случае, если в самом начале заболевания происходит прободение барабанной перепонки и создается свободный отток гноя, температура тела остается нормальной. Отмечаются заложенность и шум в ухе; резко снижается слух (шепотная речь обычно не воспринимается, разговорная речь слышна только у ушной раковины). Кожа верхнезадней стенки костной части наружного слухового прохода гиперемирована. Сравнительно быстро наступают изменения барабанной перепонки. Вначале определяется инъекция сосудов, проходящих параллельно рукоятке молоточка и по периферии перепонки. Затем в верхнезаднем квадранте появляется ограниченная нерезкая гиперемия, которая в дальнейшем становится разлитой, в результате чего барабанная перепонка приобретает розовый или ярко-красный цвет. Барабанная перепонка инфильтрирована, световой рефлекс исчезает, короткий отросток молоточка и рукоятка становятся неразличимыми. Иногда барабанная перепонка в результате отторжения ее эпидермального слоя принимает серовато-белый оттенок. Мутной, бледной она может быть за счет просвечивания гнойного экссудата, содержащегося в барабанной полости, при атрофии и некрозе перепонки. Отмечается также изменение положения барабанной перепонки: в результате инфильтрации и давления экссудата она выпячивается в наружный слуховой проход, особенно в области верхнезаднего квадранта. Нередко выявляется болезненность сосцевидного отростка. Второй период обычно начинается с прободения барабанной перепонки: при этом боль в ухе стихает, в наружном слуховом проходе появляются выделения (оторея), которые в первые 2 дня обычно бывают серозно-кровянистыми, затем приобретают слизисто-гнойный или гнойный характер. Если прободение наступает в поздние сроки или поздно делается парацентез (разрез барабанной перепонки с целью обеспечения оттока экссудата), то отделяемое сразу становится слизисто-гнойным. Температура тела падает (быстро и постепенно) и в дальнейшем в течение всего второго периода остается субфебрильной или нормальной. Общее состояние улучшается, налаживаются сон и аппетит. Шум в ухе и понижение слуха сохраняются. Барабанная перепонка по-прежнему гиперемирована и инфильтрирована. Опознавательные знаки ее не различимы. Перфорационное отверстие обычно имеет щелевидную форму, поэтому определяется с трудом. Облегчает его обнаружение пульсирующий световой рефлекс — синхронное с пульсом колебание капли гноя. В третьем периоде количество отделяемого из уха постепенно уменьшается, а затем совсем исчезает. Барабанная перепонка вновь приобретает нормальные цвет и форму. Перфорационное отверстие закрывается и на его месте остается лишь едва заметный рубец. Отмечается восстановление слуха, шум в ухе исчезает. Общая продолжительность заболевания в среднем составляет 2—3 недели. Иногда наблюдается атипичное течение процесса, когда заболевание протекает слишком бурно (например, при нарушениях иммунной системы, сахарном диабете) или симптоматика вообще отсутствует (в старческом возрасте). Возможны осложнения в виде Мастоидита, Лабиринтита, менингита (Менингиты), пареза лицевого нерва и др. Диагноз основывается на данных анамнеза, клинической картине, результатах отоскопии (лучше использовать воронку Зигле — прибор для визуального исследования подвижности барабанной перепонки), исследования слуха (при аудиометрии выявляется нарушение воздушной проводимости, костная проводимость не страдает либо обнаруживаются ее незначительные нарушения; в опыте Вебера отмечается латерализация звука в сторону поражения) и рентгенографии височных костей. Дифференциальный диагноз проводят с наружным О., при котором отмечаются сужение просвета наружного слухового прохода, боль при надавливании на козелок и при потягивании за ушную раковину; при наружном О., если просвет наружного слухового прохода хотя бы частично сохранен, слух обычно не нарушается, введение ушной воронки сопровождается резкой болью, изменений барабанной перепонки не наблюдается. Показаны постельный режим, легкая калорийная пища, согревающий компресс на околоушную область, в нос — сосудосуживающие капли. В течение 10 дней (внутрь или парентерально) назначают антигистаминные препараты, сульфаниламиды или антибиотики (за исключением ототоксических). В наружный слуховой проход 2—3 раза в день вводят 40% этиловый спирт (по 8—10 капель), подогретый до температуры тела. Применяют УВЧ- и микроволновую терапию (предпочтительно с использованием внутриушного излучателя). Эффективно применение внутриушной лазерной терапии. При сильной боли в ухе и особенно при выпячивании барабанной перепонки не следует медлить с парацентезом. При появлении отореи рекомендуется своевременно (с помощью марлевых турунд или навернутой на зонд ваты) удалять отделяемое, предварительно вливая в наружный слуховой проход по 5—7 капель 3% раствора перекиси водорода. Во избежание мацерации кожи наружного слухового прохода ее смазывают стерильным вазелиновым или другим жидким маслом. Все лечебные мероприятия проводят в амбулаторных условиях, госпитализация показана лишь при атипичном течении процесса. Прогноз обычно благоприятный — заболевание заканчивается выздоровлением. В ряде случаев перфорационное отверстие не закрывается и развивается хронический патологический процесс или в барабанной полости образуются спайки, что приводит к стойкому нарушению слуха. Профилактика направлена на предупреждение и своевременное лечение острых инфекционных заболеваний, в первую очередь респираторных, а также на устранение патологии верхних дыхательных путей, способствующей развитию О. (аденоидов, ринита, синусита, искривления перегородки носа). Секреторный средний отит (экссудативный, серозный, мукозный О.), который особенно часто встречается в детском возрасте, связывают с проникновением в среднее ухо возбудителей аденовирусной инфекции, вирусов парагриппа, с заболеваниями носоглотки, полости носа и околоносовых пазух. В генезе О. придают особое значение гиперфункции желез слизистой оболочки барабанной полости и аллергии. Характерными признаками заболевания являются густое, вязкое отделяемое — мукоид, медленно нарастающая тугоухость и длительное отсутствие перфорации барабанной перепонки. В течении заболевания выделяют три стадии. В первой (непродолжительной) стадии симптомы слабо выражены и обусловлены дисфункцией слуховой трубы: отмечается легкая заложенность уха, барабанная перепонка истончена, сероватая с инъецированными сосудами по ходу рукоятки молоточка, нередко наблюдается легкая аутофония (ощущение собственного голоса в пораженном ухе) и латерализация низкочастотных тонов в больное ухо. Во второй (секреторной) стадии доминируют процессы выработки и накопления слизи, что проявляется ощущением заложенности и давления, иногда шумом в ухе, умеренной тугоухостью. При отоскопии определяется утолщенная, втянутая барабанная перепонка серого цвета. Функция слуховой трубы нарушена. Третья (конечная) стадия характеризуется снижением накопления слизи в среднем ухе в результате нарушения слизеобразующей способности эпителия слизистой оболочки: воспалительные явления стихают; при нормализации функции слуховой трубы среднее ухо освобождается от слизи. В 40—65% случаев к концу 6-го месяца от начала заболевания наступает спонтанное выздоровление. Лечение начинают с санации верхних дыхательных путей и восстановления носового дыхания. Обязательна аденотомия, которая должна быть дополнена тимпанопункцией (прокол барабанной перепонки полой иглой) или тимпанотомией (разрез барабанной перепонки с шунтированием барабанной полости). Проводят Продувание уха по Политцеру или путем катетеризации с последующим пневмомассажем. Лекарственные препараты вводят транстубарно или транстимпанально. Применяют глюкокортикоиды, антибиотики, диоксидин, протаргол, трипсин, лизоцим, лекозим, мукосольвин. Положительный эффект оказывают общеукрепляющие и гипосенсибилизирующие средства, физиотерапевтические процедуры. Идиопатический гематотимцанум — острое геморрагическое воспаление слизистой оболочки среднего уха. Чаще бывает последствием закрытой травмы и заболеваний, сопровождающихся повышением проницаемости сосудистой стенки, например гриппа. Ведущими симптомами являются ощущение заложенности уха и постепенно нарастающая тугоухость. Барабанная перепонка синеватой окраски, опознавательные знаки плохо различимы. В барабанной полости скапливается жидкость буро-красного цвета. При пальпации сосцевидного отростка, который также вовлекается в процесс, отмечается умеренная болезненность. На рентгенограммах отмечается понижение пневматизации сосцевидного отростка и деструкция межальвеолярных перегородок. Лечение оперативное — трепанация сосцевидного отростка. Назначают также средства, уменьшающие проницаемость сосудистой стенки (препараты кальция, аскорутин). Прогноз обычно благоприятный.Острый средний отит при инфекционных болезнях протекает на фоне ослабления защитных сил организма, при этом характер инфекции определяет особенности течения заболевания.
Гриппозный О. встречается довольно часто, особенно в периоды эпидемии гриппа. Вирус гриппа попадает в среднее ухо через слуховую трубу или гематогенным путем. Наиболее типична геморрагическая форма гриппозного О. Геморрагический характер воспаления проявляется резким расширением кровеносных сосудов; в наружном слуховом проходе, барабанной перепонке, полостях среднего уха скапливаются элементы крови. Под эпидермисом барабанной перепонки, а иногда и наружного слухового прохода образуются пузырьки с кровянистым содержимым. Прободение барабанной перепонки сопровождается появлением сукровичного отделяемого. По мере развития процесса выделения приобретают гнойный характер, становятся обильными. Начало О. характеризуется болью в ухе, голове, нередко невралгической болью по ходу ветвей тройничного и большого затылочного нервов. Отмечаются резкое понижение слуха, шум в ухе, могут наблюдаться головокружение и тошнота, недомогание, повышение температуры тела, озноб. Особенностью гриппозного О. является частая локализация процесса преимущественно в надбарабанном пространстве: при этом натянутая часть барабанной перепонки иногда остается почти не измененной. Скарлатинозный О. возникает при тяжелой форме скарлатины в период высыпания или перед ним, отличается бурным течением. Процесс чаще двусторонний, сопровождается сильной болью в ушах. Наблюдается раннее прободение барабанной перепонки, обильное гноетечение. Нередко в связи с поражением нервных элементов барабанной перепонки и слизистой оболочки барабанной полости, а также тяжелым состоянием больного скарлатинозный О. развивается скрыто и обнаруживается лишь при появлении гноетечения из уха. В результате токсического действия возбудителя возникают повреждения сосудистых стенок, тромбоз мелких сосудов, нарушаются кровообращение и трофика, что приводит к некрозу тканей среднего уха, в т.ч. и костной. Выделения из уха становятся зловонными. Барабанная перепонка и слуховые косточки нередко полностью разрушаются. Перфорационное отверстие барабанной перепонки, как правило, не зарастает, выделения периодически возобновляются, слух резко понижается. Скарлатинозный О. имеет тенденцию к переходу в хроническую форму.Коревой О. возникает преимущественно на 1—2-й неделе заболевания. По клинической картине и течению он сходен с отитом при скарлатине.
Туберкулезный О. обычно развивается у больных туберкулезом легких, костей или лимфатических узлов. Гноетечение из уха обычно появляется без предшествующей боли, а нередко и без повышения температуры тела. Характерны множественные вследствие распада туберкул прободения барабанной перепонки, сливкообразные выделения из уха, которые при вовлечении в процесс кости становятся зловонными. Нередко некротический процесс заканчивается формированием свищей с образованием в них полипов и грануляции. Одновременное поражение и внутреннего уха приводит к резкому понижению слуха. Лечение специфическое (см. Туберкулез (Туберкулёз)). Травматический отит является следствием механических, термических, химических и других воздействий. Возбудители инфекции попадают в среднее ухо по раневому каналу, через поврежденную барабанную перепонку и трещины в височной кости. Попавшая в барабанную полость кровь быстро инфицируется. Выделения из уха вначале кровянистые, затем становятся гнойными. Перфорационное отверстие барабанной перепонки имеет неправильную фестончатую форму, окружено кровоизлияниями. Течение процесса и лечение такие же, как при банальном отите. С целью предупреждения развития среднего О. с первых же дней после травмы необходимо исключить любые манипуляции в наружном слуховом проходе, чтобы не занести возбудителя инфекции в барабанную полость. Острый средний отит у детей. Наиболее часто он встречается в раннем возрасте, что связано с особенностями анатомического строения височной кости, слуховой трубы и барабанной полости у детей, а также с преимущественным положением ребенка на спине — факторами, способствующими более легкому проникновению возбудителей инфекции в среднее ухо. Имеет значение также незрелость иммунной системы детского организма. Заболевание может протекать в двух основных формах — типичной и латентной. Типичная форма по клиническому течению мало чем отличается от банального острого среднего О. у взрослых. Латентная форма обычно наблюдается у ослабленных детей. Она характеризуется малой выраженностью местных симптомов. При отоскопии отмечается лишь мутность барабанной перепонки и стушеванность контуров рукоятки молоточка, иногда барабанная перепонка бывает розоватой с гиперемией верхнезаднего квадранта, реже в этом квадранте появляется выпячивание. В диагностике важное значение приобретают результаты, полученные при парацентезе. Лечение такое же, как при банальном О. у взрослых. Особую форму среднего О. у детей представляет рецидивирующий средний О. (катаральный или гнойный), клинически сходный с обычным острым средним О., но имеющий тенденцию к более длительному течению и частому рецидивированию. Большую роль в его возникновении играет снижение общей реактивности организма, в т.ч. иммунитета. При тяжелом течении рецидивирующий средний О. нередко переходит в хронический. Эта форма среднего О. чаще наблюдается у детей первых лет жизни: после 4—5 лет рецидивы постепенно прекращаются.При катаральном О. ребенок может быть возбужден, температура тела нормальная или субфебрильная. Барабанная перепонка (преимущественно в верхних отделах) розоватая, световой рефлекс мутный или отсутствует. Отмечается снижение слуха по типу нарушения звукопроведения примерно до 15—20 дБ. При импедансометрии получают тимпанограмму типа В. Выявляется небольшое увеличение СОЭ.
У больных с гнойным рецидивирующим О. со 2—3-го дня возникновения рецидива отмечаются явления интоксикации. Ребенок становится беспокойным, раздражительным. Аппетит снижается, нередко появляется тошнота, температура тела поднимается до 38—40°. В тяжелых случаях наблюдаются расстройства сна, повторная рвота, явления Менингизма, судороги. Барабанная перепонка утолщена, инфильтрирована, неравномерно гиперемирована, иногда выпячена, ее опознавательные знаки могут отсутствовать. Слух снижен за счет воздушной проводимости до 30—35 дБ. Отмечаются сдвиг лейкоцитарной формулы влево, увеличение СОЭ до 25 мм/ч. На высоте этих явлений наступает перфорация барабанной перепонки, обычно в натянутой ее части. Перфоративное отверстие чаще имеет щелевидную форму. Гнойное отделяемое пульсирует. Гноетечение продолжается в среднем 10—14 дней, иногда 4 недели и более. После прекращения гноетечения отверстие в барабанной перепонке быстро закрывается, обычно не оставляя заметного рубца. Лечение рецидивирующего среднего О. проводят по общим принципам. При перфорации и появлении слизисто-гнойных выделений необходимо применять антибактериальные средства, среди которых хорошим терапевтическим эффектом обладает сульфамонометоксин. Широко используются антибиотики, особенно при гнойном процессе. При наличии густого вязкого отделяемого назначают также ферменты животного (лидаза, трипсин, химотрипсин) или растительного (папайи) происхождения. Показаны средства неспецифической иммунотерапии (переливания крови или плазмы в количестве 30—50 мл, введение антистафилококковой плазмы, назначение иммуномодуляторов — левамизола, тактивина). В комплекс лечебных мероприятий включают физиотерапевтические процедуры (УВЧ, СВЧ, фонофорез различных лекарственных средств). В межрецидивном периоде проводят санацию верхних дыхательных путей.Хронический средний отит
Хронический средний отит является обычно исходом острого, например при неадекватном лечении последнего. В хронический нередко переходят скарлатинозный и рецидивирующий острый О. Немаловажная роль в возникновении заболевания и дальнейшем течении процесса принадлежит аллергии. В зависимости от особенностей морфологических изменений и клинической картины хронический средний О. подразделяют на мезотимпанит, эпитимпанит и мезоэпитимпанит. При мезотимпаните перфорация барабанной перепонки происходит в натянутой ее части, при эпитимпаните — в ненатянутой, при мезоэпитимпаните перфорационное отверстие занимает обе части барабанной перепонки. Раньше считалось, что для мезотимпанита характерно поражение слизистой оболочки, для эпитимпанита — кариозно-грануляционный, полипозный и холестеатомный (см. Холестеатома) процессы, при мезоэпитимпаните — сочетание указанных изменений. В связи с этим эпитимпанит и мезоэпитимпанит рассматривали как неблагоприятные в прогностическом отношении формы. Однако в последние годы установлено, что при хроническом среднем О. морфологическая картина как в разгаре, так и в исходе заболевания независимо от места перфорации различна (во время операций находят отдельные участки фиброзирования и тимпаносклероза, изолированные очаги кариеса, отшнурованные эпителиальные кисты, участки оссификации, рубцовые изменения).Хронический средний О. протекает длительно. Для него характерны постоянные или периодические выделения из уха, понижение слуха, иногда головокружения и головные боли. Локальная боль в ухе наблюдается лишь в период обострения процесса. Выделения могут быть слизистыми и гнойными, с неприятным запахом при кариесе костных образований или нагноении холестеатомы. Водянистые (серозные) выделения свидетельствуют об аллергической природе заболевания. Хронический О. может осложниться лабиринтом, возникающим при разрушении костных структур, парезом лицевого нерва, сепсисом, менингитом, абсцессом головного мозга.
Диагноз основывается на данных анамнеза, клинической картине, результатах исследования слуха. Ведущее значение имеет рентгенологическое исследование, при котором выявляются склеротические изменения в височной кости, расширением надбарабанного углубления, входа в сосцевидную пещеру и самой сосцевидной пещеры. Состояние надбарабанного углубления (кариес, наличие холестеатомы) выясняют также с помощью аттикового зонда. При хроническом О. прежде всего обеспечивают достаточный отток отделяемого из пораженных полостей среднего уха. С этой целью из барабанной полости удаляют полипы и грануляции. При сравнительно ограниченном процессе применяют консервативное лечение: наружный слуховой проход и барабанную полость регулярно промывают или промокают ватными тампонами либо марлевыми турундами, вливают в нее 40% этиловый спирт, назначают антибиотики (исключая ототоксические), сульфаниламидные препараты и другие антибиотики (исключая противовоспалительные средства), вводят протеолитические ферменты. При подозрении на аллергическую природу О. используют также антигистаминные препараты. Местно назначают микроволновую терапию, электрофорез лекарственных средств. В тех случаях, когда консервативное лечение при ограниченном процессе не оказывает эффекта, применяют антродренаж — формирование соустья между сосцевидной пещерой и внешней средой путем просверливания височной кости (на 1—1,5 мм кзади и кверху от шипа Генле) с последующим промыванием полостей среднего уха с помощью дренажной трубки. При распространенном холестеатомном или кариозно-грануляционном процессе, и особенно при развитии осложнений, применяют радикальную (общеполостную) операцию на среднем ухе, заключающуюся в полном удалении патологических очагов и создании вместо сложной системы образований среднего уха единой полости. Показания к этой операции расширяются у больных с глухотой и заращенном слуховой трубы. При радикальной операции используют как наружный (позади ушной раковины), так и эндауральный (через наружный слуховой проход) подходы. В ряде случаев применяют так называемые консервативно-радикальные вмешательства, при которых сохраняют неповрежденные звукопроводящие структуры, и радикальные операции с тимпанопластикой, целью которых является реконструкция звукопроводящего аппарата. При изолированном поражении надбарабанного углубления и сосцевидной пещеры, что чаще наблюдается при холестеатоме, производят раздельную аттикоантротомию (надбарабанное углубление вскрывают через наружный слуховой проход, отдельно вскрывают сосцевидную пещеру), которую нередко дополняют тимпанопластикой. При небольших перфорационных отверстиях барабанной перепонки и при сохранении барабанного кольца производят мирингопластику (восстановление барабанной перепонки).Прогноз при отсутствии осложнений, как правило, благоприятный. Наиболее доброкачественно протекает мезотимпанит, для которого характерны менее глубокие изменения в барабанной полости, а также редкие осложнений, он лучше поддается консервативному лечению.
Последствиями хронического среднего О. могут быть фиброзирующие формы — сухой перфоративный средний О., адгезивный (неперфоративный) средний О. и тимпаносклероз, при которых разрушенные элементы среднего уха замещаются рубцовой тканью и наступает нарушение звукопроводимости. Это проявляется той или иной степенью тугоухости и требует оперативного вмешательства.Профилактика хронического среднего О. заключается в санации верхних дыхательных путей и своевременном и рациональном лечении острого среднего отита.
Библиогр.: Тарасов Д.И., Федорова O.K. и Быкова В.П. Заболевания среднего уха, М., 1988; Тугоухость, под ред. Н.А. Преображенского, М., 1978.воспаление какого-либо отдела уха.
БЦЖ-оти́т (истор.) — средний О., возникавший в ряде случаев после внутриносового введения противотуберкулезной вакцины; этот способ введения вакцины в настоящее время не применяется. Оти́т адгези́вный (о. adhaesiva; син. О. слипчивый) — О., характеризующийся образованием сращений и спаек в барабанной полости и в улитке.Оти́т контузио́нный (о. е contusione) — О., развивающийся в результате прободения барабанной перепонки под действием взрывной волны.
Оти́т муко́зный (от Streptococcus mucosus — устар. название возбудителя) — форма среднего О., вызываемая серотипом III пневмококка и характеризующаяся вялым течением с медленным разрушением тканей и прорастанием грануляций в глубь височной кости.
Оти́т нару́жный (о. externa) — О., при котором поражены ткани наружного слухового прохода и ушной раковины.
Оти́т нару́жный геморраги́ческий (о. externa haemorrhagica) — О. н., характеризующийся образованием пузырей, содержащих кровь, на стенках наружного слухового прохода и барабанной перепонке; наблюдается при гриппе.
Оти́т нару́жный гранули́рующий (о. externa granulans) — О. н., характеризующийся ростом грануляций на стенке наружного слухового прохода, иногда на барабанной перепонке.
Оти́т нару́жный ограни́ченный (о. externa circumscripta) — О. н., при котором поражены волосяной мешочек и сальная железа в перепончато-хрящевой части наружного слухового прохода.Оти́т нару́жный разлито́й (о. externa diffusa) — О. н., при котором поражены покровы всего наружного слухового прохода, а часто и барабанной перепонки.
Оти́т сли́пчивый (о. adhaesiva) — см. Отит адгезивный.
Оти́т сре́дний (о. media) — О., при котором поражены слизистые оболочки полостей среднего уха.
Оти́т сре́дний аллерги́ческий (о. media allergica) — О. с., развивающийся в качестве аллергической реакции, характеризующийся рецидивирующим отеком слизистой оболочки с ее эозинофильной инфильтрацией и обильными слизистыми выделениями из наружного слухового прохода.
Оти́т сре́дний гно́йный о́стрый (о. media purulenta acuta) — О. с., характеризующийся резким отеком и инфильтрацией слизистой оболочки барабанной полости и образованием в ней гнойного экссудата.
Оти́т сре́дний гно́йный хрони́ческий (о. media purulenta chronica) — О. с., характеризующийся наличием стойкого прободения барабанной перепонки, постоянным или периодическим истечением гноя из уха и снижением слуха.
Оти́т сре́дний катара́льный о́стрый (о. media catarrhalis acuta; син. катар среднего уха острый) — О. с., характеризующийся появлением в барабанной полости транссудата; возникает в результате распространения воспалительного процесса из полости носа или носоглотки. Оти́т сре́дний катара́льный хрони́ческий (о. media catarrhalis chronica; син. катар среднего уха хронический) — О. с., характеризующийся образованием спаек и сращений в барабанной полости; возникает при постоянной непроходимости слуховой (евстахиевой) трубы в результате хронических заболеваний носа или носоглотки (гипертрофический ринит, полипы, аденоидные вегетации и др.). Оти́т сре́дний менингоко́кковый (о. media meningococcica) — острый катаральный О. с., иногда с образованием очагов некроза слизистой оболочки стенок барабанной полости; возникает как осложнение менингококковой инфекции, главным образом в первые дни болезни.Оти́т сре́дний туберкулёзный (о. media tuberculosa) — хронический О. с. при туберкулезе, характеризующийся образованием туберкулезных бугорков и язв на слизистой оболочке стенок барабанной полости, позже множественными перфорациями барабанной перепонки, обширной деструкцией височной кости.
Отит уха – причины, виды, симптомы, диагностика, лечение
 Отитом называется воспаление среднего уха, расположенного за барабанной перепонкой, и представляющим собой небольшую полость, отделяющую наружный слуховой проход от внутреннего уха.
Отитом называется воспаление среднего уха, расположенного за барабанной перепонкой, и представляющим собой небольшую полость, отделяющую наружный слуховой проход от внутреннего уха.
Отит является самой распространенной причиной тугоухости (сниженного слуха). Этим заболеванием страдают люди всех возрастов, но наиболее отиту подвержены дети, из-за особенностей анатомического строения евстахиевой трубы – полости, соединяющей ухо и носоглотку.
Причины отита
Две основные причины отита, это попадание инфекции и распространение воспаления из носоглотки в среднее ухо, а также травмы уха.
При острых респираторных вирусных заболеваниях инфекция, поражающая слизистую оболочку носа, проникает в среднее ухо по евстахиевой (слуховой) трубе. Предрасполагающими факторами развития отита являются отек слизистой оболочки носа, нарушающий дренирование полости среднего уха, а также сильное сморкание одновременно обеими ноздрями. Хронические заболевания ЛОР-органов (гайморит, тонзиллит и т.п.) также могут стать причиной отита, поскольку уши, нос и горло взаимосвязаны. Инфекция из других органов, переносимая с током крови, тоже может послужить причиной отита.
Травмы среднего уха, являющиеся причиной отита, бывают с проникновением и без. Проникающие травмы возникают при нарушении целостности барабанной перепонки посторонним предметом. Непроникающие травмы возникают при резком перепаде атмосферного давления, например, в самолете (аэроотит) или при подводном погружении (мареотит).
Симптомы отита
Различают острый отит и хронический. Острый отит, в свою очередь, может быть катаральным (простым) или гнойным. Симптомы отита сходны при всех формах заболевания, но интенсивность их и некоторые особенности зависит от вида.
Главным симптомом отита в острой форме является сильная боль в ухе, которую пациенты описывают как дергающую или стреляющую. Боль при остром отите может быть весьма интенсивной, усиливающейся в вечернее время. Одним из симптомов отита является так называемая аутофония – присутствие постоянного шума в ухе, не связанного со звуками извне, появляется заложенность уха. Возможно незначительное снижение слуха. Острый отит часто сопровождается подъемом температуры, общим недомоганием.
Острый гнойный отит протекает еще более тяжело. Симптомы отита в гнойной форме те же, но проявляются они резче. Может появиться головокружение. При гнойном отите в полости среднего уха скапливается гной, который прорывает барабанную перепонку и изливается через слуховой проход наружу. Как ни странно, гноетечение служит благоприятным симптомом отита, так как в противном случае, гной может прорваться с другой стороны, и излиться в черепно-мозговое пространство, что является крайне негативным осложнением гнойного отита и угрожающим жизни состоянием.
 Симптомы отита в хронической форме сходны, но менее выражены. Как правило, присутствуют болевые ощущения, снижение слуха более значительное, чем при остром отите. Симптом аутофонии сохраняется, присутствует ощущение полноты, или заложенности уха, как при попадании воды. Хронический гнойный отит проявляется периодическим гноетечением из наружного слухового прохода. Развивается значительная тугоухость, барабанная перепонка перфорирована.
Симптомы отита в хронической форме сходны, но менее выражены. Как правило, присутствуют болевые ощущения, снижение слуха более значительное, чем при остром отите. Симптом аутофонии сохраняется, присутствует ощущение полноты, или заложенности уха, как при попадании воды. Хронический гнойный отит проявляется периодическим гноетечением из наружного слухового прохода. Развивается значительная тугоухость, барабанная перепонка перфорирована.
Детские заболевания отитом, особенно маленького ребенка, могут долго не распознаваться, так как объяснить причину боли малыш не может. Проявляется отит у ребенка общими симптомами нездоровья: плачем, подъемом температуры, нарушениями сна, отказом от пищи. Поскольку боль при отите стреляющая, плач может начинаться резко, в момент прострела. Для того чтобы проверить, есть ли отит у ребенка, нужно нажать пальцем на козелок, или ладонью на всю ушную раковину, создав перепад давления. Резкая болевая реакция будет подтверждением наличия отита у ребенка.
Детям свойственен острый отит, с бурным течением. Отит у ребенка требует неотложного врачебного вмешательства, так как из-за особенностей строения, инфекция из среднего уха легко распространяется на менингеальные оболочки и в полость черепа, вызывая менингит, энцефалит, абсцессы мозга. Эти осложнения являются опасными для жизни.
Диагностика отита
Диагноз ставится на основании характерных симптомов отита, жалоб пациента, а также проведения отоскопии (осмотра просвета слухового прохода с помощью налобного рефлектора). Дальнейшие диагностические исследования проводятся для уточнения формы заболевания и определения наличия осложнений. При обнаружении перфорации барабанной перепонки и наличия гнойного содержимого, особенно при хроническом гнойном отите, берут содержимое для проведения бактериологического анализа в лаборатории. Проводят аудиометрию, для определения снижения слуха.
При подозрении на осложнение отита или на опухоль среднего уха, проводят компьютерную или магнитно-резонансную томографию черепа.
Лечение отита
Лечение отита должно быть незамедлительным, ввиду опасности развития тяжелых осложнений: распространения заболевания в пространство черепа или на внутреннее ухо (лабиринтит), что может грозить полной утратой слуха. Лечение отита консервативное, состоит из общей и местной терапии, но при необходимости может быть дополнено хирургическим вмешательством.
Если причиной отита послужила респираторная инфекция, попавшая в ухо из носоглотки, то лечение отита обязательно проводят в комплексе с лечением носоглотки.
В качестве общего лечения отита применяют антибактериальные, противовоспалительные средства, а также препараты, стимулирующие иммунитет.
Местное лечение отита зависит от его формы.
При остром отите в катаральной форме назначают сухое тепло в область уха, в виде компрессов из шерстяной ткани и обязательно восстанавливают дренаж евстахиевой трубы, закапывая в нос сосудосуживающие капли (Галазолин, Називин, Нафтизин и т.п.). В ухо также закапывают противовоспалительные и обезболивающие капли (Софрадекс и т.п.), применяют компресс по Цитовичу: ватную турунду пропитывают 3% спиртовым раствором борной кислоты и глицерина, вводят в наружный слуховой проход и оставляют на 3-4 часа, закрывая слуховой проход ватным тампоном.
 Острый гнойный отит требует применения антибиотикотерапии, а также эвакуации гноя из полости среднего уха. При гнойном отите в острой стадии категорически запрещено прогревать ухо, также не нужно использовать ушные капли и турунды. Местное лечение отита в гнойной форме, а именно промывание среднего уха растворами антисептиков, проводит ЛОР-врач или сам пациент после обучения.
Острый гнойный отит требует применения антибиотикотерапии, а также эвакуации гноя из полости среднего уха. При гнойном отите в острой стадии категорически запрещено прогревать ухо, также не нужно использовать ушные капли и турунды. Местное лечение отита в гнойной форме, а именно промывание среднего уха растворами антисептиков, проводит ЛОР-врач или сам пациент после обучения.
Лечение отита в хронической форме также состоит в проведении противовоспалительной и антибактериальной терапии, при усиленной иммунокоррекции. Также хронический отит и острый отит в стадии стихания острых симптомов успешно лечат методами физиотерапии (УВЧ, УФ-облучение, лазеротерапия, магнитотерапия).
Из хирургических методов лечения отита чаще всего используется шунтирование барабанной перепонки или парацентез – разрез барабанной перепонки с целью создания оттока гнойного содержимого.
Видео с YouTube по теме статьи: