Эффективные отхаркивающие средства при беременности. Чем лечить влажный кашель при беременности Какие отхаркивающие средства можно беременным
Наличие хотя бы небольшого количества мокроты, которая отделяется от бронхов во время кашля, позволяет определить это состояние как продуктивный, или . При беременности такие состояния нельзя считать распространенным явлением, ведь будущие мамы всеми мерами стараются избегать переохлаждения и других факторов, негативно влияющих на здоровье.
Тем не менее, кашель при беременности с мокротой, так же, как и , встречается нередко, и лечащему врачу приходится сталкиваться с такой проблемой, как лечение мокрого кашля при беременности.
Вконтакте
Проблема заключается в том, что большинство отхаркивающих средств противопоказаны к применению в лечении женщин в положении. А избавить такую пациентку от кашля, пусть даже продуктивного, нужно как можно скорее, поскольку кашель может оказывать негативное и на течение самой беременности.
Какие заболевания сопровождаются мокрым кашлем
Поскольку кашель при беременности с мокротой имеет самую разнообразную этиологию, методы его излечения также могут кардинально различаться. Поэтому постановка правильного диагноза в данном случае имеет решающее значение, ведь цель врача — не просто устранить кашель, а излечить болезнь, его спровоцировавшую. Кашель — это всего лишь симптом того или иного заболевания, и лечить нужно не симптом, а саму болезнь. Причинами влажного кашля при беременности чаще всего бывают следующие состояния:
- Острая респираторно-вирусная инфекция (), проще говоря, простуда.
При длительном воспалении слизистой оболочки носа, когда загустевшая в результате вирусной инфекции слизь стекает по трахее к бронхиальному дереву, развивается кашлевой рефлекс. Благодаря этому рефлексу зараженная вирусами слизь изгоняется из бронхов, облегчая дыхания пациентки. Обычно такой кашель длится недолго и может самостоятельно исчезнуть с окончанием простуды.
Благодаря этому рефлексу зараженная вирусами слизь изгоняется из бронхов, облегчая дыхания пациентки. Обычно такой кашель длится недолго и может самостоятельно исчезнуть с окончанием простуды.
Особенности кашля с мокротой при беременности
Еще одна особенность — назначение даже разрешенных препаратов должно ориентироваться на срок беременности, ведь многие лекарственные средства , а со следующего должны применяться с осторожностью.
А самое главное — кашель с мокротой при беременности нельзя лечить противокашлевыми средствами, подавляющими кашлевой рефлекс.
Обилие мокрот, не эвакуированных из бронхов из-за центрального действия противокашлевого препарата, может привести к застойным явлениям в бронхиальном просвете, ухудшению проходимости бронхов. Это может спровоцировать развитие пневмонии.
Чем лечить влажный кашель при беременности
Какие же методы лечения можно применять при беременности от мокрого кашля? Это тот случай, когда наибольший эффект принесет подключение целого комплекса лечебных мероприятий, в том числе ингаляций, полосканий и народных методов.
Применение отхаркивающих препаратов
По поводу применения отхаркивающих препаратов врачи, по всей видимости, не пришли к единому мнению, поскольку часто назначаемые одними специалистами лекарства подвергаются резкой критике со стороны других опытных врачей. В этом заключается особенная трудность лечения мокрого кашля, особенно когда беременность имеет небольшой срок (I триместр).
Тем не менее, нужно квалифицированно подходить к терапии кашля при беременности с мокротой, чем лечить его непроверенными, активно рекламируемыми средствами.
- Доктором Тайссом;
Беременным желательно принимать не таблетированные формы препаратов, а , которые, помимо отхаркивающего свойства, обладают еще и смягчающим, обволакивающим действием на слизистую дыхательных путей.
Применение антисептических спреев
Для смягчения горла, которое неизбежно раздражается при мокром кашле в период беременности, и для местного антисептического эффекта можно воспользоваться разнообразными спреями, применяемыми для лечения ЛОР-заболеваний. Недостатка в этих средствах на аптечных прилавках сегодня не наблюдается, но, выбирая спрей, нужно иметь в виду один важный фактор.
Антисептические спреи не могут заменить полноценной терапии влажного кашля при беременности.Лечение аэрозолями должно быть только лишь вспомогательной мерой комплексной терапии, направленной на устранение основного заболевания, симптомом которого является влажный кашель.
Препарат не имеет абсолютных противопоказаний к назначению во время беременности, однако и достаточного опыта по его применению нет. Поэтому нужно согласовать использование Каметона с лечащим врачом и внимательно следить за самочувствием во время его приема.
Инструкция к препарату не содержит строгого запрета на применение в терапии беременных, но и точных данных о влиянии на вынашивание ребенка не указано. Перед назначением средства рекомендуется тщательно взвешивать возможные риски и ожидаемый лечебный эффект.
Действующим веществом препарата является прополис, что может стать препятствием для назначения пациенткам с аллергией на продукты пчеловодства. В остальных случаях средство рекомендуется применять по согласованию с врачом, дозировка должна быть минимальной.
Препарат разрешен к применению в период беременности и лактации, если у пациентки отсутствует гиперчувствительность к компонентам спрея.
Полоскания
Для смягчения раздраженных кашлем слизистых можно воспользоваться и таким доступным средством, как полоскания. В качестве сырья для растворов или отваров обычно используют морскую или столовую соль, лекарственные растения:
- растворить неполную чайную ложку соли в стакане теплой кипяченой воды, слить раствор с осадка и полоскать горло несколько раз в день;
- неполную столовую ложку измельченной травы, листьев или цветков растений (шалфей, эвкалипт, ромашка, зверобой, календула, смородина) всыпать в кипящие 200 мл воды, проварить пару минут и снять с огня; процеженным отваром полоскать горло 2-3 раза в день.
- столовую ложку аптечного антисептического сбора залить кипятком (1 стакан), настоять, пока остынет, слить через фильтр и использовать настой для полоскания.
Ингаляции
Для ингаляций, с помощью которых можно облегчить мокрый кашель в период беременности, рекомендуется использовать те же жидкости, что и для лечения сухого кашля:
- минеральные воды «Нарзан» и «Боржоми»;
- физраствор с добавлением любых муколитических средств;
- эфирные масла розы, лайма, лаванды, пихты или сосны;
- отвары ромашки, календулы, эвкалипта, анисовых семян.

Эфирные масла добавляются примерно по 5-10 капель в небулайзер или в емкость с прогретой до 45 градусов водой. Отвары готовятся по стандартному рецепту — 1 столовая ложка сырья на 200 мл воды. Не нужно дышать над слишком горячим паром, чтобы не получить ожога дыхательных путей.
Народные средства от влажного кашля
В беременность на ранних сроках кашель с мокротой можно лечить совместным применением простых муколитических препаратов и народных средств, которые зарекомендовали себя как действенные и, главное, безвредные средства. К таковым можно отнести всевозможные чаи или теплые отвары на основе:
- ромашки;
- липы,
- мяты,
- календулы,
- подорожника,
- листьев малины, черной смородины, земляники.
Подбирая лекарственные растения для приготовления такого питья, необходимо учитывать индивидуальные особенности организма беременной, восприимчивость к тем или иным растениям.
Например, подорожник не рекомендован пациенткам с повышенной кислотностью желудочного сока, противопоказан при определенных видах язвенной болезни и повышенной свертываемости крови. Некоторые будущие мамы лечат мокрый кашель самостоятельно, считая, что беременность и медикаменты не совместимы. Отчасти, это и так, но применение тертой редьки или хрена с медом в этом случае тоже весьма сомнительно.
Некоторые будущие мамы лечат мокрый кашель самостоятельно, считая, что беременность и медикаменты не совместимы. Отчасти, это и так, но применение тертой редьки или хрена с медом в этом случае тоже весьма сомнительно.
Как лечить влажный кашель у беременных, чтобы вылечиться быстрее
Чтобы мокрый кашель, отравляющий беременность и заставляющий женщину прибегать к интенсивным методам лечения, прошел как можно быстрее, нужно следовать нескольким правилам.
- Не парить ноги, не ставить , банки, не принимать горячих ванн и вообще не перегреваться.
- Не злоупотреблять витамином C.
- Не принимать лекарств, не посоветовавшись с врачом.
- Вообще не заниматься самолечением.
- Принимать лекарства строго по назначению и строго с соблюдением дозировки.
- Подключать к лечению дополнительные (не лекарственные) меры, согласованные с врачом.
- Пить достаточное количество теплых жидкостей.
- Часто проветривать свое жилье, не допускать застоя и чрезмерной сухости воздуха в помещении.

- Часто бывать на свежем воздухе, делать посильную утреннюю гимнастику (консультация врача и здесь обязательна).
- Избегать накуренных помещений.
О бронхите во время беременности и вариантах его лечения – следующее видео.
Соблюдение несложных правил и грамотное лечение мокрого кашля при беременности достаточно быстро приведут к устранению этого неприятного и нежелательного состояния. Главное, не терять веры в скорейшее выздоровление и благополучное разрешение беременности.
Каждая представительница прекрасного пола, будучи в интересном положении, безусловно, должна бережно относиться к своему здоровью и развитию плода в утробе. Действительно, сейчас женщина несет ответственность еще и за кроху. Если раньше без всякой доли сомнения при простуде она могла воспользоваться подручными лекарственными препаратами, то теперь ситуация обстоит несколько иначе. В первую очередь специалисты рекомендуют проконсультироваться с врачом, который непосредственно наблюдает за ходом беременности, и только потом приступать к лечению. Итак, какие отхаркивающие средства при беременности можно использовать, а какие лучше отложить на послеродовой период? Об этом и пойдет речь в данной статье.
Итак, какие отхаркивающие средства при беременности можно использовать, а какие лучше отложить на послеродовой период? Об этом и пойдет речь в данной статье.
В первую очередь поговорим о том, как работают отхаркивающие средства при беременности. Как известно, в бронхах здорового человека непрерывно вырабатывается слизь, целью которой является очищение легких от частичек пыли и отмерших клеток. При простуде количество слизи резко увеличивается, более того, меняется и ее характер. В связи с тем, что слизь становится тягучей, бронхи постепенно закупориваются, и в них создаются самые благоприятные условия для развития и размножения микробов, а дыхание, соответственно, усложняется. Изнутри эти органы покрыты тонким слоем ресничек, которые направляют слизь из бронхов. Однако в связи с увеличением ее количества сами реснички склеиваются, что, безусловно, усложняет их работу. Таким образом, практически все отхаркивающие средства при беременности направлены на разжижение этой субстанции, дабы работа основных органов была возобновлена. Но, как уже указывалось ранее, далеко не все медикаменты можно принимать женщине в этот период.
Но, как уже указывалось ранее, далеко не все медикаменты можно принимать женщине в этот период.
Отхаркивающее при беременности. Разрешенные препараты
Среди всех имеющихся медикаментозных препаратов при вынашивании плода в утробе разрешаются следующие: «Бромгексин», «Гвайфенезин», «Мукалтин».
Запрещенные средства
Специалисты рекомендуют со всей осторожностью выбирать отхаркивающие средства при беременности и тщательно изучать их состав. Важно отметить, что в списке запрещенных присутствуют, как правило, такие средства, которые всецело противопоказаны будущей роженице, однако женщина не в положении может их употреблять без страха для здоровья. Это анис, плющ, чабрец, душица, подорожник, мать-и-мачеха, солодка, фиалка и т. д. Список можно продолжать очень долго. С другой стороны, все вышеперечисленные травы нередко входят в состав противопростудных препаратов, продаваемых в аптеках, и назначаемых по рекомендации врача беременным дамам. Однако в любом случае отхаркивающий сбор следует использовать только после консультации со специалистом.
Все дело в том, что практически все вышеупомянутые травы оказывают весьма токсичное воздействие на плод по причине высокого содержания в них алкалоидов. Так, некоторые виды растений даже вызывают самопроизвольный выкидыш, в частности, на ранних сроках беременности. К примеру, науке известен тот факт, что животные в природе, в том числе и домашний крупный рогатый скот, при употреблении безобидных на первый взгляд сосновых почек теряют плод. А в медицине это средство достаточно широко распространено и назначается при простуде небеременным женщинам.
Кашель ─ это актуальная проблема, с которой сталкивается 70% будущих мам. Какое отхаркивающее средство для беременных безопасно и как его применять ─ это вопросы, которые задают женщины, обеспокоенные здоровьем будущего малыша.
Во время беременности организм женщины более уязвим, поэтому повышается риск простудных заболеваний. Чтобы заразиться, достаточно непродолжительного контакта с больным. Способствующим фактором может быть обычное переохлаждение, если женщина одета не по погоде.
Способствующим фактором может быть обычное переохлаждение, если женщина одета не по погоде.
Кашель при беременности
Кашель ─ это не отдельная болезнь, а осложнение в следствие ОРВИ. Вирус увеличивает слизь в дыхательных путях, делает ее вязкой. Так она не в состоянии выводиться из организма. Просвет бронхов сужается, дыхание затрудняется.
Кашель при беременности бывает:
- сухой;
- влажный;
- аллергический (при бронхиальной астме или обструктивном бронхите).
Отхаркивающий или мокрый кашель сопряжен с выделение большого количества мокроты. Он появляется после сухого и свидетельствует о положительной динамике лечения. Если слизь, скопившаяся в бронхах, отхаркивается, то наступает выздоровление. Чтобы ускорить отхождение мокроты, назначают муколитические средства.
По типу слизи при кашле определяют локализацию воспалительного процесса. Обильная мокрота выделяется из трахеи и бронхов. Из легких слизь выходит с ржавым оттенком (результат взаимодействия с кровью). Если отделяемое дыхательных путей кристально чистое, это говорит о бронхиальной астме.
Если отделяемое дыхательных путей кристально чистое, это говорит о бронхиальной астме.
Кашель при беременности таит опасности. Пренебрежение своевременным лечением приводит к тяжелым осложнениям:
- Кашель переходит в бронхит или пневмонию. При этих заболеваниях уже не обойтись без антибиотиков. Антибактериальная терапия на ранних сроках беременности опасна для развития плода. На поздних ─ приводит к преждевременным родам.
- Присоединение бактериальной инфекции ведет к внутриутробному заражению ребенка, вызывая пороки развития.
- При постоянном кашле увеличивается тонус мышц матки. Такое перенапряжение создает угрозу выкидыша.
- Если плацента расположена низко, при кашле нагрузка на нее увеличивается вдвое. Так как с одной стороны давит ребенок, в другой стенки матки, которые находятся в состоянии тонуса. Такой прессинг может привести к отслоению плаценты и создать прямую угрозу выкидыша.
- Кашель при раннем токсикозе усиливает тошноту. Рвота становится частой, не приносящей облегчение.
 Это усугубляет физическое состояние беременной, влияет на эмоциональную картину и психику женщины.
Это усугубляет физическое состояние беременной, влияет на эмоциональную картину и психику женщины.
Чем опасен кашель на разных сроках беременности
Опасны вирусные инфекции в первом триместре, когда идет закладка всех органов и систем будущего ребенка. Уже к 10 недели беременности риск аномального внутриутробного развития снижается. Постоянный тонус матки при кашле затрудняет нормальное кровоснабжение плода, приводит к кислородному голоданию. В этот период противопоказано сильнодействующее отхаркивающее средство. Поэтому женщине нужно тщательно оберегать свое здоровье.
Второй триместр беременности ─ это относительно спокойное время для плода и будущей мамы. Ребенок уже сформировался и набирает в весе. Он надежно защищен плацентой. Плацентарный барьер противостоит воздействию вирусных инфекций, лекарственных препаратов. Кашель в этот период не так опасен. Но к самолечению прибегать не стоит. Во втором триместре активно развивается нервная, эндокринная и костная системы. Травы и гомеопатические отхаркивающие средства без согласования врача могут вызвать нарушения в организме ребенка.
Травы и гомеопатические отхаркивающие средства без согласования врача могут вызвать нарушения в организме ребенка.
Кашель в третьем триместре беременности представляет наименьшую угрозу. Плод в этот период уже жизнеспособный. Но это не снимает ответственность женщины за здоровье. Вирусная инфекция ускоряет процесс преждевременного старения плаценты. В этом случае лекарственные препараты могут проникать через нее и влиять на ребенка.
Сильный кашель на поздних сроках опасен для беременных:
- влияет работу грудных желез и выработку молока в будущем;
- вызывает отслаивание плаценты и отхождение вод;
- создает риск преждевременных родов.
Принципы лечения
Лечение кашля при беременности представляет комплекс мероприятий:
- фармакологические средства;
- ингаляции:
- растирания согревающими мазями;
- физиотерапевтические процедуры;
- фитотерапия.
Главное правило в лечении беременных ─ минимальное влияние на плод. Чтобы не перевести кашель в хроническую форму, важно вовремя обратиться к врачу и следовать всем его рекомендациям.
Чтобы не перевести кашель в хроническую форму, важно вовремя обратиться к врачу и следовать всем его рекомендациям.
Изначально появляется кашель сухой. Отличительный признак ─ отсутствие мокроты. Он сопровождается першением в горле, спазмом дыхательных путей, нарушением дыхания. Усиленные попытки прокашляться не приносят результата. Такой кашель у беременных требует срочной медикаментозной помощи. На этом этапе необходимо перевести сухой кашель в мокрый. Так слизь отхаркиваться будет быстрее.
Для улучшения отхождения мокроты назначают ингаляции и согревающие мази в области грудной клетки. Среди средств народной медицины показаны травяные чаи.
Каждый из этих методов имеет свои показания и противопоказания, поэтому схема лечения кашля у беременных назначается врачом в индивидуальном порядке. При этом учитывается срок беременности, стадия заболевания, общее состояние женщины и ребенка.
Выбор отхаркивающих средств
Учитывая актуальность вопроса, женщины интересуются, какие отхаркивающие средства разрешены при беременности.
Отхаркивающие средства в первом триместре
В начале беременности лечение кашля основывается на натуральных растительных средствах и физиопроцедурах. Если причина кашля ─ першение в горле, помогают полоскания с содой. Можно рассосать леденцы «Доктор Мом» или «Фалиминт». При отсутствии тошноты пьют молоко с медом или маслом.
Молочные продукты обволакивают слизистую, а мед смягчает болевые ощущения в горле. Такое средство эффективно при сухом кашле. Принимать его лучше на ночь, укутавшись в теплое одеяло.
При кашле можно пить отвары из таких трав: ромашка, липа, подорожник, шалфей. Их готовят как из одной травы, так и применяют многокомпонентные лекарственные сборы.
Из фармакологических отхаркивающих средств назначаются сиропы на натуральной растительной основе. Разрешенные препараты:
- Гербион;
- Сироп корня солодки;
- Корень алтея;
- Доктор Тайсс;
- Доктор Мом.
Усложняет подбор эффективного и быстрого лечения тот факт, что в первом триместре противопоказан прием муколитических средств, которые разжижают мокроту и выводят ее из дыхательных путей. Эти лекарства негативно влияют на формирование и развитие плода. К ним относятся:
Эти лекарства негативно влияют на формирование и развитие плода. К ним относятся:
- Амброксол;
- Бромгексин;
- Амбробене;
- Флегамин;
- Ацетилцистеин;
- Карбоцистеин.
Если состояние беременной ухудшается, врач назначает отхаркивающее средство, учитывая соотношение риска для плода и пользы для женщины. Выбирают преимущественно лекарства с растительным составом, чтобы минимизировать побочные эффекты:
- Мукалтин ─ производится на основе корня алтея, усиливает отхаркивание, уменьшает спазм бронхов;
- Бронхикум ─ основное действующее вещество ─ тимьян, выводит мокроту, снижает першение;
- Линкас ─ в состав входят корень алтея, фиалка, иссоп.
Побочные эффекты при приеме: тошнота, рвота, изжога, боль в желудке, запор или диарея. Поэтому отхаркивающие средства не назначают беременным с гастритом и язвенной болезнью желудка.
Отхаркивающие средства во втором триместре
При интенсивном кашле во втором триместре беременности прием муколитиков разрешается.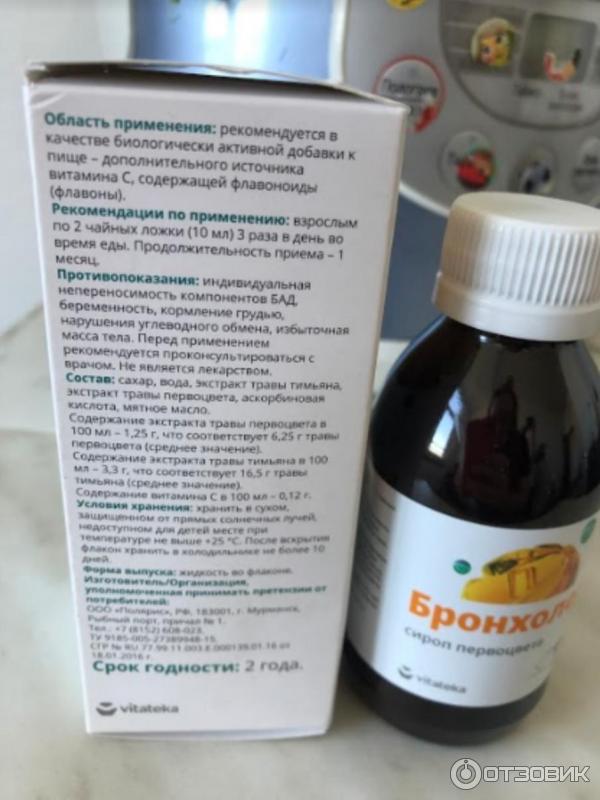 Риск воздействия отхаркивающих средств на рост и развитие ребенка сохраняется, но его можно избежать благодаря большому выбору фармакологических препаратов.
Риск воздействия отхаркивающих средств на рост и развитие ребенка сохраняется, но его можно избежать благодаря большому выбору фармакологических препаратов.
На любом сроке беременности категорически запрещены средства от кашля, которые оказывают прямое влияние на дыхательный центр в головном мозге. Это Кодеин и его аналоги: Коделак, Солпадеин, Омнопон, Нурофен Плюс. Препараты обладают наркотическим свойством, приводят к тяжелому отравлению плода.
Разрешенные лекарства во втором триместре назначаются короткими курсами. Препараты:
- Синекод;
- Стоптуссин;
- Дастозин;
- Окселадин.
Для достижения эффекта совмещают медикаментозные отхаркивающие средства и фитотерапию.
Лечение кашля в третьем триместре аналогично лечению во втором.
Универсальные средства, подходящие на протяжении беременности
К такому лечению относятся методы физиотерапии и народные средства:
- Полоскания горла содовым раствором.
- Ингаляции на основе трав.

- Употребление фиточая.
- Местные согревающие компрессы.
- Соблюдение диеты, богатой белком и кальцием.
На всех сроках беременности можно вместо чая готовить отвар из шиповника. Эти ягоды содержат витамин С, они укрепляют и защищают организм, повышают иммунитет. Витамин С эффективен в борьбе с вирусами, предотвращает развитие воспалительных процессов и других возможных осложнений.
Для ингаляций используют народные средства и травы: шалфей, эвкалипт, соду. Процедура продолжительностью до 10 мин. Количество подходов индивидуально, зависит от степени тяжести (до 6 подходов).
Полоскать горло можно отваром ромашки, липы, подорожника.
При своевременной и адекватной терапии кашель при беременности проходит без последствий. Правильно подобранные отхаркивающие средства не влияют на внутриутробное развитие ребенка.
Наши предки знали все о травах и лечили все заболевания ими. От кашля при беременности народные средства применялись еще с тех пор, когда речи не велось даже о пенициллине. Безусловно, сегодня травы уступили место мощным препаратам, однако не каждый из них подойдет женщинам в положении.
Безусловно, сегодня травы уступили место мощным препаратам, однако не каждый из них подойдет женщинам в положении.
Более того, прием многих лекарственных средств способен отразиться если не на здоровье матери, то на состоянии её будущего ребенка. Именно поэтому будущие мамы стараются лечиться проверенными средствами. Как лечить кашель народными средствами при беременности? Рассмотрим подробнее.
Вконтакте
Эффективны ли народные средства при кашле у беременных?
По факту средства народной медицины действуют аналогично лекарственным препаратам, просто содержат не химически произведенные, а натуральные компоненты и в меньшем объеме. Эффективность их ниже, но отрицать её нельзя. Народные средства беременным от кашля зачастую выписывают и сами врачи, поскольку признают их хорошей альтернативой классическому медикаментозному лечению на начальных этапах развития болезни.
Эффект от народных средств продиктован высоким содержанием С, В, А и Е, флавоноидов, макро- и микроэлементов. В разных комбинациях они не только повышают иммунитет, но и могут оказывать отхаркивающий, ранозаживляющий, антисептический и другие эффекты.
В разных комбинациях они не только повышают иммунитет, но и могут оказывать отхаркивающий, ранозаживляющий, антисептический и другие эффекты.
Способы лечения кашля при беременности народными средствами
И всё-таки, что делать, если мучает ? Лечение народными средствами при беременности базируется на настоях и отварах трав и ингаляциях. Какой из способов выбрать, решать вам: исходите из удобной для вас формы, симпатии к рецепту. Как показывают отзывы, ингаляции более эффективны и помогают быстрее выздороветь, однако лучше всего сочетать различные рецепты в совокупности друг с другом.
Настои и отвары
Во время необходимо много пить как простую воду, так и полезные для организма настои, морсы, чаи. Главное, чтобы питье было гипоаллергенным, поэтому любые травы необходимо подбирать аккуратно, начинать прием с маленьких доз.
Важно понимать, что реакция на лечение кашля народными средствами при беременности у отдельного человека будет индивидуальной, то есть какое-либо из средств для вас может оказаться малоэффективным из-за особенностей организма. Это нормальная реакция, стоит пробовать дальше и искать что-то эффективное.
Это нормальная реакция, стоит пробовать дальше и искать что-то эффективное.
Несколько примеров отваров и настоев, полезных для женщин в положении, больных ОРВИ:
- Инжир. 4 вяленых инжира залить 3 стак. молока и вываривать, пока состав не начнет коричневеть. Выпивать в горячем состоянии по 0,5 стак. 3 раза в сут.
- . Половину килограмма репчатого лука порубить, смешать с 2 стол. л. меда и 400 гр сахарного песка, подлить литр воды и вываривать на медленном огне 3 ч. Дать составу остыть, процедить его, перелить в контейнер и спрятать в холодильник. Выпивать по 1 стол. л. до 6 раз, предварительно подогрев.
- Отруби. Половину килограмма отрубей заварить литром воды, дать остыть, отделить массу от жидкости и выбросить её, выпивать в горячем виде на протяжении дня.
- Изюм. 50 гр изюма залить 1 стак. кипятка, укутать, настоять половину часа и процедить. В полученный настой добавить 3 стол. лука и перемешать. Выпить это на ночь, за 1 прием. Можно пить каждый 2 дня.

- Березовые почки. Березовые почки потолочь, 3 стол. л. смешать со 100 гр. сливочного масла, вытапливать 60 мин. Полученную смесь процедить, жмых можно использовать для . В состав подлить 200 гр меда. Выпивать 4 р. в сутки.
Также можно лечиться отварами лекарственных трав в чистом виде.
Ингаляции
Ингаляции считаются наиболее эффективным методом, поскольку способствуют успокоению кашля и быстрому снятию спазма, расширению сосудов, активному притоку крови, что стимулирует иммунитет. Для процедур лучше пользоваться ингаляторами и , но при их отсутствии можно взять заварочный чайник или кастрюлю, только придется делать ингаляции.
Растворы можно готовить по таким рецептам:
- 20 граммов травы шалфея на 250 мл гор. воды.
- 10 граммов листьев эвкалипта смешать с 2 измельченными дольками чеснока и развести 250 мл кипятка.
- 50 граммов соды на литр вскипяченной воды.
- 10 граммов мёда на 250 мл теплой воды.
Важно помнить, что проводить ингаляции при запрещено, поскольку это заметно ухудшит состояние. Дышать над ингалятором нужно примерно 5-8 минут, потом делать небольшой перерыв. Таких заходов во время одной процедуры должно быть не более 6. Температуру самого раствора нужно поддерживать на уровне 40 градусов. Лучше, если между приемами пищи и ингаляцией пройдет хотя бы половина часа.
Дышать над ингалятором нужно примерно 5-8 минут, потом делать небольшой перерыв. Таких заходов во время одной процедуры должно быть не более 6. Температуру самого раствора нужно поддерживать на уровне 40 градусов. Лучше, если между приемами пищи и ингаляцией пройдет хотя бы половина часа.
Полоскания
Часто женщины не любят при беременности народными средствами для полоскания, поскольку это может усиливать токсикоз и даже вызывать рвотный рефлекс. Однако данные процедуры — оптимальный вариант в тех случаях, когда лекарственные препараты принимать нельзя, а вылечить нужно быстро.
В роли средств для полоскания можно использовать:
- физраствор;
- соду и соль (по половине чайн. л), разбавленные стаканом воды;
- отвары любых трав, например. липы, клевера;
- яблочный уксус (1 чайн. л.), разведенный стаканом воды.
Особенно результативны процедуры полоскания , поскольку они облегчают болевую симптоматику в области горла и снимают раздражение слизистой оболочки. Полоскать горло лучше после еды и при обострении состояния, не более 8 р. за сутки.
Полоскать горло лучше после еды и при обострении состояния, не более 8 р. за сутки.
Отхаркивающие народные средства от кашля при беременности
Если у вас наблюдается , то помогут . Например, такие:
- Лук с будрой, способствует отхаркиванию и разжижению мокроты. 10 средних голов лука и 1 чесночную порубить, вываривать в 1 л молока, пока не размякнут, отделить массу и выбросить. Перемешать с соком будры (буквально пару ложек) и 2 стол. л. меда. Выпивать по 1 стол. л. каждый час на протяжении суток.
- Лук-порей. Удалить корневища лука-порея (2 штуки) вместе с белой мякотью, остальное порубить, смешать с половиной стакана сахарного песка и 250 мл воды, вываривать, пока смесь не погустеет, отделить и выбросить жмых. Выпивать по 1 стол. л. каждые 90 минут.
- Лук-порей с молоком. Корневища и часть белого цвета 1 лука-порея порубить, заварить 250 мл молока, накрыть полотенцем и оставить на 240 мин. Пить по 1 стол. ложке каждые 2 часа.
- Фундук с медом.
 Смешать в одинаковых долях измельченный фундук с медом. Принимать по 1 чайн. л. до 6 раз, запивая подогретым молоком.
Смешать в одинаковых долях измельченный фундук с медом. Принимать по 1 чайн. л. до 6 раз, запивая подогретым молоком. - Мед и хрен. Смешать мед и сок хрена в пропорции 3:1. Пить по 1 чайн. л. каждые 3-4 часа, запивая травяным чаем.
Помогут облегчить кашель компрессы, например, на основе меда. Для этого необходимо намазать медом лист капусты и прижать к груди.
Травы от кашля во время беременности
Травы обычно назначаются в форме чая, настоя или отвара. Безопасны и эффективны такие травы:
- липа;
- шиповник;
- зелень малины;
- ромашка;
- вербена;
- эхинацея;
- корень имбиря.
В аптеках можно встретить также сборы, например, грудные на основе безопасных для приема трав.
Подорожник от кашля при беременности
Подорожник лечебный от кашля при беременности применяется аккуратно, поскольку он может незначительно повышать тонус матки. Сам по себе он обладает высокой эффективностью за счет содержащихся флавоноидов и витаминов, оказывает ранозаживляющий эффект.
Применяется растение в виде настоя, который облегчает болевую симптоматику в горле и снижает скорость развития воспалительного процесса. 4 стол. л. заваривают 250 мл кипятка и выдерживают 2 часа. Принимают по 1 стол. л. до 5 раз за день.
Липа от кашля при беременности
Народная медицина давно признала липу эффективным средством для лечения ряда вирусных и хронических заболеваний. В совокупности с медом растение повышает свои антисептические качества, что помогает вылечить ОРВИ. В цветках его содержатся:
- флавоноиды;
- витамин С;
- эфирные масла;
- антиоксиданты;
- каротин.
Данные вещества повышают иммунитет и снимают воспаление.
Благодаря жаропонижающему и потогонному действиям растение помогает изгнать патогенную микрофлору, укрепляет иммунитет. Также часто применяется липа от кашля при беременности, поскольку обладает отхаркивающим эффектом.
Рецептура приема липы довольна проста, можно применять её в виде:
- Чая.
 Смешать 2 стол. л. липы со стаканом воды, настоять 15 минут. Желательно пить не более 4 чашек.
Смешать 2 стол. л. липы со стаканом воды, настоять 15 минут. Желательно пить не более 4 чашек. - Настоя. Смешать 3 стол. л. липы с 400 мл воды, настаивать 2 часа, процедить. Использовать при полоскании, предварительно подогрев.
- Отвара. 1 стол. л. заливают стаканом воды и варят 10 мин. Разрешается пить не более полулитра отвара в сут.
Разрешено делать компрессы с липовым цветом.
Имбирь от кашля при беременности
Высокую эффективность в избавлении от кашля показал имбирь. Рецепт при беременности, в основном, ориентирован на чаи, поскольку при готовке полезные вещества в составе растения расщепляются.
Максимальной пользы при приеме имбиря можно достичь, только используя свежий корень, поскольку именно в нем содержится большой объем витаминов, микроэлементов и других соединений. Высушенный и измельченный имбирь можно использовать в качестве приправ, но в небольших количествах, поскольку острое повышает тонус матки, увеличивает нервозность. Не рекомендуется употреблять маринованный имбирь.
Не рекомендуется употреблять маринованный имбирь.
Свежий имбирь можно заваривать в кипятке, регулируя объем сырья по вкусу, добавляя туда лимон и мед. Желательно пить не больше 1 л за 24 ч. При ОРВИ можно также принимать капсулы с имбирем, которые продаются в аптеках.
Барсучий жир от кашля при беременности применялся еще с древних времен, поэтому его действие проверено целыми поколениями. В продукте содержатся ненасыщенные жирные кислоты, витамины А и Е, а также более 20 полезных соединений. Именно поэтому жир не только безопасен, но и способствует оздоровлению за счет:
- улучшения регенерации поврежденных тканей;
- разгрузки сердечно-сосудистой системы;
- улучшения иммунитета;
- нормализации работы органов ЖКТ.
Барсучьим жиром можно быстро вылечить как обычную простуду, так и , и другие заболевания.
Для лечения лучше взять настоящий барсучий жир, который, обычно продается в таре из стекла.
Есть его нужно 3 р. в день примерно за 60 мин. до приема пищи в данном объеме:
в день примерно за 60 мин. до приема пищи в данном объеме:
- 1 десерт. л., если вес меньше 60 кг;
- 1 стол. л., если вес в районе 60-100 кг;
- 1,5-2 стол. л., если вес больше 100 кг.
Можно заедать медом, но желательно не запивать. Курс продолжать до исчезновения симптоматики.
Если внутрь жир принимать не получается, можно использовать растирания, массируя область легких спереди и на спине, шею. Жир обладает согревающим эффектом, что облегчает кашель.
Какие народные средства нельзя принимать беременным
Стоит оговориться сразу: даже компресс от кашля при беременности должен быть одобрен предварительно врачом, не говоря уже о каких-то серьезных средствах народной медицины. Чтобы понять, что нельзя, придерживайтесь рекомендаций:
- Запрещено пить настойки на водке и спирте.
- Слишком горячее питье может повредить слизистую.
- В минимальных количествах можно мед и цитрусы, поскольку продукты высокоаллергенные.

- Не рекомендуется пить травяные чаи более 5 раз за день.
- Нельзя пить настои крапивы, окопника, болиголова и других растений, которые в любой мере являются ядовитыми, повышают мышечный тонус и могут вызывать кровотечения.
- Не стоит злоупотреблять компрессами.
- Компрессы запрещено накладывать на живот, в том числе его верхнюю часть.
Стоит придерживаться умеренности в лечении и начинать прием любого нового продукта с малых доз, чтобы уменьшить риск возникновения аллергии.
Инжир с молоком — эффективное народное средство от кашля, которое можно применять во время беременности. Как приготовить это вкусное лекарство — смотрите в следующем видео.
Заключение
Как и лекарственные препараты, травы от кашля при беременности необходимо применять с аккуратностью, желательно проконсультировавшись с врачом. Разнообразие таких методик позволяет выбрать наиболее комфортную, поэтому не обязательно насильно кормить себя барсучьим жиром. Прислушивайтесь к своему организму, пробуйте разные народные методики, будьте аккуратны и обязательно поправитесь.
Прислушивайтесь к своему организму, пробуйте разные народные методики, будьте аккуратны и обязательно поправитесь.
Период беременности сопровождается значительным снижением активности иммунной системы. Об этом нельзя забывать женщине. При контактах с больными стоит использовать средства защиты, а в случае возникновения кашля обращаться к выучу за помощью.
Кашель – это не заболевание, а реакция организма на процессы, происходящие в нем. Он возникает тогда, когда в бронхах или легких скапливается мокрота, от которой нужно избавиться. Привести к образованию мокроты могут различные причины, чаще всего это вирусные или простудные заболевания.
Основная опасность кашля в период беременности заключается в том, что он может иметь различную причину возникновения. Начиная от вирусов и заканчивая аллергенами, возможно, все дело в переохлаждении организма или беременная уже имеет хроническое заболевание, которое перешло в стадию обострения на фоне снижения активности иммунной системы.
Если причина возникновения кашля не установлена, то не стоит:
- Самостоятельно назначать себе препараты.
- Пытаться вылечиться от болезни народными средствами.
- Экспериментировать с таблетками.
Только влажный кашель требует применения . Но если причиной его возникновения стала аллергия, то потребуется прием не отхаркивающих, а противоаллергических препаратов.
Номинально беременным женщинам разрешены все препараты, которые имеют натуральное (растительное) происхождение. Но не стоит «слепо верить» рекламе, необходимо перед применением изучить инструкцию, в составе препарата не должно быть:
- спирта или этанола;
- синтетических веществ;
- алкалоидов и других химических соединений.
Номинально не существует такого препарата, который бы при беременности помог женщине избавиться от сухого или влажного кашля. Средства подбираются в индивидуальном порядке, учитывается общее состояние пациентки, интенсивность приступов, причина возникновения и длительность течения явления.
На видео – описание проблемы заболевания у беременных:
- Стоит увеличить количество потребляемой жидкости (пить теплое молоко, чай с лимоном или малиной).
- Соблюдать постельный режим (по возможности).
- Использовать мази разогревающего действия (только разрешенные при беременности).
- Отказаться от курения.
- Регулярно проветривать помещение и проводить в нем влажные уборки.
Важно минимизировать риски и исключить вероятность развития нежелательных осложнений, к которым может привести обычный кашель. Сделать это поможет врач, к нему стоит обратиться при появлении неприятных симптомов.
В первом триместре
Первый триместр – это время до 12 недель, в течение которого формируются жизненно важные органы ребенка. В этот период появление кашля особенно опасно, поскольку плацента еще полностью не сформировалась, и защищать малыша от вредных веществ, вирусов и бактерий она не может.
В это время принимать средства, имеющие синтетическое происхождение категорически запрещено. От кашля придется избавляться с помощью ограниченного количества медикаментозных препаратов.
От кашля придется избавляться с помощью ограниченного количества медикаментозных препаратов.
В силу того, что существует риск внести в процесс формирования плода какие-то изменения, лекарства назначаются в минимальной дозировке, их список ограничен, а эффективность выражена слабо. А это значит, что лечиться придется долго.
Итак, какие препараты могут назначить женщине в период беременности в 1 триместре:
- Эвкабал- по своей сути экстракт подорожника и тимьяна, выпускается в форме суспензии, среди противопоказаний значится гиперчувствительность. Препарат принимают на протяжении длительного периода времени, он может стать причиной
Природные компоненты такого средства позволят безопасно восстановить своё здоровье
- Сироп корня алтея – содержит , они покрывают слизистые оболочки, снижают их раздражение и купируют воспалительные процессы. Хорошее и сухого. Препарат имеет одно противопоказание: индивидуальную непереносимость, назначается в период беременности.
 Но может стать причиной аллергии.
Но может стать причиной аллергии.Перед использованием такого средства, стоит обратиться к врачу
- – в состав входит корень алтея и экстракты других растений. Таблетки растворяют в воде, перед применением и пьют получившийся напиток. Мукалтин оказывает отхаркивающее и умеренное противовоспалительное действие, применяется в лечении заболеваний верхних дыхательных путей. По ссылке – .
Очень эффективное противовоспалительное средство, которое стоит использовать только по назначению
Во втором триместре
В этот период плод уже защищен плацентой, но если причиной возникновения кашля стало вирусное заболевание, то велик риск развития такой патологии, как плацентарная недостаточность. В таком случае у ребенка возникнут проблемы с питанием и поступлением кислорода. Это негативным образом скажется на процессе его развития.
Кроме того, во втором триместре идет формирование нервной системы. Нарушения в процессе могут стать причиной различных заболеваний: энцефалопатия, ПЭП, ДЦП и т. д.
д.
Чтобы кашель не стал причиной тяжелых осложнений и не сказался на состоянии здоровья малыша его необходимо лечить с помощью медикаментов. Во 2 триместре список препаратов расширяется и женщине могут назначить:
Во втором триместре женщине могут назначить и синтетические препараты: Амброксол, но подобное назначение делается врачом и то при условии, что потенциальный вред не превышает возможной пользы.
В третьем триместре
Список препаратов от кашля, которые можно использовать в 3 триместре значительно больше. Причина в том, что плод уже сформировался, а после 30 недель он защищён не только плацентарным барьером, но и имеет собственный иммунитет. Такая защита позволяет использовать различные медикаменты, как растительного, так и синтетического происхождения.
В 3 триместре женщине могут быть выписаны следующие лекарства от кашля:
Лечение кашля у беременных женщин, всегда должно проходить под контролем врача, поскольку гинекологу необходимо знать обо всех препаратах, которые принимает пациентка. Самостоятельно подобранная терапия может и поможет избавиться от кашля, но она не будет столь эффективной. А это значит, что возрастает риск развития осложнений, которые негативным образом могут сказаться как на состоянии материи, так и на процессе формирования плода.
Самостоятельно подобранная терапия может и поможет избавиться от кашля, но она не будет столь эффективной. А это значит, что возрастает риск развития осложнений, которые негативным образом могут сказаться как на состоянии материи, так и на процессе формирования плода.
Тернофарм–производитель качественной фарм.продукции
Действующие вещества: 19,55 г порошка содержат: алтейного корня экстракта сухого – 4 г; натрия гидрокарбоната – 2 г; солодкового корня экстракта сухого – 1 г; аммония хлорида – 0,5 г; масла анисового — 0,05 г; вспомогательные вещества: натрия бензоат; сахар.
Лекарственная форма. Порошок. Порошок от светло-бежевого до буровато-серого цвета с запахом масла анисового. В процессе хранения возможно сбивание порошка в комки или образование твердой пористой массы, которые должны распадаться при разведении водой. Водная суспензия препарата (1:10) имеет окраску от светло-до темно-коричневый.
Фармакотерапевтическая группа. Отхаркивающее, секретомоторное средство.
Отхаркивающее, секретомоторное средство.
Код АТС R05С А10.
Препарат стимулирует отхаркивание. Механизм действия обусловлен облегчением отделения слизи, улучшением ее вывода (увеличение мукоцилиарного клиренса).
Показания к применению. Препарат применяют как противокашлевое, противовоспалительное и отхаркивающее средство в комплексном лечении воспалительных заболеваний дыхательных путей.
Противопоказания. Повышенная чувствительность к компонентам препарата.
Особые предостережения. Сухую микстуру от кашля для детей нужно назначать в комплексной терапии. Для улучшения разжижения и отделения мокроты рекомендуется при приеме отхаркивающих, особенно секретомоторных препаратов, употреблять внутрь большое количество теплой жидкости. Больным с сахарным диабетом нужно проконсультироваться с врачом перед применением препарата.
Применение в период беременности или кормления грудью. Беременным и женщинам в период кормления грудью лечение назначает врач при условии, что ожидаемая польза для женщины превышает потенциальный риск для плода (ребенка).
Беременным и женщинам в период кормления грудью лечение назначает врач при условии, что ожидаемая польза для женщины превышает потенциальный риск для плода (ребенка).
Способность влиять на скорость реакции при управлении автотранспортом или работе с другими механизмами. Препарат не влияет на способность управлять транспортными средствами и работу с другими механизмами.
Дети. Детям назначают с 6 месяцев.
Способ применения и дозы. Перед применением сухую микстуру разводят кипяченой и охлажденной водой до отметки на флаконе (200 мл). Назначают внутрь после приема пищи, детям в возрасте от 6 месяцев до 6 лет — по 1 чайной ложке (5 мл) микстуры 4-5 раз в сутки, детям старше 6 лет — по 1 десертной ложке (10 мл) 3-4 раза в сутки. По необходимости назначают также взрослым по 1 столовой ложке (15 мл) микстуры 4-6 раз в сутки. Перед применением микстуру взбалтывают. Разведенную микстуру хранят в течение 10 дней при температуре не выше +8 °С.
Продолжительность лечения зависит от достигнутого эффекта и характера комплексной терапии.
Передозировка. Нет сообщений.
Побочные эффекты. В отдельных случаях возможны аллергические реакции, сыпь.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий. Не выявлено.
Срок годности. 1 год.
Условия хранения. Хранить в оригинальной упаковке при температуре не выше 25 °С. Хранить в недоступном для детей месте.
Упаковка. По 19,55 г во флаконе, помещенном вместе с инструкцией по медицинскому применению в пачку из картона.
Категория отпуска. Без рецепта.
Название и местонахождения производителя. ООО «Тернофарм». Украина, 46010, г. Тернополь, ул. Фабричная, 4. Тел./факс: (0352) 521-444, http://www.ternopharm.com.ua
Беременность во время пандемии коронавирусной инфекции (COVID-19)
Беременность — это особое время, полное волнений и ожиданий. Но для будущих мам страх, беспокойство и неопределённость омрачают это счастливое время в связи с существующей в настоящее время ситуацией по коронавирусной инфекции (COVID-19). Чтобы узнать больше о том, как женщины могут защитить себя и своего малыша, мы поговорили с Франкой Каде, президентом Международной конфедерации акушерок.
Но для будущих мам страх, беспокойство и неопределённость омрачают это счастливое время в связи с существующей в настоящее время ситуацией по коронавирусной инфекции (COVID-19). Чтобы узнать больше о том, как женщины могут защитить себя и своего малыша, мы поговорили с Франкой Каде, президентом Международной конфедерации акушерок.
COVID-19 — это новое заболевание, и исследования вокруг него продолжаются. Мы будем обновлять данный материал по мере поступления новой информации.
Безопасно ли продолжать пренатальные осмотры?
Многие будущие мамы боятся идти на приём к врачу, принимая меры предосторожности, такие как пребывание дома и физическое дистанцирование на улице. «Сегодня можно наблюдать, как специалисты в мире адаптируются к сложившимся обстоятельствам. Так, например, акушерки проводят консультации по телефону, поэтому физический приём по наблюдению за ребёнком и его ростом занимает меньше времени», — говорит Каде. — Я советую беременным женщинам реже ходить на приём к своему медицинскому работнику, чтобы защитить как себя, так и его от инфицирования, и посещать клинику только в случае необходимости». Варианты адаптации по наблюдению пациентов могут быть использованы в каждом конкретном случае в зависимости от их состояния, например, наличия беременности с более низким или, наоборот, с более высоким фактором риска.
Варианты адаптации по наблюдению пациентов могут быть использованы в каждом конкретном случае в зависимости от их состояния, например, наличия беременности с более низким или, наоборот, с более высоким фактором риска.
Каде советует будущим матерям узнать у медицинского работника и в своих сообществах, какие варианты доступны для них. «Человек, который заботится о вас, хорошо знает вас и ваши потребности, и в ситуации с беременностью таким знанием обладают ваша акушерка или гинеколог».
После рождения ребёнка также важно продолжать получать профессиональную поддержку и рекомендации, включая прохождение плановой вакцинации. Поговорите со своим лечащим врачом о наиболее безопасных для вас и вашего ребёнка способах получения этих услуг.
Если у меня коронавирусная инфекция (COVID-19), может ли заразиться мой ребёнок?
Мы до сих пор не знаем, может ли вирус передаваться от матери ребёнку во время беременности. «Вирус COVID-19 не был обнаружен во влагалищной жидкости, в пуповинной крови или в грудном молоке», — говорит Каде, хотя данные пока ещё собираются. До настоящего времени COVID-19 также не был обнаружен в амниотической жидкости или плаценте.
До настоящего времени COVID-19 также не был обнаружен в амниотической жидкости или плаценте.
Лучшее, что вы можете сделать, — это принять все необходимые меры предосторожности, чтобы не заразиться COVID-19. Тем не менее если вы беременны или только что родили и чувствуете себя плохо, вам следует немедленно обратиться за медицинской помощью и выполнять инструкции вашего врача.
Я планировала рожать в больнице или медицинской клинике. Это всё ещё хорошее решение?
«Женщины должны спросить свою акушерку [или врача], где, по их мнению, роды пройдут наиболее безопасно, и какие меры предосторожности принимаются в зависимости от развивающейся ситуации», — рекомендует Каде. — Это зависит как от самой женщины, её состояния, так и системы здравоохранения».
«Можно надеяться, что в большинстве медицинских учреждений есть условия для предоставления больным COVID-19 и незаражённым лицам разных входов. Но в некоторых ситуациях это абсолютно невозможно», — говорит Каде. — В ряде стран с высоким уровнем дохода, таких как Нидерланды, откуда я родом, существует механизм, в рамках которого, домашние роды интегрированы в систему здравоохранения. В такой ситуации домашние роды безопасны, и вы можете наблюдать, что всё больше женщин рожают дома [но в большинстве стран, конечно же, дело обстоит иначе]. И даже некоторые отели в Нидерландах используются акушерками для того, чтобы женщины могли рожать в созданных для них безопасных условиях, поэтому ей не нужно идти в больницу. Но это всё в местном контексте».
— В ряде стран с высоким уровнем дохода, таких как Нидерланды, откуда я родом, существует механизм, в рамках которого, домашние роды интегрированы в систему здравоохранения. В такой ситуации домашние роды безопасны, и вы можете наблюдать, что всё больше женщин рожают дома [но в большинстве стран, конечно же, дело обстоит иначе]. И даже некоторые отели в Нидерландах используются акушерками для того, чтобы женщины могли рожать в созданных для них безопасных условиях, поэтому ей не нужно идти в больницу. Но это всё в местном контексте».
Для выбора наиболее безопасного варианта важно обсудить это со специалистом, который ведёт вашу беременность и роды.
Может ли мой партнёр или член семьи сопровождать меня во время родов?
Несмотря на то, что политика зависит от страны, Каде считает, что рядом с женщинами должен кто-то находиться, чтобы поддержать их, при условии соблюдения надлежащих мер предосторожности, таких как ношение маски в родильной палате и мытьё рук. «Нам становится известно, что в некоторых странах людям не разрешают сопровождать женщин, и это меня беспокоит. Я понимаю, что стоит цель сократить количество людей, сопровождающих женщину во время родов, для снижения числа возможных контактов, и это очень и очень логично. Но давайте удостоверимся, что роженицу будет сопровождать один человек — её партнёр, сестра, мать [или близкий человек по её выбору]. Младенцы после рождения должны оставаться со своими матерями в одной палате.
«Нам становится известно, что в некоторых странах людям не разрешают сопровождать женщин, и это меня беспокоит. Я понимаю, что стоит цель сократить количество людей, сопровождающих женщину во время родов, для снижения числа возможных контактов, и это очень и очень логично. Но давайте удостоверимся, что роженицу будет сопровождать один человек — её партнёр, сестра, мать [или близкий человек по её выбору]. Младенцы после рождения должны оставаться со своими матерями в одной палате.
Мы должны быть сострадательными и с пониманием относиться к каждой ситуации, и знать, что медицинские работники вместе с членами семьи делают всё возможное, руководствуясь своим здравым смыслом, слушая друг друга. Я думаю, очень важно, что мы – члены сообщества – пытаемся работать как единое целое».
Я очень беспокоюсь в связи с предстоящими родами. Как мне справиться с тревогой?
Наличие плана родов может помочь вам преодолеть чувство беспокойства и позволит лучше контролировать ситуацию, но при этом нужно учитывать, что в зависимости от того, где вы живёте, текущее положение может быть менее предсказуемым.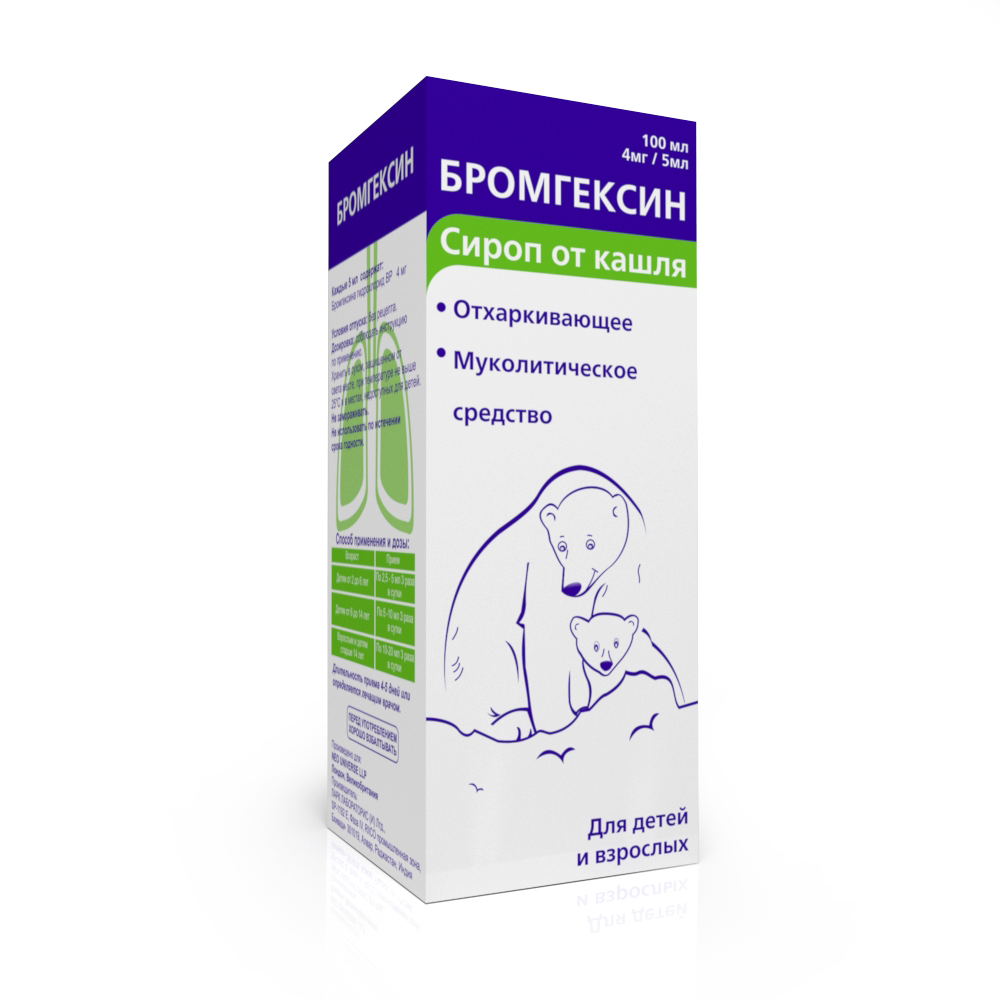 «Вы должны определить, кому звонить, когда начнутся схватки, кто и где будет оказывать поддержку во время родов. Узнайте, какие могут быть ограничения для родов в больнице относительно поддержки персонала и присутствия членов семьи», — советует Каде.
«Вы должны определить, кому звонить, когда начнутся схватки, кто и где будет оказывать поддержку во время родов. Узнайте, какие могут быть ограничения для родов в больнице относительно поддержки персонала и присутствия членов семьи», — советует Каде.
Она также рекомендует выполнять простые упражнения для релаксации дома, «например, на растяжку, дыхательные упражнения и, если необходимо, поговорить с акушеркой. Заботьтесь о себе как можно больше. Хорошо питайтесь, употребляйте жидкость в достаточном количестве, положите руки на живот и наслаждайтесь беременностью».
Какие вопросы я должна задавать своему врачу?
Каде подчёркивает важность установления доверительных отношений с лечащим врачом. «Я советую свободнозадавать вопросы, имеющие отношение к вам и вашему здоровью. Если у вас доверительные отношения с вашей акушеркой или гинекологом, они всё с вами открыто обсудят и ответят на вопросы. У вас полное право знать обо всем, так как это относится к вашему здоровью и здоровью вашего ребёнка.
В настоящее время как акушерки, так и врачи и медсёстры, должны реагировать на ситуацию, связанную с повышенным спросом на их услуги, и поэтому им может потребоваться немного больше времени, чтобы ответить», — отмечает Каде. Она предлагает систематизировать вопрос того, как и когда общаться со своим лечащим врачом. Например, как организовать рутинные приёмы, а также способы связи для получения неотложной помощи. Также может оказаться полезным договориться с доктором о получении копии вашей медицинской карты, включая записи о пренатальном наблюдении, в случае прекращения или изменений в оказании медицинских услуг.
Относительно вашего плана родов, важно получить ответы на все волнующие вас вопросы. Каде предлагает задать следующие:
- Есть ли риск, что я могу заразиться COVID-19, пребывая в этом месте? Находился ли здесь кто-нибудь, у кого был COVID-19?
- Как вы отделяете людей, у которых COVID-19, от людей, у которых его нет?
- Достаточно ли защитной одежды у медицинских работников?
- Может ли кто-нибудь сопровождать меня? Если нет, то почему?
- Может ли мой ребёнок оставаться со мной? Если нет, то почему?
- Могу ли я кормить ребёнка грудью? Если нет, то почему?
- Будут ли у меня естественные роды, или планируется кесарево сечение? Если так, то почему?
Что женщины должны взять с собой в больницу, принимая во внимание коронавирусную инфекцию (COVID-19)?
«Я не думаю, что женщинам нужно брать с собой что-то дополнительное, но они должны принимать меры предосторожности», — советует Каде.
Она предполагает, что некоторые больницы могут попросить женщин вернуться домой быстрее, чем обычно, если они себя хорошо чувствуют. «Опять же это будет зависеть от местных условий, включая состояние больницы и самой женщины», — говорит она, рекомендуя будущим матерям «обратиться к акушерке или гинекологу за советом, чтобы узнать, что нужно предпринимать в их ситуации».
Как я могу защитить своего ребёнка от COVID-19 после его рождения?
Лучшее, что вы можете сделать, — это просто быть только со своей семьёй и не принимать посетителей. «Также убедитесь, что ваши старшие дети не контактируют с другими детьми. Пусть члены вашей семьи моют руки и хорошо заботятся о себе», — говорит Каде.
Несмотря на это трудное время, Каде рекомендует попытаться увидеть в нём положительную сторону, так как у семьи появилась возможность стать ближе друг к другу. «Иногда молодые мамы и папы могут уставать из-за большого количества посетителей. В данной же ситуации можно наслаждаться спокойной обстановкой и присутствием близких вам людей рядом с вами. Для вас это совершенно особый период, когда вы остаётесь наедине с ребёнком и общаетесь с ним, открываете для себя нового человека и наслаждаетесь этим моментом».
Для вас это совершенно особый период, когда вы остаётесь наедине с ребёнком и общаетесь с ним, открываете для себя нового человека и наслаждаетесь этим моментом».
Я жду ребёнка. Что я должна делать, чтобы обезопасить себя во время вспышки COVID-19?
Как показывают исследования, беременные женщины не подвержены более высокому риску заражения COVID-19 по сравнению с другими группами людей. Однако при этом из-за имеющихся изменений в их организме и иммунной системе, беременные женщины в последние месяцы беременности могут сильно пострадать от некоторых респираторных инфекций, поэтому им важно принимать меры предосторожности. «Я знаю, что беременным женщинам может быть очень трудно — они заботятся о себе и о своём ребёнке, а иногда и о других детях, но, насколько нам известно, они не подвергаются большему риску, чем другие люди. По этой причине они должны принимать те же меры, что и все остальные», — объясняет Каде. Она советует следовать следующим мерам физического дистанцирования:
- Избегать контакта с теми, у кого наблюдаются симптомы коронавирусной инфекции (COVID-19).

- По возможности не пользоваться общественным транспортом.
- По возможности работать удалённо.
- Избегать больших и малых скоплений людей в общественных местах, особенно в закрытых или замкнутых помещениях.
- Ограничить встречи с друзьями и семьёй.
- Использовать телефон, текстовые сообщения или онлайн-услуги, чтобы связаться с акушеркой, гинекологом и другими необходимыми службами.
Дополнительные меры защиты включают в себя частое мытьё рук водой с мылом, регулярную уборку и дезинфекцию поверхностей, к которым часто прикасаются дома, самонаблюдение за любыми признаками или симптомами, имеющими отношение к COVID-19, и незамедлительное обращение при наличии последних за медицинской помощью.
Безопасно ли грудное вскармливание?
«Насколько нам известно, грудное вскармливание совершенно безопасно», — говорит Каде. — Все исследования показывают, что COVID-19 не передаётся через грудное молоко, поэтому можно спокойно кормить грудью — это лучшее, что мать может сделать для своего ребёнка».
Если вы подозреваете, что у вас может быть COVID-19, важно незамедлительно обратиться за медицинской помощью и следовать инструкциям своего врача. Матери, которые достаточно хорошо себя чувствуют, должны перед кормлением ребёнка принимать меры предосторожности, в том числе носить маску, мыть руки до и после контакта с ребёнком, а также чистить/дезинфицировать поверхности. Если вы себя плохо чувствуете, сцеживайте молоко и кормите им ребёнка, используя чистую чашку и/или ложку, соблюдая те же меры предосторожности.
Что мне делать, если я живу в густонаселённом месте?
Во всём мире многие женщины проживают в непосредственной близости от множества других людей, что делает физическое дистанцирование гораздо более сложным. В таких местах «я действительно попросила бы всё общество позаботиться о беременных женщинах», — призывает Каде. Она рекомендует людям как можно больше дистанцироваться от беременных женщин. Также для них должны быть предусмотрены отдельные уборные.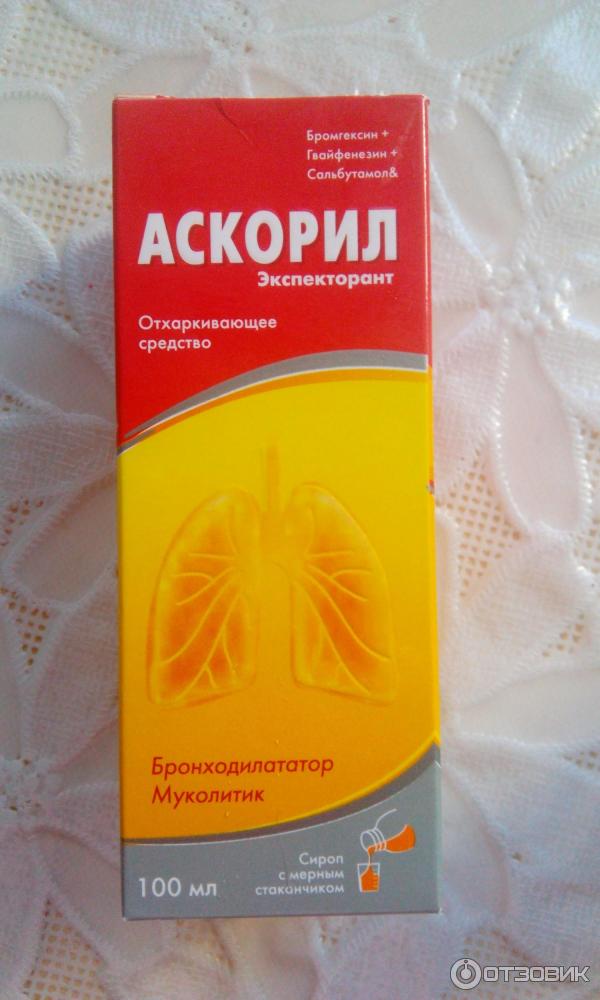
«И не забывайте о важности мытья рук. Не зря мы постоянно говорим об этом. COVID-19 и мыло не любят друг друга. Это простая мера, которая может принести много пользы», — говорит она. — Я действительно надеюсь, что в любой существующей ситуации, сообщество и медицинские работники способствуют созданию такой системы и условий, которые безопасны и надёжны для беременных женщин, так как, в конце концов, они дают начало нашему будущему. Это нужно ценить!»
Сироп от кашля KRKA Гербион (с экстрактом листьев плюща отхаркивающий) — «Эффективное отхаркивающее средство растительного происхождения для малышей и беременных. Гербион с с экстрактом плюща — так ли хорошо ты справляешься с кашлем?»
Я с особой опаской ждала этот холодный сезон. Ребенок только пошел в сад, сама беременная – на каждый чих реагировали соплями и кашлем. Последняя простуда у обоих затянулась не на шутку. Кашель не проходил более месяца. Решила пропить сироп Гербион с экстрактом листьев плюща – это новинка словенской компании KRKA, не так давно появившаяся на фармацевтическом рынке.
гербион от кашля
Можно ли младенцам и беременным?
Сироп от кашля Гербион – полностью растительное средство, которое можно применять для лечения как малышей, так и беременных женщин (хотя официально указано, что при данном состоянии препарат противопоказан).
Как врач могу отметить, что это сказано только по той причине, что не проводилось клинических испытаний. В терапевтических дозах препарат принимать можно (с небольшой опаской только в 1 триместре). Это же касается и детского возраста – лекарство с успехом назначается для лечения кашля в педиатрии, начиная с месячного возраста. Благодаря растительному составу и низкой концентрации этанола этот препарат намного безопаснее многих разрешенных этом возрасте аналогов.
гербион инструкция
В инструкции к сиропу Гербион сказано, что средство применяется для лечения кашля с двухлетнего возраста.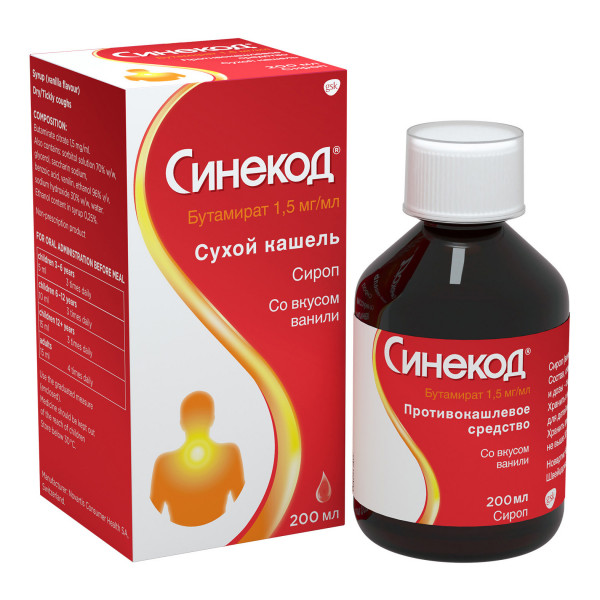 Дозировать его очень удобно – к лекарству прилагается мерная пластиковая ложка. Препарат помог нам за неделю вылечить кашель, который никак не хотел проходить после очередного ОРВИ на протяжении месяца.
Дозировать его очень удобно – к лекарству прилагается мерная пластиковая ложка. Препарат помог нам за неделю вылечить кашель, который никак не хотел проходить после очередного ОРВИ на протяжении месяца.
Состав Гербиона
Сироп Гербион содержит сухой экстракт листьев плюща – это основной лечебный компонент. Именно он помогает уменьшить густоту мокроты и облегчить ее выведение из бронхов. Основное условие для хорошего эффекта – употребление достаточного количества жидкость. В период лечения лучше больше пить минеральной щелочной воды, хорошо помогает справляться с задачей теплое молоко.
гербион инструкция по применению
Если не соблюдать это правило, то Гербион может только усилить кашель, без эффективного выведения мокроты. Содержится в лекарстве и этиловый спирт (в небольшой концентрации), что не сильно ощущается на вкус. То есть в данном случае спирт – не основа препарата (как, например, в Проспане).
Побочные эффекты
У нас не было. Отзывы показывают, что при приеме Гербиона с плющом может наблюдаться диарея – это объясняется включением в состав сорбитола. Сироп не содержит сахара (большой плюс для аллергичных деток). Но так как основа – растительный экстракт, могут появиться аллергические проявления (сыпь, зуд).
гербион применение
Личное впечатление
На вкус препарат достаточно приятный, немного приторный, не такой тягучий, как другие сиропы от кашля. Цвет — светло-коричневый, с золотистым оттенком. В целом, новое лекарство от KRKA мне понравилось больше, чем отхаркивающий сироп Гербион с первоцветом.
гербион сироп
Цена на лекарство не сильно отличается от среднестатистической стоимости отхаркивающих препаратов.
Отзывы на лекарственные средства:
Витамины:
Витамины Витрум Пренатал Форте – лучшие витамины для беременных.
Витрум Суперстресс — витамины от стресса.
Витрум с бета-каротином – хорошие витамины на все случаи жизни.
Витрум Кидс – витамины для детей.
Пиковит — витаминно-минеральный комплекс для детей.
Гино-тардиферон – поможет поднять гемоглобин при анемии.
Йодомарин – самый полезный йод.
Шипучие таблетки витамина C для поднятия иммунитета.
Аквадетрим Плюс — Безопасный водный раствор витамина D3 для грудничков.
Тенториум Плюс — БАД сомнительного действия.
Лекарства для печени и ЖКТ:
Солкосерил в уколах помог при гастрите.
Иберогаст – комплекс из лечебных трав.
Аллохол – классический желчегонный.
Урсосан –современный желчегонный, растворяющий камни.
ЭССЕНЦИАЛЕ Н – мощная поддержка печени.
При гриппе и простуде:
ИРС19 — препарат, который НАУЧИТ иммунитет работать.
Виферон – мощная поддержка иммунитета.
Пиносол – лекарство, которое ЛЕЧИТ насморк, а не маскирует симптомы.
Панадол Экстра – от температуры.
Элюдрил – для полоскания горла.
Септолете — мощная поддержка при больном горле.
Аквалор Софт – морская вода для профилактики ОРВИ.
АКВАЛОР Форте – морская вода от заложенности носа.
Промывание кукушка — самый эффективный помощник в лечении гайморита.
Промывания миндалин при хроническом тонзиллите.
Золотая звезда — спрей для носа.
Гербион – безопасный и эффективный сироп от кашля.
Для нервной системы:
Мексидол — мощный антистрессовый препарат.
Кортексин — лекарство, которое помогло моему ребенку заговорить
Фенибут – узбагоительное.
Другие препараты:
Лактинет – ОК при ГВ.
Мазь Актовегин от ожогов.
Уролесан – растительный препарат от цистита.
Бепантен крем — универсальное средство от всего.
Отхаркивающее народное средство во время беременности. Эффективные отхаркивающие препараты для беременных
Вы человек достаточно активный, который заботится и думает о своей дыхательной системе и здоровье в целом, продолжайте заниматься спортом, вести здоровый образ жизни и Ваш организм будет Вас радовать на протяжении всей жизни. Но не забывайте вовремя проходить обследования, поддерживайте свой иммунитет, это очень важно, не переохлаждайтесь, избегайте тяжелых физических и сильных эмоциональных перегрузок. Старайтесь свести к минимуму контакт с больными людьми, при вынужденном контакте не забывайте про средства защиты (маска, мытье рук и лица, очистки дыхательных путей).
Но не забывайте вовремя проходить обследования, поддерживайте свой иммунитет, это очень важно, не переохлаждайтесь, избегайте тяжелых физических и сильных эмоциональных перегрузок. Старайтесь свести к минимуму контакт с больными людьми, при вынужденном контакте не забывайте про средства защиты (маска, мытье рук и лица, очистки дыхательных путей).
Пора бы уже задуматься о том, что Вы, что-то делаете не так…
Вы находитесь в группе риска, стоит задуматься о вашем образе жизни и начать заниматься собой. Обязательна физкультура, а еще лучше начать заниматься спортом, выберите тот вид спорта, который больше всего нравится, и превратите его в хобби (танцы, прогулки на велосипедах, тренажерный зал или просто старайтесь больше ходить). Не забывайте вовремя лечить простуды и грипп, они могут привести к осложнениям на легких. Обязательно работайте со своим иммунитетом, закаляйтесь, как можно чаще находитесь на природе и свежем воздухе. Не забывайте проходить плановые ежегодные обследования, лечить заболевания легких на начальных стадиях гораздо проще, чем в запущенном виде. Избегайте эмоциональных и физических перегрузок, курение либо контакт с курильщиками по возможности исключите либо сведите к минимуму.
Избегайте эмоциональных и физических перегрузок, курение либо контакт с курильщиками по возможности исключите либо сведите к минимуму.
Пора бить тревогу!
Вы совершенно безответственно относитесь к своему здоровью, тем самым разрушая работу Ваших легких и бронхов, пожалейте их! Если хотите долго прожить, Вам нужно кардинально изменить все ваше отношение к организму. В первую очередь пройдите обследование у таких специалистов как терапевт и пульмонолог, вам необходимо принимать радикальные меры иначе все может плохо закончиться для Вас. Выполняйте все рекомендации врачей, кардинально измените свою жизнь, возможно, стоит поменять работу или даже место жительства, абсолютно исключите курение и алкоголь из своей жизни, и сведите контакт с людьми, имеющими такие пагубные привычки к минимуму, закаляйтесь, укрепляйте свой иммунитет, как можно чаще бывайте на свежем воздухе. Избегайте эмоциональных и физических перегрузок. Полностью исключите из бытового обращения все агрессивные средства, замените на натуральные, природные средства. Не забывайте делать дома влажную уборку и проветривание помещения.
Не забывайте делать дома влажную уборку и проветривание помещения.
Из-за того, что беременная женщина все 9 месяцев не может быть изолирована от общества, она легко подвержена простуде, ОРЗ, которые часто приводят к ларингиту, и другим заболеваниям, симптомом которых является сильный кашель. Во время беременности иммунная система очень ослаблена, поэтому лечить заболевание не так уж и просто, тем более многие препараты противопоказаны, могут отразиться на состоянии здоровья будущего малыша. Поэтому нужно выбирать те средства, которые будут иметь отхаркивающее действие и не повлияют на плод.
Опасность кашля во время беременности
Ни в коем случаи не должна женщина заболевать в начале беременности, это плохо отражается на ребенке. В случаи сильного кашля может из-за мышечного напряжения, особенно, если плод расположен низко и у беременной предлежание плаценты, появится сильное кровотечение. Также из-за того, что беременная имеет слабую иммунную систему, у нее кашель, который не отхаркивается, может перейти в , острую форму бронхита, а в дальнейшем в астму. Поэтому кашель ни в коем случаи нельзя запускать, необходимо срочное лечение.
Поэтому кашель ни в коем случаи нельзя запускать, необходимо срочное лечение.
Ингаляции как отхаркивающие средство во время беременности
Все простудные заболевания вначале характеризуются . Для его лечения беременной женщине подойдет небулайзер, если его нет, можно воспользоваться простым способом, когда кипит отвар, прикрутить газ, накрыть голову полотенцем, опустить ее и вдыхать пары.
Особенно полезны ингаляции на основе чеснока, лука, картофеля, разных трав. Обратите внимание, какой именно у вас кашель, потому что каждой из растений используется при определенном виде.
Сухой кашель можно излечить с помощью липы, ромашки, чабреца, подорожника, шалфея, алтея, зверобоя, так начнет выделяться большое количество мокроты. С помощью череды, брусничных, эвкалиптовых листьев, также череды, подорожника можно излечить мокрый кашель.
Лучше всего использовать травы во время беременности для ингаляций. Обратите внимание на такие эффективные рецепты:
1. Эвкалипт тщательно измельчить, добавить экстракт хвои, смесь чеснока в воду, которая кипит, и вдыхать ртом и носом.
2. В кипящую воду положить мед, только он обязательно должен быть натуральным. Медленно вдыхать пары.
3. Измельчить траву шалфея, залить 200 мл кипятка, настоять до получаса.
Сиропы от кашля во время беременности
Осторожно нужно относиться к разным отхаркивающим медикаментозным средствам, в них содержится большое количество химических добавок, и они могут привести к осложнениям, а главное негативно воздействовать на ребенка. Разрешается лечиться , Мукалтином, Сиропом подорожника, Геделиксом.
Таким образом, при беременности советуют, как можно меньше использовать отхаркивающие средства, в которых содержатся химические добавки, ароматизаторы, лучше всего обратить внимание на народные средства лечения. Также обязательно нужно консультироваться с лечащим доктором, чтобы не навредить ребенку.
Каждая представительница прекрасного пола, будучи в интересном положении, безусловно, должна бережно относиться к своему здоровью и развитию плода в утробе. Действительно, сейчас женщина несет ответственность еще и за кроху. Если раньше без всякой доли сомнения при простуде она могла воспользоваться подручными лекарственными препаратами, то теперь ситуация обстоит несколько иначе. В первую очередь специалисты рекомендуют проконсультироваться с врачом, который непосредственно наблюдает за ходом беременности, и только потом приступать к лечению. Итак, какие отхаркивающие средства при беременности можно использовать, а какие лучше отложить на послеродовой период? Об этом и пойдет речь в данной статье.
Если раньше без всякой доли сомнения при простуде она могла воспользоваться подручными лекарственными препаратами, то теперь ситуация обстоит несколько иначе. В первую очередь специалисты рекомендуют проконсультироваться с врачом, который непосредственно наблюдает за ходом беременности, и только потом приступать к лечению. Итак, какие отхаркивающие средства при беременности можно использовать, а какие лучше отложить на послеродовой период? Об этом и пойдет речь в данной статье.
В первую очередь поговорим о том, как работают отхаркивающие средства при беременности. Как известно, в бронхах здорового человека непрерывно вырабатывается слизь, целью которой является очищение легких от частичек пыли и отмерших клеток. При простуде количество слизи резко увеличивается, более того, меняется и ее характер. В связи с тем, что слизь становится тягучей, бронхи постепенно закупориваются, и в них создаются самые благоприятные условия для развития и размножения микробов, а дыхание, соответственно, усложняется. Изнутри эти органы покрыты тонким слоем ресничек, которые направляют слизь из бронхов. Однако в связи с увеличением ее количества сами реснички склеиваются, что, безусловно, усложняет их работу. Таким образом, практически все отхаркивающие средства при беременности направлены на разжижение этой субстанции, дабы работа основных органов была возобновлена. Но, как уже указывалось ранее, далеко не все медикаменты можно принимать женщине в этот период.
Изнутри эти органы покрыты тонким слоем ресничек, которые направляют слизь из бронхов. Однако в связи с увеличением ее количества сами реснички склеиваются, что, безусловно, усложняет их работу. Таким образом, практически все отхаркивающие средства при беременности направлены на разжижение этой субстанции, дабы работа основных органов была возобновлена. Но, как уже указывалось ранее, далеко не все медикаменты можно принимать женщине в этот период.
Отхаркивающее при беременности. Разрешенные препараты
Среди всех имеющихся медикаментозных препаратов при вынашивании плода в утробе разрешаются следующие: «Бромгексин», «Гвайфенезин», «Мукалтин».
Запрещенные средства
Специалисты рекомендуют со всей осторожностью выбирать отхаркивающие средства при беременности и тщательно изучать их состав. Важно отметить, что в списке запрещенных присутствуют, как правило, такие средства, которые всецело противопоказаны будущей роженице, однако женщина не в положении может их употреблять без страха для здоровья. Это анис, плющ, чабрец, душица, подорожник, мать-и-мачеха, солодка, фиалка и т. д. Список можно продолжать очень долго. С другой стороны, все вышеперечисленные травы нередко входят в состав противопростудных препаратов, продаваемых в аптеках, и назначаемых по рекомендации врача беременным дамам. Однако в любом случае отхаркивающий сбор следует использовать только после консультации со специалистом.
Это анис, плющ, чабрец, душица, подорожник, мать-и-мачеха, солодка, фиалка и т. д. Список можно продолжать очень долго. С другой стороны, все вышеперечисленные травы нередко входят в состав противопростудных препаратов, продаваемых в аптеках, и назначаемых по рекомендации врача беременным дамам. Однако в любом случае отхаркивающий сбор следует использовать только после консультации со специалистом.
Все дело в том, что практически все вышеупомянутые травы оказывают весьма токсичное воздействие на плод по причине высокого содержания в них алкалоидов. Так, некоторые виды растений даже вызывают самопроизвольный выкидыш, в частности, на ранних сроках беременности. К примеру, науке известен тот факт, что животные в природе, в том числе и домашний крупный рогатый скот, при употреблении безобидных на первый взгляд сосновых почек теряют плод. А в медицине это средство достаточно широко распространено и назначается при простуде небеременным женщинам.
Многие женщины в период вынашивания ребенка интересуются тем, какие отхаркивающие средства при беременности разрешено принимать. Любая болезнь, в том числе простуда, представляет серьезную опасность для будущей матери и ее малыша.
Любая болезнь, в том числе простуда, представляет серьезную опасность для будущей матери и ее малыша.
Опасность кашля во время беременности
Сильный кашель при беременности может способствовать повышению тонуса матки, что представляет серьезную угрозу для ребенка. В частности, повышается риск маточного кровотечения, а также сложностей с кровоснабжением плода. Еще одно возможное последствие бронхита при беременности – гестоз (состояние, при котором отеки, происходит потеря белка, повышается давление).
Лечение сильного кашля у беременных представляет собой крайне сложную задачу, потому что многие препараты, которые способствуют максимально быстрому выздоровлению, запрещены к приему женщинам в период вынашивания ребенка . Кроме того, у беременной женщины ослабляется иммунитет, поэтому кашель, который не отхаркивается, может спровоцировать развитие пневмонии, или даже астмы.
Назначить эффективное и безопасное лечение от кашля во время беременности может квалифицированный специалист. Выберите акушера в вашем районе города и запишитесь на прием без очередей в удобное время.
Выберите акушера в вашем районе города и запишитесь на прием без очередей в удобное время.
Особенности лечения кашля в период вынашивания ребенка
Ответ на вопрос о том, какие действенные отхаркивающие средства можно применять для лечения будущих мам, определяется сроком беременности. Принимать муколитические препараты (Бромгексин, Амброксол, Амбробене) при интенсивных приступах сухого кашля разрешается только во втором-третьем триместрах беременности.
Кашель ─ это актуальная проблема, с которой сталкивается 70% будущих мам. Какое отхаркивающее средство для беременных безопасно и как его применять ─ это вопросы, которые задают женщины, обеспокоенные здоровьем будущего малыша.
Во время беременности организм женщины более уязвим, поэтому повышается риск простудных заболеваний. Чтобы заразиться, достаточно непродолжительного контакта с больным. Способствующим фактором может быть обычное переохлаждение, если женщина одета не по погоде.
Кашель при беременности
Кашель ─ это не отдельная болезнь, а осложнение в следствие ОРВИ.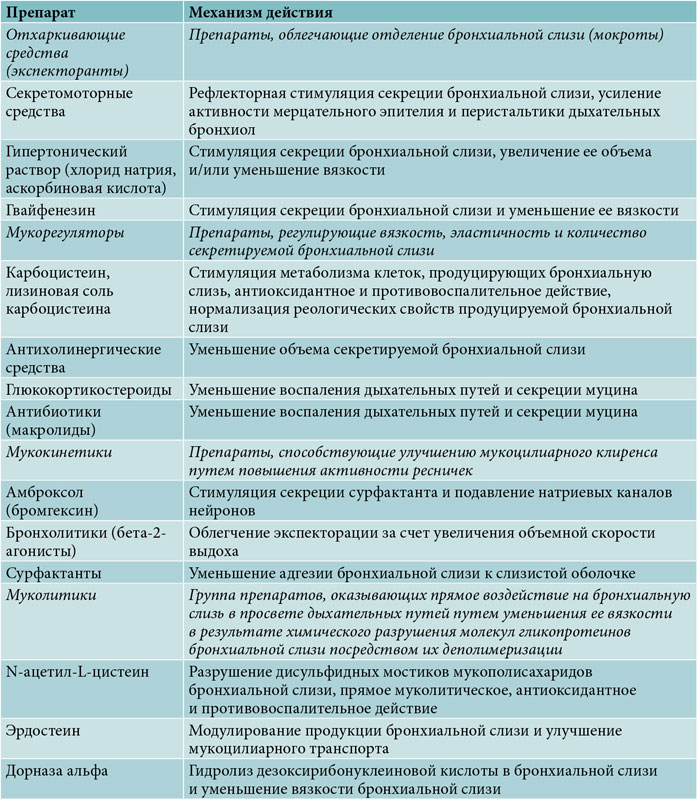 Вирус увеличивает слизь в дыхательных путях, делает ее вязкой. Так она не в состоянии выводиться из организма. Просвет бронхов сужается, дыхание затрудняется.
Вирус увеличивает слизь в дыхательных путях, делает ее вязкой. Так она не в состоянии выводиться из организма. Просвет бронхов сужается, дыхание затрудняется.
Кашель при беременности бывает:
- сухой;
- влажный;
- аллергический (при бронхиальной астме или обструктивном бронхите).
Отхаркивающий или мокрый кашель сопряжен с выделение большого количества мокроты. Он появляется после сухого и свидетельствует о положительной динамике лечения. Если слизь, скопившаяся в бронхах, отхаркивается, то наступает выздоровление. Чтобы ускорить отхождение мокроты, назначают муколитические средства.
По типу слизи при кашле определяют локализацию воспалительного процесса. Обильная мокрота выделяется из трахеи и бронхов. Из легких слизь выходит с ржавым оттенком (результат взаимодействия с кровью). Если отделяемое дыхательных путей кристально чистое, это говорит о бронхиальной астме.
Кашель при беременности таит опасности. Пренебрежение своевременным лечением приводит к тяжелым осложнениям:
- Кашель переходит в бронхит или пневмонию.
 При этих заболеваниях уже не обойтись без антибиотиков. Антибактериальная терапия на ранних сроках беременности опасна для развития плода. На поздних ─ приводит к преждевременным родам.
При этих заболеваниях уже не обойтись без антибиотиков. Антибактериальная терапия на ранних сроках беременности опасна для развития плода. На поздних ─ приводит к преждевременным родам. - Присоединение бактериальной инфекции ведет к внутриутробному заражению ребенка, вызывая пороки развития.
- При постоянном кашле увеличивается тонус мышц матки. Такое перенапряжение создает угрозу выкидыша.
- Если плацента расположена низко, при кашле нагрузка на нее увеличивается вдвое. Так как с одной стороны давит ребенок, в другой стенки матки, которые находятся в состоянии тонуса. Такой прессинг может привести к отслоению плаценты и создать прямую угрозу выкидыша.
- Кашель при раннем токсикозе усиливает тошноту. Рвота становится частой, не приносящей облегчение. Это усугубляет физическое состояние беременной, влияет на эмоциональную картину и психику женщины.
Чем опасен кашель на разных сроках беременности
Опасны вирусные инфекции в первом триместре, когда идет закладка всех органов и систем будущего ребенка. Уже к 10 недели беременности риск аномального внутриутробного развития снижается. Постоянный тонус матки при кашле затрудняет нормальное кровоснабжение плода, приводит к кислородному голоданию. В этот период противопоказано сильнодействующее отхаркивающее средство. Поэтому женщине нужно тщательно оберегать свое здоровье.
Уже к 10 недели беременности риск аномального внутриутробного развития снижается. Постоянный тонус матки при кашле затрудняет нормальное кровоснабжение плода, приводит к кислородному голоданию. В этот период противопоказано сильнодействующее отхаркивающее средство. Поэтому женщине нужно тщательно оберегать свое здоровье.
Второй триместр беременности ─ это относительно спокойное время для плода и будущей мамы. Ребенок уже сформировался и набирает в весе. Он надежно защищен плацентой. Плацентарный барьер противостоит воздействию вирусных инфекций, лекарственных препаратов. Кашель в этот период не так опасен. Но к самолечению прибегать не стоит. Во втором триместре активно развивается нервная, эндокринная и костная системы. Травы и гомеопатические отхаркивающие средства без согласования врача могут вызвать нарушения в организме ребенка.
Кашель в третьем триместре беременности представляет наименьшую угрозу. Плод в этот период уже жизнеспособный. Но это не снимает ответственность женщины за здоровье. Вирусная инфекция ускоряет процесс преждевременного старения плаценты. В этом случае лекарственные препараты могут проникать через нее и влиять на ребенка.
Вирусная инфекция ускоряет процесс преждевременного старения плаценты. В этом случае лекарственные препараты могут проникать через нее и влиять на ребенка.
Сильный кашель на поздних сроках опасен для беременных:
- влияет работу грудных желез и выработку молока в будущем;
- вызывает отслаивание плаценты и отхождение вод;
- создает риск преждевременных родов.
Принципы лечения
Лечение кашля при беременности представляет комплекс мероприятий:
- фармакологические средства;
- ингаляции:
- растирания согревающими мазями;
- физиотерапевтические процедуры;
- фитотерапия.
Главное правило в лечении беременных ─ минимальное влияние на плод. Чтобы не перевести кашель в хроническую форму, важно вовремя обратиться к врачу и следовать всем его рекомендациям.
Изначально появляется кашель сухой. Отличительный признак ─ отсутствие мокроты. Он сопровождается першением в горле, спазмом дыхательных путей, нарушением дыхания. Усиленные попытки прокашляться не приносят результата. Такой кашель у беременных требует срочной медикаментозной помощи. На этом этапе необходимо перевести сухой кашель в мокрый. Так слизь отхаркиваться будет быстрее.
Усиленные попытки прокашляться не приносят результата. Такой кашель у беременных требует срочной медикаментозной помощи. На этом этапе необходимо перевести сухой кашель в мокрый. Так слизь отхаркиваться будет быстрее.
Для улучшения отхождения мокроты назначают ингаляции и согревающие мази в области грудной клетки. Среди средств народной медицины показаны травяные чаи.
Каждый из этих методов имеет свои показания и противопоказания, поэтому схема лечения кашля у беременных назначается врачом в индивидуальном порядке. При этом учитывается срок беременности, стадия заболевания, общее состояние женщины и ребенка.
Выбор отхаркивающих средств
Учитывая актуальность вопроса, женщины интересуются, какие отхаркивающие средства разрешены при беременности.
Отхаркивающие средства в первом триместре
В начале беременности лечение кашля основывается на натуральных растительных средствах и физиопроцедурах. Если причина кашля ─ першение в горле, помогают полоскания с содой. Можно рассосать леденцы «Доктор Мом» или «Фалиминт». При отсутствии тошноты пьют молоко с медом или маслом.
Можно рассосать леденцы «Доктор Мом» или «Фалиминт». При отсутствии тошноты пьют молоко с медом или маслом.
Молочные продукты обволакивают слизистую, а мед смягчает болевые ощущения в горле. Такое средство эффективно при сухом кашле. Принимать его лучше на ночь, укутавшись в теплое одеяло.
При кашле можно пить отвары из таких трав: ромашка, липа, подорожник, шалфей. Их готовят как из одной травы, так и применяют многокомпонентные лекарственные сборы.
Из фармакологических отхаркивающих средств назначаются сиропы на натуральной растительной основе. Разрешенные препараты:
- Гербион;
- Сироп корня солодки;
- Корень алтея;
- Доктор Тайсс;
- Доктор Мом.
Усложняет подбор эффективного и быстрого лечения тот факт, что в первом триместре противопоказан прием муколитических средств, которые разжижают мокроту и выводят ее из дыхательных путей. Эти лекарства негативно влияют на формирование и развитие плода. К ним относятся:
- Амброксол;
- Бромгексин;
- Амбробене;
- Флегамин;
- Ацетилцистеин;
- Карбоцистеин.

Если состояние беременной ухудшается, врач назначает отхаркивающее средство, учитывая соотношение риска для плода и пользы для женщины. Выбирают преимущественно лекарства с растительным составом, чтобы минимизировать побочные эффекты:
- Мукалтин ─ производится на основе корня алтея, усиливает отхаркивание, уменьшает спазм бронхов;
- Бронхикум ─ основное действующее вещество ─ тимьян, выводит мокроту, снижает першение;
- Линкас ─ в состав входят корень алтея, фиалка, иссоп.
Побочные эффекты при приеме: тошнота, рвота, изжога, боль в желудке, запор или диарея. Поэтому отхаркивающие средства не назначают беременным с гастритом и язвенной болезнью желудка.
Отхаркивающие средства во втором триместре
При интенсивном кашле во втором триместре беременности прием муколитиков разрешается. Риск воздействия отхаркивающих средств на рост и развитие ребенка сохраняется, но его можно избежать благодаря большому выбору фармакологических препаратов.
На любом сроке беременности категорически запрещены средства от кашля, которые оказывают прямое влияние на дыхательный центр в головном мозге. Это Кодеин и его аналоги: Коделак, Солпадеин, Омнопон, Нурофен Плюс. Препараты обладают наркотическим свойством, приводят к тяжелому отравлению плода.
Разрешенные лекарства во втором триместре назначаются короткими курсами. Препараты:
- Синекод;
- Стоптуссин;
- Дастозин;
- Окселадин.
Для достижения эффекта совмещают медикаментозные отхаркивающие средства и фитотерапию.
Лечение кашля в третьем триместре аналогично лечению во втором.
Универсальные средства, подходящие на протяжении беременности
К такому лечению относятся методы физиотерапии и народные средства:
- Полоскания горла содовым раствором.
- Ингаляции на основе трав.
- Употребление фиточая.
- Местные согревающие компрессы.
- Соблюдение диеты, богатой белком и кальцием.
На всех сроках беременности можно вместо чая готовить отвар из шиповника. Эти ягоды содержат витамин С, они укрепляют и защищают организм, повышают иммунитет. Витамин С эффективен в борьбе с вирусами, предотвращает развитие воспалительных процессов и других возможных осложнений.
Эти ягоды содержат витамин С, они укрепляют и защищают организм, повышают иммунитет. Витамин С эффективен в борьбе с вирусами, предотвращает развитие воспалительных процессов и других возможных осложнений.
Для ингаляций используют народные средства и травы: шалфей, эвкалипт, соду. Процедура продолжительностью до 10 мин. Количество подходов индивидуально, зависит от степени тяжести (до 6 подходов).
Полоскать горло можно отваром ромашки, липы, подорожника.
При своевременной и адекватной терапии кашель при беременности проходит без последствий. Правильно подобранные отхаркивающие средства не влияют на внутриутробное развитие ребенка.
противопоказания, побочное действие, дозировки, состав – капли д/приема внутрь; сироп в справочнике лекарственных средств
Капли для приема внутрь
Детям в возрасте 1-3 лет препарат назначают по 10 капель 3-5 раз/сут; детям 4-7 лет — по 15 капель 3-5 раз/сут; детям школьного возраста и взрослым — по 20 капель 3-5 раз/сут.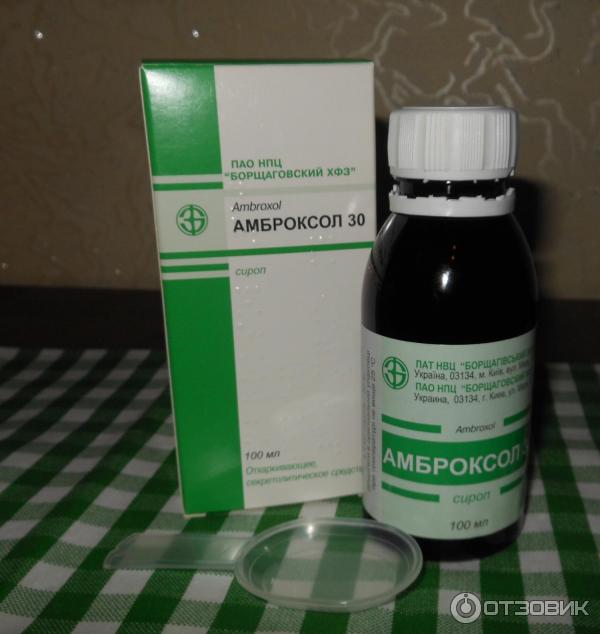
Капли следует принимать перед приемом пищи. Маленьким детям рекомендуется давать капли с небольшим количеством воды.
Курс лечения определяется тяжестью заболевания, минимальный курс лечения должен составлять 1 неделю.
Для закрепления терапевтического эффекта рекомендуется после исчезновения симптомов болезни продолжить лечение еще в течение 2-3 дней.
Ингаляционная терапия с применением препарата Проспан®
Для проведения ингаляций с использованием капель Проспан® пригодны все стандартные устройства и приборы для распыления без нагрева. Для предотвращения побочных эффектов раздражения вследствие содержания этанола в препарате, Проспан® можно разбавить для ингаляций питьевой водой в соотношении 1:
В специальный ингаляционный прибор накапать 20-25 капель препарата и развести питьевой водой комнатной температуры в соотношении 1:
- 2. Ингаляции проводить 3-5 раз/сут.
Сироп
Детям в возрасте 2-4 лет только по назначению врача по 2. 5 мл 3 раза/сут; детям в возрасте 5 лет — по 2.5 мл сиропа 3 раза/сут; детям в возрасте от 6 до 11 лет — по 5 мл 3 раза/сут.
5 мл 3 раза/сут; детям в возрасте 5 лет — по 2.5 мл сиропа 3 раза/сут; детям в возрасте от 6 до 11 лет — по 5 мл 3 раза/сут.
Взрослым и детям старше 12 лет — по 5-7.5 мл 3 раза/сут с помощью приложенного мерного колпачка.
Сироп следует принимать утром, днем и вечером.
Курс лечения определяется тяжестью заболевания, минимальный курс лечения должен составлять 1 неделю.
Для закрепления терапевтического эффекта рекомендуется после исчезновения симптомов болезни продолжить лечение еще в течение 2-3 дней.
Перед каждым употреблением следует хорошо взбалтывать флакон.
Беременность и астма.
01.06.2015
Не так давно, еще лет 20-30 назад, беременная женщина с бронхиальной астмой нередко сталкивалась с негативным отношением даже среди врачей: «О чем Вы думали? Какие дети?! У Вас же астма!» Слава Богу, эти времена давно канули в прошлое. Сегодня врачи всего мира едины в своем мнении: бронхиальная астма — не противопоказание для беременности и ни в коем случае не повод для отказа иметь детей.
Тем не менее, некий мистический ореол вокруг этого заболевания сохраняется, и это приводит к ошибочному подходу: одни женщины боятся беременности и сомневаются в своем праве иметь детей, другие излишне полагаются на природу и прекращают лечение во время беременности, считая любые препараты безусловно вредными в этот период жизни. Лечение астмы окружено невероятным количеством мифов и легенд, неприятия и неверных представлений. Вот, например, при повышении артериального давления женщина не усомнится в том, что может родить ребенка, если будет правильно лечиться. Она обязательно учтет рекомендации врача о необходимости ограничения соли, о ведении здорового образа жизни, знает, что должна принимать лекарства для нормализации давления, что лечение бросать нельзя. Планируя беременность, женщина заранее проконсультируется у врача, какие лекарства можно принимать во время беременности, а какие нельзя, приобретет тонометр, чтобы следить за своим состоянием. А если болезнь выйдет из-под контроля, немедленно обратится за медицинской помощью. Ну разумеется, — скажете Вы, — это же так естественно. Но как только речь заходит об астме, появляются сомнения и колебания.
Ну разумеется, — скажете Вы, — это же так естественно. Но как только речь заходит об астме, появляются сомнения и колебания.
Возможно, все дело в том, что современные методы лечения астмы еще очень молоды: им немногим более 12 лет. В памяти людей еще живы времена, когда астма была пугающим и нередко инвалидизирующим заболеванием. Еще совсем недавно лечение сводилось к бесконечным капельницам, теофедрину и гормонам в таблетках, а неумелое и бесконтрольное использование первых ингаляторов нередко заканчивалось весьма плачевно. Сейчас положение вещей изменилось, новые представления о природе заболевания привели к созданию новых препаратов и разработке методов контролирования заболевания. Но чтобы добиться успеха в лечении, нужны совместные усилия врачей и самих пациентов.
На современном этапе развития медицины не существует методов, способных раз и навсегда избавить человека от бронхиальной астмы. Астма — болезнь, которую пока нельзя излечить, но можно научиться хорошо контролировать. Во время беременности тяжесть бронхиальной астмы нередко меняется. Считается, что примерно у трети женщин течение астмы улучшается, у трети — ухудшается и у трети остается без изменений, при этом в первом триместре течение заболевания обычно не меняется. Но строгий научный анализ менее оптимистичен: улучшение течения астмы наступает только в 14% случаев. Поэтому не стоит безгранично полагаться на этот шанс в надежде, что все проблемы разрешатся сами собой. Судьба беременной женщины и будущего ребенка в ее собственных руках — и в руках ее врача.
Во время беременности тяжесть бронхиальной астмы нередко меняется. Считается, что примерно у трети женщин течение астмы улучшается, у трети — ухудшается и у трети остается без изменений, при этом в первом триместре течение заболевания обычно не меняется. Но строгий научный анализ менее оптимистичен: улучшение течения астмы наступает только в 14% случаев. Поэтому не стоит безгранично полагаться на этот шанс в надежде, что все проблемы разрешатся сами собой. Судьба беременной женщины и будущего ребенка в ее собственных руках — и в руках ее врача.
Собственно говоря, сама по себе астма не способствует осложненному течению беременности и нарушениям развития плода (ну разве что у беременных с астмой несколько чаще встречаются токсикозы беременных). Все проблемы связаны не с фактом наличия бронхиальной астмы, а с плохим контролем ее. Наибольший риск для плода представляет гипоксия (недостаточное количество кислорода в крови), которая возникает вследствие неконтролируемого течения бронхиальной астмы бронхиальной астмы.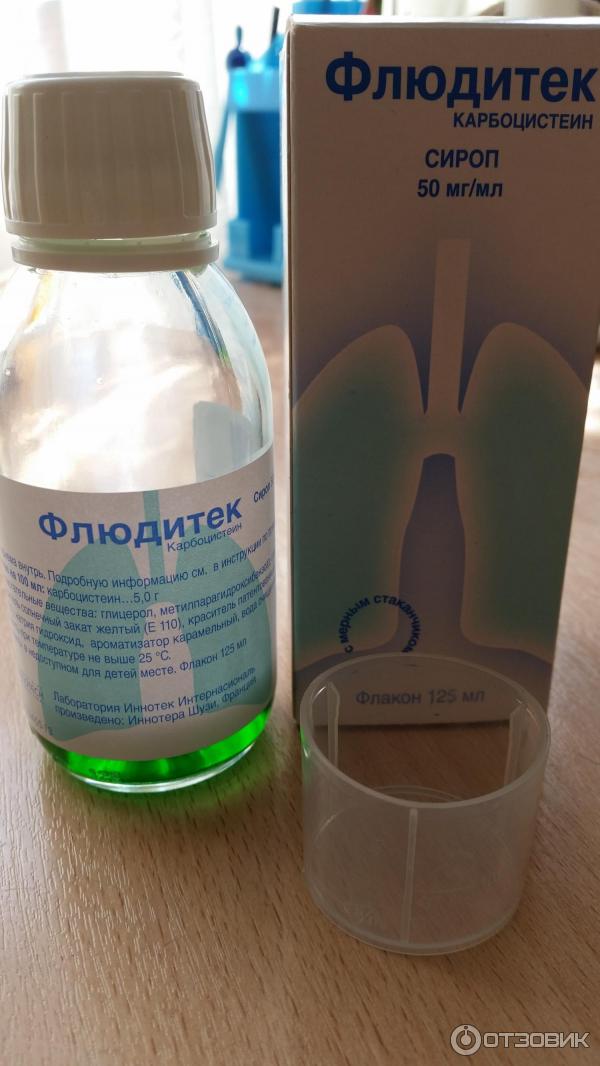 Если возникает удушье, не только беременная женщина ощущает затруднение дыхания, но и будущий ребенок страдает от недостатка кислорода (гипоксии). Именно нехватка кислорода может помешать нормальному развитию плода, а в уязвимые периоды даже нарушить нормальную закладку органов. Чтобы родить здорового ребенка, необходимо получать лечение, соответствующее тяжести заболевания, чтобы не допустить учащения появления симптомов и развития гипоксии.
Если возникает удушье, не только беременная женщина ощущает затруднение дыхания, но и будущий ребенок страдает от недостатка кислорода (гипоксии). Именно нехватка кислорода может помешать нормальному развитию плода, а в уязвимые периоды даже нарушить нормальную закладку органов. Чтобы родить здорового ребенка, необходимо получать лечение, соответствующее тяжести заболевания, чтобы не допустить учащения появления симптомов и развития гипоксии.
А прогноз для детей, рожденных матерями с хорошо контролируемой астмой, сопоставим с прогнозом у детей, чьи матери не болеют астмой. Поэтому необходимо лечить астму во время беременности, избегая симптомов затруднения дыхания, и тем более обострений. Беременная женщина с астмой нуждается в более тщательном наблюдении врача, чем до беременности. При оценке степени контроля астмы используются не только клинические показатели, но и данные пикфлоуметрии. Это позволяет оценить функцию дыхания и состояние заболевания и вовремя заметить ранние признаки надвигающегося обострения, чтобы принять меры и не допустить развития опасного состояния (показатели пикфлоуметра «реагируют» раньше, чем появляются симптомы). К этому вопросу мы еще вернемся.
К этому вопросу мы еще вернемся.
Лечение беременной должно назначаться и контролироваться врачом-специалистом индивидуально, и не следует применять никакие лекарства, даже витамины, без согласования с врачом. Обучение беременных с бронхиальной астмой играет важную роль в лечении: астма — одно из тех заболеваний, которые требуют от пациента понимания природы заболевания и причин обострения, информированности, умения правильно применять препараты и определенных навыков самоконтроля.
Женщина с бронхиальной астмой должна готовиться к беременности.
Хотя лечение астмы может и должно продолжаться во время беременности, существует немало вопросов, которые необходимо решить до ее начала. Подбор препаратов и достижение контроля заболевания требуют времени, между тем для нормального течения беременности требуется максимально полный контроль заболевания. Посещение Астма-школы и обучение могут представлять определенные трудности для беременной женщины. Таким образом, к моменту беременности должна быть подобрана плановая терапия, обеспечивающая хороший контроль заболевания (минимальные симптомы, минимальная потребность в препаратах для облегчения симптомов, отсутствие обострений и ограничений активности, близкие к нормальным показания функции внешнего дыхания), должна быть отработана правильная техника ингаляций, проведено обучение самоконтролю при помощи пикфлоуметра, разработан индивидуальный План действий при астме. Все эти вопросы находятся в компетенции врача-пульмонолога (этого специалиста Вы не всегда найдете в районной поликлинике, и в этом случае необходимо обратиться в консультативно-диагностический центр по месту жительства).
Таким образом, к моменту беременности должна быть подобрана плановая терапия, обеспечивающая хороший контроль заболевания (минимальные симптомы, минимальная потребность в препаратах для облегчения симптомов, отсутствие обострений и ограничений активности, близкие к нормальным показания функции внешнего дыхания), должна быть отработана правильная техника ингаляций, проведено обучение самоконтролю при помощи пикфлоуметра, разработан индивидуальный План действий при астме. Все эти вопросы находятся в компетенции врача-пульмонолога (этого специалиста Вы не всегда найдете в районной поликлинике, и в этом случае необходимо обратиться в консультативно-диагностический центр по месту жительства).
В тех случаях, когда подбор терапии, обучение ингаляционной технике и методам самоконтроля не были проведены до беременности, обращение к пульмонологу тем более необходимо.
Но это только одна сторона проблемы, касающаяся непосредственно лечения астмы. Другая сторона — вопросы аллергии.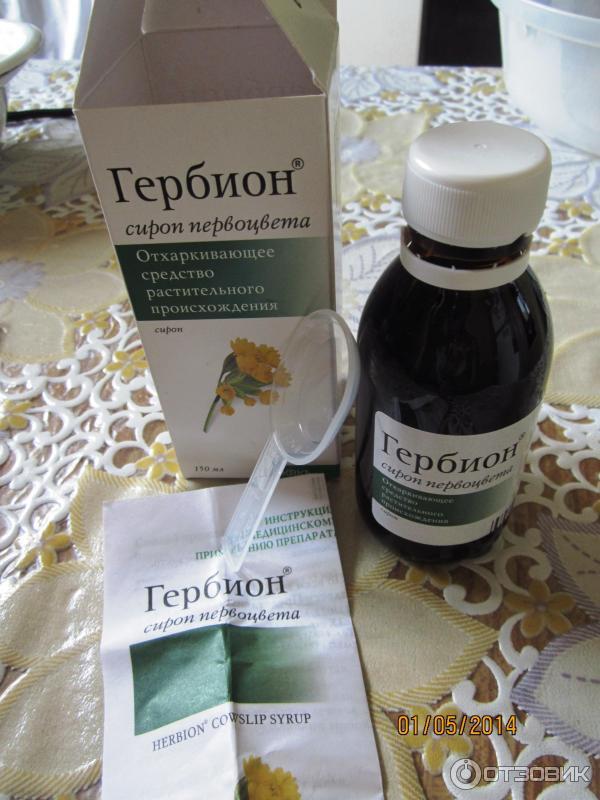 У молодых людей в большинстве случаев бронхиальная астма является атопической, то есть непосредственно связанной с наличием гиперчувствительности к ряду аллергенов. Бытовые, пыльцевые, плесневые, эпидермальные аллергены являются основными провоцирующими факторами, способствующими обострению заболевания. И наоборот, устранив или уменьшив контакт с наиболее значимыми аллергенами, можно добиться улучшения течения заболевания и снижения риска обострений при том же или даже меньшем объеме лекарственной терапии, что особенно важно при беременности.
У молодых людей в большинстве случаев бронхиальная астма является атопической, то есть непосредственно связанной с наличием гиперчувствительности к ряду аллергенов. Бытовые, пыльцевые, плесневые, эпидермальные аллергены являются основными провоцирующими факторами, способствующими обострению заболевания. И наоборот, устранив или уменьшив контакт с наиболее значимыми аллергенами, можно добиться улучшения течения заболевания и снижения риска обострений при том же или даже меньшем объеме лекарственной терапии, что особенно важно при беременности.
Но чтобы применить необходимые меры, нужно знать, какие аллергены являются причинно-значимыми в данном конкретном случае. В то же время многие методы обследования и лечения затруднительно или даже невозможно провести, когда женщина ожидает ребенка. Следовательно, аллергологическое обследование должно быть завершено до наступления беременности, после чего следует получить у аллерголога рекомендации по организации гипоаллергенного быта — и воплотить их в жизнь.
Таким образом, перед запланированной беременностью посетите пульмонолога и аллерголога, пройдите необходимое обследование, прослушайте, если возможно, курс Астма-школы, перестройте свой быт в соответствии с рекомендациями. Чем больше Вы будете знать о себе и своем заболевании, тем меньше проблем возникнет во время беременности и после нее.
Меры по ограничению контакта с аллергенами.
У женщин детородного возраста аллергия играет огромную роль при бронхиальной астме. Контакт с «виновным» аллергеном провоцирует симптомы, приводит к обострению заболевания. С другой стороны, если этот контакт удается исключить (или хотя бы существенно ограничить), болезнь отступает. Поэтому меры по ограничению контакта с аллергенами необыкновенно важны при бронхиальной астме вообще, а в период беременности — особенно. Для успешной терапии астмы это является обязательным условием, и чем более полного устранения аллергенов удается добиться, тем легче протекает заболевание и тем меньше лекарств необходимо для контроля над ним.
Индивидуальный спектр причинно-значимых аллергенов устанавливает аллергологическое обследование. Но даже при отрицательных результатах обследования беременная женщина должна подумать и о будущем ребенке: пребывание в запыленном, захламленном, поросшем плесенью доме не полезно для его здоровья и способствует формированию аллергических заболеваний. Поэтому общие меры по борьбе с пылью и плесневыми грибками могут быть рекомендованы в любом случае.
Уменьшение количества пыли. Общие мероприятия по ограничению контакта с аллергенами домашней пыли.
Современное жилище, как правило, перегружено предметами, накапливающими пыль. Нагромождение мягкой мебели, ковры, пышные шторы, стопки книг, старые газеты, разбросанная одежда служат нескончаемым резервуаром аллергенов. В отопительный сезон, когда влажность воздуха резко понижена, мельчайшие пылинки вздымаются в воздух и не оседают часами. С каждым вдохом они попадают в наши дыхательные пути, вызывая раздражение и — у чувствительных людей — аллергическую реакцию. Вывод прост: следует уменьшить количество предметов, собирающих пыль.
Вывод прост: следует уменьшить количество предметов, собирающих пыль.
Аллергия на пыль
Пушистые шерстяные ковры, драпировки и кровать с балдахином — не для астматика. Обстановка должна быть спартанской. Количество мягкой мебели надо свести к минимуму. Лучше выбрать модели без декоративных деталей — пуговок, складок и т.д. или заменить мебель на кожаную. Ковры и ковровые покрытия не рекомендуются. Вместо штор лучше использовать вертикальные жалюзи (на горизонтальных плоскостях тоже собирается пыль). Книги и безделушки надо убрать на застекленные полки.
Оптимальная влажность воздуха (40-50%) облегчает дыхание и улучшает самочувствие, а главное, уменьшает количество взвешенной пыли в воздухе. Для определения относительной влажности воздуха используются специальные приборы — гигрометры. Если влажность понижена, следует подумать об увлажнителе воздуха. Но повышенная влажность тоже вредна: она способствует бурному росту плесневых грибков и размножению клещей домашней пыли — основных аллергенов помещений. Если влажность повышена, нужно подумать об использовании осушителя воздуха.
Если влажность повышена, нужно подумать об использовании осушителя воздуха.
Существуют приборы, специально предназначенные для очистки воздуха от пыли и аллергенов, вредных газов и неприятных запахов. Они так и называются: очистители воздуха. Разработано множество моделей подобных приборов, но не всякая модель подходит астматику, тем более беременной женщине. Рекомендуется использовать фильтровые очистители, оснащенные специальными фильтрами для очистки воздуха от пыли и аллергенов и дополнительными угольными фильтрами для избавления от вредных газов. Аллергены по своей сути являются мельчайшими частицами, и для их улавливания созданы особые фильтры тонкой очистки. Наиболее распространенные фильтры соответствующего класса называются НЕРА (английское сокращение, которое читается «хепа» и в переводе означает «высокоэффективный фильтр для задержки частиц»). Применяются также различные модификации НЕРА-фильтров: ProHEPA, ULPA и др. В некоторых моделях используются высокоэффективные фотокаталитические фильтры. А вот недорогие электростатические фильтры и бесфильтровые ионизаторы не рекомендуются: при работе таких очистителей выделяется озон — химически активное и в больших дозах токсическое соединение, которое представляет опасность при легочных заболеваниях вообще, а для беременных женщин и маленьких детей — в особенности.
А вот недорогие электростатические фильтры и бесфильтровые ионизаторы не рекомендуются: при работе таких очистителей выделяется озон — химически активное и в больших дозах токсическое соединение, которое представляет опасность при легочных заболеваниях вообще, а для беременных женщин и маленьких детей — в особенности.
Если женщина сама проводит уборку, рекомендуется ношение респиратора, защищающего от пыли и аллергенов. В настоящее время имеется немало одноразовых респираторов тонкой очистки. Разработаны и специальные модели с НЕРА-фильтрами, предназначенные для многоразового использования. После уборки нужно на 45 минут переключить очиститель воздуха на режим интенсивной очистки или хотя бы проветрить помещение.
Ежедневная влажная уборка не потеряла своей актуальности, но без пылесоса в современной квартире никак не обойтись. И если у женщины астма, не всякий пылесос подходит ей для уборки. Дело в том, что обычный пылесос задерживает лишь крупную пыль, а мельчайшие частицы и аллергены «проскакивают» его насквозь и вновь попадают в воздух. После такой уборки загрязненность воздуха возрастает в 3 раза и более. Для нужд аллергиков и астматиков разработаны специальные модели пылесосов, оснащенных фильтрами, подобными тем, что применяются в очистителях воздуха.
После такой уборки загрязненность воздуха возрастает в 3 раза и более. Для нужд аллергиков и астматиков разработаны специальные модели пылесосов, оснащенных фильтрами, подобными тем, что применяются в очистителях воздуха.
Постель, которая для здорового человека служит местом отдыха, для аллергика превращается в основной источник аллергенов. В обычных постельных принадлежностях скапливается пыль, хитин перовых подушек и шерсть одеял служат отличной питательной средой для развития и размножения плесневых грибков и клещей домашней пыли — основных источников домашних аллергенов. Необходимо заменить постельные принадлежности на специальные гипоаллергенные — из легких и воздушных современных материалов (полиэстера, гипоаллергенной целлюлозы и др.). Требования к таким материалам довольно высоки: волокно не должно вызывать аллергию, быть экологически чистым, не иметь запаха, обладать хорошими антистатическими показателями (не притягивать пыль), хорошей воздухо- и влагопроницаемостью и свойством терморегуляции. Наполнители, в которых для скрепления волокон применялся клей или латекс (например, синтепон), применять не рекомендуется.
Наполнители, в которых для скрепления волокон применялся клей или латекс (например, синтепон), применять не рекомендуется.
Но просто поменять подушку недостаточно. За новыми постельными принадлежностями необходим надлежащий уход: регулярное взбивание и проветривание, регулярная частая стирка при температуре 60°C и выше. Современные наполнители легко стираются и восстанавливают форму после многократных стирок, но выполнение данной рекомендации для многих затруднительно. Что ж, можно стирать реже и в то же время повысить уровень защиты от аллергенов, поместив подушку, матрас и одеяло в противоаллергенные защитные чехлы. Они изготовлены из ткани плотного переплетения, свободно пропускающей воздух и водяные пары, но непроницаемой даже для мелких частиц. Такие чехлы надежно защищают спящего человека от источников аллергенов, притаившихся в постели. Ну а все, что не защищено чехлами (простыни, наволочки, пододеяльники), необходимо менять не реже 1 раза в неделю и стирать при температуре 60 °C и выше. Летом полезно просушивать постельные принадлежности под прямыми солнечными лучами, зимой — промораживать при низкой температуре.
Летом полезно просушивать постельные принадлежности под прямыми солнечными лучами, зимой — промораживать при низкой температуре.
Специальные меры.
Домашняя пыль — целый комплекс аллергенов. В ее состав входят текстильные волокна, частички отмершей кожи (слущенный эпидермис) человека и домашних животных, плесневые грибки, аллергены тараканов и мельчайших паукообразных, живущих в пыли — клещей домашней пыли (эти клещи не разносят никаких заболеваний и не «кусают», но их выделения и частички панциря являются основным источником аллергенов в пыли помещений).
Детальное аллергологическое обследование, проводимое в наше время, позволяет не просто определить наличие аллергии на домашнюю пыль, но и установить, какой из ее компонентов наиболее значим для пациента. Это имеет большое значение, т.к. позволяет применить дополнительные меры: для целого ряда аллергенов разработаны специальные средства, помогающие от них избавиться.
В связи с огромной ролью клещей домашней пыли в развитии аллергических заболеваний и бронхиальной астмы, ученые создали большой арсенал средств как для уничтожения самих клещей, так и для нейтрализации их аллергенов. Средства для уничтожения клещей называются акарицидами. Устранить аллергены клещей помогут средства для обработки — препараты растительного происхождения Easy Air: (читается «изи эйр»).
Easy Air: (Подробнее…) способны нейтрализовать не только аллергены клещей домашней пыли, но и аллергенные компоненты животного происхождения (аллергены домашних животных). Наиболее эффективны они в отношении основных аллергенов кошки, что позволяет применять их для обработки помещений после того, как там обитали животные (снижение концентрации аллергенов естественным путем — долгий процесс).
Все указанные меры, применяемые в комплексе, позволяют создать гипоаллергенную окружающую среду: (Подробнее…) и добиться снижения аллергенной нагрузки на организм беременной.
К сожалению, не разработаны специальные средства для специфической нейтрализации аллергенов пыльцы. В этом случае применяется комплекс гигиенических и поведенческих мер; большую роль играют очистители воздуха. Некоторые модели очистителей имеют специальные режимы для устранения пыльцы. Кроме того, пыльцевая аллергия — один из немногих видов респираторной аллергии, при которой эффективно применение кондиционеров (моделей, оснащенных НЕРА-фильтрами). Рекомендуется планировать беременность так, чтобы ее наиболее уязвимые периоды не приходились на время активного цветения растений-аллергенов. Нередко временный переезд в другую климатическую зону в период цветения становится наиболее безопасным и эффективным способом избежать контакта с пыльцой и, тем самым, обострения бронхиальной астмы.
Животные в Вашем доме.
Рыбий корм, перья и экскременты птиц, перхоть, слюна и другие выделения домашних животных — сильнейший источник аллергенов. Если у Вас выявлена аллергия к любому из этих компонентов, дальнейший контакт с «виновным» аллергеном недопустим. Опасность угрожает не только самой женщине. Согласно исследованиям, наличие кошки в доме, где мать страдает бронхиальной астмой, в 3 раза повышает риск развития аллергических заболеваний. И хотя в последние годы появляются сообщения, что в некоторых случаях ранний контакт младенцев с кошками скорее снижает риск развития аллергии, можно сколько угодно рассуждать теоретически, насколько точны и проверены эти сведения, а практически следует помнить о том, что для того, чтобы выносить и родить здорового ребенка, беременная женщина должна принять все меры для исключения контакта с аллергенами.
Курению — бой!
Беременным женщинам категорически нельзя курить! Но отказа от активного курения, этой вреднейшей привычки, недостаточно. Необходимо тщательно избегать любого контакта с табачным дымом. Пребывание в накуренной атмосфере, курение в доме наносят колоссальный вред и женщине и ее будущему ребенку. Даже если в семье курит только отец, вероятность развития астмы у предрасположенного ребенка повышается в 3-4 раза.
Инфекции.
Респираторные инфекции, представляющие опасность для любой беременной женщины, многократно опаснее при бронхиальной астме, поскольку несут в себе риск обострения. Избегать респираторных инфекций, разумеется, необходимо, но, конечно, полностью оградить себя от контакта с ними почти невозможно. Поэтому при высоком риске заболевания гриппом в тех случаях, когда грипп и ранее провоцировал тяжелые обострения астмы, рекомендуется вакцинация противогриппозной вакциной (но не ранее 3 месяцев беременности).
Примечание.Консультативный комитет по вопросам вакцинации США (ACIP) рекомендует проведение сезонной вакцинации против гриппа всем беременным женщинам при сроке беременности 14 и более недель, а также женщинам, отнесенным в группу риска по гриппу, независимо от срока беременности. Исследования подтвердили эффективность вакцинации больных с легочным заболеваниями и пациентов, получающих лечение кортикостероидами. Так как в настоящее время применяется инактивированная вакцина против гриппа, то она не несет отрицательных последствий для плода и безопасна, что подтверждено исследованиями. Она не опасна и для матерей, кормящих грудью. Более того, антитела, вырабатываемые матерью в ответ на введение вакцины, проникают через грудное молоко и создают дополнительную защиту для ребенка.
При инфекциях верхних дыхательных путей следует регулярно промывать нос теплым физиологическим раствором. Аналогичного эффекта удается достичь с помощью небулайзера, ингалируя физиологический раствор или Боржоми через маску или носовую насадку. В некоторых небулайзерах существует возможность переключения уровня доставки препарата на верхние дыхательные пути.
В ряде случаев возникает необходимость в назначении антибиотиков, но ни в коем случае не следует их применять без назначения врача. Абсолютно недопустимо применение стрептомицина, тетрациклина, аминогликозидов, сульфонамидов (в том числе бисептола), левомицетина, хинолонов и фторхинолонов. При выборе антибиотика врач каждый раз взвешивает соотношение «риск/польза», причем учитывает не только факт беременности и ее сроки, но еще и характер заболевания, вызвавшего необходимость в применении антибиотиков, свойства вероятного возбудителя и, разумеется, аллергологический анамнез. Так, например, при беременности достаточно безопасны пенициллиновые антибиотики, но они нередко являются источником аллергических реакций. Назначения бензилпенициллина, родоначальника этой группы, избегают даже в тех случаях, когда указаний на его непереносимость нет. Необходимость и возможность применения полусинтетических пенициллинов, эритромицина или цефалоспоринов определяется врачом по строгим показаниям. Назначение антибиотиков «с профилактической целью» недопустимо.
Лечение бронхиальной астмы при беременности.
Многие беременные стараются, и совершенно обосновано, избегать приема лекарственных препаратов в период беременности. Но лечить астму необходимо: вред, который приносит тяжелое неконтролируемое заболевание и вызванная им гипоксия (недостаточное поступление кислорода к плоду) неизмеримо выше, чем возможные побочные эффекты лекарственных препаратов. Не говоря уж о том, что допустить обострение астмы — значит, создать огромный риск для жизни самой женщины. Но в инструкциях к любым лекарственным препаратам указаны противопоказания, ограничения или особые условия их применения в период беременности. Как же быть?
Прежде всего, лечение беременной женщине должен назначить врач. Тесный контакт со специалистом — необходимое условие успешного лечения: только так можно добиться максимального эффекта при минимальном риске. Все лекарства применяются по принципу: «только если ожидаемая польза превышает возможный риск для матери и плода». Особо строгие требования предъявляются в отношении 1 триместра беременности как наиболее уязвимого в плане любых воздействий.
При лечении астмы предпочтение отдается топическим (действующим местно) ингаляционным препаратам, поскольку при этом концентрации препарата в крови минимальны, а местный эффект в целевой зоне, в бронхах, максимален. Рекомендуется применять ингаляторы, не содержащие фреон. Дозированные аэрозольные ингаляторы следует применять со спейсером для снижения риска побочных эффектов. Необходимым условием успешного лечения является правильность выполнения ингаляции (ингаляционная техника). Овладеть необходимыми навыками поможет врач-пульмонолог или инструктор на занятиях в Астма-школе.
Установлено, что бронхиальная астма независимо от степени тяжести является хроническим воспалительным заболеванием. Именно постоянное наличие этого особого хронического воспаления в бронхах служит причиной возникновения симптомов. Если только лечить симптомы (устранять спазм бронхов), но никак не бороться с их причиной, заболевание будет прогрессировать. Поэтому лечение бронхиальной астмы складывается из базисной терапии (препараты для контроля заболевания), направленной на контроль над воспалением, и препаратов для облегчения симптомов и лечения обострений. Объем базисной терапии определяет врач в зависимости от степени тяжести течения астмы. Адекватная базисная терапия значительно снижает риск обострений и позволяет свести к минимуму потребность в препаратах для облегчения симптомов.
О безопасности применения препаратов при беременности.
В наше время медицина стала доказательной, т.е. каждая рекомендация, каждая концепция, каждый препарат, прежде чем получить одобрение и разрешение к применению, должны пройти тщательную проверку по определенным научным правилам. Полностью безопасным лекарство считается только тогда, когда его безопасность проверена и доказана в ходе так называемых двойных слепых рандомизированных плацебо-контролируемых широкомасштабных клинических исследований, при которых эффекты этого препарата сравниваются как с известными препаратами, так и с отсутствием вмешательства. При этом исследование строится так, чтобы убеждения или предубеждения врача или пациента не могли повлиять на окончательные выводы. Но проведение таких исследований у беременных женщин практически невозможно по этическим соображениям. О безопасности приходится судить по данным, полученным на животных, и по результатам длительных наблюдений за исходами беременностей у людей. Поэтому ни одному препарату, применяемому при бронхиальной астме, не был присвоен наивысший уровень безопасности — категория А («безопасность на уровне плацебо», свидетельствующая о том, что прием препарата влияет на показатели безопасности не больше, чем если бы препарата вовсе не применялось).
Всем препаратам присвоена определенная категория безопасности применения при беременности. К сожалению, это обычно не указывается в инструкциях к препарату. Итак, препаратов категории А на данный момент не существует. Следующую категорию безопасности, категорию В, присваивают препаратам, которые оказались безопасными при исследованиях на животных, или, даже если испытания на животных выявляли побочный эффект, удалось подтвердить, что для людей препарат безопасен даже в уязвимые периоды беременности. Если возможная польза применения превышает риск осложнений, или данных по безопасности просто недостаточно, препарат получает категорию С. К категории D относят препараты, имеющие доказанное побочное действие, но при этом возможная польза может допускать их применение, несмотря на риск. Категория Х — препараты с тератогенным действием, риск их применения превышает возможную пользу, и при беременности их не применяют.
Препараты для облегчения симптомов.
Беременная женщина не должна терпеть или пережидать приступы удушья, чтобы недостаток кислорода в крови не повредил развитию будущего ребенка. А значит, необходим препарат для облегчения симптомов.
Препаратами выбора являются ингаляционные бета2-агонисты с быстрым началом действия. Предпочитают селективные препараты, избирательно воздействующие на бронхи при минимальном влиянии на сердечно-сосудистую систему. «Золотым стандартом» в России является сальбутамол (Сальбутамол, Вентолин и др.), в мире — тербуталин (Бриканил Турбухалер). Тербуталин считается оптимальным (категория В), но в нашей стране он намного дороже и менее доступен, чем препараты сальбутамола. Небулайзерная форма тербуталина в нашей стране не зарегистрирована, поэтому при необходимости в небулайзерной терапии применяется только сальбутамол.
Применение этих препаратов при беременности требует осторожности и врачебного наблюдения. Ограничения в первую очередь связаны с тем, что инъекционные формы бета2-агонистов способны расслаблять мускулатуру матки, в связи с чем при угрозе выкидыша в 1 и 2 триместре беременности, преждевременной отслойке плаценты, кровотечении и токсикозе в 3 триместре существует возможность усиления кровотечения. В ингаляционной форме и в рекомендованных дозах влияние на мускулатуру матки очень мало, но эту теоретическую возможность учитывают. Бесконтрольное применение бронхолитиков в конце беременности способно удлинить продолжительность родов.
Применения фенотерола (Беротека) и Беродуала (комбинация фенотерола с холинолитиком) в первом триместре беременности избегают, но допускают, если ожидаемая польза превосходит возможный риск. В исследованиях не было выявлено отрицательного влияния на течение беременности, но имеющихся данных недостаточно для снятия ограничений. Для ингаляционных холинолитиков (ипратропиум — Атровент) не выявлено отрицательного влияния на развитие плода (категория В), но этот препарат обычно не применяется для лечения астмы (только в комбинациях), поскольку действие его развивается более медленно.
При беременности абсолютно противопоказано применение любых препаратов эфедрина (теофедрин, порошки по Когану и т.д.), поскольку эфедрин вызывает сужение сосудов матки и усугубляет гипоксию плода. Применение адреналина по поводу обострений бронхиальной астмы не рекомендуется (желательно использовать тербуталин в инъекционной форме).
Частота применения бронхолитиков является важным показателем контроля астмы. При увеличении потребности в их применении следует обратиться к пульмонологу для усиления плановой (базисной) терапии для контроля заболевания. Лечение только препаратами для облегчения симптомов допустимо только в самых легких случаях с редкими нетяжелыми симптомами и с редкими нетяжелыми обострениями. Как следует из их наименования, эти препараты способны снять уже возникшие симптомы, но не имеют противовоспалительной активности и не оказывают влияния на контроль заболевания.
Плановая терапия (базисная, терапия для контроля заболевания)
Плановая (базисная) терапия для контроля заболевания обязательно должна соответствовать тяжести заболевания, что является необходимым условием снижения потребности в препаратах, расширяющих бронхи, и предупреждения обострений. Если степень тяжести астмы требует обязательной базисной терапии, а пациентка только снимает симптомы, астма становится неконтролируемой, опасной для матери и наносящей вред плоду. Назначение плановой терапии, необходимой для контроля астмы, предупреждает приступы и обострения, вызывающие гипоксию плода, т.е. способствует не только нормальному течению беременности, но и нормальному развитию ребенка.
В окружении беременной с бронхиальной астмой всегда найдутся «доброхоты» (иногда даже медики или — чаще — бывшие медики), пытающиеся заразить женщину страхом перед лечением и применяемыми препаратами. Всегда помните: Вы дышите за двоих, и необоснованные страхи недопустимы. Не стоит слушать многоопытную и малограмотную «соседку бабу Маню». Ориентируйтесь только на сведения, полученные у квалифицированного специалиста.
Препараты для контроля заболевания.
Кромоны (Интал, Тайлед) применяются только при легкой персистирующей астме. Если препарат назначается впервые во время беременности, применяют кромогликат натрия (Интал). Если пациентка до беременности получала недокромил (Тайлед) с хорошим эффектом, терапию продолжают. Но если кромоны не обеспечивают адекватный контроль заболевания, должны быть назначены ингаляционные гормональные препараты.
Ингаляционные гормоны — основа базисной терапии персистирующей астмы во всех случаях, кроме самых легких. Назначение их при беременности имеет свои особенности. Если препарат должен быть назначен впервые, предпочитают будесонид (Пульмикорт): анализ 2014 беременностей, проведенный в 2000 году, не выявил увеличения риска для плода (препарат внесен в категорию В). Также может быть назначен беклометазон, более доступный в нашей стране. Если же до беременности астма успешно контролировалась другим ингаляционным гормональным препаратом, возможно продолжение этой терапии. При неэффективности средних доз врач может добавить препараты теофиллина (с большой осторожностью) или сальметерол. К применению теофиллина (как эуфиллина, так и пролонгированных препаратов в таблетках, таких как Теопэк) при беременности относятся с большей осторожностью, особенно в 3 триместре, когда скорость выведения теофиллина из организма снижается: этот препарат свободно проникает через плаценту и может вызвать тахикардию и нарушения ритма у плода и новорожденного.
Антагонисты лейкотриенов могут применяться с осторожностью и только по строгим показаниям. Класс безопасности — В.
Препараты назначаются только индивидуально, тем более это правило следует соблюдать при беременности. Объем необходимого при данной степени тяжести бронхиальной астмы лечения определяет врач, наблюдающий пациента, при этом ориентируясь, помимо клиники заболевания, на данные пикфлоуметрии.
Пикфлоуметрия и план действий при астме.
Бронхиальная астма — одно из тех заболеваний, которые требуют от пациента умения контролировать свое состояние. Подобно тому, как при гипертонической болезни необходим тонометр, а при лечении сахарного диабета — глюкометр, для самоконтроля при астме разработан портативный и простой в применении прибор, который называется пикфлоуметром.
Регистрируемый показатель — пиковая скорость выдоха, сокращенно ПСВ — позволяет в домашних условиях следить за состоянием заболевания.
Регистрировать показания следует 2 раза в день, утром и вечером, до применения бронхолитиков, а также при появлении симптомов. Данные записываются в виде графика, поскольку это дает больше информации: имеют значение не только конкретные цифры, но и форма получающегося графика. Одним из настораживающих симптомов являются «утренние провалы»: периодически регистрирующиеся низкие показатели в утренние часы. «Утренние провалы» — признак неполного контроля астмы и ранний симптом надвигающегося обострения.
Ощутимые изменения самочувствия при этом могут еще отсутствовать, а вовремя принятые меры позволят избежать развития обострения. Самоконтроль с помощью пикфлоуметра является необходимым условием для составления Плана действий при астме: подробных рекомендаций врача, в которых расписана базисная терапия и необходимые действия при изменениях состояния.
Лечение обострений.
Самое главное — постараться обострений не допустить. Меры по ограничению контакта с аллергенами и правильно подобранная плановая терапия в значительной мере уменьшают этот риск. Но обострения все же случаются, и наиболее частой их причиной являются ОРВИ.
Обострение бронхиальной астмы наряду с опасностью для матери представляет серьезную угрозу для плода вследствие развития гипоксии, поэтому задержка с лечением недопустима. Лечение обострений требует использования небулайзера, препаратом выбора в нашей стране является сальбутамол. Эффект лечения оценивается не только клинически, но и с помощью пикфлоуметра: если после проведенной терапии показатели не достигли уровня 70% от нормальных (или лучших для данного пациента), необходима срочная госпитализация. При необходимости к небулайзерной терапии могут подключены ингаляционные холинолитики, при недостаточном эффекте дополнительно назначается эуфиллин внутривенно. Для борьбы с гипоксией плода применяется кислородотерапия. При тяжелых обострениях бронхиальной астмы требуется применение системных гормональных препаратов, включая таблетированные гормоны коротким курсом; при этом избегают препаратов тримцинолона (Полькортолон) из-за риска влияния на мышечную систему матери и плода, а также дексаметазона и бетаметазона, и предпочтение отдается препаратам преднизолона или метилпреднизолона. Вред, который наносит ребенку гипоксия, многократно выше, чем возможные побочные действия.
Как уже говорилось, при беременности абсолютно противопоказано применение любых препаратов эфедрина, поскольку он усугубляет гипоксию плода. Применение адреналина по поводу обострений бронхиальной астмы не рекомендуется.
Другие вопросы медикаментозной терапии.
К назначению любых лекарств при беременности следует относиться с осторожностью, в том числе к обезболивающим препаратам и витаминам. Осторожность при приеме нестероидных анальгетиков (аспирина, анальгина и т.д.) необходима всем больным бронхиальной астмой, а при аспириновой астме требуется полное и абсолютное исключение всех препаратов этой группы.
Непереносимость каких-либо медикаментов — не редкость при бронхиальной астме. Вы будете в большей безопасности, если у Вас всегда будет при себе заполненный аллергологом Паспорт больного аллергическим заболеванием, где будут перечислены лекарства, ранее вызывавшие аллергическую реакцию или противопоказанные при астме (например, бета-блокаторы), а также указаны родственные им препараты, которые могут вызвать перекрестную аллергию. Перед применением любого лекарства надо ознакомиться с его составом и инструкцией по применению, и все возникшие вопросы обсудить с врачом.
Как уже говорилось, при беременности абсолютно противопоказано применение любых препаратов эфедрина (в том числе теофедрин), поскольку он вызывает сужение сосудов матки и усугубляет гипоксию плода. Применение адреналина по поводу обострений бронхиальной астмы не рекомендуется (при необходимости используют тербуталин в инъекционной форме).
Ни по поводу астмы, ни при аллергии во время беременности категорически не применяют депонированные формы системных гормонов длительного действия — Кеналог, Дипроспан.
Иногда требуются особые меры по борьбе с изжогой беременных, т.к. она может отрицательно влиять на течение астмы, особенно в ночные часы. Очень важно назначение диеты с исключением кофеина, шоколада и других провоцирующих изжогу продуктов, в ряде случаев требуется назначение медикаментозного лечения.
При наличии сопутствующих заболеваний, требующих проведения плановой терапии (например, гипертонической болезни), необходимо обратиться к специалисту соответствующего профиля для коррекции терапии с учетом планируемой беременности.
Из отхаркивающих препаратов противопоказаны препараты йода или йодсодержащие вещества (например, йодид калия), поскольку они могут повлиять на функцию щитовидной железы плода.
Привычные аллергикам антигистаминные препараты не применяются для лечения бронхиальной астмы у взрослых, но потребность в них может быть связана с наличием других аллергических заболеваний, например, при сопутствующем аллергическом рините. Они имеют значительные ограничения к применению при беременности, особенно в первом триместре. Применяется лишь ограниченное количество препаратов под строгим контролем врача, в небольших дозах и по строгим показаниям (например, дифенгидрамин — Димедрол). Современные антигистаминные препараты применяются при беременности по назначению врача только в случаях крайней необходимости, когда ожидаемая польза превышает возможный риск для плода (опыта их применения при беременности пока недостаточно, в экспериментальных исследованиях на животных тератогенного действия не выявлено, категория В): цетиризин (Зиртек), лоратадин (Кларитин). Фексофенадин в настоящее время отнесен к категории С (сведения о его безопасности при беременности в настоящее время отсутствуют) и обычно не применяется. Допускается применение с особой осторожностью мехитазина (Прималана). Недопустимо применение астемизола и терфенадина (аритмогенное действие, выявление эмбриотоксического действия на животных).
Антигистаминные препараты при беременности в США.
FDA (Управление по контролю за пищевыми продуктами и медикаментами, США) относит к категории В хлорфенирамин (Chlor-Trimeton), дексхлорфенирамин (Polaramine), бромфенирамин (Dimetapp), дифенгидрамин (Benadryl, в России — Димедрол), ципрогептадин (Periactin, Перитол), клемастин (Tavist, в России — Тавегил), цетиризин (Зиртек), лоратадин (Кларитин), азатидин (Optimine). Ацеластин (Astelin, в России — Аллергодил), гидроксизин (Atarax, в России — Атаракс) и прометазин (Phenergan, в России — Пипольфен, Дипразин) отнесены к категории С.
Беременность и проведение аллерген-специфической иммунотерапии (АСИТ, или СИТ)
Хотя беременность и не является противопоказанием для проведения АСИТ, начинать лечение во время беременности не рекомендуется. Но если беременность наступила во время проведения АСИТ, лечение можно не прерывать. В одном из исследований было показано, что у детей, рожденных матерями, получавшими АСИТ, снижается риск развития аллергии.
Роды
Беременная женщина должна знать и учитывать в своих планах, что при бронхиальной астме по сравнению со здоровыми женщинами несколько повышен риск как преждевременных родов, так и перенашивания беременности, что требует тщательного наблюдения гинеколога. Чтобы избежать обострения астмы в родах, базисная терапия не прекращается во время родов. Следует оценивать показатели пикфлоуметрии с момента начала родовой деятельности и как минимум каждые 12 часов. Если беременная получала ранее системные гормональные препараты, в процессе родов назначаются системные гормоны во избежание надпочечниковой недостаточности. Известно, что адекватное обезболивание в родах уменьшает риск обострения бронхиальной астмы.
Течение родов у женщин с астмой имеет свои особенности, по статистике чаще обычного возникает необходимость в стимуляции и проведении кесарева сечения (в этом случае предпочтительна перидуральная анестезия). Для стимуляции возможно применение окситоцина, но препараты простагландинов и эргометрина противопоказаны. Также противопоказан ряд препаратов, используемых в анестезии и для обезболивания (морфин, тиопентал и т.д.) из-за возможности угнетения дыхательного центра или способности вызывать высвобождение гистамина и провоцировать бронхоспазм.
Риск рождения ребенка с астмой и аллергией.
Любую женщину беспокоит здоровье ее будущего ребенка, и поскольку в развитии бронхиальной астмы, безусловно, принимают участие факторы, передающиеся по наследству, на этом вопросе следует остановиться особо. Наиболее изучен вопрос о наследовании атопии (наследственно обусловленной склонности организма отвечать на воздействия окружающей среды выработкой избыточного количества иммуноглобулина Е). Надо сразу отметить, что речь идет не о непременной передаче по наследству именно бронхиальной астмы, а об общем риске развития впоследствии аллергического заболевания, именно о риске, а не о фатальной неизбежности.
К атопическим заболеваниям относятся аллергический ринит и коньюктивит, атопический дерматит, острая крапивница и атопическая бронхиальная астма. Конечно, риск атопии у ребенка из семьи, все члены которой из поколение в поколение страдают атопическими заболеваниями, выше, чем в семьях, где этих заболеваний не было никогда. Наибольший риск отмечается в семьях, где наследственность отягощена по этому признаку и по линии матери, и по линии отца. Риск унаследовать атопию по материнской линии выше, чем по линии отца, но ребенок-атопик может родиться и в семье, где ранее не отмечалось аллергии. Аллергические заболевания не являются основанием для запрета иметь детей.
Аллергия широко распространена в современном мире, и до 40% людей в течении жизни хотя бы один раз испытывают какие-либо ее симптомы. Но в развитии аллергических заболеваний, помимо наследственности, играют роль и другие факторы, в том числе микроэкология жилища, курение родителей, вскармливание младенца и т.д. Активное и пассивное курение и загрязнение окружающей среды имеют не меньшее значение, чем отягощенная наследственность. Велико значение диетических факторов (как питание самой женщины в период беременности и кормления грудью, так и наличие или отсутствие грудного вскармливания ребенка), условий проживания, даже количества детей в семье, а также воздействия аллергенов (внешних и аллергенов помещений — клеща домашней пыли, микроскопических плесневых грибков, аллергенов домашних животных, грызунов и тараканов). Риск развития гиперчувствительности к аллергенам и формирования аллергического заболевания должен расцениваться не как приговор, а только как основание для проведения необходимых мероприятий. Но если необходимость оградить себя, свой дом и своего будущего ребенка от воздействия табачного дыма не вызывает никаких сомнений, то для того, чтобы правильно спланировать другие меры, нужно больше знать о своем организме. Ограничение воздействия аллергенов с самого рождения рекомендуется в случае отягощенной наследственности, а также при повышенном содержании общего иммуноглобулина Е в крови, взятой из пуповины в процессе родов (такой анализ проводят при отягощенном семейном анамнезе). В нескольких исследованиях отмечено снижение риска развития аллергических заболеваний при раннем и профилактическом назначении пробиотиков, содержащих определенные виды лактобактерий.
Грудное вскармливание.
О пользе грудного вскармливания написано немало специальной и популярной литературы, поэтому мы не будем подробно останавливаться на этом. Рекомендуется кормление грудью как минимум до 6 месяцев, при этом сама женщина должна соблюдать гипоаллергенную диету. При введении прикормов выбирают продукты с низким аллергизирующим потенциалом.
Беременные с бронхиальной астмой должны также получить у специалиста рекомендации по применению лекарств в период грудного вскармливания. При необходимости в приеме лекарств их следует применять не позже, чем за 4 часа до кормления: в этом случае их концентрация в молоке минимальна. Большинство лекарств попадают в молоко в том или ином количестве, и не учитывать их возможное влияние нельзя. Для целого ряда препаратов, которые могут быть назначены женщине, кормящей грудью, рекомендуется прекращение грудного вскармливания на время лечения. При этом показатели безопасности при беременности и при кормлении грудью не всегда совпадают. Например, антибиотики-макролиды (например, Эритромицин), которые могут назначаться при беременности, не применяются при кормлении грудью, т.к. их концентрация в молоке в 2-4 раза превышает концентрацию в плазме крови. Попадающий с молоком теофиллин может вызвать у ребенка токсические эффекты, возбудимость, тахикардию и аритмию. Все антигистаминные препараты в небольших дозах попадают в грудное молоко. Не установлено, выделяются ли с грудным молоком ингаляционные гормоны, хотя можно предположить, что ингаляционные местно-действующие препараты с минимальным системным эффектом при применении в рекомендуемых дозах попадают в молоко в незначительном количестве.
Безопасно ли принимать муцинекс во время беременности?
Три активных ингредиента Муцинекса, Муцинекса D и Муцинекса DM — это гвайфенезин, декстрометорфан и псевдоэфедрин. Эти препараты содержатся в продуктах Mucinex в различных количествах. Чтобы понять безопасность Mucinex во время беременности, сначала мы должны рассмотреть безопасность этих трех ингредиентов.
Guaifenesin
Guaifenesin — отхаркивающее средство. Он помогает облегчить симптомы заложенности грудной клетки за счет разжижения и разжижения слизи в легких.Откашливание слизи помогает очистить дыхательные пути и облегчает дыхание.
Согласно источнику Американской академии семейных врачей , еще не известно, безопасно ли использовать гвайфенезин во время беременности. Поэтому врачи рекомендуют избегать его употребления в первом триместре беременности.
Декстрометорфан
Декстрометорфан — средство от кашля. Он работает, воздействуя на сигналы в мозге, которые вызывают кашлевой рефлекс. Согласно тому же источнику в Американской академии семейных врачей , декстрометорфан кажется безопасным для использования во время беременности.Однако это лекарство следует использовать во время беременности, только если это явно необходимо.
Псевдоэфедрин
Псевдоэфедрин является противоотечным средством. Он сужает кровеносные сосуды в носовых проходах, что помогает уменьшить заложенность носа. Американская академия семейных врачей заявляет, что псевдоэфедрин может вызывать определенные врожденные дефекты в течение первого триместра беременности. Они рекомендуют вам избегать его использования в течение этого времени.
Сильные стороны
В таблице ниже перечислены сильные стороны каждого ингредиента в различных продуктах Mucinex.
В заключение…
Поскольку все шесть перечисленных выше форм Муцинекса содержат гвайфенезин, вам следует избегать приема любых из них в течение первого триместра беременности. Однако они могут быть безопасными для использования в более поздних триместрах. Тем не менее, вы должны обязательно проконсультироваться с врачом, прежде чем принимать какие-либо продукты Mucinex на любом сроке беременности.
Guaifenesin — MotherToBaby
В этом листе говорится о воздействии гвайфенезина во время беременности и кормления грудью.Эта информация не должна заменять медицинскую помощь и советы вашего поставщика медицинских услуг.
Что такое гвайфенезин?
Гуафенезин — это пероральное лекарство, называемое отхаркивающим средством. Отхаркивающие средства используются для разжижения и разжижения слизи в горле и легких. Этот процесс облегчает отхаркивание и удаление слизи из организма. Гуафенезин можно найти в безрецептурных лекарствах от кашля и простуды.
Может ли прием гвайфенезина усложнить мне задачу забеременеть?
Нет никаких доказательств того, что прием гвайфенезина затруднит беременность.
Может ли прием гвайфенезина во время беременности вызвать врожденные дефекты?
В начале каждой беременности у женщины вероятность рождения ребенка с врожденным дефектом составляет 3-5%. Это называется ее фоновым риском. Маловероятно, что гвайфенезин увеличит этот шанс. Большинство исследований показывают, что гвайфенезин не связан с увеличением врожденных дефектов.
Могу ли я принимать гвайфенезин во время грудного вскармливания?
Использование гвайфенезина при грудном вскармливании не изучалось.Это означает, что неизвестно, может ли гвайфенезин повлиять на кормящего ребенка. Кормящим матерям следует поговорить со своим лечащим врачом, прежде чем принимать какие-либо лекарства.
Если мужчина принимает гвайфенезин, может ли это повлиять на его фертильность (способность забеременеть) или увеличить вероятность врожденных дефектов?
Воздействие гвайфенезина мужчинами на беременность не изучалось. В общем, воздействие, которое имеет отец, не увеличивает риск беременности.Для получения дополнительной информации см. Информационный бюллетень MotherToBaby по отцовскому воздействию на https://mothertobaby.org/fact-sheets/paternal-exposures-pregnancy/pdf/.
Избранные ссылки:
- Check, J, et al. 1982. Улучшение фактора цервикальной слизи с помощью гвайфенезина. Фертильность и бесплодие , 37 (5): 707-708.
- Dicpinigattis, P. & Gayke, Y. 2003. Влияние гвайфенезина на кашлевой рефлекс и чувствительность. Chest Journal , 126 (6): 2178-2181.
- Heinonen, O.P., et al. 1977. Врожденные дефекты и лекарственные препараты при беременности . Литтлтон, Массачусетс: Издательская группа наук.
- Means, G., et al. 2010. Guaifenesin и увеличение подвижности сперматозоидов: предварительный отчет. Int J Gen Med , 4: 13-14.
- Shaw, G., et al. 1998. Заболевания матери, включая лихорадку, и прием лекарств как факторы риска дефектов нервной трубки. Тератология , 57: 1-7.
- Сильва Р., Ли Дж. И Твид Е. 2007.Безопасен ли гвайфенезин при беременности? Семейная практика 56 (8): 669-670.
- Briggs GG, et al. 2017. Лекарственные средства при беременности и кормлении грудью: справочное руководство по риску для плода и новорожденного. 11 -й
Просмотреть информационный бюллетень в PDF
Могу ли я принимать безрецептурные (безрецептурные) лекарства, если я беременна?
ЕСЛИ У ВАС ЕСТЬ ЛЮБЫЕ СИМПТОМЫ, СВЯЗАННЫЕ С COVID-19 / КОРОНАВИРУСПОЖАЛУЙСТА, НЕ ЗАХОДИТЕ В ОФИС.
ПОЖАЛУЙСТА, ПОЗВОНИТЕ В ОФИС ПО 937.771.5100 ДЛЯ ДАЛЬНЕЙШЕГО НАПРАВЛЕНИЯ ОТНОСИТЕЛЬНО ВАШЕГО СОСТОЯНИЯ.
Нашим уважаемым пациентам,
В стремлении замедлить распространение Covid-19 / Coronavirus и облегчить бремя перегруженного медицинского сообщества, сохраняя при этом здоровье наших поставщиков и сотрудников, наш офис будет следовать приведенным ниже руководящим принципам, действующим сейчас и в обозримом будущем. будущее.
Ÿ Все люди, входящие в офис, будут проверены на симптомы Covid-19 / Coronavirus. Лица, у которых есть ЛЮБЫЕ симптомы, связанные с Covid19 / Coronavirus, не будут допущены в офис.
Ÿ Все лица, входящие в офис, ДОЛЖНЫ носить маску для лица в течение всего своего времени в офисе.
Ÿ Вход в кабинет будет разрешен только запланированному пациенту. Исключения включают:
- Пренатальные пациенты могут привести ТОЛЬКО ОДНОГО специалиста по поддержке в УЛЬТРАЗВУКУЮ ЧАСТЬ СВОЕЙ НАЗНАЧЕНИЯ.
- Несовершеннолетним пациентам разрешается приводить на каждое посещение одного из родителей или опекуна.
Ÿ Любые лица с предыдущим диагнозом Covid-19 / Coronavirus должны не иметь симптомов в течение 14 дней или 10 дней после положительного результата теста на Covid-19, прежде чем войти в офис.Если симптомы не исчезнут через 10–14 дней, пожалуйста, не приходите в офис и уточняйте у наших диспетчеров по телефону варианты телетрансляций.
Мы понимаем, что это трудное время и что эти ограничения могут вызвать некоторое разочарование, но мы искренне ценим ваше понимание и терпение, пока мы работаем, чтобы сохранить здоровье всех во время этого глобального кризиса в области здравоохранения.
Если вы являетесь кандидатом на вакцинацию Covid-19 и вам была предложена вакцина через вашего работодателя, основного лечащего врача или другого специализированного медицинского учреждения, мы рекомендуем вам принять обе дозы вакцины в соответствии с рекомендациями Центров по контролю за заболеваниями (CDC). и Национальные академии наук, инженерии и медицины (NASEM).
Если у вас есть вопросы или проблемы, обращайтесь в офис.
С уважением,
Huey & Weprin, акушерство и гинекология
Безопасные лекарства во время беременности | Бэбицентр
Как безопасно выбирать лекарства во время беременности?
Никакие лекарства не являются безопасными на 100%, и даже те лекарства, которые можно принимать во время беременности, могут быть небезопасными для вас. Поэтому всегда проконсультируйтесь со своим врачом, прежде чем принимать какие-либо лекарства во время беременности — даже безрецептурные (OTC).
В общем, не принимайте дозу, превышающую рекомендованную, и старайтесь не принимать ничего в течение первого триместра, потому что именно тогда ваш развивающийся ребенок наиболее уязвим для воздействия лекарств.
Также поговорите со своим поставщиком медицинских услуг о приеме рецептурных лекарств во время беременности, даже если вы принимали их до беременности. Она скажет вам, безопасно ли это сейчас, и поможет найти хорошую альтернативу, если это не так.
Какие лекарства безопасно принимать во время беременности?
В таблице ниже перечислены безрецептурные препараты, которые считаются низким риском для беременных женщин, если их время от времени принимать для лечения легких заболеваний.Мы привели несколько торговых марок в качестве примеров, но на рынке их гораздо больше.
| Проблема | Безопасное лекарство для приема беременных | ||
| Изжога , Газы и вздутие живота , расстройство желудка | Антацидные средства , Tums) Симетикон от газовых болей (Gas-X, Maalox Anti-Gas, Mylanta Gas, Mylicon) | ||
| Кашель или простуда | Guaifenesin, отхаркивающее средство (Hytuss, Mucinex, Naldecon Робитуссин) Декстрометорфан, средство от кашля (Benylin Adult, Robitussin Maximum Strength Cough, Scot-Tussin DM, Vicks 44 Cough Relief) Guaifenesin плюс декстрометорфан (Benylin Expectorantough, Robitussin DM 9000, капли 9000 Coughs VapoRub Принимать небезопасно: Средства от простуды, содержащие алкоголь Противозастойные средства псевдоэфедрин и фенилэфрин, которые могут влиять на приток крови к плаценте | ||
| Обезболивание, головная боль и лихорадка | Ацетаминофен (Anacin Aspirin-Free, Tylenol | , Tylenol!Облегчение аллергии | Хлорфенирамин, антигистаминный препарат (таблетки от аллергии Хлор-Триметон) Лоратадин, антигистаминный препарат (Алаверт, Кларитин, Тавист Н.Д., Триаминовые аллергены) Дифенифенифенистамин, Дифенифенифенистамин ) |
| Запор , геморрой и диарея | Псиллиум (Консил-Д, Метамуцил, Фибернал 2000 (Эквивалент), Либерфил 9, Пердиимбофил) Konsyl, Mitrolan) Метилцеллюлоза (Citrucel, UniFiber) Другие слабительные и размягчители стула (Кол. ace, Dulcolax, Maltsupex, Move It Along !, молоко магнезии) Кремы от геморроя (Anusol, Preparation H, Tucks) Лоперамид, противодиарейный препарат (Imodium, Kaopectate II, Maalox Total Relief, Pepto Diarrhea Control) 0317 | ||
| Дрожжевые инфекции и другие грибковые инфекции, такие как микоз | Клотримазол (Cruex, Gyne-Lotrimin 3, Lotrimin AF, Mycelex-7) Miconazole (Desenex, Femizol-M, Micatin), Monistat 3) Тербинафин (Ламизил АТ) Тиоконазол (Монистат 1, Вагистат-1) Бутоконазол (Фемстат 3, Мицелекс-3) Бутенафин (Лотримин Ультра) Тонкарбинафин абсорбент для ног, Генкарбинафторбертат, абсорбент для ног Tinactin) Небезопасно принимать: Некоторые продукты Cruex, Desenex и FungiCure могут содержать противогрибковые агенты, не перечисленные здесь, и не должны использоваться во время беременности.Внимательно проверяйте этикетки и избегайте любых продуктов, содержащих активные ингредиенты, не перечисленные здесь. | ||
| Бессонница | Дифенгидрамин (Бенадрил, гели максимальной силы Unisom SleepGels, Nytol, Sominex, Eazzze the Pain!) Cortaid, Lanacort) | ||
| Порезы и царапины | Полиспорин |
Безопасны ли природные или альтернативные средства для использования во время беременности?
Тот факт, что продукт отмечен как «натуральный», не обязательно означает, что его безопасно принимать во время беременности.Как и любое лекарство, некоторые природные средства считаются малозащищенными при беременности, а некоторые — нет.
Самая большая проблема при определении безопасности и эффективности натуральных или альтернативных средств лечения заключается в том, что многие из них еще не были изучены на беременных или кормящих женщинах, поэтому риски просто неизвестны. Кроме того, многие натуральные и гомеопатические средства не регулируются должным образом, поэтому сложно точно определить, что в них содержится.
Некоторые немедикаментозные методы лечения, такие как пренатальный массаж, могут быть совершенно безопасными и полезными во время беременности.Другие, такие как иглоукалывание, вероятно, безопасны, но никто не знает наверняка. Другие методы лечения, такие как травяные чаи, могут быть такими же мощными и, возможно, опасными, как и любые рецептурные лекарства, и иметь аналогичные побочные эффекты.
Для вашей безопасности — и безопасности вашего ребенка — всегда проконсультируйтесь с вашим лечащим врачом, прежде чем пробовать какие-либо альтернативные лекарства или лечение.
Где я могу узнать больше о безопасных лекарствах во время беременности?
Если у вас есть вопросы о безопасности каких-либо лекарств во время беременности, поговорите со своим врачом.
Отличным онлайн-ресурсом для доказательной информации о безопасности лекарств является веб-сайт MotherToBaby, служба Организации специалистов по тератологической информации. Это профессиональная научная организация экспертов, изучающих тератогены — химические вещества или вещества в окружающей среде (например, радиация), которые могут вызывать врожденные дефекты. На веб-сайте представлены информационные бюллетени о лекарствах и их воздействии, которые могут повлиять на вашего ребенка, а также список информационных служб по тератогенам, с которыми вы можете связаться для получения дополнительной информации.
Безопасно ли принимать лекарства от простуды во время беременности?
Некоторые ингредиенты лекарств от простуды считаются безопасными для беременных, но других следует избегать.
Большинство лекарств от простуды — это комплексные лекарства, которые содержат два или более лекарств (хотя вы также можете покупать эти лекарства по отдельности). К лекарствам относятся антигистаминные средства для облегчения симптомов аллергии и помощи во сне, противокашлевые средства для подавления кашля, отхаркивающие средства для разжижения слизи, противоотечные средства для снятия духоты и анальгетики для облегчения боли.
Помните, что ни один препарат не является на 100% безопасным для всех женщин, поэтому рекомендуется проконсультироваться со своим врачом или акушеркой, прежде чем принимать какие-либо лекарства во время беременности. Не принимайте больше рекомендованной дозы и, по возможности, избегайте приема чего-либо в течение первого триместра, когда ваш развивающийся ребенок наиболее уязвим.
Вот несколько лекарств от простуды, которые можно принимать во время беременности:
Антигистаминные препараты хлорфенирамин, лоратадин, доксиламин, бромфенирамин, фениндамин, фенирамин, трипролидин и дифенгидрамин считается низким риском во время беременности, но вызывают сонливость, особенно доксиламин и дифенгидрамин.
Отхаркивающее средство гвайфенезин разжижает слизистые выделения в дыхательных путях, облегчая их откашливание. В то время как одно исследование показало повышенный риск паховых грыж у детей, подвергшихся воздействию этого препарата, другие исследования этого не сделали. Хотя отказ от приема каких-либо лекарств во время беременности является самым безопасным способом, воздействие гвайфенезина, по-видимому, не причиняет вреда развивающемуся ребенку.
Препарат для подавления кашля декстрометорфан получил негативные отзывы после того, как в одном исследовании было обнаружено, что он вызывает врожденные дефекты у куриных эмбрионов, но это исследование имело много недостатков.Другие хорошие исследования женщин, принимавших препарат во время беременности, показали, что он не повышает риск врожденных дефектов у людей.
Местный анестетик , бензокаин в сочетании с декстрометорфаном в одном продукте для лечения боли в горле. Бензокаин не попадает в кровоток, поэтому не представляет опасности для развивающегося ребенка.
Обезболивающее и жаропонижающее ацетаминофен хорошо изучено. Считается безопасным принимать во время беременности, если вы принимаете не больше дозы, указанной на этикетке.
Вот некоторые лекарства от простуды, которых следует избегать:
Лучше избегать противоотечных средств псевдоэфедрина и фенилэфрина , особенно в первые 13 недель беременности, поскольку были сообщения о связанных врожденных дефектах. Хотя риск кажется низким, он может быть выше, если вы курите. После первого триместра периодическое использование этих лекарств (например, один или два раза в день в течение не более одного или двух дней), вероятно, безопасно. Однако более частое использование может снизить приток крови к плаценте.
Вам также следует избегать приема болеутоляющих препаратов аспирина, ибупрофена, напроксена, салицилата натрия и других нестероидных противовоспалительных препаратов (НПВП), особенно в третьем триместре.
Последнее предупреждение: некоторые жидкие лекарства от простуды содержат алкоголь в концентрации до 4,75 процента. Ищите продукты с надписью «без алкоголя».
Узнайте больше о лекарствах, отпускаемых без рецепта во время беременности.
Какие лекарства безопасно принимать при беременности?
Откройте любой вкладыш с лекарствами, отпускаемыми по рецепту или без рецепта, и прочитайте мелкий шрифт (может потребоваться прищуриться).Практически все будут разъяснять причины, по которым беременная женщина не должна принимать лекарство — или, по крайней мере, посоветовать вам позвонить своему врачу, прежде чем это делать. Но многие будущие мамы принимают по крайней мере одно назначенное лекарство и более одного лекарства, отпускаемого без рецепта, во время беременности. Так как же разобрать мелкий шрифт, чтобы узнать, какие из них безопасны для вас и вашего ребенка?
Лекарства, которые обычно считаются «безопасными» во время беременности
Ни одно лекарство — будь то рецептурное, отпускаемое без рецепта или растительное — не может считаться 100% безопасным во время беременности.К счастью, известно, что лишь некоторые лекарства вредны для развивающегося плода, и многие из них можно безопасно использовать во время беременности; некоторые даже необходимы.
Независимо от того, указано ли лекарство как безопасное для беременных или нет, всегда консультируйтесь со своим врачом или акушеркой перед его использованием, чтобы получить зеленый свет вместе с рекомендациями по дозировке и марке. Следующие лекарства могут войти в «безопасный» список вашего врача:
- Ацетаминофен , активный ингредиент тайленола, от боли и лихорадки, обычно одобрен для краткосрочного использования.
- Антациды , содержащие карбонаты кальция (Tums, Mylanta и т. Д.), Которые также содержат дозу кальция, обычно безопасны, как и ингибиторы протонной помпы при изжоге.
- Противодиарейное лечение (Kaopectate) считается безопасным в ограниченных количествах и в течение ограниченного периода времени, но сначала спросите своего врача, чтобы убедиться в этом (большинство советует подождать до окончания первого триместра; обратите внимание, что пепто-бисмол и другие салицилаты вероятно, не следует использовать во время беременности).
- Антигистаминные препараты не все безопасны для использования во время беременности, хотя некоторые из них можно использовать. Дифенгидрамин (Бенадрил) назначают чаще всего. Многие, хотя и не все практикующие, рекомендуют лоратадин (кларитин), хотя некоторые рекомендуют избегать его в первом триместре. Некоторые врачи рекомендуют хлорфенирамин (хлор-триметон) в ограниченном количестве, но большинство советуют найти лучшую альтернативу.
- Лекарства от кашля, содержащие декстрометорфан, , включая отхаркивающее муцинекс и средства от кашля, такие как Робитуссин и Викс 44, а также большинство капель от кашля, считаются безопасными для использования.
- Слабительные волокна , такие как Metamucil от запора, получили зеленый свет.
- Газовые добавки , такие как Gas-X и Mylicon, подходят для периодического облегчения вздутия живота при беременности.
- Спреи для носа, содержащие стероиды от заложенного носа, можно использовать, но уточните дозировку и марку у врача. То же самое и с солевыми спреями и полосками для носа.
- Другие лекарства для лечения хронических заболеваний , таких как астма или диабет, часто можно продолжать во время беременности, но это зависит от лекарств и вашей ситуации, поэтому всегда обязательно проконсультируйтесь с врачом.
- Витамины для беременных не только нормально принимать, но и настоятельно рекомендуются для предотвращения врожденных дефектов и восполнения дефицита питательных веществ.
- Кремы от сыпи , такие как дифенгидрамин (Бенадрил) и гидрокортизон (Кортаид), считаются безопасными в небольших количествах.
- Средства для сна , такие как Unisom, Tylenol PM, Sominex и Nytol, обычно считаются безопасными во время беременности и разрешены многими практикующими врачами для нерегулярного использования (хотя всегда сначала проконсультируйтесь с врачом, прежде чем принимать их).
- Vicks VapoRub противоотечное средство для массажа грудной клетки обычно считается приемлемым.
- Гамамелис (подушечки Tucks) или глицериновые продукты (Препарат H) являются безопасным средством лечения геморроя.
Лекарства, которые вы можете принимать во время беременности
В определенных случаях ваш врач может разрешить прием некоторых лекарств для определенных заболеваний под тщательным наблюдением:
- Антибиотики. Некоторые антибиотики могут быть полезны при бактериальных инфекциях, если их прописал врач, а другие не разрешены.Подробнее читайте ниже.
- Аспирин , скорее всего, будет запрещен, особенно в третьем триместре, поскольку он увеличивает риск потенциальных проблем у новорожденных, а также таких осложнений, как обильное кровотечение во время родов. Некоторые исследования, однако, показывают, что очень низкие дозировки могут помочь предотвратить преэклампсию при определенных обстоятельствах. Другие исследования показывают, что низкие дозы аспирина в сочетании с гепарином, разжижающим кровь, могут снизить частоту повторных выкидышей у некоторых женщин.В обоих случаях только ваш врач может сообщить вам, безопасны ли эти препараты для вас и при каких обстоятельствах.
- Ибупрофен (Адвил или Мотрин) обычно не следует использовать во время беременности, особенно в течение первого и третьего триместров, когда он может иметь такой же разжижающий кровь эффект, как аспирин. Используйте его только в том случае, если это специально рекомендовано врачом, который знает, что вы беременны.
- Антидепрессанты. Некоторые антидепрессанты кажутся безопасными для использования, когда вы ожидаете, хотя есть другие, которых следует полностью избегать, а некоторые следует учитывать в каждом конкретном случае — исследования продолжаются и постоянно меняются.Ваш врач сопоставит их использование с риском невылеченной (или недолеченной) депрессии, которая может иметь множество неблагоприятных последствий для развивающегося плода.
Лекарства, которых следует избегать во время беременности
Избегайте следующего:
- Ингибиторы ангиотензинпревращающего фермента (АПФ) , назначаемые при гипертонии или застойной сердечной недостаточности, могут вызвать выкидыш или деформацию ребенка.
- Противоотечные средства псевдоэфедрин и фенилэфрин (Sudafed, DayQuil, Claritin-D) , особенно если их принимать в течение первого триместра, могут вызвать дефекты желудка или повлиять на кровоток к плаценте — хотя некоторые врачи рекомендуют в ограниченных количествах во втором и третьем триместре. третий триместр.Также избегайте лекарств от кашля и простуды, содержащих алкоголь или НПВП.
- Изотретиноин (Аккутан) для кистозных угрей повышает риск выкидыша, а также физических и умственных дефектов у младенцев.
- Метотрексат , используемый для лечения псориаза и ревматоидного артрита, увеличивает риск выкидыша и врожденных дефектов.
- Напроксен (алев) , нестероидное противовоспалительное средство (НПВП) вообще не рекомендуется для использования во время беременности.В течение первого и второго триместров беременности это может увеличить риск выкидыша и врожденных дефектов. В течение третьего триместра он может уменьшить количество околоплодных вод или вызвать легочную гипертензию (высокое кровяное давление в легких ребенка).
- Назальные спреи на нестероидной основе и содержащие озиметазолин (африн) , как правило, запрещены, если у вас нет четкого разрешения от вашего практикующего врача. Большинство врачей вообще не назначают эти спреи, а если и будут, то в ограниченном объеме (в течение одного или двух дней) после первого триместра.
- Вальпроевая кислота , используемая при эпилепсии, биполярном расстройстве и иногда мигрени, может вызывать серьезные врожденные дефекты, такие как порок сердца или заячью губу, а также проблемы с поведением и обучением.
Можно ли принимать антибиотики во время беременности?
Антибиотики могут быть в буквальном смысле спасением, когда они используются для лечения бактериальной инфекции. Если ваш врач прописывает вам антибиотик во время беременности, обычно это связано с тем, что инфекция, которую он лечит, более опасна, чем любые возможные побочные эффекты от приема лекарства.Если ваш врач прописывает вам антибиотики, они обычно относятся к семейству пенициллинов или эритромицинов.
Тем не менее, антибиотиками можно злоупотреблять, когда в них нет необходимости, что приводит к устойчивым к антибиотикам инфекциям. Несколько вещей, которые следует запомнить:
- Антибиотики лечат только бактериальные инфекции, а это значит, что они не работают с вирусными инфекциями (такими как простуда и грипп).
- Многие антибиотики безопасны для использования во время беременности. Поэтому, если ваш врач прописывает антибиотик от ИМП, не бойтесь принимать его.
- Каждая инфекция требует определенного типа антибиотика и дозы. Это означает, что вы всегда должны получать новый рецепт и выбрасывать остатки.
- Принимайте антибиотики в точном соответствии с предписаниями врача; это помогает обеспечить им возможность полноценно выполнять свою работу. Никогда не пропускайте намеренно и не прекращайте прием лекарств раньше срока только потому, что симптомы начинают исчезать.
- Принимайте только антибиотики, прописанные вам врачом, который знает, что вы беременны.
- Поговорите со своим врачом о приеме пробиотических добавок для пополнения полезных бактерий в вашем организме.Если возможно, попробуйте принять пробиотик и антибиотик с интервалом в несколько часов.
- Один антибиотик, которого обязательно следует избегать: тетрациклин, который часто используется для лечения акне и может вызвать выкидыш, незначительные врожденные дефекты и, возможно, кальцификацию костей и зубов ребенка (вызывая поседение детских и постоянных зубов и замедление роста некоторых кости — хотя проблема с костями, кажется, нормализуется после прекращения приема препарата).
- Некоторые исследования показывают, что некоторые антибиотики могут быть связаны с более высоким риском выкидыша и врожденных дефектов.Однако этот риск очень низок, и болезни, от которых лечились беременные мамы, могли быть причиной выкидышей, а не сами лекарства. Помните, что, хотя нецелесообразно принимать антибиотики, когда они не оправданы (например, когда у вас есть вирусная инфекция, такая как простуда), они могут иметь важное значение — даже спасти жизнь — для вашего здоровья и вашего ребенка. Если ваш врач прописывает антибиотики и вы обеспокоены, спросите о потенциальных рисках и преимуществах.
Как безопасно принимать лекарства во время беременности
Вы слышали это раньше, но стоит повторить: никогда не принимайте какие-либо лекарства, добавки или лечебные травы, не посоветовавшись предварительно с вашим врачом.Еще несколько советов, о которых следует помнить:
- Убедитесь, что все ваши врачи проинформированы. Всегда говорите любому врачу, которого вы посещаете, о том, что вы ожидаете, и обязательно сообщайте ему или ей о любых других лекарствах (антибиотиках и т. Д.), Которые вам прописали.
- Поговорите со своим практикующим о лекарствах, которые вы уже принимаете. Некоторые лекарства метаболизируются по-разному во время беременности, поэтому обязательно посоветуйтесь с врачом, нужно ли вам изменить дозировку, потому что вы ожидаете.А если вы принимаете лекарство от хронического заболевания, возможно, вам придется внести другие коррективы. Например, если вы принимаете лекарство от утреннего недомогания, лучше принимать его на ночь, чтобы у вас было меньше шансов вырвать его. Или, если вам нужно принять лекарство натощак (первым делом с утра), поговорите со своим врачом о том, чтобы сначала принять суппозиторий от тошноты.
- Оптимизировать. Поговорите со своим практикующим о том, как можно оптимизировать преимущества и минимизировать риски как для вас, так и для вашего ребенка.Например, вы можете принимать на ночь лекарства от простуды, которые помогут вам уснуть. Или вы можете принять более низкую дозу в течение более короткого периода времени и при этом получить желаемый / требуемый эффект.
- Получите все подробности. Узнайте, как часто следует принимать лекарство, как его правильно хранить и следует ли избегать приема других лекарств, продуктов питания или напитков. (Ваш врач или фармацевт могут помочь).
- Знайте, как должны выглядеть ваши лекарства. Проверьте его и прочтите этикетку, чтобы убедиться, что вы получаете то, что прописал врач.Если вы не уверены (например, из-за того, что вы получаете дженерик вместо фирменного препарата), поговорите со своим фармацевтом или врачом.
- Дважды проверьте все этикетки. Многие безрецептурные препараты содержат несколько активных ингредиентов, некоторые из которых подходят для беременности, а другие — нет. Кроме того, если вам нужно принять более одного лекарства для лечения нескольких симптомов или состояний, вы можете случайно получить двойную дозу одного и того же ингредиента (например, ацетаминофена).
- Прочтите информационный лист пациента. Это поможет вам понять, как работает лекарство, а также какие риски и возможные побочные эффекты. Поговорите со своим врачом о любых потенциальных побочных эффектах, на которые следует обратить внимание и сообщить ему или ей.
- Взять, как указано. Не изменяйте дозу, не пропускайте приемы и не прекращайте прием лекарств, пока не поговорите с врачом.
- Не сообщать. Никогда не принимайте лекарства, которые вам не принадлежат (и не предлагайте свои другим).
Если у вас есть вопросы о том, как и когда принимать лекарства, всегда сначала поговорите со своим практикующим врачом.Вы также можете проверить «Чего ожидать, когда вы ожидаете» , 5-е издание, Руководство по лекарствам EverydayHealth.com или MarchofDimes.org.
Определить, что безопасно, а что небезопасно, принимать во время беременности, может быть сложно. К счастью, вам не нужно идти в одиночку.
Понимание этикеток лекарств во время беременности
Система маркировки рецептурных препаратов Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) предлагает подробные сводные данные о влиянии препарата на беременность, лактацию и «репродуктивный потенциал» (т.е. мужчины и женщины, которые могут забеременеть или пытаются забеременеть). Этот ярлык помогает будущим мамам и кормящим мамам лучше понять действие лекарства, которое они принимают, после того, как его прописал врач.
- В разделе «беременность» описывается вероятность и серьезность аномалий развития в результате воздействия лекарственного средства; когда следует назначить; побочные эффекты; данные клинических испытаний; инструкции по применению во время родов и родов; и альтернативные методы лечения, если применимо.
- Раздел «период лактации» включает информацию о том, какое количество препарата выделяется с грудным молоком; оценка того, сколько ребенок будет потреблять в результате приема препарата мамой; данные о последствиях воздействия препарата на ребенка; и как минимизировать воздействие на младенца.
- Раздел «Репродуктивный потенциал» объясняет любые эффекты, которые препарат может оказывать на контрацепцию; тестирование на беременность и бесплодие во время и после его приема; и дополнительные меры предосторожности.
врачей оценивают утверждение TikToker о том, что муцинекс улучшает фертильность
Вирусное видео возродило давнюю теорию о влиянии муцинекса на фертильность.
Как указывает BuzzFeed, пользователь TikTok @juliasendojourney недавно сделала заявление, говоря о своем выздоровлении от COVID-19. Она говорит, что борясь с инфекцией, она приняла муксинекс, чтобы облегчить симптомы, но заметила еще один неожиданный побочный эффект от лекарства от простуды: ее «признаки фертильности» усилились, как никогда раньше.
«У меня для вас есть еще один секрет COVID», — говорит Юлия в видео, которое набрало более 8 миллионов просмотров. «Да, Mucinex-D действительно помог мне поправиться при COVID, но Mucinex-D также помогает в некоторых других вещах. Он помогает вам забеременеть».
Джулия говорит, что она регулярно отслеживает свою фертильность, потому что у нее и эндометриоз, и синдром поликистозных яичников (СПКЯ), но вскоре после приема Муцинекса она заметила, что ее «признаки фертильности стали бесподобными». Всплеск был настолько значительным, что Джулия решила обратиться к врачу, чтобы узнать, нормальный ли это побочный эффект.Оказывается, врач Джулии нисколько не удивился.
«Итак, я позвонила доктору, который помогает мне отслеживать мои признаки фертильности», — продолжает Юлия. «Она сказала:« Мы действительно даем муцинекс женщинам, чтобы помочь им повысить фертильность ».
С тех пор иск о случившемся распространился по социальным сетям как лесной пожар.
Но, конечно, мы не можем полагаться на анекдотические свидетельства, поэтому ряд публикаций обратился к медицинским экспертам, чтобы взвесить утверждения о вирусе.
BuzzFeed поговорил с доктором Натали Кроуфорд, специалистом по репродуктивной эндокринологии и бесплодию, которая рассказала о влиянии Муцинекса на фертильность.Кроуфорд отмечает, что активный ингредиент лекарства гвайфенезин может разжижать цервикальную слизь так же, как и слизь из легких. Это может позволить сперматозоидам проходить через шейку матки намного быстрее и легче, чтобы достичь яйцеклетки.
Кроуфорд также говорит, что Mucinex чаще рекомендуется мужчинам с целью зачатия, поскольку это лекарство может улучшить подвижность сперматозоидов.


 Лечение аэрозолями должно быть только лишь вспомогательной мерой комплексной терапии, направленной на устранение основного заболевания, симптомом которого является влажный кашель.
Лечение аэрозолями должно быть только лишь вспомогательной мерой комплексной терапии, направленной на устранение основного заболевания, симптомом которого является влажный кашель. 
 Это усугубляет физическое состояние беременной, влияет на эмоциональную картину и психику женщины.
Это усугубляет физическое состояние беременной, влияет на эмоциональную картину и психику женщины.

 Смешать 2 стол. л. липы со стаканом воды, настоять 15 минут. Желательно пить не более 4 чашек.
Смешать 2 стол. л. липы со стаканом воды, настоять 15 минут. Желательно пить не более 4 чашек.



 При этих заболеваниях уже не обойтись без антибиотиков. Антибактериальная терапия на ранних сроках беременности опасна для развития плода. На поздних ─ приводит к преждевременным родам.
При этих заболеваниях уже не обойтись без антибиотиков. Антибактериальная терапия на ранних сроках беременности опасна для развития плода. На поздних ─ приводит к преждевременным родам.