причины, симптомы, диагностика и лечение

Фронтит – это воспаление слизистой оболочки лобной пазухи. Основными признаками заболевания являются головная боль с эпицентром в надбровье и распространением в теменную, височную области, выделение из носа гнойного или слизистого экссудата, интоксикационный синдром, потеря обоняния. Диагностика основывается на результатах сбора анамнеза, общего осмотра, риноскопии, рентгенографии или компьютерной томографии, эндоскопии синуса. Программа лечения включает антибактериальные препараты, дезинтоксикационную терапию, анемизацию слизистой оболочки носовой полости, хирургическое дренирование пазухи, физиотерапевтические процедуры.
Общие сведения
Фронтит – широко распространенное оториноларингологическое заболевание. От 24 до 32% от всех эпизодов госпитализации в отоларингологический стационар обусловлено патологиями околоносовых пазух. При этом порядка 14% всего взрослого населения страдает от разных форм синуситов. До 3-5% воспалительных процессов в синусах составляют фронтиты, занимающие второе место в структуре заболеваемости среди всех вариантов синуситов. На территории стран СНГ заболевание ежегодно наблюдается примерно у 1-1,3 млн. человек. Острые формы патологии встречаются на 2-5% чаще хронических. Основную группу больных составляют лица юношеского и среднего возраста – от 16 до 35 лет. У представителей мужского пола фронтиты диагностируются несколько чаще – 55-58% от общего числа случаев.
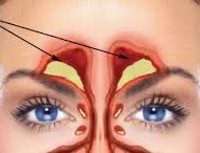
Фронтит
Причины фронтита
В этиологии острого воспаления лобного синуса ведущую роль играет ОРВИ, вызванная риновирусами, аденовирусами, коронавирусами или респираторно-синцитиальной инфекцией. При хронических формах в качестве инфекционного агента чаще выступают бактерии – представители кокковой микрофлоры (Staphylococcus aureus, Streptococcus pneumoniae) в ассоциации с Moraxella catarrhalis и Haemophilus influenzae. Реже возбудителями становятся пневмококки, псевдодифтерийная палочка, патогенные грибы. Выделяют ряд факторов, способствующих развитию фронтита:
- Заболевания верхних дыхательных путей. Включают острые и хронические риниты, аденоидиты, фарингиты, тонзиллиты, гаймориты, тубоотиты и другие патологии, являющие потенциальным источником патогенной микрофлоры. Кроме того, в эту группу относятся выраженные разрастания аденоидных вегетаций и доброкачественные опухоли, перекрывающие просвет устья канала синуса.
- Иммунодефицитные состояния. Возникновение фронтита может быть обусловлено снижением реактивности и резистентности организма, наблюдающимся при СПИДе, злокачественных опухолях, массивной антибактериальной, лучевой или цитостатической терапии, гемобластозах, генетических аномалиях, сахарном диабете, гипотиреозе, аутоиммунных патологиях.
- Травматические повреждения. Способствовать воспалению лобной пазухи могут травмы или оперативные вмешательства, результатом которых стала деформация либо закупорка выводящего протока или сужение лобного синуса. Сюда же относят аномалии развития, приводящие к аналогичным изменениям – искривление носовой перегородки, деформацию решетчатого лабиринта и средней носовой раковины.
Патогенез
Пусковым фактором воспаления пазухи становится нарушение ее нормальной вентиляции, вызванное отеком слизистой оболочки носовых раковин, деформацией или обтурацией выводящего канала. При этом поток воздуха из ламинарного переходит в турбулентный и постоянно травмирует слизистую оболочку. Тотальная закупорка устья является причиной полного прекращения дренирования, аэрации, провоцирует накопление слизистого секрета. Через устье проходят артерии и вены, обеспечивающие кровоснабжение тканей синуса. Их компрессия лежит в основе местных дистрофических реакций.
Оставшийся в пазухе кислород постепенно всасывается слизистой оболочкой, парциальное давление в синусе снижается. При гипоксии запускается процесс анаэробного гликолиза, накапливаются недоокисленные продукты метаболизма. Это создает кислую среду, нарушает кислотно-щелочное равновесие, что препятствует мукоцилиарному клиренсу и еще больше усугубляет нарушения дренажа пазухи. В условиях метаболического ацидоза полностью нивелируется действие лизоцима. Сочетание перечисленных факторов создает максимально благоприятные условия для размножения патогенной микрофлоры, воспалительных реакций по типу отека и мукоидного набухания.
Классификация
Различные варианты поражения лобных пазух классифицируют на основании характера воспалительной реакции, морфологических изменений, длительности и активности заболевания. Введение градаций в клиническую практику позволяет проводить подбор оптимальной терапевтической тактики, решать вопрос о необходимости раннего оперативного лечения. С учетом особенностей течения болезни выделяют следующие формы:
- Острая. Характеризуется сохранением клинических проявлений заболевания на срок до 12 недель. При качественном лечении наступает полное выздоровление без остаточных явлений.
- Рецидивирующая. Для этого варианта свойственно возникновение от 1 до 4 эпизодов обострений в течение 1 года с интервалами между ними не менее 2 месяцев, на протяжении которых симптомы патологии и потребность в лечении отсутствуют.
- Хроническая. Проявления заболевания сохраняются более 12 недель даже на фоне проводимой консервативной терапии. Купирование симптомов достигается после оперативного лечения.
Для оценки морфологических особенностей поражения лобного синуса используется модифицированная классификация, представленная Б. С. Преображенским. Согласно ей, различают следующие типы хронических фронтитов:
- Экссудативный. Сопровождается выделением экссудата различного характера, из-за чего имеет подвиды: катаральный, серозный (идиопатический или по типу водянки пазухи с закупоркой выводящего протока) и гнойный.
- Продуктивный. Наблюдаются гиперпластические процессы со стороны слизистой оболочки пазухи. Существуют следующие варианты: пристеночно-гиперпластический (утолщение стенок), полипозный (формирование полипов), кистозный (образование кист).
- Альтернативный. Этому виду свойственны деструктивные изменения анатомических пазух. Учитывая характер процесса, их разделяют на холестеатомный, казеозный, некротический, атрофический.
- Смешанный. Вариант заболевания, при котором комбинируются ранее названые формы: гнойно-полипозная, серозно-катаральная, серозно-полипозная, пристеночно-гиперпластическо-полипозная и т. д.
- Вазомоторный и аллергический. Типы болезни, связанные с вазомоторным ринитом и аллергическими реакциями. Морфологические изменения и характер патогенетических процессов соответствуют основным патологиям.
Симптомы фронтита
Клиническая картина зависит от степени тяжести заболевания. При легких формах наблюдаются преимущественно местные проявления, сочетающиеся с признаками вирусного ринита: ухудшением носового дыхания и обоняния, умеренной головной болью в надбровной области, наличием выделений из носа слизистого или гнойного характера. Некоторые больные жалуются на дискомфорт или резь в медиальном углу глаза. В зависимости от того, какая именно пазуха вовлечена в патологический процесс, симптомы сильнее выражены с правой, левой или равномерно с двух сторон. Интоксикационный синдром обычно отсутствует. Клиника сохраняется до 5 суток, после чего исчезает одновременно с симптомами ОРВИ или же сохраняется, что свидетельствует о присоединении бактериальной флоры.
Среднетяжелый фронтит характеризуется локальной выраженной болью распирающего, пульсирующего характера в правой или левой надбровной области. Болевой синдром усиливается при движении глазных яблок, наклоне головы вперед или назад. Если пациент предпочитает спать на спине, резкое обострение боли наблюдается по утрам, что связано со скоплением патологических масс. Нередко боль иррадиирует в височно-теменной участок, сопровождается чувством давления «за глазами». Выявляется общий интоксикационный синдром, проявляющийся повышением температуры тела до 38,0-39,0° С, слабостью, недомоганием, повышенной утомляемостью, потерей аппетита и нарушением сна. Тяжелая форма отличается сильной, иногда невыносимой болью, выраженной системной интоксикацией, реактивным отеком век, покраснением и отеком кожных покровов в зоне проекции лобной пазухи, одутловатостью лица. У больных чаще встречается фотофобия, слезотечение, ухудшение зрения.
При хронической форме в стадии ремиссии симптомы заболевания отсутствуют или представлены выделением малого объема патологических масс из носа со стороны пораженной пазухи и малоинтенсивной периодической разлитой головной болью без четкой локализации. Ранним признаком обострения считается ощущение «прилива» или «жара» во лбу. Затем возникает постоянный болевой синдром с эпицентром над пораженным синусом тупого, сдавливающего характера. Боль может усиливаться в конце рабочего дня, после продолжительного наклона головы, физической нагрузки, иногда дополняется ощущением пульсации. Интоксикационный синдром при обострениях носит слабовыраженный характер.
Осложнения
Осложнения болезни связаны с несвоевременным или неадекватным лечением, наличием выраженного иммунодефицита. Чаще всего инфекция распространяется на другие околоносовые пазухи, провоцируя развитие двухстороннего фронтита, гайморита, этмоидита, сфеноидита. В результате деструкции нижней стенки лобной пазухи процесс переходит на ткани глазницы, что проводит к орбитальным осложнениям: реактивному отеку клетчатки, абсцессу и флегмоне века или орбиты, остеопериоститу глазницы. Без своевременного лечения эти осложнения способны провоцировать компрессию и ишемию глазного нерва, и, как результат – стойкое нарушение зрения вплоть до слепоты.
При кариесе задней или верхней стенки пазухи развиваются внутричерепные осложнения, обусловленные проникновением гнойных масс и патогенных микроорганизмов в переднюю черепную ямку. Могут формироваться арахноидит, менингит, энцефалит, абсцессы тканей головного мозга, тромбоз венозных синусов. В тяжелых случаях происходит гематогенная диссеминация бактерий и продуктов их жизнедеятельности, становящаяся причиной сепсиса, образования метастатических очагов инфекции в других органах – печени, легких и пр. Все риногенные интракраниальные осложнения и септические состояния сопряжены с высоким риском летального исхода, требуют лечения в блоке реанимации и интенсивной терапии.
Диагностика
Постановка диагноза осуществляется на основании анамнестических сведений, результатов физикального исследования, общеклинических лабораторных тестов, бактериологического анализа и лучевых методов диагностики. При опросе больного врач-отоларинголог детализирует предъявляемые пациентом жалобы, выясняет заболевания или обстоятельства, которые предшествовали развитию текущих симптомов, перенесенные травмы, операции в области переносицы и лба. С целью детального обследования проводятся:
- Физикальный осмотр. При визуальном осмотре области надбровья определяется гиперемия, умеренная отечность. При надавливании или перкуссии этой зоны пациент отмечает усиление болевых ощущений. Во время наклона головы помимо изменения интенсивности болевого синдрома усиливаются носовые выделения.
- Осмотр носовой полости. Риноскопия позволяет выявить характерный симптом «гнойной полоски» – небольшое количество гнойного экссудата, стекающего из передней части среднего носового хода. Видимая слизистая оболочка несколько гиперемирована, отечна.
- Рентгенография. Рентген придаточных пазух является ведущим методом диагностики. Для получения максимально информативной рентгенологической картины исследование проводят в боковой, прямой и заднеаксиальной проекции. На фронтит указывает затемнение полости, неровность контуров пазухи, снижение ее пневматизации, наличие дефектов костных стенок.
- Компьютерная томография. КТ околоносовых пазух назначается при низкой диагностической ценности рентгенографии, подозрении на развитие орбитальных или интракраниальных осложнений. На томограмме четко отображаются все имеющиеся изменения костных структур и входного канала.
- Эндоскопия лобной пазухи. При невозможности достоверно определить характер патологического процесса в лобной пазухе и провести полноценную дифференциальную диагностику другими методами выполняют визуальный осмотр входного канала и полости пазухи с помощью гибкого эндоскопа.
- Бактериологическое исследование. Применяется при неэффективности эмпирической антибактериальной терапии. В качестве биологического материала используют образцы тканей пазухи, полученные при ее пункции или трепанации, реже – носовые выделения. Бактериальный посев позволяет точно определить возбудителя, оценить его чувствительность к основным группам антибиотиков.

КТ придаточных пазух носа. Содержимое с включениями газа в левой лобной пазухе
Лечение фронтита
Среднетяжелые и тяжелые формы патологии требуют постоянного наблюдения медицинского персонала, поэтому пациенты госпитализируются в отоларингологическое отделение. При фронтите легкой степени тяжести возможно амбулаторное лечение. Основные цели проводимой терапии – восстановление дренажа и аэрации синуса, удаление патологических масс, профилактика осложнений. План лечения включает:
- Медикаментозные средства. В качестве стартовой антибиотикотерапии используют защищенные аминопенициллины, реже – цефалоспорины II-III поколения. В последующем возможна замена медикаментов в соответствии с результатами тестов на антибиотикочувствительность. Также применяют нестероидные противовоспалительные препараты, деконгестанты, антигистаминные средства, местные антисептики, витаминные комплексы. При интоксикационном синдроме показана инфузионная терапия с плазмозаменителями, сорбентами.
- Оперативное вмешательство.
- Физиотерапия, консервативные мероприятия. Физиотерапевтические процедуры при фронтите представлены электрофорезом с местными анестетиками, фонофорезом с кортикостероидами и антибиотиками на лобную стенку пораженной пазухи. Регулярно производится анемизация слизистой носовой полости с сосудосуживающими каплями, промывания с водно-солевым растворам или местными антисептиками.
Прогноз и профилактика
При раннем полноценном лечении фронтита прогноз для здоровья и жизни пациента благоприятный, при формировании внутричерепных осложнений, развитии сепсиса – сомнительный. Специфических превентивных мероприятий в отношении этой патологии не разработано. Неспецифическая профилактика базируется на рациональном лечении ринитов, других форм синуситов и патологий дыхательных путей, адекватной терапии ОРВИ, своевременной коррекции аномалий развития, дефектов носовой полости и выводящих протоков пазух, купировании иммунодефицитных состояний, предотвращении травматических повреждений лицевой области и надбровной зоны.
Фронтит, Симптомы фронтита, Лечение фронтита, Острый фронтит, Лечение фронтита в домашних условиях
Основные симптомы фронтита
Фронтит — это воспаление лобной придаточной пазухи носа. Причины возникновения фронтита те же, что и при воспалении гайморовых пазух. Однако симптомы фронтита обычно проявляются острее. Основные симптомы фронтита это боль и давление в области лобных пазух, которые располагаются сразу позади глаз, а также воспаление и отек носовых проходов, которое становится причиной скопления слизи в носовой полости, провоцируя трудности при дыхании. Если фронтит не лечить в течение длительного периода времени, он может привести к менингиту – болезни, которая характеризуется воспалением мозговых оболочек, охватывающих мозг. То есть потенциально фронтит и его симптомы могут спровоцировать состояние, которое может угрожать жизни больного.
Наиболее распространенный симптом фронтита – это боль и отеки вокруг глаз и носа. Боль обычно становится сильнее, когда человек наклоняется вперед. Кроме того, болезненные ощущения могут усиливаться во время сна. Это кстати отличает симптомы фронтита от симптомов гайморита – при гайморите, когда человек занимает горизонтальное положение, симптомы ослабевают. Несмотря на постоянные медицинские исследования, точная причина зависимости интенсивности болевых ощущений от положения тела при фронтите до сих пор не известна.
Другим распространенным симптомом фронтита является затрудненное дыхание. Этот симптомы фронтита связан с воспалением и блокированием носовых проходов. Кроме того, у больного фронтитом часто начинается насморк, который сопровождается выделением густой слизи желтого или зеленого цвета.
Остальные симптомы фронтита включают боль в ушах, высокую температуру, которая повышается по ночам, сильный кашель и зубную боль, особенно это касается верхней челюсти. В тяжелых случаях при фронтите у заболевшего могут также наблюдаться снижение чувства вкуса и обоняния, боль в горле и неприятный запах изо рта.
Как проводить лечение фронтита
Лучшее лечение любой болезни – это ее профилактика. Избежать лечения фронтита можно, приняв некоторые из наиболее распространенных профилактических мер, например, использование назальных средств, которые выписывает лечащий врач. Лечению фронтита сильно поспособствует отказ от курения. Это касается и так называемого пассивного курения, то есть, чтобы лечение фронтита проходило быстрее и эффективнее, вам нужно как можно дальше держаться подальше от курящих людей. Рекомендует сторониться и тех, кто инфицирован любыми видами респираторных инфекций, ведь большинство таких болезней очень заразны и могут ухудшить симптомы фронтита.
Конечно, лечение фронтита не обходится без простейших противоотечных лекарств, которые можно без рецепта купить в аптеке. Большинство противоотечных эффективно успокаивают воспаление полостей синуса, уменьшая в них внутреннее давление и возвращая их обратно к первоначальному размеру. Если отеки и давление в пазухах вызвано аллергией, то лечение фронтита в этом случае нужно проводить с помощью антигистаминных препаратов, для покупки большинства из которых тоже не нужен рецепт врача.
Лекарства, которые для лечения фронтита выписывает врач, обычно более эффективны. Если фронтальное давление в пазухах синуса является результатом инфекции, то первая задача — избавиться от инфекции, а потом лечить раздраженную полость синуса. Если обычные лекарства не дают облегчения, врач выписывает антибиотики, которые должны уничтожить возбудители инфекций за несколько дней (обычно этот срок – меньше недели). Если давление в пазухах настолько сильное, что боль невозможно терпеть, врач также может выписать рецепт на обезболивающие препараты.
Что такое острый фронтит
Острым фронтитом называется воспаление слизистой оболочки лобной пазухи, которое продолжается менее трех недель. Согласно медицинской статистике, заболеваемость острым фронтитом значительно ниже, по сравнению с гайморитом у взрослых или решетчатым синуситом у детей. Ранняя диагностика и лечение острого фронтита на первоначальной стадии играет важнейшую роль в предотвращении различных осложнений.
Острый синусит обычно поражает около 20% населения, а острым фронтитом болеют примерно 4% от этого числа. Острый фронтит часто поражает юношей и молодых мужчин. Такие возрастные особенности связаны с тем, что лобные пазухи быстро увеличиваются в течение 7 — 15 лет жизни. А вот почему острый фронтит чаще поражает именно мужчин – остается загадкой до сих пор.
Развитию острого фронтита обычно предшествует вирусная инфекция верхних дыхательных путей. Очень часто в этом бывают «замешаны» риновирусы. Не остаются в стороне и другие вредоносные микроорганизмы, например, коронавирусы, респираторные синцитиальные вирусы, а также вирусы парагриппа.
Лечение фронтита в домашних условиях
Для лечения фронтита в домашних условиях очень часто используют природные средства. Цель применения любого такого средства – облегчение давления во фронтальной пазухе. Вот один из наиболее распространенных способов лечения фронтита в домашних условиях: нужно наполнить рисом обычный носок и положить его в микроволновую печь на две минуты. После того, как рис – а он обладает достаточно большой теплоемкостью – нагреется, носок с рисом нужно положить на нос и глаза и держать так в течение десяти-пятнадцати минут. Тепло поможет разбавить густую слизь, которая скопилась в пазухе и которая является главной причиной давления в них. Несмотря на довольно экзотичное описание, этот способ лечения фронтита в домашних условиях эффективно помогает облегчить боли, связанные с давлением в воспаленных пазухах.
Другой распространенный способ лечения фронтита в домашних условиях – использование увлажнителя воздуха в маленьком, замкнутом пространстве. Нахождение в очень влажной среде тоже способствует выведению мокроты из полостей синуса, а значит, облегчает боль.
Острый фронтит: симптомы, лечение
Острый фронтит (код по МКБ 10 — J01.1) возникает в результате воспаления лобных пазух и нарушения оттока образующейся в ней слизи. Причиной заболевания могут быть вирусы, бактериальные инфекции, аллергия. Основные симптомы — боль в области лба и глаз, густые выделения, заложенность носа.
Острый фронтит — что это такое?

Заболевание развивается из-за патогенных процессов в лобных пазухах. Для понимания того, что это такое, следует изучить, как функционируют эти полости.
Лобные пазухи расположены в области бровей и заполнены воздухом. Их слизистая состоит из разных клеток. Одни производят слизь, а другие имеют реснички. Синтезируемая жидкость задерживает бактерии. Реснички проталкивают слизь через узкие отверстия пазухи в полость носа. При нормальном функционировании организма она беспрепятственно стекает через проходы.
Когда пазухи воспаляются или в них развивается инфекция, слизь густеет и закупоривает отверстия полостей. Жидкость накапливается внутри, повышая давление. Бактерии не выводятся со слизьюслизью и начинают размножаться. На фоне нарушения оттока слизи и инфекции развивается фронтит (фронтальный синусит).
Причины заболевания:
- Вирусные инфекции верхних дыхательных путей. Возникающий на их фоне насморк приводит к блокировке пазух. В результате может начаться воспаление.
- Бактериальные инфекции. У некоторых людей они развиваются сразу же после вирусных заболеваний из-за снижения иммунитета. В этом случае наиболее уязвимыми местами для развития инфекции становятся лобные и носовые пазухи.
- Аллергия. В результате реакции организма на аллергены (чихание, насморк, зуд) могут воспалиться пазухи и нарушиться отток слизи из них.
- Полипы. Эти образования локализуются на слизистой носа или в пазухах. Они появляются из-за хронических заболеваний дыхательных путей, аллергии, инфекций. В большинстве случаев полипы безвредны. Однако, они могут блокировать отток содержимого носовых пазух.
- Искривленная носовая перегородка. Эта пластинка делит полость носа на 2 части. При ее искривлении возникают проблемы с дыханием, увеличивается риск инфицирования.
Факторами риска для заболевания являются:
- частые респираторные заболевания;
- аденоиды;
- курение;
- аллергические реакции;
- снижение иммунитета.
Фронтит диагностируется отоларингологом после осмотра на основании симптомов и истории болезни. Для определения степени синусита и его причины больному могут назначить КТ и МРТ. Если фронтиты возникают часто, пациенту рекомендуют пройти эндоскопию. Эта диагностическая процедура помогает оценить состояние пазух и подобрать лечение.
Следует понимать, что такое заболевание, как фронтит, может привести к осложнениям. Незамедлительно обратиться к врачу нужно в следующих случаях:
- боль или скованность в области шеи;
- высокая температура;
- постоянные головные боли;
- спутанность сознания;
- отек, покраснение лица или век;
- внезапное ухудшение зрения.
Виды фронтита

Заболевание может иметь острое течение. В этом случае его признаки сохраняются менее 4 недель. При этом должно быть не более 3 эпизодов заболевания в год.
Диагноз «хронический фронтит» ставится, если состояние не улучшается более 3 месяцев.
Обе формы классифицируются по месту поражения. Фронтальный синусит может быть правосторонним или левосторонним.
Симптомы заболевания
К основным симптомам относятся:
- головная боль;
- густые выделения из носа;
- ощущение давления позади глаз;
- усталость;
- боль в горле;
- неприятный запах изо рта;
- заложенность носа;
- потеря обоняния;
- кашель;
- повышение температуры тела;
- боль в горле;
- затрудненное дыхание.
Каковы особенности фронтита:
- боль в области лба усиливается при наклоне головы вперед;
- выделения имеют желтый или зеленоватый оттенок;
- кашель возникает вечером.
Как лечить острый фронтит

Терапия подбирается, исходя из причины болезни. Цель лечения — улучшение дренажа слизи и очищение пазух носа. Пациентам назначают:
- антибиотики;
- солевые спреи;
- обезболивающие;
- противоотечные средства;
- антигистаминные;
- спреи с кортикостероидами.
Сосудосуживающие назальные спреи следует использовать в течение короткого периода времени, т.к. из-за них могут возникнуть осложнения.
Улучшить состояние можно следующими способами:
- Сон с приподнятой головой. Такое положение стимулирует отток слизи.
- Использование увлажнителя. Это благотворно влияет на состояние слизистой.
- Обильное питье. Вода разжижает выделения из носа, способствует увлажнению слизистой.
Лечение народными средствами

В домашних условиях рекомендуется делать паровые ингаляции. Они помогают очистить пазухи и облегчить дыхание. В воду добавляют мяту, ромашку, эвкалипт.
Специалисты рекомендуют промывать носовые проходы с помощью самодельного раствора. Для него в 4 ст. кипяченой воды добавляют по 1 ст.л. соли и соды.
Медикаментозное лечение
Терапия, как и в случае с методами лечения гайморита, подбирается с учетом причины заболевания.
- Вирусная инфекция. Больному нужно больше отдыхать, пить много жидкости. Для облегчения дыхания можно использовать назальные спреи.
- Бактериальная инфекция. Назначается курс антибиотиков.
- Аллергия. Больному следует избегать контактов с аллергеном. Ему назначают спрей с кортикостероидами и антигистаминные препараты.
При проблемах с носовой перегородкой и полипами показана операция.
Профилактика

Для снижения риска возникновения заболевания следует соблюдать правила гигиены. Перед едой, после посещения общественных мест и туалета нужно тщательно мыть руки. Страдающим от аллергии людям рекомендуется избегать потенциальных аллергенов — табачного дыма, агрессивной бытовой химии.
Другие способы профилактики:
- вакцинация от гриппа;
- сведение к минимуму контакта с заболевшими людьми;
- проветривание помещения;
- регулярная влажная уборка;
- применение противоотечных средств при заложенности носа;
- использование увлажнителя воздуха.
Для поддержания работы иммунной системы нужно пить достаточное количество воды, высыпаться и правильно питаться.
Острый фронтит: причины, симптомы, лечение, фото
Острый фронтит представляет собой воспалительный процесс, локализующийся в лобных (фронтальных) носовых пазухах. Заболевание является наиболее распространенным и может развиваться как у взрослых, так и детей. Благодаря тяжелому течению и особому расположению патологии, острый фронтит быстро прогрессирует и способен переходить в хроническую форму. При отсутствии должного лечения, образуются опасные осложнения, угрожающие жизни, поэтому терапию нужно проводить своевременно.
История болезни острого фронтита и где он локализуется?
Острый фронтальный двусторонний синусит
Острый фронтит определяется тяжелым клиническим течением. Поэтому особенно опасен в детском возрасте. Спровоцировать появление болезни могут различные процессы и резкое понижение иммунного статуса.
Как правило, в зависимости от тяжести и причины, острый фронтит, согласно локализации, подразделяется на:
— левосторонний — такая форма болезни характеризуется преимущественным поражением левой стороны лобной пазухи. Человек ощущает неприятные симптомы, отмечаются сильные головные боли, нарушения дыхательной функции, высокая температура и общее недомогание.
В зависимости от факторов развития острого фронтита в левой части, он может быть экссудативным или продуктивным. В первом случае образуются гнойное или катаральное содержимое. При втором типе нередко формируются кистообразные уплотнения или происходят пристеночно-гиперпластичные процессы. Во всяком случае, своевременное лечение необходимо в обоих ситуациях, особенно, если больной имеет дополнительные инфекционные патологии.
— правосторонний — выражается поражением правой части лобной пазухи носа. Такой острый фронтит имеет схожие признаки с левосторонним. Пациент, как правило, ощущает яркие симптомы, у него снижается работоспособность и появляются проблемы с носовым дыханием.
При отсутствии терапевтического воздействия, заболевание может прогрессировать и распространяться на обе стороны. Поэтому при возникновении начальной клиники патологии, следует незамедлительно посетить врача.
— двусторонний — самая тяжелая форма острого фронтита, поскольку поражаются сразу две части лобных пазух. В таком случае наблюдаются наиболее яркие симптомы, человек испытывает значительные проблемы с дыханием, отмечаются головные боли пульсирующего характера, локализующиеся на надбровными дугами. Особенно опасна такая форма для маленьких детей, поскольку высок риск смертельного исхода при запущенных состояниях. Если острый фронтит находится на начальной стадии развития, прогноз более благоприятный. Лечение формируется в зависимости от причины, возраста пациента и других особенностей.
к содержанию ↑По мкб острому фронтиту присвоен код J01.1.
Симптомы проявления острого фронтита
Благодаря тому, что острый фронтит определяется выраженной клинической картиной, его удается обнаружить своевременно. Самым основным признаком патологического процесса считается болезненность, располагающаяся в области лба, пациент жалуется на частые головные боли, которые значительно возрастают при наклонах головы вперед.
Боли, в зависимости от тяжести патологии и факторе развития, могут быть пульсирующими, сильными или средне выраженными.
При наклонах головы вперёд острый фронтит проявляется максимально
Другими, не менее значимыми симптомами острого фронтита, являются:
- Повышение температуры тела.
- Затруднение дыхания.
- Покраснение и слезоточивость глаз.
- Воспаление верхнего века.
- Выраженная отечность лица, локализованное преимущественно с одной стороны.
- Сильные и обильные носовые выделения, нередко гнойного происхождения.
- Интоксикация организма, характеризующаяся слабостью, недомоганием, головокружением.
к содержанию ↑При развитии выше перечисленных признаков, можно со 100% уверенностью подтвердить диагноз — острый фронтит. Чтобы побороть заболевание, лечение нужно начинать вовремя, когда симптомы менее яркие и отсутствует сильная заложенность носа.
Причины возникновения
В частых случаях острый фронтит является следствием жизнедеятельности патогенных микробов. Поэтому наличие инфекционного процесса усугубляет течение болезни, и провоцирует образование осложнений.
Когда различные микробы и вирусы адсорбируются на слизистой оболочке, они быстро размножаются и проникают вглубь организма, локализуясь в одной или двух пазухах.
Помимо такой причины, факторами развития патологии могут выступать:
- Низкий иммунный статус, который образовался вследствие
Долечивайтесь всегда при ОРВИ, Гриппе, ОРЗ во избежании развития фронтита
дефицита витаминов и важных элементов, после перенесения операции и других причин.
- Острые респираторные заболевания, поражающие носовую полость и пазухи.
- Инфекционные процессы, которые имеются на данный момент или были не до конца вылечены (ОРВИ, ОРЗ, грипп).
- Появление полипов.
- Различные формы травмирования носа, перегородки и костей черепа.
- Плохая экология (грязный воздух, наличие физических или химических раздражителей).
- Проникновение в носовую полость чужеродных тел.
Особенно высок риск образования острого фронтита среди лиц, имеющих хронические патологии инфекционного характера, например, синусит, тонзиллит и другое.
В таком случае микробы попадают на уже сформированную и благоприятную для них среду, и быстро размножаются.
к содержанию ↑Диагностика острого фронтита
Вне зависимости от того, что заболевание характеризуется выраженными признаками, установить точный диагноз может только медицинский специалист. Поэтому самостоятельно предположить на основании симптомов болезнь нельзя, как и начинать лечение.
С помощью полноценной диагностики, осмотра пациента, врач устанавливает этиологию болезни и рассчитывает грамотный терапевтический подход.
В качестве исследования острого фронтита, используют такие процедуры:
- Анализ крови — помогает подтвердить наличие патологического процесса на основании изменения состава крови.
- Эндоскопия — определяется применением специального прибора-эндоскопа с камерой. Его вводят в носовые ходя для полной оценки состояния и выявления полипов или других образований.
- Ультразвуковое исследование — тоже необходимо для диагностики фронтита, данная манипуляция помогает установить распространение и очаги поражения, выявить локализацию болезни и наличие кистообразных новообразований.
- Риноскопия — пациенту в носовой проход вводят специальный прибор, благодаря которому удается оценить состояние перегородки и слизистой поверхности.
- Термография — основана на применении высоких температур. Процедура дают четкие результаты и помогает распознать границы острого фронтита.
- Рентген исследование ППН — необходимо для выявления болезни и экссудата в носовых пазухах. Для этого делают снимки всех участков, чтобы правильно поставить диагноз и определиться с дальнейшим лечением.
Правосторонний фронтит. На снимке рентгена видно уровень жидкости в лобной пазухе
Определить этиологию острого фронтита при наличии экссудативного выделения помогает посев на микробы. С его помощью удается выявить возбудителя и подобрать эффективные средства для терапии.
При тяжелом процессе для диагностики используют компьютерную томографию, благодаря которой врач досконально осматривает все пазухи и определяет причины.
к содержанию ↑Методы лечения у взрослых
Лечебные процедуры у взрослых людей почти не отличаются от тех, которые назначают детям. Отличия имеются лишь в видах препаратов и то, что малышам применяют более щадящие методы.
В качестве лечения у взрослых используют:
- Лекарственные средства.
- Хирургическое вмешательство.
- Народные методы.
Лечебные процедуры начинаются только после полноценного обследования, когда врач точно поставит диагноз. В таком случае, согласно тяжести течения и формы патологии, пациенту прописывают антибиотики, сосудосуживающие капли, противоотечные и противоаллергические средства.
На нашем портале вы можете прочесть какие применяются антибиотики при Фронтите.
Так же полный спектр лечения Фронтита представлен в этой статье.
- При инфекционной этиологии больному могут понадобиться жаропонижающие препараты — Парацетамол, Ибупрофен. Все лекарственные средства необходимо применять только после показания медицинского специалиста, чтобы не спровоцировать развитие побочных явлений и передозировки.
- При использовании народной медицины в лечении тоже следует проконсультироваться с врачом. Если нет противопоказаний можно использовать рецепты. Они наиболее эффективны при начальной стадии, когда симптомы менее выражены и их не много.
- В домашних условиях для лечения острого фронтита используют лекарственные отвары для полоскания, делают капли и вводят в носовые ходы турунды для снижения отечности и носовых выделений.
Особенности лечения у детей
Что касается маленьких деток, то все лечебные процедуры необходимо проводить в условиях стационара под чутким наблюдением врача.
Лечение в таком случае определяется несколькими методами, которые устанавливает медицинский специалист, основываясь на состоянии малыша и форме течения болезни.
- Для облегчения дыхания и снижения отечности в носовой полости используют назальные капли, ингаляции, антибиотики и оперативное вмешательство.
- Эффективными каплями считаются Синупрет, их необходимо использовать определенное время, длительное использование запрещается. Благодаря их минимальным противопоказаниям и побочным действиям, они широко применяются для лечения острого фронтита.
- Ингаляции делают с помощью лекарственных препаратов или народных средств — лаврового листа, лекарственных растений и картофеля.
- Хирургическое лечения назначается в крайних случаях, если медикаментозная терапия не оказывает нужного эффекта.
Оперативное вмешательство
Когда лекарственные средства не способны бороться с заболеванием,
Проведение трепанопункции при остром фронтите
больному назначают операцию. Особенно она показана в том случае, если помимо основных симптомов острого фронтита, присоединяются головные боли постоянного и длительного характера, частое повышение температуры тела.
Наиболее востребованным методом хирургического вмешательства считается трепанопукция, которая определяется рассечением лобных долей и высвобождением гнойного содержимого. Помимо широкой распространенности, процедура характеризуется некоторыми недостатками. Главной является травматизм кожного покрова и кости, которые заживает продолжительное время.
Современными, набирающими популярность, процедурами для лечения острого фронтита, являются:
- Пункция пазухи — обуславливается применением специальной тонкой иглы, манипуляция длится не более 15 минут, проходит быстро и безболезненно. Осложнения и шрамы, как правило, отсутствуют.
- Операция с использованием эндоскопа — направлена на расширение отверстия в лобной пазухи и естественный отток отделяемого.
Физиолечение
Аппарат магнитотерапии для лечения острого фронтита
Для лучшего отделения носовой слизи и быстрого выздоровления врачи нередко прибегают к использованию физиопроцедур. Из них наиболее распространенным при остром фронтите считается магнитотерапия. Она назначается как взрослым, так и детям, определяется применением электромагнитных волн высоких частот.
УВЧ используется не так часто. Для дополнительной терапии пациенту могут назначить синюю лампу, тепловые манипуляции и компрессы, если в лобных пазухах отсутствует гнойное вещество.
к содержанию ↑Физиолечение длится не больше 21 дня, для каждого больного срок терапии устанавливается в индивидуальном порядке, в зависимости от формы и тяжести болезни.
Фото
к содержанию ↑Осложнения и последствия
При несвоевременном и некачественном лечении острого фронтита, патология может спровоцировать развитие серьезных осложнений, которые могут затрагивать область глаз и внутричерепные зоны.
Для первого случая характерны:
- Периостит — определяется воспалительным процессом надкостницы, согласно форме фронтита, протекает с наличием или отсутствием гноя и на месте орбиты глава формируется инфильтрат.
- Остиомиелит — поражение костной ткани.
- Флегмона — характеризуется воспалением глазной сетчатки, в результате чего глаз несколько выступает из орбиты.
Для второго случая характерны:
- Субдуральный абсцесс.
- Эпидуральный абсцесс.
- Менингит.
Общими последствиями острого фронтита считаются сепсис, пансинусит и полисинусит.
Острый фронтит: симптомы и лечение | Здоровая жизнь | Здоровье
Кто болеет?
В первую очередь в группу риска входят те, кто часто простужается или подолгу болеет ОРВИ, не долечивается. Лобные пазухи расположены над бровями и соединяются с носом при помощи лобно-носового канала. Он узкий и извитый. При простуде слизистая носа воспаляется, отекает, перекрывая этот канал. Отток содержимого из пазухи нарушается, возникает застой. А это – прекрасная среда для размножения болезнетворных бактерий.
Стать причиной фронтита могут также некоторые травмы носа или лба, искривление носовой перегородки. Все это нарушает воздухообмен между полостью носа и пазухами и способствует развитию воспаления.
Как проявляется?
Не заметить острый фронтит невозможно. Его отличительная черта – сильная головная боль, особенно в области лба и над бровями. При наклоне головы или при надавливании она усиливается. При этом может быть неприятно переводить взгляд с одного предмета на другой, смотреть на яркий свет, ведь лобные пазухи находятся в непосредственной близости от глазниц и боль отдает в глаза.
Типичные признаки – повышение температуры, общая слабость. Может наблюдаться головокружение. И, конечно, при остром фронтите есть выделения из носа. Утром они наиболее обильны. Ночью, когда человек ложится в кровать, минимальны. Но больного это обычно не радует: дренаж пазух в горизонтальном положении еще больше нарушается и ощущение давления на лоб может усиливаться. У хронического фронтита проявления не столь яркие.
Боль становится размытой, словно разливается по всей голове, ее интенсивность уменьшается. Носовое дыхание затрудняется, обоняние ухудшается или может вовсе сойти на нет.
Как его лечат?
Подтвердив диагноз «фронтит», лор-врач может предложить два пути решения проблемы – консервативное и хирургическое.
В неосложненных случаях начинают с первого. Цель терапии – восстановить отток содержимого из лобных пазух и победить воспаление. Для этого используются сосудосуживающие капли, противоотечные препараты и антибиотики.
Дополнением к терапии могут стать физиопроцедуры с применением микроволн, электрофорез, УВЧ. При своевременном обращении к врачу и четком следовании его советам этого может быть вполне достаточно, чтобы забыть о фронтите раз и навсегда.
Если же заболевание запущено, оно дало осложнения, требуется хирургическое вмешательство. Чаще всего проводят трепанопункцию. Сначала при помощи рентгенографического исследования определяют точку, через которую можно оптимальным образом проникнуть в лобную пазуху, а затем в нее вводят толстую короткую иглу и фиксируют ее лейкопластырем. Через нее можно не только откачать содержимое пазухи, но и ввести лекарственные препараты.
Тем не менее многие лоры считают, что такая операция устарела, потому что она весьма травматична. Более щадящий и современный способ лечения – пункция пазухи с помощью иглы Кассирского. Она занимает всего 10–15 минут, после нее не остается шрамов. Тем не менее и до этой процедуры лучше ситуацию не доводить. Своевременно пролечивайте насморк и сразу же обращайтесь к врачу при появлении головной боли!
Фронтит: симптомы, причины, диагностика, лечение
Фронтит – это воспалительное заболевание слизистой оболочки лобной пазухи, которая является частью переднего основания черепа и находится рядом с очень важными анатомическими структурами – глазницей и передней черепной ямкой. Как показывает клиническая практика, такое близкое расположение может привести к серьезным осложнениям фронтита.
Симптомы фронтита:
При фронтите появляется ноющая боль в надбровной области, которая не проходит после приема обезболивающих средств. В ряде случаев может развиваться повышение температуры тела, слабость, покраснение и отек верхнего века, выделения из носа могут отсутствовать при блоке естественного соустья лобной пазухи.
Причины фронтита:
Фронтит, как и другие виды синуситов, вызван инфекцией, которая может быть вирусного, бактериального или грибкового характера и протекает в двух формах – острой и хронической. Острый фронтит характеризуется резким отеком слизистой оболочки носа, может быть как односторонним, так и двухсторонним. Хронический фронтит развивается вследствие анатомических особенностей, а также несвоевременного или неправильного лечения.
Диагностика и лечение фронтита:
В ФГБУ НКЦ оториноларингологии ФМБА России лечение фронтита проводится в научно-клиническом отделе заболеваний носа и глотки. Специалистами Центра накоплен большой и успешный опыт в лечении заболеваний носа, которые активно применяют в своей работе самые современные методы лечения фронтита. Наши специалисты при диагностике этого заболевания используют данные, полученные при компьютерной томографии околоносовых пазух (КТ ОНП), которая со 100 % точностью позволяет определить состояние внутриносовых структур, таких, как перегородка носа, носовые раковины, а также степень вовлеченности и характер патологического процесса околоносовых пазух.
При лечении острого фронтита применяют системные антибиотики, местные противовоспалительные и сосудосуживающие препараты. В случае хронической формы фронтита или часто повторяющихся острых формах, возникает необходимость в проведении хирургического лечения – эндоскопической операции на лобной пазухе, которое направлено на устранение причин воспаления и санацию пазухи. Современное оборудование Центра и опыт врачей позволяют успешно проводить такие сложные операции. Операции выполняют с помощью эндоскопической хирургии, которая, на сегодняшний день, считается самым эффективным и оптимальным способом решением проблемы фронтита. Подобные операции проводятся под наркозом. Эндоскопическое оборудование позволяет хирургу беспрепятственно приблизиться к выводному отверстию лобной пазухи – лобному карману, расширить его микроинструментами и удалить патологическое содержимое. После эндоскопической операции наши пациенты наблюдаются в стационаре 1-2 дня, в течении которыхпроводится медикаментозная терапия и промывание околоносовых пазух лекарственными растворами.
Пациенты должны знать, что лечение фронтита народными средствами малоэффективно, а в остром периоде недопустимо, т.к. может быть чревато риногенными внутричерепными и глазничными осложнениями. Своевременное и правильное лечение фронтита, назначенное опытным врачом-оториноларингологом, полностью избавляет пациента от этого недуга, и как показывает наш опыт, рецидивы заболевания случаются крайне редко.
симптомы и лечение у взрослых, возможные осложнения
Воспаление в придаточных околоносовых пазухах носит название синусит. Воспалительный процесс может охватить все пазухи, тогда он будет называться пансинуситом, либо поразить одну из них, в этом случае название болезни будет зависеть от того, какую именно.
Воспаление лобной пазухи называется фронтитом.
В самой начальной стадии фронтит протекает при незначительном проявлении симптомов, которые могут не вызвать беспокойства. Часто его принимают за простуду или ОРВИ. Однако в отсутствие лечения, как и многие другие заболевания, фронтит приобретает острый вид, а впоследствии может носить и хронический характер. Острая фаза уже сопровождается явными симптомами, состояние человека резко ухудшается.
Проявления и развитие болезни
При диагнозе фронтит симптомы начальной фазы заболевания при его острой форме усугубляются, к ним могут добавляться новые. Типичная симптоматическая картина выглядит следующим образом:
 носовое дыхание сильно затруднено;
носовое дыхание сильно затруднено;- в области глаз сильные отеки;
- боль в лобной части головы;
- насморк часто со следами гноя;
- часто кашель;
- неприятный запах из носа и рта;
- часто зубная и ушная боль;
- утрата обоняния;
- нарушение сна;
- часто повышение температуры тела до 38-39 градусов.
Болевые ощущения в лобной части усиливаются при поворотах и наклонах головы, а также в лежачем положении. В связи с этим, человек испытывает дискомфорт, причем в ночное время даже более сильно, т.к. болезненные ощущения препятствуют нормальному полноценному сну.
Если фронтит перешел в острую фазу, проводимое ранее лечение следует прекратить и немедленно обратиться к врачу. Данное заболевание опасно своими осложнениями. Воспалительный процесс способен стремительно распространяться по организму через кровь или путем непосредственного перемещения гнойных масс в другие пазухи. Симптоматическое лечение в данном случае бесполезно, поскольку без устранения причины болезнь не отступит.
к оглавлению ↑Причины заболевания
Для того, чтобы лучше представлять механизм развития фронтита, следует знать некоторые особенности строения лобной пазухи. Дело в том, что она соединяется со средним носовым ходом при помощи лобно-носового канала. Этот канал довольно узкий, в длину достигает порядка двух сантиметров. Через него происходит естественный отток слизи. Любое нарушение этого процесса приводит к скоплению и застаиванию слизи в пазухе. В этих условиях начинает развиваться воспалительный процесс.
Лобно-носовой канал, с точки зрения вероятности повреждения, гораздо более уязвим по отношению к отверстиям, сообщающим остальные околоносовые пазухи.
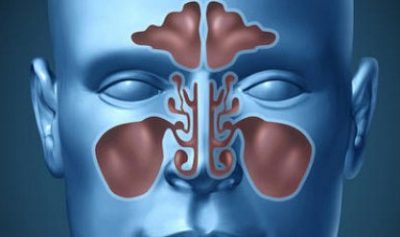 Полноценное соединение в данном случае может быть нарушено различными способами:
Полноценное соединение в данном случае может быть нарушено различными способами:
- механическим повреждением вследствие травмы;
- попаданием постороннего предмета через носовой ход;
- вследствие врожденного нарушения строения канала, снижающего его проходимость.
Таким образом, могут быть сформированы благоприятные условия для развития заболевания, однако это еще не причины фронтита. Само воспаление бывает вызвано бактериальной, вирусной или грибковой инфекцией.
Чаще всего возбудителями являются такие болезнетворные бактерии, как гемофильная палочка и пневмококки. Попадая в благоприятную среду в условиях скопления слизи в замкнутой полости пазухи, они начинают стремительно размножаться, вызывая ярко выраженный воспалительный процесс.
 Самые распространенные причины, по которым образуется острый фронтит:
Самые распространенные причины, по которым образуется острый фронтит:
- недолеченный грипп или ОРВИ;
- длительный ринит;
- полипы;
- аллергия;
- аденоиды.
Ввиду широкого распространения перечисленных выше заболеваний, фронтит возникает довольно часто. Если удается диагностировать его на ранних стадиях, лечение не требует длительного времени и серьезных усилий. Если же был выявлен острый фронтит, потребуется медикаментозная, чаще всего антибактериальная терапия.
к оглавлению ↑Осложнения фронтита
Следует сразу отметить, что, несмотря на кажущуюся простоту симптомов, острый фронтит очень опасен. Возникающие в результате этого заболевания осложнения могут угрожать даже жизни человека.
 Рассчитывать на то, что болезнь пройдет, если пропить грудной сбор и проделать курс ингаляций, не стоит. Грибковый, вирусный или бактериальный возбудитель фронтита уничтожается только с помощью медикаментозной терапии.
Рассчитывать на то, что болезнь пройдет, если пропить грудной сбор и проделать курс ингаляций, не стоит. Грибковый, вирусный или бактериальный возбудитель фронтита уничтожается только с помощью медикаментозной терапии.
Симптоматическое самолечение может привести к переходу заболевания в хроническую форму или к серьезным осложнениям. В первую очередь, расположенные близко друг к другу околоносовые пазухи могут в довольно скором времени попасть в радиус действия воспалительного процесса. Если воспаление распространится на них, возникнет так называемый пансинусит, протекание и лечение которого окажется еще более сложным.
Еще одна опасность, которой подвергается человек с диагнозом острый фронтит, это риск перехода воспалительного процесса на мозговые оболочки. Это самое тяжелое осложнение данного заболевания, в некоторых случаях способное привести к летальному исходу. К счастью, процент случаев такой модели развития фронтита невысок, но он существует.
 К числу наиболее опасных осложнений относятся:
К числу наиболее опасных осложнений относятся:
- менингит;
- абсцесс глазницы;
- сепсис;
- воспаление сетчатки глаза;
- гнойное воспаление лобных костей;
- воспаление околокостных тканей.
Поэтому, как только появится подозрение на возникновение фронтита, симптомы начнут проявляться, а их характер будет соответствовать общей картине заболевания, необходимо сразу обратиться за консультацией к врачу, ведь благодаря современным методам диагностики, фронтит можно выявить даже на ранней стадии.
к оглавлению ↑Как вылечить заболевание?
Лечение фронтита, в том числе в острой форме, всецело зависит от характера заболевания, типа его возбудителя. Это устанавливается с помощью лабораторных исследований и прочих диагностических процедур. Во всех случаях необходимо устранить отечность, восстановить свободный отток слизи и гноя из лобной пазухи. Для этого врач назначает различные сосудосуживающие препараты (Виброцил, Ринофлуимуцил, Називин).
 Удаление скопления гнойных масс из пазухи – непременное условие успешного лечения заболевания. Если консервативные методы воздействия не приводят к желаемым результатам, пациенту назначается хирургическое вмешательство. В данном случае оно малоинвазивное и отличается низкой травматичностью. Гнойные скопления дренируются с помощью специальных устройств, вводимых в область лобной пазухи через носовой ход.
Удаление скопления гнойных масс из пазухи – непременное условие успешного лечения заболевания. Если консервативные методы воздействия не приводят к желаемым результатам, пациенту назначается хирургическое вмешательство. В данном случае оно малоинвазивное и отличается низкой травматичностью. Гнойные скопления дренируются с помощью специальных устройств, вводимых в область лобной пазухи через носовой ход.
Также оперативное вмешательство необходимо, если фронтит имеет полипозную природу. Полипы удаляются с помощью эндоскопа, как правило, под местной анестезией. Восстановительный период после такой операции практически отсутствует – пациент в большинстве случаев сразу возвращается к обычному образу жизни.
Однако ни в этом, ни в предыдущем случае операция не освобождает от необходимости проведения симптоматического и противовоспалительного лечения.
Если фронтит носит вирусный характер, пациенту назначаются противовирусные препараты в совокупности с сосудосуживающими средствами. Если обнаружен аллергический фон – применяются антигистаминные препараты и противоотечные, сосудосуживающие средства местного воздействия.
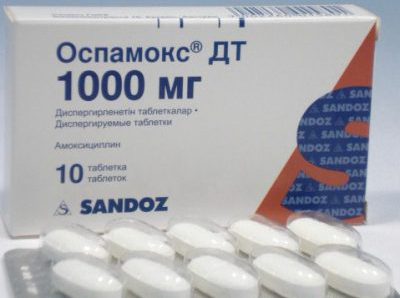 Более распространенная – бактериальная природа заболевания, требует лечения антибиотиками. В этом случае преимущественно назначают препараты следующих групп:
Более распространенная – бактериальная природа заболевания, требует лечения антибиотиками. В этом случае преимущественно назначают препараты следующих групп:
- пенициллинового ряда — Оспамокс, Аугментин;
- аминогликозидной группы — Доксициклин;
- макролидной группы — Азитромицин;
- цефалоспоринового ряда — Цефтриаксон, Цефатоксим.
Для более эффективного лечения предварительно проводится лабораторное исследование выделений из носовых ходов. Это позволяет определить не только тип возбудителя, но и установить степень его чувствительности к тем или иным препаратам.
Антибиотики, применяемые для лечения фронтита, могут выпускаться в различных формах. Наиболее эффективными считаются инъекции. Они, в свою очередь, делятся на внутривенные, внутримышечные и вводящиеся непосредственно в воспаленную пазуху.
 Могут использоваться таблетки, сиропы, а также капли, спреи и аэрозоли местного воздействия. Продолжительность приема тех или иных средств зависит от препарата. Например, средства местного воздействия способны вызывать привыкание организма, вследствие которого утрачивается их эффективность. Курс антибиотиков, как правило, составляет 7-12 дней.
Могут использоваться таблетки, сиропы, а также капли, спреи и аэрозоли местного воздействия. Продолжительность приема тех или иных средств зависит от препарата. Например, средства местного воздействия способны вызывать привыкание организма, вследствие которого утрачивается их эффективность. Курс антибиотиков, как правило, составляет 7-12 дней.
При выборе медикаментозной терапии, врач руководствуется не только характером течения заболевания, его природой, но и индивидуальными особенностями пациента, его реакцией на входящие в состав препарата компоненты. Если консервативные методы лечения оказываются малоэффективными, могут быть назначены более радикальные меры. К их числу относится пункция лобной пазухи, а также ее промывание.
Предпочтительнее всего предупреждать возникновение заболевания, тем более переход его в острую форму. Для этого необходимо внимательно следить за появляющимися симптомами, состоянием организма, особенно если есть предрасположенность к различного рода респираторным заболеваниям.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
 Загрузка…
Загрузка…
 носовое дыхание сильно затруднено;
носовое дыхание сильно затруднено;