Консультация для родителей «Что такое – Скарлатина! Как её лечить?»
Консультация для родителей «Что такое – Скарлатина! Как её лечить?»
Первое официальное упоминание о заболевании скарлатиной зафиксировано более четырех веков назад. Название болезни происходит из латыни и буквально обозначает «ярко-красный», видимо, из-за самого очевидного симптома скарлатины – характерной красной сыпи. Наиболее вероятный возраст пациентов – после двух и до семи лет. Скарлатина у детей в возрастных пределах до двух лет встречается крайне редко, так как детский организм еще защищен от проникновения инфекции антителами матери. Также встречаются редкие случаи заболевания скарлатиной у взрослых людей. Следует отметить, что по сравнению с другими детскими болезнями, которые, как правило, переносятся во взрослом возрасте достаточно тяжело, скарлатина протекает относительно легче. В дошкольной возрастной группе (после контакта с носителем вируса) вероятность инфицирования скарлатиной у детей составляет более 40 процентов.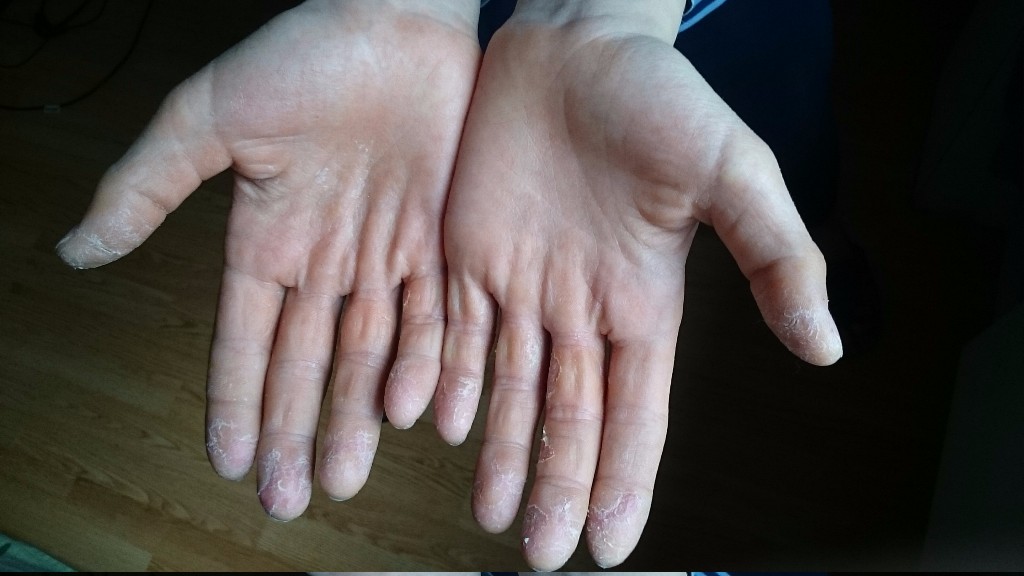



причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Скарлатина: причины появления, симптомы, диагностика и способы лечения.Определение
Скарлатина – это острое инфекционное заболевание верхних дыхательных путей, сопровождающееся симптомами интоксикации (головной болью, подъемом температуры, слабостью), воспалением миндалин (ангиной) и характерными высыпаниями на коже.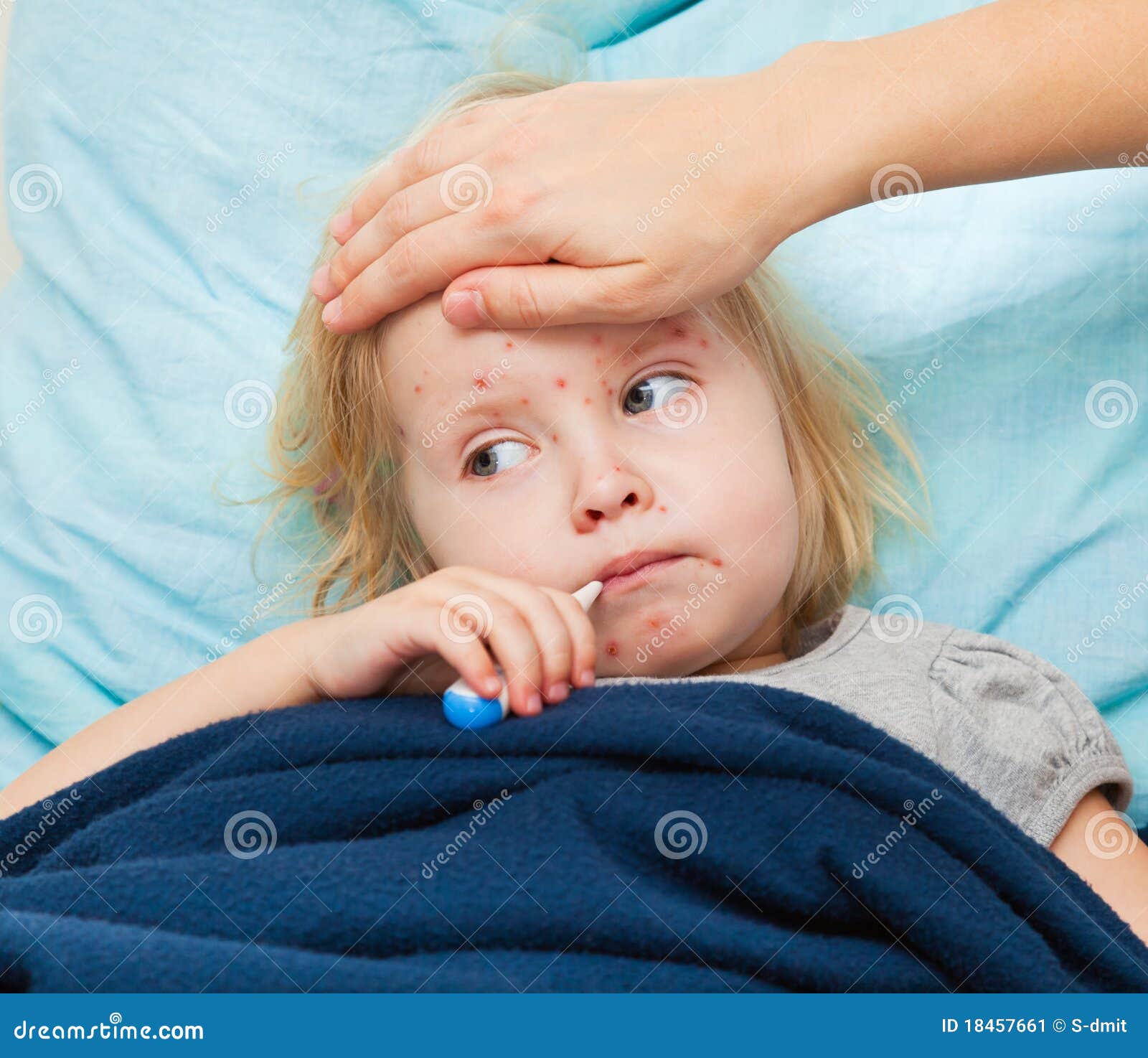
Источником инфекции является больной человек или носитель стрептококковой инфекции. Чаще болеют дети дошкольного и школьного возраста – от 2 до 8 лет, поскольку в наибольшей степени подвержены воздействию стрептококка. Человек после инфицирования становится носителем инфекции и способен ее передать в последующие 3 недели с момента заражения. После перенесенного заболевания формируется стойкий иммунитет.
Скарлатина – опасное заболевание, которое может повлечь за собой серьезные осложнения. Знание симптомов скарлатины поможет в ранние сроки обратиться за помощью и начать своевременное лечение.
Причины появления скарлатиныВозбудителем (инфекционным агентом) скарлатины выступают бактерии – стрептококки группы А. Эти микроорганизмы внедряются в верхние дыхательные пути и продуцируют экзотоксины, которые попадают в кровоток и ткани.
Основной путь передачи инфекции – воздушно-капельный, поэтому большая скученность детей способствует распространению инфекции.
Повторное развитие заболевания у выздоравливающего ребенка возможно при сниженном иммунитете и недостаточной выработке антител к токсинам.
Классификация скарлатины
Скарлатину делят по типу течения на типичную и атипичную формы.
Для типичной формы (наиболее часто встречающейся) характерна классическая картина заболевания с лихорадкой, ангиной и сыпью.
Атипичная форма часто протекает со стертой симптоматикой. Однако к атипичным формам относятся и самые тяжелые формы скарлатины – геморрагическая и гипертоксическая, которые приводят к тяжелым осложнениям вплоть до летального исхода.Симптомы скарлатины
Первые симптомы заболевания возникают через 2–7 дней после заражения стрептококком – сначала поднимается температура до 39-40°C, затем появляется слабость, головная боль, иногда эти симптомы сопровождаются однократной рвотой. Чувствуется боль при глотании, слизистые зева гиперемированы (красные), миндалины увеличены, на них присутствует сероватый налет.
Чувствуется боль при глотании, слизистые зева гиперемированы (красные), миндалины увеличены, на них присутствует сероватый налет.
Среди наиболее заметных симптомов скарлатины – мелкоточечная сыпь на фоне красной кожи.
Сыпь обычно распространяется по всему телу и лицу. В естественных складках (например, в подмышечных областях или под ягодицами), на боковых поверхностях туловища регистрируется наибольшее количество высыпаний. В местах повышенного трения кожи с одеждой сыпь имеет сливной характер (сплошь покрывает участок тела) и может занимать обширные зоны. На лице сыпь не затрагивает носогубный треугольник, что является характерным признаком скарлатины. В редких случаях могут появляться мелкие пузырьки с прозрачной жидкостью. Сыпь держится от 3 до 7 дней, после чего бледнеет и исчезает без следа. Наступает этап шелушения, когда кожа отслаивается чешуйками и пластинами, в основном на руках и ногах.
Зуд не характерен для скарлатинозной сыпи, однако при сопутствующем атопическом дерматите умеренный зуд возможен.
В тяжелых случаях развивается выраженная интоксикация, ребенок становится вялым, сонливым или раздражительным, может появиться спутанность сознания на пике лихорадки (при подъеме температуры выше 40°C), сыпь приобретает синеватый (цианотичный) оттенок, неравномерна, возможны внутрикожные кровоизлияния (геморрагическая сыпь).
Для скарлатины характерно увеличение лимфатических узлов — они становятся плотными и болезненными. К третьему дню болезни язык приобретает ярко-розовый (иногда малиновый) цвет с выраженными сосочками и без налета.
Диагностика скарлатины
Диагностика скарлатины проводится врачом на основании жалоб пациента, данных осмотра и комплекса лабораторно-инструментальных методов обследования. Объем обследования может изменяться в зависимости от клинической картины, тяжести заболевания, а также наличия осложнений.
- Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).

При появлении симптомов лихорадки, боли в горле и сыпи необходимо обратиться к педиатру, врачу общей практики или терапевту. После осмотра врач сделает заключение и составит план дальнейшего обследования и терапии. При легких формах скарлатины лечение проводится в домашних условиях, при тяжелых — необходима госпитализация в инфекционный стационар. Консультация узких специалистов, например кардиолога, может потребоваться при наличии сопутствующих заболеваний.
Если у ребенка резко возникала головная боль, отсутствует мочеиспускание более 8–12 часов, он перестал пить, жалуется на сухость во рту и постоянную жажду, стал сонлив или беспокоен, необходимо вызвать скорую медицинскую помощь.
Лечение скарлатиныЛечение скарлатины зависит от формы заболевания и тяжести клинических проявлений. Терапия включает постельный режим при высокой температуре, изоляцию больного с целью исключения заражения других людей, обильное питье для восполнения потери жидкости при высокой температуре и рвоте, молочно-растительную диету, а также обязательную антибактериальную терапию курсом на 7 дней (при необходимости курс может быть продлен, иногда требуется смена препарата).

Разрешается гигиенический душ. После душа кожу полотенцем следует промокать, а не вытирать. Сыпь дополнительно обрабатывать не нужно, в случае нагноения элементов сыпи применяют местные антисептики.
При боли в горле назначают питье — негорячие или слегка прохладные напитки обладают анестезирующим эффектом. Возможно применение местных антисептиков.
В комнате больного нужно поддерживать оптимальную влажность воздуха с помощью увлажнителя или обычной емкости с водой.
Это мероприятие уменьшает ощущение сухости в горле и болезненность. Ежедневно следует проводить влажную уборку помещения.Осложнения
Осложнения скарлатины связаны с распространением токсина по лимфатическим путям и поверхностным сосудам. Токсины могут воздействовать на сердечно-сосудистую, эндокринную и нервную системы. Существует риск гнойного отита, гнойного поражения пазух носа. Спустя 2–3 недели после скарлатины возможны отдаленные осложнения, связанные с аллергической реакцией на стрептококк, поражением почек, сердца и суставов.

Вероятность поздних осложнений диктует необходимость контроля функций этих органов после перенесенной скарлатины (ЭКГ, общий анализ мочи, осмотр суставов).
Профилактика скарлатиныСпецифической профилактики (вакцины от скарлатины) в настоящее время не разработано. Поэтому важной составляющей профилактики скарлатины остается соблюдение правил личной гигиены, обучение детей регулярному мытью рук, уходу за полостью рта, использованию личного полотенца, зубной щетки, бутылки, чашки для питья и других личных вещей – все эти простые мероприятия существенно снижают риск передачи стрептококковой инфекции.
Возвращение в детский коллектив разрешается после 22-го дня от начала заболевания.
Источники:
- Постановление от 18 декабря 2013 года N66 «Об утверждении СП 3.1.2.3149-13 «Профилактика стрептококковой (группы А) инфекции».
- Берман Р.Э., Клигман Р.М., Дженсон Х.Б. Педиатрия по Нельсону: в 5 т. – 2009.
 824 с.
824 с. - Учайкин В.Ф., Нисевич И.И., Шамшева О.В. Инфекционные болезни у детей: Учебник. – М.: ГЭОТАР-Медиа, 2011. 688 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Скарлатина: Причины скарлатины,Симптомы скарлатины,Лечение скарлатины
Скарлатина наблюдается чаще всего у людей, живущих в зоне умеренного климата, осенью или зимой. Возбудитель заболевания проникает через слизистые оболочки носа и горла, поврежденную поверхность кожи. Скарлатина может наблюдаться и у взрослых с низким иммунитетом и ослабленным организмом при контакте с заболевшим ребенком. У взрослого человека заболевание проявляется не так ярко, как у ребенка, может проявляться в виде воспаления горла, небольшой тошнотой и бледной, непродолжительной сыпью.
Возбудитель заболевания проникает через слизистые оболочки носа и горла, поврежденную поверхность кожи. Скарлатина может наблюдаться и у взрослых с низким иммунитетом и ослабленным организмом при контакте с заболевшим ребенком. У взрослого человека заболевание проявляется не так ярко, как у ребенка, может проявляться в виде воспаления горла, небольшой тошнотой и бледной, непродолжительной сыпью.
Различают следующие формы скарлатины:
- Экстрабуккальная скарлатина. Возникает в местах поражения кожи из-за ожогов, ранений, других поражений кожи. Сыпь распространяется от места внедрения стрептококка. В настоящее время это редкая форма скарлатины, воспалительных процессов в ротоглотке и шейных лимфатических узлах не наблюдается.
- Стёртые формы скарлатины. Чаще всего встречаются у взрослого человека. Слабо выражены, симптомы интоксикации проявляются слабо, немного краснеет горло, сыпь бледная и быстро исчезает. Данная форма переносится гораздо легче, чем токсико-септическая.

- Токсико-септическая форма скарлатины встречается довольно редко, у детей не наблюдается, только у взрослого человека. Развивается остро с повышенным потоотделением, быстрым развитием сосудистой недостаточности, низким давлением, холодными конечностями, могут возникать геморрагические высыпания на коже. Через несколько дней возникает поражение сердца, суставов и почек или некротическая ангина, отиты и другие осложнения.
Скарлатина у ребенка проходит быстро и редко возникают осложнения. При тяжелых формах скарлатины, чаще всего у взрослого человека, могут возникать осложнения в виде гнойного и некротического лимфаденита, гнойного отита, а также осложнения в суставах, почках, сердце.
Причины скарлатины
Причиной скарлатины является стрептококк группы А, который может вызывать поражение почек, ангину, ревматизм, хронический тонзилит и другие. Скарлатина начинается в том случае, если в момент передачи к инфекции отсутствует иммунитет.
Как передается скарлатина? Инфекция передается от больного скарлатиной, ангиной или носителя стрептококка через воздух при чихании и общении. Скарлатина может передаваться через продукты питания, личные предметы, посуду или через ручку двери, если к ней прикоснулся больной человек. Источником инфекции могут быть не только заболевшие дети, но и носители стрептококка. Носителями данной инфекции является около 20% здоровых людей, многие носители могут распространять возбудителя заболевания длительное время: от нескольких месяцев до одного года.
Скарлатина может передаваться через продукты питания, личные предметы, посуду или через ручку двери, если к ней прикоснулся больной человек. Источником инфекции могут быть не только заболевшие дети, но и носители стрептококка. Носителями данной инфекции является около 20% здоровых людей, многие носители могут распространять возбудителя заболевания длительное время: от нескольких месяцев до одного года.
Возбудитель инфекции попадает на слизистую оболочку, и начинаются воспалительные процессы в носоглотке. Стрептококк вырабатывает большой уровень ядовитого вещества — эритротоксина. Он попадает в кровь, разрушая эритроциты и вызывая интоксикацию в организме. Из-за этого во всех органах, на коже и слизистой оболочке мелкие сосуды расширяются, что приводит к красным высыпаниям. Эритротоксин разрушительно влияет на наружный слой кожи — эпидермис, поэтому кожа сильно шелушится.
Симптомы скарлатины
До сих пор не придуманы точные методы диагностики скарлатины, ее часто могут спутать с другими заболеваниями: краснухой, корью, мононуклеозом и прочими. Инкубационный период скарлатины обычно длится от 1 до 10 дней. Разгар симптомов длится четыре-пять дней. Ребенок уже заразен для окружающих с момента заражения инфекцией и в следующие 2-3 недели. Симптомы скарлатины проявляются сразу и в острой форме: резкое повышение температуры до 39 градусов, головная боль, тошнота, слабость, головокружение, сильная боль при глотании.
Инкубационный период скарлатины обычно длится от 1 до 10 дней. Разгар симптомов длится четыре-пять дней. Ребенок уже заразен для окружающих с момента заражения инфекцией и в следующие 2-3 недели. Симптомы скарлатины проявляются сразу и в острой форме: резкое повышение температуры до 39 градусов, головная боль, тошнота, слабость, головокружение, сильная боль при глотании.
К другим характерным симптомам скарлатины можно отнести:
- Мелкая, зудящая сыпь, которая быстро покрывает все тело человека. При скарлатине сыпь сгущается в виде темно-красных полос на кожных складках в области паха, подмышечных впадинах, на локтевых сгибах. Кожа очень сухая и шершавая на ощупь.
- Воспаляется слизистая горла и рта, возникает гнойный налёт на миндалинах неба, язык становится малинового цвета с увеличенными сосочками. Возникает сильная боль при глотании и питье. Может проявляться ангина и тонзиллит.
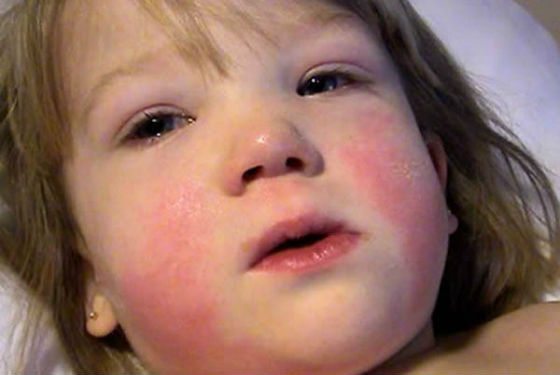
- Отличительным признаком скарлатины является сильное высыпание в области щек, слабое — на лбу и висках, область носогубного треугольника остается бледной и без высыпаний.

- Спустя 3-5 дней кожа становится бледной и начинает сильно шелушиться, на ладонях и пятках кожа сходит пластами и легко снимается.
После недели заболевания вырабатывается сопротивляемость организма к стрептококку. Токсины постепенно выводятся из организма, исчезает сыпь на коже, ребенок постепенно выздоравливает. Период выздоровления может составлять от одной до трех недель.
Диагностика скарлатины
Диагностика скарлатины проходит следующие этапы
- опрос больного — врач выясняет, что именно тревожит пациента, после чего делает полный осмотр: наличие сыпи, температуры, проверяет состояние горла и т. д.;
- на следующем этапе назначается анализ крови, при помощи которого определяют количество лейкоцитов и нейтрофилов;
- на последней стадии применяется бактериологический метод, который подразумевает под собой посев слизи из зева, для выявления стрептококка.
Лечение скарлатины
Чаще всего лечение скарлатины проводится в домашних условиях. Госпитализация проводится при тяжелых формах заболевания, а также в закрытых обществах, как интернат или детский лагерь, где невозможно изолировать больного ребенка от других детей. Скарлатину можно лечить дома по согласию врача. Заболевший ребенок нуждается в полноценном постельном отдыхе, чтобы болезнь не дала осложнений на другие органы. После выздоровления ребенок должен оставаться дома еще 4 дня, чтобы полностью восстановиться и избежать рецидива.
Госпитализация проводится при тяжелых формах заболевания, а также в закрытых обществах, как интернат или детский лагерь, где невозможно изолировать больного ребенка от других детей. Скарлатину можно лечить дома по согласию врача. Заболевший ребенок нуждается в полноценном постельном отдыхе, чтобы болезнь не дала осложнений на другие органы. После выздоровления ребенок должен оставаться дома еще 4 дня, чтобы полностью восстановиться и избежать рецидива.
Во время лечения скарлатины ребенок должен употреблять большое количество жидкости, чтобы вывести ядовитые вещества из организма. Необходимо пить чаи, отвары из шиповника и трав. Необходимо строго придерживаться определенного рациона: еда должна быть в жидком, полужидком или перетертом состоянии. Еда должна быть нормальной температуры, не слишком горячей или холодной. Из питания нужно исключить продукты, вызывающие аллергию.
В лечении скарлатины активно применяются антибиотики. Препараты должен назначать только врач, самостоятельно покупать не рекомендуется. Антибиотики принимаются в виде таблеток или уколов в зависимости от типа лечения: в домашних условиях или в больнице. Во время приема антибиотиков следует принимать пробиотические препараты для восстановления микрофлоры. Для горла назначают полоскания раствором фурацилина, отваром ромашки, эвкалипта и календулы, чтобы снять воспаление и боль. Для восстановления общего состояния врач прописывает витамины и средства от аллергии в обычных дозах.
Антибиотики принимаются в виде таблеток или уколов в зависимости от типа лечения: в домашних условиях или в больнице. Во время приема антибиотиков следует принимать пробиотические препараты для восстановления микрофлоры. Для горла назначают полоскания раствором фурацилина, отваром ромашки, эвкалипта и календулы, чтобы снять воспаление и боль. Для восстановления общего состояния врач прописывает витамины и средства от аллергии в обычных дозах.
Осложнения скарлатины
Как и при любом другом заболевании, своевременное начало лечения болезни полностью ликвидирует последствия и осложнения. Если же заболевание протекало в самой тяжелой фазе, то возможны такие осложнения, как отит, частое воспаление лимфоузлов, болезни почек и сердца, а также проблемы с суставами. Поэтому всегда нужно помнить, что как только появились хоть какие-то признаки скарлатины, необходимо сразу же идти к врачу — тогда все пройдет без осложнений, и больной быстро пойдет на поправку.
Профилактика скарлатины
Прививки от скарлатины нет.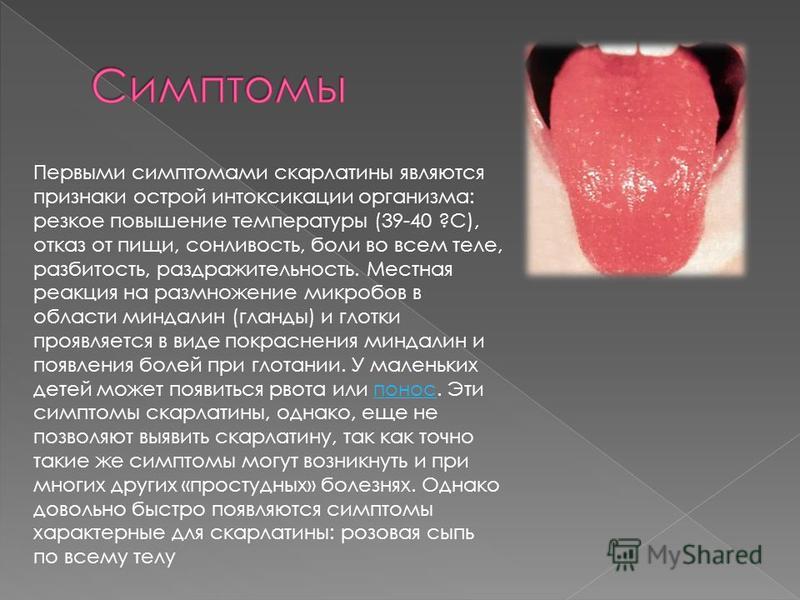 С данным диагнозом в больнице должны проходить лечение лица с с тяжелыми и среднетяжелыми формами инфекции, из детских учреждений, где дети находятся круглые сутки; из семей, где есть не болевшие скарлатиной маленькие дети в возрасте до 10 лет. Также госпитализации подлежат больные с плохими домашними условиями, лица из семей, где есть члены семьи, работающие в детских садах и яслях, родильных и операционных отделениях, детских больничных учреждениях, молочных кухнях. Больного скарлатиной выписывают из клиники после полного выздоровления, но не раньше 10 дней от начала развития инфекции.
С данным диагнозом в больнице должны проходить лечение лица с с тяжелыми и среднетяжелыми формами инфекции, из детских учреждений, где дети находятся круглые сутки; из семей, где есть не болевшие скарлатиной маленькие дети в возрасте до 10 лет. Также госпитализации подлежат больные с плохими домашними условиями, лица из семей, где есть члены семьи, работающие в детских садах и яслях, родильных и операционных отделениях, детских больничных учреждениях, молочных кухнях. Больного скарлатиной выписывают из клиники после полного выздоровления, но не раньше 10 дней от начала развития инфекции.
Если возникает вспышка заболевания скарлатиной в детских садах и яслях, на группу накладывается карантин на неделю с момента изоляции инфекционного больного. В группе необходимо провести полный осмотр ротоглотки и кожных покровов, измерить температуру у детей и персонала. Если у кого-то из детей отмечается повышенная температура или симптомы острого заболевания носа и горла, необходимо сразу же осмотреть кожу ребенка и изолировать от остальной группы детей.
Все, кто имел контакты с больным, а также люди с хроническими заболеваниями носоглотки, должны полоскать горло и рот раствором томицида в течение 5 дней после еды. Помещение, где находится заболевший скарлатиной, должно регулярно обрабатываться с помощью раствора хлорамина, посуду и бельё нужно кипятить. Заключительную дезинфекцию проводить не нужно.
Дети, которые ходят в детские дошкольные заведения и первые два класса школы, не болевшие скарлатиной и общались с заболевшим на дому, не должны посещать детский сад или школу в течение недели со времени последнего контакта с больным. Взрослые, работающие в дошкольных учреждениях, общавшиеся с инфекционным больным, могут выходить на работу, но должны наблюдаться в течение недели у врача, чтобы вовремя были замечены первые симптомы скарлатины или ангины.
Если больной ребенок лечится в домашних условиях, в семье должен быть установлен карантин. Заболевший скарлатиной ребёнок должен находиться в отдельной комнате, есть из отдельной посуды. Личные вещи и предметы ребенка нужно стирать отдельно от вещей членов семьи. Игрушки должны тщательно обрабатываться дезинфицирующим раствором. Ухаживать за больным скарлатиной ребенком должен только один член семьи. Если в семье есть другие дети, необходимо изолировать его от общения с больным ребенком.
Личные вещи и предметы ребенка нужно стирать отдельно от вещей членов семьи. Игрушки должны тщательно обрабатываться дезинфицирующим раствором. Ухаживать за больным скарлатиной ребенком должен только один член семьи. Если в семье есть другие дети, необходимо изолировать его от общения с больным ребенком.
В общие меры по профилактике скарлатины включают поддержку и повышение уровня иммунитета. Для этого необходимо полноценно питаться, принимать сезонные витамины, включать в пищу больше полезных продуктов. Поддерживайте здоровый и достаточный сон, отдыхайте, не перенагружайте организм, занимайтесь активным образом жизни. Ребенку необходимо закаливание, полноценный рацион, дополнительные витамины, занятия гимнастикой по утрам.
Данные о медикаментах, помогающих восстанавливаться от заболевания скарлатиной, находятся на нашем сайте DOC.ua, там же можно совершить поиск по аптекам.
симптомы, причины появления, диагностика, лечение
В отличие от многих других микроорганизмов, стрептококки обладают устойчивостью к внешним условиям и жизнеспособны до полугода. Они долгое время могут сохраняться в молочных и сахаросодержащих продуктах. Стрептококк считается условно-патогенным микроорганизмом, поскольку способен вызвать заболевание только тогда, когда его концентрация велика, а сопротивляемость организма мала.
Они долгое время могут сохраняться в молочных и сахаросодержащих продуктах. Стрептококк считается условно-патогенным микроорганизмом, поскольку способен вызвать заболевание только тогда, когда его концентрация велика, а сопротивляемость организма мала.
Бета-гемолитический стрептококк приживается на слизистой носоглотки. Кроме скарлатины, бактерии способны вызывать риниты и катары носоглотки. Обычно ими болеют в межсезонье. И точно так же в этот период увеличивается количество случаев скарлатины. Следует заметить, что в странах с теплым и сухим климатом скарлатина не встречается вовсе.
Симптомы и развитие заболевания
Бактерии, вызывающие скарлатину, оседают на слизистых оболочках рта, носа и в ближайших лимфатических узлах. Здесь они начинают размножаться, вызывая воспаление и омертвление тканей и выделяя в кровь токсины. Разнесенные по всему организму, токсины вызывают общую интоксикацию. Это приводит к повышению температуры, появлению высыпаний, нарушениям кровеносной и нервной систем. Все перечисленные симптомы при скарлатине наблюдаются не меньше недели. Начиная с третьей или второй недели, дают о себе знать осложнения, связанные с аллергией организма на стрептококк и продукты его распада.
Все перечисленные симптомы при скарлатине наблюдаются не меньше недели. Начиная с третьей или второй недели, дают о себе знать осложнения, связанные с аллергией организма на стрептококк и продукты его распада.
Заболевание обычно начинается с острого периода. Повышается температура, появляется характерная только для скарлатины мелкая красная сыпь, которая обнаруживается на шее и груди, а потом охватывает все тело. На мягких участках и в складках кожи высыпания наиболее обильные и яркие. Характерный вид приобретает и лицо больного, где отчетливо выделяются ярко-красные щеки и белый носогубной треугольник. В начале заболевания развивается катаральная ангина, которая к 4-му дню переходит в другую форму. Язык сначала болезни покрывается серо-желтой пленкой, но через 4 дня полностью очищается, а, из-за разрастания сосочков, приобретает зернистый вид. Острый период длится около недели и сменяется периодом видимого благополучия.
Период видимого благополучия. Сыпь и ангина проходят, температура нормализуется. Кожа рук начинает шелушиться. В это время, зачастую, у больных снижается артериальное давление, замедляется пульс, и могут возникнуть тяжелые нарушения в работе сердца. Следить за состоянием кровеносной системы после перенесенной скарлатины необходимо около полугода.
Кожа рук начинает шелушиться. В это время, зачастую, у больных снижается артериальное давление, замедляется пульс, и могут возникнуть тяжелые нарушения в работе сердца. Следить за состоянием кровеносной системы после перенесенной скарлатины необходимо около полугода.
Скарлатина может вызвать множество осложнений, в том числе артриты, болезни почек, воспаление оболочки сердца.
Лечение и профилактика скарлатины
Лечебные мероприятия при скарлатине направлены на борьбу с возбудителем заболевания и токсикозом. Наиболее эффективное лечение большими дозами антибиотиков в течение недели. До снижения температуры больному необходим постельный режим. При высокой температуре рекомендовано обильное питье, желательно с витамином С, и протертая пища с низким содержанием белка.
Когда в доме кто-то заболевает скарлатиной, нужно позаботиться о том, чтобы инфекция не передалась другим членам семьи. Посуду и белье больного необходимо кипятить. После улучшения его состояния, в помещении следует провести текущую дезинфекцию. Для детей, контактировавших с инфицированным, устанавливается карантин. Вопреки расхожему мнению, скарлатина не является «детским» заболеванием, взрослые подвержены ей так же, как и дети.
Для детей, контактировавших с инфицированным, устанавливается карантин. Вопреки расхожему мнению, скарлатина не является «детским» заболеванием, взрослые подвержены ей так же, как и дети.
Получить консультацию
врача-терапевта
симптомы, признаки, инкубационный период, лечение в 2021 году
История пурпурной болезни: что такое скарлатинаСкарлатина – болезнь древняя. В исторических источниках имеются упоминания об эпидемиях скарлатины в Европе конца XVI века. Вероятно, существовала скарлатина и раньше, но только в 1564 году сицилийский анатом и врач Инграссиас впервые выделил скарлатину как самостоятельную болезнь и отметил основные ее клинические проявления.
Источник фото: lyureks.ru.com
В 1675 году английский доктор Сиденхем подробно описал симптомы скарлатины, которая в народе получила название «scarlet fever» — пурпурная лихорадка. От этого словосочетания и произошло современное название болезни.
Эпидемии скарлатины были настолько различны по тяжести, что еще в XVI веке ее считали легким заболеванием, а уже в конце XVII по опасности приравнивали к чуме. В Испании, где отмечалась особо тяжелое протекание скарлатины, она получила название «гаррота» — «железный ошейник», поскольку у заболевших детей было выраженное увеличение шейных лимфатических узлов. Такая форма болезни стала причиной высокой детской смертности.
В Испании, где отмечалась особо тяжелое протекание скарлатины, она получила название «гаррота» — «железный ошейник», поскольку у заболевших детей было выраженное увеличение шейных лимфатических узлов. Такая форма болезни стала причиной высокой детской смертности.
Для успешного лечения скарлатины необходимо выявить ее причину. На протяжении веков ученые пытались выделить возбудителя болезни. Разрабатывалось три теории – вирусная, вирусно-бактериальная и бактериальная. Над первыми двумя работы ведутся до сих пор, но эти гипотезы так и не получили аргументированного подтверждения. Общепринятая и наиболее обоснованная теория возникновения скарлатины – бактериальная.
Узнаём врага в лицо: симптомы или как проявляется скарлатинаВозбудитель скарлатины — Streptococcus pyogenes (Streptococcus haemolyticus) — β-гемолитический стрептококк группы А, который известен свойством продуцировать эритрогенный токсин, отравляющий организм заболевшего человека. Причем заразиться можно не только от больного скарлатиной, но и от болеющего стрептококковой ангиной, назофарингитом или от здорового носителя стрептококковой инфекции. Путь заражения – преимущественно воздушно-капельный, хотя возможно заражение и через предметы обихода, через порезы или раны на коже, совсем редко – через пищу (молоко).
Путь заражения – преимущественно воздушно-капельный, хотя возможно заражение и через предметы обихода, через порезы или раны на коже, совсем редко – через пищу (молоко).
Специфичность скарлатины в том, что ею заболевают при отсутствии или слабости антитоксического иммунитета.
Если же иммунная реакция организма на токсины сильная, то стрептококк может либо не вызвать заболевания вовсе, либо стать причиной ангины, рожи или бактериального трахеобронхита. По этой же причине заболеть заразной скарлатиной можно один раз в жизни – она формирует устойчивый иммунитет к эритротоксину. Хотя 2-4% переболевших могут впоследствии инфицироваться снова. Чаще всего это происходит при ранней антибиотикотерапии, когда организм еще не успел выработать собственные антитела. Но, к счастью, повторная болезнь чаще всего протекает в легкой форме.
Скарлатина относится к детским болезням, поскольку большинство заболевших (около 90%) – дети от 1 года до 16 лет, чаще всего – дошкольного и младшего школьного возраста.
Дети первого года жизни болеют крайне редко благодаря полученному от матери иммунитету и относительной изолированности от других детей.
По тяжести протекания скарлатина бывает:
- легкой формы;
- среднетяжелой формы;
- тяжелой формы.
Важно распознать основные симптомы скарлатины, чтобы вовремя обратиться за медицинской помощью и избежать опасных для здоровья и даже жизни ребенка осложнений.
Для этого заболевания характерны:
- Инкубационный период. Он может варьироваться от 1 до 12 дней, чаще всего 2-7.
- Острое начало. Температура тела повышается до 38-39 градусов, иногда (при более тяжелых формах) – до 40 и выше. Ребенок жалуется на головную боль, слабость, тошноту, боль и першение в горле. Почти всегда возникает рвота.
- Сыпь. Обычно она появляется в первые часы, реже – на 2-3 день болезни. Высыпания при скарлатине имеют своеобразный характер, особенно это заметно на лице больного ребенка: мелкоточечная ярко-красная сыпь на фоне покрасневшей кожи.
 Носогубный треугольник при этом остается бледным, высыпания на нем отсутствуют. Сыпь распространяется по всему телу от лица и шеи вниз, локализуется в районе естественных складок: подмышечных, локтевых, подколенных, паховых, а также на боковых поверхностях туловища. Если по месту высыпания провести пальцем, остается белый след, постепенно вновь приобретающий ярко-красный оттенок. Обычно сыпь проходит через 3-7 дней, не оставляя пигментации. На кистях рук, стопах, пальцах рук и ног возникает пластинчатое шелушение, на остальных частях тела – мелкое, отрубевидное.
Носогубный треугольник при этом остается бледным, высыпания на нем отсутствуют. Сыпь распространяется по всему телу от лица и шеи вниз, локализуется в районе естественных складок: подмышечных, локтевых, подколенных, паховых, а также на боковых поверхностях туловища. Если по месту высыпания провести пальцем, остается белый след, постепенно вновь приобретающий ярко-красный оттенок. Обычно сыпь проходит через 3-7 дней, не оставляя пигментации. На кистях рук, стопах, пальцах рук и ног возникает пластинчатое шелушение, на остальных частях тела – мелкое, отрубевидное. - Ангина. Острое воспаление нёбных миндалин при скарлатине – один из главных её признаков, поскольку чаще всего именно они служат воротами инфекции. Миндалины, дужки и зев становятся ярко-красного оттенка, который не распространяется на твёрдое нёбо. Ангина обычно проходит к 4-5 дню, если же развивается некротическая её форма – к 10 дню заболевания.
- Специфический вид языка и слизистой оболочки рта.
 При скарлатине слизистая сухая, ребенок испытывает жажду. Язык в начале заболевания обложен густым грязно-желтым налетом, который постепенно, в течение 2-3 дней, исчезает. Сосочки на языке остаются отечными, ярко-красного цвета, что придает ему сходство с ягодой малины (симптом «малинового языка»). Он может сохраняться в течение 1-2 недель.
При скарлатине слизистая сухая, ребенок испытывает жажду. Язык в начале заболевания обложен густым грязно-желтым налетом, который постепенно, в течение 2-3 дней, исчезает. Сосочки на языке остаются отечными, ярко-красного цвета, что придает ему сходство с ягодой малины (симптом «малинового языка»). Он может сохраняться в течение 1-2 недель. - Воспаление лимфатических узлов. Шейные, подчелюстные и подъязычные лимфоузлы уплотняются, увеличиваются в размерах, становятся болезненными. При нажатии на них пальцами подвижны. В тяжелых случаях может развиться периаденит и флегмона.
Источник фото: rasteniya-lecarstvennie.ru
ОсложненияПри появлении первых признаков заболевания, остром ухудшении состояния ребенка обязательно следует вызвать доктора. Отсутствие лечения, как и самолечение при скарлатине очень опасно!
Скарлатина коварна тем, что осложнения могут возникнуть независимо от формы и тяжести самой болезни.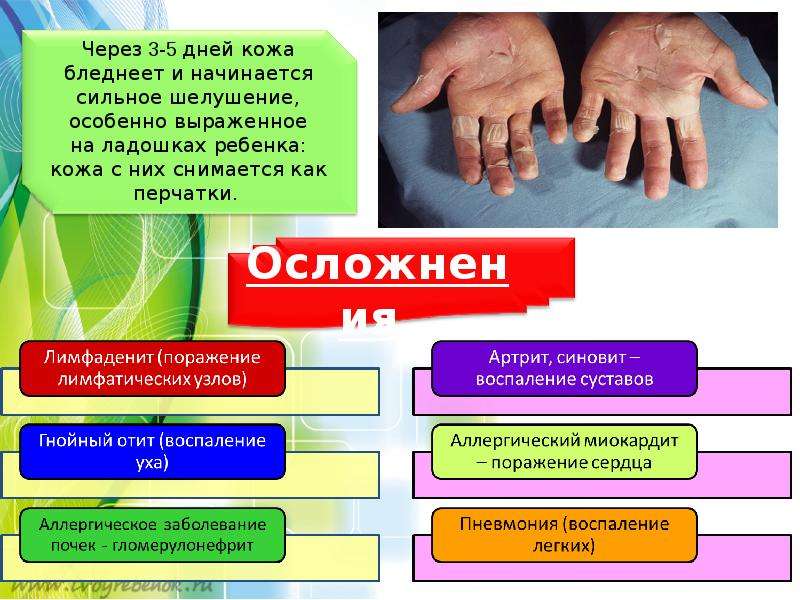 По характеру они бывают:
По характеру они бывают:
- септическими (гнойными) – лимфаденит, отит, синусит;
- аллергическими — реактивный лимфаденит, синовит, нефрит, ревматизм, миокардит и др.;
- микст-инфекции – присоединяющиеся к стрептококковой, чаще всего – стафилококковые.
При своевременном обращении за врачебной помощью тяжелых осложнений чаще всего удается избежать. Наиболее часто встречающиеся – отит, синусит, миокардит и нефрит – хорошо поддаются лечению и проходят без последствий для ребенка.
Выявить и обезвредить: диагностика и лечение скарлатиныДля диагностики скарлатины врач будет учитывать общую эпидемиологическую ситуацию и клиническую картину заболевания (при осмотре больного ребенка).
Источник фото: webmedinfo.ru
При лабораторном анализе:
- в периферической крови обнаруживается нейтрофильный лейкоцитоз;
- повышенная СОЭ;
- при посеве из очага инфекции на кровяной агар наблюдается стремительный рост бета-гемолитических стрептококков;
- растут титры антител к стрептококковым антигенам.

На основании анализов назначается лечение. При любой форме скарлатины применение антибиотиков обязательно.
Чаще всего для лечения скарлатины применяют препараты пенициллинового ряда, при их непереносимости – макролиды (эритромицин, макропен) или цефалоспорины (цефазолин).
Хороший терапевтический эффект дают полоскания горла раствором фурацилина, отваром лекарственных трав (ромашки, шалфея, эвкалипта).
Назначаются также антигистаминные средства и витамины.
При легких и среднетяжелых формах заболевания лечение проводят на дому. Ребенку следует обеспечить постельный режим в течение минимум 7 дней, лучше в изолированной комнате. Питание должно быть разнообразным и достаточно калорийным. Следует исключить из рациона жареные и острые блюда.
На 10 день заболевания при нормальных контрольных анализах крови и мочи, а также улучшении общего состояния ребенка, можно гулять на свежем воздухе. Только делать это нужно подальше от скопления людей, особенно детей. Ребенок, переболевший скарлатиной, очень чувствителен к стрептококку. Поэтому повторная встреча с этим микроорганизмом может вызвать тяжелую аллергическую реакцию и дать осложнения.
Ребенок, переболевший скарлатиной, очень чувствителен к стрептококку. Поэтому повторная встреча с этим микроорганизмом может вызвать тяжелую аллергическую реакцию и дать осложнения.
В целом от начала заболевания до посещения ребенком детского коллектива – сада, школы – должно пройти не менее 21 дня.
Предупредить и не допуститьСравнение цен на анализы для детей:
Для профилактики скарлатины не существует специфичных методов.
Иммунизация против этого заболевания не проводится – вакцины, разработанные в середине прошлого века, обладали крайне высокой аллергенностью и вызывали различные осложнения.
Ребенка, заболевшего скарлатиной, изолируют дома или в стационаре на 7-10 дней. После полного подтверждения выздоровления (нормальные анализы и температура тела, отсутствие воспаления в носоглотке, хорошее общее состояние) малыш допускается в детский коллектив через 12 дней. В группе детсада или классе школы, где находился ребенок до болезни, устанавливается карантин сроком на 7 дней.
Если в очаге инфекции выявляются другие дети или взрослые, больные ангиной, для них устанавливается такой же карантин, как и для больных скарлатиной, сроком на 22 дня от начала заболевания.
Автор: Брикульская Юлия. Медицинский эксперт проектов, медицинский тренер, практикующий врач-терапевт. Специально для Простобанк Консалтинг
Памятка по профилактике Скарлатины
Памятка по профилактике СкарлатиныСкарлатина – широко распространённая инфекционная болезнь, эпидемии которой регистрируются на всех континентах. Возбудитель скарлатины — стрептококк группы А. Инфекция передаётся воздушно-капельным путем при контакте с больным. Также возможен и контактно-бытовой механизм передачи через игрушки, книги, полотенца, посуду. Больной становится заразным с момента заболевания. Длительность этого зависит от тяжести протекания болезни: если без осложнений, то уже через 7-10 дней выделение стрептококка прекращается. Заразный период удлиняется при наличии осложнений. Длительно могут выделять стрептококк больные с хроническими заболеваниями носоглотки — тонзиллит, ринофарингит. Инкубационный период обычно короткий — от 2 до 7 дней.
Длительно могут выделять стрептококк больные с хроническими заболеваниями носоглотки — тонзиллит, ринофарингит. Инкубационный период обычно короткий — от 2 до 7 дней.
Клинически заболевание начинается остро с внезапным повышением температуры до 39 С, рвоты, болью в горле. Сразу отмечается выраженная интоксикация, головная боль, слабость. Через несколько часов или на другой день появляется сыпь, обычно в виде мелких точек на фоне покрасневшей кожи. Особенно густо располагается она на щеках, которые становятся ярко-красными, оттеняя бледный, не покрытый сыпью носогубный треугольник и подбородок. Другие типичные места интенсивной сыпи — на боках, внизу живота, в паху, подмышечных впадинах, под коленями. Сыпь держится 3-5 дней, но она может исчезать и намного раньше. Легкая скарлатина обычно протекает с кратковременными высыпаниями. При надавливании на кожу в месте появления сыпи остается белая полоска. Зуд не выражен.
Самый постоянный признак скарлатины — ангина; весь зев (миндалины, язычок, дужки) становится ярко-красным.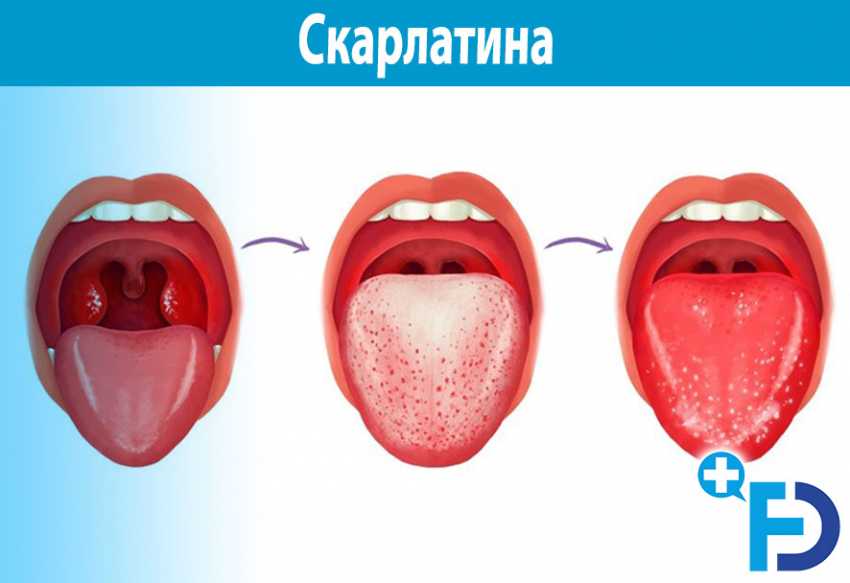 Язык в первые дни покрывается густым серо-желтым налетом, а со 2-3-го дня начинает очищаться с краев и с кончика, становясь тоже ярко-красным, с выраженными сосочками («малиновый язык»). Проявления ангины сохраняются до 7-9 дней. Бывает, что диагноз скарлатины по её ранним признакам не установлен, тогда приобретает значение поздний симптом — шелушение кожи, которое начинается на 2-3 неделе.
Язык в первые дни покрывается густым серо-желтым налетом, а со 2-3-го дня начинает очищаться с краев и с кончика, становясь тоже ярко-красным, с выраженными сосочками («малиновый язык»). Проявления ангины сохраняются до 7-9 дней. Бывает, что диагноз скарлатины по её ранним признакам не установлен, тогда приобретает значение поздний симптом — шелушение кожи, которое начинается на 2-3 неделе.
Специальной диеты при скарлатине не требуется, ребенка следует кормить соответственно возрасту, исключив трудноусвояемые, жирные и острые блюда. В первые 5-6 дней ребенок должен оставаться в постели, потом, если он себя чувствует хорошо, можно вставать, но до одиннадцатого дня режим остается домашним. Детский сад, школу (первый-второй классы) можно посещать не раньше чем через 22 дня от начала заболевания.
Мероприятия в очаге скарлатины.
Текущей дезинфекции в очагах скарлатины подлежат: посуда, игрушки и предметы личной гигиены с применением дезинфекционных средств, разрешенных в установленном порядке, в соответствии с инструкциями по их применению.
Больные госпитализируются с тяжелыми и среднетяжелыми формами инфекции, а также по эпидпоказаниям. Диспансерное наблюдение за переболевшими скарлатиной и ангиной, независимо от наличия лабораторного подтверждения, устанавливается в течение одного месяца после выписки из стационара или амбулаторного лечения. Через 7-10 дней проводят клиническое обследование и контрольные анализы мочи и крови, по показаниям — ЭКГ. При отсутствии отклонений обследовании повторяют через 3 недели, после чего снимают с диспансерного учета.
Осложнения. В настоящее время наиболее частыми являются отит и синусит. Кроме них после перенесенного заболевания могут возникать постстрептококковые болезни — инфекционно-аллергические (токсические) миокардиты и нефриты. Миокардит развивается в период ранней реконвалесценции. Он характеризуется субфебрильной температурой тела, потливостью, общей слабостью, тахикардией или лабильностью пульса, артериальной гипотензией, умеренным лейкоцитозом, повышением СОЭ, а также изменениями электрокардиограммы.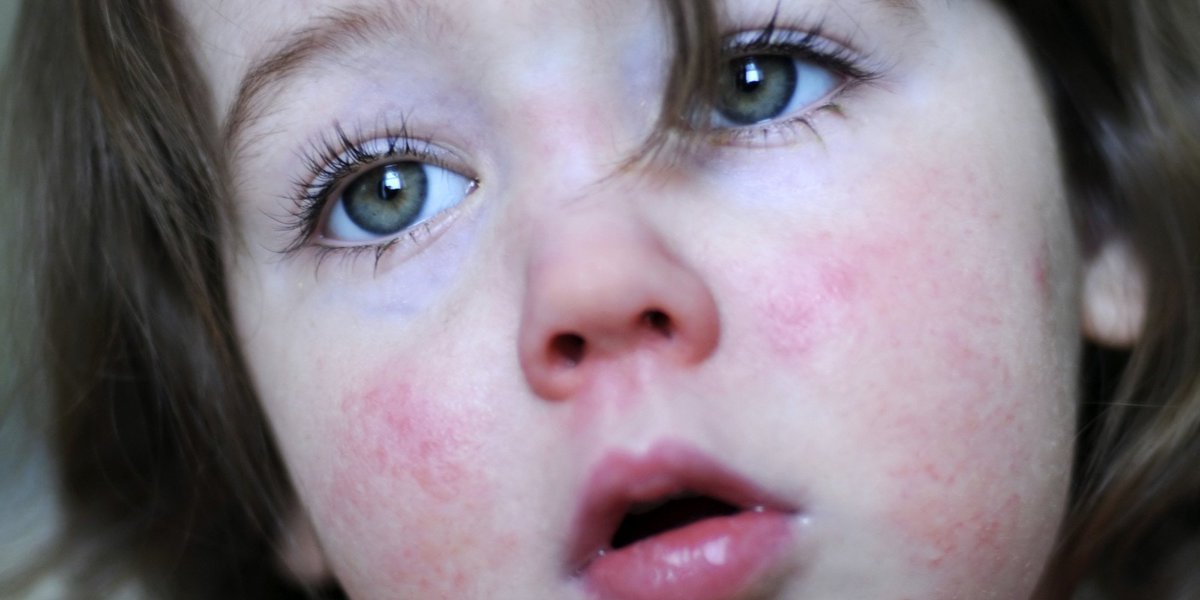 Нефрит при скарлатине развивается на 8-14-е сутки заболевания..
Нефрит при скарлатине развивается на 8-14-е сутки заболевания..
Скарлатина часто вызывает обострение ревматизма, а иногда и служит толчком для его развития.
Вакцины против скарлатины не существует.
Способом защиты от заболевания могут служить карантинные мероприятия относительно заболевшего ребенка и повышение иммунной защиты организма.
Общеукрепляющие мероприятия.
• Закаливание организма.
• Рациональное питание.
• Соблюдение правил гигиены.
• Своевременное проветривание помещений.
• Своевременное выявление и лечение заболеваний десен и зубов, тонзиллитов, синуситов, отитов.
пути передачи, симптомы и лечение
Скарлатина – одно из часто встречающихся детских заболеваний. У взрослых оно диагностируется редко, но может протекать в тяжелой форме. После выздоровления формируется устойчивый иммунитет. Иногда встречается скрытое течение инфекционного процесса. Заболевание хорошо поддается лечению, а опасность представляют возможные осложнения.
Как передается инфекция
Заразиться можно, как от больного человека, так и от носителя инфекции. Инкубационный период в среднем длится 10 дней. Больной может заразить окружающих в течение 15-20 дней после появления первых симптомов заболевания. Возбудитель в большинстве случаев передается воздушно-капельным путем. Малыши в детском саду часто заражаются через игрушки, на которые попала слюна больного ребенка.
Симптомы скарлатины
В большинстве случаев начало заболевания характеризуется острым течением. Температура повышается до 39-40 градусов, появляется сильная головная боль, возможна тошнота. Сильная боль в горле не позволяет проглатывать пищу. Если у ребенка появились такие симптомы, необходимо немедленно вызывать врача. Только опытный педиатр в Рязани может поставить правильный диагноз и назначить эффективное лечение. Характерная для скарлатины сыпь и кожный зуд появляются обычно через несколько дней после начала заболевания. Для скарлатины также характерно изменение внешнего вила ротовой полости (язык приобретает ярко-красный цвет). Как правило, на миндалинах заметен гнойный налет. У взрослых заболевание протекает тяжелее, чем у детей, возможно появление судорог. Для лечения необходимо обращаться к инфекционисту.
Для скарлатины также характерно изменение внешнего вила ротовой полости (язык приобретает ярко-красный цвет). Как правило, на миндалинах заметен гнойный налет. У взрослых заболевание протекает тяжелее, чем у детей, возможно появление судорог. Для лечения необходимо обращаться к инфекционисту.
Лечение и профилактика
На начальной стадии, как правило, проводят симптоматическое лечение, так как диагноз остается под вопросом. После его подтверждения может назначаться курс антибактериальных препаратов. Дети в большинстве случаев проходят лечение в домашних условиях. Педиатр постоянно контролирует состояние таких пациентов. Врачебное наблюдение требуется и после выздоровления, чтобы убедиться в отсутствии осложнений. Чаще всего скарлатина дает осложнения на почки или суставы. В таких случаях, а также при тяжелом течении заболеваний, требуется госпитализация.
Больной может служить источником инфекции для окружающих в течение 3-х недель. На этот период ему необходимо выделить отдельное помещение, посуду, бытовые принадлежности. Важно несколько раз в день проводить влажную уборку с использованием дезинфицирующего средства. Если родители больного ребенка в детстве не болели скарлатиной, им особенно важно соблюдать санитарно-гигиенические нормы.
Важно несколько раз в день проводить влажную уборку с использованием дезинфицирующего средства. Если родители больного ребенка в детстве не болели скарлатиной, им особенно важно соблюдать санитарно-гигиенические нормы.
Симптомы, причины, осложнения и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Что такое скарлатина?
Скарлатина, также известная как скарлатина, представляет собой инфекцию, которая может развиться у людей, страдающих стрептококковой ангиной. Для него характерна ярко-красная сыпь на теле, обычно сопровождающаяся высокой температурой и болью в горле. Те же бактерии, которые вызывают ангины, также вызывают скарлатину.
Скарлатина поражает в основном детей в возрасте от 5 до 15 лет. Раньше это была серьезная детская болезнь, но сегодня она часто менее опасна. Лечение антибиотиками на ранних стадиях болезни помогло ускорить выздоровление и уменьшить тяжесть симптомов.
Сыпь — самый частый признак скарлатины как у взрослых, так и у детей. Обычно она начинается с красной пятнистой сыпи и становится тонкой и грубой, как наждачная бумага. Алая сыпь — вот что дало название скарлатине.Сыпь может появиться за два-три дня до того, как человек почувствует себя плохо, или через семь дней после этого.
Сыпь обычно начинается на шее, паху и под мышками. Затем он распространяется на остальную часть тела. Складки кожи в подмышечных впадинах, локтях и коленях также могут стать более красными, чем окружающая кожа.
Примерно через семь дней после исчезновения сыпи кожа на кончиках пальцев рук и ног и в паху может отслоиться. Это может длиться несколько недель.
Другие общие симптомы скарлатины включают:
Скарлатина вызывается Streptococcus группы A или бактериями Streptococcus pyogenes , которые могут жить во рту и носовых проходах.Люди являются основным источником этих бактерий. Эти бактерии могут производить токсин или яд, вызывающий ярко-красную сыпь на теле.
Инфекция может распространяться за два-пять дней до того, как человек почувствует себя плохо, и может передаваться через контакт с каплями слюны инфицированного человека, выделениями из носа, чиханием или кашлем. Это означает, что любой человек может заразиться скарлатиной, если он вступит в прямой контакт с этими инфицированными каплями, а затем коснется своего рта, носа или глаз.
Вы также можете заболеть скарлатиной, если будете пить из того же стакана или есть из той же посуды, что и инфицированный человек.В некоторых случаях стрептококковая инфекция группы А передается через зараженную пищу.
Стрептококковая инфекция группы А может вызывать у некоторых людей кожную инфекцию. Эти кожные инфекции, известные как целлюлит, могут передавать бактерии другим людям. Однако прикосновение к сыпи при скарлатине не приведет к распространению бактерий, поскольку сыпь является результатом действия токсина, а не самих бактерий.
Скарлатина поражает в основном детей в возрасте от 5 до 15 лет. Вы заражаетесь скарлатиной в результате тесного контакта с инфицированными людьми.
Вы заражаетесь скарлатиной в результате тесного контакта с инфицированными людьми.
В большинстве случаев сыпь и другие симптомы скарлатины проходят примерно через 10 дней — 2 недели после лечения антибиотиками. Однако скарлатина может вызвать серьезные осложнения. К ним могут относиться:
Инфекций уха, абсцессов горла и пневмонии можно избежать, если скарлатину лечить своевременно с помощью соответствующих антибиотиков. Известно, что другие осложнения являются результатом иммунного ответа организма на инфекцию, а не самих бактерий.
Врач вашего ребенка сначала проведет медицинский осмотр, чтобы проверить наличие признаков скарлатины.Во время обследования врач особенно внимательно следит за состоянием языка, горла и миндалин вашего ребенка. Они также будут искать увеличенные лимфатические узлы и изучать внешний вид и текстуру сыпи.
Если врач подозревает, что у вашего ребенка скарлатина, он, скорее всего, возьмет мазок с задней стенки горла ребенка, чтобы взять образец его клеток для анализа. Это называется мазком из зева и используется для создания посева из зева.
Это называется мазком из зева и используется для создания посева из зева.
Затем образец будет отправлен в лабораторию для определения наличия группы A Streptococcus .Есть также экспресс-мазок из горла, который можно провести в офисе. Это может помочь определить инфекцию стрептококка группы А, пока вы ждете.
Скарлатина лечится антибиотиками. Антибиотики убивают бактерии и помогают иммунной системе организма бороться с бактериями, вызывающими инфекцию. Убедитесь, что вы или ваш ребенок прошли весь курс прописанных лекарств. Это поможет предотвратить осложнения и дальнейшее развитие инфекции.
Вы также можете давать некоторые лекарства, отпускаемые без рецепта (OTC), такие как ацетаминофен (тайленол), от лихорадки и боли.Проконсультируйтесь с врачом, чтобы узнать, достаточно ли возраст вашего ребенка, чтобы принимать ибупрофен (Адвил, Мотрин). Взрослые могут использовать ацетаминофен или ибупрофен.
Аспирин никогда не следует использовать в любом возрасте во время болезни с лихорадкой из-за повышенного риска развития синдрома Рея.
Врач вашего ребенка может также назначить другие лекарства, чтобы облегчить боль при ангине. Другие лекарства включают в себя ледяное мороженое, мороженое или теплый суп. Полоскание горла соленой водой и использование увлажнителя холодного воздуха также могут уменьшить тяжесть и боль при боли в горле.
Также важно, чтобы ваш ребенок пил много воды, чтобы избежать обезвоживания.
Ваш ребенок может вернуться в школу после того, как он принял антибиотики в течение как минимум 24 часов и у него больше не будет температуры.
В настоящее время вакцины против скарлатины или стрептококка группы А не существует, хотя многие потенциальные вакцины находятся в стадии клинической разработки.
Соблюдение правил гигиены — лучший способ предотвратить скарлатину. Вот несколько советов по профилактике, которым нужно следовать и обучать своих детей:
- Мойте руки перед едой и после посещения туалета.
- Мойте руки каждый раз при кашле или чихании.

- Прикрывайте рот и нос при чихании или кашле.
- Не делитесь посудой и стаканами с другими, особенно в группах.
Скарлатину необходимо лечить антибиотиками. Однако есть вещи, которые вы можете сделать, чтобы облегчить симптомы и дискомфорт, связанные со скарлатиной. Вот несколько средств, которые можно попробовать:
Симптомы, причины, осложнения и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Что такое скарлатина?
Скарлатина, также известная как скарлатина, представляет собой инфекцию, которая может развиться у людей, страдающих стрептококковой ангиной. Для него характерна ярко-красная сыпь на теле, обычно сопровождающаяся высокой температурой и болью в горле. Те же бактерии, которые вызывают ангины, также вызывают скарлатину.
Скарлатина поражает в основном детей в возрасте от 5 до 15 лет. Раньше это была серьезная детская болезнь, но сегодня она часто менее опасна. Лечение антибиотиками на ранних стадиях болезни помогло ускорить выздоровление и уменьшить тяжесть симптомов.
Раньше это была серьезная детская болезнь, но сегодня она часто менее опасна. Лечение антибиотиками на ранних стадиях болезни помогло ускорить выздоровление и уменьшить тяжесть симптомов.
Сыпь — самый частый признак скарлатины как у взрослых, так и у детей. Обычно она начинается с красной пятнистой сыпи и становится тонкой и грубой, как наждачная бумага. Алая сыпь — вот что дало название скарлатине. Сыпь может появиться за два-три дня до того, как человек почувствует себя плохо, или через семь дней после этого.
Сыпь обычно начинается на шее, паху и под мышками. Затем он распространяется на остальную часть тела. Складки кожи в подмышечных впадинах, локтях и коленях также могут стать более красными, чем окружающая кожа.
Примерно через семь дней после исчезновения сыпи кожа на кончиках пальцев рук и ног и в паху может отслоиться. Это может длиться несколько недель.
Другие общие симптомы скарлатины включают:
Скарлатина вызывается Streptococcus группы A или бактериями Streptococcus pyogenes , которые могут жить во рту и носовых проходах.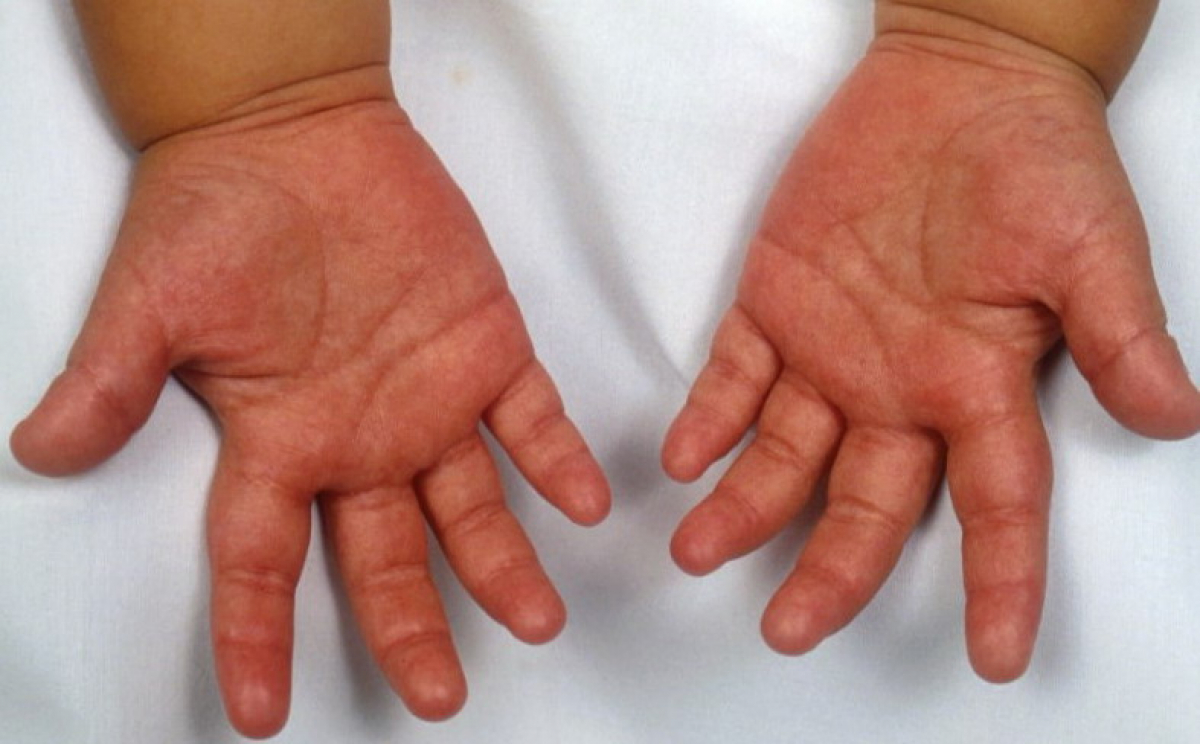 Люди являются основным источником этих бактерий. Эти бактерии могут производить токсин или яд, вызывающий ярко-красную сыпь на теле.
Люди являются основным источником этих бактерий. Эти бактерии могут производить токсин или яд, вызывающий ярко-красную сыпь на теле.
Инфекция может распространяться за два-пять дней до того, как человек почувствует себя плохо, и может передаваться через контакт с каплями слюны инфицированного человека, выделениями из носа, чиханием или кашлем. Это означает, что любой человек может заразиться скарлатиной, если он вступит в прямой контакт с этими инфицированными каплями, а затем коснется своего рта, носа или глаз.
Вы также можете заболеть скарлатиной, если будете пить из того же стакана или есть из той же посуды, что и инфицированный человек.В некоторых случаях стрептококковая инфекция группы А передается через зараженную пищу.
Стрептококковая инфекция группы А может вызывать у некоторых людей кожную инфекцию. Эти кожные инфекции, известные как целлюлит, могут передавать бактерии другим людям. Однако прикосновение к сыпи при скарлатине не приведет к распространению бактерий, поскольку сыпь является результатом действия токсина, а не самих бактерий.
Скарлатина поражает в основном детей в возрасте от 5 до 15 лет. Вы заражаетесь скарлатиной в результате тесного контакта с инфицированными людьми.
В большинстве случаев сыпь и другие симптомы скарлатины проходят примерно через 10 дней — 2 недели после лечения антибиотиками. Однако скарлатина может вызвать серьезные осложнения. К ним могут относиться:
Инфекций уха, абсцессов горла и пневмонии можно избежать, если скарлатину лечить своевременно с помощью соответствующих антибиотиков. Известно, что другие осложнения являются результатом иммунного ответа организма на инфекцию, а не самих бактерий.
Врач вашего ребенка сначала проведет медицинский осмотр, чтобы проверить наличие признаков скарлатины.Во время обследования врач особенно внимательно следит за состоянием языка, горла и миндалин вашего ребенка. Они также будут искать увеличенные лимфатические узлы и изучать внешний вид и текстуру сыпи.
Если врач подозревает, что у вашего ребенка скарлатина, он, скорее всего, возьмет мазок с задней стенки горла ребенка, чтобы взять образец его клеток для анализа. Это называется мазком из зева и используется для создания посева из зева.
Это называется мазком из зева и используется для создания посева из зева.
Затем образец будет отправлен в лабораторию для определения наличия группы A Streptococcus .Есть также экспресс-мазок из горла, который можно провести в офисе. Это может помочь определить инфекцию стрептококка группы А, пока вы ждете.
Скарлатина лечится антибиотиками. Антибиотики убивают бактерии и помогают иммунной системе организма бороться с бактериями, вызывающими инфекцию. Убедитесь, что вы или ваш ребенок прошли весь курс прописанных лекарств. Это поможет предотвратить осложнения и дальнейшее развитие инфекции.
Вы также можете давать некоторые лекарства, отпускаемые без рецепта (OTC), такие как ацетаминофен (тайленол), от лихорадки и боли.Проконсультируйтесь с врачом, чтобы узнать, достаточно ли возраст вашего ребенка, чтобы принимать ибупрофен (Адвил, Мотрин). Взрослые могут использовать ацетаминофен или ибупрофен.
Аспирин никогда не следует использовать в любом возрасте во время болезни с лихорадкой из-за повышенного риска развития синдрома Рея.
Врач вашего ребенка может также назначить другие лекарства, чтобы облегчить боль при ангине. Другие лекарства включают в себя ледяное мороженое, мороженое или теплый суп. Полоскание горла соленой водой и использование увлажнителя холодного воздуха также могут уменьшить тяжесть и боль при боли в горле.
Также важно, чтобы ваш ребенок пил много воды, чтобы избежать обезвоживания.
Ваш ребенок может вернуться в школу после того, как он принял антибиотики в течение как минимум 24 часов и у него больше не будет температуры.
В настоящее время вакцины против скарлатины или стрептококка группы А не существует, хотя многие потенциальные вакцины находятся в стадии клинической разработки.
Соблюдение правил гигиены — лучший способ предотвратить скарлатину. Вот несколько советов по профилактике, которым нужно следовать и обучать своих детей:
- Мойте руки перед едой и после посещения туалета.
- Мойте руки каждый раз при кашле или чихании.

- Прикрывайте рот и нос при чихании или кашле.
- Не делитесь посудой и стаканами с другими, особенно в группах.
Скарлатину необходимо лечить антибиотиками. Однако есть вещи, которые вы можете сделать, чтобы облегчить симптомы и дискомфорт, связанные со скарлатиной. Вот несколько средств, которые можно попробовать:
Симптомы, причины, осложнения и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Что такое скарлатина?
Скарлатина, также известная как скарлатина, представляет собой инфекцию, которая может развиться у людей, страдающих стрептококковой ангиной. Для него характерна ярко-красная сыпь на теле, обычно сопровождающаяся высокой температурой и болью в горле. Те же бактерии, которые вызывают ангины, также вызывают скарлатину.
Скарлатина поражает в основном детей в возрасте от 5 до 15 лет. Раньше это была серьезная детская болезнь, но сегодня она часто менее опасна. Лечение антибиотиками на ранних стадиях болезни помогло ускорить выздоровление и уменьшить тяжесть симптомов.
Раньше это была серьезная детская болезнь, но сегодня она часто менее опасна. Лечение антибиотиками на ранних стадиях болезни помогло ускорить выздоровление и уменьшить тяжесть симптомов.
Сыпь — самый частый признак скарлатины как у взрослых, так и у детей. Обычно она начинается с красной пятнистой сыпи и становится тонкой и грубой, как наждачная бумага. Алая сыпь — вот что дало название скарлатине. Сыпь может появиться за два-три дня до того, как человек почувствует себя плохо, или через семь дней после этого.
Сыпь обычно начинается на шее, паху и под мышками. Затем он распространяется на остальную часть тела. Складки кожи в подмышечных впадинах, локтях и коленях также могут стать более красными, чем окружающая кожа.
Примерно через семь дней после исчезновения сыпи кожа на кончиках пальцев рук и ног и в паху может отслоиться. Это может длиться несколько недель.
Другие общие симптомы скарлатины включают:
Скарлатина вызывается Streptococcus группы A или бактериями Streptococcus pyogenes , которые могут жить во рту и носовых проходах. Люди являются основным источником этих бактерий. Эти бактерии могут производить токсин или яд, вызывающий ярко-красную сыпь на теле.
Люди являются основным источником этих бактерий. Эти бактерии могут производить токсин или яд, вызывающий ярко-красную сыпь на теле.
Инфекция может распространяться за два-пять дней до того, как человек почувствует себя плохо, и может передаваться через контакт с каплями слюны инфицированного человека, выделениями из носа, чиханием или кашлем. Это означает, что любой человек может заразиться скарлатиной, если он вступит в прямой контакт с этими инфицированными каплями, а затем коснется своего рта, носа или глаз.
Вы также можете заболеть скарлатиной, если будете пить из того же стакана или есть из той же посуды, что и инфицированный человек.В некоторых случаях стрептококковая инфекция группы А передается через зараженную пищу.
Стрептококковая инфекция группы А может вызывать у некоторых людей кожную инфекцию. Эти кожные инфекции, известные как целлюлит, могут передавать бактерии другим людям. Однако прикосновение к сыпи при скарлатине не приведет к распространению бактерий, поскольку сыпь является результатом действия токсина, а не самих бактерий.
Скарлатина поражает в основном детей в возрасте от 5 до 15 лет. Вы заражаетесь скарлатиной в результате тесного контакта с инфицированными людьми.
В большинстве случаев сыпь и другие симптомы скарлатины проходят примерно через 10 дней — 2 недели после лечения антибиотиками. Однако скарлатина может вызвать серьезные осложнения. К ним могут относиться:
Инфекций уха, абсцессов горла и пневмонии можно избежать, если скарлатину лечить своевременно с помощью соответствующих антибиотиков. Известно, что другие осложнения являются результатом иммунного ответа организма на инфекцию, а не самих бактерий.
Врач вашего ребенка сначала проведет медицинский осмотр, чтобы проверить наличие признаков скарлатины.Во время обследования врач особенно внимательно следит за состоянием языка, горла и миндалин вашего ребенка. Они также будут искать увеличенные лимфатические узлы и изучать внешний вид и текстуру сыпи.
Если врач подозревает, что у вашего ребенка скарлатина, он, скорее всего, возьмет мазок с задней стенки горла ребенка, чтобы взять образец его клеток для анализа. Это называется мазком из зева и используется для создания посева из зева.
Это называется мазком из зева и используется для создания посева из зева.
Затем образец будет отправлен в лабораторию для определения наличия группы A Streptococcus .Есть также экспресс-мазок из горла, который можно провести в офисе. Это может помочь определить инфекцию стрептококка группы А, пока вы ждете.
Скарлатина лечится антибиотиками. Антибиотики убивают бактерии и помогают иммунной системе организма бороться с бактериями, вызывающими инфекцию. Убедитесь, что вы или ваш ребенок прошли весь курс прописанных лекарств. Это поможет предотвратить осложнения и дальнейшее развитие инфекции.
Вы также можете давать некоторые лекарства, отпускаемые без рецепта (OTC), такие как ацетаминофен (тайленол), от лихорадки и боли.Проконсультируйтесь с врачом, чтобы узнать, достаточно ли возраст вашего ребенка, чтобы принимать ибупрофен (Адвил, Мотрин). Взрослые могут использовать ацетаминофен или ибупрофен.
Аспирин никогда не следует использовать в любом возрасте во время болезни с лихорадкой из-за повышенного риска развития синдрома Рея.
Врач вашего ребенка может также назначить другие лекарства, чтобы облегчить боль при ангине. Другие лекарства включают в себя ледяное мороженое, мороженое или теплый суп. Полоскание горла соленой водой и использование увлажнителя холодного воздуха также могут уменьшить тяжесть и боль при боли в горле.
Также важно, чтобы ваш ребенок пил много воды, чтобы избежать обезвоживания.
Ваш ребенок может вернуться в школу после того, как он принял антибиотики в течение как минимум 24 часов и у него больше не будет температуры.
В настоящее время вакцины против скарлатины или стрептококка группы А не существует, хотя многие потенциальные вакцины находятся в стадии клинической разработки.
Соблюдение правил гигиены — лучший способ предотвратить скарлатину. Вот несколько советов по профилактике, которым нужно следовать и обучать своих детей:
- Мойте руки перед едой и после посещения туалета.
- Мойте руки каждый раз при кашле или чихании.

- Прикрывайте рот и нос при чихании или кашле.
- Не делитесь посудой и стаканами с другими, особенно в группах.
Скарлатину необходимо лечить антибиотиками. Однако есть вещи, которые вы можете сделать, чтобы облегчить симптомы и дискомфорт, связанные со скарлатиной. Вот несколько средств, которые стоит попробовать:
Скарлатина | Детская больница CS Mott
Обзор темы
Что такое скарлатина?
Скарлатина — термин, используемый для обозначения стрептококковой инфекции горла с сыпью.Скарлатина чаще всего встречается у детей в возрасте от 2 до 10 лет, но может поражать людей любого возраста.
Что вызывает скарлатину?
Скарлатина вызывается стрептококковыми (стрептококковыми) бактериями, теми же бактериями, которые вызывают ангины. Существует множество различных штаммов стрептококковых бактерий, некоторые из которых вызывают более серьезные заболевания, чем другие. Тип стрептококка, который поражает горло и вызывает скарлатину, называется бета-гемолитическим стрептококком группы А.
Каковы симптомы?
Симптомы скарлатины такие же, как симптомы ангины (кроме сыпи).Если у вас или вашего ребенка наблюдаются указанные ниже симптомы, позвоните своему врачу. Симптомы включают:
- Лихорадка 101 ° F (38,33 ° C) или выше.
- Боль в горле и затруднение глотания.
- Белые или желтые пятна или налет на горле и миндалинах.
- Увеличение лимфатических узлов на шее.
Другие симптомы, которые появляются перед сыпью, особенно у детей, могут включать общую боль в теле, головную боль, боль в животе, тошноту, рвоту или вялость.Скарлатина обычно не сопровождается симптомами простуды, такими как чихание, насморк или заложенность носа или кашель.
Для получения дополнительной информации о стрептококковой инфекции горла см. Раздел Стрептококковая ангина.
Самый заметный симптом скарлатины — грубая красная сыпь, похожая на мелкую наждачную бумагу. Сыпь обычно появляется через 24 часа после начала лихорадки. Сыпь начинается на груди и животе, а затем распространяется по всему телу в течение 1-2 дней. Сыпь и покраснение более заметны в складках кожи, особенно в паху, подмышечных впадинах и локтях.Обычно он исчезает примерно через неделю, и тогда кожа может начать шелушиться.
Сыпь начинается на груди и животе, а затем распространяется по всему телу в течение 1-2 дней. Сыпь и покраснение более заметны в складках кожи, особенно в паху, подмышечных впадинах и локтях.Обычно он исчезает примерно через неделю, и тогда кожа может начать шелушиться.
После того, как кожа начнет шелушиться, на языке могут появиться ярко-красные пятна, придающие ему вид, который называют «земляничным языком».
Как диагностируется скарлатина?
Диагноз скарлатины обычно основывается на анамнезе, осмотре горла и экспресс-тесте на стрептококк или посеве из горла на наличие стрептококковых бактерий. Один или оба этих теста необходимы для подтверждения инфекции стрептококковыми бактериями.
Как лечится?
Скарлатина и вызывающая ее стрептококковая инфекция лечатся антибиотиками.
Каковы осложнения скарлатины?
Осложнения скарлатины включают инфекцию среднего уха, синусит и пневмонию. В редких случаях может развиться более серьезная инфекция, например ревматическая лихорадка или ревматическая болезнь сердца. Большинство случаев скарлатины можно вылечить без каких-либо необратимых осложнений.
Большинство случаев скарлатины можно вылечить без каких-либо необратимых осложнений.
Клиническое проявление скарлатины: история болезни, физикальное обследование, осложнения
Автор
Bahman Sotoodian, MD Врач-резидент, Отделение дерматологии, Медицинский и стоматологический факультет Университета Альберты, Канада
Раскрытие: Ничего не разглашать.
Соавтор (ы)
Джагги Рао, доктор медицины, FRCPC Клинический профессор медицины, отделение дерматологии и кожных наук, директор программы резидентуры по дерматологии, Медицинский и стоматологический факультет Университета Альберты, Канада
Джагги Рао, доктор медицины, FRCPC является членом следующие медицинские общества: Американская академия дерматологии, Американское общество дерматологической хирургии, Американское общество лазерной медицины и хирургии, Канадская дерматологическая ассоциация, Канадская медицинская ассоциация, Канадская ассоциация медицинской защиты, Тихоокеанская дерматологическая ассоциация, Королевский колледж врачей и хирургов Канады
Раскрытие: нечего раскрывать.
Главный редактор
Уильям Д. Джеймс, доктор медицины Пол Р. Гросс, профессор дерматологии, заместитель председателя, директор программы резидентуры, факультет дерматологии, Медицинская школа Университета Пенсильвании
Уильям Д. Джеймс, доктор медицины, является членом следующих медицинских обществ: Американских Академия дерматологии, Общество следственной дерматологии
Раскрытие информации: Полученный доход в сумме не менее 250 долларов от: Elsevier; WebMD.
Дополнительные участники
Эдвард Дж. Забавски, младший, DO Медицинская и хирургическая дерматология
Эдвард Дж. Забавски, младший, DO является членом следующих медицинских обществ: Американская остеопатическая ассоциация, Дерматологическое общество Новой Англии
Раскрытие: Ничего не разглашать.
Благодарности
webmd.com»> Джерри Балентин, DO профессор и заведующий кафедрой неотложной медицины Колледжа остеопатической медицины Нью-Йоркского технологического института; Исполнительный вице-президент больницы Святого ВарнавыJerry Balentine, DO, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американского колледжа врачей неотложной помощи, Американского колледжа врачей, Американской остеопатической ассоциации и Нью-Йоркской медицинской академии
Раскрытие: Ничего не раскрывать.
Питер Блумфилд, MD, MPH Клинический инструктор, Отделение неотложной медицины, Медицинский центр Olive View-UCLA
Раскрытие: Ничего не раскрывать.
Памела Л. Дайн, доктор медицины Профессор клинической медицины / неотложной медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Лечащий врач отделения экстренной медицины, Olive View-UCLA Medical Center
webmd.com»> Памела Л. Дайн, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Общества академической неотложной медициныРаскрытие: Ничего не раскрывать.
Craig A Elmets, MD Профессор и заведующий кафедрой дерматологии, директор UAB Skin Diseases Research Center, Университет Алабамы в Медицинской школе Бирмингема
Крейг Элметс, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американской ассоциации иммунологов, Американского колледжа врачей, Американской федерации медицинских исследований и Общества исследовательской дерматологии
Сообщение: Palomar Medical Technologies Stock Отсутствует; Гонорар Astellas Consulting Членство в экспертной комиссии; Заработная плата медицинского общества Массачусетса; Грант Abbott Laboratories / исследовательские фонды Независимый подрядчик; Современная заработная плата; Биоген Грант / исследовательские фонды Независимый подрядчик; Clinuvel Независимый подрядчик; Фармацевтический грант Covan Basilea / исследовательские фонды Независимый подрядчик; ISDIN Нет Консультации; Грант TenX BIopharma / исследовательские фонды Независимый подрядчик
webmd.com»> Дэниел П. Ломбарди, DO доцент клинической практики, Нью-Йоркский колледж остеопатической медицины; Лечащий врач, заместитель директора отделения и программный директор отделения неотложной медицинской помощи больницы Святого ВарнавыДэниел П. Ломбарди, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Американского колледжа врачей неотложной помощи остеопатии и Американской остеопатической ассоциации
Раскрытие: Ничего не раскрывать.
Роберт О’Коннор, доктор медицины, магистр здравоохранения Профессор и заведующий кафедрой неотложной медицины, Система здравоохранения Университета Вирджинии
Роберт О’Коннор, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа врачей, Американской кардиологической ассоциации, Американской медицинской ассоциации, Медицинского общества штата Делавэр, Национальная ассоциация врачей скорой медицинской помощи, Общество академической неотложной медицины и Общество медицины дикой природы
webmd.com»> Раскрытие: Ничего не раскрывать.Джозеф А. Саломон III, доктор медицины Доцент и обслуживающий персонал, Медицинские центры Трумэна, Медицинская школа Университета Миссури в Канзас-Сити; Медицинский директор EMS, Канзас-Сити, Миссури,
Джозеф А. Саломон III, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии экстренной медицины, Национальной ассоциации врачей скорой помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Reference Salary Employment
webmd.com»> Ричард П. Винсон, доктор медицины Ассистент клинического профессора, Департамент дерматологии, Центр медицинских наук Техасского технического университета, Медицинская школа Пола Л. Фостера; Консультант, Дерматология Маунтин-Вью, PAРичард П. Винсон, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Ассоциации военных дерматологов, Техасского дерматологического общества и Техасской медицинской ассоциации
.Раскрытие: Ничего не раскрывать.
Эрик Л. Вайс, доктор медицинских наук, DTM и H Медицинский директор, Управление непрерывности обслуживания и планирования на случай стихийных бедствий, директор по стипендии, Стипендия по медицине стихийных бедствий Медицинского центра Стэнфордского университета, председатель SUMC и LPCH Целевая группа по биотерроризму и готовности к чрезвычайным ситуациям, младший клинический консультант Департамента здравоохранения Хирургия (неотложная медицина), Медицинский центр Стэнфордского университета
webmd.com»> Eric L Weiss, MD, DTM & H является членом следующих медицинских обществ: Американский колледж врачей скорой помощи, Американский колледж медицины труда и окружающей среды, Американская медицинская ассоциация, Американское общество тропической медицины и гигиены, Врачи за социальную ответственность, Southeastern Surgical Конгресс, Южная ассоциация онкологии, Южное клиническое неврологическое общество и Общество дикой медициныРаскрытие: Ничего не раскрывать.
Гарри Уилкс, MBBS, FACEM Директор отделения неотложной медицины, Больница Голгофы, Канберра, АКТ; Адъюнкт-профессор, Университет Эдит Коуэн, Западная Австралия
Раскрытие: Ничего не раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор Фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
webmd.com»> Раскрытие: Ничего не раскрывать.Грейс М. Янг, доктор медицины Доцент кафедры педиатрии, Медицинский центр Университета Мэриленда
Грейс М. Янг, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии и Американского колледжа врачей неотложной помощи
Раскрытие: Ничего не раскрывать.
Скарлатина: история болезни, патофизиология, этиология
Автор
Bahman Sotoodian, MD Врач-резидент, Отделение дерматологии, Медицинский и стоматологический факультет Университета Альберты, Канада
Раскрытие: Ничего не разглашать.
Соавтор (ы)
Джагги Рао, доктор медицины, FRCPC Клинический профессор медицины, отделение дерматологии и кожных наук, директор программы резидентуры по дерматологии, Медицинский и стоматологический факультет Университета Альберты, Канада
Джагги Рао, доктор медицины, FRCPC является членом следующие медицинские общества: Американская академия дерматологии, Американское общество дерматологической хирургии, Американское общество лазерной медицины и хирургии, Канадская дерматологическая ассоциация, Канадская медицинская ассоциация, Канадская ассоциация медицинской защиты, Тихоокеанская дерматологическая ассоциация, Королевский колледж врачей и хирургов Канады
Раскрытие: нечего раскрывать.
Главный редактор
Уильям Д. Джеймс, доктор медицины Пол Р. Гросс, профессор дерматологии, заместитель председателя, директор программы резидентуры, факультет дерматологии, Медицинская школа Университета Пенсильвании
Уильям Д. Джеймс, доктор медицины, является членом следующих медицинских обществ: Американских Академия дерматологии, Общество следственной дерматологии
Раскрытие информации: Полученный доход в сумме не менее 250 долларов от: Elsevier; WebMD.
Дополнительные участники
Эдвард Дж. Забавски, младший, DO Медицинская и хирургическая дерматология
Эдвард Дж. Забавски, младший, DO является членом следующих медицинских обществ: Американская остеопатическая ассоциация, Дерматологическое общество Новой Англии
Раскрытие: Ничего не разглашать.
Благодарности
webmd.com»> Джерри Балентин, DO профессор и заведующий кафедрой неотложной медицины Колледжа остеопатической медицины Нью-Йоркского технологического института; Исполнительный вице-президент больницы Святого ВарнавыJerry Balentine, DO, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американского колледжа врачей неотложной помощи, Американского колледжа врачей, Американской остеопатической ассоциации и Нью-Йоркской медицинской академии
Раскрытие: Ничего не раскрывать.
Питер Блумфилд, MD, MPH Клинический инструктор, Отделение неотложной медицины, Медицинский центр Olive View-UCLA
Раскрытие: Ничего не раскрывать.
Памела Л. Дайн, доктор медицины Профессор клинической медицины / неотложной медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Лечащий врач отделения экстренной медицины, Olive View-UCLA Medical Center
webmd.com»> Памела Л. Дайн, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Общества академической неотложной медициныРаскрытие: Ничего не раскрывать.
Craig A Elmets, MD Профессор и заведующий кафедрой дерматологии, директор UAB Skin Diseases Research Center, Университет Алабамы в Медицинской школе Бирмингема
Крейг Элметс, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американской ассоциации иммунологов, Американского колледжа врачей, Американской федерации медицинских исследований и Общества исследовательской дерматологии
Сообщение: Palomar Medical Technologies Stock Отсутствует; Гонорар Astellas Consulting Членство в экспертной комиссии; Заработная плата медицинского общества Массачусетса; Грант Abbott Laboratories / исследовательские фонды Независимый подрядчик; Современная заработная плата; Биоген Грант / исследовательские фонды Независимый подрядчик; Clinuvel Независимый подрядчик; Фармацевтический грант Covan Basilea / исследовательские фонды Независимый подрядчик; ISDIN Нет Консультации; Грант TenX BIopharma / исследовательские фонды Независимый подрядчик
webmd.com»> Дэниел П. Ломбарди, DO доцент клинической практики, Нью-Йоркский колледж остеопатической медицины; Лечащий врач, заместитель директора отделения и программный директор отделения неотложной медицинской помощи больницы Святого ВарнавыДэниел П. Ломбарди, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Американского колледжа врачей неотложной помощи остеопатии и Американской остеопатической ассоциации
Раскрытие: Ничего не раскрывать.
Роберт О’Коннор, доктор медицины, магистр здравоохранения Профессор и заведующий кафедрой неотложной медицины, Система здравоохранения Университета Вирджинии
Роберт О’Коннор, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа врачей, Американской кардиологической ассоциации, Американской медицинской ассоциации, Медицинского общества штата Делавэр, Национальная ассоциация врачей скорой медицинской помощи, Общество академической неотложной медицины и Общество медицины дикой природы
webmd.com»> Раскрытие: Ничего не раскрывать.Джозеф А. Саломон III, доктор медицины Доцент и обслуживающий персонал, Медицинские центры Трумэна, Медицинская школа Университета Миссури в Канзас-Сити; Медицинский директор EMS, Канзас-Сити, Миссури,
Джозеф А. Саломон III, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии экстренной медицины, Национальной ассоциации врачей скорой помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Reference Salary Employment
webmd.com»> Ричард П. Винсон, доктор медицины Ассистент клинического профессора, Департамент дерматологии, Центр медицинских наук Техасского технического университета, Медицинская школа Пола Л. Фостера; Консультант, Дерматология Маунтин-Вью, PAРичард П. Винсон, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Ассоциации военных дерматологов, Техасского дерматологического общества и Техасской медицинской ассоциации
.Раскрытие: Ничего не раскрывать.
Эрик Л. Вайс, доктор медицинских наук, DTM и H Медицинский директор, Управление непрерывности обслуживания и планирования на случай стихийных бедствий, директор по стипендии, Стипендия по медицине стихийных бедствий Медицинского центра Стэнфордского университета, председатель SUMC и LPCH Целевая группа по биотерроризму и готовности к чрезвычайным ситуациям, младший клинический консультант Департамента здравоохранения Хирургия (неотложная медицина), Медицинский центр Стэнфордского университета
webmd.com»> Eric L Weiss, MD, DTM & H является членом следующих медицинских обществ: Американский колледж врачей скорой помощи, Американский колледж медицины труда и окружающей среды, Американская медицинская ассоциация, Американское общество тропической медицины и гигиены, Врачи за социальную ответственность, Southeastern Surgical Конгресс, Южная ассоциация онкологии, Южное клиническое неврологическое общество и Общество дикой медициныРаскрытие: Ничего не раскрывать.
Гарри Уилкс, MBBS, FACEM Директор отделения неотложной медицины, Больница Голгофы, Канберра, АКТ; Адъюнкт-профессор, Университет Эдит Коуэн, Западная Австралия
Раскрытие: Ничего не раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор Фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
webmd.com»> Раскрытие: Ничего не раскрывать.Грейс М. Янг, доктор медицины Доцент кафедры педиатрии, Медицинский центр Университета Мэриленда
Грейс М. Янг, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии и Американского колледжа врачей неотложной помощи
Раскрытие: Ничего не раскрывать.
Сыпь, Симптомы, Лечение, Что это
Обзор
Что такое ревматическая лихорадка?
Ревматическая лихорадка — это аутоиммунное заболевание, при котором воспаляются ткани тела, такие как суставы и сердце. Медицинские работники могут также назвать это острой ревматической лихорадкой. Это случается, когда иммунная система организма слишком остро реагирует на инфекцию, вызванную стрептококками или скарлатиной, которые не были полностью вылечены.
Это случается, когда иммунная система организма слишком остро реагирует на инфекцию, вызванную стрептококками или скарлатиной, которые не были полностью вылечены.
Ревматическая лихорадка заставляет иммунную систему вашего организма атаковать собственные ткани, вызывая воспаление (отек). Ревматическая лихорадка может поражать суставы, сердце или кровеносные сосуды.
Ревматическая лихорадка и скарлатина — это одно и то же?
Нет. Скарлатина и ангина — инфекции, вызываемые бактериями группы A Streptococcus . Скарлатина и стрептококковая ангина являются распространенными инфекциями группы A Streptococcus . Медицинские работники лечат их антибиотиками.
Ревматическая лихорадка — очень редкое осложнение скарлатины и ангины. Это может произойти, если одна из этих инфекций не лечится.
Насколько распространена ревматическая лихорадка
? В то время как стрептококковые инфекции распространены в США, ревматическая лихорадка — нет. Поскольку антибиотики широко доступны в США, большинство людей лечат ангины и скарлатину. Устранение этих состояний предотвращает ревматическую лихорадку.
Поскольку антибиотики широко доступны в США, большинство людей лечат ангины и скарлатину. Устранение этих состояний предотвращает ревматическую лихорадку.
Ревматическая лихорадка чаще возникает в местах с ограниченными ресурсами, например в странах с ограниченными ресурсами.Но это может произойти в США, особенно в регионах с ограниченным доступом к медицинской помощи.
Симптомы и причины
Что вызывает ревматизм?
Ревматическая лихорадка — это чрезмерная реакция иммунной системы вашего организма, заставляющая ее бороться со здоровыми тканями. Эту острую реакцию может спровоцировать невылеченная ангина или скарлатина.Это происходит, когда инфекции, вызванные стрептококком группы А, не получают адекватного лечения антибиотиками.
Когда защитные силы вашего тела (антитела) начинают сопротивляться, реакция может повредить здоровые ткани и органы, а не бактерии.
Кто болеет ревматической лихорадкой?
Любой может заболеть ревматической лихорадкой. Но в основном это поражает маленьких детей и подростков (в возрасте от 5 до 15 лет). Ревматическая лихорадка обычно развивается через две-три недели после нелеченной ангины или скарлатины.Острая ревматическая лихорадка обычно не возникает у детей младшего возраста (младше 5 лет) и старше 15 лет.
Как часто ангина или скарлатина вызывают ревматизм?
У большинства людей, страдающих стрептококковой ангиной или скарлатиной, ревматическая лихорадка не развивается. Это происходит только тогда, когда с этими состояниями не обращаются должным образом. Даже тогда ревматическая лихорадка в США встречается крайне редко.
.Кто подвержен риску ревматической лихорадки?
Определенные факторы могут увеличить риск ревматической лихорадки:
- Место вашего проживания: Большинство людей с ревматической лихорадкой живут в местах с ограниченными медицинскими ресурсами, например в странах с ограниченными ресурсами.
 Проживание в районе, где трудно получить лекарства или медицинскую помощь, также может подвергнуть вас риску.
Проживание в районе, где трудно получить лекарства или медицинскую помощь, также может подвергнуть вас риску. - Возраст: Ревматическая лихорадка чаще всего поражает детей и подростков от 5 до 15 лет.
- Общее состояние здоровья: Ослабленная иммунная система может увеличить ваш риск. Дети, которые часто болеют стрептококковой инфекцией, могут с большей вероятностью заболеть ревматической лихорадкой.
- Семейный анамнез: Если кто-то из членов вашей семьи болел ревматической лихорадкой, у других членов семьи может быть больше шансов заразиться им.
- Многолюдные места: Бактерии легче распространяются в местах скопления больших групп.
Могут ли взрослые заразиться ревматической лихорадкой?
Это очень редко, но взрослые тоже могут заболеть ревматизмом.
Ревматическая лихорадка заразна?
Ревматическая лихорадка не заразна. Вы не можете отдать это или получить от кого-то еще. Но ангина и скарлатина заразны. Эти инфекции передаются воздушно-капельным путем (при кашле или чихании).
Но ангина и скарлатина заразны. Эти инфекции передаются воздушно-капельным путем (при кашле или чихании).
Каковы симптомы ревматической лихорадки?
Ревматическая лихорадка (и бактериальные инфекции в целом) может поражать людей по-разному. Иногда люди испытывают такие легкие симптомы стрептококка, что они не осознают, что у них стрептококковая инфекция, пока позже не разовьется ревматическая лихорадка.
Симптомы ревматической лихорадки похожи на многие другие проблемы со здоровьем. Большинство этих других проблем являются обычными и не опасными. Симптомы могут широко варьироваться в зависимости от того, на какую часть тела влияет болезнь.
Поскольку ревматическая лихорадка может быть серьезным заболеванием, всегда звоните своему врачу, если подозреваете, что у вас или вашего ребенка может быть это заболевание. Общие симптомы ревматической лихорадки включают:
- Опухшие, болезненные и красные суставы, особенно большие суставы, такие как колени, лодыжки и локти
- Боль в груди или ненормальное сердцебиение.

- Чувство чрезмерной усталости все время (утомляемость).
- Лихорадка , особенно старше 100 лет.4 градуса по Фаренгейту.
- Плоская красная сыпь с неровным краем.
- Необъяснимые или продолжающиеся головные боли , особенно если ваш ребенок никогда раньше не жаловался на головную боль.
- Резкие движения , которые невозможно контролировать руками, ногами или другими частями тела.
- Мышечные боли или болезненные, болезненные суставы.
- Небольшие шишки под кожей .
- Опухшие, красные миндалины .
Диагностика и тесты
Как диагностируется ревматизм?
Если вы или ваш ребенок болит горло более двух дней, обратитесь к своему врачу.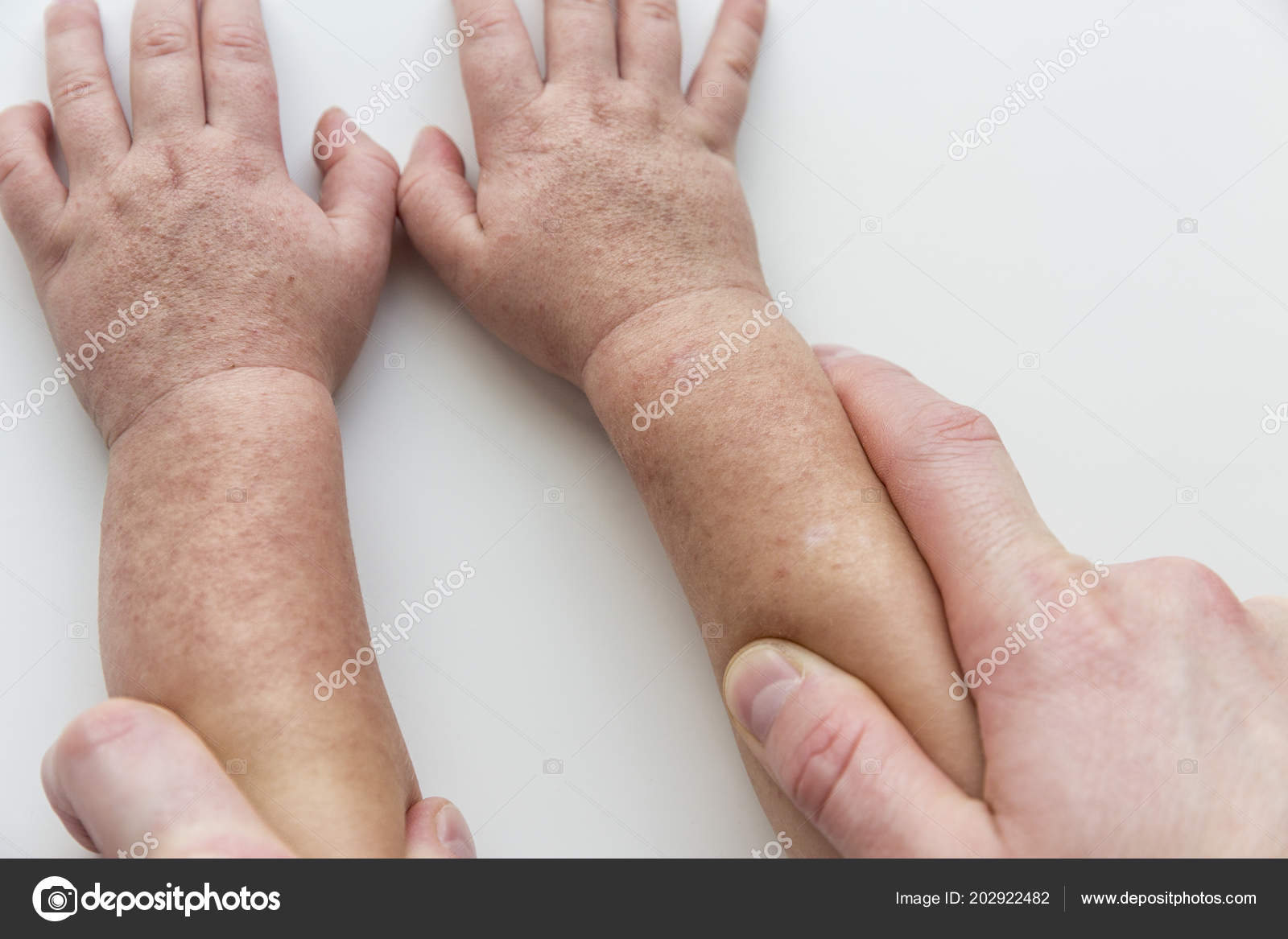 Лечение инфекции, вызванной стрептококком группы A , может предотвратить ревматическую лихорадку.
Лечение инфекции, вызванной стрептококком группы A , может предотвратить ревматическую лихорадку.
Если ваш врач подозревает ревматизм, он сначала возьмет мазок из вашего горла, чтобы проверить наличие бактерий стрептококка группы А.Они могут использовать экспресс-тест на стрептококк или заказать посев из горла.
Экспресс-тест на стрептококк может дать результаты в течение 10 минут. Для получения результатов посев из горла занимает несколько дней. Однако быстрые пошаговые тесты иногда дают ложноотрицательные результаты (говорят, что у вас нет стрептококка, хотя на самом деле он есть).
В зависимости от ваших симптомов ваш лечащий врач может также заказать:
- Анализы крови: Иногда медицинские работники заказывают анализ крови для подтверждения стрептококковой инфекции. Анализы крови могут обнаружить антитела (защитные силы вашего организма против бактерий), когда бактерии больше не обнаруживаются на тестах.Другие анализы крови проверяют наличие веществ (например, белков), которые указывают на воспаление в организме.

- Сердечные пробы: Сердечные пробы, такие как электрокардиограмма (ЭКГ) или эхокардиограмма (УЗИ сердца), помогают поставщикам медицинских услуг проверить функцию вашего сердца.
Ведение и лечение
Как лечится ревматизм?
Лечение ревматической лихорадки в первую очередь направлено на избавление от бактериальной инфекции.Затем процедуры устраняют воспаление внутри тела.
К лечению ревматической лихорадки относятся:
- Антибиотики: Медицинские работники назначают антибиотики для лечения основной бактериальной инфекции. Некоторые антибиотики вводятся одним уколом (уколом). Другие вы принимаете внутрь в течение недели или больше.
- Противовоспалительные препараты: Ваш врач, скорее всего, порекомендует лекарство, такое как аспирин, для уменьшения воспаления (отека) по всему телу.
 Это лекарство также может облегчить такие симптомы, как боль в суставах. При тяжелых симптомах ваш врач может назначить более сильное лекарство (кортикостероиды) для борьбы с воспалением.
Это лекарство также может облегчить такие симптомы, как боль в суставах. При тяжелых симптомах ваш врач может назначить более сильное лекарство (кортикостероиды) для борьбы с воспалением. - Другие методы лечения: Ревматическая лихорадка влияет на людей по-разному. Ваш врач может порекомендовать другие методы лечения в зависимости от того, как это состояние влияет на вас. В тяжелых случаях может потребоваться операция на сердце или лечение суставов для лечения серьезных осложнений.
Профилактика
Как предотвратить ревматизм?
Очень важно лечить фарингит и скарлатину на ранней стадии.Это может предотвратить ревматизм. Симптомы стрептококковой ангины и скарлатины не всегда очевидны и не всегда легко обнаружить. Позвоните своему лечащему врачу, чтобы получить рекомендации, если у вашего ребенка болит горло более трех дней или есть другие симптомы, которые вас беспокоят.
Если у вашего ребенка фарингит или скарлатина, обязательно следуйте инструкциям врача. Вашему ребенку необходимо пройти полный курс лечения антибиотиками, даже если он почувствует себя лучше. В противном случае инфекция может не исчезнуть и сделать вас более склонным к ревматической лихорадке.
Что еще я могу сделать для защиты от ревматической лихорадки?
Соблюдение правил гигиены снижает вероятность заражения бактериальной инфекцией. Это также может помешать вам передать инфекцию кому-либо еще. У вас всегда должно быть:
- Часто (и хорошо) мойте руки водой с мылом.
- Кашель или чихание в салфетку, в локоть или верхнюю часть плеча (не в руку).
- Используйте салфетку один раз, чтобы чихнуть или высморкаться, затем выбросьте ее и вымойте руки.
Если вам поставили диагноз ревматической лихорадки, ваш врач может назначить длительный курс лечения антибиотиками (ежемесячные инъекции пенициллина), чтобы предотвратить будущие приступы ангины и рецидивов ревматической лихорадки.
Перспективы / Прогноз
Каковы перспективы для людей с ревматической лихорадкой?
Ревматическая лихорадка неизлечима, но лечение может помочь.Постановка точного диагноза вскоре после появления симптомов может предотвратить необратимый ущерб от болезни. Тяжелые осложнения возникают редко. Когда они возникают, они могут повлиять на сердце, суставы, нервную систему или кожу.
Ревматическая болезнь может вернуться или стать серьезной проблемой. В некоторых случаях ревматизм может привести к серьезным или даже опасным для жизни осложнениям. Вашему ребенку могут потребоваться регулярные осмотры для долгосрочной защиты его здоровья.
Как ревматическая лихорадка влияет на сердце?
Ревматическая лихорадка не всегда поражает сердце.Но когда это происходит, это может повредить ткани сердца, особенно сердечные клапаны.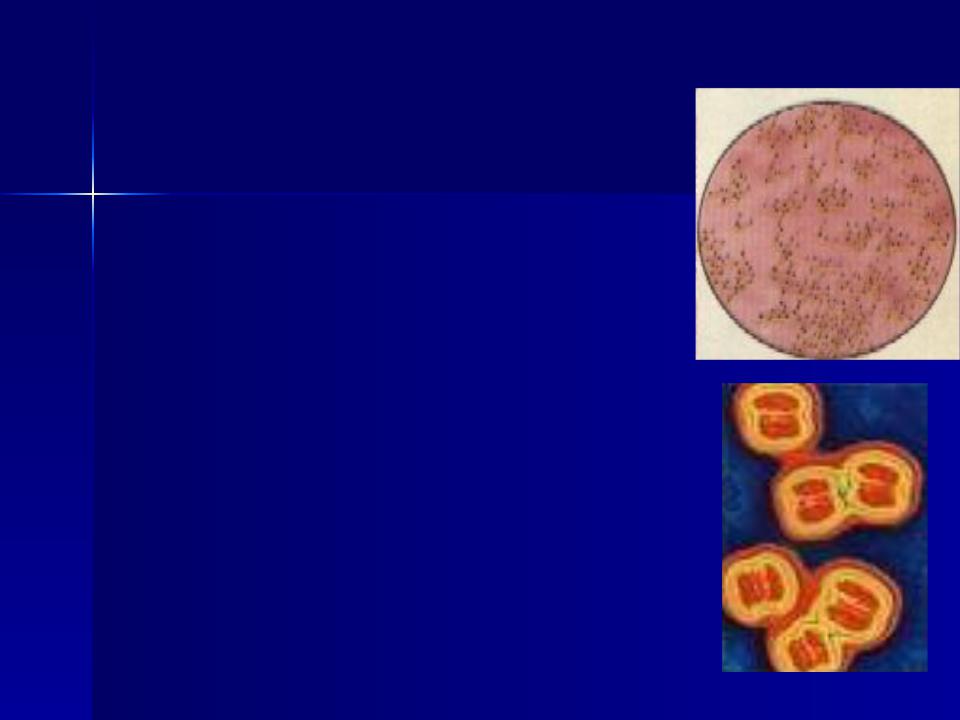 Рубцовая ткань сердца не работает должным образом. Со временем ревматизм может привести к необратимому повреждению сердца. Медицинские работники могут назвать это состояние ревматической болезнью сердца или застойной сердечной недостаточностью.
Рубцовая ткань сердца не работает должным образом. Со временем ревматизм может привести к необратимому повреждению сердца. Медицинские работники могут назвать это состояние ревматической болезнью сердца или застойной сердечной недостаточностью.
Если ревматическая лихорадка повреждает клапан сердца, врач может порекомендовать операцию по восстановлению или замене пораженного клапана. Поражение сердца может проявиться через 10-20 лет после постановки диагноза ревматической лихорадки. Важно поддерживать регулярный контакт с врачом, которому вы доверяете, всю оставшуюся жизнь.
Жить с
Может ли возвратиться ревматическая лихорадка?
Да. Вы можете снова заболеть ревматической лихорадкой, если позже снова заболеете стрептококком или скарлатиной. Если у вас ревматическая лихорадка, врач может порекомендовать вам принимать антибиотики в течение многих лет или, возможно, на протяжении всей жизни. Это лечение называется профилактикой антибиотиками. Это может предотвратить повторную стрептококковую инфекцию и предотвратить возвращение ревматической лихорадки.
Это лечение называется профилактикой антибиотиками. Это может предотвратить повторную стрептококковую инфекцию и предотвратить возвращение ревматической лихорадки.
О чем я должен спросить своего врача?
Если у вас или вашего ребенка ревматическая лихорадка, вы можете спросить своего врача:
- Какой антибиотик порекомендуете?
- Как долго моему ребенку нужно принимать это лекарство?
- Потребуется ли моему ребенку длительный прием антибиотиков?
- Потребуются ли моему ребенку другие тесты сейчас или в будущем?
- Как ревматическая лихорадка может повлиять на моего ребенка сейчас или в будущем?
- Есть ли какие-либо действия, которые могут представлять опасность для здоровья моего ребенка?
- Какая медицинская помощь понадобится моему ребенку в будущем?
- Что я могу сделать, чтобы лучше всего защитить здоровье моего ребенка?
Когда мне следует вызвать врача?
Если вы подозреваете, что у вашего ребенка фарингит или скарлатина, не ждите, чтобы позвонить своему врачу. Раннее лечение может предотвратить ревматизм.
Раннее лечение может предотвратить ревматизм.
Общие признаки этих бактериальных инфекций включают:
- Боль в горле, продолжающаяся более трех дней.
- Отсутствие аппетита (особенно из-за проблем с глотанием).
- Увеличение лимфатических узлов на шее.
- Красная сыпь.
- Лихорадка.
- Опухшие, красные или пятнистые миндалины (железы в задней части рта).
- Головная боль.
Записка из клиники Кливленда
Ревматическая лихорадка — редкое осложнение.Это может произойти, если лечение не устраняет фарингит или скарлатину. Чаще всего поражает маленьких детей и подростков. В тяжелых случаях это может привести к серьезным проблемам со здоровьем, которые влияют на сердце, суставы или другие органы. Вы можете предотвратить ревматизм, сразу же обратившись к врачу, если подозреваете одну из этих распространенных бактериальных инфекций. Больным ревматической лихорадкой часто требуется пожизненная медицинская помощь для защиты своего здоровья.

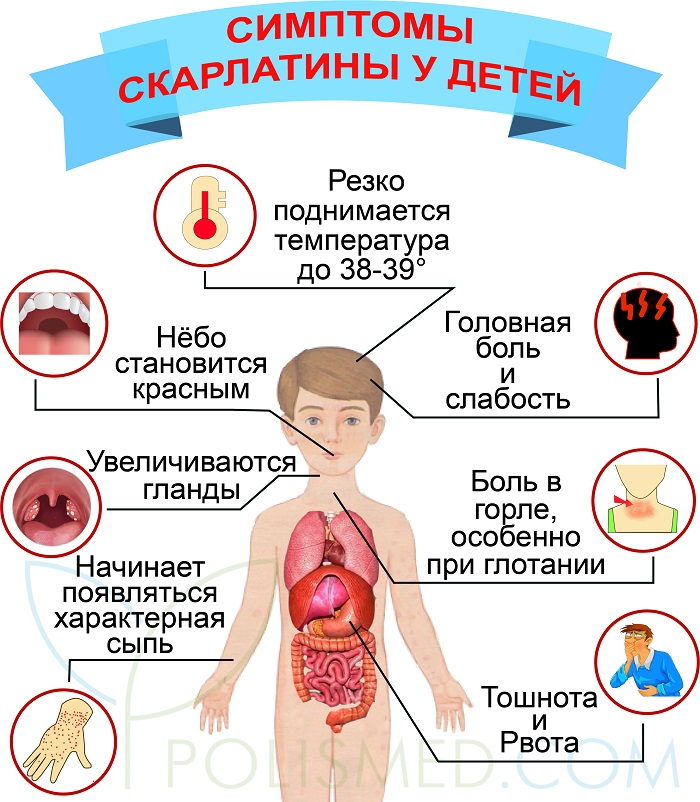
 824 с.
824 с. 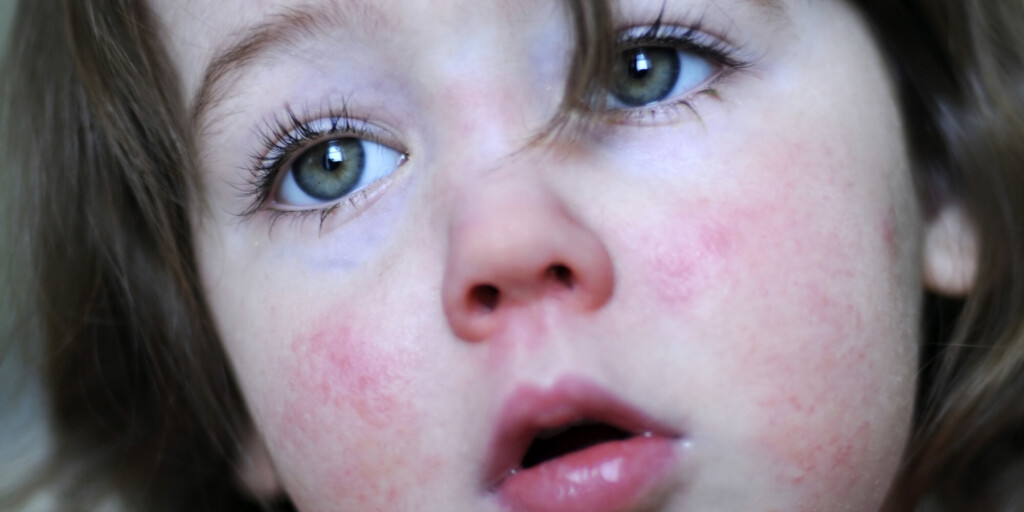
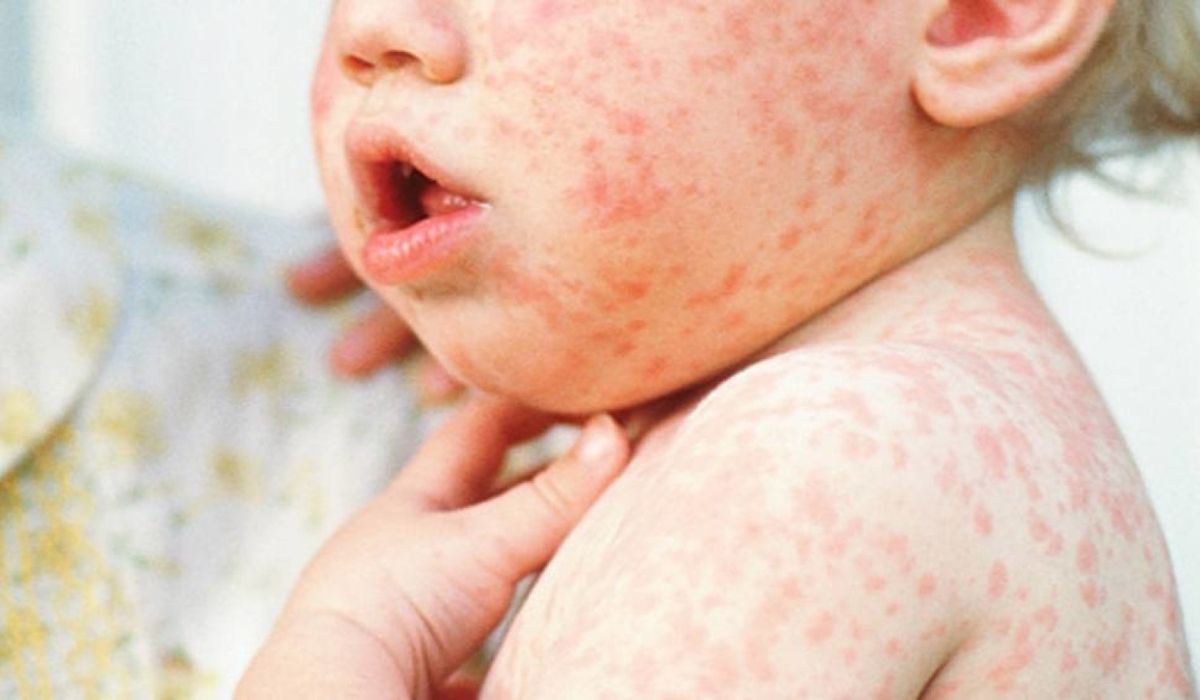
 Дети первого года жизни болеют крайне редко благодаря полученному от матери иммунитету и относительной изолированности от других детей.
Дети первого года жизни болеют крайне редко благодаря полученному от матери иммунитету и относительной изолированности от других детей. Носогубный треугольник при этом остается бледным, высыпания на нем отсутствуют. Сыпь распространяется по всему телу от лица и шеи вниз, локализуется в районе естественных складок: подмышечных, локтевых, подколенных, паховых, а также на боковых поверхностях туловища. Если по месту высыпания провести пальцем, остается белый след, постепенно вновь приобретающий ярко-красный оттенок. Обычно сыпь проходит через 3-7 дней, не оставляя пигментации. На кистях рук, стопах, пальцах рук и ног возникает пластинчатое шелушение, на остальных частях тела – мелкое, отрубевидное.
Носогубный треугольник при этом остается бледным, высыпания на нем отсутствуют. Сыпь распространяется по всему телу от лица и шеи вниз, локализуется в районе естественных складок: подмышечных, локтевых, подколенных, паховых, а также на боковых поверхностях туловища. Если по месту высыпания провести пальцем, остается белый след, постепенно вновь приобретающий ярко-красный оттенок. Обычно сыпь проходит через 3-7 дней, не оставляя пигментации. На кистях рук, стопах, пальцах рук и ног возникает пластинчатое шелушение, на остальных частях тела – мелкое, отрубевидное. При скарлатине слизистая сухая, ребенок испытывает жажду. Язык в начале заболевания обложен густым грязно-желтым налетом, который постепенно, в течение 2-3 дней, исчезает. Сосочки на языке остаются отечными, ярко-красного цвета, что придает ему сходство с ягодой малины (симптом «малинового языка»). Он может сохраняться в течение 1-2 недель.
При скарлатине слизистая сухая, ребенок испытывает жажду. Язык в начале заболевания обложен густым грязно-желтым налетом, который постепенно, в течение 2-3 дней, исчезает. Сосочки на языке остаются отечными, ярко-красного цвета, что придает ему сходство с ягодой малины (симптом «малинового языка»). Он может сохраняться в течение 1-2 недель.
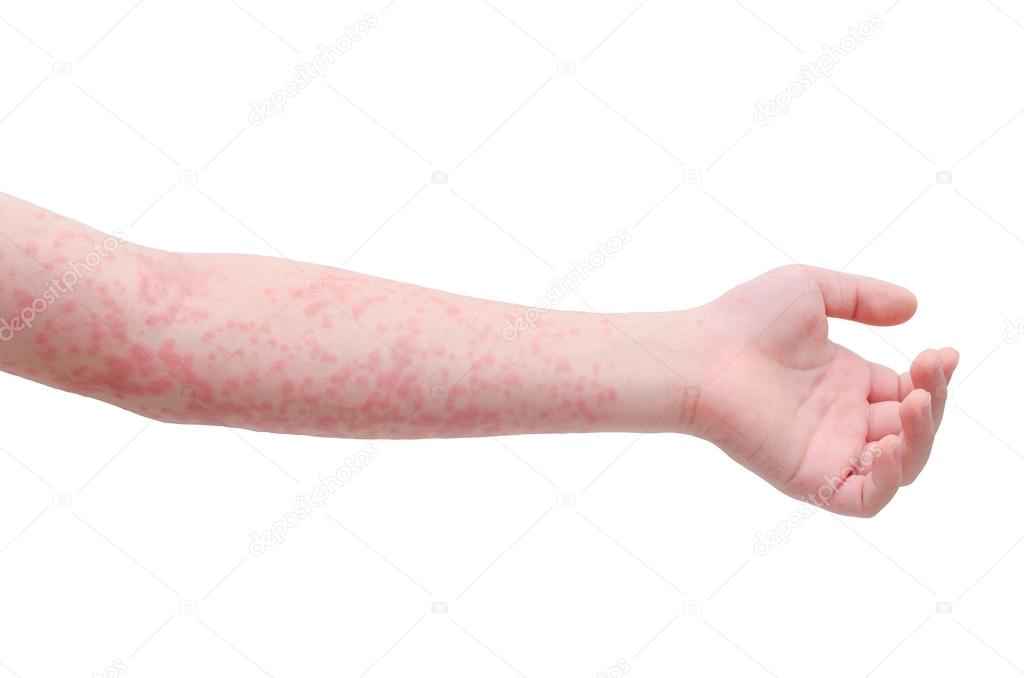


 Проживание в районе, где трудно получить лекарства или медицинскую помощь, также может подвергнуть вас риску.
Проживание в районе, где трудно получить лекарства или медицинскую помощь, также может подвергнуть вас риску.

 Это лекарство также может облегчить такие симптомы, как боль в суставах. При тяжелых симптомах ваш врач может назначить более сильное лекарство (кортикостероиды) для борьбы с воспалением.
Это лекарство также может облегчить такие симптомы, как боль в суставах. При тяжелых симптомах ваш врач может назначить более сильное лекарство (кортикостероиды) для борьбы с воспалением.