Антибактериальная терапия больных хроническим бронхитом | Садовникова И.И., Струтынский А.В.
Хронический бронхит – самостоятельное заболевание (протекающее с обострениями и ремиссиями), характеризующееся диффузным поражением дыхательных путей с чрезмерной секрецией слизи в бронхиальном дереве. Так как количество бронхиального секрета невозможно точно измерить, в настоящее время принят клинический критерий заболевания – хронический или рецидивирующий кашель до 3 месяцев на протяжении 2–х лет подряд с выделением мокроты, который нельзя отнести к другим заболеваниям. Последнее подразумевает определение хронического бронхита методом исключения в связи с неспецифичностью его клинических проявлений.
Этиология и патогенез
Основной причиной хронического бронхита является длительное воздействие на слизистую оболочку бронха вредных примесей к вдыхаемому воздуху, в первую очередь, табачного дыма. Существенное значение имеют производственные факторы (запыленность и загазованность рабочих мест), а также общая загрязненность воздушного бассейна.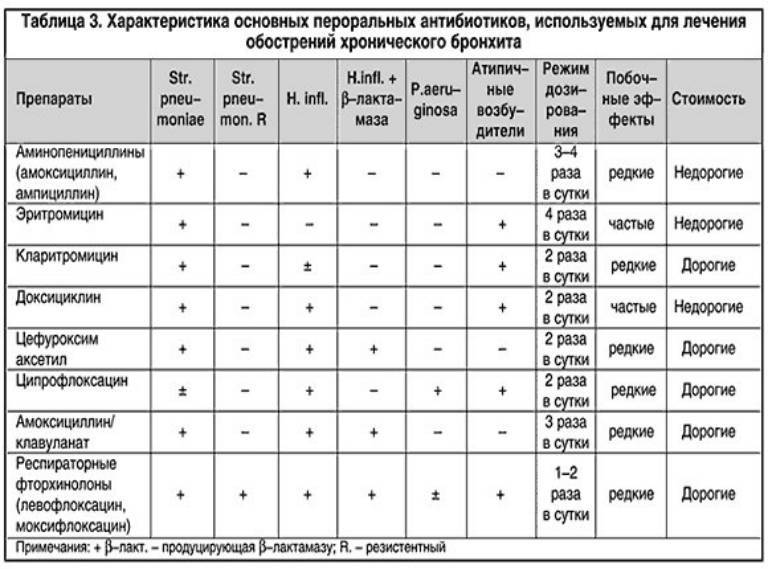

Классификация
Принципиально важно деление хронического бронхита на обструктивный и необструктивный . В диагнозе также отражают наличие слизисто–гнойного воспалительного процесса. Различают

Клиническая картина, течение
Для хронического бронхита характерны отсутствие острого начала заболевания и медленное его прогрессирование. Первым симптомом болезни обычно является утренний кашель, который усиливается в холодное и сырое время года, ослабевает или полностью прекращается летом. В дальнейшем кашель постепенно нарастает и отмечается в течение всего дня и ночью. Количество мокроты при хроническом бронхите невелико. Обострения хронического бронхита характеризуются как вялые, проявляются недомоганием, потливостью, особенно по ночам, усилением кашля, тахикардией, нормальной или субфебрильной температурой тела, появлением или усилением одышки. Продолжительность обострения хронического бронхита может составлять 3–4 недели и более. Наряду с рецидивирующим течением при хроническом бронхите нередко длительное время отмечается латентное или малосимптомное течение, без выраженных обострений. При хроническом обструктивном бронхите появляются

Лечение
Особое значение при хроническом бронхите придается этиотропному лечению , дающему наибольший эффект. Все остальные виды терапии по сути являются симптоматическими. Прекращение курения – основа начала терапии. Уже спустя несколько месяцев после прекращения курения обычно значительно уменьшаются или полностью прекращаются кашель и выделение мокроты, однако прежде сформировавшиеся необратимые изменения в дыхательных путях и легких не исчезают.

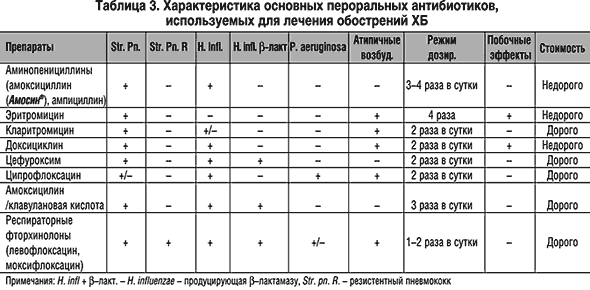
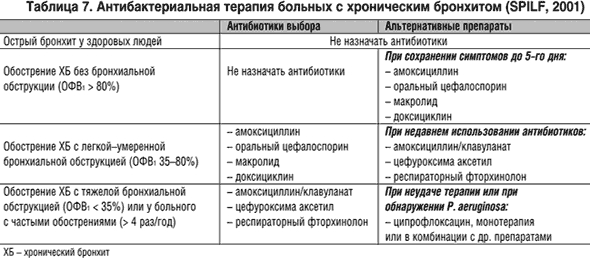 Основные фармакокинетические параметры амоксициллина и клавулановой кислоты сходны. После приема внутрь оба компонента препарата быстро абсорбируются из ЖКТ. Одновременный прием пищи не влияет на абсорбцию. Cmax в плазме крови достигаются приблизительно через 1 ч после приема. Оба компонента в высоких концентрациях обнаруживаются в жидкостях и тканях организма, в том числе в бронхиальном секрете. Препарат назначается внутрь взрослым и детям старше 12 лет (или с массой тела более 40 кг) по 1 таб. 250 мг 3 раза/сут. при легком и среднетяжелом течении и по 2 таб. по 250 мг или 1 таб. по 500 мг 3 раза/сут. В случае тяжелого течения инфекции максимальная суточная доза клавулановой кислоты (в форме калиевой соли) составляет для взрослых 600 мг, для детей – 10 мг/кг массы тела. Максимальная суточная доза амоксициллина составляет для взрослых 6 г, для детей – 45 мг/кг массы тела. Большинство препаратов группы цефалоспоринов второго и третьего поколения вводятся парентерально и могут быть использованы при тяжелом обострении хронического бронхита в условиях стационара.
Основные фармакокинетические параметры амоксициллина и клавулановой кислоты сходны. После приема внутрь оба компонента препарата быстро абсорбируются из ЖКТ. Одновременный прием пищи не влияет на абсорбцию. Cmax в плазме крови достигаются приблизительно через 1 ч после приема. Оба компонента в высоких концентрациях обнаруживаются в жидкостях и тканях организма, в том числе в бронхиальном секрете. Препарат назначается внутрь взрослым и детям старше 12 лет (или с массой тела более 40 кг) по 1 таб. 250 мг 3 раза/сут. при легком и среднетяжелом течении и по 2 таб. по 250 мг или 1 таб. по 500 мг 3 раза/сут. В случае тяжелого течения инфекции максимальная суточная доза клавулановой кислоты (в форме калиевой соли) составляет для взрослых 600 мг, для детей – 10 мг/кг массы тела. Максимальная суточная доза амоксициллина составляет для взрослых 6 г, для детей – 45 мг/кг массы тела. Большинство препаратов группы цефалоспоринов второго и третьего поколения вводятся парентерально и могут быть использованы при тяжелом обострении хронического бронхита в условиях стационара. Для терапии неосложненных форм хронического бронхита могут быть рекомендованы макролиды, обладающие способностью создавать высокую местную концентрацию препарата в тканях и проникать внутрь клеток, подавляя рост облигатных паразитов (микоплазмы, легионеллы, хламидии), которые могут быть причиной обострений хронического бронхита. Эти препараты (азитромицин, спирамицин, кларитромицин) редко вызывают аллергическое реакции и не взаимодействуют с теофиллином. Тетрациклины (в частности, доксициклин) сохраняют значение при хроническом бронхите только как препараты второгоряда. Большинство фторхинолинов (ципрофлоксацин, спарфлоксацин, тровафлоксацин) слабо влияют на стрептококки, но достаточно широкий спектр действия, особенно при легионеллезной, микоплазменной, хламидиозной инфекции, способность создавать высокую концентрацию в тканях бронхов и бронхиальной слизи делает их востребованными у больных с высоким риском развития дисбактериоза и у ослабленных пациентов. Таким образом, достаточно большой список антибактериальных препаратов дает возможность врачу с учетом состояния больного, степени тяжести его заболевания, микроорганизма, вызвавшего патологический процесс, сделать правильный выбор препарата и способа его введения.
Для терапии неосложненных форм хронического бронхита могут быть рекомендованы макролиды, обладающие способностью создавать высокую местную концентрацию препарата в тканях и проникать внутрь клеток, подавляя рост облигатных паразитов (микоплазмы, легионеллы, хламидии), которые могут быть причиной обострений хронического бронхита. Эти препараты (азитромицин, спирамицин, кларитромицин) редко вызывают аллергическое реакции и не взаимодействуют с теофиллином. Тетрациклины (в частности, доксициклин) сохраняют значение при хроническом бронхите только как препараты второгоряда. Большинство фторхинолинов (ципрофлоксацин, спарфлоксацин, тровафлоксацин) слабо влияют на стрептококки, но достаточно широкий спектр действия, особенно при легионеллезной, микоплазменной, хламидиозной инфекции, способность создавать высокую концентрацию в тканях бронхов и бронхиальной слизи делает их востребованными у больных с высоким риском развития дисбактериоза и у ослабленных пациентов. Таким образом, достаточно большой список антибактериальных препаратов дает возможность врачу с учетом состояния больного, степени тяжести его заболевания, микроорганизма, вызвавшего патологический процесс, сделать правильный выбор препарата и способа его введения.
.
Порекомендуйте статью вашим коллегам
в каких случаях их назначают, а в каких – нет?
Бронхит и антибиотики: в каких случаях их назначают, а в каких – нет?
Что такое бронхит? Это воспалительное заболевание бронхов, которые проводят воздушный поток в респираторные отделы, согревают, увлажняют и очищают его. Оно появляется, когда дыхательные пути лёгких набухают и начинают продуцировать слизь. При бронхите врачи иногда назначают курс антибиотиков, но насколько это оправдано?
Причины бронхита
Оказывается, существует очень много причин возникновения бронхита. Главные из них :
- вирусная инфекция
- бактериальная инфекция
- смешанная инфекция
- атипичные
- возбудители
- химическое воздействие
- аллергия
Часто больной откашливает мокроту, которая может быть разного цвета (прозрачного, белого, желтого, зеленого, коричневого, розового или красного).
Есть несколько видов этого заболевания :
- острый бронхит
- хронический неосложненный бронхит
- хронический осложненный бронхит
- хронический бронхит с некоторыми характерными заболеваниями
- хламидийный и микоплазменный бронхит
Очень распространен острый бронхит, часто появляющийся в результате инфекции верхних дыхательных путей. Хронический бронхит развивается в том случае, когда воздухоносные пути раздражаются на протяжении длительного времени (часто эта болезнь появляется из-за курения).
Острый бронхит обычно проходит за 7-10 дней, хотя кашель может продолжаться еще несколько недель. Но если приступы бронхита повторяются, то это может говорить о хроническом заболевании. В частности, бронхит считается хроническим, если больной откашливает мокроту не менее 90 дней подряд в течение более 24 месяцев подряд. Это заболевание связано с хронической обструктивной болезнью лёгких (ХОБЛ).
При остром и хроническом бронхите бывают следующие симптомы: кашель, мокрота, усталость, проблемы с дыханием, дискомфорт грудной клетки.
Когда человек болеет острым бронхитом, у него могут быть некоторые симптомы простуды (например, легкая головная боль). Эти симптомы проходят обычно через 7-10 дней, но кашель может продолжаться дольше.
К врачу нужно обратиться, если кашель длится более трех недель, если температура тела поднимается выше +38°С, если есть бесцветная мокрота, если в мокроте присутствует кровь, если есть хрипы при дыхании или одышка.
Лечение антибиотиками
В разных странах врачи при остром бронхите продолжают с удивительным упрямством выписывать антибиотики, хотя давно известно, что это заболевание вызвано вирусными инфекциями. А при них антибиотики не эффективны. Эти препараты не должны применяться для лечения острого бронхита. Использование антибиотиков в тех случаях, когда они не нужны, может принести больше вреда, чем пользы.
Но это не только вина врачей. Сами пациенты просят, чтобы им, или их детям назначили антибиотики, считая, что только так можно вылечиться.
Часто врачи назначают антибиотики при бронхите с бесцветной мокротой. Такая мокрота считается признаком бактериальной инфекции. Однако, в 2014 году испанские ученые в результате исследования пришли к выводу, что если принимать антибиотики при бесцветной мокроте, то кашель не проходит. В частности, больные, принимавшие ибупрофен, кашляли на протяжении 9-ти дней, а употреблявшие антибиотики или таблетки – 11 дней. При этом, от лекарства «последнего шанса» возникает целый ряд побочных эффектов, в том числе и кровоизлияние в желудочно-кишечный тракт.
Не рекомендуется назначать антибиотики взрослым при неосложненном бронхите, если не подозревается пневмония .
Но если врач подозревает, что у больного есть бактериальная инфекция, то он может назначить антибиотики. Эти препараты также предотвращают вторичные инфекции. Что же касается детей, то если у них при бронхите высокая температура, то врач может принять решение об использовании антибиотиков, если температура средняя, то можно ограничиться таблетками и микстурами.
Что же касается детей, то если у них при бронхите высокая температура, то врач может принять решение об использовании антибиотиков, если температура средняя, то можно ограничиться таблетками и микстурами.
Назначение других лекарств при бронхите :
- Лекарства от кашля. Если кашель мешает вам спать, то можно при помощи специальных лекарств и таблеток его значительно уменьшить.
- Другие лекарства. Если у пациента есть аллергия, астма, хроническая обструктивная болезнь легких (ХОБЛ), то врач может рекомендовать ему ингалятор или другие таблетки, которые, например, уменьшают воспаление.
При хроническом бронхите часто прибегают к легочной реабилитации. Это программа дыхательных упражнений, благодаря чему больной может дышать более легко.
Также повышается способность к физическому развитию. Так же, при бронхите следует :
- соблюдать постельный режим
- пить много жидкости
- употреблять отхаркивающие препараты делать ингаляции
- можно использовать специальный увлажнитель воздуха
- попробовать различные физические упражнения, в том числе и дыхательные
Бронхит у детей
С приходом зимних холодов детей часто посещают простуды и недомогания. Симптомы бронхита у детей совпадают с признаками заболевания у взрослых, а вот лечение несколько отличается.
Симптомы бронхита у детей совпадают с признаками заболевания у взрослых, а вот лечение несколько отличается.
Мокрота служит хорошей питательной средой и субстратом для размножения бактерий. Поэтому застой мокроты в бронхах грозит риском развития вторичных бактериальных осложнений, таких как гнойный бронхит или пневмония. В связи с этим при лечении бронхита у детей комплекс лечебных действий должен быть направлен на скорейшую борьбу с воспалением, а также разжижение и стимуляцию отхождения мокроты из бронхов.
Помимо кашля, проявлениями бронхита у ребенка могут быть также:
- незначительное повышение температуры
- слабость, астения
- снижение активности, аппетита
- ухудшение общего состояния
При лечении детского бронхита распространено применение ингаляций, которые могут проводиться на основе минеральной воды, отхаркивающих препаратов и бронходилататоров.
Интересно знать :
Существует около 200 видов различных вирусов, которые могут вызывать острое воспаление бронхов. Чаще всего это вирусы гриппа типов А и В, парагриппа, коронавирусная инфекция, риновирусы или респираторно-синцитиальная инфекция.
Чаще всего это вирусы гриппа типов А и В, парагриппа, коронавирусная инфекция, риновирусы или респираторно-синцитиальная инфекция.
Профилактика бронхита
Профилактика бронхита необходима тем, кто совсем недавно перенес заболевание с целью предотвращения возможных рецидивов.
К профилактическим мерам бронхита относят :
- отказ от вредных привычек, от курения
- при аллергическом бронхите использовать антигистаминные средства, бронхолитики
- укрепление иммунитета в зимний период
- вакцинация от гриппа для тех, кто оказался в зоне риска. Это актуально при наличии заболеваний хронической формы, при планировании беременности
- соблюдение правил гигиены, в частности мытье рук и применение одноразовых платков для носа
Бронхит является вирусным заболеванием, которое требует постоянного контроля и дальнейшего наблюдения.
Осложнения после бронхита
Бронхит осложнения дает в большинстве случаев при отсутствии лечения, прерывании терапии при исчезновении основных симптомов, несоблюдении рекомендованного режима. Наследственные факторы, параллельно протекающие заболевания, слабый иммунитет также повышают риск осложнений. В большинстве случаев осложнениям подвержены дети, пожилые и люди с ослабленным иммунитетом.
Наиболее распространены следующие осложнения заболевания :
- воспаление легких.
- бронхоэкстазы – расширения бронхов необратимого характера.
- перерастание заболевания в хроническую форму.
- недостаточность дыхательной деятельности.
- дефицит кислорода.
- недостаточность работы сердечной системы.
- бронхиальная астма.
- редки случаи осложнения в виде легочного сердца.
Антибиотики при COVID-19: простой путь навредить себе и приблизить времена, когда антибиотики не будут работать | Громадское телевидение
«Пациенты часто просят, чтобы я назначил им какую-то “волшебную пилюлю”, которая вылечит их от коронавирусной инфекции. А когда отказываю, начинают показывать статьи в СМИ, написанніе так называемыми “специалистами” — о том, чем надо лечиться. Или рассказывают истории родственников и знакомых, которые якобы выздоровели благодаря тем или иным чудодейственным лекарствам», — рассказывает Ирина Суворкина, кандидат медицинских наук, пульмонолог клиники «Обериг».
А когда отказываю, начинают показывать статьи в СМИ, написанніе так называемыми “специалистами” — о том, чем надо лечиться. Или рассказывают истории родственников и знакомых, которые якобы выздоровели благодаря тем или иным чудодейственным лекарствам», — рассказывает Ирина Суворкина, кандидат медицинских наук, пульмонолог клиники «Обериг».
Очень часто на роль «волшебной таблетки» претендуют антибиотики. В представлении пациентов это лекарства, которые помогают чуть ли не от всего: насморка, боли, сбивают температуру и так далее.
В то же время назначение антибиотиков заключается в том, чтобы убивать бактерий, которые являются причиной той или иной болезни. На вирусы антибиотики не действуют вообще, поэтому вылечить с их помощью COVID-19 просто невозможно. Так же, как нет никакого смысла лечить ими грипп, корь, ветряную оспу, вирусные гепатиты или любые другие вирусные заболевания.
Пневмонии бывают разные
Отчасти пациентов вводит в заблуждение диагноз «пневмония», которая часто возникает как осложнение COVID-19. Если говорить об обычной пневмонии, то ее не только можно, но и нужно лечить антибиотиками, ведь ее вызывают пневмококки и некоторые другие бактерии. Но есть пневмонии, которые называются атипичными, поскольку их вызывают другие возбудители — например, вирус гриппа или SARS-CoV-2 и другие микроорганизмы.
Если говорить об обычной пневмонии, то ее не только можно, но и нужно лечить антибиотиками, ведь ее вызывают пневмококки и некоторые другие бактерии. Но есть пневмонии, которые называются атипичными, поскольку их вызывают другие возбудители — например, вирус гриппа или SARS-CoV-2 и другие микроорганизмы.
Подавляющее большинство пациентов не знает, как такие пневмонии отличить от «обычных», как они развиваются и как их нужно лечить. Но следует признать, что далеко не все врачи хорошо умеют это делать.
«Пациенты часто сами себе назначают компьютерную томографию. В начале болезни они видят, что поражено 10% легких, и поэтому назначают себе антибиотики. А через несколько недель КТ показывает, что поражено уже 25% легких. “Значит, нужны еще антибиотики”, — полагает пациент и продолжает заниматься самолечением», — рассказывает Ирина Суворкина.
По ее словам, у таких пациентов после приема двух или трех видов антибиотиков, которые не могли помочь, часто диагностируют медикаментозные гепатиты. То есть, к тем проблемам, которые уже были, добавляется еще одна.
То есть, к тем проблемам, которые уже были, добавляется еще одна.
Женщина покупает лекарства в аптеке, Киев, Украина
Фото:EPA/SERGEY DOLZHENKO
Когда при COVID-19 антибиотики нужны
Но есть ситуации, когда больному COVID-19 действительно необходимо назначить антибиотики. Это делают в тех случаях, когда к вирусной инфекции присоединяется бактериальная.
«Ее можно заподозрить, когда у больного появляется вторая волна лихорадки, выделяется гнойная мокрота при кашле, меняются показатели крови и при других симптомах, которые должен знать врач», — рассказывает Ирина Суворкина.
Но такие случаи встречаются довольно редко. По данным американских и британских исследователей, сопутствующая бактериальная инфекция бывает у 3-5% больных COVID-19. Но, несмотря на это, более 70% пациентов с коронавирусной инфекцией в США лечились антибиотиками. Следовательно, эта проблема касается не только Украины.
Пить антибиотики «для профилактики» при COVID-19 также нет никакого смысла. Они могут навредить нормальной микрофлоре, и это никак не предотвратит возможные осложнения, зато может стать причиной других, отнюдь не менее тяжелых.
Они могут навредить нормальной микрофлоре, и это никак не предотвратит возможные осложнения, зато может стать причиной других, отнюдь не менее тяжелых.
Антибиотики на волне популярности
Проблема неправильного применения антибиотиков существовала задолго до пандемии коронавируса. Но сейчас она приобрела особые масштабы.
Министр здравоохранения Максим Степанов недавно заявил, что потребление антибиотиков в этом году возросло в 3,5 раза по сравнению с аналогичным периодом прошлого года. По данным сайта apteka.ua, продажи азитромицина и цефтриаксона (антибиотиков, применяемых, в том числе, для лечения пневмонии) стремительно выросли осенью, что совпадает со значительным ростом заболеваемости COVID-19.
Похожие тенденции, как мы уже видели, есть в других, в том числе развитых странах. Проблема не только в самолечении, но и в том, что врачи часто просто не знают, как лечить новую болезнь и по своему усмотрению назначают различные лекарства, в том числе и антибиотики.
читайте также
Женщина в госпитале для больных COVID-19 в Кыргызстане
Фото:EPA/IGOR KOVALENKO
Это делает их сильнее
Но неправильное использование антибиотиков имеет гораздо худшие последствия, чем медикаментозные гепатиты и другие осложнения. Речь идет об антибиотикорезистентности. Говоря простыми словами, среди хорошо известных нам бактерий возникают штаммы (разновидности), нечувствительные к антибиотикам, которыми их успешно лечили раньше. Иногда это означает, что на них не действуют никакие из известных антибиотиков.
Уже сейчас каждый год от болезней, вызванных устойчивыми к антибиотикам бактериями, в мире умирают не менее 700 тысяч человек. Речь идет не о каких-то экзотических диагнозах, а о хорошо знакомых туберкулезе, инфекциях, передающихся половым путем, о той же пневмонии и тому подобном.
По прогнозам, к 2050 году из-за устойчивых к антибиотикам бактерий ежегодно в мире будут умирать 10 миллионов человек. ВОЗ считает проблему устойчивости к противомикробным препаратам (к которым относятся и антибиотики) одной из десяти глобальных угроз здоровью.
Наши ложные представления
Несколько лет назад по заказу ВОЗ в нескольких странах провели исследование, чтобы выяснить, насколько хорошо люди понимают, что такое резистентность к антибиотикам.
64% участников исследования считают, что антибиотиками можно лечить простуду и грипп (хотя это вирусные болезни).
Почти треть людей считает, что если после нескольких дней приема антибиотиков самочувствие улучшилось, то лечение следует прекратить. Но именно таким образом мы «отбираем» устойчивые бактерии, которые наименее уязвимы к действию антибиотиков.
А еще две трети респондентов считают, что людям, которые правильно принимают антибиотики, проблема антибиотикорезистентности не угрожает.
Но это опасное заблуждение. Дело в том, что резистентность — это не то, что возникает в организме какого-то человека, а то, что характеризует бактерий. Если такие бактерии возникли в организме одного человека, то ими может заразиться другой, который не нарушал никаких предписаний врача.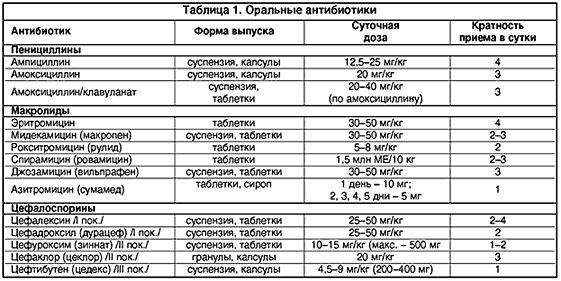
Иными словами, принимать или не принимать антибиотики и как их принимать — отнюдь не «личное дело каждого». Если не изменить нашу практику применения антибиотиков, то мир вернется на сто лет назад — в тот период, когда люди умирали от обычных пневмоний и других заболеваний, вызванных бактериями.
читайте также
Два человека в защитных масках и щитках около диагностического центра в Буэнос-Айресе, Аргентина
Фото:AP/Juan Ignacio Roncoroni
Наука нас спасет, но не скоро
Можно ли как-то избежать такой перспективы?
В только что упомянутом исследовании выяснилось, что 64% участников считают, что медики решат проблему устойчивых к антибиотикам бактерий еще до того, как она станет слишком серьезной.
Правда в том, что человечеству действительно требуются новые антибиотики, без которых победить резистентных бактерий не удастся. Но, по данным ВОЗ, среди антибиотиков, которые сегодня разрабатывают фармацевтические компании, очень мало действительно инновационных. Большинство из них мало отличаются от тех, что уже есть на рынке.
Большинство из них мало отличаются от тех, что уже есть на рынке.
Правда, на стадии доклинических испытаний находятся препараты, на которые возлагают большие надежды. Но даже в лучшем случае первые из них будут доступны для пациентов примерно через 10 лет. Это значит, что ученые и врачи сами эту проблему не решат.
Как каждый может сдержать появление резистентных бактерий
Очень многое зависит от того, насколько ответственно каждый из нас относится к применению антибиотиков.
В частности, ВОЗ рекомендует соблюдать следующие правила:
- принимать антибиотики только в том случае, если их назначил квалифицированный врач;
- никогда не требовать у врача антибиотики, если он говорит, что на этот раз они не нужны;
- всегда следовать рекомендациями врача по применению антибиотиков; в частности, это означает, что курс лечения должен длиться не меньше и не больше, чем назначил врач;
- нельзя передавать свои антибиотики для использования другим людям, которым они не прописаны врачом.

Есть и другие важные правила, которые не касаются приема антибиотиков, но помогают избежать возникновения резистентных бактерий. Они направлены на то, чтобы уберечься от бактериальных инфекций — таким образом, чтобы потребность в антибиотиках даже не возникала. Эти рекомендации включают регулярное мытье рук, безопасный секс, а также своевременную вакцинацию, которая позволяет предупредить заболевания, в том числе и бактериальные.
читайте также
Препараты от бронхита【Интернет-Аптека】 | E-apteka
Эффективное лечение бронхита – результат правильно выбранных препаратов
Бронхит – осложнение в результате простудного заболевания.
Если вовремя не предпринять меры и не приступить к лечению, начинается воспалительный процесс. В данном случае никакие народные методы не справятся с патогенной флорой, нужны верно подобранные лекарственные препараты от бронхита. Для этого необходимо обратится к лечащему врачу, который учтет специфику течения болезни, индивидуальную непереносимость, происхождение недуга (существует острый, обструктивный и другие виды бронхита).
Прежде всего, паталогическим изменениям подвержены слизистые оболочки. Поэтому очень важно максимально их обезопасить, устраняя воспаление, улучшая откашливание и освобождение дыхательных путей от слизи. Симптомами бронхита являются:
• постоянное навязчивое першение в горле;
• удушающий, «лающий» кашель;
• вялость;
• возможно повышение температуры тела;
• болезненные ощущения при прикосновении к грудной клетке.
Люди со сниженным иммунитетом больше всего подвержены заболеванию. Также в зоне повышенного риска курящие люди, дети, а также проживающие в крупных городах, где экологическая ситуация желает лучшего. Зачастую бронхит возникает из-за вирусной инфекции, возбудителями могут быть аденовирусы, парагрипп, вирусы В, А, С.
В таком случае антибиотик не поможет, ведь эффективны лишь при инфекционных заболеваниях. Чем лечить бронхит – лекарства? При своевременном диагностировании лечение назначается амбулаторное. Лишь при осложнениях порой требуется госпитализация. Важно соблюдать регулярный, обильный питьевой режим – это необходимо для хорошего отхождения мокроты. Также нужно принимать лекарственные средства:
Лишь при осложнениях порой требуется госпитализация. Важно соблюдать регулярный, обильный питьевой режим – это необходимо для хорошего отхождения мокроты. Также нужно принимать лекарственные средства:
• Муколитические препараты, которые помогают разжижать мокроту.
• Жаропонижающие – в случае, когда наблюдается повышение температуры более 38 С.
• Противовирусные. Часто назначают в первые дни гриппа, в качестве предостережения возникновения острого бронхита. • Бронхорасширяющие – средства, необходимые для улучшения дыхания, устраняют спазм.
• Антибиотики при бронхите принимают строго по назначению лечащего врача (из групп аминопенициллинов либо макролидов).
• Лекарства против кашля – также применимы не во всех случаях, лишь по назначению.
Все требуемые лекарства при бронхите, пневмонии и т.д. вы найдете на сайте «Аптеки гормональных препаратов».
Благодаря удобному фильтру сможете быстро отсортировать товар по важным параметрам (цена, действующее вещество, производитель и пр. ), оформить онлайн-заказ, выбрать удобный способ оплаты. Доставка выполняется по Киеву и региону.
), оформить онлайн-заказ, выбрать удобный способ оплаты. Доставка выполняется по Киеву и региону.
растительный сироп, купленный наугад, чреват пневмонией
Зачастую причина «аллергического» кашля совсем не в аллергии, безобидные препараты могут усугубить болезнь, а самый современный анализ крови не покажет, надо ли принимать антибиотики. Эти и другие полезные факты о лечении кашля рассказала врач-педиатр высшей категории, заведующий отделением № 1 Городской детской инфекционной клинической больницы Минска Ольга Малявко.
– Ольга Анатольевна, сегодня в аптеках масса безрецептурных препаратов, поэтому многие из нас не тратят время на поликлинику, а лечатся сами. Но при каких симптомах пренебрегать визитом к врачу точно не следует?
– Обращаться к врачу надо в любом случае. Хотя бы потому, что обычный «простудный» кашель вообще не нуждается в применении препаратов, и надо, что врач вам об этом сказал, убедившись в безопасности симптомов.
Кашель – это защитный механизм. В клетках дыхательных путей есть реснички, они содружественно мерцают, выталкивая слизь, а с ней и отмершие частицы, микробы, вирусы. И если пациент болеет нетяжело, пьет много теплой жидкости, мокрота хорошо продуцируется, то ему не нужны никакие препараты – ни разжижающие, ни противокашлевые, здесь достаточно собственных природных ресурсов.
Но есть кашель и другой природы, чаще вызвается парагриппом, РС-вирусом и другими. Для него характерно поражение связочного и подсвязочного аппарата. Говоря простым языком, заболевание уходит чуть глубже, начинается ларингит или ларинготрахеит. В таком случае кашель – лающий, его один раз услышишь – уже ни с чем не спутаешь. Подобное состояние чревато тем, что у детей, особенно у маленьких, может развиться стеноз гортани, то есть пространство под связками воспаляется, суживается и затрудняется дыхание. Здесь требуется неотложная медицинская помощь: отек снимается уколом, а ребенок доставляется в больницу под присмотр врачей. Казалось бы, речь тоже идет о банальной сезонной вирусной инфекции, но проявления такие, что самолечением лучше не заниматься. Еще вирусы могут поражать трахею – тогда появляется очень навязчивый, изнуряющий кашель. И вот здесь напрашивается прием противокашлевого препарата – по назначению врача, на пару дней. Но снова же: очень важно не спутать траехит с бронхитом. Если у пациента уже есть хрипы, и он начнет пить противокашлевый препарат, то кашель «выключится», а слизь в бронхах воспалится. Мы переведем заболевание в тяжелую форму – например, в воспаление легких. Словом, в любом случае симптомы должен оценивать врач, поскольку сам пациент никогда не определит их достоверно.
Казалось бы, речь тоже идет о банальной сезонной вирусной инфекции, но проявления такие, что самолечением лучше не заниматься. Еще вирусы могут поражать трахею – тогда появляется очень навязчивый, изнуряющий кашель. И вот здесь напрашивается прием противокашлевого препарата – по назначению врача, на пару дней. Но снова же: очень важно не спутать траехит с бронхитом. Если у пациента уже есть хрипы, и он начнет пить противокашлевый препарат, то кашель «выключится», а слизь в бронхах воспалится. Мы переведем заболевание в тяжелую форму – например, в воспаление легких. Словом, в любом случае симптомы должен оценивать врач, поскольку сам пациент никогда не определит их достоверно.
– Скажите, бронхиты – это всегда осложнение, или такой диагноз можно заработать в первый день простуды?
– Бронхит может развиться и с первых суток недомогания. Его формы бывают разные, соответственно, не каждый препарат подойдет. Но наши люди, как правило, уверены: при бронхите надо усиленно принимать отхаркивающие препараты..gif) Это не так. Врач, выбирая схему лечения, оценивает, например, насколько легко отделяется мокрота. Если кашель продуктивный, влажный, то отхаркивающие препараты не нужны. Если же мокрота вязкая, тогда врач решает назначить препарат. Некоторые из них стимулируют выработку мокроты, другие – расщепляют связи между частицами, чтобы она лучше выходила. Сам пациент не поймет, что ему нужно: чтобы сейчас мокроты стало больше, или чтобы она лучше отходила. Вот и получается: человек сам назначает себе отхаркивающие препараты, мокрота секретируется, все булькает, образуется настоящее болото. И появляется уже другая проблема – как все это откашлять.
Это не так. Врач, выбирая схему лечения, оценивает, например, насколько легко отделяется мокрота. Если кашель продуктивный, влажный, то отхаркивающие препараты не нужны. Если же мокрота вязкая, тогда врач решает назначить препарат. Некоторые из них стимулируют выработку мокроты, другие – расщепляют связи между частицами, чтобы она лучше выходила. Сам пациент не поймет, что ему нужно: чтобы сейчас мокроты стало больше, или чтобы она лучше отходила. Вот и получается: человек сам назначает себе отхаркивающие препараты, мокрота секретируется, все булькает, образуется настоящее болото. И появляется уже другая проблема – как все это откашлять.
– Сегодня очень популярны ингаляторы. Но всегда ли они во благо?
– Думаю, это хорошо, что ингаляторы сейчас распространены. Я не стану протестовать при самостоятельном применении ингаляций с физраствором. Такая ингаляционная терапия безвредна и позволяет хорошо смягчить слизистую при простуде (при фарингитах, трахеитах, ларингитах). Что касается противопоказаний, они прописаны в любой инструкции к устройству. Среди самых очевидных – высокая температура, острые инфекционные заболевания и так далее.
Что касается противопоказаний, они прописаны в любой инструкции к устройству. Среди самых очевидных – высокая температура, острые инфекционные заболевания и так далее.
Есть еще и небулайзеры, – устройства, позволяющее доставить мелкие частички препарата глубоко, непосредственно в бронхи. Применяются определенные медикаменты, назначаемые только врачом, в зависимости от диагноза. Это прогрессивная методика, при которой больной не пьет лекарства, не колет уколы, не лежит на капельницах, но получает лечение. Подчеркну, что методика уместна, например, при бронхите. Если же у человека обычная простуда, бронхи не затронуты, то и медикаментозные ингаляции с небулайзером не нужны. Препараты для ингаляции не так безопасны – они влияют на сердечно-сосудистую систему, поэтому самим себе назначать их нельзя.
– Есть мнение, что небулайзер может разнести инфекцию по организму. Так ли это?
– Да, я слышала от коллег подобное мнение. Но считаю, что это не так: не думаю, что небулайзером можно разнести что-то по организму..gif)
– Случается, врачи назначают при кашле антибиотики “на всякий случай”. Может ли пациент сделать универсальный анализ и оспорить такое назначаение?
– К сожалению, универсального анализа не существует. При вирусной инфекции общий анализ крови, как правило, практически бесполезен. И вирусные инфекции, как известно, не лечатся антибиотиками. А есть так называемые «атипичные» внутриклеточные возбудители, наличие которых также не вызывает изменений в анализе крови, но антибактериальная терапия обязательна. Причем не всякая, а определенной группой препаратов. Не следует требовать от врача и анализ “на мокроту”. Энное количество лет назад такое исследование было популярно, но позже специалисты пришли к мнению: чтобы получить адекватный результат, недостаточно просто плюнуть в стаканчик. При таком подходе мокрота пройдет большой путь через все дыхательные пути и слизистые, соберет множество микробов и на выходе не покажет истинное положение дел. Если уже исследовать мокроту, то брать ее нужно непосредственно в бронхах. Данная манипцляция называется бронхоскопия и проводится под наркозом при достаточно тяжелых заболеваниях. Поэтому в вопросе назначения антибиотиков хотелось бы полагаться не на анализы, а на аналитическое мышление врача. В первую очередь, надо смотреть на клинические проявления. Пусть даже человек температурит пять дней, но признаков бактериальной инфекции нет, значит антибиотики неуместны. А бывает, что уже с первых дней все ясно – имеем дело с бактерией, и тут не зачем ждать «переломных» трех дней, чтобы назначить антибиотик.
Данная манипцляция называется бронхоскопия и проводится под наркозом при достаточно тяжелых заболеваниях. Поэтому в вопросе назначения антибиотиков хотелось бы полагаться не на анализы, а на аналитическое мышление врача. В первую очередь, надо смотреть на клинические проявления. Пусть даже человек температурит пять дней, но признаков бактериальной инфекции нет, значит антибиотики неуместны. А бывает, что уже с первых дней все ясно – имеем дело с бактерией, и тут не зачем ждать «переломных» трех дней, чтобы назначить антибиотик.
– Скажите, как часто в затяжном кашле повинна аллергия?
– Аллергический кашель существует, только намного реже, чем мы думаем. Часто родители уверены, что их годовалый ребенок кашляет именно в силу аллергии. Но у маленьких детей даже рецепторы не созрели для аллергического ответа в виде кашля, так что данное мнение – заблуждение.
– Сегодня стало модно сдавать анализ на аллергены. Они помогают прояснить картину?
– Я бы не советовала сдавать этот анализ всем желающим. Это обследование дорогостоящее и, к сожалению, не всегда информативное. Во-первых, пациент в течение определенного времени не должен принимать лекарства, чтобы не смазать картину. Во-вторых, подобные анализы выявляют иммуноглобулин-Е-зависимую аллергию (это когда в организме в ответ на конкретное вещество вырабатывается белок – иммуноглобулин Е). Но природа аллергии может быть другая – гистаминзависимая, без участия белка. И получается, что аллергия у человека – на лицо. Например, от мандаринов. А аллергопанель, показывает, что все спокойно. Только на самом деле все неспокойно, просто механизм аллергии другой, не связанный с аллергензависимым белком…
Это обследование дорогостоящее и, к сожалению, не всегда информативное. Во-первых, пациент в течение определенного времени не должен принимать лекарства, чтобы не смазать картину. Во-вторых, подобные анализы выявляют иммуноглобулин-Е-зависимую аллергию (это когда в организме в ответ на конкретное вещество вырабатывается белок – иммуноглобулин Е). Но природа аллергии может быть другая – гистаминзависимая, без участия белка. И получается, что аллергия у человека – на лицо. Например, от мандаринов. А аллергопанель, показывает, что все спокойно. Только на самом деле все неспокойно, просто механизм аллергии другой, не связанный с аллергензависимым белком…
– Хорошо, с чем тогда связывать затяжное «беспричинное» покашливание?
– В таких ситуациях надо дополнительно обследоваться. У детей очень часто носоглоточная слизь стекает по задней стенке глотки, и это вызывает кашель. Так что здесь надо лечить не столько кашель, сколько нос. Причина может быть в глистах. В последнее время участились случаи коклюша, инфекционного заболевания, что вызвано возрастающими «антипрививочными» настроениями в обществе. Не искоренено и такое тяжелое инфекционное заболевание, как туберкулез. И онкологическая настороженность должна быть. Длительный кашель может быть спровоцирован атипичными возбудителями – не совсем бактериями, и не совсем вирусами. Речь идет о микоплазмах и хламидиях, которые живут в дыхательных путях у человека внутриклеточно. Такое заболевание протекает несколько иначе и требует выбора антибактериальных препаратов определенного спектра. Присутствие атипичных возбудителей определяется лабораторными тестами, которые врач может рекомендовать пациенту. И снова повторю: самим проявлять инициативу и делать какие-либо анализы не следует, так как слишком много нюансов, влияющих на результат.
Не искоренено и такое тяжелое инфекционное заболевание, как туберкулез. И онкологическая настороженность должна быть. Длительный кашель может быть спровоцирован атипичными возбудителями – не совсем бактериями, и не совсем вирусами. Речь идет о микоплазмах и хламидиях, которые живут в дыхательных путях у человека внутриклеточно. Такое заболевание протекает несколько иначе и требует выбора антибактериальных препаратов определенного спектра. Присутствие атипичных возбудителей определяется лабораторными тестами, которые врач может рекомендовать пациенту. И снова повторю: самим проявлять инициативу и делать какие-либо анализы не следует, так как слишком много нюансов, влияющих на результат.
– Например?
– Важны временные показатели. Скажем, при ПЦР-диагностике мокроты возбудитель определяется в острой фазе, а если исследовать венозную кровь на иммуноглобулины, важно занять выжидательную позицию, поскольку белки воспаления вырабатываются минимум через неделю после начала болезни. Имеет значение и вид иммуноглобулина в крови, по этому показателю мы, врачи, делаем вывод о фазе заболевания – острой или уже давно перенесенной. Так что любые анализы хороши при одном условии – если их назначит врач.
Имеет значение и вид иммуноглобулина в крови, по этому показателю мы, врачи, делаем вывод о фазе заболевания – острой или уже давно перенесенной. Так что любые анализы хороши при одном условии – если их назначит врач.
Елена ОРЛОВА
Фото Александра ПОБАТА
Азитромицин — инструкция, цена, от чего, как принимать детям и взрослым / НВ
30 октября 2019, 05:12
Цей матеріал також доступний українськоюАзитромицин — один из наиболее продаваемых антибиотиков. При бронхите или амбулаторной пневмонии, скорее всего, вам назначат лекарство, содержащее его.
Впервые азитромицин синтезировала команда исследователей фармацевтической компании Pliva во главе с доктором С. Докичем в 1980 году. В Восточной Европе лекарство стали продавать под названием Сумамед, а компания Pfizer получила лицензию для вывода препарата на рынок Западной Европы и США под названием Зитромакс. Он стал одним из наиболее продаваемых антибиотиков — роялти от Pfizer стали основным доходом Pliva до истечения патента в 2005 году.
Азитромицин: инструкция
Азитромицин — это антибактериальное средство широкого спектра действия, представитель группы макролидных антибиотиков, или азалидов. Азитромицин подавляет синтез бактериального белка и таким образом борется с микробными инфекциями, прежде всего, дыхательных путей. В высоких концентрациях оказывает бактерицидный эффект. Действует на вне- и внутриклеточных возбудителей. Азитромицин создает высокие концентрации в тканях легких, биологических жидкостях, имеет удобный режим приема (1 раз в сутки, короткий курс), обладает выгодным соотношением цена-эффективность. Азитромицин активен в отношении грамположительных и некоторых анаэробных микроорганизмов, но неактивен в отношении грамположительных бактерий, устойчивых к эритромицину.
От чего назначают азитромицин?
Прежде всего, от инфекций, вызванных микроорганизмами, чувствительными к азитромицину, в случаях:
- Инфекций ЛОР-органов: бактериальный фарингит/тонзиллит, синусит, средний отит.

- Инфекций дыхательных путей: бактериальный бронхит, негоспитальная пневмония.
- Инфекций кожи и мягких тканей: мигрирующая эритема (начальная стадия болезни Лайма), рожа, импетиго, вторичные пиодерматозы. Лечение нетяжелых форм акне вульгарис.
- Инфекций, передающиеся половым путем: неосложненный и осложненный уретрит/цервицит, вызванный Chlamydia trachomatis.
Фурункулы, абсцессы, дисплазия шейки матки и воспалительные процессы в органах малого таза, доброкачественное новообразования жировой ткани кожи и подкожной клетчатки, бурситы коленного сустава, красный плоский лишай, микробная экзема, реактивный артрит, резаные и колотые раны нижних конечностей также могут требовать назначения азитромицина.
Как принимать азитромицин
Взрослые и дети с массой тела более 45 кг принимают лекарство 1 раз в сутки, минимум за 1 ч до или через 2 ч после приема пищи.
- При заболеваниях ЛОР-органов, дыхательных путей, кожи и мягких тканей (кроме хронической мигрирующей эритемы): доза составляет 500 мг 1 раз в сутки в течение 3 дней.

- Неосложненный и осложненный уретрит/цервицит: однократно 1 г (2 таблетки по 500 мг).
- Хроническая мигрирующая эритема: в 1-й день — 2 таблетки по 500 мг за один раз, со 2-го по 5-й день по 500 мг/сутки.
- Акне вульгарис: доза курса лечения — 6 г. Рекомендована такая схема лечения: первые 3 дня по 1 таблетке по 500 мг 1 раз в сутки, последующие 9 недель — по 1 таблетке по 500 мг 1 раз в неделю, причем на вторую неделю препарат применяют через 7 дней после предыдущего приема.
Что делать, если пропущен прием дозы азитромицина? Пропущенную дозу необходимо принять как можно быстрее, а последующие дозы следует принимать с интервалом в 24 ч.
Противопоказания и побочные эффекты
Повышенная чувствительность к действующему веществу, к какому-либо другому компоненту препарата или к другим макролидам; одновременное применение с производными спорыньи (вероятность эрготизма) — относятся к противопоказаниям. Препарат не следует назначать пациентам с серьезными заболеваниями печени.
Препарат не следует назначать пациентам с серьезными заболеваниями печени.
При незначительной почечной недостаточности (клиренс креатинина > 40 мл/мин) дозировку азитромицина менять не нужно. Пациентам с клиренсом креатинина
Коррекция дозы для пациентов пожилого возраста не требуется.
Частота побочных реакций: очень часто (более 10%), часто (1−10%), нечасто (0,1−1%), редко (0,01−0,1%), очень редко (менее 0,01%), частота не установлена (в том числе единичные случаи).
Инфекции и инвазии: оральный кандидоз, вагинальные инфекции — нечасто.
Со стороны системы крови и лимфатической системы: нечасто — эозинофилия, лейкопения; редко — тромбоцитопения, гемолитическая анемия.
Поступали сообщения о периодах транзиторной слабовыраженной нейтропении. Однако причинно-следственная связь с лечением азитромицином не была подтверждена.
Со стороны психики: редко — агрессивность, гиперактивность, тревога и нервозность; частота не установлена — ажитация.
Нервная система: нечасто — головокружение/вертиго, гипестезия, сонливость, синкопе, головная боль, судороги (установлено, что они также вызываются другими макролидными антибиотиками), искажение или потеря вкуса и обоняния; редко — парестезии, астения, бессонница; частота не установлена — миастения гравис.
Органы зрения: часто — нарушение зрения.
Органы слуха: нарушения слуха — редко. В то же время, некоторые пациенты, принимавшие азитромицин, испытывали нарушения слуха, наступление глухоты и звон в ушах. Чаще всего это случалось в экспериментальных исследованиях с высокими дозами азитромицина в течение длительного времени. При этом большинство этих проблем были обратимы.
Сердечная деятельность: редко сообщалось о сильном сердцебиении, боли в груди, аритмии, которая проявляется желудочковой тахикардией, о трепетании/фибрилляции желудочков, артериальной гипотензии.
Пищеварительная система: тошнота, рвота, диарея, боль или спазмы в животе — часто; нечасто — жидкий стул, метеоризм, нарушения пищеварения, гастрит, анорексия; редко — запор, изменение цвета языка, панкреатит.
Печень и желчный пузырь: редко — гепатит и холестатическая желтуха, измененные показатели функциональной пробы печени, тяжелый гепатит и дисфункция печени, иногда с летальным исходом; частота не установлена — печеночная недостаточность, фульминантный гепатит, некротический гепатит.
Кожа: нечасто — аллергические реакции, зуд, высыпания; редко — экзантема, ангионевротический отек, крапивница и светочувствительность, полиморфная эритема, синдром Стивенса — Джонсона, токсический эпидермальный некролиз.
Костно-мышечная система: артралгия — нечасто.
Мочевыделительная система: интерстициальный нефрит и ОПН — редко.
Репродуктивная система: вагинит — нечасто.
Системные нарушения: анафилаксия, включая отек (в редких случаях с летальным исходом), кандидоз, ангиоэдема — редко.
Общие нарушения: нечасто — усталость.
Суперинфекции. Как и в случае с другими антибактериальными препаратами, есть вероятность возникновения суперинфекции (таких как микоз).
Управление транспортными средствами и работа с другими механизмами
Препарат может вызывать нарушения со стороны нервной системы (см. выше), поэтому не рекомендуется применять азитромицин, когда необходимо управлять транспортными средствами или работать с другими механизмами.
Азитромицин при беременности и во время кормления грудью
Беременность. Препарат проникает через плаценту, но вредного воздействия азитромицина на плод не установлено. В то же время хорошо контролируемых исследований с участием беременных не проводилось. Поэтому азитромицин может быть назначен только в том случае, если польза от лечения для матери превышает риск для плода.
Кормление грудью. Исследования по проникновению азитромицина в грудное молоко отсутствуют, поэтому лекарство применяют во время кормления грудью только в случае отсутствия адекватных альтернативных препаратов.
Азитромицин детям. Препарат в данной форме не назначают детям с массой тела до 45 кг.
Передозировка
При передозировке азитромицином может наступить обратимое нарушение слуха, выраженные тошнота, рвота, диарея.
Лечение: необходимо принять активированный уголь и проводить симптоматическую терапию, направленную на поддержание жизненных функций организма.
Азитромицин: Производители и названия препарата
- Азитро Сандоз, Сандоз Украина
- Азитромицин-Астрафарм, Астрафарм
- Ормакс, Сперко Украина
- Азибиот, KRKA d.d. Novo Mesto
- Азимед, Корпорация Артериум
- Зиомицин, Кусум
- Зиромин, World Medicine
- Азитромицин Гриндекс, Grindeks
- Азицин, Дарница
Азитромицин: цена
Азитромицин 250 6 капсул
Азитромицин 500 3 капсулы
Правовая информация. Эта статья содержит общие сведения справочного характера и не должна рассматриваться в качестве альтернативы рекомендациям врача.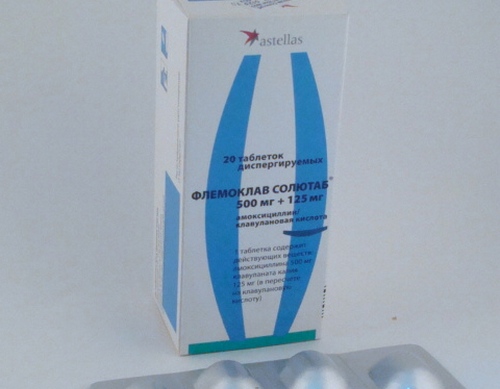 НВ не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. НВ также не несет ответственности за содержание других интернет-ресурсов, ссылки на которые присутствуют в этой статье. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
НВ не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. НВ также не несет ответственности за содержание других интернет-ресурсов, ссылки на которые присутствуют в этой статье. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Какие антибиотики можно при беременности
- Когда рекомендуется лечение антибиотиками при беременности?
- Какие антибиотики можно принимать при беременности?
- Что делать, если я принимала антибиотики во время зачатия?
- Когда антибиотики при беременности особенно опасны?
- Как принимать антибиотики при беременности?
Содержание:
С открытием антибиотиков мир стал другим. Когда почти против каждой опасной бактерии есть своя магическая таблетка, многие серьезные болезни больше не страшны. Мы привыкли к антибиотикам и не представляем жизнь без них. Но с началом 1-го триместра беременности все меняется. В инструкциях большинства знакомых препаратов прописаны ограничения на прием, а некоторые даже прямо запрещены во время вынашивания и кормления малыша. Так можно ли пить антибиотики при беременности? Есть ли среди них безопасные, которые не нанесут вреда ребенку? Обсудим эту важную тему.
Но с началом 1-го триместра беременности все меняется. В инструкциях большинства знакомых препаратов прописаны ограничения на прием, а некоторые даже прямо запрещены во время вынашивания и кормления малыша. Так можно ли пить антибиотики при беременности? Есть ли среди них безопасные, которые не нанесут вреда ребенку? Обсудим эту важную тему.
Когда рекомендуется лечение антибиотиками при беременности?
Простой ответ звучит так: когда они прописаны вашим врачом. Предназначение антибиотиков — лечение воспалительных процессов в организме, вызванных вредными бактериями. Если заболевание представляет существенную угрозу для здоровья и жизни женщины или может серьезно ослабить ее организм, значит, оно грозит осложнениями и будущему малышу тоже. В таких случаях принимается решение о терапии антибиотиками. Другими словами, лечить сильными препаратами легкое кишечное расстройство не станет ни один врач, а вот при пневмонии организму не обойтись без медикаментозной поддержки.
Вот краткий список заболеваний, при которых рекомендовано применение антибиотиков во время беременности:
Острые заболевания дыхательных путей: пневмония, тяжелые формы бронхита и ангины.
Острые кишечные инфекции.
Тяжелые повреждения кожи: обширные ожоги, травмы, гнойные раны.
Системные воспалительные реакции, сепсис.
Пиелонефрит, холецистит и некоторые другие опасные заболевания мочевыводящей и пищеварительной систем.
Тяжелые инфекции, передающиеся человеку от животных: болезнь Лайма (клещевой боррелиоз), бруцеллез.
Серьезную опасность для будущей мамы представляют не только острые бактериальные заболевания, значительно нарушающие нормальную работу органов или имеющие тяжелые последствия. Опасны и вялотекущие генитальные инфекции — они поражают половые пути (которые вскоре станут родовыми) и способны привести к преждевременным родам1, преждевременному разрыву околоплодных оболочек и другим неприятным исходам. Если у женщины диагностировано такое заболевание на ранних сроках беременности, его обычно не лечат в 1-м триместре, а переносят терапию антибиотиками на 2-й или 3-й триместр, когда потенциальный риск воздействия препарата на плод снижается2.
Если у женщины диагностировано такое заболевание на ранних сроках беременности, его обычно не лечат в 1-м триместре, а переносят терапию антибиотиками на 2-й или 3-й триместр, когда потенциальный риск воздействия препарата на плод снижается2.
Какие антибиотики можно принимать при беременности?
Для начала вам надо запомнить одно простое правило: антибиотики и беременность — нежелательное сочетание. Даже те из них, которые считаются безопасными для плода, рекомендовано принимать с осторожностью. Другими словами, будущая мама может пить только те лекарства, которые назначил ей врач с учетом всей доступной ему информации о препарате, здоровье женщины и течении беременности.
В таблице ниже мы собрали данные о самых распространенных группах антибиотиков и их возможном влиянии на плод.
Как видите, некоторые группы антибиотиков в период беременности полностью запрещены из-за тератогенного действия: доказано, что последствиями их приема могут стать различные пороки развития плода. Другие группы являются недостаточно изученными: по ним проводились тестирования на лабораторных животных, но нет достоверных данных для людей. Разрешенные антибиотики при беременности можно пересчитать по пальцам. Поэтому повторим еще раз: никакой самодеятельности, только по назначению врача!
Другие группы являются недостаточно изученными: по ним проводились тестирования на лабораторных животных, но нет достоверных данных для людей. Разрешенные антибиотики при беременности можно пересчитать по пальцам. Поэтому повторим еще раз: никакой самодеятельности, только по назначению врача!
Что делать, если я принимала антибиотики во время зачатия?
Во время подготовки к беременности желательно прекратить прием любых лекарственных препаратов, кроме тех, которые необходимы вам для терапии хронических заболеваний. Будет неплохо, если то же самое сделает будущий папа. Опасность представляют не только антибиотики, но и другие лекарства, причем иногда они демонстрируют самые неожиданные последствия. Например, широко известный бисептол14 успешно борется не только с бактериями, но и с фолиевой кислотой — витамином, критически важным на ранних этапах развития плода.
Если новость о том, что вы станете мамой, застала вас врасплох, необходимо немедленно прекратить прием антибиотиков и обратиться к врачу. На ранних сроках беременности, когда яйцеклетка еще путешествует к матке или только прикрепилась к ее стенке, антибиотики обычно не оказывают воздействия на плод. В таких случаях рекомендуется сохранить беременность и вести наблюдение с помощью стандартных методов — анализов и УЗИ. Скорее всего, на плановых скринингах не будет никаких отклонений, и вы родите здорового малыша.
На ранних сроках беременности, когда яйцеклетка еще путешествует к матке или только прикрепилась к ее стенке, антибиотики обычно не оказывают воздействия на плод. В таких случаях рекомендуется сохранить беременность и вести наблюдение с помощью стандартных методов — анализов и УЗИ. Скорее всего, на плановых скринингах не будет никаких отклонений, и вы родите здорового малыша.
Когда антибиотики при беременности особенно опасны?
Принимать любые лекарственные препараты наиболее рискованно в 1-м триместре2, когда плацента еще не сформировалась. Пока у плода нет защитного барьера, он открыт для всех вредных веществ, циркулирующих в организме мамы. Поэтому вам надо постараться ничем не заболеть в 1-м триместре.
Постарайтесь избегать мест массового скопления людей, особенно в сезон гриппа и других инфекционных заболеваний. Если без метро или автобуса не обойтись, попросите у начальства сместить ваш рабочий график так, чтобы не ездить в транспорте в час пик. Подвергайте рыбу и мясо тщательной термообработке, даже если обычно вы любите «с кровью». Смело выбрасывайте продукты из холодильника, если у вас появились сомнения в их свежести. Не ходите в лес, если там водятся клещи. Ну и вообще, соблюдайте разумные меры предосторожности.
Подвергайте рыбу и мясо тщательной термообработке, даже если обычно вы любите «с кровью». Смело выбрасывайте продукты из холодильника, если у вас появились сомнения в их свежести. Не ходите в лес, если там водятся клещи. Ну и вообще, соблюдайте разумные меры предосторожности.
Во 2-м и 3-м триместрах антибиотики для плода уже не так опасны. По крайней мере, те из них, которые не проникают через плацентарный барьер или преодолевают его в незначительных количествах. Именно поэтому, если врач обнаружил на ранних сроках беременности инфекцию, не представляющую угрозу здесь и сейчас, он постарается перенести терапию на более позднее время, чтобы свести к минимуму возможные последствия.
Как принимать антибиотики при беременности?
Следуйте рекомендациям врача и не забывайте о следующих важных правилах:
Соблюдайте дозировку и не пропускайте прием антибиотиков.
У некоторых женщин возникает соблазн уменьшить дозировку препарата, ничего не сказав врачу.
 Им кажется, что так они снижают вред для плода в 1-м и следующих триместрах беременности. Что ж, это примерно то же самое, как лить поменьше воды в огонь, чтобы не испортить вещи: когда пожар разгорится, воды понадобится еще больше. Если концентрация антибиотика в организме недостаточна, он просто не сможет победить инфекцию.
Им кажется, что так они снижают вред для плода в 1-м и следующих триместрах беременности. Что ж, это примерно то же самое, как лить поменьше воды в огонь, чтобы не испортить вещи: когда пожар разгорится, воды понадобится еще больше. Если концентрация антибиотика в организме недостаточна, он просто не сможет победить инфекцию.Доведите курс до конца.
Еще одно неверное решение при терапии антибиотиками — прекратить их прием, если наступило улучшение. Эта попытка уменьшить вред от препарата грозит тяжелыми последствиями. Битва с инфекцией не выиграна, пока она не побеждена до конца: отведете свои войска, и враг опять наберет силу.
Ищите отрицательные эффекты.
Прием некоторых антибиотиков во время беременности может привести к аллергическим реакциям. Обычно они возникают очень быстро — прямо в первые сутки. Если такое случилось, немедленно сообщите врачу.
Следите за динамикой.
Лечение антибиотиками должно дать результаты в течение первых 72 часов.
 Это не означает, что через три дня вы полностью выздоровеете, но положительная динамика должна присутствовать. Если этого не произошло, возможно, препарат подобран неверно, и его надо заменить другим. Расскажите об этом своему врачу.
Это не означает, что через три дня вы полностью выздоровеете, но положительная динамика должна присутствовать. Если этого не произошло, возможно, препарат подобран неверно, и его надо заменить другим. Расскажите об этом своему врачу.Соблюдайте диету.
Нужно пить больше воды, употреблять меньше жирной и острой пищи. Впрочем, мы надеемся, что с началом 1-го триместра вы и так пересмотрели свои гастрономические пристрастия в сторону здорового питания.
Ссылки на источники:
Антибиотикопрофилактика во втором и третьем триместре беременности для уменьшения частоты неблагоприятных исходов беременности и заболеваемости. Линк: https://www.cochrane.org/ru/CD002250/PREG_antibiotikoprofilaktika-vo-vtorom-i-tretem-trimestre-beremennosti-dlya-umensheniya-chastoty
Errol R Norwitz, MD, PhD and James A Greenberg, MD. Antibiotics in Pregnancy: Are They Safe? Rev Obstet Gynecol. 2009 Summer; 2(3): 135–136. Линк: https://www.
 ncbi.nlm.nih.gov/pmc/articles/PMC2760892/
ncbi.nlm.nih.gov/pmc/articles/PMC2760892/Ampicillin. The American Society of Health-System Pharmacists. Линк: https://www.drugs.com/pregnancy/ampicillin.html
Amoxicillin. The American Society of Health-System Pharmacists. Линк: https://www.drugs.com/monograph/amoxicillin.html
Czeizel AE, Rockenbauer M, Sørensen HT, Olsen J. Use of cephalosporins during pregnancy and in the presence of congenital abnormalities: a population-based, case-control study. Am J Obstet Gynecol. 2001 May;184(6):1289-96. Линк: https://pubmed.ncbi.nlm.nih.gov/11349204/
Meropenem Pregnancy and Breastfeeding Warnings. The American Society of Health-System Pharmacists. Линк: https://www.drugs.com/pregnancy/meropenem.html
Anat Bahat Dinur, Gideon Koren, Ilan Matok, Arnon Wiznitzer, Elia Uziel, Rafael Gorodischer, and Amalia Levy. Fetal Safety of Macrolides. Antimicrob Agents Chemother. 2013 Jul; 57(7): 3307–3311. Линк: https://www.
 ncbi.nlm.nih.gov/pmc/articles/PMC3697347/
ncbi.nlm.nih.gov/pmc/articles/PMC3697347/Tetracycline Pregnancy and Breastfeeding Warnings. The American Society of Health-System Pharmacists. Линк: https://www.drugs.com/pregnancy/tetracycline.html
Merck Manual: Bacteria and Antibacterial Drugs: Aminoglycosides. Линк: https://www.merckmanuals.com/professional/infectious-diseases/bacteria-and-antibacterial-drugs/aminoglycosides#v1002159
Merck Manual: Glycopeptides and Lipoglycopeptides. Линк: https://www.merckmanuals.com/home/infections/antibiotics/glycopeptides-and-lipoglycopeptides#v368490411
Clindamycin Hydrochloride. The American Society of Health-System Pharmacists. Линк: https://www.drugs.com/monograph/clindamycin-hydrochloride.html
Lincomycin Pregnancy and Breastfeeding Warnings. The American Society of Health-System Pharmacists. Линк: https://www.drugs.com/pregnancy/lincomycin.html
Yefet E, Schwartz N, Chazan B, Salim R, Romano S, Nachum Z.
 The safety of quinolones and fluoroquinolones in pregnancy: a meta-analysis. BJOG. 2018 Aug;125(9):1069-1076. Линк: https://pubmed.ncbi.nlm.nih.gov/29319210/
The safety of quinolones and fluoroquinolones in pregnancy: a meta-analysis. BJOG. 2018 Aug;125(9):1069-1076. Линк: https://pubmed.ncbi.nlm.nih.gov/29319210/«Bactrim, Bactrim DS (trimethoprim/sulfamethoxazole) dosing, indications, interactions, adverse effects, and more. Линк: https://reference.medscape.com/drug/bactrim-trimethoprim-sulfamethoxazole-342543#showall
Читай нас на Яндекс Дзен
Стоит ли принимать антибиотики при бронхите?
Если вы просыпаетесь однажды утром и чувствуете непогоду, и кашель не проходит, возможно, вы думаете, что у вас бронхит. Вы также можете задаться вопросом, нужно ли вам посещать врача, чтобы получить рецепт на антибиотики. Читайте дальше, чтобы узнать больше о том, нужно ли вам принимать антибиотики при бронхите и что делать, чтобы снова почувствовать себя лучше.
Бронхит — это заболевание, вызывающее воспаление и раздражение бронхов.Есть два типа бронхита: острый и хронический. Тип бронхита определит, сколько времени вам потребуется на выздоровление.
Тип бронхита определит, сколько времени вам потребуется на выздоровление.
Острый бронхит длится от 10 до 21 дня. Это может быть следствием аллергии или другого заболевания, например, простуды или гриппа.
Хронический бронхит — это разновидность хронической обструктивной болезни легких (ХОБЛ). Симптомы хронического бронхита продолжительны, и на выздоровление может потребоваться не менее трех месяцев. Вы также можете страдать от последующих эпизодов хронического бронхита, которые возникают и проходят после первого эпизода в течение двух или более лет.
Каковы симптомы бронхита?
На основании ваших симптомов диагностируется случай бронхита. Некоторые симптомы бронхита могут включать:
- Кашель
- Головная боль
- Усталость
- Боли и боли
- Насморк
- Боль в горле
- Одышка
- Лихорадка и озноб
- Дискомфорт в груди
- Выделение мокроты — эта слизь может быть желтоватой или зеленой, белой, прозрачной, иногда с прожилками крови
Как правило, при остром бронхите вы можете ощущать симптомы простуды, но у вас может быть тянущий кашель, который продолжается и продолжается намного дольше. При хроническом бронхите кашель будет продуктивным и длиться не менее трех месяцев.
При хроническом бронхите кашель будет продуктивным и длиться не менее трех месяцев.
Стоит ли принимать антибиотики при бронхите?
Поскольку бронхит обычно вызывается вирусом, который следует за гриппом или простудой, антибиотики обычно не помогают в случае острого бронхита. Фактически, большинство экспертов рекомендуют не использовать антибиотики для облегчения симптомов острого бронхита, если у вас нет других проблем со здоровьем. Если вы все же принимаете антибиотики от острого бронхита, они могут сократить продолжительность вашего заболевания примерно на один день.
Если вы принимаете антибиотики слишком часто, в следующий раз лекарство может работать не так эффективно. Это означает, что вы можете стать устойчивыми к антибиотикам. Однако, если у вас есть другие проблемы со здоровьем, такие как ХОБЛ, муковисцидоз, сердечная недостаточность или астма, ваш врач может назначить антибиотики при бронхите, чтобы предотвратить дальнейшие осложнения. Важно отметить, что вам следует пройти полный курс антибиотиков от бронхита, который прописывает вам врач, чтобы максимизировать его эффективность.
Как вы лечите бронхит без антибиотиков?
Вы можете облегчить симптомы острого бронхита, принимая безрецептурные лекарства или домашние средства.Попробуйте выполнить некоторые из этих предложений:
- Пейте много жидкости — Горячие или холодные жидкости помогут облегчить кашель и сохранить водный баланс, что может ускорить восстановление.
- Больше отдыхайте. Вашему организму необходимо бороться с вирусом, поэтому достаточно отдыхать необходимо, чтобы помочь вам поправиться.
- Принимайте лекарства, отпускаемые без рецепта. Попробуйте принимать болеутоляющее, например, ибупрофен, ацетаминофен, чтобы облегчить боли в теле.
Когда вам следует обратиться к врачу?
Вам следует обратиться к врачу по поводу бронхита, если у вас есть какие-либо из следующих симптомов:
- Одышка, которая усиливается или возникает внезапно
- Путаница
- Боль в груди
- Кашляет кровью
- Лихорадка, продолжающаяся более 3 дней
- Кашель, продолжающийся более 3 недель
Вы также можете воспользоваться услугами телемедицины, например Plushcare. com и запишитесь на прием к врачу онлайн. Это просто, удобно, и вы сможете назначить время встречи, удобное для вас, не выходя из дома.
com и запишитесь на прием к врачу онлайн. Это просто, удобно, и вы сможете назначить время встречи, удобное для вас, не выходя из дома.
Испытываете симптомы бронхита? Запишитесь на прием к врачу PlushCare и получите план лечения или рецепт сегодня.
Бронхит и пневмония — Медицина Shoppe
Бронхит и пневмония
Что такое бронхит?
Бронхит — это воспаление бронхов, дыхательных путей, по которым воздух попадает в легкие.Бронхит обычно вызывается вирусом и исчезает без вмешательства в течение нескольких дней, как и простуда или грипп. Все, что мы можем сделать, это попытаться облегчить кашель, жар и заложенность носа, которые связаны с этим, так что вроде бы быстрее пропадал! Однако иногда бронхит вызывается бактериями и не заживает самостоятельно. Бактериальный бронхит обычно требует лечения антибиотиками, например: пенициллин.
В чем разница между бактериальным и вирусным бронхитом?
Две вещи могут помочь вам определить разницу между этими двумя типами бронхита: продолжительность проявления симптомов и цвет
секретов..gif)
Если симптомы ухудшаются с каждым днем и сохраняются более недели, вероятно, у вас бактериальный бронхит. Зеленоватая мокрота также сигнал о бактериальной инфекции. Прозрачные или желтоватые выделения обычно указывают на вирусное происхождение инфекции.
Всегда ли вам нужно принимать антибиотики при бронхите?
№ Антибиотики используются только при наличии бактерий: антибиотики неэффективны против вирусов. Поскольку 75% всех случаев бронхит вызывается вирусами, только 1 человек с бронхитом из 4 нуждается в антибактериальной терапии.Остальные увидят их симптомы проходят сами собой.
Что еще можно сделать, чтобы почувствовать себя лучше, кроме лекарств?
Отдыхайте как можно больше и пейте много жидкости. Людям с бронхитом следует выпивать от 6 до 8 чашек
жидкость ежедневно (от 1,5 до 2 литров). Вода способствует разжижению выделений и облегчает их выплевывание.
Поскольку ночью сложно пить много, используйте увлажнитель, чтобы воздух в спальне оставался влажным. (И регулярно чистите увлажнитель!)
(И регулярно чистите увлажнитель!)
Как лечат бронхиальный кашель?
Кашель — главный симптом вирусного и бактериального бронхита.Кашель бывает двух типов: сухой (без выделений) и продуктивный (с выделениями).
При сухом, надоедливом кашле подумайте о средствах от кашля. Они выпускаются в сиропах и таблетках. Если он недостаточно сильный, чтобы облегчить кашель, можно использовать продукты от кашля, содержащие кодеин, но большинство из них недоступно без рецепта. Продукты, содержащие кодеин, следует использовать с осторожностью, так как они могут вызвать сонливость.
При продуктивном кашле рассмотрите отхаркивающее средство.Не прекращайте продуктивный кашель, если он не мешает вам спать и не дает вам поправиться. Вместо этого используйте отхаркивающее средство, которое поможет разжижить выделения и облегчить их отхождение. Гуайфенезин — единственное отхаркивающее средство, признанное эффективным. Он содержится во многих продуктах от кашля. Для получения желаемого эффекта продукты, содержащие гвайфенезин, следует использовать не менее 4 раз в день.
Для получения желаемого эффекта продукты, содержащие гвайфенезин, следует использовать не менее 4 раз в день.
Будьте осторожны при выборе средства от кашля. Убедитесь, что выбранный вами продукт содержит только необходимые ингредиенты.Некоторые продукты содержат коктейль из ингредиентов, которые могут вам не понадобиться, или ингредиенты, которые имеют противоречивые эффекты, такие как подавление кашля и разжижение выделений в одном и том же продукте.
Как лечить бактериальный бронхит?
Для лечения бактериального бронхита обычно назначают 7-10-дневный курс антибиотиков. Используются несколько разных антибиотиков: некоторые более эффективны, чем другие, но и более дорогие. Симптомы обычно проходят в течение 2-3 дней.Если через 3 дня улучшения не наступит, вернитесь к врачу. Имейте в виду, что все виды лечения антибиотиками следует продолжать до конца курса . Даже если через несколько дней вы почувствуете себя хорошо, продолжайте принимать их, иначе может развиться более серьезная инфекция и может потребоваться второй курс антибиотиков.
Антибиотики необходимо принимать в подходящее время, чтобы убедиться в их эффективности. Например, некоторые антибиотики следует принимать на пустой желудок (за 1 час до или через 2 часа после еды), а другие можно принимать во время еды.Кроме того, антибиотики могут вызывать неблагоприятные последствия. Проконсультируйтесь с фармацевтом, который расскажет вам, как избежать или минимизировать побочные эффекты. .
А как насчет пневмонии?
Пневмония возникает при инфицировании легких. Пневмония более серьезна, чем бронхит, и ее труднее лечить. Тем не мение, лечение то же самое: много отдыха и жидкости, средства от кашля и антибиотики, если есть бактерии.
Получите рецепт на лекарства от бронхита онлайн.Лечение острого бронхита Антибиотики
- Запросить лечение бронхита онлайн
- Прозрачное ценообразование
- Доступны рецепты в тот же день
Бронхит — Обзор лекарств
Через Push Health вы можете запросить рецепт на лечение бронхита онлайн и получить антибиотики, которые вам нужны, в местной аптеке или доставить вам.
Бронхит — обзор
Бронхит — это заболевание, которое характеризуется инфекцией легких.Бронхит встречается довольно часто. Основным симптомом бронхита является кашель — результат воспаления дыхательных путей в легочной системе и чрезмерного выделения слизи. Другие симптомы бронхита включают ощущение дискомфорта в груди, чувство усталости и утомления. Инфекции бронхита вызываются бактериями, вирусами и даже раздражающими химическими веществами или веществами из окружающей среды, которые попадают в легкие.
Стратегии лечения бронхита
Некоторые формы бронхита не требуют специального лечения, так как симптомы бронхита проходят сами по себе.Симптомы бронхита, которые обычно проходят самостоятельно, включают бронхит, вызванный вирусами, а иногда и незначительное воздействие факторов окружающей среды, таких как курение. К сожалению, когда принимается решение о лечении бронхита, часто бывает непросто определить, были ли симптомы острого бронхита вызваны бактериями или другой причиной.
Лекарства от бронхита — обзор
Один класс лекарств, используемых для лечения бронхита, — это антибиотики. В частности, антибиотики, используемые для лечения бронхита, включают азитромицин (Zithromax), эритромицин (Erythrocin), амоксициллин / клавулановую кислоту (Augmentin) и доксициклин.В дополнение к антибиотикам для уменьшения симптомов острых инфекций бронхита иногда используются лекарства, такие как ингаляторы с бронходилататорами, такие как альбутерол, и средства для подавления кашля, такие как бензонатат.
Лечение бронхита — антибиотики
Одним из антибиотиков, используемых для лечения симптомов острого бронхита, является азитромицин. Азитромицин продается в форме удобной блистерной упаковки, известной как Z-pak (Zithromax). При отсутствии противопоказаний азитромицин часто является препаратом первого выбора для лечения бронхита, даже по сравнению с другими антибиотиками группы макролидов, такими как эритромицин.Некоторые люди не могут принимать макролидные антибиотики, и в этих условиях иногда используется Аугментин (амоксициллин / клавулановая кислота). Аугментин — это комбинация антибиотика, амоксициллина и клавулановой кислоты, бета-лактамного препарата. Доксициклин — еще один тип антибиотиков, который иногда назначают для лечения бронхита. Доксициклин относится к классу антибиотиков, известных как антибиотики тетрациклинового ряда. Цефдинир также иногда используется при лечении обострений хронического бронхита.
Запросить лекарства от бронхита »
Аугментин — это комбинация антибиотика, амоксициллина и клавулановой кислоты, бета-лактамного препарата. Доксициклин — еще один тип антибиотиков, который иногда назначают для лечения бронхита. Доксициклин относится к классу антибиотиков, известных как антибиотики тетрациклинового ряда. Цефдинир также иногда используется при лечении обострений хронического бронхита.
Запросить лекарства от бронхита »Антибиотики от бронхита — побочные эффекты
Все лекарства, включая антибиотики, используемые для лечения симптомов острого бронхита, могут вызывать побочные эффекты.Общие побочные эффекты лекарств от бронхита включают тошноту, рвоту, расстройство желудка и сыпь. В зависимости от лекарства, более серьезные побочные эффекты включают проблемы с нервной системой или сердцем. Также лекарства, используемые для лечения бронхита, как и все лекарства, могут вызвать аллергическую реакцию у восприимчивых людей. Прежде чем принимать лекарства для лечения бронхита, следует обсудить возможные побочные эффекты со своим врачом и фармацевтом.
Бронхит vs.Пневмония
Некоторые задаются вопросом, в чем разница между бронхитом и пневмонией. Один из способов сравнить бронхит и пневмонию состоит в том, что они более или менее существуют в одном и том же спектре болезней. Одно различие между бронхитом и пневмонией заключается в том, что бронхит имеет тенденцию быть более легкой по степени тяжести, в то время как пневмония обычно проявляется симптомами от умеренных до тяжелых. Пневмония также проявляется лихорадкой и мышечными болями чаще, чем бронхит. Хотя бронхит иногда проходит без применения антибиотиков, пневмония почти всегда требует лечения антибиотиками, а в тяжелых случаях — госпитализации.
Запрос рецепта на бронхит »Лечение бронхита — онлайн
Некоторые виды лекарств, используемых для лечения бронхита (например, антибиотики, ингаляторы), требуют рецепта, и поэтому нельзя просто купить лекарства от бронхита, которые требуют рецепта в Интернете. Вместо этого лекарства, отпускаемые по рецепту, которые используются для лечения симптомов бронхита, должны отпускаться в аптеке по рецепту лицензированного поставщика медицинских услуг. Push Health помогает людям, страдающим симптомами острого бронхита, связаться с врачом или поставщиком медицинских услуг, который может предоставить лечение бронхита, если это безопасно и целесообразно.
Push Health помогает людям, страдающим симптомами острого бронхита, связаться с врачом или поставщиком медицинских услуг, который может предоставить лечение бронхита, если это безопасно и целесообразно.
Последнее обновление 9 августа 2019 г. Учитывая развивающийся характер медицины и науки, эта информация может быть неточной и не должна рассматриваться как медицинский совет или рекомендации по диагностике / лечению. Если у вас есть дополнительные вопросы, обратитесь к лицензированному поставщику медицинских услуг.
Лечение и выздоровление от пневмонии | Американская ассоциация легких
Как лечится пневмония?
Когда вам поставят диагноз пневмонии, ваш врач вместе с вами разработает план лечения.Лечение пневмонии зависит от типа пневмонии, степени вашего самочувствия, вашего возраста и наличия других заболеваний. Цели лечения — вылечить инфекцию и предотвратить осложнения. Важно тщательно следовать своему плану лечения, пока вы полностью не выздоровеете.
Принимайте любые лекарства, назначенные врачом. Если пневмония вызвана бактериями, вам дадут антибиотик. Важно принимать весь антибиотик, пока он не исчезнет, даже если вы, вероятно, почувствуете себя лучше через пару дней.Если вы остановитесь, вы рискуете возобновить инфекцию и повысить вероятность того, что микробы будут устойчивы к лечению в будущем.
Обычные антибиотики не действуют против вирусов. Если у вас вирусная пневмония, ваш врач может назначить противовирусный препарат для ее лечения. Иногда, однако, все, что требуется, — это лечение симптомов и отдых.
Большинство людей могут справиться со своими симптомами, такими как жар и кашель, в домашних условиях, выполнив следующие действия:
- Сдерживайте лихорадку с помощью аспирина, нестероидных противовоспалительных препаратов (НПВП, таких как ибупрофен или напроксен) или ацетаминофена.НЕ давайте аспирин детям.
- Пейте много жидкости, чтобы помочь разжижить выделения и вывести мокроту.

- Не принимайте лекарства от кашля, не посоветовавшись предварительно с врачом. Кашель — это один из способов избавления организма от инфекции. Если кашель мешает вам получить необходимый отдых, спросите своего врача, что вы можете предпринять для облегчения.
- Пейте теплые напитки, принимайте парные ванны и используйте увлажнитель воздуха, чтобы открыть дыхательные пути и облегчить дыхание.Немедленно обратитесь к врачу, если со временем ваше дыхание ухудшится, а не улучшится.
- Держитесь подальше от дыма, чтобы ваши легкие зажили. Это включает курение, пассивное курение и древесный дым. Поговорите со своим врачом, если вы курите и у вас возникают проблемы с отказом от курения во время выздоровления. Сейчас хорошее время подумать о том, чтобы бросить курить навсегда.
- Отдохни. Возможно, вам придется некоторое время полежать в постели. Как можно больше помогайте с приготовлением еды и домашними делами, пока не почувствуете себя сильнее.Важно не переусердствовать в повседневной деятельности, пока вы полностью не выздоровеете.

Если ваша пневмония настолько серьезна, что вы лечитесь в больнице, вам могут назначить внутривенные жидкости и антибиотики, а также кислородную терапию и, возможно, другие методы лечения дыхательных путей.
Восстановление после пневмонии
Чтобы вылечиться от пневмонии, может потребоваться время. Некоторые люди чувствуют себя лучше и могут вернуться к своему обычному распорядку дня в течение недели. Для других это может занять месяц или больше.Большинство людей продолжают чувствовать усталость около месяца. Достаточный отдых важен для поддержания прогресса на пути к полному выздоровлению и во избежание рецидива. Не торопитесь с выздоровлением! Поговорите со своим врачом о том, когда вы сможете вернуться к своему обычному распорядку дня.
Пока вы выздоравливаете, постарайтесь ограничить контакты с семьей и друзьями, чтобы предотвратить распространение микробов на других людей. Прикрывайте рот и нос, когда кашляете, незамедлительно выбрасывайте салфетки в закрытый контейнер для отходов и часто мойте руки.
Если вы принимали антибиотики, ваш врач захочет убедиться, что рентгеновский снимок вашей грудной клетки снова в норме после того, как вы закончите прием всего рецепта. На прояснение рентгеновского снимка может уйти много недель.
Возможные осложнения пневмонии
К людям, у которых может быть больше шансов получить осложнения от пневмонии, относятся:
- Пожилые люди или очень маленькие дети.
- Люди, иммунная система которых не работает.
- Люди с другими серьезными заболеваниями, такими как диабет или цирроз печени.
Возможные осложнения:
- Дыхательная недостаточность, при которой требуется дыхательный аппарат или вентилятор.
- Сепсис, состояние, при котором в организме возникает неконтролируемое воспаление, которое может привести к широко распространенной органной недостаточности.
- Острый респираторный дистресс-синдром (ОРДС), тяжелая форма дыхательной недостаточности.
- Абсцессы легких — нечастые, но серьезные осложнения пневмонии.
 Они возникают, когда внутри или вокруг легких образуются карманы гноя.Иногда их необходимо опорожнить хирургическим путем.
Они возникают, когда внутри или вокруг легких образуются карманы гноя.Иногда их необходимо опорожнить хирургическим путем.
Диагностика и лечение острого бронхита
1. Slusarcick AL, McCaig LF. Обследование амбулаторной медицинской помощи в национальных больницах: сводка амбулаторных отделений за 1998 год. Хяттсвилл, штат Мэриленд: Департамент здравоохранения и социальных служб США, Центры по контролю и профилактике заболеваний, Национальный центр статистики здравоохранения, 2000 г .; Публикация DDHS № (PHS) 2000–1250 / 0–0520 ….
2. Oeffinger KC, Снелл Л.М., Фостер Б.М., Панико КГ, Лучник РК.Диагностика острого бронхита у взрослых: всероссийский опрос семейных врачей. J Fam Pract . 1997; 45: 402–9.
3. Хьюстон WJ, Mainous AG III. Острый бронхит. Врач Фам . 1998; 57: 1270–6,1281–2.
4. Гонсалес Р.,
Штайнер Дж. Ф.,
Sande MA.
Назначение антибиотиков при простуде, инфекциях верхних дыхательных путей и бронхите врачами амбулаторной помощи. ЯМА .
1997; 278: 901–4.
ЯМА .
1997; 278: 901–4.
5. Mainous AG III, Зоороб Р.Дж., Хьюстон WJ. Современное лечение острого бронхита в амбулаторных условиях: использование антибиотиков и бронходилататоров. Арк Фам Мед . 1996; 5: 79–83.
6. Тринор Дж. Дж., Хайден Ф. Г.. Вирусные инфекции. В: Мюррей Дж. Ф., изд. Учебник респираторной медицины. 3-е изд. Филадельфия: Сондерс, 2000: 929–84.
7. Блинкхорн Р. Дж. Младший. Инфекции верхних дыхательных путей. В: Баум Г.Л., изд. Учебник легочных болезней.6-е изд. Филадельфия: Липпинкотт-Рэйвен, 1998: 493–502.
8. Болды Д.А., Скидмор SJ, Эйрес JG. Острый бронхит в обществе: клинические особенности, инфекционные факторы, изменения легочной функции и реактивность бронхов на гистамин. Респир Мед . 1990; 84: 377–85.
9. Marrie TJ. Острый бронхит и внебольничная пневмония. В: Fishman AP, Elias JA, ред. Легочные болезни и расстройства Фишмана. 3-е изд. Нью-Йорк: Макгроу-Хилл, 1998: 1985–95.
Нью-Йорк: Макгроу-Хилл, 1998: 1985–95.
10. Scherl ER, Риглер С.Л., Купер Дж. Доксициклин при остром бронхите: рандомизированное двойное слепое исследование. Дж. Кай Мед Ассо . 1987. 85: 539–41.
11. Франкс П., Gleiner JA. Лечение острого бронхита триметопримом и сульфаметоксазолом. J Fam Pract . 1984; 19: 185–90.
12. Уильямсон HA Jr. Рандомизированное контролируемое исследование доксициклина при лечении острого бронхита. J Fam Pract . 1984; 19: 481–6.
13. Брикфилд FX, Картер WH, Джонсон RE. Эритромицин в лечении острого бронхита в условиях стационара. J Fam Pract . 1986; 23: 119–22.
14. Данлей Дж., Рейнхардт Р, Roi LD. Плацебо-контролируемое двойное слепое исследование эритромицина у взрослых с острым бронхитом. J Fam Pract . 1987. 25: 137–41.
15. Chesnutt MS, Prendergast TJ. Легкое. В: Tierney LM, ed. Текущий медицинский диагноз и лечение, 2002. 41-е изд. Нью-Йорк: Макгроу-Хилл, 2002: 269–362.
Легкое. В: Tierney LM, ed. Текущий медицинский диагноз и лечение, 2002. 41-е изд. Нью-Йорк: Макгроу-Хилл, 2002: 269–362.
16. Муфсон М.А. Вирусный фарингит, ларингит, круп и бронхит. В: Goldman L, Bennett JC, ред. Сесил Учебник медицины. 21-е изд. Филадельфия: Сондерс, 2000: 1793–4.
17. Ходош С. Острые бактериальные обострения при бронхите и астме. Am J Med . 1987. 82 (4A): 154–63.
18. Ирвин Р.С., Буле LP, Клотье ММ, Фуллер Р, Золотой ПМ, Хоффштейн V, и другие.Управление кашлем как защитный механизм и как симптом. Отчет о консенсусной группе Американского колледжа грудных врачей. Сундук . 1998; 114 (2 доп. Руководства): S133–81.
19. Ирвин Р.С., Керли Ф.Дж., Беннет FM. Надлежащее использование противокашлевых и противокашлевых средств. Практический обзор. Наркотики . 1993; 46: 80–91.
20. Справка врачей. 56-е изд. Монтваль, Нью-Джерси: Медицинская экономика, 2002.
Монтваль, Нью-Джерси: Медицинская экономика, 2002.
21. Хьюстон В.Дж.Альбутерол доставляется с помощью дозированного ингалятора для лечения острого бронхита. J Fam Pract . 1994; 39: 437–40.
22. Снежный V, Моттур-Пилсон С, Гонсалес Р. Принципы правильного применения антибиотиков при лечении острого бронхита у взрослых. Энн Интерн Мед. . 2001; 134: 518–20.
23. Arroll B, Кинили Т. Антибиотики при остром бронхите [От редакции]. BMJ . 2001; 322: 939–40.
24.MacKay DN. Лечение острого бронхита у взрослых без основного заболевания легких. J Gen Intern Med . 1996; 11: 557–62.
25. Фэи Т., Акции N, Томас Т. Количественный систематический обзор рандомизированных контролируемых исследований, сравнивающих антибиотик и плацебо при остром кашле у взрослых. BMJ . 1998; 316: 906–10.
26. Smucny JJ,
Беккер Л. А.,
Стекольщик RH,
МакИзаак В.
Эффективны ли антибиотики при лечении острого бронхита? Метаанализ. J Fam Pract .
1998; 47: 453–60.
А.,
Стекольщик RH,
МакИзаак В.
Эффективны ли антибиотики при лечении острого бронхита? Метаанализ. J Fam Pract .
1998; 47: 453–60.
27. Бент S, Святой S, Виттингхофф Э, Грейди Д. Антибиотики при остром бронхите: метаанализ. Am J Med . 1999; 107: 62–7.
28. Smucny J, Фэйи Т, Беккер Л, Стекольщик R, МакИзаак В. Антибиотики при остром бронхите. Кокрановская база данных Syst Rev . 2000; (4): CD000245.
29. Гонсалес Р, Барретт PH младший, Кран Л.А., Штайнер Дж. Ф.Факторы, связанные с применением антибиотиков при остром бронхите. J Gen Intern Med . 1998; 13: 541–8.
30. Стивенсон Дж. Исландские исследователи показывают способ снизить количество устойчивых к антибиотикам бактерий. ЯМА . 1996; 275: 175.
31. Сеппала H,
Клаукка Т,
Вуопио-Варкила Ж,
Муотиала А,
Хелениус H,
Лагер К,
и другие.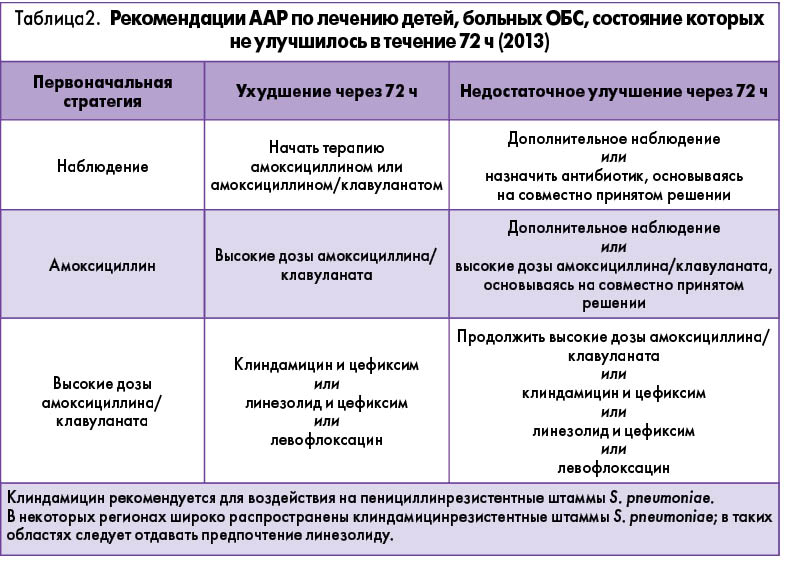 Влияние изменений в потреблении макролидных антибиотиков на устойчивость к эритромицину стрептококков группы А в Финляндии.Финская исследовательская группа по устойчивости к противомикробным препаратам. N Engl J Med .
1997. 337: 441–6.
Влияние изменений в потреблении макролидных антибиотиков на устойчивость к эритромицину стрептококков группы А в Финляндии.Финская исследовательская группа по устойчивости к противомикробным препаратам. N Engl J Med .
1997. 337: 441–6.
32. Hueston WJ. Антибиотики: ни рентабельны, ни «от кашля». J Fam Pract . 1997; 44: 261–5.
Что можно и нельзя при приеме антибиотиков
Врачи прописывают антибиотики, чтобы помочь иммунной системе победить бактериальные инфекции, такие как ангина или бронхит. Но что, если вы находитесь на третьем дне назначения и уже чувствуете себя намного лучше? Вам действительно нужно допить бутылку? Прежде чем выбросить их, подумайте, что можно и чего нельзя делать при использовании антибиотиков.
Как сделать: пройти полный курс антибиотиков
Если ваш врач пропишет антибиотики, он скажет вам, сколько их нужно принимать в день в течение определенного количества дней. Важно внимательно следовать этому совету и завершить все лечение, даже если вы почувствуете себя лучше. Антибиотики постепенно нейтрализуют бактерии, вызывающие заболевание, и, если вы не принимаете все лекарства, некоторые бактерии могут продолжать жить и развивать устойчивость к антибиотикам, что затрудняет их лечение в будущем.
Важно внимательно следовать этому совету и завершить все лечение, даже если вы почувствуете себя лучше. Антибиотики постепенно нейтрализуют бактерии, вызывающие заболевание, и, если вы не принимаете все лекарства, некоторые бактерии могут продолжать жить и развивать устойчивость к антибиотикам, что затрудняет их лечение в будущем.
Узнайте больше от Мэриан Аллен, доктора медицины, врача семейной медицины в Медицинской группе Бейлор Сент-Люк в Спрингвудс-Виллидж.
Запрещается употреблять алкоголь
Употребление алкоголя во время приема лекарств может снизить их эффективность и повысить риск побочных эффектов, включая тошноту и повреждение печени. Кроме того, алкоголь мешает вам высыпаться, что может замедлить процесс заживления. Поговорите со своим врачом о том, сколько времени после завершения приема антибиотиков вам следует подождать, прежде чем снова пить; в некоторых случаях это может быть до 72 часов.
Как сделать: принимайте рецепт каждый день в одно и то же время
Планируйте принимать антибиотики каждый день примерно в одно и то же время через равные промежутки времени. Составьте график приема пищи до или после еды, чтобы запомнить (и если врач говорит, что можно принимать во время еды). Если вы пропустите прием, не увеличивайте вдвое следующую дозу; примите его, как только вспомните, и возобновляйте однократные дозы через безопасные интервалы, как рекомендовано, до тех пор, пока вы не закончите рецепт.
Нельзя: принимать антибиотики с молочными продуктами или фруктовым соком
Инструкции по применению антибиотиков часто советуют принимать каждую дозу, запивая водой, и могут предостеречь от употребления молочных продуктов и фруктовых соков.Эти предметы могут взаимодействовать с антибиотиками и влиять на их усвоение организмом. Будьте осторожны с соками грейпфрута и цитрусовых и подождите не менее трех часов после приема рецепта, прежде чем употреблять какие-либо молочные продукты. Спросите своего врача, безопасно ли принимать вместе с антибиотиками другие лекарства или добавки, чтобы избежать вредного взаимодействия.
Do: Protect Yourself from Sun
Антибиотики могут повысить вашу чувствительность к свету. Ограничьте время на открытом воздухе, особенно когда солнце находится прямо над головой и лучи сильнее.Когда вы выходите на улицу, наносите солнцезащитный крем и надевайте защитную одежду, чтобы предотвратить ожоги и повреждение кожи.
Не: не стесняйтесь говорить со своим врачом о своих проблемах
Вы беспокоитесь, что антибиотики могут вызвать расстройство желудка или другие побочные эффекты? Поговорите со своим врачом. Каждое лекарство может вызывать побочные эффекты, и наиболее распространенные из них, которые могут сопровождать прием антибиотиков, включают тошноту, рвоту, диарею, лихорадку и грибковые инфекции. Если вы испытываете какие-либо из этих побочных эффектов, сообщите об этом своему врачу.При более серьезных симптомах, таких как анафилаксия, позвоните в службу 911 и немедленно обратитесь за медицинской помощью.
При первых признаках симптомов запишитесь на прием к лечащему врачу вашей медицинской группы Baylor St. Luke’s Medical Group. Они могут найти подходящее лечение и предложить рекомендации, чтобы сделать процесс заживления максимально комфортным и безопасным.
Источники:
Healthline | Как работают антибиотики?
Healthline | Почему так опасно принимать антибиотики без рецепта
Healthline | Сочетание антибиотиков и алкоголя: насколько это безопасно?
Healthline | Побочные эффекты антибиотиков: что это такое и как с ними бороться
Сообщения потребителей | Обеспокоены антибиотиками и чувствительностью к солнцу?
Медицинские новости сегодня | Каковы побочные эффекты антибиотиков?
NCBI | Использование лекарств: правильное использование антибиотиков и предотвращение резистентности
Инфекции грудной клетки (бронхит) | Министерство здравоохранения NZ
Резюме
Бронхит — это воспаление слизистой оболочки бронхов, по которым воздух поступает в легкие и из них.Бронхит может быть острым или хроническим.
Острый бронхит очень распространен. Часто развивается в результате простуды или другой респираторной инфекции. Хронический бронхит — более серьезное заболевание, сопровождающееся постоянным раздражением или воспалением слизистой оболочки бронхов, часто из-за курения.
Признаки более серьезной инфекции грудной клетки
Если вы или член вашей семьи страдаете одышкой, кашляете кровью, у вас высокая температура или вы чувствуете себя очень плохо, вам необходимо немедленно обратиться к врачу или позвонить в Healthline по номеру 0800 611 116.Это могут быть симптомы пневмонии, когда инфекция глубоко проникла в легкие, или других серьезных заболеваний, таких как туберкулез или рак легких.
Симптомы
Сначала бронхит обычно поражает нос, носовые пазухи и горло. Затем он попадает в дыхательные пути, ведущие в легкие.
Симптомы острого бронхита могут включать:
- дискомфорт в груди
- Кашель со слизью (прозрачной или желто-зеленой)
- усталость
- лихорадка — обычно субфебрильная
- Одышка, усиливающаяся при физической активности
- свистящее дыхание, особенно если у вас также есть астма.
Даже после того, как острый бронхит прошел, у вас может быть сухой мучительный кашель, который длится до 4 недель.
Иногда бывает трудно определить, есть ли у вас пневмония или только бронхит. Если у вас пневмония, у вас, скорее всего, будет высокая температура и озноб, вы почувствуете себя хуже или одышите.
Когда обращаться к врачу
Обратитесь к врачу, если вы:
- кашель почти каждый день или кашель, который часто возвращается
- кашляют кровью
- Высокая температура или озноб
- имеют субфебрильную температуру в течение 3 и более дней
- откашливают густую зеленоватую слизь, особенно с неприятным запахом
- Ощущение одышки или боли в груди
- также имеют хроническое заболевание, например, болезнь сердца или легких.
Позвоните на горячую линию 0800 611 116, если вы не уверены, что вам следует делать.
Лечение
Большинству людей при остром бронхите антибиотики не нужны. Однако, если ваш врач считает, что у вас также есть бактериальная инфекция в дыхательных путях вместе с вирусом бронхита, вам может потребоваться прием антибиотиков.
Уход за собой
Бронхит почти всегда проходит сам по себе в течение 1 недели. Эти советы помогут вам справиться с симптомами.
- Пейте много жидкости.
- Если у вас астма или другое хроническое заболевание легких, используйте ингалятор (например, сальбутамол).
- Отдыхай как можно больше.
- Примите аспирин или парацетамол, если у вас жар. Не давайте аспирин детям.
- Используйте увлажнитель воздуха или вдыхайте пар в ванной.
- Не курите и избегайте пассивного курения и загрязнения воздуха.
Некоторые лекарства могут помочь разрушить или разжижить слизь.Обратитесь к фармацевту за помощью в выборе подходящего лекарства.
Если ваши симптомы не улучшатся, ваш врач может назначить ингалятор, чтобы открыть дыхательные пути, если вы хрипите.
Профилактика
- Избегание кашля и простуды поможет снизить риск заболевания бронхитом. Если у вас кашель, при кашле прикрывайте рот рукавом, чтобы снизить риск его передачи. Мытье рук также снижает риск передачи инфекций.
- Отказ от курения снижает риск бронхита.
- Если у вас астма, обязательно следуйте инструкциям врача, чтобы держать ее под контролем.
Иммунизация
Иммунизация от гриппа снижает риск бронхита от гриппа. Иммунизацию против гриппа можно получить бесплатно у врача, если вам 65 лет и старше, или если у вас есть определенные постоянные заболевания, такие как сердечные заболевания, астма или диабет. Посетите Fight Flu для получения дополнительной информации.
Пневмококковая вакцинация может снизить риск вторичной бактериальной инфекции и рекомендуется людям в возрасте 65 лет и старше. Посетите Пневмококковая инфекция для получения дополнительной информации.
Помощь в отказе от курения
Если вы курильщик и хотите помочь бросить курить, позвоните на линию Quitline по номеру 0800 778 778 или посетите веб-сайт Quitline.


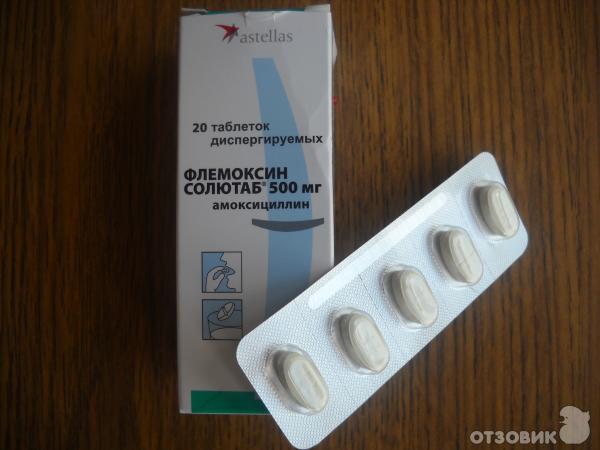
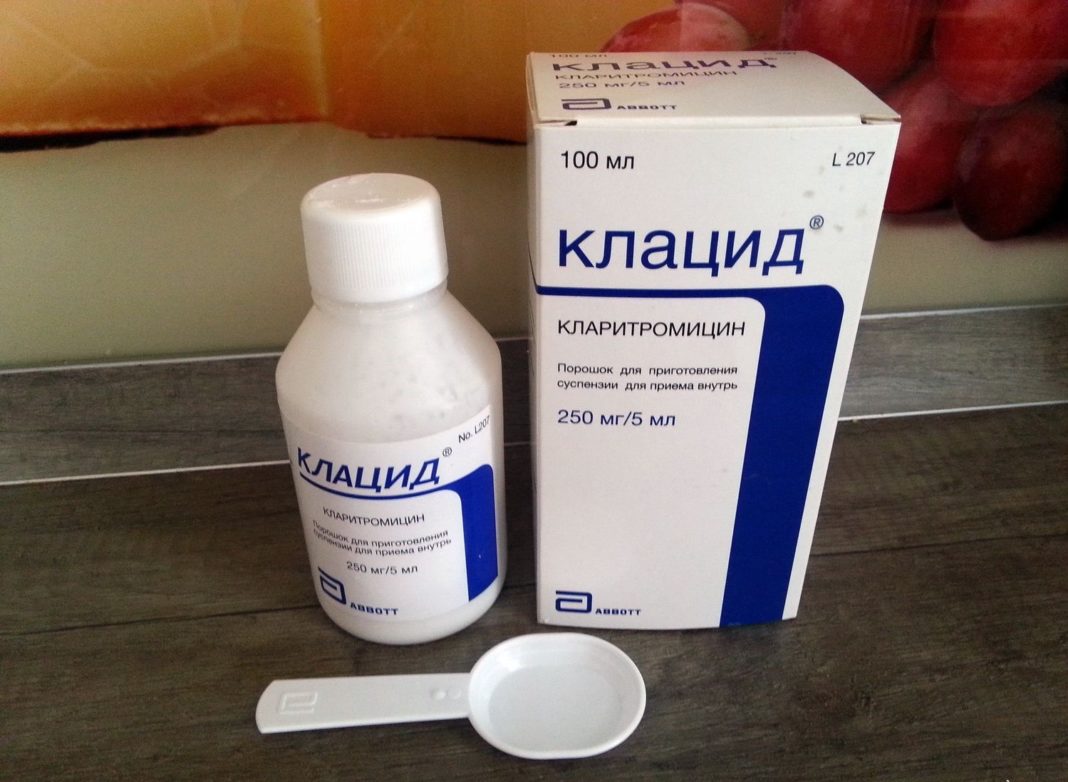 Им кажется, что так они снижают вред для плода в 1-м и следующих триместрах беременности. Что ж, это примерно то же самое, как лить поменьше воды в огонь, чтобы не испортить вещи: когда пожар разгорится, воды понадобится еще больше. Если концентрация антибиотика в организме недостаточна, он просто не сможет победить инфекцию.
Им кажется, что так они снижают вред для плода в 1-м и следующих триместрах беременности. Что ж, это примерно то же самое, как лить поменьше воды в огонь, чтобы не испортить вещи: когда пожар разгорится, воды понадобится еще больше. Если концентрация антибиотика в организме недостаточна, он просто не сможет победить инфекцию. Это не означает, что через три дня вы полностью выздоровеете, но положительная динамика должна присутствовать. Если этого не произошло, возможно, препарат подобран неверно, и его надо заменить другим. Расскажите об этом своему врачу.
Это не означает, что через три дня вы полностью выздоровеете, но положительная динамика должна присутствовать. Если этого не произошло, возможно, препарат подобран неверно, и его надо заменить другим. Расскажите об этом своему врачу.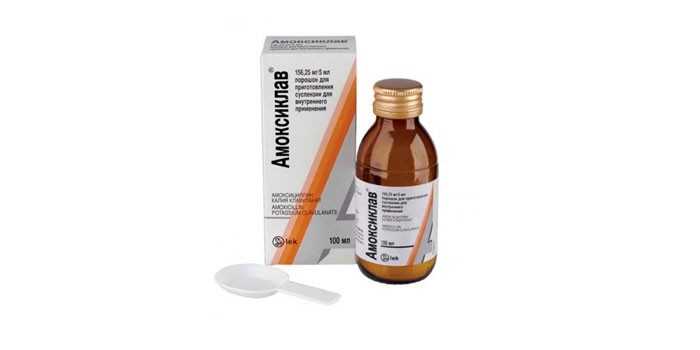 ncbi.nlm.nih.gov/pmc/articles/PMC2760892/
ncbi.nlm.nih.gov/pmc/articles/PMC2760892/ ncbi.nlm.nih.gov/pmc/articles/PMC3697347/
ncbi.nlm.nih.gov/pmc/articles/PMC3697347/ The safety of quinolones and fluoroquinolones in pregnancy: a meta-analysis. BJOG. 2018 Aug;125(9):1069-1076. Линк: https://pubmed.ncbi.nlm.nih.gov/29319210/
The safety of quinolones and fluoroquinolones in pregnancy: a meta-analysis. BJOG. 2018 Aug;125(9):1069-1076. Линк: https://pubmed.ncbi.nlm.nih.gov/29319210/

 Они возникают, когда внутри или вокруг легких образуются карманы гноя.Иногда их необходимо опорожнить хирургическим путем.
Они возникают, когда внутри или вокруг легких образуются карманы гноя.Иногда их необходимо опорожнить хирургическим путем.