самые эффективные и недорогие для взрослых, чем лечить, как применять Мирамистин и Диоксидин, обзор отзывов о лечении
Гайморит — острое или хроническое воспаление слизистой оболочки гайморовых пазух, которое чаще всего вызвано бактериальными и вирусными патогенами.
Гайморит лечат антибиотиками широкого спектра действия, стероидными противовоспалительными средствами или ингаляциями солевым раствором.
Вконтакте
Одноклассники
Лекарства, которыми следует лечить гайморит у взрослого человека
Большинство острых гайморитов вызваны респираторными вирусами. Вначале образуется прозрачная, а позже вязкая слизь из носа, которая может проникать через воздушные каналы в полости в околоносовые пазухи. В зависимости от возбудителя болезни, назначают либо симптоматические, либо этиотропные средства.
Самые эффективные препараты
Острый гайморит хорошо поддается лечению симптоматическими препаратами, которые оказывают противоотечное, секреторное и противовоспалительное действие.
Наиболее эффективные симптоматические лекарства от гайморита:
- растительные средства, усиливающие секрецию мокроты;
- противоотечные назальные спреи;
- стероидные назальные спреи.
Признаки серьезных симптомов включают высокую температуру, отечность вокруг глаз, покраснение, сильную лицевую боль и светочувствительность. Потенциальное антибактериальное лекарство от гайморита вместо прокола — Амоксициллин.
Какие лекарства принимать при гайморите у взрослых – определяет отоларинголог или другой квалифицированный врач. Самолечением заниматься категорически не рекомендовано без консультации специалиста.
Спреи
Назальные спреи, содержащие глюкокортикоидные средства, предназначены для подавления воспаления. Исследования подтверждают, что кортизон облегчает симптомы гайморита. Особенно они помогают при аллергии и регулярно повторяющихся гайморитах.
Наиболее эффективные назальные стероидные спреи:
- Аллертек Назо;
- Момиксон;
- Этацид;
- Авамис;
- Беклоназал-Аква.
Препарат с глюкокортикоидом — относительное дорогое лекарство от гайморита. Наиболее распространенные побочные эффекты — носовые кровотечения и головные боли. Чем лечить у взрослых гайморит и какими лекарствами – определяет врач.
Назальные спреи с антибиотиками используют только при подозрении на бактериальный гайморит. Препараты либо блокируют размножение бактерий, либо непосредственно убивают их.
Наиболее эффективные назальные спреи с антибиотиками:
В обзоре 2018 года ученые из Cochrane Collaboration не выявили доказательств эффективности лечения антибиотиками краткосрочной инфекции пазух. Также не было найдено доказательств эффективности у взрослых с тяжелым синуситом.
Ацетилсалициловая кислота, парацетамол и противоотечные спреи уменьшают симптомы, но не влияют на первопричину болезни.В отличие от стероидных спреев, эффект сосудосуживающих проявляется мгновенно. Они предназначены для уменьшения отека слизистой оболочки, обеспечивают лучшее носовое дыхание в краткосрочной перспективе и помогают лучше спать ночью.
Таблетки
Одни только таблетки малоэффективны при гайморите. Противовоспалительные средства могут помочь в сочетании с антибиотиками. Однако такое лечение предназначено только для людей с серьезными симптомами, вызванными бактериальной инфекцией, которые возникают крайне редко.
В таблетках чаще всего назначают антибиотики — аминопенициллины, цефалоспорины, макролиды или фторхинолоны. Наиболее распространенные торговые наименования антибиотиков, назначаемых при осложненном гайморите:
- Амоксициллин;
- Флемоксин;
- Аугментин;
- Супракс.
Капли
Агонисты альфа-адренорецепторов (альфа-симпатомиметики) — фенилэфрин или замещенные имидазолины — используются системно или в основном локально для уменьшения слизистых оболочек.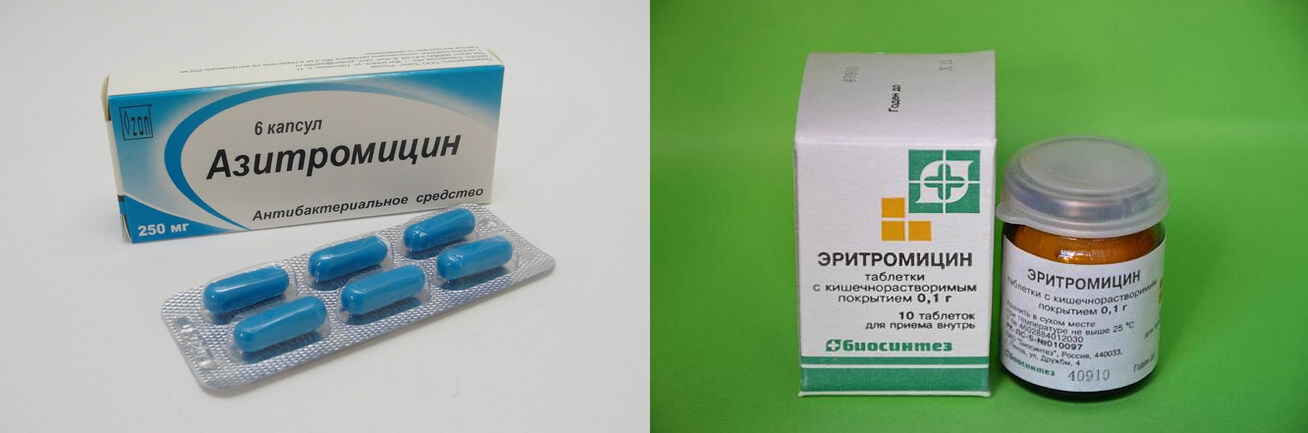
Лечение лекарствами от гайморита на основе трав плохо изучено, поэтому редко рекомендуется.
Наиболее эффективные сосудосуживающие капли:
- Називин;
- Санорин;
- Ксилометазолин.
При длительном применении назальных сосудосуживающих спреев развивается зависимость. Поэтому использовать препараты без назначения врача категорически не рекомендуется.
Антибиотики вместо прокола
Если заболевание является тяжелым, необходимо быстрое введение антибиотиков, поскольку они защищают от серьезных осложнений — менингита и сепсиса. Какие антибактериальные лекарства назначают при гайморите, зависит от симптомов.
Что помогает от гайморита, или какие антибактериальные лекарства применяют:
Слишком частое использование антибактериальных средств увеличивает риск появления антибиотикорезистентных штаммов бактерий, которые с трудом поддаются терапии. Поэтому рекомендовано воздерживаться от препаратов при неосложненном гайморите.
Поэтому рекомендовано воздерживаться от препаратов при неосложненном гайморите.
Можно ли вылечить без антибиотиков
Чтобы ответить на вопрос, можно ли вылечить гайморит без антибиотиков, требуется консультация врача и подробное обследование пациента. Антибиотики действуют только против бактерий. При лечении вирусного гайморита антибиотики неэффективны.
В большинстве случаев можно подождать 1-2 недели, чтобы посмотреть, улучшатся ли симптомы самостоятельно. Если симптомы длятся дольше, рекомендуется обсудить целесообразность лечения гайморита у взрослого лекарствами — антибиотиками.
Недорогие средства
Наиболее дешевое антибактериальное лекарство пенициллинового ряда от гайморита — Амоксициллин. Дозировка устанавливается лечащим врачом.
Самые эффективные и недорогие сосудосуживающие лекарства от гайморита:
- Називин;
- Мирамистин;
- Ксилен;
- Риностоп.

Мирамистин — антисептическое средство, которое оказывает бактерицидное действие в отношении грамположительных и грамотрицательных бактерий. В клинических исследованиях была также выявлена противогрибковая активность против аспергиллов, дрожжеподобных грибов, дерматофитов.
Мирамистин применяется в комплексном лечении острого и хронического гайморита у людей в возрасте от 3 лет. При гнойных гайморитах достаточным количеством препарата промывают верхнечелюстную пазуху 3—4 раза в сутки. Как использовать точно «Мирамистин» при гайморите в нос – определяется врачом.
Как принимать Диоксидин
Диоксидин — противомикробный препарат, который используется для лечения бактериального острого или хронического гайморита. Препарат эффективен против грамотрицательных и грамположительных бактерий, а также грибов.
В каких случаях назначают
Диоксидин ингибирует рост всех видов грамотрицательных бактерий. Наибольшая активность наблюдалась в отношении Enterobacteriaceae по сравнению с неферментирующими грамотрицательными бактериями. Активность Диоксидина в отношении грамотрицательных бактерий и грибков была ниже.
Активность Диоксидина в отношении грамотрицательных бактерий и грибков была ниже.
Результаты показали, что использование Диоксидина в качестве антимикробного средства для местного применения целесообразно при лечении грамотрицательных бактериальных инфекций гайморовых пазух.
Дозировка
В клинической практике применяют 1% раствор Диоксидина в нос взрослому в дозировке 10—50 мл. В гнойную полость вводят от 10 до 50 мл раствора через катетер, дренажную трубку или шприц. Максимальная суточная дозировка лекарства при гайморите у взрослых — 70 мл.
Ингаляции через небулайзер
Физиологический или гипертонический солевые растворы увлажняют слизистые оболочки и поддерживают регенерацию ресничного эпителия. Чтобы узнать, с каким лекарством делают ингаляции при гайморите небулайзером, рекомендуется выявить первопричину гайморита.
Размер частиц, необходимый для аэрозольной терапии верхних дыхательных путей, составляет от 5 до 10 мкм. Поскольку соль не является летучей, препараты электрически распыляются. Для лечения придаточных пазух носа у детей и взрослых можно использовать специальные небулайзеры. Какой небулайзер при гайморите и какое лекарство использовать, поможет определить отоларинголог.
Для лечения придаточных пазух носа у детей и взрослых можно использовать специальные небулайзеры. Какой небулайзер при гайморите и какое лекарство использовать, поможет определить отоларинголог.
Если устройство используется только одним пациентом, достаточно процедуры, описанной в руководстве для очистки и удаления остаточной влаги из системы распылителя. Сам распылитель должен быть разобран после каждого использования на отдельные части и очищен теплой водопроводной водой и моющим средством. Небулайзер можно дезинфицировать кипячением в течение 15 минут.
Обзор отзывов
Положительные отзывы о том, чем лечить гайморит у взрослых лекарствами, обычно касаются антибактериальных, противоотечных и растительных средств. Отзывы об эффективных лекарствах от гайморита носят субъективный характер. Решение о назначении препаратов принимает врач.
Мирамистин
Мирамистин обладает доказанной клинической эффективность и помогает пациентам в борьбе с бактериальным гайморитом. Невысокая стоимость — преимущество. Мирамистин не имеет неприятного запаха, вкуса и эффективно дезинфицирует, как сообщают пациенты. Отзывы о Мирамистине при гайморите положительные, однако у некоторых возникают побочные эффекты в виде боли в горле или раздражения.
Невысокая стоимость — преимущество. Мирамистин не имеет неприятного запаха, вкуса и эффективно дезинфицирует, как сообщают пациенты. Отзывы о Мирамистине при гайморите положительные, однако у некоторых возникают побочные эффекты в виде боли в горле или раздражения.
Протаргол
Протаргол — протеинат серебра, который из-за бактерицидных свойств использовался для лечения гонореи и других инфекций до открытия антибиотиков. Отзывы о Протарголе при гайморите в основном положительные, однако у некоторых пациентов возникает головная боль или покраснение глаз.
Протаргол отпускается без рецепта. Пациенты отмечают невысокую стоимость лекарства. Капли с лекарством темно коричневые с практически полным отсутствием неприятного запаха.
Левомеколь
Левомеколь — бактериостатический антибиотик широкого спектра действия. Отзывы об эффективности Левомеколя при гайморите положительные. После нанесения мази пациенты ощущают эффект примерно через 1,5—2 часа. Мазь не имеет специфического запаха и не раздражает слизистую оболочку. Также пациенты отмечают относительную невысокую стоимость препарата.
Также пациенты отмечают относительную невысокую стоимость препарата.
Флуифорт
Флуифорт — препарат, который используется в качестве муколитического средства при сильном кашле или гайморите. Отзывы о Флуифорте при гайморите в основном положительные, однако иногда препарат вызывает небольшое раздражение в горле. При регулярном применении первые противокашлевые эффекты от лекарства, как отмечают пациенты, появляются в течение 4—5 дней. Из недостатков — относительно высокая стоимость препарата.
Синуфорте
Синуфорте — лекарство на травах от гайморита, которое применяют для усиления выделения мокроты. Порошок растворяется быстро и без осадка, как отмечают пациенты. Распылитель у спрея довольной хороший — нос тоненький, что позволяет протолкнуть наконечник глубже в носовой ход. Препарат распыляется равномерно по слизистой оболочке. Из положительных эффектов пациенты отмечают быстрый эффект. Недостаток — высокая цена.
Что лучше — Синупрет, Геломиртол или Циннабсин
Синупрет содержит вербену, корень горечавки, бузину, щавель и цветки первоцвета в виде порошка или экстракта.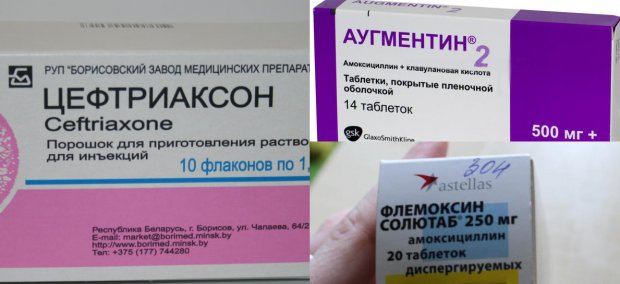 Области применения — хронический и острый гайморит. Капли и сок содержат этанол. Отхаркивающий эффект был подтвержден в рандомизированном исследовании.
Области применения — хронический и острый гайморит. Капли и сок содержат этанол. Отхаркивающий эффект был подтвержден в рандомизированном исследовании.
Геломиртол — растительный лекарственный препарат, который состоит из эвкалиптового масла, миртового масла лимонного масла и сладкого апельсинового масла. Лекарственный препарат содержит 25% цинеола и 6,7% (+)-α- пинена. Препарат оказывает отхаркивающее и противоотечное действие, поэтому используется при гайморите.
Чтобы определить, что лучше — Синупрет или Геломиртол при гайморите, можно рассмотреть количество имеющихся исследований о препаратах. Существует около 100 доклинических исследований фармакодинамики, фармакокинетики и токсичности Геломиртола, а также 27 клинических испытаний с участием примерно 6200 пациентов. 4 из исследований соответствовали международным стандартам GCP (Good Clinical Practice).
Синупрет — плохо изученный препарат с относительно слабой муколитической активностью.
Сравнение баллов по сумме симптомов у участников исследования показало статистически значимое превосходство Геломиртола и эфирного масла над пациентами, получавшими плацебо. После этой фазы лечения антибиотики требовались реже в группе миртола, чем в группе плацебо (23% против 40%).
После этой фазы лечения антибиотики требовались реже в группе миртола, чем в группе плацебо (23% против 40%).
Основываясь на научной литературе, некоторые медицинские общества рекомендуют использовать Геломиртол при гайморите, а также при хроническом бронхите. Поскольку Синупрет плохо изучен, он не рекомендуется в качестве препарата первого выбора.
Циннабсин — гомеопатический препарат с недоказанной клинической эффективностью, который используется для симптоматической терапии гайморита. Рандомизированные исследования по эффективности препарата отсутствуют.
Что лучше — Циннабсин или Синупрет — определяется специалистом. Однако гомеопатические средства неэффективны при гайморите. Синупрет обладает достоверно большей эффективностью. Какое лекарство от гайморита лучше – скажет врач на основе обследований и состояния пациента.
Заключение
- Для лечения острого или хронического гайморита используют симптоматические и антибиотические препараты.

- При вирусных гайморитах чаще используют противоотечные, секреторные и противовоспалительные средства, тогда как при бактериальных — антибиотики.
- Решение о назначении антибиотиков должно приниматься врачом на основе обоснованных подозрений.
Вконтакте
Одноклассники
список недорогих и эффективных аэрозолей с названиями
Спреи от гайморита назначают в ходе комплексного лечения заболевания, такие лекарства способствуют быстрому облегчению самочувствия пациента.
Использование средств локального действия нередко выступает в качестве альтернативы проколу. Врач может рекомендовать применение спрея с антибактериальными, противоаллергическими, противовоспалительными свойствами.
Активные вещества действуют местно и позволяют уменьшить отек, ускорить выведения гноя, нормализовать дыхание.
Спреями при гайморите не пользуются при непереносимости активных веществ, повышении внутриглазного давления. Такая лекарственная форма не рекомендована маленьким детям из-за опасности развития ларингоспазмов.
Перед началом использования любого препарата необходимо обязательно проконсультироваться с врачом.
Виды спреев и в каких случаях их применяют
Препараты классифицируют следующим образом:
- Спреи от гайморита на гормональной основе, устраняющие воспаление.
- Увлажняющие средства.
- Лекарства с антибактериальными и противовирусными свойствами.
- Препараты, уменьшающие слизь и ускоряющие процесс ее выведения.
- антигистаминные медикаменты.
Перед началом использования спрея рекомендовано ознакомиться с преимуществами такой лекарственной формы и почему ее назначают.
| Показания к применению | Преимущества спреев |
|---|---|
|
|
Лечение гайморита требует комплексного подхода. Спреи используют в составе многокомпонентной терапии наряду с препаратами других фармакологических групп, рекомендованных врачом.
Антибактериальные
Спрей от гайморита с антибиотиком используют при развитии осложнений и присоединении инфекционных возбудителей.
Изофра
Препарат с бактерицидным действием на основе антибиотика фрамицетина из группы аминогликозидов. Используется при инфекционно-воспалительных болезнях дыхательных путей.
Способ применения |
|
Особенности использования |
|
Переносимость | Препарат хорошо переносится. В редких случаях сообщалось об аллергии: крапивнице, зуде. |
Изофрой не пользуются при индивидуальной непереносимости аминогликозидных антибиотиков, лечении пациентов младше 1 года.
Противовирусные аэрозоли
Если гайморит спровоцирован вирусной инфекцией, то рекомендуют лекарства с противовирусным действием. Наиболее популярными представителями данной группы являются «Назоферон», «Генферон лайт», «Лаферон».
Лаферон-назальный
Лаферон – лекарство с прямым противовирусным действием на основе рекомбинантного интерферона. Для достижения наилучшего результата препаратом необходимо начинать пользоваться как можно раньше.
Для достижения наилучшего результата препаратом необходимо начинать пользоваться как можно раньше.
Продолжительность лечения не должна превышать 5 дней. Медикамент не следует сочетать с лекарствами из группы кортикостероидов.
Во время лечения также стоит воздерживаться от употребления алкогольных напитков.
Увлажняющие
Спреи в нос при гайморите с увлажняющим действием борются с сухостью, жжением, раздражением – распространенными симптомами, возникающими на фоне длительного использование других назальных препаратов.
Активными веществами являются изотонические или гипертонические растворы соляной воды.
Список лекарств включает следующие наименования:
Такие препараты хорошо переносятся, используются при лечении беременных женщин и маленьких детей.
Хьюмер
Содержит изотоническую стерильную морскую воду, помогает бороться с сухостью слизистых оболочек, способствует облегчению дыхания.
«Хьюмер» рекомендован в составе комплексных схем лечения обострений хронических болезней носоглотки и придаточных пазух.
Необходимо учитывать особенности применения средства:
- перед использованием следует прочистить носовые проходы, в случае заложенности закапать сосудосживаеющие и подождать, пока спадет отёк;
- наклонить голову на бок и ввести препарат в ноздрю, которая расположена сверху;
- после применения раствора повторно высморкаться.
Для достижения лучшего результата препаратом рекомендовано пользоваться до основного приема пищи.
«Хьюмер» хорошо переносится пациентами, однако сообщалось о таких побочных реакциях как гиперемия (покраснение) и незначительные аллергические проявления.
Муколитики
Муколитики разжижают вязкую слизь и ускоряют процесс ее выведения. Рассматривают возможность использования «Ринофлуимуцила», «Синуфорте», «Флуимуцила».
Для достижения лучшего результата совмещают местные лекарственные формы с пероральными (порошки, таблетки).
Синуфорте
Растительный аэрозоль, благодаря которому усиливается секреция и ускоряется процесс выведения слизи, уменьшается отек. Активные вещества действуют на тройничный нерв и благодаря раздражающему эффекту происходит рефлекторное выведение гнойно-слизистого содержимого.
Активные вещества действуют на тройничный нерв и благодаря раздражающему эффекту происходит рефлекторное выведение гнойно-слизистого содержимого.
Также усиливается микроциркуляция, наблюдается оказание противоотечного действия. Синуфорте разрешен к применению пациентам старше 5 лет.
Средняя продолжительность лечения составляет 2 недели. В случае необходимости, курс повторяют спустя 7 дней по рекомендации врача.
Сосудосуживающие
Иное название деконгестанты. Способствуют устранению заложенности, облегчению дыхания, выведению скопившейся слизи.
Не предназначены для длительного использования. Такие лекарства оказывают кратковременный, средний или пролонгированный эффект, в зависимости от того, какое активное вещество входит в их состав.
Препараты кратковременного действия (до 240 минут) могут вызывать сухость слизистых оболочек | Показано использование препаратов, в состав которых входит нафазолин:
|
Средняя продолжительность действия (до 5,5 часов) – оказывают более мягкое действие, лучше переносятся пациентами | Использование средств, в состав которых входит ксилометазолин:
|
Препараты длительного действия | Показано применение:
|
Препараты с сосудосуживающим эффектом могут провоцировать побочные реакции в виде сухости слизистых оболочек, носового кровотечения, колебаний артериального давления.
Перед началом применения необходимо внимательно изучать инструкцию: большинство лекарств не рекомендовано беременным женщинам, пациентам с повышенным артериальным давлением.
Нокспрей
Противоотечное средство на основе оксиметазолина, которое оказывает местное сосудосуживающее действие через 7-9 минут после использования спрея.
Фармакологический эффектсохраняется до 12 часов. Нокспрей уменьшает интенсивность экссудации, устраняет раздражение, восстанавливает проходимость носовых.
Не следует пользоваться Нокспреем дольше 1 недели. При атрофическом насморке, закрытоугольной глаукоме, непереносимости активного вещества препаратом не пользуются.
В аптеках можно приобрести Нокспрей в дозировках для взрослых и детей.
Препаратом не следует пользоваться одновременно с другими лекарствами, оказывающими местное сосудосуживающее действие, медикаментами из группы антидепрессантов.
Оксиметазолин сочетается с едой и спиртными напитками.
Кортикостероиды
Активные вещества-кортикостероиды оказывают выраженное противовоспалительный эффект начинают действовать спустя 24-48 часов с начала использования аэрозоля.
Гормональные вещества назначают для устранения полипозной или аллергической формы болезни.
Назонекс
Активный компонент мометазон, который ингибирует (снижает скорость) высвобождение медиаторов воспаления.
Спреем пользуются при обострении хронических синуситов, в комплексе с антибактериальными препаратами.
Режим дозирования составляет 2 впрыскивания в каждую ноздрю дважды в день, для пациентов старше 12 лет и взрослых. Продолжительное использование Назонекса может привести к передозировке, которая проявляется в виде угнетения функций гипоталамо-гипофизарно-надпочечниковых систем.
Препарат действует локально. При точном соблюдении рекомендаций относительно режима дозирования активное вещество не проникает в общий кровоток и не оказывает негативное воздействие на функционирование и состояние внутренних органов.
Наиболее часто такие препараты вызывают сухость слизистой оболочки и развитие носового кровотечения. Для профилактики рекомендовано использовать гормональные спреи совместно с увлажняющими. Так же можно подобрать недорогие, но эффективные аналоги Назонекса.
Комбинированного действия
В состав таких лекарств входит сразу несколько активных компонентов, обеспечивающих комплексный фармакологический эффект.
Полидекса с фенилэфрином
Полидекса – полисоставный спрей для лечения гайморита на основе антибиотиков (неомицина и полимиксина), кортикостероида (дексаметазона), фенилэфрина.
Оказывает выраженное противовоспалительное и антибактериальное действие.
Фенилэфрин помогает устранить заложенность носа и обильные выделения.
Сочетание сразу нескольких антибиотиков расширяет спектр антибактериальной активности и позволяет воздействовать на грамположительные и грамотрицательные микроорганизмы, провоцирующие инфекционно-воспалительный процесс.
- Пациенты 2,5-15 лет: по 1 впрыскиванию до 3 раз в день.
- Взрослые: рекомендовано по 1 распылению в каждый носовой проход до 5 раз в сутки.
- Курс лечения не дольше 10 дней.
От использования препарата рекомендовано отказаться при вирусных болезнях, дисфункции почек, в период беременности, при закрытоугольной глаукоме, в детском возрасте. В редких случаях возможны аллергические реакции.
Виброцил
Оказывает комплексное действие благодаря фенилэфрину и малеата диметиндену, которые восстанавливают носовое дыхание, демонстрируют противоаллергические свойства.
Препарат используют с 6 лет под наблюдением врача. Для того, чтобы свести к минимуму вероятность развития побочных реакций спреем не следует пользоваться дольше 1 недели.
Ринофлуимуцил
Ринофлуимуцил сочетает противовоспалительные, муколитические, антиоксидантные свойства, уменьшает отеки и гиперемию.
Пациентам старше 6 лет рекомендовано по 1-2 впрыскивания в каждый носовой проход до 3 раз сутки. Длительность лечения – не более 7 дней.
Возможны нежелательные проявления в виде сухости слизистых оболочек, учащения сердцебиения, аллергических реакций, возбуждающего действия на центральную нервную систему.
Препаратом не следует пользоваться одновременно с ингибиторами МАО, беременным женщинам, пациентам с закрытоугольной глаукомой, аллергическими реакциями, дисфункцией щитовидной железы.
Аналоги Ринофлуимуцила с таким же эффектом, но дешевле оригинала Вы найдете в этой статье.
Подытожим
Отсутствие своевременного лечения гайморита чревато развитием осложнений в виде сепсисов, менингитов, нарушения функционирования органов зрения.
Необходимо помнить о вреде самолечения и доверить выбор препарата врачу, который учтет причину развития болезни, возраст и индивидуальные особенности организма пациента.
Насморк, гайморит. фронтит. Лечение и профилактика.
Вконтакте
Одноклассники
Мой мир
Лекарства от гайморита у взрослых: самое эффективное лучшее средство
Гайморит – нередкое и совершенно неприятное заболевание, связанное с воспалительным процессом в пазухах верхней челюсти (гайморовых). Появившись раз, болезнь часто остаётся хронической, особенно при плохом и устаревшем лечении.
Патология начинается с заболеваний, из-за которых слизистая носа отекает, растёт в размерах и мешает организму естественным образом избавляться от слизи. Произойти такое может из-за простуды, недолеченного насморка или проблем с зубами верхней челюсти (их корни могут выходить в гайморовы пазухи). Спровоцировать могут и переохлаждение, и аллергия, особый случай – гайморит из-за травмы.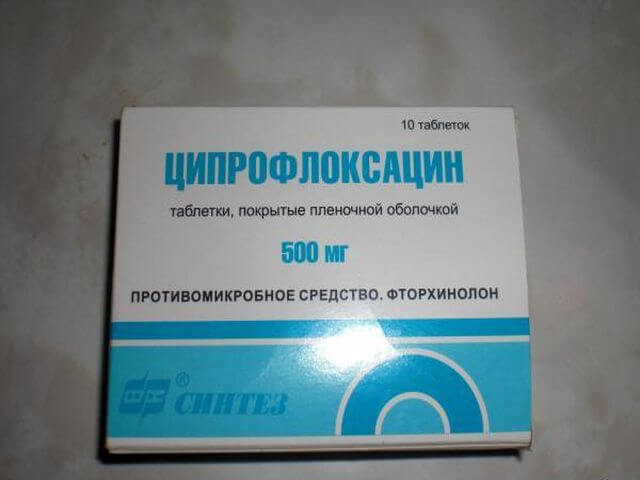
Скопившаяся субстанция быстро заселяется вредными микроорганизмами и начинает гноиться, растёт в объёме. Помимо постоянного воспаления и выделений, это влечёт боли в лице и мигрени.
Лекарства от гайморита: самое эффективное
Содержание материала
Гайморит: опознать, чтобы вылечить
Прежде чем искать эффективное лекарство от гайморита, его надо опознать. Симптомы гайморита довольно специфичны и сделать это не так трудно:
- головные боли;
- постоянный насморк;
- трудное дыхание;
- температура 38 градусов;
- общая слабость.
На приёме у врача гайморит проверяют так: пациент медленно наклоняется вперёд. Тянущая боль справа и слева от крыльев носа говорит о гайморите. Для достоверного диагноза проводят рентген: скопления гноя видны на снимке.
Симптомы гайморита
Три стадии или формы гайморита разнятся по выраженности симптомов:
- Подострый длится больше месяца, похож на простуду.
- Острый длится до месяца в эпидсезон, все симптомы выражены.

- Хронический присутствует постоянно, то затухая, то обостряясь с циклом 6-8 месяцев.
Разные причины могут вызывать разные виды гайморита с разницей в цвете слизи и необходимом лечении:
| Вид | Особенности выделений | Причины | Особенности |
|---|---|---|---|
| Вирусный | Бесцветные, без гноя и крови | ОРВИ | Легко лечится, но без лечения переходит в бактериальный |
| Бактериальный | С гноем от жёлтого до тёмно-зелёного цвета | Попадание посторонних предметов; болезни зубов и дёсен; при слабом иммунитете | Может вызываться разными бактериями и нуждается в лечении |
| Грибковый | Гной с неприятным запахом, иногда кровью | Применение антибиотиков, ослабление иммунитета | Обостряется в сочетании с бактериями или вирусами, может провоцировать полипы |
| Травматический | С кровяными сгустками | Травмы головы | Причиной гайморита становится не слизь, а кровь, заблокированная в пазухе после травмы |
Основные причины гайморита
Лечение: каждому гаймориту – своё
Гайморит определяется характером болезни, а не возбудителем, что делает его, как и другие синуситы, довольно разносторонним заболеванием, так что универсального лекарства от гайморита нет.
В общем смысле лечение гайморита преследует цель восстановить дренаж пазух и подавить воспаление в них. В то же время среди задач лечения – поскорее избавить пациента от беспокоящих симптомов, особенно проблем с дыханием и болей.
В лечении гайморита редко играют важную роль хирургические методы, когда врач вручную вносит изменения в воспалённую слизистую. По большей части применяются лекарства следующих видов:
- антибиотики и антисептики – убивают возбудителя инфекции;
- противоотёчные – снимают отёк слизистой и снижают выработку слизи;
- муколитики – разжижают слизь для скорейшего высвобождения;
- анальгетики – снимают воспаление и уменьшают боль;
- кортикостероиды – унимают самые сложные воспаления.
Физиопроцедуры также помогают в лечении гайморита. Их задача – ускорить дренаж слизи и гноя, «просушить» пазухи, стерилизовать их, а также доставить лекарства прямо к очагу болезни.
Видео — Лечение гайморита
Хирургия и процедуры при гайморите
Консервативный метод лечения гайморита заключается в том, что для откачки гноя пробивается носовая перегородка (пункция), это открывает терапевту прямой доступ к пазухам.
Время показало неэффективность этого метода. Нарушения в перегородке приводят к тому, что гайморит возвращается – уже в хронической форме, пациенту рекомендуют не нырять при плавании, не переохлаждаться и беречь себя в межсезонье, и так всю жизнь.
Современные клиники уже предлагают вакуумные методы откачки гноя, если его количество велико и нельзя надеяться на естественные процессы. В то же время пробивание остаётся распространённым. Восстановление перегородки возможно методами ринопластики.
Процесс откачки гноя при гайморите
ВАЖНО! При восстановлении перегородки необходимо сначала пролечить и санировать пазухи, чтобы не спровоцировать новый гайморит.
С гайморитом связан и другой метод хирургического вмешательства. Грибковый гайморит и некоторые другие проблемы могут осложняться образованием полипа – разрастанием слизистой. Полип так же загораживает естественные протоки, но в отличие от воспаления не спадает, являясь нездоровой тканью. Их необходимо удалять хирургическим путём, а основание выжигать лазером или химически. Это входит в программу лечения гайморита.
Их необходимо удалять хирургическим путём, а основание выжигать лазером или химически. Это входит в программу лечения гайморита.
Вспомогательными методами выступают физиопроцедуры. Среди них выделяют:
- ультразвук;
- ультрафиолет;
- электрофорез;
- магнитотерапию;
- промывания антисептиками;
- ингаляции.
Препарат Мирамистин для промывания носа при гайморите
Для промываний используются Мирамистин, Фурацилин, перекись водорода либо просто физраствор. Аппаратные ингаляции позволяют вдыхать практически весь перечень препаратов, показанных для больного.
Лекарства от гайморита: антисептики
Избавиться от патогенных форм жизни, провоцирующих болезнь, необходимо в первую очередь. Но простейшая в лечении форма гайморита – вирусная – не требует применения серьёзных противовирусных препаратов: низкая эффективность и высокая цена делает их плохими помощниками при гайморите. Главная задача здесь – снять отёк и не допустить перехода в гнойную (бактериальную) форму, для этого полость носа (а лучше и рта) санируют – обеззараживают.
Как раз здесь востребованы антисептики. Выделяются четыре главных средства этой группы:
- Диоксидин. 1% раствор вещества убивает бактерии и вирусы, вот только высокотоксичен – глотать его нельзя, а детям и мамочкам Диоксидин противопоказан.
Препарат Диоксидин для лечения гайморита
- Мирамистин. Антисептик на основе хлора довольно безвреден, кроме случаев аллергии, взрослым показан для промываний, детям – капают в нос.
- Фурацилин. Раствор 0,02% эффективен при промываниях и в небольших количествах безвреден, даже если проглотить. Используют в промывании специальными аппаратами.
- Протаргол. Раствор серебра, вместо промываний его закапывают в нос по 2-3 капли.
Раствор Протаргола для закапывания в нос
ВНИМАНИЕ! Часто использовать Протаргол опасно из-за риска накопления серебра. В аптеках об этом обычно не предупреждают!
Промывания проводятся порядка недели — 10 дней, больше не рекомендуется. Кроме антисептиков, нос при гайморите промывать можно физраствором – поваренной солью концентрацией 0,9% в воде. Под марками Аквалор, Салин, Долфин можно встретить «модифицированный» физраствор с добавлением других солей и растительных компонентов.
Кроме антисептиков, нос при гайморите промывать можно физраствором – поваренной солью концентрацией 0,9% в воде. Под марками Аквалор, Салин, Долфин можно встретить «модифицированный» физраствор с добавлением других солей и растительных компонентов.
Техника промывания носа
ВНИМАНИЕ! «Улучшенный» физраствор стоит необоснованно дорого, а дополнительный эффект от него довольно сомнительный.
Какие антибиотики лечат гайморит
Появление в слизи гноя прямо говорит о бактериальной природе гайморита. Даже если бактерии не были причиной заболевания, от них нужно избавиться, если уж не удалось избежать заражения.
Лечение гайморита антибиотиками – самая распространённая в поликлиниках практика. Чаще всего назначают Амоксиклав – смесь антибиотика амоксициллина и клавулановой кислоты, не дающей бактериям уничтожить препарат.
Амоксициллин – пенициллиновый антибиотик (первого поколения), уже не эффективный против множества новых бактерий. Гораздо эффективнее цефалоспорины – II и III поколение. В частности, цефиксим: Супракс, Цемидексор, Панцеф.
Гораздо эффективнее цефалоспорины – II и III поколение. В частности, цефиксим: Супракс, Цемидексор, Панцеф.
Антибиотики из группы маклоридов не менее популярны при лечении гайморита. Наравне с амоксициллином врачи выписывают азитромицин (Сумамед, Азитрал). Сюда же относятся джозамицин и кларитромицин.
Таблетки Сумамед для лечения гайморита
Против гайморита действенны множество фторхинолонов. С учётом их количества проще познакомиться с ассортиментом в таблице ниже.
ВАЖНО! Фторхинолоны — мощные антибиотики, без врача принимать решение об их покупке нельзя.
| Антибиотик | Торговые марки |
|---|---|
| Ломефлоксацин (Lomefloxacin) | Ксенаквин, Лофокс, Ломфлокс, Ломацин |
| Ципрофлоксацин (Ciprofloxacin) | Квинтор, Ципринол, Зиндолин 250, Цифран |
| Офлоксацин (Ofloxacin) | Данцил, Зофлокс, Флоксал |
| Норфлоксацин (Norfloxacin) | Локсон-400, Нолицин, Нормакс |
| Левофлоксацин (Levofloxacin) | Глево, Леволет Р |
| Моксифлоксацин (Moxifloxacin) | Таваник, Флорацид, Флексид |
| Спарфлоксацин (Sparfloxacin) | Спарфло |
Приём антибиотиков влечёт за собой неудобства и лишения. В частности, нельзя пить спиртное, ещё во избежание грибковых инфекций не советуют употреблять дрожжевое тесто.
В частности, нельзя пить спиртное, ещё во избежание грибковых инфекций не советуют употреблять дрожжевое тесто.
Лечим гайморит – снимаем отёк
Противоотёчные препараты или сосудосуживающие помогают тем, что ослабляют приток крови к воспалённой слизистой. Та теряет в объёмах, меньше начинает вырабатывать слизи, то есть стремится к нормальному состоянию.
Препараты выпускают в виде назальных спреев и капель, действующих достаточно быстро. Вариантом для доставки вещества также является ингаляция, а также метод ввода через небулайзер.
Линейка средств Тизин для снятия отека слизистой при гайморите
Самыми популярными и действенными считаются четыре сосудосуживающих вещества, на которых основаны разные препараты:
- Ксилометазолин: Тизин, Галазолин, Отривин, Длянос.
- Оксиметазолин: Фервекс спрей, Назол.
- Нафазолин: Санорин, Нафтизин.

- Фенилэфрин: Назол кидс, Виброцил, Адрианол.
Сосудосуживающие капли в нос Санорин для лечения гайморита
ОСТОРОЖНО! Передозировка любого сосудосуживающего провоцирует головную боль, ослабляет сосуды и вредит слизистой.
Все сосудосуживающие противопоказаны людям с проблемами сердца и сосудов. К тому же их с осторожностью дают детям, лучше всего малыши переносят фенилэфрин.
Муколитики: для оттока слизи и гноя
Вместе с тем, чтобы снизить производство слизи, нужно обеспечить её отток из пазух. Отчасти этому способствуют промывания, однако сильно густую слизь (мокроту) необходимо размягчить – задача для специальных лекарств, муколитиков.
Слизь в гайморовых пазухах сходна с мокротой в бронхах и в целом поддаётся тем же препаратам. В частности, рекомендуют использовать АЦЦ (ацетилцистеин) и Мукалтин (экстракт растения Алтея). Советуют Синупрет, Синуфорте, Флуимуцил, Мукодин, Флюдитек. Хорошо зарекомендовал себя относительно новый препарат гауфенизин (Робитуссин, Муцинекс).
Советуют Синупрет, Синуфорте, Флуимуцил, Мукодин, Флюдитек. Хорошо зарекомендовал себя относительно новый препарат гауфенизин (Робитуссин, Муцинекс).
Синупрет для комплексного лечения гайморита
Муколитики обычно выпускаются в виде таблеток и сиропов, реже в порошкообразном виде. Многие из них основаны на лекарственных травах, а не на синтезированных веществах, лучше подходят детям, а стоимость муколитиков невысока.
ВАЖНО! Муколитики заметно облегчают пазухи, особенно в запущенных случаях гайморита. Но без параллельного лечения они дают лишь временный эффект.
Видео: Синуфорте — волшебный препарат для лечения гайморита
Снять боль и воспаление при гайморите
Группа веществ-анальгетиков имеет как минимум два одновременно свойства: утоляют боль и снимают воспаление, а вместе с ним и жар. При гайморите температура тела выше нормы на пару градусов, так что актуальны оба средства помощи.
При гайморите температура тела выше нормы на пару градусов, так что актуальны оба средства помощи.
Чаще всего эту функцию в лечении гайморита выполняют Аспирин, Парацетамол, Напроксен или Ибупрофен. Первый противопоказан детям до 12, но для взрослых в этой сфере ограничений нет.
Препарат Ибупрофен для снятия боли и жара при гайморите
Применение анальгетиков призвано в первую очередь унять головную боль и слабость, сопровождающие острую фазу гайморита.
ВНИМАНИЕ! Анальгетики при гайморите — это лишь симптоматическое лечение, а не избавление от болезни. Не игнорируйте антибиотики и процедуры!
Если использование обычных обезболивающих уже совсем не помогает, врачи предлагают гормональные аналоги – кортикостероиды. Эти вещества подавляют воспалительные процессы, не влияя на уровень боли. Большой перечень побочных эффектов отпугивает от таких препаратов как Насобек, однако к нему обращаются в случаях, когда предыдущие способы уже не помогли. В частности, эта крайняя мера применяется при образовании полипов носоглотки.
В частности, эта крайняя мера применяется при образовании полипов носоглотки.
Травматический гайморит: всегда операция
Описанные методы лечения подходят в основном для гайморита, вызванного деятельностью микроорганизмов. Однако имеется ещё один вид заболевания – гемосинус, когда в пазухе скапливается и загнивает не слизь, а кровь.
Наглядное изображение процедуры пункции
Система дренажа гайморовых пазух не предназначена для оттока сгустков крови, поэтому основное показание в такой ситуации – пункция и удаление всего загрязнения из пазухи. Реже можно обойтись без пробивания перегородки.
Обычно требуется хирургическое вмешательство для удаления рубцов и полипов. Травматический гайморит сопровождается отмиранием слизистой; мёртвые ткани необходимо полностью удалить. Следом идёт восстановление перегородки и носа методами пластической хирургии.
Медикаментозное сопровождение такой формы гайморита сходно с вирусной (не гнойной) формой. Главная цель – «просушить», санировать полости и не допустить развития бактерий и грибков в зоне заболевания, чему способствует промывание антисептиками. По рекомендации врача также возможно применение антибактериальных препаратов, если есть подозрение на инфицирование слизистой. Гельминтоз симптомы у взрослых, вы можете узнать по ссылке. Диета при дисбактериозе читайте у нас на сайте.
По рекомендации врача также возможно применение антибактериальных препаратов, если есть подозрение на инфицирование слизистой. Гельминтоз симптомы у взрослых, вы можете узнать по ссылке. Диета при дисбактериозе читайте у нас на сайте.
Можно ли пить антибиотики при коронавирусе, кому нужны антибиотики при COVID-19 | e1.ru
Доктору также важно посмотреть на анализы пациента — даже по простому общему анализу крови врач уже может сориентироваться, какая у пациента инфекция — вирусная или бактериальная. Есть и более современные биохимические параметры, например, прокальцитонин, который позволяет определить, есть бактериальная инфекция или нет.
Антибиотики чаще назначают, когда пациент лечится в стационаре. В домашних условиях риск присоединения бактерий не очень большой. Но нужно быть осторожными тем, кто входит в группы риска (сахарный диабет, пожилой возраст, хроническая обструктивная болезнь легких, иммунодефицитные состояния и так далее). А во внутрибольничных условиях — другая история.
— Именно поэтому многие сотрудники стационаров тяжелее болеют. Когда в начале пандемии весь город ещё легко болел, то врачи всё равно переносили болезнь тяжелее, потому что они контактируют с внутрибольничной инфекцией — с бактериями, которые уже устойчивы ко многим антибиотикам и антисептикам, — объясняет Варвара Веретюк. — Это проблема всего мира. Катетеры, интубация — эти вмешательства повышают риск внутрибольничной инфекции для пациентов, поэтому людям в стационаре чаще назначали антибиотики, чтобы защитить от бактериальных осложнений.
Тем не менее антибиотики продолжают массово назначать. По мнению главного внештатного пульмонолога Минздрава России Сергея Авдеева — не всегда обоснованно.
— Говоря про назначение антибиотиков, сегодня у нас на самом деле происходит хаос. Назначение антибиотиков превышает все разумные пределы в десятки раз. На амбулаторном этапе назначают антибиотики почему-то сразу. Новая коронавирусная инфекция — это вирусная инфекция, антибактериальная терапия здесь, к сожалению, не имеет никакой эффективности, — цитирует ТАСС выступление Авдеева на вебинаре для врачей по лечению COVID-19.
Главный микробиолог Минздрава РФ Роман Козлов также ранее призвал россиян не принимать антибиотики для профилактики коронавируса. Отдельно он обратился к фармацевтам и провизорам с просьбой не отпускать антибиотики без рецептов.
Антибиотики при зубной боли и флюсе
Антибиотики не лечат зубную боль, но их часто назначают при лечении флюса, после удаления зуба.
Если у вас заболел зуб, не нужно бежать в аптеку и сразу же покупать антибиотик. Так как с болью просто и эффективно справятся старый добрый анальгин или более современный парацетамол. Но у антибиотиков задача совсем иная и гораздо более ответственная, чем простое обезболивание.
Антибиотики: зачем они нужны
Прежде всего антибиотики – это вещества, которые подавляют рост живых клеток. А также еще одно название этой группы лекарств – «противомикробные препараты»
Назначаются они в том случае, когда в мягких тканях или в корне зуба необходимо остановить активно развивающийся воспалительный процесс или процесс нагноения.
Правильно подберет необходимое лекарство только врач.
Антибиотики обладают антибактериальной активностью не только при наружном их использовании (в виде примочек, мазей), но и при системном применении лекарств в виде таблеток, инъекций.
Показания и противопоказания
Врачи стоматологи обычно назначают противомикробные препараты с осторожностью, но в некоторых случаях без них не обойтись. Антибиотики при воспалении корня зуба приходится применять, чтобы избежать тяжелых последствий.
При назначении препаратов врач обязательно учитывает возраст пациента и хронические заболевания, которыми тот страдает, какие препараты принимает. У некоторых пациентов может быть аллергия на лекарства. Опытный врач знает, какие противопоказания есть при применении того или иного метода лечения.
У больных с тяжелыми поражениями почек, печени применение антибиотиков ограничено, так как именно эти органы перерабатывают и выводят их из организма.
Беременным и кормящим также не всегда можно назначить сильнодействующие лекарства. В первом триместре беременности очень нежелательно использование некоторых противомикробных препаратов – это вредно для будущего ребенка.
В первом триместре беременности очень нежелательно использование некоторых противомикробных препаратов – это вредно для будущего ребенка.
Самостоятельно принимать антибиотики от зубной боли не рекомендуется, так как вреда может быть больше, чем пользы. Доверьтесь врачу — он сможет правильно подобрать необходимый препарат — антибиотик для зубов, который именно в вашем случае будет наиболее эффективным.
Наиболее эффективные антибиотики
Антибиотики при флюсе и других заболеваниях применяют разные, от недорогих, давно используемых в стоматологии препаратов (линкомицин, амоксициллин), и до более эффективных современных лекарств:
Антибиотик пенициллинового ряда, содержит оксициллин и клавулановую. кислоту.
Средняя цена в аптеках за 14 таблеток
500/125 мг–100-140 грн.,
875/125 мг–160-200 грн.
Противомикробный препарат на основе ципрофлоксацина
Средняя цена в аптеках
за 10 таблеток 500 мг–100-140 грн. ,
,
за 5 таблеток 1000мг–115-140 грн.,
Полусинтетический пенициллин, хорошо всасывается, имеет небольшую токсичность.(Аугментин, флемоксин, флемоклав–производные амоксициллина)
В аптеках стоит в среднем 76-86 грн. за 20 таблеток 125 мг.
Препарат на основе амоксициллина.
Средняя цена в аптеках:
1000 мг – 200 грн., 500 мг – 130 грн., 250 мг – 110грн.
Недорогой препарат, традиционное лекарство от зубной боли, вызванной патогенной микрофлорой.
За 30 таблеток 250 мг заплатите 35-45 грн.
Полусинтетический антибиотик широкого спектра действия, также используется для борьбы с флюсом. Хорошо абсорбируется.
В аптеках 10 капсул 100 мг стоят 10-12 грн.
- Сумамед (азитромицин)
Сравнительно новый препарат–антибиотик группы макролидов.
6 капсул 250 мг стоят около 220 грн.
Состоит из ампициллина и оксициллина. По сравнению с другими антибиотиками, имеет меньше побочных эффектов, меньше противопоказаний. Используется при инфекциях легкой и средней тяжести
Используется при инфекциях легкой и средней тяжести
20 капсул 250 мг стоят в среднем 45-47 грн.
Во время лечения антибактериальными препаратами нужно соблюдать диету, принимать лекарство в одно и то же время, запивая его водой, а не соком. А также срок лечения длится обычно от 5 до 7 дней, иногда до двух недель. Нельзя делать перерывы при приеме таблеток или инъекций, чтобы концентрация препарата в крови оставалась стабильной.
Антибиотики успешно используют для лечения и профилактики стоматологических заболеваний, и если пациенту не подходит один препарат, врач всегда посоветует и подберет более подходящий.
Бисептол при гайморите: применение, состав и действие
При возникновении воспалительного процесса в гайморовых пазухах и появлении слизистых серозных или гнойных выделениях врачи назначают лекарства антибактериального действия, способные остановить воспаление и уничтожить источник инфекции в организме. Обычно медики назначают безопасные и недорогие антибактериальные препараты, например бисептол для лечения от гайморита, действие которого направлено на проникновение в очаг воспаления и устранения патогенных микроорганизмов.
Главным компонентом бисептола является сульфаметоксазол, оказывающий сильнейшее антибактериальное воздействие на организм человека. Под его влиянием происходит разрушение дигидрофолиевой кислоты, необходимой для нормальной жизнедеятельности патогенных микроорганизмов. Триметоприм, входящий в его состав, усиливает действие сульфаметоксазола.
Фармакологическое действиеБисептол при гайморите оказывает бактерицидное действие на:
- стрептококки
- стафилококки
- сальмонеллы
- кишечные палочки
- токсоплазмы
- хламидии
Бисептол обладает высокой эффективностью в отношении таких патогенных микроорганизмов, что позволяет применять его и при лечении таких патологий, как тонзиллит и фарингит бактериального происхождения.
Формы выпускаПрепарат выпускается в таблетках белого цвета, расфасованных в блистеры и упакованных в коробки.
Появление гайморита вызывает инфекция, попадающая в гайморовы пазухи воздушно-капельным путем или через кровь. В результате происходит отек слизистой, из-за которого закрывается просвет. В такой ситуации кислород не попадает в пазуху, в ней образуется давление, вызывающее болевые ощущения. При этом идет образование слизи в ответ на очаг инфицирования, которая скапливается в пазухе.
Развитие острых и хронических воспалительных процессов в носовых пазухах может вызвать такие осложнения как:
- появление аденоидов и полипов;
- проникновение воспаления в верхние отделы черепной коробки, в результате чего может развиться инфекционный менингит и другие острые воспалительные процессы в верхних пазухах черепной коробки;
- снижение иммунитета;
- хронические простудные заболевания;
- инфицирование болезнетворными микроорганизмами;
- деформации носовой полости в результате развития воспалительных процессов
Симптоматика гайморита проявляется неприятными ощущения в области носа, постоянной его заложенностью, головной болью и повышенной температурой. Не на всех этапах течения этого заболевания требуется принимать бисептол , обладающий антимикробным действием и всеми характеристиками антибиотиков.
Не на всех этапах течения этого заболевания требуется принимать бисептол , обладающий антимикробным действием и всеми характеристиками антибиотиков.
На этапе образования слизи в носовых пазухах следует применять специальные средства, помогающие удалить заложенность носа и вернуть нормальные дыхательные функции. Прием бисептол показан только в тех случаях, когда в носовых пазухах образуется гной, являющийся результатом деятельности болезнетворных микробов и паразитов. Чтобы избежать гнойных заражений костной ткани врачи назначают антимикробные препараты, в том числе и бисептол , который обладает меньшими побочными эффектами, чем другие антибиотики и помогает устранить очаг гнойного воспаления в гайморовых пазухах.
Для установки диагноза гнойного гайморита требуется провести рентгенографическое обследование и сделать анализ слизистых выделений из носа. Гайморит может принимать острую и хроническую форму. Если после простуды появился синусит с серозными выделениями, то врач может назначить прием бисептола для снятия воспаления и устранения гнойных выделений. Для этого врач выявляет причину инфекционного воспаления и уточняет тип гайморита, который может быть по своей этиологии:
Для этого врач выявляет причину инфекционного воспаления и уточняет тип гайморита, который может быть по своей этиологии:
- вирусным;
- бактериальным аэробным;
- бактериальным анаэробным;
- грибковым;
- травматическим;
- аллергическим;
- смешанным;
- эндогенным;
- перфоративным.
Выявив этиологию гайморита, врач назначает наиболее эффективное лекарство. Эффективен при гайморите бисептол только в том случае, если его этиология имеет бактериальный характер аэробного или анаэробного типа. Врач назначает определенное количество приемов таблеток биспетола для взрослых по 250 мг 3 раза в день во время или после еды на протяжении 10 дней.
При первых симптомах гайморита можно применять профилактические средства, которые помогут усилить организм. Для этого с больной стороны закапайте в ноздри от 10 и более аптечных или приготовленных в домашних условиях капель, приготовленных из отваров лекарственных трав несколько раз в день. Можно использовать отвары ромашки, календулы, сок чеснока, разведенный в кипяченой воде или соленый раствор. На начальном этапе воспаления можно применять природные антибиотики и бактериальные средства природного происхождения.
Можно использовать отвары ромашки, календулы, сок чеснока, разведенный в кипяченой воде или соленый раствор. На начальном этапе воспаления можно применять природные антибиотики и бактериальные средства природного происхождения.
Промывания отварами ноздрей можно чередовать с компрессами из теплого масла. Закончив с одной половиной носа снова вернуться к ней можно через несколько часов. Таким образом можно без применения синтетических антибиотиков снимать на начальном этапе первые симптомы воспаления слизистой оболочки носа, не давая инфекции проникнуть в верхние носовые пазухи.
Использовать также можно аптечные капли для предупреждения застоя слизи и развития в ней микробной микрофлоры. Несколько промываний в день помогут избавиться от неприятных симптомов гайморита. Используя растворы для промываний, выберите два –три наиболее действенных средства, чтобы избежать привыкания к их лечебному эффекту.
Более подробно о лечении гайморита и его видах Вы можете почитать на сайте gaimorit. guru.
guru.
идти париться или сначала выздороветь?
О лечебных свойствах тепла люди знали с давних времен. Еще в Древнем Риме граждане посещали термальные источники не только ради очищения тела, но и для лечения простуды и общего оздоровления организма. На Руси банька с парилкой всегда считалась «местом силы» — здесь избавлялись от различных недугов, укрепляли тело и дух.
Благодаря теплу, ингаляции и массажу — трем лечебным «китам» банной физиотерапии — в организме человека расширяются сосуды, усиливается кровоток, улучшается снабжение клеток и тканей кислородом, выводятся накопленные токсины, а нервная система приходит в равновесие. Словом, и польза для здоровья, и удовольствие.
Однако не стоит воспринимать банные процедуры как панацею от всех хворей — излечиться от серьёзного заболевания с помощью одной только парилки не получится. А вот помочь процессу исцеления она может, и весьма эффективно.
При температуре прием антибиотиков и баня несовместимы!
При инфекционно-воспалительных заболеваниях нам приходится принимать антибактериальные препараты — врач назначает их для лечения ангины, воспаления легких, затянувшегося бронхита, гайморита, цистита, простатита, пиелонефрита и других напастей.
Доктора считают, что антибиотики и баня друг другу не мешают, но принципиальный момент здесь — в какой стадии находится болезнь. Если она в самом разгаре, то с визитом в парилку нужно повременить: при большинстве воспалительных и инфекционных заболеваний в остром периоде посещение бани противопоказано. Так, при пневмонии, гнойном рините, остром гайморите греться нельзя категорически: это может вызвать распространение инфекции, усугубить процесс и привести к еще более тяжелым последствиям.
Строгим противопоказанием для посещения бани или сауны являются:
• повышенная температура (выше 37 градусов)
• общая слабость
• учащенный пульс (больше 90 ударов в минуту в состоянии покоя)
• поднявшееся давление (больше 140/90 миллиметров ртутного столба).
Нередко лечение антибиотиками дает неприятные побочные эффекты, и это тоже серьезный аргумент против парилки.
Заболевания дыхательной системы
Если болезнь уже пошла на спад, можно сходить в баню.
Обычно курс приема антибактериальных препаратов составляет 7-10 дней. Если болезнь уже пошла на спад (нет ни температуры, ни других негативных симптомов), можно сходить в баню. Но не для того, чтобы попариться, а просто пропотеть.
Посидите в предбаннике, подышите ингаляционными отварами ромашки, алоэ, зверобоя, лаванды, мать-и-мачехи, эвкалипта — они подойдут при бронхите или гайморите (от гайморита также помогают отвары из лаврового листа и конского каштана).
Не пропустите время приема таблеток, особенно если их нужно пить не утром и вечером, а 3-4 раза в день.
Лучше всего выпить лекарство за час до бани или через 2 часа после нее.
Если, принимая антибиотики, вы почувствовали слабость, воздержитесь на несколько дней от визита в баню.
Врач назначил вам лечение в виде внутримышечных уколов? В этом случае сауна не повредит — опять же при отсутствии описанных выше противопоказаний.
Также имейте в виду, что при терапии сильнодействующими препаратами есть риск простудиться после бани еще сильнее: организм и так ослаблен, а парную везде сопутствуют сквозняки.
Цистит и простатит
При обострении недуга можно посидеть в теплом предбаннике, выпить чай из отвара лечебных трав: тысячелистника, аира, березы, толокнянки.
При остром цистите — инфекционно-воспалительном заболевании мочевыводящих путей — париться тоже нельзя, хотя некоторые граждане этим запретом пренебрегают. Да, благодаря расслабляющему теплу болевые ощущения и дискомфорт при цистите уходят, но болезнь, скорее всего, отступит лишь на время, и боль вернется с большей силой. Правда, иногда врачи разрешают своим пациентам ходить в баню при условии приема антимикробных препаратов. Так что этот момент нужно обязательно оговорить со своим доктором.
При обострении недуга можно посидеть в теплом предбаннике, выпить чай из отвара лечебных трав: тысячелистника, аира, березы, толокнянки.
Воспаление предстательной железы, или простатит, — серьёзное заболевание, и в острой стадии (с лихорадкой, ознобом, сильными болями) парилка, конечно, отменяется. Чрезмерный прогрев приведет к отеку тканей и осложнениям. А вот в период ремиссии банные процедуры вполне допускаются, хотя париться можно далеко не всем людям с данным диагнозом.
Хронические заболевания
Резкие температурные колебания, обтирания снегом, обливания ледяной водой, прыжки в бассейн или прорубь категорически запрещены.
Лечение хронических заболеваний требует комплексного подхода — приема антибиотиков и других лекарств, разнообразных физиотерапевтических процедур. Одной из таких процедур может быть посещение парилки.
По словам уролога, андролога, онкоуролога Виктории Шадеркиной, сам по себе прием антибиотиков при простатите не является противопоказанием к посещению сауны. «Посещать парную следует только в стадии ремиссии, это исключит возможность развития отека», — говорит врач, напоминая, что резкие температурные колебания, обтирания снегом, обливания ледяной водой, прыжки в бассейн или прорубь категорически запрещены.
«Посещать парную следует только в стадии ремиссии, это исключит возможность развития отека», — говорит врач, напоминая, что резкие температурные колебания, обтирания снегом, обливания ледяной водой, прыжки в бассейн или прорубь категорически запрещены.
Допустимый максимум — в течение 5 минут 10-15 раз менять воду в душе с теплой на чуть более прохладную.
Можно ли ходить в парилку, совместимы ли банные процедуры с данным заболеванием — рекомендации пациенту может дать только лечащий врач.
При хроническом недуге вне обострения париться в сауне или бане даже полезно, но при условии, что на момент посещения парилки началась ремиссия. Нельзя только переохлаждаться и увлекаться контрастными процедурами — от этого можно захворать еще сильнее, и все лечение пойдет насмарку.
Баня после антибиотиков
Если вам назначили антибактериальную терапию, особенно при заболеваниях органов дыхания, не спешите в парилку до ее завершения. Последствия, например, при синусите или гайморите, могут быть такими плачевными, что на их фоне сам гайморит покажется легким недомоганием.
Последствия, например, при синусите или гайморите, могут быть такими плачевными, что на их фоне сам гайморит покажется легким недомоганием.
Закончили прием антибиотиков и собрались, наконец, посетить баню? Не забывайте, что после активной лекарственной терапии организм сильно ослаблен, и во время нагревания он может дать сбой. Сразу париться нельзя — приучать себя к высоким температурам и влажности нужно постепенно.
• Ограничьте пребывание в парной до 15 минут
• В парилке дышите носом, глубоко и не спеша
• Избегайте сквозняков и резких температурных скачков после парилки
• После процедуры немного остыньте в помещении с комнатной температурой
• Пейте больше теплой жидкости
Лечение и профилактика
Попариться в бане — отличный способ восстановить здоровье после перенесенного обострения хронического бронхита. Массаж березовым, липовым, эвкалиптовым или можжевеловым веником улучшает проходимость в бронхах, заживляет слизистую, оказывает отхаркивающий и противовоспалительный эффект. Очень полезны ингаляции из отваров ромашки, шалфея, эвкалипта, мать-и-мачехи, сосны — ими можно и дышать, и замачивать в них веник, и брызгать на камни печи.
Очень полезны ингаляции из отваров ромашки, шалфея, эвкалипта, мать-и-мачехи, сосны — ими можно и дышать, и замачивать в них веник, и брызгать на камни печи.
Баня и сауна также являются эффективной профилактикой развития хронических заболеваний дыхательной системы. Хорошо помогает она и после сильного переохлаждения — при первых признаках болезни стоит как следует пропариться, побыстрей лечь под одеяло и выпить чая с малиной.
Словом, баня и сауна с их жарким климатом избавляют от многих хворей и ускоряют процесс выздоровления. Однако лучше всего посещать парную в самом начале болезни, пока она не заявила о себе в полную силу. Тогда и антибиотики не понадобятся.
Бани Москвы и Санкт-Петербурга:
Лечение инфекции носовых пазух онлайн. Антибиотики для лечения симптомов инфекции носовых пазух
- Запросить лечение инфекции носовых пазух онлайн
- Доступны рецепты в тот же день
- Четкие, доступные цены
Инфекция носовых пазух — Обзор лечения
Через Push Health вы можете запросить лечение инфекции носовых пазух онлайн и получить рецепт антибиотика, который вам нужен, в местной аптеке или доставить вам.
Инфекции носовых пазух — подход к лечению
Не все формы боли в носовых пазухах требуют лечения антибиотиками.Симптомы боли в носовых пазухах, вызванные вирусными инфекциями или воздействием веществ окружающей среды, таких как раздражающие химические вещества, иногда проходят сами по себе. Однако боль в носовых пазухах, которая длится семь дней и более, с большей вероятностью является результатом бактериальной причины, и антибиотики могут быть полезны. Когда для лечения инфекций носовых пазух используются антибиотики, наиболее часто назначаются амоксициллин, амоксициллин / клавулановая кислота (аугментин) и кларитромицин (биаксин).
Амоксициллин — это антибиотик, который часто используется при лечении инфекции носовых пазух, и продолжительность лечения составляет одну неделю или более.У людей с инфекциями носовых пазух, резистентных к амоксициллину, можно использовать Аугментин (амоксициллин / клавулановая кислота), поскольку он иногда лучше действует против бактерий, вызывающих инфекцию носовых пазух. Кларитромицин — еще одна альтернатива, которую можно использовать для лечения инфекций носовых пазух.
Кларитромицин — еще одна альтернатива, которую можно использовать для лечения инфекций носовых пазух.
Синусит — обзор
Инфекция носовых пазух, иногда называемая синуситом, — это инфекция слизистой оболочки носовых пазух (заполненных воздухом пространств на лице).Инфекции носовых пазух могут быть вызваны вирусами или бактериями и вызывать такие симптомы, как головная боль, лихорадка, нарушение обоняния и даже боль в горле. Эпизоды острого синусита классифицируются как те, которые длятся менее четырех недель. Инфекции носовых пазух могут быть заразными, если вызваны бактериями или вирусом.
Антибиотики для инфекций носовых пазух — Побочные эффекты
Антибиотики, используемые при лечении инфекций носовых пазух, являются сильными лекарствами и могут вызывать нежелательные эффекты, известные как побочные эффекты. Побочные эффекты от лечения синусита антибиотиками могут включать тошноту, рвоту и расстройство желудка. Некоторые люди могут также испытывать аллергическую реакцию при приеме лекарства от инфекции носовых пазух. Вопросы или опасения по поводу побочных эффектов лекарств, связанных с лечением инфекции носовых пазух, следует направлять своему врачу и фармацевту.
Некоторые люди могут также испытывать аллергическую реакцию при приеме лекарства от инфекции носовых пазух. Вопросы или опасения по поводу побочных эффектов лекарств, связанных с лечением инфекции носовых пазух, следует направлять своему врачу и фармацевту.
Инфекция носовых пазух — Лечение онлайн
В то время как некоторые инфекции носовых пазух проходят сами по себе, другие типы инфекций носовых пазух требуют рецептурного антибиотика. Эта форма лечения симптомов инфекции носовых пазух требует рецепта, выписанного лицензированным поставщиком медицинских услуг, после чего лекарство может быть выписано в лицензированной аптеке.Push Health помогает людям, страдающим от боли в носовых пазухах и симптомов инфекции носовых пазух, связаться с врачом или поставщиком медицинских услуг, который может предоставить лечение, если это целесообразно.
Последнее обновление 18 ноября 2019 г. Учитывая развивающийся характер медицины и науки, эта информация может быть неточной и не должна рассматриваться как медицинский совет или рекомендации по диагностике / лечению. Если у вас есть дополнительные вопросы, обратитесь к лицензированному поставщику медицинских услуг.
Если у вас есть дополнительные вопросы, обратитесь к лицензированному поставщику медицинских услуг.
Чрезмерное использование антибиотиков при синусите
19 марта 2007 г. — Антибиотики по-прежнему широко назначаются при синусите, хотя большинство этих заболеваний вызывается вирусами, как показывают новые исследования.
Исследования показывают, что только от 3% до 5% острых инфекций носовых пазух носят бактериальный характер, что означает, что они поддаются лечению антибиотиками.
Используя данные двух национальных исследований практики назначения лекарств, исследователи пришли к выводу, что антибиотики прописывались чуть более чем четырем из пяти пациентов с острым синуситом и двум третям пациентов с хроническим синуситом.
«Согласно действующим руководящим принципам, действительно кажется, что антибиотики используются чрезмерно», — исследователь Дональд А.Леопольд, доктор медицины, рассказывает WebMD. «Это может быть связано с тем, что мы чувствуем необходимость что-то давать пациентам, а эффективных методов лечения не так много. И возможно, антибиотики действительно помогают пациентам чувствовать себя лучше ».
И возможно, антибиотики действительно помогают пациентам чувствовать себя лучше ».
Антибиотики, назначаемые чаще всего
Риносинусит — это воспаление носовых ходов и полостей пазух. Симптомы считаются острыми, если они длятся до четырех недель, и хроническими, если они сохраняются в течение трех месяцев или дольше.
Продолжение
Острый синусит обычно вызывается вирусными инфекциями.Причины хронического синусита не так хорошо изучены, но считается, что они вызваны воспалением.
Хотя существовало общее мнение, что антибиотики назначают чрезмерно при лечении инфекций носовых пазух и других заболеваний, связанных с носовыми пазухами, для подтверждения этого было проведено мало исследований.
В недавно опубликованном исследовании Леопольд, Хэдли Дж. Шарп и его коллеги из Медицинского центра Университета Небраски изучили данные двух обследований Национального центра статистики здравоохранения, в которых оценивалась практика назначения лекарств при инфекциях носовых пазух в кабинетах врачей и больничных отделениях неотложной помощи.
Обследования проводились в период с 1999 по 2002 год, и они включали примерно 14,2 миллиона посещений врача по поводу хронических инфекций носовых пазух и 3,1 миллиона посещений по поводу острых заболеваний носовых пазух за этот период времени.
Наиболее широко прописываемым лечением как острых, так и хронических инфекций носовых пазух были антибиотики, за которыми следовали антигистаминные препараты, назальные деконгестанты, ингаляционные кортикостероиды, отхаркивающие и другие противовоспалительные средства.
Пенициллины были наиболее часто назначаемыми антибиотиками, за ними следовали цефалоспорины — еще один класс антибиотиков.Антибиотики назначались в 70% случаев во время визитов к врачу по поводу хронических инфекций носовых пазух и в 83% случаев — при острых инфекциях носовых пазух.
«Широкое использование [антибиотиков] говорит о том, что они кажутся эффективными для уменьшения симптомов или предотвращения рецидива, иначе от них отказались бы», — пишут Леопольд и его коллеги. «Еще одна важная возможность заключается в том, что у многих пациентов есть самоограничивающееся заболевание, которое проходит независимо от лечения, и их врачи могут прописывать то, что, по их мнению, будет работать.
«Еще одна важная возможность заключается в том, что у многих пациентов есть самоограничивающееся заболевание, которое проходит независимо от лечения, и их врачи могут прописывать то, что, по их мнению, будет работать.
Ингаляционные стероиды и солевые спреи
Специалист по уху, носу и горлу Майкл Беннингер, доктор медицины, говорит WebMD, что чрезмерное назначение антибиотиков в значительной степени обусловлено ожиданиями пациентов.
Он указывает, что в Европе антибиотики редко назначают при инфекциях носовых пазух.
«Я действительно не думаю, что в этой стране мы дошли до того момента, когда говорим пациентам, что им не нужны антибиотики».
Беннингер добавляет, что он несколько удивлен последними открытиями, учитывая опасения по поводу чрезмерного употребления антибиотиков, стимулирующего устойчивость к лекарствам.
«Суть в том, что мы не должны лечить вирус антибиотиками, и мы не должны предполагать, что антибиотики — лучшее лечение острого или хронического риносинусита», — говорит он.
Ингаляционные стероиды, используемые для уменьшения воспаления, по-видимому, являются лучшим подходом для многих пациентов с хроническими проблемами носовых пазух, добавляет он.
Но это лечение назначали только в 16,4% случаев пациентам с хроническими симптомами, участвовавшими в исследовании.
Леопольд и Беннингер соглашаются, что одно из лучших средств лечения небактериальных острых инфекций носовых пазух также является одним из самых простых.
Продолжение
По словам Леопольда, частое промывание носа физиологическим спреем для носа является высокоэффективным безрецептурным терапевтическим подходом. Он рекомендует пациентам начинать использовать солевые спреи, когда они чувствуют появление симптомов со стороны верхних дыхательных путей.
«Моим пациентам надоело слышать об этом, но физиотерапия — дешевая, эффективная и малоиспользуемая», — говорит он.
Продолжительность антибиотикотерапии как части максимальной медикаментозной терапии хронического риносинусита — Полный текст
ОБЗОР Это проспективное рандомизированное когортное исследование, в котором оценивается продолжительность антибиотикотерапии (3 против 6 недель) как части максимальной медикаментозной терапии хронического риносинусита. Предполагается, что до 100 пациентов будут набраны из числа пациентов, посещающих отделение отоларингологии — клиники хирургии головы и шеи в больницах UNC.
Предполагается, что до 100 пациентов будут набраны из числа пациентов, посещающих отделение отоларингологии — клиники хирургии головы и шеи в больницах UNC.
ПЕРВОНАЧАЛЬНЫЙ ВИЗИТ В КЛИНИКУ Во время клинического визита лечащие отоларингологи идентифицируют своих пациентов с хроническим риносинуситом (ХРС), которым необходимо максимальное медикаментозное лечение, включая антибиотики. Они познакомят этих пациентов с исследованием и предложат им узнать о нем больше.
Если пациент заинтересован в получении дополнительной информации об исследовании, с координаторами исследования свяжутся для предоставления дополнительной информации и, если пациент желает участвовать в исследовании, предоставит информированное согласие.
Если пациентка в пременопаузе, ее спросят, беременна ли она или кормит грудью.
Если она относится к одному из них, она будет исключена из исследования. Все оставшиеся женщины пройдут тест на беременность. Если этот тест на беременность окажется положительным, пациентка будет исключена из исследования. Таким образом, у пациенток в пременопаузе для включения в исследование необходим отрицательный тест на беременность. Этим женщинам сообщат, что им следует использовать эффективный метод контроля рождаемости во время исследования:
Таким образом, у пациенток в пременопаузе для включения в исследование необходим отрицательный тест на беременность. Этим женщинам сообщат, что им следует использовать эффективный метод контроля рождаемости во время исследования:
- Комбинированные пероральные контрацептивы
- Пластыри противозачаточные
- Противозачаточные средства с вагинальными кольцами
- Инъекционные противозачаточные средства
- Имплантируемые контрацептивы
- Внутриматочные спирали или внутриматочные системы
- Перевязка маточных труб
- Барьерные методы контрацепции (мужской презерватив, женский презерватив, шейный колпачок со спермицидом или диафрагма со спермицидом)
- Вазэктомия вашего партнера в моногамных отношениях
Женщины, включенные в это исследование, будут проинформированы о том, что если они не смогут использовать метод контроля рождаемости в ходе исследования или забеременеют во время исследования, они будут исключены из исследования, и дальнейшее лечение будет решено в соответствии с клиническими данными. исключен из исследования, и дальнейшее лечение будет принято в соответствии с клинической экспертизой лечащего отоларинголога.
исключен из исследования, и дальнейшее лечение будет принято в соответствии с клинической экспертизой лечащего отоларинголога.
- Координаторы исследования присваивают пациентам уникальный идентификатор субъекта, который будет использоваться во всех формах пациентов, за исключением документов об информированном согласии и форм авторизации HIPAA.
- Пациент заполняет форму демографических данных и истории болезни.
- Используя генератор случайных чисел, пациент будет рандомизирован для приема антибиотиков в течение 3 или 6 недель.
- Сначала пациенту будет выписан рецепт на эмпирические антибиотики.Выбор эмпирических антибиотиков будет зависеть от статуса полипоза носа у пациента:
- Если у субъекта СВК с полипозом носа (CRSwNP), ему / ей дадут доксициклин 100 мг два раза в сутки, а при аллергии на доксициклин — аугментин 875 мг два раза в сутки в течение 3 или 6 недель. Эти пациенты также получат курс преднизона (30 мг x 3 дня, 20 мг x 3 дня, 10 мг x 3 дня, 10 мг через день в течение 6 дней (3 дозы)), который является стандартом лечения CRSwNP.

- Если у субъекта СВК без полипоза носа (CRSwNP), ему / ей будут вводить 250 мг азитромицина в день, а при аллергии на азитромицин — аугментин 875 мг 2 раза в сутки в течение 3 или 6 недель.
- При наличии гнойных выделений из носа, подходящих для посева, отоларингологи отправляют их на посев и анализ чувствительности, который они обычно проводят в рамках своей повседневной клинической помощи. Пациенты будут проинформированы о том, что если их посев и анализ чувствительности покажут, что у них есть инфекция, которую можно вылечить антибиотиком менее широкого спектра действия, им будут прописаны антибиотики с контролем посева. В противном случае пациент может продолжить прием эмпирических антибиотиков, как указано ранее.
- Всем участникам исследования также будут прописаны стандартные интраназальные стероиды, а также будет рекомендовано выполнять промывание носовых пазух два раза в день солевым раствором и использовать йогурт / безрецептурные пробиотики для уменьшения побочных эффектов антибиотиков со стороны желудочно-кишечного тракта.

4-5 НЕДЕЛЬ ПОСЛЕ НАЧАЛА ЛЕЧЕНИЯ Субъекты, рандомизированные в группу, принимавшую антибиотики в течение трех недель, будут осматриваться в клинике.
Во время этого визита (исследовательское посещение № 2) субъектов спросят о соблюдении антибиотиков и побочных эффектах.Рекомендации по хирургии носовых пазух будут оцениваться с помощью видеозаписи носовой эндоскопии и компьютерной томографии носовых пазух и сделаны на основании клинической оценки.
Для субъектов, рандомизированных в 6-недельную группу антибиотиков, с этими субъектами свяжется по телефону координатор исследования для оценки побочных эффектов и соблюдения режима лечения.
через 7-8 недель после начала лечения
Для субъектов, рандомизированных в 6-недельную группу антибиотиков, эти субъекты будут осматриваться в клинике.
Во время этого визита (исследовательское посещение № 2) субъектов спросят о соблюдении антибиотиков и побочных эффектах.Рекомендации по хирургии носовых пазух будут оцениваться с помощью видеозаписи носовой эндоскопии и компьютерной томографии носовых пазух и сделаны на основании клинической оценки.
HeyDoctor by GoodRx
Мне просто нужен Z-pak, получаю его каждый год. Я знаю свое тело, это бронхит. Он у меня всего два дня, но мне нужен антибиотик, чтобы его выбить.
После десяти лет медицинской практики я все это слышал. Я понимаю — когда вы больны и несчастны, получение рецепта на антибиотик кажется самым быстрым и легким способом выздороветь.К сожалению, в большинстве случаев инфекции верхних дыхательных путей прием антибиотиков не является хорошей идеей, и вот почему:
Антибиотики действуют только на бактерии; подавляющее большинство простудных заболеваний и инфекций верхних дыхательных путей, которые поражают (в любое время года), вызваны вирусами. Из-за своей микроскопической структуры антибиотики ничего не могут сделать для предотвращения размножения и распространения вирусов.
От антибиотиков в долгосрочной перспективе может стать хуже. Некоторые пациенты предлагают просто принимать антибиотик, даже если это вирус, на случай, если в нем присутствует небольшой бактериальный компонент. Проблема в том, что прием антибиотика, когда он не является оправданным, на самом деле подвергает вас риску большего количества заболеваний верхних дыхательных путей в следующем году. Механизм, хотя и не совсем ясен, скорее всего, потому, что антибиотик уничтожает значительную часть ваших полезных бактерий — жизненно важной части вашей иммунной системы.
Проблема в том, что прием антибиотика, когда он не является оправданным, на самом деле подвергает вас риску большего количества заболеваний верхних дыхательных путей в следующем году. Механизм, хотя и не совсем ясен, скорее всего, потому, что антибиотик уничтожает значительную часть ваших полезных бактерий — жизненно важной части вашей иммунной системы.
Неправильное использование антибиотиков приводит к развитию устойчивости. Во время моего пребывания в отделении интенсивной терапии во время стажировки и ординатуры я видел бесчисленное количество пациентов, которые заразились устойчивыми к лекарствам бактериальными инфекциями и находились в опасной для жизни ситуации.Это было страшно — инфекционисты рекомендовали использовать самые сильные антибиотики, которые у нас есть, а иногда они все равно не помогали. Бактерии умны, они находят способы избежать смерти от антибиотиков. Очень важно обеспечить эффективность наших антибиотиков, чтобы у этих бактерий было меньше возможностей превратиться в супербактерий.
Но есть некоторые случаи, когда антибиотики — хорошая идея, так что продолжайте читать.
Стрептококковая инфекция в горле
Симптомы обычно включают сильную боль в горле с лихорадкой 101 или выше, воспаление желез (лимфатических узлов) под челюстью на боковой стороне шеи, ярко-красные миндалины или белые пятна (экссудаты) .Сомнительно, что это стрептококковая ангина, если у вас есть кашель, насморк или заложенность носа наряду с другими симптомами. На самом деле стрептококковая инфекция в горле у взрослых встречается реже, чем у детей.
Пневмония
К этому типу грудной инфекции непросто относиться легкомысленно — он может быть опасным для жизни, особенно у маленьких детей и пожилых людей. Симптомы обычно включают лихорадку 101 или выше, кашель, боль в груди при вдохе, сильную усталость и одышку. Если у вас появились эти симптомы, необходимо обратиться к врачу неотложной помощи или к своему основному лечащему врачу (если вы можете прийти в тот же день).
У этого есть предостережения. Вирусные и бактериальные инфекции уха могут вызывать боль и заложенность ушей, жар и могут сопровождаться кашлем или насморком. Единственный способ узнать, нужен ли антибиотик, — это попросить врача осмотреть ваше ухо с помощью отоскопа. Если за барабанной перепонкой скопился гной, тогда подойдут антибиотики. В противном случае это обычно проходит с помощью тайленола, ибупрофена и времени. Бактериальные инфекции уха гораздо чаще встречаются у детей, но могут случиться и у взрослых.
Некоторые Инфекции носовых пазух Эти надоедливые инфекции вызывают заложенность носа, головные боли, лицевую боль, давление и сильный отток слизи. В большинстве случаев антибиотики не нужны, потому что инфекции носовых пазух обычно начинаются вирусными. Некоторым людям не повезло заразиться бактериями как вторичной инфекцией. Если у вас есть какие-либо из следующих симптомов, это с большей вероятностью будет бактериальным и требует назначения антибиотика: лихорадка 101 или выше, сильная боль в лице, которая присутствует не менее 4-5 дней, тошнота в течение примерно недели — когда вы чувствовали значительную улучшение, а затем обострение или симптомы, сохраняющиеся более 10-14 дней.
В большинстве других случаев кашля, простуды, бронхита, боли в горле, насморка, насморка и инфекций верхних дыхательных путей нужно отдыхать, принимать лекарства для облегчения симптомов и избавляться от них. В случае сомнений (особенно у детей, пожилых людей и людей с сопутствующими заболеваниями) рекомендуется обратиться к врачу.
Вот почему не следует принимать антибиотики при инфекции носовых пазух — Mother Jones
brownpau / Flickr
Позвольте нашим журналистам помочь вам разобраться в этом шуме: подпишитесь на информационный бюллетень Mother Jones Daily и получайте обзор важных новостей. Инфекции носовых пазух — противные звери. Они оставляют вас измученными, тонущими в зеленых соплях, двоением в глазах от боли на лице и готовностью выпросить у врача антибиотики. Оказывается, примерно 20 процентов всех рецептов на антибиотики для взрослых в США предназначены для лечения синусита. Фактически, я получил один из этих рецептов всего несколько недель назад, хотя антибиотики почти полностью бесполезны при этом заболевании и могут принести больше вреда, чем пользы.
Фактически, я получил один из этих рецептов всего несколько недель назад, хотя антибиотики почти полностью бесполезны при этом заболевании и могут принести больше вреда, чем пользы.
Антибиотики убивают только бактерии, но колоссальные 90 процентов инфекций носовых пазух вызываются вирусами, по данным Американского общества инфекционистов. Более того, новое исследование, проведенное за последний год, окончательно доказало, что антибиотики не изменяют течение большинства инфекций носовых пазух.
Необузданное злоупотребление антибиотиками для лечения состояний, которые они не могут вылечить, является одной из основных причин тревожного роста числа вспышек «супербактерий» — инфекций, вызываемых смертоносными бактериями, которые развили способность выживать с большинством антибиотиков.(Другая причина связана с чрезмерным использованием антибиотиков на промышленных фермах.) Чем больше антибиотиков вы принимаете, тем выше вероятность того, что у вас разовьется лекарственно-устойчивая инфекция. Это потому, что, хотя лекарства убивают большинство бактерий, наиболее естественно устойчивые из них, скорее всего, выживут и будут размножаться.
Это потому, что, хотя лекарства убивают большинство бактерий, наиболее естественно устойчивые из них, скорее всего, выживут и будут размножаться.
Центры по контролю и профилактике заболеваний (CDC) потратили десять лет, пытаясь убедить врачей прекратить выдачу антибиотиков при вирусных заболеваниях, чтобы сохранить эффективность этих жизненно важных лекарств.Тем временем множество специализированных медицинских групп запустили новую кампанию «Выбирать с умом», направленную на информирование пациентов о ненужных методах лечения. Программа специально подчеркивает необходимость избегать приема антибиотиков при гайморите.
По оценкам CDC, американцы и их страховщики тратят 1 миллиард долларов в год на бесполезные рецепты антибиотиков при заболеваниях верхних дыхательных путей. Но побочный ущерб вызывает больше беспокойства, чем деньги: за последние несколько месяцев в больницах произошли вспышки бактерий, устойчивых ко всем антибиотикам, представленных на рынке, и погибло около половины людей, которых они заражали. «Антибиотики теряют свою эффективность со скоростью, которая является одновременно тревожной и необратимой — подобно глобальному потеплению», — предупредил главный врач Англии в прошлом году, когда Европейский союз признал, что 25 000 европейцев ежегодно умирают от устойчивых к лекарствам бактерий.
«Антибиотики теряют свою эффективность со скоростью, которая является одновременно тревожной и необратимой — подобно глобальному потеплению», — предупредил главный врач Англии в прошлом году, когда Европейский союз признал, что 25 000 европейцев ежегодно умирают от устойчивых к лекарствам бактерий.
Последние исследования в области лечения практически кричат: «Не принимайте антибиотики!»
Кампании общественного здравоохранения по ограничению использования антибиотиков не работают особенно хорошо, как я обнаружил в прошлом месяце во время неприятного приступа синусита.Как человек, страдающий астмой, аллергией и искривлением перегородки (все известные факторы риска), я часто болею инфекциями носовых пазух, поэтому пока я ждал улучшения своего состояния, я читал о последних исследованиях в области лечения. Все это недвусмысленно говорило о том, что антибиотики не помогают, и практически кричало: «Не принимайте их!»
После того, как я был болен в течение нескольких дней, я наконец рискнул пойти к врачу, хотя подозревал, что он ничего не может сделать. Вероятно, это было ошибкой, поскольку обращение к врачу по поводу общего заболевания верхних дыхательных путей, такого как инфекция носовых пазух или бронхит, почти гарантирует, что вы в конечном итоге нарушите рекомендации CDC.
Вероятно, это было ошибкой, поскольку обращение к врачу по поводу общего заболевания верхних дыхательных путей, такого как инфекция носовых пазух или бронхит, почти гарантирует, что вы в конечном итоге нарушите рекомендации CDC.
Несмотря на все увещевания о чрезмерном употреблении антибиотиков, специалист по ушам, носу и горлу, которого я видел, не только хотел дать мне антибиотик, но и настаивал на том, чтобы я принял мощный препарат широкого спектра действия под названием Левакин, один из немногих препаратов, эффективных против некоторые действительно смертельные бактерии, такие как сибирская язва. По очевидным причинам CDC категорически предостерегает от использования этого вида наркотиков без разбора.
Левакин не только является серьезным излишеством при инфекции носовых пазух, но и имеет потенциальные побочные эффекты (психоз, судороги, повреждение печени и нервов, и многие другие), которые гораздо более ужасны и серьезны, чем зеленые сопли.Более того, злоупотребление левакином подозревается как виновник роста лекарственно-устойчивой стафилококковой инфекции, известной как MRSA. Он быстро становится бессильным против вещей, в которых люди действительно нуждаются, например, пневмонии, перенесенной в больнице.
Он быстро становится бессильным против вещей, в которых люди действительно нуждаются, например, пневмонии, перенесенной в больнице.
Большинство американцев пойдут на работу, даже когда они чувствуют себя несчастными, и умоляют своих врачей вылечить их — быстро.
Когда я спросил обо всем этом врача, он признал, что в большинстве случаев лечения носовых пазух антибиотики не нужны. Тем не менее, он все равно уговаривал Левакина, так как я болела больше недели.Я спросил, может ли он взять у меня мазок, чтобы убедиться, что у меня действительно бактериальная инфекция, прежде чем принимать лекарства. Он сказал, что к тому времени, когда будут получены результаты посева, я все равно буду лучше, что казалось еще одним аргументом против антибиотиков. (Отсутствие быстрого теста на бактериальный синусит является одним из основных препятствий на пути к сокращению чрезмерного использования антибиотиков, поскольку заставляет врачей играть в угадайку.)
В конце концов, я ушел с рецептом на Аугментин, антибиотик, который CDC рекомендует в качестве средства первой линии защиты от бактериальной инфекции носовых пазух. Я его никогда не наполнял. Через неделю зеленые сопли исчезли. Но я пропустил шесть дней работы за две недели, и именно тогда я понял, почему кампания CDC, скорее всего, потерпит неудачу. Мне повезло, что у меня есть оплачиваемый отпуск по болезни, отзывчивый работодатель и профсоюз, который помогает мне использовать отпуск по болезни, не теряя работы. У большинства американцев нет такой роскоши. Они пойдут на работу, даже если им плохо, и будут умолять своих врачей вылечить их — быстро.
Я его никогда не наполнял. Через неделю зеленые сопли исчезли. Но я пропустил шесть дней работы за две недели, и именно тогда я понял, почему кампания CDC, скорее всего, потерпит неудачу. Мне повезло, что у меня есть оплачиваемый отпуск по болезни, отзывчивый работодатель и профсоюз, который помогает мне использовать отпуск по болезни, не теряя работы. У большинства американцев нет такой роскоши. Они пойдут на работу, даже если им плохо, и будут умолять своих врачей вылечить их — быстро.
«У нас в некоторой степени антипатичная рабочая культура, и я согласен с тем, что это ведет к этому желанию, к этому отчаянному поиску какого-то быстрого решения», — говорит д-р.Лаури Хикс, медицинский директор программы CDC «Get Smart» по ограничению чрезмерного использования антибиотиков. Хикс добавляет, что половина всех антибиотиков в США назначается (напрасно) для лечения вирусных заболеваний. «К сожалению, для большинства этих болезней нет быстрого решения».
CDC даже создал специальный блокнот, который позволяет врачам официально прописывать куриный суп и постельный режим.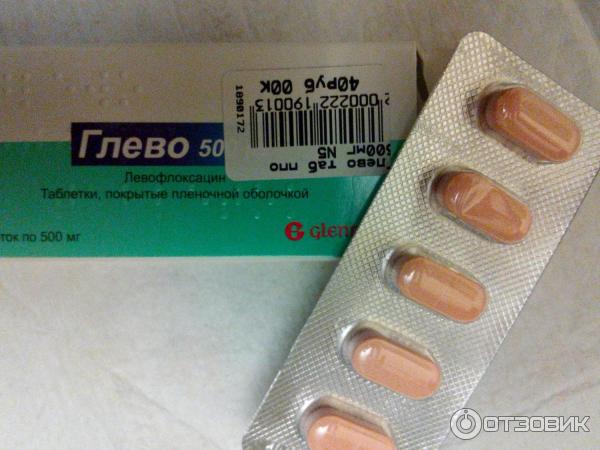
Врачи, находящиеся на передовой в этой борьбе, плохо отреагировали на призывы обуздать назначение антибиотиков.Доктор Дэвид Лэнг, аллерголог из респираторного института клиники Кливленда, работал над рекомендациями «Выбирать с умом». Однако он признает, что ему трудно следовать своему собственному совету. Лэнг сетует, что врачам трудно признаться пациентам в том, что они мало что могут сделать. «Что касается гайморита, это может быть неудобно. Нет никаких сомнений в том, что, когда люди приходят ко мне, они приходят не на высшем уровне, — говорит он. «Лечение таких пациентов может быть проблемой, потому что у меня уходит много времени, чтобы обучить кого-то и убедить их понять, что эта болезнь, по всей вероятности, излечится без необходимости в антибиотиках.”
Ланг добавляет, что иногда он выписывает рецепт на антибиотик от синусита, но говорит пациенту подождать несколько дней и вводить лекарство только в том случае, если он не почувствует себя лучше — стратегия, применяемая врачами в некоторых странах Европы. (Национальная служба здравоохранения Великобритании заходит так далеко, что советует людям с инфекциями носовых пазух вообще не обращаться к врачу, если они не болеют хотя бы неделю и им становится хуже. недели, чтобы прояснить ситуацию, но американские врачи, похоже, не хотят этого делать.)
(Национальная служба здравоохранения Великобритании заходит так далеко, что советует людям с инфекциями носовых пазух вообще не обращаться к врачу, если они не болеют хотя бы неделю и им становится хуже. недели, чтобы прояснить ситуацию, но американские врачи, похоже, не хотят этого делать.)
CDC поощряет врачей прибегать к некоторым старомодным уловкам — обновленной формуле «прими две таблетки аспирина и позвони мне утром». Наряду с призывом к лечению симптомов синусита (например, болеутоляющих и противоотечных средств), агентство создало блокнот с рецептами, который позволяет врачам официально предписывать своим пациентам пойти домой, съесть куриный суп и отдохнуть в течение нескольких дней. «Пациентам действительно помогает наличие письменных заметок или инструкций, даже если они базовые», — говорит Лаури Хикс из CDC.
Проблема в том, что не у всех есть возможность пойти спать домой. Почти 40 процентов всех рабочих — и почти 80 процентов самых низкооплачиваемых — вообще не имеют оплачиваемого отпуска по болезни. Америка — одна из немногих промышленно развитых стран в мире, которые этого не сделали. (См. Карту ниже.) Это одна из причин, по которой американские рабочие в среднем берут около 5 выходных в год из-за болезни, по сравнению с более чем 16 в Германии и 22 в Швеции.
Америка — одна из немногих промышленно развитых стран в мире, которые этого не сделали. (См. Карту ниже.) Это одна из причин, по которой американские рабочие в среднем берут около 5 выходных в год из-за болезни, по сравнению с более чем 16 в Германии и 22 в Швеции.
Источник карты: Институт здравоохранения и социальной политики Макгилла
Ранее в этом месяце члены Конгресса вновь представили Закон о здоровых семьях, законопроект, который требует, чтобы работодатели с более чем 15 служащими позволяли рабочим набирать 56 часов оплачиваемого отпуска по болезни ежегодно, и запрещают компаниям принимать ответные меры против людей, у которых есть наглость Это.(Закон также позволит людям оставаться дома и ухаживать за больным ребенком или другим членом семьи.)
Законопроект, впервые представленный почти десять лет назад, долгое время рекламировался как крайне необходимое оружие против потенциальной пандемии гриппа, когда содержание инфицированных дома будет иметь решающее значение для спасения жизней.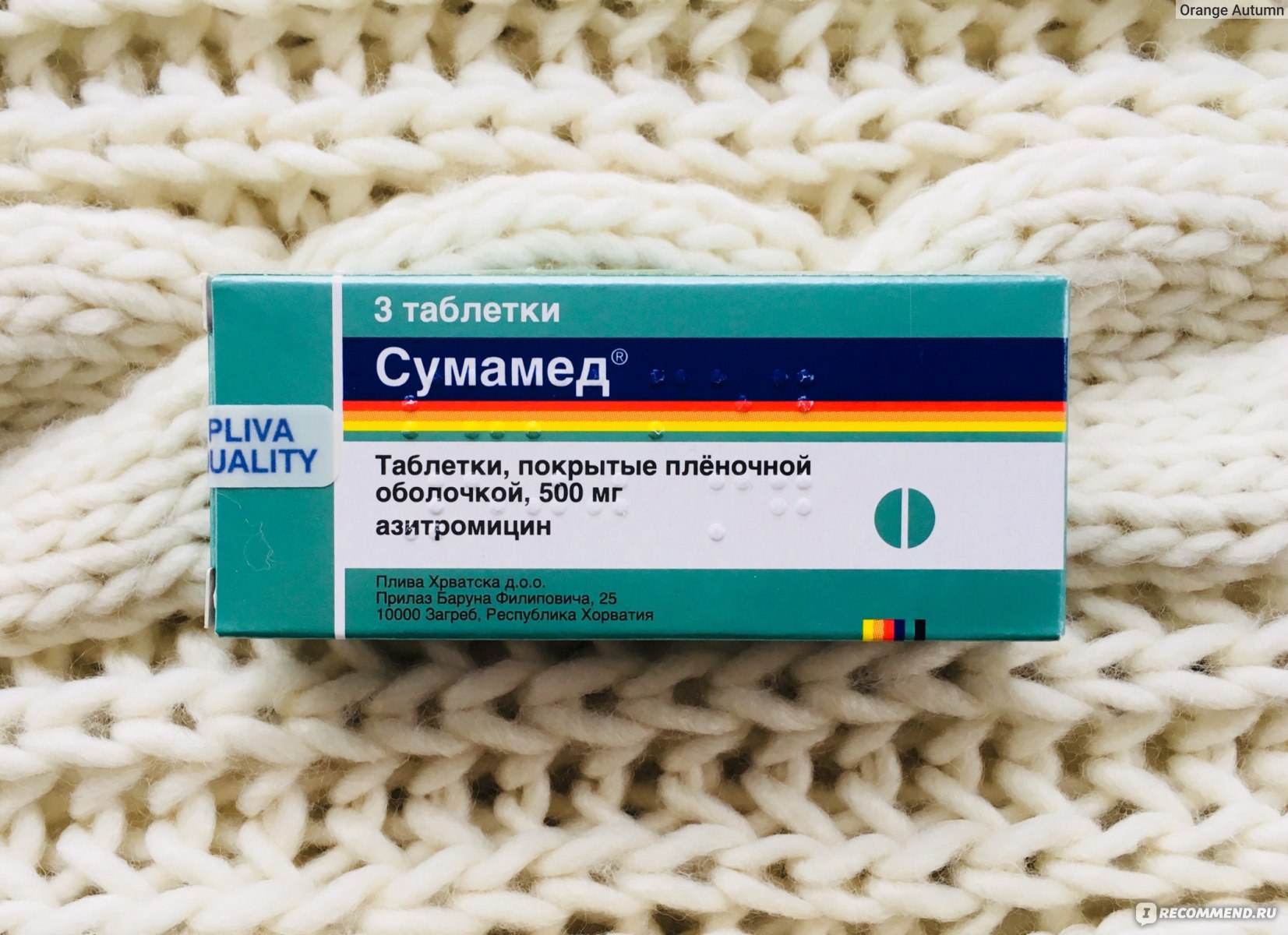 Исследования показывают, что это также может значительно снизить распространение желудочно-кишечных заболеваний, поскольку работники, не имеющие оплачиваемого отпуска по болезни, сконцентрированы в сфере обслуживания, например, в ресторанах и детских садах, где они могут распространять свои микробы повсюду.
Исследования показывают, что это также может значительно снизить распространение желудочно-кишечных заболеваний, поскольку работники, не имеющие оплачиваемого отпуска по болезни, сконцентрированы в сфере обслуживания, например, в ресторанах и детских садах, где они могут распространять свои микробы повсюду.
Деловое сообщество, естественно, ненавидит закон и заблокировало его принятие, точно так же, как оно боролось с государственными и местными инициативами, которые требовали выплаты по болезни. Но эти усилия чрезвычайно недальновидны. Если позволить людям оставаться дома, когда они болеют, это, если повезет, поможет нам сохранить нашу защиту, чтобы, когда случаются действительно страшные вещи, такие как бубонная чума, мы могли отправить лекарств на работу.
Варианты лечения для постоянного облегчения
Если у вас хронические инфекции носовых пазух, вы не одиноки.По данным Центров по контролю и профилактике заболеваний (CDC), около 30,8 миллиона американцев имеют хронические проблемы с носовыми пазухами.
К счастью, если вы чувствуете, что перепробовали все, есть несколько решений, которые помогут вылечить хронический синусит навсегда.
Прочтите, чтобы узнать, как лечить хронические инфекции носовых пазух.
Врачи по возможности стараются лечить гайморит консервативными методами. Это означает, что они должны сначала определить основную причину ваших хронических инфекций носовых пазух.
Примеры включают:
Чтобы диагностировать ваше состояние, врач:
- выслушает ваши симптомы
- проведет тестирование, в том числе с помощью специального инструмента, чтобы осмотреть нос и пазухи
- собрать изображения
- потенциально выполнить другие тесты для определения причины
После того, как врач определит причину ваших хронических инфекций носовых пазух, его цель будет заключаться в следующем:
- Лечить основную причину (или причины)
- уменьшить воспаление, которое препятствует дренированию ваших носовых пазух
Обычно они достигают этого с помощью:
- разжижения носовых выделений
- прописывания кортикостероидов
В идеале врачи могут назначать медицинские методы лечения, которые устраняют симптомы хронического синусита и не дают им вернуться.
В зависимости от основной причины медикаментозное лечение может включать:
Интраназальные кортикостероиды
Интраназальные кортикостероиды уменьшают воспаление в носовых ходах. Примеры включают флутиказон (Flonase) и мометазон (Nasonex).
Они уменьшают отек, поэтому слизь может легче выходить из носа и улучшается дыхание.
Пероральные кортикостероиды
Пероральные кортикостероиды — это таблетки, которые действуют как интраназальные стероиды. Они также действуют на все тело.
Ваш врач обычно прописывает краткосрочные пероральные кортикостероиды при хронических инфекциях, которые не поддаются лечению антибиотиками, потому что пероральные стероиды имеют больше побочных эффектов, чем назальные.
Противоотечные средства
Эти лекарства действуют, чтобы разблокировать носовые пазухи и уменьшить симптомы заложенности носа. Они продаются либо в виде назальных спреев, либо в виде пероральных лекарств. Примеры включают назальный Африн или Судафед.
Однако не следует использовать спреи для снятия заложенности носа дольше нескольких дней.Они могут иметь обратный эффект, если использовать их слишком долго.
Орошение солевым раствором
Орошение солевым раствором — это простой метод. Это недорогой способ разжижения выделений из носа. Более жидкие выделения легче выходят из носовых ходов, уменьшая симптомы хронического синусита.
Спрей для носа с солевым раствором можно приобрести в большинстве аптек.
Антибиотики
Ваш врач проведет специальный тест, чтобы получить клетки из ваших носовых ходов. Это больше, чем просто мазок из носа.
Ваш врач, скорее всего, отправит этот образец в лабораторию, чтобы определить тип патогена, проникшего в ваши носовые ходы. Затем они могут назначить подходящие антибиотики для лечения ваших симптомов.
Иммунотерапия
Некоторые люди с хроническим синуситом страдают этим заболеванием в результате состояний, связанных с иммунодефицитом. Примеры включают дефицит IgA и дефицит C4.
Примеры включают дефицит IgA и дефицит C4.
Лечение может включать назначение иммунотерапевтических процедур, таких как внутривенные иммуноглобулины, для повышения способности организма бороться с инфекциями и воспалениями.
Согласно статье в журнале American Family Physician, большинство врачей считают хронический синусит воспалительным заболеванием.
Вот почему часто прописывают противовоспалительные препараты, например кортикостероиды.
Если лечение хроническим синуситом не помогает избавиться от него, врач обычно порекомендует операцию.
Несколько хирургических доступов могут увеличить полости пазухи, чтобы облегчить дыхание и дренаж. Раньше операции на носовых пазухах требовали удаления костей и тканей.Последние достижения означают, что это не так.
Баллонная синупластика
Врачи используют баллонную синупластику в качестве хирургического метода в США с 2004 года.
Ваш хирург вставит небольшой катетер с баллонным наконечником в ходы пазухи. Под контролем визуализации они проверяют, находится ли катетер в правильном месте, и медленно надувают баллон.
Под контролем визуализации они проверяют, находится ли катетер в правильном месте, и медленно надувают баллон.
Надувание баллона расширяет ваши носовые пазухи. Как только это будет завершено, ваш врач сдувает баллон и удаляет катетер.
Поскольку вашему врачу не нужно вырезать какие-либо ткани, после баллонной синупластики время восстановления обычно короче.
Однако не все люди с хроническим синуситом подходят для этой процедуры. Если кисты или полипы также блокируют ваши носовые пазухи, возможно, вы не лучший кандидат.
Функциональная эндоскопическая хирургия носовых пазух (FESS)Функциональная эндоскопическая хирургия носовых пазух или FESS — это еще один подход, который ваш врач может порекомендовать для лечения хронического синусита.
Хирург уха, носа и горла (ЛОР) будет использовать специальный инструмент с камерой с подсветкой на конце, чтобы визуализировать внутреннюю часть вашего носа.
Затем они будут использовать небольшие инструменты для удаления лишней ткани, носовых полипов или носовых кист, чтобы расширить ваши пазухи.
Ваш ЛОР-хирург выполнит операцию под анестезией. Они могут использовать общую анестезию (полный сон) или седативные средства в сознании (сумеречный сон).
Рекомендации по хирургическому вмешательствуЕсли вы решите провести операцию на носовых пазухах, вам все равно придется использовать медицинские методы лечения, чтобы уменьшить симптомы и предотвратить повторение хронического синусита.
По оценкам, 75 процентов людей, не отвечающих на лечение, избавляются от симптомов хирургическим вмешательством.
Природные средства от инфекций носовых пазух могут не полностью вылечить ваши симптомы, но они могут помочь уменьшить их. Примеры этих подходов включают:
- Обильное питье. Жидкости помогают разжижать слизь, что облегчает ее прохождение через носовые пазухи. Вы знаете, что пьете достаточно, когда ваша моча бледно-желтого цвета.
- Применение теплых компрессов. Сделайте теплый компресс, используя мягкую мочалку и теплую (не горячую) воду.
 Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, облегчая дыхание.
Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, облегчая дыхание. - Использование нети-пота. Нети-пот — альтернатива солевым спреям для носа. Вы можете купить их в большинстве аптек и в Интернете. Они похожи на небольшой чайник с удлиненным носиком. Вы наполняете горшок стерильной водой, вставляете его в одну ноздрю и наливаете воду, чтобы она вышла из другой ноздри.Вот пошаговые инструкции.
Помимо этих мер, важно много отдыхать. Достаточное количество сна ночью дает вашему организму время на выздоровление и поддержание здоровой иммунной системы.
Принятие мер по поддержанию нормального дренирования носовых ходов может помочь вам избежать инфекций носовых пазух. Примеры здоровых привычек:
- Регулярно мойте руки, особенно после контакта с другими людьми, страдающими простудой или другими заболеваниями.
- Принимайте лекарства от сезонной аллергии. Примеры включают безрецептурные лекарства от аллергии, такие как лоратадин (Кларитин) или цетиризин (Зиртек).

- По возможности воздерживайтесь от курения и пассивного курения.
- Выполняйте промывание носа один раз в день, если вы склонны к хроническим инфекциям носовых пазух.
- Избегать воздействия сухого воздуха. Вы можете вдыхать пар (например, в душе) или использовать увлажнители, чтобы воздух оставался влажным. Это предотвратит пересыхание носовых ходов.
Вы также можете попросить своего врача дать дополнительные рекомендации по профилактике, которые направлены на устранение причины (или причин) инфекции носовых пазух.
Хронический синусит может повлиять на качество вашей жизни. К счастью, большинство людей могут избавиться от своих симптомов с помощью медикаментозного лечения, а иногда и хирургического вмешательства. Вот чтобы стало легче дышать!
Руководство по клинической практике: ведение синусита
Методы диагностики
При нормальных обстоятельствах придаточные пазухи носа считаются стерильными. 17–19 Тем не менее, придаточные пазухи носа непрерывны с участками поверхности, такими как слизистая оболочка носа и носоглотка, которые сильно колонизированы бактериями. Хотя разумно предположить, что придаточные пазухи носа часто и временно заражаются бактериями с соседних поверхностей, эти бактерии, которые присутствуют в низкой плотности, вероятно, удаляются в результате нормальной функции мукоцилиарного аппарата. Соответственно, золотым стандартом диагностики острого бактериального синусита является выделение бактерий с высокой плотностью (≥10 4 колониеобразующих единиц / мл) из полости придаточных пазух носа. 20 Хотя аспирация носовых пазух является золотым стандартом диагностики острого бактериального синусита, 11 это инвазивная, трудоемкая и потенциально болезненная процедура, которая должна выполняться только специалистом (отоларингологом). Это нецелесообразный метод диагностики для практикующего врача и не рекомендуется для рутинной диагностики бактериальных инфекций носовых пазух у детей. Однако результаты аспирации носовых пазух коррелировали с клиническими и рентгенологическими данными у детей с острыми респираторными симптомами.
Хотя разумно предположить, что придаточные пазухи носа часто и временно заражаются бактериями с соседних поверхностей, эти бактерии, которые присутствуют в низкой плотности, вероятно, удаляются в результате нормальной функции мукоцилиарного аппарата. Соответственно, золотым стандартом диагностики острого бактериального синусита является выделение бактерий с высокой плотностью (≥10 4 колониеобразующих единиц / мл) из полости придаточных пазух носа. 20 Хотя аспирация носовых пазух является золотым стандартом диагностики острого бактериального синусита, 11 это инвазивная, трудоемкая и потенциально болезненная процедура, которая должна выполняться только специалистом (отоларингологом). Это нецелесообразный метод диагностики для практикующего врача и не рекомендуется для рутинной диагностики бактериальных инфекций носовых пазух у детей. Однако результаты аспирации носовых пазух коррелировали с клиническими и рентгенологическими данными у детей с острыми респираторными симптомами. 21 , 22
21 , 22
Рекомендация 1
Диагноз острого бактериального синусита основан на клинических критериях у детей с устойчивыми или тяжелыми симптомами верхних дыхательных путей (сильная рекомендация, основанная на ограниченных научных данных и твердом консенсусе в отношении панель).
Острый бактериальный синусит — это инфекция придаточных пазух носа, продолжающаяся менее 30 дней и проявляющаяся стойкими или тяжелыми симптомами. 4 , 23 Пациенты не имеют симптомов после выздоровления после эпизодов острого бактериального синусита.
Стойкие симптомы — это симптомы, которые длятся более 10–14, но менее 30 дней. Такие симптомы включают выделения из носа или из носа (любого качества), дневной кашель (который может усиливаться ночью) или и то, и другое.
Тяжелые симптомы включают температуру не менее 102 ° F (39 o ° C) и гнойные выделения из носа, присутствующие одновременно в течение не менее 3-4 дней подряд у ребенка, который кажется больным. Ребенок, который кажется токсичным, должен быть госпитализирован и не учитывается в этом алгоритме.
Ребенок, который кажется токсичным, должен быть госпитализирован и не учитывается в этом алгоритме.
Неосложненные вирусные инфекции верхних дыхательных путей обычно длятся от 5 до 7 дней, но могут длиться дольше. 24 , 25 Хотя респираторные симптомы могут не полностью исчезнуть к 10-му дню, почти всегда они достигают пика тяжести и начинают улучшаться. Таким образом, сохранение респираторных симптомов без каких-либо доказательств того, что они начинают исчезать, предполагает наличие вторичной бактериальной инфекции.Сильная лихорадка или жалобы на лицевую или головную боль различны. Для практикующего врача важно попытаться различить последовательные эпизоды неосложненных вирусных инфекций верхних дыхательных путей (которые могут казаться сливающимися в сознании пациента или родителя) от начала острого синусита с устойчивыми симптомами. Целью лечения острого бактериального синусита является быстрое выздоровление, предотвращение гнойных осложнений и минимизация обострений астмы (реактивных заболеваний дыхательных путей). 26
26
Детей с острым бактериальным синуситом с тяжелыми симптомами следует отличать от детей с неосложненными вирусными инфекциями и средней тяжести. Если лихорадка вообще присутствует при неосложненных вирусных инфекциях верхних дыхательных путей, она, как правило, присутствует на ранней стадии заболевания, обычно сопровождаясь другими конституциональными симптомами, такими как головная боль и миалгии. 24 Обычно конституциональные симптомы исчезают в течение первых 48 часов, а затем становятся заметными респираторные симптомы.При большинстве неосложненных вирусных инфекций гнойные выделения из носа не появляются в течение нескольких дней. Соответственно, это одновременное проявление высокой температуры и гнойных выделений из носа в течение по крайней мере 3-4 дней подряд, что помогает определить тяжелые проявления острого бактериального синусита. 23 Дети с тяжелым началом острого бактериального синусита могут иметь сильную головную боль над или за глазом; в целом они кажутся больными средней тяжести.
К сожалению, физикальное обследование обычно не способствует диагностике острого бактериального синусита.Это объясняется сходством физических данных пациента с неосложненным вирусным риносинуситом и пациента с острым бактериальным синуситом. 2 В обоих случаях осмотр слизистой оболочки носа может показать легкую эритему и отек носовых раковин со слизисто-гнойными выделениями. Боль в лице — необычная жалоба у детей. Болезненность лица — редкое явление у маленьких детей и может быть ненадежным показателем острого бактериального синусита у детей старшего возраста и подростков.Воспроизводимая односторонняя боль, возникающая при перкуссии или прямом давлении на лобную и верхнечелюстную пазухи, может указывать на диагноз острого бактериального синусита. 27 Аналогичным образом наблюдаемый или зарегистрированный периорбитальный отек указывает на решетчатый синусит. Осмотр барабанных перепонок, глотки и шейных лимфатических узлов обычно не способствует диагностике острого бактериального синусита.
Значение эффективности просвечивания носовых пазух для оценки наличия жидкости в верхнечелюстных и лобных околоносовых пазухах является спорным.Техника выполняется в полностью затемненном помещении (после того, как глаза экзаменатора адаптированы к темноте), помещая трансиллюминатор (высокоинтенсивный световой луч) либо во рту, либо у щеки (для гайморовых пазух), либо под медиальной стороной. области надглазничного гребня (для лобных пазух) для оценки пропускания света через полость пазухи. 27 Трансиллюминацию сложно выполнить правильно, и было доказано, что она ненадежна у детей младше 10 лет. 22 , 28 Старшему ребенку это может быть полезно при самых крайних толкованиях; если просвечивание в норме, гайморит маловероятен; если пропускание света отсутствует, вероятно, верхнечелюстная или лобная пазуха заполнена жидкостью. 18
Подострый синусит определяется сохранением легких или умеренных и часто перемежающихся респираторных симптомов (выделения из носа, дневной кашель или и то, и другое) в течение от 30 до 90 дней. Выделения из носа могут быть любого качества, кашель часто усиливается ночью.Небольшая температура может быть периодической, но обычно не выраженной. Микробиология подострого синусита такая же, как у пациентов с острым бактериальным синуситом. 29
Выделения из носа могут быть любого качества, кашель часто усиливается ночью.Небольшая температура может быть периодической, но обычно не выраженной. Микробиология подострого синусита такая же, как у пациентов с острым бактериальным синуситом. 29
Пациенты с рецидивирующим острым бактериальным синуситом определяются как имеющие 3 эпизода острого бактериального синусита за 6 месяцев или 4 эпизода за 12 месяцев. Реакция на антибиотики обычно быстрая, и между эпизодами у пациента полностью отсутствуют симптомы.
Наиболее частой причиной рецидивирующего синусита является рецидивирующая вирусная инфекция верхних дыхательных путей, часто являющаяся следствием посещения дневного стационара или присутствия в доме старшего брата или сестры школьного возраста.Другие предрасполагающие состояния включают аллергический и неаллергический ринит, муковисцидоз, иммунодефицитное заболевание (недостаточность или дисфункциональность иммуноглобулинов), цилиарную дискинезию или анатомические проблемы.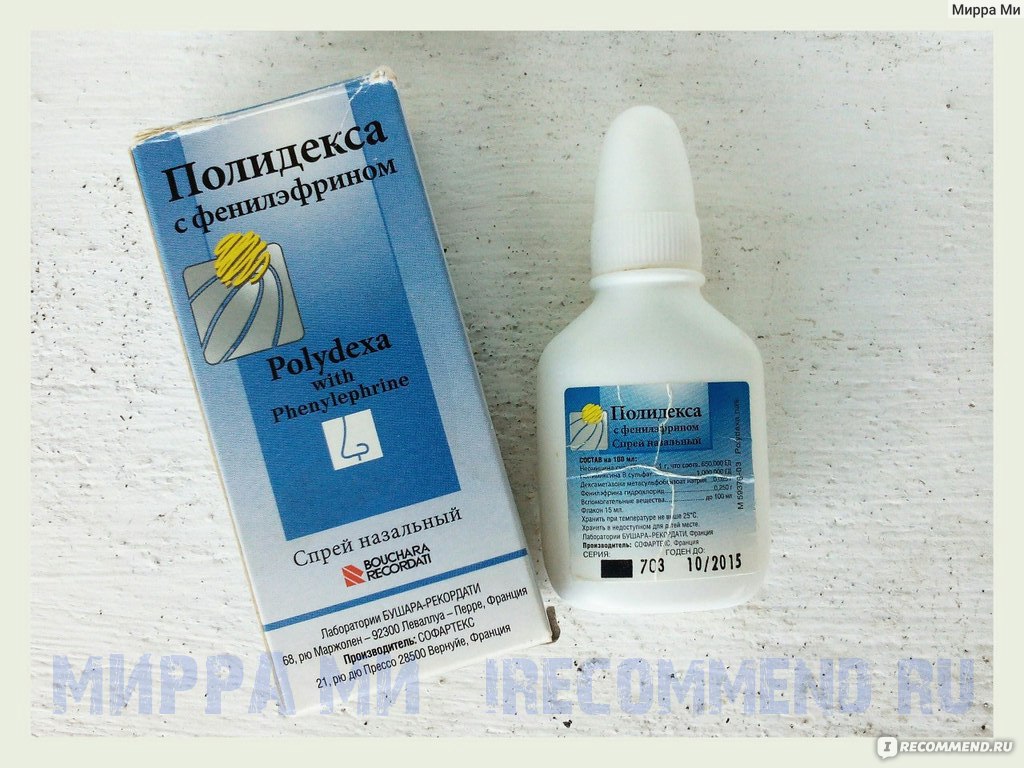 23
23
Рекомендация 2a
Визуализирующие исследования не нужны для подтверждения диагноза клинического синусита у детей младше 6 лет (сильная рекомендация, основанная на ограниченных научных данных и твердом консенсусе группы экспертов).
В 1981 году детям в возрасте от 2 до 16 лет, у которых наблюдались стойкие или тяжелые симптомы, была проведена рентгенография пазух. 21 , 22 Когда у детей со стойкими или тяжелыми симптомами были обнаружены аномальные рентгенограммы пазух (полное помутнение, утолщение слизистой оболочки минимум на 4 мм или уровень жидкости и воздуха), выполнялась аспирация верхнечелюстной пазухи. Бактерии с высокой плотностью (≥10 4 колониеобразующих единиц / мл) были выделены у 70–75% детей. Эта доля положительных культур (75%) аналогична вероятности того, что тимпаноцентез даст жидкость среднего уха с положительным посевом на бактерии у детей с отоскопическими признаками острого среднего отита. 30
30
У детей со стойкими симптомами наличие в анамнезе длительных респираторных симптомов (> 10, но <30 дней без признаков улучшения) предсказывало значительно отклоняющиеся от нормы рентгенограммы (полное помутнение, утолщение слизистой оболочки не менее 4 мм или воздух-жидкость уровень) у 80% детей. 31 Для детей в возрасте 6 лет и младше анамнез предсказал аномальные рентгенограммы пазухи у 88% детей. У детей старше 6 лет наличие стойких симптомов в анамнезе предсказывало аномальные рентгенограммы носовых пазух в 70%.Пиковый возраст острого бактериального синусита приходится на детей в возрасте 6 лет и младше. Соответственно, в этой возрастной группе, поскольку положительный анамнез позволяет прогнозировать обнаружение аномальных рентгенограмм пазух так часто (и поскольку анамнез плюс аномальные рентгенограммы приводят к положительному результату аспирации носовых пазух в 75% случаев), рентгенограммы можно безопасно пропустить и поставить диагноз: бактериальный синусит можно сделать только на основании клинических критериев. Примерно у 60% детей с симптомами синусита (стойкого или тяжелого) бактерии выделяются из аспирата верхнечелюстной пазухи.
Примерно у 60% детей с симптомами синусита (стойкого или тяжелого) бактерии выделяются из аспирата верхнечелюстной пазухи.
В отличие от общего мнения о том, что рентгенограммы не нужны детям в возрасте 6 лет и младше со стойкими симптомами, необходимость в рентгенограммах в качестве подтверждающего теста на острый синусит у детей старше 6 лет с постоянными симптомами и для всех детей ( независимо от возраста) с тяжелыми симптомами, является спорным. 32 , 33 Некоторые врачи могут выбрать рентгенографию пазух носа с ожиданием или подозрением, что исследование может быть нормальным.Нормальный рентгеновский снимок — убедительное доказательство того, что бактериальный синусит не является причиной клинического синдрома. 34 Однако Американский колледж радиологии занял позицию, согласно которой диагноз острого неосложненного синусита должен ставиться только на основании клинических данных. 35 Они поддерживают эту позицию, отмечая, что простую рентгенографию придаточных пазух носа технически сложно выполнить, особенно у очень маленьких детей. Правильное позиционирование может быть затруднено, и поэтому рентгенографические изображения могут переоценить или недооценить наличие аномалий в придаточных пазухах носа. 36 , 37 Колледж резервирует использование изображений для ситуаций, в которых пациент не выздоравливает или ухудшается во время курса соответствующей противомикробной терапии. Аналогичным образом, недавний набор руководящих принципов, разработанных Партнерством по охране здоровья носовых пазух и аллергии (представляющий многочисленные округа), не рекомендует ни рентгенограммы, ни компьютерную томографию (КТ), ни магнитно-резонансную томографию для диагностики неосложненных случаев острого бактериального синусита в любой возрастной группе. 1
Правильное позиционирование может быть затруднено, и поэтому рентгенографические изображения могут переоценить или недооценить наличие аномалий в придаточных пазухах носа. 36 , 37 Колледж резервирует использование изображений для ситуаций, в которых пациент не выздоравливает или ухудшается во время курса соответствующей противомикробной терапии. Аналогичным образом, недавний набор руководящих принципов, разработанных Партнерством по охране здоровья носовых пазух и аллергии (представляющий многочисленные округа), не рекомендует ни рентгенограммы, ни компьютерную томографию (КТ), ни магнитно-резонансную томографию для диагностики неосложненных случаев острого бактериального синусита в любой возрастной группе. 1
Важно понимать, что аномальные изображения носовых пазух (рентгенограммы, компьютерная томография или магнитно-резонансная томография) ни при каких обстоятельствах не могут служить диагностическим свидетельством острого бактериального синусита.![]() Изображения могут служить только подтверждением наличия заболевания носовых пазух у пациентов, истории болезни которых подтверждают диагноз. Многочисленные исследования продемонстрировали высокую частоту аномальных изображений в придаточных пазухах носа у детей, которым проводится визуализация по показаниям, отличным от подозрения на синусит. 38–40 В исследовании Glasier et al., 39 почти у 100% детей младшего возраста, которые проходили КТ-обследование по причинам, отличным от заболевания носовых пазух, и у которых была инфекция верхних дыхательных путей в предыдущие 2 недели, были обнаружены изменения мягких тканей. в их пазухах. Исследование, проведенное Gwaltney et al. В 1994 г. 3 , показало, что аномалии придаточных пазух носа при компьютерной томографии чрезвычайно распространены у молодых людей с острыми (<72 часов) неосложненными вирусными инфекциями верхних дыхательных путей.Это и другие исследования служат для того, чтобы подчеркнуть, что когда на изображениях присутствуют аномалии слизистой оболочки, они указывают на наличие воспаления, но не раскрывают, вызван ли воспалительный процесс вирусной инфекцией, бактериальной инфекцией, аллергией или химическим раздражением (например, воздействием хлора).
Изображения могут служить только подтверждением наличия заболевания носовых пазух у пациентов, истории болезни которых подтверждают диагноз. Многочисленные исследования продемонстрировали высокую частоту аномальных изображений в придаточных пазухах носа у детей, которым проводится визуализация по показаниям, отличным от подозрения на синусит. 38–40 В исследовании Glasier et al., 39 почти у 100% детей младшего возраста, которые проходили КТ-обследование по причинам, отличным от заболевания носовых пазух, и у которых была инфекция верхних дыхательных путей в предыдущие 2 недели, были обнаружены изменения мягких тканей. в их пазухах. Исследование, проведенное Gwaltney et al. В 1994 г. 3 , показало, что аномалии придаточных пазух носа при компьютерной томографии чрезвычайно распространены у молодых людей с острыми (<72 часов) неосложненными вирусными инфекциями верхних дыхательных путей.Это и другие исследования служат для того, чтобы подчеркнуть, что когда на изображениях присутствуют аномалии слизистой оболочки, они указывают на наличие воспаления, но не раскрывают, вызван ли воспалительный процесс вирусной инфекцией, бактериальной инфекцией, аллергией или химическим раздражением (например, воздействием хлора). в пловце).
в пловце).
Рекомендация 2b
Компьютерная томография придаточных пазух носа должна быть зарезервирована для пациентов, у которых хирургическое вмешательство рассматривается как стратегия ведения (настоятельная рекомендация, основанная на достоверных доказательствах и твердом консенсусе группы экспертов).
Несмотря на ограничения компьютерной томографии, 3 38–40 они предлагают подробное изображение анатомии носовых пазух и, в сочетании с клиническими данными, остаются полезным дополнением к хирургическому лечению. Компьютерная томография показана детям с осложнениями, вызванными острой бактериальной инфекцией носовых пазух, или детям с очень стойкими или рецидивирующими инфекциями, которые не поддаются лечению. 33 В этих случаях изображение, предпочтительно полная компьютерная томография придаточных пазух носа, имеет важное значение для предоставления клиницисту точной анатомической информации.Это случаи, когда врач может рассматривать возможность хирургического вмешательства, включая аспирацию придаточных пазух носа.
Рекомендация 3
Антибиотики рекомендуются для лечения острого бактериального синусита для достижения более быстрого клинического излечения (сильная рекомендация, основанная на надежных доказательствах и твердом консенсусе группы экспертов).
Чтобы способствовать разумному использованию антибиотиков, важно, чтобы дети с диагнозом острый бактериальный синусит соответствовали определяющим клиническим проявлениям «стойкого» или «тяжелого» заболевания, как описано ранее. 41 Это позволит свести к минимуму количество детей с неосложненными вирусными инфекциями верхних дыхательных путей, получающих лечение противомикробными препаратами.
В исследовании, сравнивающем антимикробную терапию с плацебо при лечении детей с клиническим и рентгенологическим диагнозом острого бактериального синусита, дети, получающие антимикробную терапию, выздоравливали быстрее и чаще, чем дети, получавшие плацебо. 31 На третий день лечения 83% детей, получавших противомикробные препараты, вылечились или улучшились по сравнению с 51% детей в группе плацебо.(Сорок пять процентов детей, получавших противомикробную терапию, вылечились [полное исчезновение респираторных симптомов] по сравнению с 11%, получавшими плацебо.) На 10-й день лечения 79% детей, получавших противомикробные препараты, вылечились или улучшились по сравнению с 60% детей. дети, получающие плацебо. Приблизительно от 50% до 60% детей постепенно поправляются без использования противомикробных препаратов; однако выздоровление еще на 20–30% существенно задерживается по сравнению с детьми, получающими соответствующие антибиотики.
Недавнее исследование Гарбутта и др. 42 поставило под сомнение представление о том, что дети, у которых диагностирован острый синусит только на основании клинических данных (без использования изображений), выиграют от антимикробной терапии. Когда детей, рандомизированных для лечения низкими дозами антибиотиков, сравнивали с детьми, получавшими плацебо, не было обнаружено различий в результатах ни по срокам, ни по частоте выздоровления. Расхождение в результатах между этим исследованием и исследованием Wald 31 может быть связано с включением в это исследование большей когорты детей старшего возраста (у которых, возможно, не было синусита) и исключением более тяжелобольных детей с температурой> 39 ° C или лицевая боль.Текущие рекомендации по антибиотикотерапии неосложненного синусита различаются в зависимости от предыдущего воздействия антибиотиков (в предыдущие 1-3 месяца), посещения дневного стационара и возраста. Некоторые из детей, участвовавших в исследовании Гарбутта, могли иметь право на получение высоких доз амоксициллина-клавуланата для борьбы с устойчивыми к противомикробным препаратам патогенами.
Сравнительные показатели бактериологического излечения в исследованиях взрослых с острым синуситом указывают на эффективность противомикробного лечения. 11 , 43 Результаты этих исследований показывают, что противомикробные препараты в адекватных дозах с соответствующими антибактериальными спектрами высокоэффективны в уничтожении или значительном сокращении бактерий в полости носовых пазух, в то время как препараты с недостаточным спектром или принимаемые в неадекватных дозах — нет (Таблица 1).
Таблица 1.Сравнительные показатели бактериологического излечения (определяемые проколом синуса) среди взрослых пациентов с острым внебольничным бактериальным синуситом *
Микробиология острого, подострого и рецидивирующего острого бактериального синусита была изложена в нескольких исследованиях. 20–22 Основными бактериальными патогенами являются Streptococcus pneumoniae , нетипируемые Haemophilus influenzae, и Moraxella catarrhalis. S pneumoniae выздоравливает примерно у 30% детей с острым бактериальным синуситом, тогда как H influenzae и M catarrhalis выздоравливают каждый примерно у 20%. 23 У оставшихся 30% детей аспираты верхнечелюстной пазухи стерильны. Примечательно, что ни Streptococcus aureus , ни респираторные анаэробы вряд ли могут быть излечены от детей с острым бактериальным синуситом. 22
В настоящее время примерно 50% из H influenzae и 100% из M catarrhalis , вероятно, будут положительными по β-лактамазе по всей стране. 44 , 45 Изоляты верхних дыхательных путей S pneumoniae не чувствительны к пенициллину у 15–38% (в среднем 25%) детей; примерно 50% обладают высокой устойчивостью к пенициллину, а оставшаяся половина имеет промежуточную устойчивость. 1 , 46 , 47 Механизм устойчивости к пенициллину у S pneumoniae заключается в изменении связывающих пенициллин белков. Это явление, которое значительно варьируется в зависимости от географического положения, приводит к устойчивости к пенициллину и цефалоспорину. В таблице 2 показан расчет вероятности того, что ребенок с острым бактериальным синуситом будет иметь устойчивый патоген и не ответит на лечение амоксициллином. Следует учитывать следующее: преобладание каждого вида бактерий как причины острого бактериального синусита, преобладание устойчивости среди каждого вида бактерий и скорость спонтанного улучшения.Экстраполируя данные, полученные от пациентов с острым средним отитом, 15% детей с острым бактериальным синуситом, вызванным S pneumoniae , выздоравливают спонтанно, половина детей с острым бактериальным синуситом, вызванным H influenzae , и от половины до трех четвертей детей. дети, инфицированные M. catarrhalis , также выздоравливают спонтанно. 48 Кроме того, только S pneumoniae , которые обладают высокой устойчивостью к пенициллину, не будут реагировать на обычные дозы амоксициллина.Соответственно, при отсутствии каких-либо факторов риска примерно 80% детей с острым бактериальным синуситом поддаются лечению амоксициллином. Факторы риска присутствия видов бактерий, которые могут быть устойчивы к амоксициллину, включают: 1) посещение дневного стационара, 2) недавнее получение (<90 дней) противомикробного лечения и 3) возраст менее 2 лет. 49 , 50
Таблица 2.Расчет вероятности того, что ребенку с острым бактериальным синуситом не удастся лечить стандартными дозами амоксициллина * , †
Желание продолжать использовать амоксициллин в первую очередь — линейная терапия у пациентов с подозрением на острый бактериальный синусит связана с ее общей эффективностью, безопасностью и переносимостью; бюджетный; и узкий спектр.Для детей младше 2 лет с неосложненным острым бактериальным синуситом от легкой до умеренной степени тяжести, которые не посещают дневной стационар и недавно не получали противомикробные препараты, рекомендуется амоксициллин в обычной дозе 45. мг / кг / сут в 2 приема или высокая доза 90 мг / кг / сут в 2 приема (рис. 1). Если у пациента аллергия на амоксициллин, цефдинир (14 мг / кг / день в 1 или 2 приема), цефуроксим (30 мг / кг / день в 2 приема) или цефподоксим (10 мг / кг / день один раз в день) можно использовать (только если аллергическая реакция не была реакцией гиперчувствительности 1 типа).В случае серьезных аллергических реакций можно применять кларитромицин (15 мг / кг / сут в 2 приема) или азитромицин (10 мг / кг / сут в 1-й день, 5 мг / кг / сут × 4 дня в виде разовой суточной дозы). используется в попытке выбрать противомикробный препарат совершенно другого класса. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов не одобрило применение азитромицина у пациентов с синуситом. Альтернативной терапией пациента с аллергией на пенициллин, который, как известно, инфицирован устойчивым к пенициллину вирусом S pneumoniae , является клиндамицин в дозе от 30 до 40 мг / кг / сут в 3 приема.
Рис. 1.Ведение детей с неосложненным острым бактериальным синуситом.
Большинство пациентов с острым бактериальным синуситом, получающих соответствующее противомикробное лечение, быстро (в течение 48–72 часов) реагируют уменьшением респираторных симптомов (уменьшение выделений из носа и кашля) и улучшением общего самочувствия. 11 , 23 , 31 Если состояние пациента не улучшается, либо противомикробный препарат неэффективен, либо диагноз синусита неверен.
Если пациенты не улучшают состояние при приеме обычной дозы амоксициллина (45 мг / кг / сут), недавно лечились противомикробными препаратами, имеют умеренное или более тяжелое заболевание или посещают дневной стационар, следует начать терапию. с высокими дозами амоксициллина-клавуланата (80–90 мг / кг / сут компонента амоксициллина, с 6,4 мг / кг / сут клавуланата в 2 приема). Эта доза амоксициллина приведет к уровням синусовой жидкости, которые превышают минимальную ингибирующую концентрацию всех S pneumoniae , которые являются промежуточными по устойчивости к пенициллину, и большинства, но не всех, высокорезистентных S pneumoniae .Клавуланата калия достаточно для подавления всех β-лактамаз, продуцирующих H influenzae и M catarrhalis . Альтернативные методы лечения включают цефдинир, цефуроксим или цефподоксим. Однократная доза цефтриаксона (50 мг / кг / сут), вводимая внутривенно или внутримышечно, может использоваться у детей с рвотой, которая исключает прием пероральных антибиотиков. Через 24 часа, когда состояние ребенка клинически улучшится, для завершения терапии заменяют пероральный антибиотик.Хотя триметоприм-сульфаметоксазол и эритромицин-сульфизоксазол в прошлом традиционно применялись в качестве терапии первого и второго ряда для пациентов с острым бактериальным синуситом, недавние исследования пневмококка показывают, что устойчивость к этим двум комбинированным агентам является значительной. 51 , 52 Таким образом, если состояние пациентов не улучшается при приеме амоксициллина, ни триметоприм-сульфаметоксазол, ни эритромицин-сульфизоксазол не подходят для противомикробной терапии.Для пациентов, у которых не улучшилось состояние после второго курса антибиотиков или которые серьезно болеют, есть 2 варианта. Целесообразно проконсультироваться с отоларингологом по поводу аспирации гайморовой пазухи, чтобы получить образец секрета из пазух для посева и определения чувствительности, чтобы можно было точно настроить терапию. В качестве альтернативы врач может назначить цефотаксим или цефтриаксон внутривенно (в больнице или дома) и направить к отоларингологу только в том случае, если состояние пациента не улучшается после внутривенного введения антибиотиков.Некоторые специалисты рекомендуют выполнять посевы из среднего прохода вместо аспирации гайморовой пазухи для определения причины острого бактериального синусита. 53 Однако у детей нет данных, которые коррелировали бы посевы среднего прохода с посевами аспирата верхнечелюстной пазухи. 54
Оптимальная продолжительность терапии пациентов с острым бактериальным синуситом систематических исследований не проводилась. Часто даются эмпирические рекомендации в отношении 10, 14, 21 или 28 дней терапии.Было выдвинуто альтернативное предложение продолжать терапию антибиотиками до тех пор, пока у пациента не исчезнут симптомы, а затем еще в течение 7 дней. 23 Эта стратегия, которая индивидуализирует лечение для каждого пациента, дает минимальный курс продолжительностью 10 дней и позволяет избежать длительных курсов антибиотиков у бессимптомных пациентов, которые вряд ли будут соответствовать.
Адъювантная терапия
На основании противоречивых и ограниченных данных рекомендаций не дается.
Адъювантная терапия, используемая для дополнения эффекта противомикробных препаратов, получила относительно мало систематических исследований. 55 Доступные агенты включают орошение носа физиологическим раствором (гипертоническим или физиологическим), антигистаминными средствами, противоотечными средствами (местными или системными), муколитиками и местными интраназальными стероидами.
В настоящее время нет данных, позволяющих рекомендовать использование h2-антигистаминных препаратов неаллергическим детям с острым бактериальным синуситом. Существует одно проспективное исследование, в котором дети с предполагаемым острым бактериальным синуситом были рандомизированы для получения либо противоотечных антигистаминных препаратов, либо плацебо в дополнение к амоксициллину.Группа активного лечения получала оксиметазолин и пероральный противозастойный антигистаминный сироп (бромфенирамин и фенилпропаноламин). Никаких различий в клиническом или рентгенологическом разрешении между группами замечено не было. 56
Было проведено одно исследование интраназальных стероидов в качестве дополнения к антибиотикам у маленьких детей с предполагаемым острым бактериальным синуситом. Интраназальный спрей будесонид оказал умеренное влияние на симптомы только в течение второй недели терапии. 57 Многоцентровое двойное слепое рандомизированное параллельное исследование по оценке спрея флунизолида в качестве дополнения к пероральной антибиотикотерапии было зарегистрировано у пациентов в возрасте по крайней мере 14 лет. 58 Польза флунизолида была незначительной и имела минимальное клиническое значение. Нет оснований ожидать существенной пользы от интраназальных стероидов у пациентов с острым бактериальным синуситом, когда антибиотики действуют эффективно в первые 3-4 дня лечения.
Не поступало сообщений о клинических испытаниях муколитиков у неатопических детей или взрослых с острым бактериальным синуситом. 59 Ни физиологические капли в нос, ни назальный спрей не изучались у пациентов с острым бактериальным синуситом.Однако, предотвращая образование корки и разжижая выделения, они могут быть полезны. Кроме того, физиологический раствор также может действовать как мягкий сосудосуживающий агент носового кровотока. 59 Шварц анекдотически сообщил о методе промывания носа физиологическим раствором. 60
Профилактика антибиотиками
На основании ограниченных и противоречивых данных рекомендаций не дается.
Антибиотикопрофилактика как стратегия предотвращения инфекции у пациентов, которые испытывают рецидивирующие эпизоды острого бактериального синусита, систематически не оценивалась и вызывает разногласия. 59 Хотя ранее этот подход был успешным у детей, страдающих рецидивирующими эпизодами острого среднего отита, 61 , 62 этот подход вызывает мало энтузиазма в свете текущих опасений по поводу увеличения распространенности устойчивых к антибиотикам микроорганизмов. Тем не менее, его можно использовать у нескольких тщательно отобранных пациентов, чьи инфекции были тщательно определены (всегда соответствуют критериям стойких или тяжелых проявлений) и встречаются очень часто (как минимум 3 инфекции за 6 месяцев или 4 инфекции за 12 месяцев).Амоксициллин (20 мг / кг / день на ночь) и сульфизоксазол (75 мг / кг / день в 2 приема) успешно применялись для предотвращения эпизодов острого среднего отита. Обычно профилактика проводится до конца респираторного сезона. Целесообразно начать оценку факторов, которые обычно предрасполагают к эпизодам рецидивирующего острого бактериального синусита, таких как атопия, иммунодефицит, муковисцидоз и синдром дисмотильных ресничек. Дети с черепно-лицевыми аномалиями также подвержены риску развития острого бактериального синусита.
Дополнительная / альтернативная медицина для профилактики и лечения риносинусита
На основании ограниченных и противоречивых данных рекомендаций не дается.
Значительное количество детей, подростков и их родителей используют безрецептурные лекарства от простуды или простые домашние средства, такие как супы, фруктовые соки или чаи, в качестве альтернативы или дополнения к традиционной терапии для лечения инфекций верхних дыхательных путей, включая риносинусит. 63 , 64 Другие используют лечебные травы и пищевые добавки или обращаются за помощью к акупунктуристам, мануальным терапевтам, гомеопатам, натуропатам, ароматерапевтам, специалистам по массажу и терапевтическим прикосновениям, а также к ряду других методов лечения. 64–67
Некоторые из этих методов лечения инфекции верхних дыхательных путей или риносинусита прошли валидацию в рандомизированных контролируемых исследованиях. Утверждения о том, что гомеопатические препараты, 68–70 препараты витамина С, 71 или цинковые леденцы 72 предотвращают инфекции верхних дыхательных путей или ускоряют их разрешение, являются спорными. Недавно опубликованное исследование предоставило доказательства того, что цинковый назальный гель эффективен в сокращении продолжительности симптомов простуды при приеме в течение 24 часов с момента их появления. 73 Обсуждаются исследования, проведенные среди взрослых, показывающие эффективность препаратов эхинацеи в стимулировании иммунной системы, снижая тем самым частоту, продолжительность или тяжесть респираторных инфекций. 74 , 75 ; однако недавний метаанализ показал преобладание в целом положительных эффектов. 76
Врачи, лечащие детей и молодых людей, должны знать, что многие из их пациентов используют дополнительные методы лечения, часто не информируя их.Большинство из этих средств безвредны, и, будь то фармакологический эффект или эффект плацебо, представление об их эффективности в облегчении симптомов выдержало испытание временем. Тем не менее, многие лекарственные травы, продаваемые в Соединенных Штатах, обладают неопределенной эффективностью, составом и токсичностью и могут вызывать серьезные побочные эффекты. 77 Особое беспокойство вызывает способность растительных веществ, путем прямого взаимодействия или изменения механизмов выведения, усиливать или противодействовать эффекту обычных лекарств, которые пациенты могут принимать одновременно. 78 Врачам следует узнать об использовании дополнительных лекарств для лечения инфекций верхних дыхательных путей среди своих пациентов, особенно тех, кто длительное время принимает лекарства от хронических состояний. Информация о пищевых добавках доступна на регулярно обновляемом сайте в Интернете. 79
Рекомендация 4
Детей с осложнениями или подозрением на осложнения острого бактериального синусита следует лечить быстро и агрессивно. Это должно включать направление к отоларингологу, обычно с консультацией специалиста по инфекционным заболеваниям, офтальмолога и нейрохирурга (настоятельная рекомендация, основанная на твердом консенсусе комиссии).
Осложнения острого бактериального синусита обычно затрагивают орбиту, центральную нервную систему или и то, и другое. Хотя редко, осложнения могут привести к необратимой слепоте или смерти, если не лечить быстро и надлежащим образом.
Периорбитальное и внутриглазничное воспаление и инфекция являются наиболее частыми осложнениями острого синусита и чаще всего вызваны острым этмоидитом. Эти расстройства обычно классифицируются по орбитальной перегородке. Глазничная перегородка представляет собой лист соединительной ткани, продолжающийся над надкостницей глазничных костей, который отделяет ткани века от тканей глазницы.Пресептальное воспаление затрагивает только веко, тогда как постсептальное воспаление затрагивает структуры орбиты. Осложнения можно классифицировать как 1) периорбитальный (или пресептальный) целлюлит или симпатический отек (периорбитальный целлюлит не является истинным орбитальным осложнением. Набухание периорбитальной области связано с пассивным венозным застоем; инфекция ограничивается околоносовыми пазухами), 2) поднадкостничным абсцессом, 3) орбитальный абсцесс, 4) орбитальный целлюлит или 5) тромбоз кавернозного синуса.
Легкие случаи периорбитального целлюлита (веки <50% закрытых) можно лечить с помощью соответствующей пероральной антибактериальной терапии в амбулаторных условиях при ежедневных посещениях пациента.Однако, если состояние пациента не улучшилось в течение 24-48 часов или если инфекция быстро прогрессирует, целесообразно госпитализировать пациента для антимикробной терапии, состоящей из внутривенного введения цефтриаксона (100 мг / кг / день в 2 приема). или ампициллин-сульбактам (200 мг / кг / сут в 4 приема). Ванкомицин (60 мг / кг / сут в 4 приема) может быть добавлен детям, у которых инфекция либо известна, либо вероятно вызвана возбудителями S pneumoniae , которые обладают высокой устойчивостью к пенициллину.
Если при осмотре присутствуют проптоз, снижение остроты зрения или нарушение экстраокулярной подвижности, необходимо выполнить компьютерную томографию (предпочтительно тонкую коронку с контрастированием) орбит / пазух, чтобы исключить гнойное осложнение. В таких случаях пациента должны обследовать отоларинголог и офтальмолог. Гнойные осложнения обычно требуют немедленного хирургического дренирования. Исключением являются пациенты с небольшим поднадкостничным абсцессом и минимальными окулярными аномалиями, которым рекомендуется внутривенное лечение антибиотиками в течение 24-48 часов при частых проверках зрения и психического статуса.Пациентам, у которых есть изменения остроты зрения или психического состояния или у которых не наблюдается улучшения в течение 24-48 часов, требуется немедленное хирургическое вмешательство и дренирование абсцесса. Антибиотики могут быть изменены, если они не подходят, когда станут доступны результаты культуральных исследований и исследований чувствительности.
Пациентам с измененным психическим статусом показана консультация нейрохирурга. Признаки повышенного внутричерепного давления (головная боль и рвота) или ригидности затылочной кости требуют немедленного КТ (с контрастированием) головного мозга, орбит и пазух для исключения внутричерепных осложнений, таких как тромбоз кавернозного синуса, остеомиелит лобной кости (опухоль Потта), менингит, субдуральная эмпиема, эпидуральный абсцесс и абсцесс головного мозга.

 В отличие от стероидных спреев, эффект сосудосуживающих проявляется мгновенно. Они предназначены для уменьшения отека слизистой оболочки, обеспечивают лучшее носовое дыхание в краткосрочной перспективе и помогают лучше спать ночью.
В отличие от стероидных спреев, эффект сосудосуживающих проявляется мгновенно. Они предназначены для уменьшения отека слизистой оболочки, обеспечивают лучшее носовое дыхание в краткосрочной перспективе и помогают лучше спать ночью.




 Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, облегчая дыхание.
Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, облегчая дыхание.