Как убрать горбинку на носу
Сложнее всего, когда проблема является следствием травмы и влияет на дыхание. Тогда вопрос о том, как избавиться от горбинки на носу, становится важным для здоровья.
Почему появляется горбинка на носу
Форма носа может передаваться по наследству. Если у ваших родителей или более дальних родственников была горбинка, она может присутствовать и у вас. У некоторых наций (албанцев, грузин, греков) эта особенность буквально прописана в генетическом коде.
Часто горбинка на носу возникает после удара, так как при нарушении целостности кости хрящи могут срастись неправильно.
Как убрать горбинку на носу без операции
Существует несколько способов воздействовать на проблему без хирургического вмешательства:
- Гимнастика от Кэрол Мэджио. Ее можно выполнять в любом положении. Главное — регулярность. Для этого пальцем приподнимается кончик носа, губы растягиваются.

- Массаж. Вам потребуется сложенный платок, нагретый утюгом. Разместите его на выступ, сильно надавите и подержите 30 секунд. Повторять шесть раз в день. Через две недели можно заметить небольшие изменения.
- Макияж. С помощью косметических средств для скульптурирования можно замаскировать дефект, визуально скорректировать форму носа.
У всех перечисленных методов есть существенный недостаток — малозаметный или временный эффект. Рассчитывать на полное устранение проблемы не стоит.
Хирургические способы коррекции
Единственный эффективный способ избавиться от горбинки — операция на носу (ринопластика). В процессе удаляется часть хрящевой и костной ткани, лишняя кожа.
Опытные хирурги «СМ-Пластика» скорректируют линию носа при помощи закрытой ринопластики, сделав всего несколько разрезов. Шрамы после заживления будут незаметны. Операция проводится под общим наркозом, длится около 1–1,5 часов.
Шрамы после заживления будут незаметны. Операция проводится под общим наркозом, длится около 1–1,5 часов.
Перед хирургическим вмешательством вам нужно пройти:
- осмотр у отоларинголога;
- риноскопию;
- рентгенографию черепа;
- моделирование формы с помощью компьютерной программы.
Благодаря этим процедурам хирург всесторонне оценит ваше состояние, возможные риски и предложит подходящую именно вам форму носа.
При необходимости в «СМ-Пластика» проведут ринопластику горбинки носа вместе с гайморотомией. Она назначается в том случае, если искривленные перегородки приводят к скоплению гноя, затрудненному дыханию, плохому сну и головным болям.
Специалисты советуют задуматься об удалении горбинки на носу в возрасте от 18 до 40 лет. В некоторых случаях возможно и более раннее проведение операции, если кости черепа уже сформировались и не растут. После сорока лет вмешательство проводят редко из-за риска деформаций и очень медленного восстановления тканей.
Индивидуальная консультация
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Послеоперационный период
Сразу после операции накладывается гипсовая повязка, которая фиксирует новое положение хрящей и тканей. В ноздри устанавливают тампоны из ваты, которые регулярно меняют в течение нескольких дней. Это необходимо, чтобы исключить кровотечение.
Гипс снимается в среднем через десять дней, после чего вы сможете оценить результаты пластики горбинки носа. Полностью отечность проходит за несколько недель в зависимости от индивидуальных особенностей организма. Полное восстановление тканей занимает полгода. Именно тогда вы сможете оценить форму вашего нового носа.
Ринопластика — это серьезная операция, требующая от врача высокого профессионализма. Именно поэтому нужно обращаться к квалифицированным специалистам и соблюдать все их рекомендации.
В первые недели бывает небольшая отечность, но в большинстве случаев все полностью проходит за месяц.
- уменьшить прием жидкости;
- исключить серьезную физическую активность;
- максимально оградить себя от инфекций;
- принимать стимуляторы иммунитета и витамины;
- заменить очки на линзы при наличии проблем со зрением.
Результаты хирургического вмешательства сохраняются на всю жизнь. Важно не травмировать нос, избегать гайморита, заболеваний носоглотки в течение всех шести месяцев до полного восстановления.
В клинике «СМ-Пластика» вас ждут опытные хирурги с высокой квалификацией, которые помогут изменить вашу внешность и улучшить самочувствие. Узнайте, сколько стоит убрать горбинку на носу, и другие нюансы операции по телефону:
Костная мозоль после ринопластики: причины, последствия, лечение, профилактика
Если после ринопластики на переносице образовалась костная мозоль, значит компенсаторные механизмы сработали не в пользу пациента. Такой нарост – это стремление организма создать запас прочности после хирургического вмешательства. Именно из-за этого в прооперированной области разрастаются избыточные костные волокна. Их скопление и называется «костной мозолью». Встречается такое явление достаточно редко, но в группе риска находится каждый человек, перенесший ринопластику. По статистике, 12% пациентов подвержены такому осложнению, и в 30% этих случаев нужна повторная операция.
Такой нарост – это стремление организма создать запас прочности после хирургического вмешательства. Именно из-за этого в прооперированной области разрастаются избыточные костные волокна. Их скопление и называется «костной мозолью». Встречается такое явление достаточно редко, но в группе риска находится каждый человек, перенесший ринопластику. По статистике, 12% пациентов подвержены такому осложнению, и в 30% этих случаев нужна повторная операция.
Костная мозоль после ринопластики не опасна для жизни, но ее нужно убрать, так как она способна вызывать хронический болевой синдром и другие осложнения, о которых мы расскажем далее.
Чтобы сформировался такой дефект, нужно около года. Это результат стандартного процесса регенерации тканей после коррекции, если в ходе нее затрагивалась кость. Если хирург не проводил манипуляций с костным остовом, то и мозоль не появится. Структура такого дефекта – соединительная ткань, нарастающая в месте состыковки костей. Процесс нарастания проходит в три этапа:
- формируется провизорная мозоль;
- появляется остеоидная ткань;
- вместо костных волокон появляются соединительнотканные.

Иногда сначала формируется хрящ, а из него образуется кость.
Чтобы такой дефект не появился, после ринопластики нужно точно следовать рекомендациям хирурга. При этом гипермозолям более подвержены молодые люди в возрасте 17-18 лет, потому что в этом периоде ростковая область наиболее активна, а процессы регенерации интенсивнее. Поэтому и рекомендуется делать ринопластику, когда развитие хрящей и костей окончено, то есть после 25 лет.
Чтобы своевременно выявить дефект и «поймать» его на начальных стадиях формирования, нужно после операции регулярно ходить на прием к пластическому хирургу в клинику, где делалась ринопластика. График консультаций такой: через 1, 2, 3, 6 месяцев и через 1 год. Если врач заметит, что начала формироваться мозоль, он своевременно назначит лечение.
Самостоятельно массировать или пытаться убрать другими способами костную мозоль на переносице после ринопластики нельзя, потому что можно сделать только хуже.
Виды мозолей
- Периостальная (внешняя) – образуется снаружи, со стороны надкостницы.

- Эндостальная (внутренняя) – формируется со стороны эндоста из остеогенных клеток, превращающихся в остеобласты и вырабатывающих вещества, которые нужны для образования межклеточного матрикса.
- Интермедиарная (промежуточная) – образуется между внешней и внутренней. Именно такое образование соединяет фрагменты рассеченной или другим способом поврежденной кости.
Проходят ли мозоли после ринопластики?
Внешняя и внутренняя мозоли образуются первыми. Они временно иммобилизуют обломки и создают оптимальные условия для их последующего срастания. Постепенно они рассасываются, а на их месте появляется надкостница и костная ткань. Интермедиарное образование формируется позже, но именно оно консолидирует фрагменты кости.
Причины возникновения
Каркас носа – это кости и хрящи. Во время ринопластики те или иные элементы удаляют, в связи с чем такая операция всегда связана с повреждением внутренних носовых структур. И на это возникает обычная реакция в виде активизации защитных механизмов организма. При этом костная ткань, в отличие от других, заживает особым образом. Нарост образуется всегда, если во время ринопластики затрагивалась кость. Его размер зависит от степени травмирования тканей и индивидуальных особенностей организма, включая интенсивность процессов регенерации.
Во время ринопластики те или иные элементы удаляют, в связи с чем такая операция всегда связана с повреждением внутренних носовых структур. И на это возникает обычная реакция в виде активизации защитных механизмов организма. При этом костная ткань, в отличие от других, заживает особым образом. Нарост образуется всегда, если во время ринопластики затрагивалась кость. Его размер зависит от степени травмирования тканей и индивидуальных особенностей организма, включая интенсивность процессов регенерации.
Основные причины появления дефекта:
- индивидуальная реакция на повреждение, связанная со степенью восстановления кости;
- малый опыт и низкая квалификация пластического хирурга.
Какие могут быть последствия?
Результатом гиперразрастания костных волокон могут быть:
- отечность;
- горбинка;
- изменение формы носа;
- постоянная боль.
Методика диагностики и лечения
Дефект можно увидеть после проведения рентгенографии. На снимках это будет выглядеть как оболочка в зоне повреждения кости.
На снимках это будет выглядеть как оболочка в зоне повреждения кости.
Процесс реабилитации длительный и основная цель терапии – остановить избыточное разрастание тканей. Справиться с этим дефектом могут помочь некоторые процедуры, которые нужно начинать сразу после операции. В первую очередь нужно принимать противовоспалительные препараты, назначенные врачом. Они также помогут усилить питание тканей. Кроме того, назначаются физиотерапию и повторную операцию.
Медикаментозное лечение
Пациент должен принимать противоотечные препараты, которые одновременно способствуют подпитке тканей. Чаще всего это глюкокортикостероиды. Врач может назначить укрепляющие медикаменты, обезболивающие средства, способствующие рубцеванию и др.
Чрезмерное разрастание тканей может спровоцировать инфекция, поэтому нужно принимать антибиотики, которые назначит врач, не прерывая и не останавливая досрочно курс.
Физиотерапия
Физиотерапевтическое лечение очень долгое, но оно одно из самых эффективных. Все процедуры нужно делать под наблюдением врача.
Все процедуры нужно делать под наблюдением врача.
В процессе физиотерапии улучшается рассасывание дефекта, ускоряются регенеративные процессы.
Чаще всего назначают магнитотерапию, УВЧ, электрофорез с определенными препаратами, фонофорез с медикаментами, термотерапию. Если у пациента стойко повышена температура тела, то большая часть методик под запретом. Имеются и другие противопоказания. Поэтому перед прохождением физиотерапии обязательна консультация с врачом.
Повторная операция
Назначается редко и на фоне неэффективности других методик лечения. Другие показания для операции – это покраснения, отечность, периодическое повышение температуры тела. Все эти симптомы должны быть связаны именно с наростом. Однако операция не дает гарантии, что не будет рецидива, поэтому нужно точно следовать всем рекомендациям и обеспечить правильную профилактику повторного появления дефекта.
Профилактика: как избежать появления нароста после пластики?
В послеоперационном периоде нужно создать оптимальные условия для образования нормальной мозоли. Для этого надо соблюдать все инструкции, данные хирургом:
Для этого надо соблюдать все инструкции, данные хирургом:
- не сморкаться в течение двух недель;
- чихать с открытым ртом;
- не носить очки и исключить любые другие механические воздействия и повреждения прооперированной зоны;
- следить за правильным положением гипсовой лангеты, не смещать ее и не снимать раньше времени;
- не начинать занятия спортом, пока не разрешит врач;
- при первых же симптомах гиперразрастания кости обратиться к врачу;
- сразу после пластики на протяжении трех дней соблюдать постельный режим;
- не находиться долго на солнце и не ходить в солярий.
Шишки у ребенка. Первая помощь
08 Сентября 2013 02:00
Сложно вырастить ребенка, который в детстве не набьет себе шишек, причем как в фигуральном, так и в буквальном смысле этого слова.
Шишка – типичная травма ребенка практически любого возраста. Но как оказывать первую помощь при ударе и о том, что образование шишки можно предупредить, знают далеко не все.
Но как оказывать первую помощь при ударе и о том, что образование шишки можно предупредить, знают далеко не все.
В большинстве случаев удары и ушибы головы у ребенка вызывают у родителей внутреннее содрогание. И не зря. Всем известно, что черепно-мозговые травмы являются крайне коварными. Самыми опасными из них являются ушибы теменной и височной долей, а относительно безобидными – ушибы лобной части.
Шишка представляет собой отек тканей в местах, плотно прилегающих к кости. Разрыв сосудов в результате удара приводит к образованию гематомы – т.е. шишки. Вырастает шишка буквально на глазах – сразу после удара появляется красноватое пятно, которое через пару минут станет шишкой.
Предотвратить её появление можно оперативным оказанием первой помощи – для этого нужно просто приложить холод, чтобы вызвать сужение травмированных сосудов. Это не позволит образоваться кровоподтеку и, как следствие, шишке.
Но первым шагом в оказании помощи ребенку должен стать не холод к ушибленному месту, а оценка ситуации и состояния пострадавшего. Прикладывать холод следует после того, как родитель убедится, что самое серьезное последствие удара – это именно шишка, а не черепно-мозговая травма.
Прикладывать холод следует после того, как родитель убедится, что самое серьезное последствие удара – это именно шишка, а не черепно-мозговая травма.
Признаками черепно-мозговой травмы являются потеря сознания, углубление на месте удара, судороги, необычное поведение, кровь из ушей или из носа, сильная бледность, перевозбуждение, рвота, бессвязная речь. При любом из подобных симптомов следует вызывать неотложную медицинскую помощь и не пытаться транспортировать ребенка самостоятельно.
Любые странности в поведении ребенка после сильного удара по голове должны насторожить родителей. Травмировавшего голову малыша до года лучше показать врачу в любом случае, независимо от наличия каких-либо симптомов.
Если состояние ребенка опасений не внушает и шишка, очевидно, станет самым серьезным последствием травмы, то в рамках оказания первой медицинской помощи необходимо приложить холод – обернутый в полотенце лед, смоченную в холодной воде ткань, холодную ложку, монетку и т. д. Холод не прикладывают, если ушиб совмещен с повреждением кожных покровов.
д. Холод не прикладывают, если ушиб совмещен с повреждением кожных покровов.
В тех случаях, если шишка все-таки образовалась, то ускорить ее рассасывание помогут мази вроде Троксевазина, Лиотона1000, бодяги или мазей на ее основе. Впрочем, обычная шишка быстро исчезает и без постороннего вмешательства. Если же она не проходит через несколько дней, то следует обратиться к врачу для выяснения причин.
Когда стабилизируется форма носа после ринопластики
Продолжительность восстановления после ринопластики варьируется от пациента к пациенту. После пластики носа вам на неделю наложат шину, и к тому времени большая часть отека начнет уменьшаться и исчезнет. Хотя для полного исчезновения отека носа требуется около года или больше, большинство пациентов могут вернуться к работе в течение недели. К этому времени синяки в значительной степени или полностью исчезли, а опухоль уменьшилась до такой степени, что нос выглядит нормально.
Для достижения оптимальных результатов при ринопластике процесс заживления ран и тканей должен происходить надлежащим образом. Без должного ухода со стороны хирурга и пациента желаемый результат не будет достигнут.
Без должного ухода со стороны хирурга и пациента желаемый результат не будет достигнут.
Первые часы после ринопластики
В первые часы после операции у вас может возникнуть частичное кровотечение в виде кровянистых выделений на покрытии раны или повязке, что вполне нормально и совершенно не беспокоит. Вы можете протереть лицо влажным бумажным полотенцем или попросить кого-нибудь сделать это. Иногда в первые несколько часов после пробуждения вы можете почувствовать боль в горле, которая может быть связана с остаточным эффектом от установки эндотрахеальной трубки (ЭТ) во время анестезии.
У некоторых пациентов синяки вокруг носа могут быть более выраженными из-за масштабов хирургических операций на носовой кости. Иногда у вас могут быть красные глаза из-за сломанных кровеносных сосудов в глазах. Ни одно из этих событий не влияет на окончательный результат ринопластики и носит временный характер. Иногда в первый и второй день отек усиливается и достигает пика на третьи сутки, но это совершенно не беспокоит.
Первые сутки после ринопластики
В первые двадцать четыре часа после операции вам следует надеть на глаза пакет со льдом, чтобы уменьшить отек вокруг глаз. Самый простой способ — использовать два небольших пакета для заморозки, в каждом по три кусочка льда. Свяжите мешочки и положите на глаза. Процесс следует повторить, когда лед тает.
Боль после ринопластики
У большинства пациентов после ринопластики не возникает значительных болей. Иногда из-за интраназальной повязки возникает легкое ощущение боли и давления в области лица и лба, которое устраняется простыми анальгетиками, такими как ацетаминофен.
До и после операции следует избегать приема обезболивающих, таких как аспирин или ибупрофен, поскольку они снижают свертываемость крови и увеличивают риск послеоперационного кровотечения.
Снятие швов, повязок и шин после ринопластики
В случаях, когда хирург накладывает повязку на ноздри, она снимается через один-шесть дней (обычно через два дня) после операции.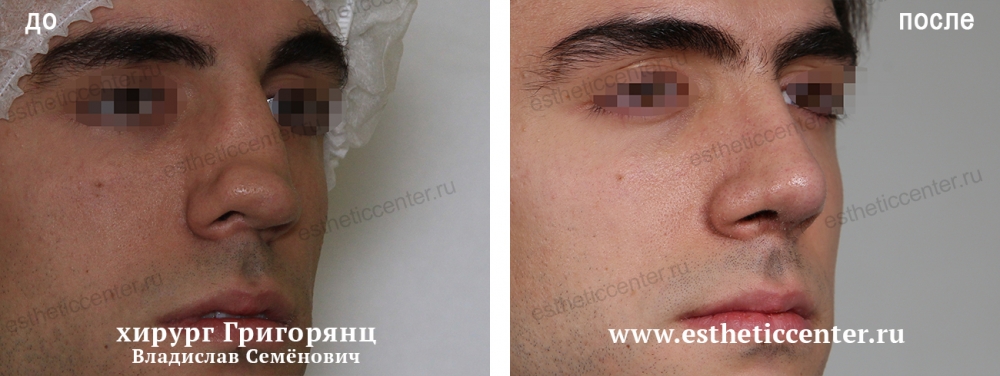 По окончании операции вам на нос также поместят форму из легкого полимера. Хирург удаляет эту плесень, называемую шиной, с носа где-то между четвертым и восьмым днем (обычно на шестой день). За это время пациенту следует избегать травм носа. Перед тем, как удалить плесень с носа, лучше тщательно вымыть голову и лицо, чтобы ослабить спайки и облегчить удаление плесени.
По окончании операции вам на нос также поместят форму из легкого полимера. Хирург удаляет эту плесень, называемую шиной, с носа где-то между четвертым и восьмым днем (обычно на шестой день). За это время пациенту следует избегать травм носа. Перед тем, как удалить плесень с носа, лучше тщательно вымыть голову и лицо, чтобы ослабить спайки и облегчить удаление плесени.
При открытой ринопластике делается небольшой разрез в колумелле между ноздрями и дополнительный разрез внутри носа (колумелла), швы которого хирург снимает между четвертым и восьмым днями. Надрезы при закрытой ринопластике делаются внутри носа, и швы расслаиваются. Разрез крыла носа требуется только у некоторых людей, которым требуется уменьшение крыла носа, и их швы снимаются одновременно с другими швами.
Часто в случаях, когда септопластика выполняется одновременно с ринопластикой, силиконовые пластины временно вставляются с обеих сторон носовой перегородки, чтобы предотвратить срастание и втягивание носовой перегородки. Хирург удаляет эти пластины с носа между первой и третьей неделями.
Хирург удаляет эти пластины с носа между первой и третьей неделями.
В течение двух недель после операции следует избегать давления из носа для отвода выделений. У некоторых пациентов верхняя губа может настолько онеметь в первые недели после пластики носа, что постепенно исчезает в течение нескольких месяцев.
Затрудненное дыхание после ринопластики
Через несколько недель после операции дыхание может стать затрудненным, так как выделения из носа уменьшаются и даже высыхают. Чтобы облегчить эту проблему, пациент может вливать физиологический раствор в нос несколько раз в день, используя шприц объемом 20 см3 для смягчения выделений из носа, которые необходимо извлечь через нос, горло и рот.
Синяки после операции ринопластики
Изменение цвета вокруг носа и под глазами является распространенным осложнением среди всех, кто подвергается ринопластике. Эти синяки возникают в результате утечки крови из капилляров на подкожную клетчатку.
После ринопластики возникают синяки разной формы, размера и цвета. Изменения цвета кожи варьируются от бледно-желтого до темно-фиолетового. Степень синяков после ринопластики часто зависит от того, была ли носовая кость сломана во время операции или оставлена нетронутой. Улучшение этого кожного осложнения не вызывает беспокойства, поскольку оно постепенно исчезает в течение 1-2 недель.
Гриппоподобные симптомы после ринопластики
Многие пациенты чувствуют, что после операции простужены. Это ощущение связано с хирургическим воздействием на носовую перепонку. Эти изменения вызывают у пациента заложенность носа или ощущение в нем раздражения. Состояние контролируется противоаллергическими препаратами и легкими болеутоляющими и может исчезнуть в течение двух недель после операции самостоятельно.
Вождение после ринопластики
Вождение после операции на носу во многом зависит от степени вашего послеоперационного восстановления и равновесия после общей анестезии.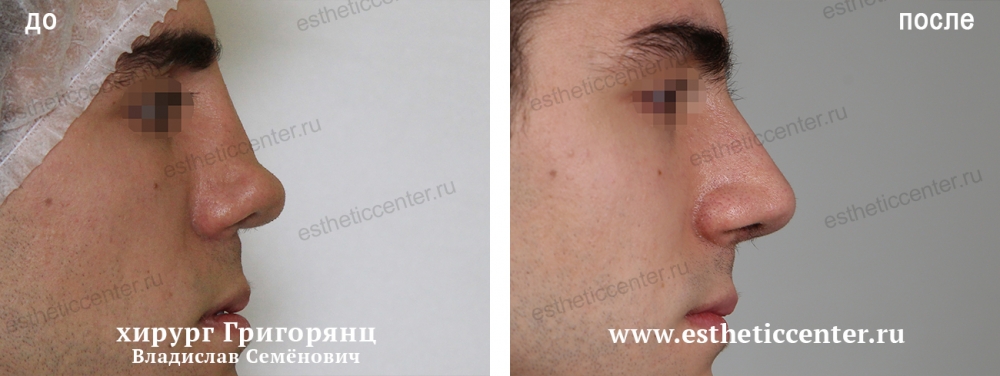 Кроме того, отек вашего лица после операции может сильно повлиять на ваше зрение во время вождения. Как правило, лучше не садиться за руль в течение 10 дней после операции.
Кроме того, отек вашего лица после операции может сильно повлиять на ваше зрение во время вождения. Как правило, лучше не садиться за руль в течение 10 дней после операции.
Предотвратить травму носа после ринопластики
В течение первых нескольких дней после операции следует позаботиться о том, чтобы не повредить нос. Например, вам следует спать на спине и использовать одежду на пуговицах или молнии, чтобы не ударить по носу при ношении и снятии ее. Во время сна лучше всего располагать верхнюю часть тела над ногами, чтобы уменьшить отек на лице. Вы можете создать уклон около 20 градусов, поместив подушки под матрас. Сидеть или стоять в первый день — это не только препятствие, но и лучше, чем лежать, потому что вертикальное положение помогает уменьшить отек.
В первую неделю после пластики носа следует избегать чихания или кашля с закрытым ртом, частого и глубокого смеха, а также плача. Зубы можно чистить мягкой зубной щеткой, если не трогать верхнюю губу.
Можно умыться или искупаться, если повязка на носу не промокнет. Пациенту следует воздерживаться от ношения солнечных или корректирующих очков в течение одного месяца. Если очки прикреплены ко лбу с помощью противоаллергического клея, очки можно носить с первого дня. Носить контактные линзы можно со следующего дня после ринопластики. Наносить косметику на лицо тоже можно.
Избегайте интенсивных занятий после ринопластики
Недели перерыва обычно достаточно, чтобы провести операцию и пройти послеоперационный восстановительный период. Это время может быть увеличено в зависимости от состояния и желания пациента. Отправляться в путешествие разрешается через три дня.
В первые недели после ринопластики следует избегать интенсивных физических нагрузок и тяжелых упражнений, особенно тех, которые вызывают воспаление и опухание лица. Однако вы можете вернуться к легким упражнениям, таким как езда на велосипеде и длительный бег, примерно через 2 недели.
Следует избегать плавания в течение одного месяца после ринопластики. Солнечные ванны и сауна обычно запрещены в течение двух месяцев, а ныряние — в течение трех месяцев после операции. Вам следует избегать боевых искусств или других видов спорта, которые могут дольше ударить по носу, например, волейбол.
Питание после ринопластики
Что касается питания, вам следует избегать продуктов, которые требуют длительного пережевывания, таких как стейки, кебабы, бутерброды и т. Д., В первые несколько недель. Также необходимо избегать соленой или острой пищи в этот период. В первые несколько дней после операции мясо и другие питательные вещества следует сначала размягчить в миксере, чтобы их было меньше разжевывать. Также в эти дни следует избегать горячего чая и кофе. Употребление достаточного количества жидкости, например сока и супа, поможет уменьшить сухость во рту.
Жирная кожа после ринопластики
В первые месяцы после операции кожа носа может быть жирной, и даже у вас могут появиться прыщи, особенно если вы восприимчивы, из-за использования тейпов на носу после ринопластики. В таких случаях ваш врач назначит соответствующее лекарство. По этой причине сегодня, с появлением новых методов, укрепляющих поддерживающие структуры носа изнутри, тейп на носу через несколько недель не только полезен, но и отрицательно влияет на красоту, вызывая воспаление кожи.
В таких случаях ваш врач назначит соответствующее лекарство. По этой причине сегодня, с появлением новых методов, укрепляющих поддерживающие структуры носа изнутри, тейп на носу через несколько недель не только полезен, но и отрицательно влияет на красоту, вызывая воспаление кожи.
Депрессия после ринопластики
В первые дни после пластики носа иногда развивается легкая депрессия. Предоперационная тревога, отек и синяки на лице и глазах, новая форма носа и изменения, которые пациент видит впервые и, возможно, неожиданные, являются причинами этой мимолетной депрессии. Иногда товарищи пациента неправильно, поверхностно смотрят на пациентов с последовательными, неспециализированными комментариями, вызывая их беспокойство и депрессию. Чтобы увидеть окончательные результаты ринопластики, нужно время, и вам нужно подготовиться к этим условиям перед операцией.
Отек носа после ринопластики
Возможно, из-за эффекта тейпирования после ринопластики некоторые пациенты могут подумать, что их нос зашел слишком высоко, но после снятия тейпа кончик носа постепенно вернется в нормальное положение.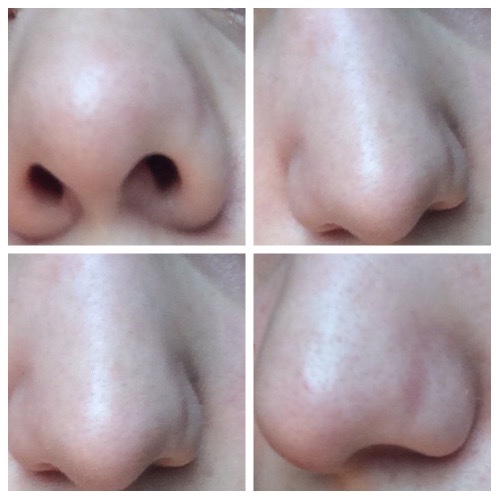 Около 70% опухолей и изменений проходят в течение первых шести недель после операции, 10% — в течение десяти месяцев, 10% — в течение двадцати месяцев, а оставшаяся опухоль постепенно спадает в течение четырех-десяти лет. Кончик носа обычно является последней частью, где исчезает опухоль.
Около 70% опухолей и изменений проходят в течение первых шести недель после операции, 10% — в течение десяти месяцев, 10% — в течение двадцати месяцев, а оставшаяся опухоль постепенно спадает в течение четырех-десяти лет. Кончик носа обычно является последней частью, где исчезает опухоль.
Обычно в первые месяцы после коррекции носа на кончике носа остается сильная припухлость, потому что опухоль в этой части носа проходит позже, чем в других частях носа. Отеку, особенно на мясистом носу, требуется больше времени, чтобы спасть, поэтому за это время нос будет временно увеличен. Некоторые люди вокруг пациента, которые могут не знать о предыдущем изображении пациента, могут даже подумать, что его нос стал больше, чем до операции. Имейте в виду, что если нос не выглядит больше из-за массивного отека, он станет ненормальным после того, как опухоль исчезнет. Чтобы окончательно прокомментировать результат ринопластики, требуется не менее трех лет.
В первые несколько недель после операции пациенту следует воздерживаться от пребывания на солнце, поскольку солнечный свет может усилить отек носа. Также следует избегать прямого воздействия нагревательных приборов, таких как плита.
Также следует избегать прямого воздействия нагревательных приборов, таких как плита.
Многие пациенты внимательно наблюдают за своим носом через несколько недель после операции, пока отек носа полностью не спал. Этот точный вид, который фокусируется только на носу и не обращает внимания на другие лицевые органы, с одной стороны, приводит к тому, что многие естественные асимметрии считаются недостатком, а также игнорируется эстетика и соответствие нового носа другим лицевым компонентам.
Неоднократный совет уважаемым пациентам — не настаивать на уменьшении размера носа при ринопластике. В пластике носа есть границы, которые, если хирург переступает черту, может вызвать множество осложнений у пациентов, включая множество эстетических и респираторных проблем.
Важные примечания о ринопластике
Красота носа не означает уменьшение его размера, но это означает, что разные части носа подходят друг к другу и что весь нос соответствует разным частям лица.
Цель ринопластики — сделать лицо красивее, а не уменьшить размер носа. Есть много носов, меньший размер которых не только увеличил красоту лица, но и уменьшил прежнюю форму.Операция по уменьшению носа желательна до тех пор, пока не будет нарушена функция носового дыхания. Сужение ноздрей и удаление костей, хрящей и кожи может вызвать серьезные проблемы со здоровьем из-за ограничения и поражения носовых дыхательных путей. Хирург, занимающийся ринопластикой, может минимизировать риск респираторных осложнений, точно оценив состояние носа перед операцией и предвидя множество возможностей.В ринопластике тип носовой ткани является ограничивающим фактором. Носы с очень тонкой или очень толстой кожей являются наиболее яркими примерами влияния носовой ткани на исход. Ринопластика в таких случаях сопряжена с некоторыми трудностями. Только квалифицированный хирург может преодолеть эти тканевые ограничения, используя свое искусство, знания и опыт и применяя лучшие и наиболее подходящие модификации для каждого случая.
В целом можно сказать, что ринопластика — очень удобная операция, поскольку требует минимального послеоперационного ухода.
Травма головы — НЦЗД
Главная задача взрослых при травме головы у ребёнка – не паниковать, ещё больше пугая тем самым ребёнка и окружающих, а грамотно оказать первую помощь и своевременно обратиться к врачу или вызвать скорую медицинскую помощь. Это позволит не только облегчить состояние ребенка, но и ускорит его последующее выздоровление.
Если ребёнок ударился головой и повредил кожу, то есть, имеется открытая рана, кровотечение, наложите на неё чистую, в идеале, стерильную, повязку, прижмите кровоточащий сосуд рукой через повязку. Кожа головы и лица имеет обильное кровоснабжение, поэтому нередко даже небольшая рана приводит к выраженному кровотечению. Прижатие раны рукой, охлаждение при помощи подручных средств (бутылки или грелки со льдом) помогут быстрее остановить кровотечение. Грелка со льдом должна быть завёрнута в кусок ткани или полотенце, так как непосредственный контакт сильного холода с кожей может привести к её отморожению.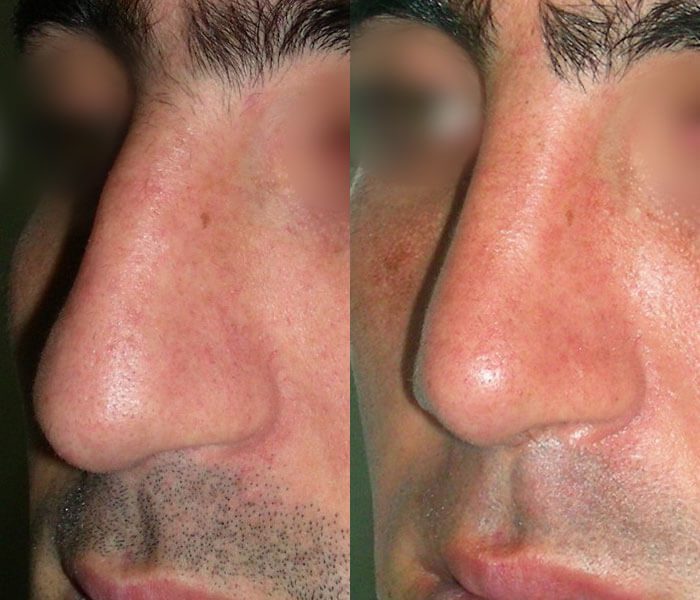 Холод рекомендуется прикладывать и в том случае, если кожа не повреждена, но есть ушиб мягких тканей, гематома (то есть, шишка или синяк). В этом случае холод не только поможет унять боль, но и уменьшит отёк.
Холод рекомендуется прикладывать и в том случае, если кожа не повреждена, но есть ушиб мягких тканей, гематома (то есть, шишка или синяк). В этом случае холод не только поможет унять боль, но и уменьшит отёк.
После оказания первой помощи обратитесь к врачу, в травмпукт. Там не только помогут правильно обработать рану и избежать её дальнейшего инфицирования, но и проведут необходимые обследования, чтобы установить, насколько глубоко повреждение, не задеты ли кости черепа, необходимо ли дальнейшее медицинское наблюдение ребёнка в больнице.
Однако даже если удар головой не привёл к повреждениям кожи, остаётся риск сотрясения головного мозга или даже более серьёзного повреждения, угрожающего жизни. Его симптомы не всегда очевидны, особенно в первые минуты после травмы. Но именно в этом и таится основная опасность травм головы. Особенно внимательно следует отнести к тем травмам головы, которые сопровождались потерей сознания, амнезией («провалами» в памяти), последующей рвотой, головокружением, невнятной речью, двоением в глазах, кровотечением из носа, ушей, появлением асимметрии лица или зрачков. Повышенная сонливость, вялость или, напротив, раздражительность, головная боль – признаки страдания головного мозга. Все эти симптомы требуют обязательного и скорейшего обращения к врачу. Не пытайтесь самостоятельно решить проблему, давая ребёнку болеутолящие средства и надеясь, что всё пройдет само. Это может привести к потере драгоценного времени. Помните, что даже при внешнем благополучии сразу после травмы симптомы сотрясения и повреждения головного мозга могут проявиться в течение суток, именно поэтому врач может предложить Вам госпитализировать даже внешне здорового ребёнка для наблюдения в отделение на 1-2 дня.
Повышенная сонливость, вялость или, напротив, раздражительность, головная боль – признаки страдания головного мозга. Все эти симптомы требуют обязательного и скорейшего обращения к врачу. Не пытайтесь самостоятельно решить проблему, давая ребёнку болеутолящие средства и надеясь, что всё пройдет само. Это может привести к потере драгоценного времени. Помните, что даже при внешнем благополучии сразу после травмы симптомы сотрясения и повреждения головного мозга могут проявиться в течение суток, именно поэтому врач может предложить Вам госпитализировать даже внешне здорового ребёнка для наблюдения в отделение на 1-2 дня.
Если в результате травмы головы у ребёнка, всё-таки, произошло сотрясение головного мозга и врачом рекомендованы покой, постельный, охранительный режим, родитель обязан строго следить за выполнением этих рекомендаций. Отсутствие сильных звуковых и зрительных раздражителей (телевизора, компьютера, громкой музыки), ограничение зрительных нагрузок (чтения книг, рисования, рукоделия) в первое время после сотрясения, строгое соблюдение режима дня, ограничение двигательной активности – залог скорейшего выздоровления и профилактики головных болей, головокружений, нарушений поведения и других отдалённых осложнений травмы головы.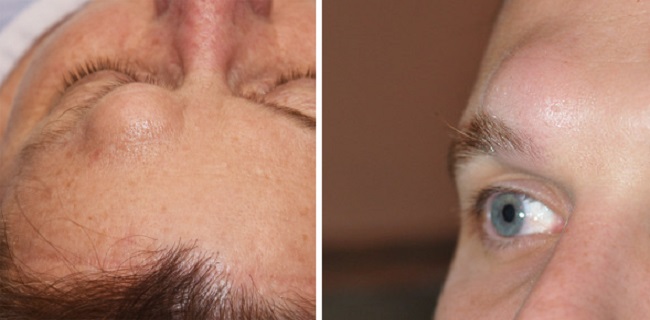
Почему шрамы настолько отличаются от обычной кожи
- Джейсон Г. Голдман
- BBC Future
Автор фото, iStock
Шрамы рассказывают миру о наших прошлых травмах — но почему рубцовая ткань выглядит по-другому и так выделяется на фоне обычной кожи? Обозреватель BBC Future ищет ответ на этот вопрос.
Когда мне было 10 или 11 лет, я приехал в летний лагерь и повредил колено, бегая по гравийной дорожке со своими товарищами. Падение было довольно серьезным, и в кожу на коленке буквально впились несколько небольших кусочков гравия.
В медпункте медсестры смыли кровь и достали гравий из-под кожи, а затем подставили под колено емкость и полили рану медицинским спиртом.
Было очень больно, но, по крайней мере, это помогло мне избежать инфекции. Чего мне избежать не удалось, так это шрама.
Однажды, когда я учился в колледже, я порезал руку ножом, пытаясь открыть коробку в комнате общежития. На левой руке между большим и указательным пальцем появился еще один шрам.
Почти каждый из нас может рассказать впечатляющую историю о том, как получил шрам (и даже не один), чтобы похвастаться перед друзьями. Но что же на самом деле представляет собой шрам?
Начнем с того, что шрам неизбежно образуется при заживлении любой раны. Вопрос в том, как именно он будет выглядеть.
Дело в том, что шрам — это естественный результат процесса заживления, запускаемого организмом для восстановления кожи или других органов.
Автор фото, iStock
Подпись к фото,Корочка на заживающей ране защищает ее от инфекции, а затем образуется шрам
В то же время у животных, способных отращивать новые части тела, в частности, конечности или хвост, шрамы не появляются.
При повреждениях кожного покрова, в том числе ранах, ожогах или травмах, сначала начинается кровотечение.
Затем образуется кровяной сгусток, его верхняя часть затвердевает и покрывается корочкой, защищающей рану от вторжения инородных организмов.
В защищенной от внешней среды нижней части кровяного сгустка появляются клетки под названием фибробласты, чья задача заключается в том, чтобы заменить корочку рубцовой тканью.
Ткань, образующая шрам, имеет практически такой же состав, как и обычная кожа — она почти полностью состоит из белка под названием коллаген. Тем не менее она выглядит иначе и имеет другую структуру.
В исследовании, опубликованном в научном журнале Bulletin of Mathematical Biology в 1998 году, математики Джон К. Даллон и Джонатан А. Шерратт из Уорикского университета объяснили причины этого явления.
«У людей, как и у животных с плотной кожей, — пишут они, — в нормальной ткани волокна коллагена переплетаются крест-накрест, в то время как в рубцовой ткани они вытянуты параллельно поверхности кожи».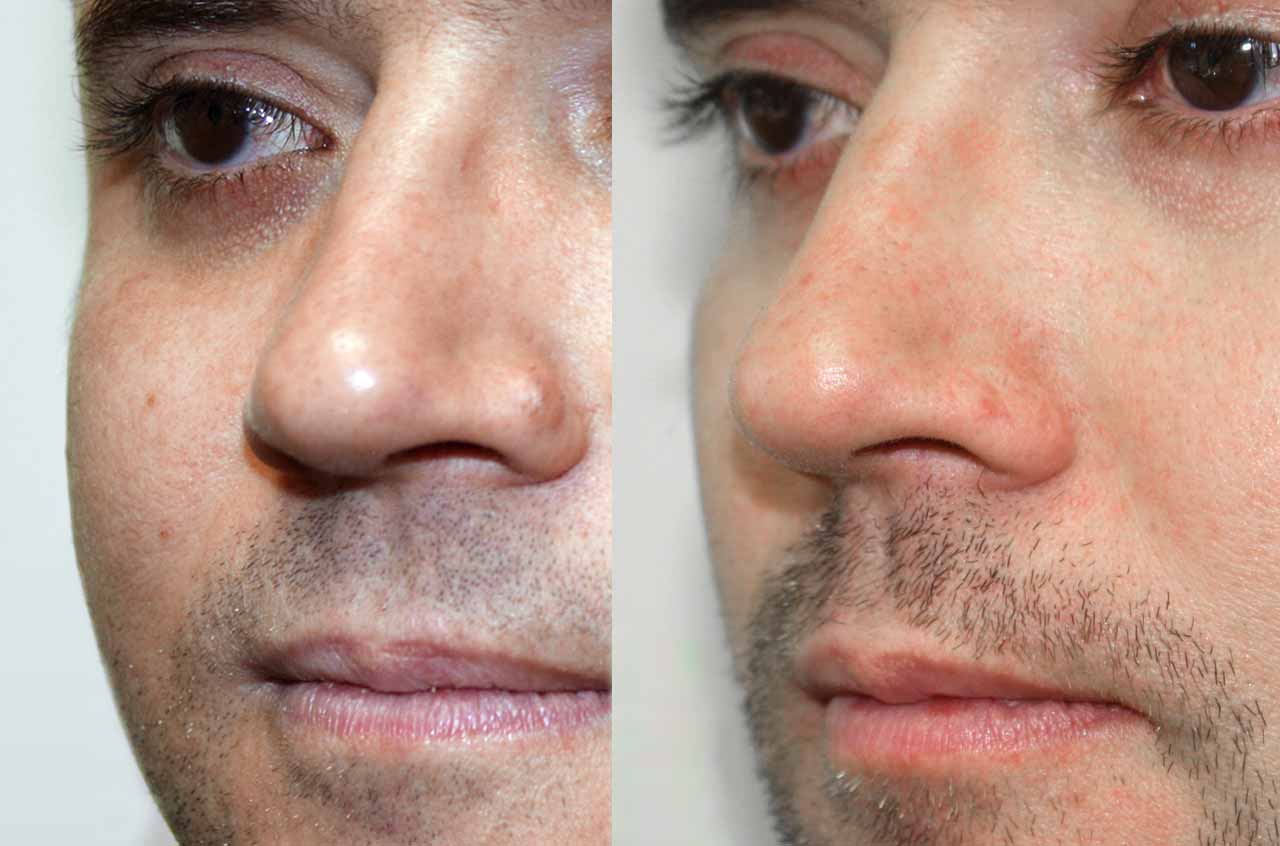
Другими словами, обычная кожная ткань состоит из волокон, ориентированных во всех возможных направлениях, а в рубцовой ткани эти же волокна ориентированы в одном направлении и располагаются параллельно друг другу.
С точки зрения эволюции это вполне разумно. При наличии открытой раны организм подвергается риску, в первую очередь — попадания инфекции. Поэтому вместо медленного восстановления кожи место повреждения быстро заполняется рубцовой тканью.
Автор фото, iStock
Подпись к фото,Структура обычной кожи очень сильно отличается от структуры рубцовой ткани
Можно провести такую аналогию: если в крыше образовалась дыра и идет дождь, не стоит ждать лучшего мастера в городе, если самый обычный мастер готов приехать прямо сейчас и сделать работу в два раза быстрее и дешевле.
Лучше защитить организм от внешнего мира как можно скорее, даже если качество работы будет немного хромать.
Кто-то гордится шрамами, а кто-то находит их эстетически непривлекательными. Полностью избежать формирования шрамов невозможно, однако существуют способы уменьшить их размер и сделать их менее заметными.
Полностью избежать формирования шрамов невозможно, однако существуют способы уменьшить их размер и сделать их менее заметными.
Во-первых, чем больше рана, тем больше шрам. Именно поэтому врачи так часто накладывают швы. Уменьшение расстояния между краями раны позволяет сократить размер корочки и, соответственно, шрама.
Если шрам действительно неприглядный, дерматолог может посоветовать скорректировать его. Эта процедура заключается в полном удалении шрама и повторном наложении швов.
На его месте неизбежно образуется новый шрам, но врач может сделать так, что он будет менее заметным.
Другие способы удаления шрамов, в том числе химический пилинг и дермабразия (механическое шлифование), предполагают удаление поверхностных слоев кожи.
После этого контролируемого вмешательства начинается процесс восстановления, и на месте шрама может появиться новая, более молодая и нежная кожа.
Каждый из этих методов дает определенные результаты и при некоторых условиях может сделать шрамы менее заметными, но ни один из них не способен удалить их полностью.
С их помощью шрам можно только скорректировать, уменьшить, изменить его местоположение или иным способом улучшить его вид.
Полностью избавиться от шрама можно только при помощи пересадки кожи, но даже в этом случае по краям трансплантата все равно образуется шрам.
Возможно, в будущем ученые придумают что-то получше, а нам не остается ничего другого, кроме как делиться с друзьями захватывающими историями о происхождении своих шрамов.
Об опасности удаления и травмы родинок…
Приглашаем всех желающих 19 мая 2018 года проверить свои родинки с 9-00 до 12-00 к врачу-онкологу (взрослая поликлиника кабинет № 105)
Меня просили рассказать о мифах, связанных с родинками и меланомой. Не о тех, что мифы древности, а о тех, что бытуют в повседневной жизни.
Не проблема. Вы хочете мифов? Их есть у меня…
Итак, миф номер один, самый распространенный и самый, пожалуй, опасный. Миф этот гласит: «родинку лучше не трогать». Вариант мифа: «у моего знакомого удалили родинку, через полгода умер».
Миф этот гласит: «родинку лучше не трогать». Вариант мифа: «у моего знакомого удалили родинку, через полгода умер».
Откуда у этого мифа растут ноги? Они растут из плохой диагностики меланомы. Достаточно часты случаи (а в нашей стране эти случаи составляют 70% от всех случаев диагностики первичной меланомы), когда пациент обращается к врачу с меланомой кожи, развившейся уже до той стадии, когда она способна метастазировать. Либо уже с метастазами. То есть, на стадиях II, III и IV.
Меланома – агрессивная опухоль, ее биологическая особенность – способность к раннему метастазированию, которое и приводит пациентов к смерти. Что такое метастазы? Это клетки опухоли, распространившиеся с током лимфы или крови в отдаленные от первичной опухоли органы и ткани. Закрепившись на новом месте, опухолевая клетка начинает активно делиться, образуя новую опухоль. Новая опухоль растет инвазивно – прорастает и разрушает ткани органа, в котором она локализовалась, окружающие нервы и сосуды, и дальше сама по себе становится источником новых метастазов. Единожды начавшийся метастатический процесс подобен цепной реакции, в ходе которой в разрушительный опухолевый процесс вовлекаются все новые и новые области поражения. Средняя продолжительность жизни пациента с меланомой кожи, у которого развились отдаленные метастазы, если этот пациент не получает лечения, составляет 6-8 месяцев. Если получает лечение – то как повезет, зависит от того, чувствительна ли его опухоль к проводимому лечению.
Единожды начавшийся метастатический процесс подобен цепной реакции, в ходе которой в разрушительный опухолевый процесс вовлекаются все новые и новые области поражения. Средняя продолжительность жизни пациента с меланомой кожи, у которого развились отдаленные метастазы, если этот пациент не получает лечения, составляет 6-8 месяцев. Если получает лечение – то как повезет, зависит от того, чувствительна ли его опухоль к проводимому лечению.
Но я отвлекся. Итак, как бывает в 70% случаев с пациентами, у которых развилась меланома кожи? Они обращаются к врачу, считая, что их проблема – это странная (а иногда и практически «обычная») родинка на коже. Врач удаляет эту родинку – это обязательная процедура для верификации диагноза, но уже слишком поздно: процесс запущен. Болезнь развивается, пациент умирает. Все окружающие связывают развитие болезни и смерти с знаковым событием – удалением родинки.
Логическая ошибка, возникающая из-за смешивания понятий «после» и «вследствие» известна еще со времен Древнего Рима.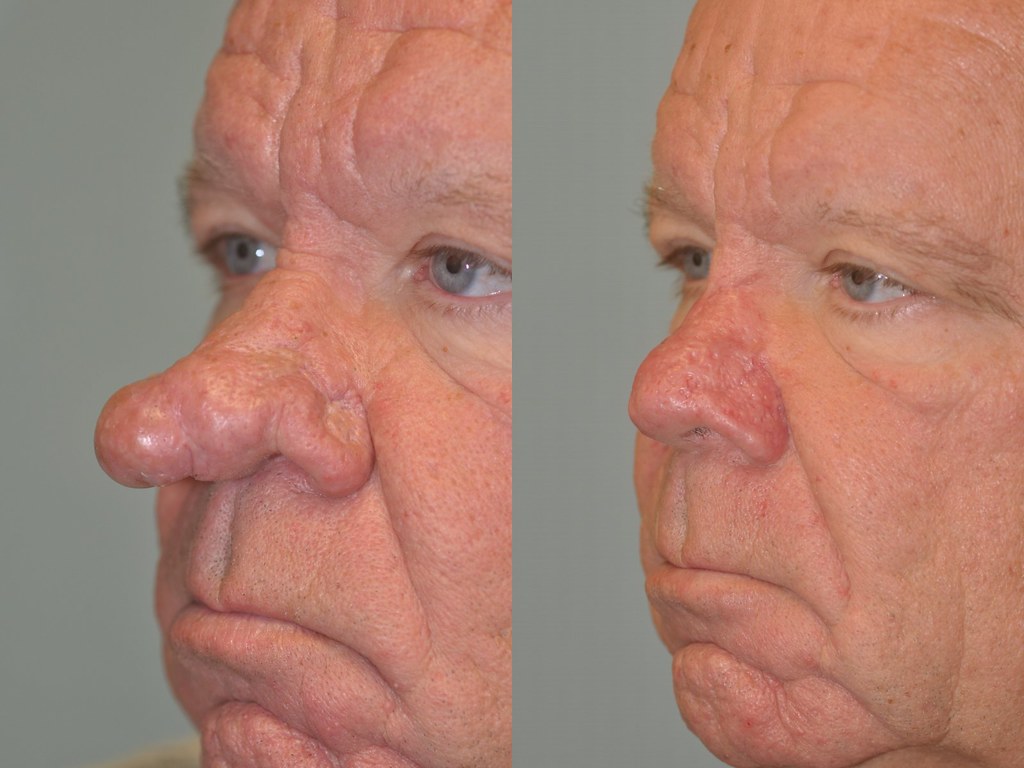 Вроде как в те времена и был сформулирован постулат «Post hoc, nоn est propter hoc», то есть «после этого не значит вследствие этого».
Вроде как в те времена и был сформулирован постулат «Post hoc, nоn est propter hoc», то есть «после этого не значит вследствие этого».
Миф о смертности после удаления родинок – типичный пример такой ошибки. Не удаление родинки вызывает развитие болезни, а слишком позднее удаление уже сформировавшейся меланомы. На сегодняшний день в одних только США проживает 960 231 человек, которым были удалены меланомы кожи на ранних стадиях. Почти миллион! Это только меланомы. Сколько миллионов человек, перенесших удаление подозрительных родинок – одному богу известно, их невозможно посчитать. Все здоровы и счастливы.
Очень важная оговорка по этому мифу – что речь идет о правильном удалении. То есть, удалении в пределах здоровых тканей, проводимом квалифицированным врачом-онкологом или дерматологом. Не о лазерной деструкции, не о криодеструкции, не о чем-нибудь еще.
Есть еще два распространенных мнения, связанных с повреждением родинок. Почему я не называю их мифами? Потому что с ними не так всё просто.
Почему я не называю их мифами? Потому что с ними не так всё просто.
Первое мнение гласит, что травма родинки вызывает ее перерождение в меланому. Или повышает риск перерождения в меланому. Откуда такое мнение?
Оно имеет два корня. С одной стороны, многие пациенты с меланомой начинают обращать внимание на свою «родинку» после того, как она начинает изъязвляться и кровоточить. Появление кровоточивости при малейшей травме – достаточно характерный процесс, и многие пациенты обращаются к врачу именно после появления этого симптома. Тут та же логическая ошибка «после-следствие», что и в предыдущем случае.
С другой стороны, некоторые пациенты действительно отмечают рост и изменения родинки после травмы. По данным гистологических исследований отнюдь не всегда такая, изменяющаяся после травмы родинка, является меланомой, но само наличие явления не позволяет судить о нем исключительно как о мифе.
Мнение об опасности повреждения родинки также связано с патофизиологическим представлением о том, что в зоне повреждения всегда идут процессы репарации ткани, которые связаны с присутствием в поврежденной области биологически активных веществ, стимулирующих рост и деление клеток. Что теоретически может стимулировать процесс роста злокачественной опухоли.
Теоретически. Практических же доказательств повышения риска развития меланомы кожи при травме доброкачественного невуса – не существует. Те ретроспективные исследования, которые проводились на этот счет, не подтвердили повышения риска меланомы при травме родинки. Поэтому на сегодняшний день травма меланоцитарного невуса не является показанием к его удалению. И поводом для паники. Поводом для осмотра врача, и, возможно, наблюдения в течение некоторого времени – да.
Роль хронической травматизации при этом изучена недостаточно. Недостаточно – это значит, что данные разных исследований, проводимых на этот счет, противоречивы. Недостаточная изученность роли хронической травмы обуславливает показания к удалению меланоцитарного невуса, если он находится в какой-то области, где травмируется часто.
Недостаточная изученность роли хронической травмы обуславливает показания к удалению меланоцитарного невуса, если он находится в какой-то области, где травмируется часто.
Из мнения об опасности травмы невуса вытекает мнение о недопустимости травмирующих вмешательств при невусах. Тех вмешательств, в ходе которых невус не удаляется целиком, а из него берется небольшая часть для гистологического исследования – различного типа инцизионные биопсии, punch-биопсии, shave-биопсии, пункции.
Действительно, золотым стандартом взятия материала для гистологического исследования подозрительной родинки является эксцизионная биопсия. Это процедура, при которой родинка удаляется хирургически на всю глубину кожи, с отступом от краев родинки в сторону здоровой кожи от 1 мм до 1 см. Эта процедура достоверно безопасна, получает получить оптимальный для гистологического исследования материал, а в случае обнаружения при гистологическом исследовании меланомы, провести и ее стадирование.
Но в ряде случае эта процедура не может быть выполнена или является нежелательной. Например, при меланомах, расположенных на тех участках кожи, которые так просто не отрежешь – на коже лица, ушей, гениталий, иногда пальцев.
И в этих случаях инцизионные биопсии, т.е. вмешательства без удаления всей родинки, считаются допустимыми. Фото ниже – скан рекомендаций NCCN о принципах биопсии образований, подозрительных на меланомы. Красным обведены рекомендации, касающиеся инцизий.
Таких, инцизионных, биопсий в мире проводится немало, и пока у пациентов, их перенесших, не отмечено увеличение риска развития или прогрессирования меланомы. Что косвенно также говорит о несостоятельности мнения об опасности травмы невуса.
На этом пока остановлюсь. В следующий раз поговорим о других мифах.
Текст дерматоонколога Игоря Синельникова.
Ушиб носа: причины, симптомы и лечение
Ударяя носом, можно повредить кровеносные сосуды под кожей. Если кровь вытекает из этих сломанных кровеносных сосудов и луж под кожей, поверхность кожи обесцвечивается — часто в «черно-синих» цветах, которые традиционно используются для описания синяка.
Ушибы носа чаще всего возникают в результате прямого повреждения носа от:
К другим, менее частым причинам синяков в носу относятся:
Есть несколько общих симптомов ушиба носа:
- Изменение цвета. Синяки наиболее известны по изменению цвета кожи в черный и синий. Синяк меняет цвет по мере заживления, с розового / красного на момент травмы до синего / фиолетового в течение следующих пяти дней, а затем становится зеленоватым на следующий день или два. Наконец, желто-коричневый синяк перейдет в нормальный оттенок кожи. Обычно синяки держатся около двух недель.
- Набухание. Сам нос может опухать, и опухоль может распространяться на области вокруг глаз.

- Боль. Даже легкий удар в чувствительный нос может вызвать дискомфорт.
- Кровотечение. Сморкание, даже легкое, может вызвать кровотечение из одной или обеих ноздрей.
Если вы испытываете один или все из следующих симптомов, велика вероятность, что вы сделали больше, чем ушиб нос. Эти симптомы могут быть признаком того, что у вас перелом носа, и вам следует обратиться в отделение неотложной помощи:
- Вы не можете дышать — или вам очень трудно дышать — через поврежденный нос.
- У вас кровотечение из носа, которое не прекращается даже после соответствующего лечения, такого как наложение холодного компресса и легкое давление.
- Вы потеряли сознание после получения травмы.
- У вас нарушение зрения, например нечеткость зрения или двоение в глазах.
- У вас открытая рана на носу.
- Ваш нос не просто опух, а выглядит деформированным или искривленным.
Травма носа также может вызвать сотрясение мозга. Помимо наблюдения за симптомами ушиба носа, следите за симптомами сотрясения:
Помимо наблюдения за симптомами ушиба носа, следите за симптомами сотрясения:
Как можно скорее после травмы начните следующие шаги, чтобы уменьшить отек и синяк:
- Положите пакет со льдом на раненого. область около 10 минут. Затем снимите пакет со льдом примерно на 10 минут. Повторяйте как можно чаще в течение следующих 24 часов или около того.
- Примите безрецептурное обезболивающее — ацетаминофен (Тайленол, Панадол), ибупрофен (Адвил, Мотрин), напроксен (Алив) — при необходимости для обезболивания.
- Избегайте сморкания в течение как минимум 48 часов.
- Держитесь подальше от напитков, которые могут расширять кровеносные сосуды, таких как алкоголь или горячие жидкости.
- Избегайте действий, которые могут вызвать прилив крови к голове, например, наклоняться достаточно далеко, чтобы голова опускалась ниже талии.
- Отдыхайте и избегайте физических нагрузок. Подождите не менее шести недель, прежде чем заниматься контактными видами спорта.

- Не поднимайте за один раз больше, чем несколько фунтов. Поднятие тяжестей может вызвать скопление крови вокруг глаз и носа.
- Положите голову на подушки во время сна, чтобы держать голову выше уровня сердца.
Этих действий может быть все, что вам нужно для лечения легкой травмы носа. Тем не менее, ваш врач, вероятно, захочет увидеть вас лично примерно через неделю после травмы, чтобы оценить возможность того, что ваш нос мог изменить свою обычную форму.
Ожидайте, что опухоль в основном исчезнет примерно через неделю, а синяк исчезнет примерно через две недели. Через неделю или две болезненность станет менее чувствительной.
Когда опухоль уменьшится, вы можете заметить, что вместе с синяком изменилась форма носа. Деформации, вызванные травмой носовых костей или хрящей, остаются постоянными до тех пор, пока их не лечит специалист.
Независимо от того, собираетесь ли вы посетить врача, вы можете способствовать заживлению ушибленного носа с помощью покоя, льда, возвышения и других простых домашних процедур.
Если вы думаете, что у вас сломан нос или у вас сотрясение мозга, вам следует немедленно обратиться к врачу.Или, если после недели домашнего лечения — после того, как отек уменьшился — вы чувствуете, что ваш нос может деформироваться, назначьте осмотр у врача или специалиста.
Ушиб носа: причины, симптомы и лечение
Ударяя носом, вы можете повредить кровеносные сосуды под кожей. Если кровь вытекает из этих сломанных кровеносных сосудов и луж под кожей, поверхность кожи обесцвечивается — часто в «черно-синих» цветах, которые традиционно используются для описания синяка.
Ушибы носа чаще всего возникают в результате прямого повреждения носа от:
К другим, менее частым причинам синяков в носу относятся:
Есть несколько общих симптомов ушиба носа:
- Изменение цвета. Синяки наиболее известны по изменению цвета кожи в черный и синий. Синяк меняет цвет по мере заживления, с розового / красного на момент травмы до синего / фиолетового в течение следующих пяти дней, а затем становится зеленоватым на следующий день или два.
 Наконец, желто-коричневый синяк перейдет в нормальный оттенок кожи. Обычно синяки держатся около двух недель.
Наконец, желто-коричневый синяк перейдет в нормальный оттенок кожи. Обычно синяки держатся около двух недель. - Набухание. Сам нос может опухать, и опухоль может распространяться на области вокруг глаз.
- Боль. Даже легкий удар в чувствительный нос может вызвать дискомфорт.
- Кровотечение. Сморкание, даже легкое, может вызвать кровотечение из одной или обеих ноздрей.
Если вы испытываете один или все из следующих симптомов, велика вероятность, что вы сделали больше, чем ушиб нос.Эти симптомы могут быть признаком того, что у вас перелом носа, и вам следует обратиться в отделение неотложной помощи:
- Вы не можете дышать — или вам очень трудно дышать — через поврежденный нос.
- У вас кровотечение из носа, которое не прекращается даже после соответствующего лечения, такого как наложение холодного компресса и легкое давление.
- Вы потеряли сознание после получения травмы.

- У вас нарушение зрения, например нечеткость зрения или двоение в глазах.
- У вас открытая рана на носу.
- Ваш нос не просто опух, а выглядит деформированным или искривленным.
Травма носа также может вызвать сотрясение мозга. Помимо наблюдения за симптомами ушиба носа, следите за симптомами сотрясения:
Как можно скорее после травмы начните следующие шаги, чтобы уменьшить отек и синяк:
- Положите пакет со льдом на раненого. область около 10 минут.Затем снимите пакет со льдом примерно на 10 минут. Повторяйте как можно чаще в течение следующих 24 часов или около того.
- Примите безрецептурное обезболивающее — ацетаминофен (Тайленол, Панадол), ибупрофен (Адвил, Мотрин), напроксен (Алив) — при необходимости для обезболивания.
- Избегайте сморкания в течение как минимум 48 часов.
- Держитесь подальше от напитков, которые могут расширять кровеносные сосуды, таких как алкоголь или горячие жидкости.
- Избегайте действий, которые могут вызвать прилив крови к голове, например, наклоняться достаточно далеко, чтобы голова опускалась ниже талии.

- Отдыхайте и избегайте физических нагрузок. Подождите не менее шести недель, прежде чем заниматься контактными видами спорта.
- Не поднимайте за один раз больше, чем несколько фунтов. Поднятие тяжестей может вызвать скопление крови вокруг глаз и носа.
- Положите голову на подушки во время сна, чтобы держать голову выше уровня сердца.
Этих действий может быть все, что вам нужно для лечения легкой травмы носа. Тем не менее, ваш врач, вероятно, захочет увидеть вас лично примерно через неделю после травмы, чтобы оценить возможность того, что ваш нос мог изменить свою обычную форму.
Ожидайте, что опухоль в основном исчезнет примерно через неделю, а синяк исчезнет примерно через две недели. Через неделю или две болезненность станет менее чувствительной.
Когда опухоль уменьшится, вы можете заметить, что вместе с синяком изменилась форма носа. Деформации, вызванные травмой носовых костей или хрящей, остаются постоянными до тех пор, пока их не лечит специалист.
Независимо от того, собираетесь ли вы посетить врача, вы можете способствовать заживлению ушибленного носа с помощью покоя, льда, возвышения и других простых домашних процедур.
Если вы думаете, что у вас сломан нос или у вас сотрясение мозга, вам следует немедленно обратиться к врачу. Или, если после недели домашнего лечения — после того, как отек уменьшился — вы чувствуете, что ваш нос может деформироваться, назначьте осмотр у врача или специалиста.
Ушиб носа: причины, симптомы и лечение
Ударяя носом, вы можете повредить кровеносные сосуды под кожей. Если кровь вытекает из этих сломанных кровеносных сосудов и луж под кожей, поверхность кожи обесцвечивается — часто в «черно-синих» цветах, которые традиционно используются для описания синяка.
Ушибы носа чаще всего возникают в результате прямого повреждения носа от:
К другим, менее частым причинам синяков в носу относятся:
Есть несколько общих симптомов ушиба носа:
- Изменение цвета.
 Синяки наиболее известны по изменению цвета кожи в черный и синий. Синяк меняет цвет по мере заживления, с розового / красного на момент травмы до синего / фиолетового в течение следующих пяти дней, а затем становится зеленоватым на следующий день или два.Наконец, желто-коричневый синяк перейдет в нормальный оттенок кожи. Обычно синяки держатся около двух недель.
Синяки наиболее известны по изменению цвета кожи в черный и синий. Синяк меняет цвет по мере заживления, с розового / красного на момент травмы до синего / фиолетового в течение следующих пяти дней, а затем становится зеленоватым на следующий день или два.Наконец, желто-коричневый синяк перейдет в нормальный оттенок кожи. Обычно синяки держатся около двух недель. - Набухание. Сам нос может опухать, и опухоль может распространяться на области вокруг глаз.
- Боль. Даже легкий удар в чувствительный нос может вызвать дискомфорт.
- Кровотечение. Сморкание, даже легкое, может вызвать кровотечение из одной или обеих ноздрей.
Если вы испытываете один или все из следующих симптомов, велика вероятность, что вы сделали больше, чем ушиб нос.Эти симптомы могут быть признаком того, что у вас перелом носа, и вам следует обратиться в отделение неотложной помощи:
- Вы не можете дышать — или вам очень трудно дышать — через поврежденный нос.

- У вас кровотечение из носа, которое не прекращается даже после соответствующего лечения, такого как наложение холодного компресса и легкое давление.
- Вы потеряли сознание после получения травмы.
- У вас нарушение зрения, например нечеткость зрения или двоение в глазах.
- У вас открытая рана на носу.
- Ваш нос не просто опух, а выглядит деформированным или искривленным.
Травма носа также может вызвать сотрясение мозга. Помимо наблюдения за симптомами ушиба носа, следите за симптомами сотрясения:
Как можно скорее после травмы начните следующие шаги, чтобы уменьшить отек и синяк:
- Положите пакет со льдом на раненого. область около 10 минут.Затем снимите пакет со льдом примерно на 10 минут. Повторяйте как можно чаще в течение следующих 24 часов или около того.
- Примите безрецептурное обезболивающее — ацетаминофен (Тайленол, Панадол), ибупрофен (Адвил, Мотрин), напроксен (Алив) — при необходимости для обезболивания.

- Избегайте сморкания в течение как минимум 48 часов.
- Держитесь подальше от напитков, которые могут расширять кровеносные сосуды, таких как алкоголь или горячие жидкости.
- Избегайте действий, которые могут вызвать прилив крови к голове, например, наклоняться достаточно далеко, чтобы голова опускалась ниже талии.
- Отдыхайте и избегайте физических нагрузок. Подождите не менее шести недель, прежде чем заниматься контактными видами спорта.
- Не поднимайте за один раз больше, чем несколько фунтов. Поднятие тяжестей может вызвать скопление крови вокруг глаз и носа.
- Положите голову на подушки во время сна, чтобы держать голову выше уровня сердца.
Этих действий может быть все, что вам нужно для лечения легкой травмы носа. Тем не менее, ваш врач, вероятно, захочет увидеть вас лично примерно через неделю после травмы, чтобы оценить возможность того, что ваш нос мог изменить свою обычную форму.
Ожидайте, что опухоль в основном исчезнет примерно через неделю, а синяк исчезнет примерно через две недели. Через неделю или две болезненность станет менее чувствительной.
Через неделю или две болезненность станет менее чувствительной.
Когда опухоль уменьшится, вы можете заметить, что вместе с синяком изменилась форма носа. Деформации, вызванные травмой носовых костей или хрящей, остаются постоянными до тех пор, пока их не лечит специалист.
Независимо от того, собираетесь ли вы посетить врача, вы можете способствовать заживлению ушибленного носа с помощью покоя, льда, возвышения и других простых домашних процедур.
Если вы думаете, что у вас сломан нос или у вас сотрясение мозга, вам следует немедленно обратиться к врачу. Или, если после недели домашнего лечения — после того, как отек уменьшился — вы чувствуете, что ваш нос может деформироваться, назначьте осмотр у врача или специалиста.
Ушиб носа: причины, симптомы и лечение
Ударяя носом, вы можете повредить кровеносные сосуды под кожей. Если кровь вытекает из этих сломанных кровеносных сосудов и луж под кожей, поверхность кожи обесцвечивается — часто в «черно-синих» цветах, которые традиционно используются для описания синяка.
Ушибы носа чаще всего возникают в результате прямого повреждения носа от:
К другим, менее частым причинам синяков в носу относятся:
Есть несколько общих симптомов ушиба носа:
- Изменение цвета. Синяки наиболее известны по изменению цвета кожи в черный и синий. Синяк меняет цвет по мере заживления, с розового / красного на момент травмы до синего / фиолетового в течение следующих пяти дней, а затем становится зеленоватым на следующий день или два.Наконец, желто-коричневый синяк перейдет в нормальный оттенок кожи. Обычно синяки держатся около двух недель.
- Набухание. Сам нос может опухать, и опухоль может распространяться на области вокруг глаз.
- Боль. Даже легкий удар в чувствительный нос может вызвать дискомфорт.
- Кровотечение. Сморкание, даже легкое, может вызвать кровотечение из одной или обеих ноздрей.
Если вы испытываете один или все из следующих симптомов, велика вероятность, что вы сделали больше, чем ушиб нос. Эти симптомы могут быть признаком того, что у вас перелом носа, и вам следует обратиться в отделение неотложной помощи:
Эти симптомы могут быть признаком того, что у вас перелом носа, и вам следует обратиться в отделение неотложной помощи:
- Вы не можете дышать — или вам очень трудно дышать — через поврежденный нос.
- У вас кровотечение из носа, которое не прекращается даже после соответствующего лечения, такого как наложение холодного компресса и легкое давление.
- Вы потеряли сознание после получения травмы.
- У вас нарушение зрения, например нечеткость зрения или двоение в глазах.
- У вас открытая рана на носу.
- Ваш нос не просто опух, а выглядит деформированным или искривленным.
Травма носа также может вызвать сотрясение мозга. Помимо наблюдения за симптомами ушиба носа, следите за симптомами сотрясения:
Как можно скорее после травмы начните следующие шаги, чтобы уменьшить отек и синяк:
- Положите пакет со льдом на раненого. область около 10 минут.Затем снимите пакет со льдом примерно на 10 минут. Повторяйте как можно чаще в течение следующих 24 часов или около того.

- Примите безрецептурное обезболивающее — ацетаминофен (Тайленол, Панадол), ибупрофен (Адвил, Мотрин), напроксен (Алив) — при необходимости для обезболивания.
- Избегайте сморкания в течение как минимум 48 часов.
- Держитесь подальше от напитков, которые могут расширять кровеносные сосуды, таких как алкоголь или горячие жидкости.
- Избегайте действий, которые могут вызвать прилив крови к голове, например, наклоняться достаточно далеко, чтобы голова опускалась ниже талии.
- Отдыхайте и избегайте физических нагрузок. Подождите не менее шести недель, прежде чем заниматься контактными видами спорта.
- Не поднимайте за один раз больше, чем несколько фунтов. Поднятие тяжестей может вызвать скопление крови вокруг глаз и носа.
- Положите голову на подушки во время сна, чтобы держать голову выше уровня сердца.
Этих действий может быть все, что вам нужно для лечения легкой травмы носа. Тем не менее, ваш врач, вероятно, захочет увидеть вас лично примерно через неделю после травмы, чтобы оценить возможность того, что ваш нос мог изменить свою обычную форму.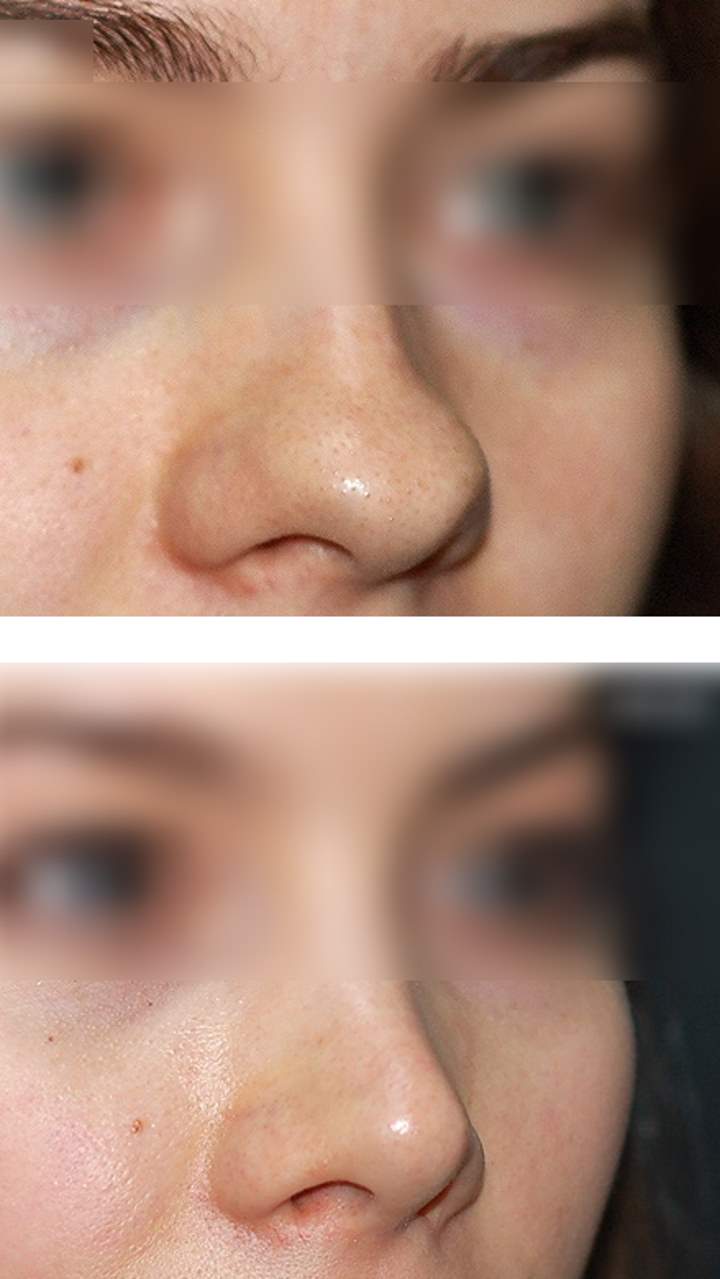
Ожидайте, что опухоль в основном исчезнет примерно через неделю, а синяк исчезнет примерно через две недели. Через неделю или две болезненность станет менее чувствительной.
Когда опухоль уменьшится, вы можете заметить, что вместе с синяком изменилась форма носа. Деформации, вызванные травмой носовых костей или хрящей, остаются постоянными до тех пор, пока их не лечит специалист.
Независимо от того, собираетесь ли вы посетить врача, вы можете способствовать заживлению ушибленного носа с помощью покоя, льда, возвышения и других простых домашних процедур.
Если вы думаете, что у вас сломан нос или у вас сотрясение мозга, вам следует немедленно обратиться к врачу. Или, если после недели домашнего лечения — после того, как отек уменьшился — вы чувствуете, что ваш нос может деформироваться, назначьте осмотр у врача или специалиста.
Ушиб носа: причины, симптомы и лечение
Ударяя носом, вы можете повредить кровеносные сосуды под кожей. Если кровь вытекает из этих сломанных кровеносных сосудов и луж под кожей, поверхность кожи обесцвечивается — часто в «черно-синих» цветах, которые традиционно используются для описания синяка.
Ушибы носа чаще всего возникают в результате прямого повреждения носа от:
К другим, менее частым причинам синяков в носу относятся:
Есть несколько общих симптомов ушиба носа:
- Изменение цвета. Синяки наиболее известны по изменению цвета кожи в черный и синий. Синяк меняет цвет по мере заживления, с розового / красного на момент травмы до синего / фиолетового в течение следующих пяти дней, а затем становится зеленоватым на следующий день или два.Наконец, желто-коричневый синяк перейдет в нормальный оттенок кожи. Обычно синяки держатся около двух недель.
- Набухание. Сам нос может опухать, и опухоль может распространяться на области вокруг глаз.
- Боль. Даже легкий удар в чувствительный нос может вызвать дискомфорт.
- Кровотечение. Сморкание, даже легкое, может вызвать кровотечение из одной или обеих ноздрей.
Если вы испытываете один или все из следующих симптомов, велика вероятность, что вы сделали больше, чем ушиб нос. Эти симптомы могут быть признаком того, что у вас перелом носа, и вам следует обратиться в отделение неотложной помощи:
Эти симптомы могут быть признаком того, что у вас перелом носа, и вам следует обратиться в отделение неотложной помощи:
- Вы не можете дышать — или вам очень трудно дышать — через поврежденный нос.
- У вас кровотечение из носа, которое не прекращается даже после соответствующего лечения, такого как наложение холодного компресса и легкое давление.
- Вы потеряли сознание после получения травмы.
- У вас нарушение зрения, например нечеткость зрения или двоение в глазах.
- У вас открытая рана на носу.
- Ваш нос не просто опух, а выглядит деформированным или искривленным.
Травма носа также может вызвать сотрясение мозга. Помимо наблюдения за симптомами ушиба носа, следите за симптомами сотрясения:
Как можно скорее после травмы начните следующие шаги, чтобы уменьшить отек и синяк:
- Положите пакет со льдом на раненого. область около 10 минут.Затем снимите пакет со льдом примерно на 10 минут. Повторяйте как можно чаще в течение следующих 24 часов или около того.

- Примите безрецептурное обезболивающее — ацетаминофен (Тайленол, Панадол), ибупрофен (Адвил, Мотрин), напроксен (Алив) — при необходимости для обезболивания.
- Избегайте сморкания в течение как минимум 48 часов.
- Держитесь подальше от напитков, которые могут расширять кровеносные сосуды, таких как алкоголь или горячие жидкости.
- Избегайте действий, которые могут вызвать прилив крови к голове, например, наклоняться достаточно далеко, чтобы голова опускалась ниже талии.
- Отдыхайте и избегайте физических нагрузок. Подождите не менее шести недель, прежде чем заниматься контактными видами спорта.
- Не поднимайте за один раз больше, чем несколько фунтов. Поднятие тяжестей может вызвать скопление крови вокруг глаз и носа.
- Положите голову на подушки во время сна, чтобы держать голову выше уровня сердца.
Этих действий может быть все, что вам нужно для лечения легкой травмы носа. Тем не менее, ваш врач, вероятно, захочет увидеть вас лично примерно через неделю после травмы, чтобы оценить возможность того, что ваш нос мог изменить свою обычную форму.
Ожидайте, что опухоль в основном исчезнет примерно через неделю, а синяк исчезнет примерно через две недели. Через неделю или две болезненность станет менее чувствительной.
Когда опухоль уменьшится, вы можете заметить, что вместе с синяком изменилась форма носа. Деформации, вызванные травмой носовых костей или хрящей, остаются постоянными до тех пор, пока их не лечит специалист.
Независимо от того, собираетесь ли вы посетить врача, вы можете способствовать заживлению ушибленного носа с помощью покоя, льда, возвышения и других простых домашних процедур.
Если вы думаете, что у вас сломан нос или у вас сотрясение мозга, вам следует немедленно обратиться к врачу. Или, если после недели домашнего лечения — после того, как отек уменьшился — вы чувствуете, что ваш нос может деформироваться, назначьте осмотр у врача или специалиста.
Орбитальная эмфизема как следствие сильного выдувания носа: отчет о случае
Орбитальная эмфизема возникает, когда воздух попадает в мягкие ткани, окружающие орбиту.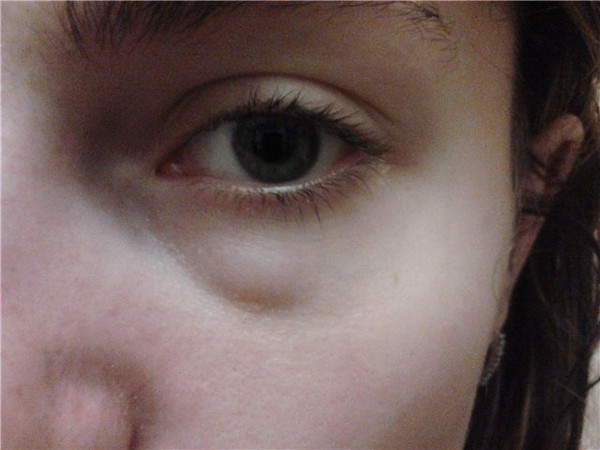 Хотя прорывные переломы орбиты часто возникают в результате травм лица, также могут возникать нетравматические переломы орбиты, но они редко описываются.Здесь представлен случай эмфиземы глазницы и глазного яблока, вызванной сильным сморканием. При обследовании обнаружена большая опухоль правого глаза и заметная подкожная эмфизема. У пациента нормальные движения глаз и острота зрения. Орбитальная компьютерная томография (КТ) выявила эмфизему орбиты, вторичную по отношению к перелому дна глазницы в верхнечелюстную пазуху, в результате высокого интраназального давления при сморкании. Пациентка получила консервативное лечение с применением антибиотиков и получила инструкции не чихать и не высморкаться.Она полностью выздоровела, и все ее симптомы полностью исчезли.
Хотя прорывные переломы орбиты часто возникают в результате травм лица, также могут возникать нетравматические переломы орбиты, но они редко описываются.Здесь представлен случай эмфиземы глазницы и глазного яблока, вызванной сильным сморканием. При обследовании обнаружена большая опухоль правого глаза и заметная подкожная эмфизема. У пациента нормальные движения глаз и острота зрения. Орбитальная компьютерная томография (КТ) выявила эмфизему орбиты, вторичную по отношению к перелому дна глазницы в верхнечелюстную пазуху, в результате высокого интраназального давления при сморкании. Пациентка получила консервативное лечение с применением антибиотиков и получила инструкции не чихать и не высморкаться.Она полностью выздоровела, и все ее симптомы полностью исчезли.
1. Введение
Орбитальная эмфизема — довольно редкое клиническое явление. Скопление воздуха в глазницах или веках чаще всего связано с переломом и травмой орбитальной кости. Хотя травма является наиболее частой этиологией орбитальной эмфиземы, описаны нетравматическая спонтанная орбитальная эмфизема, вызванная кашлем, чиханием, сморканием или любым типом напряжения в результате ятрогенных отоларингеальных и стоматологических процедур и инфекционных газообразующих микроорганизмов [1– 5].
Мы описываем пациента с орбитальной эмфиземой с опухолью вокруг левого глаза через несколько часов после того, как она высморкалась. Большинство случаев эмфиземы орбиты разрешаются спонтанно; однако врачи неотложной помощи должны знать, что раннее распознавание орбитальной эмфиземы имеет решающее значение для предотвращения возможных угрожающих зрению осложнений, если их не распознать [6]. Поскольку орбитальная эмфизема без травм в анамнезе является очень редким заболеванием в условиях оказания неотложной медицинской помощи, обмен нашим опытом и анализ предыдущих сообщений об этом состоянии могут помочь врачам скорой помощи выбрать терапевтические стратегии и начать немедленное лечение.
2. История болезни
59-летняя здоровая женщина из Японии с хроническим ринитом была доставлена в наше отделение неотложной помощи из-за внезапной и безболезненной припухлости левой периорбитальной области после сильного сморкания. При осмотре обнаружена большая опухоль левого глаза. Вокруг левого глаза была пальпируемая безболезненная эмфизема; у нее были нормальные движения глазного яблока и зрительная активность. При консультации с офтальмологом было обнаружено, что внутриглазное давление в ее левом глазу (20 мм рт. Ст.) Немного выше, чем в правом (13 мм рт. Ст.).Неконтрастная КТ выявила подкожную и субконъюнктивальную эмфизему глазницы и перелом срединной стенки глазницы левого глаза. Отмечено очаговое попадание экстраконального жира в воздушные клетки решетчатой кости (рис. 1). В остальном ее экстраокулярные мышцы, зрительный нерв и глазное яблоко были ничем не примечательны. Пациентка проходила консервативное лечение с профилактическим введением перорального цефдинира и офлоксациновой глазной мази и направлена к ближайшему врачу для амбулаторного наблюдения. Пациентке проинструктировали не сморкаться и посоветовали относительно симптомов, требующих немедленного рассмотрения.На следующий день опухоль глазницы и периорбитальная эмфизема частично разрешились при нормальном внутриглазном давлении.
Вокруг левого глаза была пальпируемая безболезненная эмфизема; у нее были нормальные движения глазного яблока и зрительная активность. При консультации с офтальмологом было обнаружено, что внутриглазное давление в ее левом глазу (20 мм рт. Ст.) Немного выше, чем в правом (13 мм рт. Ст.).Неконтрастная КТ выявила подкожную и субконъюнктивальную эмфизему глазницы и перелом срединной стенки глазницы левого глаза. Отмечено очаговое попадание экстраконального жира в воздушные клетки решетчатой кости (рис. 1). В остальном ее экстраокулярные мышцы, зрительный нерв и глазное яблоко были ничем не примечательны. Пациентка проходила консервативное лечение с профилактическим введением перорального цефдинира и офлоксациновой глазной мази и направлена к ближайшему врачу для амбулаторного наблюдения. Пациентке проинструктировали не сморкаться и посоветовали относительно симптомов, требующих немедленного рассмотрения.На следующий день опухоль глазницы и периорбитальная эмфизема частично разрешились при нормальном внутриглазном давлении.
3. Обсуждение
Этот случай подчеркивает спонтанную орбитальную эмфизему, вызванную сильным сморканием, которая может представлять диагностическую проблему. У нашей пациентки орбитальная эмфизема развивалась, когда пациент высморкался из носа путем переноса воздуха из придаточных пазух носа в орбиту по градиенту давления, в результате чего односторонний клапан выталкивает воздух в орбиту.Глазничный жир может функционировать как шаровой клапан, вытесняясь из места перелома во время инсуффляции, но отступая, чтобы закрыть отверстие под давлением захваченного воздуха.
Gwaltney et al. измеряли внутриназальное давление во время кашля, чихания и сморкания с использованием гидродинамического моделирования с помощью компьютерной томографии пазух. Они сообщили о среднем максимальном интраназальном давлении 66 мм рт. Ст. Во время сморкания, 4,6 мм рт. Ст. При чихании и 6,6 мм рт. Ст. Во время кашля. Интраназальное давление, превышающее 190 мм рт. Ст., Было измерено во время сморкания с максимальным выдыхательным усилием, что свидетельствует о том, что воздух может попадать в орбиту при значительном давлении [7]. Старая травма орбиты также может привести к хрупкости глазничной стенки и способствовать развитию орбитальной эмфиземы.
Старая травма орбиты также может привести к хрупкости глазничной стенки и способствовать развитию орбитальной эмфиземы.
У нашего пациента хроническое воспаление гайморовой пазухи, связанное с хроническим ринитом, могло вызвать ослабление орбитального дна, что сделало его более восприимчивым к переломам при высоком давлении и сильном сморкании.
Большинство случаев орбитальной эмфиземы не требуют лечения. Однако при прогрессирующей эмфиземе необходима срочная декомпрессия захваченного воздуха и острого синдрома орбитального компартмента, чтобы избежать необратимой потери зрения из-за механического растяжения зрительного нерва или сосудистых нарушений.Подвижность экстраокулярных мышц и острота зрения являются двумя наиболее важными офтальмологическими функциями, которые следует срочно оценивать у пациентов с острой травмой орбиты. Оценка этих способностей может быть сложной задачей из-за тяжести травмы головы, уровня отека периорбитальных мягких тканей, отсутствия полного взаимодействия у бдительных пациентов и снижения сознания.
Ухудшение зрения после травмы может быть вызвано интраорбитальной эмфиземой, ретробульбарным кровоизлиянием, утолщением зрительного нерва, предположительно вторичным по отношению к отеку, разрыву глазного яблока, отслоению сетчатки и поражению зрительного нерва.Эти осложнения являются неотложной офтальмологической ситуацией, требующей немедленного вмешательства. Следовательно, дифференциация доброкачественной эмфиземы орбиты от неотложной офтальмологической ситуации имеет решающее значение для предотвращения неблагоприятных последствий. В нетравматических случаях наиболее важным дифференциальным диагнозом, который следует исключить при остром одностороннем отеке глаза, является орбитальный целлюлит, который может проявляться болью при движении глаз, потерей зрения, хемозом и лихорадкой [6].
Диагноз легко поставить путем пальпации патогномоничных трещин и крепитации на веках.КТ играет решающую роль в оценке интраорбитального содержимого у пациентов с травмой орбиты. У большинства пациентов с нарушением остроты зрения или сниженной моторикой экстраокулярных мышц, вызванной травмой, аномалии выявляются при компьютерной томографии орбиты.
В большинстве случаев эмфизема глазницы разрешается спонтанно, и никакого лечения не требуется. Специалисты обычно рекомендуют профилактические пероральные антибиотики для лечения патогенов носовых пазух у пациентов с переломом орбиты в пазуху [8]. Игла 23 размера может использоваться для прямого дренирования иглы для быстрого сброса давления и воздуха [9, 10].
В заключение, клиницисты должны исследовать все предполагаемые переломы орбитального выброса с помощью визуализации и полного офтальмологического обследования независимо от травм в анамнезе, чтобы избежать возможных осложнений, таких как потеря зрения из-за инфекции и давления.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Авторские права
Авторские права © 2019 Yukino Ariyoshi et al. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.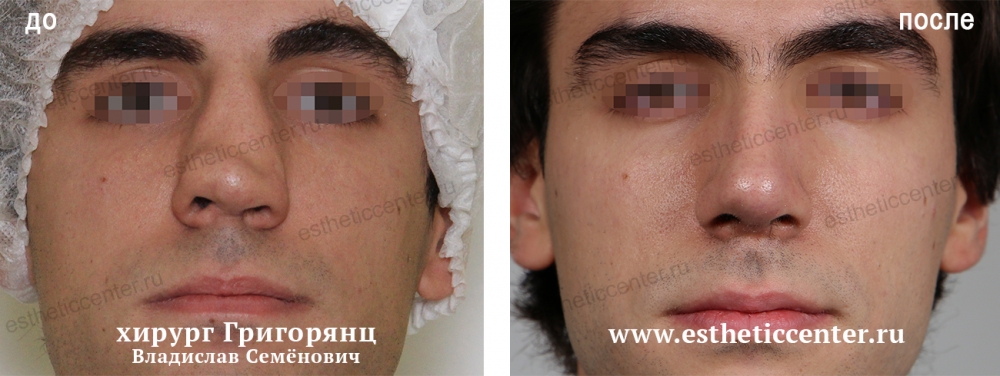
Сломанный или ушибленный нос, без рентгена | Статьи
Назад к жизни и здоровью
Лист здоровья
Сломанный или ушибленный нос, без рентгена
На основании сегодняшнего осмотра у вас опухоль и синяк (ушиб) в носу. Скорее всего, у вас есть боль, отек и заложенность носа. У вас также может быть кровотечение из носа. К завтрашнему дню у вас могут быть синяки вокруг глаз. Также мог произойти небольшой перелом (перелом) кости или хряща.Обычно это несерьезно. Лечится так же, как и синяк. Синяк на носу заживает примерно через 1-2 недели. Небольшой разрыв заживет примерно через 3-4 недели.
Если после того, как опухоль уменьшилась, ваш нос выглядит кривым, то, скорее всего, у вас перелом. Сломанная кость, которая меняет форму носа или затрудняет дыхание, может нуждаться в лечении у хирурга. Это может быть ЛОР или пластический хирург. Он или она может выпрямить кости в вашем носу. Разрыв носа не лечится, пока опухоль не спадет, поэтому хирург может увидеть, вернулся ли нос на место. При переломе с костями не на своем месте операцию по возвращению костей на место (репозиция) следует проводить через 6-10 дней после травмы. У детей это следует делать через 3-7 дней после травмы. По истечении этого времени костям становится труднее вернуться на место.
При переломе с костями не на своем месте операцию по возвращению костей на место (репозиция) следует проводить через 6-10 дней после травмы. У детей это следует делать через 3-7 дней после травмы. По истечении этого времени костям становится труднее вернуться на место.
Домашний уход
- Вы можете продолжать заниматься большинством повседневных дел, но будьте осторожны при их выполнении. Старайтесь не поднимать ничего тяжелого, если ваш врач не разрешит это делать.
- Чтобы облегчить боль и отек, прикладывайте к носу компресс от холода на 15-20 минут за раз.В первый день делайте это каждые 2 часа. Затем уменьшите количество до 3-4 раз в день в течение следующих 2 дней. После этого используйте по мере необходимости. Вы можете сделать свой собственный холодный компресс, используя лед в пакете или пакет с замороженным горошком. Обязательно заверните источник холода в тонкое полотенце. Не наносите его прямо на кожу.
- Сообщите своему врачу, если вы принимаете аспирин или антикоагулянты (варфарин).
 Эти лекарства повышают вероятность кровотечения из носа. Возможно, вам потребуется изменить дозу.
Эти лекарства повышают вероятность кровотечения из носа. Возможно, вам потребуется изменить дозу. - Для снятия боли используйте лекарства в соответствии с рекомендациями врача.Вам могут посоветовать использовать безрецептурный ибупрофен или напроксен. Если у вас есть язвы или проблемы с кровотечением, поговорите со своим врачом перед использованием этих лекарств.
- Не употребляйте алкоголь или горячие жидкости в течение следующих 2 дней. Они могут расширить кровеносные сосуды в носу и вызвать кровотечение.
- Не сморкаться первые 2 дня. После этого делайте это осторожно, чтобы предотвратить кровотечение.
- Не занимайтесь контактными видами спорта в течение следующих 6 недель или пока врач не разрешит возвращаться.
Примечание о сотрясении мозга
Поскольку у вас была травма головы, возможно, у вас была легкая травма головного мозга (сотрясение мозга). Симптомы сотрясения мозга могут проявиться позже. По этой причине будьте внимательны к симптомам сотрясения мозга. Обратитесь за неотложной медицинской помощью, если какая-либо из этих проблем разовьется в течение нескольких часов или дней:
Обратитесь за неотложной медицинской помощью, если какая-либо из этих проблем разовьется в течение нескольких часов или дней:
- Головная боль
- Тошнота или рвота
- Головокружение
- Чувствительность к свету или шуму
- Необычная сонливость или вялость
- Проблемы с засыпанием
- Изменения личности
- Изменения видения
- Потеря памяти
- Путаница
- Проблемы при ходьбе или неуклюжесть
- Потеря сознания (даже на непродолжительное время)
- Неспособность проснуться
Последующий уход
Проконсультируйтесь с вашим лечащим врачом или по рекомендации.Если вас направили к хирургу, запишитесь на прием в ближайшее время. Обязательно обратитесь к хирургу, если после того, как опухоль спала, ваш нос выглядит искривленным или если по-прежнему трудно дышать через одну или обе стороны носа. Если у вас возникли проблемы с записью на прием, позвоните своему врачу.
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если произойдет что-либо из этого:
- Кровотечение из носа даже после того, как вы зажали ноздри вместе в течение 15 минут
- Усиливающийся отек, боль или покраснение на лице
- Лихорадка 100.4ºF (38ºC) или выше, или по указанию вашего лечащего врача
- Озноб
- Неспособность дышать с обеих сторон носа после уменьшения отека
- Боль в носовых пазухах
Позвоните 911
Позвоните в службу 911 по любому из следующих номеров:
- Проблемы с дыханием или одышка
- Сильная или усиливающаяся головная боль или головокружение
- Захват
StayWell последний раз просмотрел этот учебный материал 01.09.2019
© 2000-2020 Компания StayWell, LLC.800 Township Line Road, Yardley, PA 19067. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи.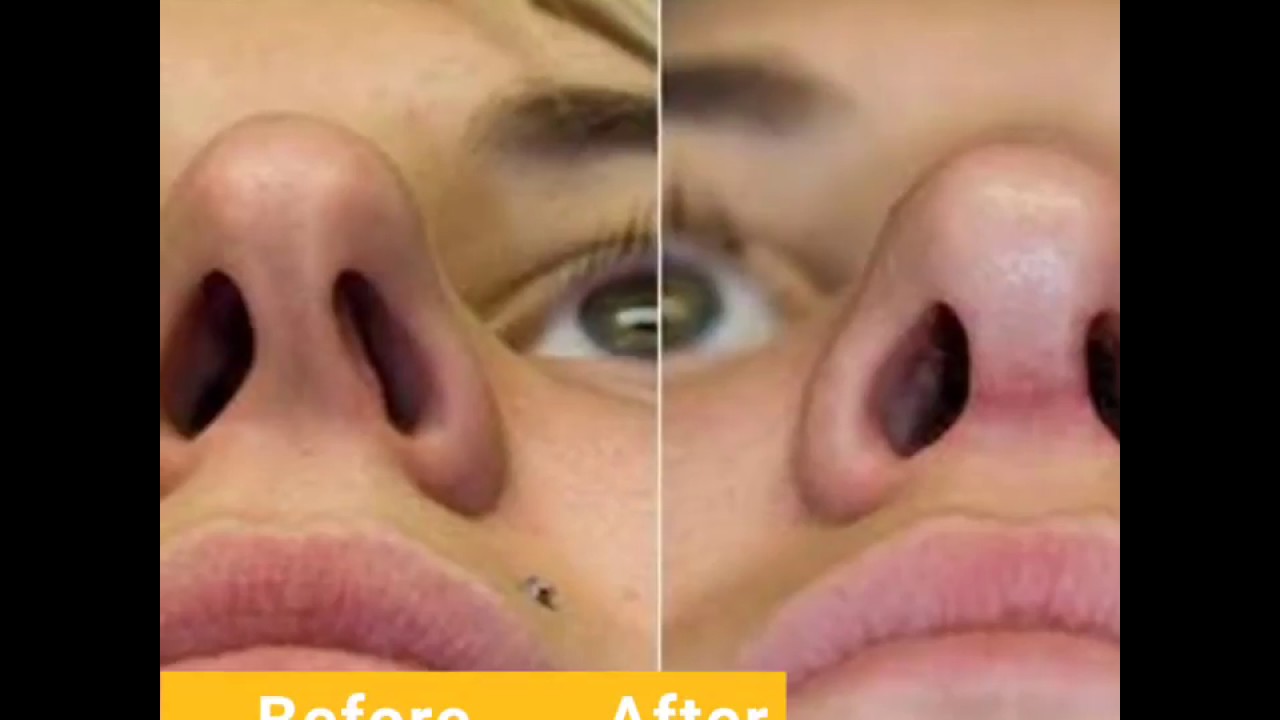


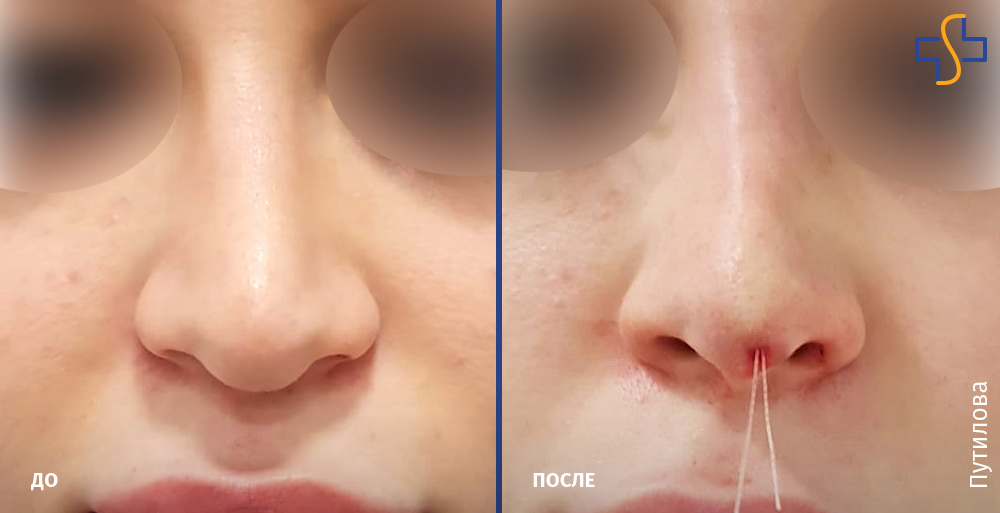 Цель ринопластики — сделать лицо красивее, а не уменьшить размер носа. Есть много носов, меньший размер которых не только увеличил красоту лица, но и уменьшил прежнюю форму.Операция по уменьшению носа желательна до тех пор, пока не будет нарушена функция носового дыхания. Сужение ноздрей и удаление костей, хрящей и кожи может вызвать серьезные проблемы со здоровьем из-за ограничения и поражения носовых дыхательных путей. Хирург, занимающийся ринопластикой, может минимизировать риск респираторных осложнений, точно оценив состояние носа перед операцией и предвидя множество возможностей.В ринопластике тип носовой ткани является ограничивающим фактором. Носы с очень тонкой или очень толстой кожей являются наиболее яркими примерами влияния носовой ткани на исход. Ринопластика в таких случаях сопряжена с некоторыми трудностями. Только квалифицированный хирург может преодолеть эти тканевые ограничения, используя свое искусство, знания и опыт и применяя лучшие и наиболее подходящие модификации для каждого случая.
Цель ринопластики — сделать лицо красивее, а не уменьшить размер носа. Есть много носов, меньший размер которых не только увеличил красоту лица, но и уменьшил прежнюю форму.Операция по уменьшению носа желательна до тех пор, пока не будет нарушена функция носового дыхания. Сужение ноздрей и удаление костей, хрящей и кожи может вызвать серьезные проблемы со здоровьем из-за ограничения и поражения носовых дыхательных путей. Хирург, занимающийся ринопластикой, может минимизировать риск респираторных осложнений, точно оценив состояние носа перед операцией и предвидя множество возможностей.В ринопластике тип носовой ткани является ограничивающим фактором. Носы с очень тонкой или очень толстой кожей являются наиболее яркими примерами влияния носовой ткани на исход. Ринопластика в таких случаях сопряжена с некоторыми трудностями. Только квалифицированный хирург может преодолеть эти тканевые ограничения, используя свое искусство, знания и опыт и применяя лучшие и наиболее подходящие модификации для каждого случая. В целом можно сказать, что ринопластика — очень удобная операция, поскольку требует минимального послеоперационного ухода.
В целом можно сказать, что ринопластика — очень удобная операция, поскольку требует минимального послеоперационного ухода.

 Наконец, желто-коричневый синяк перейдет в нормальный оттенок кожи. Обычно синяки держатся около двух недель.
Наконец, желто-коричневый синяк перейдет в нормальный оттенок кожи. Обычно синяки держатся около двух недель.
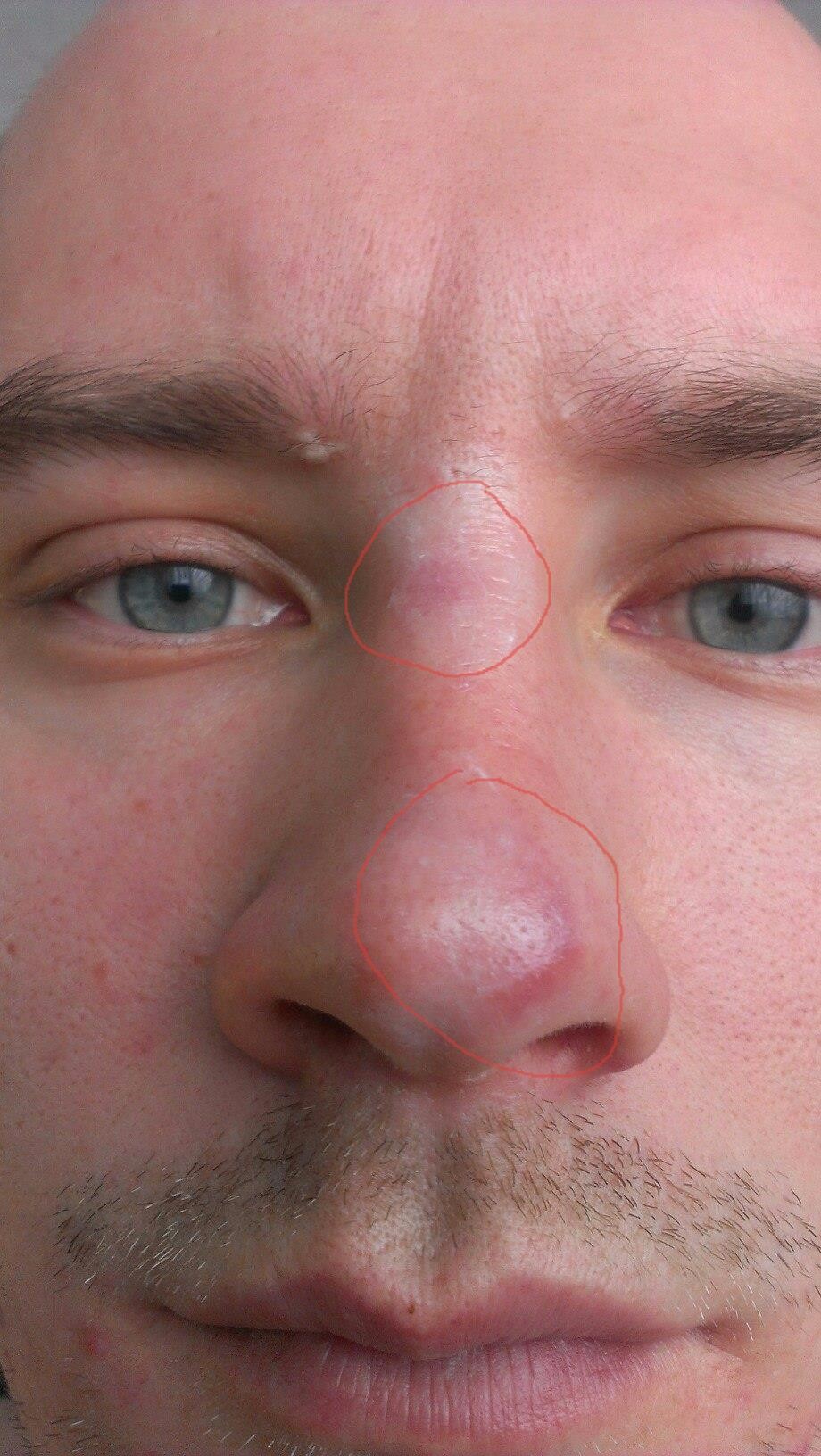
 Синяки наиболее известны по изменению цвета кожи в черный и синий. Синяк меняет цвет по мере заживления, с розового / красного на момент травмы до синего / фиолетового в течение следующих пяти дней, а затем становится зеленоватым на следующий день или два.Наконец, желто-коричневый синяк перейдет в нормальный оттенок кожи. Обычно синяки держатся около двух недель.
Синяки наиболее известны по изменению цвета кожи в черный и синий. Синяк меняет цвет по мере заживления, с розового / красного на момент травмы до синего / фиолетового в течение следующих пяти дней, а затем становится зеленоватым на следующий день или два.Наконец, желто-коричневый синяк перейдет в нормальный оттенок кожи. Обычно синяки держатся около двух недель.
.jpg)
 Эти лекарства повышают вероятность кровотечения из носа. Возможно, вам потребуется изменить дозу.
Эти лекарства повышают вероятность кровотечения из носа. Возможно, вам потребуется изменить дозу.