Все материалы на сайте публикуются под авторством, либо редакцией профессиональных медиков,
но не являются предписанием к лечению. Обращайтесь к специалистам!
Кашель – частый сопутствующий симптом болезней, связанных с воспалением органов дыхания. Такая защитная реакция организма считается нормой, пока цвет, выделяемой слизи не станет подозрительным. Мокрота с кровью при кашле – симптоматика, требующая срочного посещения больницы.

Что об этом говорят врачи
Мокрота – естественное выделение при спазме бронхов, которое состоит из слюны, вредных микроорганизмов, пыли и гнойных частичек. Если пациент откашливается, то врачи называют такой кашель продуктивным. Но при халатном отношении к начальным стадиям простуды станет выделяться мокрота с кровью.
Прожилки красного, алого или бордового цвета в слизи должны насторожить. Кровь в мокроте при отхаркивании не может возникнуть просто так. Такое состояние опасно для организма и жизни человека. Исключением является повреждение ротовой полости, из-за которого в слюну попали кровавые частички. Но если выделяется при откашливании мокрота с кровью постоянно, то тянуть с посещением доктора нельзя.
Что это может быть ответит опытный специалист, проведя ряд анализов. Если родитель видит у ребенка кровь на платке во время спазма, то нужно вызывать неотложку. Не исключено, что произошел разрыв в органах дыхания – это может привести к смерти. При этом воспаление может протекать без температуры, именно поэтому люди теряют драгоценное время.
Кашель с мокротой: основные причины
Если при кашле отхаркивается кровь, необходимо убедиться в том, что она не выходит из желудка. При воспалительном процессе в легких пациент может испытывать неприятные ощущения в грудной клетке. Мокрота с прожилками крови имеет пенистую консистенцию и чаще всего она алая.
Кашель до рвоты у ребенка часто может быть признаком повреждений в ЖКТ. Если он появился после простуды, то следует заподозрить сильный воспалительный процесс в легких ребенка. в любом случае нельзя тянуть с посещением доктора. Педиатр изучит кровь при кашле и назначит терапию, скорее всего лечение будет проходить в стационаре.
Почему может появиться такой неприятный симптом? Из-за различных заболеваний выходит мокрота с кровью при кашле. Причины могут заключаться в наличии следующих недугов:
- Бронхит – кровь при отхаркивании появляется в каждом втором случае. Часто алые прожилки выходят с гноем. Еще пациент страдает от высокой температуры и нехватки воздуха.
- Пневмония – слизь выделяется с вкраплениями гноя и кровавых прожилок.
- Абсцесс легкого – всегда присутствуют прожилки крови в мокроте, а слизь имеет неприятный зловонный запах.
- Рак легких – если кашель мучает регулярно, а человек начинает худеть и еще по ночам его лихорадит, то игнорировать такие симптомы нельзя. Сначала возникает кровь в мокроте по утрам, но потом при каждом спазме.
- Эмболия лёгочной артерии – сначала пациент чувствует невыносимую боль за грудиной, а потом возникает кровь при кашле в мокроте.
Как только начинается отхаркиваться слизь с прожилками кровавых образований, то нужно не медлить с посещением доктора. Если приступ случился ночью, то лучше всего вызвать скорую помощь. При кашле мокрота с кровью – это не норма, поэтому действовать следует оперативно.

Бронхит: когда нужно беспокоиться?
Кашель с кровью при бронхите – явление нередкое. Хроническое протекание болезни может сопровождаться регулярными приступами в течение 2-3,5 месяцев. Люди не обращают на это внимание, но как только отхаркивается мокрота с кровью, то пациенты начинают паниковать. Доктора регулярно говорят о том, что своевременное обращение в больницу, избавит от массы проблем. Любую болячку проще предупреждать, чем проводить комплексную терапию.
Кровь в мокроте при кашле – симптом, при котором пациентов в 80% случаях кладут в стационар. В домашних условиях будет невозможно помочь человеку с такими серьезными показаниями. Если малыша при спазме рвет, и при этом просматриваются прожилки алого цвета, то можно заподозрить бронхит. Госпитализация – единственный способ помочь чаду.
При бронхите кашель с кровью часто напоминает туберкулез. Поэтому доктора часто перестраховываются и назначают большое количество анализов. Кровь в слюне – это всегда повод для чрезмерного беспокойства.

Появляется красная мокрота во время простуды: что делать
Кашель с кровью при простуде возникает редко. Если в слизи замечены алые прожилки, значит, состояние пациента только ухудшилось. Сильное воспаление будет сопровождаться высокой температурой тела. Иногда кашель кровью, причины имеет безобидные. При изнурительном спазме могут лопаться мелкие кровеносные сосуды. Для детей такое состояние более опасное, чем для взрослых. В любом случае нужно показаться педиатру или терапевту.
Мокрота с кровью при бронхите явление частое, но во время простуды такие образования должны пугать. Особенно опасно для здоровья сочетание кровавых прожилок и гноя. Откашлянную слизь всегда нужно рассматривать, чтобы вовремя заметить патологию.
Вот, что пишет один из пациентов Тверской частной клиники: «Я заметил, что харкаю кровавой массой. Заподозрил у себя бронхит, кашель при этом не мучал регулярно. Наверное, около месяца тянул с посещением к доктору. Пошел в больницу, когда понял, что отхаркиваю не только что-то красное, но и гной. При этом состояние резко ухудшилось, температура повысилась. В медицинском учреждении провели диагностику. Оказалось, что появляется такая мокрота с кровью при пневмонии. Терапия длилась долго и мучительно. А все могло бы быть проще, если бы я не перенес простуду на ногах и обратил бы внимание на цвет слизи во время спазмов бронхов».
Может ли человек избежать таких осложнений? Кровь в мокроте при бронхите, пневмонии и простуде возникают только в том случае, если не предпринимать лечения на ранних этапах заболевания. Чаще всего такое состояние появляется в запущенных случаях, кровавое отхаркивание может привести к летальному исходу, если продолжать халатное отношение к собственному здоровью.
Диагностика, если появляется алая слизь
Мокрота с кровью без кашля требует тщательного изучения, чтобы правильно назначить терапию. Для борьбы с кровохарканием проводятся следующую диагностику:
- рентген легких – очаги кровотечений будут заметны на таком снимке. Кашель кровью у ребенка тоже будет изучаться при помощи этого аппарата, хотя детям не рекомендуют проходить флюорографию;
- компьютерная томография – современный метод диагностики легкого;
- анализ кровавой мокроты – позволяет выявить микроорганизмов, которые оказывают негативное влияние на организм;
- общий анализ – обязательная методика, которая позволяет точно выявить воспаление.
Слизь с кровью у ребенка – опасный симптом. Лучше сразу вызвать скорую помощь и согласиться на госпитализацию.

Первая помощь и лечение
Когда пациенты откашливаются при простуде, то это считается хорошо. Но иногда течение болезни может быть нетипичным. Обильное слюноотделение и пена алого цвета – симптомы, требующие вызова скорой помощи.
Если происходит отхаркивание с кровью по утрам, то, скорее всего, имеются повреждения в носовой полости или во рту. За ночь происходит скапливание, а во время утренних процедур все выходит вместе со слюной.
Курильщики тоже могут часто сталкиваться со спазмами, которые сопровождаются опасными выделениями. Мокрота с кровью по утрам, боль в грудной клетке, одышка, дискомфорт в области сердца – все это признаки онкологии или изнашивания дыхательной системы.
Любой отхаркивающейся слизи необходимо обращать внимание. Появление прожилок алого или красного цвета, должны насторожить. Если у знакомого или близкого человека случился спазм бронхов с кровавыми образованиями, то следует действовать по схеме:
- вызвать скорую;
- помочь пациенту принять позу полусидя;
- дать проглотить кусочек льда;
- голова больного приподнимается;
- нельзя, чтобы человек глотал слизь, пусть выплевывает в платок.
В любом случае должны насторожить отхаркивания с кровью. Причины такого состояния могут быть очень серьезными. Лечение будет длительным, препараты назначаются в зависимости от характера заболевания, с учетом особенностей пациента.
К какому врачу обращаться?
Если появилась алая слизь при спазме бронхов у чада, то следует вызвать доктора домой. Взрослые люди не всегда стараются вызвать скорую помощь, но откладывать визит в больницу нельзя. К какому доктору следует обращаться за консультацией и точной терапией? Вот список специалистов, которые способны провести диагностику и назначить лечение:
- Терапевт – доктор широкого профиля. Исходя из результатов анализа, он назначит посещение узкопрофильного врача, если самостоятельно не сможет выбрать терапию. Также этот специалист дает направление на стационарное лечение, от которого отказываться не рекомендуется.
- Педиатр – врач, который специализируется на оказании помощи детям.
- Фтизиатр – занимается лечением дыхательных путей. К нему направляют, если снимки флюорографии не соответствуют норме.
- Онколог – к нему направит терапевт, если будет подозрение на раковое образование.
Спазм бронхов в сопровождении с нетипичной слизью – это тревожный знак. Нельзя игнорировать никакие кровавые выделения. В норме простудная мокрота имеет полупрозрачный вид и средней вязкости консистенцию. Гной и «что-то красное» – это уже осложнение, требующее немедленного лечения или госпитализации.
Внимание! Мы не являемся «клиникой» и не заинтересованы в оказании медицинских услуг читателям. Также напоминаем, что безопасное лечение «по интернету», без очного приема назначить невозможно! Все рекомендации носят ориентировочный характер. Обращайтесь к специалистам.

Мокрота с кровью – опасный пульмонологический признак, указывающий на наличие в организме патологического процесса. Характер выделений позволяет предположить этиологию недуга, его стадию и форму. Кровь появляется в бронхолегочном секрете при повреждении сосудов, питающих органы дыхания. Этот процесс обычно сопровождается резким ухудшением состояния больного. В большинстве случаев данное явление вызывает у пациентов панику и страх. На самом деле проникновение форменных элементов в мокроту не всегда требует срочного лечения. Только специалист может оценить опасность ситуации для здоровья человека с учетом общего состояния и сопутствующих обстоятельств.
Причины появления мокроты с кровью весьма разнообразны. К ним относятся механические факторы — травмы или операции, сопровождающиеся разрывом сосудов; опухолевые и дегенеративные процессы, повреждающие сосудистую стенку и нарушающие ее целостность; расширение пор внешней оболочки артерий и выход эритроцитов в ткани. Данный респираторный симптом характеризуется откашливанием прожилок и сгустков крови. Он возникает при инфекционных заболеваниях, новообразованиях органов дыхания, травматическом повреждении груди, сосудистой патологии, аутоиммунных и гематологических расстройствах. Спровоцировать кровохарканье может упорный кашель, чрезмерная физическая активность, посещение сауны или бани, гидротерапия и парафинотерапия, повышение атмосферного давления.
Мокрота с кровью требует тщательной диагностики и незамедлительной медицинской помощи. Появление кровавых прожилок в бронхолегочном секрете сочетается с першением в горле, болью в груди, затрудненным дыханием, солоноватым привкусом во рту и специфическим запахом крови. Опасность данного состояния обусловлена высоким риском фатального легочного кровотечения. Его основным признаком является систематическое выделение алой крови при кашле, сопровождающееся бледностью кожи, слабостью, головокружением. Чтобы определить точную локализацию очага поражения, необходимо провести бронхоскопию, рентгенографию и томографию органов грудной клетки.
Если кашель с кровавой мокротой возникает регулярно и сопровождается ухудшением общего самочувствия, необходимо обратиться к врачу. Этот тревожный признак нельзя оставлять без внимания. Он указывает на серьезные проблемы со здоровьем и требует оказания медицинской помощи.
Этиология
Мокрота с кровью является проявлением различных заболеваний и особых состояний, спровоцированных негативными эндогенными и экзогенными факторами.

- Инфекционные заболевания органов дыхания – бронхит, пневмония, абсцесс легкого, туберкулез, аспергиллез. При воспалении легочной ткани и повышенной активности болезнетворных микробов к органу приливает дополнительный объем крови, которая на фоне высокого давления пропотевает в альвеолы. Особого внимания заслуживает туберкулезная инфекция, специфическим образом поражающая паренхиму легких и проявляющаяся кашлем с кровавой мокротой.
- Бронхоэктатическая болезнь — расширение дыхательных путей с образованием «мешков», в которых скапливаются гнойные массы. Их истонченные стенки легко повреждаются, и кровь попадает в мокроту.
- Злокачественные новообразования. Рак легких — заболевание, угрожающее жизни человека, характеризующееся скрытым течением и ранним появлением метастазов. Опухоль развивается из желез и слизистой оболочки бронхов. Кровь появляется в мокроте в результате прорастания опухолью бронхиальных сосудов, сдавливания крупных артериальных стволов, распада опухолевой массы.
- Кардиоваскулярные расстройства. При левожелудочковой недостаточности кровь с трудом выталкивается в аорту. Жидкость задерживается в легких, что приводит к альвеолярному отеку и выходу эритроцитов в дыхательные пути. При снижении насосной функции сердца возникает сильная одышка, появляются пенистые выделения с кровью. ТЭЛА сопровождается закупоркой легочного ствола или его ветвей. Это одна из самых частых причин внезапной смерти человека.
- Травмы груди. Стенки респираторного тракта повреждаются при ушибах грудной клетки, заглатывании острых предметов, оперативных вмешательствах. Больные отхаркивают ярко-алую кровь, эритроциты которой не изменены ферментами.
- Системные патологии неизвестной этиологии. В основе коллагенозов лежит аутоиммунное поражение соединительнотканных волокон, приводящее к истончению сосудистой стенки.
- Врожденные аномалии – муковисцидоз, геморрагическая болезнь, бронхиальная киста и гипоплазия сосудов легкого.
- Заболевания крови – тромбоцитопения, недостаток кровоостанавливающих веществ. Геморрагические диатезы сопровождаются снижением тонуса кровеносных сосудов и ухудшением реологических свойств крови. В результате возникают локальные кровотечения, усиливающиеся при кашле.
- Обменные нарушения — амилоидоз. При нарушении белкового метаболизма в организме образуется специфический белково-полисахаридный комплекс — амилоид, который откладывается во внутренних органах и поражает их. Он полностью замещает функциональную ткань, что приводит к развитию дистрофии.
Перечисленные заболевания требуют своевременной диагностики и адекватного лечения. В противном случае больных ожидает неблагоприятный прогноз со смертельным исходом.
Существуют этиологические факторы мокроты с кровью, не угрожающие жизни человека:
 Приступ надсадного кашля, при котором происходит разрыв кровеносного сосуда в органах дыхания. Чаще всего это происходит при бронхиальной астме, бронхите, ОРВИ. Заболевания с хроническим течением или ярко выраженными воспалительными явлениями сопровождаются истончением эпителия. При его повреждении на высоте кашля порция крови попадает в слизистый секрет.
Приступ надсадного кашля, при котором происходит разрыв кровеносного сосуда в органах дыхания. Чаще всего это происходит при бронхиальной астме, бронхите, ОРВИ. Заболевания с хроническим течением или ярко выраженными воспалительными явлениями сопровождаются истончением эпителия. При его повреждении на высоте кашля порция крови попадает в слизистый секрет.- Инвазивные манипуляции с введением бронхоскопа травмируют слизистую оболочку, что приводит к появлению крови в мокроте. Это временный симптом, исчезающий самостоятельно после восстановления раздраженных тканей.
- Курильщики со стажем часто отхаркивают и сплевывают слюну. Истонченный мерцательный эпителий быстро повреждается — разрушаются его поверхностные сосуды. В мокроте образуются кровавые прожилки.
- Длительное лечение антикоагулянтами или антиагрегантами приводит к гипокоагуляции. При незначительном, спонтанном воздействии провоцирующих факторов капилляры разрываются.
- Профессиональные вредности — систематическое вдыхание токсичных газов, дыма, химикатов.
Описанные последними ситуации не являются опасными. Количество излившейся крови ничтожно мало. Чтобы нормализовать самочувствие, необходимо подкорректировать образ жизни и внимательнее относиться к собственному здоровью.
Симптоматика

Мокрота с кровью — основной, но не единственный симптом патологических процессов, отличающихся тяжелым течением и опасностью для больного. Чаще всего данный признак является проявлением бронхолегочной патологии. При воспалении бронхов мокрота содержит красные прожилки, при пневмонии она ржавая и вязкая, при гангрене легкого- темная, при альвеолярном отеке — пенистая и розовая.
Инфекционно-воспалительные патологии органов дыхания проявляются выраженной интоксикацией, катаральными явлениями, брохообструктивным синдромом.
- Симптомами бронхита являются: кровохарканье, сильный кашель, высокая температура, недомогание, затрудненное дыхание, хрипы, боль в груди. Мокрота имеет слизисто-гнойный или гнойный характер и содержит вкрапления крови. Кашель беспокоит преимущественно по утрам. !При отсутствии своевременного лечения воспаление бронхов переходит в пневмонию.
 Туберкулез легких проявляется кашлем с кровавой мокротой, ночным потоотделением, субфебрилитетом, недомоганием, потерей аппетита, снижением веса, выпадением волос. Больной откашливает слизисто-гнойную мокроту с ярко-красными кровяными включениями или отдельные плевки чистой крови. При этом он ощущает жжение в груди и может точно указать локализацию очага поражения.
Туберкулез легких проявляется кашлем с кровавой мокротой, ночным потоотделением, субфебрилитетом, недомоганием, потерей аппетита, снижением веса, выпадением волос. Больной откашливает слизисто-гнойную мокроту с ярко-красными кровяными включениями или отдельные плевки чистой крови. При этом он ощущает жжение в груди и может точно указать локализацию очага поражения.- Легочный абсцесс — гнойное расплавление ткани органа с формированием ограниченной полости, заполненной некротическими массами. Кровохарканье обусловлено повреждением сосудов при прорыве гноя из патологического очага в дренирующий бронх. В бронхиальном секрете появляются кровяные включения. Гнилостная мокрота выделяется полным ртом. Заболевание сопровождается лихорадкой и интоксикацией, болезненностью в груди, астенизацией организма.
- Кандидозное поражение легких начинается с симптомов банальной простуды — кашля, вялости, бессилия. Мокрота обильная, слизистая, трудноотделяемая. По мере развития болезни в ней появляется кровь, а у больных возникает лихорадка, нарушение дыхания, болевой синдром.
- Паразиты, внедряясь в структуры бронхолегочной системы, разрушают их, что приводит к отхаркиванию крови. При незначительном поражении органов выделяется небольшое количество кровавой мокроты. Серьезные деструктивные процессы сопровождаются массивными кровотечениями. Кроме приступов кашля больных беспокоит одышка, сыпь на коже, субфебрилитет, цефалгия, головокружение. При микроскопии в слизисто-гнойном секрете с включениями крови обнаруживаются личинки гельминтов.
Кровохарканье при кардиоваскулярных нарушениях обусловлено разрывом артериовенозных бронхолегочных анастомозов и мелких склерозированных альвеолярных сосудов, застойными явлениями в системе малого круга кровообращения, выходом транссудата и эритроцитов в альвеолы.
- Тромбоэмболия легочного ствола приводит к ишемии легочной ткани. Клинически данный недуг проявляется болью за грудиной, усиливающейся при движении, подъеме с постели, наклонах, физическом напряжении. У большинства больных появляется кровавая мокрота. Может начаться легочное кровотечение.
- Дисфункция кардиоваскулярных структур нередко проявляется мокротой с кровью без кашля и температуры. При митральном стенозе основными жалобами являются: одышка при напряжении и в покое, упадок сил, слабость. Более тяжелым состоянием является аневризма аорты. Это частая причина кровотечения из легких, которое может закончиться летальным исходом. При легочном кровотечении возникает тахикардия, акроцианоз, учащенное и поверхностное дыхание, боль в груди, влажные хрипы, одышка.
- Кардиогенный отек легких — следствие инфаркта миокарда, миокардита, аритмии. Он проявляется выделением пенистой мокроты розоватого цвета, выраженным удушьем, приступами кашля, стремительным нарастанием цианоза, одутловатостью лица, страхом смерти, клокочущим дыханием, слышным на расстоянии.
В основе генетически детерминированных заболеваний лежит первичная неполноценность стенок легочных сосудов. Геморрагические проявления возникают на фоне морфологических и функциональных изменений в легких.
- Муковисцидоз является врожденной аномалией, при которой активизируется функционирование внешнесекреторных желез. Слизь накапливается в структурах ЖКТ, выводных протоках слюнных желез, бронхиолах. При нарушении бронхиальной проходимости секрет сгущается, образуются бронхоэктазы, выделяется гнойный секрет с кровавыми прожилками.
- Телеангиоэктазия — патология неизвестной этиологии, при которой повреждается капиллярная сеть. Сосуды расширяются и становятся причиной кровотечений. На коже пациентов появляются петехии и гематомы. У них возникают признаки анемии, кашель с кровью и слизью.
Травматическое повреждение органов дыхания:
- Механическое травмирование с нарушением целостности бронхолегочных артерий и пропитыванием легочной паренхимы кровью сопровождается кровохарканьем. Оно возникает сразу после травмы или спустя некоторое время, бывает однократным или продолжительным.
- При введении в бронхи эндоскопа, щипцов для биопсии или иглы для забора тканевых образцов травмируется слизистая оболочка респираторного тракта, что проявляется выделением свежей крови сразу после инвазивной процедуры. Подобное кровохарканье незначительное или умеренное. Оно купируется самостоятельно или с помощью гемостатиков.
- Легочная ткань повреждается при нарушении целостности одного или нескольких ребер, ножевых и огнестрельных ранениях. Такие травмы сопровождаются разрывом бронха и размозжением легкого. У пострадавших возникает боль в груди, одышка, признаки шока и кровохарканье.
Прочие недуги:
- Онкопатология проявляется гипергидрозом по ночам, потерей аппетита, похуданием, одышкой, слабостью, утратой работоспособности, сильным кашлем с отхаркиванием большого количества слизисто-гнойного секрета с кровью. При аденоме бронха возникает упорный кашель со свистящим дыханием и кровавой мокротой.
- Попадание инородных тел в органы респираторного тракта – причина кровавых выделений. Обычно данное явление наблюдается у детей. Особую опасность представляют мелкие предметы с острыми краями, которые легко фиксируются в бронхах. Слизистая органов постоянно травмируется, образуются пролежни, развивается реактивное воспаление. У больных возникают сильные приступы кашля с кровохарканьем, стридор, одышка.
- Аутоиммунные заболевания – васкулиты, протекающие с поражением легочных сосудов и сопровождающиеся полиорганной дисфункцией, склонностью к геморрагиям. Постоянный сухой кашель с отхаркиванием плевков крови приводит к анемии, при которой возникает головокружение, слабость, мушки перед глазами.
Диагностические мероприятия
Мокрота с кровью — проявление опасных заболеваний, которые необходимо вовремя выявлять и устранять. Для этого проводят комплексное диагностическое обследование больных, по результатам которого назначают адекватную терапию.
Предположительно определить ведущие этиологические факторы помогает внимательное изучение анамнеза и оценка данных внешнего осмотра. Специалисты проводят первичное физикальное обследование, позволяющее выявить нарушения в работе органов дыхания. Чтобы точно диагностировать заболевание, проявляющееся кровохарканьем, необходимы дополнительные лабораторные и инструментальные методики:
- Рентгенография органов грудной клетки — обнаружение признаков воспаления легочной ткани, тромбоэмболии легочного ствола, туберкулезных инфильтратов и каверн, опухолевого процесса, кист.
- Рентгеноконтрастная бронхография, ангиопульмонография и бронхиальная артериография позволяют выявить особенности сосудистого и бронхолегочного рисунка.
- Бронхоскопия — осмотр внутренней оболочки бронхов, в ходе которого диагностируют бронхоэктазы, рак, бронхит. С помощью эндоскопа можно извлечь инородные тела, ввести лекарства, провести биопсию.
- КТ — оценка общего состояния легких и выявление диссеминированных процессов, которые с трудом обнаруживаются другими методами.
- Микробиологическое исследование мокроты на микрофлору — выделение возбудителя инфекционного воспаления и определение его чувствительности к антибиотикам.
- При подозрении на муковисцидоз исследуют пот и прочие выделения больного.
- В гемограмме — признаки воспаления: лейкоцитоз, подъем СОЭ.
- Коагулограмма — выявление нарушений в системе гемостаза.
- ЭКГ и ЭхоКГ — определение структурных особенностей и функциональной активности сердца.
В тяжелых случаях проводят диагностические операции — торакоскопию и торакотомию. В ходе оперативного вмешательства определяют источник кровотечения и ликвидируют его.
Лечение
Терапевтические мероприятия заключаются в устранении кровохарканья и предотвращении легочного кровотечения. Лечебная тактика зависит от причины заболевания, вызывающего соответствующий симптом.

Больным назначают следующие группы медикаментов:
- Антибактериальные средства широкого спектра, уничтожающие патогенных биологических агентов,
- Наркотические и ненаркотические анальгетики – «Морфин», «Промедол», «Парацетамол»,
- Противоопухолевые препараты – «Фторурацил», «Винкристин», «Метотрексат»,
- Гемостатики – «Этамзилат», «Викасол», «Дицинон»,
- Противотуберкулезные средства – «Изониазид», «Рифампицин»,
- Муколитики и отхаркивающие препараты – «Бромгексин», «Амбробене», «Флуимуцил»,
- Бронхолитики при бронхообструкции – «Сальбутамол», «Пульмикорт».
Опухоли, абсцессы и кисты требуют проведения хирургического вмешательства. При злокачественных новообразованиях проводят лучевую и химиотерапию. Интенсивное кровохарканье — неотложное состояние, при котором необходимо вызвать скорую помощь. До приезда медиков следует больного усадить, ограничить физическую и психологическую нагрузку и ждать врача.
Специалисты рекомендуют больным с кровавой мокротой отказаться от вредных привычек, правильно питаться, соблюдать ЗОЖ, регулярно посещать лечащего врача и строго выполнять все его предписания. Существуют народные средства, повышающие тонус кровеносных сосудов и предупреждающие разрывы их стенок. К ним относятся: сок тысячелистника, настой цикория, отвар листьев герани.
Мокрота с кровью — опасный сигнал, свидетельствующий о серьезной патологии и несущий угрозу для жизни больного. Обнаружив этот признак, следует немедленно обратиться к врачу.
Видео: мокрота с кровью в телепрограмме о здоровье
Мнения, советы и обсуждение:
Мокрота с кровью при кашле
Есть симптомы, которые просто вызывают беспокойство, а есть по-настоящему пугающие симптомы. Мокрота с кровью при кашле относится ко второй категории. Когда этот симптом проявляется, сложно избежать паники. Но нужно не паниковать, а быстро разобраться, что же именно происходит в организме в такие моменты. Рассмотрим наиболее распространённые проблемы, которые при этом могут иметься.
Мокрота с кровью при кашле – определение симптома
Мокрота с кровью, выделяемая при кашле, может иметь различные формы и разновидности – и от этого зависит, какое данный симптом конкретно называется:
- Истинное кровохаркание. При данной разновидности проблемы кровь выделяется в виде примесей, прожилок и ржавых пятен со слизистым секретом бронхов в суточном объёме, что не превышает 50 мл.
- Малое лёгочное кровотечение. Выделяется кровь с мокротой, реже чистая кровь, иногда в пенистой форме, объёмом до 100 мл за сутки.
- Среднее лёгочное кровотечение. За сутки выделяется до 500 мл крови.
- Большое/профузное легочное кровотечение. Выделяется более 500 мл крови за одни сутки.
Основные причины
Есть несколько причин, почему может возникать подобная симптоматика. В подавляющем своём большинстве они являются опасными и требуют максимально оперативного лечения.
Есть только одна действительно безопасная причина появления крови в мокроте. Она заключается в разрыве мелкого сосуда бронха при сильном кашле или при очень большой нагрузке на организм, а также при психической травме или при активном лечении других заболеваний с применением антикоагулянтов. Узнать данную причину можно по коричневатому оттенку крови. Проблема в таком случае совершенно спонтанно появляется и ничуть не менее спонтанно исчезает.
К частым причинам возникновения проблемы относятся следующие:
- Бронхит, как острый, так и хронический. Характеризуется сухим кашлем, за которым следует кашель с выделением мокроты, сначала обычной, потом с гноем и ярко-алыми элементами. Кровь, хотя и присутствует при таком бронхите, никогда не бывает главным симптомом.
- Туберкулез. При данном заболевании проявляется гнойная мокрота, которая содержит в себе прожилки крови. Она выделяется как при кашле, так и вне кашлевого рефлекса. Человек обычно худеет, у него проявляются слабость, плохой аппетит, температура повышается.
- Новообразования в области лёгкого. Чаще всего речь идёт об онкологии. В таком случае человек также резко худеет, ощущает удушье, болезненные ощущения в груди, потоотделение по ночам, кашель продолжительный, а прожилки крови в нём выражено алые.
- Острая пневмония. Обычно это происходит, когда заболевание вызывается стафилококком или чем-то аналогичным. В таком случае мокрота будет ржавого цвета, но иногда отделения могут быть и алыми. Сопровождается данное заболевание сильно повышенной температурой.
- Абсцесс лёгкого. Можно распознать по мокроте гнойного характера, которая отдаёт запахом гниения. Помимо выделений крови, проявляется характерная боль в области лёгких.
- Инфаркт лёгкого. Кровохаркание в большинстве случаев достаточно кратковременное и скудное. С ним часто идут параллельно боль в груди, тахикардия, цианоз и другие негативные симптомы.
- Бронхоэктазы. Мокрота выделяется с гнойными примесями, всё это сопровождается хроническим кашлем. Кровь присутствует в виде небольших примесей. Наблюдаются также гипертермия, слабость и одышка.
- Паразитарная инфекция в лёгких. Паразиты повреждают лёгочную ткань, в результате чего возникает кашель с кровью, а также одышка, аллергические кожные явления.
- Травма лёгкого. Если человек ушиб лёгкое, проткнул его или воздействовал на него при помощи химических веществ, это также может стать характерной причиной откашливания крови. При этом может развиться пневмоторакс, частое осложнение травмы лёгкого. При нём заметно падает артериальное давление, возникает одышка, на той стороне, где было повреждение, возникает серьёзное затруднение дыхания.
- Аденома в бронхе. При ней происходит кашель с сильным выходом мокроты, с кровью и гноем. Также возникает одышка, а дыхание становится похоже на икоту.
- Грибковая инфекция лёгкого (грибковая пневмония). В таком случае можно заметить, помимо кашля с кровью, слабость. Также проявляются другие симптомы, например, субфебрилитет и обструкция бронхов.
Сироп от кашля Аскорил – все о дозировках и применении препарата
Виды бронхиальной астмы описаны тут.
Классификация ангин //drlor.online/zabolevaniya/gortani-glotki-bronxov/angina/raznovidnosti-osobennosti-simptomatiki-i-lecheniya.html
Редкие причины
Также есть более редкие заболевания, которые, впрочем, тоже могут проявиться. Их очень много, потому рассмотрим лишь ряд возможных ситуаций:
- Буллезная эмфизема. Проявляется в форме цианоза, ослабления дыхания, одышки, а грудная клетка становится бочкообразной.
- Сердечный отёк легкого. В таком случае мокрота выделяется в пенистом виде, она слегка окрашена кровью. Проявляется заметная одышка, наблюдается так называемый сердечный кашель.
- Аневризма аорты. В таком случае возникают кровотечения, которые достаточно часто повторяются – или идёт профузное кровотечение. При данной причине особенно высок риск летального исхода.
- Бронхиальные кисты. Возникает слабость, боль в груди. Мокрота содержит не только лишь кровь, но ещё и гной и слизь.
- Волчаночный пневмонит. Проявляются лёгочные геморрагии, которые характеризуются кровохарканием.
- Болезни крови. Если в лёгочную ткань происходят кровоизлияния, например, при лейкозе, то тогда вместе с мокротой выделяется и кровь. Кроме этого падает иммунитет, а селезёнка, печень и лимфоузлы увеличиваются.
Это далеко не все возможные заболевания и патологии, которые могут провоцировать появление крови в мокроте. Проблемы могут быть и многими другими, от болезней и побочных действий инфекций до некорректных действий медицинских специалистов во время хирургического вмешательства. Можно предположить, что именно происходит в конкретном случае, но более точно поставить диагноз может только лишь врач.
Лечение
Как мы видим, причин, которые могут спровоцировать данный симптом, очень много, их просто огромное количество. Потому нельзя сказать точно, каким именно образом следует осуществлять лечение. Необходимо обязательно обратиться к врачу и осуществить детальное обследование. В зависимости от того, что именно происходит с организмом, тот может назначить медикаментозное лечение, хирургическое вмешательство или, если проблема не является особенно серьёзной, просто подождать восстановления организма.
Помните, что никакое самолечение при данном симптоме недопустимо. Также не стоит даже пробовать осуществлять лечение при помощи народных средств. Только лишь оперативное обращение к врачу может дать какой-то действительно заметный результат.
Видео
Выводы
Когда во время кашля помимо крови выделяется ещё и мокрота, это достаточно плохой признак. В лучшем случае в организме имеется достаточно серьёзная проблема, в худшем – имеется настоящая опасность для здоровья, а иногда и для жизни. Потому, если вы заметили первые же признаки подобного, обязательно обратитесь к врачу. Это не тот случай, когда необходимо заниматься самолечением, напротив, очень важно провести качественное обследование, чтобы оперативно выявить, какие же причины провоцируют данную проблему и что нужно делать, чтобы избавить себя от потенциальной опасности.
Также читайте про особенности протекания пневмоцистной пневмонии и абсцедирующего воспаления лекгих.
Лечение крови в мокроте при кашле
Прежде чем приступать к лечению, необходимо определиться с диагнозом. В противном случае неправильная терапия способна не только не помочь, а усугубить ситуацию, при этом драгоценное время буде утеряно безвозвратно. Лечение крови в мокроте при кашле обуславливается заболеванием, которое его вызывает, лечить симптоматику в этом случае не имеет смысла.
Если диагностирован туберкулез, то расписывается противотуберкулезная терапия. Преимущественно применяются комбинированные формы, включающие в себя несколько совместно работающих препаратов. Стартует лечебный процесс с назначения четырех различных препаратов первого эшелона. Это может быть изониазид, стрептомицин, пиразинамид, рифампицин или этамбутол.
Стрептомицин вводится в организм больного внутримышечно. Взрослым пациента в один прием назначается разовая доза от 0,5 до 1 г. В течение суток больной может получить не более 2 г препарата. Если организм пациента плохо переносить лекарственное средство, или масса его тела меньше 50 кг, или возраст больного более 60 лет, количество водимого лекарства в сутки составляет 0,75 г, разделенных на два приема.
Маленьким пациентам, возраст которых не достиг трех месяцев – суточное количество препарата рассчитывается как 10 мг на килограмм веса новорожденного. Малышам от трех до шести месяцев суточное количество лекарства рассчитывается как 15 мг на килограмм веса карапуза. Деткам от полугода до двух лет суточная доза составляет 20 мг на килограмм веса ребенка. Если ребенку не исполнилось еще 13 лет и для подростков, суточная доза составляет от 15 до 20 мг на килограмм веса маленького пациента, но она не должна превышать цифру в 0,5 г в сутки (детям до 13) и 1 г (подросткам).
При туберкулезе лекарственное средство вводится в организм больного один раз в сутки, при плохой переносимости разбивается на два приема. Продолжительность лекарственного курса от трех месяцев и далее. Длительность терапии устанавливает лечащий врач, ориентируясь на состояние здоровья пациента.
Противопоказан стрептомицин при индивидуальной непереносимости препарата и его составляющих, тяжелой форме хронической дисфункции почек, отягощенной уремией и азотемией, при поражении нервов черепно-мозговой локализации, а так же в случае беременности. С особой осторожностью следует назначать, если в анамнезе больного присутствует миастения, болезнь Паркинсона, склонность к кровотечениям, сердечная дисфункция, ботулизм, нарушение мозгового кровообращения и некоторые другие патологии.
Если терапия препаратов первого ряда неэффективна или у больного наблюдается высокая непереносимость лекарственных средств первого эшелона, тогда лечение корректируется отменой первых противотуберкулезных средств и назначением препаратов второго ряда. К ним относят рифабутин, этионамид, парааминосалициловая кислота, протионамид, офлоксацин, канамицин, циклосерин, тиоацетазон, капреомицин и ципрофлоксацин.
Действующее вещество этионамид (aethionamidum) назначается для ввода внутрь. Для взрослого пациента средняя суточная дозировка составляет от 500 до 1000 мг, разделенных на два — три приема, количество вводимого лекарства для маленьких пациентов рассчитывается как 20 или 40 мг на килограмм веса пациента, разбитых на два приема (вводится утром и перед сном).
Не рекомендуется этионамид к приему, если в анамнезе пациента присутствует тяжелая форма нарушений работы печени и в случае беременности.
Леченая терапия при пневмонии и бронхите не обходится без подключения антибиотиков. К первой линии лекарственных препаратов медики относят амоксициллин, цефтазидим, пенициллин, цефоперазон и цефепим.
Амоксициллин (Amoxycillinum) предназначен для ввода внутрь. Количественная составляющая подбирается сугубо индивидуально в зависимости от возбудителя, тяжести протекания патологии, состоятельности функционирования почек, возраста пациента и его массы тела.
Пациентам старше десяти лет и взрослым назначается по 0,5 г три раза в день, при тяжелой степени протекания заболевания дозу вводимого лекарства можно довести, при необходимости, до 1,0 г трижды в сутки. Деткам, которым еще не исполнилось двух лет, препарат назначается в форме суспензии из расчета 20 мг на килограмм массы тела малыша, разбитые на три ввода (это соответствует четверти чайной ложки). В возрасте от двух до пяти – 0,125 г (что равноценно половине чайной ложки), разнесенных на три приема. С пяти до десяти – 0,25 г (по одной чайной ложке), разбитых на три ввода.
Суспензия готовится самостоятельно, в сухой препарат вводят чистую предварительно закипевшую и остуженную до комнатной температуры воду в количестве 100 мл. Перед употреблением хорошенько взболтать.
Препарат противопоказан к использованию в случае инфекционного мононуклеоза, при повышенной непереносимости организмом больного составляющих компонентов амоксициллина, а так же в период беременности.
Если организм больного показывает высокую непереносимость лекарственных средств первой линии, возникла аллергическая реакция на препарат или данная терапия неэффективна, лечащий доктор меняет тактику, заменяя первые лекарства препаратами второй линии. К ним относят: тикарциллин, цефтриаксон, цефотаксим, ципрофлоксацин и пиперациллин.
Ципрофлоксацин (Ciprofloxacinum) необходимо принимать натощак. Для более легкого ввода стоит запить необходимым объемом жидкости. Больным, в анамнезе которого присутствует сбой в функционировании почек, доза рекомендованного препарата уменьшается вдвое.
Количество лекарства, необходимого для получения терапевтического эффекта, подбираются индивидуально каждому пациенту, опираясь на тяжесть заболевания, возраст пациента и его общее состояние здоровья, тип инвазивного микроорганизма, массу тела и почечную функцию.
Лекарственное средство в случае заболевания нижних отделов дыхательных путей средней тяжести вводится больному в размере по 0,25 г, разнесенных на два ввода. В случае тяжелого течения патологии дозировка может возрасти вдвое и соответствовать по 0,5 г, дважды на протяжении суток.
Длительность курса терапии контролируется лечащим доктором. После исчезновения дискомфортной, опасной симптоматики, для закрепления достигнутого результата, препарат необходимо принимать еще двое суток. Обычно лечебный курс составляет в среднем от семи до десяти суток.
К противопоказаниям ципрофлоксацина относят дефицит глюкозо-6-фосфатдегидрогеназы, вирусный кератит, индивидуальную непереносимость одного или нескольких составляющих препарата или возраст пациента до 18 лет.
Если лечащий врач диагностирует бронхоэктатическую болезнь или абсцесс легкого – в этом случае не обойтись без хирургического вмешательства. При раковой патологии проводится противораковая терапия, с использованием необходимых лекарственных средств, может быть показана и операция.
Существует и ряд других рекомендаций, которые желательно выполнять в тот период, когда человека беспокоит кашель.
- Необходимо обильное питье.
- Убрать вредные привычки, особенно это касается курения.
- Стабилизировать питание, удалив из рациона продукты – раздражители (например, острые специи).
- Продуктивный сон.
- Регулярное проветривание, влажная уборка жилого и рабочего помещения.
Параллельно со специфическими медикаментами в протокол лечения могут быть введены отхаркивающее препараты, лекарственные средства бронхолитического, обволакивающего, противовоспалительного действия.
В данной ситуации подойдут как лекарственные формы, производимые на базе растительного сырья, а так же синтетические и полусинтетические препараты.
Стоит лишь учитывать, что больным, в анамнезе которых имеется поражение центральной нервной системы, например, нельзя вводить термопсис или ипекакуан. Это может только усугубить ситуацию, спровоцировав приступы сильного кашля и рвоту. У маленьких пациентов данные препараты могут вызвать остановку дыхания, что приводит к асфиксии, аспирации.
Мукорегулирующие препараты способствуют лучшему выводу выделений, при этом многие из них, в паре с антибиотиками, дают возможность вторым легче проникать в секрет бронхиального дерева. Особенно активно на сегодняшний день используют такие лекарственные средства как карбоцистеин, амброксол, бромгексин или ацетилцистеин. Не следует их использовать в случае бронхиальной астмы у больного.
Карбоцистеин назначается для ввода в организм больного перорально. Стартовая дозировка для взрослого пациента – 0,375 г, что соответствует двум капсулам препарата или полторы столовые ложки лекарства в форме сиропа – это идентично трем чайным ложкам (0,25 г/ 5 мл). Лекарство принимается трижды на протяжении дня.
Малышам, которым еще нет пяти лет – по половине чайной ложки сиропа (дозировка 0,125 г/ 5 мг), вводимых в организм четыре раза в сутки. Деткам, возраст которых попадает в интервал от пяти до двенадцати – одна чайная ложка (0,25 г/ 5 мл) или одна столовая ложка сиропа (0,125 г/ 5 мг), принимаемых три раза на протяжении дня. Если ожидаемый эффект наблюдается, дозировку вводимого лекарственного средства желательно уменьшить вдвое.
Противопоказанием к назначению карбоцистеина может служить индивидуальная непереносимость организма больного к составляющим препарата, а так же при активной пептической язве в его анамнезе, в случае острой фазы таких заболеваний как цистит и гломерулонефрит.
Отхаркивающие лекарства назначаются, чтобы уменьшить вязкость мокрот, ее объемы при этом увеличиваются, выводить ее становится легче. К таковым препаратам относят аммония хлорид, гидрокарбонат натрия, калия йодид и натрия йодид.
Гидрокарбонат натрия назначается лечащим врачом внутрь. Дозировка лекарственного средства соответствует цифрам от 0,5 до 1,5 г. Количество принимаемого лекарственного средства зависит от уровня рН кислотности желудочного сока.
Как отхаркивающее средство гидрокарбонат натрия применяют и для промывания носовых ходов, в роли раствора для полосканий ротовой полости и глотки. Эффективен он и в роли средства для ингаляций (применяются растворы концентрацией от 0,5 до 2%) Противопоказаний к использованию данное химическое соединение практически не имеет, единым ограничением к использованию может служить отравление сильными кислотами. В этом случае гидрокарбонат натрия нельзя принимать внутрь.
Муколитические препараты стабилизируют процесс утилизации секрета бронхов, делая эффективнее его выход. Преимущественно применяется в детской терапии. Например, лекарственное средство АЦЦ. Терапия заболеваний, таких как трахеиты, бронхиты, пневмония.
В случае крови в мокроте при кашле не следует особо рассчитывать на методы народной медицины. Не лишним будет лишь прием природных иммуностимуляторов. Они выступят поддержкой организма в «борьбе» с заболеванием и не позволят развиться вторичной инфекции, что может только усугубить и так непростую ситуацию.
Отхаркивание кровью: причины и методы лечения
 Кровохарканье – откашливание мокроты с примесью крови. Это тревожный сигнал, требующий незамедлительного обращения к врачу.
Кровохарканье – откашливание мокроты с примесью крови. Это тревожный сигнал, требующий незамедлительного обращения к врачу.
Этот симптом сигнализирует о кровотечении в органах дыхательной системы и предупреждает о патологиях, опасных для жизни.
Виды кровохарканья
При отхаркивании крови требуется установить не только причину патологического состояния, но и его разновидность. Специалисты выделяют четыре типа:
- Истинное кровохарканье. Из бронхов выделяется вязкая слизь и кровь. Её оттенок варьирует от насыщенно-алого до тёмно-коричневого.
- Профузное кровотечение. Пациент теряет большое количество крови (500 мл и более). В отделяемом присутствуют прожилки слизи. Это тяжёлое состояние, требующее госпитализации.
- Среднее кровотечение. Из бронхов отделяется мокрота с ярко-алой кровью. Общий объём потери составляет менее 500 мл.
- Малое кровотечение. Пациент откашливает чистую кровь без мокроты или слизь с прожилками крови и пеной. Общий объём кровопотери – около 100 мл.

С кровью
В мокроте прожилки крови
Иногда в обычной на вид мокроте визуализируются небольшие кровяные вкрапления. Общий объём потери крови не велик, состояние пациента стабильно. В этом случае слизь с прожилками может свидетельствовать о локальном повреждении оболочки бронхов или гортани. Такое возможно, когда человек беспрестанно откашливается и травмирует капилляры слизистых.
Кровь в мокроте по утрам
Человек может харкаться кровью не постоянно, а лишь в определённое время суток. Если проблема беспокоит в утренние часы после сна, то это может свидетельствовать о следующих состояниях:
- разрыв мелкого капилляра на слизистой дыхательных путей;
- повреждение в полости рта;
- заболевания носоглотки.
Кровь в мокроте по утрам иногда наблюдается после проведённой накануне диагностической или лечебной процедуры – бронхоскопии или пункции.
Причины появления выделений в слизи при откашливании
Кровь в мокроте может появляться по разным причинам. Часть из них – относительно безопасные состояния, не угрожающие жизни пациента. Так, кровохарканье нередко наблюдается на фоне травм грудной клетки. Похожая клиническая картина проявляется у заядлых курильщиков. В других случаях оно служит симптомом каких-либо заболеваний, нуждающихся в лечении.
Болезни легких, вызывающие кровь в мокроте при кашле
Пациент может отхаркивать кровью при следующих патологиях.
- Бронхит и бронхиальная астма. Кашель беспокоит пациента преимущественно по утрам. Из бронхов выделяется слизисто-гнойная жёлтая или зеленоватая мокрота, часто с кровью. Среди прочих симптомов называют повышение температуры, затруднённое дыхание, недомогание, хрипы в груди.
- Глистные инвазии. Чем сильнее повреждается слизистая, тем обильнее кровотечение. Мокроты может быть очень мало. Иногда в отделяемом визуализируются не только кровяные прожилки, но и личинки паразитов. Дополнительные симптомы гельминтоза – слабость, сыпь на коже, потеря веса.
- Кандидоз. Это поражение лёгочной ткани грибками из рода Кандида. На ранних этапах откашливается вязкая мокрота. Позже в ней появляются прожилки крови. Пациент жалуется на общую слабость, лихорадку, боли за грудиной.
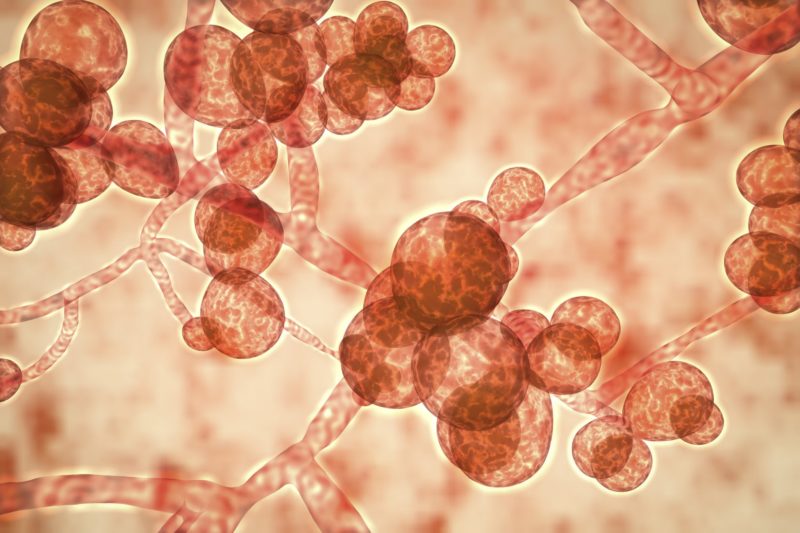
Кандидоз
- Муковисцидоз. Это врождённое состояние, сопровождающееся нарушением секреции. Слизь, выделяемая железами, скапливается в бронхиолах. При воспалительных процессах этот секрет сгущается, а пациента беспокоит кашель с отделением мокроты с прожилками крови.
- Аутоиммунные заболевания. Признаки подобных нарушений – отхаркивание крови, слабость, головокружение.
- Телеангиоэктазия. Это заболевание сопряжено с повреждением кровеносных сосудов слизистой, выстилающей дыхательные пути. Точные причины поражения капилляров до конца не изучены. Пациент при такой болезни страдает от анемии. Его беспокоит отхаркивание малого количества крови.
- Легочный абсцесс. Это состояние, сопровождающееся гнойными процессами в тканях лёгких. При этом откашливается мокрота с зелёными прожилками и кровью. При прорыве полостей с гноем выделяется большое количество жёлто-зелёной слизи с включениями пены.
Болезни угрожающие жизни пациента
Выделение крови с мокротой может служить признаком опасных для жизни патологий.
- Онкологические заболевания. При формировании злокачественных опухолей беспокоит постоянный кашель. Иногда отхаркивается чистая кровь. Её цвет – коричневый или красный. Прочие тревожные симптомы – упадок сил, утрата работоспособности, плохой аппетит, снижение веса.
- Туберкулёз. Характерный признак болезни – откашливание слизисто-гнойной мокроты с кровяными сгустками и плевки чистой алой кровью. При туберкулёзе наблюдаются повышение температуры до субфебрильных значений, усиленное ночное потоотделение, выпадение волос, снижение веса.
- Тромбоэмболия легочной артерии. Первый признак – отхаркивание слизи с кровью. Далее при отсутствии помощи может открыться полноценное кровотечение. Человек ощущает боль за грудиной, интенсивность которой нарастает при подъёмах или наклонах.
- Дисфункция кардиоваскулярных структур. В этом случае наблюдается небольшое количество отхаркиваемой крови. Кашля нет, температура тела в норме. Из дополнительных симптомов – упадок сил и одышка.
- Кардиогенный отек легких. Это следствие инфаркта миокарда. Из бронхов отделяется пенистая мокрота розового цвета. Пациента беспокоит удушье, клокочущее дыхание.
Самостоятельно определить причину отхаркивания с кровью невозможно.
К какому врачу обращаться за помощью?
При кашле с кровью требуется диагностика – первичный осмотр у терапевта. Дополнительно понадобятся консультации пульмонолога, фтизиатра и онколога.

У врача
Экстренный осмотр врача и госпитализация необходимы, если наблюдаются следующие симптомы:
- обильное кровотечение;
- нестерпимые боли за грудиной;
- лихорадка и жар.
Даже если крови совсем немного, а самочувствие расценивается как нормальное, не стоит затягивать с визитом к врачу.
Диагностика причин появления кашля с кровью
Отхаркивающаяся вместе с мокротой кровь может сигнализировать о нескольких различных патологиях. По этой причине пациенту назначают ряд исследований, включающий:
- рентген;
- флюорографию;
- ЭКГ;
- компьютерную томографию.
Исследуется и сама мокрота. Важно изучить характер выделений, их цвет, объём, наличие включений помимо крови. Весь комплекс диагностических процедур направлен на установление причины кровохарканья. Только после этого врач сможет подобрать адекватную схему терапии.
Лечение кашля и мокроты с кровью
При появлении сгустков или небольших прожилок крови в мокроте обязательна медикаментозная терапия. Пациенту назначают препараты из четырёх фармакологических групп.
- Кровеостанавливающие. Важно остановить потерю крови, пока она не приобрела масштабный характер. С этой задачей эффективно справляются Этамзилат и аминокапроновая кислота в виде инъекций.
- Обезболивающие. Для снятия неприятных ощущений можно принимать Кетанов, Кетарол, Парацетамол. В тяжёлых случаях при госпитализации используют Морфин.
- Антибиотики. Эти препараты нужны для подавления патогенной микрофлоры в дыхательных путях. Эффективны многие антибиотические средства из группы пенициллинов и цефалоспоринов, однако перед назначением проводят тест на чувствительность.
- Противоопухолевые. При выявлении новообразований в дыхательных путях проводят химиотерапию. Для лечения используют 5-Фторурацил, Доксорубицин и их аналоги.
Заключение
Отхаркивание крови нельзя игнорировать, так как этот симптом почти всегда говорит о серьёзных нарушениях. Важно своевременно диагностировать заболевание и начать лечение. Дополнительно следует уделить внимание профилактическим мерам. Регулярные врачебные осмотры, прогулки на свежем воздухе и отказ от курения – всё это позволит сохранить здоровье дыхательной системы.
Лечение крови в мокроте после кашля
Перед началом лечения необходимо определиться с диагнозом. В противном случае неправильная терапия может не только не помочь, но и усугубить ситуацию, при этом драгоценное время будет потеряно безвозвратно. Лечение крови в мокроте при кашле обусловлено заболеванием, которое ее вызывает, бессмысленно лечить симптоматику в этом случае.
Если диагностирован туберкулез, назначается противотуберкулезная терапия. Преимущественно используются комбинированные формы, включая несколько взаимодействующих препаратов. Процесс лечения начинается с назначения четырех разных препаратов первого эшелона. Это может быть изониазид, стрептомицин, пиразинамид, рифампицин или этамбутол.
Стрептомицин вводится во внутримышечную систему пациента. Взрослые получают разовую дозу от 0,5 до 1 г за один раз. В течение суток пациент может получить не более 2 г препарата.Если организм пациента не переносит препарат, или его масса тела составляет менее 50 кг, или возраст пациента составляет более 60 лет, количество препарата, вводимого в день, составляет 0,75 г, разделенного на две дозы.
Для маленьких пациентов, чей возраст не достиг трех месяцев — суточное количество препарата рассчитывается как 10 мг на килограмм веса новорожденного. Для детей от трех до шести месяцев суточное количество лекарства рассчитывается как 15 мг на килограмм веса молодых.Детям от шести месяцев до двух лет суточная доза составляет 20 мг на килограмм веса ребенка. Если ребенку еще нет 13 лет и для подростков, суточная доза составляет от 15 до 20 мг на килограмм веса маленького пациента, но она не должна превышать 0,5 г в день (дети до 13 лет) и 1 г (подростки).
При туберкулезе препарат вводится в организм пациента один раз в день, при этом плохая переносимость делится на два метода. Продолжительность курса лечения от трех месяцев.Продолжительность терапии определяется лечащим врачом, ориентируясь на состояние здоровья пациента.
Противопоказан стрептомицин для индивидуальной непереносимости препарата и его компонентов, тяжелой формы хронической дисфункции почек, отягощенной уремией и азотемией, с повреждением нервов краниоцеребральной локализации, а также в случае беременности. С особой осторожностью следует назначать, если у пациента в анамнезе миастения, болезнь Паркинсона, склонность к кровотечению, нарушение функции сердца, ботулизм, нарушение мозгового кровообращения и некоторые другие патологии.
Если терапия препаратами первого ряда неэффективна или у пациента высокая непереносимость препаратов первого ряда, то лечение корректируется отменой первых противотуберкулезных препаратов и назначением препаратов второго ряда. К ним относятся рифабутин, этионамид, парааминосалициловая кислота, протионамид, офлоксацин, канамицин, циклосерин, тиоацетазон, капреомицин и ципрофлоксацин.
Действующее вещество этионамид (этионамид) назначается для проникновения внутрь.Для взрослого пациента средняя суточная доза составляет от 500 до 1000 мг, разделенная на две-три дозы, количество лекарств, вводимых маленьким пациентам, рассчитывается как 20 или 40 мг на килограмм веса пациента, разделенных на две дозы (вводимые утром). и перед сном).
Не рекомендуется принимать этионамид при поступлении, если в анамнезе пациентка страдает тяжелой формой нарушения функции печени и в случае беременности.
Лечение пневмонии и бронхита не обходится без соединения антибиотиков.К первой линии лекарственных средств медикаментов относятся амоксициллин, цефтазидим, пенициллин, цефоперазон и цефепим.
Амоксициллин (амоксициллин) предназначен для перорального применения. Количественный компонент подбирается строго индивидуально в зависимости от возбудителя, степени тяжести патологии, постоянства функции почек, возраста пациента и его массы тела.
Пациентам старше десяти лет и взрослым назначают по 0,5 г три раза в день, при тяжелой степени заболевания дозу вводимого препарата можно довести до 1.0 г три раза в день, если необходимо. Детям, которые еще не достигли двухлетнего возраста, препарат вводят в виде суспензии из расчета 20 мг на килограмм массы тела ребенка, разделенной на три приема (это соответствует четверти чайной ложки) , В возрасте от двух до пяти лет — 0,125 г (эквивалентно половине чайной ложки) с интервалом в три раза. От пяти до десяти — 0,25 г (одна чайная ложка), разделенная на три ввода.
Суспензию готовят самостоятельно, в сухой препарат вводят чистую предварительно кипяченую и охлажденную до комнатной температуры воду в количестве 100 мл.Хорошо встряхнуть перед использованием.
Препарат противопоказан к применению при инфекционном мононуклеозе, при повышенной непереносимости организмом пациента составляющих компонентов амоксициллина, а также при беременности.
Если в организме пациента наблюдается высокая непереносимость препаратов первого ряда, аллергическая реакция на препарат или эта терапия неэффективна, лечащий врач меняет тактику, заменяя первые препараты препаратами второго ряда. Они включают: тикарциллин, цефтриаксон, цефотаксим, ципрофлоксацин и пиперациллин.
Ципрофлоксацин (ципрофлоксацин) следует принимать натощак. Для более легкого входа стоит заполнить требуемым объемом жидкости. У пациентов, имеющих в анамнезе нарушения функции почек, доза рекомендуемого препарата уменьшается вдвое.
Количество лекарств, необходимых для получения терапевтического эффекта, подбирается индивидуально для каждого пациента, исходя из тяжести заболевания, возраста и общего состояния здоровья пациента, типа инвазивного микроорганизма, массы тела и функции почек.
Препарат при заболеваниях нижних дыхательных путей средней тяжести вводят пациенту в размере 0,25 г, разделенном двумя вводами. В случае тяжелого течения патологии дозировка может удвоиться и соответствовать 0,5 г, дважды в течение дня.
Продолжительность курса терапии контролируется лечащим врачом. После исчезновения неприятных, опасных симптомов, чтобы зафиксировать результат, препарат необходимо принимать еще два дня. Обычно курс лечения составляет в среднем от семи до десяти дней.
Противопоказания ципрофлоксацина включают дефицит глюкозо-6-фосфатдегидрогеназы, вирусный кератит, индивидуальную непереносимость одного или нескольких компонентов препарата или возраст пациента до 18 лет.
Если лечащий врач диагностирует бронхоэктатическую болезнь или абсцесс легкого — в этом случае без хирургического вмешательства не обойтись. При раковой патологии проводится противораковая терапия, с применением необходимых медикаментов, может быть показана и операция.
Существует ряд других рекомендаций, которые желательно выполнять в то время, когда человек обеспокоен кашлем.
- Тебе нужно много пить.
- Устранить вредные привычки, особенно в отношении курения.
- Стабилизировать пищу, удаляя из рациона еду — раздражающие вещества (например, пряные специи).
- Продуктивный сон.
- Регулярное проветривание, влажная уборка жилых и рабочих помещений.
Параллельно со специфическими лекарственными средствами в протокол лечения могут быть включены отхаркивающие средства, бронхолитические средства, обволакивающие, противовоспалительные средства.
В данной ситуации пригодны также лекарственные формы, выпускаемые на основе растительного сырья, а также синтетические и полусинтетические препараты.
Необходимо только учитывать, что пациенты, которые, например, имели повреждения центральной нервной системы, не могут назначать термопсис или ипекакуан. Это может только усугубить ситуацию, провоцируя приступы сильного кашля и рвоты. У маленьких пациентов эти препараты могут вызвать остановку дыхания, что приводит к асфиксии, аспирации.
Мукорегулирующие препараты способствуют лучшему выведению секрета, в то время как многие из них, в сочетании с антибиотиками, дают возможность второму проникнуть в секрет бронхиального дерева. Особенно активно сегодня используют такие препараты, как карбоцистеин, амброксол, бромгексин или ацетилцистеин. Не используйте их в случае бронхиальной астмы у пациента.
Карбоцистеин вводят пациенту перорально. Начальная доза для взрослого пациента составляет 0.375 г, что соответствует двум капсулам препарата или полторы столовые ложки препарата в виде сиропа — это идентично трем чайным ложкам (0,25 г / 5 мл). Лекарство принимается три раза в течение дня.
Дети, которым еще нет пяти лет — половина чайной ложки сиропа (дозировка 0,125 г / 5 мг), вводится в организм четыре раза в день. Дети, чей возраст падает в интервале от пяти до двенадцати — одна чайная ложка (0,25 г / 5 мл) или одна столовая ложка сиропа (0.125 г / 5 мг), принимается три раза в течение дня. Если ожидаемый эффект наблюдается, желательно уменьшить дозу вводимого препарата в два раза.
Противопоказанием к назначению карбоцистеина может быть индивидуальная непереносимость организма пациента к компонентам препарата, а также при активной язвенной болезни в его анамнезе, в случае острой фазы таких заболеваний, как цистит и гломерулонефрит.
Отхаркивающие средства назначают для уменьшения вязкости мокроты, ее объемы увеличиваются, ее легче удалить.Эти препараты включают хлорид аммония, гидрокарбонат натрия, йодид калия и йодид натрия.
Бикарбонат натрия назначается лечащим врачом внутри. Дозировка препарата соответствует цифрам от 0,5 до 1,5 г. Количество принимаемого лекарства зависит от уровня кислотности желудочного сока.
Как отхаркивающее средство, бикарбонат натрия используется для промывания носовых ходов, в качестве раствора для полоскания рта и глотки. Он также эффективен в качестве средства для ингаляций (растворы с концентрацией 0.Используется от 5 до 2%) Противопоказаний к применению этого химического соединения практически нет, единственным ограничением к применению может быть отравление сильными кислотами. В этом случае бикарбонат натрия не следует принимать внутрь.
Муколитические препараты стабилизируют процесс утилизации секрета бронхов, делая его вывод более эффективным. В основном используется в детской терапии. Например, препарат АЦЦ. Терапия таких заболеваний, как трахеит, бронхит, пневмония.
В случае мокроты при кашле, особенно не полагайтесь на методы альтернативной медицины.Не будет лишним принимать природные иммуностимуляторы. Они поддержат организм в «борьбе» с болезнью и не допустят развития вторичной инфекции, которая может только усугубить и столь непростую ситуацию.
Причины, диагностика и когда обратиться к врачу
Кровь в мокроте или слизи, когда человек кашляет или плюет, называется кровохарканьем. Хотя кровь может вызывать беспокойство, она обычно не вызывает беспокойства, особенно у молодых или здоровых людей.
Кровь в мокроте является распространенным явлением при многих легких респираторных заболеваниях, включая инфекции верхних дыхательных путей, бронхит и астму.
Может вызывать тревогу кашель со значительным количеством крови в мокроте или частое появление крови в слизи.В тяжелых случаях это может быть вызвано состоянием легких или желудка.
В этой статье мы обсудим причины и методы лечения крови в мокроте.
Share on PinterestBlood в мокроте обычно поступает из легких, но также может поступать из желудка или пищеварительного тракта.Ряд факторов может привести к появлению крови в мокроте. Кроме того, кровь может происходить из разных частей тела.
Кровь обычно поступает из легких, но реже она может поступать из желудка или пищеварительного тракта.Если кровь поступает из пищеварительного тракта, медицинский термин — гематемезис.
- Со стороны легких (кровохарканье). Если кровь ярко-красная, пенистая, а иногда и смешанная со слизью, она, вероятно, исходит из легких и может быть результатом постоянного кашля или инфекции легких.
- Со стороны пищеварительного тракта (гематемезис). Если кровь темная и содержит следы пищи, она, вероятно, возникла в желудке или в других местах пищеварительного тракта. Это может быть признаком более серьезного состояния.
Возможные причины крови в мокроте включают:
- Бронхит. Хронический бронхит часто стоит за появлением крови. Это состояние включает постоянное или повторяющееся воспаление дыхательных путей, кашель и образование мокроты.
- Бронхоэктазия. Это описывает постоянное увеличение частей дыхательных путей легких. Это часто происходит с инфекцией, одышкой и хрипом.
- Длительный или сильный кашель. Это может раздражать верхние дыхательные пути и разрывать кровеносные сосуды.
- Сильное кровотечение из носа. Многие факторы могут вызвать кровотечение из носа.
- Потребление наркотиков. Препараты, такие как кокаин, вдыхаемые через ноздри, могут раздражать верхние дыхательные пути.
- Антикоагулянты. Эти лекарства предотвращают свертывание крови. Примеры включают варфарин, ривароксабан, дабигатран и апиксабан.
- Хроническая обструктивная болезнь легких (ХОБЛ). ХОБЛ является постоянным препятствием для потока воздуха из легких. Обычно это вызывает затруднение дыхания, кашель, образование мокроты и хрипы.
- Пневмония. Эта и другие легочные инфекции могут вызвать кровавую мокроту. Пневмония характеризуется воспалением легочной ткани, обычно из-за бактериальной инфекции. Люди с пневмонией, как правило, испытывают боли в груди при дыхании или кашле, усталости, лихорадке, потливости и ознобе. Пожилые люди также могут испытывать путаницу.
- Тромбоэмболия легочной артерии. Это относится к сгустку крови в одной артерии легкого. Это обычно вызывает боль в груди и внезапную одышку.
- Отек легких. Это описывает жидкость в легких. Отек легких наиболее распространен у людей с заболеваниями сердца. Это вызывает розовую и пенистую мокроту, а также сильную одышку, иногда с болью в груди.
- Рак легких. У человека больше шансов заболеть раком легких, если он старше 40 лет и курит табак.Это может вызвать кашель, который не проходит, одышка, боль в груди, а иногда боль в костях или головные боли.
- Рак шеи. Это обычно начинается с горла, гортани или дыхательных путей. Это может вызвать отек или рану, которая не заживает, постоянную боль в горле и красное или белое пятно во рту.
- Муковисцидоз. Это наследственное состояние серьезно повреждает легкие. Это обычно вызывает затруднение дыхания и постоянный кашель с густой слизью.
- Гранулематоз с полиангиитом. Это описывает воспаление кровеносных сосудов в пазухах, легких и почках. Это обычно вызывает насморк, носовые кровотечения, одышку, хрипы и лихорадку.
- Туберкулез. Бактерии вызывают эту тяжелую инфекцию легких, которая может привести к лихорадке, потливости, боли в груди, боли при дыхании или кашле, и постоянному кашлю.
- Клапаны суженные сердца. Сужение митрального клапана сердца, называемое стенозом митрального клапана, может вызвать одышку, особенно при физической нагрузке или в положении лежа.Другие симптомы включают опухшие ступни или ноги и учащенное сердцебиение или усталость, особенно при повышенной физической активности.
- Серьезная травма. Травма грудной клетки может вызвать появление крови в мокроте.
Обратитесь к врачу или обратитесь за неотложной помощью, если кашель вызывает много крови или любую кровь с частыми интервалами.
Если кровь темная и появляется с кусочками пищи, немедленно обратитесь в больницу.Это может указывать на серьезную проблему, возникающую в пищеварительном тракте.
Кроме того, обратитесь к врачу, если кровь из мокроты сопровождается каким-либо из следующих симптомов:
- потеря аппетита
- необъяснимая потеря веса
- кровь в моче или стуле
- боль в груди, головокружение, лихорадка или свет — головная боль
- ухудшение одышки
Чтобы определить, вызывает ли медицинское состояние появление крови в мокроте, врач обычно берет историю болезни и проводит медицинский осмотр.
Во время осмотра врач может попросить человека кашлять, и они могут проверить нос и рот на наличие мест кровотечения. Врач также может взять пробы мокроты и крови на анализ.
В некоторых случаях необходимы дополнительные обследования. Они могут включать рентгенографию грудной клетки, компьютерную томографию или бронхоскопию, в которой используется камера на конце трубки, вставляемой в дыхательные пути.
Процедуры направлены на то, чтобы остановить кровотечение и устранить первопричину.
Возможные виды лечения включают:
- Стероиды. Стероиды могут помочь, когда воспаление вызвано кровотечением.
- Антибиотики. Антибиотики используются в случаях пневмонии или туберкулеза.
- Бронхоскопия. Это обеспечивает пристальный взгляд на возможные источники кровотечения. Инструмент, называемый эндоскопом, вводится в дыхательные пути через нос или рот. Инструменты могут быть прикреплены к концу. Некоторые предназначены, чтобы остановить кровотечение, в то время как другие, например, могут удалить сгусток крови.
- Эмболизация. Если главный кровеносный сосуд отвечает за кровь в мокроте, врач может порекомендовать процедуру, называемую эмболизацией. Катетер вводится в сосуд, определяется источник кровотечения, а металлическая катушка, химикат или фрагмент желатиновой губки используются для его герметизации.
- Переливание крови. Может потребоваться переливание элементов в крови, таких как плазма, факторы свертывания или тромбоциты, если проблемы со свертыванием или чрезмерно тонкая кровь ответственны за появление крови в мокроте.
- Химиотерапия или лучевая терапия. Они могут быть использованы для лечения рака легких.
- Хирургия. Это может потребоваться для удаления поврежденной или раковой части легкого. Хирургическое вмешательство обычно считается последним средством и единственным вариантом, когда кровотечение является серьезным или постоянным.
Кровь в мокроте, особенно в небольших количествах, обычно не вызывает беспокойства. Тем не менее, у людей, имеющих в анамнезе респираторные заболевания или курящих, часто требуется дополнительная оценка.
Респираторные инфекции, другие заболевания легких и реже проблемы с пищеварительным трактом могут вызвать появление крови. Некоторые причины мягкие и решаются сами по себе. В других случаях требуется медицинское вмешательство.
Если вы кашляете кровью в больших количествах или с частыми интервалами, они должны обратиться к врачу.
мокрота или мокрота — это смесь слюны и слизи, которую вы откашливали. Окрашенная кровью мокрота возникает, когда в мокроте видны прожилки крови. Кровь поступает откуда-то по дыхательным путям внутри вашего тела. Дыхательные пути включают:
- рот
- горло
- нос
- легкие
- проходы, ведущие к легким
Иногда кровянистая мокрота является симптомом серьезного заболевания.Тем не менее, окрашенная кровью мокрота является относительно распространенным явлением и, как правило, не вызывает непосредственного беспокойства.
Если вы кашляете кровью почти без мокроты, вам следует немедленно обратиться к врачу.
Распространенные причины мокроты с кровью включают:
Более серьезные причины мокроты с кровью могут включать:
Инфекции нижних дыхательных путей и вдыхание посторонних предметов являются вероятными причинами появления мокроты с кровью у детей.
Вы должны немедленно позвонить своему врачу, если у вас возникнут какие-либо из следующих симптомов:
- кашель в основном с кровью, с очень небольшим количеством мокроты
- одышка или затрудненное дыхание
- слабость
- головокружение
- потливость
- быстрое быстрое быстрое частота сердечных сокращений
- необъяснимая потеря веса
- усталость
- боль в груди
- кровь также в моче или стуле
Эти симптомы связаны с серьезными заболеваниями.
Когда вы обратитесь к врачу, чтобы выяснить причину появления мокроты с кровью, они сначала спросят вас, есть ли какая-либо заметная причина, например:
. Они также захотят узнать:
- как долго вы с мокрой кровью
- как выглядит мокрота
- сколько раз вы кашляете за день
- количество крови в мокроте
Ваш врач будет слушать ваши легкие, пока вы дышите, и может искать другие симптомы беспокойства, такие как учащенное сердцебиение, хрипы или потрескивание.Они также спросят вас о вашей истории болезни.
Ваш врач также может провести одно или несколько из этих исследований или процедур визуализации, чтобы помочь им установить диагноз:
- Они могут использовать рентгенографию грудной клетки для диагностики различных заболеваний. Это часто является одним из первых исследований изображений, которые они заказывают.
- Они могут заказать компьютерную томографию грудной клетки, чтобы получить более четкое изображение мягких тканей для оценки.
- Во время бронхоскопии ваш врач проверяет ваши дыхательные пути, чтобы проверить наличие препятствий или аномалий, опуская бронхоскоп вниз по задней части горла и в бронхи.
- Они могут назначить анализы крови, чтобы диагностировать различные состояния, а также определить, насколько тонкая ваша кровь, и проверить, не потеряли ли вы столько крови, что у вас анемия.
- Если ваш врач замечает структурную аномалию в легких, он может назначить биопсию. Это включает в себя удаление образца ткани из легких и отправку его в лабораторию для оценки.
Лечение окрашенной кровью мокроты будет зависеть от лечения основного состояния, вызывающего ее. В некоторых случаях лечение может также включать уменьшение воспаления или других связанных с ним симптомов, которые вы испытываете.
Лечение мокроты с кровью может включать в себя:
- пероральные антибиотики при инфекциях, таких как бактериальная пневмония,
- противовирусные препараты, такие как осельтамивир (тамифлю), для уменьшения продолжительности или тяжести вирусной инфекции
- [партнерская ссылка:] кашель супрессивные средства при длительном кашле
- пить больше воды, что может помочь избавиться от оставшейся мокроты предотвращение аспирации, возникающей при попадании инородного материала в легкие, а затем устранение первопричины.
Прежде чем использовать какие-либо средства от кашля, позвоните своему врачу, даже если вы знаете причину ваших симптомов. Средства от кашля могут привести к закупорке дыхательных путей или задержать мокроту в легких, продлевая или усугубляя инфекцию.
Окрашенная кровью мокрота иногда может быть симптомом основного состояния, которое неизбежно, но существуют методы, помогающие предотвратить некоторые случаи этого. Первая линия профилактики состоит в том, чтобы предпринять шаги, чтобы избежать респираторных инфекций, наиболее вероятно вызывающих этот симптом.
Вы можете сделать следующее, чтобы предотвратить окрашивание крови мокротой:
- Бросить курить, если вы курите. Курение вызывает раздражение и воспаление, а также увеличивает вероятность серьезных заболеваний.
- Если вы чувствуете респираторную инфекцию, пейте больше воды. Питьевая вода может разжижать мокроту и помогает вымывать ее.
- Держите свой дом в чистоте, потому что пыль легко вдыхается, и она может раздражать ваши легкие и ухудшать ваши симптомы, если у вас ХОБЛ, астма или инфекция легких.Плесень и плесень также могут вызывать респираторные инфекции и раздражение, что может привести к появлению мокроты с кровью.
- Кашель с желтой и зеленой мокротой может быть признаком респираторной инфекции. Обратитесь к врачу для лечения на ранней стадии, чтобы помочь предотвратить осложнения или ухудшение симптомов позже.
Откашливание крови (кровь в мокроте)
Кашель с кровью может вызывать тревогу, но обычно это не признак серьезной проблемы, если вы молоды и в остальном здоровы. Это больше повод для беспокойства у пожилых людей, особенно у тех, кто курит.
Медицинский термин от кашля — это кровохарканье.
Вы можете откашливать небольшое количество ярко-красной крови или пенистой мокроты с прожилками крови (мокрота).Кровь обычно из ваших легких и часто является результатом длительного кашля или инфекции грудной клетки.
Если кровь темная и содержит кусочки пищи или что-то похожее на кофейную гущу, возможно, она исходит из вашей пищеварительной системы. Это более серьезная проблема, и вам следует немедленно обратиться в больницу. Узнайте больше о рвоте кровью.
Что делать, если вы кашляете кровью
Как можно скорее позвоните своему врачу, если вы кашляете кровью, даже если это всего лишь несколько пятен или пятен.
Ваш лечащий врач проверит, есть ли у вас серьезное заболевание, которое необходимо исследовать и лечить.
Позвоните в NHS 111 или в местную внеурочную службу, если вы не можете поговорить со своим терапевтом.
Позвоните в 999 для скорой помощи или немедленно обратитесь в в ближайшее отделение неотложной помощи (A & E) , если вы кашляете большим количеством крови или затрудняетесь дышать.
Необходимые анализы
Ваш лечащий врач может принять решение направить вас к специалисту в вашей местной больнице для рентгенографии грудной клетки или более детального сканирования, такого как компьютерная томография (КТ).
Вас могут попросить образец мокроты, чтобы его можно было проверить на инфекцию. Другие тесты, такие как анализы крови, также могут быть необходимы.
В некоторых случаях могут потребоваться дополнительные анализы, чтобы выяснить, откуда идет кровь. Например, вас могут направить к специалисту, который может принять решение о проведении теста под названием бронхоскопия (где основные воздушные каналы ваших легких исследуются с использованием трубки с камерой на одном конце).
Эта страница поможет вам лучше понять причину, но не используйте ее для диагностики себя.Всегда оставляйте это врачу.
Общие причины кашляющей крови
Наиболее распространенные причины кашляющей крови:
- длительный, тяжелый кашель
- инфекция грудной клетки — это более вероятно, если ваша мокрота обесцвечена или содержит гной, у вас жар или у вас ощущается стеснение в груди
- бронхоэктазия — это более вероятно, если у вас также учащенное дыхание или одышка
Иногда сильное кровотечение из носа или кровотечение изо рта или горла может вызвать появление крови в вашем слюна, когда вы кашляете.
Менее распространенные причины откашливания крови
Реже откашливание крови может быть следствием:
- тромбоэмболии легочной артерии (сгусток крови в легких) — обычно это вызывает внезапную одышку и боль в груди
- отек легких (жидкость в легких) — ваша мокрота будет розовой и пенистой, и это обычно происходит у людей с уже существующими проблемами с сердцем
- рак легких — это более вероятно, если вы старше 40 лет и курите
- туберкулез (ТБ) — тяжелая инфекция легких, связанная с повышением температуры и потливостью; это становится все более распространенным в Великобритании, но можно лечить с помощью пролонгированных антибиотиков ,
- , рака горла или дыхательных путей, ,
- , принимая антикоагулянты — лекарства, которые помогают остановить свертывание крови, такие как варфарин, ривароксабан или дабигатран.
Иногда, причина не может быть найдена, и это никогда не случится снова.
Помогите нам улучшить наш сайт
Если вы закончили то, что делаете, можете ли вы ответить на несколько вопросов о вашем визите сегодня?
Примите участие в нашем опросе
Последняя проверка страницы: 6 августа 2018 года
,
Срок следующей проверки: 6 августа 2021 года

 Приступ надсадного кашля, при котором происходит разрыв кровеносного сосуда в органах дыхания. Чаще всего это происходит при бронхиальной астме, бронхите, ОРВИ. Заболевания с хроническим течением или ярко выраженными воспалительными явлениями сопровождаются истончением эпителия. При его повреждении на высоте кашля порция крови попадает в слизистый секрет.
Приступ надсадного кашля, при котором происходит разрыв кровеносного сосуда в органах дыхания. Чаще всего это происходит при бронхиальной астме, бронхите, ОРВИ. Заболевания с хроническим течением или ярко выраженными воспалительными явлениями сопровождаются истончением эпителия. При его повреждении на высоте кашля порция крови попадает в слизистый секрет.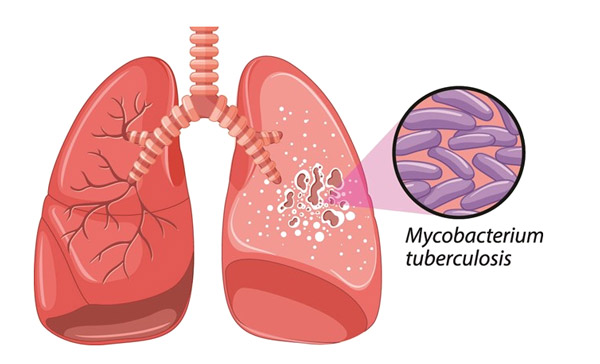 Туберкулез легких проявляется кашлем с кровавой мокротой, ночным потоотделением, субфебрилитетом, недомоганием, потерей аппетита, снижением веса, выпадением волос. Больной откашливает слизисто-гнойную мокроту с ярко-красными кровяными включениями или отдельные плевки чистой крови. При этом он ощущает жжение в груди и может точно указать локализацию очага поражения.
Туберкулез легких проявляется кашлем с кровавой мокротой, ночным потоотделением, субфебрилитетом, недомоганием, потерей аппетита, снижением веса, выпадением волос. Больной откашливает слизисто-гнойную мокроту с ярко-красными кровяными включениями или отдельные плевки чистой крови. При этом он ощущает жжение в груди и может точно указать локализацию очага поражения.