что это такое, какого цвета она бывает, при каких патологиях появляется гнойный и пенистый секрет
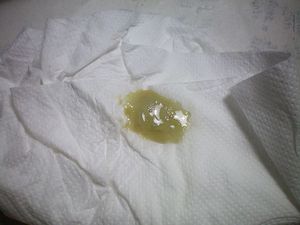 Мокрота – это отделение секрета слизистой оболочки, выводимая из дыхательных путей и легких при помощи кашля. В основном образуется она у людей, страдающих от астмы, бронхита, хронической обструктивной болезни легких. Таким больным очень важно избавлять от нее свои легкие, потому что секрет способен вызвать очень серьезные проблемы, например, одышку. Его количество и цвет зависит от конкретного заболевания.
Мокрота – это отделение секрета слизистой оболочки, выводимая из дыхательных путей и легких при помощи кашля. В основном образуется она у людей, страдающих от астмы, бронхита, хронической обструктивной болезни легких. Таким больным очень важно избавлять от нее свои легкие, потому что секрет способен вызвать очень серьезные проблемы, например, одышку. Его количество и цвет зависит от конкретного заболевания.
Что такое мокрота?
У здорового человека в дыхательных путях (легких, бронхах, трахее, гортани, в полости носа, глотки) все время производится секрет, на 90% состоящий из воды, а остальная часть – это минеральные соли. Такая слизь обычно непроизвольно проглатывается.
В норме мокрота слизистая и прозрачная, ее небольшое количество выделяется только по утрам у курящих людей или у тех, кто работает на пыльном производстве или проживает в условиях сухого воздуха. В таких случаях ее называет не мокротой, а трахеобронхиальным секретом. Если в организме развивается патология, то в мокроту может попасть:
- гной, если в дыхательных путях имеется бактериальное воспаление;
- кровь, когда во время пути от носа до бронхов повредились сосуды;
- слизь, если имеется воспаление небактериального характера.
Мокрота всегда сопровождает какое-либо заболевание. По характеру такого выделения можно предположить, какой недуг у человека. Обычно она обладает неприятным сладковатым запахом. Во время исследования при помощи микроскопа можно обнаружить грибки, бактерии, опухолевые клетки и паразиты. По имеющимся в секрете лейкоцитам можно судить о наличии воспаления, аллергии и о состоянии иммунитета.
Причины появления
Появление секрета в легких обычно вызвано туберкулезом, пневмонией, простудой и другими заболеваниями, связанные с проникновением посторонних частиц или микробов, что способствует увеличению количества слизи. Если отсутствует адекватное лечение, то велика вероятность появления осложнения (вторичная инфекция).
Наиболее распространенные причины появления мокроты:
- идиопатический легочный фиброз;
- муковисцидоз;
- туберкулез;
- загрязнение воздуха (химические вещества, мука, пыль и т. д.)
- заболевания легких;
- астма;
- вторичная бронхиальная инфекция (осложнение простуды, гриппа);
- курение;
- бронхит;
- отек легких.
Какие последствия от чрезмерного выделения секрета из легких? Это мешает газообмену в легких и способствует бактериальной колонизации. Благодаря кашлю легкие эффективно очищаются от мокроты.
Виды
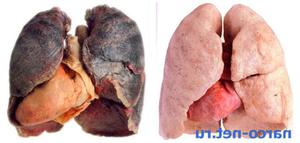 Если у человека возник кашель, после которого начинает выделяться мокрота, то свидетельствует это о заболевании легких, бронхов или трахеи. Такие недуги могут быть острыми и хроническими, аллергическими, воспалительными, опухолевыми или носить застойный характер. Но диагноз невозможно поставить лишь только по одному наличию секрета. Требуется осмотр, рентген-снимок легких, прослушивание легочных шумов, анализы выделений – бактериологический и общий.
Если у человека возник кашель, после которого начинает выделяться мокрота, то свидетельствует это о заболевании легких, бронхов или трахеи. Такие недуги могут быть острыми и хроническими, аллергическими, воспалительными, опухолевыми или носить застойный характер. Но диагноз невозможно поставить лишь только по одному наличию секрета. Требуется осмотр, рентген-снимок легких, прослушивание легочных шумов, анализы выделений – бактериологический и общий.
В некотором роде в постановке диагноза помогает цвет мокроты, ее запах и консистенция, которая может быть жидкой, вязкой, густой. Вязкий секрет характерен для воспалительных процессов в дыхательных путях, крупозной пневмонии, а через некоторое время она становится жидкой. Вязкость зависит от наличия в ней слизи и ее количества, а густота – от лейкоцитов и различного эпителия. Мокрота бывает жидкой при значительном количестве плазмы (при легочном кровотечении, отеке легких).
Белая мокрота
 Слизь, которая сформировалась в бронхах и легких, сначала является прозрачной. Когда она приобретает белый цвет, то это свидетельствует о том, что в дыхательных путях скопилось очень много слизи, которая возникает при развитии определенных заболеваний. Густой секрет белого цвета указывает на присутствии в организме воспаления легких, аллергической реакции, простудного заболевания, бронхита или астмы.
Слизь, которая сформировалась в бронхах и легких, сначала является прозрачной. Когда она приобретает белый цвет, то это свидетельствует о том, что в дыхательных путях скопилось очень много слизи, которая возникает при развитии определенных заболеваний. Густой секрет белого цвета указывает на присутствии в организме воспаления легких, аллергической реакции, простудного заболевания, бронхита или астмы.
Если белая мокрота творожистой консистенции, то это означает, что в дыхательных путях имеется грибок. Кроме этого, она указывает и на туберкулез.
Секрет белого цвета может содержать небольшие кровянистые волокна, что свидетельствует о легочном осложнении, возникшее в результате повреждения сосудов гортани при кашле.
Итак, мокрота белого цвета характерна для следующих заболеваний:
- туберкулез;
- астма;
- хронический бронхит;
- отек легких.
Иногда при кашле может появиться белая пенистая мокрота. Причины ее возникновения – разнообразные недуги, в том числе имеющие инфекционный характер. Это может быть, например, ишемическая болезнь сердца, плевриты, пневмоторакс, абсцесс легкого.
Желтая мокрота
Если при кашле цвет секрета – желтый, то это свидетельствует о следующих заболеваниях:
- бронхит;
- синусит;
- воспаление легких;
- астма.
Желтые выделения не всегда означают наличие конкретного заболевания. Они часто появляются у курильщиков со стажем. Происходит это из-за того, что в сигаретном дыме имеются смолы, которые при сгорании дают желтый цвет и способны окрашивать все поверхности, с которыми они контактируют.
Такие выделения насыщены эозинофилами, которые указывают на болезни, имеющие инфекционный, аллергический или хронический характер. Обычно мокрота желтого цвета не имеет запаха. Если же появляется малоприятный запах, то чаще всего это означает, что легких началась гангрена или раковый процесс.
Зеленая мокрота
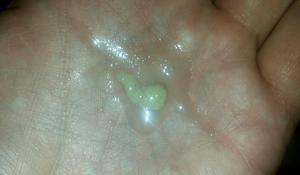 Иногда при кашле начинает выделяться секрет зеленого цвета. Если при этом не отмечается повышение температуры тела, то, вероятнее всего, у человека имеется легкая форма абсцесса. Также это указывает на начальный этап гангрены. Выделения зеленого цвета означают, что в организме протекает воспалительный процесс. Это может быть, например, воспаление бронхов или гайморит. Такая мокрота появляется из-за попавшей в организм инфекции.
Иногда при кашле начинает выделяться секрет зеленого цвета. Если при этом не отмечается повышение температуры тела, то, вероятнее всего, у человека имеется легкая форма абсцесса. Также это указывает на начальный этап гангрены. Выделения зеленого цвета означают, что в организме протекает воспалительный процесс. Это может быть, например, воспаление бронхов или гайморит. Такая мокрота появляется из-за попавшей в организм инфекции.
Подобные выделения характерны для трахеобронхита. Такое заболевание начинается с обычного насморка, который через некоторое время опускается в бронхи, а при кашле начинает выделяться зеленая мокрота. Секрет зеленого цвета имеет специфический запах.
Кроме этого, такие выделения без повышения температуры указывают на следующие заболевания:
- астма;
- трахеит;
- муковисцидоз;
- воспаление бронхов;
- гайморит.
Если мокрота зеленого цвета сопровождается повышением температуры, то, в первую очередь, это указывает на абсцесс, отек и воспаление легких. Также велика вероятность бронхиальной астмы, рака легких, инфаркта. Сильный кашель с зелеными слизисто-гнойными выделениями – основной симптом острого бронхита.
Коричневая мокрота
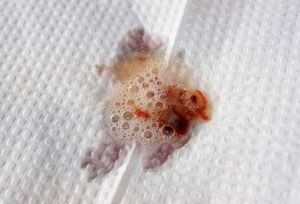 Если цвет мокроты – коричневый, то свидетельствует это о наличии серьезных заболеваний. Такие выделения указывают на присутствие свернувшейся крови и сопровождают следующие болезни:
Если цвет мокроты – коричневый, то свидетельствует это о наличии серьезных заболеваний. Такие выделения указывают на присутствие свернувшейся крови и сопровождают следующие болезни:
- острый или хронический бронхит, при котором сначала появляется сухой, а потом влажный кашель с выделением секрета различного цвета;
- туберкулез легкого – выделения содержат распадающуюся кровь;
- рак легких – при кашле отходит гнойная мокрота с кровяными прожилками.
Очень часто коричневые выделения возникают у курильщиков.
Красная, розовая или ржавая мокрота
Красный цвет выделений обычно указывает на наличие крови, которая полностью меняет цвет слизи или отображается в виде пятен или прожилок. Розовый секрет также является признаком кровотечения, но в меньших количествах. Мокрота ржавого цвета также имеет такую окраску из-за присутствия крови, которая начала сворачиваться.
Кровь в выделяемом секрете указывает на следующие заболевания:
- легочная эмболия;
- туберкулез;
- рак легких;
- пневмококковая пневмония.
Слизистая или стекловидная мокрота обычно сопровождает бронхиальную астму.
Гнойная мокрота
Гнойный секрет при кашле является основным признаком гнойного бронхита и других заболеваний. В этом случае в легких, помимо жидкости, начинает скапливаться гной, выходящий вместе с мокротой. Появляются гнойные выделения в следующих случаях:
 бронхиальная астма;
бронхиальная астма;- гнойный бронхит;
- гнойники, возникшие в результате простудных заболеваний, ринита или синусита;
- трахеит;
- абсцесс легких;
- бронхит обструктивного или хронического характера;
- осложнения после перенесенного гриппа.
Гнойный секрет требует срочного лечения, особенно если в нем была замечена кровь.
Таким образом, если при кашле появилась мокрота, то это практически всегда свидетельствует о присутствии какой-либо инфекции. Если такое состояние длится больше двух недель, то желательно посетить врача, чтобы пройти обследование и вылечить заболевание, избежав развития осложнений.
Как выглядит гнойная мокрота при кашле: причины и лечение
Гнойная мокрота при кашле – достаточно серьезный признак, свидетельствующий об остром воспалительном процессе. Она может наблюдаться даже у маленьких детей. При ее обнаружении важно своевременно обратиться за консультацией к врачу, ведь в противном случае болезненное состояние будет только ухудшаться.
Причины появления гноя в мокроте
Увеличивающимся объемом мокроты в процессе воспалительного заболевания никого не удивить, а вот увиденные в ней прожилки бело-желтого гноя могут сильно озадачить. На самом деле возникновение гноя не такое и редкое явление. В абсолютном большинстве случаев причиной становятся присоединившиеся к вирусу бактерии из рода пневмокков, стрептококков, а также гемофильной палочки. К таким заболеваниям могут относиться:
- Обструктивный или хронический бронхит;
- Пневмония;
- Бронхиальная астма;
- Трахеит;
- Синусит;
- Абсцесс легких;
- Бронхоэктатическая болезнь;
- Гайморит;
- Грипп.
 Пневмония может быть причиной появления гнойной мокроты при кашле
Пневмония может быть причиной появления гнойной мокроты при кашлеЗапущенная стадия ОРВИ, а также некоторые заболевания сердечно-сосудистой системы могут стать причиной появления гнойных выделений. Наиболее редким вариантом является аллергическая реакция организма.
Характерные симптомы
Не всем известно, что мокрота на самом деле возникает не только при воспалительном процессе. В норме организм человека выделяет ее в объеме до 100 миллилитров в сутки. Во время болезни ее объем значительно увеличивается.
Как выглядит мокрота, наверняка, всем известно. Она похожа на сгусток прозрачной слизи, которая в норме не имеет ни цвета, ни запаха. Но при наличии инфекции в организме, она может приобретать специфический запах, желтоватый или зеленоватый оттенок, а также в ней можно обнаружить прожилки гноя и крови.
Однозначных симптомов патологического состояния, помимо бело-желтых или зеленых включений в мокроте, назвать сложно, так как в каждом случае они могут иметь индивидуальный характер. Примерами могут служить следующие признаки:
- Бронхит. Гнойная мокрота обычно отходит в первой половине дня. Консистенция у нее чаще жидкая, нежели густая. Помимо этого, у пациента отмечаются лающий кашель, прослушиваемые хрипы и повышенная температура тела;
- Гайморит. В данном случае гной в мокроте также чаще обнаруживается в утренние часы. Больной может ощущать присутствие слизи и в горле. Кашель может вовсе отсутствовать, а вот насморк или заложенность носа обязательно имеется;
- Бронхоэктатическая болезнь. Характеризуется не только наличием гнойной мокроты, но и повышенной температурой, а также быстрой утомляемостью и недомоганием.
Поставить точный диагноз при появившимся гное сможет только лечащий врач. Для этого ему будет необходимо провести ряд диагностических процедур.
Методы диагностики
Если при покашливании с обычной мокротой многие продолжают проводить самостоятельное лечение, то при обнаружении гноя, настоятельно рекомендуется этого не делать и обратиться к врачу. Несвоевременное лечение может привести к развитию различных осложнений.
Во время физикального осмотра врач, как правило, это терапевт или пульмонолог, оценивает видимые симптомы у пациента, а также прослушивает дыхание на предмет хрипов. Саму мокроту обследуют уже при помощи иных методов. К ним относятся:
- Рентгеноскопия;
- Лабораторный анализ микрофлоры мокроты.
 Рентгеноскопия – один из методов диагностики при гнойной мокрота
Рентгеноскопия – один из методов диагностики при гнойной мокротаПомимо этого, пациент обязательно сдает анализы крови и мочи, которые свидетельствуют о наличии воспалительного процесса.
Полученные результаты обследования позволяют не только оценить структуру мокроты, но и подобрать подходящее лечение.
Способы лечения
Для того чтобы добиться продуктивного отхаркивания кашля с гнойной мокротой, назначаются различные типы лечения. Все зависит от поставленного диагноза и, конечно от возраста и особенностей организма пациента.
Медикаментозные
Чаще всего лечебная терапия обходится без оперативного вмешательства. Поскольку гной обычно свидетельствует о наличии бактериальной инфекции, то основой терапии становятся антибиотики. Подбираются они индивидуально, согласно результатам анализа мокроты. Также врачу необходимо учитывать характер протекания болезни и особенности организма пациента, например, детский возраст. Важно помнить, что при кашле с гнойной мокротой противопоказан самостоятельный прием лекарственных средств без назначения врача, ведь только лабораторный анализ способен определить устойчивость бактерий к ним.
Антибиотики могут быть иметь преоральный, внутривенный или внутримышечный способ применения. В некоторых случаях требуется комплекс из нескольких антибиотиков. Помимо этого, больному могут быть назначены:
- Противовоспалительные препараты. В случае не обнаружения бактерий в анализах, антибиотики могут быть заменены на противовирусные медикаменты;
- Муколитики. Их главной целью является разжижение имеющейся мокроты, что в дальнейшем способствует ее выведению из организма;
- Бронхолитики. Они направлены на расширение бронхов, что не только способствует нормализации дыхания, но и устранению спазмов, а также отхождению мокроты от стенок;
- Антигистамины. Ошибочно мнение, которое предполагает, что они употребляются только при выраженных аллергических симптомах. Антигистаминные средства нередко назначаются для устранения отека слизистых оболочек, в данном случае, дыхательных путей.
Дополнить медикаментозную терапию рекомендуется иммуномодуляторами и витаминными комплексами. Они способствуют укреплению защитных свойств организма, что значительно ускоряет процесс выздоровления.
Оперативные
Хирургическое вмешательство в случае гнойной мокроты применяется крайне редко. Причиной к ее проведению может стать процесс распада тканей легких, так называемый абсцесс.
В зависимости от масштабов поражения, могут быть применены различные способы удаления гнойного очага:
- Пункция. Гной удаляется при помощи введения специальной иглы;
- Торакоцентез. Вместо иглы используют трубку, которая высасывает гной;
- Резекция легкого. Заключается в удалении части органа.
В случае если пациенту показана операция, ему во время диагностики, как правило, назначают прохождение компьютерной томографии.
Физитерапия
Лечить мокроту можно и при помощи физиотерапии. Для отхождения гнойной мокроты врач, как правило, назначает следующие процедуры:
- Электрофорез;
- Согревающая терапия;
- УВЧ.
 Лечить мокроту можно и при помощи УВЧ
Лечить мокроту можно и при помощи УВЧНемаловажным является и дыхательная гимнастика. Она включает в себя упражнения, способствующие развитию дыхательной системы и очищению ее от мокроты.
Важно знать, что процедуры физиотерапии могут иметь противопоказания, а поэтому назначаются строго лечащим врачом. Их интенсивность и частота, также должны подбираться индивидуально.
Постуральный дренаж
Постуральный дренаж, также известный, как позиционный, направлен на удаление максимально возможного количества мокроты. Процедура заключается в проведении различных манипуляций в виде постукиваний и похлопываний. Важным правилом при этом является принятие пациентом правильного положения, которое заключается в том, что голова должна находиться ниже уровня таза. Если дренаж показан маленькому ребенку, то можно уложить его животом себе на колени, опустив голову пониже. Если пациент взрослый, то он может использовать небольшую подушку или сложенное в несколько раз полотенце, которое кладется под таз. При этом сам пациент может лежать, как на спине, так и на животе и даже на боку.
Делать постуральный дренаж рекомендуется 2 раза в день. И до процедуры необходимо принять препараты из разряда муколитиков. Это могут быть таблетки, сиропы или растворы для ингаляций. При правильно осуществленной технике, больной может откашлять до 150-200 миллилитров мокроты, поэтому лучше всего довериться специалисту.
Перкуссионный массаж
Отхождению гнойной мокроты от слизистой при кашле способствует и перкуссионный массаж. Он также заключается в определенной технике растираний и простукиваний кистью. Обычно 1 сеанс длится до 15 минут. Курс включает в себя от 10 до 15 сеансов. Если нет возможности обратиться за помощью квалифицированного специалиста, то можно изучить технику самостоятельно. Но важно соблюдать все правила методики, так как в противном случае можно только усугубить ситуацию, поспособствовав переходу мокроты в нижние дыхательные пути и бронхи.
Результатом перкуссионного массажа становится облегченное дыхание, улучшенное кровообращение и уменьшенное количество мокроты.
Народная медицина
Народная медицина предлагает достаточно много методов лечения гнойной мокроты, но пациент должен понимать, что такие способы могут выступать лишь дополнительным лечением к основной медикаментозной терапии.
Среди природных средств, способствующих отхождению гнойной мокроты, можно выделить:
- Черную редьку, а именно ее сок;
- Молоко с пчелиным медом;
- Малину. На ее основе заваривают лечебные чаи.
 Среди природных средств, способствующих отхождению гнойной мокроты, можно выделить сок черной редьки
Среди природных средств, способствующих отхождению гнойной мокроты, можно выделить сок черной редькиПомимо этого, пациенты могут приготовить целебные отвары с применением трав, сосновых почек или лука.
Профилактика
При повторяющихся случаях появления гноя в мокроте, пациенту стоит с серьезностью обратить внимание на свой образ жизни. Необходимо начать соблюдать профилактические меры. Они заключаются в следующем:
- Поддержание здорового образа жизни, отказ от вредных привычек;
- Постепенное закаливание;
- Посещение бани;
- Занятие спортом или лечебной физкультурой;
- Оздоровительный массаж;
- Соблюдение полезного сбалансированного питания.
В некоторых случаях смена климата может стать хорошим решением проблемы.
Мокрота: разбор от врача — от состава до цветов, типов и ассоциированных заболеваний

Мокрота – это жидкий секрет из дыхательных путей, отделяемый при отхаркивании. Здоровый человек не кашляет и не отхаркивает мокроту. То есть всякая мокрота – это патологический продукт, образующийся при тех или иных заболеваниях.
В норме специальными бокаловидными клетками трахеи и бронхов постоянно образуется слизь, которая призвана очищать дыхательные пути. В слизи присутствуют иммунные клетки-макрофаги, которые захватывают чужеродные частицы грязи, пыли и микробы и выводят их наружу.
Под действием микроотростков реснитчатого эпителия образующаяся в бронхах слизь движется по направлению снизу вверх, попадает в гортань, носоглотку. Этот механизм носит название мукоцилиарного транспорта. Далее она смешивается со слюной и слизью из носа и придаточных пазух. В норме у здорового человека образуется в сутки около 100 мл такого слизистого секрета, выделение его происходит постепенно и незаметно. Образующийся секрет, как правило, сглатывается, не доставляя никаких неудобств.
В случае какой-либо патологии воспаленная слизистая бронхов вырабатывает слизь в большем количестве, к ней примешивается экссудат (серозный или гнойный), содержащий фибрин (от этого изменяется ее консистенция – она становится более густой, вязкой). В воспалительном экссудате содержатся также лейкоциты, эритроциты, слущенный эпителий дыхательных путей, а также различные микроорганизмы.
Таким образом, мокрота имеет примерно следующий состав:
 Слизь.
Слизь.- Серозный экссудат.
- Фибрин.
- Гной.
- Эритроциты.
- Эпителиальные клетки.
- Эластичные волокна (при распаде легочной ткани).
- Бактерии.
- Посторонние примеси (пыль, частицы пищи).
Такая мокрота раздражает кашлевые рецепторы и возникает продуктивный (влажный) кашель.
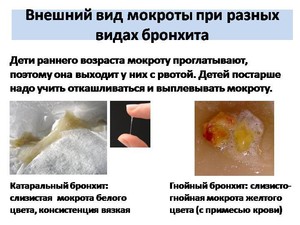
По характеру мокрота бывает:
- Слизистая – тягучая, вязкая, прозрачная.
- Серозная – жидкая, пенистая, прозрачная, может быть с включениями белых комков (примесь фибрина).
- Гнойная– густая, желтая или зеленовато-желтая.
Однако чисто слизистой, чисто серозной или чисто гнойной мокрота практически не бывает. Чаще всего она имеет смешанный характер: к слизистой примешан фибрин, к гнойной – слизь и т. д.
Цвет и причины мокроты

Цвет мокроты также может дать много информации о диагнозе:
- Прозрачная слизистая мокрота бывают при вирусных воспалениях, бронхиальной астме.
- При гнойном бактериальном воспалении она становится желтой или зеленой. Это бывает при: гнойных бронхитах, стафилококковых пневмониях, обострении ХОБЛ, бронхоэктазах, абсцессах легкого, прорыве эмпиемы плевры в бронхиальное дерево.
- Прожилки крови, а также явно кровяная мокрота – свидетельство разрушения легочной ткани или стенок бронхов. Это довольно грозный симптом. Бывает чаще всего при злокачественных процессах в бронхах и легких, туберкулезе, инфаркте легкого.
- Ржавая или коричневая мокрота (такой цвет формируют продукты распада крови) бывает при крупозной или гриппозной пневмонии, туберкулезе.
- У заядлых курильщиков и у работников угольной промышленности (шахтеров) она может быть серого и даже черного цвета.
Количество мокроты может колебаться от нескольких плевков до 1,5 литров в сутки (бронхоэктазы, деструктивные пневмонии, кавернозный туберкулез, абсцессы, плевробронхиальные свищи).
Мокрота может отделяться и отхаркиваться непрерывно или откашливаться в какое-то время суток (например, по утрам). Иногда она начинает отходить только в определенном положении тела – например, в горизонтальном или при повороте на бок. Этот момент также важен для диагностики, особенно это значимо при наличии полостей в легком или бронхоэктазов.
Отхождение мокроты и провоцирующие заболевания
Бронхиты
Начало острого бронхита проявляется, как правило, сухим кашлем. И лишь через 2-3 дня начинает появляться мокрота. В подавляющем большинстве случаев острые бронхиты вызываются вирусами, поэтому мокрота при бронхитах слизистого или серозного характера, прозрачная, вязкая.
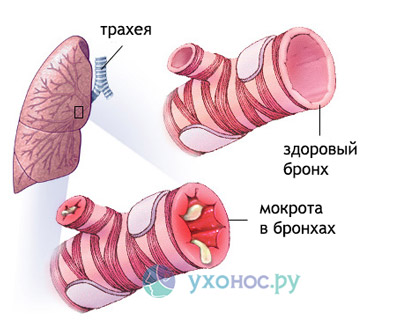 Количество ее обычно небольшое, несколько дней она с трудом отхаркивается, затем происходит ее разжижение, отхаркивание облегчается, и в течение 10-14 дней постепенно бронхиальное дерево очищается от воспалительного секрета, кашель проходит. Так протекает неосложненный бронхит.
Количество ее обычно небольшое, несколько дней она с трудом отхаркивается, затем происходит ее разжижение, отхаркивание облегчается, и в течение 10-14 дней постепенно бронхиальное дерево очищается от воспалительного секрета, кашель проходит. Так протекает неосложненный бронхит.
В случаях осложненного течения (высокая вирулентность инфекции, хронические соматические заболевания, курение, загрязненность окружающего воздуха) кашель с мокротой может затянуться, она может стать гнойной.
При хронических бронхитах и ХОБЛ кашель может продолжаться в течение долгого времени после обострения, иногда мокрота может откашливаться постоянно, даже без обострения заболевания, особенно в ночные и утренние часы.
Бронхиальная астма
Мокрота при бронхиальной астме – непостоянный симптом. Она образуется в бронхах как компонент аллергического воспаления и является дополнительным фактором (помимо бронхоспазма и отека слизистой) сужения просвета бронхов во время приступа удушья.
Как правило, после ее откашливания, состояние облегчается и приступ удушья проходит. Мокрота при бронхиальной астме густая, вязкая, слизистого характера. Может быть желтого цвета из-за примеси эозинофилов.
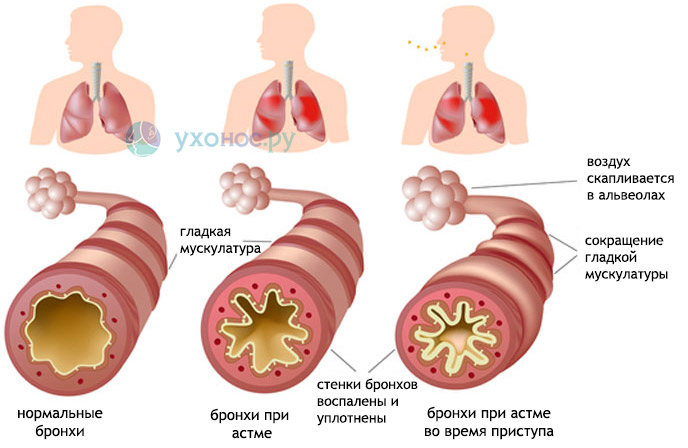
Бронхоэктатическая болезнь
Это патология, основным паталогоанатомическим субстратом которой являются мешотчатые расширения бронхов. В этих расширениях инфекция задерживается надолго, эвакуация из них затруднена, характер воспаления зачастую гнойный. Поэтому для данного заболевания характерно:
- Улучшение отхождения мокроты при определенном положении тела (например, в положении на правом боку при левосторонних бронхоэктазах и наоборот).
- Обильное отделяемое, иногда – «полным ртом».
- Гнойный характер.
- Неприятный запах из-за присоединения анаэробной флоры.
Похожие симптомы также наблюдаются при абсцессе легкого, хотя здесь будут более выражены симптомы интоксикации.
Туберкулез
Откашливание мокроты при туберкулезе – это свидетельство уже далеко зашедшего процесса. На начальных стадиях туберкулез протекает бессимптомно.
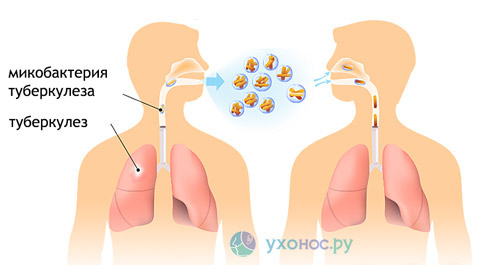 Характер мокроты при туберкулезе может быть различным – от слизистой до слизисто-гнойной с примесью крови. Туберкулез наряду с раком легкого – наиболее частая причина кровохарканья.
Характер мокроты при туберкулезе может быть различным – от слизистой до слизисто-гнойной с примесью крови. Туберкулез наряду с раком легкого – наиболее частая причина кровохарканья.
Количество ее также может быть различным – от небольшого количества до 1000-1500 мл при наличии каверн (полостей разрушения).
Часто в мокроте выявляется возбудитель – микобактерия туберкулеза.
Рак легкого или бронха
Обычно рак бронха или легкого развивается уже на фоне имеющегося хронического бронхита или ХОБЛ, при которых уже наблюдается откашливание мокроты. Настораживать здесь должно появление в ней крови – от прожилок до явных кровяных сгустков. Для рака легкого также характерна мокрота в виде «малинового желе».
Синдром постназального затекания
Это состояние, при котором отделяемое попадает в носоглотку не из бронхов, а затекает по задней стенке глотки из носовой полости и придаточных пазух носа. Такое происходит при хронических ринитах (в том числе и аллергических), характеризующихся избыточной продукцией слизи, а также при хронических экссудативных синуситах. Слизь затекает в горло, днем она обычно заглатывается, ночью же накапливается и вызывает кашель.
Считается, что синдром постназального затекания является причиной хронического кашля с мокротой более чем в 50 % случаев. Помимо утреннего продуктивного кашля данный симптом характеризуется чувством дискомфорта в горле, ощущения затекания слизи, отхождения слизистых сгустков иногда даже без кашля.
К внелегочным причинам постоянного скопления мокроты в горле относится и гипертрофическая форма хронического фарингита. Слизистая оболочка глотки утолщена, происходит гиперпродукция слизи, часто присоединяется бактериальная инфекция и пациент постоянно отхаркивает слизисто-гнойную мокроту.
Анализ мокроты: проведение исследования
Анализ мокроты является одним из основных анализов клинической лабораторной диагностики. Для сбора ее на анализ используют специальные пластиковые контейнеры с крышкой. Мокроту желательно собирать утром до приема пищи, тщательно прополоскав перед этим рот и горло кипяченой водой. Собранную порцию нужно как можно быстрее доставить в лабораторию.
Помимо определения цвета, характера мокроты, при общеклиническом анализе проводится также ее микроскопия. При микроскопии можно обнаружить:
- Клетки эпителия бронхов (цилиндрического). Выявляются при бронхитах, трахеитах, бронхиальной астме.
- Клетки плоского эпителия. Это эпителий ротовой полости, ценности для диагностики не имеет.
- Лейкоциты. Небольшое их количество есть в любой мокроте. При гнойных процессах выявляется большое количество нейтрофилов, при аллергических воспалениях – эозинофилы.
 Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования.
Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования.- Атипичные клетки при опухолях.
- Спирали Куршмана – при бронхоспастических заболеваниях.
- Возбудители – микобактерии туберкулеза, актиномицеты, эхинококки.
Для выявления микобактерий туберкулеза необходим анализ минимум трех порций мокроты.
Для выявления этих и других возбудителей применяется также бактериологическое исследование мокроты: посев ее на специальные среды, культивирование с последующим изучением полученных колоний микроорганизмов. Этот анализ занимает несколько дней, но имеет большое диагностическое значение, а также определяет тактику дальнейшего лечения антибактериальными препаратами.
Как лечить мокроту?
Любое отхождение мокроты – это патология. Необходимо уточнить точную причину этого симптома. Особую настороженность должна вызывать гнойная и кровянистая мокрота. Это та ситуация, когда нужно немедленно обращаться к врачу. Также необходим осмотр врача при отхаркивании мокроты в течение длительного времени – более месяца.

Если отмечается затяжной кашель после перенесенного ОРВИ – это, скорее всего, проявления острого трахеита или бронхита. При этом врач наверняка назначит отхаркивающие препараты.
Необходимо отметить, что не всегда при кашле с мокротой нужны лекарства. Если выявлен неосложненный бронхит без признаков бактериального воспаления и бронхоспазма, иногда достаточно обильного теплого питья для того, чтобы несколько облегчить естественное очищение дыхательных путей от слизи.
Проводилось сравнительное исследование действия популярных сиропов от кашля у детей по сравнению с обычным питьем. Оказалось, что действия эти примерно одинаковы по эффективности.
Обильное питье необходимо при любом кашле. Доказано, что обильное питье, особенно щелочное,- это воздействие, сравнимое с действием отхаркивающих препаратов.
Если же мокрота густая, вязкая, откашливается с трудом и доставляет значительные неудобства, применяются меры по облегчению ее отхождения.
Отхаркивающие средства бывают нескольких типов:
- Препараты, которые прямо или опосредовано стимулируют секрецию бронхиальных желез.
- Муколитики – изменяют структуру самой слизи.
Препараты рефлекторного действия при приеме внутрь раздражают рецепторы желудка. В больших дозах они могут вызвать рвоту, а в малых опосредовано по рефлекторным связям стимулируют секрецию бронхиальных желез, движение ресничек мерцательного эпителия. В результате увеличивается доля жидкого секрета, мокрота разжижается и облегчается ее выведение и откашливание.
К препаратам этой группы относятся главным образом растительные средства:
 Трава термопсиса и препараты из нее.
Трава термопсиса и препараты из нее.- Корень алтея и содержащие его средства.
- Корень солодки.
- Плоды аниса.
К готовым препаратам, содержащим один или несколько отхаркивающих компонентов, относятся: сухая микстура от кашля, таблетки от кашля (трава термопсиса +сода), грудной сбор №1, грудной сбор № 3, глицирам, сироп алтейный, мукалтин, капли нашатырно-анисовые, грудной эликсир.
Отхаркивающие средства прямого действия принимаются внутрь, всасываются в кровь и выделяются бронхиальными железами, в результате чего мокрота разжижается. К ним относятся растворы:
- Соли йода (2-3% раствор натрия йодида или калия йодида).
- Натрия гидрокарбонат.
- Эфирные масла (применяются ингаляционно).
Муколитики действуют непосредственно на бронхиальный секрет, изменяя структуру слизи и делают ее менее вязкой. Это препараты:
 Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил).
Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил).- Карбоцистеин (Флуифорт, Бронхобос).
- Амброксол (Лазолван, Амбробене).
- Бромгексин (Солвин).
- Ферментные препараты. Они действуют непосредственно на протеины мокроты, деполимеризуя ее. К ним относятся трипсин, химотрипсин, рибонуклеаза.
Муколитические препараты принимаются как внутрь, так и в тяжелых случаях-парентерально (существуют инъекционные формы ацетилцистеина, бромгексина для внутривенного введения). Также эти средства выпускаются в виде растворов для ингаляций (для применения в небулайзерах). Ферментные препараты применяются только ингаляционно.
Ингаляционная терапия при кашле с мокротой
Ингаляционное введение препаратов (вдыханий) имеет ряд преимуществ по сравнению с приемом их внутрь. Для облегчения отхождения мокроты могут применяться как обычные паровые ингаляции, так и ингаляции с помощью небулайзера.

Для паровых ингаляциях раствор, содержащий отвары трав (багульник, мать-и-мачеха, шалфей, ромашка), солевой физиологический раствор или раствор соды (1 ч.л. соды на стакан воды) нагревается до температуры 50-55 градусов и вдыхается через специальный ингалятор или через бумажный конус, надетый на чашку. Хороший эффект дает добавление в раствор нескольких капель эфирных масел, особенно хороши масло сосны, пихты, можжевельника, эвкалипта, лаванды.
Все более популярны ингаляции с помощью небулайзера. Небулайзер – это прибор, в котором лекарственный раствор преобразуется с помощью ультразвука в мельчайшие аэрозольные частицы, они с легкостью проникают в дыхательные пути и действуют непосредственно на поверхности слизистой. С помощью небулайзера можно вводить различныепрепараты, в том числе и отхаркивающие. Ингаляции с помощью ультразвукового небулайзера незаменимы для лечения кашля у ребенка.
Для облегчения мокроты можно применять ингаляции:
- С физраствором.
- Щелочными минеральными водами.
- Аптечными растворами препаратов Лазолван, Амбробене, Флуимуцил.
- У детей и беременных можно делать ингаляции с Пертуссином или сухой микстурой от кашля, растворенной в физрастворе.
Народные методы при кашле с мокротой
Из наиболее простых и эффективных средств можно рекомендовать:
 Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день).
Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день).- Настой из травы чабреца, подорожника, багульника, корня девясила. 2-3 столовые ложки сухого сырья или смеси залить литром горячей воды, дать настояться в течение 2-х часов. Процедить. Пить по 1 стакану 3 раза в день.
- Взять одну небольшую черную редьку. Почистить, измельчить ее, выдавить сок и смешать в равных пропорциях с медом. Принимать по несколько (3-4) чайных ложек перед едой.
Постуральный дренаж и массаж
Облегчать отхождение мокроты можно не только приемом лекарственных препаратов, но и некоторыми физическими методами. Постуральный дренаж – это придание телу такого положения, при котором мокрота будет отходить максимально легко.
Особенно это важно у больных с хроническими бронхитами, у которых нарушен нормальный механизм мукоцилиарного транспорта, а также у больных с пневмониями, бронхоэктатической болезнью, деструктивными заболеваниями легких.
Лучше всего мокрота будет выходить из бронхиального дерева, когда головной конец будет опущен вниз. Самый простой способ: больной свешивается с края кровати, опирается руками в пол, делает глубокий вдох и старается максимально больше сделать кашлевых толчков. Если патологический процесс односторонний, нужно поворачиваться на здоровый бок. Если двухсторонний – поочередно на каждом боку.
Еще лучше, если кто-то будет производить в это время постукивание и похлопывание по грудной клетке. Время выполнения данной процедуры – 10-15 минут. Выполнять ее обязательно с утра после сна и затем несколько раз в течение дня.
Видео: как делать массаж при лечении бронхита – Доктор Комаровский
Выводы
Итак:
 Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.
Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.- Особые опасения должна вызывать гнойная мокрота, мокрота с кровью, а также слизистая мокрота, отхаркиваемая более 2-х месяцев.
- Кашель с мокротой – это защитный рефлекс, его не нужно подавлять.
- При хорошем отхаркивании мокроты не обязательно применение лекарственных препаратов. Иногда достаточно обильного питья.
- Нельзя одновременно применять отхаркивающие и противокашлевые препараты, так как они имеют разный механизм действия (противокашлевые средства назначаются при изнуряющем сухом кашле и только на несколько дней).
Видео: кашель и отхаркивающие средства – Доктор Комаровский
Мнения, советы и обсуждение:
причины, симптомы, диагностика и лечение
Если появляется гнойная мокрота при кашле – это достаточно серьезный симптом, который свидетельствует о развитии острого воспалительного процесса. Идентифицироваться он может даже у детей младшего возраста. При его появлении необходимо как можно раньше проконсультироваться с пульмонологом. В противном случае состояние человека будет лишь усугубляться.
Причины появления гноя
Гнойная мокрота характеризуется определенным цветом, который может быть зеленым, желтоватым или коричневым. Экссудату характерна вязкая структура, а иногда и специфический, неприятный запах.
Причины появления гноя в мокроте могут заключаться в:
- воспалении легких и нарушении их функции;
- появлении злокачественных формирований в области дыхательных путей;
- туберкулезе, в том числе начальной стадии;
- бронхиальной астме.
Реже причиной присоединения кашля с гнойной мокротой оказывается простудное заболевание, которое не пролечивали на протяжении долгого времени. Это еще один повод не заниматься самолечением и не упускать даже малейшие симптомы сезонных болезней.
Различные цвета мокроты
Хотелось бы отметить, что в зависимости от конкретного заболевания гнойная мокрота может различаться по цвету. Например, желто-зеленый цвет свидетельствует об астме, выраженной аллергической реакции, а также абсцессе легких.
Если экссудат приобрел коричневый или ржавый оттенок, следует заподозрить отек легких, активную стадию туберкулеза.
Не следует исключать в данном случае самый серьезный диагноз – онкологию. Когда гнойная мокрота окрашивается в белый цвет, наиболее велика вероятность развития грибковой инфекции.
Характерные симптомы
Выделить специфические симптомы патологии, помимо вкрапления гноя в секрет, сложно, потому что в каждом конкретном случае они будут различаться. Например, на фоне бронхита кашель с гнойной мокротой будет идентифицироваться в первой половине дня. Консистенция у экссудата определяется, как жидкая. У пациента может иметь место лающий кашель, сильные хрипы и увеличение температурных показателей тела.
Симптомы гайморита при гнойной мокроте будут выражаться:
- появлением выделений ранним утром, сразу после пробуждения;
- наличием слизи в области горла;
- слабой выраженностью кашля на фоне постоянной заложенности носа.
На развитие бронхоэктатической болезни указывает не только гной в мокроте, но и повышение температуры. Дополняется клиническая картина недомоганием и стремительной утомляемостью.
Методы диагностики
Идентифицировать конкретное патологическое состояние может специалист после проведения полноценного обследования. Физикальный осмотр обеспечивается пульмонологом или терапевтом. Каждый из специалистов определяет наличие или отсутствие очевидных симптомов у пациента, прослушивает дыхание на предмет наличия хрипов.
Сама гнойная мокрота при кашле прослушивается уже с помощью других методов. Наиболее распространенные и информативные из них – это рентгенография и анализ микрофлоры. Не менее важно обеспечить проверку крови и мочи, чтобы установить развитие и темпы интенсификации воспалительного состояния.
Основы лечения
Избавиться от кашля с гнойной мокротой позволит лишь комплексная терапия. Идеальным вариантом окажется комбинация медикаментов, физиотерапевтических методик. В сложных случаях специалисты вынуждены прибегнуть к хирургическому лечению. Дополнительно, после значительного улучшения состояния, могут применяться народные средства, но лишь после консультации специалиста.
Лекарственные препараты
Восстановительный курс при мокроте с гноем не обходится без применения антибиотиков. Они обеспечивают подавление патогенных микроорганизмов. Чаще всего используют наименования, относящиеся к широкому спектру, а именно Сумамед, Цефазолин.
Избавиться от кашля с гнойной мокротой получится, применяя:
- Нестероидные противовоспалительные составы. Они нейтрализуют воспаление, нормализуют температуру, позволяют справиться с болями. Чаще всего применяют Парацетамол и Ибупрофен.
- Муколитики, которые способствуют разжижению и выведению вязкого экссудата. Эффективны такие составы, как Лазолван и АЦЦ.
- Бронхолитики. Расширяют соответствующий просвет, борются со спазмами гладкой мускулатуры. Также они позволяют исключить приступы удушья – это Вентолин и Беродуал.
- Антигистаминные. Применяются при аллергической реакции, нейтрализуют бронхиальные спазмы, улучшая степень их проходимости. Чаще всего при гнойной мокроте назначают Супрастин и Тавегил.
Дополнительно используют иммуностимуляторы. Они полезны за счет повышения иммунной системы, снижения риска обострений. Речь идет о настойке эхинацеи, Бронхомунале.
Хирургическое лечение
В случае гнойной мокроты при кашле оперативная тактика практикуется крайне редко. Она показана при распаде легочных тканей – абсцессе. В зависимости от масштабов патологического процесса может использоваться такое вмешательство, как пункция. Она предполагает удаление гноя с помощью специальной иглы.
Пациенту может потребоваться торакоцентез. По сути, операция напоминает биопсию, но в данном случае вместо иглы вводят трубку. Именно через нее высасывается гной. В наиболее критических ситуациях требуется резекция, которая предполагает удаление части органа.
Методы физиотерапии
Комбинация медикаментов и подобных процедур приводит к тому, что гнойная мокрота при кашле выводится из организма намного быстрее. Проводится электрофорез (введение лекарств с помощью электрического тока), согревающая терапия и УВЧ (воздействие высокочастотных электромагнитных полей).
Немаловажным этапом является респираторная гимнастика. Она предполагает осуществление упражнений, которые налаживают работу дыхательной системы и очищают ее от мокроты.
Физиотерапии имеет ряд противопоказаний – заболевания нервной системы, патологии кожного покрова. Их интенсивность и частота при гнойной мокроте должны подбираться в индивидуальном порядке. Дополнительно обеспечивается постуральный (постукивание, похлопывание по грудной клетке, спине) и перкуссионный (растирание, простукивание кистью) массаж.

Народные средства
Методы альтернативной медицины могут применяться лишь на этапе ремиссии. Они ни в коем случае не должны выходить на первый план в терапии. Ее основой все равно должны быть лекарства и физиотерапевтические процедуры.
Если у человека кашель с гнойной мокротой, он может применять:
- Сосновые почки. Их заливают 200 мл горячего молока, после чего оставляют на несколько часов и употребляют в течение дня небольшими глотками.
- Травяной сбор. В его составе находятся листья мяты, подорожника, а также трава мать-и-мачехи, алтей. Их заливают кипятком и употребляют по половине стакана два раза в сутки.
- Барсучий жир. Его используют для осуществления компрессов или внутреннего применения. В последнем случае, при отсутствии противопоказаний, употребляют по одной ст. л. во время трапезы дважды в сутки.
Каждое из средств при гнойной мокроте не должно использоваться дольше недели, если наблюдается положительный эффект. Если же он отсутствует спустя два-три дня, от сосновых почек, травяного сбора и других составов лучше всего отказаться.
Лечение у детей
Терапия при кашле с гнойным экссудатом у детей заслуживает отдельного внимания. Педиатры настаивают на применении физиотерапевтических процедур, осуществлении массажа. Целесообразно употреблять фитопрепараты, которые положительно влияют на работу организма и выводят гной.
В числе допустимых медикаментов находятся муколитики (АЦЦ, Лазолван) и отхаркивающие (Бронхикум, Проспан, Геделикс) составы. Педиатры рекомендуют использовать сиропы и микстуры.
Однако подбираться они должны в строгом соответствии с возрастом ребенка, наиболее выраженными симптомами. Если подобная терапия гнойной мокроты не дает результата в течение четырех суток, специалисты настаивают на применении сильнодействующих антибиотиков. В подавляющем большинстве случаев их вводят внутривенно.
Профилактические меры
Такое состояние, как мокрота с гноем, намного проще исключить заранее, чем впоследствии пролечивать в течение нескольких недель или даже месяцев. В рамках профилактики необходимо отказаться от активного курения и исключить пассивное. Человеку важно правильно и полноценно питаться, вести активный образ жизни.
Желательно не заниматься самолечением, когда появляются первые симптомы болезни. Рекомендуется повышать иммунитет, исключить переохлаждение организма, которое приводит к усугублению состояния респираторной системы. Не менее важно не находиться в запыленных помещениях, избегать вдыхания химических компонентов и других, которые «засоряют» бронхи.
Гнойная мокрота — причины, диагностика и лечение

Гнойная мокрота – это патологическое отделяемое бронхов и трахеи содержащее большое количество лейкоцитов, окрашенное в жёлтые, жёлто-зелёные или зелёные цвета. Данный симптом сопровождает тяжёлое воспаление бронхиальной стенки, наблюдается при нагноительных и неопластических процессах лёгочной паренхимы и плевры. Для установления причины выделения при кашле гнойной мокроты применяются визуализационные и эндоскопические методы диагностики, а также лабораторные исследования. Выбор тактики лечения зависит от основного заболевания.
Причины гнойной мокроты
Гнойный бронхит
Отхождение секрета с примесью гноя нередко наблюдается при инфекционном поражении слизистых оболочек трахеобронхиального дерева. Гнойная мокрота у больного острым бронхитом свидетельствует о присоединении бактериальной микрофлоры. Заболевание приобретает затяжное течение. Сухой или малопродуктивный кашель с небольшим количеством вязкой слизи сменяется влажным. Мокрота становится полужидкой.
В слизи, отделяемой при гнойном бронхите, появляются гнойные комочки, либо мокрота полностью окрашивается в зелёный цвет. Кашель обычно сопровождается интоксикационным и бронхообструктивным синдромами. У пациентов с хроническим бронхитом гнойная мокрота может откашливаться ежедневно, в период обострения болезни увеличивается количество отделяемого.
Бронхоэктазы
Частой причиной выделения с кашлем гнойного секрета является наличие патологических сегментарных расширений бронхов – бронхоэктазий. Такие образования могут быть врождёнными или развиваться на фоне пороков органов дыхания. В бронхоэктазах слизь застаивается. Мокрота инфицируется и становится гнойной. Формируется бронхоэктатическая болезнь, которая обычно манифестирует в детском возрасте.
Заболевание проявляется постоянным кашлем в утренние часы. Мокрота обычно гнойная, откашливается обильно. Во время обострения объём отделяемого увеличивается и нередко достигает 400 мл, повышается температура тела, появляются общая слабость, снижается аппетит. Бронхоэктатическая болезнь часто осложняется кровохарканьем. По мере прогрессирования патологии нарастает одышка, появляются симптомы хронического лёгочного сердца.
Появление гноя в бронхиальном секрете у взрослых нередко обусловлено формированием вторичных бронхоэктазий на фоне хронической бронхолёгочной патологии. Самой часто встречающейся причиной таких осложнений является ХОБЛ. Заболевание характеризуется медленно нарастающей одышкой, кашлем. При обострении отходит гнойная мокрота, присутствуют признаки интоксикации. Бронхоэктазы утяжеляют течение данной патологии и ухудшают прогноз.
Абсцесс лёгкого
В большом количестве гнойная мокрота при кашле отделяется при деструктивных заболеваниях лёгочной паренхимы. Абсцесс лёгкого чаще наблюдается у пациентов со сниженным иммунитетом, у лиц, страдающих алкогольной или наркотической зависимостью, а также при аспирации секрета ротовой полости и рвотных масс. В результате деятельности анаэробных бактерий или микробных ассоциаций происходит локальное гнойное расплавление лёгочной ткани.
Абсцесс чаще локализуется в верхней доле правого лёгкого. На первом этапе развития болезни кашель малопродуктивный, отходит вязкая слизь. Присутствуют боли на поражённой стороне груди, фебрильная и гипертермическая лихорадка, выраженная слабость. При хорошем дренировании абсцесса в бронх отделяемое становится обильным и нередко – зловонным. Гнойная зелёная мокрота отходит «полным ртом», после чего самочувствие улучшается.
Заболевание приобретает хроническое течение при плохом дренировании очага абсцедирования, неадекватной антибактериальной терапии, нарушениях функций иммунной системы пациента. В период ремиссии откашливается слизисто-гнойная мокрота, обострение сопровождается увеличением объёма патологического секрета. Отделяемое приобретает зелёный оттенок, появляется гнилостный запах.
Гангрена лёгкого
Распространённая гнойная деструкция захватывает долю или лёгкое целиком. Развивается у иммунокомпроментированных лиц, людей с алкоголизмом, наркоманией. Протекает крайне тяжело с высокой летальностью. Интоксикация резко выражена. Для гангрены лёгкого характерна постоянная изнуряющая лихорадка или гектический тип подъёма температуры. Периоды кажущегося улучшения сменяются резким ухудшением, свидетельствующим о распространении некроза.
Мокрота гнойная, отличается выраженным зловонием. После приступа мучительного кашля отхаркивается обильное буро-зелёное или грязно-серое отделяемое. Его объём может составлять 1000 и более мл. При присоединении паренхиматозного кровотечения мокрота отходит в виде слизи малинового цвета. Гнойная полужидкая масса, выделенная больными абсцессом или гангреной лёгких, при отстаивании образует 3 слоя.
Бронхолёгочная карцинома
У больных, страдающих раком легких и бронхов, гнойная мокрота откашливается в фазу распада опухоли. Данный процесс наблюдается в терминальной стадии болезни, либо на фоне облучения или химиотерапии. Обильное выделение гноя с неприятным запахом сопровождается резким утяжелением состояния пациента, обусловленным выбросом токсических продуктов распада в организм.
Прочие причины
Нагноение секретируемой бронхиальными железами слизи возможно при наличии в лёгких дренируемого бронхом полостного образования любой этиологии в результате инфицирования бактериальной микрофлорой. Гнойная мокрота обильно отделяется при прорыве эмпиемы плевры в дыхательные пути. К прочим причинам откашливания такого патологического секрета относятся:
Диагностика
Диагностический поиск причин отхаркивания гноя или зловонной слизи с большим количеством жёлто-зелёных включений осуществляют врачи-пульмонологи. При сборе анамнеза уточняются давность заболевания, проведённое лечение. При осмотре выявляются признаки острой или хронической дыхательной недостаточности. Окончательно установить, почему у пациента откашливается гнойная мокрота, можно с помощью следующих диагностических мероприятий:
- Физикальное исследование. Перкуторно определяется притупление звука в проекции уплотнения лёгочной ткани. Аускультативно при бронхите на фоне жёсткого дыхания выслушиваются сухие свистящие и жужжащие хрипы. При наличии гангрены или абсцесса дыхание в зоне инфильтрации становится бронхиальным, выявляются влажные крепитирующие, средне- и мелкопузырчатые хрипы.
- Визуализационные методики. На обзорной рентгенограмме грудной клетки обнаруживаются зоны инфильтрации с признаками деструкции, толстостенные дренированные абсцессы с горизонтальным уровнем жидкости, распадающиеся опухоли. С помощью бронхографии, КТ, МРТ органов дыхания визуализируются бронхоэктазии.
- Эндоскопические методы. Фибробронхоскопия в ряде случаев является лечебно-диагностической манипуляцией. Данный метод позволяет выявить признаки гнойного бронхита, получить бронхиальный лаваж для дальнейших исследований. При необходимости выполняется биопсия подозрительного участка. С помощью бронхоскопии осуществляется санация трахеобронхиального дерева.
- Лабораторные исследования. Нагноительный процесс сопровождается резко выраженными характерными для воспаления изменениями со стороны периферической крови. Гнойная мокрота, отстоявшись, расслаивается с образованием 2 или 3 слоёв. Микроскопически в ней выявляется значительное количество лейкоцитов, патологические включения. Пробки Дитриха определяются при БЭБ, атипичные клетки – при опухолях, эластические волокна характерны для абсцесса и гангрены.
Лечение
Помощь до постановки диагноза
Гнойная мокрота чаще всего является признаком серьёзного, нередко жизнеугрожающего заболевания и требует безотлагательного лечения в медицинском учреждении. При сочетание данного симптома с затруднением дыхания, выраженной интоксикацией и другими тяжёлыми проявлениями болезни показано экстренное обращение за медицинской помощью. При сопутствующей лихорадке до врачебного осмотра можно принять жаропонижающий препарат.
Консервативная терапия
Методы лечения кашля с гнойной мокротой зависят от характера основного заболевания. Однако, учитывая несомненное участие бактериальной микрофлоры в образовании гноя, всем пациентам назначается этиотропная терапия. При необходимости выполняются бронхосанации, больной обучается методу постурального дренажа. Пациентам с тяжёлой дыхательной недостаточностью осуществляется респираторная поддержка. Ниже приведены основные группы назначаемых фармакологических препаратов:
- Антибиотики. Антибактериальные средства применяются с учётом чувствительности к ним микрофлоры. До получения результата теста препараты назначаются эмпирически. Предпочтение отдаётся антибиотикам широкого спектра действия цефалоспоринового ряда, респираторным фторхинолонам. Абсцесс, гангрену лёгких лечат препаратами из групп карбапенемов, линкозамидов, трициклических гликопептидов.
- Отхаркивающие средства. Относятся к препаратам патогенетического действия. Отхаркивающие средства назначаются с целью улучшения реологических свойств мокроты. Они помогают дренировать полостное образование, обеспечивают выведение патологического секрета при гнойном бронхите, тем самым способствуя выздоровлению. Назначаются преимущественно муколитики и мукорегуляторы.
- Бронходилятаторы. Используются при сопутствующем бронхообструктивном синдроме у больных бронхитом, ХОБЛ, бронхоэктатической болезнью. Назначаются бета-адреномиметики и холинолитики как короткого, так и пролонгированного действия. Препараты могут применяться в форме дозированного аэрозоля и в растворе для небулайзерной терапии.
Тяжёлым больным с выраженной интоксикацией, синдромом опухолевого распада назначаются инфузии кристаллоидных растворов. При необходимости применяются глюкокортикостероидные гормоны, противотуберкулёзные препараты. Для купирования температурной реакции используются нестероидные противовоспалительные средства. Онкологическим пациентам обеспечивается адекватное обезболивание.
Хирургическое лечение
Показанием к оперативному вмешательству являются нагноившиеся полостные образования респираторных органов. Хирургическим путём можно лечить локализованные бронхоэктазы. Гангрена, абсцессы лёгких, особенно множественные, нагноившиеся кисты подлежат оперативному удалению. Объём вмешательства зависит от распространённости патологического процесса.
Мокрота при бронхите фото
Мокрота в бронхах: как и чем вывести, выведение народными средствами
Чтобы вывести мокроту в бронхах и вылечить кашель, нужно вначале установить причины, по которым она в них появилась. Очистить легкие и бронхи можно различными способами, в том числе и народными средствами.
Но чтобы лечение было эффективным, важно выяснить, почему скопилась слизь в бронхах, и возник кашель. Все это приводит к тому, что есть высокая необходимость вывести мокроту из бронхов .
Мокрота в бронхах не всегда является симптомом болезни, есть и другие причины ее образования.
В зависимости от этого мокроты различаются свойствами и характером. Ниже приведены различные методы выведения слизи из легких.
Когда требуется очищение легких

 В бронхах мокрота вырабатывается постоянно. Таким образом, бронхи и легкие защищают себя от проникновения пыли и микроорганизмов. В слизи есть антитела – иммунные клетки, которые вырабатывает организм для защиты от различных болезней и инфекций.
В бронхах мокрота вырабатывается постоянно. Таким образом, бронхи и легкие защищают себя от проникновения пыли и микроорганизмов. В слизи есть антитела – иммунные клетки, которые вырабатывает организм для защиты от различных болезней и инфекций.
Бронхи изнутри покрыты ресничками. По ним слизь удаляется из дыхательной системы самопроизвольно, совершенно незаметно для человека.
Но если болезнь все-таки развивается, слизи вырабатывается в несколько раз больше, она становится вязкая и меняет цвет (см. фото). Мокроты могут быть:
- Серозными;
- Слизисто-гнойными – например, при хроническом и обструктивном бронхите, бронхиальной астме, муковисцидозе;
- С содержанием крови – кровь может находиться в мокротах в форме сгустков, прожилок или пены, это говорит о том, что произошло легочное кровотечение;
- Стеклоподобной – слизь в этом случае тянется, цвет ее прозрачный.
Вызывать интенсивное образование и отхождение мокрот могут такие заболевания:
- ОРВИ.
- Бронхит.
- Бронхиальная астма и другие патологии, при которых наблюдается сильный кашель.
В зависимости от цвета мокрот можно достаточно определить болезнь и подобрать лечение. Причины мокрот зеленовато-желтого цвета, часто с прожилками крови – грипп или бронхит, а слизи ржавого цвета – пневмонии.
Если мокроты интенсивного желтого цвета, можно подозревать бронхиальную астму, если же они темные – пневмокониоз.
Кашель с мокротой – виды

 Если при простудных, вирусных, инфекционных заболеваниях поражаются дыхательные пути, происходит отек слизистой, в бронхах вырабатывается и скапливается жидкость. Поэтому возникает кашель. Кашель может быть сухим или влажным, нужен он для отхождения мокрот из бронхов.
Если при простудных, вирусных, инфекционных заболеваниях поражаются дыхательные пути, происходит отек слизистой, в бронхах вырабатывается и скапливается жидкость. Поэтому возникает кашель. Кашель может быть сухим или влажным, нужен он для отхождения мокрот из бронхов.
Именно поэтому, пока точно не постановлен диагноз и не установлен возбудитель болезни, лечение кашля не начинают. О скоплениях мокрот в легких или бронхах могут также свидетельствовать хрипы. Возникают они при прохождении воздуха на вдохе или выдохе через скопления слизи. Врач может услышать их при осмотре пациента.
Любые шумы при дыхании – хрип, свист, треск, — говорят о том, в полостях скопились жидкость и слизь. Их нужно очистить, чтобы остановить развитие болезни. Сухой кашель не способствует отделению слизи. Потому лечение заключается в том, чтобы сделать слизь не такой вязкой и стимулировать ее выведение.
Чтобы подобрать нужное лекарство, важно внимательно исследовать отделяемое из бронхов. Поводом для беспокойств являются такие симптомы и признаки:
- При сильном кашле выделяется гнойная слизь – это говорит о прорыве абсцесса легких;
- Количество слизи становится большим при усиливающемся кашле и общем ухудшении самочувствия пациента – это говорит о переходе заболевания в хроническую форму и развитии осложнений.
В таких случаях нельзя затягивать лечение, нужно как можно быстрее подобрать лекарственные средства и освободить бронхи от мокрот и бактерий.
Лечение бронхов и легких при скоплении мокрот

 Быстро очистить легкие можно, только используя медикаментозные средства разного действия. Народные средства применяются как дополнительные, улучшающие состояние пациента, но не устраняющие эффективно причину болезни. Лечение требуется тщательное, так как застаивание слизи в большинстве случаев приводит к осложнениям.
Быстро очистить легкие можно, только используя медикаментозные средства разного действия. Народные средства применяются как дополнительные, улучшающие состояние пациента, но не устраняющие эффективно причину болезни. Лечение требуется тщательное, так как застаивание слизи в большинстве случаев приводит к осложнениям.
В слизи находится большое скопление патогенных микроорганизмов. Пока не начнется лечение, и они не будут устранены вместе со слизью, кашель и дискомфорт будут донимать пациента и болезнь не прекратится.
Лечение состоит из таких этапов:
- Посещение врача, осмотр и обследование.
- Установка точной причины заболевания, после чего подбираются средства для лечения.
- Употребление теплой жидкости в больших количествах – питье разжижает мокроты, а если в нем есть лекарственные средства, ст
Как выглядит гнойная мокрота при кашле: причины и лечение
Гнойная мокрота при кашле – достаточно серьезный признак, свидетельствующий об остром воспалительном процессе. Она может наблюдаться даже у маленьких детей. При ее обнаружении важно своевременно обратиться за консультацией к врачу, ведь в противном случае болезненное состояние будет только ухудшаться.
Причины появления гноя в мокроте
Увеличивающимся объемом мокроты в процессе воспалительного заболевания никого не удивить, а вот увиденные в ней прожилки бело-желтого гноя могут сильно озадачить. На самом деле возникновение гноя не такое и редкое явление. В абсолютном большинстве случаев причиной становятся присоединившиеся к вирусу бактерии из рода пневмокков, стрептококков, а также гемофильной палочки. К таким заболеваниям могут относиться:
- Обструктивный или хронический бронхит,
- Пневмония,
- Бронхиальная астма,
- Трахеит,
- Синусит,
- Абсцесс легких,
- Бронхоэктатическая болезнь,
- Гайморит,
- Грипп.
Запущенная стадия ОРВИ, а также некоторые заболевания сердечно-сосудистой системы могут стать причиной появления гнойных выделений. Наиболее редким вариантом является аллергическая реакция организма.
Характерные симптомы
Не всем известно, что мокрота на самом деле возникает не только при воспалительном процессе. В норме организм человека выделяет ее в объеме до 100 миллилитров в сутки. Во время болезни ее объем значительно увеличивается.
Как выглядит мокрота, наверняка, всем известно. Она похожа на сгусток прозрачной слизи, которая в норме не имеет ни цвета, ни запаха. Но при наличии инфекции в организме, она может приобретать специфический запах, желтоватый или зеленоватый оттенок, а также в ней можно обнаружить прожилки гноя и крови.
Однозначных симптомов патологического состояния, помимо бело-желтых или зеленых включений в мокроте, назвать сложно, так как в каждом случае они могут иметь индивидуальный характер. Примерами могут служить следующие признаки:
- Бронхит. Гнойная мокрота обычно отходит в первой половине дня. Консистенция у нее чаще жидкая, нежели густая. Помимо этого, у пациента отмечаются лающий кашель, прослушиваемые хрипы и повышенная температура тела,
- Гайморит. В данном случае гной в мокроте также чаще обнаруживается в утренние часы. Больной может ощущать присутствие слизи и в горле. Кашель может вовсе отсутствовать, а вот насморк или заложенность носа обязательно имеется,
- Бронхоэктатическая болезнь. Характеризуется не только наличием гнойной мокроты, но и повышенной температурой, а также быстрой утомляемостью и недомоганием.
Поставить точный диагноз при появившимся гное сможет только лечащий врач. Для этого ему будет необходимо провести ряд диагностических процедур.
Методы диагностики
Если при покашливании с обычной мокротой многие продолжают проводить самостоятельное лечение, то при обнаружении гноя, настоятельно рекомендуется этого не делать и обратиться к врачу. Несвоевременное лечение может привести к развитию различных осложнений.
Во время физикального осмотра врач, как правило, это терапевт или пульмонолог, оценивает видимые симптомы у пациента, а также прослушивает дыхание на предмет хрипов. Саму мокроту обследуют уже при помощи иных методов. К ним относятся:
- Рентгеноскопия,
- Лабораторный анализ микрофлоры мокроты.
Помимо этого, пациент обязательно сдает анализы крови и мочи, которые свидетельствуют о наличии воспалительного процесса.
Полученные результаты обследования позволяют не только оценить структуру мокроты, но и подобрать подходящее лечение.
Способы лечения
Для того чтобы добиться продуктивного отхаркивания кашля с гнойной мокротой, назначаются различные типы лечения. Все зависит от поставленного диагноза и, конечно от возраста и особенностей организма пациента.
Медикаментозные
Чаще всего лечебная терапия обходится без оперативного вмешательства. Поскольку гной обычно свидетельствует о наличии бактериальной инфекции, то основой терапии становятся антибиотики. Подбираются они индивидуально, согласно результатам анализа мокроты. Также врачу необходимо учитывать характер протекания болезни и особенности организма пациента, например, детский возраст. Важно помнить, что при кашле с гнойной мокротой противопоказан самостоятельный прием лекарственных средств без назначения врача, ведь только лабораторный анализ способен определить устойчивость бактерий к ним.
Антибиотики могут быть иметь преоральный, внутривенный или внутримышечный способ применения. В некоторых случаях требуется комплекс из нескольких антибиотиков. Помимо этого, больному могут быть назначены:
- Противовоспалительные препараты. В случае не обнаружения бактерий в анализах, антибиотики могут быть заменены на противовирусные медикаменты,
- Муколитики. Их главной целью является разжижение имеющейся мокроты, что в дальнейшем способствует ее выведению из организма,
- Бронхолитики. Они направлены на расширение бронхов, что не только способствует нормализации дыхания, но и устранению спазмов, а также отхождению мокроты от стенок,
- Антигистамины. Ошибочно мнение, которое предполагает, что они употребляются только при выраженных аллергических симптомах. Антигистаминные средства нередко назначаются для устранения отека слизистых оболочек, в данном случае, дыхательных путей.
Дополнить медикаментозную терапию рекомендуется иммуномодуляторами и витаминными комплексами. Они способствуют укреплению защитных свойств организма, что значительно ускоряет процесс выздоровления.
Оперативные
Хирургическое вмешательство в случае гнойной мокроты применяется крайне редко. Причиной к ее проведению может стать процесс распада тканей легких, так называемый абсцесс.
В зависимости от масштабов поражения, могут быть применены различные способы удаления гнойного очага:
- Пункция. Гной удаляется при помощи введения специальной иглы,
- Торакоцентез. Вместо иглы используют трубку, которая высасывает гной,
- Резекция легкого. Заключается в удалении части органа.
В случае если пациенту показана операция, ему во время диагностики, как правило, назначают прохождение компьютерной томографии.
Физитерапия
Лечить мокроту можно и при помощи физиотерапии. Для отхождения гнойной мокроты врач, как правило, назначает следующие процедуры:
- Электрофорез,
- Согревающая терапия,
- УВЧ.

Немаловажным является и дыхательная гимнастика. Она включает в себя упражнения, способствующие развитию дыхательной системы и очищению ее от мокроты.
Важно знать, что процедуры физиотерапии могут иметь противопоказания, а поэтому назначаются строго лечащим врачом. Их интенсивность и частота, также должны подбираться индивидуально.
Постуральный дренаж
Постуральный дренаж, также известный, как позиционный, направлен на удаление максимально возможного количества мокроты. Процедура заключается в проведении различных манипуляций в виде постукиваний и похлопываний. Важным правилом при этом является принятие пациентом правильного положения, которое заключается в том, что голова должна находиться ниже уровня таза. Если дренаж показан маленькому ребенку, то можно уложить его животом себе на колени, опустив голову пониже. Если пациент взрослый, то он может использовать небольшую подушку или сложенное в несколько раз полотенце, которое кладется под таз. При этом сам пациент может лежать, как на спине, так и на животе и даже на боку.
Делать постуральный дренаж рекомендуется 2 раза в день. И до процедуры необходимо принять препараты из разряда муколитиков. Это могут быть таблетки, сиропы или растворы для ингаляций. При правильно осуществленной технике, больной может откашлять до 150-200 миллилитров мокроты, поэтому лучше всего довериться специалисту.
Перкуссионный массаж
Отхождению гнойной мокроты от слизистой при кашле способствует и перкуссионный массаж. Он также заключается в определенной технике растираний и простукиваний кистью. Обычно 1 сеанс длится до 15 минут. Курс включает в себя от 10 до 15 сеансов. Если нет возможности обратиться за помощью квалифицированного специалиста, то можно изучить технику самостоятельно. Но важно соблюдать все правила методики, так как в противном случае можно только усугубить ситуацию, поспособствовав переходу мокроты в нижние дыхательные пути и бронхи.
Результатом перкуссионного массажа становится облегченное дыхание, улучшенное кровообращение и уменьшенное количество мокроты.
Народная медицина
Народная медицина предлагает достаточно много методов лечения гнойной мокроты, но пациент должен понимать, что такие способы могут выступать лишь дополнительным лечением к основной медикаментозной терапии.
Среди природных средств, способствующих отхождению гнойной мокроты, можно выделить:
- Черную редьку, а именно ее сок,
- Молоко с пчелиным медом,
- Малину. На ее основе заваривают лечебные чаи.

Помимо этого, пациенты могут приготовить целебные отвары с применением трав, сосновых почек или лука.
Профилактика
При повторяющихся случаях появления гноя в мокроте, пациенту стоит с серьезностью обратить внимание на свой образ жизни. Необходимо начать соблюдать профилактические меры. Они заключаются в следующем:
- Поддержание здорового образа жизни, отказ от вредных привычек,
- Постепенное закаливание,
- Посещение бани,
- Занятие спортом или лечебной физкультурой,
- Оздоровительный массаж,
- Соблюдение полезного сбалансированного питания.
В некоторых случаях смена климата может стать хорошим решением проблемы.
 Загрузка…
Загрузка…
 бронхиальная астма;
бронхиальная астма;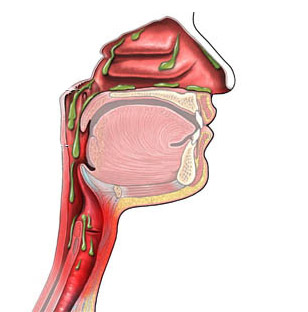 Слизь.
Слизь.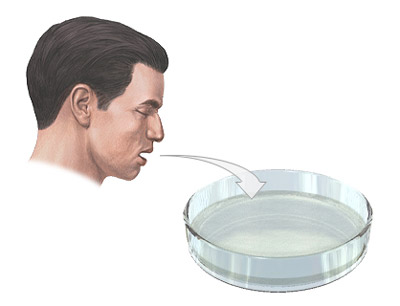 Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования.
Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования. Трава термопсиса и препараты из нее.
Трава термопсиса и препараты из нее. Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил).
Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил). Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день).
Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день). Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.
Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.