Острый средний отит у ребёнка
Боль в ухе обычно является сигналом острого среднего отита. Острый средний отит встречается у детей очень часто. Маленькие дети, которые ещё не могут сказать, что у них болит, в случае среднего отита могут становиться беспокойными, плаксивыми, у них ухудшается аппетит и нарушается ночной сон.
Средний отит ― это воспаление полости среднего уха, то есть той самой барабанной полости, где находятся крошечные слуховые косточки ― молоточек, наковальня и стремечко, которые передают звуковые колебания от барабанной перепонки к внутреннему уху. Полость среднего уха соединена с носоглоткой евстахиевой трубой. Эта трубочка нужна для того, чтобы барабанная полость вентилировалась воздухом и оставалась сухой и чистой.
Но когда малыш «простужается», то есть подхватывает респираторную вирусную инфекцию, возникает отёк слизистой оболочки носа и носоглотки, выделяется слизь. Это приводит к тому, что слуховая труба отекает и закупоривается, а в полости среднего уха никакой циркуляции воздуха не происходит, и там становится тепло и влажно.
Почему дети болеют средним отитом чаще, чем взрослые? Всё дело в анатомических особенностях верхних дыхательных путей. У малышей евстахиева труба очень мягкая и легко отекает и закрывается. Кроме того, нередко у детей увеличены аденоиды в носоглотке, которые тоже отекают при вирусных инфекциях и блокируют вход в слуховую трубу.
Как было сказано выше, наиболее частые проявления среднего отита ― это боль в ухе и повышение температуры тела (лихорадка). Нередко бывает, что у малыша, который вроде бы «пошел на поправку» после вирусной инфекции, снова возникает лихорадка. В таком случае обязательно покажите ребёнка врачу, который посмотрит, нет ли отита. Боль в ухе бывает далеко не всегда, в том числе и у старших детей. Маленький ребёнок, который еще не умеет говорить, при отите может стать беспокойным, хуже есть и спать, «беспричинно» плакать. Жидкость, которая скапливается в полости среднего уха, мешает нормальному проведению звука, и малыш начинает хуже слышать. Если жидкости скапливается слишком много, барабанная перепонка может порваться (это называется «спонтанной перфорацией барабанной перепонки»), и из уха появятся выделения, иногда с примесью крови. Это осложнение в большинстве случаев заканчивается благоприятно, но иногда может привести к длительным нарушениям слуха.
Нередко бывает, что у малыша, который вроде бы «пошел на поправку» после вирусной инфекции, снова возникает лихорадка. В таком случае обязательно покажите ребёнка врачу, который посмотрит, нет ли отита. Боль в ухе бывает далеко не всегда, в том числе и у старших детей. Маленький ребёнок, который еще не умеет говорить, при отите может стать беспокойным, хуже есть и спать, «беспричинно» плакать. Жидкость, которая скапливается в полости среднего уха, мешает нормальному проведению звука, и малыш начинает хуже слышать. Если жидкости скапливается слишком много, барабанная перепонка может порваться (это называется «спонтанной перфорацией барабанной перепонки»), и из уха появятся выделения, иногда с примесью крови. Это осложнение в большинстве случаев заканчивается благоприятно, но иногда может привести к длительным нарушениям слуха.
Ребенка с болью в ухе обязательно нужно показать врачу. Врач при осмотре уха (отоскопии) сразу поймёт, есть воспаление в полости среднего уха или нет. Проба с нажатием на козелок ушной раковины часто бывает недостоверной, особенно у детей старше грудного возраста. Врач обязательно покажет, как правильно промывать нос и закапывать сосудосуживающие препараты. Если малыш не умеет сморкаться, используйте специальные аспираторы для отсасывания слизи из носа. Лечение насморка уменьшит отёк слизистой оболочки носа и слуховой трубы, что улучшит вентиляцию среднего уха и позволит экссудату выйти через евстахиеву трубу естественным путем. При промывании носа не используйте устройства, подающие в нос сильную струю, поскольку жидкость может попасть через слуховую трубу в среднее ухо, что усугубит течение отита. Боль в ухе хорошо снимают капли, содержащие анестетик (например, Отипакс), а в более серьёзных случаях — ибупрофен в форме таблеток или сиропа. Правильно использовать ушные капли следующим образом: положите ребёнка на бок, закапайте 3―4 капли предварительно согретого лекарства в слуховой проход, пошевелите ушную раковину, чтобы препарат попал к барабанной перепонке, подождите 1―2 минуты, не меняя положения ребёнка.
Проба с нажатием на козелок ушной раковины часто бывает недостоверной, особенно у детей старше грудного возраста. Врач обязательно покажет, как правильно промывать нос и закапывать сосудосуживающие препараты. Если малыш не умеет сморкаться, используйте специальные аспираторы для отсасывания слизи из носа. Лечение насморка уменьшит отёк слизистой оболочки носа и слуховой трубы, что улучшит вентиляцию среднего уха и позволит экссудату выйти через евстахиеву трубу естественным путем. При промывании носа не используйте устройства, подающие в нос сильную струю, поскольку жидкость может попасть через слуховую трубу в среднее ухо, что усугубит течение отита. Боль в ухе хорошо снимают капли, содержащие анестетик (например, Отипакс), а в более серьёзных случаях — ибупрофен в форме таблеток или сиропа. Правильно использовать ушные капли следующим образом: положите ребёнка на бок, закапайте 3―4 капли предварительно согретого лекарства в слуховой проход, пошевелите ушную раковину, чтобы препарат попал к барабанной перепонке, подождите 1―2 минуты, не меняя положения ребёнка.
Во многих случаях средний отит может пройти без использования системных антибиотиков. Назначить или не назначить системные антибиотики при отите решит врач, взвесив такие факторы, как возраст ребёнка, наличие или отсутствие лихорадки, наличие или отсутствие боли в ухе и ту картину, которую он видит при отоскопии. У грудных детей без антибиотика при лечении среднего отита обойтись трудно. После начала лечения антибиотиком эффект должен появиться достаточно быстро ― температура тела нормализуется обычно в течение 24—36 часов. Если же лихорадка не снижается и картина в ухе не улучшается, может потребоваться проведение тимпаноцентеза ― прокола барабанной перепонки для того, чтобы выпустить гной. К счастью, такое бывает крайне редко. Но если это сделать необходимо, знайте, что маленький прокол барабанной перепонки заживает лучше, чем спонтанная перфорация и не приводит к нарушению слуха.
После начала лечения антибиотиком эффект должен появиться достаточно быстро ― температура тела нормализуется обычно в течение 24—36 часов. Если же лихорадка не снижается и картина в ухе не улучшается, может потребоваться проведение тимпаноцентеза ― прокола барабанной перепонки для того, чтобы выпустить гной. К счастью, такое бывает крайне редко. Но если это сделать необходимо, знайте, что маленький прокол барабанной перепонки заживает лучше, чем спонтанная перфорация и не приводит к нарушению слуха.
«Что можно и чего нельзя делать ребёнку, у которого отит? И как ему ещё помочь?» — спрашивают родители. Ребёнок, который болеет отитом, может выходить на улицу. Закрывать уши ватными тампонами не только бесполезно, но и вредно. Ни в коем случае нельзя делать согревающие компрессы на уши. Мыться и купать можно, если барабанная перепонка целая, без перфорации. Строгих противопоказаний для перелёта на самолете при отите нет, просто продолжайте всё необходимое лечение, а в момент взлета и посадки предложите ребёнку попить воды, пососать соску или дайте ему жевательную резинку.
Обязательно покажите ребёнка врачу, если на фоне течения отита у него возникли нарушение походки, асимметрия лица («кривая улыбка»), покраснение или отечность за ухом, повторная рвота.
Отит у ребенка — причины, симптомы, диагностика и лечение отита у детей в Москве в детской клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика Отит – это инфекционно-воспалительный процесс, локализованный в наружном, среднем или внутреннем ухе ребенка. Диагностику и лечение данного заболевания проводит врач-отоларинголог.
Описание заболевания
Под отитом понимается воспалительное поражение уха, вызванное различными инфекционными возбудителями – бактериями, вирусами или грибками.
Выделяется 3 формы отита, в зависимости от места воспаления: наружный, средний и внутренний. При наружном отите воспалительный процесс возникает в ушной раковине и наружном слуховом проходе. Месторасположение среднего отита – область среднего уха; внутреннего отита, соответственно – внутреннее ухо. По типу образуемых выделений отит делится на серозный и гнойный.
Любая форма заболевания требует квалифицированной медицинской помощи. Без грамотного лечения болезнь может обусловить серьезные осложнения и привести к сепсису, менингиту, энцефалиту, воспалению лицевого нерва, тугоухости или полной потере слуха.
Симптомы отита
Клиническая картина отита напрямую зависит от формы течения, однако можно выделить общие для всех разновидностей симптомы:- болевой синдром в области уха;
- наличие серных или гнойных выделений;
- снижение слуха;
- ощущение заложенности уха;
- раздражительность и плаксивость;
- общая слабость.

Наружный отит можно заподозрить по отечности и покраснению кожи наружного слухового прохода, шелушению кожи и слизистым или гнойным выделениям из уха. В начале болезни ребенок страдает от резкой боли, которая, спустя время, проходит и сменяется ощущением заложенности. Как правило, при наружной форме отита качество слуха не снижается.
Симптоматика среднего отита резко проявляется и стремительно нарастает. Ребенок жалуется на сильную стреляющую боль, усиливающуюся при глотании, кашле, зевании и т.д. Помимо этого у больного возникают такие симптомы, как снижение слуха, шум в ушах, головокружение, повышение температуры тела, гнойные выделения из уха.
Для внутреннего отита характерны следующие проявления: сильное головокружение, нередко с приступом тошноты и рвоты, а также потеря равновесия. Помимо этого ребенка могут беспокоить шум в ушах или снижение слуха.
Причины отита
Главная причина развития отита – бактериальная, вирусная и грибковая инфекция. В большинстве случаев патогенные микроорганизмы проникают в ухо из полости носа или глотки, являясь осложнением других инфекционных заболеваний – ОРВИ, ангины, гайморита и др. Однако возможны случаи посттравматического воспаления полости уха.
В большинстве случаев патогенные микроорганизмы проникают в ухо из полости носа или глотки, являясь осложнением других инфекционных заболеваний – ОРВИ, ангины, гайморита и др. Однако возможны случаи посттравматического воспаления полости уха.Факторы, способствующие развитию отита:
- Нарушение целостности тканей слухового прохода (царапины, ссадины).
- Травмы барабанной перепонки.
- Наличие инфекционных заболеваний верхних дыхательных путей.
- Снижение иммунной системы ребенка (может быть связано с переохлаждением, авитаминозом, хроническими болезнями и др.).
- Анатомические особенности строения ЛОР-органов (искривление носовой перегородки, короткая широкая слуховая труба, практически не имеющая изгибов и др.).
- Неправильная гигиена ушей (использование при чистке ушей потенциально опасных ватных палочек, спичек и других предметов, способных повредить ткани уха).
Диагностика отита
Диагностикой отита должны заниматься исключительно специалисты-отоларингологи. Излишняя самостоятельность родителей в постановке диагноза и его лечении может нанести непоправимый вред детскому здоровью.
Излишняя самостоятельность родителей в постановке диагноза и его лечении может нанести непоправимый вред детскому здоровью.На первичном приеме врач выслушивает жалобы пациента, уточняет длительность течения симптомов болезни, наличие факторов, которые могли способствовать развитию отита (контакты с больными людьми, хронические заболевания в анамнезе и др.). Уточнив все детали, ЛОР-врач переходит к осмотру пациента. Наиболее распространенный метод, позволяющий оценить состояние слуховых проходов ребенка – отоскопия. Во время исследования врач осматривает уши специальным прибором с подсветкой – отоскопом.
Кроме этого, осмотр уха может проводиться при помощи эндоскопии. Медицинский прибор эндоскоп позволяет детально рассмотреть ушной канал и барабанную перепонку маленького пациента под увеличением. При этом изображение выводится на экран, возможна видеофиксация.
Другие диагностические методы, необходимые для подтверждения диагноза «Отит»:
- Аудиометрия – помогает врачу оценить остроту слуха.

- Продувание слуховых труб – необходимо для определения степени их проходимости.
- Компьютерная томография – позволяет исследовать височную кость и выявить поражения ее структур, характерных для гнойного отита.
- Бактериологический анализ ушных выделений – помогает определить тип возбудителя инфекции и подобрать с учетом спектра чувствительности оптимальный препарат для лечения.
Лечение отита
Лечение отита требует комплексного подхода, направленного на борьбу с инфекционным возбудителем, купирование неприятных симптомов и достижение полного восстановления организма пациента. Для этого может проводиться как консервативное, так и хирургическое лечение.Консервативная терапия предполагает использование следующих методов лечения отита:
- Тщательный туалет слухового прохода.
- Прием антибиотиков (при бактериальной природе заболевания).
- Использование ушных капель для снятия болезненных ощущений.

- Применение турунд со специальными противовоспалительными растворами.
- Антигистаминные препараты, позволяющие снять отечность в полости уха.
- Жаропонижающие средства (при сопутствующем повышении температуры тела).
Помимо этого могут использоваться физиотерапевтические методы лечения: УФО, УВЧ-терапия, лазеротерапия, электрофорез и др. Они применяется после стихания острого процесса и способствуют полному выздоровлению пациента и максимальному восстановлению поврежденных тканей.
В некоторых случаях может потребоваться хирургическое вмешательство. Основные методы оперативного лечения отита:
- Шунтирование барабанной перепонки – необходимо для устранения гнойной жидкости из полости среднего уха.
- Тимпанопластика – помогает восстановить поврежденные структуры среднего уха и улучшить слух.
- Паратентез (тимпанотомия) – применяется для устранения гнойного содержимого при гнойной форме отита.

Профилактика отита
Для того, чтобы предотвратить возникновение отита, необходимо соблюдать профилактические меры:- Укреплять иммунитет ребенка – обеспечивать сбалансированное питание, проводить достаточное количество времени на свежем воздухе, заниматься спортом, закаливаться.
- Своевременно устранять инфекционные заболевания верхних дыхательных путей – ринита, гайморита, тонзиллита и др.
- Правильно чистить уши – не вводить ватную палочку дальше наружного слухового прохода (образование серы – это естественный защитный процесс).
- Обращаться за медицинской помощью при первых проявлениях отита.
- Не заниматься самолечением!
Лечение отита в клинике для детей и подростков «СМ-Доктор» — это первоклассный профессионализм врачей, высокотехнологичное оборудование и передовые методики восстановления слуха.
Врачи-отоларингологи:
Детская клиника м. Марьина Роща
Марьина РощаМосина Екатерина Ивановна
Детский отоларинголог, врач высшей категории
Игнатенко (Цивилёва) Елена Васильевна
Детский отоларинголог, детский отоларинголог-сурдолог, оперирующий специалист
Степанова Светлана Михайловна
Детский отоларинголог, врач высшей категории
Казанова Анна Владимировна
Детский отоларинголог, оперирующий специалист, врач высшей категории, кандидат медицинских наук
Горшков Степан Вячеславович
Детский отоларинголог, оперирующий специалист
Гнездилова Юлия Валерьевна
Детский отоларинголог, оперирующий специалист
Шишков Руслан Владимирович
Детский отоларинголог, детский онколог, оперирующий специалист, врач высшей категории, профессор, д. м.н.
м.н.
Середенина Ирина Александровна
Детский отоларинголог
Записаться на прием Детская клиника м.Войковская Записаться на прием Детская клиника м. Новые Черемушки
Записаться
на прием Детская клиника м.Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.
Новые Черемушки
Записаться
на прием Детская клиника м.Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м. ВДНХ
Записаться
на прием Детская клиника в г.Солнечногорск, ул. Красная
Записаться
на прием
ВДНХ
Записаться
на прием Детская клиника в г.Солнечногорск, ул. Красная
Записаться
на приемЗаписаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Отит уха у ребенка — симптомы и лечение отита 2019.
Средний отит — это медицинское название воспаления среднего уха, вызванного инфекцией Заболевание наиболее часто встречаются именно у маленьких детей, это связано с особенностью строения лор-органов у малышей (более короткий и широкий слуховой проход, чем у детей старшего возраста или взрослых). Острый средний отит — это инфекция, которая как правило развивается из-за скопления жидкости в среднем ухе. Отит может быть вызван вирусами или бактериями. У большинства детей, страдающих отитом, сначала развивается ОРВИ или ОРЗ, которые затем переходят в отит, вызывает воспаление и отек в носовых проходах и евстахиевой трубе. Риск рецидивирующих инфекций среднего уха повышается у детей, которые:
Острый средний отит — это инфекция, которая как правило развивается из-за скопления жидкости в среднем ухе. Отит может быть вызван вирусами или бактериями. У большинства детей, страдающих отитом, сначала развивается ОРВИ или ОРЗ, которые затем переходят в отит, вызывает воспаление и отек в носовых проходах и евстахиевой трубе. Риск рецидивирующих инфекций среднего уха повышается у детей, которые:
- Посещают ясли или детский сад
- Подвергаются воздействию сигаретного или печного дыма в домашних условиях
- Имеют увеличенные аденоиды, которые могут воспрепятствовать дренажу евстахиевой трубы
Симптомы острого среднего отита обычно включают боль в ухе и лихорадку. Средний отит с выпотом (выделением жидкости или гноя), также известный как слипчивый отит, возникает при наличии жидкости в среднем ухе после того, как инфекция прошла. Обычно это состояние не вызывает боли, но может вызвать снижение слуха у ребенка.
Дети с острым средним отитом обычно быстро поправляются при лечении противовоспалительными средствами и при надлежащем уходе. Иногда, если врач уверен, что заболевание вызвано бактериями, ребенку могут назначаться антибиотики. Дети, у которых развивается слипчивый отит и другие осложнения, могут нуждаться в дополнительном лечении методами физиотерапии.
Иногда, если врач уверен, что заболевание вызвано бактериями, ребенку могут назначаться антибиотики. Дети, у которых развивается слипчивый отит и другие осложнения, могут нуждаться в дополнительном лечении методами физиотерапии.
Симптомы отита у детей
Большинство детей с острым средним отитом будут жаловаться на боль в ушах. Если ребенок еще маленький и не умеет говорить, об отите может свидетельствовать долгий ноющий плач, отказ ребенка от груди. Другие симптомы могут включать в себя:
- Раздражительность, капризность
- «вынужденное» положение (если боль с одной стороны, ребенок может прикладывать руку к уху или стараться лечь на больное ухо)
- Вялость, слабость
- нарушения сна
- лихорадка
- снижение или отсутствие аппетита
- рвота
Поскольку многие случаи среднего отита вызваны вирусной инфекцией, часто могут присутствовать и другие симптомы, связанные с инфекцией, такие как насморк, слезотечение или кашель.
Остались вопросы?
Получите онлайн-консультацию у ведущих ЛОР-врачей Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Диагностика отита
Если у ребенка болит ухо больше 2-х дней или если вашему ребенку менее 2-х лет и вы подозреваете, что у него болит ухо, необходимо срочно обратиться за помощью к отоларингологу, педиатру или врачу общей практики. Промедление может грозить тем, что ребенок потеряет слух или совсем оглохнет.
Врач осмотрит уши и барабанные перепонки ребенка с помощью инструмента, который называется отоскоп. При остром среднем отите барабанная перепонка будет воспаленной и выпуклой из-за скопления жидкости в среднем ухе. Врач измерит температуру и осмотрит ребенка на предмет наличия других инфекций (например, бронхита). Специальных анализов для диагностики отита не существует. Одним из эффективных методов диагностики является ЛОР-эндоскопия при помощи гибкого ЛОР-эндоскопа, которую с успехом проводят в нашем медицинском центре опытные ЛОР-врачи. Такая диагностика является абсолютно безболезненной и может быть выполнена по показаниям врача у самых маленьких детей, в возрасте с 9 месяцев.
Одним из эффективных методов диагностики является ЛОР-эндоскопия при помощи гибкого ЛОР-эндоскопа, которую с успехом проводят в нашем медицинском центре опытные ЛОР-врачи. Такая диагностика является абсолютно безболезненной и может быть выполнена по показаниям врача у самых маленьких детей, в возрасте с 9 месяцев.
Лечение отита
Лечение ребенка будет зависеть от его возраста и состояния здоровья.
Обычно предполагается, что дети старше 6 месяцев, у которых отит протекает в легкой форме, сначала получают только противовоспалительные препараты. Если симптомы сохраняются в течение более 48 часов или если они ухудшаются, то могут понадобиться антибиотики широкого спектра действия, Детям с острым средним отитом младше 6 месяцев обычно сразу назначают антибиотики т.к. крайне важно любым способом не допустить осложнений заболевания. Первым антибиотиком выбора для лечения острого среднего отита у детей является амоксициллин. Альтернативный антибиотик будет назначен, если у ребенка аллергия на пенициллин. Доказано, что антигистаминные и кортикостероидные препараты не приносят никакой пользы при лечении острого среднего отита.
Доказано, что антигистаминные и кортикостероидные препараты не приносят никакой пользы при лечении острого среднего отита.
Возможные осложнения
Перфорация (разрыв) барабанной перепонки является частым осложнением острого среднего отита у детей. Это может привести к вытеканию жидкости из уха, при этом из полости среднего уха начинает вытекать жидкость или гной, что облегчает состояние ребенка: уменьшается боль в ухе из-за уменьшения давления на барабанную перепонку. Сам по себе разрыв барабанной перепонки не приводит к глухоте, в процессе лечения отита целостность перепонки достаточно быстро восстанавливается. Лечение такое же, как и при остром среднем отите. Ребенок не должен погружаться в воду или посещать бассейн до тех пор, пока барабанная перепонка не заживает.
Слипчивый отит иногда развивается после острой ушной инфекции. Это означает, что в среднем ухе имеется жидкость (средний отит с выпотом), что может вызвать временное нарушение слуха. Большинство детей с этим осложнением выздоравливают в течение 3 месяцев без необходимости проведения специального лечения. При хронической форме заболевания может потребоваться лечение тимпаностомии – ведение маленькой дренажной трубки в барабанную перепонку, чтобы слить жидкость и позволить воздуху попасть в среднее ухо, для восстановления слуха.
Большинство детей с этим осложнением выздоравливают в течение 3 месяцев без необходимости проведения специального лечения. При хронической форме заболевания может потребоваться лечение тимпаностомии – ведение маленькой дренажной трубки в барабанную перепонку, чтобы слить жидкость и позволить воздуху попасть в среднее ухо, для восстановления слуха.
Хронический гнойный средний отит — это инфекция среднего уха с перфорацией барабанной перепонки и выделением жидкости из уха, которая продолжается не менее 6 недель. Ушной канал в этом случае необходимо санировать несколько раз в день, а в ухо капать антибиотик (например – препарат «отипакс»). Также может быть необходимо принимать антибиотики внутрь.
Острый мастоидит – это инфекционное воспаление кости за ухом (сосцевидного отростка височной кости), которое лечится антибиотикотерапией.
Своевременное обращение к детскому ЛОР-врачу позволит быстро определить наличие отита у ребенка и начать лечение. Отоскопия и ЛОР-эндоскопия – отличные методы для точной диагностики данного заболевания.
Отоскопия и ЛОР-эндоскопия – отличные методы для точной диагностики данного заболевания.
Читайте также:
Почему болят уши у ребенка?
Острый средний отит у детей
Под острым средним отитом понимают воспалительный процесс, локализованный в полостях среднего уха. Заболевание проявляет себя одним или несколькими характерными симптомами: боль в ухе, повышение температуры, выделения из уха, снижение слуха, у детей — возбуждение, раздражительность, рвота, понос. Согласно данным статистики острый средний отит (ОСО) является одной из наиболее частых причин обращения к врачу и назначения антибиотиков у детей.
В 2/3 случаев ОСО вызван комбинированной бактериально-вирусной инфекцией. К наиболее частым бактериальным возбудителям инфекции относят S. pneumoniae, nontypeable, H. influenzae, и Moraxellacatarrhalis, Использование техники ПЦР позволило выявить вирусных патогенов заболевания: респираторный синцитиальный вирус, пикорновирусы, коронавирусы и вирус гриппа.
Диагностика острого среднего отита у детей порой представляет нелегкую задачу, что связано неспецифичностью жалоб и данных осмотра.
У детей младшего возраста наблюдаются такие симптомы, как лихорадка, беспокойство, головная боль, апатия, нарушение сна, тошнота, диарея, отказ от еды. Жар отмечается примерно в половине случаев, при этом повышение температуры тела выше 40С нетипично для неосложненного течения заболевания.
Ушная боль — частый, но не обязательный симптом отита, более характерный для детей старшего возраста.
Осмотр — важнейший этап в диагностике острого среднего отита. Перед выполнением осмотра оценивают состояние наружного слухового прохода и ушной раковины. Часто барабанная перепонка визуализируется лишь частично вследствие обструкции наружного слухового прохода серными массами. Выбухание барабанной перепонки- важный признак острого среднего отита. В случае тяжелого течения заболевания барабанная перепонка может напоминать пончик: выраженное выбухание по краям вследствие скопления гноя с втянутым центром.
Изменение цвета и прозрачности барабанной перепонки должны также оцениваться врачом при выполнении отоскопии. Покраснение барабанной перепонки может быть интерпретировано не только как признак воспаления, но и как реактивное явление вследствие плача ребенка или повышения температуры тела. К другим признакам, которые могут быть выявлены в ходе отоскопии, относят уровень жидкости, пузырьки воздуха или снижение прозрачности барабанной перепонки. Данные признаки неспецифичны и могут наблюдаться при некоторых других заболеваниях.
Интерпретация результатов осмотра пациента во многом зависит от опыта врача и технических особенностей используемой оптической техники.
Инструментальные методы обследования
К инструментальным методам диагностики острого среднего отита относят пневматическую отоскопию и тимпанометрию. В амбулаторных условиях одинаково часто используют оба указанных метода. Выполнение инструментальных обследований необязательно для пациентов с выбуханием барабанной перепонки, в частности у детей, когда манипуляция может быть весьма болезненной.
Лечение
Боль в ухе у детей с острым средним отитом может быть достаточно интенсивной, в связи с чем необходимо назначение обезболивающих препаратов. Рекомендовано использовать анальгетики из группы НПВС, в частности ибупрофен и ацетоминофен. Местные анестетики, такие как лидокаин, прокаин ибензокаин могут применяться у детей старше 2 лет. Для пациентов младшего возраста данные препараты не рекомендованы в связи с возможными побочными эффектами.
Стоит отметить, что аппликации согревающих и охлаждающих веществ, масел и растительных экстрактов не рекомендовано для лечения острого среднего отита.
В литературе встречаются две основных концепции относительно антибиотикотерапии острого среднего отита:
1) немедленное назначение лечения;
2) динамическое наблюдение в течение 48–72 часов.
Выбор тактики зависит от возраста пациента и тяжести течения заболевания и должен быть выбран совместно с лечащим врачом.
Препаратом выбора для терапии острого среднего отита у детей, не применявших в течение последнего месяца антибиотики, является амоксициллин.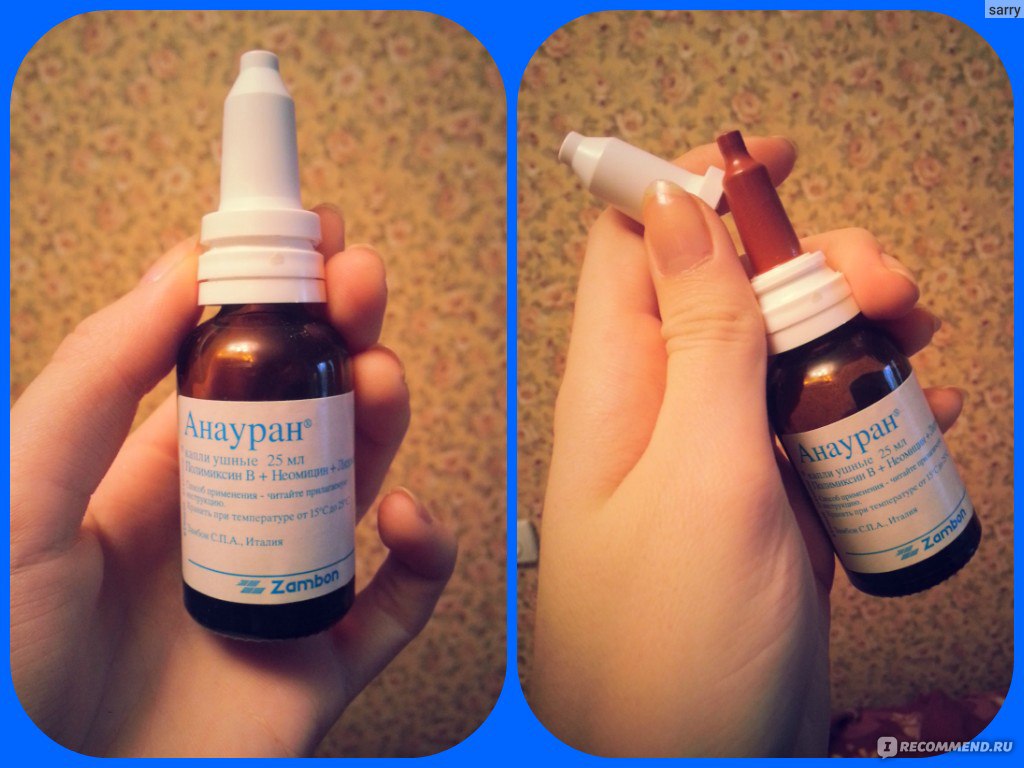 Рекомендованная доза амоксициллина составляет 90 мг/кг массы тела, разделенная на 2 приема. Длительности терапии варьируют от 5 до 10 дней. Десятидневный курс рекомендован для детей младше 2 лет, с перфорацией барабанной перепонки, рецидивирующим средним отитом. Для детей старше 2 лет с нормальным иммунным статусом, без перфорации барабанной перепонки и легким течением заболевания, лечение может начаться с динамического наблюдения. Стоит отметить, что динамическое наблюдение предполагает необходимость антибактериальной терапии в случае отсутствия положительной динамики или ухудшения состояния пациента в течение 48–72 часов. Сосудосуживающие капли в нос в терапии ОСО не рекомендованы с связи с отсутствием эффективности.
Рекомендованная доза амоксициллина составляет 90 мг/кг массы тела, разделенная на 2 приема. Длительности терапии варьируют от 5 до 10 дней. Десятидневный курс рекомендован для детей младше 2 лет, с перфорацией барабанной перепонки, рецидивирующим средним отитом. Для детей старше 2 лет с нормальным иммунным статусом, без перфорации барабанной перепонки и легким течением заболевания, лечение может начаться с динамического наблюдения. Стоит отметить, что динамическое наблюдение предполагает необходимость антибактериальной терапии в случае отсутствия положительной динамики или ухудшения состояния пациента в течение 48–72 часов. Сосудосуживающие капли в нос в терапии ОСО не рекомендованы с связи с отсутствием эффективности.
Профилактика
Согласно некоторым исследованиям, отказ от грудного вскармливания ассоциирован с риском острого среднего отита у детей. Возможно, ГВ препятствует колонизации носоглотки патогенной флорой. Исследования подтвердили, что микрофлора носоглотки детей, находящихся на искусственном вскармливании заселена колониями патогенных микроорганизмов. Дополнительную роль могут играть секреторные иммуноглобулины, присутствующие в молоке, а также активная работы мускулатуры во время сосания.
Дополнительную роль могут играть секреторные иммуноглобулины, присутствующие в молоке, а также активная работы мускулатуры во время сосания.
Вакцинация.
В некоторых случаях пациентам может быть рекомендована вакцинация для профилактики рецидивирующего среднего отита. Данная тактика обсуждается совместно с лечащим врачом. Но необходимо отметить, что использование вакцин к вирусу гриппа и пневмококку ассоциировано лишь с незначительным снижением заболеваемости острого среднего отита.
Антибиотикопрофилактика.
Решение об антибиотикопрофилактике должно приниматься на основании анализа комплекса факторов в каждом конкретном случае. Профилактическое применение антибиотиков способствует сокращению эпизодов отита на срок ее применения. К показаниям к терапии относят рецивирующий средний отит, ранний дебют заболевания (до 6 месяцев), отягощенный семейный анамнез. К негативным последствиям антибиотикопрофилактики относят колонизацию носоглотки антибиотико-резистентными штаммами.
Шунтирование.
Решение о необходимости шунтирования должно приниматься с учетом индивидуальных особенностей конкретного пациента, а также возможных рисков данной процедуры. Принимая решение о необходимости выполнения данного хирургического вмешательства, следует учитывать что шунтирование не рекомендовано в случае наличия экссудата в барабанной полости менее 3 месяцев с момента установления диагноза.
Меры по избеганию попадания воды в слуховой проход- использование ушных вкладышей, отказ от водных видов спорта могут не применяться у детей с выполненным шунтированием.
Заключение
В большинстве случаев острый средний отит проходит самостоятельно, но возможные осложнения, связанные со стойким снижением слуха, представляют большую социальную значимость. На фоне терапии общие и местные симптомы заболевания нивелируются в течение 48–72 часов. Внимательный осмотр, использование необходимых инструментальных методов обследования и клинических рекомендаций, основанных на принципах доказательной медицины, позволят избежать неправильной диагностики острого среднего отита, и связанного с этим необоснованного назначения антибиотиков и некоторых других препаратов и манипуляций.
Лечим острый средний отит — Сурдологический центр Неотон в Москве
Острый средний отит, или воспаление среднего уха – очень частая проблема, особенно у детей. Разумеется, лечить такое состояние должен врач. К сожалению, бывают ситуации, когда быстро добраться до врача невозможно. Что же делать в этом случае?
Острый средний отит, или воспаление среднего уха – очень частая проблема, особенно у детей. Обычно оно возникает на фоне простуды, сочетается с насморком, повышением температуры. Внезапно появляется резкая боль в ухе, снижается слух, иногда больной отмечает, что звуки «отдаются, как в бочке». Разумеется, лечить такое состояние должен врач. К сожалению, бывают ситуации, когда быстро добраться до врача невозможно. Что же делать в этом случае?
Первое, и главное при лечении острого среднего отита, как ни парадоксально это звучит – сосудосуживающие капли в нос. Это такие препараты как нафтизин, санорин, галазолин. Да, они пользуются не очень хорошей славой – мол, вызывают привыкание, но в случае воспаления среднего уха эти капли просто жизненно необходимы. Дело в том, что полость среднего уха соединена с носоглоткой с помощью так называемой евстахиевой трубы. При насморке, а, значит, отеке слизистой оболочки, евстахиева труба теряет проходимость. И возникающий в воспаленном среднем ухе экссудат (жидкость) не может эвакуироваться в носоглотку естественным путем. Она начинает накапливаться, давить на барабанную перепонку – возникает боль. При сильном воспалении возможен даже разрыв барабанной перепонки. Чтобы этого не произошло и необходимо восстановить проходимость носовых ходов и евстахиевой трубы. Обратите внимание – капать в нос нужно, наклонив голову на бок, в сторону больного уха. Закапывать в нос нужно 4-5 раз в день.
Да, они пользуются не очень хорошей славой – мол, вызывают привыкание, но в случае воспаления среднего уха эти капли просто жизненно необходимы. Дело в том, что полость среднего уха соединена с носоглоткой с помощью так называемой евстахиевой трубы. При насморке, а, значит, отеке слизистой оболочки, евстахиева труба теряет проходимость. И возникающий в воспаленном среднем ухе экссудат (жидкость) не может эвакуироваться в носоглотку естественным путем. Она начинает накапливаться, давить на барабанную перепонку – возникает боль. При сильном воспалении возможен даже разрыв барабанной перепонки. Чтобы этого не произошло и необходимо восстановить проходимость носовых ходов и евстахиевой трубы. Обратите внимание – капать в нос нужно, наклонив голову на бок, в сторону больного уха. Закапывать в нос нужно 4-5 раз в день.
Второе – собственно, капли в ухо 3-4 раза в день. Это может быть спиртовой раствор борной кислоты, календулы, на худой конец – обычная водка. Капли обязательно необходимо подогреть. Не стоит греть сразу всю бутылочку – достаточно набрать в пипетку нужное количество капель, перевернуть ее резинкой вниз и на минуту опустить резинку в горячую воду. Закапывая лекарство в ухо ребенку ушную раковину нужно оттянуть чуть назад и вниз, взрослому – назад и вверх. Это необходимо для того, чтобы выпрямить слуховой проход и лекарство беспрепятственно проникло к барабанной перепонке.
Не стоит греть сразу всю бутылочку – достаточно набрать в пипетку нужное количество капель, перевернуть ее резинкой вниз и на минуту опустить резинку в горячую воду. Закапывая лекарство в ухо ребенку ушную раковину нужно оттянуть чуть назад и вниз, взрослому – назад и вверх. Это необходимо для того, чтобы выпрямить слуховой проход и лекарство беспрепятственно проникло к барабанной перепонке.
Уменьшить боль могут и ушные капли «отипакс», «отинум», «анауран».
Внимание! Ни в коем случае нельзя закапывать в ухо спиртовые растворы или указанные выше лекарственные препараты (кроме анаурана), если из уха начались выделения. Скорее всего (а точно определить может только врач) это означает, что барабанная перепонка уже перфорирована, и попадание спиртового раствора в полость среднего уха может вызвать усиление боли. Если из уха есть выделения, лучше использовать диоксидин 1% раствор. Подогретый, как описано выше, 5-6 раз в день. Перед тем, как закапывать диоксидин нужно очистить наружный слуховой проход от экссудата с помощью скрученного из ваты или марли жгутика (ни в коем случае не ватной палочки!), смоченного подогретым раствором 3% перекиси водорода. Уменьшить боль в ухе и температуру также помогут препараты типа панадола, нурофена, ибупрофена. Антибиотики, если они необходимы, назначит врач, когда вы до него доберетесь.
Уменьшить боль в ухе и температуру также помогут препараты типа панадола, нурофена, ибупрофена. Антибиотики, если они необходимы, назначит врач, когда вы до него доберетесь.
Часто встречаются советы наложить на больное ухо горячий компресс, погреть горячей солью и так далее. Этого делать нельзя ни в коем случае! Внешнее тепло создает благоприятную среду для микроорганизмов, что только увеличивает воспаление, а усиление кровотока способствует распространению инфекции. Максимум, что можно сделать – полуспиртовый согревающий компресс. Прямоугольный кусок ткани надрезают вдоль, смачивают водкой или разведенным вдвое спиртом, хорошо отжимают и накладывают вокруг уха. Ушная раковина проходит в разрез и оказывается не покрыта тканью. Сверху точно так же накладывают клеенку или полиэтилен или компрессную бумагу. Сверху – слой ваты (его уже разрезать не нужно). Каждый последующий слой должен быть больше предыдущего на 2 см. в каждую сторону. Все это прибинтовывают к голове – плотно, но так, чтобы не нарушать нормального кровообращения — и оставляют на 6-8 часов. Обязательно нужно следить за состоянием больно – если он отмечает, что боль в ухе усилилась, компресс необходимо немедленно снять. После снятия компресса кожу протирают насухо и укрывают теплой мягкой тканью.
Обязательно нужно следить за состоянием больно – если он отмечает, что боль в ухе усилилась, компресс необходимо немедленно снять. После снятия компресса кожу протирают насухо и укрывают теплой мягкой тканью.
Детям до года согревающие компрессы ставят очень осторожно и не оставляют более чем на 1-1.5 часа. Ни в коем случае нельзя ставить согревающий компресс на фоне повышенной температуры.
Отит у детей
Воспалительные заболевания уха (отиты у детей) – наиболее частая патология в педиатрии и детской отоларингологии. В раннем детском возрасте отит переносят около 80% детей, а 7 годам – 90-95%. Течение и исход отита у детей может быть различным; довольно часто заболевание приобретает рецидивирующее течение, а в тяжелых случаях приводит к опасным отогенным осложнениям (отоантриту, параличу лицевого нерва, экстра- и субдуральным абсцессам, менингиту, энцефалиту, сепсису и др.). В четверти случаев отит, перенесенный ребенком в детском возрасте, служит причиной развития тугоухости у взрослых.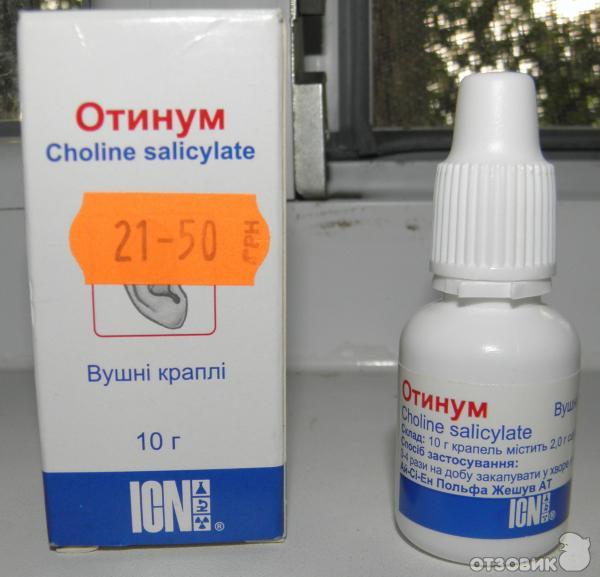
Причины
Причиной наружного отита у детей является инфицирование волосяных фолликулов хрящевого отдела наружного слухового прохода. К развитию инфекции предрасполагают ссадины и царапины наружного уха, сахарный диабет, гноетечение, сопровождающее средний отит у детей. Возбудителями наружного отита у детей чаще всего служат синегнойная палочка, кишечная палочка, протей, стафилококк; в 20% случаях – грибки.
Средний отит обычно выступает осложнением ОРВИ у детей (аденовирусной инфекции, гриппа), детских инфекций (кори, скарлатины, дифтерии). Нередко средний отит является спутником другой ЛОР-патологии детского возраста: аденоидов и аденоидитов, ринитов, синуситов, ангин, фарингитов, инородных тел уха, атрезии хоан и т. д. Со стороны наружного слухового прохода внедрение инфекции в среднее ухо возможно при травме барабанной перепонки. Средний отит может развиваться даже у новорожденных детей при инфицировании от матери, больной маститом, пиелонефритом, эндометритом и др. При микробиологическом исследовании отделяемого из уха чаще высевается пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк, грибковые возбудители.
При микробиологическом исследовании отделяемого из уха чаще высевается пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк, грибковые возбудители.
Внутренний отит у детей чаще всего возникает как осложнение гнойного воспаления среднего уха или других бактериальных инфекций – гайморита, менингита и пр.
Частому возникновению отитов у детей способствует незрелость естественного иммунитета, недоношенность, гипотрофия, экссудативный диатез, аллергии, бронхолегочная патология, авитаминозы, рахит. Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Классификация
В зависимости от уровня воспаления различают наружный отит, средний отит и внутренний отит (лабиринтит) у детей. Нередко, начавшись в наружном ухе, воспалительный процесс распространяется на более глубокие отделы, т. е. наружный отит переходит в средний, а средний – во внутренний.
При наружном отите у детей поражается ушная раковина и наружный слуховой проход. Наружный отит у детей может протекать в двух формах – ограниченной (фурункул наружного слухового прохода) и диффузной (воспаление наружного уха на всем протяжении).
Течение среднего отита у детей может быть острым, рецидивирующим и хроническим. По характеру образующегося воспалительного экссудата острый средний отит у детей может быть катаральным или гнойным. Острый средний отит у детей проходит 5 стадий: острого евстахиита, острого катарального воспаления, доперфоративную стадию гнойного воспаления, постперфоративную стадию гнойного воспаления и репаративную стадию.
Формами хронического воспаления среднего уха у детей служат экссудативный средний отит, гнойный средний отит и адгезивный средний отит.
Лабиринтит может протекать остро или хронически; в форме серозного, гнойного или некротического воспаления; носить ограниченный или диффузный характер.
Симптомы отита у детей
Фурункул уха и диффузный наружный отит у детей проявляется повышением температуры тела и сильной локальной болью, которая усиливается при разговоре, пережевывании пищи, при надавливании на козелок.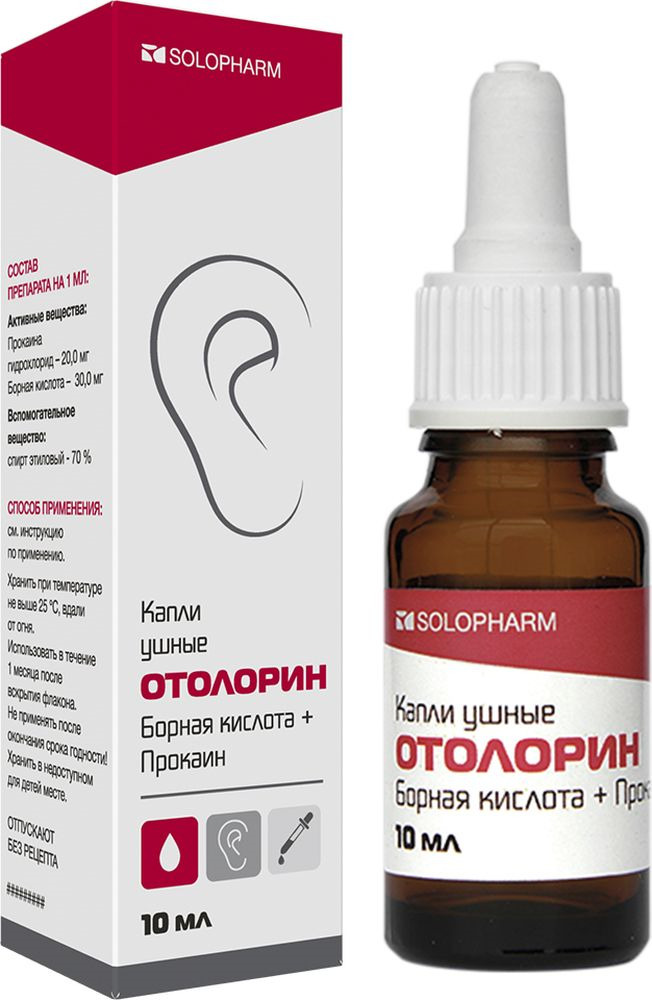 При осмотре обнаруживается покраснение слухового прохода, который за счет отека становится щелевидно суженным, регионарный лимфаденит.
При осмотре обнаруживается покраснение слухового прохода, который за счет отека становится щелевидно суженным, регионарный лимфаденит.
Начало острого среднего отита у детей сопровождается резкой болью в ухе, высокой температурой тела (до 38-40 °С), снижением слуха, общей интоксикацией. Грудные дети становятся беспокойными, беспрерывно плачут, качают головой, прижимаются больным ухом к подушке, трут ушко рукой. Часто малыши отказываются от еды, поскольку сосание и глотание усиливают болевые ощущения. Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
После перфорации барабанной перепонки уменьшается боль, спадает температура, снижается интоксикация, но понижение слуха сохраняется. На данной стадии среднего отита у детей появляются гнойные выделения из уха (оторея). Вслед за прекращением экссудации все симптомы острого среднего отита у детей исчезают, происходит рубцевание перфорации и восстановление слуха. Острый средний отит у детей длится около 2-3-х недель. В детском возрасте нередко встречаются бурно протекающие и латентные средние отиты.
Острый средний отит у детей длится около 2-3-х недель. В детском возрасте нередко встречаются бурно протекающие и латентные средние отиты.
Рецидивирующие средние отиты у детей повторяются несколько раз в течение одного года после полного клинического выздоровления. Чаще всего новый эпизод заболевания возникает на фоне рецидивирующей пневмонии, вирусной инфекции, расстройств пищеварения, снижение иммунитета. Течение рецидивирующего отита у детей более легкое; сопровождается легкой болью, ощущением заложенности в ухе, слизистыми или слизисто-гнойными выделениями из уха.
Экссудативный средний и адгезивный отит у детей протекают со слабовыраженной симптоматикой: шумом в ухе и прогрессирующим снижением слуха.
Хронический гнойный средний отит у детей характеризуется наличием стойкой перфорации барабанной перепонки, периодическим или постоянным гноетечением и прогрессирующей тугоухостью. При обострении отита у ребенка происходит повышение температуры, появление признаков интоксикации, усиление выделений из уха и болевых ощущений. Заболевание встречается у половины взрослых, часто болевших отитом в детстве.
Заболевание встречается у половины взрослых, часто болевших отитом в детстве.
Осложнения
Осложнения отита у детей развиваются при поздно начатом или неправильном лечении, либо в случае крайне тяжелого течения инфекции. При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом.
К числу осложнений среднего отита у детей относятся поражения височной кости (зигоматицит, мастоидит), паралич лицевого нерва. При распространении инфекции вглубь черепа возможно возникновение внутричерепных осложнений — менингита, энцефалита, абсцессов мозга, сепсиса.
На фоне хронического течения среднего отита уже через несколько лет у детей может развиться стойкая тугоухость, связанная с рубцовыми процессами в барабанной перепонке и звуковоспринимающем аппарате. Это в свою очередь неблагоприятно влияет на формировании речи и интеллектуальное развитие ребенка.
Диагностика
Дети с начальными проявлениями отита часто попадают на прием к педиатру, поэтому крайне важно своевременно выявить ушную инфекцию и перенаправить ребенка на консультацию к детскому отоларингологу. Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение. При перфоративном среднем отите у детей берется экссудат для бактериологического исследования.
При рентгенографии височных костей может обнаруживаться снижение пневматизации полостей среднего уха. В диагностически неясных случаях проводится КТ височных костей. В случае рецидивирующего или хронического отита у детей важное значение приобретает исследование слуховой функции с помощью аудиометрии или акустической импедансометрии, определение проходимости слуховой трубы. При подозрении на развитие внутричерепных осложнений дети с отитом должны быть осмотрены детским неврологом.
При подозрении на развитие внутричерепных осложнений дети с отитом должны быть осмотрены детским неврологом.
Лечение отита у детей
При наружном отите у детей, как правило, ограничиваются консервативным лечением: тщательным туалетом уха, введением турунд со спиртовыми растворами, локальным инфракрасным облучением. Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
При среднем отите детям назначаются осмотически активные (феназон+лидокаин) и антибактериальные (содержащие рифампицин, норфлоксацин, ципрофлоксацин) ушные капли. Для уменьшения воспаления и снятия болевого синдрома используются анальгетики и НПВС. С целью купирования аллергического компонента показаны антигистаминные препараты. При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
При неперфоративном гнойном отите у детей возникает необходимость проведения парацентеза барабанной перепонки для обеспечения оттока гнойного секрета из барабанной полости наружу. Ведение отита у детей в постперфоративной стадии предполагает очищение наружного слухового прохода от гноя турундами, промывание среднего уха лекарственными препаратами.
После стихания острых явлений с целью улучшения функции слуховой трубы проводится продувание ушей по Политцеру, пневмомассаж барабанной перепонки. В комплекс лечебных мероприятий включают различные физиопроцедуры: УВЧ, УФО, СВЧ-терапию, лазеротерапию, электрофорез, ультрафонофорез.
При экссудативном отите у детей для удаления секрета может потребоваться проведение тимпанопункции, миринготомии, шунтирования барабанной полости, ревизионной тимпанотомии. Если консервативное лечение адгезивного среднего отита у детей оказывается неэффективным, а тугоухость прогрессирует, возможно выполнение тимпанопластики с протезированием разрушенной слуховой косточки.
Электронная библиотека
На первом году жизни более 50% детей переносят это заболевание. Мальчики болеют несколько чаще девочек. В дошкольном и школьном периоде заболеваемость существенно снижается. Около 50% отитов имеют бактериальную природу, 30% смешанную бактериальную и вирусную.
Острый средний отит у детей. Факторы риска.
Возраст: пик заболеваемости приходится на возраст от 6 до 18 месяцев, после чего частота встречаемости отитов у детей существенно снижается. Ряд причин такого распределения по возрасту известна: это и особенности развития черепа (в частности евстахиевой трубы), и состояние иммунной системы и физиологии… Другие причины еще предстоит выявить.
Семейный анамнез: изучение истории 1240 детей показало, что риск среднего отита выше, если у прямых родственников имело место данное заболевание.
Режим дня: у детей, посещающих детские дошкольные учреждения, риск развития среднего отита выше, чем у детей, находящихся дома, что связано с количеством микроорганизмов, с которыми ребенок встречается вне дома. Следует заметить, что риск не столь высок и не может являться поводом для отказа от посещений детских дошкольных учреждений.
Грудное вскармливание: отсутствие или ограничение грудного вскармливания существенно увеличивает риск развития острых средних отитов, что связано с несколькими факторами:
- физическая санация носоглотки материнским молоком
- воздействие на микрофлору носоглотки антител, содержащихся в материнском молоке
- работа лицевых мышц ребенка во время сосания (заметим, что такая работа мышц отличается от работы выполняемой при сосании бутылочки с молоком)
- поза, в которой ребенок ест, находясь на грудном вскармливании
Отдельно про позу при кормлении. Важно! Во время кормления (и грудью и из бутылочки) ребенок не должен находиться плашмя. Необходимо укладывать ребенка так, чтобы голова была выше, чем ножки. Это легко обеспечить, положив ребенка на подушку так, чтобы голова и туловище до поясницы находились на подушке, а ножки оставались на постели.
Важно! Во время кормления (и грудью и из бутылочки) ребенок не должен находиться плашмя. Необходимо укладывать ребенка так, чтобы голова была выше, чем ножки. Это легко обеспечить, положив ребенка на подушку так, чтобы голова и туловище до поясницы находились на подушке, а ножки оставались на постели.
Табачный дым и загрязнение воздуха: табачный дым однозначно и существенно увеличивает риск развития средних отитов, при этом не имеет значения, кто из родителей курит. Влияние загрязненного воздуха на развитие отитов противоречиво.
Аномалии развития: расщелины твердого и/или мягкого неба, синдром Дауна, аллергический ринит увеличивают риск развития отитов.
Другие факторы риска: использование сосок (пустышек), неудовлетворительные социально-экономические условия (бедность, скученность людей в ограниченном помещении), осенне-зимний сезон увеличивают риск развития заболевания
Симптомы среднего отита
Симптоматика заболевания может быть не специфичной, чаще всего это:
- Лихорадка (температуру 38° С или более), температура выше 40 градусов встречается редко.

- Боль в ухе, но учитывая что в основном болеют дети младшей возрастной группы, понять что у ребенка болит ухо может быть достаточно сложно.
- Беспокойство
- Уменьшение двигательной активности
- Отсутствие аппетита или затруднения при приеме пищи
- Рвота и/или диарея
Если Вы заподозрили, что у Вашего ребенка развился острый средний отит, обязательно обратитесь к своему педиатру.
Основным методом диагностики острого среднего отита является отоскопия — осмотр уха с помощью специального прибора. В зависимости от результатов осмотра определяется дальнейшая тактика.
Не смотря на то, что процедура безболезненна и безопасна, больной ребенок может капризничать и мешать врачу его осмотреть, поэтому задача родителя обеспечить надлежащие условия для комфортной работы врача, зафиксировав голову и руки ребенка. Во время отоскопии важно держать ребенка так, чтобы одна рука родителя придерживала руки ребенка. а вторая надежно прижимала голову ребенка к родительской груди.
а вторая надежно прижимала голову ребенка к родительской груди.
Острый средний отит. Лечение.
Основой лечения среднего отита являются обезболивающие и жаропонижающие средства, и, если отит имеет бактериальную природу — антибиотики. В случаях, когда диагноз вызывает сомнения, выбирается тактика наблюдения на фоне контроля температуры и боли. 80% средних отитов проходит самостоятельно безо всякого лечения.
Антибиотики: предпочтительная группа антибиотиков — пенициллины, используются при бактериальной природе отита. При этом следует понимать, что даже подтверждение бактериальной инфекции не является абсолютным показанием к антибиотикотерапии. Антибиотики в обязательно порядке назначаются только при бактериальных отитах у детей младше двух лет.
Неспецифические противовоспалительные препараты (НПВС): эта группа препаратов позволяет не только обезболить, но и контролировать лихорадку. Арсенал препаратов — это хорошо известные парацетамол и нурофен.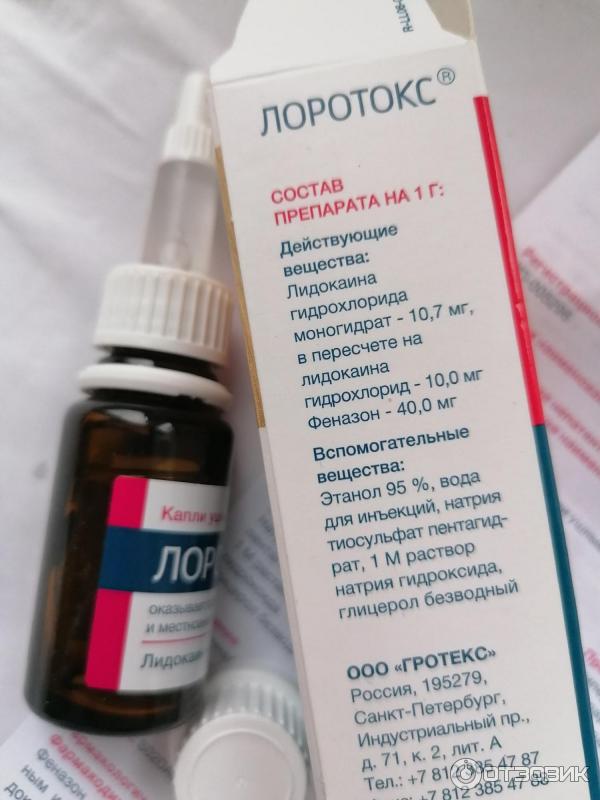
Тактика динамического наблюдения: используется при сомнениях в диагнозе и/или при бактериальном отите у детей старше двух лет при невыраженных симптомах болезни. Динамическое наблюдение подразумевает повторный осмотр ребенка врачом через сутки.
ВАЖНО: дети младше двух лет после перенесенного среднего отита должны посетить врача для исключения возможного стойкого снижения слуха.
Осложнения острого среднего отита.
Серьезные осложнения среднего отита встречаются редко, но могут быть не только инвалидизирующими, но и жизнеугрожающими.
Потеря слуха. Средние отиты, сопровождающиеся избыточным накоплением жидкости в среднем ухе, приводят к временному снижению слуха, но при частых рецидивирующих отитах снижение слуха может стать постоянным.
Нарушение координации развивается при вовлечении в процесс органов равновесия (например, лабиринтит)
Перфорация барабанной перепонки. Скопление в среднем ухе воспалительной жидкости может привести к некрозу участка барабанной перепонки и отореии (выделению из уха воспалительной жидкости). Если вы вдруг заметили выделение любого отделяемого из уха ребенка (гноя, крови или прозрачной жидкости), следует в ближайшее время показать ребенка врачу. ВАЖНО: использование средств для закапывания в ухо на фоне перфорации барабанной перепонки может привести к полной и необратимой глухоте.
Скопление в среднем ухе воспалительной жидкости может привести к некрозу участка барабанной перепонки и отореии (выделению из уха воспалительной жидкости). Если вы вдруг заметили выделение любого отделяемого из уха ребенка (гноя, крови или прозрачной жидкости), следует в ближайшее время показать ребенка врачу. ВАЖНО: использование средств для закапывания в ухо на фоне перфорации барабанной перепонки может привести к полной и необратимой глухоте.
Хронический гнойный средний отит. Сохранение жидкости (экссудата) в среднем ухе после перенесенного среднего отита, говорит о хронизации процесса. Если в течение шести недель после заболевание сохраняются выделения из уха (в случае перфорации барабанной перепонки) — следует обратиться к ЛОР врачу для определения дальнейшей тактики лечения. Так же показанием к консультации к ЛОР врача является сохранение жидкости в среднем ухе без ее истечения (при целостной барабанной перепонке) в течение трех месяцев.
Мастоидит. В ряде случаев в воспалительный процесс может быть вовлечен сосцевидный отросток черепа, гнойное поражение которого может потребовать серьезного хирургического вмешательства.
Грозные внутричерепные осложнения включают в себя менингит, эпидуральные и мозговые абсцессы, тромбозы венозных синусов, тромбоз сонной артерии. Все внутричерепные осложнения являются жизнеугрожающими и требуют немедленного обращения к специалисту.
Профилактика острых средних отитов.
Если ребенок заболевает острым средним отитом чаще 3х раз в полгода или чаще четырех раз в год, то врач может рекомендовать профилактику. Профилактика может включать в себя превентивную антибиотикотерапию, вакцинацию против гриппа, гемофильной и пневмококковой инфекции, хирургическое вмешательство, направленное на санацию среднего уха.
Мифы и опасные заблуждения в лечении средних отитов.
Существует широкий спектр методов нетрадиционной и народной медицины для терапии среднего отита. Среди них:
Среди них:
- гомеопатические средства
- лечение травами
- хиропрактика
- иглоукалывание
Однако нет практически ни одного серьезного исследования применения этих методов у детей, доказывающих их эффективность и безопасность. Соответственно, эти подходы не рекомендуются для терапии инфекций среднего уха у детей. Сюда же относятся и столь популярные в странах бывшего СССР капли на основе спирта (борный спирт, левомицетиновый спирт и проч.), ушные восковые свечи (!!!), закапывание в уши сока алоэ и т.д. Эти методы не имеют никакого отношения к лечению отитов и способны причинить серьезный вред (спирт оказывает токсическое действие на слуховой анализатор и анализатор чувства равновесия, воск и открытый огонь могут привести к ожогам). Не следует применять эти методы. Полуспиртовые компрессы на ухо имеют только отвлекающее действие, не ускоряют выздоровление, кроме того, у детей раннего возраста спирт может всасываться через кожу, приводя к интоксикации. Сосудосуживающие и антигистаминные препараты. Исследования, в которых изучались эффекты сосудосуживающих капель в нос и пероральные антигистаминные препараты, а также капли в нос с антигистаминными препаратами, для лечения отитов у детей, показали отсутствие какого-либо эффекта от подобной терапии. Эти препараты не снижали времени течения заболевания и не предотвращали развитие осложнений среднего отита у детей. Кроме того, эти методы лечения имеют побочные эффекты, которые могут быть опасны. Ни сосудосуживающие, ни антигистаминные препараты, не рекомендуются для детей с инфекцией среднего уха. Более того, прием антигистаминных препаратов при отите провоцирует сгущение экссудата и затрудняет его рассасывание. По данным некоторых исследований те дети, которые принимали антигистаминные препараты внутрь при отите, имели экссудат в среднем 73 дня после выздоровления, а те, кто принимал плацебо (пустышку), имел экссудат в среднем 25 дней.
Сосудосуживающие и антигистаминные препараты. Исследования, в которых изучались эффекты сосудосуживающих капель в нос и пероральные антигистаминные препараты, а также капли в нос с антигистаминными препаратами, для лечения отитов у детей, показали отсутствие какого-либо эффекта от подобной терапии. Эти препараты не снижали времени течения заболевания и не предотвращали развитие осложнений среднего отита у детей. Кроме того, эти методы лечения имеют побочные эффекты, которые могут быть опасны. Ни сосудосуживающие, ни антигистаминные препараты, не рекомендуются для детей с инфекцией среднего уха. Более того, прием антигистаминных препаратов при отите провоцирует сгущение экссудата и затрудняет его рассасывание. По данным некоторых исследований те дети, которые принимали антигистаминные препараты внутрь при отите, имели экссудат в среднем 73 дня после выздоровления, а те, кто принимал плацебо (пустышку), имел экссудат в среднем 25 дней.
Ведение педиатрического среднего отита
US Pharm. 2010; 35 (3): 44-49.
2010; 35 (3): 44-49.
Средний отит (ОМ) — распространенное заболевание, поражающее как младенцев, так и детей, часто многократно в течение первых нескольких лет жизни. Около 16 миллионов посещений офисов и 13 миллионов рецептов антибиотиков в течение 2000 г. были связаны с ОМ. 1 OM имеет много степеней тяжести, в том числе острый OM (AOM), OM с выпотом (OME) и хронический гнойный OM (CSOM).
AOM — одно из наиболее часто встречающихся детских заболеваний после инфекций верхних дыхательных путей. Это основная причина посещения врача, противомикробной терапии и детской хирургии в нескольких странах. 2 В Соединенных Штатах Америки АОМ диагностируется более 5 миллионов раз в год. 3 Хотя АОМ может возникать у взрослых, примерно 80% случаев возникает у детей, причем наибольшая частота встречается у детей в возрасте от 6 до 9 месяцев. К 1 году примерно 75% младенцев столкнутся с одним эпизодом АОМ, а 17% будут страдать как минимум от трех эпизодов. 2
2
АОМ развивается после того, как в среднее ухо попадают бактерии. Факторы, приводящие к этой инвазии, включают колонизацию носоглотки, инфекции верхних дыхательных путей и дисфункцию евстахиевой трубы. 4 После вирусных инфекций дыхательных путей активность ресничек в клетках слизистой оболочки дыхательных путей может быть нарушена, что приведет к снижению защиты от вторгшихся организмов. Евстахиевы трубы у детей в возрасте до 2 лет короче, чем у детей старшего возраста, что сокращает расстояния для бактерий и увеличивает вероятность заражения. 2 Кроме того, у младенцев и детей младшего возраста может быть нарушен механизм открытия евстахиевой трубы. Кроме того, генетические, инфекционные, иммунологические факторы и факторы окружающей среды могут предрасполагать детей к инфекциям уха ( ТАБЛИЦА 1 ). 5,6
Руководство по клинической практике по диагностике и лечению АОМ было разработано Американской академией педиатрии и Американской академией семейных врачей (AAP / AAFP). Согласно этому руководству, чтобы диагноз считался «достоверным», необходимо соответствие трем конкретным критериям: быстрое начало, подтвержденное наличие выпота в среднем ухе (MEE) и признаки и симптомы воспаления среднего уха. Признаки и симптомы воспаления среднего уха могут быть обозначены либо отчетливой эритемой барабанной перепонки, либо отчетливой оталгией. У младенцев выдергивание уха часто свидетельствует об оталгии. Другие признаки и симптомы, которые могут проявляться у педиатрических пациентов, хотя и не специфичны для АОМ, включают раздражительность у младенцев или детей ясельного возраста, выделения из уха и жар.На наличие МЭЭ указывает выпячивание барабанной перепонки (лучший предиктор АОМ), ограниченная или отсутствующая подвижность барабанной перепонки, уровень воздух-жидкость за барабанной перепонкой или оторея. 7
Согласно этому руководству, чтобы диагноз считался «достоверным», необходимо соответствие трем конкретным критериям: быстрое начало, подтвержденное наличие выпота в среднем ухе (MEE) и признаки и симптомы воспаления среднего уха. Признаки и симптомы воспаления среднего уха могут быть обозначены либо отчетливой эритемой барабанной перепонки, либо отчетливой оталгией. У младенцев выдергивание уха часто свидетельствует об оталгии. Другие признаки и симптомы, которые могут проявляться у педиатрических пациентов, хотя и не специфичны для АОМ, включают раздражительность у младенцев или детей ясельного возраста, выделения из уха и жар.На наличие МЭЭ указывает выпячивание барабанной перепонки (лучший предиктор АОМ), ограниченная или отсутствующая подвижность барабанной перепонки, уровень воздух-жидкость за барабанной перепонкой или оторея. 7
AOM может переходить как в постоянный, так и в повторяющийся AOM. Устойчивый AOM возникает, когда есть стойкие признаки инфекции среднего уха во время лечения антибиотиками или когда рецидив происходит в течение 1 месяца после завершения терапии. Если ребенок испытывает три или более эпизода АОМ в течение 6–18 месяцев, необходимо поставить диагноз recu r rent AOM . 5
Если ребенок испытывает три или более эпизода АОМ в течение 6–18 месяцев, необходимо поставить диагноз recu r rent AOM . 5
OME, или секреторный OM , характеризуется жидкостью в среднем ухе без признаков или симптомов инфекции. Обычно это происходит, когда евстахиева труба закупорена, и жидкость попадает в среднее ухо. 8 ОМЕ может возникать спонтанно как часть риносинусита (воспаление носовой полости и пазух) или может развиться после приступа АОМ. 9 Приблизительно 90% случаев заболевания возникают у детей, причем наибольшая заболеваемость приходится на возраст от 6 месяцев до 4 лет. 10
CSOM, самая тяжелая форма OM, обычно является осложнением AOM. 9,11 Стойкое воспаление полости среднего уха или воздушных ячеек сосцевидного отростка, CSOM, характеризуется выделением через перфорированную барабанную перепонку. 5 Состояние обычно сохраняется более 2–6 недель. 9
9
Микробиология
Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis . 5,7 При исследовании жидкости среднего уха были обнаружены S pneumoniae, H influenzae и M catarrhalis от 25% до 35%, от 15% до 30% и от 3% до 20% время соответственно. 7 Данные свидетельствуют о том, что микробиология может измениться из-за плановой вакцинации гептавалентной пневмококковой вакциной; исследования показали увеличение количества изолятов H influenzae с 39% до 52% у детей в возрасте от 7 до 24 месяцев и снижение S pneumoniae с 49% до 34% в период с 1992 по 1998 год и с 2000 по 2003 год. 7 Хотя и редко, другие патогены, которые могут присутствовать в АОМ, включают стрептококк группы А (GAS) , Staph и lococcus aureus, анаэробных организмов, грамотрицательные палочки, вирусы, Myc или Plasma pneumoniae , Chlamydia pneumoniae, и Chlamydia trachomatis (у детей младше 6 месяцев). S pneumoniae, H influenzae, M. catarrhalis , GAS и S aureus также ответственны за рецидивирующую и стойкую ОМ. 7 Бактериальные патогены, связанные с OME, такие же, как и при AOM. В CSOM, однако, наиболее частыми изолированными патогенами являются видов Pseudomonas aeruginosa, S aureus, Proteus mirabilis, и Klebsiella и смешанные инфекции. Важно отметить, что множественная лекарственная устойчивость к антибиотикам характерна для инфекций Pseudomonas . 5,9
S pneumoniae, H influenzae, M. catarrhalis , GAS и S aureus также ответственны за рецидивирующую и стойкую ОМ. 7 Бактериальные патогены, связанные с OME, такие же, как и при AOM. В CSOM, однако, наиболее частыми изолированными патогенами являются видов Pseudomonas aeruginosa, S aureus, Proteus mirabilis, и Klebsiella и смешанные инфекции. Важно отметить, что множественная лекарственная устойчивость к антибиотикам характерна для инфекций Pseudomonas . 5,9
Традиционная фармакологическая терапия
Разрешение симптомов и уменьшение рецидивов — цели лечения АОМ.Основой лечения являются анальгетики в дополнение к пероральным и местным противомикробным препаратам. Использование антибактериальных средств у детей с неосложненной АОМ на момент постановки диагноза вызывает опасения относительно устойчивости к антибактериальным препаратам; тем не менее, АОМ является наиболее распространенной детской инфекцией, для которой в США прописаны антибактериальные препараты. 7 Антигистаминные и противоотечные средства могут помочь облегчить назальную аллергию и заложенность носа, но не было показано, что они улучшают заживление или уменьшают осложнения АОМ. 5 Дозирование анальгетиков и пероральных антибиотиков у педиатрических пациентов основано на весе (кг). Рекомендуемые диапазоны дозирования приведены в ТАБЛИЦЕ 2 .
7 Антигистаминные и противоотечные средства могут помочь облегчить назальную аллергию и заложенность носа, но не было показано, что они улучшают заживление или уменьшают осложнения АОМ. 5 Дозирование анальгетиков и пероральных антибиотиков у педиатрических пациентов основано на весе (кг). Рекомендуемые диапазоны дозирования приведены в ТАБЛИЦЕ 2 .
Поскольку эпизоды АОМ часто связаны с болью, использование анальгетиков — особенно в течение первых 24 часов эпизода — настоятельно рекомендуется руководящими принципами AAP / AAFP. Варианты лечения для уменьшения боли, связанной с оталгией, включают ацетаминофен, ибупрофен и ушной раствор антипирина / бензокаина. 7 Отический раствор антипирина / бензокаина отпускается по рецепту из-за его местных анальгетических свойств. После закапывания раствора в слуховой проход примерно через 30 минут проходит боль в ушах. Этот продукт предназначен только для ушного использования, и его нельзя использовать, если раствор имеет коричневый цвет или содержит осадок. Утилизация флакона рекомендуется через 6 месяцев после помещения капельницы в раствор. 12
Утилизация флакона рекомендуется через 6 месяцев после помещения капельницы в раствор. 12
Лечение антибактериальным средством рекомендуется детям младше 6 месяцев, детям в возрасте от 6 месяцев до 2 лет с определенным диагнозом АОМ и любому ребенку с оталгией от средней до тяжелой степени или лихорадкой 102.2 ° F (39 ° C) или выше. Наблюдение без антибактериального лечения может быть рассмотрено для здоровых детей в возрасте от 6 месяцев до 2 лет с нетяжелым заболеванием и неопределенным диагнозом, а также для детей старше 2 лет без тяжелых симптомов или с неопределенным диагнозом в течение 48–72 часов; тем не менее, следует принять соответствующие меры для обеспечения связи между врачом и опекуном, повторной оценки и доступа к антибактериальной терапии. Ребенок, находящийся под наблюдением, получит только симптоматическое лечение.Эта рекомендация основана на имеющихся данных, демонстрирующих, что дети, не получающие антибактериального лечения, чувствуют себя хорошо и не испытывают побочных эффектов. 7
7
Высокие дозы амоксициллина — это рекомендованная терапия первой линии для детей с АОМ из-за их эффективности и безопасности, низкой стоимости, вкусовых качеств и узкого микробиологического спектра. 7 Из-за риска высокорезистентных организмов амоксициллин в высоких дозах не следует применять детям, получавшим антибиотики в течение предыдущих 30 дней, детям с АОМ и гнойным конъюнктивитом, а также тем, кто получает хроническую профилактику амоксициллином.Этой группе высокого риска следует назначить начальное лечение высокими дозами амоксициллина / клавуланата.
Цефалоспорины являются альтернативным лечением детей с аллергией на пенициллин, если крапивница или анафилаксия (реакция гиперчувствительности I типа) не возникает при воздействии пенициллина. У детей с историей реакции гиперчувствительности I типа, вызванной пенициллином, можно использовать клиндамицин или макролидные антибиотики азитромицин и кларитромицин. Хотя высокие дозы амоксициллина рекомендуются в качестве терапии первой линии, данные объединенных анализов не показали, что какой-либо конкретный антибиотик имел более высокую эффективность по сравнению с другими антибиотиками. В сравнительные исследования были включены антибиотики: пенициллин, ампициллин, амоксициллин, амоксициллин / клавуланат, цефаклор, цефиксим, цефтриаксон, азитромицин и триметоприм / сульфаметоксазол. 13
В сравнительные исследования были включены антибиотики: пенициллин, ампициллин, амоксициллин, амоксициллин / клавуланат, цефаклор, цефиксим, цефтриаксон, азитромицин и триметоприм / сульфаметоксазол. 13
Безопасность и эффективность фторхинолонов были оценены для определения роли этих агентов в лечении ОМ. Исследования показали, что фторхинолоны могут быть вариантом лечения АОМ с множественной лекарственной устойчивостью; Эти агенты оказались клинически эффективными и уничтожают патогены. 14 Безопасность является основной проблемой при лечении фторхинолоном у педиатрических пациентов. У фторхинолонов есть черный ящик, предупреждающий, что их использование связано с повышенным риском тендинита и разрыва сухожилий во всех возрастных группах; однако токсичность костей или суставных хрящей, по-видимому, проявляется у животных, но не оказывает серьезного воздействия на людей. 12,14
Стандартная продолжительность лечения — 10 дней, короткий курс — от 1 до 7 дней. 7 К сожалению, наиболее подходящая продолжительность лечения антибиотиками не установлена из-за ограничений, связанных с исследованиями, оценивающими это; однако для детей в возрасте до 6 лет и всех детей с тяжелыми заболеваниями рекомендуемая продолжительность лечения составляет 10 дней.Для детей в возрасте 6 лет и старше с АОМ легкой и средней степени тяжести подходит 5-7-дневный курс антибиотиков. 7 Кокрановский обзор 30 исследований 2000 г. пришел к выводу, что у здоровых детей без рецидивов ушных инфекций 5-дневный курс антибиотиков был так же эффективен, как и 10-дневный курс, поддерживаемый в рекомендациях AAP / AAFP. 15
7 К сожалению, наиболее подходящая продолжительность лечения антибиотиками не установлена из-за ограничений, связанных с исследованиями, оценивающими это; однако для детей в возрасте до 6 лет и всех детей с тяжелыми заболеваниями рекомендуемая продолжительность лечения составляет 10 дней.Для детей в возрасте 6 лет и старше с АОМ легкой и средней степени тяжести подходит 5-7-дневный курс антибиотиков. 7 Кокрановский обзор 30 исследований 2000 г. пришел к выводу, что у здоровых детей без рецидивов ушных инфекций 5-дневный курс антибиотиков был так же эффективен, как и 10-дневный курс, поддерживаемый в рекомендациях AAP / AAFP. 15
Клиническое улучшение должно быть очевидным через 48-72 часа после начала лечения АОМ. Детям, которые не отвечают на терапию первой линии высокими дозами амоксициллина, следует назначать высокие дозы амоксициллина / клавуланата.Детей, у которых не наступило улучшение после первоначального лечения высокими дозами амоксициллина / клавуланата, следует перевести на цефтриаксон (внутривенно или внутримышечно) ежедневно в течение 3 дней подряд. 7
7
Антибиотики для местного применения одобрены для использования у детей с тимпаностомической трубкой, страдающих АОМ, и у детей, страдающих СОМ. Рекомендуемое лечение для пациентов с тимпаностомическими трубками, у которых есть АОМ, вызванная чувствительными пятнами S aureus, S pneumoniae, H influenzae, M catarrhalis или P aeruginosa , — это отическая суспензия ципрофлоксацина гидрохлорида / дексаметазона или офлоксациновый отический раствор.Отический раствор офлоксацина также может использоваться для лечения CSOM у детей в возрасте от 12 лет и старше. В CSOM отический раствор офлоксацина рекомендуется для лечения чувствительных штаммов S aureus, P mirabilis или P aeruginosa . Поскольку офлоксацин отический раствор стерилен, его можно использовать для лечения ушных инфекций, даже если мембрана перфорирована, в отличие от нестерильной комбинации ципрофлоксацина и стероидов. 11,12 Важное значение имеет консультирование опекуна относительно правильного введения ушных препаратов ( ТАБЛИЦА 3 ).
Хирургические варианты
Хирургическая установка тимпаностомической трубки рекомендуется детям с рецидивирующими эпизодами АОМ. Американская академия отоларингологии рекомендует рассматривать тимпаностомические трубки у детей, у которых было четыре эпизода АОМ за 6 месяцев или шесть эпизодов за 1 год. 17 Установка тимпаностомических трубок также рекомендуется для OME. Тимпаностомические трубки обычно служат от 6 до 12 месяцев; после экструдирования нет никаких доказательств продолжающейся пользы. 9
Заключение
Роль фармацевта в лечении ОМ у детей включает обеспечение надлежащего дозирования антибиотиков и / или анальгетиков в зависимости от веса и обучение лиц, осуществляющих уход. Консультации по поводу болезненного состояния, правильного введения ушей, завершения лечения антибиотиками и побочных эффектов, связанных с приемом лекарств, необходимы для улучшения здоровья пациента.
ССЫЛКИ
1.Маккейг Л.Ф., Бессер Р.Э., Хьюз Дж. М.. Тенденции в частоте назначения противомикробных препаратов детям и подросткам. JAMA. 2002; 287: 3096-3102.
2. Использование антибактериальных средств у педиатрических пациентов с острым средним отитом зависит от возраста пациента и тяжести заболевания. Наркотики Ther Perspect. 2008; 1: 13-16.
3. Пауэрс Дж. Диагностика и лечение острого среднего отита: оценка доказательств. Infect Dis Clin North Am. 2007; 21 (2): 409-426.
4. Пелтон С., Лейбовиц Э.Последние достижения в области среднего отита. Pediatr Infect Dis J. 2009; 28 (приложение 10): S133-S137.
5. Рамакришнан К., Спаркс Р.А., Беррихилл В.Е. Диагностика и лечение среднего отита. Am Fam Physician. 2007; 76: 1650-1658.
6. Kerschner JE. Средний отит. В: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, eds. Учебник педиатрии Нельсона . 18 изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2007: 2632-2645.
18 изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2007: 2632-2645.
7. Подкомитет Американской академии педиатрии и Американской академии семейных врачей по лечению острого среднего отита.Диагностика и лечение острого среднего отита. Педиатрия . 2004; 113: 1451-1465.
8. Натал Б.Л., Чао Дж. Х. Средний отит. Emedicine. http://emedicine.medscape.com/article/764006-overview. По состоянию на 14 декабря 2009 г.
9. Моррис П.С., Лич А.Дж. Острый и хронический отит. Педиатрическая клиника N Am . 2009; 56: 1383-1399.
10. Американская академия семейных врачей, Американская академия отоларингологии — хирургия головы и шеи и Подкомитет Американской академии педиатрии по среднему отиту с выпотом.Средний отит с выпотом. Педиатрия . 2004; 113: 1412-1429.
11. Гулд Дж. М., Роджерс ГЛ. Антимикробные средства местного действия. В: Лонг СС, Пикеринг Л.К., Пробер К.Г., ред. Принципы и практика педиатрии t Инфекционные заболевания . 3-е изд. Филадельфия, Пенсильвания: Черчилль Ливингстон; 2008 г.
3-е изд. Филадельфия, Пенсильвания: Черчилль Ливингстон; 2008 г.
12. Lexi-Comp Online. http://online.lexi.com/crlsql/servlet/crlonline [по подписке]. По состоянию на 14 декабря 2009 г.
13. Таката Г.С., Чан Л.С., Шекелле П. и др.Оценка доказательств ведения острого среднего отита: I. Роль антибиотиков в лечении неосложненного острого среднего отита. Педиатрия . 2001; 108: 239-247.
14. Arguedas A, Sierra H, Soley C. Фторхинолоны в педиатрии. Курр лекарственная терапия. 2006; 1: 117-125.
15. Козырский А.Л., Хильдес-Рипштейн Г.Е., Лонгстаффе С.Е. и др. Краткосрочные антибиотики при остром среднем отите. Кокрановская база данных Syst Rev. 2000; (2): CD001095.
16. Micromedex Healthcare Series.www.thomsonhc.com [по подписке]. По состоянию на 14 декабря 2009 г.
17. Инглис А.Ф., Гейтс, Джорджия. Острый средний отит и средний отит с выпотом. В: Cummings CW, Flint PW, Harker LA и др., Ред. Cu m mings Отоларингология: хирургия головы и шеи . 4-е изд. Филадельфия, Пенсильвания: Elsevier Mosby, Inc .; 2005 г.
4-е изд. Филадельфия, Пенсильвания: Elsevier Mosby, Inc .; 2005 г.
18. Факты и сравнения в Интернете. http://online.factsandcomparisons.com [по подписке]. По состоянию на 14 декабря 2009 г.
19. Крипель Л. Слуховые расстройства.В: Berardi RR, Kroon LA, McDermott JH, et al, eds. Хан d Книга безрецептурных препаратов . 15 изд. Вашингтон, округ Колумбия: публикации APhA; 2006.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Средний отит у детей — myDr
Средний отит — это медицинское название инфекции среднего уха , которая очень часто встречается у маленьких детей.
Острый средний отит — это недавно начавшаяся инфекция, связанная с скоплением жидкости в среднем ухе.Симптомы острого среднего отита обычно включают боль в ухе и лихорадку. Средний отит с выпотом , также известный как « клей уха », описывает жидкость, которая остается в среднем ухе после того, как инфекция прошла. Обычно это безболезненно, но может повлиять на слух ребенка.
Обычно это безболезненно, но может повлиять на слух ребенка.
Дети с острым средним отитом обычно быстро поправляются с помощью болеутоляющих средств и средств ухода за собой. Иногда также необходимы антибиотики. Детям, у которых развивается клейкое ухо и другие осложнения, может потребоваться дополнительное лечение.
Симптомы ушной инфекции
Большинство детей с острым средним отитом жалуются на боль в ухе . Другие симптомы могут включать:
- раздражительность и плач у маленьких детей, которые не могут сказать вам, что у них болит ухо;
- усталость;
- сон нарушенный;
- лихорадка;
- снижение аппетита; и
- рвота.
Поскольку во многих случаях средний отит вызван вирусной инфекцией, часто возникают другие симптомы, связанные с инфекцией, например, боль в горле, насморк или кашель.
Что вызывает средний отит?
Инфекции среднего уха могут быть вызваны вирусами или бактериями.
Большинство детей, у которых развивается инфекция среднего уха, болеют вирусной инфекцией (например, простудой), которая вызывает воспаление и отек носовых проходов и евстахиевой трубы.
Евстахиева труба соединяет среднее ухо с задней частью горла, и если она заблокируется, в среднем ухе может скопиться жидкость. Инфекция среднего уха (острый средний отит) может возникнуть при инфицировании жидкости.
Средний отит чаще встречается у детей, посещающих детские сады или живущих с братьями или сестрами, потому что они подвергаются большему воздействию вирусов простуды. Риск также повышается у детей, подвергающихся воздействию табачного дыма дома.
Риск повторных бактериальных инфекций среднего уха повышен у детей, которые:
- посещают групповые присмотра за детьми;
- подвергаются воздействию дыма сигарет или дров в домашних условиях;
- больны сенной лихорадкой; или
- имеют увеличенные аденоиды (участки лимфоидной ткани в задней части носа, которые могут блокировать евстахиеву трубу при отеке).

Кто болеет средним отитом?
Средний отит — распространенное детское заболевание. Подсчитано, что около 75 процентов детей хотя бы раз болеют отитом к моменту поступления в школу. Острый средний отит чаще всего встречается у детей в возрасте от 6 до 18 месяцев, но часто встречается до 4 лет.
Инфекции среднего уха: анализы и диагностика
Если вы обеспокоены тем, что у вашего ребенка может быть инфекция среднего уха, обратитесь к своему терапевту GP (терапевт).
Ваш врач спросит о симптомах вашего ребенка и о том, были ли у него проблемы с ушными инфекциями в прошлом. Они захотят исследовать уши вашего ребенка с помощью инструмента, который называется отоскоп , который можно использовать для осмотра барабанной перепонки (барабанной перепонки). При остром среднем отите барабанная перепонка кажется воспаленной и выпуклой из-за скопления жидкости в среднем ухе за барабанной перепонкой.
Ваш врач также измерит температуру вашего ребенка и найдет другие признаки инфекции (например, бронхита или инфекции грудной клетки). Тесты нужны редко.
Тесты нужны редко.
Средний отит: какое лечение лучше?
Лучшее лечение для вашего ребенка будет зависеть от его возраста и степени нездоровья.
Обычно предполагается, что детям старше 6 месяцев, которые плохо себя чувствуют, вначале вводят обезболивающие и принимают меры самопомощи. Если симптомы у вашего ребенка сохраняются более 48 часов или если они ухудшаются в любой момент, ему могут потребоваться антибиотики.
Обезболивающие , такие как парацетамол или ибупрофен, всегда следует использовать в дозировке, соответствующей возрасту и весу вашего ребенка.Не давайте аспирин детям или подросткам. Не забудьте обратиться к врачу, если вы обеспокоены тем, что состояние вашего ребенка не улучшается или ему становится хуже.
Меры самопомощи для детей с ушными инфекциями включают:
- остальное;
- прикладывание к уху теплого компресса для облегчения боли;
- прикладывает ко лбу прохладный компресс для снятия температуры; и
- продолжают потребление жидкости, чтобы избежать обезвоживания.

Когда нужны антибиотики?
Большинство детей с острым средним отитом поправляются независимо от того, принимают они антибиотики или нет.Однако при определенных обстоятельствах рекомендуются антибиотики.
Детям с острым средним отитом обычно назначают антибиотики сразу, если:
- из них моложе 6 месяцев года; или
- они заболели .
Детям также могут понадобиться антибиотики:
- , которые лечились обезболивающими и принимали меры самопомощи, и состояние ухудшается или не улучшается через 2 дня .
Антибиотиком первого выбора при остром среднем отите у детей в Австралии является амоксициллин. Если у вашего ребенка аллергия на пенициллин, вам будет назначен альтернативный антибиотик. Убедитесь, что ваш ребенок прошел весь курс, и сообщите своему врачу, если он не начнет быстро улучшаться — может потребоваться другой антибиотик.
Какие лекарства не помогают при ушных инфекциях?
Эффективность антигистаминных, противоотечных и кортикостероидных препаратов при лечении острого среднего отита или клеевого уха не доказана.
Лечение осложнений инфекции среднего уха
A Перфорированная барабанная перепонка — частое осложнение острого среднего отита у детей. Это может вызвать вытекание жидкости из уха вашего ребенка, что часто связано с облегчением боли в ушах, поскольку давление на барабанную перепонку снижается. Лечение такое же, как и при остром среднем отите. Ваш ребенок не должен плавать, пока заживает барабанная перепонка.
Клей уха иногда образуется после острой ушной инфекции.Это означает, что в среднем ухе имеется постоянная жидкость (средний отит с выпотом). Часто это не вызывает никаких симптомов, но может вызвать временное нарушение слуха. Большинство детей с клеевым ухом выздоравливают в течение 3 месяцев без необходимости лечения и не имеют проблем со слухом или речевым развитием.
Дети со стойким клещевым ухом и проблемами, связанными с развитием слуха или речи, нуждаются в дальнейшем обследовании. Ваш врач может порекомендовать тест слуха и направление к специалисту по уху, носу и горлу (ЛОР) или педиатру . Вашему ребенку может потребоваться лечение с помощью тимпаностомических трубок (люверсов) — небольших трубок, которые вставляются в барабанную перепонку, чтобы помочь отвести жидкость и позволить воздуху проникать в среднее ухо, чтобы ваш ребенок мог нормально слышать.
Вашему ребенку может потребоваться лечение с помощью тимпаностомических трубок (люверсов) — небольших трубок, которые вставляются в барабанную перепонку, чтобы помочь отвести жидкость и позволить воздуху проникать в среднее ухо, чтобы ваш ребенок мог нормально слышать.
Хронический гнойный средний отит — инфекция среднего уха с перфорацией барабанной перепонки и выделением жидкости из уха, продолжающаяся не менее 6 недель. Ушной проход необходимо очищать несколько раз в день и вводить в ухо капли с антибиотиком.Иногда также необходимы пероральные антибиотики.
Другие осложнения редко встречаются у большинства детей, живущих в Австралии. Дети в некоторых общинах аборигенов и жителей островов Торресова пролива могут подвергаться повышенному риску среднего отита и его осложнений, включая острый мастоидит (инфекция кости за ухом). Детям коренных народов с острым средним отитом может потребоваться немедленное лечение антибиотиками и более длительный курс антибиотиков для предотвращения осложнений.
Ухудшают ли воздушные путешествия ушные инфекции?
Путешествие на самолете может усилить боль в ушах у детей с острым средним отитом. Если у вашего ребенка инфекция среднего уха, лучше избегать авиаперелетов. Если поездку нельзя отложить, убедитесь, что у них есть обезболивающие (парацетамол или ибупрофен) до и во время поездки.
Вырастают ли дети из ушных инфекций?
По мере взросления дети, как правило, реже болеют простудными заболеваниями, поэтому вероятность развития ушных инфекций у них снижается.
Кроме того, евстахиева труба (которая соединяет среднее ухо с задней частью глотки) становится больше по мере роста детей. Это означает, что трубка не так легко закупоривается, когда она воспаляется во время простуды, поэтому меньше вероятность попадания жидкости в среднее ухо, что снижает распространенность ушных инфекций.
Когда обращаться к врачу по поводу ушной инфекции
Многие инфекции среднего уха у детей проходят через день или около того, если вы сможете лечить их дома. Вам следует обратиться к врачу, если:
Вам следует обратиться к врачу, если:
- ваш ребенок младше 6 месяцев;
- у вашего ребенка очень высокая или постоянная температура;
- ваш ребенок кажется очень нездоровым;
- вашему ребенку не становится лучше или становится хуже;
- : из уха ребенка выходит жидкость;
- , если есть боль, отек или покраснение за ухом; или
- Вы обеспокоены по любой причине.
Нравится:
Нравится Загрузка …
Связанные
Последняя редакция: 12.03.2018
Ваш доктор. Д-р Майкл Джонс, медицинский редактор.
Список литературы
1. Королевская детская больница Мельбурна. Рекомендации по клинической практике: острый средний отит (обновлено в апреле 2018 г.). http://www.rch.org.au/clinicalguide/guideline_index/Acute_Otitis_Media/ (по состоянию на ноябрь 2018 г.).
2. Инфекции уха, носа и горла (пересмотрено в ноябре 2014 г. ). В: eTG complete. Мельбурн: ограниченные терапевтические рекомендации; 2018 июл. Https://tgldcdp.tg.org.au/ (по состоянию на ноябрь 2018 г.).
). В: eTG complete. Мельбурн: ограниченные терапевтические рекомендации; 2018 июл. Https://tgldcdp.tg.org.au/ (по состоянию на ноябрь 2018 г.).
3. Передовая практика BMJ. Острый средний отит (обновлено в июле 2018 г .; пересмотрено в октябре 2018 г.). https://bestpractice.bmj.com (по состоянию на ноябрь 2018 г.).
4. Королевская детская больница Мельбурна. Информация о здоровье детей: ушные инфекции и клей уха (обновлено в марте 2018 г.). https://www.rch.org.au/kidsinfo/fact_sheets/Ear_infections_and_Otitis_media/ (по состоянию на ноябрь 2018 г.).
Лечение и лечение инфекций уха (среднего отита)
Как лечится ушная инфекция?
Лечение ушных инфекций зависит от возраста, тяжести инфекции, характера инфекции (является ли инфекция первичной, продолжающейся или повторяющейся) и от того, остается ли жидкость в среднем ухе в течение длительного периода времени.
Ваш лечащий врач порекомендует лекарства, чтобы облегчить вам или вашему ребенку боль и жар. Если инфекция уха легкая, в зависимости от возраста ребенка, ваш лечащий врач может подождать несколько дней, чтобы увидеть, пройдет ли инфекция сама по себе, прежде чем прописать антибиотик.
Если инфекция уха легкая, в зависимости от возраста ребенка, ваш лечащий врач может подождать несколько дней, чтобы увидеть, пройдет ли инфекция сама по себе, прежде чем прописать антибиотик.
Антибиотики
Антибиотики могут быть назначены, если считается, что причиной ушной инфекции являются бактерии. Ваш лечащий врач может подождать до трех дней, прежде чем назначать антибиотики, чтобы увидеть, исчезнет ли легкая инфекция сама по себе, когда ребенок станет старше.Если инфекция уха у вас или вашего ребенка серьезная, можно сразу же начать прием антибиотиков.
Американская академия педиатрии рекомендовала, когда назначать антибиотики и когда следует подождать, прежде чем назначать их, в зависимости от возраста вашего ребенка, тяжести инфекции и температуры вашего ребенка. Их рекомендации приведены в таблице ниже.
Американская академия педиатрии. Руководство по лечению острого среднего отита (AOM)
| Возраст ребенка | Степень тяжести АОМ / Температура | Лечение |
|---|---|---|
| От 6 месяцев и старше; в одном или обоих ушах | От умеренной до тяжелой в течение не менее 48 часов или температуре 102. 2 ° F или выше 2 ° F или выше | Лечение антибиотиком |
| От 6 месяцев до 23 месяцев; в обоих ушах | Легкое течение <48 часов и температура <102,2 | Лечение антибиотиком |
| От 6 месяцев до 23 месяцев; в одно ухо | Легкое течение <48 часов и температура <102,2 ° F | Обработайте антибиотиком ИЛИ наблюдайте. Если наблюдаете, начните прием антибиотиков, если состояние ребенка ухудшится или не улучшится в течение 48–72 часов после появления симптомов |
| 24 месяца или старше; в одном или обоих ушах | Легкая <48 часов и температура <102.2 ° F | Обработайте антибиотиком ИЛИ понаблюдайте. Если наблюдаете, начните прием антибиотиков, если состояние ребенка ухудшится или не улучшится в течение 48–72 часов после появления симптомов |
Если ваш лечащий врач прописал антибиотик, принимайте его точно в соответствии с инструкциями. Вы или ваш ребенок почувствуете себя лучше через несколько дней после начала лечения. Даже если вы почувствуете себя лучше и боль утихнет, не прекращайте прием лекарства, пока вам не скажут прекратить. Инфекция может вернуться, если вы не примете все лекарства.Если антибиотик, прописанный вашему ребенку, является жидким, обязательно используйте мерную ложку, предназначенную для жидких лекарств, чтобы быть уверенным, что вы даете правильное количество.
Даже если вы почувствуете себя лучше и боль утихнет, не прекращайте прием лекарства, пока вам не скажут прекратить. Инфекция может вернуться, если вы не примете все лекарства.Если антибиотик, прописанный вашему ребенку, является жидким, обязательно используйте мерную ложку, предназначенную для жидких лекарств, чтобы быть уверенным, что вы даете правильное количество.
Отверстие или разрыв в барабанной перепонке, вызванные тяжелой инфекцией или продолжающейся инфекцией (хронический гнойный средний отит), лечат ушными каплями с антибиотиками и иногда с помощью аспирационного устройства для удаления жидкости. Ваш лечащий врач даст вам конкретные инструкции о том, что делать.
Обезболивающие
Ацетаминофен (Tylenol®) или ибупрофен (Advil®, Motrin®), отпускаемый без рецепта, может облегчить боль в ухе или жар.Также могут быть назначены обезболивающие ушные капли. Эти лекарства обычно начинают уменьшать боль в течение пары часов. Ваш лечащий врач порекомендует вам или вашему ребенку обезболивающие и предоставит дополнительные инструкции.
Никогда не давайте аспирин детям. Аспирин может вызвать опасное для жизни состояние, называемое синдромом Рея.
Боль в ушах усиливается перед сном. Теплый компресс на внешней стороне уха также может облегчить боль. (Это не рекомендуется для младенцев.)
ушные трубки (тимпаностомические трубки)
Иногда инфекции уха могут быть постоянными (хроническими), часто повторяющимися или жидкость в среднем ухе может оставаться в течение нескольких месяцев после исчезновения инфекции (средний отит с выпотом). Большинство детей заболевают ушной инфекцией к 5 годам, а у некоторых детей могут быть частые ушные инфекции. К характерным признакам ушной инфекции у ребенка могут относиться боль внутри уха, чувство заложенности в ухе, приглушенный слух, жар, тошнота, рвота, диарея, плач, раздражительность и дергание за уши (особенно у очень маленьких детей) .Если ваш ребенок часто страдал от ушных инфекций (три инфекции уха за шесть месяцев или четыре инфекции в год), у него были ушные инфекции, которые не удалось вылечить с помощью антибиотиков, или у него была потеря слуха из-за скопления жидкости за барабанной перепонкой, вы можете быть кандидатом для ушных трубок. Ушные вкладыши могут обеспечить немедленное облегчение и иногда рекомендуются маленьким детям, которые развивают речевые и языковые навыки. Вас могут направить к специалисту по ушам, носу и горлу (ЛОР) для проведения этой амбулаторной хирургической процедуры, которая называется миринготомией с установкой трубки.Во время процедуры небольшая металлическая или пластиковая трубка вводится через крошечный разрез (разрез) в барабанной перепонке. Трубка пропускает воздух в среднее ухо и позволяет жидкости стекать. Процедура очень короткая — примерно 10 минут — и у нее низкий уровень осложнений. Эта трубка обычно остается на месте от шести до 12 месяцев. Часто она выпадает сама по себе, но ее также может удалить врач. Наружное ухо должно быть сухим и очищенным от грязной воды, такой как вода из озера, до тех пор, пока отверстие в барабанной перепонке не заживет полностью и не закроется.
Ушные вкладыши могут обеспечить немедленное облегчение и иногда рекомендуются маленьким детям, которые развивают речевые и языковые навыки. Вас могут направить к специалисту по ушам, носу и горлу (ЛОР) для проведения этой амбулаторной хирургической процедуры, которая называется миринготомией с установкой трубки.Во время процедуры небольшая металлическая или пластиковая трубка вводится через крошечный разрез (разрез) в барабанной перепонке. Трубка пропускает воздух в среднее ухо и позволяет жидкости стекать. Процедура очень короткая — примерно 10 минут — и у нее низкий уровень осложнений. Эта трубка обычно остается на месте от шести до 12 месяцев. Часто она выпадает сама по себе, но ее также может удалить врач. Наружное ухо должно быть сухим и очищенным от грязной воды, такой как вода из озера, до тех пор, пока отверстие в барабанной перепонке не заживет полностью и не закроется.
Каков вред скопление жидкости в ушах или повторяющиеся или продолжающиеся ушные инфекции?
Большинство ушных инфекций не вызывают долгосрочных проблем, но когда они случаются, могут возникнуть следующие осложнения:
- Потеря слуха: Легкая временная потеря слуха (приглушение / искажение звука) обычно возникает во время ушной инфекции.
 Постоянные инфекции, повторяющиеся инфекции, повреждение внутренних структур уха из-за скопления жидкости могут вызвать более значительную потерю слуха.
Постоянные инфекции, повторяющиеся инфекции, повреждение внутренних структур уха из-за скопления жидкости могут вызвать более значительную потерю слуха. - Задержка речи и языкового развития: Детям необходимо слышать, чтобы изучать язык и развивать речь. Приглушенный слух на любой срок или потеря слуха могут значительно задержать или затруднить развитие.
- Разрыв барабанной перепонки: Разрыв барабанной перепонки может возникнуть в результате давления из-за длительного присутствия жидкости в среднем ухе. Примерно от 5% до 10% детей с ушной инфекцией развиваются небольшие разрывы барабанной перепонки. Если слеза не заживает сама по себе, может потребоваться операция.Если у вас есть дренаж / выделения из уха, не помещайте ничего в слуховой проход. Это может быть опасно, если предмет случайно касается барабанной перепонки.
- Распространение инфекции: Инфекция, которая не проходит сама по себе, не лечится или не излечивается полностью с помощью лечения, может распространиться за пределы уха.
 Инфекция может повредить соседнюю сосцевидную кость (кость за ухом). В редких случаях инфекция может распространяться на оболочки, окружающие головной и спинной мозг (мозговые оболочки), и вызывать менингит.
Инфекция может повредить соседнюю сосцевидную кость (кость за ухом). В редких случаях инфекция может распространяться на оболочки, окружающие головной и спинной мозг (мозговые оболочки), и вызывать менингит.
Последний раз проверял медицинский работник Cleveland Clinic 16.04.2020.
Список литературы
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е Новости Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Инфекции уха (средний отит): симптомы, лечение и профилактика
Средний отит (о, TIE tis ME dee uh) означает, что среднее ухо инфицировано или воспалено.Это самая частая причина, по которой маленькие дети обращаются к своему лечащему врачу.
Инфекции уха обычно наблюдаются у детей младше трех лет, но любой
в любом возрасте могут заразиться ушной инфекцией. Существует 2 основных типа среднего отита: острый отит.
средний отит с выпотом и хронический средний отит с выпотом. Выпот (ef FYOO zhun) означает жидкость в пространстве среднего уха. Острый средний отит — это инфекция среднего уха.
это начинается внезапно с лихорадки, боли и раздражительности. Хронический средний отит с выпотом
не инфекция, а воспаление, при котором жидкость находится в пространстве среднего уха в течение 3 месяцев и более.
Хронический средний отит с выпотом
не инфекция, а воспаление, при котором жидкость находится в пространстве среднего уха в течение 3 месяцев и более.
Острый отит с выпотом вызывается микробами или вирусами в пространстве среднего уха. По мере роста они вызывают образование гноя за барабанной перепонкой, что вызывает давление, боль и иногда жар. Эта инфекция обычно очень болезненна.
Хронический средний отит менее болезнен, чем острый средний отит с выпотом. Это воспаление, которое возникает, когда евстахиева (yoo STAY shun) труба, трубка, идущая от среднего уха к горлу, неправильно вентилирует ухо.Жидкость не может стекать и скапливается за барабанной перепонкой. Этот тип среднего отита не следует лечить антибиотиками, которые являются лекарствами, которые лечат инфекцию, но не выводят жидкость в среднем ухе.
Если в среднем ухе есть жидкость, возможна временная потеря слуха. Очень редко нелеченный острый средний отит может привести к необратимой потере слуха. Если у вашего ребенка появляются признаки ушной инфекции, его следует
обратиться к врачу как можно скорее.
Если у вашего ребенка появляются признаки ушной инфекции, его следует
обратиться к врачу как можно скорее.
Признаки и симптомы острого среднего отита (многие другие состояния также могут вызывать эти симптомы)
Когда внезапно возникает средний отит, вы можете заметить:
- Тянуть или потирать уши или покачивать головой из стороны в сторону
- Суетливость
- Плач, который не прекращается, когда ребенка утешают, особенно ночью
- Просыпаться ночью и плакать
- Лихорадка выше 101 ° F подмышечной области (под мышкой)
- Потеря аппетита (отказ от еды)
- Младенцы не сосут, потому что это вызывает боль
- Рвота
- Диарея
Признаки и симптомы хронического среднего отита с выпотом
Если ваш ребенок достаточно взрослый, чтобы сказать вам, он может пожаловаться на:
- Ощущение заложенности в ушах
- Чувство хлопка при глотании
- Головокружение
- Ощущение движения в ушах
- Звон в ушах
- Ваш ребенок может увеличить громкость телевизора или радио или сесть очень близко к нему.

- Учителей может беспокоить слух вашего ребенка или его невнимательность в классе.
Лекарства
Во многих случаях острый средний отит проходит без антибиотиков, поэтому они не всегда необходимы для лечения. Этим детям можно назначать Тайленол ® или Мотрин ® при лихорадке, боли и раздражительности.
Некоторым детям с тяжелым острым средним отитом назначают антибиотики. Если Ваш врач назначает антибиотики, убедитесь, что вы дали все лекарства , даже если ваш ребенок чувствует себя лучше.
Как предотвратить ушные инфекции
Хотя большинство детей заболевают ушными инфекциями, родители могут предпринять несколько действий, чтобы предотвратить их:
- Грудное вскармливание младенцев в возрасте как минимум до 6 месяцев может помочь уменьшить количество ушных инфекций.
- Не подпускайте ребенка к сигаретному дыму. Не курите и не позволяйте курить дома или в машине.

- Всегда держите ребенка с поднятой головой во время кормления ( Рисунок 2 ).Младенцев нельзя кормить, подперев бутылку или лежа на плоской подошве, так как смесь может попасть в среднее ухо и вызвать инфекцию.
- Не оставляйте бутылочку в кроватке , чтобы ребенок мог пить перед сном.
- Убедитесь, что вашему ребенку сделаны прививки.
- Если у вашего ребенка диагностирован острый средний отит, не давайте ему пустышку. Оденьте ребенка как следует в холодную и дождливую погоду.
Контрольные встречи
После того, как ваш ребенок примет прописанное лекарство, врач снова захочет проверить уши.Запишитесь на прием к врачу вашего ребенка через 2 недели для повторного осмотра.
Некоторым детям может потребоваться проверка слуха как часть последующего осмотра. Ваш врач может сделать это в офисе, или он может попросить аудиолога сделать тест.
Если у вашего ребенка по-прежнему много ушных инфекций, вас могут направить к ЛОР-врачу (уши, нос и горло) для обсуждения операции.
Если вам нужен врач для вашего ребенка, позвоните в справочную и информационную линию Национальной детской больницы по телефону (614) 722-KIDS.
Инфекции уха (средний отит) (PDF)
HH-I-54 1/80, Редакция 2/18 Copyright 1980, Национальная детская больница
Симптомы и лечение инфекции уха (средний отит)
Инфекция среднего уха
Средний отит — это воспаление или инфекция, расположенная в среднем ухе. Средний отит может возникнуть в результате простуды, боли в горле или респираторной инфекции.
Факты о среднем отите
Примерно 3 из 4 детей имеют по крайней мере один эпизод среднего отита к 3 годам.
Средний отит может поражать и взрослых, хотя в первую очередь это заболевание, которое встречается у детей.
Кто подвержен риску заражения ушными инфекциями?
Хотя у любого ребенка может развиться ушная инфекция, следующие факторы могут увеличить риск развития ушных инфекций у вашего ребенка:
Находиться рядом с курящим
Семейный анамнез ушных инфекций
Слабая иммунная система
Проводит время в детском саду
Отсутствие грудного вскармливания
Простуда
Кормление из бутылочки лежа на спине
Что вызывает ушные инфекции?
Инфекции среднего уха обычно возникают в результате нарушения работы евстахиевой трубы — канала, соединяющего среднее ухо с областью горла. Евстахиева труба помогает уравновесить давление между внешним и средним ухом. Когда эта трубка не работает должным образом, она препятствует нормальному оттоку жидкости из среднего уха, вызывая скопление жидкости за барабанной перепонкой. Когда эта жидкость не может стекать, это способствует росту бактерий и вирусов в ухе, что может привести к острому среднему отиту. Ниже приведены некоторые из причин, по которым евстахиева труба может не работать должным образом:
Евстахиева труба помогает уравновесить давление между внешним и средним ухом. Когда эта трубка не работает должным образом, она препятствует нормальному оттоку жидкости из среднего уха, вызывая скопление жидкости за барабанной перепонкой. Когда эта жидкость не может стекать, это способствует росту бактерий и вирусов в ухе, что может привести к острому среднему отиту. Ниже приведены некоторые из причин, по которым евстахиева труба может не работать должным образом:
Простуда или аллергия, которые могут привести к отеку и заложенности слизистой оболочки носа, горла и евстахиевой трубы (это отек препятствует нормальному оттоку жидкости из уха)
Порок развития евстахиевой трубы
Какие бывают типы среднего отита?
К различным типам среднего отита относятся следующие:
Острый средний отит. Эта инфекция среднего уха возникает внезапно, вызывая отек и покраснение.
 Жидкость и слизь застревают в ухе, что вызывает у ребенка жар и боль в ушах.
Жидкость и слизь застревают в ухе, что вызывает у ребенка жар и боль в ушах.Средний отит с выпотом . Жидкость (выпот) и слизь продолжают накапливаться в среднем ухе после исчезновения первоначальной инфекции. У ребенка может возникнуть чувство заложенности в ухе, и это может повлиять на его или ее слух или не иметь никаких симптомов.
Хронический средний отит с выпотом .Жидкость остается в среднем ухе в течение длительного периода или возвращается снова и снова, даже если инфекции нет. Может затруднить борьбу с новой инфекцией и может повлиять на слух ребенка.
Симптомы ушной инфекции
Ниже приведены наиболее частые симптомы среднего отита. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
Необычная раздражительность
Проблемы со сном или нарушения сна
Дергать или тянуть за один или оба уха
Лихорадка, особенно у младенцев и детей младшего возраста
Отвод жидкости из уха (ов)
Утрата баланса
Проблемы со слухом
Боль в ухе
Симптомы среднего отита могут напоминать другие состояния или медицинские проблемы. Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Как диагностируется средний отит?
В дополнение к полной истории болезни и физическому осмотру врач вашего ребенка осмотрит наружное ухо (а) и барабанную перепонку (а) с помощью отоскопа. Отоскоп — это прибор с подсветкой, который позволяет врачу заглядывать внутрь уха. Пневматический отоскоп вдувает в ухо струю воздуха, чтобы проверить движение барабанной перепонки.
Тимпанометрия — это тест, который можно выполнить в офисах большинства поставщиков медицинских услуг, чтобы определить, как функционирует среднее ухо.Он не говорит о том, слышит ребенок или нет, но помогает обнаружить любые изменения давления в среднем ухе. Это сложный тест для детей младшего возраста, потому что ребенок должен оставаться неподвижным и не плакать, не разговаривать и не двигаться.
Детям с частыми ушными инфекциями можно провести проверку слуха.
Лечение ушной инфекции
Специфическое лечение среднего отита будет назначено лечащим врачом вашего ребенка на основании следующего:
Возраст вашего ребенка, общее состояние здоровья и история болезни
Размер условия
Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
Ожидания по ходу состояния
Ваше мнение или предпочтение
Лечение может включать:
Антибиотики для приема внутрь или ушные капли
Лекарства (обезболивающие и жар)
Наблюдение
Комбинация вышеперечисленных
Если жидкость остается в ухе (ах) дольше трех месяцев, а инфекция продолжает повторяться даже после приема антибиотиков, лечащий врач вашего ребенка может посоветовать вставить в ухо (а) маленькие трубочки. Эта хирургическая процедура, называемая миринготомией, включает в себя создание небольшого отверстия в барабанной перепонке для слива жидкости и снятия давления в среднем ухе. В отверстие барабанной перепонки вставляется небольшая трубка для вентиляции среднего уха и предотвращения скопления жидкости. После слива жидкости слух у ребенка восстанавливается. Трубки обычно выпадают сами по себе через 6–12 месяцев.
Эта хирургическая процедура, называемая миринготомией, включает в себя создание небольшого отверстия в барабанной перепонке для слива жидкости и снятия давления в среднем ухе. В отверстие барабанной перепонки вставляется небольшая трубка для вентиляции среднего уха и предотвращения скопления жидкости. После слива жидкости слух у ребенка восстанавливается. Трубки обычно выпадают сами по себе через 6–12 месяцев.
Хирург вашего ребенка может также порекомендовать удаление аденоидов (лимфатической ткани, расположенной в пространстве над мягким небом рта, также называемом носоглоткой), если они инфицированы.Удаление аденоидов помогает некоторым детям со средним отитом.
Лечение будет зависеть от типа среднего отита. Проконсультируйтесь с лечащим врачом вашего ребенка относительно вариантов лечения.
Долгосрочные последствия ушных инфекций
В дополнение к симптомам ушной инфекции, перечисленным выше, нелеченные ушные инфекции могут приводить к любому или всем из следующего:
10 самых часто задаваемых вопросов при инфекциях среднего уха у детей
Медицинская проверка проведена Leigh Ann Anderson, PharmD. Последнее обновление: 30 апреля 2019 г.
Последнее обновление: 30 апреля 2019 г.
Что такое инфекция среднего уха?
Если вы родитель, то знаете об ушных инфекциях — распространенном заболевании, которым страдают дети в очень раннем возрасте. Слезы поздней ночью, дергание за уши, неоднократные походы к педиатру и розовый жидкий антибиотик. Знакомая сцена. Каким бы неизменно предсказуемым ни казался этот распорядок, острый средний отит (АОМ) — медицинский термин, обозначающий наиболее распространенный тип ушной инфекции — может быть более сложным.
Острый средний отит (АОМ) — это опухшее и часто инфицированное среднее ухо, при котором жидкость скапливается за барабанной перепонкой и приводит к боли. Острый средний отит также является наиболее частым диагнозом в кабинете педиатра и основной причиной назначения антибиотиков. Примерно у половины всех младенцев к первому дню рождения будет хотя бы одна инфекция уха. К трем годам до 90 процентов детей болеют ушной инфекцией. Острый средний отит нечасто встречается у детей школьного возраста, подростков и взрослых, но все же может возникать.
Согласно исследованию, опубликованному Калифорнийским университетом в Лос-Анджелесе и Гарвардом, ушные инфекции обходятся системе здравоохранения США более чем в 3 миллиарда долларов в год. Экономисты в области здравоохранения добавляют, что общая стоимость возрастает до 6 миллиардов долларов, если к общей сумме прибавить потерянную заработную плату родителей.
Общие вопросы об ушной инфекции включают:
- Каковы симптомы ушной инфекции?
- Как диагностировать ушную инфекцию?
- В каком возрасте дети заболевают ушными инфекциями?
- Всегда ли при ушных инфекциях нужен антибиотик?
- Заразны ли ушные инфекции?
- Почему мой ребенок всегда болеет ушными инфекциями?
- Нужны ли моему ребенку ушные вкладыши?
- Можно ли предотвратить ушные инфекции?
Что такое острый средний отит?
Острый средний отит (AOM) — инфекция в одном или обоих ушах.«Острая» ушная инфекция — это кратковременная и болезненная ушная инфекция, которая может быстро развиться. Этим он отличается от Chronic Ear Infection , которое может длиться дольше, приходить и уходить и вызывать необратимое повреждение слуха.
Этим он отличается от Chronic Ear Infection , которое может длиться дольше, приходить и уходить и вызывать необратимое повреждение слуха.
- Острый средний отит (АОМ) — это опухоль и инфекция среднего уха. Среднее ухо находится сразу за барабанной перепонкой. Евстахиева труба в среднем ухе отводит жидкость от среднего уха.
- Скопление жидкости в евстахиевой трубе может привести к увеличению давления на барабанную перепонку, что приводит к боли.Ухо может инфицироваться бактериями, которые могут расти в жидкости, скопившейся за барабанной перепонкой.
- Ушные инфекции часто встречаются у младенцев и детей, потому что евстахиевы трубы более узкие и горизонтальные и могут легко забиваться.
Ушные инфекции могут быть обычным явлением у детей, которые также простужены из-за вируса. Симптомы ушной инфекции могут проявиться в период с 3 по 7 день простуды. У детей с ушной инфекцией обычно также бывает насморк и заложенность носа. Может возникнуть легкая потеря слуха, но обычно она временная. Однако, если потеря слуха длится длительное время, это может вызвать проблемы с речью, языком и обучением.
Может возникнуть легкая потеря слуха, но обычно она временная. Однако, если потеря слуха длится длительное время, это может вызвать проблемы с речью, языком и обучением.
Симптомы ушной инфекции
Если вы считаете, что у вашего ребенка ушная инфекция, обратитесь к педиатру. Они могут поставить точный диагноз, выявить осложнения и при необходимости назначить соответствующие лекарства.
Верным признаком ушной инфекции является вздутие барабанной перепонки (барабанная перепонка), которую врач визуализирует с помощью отоскопа (медицинское устройство, которое смотрит в уши), и боль в ушах.У детей старшего возраста также может наблюдаться потеря слуха.
У детей младшего возраста и младенцев симптомы ушной инфекции могут включать:
- Дергание за уши, боль в ушах
- Температура выше 100 градусов по Фаренгейту
- Временная потеря слуха
- Проблемы со сном
- Раздражительность, суетливость, безутешный плач
- Рвота, диарея
Посетите сайт проверки симптомов Drugs. com
com
См. Препараты.com Symptom Checker, чтобы принять информированное решение вместе с вашим лечащим врачом.
Связанные
Каковы факторы риска острого среднего отита?
Все, что вызывает опухание или закупорку евстахиевой трубы, может привести к ушным инфекциям. Сюда могут входить:
- Аллергия
- Простуда
- Избыточное образование слизи и слюны во время прорезывания зубов
- Зараженные или разросшиеся аденоиды
- Табачный дым или другие раздражители
Другие факторы, которые могут увеличить шансы вашего ребенка на развитие ушной инфекции, включают:
- Возраст: пик острого среднего отита составляет от 6 до 18 месяцев
- Семейный анамнез острого среднего отита
- Дневной уход
- Ребенок, не находящийся на грудном вскармливании
- Питье из бутылки или стаканчика лежа на спине
- Использование соски
- Недавняя ушная инфекция
- Отсутствие доступа к медицинской помощи
Ушные инфекции не заразны. Однако простуда заразна и может распространяться через детский сад или школу и повышать риск заражения ушной инфекцией.
Однако простуда заразна и может распространяться через детский сад или школу и повышать риск заражения ушной инфекцией.
Вытекание зеленой или желтой жидкости из уха может указывать на разрыв барабанной перепонки.
Как диагностируется острый средний отит?
Сначала ваш врач спросит, как долго сохраняются симптомы, есть ли боль в ухе, выделения из уха и была ли температура. Ваш врач может также узнать об ушных инфекциях в анамнезе.
Ваш лечащий врач может посмотреть в ухо вашего ребенка, чтобы определить наличие инфекции. Инструмент под названием отоскоп, конусообразный инструмент с подсветкой, используется для просмотра барабанной перепонки. Они могут искать участки тусклости или покраснения, жидкости за барабанной перепонкой, крови или гноя внутри среднего уха или перфорированной барабанной перепонки (отверстие в барабанной перепонке). Врач может вдохнуть воздух, чтобы проверить, двигается ли барабанная перепонка, или провести тест, называемый тимпанограммой, который измеряет движение барабанной перепонки.
Иногда сера (сера) может закупорить ухо, и ее необходимо удалить.Может быть рекомендована проверка слуха.
Какие лекарства лечат средний отит?
Некоторым детям выздоравливает без специального лечения антибиотиками, поскольку многие ушные инфекции носят вирусный характер и не нуждаются в антибиотиках. Однако врачи часто назначают антибиотики младенцам и детям младше 2 лет, а также при рецидивирующих инфекциях уха.
Для детей старшего возраста старше 2 лет ваш врач может применить выжидательный подход в течение 48–72 часов, поскольку некоторые инфекции уха проходят сами по себе.Родители должны быть готовы обратиться к врачу через 2–3 дня с выжидательной тактикой. В более серьезных случаях у детей старшего возраста, когда недавно была высокая температура, поражены оба уха или ушной дренаж, может потребоваться лечение антибиотиками.
Выбор антибиотика должен основываться на эффективности, индивидуальных потребностях пациента, таких как аллергия, предпочтение вкуса или лекарственной формы, удобство дозирования и стоимость. Важно помнить, что, хотя большинство антибиотиков, используемых при ушных инфекциях, очень безопасны, побочные эффекты все же существуют.От 4 до 10 из каждых 100 детей испытывают побочные эффекты, такие как диарея или сыпь, от употребления антибиотиков.
Важно помнить, что, хотя большинство антибиотиков, используемых при ушных инфекциях, очень безопасны, побочные эффекты все же существуют.От 4 до 10 из каждых 100 детей испытывают побочные эффекты, такие как диарея или сыпь, от употребления антибиотиков.
При необходимости для лечения среднего отита (ушной инфекции) рекомендуются антибиотики:
Лечение первой линии
Амоксициллин или амоксициллин-клавуланат
В соответствии с рекомендациями Американской академии педиатрии (AAP), высокие дозы амоксициллина (от 80 до 90 миллиграммов (мг) на килограмм (кг) в день в 2 приема) в течение 5-10 дней являются методом выбора в большинстве случаев.Детей младшего возраста, детей с перфорированной барабанной перепонкой и рецидивов лечат в течение 10 дней, а детей старше 2 лет — от 5 до 7 дней. Рекомендуемая максимальная доза амоксициллина составляет 3 грамма в день.
Альтернативным лечением первой линии является амоксициллин-клавуланат (90 мг / кг / день амоксициллина и 6,4 мг / кг / день клавуланата в 2 приема). Это альтернативное лечение рекомендуется пациентам, которые лечились амоксициллином в предыдущем месяце, пациентам с гнойным конъюнктивитом, а также пациентам с рецидивирующим АОМ и неэффективным предыдущим лечением амоксициллином.
Это альтернативное лечение рекомендуется пациентам, которые лечились амоксициллином в предыдущем месяце, пациентам с гнойным конъюнктивитом, а также пациентам с рецидивирующим АОМ и неэффективным предыдущим лечением амоксициллином.
Если у пациента аллергия на пенициллин легкой степени (без анафилаксии, бронхоспазма или ангионевротического отека), один из этих цефалоспоринов может быть вариантом:
Если имеется тяжелая аллергия на пенициллин, которая также включает тяжелую аллергию на цефалоспорины, выберите один из этих вариантов макролидов или клиндамицин:
Средства, рекомендованные при первоначальной неэффективности лечения (отсутствие улучшения через 2–3 дня после начала приема антибиотиков):
Пациенты, которые не прошли третий курс лечения антибиотиками, должны быть направлены на тимпаноцентез и на консультацию по поводу возможного инфекционного заболевания, если микроорганизмы обладают множественной лекарственной устойчивостью.Тимпаноцентез — это небольшая хирургическая процедура, которая позволяет проколоть барабанную перепонку для уменьшения давления и боли. Врач также может проверить ушную жидкость на наличие определенных бактерий, чтобы помочь в лечении.
Врач также может проверить ушную жидкость на наличие определенных бактерий, чтобы помочь в лечении.
Некоторые клиницисты считают, что амоксициллин и клавуланат или цефалоспорин второго или третьего поколения с бета-лактамазной активностью должны быть предпочтительным лечением АОМ из-за растущей устойчивости бактерий к амоксициллину.
Лечение боли в ушах:
НЕ давайте аспирин детям младше 18 лет.Использование аспирина у детей может привести к опасному состоянию, известному как синдром Рея, который может вызвать серьезные проблемы с мозгом и печенью.
Вам следует поговорить со своим врачом, если вы решите использовать ушные капли для лечения боли в ушах у вашего ребенка. Использование некоторых ушных капель небезопасно. Ваш врач может порекомендовать безрецептурный продукт или назначить безопасную альтернативу.
Что делать, если у моего ребенка частые инфекции среднего уха?
Рецидивирующие ушные инфекции могут быть проблемой как для родителей, так и для ребенка. Ребенок считается «предрасположенным к отиту», если у него 3 инфекции уха в течение 6 месяцев или 4 в течение года.
Ребенок считается «предрасположенным к отиту», если у него 3 инфекции уха в течение 6 месяцев или 4 в течение года.
Факторы риска, которые могут увеличить частоту ушных инфекций, включают:
- Мужской пол
- Зимний сезон
- Воздействие пассивного дыма
- Симптомы длятся более 10 дней
В этих случаях может быть рекомендовано введение тимпаностомических трубок (ушных трубок). Хотя любая хирургическая процедура сопряжена с рисками, при установке ушной трубки они возникают нечасто.Преимущества ушных трубок включают меньшее количество ушных инфекций и возможность лечить будущие инфекции с помощью местной антибактериальной терапии (ушных капель) вместо пероральных препаратов.
В июле 2015 года FDA объявило, что нацелено на 16 неразрешенных ингредиентов ушных капель, часто используемых у младенцев и детей младшего возраста. Эти лекарства, которые прописывались и продавались годами для снятия боли в ушах и отека, не проходили оценку безопасности, качества и эффективности. Агентство уведомило производителя о прекращении продажи капель после сообщений о местных аллергических реакциях уха, глаз, лица, шеи и рта.Капли также могут вызывать зуд, покалывание, жжение и раздражение уха. Это действие распространяется на следующие продукты:
Агентство уведомило производителя о прекращении продажи капель после сообщений о местных аллергических реакциях уха, глаз, лица, шеи и рта.Капли также могут вызывать зуд, покалывание, жжение и раздражение уха. Это действие распространяется на следующие продукты:
- бензокаин
- бензокаин и антипирин
- бензокаин, антипирин и ацетат цинка
- бензокаин, хлороксиленол и гидрокортизон
- хлороксиленол и прамоксин
- хлороксиленол, прамоксин и гидрокортизон.
Путешествие на самолете: что делать?
Могу ли я предотвратить ушную инфекцию?
Вакцины помогают свести к минимуму ушные инфекции у детей и являются частью обычного расписания вакцинации в педиатрии.Детей следует иммунизировать против двух распространенных бактерий ( Haemophilus influenzae и Streptococcus pneumoniae ), вызывающих инфекции среднего уха.
Клиницисты рекомендуют конъюгированную пневмококковую конъюгированную вакцину всем детям в соответствии с инструкциями. Дети обычно получают 4 дозы вакцины: одну в 2, 4, 6 и от 12 до 15 месяцев.
Дети обычно получают 4 дозы вакцины: одну в 2, 4, 6 и от 12 до 15 месяцев.
Центры по контролю и профилактике заболеваний (CDC) и Американская академия педиатрии (AAP) рекомендуют конъюгированную пневмококковую вакцину для младенцев и детей ясельного возраста в возрасте до пяти лет.
Существуют ли альтернативные методы лечения среднего отита?
- Дополнительные и альтернативные методы лечения не рекомендуются для лечения ушных инфекций у детей, так как может быть инфекция, требующая применения антибиотиков.
- Домашние средства от ушных инфекций, такие как оливковое масло и экстракты трав, не имеют никакого эффекта.
Сопутствующие заболевания уха
К аналогичным состояниям среднего уха, которые могут быть связаны с инфекцией уха или привести к аналогичным проблемам со средним ухом, относятся следующие:
- Средний отит с выпотом (OME) относится к скоплению жидкости в среднем ухе, которое НЕ инфицировано.Жидкость может оставаться после того, как ушная инфекция прошла или из-за закупорки евстахиевой трубы.
 Антибиотики НЕ требуются для этого состояния. У большинства детей накопление жидкости проходит само по себе в течение 4-6 недель, и лечение обычно не требуется.
Антибиотики НЕ требуются для этого состояния. У большинства детей накопление жидкости проходит само по себе в течение 4-6 недель, и лечение обычно не требуется. - Хронический гнойный средний отит — это стойкая инфекция уха, которая приводит к разрыву или перфорации барабанной перепонки.
- Наружный отит (ухо пловца) — это инфекция наружного слухового прохода, которая идет от внешней стороны уха к барабанной перепонке.
Присоединяйтесь к группе поддержки Drugs.com Otitis Media
Хотя вы должны следовать только медицинским советам своего врача, вы можете подумать о присоединении к группе поддержки Drugs.com Otitis Media, чтобы задавать вопросы и делиться своим опытом с теми, у кого есть аналогичные вопросы и опасения по поводу ушных инфекций. Вы также можете быть в курсе последних новостей об ушных инфекциях и одобрениях в группе поддержки Drugs.com Otitis Media Support Group.
Связанные темы
См. Также
Источники
- Американская академия педиатрии.
 Руководство по клинической практике: Диагностика и лечение острого среднего отита. Либерталь А.С., Кэрролл А.Е., Т. Чонмейтри и др. Педиатрия 2012-3488; досрочно опубликовано 25 февраля 2013 г., DOI: 10.1542 / peds.2012-3488. По состоянию на 27 июля 2015 г. https://pediatrics.aappublications.org/content/131/3/e964
Руководство по клинической практике: Диагностика и лечение острого среднего отита. Либерталь А.С., Кэрролл А.Е., Т. Чонмейтри и др. Педиатрия 2012-3488; досрочно опубликовано 25 февраля 2013 г., DOI: 10.1542 / peds.2012-3488. По состоянию на 27 июля 2015 г. https://pediatrics.aappublications.org/content/131/3/e964 - Актуально. Острый средний отит у детей: лечение. Обновлено в январе 2019 г. По состоянию на 30 апреля 2019 г. по адресу https://www.uptodate.com/contents/acute-otitis-media-in-children-treatment .
- Пичичеро М.Острый средний отит: обновление 2015 г. Современная педиатрия.
- Инфекции уха. Kaiser Permanente. По состоянию на 30 апреля 2019 г. https://m.kp.org/georgia/health-wellness/health-encyclopedia/he.hw184385 .
- Ахмед С., Шапиро Н., Бхаттачарья Н. Дополнительные медицинские услуги и затраты на острый средний отит у детей. Педиатрия. По состоянию на 30 апреля 2019 г. https://onlinelibrary.wiley.com/doi/abs/10.1002/lary.24190
- Острый средний отит с выпотом (OME).
 Детская больница Филидельфа (CHOP). По состоянию на 30 апреля 2019 г. https://www.chop.edu/conditions-diseases/otitis-media-effusion-ome .
Детская больница Филидельфа (CHOP). По состоянию на 30 апреля 2019 г. https://www.chop.edu/conditions-diseases/otitis-media-effusion-ome .
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Заявление об отказе от ответственности
Антибиотиков для лечения острого среднего отита у детей
Здравствуйте.Я Лаури Хикс, медицинский директор программы CDC Get Smart: Know When Antibiotics Work. Знаете ли вы, что ушная инфекция, особенно острый средний отит (ОСАО), приводит к назначению большего количества антибиотиков, чем любой другой синдром? Буквально в этом году Американская академия педиатрии (AAP) выпустила обновленные клинические рекомендации по диагностике и лечению АОМ. Хотя многие эпизоды купируются самостоятельно, более 3 из 4 посещений по поводу АОМ приводят к назначению антибиотиков. Я призываю вас применять 3 принципа разумного использования антибиотиков в своей практике, чтобы улучшить качество ухода за вашими пациентами с АОМ и сократить ненужное использование антибиотиков.
Хотя многие эпизоды купируются самостоятельно, более 3 из 4 посещений по поводу АОМ приводят к назначению антибиотиков. Я призываю вас применять 3 принципа разумного использования антибиотиков в своей практике, чтобы улучшить качество ухода за вашими пациентами с АОМ и сократить ненужное использование антибиотиков.
Принцип 1. Определите вероятность бактериальной инфекции . В рекомендациях AAP говорится, что для диагностики АОМ необходимо одно из следующих двух условий: наличие выпота в среднем ухе, что демонстрируется умеренным или сильным выпячиванием барабанной перепонки (TM), или новое начало отореи, которое не вызвано наружным отитом. . АОМ также может быть диагностирован, когда у ребенка наблюдается только легкое выпячивание TM, но с дополнительными симптомами недавнего появления боли в ушах или интенсивной эритемы TM.Если у вашего пациента нет этих результатов, антибиотики не показаны.
Принцип 2. Для пациентов, которые соответствуют диагностическим критериям АОМ, но могут не нуждаться в лечении антибиотиками, применяйте принцип 2: Оцените преимущества и вред антибиотиков. Важно учитывать потенциальный вред антибиотиков каждый раз, когда вы их назначаете. Побочные эффекты, связанные с приемом антибиотиков, являются одной из наиболее частых причин обращения детей в отделения неотложной помощи в связи с приемом лекарств в США.Хотя симптомы могут улучшаться быстрее при лечении антибиотиками, каждый раз, когда пациент получает антибиотик, существует риск побочных эффектов, включая диарею, дерматит, колит C difficile и последующее развитие устойчивости к антибиотикам.
Для пациентов, которые соответствуют диагностическим критериям АОМ, но могут не нуждаться в лечении антибиотиками, применяйте принцип 2: Оцените преимущества и вред антибиотиков. Важно учитывать потенциальный вред антибиотиков каждый раз, когда вы их назначаете. Побочные эффекты, связанные с приемом антибиотиков, являются одной из наиболее частых причин обращения детей в отделения неотложной помощи в связи с приемом лекарств в США.Хотя симптомы могут улучшаться быстрее при лечении антибиотиками, каждый раз, когда пациент получает антибиотик, существует риск побочных эффектов, включая диарею, дерматит, колит C difficile и последующее развитие устойчивости к антибиотикам.
По крайней мере половина пациентов с АОМ выздоравливает без антибактериальной терапии. Если результаты вашего пациента согласуются с АОМ, всегда учитывайте серьезность заболевания, латеральность и возраст пациента при принятии решения о назначении антибиотика.Дети, которым антибиотики больше всего помогают, — это дети младше 24 месяцев, страдающие тяжелым заболеванием или двусторонней инфекцией. Вместо немедленной терапии антибиотиками рассмотрите возможность наблюдения, также называемого «выжидать и смотреть» или «отсроченное назначение». Наблюдение можно рассматривать как альтернативную стратегию лечения АОМ у детей в возрасте от 6 месяцев без серьезных симптомов. Исследования среди пациентов с АОМ показали, что этот подход снижает использование антибиотиков, хорошо принимается семьями и при поддержке тщательного наблюдения и обучения пациентов не приводит к ухудшению клинических результатов.Использование этого подхода дает возможность обсудить потенциальные преимущества и риски, связанные с терапией антибиотиками.
Вместо немедленной терапии антибиотиками рассмотрите возможность наблюдения, также называемого «выжидать и смотреть» или «отсроченное назначение». Наблюдение можно рассматривать как альтернативную стратегию лечения АОМ у детей в возрасте от 6 месяцев без серьезных симптомов. Исследования среди пациентов с АОМ показали, что этот подход снижает использование антибиотиков, хорошо принимается семьями и при поддержке тщательного наблюдения и обучения пациентов не приводит к ухудшению клинических результатов.Использование этого подхода дает возможность обсудить потенциальные преимущества и риски, связанные с терапией антибиотиками.
Принцип 3. Если вашему пациенту поставлен диагноз АОМ и преимущества назначения перевешивают вред, применяйте принцип 3: Применяйте разумные стратегии назначения лекарств. Выберите рекомендуемый антибиотик для лечения наиболее вероятных возбудителей: амоксициллин или амоксициллин-клавуланат.Назначьте соответствующую дозу на минимально необходимую продолжительность, соизмеримую с возрастом пациента и тяжестью заболевания.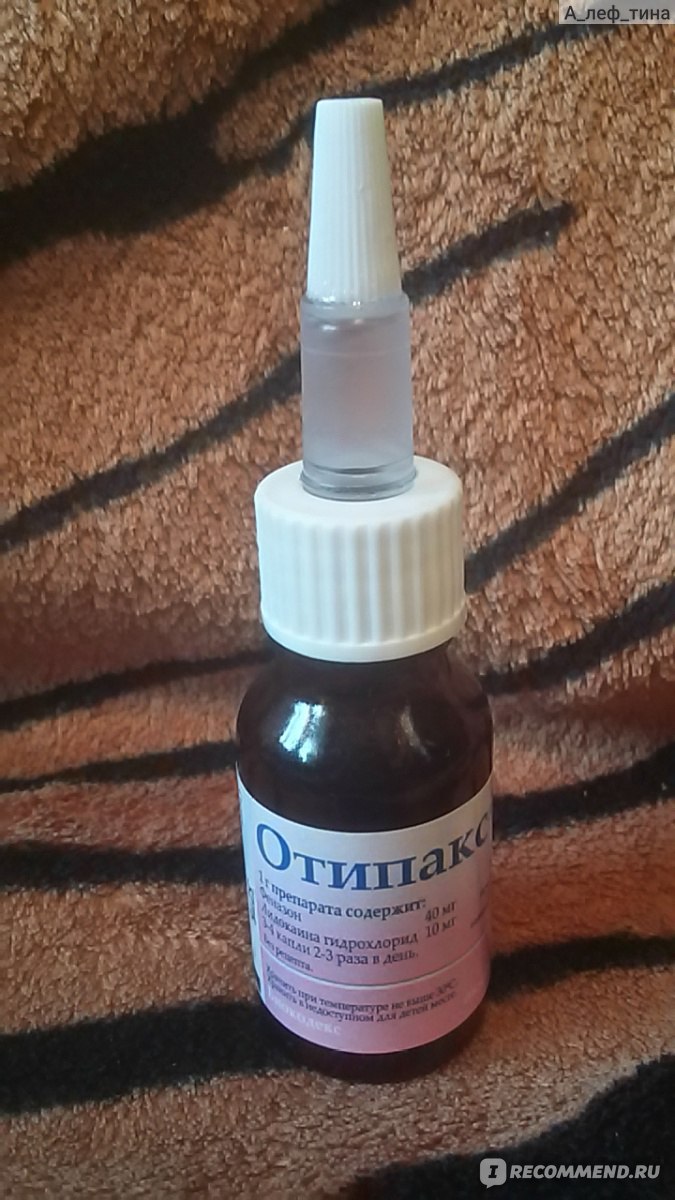 Для детей 2 лет и младше с тяжелыми симптомами рекомендуется 10-дневный курс. Для детей 2-5 лет с легкой или средней степенью заболевания рекомендуется 7-дневный курс. Для детей от 6 лет и старше с заболеванием легкой и средней степени тяжести рекомендуемый курс лечения составляет 5-7 дней.
Для детей 2 лет и младше с тяжелыми симптомами рекомендуется 10-дневный курс. Для детей 2-5 лет с легкой или средней степенью заболевания рекомендуется 7-дневный курс. Для детей от 6 лет и старше с заболеванием легкой и средней степени тяжести рекомендуемый курс лечения составляет 5-7 дней.
Помните, что принципы разумного использования антибиотиков включают определение вероятности бактериальной инфекции, взвешивание пользы и вреда антибиотиков, а также применение разумной практики назначения.Если родители требуют антибиотики, когда они не показаны, мы рекомендуем поделиться своими правилами лечения, подчеркнув потенциальные побочные эффекты антибиотиков и составив план лечения, направленный на облегчение симптомов.
Когда дело доходит до лечения АОМ, мы осознаем трудности, с которыми вы сталкиваетесь при постановке точного диагноза и сообщении своих результатов и планов лечения родителям. Чтобы стимулировать надлежащее использование антибиотиков, CDC создал ресурсы как для пациентов, так и для медицинских работников, например, подушечки для рецептов с симптомами. Для получения дополнительной информации о рекомендациях и других инструментах, связанных с использованием антибиотиков, перейдите по ссылкам ниже и посетите наш сайт Get Smart. Спасибо за просмотр этого видео-комментария экспертов CDC о Medscape.
Для получения дополнительной информации о рекомендациях и других инструментах, связанных с использованием антибиотиков, перейдите по ссылкам ниже и посетите наш сайт Get Smart. Спасибо за просмотр этого видео-комментария экспертов CDC о Medscape.
Интернет-ресурсы
Руководство по клинической практике AAP: диагностика и лечение острого среднего отита
Комментарий CDC о Medscape: Не сдавайтесь и не давайте эти антибиотики!
CDC Get Smart: Узнай, когда антибиотики работают, программа (Get Smart)
Узнай больше о Неделе антибиотиков
Соответствующие материалы с антибиотиками для пациентов
Возможности продолжения медицинского образования, связанные с правильным использованием антибиотиков
Рекомендации по лечению инфекций верхних дыхательных путей
Отчет CDC: Угрозы устойчивости к антибиотикам в США, 2013 г.
Lauri Hicks, DO, — медицинский эпидемиолог отделения респираторных заболеваний (RDB), Национального центра иммунизации и респираторных заболеваний (NCIRD), Центров по контролю и профилактике заболеваний (CDC).Доктор Хикс посещала медицинскую школу при Филадельфийском колледже остеопатической медицины и закончила резидентуру по внутренней медицине и ординатуру по медицине в Университете Коннектикута. Затем последовали 2-летние должности сотрудника службы эпидемиологической разведки в CDC. После завершения постдокторской стипендии по инфекционным заболеваниям в Университете Брауна доктор Хикс вернулся в CDC, чтобы возглавить ответную реакцию на респираторные вспышки и программу борьбы с болезнями легионеров.
В 2008 году она стала медицинским директором программы «Стань умнее: знай, когда антибиотики работают», цель которой — обучать медицинских работников и население правильному использованию антибиотиков. Она возглавляет исследования по использованию антибиотиков и тенденциям развития резистентности и выступает в качестве представителя кампании. В глобальном масштабе она способствовала сотрудничеству CDC и Европейского союза (ЕС), что привело к совместным мероприятиям по повышению осведомленности об антибиотиках во многих странах ЕС, а также в Канаде и Австралии.
Она возглавляет исследования по использованию антибиотиков и тенденциям развития резистентности и выступает в качестве представителя кампании. В глобальном масштабе она способствовала сотрудничеству CDC и Европейского союза (ЕС), что привело к совместным мероприятиям по повышению осведомленности об антибиотиках во многих странах ЕС, а также в Канаде и Австралии.
Она — адъюнкт-профессор медицины в Медицинской школе Уоррена Алперта при Университете Брауна.
.







 Постоянные инфекции, повторяющиеся инфекции, повреждение внутренних структур уха из-за скопления жидкости могут вызвать более значительную потерю слуха.
Постоянные инфекции, повторяющиеся инфекции, повреждение внутренних структур уха из-за скопления жидкости могут вызвать более значительную потерю слуха. Инфекция может повредить соседнюю сосцевидную кость (кость за ухом). В редких случаях инфекция может распространяться на оболочки, окружающие головной и спинной мозг (мозговые оболочки), и вызывать менингит.
Инфекция может повредить соседнюю сосцевидную кость (кость за ухом). В редких случаях инфекция может распространяться на оболочки, окружающие головной и спинной мозг (мозговые оболочки), и вызывать менингит.
 Жидкость и слизь застревают в ухе, что вызывает у ребенка жар и боль в ушах.
Жидкость и слизь застревают в ухе, что вызывает у ребенка жар и боль в ушах. Антибиотики НЕ требуются для этого состояния. У большинства детей накопление жидкости проходит само по себе в течение 4-6 недель, и лечение обычно не требуется.
Антибиотики НЕ требуются для этого состояния. У большинства детей накопление жидкости проходит само по себе в течение 4-6 недель, и лечение обычно не требуется. Руководство по клинической практике: Диагностика и лечение острого среднего отита. Либерталь А.С., Кэрролл А.Е., Т. Чонмейтри и др. Педиатрия 2012-3488; досрочно опубликовано 25 февраля 2013 г., DOI: 10.1542 / peds.2012-3488. По состоянию на 27 июля 2015 г. https://pediatrics.aappublications.org/content/131/3/e964
Руководство по клинической практике: Диагностика и лечение острого среднего отита. Либерталь А.С., Кэрролл А.Е., Т. Чонмейтри и др. Педиатрия 2012-3488; досрочно опубликовано 25 февраля 2013 г., DOI: 10.1542 / peds.2012-3488. По состоянию на 27 июля 2015 г. https://pediatrics.aappublications.org/content/131/3/e964 Детская больница Филидельфа (CHOP). По состоянию на 30 апреля 2019 г. https://www.chop.edu/conditions-diseases/otitis-media-effusion-ome
Детская больница Филидельфа (CHOP). По состоянию на 30 апреля 2019 г. https://www.chop.edu/conditions-diseases/otitis-media-effusion-ome