симптомы, причины, лечение, профилактика, осложнения
Возбудителями молочницы являются несколько разновидностей дрожжевых грибков рода Кандида. Они являются частью нормальной микрофлоры гортани и носоглотки, однако по ряду причин начинается их патологическое разрастание. Это приводит к гибели полезных микроорганизмов и поражению слизистых оболочек горла.
Спровоцировать патологию в период беременности могут различные факторы:
- Изменение гормонального фона,
- Общее снижение иммунитета,
- Самолечение с использованием антибиотиков и противогрибковых препаратов,
- Неправильная схема лечения любых болезней уха-горла-носа,
- Развитие кариеса,
- Наличие злокачественных опухолей в органах дыхания и пищеварения,
- Заболевания желёз внутренней секреции,
- Аутоиммунные отклонения,
- Хроническая молочница полости рта,
- Нарушения белкового и углеводного обмена,
- Злоупотребление сигаретами и алкоголем.

Будущая мама при визуальном осмотре горла через зеркало может определить у себя молочницу. Внешние признаки заболевания следующие:
- Рыхлость слизистой оболочки,
- Появление маленьких язвочек, покрытых налётом,
- Серый, белесый творожистый налёт на миндалинах, небе, дужках или у основания языка.
Кроме внешних проявлений развитие за одеваниях можно заподозрить по такой клинической картине:
- Зуд и жжение в горле,
- Охриплость голоса,
- Постоянный неприятный запах изо рта,
- Ощущение скисшего молока во рту,
- Болезненные ощущения при глотании и приёме пищи,
- Затруднённое дыхание,
- Повышение температуры тела.
В период беременности защитные функции женского организма достаточно ослаблены, поэтому молочница быстро поражает и слизистые других органов. По мере распространения кандидоза изменяется и симптоматика заболевания. Вскоре могут покрыться налётом полость рта и слизистая наружных половых органов.
Вскоре могут покрыться налётом полость рта и слизистая наружных половых органов.
Будущие мамы также могут жаловаться на:
- Чрезмерные вагинальные выделения с неприятным запахом и творожистой консистенцией,
- Тошноту и рвоту,
- Зуд и жжение в области влагалища или на других участках кожи,
- Метеоризм и проблемы со стулом.
Диагностика кандидоза горла у беременной
При обращению к специалисту важно не только уточнить диагноз, но и выявить его истинные причины. Для этих целей специалист назначает ряд диагностических исследований:
- Соскоб с поражённого участка слизистой,
- Посев на среду Соббуро,
- Биопсия поражённой слизистой,
- Анализ крови, мочи и кала на определение конкретных маркеров,
- УЗИ горла.
Во время беременности при отсутствии своевременного лечения или невозможности его поведения кандидоз горла может быть очень опасен для мамы и малыша.
- Внутриутробное инфицирования плода,
- Отставание в детском развитии в следствие приёма сильнодействующих противогрибковых препаратов или антибиотиков,
- Распространение болезни на другие органы,
- Переход болезни в хроническую трудноизлечимую форму,
- Развитие других инфекционных заболеваний,
- Эмоциональные переживания мамы, которые отрицательно сказываются на течении беременности и психическом развитии малыша
Что можете сделать вы
Лечение молочницы в период беременности имеет свои особенности. Связи с этим ни в коем случае не занимайтесь самолечением. Рецепты народной медицины могут вызвать побочные эффекты, которые сказываются на женском и детском здоровье.
Только специалист на основе результатов исследований и в зависимости от общего состояния беременной, её срока гестационный и формы кандидоза может разработать индивидуальную схему лечения.
Для скорейшего выздоровления будущей маме следует выполнять ряд рекомендаций:
- В полной мере следовать всем врачебным назначениям,
- Придерживаться диетического сбалансированного питания,
- Поддерживать свой иммунитет,
- Следить за гигиеной полости рта,
- Быть спокойной и избегать эмоциональных стрессов.
Грибки Кандида распространяются очень быстро, поэтому они через кровь могут попасть в амнион и заразить ребёнка. Во избежание этого следует регулярно посещать врача, при первых признаках молочницы обращаться к специалисту для оперативного выявления и лечения кандидоза горла.
Что делает врач
В период беременности молочница встречается довольно часто. Основная задача специалиста в этом случае — точно установить причину развития болезни и быстро разработать индивидуальную схему лечения, которая будет безопасна для мамы и малыша.
 Связи с этим при лёгких формах молочницы врач назначает препараты местного действия:
Связи с этим при лёгких формах молочницы врач назначает препараты местного действия:- Полоскание рта и горла специальными растворами,
- Орошение носоглотки противогрибковыми спреями,
- Нанесение лечебных порошков, мазей или гелей.
В зависимости от срока беременности и тяжести заболевания может быть назначено медикаментозное лечение. Таблетки и инъекции назначаются крайне редко, только в том случае, когда высок риск женской смерти.
Молочница горла — это одно из тех заболеваний, которых гораздо проще предотвратить нежели лечить.
Во избежание развитие кандидоза горла в период беременности нужно выполнять следующие профилактические меры:
- До зачатия выявить и вылечить молочницу,
- Избавиться по возможности от других заболеваний,
- Своевременно санировать появляющиеся очаги инфекции ( в том числе кариес зубов),
- Правильно питаться с соблюдением баланса БЖУ,
- Полноценно отдыхать,
- Регулярно выходить для прогулок на свежий воздух,
- Посещать акушера-гинеколога,
- Своевременно сдавать все необходимые анализы,
- Оградить себя от стрессовых ситуаций.

Вооружайтесь знаниями и читайте полезную информативную статью о заболевании кандидоз горла при беременности. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг кандидоз горла при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как кандидоз горла при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга кандидоз горла при беременности, и почему так важно избежать последствий. Всё о том, как предупредить кандидоз горла при беременности и не допустить осложнений.
Лечение при беременности: простые способы, как облегчить простудное состояние
Лечение при беременности © DepositphotosБолеть плохо. Болеть плохо вдвойне, если женщина ждет ребенка. Читай на tochka.net о возможных способах лечения при беременности, если ты простудилась.
Во время беременности, понятное дело, в женщине происходит масса изменений. Прежде всего, чтобы ребеночек не воспринимался как чужеродное тело, а мог нормально закрепиться и развиваться в матке, у беременной значительно снижается уровень иммунитета. И если вдруг будущая мама простуживается или заболевает, то ее организм моментально отзывается бурной реакцией. А в худшем случае вирусы, особенно на ранних сроках, могут грозить даже прерыванием беременности.
ЧИТАЙ ТАКЖЕ:
Поэтому так важно знать, какое лечение при беременности можно принимать при тех или иных формах заболевания.
У будущих мам ОРВИ при беременности часто протекают заметно тяжелее, чем у обычных людей, и дают больше осложнений. Наилучший способ не подцепить простуду при беременности, особенно в межсезонье и тем более во время возможной эпидемии – это вовремя принять
- Перед выходом на свежий воздух рекомендуется смазывать слизистую оболочку носа 0,25%-ной Оксолиновой мазью, а за неимением ее подойдет даже обычное растительное масло без запаха. Эта рекомендация подходит даже для первого триместра беременности, когда использование внутрь лекарств очень нежелательно.
- Старайся ограничить контакты с другими людьми и по возможности реже посещать общественные места, транспорт.
- Поскольку чаще всего инфекция распространяется воздушно-капельным путем, в период эпидемии не пренебрегай марлевой повязкой, чтобы уберечься от простуды при беременности.
Какое допустимо лечение при беременности, если простуды избежать не удалось?
Прежде всего, запомни, что ни в коем случае не стоит рисковать и назначать самой себе лекарства, не проконсультировавшись со своим врачом, ведь это может стоить здоровья, а то и жизни твоему ребенку. Особенно это касается антибиотиков. Во время простуды при беременности более безопасно пользоваться народными средствами.
Особенно это касается антибиотиков. Во время простуды при беременности более безопасно пользоваться народными средствами.
- В течение первых нескольких дней болезни соблюдай постельный режим.
- Регулярно устраивай проветривание комнаты, поддерживай воздух достаточно высокой влажности, но не будь на сквозняке.
- Практикуй обильное питье (вода, соки, компоты, чай), чтобы вывести токсины из организма.
Какое выбрать лечение при беременности, если болит горло
- Полоскание соленой водой из расчета 1 ч. ложка соли на 1 стакан теплой воды.
- Полоскание раствором пищевой соды из расчета 1 ч. ложка соды на 1 стакан теплой воды, также можно добавить пару капель раствора йода.
- Полоскание горла отварами трав: шалфея, ромашки, зверобоя, эвкалипта, в том случае, если нет аллергии или гиперчувствительности на эти компоненты.
- Полоскать горло следует не менее 3-4 раз в день.
Какое возможно лечение при беременности, если появился насморк
- Температура раствора для промывания носа должна быть такой же, как температура тела.

- Хорошо использовать для закапывания в нос йодо-солевой раствор из расчета 2-3 капель йода и щепотка соли на 0,5 стакана теплой воды. Промывай 3-4 раза в день по 2-3 капли поочередно каждую ноздрю.
- Завари сбор в такой пропорции: 2 плода шиповника, 1 ст. ложка листьев мяты перечной, 1 ст. ложка травы череды. Завари 1 стаканом кипятка, дай настояться 3 часа, профильтруй через марлю и промывай нос 2-3 раза в день.
- Для закапывания в нос также подходит сок алоэ, разбавленный водой в пропорции 1:1.
ЧИТАЙ ТАКЖЕ:
Какое возможно лечение при беременности, если беспокоит кашель
- Хорошее отхаркивающее средство – это отвар или чай из листьев мать-и-мачехи, листьев подорожника и черной смородины;
- Можно практиковать паровую ингаляцию при помощи отварного картофеля. Для этого сварить в мундире 5 клубней картофеля, в конце добавить пару листочков эвкалипта, а затем накрыться полотенцем и подышать паром в течение 5 минут.

- Также во время ОРВИ при беременности можно на ночь пить теплое молоко, смешанное с содой и сливочным маслом.
- Можно ставить горчичники и перцовый пластырь на грудь и спину, а также делать растирания груди и спины согревающими мазями.
- Старайся не переохлаждаться, дышать холодным воздухом и не есть холодную пищу, а также не пить холодные напитки.
- Дыши сдержанно, не перенапрягайся, избегай крика или и усиленного дыхания, чтобы не провоцировать приступов кашля.
Допустимое лечение при беременности, если повысилась температура тела
- Не забывай, что температуру не рекомендуется сбивать медикаментозно, если она не достигла порога 38°С.
- Из известных и безопасных жаропонижающих средств в период беременности можно употреблять: чай из цветков липы, ромашковый отвар с добавлением меда и малинового варенья, разумеется, если у тебя нет на них аллергии.
- В качестве жаропонижающего препарата на любом сроке беременности разрешен парацетамол.
 Несмотря на то, что этот препарат способен проникать через плаценту, он не наносит вреда плоду.
Несмотря на то, что этот препарат способен проникать через плаценту, он не наносит вреда плоду. - От таких проявлений ОРВИ при беременности, как жар и болезненность, хорошо помогает холодный компресс на лоб. Смоченный в прохладной воде и отжатый платок кладется на лоб и переворачивается по мере нагревания. Также практикуют прохладные компрессы под крупные артерии: на грудь, под локти и колени.
- Безвредным способом снятия жара на любом сроке беременности считаются уксусные обтирания, в частности ладоней и стоп. Допустимо использовать уксус с концентрацией не выше 5%. А вот растираться водкой не рекомендуется, т.к. алкоголь может навредить ребенку.
Будь здорова!
ЧИТАЙ ТАКЖЕ:
Подписывайся на наш telegram и будь в курсе всех самых интересных и актуальных новостей!
ЛОР заболевания и беременность
ЛОР заболевания и беременность
При планировании беременности и в период беременности женщинам, страдающим частными ЛОР заболеваниями, необходима консультация ЛОР врача. Во время осмотра врач выявляет очаги хронической инфекции, определяет профилактические мероприятия для предотвращения обострений хронических заболеваний, которые могут неблагоприятно сказаться на здоровье будущей мамы и ее малыша.
Во время осмотра врач выявляет очаги хронической инфекции, определяет профилактические мероприятия для предотвращения обострений хронических заболеваний, которые могут неблагоприятно сказаться на здоровье будущей мамы и ее малыша.
Осмотр отоларинголога в третьем триместре входит в стандартный перечень мероприятий по ведению беременности. Хронические очаги инфекции при беременности могут быть причиной распространения условно — патогенной флоры (стафилококк, стрептококк и др.), что может представлять опасность для новорожденного.
В результате санации очагов инфекции и физиотерапевтических процедур повышаются защитные функции слизистой, улучшается работоспособность всех ЛОР органов.
Если с наступлением беременности Вы почувствовали, что носовое дыхание стало затрудненным, возможно это вазомоторный ринит беременных.
Вазомоторный ринит беременных возникает из-за анатомических особенностей, проявляющих себя именно в период беременности. Он опасен кислородным голоданием для организма беременной женщины и ее будущего малыша. Стойкое и длительное нарушение носового дыхания ведет к повышенной раздражительности, головным болям и частым простудным заболеваниям.
Стойкое и длительное нарушение носового дыхания ведет к повышенной раздражительности, головным болям и частым простудным заболеваниям.
В результате лечения улучшается обоняние, носовое дыхание и, как следствие, общее самочувствие.
Специалистами нашего ЛОР отделения разработаны программы для беременных. Каждая программа составляется индивидуально, диагностика, виды и количество процедур назначаются врачом в зависимости от характера проблемы, причин и тяжести состояния. Ниже приведены медицинские услуги, являющиеся основными составляющими этих программ:
Консультация отоларинголога.
Консультация зав.отделением, к.м.н, ведущего специалиста.
Мазок (посев) на флору и чувствительность к антибиотикам из зева (в рамках амбулаторного приема). Посев на флору и чувствительность к антибиотикам (готовится не менее 7 дней) позволяет выделить патогенные микроорганизмы и назначить специфическое лечение.
Клинический анализ крови.
Риноцитограмма.
УЗИ пазух носа.
Физиотерапия – в зависимости от причин и индивидуальных особенностей могут быть назначены: промывания миндалин, промывания с аппаратом Тонзиллор, КУФ, перемещения по Проетцу. Обычно курс лечения составляет от 5 до 10 процедур.
Повторная консультация по результатам лечения, с рекомендациями и подбором курса профилактического лечения.
Консультация зав. отделением, к.м.н, ведущего специалиста.
вернуться назад
Советы по уходу за полостью рта беременным
Количество просмотров: 13 494
Дата последнего обновления: 18.02.2021 г.
Среднее время прочтения: 3 минуты
Содержание:
1. Сообщите стоматологу
2. Чаще чистите зубы
3. Используйте зубную нить
4. Пользуйтесь ополаскивателем для полости рта
5. Заботьтесь о полости рта после тошноты
6. Ешьте полезные продукты
Как полоскать зубы при беременности?
Во время беременности уровень гормонов в организме постоянно меняется, что может отрицательно сказаться на здоровье зубов и десен, так как здоровье полости рта становится более уязвимым к бактериям и зубному налету. Именно поэтому беременность является фактором риска для болезней десен. Заботьтесь о здоровье полости рта, следуя этим простым правилам, и на ближайшие 9 месяцев у вас будет одной заботой меньше.
Именно поэтому беременность является фактором риска для болезней десен. Заботьтесь о здоровье полости рта, следуя этим простым правилам, и на ближайшие 9 месяцев у вас будет одной заботой меньше.
Наверх к содержанию
1. Сообщите стоматологу
Сообщите вашему стоматологу, что вы беременны, – этот фактор следует учитывать при проведении различных процедур, в частности рентгена.
Наверх к содержанию
2. Чаще чистите зубы
Если ваши десны воспаляются, начните чистить зубы после каждого приема пищи.
Наверх к содержанию
3. Используйте зубную нить
Обязательно используйте зубную нить каждый день. Она убирает остатки пищи, которые трудно вычистить зубной щёткой, лишая бактерии «питания».
Наверх к содержанию
4. Пользуйтесь ополаскивателем для полости рта
Каждый день полощите рот антибактериальным ополаскивателем, не имеющем спирта в составе, например, ополаскивателем LISTERINE® TOTAL CARE.
Наверх к содержанию
5.
 Заботьтесь о полости рта после тошноты
Заботьтесь о полости рта после тошнотыБеременные часто страдают от тошноты. Не забывайте тщательно прополоскать рот, чтобы уменьшить воздействие бактерий на десны и зубы. Для борьбы с кислотностью можно также жевать жевательную резинку с ксилитом.
Наверх к содержанию
6. Ешьте полезные продукты
Добавьте в свой ежедневный рацион продукты, полезные для десен, – некислые фрукты, богатые витамином С, например, киви и дыню.
Наверх к содержанию
Как полоскать зубы при беременности?
1Налейте 20 миллилитров
(4 чайные ложки) ополаскивателя LISTERINE® в стаканчик.
2Не разводя ополаскиватель водой, вылейте содержимое стаканчика в рот.
3Полощите рот 30 секунд (посчитайте до 30 про себя или возьмите таймер). Не переживайте, если в первый раз не получится продержаться все 30 секунд, — с каждым следующим разом вам будет легче.
4Выплюньте остатки ополаскивателя в раковину.
Совет:
добавьте в свой ежедневный рацион продукты, полезные для десен: некислые фрукты, богатые витамином C, например, киви и дыню.
Сухость во рту при беременности
Как будущей маме бороться с сухостью во рту? Хотя эту проблему обсуждают не так часто, как другие распространенные состояния при беременности, ощущение сухости и липкости во рту может возникать вместе с тошнотой и иными неприятными явлениями, зачастую сопутствующими вынашивание ребенка. Всему виной гормональные изменения. Как объясняют стоматологи, масштабная перестройка гормональной системы во время беременности может приводить к ксеростомии, то есть сухости во рту в результате дефицита слюны. Это не только неприятно, но и небезопасно для здоровья полости рта. При недостатке слюны, которая обычно смывает с зубов частички пищи и сдерживает размножение бактерий, зубы и десны становятся более уязвимыми для различных стоматологических заболеваний. Вот несколько советов, как избавиться от сухости во рту и позаботиться о здоровье полости рта во время беременности.
Устранение сухости
Проще всего избавиться от сухости во рту при беременности можно, увеличив количество потребляемой жидкости. Чаще пейте воду небольшими глотками, чтобы избежать обезвоживания. Для увлажнения полости рта можно пососать кусочек льда: этот же способ помогает уменьшить тошноту. Чтобы во рту не пересыхало, носите с собой бутылочку воды и запас леденцов или жевательной резинки без сахара. Периодически делая один-два глотка воды, вы сможете поддерживать необходимый уровень влаги во рту. Леденцы и жевательная резинка стимулируют выработку слюны.
Чаще пейте воду небольшими глотками, чтобы избежать обезвоживания. Для увлажнения полости рта можно пососать кусочек льда: этот же способ помогает уменьшить тошноту. Чтобы во рту не пересыхало, носите с собой бутылочку воды и запас леденцов или жевательной резинки без сахара. Периодически делая один-два глотка воды, вы сможете поддерживать необходимый уровень влаги во рту. Леденцы и жевательная резинка стимулируют выработку слюны.
Если вы просыпаетесь с ощущением, что ваш рот как будто набит ватой, попробуйте включать на ночь увлажнитель воздуха. Кроме того, проконсультируйтесь со стоматологом относительно использования успокаивающего ополаскивателя для полости рта или заменителя слюны.
Стоматологическая помощь и правильное питание во время беременности
При беременности особенно важно не забывать о гигиене полости рта. Помимо сухости во рту, существуют и другие связанные с беременностью стоматологические проблемы, например, гингивит беременных и пиогенная гранулёма (новообразование на границе десны, возникающее у 2-10 % беременных женщин). Чтобы сохранить стоматологическое здоровье, необходимо чистить зубы дважды в день с помощью фторидсодержащей зубной пасты и ежедневно пользоваться зубной нитью.
Чтобы сохранить стоматологическое здоровье, необходимо чистить зубы дважды в день с помощью фторидсодержащей зубной пасты и ежедневно пользоваться зубной нитью.
Одним из ваших приоритетов должно стать правильное питание, которое важно не только для нормального протекания беременности, но и для сохранения здоровья полости рта. Для зубов и десен полезны зеленые листовые овощи, морковь, орехи и молоко, в которых много кальция, витамина A и витамина C. Ограничьте потребление сладостей: продукты, содержащие сахар и крахмал, формируют в полости рта среду, благоприятную для размножения бактерий, которые выделяют кислоты, оказывающие на эмаль зубов разрушительное воздействие. Кроме того, за время беременности обязательно посетите стоматолога. Поскольку выполнять профессиональную чистку зубов на первом и третьем триместре беременности не рекомендуется, запланируйте посещение стоматолога и гигиениста на второй триместр.
Сухость во рту во время беременности может повышать риск развития кариеса и инфекционных заболеваний полости рта. Тщательно ухаживайте за зубами и деснами и не лишайте их столь необходимой им влаги.
Тщательно ухаживайте за зубами и деснами и не лишайте их столь необходимой им влаги.
Советы и рекомендации: лечение горла у беременных
Организм беременной женщины наиболее уязвим перед воздействием вирусов и бактерий. Боль в горле также может стать результатом температурных перепадов в осенне-зимний период, а сниженный на фоне беременности иммунитет способствует особо острой реакции на негативные природные условия. Начинать лечить горло у беременных женщин необходимо после появления первых симптомов простуды, так как даже вялотекущий воспалительный процесс может оказать негативное влияние на будущего ребенка.
Основные принципы лечения горла у беременных
Синтетические препараты на фоне беременности запрещены, поэтому подбирать лекарственное средство в данном случае необходимо под контролем наблюдающего врача. Препарат для лечения горла у беременных должен быть не просто безопасным, но и эффективным. Значимую роль имеет и своевременность лечения.
Основные принципы лечения горла у беременных женщин включают в себя следующие мероприятия:
- Организация питьевого режима. Важно пить как можно больше теплого чая, морсы и воду. При этом необходимо следить за реакцией организма, так как беременные часто страдают отеками.
- Прогулки на свежем воздухе, исключая сырую и прохладную погоду.
- Достаточный отдых. В период беременности защитные силы организма снижены, поэтому для борьбы с простудой необходимо беречь собственные ресурсы и стараться больше отдыхать.
- Создание оптимальных условий в помещении. Необходимо следить за уровнем влажности и температурой воздуха. Помните, что сухой воздух вызывает першение в горле и провоцирует появление кашля, который в свою очередь может спровоцировать тонус матки и иные негативные последствия.
- В основу лечения должны быть заложены лекарственные средства на натуральной основе.
Растительные средства оказывают хороший эффект, особенно если начать лечение уже при первых симптомах или дискомфорте в горле.
Состав препарата Фарингоспрей максимально безопасен для организма беременной женщины и будущего ребенка. Масла облепихи и календулы оказывают противовоспалительный эффект, мягко обволакивают слизистую горла, снимают раздражение. Масло бергамота обладает выраженным антисептическим действием, благодаря чему бактерии и вирусы погибают в кратчайшие сроки.
Преимущество растительного препарата Фарингоспрей заключается в том, что применяется оно местно, действуя сразу на пораженную слизистую горла. Масляная структура средства позволяет надолго задерживаться активным веществам на поверхности слизистой, поэтому и препарат оказывает пролонгированное действие.
Лекарственное средство Фарингоспрей обладает доказанной эффективностью. Способ применения его прост и не требует освоения специальных навыков. Достаточно обрабатывать полость рта и горла 2-3 раза в сутки. Уже после первого применения Фарингоспрея чувствуется облегчение симптомов и улучшение самочувствия.
Лечение горла у беременных требует особо тщательного подхода.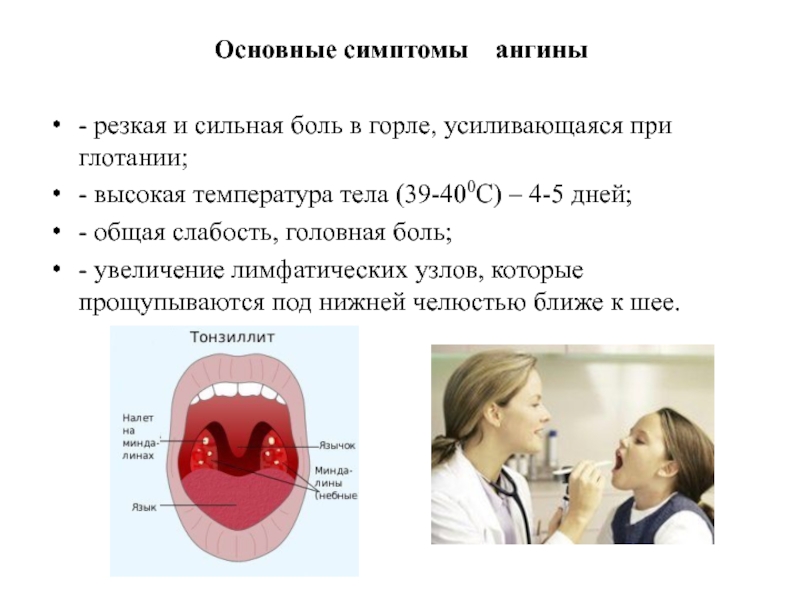 Препарат Фарингоспрей является эффективным и безопасным средством, поэтому рекомендован для лечения горла абсолютно всем, включая детей с 2-х лет и беременных женщин!
Препарат Фарингоспрей является эффективным и безопасным средством, поэтому рекомендован для лечения горла абсолютно всем, включая детей с 2-х лет и беременных женщин!
Деликатный вопрос. Кишечные проблемы во время беременности
Не секрет, что во время беременности женщинам приходится сталкиваться с разного рода недомоганиями: это и токсикоз, и судороги, и повышенное мочеиспускание, и частые немотивированные смены настроения… Повышенную нагрузку испытывают все органы и системы будущей мамы. Нелегко приходится и пищеварительной системе.
К наиболее распространенным проблемам, возникающим во время беременности в этой сфере, относятся запор, геморрой, изжога, а также расстройство кишечника и связанные с ним вздутие живота, диарея, повышенное газообразование, ощущение дискомфорта и боли. Даже если настигшее заболевание не несет в себе опасности для здоровья мамы и малыша, оно способно доставить массу неприятных ощущений, значительно снижая качество жизни. А значит пускать недомогания на самотек нельзя!
А значит пускать недомогания на самотек нельзя!
Запор
С медицинской точки зрения запором считается отсутствие стула в течение трех и более суток. Акт дефекации при этом, как правило, затруднен, сопровождается болезненными ощущениями. Частыми спутниками запоров могут быть боли в животе, чувство неполного опорожнения кишечника, вздутие живота, тошнота, горечь во рту.
Откуда проблема? Одной из причин, провоцирующих нарушения естественного опорожнения кишечника, является гормональная перестройка организма. Гормон прогестерон, на фоне которого протекает беременность, действует на мускулатуру кишечника расслабляющее, что способствует замедлению продвижения каловых масс. Со временем растущая матка начинает давить на кишечник, что нарушает его двигательную функцию, еще больше усугубляя проблему. Вносит свою лепту и неправильное питание – известно, что в этот период у будущих мам изменяются вкусовые пристрастия, повышается аппетит. Специалисты не отрицают и психологическую природу запоров. Страхи, которым подвержены будущие мамы, нестабильный эмоциональный фон также могут способствовать развитию запоров.
Специалисты не отрицают и психологическую природу запоров. Страхи, которым подвержены будущие мамы, нестабильный эмоциональный фон также могут способствовать развитию запоров.
Как быть? Основным методом борьбы с запорами должна стать коррекция рациона питания. Ни в коем случае нельзя допускать больших промежутков между приемами пищи, а также переедания. В обязательном порядке ежедневно в свой рацион необходимо включать продукты, усиливающие перистальтику кишечника: хлеб с отрубями, сырые овощи и фрукты (особенно яблоки, морковь, тыкву), сухофрукты, гречневую, ячневую и овсяную крупы, мясо с большим количеством соединительной ткани, кисломолочные продукты с содержанием бифидобактерий. Важно следить за достаточным поступлением в организм жидкости. Предпочтение следует отдавать питьевой негазированной воде, а также неосветленным сокам с мякотью, богатым клетчаткой (абрикосовому, персиковому и др.). Утром натощак полезно выпивать стакан сырой холодной воды с добавлением ложки меда.
Отказаться придется от продуктов, способствующих запорам. К ним относятся мучное, сладкое, соленое, острое, копченое, жареное и т.д. Рекомендуется исключить из рациона продукты, вызывающие повышенное газообразование: бобовые, капусту, лук, чеснок, редьку, редис, яблочный и виноградный соки.
Обратите внимание, что слабительные препараты во время беременности назначаются редко, так как усиливая перистальтику кишечника они могут привести в тонус матку. Однако в ряде случаев целесообразнее все же прибегнуть к медикаментозному лечению, нежели страдать от постоянных запоров, грозящих привести к развитию геморроя.
Геморрой
Геморрой – это варикозное расширение вен в области заднего прохода. Согласно статистике, во время беременности с этой проблемой приходится сталкиваться более 50% будущих мам.
К основным симптомам этой неприятной патологии можно отнести слизистые выделения, рези, жжение, зуд и ощущение дискомфорта в области анального отверстия. Также могут отмечаться болезненные ощущения во время дефекации, появление в кале крови.
Также могут отмечаться болезненные ощущения во время дефекации, появление в кале крови.
Клинические проявления заболевания зависят также от его стадии. При 1-й стадии женщину, как правило, ничего не беспокоит, геморроидальные узлы не выходят наружу или немного выходят при натуживании. При 2-ой стадии узлы выходят при натуживании, но самостоятельно вправляются обратно. Когда заболевание запущено до 3-й стадии, геморроидальные узлы выходят наружу и обратно не вправляются.
Если какие-либо жалобы у женщины отсутствуют, то при наружном осмотре доктор может диагностировать геморрой лишь 2-й стадии, так как только тогда виден воспалительный процесс. Для постановки диагноза на 1-й стадии заболевания врач опирается на жалобы пациентки и осмотр прямой кишки.
Откуда проблема? Ну, конечно же, снова виноваты гормоны! Все те же гормоны прогестеронового ряда обладают спазмолитическим действием: расслабляют все органы, включая и вены. Кроме того, в период беременности увеличивается кровоснабжение матки, и, как следствие, кровоток в область малого таза. Да и постепенный рост плода способствует тому, что его головка давит на сосуды и ухудшает кровоток.
Да и постепенный рост плода способствует тому, что его головка давит на сосуды и ухудшает кровоток.
Так как во время беременности значительно увеличивается объем циркулирующей крови и ее свертывающийся способность, то тромбоз любой локализации может стать очень грозным осложнением!
Как быть? Лечение геморроя зависит от того, в какой стадии находится заболевание. Если речь идет о мало симптомном геморрое 1-й и 2-й стадий, то в большинстве случаев бывает достаточно решить проблему запоров, скорректировав питание, и прибегнуть к помощи физических упражнений.
При неосложненном геморрое 2-й и 3-й стадий пациентку чаще всего приходится госпитализировать, но без хирургического вмешательства. Осложненный геморрой с кровотечением требует оперативного вмешательства, однако до такого запущенного состояния заболевание доходит крайне редко.
Безусловно, заболевание легче предотвратить, нежели лечить. Избежать геморроя несложно. Для этого нужно следить за регулярным опорожнением кишечника – как минимум один, а лучше два раза в день. В идеале оно должно происходить в одно и то же время. После каждого акта дефекации обязательно подмываться, используя мыло и холодную воду. Большую роль в профилактике запоров играет отказ от малоподвижного образа жизни. Умеренные физические нагрузки – специальные упражнения для беременных, пешие прогулки, плавание – помогут вам избежать многих проблем. Полезны также упражнения Кегеля – втягивание в себя и расслабление мышц промежности и заднего прохода.
В идеале оно должно происходить в одно и то же время. После каждого акта дефекации обязательно подмываться, используя мыло и холодную воду. Большую роль в профилактике запоров играет отказ от малоподвижного образа жизни. Умеренные физические нагрузки – специальные упражнения для беременных, пешие прогулки, плавание – помогут вам избежать многих проблем. Полезны также упражнения Кегеля – втягивание в себя и расслабление мышц промежности и заднего прохода.
Отдельным пунктом в мерах профилактики геморроя следует выделить правильное сбалансированное питание.
Изжога
Изжога – это ощущение жжения в верхнем отделе брюшной полости, иногда доходящее до пищевода и горла, вызванное забросом кислого содержимого желудка в пищевод. Помимо этого изжоге могут сопутствовать метеоризм, тошнота, отрыжка, неприятный вкус во рту. Обычно чувство дискомфорта возникает после приема пищи или в положении лежа.
Откуда проблема? К сожалению, изжога – частая спутница беременности. Под влиянием уже известного нам прогестерона расслабляются гладкие мышцы сфинктера, расположенного между желудком и пищеводом, что и способствует забросу содержимого желудка в пищевод. Во второй половине беременности проблема еще больше усугубляется тем, что растущая матка давит на желудок.
Под влиянием уже известного нам прогестерона расслабляются гладкие мышцы сфинктера, расположенного между желудком и пищеводом, что и способствует забросу содержимого желудка в пищевод. Во второй половине беременности проблема еще больше усугубляется тем, что растущая матка давит на желудок.
Спровоцировать изжогу могут также переедание, недостаточное пережевывание пищи, неправильное питание.
Как быть? Для борьбы с изжогой специалисты рекомендуют обратить внимание на свой рацион питания. Во-первых, питание должно быть дробным: есть нужно часто и небольшими порциями. Во-вторых, следует отказаться от слишком жирной пищи (особенно мяса и рыба), газированных напитков, свежего хлеба, сдобы, черного кофе, а также кислых и острых блюд. После приема пищи в течение 30–40 минут нельзя принимать горизонтальное положение. Для облегчения симптомов изжоги доктор может порекомендовать прием антацидных препаратов.
Расстройство кишечника
Под расстройством кишечника чаще всего принято подразумевать банальную диарею. Однако в зависимости от тяжести расстройства оно может сопровождаться рвотой, болями в животе, вздутием живота, повышением температуры тела, симптомами интоксикации организма (бледностью кожных покровов, слабостью, потливостью и т.д.).
Однако в зависимости от тяжести расстройства оно может сопровождаться рвотой, болями в животе, вздутием живота, повышением температуры тела, симптомами интоксикации организма (бледностью кожных покровов, слабостью, потливостью и т.д.).
Откуда проблема? Расстройство кишечника может быть вызвано двумя основными причинами. К первой относятся погрешности питания. Как мы уже отмечали, во время беременности зачастую существенно изменяются вкусовые пристрастия, усиливается аппетит. Как результат – переедание и сочетание несовместимых продуктов вполне могут вызвать несварение желудка с последующим расстройством. Вторая причина связана с инфекционным фактором, то есть проникновением в организм болезнетворных бактерий, например, посредством употребления недоброкачественных продуктов питания.
Как быть? Если симптомы расстройства незначительны и не связаны с бактериальной природой, достаточно будет временно ограничить рацион питания, пить как можно больше жидкости. Скорее всего, доктор назначит лечебную диету. Для облечения состояния можно принять активированный уголь и спазмалитик.
Скорее всего, доктор назначит лечебную диету. Для облечения состояния можно принять активированный уголь и спазмалитик.
Если же расстройство кишечника вызвано бактериальной инфекцией, без назначения серьезных медикаментов не обойтись. В любом случае определить природу заболевания может только доктор – в данном случае заниматься самолечением не стоит.
Чтобы избежать расстройства кишечника достаточно придерживаться нехитрых правил. Помните, что беременность – не самое лучшее время для экспериментов с новыми продуктами и знакомства с экзотическими блюдами – старайтесь придерживаться привычных продуктов. Овощи, фрукты и ягоды перед употреблением тщательно мойте в теплой воде. Внимательно изучайте сроки годности продуктов, соблюдайте условия их хранения. Если вид, запах или вкус продукта вызывает у вас сомнение, не рискуйте – отправьте его восвояси.
Будьте здоровы!
Заведующий женской консультацией Корбан А.Г.
Симптомы и что делать
Стрептококковая ангина — это бактериальная инфекция горла. Женщины могут заболеть стрептококком во время беременности, но беременность не увеличивает вероятность заболевания женщины.
Женщины могут заболеть стрептококком во время беременности, но беременность не увеличивает вероятность заболевания женщины.
Общие симптомы ангины: боль в горле, затрудненное глотание, лихорадка и красные или белые пятна на задней стенке глотки.
Всем беременным, подозревающим, что у них ангина, следует обратиться к врачу. Врачи могут лечить ангины с помощью лекарств, которые борются с бактериальными инфекциями.Хотя это случается не часто, невылеченная ангина во время беременности может привести к серьезным медицинским осложнениям как у женщины, так и у плода.
В этой статье мы подробно рассмотрим признаки ангины во время беременности, а также то, что делать, если это заболевание развивается.
Поделиться на PinterestБеременным женщинам, которые думают, что у них ангина, следует как можно скорее обратиться за медицинской помощью. Стрептококковая боль в горле часто появляется внезапно, обычно через 2–5 дней после контакта человека с Streptococcus или стрептококковыми бактериями.
Кажется, что горло опухло, и человеку может быть трудно говорить. Им также может быть трудно глотать пищу и даже жидкости. На задней стенке глотки могут быть видны белые пятна или гной, окружающие миндалины.
Другие признаки и симптомы фарингита включают:
- опухшие, болезненные лимфатические узлы на шее
- лихорадка
- головные боли
- потеря аппетита
- сыпь
- повышенная усталость
Хотя многие женщины быстрее устают во время беременности утомляемость, вызываемая фарингитом, будет еще сильнее.
Один из способов отличить фарингит от простуды состоит в том, что люди обычно не кашляют при фарингите.
Стрептококковая инфекция в горле возникает из-за определенного типа бактерий, называемых группой A Streptococcus (GAS) или Streptococcus pyogenes . Люди часто называют эти бактерии стрептококком группы А.
Инфицированный человек может передавать бактерии другим людям со слюной и каплями из легких и носа. Если человек, страдающий стрептококковой ангиной, кашляет или чихает, а затем прикасается к предмету, любой, кто прикоснется к нему вскоре после этого, может получить стрептококк.Люди также могут распространять бактерии через совместное использование столовых приборов, поцелуи и рукопожатия.
Если человек, страдающий стрептококковой ангиной, кашляет или чихает, а затем прикасается к предмету, любой, кто прикоснется к нему вскоре после этого, может получить стрептококк.Люди также могут распространять бактерии через совместное использование столовых приборов, поцелуи и рукопожатия.
По данным Центров по контролю и профилактике заболеваний (CDC), стрептококковая инфекция группы А вызывает 5–15% ангины у взрослых.
Беременность не является фактором риска заражения стрептококком. Однако, если у кого-то уже есть маленькие дети дома, или он работает в детском саду, школе или другом многолюдном месте, он с большей вероятностью вступит в контакт со стрептококковыми бактериями группы А.
Стрептококковая ангина чаще всего встречается у детей в возрасте от 5 до 15 лет. Заболевание чаще всего появляется в конце зимы — начале весны. Летом люди редко болеют стрептококком.
Существует много различных типов стрептококковых бактерий. Группа бактерий, вызывающих стрептококк, — это группа A.
Группа B — это другой вид стрептококковых бактерий, которые появляются во влагалище и ректальной области тела. Группа B может быть опасна для ребенка во время родов, поэтому врачи проводят скрининг на этот тип инфекции на последних неделях беременности.
Стрептококковая ангина не может перейти в стрептококк группы В.
Медицинские работники обычно могут быстро диагностировать фарингит с помощью экспресс-теста.
Сначала они будут использовать длинный ватный тампон и пощекотать заднюю часть горла и миндалин человека, чтобы взять образец. Врач поместит образец в контейнер и смешает его с раствором, чтобы проверить наличие бактерий.
Положительный результат теста свидетельствует о том, что у человека ангина и требуется лечение.
Если результат отрицательный, но врач все еще подозревает, что у человека ангина, он может провести мазок на посев из горла. Этот тест занимает больше времени, так как он включает ожидание, чтобы увидеть, вырастут ли бактерии из образца, взятого врачом. Однако он может обнаружить случаи стрептококковой инфекции, которые может пропустить быстрый стрептококковый тест.
Однако он может обнаружить случаи стрептококковой инфекции, которые может пропустить быстрый стрептококковый тест.
Мазки для посева из горла чаще встречаются у детей, чем у взрослых, так как дети более подвержены риску осложнений от нелеченой стрептококковой инфекции.
Беременность не влияет на лечение ангины, которую врачи лечат лекарствами, уничтожающими бактерии.Этот класс лекарств называется антибиотиками.
Лекарством первого выбора для лечения стрептококка является пенициллин, который относится к категории B при беременности. Эта категория означает, что исследования на животных не показали никаких доказательств того, что лекарство наносит вред плоду, но исследователям еще предстоит изучить лекарство на беременных женщинах.
Если у кого-то аллергия на пенициллин, врач может использовать другие безопасные препараты для лечения ангины.
Прием антибиотиков от ангины может предотвратить возможное, но редкое осложнение, известное как ревматическая лихорадка. Однако эти лекарства сокращают продолжительность симптомов примерно на день. У детей и подростков вероятность развития ревматической лихорадки выше, чем у взрослых.
Однако эти лекарства сокращают продолжительность симптомов примерно на день. У детей и подростков вероятность развития ревматической лихорадки выше, чем у взрослых.
Помимо приема антибиотиков, люди могут попробовать другие меры для облегчения болей и болей, вызываемых стрептококком в горле.
Женщины должны получить одобрение своего врача, прежде чем принимать какие-либо безрецептурные болеутоляющие, такие как парацетамол, или пробовать естественные методы лечения во время беременности.
Вот список некоторых домашних средств и советов по лечению, которые могут помочь уменьшить дискомфорт от ангины:
- Полоскание соленой водой (четверть чайной ложки соли на 8 унций воды) может помочь.Сделайте удобный глоток, полощите горло в течение нескольких секунд, а затем выплюньте. Делайте это один или два раза в день.
- Выпейте теплый чай или суповый бульон. Добавьте немного меда, лимона или корицы, чтобы усилить вкус.
- Сосать кусочки льда, только если они помогают.
 В противном случае держите напитки слегка теплыми или комнатной температуры и избегайте обезвоживания.
В противном случае держите напитки слегка теплыми или комнатной температуры и избегайте обезвоживания. - Избегайте соков из цитрусовых, таких как апельсиновый или ананасовый, поскольку они могут раздражать горло.
- Используйте увлажнитель воздуха ночью, если воздух в спальне сухой.
Лучшее, что могут сделать женщины во время беременности, — это отдых. Они будут очень сильно уставать, потому что организм борется с инфекцией. Советы по отдыху:
- оставаться дома в течение дня
- стремиться только к выполнению необходимых задач
- пытаться вздремнуть, когда устали
- пытаются высыпаться ночью
Узнайте больше о естественных средствах для облегчения боль в горле.
Единственный способ предотвратить заражение стрептококком во время беременности — это избегать контакта с бактериями, вызывающими инфекцию.
Женщины должны часто и тщательно мыть руки с мылом и водой, особенно в следующее время:
- после использования общих предметов, таких как тележки для покупок
- после прикосновения к дверным ручкам или кнопкам лифта
- после посещения туалета
- после выхода из медицинского кабинета
- по прибытии домой с работы или отсутствия
- до еды
Женщина также должна обратиться к врачу по поводу стрептококковой ангины, если у кого-то из дома возникнет заболевание. Стрептококковая ангина может легко распространяться среди членов одной семьи.
Стрептококковая ангина может легко распространяться среди членов одной семьи.
Симптомы ангины во время беременности такие же, как и у небеременных взрослых. У большинства людей будет болезненное горло, поднимется температура и появятся белые полосы или красные пятна на задней стенке горла.
Людям с фарингитом нужен дополнительный отдых, чтобы позволить своему телу и лекарству избавиться от инфекции. Во время беременности для восстановления нормального уровня энергии может потребоваться несколько дополнительных дней.
В большинстве случаев ангина проходит через день или два после начала приема антибиотиков. Пока человек завершает весь курс приема лекарств, у него не должно быть никаких осложнений, и через неделю он почувствует себя полностью лучше.
Если ангина не улучшилась после 48 часов приема антибиотиков, беременным женщинам следует поговорить со своим врачом.
Симптомы и что делать
Стрептококковая ангина — это бактериальная инфекция горла.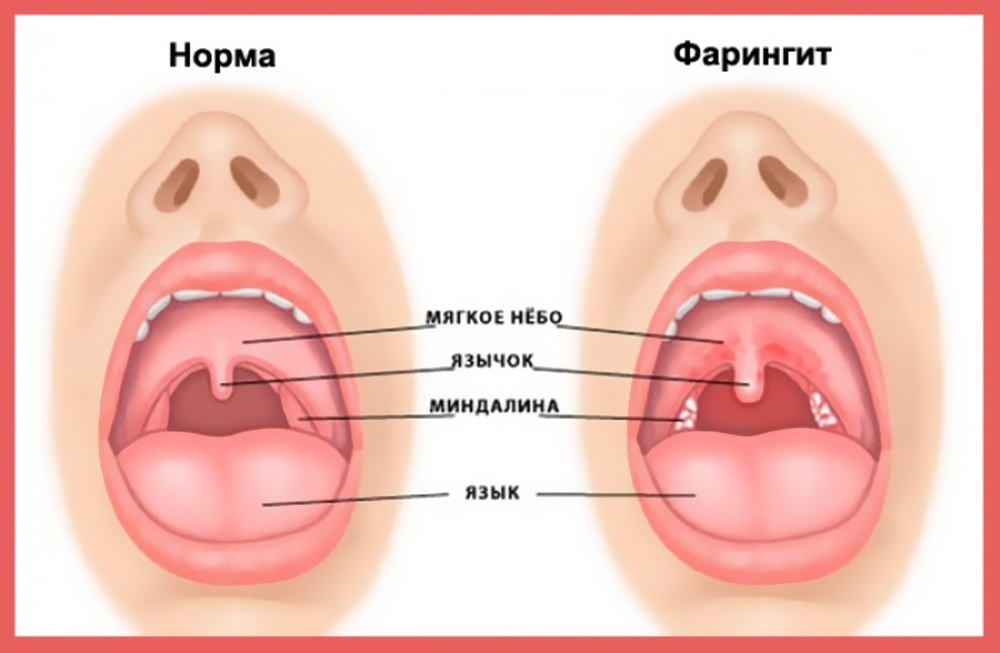 Женщины могут заболеть стрептококком во время беременности, но беременность не увеличивает вероятность заболевания женщины.
Женщины могут заболеть стрептококком во время беременности, но беременность не увеличивает вероятность заболевания женщины.
Общие симптомы ангины: боль в горле, затрудненное глотание, лихорадка и красные или белые пятна на задней стенке глотки.
Всем беременным, подозревающим, что у них ангина, следует обратиться к врачу. Врачи могут лечить ангины с помощью лекарств, которые борются с бактериальными инфекциями. Хотя это случается не часто, невылеченная ангина во время беременности может привести к серьезным медицинским осложнениям как у женщины, так и у плода.
В этой статье мы подробно рассмотрим признаки ангины во время беременности, а также то, что делать, если это заболевание развивается.
Поделиться на PinterestБеременным женщинам, которые думают, что у них ангина, следует как можно скорее обратиться за медицинской помощью. Стрептококковая боль в горле часто появляется внезапно, обычно через 2–5 дней после контакта человека с Streptococcus или стрептококковыми бактериями.
Кажется, что горло опухло, и человеку может быть трудно говорить. Им также может быть трудно глотать пищу и даже жидкости. На задней стенке глотки могут быть видны белые пятна или гной, окружающие миндалины.
Другие признаки и симптомы фарингита включают:
- опухшие, болезненные лимфатические узлы на шее
- лихорадка
- головные боли
- потеря аппетита
- сыпь
- повышенная усталость
Хотя многие женщины быстрее устают во время беременности утомляемость, вызываемая фарингитом, будет еще сильнее.
Один из способов отличить фарингит от простуды состоит в том, что люди обычно не кашляют при фарингите.
Стрептококковая инфекция в горле возникает из-за определенного типа бактерий, называемых группой A Streptococcus (GAS) или Streptococcus pyogenes . Люди часто называют эти бактерии стрептококком группы А.
Инфицированный человек может передавать бактерии другим людям со слюной и каплями из легких и носа. Если человек, страдающий стрептококковой ангиной, кашляет или чихает, а затем прикасается к предмету, любой, кто прикоснется к нему вскоре после этого, может получить стрептококк. Люди также могут распространять бактерии через совместное использование столовых приборов, поцелуи и рукопожатия.
Если человек, страдающий стрептококковой ангиной, кашляет или чихает, а затем прикасается к предмету, любой, кто прикоснется к нему вскоре после этого, может получить стрептококк. Люди также могут распространять бактерии через совместное использование столовых приборов, поцелуи и рукопожатия.
По данным Центров по контролю и профилактике заболеваний (CDC), стрептококковая инфекция группы А вызывает 5–15% ангины у взрослых.
Беременность не является фактором риска заражения стрептококком. Однако, если у кого-то уже есть маленькие дети дома, или он работает в детском саду, школе или другом многолюдном месте, он с большей вероятностью вступит в контакт со стрептококковыми бактериями группы А.
Стрептококковая ангина чаще всего встречается у детей в возрасте от 5 до 15 лет. Заболевание чаще всего появляется в конце зимы — начале весны.Летом люди редко болеют стрептококком.
Существует много различных типов стрептококковых бактерий. Группа бактерий, вызывающих стрептококк, — это группа A.
Группа B — это другой вид стрептококковых бактерий, которые появляются во влагалище и ректальной области тела. Группа B может быть опасна для ребенка во время родов, поэтому врачи проводят скрининг на этот тип инфекции на последних неделях беременности.
Стрептококковая ангина не может перейти в стрептококк группы В.
Медицинские работники обычно могут быстро диагностировать фарингит с помощью экспресс-теста.
Сначала они будут использовать длинный ватный тампон и пощекотать заднюю часть горла и миндалин человека, чтобы взять образец. Врач поместит образец в контейнер и смешает его с раствором, чтобы проверить наличие бактерий.
Положительный результат теста свидетельствует о том, что у человека ангина и требуется лечение.
Если результат отрицательный, но врач все еще подозревает, что у человека ангина, он может провести мазок на посев из горла.Этот тест занимает больше времени, так как он включает ожидание, чтобы увидеть, вырастут ли бактерии из образца, взятого врачом. Однако он может обнаружить случаи стрептококковой инфекции, которые может пропустить быстрый стрептококковый тест.
Однако он может обнаружить случаи стрептококковой инфекции, которые может пропустить быстрый стрептококковый тест.
Мазки для посева из горла чаще встречаются у детей, чем у взрослых, так как дети более подвержены риску осложнений от нелеченой стрептококковой инфекции.
Беременность не влияет на лечение ангины, которую врачи лечат лекарствами, уничтожающими бактерии. Этот класс лекарств называется антибиотиками.
Лекарством первого выбора для лечения стрептококка является пенициллин, который относится к категории B при беременности. Эта категория означает, что исследования на животных не показали никаких доказательств того, что лекарство наносит вред плоду, но исследователям еще предстоит изучить лекарство на беременных женщинах.
Если у кого-то аллергия на пенициллин, врач может использовать другие безопасные препараты для лечения ангины.
Прием антибиотиков от ангины может предотвратить возможное, но редкое осложнение, известное как ревматическая лихорадка. Однако эти лекарства сокращают продолжительность симптомов примерно на день. У детей и подростков вероятность развития ревматической лихорадки выше, чем у взрослых.
Однако эти лекарства сокращают продолжительность симптомов примерно на день. У детей и подростков вероятность развития ревматической лихорадки выше, чем у взрослых.
Помимо приема антибиотиков, люди могут попробовать другие меры для облегчения болей и болей, вызываемых стрептококком в горле.
Женщины должны получить одобрение своего врача, прежде чем принимать какие-либо безрецептурные болеутоляющие, такие как парацетамол, или пробовать естественные методы лечения во время беременности.
Вот список некоторых домашних средств и советов по лечению, которые могут помочь уменьшить дискомфорт от ангины:
- Полоскание соленой водой (четверть чайной ложки соли на 8 унций воды) может помочь.Сделайте удобный глоток, полощите горло в течение нескольких секунд, а затем выплюньте. Делайте это один или два раза в день.
- Выпейте теплый чай или суповый бульон. Добавьте немного меда, лимона или корицы, чтобы усилить вкус.
- Сосать кусочки льда, только если они помогают.
 В противном случае держите напитки слегка теплыми или комнатной температуры и избегайте обезвоживания.
В противном случае держите напитки слегка теплыми или комнатной температуры и избегайте обезвоживания. - Избегайте соков из цитрусовых, таких как апельсиновый или ананасовый, поскольку они могут раздражать горло.
- Используйте увлажнитель воздуха ночью, если воздух в спальне сухой.
Лучшее, что могут сделать женщины во время беременности, — это отдых. Они будут очень сильно уставать, потому что организм борется с инфекцией. Советы по отдыху:
- оставаться дома в течение дня
- стремиться только к выполнению необходимых задач
- пытаться вздремнуть, когда устали
- пытаются высыпаться ночью
Узнайте больше о естественных средствах для облегчения боль в горле.
Единственный способ предотвратить заражение стрептококком во время беременности — это избегать контакта с бактериями, вызывающими инфекцию.
Женщины должны часто и тщательно мыть руки с мылом и водой, особенно в следующее время:
- после использования общих предметов, таких как тележки для покупок
- после прикосновения к дверным ручкам или кнопкам лифта
- после посещения туалета
- после выхода из медицинского кабинета
- по прибытии домой с работы или отсутствия
- до еды
Женщина также должна обратиться к врачу по поводу стрептококковой ангины, если у кого-то из дома возникнет заболевание. Стрептококковая ангина может легко распространяться среди членов одной семьи.
Стрептококковая ангина может легко распространяться среди членов одной семьи.
Симптомы ангины во время беременности такие же, как и у небеременных взрослых. У большинства людей будет болезненное горло, поднимется температура и появятся белые полосы или красные пятна на задней стенке горла.
Людям с фарингитом нужен дополнительный отдых, чтобы позволить своему телу и лекарству избавиться от инфекции. Во время беременности для восстановления нормального уровня энергии может потребоваться несколько дополнительных дней.
В большинстве случаев ангина проходит через день или два после начала приема антибиотиков. Пока человек завершает весь курс приема лекарств, у него не должно быть никаких осложнений, и через неделю он почувствует себя полностью лучше.
Если ангина не улучшилась после 48 часов приема антибиотиков, беременным женщинам следует поговорить со своим врачом.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) во время беременности
Обзор темы
У большинства беременных в какой-то момент возникают симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ), особенно изжога. Эти симптомы могут появиться на любом сроке беременности. И они часто ухудшаются на протяжении всей беременности. Изжога часто встречается у беременных. Это потому, что гормоны замедляют работу пищеварительной системы. Мышцы, проталкивающие пищу по пищеводу, также работают медленнее, когда вы беременны. А по мере роста матка давит на живот. Иногда это может вызвать попадание желудочного сока в пищевод.
Эти симптомы могут появиться на любом сроке беременности. И они часто ухудшаются на протяжении всей беременности. Изжога часто встречается у беременных. Это потому, что гормоны замедляют работу пищеварительной системы. Мышцы, проталкивающие пищу по пищеводу, также работают медленнее, когда вы беременны. А по мере роста матка давит на живот. Иногда это может вызвать попадание желудочного сока в пищевод.
Симптомы ГЭРБ часто встречаются во время беременности. Но они редко вызывают осложнения, такие как воспаление пищевода (эзофагит).В большинстве случаев симптомы изжоги проходят после рождения ребенка.
Лечение беременных женщин с ГЭРБ аналогично лечению других людей с ГЭРБ. В первую очередь он фокусируется на изменении образа жизни и лекарствах, отпускаемых без рецепта. Вы можете изменить свой образ жизни, чтобы облегчить симптомы ГЭРБ. Вот что можно попробовать:
- Измените свои привычки в еде.
- Лучше есть несколько небольших приемов пищи вместо двух или трех больших приемов пищи.

- После еды подождите 2–3 часа, прежде чем лечь.Ночные закуски — не лучшая идея.
- Шоколад и мята могут усугубить ГЭРБ. Они расслабляют клапан между пищеводом и желудком.
- Острая пища, продукты с высоким содержанием кислоты (например, помидоры и апельсины) и кофе могут усугубить симптомы ГЭРБ у некоторых людей. Если ваши симптомы ухудшились после того, как вы съели определенную пищу, вы можете прекратить есть эту пищу, чтобы увидеть, улучшатся ли ваши симптомы.
- Лучше есть несколько небольших приемов пищи вместо двух или трех больших приемов пищи.
- Не курите и не жуйте табак.
- Если у вас ночью симптомы ГЭРБ, приподнимите изголовье кровати на 6 дюймов.(От 15 см) до 8 дюймов (20 см), поставив каркас на блоки или подложив клин из пенопласта под изголовье матраса. (Добавление дополнительных подушек не работает.)
- Попробуйте антациды, отпускаемые без рецепта, при симптомах изжоги.
- Будьте осторожны при приеме антацидов, отпускаемых без рецепта. Многие из этих лекарств содержат аспирин.
 Пока вы беременны, не принимайте аспирин или лекарства, содержащие аспирин, если только ваш врач не разрешит это.
Пока вы беременны, не принимайте аспирин или лекарства, содержащие аспирин, если только ваш врач не разрешит это. - Во время беременности не принимайте антациды, содержащие бикарбонат натрия (например, пищевую соду), поскольку они могут вызвать скопление жидкости.Не используйте антациды, содержащие трисиликат магния, потому что они могут быть небезопасны для вашего ребенка. Можно использовать антациды, содержащие карбонат кальция (например, Tums).
- Будьте осторожны при приеме антацидов, отпускаемых без рецепта. Многие из этих лекарств содержат аспирин.
Некоторые врачи могут порекомендовать рецептурный препарат сукральфат вместе с изменениями образа жизни и лекарствами, отпускаемыми без рецепта, для лечения симптомов ГЭРБ во время беременности.
Перечисленные ниже лекарства в целом безопасны во время беременности. Но посоветуйтесь со своим врачом, прежде чем использовать их.
- Восстановители кислоты, такие как циметидин (например, Тагамет) или ранитидин (например, Зантак)
- Ингибиторы протонной помпы, такие как омепразол (например, Prilosec) или лансопразол (например, Prevacid)
Кредиты
Текущий по состоянию на:
11 августа 2019 г. ,
,
Автор: Healthwise Staff
Медицинский обзор:
Адам Хусни, доктор медицины, семейная медицина,
E.Грегори Томпсон, врач-терапевт
Кэтлин Ромито, доктор медицины, семейная медицина
Элизабет Т. Руссо, врач-терапевт
Арвидас Д. Ванагунас, врач-гастроэнтерология
Действует на 11 августа 2019 г.
Автор: Здоровый персонал
Медицинский обзор: Адам Хусни, доктор медицины, семейная медицина, и Э. Грегори Томпсон, доктор медицины, и Кэтлин Ромито, доктор медицины, семейная медицина, и Элизабет Т. Руссо, врач, терапевт, Арвидас Д.Vanagunas MD — Гастроэнтерология
Изжога и несварение желудка при беременности
Изжога вызывает чувство жжения в груди или горле. Это неудобно, но обычно не вредно для беременных женщин и их детей.
8 из 10 беременных страдают изжогой. Скорее всего, вы получите изжогу в третьем триместре (последние 3 месяца) беременности.
Связанная тема
Чего ожидать в третьем триместре беременности
Симптомы
Симптомы изжоги включают:
- чувство жжения в груди или горле
- кислота поднимается в рот
- чувство больной
- рвота
- отрыжка
- чувство сытости и вздутия живота
Когда обращаться за медицинской помощью
Вам следует обратиться к терапевту, если вы:
- худеете
- рвота и не подавляете пищу
- испытываете трудности глотание
- испытываете какие-либо симптомы преэклампсии (такие как головная боль, нечеткое зрение, внезапный отек рук, ступней, ног или лица или резкая боль под ребрами)
- все еще возникают симптомы после приема лекарства от изжоги (ваш Врач может прописать другое лекарство)
Причины
Изжога вызвана кислотой в желудке, которая вытекает обратно вверх. трубка, которая соединяет ваш рот с желудком (пищеводом). Эта кислота раздражает пищевод, вызывая изжогу.
Эта кислота раздражает пищевод, вызывая изжогу.
Изжога может возникнуть во время беременности из-за:
- гормональных изменений
- давления вашего растущего ребенка на живот
- расслабление мышц вокруг пищевода
Лечение изжоги
Вы можете уменьшить симптомы изжоги, изменив ваша диета, ваши привычки или прием лекарств.
Измените свой рацион
Вы можете уменьшить симптомы изжоги:
Связанная тема
Здоровое питание во время беременности
Измените свои привычки
Вы можете уменьшить симптомы изжоги, если вы:
Лекарства от изжоги
Обратитесь к терапевту или фармацевту, если изменение диеты и привычек вам не помогает. Они могут посоветовать, что безопасно принимать во время беременности.
Они могут посоветовать, что безопасно принимать во время беременности.
Наиболее распространенными лекарствами от изжоги являются «антациды» и «альгинаты».
Антациды нейтрализуют (уравновешивают) кислоту в желудке. Альгинаты останавливают утечку кислоты обратно из желудка. Обычно их объединяют в одно лекарство, которое можно купить в аптеке.
Перед покупкой лекарства от изжоги всегда сообщайте фармацевту, что вы беременны — не все антациды безопасны для приема во время беременности.
Не принимайте антациды, если у вас дефицит железа или вам необходимо принимать добавки железа — антациды могут помешать вашему организму усваивать железо.
страница последний раз просмотрена: 27.03.2019
срок следующей проверки: 27.03.2022
изжога во время беременности — 5 симптомов и средств правовой защиты
Изжога во время беременности — распространенное заболевание, которое испытывают многие беременные (читай: страдают).
Ощущение жжения, тошнота, неспособность просто лечь отдохнуть . .. вырастить крошечного человека более чем достаточно без необходимости терпеть это.
.. вырастить крошечного человека более чем достаточно без необходимости терпеть это.
Итак, каковы симптомы изжоги во время беременности и какие существуют безопасные методы лечения?
Вот что вам нужно знать об изжоге и что вы можете сделать, чтобы облегчить ее или .
Что вызывает изжогу при беременности?
Колебания гормонов на ранних сроках беременности могут вызвать изжогу уже в первом триместре, до того как размер ребенка усугубит проблему. Расслабление мышц и клапана желудка из-за прогестерона делает вас склонными к изжоге и рефлюксу.
Гормоны также замедляют пищеварение и снижают кислотность желудочного сока. Как бы то ни было, пониженная кислотность желудка может усилить изжогу. Как и все в теле, кажется, что правильный баланс (не слишком мало и не слишком много) необходим для того, чтобы чувствовать себя лучше.
По мере того, как ваша матка растет, чтобы освободить место для ребенка, она начинает сдавливать ваши пищеварительные органы и диафрагму. Это означает, что для вашего желудка остается меньше места. Это также означает, что сжатие облегчает рефлюкс содержимого желудка в пищевод.
Это означает, что для вашего желудка остается меньше места. Это также означает, что сжатие облегчает рефлюкс содержимого желудка в пищевод.
Плохая новость? Большинство будущих мам сталкиваются с изжогой.
Хорошие новости? Вы можете кое-что сделать, чтобы облегчить некоторый дискомфорт и боль.
Вот 5 симптомов изжоги во время беременности и некоторые способы их лечения:
Симптом изжоги # 1: чувство тошноты
У некоторых женщин тошнота — частая жалоба на беременность. По окончании первого триместра у многих женщин тошнота проходит.К сожалению, для некоторых женщин, когда исчезает типичная для беременных тошнота, может появиться изжога.
При изжоге нередко возникает тошнота. Неустойчивый живот, а также чувство рефлюкса и кислоты могут вызывать недомогание. Многие уловки, которые вы использовали для успокоения живота в первом триместре, могут помочь при изжоге и тошноте.
Например: имбирь, не позволяющий опустошать желудок, аромат лимона и небольшие глотки воды часто помогают подавить тошноту. Глубокий вдох, не торопясь менять положение и прислушиваясь к своему телу, когда оно говорит отдыхать, также могут помочь при тошноте.
Глубокий вдох, не торопясь менять положение и прислушиваясь к своему телу, когда оно говорит отдыхать, также могут помочь при тошноте.
Симптом изжоги № 2: ощущение комка в горле
При изжоге нередко возникает ощущение, будто что-то застряло в горле. Хотя рефлюкс может вызвать попадание в пищевод некоторой пищи, а не только кислоты, часто ощущение комка возникает не из-за того, что что-то находится в пищеводе. Кислота раздражает пищевод, а тошнота оставляет ощущение тяжести в горле.
То, как вы едите, может немного облегчить. Частые приемы пищи небольшими порциями, а не обильные приемы пищи, помогают снизить объем желудка. Вода в течение дня поможет избавиться от ощущения, что что-то застряло. Ешьте медленно и обязательно хорошо пережевывайте. Употребление в пищу здоровых цельных продуктов, которые легко перевариваются, предотвращает чувство тяжести и расстройство желудка.
Рассасывание леденцов с перечной мятой или чай с перечной мятой также могут помочь с этим чувством. Частое глотание и прохлада мяты, вероятно, помогут облегчить это чувство.
Частое глотание и прохлада мяты, вероятно, помогут облегчить это чувство.
Симптом изжоги № 3: Чувство жгучей боли
Ощущение жжения в горле — один из самых сильных симптомов изжоги. Это может быть удивительно, но некоторые женщины, испытывающие изжогу, просто ощущают локализованную боль в груди, которую они не сразу связывают с расстройством пищеварения. Будь то боль в груди или в горле, это определенно неприятный недуг беременности.
Употребление сырого яблочного уксуса (ACV), хотя это звучит странно, действительно может помочь облегчить изжогу.Как уже упоминалось, снижение кислотности желудка может спровоцировать изжогу. Небольшие глотки ACV, смешанные с водой в течение дня, помогут сбалансировать кислотность желудочного сока.
Кокосовая вода также может действовать как нейтрализатор кислоты. Если вы чувствуете тошноту и кислоту в горле, немного выпейте. В качестве бонуса кокосовая вода отлично подходит для регидратации, что может быть затруднено во время беременности.
Симптом изжоги №4: Невозможность комфортного отдыха
Нет ничего более неприятного, чем готовиться ко сну только для того, чтобы понять, что изжога мешает вам уснуть.После долгого дня лечь на подушку может показаться раем… пока не начнется горение.
Отдых на левом боку, уже рекомендованный при беременности, может замедлить рефлюкс. Угол наклона живота делает отдых на правом боку плохой идеей для страдающих рефлюксом, поскольку содержимое желудка может легко попасть в пищевод. Когда вы находитесь на левом боку, содержимое должно работать против силы тяжести, чтобы достичь пищевода.
По мере того, как беременность прогрессирует, и матка смещает ваши органы, простое пребывание на левом боку может не принести облегчения.Есть несколько вещей, которые вы можете сделать, чтобы облегчить изжогу, чтобы отдохнуть:
- Избегайте еды в течение часа или около того после того, как лечь в постель
- Сон полулежа на подушках или приподняв изголовье кровати
- Попробуйте выпить небольшой стакан молока или йогурта, чтобы успокоить горло, помня, что длительное употребление молочных продуктов может на самом деле усилить рефлюкс.
 Рассмотрим заменитель коровьего молока, например миндальное молоко.
Рассмотрим заменитель коровьего молока, например миндальное молоко.
Симптом изжоги №5: неприятный привкус во рту
Беременность может вызывать интересный привкус во рту по многим причинам, одна из которых — рефлюкс.Как будто для некоторых было недостаточно сложно найти подходящую еду, странный вкус может сделать это еще сложнее.
Использование вышеуказанных методов нейтрализации запаха, таких как кокосовая вода и уксусный уксус, может помочь предотвратить неприятный привкус. Держите под рукой леденцы со вкусом мяты и лимона, воду и чай, чтобы замаскировать вкус, если он вас беспокоит.
Другие средства от изжоги
Есть много средств, некоторые более новые и некоторые проверенные и проверенные, чтобы помочь предотвратить или облегчить дискомфорт изжоги.
- Дополнительные исследования показывают, что регулярный уход за хиропрактиками может помочь уменьшить изжогу во время и вне беременности
- Поддержание достаточного увлажнения водой
- Продукты с высоким содержанием ферментов, такие как папайя, ананас и авокадо, могут помочь нам более эффективно переваривать и расщеплять продукты
- Ферментированные продукты и пробиотики также содержат ферменты, которые помогают нам расщеплять пищу и поддерживать быстрое пищеварение
- Местное нанесение чистого алоэ вера или геля на грудь и горло
- Если вы курите, отказ от курения может помочь.
 Большое исследование показало, что курильщики чаще испытывают изжогу. Узнайте, как бросить курить во время беременности.
Большое исследование показало, что курильщики чаще испытывают изжогу. Узнайте, как бросить курить во время беременности.
Когда следует беспокоиться из-за изжоги?
Каждый раз, когда вы не уверены в симптоме беременности, всегда полезно обратиться к акушерке или врачу. Вообще говоря, изжога во время беременности считается распространенным заболеванием, которое заканчивается во время или вскоре после рождения. Иногда повод для беспокойства вызывают даже самые распространенные недуги при беременности.
Если вы обнаружите, что из-за сильной тошноты (или боли, связанной с изжогой) вам трудно есть или оставаться гидратированным, рекомендуется обратиться к врачу. Существуют лекарства для лечения изжоги. Имейте в виду, что, хотя лекарства действительно связаны с риском во время беременности, иногда польза от них превышает риск в тяжелых ситуациях, которым не помогают естественные методы лечения. Фармацевт — очень знающий человек, с которым можно поговорить о безопасности любых лекарств.
Если изжога вызывает сильную боль или у вас рвота кровью, немедленно обратитесь к врачу. В очень редких случаях сильная изжога может привести к повреждению пищевода. Эти повреждения часто заживают со временем, но иногда необходимы лекарства.
Беременность может быть наполнена радостью от выращивания ребенка, но, к сожалению, она также может быть наполнена дискомфортом. Прислушиваясь к своему телу, придерживаясь здоровой диеты из цельных продуктов и обращая внимание на свои симптомы, вы можете уменьшить дискомфорт по мере того, как ваш ребенок продолжает расти.
Диспепсия (расстройство желудка) при беременности | Проблемы с беременностью
Диспепсия во время беременности обычно возникает из-за кислотного рефлюкса. Кислотный рефлюкс возникает, когда кислота из желудка попадает в пищевод (пищевод). Это может вызвать изжогу и другие симптомы. Внимание к диете и образу жизни может помочь облегчить симптомы. Обычно используются антациды. Если симптомы не исчезнут, вам могут назначить лекарство, которое предотвращает выработку кислоты в желудке.
Что такое диспепсия?
Диспепсия (несварение желудка) — это термин, который включает группу симптомов (подробно описанных ниже), возникающих из-за проблемы в верхнем отделе кишечника.Кишечник (желудочно-кишечный тракт) — это трубка, которая начинается во рту и заканчивается в анусе. Верхняя кишка включает глотку (пищевод), желудок и первую часть тонкой кишки (двенадцатиперстную кишку). Различные состояния вызывают диспепсию.
Диспепсия возникает примерно у половины всех беременных женщин. Диспепсия при беременности обычно возникает из-за заброса кислоты из желудка в пищевод.
Пищевод и желудок
Когда мы едим, пища проходит через глотку (пищевод) в желудок.Клетки слизистой оболочки желудка вырабатывают кислоту и другие химические вещества, которые помогают переваривать пищу.
Клетки желудка также выделяют слизь, которая защищает их от повреждений, вызванных кислотой. Клетки, выстилающие пищевод, разные и мало защищены от кислоты.
Круглая мышечная полоса (сфинктер) на стыке пищевода и желудка. Это расслабляет, позволяя пище опуститься, но обычно сжимается и останавливает обратную утечку пищи и кислоты (рефлюкс) в пищевод.По сути, сфинктер действует как клапан.
Это расслабляет, позволяя пище опуститься, но обычно сжимается и останавливает обратную утечку пищи и кислоты (рефлюкс) в пищевод.По сути, сфинктер действует как клапан.
Что вызывает кислотный рефлюкс во время беременности?
Кислотный рефлюкс возникает, когда некоторая часть кислоты просачивается (рефлюкс) в глотку (пищевод). Выстилка пищевода может справиться с определенным количеством кислоты. Однако, если количество кислотных рефлюксов превышает обычное, это может вызвать воспаление слизистой оболочки пищевода, которое может вызвать симптомы.
Сфинктер в нижней части пищевода обычно предотвращает кислотный рефлюкс.Считается, что во время беременности:
- Повышенный уровень определенных гормонов, который происходит, оказывает расслабляющее действие на мышцы сфинктера. То есть при беременности снижается герметичность (тонус) сфинктера.
- Размер младенца в животе (животе) вызывает повышенное давление на живот.
Один или оба из перечисленных выше факторов увеличивают вероятность рефлюкса кислоты в пищевод. Диспепсия обычно проходит после рождения ребенка, когда ваши гормоны снова становятся небеременными, и ребенок больше не оказывает повышенного давления на ваш желудок.
Диспепсия обычно проходит после рождения ребенка, когда ваши гормоны снова становятся небеременными, и ребенок больше не оказывает повышенного давления на ваш желудок.
Вероятность развития диспепсии во время беременности выше, если у вас ранее был гастроэзофагеальный рефлюкс до беременности.
Каковы симптомы кислотного рефлюкса и диспепсии беременности?
Симптомы могут варьироваться от легких (в большинстве случаев) до тяжелых. Они могут включать одно или несколько из следующего:
- Изжога. Это чувство жжения, которое поднимается от верхней части живота (живота) или нижней части груди к шее. (Это запутанный термин, поскольку он не имеет никакого отношения к сердцу!)
- Waterbrash.Это внезапный поток слюны с кислым привкусом во рту.
- Боль или дискомфорт в верхней части живота.
- Боль в центре грудной клетки за грудиной.
- Чувство тошноты (тошнота) и тошнота (рвота).
- Вздутие живота.
- Быстрое ощущение сытости после еды.

Симптомы чаще возникают приступами, которые приходят и уходят, а не присутствуют постоянно. Они могут начаться на любом сроке беременности, но обычно более часты или тяжелы в последней трети беременности.Как только ребенок появляется на свет, быстро проходит диспепсия из-за беременности.
Примечание : различные другие проблемы, как связанные с беременностью, так и не связанные с беременностью, иногда путают с диспепсией. Например, боль в правой или левой верхней части живота обычно не связана с диспепсией. Чрезмерная рвота обычно не связана с диспепсией. Если симптомы меняются, не являются типичными, становятся тяжелыми или повторяются (повторяются), вам следует обратиться к врачу.
Нужны ли мне расследования?
Диспепсия во время беременности обычно распознается по типичным симптомам.Обычно в расследованиях нет необходимости.
Изменения образа жизни, которые могут помочь с симптомами
Обычно рекомендуется следующее. Было проведено мало исследований, чтобы доказать, насколько хорошо эти изменения в образе жизни помогают облегчить отток кислоты (рефлюкс) и диспепсию во время беременности. Однако попробовать их, безусловно, стоит.
Постарайтесь избегать определенных продуктов, напитков и обильных приемов пищи
Некоторые продукты и напитки могут усугубить рефлюкс у некоторых людей. (Считается, что некоторые продукты могут расслабить сфинктер и привести к рефлюксу большего количества кислоты.) Трудно сказать, в какой степени определенные продукты способствуют возникновению проблемы. Пусть здравый смысл будет вашим проводником. Если кажется, что пища вызывает симптомы, постарайтесь на время избегать ее, чтобы увидеть, улучшатся ли симптомы. Продукты и напитки, которые, как подозревали, ухудшают симптомы у некоторых людей, включают:
- Мята перечная.
- Помидоры.
- Шоколад.
- Жирные и острые продукты.
- Соки фруктовые.
- Горячие напитки.
- Кофе.
- Алкогольные напитки.(В настоящее время советуют избегать употребления алкоголя во время беременности.)
Также избегайте больших приемов пищи, если они вызывают симптомы. Некоторые женщины считают, что более частое есть небольшими порциями полезно.
Бросьте курить, если вы курильщик
Химические вещества, содержащиеся в сигаретах, расслабляют мышцы сфинктера и повышают вероятность кислотного рефлюкса. Симптомы могут облегчиться, если вы курите и бросите курить. В любом случае настоятельно рекомендуется не курить беременным женщинам и по другим причинам.См. Отдельную брошюру «Беременность и курение».
Имейте хорошую осанку
Лежание или много наклонов вперед в течение дня вызывает рефлюкс. Сгорбленное сидение может оказывать дополнительное давление на желудок, что может усугубить рефлюкс.
Перед сном
Если симптомы возвращаются чаще всего по ночам, лучше ложиться спать с пустым и сухим желудком. Для этого не ешьте последние три часа перед сном и не пейте последние два часа перед сном. Если вы поднимете изголовье кровати на 10-15 см (с крепкими блоками или кирпичами под ножками кровати), это поможет гравитации удержать кислоту от рефлюкса в пищевод.
Рассмотрите любые лекарства, которые вы принимаете.
Некоторые лекарства могут ухудшить симптомы. Маловероятно, что беременные женщины будут принимать какие-либо из этих лекарств, но посоветуйтесь со своим врачом, если вы считаете, что принимаемые вами лекарства могут ухудшить ваши симптомы.
Есть ли лекарства от диспепсии при беременности?
Для многих женщин (особенно с легкими симптомами) достаточно изменить образ жизни, как описано выше, для облегчения диспепсии. Однако, если изменение образа жизни не помогает, могут потребоваться лекарства для лечения диспепсии во время беременности.
Антациды и альгинаты
Антациды — это щелочные жидкости или таблетки, нейтрализующие кислоту. Доза обычно дает быстрое облегчение. Вы можете использовать антациды при легких или нечастых приступах диспепсии. Антациды, содержащие алюминий или магний, можно принимать по мере необходимости. Те, которые содержат кальций, следует использовать только изредка или в течение короткого периода. Следует избегать приема антацидов, содержащих бикарбонат натрия или трисиликат магния, поскольку они могут быть вредными для вашего развивающегося ребенка.
Есть много марок антацидов, которые вы можете купить. Вы также можете получить их по рецепту. Может посоветовать врач или фармацевт. Вот некоторые сведения об антацидах:
- Они могут мешать абсорбции таблеток железа. Следовательно, если вы принимаете добавки железа, их следует принимать в другое время дня. Если возможно, вам следует принять антацид как минимум за два часа до или после приема добавки железа.
- Вероятно, лучше всего использовать устройство с низким содержанием натрия, если у вас высокое кровяное давление или преэклампсия (осложнение беременности).
Альгинаты часто сочетаются с антацидами. Альгинаты помогают защитить пищевод от желудочного сока. Когда они вступают в контакт с желудочной кислотой, они образуют защитную основу и блокируют попадание кислоты в пищевод. Некоторые альгинаты специально лицензированы для использования во время беременности.
Кислотоподавляющие препараты
Омепразол — это кислотоподавляющее лекарство, которое разрешено для использования во время беременности для лечения диспепсии, которая все еще вызывает проблемы, несмотря на любые изменения образа жизни и антациды.Омепразол необходимо принимать регулярно, чтобы он был эффективным.
Ранитидин — другое лекарство, которое можно использовать вместо омепразола. Это лекарство работает за счет уменьшения количества кислоты, которую вырабатывает желудок. Обычно он довольно хорошо облегчает симптомы диспепсии. Примечание : ранитидин не лицензирован для использования во время беременности производителями. Тем не менее, он использовался во время беременности в течение многих лет, и не было сообщений о вреде для развивающегося ребенка. Обычно это считается безопасным.Ранитидин также необходимо принимать регулярно (а не только при симптомах диспепсии), чтобы он был эффективным.
Примечание : беременным можно использовать только ранитидин и омепразол. Не следует использовать другие лекарства, которые обычно используются при изжоге, диспепсии, кислотном рефлюксе и т. Д. Например, циметидин, эзомепразол, лансопразол и пантопразол. Неизвестно, безопасны ли эти другие лекарства во время беременности.
Причины и лечение головной боли во время беременности
Головные боли — частый дискомфорт при беременности.От гормональных изменений до внезапного прекращения употребления кофе и плохого сна — существует множество причин, по которым беременность может вызвать головную боль. Головные боли могут быть болью в шее (ну, больше похоже на головную боль), но обычно они не опасны для мам и младенцев. Вот что вам нужно знать о причинах, профилактике и лечении головных болей во время беременности.
Веривелл / Брианна ГилмартинПричины
У женщин время от времени болит голова, поэтому неудивительно, что они появляются и во время беременности.Причина не всегда известна, но многие вещи могут вызвать головную боль во время беременности. Некоторые причины (этот список не является исчерпывающим) включают:
- Гормональные изменения
- Голод
- Низкий уровень сахара в крови
- Обезвоживание
- Отказ от кофеина
- Недостаток сна
- Зрительное напряжение из-за изменений в вашем зрении или слишком долгого просмотра экрана на компьютере или телефоне
- Эмоциональное или физическое напряжение
- Напряжение мышц в результате изменения осанки по мере роста ребенка и набора веса
- Высокое кровяное давление во время беременности
Лечение
До беременности вашим основным методом лечения головной боли могло быть обезболивающее.Но теперь, когда вы этого ожидаете, вы можете попробовать справиться с болью другими способами и использовать лекарства в крайнем случае. Вот несколько альтернативных способов справиться с головной болью во время беременности.
- Отдохните в темной комнате: Выключите свет и уменьшите громкость телевизора или выключите его и попробуйте вздремнуть.
- Используйте горячие и холодные полотенца: Чередуйте тепло и холод на голове, где она болит.
- Примите ванну: Если вы не испытываете осложнений при беременности и ваш врач говорит, что принимать ванну безопасно, вы можете расслабиться в теплой ванне.
- Попробуйте естественные медицинские услуги: Альтернативные методы лечения, такие как массаж, хиропрактика или иглоукалывание, могут помочь облегчить головные боли. Обязательно выберите лицензированных специалистов для удовлетворения всех ваших естественных потребностей в уходе за здоровьем и поговорите также со своим врачом, особенно если у вас есть какие-либо проблемы с беременностью.
- Запишитесь на прием к офтальмологу: Беременность может повлиять на ваши глаза, сделав их сухими и изменив ваше зрение. Ваш глазной врач может предложить варианты, которые помогут облегчить головную боль при проблемах с глазами.
- Обратитесь за помощью: Если у вас есть другие дети, попросите помощи у друга или члена семьи, чтобы вы могли немного отдохнуть. Люди, которым вы небезразличны, часто более чем рады помочь.
- Обратитесь к своему акушеру / гинекологу: При постоянных или усиливающихся головных болях посоветуйтесь с вашим акушером.
Лекарство
Если вы можете справиться с эпизодической головной болью, не применяя обезболивающие, это прекрасно. Но иногда хронические головные боли или сильные мигрени просто невыносимы.Вы не должны страдать от боли только потому, что у вас есть ребенок.
Это не означает, что вам следует принимать лекарства, отпускаемые без рецепта, или лекарства от мигрени в аптечке. Теперь, когда вы беременны, вам нужно более осторожно относиться к тому, что вы используете для снятия боли. Итак, позвоните своему врачу. Они скажут вам, какое обезболивающее, отпускаемое без рецепта, безопасно, или назначат лекарство, если оно вам нужно. Общие рекомендации включают следующее:
- Тайленол (ацетаминофен) считается безопасным для беременных, но его следует принимать только в низких дозах при необходимости.
- НПВП (мотрин, алев или адвил) и аспирин обычно не рекомендуются во время беременности, особенно после 20 недель беременности.
- При мигрени ваш врач может выписать вам рецептурные лекарства для лечения мигрени, тошноты и боли.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов больше не рекомендует использовать НПВП после 20 недель беременности. Эти препараты были связаны с различными серьезными осложнениями, включая проблемы с сердцем и почками, низкий уровень околоплодных вод, преждевременные роды, выкидыш и мертворождение.
Головные боли, связанные с кофеином
Кофеин — это наркотик. Это вызывает привыкание, и ваше тело может стать от него зависимым. Если вы любите свой кофе или газированные напитки и внезапно бросаете их пить, когда обнаруживаете, что беременны, вы можете отказаться от кофеина. Отказ от кофеина может вызвать усталость, раздражительность, дрожь и, да, головную боль.
Так что, если у вас заболела голова сразу после того, как вы бросили пить кофе, это, вероятно, связано с отменой кофеина. Вашему организму может потребоваться несколько дней, чтобы приспособиться к отсутствию кофеина, поэтому вот несколько советов, которые помогут вам это сделать.
- Сокращайте потребление кофеина медленно: Если возможно, не откажитесь от кофеиновой холодной индейки. Вашему телу станет легче, если вы будете сокращать его постепенно. Если у вас все же болит голова, может помочь небольшое количество кофеина, которое не оказывает вредного воздействия. Вы также можете попробовать кофе или чай без кофеина.
- Найдите другие способы повысить свою энергию: Напитки с кофеином придают вам энергию, поэтому вы можете почувствовать усталость и потерять энергию при переходе на кофе без кофеина или газированные напитки без кофеина, особенно в полдень.Если вы чувствуете себя вялым, попробуйте дать себе естественный заряд энергии, перекусив, подышав свежим воздухом или прогулявшись.
- Избегайте обезвоживания: Не пропускайте перерыв на напитки только потому, что это уже не перерыв на кофе. Вам по-прежнему нужны жидкости, поэтому пейте много воды или других напитков, не содержащих кофеина.
- Ложитесь спать пораньше: Чтобы поддерживать уровень энергии в течение дня, постарайтесь достаточно отдыхать ночью.
Синусовая головная боль
Аллергия или инфекция носовых пазух могут вызывать боль и давление во лбу, вокруг глаз и на переносице.У вас также может быть заложенность носа или насморк и высокая температура.
Позвоните своему врачу, если считаете, что у вас болит голова в пазухах. Ваш врач может назначить антибиотик, если у вас инфекция носовых пазух.
Вы также можете лечить головную боль в носовых пазухах:
- Пытаться держаться подальше от вещей, которые могут вызывать у вас аллергию
- Использование физиологического спрея для носа или нети-пота, чтобы помочь разжижить и очистить слизь
- Использование увлажнителя или удерживание головы над дымящейся миской с водой с полотенцем над головой и чашей
- Обильное питье
- Дополнительный отдых
Не все отпускаемые без рецепта лекарства от аллергии и обезболивающие можно принимать во время беременности.Итак, если вы считаете, что вам нужно антигистаминное или болеутоляющее, поговорите со своим врачом о том, какое лекарство безопасно для вас.
Головные боли напряжения
Вы можете получить головную боль от напряжения из-за беспокойства или стресса. Это может казаться стеснением вокруг головы, а также может ощущаться в области затылка и шеи. Чтобы облегчить головную боль напряжения, вы можете:
- Положите пакет со льдом или холодное полотенце на шею сзади, чтобы снять напряжение.
- Делайте перерывы, чтобы встать и прогуляться, если вы весь день сидите за компьютером или столом по работе.
- Попробуйте йогу для беременных, упражнения на легкую растяжку шеи и дыхательные упражнения, которые помогут снять напряжение мышц шеи и спины.
- Примите теплую ванну или душ.
- Отдыхайте с поднятыми ногами.
Мигрень
Мигрени более интенсивны, чем типичные головные боли. Пульсирующая, ноющая боль часто сопровождается другими симптомами, такими как тошнота, рвота, головокружение, нечеткое зрение и чувствительность к свету и звуку.Некоторые женщины, страдающие мигренью, обнаруживают, что во время беременности им становится лучше, но это не всегда так.
Если у вас возникают головные боли при мигрени, вы можете попытаться определить и избегать вещей, которые обычно вызывают мигрень, в том числе:
- Определенные продукты или запахи
- Алкоголь (которого в любом случае следует избегать во время беременности)
- Кофеин
- Стресс
- Истощение
- Яркий свет
Вы также можете:
- Отдых в тихом, темном месте
- Используйте техники релаксации
- Приложите к голове пакеты со льдом
- Попробуйте альтернативные методы лечения, такие как массаж или иглоукалывание
Если ваша мигрень слишком сильна и вам нужны лекарства, поговорите со своим врачом.
Любая сильная, неумолимая головная боль, пробуждающая вас ото сна, должна быть оценена вашим лечащим врачом.
Профилактика головной боли
Головные боли — это часть жизни. Поскольку у них не всегда есть очевидная причина, и вы можете получить ее из-за вещей, которые вы не можете контролировать, например, простуды, невозможно полностью предотвратить их. Но есть кое-что, что вы можете сделать, чтобы отпугнуть их.
- Избегайте триггеров: Если вы можете выяснить, какие продукты, растения или запахи вызывают у вас головную боль, вы можете держаться от них подальше.
- Сохраняйте водный баланс: Недостаточное потребление воды или потеря слишком большого количества воды в организме в жаркий день или во время физических упражнений может привести к головной боли, поэтому пейте много воды, чтобы предотвратить обезвоживание.
- Не пропускайте приемы пищи: Голод и низкий уровень сахара в крови могут вызвать головную боль, поэтому старайтесь придерживаться сбалансированной диеты. Ешьте три раза в день плюс несколько здоровых перекусов, чтобы поддерживать стабильный уровень сахара в крови. Носите с собой здоровые перекусы, богатые белком и цельнозерновыми продуктами, чтобы вам не приходилось долгое время оставаться без еды.
- Постарайтесь как можно больше отдохнуть: Чтобы побороть усталость, выспитесь ночью и по возможности вздремните днем.
- Используйте техники релаксации: Медитация, прослушивание музыки, выполнение легких упражнений, таких как йога, и другие способы снятия стресса могут помочь уменьшить беспокойство и стресс.
- Помните о своем стрессе: Если вы испытываете слишком сильный стресс и вам нужна помощь, чтобы справиться с ним, поговорите со своим врачом.
- Постарайтесь улучшить осанку: Ссутуиться так легко, поэтому попробуйте сесть прямо и ходить, расправив плечи.Правильная осанка помогает предотвратить напряжение мышц спины и шеи, особенно когда ваш ребенок и ваш живот растут.
Когда звонить врачу
В большинстве случаев головная боль — это просто головная боль, и она проходит, когда вы что-то съедите или немного отдохнете.
Сильная головная боль, которая не проходит в течение нескольких часов, усиливается или возвращается снова, может быть признаком осложнения беременности, поэтому вам следует позвонить своему врачу.
Также следует сообщить врачу:
- Прежде чем принимать какие-либо лекарства или травяные добавки для лечения головной боли, убедитесь, что это безопасно.
- Если ваши естественные методы лечения не работают
- Если у вас жар, давление вокруг глаз или заложенный нос
- Если у вас головная боль и высокое кровяное давление в анамнезе
- Если у вас появилась головная боль после 20-й недели беременности
- Если у вас есть боль наряду с другими симптомами, такими как тошнота, нечеткое зрение, боль в животе или отек тела
- Если у вас болит голова после падения и удара головой
Слово Verywell
Головные боли могут быть болезненными и раздражающими.Еще хуже, когда вы беременны, и вам нужно быть осторожным с лекарствами. Но, понимая, что может вызвать головную боль, вы можете попытаться предотвратить ее. И если вы его получите, вы будете лучше подготовлены к тому, чтобы с ним справиться.
К счастью, большинство головных болей во время беременности — это просто боль и не опасна для вас или вашего ребенка. Обычно они уходят сами, выпив немного жидкости, перекусив и немного расслабившись. Однако не бойтесь вызывать врача, особенно если это длится долго, ухудшается или у вас есть какие-либо другие симптомы наряду с головной болью.
.

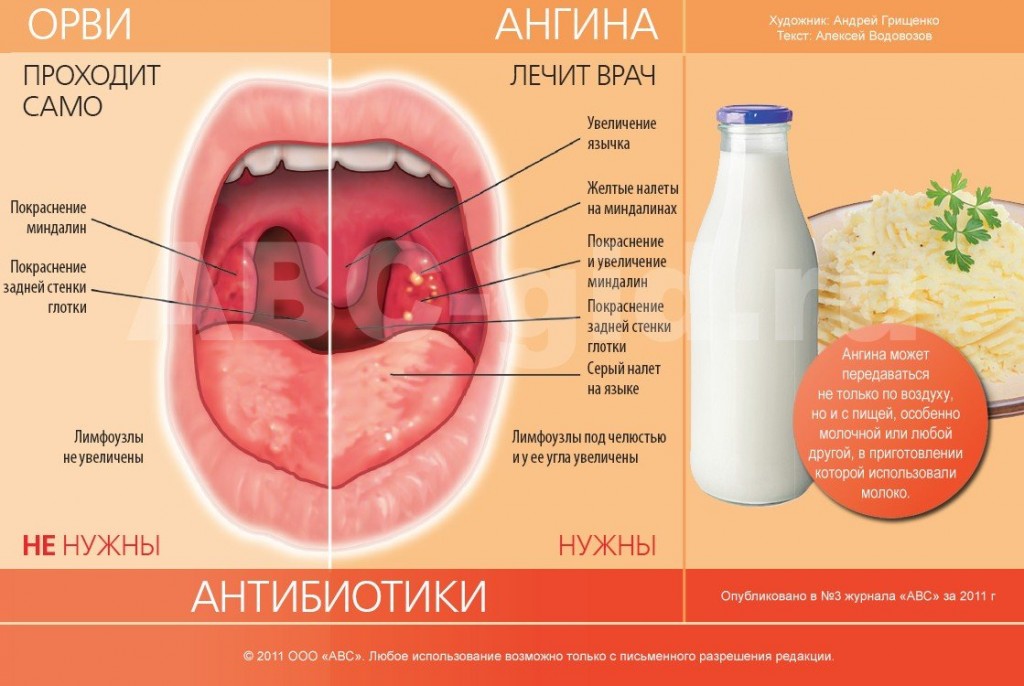


 Несмотря на то, что этот препарат способен проникать через плаценту, он не наносит вреда плоду.
Несмотря на то, что этот препарат способен проникать через плаценту, он не наносит вреда плоду. В противном случае держите напитки слегка теплыми или комнатной температуры и избегайте обезвоживания.
В противном случае держите напитки слегка теплыми или комнатной температуры и избегайте обезвоживания. В противном случае держите напитки слегка теплыми или комнатной температуры и избегайте обезвоживания.
В противном случае держите напитки слегка теплыми или комнатной температуры и избегайте обезвоживания.
 Пока вы беременны, не принимайте аспирин или лекарства, содержащие аспирин, если только ваш врач не разрешит это.
Пока вы беременны, не принимайте аспирин или лекарства, содержащие аспирин, если только ваш врач не разрешит это. Рассмотрим заменитель коровьего молока, например миндальное молоко.
Рассмотрим заменитель коровьего молока, например миндальное молоко. Большое исследование показало, что курильщики чаще испытывают изжогу. Узнайте, как бросить курить во время беременности.
Большое исследование показало, что курильщики чаще испытывают изжогу. Узнайте, как бросить курить во время беременности.