Почему течет кровь из носа?
Порой у человека может пойти кровь из носа, причем вне зависимости от возраста. Как правило, это не опасно и вполне объяснимо. Но так бывает не всегда, поскольку носовое кровотечение может быть вызвано вполне серьезными причинами, о которых вы не догадываетесь. Сейчас рассмотрим, что необходимо сделать, если из носа течет кровь и в каких случаях стоит обратиться к специалисту.
Причины кровотечения
Повышенное давление. В носу содержится большое количество нервных окончаний и тонких кровеносных сосудов, которые могут порваться из-за повышения артериального давления.
Механические повреждения. По причине хрупкости капилляров в носу кровь может пойти в результате даже легкого повреждения, например, носовым платком при насморке. Также во время простуды сосуды отекают и могут лопнуть.
Сухой воздух. Сейчас это одна из наиболее актуальных причин, поскольку зимой, на морозе или в помещении, где воздух высушен, слизистая оболочка носа пересыхает из-за чего также может пойти кровь из носа.
Помимо проблем именно в носовой полости, есть ряд причин, касающихся нарушений работы всего организма, которые могут стать причиной кровотечения. Например, при некоторых заболеваниях сердечно-сосудистой системы, гипертонии, атеросклеротических поражениях сосудов головного мозга, проблемах с кровообращением в шейном отделе позвоночника нарушается кровообращение, в результате чего повышается давление в носовых капиллярах. Таким образом, кровотечение из носа может сигнализировать о серьезных проблемах со здоровьем.
Также специалисты отмечают, что кровотечение из носа без видимых на это причин может быть симптомом проблем со свертываемостью крови в результате дефицита витаминов или же передозировки лекарств.
Помимо всего прочего, причиной кровотечения может быть повышенная температура тела в результате перегрева на солнце, лихорадки при развитии инфекционного заболевания, а также у беременных в результате гормонального всплеска.
Что делать, если у вас из носа течет кровь?
- Сядьте прямо так, чтобы голова была немного наклонена вперед.
 Помните, что запрокидывать голову назад запрещено — кровь не должна стекать в область горла.
Помните, что запрокидывать голову назад запрещено — кровь не должна стекать в область горла. - Зажмите мягкую область переносицы (может крылья носа?) минут на 10-15, дышите ртом.
- Приложите к носу что-то прохладное (снег или мокрый платок)
- Если по истечении 15 минут кровь продолжает идти, вызывайте скорую.
Помните, что частые кровотечения – веский повод обратиться к врачу.
Ссылка на источник
Почему слезятся глаза и что с этим делать
Постоянное слезотечение — первый признак того, что с глазами что-то не так. Чаще всего они, конечно, чешутся и слезятся из-за внешних раздражителей: яркого солнца, резкого ветра или слишком холодного воздуха. Но есть и другие причины, куда более серьёзные.
Почему слезятся глаза, что с этим делать и в каких случаях нужно немедленно обращаться к врачу-офтальмологу — расскажем подробнее.
Основные причины слезотечения
Иногда неприятные ощущения в глазах и появление слёз указывают на то, что с организмом что-то не в порядке. Иногда — на появление инородного тела, которое достаточно просто удалить. Иногда — на перенапряжение. Прежде чем отправляться к специалисту, стоит попытаться выявить, к какой категории относится ваш случай.
Иногда — на появление инородного тела, которое достаточно просто удалить. Иногда — на перенапряжение. Прежде чем отправляться к специалисту, стоит попытаться выявить, к какой категории относится ваш случай.
Нехватка витаминов
Если глаза режет часто, утром и вечером, вне зависимости от того, долго ли вы работаете за компьютером — скорее всего, причина кроется в недостатке витаминов. Обычно к проблемам с глазами прилагается снижение выносливости, быстрая усталость, а временами — сильные головные боли.
Чтобы восполнить этот недостаток, можно принимать витаминные комплексы в каплях или таблетках, а также добавить в рацион продукты, которые содержат нужные элементы.
Неподходящие контактные линзы
Если вы подбирали их сами, скорее всего, могли и ошибиться. Иногда линзы бывают слишком жёсткими, попросту просроченными, недостаточно хорошо обработанными раствором. Не забывайте о гигиене и лучше консультируйтесь у врача, прежде чем менять очки на линзы.
Некачественная косметика
Бывает так, что человек делает полный макияж, выходит на улицу — и слёзы начинают течь рекой. Проблема либо в дешёвой едкой туши, либо в неаккуратном нанесении прессованных теней — крошки могли просто попасть в глаз.
Если вы любите краситься, обязательно обращайте внимание на составы и по возможности покупайте гипоаллергенную косметику — на глаза стоит наносить только качественную продукцию.
Простуда и воспалительные процессы
Часто слезящиеся глаза как у взрослых, так и у детей — один из наиболее очевидных симптомов простуды. Если же при этом вы ещё и шмыгаете носом и кашляете, всё достаточно ясно: немедленно в поликлинику по месту жительства.
Как правило, в таких ситуациях глаза перестают слезиться довольно быстро — хватает нескольких дней интенсивного лечения.
Аллергия
Иногда слезоточивость — один из признаков аллергической реакции на какой-то продукт, пыльцу или шерсть. Обычно слёзы начинают течь, когда вы находитесь рядом с источником аллергена или съедаете что-то не то, поэтому избавиться от такого симптома довольно просто: примите антигистаминный препарат.
Обычно слёзы начинают течь, когда вы находитесь рядом с источником аллергена или съедаете что-то не то, поэтому избавиться от такого симптома довольно просто: примите антигистаминный препарат.
Сильная усталость
Если вы целый день работаете за компьютером и встаёте из-за стола глубокой ночью, удивляться нечему: разумеется, глаза будут болеть, опухать и слезиться. Чтобы не наносить зрению большой урон, почаще меняйте деятельность, занимайтесь гимнастикой для глаз и попросите специалиста выписать вам капли, которые облегчат нагрузку.
Что обязательно нужно сделать, если слезятся глаза?
Случаи бывают разные, но первой реакцией непременно должен быть звонок офтальмологу. Если слёзы текут после операции по восстановлению зрения, он пропишет препараты, которые помогут быстрее восстановиться, если же резь и другие сопутствующие симптомы возникли из-за инородного тела — извлечёт его. Так или иначе, лучше не заниматься самодеятельностью и обратиться за помощью к профессионалу.
Рекомендации после синус-лифтинга, общие ограничения, когда спадает отек
Содержание:
- Общие ограничения после синус-лифтинга
- Когда спадает отек после синус лифтинга
- Почему после синус лифтинга болит голова
- Как заживает синус-лифтинг
- Что делать если после синус-лифтинга заложен нос
- Гайморит после синус лифтинга: что делать
- Когда ставят имплант после синус-лифтинга
Наращивание костной ткани на верхней челюсти необходимо для качественной установки имплантатов. Агументацию делают по двум методикам: закрытой, иначе транскрестальной или открытой — латеральной. В первом случае процедура бережная и менее болезненная, поэтому послеоперационная реабилитация проходит легче и быстрее. Осложнения после открытого синус-лифтинга наиболее вероятны, а полное восстановление займет около полугода.
В этот период, особенно первые недели, нужно строго следовать советам врача. Если не придерживаться рекомендаций, то могут возникнуть осложнения, вплоть до отторжения искусственной конструкции. Гарантированный результат качественной имплантации можно получить только если пациент и доктор действуют в тандеме.
После окончания операции врач рассказывает пациенту о правилах реабилитационного периода. Для обеих методик они будут схожи. Особенно важно обратить внимание на те пункты, которые могут быстро вызвать негативные последствия.
Чего нельзя делать:
- сморкаться;
- надувать щеки;
- чихать;
- жевать на стороне, где проводилась операция;
- кушать твердую, грубую, горячую пищу;
- использовать зубочистку или жесткую зубную щетку рядом с оперированной областью;
- пить через соломинку;
- перегревать организм;
- заниматься спортом, тяжелым физическим трудом;
- летать на самолете;
- погружаться с аквалангом.

Некоторые пункты напрямую связаны с давлением в гайморовых пазухах. Например, почему нельзя сморкаться после синус-лифтинга? При сморкании в пазухах носа увеличивается давление, поэтому ткани подвергаются нагрузке. Так как нижний край гайморовой пазухи был приподнят и под дно был введен костнопластический материал, то ткани воспалены, испытывают нагрузку, поэтому легко могут повредиться. Если кажется что из носа что-то течет, то достаточно промокнуть область вокруг ноздрей салфеткой или аккуратно промыть нос солевым раствором.
То же самое можно сказать про чиханье, особенно, когда носовые ходы зажаты пальцами и закрыт рот. Если невозможно сдержаться, то чихать нужно с открытым ртом для снижения давления внутри носа. Гайморит после синус-лифтинга — одно из самых частых осложнений, которые возникают в результате перфорации дна пазухи. Чихать, втягивать жидкость через соломинку, надувать щеки и летать на самолете нельзя как минимум две недели после процедуры. А погружение на глубину с аквалангом противопоказано в течение месяца.
А погружение на глубину с аквалангом противопоказано в течение месяца.
Для того чтобы рана быстрее затянулась и инфекция не проникла со стороны ротовой полости, необходимо исключить все травмирующие факторы. Сигареты, алкоголь после синус-лифтинга недопустимы. Кушать нужно мягкую, жидкую пищу комфортной температуры, ограничить острые блюда. Не засовывать в рот предметы, которые могут случайно задеть рану, например, зубочистку.
Кровотечение после синус лифтинга может возникнуть, если подвергать организм интенсивным физическим нагрузкам или перегреву. Нельзя посещать баню, сауну, загорать на пляже. Любой тяжелый труд стоит отложить на две недели. Рекомендуется больше отдыхать, для поддержания хорошей физической формы можно ежедневно гулять.
Любые инвазивные процедуры сопровождаются отечностью, покраснением мягких тканей. Это связано с иммунным ответом на вторжение чужеродных элементов в организм.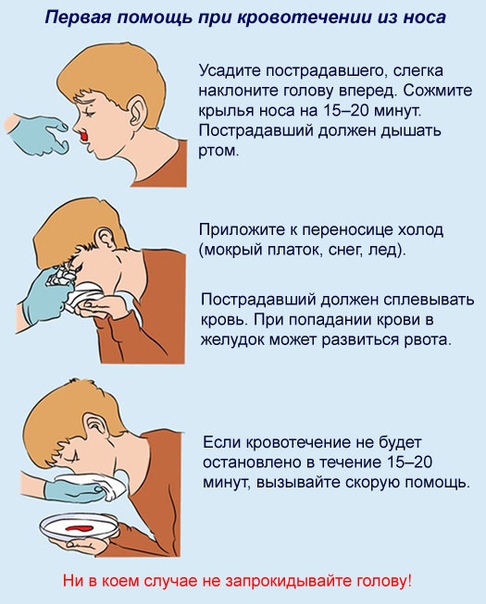 Возле раны скапливается жидкость, которая распространяется на соседние ткани. Опухать могут десна, язык, щеки, челюсть, губы. Если нет инфекции, то проблема исчезает сама по себе уже через несколько дней.
Возле раны скапливается жидкость, которая распространяется на соседние ткани. Опухать могут десна, язык, щеки, челюсть, губы. Если нет инфекции, то проблема исчезает сама по себе уже через несколько дней.
Если после синус-лифтинга опухла щека, то отек можно устранить быстрее, приложив к опухшему месту холодный компресс. Для этого нужно взять лед или замороженные продукты, обернуть их пищевой пленкой (полиэтиленовым пакетом) и полотенцем. Компресс прикладывается к щеке несколько раз в день примерно на 20 минут.
Если отечность не спадает, а наоборот, нарастает, при этом усиливается боль, то возможно возникло осложнение. В этом случае нужно незамедлительно обратиться к врачу, который проводил процедуру.
После окончания действия анестезии возникают болезненные ощущения. Боль появляется не только в оперированной зоне, но и распространяется на соседние области. Может болеть вся верхняя челюсть, нижние зубы, нос, голова, горло. Иногда повышается температура тела, то есть присутствуют симптомы, свойственные воспалительной реакции организма.
Иногда повышается температура тела, то есть присутствуют симптомы, свойственные воспалительной реакции организма.
Через несколько дней боли должны пройти или утихнуть до терпимой стадии. В первое время устранить болевой синдром помогут анальгетики.
Полная реабилитация занимает от 4 до 9 месяцев. Время за которое восстанавливаются ткани зависит от индивидуальных особенностей пациента, сложности операции, соблюдения предписаний врача.
Десна заживает около одной, двух недель. Уже на 7 — 10 день снимают швы, если был использован не рассасывающий шовный материал. Постепенно происходит восстановление более глубоких тканей.
Насморк часто возникает после операции, особенно если травмирована гайморова пазуха. Течь из носа может также по причине отека, который распространяется от раны. В любом случае, с целью профилактики осложнений рекомендуется делать холодные компрессы. Их прикладывают к щеке в проекции оперируемой зоны. В первые пару дней процедуру нужно делать как можно чаще.
Их прикладывают к щеке в проекции оперируемой зоны. В первые пару дней процедуру нужно делать как можно чаще.
Капли в нос после синус -ифтинга должны выполнять сосудосуживающее действие. Они облегчают носовое дыхание за счет уменьшения отечности слизистых. При этом нужно следовать инструкции, так как частое закапывание вызывает привыкание и вазомоторный ринит. При сопутствующей инфекции врач может назначить антибактериальные капли.
Воспаление гайморовой пазухи чаще всего возникает из-за перфорации ее дна. Внутрь носа проникает инфекция и начинает развиваться. В первые дни этот процесс незаметен из-за общего недомогания и последствий операции: отеков, болей, повышения температуры тела. Однако если в течение трех, четырех дней острые симптомы не проходят или хотя бы не снижаются, то это серьезный повод для обращения к врачу.
После подтверждения диагноза на компьютерной томографии, врач назначает лечение. Сначала гайморову пазуху вскрывают, удаляют гнойный экссудат, поврежденные ткани, затем проводят промывание антисептиками. После операции пациенту назначают курс антибиотикотерапии.
Сначала гайморову пазуху вскрывают, удаляют гнойный экссудат, поврежденные ткани, затем проводят промывание антисептиками. После операции пациенту назначают курс антибиотикотерапии.
Для устранения отека слизистых выписывают сосудосуживающие капли. Также рекомендуется промывать пазухи антисептическими растворами. В качестве антисептика можно использовать кипяченую воду с солью. На один литр жидкости добавляют 1 столовую ложку поваренной или морской соли. Полоскают несколько раз в днеь.
Имплантацию искусственного корня могут проводить вместе с наращиванием кости или после реабилитационного периода. Совмещение процедур возможно, если костная ткань имеет достаточную толщину, а ее высота не ниже 6 — 7 миллиметров, то есть при закрытом синус-лифтинге.
При открытой методике одномоментная имплантация проводится крайне редко. Кроме того, сложная операция может стать причиной различных осложнений и вероятность отторжения имплантата повышается.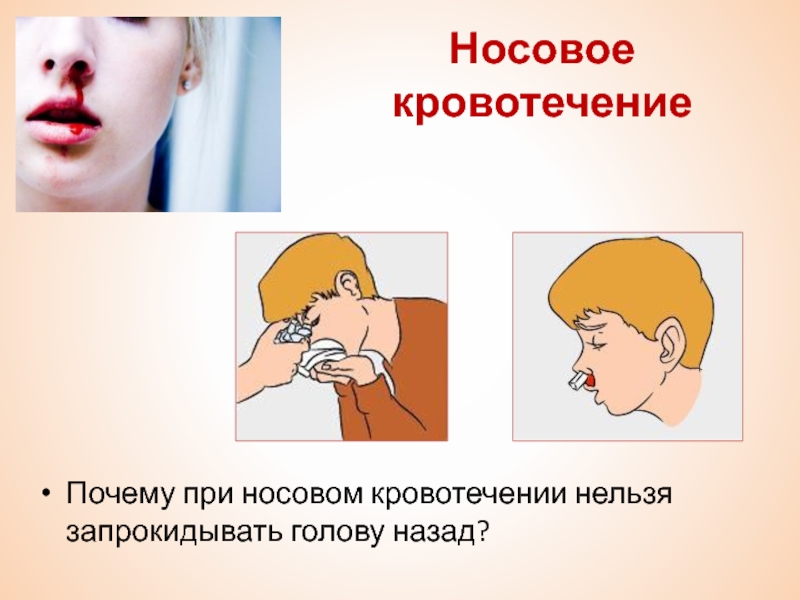
Если процедуры проводят отдельно, то вживление искусственного корня проводят через полгода после наращивания кости. К этому времени мягкие и костные ткани полностью восстанавливаются.
Ретинобластома (Краткая информация)
Ретинобластома — это рак глаза. В нашем тексте Вы получите важную информацию о том, что это за болезнь, как часто она встречается, почему ею может заболеть ребёнок, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Maria Yiallouros, erstellt am: 2016/04/04, редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Dr. med. Christine Jurklies; Dr. med. Petra Temming, Переводчик: Dr. Maria Schneider, Последнее изменение: 2021/01/26 doi:10.1591/poh.retino-patinfo.kurz.1.20120611
Что такое ретинобластома?
Ретинобластома – это редкий вид рака глаза. Опухоль вырастает в сетчатке глаза (медицинский термин сетчатки – ретина) и встречается она почти всегда только у детей. У этой болезни бывает наследственная и ненаследственная форма. Если ретинобластома наследственная, то у членов семьи есть предрасположенность к тому, что кто-то из них может заболеть. Если ретинобластома ненаследственная, то рак глаза возникает спонтанно, то есть клетки сетчатки глаза сами по себе начинают изменяться.
У этой болезни бывает наследственная и ненаследственная форма. Если ретинобластома наследственная, то у членов семьи есть предрасположенность к тому, что кто-то из них может заболеть. Если ретинобластома ненаследственная, то рак глаза возникает спонтанно, то есть клетки сетчатки глаза сами по себе начинают изменяться.
Ретинобластома может затрагивать один глаз, или сразу оба глаза. Чаще всего она вырастает только в одном глазу (специалисты называют это односторонней ретинобластомой, или унилатеральной опухолью). У примерно одной трети детей опухоль начинает расти одновременно в обоих глазах (специалисты называют её двусторонней ретинобластомой, или билатеральной опухолью). Если рак появляется сразу в обоих глазах, то это почти всегда говорит о наследственной ретинобластоме. Односторонние ретинобластомы, как правило, не являются наследственными. Опухоль может расти в одном участке глаза (в таком случае врачи называют её унифокальной), или одновременно в нескольких участках (тогда врачи говорят о мультифокальной опухоли).
Обычно ретинобластомы вырастают быстро. Они могут появляться внутри глазного яблока. Оттуда они прорастают в глазницу и по зрительному нерву [зрительный нерв] уходят в головной мозг, раковые клетки попадают в центральную нервную систему [ЦНС]. Если болезнь на поздней стадии, то раковые клетки по кровеносным и/или лимфатическим путям попадают в другие органы. Если болезнь не лечить, то она почти всегда смертельна. Только в крайне редких случаях (у 1-2% детей) опухоль спонтанно исчезает сама по себе. В таком случае специалисты говорят о спонтанной регрессии.
Как часто у детей встречается ретинобластома?
Из всех видов внутриглазного рака ретинобластома является самым частым видом рака у детей. В Германии ежегодно заболевает ретинобластомой около 40 детей и подростков в возрасте до 15 лет. Другими словами ежегодно из 18.000 новорожденных один ребёнок заболевает ретинобластомой. Но в целом этот вид рака встречается редко. По данным Детского Ракового Регистра (г.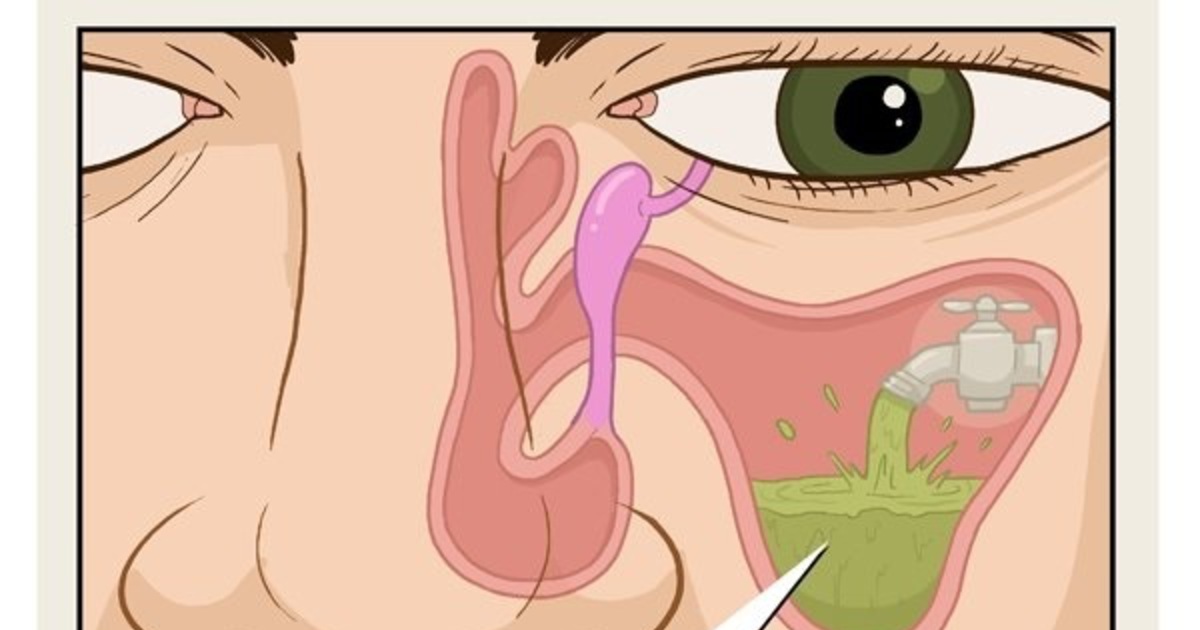 Майнц) ретинобластома составляет около 2 % из всех онкологических заболеваний у детей и подростков.
Майнц) ретинобластома составляет около 2 % из всех онкологических заболеваний у детей и подростков.
Как правило, ретинобластома встречается у младенцев и детей младшего возраста, то есть практически всегда — в возрасте до 5 лет. Почти 80 % заболевших – это дети младше четырёх лет. Дети старше шести лет крайне редко заболевают ретинобластомой.
Почему дети заболевают ретинобластомой?
Ретинобластомы появляются тогда, когда происходят два генетических [генетический] изменения (две мутации) в клетках-предшественниках сетчатки, в так называемых ретинобластах. Эти изменения (мутации) могут спонтанно появляться в самих клетках сетчатки. Но мутации также могут находиться уже в зародышевых клетках [зародышевые клетки ], а значит и во всех клетках организма; тогда такие мутации передаются по наследству, то есть являются врождёнными.
У большинства заболевших – это около 60% всех детей – ретинобластомы не являются наследственными. Это значит, что изменения появились только у заболевшего ребёнка (специалисты называют такие мутации термином „спорадические“), и мутация находится изолированно только в опухолевых клетках. Но 40% ретинобластом являются врождёнными. Примерно в четверти этих случаев (то есть от 10 до 15% всех пациентов) уже были известны заболевания ретинобластомой в семье. Когда известно, что в семье уже кто-то болел этим видом рака, то специалисты говорят о семейной ретинобластоме. Другие врождённые ретинобластомы появляются у детей впервые.
Это значит, что изменения появились только у заболевшего ребёнка (специалисты называют такие мутации термином „спорадические“), и мутация находится изолированно только в опухолевых клетках. Но 40% ретинобластом являются врождёнными. Примерно в четверти этих случаев (то есть от 10 до 15% всех пациентов) уже были известны заболевания ретинобластомой в семье. Когда известно, что в семье уже кто-то болел этим видом рака, то специалисты говорят о семейной ретинобластоме. Другие врождённые ретинобластомы появляются у детей впервые.
Независимо от того, является ли ретинобластома наследственной или нет, специалисты всегда находят генетические изменения в так называемом гене ретинобластомы [ген ретинобластомы], который находится на 13 хромосоме [хромосомы]. Так как у человека каждая клетка содержит двойной набор хромосом, то это значит, что ген ретинобластомы тоже дублируется (в каждой клетке есть два так называемых аллеля [аллель] гена ретинобластомы). Опухоль начинает расти только тогда, когда изменения есть в обоих аллелях.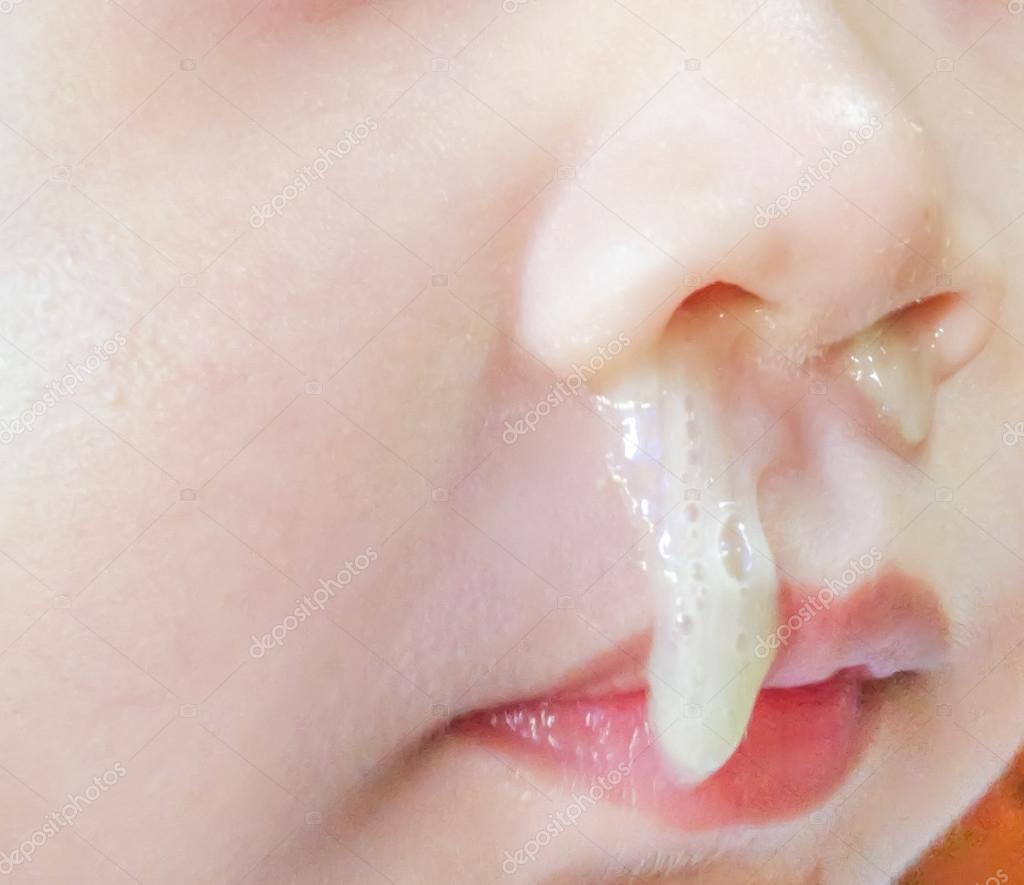
Более подробную информацию о генетической классификации ретинобластом, о том, как часто они появляются и как они возникают, можно прочитать в разделе «Генетика ретинобластомы / Как болезнь передаётся по наследству?»
Какие бывают симптомы болезни?
Пока ретинобластома очень маленького размера, то обычно дети ни на что не жалуются. Довольно долгое время болезнь себя никак не проявляет, у детей нет никаких симптомов. Первые жалобы появляются тогда, когда опухоль становится больше, или она начинает прорастать в другие части глаза. Ребёнок начинает терять зрение, иногда вплоть до полной слепоты. Острота зрения обоих глаз становится разной и поэтому у детей может появиться косоглазие (встречается у примерно от 25 до 30% заболевших).
Самым частым первым симптомом, по которому примерно у одной трети детей находят ретинобластому, является белое свечение зрачка при определённом освещении (на языке специалистов этот симптом называется лейкокория).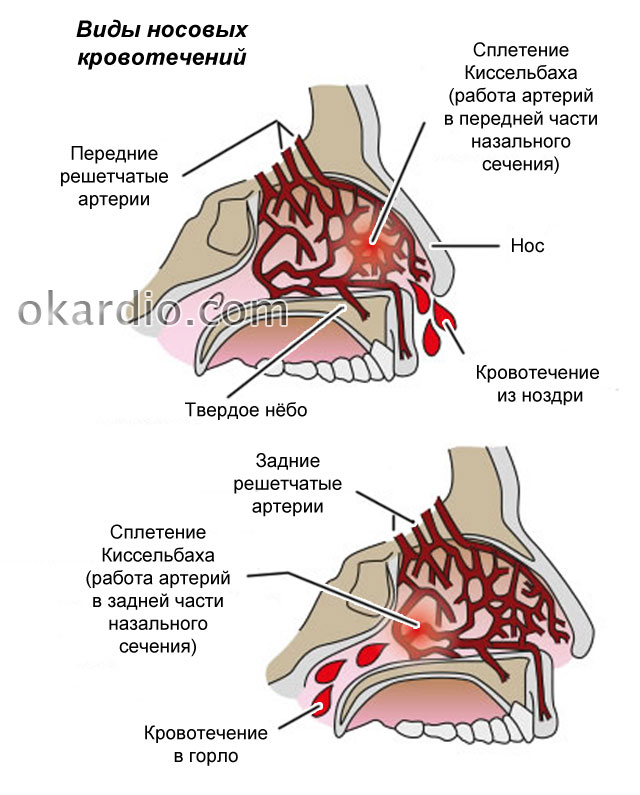 Например, при ярком свете от вспышки фотоаппарата здоровый зрачок становится красного или чёрного цвета, а у больного зрачка появляется белый рефлекс. Такой белый зрачок называют „кошачьим глазом“, а сам эффект „кошачьего глаза“ говорит о том, что опухоль уже проросла за хрусталик. Реже бывает так, что у ребёнка глаз болит, краснеет или отекает, когда повышается внутриглазное давление.
Например, при ярком свете от вспышки фотоаппарата здоровый зрачок становится красного или чёрного цвета, а у больного зрачка появляется белый рефлекс. Такой белый зрачок называют „кошачьим глазом“, а сам эффект „кошачьего глаза“ говорит о том, что опухоль уже проросла за хрусталик. Реже бывает так, что у ребёнка глаз болит, краснеет или отекает, когда повышается внутриглазное давление.
Тревожные симптомы у детей это:
- когда зрачок (или оба зрачка) становится беловато-жёлтого цвета (лейкокория)
- у ребёнка начинается косоглазие или ухудшается зрение/острота зрения
- покраснение или отёк глаз, глаза начинают болеть
Если у ребёнка появляется один или сразу несколько из перечисленных симптомов, то это ещё не значит что он заболел ретинобластомой, или каким-то другим видом рака. Некоторые из этих симптомов появляются по совершенно безобидным причинам и не имеют ничего общего с раком. Тем не менее мы рекомендуем, как можно скорее обратиться к врачу и узнать точную причину.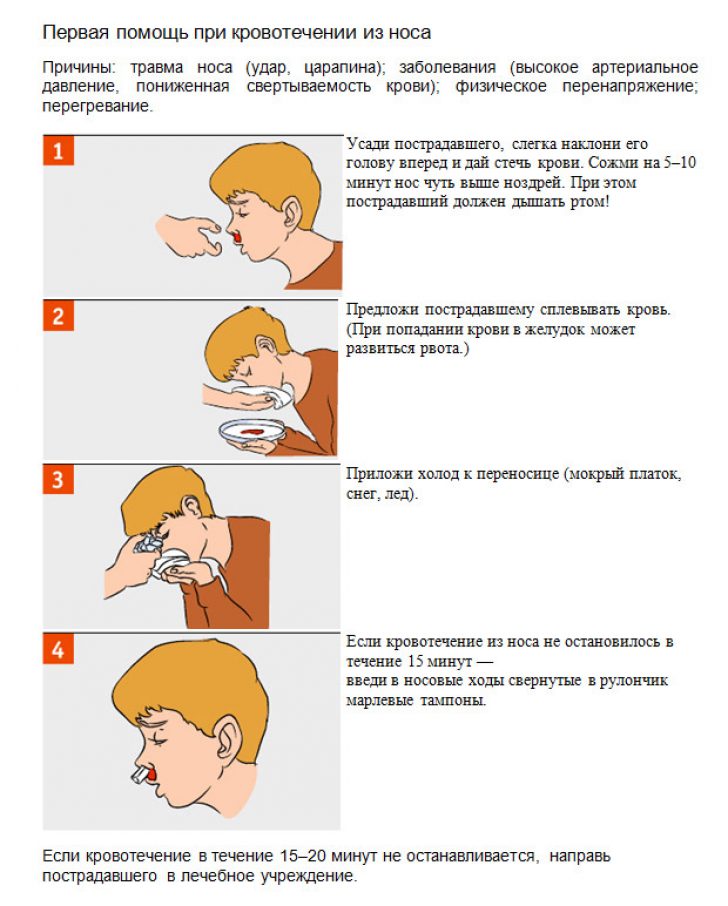 Если это действительно ретинобластома (или какое-то другое злокачественное заболевание), то своевременный диагноз – это лучшее условие для хорошего результата лечения.
Если это действительно ретинобластома (или какое-то другое злокачественное заболевание), то своевременный диагноз – это лучшее условие для хорошего результата лечения.
Дети из семей с повышенным риском наследственного заболевания должны регулярно проходить обследования у глазного врача, даже если у них нет никаких симптомов и они ни на что не жалуются. Только тогда специалист может диагностировать ретинобластому на ранней стадии и ребёнка начнут вовремя лечить.
Как диагностируется ретинобластома?
Если педиатр (или другой специалист) подозревает из истории болезни ребёнка (анамнез) и по результатам наружного осмотра [наружный осмотр] ретинобластому, то врач направляет ребёнка в клинику, которая специализируется на этой форме онкологии (офтальмологический или детский онкологический центр).
Если подозревают ретинобластому, то необходимо выполнить разные исследования. Во-первых, надо диагноз подтвердить. Во-вторых, надо выяснить, какой конкретно формой ретинобластомы заболел ребёнок (наследственной или ненаследственной), и насколько болезнь успела разойтись по организму.
Для подтверждения диагноза самым важным исследованием является офтальмоскопия. Если ретинобластома действительно подтверждается, то необходимы дополнительные исследования, чтобы точно понять, насколько. болезнь успела распространиться по организму. Такими важными исследованиями являются УЗИ (ультразвуковое исследование) и МРТ (магнитно-резонансная томография). Дополнительно ребёнка обследует врач-педиатр.
В редких случаях, например, когда у ребёнка ярко выраженная поздняя стадия болезни и/или скоро надо начинать курс химиотерапии, специалисты могут выполнять другие дополнительные исследования, например, рентген грудной клетки, анализ спинно-мозновой жидкости (люмбальная пункция), анализ костного мозга (костномозговая пункция) и/или обследование костей ребёнка (сцинтиграфия костей скелета).
Вся диагностика выполняется не только больному ребёнку. Так как у заболевшего может быть врождённая форма ретинобластомы, то офтальмолог проверяет его братьев, сестёр и родителей. Также всей семье делают молекулярно-генетический анализ крови (генетическая диагностика), чтобы оценить наследственную ситуацию.
Также всей семье делают молекулярно-генетический анализ крови (генетическая диагностика), чтобы оценить наследственную ситуацию.
Когда сделаны все необходимые исследования и анализы, команда специалистов вместе с Вами решает, какая тактика лечения будет максимально эффективной для Вашего ребёнка.
Как лечат ретинобластому?
Для детей с ретинобластомой могут применяться такие виды лечения как операция, облучение (брахитерапия или чрескожная лучевая терапия), криотерапия, лазерная терапия и химиотерапия.
На каком конкретном методе лечения остановятся специалисты, зависит от того, выросла ли опухоль в одном глазу, или в обоих, насколько болезнь разошлась по организму на момент постановки диагноза (стадия болезни), и можно ли рассчитывать, что после терапии зрение ещё способно сохраниться в одном глазу, или в обоих. Также при составлении плана лечения учитывается возраст ребёнка.
Цель любого лечения – полностью убить, или точнее говоря удалить опухоль, а это значит полное выздоровление от рака. Поэтому основной принцип заключается в том, что сохранить жизнь ребёнку важнее, чем сохранить зрение.
Поэтому основной принцип заключается в том, что сохранить жизнь ребёнку важнее, чем сохранить зрение.
Принципиально возможны две тактики лечения:
- хирургическое удаление опухоли вместе с глазом (на языке специалистов это называется энуклеация)
- лечение с помощью лучевой терапии, лазерной терапии, криотерапии и/или химиотерапии, которое позволяет сохранить глаз.
Вылечить ребёнка и одновременно сохранить глаз можно только в том случае, если диагноз ретинобластомы был поставлен своевременно, то есть на ранней стадии болезни. Цель такого лечения состоит в том, чтобы полностью нейтрализовать опухоль и одновременно сохранить зрение без риска для жизни. Если болезнь на более поздней стадии, то, как правило, удаление глаза является неизбежным. Если были обнаружены метастазы, то кроме операции надо ещё проводить химиотерапию и/или лучевую терапию.
Как лечат детей с односторонней ретинобластомой
Если у ребёнка односторонняя ретинобластома, то удаление больного глаза (энуклеация) – это самый надёжный и самый оправданный метод лечения. Потому что у ребёнка остаётся второй полностью рабочий глаз и можно отказаться от других видов лечения, которые имеют определённые риски. Если ретинобластома не наследственная, то на этом лечение заканчвается и ребёнок полностью выздоравливает.
Потому что у ребёнка остаётся второй полностью рабочий глаз и можно отказаться от других видов лечения, которые имеют определённые риски. Если ретинобластома не наследственная, то на этом лечение заканчвается и ребёнок полностью выздоравливает.
Если опухоль маленького размера, то в некоторых случаях возможно лечение, которое сохранит глазное яблоко (прежде всего это локальное лечение, так называемая брахитерапия). Но этот вид лечения оправдан только тогда, если удаётся не только справится с опухолью, но и после его окончания зрение ещё может сохраниться. Насколько длительной будет эффективность этого метода лечения (то есть будут ли ухудшаться в перспективе цифры по выживаемости пациентов), пока не известно.
Но нужно сказать, что односторонние ретинобластомы, как правило, находят очень поздно, то есть уже на запущенных стадиях. Больной глаз к этому времени обычно уже бывает слепым. Поэтому, когда его удаляют, то это не значит, что ребёнок станет хуже видеть или хуже ориентироваться.
Если опухоль хирургически можно удалить полностью, то после операции никакого дополнительного лечения не нужно. Если анализ ткани опухоли (гистологический анализ) из удалённого глаза показывает, что ретинобластома была очень обширная, или она уже ушла за пределы глаза, то после удаления (энуклеации) ребёнок получает курсы химиотерапии. Чтобы убить опухолевые клетки, возможно оставшиеся в организме, или уничтожить мельчайшие метастазы, нужна химиотерапия. В крайне редких случаях дополнительно проводится чрескожная лучевая терапия.
Как лечат детей с двусторонней ретинобластомой
Если у Вашего ребёнка двусторонняя ретинобластома, то врачи будут стараться подобрать индивидуальную комбинацию из тех методов лечения, которые есть в распоряжении. Их цель не только полностью контролировать опухоль, но и одновременно сохранить зрение хотя бы в одном глазу.
Поэтому лечение начинается с локальной терапии. Изолированные маленькие ретинобластомы можно надёжно разрушить с помощью таких локальных видов лечения как лазерная коагуляция, криотерапия или брахитерапия. Но нужно сказать, что часто эти виды лечения необходимо выполнять несколько раз.
Изолированные маленькие ретинобластомы можно надёжно разрушить с помощью таких локальных видов лечения как лазерная коагуляция, криотерапия или брахитерапия. Но нужно сказать, что часто эти виды лечения необходимо выполнять несколько раз.
Если опухоль слишком большая для этих методов, то в некоторых случаях сначала назначают курсы химиотерапии, чтобы уменьшить размер/объём опухоли. После этого переходят к локальной терапии (то есть к лазерной терапии, криотерапии или брахитерапии).
Часто бывает так, что в одном из глаз ретинобластома разрослась настолько обширно, что нет никакого смысла пытаться сохранить глазное яблоко. Поэтому специалисты полностью удаляют глазное яблоко (проводят энуклеацию).
Иногда — в тех случаях, когда для лечения менее больного глаза требуется химиотерапия — энуклеация более поражённого глазного яблока может быть отложена. Так как в результате химиотерапии опухоль настолько сильно может уйти и уменьшиться (на языке специалистов это называется регрессия опухоли), что всё-таки появится возможность сохранить глазное яблоко. Но если худший глаз уже ослеп, либо опухоль проросла в передний отдел глаза (врачи говорят об инфильтрации опухоли), или опухоль проросла в зрительный нерв, то остаётся только энуклеация. Другой альтернативы нет.
Но если худший глаз уже ослеп, либо опухоль проросла в передний отдел глаза (врачи говорят об инфильтрации опухоли), или опухоль проросла в зрительный нерв, то остаётся только энуклеация. Другой альтернативы нет.
Если и во втором глазу (изначально менее затронутым болезнью) опухоль продолжает расти (то есть опухоль стала прорастать в зрительный нерв или в сосудистую оболочку; есть опухолевые отсевы в стекловидном теле), то единственное лечение, с помощью которого можно сохранить глазное яблоко – это чрескожное облучение. Но и его делают только в том случае, если функция зрения ещё не утеряна. Если же это не так, то необходимо удалять и второй глаз, чтобы не подвергать опасности жизнь ребёнка.
Так как риски осложнений после курсов современной химиотерапии ниже, чем после облучения, то сегодня врачи стремятся по-возможности отказываться от чрескожной лучевой терапии [чрескожная лучевая терапия], прежде всего у детей первого года жизни.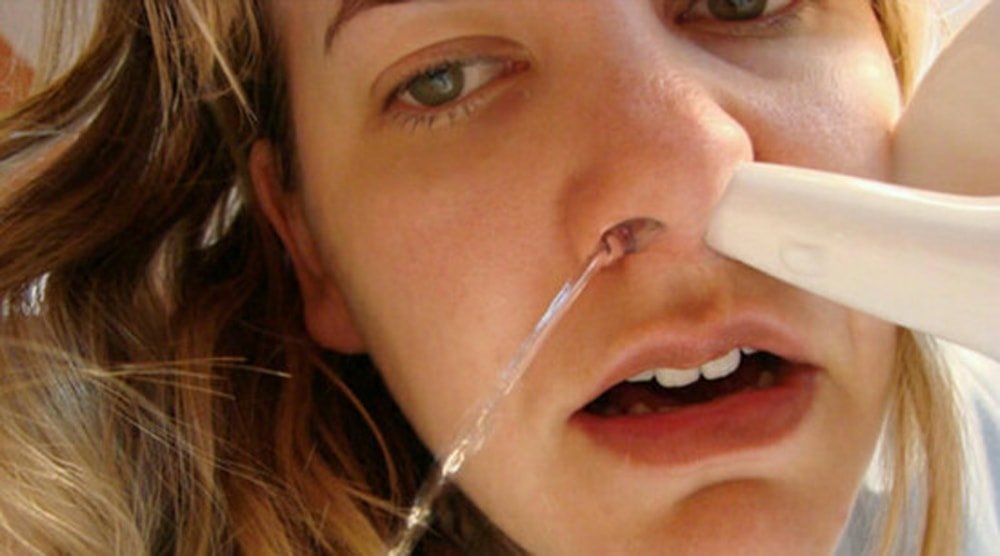 Но надо сказать, что эффективность чрескожного облучения остаётся бесспорной, так как ретинобластомы очень чувствительны к облучению.
Но надо сказать, что эффективность чрескожного облучения остаётся бесспорной, так как ретинобластомы очень чувствительны к облучению.
Какие есть новые подходы к лечению ретинобластом?
Чтобы уйти от необходимости удалять глазное яблоко или проводить лучевую терапию, а также, по возможности, снизить или вообще избежать осложнений после внутривенной химиотерапии (а она действует системно, то есть на весь организм ребёнка), в последнее время специалисты развивают и опробывают новые методы в лечении.
Одним из весьма многообещающих методов лечения является так называемая интраартериальная химиотерапия (можно встретить и другой термин внутриартериальная химиотерапия). Это значит, что цитостатики (например, мелфалан) целенаправленно вводятся в глаз через глазную артерию. Для этого через пах катетер вводится в бедренную артерию, продвигается в сторону сердца и доводится до нужного места, то есть до глазной артерии больного глаза. Через катетер препарат вводится напрямую в глазную артерию и оттуда расходится по системе сосудов, которые снабжают кровью глаз, в том числе и по сосудам опухоли, то есть ретинобластомы.
Через катетер препарат вводится напрямую в глазную артерию и оттуда расходится по системе сосудов, которые снабжают кровью глаз, в том числе и по сосудам опухоли, то есть ретинобластомы.
Этот вид лечения пока является экспериментальным. С ним работают в нескольких клиниках и только с определённой группой пациентов, например, если болезнь не отвечает на стандартное лечение. В некоторых случаях выполняется как начальное лечение (первичная терапия). Пока результаты можно назвать хорошими. Но точно не известно, насколько длительным будет эффект, то есть как долго это локальное лечение позволяет контролировать опухоль. Также пока ещё полностью не изучены все потенциальные поздние осложнения и последствия.
По каким протоколам и регистрам лечат детей?
Для того, чтобы выбирать для каждого конкретного случая наиболее оптимальный метод лечения, который рекомендуется для каждой группы риска (на языке специалистов — риск-адаптированное лечение), должна быть база, которая основана на достоверных статистических данных. Но ретинобластома – это крайне редкое заболевание (в Германии и в Австрии ежегодно заболевают около 4 детей). Поэтому на сегодняшний день накоплено мало данных по этой болезни.
Но ретинобластома – это крайне редкое заболевание (в Германии и в Австрии ежегодно заболевают около 4 детей). Поэтому на сегодняшний день накоплено мало данных по этой болезни.
Поэтому в отличие от других форм рака, которые встречаются у детей и подростков, пока для лечения ретинобластомы нет такого единого стандартного протокола, которые в Германии называются исследования оптимизации терапии. (Немецкие протоколы, или исследования оптимизации терапии, — это клинические исследования, они строго контролируются. По ним лечат детей и одновременно исследуют конкретную форму рака).
Именно по этой причине в 2013 году открылся клинический регистр RB-Registry. В этом регистре несколько лет будут собираться данные об эпидемиологии [эпидемиология] ретинобластомы и о том, как эта болезнь протекает. Цель – собрать больше информации об этой форме рака и о том, какой ответ на лечение дают разные виды терапии.
В этот регистр принимаются все дети и подростки из Германии и Австрии до 18 лет, которые впервые заболели ретинобластомой и/или у которых нашли герминальную мутацию гена RB1 (мутация в зародышевой линии [зародышевая линия]) и они ещё не получали никакого лечения. Центральный исследовательский офис находится в университетской клинике г. Эссен. Руководитель – к.мед.н. Петра Темминг.
Центральный исследовательский офис находится в университетской клинике г. Эссен. Руководитель – к.мед.н. Петра Темминг.
Кроме того для пациентов с наследственной формой ретинобластомы есть возможность попасть в европейский исследовательский протокол, который исследует причины появления вторичных опухолей после того, как ретинобластому успешно вылечили (исследовательский протокол „Скрининг вторичных опухолей у детей с наследственной ретинобластомой“). В рамках этого скринингового исследования детям один раз в год делают МРТ головы. Условия, по которым детей берут в этот протокол: наследственная форма ретинобластомы, дети во время лечения получали лучевую терапию, возраст ребёнка между 8 и 18 годами.
Сейчас планируется исследовательский протокол по эффективности химиотерпаии. Но он сможет стартовать только тогда, когда будет получено финансирование.
Какие шансы вылечиться от ретинобластомы?
Сегодня благодаря современным подходам в диагностике и в лечении вылечиваются более 95% детей с ретинобластомой. У детей с односторонней ретинобластомой остаётся один здоровый глаз без ухудшения зрения и они могут вести нормальный образ жизни. У большинства детей с двусторонней ретинобластомой также остаётся, как минимум, один глаз, который способен достаточно видеть.
У детей с односторонней ретинобластомой остаётся один здоровый глаз без ухудшения зрения и они могут вести нормальный образ жизни. У большинства детей с двусторонней ретинобластомой также остаётся, как минимум, один глаз, который способен достаточно видеть.
По каждому отдельному ребёнку прогноз зависит в основном от того, на какой стадии болезни поставили диагноз ретинобластомы, и является ли ретинобластома врождённой (наследственная ретинобластома).
Если на момент диагноза опухоль не распространялась за пределы глаза, или за пределы двух глаз (специалисты в этом случае говорят об интраокулярной ретинобластоме), то болезнь лучше поддаётся лечению, чем запущенные ретинобластомы. Поэтому принципиально у них более благоприятный прогноз.
У детей с наследственной ретинобластомой в целом прогноз хуже, чем у детей с ненаследственной ретинобластомой. Это объясняется тем, что независимо от лечения у врождённых форм болезни есть генетическая [генетический] предрасположенность к тому, что в будущем ребёнок заболеет другим онкологическим заболеванием (вторичная злокачественная опухоль).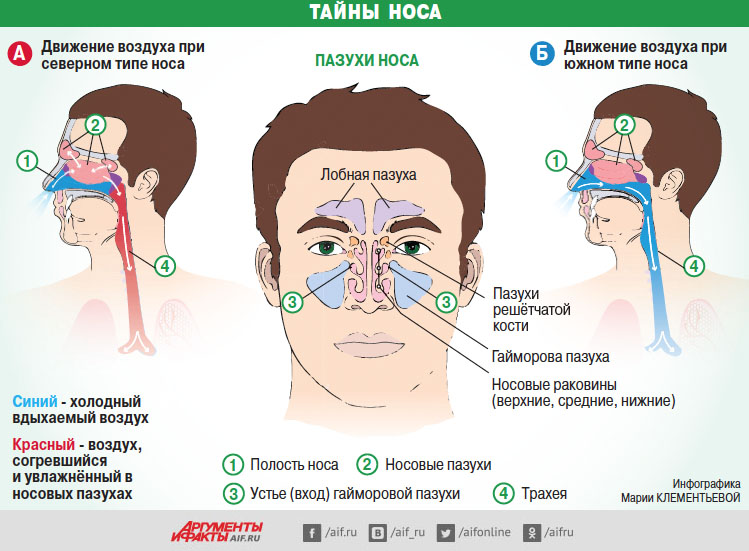 Это может быть, например, остеосаркома, или саркомы мягких тканей. Этот риск ещё вырастает, если во время лечения ретинобластомы ребёнку давали облучение на глазное яблоко.
Это может быть, например, остеосаркома, или саркомы мягких тканей. Этот риск ещё вырастает, если во время лечения ретинобластомы ребёнку давали облучение на глазное яблоко.
Примерно у 5% детей с врождённой ретинобластомой, которая изначально была односторонней, в течение полутора лет после первой болезни в другом глазу также вырастает ретинобластома.
Список литературы:
- Kaatsch P, Spix C: German Childhood Cancer Registry — Jahresbericht / Annual Report 2013/14 (1980-2013). Institut für Medizinische Biometrie, Epidemiologie und Informatik (IMBEI), Universitätsmedizin der Johannes Gutenberg-Universität Mainz 2014 [URI: http://www.kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-201314.html] KAA2014
- Houston SK, Murray TG, Wolfe SQ, Fernandes CE: Current update on retinoblastoma. International ophthalmology clinics 2011, 51: 77 [PMID: 21139478] HOU2011
- Shields CL, Shields JA: Intra-arterial chemotherapy for retinoblastoma: the beginning of a long journey.
 Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015] SHI2010a
Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015] SHI2010a - Shields CL, Shields JA: Retinoblastoma management: advances in enucleation, intravenous chemoreduction, and intra-arterial chemotherapy. Current opinion in ophthalmology 2010, 21: 203 [PMID: 20224400] SHI2010
- Lohmann D: Die Genetik des Retinoblastoms. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 31 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S31-33.pdf] LOh3007
- Jurklies C: Das Retinoblastom — Diagnose und Therapie. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 26 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S26-31.pdf] JUR2007
- Wieland R, Havers W: Retinoblastome, in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J: Pädiatrische Hämatologie und Onkologie.
 Springer Medizin Verlag 2006, 823 [ISBN: 3540037020] WIE2006
Springer Medizin Verlag 2006, 823 [ISBN: 3540037020] WIE2006 - Gutjahr P: Retinoblastome, in: Gutjahr P (Hrsg.): Krebs bei Kindern und Jugendlichen. Deutscher Ärzte-Verlag Köln 5. Aufl. 2004, 499 [ISBN: 3769104285] GUT2004b
- Abramson DH, Frank CM: Second nonocular tumors in survivors of bilateral retinoblastoma: a possible age effect on radiation-related risk. Ophthalmology 1998, 105: 573-9; discussion 579 [PMID: 9544627] ABR1998
- Wong FL, Boice JD Jr, Abramson DH, Tarone RE, Kleinerman RA, Stovall M, Goldman MB, Seddon JM, Tarbell N, Fraumeni JF Jr, Li FP: Cancer incidence after retinoblastoma. Radiation dose and sarcoma risk. JAMA : the journal of the American Medical Association 1997, 278: 1262 [PMID: 9333268] WON1997
- Imhof SM, Moll AC, Hofman P, Mourits MP, Schipper J, Tan KE: Second primary tumours in hereditary- and nonhereditary retinoblastoma patients treated with megavoltage external beam irradiation.
 Documenta ophthalmologica. Advances in ophthalmology 1997, 93: 337 [PMID: 9665291] IMh2997
Documenta ophthalmologica. Advances in ophthalmology 1997, 93: 337 [PMID: 9665291] IMh2997 - Eng C, Li FP, Abramson DH, Ellsworth RM, Wong FL, Goldman MB, Seddon J, Tarbell N, Boice JD Jr: Mortality from second tumors among long-term survivors of retinoblastoma. Journal of the National Cancer Institute 1993, 85: 1121 [PMID: 8320741] ENG1993
- Draper GJ, Sanders BM, Kingston JE: Second primary neoplasms in patients with retinoblastoma. British journal of cancer 1986, 53: 661 [PMID: 3718823] DRA1986
Ретинобластома (краткая информация) — Retinoblastom (PDF-Datei)
16.04.2016
почему от холода у нас течёт нос / Хабр
Предлагаю вашему вниманию перевод экспертного ответа на вопрос I’ve always wondered: why your nose runs when it’s cold, опубликованного в издании The Conversation.Читательница по имени Sonja Dominik задала вопрос:
Почему от холода у нас из носа начинает течь? Это как-то контринтуитивно.
От 50 до 90% людей сталкиваются с проблемой насморка, когда становится холодно. Мы так это и называем — холодовой ринит, или «нос лыжника». Есть предположение, что ещё тяжелее от него приходится людям с астмой, экземой и аллергией на пыльцу.
Работа вашего носа заключается в согревании и увлажнении вдыхаемого воздуха — так, чтобы после попадания в лёгкие он не раздражал клетки органа. При минусовых температурах после прохождения через нос воздух обычно нагревается до 26°C (а порой и до всех 30°C). А влажность на этом этапе обычно приближается к 100% вне зависимости от того, насколько холодным воздух был изначально.
Таким образом, нос очень эффективен в том, чтобы сделать воздух «удобовдыхаемым» для наших лёгких.
Но как он это делает? На холодный и сухой воздух реагируют нервные окончания внутри носа, сигнал от их раздражения поступает в мозг. Мозг, в свою очередь, отвечает импульсами, стимулирующими приток крови в область носа — и расширенные таким образом сосуды начинают согревать воздух, проходящий вблизи них. Также носу поступает команда усилить секрецию с помощью слизистых желез, чтобы увлажнять весь поступающий воздух.
Также носу поступает команда усилить секрецию с помощью слизистых желез, чтобы увлажнять весь поступающий воздух.
Фото: www.shutterstock.com
Холодный и сухой воздух также стимулирует работу собственной иммунной системы внутри вашего носа. Её клетки (их ещё называют «тучные», также известные как мастоциты или лаброциты) провоцируют выработку жидкости в носу. По некоторым подсчётам в день вы можете терять таким образом до 300-400мл жидкости, если эта функция носа активируется.
Потеря тепла и потеря жидкости тесно связаны: подогрев воздуха внутри носовой полости означает, что слизистая оболочка становится прохладнее, чем внутренняя температура тела. Ведь процесс испарения воды требует определённого ресурса тепла, которое в данном случае забирается прямо здесь.
В ответ на это кровяные потоки в область носа усиливаются ещё больше, поскольку задача подогрева вдыхаемого воздуха ставится организмом в приоритет над происходящим здесь охлаждением (а нормальная реакция тела на понижение температуры это переместить кровь от поверхностных сосудов к более глубоким, чтобы предотвратить большие потери тепла). Складывается довольно сложная ситуация в налаживании баланса между потерями тепла и жидкости в носу.
Складывается довольно сложная ситуация в налаживании баланса между потерями тепла и жидкости в носу.
Если компенсаторный механизм становится чуть более активным, то оказавшаяся избыточной для увлажнения вдыхаемого воздуха жидкость просто покидает нос самым неудобным для нас способом.
У людей с астмой и аллергиями клетки-мастоциты, как правило, более чувствительные. А у людей, чувствительных к средовым раздражителям и температурным перепадам, более реагирующими являются кровеносные сосуды. Поэтому холодные условия провоцируют заложенности носа и чихание.
«Лечение», как правило, только одно — запастись носовыми платками или бумажными салфетками. Хотя использование антихолинергических средств (блокирующих нервные импульсы) и противовоспалительных назальных спреев также показало некоторую эффективность.
Симптомы и лечение вазомоторного хронического ринита у взрослых
В сезон гриппа и простуд часто закладывает нос и становится тяжело дышать. Многие привыкли, что так проявляется насморк. Если в дыхательную систему попадают вирусы, бактерии и аллергены, происходит увеличение тканей раковин и, как следствие, сужение носовой полости. В результате на слизистой оболочке носа образуется воспалительный процесс – ринит. Если болезнь не лечить, она перерастает в новую форму – хронический ринит.
Если в дыхательную систему попадают вирусы, бактерии и аллергены, происходит увеличение тканей раковин и, как следствие, сужение носовой полости. В результате на слизистой оболочке носа образуется воспалительный процесс – ринит. Если болезнь не лечить, она перерастает в новую форму – хронический ринит.
Что такое вазомоторный ринит?
При воздействии раздражающих факторов сосуды теряют тонус и носовые проходы сужаются. По этой причине затрудняется дыхание, и появляется слизь, так как сосуды в носоглотке не поглощают, а выделяют ее излишний объем. Сосуды в носу могут расширяться после контакта с аллергенами, вирусами, сильного стресса, загрязненного воздуха. Затрудненное дыхание вызывает головные боли, усталость, сухость в горле.
Из-за недостатка воздуха в кровь попадает мало кислорода, а носовые каналы перестают фильтровать вдыхаемый воздух от аллергенов.
Причины развития патологии
- низкая температура и высокая влажность воздуха;
- химические раздражители: токсичные выбросы в атмосферу, бытовая химия низкого качества, табачный дым
- нарушения гормонального фона: у женщин в период беременности, лактации, менопаузы, эндокринные заболевания, пубертатный период
- патологии сердечно-сосудистой системы
- постоянный стресс
- неврологические расстройства
- постоянное применение сосудосуживающих капель, антигипертензивных препаратов и нейролептиков без особых на то причин
- частые вирусные респираторные заболевания
- пассивное курение
- наличие рефлюксной болезни, при которой возможен заброс кислого содержимого желудка в полость носа
- регулярное злоупотребление спиртным, особенно в возрасте после 50 лет
Также в зависимости от причины развития патологии различают гормональный и медикаментозный. В первом случае причиной развития вазомоторного ринита является изменение гормонального фона, во втором – злоупотребление пациентом медикаментозными препаратами, особенно сосудосуживающими каплями, что приводит к нафтизиновой зависимости.
В первом случае причиной развития вазомоторного ринита является изменение гормонального фона, во втором – злоупотребление пациентом медикаментозными препаратами, особенно сосудосуживающими каплями, что приводит к нафтизиновой зависимости.
Симптомы вазомоторного ринита
- постоянная или периодическая заложенность носа
- ощущения жжения и зуда в носовых пазухах
- обильное выделение слизи из носа
- частое чихание
- ощущение распирания в полости носа
- общее недомогание и слабость в теле
- комок слизи в горле
Виды вазомоторного ринита
- Нейровегетативный. Основные симптомы вазомоторного ринита – это заложенность носа с обильным оттоком слизи. Отмечается головная боль, давление в носу и зуд, но приступ обычно проходит через пару часов. Возникает приступообразно в утреннее время.
Появляется из-за сильной чувствительности слизистой к раздражителям. Основные провоцирующие факторы ‒ пыль в помещении и механические повреждения носа.
Основные провоцирующие факторы ‒ пыль в помещении и механические повреждения носа.
- Аллергический. Главной причиной образования аллергического ринита является раздражение слизистой аллергеном. Из симптомов отмечается отечность и слизь, забивающая носовые проходы. Зачастую у больного начинается астматический синдром и головная боль.
Аллергический вазомоторный ринит может быть, как сезонным, так и круглогодичным. Симптомы схожи с аллергией: у больного отекают веки, начинают течь слезы, из-за чего краснеет конъюнктива, а вследствие воспаления в евстахиевой трубе падает слух.
Как проходит диагностика патологии?
Пациент приходит на осмотр к врачу-отоларингологу. Именно он поставит диагноз и расскажет, как лечить вазомоторный ринит. Он проводит опрос и осмотр. Пациенту следует рассказать о симптомах, времени возникновения ринита и длительности. А также о хронических заболеваниях и принимаемых медикаментах.
Затем выполняется риноскопия – осмотр полости носа с применением медицинских инструментов.
Лабораторная диагностика начинается со сдачи крови на общий анализ. Аллергический вазомоторный ринит обнаруживается при повышенном уровне эозинофилов, а нейровегетативный тип никак не дает о себе знать. Также аллергическая форма заболевания характеризуется повышением концентрации иммуноглобулина Е и измененной иммунограммой.
Лечение вазомоторного ринита
Первое, что сделает врач отоларинголог, если у вас не запущенная стадия болезни, это назначит медикаментозное лечение. При вазомоторном рините возможно применение спреев, в составе которых присутствуют гормоны кортикостероидного ряда. Эти препараты не вызывают привыкания, не проникают в кровь и могут использоваться для лечения детей в возрасте от 2 лет. Также врач может рекомендовать промывания носа морской водой или раствором морской соли, которые проводятся в домашних условиях.
Спреи и препараты на основе морской воды можно посмотреть у нас в каталоге.
Сосудосуживающие капли лишь временно позволяют избавить вас от симптомов заболевания, типа заложенности носа и зуда. При использовании таких препаратов нужно помнить несколько простых правил:
- Нельзя использовать сосудосуживающие капли дольше 7-10 дней подряд иначе это вызовет зависимость, а естественная микрофлора носовой полости будет нарушена.
- Препараты стоит выбирать на основе эфирных масел и с натуральным составом. Они снимают воспаление, уничтожают микробов и успокаивают слизистую, при этом не имеют негативных последствий.
Антигистаминные препараты назначают, когда причиной развития ринита стала аллергическая реакция. Они помогают снять аллергические проявления, убрать отечность и заложенность носовых ходов.
Для терапии могут использоваться ингаляции с лечебными растворами, проводимые при помощи небулайзера. Такие аппараты преобразуют жидкие лекарственные составы в пар, который легко проникает в поверхности слизистых оболочек, начинает активное действие.
Такие аппараты преобразуют жидкие лекарственные составы в пар, который легко проникает в поверхности слизистых оболочек, начинает активное действие.
Где купить средства для лечения вазомоторного ринита в Красноярске?
Закажите любые лекарственные препараты в интернет-аптеке «Фармация». Вам не нужно никуда ходить и стоять в очередях! Просто оформите заказ из дома прямо сейчас и уже завтра получите свой товар, еще и со скидкой. Для получения лекарства укажите адрес ближайшего аптечного пункта «Губернские аптеки», куда необходимо привезти заказ.
Стоматит фото на десне во рту у взрослых: что это такое, лечение опухших десен, чем и как лечить, от чего появляется воспаление
DesnaZub.
ruЛечениеЧем лечить стоматит на десне у взрослых в домашних условиях
Заболевания слизистой оболочки полости рта занимают 2-е место по частоте возникновения, после патологий твердых тканей зуба.
Возникают в любом возрасте и чаще протекают в острой форме. Чем лечить стоматит у взрослых во рту в домашних условиях самостоятельно и быстро? Все зависит от формы заболевания и степени поражения тканей.
Чем лечить стоматит у взрослых во рту в домашних условиях самостоятельно и быстро? Все зависит от формы заболевания и степени поражения тканей.
Что такое стоматит
Стоматит – это воспалительное заболевание, поражающее слизистую оболочку ротовой полости. Характеризуется образованием пузырьков и язвочек, внезапностью и бурным течением. При сочетании поражения десен говорят о гингивостоматите.
Чаще встречается грибковая или герпетическая форма заболевания. Перед терапией требуется тщательная диагностика и выявление микрофлоры. В первую очередь устраняют причину, проводят симптоматическое лечение.
При правильной терапии даже в домашних условиях, стоматит исчезает на 10 день.
Симптомы стоматита
Особенности проявления стоматита во многом зависят от формы воспаления, длительности течения и состояния иммунной системы человека. Поражается слизистая оболочка щек и губ, десны, языка, мягкого и твердого неба. Проявления заболевания в виде морфологических элементов или налета наблюдают даже на верхних дыхательных путях.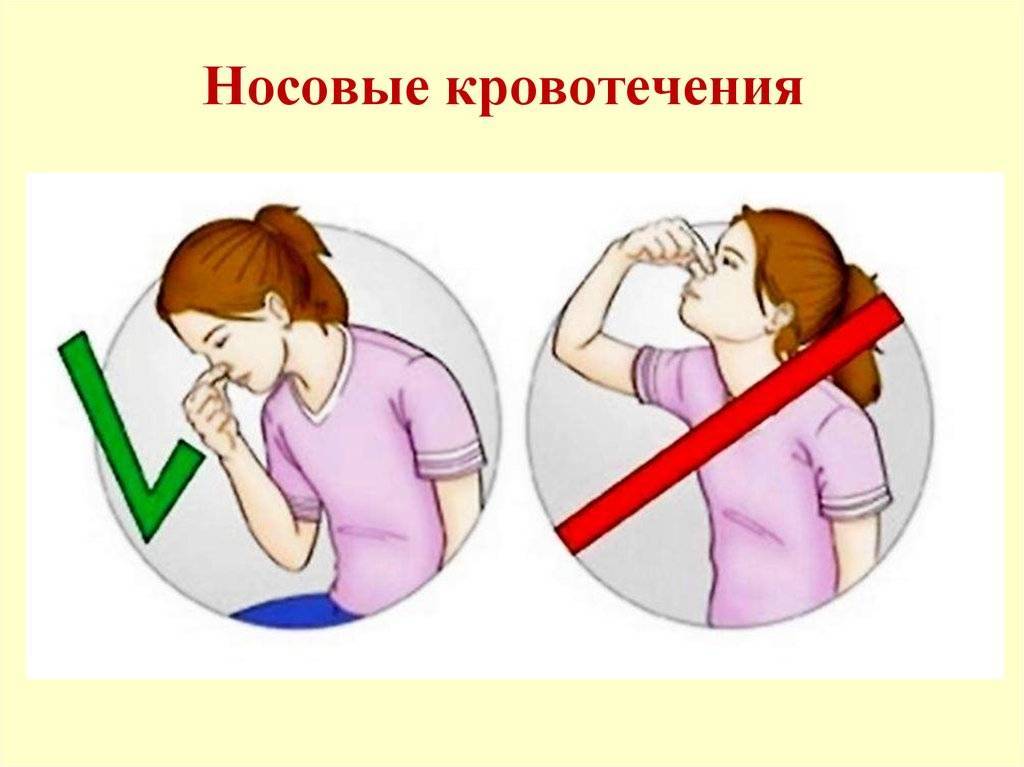
Основные признаки стоматита:
- гиперемия слизистой оболочки;
- кровоточит десна;
- отечность языка;
- налет различной консистенции;
- болезненность при приеме пищи;
- наличие различных морфологических микроэлементов (язвы, пузырьки, папулы, афты, эрозии).
Внимание! Больной со стоматитом, должен быть изолирован уже в первые дни заболевания. Некоторые формы патологии крайне заразны именно в самом начале.
Причины возникновения стоматита на десне
Часто появляется стоматит во рту, почему так происходит? Основная причина появления стоматита на деснах – это ослабление имунной системы организма.
Факторы, способствующие поражению пародонта и всей слизистой рта похожи между собой. Но воспаление десен встречается чаще в следующих случаях:
- плохая гигиена ротовой полости;
- длительное и частое лечение антибактериальными препаратами;
- множественный кариес;
- неправильно изготовленные или старые мостовидные протезы;
- слабый общий и местный иммунитет;
- курение и частое употребление алкоголя;
- сахарный диабет;
- наличие тяжелых общих заболеваний организма;
- профессиональные вредности.

Причины стоматита во рту у взрослых кроются и в генетической предрасположенности. Заболевание способно формироваться в виде частых аллергических реакций десны на многие раздражители.
Виды стоматита во рту
Проявления воспалительных заболеваний на слизистой полости рта и деснах разнообразны. Это зависит от форм заболевания. Прежде чем назначить препараты от стоматита, необходимо установить, что вызвало воспаление. Принято выделять следующие виды стоматита:
- Бактериальный. Виновниками патологии являются грамположительные и грамотрицательные бактерии. Активное развитие микроорганизмов ведет к возникновению воспаления, а затем образованию гнойного экссудата. При отсутствии лечения десна и прилегающие ткани начинают разрушаться, появляются обширные эрозии.
- Вирусный. Причиной часто являются вирус простого герпеса или Эпштейн-Бара. В этом случае говорят о герпетическом стоматите. Вначале пузырьки появляются на десне, слизистой губ, щек и неба. Затем они быстро лопаются, образуя эрозии, а в тяжелых случаях язвочки.

- Афтозный. Является самой распространенной формой у взрослого. Возникает по разным причинам. Характерно появление специфических элементов в виде афт.
- Травматический. Появляется в результате острой или хронической травмы слизистой оболочки рта. Травмы обнаруживаются на щеках, деснах, губах. Полностью исчезают после устранения причины. В тяжелых случаях требуется помазать стоматит несколько дне противовоспалительными гелями.
- Аллергический. Заболевание связано с попаданием в организм или непосредственно в полость рта сильного раздражителя.
- Грибковый. На фоне снижения иммунологического статуса происходит рост и размножение грибов, преимущественно рода Кандида. Грибковый стоматит характеризуется белесоватым налетом на всей слизистой оболочки ротовой полости. Появляется неприятный запах изо рта, жжение и зуд.
- Лучевой. Бывает редко, на фоне лучевой болезни. Начальное проявление — это уплотнение, переходящее в эрозии и язвы.
- Химический. Встречается на фоне кислотных или щелочных ожогов.
 Требует немедленной терапии.
Требует немедленной терапии.
Как проявляется стоматит на десне показано на фото ниже.
Афтозный стоматитСтадии развития болезни
В каждом клиническом случае стоматит способен развиваться по-разному. Классические стадии развития выделяют следующие:
- Начальная. Происходит видоизменение слизистой оболочки, гиперемия и отечность.
- Средняя. Через 1–2 суток формируется налет, морфологические элементы. Начинает страдать общее состояние организма.
- Тяжелая. Пузырьки лопаются, язвы начинают кровоточить, налет приобретает серый цвет. Повышается температура тела, усиливается болевая реакция, особенно при приеме пищи.
Внимание! Предупредить формирование тяжелого поражения возможно. Главное подобрать эффективное средство и устранить возможную причину, которая спровоцировала стоматит.
Лечение стоматита в домашних условиях у взрослых
Терапия воспалительных поражений ротовой полости индивидуальна в каждом клиническом случае. Ниже разберем чем лечить стоматит у взрослого во рту, и какие лучше выбрать медикаменты. Прежде всего, учитывается форма заболевания в зависимости от причины возникновения.
Ниже разберем чем лечить стоматит у взрослого во рту, и какие лучше выбрать медикаменты. Прежде всего, учитывается форма заболевания в зависимости от причины возникновения.
Кандидозный стоматит
- Потребуется противогрибковые препараты, такие как Нистатиновая мазь, Пимафуцин, Леворин. Средства назначаются в зависимости от возраста больного и массы тела.
- Для укрепления местного иммунитета используется Имудон по 6 таблеток в день в течение недели.
- Для обеззараживающего и бактерицидного воздействия требуется Миконазол.
- При появлении трещин и язв их обрабатывают Фукорцином.
- При незначительном налете на языке губах или десне пораженные участки орошают раствором буры в глицерине.
Вирусный стоматит
- Для лечения подбираются средства, обладающие выраженным противовирусным эффектом. Помогает от стоматита такой препарат, как Виферон. Он обладает не только противовирусным воздействием, но и способен активировать иммунитет.

- Пораженные участки показано обрабатывать Оксолиновой мазью 0,25% по 4 раза в день.
- Во взрослом возрасте подойдет Ацикловир, который непосредственно разрушает ДНК микроорганизмов. Его применяют в виде мази и таблеток.
Бактериальный стоматит
- Чтобы вылечить эту форму требуются антибиотики. Подавить микрофлору можно при помощи Линкомицина, который разрушают грамположительные организмы. Препарат назначают внутрь в виде капсул до 4 раз в сутки.
- При появлении язв требуется таблетки Метронидазола или Бисептола, курсом до 5 дней.
- При тяжелой форме воспаление необходимы сильные антибактериальные препараты, например, Амоксициллин.
- Если локализуется стоматит на десне, то область воспаления обрабатывают Мирамистином в виде спрея, либо делают аппликацию Хлоргексидином.
Аллергический стоматит
- После устранения аллергена нужны антигистаминные препараты. Для снятия отека и зуда подойдет Лоратадин.
- Супрастин является высокоэффективным и безопасным средством.

- При выраженной аллергической реакции назначают таблетки от стоматита во рту Цетиризин.
- После обследования врачом назначаются такие средства, как Тавегил, Дифенгидрамин и Кетотифен.
- Кроме этого, необходимо принимать витамины группы B, C, А и Е.
Травматический стоматит
- При наличии любой раны следует направить все усилия для скорейшей регенерации. На участок поражения наносят Биопарокс в виде ингаляции, делают орошение Хлорофиллиптом, прополисом или аэрозолем Ингалипт.
- Используют Солкосерил, как мазь от стоматита во рту на этапе регенерации.
- Десна, слизистая губ и щек смазывается метиленовым синим. Препарат абсолютно безопасен и может использоваться даже при беременности.
Афтозный стоматит
- Это тяжелая форма заболевания требует использование сильнодействующих средств. Часто назначают глюкокортикоидный препарат Дексаметазон, в виде полоскания. Он эффективно снимает воспаление и аллергические реакции.

- Непосредственно на афты рекомендуется наносить мазь Клобетазол тонким слоем, так как это гормональное средство.
- Для остановки кровоточивости десны и слизистой ротовую полость обрабатывают раствором Ротокана.
- Чтобы регенерация проходила быстрее. Пораженный участок покрывают бактерицидной мазью Винилин.
- Для антисептической обработки подойдет раствор Фурацилина, Стрептоцида и Люголь спрей.
Часто появляется вопрос можно ли мазать зеленкой стоматит во рту? Да, такое допускается и именно у взрослых. Настойка бриллиантовой зелени после обработки будет вызывать серьезные неприятные ощущения. Сегодня существуют более щадящие методы и средства воздействия, с выраженным антисептическим эффектом.
Народные методы лечения
Нетрадиционная медицина располагает большим количеством рецептов для лечения ротовой полости и десен в частности. Любое народное средство от стоматита во рту допускается использовать с основной терапией.
Внимание! Запрещается лечение стоматита чистым медом. Глюкоза и фруктоза, содержащаяся в продукте, для многих бактерий является питательной средой. В результате такой терапии возможно прогрессирование заболевания.
При появлении стоматита на десне, языке, губах и слизистой щек, можно воспользоваться следующими рецептами:
- Раствор соли. Средство используют для полоскания. На стакан воды добавить 1 ч.л. соли. Полоскать следует в течение минуты.
- Алоэ и сода. В свежевыжатый сок алоэ добавить и тщательно растворить маленькую ложку соды. Десна покрывается марлевой салфеткой, смоченной в этой смеси. Также сок используют для полосканий.
- Прополис и мед. Вылечить стоматит во рту быстро помогут продукты пчеловодства. Прополис используется только на водной основе. В настойке растворить чайную ложку меда. Проводить полоскания 3–4 раза в день до исчезновения явных симптомов на слизистой оболочке и десне.
- Чеснок для примочек. 2–3 зубчика пряности, очистить, мелко нарезать и смешать с 2 ст.
 л. сметаны. Прижигать стоматит следует по 2–4 раза в сутки. При сильном жжении десны или слизистой следует увеличить количество сметаны до 4 ложек.
л. сметаны. Прижигать стоматит следует по 2–4 раза в сутки. При сильном жжении десны или слизистой следует увеличить количество сметаны до 4 ложек. - Соки из овощей. Из свежих продуктов получается натуральный ополаскиватель. Лечебным действием обладает сок капусты, моркови и свеклы.
- Гранат. Используется свежая кожура для приготовления отвара. 2 ст. л. средства прокипятить в 250 мл воды 20 мин. Применять в качестве полоскания.
- Калонхоэ. Лечение у взрослых проводят свежевыжатым соком. Срезанные листья применять в качестве компрессов для десен.
Внимание! Нельзя втирать соду или соль в раневую поверхность десны и слизистой. Это приведет к дополнительному повреждению.
Раствор соды и соли Настойка прополисаЛечебный эффект дают полоскания отвара лекарственных трав. Эти средства устраняют воспаление в десне, налет, обеспечивают надежную антисептическую обработку и регенерацию тканей. Из лекарственных трав взрослым часто назначают следующие:
- ромашка аптечная;
- аир болотный;
- шалфей;
- календула;
- зверобой.

Если кровоточит десна, кора дуба при стоматите будет надежным гемостатическим средством. Отвары из листьев малины, ежевики и облепихи, помогут укрепить местный иммунитет.
Питание при стоматите во рту
При воспалении слизистой ротовой полости и десен прием любой пищи затруднен из-за болезненности. Чтобы избежать раздражения, требуется соблюдение ряда правил:
- потреблять пищу небольшими порциями;
- исключить острые, соленые и кислые продукты;
- любую пищу хорошо измельчать;
- температура продуктов должна быть 37–40 градусов;
- овощи и ягоды потреблять в виде пюре.
Перед едой провести обработку полости рта и десен антисептиком и смазать пораженные участи Холисал гелем. Это поможет частично избавиться от неприятных ощущений. После приема пищи прополоскать рот водой или любым обеззараживающим слабоконцентрированным раствором.
Профилактика появления стоматита
Слизистая оболочка полости рта и десны подвергается химическим, бактериальным и физическим повреждением ежедневно. Для профилактики возникновения стоматита у взрослых в первую очередь следует исключить попадание патогенных агентов извне. В связи с чем, все продукты питания следует тщательно мыть и обрабатывать. Желательно исключить чрезмерно твердую пищу.
Для профилактики возникновения стоматита у взрослых в первую очередь следует исключить попадание патогенных агентов извне. В связи с чем, все продукты питания следует тщательно мыть и обрабатывать. Желательно исключить чрезмерно твердую пищу.
Следует укреплять иммунитет, путем закаливания, здорового питания. Необходимо исключить профессиональные вредности.
Негативно воздействуют такие вредные привычки, как курение, употребление алкоголя, ковыряние в зубах острыми предметами, что способствует появлению стоматита на деснах.
Поражение пародонта напрямую связанно также с гигиеной. Правильная чистка зубов, подбор качественной щетки и пасты, позволяет сохранить здоровой всю слизистую оболочку, в том числе и десны.
Стоматит на деснах у взрослых способен привести к более тяжелому заболеванию пародонта. Как осложнение начинают формироваться гингивит и пародонтит. Поэтому лечение надо начинать уже с первых симптомов. Грамотная терапия поможет в короткие сроки избавиться от даже самой тяжелой формы стоматита.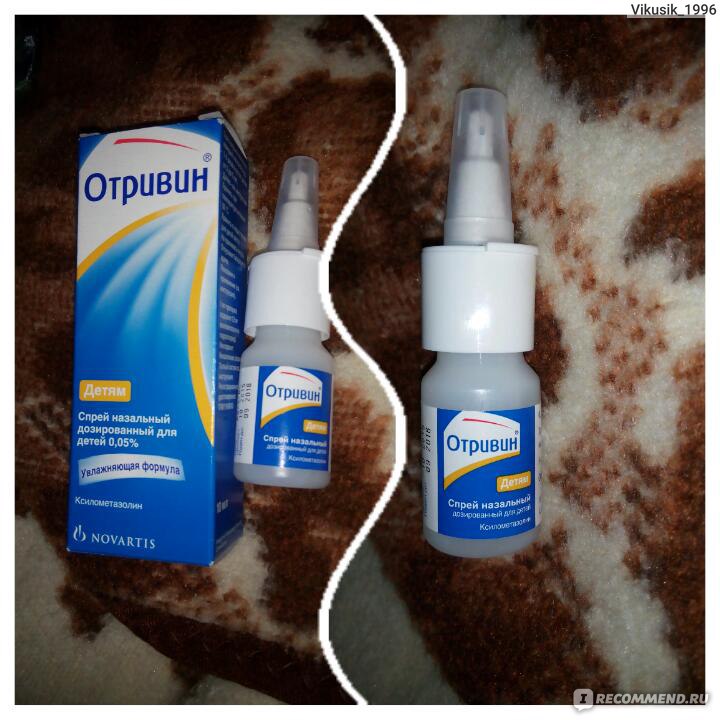
- Иванова Е.Н. [и другие] – Заболевания слизистой оболочки полости рта – Ростов н/Д.: Феникс, 2007.
- Шумский Л.В., Гребнев Е.Н., Юрченко Е.В. — Герпетическая инфекция полости рта и губ, Самара, 1996.
- Боровский Е.В. и соавторы — Терапевтическая стоматология, М. 1998.
- Major M. Ash, Stanley J. Nelson — Wheeler’s Dental Anatomy, Physiology and Occlusion — Saunders — 2002.
- Л. С. Персин , В. М. Елизарова , С. В. Дьякова — Стоматология детского возраста, М. : Медицина, 2006.
- Применение лечебно—профилактических гелей в стоматологической практике — Ред. В. Г. Сунцов, Омск : Б. и., 2004.
- Царев В. Н. — Антимикробная терапия в стоматологии, М. : Медицинское информационное агентство, 2006.
- Леонтьев В.К., Пахомов Г.Н. — Профилактика стоматологических заболеваний, М., 2006.
9 видов стоматита: фото недуга на десне у взрослых и способы лечения
Стоматит на десне — распространённый вид патологии, который локализуется на десне и сопровождается воспалительными процессами.
Возникает в результате аллергии, травм, инфицирования, общих заболеваний организма. Люди любого возраста подвержены появлению стоматита на десне.
Виды стоматитов во рту, что это такое и от чего появляется
Врачи выделяют несколько видов этой патологии:
- Аллергический. Язвочки обычно небольшие — до 1 мм. Такой тип вызван воздействием аллергена.
Грибковый. На десне образуется творожистый налёт, удаление которого приводит к болезненным ощущениям.
Причина его появления связана с длительным приёмом антибиотиков или пониженным иммунитетом, что провоцирует патологический рост грибов типа Candida.
 Этот вид вызван инфицированием вирусом Эпштейн-Бара, который передаётся воздушно-капельным и контактным путём.
Этот вид вызван инфицированием вирусом Эпштейн-Бара, который передаётся воздушно-капельным и контактным путём. Такой вид стоматита может возникнуть при иммунодефиците.
Такой вид стоматита может возникнуть при иммунодефиците.Воспаление десен у взрослых: фото стоматита
Фото 1. Язвенная форма болезни. Появление белых язв на десне сопровождается весьма неприятными ощущениями.
Фото 2. Для афтозной формы характерно образование множественных язв и увеличение лимфатических узлов.
Фото 3. Герпетический стоматит заразен, так как передается передаётся воздушно-капельным и контактным путём. Данная форма вызывается вирусом герпеса.
Диагностика, симптомы
Симптомы стоматита зависят от его разновидности и причины возникновения. Общие признаки:
- Покраснение области поражения десны, болезненные ощущения и отёки.
- Если он вызван бактериальной инфекцией, на следующий день возникает округлая язвочка с ровными краями. Вокруг появляется покраснение, а ранка затянута белой плёнкой.
- Соприкосновение с язвочкой вызывает жжение и боль. В некоторых случаях могут возникнуть проблемы с приёмом пищи из-за неприятных ощущений.
- Увеличивается слюноотделение и появляется неприятный запах изо рта.
- В отдельных случаях повреждение тканей дёсен вызывает кровоточивость.
- При осложнениях температура тела повышается до 39 °C, лимфатические узлы увеличиваются.
Важно! Чаще всего диагноз ставится после визуального осмотра стоматологом. В редких случаях для исключения других заболеваний может назначаться биохимический анализ крови и цитологическое исследование соскоба со слизистой.
В редких случаях для исключения других заболеваний может назначаться биохимический анализ крови и цитологическое исследование соскоба со слизистой.
Чем лечить
Обычно симптомы стоматита на десне у взрослых появляются в неострой форме и без повышения температуры. Сначала возникает незначительное покраснение десны, затем она опухает, и появляются небольшие язвочки, покрытые белой плёнкой.
Важно! Терапию следует проводить после посещения врача, который определит форму патологии.
Медикаментозный способ лечения опухших десен
Для устранения болезненности можно воспользоваться обезболивающими препаратами местного назначения:
- Анастезин.
- Гексорал табс.
- Лидохлор.
- Лидокаин Асепт (предпочтителен при лечении афтозной формы болезни).

Антисептическую обработку проводят:
- Ингалиптом.
- Люголем.
- Гексоралом.
- Холисалом.
- Камистадом.
- Стоматидином.
- Леденцами Эвкалипт.
- Актовегином.
Ускоряют регенерацию тканей:
- Солкосерил.
- Каротолин.
- Винилин.
- Прополис (спрей).
В тяжёлых случаях стоматологи назначают антибиотики, но при афтозном или герпетическом стоматите они неэффективны:
- Линкомицин.
- Клафоран.
- Метронидазол.
Укрепить общий иммунитет поможет:
При лечении герпетической формы необходимо принимать противовирусные средства, например, Валавир, Минакер, Валтарекс, Фамвир.
Полоскание рта следует проводить Мирамистином, смазывать поражённые участки необходимо гелем Виферон. Если температура тела повышена, то нужно принять жаропонижающее средство.
При терапии грибковой формы обязательно следует принимать противогрибковые препараты: Леворин, Нистатиновая мазь, Миконазол гель, Микозон, Дактарин.
Терапия аллергического стоматита сопровождается приёмом антигистаминных препаратов: Супрастин, Кларитин, Тавегил, Цетрил, Фенистил.
Как лечить народными средствами
Травники рекомендуют воспользоваться следующими средствами:
- Свежевыжатый сок алоэ или каланхоэ, отвар ромашки, шалфея, календулы помогут снять опухоль, оказывая антибактериальный и успокаивающий эффекты.
- Регулярные полоскания перекисью водорода (1 чайная ложка на половину стакана воды) помогут избавиться от болевых ощущений.

- Тонкие ломтики сырого картофеля можно прикладывать к больным местам для устранения воспаления и болезненных ощущений.
- Измельчённый чеснок, смешанный со сметаной, способен оказать бактерицидное действие. Для этого смесь держат во рту несколько раз в день в течение получаса.
Лечение стоматита на десне
Своим возникновением стоматит на десне может сигнализировать об ослаблении иммунитета. Именно в такие периоды патогенные микроорганизмы, вирусы и другие возбудители болезни могут вызвать воспаление в слизистых тканях десен.
На его появление могут оказать влияние и другие факторы. В любом случае заболевание будет сопровождаться заметной симптоматикой. Чтобы не навредить здоровью, нужно срочно обратиться к врачу и следовать его рекомендациям.
Почему ослаб иммунитет
Защита организма может перестать функционировать из-за проблем с нервной системой. Возможно, последнее время больной часто нервничал, расстраивался, беспокоился, много трудился умственно или недавно пережил сильное эмоциональное потрясение. Продолжительная чрезмерная физическая нагрузка тоже может расшатать иммунитет.
Продолжительная чрезмерная физическая нагрузка тоже может расшатать иммунитет.
Часто естественная защита слабеет из-за нехватки витаминов и минеральных компонентов в ежедневных блюдах. Скудный рацион не только истощает организм, но и делает его уязвимым для инфекционных или вирусных заболеваний. Это, а также злоупотребление спиртными напитками, долгий прием сильнодействующих препаратов, нарушенный обмен веществ, могут ослабить иммунитет.
Другие болезни и остальные причины
В отдельных случаях появление стоматита на деснах можно связать с развитием патологий внутренних органов или систем организма: анемией, сахарным диабетом, гастритом, почечной недостаточностью, бронхиальной астмой. Иногда воспаление в слизистых тканях появляется при гингивите, пародонтите, кариесе и других заболеваниях рта.
Травма десны может вызвать заболевание
Стоматит в любой части десен может возникнуть вследствие:
- травм или ожогов;
- использования неподходящих гигиенических средств для ухода за полостью рта;
- химиотерапии;
- долгого воздействия неправильно установленных стоматологических пломб или конструкций;
- курения;
- формирования обильного зубного налета;
- пересыхания слизистой оболочки;
- обезвоживания организма;
- гормональных сдвигов;
- генетической предрасположенности;
- несоблюдения санитарно-гигиенических норм;
- проблем с прикусом;
- аллергии.

Классификация стоматитов
Стоматит на деснах имеет несколько основных разновидностей, отличающихся друг от друга возбудителем и формой высыпаний.
Вирусный стоматит возникает по вине вирусов, под действием которых на деснах появляются мелкие пузырьки, заполненные прозрачной или мутной жидкостью.
Бактериальную форму заболевания вызывают болезнетворные бактерии и микробы. При ее развитии десны покрываются язвами или эрозиями.
Белый или желтый налет, похожий на творожок, скрывающий кровоточащие ранки – признак работы дрожжеподобных грибков из рода Candida. Они виновники появления грибкового (кандидозного) стоматита.
Также воспаление десен может вызвать аллергическая реакция. В таком случае их слизистые ткани сильно опухают, краснеют и покрываются маленькими язвочками.
Боль и прочие неприятности
Любые воспалительные изменения в поверхностных тканях десен вызывают боль. Она усиливается во время чистки зубов, пережевывания пищи и употребления напитков с ярко выраженными вкусами. Могут ощущаться жжение, зуд, неприятный кислый вкус.
Могут ощущаться жжение, зуд, неприятный кислый вкус.
Обильное слюноотделение — признак болезни
Постепенно к общей клинической картине добавляются такие симптомы, как обильное слюноотделение или наоборот — пониженное, кровотечение из десен, неприятный специфический запах изо рта, болезненное увеличение лимфоузлов, скачки температуры тела.
Появляются раздражительность, нервозность, временами пропадает аппетит, начинаются проблемы со сном. Могут происходить сбои в ЖКТ, сопровождающиеся запорами или поносами, метеоризмом (вздутием), покалываниями в животе.
Необдуманные решения вызывают осложнения
Одни не занимаются лечением стоматита на десне, считая его безобидной болезнью. Другие бросаются в крайности – начинают полоскать рот и смазывать воспалительные очаги, чем «соседка или бабушка посоветовала». В итоге заболевание принимает хроническое течение, от которого трудно избавиться. Такое развитие событий мы рассматривали в статье «Что такое рецидивирующий стоматит».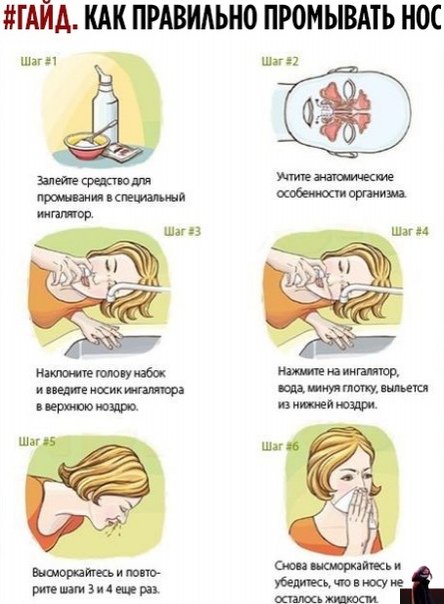
Возможны и другие ситуации. К неостановленному стоматиту на деснах могут добавиться заболевания рта, а затем горла и носа: гингивит, пародонтит, флюс (периостит), ангина, ларингит, гаймориты. Не исключено появление остеомиелита – гнойно-некротического воспаления в кости, менингита – воспаления мозговых оболочек или флегмоны – разлитого гнойного воспаления соединительной ткани.
Так выглядит пародонтит
Чтобы не было поздно, лучше обратиться к доктору
Пока стоматит в любой части десен прогрессирует, его возбудитель разносится по организму с помощью кровеносной системы и слюны. Сначала это приводит к интоксикации, характеризующейся высокими температурами, лихорадкой, головными, суставными, мышечными болями, тошнотой, а затем – рвотой.
Когда возбудитель захватит весь организм, разовьется сепсис. Чтобы эти осложнения не закончились летальным исходом, больного кладут в больницу под наблюдение врачей.
Чтобы вообще не доводить до осложнений, нужно показаться врачу еще в начале развития стоматита. Его диагностику и лечение у взрослых сможет провести стоматолог или терапевт. Детям помогут детский стоматолог и педиатр.
Его диагностику и лечение у взрослых сможет провести стоматолог или терапевт. Детям помогут детский стоматолог и педиатр.
Лучше перестраховаться
При необходимости доктор может выписать направление к иммунологу, ортопеду, пародонтологу, кардиологу или другим специалистам.
Независимо от направлений, рекомендуется посетить аллерголога, который поможет предотвратить аллергию при использовании лекарственных средств от стоматита.
После полного обследования врач составит лечебный план, опираясь на собранные данные, возраст и самочувствие пациента.
Заменять подобранные лекарства, их дозировку и режим приема запрещено. При сомнениях или желании воспользоваться аналогами назначенных медикаментов, сначала нужно получить консультацию лечащего доктора.
Рассмотрим, как лечить стоматит, поразивший слизистую оболочку десен.
Диета и обезболивание
Первое, что нужно сделать заболевшему стоматитом человеку – сесть на специальную диету и изменить методы приготовления пищи. Список разрешенных продуктов и напитков, основные правила их подачи на стол указаны в статье «Что можно есть при стоматите».
Список разрешенных продуктов и напитков, основные правила их подачи на стол указаны в статье «Что можно есть при стоматите».
Обезболивающее «Инстиллагель»
Появляющиеся при заболевании боли будут мешать нормально кушать.
Поэтому за 20 минут до еды нужно смазывать поврежденные места на деснах обезболивающими гелями: «Инстиллагель» или «Лидохлор», орошать спреями «Гексорал» или «Тантум Верде».
Можно воспользоваться таблетками для рассасывания «Стрепсилс» или «Граммидин». Любые препараты имеют противопоказания и побочные эффекты, перед их использованием проконсультируйтесь с врачом.
Сначала – убрать причину
Все способы лечения стоматита в области десен могут оказаться неэффективными, если у больного имеются зубной налет, камень или другие заболевания рта. Избавить от этих источников инфекции сможет стоматолог, проведя санацию ротовой полости. Также он проконсультирует в выборе подходящих пациенту гигиенических средств для ухода за зубами и ртом.
- Если есть проблемы с работой ЖКТ, нужно пропить курс пробиотика: «Бифидумбактерин», «Линекс», «Аципол» или «Лактобактерин».
- Если стоматит на слизистой десен возник из-за ослабления иммунитета, нужно пропить курс иммуностимулятора: настойки или экстракты лимонника китайского, эхинацеи пурпурной, «Амиксин», «Имудон» или «ИРС-19».
- В случае появления дефицита витаминов и минеральных веществ помогут витаминно-минеральные комплексы: «Компливит», «Витрум» или «Алфавит».
Основа основ
Сам стоматит, возникший на деснах, лечится препаратами, уничтожающими его возбудителя.
При стоматите вирусной природы назначаются «Фамвир», «Валавир», «Виферон» или другие противовирусные средства.
Противовирусное средство «Фамвир»
- От кандидозных грибков прописывают антигрибковые препараты: «Кандид», «Нистатин» или «Дифлюкан».
- Бактериальный стоматит лечится «Мирамистин», «Азулан», «Гексорал» или другими противобактериальными средствами.

- От аллергической симптоматики спасут антигистаминные препараты – блокаторы рецепторов гистамина: «Супрастин», «Зиртек» или «Цетрин».
Запущенное заболевание потребует курса антибиотикотерапии. Для такого случая мы написали отдельную статью «Использование антибиотиков при стоматите».
- Лечение стоматита, поразившего слизистую десен, заканчивают использованием регенерирующих средств: винилина, «Солкосерил», «Аекол» или облепихового масла.
- Если вам известна другая информация на данную тему, оставьте, пожалуйста, комментарий.
- Вы можете помочь людям избавиться от стоматита и избежать осложнений со здоровьем, поставив лайк статье и поделившись ею с друзьями в соцсетях.
Стоматит на десне ????- лечение, фото, причины, симптомы
Стоматит на десне во рту встречается не так уж и редко. Для этой болезни характерно появление воспалений на слизистой десны. Недуг может появиться в силу разных причин. Чаще других стоматитом болеют люди, у которых есть сбои в работе иммунной системы.
Сам стоматит, невзирая на довольно неприятные симптомы, лечить довольно просто. Поэтому, как правило, организм и сам успешно справляется с недугом в течение нескольких дней (обычно до недели). Тем не менее, в ряде ситуаций может потребоваться и помощь специалиста.
Причины возникновения стоматита во рту
Факторы, вызывающие болезнь во рту, приводят к образованию язвочек на слизистой. В каждом отдельном случае внешние проявления могут отличаться, однако все же общие признаки можно выделить. Ткани слизистой могут отекать, такой стоматит отличается изъязвлениями, он может быть афтозным и образовывать белесый налет на слизистой полости рта.
Также стоматит может появиться из-за аллергии, т. е. защитный механизм организма реагирует на раздражитель неверно или же иммунитет снижен сам по себе. Если иммунная система ослаблена, она может не справляться с прочими факторами, благоприятно влияющими на развитие болезнетворной среды.
Если иммунная система ослаблена, она может не справляться с прочими факторами, благоприятно влияющими на развитие болезнетворной среды.
Можно выделить некоторые группы людей, более подверженные стоматиту, нежели прочие – это беременные (т. к. огромная часть иммунитета и защитных механизмов уходит на ребенка) и дети. Также в группу риска попадают люди в возрасте и лица, страдающие болезнями, снижающими иммунитет.
Ряд причин может вызывать стоматит как прямо, так и косвенно. Например, появление болезни на деснах могут спровоцировать следующие факторы:
- Травма слизистой.
- Ненадлежащая гигиена ротовой полости.
- Инфекция (стрептококк/стафилококк).
- Кандидозный грибок.
- Постоянное раздражение слизистой.
- Чрезмерное нервное напряжение, депрессии.
- Хронический недосып.
- Неправильный рацион питания.
- Желудочно-кишечные заболевания.
- Сбой эндокринной системы.
Фото стоматита на десне у взрослого
Виды и симптомы стоматита
- Травматический.
 Появляется при поражении слизистой полости рта из-за травмы (достаточно лишь одного повреждения).
Появляется при поражении слизистой полости рта из-за травмы (достаточно лишь одного повреждения). - Бактериальный. Стоматит такого типа вызван стрептококками или стафилококками.
- Герпетический. Как правило, он проявляется на губах, однако иногда уходит и дальше в полость рта, на десна.
- Кандидозный. Стоматит вызван условно-патогенным грибком вида кандида, присутствующим в человеческом организме. Бывает чаще у детей, чем у взрослых.
- Аллергический.
- Афтозный. Отличается образованием афт. Такой стоматит может протекать сам по себе, а может быть признаком существенного заболевания или результатом иной болезни.
Есть достаточно нечастые, но весьма неприятные виды стоматита.
Например, энтеровирусный везикулярный тип. В данном случае под удар попадает не просто полость рта, губы и десны, но и весь кожный покров. Как правило, такой стоматит чаще бывает у малышей. Возбудителем в данном случае является пикорнавирус.
Возбудителем в данном случае является пикорнавирус.
Стоматит распространяется через контакт, причем следует отметить его хорошую стойкость к внешним изменениям.
Стоматит во рту бывает любого вида, поскольку форма проявления болезни не оказывает влияния на пораженный участок.
Ниже можно увидеть фото стоматита на десне – иные участки слизистой будут отличаться такими же симптомами.
Стоматит на десне — фото у ребенка
Проявления стоматита на слизистой без особых проблем могут диагностироваться визуально.
Формы болезни могут быть следующими:
- Катаральная форма.
- Язвенная форма.
- Афтозная форма.
В первом случае у больного отсутствуют изъязвления (афт). Такой стоматит отличается отеками, а также покраснением участков слизистой. Десна опухла, гиперемирована, с виду блестит. При этом она отличается повышенной чувствительностью, на прикосновения реагирует болезненно.
Часто десна кровоточат при катаральном стоматите. Буквально малейшего физического воздействия достаточно, чтобы из десен начала течь кровь – она без труда обнаруживается и в слюне, следы крови также можно увидеть вблизи зубов.
Слюноотделение – еще один признак катарального стоматита.
Как правило, заболевание такого типа встречается, когда человек плохо или недостаточно ухаживает за полостью рта.
Стоит отметить, что катаральная форма затрагивает лишь верхний эпителий слизистой – именно потому язвы и не образуются (инфекция не проникает в низшие слои).
Видео:
Лекарства от стоматита — ТОП-11 препаратов для лечения
В случае язвенного типа образуются афты – это свидетельствует о том, что инфекция активно развивается и достигла нижних слоев слизистой. Участки слизистой с эрозией (пузырьки), которые присутствуют при язвенном стоматите, довольно болезненны, внутри пузырьков есть прозрачная жидкость – через какое-то время они сами лопаются.
Вместо лопнувших пузырьков формируются язвы. Соответственно, большое количество пузырьков сулит большую площадь образования язв. Патологические признаки при данной форме болезни могут быть различными: язва может быть не одна, а может отмечаться большое количество высыпаний.
Афтозный стоматит – самая частая форма такого заболевания. Афты, в принципе, не отличаются от язв на десне, они точно также формируются из пузырьков. Десенные афты по форме круглые или овальные.
Вокруг ранки присутствуют воспаленный участок слизистой красного цвета, внутри можно заметить желтый или белый налет.
Возникновение афт и язв свидетельствует о том, что поражение слизистой достаточно глубоко, при этом оба проявления достаточно болезненны. Афтозный стоматит на щеке — также частое явление.
Если болезнь прогрессирует, бывает, что внешние проявления, расположенные рядом, образуются в одну большую площадь поражения, фактически представляя собой одну болезненную рану.
Ряд видов стоматита отличается формированием налета, что почти всегда означает наличие инфекционного очага, поразившего слизистую. Скажем, подобный желтый или белый налет может образовываться при кандидозном типе болезни.
Также налет может вызывать бактериальная инфекция (стрептококк/стафилококк).
Как выглядит на фотографии стоматит у ребенка
Часто болезнь протекает при общем недомогании, температура при стоматите повышается. Больные испытывают проблемы при общении, а также при питании. Особенно может пострадать ребенок, который отказывается от еды.
Чем лечить стоматит на десне у взрослых и детей
Лечение стоматита на десне определяется причиной заболевания. Также врач должен обращать внимание на интенсивность распространения болезни. Однако зачастую патология уходит без какого-либо вмешательства.
Сколько длится стоматит на десне зависит от общего состояния человека и формы болезни.
Как правило, иммунная система справляется с заболеванием в течение 1-2 недель, если у больного, разумеется, не нарушена работа иммунитета.
Если в течение вышеуказанного времени симптомы на слизистой остаются, при этом не наблюдается тенденции к их исчезновению, потребуется вмешательство врача, который произведет осмотр и подберет нужный курс.
Стоматит, как и многие болезни, можно лечить народными способами и традиционными.
Традиционные методы предусматривают комплексный подход и соответственно при стоматите врач назначает лекарства. Первым делом необходимо избавиться от болезненных ощущений, тем более, когда стоматит не дает заниматься привычной деятельностью.
Афтозный стоматит — воспаление слизистой оболочки полости рта
Малыши, в отличии от взрослых, довольно часто не могут питаться именно из-за десенных язв на слизистой, т. к. любое прикосновение ощущается весьма болезненно, и родители не знают, как лечить стоматит у детей.
В данной ситуации можно дать ребенку выпить обезболивающую таблетку (например, парацетамол) – особенно купирование боли показано, когда температура больного повышена.
Снятие болевых ощущений при стоматите на десне также возможно при использовании препаратов для локальной анестезии – гелей и спреев.
Какое лекарство из них выбрать, лучше определит специалист, в противном случае есть риск сделать еще хуже.
Также есть специальные средства-антисептики, которые выпускаются в жидкой форме и служат для полоскания (скажем, «Мирамистин»). Такие процедуры помогут избавиться о болезненных ощущений.
Также можно воспользоваться проверенными народными средствами. Ромашковый товар, календула или шалфей также показаны для полоскания, это следует делать после каждого приема пищи.
Если есть необходимость, специалист прописывает дополнительные таблетки, призванные снять воспаление слизистой.
Если болезнь обусловлена вирусной, грибковой или бактериальной инфекцией, возможно, врач добавит в курс лечения соответствующие препараты К примеру, мазь Ацикловир при стоматите отлично помогает против вирусной формы.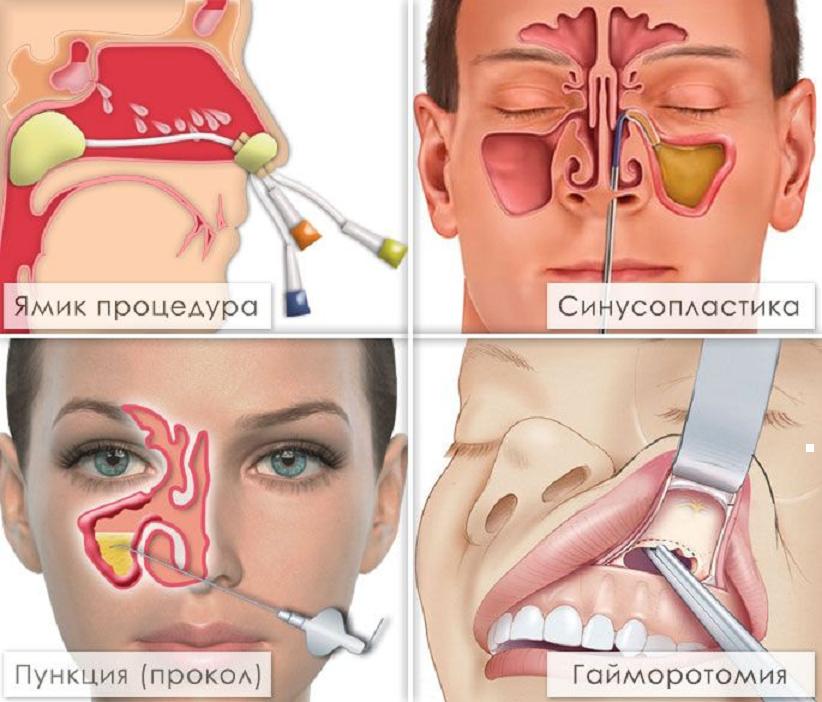
Такой стоматит сложнее поддается лечению, т. к. потребуется уничтожить как сам возбудитель, так и причины, по которым он может развиваться.
Когда самый опасный этап болезни позади, потребуется сесть на нестрогую диету: желательно отказаться на какой-то период от острой и кислой пищи, не есть острое, не употреблять алкоголь и еду с простыми углеводами.
Помочь выздоровлению вполне возможно и способами народной медицины.
Если появился стоматит на десне, лечение нужно проводить осторожно, т. к. слизистая рта в данное время особенно чувствительна. При чистке зубов надо соблюдать аккуратность, стараясь не повредить слизистую. Для зубов лучше применять щетку с мягкой щетиной. Как упоминалось ранее, ротовую полость потребуется периодически полоскать травяным отваром или солевым раствором.
Помочь поскорее выздороветь поможет грамотно составленный рацион питания, который, наряду с исключением раздражающих факторов повысит уровень защиты иммунной системы и предотвратит лишние травмы слизистой.
Если потребуется врачебное вмешательство, не следует от него отказываться во избежание ухудшения. Особенно если симптомы ярко выражены и/или отмечается высокая температура.
Видео:
Как Лечить СТОМАТИТ? ✅5 Способов Лечения СТОМАТИТА в Домашних условиях
Автор публикации — Врач-стоматолог Станислав Владимирович Опыт работы 32 года. Место работы: «Стоматология ЭСТ». Закончил СамГМУ (1985 год) Дата размещения — 2018-02-11Утечка спинномозговой жидкости (ЦСЖ): симптомы, лечение и др.
Цереброспинальная жидкость (ЦСЖ) — это прозрачная жидкость, окружающая головной и спинной мозг. Его роль состоит в том, чтобы снабжать эти области питательными веществами и смягчать мозг внутри черепа.
Мозг покрыт тонкими слоями ткани, которые в совокупности называются твердой мозговой оболочкой, и спинномозговая жидкость может выйти через разрыв в этой ткани. Затем жидкость может вытекать из носа или ушей или в другие части тела.
Кроме того, CFS в позвоночнике может проникать в мышцы и соединительные ткани, окружающие позвоночник./nginx/o/2017/04/12/6544479t1h325c.jpg)
Утечка спинномозговой жидкости — серьезная проблема, которая может вызвать такие осложнения, как головные боли, менингит и судороги.
В этой статье описаны причины и симптомы утечки CSF. Также изучается, как врачи диагностируют и лечат проблему и чего ожидать во время выздоровления.
Поделиться на Pinterest Человек с утечкой спинномозговой жидкости может испытывать вертикальную головную боль, шум в ушах и потерю слуха.По данным Spinal CSF Leak Foundation, наиболее частым симптомом утечки спинномозговой жидкости является головная боль в вертикальном положении — головная боль, которая усиливается, когда голова находится в вертикальном положении, например, когда человек сидит или стоит.Эти головные боли обычно проходят, когда человек ложится.
Иногда положение головы не влияет напрямую на тяжесть головной боли. Вместо этого человек может испытывать головную боль, которая усиливается в течение дня.
Человек с утечкой спинномозговой жидкости может также заметить прозрачную водянистую жидкость, вытекающую из носа или ушей, когда он двигает головой, особенно при наклоне вперед. ЦСЖ также может стекать по задней стенке глотки. Люди описывают вкус как соленый и металлический.
ЦСЖ также может стекать по задней стенке глотки. Люди описывают вкус как соленый и металлический.
Другие симптомы утечки спинномозговой жидкости включают:
У взрослых до 90% всех утечек спинномозговой жидкости возникает в результате травм головы.
Тупые травмы головы могут привести к переломам костей лица или височных костей с обеих сторон черепа. Эти переломы также могут разорвать твердую мозговую оболочку, вызывая утечку спинномозговой жидкости.
Другие причины утечки спинномозговой жидкости — в череп или позвоночник — включают:
- инфекцию
- эпидуральную инъекцию
- инъекцию анестетика
- люмбальную пункцию
- опухоль головного мозга
- хирургическое вмешательство на или вокруг основания череп или позвоночник
- структурные аномалии черепа, присутствующие с рождения
Врач может использовать ряд тестов для диагностики утечки спинномозговой жидкости.
Один тест заключается в помещении образца того, что, по мнению врача, является выделениями спинномозговой жидкости, на лист фильтровальной бумаги. При контакте с бумагой любой CSF отделяется от крови или слизи. В результате образуются два различных кольца, называемых знаком «мишень» или «двойное кольцо».
При контакте с бумагой любой CSF отделяется от крови или слизи. В результате образуются два различных кольца, называемых знаком «мишень» или «двойное кольцо».
Медицинский работник часто может определить ликвор, просто взглянув на образец на платке или куске марли. В отличие от слизи, которая густая и липкая, спинномозговая жидкость прозрачная и водянистая.
По сравнению со слизью, спинномозговая жидкость также имеет высокую концентрацию глюкозы.Проверка уровня глюкозы в выделениях из носа может помочь определить, содержится ли в них спинномозговая жидкость. Любой образец выделений, содержащий CSF, может указывать на утечку.
Если врач подозревает утечку спинномозговой жидкости, он может назначить компьютерную томографию или МРТ, чтобы подтвердить диагноз и определить местонахождение утечки.
Лечение утечки спинномозговой жидкости зависит от ее серьезности и причины. Некоторые утечки поддаются консервативному лечению, в то время как другие требуют более инвазивных подходов.
Консервативное лечение
Консервативное лечение в основном направлено на устранение симптомов.Эти методы лечения могут включать:
- постельный режим
- поддержание водного баланса
- прием безрецептурных или рецептурных обезболивающих
- прием внутривенных инфузий кофеина
инвазивное лечение
утечка спинномозговой жидкости, не поддающаяся консервативному лечению могут потребоваться более инвазивные подходы, например, указанные ниже.
Эпидуральный пластырь кровью
Эпидуральный пластырь кровью — это хирургическая процедура, при которой используется собственная кровь человека для зашивания слез в твердой мозговой оболочке.
Во время процедуры хирург набирает 5–25 миллилитров крови человека, затем вводит ее в пространство за пределами разрыва твердой мозговой оболочки.
Эпидуральные пластыри кровью имеют высокие показатели успеха, но не могут вылечить все типы утечек спинномозговой жидкости.
В одном исследовании 2016 года исследователи сравнили эффективность эпидуральных пластырей кровью у 133 человек с утечками спинномозговой жидкости.
Исследователи разделили участников на две группы в зависимости от типа утечки спинномозговой жидкости. В одной группе утечки были вызваны медицинскими процедурами.В другой группе не было выявлено причин.
В 90,9% утечек спинномозговой жидкости в результате медицинских процедур каждая утечка успешно устранялась одним патчем крови. В другой группе, однако, только 44,1% участников испытали полное выздоровление после того, как каждый получил один патч. Остальным потребовалось дополнительное лечение.
Хирургия
Врач может порекомендовать операцию, если у человека:
- утечка спинномозговой жидкости, которая не улучшается при консервативном лечении
- серьезная утечка спинномозговой жидкости, которая вряд ли заживает сама по себе
- свертывание крови в головной или спинной мозг
- грыжа ткани головного мозга, которая проталкивается в уши или нос
- менингит
Хирургия включает в себя наложение швов на любой разрыв, чтобы предотвратить дальнейшее вытекание спинномозговой жидкости.
Конкретный подход зависит от места разрыва. Например, если разрыв находится в твердой мозговой оболочке в передней части головы и вызывает утечку жидкости через нос, нейрохирург может выполнить эндоскопическое восстановление.
Это минимально инвазивный метод, при котором через нос вводят тонкую гибкую трубку, называемую эндоскопом, а затем пропускают через трубку крошечные хирургические инструменты для восстановления разрыва.
Если при разрыве спинномозговая жидкость вытекает из ушей, нейрохирургу необходимо будет провести открытую операцию.Это включает в себя надрез на коже черепа.
Хотя эндоскопический доступ представляет меньший риск, чем традиционная открытая операция, оба метода имеют схожие показатели успеха.
В обзоре 2013 года сравнивалась эффективность эндоскопического и традиционного хирургического лечения утечек спинномозговой жидкости в передней части черепа. В обзоре оценивалось 71 исследование, в которых приняли участие 1178 человек.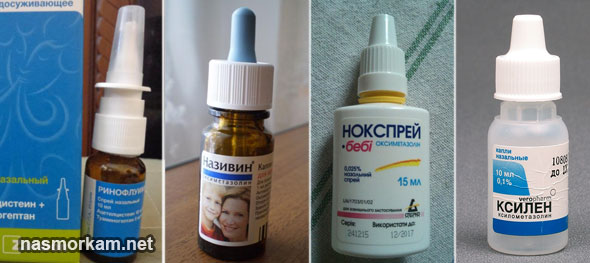 Исследователи обнаружили, что каждый метод успешно устраняет около 90% утечек спинномозговой жидкости.
Исследователи обнаружили, что каждый метод успешно устраняет около 90% утечек спинномозговой жидкости.
Человеку следует обратиться к врачу, если он испытывает какие-либо из следующих симптомов утечки спинномозговой жидкости:
- постоянный насморк
- дренаж из ушей
- головная боль, которая усиливается, когда голова находится в вертикальном положении
Также , любой, кто испытывает симптомы утечки спинномозговой жидкости после любого из следующих событий, должен обратиться за медицинской помощью:
- травма головы
- недавняя эпидуральная анестезия
- операция на головном мозге
- операция на спинном мозге
Выздоровление во многом зависит от степени тяжести утечка и вид лечения.
Люди, получающие консервативное лечение, могут оставаться в постели не менее 3 дней. Врач может порекомендовать держать голову приподнятой, чтобы способствовать оттоку спинномозговой жидкости.
Однако, если жидкость стекает слишком быстро, это может вызвать образование газовых карманов, называемых краниальными аэроцеле, внутри черепа.
Другие потенциальные осложнения утечки спинномозговой жидкости включают:
- грыжу головного мозга, которая включает дислокацию мозговой ткани внутри черепа
- инсульт
- кома
Когда человек подвергся хирургическому вмешательству, он может ожидать оставайтесь в больнице несколько дней или недель.В течение этого времени медицинские работники будут внимательно следить за их выздоровлением и проверять наличие признаков осложнений, таких как:
- абсцессов
- инфекции
- менингит
Ранняя и точная диагностика утечки спинномозговой жидкости может привести к лучшим результатам лечения. Это также может помочь предотвратить осложнения.
Если симптомы не улучшаются в течение 10 дней после консервативного лечения или если они возвращаются, может потребоваться более инвазивное вмешательство.
Как эпидуральная пластыря кровью, так и хирургические процедуры имеют относительно высокие показатели успеха. Однако они могут не работать. Даже после операции некоторые люди продолжают испытывать симптомы или инвалидность в результате утечки спинномозговой жидкости.
Однако они могут не работать. Даже после операции некоторые люди продолжают испытывать симптомы или инвалидность в результате утечки спинномозговой жидкости.
Врач или другой медицинский работник, специализирующийся на неврологических заболеваниях, может обсудить варианты и порекомендовать курс лечения.
Утечка CSF — серьезная проблема для здоровья. Этот тип жидкости выходит через разрыв твердой мозговой оболочки.
Симптомы утечки спинномозговой жидкости включают отток жидкости из ушей или носа и головную боль, которая усиливается, когда голова находится в вертикальном положении.
Эти утечки могут возникнуть в результате травм головы, инфекций и некоторых медицинских процедур. Хотя эта проблема может не вызывать тревожных симптомов, она может привести к осложнениям, если человек не получит надлежащего лечения.
Правильное лечение варьируется в зависимости от факторов, специфичных для каждого человека. Раннее консервативное лечение обычно включает постельный режим и гидратацию.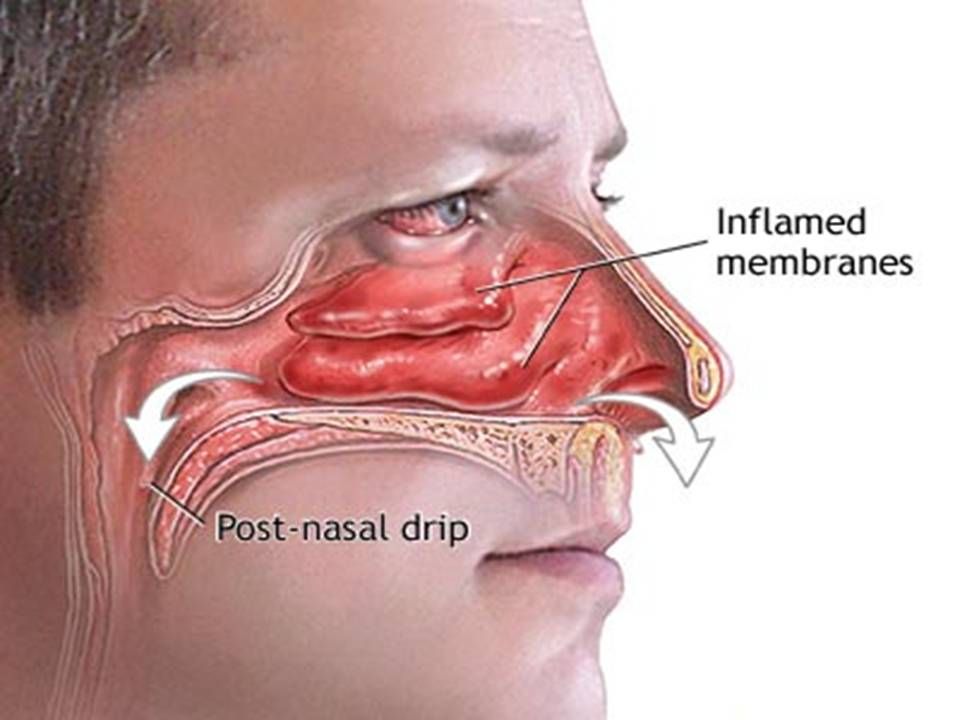 Если симптомы не улучшаются в течение 10 дней, человеку может потребоваться более инвазивная процедура, например эпидуральная пластыря кровью или операция.
Если симптомы не улучшаются в течение 10 дней, человеку может потребоваться более инвазивная процедура, например эпидуральная пластыря кровью или операция.
Что такое устранение утечки CSF? — Батон-Руж, LA
Что такое утечка CSF и как это происходит?
Цереброспинальная жидкость, обычно известная как спинномозговая жидкость, представляет собой амортизирующую жидкость, заполняющую пространство между мозгом и покрывающим слоем ткани, называемым твердой мозговой оболочкой. Твердая мозговая оболочка и кость, отделяющая ее от носовых пазух, могут образовывать разрыв, который позволяет жидкости просачиваться в пазухи и проявляться в виде прозрачного дренажа из носа или уха или потока жидкости с соленым вкусом в горле.Причины такого разрыва с последующей утечкой могут быть из-за черепно-мозговой травмы, или как последствие хирургического вмешательства по поводу опухоли головного мозга или носовых пазух, или из-за медицинских состояний, которые вызывают повышенное давление в спинномозговой жидкости. Женщины в возрасте от 20 до 45 лет подвергаются более высокому риску этого относительно редкого состояния. Повышенное давление спинномозговой жидкости связано с ожирением, и рост показателей ожирения среди населения может быть причиной большего количества зарегистрированных случаев утечки спинномозговой жидкости.
Женщины в возрасте от 20 до 45 лет подвергаются более высокому риску этого относительно редкого состояния. Повышенное давление спинномозговой жидкости связано с ожирением, и рост показателей ожирения среди населения может быть причиной большего количества зарегистрированных случаев утечки спинномозговой жидкости.
Каковы симптомы утечки спинномозговой жидкости?
- Постоянный насморк, особенно в одной ноздре, который не проходит
- Выделения с солёным привкусом в горле
- Прозрачная жидкость вытекает из одного уха
- Постоянная головная боль или изменение зрения
Если у вас сохраняются подобные симптомы, обратитесь к врачу, чтобы определить причину.Врач может осмотреть ваш нос с помощью эндоскопа, а также может попросить вас наклониться вперед, чтобы увидеть, увеличивается ли отток жидкости.
Что происходит во время хирургической процедуры по удалению ликвора?
Когда-то это была область нейрохирургов, которые оперируют со стороны основания черепа головного мозга, сегодня восстановление утечки спинномозговой жидкости часто выполняется эндоскопически со стороны синуса. Во многих случаях это может быть выполнено в амбулаторных условиях хирургом-ЛОРом.
Во многих случаях это может быть выполнено в амбулаторных условиях хирургом-ЛОРом.
Если дооперационные изображения показывают, что место дефекта чистое, хирург вскрывает эти носовые пазухи и удаляет кость, которая может препятствовать обзору места дефекта.Хирург вводит небольшой эндоскоп через ноздрю в полость носа, что позволяет непосредственно визуализировать место операции и ремонт, выполненный хирургом.
После определения места утечки спинномозговой жидкости небольшой участок слизистой оболочки, выстилающий эту область, удаляется, чтобы обнажить костный дефект. Материал трансплантата накладывается на отверстие в основании черепа и иногда фиксируется хирургическим клеем. Как только хирург убедится, что утечка спинномозговой жидкости остановлена, можно использовать различные герметики или набивки для дополнительной поддержки места ремонта.Хирург может использовать тампон в носовой ход, который будет удален в течение нескольких дней.
Поясничный дренаж можно использовать в течение периода после операции, чтобы минимизировать давление на место ремонта. В некоторых случаях врач порекомендует постельный режим на срок до нескольких дней после восстановления, а также лекарства, снижающие давление мозговой жидкости.
В некоторых случаях врач порекомендует постельный режим на срок до нескольких дней после восстановления, а также лекарства, снижающие давление мозговой жидкости.
Каковы риски хирургической процедуры по поводу утечки спинномозговой жидкости?
Риск операции в основном аналогичен риску обычной эндоскопической хирургии носовых пазух.Риск неожиданного повреждения близлежащих органов, включая головной мозг и зрительный нерв, невелик, менее 1%. Хотя возможно, что утечка может вернуться, вероятность успеха для этой процедуры составляет более 90%.
Каковы преимущества хирургической процедуры по удалению ликвора?
Помимо остановки утечки спинномозговой жидкости, эта процедура снижает риск внутричерепной инфекции, если бактерии (обычно обнаруживаемые в носовых пазухах) заразят мозг и окружающие его ткани.
Симптомы и лечение ринореи в спинномозговой жидкости
Цереброспинальная жидкость (ЦСЖ) ринорея — это медицинский термин, обозначающий редкое состояние, при котором жидкость, которая обычно смягчает мозг и спинной мозг, спинномозговая жидкость, течет из носа.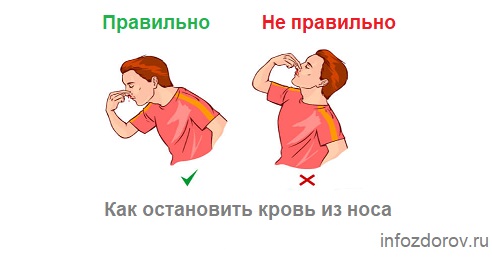
Это происходит, когда между субарахноидальным пространством мозга и полостями носовых пазух непреднамеренно создается аномальный путь, что может быть вызвано множеством факторов, включая хирургическое вмешательство и травму.
Джордж Клерк / Getty ImagesСимптомы
Ринорея (насморк), который является прозрачным и водянистым, может быть первым признаком ринореи спинномозговой жидкости. Другие признаки и симптомы могут включать:
- Головная боль
- Соленый или металлический привкус во рту
- Дренаж усиливается при наклоне вперед с опущенной головой
- Отсутствие запаха (аносмия)
- Заложенность носа
Важно понимать, что эти симптомы также возникают при многих других, более распространенных состояниях и должны быть оценены отоларингологом (специалистом по ушам, носу, горлу или ЛОР), если их нелегко объяснить или они не проходят самостоятельно в течение недели. или так.
Если у вас наблюдаются перечисленные выше симптомы, не следует откладывать обследование, так как ринорея спинномозговой жидкости может привести к серьезным осложнениям.
Причины
Ненормальное пространство, из-за которого происходит утечка спинномозговой жидкости, может быть вызвано:
- Осложнение операции на носовых пазухах
- Некоторые врожденные дефекты
- Повышение внутричерепного давления (ВЧД) (также называемое спонтанной ликворной ринореей)
- Травма головы и лица, которая вызывает перелом и повреждение носоорбито-решетчатой кости до решетчатой пластинки (часть лобной доли, которая образует «крышу» пазухи)
Точная частота возникновения ринореи спинномозговой жидкости неизвестна, но некоторые исследования показали, что частота осложнений, связанных с ринореей спинномозговой жидкости после хирургии носовых пазух, редка, всего 0.5%. К счастью, с момента введения в действие законов о ремнях безопасности частота случаев ринореи спинномозговой жидкости, вызванной травмой, также снизилась.
Диагноз
Если у вас наблюдаются перечисленные выше симптомы, вам следует обратиться к отоларингологу.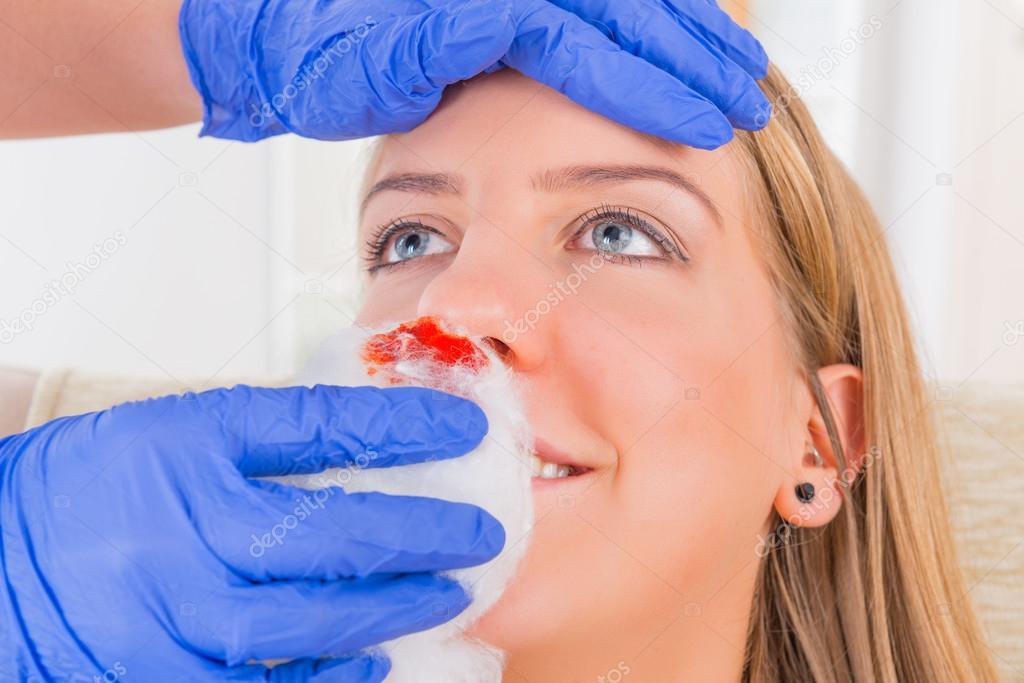 Если вам сделали операцию, вам следует обратиться к хирургу, который ее проводил.
Если вам сделали операцию, вам следует обратиться к хирургу, который ее проводил.
Однако, если у вас не была операция на носовых пазухах, вам следует получить любые компьютерные томограммы или другие рентгенографические изображения ваших носовых пазух, которые у вас могли быть в прошлом, и отнести их к ЛОР-специалисту для оценки.
Во время этого приема вас могут попросить провести тест на определение запаха, чтобы определить, есть ли дисфункция обоняния (запаха). Этот тест может быть проведен перед любым лечением, чтобы определить базовую функцию.
В зависимости от вашей ситуации ваш врач может также выбрать проведение эндоскопии. Это включает использование крошечного оптоволоконного зонда для визуализации любых аномалий верхней носовой полости и крибриформной пластинки.
Другие тесты, которые может назначить ваш врач , включают:
- Компьютерная томография
- МРТ
- Анализ трансферрина Β-2 (лабораторный анализ носового дренажа) для подтверждения того, что это вещество на самом деле является CSF.

- Сканирование радиоактивного содержимого — это визуализирующий тест, который может занять довольно много времени и включает введение медицинской ваты в нос и уши с последующей люмбальной пункцией
- Интратекальный флуоресцеин может использоваться как для выявления утечек спинномозговой жидкости, так и для их хирургического устранения
Лечение
Если у вас ринорея спинномозговой жидкости, важно, чтобы вы получали соответствующее лечение, чтобы предотвратить менингит (иногда очень серьезная инфекция) или пневмоцефалия (воздух в полости черепа).
Для устранения очень небольших утечек может потребоваться только постельный режим и лечение. Однако в большинстве случаев для лечения ринореи спинномозговой жидкости необходимо хирургическое вмешательство.
Тип требуемой операции будет зависеть от причины вашего состояния (операция или травма). Скорость хирургического вмешательства хорошая, однако при любой хирургической процедуре могут возникнуть осложнения, особенно при использовании общей анестезии.
Вам следует обсудить с врачом соотношение риска и пользы от операции и следовать всем инструкциям, которые они дают вам относительно голодания накануне и в день операции, а также любым инструкциям о том, как вам следует позаботиться о себе после процедуры.
Слово Verywell
Хотя ринорея спинномозговой жидкости является редким заболеванием, ее осложнения (например, менингит) могут быть серьезными, и к ним нельзя относиться легкомысленно. Обязательно обратитесь за медицинской помощью, как только заметите симптомы.
Центр опухолей основания черепа Джонса Хопкинса
Что такое утечка спинномозговой жидкости (ЦСЖ)?
Цереброспинальная жидкость (CSF) представляет собой водянистую жидкость, которая циркулирует через желудочков головного мозга (полости или полые пространства) и вокруг поверхности головного и спинного мозга.Утечка спинномозговой жидкости — это состояние, которое возникает, когда спинномозговая жидкость протекает через дефект твердой мозговой оболочки , или черепа и выходит через нос или ухо.
Утечка спинномозговой жидкости возникает из-за отверстия или разрыва твердой мозговой оболочки, самого внешнего слоя мозговых оболочек . Причины отверстия или разрыва могут включать травму головы, операцию на головном мозге или носовых пазухах. Утечка спинномозговой жидкости может также произойти после люмбальной пункции , также называемой спинномозговой пункцией или спинномозговой анестезией . Самопроизвольная утечка спинномозговой жидкости также может произойти по неизвестной причине.
Симптомы утечки спинномозговой жидкости (CSF):
Когда происходит утечка спинномозговой жидкости, она может вызывать любые или все следующие симптомы:
- головная боль
- носовой дренаж
- менингит
- нарушение зрения
- шум в ушах
Диагностика утечки спинномозговой жидкости (CSF):
Диагностика утечки CSF включает анализ носовой жидкости на белок под названием бета-2 трансферрин , который чаще всего встречается только в спинномозговой жидкости. КТ и МРТ также могут потребоваться для определения места и степени утечки.
КТ и МРТ также могут потребоваться для определения места и степени утечки.
Два дополнительных диагностических теста также могут быть выполнены для помощи в диагностике утечки спинномозговой жидкости: коронарная КТ цистернограмма и предварительное исследование .
Исследование залога включает в себя размещение небольших ватных дисков (так называемых «прокладок») в носу. Этот тест используется для подтверждения наличия утечки CSF, хотя он не может определить точное место утечки.Чтобы определить точное место утечки, будет выполнена цистернограмма CT . Цистернограмма КТ включает использование контраста, вводимого в спинномозговую жидкость через спинномозговую пункцию, а затем выполнение компьютерной томографии. Этот тест определяет точное место утечки спинномозговой жидкости и путь дренажа в нос.
Лечение утечки спинномозговой жидкости (CSF):
Из-за риска менингита рекомендуется хирургическое вмешательство (обычно эндоназальная эндоскопическая операция).
Чтобы записаться на прием или запросить консультацию, обратитесь в Центр опухолей основания черепа Джонса Хопкинса по телефону 410-614-0585.
Утечка спинномозговой жидкости (ЦСЖ) | Johns Hopkins Medicine
Что такое утечка CSF?
Утечка спинномозговой жидкости происходит, когда спинномозговая жидкость выходит через разрыв или отверстие в твердой мозговой оболочке, внешнем слое мозговых оболочек. Твердая мозговая оболочка может быть повреждена или проколота в результате травмы головы или хирургической процедуры с вовлечением носовых пазух, головного мозга или позвоночника. Он также может быть поврежден люмбальной пункцией, включая спинномозговую пункцию, спинальную анестезию или миелограмму.Спонтанная утечка спинномозговой жидкости может произойти из-за повышенного внутричерепного давления. Это может произойти с пациентами с гидроцефалией, скоплением спинномозговой жидкости в черепе. Самопроизвольные утечки также могут возникать без установления причины.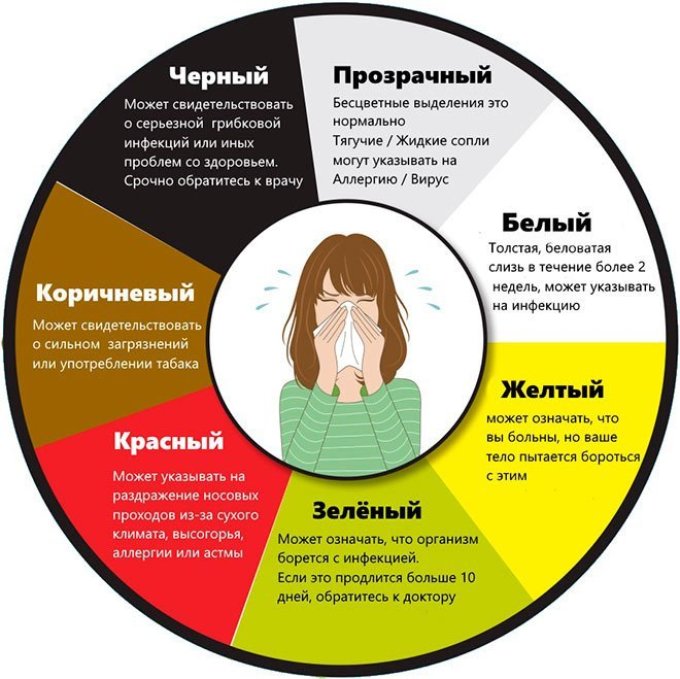
Симптомы утечки CSF
Головная боль
Менингит (бактериальный или вирусный)
Дренирование спинномозговой жидкости из носа (может быть трудно отличить от нормальных выделений из носа без специальных тестов)
Тиннитус (звон в ушах)
Нарушения зрения
Диагностика утечки спинномозговой жидкости
Если ваш врач подозревает утечку спинномозговой жидкости, он может порекомендовать следующие тесты:
Анализ носовой жидкости: Этот тест используется для обнаружения бета-2 трансферрина, белка, обнаруженного почти исключительно в спинномозговой жидкости.
Исследование с вкладышем: Этот простой тест заключается в том, чтобы вставить в нос вкладыши (маленькие ватные диски). Обязательное исследование может подтвердить наличие оттока спинномозговой жидкости из черепа в нос.

Компьютерная томография: В этой неинвазивной диагностической процедуре визуализации используется комбинация рентгеновских лучей и компьютерных технологий для получения подробных изображений костей и различных плоскостей мозга.
МРТ: Этот метод сочетает в себе большой магнит, радиочастоты и компьютер для получения подробных изображений органов и структур внутри тела.МРТ может помочь определить место и степень утечки спинномозговой жидкости.
Миелограмма — это сканирование, которое включает введение контрастного вещества в спинной мозг и использование МРТ или компьютерной томографии для поиска разрывов или разрывов твердой мозговой оболочки.
Цистернограмма включает введение радиоактивной среды в спинномозговую жидкость через спинномозговую пункцию и затем выполнение компьютерной томографии.
 Этот тест может помочь определить источник утечки спинномозговой жидкости в тканях, прилегающих к позвоночнику, или в носовые полости.
Этот тест может помочь определить источник утечки спинномозговой жидкости в тканях, прилегающих к позвоночнику, или в носовые полости.
Обработка утечек CSF
Поскольку утечка спинномозговой жидкости через нос или уши увеличивает риск менингита и других осложнений, в этих ситуациях врач может порекомендовать восстановление утечки спинномозговой жидкости с использованием эндоскопической эндоназальной хирургии или, в редких случаях, трепанации черепа.
Для утечек спинномозговой жидкости, которые дренируют в позвоночный канал, существуют другие методы лечения, такие как пятна крови или пятна фибрина. Для этих процедур врач использует руководство КТ, чтобы ввести небольшое количество собственной крови пациента или пробку фибрина (волокнистый белок в крови, который помогает ей свертываться) в позвоночный канал.Это часто может устранить утечку.
Если эти методы не дали результатов, может потребоваться пластика твердой мозговой оболочки — хирургическое восстановление твердой мозговой оболочки.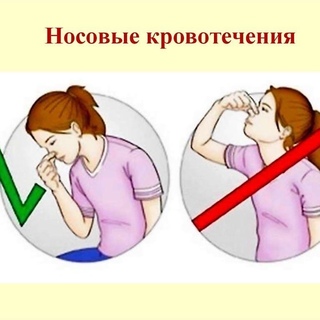
Для достижения наилучшего результата вам следует проконсультироваться с группой нейрохирургов и других экспертов, имеющих опыт лечения утечек спинномозговой жидкости и других заболеваний, связанных с спинномозговой жидкостью.
Утечка энцефалоцеле / спинномозговой жидкости | UF Health, University of Florida Health
Энцефалоцеле — это состояние, при котором мозг выступает через щель в черепе. Этот выступ может произойти в любом месте основания черепа, от носа, уха до затылка.Энцефалоцеле может привести к утечке жидкости вокруг головного мозга, спинномозговой жидкости (также известной как утечка спинномозговой жидкости). Обычно это проявляется в виде прозрачных водянистых выделений из передней и задней части носа (т. Е. Постназальных выделений) или из уха. Эти состояния могут способствовать потере слуха, головокружению, пульсирующему шуму в ухе и головным болям.
В UF Health пациенты пользуются услугами специализированной нейрохирургической больницы с современными операционными залами и специализированным медперсоналом.
Причины
Энцефалоцеле и утечки спинномозговой жидкости могут возникать как у взрослых, так и у детей.
Энцефалоцеле и утечка спинномозговой жидкости у взрослых могут возникать спонтанно или возникать в результате травмы или предшествующей операции на основании черепа. Они также связаны с гидроцефалией, повышением давления спинномозговой жидкости в головном мозге, и псевдоопухолью головного мозга, менее серьезным повышением давления вокруг мозга. Ожирение и синдром обструктивного апноэ во сне связаны с повышенным риском утечки спинномозговой жидкости и энцефалоцеле.
У детей энцефалоцеле обычно возникает из-за врожденного порока. Это относительно редко и встречается всего у 1 из 10 500 детей, рожденных в Соединенных Штатах.Точная причина врожденного дефекта, который приводит к энцефалоцеле у детей, неизвестна, но ученые считают, что здесь задействовано множество факторов. Это состояние имеет генетический (унаследованный) компонент, то есть оно часто встречается в семьях, в которых есть связанные с членами семьи дефекты, такие как расщелина позвоночника и анэнцефалия.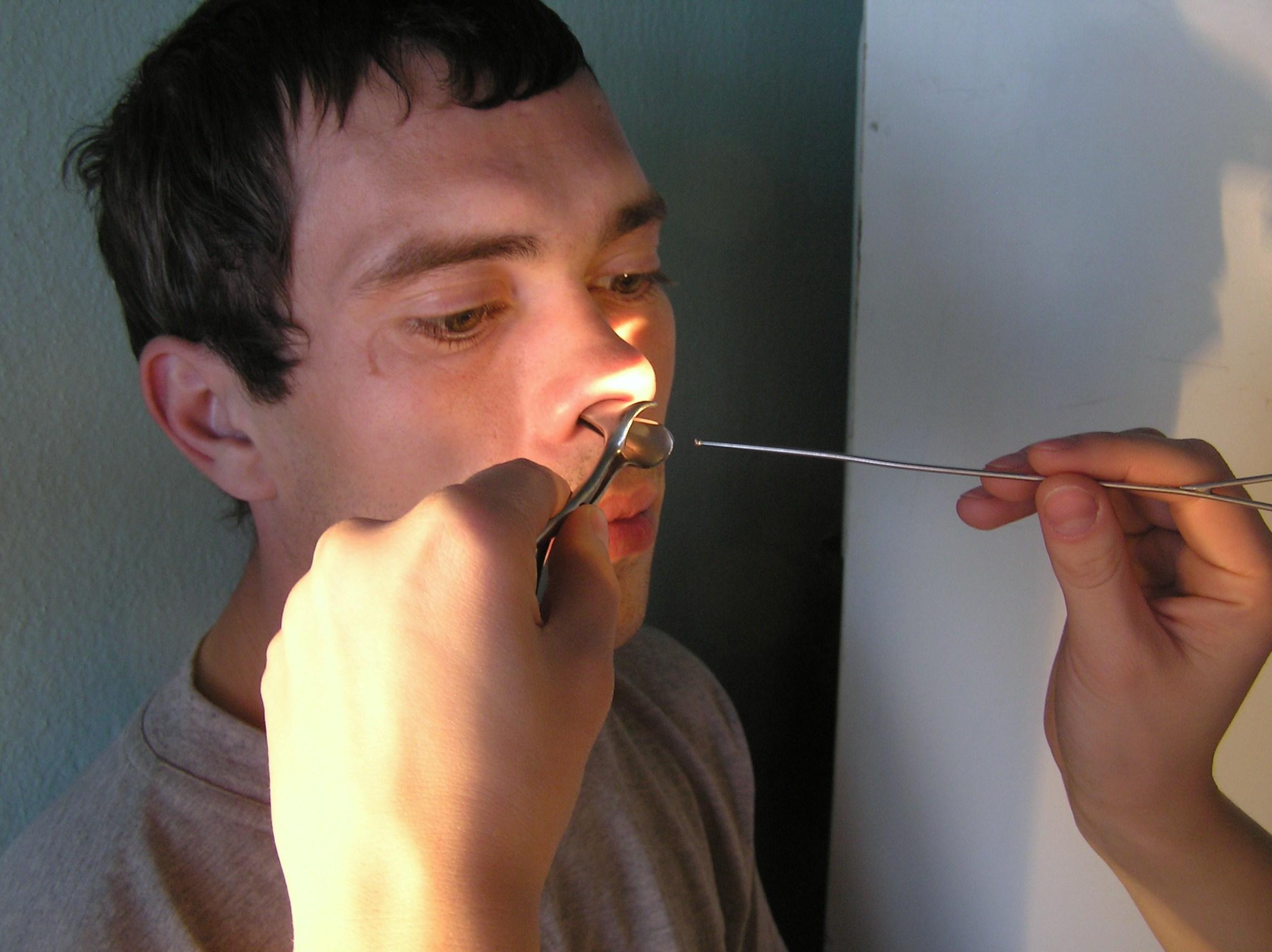 Определенное воздействие окружающей среды до или во время беременности также может быть причиной, но необходимы дополнительные исследования.
Определенное воздействие окружающей среды до или во время беременности также может быть причиной, но необходимы дополнительные исследования.
Симптомы
Энцефалоцеле и утечка спинномозговой жидкости могут поражать ухо, придаточные пазухи носа или нос.Соответственно, они обычно обнаруживаются, когда пациент предъявляет жалобы на уши и нос, такие как ощущение полноты в ушах, потеря слуха, заложенность носа и чистый водянистый дренаж из носа. Пациенты с утечкой спинномозговой жидкости могут испытывать головокружение и головные боли, которые меняются в зависимости от положения тела. Иногда энцефалоцеле или утечка спинномозговой жидкости выявляется после того, как у пациента развивается менингит, серьезная инфекция головного мозга.
Лечение
UF Health использует многопрофильный командный подход к лечению энцефалоцеле и / или утечки спинномозговой жидкости, включая нейрохирургию, нейротологию, ринологию, нейроофтальмологию и неврологию.У нас также есть специализированная нейрохирургическая больница с современными операционными залами и специализированным медперсоналом.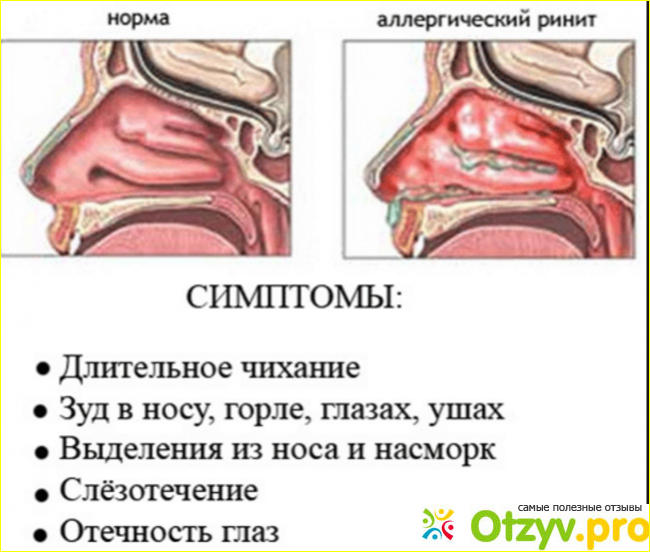
По прибытии в UF Health пациента направляют к нейрохирургу, нейротологу или ринологу (ЛОР). После просмотра изображений и подтверждения диагноза пациенты получают ускоренный прием с остальной частью многопрофильной команды для обсуждения всех доступных вариантов лечения.
Проверить слух можно в тот же день и в том же месте, что и прием от ЛОРа.Необходимые визуализационные исследования с высоким разрешением (например, КТ и МРТ) можно провести в тот же день и в том же месте, что и прием от ЛОР или нейрохирургии. После тщательного обсуждения с лечащими врачами пациент принимает обоснованное решение относительно вариантов лечения.
UF Врачи лечат энцефалоцеле и утечку спинномозговой жидкости хирургическим путем различными способами, но обычно с помощью минимально инвазивных методов через ухо или нос. При необходимости энцефалоцеле можно лечить хирургическим путем, осторожно приподняв мозг, чтобы исправить основной дефект в основании черепа.Конкретное лечение определяется локализацией энцефалоцеле или утечки спинномозговой жидкости, состоянием слуха и другими специфическими для пациента факторами.
Сама операция обычно занимает от 1 до 4 часов. После операции первоначальное восстановление обычно проводится в отделении постанестезиологической помощи, или PACU, для тщательного наблюдения за нервной системой, дыханием и сердцем. Через час или два уход переводят на медпункт. Пациенты находятся под пристальным наблюдением всю ночь, и многие могут пойти домой на следующее утро.
Утечка CSF — Д-р Мустафа Мурад
Утечки CSF вызывают головные боли?
Утечки CSF, в зависимости от причины, могут быть связаны с головными болями. Иногда головная боль может быть внезапной, в то время как другие головные боли могут быть слабыми и продолжительными. Наконец, головные боли могут усиливаться при лежании в разных положениях.
Что вызывает ринорею в спинномозговой жидкости?
Есть много причин утечки спинномозговой жидкости в нос. Ринорея спинномозговой жидкости может быть вызвана предшествующими операциями на носу, носовых пазухах или головном мозге. Такие операции могут привести к повреждению костной оболочки мозга, которая приводит к коммуникации с носом. Ринорея спинномозговой жидкости также может быть вызвана травмой головы, в частности, тупой травмой черепа, полученной при столкновении с высокоскоростным автомобилем. Утечки спинномозговой жидкости также могут возникать спонтанно, вторично по отношению к основным заболеваниям, таким как поликистоз яичников или неконтролируемая гипертензия. Другие причины ринореи спинномозговой жидкости могут быть связаны с доброкачественными или злокачественными опухолями головного мозга.Однако часто ринорея спинномозговой жидкости бывает идиопатической, не имеющей определенной причины.
Такие операции могут привести к повреждению костной оболочки мозга, которая приводит к коммуникации с носом. Ринорея спинномозговой жидкости также может быть вызвана травмой головы, в частности, тупой травмой черепа, полученной при столкновении с высокоскоростным автомобилем. Утечки спинномозговой жидкости также могут возникать спонтанно, вторично по отношению к основным заболеваниям, таким как поликистоз яичников или неконтролируемая гипертензия. Другие причины ринореи спинномозговой жидкости могут быть связаны с доброкачественными или злокачественными опухолями головного мозга.Однако часто ринорея спинномозговой жидкости бывает идиопатической, не имеющей определенной причины.
Что такое спонтанная утечка спинномозговой жидкости?
Спонтанные утечки CSF используются для обозначения утечек CSF, которые возникают внезапно, без какой-либо идентифицируемой причины. Их также называют идиопатическими утечками спинномозговой жидкости.
Опасны ли утечки спинномозговой жидкости из носа?
Утечки CSF вызывают озабоченность, поскольку демонстрируют связь между стерильной и чистой средой головного и спинного мозга и нестерильными условиями в области носа и носовых пазух. Хотя утечка спинномозговой жидкости не представляет угрозы для жизни, она может иметь изнурительные последствия, если ее не распознать и не лечить. Бактерии могут перемещаться из носа в мозг, вызывая инфекции, которые приводят к менингиту или абсцессам головного мозга. По этим причинам следует поставить своевременный и точный диагноз, чтобы можно было предпринять соответствующие шаги для лечения и предотвращения таких изнурительных инфекций.
Хотя утечка спинномозговой жидкости не представляет угрозы для жизни, она может иметь изнурительные последствия, если ее не распознать и не лечить. Бактерии могут перемещаться из носа в мозг, вызывая инфекции, которые приводят к менингиту или абсцессам головного мозга. По этим причинам следует поставить своевременный и точный диагноз, чтобы можно было предпринять соответствующие шаги для лечения и предотвращения таких изнурительных инфекций.
Как диагностируется утечка спинномозговой жидкости из носа?
Диагностика утечки спинномозговой жидкости из носа часто задерживается из-за сходства симптомов с другими заболеваниями.Диагностика основана на сочетании истории болезни пациента и некоторых диагностических исследований, включая лабораторные работы и визуализацию.
Какие лабораторные тесты помогают диагностировать утечку спинномозговой жидкости?
Чтобы убедиться, что дренаж на самом деле является спинномозговой жидкостью, жидкость необходимо проверить на наличие определенных белков, которые помогают отличить ее от других жидкостей организма. Наиболее часто используемый тест ищет белок под названием бета-2-трансферрин. Это белок, который содержится только в жидкости спинномозговой жидкости и больше нигде в организме не встречается.Если установлено, что этот белок присутствует в жидкости, собранной из вашего носа, это подтверждает, что у вас есть утечка спинномозговой жидкости.
Наиболее часто используемый тест ищет белок под названием бета-2-трансферрин. Это белок, который содержится только в жидкости спинномозговой жидкости и больше нигде в организме не встречается.Если установлено, что этот белок присутствует в жидкости, собранной из вашего носа, это подтверждает, что у вас есть утечка спинномозговой жидкости.
Как проводится тест на бета-2-трансферрин?
Простую коллекцию образцов можно получить в офисе. Однако для точного проведения теста требуется минимум 1 мл жидкости. Поэтому, если ваш врач не может забрать всю сумму в офисе, он может отправить вас домой с контейнером, чтобы забрать ее самостоятельно. Как только будет получено достаточное количество жидкости, образец можно отправить в лабораторию для специального тестирования.
Существуют ли домашние тесты на утечку спинномозговой жидкости?
В настоящее время пациенты не могут получить домашних наборов или безрецептурных методов тестирования. Если вас беспокоит утечка спинномозговой жидкости, вам следует немедленно обратиться к своему лечащему врачу и обратиться к специалисту.
Какие другие тесты помогают диагностировать утечку спинномозговой жидкости?
Визуализирующие исследования также могут помочь в выявлении утечек в головном мозге и в носу. Эти визуализационные исследования включают КТ (компьютерную томографию) и МРТ (магнитно-резонансную томографию).Чаще всего используется компьютерная томография, поскольку она дает подробную информацию о костной анатомии головного мозга и может продемонстрировать любые слабые места или дефекты кости черепа. МРТ помогает получить изображение мягких тканей головного мозга и носовых пазух и дает ценную информацию о других основных процессах, которые могут вызывать утечку спинномозговой жидкости.
Распространены ли утечки спинномозговой жидкости?
Несмотря на то, что существует множество причин утечки спинномозговой жидкости, они обычно нечасты и встречаются примерно у 3-5 из 100 000 человек.
Как лечится ринорея CSF?
Лечение утечки спинномозговой жидкости зависит от основной причины. В случае утечки спинномозговой жидкости с идентифицируемыми причинами лечение основного заболевания может устранить утечку жидкости. При идиопатической утечке спинномозговой жидкости, причина которой неизвестна, варианты лечения могут включать консервативные и хирургические методы.
В случае утечки спинномозговой жидкости с идентифицируемыми причинами лечение основного заболевания может устранить утечку жидкости. При идиопатической утечке спинномозговой жидкости, причина которой неизвестна, варианты лечения могут включать консервативные и хирургические методы.
Как консервативно лечат ринорею спинномозговой жидкости?
Консервативные методы предназначены для снижения давления в головном мозге или внутричерепного давления. За счет снижения давления в черепе давление, оказываемое на место утечки, уменьшается, что позволяет ткани заживать и утечке разрешаться. свой собственный.Это то же самое, как если бы протекающая труба зажила, уменьшив давление воды в трубах и давая трубе шанс на самоисцеление (если трубка обладала целебными способностями, как ваше тело). Это может включать строгий постельный режим на 7 человек. -10 дней, чтобы предотвратить изменения давления внутри головы, которые могут отрицательно повлиять на заживление. Кроме того, пациентам может потребоваться держать голову в приподнятом положении, когда они лежат в постели, так как укладывание может еще больше увеличить давление в области утечки. Часто пациенты могут быть помещены на смягчители стула, чтобы уменьшить повышение давления, вызванное давлением вниз при посещении ванной комнаты.Некоторые врачи могут назначать пациентам антибиотики, чтобы предотвратить распространение бактериальных инфекций в мозг. Кроме того, для трудноизлечимых утечек спинномозговой жидкости может быть установлен люмбальный дренаж. Это слив, расположенный сзади, который отводит поток спинномозговой жидкости от головы. Уменьшая объем притока спинномозговой жидкости к голове, это вызывает более низкое внутричерепное давление, что может позволить точке утечки спинномозговой жидкости зажить самостоятельно. Это было бы то же самое, что перенаправить поток из протекающей трубы в другие трубы, пока труба заживает сама.
Часто пациенты могут быть помещены на смягчители стула, чтобы уменьшить повышение давления, вызванное давлением вниз при посещении ванной комнаты.Некоторые врачи могут назначать пациентам антибиотики, чтобы предотвратить распространение бактериальных инфекций в мозг. Кроме того, для трудноизлечимых утечек спинномозговой жидкости может быть установлен люмбальный дренаж. Это слив, расположенный сзади, который отводит поток спинномозговой жидкости от головы. Уменьшая объем притока спинномозговой жидкости к голове, это вызывает более низкое внутричерепное давление, что может позволить точке утечки спинномозговой жидкости зажить самостоятельно. Это было бы то же самое, что перенаправить поток из протекающей трубы в другие трубы, пока труба заживает сама.
Некоторые лекарства используются для усиления и поддержки консервативных лечебных мероприятий. Некоторые классы лекарств, называемые диуретиками, предназначены для уменьшения количества вырабатываемой спинномозговой жидкости в организме. Диуретики помогают, контролируя обезвоживание организма, так что остается меньше доступной спинномозговой жидкости, снижая давление. Кроме того, другие лекарства, такие как стероиды и ингибиторы карбоангидразы, также могут уменьшить количество спинномозговой жидкости, которая вырабатывается вашим организмом естественным путем, что вызывает меньшее давление в области утечки.
Диуретики помогают, контролируя обезвоживание организма, так что остается меньше доступной спинномозговой жидкости, снижая давление. Кроме того, другие лекарства, такие как стероиды и ингибиторы карбоангидразы, также могут уменьшить количество спинномозговой жидкости, которая вырабатывается вашим организмом естественным путем, что вызывает меньшее давление в области утечки.
Каковы долгосрочные побочные эффекты утечки спинномозговой жидкости?
Утечки CSF часто остаются незамеченными и не устраняются в течение длительного времени. Наиболее частый симптом поздней диагностики — это просто прозрачные жидкие выделения, связанные с позиционными головными болями (головные боли, усиливающиеся при вставании или ухудшение качества при укладывании). Однако другие побочные эффекты включают изменения зрения, звон в ушах (известный как шум в ушах) и тошноту. Самый страшный побочный эффект невыявленной и нелеченной утечки спинномозговой жидкости — это инфекция головного или спинного мозга (известная как менингит).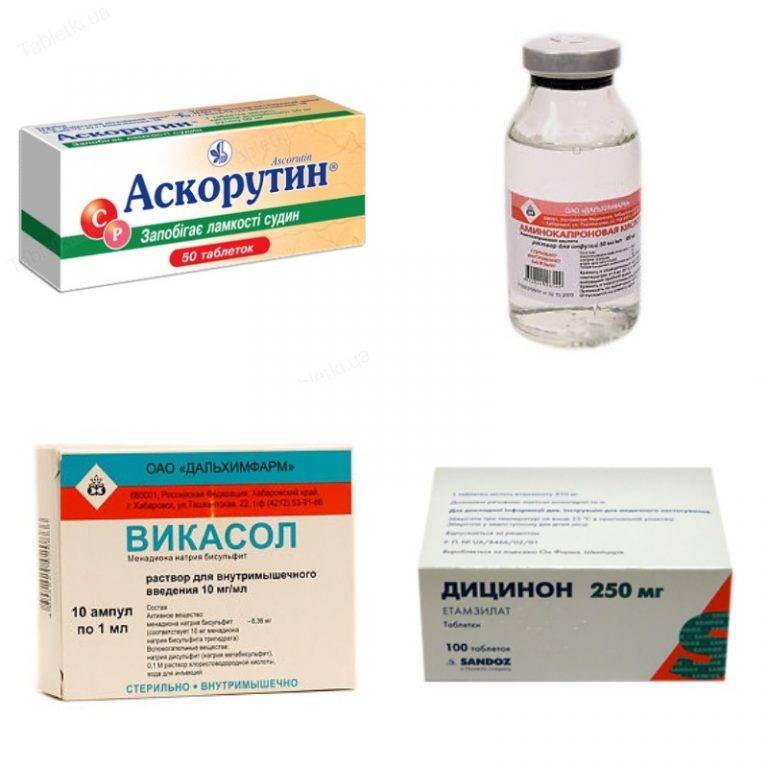 К счастью, менингит — редкое долгосрочное осложнение и нечасто. Однако своевременная диагностика важна, чтобы можно было надлежащим образом управлять утечкой спинномозговой жидкости.
К счастью, менингит — редкое долгосрочное осложнение и нечасто. Однако своевременная диагностика важна, чтобы можно было надлежащим образом управлять утечкой спинномозговой жидкости.
Как лечить ринорею спинномозговой жидкости хирургическим путем?
Операцию часто оставляют для тех пациентов, у которых не удалось добиться медикаментозного и консервативного лечения. Утечки CSF можно устранить с помощью камер и телескопов через нос. Эти методы называются минимально инвазивными, потому что они не связаны с большими порезами на лице или вокруг него. Используя современные технологии, для определения источника утечки используется управление изображением.С помощью телескопов, размещенных в носовой части, можно с уверенностью определить место утечки. Затем собирают ткань или жир слизистой оболочки и используют в качестве пробки, чтобы остановить дренаж. Затем хирург может нанести тканевый герметик в область утечки для дополнительной поддержки закрытия. Хирургическое вмешательство также может использоваться в сочетании с некоторыми консервативными методами для дальнейшего облегчения закрытия и устранения утечки.
Хирургическое вмешательство также может использоваться в сочетании с некоторыми консервативными методами для дальнейшего облегчения закрытия и устранения утечки.
Почему вам следует обратиться к доктору Мураду, если вас беспокоит утечка спинномозговой жидкости?
Доктор.Мурад является высококвалифицированным специалистом в области диагностики, лечения и лечения утечек спинномозговой жидкости. Раньше лечением утечки спинномозговой жидкости занимались почти исключительно нейрохирурги. С развитием эндоскопических методов внутри носа устранение утечки спинномозговой жидкости в настоящее время наиболее подходящим образом выполняется отоларингологом. ЛОР-хирург имеет самую обширную подготовку по любой специальности в отношении анатомии и хирургических методов внутри носа. Доктор Мурад Мустафа имеет опыт и обширную подготовку по устранению утечек спинномозговой жидкости.Он является лидером в этой области, опубликовав многочисленные научные публикации, касающиеся утечек спинномозговой жидкости и хирургии основания черепа.

 Помните, что запрокидывать голову назад запрещено — кровь не должна стекать в область горла.
Помните, что запрокидывать голову назад запрещено — кровь не должна стекать в область горла.
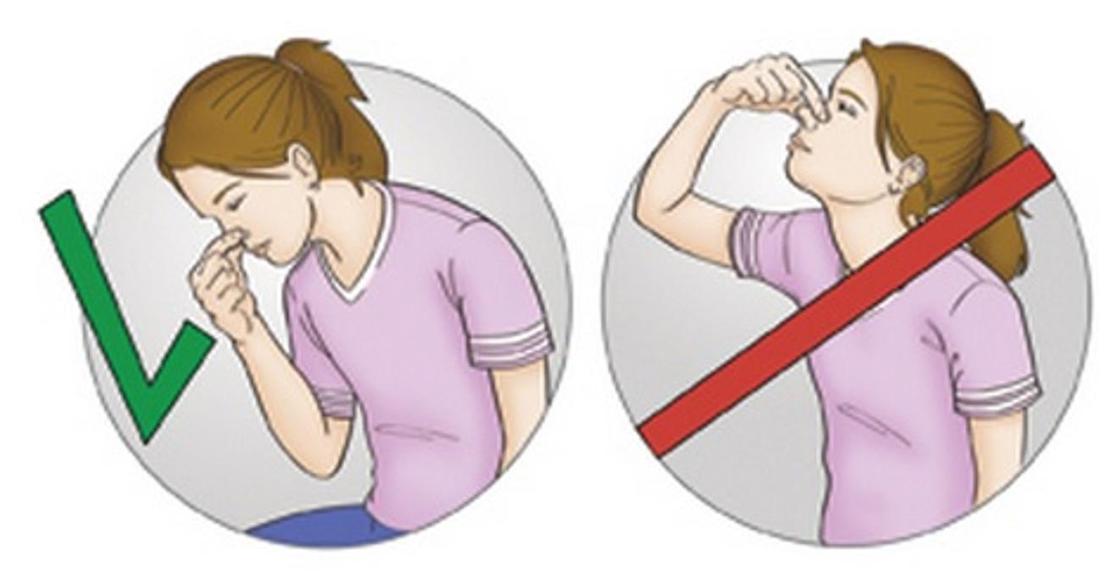 Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015] SHI2010a
Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015] SHI2010a Springer Medizin Verlag 2006, 823 [ISBN: 3540037020] WIE2006
Springer Medizin Verlag 2006, 823 [ISBN: 3540037020] WIE2006 Documenta ophthalmologica. Advances in ophthalmology 1997, 93: 337 [PMID: 9665291] IMh2997
Documenta ophthalmologica. Advances in ophthalmology 1997, 93: 337 [PMID: 9665291] IMh2997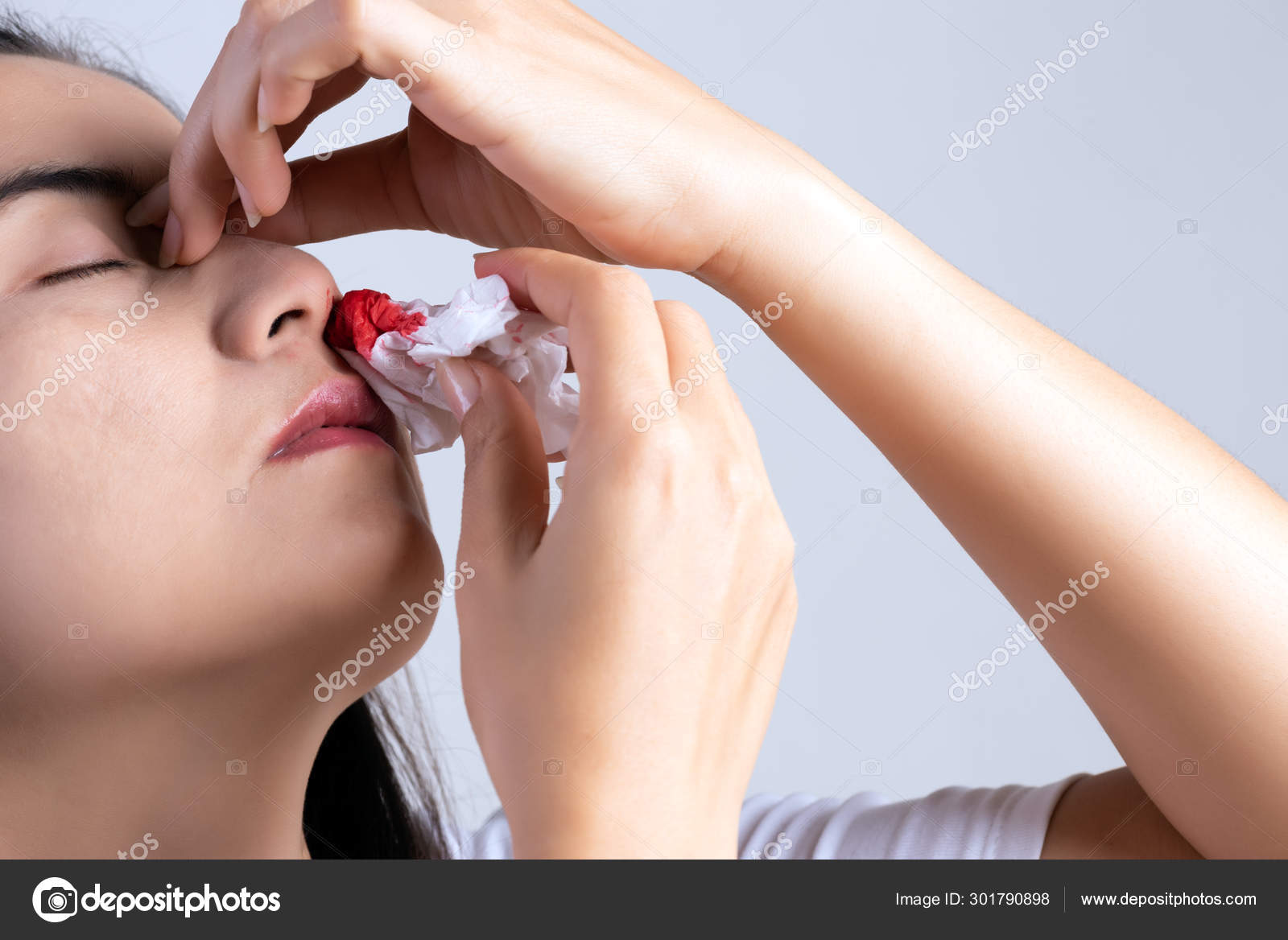

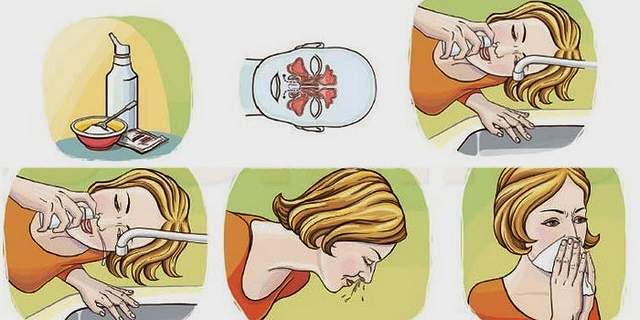
 Требует немедленной терапии.
Требует немедленной терапии.


 л. сметаны. Прижигать стоматит следует по 2–4 раза в сутки. При сильном жжении десны или слизистой следует увеличить количество сметаны до 4 ложек.
л. сметаны. Прижигать стоматит следует по 2–4 раза в сутки. При сильном жжении десны или слизистой следует увеличить количество сметаны до 4 ложек.
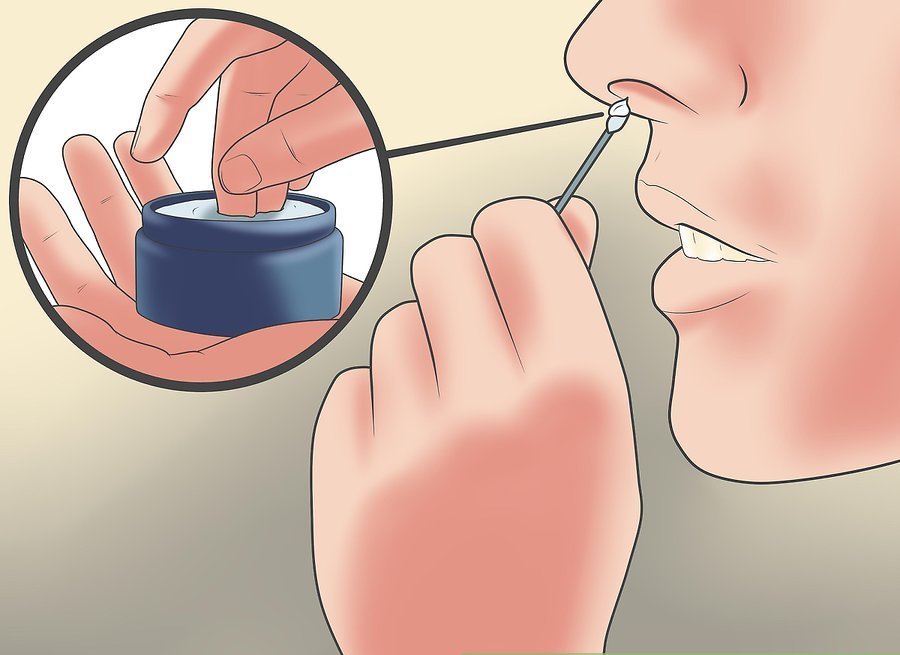


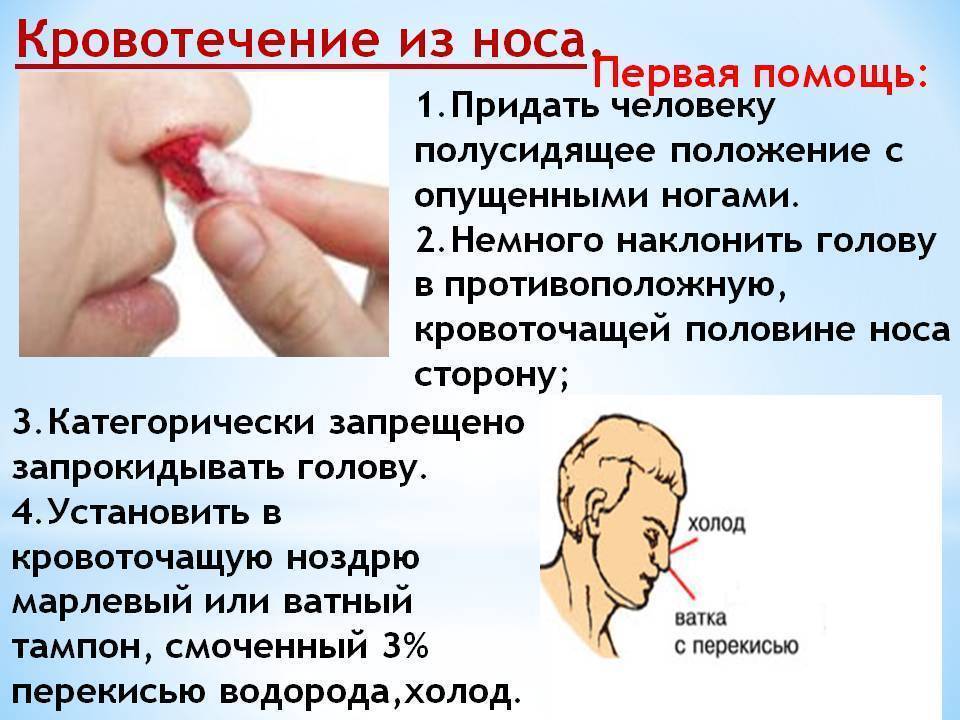
 Появляется при поражении слизистой полости рта из-за травмы (достаточно лишь одного повреждения).
Появляется при поражении слизистой полости рта из-за травмы (достаточно лишь одного повреждения).

 Этот тест может помочь определить источник утечки спинномозговой жидкости в тканях, прилегающих к позвоночнику, или в носовые полости.
Этот тест может помочь определить источник утечки спинномозговой жидкости в тканях, прилегающих к позвоночнику, или в носовые полости.