Ангина, температура 39 и выше уже третий день — 21 ответов на Babyblog
Девочки кто переболел ангиной — подскажите как лечить и чем помогать сбивать темпреатру
1) Пьем с птяницы — супракс
2) нурофен даю при 39 и выше
3) горло полоскаем как она может
4) пшикаю гексарал — два раза в день
5) в нос виброцил и промывка аквалором
Помоги чем сбивать темппературу если нельзя принимать жаропнижающее (не прошло еще 8 ч).
Вот как заболели
5 апреля пришла забирать дочь из сада — и она чихает в раздевалки и выскакаивают зеленые сопли. У них в группе две девочки с такими хдят и всем пофигу
6 апреля пошли уже к педитру — горлышко красное и сопли — промывайте аквамарис, аквалор и капайте проторгол, изофра, горло лазолван — на него аллергия и пьем проспан сиропи умкалов в каплях + зиртек
7 апреля в ночь затемпературила — 37,8 — дала нурофен и всю ночь проспала
8 апреля — температура 36,7
9-10-11 апрелям — идем на поправку, температруы нет — даже кашля нет, нос дышит
12 апреля — золожило нос так , как будто перекрыли кран, а соплей нет, и в ночь температура — всю ночь 37,7 — не сбивала
13 апреля — в 8-30 вызвала врача — приша только в 17. В течение дня температруа повышается до 38,4. Пдиатр пришла — диагноз ангина. Пить антибиотик — супракс, жар понижать нурафеном, полоскать ромашкой, обильное питье, зиртек — 12 капель + линекс
В течение дня температруа повышается до 38,4. Пдиатр пришла — диагноз ангина. Пить антибиотик — супракс, жар понижать нурафеном, полоскать ромашкой, обильное питье, зиртек — 12 капель + линекс
в 21- температура скаканула — до 39,6 — супракс+нурофен сбили темпреатуру
а в 4 утра опять 39 — вызвала неотложку — сделал укол аналигин с демедролом и до 9-00 утра след дня дочь проспала очень хорошо
14 апреля — днем вроде все ровно — в 16-25 с температрой 38,3 дала нурофен и до вечеро ровно
23-01 оптья 38,3 — дала нурофен, ночью была холодная
15 апреля в 7-30 проснулась
8-16 уже 38,8 дала супракс и нурофен
в 13-35 — опять температура 39,2. дала нурофен
в 20-45 — оптяь 39,1 — нурофен
ночь проспала нормально
16 апреля — встала в 7-55 — температруа 38,4
08-25 — дала супракс
08-46 — температра 38
9-22 — 38,3
до поликлиники не дозвониться в течение 3-х часов. вызваю скорую
10-05 — вызвала скорую
10-10 приехали.
Дозвонилась до поликлиники вызвала — ждем.
12 — пришла врач. Горло красное да, температура была на понижение, нет только если сбивали так растет и растет. Ну хорошо сегодня если к вечеру опять повыситься я завтра опять приду и уже будем колоть((((
На даный момент темпретура колеблется от 36,7 и до 37,7 — жаропонижающее не даю. Может Бог даст и антибиотик уже начнет работать, если нет, то придется колоть, как и сказала педиатр.
17 апреля — ура заработал антибиотик, больше такой температуры нет. Педиатр осмотрела — сказала ну хорошо — лечите теперь горло, полосканием. Супракс пьем до 7 дней.
Супракс пьем до 7 дней.
17-18 апреля — теперь у нас температура 34,8 и чуть выше, это нормально? у кого была ангина подскажите.
ЧЕМ СБИВАть температру — кроме жаропониж, обтирать пыталась водой — кричит холодно. Читаю водка и уксус — таксично и отправленяи могут быть.
Второй врач в скорой (консультировалась) сказал антибиток начнет действовать на 72 час — если не будет эффекта и темпретаруру будет высокой, то госпитализация. Нурофен можно двать и дальше (3 дня на упаковке написано — если вы лечите сами а не под наблюдением врача)
Третья скорая сказала 5 дней давать и только на 5 день принимать решение о смене
Поможем сбить высокую температуру тела – ЛОР-центр «Беттертон»
Повышение температуры тела – это патологическое состояние, когда телесная температура поднимается выше 36,6° С. Человеку в нем некомфортно, он ощущает жар или, наоборот, озноб, а также слабость, апатию, недомогание. Но помимо дискомфорта, высокая температура представляет опасность для организма.
Но помимо дискомфорта, высокая температура представляет опасность для организма. Чем опасна высокая температура?
Повышение температуры тела является индикатором воспалительных процессов. Таким способом организм борется с опасной инфекцией. Если ее не вылечить, могут возникнуть различные осложнения не только для пораженного органа, но и для всех систем организма. Кроме того человеку вредно долго находиться в состоянии повышенной температуры.
Симптомы и виды
Высокая температура может проявляться с местной симптоматикой и без нее.
С симптомами
Часто наряду с жаром у человека бывает:
- Боль в горле – при глотании или постоянную
- Покраснение горла
- Кашель – сухой или мокрый
- Охриплость
- Затрудненное дыхание
Бывают и другие симптомы – насморк, боль в ушах, снижение слуха и прочие. Они помогают человеку понять, какой орган поражен инфекцией.
Без симптомов
Высокая температура тела без симптомов – очень опасный признак. Невозможно понять, в чем заключается ее причина, при этом человек чувствует себя плохо. У него проявляется недомогание, может развиться головная боль, слабость. Некоторые инфекционные процессы не дают местной симптоматики, но повышают телесную температуру. Нужно как можно скорее обратиться за медицинской помощью – такие болезни чаще всего вызывают тяжелые осложнения.
Невозможно понять, в чем заключается ее причина, при этом человек чувствует себя плохо. У него проявляется недомогание, может развиться головная боль, слабость. Некоторые инфекционные процессы не дают местной симптоматики, но повышают телесную температуру. Нужно как можно скорее обратиться за медицинской помощью – такие болезни чаще всего вызывают тяжелые осложнения.
Причины повышения температуры
Если у человека высокая температура, причины заключаются в воспалениях и других патологических процессах. Это защитная реакция на проникновение в организм вирусов и бактерий. Чаще всего этот симптом проявляется при ЛОР-заболеваниях, в частности, ангине.
Ангина
Для острого тонзиллита повышение температуры тела является распространенным симптомом. В горло попадает инфекция, поражая лимфоидную ткань небных миндалин. Они воспаляются и увеличиваются в размерах. Ткани становятся раздраженными, краснеют, на них может появиться гной. Все эти процессы протекают с высокой температурой. Распознать заболевание можно по боли в горле, увеличенным гландам и кашлю.
Все эти процессы протекают с высокой температурой. Распознать заболевание можно по боли в горле, увеличенным гландам и кашлю.
Другие причины
Нередко высокая температура тела свидетельствует о других ЛОР-заболеваниях:
Также она может повыситься при воспалительных процессах в любых других органах. Иногда этот симптом связан с банальным перегревом.
Диагностика
Понять, что телесная температура высокая, очень просто – нужно измерить ее с помощью градусника. Нормальная отметка на нем – 36,6 °С, а все, что выше уже говорит о каких-то отклонениях. Чтобы определить причину, требуется обследование у врача.
Поставить диагноз помогают инструментальные методы. Например, при подозрении на ангину горло осматриваются с помощью эндоскопического инструмента со встроенной камерой. Он исследует ткани, обнаруживает воспаление. Также помогут БАК-посевы – они выявляют возбудителя инфекции. Зависимо от локализации воспаления, могут применяться и другие методы: риноскопия, отоскопия, КТ, МРТ и т д.
Что делать, если высокая температура?
Незначительное повышение можно перетерпеть – так вы дадите шанс организму победить вирусы. При этом важно пить больше жидкости, проветривать помещение и соблюдать постельный режим. Также постарайтесь создать организму комфортные условия для борьбы с инфекцией – наденьте удобную одежду из натуральных тканей, чаще купайтесь под теплым душем.
Что делать, если высокая температура достигла 38,5-39 градусов, а общее состояние резко ухудшилось. В таких случаях ее лучше сбить.
Как сбить высокую температуру?
Методы, которыми сбивается высокая температура, отличаются зависимо от возраста и состояния человека.
Ребенку
Если у ребенка высокая температура критической отметки, помогут жаропонижающие. Но не спешите брать в аптечке взрослые сильнодействующие лекарства – детям лучше их не давать. Высокая температура у детей сбивается специальными препаратами, в которых дозировка жаропонижающего снижена. Они выпускаются в форме сиропов и свечей.
Они выпускаются в форме сиропов и свечей.
Наряду со снятием жара, нужно воздействовать на его причину. Например, полоскать горло, опрыскивать его специальными спреями, давать малышу теплое питье. Когда проявляется высокая температура тела у ребенка без симптомов, самостоятельно определить причину сложно. Нужно записаться на прием к доктору. Если высокая температура у ребенка никак не сбивается и лишь повышается, вызывайте скорую помощь.
Взрослому
Высокая температура у взрослого снижается гораздо проще, чем у ребенка. Помогут старые добрые ибупрофен с парацетамолом. Дополнительно нужно пить много жидкости, принимать противовоспалительные средства, снимать местную симптоматику. Если высокая температура у взрослого без симптомов и поднялась выше 39 градусов – нужно вызвать скорую.
Грудничку
Высокая температура тела у ребенка грудного возраста – не повод для паники. Возможно, вы просто слишком сильно его укутали – и младенец перегрелся. Разверните его, снимите подгузник, искупайте 10 минут в теплой воде (на 1 градус ниже телесной температуры), заверните в хлопковую простыню – и померяйте снова.
Разверните его, снимите подгузник, искупайте 10 минут в теплой воде (на 1 градус ниже телесной температуры), заверните в хлопковую простыню – и померяйте снова.
Если высокая температура у грудничка не упала от этих действий, дайте обильное питье. Пытаться снять жар лекарственными препаратами в данном случае рискованно – они могут быть слишком сильными для младенца. Лучше обратитесь к врачу если температура не критичная) или вызовите скорую помощь (если она слишком высокая).
Беременным
Повышение температуры тела при беременности представляет огромный риск для будущего малыша. Но и обычные жаропонижающие могут навредить. Поэтому выбирать лекарства нужно только под контролем врача.
Особенности лечения в «Беттертон»
В нашем ЛОР-центре для детей и взрослых не просто сбивают температуру, а устраняют ее причину. Диагностика с помощью современного оборудования позволяет точно поставить диагноз. Затем наши врачи подберут индивидуальную схему лечения и порекомендуют жаропонижающие с учетом особенностей вашего организма.
Возможные осложнения при высокой температуре
Чем опасна высокая температура? В этом состоянии организм работает на износ – активно вырабатывает антитела, защитные клетки и гормоны. От этого он сильно изнашивается – сердце бьется чаще, дыхание сбивается, кровь не насыщается кислородом в нужной мере. Также сильный жар плохо действует на белковые клетки, из которых строятся наши органы. При температуре свыше 40 градусов белок сворачивается, возникает смертельная опасность.
Риск представляют и сами болезни, вызывающие жар. Например, при ангине есть риск инфицирования соседних ЛОР-органов (отита, синусита, ринита) и нижних дыхательных путей (бронхита, плеврита, пневмонии).
Профилактика
Чтобы предотвратить усиление температуры, нужно защищаться от инфекций в пору вспышек, вовремя лечить болезни ЛОР-органов, правильно питаться и вести здоровый образ жизни.
Не пытайтесь самостоятельно заниматься лечением! Обратитесь к врачам отоларингологов в Центры слуха «Беттертон» в столице ×
Записаться на прием к врачу:
Что такое пиелонефрит?
Пиелонефрит — это воспалительное заболевание почек и почечных лоханок, которое может подорвать здоровье любого, не взирая, на пол и возраст.
Пиелонефритом может заболеть человек любого возраста, но женщины 18-30 лет, болеют в 5 раз чаще мужчин, также часто болеют дети до 7 лет.
Как проявляется пиелонефрит?
Различают пиелонефрит острый и хронический. Хронический, как правило, является следствием «недолеченного» острого. Острый пиелонефрит сразу же дает о себе знать: болезненное, частое мочеиспускание, боли в поясничной области, повышение температуры тела до 38-39°С, сопровождающееся ознобом, слабостью.
Острый пиелонефрит сразу же дает о себе знать: болезненное, частое мочеиспускание, боли в поясничной области, повышение температуры тела до 38-39°С, сопровождающееся ознобом, слабостью.
Как установить диагноз?
При возникновении:
•Болезненного и учащенного мочеиспускания,
•Постоянной боли в поясничной области, сопровождающейся ознобом, повышением температуры тела,
необходимо сразу же обратиться к нефрологу для исключения пиелонефрита! Правильная и своевременная диагностика — самое важное, с чего стоит начинать борьбу с недугом. Главное значение в постановке диагноза имеют врачебный осмотр, результаты клинических анализов крови и мочи, данные УЗИ и рентгенографических исследований.
Главное значение в постановке диагноза имеют врачебный осмотр, результаты клинических анализов крови и мочи, данные УЗИ и рентгенографических исследований.
Что будет, если не обращаться к доктору?
Как лечиться?
Лечение пиелонефрита всегда комплексное и индивидуальное. Выбор наиболее эффективной антибактериальной терапии осуществляется по результатам микробиологического исследования мочи.
Подобрать необходимые препараты в каждом конкретном случае может только врач! Принимать антибиотики самостоятельно, без специального назначения доктора не только нецелесообразно, но даже вредно.
Профилактика пиелонефрита
В профилактике развития воспалительных заболеваний мочевыводящей системы огромное значение имеют: своевременно начатое лечение и соблюдение принципов здорового образа жизни: занятия спортом, полноценный отдых, соблюдение диеты с ограничением вредного действия на организм алкоголя, острой, соленой или жирной пищи, употребление овощей, фруктов, натуральных соков и минеральной воды. Желаем Вам крепкого здоровья!
По вопросам заболеваний почек и мочевыводящей системы Вы можете обратиться на прием к нефрологу.
Симптомы ангины и фарингита у взрослых
Всем нам знакомы симптомы простуды, но иногда под маской ОРВИ может протекать более серьезная патология – ангина или толзиллофарингит. В отличие от банальных простуд, которые вызывают в основном вирусы, ангины обычно имеют микробное происхождение. И зачастую это не только поражение миндалин – тонзиллит, а еще и вовлечение в процесс задней стенки глотки – фарингит. Обсудим основные и самые тревожные признаки ангины во взрослом возрасте.
В отличие от банальных простуд, которые вызывают в основном вирусы, ангины обычно имеют микробное происхождение. И зачастую это не только поражение миндалин – тонзиллит, а еще и вовлечение в процесс задней стенки глотки – фарингит. Обсудим основные и самые тревожные признаки ангины во взрослом возрасте.Ангина или ОРВИ?
Признаки простуды известны всем: недомогание, ломота в теле, слабость, насморк, першение в горле и температура. Но если внезапно очень сильно и резко начинает болеть горло и возникает высокая лихорадка – это два из семи симптомов, которые могут сигнализировать о воспалении миндалин. В медицине его называют острым тонзиллитом (от латинского tonsilla – миндалина), но нам привычнее другое название – ангина. Наиболее часто ангина имеет микробное происхождение, и в 80-90% случаев виновником становится стрептококк.Стрептококковая ангина – это распространенное респираторное заболевание, которое чаще поражает детей, чем взрослых, но может возникнуть у любого человека в любом возрасте.
 Хотя ангины более распространены в зимние месяцы, но воспаление миндалин может возникнуть в любое время года – даже в самую сильную жару.
Хотя ангины более распространены в зимние месяцы, но воспаление миндалин может возникнуть в любое время года – даже в самую сильную жару.Острый тонзиллит
Острый стрептококковый тонзиллит – это бактериальная инфекция миндалин. Иногда воспаление затрагивает еще и заднюю стенку глотки – тогда присоединяется еще и фарингит. Инфекцию вызываются бактерии стрептококка группы А (Strep. Pyogenes). Хотя иногда кажется, что боль в горле и недомогание, температура – это проблема пары дней, можно выпить порошки или таблетки, сбить температуру и идти на работу, стоит знать: ангина – это не ОРВИ, она опасна.Тонзиллит считается серьезной патологией, которую необходимо диагностировать и лечить антибиотиками, чтобы предотвратить распространение инфекции на внутренние органы и предотвратить осложнения.
Хотя острый фарингит также чаще развивается у детей, взрослые все же могут заболеть им. Например, каждые 3 из 10 детей с ангиной будут иметь еще и острый фарингит. И только у каждого десятого взрослого с ангиной будет тяжелое воспаление миндалин и глотки, причем, у тех, кто работает с детьми, больше шансов заболеть.
 Если у вас есть дети школьного возраста или вы работаете в школе или детском саду, вы можете аще болеть ангинами. Это связано с тем, что стрептококки передаются от детей взрослым, если малыши болеют ангиной или скарлатиной.
Если у вас есть дети школьного возраста или вы работаете в школе или детском саду, вы можете аще болеть ангинами. Это связано с тем, что стрептококки передаются от детей взрослым, если малыши болеют ангиной или скарлатиной.Особенности течения инфекции
Важно знать: стрептококковая инфекция группы А может быть инвазивной или неинвазивной. Неинвазивные инфекции могут привести к:- Боли в горле и поражению миндалин;
- Скарлатине – это красная сыпь на коже тела, сопровождающаяся ангиной и высокой температурой;
- Импетиго – это кожная инфекция, которая вызывает красные язвы на лице, руках и ногах;
- Острым отитам с нагноением.
Инвазивная стрептококковая инфекция группы А может привести к серьезным осложнениям, включая:
- Стрептококковой пиодерии – тяжелым поражениям кожи с обширными язвами и гнойниками;
- Ревматической лихорадке – редкому состоянию, которое может вызвать боль в суставах, проблемы с кожей, непроизвольные движения и длительное повреждение сердца;
-
Болезням сердца и повреждению клапанов сердца, которое может возникнуть в результате не вылеченного стрептококка, который провоцирует ревматизм.

Основные признаки ангины
Если вы промочили ноги или контактировали с детьми, болеющими ангиной, следите за появлением семи типичных признаков и симптомов ангины. Если они возникают, это сигнализирует о том, что вы имеете дело не с простудой, а с более серьезной патологией, которую должен лечить врач.Боль в горле. В отличие от ОРВИ, для которых типично першение, сухость и болезненность горла, при ангине боль очень сильная, острая и выраженная. Она обычно появляется внезапно и может быть очень мучительной.
Болезненное глотание. Поскольку ткани в горле становятся воспаленными и опухшими, это может затруднить глотание. Крайне затруднен прием пищи и даже жидкости, на фоне отека миндалин возможна тошнота даже рвота.
Отсутствие кашля. При простуде, вызванной вирусной инфекцией, у вас обычно появляется насморк и кашель. Но при воспалении миндалин это менее вероятно.
 Отсутствие кашля – это классический способ, которым врачи отличают острый фарингит и тонзиллит от вирусных инфекций. Заложенность носа и боли в теле также чаще связаны с вирусами, чем со стрептококковой инфекцией.
Отсутствие кашля – это классический способ, которым врачи отличают острый фарингит и тонзиллит от вирусных инфекций. Заложенность носа и боли в теле также чаще связаны с вирусами, чем со стрептококковой инфекцией.Красные или опухшие миндалины. Миндалины – это два лимфатических узла, которые расположены по обе стороны от корня языка. Они – часть вашей иммунной системы и первая линия защиты, когда есть инфекция в глотке. На миндалинах могут появиться белые пятна или полосы гноя.
Увеличение лимфатических узлов. В лимфатических узлах по обе стороны от шеи также могут появиться признаки борьбы с инфекцией – это их отек и болезненность.
Головная боль или боль в животе. Головная боль и спазмы, рези в животе часто встречаются при воспалении миндалин и глотки. Хотя у взрослых симптом встречается реже, чем у детей, у вас могут возникнуть тошнота или рвота.
Высокая температура. Высокая лихорадка (до 38,5-39,5℃) на фоне всех выше описанных симптомов только подтверждает диагноз.
Диагностика и лечение
Ангина и тонзиллофарингит – это не просто боль в горле. Стрептококк может стать опасным заболеванием, и вы должны серьезно относиться к возможности возникновения ангины. Лучше обратиться к врачу, чтобы выяснить, есть ли у вас вирусная инфекция горла или тонзиллит. Если специалист видит на приеме признаки ангины, обязательно берется мазок из носа и глотки на стрептококк и его чувствительность к антибиотикам.Как только стрептококк подтвержден, Вам назначат антибиотики, чтобы убить бактерии, которые вызывают воспаление. «Ангина лечится антибиотиками как у детей, так и у взрослых. Показаны антибиотики пенициллинового ряда или макролиды, если пенициллины не подходят.
Если у вас аллергия на пенициллин, вам могут дать альтернативные антибиотики, такие как Цефалексин, Цефадроксил, Азитромицин, Кларитромицин или Клиндамицин. Взрослым может быть назначен короткий курс препаратов в высоких дозах (например, 1 таблетка курсом 3-5 дней).
Когда стрептококк правильно диагностируется и лечится, облегчение обычно наступает быстро.
 Большинство людей с ангиной замечают, что они чувствуют себя значительно лучше в течение одного-двух дней после начала приема антибиотиков. Если у вас действительно вирусная инфекция, вы не почувствуете большой разницы при лечении антибиотиками.
Большинство людей с ангиной замечают, что они чувствуют себя значительно лучше в течение одного-двух дней после начала приема антибиотиков. Если у вас действительно вирусная инфекция, вы не почувствуете большой разницы при лечении антибиотиками.Опасность лечения антибиотиками
Определить у себя ангину не так сложно, и высок соблазн не ходить к врачу и принимать антибиотики самостоятельно. Хотя сейчас их должны продавать только по рецепту врача, часто аптеки делают это и без него. Это риск. Самолечение грозит побочными эффектами и развитием резистентности микробов.Нужно ответственно использовать антибиотики, строго следуя указаниям врача, чтобы не способствовать развитию устойчивости бактерий к антибиотикам. Хотя может быть заманчиво принять современный и сильный антибиотик раз в сутки, если вы плохо себя чувствуете, но стоит использовать те препараты, что рекомендует специалист.
Более сильные антибиотики не очистят ваши миндалины быстрее, и они с большей вероятностью вызовут побочные эффекты со стороны пищеварения, такие как тошнота и диарея.
 Они также с большей вероятностью нарушат вашу кишечную микрофлору (бактериальная экосистема в кишечнике) и могут спровоцировать диарею.
Они также с большей вероятностью нарушат вашу кишечную микрофлору (бактериальная экосистема в кишечнике) и могут спровоцировать диарею.Ангина заразна!
Важно помнить, что микробы, вызывающие ангину, распространяются при контакте с жидкостями организма, такими как выделения из носа или слюна. Заразны только те, у кого инфекция в самом разгаре. Поэтому, если у вас тонзиллит, нужно оставаться дома и соблюдать постельный режим. Это не только профилактика осложнений, но и предотвращение распространения инфекции.Вы всегда должны стараться ограничить контакт с чихающими, кашляющими людьми, и сами при болезни использовать салфетки.
Профилактика всегда лучший вариант, поэтому:
- Не забывайте чаще мыть руки;
- Избегайте совместного использования столовой посуды и бокалов и кружек;
- Поменяйте зубные щетки после начала лечения антибиотиками;
- Выделите болеющему отдельное полотенце для лица и рук.

как помочь ребенку до прихода врача
А нужен ли врач?
Ведущие педиатры нашей страны настаивают: если отсутствуют опасные симптомы (высокая температура, не снижающаяся при применении жаропонижающих, многократная рвота, одышка, сыпь, боль в ухе и др.), смысла вызывать скорую посреди ночи нет. В первые дни определить ход развития болезни сложно, поэтому после первого осмотра врач попросит прийти через пару дней, к этому времени уже могут быть готовы результаты рекомендованных исследований. В перерывах между визитами к врачу наблюдайте за динамикой состояния — если в течение трех дней лихорадка пошла на спад, вы все делаете правильно.
Не лечить
Серьезными препаратами, особенно антибиотиками, без назначения их врачом. Пожалуй, главный совет. Главные российские специалисты по детскому здоровью настаивают: в большинстве случаев организм способен самостоятельно справиться с ОРВИ. Задача родителя — создать для этого все необходимые условия, использовать средства, устраняющие неприятные симптомы, поддерживать ребенка морально и физически, не паниковать и не разорять семейный бюджет в ближайшей аптеке без веских на то причин.
Открыть окна и включить увлажнитель
Сухой и теплый воздух (а в отопительный сезон избежать его практически невозможно) — главный враг заболевшего организма. Он сушит слизистые, препятствует образованию мокроты, что в свою очередь может приводить к осложнениям: отитам, пневмониям и синуситам. Простуда — весомый повод, чтобы чаще делать влажную уборку и регулярно проветривать помещение при отсутствии в нем заболевшего ребенка.
Поить
При лихорадке организм теряет очень много жидкости. Ваша задача — восстановить ее потери. Поить можно чем угодно. Оптимально: чаи, морсы, соки, грудное молоко (да, даже если мама болеет, после консультации с врачом кормить все равно можно и нужно). Температура жидкости должна быть приближена к температуре тела (организму не придется ее нагревать или охлаждать). Если ребенок отказывается пить теплый компот и требует лимонад, соглашайтесь. Лучше пить хоть что-то, чем не пить вообще.
Не закармливать
Не кормите ребенка насильно (не только заболевшего, между прочим). Заветы бабушек, что организму нужны силы, поэтому съедим две тарелки супа, нельзя назвать верными в нашей ситуации. Организму нужны силы, поэтому тратить их на переваривание стейка он не в состоянии. Сделайте акцент на продукты, богатые питательными веществами. Кормите часто, но понемногу. Предлагайте, но не настаивайте — пусть ребенок ест по аппетиту.
Заветы бабушек, что организму нужны силы, поэтому съедим две тарелки супа, нельзя назвать верными в нашей ситуации. Организму нужны силы, поэтому тратить их на переваривание стейка он не в состоянии. Сделайте акцент на продукты, богатые питательными веществами. Кормите часто, но понемногу. Предлагайте, но не настаивайте — пусть ребенок ест по аппетиту.
Когда сбивать температуру?
Когда ребенку плохо. При внезапно возникшем желании дать ребенку жаропонижающее не смотрите на градусник, смотрите на ребенка — если он скачет на кровати и громко отказывается пить эти ваши сиропы, все в порядке, убираем сироп, идем варить компот. Если малышу плохо, голова болит, он сонный и вялый и при этом у него 37,5 градуса по Цельсию — не ждите, сбивайте. Сбивать можно лекарствами: ибупрофен, парацетамол. Если руки-ноги у ребенка теплые, можно обтереть водой (не водкой! Оставьте ее до ближайших праздников и уберите уже от ребенка), приложить ко лбу влажный платок или современный вариант – пластырь медицинский охлаждающий* Invar Kids для облегчения состояния при температуре. В состав пластыря входит ментол с охлаждающим и успокаивающим действиями. Пластырь надежно фиксируется на коже ребенка даже на время сна, а менять его достаточно один раз в десять часов.
В состав пластыря входит ментол с охлаждающим и успокаивающим действиями. Пластырь надежно фиксируется на коже ребенка даже на время сна, а менять его достаточно один раз в десять часов.
А что с больным горлом?
Больное горло при ОРВИ, как правило, серьезными препаратами не лечится. Задача родителей опять-таки — облегчить состояние. Здесь отлично подойдут, например, теплые напитки и леденцы. Главная задача последних — держать рот закрытым и способствовать выработке слюны, которая будет увлажнять горло и способствовать естественной борьбе с микробами. Немаловажным фактором при выборе леденцов является вкус и безопасность. В линии Invar Kids, к примеру, есть леденцы для горла с медом** на палочке! В составе: мед, магний, экстракты корня алтея и листьев мяты, которые помогают облегчить боль в горле. А оригинальная форма порадует ребенка во время болезни. Кто же откажется при простуде от сладостей на палочке? Кроме того, такая форма леденца считается специалистами самой безопасной для детей дошкольного возраста.
А от кашля как избавиться?
Во-первых, не всегда от кашля надо избавляться. Сам по себе он совершенно не страшен и даже полезен. К врачу обязательно стоит обратиться в том случае, если кашель сопровождается рвотой, длительной высокой температурой (больше трех дней) или затруднением дыхания. Во-вторых, лечение кашля при вирусной инфекции аналогично действиям при повышении температуры: прохладный влажный воздух и частое питье. Откажитесь от применения отхаркивающих средств без назначения врача (особенно у маленьких детей до шести лет). Они могут только усугубить состояние и вызвать осложнения. При необходимости при кашле можно воспользоваться мармеладом «Прополис с травами»** от Invar Kids. В его составе натуральные компоненты, а бонусом — приятный вкус, который позволит с пользой заменить обычные сладости к чаю. А еще этот мармелад может применяться при затянувшемся кашле.
Ребенок захотел гулять! Что делать?!
Захотел гулять — идите гулять. Более того, можете после прогулки его еще и искупать (но только при отсутствии лихорадки, удовлетворительном состоянии ребенка, в не очень горячей воде). Если лихорадка отступила, а ребенок рвется на свежий воздух — это прекрасный показатель того, что вы все делаете правильно, и ему стало лучше. Как минимум, свежий и влажный воздух будет способствовать увлажнению слизистых, а прогулка в парке — радости ребенка. А положительные эмоции во время болезни — еще один способ победить вирус и вернуться к обычной жизни.
Если лихорадка отступила, а ребенок рвется на свежий воздух — это прекрасный показатель того, что вы все делаете правильно, и ему стало лучше. Как минимум, свежий и влажный воздух будет способствовать увлажнению слизистых, а прогулка в парке — радости ребенка. А положительные эмоции во время болезни — еще один способ победить вирус и вернуться к обычной жизни.
А можно как-то быстро вылечить ребенка, пока он не разболелся совсем?
К сожалению, чудодейственных способов купировать ОРВИ нет. Заболеет ребенок или нет, с осложнениями или нет – зависит от восприимчивости организма и его защитных сил. Лучшая профилактика и помощь организму — много спать, сбалансированно питаться, бывать на свежем воздухе и реже нервничать. Кстати, этими рекомендациями не стоит пренебрегать и родителям.
Информация носит образовательный характер, не должна использоваться для самостоятельного лечения заболеваний, не может служить заменой консультации врача. *«ПЛАСТЫРЬ МЕДИЦИНСКИЙ ОХЛАЖДАЮЩИЙ» – ЯВЛЯЕТСЯ МЕДИЦИНСКИМ ИЗДЕЛИЕМ.
** ЛЕДЕНЦЫ ДЛЯ ГОРЛА С МЕДОМ, МАРМЕЛАД «ПРОПОЛИС С ТРАВАМИ» – БАД,НЕ ЯВЛЯЮТСЯ ЛЕКАРСТВЕННЫМИ СРЕДСТВАМИ
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО ПРИМЕНЕНИЮ.
Инфекционный мононуклеоз
Инфекционный мононуклеоз – вирусное заболевание, вызываемое вирусом Эпштейн-Барра и характеризующееся лихорадкой, увеличением всех групп лимфатических узлов, печени, селезенки и появлением налетов на миндалинах.
Источником инфекции является больной человек или вирусоноситель. Передача заразного начала происходит воздушно-капельным путем при тесном контакте с источником болезни. Болеют чаще всего дети в возрасте 3-7 лет и подростки. После перенесенного заболевания вирус пожизненно остается в организме человека и возможно играет роль в возникновении злокачественных новообразований.
Клиническая картина.
Скрытый период болезни от 4 до 28 дней, но чаще 7-10 дней. Заболевание начинается с повышения температуры и появления заложенности носа без обильных слизистых выделений. В это же время можно заметить увеличение заднешейных лимфатических узлов, которые увеличиваются до 15-25 мм и хорошо заметны при повороте головы в противоположную сторону.
Заболевание начинается с повышения температуры и появления заложенности носа без обильных слизистых выделений. В это же время можно заметить увеличение заднешейных лимфатических узлов, которые увеличиваются до 15-25 мм и хорошо заметны при повороте головы в противоположную сторону.
Лицо становится отечным, дыхание через нос затруднено, и ребенок вынужден дышать открытым ртом, так называемый «аденоидный» тип лица. Во время сна дыхание становится храпящим, что довольно часто пугает родителей. С 3-5 дня от начала заболевания появляются налеты на миндалинах грязно-серого цвета, рыхлые, легко снимаются и сохраняются в течение 1-2 недель, даже на фоне лечения антибиотиками, так как больному ребенку довольно часто ставят диагноз ангины.
У некоторых больных может появиться темный цвет мочи и легкая желтушность кожи и склер вследствие поражения печени. Иногда появляется сыпь на коже, особенно при лечении «ангины» ампициллином. Температура при инфекционном мононуклеозе, в отличие от ангин, может сохраняться в течение 2-3 недель высокой даже на фоне лечения антибиотиками и другими препаратами. Обнаруживается также увеличение селезенки и печени, которые выступают из-под края реберной дуги на 2-3 см, мягкие, плохо пальпируются.
Обнаруживается также увеличение селезенки и печени, которые выступают из-под края реберной дуги на 2-3 см, мягкие, плохо пальпируются.
Комплекс вышеперечисленных симптомов является опорным синдромом для диагностики мононуклеоза. При этом заболевании появляются характерные изменения со стороны общего анализа крови, которые адекватно может оценить только врач. Заболевание чаще всего продолжается в течение месяца, но могут быть затяжные и даже хронические формы болезни. Может быть активизация мононуклеоза, даже через несколько лет после перенесенного заболевания, при воздействии факторов, снижающих иммунитет. При тяжелом течении мононуклеоза встречается разрыв селезенки и возникновение удушья вследствие увеличения лимфоузлов вокруг трахеи и бронхов и миндалин кольца Вальдеера-Пирогова.
Дифференциальная диагностика инфекционного мононуклеоза приводится с ангинами, заболеваниями крови, вирусными гепатитами, иерсиниозами, респираторной инфекцией.
Профилактика
После перенесенного мононуклеоза необходимо в течение 6 месяцев соблюдать диету, щадящую печень и находиться на диспансерном наблюдении со сдачей биохимических анализов. Заключительная дезинфекция на дому у больных не проводится и карантин не накладывается. Специфические средства профилактики инфекционного мононуклеоза не разработаны.
Заключительная дезинфекция на дому у больных не проводится и карантин не накладывается. Специфические средства профилактики инфекционного мононуклеоза не разработаны.
Температура у ребенка
Если у ребенка высокая температура – что делать родителям?
На вопрос отвечает заведующая педиатрическим отделением МБУ «ССМП им.В.Ф.Капиноса», врач скорой помощи высшей категории, педиатр Влада Бутакова:
Чаще всего родители обращаются на Станцию скорой помощи, если у ребенка на фоне ОРВИ или гриппа резко повышается температура тела. Это может быть и при других детских инфекциях, в том числе при пневмониях и ангинах.
Важно помнить, что любая лихорадка – это защитная реакция организма, с помощью которой он борется с инфекцией.
В первые трое суток с начала ОРВИ лихорадка не должна вызывать паники у родителей. Конечно, лечением всегда должен заниматься врач (и хорошо, если с момента начала болезни врач уже осмотрел больного и свои назначения сделал). А если лихорадка продолжается более 3-х суток, то ребенка обязательно нужно дополнительно показать педиатру.
А если лихорадка продолжается более 3-х суток, то ребенка обязательно нужно дополнительно показать педиатру.
Что при лихорадке в первые дни болезни могут сделать грамотные родители?
С какого уровня температуру нужно снижать?
Существуют общие правила:
— детям до 3-х месяцев температуру нужно снижать с уровня 38С
— детям до 4-х лет температуру нужно снижать с уровня 38,5С
— у более старших детей температуру снижают, начиная с 38,5-39С
Есть и индивидуальные особенности:
— повышенную температуру нужно снижать и при более низких цифрах, если ребенок ее плохо переносит. То есть если он заторможен или чрезмерно возбужден, если раньше при повышении температуры были судороги;
— если у ребенка есть серьезные врожденные заболевания сердечно-сосудистой или нервной системы.
Но даже в этих случаях температуру нужно снижать не до 36,6С, а до 37- 37,5С.
Препараты для снижения температуры у детей
Это препараты на основе парацетамола и нурофена. Главное здесь – соблюдать
Главное здесь – соблюдать
возрастные дозировки (не завышать и занижать их) и ни в коем случае не давать детям аспирин (он может вызывать серьезные кровотечения).
Эффект после приема жаропонижающего препарата нужно ждать в течение 40-50 минут. Если озноб продолжается, то снижения температуры может не быть или оно произойдет позже.
Если все препараты уже использованы, а лихорадка не спадает, то скорая помощь на вызовах использует для инъекций литическую смесь в виде внутримышечных инъекций. Делать эти инъекции детям самостоятельно нельзя категорически!
Бледная лихорадка и розовая лихорадка: особенности
«Бледная лихорадка», когда из-за сосудистого спазма у ребенка бледная кожа с мраморным рисунком и продолжается озноб – это тревожный признак, и здесь важно не допустить ошибок.
При бледной лихорадке:
– ребенка не нужно раздевать и очень сильно кутать. Его надо согреть – то есть накрыть одеялом, но только до момента прекращения озноба. Потом одеяло можно будет заменить на легкое покрывало или простыню;
Потом одеяло можно будет заменить на легкое покрывало или простыню;
— обтирать ребенка холодной водой при ознобе и «бледной лихорадке» нельзя. Единственное исключение – это лоб ребенка, на который при любой лихорадке можно положить прохладный компресс;
— при бледной лихорадке и ознобе ребенку можно дать спазмолитик для расширения сосудов. Это может быть четверть таблетки но-шпа или свечка с папаверином. Это необходимо для того, чтобы расширить поверхностные сосуды и повысить теплоотдачу.
«Розовая лихорадка» — это «доброкачественное» течение гипертермии. При ней ярко-розовый или даже красный оттенок кожи у ребенка говорит о том, что мелкие сосуды расширены, теплоотдача не нарушена.
Снизить температуру при розовой лихорадке несколько проще: с помощью жаропонижающих средств, раздевания (здесь не нужно одеяло, и даже памперс с малыша врачи советуют снять), обтираний чуть теплой водой и обильного питья.
Уточнение про обтирания
Добавлять в воду раствор уксуса, водки или спирта мы не советуем. Детская кожа отличается повышенной проницаемостью, а при повышенной температуре все вредные вещества с кожи попадут в кровь за секунды.
Детская кожа отличается повышенной проницаемостью, а при повышенной температуре все вредные вещества с кожи попадут в кровь за секунды.
И про питье
При повышении температуры ребенка обязательно нужно поить, но поить его нужно часто, понемногу (чтобы не спровоцировать рвоту) и слегка подкисленными напитками (например, неконцентрированными морсами).
Когда и кого нужно вызывать – скорую помощь, неотложку или дежурного врача?
Чаще всего на вызовы по поводу повышения температуры на дом к детям приходят участковые или дежурные врачи или приезжает бригада неотложной помощи из поликлиники. Все они могут поставить диагноз, назначить лечение, при необходимости направить на дополнительные исследования или в стационар и выдать больничный лист маме или папе.
Отделения неотложной помощи работают в дневное время 7 дней в неделю. Вызовы им передаёт скорая помощь или регистратура поликлиники. Звонить в регистратуру лучше с утра или днем, чтобы не ждать приезда медиков слишком долго, ведь по вечерам вызовов бывает очень много.
Скорая помощь нужна:
— если у ребенка за несколько часов не удается справиться с «бледной лихорадкой» и ознобом;
— если при лихорадке происходит нарушения сознания и поведения – появляются резкая вялость и слабость;
— если вместе с повышением температуры появляются судороги, галлюцинации, сыпь, рвота;
— если родителям не удается справиться с повышенной температурой у детей, имеющих серьезные заболевания сердечно-сосудистой, дыхательной или нервной систем (врожденные заболевания, пороки, бронхиальная астма, эпилепсия, ДЦП).
Во время вечернего «пика» нагрузки на скорой помощи врачи могут приехать к ребенку через 2-3 часа. Это не является нарушением законодательства, так как время обслуживания неотложных вызовов (ими являются большинство вызовов по поводу повышения температуры) не регламентировано (при экстренных вызовах, когда есть прямая угроза жизни, бригада скорой медицинской помощи должна приехать строго за 20 минут или раньше).
Поэтому мы советуем родителям сориентироваться чуть пораньше и не заменять вызов врача из поликлиники днем вызовом скорой помощи вечером или ночью.
Желаем здоровья Вам и Вашим детям! Берегите себя!
Температура тела | Кардиоваскулярный центр Франкеля
Обзор теста
Температура тела — это мера способности вашего тела вырабатывать тепло и избавляться от него. Организм очень хорошо поддерживает температуру в безопасном диапазоне, даже когда температура вне тела сильно меняется.
- Когда вам слишком жарко, кровеносные сосуды в коже расширяются, чтобы переносить излишки тепла на поверхность кожи. Вы можете начать потеть. По мере испарения пота ваше тело охлаждается.
- Когда вам слишком холодно, ваши кровеносные сосуды сужаются. Это уменьшает приток крови к коже, чтобы сохранить тепло тела. Вы можете начать дрожать. Когда мышцы дрожат таким образом, это помогает получить больше тепла.
Температуру вашего тела можно измерить во многих местах вашего тела. Наиболее частыми из них являются рот, ухо, подмышка и прямая кишка. Температуру также можно измерить по лбу.
Наиболее частыми из них являются рот, ухо, подмышка и прямая кишка. Температуру также можно измерить по лбу.
Термометры показывать температуру тела в градусах Фаренгейта (° F) или градусах Цельсия (° C).В Соединенных Штатах температура часто измеряется в градусах Фаренгейта. Стандарт в большинстве других стран — градусы Цельсия.
Нормальная температура тела
Большинство людей думает, что нормальная температура тела — это температура во рту (во рту) 98,6 ° F (37 ° C). Это среднее значение нормальной температуры тела. Ваша нормальная температура может быть на 1 ° F (0,6 ° C) или более выше или ниже этого значения. Кроме того, ваша нормальная температура в течение дня меняется на 1 ° F (0,6 ° C) в зависимости от того, насколько вы активны и времени суток.Температура тела очень чувствительна к уровню гормонов. Таким образом, температура у женщины может быть выше или ниже во время овуляции или менструального цикла.
Значение ректальной температуры или температуры уха будет немного выше, чем устное. Температура в подмышечной впадине будет немного ниже, чем при устном измерении. Самый точный способ измерения температуры — это ректальное измерение.
Температура в подмышечной впадине будет немного ниже, чем при устном измерении. Самый точный способ измерения температуры — это ректальное измерение.
Лихорадка
У большинства взрослых лихорадка — это температура полости рта выше 100,4 ° F (38 ° C) или ректальная температура или температура уха выше 101 ° F (38.3 ° С). У ребенка повышается температура при ректальной температуре 100,4 ° F (38 ° C) или выше.
Лихорадка может возникнуть как реакция на:
- Инфекция. Это самая частая причина лихорадки. Инфекции могут поражать все тело или одну часть тела.
- Лекарства. К ним относятся антибиотики, опиоиды, антигистаминные препараты и многие другие. Это называется «лекарственной лихорадкой». Такие лекарства, как антибиотики, напрямую повышают температуру тела. Другие лекарства не дают телу сбросить температуру, когда ее вызывают другие факторы.
- Тяжелая травма или травма. Это может быть сердечный приступ, инсульт, тепловой удар или ожоги.

- Прочие медицинские условия. К ним относятся артрит, гипертиреоз и даже некоторые виды рака, такие как лейкемия и рак легких.
Низкая температура тела (переохлаждение)
Если низкая температура тела — ваш единственный симптом, не о чем беспокоиться. Если низкая температура тела сопровождается другими симптомами, такими как озноб, дрожь, проблемы с дыханием или спутанность сознания, то это может быть признаком более серьезного заболевания.
Низкая температура тела обычно возникает из-за того, что на улице холодно. Но это также может быть вызвано употреблением алкоголя или наркотиков, шоком или некоторыми заболеваниями, такими как диабет или низкий уровень щитовидной железы.
При инфекции может наблюдаться низкая температура тела. Это чаще всего встречается у новорожденных, пожилых людей или людей с ослабленным здоровьем. Очень тяжелая инфекция, такая как сепсис, также может вызывать аномально низкую температуру тела.
Высокая температура тела (тепловой удар)
Тепловой удар возникает, когда организм не может контролировать собственную температуру, а температура тела продолжает расти. Симптомы теплового удара включают психические изменения (например, спутанность сознания, бред или бессознательное состояние) и покраснение, горячую и сухую кожу даже под мышками.
Симптомы теплового удара включают психические изменения (например, спутанность сознания, бред или бессознательное состояние) и покраснение, горячую и сухую кожу даже под мышками.
Тепловой удар может быть смертельным. Требуется неотложная медицинская помощь. Это вызывает сильное обезвоживание и может привести к прекращению работы органов тела.
Есть два типа теплового удара.
- Классический тепловой удар может случиться, даже если человек мало что делает, пока жарко и тело не может достаточно хорошо охладиться за счет потоотделения.Человек может даже перестать потеть. Классический тепловой удар может развиться в течение нескольких дней. Младенцы, пожилые люди и люди с хроническими проблемами со здоровьем подвергаются наибольшему риску теплового удара этого типа.
- Тепловой удар при физической нагрузке может случиться, когда человек работает или тренируется в жарком месте. Человек может сильно потеть, но тело по-прежнему выделяет больше тепла, чем может потерять.
 Это вызывает повышение температуры до высокого уровня.
Это вызывает повышение температуры до высокого уровня.
Зачем это нужно
Измеряется температура тела:
- Проверить на лихорадку.
- Проверяйте очень низкую температуру тела у людей, переживших холод.
- Проверьте, нет ли очень высокой температуры тела у людей, подвергшихся воздействию тепла.
- Узнайте, насколько хорошо действует жаропонижающее лекарство.
- Помогите женщине спланировать беременность, узнав, идет ли у нее овуляция.
Как подготовиться
Измерьте температуру несколько раз, когда вы чувствуете себя хорошо. Это поможет вам узнать, что для вас нормально.Проверяйте температуру утром и вечером. Температура тела может колебаться на 1 ° F (0,6 ° C) в течение дня.
Перед тем, как измерить температуру:
- Подождите не менее 20–30 минут после того, как вы закурите, примете пищу или выпьете горячую или холодную жидкость.
- Подождите не менее часа после тяжелых упражнений или горячей ванны.

Есть разные типы термометров.
- Электронные термометры сделаны из пластика и имеют форму карандаша.У них есть окно дисплея на одном конце и датчик температуры на другом конце. Эти термометры можно использовать во рту, прямой кишке или подмышечной впадине. Их легко использовать и легко читать. Если вы покупаете термометр этого типа, проверьте его точность на упаковке.
- Ушные термометры бывают разной формы из пластика. Маленький конусообразный конец термометра помещается в ухо. Температура тела отображается на цифровом дисплее. Результаты появятся за секунды.Некоторые модели также показывают, какими будут устные и ректальные показания.
- Термометры для височных артерий имеют небольшую «чашечку», которую перемещают по коже над артерией во лбу. При правильном использовании эти термометры являются точными.
- Одноразовые термометры представляют собой тонкие плоские кусочки пластика с цветными точками и температурной маркировкой на одном конце.
 Цвет точек показывает температуру. Эти термометры можно использовать во рту или прямой кишке.Пластырь можно использовать на коже ребенка для измерения температуры в течение 48 часов подряд. Эти термометры не так точны, как электронные или ушные термометры.
Цвет точек показывает температуру. Эти термометры можно использовать во рту или прямой кишке.Пластырь можно использовать на коже ребенка для измерения температуры в течение 48 часов подряд. Эти термометры не так точны, как электронные или ушные термометры. - Лобные термометры представляют собой тонкие кусочки пластика с цифрами на них. Вы прижимаете полоску ко лбу человека. Из-за температуры некоторые числа меняют цвет или загораются. Эти термометры не очень точны.
- Термометры-пустышки имеют форму детской соски.У них есть дисплей, который показывает температуру. Вы кладете соску в рот ребенка, чтобы измерить температуру. Эти термометры могут занять больше времени, чтобы получить показания, и они не такие точные, как другие типы.
Использование стеклянных термометров, содержащих ртуть, не рекомендуется. Если у вас есть стеклянный термометр, обратитесь в местный отдел здравоохранения, чтобы узнать, как его безопасно утилизировать.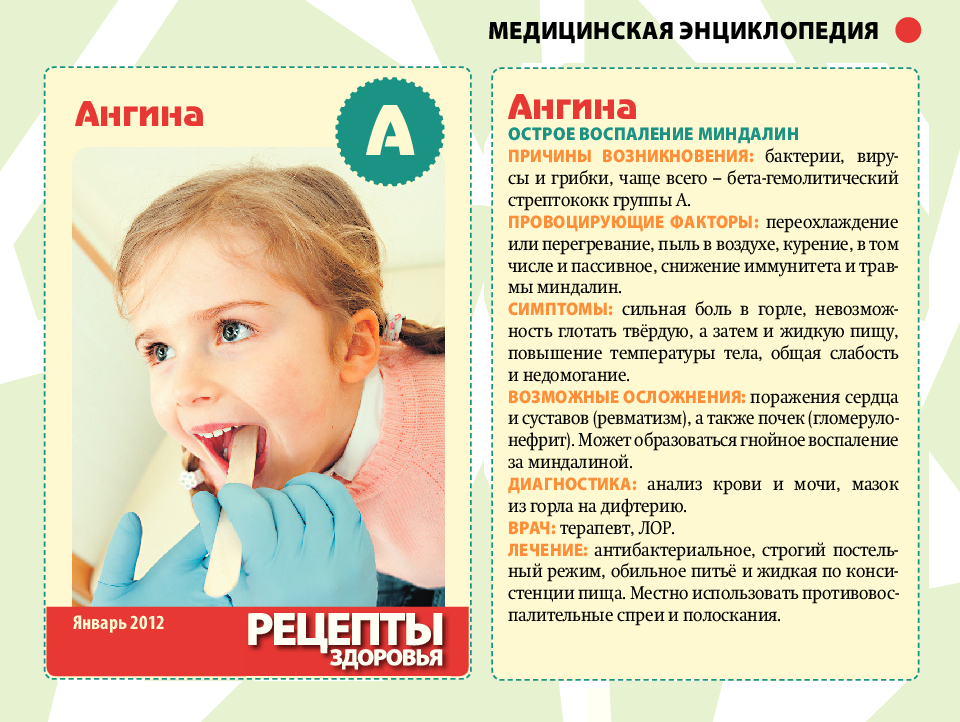 Если вы разбили стеклянный термометр, немедленно позвоните в местный токсикологический центр.
Если вы разбили стеклянный термометр, немедленно позвоните в местный токсикологический центр.
Как это делается
Перед измерением температуры прочтите инструкции по использованию термометра вашего типа.Ниже описаны некоторые распространенные способы измерения температуры.
Как измерить температуру в полости рта
Пероральный (внутрь) — наиболее распространенный метод измерения температуры. Чтобы вы могли получить точные показания, человек должен иметь возможность дышать через нос. Если это невозможно, используйте прямую кишку, ухо или подмышку для измерения температуры.
- Поместите термометр под язычок, с одной стороны от центра. Попросите человека плотно закрыть его губами.
- Оставьте термометр на нужное время. Измерьте время по часам или часам. Некоторые цифровые термометры после считывания издают серию коротких звуковых сигналов.
- Снимите термометр и прочитайте его.
- Вымойте цифровой термометр в прохладной мыльной воде и ополосните его перед тем, как убрать.

Как измерить ректальную температуру
Это наиболее точный способ измерения температуры тела.Рекомендуется младенцам, маленьким детям и людям, которые не могут безопасно держать термометр во рту. Он также используется, когда очень важно получить наиболее точные показания.
- Нанесите смазочный гель или вазелин, например вазелин, на колбу термометра. Это упростит вставку.
- С младенцем или маленьким ребенком положите его лицом вниз на колени или на плоскую покрытую или мягкую поверхность, например на кровать. Выберите тихое место, чтобы ребенок не отвлекался и не слишком много двигался.
- Раздвиньте ягодицы ребенка одной рукой. Другой рукой аккуратно вставьте наконечник термометра в задний проход. Вдавите его примерно от 0,5 дюйма (1,25 см) до 1 дюйма (2,5 см). Не вводите его в прямую кишку. Удерживайте термометр двумя пальцами рядом с анусом (не возле конца термометра). Сжатие ягодиц ребенка поможет удерживать термометр на месте.

- Оставьте термометр на нужное время.Измерьте время по часам или часам. Некоторые цифровые термометры после считывания издают серию коротких звуковых сигналов.
- Снимите термометр и прочитайте его.
- Вымойте цифровой термометр в прохладной мыльной воде и ополосните его перед тем, как убрать.
Не используйте термометр для измерения температуры полости рта после того, как он был использован для измерения ректальной температуры.
Как измерить температуру в подмышечной (подмышечной) области
Измерение температуры в подмышечной впадине может быть не таким точным, как измерение оральной или ректальной температуры.
- Поместите термометр под руку так, чтобы лампочка находилась в центре подмышки.
- Прижмите руку к телу и оставьте термометр на нужное время. Измерьте время по часам или часам.
- Снимите термометр и прочитайте его. Температура в подмышечной впадине может быть на 0,6 ° C ниже, чем температура в полости рта.

- Вымойте цифровой термометр в прохладной мыльной воде и ополосните его перед тем, как убрать.
Как измерить ушную (барабанную) температуру
Ушные термометры, возможно, необходимо очистить перед использованием.
- Убедитесь, что зонд чистый и на нем нет мусора. В случае загрязнения аккуратно протрите его чистой тканью. Не кладите термометр под воду.
- Чтобы датчик оставался чистым, используйте одноразовую крышку для датчика. Каждый раз при измерении температуры уха надевайте новый чехол.
- Включите термометр.
- Для детей младше 12 месяцев осторожно потяните мочку уха вниз и назад.Детям старше 12 месяцев и взрослым подтягивайте мочку уха вверх и назад. Это поможет вам поместить зонд в слуховой проход.
- Отцентрируйте наконечник зонда в ухе и осторожно надавите на барабанную перепонку. Не с силой.
- Нажмите кнопку «on», чтобы отобразить показания температуры.

- Снимите термометр и выбросьте использованную крышку.
Как измерить температуру височной артерии
- Снимите колпачок над чашечной частью термометра, если он имеет колпачок.
- Включите термометр.
- Приложите чашку термометра к коже в центре лба. Убедитесь, что между чашкой термометра и кожей нет ничего.
- Нажмите кнопку, чтобы произвести измерение.
- Переместите термометр поперек лба в одну сторону (не вверх или вниз).
- Послушайте звук. Большинство этих термометров издают звуковой или другой звук, когда готовы к чтению.
- Снимите градусник со лба и снимите показания температуры.
Как измерить температуру лба
Лобные термометры не так точны, как электронные и ушные термометры. Если вашему ребенку меньше 3 месяцев или температура у него поднимается выше 102 ° F (39 ° C), проверьте температуру еще раз, используя более подходящий метод.
- Плотно прижмите всю пластиковую полоску к сухому лбу.
- Удерживайте полоску на месте необходимое количество времени. Измерьте время по часам или часам.
- Считайте температуру перед снятием термометра.
- Вымойте термометр прохладной мыльной водой и ополосните его перед тем, как убрать.
Как пользоваться термометром-пустышкой
Термометры-пустышки не так точны, как электронные и ушные термометры. Если вашему ребенку меньше 3 месяцев или температура у него поднимается выше 102 ° F (39 ° C), проверьте температуру еще раз, используя более подходящий метод.
- Некоторые термометры-пустышки можно использовать как обычные пустышки.Если нужно, прикрепите температурную часть.
- Позвольте ребенку сосать сосок необходимое количество времени. Измерьте время по часам или часам.
- Снимите соску и прочтите температуру.
- Вымойте пустышку прохладной мыльной водой и ополосните ее перед тем, как убрать.

Каково это
Измерение температуры полости рта вызывает лишь легкий дискомфорт. Вы должны держать термометр под языком и удерживать его губами.
Измерение ректальной температуры может вызвать небольшой дискомфорт, но не должно вызывать болезненных ощущений.
Измерение температуры ушей не вызывает почти никакого дискомфорта. Зонд вводится не очень глубоко в ухо, и он дает показания всего за несколько секунд.
Измерение температуры височной артерии, лба или подмышек не вызывает дискомфорта.
Риски
Вероятность возникновения проблем из-за измерения температуры очень мала.
При измерении ректальной температуры не толкайте термометр более чем на 0 °.От 5 дюймов (1,25 см) до 1 дюйма (2,5 см). Сдвигание дальше может быть болезненным и может повредить прямую кишку.
Результаты
Температура тела — это мера способности вашего тела вырабатывать тепло и избавляться от него.
Если вы сообщите своему врачу о показаниях температуры, не забудьте указать, где они были измерены: на лбу или во рту, прямой кишке, подмышке или ухе.
Нормальная: | Средняя нормальная температура 98.6 ° F (37 ° C). Но для вас это может быть ненормально. Ваша температура тоже меняется в течение дня. Обычно он самый низкий ранним утром. Ранним вечером она может подняться на 1 ° F (0,6 ° C). Температура также может повыситься на 1 ° F (0,6 ° C) или более, если вы занимаетесь спортом в жаркий день. Температура тела женщины часто изменяется на 1 ° F (0,6 ° C) или более в течение ее менструального цикла. Его пик приходится на время овуляции. |
Ненормальное: | Температура ротовой, ушной, ректальной или височной артерии
|
Температура подмышек
| |
Температура прямой кишки или уха ниже 97 ° F (36,1 ° C) ) — низкая температура тела (переохлаждение). |
Что влияет на тест
Показания температуры могут быть неточными, если:
- Вы не держите рот закрытым вокруг термометра при измерении температуры полости рта.
- Вы не оставляете термометр на месте достаточно долго, прежде чем читать его.
- Вы не поставили термометр в нужное место.
- Вы не следуете инструкциям, прилагаемым к термометру.
- В градуснике разряжена или разряжена батарея.
- Вы измеряете температуру в полости рта в течение 20 минут после курения или после употребления горячей или холодной жидкости.
- Вы измеряете температуру в течение часа после интенсивной тренировки или принятия горячей ванны.
Что думать
- В термометрах с цифровым дисплеем обычно есть батарейка. Если в вашем термометре используется батарейка, прежде чем измерять температуру, убедитесь, что он исправен.
- Использование стеклянных термометров, содержащих ртуть, не рекомендуется.
 Если у вас есть стеклянный термометр, обратитесь в местный отдел здравоохранения, чтобы узнать, как его безопасно утилизировать. Если вы разбили стеклянный термометр, немедленно позвоните в местный токсикологический центр.
Если у вас есть стеклянный термометр, обратитесь в местный отдел здравоохранения, чтобы узнать, как его безопасно утилизировать. Если вы разбили стеклянный термометр, немедленно позвоните в местный токсикологический центр. - Высокая температура может вызывать дискомфорт.Чтобы уменьшить дискомфорт, надевайте легкую одежду и используйте легкое постельное белье. Теплая (не прохладная) ванна или душ могут снизить температуру тела. Повышенная температура также может привести к обезвоживанию, поэтому важно пить много жидкости.
Подробнее о лихорадке см .:
Список литературы
Консультации по другим работам
- Auwaerter PG (2007). Подойдите к больному с температурой. В LR Barker et al., ред., Принципы амбулаторной медицины, 7-е изд., стр. 457–465. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Эль-Радхи А.С., Барри В. (2006). Термометрия в педиатрической практике.
Архивы болезней детства, 91 (4): 351–356.
Кредиты
Текущий по состоянию на: 26 июня 2019 г.,
Автор: Healthwise Staff
Медицинский обзор:
Сьюзан К.Ким MD — Педиатрия
Адам Хусни MD — Семейная медицина
Мартин Дж. Габика MD — Семейная медицина
Кэтлин Ромито MD — Семейная медицина
Джон Поуп MD — Педиатрия
Дэвид Мессенджер MD
По состоянию на 26 июня 2019 г.
Автор: Здоровый персонал
Медицинский обзор: Сьюзан К. Ким, доктор медицины, педиатрия и Адам Хусни, доктор медицины, семейная медицина и Мартин Дж.Габика, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина, Джон Поуп, доктор медицины, педиатрия, Дэвид Мессенджер, доктор медицины
Стенокардия | Фонд Сердце и инсульт
Это стенокардия или сердечный приступ?
Если вы впервые испытываете боль в груди, немедленно обратитесь за медицинской помощью. Если вам уже поставили диагноз стенокардии и вы испытываете необычные симптомы или если лекарства не работают, немедленно обратитесь к врачу.Вы могли испытывать неотложные признаки сердечного приступа.
Если вам уже поставили диагноз стенокардии и вы испытываете необычные симптомы или если лекарства не работают, немедленно обратитесь к врачу.Вы могли испытывать неотложные признаки сердечного приступа.
Когда бывает стенокардия?
- Часто во время физической активности или стресса.
- Когда вы находитесь в очень холодном месте.
- После обильной еды.
Сердечный приступ может случиться в любой момент.
На что похожа стенокардия?
Стенокардия и сердечный приступ могут ощущаться одинаково. Оба могут вызвать:
- Боль или дискомфорт, которые могут распространяться на грудь, челюсть, плечи, руки (в основном на левую руку) и спину.
- Стеснение в груди, жжение, тяжесть, ощущение сжатия или невозможности дышать.
Стенокардия иногда вызывает головокружение, бледность, слабость.
Симптомы сердечного приступа часто включают тошноту или рвоту, слабость, усталость или потливость.
Сколько длится стенокардия?
- От трех до пяти минут — до 30 минут
- Вылечено покоем или лекарствами
Сердечные приступы обычно длятся более 30 минут.
Что вызывает стенокардию?
- Стенокардия возникает, когда упражнения, эмоциональное расстройство или другие события заставляют сердечную мышцу работать.
- Сердцу необходим дополнительный кислород, чтобы отвечать на его потребности.
- Если сердечная мышца не может получать достаточно кислорода из-за блокировки кровотока, напряжение вызывает боль при стенокардии.
- Боль уменьшается, если прекратить действие, вызвавшее напряжение, или принять нитроглицерин. Нитроглицерин расширяет коронарные артерии, позволяя более насыщенной кислородом крови поступать к сердцу.
Сердечный приступ возникает из-за недостатка кислорода в сердце, вызывающего повреждение сердечной мышцы.
Что делать, если стенокардия длится дольше нескольких минут?
- Немедленно позвоните в службу 9-1-1 или по местному номеру службы экстренной помощи.

Холодная погода и сердечно-сосудистые заболевания
При приближении более холодной погоды важно отметить особое влияние понижения температуры на сердечно-сосудистую систему. Сердечный приступ — основная причина смерти в США.С. для мужчин и женщин круглый год. Вероятность сердечных приступов, стенокардии и других проблем с сердцем увеличивается с понижением температуры. Знание о связи между холодной погодой и сердечно-сосудистыми заболеваниями может спасти жизни.
Как холодная погода влияет на сердечно-сосудистую систему Холодная погода может вызвать сужение кровеносных сосудов и артерий, из-за чего сердце будет труднее перекачивать богатую кислородом кровь по всему телу. Это сжатие может вызвать стенокардию или боль в груди, которая также может распространиться на плечи, руки или шею.Стенокардия — это симптом нескольких сердечных заболеваний, включая ишемическую болезнь сердца. Это также может вызвать скачок артериального давления.
По данным Американского колледжа кардиологии, риск ишемического инсульта зимой повышается на 19 процентов у тех, кто страдает ФП (фибрилляция предсердий). Когда возникает AFib, сердцебиение фибриллирует (дрожит) и не перемещает кровь должным образом из предсердий в нижние камеры сердца, называемые желудочками. В любую погоду AFib может увеличить риск инсульта до пяти раз.Ишемический инсульт случается, когда в кровеносном сосуде, снабжающем мозг кровью, возникает закупорка.
Гипотермия — еще один риск для сердечно-сосудистой системы. Это происходит, когда температура тела становится опасно низкой, как это может быть, когда она подвергается холоду в течение необычно длительного периода времени. Гипотермия приводит к нарушению работы сердца, нервной системы и других органов и может привести к сердечной недостаточности или смерти. Симптомы переохлаждения включают слабый пульс, невнятную речь, дрожь и спутанность сознания.
Зимние мероприятия на открытом воздухе повышают риск Изображение внезапного сердечного приступа, поражающего человека, убирающего снег лопатой, может звучать стереотипно, но это не неверно. Напряженная работа лопатой определенно увеличивает риск. Но это не единственное потенциально опасное занятие. Работа во дворе, программы упражнений на открытом воздухе, такие как бег или бег трусцой, или быстрая суета — все это действия, которые могут увеличить риск сердечно-сосудистых заболеваний. Если человек не привык к физической активности, это добавляет потенциально опасный элемент ко всем этим занятиям.
Напряженная работа лопатой определенно увеличивает риск. Но это не единственное потенциально опасное занятие. Работа во дворе, программы упражнений на открытом воздухе, такие как бег или бег трусцой, или быстрая суета — все это действия, которые могут увеличить риск сердечно-сосудистых заболеваний. Если человек не привык к физической активности, это добавляет потенциально опасный элемент ко всем этим занятиям.
Есть способы уменьшить нагрузку на сердечно-сосудистую систему от холода. Во-первых, полезно знать, существуют ли какие-либо проблемы, регулярные медицинские осмотры. Кроме того, рекомендуется посоветоваться с врачом или кардиологом перед началом или продолжением любой программы упражнений на открытом воздухе.
Как бы очевидно это ни звучало, в холодную погоду рекомендуется одеваться как можно теплее. Многослойная одежда и закрытие головы и шеи помогает сохранять тепло тела.Кроме того, помогает частый перерыв во время напряженной деятельности, такой как упражнения или уборка снега. Перерывы снижают риск перенапряжения. Обезвоживание — еще одна проблема, о которой часто забывают в холодную погоду. Во избежание этого важно пить воду.
Перерывы снижают риск перенапряжения. Обезвоживание — еще одна проблема, о которой часто забывают в холодную погоду. Во избежание этого важно пить воду.
Есть также профилактические методы, которые можно предпринять перед выходом на холод. Среди них первостепенное значение имеет воздержание от алкогольных напитков. Поскольку алкоголь может вызвать ложное ощущение тепла в теле, это может быстрее привести к переохлаждению.Кроме того, следует избегать обильного приема пищи перед занятиями в холодную погоду.
Курение особенно опасно в холодную погоду, как и употребление кофе непосредственно перед активным отдыхом. Оба повышают артериальное давление и частоту сердечных сокращений, факторы риска сердечных заболеваний.
Наконец, необходимо прислушиваться к своему телу во время физических нагрузок в холодную погоду. Боль в груди, головокружение, одышка и головокружение означают, что все действия должны быть немедленно прекращены и необходима медицинская помощь.
Чтобы узнать больше о холодной погоде и сердечно-сосудистых заболеваниях, войдите на сайт vascularhealthclinics. org.
org.
Стенокардия (боль в груди): типы, симптомы и многое другое
Стенокардия — это чувство боли, сдавливания или давления в груди. Это случается, когда часть сердца не получает достаточно кислорода.
Из этой статьи вы узнаете о типах стенокардии, которые врачи классифицируют, по крайней мере частично, в зависимости от характера их возникновения.
Мы также описываем симптомы, характерные для женщин, когда кто-либо должен обратиться к врачу, признаки чрезвычайной ситуации и спектр лечения.
Стенокардия — это ощущение стеснения, сдавливания, давления или боли в груди. Это происходит, когда область сердечной мышцы получает меньше кислорода в крови, чем обычно.
Ангина — это не болезнь, а симптом. Обычно это происходит из-за ишемии, когда одна или несколько коронарных артерий сужаются или блокируются. Часто это симптом ишемической болезни сердца (ИБС).
Сама по себе стенокардия не опасна для жизни, но может напоминать симптомы сердечного приступа и является признаком сердечного приступа.
Обратитесь за медицинской помощью, если стенокардия возникает неожиданно, не проходит или не реагирует на отдых или лекарства.
Что еще может вызывать боль в груди? Узнай здесь.
Существует несколько типов стенокардии, в том числе:
Стабильная стенокардия
Стабильная стенокардия возникает, когда сердце работает с большей нагрузкой, чем обычно — например, во время физических упражнений. Обычно это длится около 5 минут.
Он имеет регулярный характер, и человек может испытывать его в течение месяцев или лет.Отдых или прием лекарств часто облегчают симптомы.
Нестабильная стенокардия
Нестабильная стенокардия не имеет регулярного характера и обычно возникает в покое. В основном это вызвано атеросклерозом, который заключается в закупорке, препятствующей попаданию крови в сердце.
Боль длится более 5 минут и со временем может усилиться. Сами по себе отдых и лекарства не могут улучшить симптомы.
Нестабильная стенокардия может указывать на риск сердечного приступа. Любой человек с неожиданной стенокардией должен получить неотложную помощь.
Любой человек с неожиданной стенокардией должен получить неотложную помощь.
Микроваскулярная стенокардия
Микрососудистая стенокардия может возникать при ишемической микрососудистой болезни (MVD). Это влияет на самые мелкие коронарные артерии.
Помимо боли в груди, человек может испытывать:
Микроваскулярная стенокардия имеет тенденцию быть более стойкой, чем стабильная стенокардия. Часто это длится более 10 минут, а иногда и более 30 минут.
Вариант стенокардии
Вариант стенокардии встречается редко. Врачи иногда называют это стенокардией Принцметала, и она может развиться, когда организм находится в состоянии покоя, часто около полуночи или раннего утра.
Это случается при спазме коронарных артерий. Возможные триггеры включают переохлаждение, стресс, лекарства, курение или употребление кокаина.
Это хроническое заболевание, но лекарства могут помочь с ним справиться.
Стенокардия включает в себя любое из следующих ощущений в груди:
- сдавливание
- давление
- тяжесть
- сжатие
- жжение или ноющая боль в груди, обычно начинающаяся за грудиной
Боль часто распространяется на шею , челюсть, руки, плечи, горло, спина или зубы.
Другие возможные симптомы включают:
Продолжительность этих симптомов зависит от типа стенокардии.
Всем, кто испытывает сильную или постоянную боль в груди, следует позвонить в службу 911 или иным образом обратиться за неотложной помощью.
Стенокардия у любого человека может быть вызвана ИБС или МВД.
MVD поражает женщин чаще, чем мужчин, и в результате, как объясняет Американская кардиологическая ассоциация (AHA), у женщин могут наблюдаться различные симптомы, сопровождающие стенокардию.
Помимо боли в груди, которая может быть острой, женщина со стенокардией может испытывать:
AHA призывает женщин обращаться за помощью при симптомах сердечных заболеваний.Они подчеркивают, что сердечно-сосудистые заболевания являются основной причиной смерти женщин в Соединенных Штатах, и что они встречаются почти у половины чернокожих американских женщин.
Узнайте больше о боли в груди у женщин.
Лечение направлено на уменьшение боли, предотвращение симптомов и предотвращение или снижение риска сердечного приступа. Врач может порекомендовать лекарства, изменить образ жизни, хирургическую процедуру или их комбинацию.
Врач может порекомендовать лекарства, изменить образ жизни, хирургическую процедуру или их комбинацию.
Изменение образа жизни
Следующие стратегии могут помочь:
- отказ от курения
- контроль веса
- регулярная проверка уровня холестерина
- отдых при необходимости
- регулярные упражнения
- обучение тому, как справляться со стрессом или избегать его
- диета, богатая фруктами, овощами, цельнозерновыми продуктами, нежирными или обезжиренными молочными продуктами и постными источниками белка
Лекарства
Врачи часто назначают нитраты, такие как нитроглицерин, при стенокардии.Нитраты предотвращают или уменьшают интенсивность стенокардии, расслабляя и расширяя кровеносные сосуды.
Другие варианты лекарств включают:
Лекарства для контроля высокого кровяного давления могут помочь при стенокардии. Они направлены на снижение артериального давления и уровня холестерина, снижение частоты сердечных сокращений, расслабление кровеносных сосудов, снижение нагрузки на сердце и предотвращение образования тромбов.
Существуют ли натуральные антикоагулянты? Узнай здесь.
Альтернативы, кроме хирургии
Если лекарства не помогают, другие методы лечения включают:
- Улучшенная внешняя контрпульсационная терапия: Это включает ношение устройства, такого как манжета для измерения кровяного давления, для улучшения притока кислорода к сердцу.
- Стимуляторы спинного мозга: Они блокируют ощущение боли, но напрямую не улучшают здоровье сердца.
- Трансмиокардиальная лазерная терапия: Стимулирует рост новых кровеносных сосудов или иным образом усиливает кровоток в сердце.
Хирургические процедуры
В некоторых случаях процедура необходима. Кардиолог может порекомендовать ангиопластику, возможно, с установкой стента.
Узнайте больше о стентах здесь.
В качестве альтернативы, кардиолог может порекомендовать аортокоронарное шунтирование, при котором хирург использует здоровую артерию или вену из другой части тела для обхода суженных артерий в сердце.
Стенокардия обычно возникает в результате основного заболевания коронарной артерии.
Коронарные артерии снабжают сердце богатой кислородом кровью. Когда холестерин собирается на стенке артерии и образует твердые бляшки, это эффективно сужает артерии.
Другие факторы, в том числе повреждение артерий и курение, повышают риск образования бляшек.
Когда артерии сужаются, богатой кислородом крови становится труднее добраться до сердца. Кроме того, бляшки могут отламываться и образовывать сгустки, блокирующие артерии.
Если кровь не может переносить кислород к сердцу, сердечная мышца не может нормально работать. Это вызывает стенокардию.
Стенокардия может развиться в результате:
- стресса
- чрезмерного употребления алкоголя или рекреационных наркотиков
- курения
- воздействия твердых частиц, например, на работе
- низкой физической активности
- нездоровой диеты
- высокий уровень холестерина
- избыточный вес или ожирение
- генетические факторы
- состояния, такие как сердечные заболевания, диабет, низкое кровяное давление, метаболический синдром и анемия
- возраст старше 45 лет для мужчин или 55 лет для женщин
- определенные лечение и процедуры
Стенокардия возникает в результате снижения подачи кислорода к сердцу. У людей со стабильной стенокардией приступ может спровоцировать следующее:
У людей со стабильной стенокардией приступ может спровоцировать следующее:
- физическая нагрузка
- стресс
- воздействие низких температур
Правильный диагноз важен, поскольку он может предсказать вероятность сердечного приступа.
Врач:
- проведет медицинский осмотр
- спросит о симптомах
- обсудит любые факторы риска
- проверит личную и семейную историю болезни человека
Если врач считает, что проблема в стенокардии, он может порекомендовать один или несколько из следующих тестов:
- анализов крови для проверки уровней жира, холестерина, сахара и белка
- ЭКГ для регистрации электрической активности сердца и выявления недостатка кислорода
- стресс-тест, включающий физическая активность, показания артериального давления и ЭКГ
- ядерный стресс-тест для обнаружения нарушений кровотока к сердцу во время физической активности
- рентген грудной клетки, чтобы увидеть структуры внутри грудной клетки
- коронарная ангиография, которая включает использование красителя и специальные рентгеновские лучи, чтобы показать внутреннюю часть коронарных артерий
Следующие стратегии могут помочь предотвратить стенокардию:
900 06 Люди должны получать последовательное и эффективное лечение сердечно-сосудистых заболеваний и других аспектов обмена веществ синдром, такой как высокий уровень холестерина в крови, высокое кровяное давление, диабет и ожирение.
Стенокардия связана с ощущением боли, сдавливания или давления в груди, и возникает из-за недостаточного поступления кислорода в сердечную мышцу. Это не обязательно опасно, но может быть признаком болезни сердца.
Эффективное лечение и изменение образа жизни могут помочь справиться со стенокардией или предотвратить ее повторное появление.
Всем, кто испытывает внезапную, необъяснимую или ухудшающуюся боль в груди, следует немедленно обратиться за медицинской помощью.
Как жаркая погода влияет на мое сердце?
Как жаркая погода влияет на мое сердце?
Жаркая погода означает, что вашему телу приходится усерднее работать, чтобы поддерживать внутреннюю температуру на нормальном уровне, а это создает дополнительную нагрузку на сердце, легкие и почки.Это означает, что вы подвергаетесь большему риску, если у вас сердечное заболевание.
Эти риски выше, чем обычно, во время текущей вспышки коронавируса Covid-19, потому что вирус также поражает сердце, легкие и почки. Если вы проводите дома больше времени, чем обычно, это также может означать, что вам труднее сохранять хладнокровие.
Если вы проводите дома больше времени, чем обычно, это также может означать, что вам труднее сохранять хладнокровие.
Если у вас в данный момент инфекция Covid-19 и у вас высокая температура, может быть особенно трудно сохранять хладнокровие. Если вы выздоравливаете дома после тяжелого заболевания Covid-19, у вас может быть продолжающееся повреждение органов, что означает, что вы подвергаетесь большему риску от разрушительного воздействия тепла.
Если что-то из перечисленного относится к вам или к любимому человеку, особенно важно сохранять прохладу и пить воду.
Употребление большого количества жидкости поможет компенсировать тот факт, что вы потеете больше обычного, и предотвратите слишком сильное падение артериального давления.
Мы готовы предоставить вам информацию и поддержку по коронавирусу
Наш двухнедельный информационный бюллетень Heart Matters включает в себя последние новости о коронавирусе при заболеваниях сердца, а также о поддержке здорового питания, активности и эмоционального благополучия.
Что я могу сделать, чтобы сохранять хладнокровие?
Есть несколько простых вещей, которые вы можете сделать, чтобы сохранять прохладу в жаркую погоду:
- Поддерживайте обезвоживание, выпивая большое количество воды или других напитков. Лучше всего вода, но молоко, спортивные напитки, разбавленные кабачки, фруктовые соки, чай и кофе — все в счет (хотя лучше придерживаться не более трех-пяти чашек чая или кофе в день или перейти на версии без кофеина). Если вам сказали ограничить потребление жидкости, например, из-за сердечной недостаточности, поговорите со своим терапевтом.Узнайте больше о том, как справиться с жаркой погодой, когда у вас есть ограничение жидкости.
- Избегайте употребления слишком большого количества алкогольных напитков. Они могут сделать вас более обезвоженным.
- Наслаждайтесь холодными продуктами, такими как салаты и фрукты, которые содержат большое количество воды и являются хорошим источником витаминов и минералов.

- Старайтесь, чтобы в доме было прохладно, когда вы остаетесь в помещении — закройте окна, подверженные прямому солнечному свету, ставнями, если они у вас есть, или жалюзи или шторами, если у вас их нет. Откройте окна, если на улице прохладнее, чем в вашем доме.Выключите любой свет или электрическое оборудование, которое вам не нужно, так как они могут сделать ваш дом теплее.
- Проведите время в самой прохладной части дома, особенно во время сна.
- Носите легкую свободную одежду.
- Держитесь подальше от солнца в самое жаркое время дня с 11 до 15 часов.
- Может быть прохладнее выйти на улицу, особенно если можно провести время в тени. Нанесите солнцезащитный крем, наденьте шляпу и возьмите с собой немного воды.
- Избегайте экстремальных физических нагрузок.
Что делать, если мне становится плохо от жары?
Некоторые симптомы заболеваний, связанных с жарой, такие как высокая температура, головная боль, потеря аппетита, головокружение или одышка, могут быть похожи на симптомы Covid-19.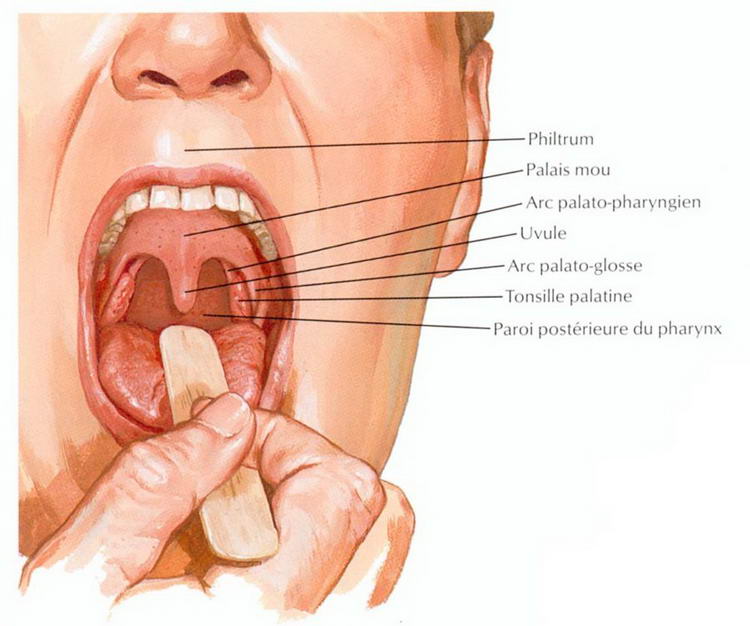 Если сомневаетесь, пройдите тест на Covid и примите меры, чтобы остыть.
Если сомневаетесь, пройдите тест на Covid и примите меры, чтобы остыть.
Это четыре быстрых способа почувствовать себя лучше, если вам плохо от жары. Они помогут вам почувствовать себя лучше менее чем за 30 минут:
- Переехать в прохладное место
- Лягте и слегка приподнимите ноги
- Пейте много воды
- Охладите кожу — спрей или губку с прохладной водой и обмахивайте ими.Попросите кого-нибудь сделать это за вас, если вам такой вариант. Также подходят холодные компрессы в области подмышек или шеи.
Жаркая погода и сердечные заболевания
Стенокардия
Если вы используете спрей GTN для лечения стенокардии, вам следует проявлять особую осторожность в жаркую погоду. Спрей GTN может быстро расширить ваши кровеносные сосуды, что приведет к внезапному падению артериального давления и появлению слабости.Сердечная недостаточность
Особенно важно сохранять спокойствие, если у вас сердечная недостаточность — когда ваше сердце не перекачивает кровь по вашему телу так, как должно. Если вам сказали ограничить потребление жидкости, поговорите со своим терапевтом о других способах сохранять прохладу летом. Если вы принимаете водные таблетки и у вас кружится голова или голова кружится, сообщите об этом врачу. Затем ваше лекарство может быть пересмотрено или адаптировано при необходимости.
Если вам сказали ограничить потребление жидкости, поговорите со своим терапевтом о других способах сохранять прохладу летом. Если вы принимаете водные таблетки и у вас кружится голова или голова кружится, сообщите об этом врачу. Затем ваше лекарство может быть пересмотрено или адаптировано при необходимости.
Тепловой удар
Слишком большая потеря жидкости в организме может повысить внутреннюю температуру тела, что может быть опасно для жизни, если не лечить.
Симптомы теплового удара включают потливость, холодную липкую кожу, головокружение, обмороки, мышечные спазмы, тепловую сыпь, отек (припухлость) в лодыжках, поверхностное или учащенное дыхание, тошноту и рвоту.
Если вы подозреваете, что у вас или у кого-то другой тепловой удар, немедленно обратитесь за медицинской помощью.
Кто подвергается наибольшему риску?
- Пожилым людям и очень маленьким детям труднее регулировать температуру, поэтому они больше подвержены риску воздействия экстремальных температур.

- Пожилые люди, особенно если они старше 75 лет, или живут самостоятельно, без особых социальных контактов, или в доме престарелых.
- Люди с хроническими заболеваниями, включая сердечные или сердечно-сосудистые заболевания, заболевания легких, проблемы с почками, диабет и болезнь Паркинсона.
- Люди, которым труднее избежать жары или приспособиться к своему поведению, например, люди, прикованные к постели, инвалиды, страдающие слабоумием или работающие на открытом воздухе.
Исследования показывают, что большинство людей не считают себя подверженными риску жаркой погоды, даже когда это так. В жаркую погоду регулярно проверяйте своих друзей и родственников, чтобы убедиться, что им прохладно и комфортно.
Дополнительная информация и поддержка
Что читать дальше …
Стенокардия — причины, симптомы и лечение
Ищете информацию о коронавирусе (Covid-19)?
Если вы или кто-то, кого вы любите, страдаете сердечным заболеванием и нарушением кровообращения, или если вы находитесь в группе повышенного риска заражения коронавирусом (Covid-19), посетите нашу страницу о коронавирусе для получения регулярно обновляемой информации по ряду тем.
Получить информацию о коронавирусе
Симптомы стенокардии
Стенокардия часто ощущается как тяжесть или стеснение в груди , и это также может распространяться на ваши плечи, руки, шею, челюсть, спину или живот. Некоторые люди описывают чувство сильной стеснения, другие говорят, что это больше тупая боль. Некоторые люди испытывают затрудненное дыхание и / или тошноту.
Если вы считаете, что ваша стенокардия ухудшилась, чувствуете себя иначе, чем раньше, участились или изменились каким-либо другим образом, вам следует немедленно поговорить со своим врачом.
Стоит ли мне по-прежнему звонить 999 или идти в больницу, если я беспокоюсь о своем здоровье?
Независимо от того, есть ли у вас симптомы коронавируса, важно набрать 999, если у вас есть симптомы, которые могут быть сердечным приступом, или если ваши сердечные симптомы ухудшаются.
Мы слышим, что в последние месяцы все меньше людей попадает в больницы с сердечными приступами, что говорит о том, что люди не обращаются за помощью, когда им следует. Если у вас есть какие-либо из описанных выше симптомов, вам следует позвонить по номеру 999.
Не откладывайте, потому что вы думаете, что больницы слишком загружены — у NHS все еще есть системы для лечения людей с сердечными приступами. Если вы задержитесь, у вас больше шансов получить серьезное повреждение сердца, вам понадобится интенсивная терапия и вы проведете в больнице дольше.
Что вызывает стенокардию?
Стенокардия обычно вызывается ишемической болезнью сердца. Когда артерии, снабжающие сердечную мышцу кровью и кислородом, сужаются, кровоснабжение сердечной мышцы ограничивается.Это может вызвать симптомы стенокардии.
Симптомы стенокардии часто возникают в результате физической активности, эмоционального расстройства, холода или после еды. Приступы обычно проходят через несколько минут.
Другие причины стенокардии
Есть еще две причины стенокардии:
- Вазоспастическая стенокардия (также известная как спазм коронарной артерии или стенокардия Принцметала ) возникает, когда коронарная артерия, снабжающая сердце кровью и кислородом, приходит в спазм.
Как диагностируется стенокардия?
Ваш врач может определить, есть ли у вас стенокардия, по описанным вами симптомам. В качестве альтернативы они могут захотеть провести медицинский осмотр или отправить вас на некоторые тесты, такие как ЭКГ, коронарная ангиограмма или сканирование сердца.
Укол от гриппа
Всем, у кого есть проблемы с сердцем и кровообращением, рекомендуется делать прививку от гриппа ежегодно, и в этом году это важно, как никогда.
Узнать большеЛечение ангины
- Существуют лекарства, которые могут помочь контролировать ваши симптомы.Ваш врач может также посоветовать вам принимать лекарства, чтобы снизить риск сердечного приступа или инсульта.

- Здоровый образ жизни может помочь справиться с симптомами, а также является очень важной частью вашего лечения.
- Некоторые лекарства могут использоваться для предотвращения приступов стенокардии. Сюда входят нитраты, которые можно использовать для лечения стенокардии быстрого или длительного действия.
Что делать, если у меня болит грудь?
Если у вас не диагностирована стенокардия и вы испытываете боль в груди, позвоните по номеру и немедленно позвоните по номеру 999 .
Если вам уже поставили диагноз стенокардия, вы можете испытывать боль или дискомфорт при стенокардии, с которыми вы можете справиться, принимая спрей или таблетки тринитрата глицерина (GTN) и отдыхая. Однако это может быть сердечный приступ, поэтому, если вы чувствуете:
- мучительная боль, тяжесть или стеснение в груди.
- боль в руке, плече, горле, шее, челюсти, спине или животе.
- становится потным, появляется головокружение, тошнота или одышка.

Вы можете выполнить следующие действия:
- Прекратите то, что вы делаете, сядьте и отдохните.
- Принимайте спрей и таблетки GTN в соответствии с указаниями врача или медсестры. Боль должна утихнуть в течение нескольких минут — если этого не произошло, примите вторую дозу.
- Если боль не уменьшится в течение нескольких минут после второй дозы, немедленно позвоните по номеру 999 .
Если у вас нет аллергии на аспирин, разжевывайте одну таблетку для взрослых (300 мг). Если у вас нет аспирина или вы не уверены, есть ли у вас аллергия на аспирин, вам следует отдохнуть до приезда скорой помощи.
Даже если ваши симптомы не соответствуют указанным выше, но вы подозреваете, что у вас сердечный приступ, немедленно позвоните по номеру 999.
Можно ли предотвратить стенокардию?
К сожалению, вы не можете вылечить ишемическую болезнь сердца, вызывающую стенокардию, но вы можете помочь отсрочить сужение артерий. Для этого важно:
Для этого важно:
Повседневная жизнь при ангине
Многие люди со стенокардией имеют хорошее качество жизни и продолжают свою обычную повседневную деятельность. Ваш врач или медсестра проконсультируют вас по поводу вашей повседневной деятельности и любых изменений в образе жизни, которые вам могут потребоваться.
Активный образ жизни также очень важен для предотвращения обострения ишемической болезни сердца.
Буклет о стенокардии
Этот буклет предназначен для людей, страдающих стенокардией, а также для их друзей и семьи. В нем объясняется, что такое стенокардия, что ее вызывает, как диагностируется стенокардия и что можно сделать для лечения этого состояния. В нем также объясняется, что делать, если у вас случился приступ стенокардии или если вы думаете, что у вас может быть сердечный приступ.
Закажите или загрузите сейчас
Эту брошюру также можно загрузить крупным шрифтом и на валлийском
.Исследование боли в груди
Ваши пожертвования идут на финансирование профессора BHF Эндрю Бейкера. Он возглавляет группу ученых, стремящихся воплотить открытия, сделанные в лаборатории, в новые методы лечения людей со стенокардией.
Он возглавляет группу ученых, стремящихся воплотить открытия, сделанные в лаборатории, в новые методы лечения людей со стенокардией.
Пожертвовать сейчас
Стенокардия — причины, симптомы, лечение
Стенокардия — это дискомфорт в груди или боль, вызванная уменьшением притока крови к сердечной мышце.
Лечение в первую очередь включает облегчение симптомов путем покоя и приема лекарств от стенокардии, а также изменение образа жизни для улучшения общего состояния сердца.
ПричиныСтенокардия, также известная как стенокардия, возникает, когда кровоток через коронарные артерии к сердечной мышце недостаточен для удовлетворения потребности сердца в кислороде, например, во время физической активности.
Ишемическая болезнь сердца — наиболее частая причина снижения притока крови к сердцу у людей со стенокардией. Ишемическая болезнь сердца — это накопление жировых отложений внутри коронарных артерий, в результате чего они сужаются и ограничивается приток крови к сердечной мышце.
Существует два основных типа стенокардии:
- Стабильная стенокардия: боль продолжительностью 5-15 минут, которая купируется лекарствами от стенокардии. Обычно у него есть триггеры, такие как физические упражнения или напряжение, беспокойство или эмоциональный стресс, низкие температуры или тяжелая еда
- Нестабильная стенокардия: боль, длящаяся более 15 минут, которую нельзя полностью снять с помощью лекарств от стенокардии.Это может указывать на то, что у вас сердечный приступ. Нестабильная стенокардия часто возникает без определенного триггера.
Стенокардия отличается от сердечного приступа тем, что снижение притока крови к сердечной мышце носит временный характер и не приводит к повреждению сердечной мышцы. Во время сердечного приступа прерывание кровотока может привести к повреждению или разрушению сердечной мышцы.
Однако люди, страдающие стенокардией, подвержены более высокому риску сердечного приступа. Если вам поставили диагноз стенокардия и вы испытываете нестабильную стенокардию или боль при стенокардии, которая является необычной или неожиданной (например,грамм. возникает, когда вы отдыхаете или просыпаетесь ото сна), возможно, у вас сердечный приступ. Вам следует немедленно набрать 111 и вызвать скорую помощь.
возникает, когда вы отдыхаете или просыпаетесь ото сна), возможно, у вас сердечный приступ. Вам следует немедленно набрать 111 и вызвать скорую помощь.
Симптомы стенокардии не всегда присутствуют, потому что в периоды низкой потребности в кислороде, например, в состоянии покоя сердечная мышца может функционировать за счет уменьшенного кровотока, не вызывая симптомов. Однако, когда ваше сердце не получает достаточно кислорода (например, во время упражнений), возникают симптомы стенокардии.
Признаки и симптомы стенокардии включают:
- Боль или дискомфорт в груди, часто описываемые как сдавливающее давление, ощущение полноты, стеснения или тяжести в центре груди
- боль или дискомфорт в руках, шее, челюсти, плече или спине
- Боль, похожая на несварение желудка или изжогу
- одышка и усталость
- тошнота, потливость и головокружение.
Степень тяжести, продолжительность и тип стенокардии могут различаться. Важно распознавать новые или другие симптомы, поскольку они могут сигнализировать о нестабильной стенокардии или сердечном приступе.
Важно распознавать новые или другие симптомы, поскольку они могут сигнализировать о нестабильной стенокардии или сердечном приступе.
В некоторых случаях женщины со стенокардией могут не испытывать классических симптомов давления в груди или дискомфорта, и это может привести к задержке обращения за лечением. Вместо этого они могут испытывать колющую боль и / или некоторые или все другие симптомы, перечисленные выше.
ДиагностикаВрач проведет медицинский осмотр и обсудит ваши симптомы и факторы риска (такие как масса тела, курение, диабет, артериальное давление и уровень холестерина) и вашу семейную историю сердечных заболеваний.
Доступны тесты, помогающие подтвердить диагноз стенокардии. К ним относятся:
- Электрокардиограмма (ЭКГ): отслеживает образцы электрических сигналов в сердце, чтобы определить, замедлен или прерван кровоток через сердце.
- нагрузочный тест с физической нагрузкой: включает проведение ЭКГ во время физических упражнений, так как стенокардия легче диагностировать, когда сердце должно работать интенсивнее
- эхокардиограмма: использует звуковые волны для создания движущихся изображений сердца, что позволяет идентифицировать проблемы, связанные со стенокардией
- Рентген грудной клетки: поиск других состояний, которые могут вызывать симптомы стенокардии, и определение увеличения сердца.

- Коронарная ангиография: использует рентгеновское изображение для получения детального изображения внутренней части коронарных артерий
- компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), которая может показать, увеличено ли сердце или сужены ли коронарные артерии.
Если вам поставили диагноз стенокардия и вы начали чувствовать симптомы, вам следует немедленно отдохнуть и следовать рекомендациям по лечению, данным вам врачом.
Чтобы уменьшить частоту и тяжесть симптомов стенокардии и со временем улучшить общее состояние здоровья сердца, может быть рекомендован ряд вариантов: от самоконтроля и изменения образа жизни до лекарств и, в некоторых случаях, хирургического вмешательства.
Самоуправление
Поскольку стенокардия может быть вызвана физическим напряжением, тревогой или эмоциональным стрессом, холодной погодой или тяжелой пищей, следующие изменения в поведении могут помочь облегчить симптомы стенокардии:
- Отдохните, как только почувствуете симптомы
- темп и регулярные перерывы
- снижение стресса и управление им
- согреться
- избегайте обильной еды.

Факторы риска ишемической болезни сердца включают курение, высокое кровяное давление, высокий уровень холестерина, диабет, избыточную массу тела и низкий уровень физической активности. Следовательно, следующие изменения образа жизни могут помочь свести к минимуму симптомы стенокардии и улучшить здоровье вашего сердца:
Лекарства
Если изменение образа жизни не помогает при стенокардии, могут потребоваться рецептурные лекарства. Чаще всего для борьбы с симптомами стенокардии используются нитраты.Они работают за счет расширения кровеносных сосудов, что позволяет большему количеству крови достигать сердечной мышцы. Нитраты бывают короткого и длительного действия:
Нитраты короткого действия
- Спрей тринитрата глицерина: капли, распыленные на язык или под язык, быстро впитываются изо рта в кровоток и обеспечивают почти немедленное облегчение.
- Таблетки тринитрата глицерина: помещают под язык для растворения или разжевывают и оставляют растворяться во рту; таблетки всасываются в кровоток из слизистой оболочки рта.

Нитраты длительного действия
- Нитратные кожные пластыри: обеспечивают медленное высвобождение нитратов, которые всасываются через кожу, и обеспечивают самый продолжительный эффект среди всех нитратных препаратов
- Таблетки или капсулы нитратов: содержат нитраты, которые всасываются через желудок, а не через рот, и имеют более продолжительный эффект, чем спрей или таблетки с нитратами.
Другие лекарства, которые могут быть назначены для лечения стенокардии, включают бета-блокаторы, которые помогают сердцу более эффективно перекачивать кровь, и антагонисты кальция, которые расширяют артерии и позволяют большему притоку крови к сердцу.
Хирургические процедуры
Аортокоронарное шунтирование (кровеносные сосуды, взятые из других частей тела, используются для обхода заблокированных коронарных артерий) или коронарная ангиопластика (вскрытие коронарных артерий специальным баллоном) может потребоваться при тяжелой стенокардии. Коронарная ангиограмма используется для определения необходимости или возможности операции или ангиопластики.
Коронарная ангиограмма используется для определения необходимости или возможности операции или ангиопластики.
Healthline
Бесплатный телефон: 0800 611 116
Веб-сайт: www.healthline.govt.nz
Heart Foundation
Бесплатный телефон: 0800 863 375
Эл. почта: [email protected]
Веб-сайт: www.heartfoundation.org.nz
Клиника Мэйо (2018). Заболевания и состояния: стенокардия (веб-страница). Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований.http://www.mayoclinic.org/diseases-conditions/angina/basics/definition/con-20031194 [дата обращения: 24.01.20]
Министерство здравоохранения (2017 г.). Ангина (веб-страница).




 Это вызывает повышение температуры до высокого уровня.
Это вызывает повышение температуры до высокого уровня.
 Цвет точек показывает температуру. Эти термометры можно использовать во рту или прямой кишке.Пластырь можно использовать на коже ребенка для измерения температуры в течение 48 часов подряд. Эти термометры не так точны, как электронные или ушные термометры.
Цвет точек показывает температуру. Эти термометры можно использовать во рту или прямой кишке.Пластырь можно использовать на коже ребенка для измерения температуры в течение 48 часов подряд. Эти термометры не так точны, как электронные или ушные термометры.



 Если у вас есть стеклянный термометр, обратитесь в местный отдел здравоохранения, чтобы узнать, как его безопасно утилизировать. Если вы разбили стеклянный термометр, немедленно позвоните в местный токсикологический центр.
Если у вас есть стеклянный термометр, обратитесь в местный отдел здравоохранения, чтобы узнать, как его безопасно утилизировать. Если вы разбили стеклянный термометр, немедленно позвоните в местный токсикологический центр. Архивы болезней детства, 91 (4): 351–356.
Архивы болезней детства, 91 (4): 351–356.