Ошибки родителей: как правильно лечить простуду у ребенка | Право | Общество
Закончились праздники, и специалисты прогнозируют очередную эпидемию простудных заболеваний. Начинается, как всегда, с детей: они заражают друг друга в детских садах и школах, приносят болезни домой, «делятся» инфекцией со взрослыми — и так по кругу.
Родители всеми правдами и неправдами стараются вылечить ребёнка как можно скорее. Оказывается, это нужно не всегда.
Мнение родителей
Если ребёнок постоянно болеет, у него плохой иммунитет.
Мнение эксперта
«Во всех крупных городах дети болеют в среднем 10 раз в год, и это считается нормой, — объясняет Владимир Таточенко, профессор, главный научный сотрудник Научного центра здоровья детей РАМН. — ОРВИ возникает не при плохом иммунитете, а при хорошем, в организме, который не имеет опыта встречи с данным вирусом.
Мнение родителей
Лучше подольше подержать выздоровевшего малыша дома и не вести сразу в сад.
Мнение эксперта
Не стоит слишком долго сидеть после болезни дома. Совет медиков: сегодня спала температура — завтра в сад. Если долго сидеть дома, то за это время в вашем детском учреждении начинают циркулировать уже новые вирусы, с которыми организм ребёнка ещё не знаком. Поэтому нередко получается, что малыш, не успев прийти в садик, снова заболевает.
Мнение родителей
Антибиотики обязательно нужны, чтобы скорее побороть простуду.
Мнение эксперта
Многие считают, что самое эффективное лекарство в борьбе с простудой — антибиотики. Но участковый врач нередко осматривает заболевшего ребёнка и назначает лишь горячее питьё и витамины.
Родительскому возмущению обычно нет предела: доктор — не профессионал, лечить не хочет. Медики жалуются: с одной стороны, специфика ОРВИ не требует назначения иммуномодулирующих препаратов и тем более антибиотиков; с другой стороны, недовольные родители, если не получают желаемых назначений, готовы отстаивать свои права на правильное, по их мнению, лечение и даже вступают в борьбу с медиками.
«Многие родители просто требуют, чтобы детям назначили антибиотики, — говорит Оксана Колосова, руководитель Клуба практикующих врачей. — Но что такое простуда? При её симптомах в качестве диагноза часто используется термин ОРВИ (острая респираторно-вирусная инфекция). Расшифровка этой аббревиатуры указывает на небактериальный характер заболевания, а антибиотики действуют только на бактерии, но не на вирусы. Поэтому назначать их при вирусной инфекции бесполезно. Более того, такое назначение будет вредным, поскольку антибиотики снизят собственную активность иммунной системы и только помешают организму бороться с вирусами, которые вызвали простуду».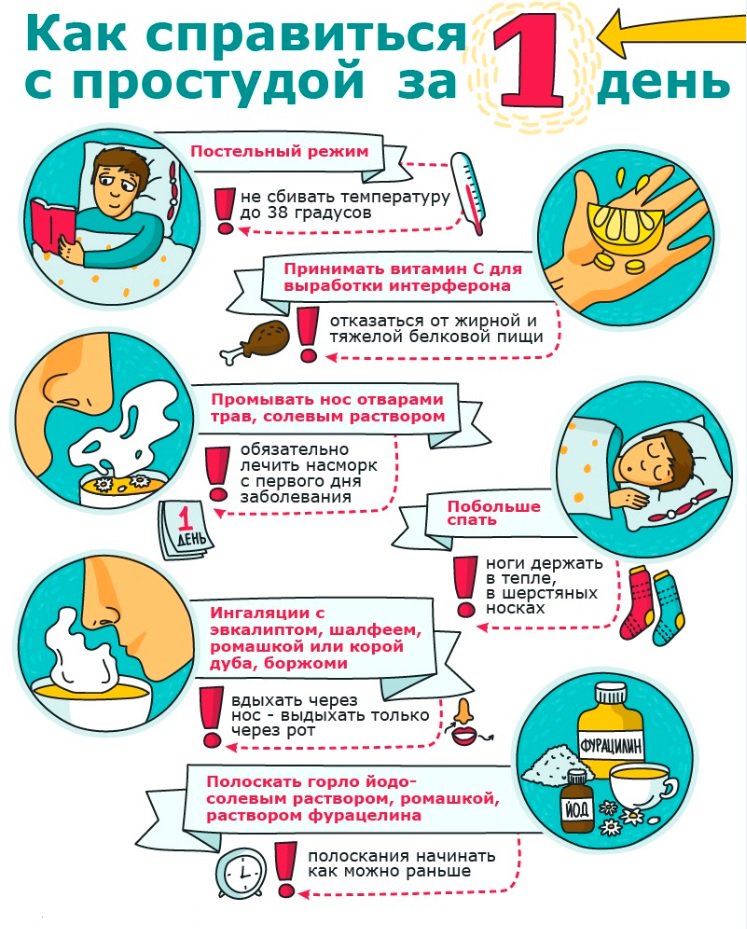
Так что если врач не назначает вам сильнодействующих препаратов при простуде, то в этом в первую очередь проявляется его забота о здоровье.
Мнение родителей
Если у ребёнка жар, надо как можно скорее сбивать температуру.
Мнение эксперта
«Даже противовирусная терапия при ОРВИ зачастую бывает лишней: 2-3 дня у ребёнка небольшая температура, насморк, потом всё проходит, — говорит Владимир Таточенко. — Природа ОРВИ такова, что рационального лечения не существует, а есть рациональное отношение. Не надо торопиться. Пусть ребёнок поболеет. Таблетку жаропонижающего следует давать, когда температура поднимается под 40°С, и снижать её нужно не до нормы, а до 38°С. Температура — это адекватный ответ иммунной системы на болезнь».
| Интернет-опрос | |
|---|---|
|
Кому вы доверяете медицинское наблюдение за своим ребёнком? ■ Участковым врачам — 32% (195 голосов) ■ Знакомым врачам — 30% (183 голоса) ■ Только себе — 29% (171 голос) ■ Специалистам из институтов — 9% (54 голоса) Всего голосов: 603 Опрос проводился на сайте WWW. |
|
Мнение родителей
Препараты, которые у всех на слуху, самые эффективные.
Мнение эксперта
При лечении ОРВИ часто используются препараты, которые у всех на слуху: реклама идёт и по телевизору, и в СМИ. Так ли они необходимы?
«Результаты клинических испытаний по ряду препаратов, обладающих противовирусными и иммуномодулирующими свойствами, показали, что с ними температура может снижаться на 6 часов раньше, чем в естественных условиях. Стоит ли игра свеч ради этих 6 часов? Ведь любое лекарство — это химическое вещество, которое оказывает воздействие на организм вашего ребёнка, — считает Владимир Таточенко. — Противовирусные средства для лечения и профилактики ОРВИ могут быть эффективными, если поймать вирус в первые часы. Но относиться к ним нужно очень осторожно, поскольку по целому ряду активно рекламируемых препаратов результаты клинических испытаний выглядят неубедительно.
Не пейте всё, что рекламируют! Только совет настоящего специалиста с медицинским образованием может ускорить процесс выздоровления.
Простуда у новорожденных — признаки, профилактика и лечение
Чаще всего малыш заболевает, когда простывает кто-то из родителей или других взрослых в доме. В первую очередь вам нужно принять меры, чтобы ребенок не подхватил опасный для него вирус. У детей до 1 года даже простейшая простуда может привести к довольно тяжелым осложнениям.
Как не заразить ребенка простудой?
-
Если это возможно, отселите заболевшего члена семьи в отдельную комнату. Передвигаться по квартире больному нужно только в медицинской маске.
-
Малыш должен спать в детской или хотя бы в отдельной кроватке. Не берите младенца во взрослую кровать, даже если вы практикуете совместный сон.

-
Чаще проветривайте помещение. Минимум дважды в день, не меньше, чем 10 минут. Ребенка уносите в другую комнату, а лучше отправляйтесь с ним гулять на свежий воздух.
-
Каждый день (а лучше два раза в сутки) проводите в квартире или хотя бы комнате, где малыш проводит большую часть времени, влажную уборку. Можно использовать слабую дозу дезинфицирующего моющего средства.
-
Постарайтесь отрегулировать температуру воздуха в квартире – в комнатах не должно быть жарко. Это способствует размножению микробов в воздухе.
Признаки простуды у малыша
Маленький ребенок не может объяснить, что он недомогает, однако внимательные родители, конечно, заметят симптомы начинающейся простуды:
-
У младенца повышается температура.
-
Малыш становится капризным, плаксивым, плохо спит, отказывается от груди или бутылочки со смесью.

-
У ребенка начинается насморк, могут появится хрипы, кашель.
- Нередко ОРВИ и ОРЗ у крох сопровождается расстройством стула.
Как лечить простуду у малыша?
Лечить новорожденных самостоятельно нельзя ни в коем случае. При перечисленных выше симптомах, обязательно вызывайте к малышу врача. Только он профессионально поставит диагноз и назначит лечение. Выполняя его предписания, создайте благоприятные условия для выздоровления крохи – не кутайте его (это только поспособствует повышению жара) и давайте побольше питья (особенно, если простуда у малыша сопровождается диареей). Не заставляйте ребенка есть, если он отказывается от молока или смеси. Однако предлагайте ему грудь или бутылочку чаще, чтобы он поел хоть немного. Если малыш уже получает прикорм, на время болезни приостановите знакомство с новыми продуктами.
#PROMO_BLOCK#
Профилактика простуды у новорожденного
Болезнь, разумеется, лучше предупредить, чем лечить. Поэтому родителям обязательно нужно принимать меры по профилактике простуды, особенно в сезон эпидемии. Воздержитесь от приема гостей и посещения общественных мест с малышом. Если приболела кормящая мама, прекращать грудное вскармливание нужно далеко не всегда – ведь грудное молочко содержит необходимые антитела и способствует укреплению иммунитета младенца. В каких случаях все же стоит перейти на смесь, читайте в нашей статье*.
Поэтому родителям обязательно нужно принимать меры по профилактике простуды, особенно в сезон эпидемии. Воздержитесь от приема гостей и посещения общественных мест с малышом. Если приболела кормящая мама, прекращать грудное вскармливание нужно далеко не всегда – ведь грудное молочко содержит необходимые антитела и способствует укреплению иммунитета младенца. В каких случаях все же стоит перейти на смесь, читайте в нашей статье*.
Чтобы малыш был менее восприимчив к болезням, закаляйте его. Чаще гуляйте на свежем воздухе и практикуйте сон младенца во время прогулок. Не купайте ребенка в горячей воде (начните водные процедуры с 33-34 °C и делайте воду прохладнее, чтобы младенец был в ней в тонусе). Переодевая малыша, оставляйте его полежать раздетым, воздушные ванны очень полезны для укрепления детского здоровья.
Уход и развитие 48041 0 РаспечататьЛечение астмы у взрослых на первичном уровне
В основе данного руководства для пациентов лежит одобренное в 2014 году эстонское руководство «Лечение астмы у взрослых на первичном уровне» и рассмотренные там темы вместе с рекомендациями.
 Рекомендации для руководства были составлены на основе анализа литературы, основанной на доказательной медицине, и учитывая потребности в Эстонии и возможности здравоохранения.
Рекомендации для руководства были составлены на основе анализа литературы, основанной на доказательной медицине, и учитывая потребности в Эстонии и возможности здравоохранения.Руководство для пациентов помогает справиться с болезнью, выяснить характер тревожного расстройства, разные факторы риска, возможные причины обострения астмы, дает рекомендации по образу жизни и самопомощи, которые помогут облегчить болезнь, объясняет особенность лечения астмы, действие разных групп лекарств, а также важность постоянного лечения. Целью также является обеспечение информированности больного астмой о своем заболевании и по возможности продуктивное сотрудничество с лечащим врачом.
В руководстве для пациентов рассмотрена характер заболевания астма, разные факторы риска, каждодневные проблемы, связанные с заболеванием, возможности лечения и виды лечения, исходя из точки зрения пациента. В составлении руководства по лечению участвовали как представители семейных врачей и врачей-пульмонологов, которые каждый день занимаются диагностикой астмы, консультированием больных астмой и их лечением, так и представители больных астмой, которые внесли в руководства поправки с точки зрения пациентов.
Врачу рекомендовано выдать пациенту письменные предписания для лечения астмы, это поможет лучше запомнить схему лечения. Данное руководство хорошо использовать как материал, дающий индивидуальные рекомендации и в качестве письменного источника информации для пациента.
Главные рекомендации
|
Астма – это хроническое воспалительное заболевание дыхательных путей, распространенность которого во всем мире за последние годы сильно выросла (Braman 2006), и при котором время от времени наступают периоды затруднения дыхания из-за сужения нижних дыхательных путей. Сужение дыхательных путей проходит частично или полностью или само по себе или при помощи лечения. Считается, что многие люди на самом деле не знают, что у них астма, и поэтому они не получают должного лечения. В то же время, у большинства больных астмой при помощи лечения можно достичь полного контроля над заболеванием, и таким образом сохранить качество жизни и работоспособность.
Сужение дыхательных путей проходит частично или полностью или само по себе или при помощи лечения. Считается, что многие люди на самом деле не знают, что у них астма, и поэтому они не получают должного лечения. В то же время, у большинства больных астмой при помощи лечения можно достичь полного контроля над заболеванием, и таким образом сохранить качество жизни и работоспособность.
Движение воздуха в организме начинается через нос или рот. Если Вы вдыхаете, то воздух движется в легкие через трахею и легочные трубки (бронхи). Бронхи заканчиваются небольшими пузырькообразными образованиями (альвеолами), где происходит обмен кислорода и углекислого газа. Из альвеол кислород всасывается в кровь, а углекислый газ, образующийся в организме, переходит из крови в альвеолы. При выходе воздух вместе с углекислым газом выводится из легких. В норме при дыхании все дыхательные пути открыты и воздух движется по ним свободно и беспрепятственно.
При астме в дыхательных путях происходит воспаление, они раздражены и сужены, и движение воздуха в них затруднено. Это обусловлено астматическим воспалением, что создает в слизистой отек и увеличение выделения слизи. Воспаление слизистой и вызываемое им сужение бронхов является защитной реакцией против разных внешних раздражителей. При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой.
- чувство удушья
- нехватка воздуха (которая может быть произойти и в ночное время)
- свистящее дыхание и хрипы, особенно в глубоком выдохе
- кашель, который происходят чаще в течение ночи и/или ранним утром
- напряжение или тяжесть в грудной клетке (Систек и др, 2006).

Симптомы астмы могут проявляться в более легкой или тяжелой форме, и длиться от нескольких часов до нескольких дней, если не диагностировать астму и не лечить симптомы. Приступом астмы называется такое состояние, когда все симптомы астмы – нарушение дыхания, свистящее дыхание, кашель, нехватка воздуха и чувство тяжести в груди – развиваются очень быстро. Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.
В Эстонии астмой болеют 5-8% взрослого населения или 70 000-112 000 человек (Merenet al 2005). Заболеваемости астмой у взрослых способствует как генетические (неизменяемые) факторы риска, так и факторы риска окружающей среды (изменяемые). Астма, проявляющаяся во взрослом возрасте, чаще всего возникает у женщин. На заболевание астмой влияют следующие факторы:
На заболевание астмой влияют следующие факторы:
- генетическая предрасположенность, которая больше у тех людей, родс- твенники которых уже болеют/болели астмой, аллергическим насморком и атопическим дерматитом.
- инфекции дыхательных путей, перенесенные в раннем детском возрасте, которые в старшем возрасте могут способствовать возникновению астмы
- контакт с аллергенами, находящимися в окружающей среде, а также с химикатами, используемыми в быту и на работе (Tarlo et al 2008).
- курение и лишний вес (Lim et al 2010).
Важно помнить:
|
Если у Вас появились или были в прошлом эпизоды хрипов и свистящего дыхания, особенно при глубоком выдохе, а также эпизоды затрудненного дыхания (одышки), нехватки воздуха и тяжести в груди, приступов кашля, которые начинаются чаще ночью и/или рано утром, то сообщите о них своему врачу. Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли.
Для диагностики астмы врач должен основательно ознакомиться с данными о Вашем здоровье. Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Для диагностики астмы нет единственного и конкретного способа, и ее нельзя диагностировать только на основании опросника. Обычно врач начинает с прослушивания легких с помощью стетоскопа, что помогает установить, если ли в дыхательных путях воспаление. В случае астмы при прослушивании в легких слышны свисты, хрипы и/или затяжные выдохи. Если при прослушивании не обнаружились вышеперечисленные симптомы, то это еще не значит, что диагноз астмы исключен.
Если врач подозревает у Вас астму, то он может назначить Вам спирографическое обследование. Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.
Спирография является обследованием дыхательных путей, во время которого оценивается объем и скорость передвижения вдыхаемого и выдыхаемого воздуха, а также заполняемость легочных путей. Таким образом мы имеем дело с исследованием легочной функции.
Спирография безболезненна и не наносит какой-либо значительный вред Вашему самочувствию. В некоторых случаях частое сильное вдыхание/ выдыхание может поднять давление в грудной клетке, животе и внутриглазное давление и доставить таким образом неприятные ощущения. Для спирографии есть противопоказания, о которых Вас обязательно проинформируют перед обследованием врач или медсестра. Врач и медсестра дадут Вам точные указания, за чем нужно следить перед приходом на обследование:
- Если Вы используете вспомогательное средство с бронхорасширяющими веществами (бронходилятаторами), или так называемый ингаляторпитчер, то в зависимости от времени действия лекарства врач даст Вам рекомендацию не использовать его от 4 до 24 часов перед обследованием.

- Избегайте физической нагрузки
- Не курите
- Не приходите на обследование с полным желудком, но за два часа перед началом обследования можно немного перекусить.
Проведение спирографического обследования
- До обследования Вас взвесят и измерят, данные будут занесены в компьютер
- При проведении обследования Ваш нос закроют прищепкой, чтобы ис- ключить дыхание через нос и в рот поместят специальный мундштук. Мундштук держат во рту и Вы будете дышать через него в течение всего обследования, спина и шея должны быть прямыми (см. рисунки 1 и 2).
- Сначала врач или медсестра попросит Вас несколько раз вдохнуть и выдохнуть через мундштук в спокойном темпе.
- Далее нужно будет максимально глубоко вдохнуть и затем выдохнуть так быстро как сможете, пока легкие полностью не очистятся. Это может длится несколько секунд. Медсестра расскажет Вам, как долго Вы должны будете дышать в таком темпе.

- Вас могут попросить максимально глубоко вдохнуть и затем выдохнуть как можно дольше, пока легкие не очистятся.
- Такие циклы дыхания проводят обычно несколько раз — по крайней мере три раза, но обычно не больше восьми раз. Если функция легких нарушена, то Вы должны будете принять бронходилятаторы быстрого действия и по прошествии 15 минут будет проведено новое спирографическое обследование.
Спирография измеряет объем и/или скорость движения воздуха, который человек может вдохнуть и выдохнуть. Чаще всего измеряются:
- Количество воздуха, которое Вы можете с силой выдохнуть в течение одной секунды после максимального вдоха. Это называют объёмом форсированного выдоха за 1 секунду (FEV1). Если дыхательные пути в порядке, человек может в течение одной секунды выдохнуть большинство находящегося в легких воздуха.

- Максимальный объем воздуха, который Вы можете с силой выдохнуть после максимального вдоха. Этот объем называют форсированной жизненной ёмкостью легких (FVC).
В результате расчета результатов спирографии вышеприведенные два показателя сравниваются с контрольными показателями. Ваш возраст, рост и пол влияют на объем легких и их учитывают при расчете результатов. Об астме могут сигнализировать то, что отношение FEV1/FVC меньше чем контрольный показатель. Низкие значения говорят о том, что Ваши дыхательные пути сузились, а это типичный признак астмы. Обычно спирографию повторяют еще раз после того, как Вы принимаете расслабляющее дыхание лекарство. Если у Вас астма, то в ходе обследования, проведенного после приема лекарства, будет увеличен максимально выдыхаемый объем воздуха. Если спирографическое обследование не дает результатов, которые бы четко указывали на астму, то врач может назначить Вам пробное лечение ингаляционными глюкокортикоидами.
 Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.
Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.Может случиться, что Вам противопоказано проведение спирографии. В таком случае в исключительном порядке для диагностики используют PEF- метрию или измерение пиковой скорости экспираторного (выдыхаемого) воздуха, на фоне пробного лечения. Пиковую скорость выдоха измеряют с помощью трех измерений подряд с помощью PEF-метра, из результатов которых берется самое большое значение (Quanjer et al 1997). Во время измерения пациент может стоять или сидеть и его спина и шея должны быть прямыми (McCoy et al 2010). С помощью PEF-метра определяется максимальная скорость выдыхаемого воздуха (см. также главу «Контроль за астмой»).
Если Ваши жалобы и клинические симптомы дают возможность врачу подозревать у Вас астму, но результаты спирографии и пробного лечения не подтверждают диагноза, то врач направит Вас к пульмонологу.

Если Ваш кашель длится дольше, чем восемь недель, то Вам могут сделать и рентгеновское обследование, хотя в общих случаях его не делают для диагностики астмы («Лабораторная диагностика и лечение наиболее частых внебольничных инфекционных заболеваний и диагностические алгоритмы для семейных врачей 2015»).
Для диагностики не нужно определять аллергены («Лечение астмы у взрослых на первичном медицинском уровне», Эстонское руководство для лечения 2014). Если врач все-таки подозревает, что Ваши симптомы астмы вызваны аллергией, то есть имеет место аллергическая астма, то нужно сделать кожные тесты или пробу крови для уточнения возможных аллергенов.
Важно помнить:
|
Для лечения астмы используются разные возможности. Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Целью лечения является достижение и поддержание хорошего контроля над астмой, а также улучшение качества жизни заболевшего астмой. Этот результат желательно достичь при наименьшей дозе лекарства/лекарств и с наименьшими побочными эффектами.
Астма хорошо контролируется, если:
- Симптомы не появляются в дневное время, или они появляются только кратковременно и не чаще двух дней в неделю
- В ночное время симптомы не появляются, или они появляются не чаще двух эпизодов в месяц
- Астма не ограничивает физическую активность
- Пациент не нуждается в лечении приступов (в быстродействующих бронхо- дилятаторах) или использует эти лекарства не чаще двух раз в неделю.

- Показатели легочных функций остаются в пределах нормы (по крайней мере 80% от показателей за последние пять лет).
- Серьезных обострений больше нет, или они появляются не чаще, чем раз в году.
Если у Вас подозревают астму, или она уже диагностирована, то очень важно, чтобы Вы рассказывали о своем самочувствии врачу. Вместе с врачом Вы найдете план лечения, подходящий Вам наилучшим образом.
До визита к врачу отследите:
- Свое дыхание
- Могут ли некоторые виды деятельности спровоцировать приступ астмы или нарушение дыхания
- Происходят ли у Вас нарушения дыхания на работе, в то время как дома
- Вы чувствуете себя лучше
 Приложение 1 руководства для пациентов).
Приложение 1 руководства для пациентов).
Врач может спросить Вас о том, какие симптомы у Вас присутствуют, когда они начинаются и как часто они случаются. Вас спросят о других данных о здоровье, и могут спросить, есть ли астма у кого-либо из Ваших родственников. Информация о том, были ли у Ваших родственников какие-либо проблемы с дыханием, легочные заболевания или аллергии.
Для врача можно составить список из лекарств, пищевых добавок и витаминов, которые Вы употребляете.
Самым важным раздражителем дыхательных путей является табачный дым. Курение является одним из самых важных рисков, угрожающих Вашему здоровью. Отказ от курения поможет Вам значительно улучшить контроль над астмой.
Важным фактором риска является недостаточность физической активности (Lim et al 2012).
 Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).
Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).Для больных астмой не противопоказана вакцинация от гриппа («Лечение астмы у взрослых на первичном уровне», Эстонское руководство по лечению 2014).
|
Важно помнить:
|
Медикаментозное лечение
Целью фармакологического лечения астмы является не только облегчение симптомов, но и достижение необходимого контроля над астмой с как можно меньшими побочными эффектами.
Лечение астмы разделяется на базовое лечение, которое используется регулярно для держания астмы под контролем, и лечение приступов, которое согласно потребностям используется для быстрого облегчения приступов астмы. Для пациентов с легкой эпизодической астмой врачи рекомендуют лечение приступов β2—агонистами короткого действия, для пациентов с постоянной астмой врачи назначают постоянное базовое лечение и при необходимости лечение приступов.
Базовое лечение
В качестве базового лечения используются ингаляционные или вдыхаемые лекарства, целью которых является как облегчение симптомов, так и профи- лактика обострений астмы и сохранение легочной функции. Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
В базовом лечении используют поэтапный подход: начинают с приема дозы лекарств самого низкого уровня, по возможности с лекарств первичного выбора. Если лекарства первичного выбора не могут справиться с контролем над астмой, то врач выписывает дозу лекарства следующего уровня базового лечения. Если астму удается контролировать по крайней мере три месяца, то врач может вернуть дозу лекарства на прежний уровень. Врач регулярно отслеживает действие лекарств и при необходимости может изменить дозу лекарств. Если одно лекарство не дает нужного эффекта контроля над астмой, то врач может посоветовать дополнительно другое лекарство. Обычно для этого используют β2 –агонисты длительного действия. Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
β2–агонисты длительного действия (бронходилятаторы) помогают открыть дыхательные пути, облегчая дыхание. Препараты, расслабляющие бронхи, помогают избежать одышку и свистящее дыхание. Данные лекарства не помогают при обострении астмы.
Существует также группа реже используемых лекарств, которые можно принимать через рот в виде таблеток.
Если в течение одного месяца использования базового лечения желаемый результат не был достигнут, то врач должен оценить прежде всего Вашу технику ингаляции и то, насколько Вы придерживаетесь плана лечения и рекомендуемого образа жизни. При необходимости схему лечения меняют – например, дозы лекарства, сами лекарства или частоту их приема. Если надлежащий контроль над астмой держался по крайней мере три месяца, врач может порекомендовать уменьшение базового лечения. Если же контроль не достигается и комбинацией двух лекарств в увеличенных дозах, то семейный врач направит Вас на консультацию к пульмонологу.
Лечение приступов
Лечение приступов бронходилятаторами эффективно помогает облегчить уже имеющиеся симптомы астмы, но данные лекарства против приступов не помогают предупреждать обострения астмы.
β2–агонисты короткого действия, которые называют также бронхо- дилятаторами быстрого действия, помогают облегчить симптомы астмы. Они расслабляют мышцы в стенках дыхательных путей, помогают открыть дыхательные пути и облегчают дыхание. Таким образом, снижается напряжение в грудной клетке, связанное с астмой, свистящее дыхание и кашель. Их действие краткосрочно и иногда, в случае обострения симптомов, их нужно использовать повторно. Попросите врача записать для Вас, какое точное максимальное количество доз за какое время можно использовать без опасности для здоровья. В случае обострения астмы используются таблетки глюкокортикостероидов. Схему лечения назначает Вам лечащий врач. Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
До начала лечения астмы врач должен оценить степень тяжести астмы. От этого зависит доза лекарства и частота его применения. Далее Вам необходимо вместе с врачом и медсестрой найти подходящий ингалятор и выучить ингаляционную технику. Ингаляторы удобны в использовании, их легко носить с собой и с ними легко иметь дело.
В случае фармокологического лечения очень важна ингаляционная техника, лечащий врач или медсестра познакомят Вас с нею. Также очень важен выбор подходящего для Вас ингаляционного средства.
Существует несколько видов ингаляторов, поэтому очень важно при получении первого лекарства или при его смене выучить новую технику. Лучшим способом является наглядная проба, которую можно провести, например, во время приема семейной медсестры.
Правильной ингаляционной технике обучает семейный врач или медсестра
Используются как порошковые ингаляторы, так и ингаляторы с дозатором.
 Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.
Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.NB! К сожалению многие пациенты с астмой используют ингалятор не- правильно. В случае неправильного использования ингалятора от лекарства пользы не будет.
1. Ингаляторы с дозаторами
Из данных ингаляторов лекарства освобождается при нажатии канистры и непосредственном вдохе (см. Приложение 2 руководства для пациентов).
Ингаляторы с дозаторами используются как для лечения приступов, так и в приеме базовых лекарств.
- Удалите крышку с ингалятора.
- Встряхните ингалятор.
- Держите ингалятор вертикально, безымянный палец поможет Вам освободить лекарство из ингалятора.
- Держите мундштук ингалятора возле рта и глубоко выдыхайте.

- Поместите мундштук в рот, крепко захватив его губами, поднимите подбородок слегка вверх. В то же время, когда Вы глубоко и равномерно вдыхаете, нажмите канистру, чтобы освободить дозу лекарства.
- Вдохните долго и глубоко, чтобы лекарство поступило глубоко в легкие.
- Удалите мундштук изо рта, закройте рот и задержите на 10 секунд дыхание.
- Выдыхайте через нос и при необходимости повторите процедуру.
- После ингаляции лекарства прополоскайте рот.
- Избегайте попадания лекарства в глаз.
Если Вы прочитали руководство по технике, попробуйте использовать лекарство самостоятельно на глазах у врача или медсестры. Первый раз используя лекарство дома, делайте это перед зеркалом.
Если у Вас возникли вопросы по поводу использования лекарства, то обязательно задайте их врачу или медсестре, поскольку правильный прием лекарства поможет Вам держать контроль над астмой.
Если использование ингалятора осложнено или Вы не можете его использовать из-за состояния своего здоровья, то обязательно проинформируйте об этом своего врача, который назначит подходящий Вам вид лечения.
Чистка ингалятора
Ингалятор нужно очищать по крайней мере раз в неделю. Это нужно для того, чтобы лекарство не закупоривало сеточки мундштука ингалятора.
Промежуточный резервуар для использования лекарства
Промежуточный резервуар (или спейсер) является ёмкостью, в которой собирается лекарство и позволяет Вам медленно и глубоко вдыхать лекарство один или два раза. Промежуточный резервуар уменьшает вероятность оседания лекарства на язык или на слизистую рта, и помогает большему количеству лекарства попасть в легкие. Промежуточный резервуар подходит для тех, кому трудно одновременно проводить вдох и впрыскивание лекарства.
Несмотря на то, что остаток лекарства, остающийся в промежуточном резервуаре, безвреден, его все-таки нужно регулярно промывать после каждой 1-2 недель. Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Порошковые ингаляторы содержат дозы лекарства в виде мелкого порошка, который при вдохе поступает в легкие. При использовании порошкового ингалятора не нужно одновременно вдыхать и освобождать лекарство, но вход должен быть более интенсивным. Таким образом порошковый ингалятор может не подходить для пожилых пациентов или людям, у которых ослаблена работа нервов или мышц.
Порошковые ингаляторы (см. Приложение 2 руководства для лечения) также используются как в лечении приступов, так и в качестве базового лечения, в зависимости от лекарства, которое в них содержится.
Преимущественно используется 2 типа порошковых ингаляторов:
- Ингаляторы с несколькими дозами, которые включают в себя до 200 доз.
- Ингаляторы в одной дозой — при их использовании перед каждым использованием необходимо заменить капсулу с лекарством.
 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Использование порошкового ингалятора зависит от конкретного типа и марки производства. Далее приведены общие принципы использования таких ингаляторов. При приеме назначенных Вам лекарств очень важно, чтобы Вы прочитали информационный листок и проконсультировались бы по поводу приема со своим врачом или медсестрой.
Как использовать порошковый ингалятор?
- Удалите пробку ингалятора и освободите дозу лекарства.Если у Вас ингалятор, к которому нужно присоединить капсулу, действуйте соответственно инструкции
- Держа мундштук в стороне, глубоко выдохните (не в мундштук).
- Поместите передние зубы вокруг мундштука и плотно сомкните губы вокруг него.
- Быстро, интенсивно и глубоко вдохните через рот в течение 2-3 секунд.
- Удалите мундштук ингалятора изо рта. Задержите дыхание еще на 2-19 секунды.

- Медленно и спокойно выдхните через нос.
Будьте осторожны при очистке порошкового ингалятора. Большую часть порошковых ингаляторов нельзя мыть ни водой, ни мылом. Мундштук можно чистить только сухой тканью.
Обязательно проинформируйте своего врача о других своих заболеваниях (например, повышенное кровяное давление, диабет и др.), так как от этого может зависеть назначенное Вам лечение.
В случае сердечно-сосудистых заболеваний используются лекарства, которые не подходят для больных астмой. Обязательно дайте знать своему врачу обо всех лекарствах, которые Вы принимаете, в том числе и о болеутоляющих. В редких случаях у некоторых пациентов может быть аллергия на аспирин. В таком случае в качестве болеутоляющего можно использовать только парацетомол.
Важно помнить:
|
При астме очень важно ежедневное самостоятельное отслеживание своего самочувствия. Одним из способов является уже упомянутый тест контроля за астмой, а также PEF- метрия. PEF-метр представляет из себя прибор, с помощью которого оценивается максимальная скорость выдоха. С помощью него можно оценить движение воздуха в дыхательных путях и силу мышц, обеспечивающих это действие. В основном на приборе стоит шкала литр/в минуту (l/min).
PEF-метрия не заменяет спирографических обследований у врача. PEF- метр – это небольшой, умещающийся в руках прибор, преимуществом которого является то, что с ним можно быстро провести обследование, и его результаты легко интерпретировать.
 Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.
Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.Как использовать PEF- метр?
• тест нужно проводить стоя, при этом следите, чтобы шея и спина были бы прямыми
• убедитесь, чтобы прибор показывал ноль
• перед началом теста глубоко вдохните
• поместите мундштук прибора в рот и плотно сомкните губы вокруг него
• выдохните в мундштук с максимальной скоростью и силой.
• запишите полученное показание прибора (литр/в минуту)
• повторите тест еще два раза
• в итоге запишите самый максимальный показатель из проведенных трех тестов
• самый большой показатель означает максимальную скорость движения воздуха
• сохраняйте результаты тестов, проведенных в разное время, чтобы при необходимости их можно было бы показать врачу
Для того чтобы держать астму под контролем, нужно строго придерживаться плану лечения. Главные симптомы того, что астма не находится под контролем:
• Вы просыпаетесь ночью из-за приступов астмы
• Вы используете в больших количествах бронходилятаторы
• физическая активность уменьшилась
Врач оценивает состояние астмы с помощью спирографического обследования, которое проводится по необходимости, но в случае постоянной (персистирующей) астмы средней и тяжелой степени тяжести не менее двух раз в год.
Попросите у своего врача письменный план лечения и обсудите с ним, какая схема лечения лучше всего Вам подходит.
|
Важно помнить:
|
Приступ астмы – это резкое ухудшение состояния. Причиной возникновения приступа может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс и контакт с аллергенами. Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Симптомы, которые могут проявиться при приступе астмы:
- тяжелое свистящее дыхание как во время вдоха, так и выдоха
- непрекращающийся кашель
- учащенное дыхание
- чувство напряжения и боль в груди
- сокращения мышц шеи и груди
- трудности с речью
- возникновение чувства тревоги или паники
- бледность, потливость
- посинение губ
Легкие приступы астмы случаются с большой частотой и обычно продолжаются от нескольких минут до нескольких часов.
При возникновении тяжелого приступа астмы иногда нужно немедленное медицинское вмешательство.
 Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.
Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.Для получения рекомендаций Вы можете связаться с круглосуточной информационной службой семейных врачей по короткому телефонному номеру 1220* или же по телефону (+372) 6346 630. B случае потребности получения скорой помощи по телефону экстренной помощи 112. Если Ваше состояние ухудшается, обратитесь напрямую в отделение неотложной помощи больницы.

Если при возникновении/во время протекания приступа астмы Вы не приняли сразу лекарства против приступа, Ваше дыхание станет затрудненным. Если Вы используете во время приступа астмы PEF-метр, чтобы проконтролировать свою максимальную скорость выдоха, то скорее всего его показатель будет самым меньшим из все Ваших лучших результатов. Это тоже поможет подтвердить ухудшение состояния.
Если Вы не получите лечения, достаточного для облегчения приступа астмы, то может случится, что Ваша речь будет затруднена или вовсе невозможна. Причиной этого является снижение уровня кислорода в крови, которое вызывает изменение цвета кожи и губ – они становятся посиневшими. В такой ситуации Вы должны как можно быстрее найти помощь.
Важно помнить:
|
Жизнь больного астмой не должна отличаться от жизни людей, не страдающих данным заболеванием. Вы чувствуете свое тело лучше, чем кто-либо другой, поэтому Вы сможете сами сделать многое для улучшения своего самочувствия. Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Кроме этого дыхательные пути могут раздражать сильные запахи (например краски или домашняя химия). Приступ астмы могут вызвать и сильные эмоциональные переживания как смех, плач или, наоборот, стресс, некоторые лекарства. Нужно знать, какие лекарства Вы принимали раньше и как они на Вас влияли. Следите за тем, чем Вы питаетесь. Если некоторые продукты вызывают у Вас аллергию, то от них нужно отказаться. Течение астмы можно зависеть от других сопутствующих заболеваний. Например, обратный заброс содержимого желудка в пищевод (болезнь гастроэзофагального рефлюкса) может быть причиной изжоги, и вызвать симптомы астмы, особенно ночью.
Рекомендуется вести дневник наблюдения за самочувствием, куда нужно отметить информацию о каждодневной деятельности (например, о составе еды, сколько двигались, были ли изменения в самочувствии в связи со сменой окружающей среды, напряженные ситуации и т.д.), для того, чтобы отследить, в ответ на какой фактор обостряет приступ астмы, и что помогает держать приступ астмы под контролем.
Ниже приведены главные раздражители и аллергены, контакт с которыми надо избегать. Эти раздражители могут вызвать изменение самочувствия и спровоцировать возникновение приступа астмы.
• Холодный воздух
В случае контакта с очень холодным воздухом, дыхательные пути могут раздражаться, что в свою очередь может вызвать приступ астмы. Если Вы находитесь в зимнее время на улице, закройте шарфом рот и нос.
• Тренировка
Вы не должны избегать тренировок, если у Вас диагностирована астма. Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
• Инфекционные заболевания
Легочные инфекции – такие как бронхит или воспаление легких – могут быть опасны для больного астмой. Увеличенное количество слизи и воспаление в дыхательных путях создают трудности с дыханием.
Если у Вас астма, то Вы можете вакцинировать себя от гриппа – обсудите эту тему с Вашим врачом.
• Цветочная пыльца
Цветочная пыльца в большинстве своем является основным аллергеном, которые вызывает у многих людей как аллергические реакции, так и обострение аллергической астмы.
• Лишний вес
Астма больше всего распространена среди людей с лишним весом – как у взрослых, так и детей. У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
• Плесневые грибки во внутренних помещениях
Плесень обычно возникает во влажных помещениях. Вдыхание спор грибков может вызвать аллергические реакции. Держите свою ванную комнату, кухню и подвал чистыми и сухими
• Тараканы
Тараканы и их выделения могут быть причиной аллергических реакций у многих людей. Тараканов привлекают остатки еды, мусор и сухие продукты.
 Не держите мусор в открытом виде.
Не держите мусор в открытом виде.• Перхоть домашних животных
Перхоть домашних животных происходит из кожи, шерсти и перьев. Перхоть выделяют большинство домашних животных – собаки, кошки, птицы и грызуны. Если у Вас диагностирована астма, то не рекомендуется заводить домашних животных. Если у Вас уже есть домашнее животное, то его нельзя держать в спальне. Домашнее животное нужно регулярно мыть.
Важно помнить:
|
Тест контроля над астмой (Asthma Control Test — ACT) поможет Вам оценить то, как Вы контролируете заболевание. Выберите подходящий ответ на каждый вопрос и запишите численное значение (от одного до пяти) в квадратную ячейку, расположенную справа.
Для получения результата сложите все значения ответов.
1 вопрос
Насколько часто в последние 4 недели астма мешала Вашей деятельности на работе, учебе, или дома?
| Все время | Очень часто | Иногда | Редко | Никогда | Баллы |
| 1 | 2 | 3 | 4 | 5 |
2 вопрос
Как часто за последние 4 недели Вы отмечали у себя нехватку воздуха?
| Чаще, чем раз в день | Раз в день | От 3 до 6 раз в неделю | Один или два раза в неделю | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
3 вопрос
Как часто за последние 4 недели Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, нехватку воздуха, стеснения в груди или боли в груди)?
| 4 и более ночей в неделю | 2 или 3 ночи в неделю | Один раз в неделю | Один или два раза за последние 4 недели | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
4 вопрос
Как часто за последние 4 недели Вы использовали свой ингалятор (например с сальбутамолом)?
| 3 раза в день или чаще | 1 или 2 раза в день | 2 или 3 раза в неделю | Один раз в неделю или реже | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
5 вопрос
Как бы Вы оценили, насколько Вам удавалось контролировать астму за последние 4 недели?
| Совсем не удавалось контролировать | Редко удавалось контролировать | В некоторой степени удавалось контролировать | Хорошо удавалось контролировать | Полностью удавалось контролировать | Баллы |
| 1 | 2 | 3 | 4 | 5 |
ИТОГО:
. ……………………. ……………………. |
Объяснение результатов
| 25 баллов – Поздравляем с прекрасным результатом! | от 20 до 24 – Удовлетворительный результат | менее 20 – Плохой результат |
| Вы полностью контролировали астму за последние 4 недели. У Вас не было симптомов астмы и связанных с ней ограничений. Если Ваше состояние ухудшится, проконсультируйтесь с врачом или медсестрой. |
Возможно, что за последние 4 недели Вы хорошо контролировали астму, но не полностью. Ваш врач или медсестра могут помочь вам добиться полного контроля над астмой. |
Возможно, что за последние 4 недели Вам не удавалось контролировать астму. Ваш врач и медсестра могут посоветовать Вам, какие план действий нужно принять, чтобы добиться улучшения контроля над астмой.  |
Просмотрите результаты теста вместе с Вашим семейным врачом или медсестрой.
Braman, S. S. 2006. The global burden of asthma. Chest, 130, 4s–12s.
Carson, K. V., Chandratilleke, M. G., Picot, J., Brinn, M. P., Esterman, A. J. & Smith, B. J. 2013. Physical training for asthma. Cochrane Database Syst Rev, 9, Cd001116
Heikkinen, S. A., Quansah, R., Jaakkola, J. J. & Jaakkola, M. S. 2012. Effects of regular exercise on adult asthma. Eur J Epidemiol, 27, 397–407.
Jia, C. E., Zhang, H. P., LV, Y., Liang, R., Jiang, Y. Q., Powell, H., Fu, J. J., Wang, L., Gibson, P. G. & Wang, G. 2013. The Asthma Control Test and Asthma Control Questionnaire for assessing asthma control: Systematic review and meta-analy- sis. J Allergy Clin Immunol, 131, 695–703.
Lim, S. S., Vos, T., Flaxman, A. D., Danaei, G., Shibuya, K., Adair-Rohani, H., et al. 2012. A comparative risk assessment of burden of disease and injury at- tributable to 67 risk factors and risk factor clusters in 21 regions, 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet, 380, 2224–60.
Meren, M., Raukas-Kivioja, A., Jannus-Pruljan, L., Loit, H. M., Ronmark, E. & Lundback, B. 2005. Low prevalence of asthma in westernizing countries-myth or reality? Prevalence of asthma in Estonia – a report from the “FinEsS” study. J Asthma, 42, 357–65
McCoy, E. K., Thomas, J. L., Sowell, R. S., George, C., Finch, C. K., Tolley, E. A.
& SELF, T. H. 2010. An evaluation of peak expiratory flow monitoring: a compa- rison of sitting versus standing measurements. J Am Board Fam Med, 23, 166–70.
Quanjer, P. H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
Sagedasemate haiglaväliste infektsioonhaiguste laboratoorse diagnostika ja ravi ja diagnostika algoritmid perearstidele 2005
Sistek, D., Wickens, K., Amstrong, R., D’souza, W., Town, I. & Crane, J. 2006. Predictive value of respiratory symptoms and bronchial hyperresponsiveness to diagnose asthma in New Zealand. Respir Med, 100, 2107–11.
Tarlo, S. M., Balmes, J., Balkissoon, R., Beach, J., Beckett, W., Bernstein, D., Blanc, P. D., Brooks, S. M., Cowl, C. T., Daroowalla, F., Harber, P., Lemiere, C., Liss, G. M., Pacheco, K. A., Redlich, C. A., Rowe, B. & Heitzer, J. 2008. Diagnosis and management of work-related asthma: American College Of Chest Physicians Consensus Statement. Chest, 134, 1s–41s.
Täiskasvanute astma käsitlus esmatasandil RJ_J/3.1–2014. Eesti ravijuhend.
➤ Как предотвратить начинающуюся простуду у ребенка
Опубликовано: 20 октября 2018
Ни для кого не секрет, что простуда — болезнь коварная. Она может нагрянуть неожиданно и быстро вывести из строя любого человека, особенно ребенка. Едва заметив у малыша первые признаки заболевания, необходимо немедленно принять меры для предотвращения начинающейся болезни. Сигналом к действию могут стать:
- слабость и сонливость,
- мышечная боль и ломота в суставах,
- снижение активности,
- отсутствие аппетита,
- капризность и раздражительность.
Самое главное при обнаружении этих симптомов — не впадать в панику, а оперативно начать лечение. Это поможет не допустить развития болезни и избежать возможных осложнений.
Содержание статьи
Питьевой режим
Первое, что необходимо обеспечить простуженному ребенку, — обильное питье. Жидкость выводит из организма продукты жизнедеятельности бактерий, а также «вымывает» все токсины и отходы, образующиеся во время борьбы с вирусами. Ребенку можно давать не только чистую негазированную воду, но и теплое молоко, соки, морсы. Эффективно действуют лекарственные чаи из цветков ромашки, липового цвета, бузины, трав душицы и чабреца.
Жидкость выводит из организма продукты жизнедеятельности бактерий, а также «вымывает» все токсины и отходы, образующиеся во время борьбы с вирусами. Ребенку можно давать не только чистую негазированную воду, но и теплое молоко, соки, морсы. Эффективно действуют лекарственные чаи из цветков ромашки, липового цвета, бузины, трав душицы и чабреца.
Желательно, чтобы малыш потреблял не менее двух литров жидкости в сутки. Режим питья зависит от общего состояния ребенка: можно выпивать по стакану воды через час-два, а можно — несколько глотков каждые 10-15 минут.
Не забываем о водных процедурах
Если температура у ребенка не повышена, перед сном его можно искупать в горячей ванне с настоем зверобоя, ромашки или с хвойными эфирными маслами. Эти растения обладают противовоспалительным, антимикробным и противовирусным эффектами, а вдыхание их паров помогает бороться с начинающимся насморком. Водные процедуры должны занимать не более 15 минут. После ребенка следует растереть полотенцем и уложить в теплую постель. Также можно налить ему чая с малиновым вареньем.
Также можно налить ему чая с малиновым вареньем.
Даем кишечнику отдохнуть
Одним из первых признаков простуды у детей является потеря аппетита. Впрочем, это и неудивительно: на переваривание пищи организм расходует много сил и энергии, которые требуются ему для борьбы с болезнью. Поэтому если ребенок отказывается от еды, не стоит настаивать и уж тем более заставлять его обедать. Предложите малышу продукты, которые легко перевариваются, а не задерживаются в кишечнике:
- фрукты, особенно цитрусовые;
- отварную рыбу;
- свежие и тушеные овощи;
- легкие супчики и так далее.
Щадящее меню — одно из условий более быстрого выздоровления. Оно поможет организму направить все силы на борьбу с начинающейся болезнью.
Готовим ароматный куриный бульон
Куриный бульон — это блюдо, которое обязательно должно быть в рационе захворавшего ребенка. Удивительно, но его эффективность при лечении начинающейся простуды доказана научно. Ученые Мюнхенского университета протестировали 13 куриных супов, сваренных по различным рецептам. В ходе исследования удалось установить, что почти все они обладают выраженными противовоспалительными свойствами. В бульоне образуются соединения, замедляющие выработку слизи в носоглотке, что позволяет успокоить боль в горле и облегчить дыхание при заложенности носа.
В ходе исследования удалось установить, что почти все они обладают выраженными противовоспалительными свойствами. В бульоне образуются соединения, замедляющие выработку слизи в носоглотке, что позволяет успокоить боль в горле и облегчить дыхание при заложенности носа.
Впускаем в дом свежий воздух
Еще одна важная мера для тех, кто желает предотвратить начинающуюся простуду у ребенка, — регулярное проветривание помещений. Приток свежего воздуха поможет избавиться от вирусов и бактерий, которые скапливаются в помещении. Если детскую комнату не проветривать, микроорганизмы будут усугублять состояние ребенка и мешать выздоровлению.
Конечно же, при проветривании больной не должен находиться на сквозняке. Его следует выводить в другую комнату.
Идем за здоровьем в аптеку
Очень важно в начале простуды подкрепить иммунную систему. Сделать это помогут современные иммуномодулирующие препараты. Одним из наиболее эффективных и безопасных средств для детей является Деринат. Препарат усиливает клеточную и гуморальную формы иммунитета, вызывая активизацию противомикробного, противовирусного и противогрибкового иммунного ответа. Кроме того, он восстанавливает слизистую оболочку носоглотки, через микротрещинки в которой инфекция проникает в организм. Если начать принимать Деринат при первых признаках простуды, то осложнений и долготекущего заболевания избежать будет гораздо проще.
Препарат усиливает клеточную и гуморальную формы иммунитета, вызывая активизацию противомикробного, противовирусного и противогрибкового иммунного ответа. Кроме того, он восстанавливает слизистую оболочку носоглотки, через микротрещинки в которой инфекция проникает в организм. Если начать принимать Деринат при первых признаках простуды, то осложнений и долготекущего заболевания избежать будет гораздо проще.
Надеемся, наши советы о том, как предотвратить начинающуюся простуду у ребенка, помогут мамам быстро поставить малыша на ноги. При правильном лечении симптомы болезни могут отступить уже через несколько суток, простуда попросту не «разгуляется». Если же не принять необходимых мер, то быстро вылечить простуду у ребенка не получится, малыш может провести на больничном две или даже три недели.
Помните, что важна своевременная профилактика гриппа и простуды у детей. Берегите свою семью и будьте здоровы!
Продукция Деринат
Полезные статьи:
Грипп у детей: начальные симптомы, профилактика
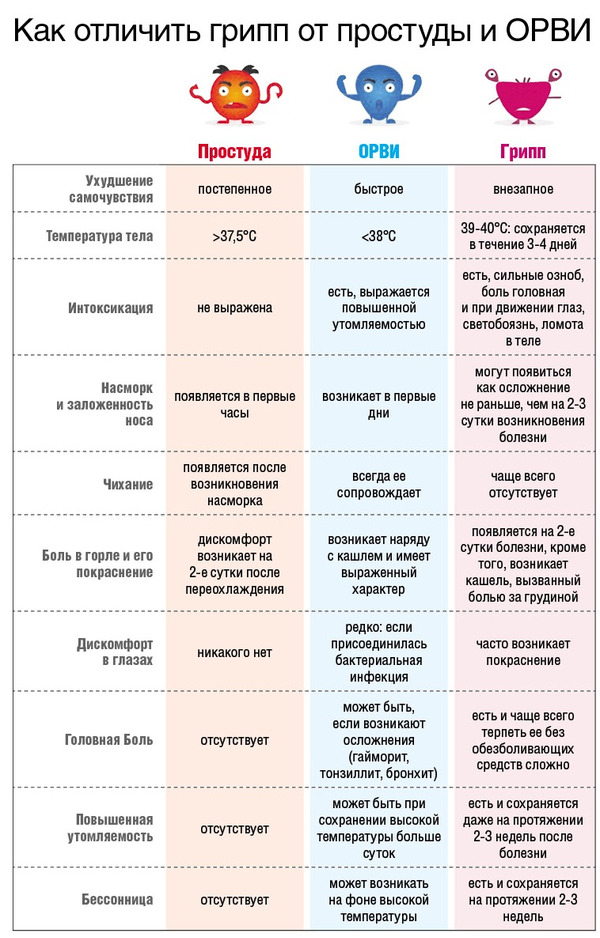
Симптомы гриппа у детей зависят от того, в какой клинической форме протекает заболевание. Для типичной клинической картины гриппа характерно сочетание двух ведущих синдромов — общей интоксикации и катаральных явлений верхних дыхательных путей.
Для типичной клинической картины гриппа характерно сочетание двух ведущих синдромов — общей интоксикации и катаральных явлений верхних дыхательных путей.
Чаще всего грипп развивается резко: озноб, слабость, боли в теле, слабость, вялость, разбитость, головная боль; еще несколько часов – и температура тела поднимается до 38-40 градусов по Цельсию. На следующий день (или через день) возникают кашель, насморк. Они, как правило, досаждают ребенку меньше, чем нарушение общего состояния.
У грудных детей симптомами гриппа могут быть беспокойство, отказ от груди, срыгивание. Дети подолгу не могут уснуть или, наоборот, весь день спят, нарушая обычный режим и пропуская кормления.
Аппетит у детей при гриппе, как правило, ниже обычного. Сильно тревожиться по этому поводу не стоит, гораздо важнее, пьет ребенок жидкость или нет.
Советы для родителей по вопросам лечения
- Вызвать врача на дом и если диагноз гриппа подтвердится выполнять назначенное лечение.

- Соблюдать постельный режим всем детям независимо от степени тяжести болезни до нормализации температуры тела и стойкого улучшения состояния, но не менее 3-5 дней.
- Не давать антибиотики и сульфаниламиды – на вирус они не действуют и при неосложненном течении гриппа не нужны.
- Не давать в качестве жаропонижающего средства аспирин (ацетилсалициловую кислоту) из-за высокого риска развития синдрома Рея – заболевания, характеризующегося отеком головного мозга, рвотой и спутанностью сознания.
- Не давать детям в возрасте до 12 лет анальгин в связи с высоким риском возникновения таких побочных явлений, как заболевания крови и нарушение функции почек.
- Использовать в качестве жаропонижающего средства парацетамол, который выпускается в разных формах – для маленьких детей в виде сиропа, свечей. Перед тем как дать очередную дозу препарата, которую рассчитает лечащий врач, необходимо измерить ребенку температуру. Если она после предыдущего приема лекарства не повышена, то давать очередную порцию нет необходимости.
 Не стоит использовать парацетамол более 3-х суток подряд. При неэффективности препарата осуществляется его замена на другой.
Не стоит использовать парацетамол более 3-х суток подряд. При неэффективности препарата осуществляется его замена на другой. - Не капать в нос растворы антибиотиков. Не рекомендуется использование при вирусном насморке сосудосуживающих капель. Если слизь в носу высыхает и ребенок начинает дышать носом, то увлажнять носовые ходы можно каплями физиологического раствора (он есть во всех аптеках). Насморк – это защита, если ему не мешать, он скорее всего пройдет сам (исключение составляет случай, когда присоединяется осложнение).
- Недопустимо без согласования с врачом использовать противокашлевые средства. В домашних условиях главное – предотвратить высыхание мокроты. В этом случае помогут опять же прохладный воздух и обильное питье.
по правилам гигиены:
- Проветривать помещение, в котором находится ребенок, несколько раз в день (на время проветривания переводить ребенка в другое помещение).
- Проводить влажную уборку детской комнаты не менее двух раз в течение дня.

по вопросам профилактики
- На сегодняшний день, самым эффективным методом предупреждения распространения заболевания считается вакцинация. Однако она должна быть проведена своевременно – оптимальные сроки иммунизации сентябрь-октябрь. В период разгара эпидемии метод специфической иммунопрофилактики малоэффективен.
- Иметь в домашней аптечке противовирусные препараты интеферон (в ампулах — капли в нос), виферон (свечи), альгирем (сироп), ремантадин (для детей школьного возраста – в таблетках). Дозы и курс лечения согласовать с врачом.
- Одним из наиболее распространенных и доступных средств для профилактики гриппа является ватно-марлевая повязка (маска). Однако, это недостаточно эффективный метод защиты себя, а при заболевании — окружающих от заражения
- Для профилактики гриппа важно уменьшить число контактов с источниками инфекции, это особенно важно для детей. Не рекомендуется активно пользоваться городским общественным транспортом и ходить в гости и т.
 п. Дети должны как можно больше гулять: на свежем воздухе заразиться гриппом практически невозможно.
п. Дети должны как можно больше гулять: на свежем воздухе заразиться гриппом практически невозможно. - Необходимо часто мыть руки, так как инфекция легко передается через грязные руки.
по питанию
- Предлагать блюда молочно-растительной диеты в первые 2-3 дня заболевания, затем – по возрасту.
- Давать обильное питье частыми дробными порциями для уменьшения риска обезвоживания – клюквенный или брусничный морс, подслащенную воду с лимоном, настойку шиповника, щелочную минеральную воду без газа. Суточный объем жидкости для детей раннего возраста должен составлять на период лихорадки 150 мл на 1 кг веса, после снижения температуры – 100 мл.
- Дополнительно необходимо принимать аскорбиновую кислоту и поливитамины. Аскорбиновая кислота (витамин С) способствует повышению сопротивляемости организм. Витамин С применяют внутрь в возрастной дозировки. Следует отметить, что наибольшее количество витамина С содержится в соке квашеной капусты, а также цитрусовых — лимонах, киви, мандаринах, апельсинах, грейпфрутах.
 Полезен салат из свежей капусты с подсолнечным маслом, содержащий большой запас витаминов и микроэлементов.
Полезен салат из свежей капусты с подсолнечным маслом, содержащий большой запас витаминов и микроэлементов. - Ежедневно использовать в рационе свежие овощи и фрукты, что позволит повысить общий иммунитет к вирусным заболеваниям, а также значительно облегчит бюджет семьи, по сравнению с затратами на медикаментозные средства.
- Приучить детей к потреблению чеснока. Для того, чтобы дети не отворачивались от его жгучего, горького вкуса, следует его мелко порезать или потолочь и положить на бутерброд с маслом. Можно истолченный чеснок настоять на молоке — 2 — 3 дольки на полстакана молока. И даже детям до года можно в таком виде давать по каплям. «Чесночное» масло: измельченный чеснок смешать со сливочным маслом и использовать для бутербродов. Очищенный чеснок можно повесить в марлевом мешочке над кроватью или положить под подушку.
Дети и простуды — HealthyChildren.org
Ваш ребенок, вероятно, будет чаще болеть простудными заболеваниями или так называемыми «инфекциями верхних дыхательных путей», чем любое другое заболевание. Только в первые два года жизни у большинства детей бывает от восьми до десяти простудных заболеваний. А если в вашем доме есть дети старшего школьного возраста, вы можете увидеть даже больше, поскольку простуды легко переходят от одного ребенка к другому.
Только в первые два года жизни у большинства детей бывает от восьми до десяти простудных заболеваний. А если в вашем доме есть дети старшего школьного возраста, вы можете увидеть даже больше, поскольку простуды легко переходят от одного ребенка к другому.
Это плохие новости, но есть и хорошие новости: большинство простуд проходят сами по себе и не приводят ни к чему худшему.
Как распространяется простуда
Простуда вызывается вирусами (они намного меньше бактерий). Чихание или кашель зараженного вирусом человека может затем вдохнуть другой человек, вызывая у него заболевание. Вирус также может передаваться от одного человека к другому следующим образом:
- Дети или взрослые, инфицированные вирусом, могут кашлять, чихать или дотронуться до носа, и часть вируса попадет на руки.
- Затем они касаются руки здорового человека.
- Затем здоровый человек прикасается к своему носу, и вирус растет в носу или горле здорового человека.Тогда может развиться простуда.

- Это может происходить снова и снова, когда вирус передается от недавно заболевшего ребенка или взрослого другому человеку.
Как определить, что у ребенка простуда (признаки и симптомы)
Как только вирус попадает в организм и вырастает все больше и больше вирусов, у вашего ребенка появляются некоторые из следующих симптомов:
- Насморк (во-первых, выходит прозрачная жидкость; позже — более густая, часто окрашенная слизь)
- Чихание
- Низкое лихорадка (101–102 градуса по Фаренгейту [38.3–38,9 градуса Цельсия]), особенно ночью
- Нежелание есть
- Боль в горле и, возможно, затруднение глотания
- Кашель
- Возникающая и исчезающая суетливость
- Слегка отек железы
- Гной на миндалинах, особенно у детей от трех лет и старше, может означать, что у вашего ребенка инфекция, называемая стрептококк.
Если у вашего ребенка обычная простуда без серьезных проблем, симптомы должны постепенно исчезнуть через семь-десять дней.
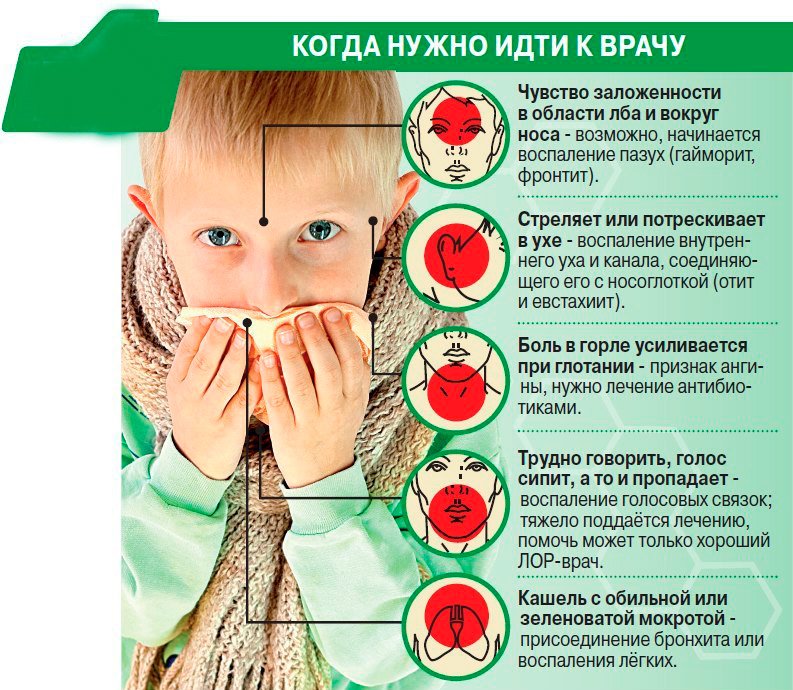
Когда обращаться к педиатру
Простуженные дети старшего возраста обычно не нуждаются в обращении к врачу, если только они не выглядят очень больными. Если ребенок тем не менее, в возрасте трех месяцев или младше позвоните педиатру при первых признаках болезни. У маленьких детей может быть трудно определить, когда они сильно заболели. Простуда может быстро стать опасной проблемой, например: бронхиолит, круп, или пневмония.
Если ребенок старше трех месяцев, вызовите педиатра, если:
- Отверстия носа (ноздри) увеличиваются с каждым вдохом, кожа над или под ребрами втягивается при каждом вдохе (втягивание) или ваш ребенок часто дышит или у него проблемы с дыханием.
- Синеют губы или ногти.
- Слизь из носа держится более 10-14 дней.
- Кашель просто не проходит (длится больше недели).
- У нее болит ухо.
- Ее температура превышает 102 градуса по Фаренгейту (38,9 градуса по Цельсию).
- Она слишком сонная или капризная.

Врач вашего ребенка может захотеть увидеть вашего ребенка или может попросить вас внимательно следить за ним и сообщать, если ему не становится лучше каждый день и не станет полностью лучше в течение одной недели после начала болезни.
Лечение
К сожалению, от насморка нет лекарства. Антибиотики могут использоваться для борьбы с инфекциями, вызванными бактериями, но они не действуют на вирусы. Лучшее, что вы можете сделать, — это сделать так, чтобы вашему ребенку было комфортно, он много отдыхал и пил дополнительное количество жидкости.
См. Уход за вашим ребенком при простуде или гриппе для получения дополнительной информации о вариантах лечения.
Профилактика
Для детей младше трех месяцев лучшая профилактика простуды — держать их подальше от людей, у которых она есть.Это особенно актуально зимой, когда больше людей болеют вирусами. Вирус, вызывающий легкое заболевание у ребенка старшего возраста или взрослого, может вызвать более серьезное заболевание у младенца.
Дети в детских дошкольных учреждениях и в школе должны научиться прикрывать рот и нос салфеткой при кашле или чихании (а затем сразу же выбросить салфетку в мусорное ведро). Всем следует рекомендовать мыть руки водой с мылом или использовать дезинфицирующее средство для рук на спиртовой основе. Это может помочь остановить распространение простуды и других вирусов.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Простуда у детей | Уход за детьми
«Простуда» вызывается вирусами (микробами), поражающими нос, горло и носовые пазухи.Простуды чаще всего возникают осенью и зимой, когда люди находятся в помещении и находятся в тесном контакте друг с другом.
Может показаться, что ваш ребенок всю зиму простужается одна за другой. Маленькие дети не выработали иммунитет (защиту) от более чем 100 различных вирусов простуды, которые находятся вокруг них. Вот почему они могут заболеть от 8 до 10 простуд в год до того, как им исполнится 2 года.
Маленькие дети не выработали иммунитет (защиту) от более чем 100 различных вирусов простуды, которые находятся вокруг них. Вот почему они могут заболеть от 8 до 10 простуд в год до того, как им исполнится 2 года.
После заражения вирусом простуды вы становитесь невосприимчивыми к этому конкретному микробу. Вот почему дети реже простужаются с возрастом.
Как передаются простуды?
Дети могут простудиться от братьев и сестер, родителей, других членов семьи, товарищей по играм или опекунов. Микробы обычно распространяются одним из трех способов:
- Прямой контакт — например, поцелуи, прикосновения или держание за руки — с инфицированным человеком. Если у вас есть вирус, у вас будут микробы в носу, рту, глазах и на руках. Прикасаясь к другим людям, вы можете передать вирус.
- Косвенный контакт означает прикосновение к чему-либо — игрушке, дверной ручке или использованной ткани, — к которому прикоснулся инфицированный человек, и теперь на нем есть микробы.
 Некоторые микробы, в том числе вызывающие простуду и диарею, могут оставаться на поверхности в течение многих часов.
Некоторые микробы, в том числе вызывающие простуду и диарею, могут оставаться на поверхности в течение многих часов. - Некоторые микробы распространяются по воздуху , когда человек кашляет или чихает. Капли от кашля или чихания могут попасть в нос или рот другого человека.
Как узнать, простужен ли мой ребенок?
Типичные симптомы простуды включают:
- насморк или заложенный нос и чихание,
- кашель,
- головная боль,
- легкая ангина,
- потеря аппетита,
- усталость (усталость) и
- умеренная лихорадка.
Вирус гриппа (гриппа) вызывает высокую температуру, кашель и ломоту в теле. Он поражает быстрее, чем простуда, и ухудшает самочувствие людей. У детей, больных простудой, обычно есть энергия, чтобы играть и поддерживать свой распорядок дня. Дети, заболевшие гриппом, обычно лежат в постели.
Когда мне следует позвонить своему врачу?
Младенцам в возрасте до 3 месяцев может быть трудно дышать через заложенный нос, что может затруднять кормление. Позвоните своему врачу, чтобы записаться на прием, или отвезите ребенка в отделение неотложной помощи, если ваш ребенок:
Позвоните своему врачу, чтобы записаться на прием, или отвезите ребенка в отделение неотложной помощи, если ваш ребенок:
- затрудненное дыхание,
- не ест или его рвет, или У
- высокая температура (ректальная температура 38.5 ° C или выше).
Некоторые респираторные вирусы, вызывающие простуду у детей старшего возраста и взрослых, могут вызывать более серьезные заболевания у младенцев и детей ясельного возраста. Эти заболевания включают круп (охриплость, шумное дыхание, лающий кашель), пневмонию (инфекция легких), бронхиолит (хрипы, затрудненное дыхание) или воспаление глаз, боль в горле и отек шейных желез. Детей с такими заболеваниями должен показать врач.
Дети любого возраста должны обратиться к врачу, если кажется, что простуда вызывает более серьезные проблемы.Позвоните своему врачу, чтобы записаться на прием, или отвезите ребенка в отделение неотложной помощи, если вы заметили своего ребенка:
- часто дышит или, кажется, изо всех сил пытается дышать,
- имеет голубые губы,
- так сильно кашляет, что задыхается или рвет,
- просыпается утром с закрытыми глазами из-за засохшего желтого гноя,
- намного более сонный, чем обычно, не хочет ни есть, ни играть, или очень суетлив, и его нельзя утешить, или У
- густые или цветные (желтые, зеленые) выделения из носа более 10-14 дней.

Позвоните своему врачу, если у вашего ребенка появятся какие-либо признаки инфекции среднего уха (боль в ухе, выделения из уха), которые могут быть вызваны простудой.
Что делать, если мой ребенок простудился?
Нет лекарства от простуды. Простуда обычно длится около 1 недели, но может продолжаться и 2 недели. Обычно они уходят сами по себе.
- Сделайте так, чтобы вашему ребенку было как можно комфортнее. Предлагайте много жидкости и небольшую питательную пищу.
- Проверьте температуру вашего ребенка.Чтобы облегчить боль, ломоту или жар при температуре выше 38,5 ° C, используйте ацетаминофен. Ибупрофен можно применять детям старше 6 месяцев. Если врач не назначил иное, давайте ребенку дозу, указанную на упаковке, каждые 4 часа, пока температура не снизится. Не давайте ацетилсалициловую кислоту (АСК [например, аспирин]) — или любое лекарство, содержащее ее, — детям и подросткам, больным простудой, потому что это может привести к повреждению мозга и печени (синдром Рейя), если человек случайно заболел гриппом.

- Если у вашего малыша возникают проблемы с кормлением грудью из-за заложенного носа, используйте всасывающую грушу для удаления слизи из носа.Используйте солевые капли для носа или солевой спрей для носа, если слизь очень густая. Спрей хорошо проникает в носовые ходы и может работать лучше, чем капли.
- Не давайте безрецептурные (OTC) лекарства от кашля и простуды (не требующие рецепта врача) детям в возрасте до 6 лет , если их не прописал врач.
- Поговорите со своим врачом или фармацевтом, прежде чем давать безрецептурные препараты детям или лицам, принимающим другие лекарства, или лицам, страдающим хроническим заболеванием.Внимательно прочтите инструкции на этикетке. Не давайте больше, чем рекомендуется.
- Кашель помогает очистить грудь от слизи. Многие безрецептурные средства от кашля и простуды содержат лекарства, облегчающие кашель. Обычно они включают декстрометорфан (также называемый DM) и / или дифенгидрамин. Большинство исследований этих препаратов проводилось на взрослых.
 Те немногие, что были сделаны детям, не показали никакой пользы.
Те немногие, что были сделаны детям, не показали никакой пользы. - Противоотечные и антигистаминные препараты (лекарства для очистки заложенности носа и придаточных пазух) не помогут при кашле.Противоотечные средства, принимаемые внутрь, не очень эффективны и могут вызвать учащенное сердцебиение или проблемы со сном у ребенка. Антигистаминные препараты не действуют при простуде.
- Лечебные капли или спреи для носа приносят лишь кратковременное облегчение и не должны использоваться более 2–3 дней. Они действительно могут усугубить заложенность носа. Не используйте эти продукты у детей до 6 лет .
- Увлажнители холодного тумана не рекомендуются из-за риска заражения бактериями и плесенью.Если вы все-таки используете, дезинфицируйте его ежедневно. Испарители горячей воды не рекомендуются из-за риска ожогов.
- Антибиотики не помогут избавиться от простуды. Антибиотики следует использовать только тогда, когда у детей развивается более серьезное заболевание, вызванное бактериями, например ушная инфекция или пневмония.

- Дети могут продолжать свою обычную деятельность, если они чувствуют себя достаточно хорошо для этого. Если у них жар или возникли осложнения, им может потребоваться несколько дней отдыха дома. Ваш ребенок может ходить в школу, если чувствует себя достаточно хорошо, чтобы принимать участие в занятиях.
- Простуженные дети могут играть на улице.
Как предотвратить простуду?
- Мытье рук — самый важный способ уменьшить распространение простуды:
- Мойте руки после кашля, чихания или вытирания носа.
- Мойте руки после контакта с простуженным человеком.
- Мойте собственные руки и руки ребенка после того, как вытерли нос ребенка.
- Когда вода и мыло недоступны, используйте предварительно смоченные салфетки для рук или дезинфицирующие средства для рук на спиртовой основе.Держите салфетки и дезинфицирующие средства для рук в недоступном для вашего ребенка месте, поскольку они могут причинить вред при проглатывании.

- По возможности не подпускайте детей младше 3 месяцев к людям, болеющим простудой.
- Научите детей прикрывать нос и рот салфетками, когда они чихают или кашляют, а также кашляют в верхний рукав или локоть.
- Не делитесь игрушками, которые маленькие дети кладут в рот, пока они не вымыты.
- Избегайте совместного использования чашек, посуды или полотенец с другими до тех пор, пока они не будут очищены.
- Если ваш ребенок посещает детский сад, сообщите опекуну о любых симптомах и спросите, следует ли вашему ребенку оставаться дома в этот день.
- Убедитесь, что ваш ребенок получил все рекомендованные прививки. Хотя вакцины не предотвращают простуду, они помогают предотвратить некоторые осложнения, такие как бактериальные инфекции ушей или легких. Вакцина против гриппа защищает от гриппа, но не от других респираторных вирусов.
Дополнительная информация в CPS
Проверено следующими комитетами CPS
- Комитет по инфекционным болезням и иммунизации
Последнее обновление: февраль 2016 г.
безрецептурных препаратов для лечения простуды и гриппа для детей
Как правило, родителям советуют лечить симптомы простуды или гриппа и делать так, чтобы их ребенок чувствовал себя комфортно, потому что эти распространенные инфекции вызываются вирусами и лечения не существует.Хотя симптоматическое лечение важно для улучшения самочувствия вашего ребенка, это уже не совсем так. В настоящее время доступно множество лекарств для лечения гриппа.
Бритт Эрлансон / Банк изображений / Getty ImagesВо-первых, определите, болен ли ваш ребенок простудой или действительно заболел гриппом.
Симптомы простуды обычно легкие и развиваются через два-пять дней после контакта с кем-то другим, кто болен. Симптомы могут включать жар, насморк или заложенность носа, чихание, боль в горле, кашель, головную боль и боли в мышцах.Насморк обычно начинается с чистого насморка, но через два-три дня он может стать густым, зеленым или желтым. Симптомы обычно ухудшаются в течение первых трех-пяти дней, а затем постепенно проходят в течение двух недель.
Симптомы обычно ухудшаются в течение первых трех-пяти дней, а затем постепенно проходят в течение двух недель.
Лечение простуды
Поскольку это вызвано вирусом, антибиотики не помогут от простуды. Эти типы инфекций верхних дыхательных путей проходят сами по себе, и прием антибиотиков не поможет вашему ребенку быстрее поправиться и, скорее всего, не предотвратит вторичные бактериальные инфекции, такие как инфекция уха или инфекция носовых пазух.
Хотя от простуды нет лекарства, это не означает, что вы не можете лечить симптомы своего ребенка, чтобы помочь ему почувствовать себя лучше. Дополнительные жидкости, прохладный увлажнитель воздуха и отдых, вероятно, помогут с некоторыми из его симптомов. Детям младшего возраста, поскольку они не могут высморкаться, могут быть полезны назальные капли с солевым раствором и шприц с грушей, чтобы их носовые проходы оставались чистыми.
Лекарства, отпускаемые без рецепта, которые могут помочь, в зависимости от симптомов вашего ребенка, включают обезболивающие и жаропонижающие, такие как ацетаминофен или ибупрофен, а также лекарства от простуды с противозастойными и / или подавляющими кашель средствами. Перед тем, как давать ребенку какие-либо лекарства, отпускаемые без рецепта, проконсультируйтесь с педиатром, поскольку некоторые из них не рекомендуются для детей младше 6 лет.
Перед тем, как давать ребенку какие-либо лекарства, отпускаемые без рецепта, проконсультируйтесь с педиатром, поскольку некоторые из них не рекомендуются для детей младше 6 лет.
Симптомы гриппа
Хотя симптомы гриппа похожи на симптомы, вызванные простудой, в целом они намного хуже. У детей, заболевших гриппом, обычно быстро появляется высокая температура, сильная головная боль, мышечные боли и озноб, а также насморк, заложенность носа, кашель, боль в горле, рвота, тошнота и усталость.
Средства от гриппа
Грипп, как и простуда, вызывается вирусом, поэтому антибиотики не действуют против него.Однако есть некоторые противовирусные препараты, которые можно использовать для лечения гриппа и могут помочь вашему ребенку поправиться на несколько дней быстрее. Как правило, они эффективны только в том случае, если их начать в течение 1-2 дней после появления симптомов у вашего ребенка. Вот некоторые из наиболее распространенных лекарств, используемых для лечения гриппа:
Реленза (Занамивир) — это дисхалер, который назначают в виде ингаляций детям старше 7 лет. Он эффективен против гриппа типов A и B.
Он эффективен против гриппа типов A и B.
Тамифлю (осельтамивир) выпускается в виде капсул или пероральной суспензии и может применяться у детей в возрасте от 2 недель и взрослых.Он эффективен против гриппа типа А и В.
Симметрел (Амантадин) — это более старый препарат, который эффективен только против гриппа типа А и может использоваться для профилактики и лечения гриппа у детей старше 12 месяцев.
Флумадин (Римантадин) также эффективен только против гриппа типа А и одобрен для использования только для профилактики гриппа у детей младше 10 лет, а не для лечения гриппа.
Из-за проблем с резистентностью Центры по контролю за заболеваниями рекомендуют врачам больше не назначать амантадин и римантадин для профилактики или лечения гриппа.Взаимодействие с другими людьми
Симптоматическое лечение, описанное выше, также может помочь вашему ребенку почувствовать себя лучше.
Профилактика гриппа
Лучший способ предотвратить заражение вашего ребенка гриппом — ежегодно делать ему прививку от гриппа, особенно если у него высокий риск осложнений в результате заражения гриппом. Многие из описанных выше лекарств от гриппа также можно использовать для предотвращения заражения вашего ребенка гриппом, если он контактирует с кем-то, кто уже болен.
Многие из описанных выше лекарств от гриппа также можно использовать для предотвращения заражения вашего ребенка гриппом, если он контактирует с кем-то, кто уже болен.
Это простуда или грипп?
В прошлом действительно не было важно знать, простудился ли ваш ребенок или грипп, поскольку в обоих случаях вы просто лечили симптомы.Но теперь, когда доступны лекарства от гриппа, может быть важно точно знать, болен ли ваш ребенок гриппом. Заподозрить грипп следует, если у вашего ребенка есть типичные симптомы гриппа, как описано выше, особенно если он контактировал с кем-то другим, заболевшим гриппом. Во многих кабинетах врачей можно провести анализ мазка из горла или носа, и результаты будут получены примерно через десять минут.
Если у вашего ребенка положительный результат теста на грипп или если тесты недоступны, но есть серьезные подозрения на грипп, то он может быть кандидатом на прием одного из описанных выше лекарств от гриппа.Другие члены семьи и близкие люди также могут быть кандидатами на лечение от гриппа, чтобы предотвратить их заболевание.
Лучшие способы лечения простуды и гриппа у детей
Фото: iStock
БЕГОВОЙ НОС
Что происходит? У вашего ребенка течет из носа, потому что он пытается смыть микробы . (Иногда холодный воздух на улице — это все, что нужно, чтобы вызвать больший кровоток — и, следовательно, глоток — в носу вашего ребенка.)
Пятизвездочные стратегии:
1.Пейте много воды, чтобы избавиться от соплей и облегчить их стекание.
2. Осторожно удалите грязь с помощью присоски или трубки (также известной как присоска для соплей).
3. Очистите нос мягкой салфеткой, пропитанной физиологическим раствором.
4. Посидите с малышами в душной перед сном, чтобы облегчить духоту.
Мама спешит на помощь: «Мы используем безрецептурный солевой раствор, который покрывает внутреннюю часть носа, чтобы он оставался влажным, но не мокрым, что помогает очистить нос моего сына и облегчить ему дыхание. .»- Мелисса Шелдрик, Миссассауга, Онтарио.
.»- Мелисса Шелдрик, Миссассауга, Онтарио.
Примечание: Держитесь подальше от лечебных противоотечных спреев — они могут ухудшить духоту и небезопасны для маленьких детей.
Док весит: У некоторых детей носы бегают всю зиму. Вы можете чем-нибудь заняться, кроме как запастись салфетками? «Это зависит от того, в какой степени это беспокоит ребенка», — говорит Генри Укпе, педиатр из Трэйла, Британская Колумбия. «Если в остальном здоровый ребенок бегает и хорошо ест, оставьте его в покое; он уйдет сам по себе.”
Совет 1: Нос вашего ребенка может болеть после нескольких недель вытирания. Избавьтесь от этого бальзамом, который наносите на губы. Нанесите бальзам пальцем, а до и после протрите бальзам чистой тканью.
Совет 2: Не можете научить ребенка сморкаться? Попросите ее попробовать двигать ватным тампоном только через нос (держа рот закрытым). Затем осторожно закройте одну ноздрю, чтобы она выдула вторую. Она поймет!
Она поймет!
Вы задаетесь вопросом: Можно ли детям есть сопли ? Ага — один ученый предполагает, что перекусывание соплей может даже укрепить иммунитет, позволяя нашему организму узнать, какие типы патогенов присутствуют в окружающей среде.Вашему ребенку определенно не повредит съесть одну или две бугера, но постарайтесь отговорить его, так как пальцы, опустившие нос в нос, могут распространять вирусы и, конечно же, вызывают отвращение у людей.
Грипп и лихорадка
Что происходит? Если ваш ребенок заразился гриппом — респираторным вирусом, не путать с теми желудочно-кишечными микробами, которые обычно называют желудочным гриппом, — он не из счастливых путешественников. У нее может быть жар, озноб, ломота и боли, а также симптомы, похожие на простуду.У детей младшего возраста также может быть рвота и диарея от гриппа. «Гриппом чаще болеют, чем простудой», — говорит Бунми Фатой, медицинский работник регионального управления здравоохранения Виннипега. «У вас сильная усталость — вы просто хотите лечь и ничего не делать». Она может чувствовать жар и боль в течение двух-четырех дней, а для полного выздоровления может потребоваться до двух недель.
«У вас сильная усталость — вы просто хотите лечь и ничего не делать». Она может чувствовать жар и боль в течение двух-четырех дней, а для полного выздоровления может потребоваться до двух недель.
Пятизвездочные стратегии:
1. Давайте ацетаминофен при лихорадке, которая доставляет вашему ребенку дискомфорт.Если она не принимает внутрь, воспользуйтесь детскими суппозиториями.
2. Отдых лучше всего! Укрывайте ребенка любимым одеялом или набивкой и предлагайте много тренировок.
3. Если ее живот подташнивает, детское лекарство от тошноты или свечи могут помочь ей сдерживать пищу. Попробуйте нежирную мягкую пищу, например соленые крекеры и прозрачные жидкости.
4. Не ставьте ее в прохладную ванну при лихорадке — ваш ребенок может дрожать, что приведет к повышению температуры тела. Вместо этого установите температуру в комнате на 20 ° C и слегка оденьте ее.
Совет: После того, как у вашего ребенка случится приступ рвоты или диареи, смешайте три унции воды с небольшой щепоткой соли и небольшой щепоткой сахара и давайте ее ребенку по несколько глотков за раз. Соль восполняет то, что было потеряно, а сахар помогает соли абсорбироваться.
Соль восполняет то, что было потеряно, а сахар помогает соли абсорбироваться.
Мама спешит на помощь: «Я делаю куриный суп с лапшой с чесноком и имбирем. Кажется, это очень помогает ». — Энн Де Гроот, Торонто
Примечание: Куриный суп считается противовоспалительным средством, а также удобной пищей.Тепло уменьшает заложенность жидкости и облегчает боль в горле, а жидкость помогает детям сохранять водный баланс .
Вес документа: Когда у ребенка диарея или рвота, он может получить опасное обезвоживание всего за несколько часов, в зависимости от его роста, будь то небольшая рвота или вообще ничего не может подавить. Уменьшение количества мочи, сухие слезы, дряблая кожа, сухость и сухость во рту — все это неотложные признаки. «В этот момент вам нужно обратиться за медицинской помощью», — говорит Укпе.
ИЗОБРАЖЕННЫЕ ГУБЫ
Что происходит? Это не вирус, но все же болезненный побочный эффект зимы: губы и кожа вокруг рта вашего ребенка сухие и болезненные, а постоянное облизывание губ усугубляет ситуацию. Сначала накачайте жидкость, чтобы кожа оставалась увлажненной, а затем предотвратите потерю влаги, нанеся на губы кремы с анолином, кокосовое масло или бальзамы. (Остерегайтесь вкусных — аромат может убедить его надеть его, но в результате он может лизать больше!) Используйте эти барьеры перед сном, чтобы у них было больше времени для творчества.
Сначала накачайте жидкость, чтобы кожа оставалась увлажненной, а затем предотвратите потерю влаги, нанеся на губы кремы с анолином, кокосовое масло или бальзамы. (Остерегайтесь вкусных — аромат может убедить его надеть его, но в результате он может лизать больше!) Используйте эти барьеры перед сном, чтобы у них было больше времени для творчества.
Мама спешит на помощь: «Крем для подгузников с цинком отлично подходит для потрескавшихся губ, если наносить его на ночь». — Криста Пилкингтон, Оттава
БОЛЬНОЕ ГОРЛО
Что происходит? Воспаление вызывает у ребенка ощущение першения или боли в горле, особенно при глотании.Во всем виновата (обычно) вирусная инфекция.
Пятизвездочные стратегии:
1. Дайте ацетаминофен, чтобы уменьшить боль.
2. Используйте увлажнитель на ночь, чтобы воздух оставался влажным (дезинфицируйте его и меняйте воду каждый день, чтобы не размножались плесень и бактерии). Увлажнители также помогают при других симптомах простуды, например, от духоты.
Увлажнители также помогают при других симптомах простуды, например, от духоты.
3. Попросите ребенка полоскать горло теплой соленой водой, если она может делать это, не глотая.
4. Уберите болезненные ощущения: попробуйте леденцы из замороженных фруктов.Дети старше шести лет тоже могут сосать леденцы или леденцы.
5. Пейте теплые жидкости, чтобы усилить приток крови к пораженному участку и уменьшить дискомфорт. Лимон и мед успокаивают боль в горле. (Помните, что мед небезопасен для детей младше одного года.)
Мама спешит на помощь : «От боли в горле даю зефир! Работает почти мгновенно ». — Линдси Вирт, Калгари
Документ весит: В большинстве случаев это вирус, от которого у ребенка болит горло, так что ему просто нужно действовать.Но как узнать, что это стрептококковая инфекция? «Это выводит из строя», — говорит Укпе. Другими словами, ваш ребенок слишком болен и ему неудобно заниматься обычными делами. Признаки включают трудности с едой или питьем, лихорадку или увеличение лимфатических узлов, которые часто появляются перед болью в горле. Укпе отмечает, что нужно проверить опухшие железы, даже если горло не болит.
Укпе отмечает, что нужно проверить опухшие железы, даже если горло не болит.
КАШЕЛЬ
Что происходит? Ваш ребенок кашляет, потому что его дыхательные пути раздражены или наполнены мокротой.Продуктивный кашель (мокрый и резкий) помогает ей избавиться от слизи, поэтому не пытайтесь ее подавить. Сухой кашель может означать, что после простуды осталось раздражение.
Пятизвездочные стратегии:
1. Попробуйте жевательные добавки с витамином С и продукты, богатые витамином С, например цитрусовые или апельсиновый сок. Они могут сократить простуду.
2. Детям старше одного года давайте перед сном половину чайной ложки пастеризованного меда (обладающего антивирусными свойствами).
3. Для детей старше двух лет было показано, что лечебный массаж груди и шеи перед сном помогает при ночном кашле.
4. Теплая ванна или душ могут ослабить заложенность носа и облегчить проходимость дыхательных путей.
Мама спешит на помощь: «Я наношу несколько капель органического масла орегано [его можно купить в магазинах здоровья и некоторых аптеках] на подошвы каждой ступни и втирать, когда мои дети кашляют от простуды. Потом надеваю им носки на ночь ». — Лариса Вормиттаг, Калгари
Потом надеваю им носки на ночь ». — Лариса Вормиттаг, Калгари
Док весит: Помните те сиропы от кашля, которые мы все принимали в детстве? По мнению медицинских экспертов, они по сути бесполезны и могут причинить вред.Если ваш малыш страдает сухим кашлем, это может быть раздражение от вируса простуды, который пришел и ушел, и в большинстве случаев вы можете просто подождать, если в остальном ребенок выглядит нормально. Но есть вероятность, что постоянный сухой кашель указывает на астму, особенно если у одного из родителей или брата или сестры астма, экзема или сенная лихорадка (все они взаимосвязаны). Обязательно осмотрите ребенка, если кашель продолжается неделями, будит ребенка по ночам и усиливается из-за физической активности.
КОГДА К ВРАЧУ
Если у вашего ребенка проблемы с дыханием или у него повышенная температура, и ему трудно проснуться, немедленно обратитесь за медицинской помощью.Вам также следует позвонить врачу, если ваш ребенок отказывается есть или пить или у него высокая температура, от которой он чувствует себя плохо (независимо от температуры), но не реагирует на ацетаминофен; достигает 38,6 ° C и продолжает расти; или длится больше пары дней. Если вашему ребенку меньше трех месяцев, безопаснее всего позвонить врачу при любой температуре.
Если вашему ребенку меньше трех месяцев, безопаснее всего позвонить врачу при любой температуре.
Что делать, если вы не уверены, в чем дело, но нутро подсказывает, что проблема? «Если вы чувствуете:« Я не могу понять, но это просто неправильно », лучше всего проверить ребенка.
Ваш ребенок заболел гриппом? Чтобы узнать больше, посмотрите это видео:
Версия этой статьи появилась в нашем выпуске за декабрь 2013 г. с заголовком «Шпаргалка по поводу простуды и гриппа», стр. 46-50.
[widgets_on_pages id = «Больной день»]
Подробнее:
9 рецептов успокаивающего куриного супа
Усилители иммунной системы: 5 продуктов, которые нужно есть
Полное руководство по детской рвоте: причины и лечение
Когда у вашего ребенка простуда или грипп
Простуда и грипп (грипп) поражают верхние дыхательные пути.Сюда входят рот, нос, носовые ходы и горло. Оба заболевания вызываются микробами, называемыми вирусами, и оба имеют одни и те же симптомы. Но простуда и грипп различаются по нескольким ключевым причинам. Более подробная информация об этих инфекциях может облегчить их профилактику. А если ваш ребенок действительно заболеет, вы можете предотвратить ухудшение симптомов.
Но простуда и грипп различаются по нескольким ключевым причинам. Более подробная информация об этих инфекциях может облегчить их профилактику. А если ваш ребенок действительно заболеет, вы можете предотвратить ухудшение симптомов.
Что такое простуда?
Симптомы включают насморк, кашель, чихание и боль в горле. Симптомы простуды обычно мягче, чем симптомы гриппа.
Симптомы простуды появляются медленно.
Дети, заболевшие простудой, все еще могут делать большую часть своих обычных дел.
Что такое грипп?
Грипп — это респираторная инфекция. (Это не то же самое, что желудочный грипп.)
Симптомы включают жар, головную боль, усталость, кашель, боль в горле, насморк и мышечные боли. У детей также может быть расстройство желудка и рвота.
Симптомы гриппа обычно появляются быстро.
Дети, заболевшие гриппом, могут чувствовать себя слишком утомленными, чтобы заниматься своими обычными делами.

Как передаются простуда и грипп?
Вирусы, вызывающие простуду и грипп, распространяются воздушно-капельным путем, когда больной кашляет или чихает. Дети могут напрямую дышать микробами. Но они также могут заразить вирус, прикоснувшись к поверхности, на которую упали капли. Затем микробы попадают в тело ребенка, когда он прикасается к глазам, носу или рту.
Почему дети болеют простудой и гриппом?
Дети болеют простудой и гриппом чаще, чем взрослые.Вот несколько причин, почему:
Меньшее сопротивление. Когда дело доходит до борьбы с микробами простуды и гриппа, иммунная система ребенка не так сильна, как у взрослого.
Зимний сезон. Большинство респираторных заболеваний возникает осенью и зимой, когда дети находятся в помещении и подвергаются большему воздействию микробов.
Школа или детский сад. Простуда и грипп легко передаются при тесном контакте с детьми.
Контакт «рука в рот».
 Дети могут дотронуться до глаз, носа или рта, не вымыв рук.Это наиболее распространенный способ распространения микробов.
Дети могут дотронуться до глаз, носа или рта, не вымыв рук.Это наиболее распространенный способ распространения микробов.
Как диагностировать простуду и грипп?
Чаще всего поставщики медицинских услуг диагностируют простуду или грипп на основе симптомов ребенка и физического осмотра. У детей также могут быть мазки из горла или носа для проверки на наличие бактерий и вирусов. Лечащий врач вашего ребенка может провести другие анализы в зависимости от симптомов и общего состояния вашего ребенка. Эти тесты могут включать:
Как лечат простуду и грипп?
Большинство детей излечиваются от простуды и гриппа самостоятельно.Антибиотики не действуют против вирусов простуды, поэтому их не назначают. Противовирусные препараты могут помочь уменьшить симптомы гриппа. Это особенно важно, если ребенок подвержен риску гриппа или у него развиваются осложнения. Эти лекарства работают лучше всего, если их начать вскоре после того, как у вашего ребенка проявятся симптомы.
Для обоих заболеваний другие методы лечения могут помочь облегчить симптомы вашего ребенка, пока он не выздоровеет. Чтобы помочь вашему ребенку чувствовать себя лучше:
Давайте ребенку много жидкости, например воду, растворы электролитов, яблочный сок и теплый суп, чтобы предотвратить потерю жидкости (обезвоживание).
Убедитесь, что ваш ребенок много отдыхает.
Попросите детей старшего возраста полоскать горло теплой соленой водой, если у них болит горло.
Чтобы уменьшить заложенность носа, попробуйте спреи для носа с солевым раствором. Вы можете купить их без рецепта, и они безопасны для детей. Это не то же самое, что спреи для снятия заложенности носа. При чрезмерном использовании эти спреи могут ухудшить симптомы.
Используйте детское лекарство от симптомов.Обсудите все безрецептурные (OTC) продукты с поставщиком вашего ребенка, прежде чем использовать их. Примечание. Не давайте безрецептурные лекарства от кашля и простуды ребенку в возрасте до 6 лет, если врач не скажет вам об этом.

Никогда не давайте аспирин детям младше 18 лет, болеющим простудой или гриппом. Это может вызвать редкое, но серьезное заболевание, называемое синдромом Рея.
Никогда не давайте ибупрофен младенцам в возрасте 6 месяцев или младше.
Держите ребенка дома до тех пор, пока температура не снизится в течение 24 часов.
Профилактика простуды и гриппа
Чтобы помочь детям оставаться здоровыми:
Научите детей часто мыть руки — перед едой и после посещения туалета, игры с животными, кашля или чихания. Носите с собой гель для рук на спиртовой основе (содержащий не менее 60% спирта) на случай отсутствия мыла и воды.
Напомните детям не прикасаться к глазам, носу или рту.
Спросите у врача вашего ребенка о вакцине от гриппа для вашего ребенка.Вакцинация от гриппа рекомендуется всем детям в возрасте от 6 месяцев и старше. Вакцина обычно вводится в виде укола. Спрей для носа, сделанный из живого, но ослабленного вируса гриппа, также может быть назначен на сезон гриппа 2019-2020 гг.
 Это для здоровых детей от 2 лет и старше, не получивших прививку от гриппа.
Это для здоровых детей от 2 лет и старше, не получивших прививку от гриппа.
Советы по правильному мытью рук
Используйте чистую проточную воду и большое количество мыла. Хорошо пенитесь.
Очистите всю руку, под ногтями, между пальцами и вверх по запястьям.
Стирать не менее от 15 до 20 секунд (столько, сколько нужно, чтобы произнести алфавит или спеть песню «С Днем Рождения»). Не просто протирайте — вытирайте хорошо.
Хорошо промойте. Пусть вода стекает по пальцам, а не по запястьям.
В общественном туалете используйте бумажное полотенце, чтобы закрыть кран и открыть дверь.
Когда звонить поставщику медицинских услуг для вашего ребенка
Позвоните поставщику медицинских услуг вашего ребенка, если вашему ребенку не становится лучше или у него:
Одышка или учащенное дыхание
Густая желтая или зеленая слизь, которая выделяется с кашлем
Симптомы ухудшения, особенно после периода улучшения
Лихорадка (см.
 Лихорадка и дети ниже)
Лихорадка и дети ниже)Сильная или продолжающаяся рвота
Признаки обезвоживания.К ним относятся сухость во рту, темная или сильно пахнущая моча или отсутствие диуреза в течение 6–8 часов и отказ от питья жидкости.
Проблемы с пробуждением
Боль в ушах (у детей ясельного и подросткового возраста)
Боль или давление в носовых пазухах
Лихорадка и дети
С помощью цифрового термометра проверьте температуру вашего ребенка. Не используйте ртутный термометр. Есть разные виды и применения цифровых термометров.К ним относятся:
Ректальный. Для детей младше 3 лет ректальная температура является наиболее точной.
Лоб (височный). Работает для детей от 3 месяцев и старше. Если у ребенка младше 3 месяцев есть признаки болезни, это можно использовать для первого прохода. Врач может подтвердить ректальную температуру.

Ухо (барабанное). Температура в ушах точна после 6 месяцев, но не раньше.
Подмышечная (подмышечная). Это наименее надежный, но его можно использовать для первого прохода, чтобы проверить ребенка любого возраста с признаками болезни. Врач может подтвердить ректальную температуру.
Рот (оральный). Не используйте термометр во рту ребенка, пока ему или ей не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром. Следуйте инструкциям производителя продукта для правильного использования. Вставьте аккуратно.Пометьте его и убедитесь, что он не используется во рту. Он может передавать микробы через стул. Если вы чувствуете себя плохо с ректальным термометром, спросите у врача, какой тип использовать вместо него. Когда вы разговариваете с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, которые помогут узнать, есть ли у вашего маленького ребенка температура. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка. Следуйте конкретным инструкциям вашего провайдера.
Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка. Следуйте конкретным инструкциям вашего провайдера.
Показания лихорадки для ребенка в возрасте до 3 месяцев:
Показания температуры для ребенка в возрасте от 3 месяцев до 36 месяцев (3 года):
Ректальная область, лоб или ухо: 102 ° F (38 .9 ° C) или выше
Подмышечная впадина: 101 ° F (38,3 ° C) или выше
В этих случаях позвоните поставщику медицинских услуг:
Повторяющаяся температура 104 ° F (40 ° C) ) или выше у ребенка любого возраста
Лихорадка 100,4 ° (38 ° C) или выше у ребенка младше 3 месяцев
Лихорадка продолжается более 24 часов у ребенка младше 2 лет
Лихорадка, которая сохраняется в течение 3 дней у ребенка в возрасте 2 лет и старше
Коронавирус (COVID-19) FAQ | Metropolitan Pediatrics: Metropolitan Pediatrics
Коронавирус (COVID-19) FAQ
За последние несколько месяцев наши медсестры и педиатры ответили на сотни вопросов о COVID-19, новом коронавирусе с симптомами, похожими на простуду или грипп. Поскольку вирус является новым и распространяется по всему миру, он непрерывно освещается средствами массовой информации, что беспокоит всех нас лишних в связи с текущей ситуацией.
Поскольку вирус является новым и распространяется по всему миру, он непрерывно освещается средствами массовой информации, что беспокоит всех нас лишних в связи с текущей ситуацией.
Мы разделяем ваши опасения и хотим внести свой вклад, чтобы помочь вам оставаться в курсе событий и быть уверенными в заботе о своей семье и ее защите.
Когда мы начинаем волноваться, давайте сделаем шаг назад и вспомним эти утешительные реальности:
- Кажется, что дети переносят болезнь лучше взрослых.
- Большинство заболевших выздоровели.
А теперь, пожалуйста, вымойте руки водой с мылом, как будто от этого зависит ваше здоровье — хотя бы 20 секунд — потому что это так, теперь больше, чем когда-либо.
Вопросы и ответы о вакцинах можно найти в разделе часто задаваемых вопросов о вакцинах от COVID-19.
Q: Моя семья сейчас переживает тяжелые времена. Как мы можем поговорить с нашим педиатром или поставщиком психиатрических услуг о наших заботах и проблемах, связанных с COVID-19?
A: Все наши поставщики медицинских услуг, в том числе группа специалистов по поведенческому здоровью, уже готовы к работе с помощью видеовстреч. Если вам нужно поговорить о мыслях, чувствах или повседневных проблемах вашей семьи, связанных с COVID-19, или вам нужен совет о том, как справиться со скукой или поведением вашего ребенка в это трудное время, наша команда готова для вас! Позвоните и попросите организовать видеовстречу лечащему врачу вашего ребенка, чтобы обсудить свои проблемы дома и проблемы для общества в целом. Если вам понадобятся дополнительные ресурсы или помощь, ваш PCP также сможет привлечь нашу замечательную команду специалистов по поведенческому здоровью. Мы рады поговорить с вами обо всем! Давайте подключимся виртуально!
Если вам нужно поговорить о мыслях, чувствах или повседневных проблемах вашей семьи, связанных с COVID-19, или вам нужен совет о том, как справиться со скукой или поведением вашего ребенка в это трудное время, наша команда готова для вас! Позвоните и попросите организовать видеовстречу лечащему врачу вашего ребенка, чтобы обсудить свои проблемы дома и проблемы для общества в целом. Если вам понадобятся дополнительные ресурсы или помощь, ваш PCP также сможет привлечь нашу замечательную команду специалистов по поведенческому здоровью. Мы рады поговорить с вами обо всем! Давайте подключимся виртуально!
В: Есть ли у моего ребенка коронавирус (COVID-19)?
A: Как и большинство респираторных вирусов, COVID-19 начинается с лихорадки, симптомов простуды и / или кашля.Если симптомы у вашего ребенка легкие, лучше всего лечить их, как и любое другое заболевание: оставаться дома, ограничивать контакты с членами семьи, соблюдать правила гигиены, отдыхать и пить много жидкости. Если у вашего ребенка есть симптомы лихорадки и / или простуды, и вы хотите пройти тестирование на COVID-19, мы можем это предоставить. Пожалуйста, позвоните в офис вашего провайдера, чтобы записаться на прием.
Если у вашего ребенка есть симптомы лихорадки и / или простуды, и вы хотите пройти тестирование на COVID-19, мы можем это предоставить. Пожалуйста, позвоните в офис вашего провайдера, чтобы записаться на прием.
Мы начинаем видеть новое, , редкое, состояние у детей, называемое мультисистемным воспалительным синдромом у детей (MIS-C), которое вызывает воспаление и нарушение функции органов после заражения COVID-19.Дети с MIS-C выглядят больными. Симптомы обычно более серьезны и включают постоянную лихорадку, боль в животе, сыпь или изменение цвета кожи, затрудненное дыхание, или ваш ребенок выглядит растерянным или слишком сонным.
Орегон объявила о своем первом случае MIS-C 13 мая 2020 года. Мы все еще пытаемся понять, как этот вирус влияет на человеческий организм, особенно на детей, и будем внимательно следить за любыми новыми событиями. К счастью, осложнения COVID-19 у детей остаются очень редкими, и большинство из них испытывают легкие симптомы или их отсутствие.
Итак, что, если у моего ребенка есть некоторые из симптомов: красные глаза, сыпь, диарея, кашель? Многие симптомы, подобные этим, характерны для многих различных вирусов; однако, по номеру , если вас беспокоят симптомы вашего ребенка, позвоните нам. Все отделения Metropolitan Pediatrics в настоящее время открыты, и наша команда готова помочь вам в это время. Мы здесь, чтобы поговорить, а также можем организовать видео-визит, чтобы оценить вашего ребенка и определить следующие шаги.
Q: Мой ребенок мог подвергнуться воздействию.Что я должен делать?
A: Позвоните нам, если вы считаете, что ваш ребенок мог подвергнуться воздействию И теперь у него проявляются симптомы COVID-19: лихорадка, симптомы простуды и / или кашель. Важно оставаться дома, чтобы не заразить других людей. Наша команда назначит вам видео-визит, чтобы оценить симптомы вашего ребенка и обсудить, что делать дальше.
Вопрос: Как долго длятся симптомы?
A: Основные симптомы COVID-19 — лихорадка, симптомы простуды и / или кашель — обычно появляются в течение 2–14 дней после заражения. Продолжительность симптомов зависит от человека, но большинство людей выздоравливает к двум неделям.
Продолжительность симптомов зависит от человека, но большинство людей выздоравливает к двум неделям.
Вопрос: Как долго мне следует находиться в карантине после контакта с COVID-19?
A: После заражения COVID-19 14-дневный карантин является самым безопасным вариантом предотвращения распространения вируса среди других людей. Карантин означает, что вы остаетесь дома и вдали от других людей, включая членов вашей семьи. Если у вас не появятся какие-либо симптомы, вы можете прекратить карантин раньше — через семь дней (если ваш тест на COVID-19 отрицательный в течение последних 48 часов карантина) или через 10 дней (если тест не проводился).Пожалуйста, продолжайте следить за симптомами, так как есть небольшая вероятность того, что у вас все еще может развиться коронавирус до 14 дня.
Если вы получили две дозы вакцины COVID-19 и с момента последней дозы прошло 14 дней, вам больше не нужен карантин. По-прежнему важно следить за любыми симптомами в течение 14 дней после заражения. Если появятся какие-либо симптомы, изолируйте себя и пройдите тестирование.
Если появятся какие-либо симптомы, изолируйте себя и пройдите тестирование.
Помните, что Metropolitan Pediatrics здесь, чтобы помочь вам в выздоровлении.Ваш педиатр вместе с нашими государственными и местными департаментами здравоохранения помогут вам определить, когда можно безопасно завершить карантин.
Q: Безопасно ли приводить моего ребенка в гости?
A: Да, заходить в гости безопасно! Metropolitan Pediatrics принимает дополнительные меры предосторожности, чтобы не подвергать семьи воздействию всех вирусов, происходящих в это время года:
- Все посетители клиники (возраст от 2 лет) и сотрудники должны носить маску для лица или тканевое покрытие ВСЕГДА, когда они находятся в Metropolitan Pediatrics.
- Мы разделили наши клиники, чтобы оказывать отдельную помощь здоровым пациентам и пациентам с заразными симптомами. Большинство клиник возобновили оба вида помощи с усиленными мерами безопасности и отделениями.

- Мы расширили наши возможности телемедицины (видеовещания) для различных типов посещений с поставщиками услуг во всех местах! Хотя COVID-19 по-прежнему вызывает беспокойство, большинство посещений пациентов начинается с видео-посещения. При посещении лечебного учреждения мы даем семьям возможность прийти или провести поэтапное посещение, которое частично является виртуальным, а частично — в офисе.Это помогает нам ограничить потенциальное воздействие и удовлетворить требования штата Орегон по физическому дистанцированию.
- При всех посещениях лечебного учреждения перед приездом семей проводится тщательный предварительный осмотр, чтобы убедиться, что посетители клиники здоровы и имеют разрешение на вход.
- В местах, где наблюдаются дети с симптомами простуды и гриппа, пациенты немедленно размещаются в палатах, а медработники и медицинские работники надевают дополнительные средства защиты при их осмотре.
- Чтобы ограничить распространение микробов, игрушки и книги были удалены из наших залов ожидания и смотровых кабинетов.

- Члены нашей команды получили строгий приказ оставаться дома в случае болезни, а сотрудники, которым не нужно находиться на работе, перешли на работу из дома.
Q: Как я могу сдать тест на COVID-19?
A: Metropolitan Pediatrics предлагает экспресс-тестирование на COVID-19. Мы можем проводить только тестирование пациентов, и для тестирования требуется запись. Если ваш педиатр одобрит обследование для вашего ребенка, мазок из носа будет взят и обработан в нашем офисе.Результаты обычно возвращаются в течение от 15 минут до нескольких часов, в зависимости от объема тестов в очереди. О любых положительных результатах будет сообщено в Управление здравоохранения штата Орегон.
На сегодняшний день мы не уверены, как все планы медицинского страхования покроют стоимость тестирования на COVID-19, но многие из них полностью покрывают стоимость теста.
В: Безопасно ли водить моего ребенка в общественные места?
A: В штате Орегон действует новая система мер безопасности, основанная на уровне риска COVID-19 в каждом округе. Округам присваивается один из четырех уровней риска — экстремальный риск, высокий риск, средний риск или низкий риск — каждому из которых следует соблюдать свои собственные меры по охране здоровья и безопасности. Округа будут переоцениваться каждые две недели, с возможностью перехода на более низкий уровень риска. Следующее обновление статуса округа произойдет 12 февраля. Просмотрите карту уровней риска округа и узнайте больше об ограничениях уровня риска.
Округам присваивается один из четырех уровней риска — экстремальный риск, высокий риск, средний риск или низкий риск — каждому из которых следует соблюдать свои собственные меры по охране здоровья и безопасности. Округа будут переоцениваться каждые две недели, с возможностью перехода на более низкий уровень риска. Следующее обновление статуса округа произойдет 12 февраля. Просмотрите карту уровней риска округа и узнайте больше об ограничениях уровня риска.
При любом уровне риска жители штата Орегон должны соблюдать меры предосторожности в отношении COVID-19: носить маски для лица, физически дистанцироваться, часто мыть руки, оставаться дома во время болезни и ограничивать контакты с людьми вне дома.
В Орегоне детям и взрослым (возрастом от 5 лет) требуются маски для лица как внутри, так и на открытом воздухе в общественных местах. Маски , хотя и не обязательны, настоятельно рекомендуются детям в возрасте от двух до четырех лет. Люди, которые не могут носить маску из-за инвалидности или состояния здоровья, могут запросить жилье у предприятия.
Люди, которые не могут носить маску из-за инвалидности или состояния здоровья, могут запросить жилье у предприятия.
В общественном транспорте маскировка необходима для всех лиц (возраст 2+), , если только им не препятствует инвалидность или состояние здоровья.
Подробнее о требованиях к маске штата Орегон >>
Семьи должны найти творческие способы проводить время вместе дома или на природе вдали от других. Если вы посещаете государственный парк или игровую площадку, пожалуйста, ответственно относитесь к отдыху, оставаясь местным (в пределах 50 миль от дома) и продолжая физически дистанцироваться.
Q: Следует ли нам отменить наши планы поездок?
A: В настоящее время не рекомендуется путешествовать на дальние расстояния.Если вам нужно выехать за пределы Орегона, не забывайте соблюдать дистанцию, избегать людных мест, носить маску и соблюдать правила гигиены рук. По возвращении рекомендуется также пройти 14 дней на карантине. Эти шаги могут иметь большое значение для сохранения здоровья вашей семьи и общества.
Эти шаги могут иметь большое значение для сохранения здоровья вашей семьи и общества.
В: Безопасно ли отправлять моего ребенка в школу?
A: Вирусы могут распространяться везде, где собираются люди. Пока что дети, похоже, болеют легче, чем взрослые, и это приносит облегчение.Должностные лица будут продолжать следить за ситуацией и делать то, что в интересах студентов, сотрудников и общественного здравоохранения. Чтобы помочь в принятии решений на 2020–21 учебный год, штат Орегон опубликовал показатели здоровья и безопасности в школах, которым необходимо соответствовать, чтобы предлагать любые виды очного обучения. Обратитесь в свой школьный округ, чтобы узнать больше о вариантах онлайн-обучения на 2020-2021 годы и обновлениях о возвращении в класс.
Важно, чтобы люди с симптомами (лихорадка, симптомы простуды и / или кашель) оставались дома.Это один из наиболее эффективных способов минимизировать воздействие.
Хорошие гигиенические привычки — лучшая защита для всех прямо сейчас, поэтому, пожалуйста, продолжайте говорить детям:
- Часто мойте руки водой с мылом в течение не менее 20 секунд.

- Прикрывайте кашель и чихание салфеткой или локтем (НЕ руками!).
- Часто мойте руки водой с мылом в течение не менее 20 секунд.
В: Могу ли я отправить ребенка в школу или детский сад с кашлем или насморком, но без температуры?
A: Дети с легкими респираторными симптомами, такими как незначительный кашель и / или насморк, могут ходить в школу или детский сад, если они чувствуют себя достаточно хорошо и у них нет температуры.Воспитатели должны поощрять частое мытье рук и учить детей прикрывать свой кашель и чихание, чтобы не заразить других.
В школах и детских учреждениях также есть инструкции о том, когда оставлять детей дома, которые теперь могут быть строже из-за опасений COVID-19, поэтому обязательно следуйте этим рекомендациям.
Вопрос: Что наша семья может сделать, чтобы обезопасить нас?
A: Поскольку вакцины нет, лучшее, что могут сделать люди, — это избегать заражения.
- Ограничьте контакты с людьми, которые живут за пределами вашего дома.
 Если вам необходимо выйти на публику, надевайте маску каждый раз, когда вы не можете находиться на расстоянии шести футов друг от друга.
Если вам необходимо выйти на публику, надевайте маску каждый раз, когда вы не можете находиться на расстоянии шести футов друг от друга. - Регулярно мойте руки водой с мылом в течение 20 секунд (продолжительность песни ABC) или используйте дезинфицирующее средство для рук, содержащее не менее 60% спирта.
- Избегайте тесного контакта с больными людьми.
- Оставайтесь дома, когда заболеете.
- Имейте под рукой двухнедельный запас еды, предметов первой необходимости и лекарств.
- Поскольку этот вирус продолжает распространяться, подумайте о способах безопасного вовлечения пожилых людей и людей с серьезными проблемами со здоровьем в общественные мероприятия и мероприятия. Оставайтесь на связи с помощью телефонных и видеозвонков, социальных сетей, электронной почты, рукописных заметок или специальной доставки, «думающей о вас».
- Ограничьте контакты с людьми, которые живут за пределами вашего дома.
***
Будьте в курсе того, что происходит с COVID-19:
Детская простуда: симптомы и средства правовой защиты
У малышей есть много чего ждать, от первой улыбки до первого слова. Тот, которого нет в списке? Ее первый ребенок простудился. Начало насморка может вызвать у молодых родителей шквал вопросов: как долго длится младенческая простуда? Что можно принимать младенцам при простуде? Но не волнуйтесь — в большинстве случаев детская простуда вполне поддается лечению. «Младенцы очень часто простужаются», — говорит Дин Блумберг, доктор медицинских наук, FAAP, начальник отдела детских инфекционных заболеваний детской больницы Калифорнийского университета в Дэвисе в Сакраменто, Калифорния. «Дети в возрасте до одного года в среднем болеют от четырех до шести простуд в год, если они не находятся в дневном стационаре. В этом случае они будут чаще контактировать с другими детьми и могут простудиться еще больше.Вот что можно сделать, чтобы облегчить симптомы простуды у ребенка, и когда вам понадобится помощь врача.
Тот, которого нет в списке? Ее первый ребенок простудился. Начало насморка может вызвать у молодых родителей шквал вопросов: как долго длится младенческая простуда? Что можно принимать младенцам при простуде? Но не волнуйтесь — в большинстве случаев детская простуда вполне поддается лечению. «Младенцы очень часто простужаются», — говорит Дин Блумберг, доктор медицинских наук, FAAP, начальник отдела детских инфекционных заболеваний детской больницы Калифорнийского университета в Дэвисе в Сакраменто, Калифорния. «Дети в возрасте до одного года в среднем болеют от четырех до шести простуд в год, если они не находятся в дневном стационаре. В этом случае они будут чаще контактировать с другими детьми и могут простудиться еще больше.Вот что можно сделать, чтобы облегчить симптомы простуды у ребенка, и когда вам понадобится помощь врача.
Мы все болели простудой и, вероятно, можем избавиться от стандартных симптомов, характерных для взрослых. Но детская простуда может по-разному повлиять на младенцев, говорит Блумберг. Вот некоторые общие симптомы детской простуды.
Вот некоторые общие симптомы детской простуды.
- Заложенность носа
- Чихание
- Кашель
- Насморк
- Лихорадка
- Раздражительность
- Снижение аппетита
- Апноэ (эпизоды отсутствия дыхания, которые возникают вместо кашля; если вы заметили это, обратитесь к врачу)
Детская простуда и другие болезни
Итак, как узнать, простужен ли ребенок или есть другое заболевание, например грипп? На самом деле есть несколько способов.«Грипп обычно сопровождается повышением температуры, более 102 градусов по Фаренгейту, — говорит Джина Познер, доктор медицинских наук, педиатр в Медицинском центре MemorialCare Orange Coast в Фаунтин-Вэлли, Калифорния. «У вашего ребенка могут быть и другие симптомы, помимо заложенности и кашля, например рвота или диарея». Кроме того, детская простуда обычно начинается медленнее, чем грипп, который, как правило, начинается внезапно. В конце концов, единственный верный способ узнать, простуда ли это, — это сделать лабораторный анализ мазка из носа в кабинете педиатра.
Видео по теме
Как долго длится детская простуда?
Ответ зависит от типа вируса, который вызывает у ребенка простуду. (Например, риновирус вызывает более короткий спектр симптомов, говорит Блумберг, тогда как аденовирус приводит к более длительным симптомам.) По его словам, младенческая простуда обычно длится от трех до семи дней, но может длиться до 10 дней или дольше.
Лучшее средство от детской простуды? Старый добрый TLC. «Антибиотики не помогают, потому что детская простуда не вызывается бактериями, и мы не разработали эффективных противовирусных препаратов, кроме гриппа», — говорит Блумберг.Самое важное, что нужно сделать при детской простуде, — это предотвратить обезвоживание ребенка. «Убедитесь, что он получает достаточно жидкости и достаточный объем мочи», — говорит Блумберг. (По данным Американской педиатрической академии, младенцы обычно смачивают подгузник каждые один-три часа, хотя, по данным Американской академии педиатрии, это нормально, если они больны, в два раза меньше. ) . Помните об этих детских средствах от простуды:
) . Помните об этих детских средствах от простуды:
Лекарство от простуды для младенцев
Педиатры обычно не рекомендуют использовать какие-либо лекарства от простуды, отпускаемые без рецепта.«У них недопустимо высокий уровень побочных эффектов, и они могут причинить вред детям», — говорит Блумберг. «Нет никаких доказательств того, что они действительно делают детей более комфортными».
Если температура вызывает у ребенка дискомфорт, Блумберг говорит, что вы можете помочь снизить температуру ребенка с помощью ацетаминофена (тайленола), если ребенку 2 месяца и старше, или ибупрофена (мотрин или адвил), если ребенку 6 месяцев и старше. «Многие дети могут иметь лихорадку, но их не беспокоит. В таком случае я бы не стал пытаться лечить это лекарством », — говорит он.
Натуральные домашние средства от детской простуды
Вместо того, чтобы использовать детское лекарство от простуды, попробуйте эти естественные лекарства от простуды:
• Создайте парилку. Если ваш ребенок сильно кашляет, отведите его в ванную, закройте дверь и переключите душ на горячий воздух, пока пар не заполнит комнату. По словам Блюмберга, влажность поможет разрушить слизь.
Если ваш ребенок сильно кашляет, отведите его в ванную, закройте дверь и переключите душ на горячий воздух, пока пар не заполнит комнату. По словам Блюмберга, влажность поможет разрушить слизь.
• Включите увлажнитель холодного тумана. Чтобы помочь ребенку лучше спать, используйте прохладный увлажнитель воздуха в детской для борьбы с естественным низким уровнем влажности в ночное время.Избегайте использования испарителей с горячей водой, поскольку они могут привести к ожогам.
• Отсасывающий носик ребенка. Когда заложенность мешает ребенку правильно дышать, удалите слизь с помощью всасывающей груши: просто сожмите грушу, чтобы создать всасывание, введите кончик в ноздрю ребенка и медленно отпустите. По словам Блюмберга, просто не кладите ребенку в нос другие устройства, так как это может привести к травме.
• Попробуйте солевые капли для носа. Иногда слизь у ребенка слишком густая, чтобы ее можно было эффективно отсосать. Сначала разбейте слизь, капнув ребенку несколько капель физиологического раствора в нос, а затем отсосите его.
Сначала разбейте слизь, капнув ребенку несколько капель физиологического раствора в нос, а затем отсосите его.
Когда отвести ребенка к врачу при простуде
Обычно вы можете справиться с детской простудой с помощью домашних средств, указанных выше, но иногда ей требуется медицинская помощь. Вот симптомы, на которые следует обратить внимание:
• Проблемы с дыханием. «Если ребенку трудно дышать или дышать очень быстро — настолько активно, что он сосет ребра, — это предупреждающий знак», — говорит Блумберг.
• Сильный кашель. Это может быть признаком того, что у вашего ребенка может быть что-то, кроме детской простуды, например коклюш, который может быть серьезным.
• Высокая температура. Если у ребенка младше 6 недель температура составляет 100,4 градуса по Фаренгейту или выше, по словам Познера, позвоните своему педиатру.
• Признаки обезвоживания. Если ребенок не мочится подгузник каждые шесть часов или около того, сообщите об этом своему педиатру.
Конечно, лучший способ обезопасить вашего малыша — это в первую очередь предотвратить появление детской простуды.Следуйте этим советам, чтобы помочь ребенку не простудиться:
• Держите больных людей подальше от ребенка. Помните, простуда заразна. «Если кто-то говорит, что у него слегка першит горло или что он в конце концов простудился, он может прийти в другой раз», — говорит Познер.
• Убедитесь, что люди моют руки, прежде чем прикасаться к ребенку. Вирусы могут задерживаться на руках людей и передаваться через прикосновение. «Особенно зимой, когда мы часто бываем на праздниках и детей разносят, они подвергаются риску заражения инфекциями», — говорит Блумберг.«Убедитесь, что люди моют руки перед тем, как взять ребенка на руки, чтобы предотвратить заражение».
• Попробуйте кормить грудью. Грудное вскармливание также помогает укрепить иммунитет, а это значит, что у вашего малыша меньше шансов простудиться.

 AIF.RU
AIF.RU










 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!

 Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.
Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.
 Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор.
Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор. Не стоит использовать парацетамол более 3-х суток подряд. При неэффективности препарата осуществляется его замена на другой.
Не стоит использовать парацетамол более 3-х суток подряд. При неэффективности препарата осуществляется его замена на другой.
 п. Дети должны как можно больше гулять: на свежем воздухе заразиться гриппом практически невозможно.
п. Дети должны как можно больше гулять: на свежем воздухе заразиться гриппом практически невозможно. Полезен салат из свежей капусты с подсолнечным маслом, содержащий большой запас витаминов и микроэлементов.
Полезен салат из свежей капусты с подсолнечным маслом, содержащий большой запас витаминов и микроэлементов.
 Некоторые микробы, в том числе вызывающие простуду и диарею, могут оставаться на поверхности в течение многих часов.
Некоторые микробы, в том числе вызывающие простуду и диарею, могут оставаться на поверхности в течение многих часов.

 Те немногие, что были сделаны детям, не показали никакой пользы.
Те немногие, что были сделаны детям, не показали никакой пользы.


 Дети могут дотронуться до глаз, носа или рта, не вымыв рук.Это наиболее распространенный способ распространения микробов.
Дети могут дотронуться до глаз, носа или рта, не вымыв рук.Это наиболее распространенный способ распространения микробов.
 Это для здоровых детей от 2 лет и старше, не получивших прививку от гриппа.
Это для здоровых детей от 2 лет и старше, не получивших прививку от гриппа. Лихорадка и дети ниже)
Лихорадка и дети ниже)



 Если вам необходимо выйти на публику, надевайте маску каждый раз, когда вы не можете находиться на расстоянии шести футов друг от друга.
Если вам необходимо выйти на публику, надевайте маску каждый раз, когда вы не можете находиться на расстоянии шести футов друг от друга.