Температура при ангине | Энциклопедия горла ГЕКСОРАЛ®
21.01.2021 г.
90 392
7 минут
Содержание:
Повышенная температура при ангине (остром тонзиллите) – такой же характерный симптом, как и боль в горле. Но иногда температура бывает высокой, а боль в горле не очень выражена1. Из-за этого люди не лечат заболевание, а пытаются просто «сбить» температуру – это небезопасно1,3. От чего зависит уровень температуры при тонзиллите, и что нужно делать, чтобы облегчить состояние?
Перед выяснением, какая температура бывает при ангине, нужно разобраться, что считать нормальной температурой, а что нет.
У детей и взрослых утренняя температура, измеренная в подмышечной впадине, должна быть меньше 37,20С2. Вечером допускается повышение температуры до 37,70С – это нормально, особенно для малышей2. Все, что выше, принято считать лихорадкой2.
Наверх к содержанию
Почему повышается температура
Лихорадка сопровождает большинство инфекционных заболеваний, в том числе острый тонзиллит2,3. Процессы, вызывающие повышение температуры тела, достаточно хорошо изучены. Их запускают особые вещества пирогены, которые могут попадать в организм извне (экзогенные пирогены) или синтезироваться внутри него (эндогенные пирогены).
Процессы, вызывающие повышение температуры тела, достаточно хорошо изучены. Их запускают особые вещества пирогены, которые могут попадать в организм извне (экзогенные пирогены) или синтезироваться внутри него (эндогенные пирогены).
Эндогенные пирогены – это вещества, которые попадают в кровь при разрушении иммунных клеток и клеток воспаленной слизистой оболочки горла2,3.
Экзогенными пирогенами в случае ангины могут быть различные микроорганизмы: вирусы, бактерии, грибы3. У малышей в возрасте от 3 месяцев до 3 лет тонзиллит чаще всего развивается при смешанных герпесвирусных инфекциях3. Когда ребенок достигает возраста 3-7 лет, вирусы уступают место бактериям, причем в 30% случаев болезнь вызывает бета-гемолитический стрептококк группы А3. Кроме того, миндалины часто поражают стрептококки других групп, стафилококки и т.д.1 У взрослых острый тонзиллит чаще бывает вирусным и сопутствует ОРВИ1.
Экзогенные и эндогенные пирогены воздействуют на находящийся в головном мозге центр терморегуляции2,3. В результате он начинает воспринимать нормальную температуру тела как пониженную и повышает уровень теплопродукции, что приводит к росту температуры тела2,3.
Наверх к содержанию
Лихорадка как показатель тяжести ангины
Уровень лихорадки при ангине связан с характером инфекции, тяжестью воспаления и общим состоянием организма1.
- При легком течении острого тонзиллита температура бывает субфебрильной (до 38,50С) и не держится дольше 2-3 суток. Боль в горле незначительная, общее состояние страдает мало – могут отмечаться легкая слабость и сонливость. Ангина чаще бывает катаральной, то есть ограничивается покраснением и отечностью миндалин.
- Симптомы фолликулярной ангины и температура 38,5-390С у взрослого человека говорят о среднетяжелом течении заболевания.
 Лихорадка продолжается 4-6 дней, сопровождается выраженной слабостью, ознобами, головной болью, ломотой в мышцах и суставах, свидетельствующей о значительной интоксикации. Боль в горле при глотании сильная. Миндалины красные, увеличены в размерах с россыпью наполненных гноем фолликулов или гнойными налетами. Шейные лимфатические узлы увеличиваются до 2 см и становятся болезненными при ощупывании.
Лихорадка продолжается 4-6 дней, сопровождается выраженной слабостью, ознобами, головной болью, ломотой в мышцах и суставах, свидетельствующей о значительной интоксикации. Боль в горле при глотании сильная. Миндалины красные, увеличены в размерах с россыпью наполненных гноем фолликулов или гнойными налетами. Шейные лимфатические узлы увеличиваются до 2 см и становятся болезненными при ощупывании. - При тяжелом тонзиллите лихорадка достигает 390С и выше. Интоксикация сильная, иногда она приводит к функциональным сбоям в работе сердца и почек. Боль в горле становится постоянной, сжимающей горло. Лимфатические узлы достигают в размерах 3 см. Нередко развиваются осложнения, такие как паратонзиллярный абсцесс, отит.
Температура может выступать одним из первых симптомов ангины. Так, при стрептококковом тонзиллите вначале появляются лихорадка до 390С, озноб, головная боль и только потом, через 2 дня, – боль в горле и другие типичные для воспаления миндалин симптомы1.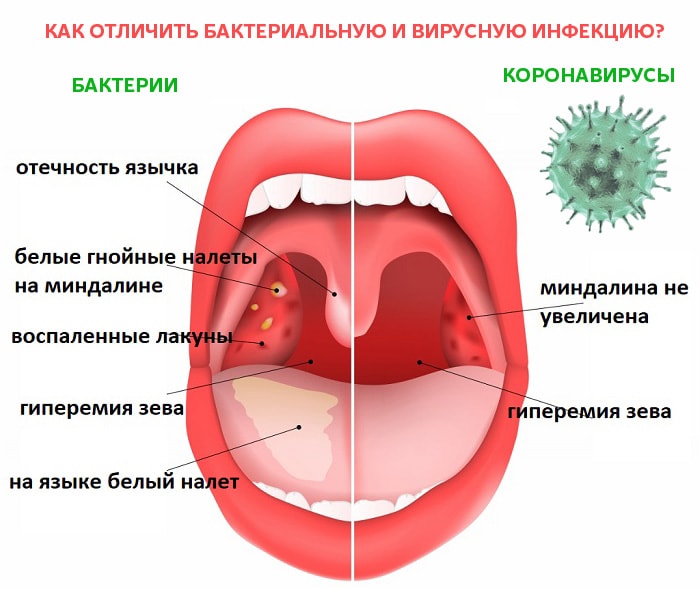
Уровень повышения температуры зависит от возраста. Так, в силу физиологических особенностей у маленьких детей и стариков лихорадочная реакция может быть менее выражена, чем у молодых людей1,3. Высоких цифр на градуснике не стоит ожидать также у больных с ослабленным иммунитетом3.
Наверх к содержанию
Что делать с температурой при ангине
Сама по себе лихорадка является защитной реакцией организма1,2. Она запускает целую цепь иммунных реакций, направленных на борьбу с инфекцией1,2. В результате микроорганизмы утрачивают часть своих патогенных свойств, перестают размножаться и погибают.
Сбивать температуру нужно только в особых случаях. Согласно рекомендациям ВОЗ, людям без хронических заболеваний жаропонижающая терапия показана только при повышении температуры до 390C1,2. При плохой переносимости жара, например, головной боли и ломоте в теле, а также тяжелых сопутствующих заболеваниях нервной, дыхательной и сердечно-сосудистой системы жаропонижающий препарат рекомендуют принимать, не дожидаясь повышения температуры до 380С2.
Температуру 380С обязательно нужно сбивать малышам (до 3 месяцев жизни) и детям, предрасположенным к судорогам и имеющим тяжелые сопутствующие заболевания2.
Внимание! При высокой температуре нужно обязательно вызывать врача на дом. Только он может оценить все симптомы болезни, поставить диагноз и назначить правильное лечение.
Сколько дней держится температура при ангине? Это во многом зависит от того, как быстро миндалины освобождаются от инфекции и продуктов воспаления3. Для быстрого очищения миндалин врачи рекомендуют местные процедуры, например, полоскания горла растворами и рассасывания таблеток с антисептиками3.
Для местной терапии острого тонзиллита предназначены препараты линейки ГЕКСОРАЛ®, обладающие антисептическим и противовоспалительным действием4,5,6,7,8. Очищение миндалин, уменьшение и ликвидация воспаления способствует нормализации температуры3.
Для полоскания горла можно использовать раствор ГЕКСОРАЛ®4. Он разрешен к применению не только у взрослых, но и у детей, начиная с трехлетнего возраста. Для орошения горла подойдет ГЕКСОРАЛ® аэрозоль5.
Он разрешен к применению не только у взрослых, но и у детей, начиная с трехлетнего возраста. Для орошения горла подойдет ГЕКСОРАЛ® аэрозоль5.
Традиционное лечение тонзиллита могут также дополнить таблетки для рассасывания ГЕКСОРАЛ® ТАБС6, ГЕКСОРАЛ® КЛАССИК7 и ГЕКСОРАЛ® ТАБС ЭКСТРА8. ГЕКСОРАЛ® ТАБС ЭКСТРА и ГЕКСОРАЛ® ТАБС6, кроме антисептика, содержат в своем составе анальгетик лидокаин, он поможет бороться с сильной болью в горле8.
Иногда местной терапии недостаточно, чтобы справиться с инфекцией. Тогда врач назначает общее лечение, которое может включать антибиотики, антигистаминные, противовоспалительные и другие препараты. Четкое следование рекомендациям позволяет успешно справиться с острым тонзиллитом и предотвратить развитие осложнений.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача.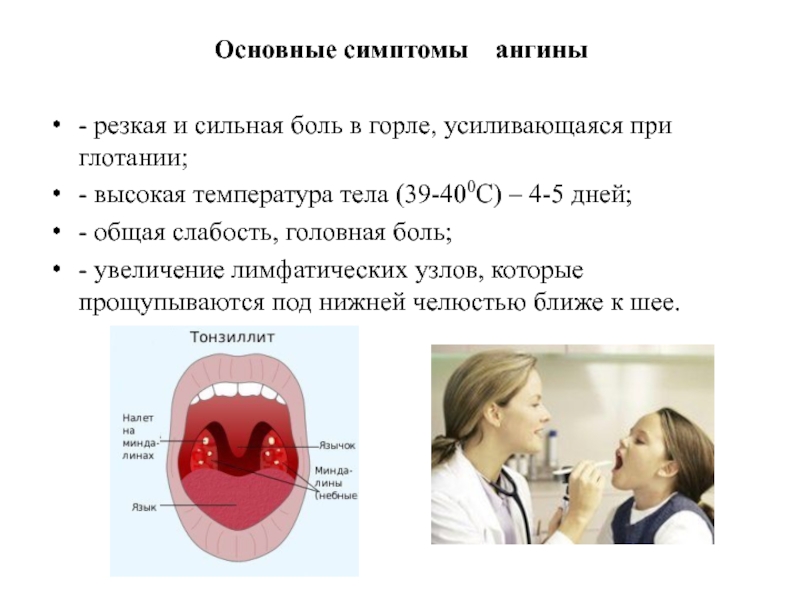 Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература
- Делягин В. М. Лихорадка (новые штрихи на древней картине) // Pediatrics. Consilium Medicum. — 2018. — №2. — С. 89-93
- Белан Ю. Б., Старикович М. В. Лихорадка в педиатрической практике // Лечащий врач. — 2017. — №1. — С. 40-43.
- Краснова Е. И., Хохлова Н. И., Проворова В. П., Евстропов А. Н. Дифференциальная диагностика и лечебная тактика при остром тонзиллите (ангине) на современном этапе // Лечащий врач. — 2018. — № 11. — С. 58-63.
- Инструкция по применению препарата ГЕКСОРАЛ® раствор.
- Инструкция по применению препарату ГЕКСОРАЛ® аэрозоль.
- Инструкция по применению препарата ГЕКСОРАЛ®ТАБС.
- Инструкция по применению препарата ГЕКСОРАЛ®КЛАССИК.
- Инструкция по применению препарата ГЕКСОРАЛ®ТАБС ЭКСТРА.
Наверх к содержанию
Вернуться назад
Ангина у ребенка – причины, симптомы и лечение
19/07/2020
Тот, кто думает, что ангина бывает только одного вида и лечится одинаково, тот не нюхал пороха.
Ангина ангине рознь. При каждом воспалении горла и миндалин виноват свой микроб, и на каждый вид ангины есть свое лекарство.
Бактериальная ангина
Болит горло так, что больно открыть рот и проглотить слюну. Миндалины поменяли цвет на ярко- красный, и увеличился размер миндалин. На миндалинах налеты белого и серого цвета. Температура высокая. Это бактериальная ангина. Провокатором такой ангины является золотистый стафилококк. Но чтоб не ошибиться, надо бы сдать анализ крови и взять посев из зева. Правильное лечение – и уже на 2–3 день ребенок веселый и бодрый.
Вирус Эпштейна — Барр
Температура высокая, нос заложен, а горло при этом не болит, да и миндалины почти обычного цвета, но сильно увеличились в размерах. На миндалинах толстый слой наложений. Иногда появляется сыпь на всем теле пятнами. На шее видны увеличенные лимфоузлы. Порой увеличиваются размеры печени и селезенки, что может привести к их разрыву. Ребенок вялый. Такую ангину вызывает злой вирус под названием Эпштейна – Барр.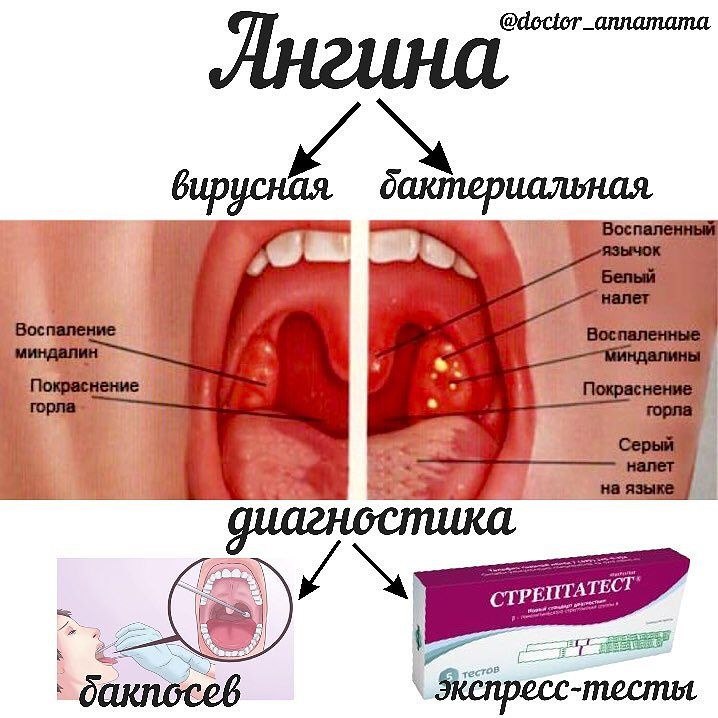
Мононуклеарная ангина
Мононуклеарную ангину детский врач может вылечить и без антибиотиков. Достаточно только лекарств, которые воздействуют на вирус Эпштейна – Барр и помогают легче перенести заболевание. Антибиотик назначают только при наличии осложненного течения инфекционного мононуклеоза. Но только не пенициллинового ряда. Иначе леопардовой сыпи по всему телу не избежать. Мононуклеарная ангина лечится за 7 дней. Уже на 5 день ребенку легче при своевременно начатом лечении.
Герпетическая ангина
Бывает герпетическая ангина. Горло болит, во рту много мелких язвочек. Температура высокая. Анализ крови поможет врачу правильно поставить диагноз и подобрать лечение. Вирусная ангина лечится за 5 дней. Врач наблюдает, чтобы не было осложнений.
Любая ангина опасна осложнениями. И чтобы их избежать, надо строго соблюдать рекомендации врача.
Ангина: симптомы, причины, лечение и профилактика
Каждый из нас хоть раз в жизни болел ангиной. Это заболевание можно относительно быстро вылечить, но можно столкнуться и с более тяжелыми его формами.
Содержание:
- Причины
- Симптомы
- Диагностика
- Виды ангины
- Вторичные ангины
- Ангина без температуры
- Осложнения
- Лечение
- Профилактика ангины
Причины
Ангину относят к острым инфекционным заболеваниям. При этом поражаются миндалины. Передается ангина воздушно-капельным путем. Главными возбудителями заболевания являются патогенные организмы: стрептококки, стафилококки, пневмококки, иногда – гемофильная палочка.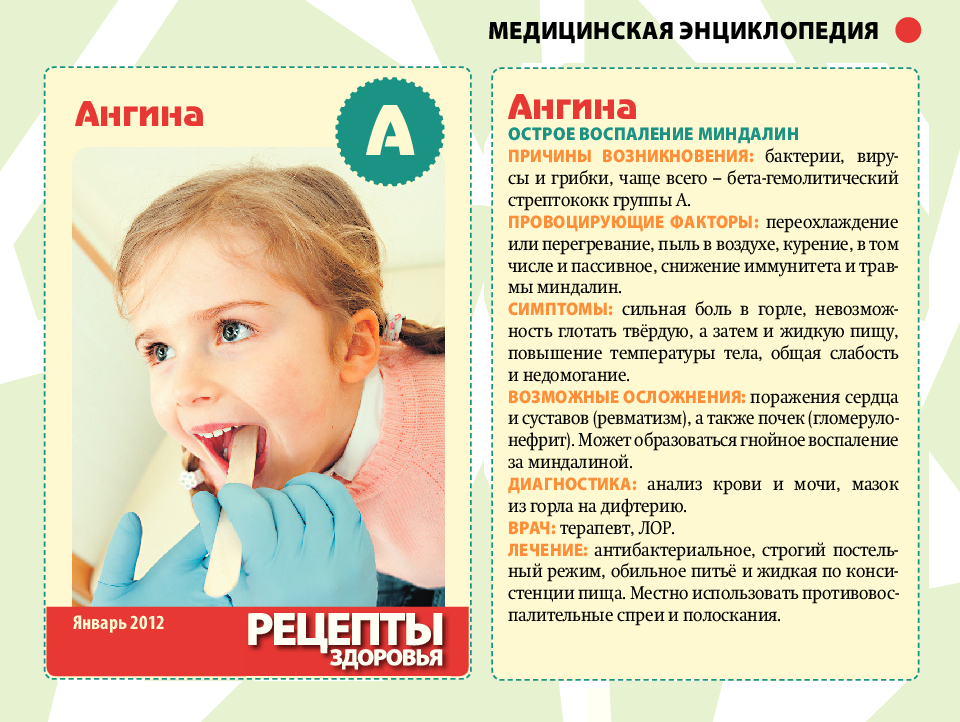
Симптомы
Каждый во время ангины сразу же ощущает боль при глотании, видит в зеркале покрасневшую слизистую глотки, начинает расти температура, ломит суставы, появляется мышечная боль, слабость, пропадает аппетит.
У заболевшего увеличиваются лимфатические узлы на шее, на миндалинах появляются гнойнички и скопления гноя. В зависимости от типа ангины симптоматика может меняться.
Ангина опасна своими осложнениями, если ее запустить или неправильно лечить.
Диагностика
Чтобы диагностировать ангину, необходимо обратиться к специалисту и сдать необходимые анализы: бактериальный посев из глотки и общий анализ крови. Иногда нужна еще магнитно-резонансная томография.
Виды ангины
Катаральная ангина – одна из самых распространенных. При этом заболевании у человека поднимается температура от 37 до 38 градусов, но не выше, чувствуется боль в горле, миндалины краснеют и отекают.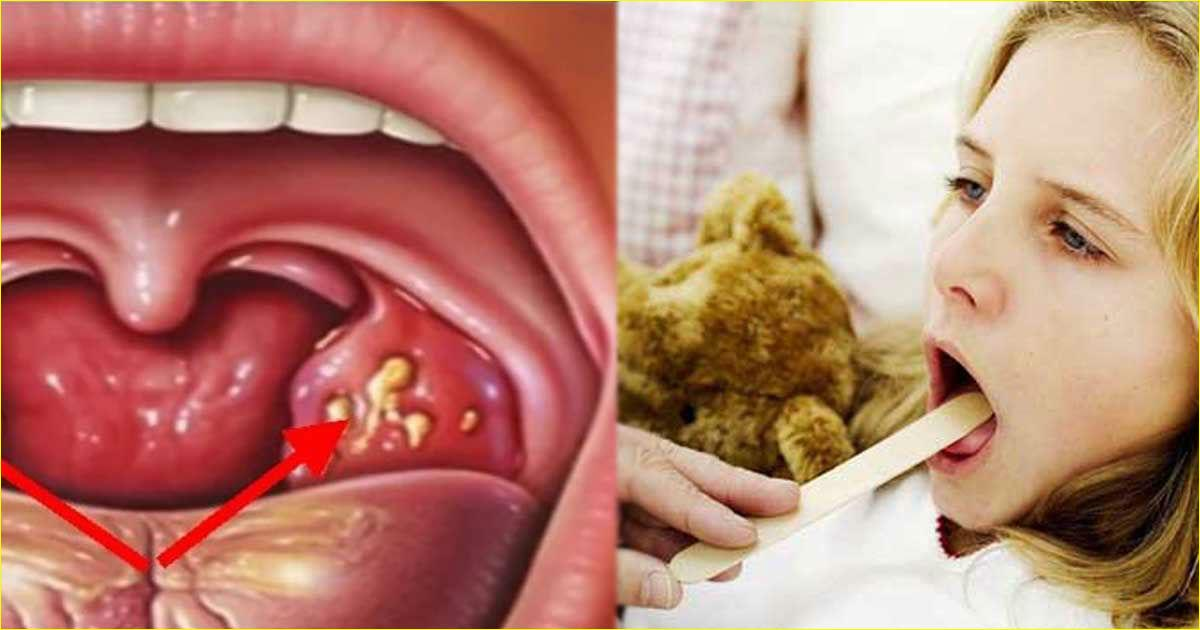
Лакунарная ангина – более серьезное заболевание. Характеризуется высокой температурой 39-40 градусов. Больной страдает от сильных болей в горле, интоксикации организма, проявления которой — слабость, головная боль, тошнота. Миндалины покрыты белым налетом, который можно легко снять шпателем.
Фолликулярная ангина – очень похожа на лакунарную по своим симптомам. Но при этом заболевании воспаляется фолликулярный аппарат миндалин: на них образуется скопление гноя.
Фиброзная ангина – это осложненный вариант двух выше названных, с той лишь разницей, что гной покрывает слизистую оболочку глотки и ротовой полости. Организм страдает от очень сильной интоксикации. Ее опасность в том, что заболевание при неправильном лечении может перейти во флегмонозный вариант, который не только тяжело протекает, но и чаще всего требует оперативного вмешательства.
Вторичные ангины
Вторичные ангины характеризуются тем, что проявляются другие специфические признаки основной болезни.
Вторичная ангина – это острое воспаление миндалин во время инфекционного заболевания. Такая ангина может возникнуть при дифтерии, кори, краснухе, инфекционном мононуклеозе, сифилисе.
Герпетическая ангина – ее вызывает тяжелая форма герпетической инфекции. Причем на глотке и миндалинах появляется сыпь, похожая на герпес.
Ангина без температуры
Заболевание может протекать без температуры, тем самым привлекая к себе меньше внимания больного – это и является опасным. Если ангины посещают вас часто, перешли в хроническую форму, то они могут проходить без жара. Также температура может оставаться в норме в период обострения.
Гнойная ангина
Гнойная ангина очень быстро дает о себе знать – появляются признаки интоксикации организма, такие как головная боль, боль в мышцах, сонливость, температура поднимается до 38-40 градусов.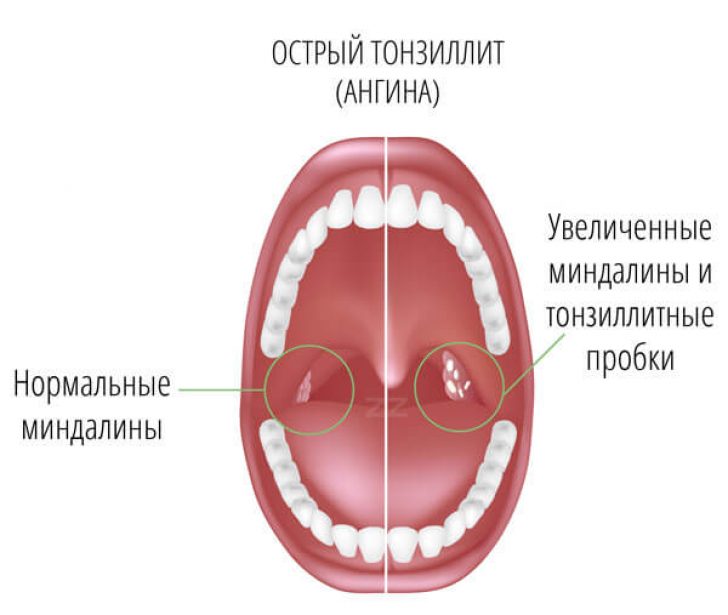 Во многих случаях виновата инфекция, а заражаются люди от других больных воздушно-капельным путем. Также гнойная ангина может возникать у больных гриппом, скарлатиной, корью, острым насморком.
Во многих случаях виновата инфекция, а заражаются люди от других больных воздушно-капельным путем. Также гнойная ангина может возникать у больных гриппом, скарлатиной, корью, острым насморком.
Осложнения
Не лечить ангину или легкомысленно относиться к своему состоянию во время этой болезни чревато опасными последствиями. Например, может начаться абсцесс глотки – в горле образуются большие полости, заполненные гноем. Инфекция может уйти в грудную клетку или в мозг, вызвав воспаление. Может начаться инфекционно-токсический шок, сепсис, ангина может дать осложнение на сердце, почки, суставы.
Лечение
Начинать нужно с обращения к врачу-отоларингологу, чтобы он смог увидеть реальную картину болезни. Народные средства и различные полоскания не вылечат ангину, они могут лишь на какое-то время облегчить состояние. Ангину лечат только антибиотиками, если медлить и тянуть – такие действия могут привести к поражению сердца, почек и суставов.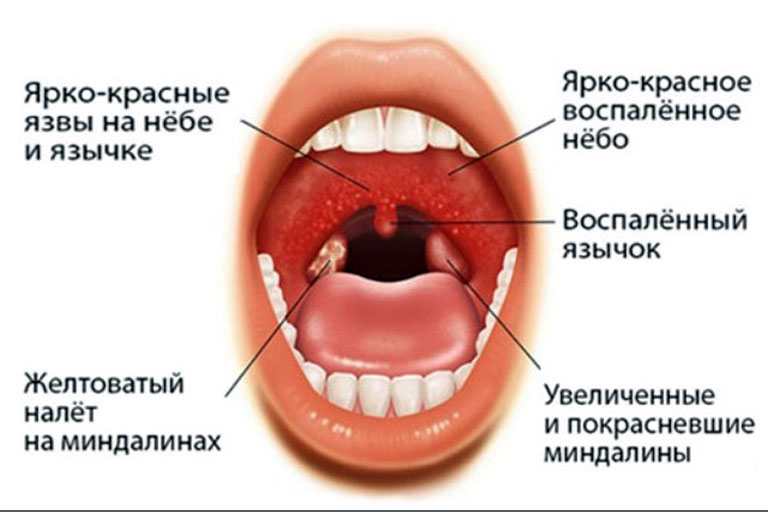
Лечить ангину дома можно при средней и легкой степени тяжести, строго выполняя все рекомендации врача. Некротическая ангина требует госпитализации — с ней шутки плохи.
Если больной пропил курс антибиотиков, после этого врач назначает анализ крови и мочи, чтобы проконтролировать качество лечения и его результат.
При правильном лечении состояние больного улучшается уже на второй день. Но прекращать пить лекарства нельзя, необходимо принимать их весь назначенный курс. Иначе могут возникнуть осложнения, а хроническая инфекция будет развиваться и дальше.
К сожалению, лакунарная и фолликулярная ангина во многих случаях являются причиной развития хронического тонзиллита.
Профилактика ангины
Чтобы избежать заболевания ангиной, соблюдайте правила личной гигиены, пользуйтесь только своей посудой и банными принадлежностями.
Чтобы укрепить иммунитет, придерживайтесь сбалансированного питания, занимайтесь спортом.
Не забывайте о визитах к стоматологу, избавляйтесь от разных очагов инфекции – кариозных зубов, фурункулеза, гайморита.
Избегайте контакта с людьми, заболевшими ангиной.
ЧИТАЙТЕ ТАКЖЕ
Какой раствор для полоскания горла выбрать, и как правильно полоскать горло в домашних условиях.
Ангина: сложные вопросы о простой болезни- Яррег
Ангина – острое инфекционное заболевание всего организма. Для него наиболее характерно воспаление нёбных миндалин (гланд). Возбудителем заболевания в большинстве случаев является стрептококк.
Нередко больные приходят на приём к врачу и говорят, что у них частые ангины, однако выясняется, что за них они принимают любые неприятные ощущения и боли в горле.
Ангине присуще острое начало: высокая температура, резкая боль в горле, усиливающаяся при глотании, увеличение подчелюстных лимфоузлов. Также частым признаком ангины являются налёты на нёбных миндалинах белого цвета различной формы, в особенностях которых разберётся только врач (ведь налёты бывают при дифтерии, мононуклеозе и других заболеваниях). Ни насморка, ни кашля, что характерно при ОРВИ, при ангине обычно не бывает. Ангина – заболевание коварное, чреватое такими осложнениями, как миокардит (поражение сердечной мышцы), артрит (заболевание суставов), заболевания почек. Именно поэтому так важно своевременно обратиться к врачу. Только он должен и может поставить правильный диагноз и назначить лечение.
Также частым признаком ангины являются налёты на нёбных миндалинах белого цвета различной формы, в особенностях которых разберётся только врач (ведь налёты бывают при дифтерии, мононуклеозе и других заболеваниях). Ни насморка, ни кашля, что характерно при ОРВИ, при ангине обычно не бывает. Ангина – заболевание коварное, чреватое такими осложнениями, как миокардит (поражение сердечной мышцы), артрит (заболевание суставов), заболевания почек. Именно поэтому так важно своевременно обратиться к врачу. Только он должен и может поставить правильный диагноз и назначить лечение.
ДО ПРИХОДА ВРАЧА
Ангина заразна, лучше всего на время болезни переселить больного в отдельную комнату или отгородить его постель в общей комнате ширмой. Соблюдать постельный режим обязательно. Кроме того, у больного должна быть отдельная посуда, которую после каждого пользования следует кипятить или обдавать крутым кипятком. Больному следует иметь отдельное полотенце, а также носовой платок, которым надо пользоваться при кашле и чихании, прикрывая им рот.
Помещение, в котором находится больной, нужно чаще проветривать, проводить в нём влажную уборку, чтобы не поднималась в воздух содержащая микробы пыль. Диета должна быть щадящая – тёплая (не горячая!) пища (суп, жидкая каша, яйца всмятку и пр.), обильное питье (молоко, чай, клюквенный морс). Исключить острую, солёную и твердую пищу (печенье, сухари, котлеты с поджаристой корочкой).
Очень важно сразу же начать полоскать горло для уменьшения болей и удаления гноя. Причём значение имеет не столько количество жидкости, сколько частота полоскания – по 1/3 – 1/2 стакана каждые 30 – 60 минут. Для полоскания горла чаще всего используют бледно-розовый раствор марганца, раствор фурацилина. Кроме того, можно лечить горло тёплым настоем шалфея или ромашки. Для его приготовления берут 1 столовую ложку растения, заливают стаканом кипящей воды и настаивают в течение 10 минут. Полученный настой процеживают через марлю.
Жевание прополиса хорошо помогает в любой стадии болезни. После еды нужно медленно жевать его кусочки величиной с ноготь.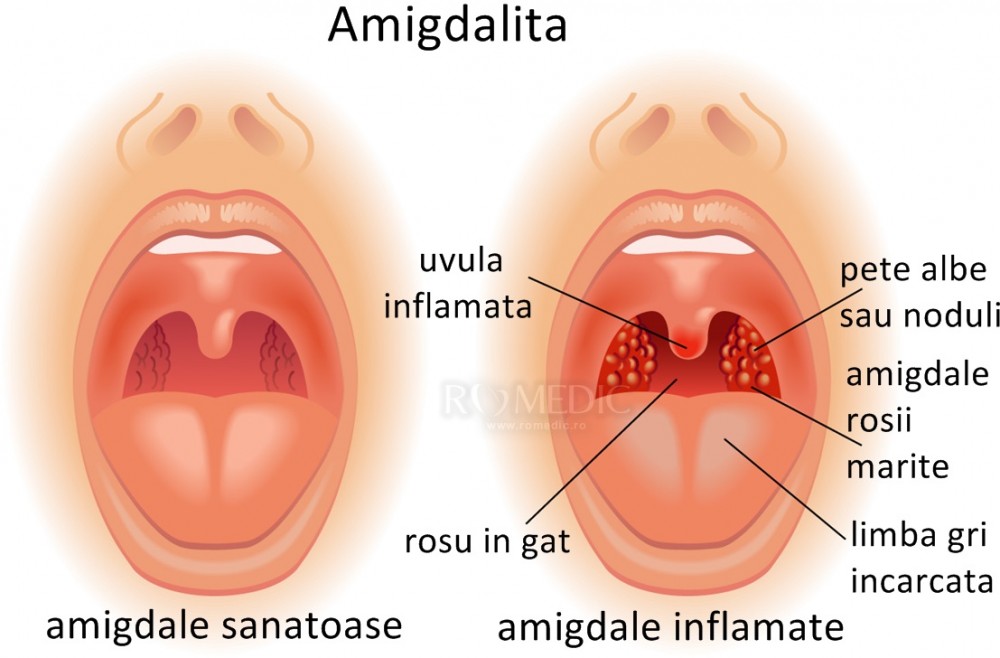 За день нужно «съесть» около 5 г. Чтобы отличить хороший прополис от старого и менее сильного, следует знать, что при жевании свежего во рту чувствуется несильное жжение и онемение языка. Использовать это средство можно при условии, что нет аллергии на мёд.
За день нужно «съесть» около 5 г. Чтобы отличить хороший прополис от старого и менее сильного, следует знать, что при жевании свежего во рту чувствуется несильное жжение и онемение языка. Использовать это средство можно при условии, что нет аллергии на мёд.
Если температура снизилась, поставьте на 2 часа спиртовой компресс на шею (спирт смешивают с водой в соотношении 1:1). Можно сделать частую йодную сетку на коже шеи в области лимфоузлов и повязать лёгкий шерстяной шарфик для сухого тепла. Хороший эффект даёт компресс из концентрированного раствора питьевой соды – в 1/4 стакана горячей воды (только не кипятка) хорошенько размешайте чайную ложку соды. Заранее приготовьте сложенную в 4 – 6 слоев марлю 10х6 см, кусочек целлофана (чуть больше марли), вату, шарфик. Обильно смочите марлю содовым раствором, слегка отожмите и положите на шею, затем целлофан, вату, шарф. Снять через 2 часа.
ПРОФИЛАКТИКА
АНГИНЫ
Одним из факторов, предрасполагающих к заболеванию ангиной, могут быть больные зубы, в которых всегда скапливаются микробы.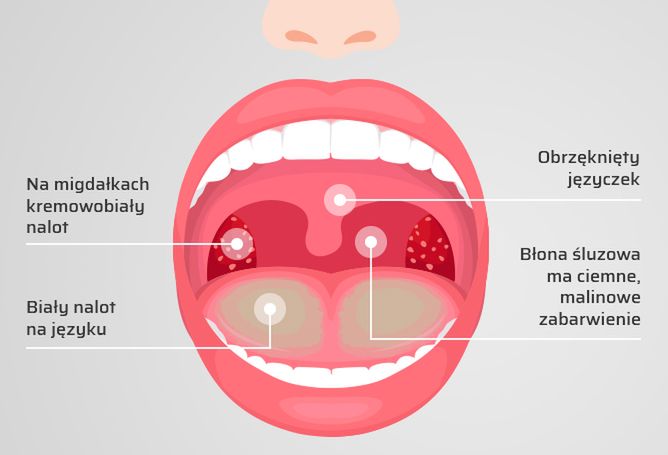 Поэтому своевременно лечите их, следите за чистотой полости рта – ежедневно чистите зубы, полощите рот после еды.
Поэтому своевременно лечите их, следите за чистотой полости рта – ежедневно чистите зубы, полощите рот после еды.
Еще одним фактором является охлаждение организма – ношение недостаточно тёплой одежды в холодное время года. Некоторым особенно летом в жаркую погоду достаточно выпить холодной воды, съесть мороженое, чтобы заболеть ангиной. Поэтому, чтобы этого избежать, надо повышать сопротивляемость организма. Проводить систематическое общее и местное закаливание с тем, чтобы приучить организм быстро и без вреда для здоровья приспосабливаться к холоду, жаре, сильному ветру. Хорошо закаливают воздушные и солнечные ванны, водные процедуры (обтирания, обливания, душ и пр.), зарядка, занятия спортом, просто пребывание на свежем воздухе. Закаливанию способствует также правильный (по сезону) выбор одежды.
Для повышения устойчивости слизистой оболочки глотки к заболеваниям полезны систематические полоскания горла водой. При этом температуру воды при каждом полоскании постепенно снижают (от теплой до холодной). Закаливает и укрепляет слабое горло и рыхлые миндалины вода с натуральной морской солью (столовая ложка на стакан кипячёной воды). Полоскать надо ежедневно утром и вечером, особенно в сырое и холодное время года. Но не тогда, когда вы уже заболели!
Закаливает и укрепляет слабое горло и рыхлые миндалины вода с натуральной морской солью (столовая ложка на стакан кипячёной воды). Полоскать надо ежедневно утром и вечером, особенно в сырое и холодное время года. Но не тогда, когда вы уже заболели!
АПТЕКА НА ГРЯДКЕ
Рецепт 1. Сок сырой красной свёклы разведите водой. Раствор должен быть приятным на вкус, полощите горло.
Рецепт 2. Отвар свёклы. Свёклу средних размеров заливают водой и варят до мягкости. Получившийся бульон охлаждают, процеживают и используют для полоскания.
Рецепт 3. 2 – 3 измельчённых зубчика чеснока залить стаканом кипятка, настаивать 1 час, полоскать.
Рецепт 4. Лук репчатый. Свежий сок употреблять при ангине по 1 чайной ложке 3 – 4 раза в день.
Рецепт 5. Прополисовая мазь. 100 г сливочного масла в чистой эмалированной посуде расплавляют, доводят до кипения. Охлаждают до 60 градусов и добавляют 10 г размельчённого прополиса, нагревают до 80 градусов при непрерывном помешивании 10 минут, фильтруют. Остывшая мазь готова к употреблению. Хранить мазь в стеклянной посуде в холодном тёмном месте. 10-процентная прополисовая мазь, приготовленная на сливочном масле, рекомендуется и для приёма внутрь при воспалении лёгких, ангине и даже при комплексном лечении туберкулёза по 10 г 2 – 3 раза в день за 1,5 часа до еды или через 1,5 часа после еды с тёплым молоком.
Остывшая мазь готова к употреблению. Хранить мазь в стеклянной посуде в холодном тёмном месте. 10-процентная прополисовая мазь, приготовленная на сливочном масле, рекомендуется и для приёма внутрь при воспалении лёгких, ангине и даже при комплексном лечении туберкулёза по 10 г 2 – 3 раза в день за 1,5 часа до еды или через 1,5 часа после еды с тёплым молоком.
ЦЕЛЕБНОЕ ЛУКОШКО
Рецепт 1. 1 столовую ложку ромашки, 1 столовую ложку мёда залить 250 мл кипятка. Применять в качестве полоскания.
Рецепт 2. Бузина. 3 – 4 ложки цветков залить стаканом кипятка, кипятить 5 минут на слабом огне, охладить, процедить. Отваром полощут горло при ангине, кашле, воспалении полости рта.
Рецепт 3. Черника. Густой отвар плодов: 100 г сухих плодов залить 0,5 л воды, кипятить, пока количество воды не уменьшится до 0,3 л. Полоскать горло.
Рецепт 4. Фиалка душистая. Настойка на спирту. 25 г цветков на 10 мл спирта. Принимать по 20 – 30 мл настойки 3 раза в день перед едой. Полоскание: 10 мл настойки на 1 стакан теплой воды – после еды и на ночь.
Полоскание: 10 мл настойки на 1 стакан теплой воды – после еды и на ночь.
Рецепт 5. Лимон. При начинающейся ангине народная медицина рекомендует медленно жевать лимон, особенно цедру. После этого в течение 1 часа не есть. Повторить через 3 часа.
Рецепт 6. Отвар коры ивы. На 1 стакан воды 15 г мелко нарезанной коры, кипятить 10 – 15 минут, процедить. Полоскать горло.
Своими испытанными способами борьбы с болезнями вы можете поделиться по телефонам: 72-77-43, 32-96-47, 72-94-75. Будьте здоровы!
Как отличить ОРЗ, ОРВИ, аллергию и коронавирус COVID-19 : ПОЗИТИВМЕД
Что скрывается за аббревиатурой ОРЗ
ОРЗ в быту означает состояние, при котором есть насморк, кашель, боль в горле и повышение температуры тела. ОРЗ расшифровывается как острое респираторное заболевание.
Острое — значит, возникающее внезапно или в короткий промежуток времени.
Респираторное — имеется ввиду место локализации воспаления, дыхательные пути.
Заболевание — означает наличие болезни у конкретного человека.
Но стоит учитывать, что заболеваний имеющих схожие симптомы как при ОРЗ, десятки и сотни. Соответственно столько же и будет диагнозов. И поэтому ОРЗ — это термин, объединяющий в себе многочисленные болезни со схожими симптомами. Но требующие различный подход к лечению каждого из них.
Наиболее частыми причинами ОРЗ являются:
- Вирусы — тогда ставится диагноз ОРВИ
- бактерии
- переохлаждение / простуда
- аллергия
Расскажу подробнее, как отличить одно от другого.
ОРЗ и ОРВИ — в чем разница
99% всех ОРЗ — это именно ОРВИ. 99% ОРВИ не требует лечения в больницах и не требует использования каких-либо специфических препаратов, воздействующих на вирус. Лечение ОРВИ почти всегда симптоматическое, т.к. нет дешевых и эффективных противовирусных средств. А те что известны имеют свои показания и противопоказания. Да и особой нужды в них нет, поскольку человеческий организм при создании определенных условий и небольшой помощи успешно справляется с респираторными вирусами.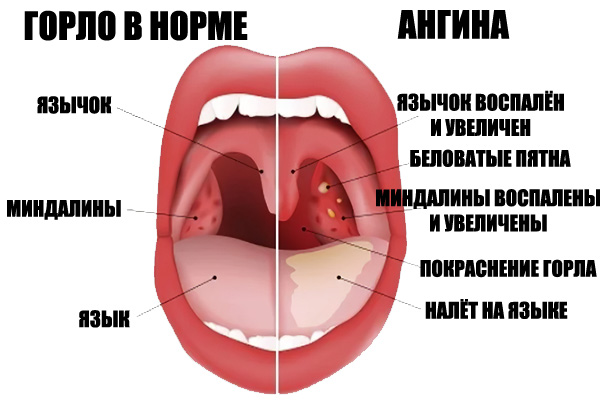
Известно более 200 видов вирусов вызывающих симптомы ОРВИ. Наиболее распространены вирусы гриппа (А,В,С, птичий, свиной), парагриппа, аденовирусы, коронаровирусы, риновирусы, РС-вирусы, энтеровирусы, ВЭБ и др. Эти возбудители вызывают более или менее схожие симптомы. Поэтому они объединены в ОРВИ, т.е. источником инфекции является больной человек.
Симптомы ОРВИ:
- Повышение температуры тела
- Озноб
- Головная боль
- Общее недомогание
- Потеря аппетита
- Поражение слизистой дыхательных путей: ринит, тонзиллит, фарингит, ларинготрахеит, бронхит, конъюнктивит
- Также могут возникать бактериальные осложнения в виде синусита, отита, пневмонии
Пару слов о том, сколько держится температура при ОРВИ. Обычно симптомы ОРВИ сохраняются 3-7дней. Инкубационный период 1-10дней. Период заразности 3-5-7дней. Как говорилось выше, в большинстве случаев лечение ОРВИ — симптоматическое и проводится в домашних условиях. Но отсутствие улучшений на 4-ый день, а также, если температура при ОРВИ сохраняется выше нормальной на 7-й день — это однозначный повод для встречи с врачом.
Но отсутствие улучшений на 4-ый день, а также, если температура при ОРВИ сохраняется выше нормальной на 7-й день — это однозначный повод для встречи с врачом.
Про бактериальные ОРЗ и про антибиотики
Часто пациенты формулируют вопрос про «бактериальные ОРВИ». Но учитывая вышесказанное — правильнее говорить не бактериальные ОРВИ, а бактериальные ОРЗ. Т. к. мы уже выяснили, что ОРВИ — это вирусное ОРЗ и к бактериям отношения не имеет.
Каковы симптомы бактериального ОРЗ:
- Вялость
- Слабость
- Снижение аппетита
- Несоответствие выраженности конкретных симптомов реальной тяжести состояния. Т.е. вроде бы и температура тела невысокая, насморк несильный и кашель нечастый, а лежит пластом.
- Жажда. При ОРВИ она наблюдается редко, но жажда в сочетании с бледностью кожи — признак бактериальной инфекции
- Боль. В принципе, не характерна для ОРВИ, поэтому если вдруг сильно заболело ухо, горло, нос, лоб, и это очень волнует ребенка, то это всегда повод, чтобы подумать о бактериальной инфекции.
 Например, при ангине симптомы тонзиллита есть, а признаков ОРВИ нет.
Например, при ангине симптомы тонзиллита есть, а признаков ОРВИ нет. - Гной. Гнойная мокрота, гнойные выделения из носа, гнойные налеты на миндалинах – признак бактериальной инфекции.
- Кашель. Частый, как правило сухой, не приносящий облегчения, усиливающийся при физической нагрузке и плаче, с отдышкой.
- Лихорадка. При бактериальной ОРЗ характерно, что при повышении температуры тела практически не помогают или очень ненадолго помогают жаропонижающие средства.
- Лимфаденопатия. Увеличение и болезненность подчелюстных и переднешейных лимфоузлов.
В случае бактериального ОРЗ лечение назначает врач. Обычно, это антибиотики. Ни в коем случае не стоит заниматься самолечением. Так как неверно выбранный медикамент может только усугубить ситуацию.
ОРЗ при переохлаждении или простуде
Верхние дыхательные пути являются источником жизни для огромного количества разных микроорганизмов (мирные, патогенные и условно-патогенные), прежде всего бактерий. Их существование и размножение сдерживается и регулируется силами местного иммунитета. В результате резкого переохлаждения происходит резкий спазм сосудов и нарушается кровоснабжение слизистой оболочки дыхательных путей, что приводит к снижению активности местного иммунитета, из-за чего активизируется патогенная и условно-патогенная флора т.к. нет сдерживающих сил.
Их существование и размножение сдерживается и регулируется силами местного иммунитета. В результате резкого переохлаждения происходит резкий спазм сосудов и нарушается кровоснабжение слизистой оболочки дыхательных путей, что приводит к снижению активности местного иммунитета, из-за чего активизируется патогенная и условно-патогенная флора т.к. нет сдерживающих сил.
Насколько сильно будут или вовсе не будут выражены симптомы простуды — зависит от индивидуальных особенностей каждого конкретного человека. Например:
- от количества и видового разнообразия патогенной и условно-патогенной флоры
- насколько сильно произошел спазм сосудов и нарушилось кровоснабжение
- состояние местного иммунитета до переохлаждения
- длительность и интенсивность простудного фактора.
Т.е. признаки простуды у разных людей могут быть разной степени выраженности.
Принципиальная особенность простудных болезней — их незаразность. Ведь бактерии начали размножаться лишь потому, что ослаб местный иммунитет. Т.е. когда вы с ребенком сидели дома, и вдруг у него появился насморк и кашель, и при этом никто к вам в гости не приходил, можно, проанализировав ситуацию, понять что это-простуда. Простудиться сидя дома можно разными путями: окна были везде открыты, после купания недостаточно укутали, ребенок мог выпить/съесть холодного из холодильника и т.д.
Т.е. когда вы с ребенком сидели дома, и вдруг у него появился насморк и кашель, и при этом никто к вам в гости не приходил, можно, проанализировав ситуацию, понять что это-простуда. Простудиться сидя дома можно разными путями: окна были везде открыты, после купания недостаточно укутали, ребенок мог выпить/съесть холодного из холодильника и т.д.
Лечение простуды обычно является симптоматическим. Т.е. назначается доктором в зависимости от проявившихся симптомов.
Как отличить аллергию от ОРЗ
Традиционно аллергическая реакция возникает примерно так. Некое вещество извне — аллерген — при попадании в организм воспринимается нашим иммунитетом как чужеродный агент-антиген. В защиту от антигена, вырабатываются антитела. При повторном попадании этого же антигена в организм и его взаимодействие с уже выработанными антителами и возникает аллергическая реакция.
В зависимости от способа контакта с аллергеном выделяют разные типы аллергии:
- аллерген можно съесть, что провоцирует пищевую аллергическую реакцию
- аллерген может вступить в контакт с кожей, тогда возникает контактная аллергия
- аллерген может содержаться во вдыхаемом воздухе, что провоцирует аллергическую реакцию в слизистой дыхательных путей — респираторный аллергоз, аллергический ринит, аллергический риносинусит и т.
 д.
д.
С ОРЗ часто путают именно третий вариант аллергии. Как же отличить аллергию от ОРЗ? Принципиальной диагностической особенностью респираторного аллергоза являются выраженные симптомы поражения респираторного тракта, когда есть насморк и/или кашель, проявляющиеся очень быстро, но при этом отсутствуют признаки общего инфекционного токсикоза (не нарушено общее самочувствие, сохранена активность, сохранен аппетит, нормальная температура тела).
Лечение при аллергическом рините, риносинусите, аллергозе и пр. назначает врач. Доктор подберет подходящие противоаллергические препараты и даст необходимые рекомендации. По возможности постарайтесь избавиться от источника аллергена.
Как отличить ОРВИ от коронавируса
О том, как отличить ОРЗ и ОРВИ я рассказала выше. А как же отличить ОРВИ от коронавируса? COVID-19 — напасть, которая, словно цунами, неожиданно обрушилась на население нашей страны этой весной, заставило даже самых равнодушных жителей этой планеты заглянуть в интернет и поинтересоваться, каковы же симптомы коронавируса и как отличить его от обычного ОРЗ.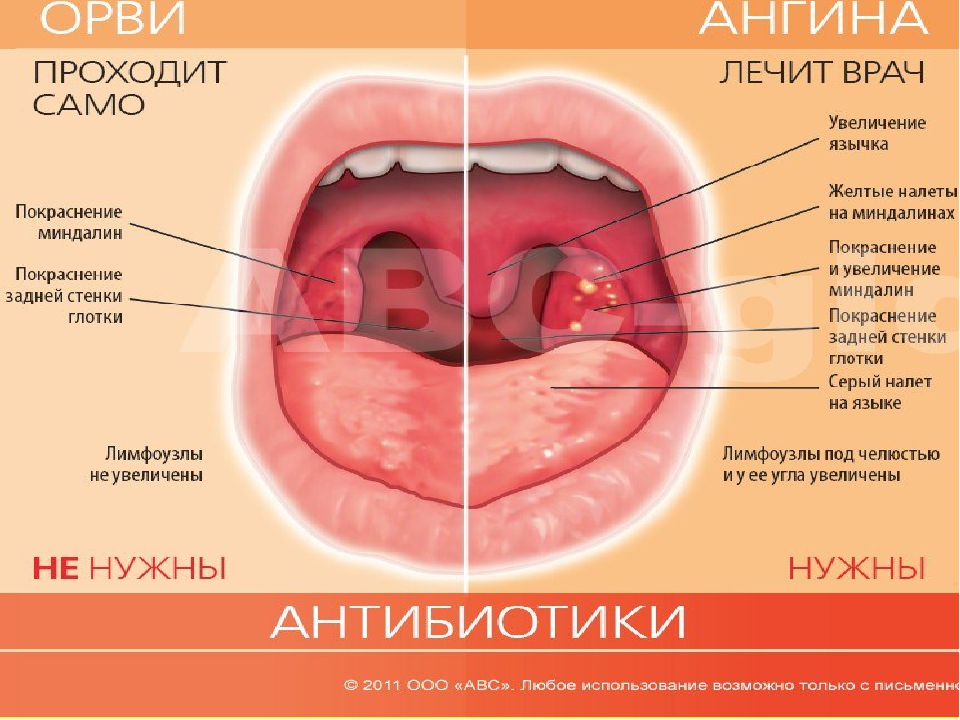 Радует, что дети все же по статистике реже болеют коронавирусом.
Радует, что дети все же по статистике реже болеют коронавирусом.
Covid-19 чаще всего проявляется высокой температурой, сухим кашлем и затруднением дыхания. На сегодняший день всеми медиками рекомендацуется обратиться к врачу, если имеется хотя бы один из этих симптомов.
Температура и кашель, кроме COVID-19, также являются основными признаками бактериального ОРЗ или гриппа. А вот затруднение дыхания при этих заболеваниях встречается реже. Т.е. самое важное различие, которое наблюдается при коронавирусе и реже встречается при других ОРЗ – затруднение дыхания.
Приведу вам в помощь замечательную табличку, которая попалась мне в интернете
Когда нужно обращаться за медицинской помощью
При любом состоянии, не укладывающемся в привычную картину ОРЗ, рекомендуется обратиться к врачу. Если у больного ОРЗ, вдруг возникли симптомы:
- потеря сознания,
- судороги,
- признаки дыхательной недостаточности (затрудненное дыхание,отдышка)
- интенсивная боль где угодно, явно беспокоющая ребенка или взрослого
- даже просто умеренная боль в горле при отсутствии насморка
- умеренная головная боль в сочетании с рвотой
- отечность шеи
- сыпь — любая
- температура тела выше 39 градусов, которая не снижается через 30минут после применения жаропонижающих средств
- любое повышение температуры тела в сочетании с ознобом и бледностью кожи
- обезвоживание — сухой язык, плач без слез, отсутствие мочи более 6 часов, рвота, отказ от питья.

Срочно обратитесь к врачу!
Меры профилактики ОРЗ
Профилактика ОРЗ помогает значительно снизить заболеваемость среди детей и взрослых. Одной из самых действующих мер является создание специфического иммунитета посредством вакцинации с учетом индивидуальны особенностей организма.
Постарайтесь поддерживать оптимальную влажность и температуру в доме.Частая влажная уборка помещений помогает поддерживать местный иммунитет. Обязательно регулярно проветривайте своё жилище.
В целом, следование рекомендациям профилактики ОРЗ, также станут профилактикой многих других заболеваний. Закаляйтесь в пределах разумного, занимайтесь спортом, соблюдайте диету, чаще гуляйте, ведите здоровый образ жизни и болезни отступят надолго, если не навсегда.
Здоровья вам и вашим малышам! А в случае недомоганий или возникновения вопросов — жду вас у себя на приеме в ПОЗИТИВМЕД.
Что мы знаем об ангине. Стоит ли принимать антибиотик при ангине :: АЦМД
Как часто на улице можно услышать фразу: «У меня болит горло.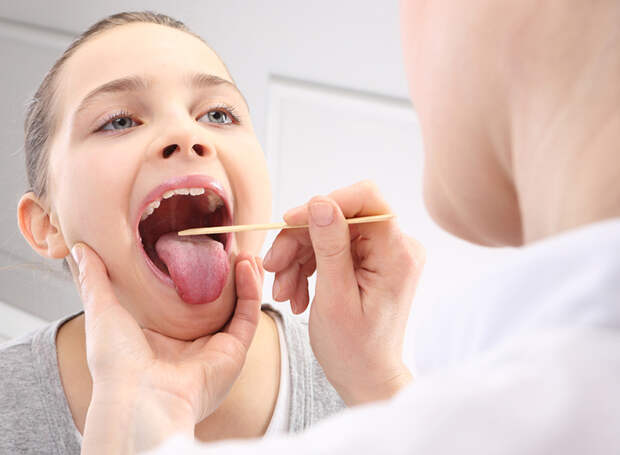 Опять ангина. Пойду зайду в аптеку и куплю антибиотик, надо же лечиться». И никто из этих людей не задумывается — правда ли у них ангина? И надо ли им в данной ситуации антибиотик (не говоря уже о таких подробностях, как какой именно препарат?) А сейчас, в сырую холодную погоду, таких ситуаций стало намного больше.
Опять ангина. Пойду зайду в аптеку и куплю антибиотик, надо же лечиться». И никто из этих людей не задумывается — правда ли у них ангина? И надо ли им в данной ситуации антибиотик (не говоря уже о таких подробностях, как какой именно препарат?) А сейчас, в сырую холодную погоду, таких ситуаций стало намного больше.
Так давайте же разберемся вместе: всегда ли боль в горле – это ангина, в каком случае необходимо начинать принимать антибиотик.
Ангина это:
Итак, ангина – это инфекционное заболевание, основным симптомом которого действительно является боль в горле. Начинается внезапным ознобом с повышением температуры тела до 40*С и проявлением интоксикации – общая слабость, ломота в теле, головная боль, может быть боль в суставах, сердце, мышцах, осиплость голоса, увеличение лимфатических узлов в подчелюстной области, иногда даже диспепсические явления.
При осмотре горла можно увидеть значительное покраснение и отек небных миндалин, наличие белого налета или гнойных пробок в лакунах. В зависимости от состояния небных миндалин ангины бывают:
В зависимости от состояния небных миндалин ангины бывают:
- катаральная
- лакунарная
- фолликулярная
- язвенно-некротическая.
Эти формы ангины являются различной стадией одного процесса. Различают их на основании преобладания тех или иных симптомов. Именно ангину и надо лечить антибиотиками. Но прежде необходимо точно знать, что это именно ангина, а не другое заболевание, симптомы которого сходны с симптомами ангины. Поэтому вначале надо удостовериться, что в заболевшего не грипп, ОРВИ, фарингит, дифтерия, скарлатина, корь, грибковое поражение глотки. А ведь эти заболевания не лечатся антибиотиками.
Для гриппа характерны различные проявления интоксикации — слабость, вялость, распространение процесса на слизистую не только горла, но и носа.
ОРВИ протекает со значительными слизистыми выделениями из носа, затруднением носового дыхания, повышением температуры тела. В этом случае признаки интоксикации слабые или вообще отсутствуют.
При остром фарингите отмечается значительное покраснение задней стенки глотки, которое не распространяется на небные миндалины.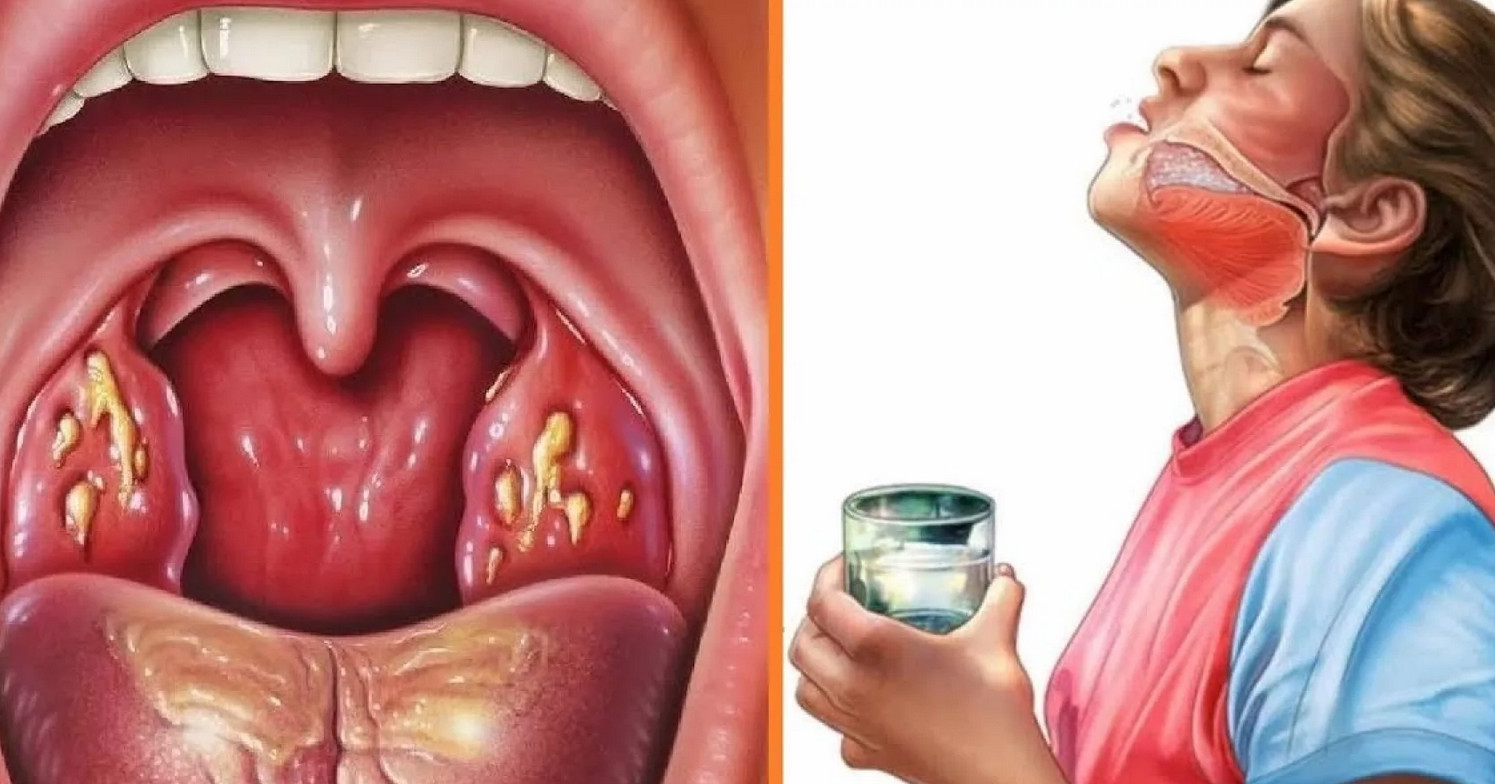 Боль в горле интенсивная, а вот общее состояние не страдает, и температура тела остается нормальной.
Боль в горле интенсивная, а вот общее состояние не страдает, и температура тела остается нормальной.
Самым серьезным из заболеваний, от которых необходимо отдифференцировать ангину, является дифтерия. При ней появляются серые пленки на небных миндалинах. Они плотные, спаянные со слизистой не только миндалин, но и распространяются на слизистую всего горла. Самым опасным заболеванием (из выше перечисленных) дифтерия является по той причине, что при ней повышается склонность слизистой оболочки к значительному отеку, и, как следствие, к удушью. А вот температура тела остается невысокой. В связи с опасностью осложнения каждому пациенту, у которого на небных миндалинах появляется белый налет, берут мазок из зева и носа на BL.
Банальную ангину часто смешивают с грибковым поражением слизистой глотки, при котором появляется налет в виде плотных шипов. Болей в горле при этом нет, лимфатические узлы не увеличиваются.
Также боль в горле – постоянный симптом при скарлатине и кори. Слизистая глотки становится гиперемированной и появляются соответствующие симптомы – или малиновый язык, или пятна Филатова-Коплика. Также на коже тела отмечается сыпь.
Слизистая глотки становится гиперемированной и появляются соответствующие симптомы – или малиновый язык, или пятна Филатова-Коплика. Также на коже тела отмечается сыпь.
Видите, как много заболеваний сопровождается болью в горле, и не являются ангиной? А что бы было, если б каждый пошел в аптеку и начал лечиться антибиотиками? А ведь в каждом отдельном случае, при разных заболеваниях (освещенных выше), лечение разное. Иногда даже противоположное. И прием антибиотиков без квалифицированного назначения может в некоторых ситуациях даже усугубить или осложнить ситуацию.
Поэтому не занимайтесь самолечением. Пополощите горло теплым отваром шалфея или календулы с ромашкой и обратитесь к ЛОР-врачу, который обследует Вас, сделает необходимые анализы, скажет Вам точный диагноз и назначит необходимое лечение. Именно тогда можно уже идти в аптеку и уверенно лечиться. И знать, что все будет хорошо!!!
ЗДОРОВЬЯ ВАМ!!! НЕ БОЛЕЙТЕ!!!
Записаться на прием
Ангина – причины возникновения, симптомы и лечение
Ангина или острый тонзиллит — это воспалительный процесс, который развивается на небных миндалинах, вызванный инфекционным заражением. Главная жалоба при ангине — боль в горле. Она возникает вследствие воспаления ткани глотки, что ведет к местному отеку, который в свою очередь сдавливает и раздражает нервные окончания горла. Боль в горле может быть также проявлением острого фарингита и ларингита. Отличие острого тонзиллита от этих двух заболеваний в том, что в процесс вовлекаются разные ткани глотки. При остром фарингите воспалительный процесс наблюдается в области задней стенки глотки. При ларингите страдают ткани в области голосовых связок. А при ангине — небные миндалины. Диагностировать заболевание и подобрать правильную схему лечения может только врач, поэтому при проявлении симптомов ангины запишитесь на прием к педиатру в нашу частную медицинскую клинику “Доктор Анна”.
Главная жалоба при ангине — боль в горле. Она возникает вследствие воспаления ткани глотки, что ведет к местному отеку, который в свою очередь сдавливает и раздражает нервные окончания горла. Боль в горле может быть также проявлением острого фарингита и ларингита. Отличие острого тонзиллита от этих двух заболеваний в том, что в процесс вовлекаются разные ткани глотки. При остром фарингите воспалительный процесс наблюдается в области задней стенки глотки. При ларингите страдают ткани в области голосовых связок. А при ангине — небные миндалины. Диагностировать заболевание и подобрать правильную схему лечения может только врач, поэтому при проявлении симптомов ангины запишитесь на прием к педиатру в нашу частную медицинскую клинику “Доктор Анна”.
Виды ангины
Существует классификация ангины по внешним проявлениям и формам протекания, среди которых можно выделить наиболее часто встречающиеся:
-
Катаральная. Миндалины увеличены, покрасневшие, местами покрыты слизью и гноем.
 Язык обложен белым налетом.
Язык обложен белым налетом.
-
Лакунарная ангина. Имеет схожие проявления с фолликулярной, но более тяжелая. На миндалинах возникают как гнойные точки, так и гнойный налет.
-
Фолликулярная. Признаки схожие с катаральной формой, но более выражены. На миндалинах появляются желтовато-белые гнойные точки — так выглядят воспаленные фолликулы.
-
Флегмонозная. Гнойное расплавление миндалин, возникающее при ослабленном иммунитете, массивном заражении микробами или при неправильном лечении более легких форм ангины. Чаще всего она бывает односторонней.
-
Герпесная ангина. На миндалинах высыпания в виде пузырьков, покраснение, острая боль и повышенная температура. Развивается при поражении вирусом Коксаки.
Фолликулярная и лакунарная формы относятся к гнойным ангинам. В миндалинах скапливается гной, который выделяется при надавливании.
В миндалинах скапливается гной, который выделяется при надавливании.
Причины возникновения ангины
Первопричиной этого заболевания являются вирусы и бактерии. Наиболее частые из них — бета-гемолитический стрептококк и стафилококк. Проникнуть в организм они могут из окружающей среды или их источников хронической инфекции внутри самого организма. Иммунная система здорового человека должна подавить патогенные микроорганизмы, однако есть провоцирующие факторы развития ангины:
- курение;
- дефицит витаминов и сбалансированного питания;
- переохлаждение;
- травматизация горла;
- наличие других воспалительных процессов.
Ангина у детей
Дети в отличие от взрослых особенно тяжело переносят ангину, которая сопровождается сильной болью, высокой температурой до 39-40 градусов, трудностями с глотанием и затруднением дыхания. Заразиться ребенок может в школе или детском саде. Самую опасную форму болезнь принимает у детей до года, поэтому при его диагностировании ребенка обычно госпитализируют. Начинается заболевание с повышения температуры, острой боли в горле и ощущения комка при проглатывании. Родители могут прощупать увеличившиеся подчелюстные лимфоузлы. Отек дыхательных путей вызывает затруднения дыхания, от чего ребенок может храпеть во сне. Если у ребенка присутствуют все признаки ангины, заниматься самолечением и использовать народные средства крайне опасно, поэтому нужно непременно записаться на прием к педиатру. Для скорейшего выздоровления детям стоит не только принимать все необходимые медикаменты и соблюдать исключительно постельный режим, но и придерживаться специальной диета. Она заключается в употреблении большого количества фруктов и овощей в протертом и запеченом виде, супы, бульоны и достаточное количество жидкости — морс, чай, сок. Рекомендуется исключить различные приправы и острые соусы, очень горячие блюда, соленое и жареное.
Самую опасную форму болезнь принимает у детей до года, поэтому при его диагностировании ребенка обычно госпитализируют. Начинается заболевание с повышения температуры, острой боли в горле и ощущения комка при проглатывании. Родители могут прощупать увеличившиеся подчелюстные лимфоузлы. Отек дыхательных путей вызывает затруднения дыхания, от чего ребенок может храпеть во сне. Если у ребенка присутствуют все признаки ангины, заниматься самолечением и использовать народные средства крайне опасно, поэтому нужно непременно записаться на прием к педиатру. Для скорейшего выздоровления детям стоит не только принимать все необходимые медикаменты и соблюдать исключительно постельный режим, но и придерживаться специальной диета. Она заключается в употреблении большого количества фруктов и овощей в протертом и запеченом виде, супы, бульоны и достаточное количество жидкости — морс, чай, сок. Рекомендуется исключить различные приправы и острые соусы, очень горячие блюда, соленое и жареное.
Ангина у взрослых
Стоит помнить, что это заболевание носит инфекционный характер. Поэтому, если лечение проходит дома, необходимо пользоваться индивидуальными столовыми приборами, стараться меньше контактировать с окружающими. При тяжелом течении острого тонзиллита, возможно помещение больного в стационар под наблюдение врачей. Каждый взрослый человек с большой долей вероятности ни раз переносил ангину. Но, если она возникает часто, небные миндалины увеличиваются в размере, становятся более рыхлыми, деформированными, а их защитная функция — участие в формировании иммунитета — нарушается настолько, что они сами становятся постоянным очагом инфекции. В миндалинах, даже вне обострения болезни, начинает скапливаться гной, слизь и пищевые отходы, формируются гнойные пробки, создающие неприятный запах изо рта. Все эти проявления — симптомы хронического тонзиллита. Это заболевание опасно тем, что в миндалинах постоянно протекает воспалительный процесс, приводящий к частым обострениям. В этом случае имеет место самая большая вероятность осложнений для внутренних органов. Хронический процесс в небных миндалинах снижает иммунитет, ослабляя организм и делая его более восприимчивым к различным инфекциям.
Поэтому, если лечение проходит дома, необходимо пользоваться индивидуальными столовыми приборами, стараться меньше контактировать с окружающими. При тяжелом течении острого тонзиллита, возможно помещение больного в стационар под наблюдение врачей. Каждый взрослый человек с большой долей вероятности ни раз переносил ангину. Но, если она возникает часто, небные миндалины увеличиваются в размере, становятся более рыхлыми, деформированными, а их защитная функция — участие в формировании иммунитета — нарушается настолько, что они сами становятся постоянным очагом инфекции. В миндалинах, даже вне обострения болезни, начинает скапливаться гной, слизь и пищевые отходы, формируются гнойные пробки, создающие неприятный запах изо рта. Все эти проявления — симптомы хронического тонзиллита. Это заболевание опасно тем, что в миндалинах постоянно протекает воспалительный процесс, приводящий к частым обострениям. В этом случае имеет место самая большая вероятность осложнений для внутренних органов. Хронический процесс в небных миндалинах снижает иммунитет, ослабляя организм и делая его более восприимчивым к различным инфекциям.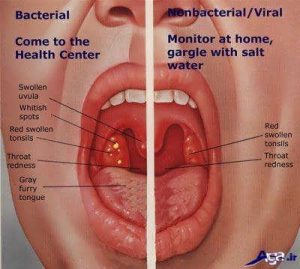
Симптомы ангины
Существует ряд признаков, по которым можно самостоятельно заподозрить болезнь:
-
боль в горле при глотании, может отдаваться в ушах;
-
ощущение сухости в горле, першение;
-
повышение температуры тела от незначительной до 39-40 градусов, нарушение общего состояния, слабость, сонливость, озноб, головная боль;
-
увеличение лимфоузлов;
-
изменение миндалин.
Даже если больной знает, как лечить ангину, самостоятельно выдавливать гнойные пробки не в коем случае нельзя, потому что при механическом воздействии на миндалину, возможно извлечь только малую долю содержимого, основная масса остается внутри, которая при давлении погружается вглубь, что чревато осложнениями (абсцесс, отек, флегмона шеи, сепсис).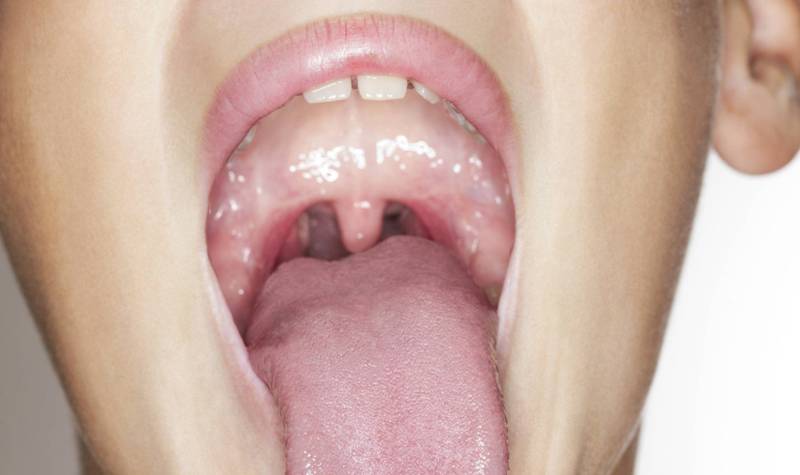
Осложнения
Нужно с полной серьезностью относиться к ангине, так как данная болезнь может давать серьезные осложнения на сердце и суставы в виде ревматизма, могут поражаться почки и возникает гломерулонефрит. При игнорировании проблемы, возможен переход ангины в хроническую форму, которая называется хроническим тонзиллитом. Отсутствие своевременного лечения может привести к абсцессу заглоточного пространства, синуситам и гайморитам, отитам. Гнойное воспаление шеи и воспаление органов средостения являются очень опасными состояниями, нередко заканчивающимися летальным исходом. Также характерны аутоиммунные поражения сердца и почек, менингит, сепсис, ревматоидный артрит.
Диагностика
Самостоятельно заподозрить болезнь у себя или ребенка можно прежде всего по боли в горле, болезненном глотании. Часто причинами болевого ощущения являются простуда или острая респираторная вирусная инфекция, которые приводят к фарингиту. Если же боль носит острый характер, это проявление ангины, но сказать точно может только врач.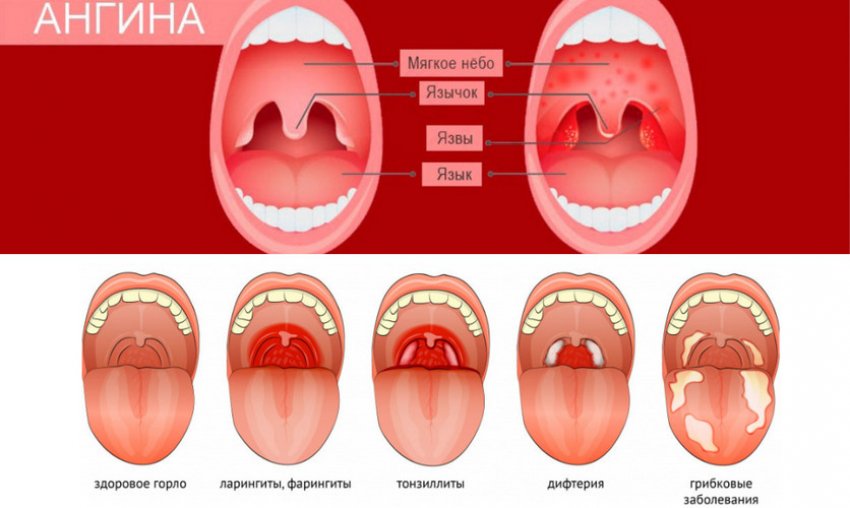 Существуют разные критерии постановки диагноза. Одним из них является анапестический или сбор данных, причин заболевания, возможных контактов с зараженными, наличие заболеваний горла у родственников. Далее осуществляется визуальный осмотр, при котором врач оценивает глотку, миндалины, проводит фарингоскопию. Для того, чтобы выявить заболевание, доктор берет мазки из горла для определения вида бактерий, а также для определения чувствительности к различным антибиотикам. За 2 часа до взятия мазка запрещается употреблять пищу и различные напитки. Помимо этого, сдается общий анализ крови, мочи и проведение электрокардиограммы для контроля лечения и отслеживания внезапно возникших осложнений. Если в крови обнаружится лейкоцитоз и нейтрофильный сдвиг, это говорит о бактериальном происхождении болезни, а при наличии более высокого уровня моноцитов и эозинофилов можно говорить о вирусной инфекции.
Существуют разные критерии постановки диагноза. Одним из них является анапестический или сбор данных, причин заболевания, возможных контактов с зараженными, наличие заболеваний горла у родственников. Далее осуществляется визуальный осмотр, при котором врач оценивает глотку, миндалины, проводит фарингоскопию. Для того, чтобы выявить заболевание, доктор берет мазки из горла для определения вида бактерий, а также для определения чувствительности к различным антибиотикам. За 2 часа до взятия мазка запрещается употреблять пищу и различные напитки. Помимо этого, сдается общий анализ крови, мочи и проведение электрокардиограммы для контроля лечения и отслеживания внезапно возникших осложнений. Если в крови обнаружится лейкоцитоз и нейтрофильный сдвиг, это говорит о бактериальном происхождении болезни, а при наличии более высокого уровня моноцитов и эозинофилов можно говорить о вирусной инфекции.
Лечение
Лечение ангины — это удел терапевта, к нему нужно обращаться при первых подозрениях на данный недуг, и ни в коем случае не стоит заниматься самолечением. Разные виды ангины требуют разного подхода к лечению, универсального лекарства не существует. Многие неквалифицированные врачи при любых заболеваниях горла, даже при легкой ангине, назначают пациенту прием антибиотиков, не взирая на то, что частый прием этих препаратов ведет к резистентности и приносят организму большой вред.
Разные виды ангины требуют разного подхода к лечению, универсального лекарства не существует. Многие неквалифицированные врачи при любых заболеваниях горла, даже при легкой ангине, назначают пациенту прием антибиотиков, не взирая на то, что частый прием этих препаратов ведет к резистентности и приносят организму большой вред.
Если же процесс хронический, врачи предлагают решить проблему радикально путем удаления миндалин. Однако, эти подходы неверные, поскольку опытный специалист должен в первую очередь обследовать пациента и подобрать ему грамотную схему лечения, всячески стараясь избежать оперативного вмешательства. Обращаться к антибиотикам нужно к крайнем случае и только по назначению врача, потому что их длительный и частый прием приводит в снижению иммунитета. Также многие заболевания горла вызваны не бактериями, а вирусами, против которых антибиотики бессильны. Гланды или миндалины удалять нужно только в самом крайнем случае, когда воспаление очень сильное и никакие другие методы лечения не помогают.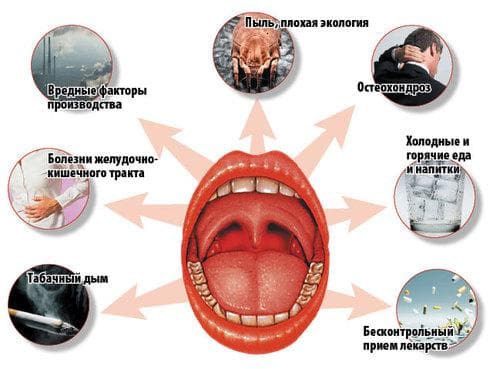 Ведь гланды — это защитные ворота организма, предохраняющие от проникновения в него любых инфекций. Также в миндалинах вырабатываются клетки иммунитета, без них иммунитет снижается и, если их удалить, шансы заразиться той или иной инфекцией увеличиваются. После такой операции можно получить довольно серьезные проблемы с сердцем и почками, могут начаться различные аллергические заболевания. Вместо этого доктор может назначить применение “Йодинола”. Этот препарат имеет низкую стоимость в аптеках и гораздо действеннее многих дорогих медикаментов. С его помощью рекомендуется приготовить раствор, которым регулярно полоскать горло. Но у “Йодинола” есть противопоказания связанные с тем, что он оказывает влияние на щитовидную железу, поэтому не подходит при аутоиммунном тиреоидите, беременным женщинам и кормящим мамам. В таком случае можно использовать недорогие антисептические средства такие как “Хлоргексидин” и “Мирамистин”. Для лечения тонзиллита также используют относительно недорогой и очень эффективный прибор для домашнего использования — кварцевый ультрафиолетовый облучатель со специальными насадками для горла.
Ведь гланды — это защитные ворота организма, предохраняющие от проникновения в него любых инфекций. Также в миндалинах вырабатываются клетки иммунитета, без них иммунитет снижается и, если их удалить, шансы заразиться той или иной инфекцией увеличиваются. После такой операции можно получить довольно серьезные проблемы с сердцем и почками, могут начаться различные аллергические заболевания. Вместо этого доктор может назначить применение “Йодинола”. Этот препарат имеет низкую стоимость в аптеках и гораздо действеннее многих дорогих медикаментов. С его помощью рекомендуется приготовить раствор, которым регулярно полоскать горло. Но у “Йодинола” есть противопоказания связанные с тем, что он оказывает влияние на щитовидную железу, поэтому не подходит при аутоиммунном тиреоидите, беременным женщинам и кормящим мамам. В таком случае можно использовать недорогие антисептические средства такие как “Хлоргексидин” и “Мирамистин”. Для лечения тонзиллита также используют относительно недорогой и очень эффективный прибор для домашнего использования — кварцевый ультрафиолетовый облучатель со специальными насадками для горла.
Немаловажным вкладом в лечении является повышение иммунитета, употребление достаточного количества жидкости. Рекомендуется убрать из рациона сладости и сладкие, газированные напитки, так сахар — питательная среда для развития микроорганизмов. При хронической болезни следует проверить здоровье зубов, потому что заболевания горла нередко возникают на фоне того, что в полости рта присутствует инфекция.
Причины, диагностика и обращение к врачу
Боль в груди и жар могут быть поводом для беспокойства, если возникают по отдельности. Однако, если они присутствуют одновременно, человеку следует как можно скорее обратиться за медицинской помощью.
В этой статье мы рассмотрим несколько состояний, которые могут вызывать боль в груди и жар одновременно. Мы также выясняем, когда человеку следует обращаться за помощью, если лихорадка или боль в груди возникают без других симптомов.
Грипп или грипп — это заразное респираторное заболевание, вызываемое вирусами гриппа. Эти вирусы поражают нос, горло, а иногда и легкие, вызывая легкое или тяжелое заболевание. По данным Центров по контролю и профилактике заболеваний (CDC), в редких случаях грипп может привести к серьезным симптомам и даже смерти.
Эти вирусы поражают нос, горло, а иногда и легкие, вызывая легкое или тяжелое заболевание. По данным Центров по контролю и профилактике заболеваний (CDC), в редких случаях грипп может привести к серьезным симптомам и даже смерти.
Симптомы
Люди, заболевшие гриппом, часто испытывают некоторые или все из следующих симптомов:
Лечение
Во многих случаях человек может лечить грипп следующими способами:
- как можно больше отдыхать
- пить много жидкости
- прием противовирусных препаратов
Узнайте больше об уходе за больным гриппом здесь.
Бронхит — это состояние, при котором дыхательные пути или бронхи в легких воспаляются. Это воспаление может привести к кашлю, часто со слизью.
Врачи классифицируют бронхит как хронический или острый. Хронический бронхит включает хроническое воспаление дыхательных путей, которое приводит к постоянному кашлю, который может длиться несколько месяцев и ежегодно повторяться.
Однако большинство людей с острым бронхитом выздоравливают через несколько дней или недель. Вирусные инфекции обычно вызывают острый бронхит, хотя иногда его может вызвать бактериальная инфекция.
Симптомы
Симптомы бронхита включают:
- кашель
- выделяющий слизь
- хрипы или одышку
- лихорадку
- боль в груди, часто описываемую как ощущение жжения или стеснения
Лечение
Согласно Национальному В Институте сердца, крови и легких (NHLBI) острый бронхит обычно проходит самостоятельно, без лечения. Однако лечение может включать:
Узнайте больше о домашних средствах и лечении бронхита здесь.
Пневмония — это распространенная легочная инфекция, которая может возникнуть из-за бактерий, вирусов или грибков. Инфекция вызывает воспаление альвеол или воздушных мешков в легких, в результате чего они наполняются жидкостью.
Симптомы
Симптомы пневмонии включают:
- острую или колющую боль в груди, которая усиливается при глубоком дыхании
- стеснение в груди
- потеря аппетита
- усталость
- лихорадка
- кашель желтой или зеленой слизью
- неглубокий дыхание
- тошнота и рвота
- одышка
Лечение
Лечение пневмонии включает:
- Безрецептурные препараты, такие как аспирин, парацетамол или НПВП, в том числе ибупрофен или напроксен
- методы ведения домашнего хозяйства, включая обильное питье жидкости, используя увлажнитель и отдыхая
- прием антибиотиков от бактериальных инфекций
- тяжелая пневмония, требующая госпитализации, может потребовать внутривенного введения жидкости, антибиотиков и кислородной терапии
Домашние средства не помогут от пневмонии. Узнайте больше здесь.
Узнайте больше здесь.
Миокардит — это заболевание, вызывающее воспаление сердечной мышцы, которое часто связано с вирусным или аутоиммунным заболеванием. Он увеличивает и ослабляет сердце, заставляя его работать тяжелее, чтобы циркулировать кровь и кислород по всему телу.
Симптомы
Симптомы включают:
- одышку
- усталость
- обморок
- учащенное сердцебиение
- боль или давление в груди
- головокружение
- внезапный отек рук, ног, лодыжек и ступней
- внезапный потеря сознания
Лечение
Лечение направлено на поддерживающую терапию и лечение основной причины.Лекарства для лечения миокардита включают:
Тяжелые случаи миокардита могут привести к серьезной сердечной недостаточности. Некоторым людям может потребоваться использование аппарата искусственной вентиляции легких или, в некоторых экстремальных ситуациях, пересадка сердца.
Сердце имеет мешочек, заполненный защитной жидкостью, который называется перикардом.
Перикардит вызывает воспаление перикарда. Иногда в него могла попасть кровь или жидкость. По данным Американской кардиологической ассоциации, перикардит часто возникает после вирусной инфекции, такой как боль в горле или простуда.
Симптомы
Симптомы перикардита могут включать:
- постоянная резкая, колющая или ноющая боль в груди
- лихорадка
- затрудненное дыхание
- кашель
- сердцебиение
- слабость
Лечение
Лечение перикарда включает:
- противовоспалительные обезболивающие
- колхицин, если противовоспалительные обезболивающие не работают или человек не может их принимать
- стероиды, такие как преднизон, если колхицин не работает
- антибиотики, если перикардит возник в результате бактериальной инфекции
- перикардиоцентез , при котором удаляется жидкость, которая просочилась в перикардиальный мешок.
Пищевод — это мышечная трубка, соединяющая горло и желудок.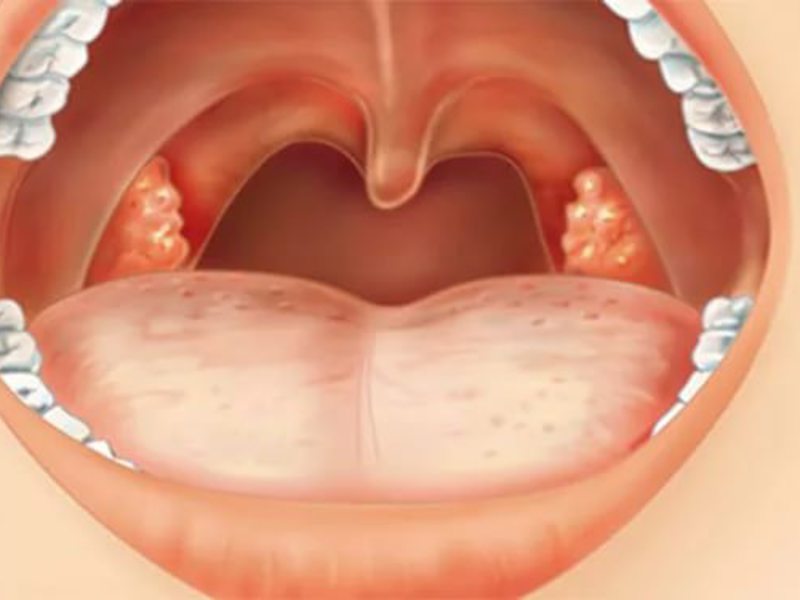 Инфекционный эзофагит возникает, когда слизистая оболочка пищевода (трубка, соединяющая горло и желудок) раздражается и воспаляется из-за грибковой, вирусной или бактериальной инфекции.
Инфекционный эзофагит возникает, когда слизистая оболочка пищевода (трубка, соединяющая горло и желудок) раздражается и воспаляется из-за грибковой, вирусной или бактериальной инфекции.
Симптомы
Симптомы инфекционного эзофагита включают:
- боль при глотании
- проблемы с глотанием
- боль во рту
- боль в груди или изжога
- тошнота или рвота
- озноб или лихорадка
Лечение
эзофагит
из-за грибка Candida .Врачи часто лечат этот тип эзофагита противогрибковыми препаратами, такими как флуконазол.
Вирусный эзофагит поддается лечению противовирусными препаратами, такими как ацикловир.
Врачи могут лечить бактериальный эзофагит антибиотиками широкого спектра действия, убивающими многие виды бактерий.
Лихорадка
Лихорадка сама по себе не обязательно является поводом для беспокойства. Многие вещи могут вызвать жар, но обычно они возникают, когда организм борется с инфекцией.
Первичной характеристикой лихорадки является температура тела 100 ° C.4 ° F (38 ° C) или выше. Врачи считают, что температура выше 103,1 ° F (39,5 ° C) является высокой лихорадкой, а очень высокой лихорадкой считается любая температура выше 105,8 ° F (41 ° C).
Взрослым следует немедленно обратиться к врачу, если у них наблюдается повышение температуры, сопровождающееся:
- болью в груди
- сильной головной болью
- болью в горле
- светочувствительностью
- спутанностью сознания
- ригидностью шеи
- постоянной рвотой
- вялостью или раздражительность
- боль в животе
Боль в груди
Возможные причины боли в груди варьируются от боли в мышцах до сердечного приступа.
Люди должны относиться к любой внезапной и необъяснимой боли в груди как к неотложной помощи.
Центр контроля заболеваний заявляет, что основные симптомы сердечного приступа включают:
- ощущение слабости, головокружения или обморока
- ощущение боли или дискомфорта в челюсти, шее или спине
- ощущение боли или дискомфорта в одной или обеих руках или плечи
- одышка
Если человек подозревает сердечный приступ, немедленно вызовите скорую помощь. Раннее лечение увеличивает шансы на выживание после сердечного приступа.
Раннее лечение увеличивает шансы на выживание после сердечного приступа.
Лихорадка
Родители или опекуны должны как можно скорее обратиться за медицинской помощью, если у ребенка лихорадка наряду с одним из следующих симптомов:
- ригидность шеи
- необычно холодные руки и ноги
- выпуклость родничка ( мягкое пятно на голове ребенка)
- бледная, пятнистая, синяя или серая кожа
- чувствительность к свету
- затрудненное дыхание
- судороги
- затруднение глотания
Лихорадка продолжительностью более 3 дней (72 часов) также является основание для беспокойства.
Родители и опекуны должны доставить любого ребенка младше 3 месяцев с температурой в ближайшее отделение неотложной помощи.
Боль в груди
Немедленно обратитесь за медицинской помощью, если у ребенка боли в груди сопровождаются одним из следующих симптомов:
- тяжелое затруднение дыхания
- синеватые губы или лицо
- неспособность двигаться или слишком слабый, чтобы стоять
- потеря сознания или обморока
Диагностика причины лихорадки и боли в груди зависит от предполагаемой причины.
Врачи обычно используют сканирование изображений, например эхокардиограмму, электрокардиограмму (ЭКГ) или рентген. Врач также может провести анализы крови, чтобы исключить определенные условия.
Лихорадка и боль в груди сами по себе не всегда являются поводом для беспокойства, но вместе они могут указывать на тяжелое состояние.
Большинство состояний, которые приводят к лихорадке и боли в груди, легко поддаются лечению, но для достижения наилучшего результата необходимо немедленно обратиться за медицинской помощью.
Стенокардия — симптомы и причины
Обзор
Стенокардия — это тип боли в груди, вызванный уменьшением притока крови к сердцу.Ангина (an-JIE-nuh или AN-juh-nuh) — симптом ишемической болезни сердца.
Стенокардия, также называемая стенокардией, часто описывается как сдавливание, давление, тяжесть, стеснение или боль в груди. Некоторые люди с симптомами стенокардии говорят, что стенокардия ощущается как тиски, сжимающие их грудь, или как тяжелый груз, лежащий на груди. Стенокардия может быть новой болью, которую необходимо проверить у врача, или повторяющейся болью, которая проходит после лечения.
Стенокардия может быть новой болью, которую необходимо проверить у врача, или повторяющейся болью, которая проходит после лечения.
Несмотря на то, что стенокардия встречается относительно часто, ее все еще трудно отличить от других типов боли в груди, например, дискомфорта от несварения желудка.Если у вас возникла необъяснимая боль в груди, немедленно обратитесь за медицинской помощью.
Симптомы
Симптомы стенокардии включают боль и дискомфорт в груди, которые можно описать как давление, сдавливание, жжение или чувство полноты.
У вас также могут быть боли в руках, шее, челюсти, плече или спине.
Другие симптомы стенокардии включают:
- Головокружение
- Усталость
- Тошнота
- Одышка
- Потение
Эти симптомы должны быть немедленно оценены врачом, который может определить, есть ли у вас стабильная стенокардия или нестабильная стенокардия, которая может быть предвестником сердечного приступа.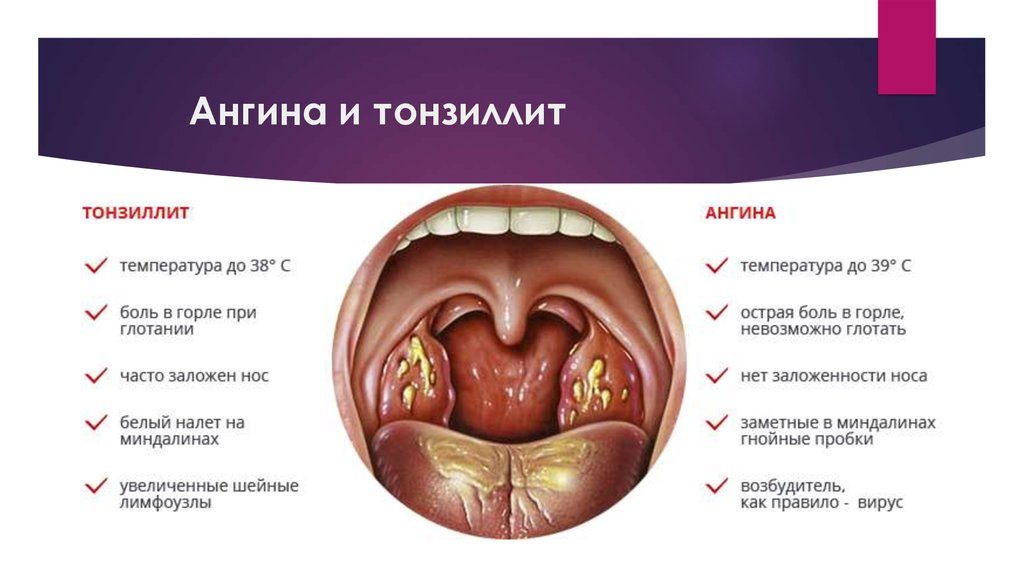
Стабильная стенокардия — наиболее частая форма стенокардии. Обычно это происходит, когда вы напрягаетесь и уходит с отдыхом. Например, боль, возникающая при подъеме в гору или в холодную погоду, может быть стенокардией.
Характеристики стабильной стенокардии
- Развивается, когда ваше сердце работает сильнее, например, когда вы тренируетесь или поднимаетесь по лестнице
- Обычно можно предсказать, и боль обычно аналогична предыдущим типам боли в груди, которые у вас были
- Длится недолго, около пяти минут или меньше
- Исчезает раньше, если вы отдыхаете или принимаете лекарства от стенокардии
Степень, продолжительность и тип стенокардии могут различаться.Новые или другие симптомы могут указывать на более опасную форму стенокардии (нестабильная стенокардия) или сердечный приступ.
Характеристики нестабильной стенокардии (неотложная медицинская помощь)
- Возникает даже в состоянии покоя
- Это изменение вашей обычной картины стенокардии
- Неожиданно
- Обычно протекает тяжелее и длится дольше, чем стабильная стенокардия, может быть 30 минут или дольше
- Может не исчезнуть после отдыха или приема лекарств от стенокардии
- Может сигнализировать о сердечном приступе
Есть еще один тип стенокардии, называемый вариантной стенокардией или стенокардией Принцметала. Этот тип стенокардии встречается реже. Это вызвано спазмом сердечных артерий, который временно снижает кровоток.
Этот тип стенокардии встречается реже. Это вызвано спазмом сердечных артерий, который временно снижает кровоток.
Характеристики вариантной стенокардии (стенокардия Принцметала)
- Обычно возникает в состоянии покоя
- Часто бывает тяжелым
- Может сниматься лекарствами от стенокардии
Стенокардия у женщин
Симптомы стенокардии у женщин могут отличаться от симптомов стенокардии у мужчин. Эти различия могут привести к задержке обращения за лечением.Например, боль в груди является частым симптомом у женщин со стенокардией, но может быть не единственным симптомом или наиболее распространенным симптомом у женщин. У женщин также могут быть такие симптомы, как:
- Тошнота
- Одышка
- Боль в животе
- Дискомфорт в шее, челюсти или спине
- Колющая боль вместо давления в груди
Когда обращаться к врачу
Если боль в груди длится дольше нескольких минут и не проходит, когда вы отдыхаете или принимаете лекарства от стенокардии, это может быть признаком сердечного приступа. Позвоните в службу 911 или в скорую медицинскую помощь. Организуйте транспортировку. Везите себя в больницу только в крайнем случае.
Позвоните в службу 911 или в скорую медицинскую помощь. Организуйте транспортировку. Везите себя в больницу только в крайнем случае.
Если дискомфорт в груди стал для вас новым симптомом, важно обратиться к врачу, чтобы выяснить, что вызывает боль в груди, и получить соответствующее лечение. Если вам поставили диагноз стабильной стенокардии, и она ухудшается или меняется, немедленно обратитесь за медицинской помощью.
Причины
Стенокардия возникает из-за снижения притока крови к сердечной мышце.Ваша кровь несет кислород, который необходим вашей сердечной мышце для выживания. Когда сердечная мышца не получает достаточно кислорода, это вызывает состояние, называемое ишемией.
Наиболее частой причиной снижения притока крови к сердечной мышце является ишемическая болезнь сердца (ИБС). Сердечные (коронарные) артерии могут сужаться из-за жировых отложений, называемых бляшками. Это называется атеросклерозом.
В периоды низкой потребности в кислороде — например, когда вы отдыхаете — сердечная мышца все еще может функционировать в условиях пониженного кровотока, не вызывая симптомов стенокардии.Но когда вы увеличиваете потребность в кислороде, например, когда вы тренируетесь, может возникнуть стенокардия.
- Стенокардия стабильная. Стабильная стенокардия обычно возникает из-за физической активности. Когда вы поднимаетесь по лестнице, занимаетесь спортом или ходите, вашему сердцу требуется больше крови, но суженные артерии замедляют кровоток. Помимо физической активности, другие факторы, такие как эмоциональный стресс, низкие температуры, обильная еда и курение, также могут сужать артерии и вызывать стенокардию.
Нестабильная стенокардия. Если жировые отложения (бляшки) при разрыве кровеносного сосуда или образуются сгустки крови, они могут быстро заблокировать или уменьшить кровоток через суженную артерию. Это может резко и резко снизить приток крови к сердечной мышце.
 Нестабильная стенокардия также может быть вызвана сгустками крови, которые блокируют или частично блокируют кровеносные сосуды вашего сердца.
Нестабильная стенокардия также может быть вызвана сгустками крови, которые блокируют или частично блокируют кровеносные сосуды вашего сердца.Нестабильная стенокардия ухудшается и не проходит после отдыха или обычных лекарств. Если кровоток не улучшается, ваше сердце испытывает недостаток кислорода и происходит сердечный приступ.Нестабильная стенокардия опасна и требует неотложной помощи.
- Стенокардия Принцметала. Этот тип стенокардии вызывается внезапным спазмом коронарной артерии, который временно сужает артерию. Это сужение снижает приток крови к сердцу, вызывая сильную боль в груди. Стенокардия Принцметала чаще всего возникает в покое, обычно в течение ночи. Атаки, как правило, происходят кластерами. Эмоциональный стресс, курение, лекарства, сужающие кровеносные сосуды (например, некоторые лекарства от мигрени), и употребление запрещенного наркотика кокаина могут вызвать стенокардию Принцметала.
Факторы риска
Следующие факторы риска повышают риск ишемической болезни сердца и стенокардии:
- Употребление табака.
 Жевательный табак, курение и длительное воздействие пассивного курения повреждают внутренние стенки артерий, включая артерии, ведущие к сердцу, позволяя отложениям холестерина накапливаться и блокировать кровоток.
Жевательный табак, курение и длительное воздействие пассивного курения повреждают внутренние стенки артерий, включая артерии, ведущие к сердцу, позволяя отложениям холестерина накапливаться и блокировать кровоток. - Диабет. Диабет увеличивает риск ишемической болезни сердца, которая приводит к стенокардии и сердечным приступам, ускоряя атеросклероз и повышая уровень холестерина.
- Высокое кровяное давление. Со временем высокое кровяное давление повреждает артерии, ускоряя затвердевание артерий.
- Высокий уровень холестерина или триглицеридов в крови. Холестерин является основной частью отложений, которые могут сужать артерии по всему телу, в том числе те, которые питают ваше сердце. Высокий уровень холестерина липопротеинов низкой плотности (ЛПНП), также известного как «плохой» холестерин, увеличивает риск стенокардии и сердечных приступов. Высокий уровень триглицеридов, типа жира в крови, связанного с вашим питанием, также вреден для здоровья.

- Семейный анамнез сердечных заболеваний. Если член семьи болен ишемической болезнью сердца или перенес сердечный приступ, у вас повышенный риск развития стенокардии.
- Пожилой возраст. Мужчины старше 45 и женщины старше 55 имеют больший риск, чем молодые люди.
- Недостаток упражнений. Малоподвижный образ жизни способствует высокому уровню холестерина, высокому кровяному давлению, диабету 2 типа и ожирению. Однако важно поговорить с врачом перед тем, как начинать программу упражнений.
- Ожирение. Ожирение связано с высоким уровнем холестерина в крови, высоким кровяным давлением и диабетом, которые увеличивают риск стенокардии и сердечных заболеваний. Если у вас избыточный вес, вашему сердцу приходится больше работать, чтобы снабжать организм кровью.
- Напряжение. Стресс может увеличить риск стенокардии и сердечных приступов. Слишком сильный стресс, равно как и гнев, также могут повысить кровяное давление.
 Выбросы гормонов, вырабатываемые во время стресса, могут сузить ваши артерии и усугубить стенокардию.
Выбросы гормонов, вырабатываемые во время стресса, могут сузить ваши артерии и усугубить стенокардию.
Осложнения
Боль в груди, возникающая при стенокардии, может вызывать дискомфорт при выполнении некоторых обычных действий, таких как ходьба. Однако самое опасное осложнение — сердечный приступ.
Общие признаки и симптомы сердечного приступа включают:
- Давление, ощущение полноты или сжимающую боль в центре груди, которая длится более нескольких минут
- Боль, распространяющаяся за пределы груди на плечо, руку, спину или даже на зубы и челюсть
- Нарастающие эпизоды боли в груди
- Тошнота и рвота
- Длительная боль в верхней части живота
- Одышка
- Потение
- Обморок
- Надвигающееся чувство гибели
Если у вас есть какие-либо из этих симптомов, немедленно обратитесь за неотложной медицинской помощью.
Профилактика
Вы можете помочь предотвратить стенокардию, сделав такие же изменения в образе жизни, которые могут улучшить ваши симптомы, если у вас уже есть стенокардия. К ним относятся:
- Бросить курить.
- Мониторинг и контроль других состояний здоровья, таких как высокое кровяное давление, высокий уровень холестерина и диабет.
- Правильное питание и поддержание здорового веса.
- Повышение физической активности после одобрения врача.Старайтесь уделять умеренной активности 150 минут в неделю. Кроме того, рекомендуется заниматься силовыми тренировками по 10 минут два раза в неделю и растягиваться три раза в неделю по 5-10 минут каждый раз.
- Снижение уровня стресса.
- Ограничение употребления алкоголя двумя или менее порциями в день для мужчин и одной порцией в день или менее для женщин.
- Делать ежегодную прививку от гриппа, чтобы избежать сердечных осложнений из-за вируса.

Боль в груди, дыхание, высокая температура и многое другое
Вы можете думать о гриппе как о довольно безобидном.В большинстве случаев это так. Люди обычно выздоравливают примерно через неделю или две без каких-либо длительных проблем. Но иногда это заболевание может привести к серьезным осложнениям, требующим неотложной помощи.
Ежегодно более 200000 человек в США попадают в больницы из-за гриппа. Десятки тысяч умирают. Наибольшему риску подвержены младенцы, пожилые люди и люди с определенными заболеваниями или ослабленной иммунной системой. Но чрезвычайная ситуация с гриппом может случиться с каждым. Поэтому важно знать признаки неприятностей.
Обычные симптомы гриппа
Грипп вызывают различные штаммы вируса гриппа. Вы получаете его, когда вдыхаете микроб или поднимаете его руками, а затем касаетесь глаз, носа или рта. Симптомы обычно проявляются через 1–4 дня.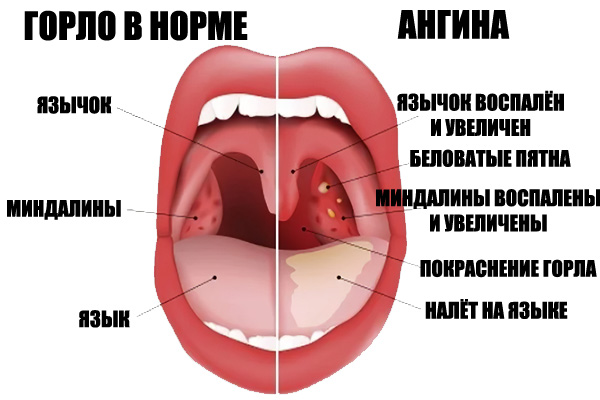
Грипп трудно отличить от простуды. Но обычно это происходит быстрее и тяжелее. Так называемый «желудочный грипп» — это не то же самое, что грипп. Грипп очень редко вызывает проблемы с животом у взрослых.
Нормальные симптомы гриппа включают:
Лечение гриппа
Хотя вакцины против гриппа могут предотвратить некоторые штаммы, мало что можно сделать после того, как вы заболели.Если вы примете их в течение 48 часов после появления симптомов, такие препараты, как осельтамивир (Тамифлю), перамивир (Рапиваб) и занамивир (Реленза), могут облегчить некоторые симптомы. Вы также можете:
Антибиотики не лечат грипп. Они работают только против бактерий, а грипп вызывается вирусом. Вам могут потребоваться антибиотики, если вы заразились вторичной инфекцией в ухе, носовых пазухах или легких (например, пневмонией или бронхитом).
Кто в опасности?
Обычно вам не нужно обращаться к врачу, если вы заболели гриппом.Ваше тело будет бороться с вирусом самостоятельно, если вы достаточно отдыхаете. Но иногда у вас — или у члена семьи — могут возникнуть серьезные проблемы в результате гриппа. С большей вероятностью их заболеют:
Но иногда у вас — или у члена семьи — могут возникнуть серьезные проблемы в результате гриппа. С большей вероятностью их заболеют:
- Новорожденные и дети до 5 лет (особенно дети до 2 лет)
- Люди старше 65
- Беременные женщины
- Люди, живущие в учреждениях длительного ухода
- Опекуны
- Люди с хроническими заболеваниями, такими как астма, нервно-мышечные заболевания, проблемы с сердцем или заболеваниями легких
- Люди с ослабленной иммунной системой в результате болезни или ее лечения
Какие есть серьезные осложнения?
Когда звонить врачу
Если у вас или вашего ребенка появятся какие-либо из следующих симптомов, немедленно обратитесь за медицинской помощью.У вас может быть серьезное осложнение, требующее лечения.
Синдром Рея
Это серьезное заболевание чаще всего встречается у детей. Это может быть следствием заражения гриппом или другими вирусными заболеваниями, такими как ветряная оспа. Часто бывает после того, как ребенок примет аспирин. Синдром Рея поражает печень и мозг. Это редко, но может быть опасно для жизни.
Часто бывает после того, как ребенок примет аспирин. Синдром Рея поражает печень и мозг. Это редко, но может быть опасно для жизни.
Симптомы включают:
- Тошнота и рвота
- Путаница и бред
- Вялость
- Изменения личности, такие как агрессивность
- Судороги
- Бессознательность
Из-за связи с синдромом Рейе никогда не давайте аспирин детям или подросткам. если ваш врач не говорит, что это нормально.
Что делать в экстренной ситуации против гриппа
Если у вас или у члена семьи есть какие-либо признаки или симптомы экстренной ситуации с гриппом, немедленно позвоните 911 или обратитесь в отделение неотложной помощи. Не жди.
Стенокардия — причины, симптомы и лечение
Ангина — это острый тонзиллит небных миндалин и слизистой оболочки, вызванный инфекцией или раздражением. Вопреки распространенному мнению, это заболевание чаще всего вызывается вирусами, и лишь около 10–15% стенокардии у взрослых имеет бактериальную этиологию (еще реже грибковую) и требует лечения антибиотиками. Так как же отличить гнойную ангину от вирусной?
Так как же отличить гнойную ангину от вирусной?
Симптомы вирусной ангины
Вирусная ангина или вирусный фарингит начинается с первоначального чувства слабости, боли в мышцах и суставах и неприятного ощущения царапания в горле. Со временем возникает умеренная боль в горле, но это субъективный симптом, который иногда может особенно раздражать. Горло обычно красное, небные миндалины могут быть немного увеличены, но без бактериальных стрептококков, характерных для стенокардии.При вирусном фарингите обычно возникает состояние субфебрилитета (температура тела в пределах 36,7 — 38,0 ° С). Иногда температура тела вообще не повышается, а лихорадка бывает еще реже (температура выше 38,0 ° С). Вирусные симптомы и кашель очень распространены при вирусной ангине.
Как лечить себя при вирусной ангине?
Пациента, страдающего вирусным фарингитом, необходимо лечить симптоматически. Здесь отлично подойдут всевозможные домашние средства, которые помогут снять боль в горле.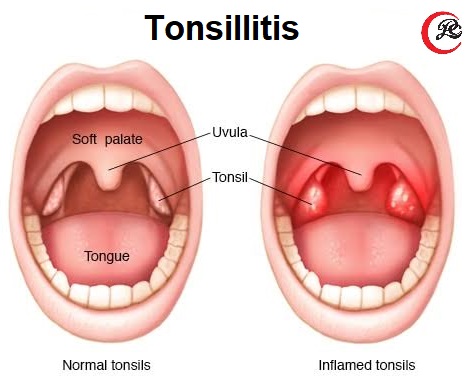 Вы можете выпить горячую воду с медом и т. Д. Или попробовать полоскание солевым раствором. Ни в коем случае нельзя проглатывать солевое полоскание. Мы рекомендуем пить много холодных (но не ледяных) напитков и избегать острой пищи. Также в аптеке можно купить леденцы, спреи для горла или готовые полоскания. Также доступны безрецептурные сиропы от кашля и аэрозоли для уменьшения содержания слизистой оболочки носа. Однако субфебрильную температуру снижать не следует, поскольку это естественная защитная реакция организма. Прием парацетамола или нестероидных противовоспалительных препаратов (т.е. ибупрофен) рекомендуется только в случае особенно плохой переносимости повышенной температуры или головной боли. Конечно, самый полезный метод борьбы с этим заболеванием — это отдых, много сна и здоровое питание. Помните, что антибиотики не эффективны при вирусных инфекциях. Однако использование антибиотика может потребоваться, если бактериальная инфекция развивается в результате вирусного фарингита, поэтому особенно важно часто мыть руки и избегать скопления людей.
Вы можете выпить горячую воду с медом и т. Д. Или попробовать полоскание солевым раствором. Ни в коем случае нельзя проглатывать солевое полоскание. Мы рекомендуем пить много холодных (но не ледяных) напитков и избегать острой пищи. Также в аптеке можно купить леденцы, спреи для горла или готовые полоскания. Также доступны безрецептурные сиропы от кашля и аэрозоли для уменьшения содержания слизистой оболочки носа. Однако субфебрильную температуру снижать не следует, поскольку это естественная защитная реакция организма. Прием парацетамола или нестероидных противовоспалительных препаратов (т.е. ибупрофен) рекомендуется только в случае особенно плохой переносимости повышенной температуры или головной боли. Конечно, самый полезный метод борьбы с этим заболеванием — это отдых, много сна и здоровое питание. Помните, что антибиотики не эффективны при вирусных инфекциях. Однако использование антибиотика может потребоваться, если бактериальная инфекция развивается в результате вирусного фарингита, поэтому особенно важно часто мыть руки и избегать скопления людей.
Признаки бактериальной ангины
Для ангины бактериальной этиологии (чаще всего вызываемой Streptococcus pyogenes) характерно быстрое появление симптомов. Воспаление поражает как горло, так и небные миндалины, на которых появляются характерные белые или беловато-желтые отложения. Это приводит к очень сильной боли в горле, которая часто мешает глотать твердую пищу. В отличие от вирусного фарингита, при бактериальной ангине почти всегда присутствует лихорадка (температура> 38 ° C), которая иногда достигает даже 40 ° C, и озноб.Обычно не бывает кашля или насморка. Очень часто также наблюдается увеличение подчелюстных и шейных лимфатических узлов.
Как лечится бактериальная ангина?
В случае появления симптомов, характерных для бактериальной инфекции, необходимо обратиться к терапевту, который после осмотра назначит соответствующее лечение. Пожалуйста, не используйте какие-либо антибиотики, если они вам не прописаны врачом для лечения этого конкретного заболевания, потому что необходимо выбрать правильное лекарство и дозу.Неправильно подобранный антибиотик или недостаточная доза не подействуют и могут вызвать побочные эффекты. В дополнение к антибиотику вам также следует принимать пробиотики, болеутоляющие и жаропонижающие (ибупрофен или парацетамол) и средства от боли в горле (так же, как вы лечите вирусный фарингит). В борьбе с лихорадкой могут помочь холодные обертывания на лоб и шею, а также правильное увлажнение, запивая водой, малиновым соком или чаем лайма.
Как врачи различают вирусную и бактериальную ангины?
Диагноз ставится на основании жалоб пациента и физического осмотра (необходимо осмотреть горло и рот, а также оценить лимфатические узлы).Однако иногда врачам сложно поставить правильный диагноз. Для этой цели полезно использовать шкалу Centor, представленную ниже в модификации McIsaac .
| Признак / особенность | Количество точек |
|---|---|
| температура тела > 38 ° C | 1 |
| есть нет кашель | 1 |
| увеличенные лобные лимфатические узлы | 1 |
| экссудат миндалин и отек | 1 |
| 3–14 лет | 1 |
| 15–44 года | 0 |
| возраст> 45 лет | -1 |
Рекомендуемая процедура зависит от суммы набранных баллов.
Всего баллов: 0-1
- Лечение симптоматическое
- Бактериологическая диагностика не требуется
Всего баллов: 2-3
- рекомендуется выполнить «быстрый» тест на антиген PBHA (если недоступен → назначение мазка из зева)
- Решение о лечении в зависимости от результата
Всего баллов: 4
- тяжелые симптомы → рекомендуются антибиотики;
- легкие симптомы → «быстрый» тест на антиген PBHA (если недоступен → запрос посева мазка из зева)
- Решение о лечении в зависимости от результата
Сколько времени длится стенокардия и когда пациент перестает заражать?
Вирусное воспаление:
- период от заражения до появления первых симптомов 1-6 дней,
- период заразности проявляется уже за 1-2 дня до появления симптомов до 3 недель после (в зависимости от типа вируса),
- примерно две трети тех, кто находится в домашнем контакте с пациентом, вступают в контакт с пациентом,
- симптомы вирусной инфекции обычно исчезают спонтанно в течение 3-7 дней.
Zapalenie bakteryjne (paciorkowcowe):
- период от заражения до появления первых симптомов обычно короче и составляет от 12 часов до 4 дней,
- инфекционный период наступает только до 24 часов после начала эффективной антибактериальной терапии или примерно через 7 дней после исчезновения симптомов, когда антибиотик не применялся.
- риск передачи инфекции членам семьи составляет около 25%.
- симптомов бактериальной инфекции (с этиологией PBHA) обычно исчезают в течение 3-4 дней (даже без антибиотика).
Каковы риски невылеченной бактериальной ангины?
В случае вирусной стенокардии прогноз хороший, и основными осложнениями обычно являются длительный сухой кашель или бактериальная инфекция. Напротив, нелеченная стрептококковая ангина, хотя и проходит спонтанно, может привести к развитию серьезных осложнений, таких как:
- Гнойные осложнения (ранние) — периферический абсцесс, гнойный шейный лимфаденит, гнойный средний отит и / или мастоидит, гнойное воспаление придаточных пазух носа.
- Поздние иммунологические осложнения (очень редко у взрослых) — ревматизм, острый гломерулонефрит.
- Прочие (очень редко) — бактериемия, пневмония, менингит.
- При инфекции с этиологией F. necrophorum — синдром Лемьера (внутриглазный абсцесс с тромбофлебитом), сепсис с абсцессами в различных органах.
- Interna Szczeklika Справочник по внутренним заболеваниям, 2018 г. Авторы: Петр Гаевский, Анджей Щеклик Издательство: Medycyna Praktyczna
- Воспаление горла и стенокардия, 12 декабря 2012 г. Автор: Божена Скотницка,
- Центровая шкала в модификации McIsac
- http: // www.mp.pl
- https://www.mp.pl/pacjent/
- https://www.mp.pl/pacjent/pediatria/choroby/laryngologia/78438,zapalenie-gardla-i-angina
- https://www.mp.pl/pacjent/otolaryngologia/lista/120798,leczenie-anginy
- https://www.mp.pl/pacjent/pediatria/lista/83564,powiklania-anginy
- https://pediatria.mp.pl/choroby/laryngologia/78438,zapalenie-gardla-i-angina
10 медицинских симптомов, которые нельзя игнорировать
Время от времени мы все плохо себя чувствуем.Иногда причина кажется очевидной: мы простудились или грипп. Мы перестарались в спортзале. Периодическая боль или боль, першение в горле или общее ощущение бала — это нормально и неизбежно. Это часть жизни.
Но бывают случаи — и признаки — когда ваше тело говорит вам (действительно настаивает), что сейчас самое время обратить внимание, что что-то серьезно не так и вам нужно немедленно обратиться к врачу. Ниже приведены 10 симптомов, которые нельзя игнорировать. Это тревожный сигнал, чтобы как можно скорее обратиться за медицинской помощью.
Не увольняйте их. Эти симптомы могут оказаться ничем серьезным, но вы не узнаете этого наверняка, не посмотрев на врача. Они могут сигнализировать о серьезном заболевании или даже о надвигающейся угрозе жизни.
-
Боль в груди : Сильный дискомфорт, похожий на сдавливание, давление или стеснение. Может сопровождаться болью, отдающей вниз по руке, тошнотой, рвотой, потоотделением или затрудненным дыханием. Что это может означать : Сердечный приступ. Другие возможности включают желудочно-кишечный рефлюкс или ГЭР (иногда называемый кислотным рефлюксом), который возникает, когда содержимое желудка возвращается обратно в пищевод. ГЭР не опасен для жизни, но может перейти в хроническое состояние. - Одышка : внезапное ощущение, что вы дышите быстрее, чем обычно, без очевидных объяснений и без хорошего эффекта. Ухудшение, когда вы лежите или напрягаетесь. Свистящее или задыхающееся дыхание. Что это может означать : Сгусток крови или эмболия в легких, или хроническая обструктивная болезнь легких, оба очень серьезные. Другие возможности включают астму, бронхит, пневмонию и крайние эмоциональные расстройства или беспокойство.
- Внезапная сильная головная боль : Эта головная боль не похожа ни на что из того, что вы чувствовали раньше, достигает своего пика через секунды или минуты. Что это может означать : Аневризма или разрыв кровеносного сосуда в головном мозге. Требуется немедленная медицинская помощь.Другие возможности включают менингит или опоясывающий лишай.
- Необъяснимая потеря веса : потеря более 5 процентов веса тела без попытки менее чем за шесть месяцев. Что это может означать : Рак. Многие виды рака характеризуются тяжелой, нежелательной потерей веса. Другие возможности включают эндокринные нарушения, диабет и клиническую депрессию.
- Необычное кровотечение : Например, ректальное кровотечение или черный или дегтеобразный стул.Или кровавая рвота. Что это может означать : Язвы и рак толстой кишки могут вызвать ректальное кровотечение; Рак желудка, легких и пищевода может вызвать кровавую рвоту. Другие возможности включают геморрой. Кашель с кровью может быть связан с бронхитом, пневмонией или туберкулезом. Кровь в моче может быть результатом инфекций мочевого пузыря или почек. Вагинальное кровотечение в постменопаузе может быть связано с ростом полипов или миомы.
- Высокая или стойкая лихорадка : При температуре 103 градуса по Фаренгейту или выше требуется немедленная поездка к врачу без исключения.Также следует проверить субфебрильную температуру (где-то около 100 градусов) в течение нескольких недель без очевидной причины. Что это может быть : Лихорадка является частью защиты вашего организма от инфекций, но очень высокая температура может сигнализировать о серьезном заболевании — от инфекции мочевыводящих путей и пневмонии до эндокардита (воспаления внутренней оболочки сердца) и менингита. Постоянная субфебрильная температура может быть признаком инфекции носовых пазух или некоторых видов рака, например лимфомы и лейкемии. Другие возможности включают вирусную инфекцию, которая в зависимости от вируса и общего состояния здоровья человека может потребовать госпитализации.
- Внезапное замешательство : Или необъяснимые изменения личности, агрессия или неспособность сосредоточиться. Что это может быть : Худший сценарий — опухоль головного мозга или кровотечение в головном мозге. Еще одна возможность — инсульт, особенно если спутанность сознания сочетается с онемением или слабостью лица, рук или ног и невнятной речью. Если это так, необходима немедленная медицинская помощь, чтобы снизить вероятность необратимого повреждения мозга. Другие возможности включают реакции на новые лекарства или взаимодействие между лекарствами или алкоголем.Причинами также могут быть аномальное кровяное давление, низкий уровень сахара в крови и обезвоживание.
- Отек ног : стойкая скопившаяся жидкость (отек) в конечностях. Что это могло бы быть : Опухшие ноги — симптом многих заболеваний, но, пожалуй, больше всего беспокоит сердечная недостаточность. Сердце просто не обеспечивает адекватную циркуляцию крови по телу, из-за чего часть крови и других жидкостей скапливается в конечностях. Другие возможности включают проблемы с венами и гипотриоз (недостаточное количество гормона щитовидной железы).
- Внезапная или сильная боль в животе : Сосредоточена вокруг пупка. Резко и неожиданно. Что это может быть : Аневризма или разрыв аорты, то есть выпуклость аорты, самой большой артерии в организме. Альтернативно, это может быть перфорация внутренних органов (желудка, кишечника или другого полого органа), обычно из-за язвы. Или кишечная ишемия, что означает замедление или остановку кровотока в кишечнике, вызывая кислородное голодание в пораженных тканях.Другие возможности включают камни в желчном пузыре, дивертикулит (воспаление толстой кишки), синдром раздраженного кишечника или аппендицит.
- Вспышки света : Яркие пятна, вспышки или другие нарушения зрения. Что это может быть : Отслоение сетчатки, что означает необходимость немедленной медицинской помощи для предотвращения необратимой потери зрения. Свет также может сигнализировать о приближении или прибытии мигрени.
Предупреждающие знаки сердечного приступа
Уловить признаки раннего
Не ждите, чтобы получить помощь, если вы заметили любой из этих предупреждающих знаков сердечного приступа.Некоторые сердечные приступы бывают внезапными и интенсивными. Но большинство из них начинают медленно, с легкой боли или дискомфорта. Обратите внимание на свое тело и позвоните 911, если у вас возникнут:
- Дискомфорт в груди. Большинство сердечных приступов связаны с дискомфортом в центре грудной клетки, который длится более нескольких минут — или он может пройти, а затем вернуться. Это может ощущаться как дискомфортное давление, сдавливание, ощущение полноты или боли.
- Дискомфорт в других областях верхней части тела. Симптомы могут включать боль или дискомфорт в одной или обеих руках, спине, шее, челюсти или животе.
- Одышка. Это может происходить с дискомфортом в груди или без него.
- Знаки прочие. Другие возможные признаки включают появление холодного пота, тошноту или головокружение.
Скачать инфографику с распространенными предупреждающими знаками сердечного приступа (JPEG) | (PDF)
Симптомы различаются у мужчин и женщин
Как и у мужчин, у женщин наиболее частыми симптомами сердечного приступа являются боль в груди (стенокардия) или дискомфорт. Но женщины несколько чаще, чем мужчины, испытывают некоторые другие общие симптомы, особенно одышку, тошноту / рвоту, боль в спине или челюсти.
Узнайте о тревожных признаках сердечного приступа у женщин.
Посмотрите видео: «Просто небольшой сердечный приступ» — короткометражный фильм режиссера и Элизабет Бэнкс в главной роли
Звоните 911
Выучите признаки сердечного приступа и помните: даже если вы не уверены, что это сердечный приступ, проверьте его.
Минуты имеют значение. Быстрые действия могут спасти жизни — возможно, ваши собственные.
Позвоните 911 , если вы заметили признаки сердечного приступа.Звонок в службу 911 — почти всегда самый быстрый способ получить спасительную помощь.
Бригада неотложной медицинской помощи (EMS) может начать лечение по прибытии — на час раньше, чем если бы кто-то приехал в больницу на машине. Персонал скорой помощи также обучен воскрешать того, у кого остановилось сердце. Пациенты с болью в груди, которые прибывают на машине скорой помощи, также обычно быстрее получают лечение в больнице.
По многим причинам лучше всего позвонить в службу 911, чтобы опытная бригада скорой помощи могла начать лечение и организовать быструю транспортировку в пункт неотложной помощи.
Посмотрите анимацию сердечного приступа.
Подробнее:
Strep группы А | Ревматическая лихорадка | ГАЗ
Как заболеть ревматизмом
Ревматическая лихорадка может развиться после инфекций, вызванных стрептококком или скарлатиной, которые не лечятся должным образом. Бактерии, называемые стрептококками группы A или стрептококками группы A, вызывают ангины и скарлатину. Обычно для развития ревматической лихорадки требуется от 1 до 5 недель после ангины или скарлатины.Считается, что ревматическая лихорадка вызвана реакцией защитной системы организма — иммунной системы. Иммунная система реагирует на более раннюю инфекцию стрептококка или скарлатину и вызывает генерализованный воспалительный ответ.
Ревматическая лихорадка не заразна
Люди не могут заразиться ревматической лихорадкой от другого человека, потому что это иммунный ответ, а не инфекция. Однако люди, страдающие стрептококковой ангиной или скарлатиной, могут передавать стрептококк группы А другим людям, в основном через дыхательные пути.
Лихорадка и болезненность, болезненность в суставах — общие признаки и симптомы
Симптомы ревматической лихорадки могут включать:
- Лихорадка
- Болезненные, болезненные суставы (артрит), чаще всего в коленях, лодыжках, локтях и запястьях
- Симптомы застойной сердечной недостаточности, включая боль в груди, одышку, учащенное сердцебиение
- Усталость
- Судорожные, неконтролируемые движения тела (так называемые «хорея»)
- Безболезненные уплотнения (узелки) под кожей возле суставов (это редкий симптом)
- Сыпь в виде розовых колец с четким центром (это редкий симптом)
Кроме того, больной ревматической лихорадкой может иметь:
- Новый шум в сердце
- Увеличенное сердце
- Жидкость вокруг сердца
Наиболее частые дети
Хотя ревматизм может заразиться любой человек, он чаще встречается у детей школьного возраста (от 5 до 15 лет).Ревматическая лихорадка очень редко встречается у детей младше трех лет и взрослых.
Инфекционные болезни, включая стрептококк группы А, имеют тенденцию распространяться там, где собираются большие группы людей. Переполненные условия могут увеличить риск заболевания фарингитом или скарлатиной и, как следствие, ревматической лихорадкой. Эти настройки включают:
- Школы
- Ясли
- Военно-учебные заведения
Тот, кто в прошлом болел ревматической лихорадкой, с большей вероятностью заболеет ревматической лихорадкой снова, если снова заболеет стрептококком или скарлатиной.
При диагностике ревматической лихорадки врачи проверяют, насколько хорошо работает сердце.
Многие тесты и рекомендации помогают врачам диагностировать ревматическую лихорадку
Не существует единого теста для диагностики ревматической лихорадки. Вместо этого врачи могут искать признаки болезни, проверять историю болезни пациента и использовать множество тестов, в том числе:
- Мазок из горла для поиска стрептококковой инфекции группы А
- Анализ крови для поиска антител, которые покажут, если у пациента недавно была стрептококковая инфекция группы А.
- Тест того, насколько хорошо работает сердце (электрокардиограмма или ЭКГ)
- Тест, который создает фильм о работе сердечной мышцы (эхокардиография или эхо)
Лечение направлено на борьбу с воспалением и симптомами
Врачи лечат симптомы ревматической лихорадки с помощью таких лекарств, как аспирин, для уменьшения температуры, боли и общего воспаления.Кроме того, все пациенты с ревматической лихорадкой должны получать антибиотики для лечения стрептококковых инфекций группы А. Людям, у которых развивается ревматическая болезнь сердца с симптомами сердечной недостаточности, также могут потребоваться лекарства, которые помогут справиться с этим.
Серьезные осложнения, включая длительное повреждение сердца
Если ревматическая лихорадка не лечить вовремя, может развиться длительное повреждение сердца (так называемое ревматическое заболевание сердца). Ревматический порок сердца ослабляет клапаны между камерами сердца.Тяжелая ревматическая болезнь сердца может потребовать операции на сердце и привести к смерти.
Защитите себя и других
Наличие стрептококковой инфекции группы А не защищает от повторного заражения в будущем. Люди также могут болеть ревматизмом более одного раза. Однако есть вещи, которые люди могут сделать, чтобы защитить себя и других.
Хорошая гигиена помогает предотвратить инфекцию, вызванную стрептококками группы А
Лучший способ предотвратить заражение или распространение стрептококковых инфекций группы А, таких как стрептококковая ангина или скарлатина, — это часто мыть руки , особенно после кашля или чихания и перед приготовлением пищи или приемом пищи.
Антибиотики — ключ к лечению и профилактике
Основные способы профилактики ревматической лихорадки:
- Лечение стрептококковых инфекций группы А, таких как ангина и скарлатина, с помощью антибиотиков
- Профилактика стрептококковых инфекций группы А
- Используйте профилактические антибиотики для людей, перенесших ревматизм в прошлом
Профилактические антибиотики помогают защитить людей, перенесших ревматизм, от повторного заболевания.

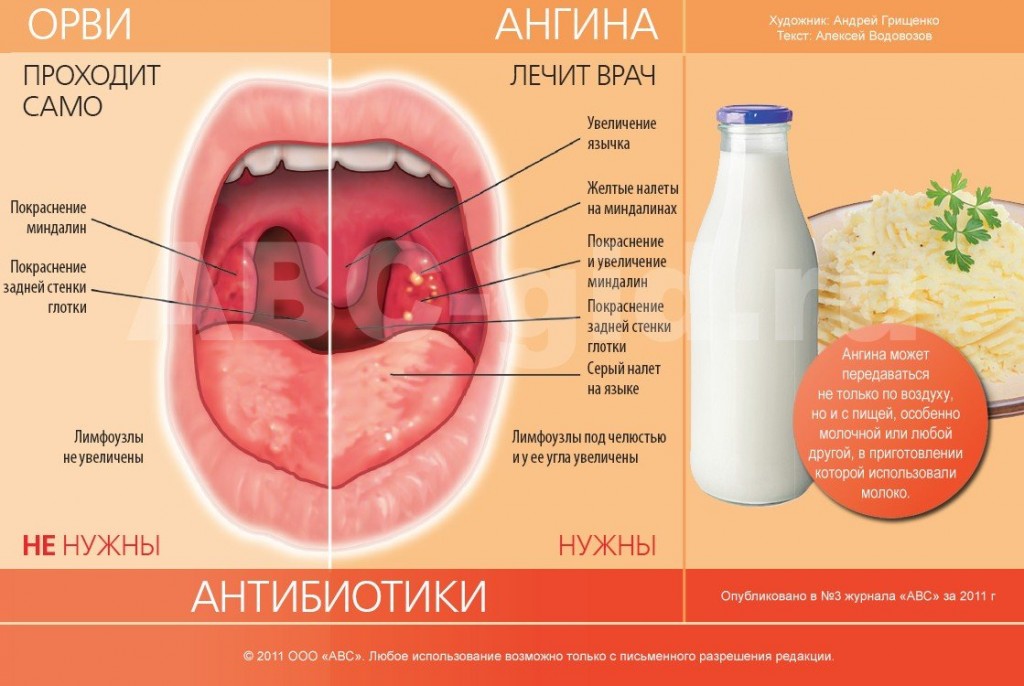 Лихорадка продолжается 4-6 дней, сопровождается выраженной слабостью, ознобами, головной болью, ломотой в мышцах и суставах, свидетельствующей о значительной интоксикации. Боль в горле при глотании сильная. Миндалины красные, увеличены в размерах с россыпью наполненных гноем фолликулов или гнойными налетами. Шейные лимфатические узлы увеличиваются до 2 см и становятся болезненными при ощупывании.
Лихорадка продолжается 4-6 дней, сопровождается выраженной слабостью, ознобами, головной болью, ломотой в мышцах и суставах, свидетельствующей о значительной интоксикации. Боль в горле при глотании сильная. Миндалины красные, увеличены в размерах с россыпью наполненных гноем фолликулов или гнойными налетами. Шейные лимфатические узлы увеличиваются до 2 см и становятся болезненными при ощупывании. Например, при ангине симптомы тонзиллита есть, а признаков ОРВИ нет.
Например, при ангине симптомы тонзиллита есть, а признаков ОРВИ нет. д.
д.
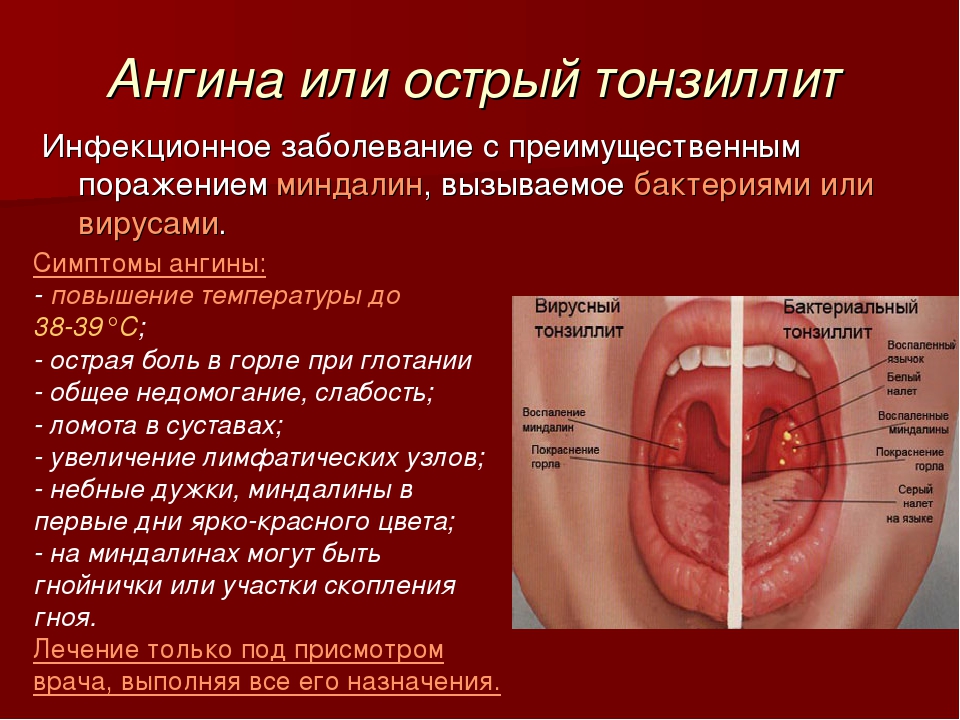 Язык обложен белым налетом.
Язык обложен белым налетом.
 Нестабильная стенокардия также может быть вызвана сгустками крови, которые блокируют или частично блокируют кровеносные сосуды вашего сердца.
Нестабильная стенокардия также может быть вызвана сгустками крови, которые блокируют или частично блокируют кровеносные сосуды вашего сердца. Жевательный табак, курение и длительное воздействие пассивного курения повреждают внутренние стенки артерий, включая артерии, ведущие к сердцу, позволяя отложениям холестерина накапливаться и блокировать кровоток.
Жевательный табак, курение и длительное воздействие пассивного курения повреждают внутренние стенки артерий, включая артерии, ведущие к сердцу, позволяя отложениям холестерина накапливаться и блокировать кровоток.
 Выбросы гормонов, вырабатываемые во время стресса, могут сузить ваши артерии и усугубить стенокардию.
Выбросы гормонов, вырабатываемые во время стресса, могут сузить ваши артерии и усугубить стенокардию.