Запах изо рта: распознать и уничтожить!
Галитоз может быть постоянным или появляться время от времени. Любой человек хотя бы раз в жизни испытывал это состояние, а для четверти взрослого населения неприятный запах изо рта – проблема постоянная. Коварство галитоза заключается в том, что зачастую его обладатель привыкает к запаху и сам его не чувствует. А «воспитанные» окружающие и не подумают о том, чтобы обидеть человека рассказами о его несвежем дыхании. Между тем, гораздо правильнее было бы тактично намекнуть об имеющейся проблеме. Так можно и избавиться от преграды в общении, а в некоторых случаях – избежать опасного заболевания.
Где «вынюхивать» проблему?
Чаще всего причина неприятного запаха находится в самой ротовой полости. Самый простой случай – это недостаточно часто или тщательно вычищенные зубы и язык. Остатки пищи разлагаются под влиянием бактерий, постоянно живущих между зубами, у края десен и на языке, и некоторые продукты этого разложения придают дыханию нежелательный аромат. По такому же механизму появляется запах при кариесе и заболеваниях десен, таких как гингивит, пародонтит и пародонтоз. Дурно пахнут содержащие большое количество бактерий зубные камни и налет на зубах. Источником запаха могут также стать недостаточно чистые съемные зубные протезы.
Несвежее дыхание возникает и при сухости во рту – ксеростомии, вызванной заболеваниями слюнных желез, приемом некоторых лекарств и даже долгим дыханием через рот (например, при аденоидах). При ксеростомии слюна недостаточно омывает ротовую полость, что вызывает все те же гнилостные процессы.
Все гораздо глубже
А что, если зубы, десны и язык здоровы и вычищены «до блеска», но запах все равно есть? Тогда нужно вспомнить, чем вы питались незадолго до его появления. Потому что лук, чеснок и определенные сорта сыра при переваривании выделяют соединения серы, которые всасываются в кровь и удаляются из организма через легкие – вот вам и запах. Ну а то, что курение и алкоголь тоже не способствуют приятному запаху изо рта – вообще прописная истина.
Еще одна частая причина галитоза – заболевания дыхательных путей. Воспалительные процессы в носу (риниты, синуситы), воспаленные миндалины (тонзиллит), бронхиты, бронхоэктазы, а также активная форма туберкулеза, абсцесс и злокачественные новообразования легких сопровождаются разрушением тканей. Из-за этого выдыхаемый воздух будет с неприятным запахом гноя.
Источником запаха может стать и желудочно-кишечный тракт. При гастритах и язвенной болезни желудка, а также при заболеваниях поджелудочной железы и желчных протоков нарушается переваривание пищи и продвижение ее по ЖКТ. А плохо переваренная пища, к тому же застоявшаяся, отнюдь не ароматизирует дыхание. При этом зачастую человека беспокоят еще и обложенный налетом язык и кислый или горький привкус во рту.
Специфический запах изо рта при некоторых хронических заболеваниях может свидетельствовать о развитии опасных осложнений. Так, характерный гнилостный запах при болезнях печени означает, что печеночные клетки перестали справляться с обезвреживанием токсичных продуктов из кишечника. Запах аммиака сигнализирует о серьезной почечной недостаточности, а запах ацетона при сахарном диабете – об угрозе диабетической комы. Кстати, неприятный запах изо рта может появиться и у поклонников строгих диет – из-за слишком редкого или однообразного питания. Итак, с причинами мы более-менее разобрались, и возникает естественный вопрос: «Что делать?»
Что делать?
Для начала разобраться с гигиеной ротовой полости. Чистить зубы надо дважды в день – после завтрака и перед сном, совершая упругой зубной щеткой круговые движения по всем поверхностям зубов. Вместе с зубами следует чистить и язык – для этого можно использовать мягкую зубную щетку или специальную щетку для языка.
Пасту лучше выбрать с содержанием фтора и кальция (это поможет укрепить эмаль зубов) и с добавлением антисептических растительных экстрактов (они снизят активность бактерий и улучшат состояние десен). После еды рекомендуется прополоскать рот водой и в течение одной-двух минут пожевать жевательную резинку без сахара. Если пища застревает между зубами, извлечь ее поможет зубная нить.
Если пища застревает между зубами, извлечь ее поможет зубная нить.
Также стоит изменить отношение к стоматологам – те времена, когда зубной кабинет считался филиалом гестапо, давно прошли: изменилось и оборудование, и отношение к пациенту.
Если с полостью рта все в порядке, а неприятный запах все же присутствует, придется навестить врача-терапевта. Он проведет диагностику, определит вероятную причину и назначит лечение. Таким образом, вы избавитесь не только от галитоза, но и от заболевания. Но как быть, если визит к врачу по каким-либо причинам откладывается, а заглушить неприятный запах нужно прямо сейчас?
Способы разделаться с запахом:
- Съесть хрустящее яблоко или свежую морковь – они очистят зубы от налета, а содержащаяся в них растительная клетчатка «соберет» на себя некоторые пахнущие вещества в желудке.
- Чтобы перебить запах, вызванный поеданием чего-то «не того», можно пожевать петрушку, сельдерей, укроп, мяту, тархун, анис или фенхель.
- Разобраться с бактериями ротовой полости, помогут полоскания настоями или отварами шалфея, календулы, ромашки, эвкалипта и других природных антисептиков. Несколько меньшим, но несомненным эффектом обладает свежезаваренный крепкий чай.
- Если галитоз возник из-за проблем с пищеварением, справиться с ним помогут кишечные сорбенты, такие как полифепан, энтеросгель, активированный уголь и другие.
- При проблемах с миндалинами стоит два раза в год найти время на промывание лакун у ЛОР-врача, а также регулярно полоскать горло отварами лекарственных растений или настойкой прополиса.
причины появления, что делать и как избавиться от тяжести в желудке после еды?
Состояние, с которым так или иначе сталкивался, пожалуй, каждый, — послеобеденная тяжесть в желудке — обычно проходит быстро. Но иногда неприятное ощущение появляется после, казалось бы, не столь обильного приема пищи или продолжается довольно долго. Отчего такое случается и как избавиться от тяжести в желудке, что можно и чего нельзя при этом делать — читайте в нашем обзоре.
Причины и симптомы возникновения тяжести в желудке после еды
Чаще всего тяжесть в желудке появляется, когда организм не справляется с количеством съеденного либо когда пища слишком тяжелая — содержит много жиров и углеводов, так что расщепить ее без дополнительных пищеварительных ферментов не получается.
Очень распространенные причины переедания — социальная и психологическая. Во многих традиционных культурах во время праздников принято собираться в кругу родственников и друзей и устраивать застолье. К тому же вкусная еда сейчас — самое быстрое и доступное удовольствие.
Большинство людей переедает эпизодически — в отпуске, на праздновании дня рождения, во время визитов к родственникам. Ведь в нашей культуре не попробовать каждое блюдо на столе или отказаться от добавки — значит проявить неуважение к хозяйке. Подобные «эпизоды» переедания, особенно сопровождаемые употреблением алкоголя, крайне неполезны для организма. В такие моменты печень, желчный пузырь, поджелудочная железа работают буквально на пределе своих возможностей даже у здорового человека. А у того, кто уже имеет проблемы с желудочно-кишечным трактом, после обильных застолий и возлияний может начаться обострение — иногда из-за сильных болей даже приходится вызывать скорую.
Также есть немало людей, страдающих от состояния, которое называется нарушением пищевого поведения. Это им шутливо советуют повесить замóк на холодильник, взять себя в руки и наконец перестать есть, но на деле жесткие ограничения в еде лишь усугубляют проблему. Чаще всего эпизоды компульсивного переедания (а именно так называется это расстройство) человек вспоминает как некие «провалы». Вроде и есть ему не особо хотелось — а сам не понял, как буквально «смёл» со стола огромное количество продуктов. В итоге — сильная тяжесть в животе, а кроме этого — стыд и чувство вины за обжорство и неспособность контролировать себя.
Поскольку подобные эпизоды происходят обычно несколько раз в месяц, а то и чаще, это не может не отразиться на физическом здоровье. Из-за постоянного ощущения тяжести в желудке и боли некоторые прибегают к сомнительному способу решения проблемы — вызывают рвоту. Со временем из «крайней меры» это превращается в рутину — так компульсивное переедание плавно переходит в булимию. Что, конечно, приводит к появлению лишнего веса и связанных с ним негативных изменений — повышение уровня холестерина, нарушение чувствительности к глюкозе — вплоть до сахарного диабета.
Из-за постоянного ощущения тяжести в желудке и боли некоторые прибегают к сомнительному способу решения проблемы — вызывают рвоту. Со временем из «крайней меры» это превращается в рутину — так компульсивное переедание плавно переходит в булимию. Что, конечно, приводит к появлению лишнего веса и связанных с ним негативных изменений — повышение уровня холестерина, нарушение чувствительности к глюкозе — вплоть до сахарного диабета.
На самом же деле, проблема людей, страдающих от компульсивного переедания не в отсутствии силы воли, а в том, что у них подобным образом проявляется реакция на стресс. Это не «распущенность», а заболевание, у которого есть свой код в международном классификаторе болезней (МКБ-10: 307.51 F50.8). Бороться с компульсивным перееданием нужно не самостоятельно, а обратившись за помощью к компетентному психологу или даже психиатру, так как последний по российскому законодательству может назначить антидепрессанты — у психолога такой возможности нет.
Существует еще один, довольно редкий тип переедания — когда «тянет» на определенные продукты. Классический пример подобного состояния — желание съесть что-то солененькое, часто встречающееся у беременных. Это может быть признаком нехватки в организме определенных веществ — витаминов, минералов, полиненасыщенных жирных кислот.
Как избавиться от дискомфорта в желудке после еды
Начнем с того, чего делать нельзя:
- Вызывать рвоту. Так нарушается нормальная моторика желудочно-кишечного тракта, повышается внутричерепное и артериальное давление, что особенно опасно для гипертоников. Возможны надрывы слизистой оболочки желудка и язвы пищевода из-за воздействия соляной кислоты, защита от которой в пищеводе не предусмотрена.
- Ложиться спать. Переполненный желудок ограничивает движения диафрагмы — сон будет поверхностным, возможно, неспокойным. К тому же в горизонтальном положении тела содержимому желудка легче попасть в пищевод, раздражая слизистую и вызывая изжогу.

- Принимать слабительные. Основные процессы переваривания и всасывания пищи происходят в тонком кишечнике. В толстом — микрофлора лишь «допереваривает» некоторые из продуктов основного пищеварения, синтезируя вещества, необходимые для питания клеток, и некоторые витамины. Здесь также регулируется всасывание воды. Слабительные способствуют накапливанию воды в толстом кишечнике, из-за чего объем каловых масс увеличивается и кишечник начинает активней их выводить. При этом пища в толстом кишечнике успевает более-менее благополучно перевариться, усвоиться и отложиться в виде жира, если ее было слишком много. Потеря веса после слабительного происходит лишь за счет обезвоживания. В результате нарушается нормальная моторика кишечника. Если прием слабительных повторяется регулярно, чем нередко злоупотребляют люди, страдающие компульсивным перееданием, — возникает привыкание, кишечник перестает работать без стимуляции извне.
- Устраивать разгрузочный день после переедания. После избытка пищи желудочно-кишечный тракт активизируется, вырабатывает больше ферментов, настраиваясь на активную работу. Но вместо ожидаемой большой порции пищи он получает в лучшем случае яблоки или кефир, а то и вовсе ничего, а выделившиеся ферменты начинают «переваривать» сам ЖКТ. При компульсивном переедании диеты и разгрузочные дни и вовсе противопоказаны — постоянное чувство голода формирует навязчивые мысли о еде и провоцирует вполне закономерные «срывы»: обычно, чем дольше длилась диета, тем дольше и обильней будет эпизод переедания.
- Бегать и прыгать. Тяжелые физические нагрузки и резкие движения после переедания могут сделать только хуже. Поэтому не стоит прыгать, пытаясь «утрамбовать» содержимое желудка. Пища покидает его под действием сложных регуляторных механизмов, которые реагируют на состав еды (белки остаются в желудке дольше углеводов), ее объем, кислотность, уровень регуляторных пептидов и так далее.

- Винить, ругать и наказывать себя. Вина, стыд и плохое настроение лишь провоцируют очередной «срыв», дают новый повод для переедания.
Важно позаботиться о профилактике. Что можно и нужно делать при тяжести в желудке:
- Не садиться за стол в плохом настроении.
- Не есть перед телевизором, компьютером или за чтением.
- Ограничить потребление алкоголя: он тормозит центр насыщения.
- Выпивать стакан воды перед едой. Это создает иллюзию сытости и наполненности.
- Не поддаваться на уговоры хозяйки, которая может обидеться в случае отказа от добавки. Не стоит идти на поводу у других людей — нужно прислушиваться к собственному организму.
- Не нужно доедать за ребенком или «давиться» продуктами, у которых скоро истекает срок годности. Конечно, выбрасывать продукты не хочется. Но последствия постоянных перееданий исправить бывает непросто. Лучше не наготавливать на неделю вперед, не покупать много скоропортящихся продуктов. Можно сократить объем порции, чтобы ребенок точно все доел, и, если что, предложить ему добавку.
Если же избежать переедания не удалось, избавиться от диспепсии и метеоризма можно, приняв препарат, улучшающий пищеварение. Такие препараты содержат натуральные пищеварительные ферменты, которые расщепляют пищу, помогая желудочно-кишечному тракту с ней справиться. Эти ферменты «разбирают» сложные молекулы еды на простые «кирпичики». Так, ферменты протеазы расщепляют белки до аминокислот, липазы «разбирают» жиры до глицерина и жирных кислот, амилазы «отщипывают» от крахмала или гликогена молекулы глюкозы. Только в таком виде питательные вещества могут проникнуть сквозь стенки кишечника в кровь и использоваться организмом.
Здоровым людям нет необходимости принимать ферменты постоянно, но после переедания такие препараты помогают быстрее избавиться от его последствий.
Итак, тяжесть в желудке — нередкое последствие переедания. Если подобные эпизоды повторяются чаще чем раз в неделю и не поддаются контролю, нужно обратиться к психологу или психиатру. Облегчить диспепсию, метеоризм, вызванные ферментной недостаточностью, можно, принимая препараты с пищеварительными ферментами. Такие средства помогают организму справиться с избыточной пищевой нагрузкой.
Облегчить диспепсию, метеоризм, вызванные ферментной недостаточностью, можно, принимая препараты с пищеварительными ферментами. Такие средства помогают организму справиться с избыточной пищевой нагрузкой.
Спазм пищевода. Причины, диагностика и лечение спазма пищевода!
1.Что такое спазм пищевода?
- Диффузный спазм пищевода (эзофагоспазм) . Это нерегулярное и некоординируемое сжатие мышц пищевода. Такой спазм может не позволить еде попасть в желудок, и она затстревает в пищеводе.
- Второй тип – это спазм, при котором спазм сжимается по тому же механизму, как во время обычного перемещения еды. Эти сокращения позволяют двигаться пище через пищевод, но могут вызвать сильную боль.
Оба типа спазмов пищевода могут быть у одного человека.
Вообще спазм пищевода – это редкая проблема. Часто симптомы, которые можно принять за спазм пищевода, являются результатом других проблем – ГЭРБ (гастроэзофагеальной рефлюксной болезни), ахалазии, проблем с нервной системой, при которой мышцы пищевода и нижнего пищеводного сфинктера не работают так, как нужно. Панические атаки тоже могут вызвать симптомы, похожие на спазм пищевода.
Помощь в лечении и госпитализации!
2.
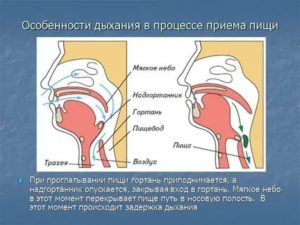 Причины спазмов
Причины спазмовТочные причины спазма пищевода не известны. Многие врачи считают, что спазм пищевода становится результатом нарушения нервной деятельности, координирующей глотательные движения пищевода. У некоторых людей спазм может появиться из-за очень горячих и очень холодных продуктов. Микротравмы из-за твердой пищи, инфекционные заболевания типа кори, скарлатины или гриппа, стрессы, воспалительные заболевания слизистой оболочки пищевода ( эзофагит, язва желудка и двенадцатиперстной кишки) тоже считаются возможными причинами развития спазма пищевода.
Посетите нашу страницу
Гастроэнтерология
3.Диагностика
Часто спазм пищевода можно диагностировать, изучив историю болезни пациента. Врач может задать вам несколько вопросов о том, какие продукты или жидкости вызвали неприятные ощущения, где ощущаются эти симптомы и каким образом, чувствуете ли вы, что пища застревает в пищеводе и некоторые другие.
Диагноз спазм пищевода может быть подтвержден с помощью специальных тестов, в том числе, при помощи манометрии пищевода. Манометрия пищевода позволяет измерить давление. Второе исследование – это рентген с предварительным глотанием раствора бария, что позволяет визуально обследовать пищевод.
Другие специфические обследования могут быть проведены, чтобы выяснить, не являются ли симптомы следствием других заболеваний – ГЭРБ, обратного рефлюкса пищи и желудочных соков и т.д.
О нашей клинике
Страница Мединтерком!
4.
 Лечение спазмов пищевода
Лечение спазмов пищеводаЛечение спазма пищевода включает лечение других проблем, которые могут ухудшить и усилить спазм пищевода. К примеру, ГЭРБ обычно лечится изменениями в диете, образе жизни и при помощи лекарств, которые уменьшают количество кислоты в желудке.
Вот некоторые вещи, которые могут помочь в лечении ГЭРБ и спазма пищевода:
- Питаться часто и по чуть-чуть лучше, чем 2-3 раза в день большими порциями.
- После еды подождите 2-3 часа перед тем, как лечь спать. Ночные перекусы – не самая полезная вещь.
- Шоколад, мята и алкоголь могут усилить ГЭРБ. Эти продукты расслабляют клапан между пищеводом и желудком.
- Острая пища, продукты с высоким содержанием кислоты (помидоры и апельсины), а также кофе тоже могут усилить проблему.
- Стоит отказаться от курения.
- Сон на приподнятой подушке помогает справиться с ГЭРБ в ночное время.
- При наличии лишнего веса нужно похудеть. Сброс даже нескольких лишних килограммов действительно может помочь.
Непосредственное лечение спазмов пищевода может проводиться при помощи лекарств, которые расслабляют мышцы пищевода. Но эти лекарства не всегда помогают. Интересно, что некоторые антидепрессанты могут справится с болевым синдромом, даже если у вас нет депрессии. Но назначать их должен только врач.
Борьба со стрессами и тревогой, дыхательные упражнения тоже бывают эффективны в лечении спазма пищевода.
В редких случаях для лечения спазма пищевода требуется хирургическое вмешательство. Во время операции хирург разрезает мышцы вдоль нижней части пищевода. Но эта процедура действительно проводится только в серьезных случаях, когда другие методы лечения спазма пищевода не помогают.
Еда застревает в гландах — ANAPANEWS
При развитии определенных заболеваний у людей еда застревает в миндалинах. Чаще всего к такой проблеме приводит инфекционное поражение органов дыхательной системы. Оно провоцирует сужение просвета в горле и непроходимость, с которой необходимо незамедлительно бороться. Чтобы справиться с патологией, нужно в первую очередь выяснить ее первопричину, после чего провести лечение под контролем грамотного врача.
Чаще всего к такой проблеме приводит инфекционное поражение органов дыхательной системы. Оно провоцирует сужение просвета в горле и непроходимость, с которой необходимо незамедлительно бороться. Чтобы справиться с патологией, нужно в первую очередь выяснить ее первопричину, после чего провести лечение под контролем грамотного врача.
Почему пища застревает в миндалинах
Застревание остатков пищи в миндалинах может наблюдаться у детей, которые имеют проблемы “рыхлого” горла
Миндалины ответственны за правильное прохождение еды во время приема пищи. Если же они увеличиваются в размере, возникают трудности с проходимостью. Пережеванные продукты начинают скапливаться в горле, тем самым доставляя человеку серьезный дискомфорт.
При изучении особенностей строения миндалин можно узнать, что в них присутствуют лакуны. В эти полости периодически может попадать еда. Своими силами ей не удается покинуть гланды и переместиться в пищевод. Поэтому остатки продуктов начинают накапливаться в лакунах. Если их не вычистить, то последует гниение и развитие инфекции. По этой же причине у человека появляется неприятный запах из ротовой полости. Прогрессирующая инфекция со временем сможет проникнуть в органы дыхательной или пищеварительной системы, что чревато различными заболеваниями.
Самые распространенные причины, почему еда застревает в гландах:
- Воспаление миндалин.
- Пробки в гландах.
- Отек горла.
- Новообразования доброкачественного или злокачественного характера в горле.
- Заболевания пищевода.
- Эндокринные патологии.
- Аллергия.
- Расстройство нервной системы.
Еда забивается в миндалинах из-за гнойных или казеозных пробок. Места, подвергшиеся поражению, увеличиваются в размере и отекают. Это и приводит к нарушению проходимости пищи. Данные патологии также сопровождаются першением в горле, которое постоянно беспокоит человека.
Правильная причина появления проблемы выясняется на приеме у специалиста. Своими силами человеку сложно понять, что именно с ним не так. С жалобами на плохую проходимость еды необходимо обращаться к отоларингологу. В ходе диагностики он выяснит фактор, который привел к патологии.
Своими силами человеку сложно понять, что именно с ним не так. С жалобами на плохую проходимость еды необходимо обращаться к отоларингологу. В ходе диагностики он выяснит фактор, который привел к патологии.
Остатки еды нередко забиваются в гландах у людей, которые часто болеют ангиной. Из-за болезни поверхность органа становится слишком рыхлой. За счет этого болезнетворным микроорганизмам проще проникать в его ткани и активно размножаться в уязвимой зоне. Со временем это приводит к сильным нагноениям, которые уменьшают просвет в горле.
Пищевые пробки
Фарингит способствует задержке остатков еды в гландах
На поверхности здоровых миндалин присутствуют углубления, в которые может забиваться еда. Это вполне естественно, поэтому избежать такую проблему практически невозможно. Если человек переносит инфекционное заболевание, например, тонзиллит или фарингит, то лакуны становятся больше. В них могут образовываться пищевые пробки.
В действительности пищевые пробки не несут серьезной угрозы для здоровья и жизни человека. Лакуны способны самостоятельно очищаться от остатков пищи, поэтому особо переживать по этому поводу не стоит. Если же данный процесс нарушен, то придется заниматься их промыванием.
Лакуны необходимо промывать в кабинете отоларинголога, к которому обращаются с жалобами на застрявшую еду. В ходе лечебной процедуры может быть использовано вакуумное отсасывание элементов, которые содержатся в полостях миндалин.
Самостоятельное удаление остатков пищи является крайне нежелательным. Неправильные действия при устранении пищевых пробок могут привести к новым проблемам со здоровьем и ухудшению ситуации. Например, по неосторожности человек еще дальше проталкивает еду в лакуну, что чревато осложнениями.
Если человек склонен к появлению пищевых пробок, ему следует не забывать регулярно полоскать ротовую полость и горло после каждого приема пищи. Данная процедура полезна и тем людям, которых не беспокоит данная проблема.
Скопление слизи в гландах
В лакунах миндалин может скапливаться не только еда, но и слизь. Это происходит по причине ее повышенной выработки. На данный процесс оказывают влияние следующие факторы:
- Простудные заболевания.
- Сильное переохлаждение организма.
- Употребление холодных напитков и еды.
- Заглатывание холодного воздуха.
- Курение.
- Беременность.
- Злоупотребление острой и соленой едой.
- Аллергические реакции.
Чрезмерное количество слизи приводит к тому, что еда начинает застревать в горле. Ей не удается свободно продвигаться по направлению к пищеводу.
Независимо от того, что именно вызывает дискомфорт у человека, ему нужно найти способ справиться с этой проблемой.
Как очистить горло от пищи в домашних условиях
Полоскание горла – самый универсальный и распространенный способ борьбы с проблемой
Если еда застревает в гландах, можно попытаться прочистить горло в домашних условиях. Хотя лучше всего с такой проблемой обратиться к специалисту, так как неправильные действия могут усугубить ситуацию.
Вот что делать, чтобы очистить орган от застрявшей пищи в его полостях:
- Тщательное полоскание ротовой полостью водой. Обычно этих мер достаточно для того, чтобы промыть поверхность гланд.
- Промывание гланд раствором, приготовленным на основе 1 стакана питьевой воды и ? ч. л. пищевой соды. Процедуру рекомендуется проводить после каждого приема пищи.
- Механическое удаление кусочков еды из гланд. Необходимо тщательно вымыть руки с мылом, взять зеркало, открыть рот и попытаться вручную удалить элементы, образующие пищевые пробки в миндалинах.
Пища, застрявшая в горле, не представляет особой опасности для здоровья. Иначе обстоят дела, если причиной дискомфорта оказались косточки от рыбы или курицы, например. Они не только создают неудобства, но и травмируют слизистую оболочку гланд. Также не исключается повреждение кровеносных сосудов об их острые части.
Если в горле гниющие косточки, то их нужно попытаться немедленно удалить при помощи таких методов первой помощи:
- Нужно постараться механическим способом убрать косточку, которая застряла в горле.
- Далее полость горла и рта необходимо тщательно прополоскать раствором на основе антисептического средства.
- Если не удается самостоятельно убрать кость, то стоит попытаться сделать это при помощи подходящего продукта. При данной проблеме рекомендуется скушать порцию черного хлеба, жидкого меда или картофельного пюре. Они проталкивают косточку, что позволяет им сделать особая консистенция.
Очень часто у детей застревает еда в гландах. Если это регулярно происходит у малышей до 5 лет, то родителям стоит отвести их на прием к специалисту. Не исключено, что это один из симптомов заболевания, которое еще не проявилось в полной мере. Нередко при подобных патологиях требуется срочная госпитализация ребенка.
Когда нужен врач
Если домашние полоскания не принесли результата, нужно идти к отоларингологу
Иногда человеку удается справиться с застрявшей пищей в полостях миндалин. Он своевременно прополаскивает ротовую полость и горло, поэтому продукт в них не гниет, а дальше продвигается по пути пищевода. Если же проблема не решается в домашних условиях, то потребуется помощь специалиста.
Взрослым следует посетить отоларинголога, если ощущение кома в горле не проходит в течение длительного времени и сопровождается болями, а также другим дискомфортом.
Посещение специалиста является обязательным в следующих ситуациях:
- Застрявшую пищу не убирают домашние методы.
- Ощущается сдавливание горла.
- Еда находится в миндалинах у ребенка.
Врач ознакомится с жалобой пациента и проведет необходимое обследование. После он назначит оптимальное лечение, которое подходит конкретному человеку.
В качестве терапии используются следующие методики:
- Медикаментозное лечение.
- Физиотерапия.

- Оперативное вмешательство.
В большинстве случаев больным удается обойтись традиционным промыванием лакун. Для достижения наилучшего результата процедуру требуется проводить несколько раз.
Профилактика
Предупредить появление проблем, которые связаны с застрявшей пищей в миндалинах, позволяет соблюдение элементарных профилактических мероприятий, направленный на очищение ротовой полости. Речь идет о следующих рекомендациях:
- Не нужно забывать о регулярной чистке зубов каждое утро и вечер. Это поможет убрать остатки пищи. Также важно после каждого приема пищи полоскать ротовую полость хотя бы обычной водой.
- Желательно отказаться от вредных привычек и заняться укреплением иммунитета. Благодаря этому можно избежать инфекционных заболеваний, которые приводят к дыркам в гландах.
- Необходимо беречь себя от переохлаждения, поэтому следует выбирать одежду по погоде.
- Нужно своевременно заниматься лечением заболеваний ротовой полости и дыхательных путей, чтобы предупредить развитие осложнений.
При первых признаках патологии необходимо обращаться за медицинской помощью. Особенно это касается случаев, если дискомфорт в горле сопровождается болезненной симптоматикой.
Врач-отоларинголог, окончил СПбГМУ им. Павлова, ординатура в СПбНИИЛОР по специальности «Отоларингология». Область научных интересов — гломусная опухоль, хемодектома, параганглиома латерального основания черепа. Имеет публикации, посвященных патологии уха, в ведущих отечественных журналах по специальности.
Тел.: +7(812)982-22-51.
Да глупости,стыдно не стыдно :-)Не выйдет и замечательно,тихо про себя порадуйтесь.Но просто Вам надо с врачом пообщаться,только специалист поймет на какой у Вас там все стадии.Может и не понадобятся промывания,может профилактическими мерами обойдется.Просто ведь скоро осень,такая настоящая,вот и начнутся опять ангины и обострение тонзиллита.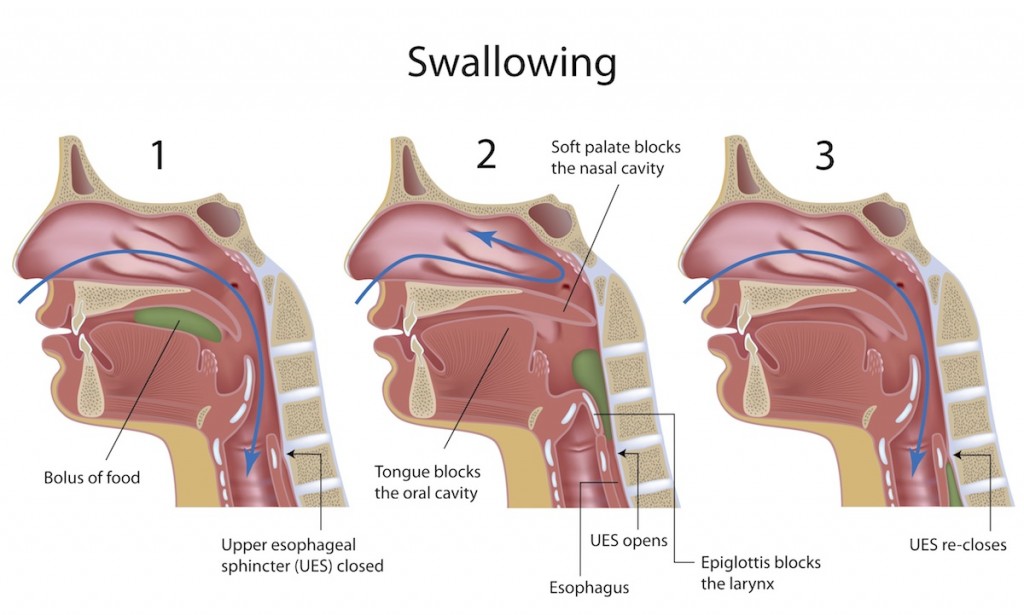 Оно Вам надо?Лучше предупредить.Не болейте ,автор 🙂
Оно Вам надо?Лучше предупредить.Не болейте ,автор 🙂
У меня такая же фигня.Тонзилит.по крайней мере у меня не лечится,но имеются процедуры улучшающие ситуцию.Я раз в полгода хожу к лору на промывание лакун.Раз 5-10.В зависимости от состоя ния.Врач промывает гланды,они очищаются.и становится намного лучше.Запаха нет.Конечно,это не надолго,но мне на полгода хватпает.
у меня так, автор. я даже ходила к лору с вопросом ЧТО ЭТО? сказали это нормально. типа выдавливайте и все. что я и стала делать. сначала действительно вызывало сильный рвонтный рефлекс, но потом привыкла как то. при чем эти дырки у меня только с одной стороны, а с др — нет. или они очень малы видимо. ситуация не приятная, конечно.
У меня хронический тонзилит, пробки появляются, вытаскиваю их языком. Ходила несколько раз в ЛОРу на промывание миндалин, хватает не надолго, постоянно в поликлинику отпрашиваться не могу, так и живу с пробками. Это хроника.
Всё не читала, может кто-то посоветовал. Полощите подогретой кока-колой. Помогает
автор, сходите к лору, пусть он вам направление даст на удаление гланд. проблема решиться раз и навсегда
Похожие темы
мне гланды сто лет назад удалили, что существенно улучшило качество жизни. а вот у моего мужа такая же проблема, как у вас. пробки гнойные, и постоянно больное горло. резать не дожидаясь перитонита!
у меня тож похожая проблема от семечек в основном(я вапще то их оч люблю)
полоскаю рот травяным сбором каким нибудь —- самый лучший результат от «ЭЛЕКАСОЛ» он вапще в пакетиках очень удобно заваривать
миндалины чистить снаружи трудно. невозможно я бы сказала(НЕКОТОРЫЕ ПРОСТО ДАЯТЬ НА НИХ СНАРУЖИ ЧТОБ САМО ВЫЛЕЗЛО). мой метод канешно диковат. но тем не менее для меня намного эффективнее: я беру лопаточку (которая без острых углов) из маникюрного наборчика какие есть у любой из нас. (не шучу) и прям ей и чищу смотря в зеркало — все ей аккуратно выгрибаю(у меня из-за ангин и тонзилита прям ямы в миндалинах) вапще у многих может быть рвотный рефлекс но старайтесь не касаца языка — я щас привыкла дак вапще реакции ноль
только смотрите чтоб она чистенькая была — можно над огнем на газовой плите подержать чуть чуть чтою микробов убить а потом уже лезть чистить
а кстате бабушка моя люголем мазала и у нее прошло такое — но у нее тонзилит был (при нем исчо воспаляюцо миндалины)— это немного разные вещи и способ древний канешна но ей помогало — я лично им не смогла — он ужасный на вскус брр
у меня раньше такая же фигня была врач все промоет да и сама полоскай этим фуроцилином вроде.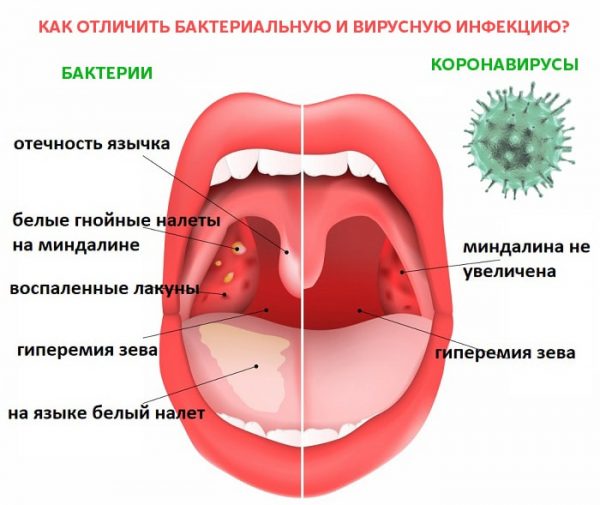
45 Выйди от сюда
Понимаю тебя. Такая же фигня уже года два. Чем только не лечила! : и авиационным керосином мазала и полоскала горло разными растворами, прописанными врачем, и гимнастики для гланд делала, — ничего не помогло. Через неделю- все опять повторяется. Одна моя знакомая полоскала горло чесноком (измельченным) , запаренным в кипятке. в течении всего дня. Говорит , что к концу дня вышел огромный комок гноя из гланд — сейчас ничего не беспокоит. Но, я то же самое попробовала, — мне не помогло, только горло стало красным от чеснока. Сейчас попробую пропить антибиотики, если не поможет, буду удалять гланды. Если что-то можете посоветовать — пишите.
Антибиотики помогают на некоторое время. Попутно когда лечишься от чего-нибудь посерьезнее и принимаешь антибиотики — замечаешь улучшение и в горле.А просто ради горла травиться ими не хочется. Ковыряю я эти пробки крючком для вязания. Он не острый- ничего не поцарапает. Наверное тоже надо к врачу обратиться — попробовать промыть.
У меня тоже самое гнойные бесконечные пробки в гландах, выковыриваю их ложкой, ходила к отлорингологу, едиственное сказал, переодически ходить к нему да нужно специальным шприцом полоскать, ходила, ходила ровно на время а потом опять. Самое интересное закономерность, как попью холодное или посуду в холодной воде по мою так они и забиваются, значит если содержать все в тепле то не будет забиваться, и кушать только теплую пищу
У меня тоже такие проблемы — вонючие куски вынимаю из гланд.
Как правило после еды. Гланды в вертикальных «трещинах».
Вынимаю без особых проблем — такое продолжается уже несколько лет, запаха из рта — нету, к врачу не ходил, могу показать фото
ЭТО ПИЩА ЗАСТРЕВАЕТ ГДЕТО В ГОРЛЕ ЧИТАИТЕ ВОПРОС НОРМАЛЬНА И БЫВАЕТ ЕТО У ВСЕХ ТОЛЬКО НЕЗНАЮ КАК ИХ УБЕРАТЬ .
http://www.medmax.ru/article31O7O51.htm
Я думаю, это как раз то, что надо!!;-)
Блин да чего вы заладили пища да пища! Гной это. Гной! Топайте личите тонзилит! У меня тоже такое. Хронический тонзилит.
Гной! Топайте личите тонзилит! У меня тоже такое. Хронический тонзилит.
всем привет)меня уже эта проблема достала. прям не знаю,что делать. чем полоскать.
Да какой это гной?у кого то может и гной!у меня это явно пища,отхаркивается комочек как бы из теста,а если поесть яблок,бывает через пол суток отхаркивается комочек яблока
У меня такая же проблема,и довольно давно..УЖе комплекс успел сформироваться. Гланды удалили ещё в детстве.
НИКАКИЕ . полоскания НЕ ПОМОГАЮТ! Наверное правда ,надо регулярно посещять «ПРОМЫВАЛЬЩИКА».
мои гланды они похожи на лицо фредди крюгера на каждой штуки по 4-5 некоторые глубокие и в них гной я давил но ет не помогает по моему.
ет не еда хотя и еда там тоже есть. и какой баран сказал что рвёт как только попадает? иди запихни себе в рот линейку.
совсем случайно сюда забрела(искала чем лечить ангину)прочитала!!не поверила,решила пойти посмотреть свои гланды. до сих пор сижу в шоке. теперь читаю чем лечить эти хернюшки. вот жила же и не знала!!
Интересно а не может ли пища где то около корня языка скапливаться комочками?есть же люди без гланд,а запах всё равно есть,кто удалил гланды,а запах всё равно со рта есть скажите у вас бывает что отхаркиваются маленькие комочки с не приятным запахом?
Во во.я тоже думал почему у меня такое ощущение что со рта постоянно прёт..думал мож желудок.или печень.или ваще сердце.всё перепробовал.препараты для печени,для сердца.для желудка.А тут с утра как то давай кашлеть и у меня кусочек пищи из горла вылетел,маленький такой,но вонючий гад,тут я задумался откудо он там в горле,а сейчас читаю,что там где то в гландах дырочки есть..я хз. у меня походу такая же праблема как у тебя..
блин но вы такие смешные . все прочитала очень дельно,и насмеялась вдоволь. До сих пор немугу отойти и настроение подняли. Да это точно надо идти к врачу. Я думала что я такая одна с этой хренью. уже года 4 мучаюсь. Незнаю гной это или еда,но заметила от семечек и от орехов . Горло засоряется этими комочками доволльно много,а как не ем то намнгого меньше этой вонючки. Пойду к врачу.
Горло засоряется этими комочками доволльно много,а как не ем то намнгого меньше этой вонючки. Пойду к врачу.
Эти гнойнички — казеозные пробки. Первый признак хронического тонзиллита. Сама долго мучалась ангиной, потм стала их замечать. Итог — 16,04,09 назначена операция по удалению гланд. С такимивещами не шутят, так как много побочных на сердце и суставы, да и беременность сложно выносить.
Блииин. Люди, у меня гланды оч маленькие, точнее их практически не видно. Но сегодня утром нашла у себя один-единственный,но оч большой комочек. Теперь даже не знаю что делать. Дня два назад только закончила болеть гриппом, может ли это с ним быть связано? И ещё, что мне делать, если мне нельзя удалять гланды? (уже удалены аденоиды, если ещё и гланд не будет — иммунитету кирдык =( )
Забыла ещё добавить: ангиной болела 2 раза в жизни и это было оч давно
Вот спасибо вам большое, пойду завтра к лору удалять нафиг. тоже задолбалась с этой проблемой))
эти пробки убираются если хорошо прокашляться или если после чистки зубов хорошо промыть гланды ополаскивателем для полости рта.вылетают все пробки.сама практикую так.и запах исчезает.
автору не расстраивайся эта прблема не только твоя .такое впечатление что кругом одни вонючки.и я в том числе.без юмора никуда.
Да уж. Я страдаю такой же проблемой,в инете смотрела,что за вонючки у меня,а оказывается я не одна,страдаю периодически,выдавливаю их,выходят крупные куски,полоскать теперь начну.Удалять гланды страшно.
А у меня пища нередк в нос попадает при глотании. Из-за чего это?
Блин,никто дельного совета не даст,может найдется тот у кого была эта проблема с комочками иногда вылетающими из горла с неприятным запахом,ктото лишился этой проблемы,пожалуйста отпишитесь!
U menya v4era takoe bilo! Celiy den v gorle 4to-to meshalo, nikak ne mogla ponyat. a ve4erom posmotrela s fonarikom: v diro4ke glandi malenkoy beliy kusp4ek 4ego-to. Ya prodezinficirovala palo4ku (dlya sushi) i dostala. Eto prosto kuso4ek edi. Ya i ne znala, 4to v gladndax dirki est. Otkritie, blin! No vrode vse vormalno.
Ya prodezinficirovala palo4ku (dlya sushi) i dostala. Eto prosto kuso4ek edi. Ya i ne znala, 4to v gladndax dirki est. Otkritie, blin! No vrode vse vormalno.
Кто-нибудь удалял гланды в 34 года ? Не опасно ли это в таком возрасте ?Всё что написано выше у меня тоже есть ,плюс к этому нос заложен постоянно ,асматический кашель .Слышала ,что удаляют только до 30 лет .Лор сказала ,что не надо удалять .Но если такие проблемы ,почему бы не удалить источник заразы ?
Рада всем советам!
Блин ну вы жгете тут))я поржала)спасибо
это еда.ходите на промывку или не ешьте орехи и семечки.от них еще больше потом эти вонючки появляются))))))))))
Слабый раствор фурацилина, и полоскание(1 теблетка на 1/2 стакана воды). После обработать гланды раствором Люголя (продается в каждой аптеке), посредством ватной палочки. Затем быстрым темпом к лорврачу. Кстати, это на пища застревает, а образование гнойных пробок (последствие тонзиллита).
У меня лет 5 назад обнаружили хронический тонзиллит. Гной образуется в гландах. И это никак не еда. Как это может быть еда, если я ватной палочкой дотрагиваюсь до миндалин, и они уже реагируют на мои прикосновения. Меня бы рвало от каждой еды. Это гной, результат хронического тонзиллита. Постоянно беспокоит температура. Сегодня выдавила ватной палочкой кучу гноя, были даже размером с горошину. Через 3 недели буду удалять гланды, не надо мне такой защиты организма. Проивно думать, что ЭТО меня защищает от вирусов. Лучше удалить. Мне лично лечение у лора не помогает! Плюс это так противно, лучше 1 раз избавиться и все!
Промывают гланды аппаратом, который называется Тонзиллор. Сходите к ЛОРу, он вам и назначит лечение. А удалять — это уж последнее дело.
отсидел на Зоне 7 лет. болел не только ангиной. вообщем знаю одно, что у некоторых из вас гнойные пробки, а у некоторых пища. у меня пища попадала в ямы, образовавшиеся после ангины и там естественно начинала гнить, отсюда запах изо рта, температура. гланды рвать не стоит, сейчас делают операции по устранению ям (лазером паяют)ну а я приспособился чистить тупой стороной карандаша Кохинор, почти каждый день как зубы чищу.
гланды рвать не стоит, сейчас делают операции по устранению ям (лазером паяют)ну а я приспособился чистить тупой стороной карандаша Кохинор, почти каждый день как зубы чищу.
Вот я доковырялся, чистил свои дыры от этих комочков- от них избавился- теперь хожу с опухшей гландой или линфоузлом — так и не понял!
Я тоже доковырялась ,что теперь гланда опухла и шарик в гланде белый ,ни как не проходит ,врач говорит полоскать ,а не помогает ,постоянно болит горло .Вобщем ни кому не советаю ковырять в гландах ни в коем случае ,опасно очень. Теперь вот жалею ,что ковяряла .Пошла к другому ЛОРУ ,он говорит пока нос не вылечишь гланда не пройдёт ,а у меня хронический аллергический вазоматорний насморк ,нос постоянно заложен ,капли все перепробовала .Замучалась совсем .Подскажите что-нибудь ,а ?
по поводу того что туда забивается
считается мне что это тоже самое что и налет на зубах,консистенция,цвет и так далее идентичны
я выковыриваю их зубочисткой заточеной спичкой,занятное кстати дело-увдекательное
полоскать надо рот постоянно водой с содой,сода расщипит что угодно,только не 1 раз надо,а постоянно
если эта гадость там постоянно,там полюбому много всякиъ бактерий плохих,поэтому это очень плохо
врачь поможет только их(гланд)удаоением))
продолжайте бороться
Страдаю такой же фигней(( сейчас пробую Биопарокс, пока без изменений. он как раз от тонзиллита. это антибиотик, который надо в горло прыскать.
Жалоба
Модератор, обращаю ваше внимание, что текст содержит:
Жалоба отправлена модератору
Страница закроется автоматически
через 5 секунд
Форум: здоровье
Новое за сегодня
Популярное за сегодня
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
Лариса Берман: Из записок логопеда. Не в то горло попало
Больной был доставлен к нам в госпиталь прямо с работы, где он неожиданно потерял сознание и не приходил в себя довольно долго.
Бегло просмотрев историю его болезни ”…Donald N., 72г., Дз: Аспирационная Пневмония…”, и, не увидев никаких следов хронических заболеваний, ведущих к возникновению логопедических проблем – нарушений речи, интеллекта или глотания, я начала свой рутинный утренний обход.
Дон оказался необыкновенно обаятельным человеком.
— На что жалуетесь?
— Общая слабость и слишком много красивых женщин вокруг.
— Какие-нибудь проблемы глотания?
— О нет! Нормальное глотание и отличный аппетит, пожалуй, моя самая большая привилегия в жизни.
— А кашель во время еды бывает?
— Ах, доктор! Я здоровый мужчина. Хорошо ем, пью и люблю женщин.
Итак, никаких жалоб, никаких явных признаков нарушения глотания. И только приобретённая годами профессиональная интуиция, да и пожалуй, едва уловимая хрипота в голосе подсказывали мне, что что-то не так.
Мысленно перебирая весь арсенал диагностических тестов, я остановилась на исследовании глотания с помощью бариевой смеси – специальном тесте, позволяющем проследить продвижения пережёванной пищи. Несколько часов спустя Дона повезли на процедуру.
Он уходил с полной уверенностью в ненужности этого теста, но согласился, как бы уступая моему капризу. «С Вас, доктор, двойная порция на ужин»,—шутил он, покидая свою палату Вскоре меня вызвали в рентгеновское отделение.
Тест был начат и немедленно остановлен, потому что вся выпитая им жидкость поступала непосредственно в лёгкие, а не в пищевод, и уже в начале процедуры оба лёгких были заполнены раствором бария.
Дон лежал на столе, белый как полотно, всё ещё не веря своим ушам и не желая подписывать требуемую на операцию бумагу. К сожалению, я не ошиблась, у него было тяжелое нарушение глотания, сопровождающееся отсутствием рефлекса кашля, что и подтверждалось его диагнозом – пневмония (скрытая аспирация).
А ещё через несколько часов Доналда перевели в хирургическое отделение, где операционным путем ему был вставлен G-tube. Он вернулся в свою палату уже в конце дня, бледный, измученный, постаревший за день, наверное, лет на десять.
Как же так? – недоумевал Дон. Ещё вчера я был здоровым человеком; ел, пил, мог ходить по ресторанам, устраивать пикники. А теперь, я — инвалид, подключенный к сети. Как жить дальше? Как продолжать работу? Что делать с моей подругой? Зачем я ей такой, с трубкой в животе? Но не было ответа на все его тревожные вопросы.
— Дон, поверь мне, я сделаю всё возможное, чтобы вернуть тебе способность снова питаться естественным путем. Но гарантий я не даю.
Мы начали работать. Дон был прилежным и старательным пациентом, неукоснительно выполнявшим все мои назначения и рекомендации, с благодарностью принимавшим все виды лечения. Но даже интенсивная терапия, включающая электростимуляцию глотательного нерва, не приносила желаемого улучшения.
Результаты рентгенологического исследование акта глотания, которые я проводила каждые две недели, были один хуже другого. Главный рентгенолог госпиталя требовал немедленного прекращения повторных тестов, опасаясь за уровень радиации. Клинический директор ежедневно вызывал меня на «ковер» и настаивал на выписке больного. И только наш добрый старый невропатолог, Доктор Volk, которого мы за глаза называли «Vitamin B», поскольку он прописывал его всем больным поголовно, начинал каждое утреннее совещание словами: «Larisa, keep going! I like successful cases».
Главный рентгенолог госпиталя требовал немедленного прекращения повторных тестов, опасаясь за уровень радиации. Клинический директор ежедневно вызывал меня на «ковер» и настаивал на выписке больного. И только наш добрый старый невропатолог, Доктор Volk, которого мы за глаза называли «Vitamin B», поскольку он прописывал его всем больным поголовно, начинал каждое утреннее совещание словами: «Larisa, keep going! I like successful cases».
День за днём мы с Доном продолжали воевать с болезнью, отвоёвывая у неё всё новые и новые позиции. Доналд стал центром всеобщего внимания. Вокруг его имени постоянно шли профессиональные дебаты, строились прогнозы и догадки. Наша терапия не всегда дарила нам радость, было много сбоев и осложнений. Вначале даже протёртые смеси детского питания оседали в области голосовых связок, вызывая хрипы и изменение голоса. Но постепенно, глоток за глотком…
Дон учился есть заново. В свои 72 года он, как ребёнок, тренировался тщательно пережевывать пищу, медленно глотать, пользуясь специальными приёмами, компенсирующими дефект глотания.
Надежда и вера шагали рядом каждый день и каждый час, не покидая нас ни на одну минуту. Наверное, это и была одна из причин нашего успеха.
Прошло несколько месяцев … Сегодня Дон ел свой первый самостоятельный завтрак, плакал и смеялся как ребёнок: «Good, good!» — и слёзы текли по его щекам.
Все наше отделение, затаив дыхание, следило за каждым его глотком. А ещё через некоторое время G-tube был удален и Доналд, обретя прежний статус здорового человека, возвращался к своей привычной жизни.
Теперь он мог есть и пить всё подряд без ограничений и специальных приёмов. Выписка Дона была для всех нас настоящим праздником. Он покидал госпиталь, не уставая повторять одно и то же: «Спасибо, спасибо… Это Бог послал мне тебя».
Нарушение глотания как общепринятая проблема относительно нова. Совсем недавно мы мало знали и заботились о ней. В середине восьмидесятых годов на книжных полках Америки появляется книга J. Logemann о нарушении глотания. Трудно сказать, с какой скоростью болезнь облетает земной шар, но через несколько лет dysphagia становится столь злободневной, что ведущие университеты и клиники Америки, Европы и Азии начинают проводить многочисленные научные исследования в области глотания.
Logemann о нарушении глотания. Трудно сказать, с какой скоростью болезнь облетает земной шар, но через несколько лет dysphagia становится столь злободневной, что ведущие университеты и клиники Америки, Европы и Азии начинают проводить многочисленные научные исследования в области глотания.
С годами болезнь становится намного злее и агрессивнее, поглощая все большее количество жертв. Сегодня в Америке ежегодно насчитывается более десяти тысяч смертных случаев от удушья во время еды, когда пища попадает в дыхательное горло, полностью блокируя доступ воздуха.Причин нарушения глотания очень много. Это могут быть различные генетические синдромы, травмы, инфекционные болезни, воспалительные процессы, а также побочные эффекты лекарств. Но чаще всего нарушение глотания ассоциируется с такими заболеваниями, как Пaркинсон, Алзаймер, Астма, и, конечно же, инсульт.
Большинство послеинсультных больных в первые дни болезни страдают серьезным дефектом глотания, и в первую очередь, это относится к жидкости. Именно вода, которая столь необходима нашему организму, вызывает у больных сильный кашель или удушье, потому что глотательный рефлекс срабатывает с большим опозданием в силу нарушения иннервации глотательной мускулатуры.
Мышцы языка настолько слабы,что он двигается еле-еле, с трудом манипулируя и проталкивая плохо пережеванную пищу в пищевод. Поскольку перистальтика пищевода тоже нарушена, частицы пищи застревают на разных участках пищевого тракта, вызывая ощущение тяжести, боли или затруднённого дыхания, а попадая в легкие, приводят к тяжелой пневмонии.
Потребление пищи начинает терять свой смысл, доставляя больше дискомфорта, чем удовольствия. Больные стараются есть меньше, отказываются от потребления жидкости, что приводит к потере веса и полному обезвоживанию организма. Подавленный болезнью организм перестает сопротивляться, становится более хрупким и восприимчивым к инфекциям и вирусам. Тогда приходится прибегнуть к искусственному питанию. Специальный катетер (G-tube feeding) хирургическим путем вводится в область желудка больного, в него вливают питательный раствор, поддерживающий жизнедеятельность организма.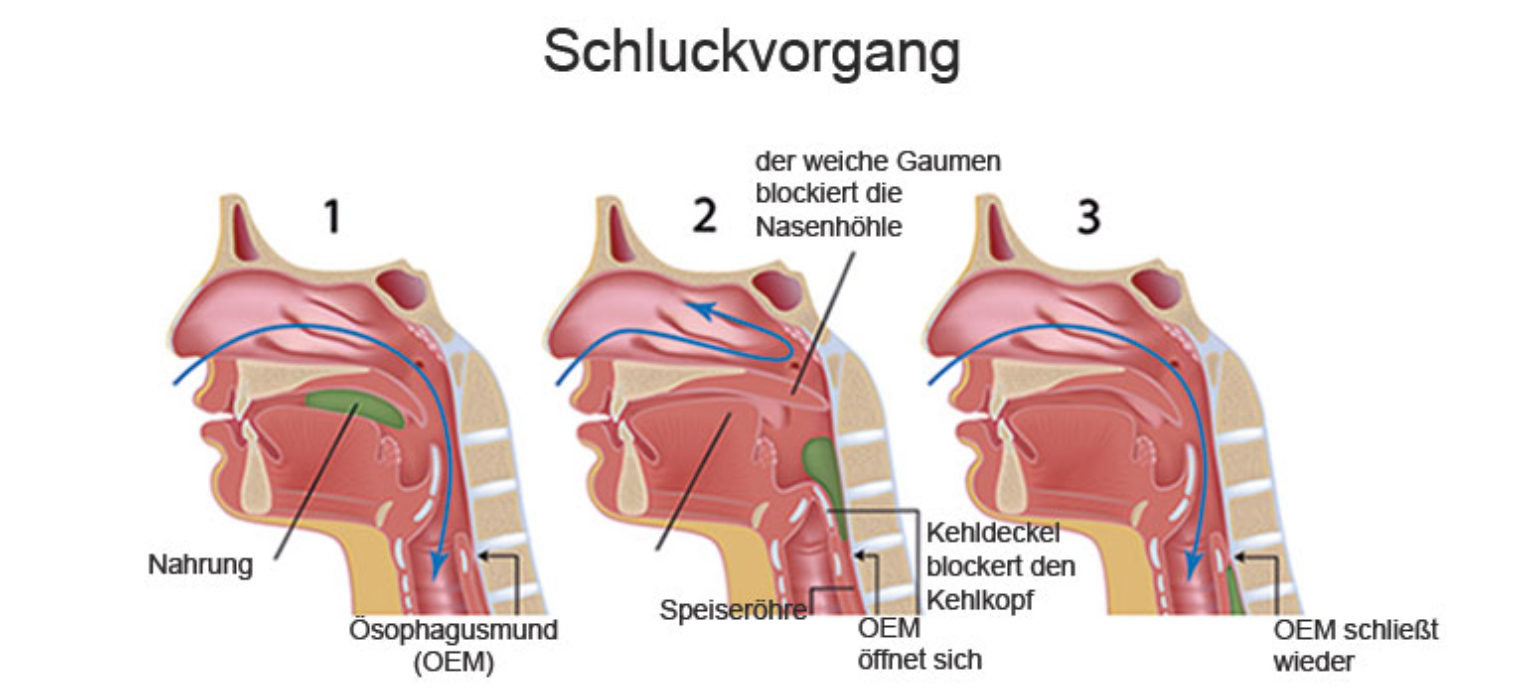
Первым симптомом надвигающейся беды является кашель во время еды. Обычно больные находят какие-то свои объяснения этому явлению: простуда, аллергия, «не в то горло попало». А кашель, как назойливая муха, прилетает на запах еды и сопровождает каждый глоток.
Но он имеет и позитивный эффект, являясь, как бы защитным рефлексом, частично освобождая дыхательные пути от остатков пищи и предотвращая их попадание в легкие. Намного опаснее, когда рефлекс кашля у больного нарушен или полностью утрачен. Нарушение глотания не подает никаких видимых сигналов, человек продолжает питаться как обычно, не понимая откуда взялась пневмония.
Возраст также является критическим фактором в нарушении глотания .Потому что, с годами меняются все функции нашего организма, в том числе и механизм глотания. Мышцы ослабевают, нарушается координация их движения. Выпавшие зубы или неудобные зубные протезы снижают способность пережевывания пищи. Годами накопленные болезни требуют приёма большого количества медицинских препаратов. А лекарства, как правило, имеют побочные эффекты, вызывающие нарушение глотания.
Сегодня на американском рынке насчитывается около 160 наименований различных медицинских препаратов, прямо или косвенно негативно влияющих на процесс глотания . Прежде всего, это антидепрессанты и психотропные препараты , которые вызывают изменение тонуса мышц лица, языка, челюстей или гортани, провоцируя спазм или непроизвольное подергивание мускулатуры глотательного аппарата и затрудняя процесс глотания.
Многие психотропные препараты блокируют слюновыделение и способствуют повышенной сухости во рту, гортани и пищеводе. Больные стараются пить больше, но вода снимает эти симптомы всего на несколько минут. А продвижение и скольжение пищи по сухой поверхности значительно затруднено. Остатки пищи прилипают к сухому небу, спинке языка, стенкам гортани и пищевода, вызывая кашель, с которого и начинается проблема глотания.
При наличии первых признаков проблемы глотания надо сразу же обратиться к специалисту. Терапию глотания сегодня во всем мире проводят логопеды, потому что именно они компетентны в анатомии, физиологии и патологии органов речи и глотания.
Терапию глотания сегодня во всем мире проводят логопеды, потому что именно они компетентны в анатомии, физиологии и патологии органов речи и глотания.
Рак желудка — профилактика, стадии, симптомы и методы лечения
Введение
Процесс пищеварения
Желудок находится в верхней части брюшной полости. Он играет важнейшую роль в пищеварении. После проглатывания пища проходит вниз по мышечной трубке (пищевод), соединяющей горло с желудком. При попадании в желудок пища смешивается – вырабатывается желудочный сок, способствующий ее измельчению. Затем пищевой комок перемещается в тонкий кишечник для дальнейшего переваривания.
Виды рака желудка
Рак желудка начинается, когда здоровые клетки ткани изменяются и неконтролируемо растут. Следует различать раковую и доброкачественную опухоли. Раковая (злокачественная) может разрастаться, захватывая соседние органы и системы. Доброкачественная – растёт, но не переходит на другие ткани.
Основная форма онкопроцесса желудка – аденокарцинома. Это означает, что новообразование развилось в железистой ткани, выстилающей внутреннюю часть желудка. Другие виды раковых опухолей включают в себя лимфому, карциному желудка и нейроэндокринную опухоль, но они возникают редко.
Стадии
Стадия определяет расположение опухоли, ее распространенность, а также ее влияние на организм в целом. Врачам может потребоваться информация, основанная на образцах ткани, полученных при операции, поэтому определение стадии обычно продолжается до проведения всех анализов. Эта информация помогает врачу определить, какое лечение является оптимальным, спрогнозировать возможность выздоровления.
Система классификации аденосаркомы (наиболее распространённый рак желудка) TNM:
- Опухоль (T): Распространенность новообразования в стенку желудка.
- Лимфатические узлы (N): Распространенность опухоли на лимфоузлы.
- Метастазы (M): Распространенность онкопроцесса на другие органы.
Для определения стадии рака каждого пациента результаты объединяются.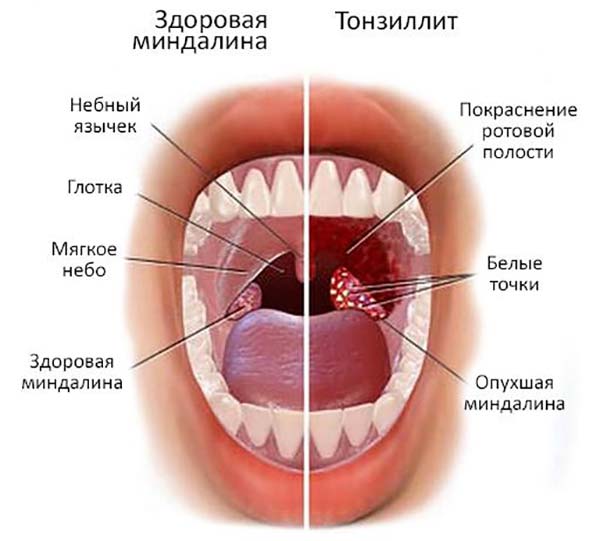 Выделяют 5 стадий: стадия 0 (ноль), которая представляет собой неинвазивную протоковую карциному in situ (ПКИС), и стадии с I по IV (с 1 по 4).
Выделяют 5 стадий: стадия 0 (ноль), которая представляет собой неинвазивную протоковую карциному in situ (ПКИС), и стадии с I по IV (с 1 по 4).
Разберем подробно каждый элемент системы TNM для рака желудка:
Опухоль (T)
В системе TNM буква T плюс буква или цифра (от 0 до 4) используются для описания того, насколько далеко опухоль проросла. Размер образования измеряется в сантиметрах (см).
Стадии также делятся на более мелкие подгруппы, помогающие еще подробнее охарактеризовать опухоль.
TX: Новообразование не оценивается.
T0 (T плюс ноль): Данных об опухоли нет.
Tis: Эта стадия описывает карциному in situ. Рак обнаружен только в клетках на поверхности внутреннего слоя, называемого эпителием. Процесс не затрагивает другие слои желудка.
T1: Опухоль проросла в собственную пластинку, мышечный и подслизистый слои (внутренний слой стенки).
T1a: Опухоль проросла в собственную пластинку или мышечную оболочку.
T1b: Опухоль проросла в подслизистый слой.
T2: Опухоль проросла в мышечный слой желудка.
T3: Опухоль проросла сквозь все слои мышечной ткани в соединительную ткань за пределами желудка. Она не задевает слизистую или серозную оболочку брюшины.
T4: Опухоль проросла сквозь все слои мышечной ткани в соединительную ткань за пределами желудка. Опухоль также проросла в слизистую, серозную оболочку или органы, окружающие желудок.
T4a: Новообразование распространилась на серозный слой.
T4b: Новообразование проросло в органы, окружающие желудок.
Лимфатические узлы (N)
N в системе TNM означает лимфатические узлы. Это маленькие органы в форме фасолины, помогают противостоять инфекциям. Лимфоузлы в брюшной полости называются регионарными, а в других органах – отдаленными лимфоузлами. Общий прогноз для пациентов с онкологией основан на том, сколько регионарных лимфоузлов имеют патологические признаки.
NX: Регионарные лимфатические узлы не могут быть оценены
N0 (N плюс ноль): Рак не распространился в регионарные лимфатические узлы.
N1: Процесс находится в 1-2 регионарных лимфатических узла.
N2: В 3-6 регионарных лимфоузлах.
N3: В 7 и более лимфоузлах.
N3a: В 7- 15 регионарных лимфатических узлов.
N3b: В 16 и более регионарных лимфатических узлов.
Mетастазы (M)
Буква M в системе TNM означает разрастание опухоли в другие (часто соседние) органы. Это называют отдаленными метастазами.
MX: Не могут быть оценены.
M0 (M плюс ноль): Онкопроцесс не распространился на другие отделы организма.
M1: Раковая опухоль захватила другие органы.
Врачи устанавливают стадию рака, комбинируя классификации T, N и M.
Стадия 0: Также называется карцинома in situ. Опухоль расположена только на поверхности эпителия, не прорастая в другие слои желудка. Это считается онкопроцессом на начальной стадии (Tis, N0, M0).
Стадия IA: Рак пророс во внутренние слои стенки желудка, не распространяясь на лимфоузлы и другие органы (T1, N0, M0).
Стадия IB: Рак желудка относится к стадии IB при выполнении одного из 2 условий:
- Опухоль проросла во внутренние слои стенки желудка. Она распространяется только на 1-2 лимфоузла (T1, N1, M0).
- Рак пророс в наружные мышечные слои стенки желудка, но не распространился на лимфоузлы или другие органы (T2, N0, M0).
Стадия IIA: Рак желудка относится к стадии IIA при выполнении одного из условий:
- Новообразование проросло во внутренние слои стенки желудка. Он распространился на 3-6 лимфоузлов, но больше никуда (T1, N2, M0).
- Рак пророс в наружные мышечные слои стенки желудка. Он распространился на 1-2 лимфоузла, но больше никуда (T2, N1, M0).
- Онкопроцесс проходит сквозь все слои мышечной ткани в соединительную ткань за пределами желудка. Он не перешел в слизистую оболочку брюшины или в серозную оболочку и не распространился в лимфоузлы или окружающие органы (T3, N0, M0).
Стадия IIB: Рак желудка относится к стадии IIB при выполнении одного из следующих условий:
- Рак пророс во внутренние слои стенки желудка.
 Он распространился на 7-15 лимфоузлов, но больше никуда (T1, N3a, M0).
Он распространился на 7-15 лимфоузлов, но больше никуда (T1, N3a, M0). - Онкология имеет инвазию в наружные мышечные слои стенки желудка. Захватывает 3-6 лимфоузлов, но больше ничего (T2, N2, M0).
- Онкопроцесс прошёл сквозь все слои мышечной ткани в соединительную ткань вне желудка, но не пророс в слизистую оболочку брюшины или в серозную оболочку. Он распространился на 1-2 лимфоузла, но больше никуда (T3, N1, M0).
- Рак пророс сквозь все слои мышечной ткани в соединительную ткань за пределами желудка. Он пророс в слизистую оболочку брюшины или в серозную оболочку, не захватывая лимфоузлы или окружающие органы (T4a, N0, M0).
Стадия IIIA: Рак желудка относится к стадии IIIA при выполнении одного из следующих условий:
- Опухоль проросла в наружные мышечные слои стенки желудка. Она распространилась на 7-15 лимфоузлов, но не в другие органы (T2, N3a, M0).
- Рак прошел сквозь все слои мышечной ткани в соединительную ткань за пределами желудка, но не пророс в слизистую оболочку брюшины или в серозную оболочку. Он распространился на 3-6 лимфоузлов, но не в другие органы (T3, N2, M0).
- Онкопроцесс захватил все слои мышечной ткани в соединительную ткань за пределами желудка. Опухоль проросла в слизистую оболочку брюшины или в серозную оболочку и распространилась на 1-2 лимфоузла, но не в другие органы (T4a, N1, M0).
- Рак пророс сквозь все слои мышечной ткани в соединительную ткань за пределами желудка и пророс в прилежащие органы или структуры. Он не распространился на лимфоузлы или отдалённые части тела (T4b, N0, M0).
Стадия IIIB: Рак желудка относится к стадии IIIB при выполнении одного из следующих условий:
- Онкопроцесс захватил внутренние слои стенки желудка или наружные мышечные слои стенки желудка. Он распространился на 16 или более лимфоузлов, но не в отдаленные части тела (T1 or T2, N3b, M0).
- Опухоль проросла сквозь все слои мышечной ткани в соединительную ткань за пределами желудка, но не перешла в слизистую оболочку брюшины или в серозную оболочку.
 Она распространилась на 7- 15 лимфоузлов, но без инвазии в прилежащие органы (T3, N3a, M0).
Она распространилась на 7- 15 лимфоузлов, но без инвазии в прилежащие органы (T3, N3a, M0). - Новообразование прошло сквозь все слои мышечной ткани в соединительную ткань за пределами желудка, проросло в слизистую оболочку брюшины или в серозную оболочку. Процесс распространился на 7- 15 лимфоузлов, но больше никуда (T4a, N3a, M0).
- Рак пророс сквозь все слои мышечной ткани в соединительную ткань за пределами желудка, в прилежащие органы или структуры. Он распространился или не распространился на 1-6 лимфоузлов, но не в отдалённые части тела (T4b, N1 or N2, M0).
Стадия IIIC: Рак желудка относится к стадии IIIC при выполнении одного из следующих условий:
- Злокачественный процесс задел все слои мышечной ткани, соединительную ткань за пределами желудка, иногда прорастая в слизистую оболочку брюшины или в серозную оболочку. Он распространился на 16 или более лимфоузлов, но не в отдалённые части тела (T3 or T4a, N3b, M0).
- Опухоль проросла сквозь все слои мышечной ткани в соединительную ткань за пределами желудка, а также прилежащие органы. Она распространилась на 7 или более лимфоузлов, но не в другие части тела (T4b, N3a or N3b, M0).
Стадия IV: IV стадия рака желудка описывает рак любого размера, который распространился в отдаленные части тела, помимо области вокруг желудка (любые T, любые N, M1).
Рецидив
Рецидив рака – это возвращение онкологии после лечения. Локальный (регионарный) рецидив повторно проявляется в том же месте. Могут образовываться и отдаленные метастазы. В случае рецидива потребуется снова сдать все анализы для определения его степени.
Японская система классификации
В Японии существует другой метод определения стадии рака желудка, основанный на расположении вокруг желудка лимфатических узлов, содержащих раковые клетки. Хирургическое вмешательство при раке желудка можно характеризовать с использованием японской системы. Тип операции определяется тем, какие лимфоузлы удалены помимо желудка. D0: Лимфоузлы не удалены
D0: Лимфоузлы не удалены
D1: Удалены лимфоузлы, ближайшие к желудку.
D2: Удалены лимфоузлы в более широкой области.
Информация о стадии рака поможет врачу порекомендовать специальный план лечения.
Симптомы
Онкология не обнаруживается на ранней стадии, так как не вызывает никаких специфических симптомов. Ниже приведены симптомы рака желудка.
- Несварение или изжога
- Боль и дискомфорт в области живота
- Тошнота и рвота, в частности, рвота твердой пищей вскоре после еды
- Диарея или запор
- Вздутие живота после еды
- Потеря аппетита
- Чувство, что еда застревает в горле во время приема пищи
К симптомокомплексу распространенного рака относятся:
- Слабость и утомляемость
- Кровавая рвота и кровь в стуле
- Необъяснимая потеря веса
Важно помнить, что жалобы также могут быть вызваны многими другими заболеваниями, в частности, желудочным вирусом или язвой.
Методы лечения
«Стандарт оказания медицинской помощи» означает лучшие из известных методов лечения. В качестве онкопомощи рекомендуются также клинические исследования. Они помогают проверять новый подход к лечению. Врачи хотят узнать, является ли это лечение безопасным, эффективным и, возможно, более приемлемым, чем стандартное. Клинические исследования могут проверять лекарственную новинку, комбинацию проверенных методик или вариации дозировок стандартных препаратов или других методов лечения. Клинические исследования являются вариантом онкопомощи на каждой стадии процесса. Ваш врач может помочь вам рассмотреть все варианты терапии.
Обзор лечения
Междисциплинарная команда составляет общий план лечения. При раке желудка в такие команды могут входить следующие врачи:
- Гастроэнтеролог – специализируется на желудочно-кишечном тракте, в частности, на желудке и кишечнике;
- Хирург или хирург-онколог – специализируется на лечении рака с помощью хирургического вмешательства;
- Онколог – специализируется на лечении рака с помощью медикаментов;
- Онколог-радиолог – специализируется на лечении рака с помощью лучевой терапии;
- Гистолог – специализируется на интерпретации лабораторных анализов и оценке клеток, тканей и органов для диагностики заболевания;
- Радиолог – специализируется на использовании визуальных методов для диагностики заболевания.

Лечение рака желудка состоит из хирургического вмешательства, радиотерапии, химиотерапии, таргетной терапии или иммунотерапии. Варианты лечения и рекомендации зависят от нескольких факторов, включая тип и стадию рака, возможные негативные реакции организма, личные предпочтения, наличие хронической патологии. Для лечения онкологии чаще всего рекомендуется комбинация разных методик. Лечение опухоли может усложняться в связи с тем, что ее часто обнаруживают только на последних стадиях.
Уделите время изучению всех вариантов лечения и обязательно задайте вопросы обо всем, что непонятно. Обсудите с врачом цель каждого вида терапии и что вам следует ожидать во время лечения. Такие беседы называются «совместным принятием решения».
Хирургическое лечение
Это устранение новообразования прилегающей здоровой ткани с помощью оперативного вмешательства. Вид операции зависит от стадии онкопроцесса.
При раке на очень ранней стадии (T1a) некоторые врачи могут порекомендовать нехирургическое лечение, называемое эндоскопической резекцией слизистой оболочки. При начальных стадиях (стадии 0 или I), когда рак еще находится только в желудке, хирургическое вмешательство используется для иссечения части желудка, содержащей рак, и соседних лимфоузлов. Это называется субтотальной или частичной гастрэктомией. При частичной гастрэктомии хирург сшивает небольшую часть желудка с пищеводом или тонким кишечником.
Если рак пророс в наружную стенку желудка с разрастанием в лимфатические узлы или без, можно использовать хирургическое вмешательство плюс химиотерапию или химиотерапию с радиотерапией. Хирург может выполнить субтотальную гастрэктомию или полную гастрэктомию, то есть, удаление всего желудка. При тотальной гастрэктомии хирург соединяет пищевод непосредственно с тонким кишечником.
Гастрэктомия является обширным хирургическим вмешательством, влекущим за собой неприятные последствия. После этой операции пациенту разрешается съедать только небольшое количество пищи за один раз. Распространенный побочный эффект – группа симптомов, называемых «демпинг-синдром», включающих судороги, тошноту, диарею и головокружение после еды. Это происходит, когда пища слишком быстро попадает в тонкий кишечник. Врач может предложить способы избежать симптомокомплекс и назначить лекарства для контроля над ними. Симптомы обычно уменьшаются или исчезают через несколько месяцев, но у некоторых людей они появляются постоянно. Пациентам, у которых был удален весь желудок, могут потребоваться регулярные инъекции витамина B12, так как они больше не в состоянии получать его через желудок.
Распространенный побочный эффект – группа симптомов, называемых «демпинг-синдром», включающих судороги, тошноту, диарею и головокружение после еды. Это происходит, когда пища слишком быстро попадает в тонкий кишечник. Врач может предложить способы избежать симптомокомплекс и назначить лекарства для контроля над ними. Симптомы обычно уменьшаются или исчезают через несколько месяцев, но у некоторых людей они появляются постоянно. Пациентам, у которых был удален весь желудок, могут потребоваться регулярные инъекции витамина B12, так как они больше не в состоянии получать его через желудок.
Регионарные лимфоузлы часто удаляются во время операции, потому что на них может распространиться рак. Это называется лимфаденэктомия.
Лучевая терапия
Это применение высокоэнергетического рентгеновского излучения или других частиц для разрушения раковых клеток. Схема терапии состоит из нескольких процедур, проводимых в течение определенного временного отрезка. Пациентам с раком желудка назначается дистанционная радиотерапия, когда излучение исходит из аппарата вне тела. Лучевая терапия может назначаться перед хирургическим вмешательством для уменьшения опухоли или после операции для уничтожения оставшихся раковых клеток.
Побочные эффекты от лучевой терапии проявляются усталостью, легкими кожными реакциями, расстройством желудка и жидким стулом. Большинство побочных эффектов исчезают вскоре после окончания лечения, но возможны и долгосрочные последствия.
Медикаментозная терапия
Системная терапия – это введение в кровоток лекарства для уничтожения клеток злокачественной опухоли.
Обычные способы системного лечения включают установку внутривенного (ВВ) катетера в вену с помощью иглы или проглатывание (пероральный прием) таблетированной формы лекарства.
При раке желудка применяются следующие виды системной терапии:
- Химиотерапия
- Таргетная терапия
- Иммунотерапия
В зависимости от ряда факторов пациенту рекомендуют как 1 вид системной терапии, так и комбинацию нескольких видов одновременно. Они также могут быть частью плана лечения, включающего хирургическую и/или радиотерапию.
Они также могут быть частью плана лечения, включающего хирургическую и/или радиотерапию.
Важно также сообщить врачу, принимаете ли вы другие препараты или пищевые добавки. Растительные препараты, пищевые добавки и другие лекарства взаимодействуют с противораковыми препаратами.
Химиотерапия – это применение препаратов, разрушающих опухолевые клетки, не позволяя им расти и делиться.
Режим (или схема) химиотерапии обычно состоит из нескольких циклов процедур. Проводятся они в течение некоторого временного отрезка. Одновременно пациент может получать 1 препарат или комбинацию разных препаратов.
Целью химиотерапии является разрушение раковых клеток, оставшихся после хирургического вмешательства, замедление роста клеток опухоли или снижение симптомов, связанных с раком. Ее также могут комбинировать с радиотерапией. Побочные эффекты химиотерапии зависят от индивидуальных особенностей организма, лекарственной дозировки. Могут наблюдаться утомляемость, выраженная слабость, риск инфицирования, диспепсию, облысение, снижение аппетита.
Таргетная терапия – это лечение, направленное на специфические гены, белки или тканевую среду рака, способствующую росту и выживанию рака. Таргетная терапия блокирует рост и распространение раковых клеток, одновременно ограничивая повреждение здоровых.
Не все опухоли имеют одинаковые мишени. Чтобы разработать наиболее действенное лечение, врач проводит анализы для определения генов, белков и других факторов вашей опухоли.
При лечении рака желудка применяется следующая таргетная терапия:
- HER2-таргетная терапия. Некоторые виды рака могут вырабатывать слишком много белка, называемого вторым рецептором фактора роста эпидермиса (HER2). Такой вид рака называется HER2-положительным раком.
- Антиангиогенная терапия. Направлена на остановку ангиогенеза, то есть, процесса создания новых кровеносных сосудов. Для развития опухоли нужны питательные вещества, поставляемые по кровеносным сосудам.
 Поэтому целью антиангиогенной терапии является «истощение» опухоли.
Поэтому целью антиангиогенной терапии является «истощение» опухоли.
Иммунотерапия
Биологическая терапия (другое название) предназначена для повышения естественной защиты от рака. В ней используются вещества, вырабатываемые организмом или произведенные в лаборатории для улучшения, направления или восстановления функции иммунной системы.
Разные виды иммунотерапии могут вызывать разные негативные реакции. К общим побочным эффектам относятся кожные реакции, гриппоподобные симптомы, диарея и изменение веса.
Физические, эмоциональные и социальные последствия рака
Рак и его лечение вызывают физические симптомы и побочные эффекты, а также эмоциональные, социальные и финансовые последствия. Управление всеми этими эффектами называется паллиативной, или поддерживающей терапией. Это важная часть вашего лечения, не менее важная, чем терапия, направленная на замедление, остановку или устранения рака.
Паллиативная помощь направлена на улучшение самочувствия во время лечения путем контроля симптомов и поддержки немедицинских потребностей пациентов и их семей. Любой человек, независимо от возраста, типа и стадии рака, может получать такую помощь. Она является наиболее эффективной, если ее начать сразу же после диагностики болезни.
Паллиативное лечение очень разнообразно и часто включает медикаментозное лечение, изменение в питании, методы релаксации, эмоциональную и духовную поддержку и другие методы лечения (химиотерапия, хирургическое вмешательство или радиотерапия).
Метастатический рак желудка
Если опухоль распространяется в другую часть тела, за пределы органа, в котором она возникла, врачи называют это метастатическим раком. У специалистов существуют разные взгляды на оптимальный стандартный план лечения. В качества варианта лечения можно также рассмотреть клинические исследования.
Целью лечения на этой стадии обычно является продление жизни пациента и устранение симптомов, так как метастатический рак желудка считается инкурабельным. Любое лечение, включая химиотерапию или лучевую терапию, считается паллиативным. Основным видом онкопомощи является химиотерапия. Важно отметить, что исследования показали, что применение паллиативной химиотерапии может улучшить и качество, и продолжительность жизни.
Любое лечение, включая химиотерапию или лучевую терапию, считается паллиативным. Основным видом онкопомощи является химиотерапия. Важно отметить, что исследования показали, что применение паллиативной химиотерапии может улучшить и качество, и продолжительность жизни.
Ремиссия и возможность выздоровления
Это состояние, при котором в организме невозможно обнаружить рак, и его симптомы также отсутствуют.
Ремиссия бывает временной или постоянной. Эта неопределенность вызывает у многих беспокойство по поводу возможного возвращения рака. Во многих случаях ремиссия бывает временной, поэтому важно обсудить с врачом вероятность возвращения онкопроцесса. Понимание риска рецидива и возможностей лечения поможет вам чувствовать себя более подготовленными.
Если рак возвращается после первичного лечения, он называется рецидивирующим. Может повторно проявиться в том же месте (местный), рядом (регионарный) или в другом месте (отдаленный). После проведения анализов вам следует обсудить с врачом дальнейшую онкопомощь. План лечения часто включает вышеописанные виды лечения, такие как хирургическое лечение, химиотерапия и лучевая терапия, но они могут использоваться в других сочетаниях или с другой интенсивностью. Иногда, если размер рецидивирующей опухоли невелик или ее распространение ограничено, то есть, при локализованном рецидиве, вам может быть предложено хирургическое лечение.
Если лечение не помогает
Рак не всегда возможно вылечить. Если заболевание нельзя вылечить или контролировать, заболевание называется прогрессирующим или терминальным.
Подобный диагноз – большой стресс, и многим очень трудно обсуждать прогрессирующий рак. Важно открыто и честно разговаривать с командой медицинской помощи, объясняя свои чувства, предпочтения и страхи. Медицинская команда обладает специальными навыками, опытом и знаниями для поддержки пациентов, их семей и всегда готова прийти на помощь.
Факторы риска и профилактика
Это все то, что увеличивает вероятность развития рака у человека.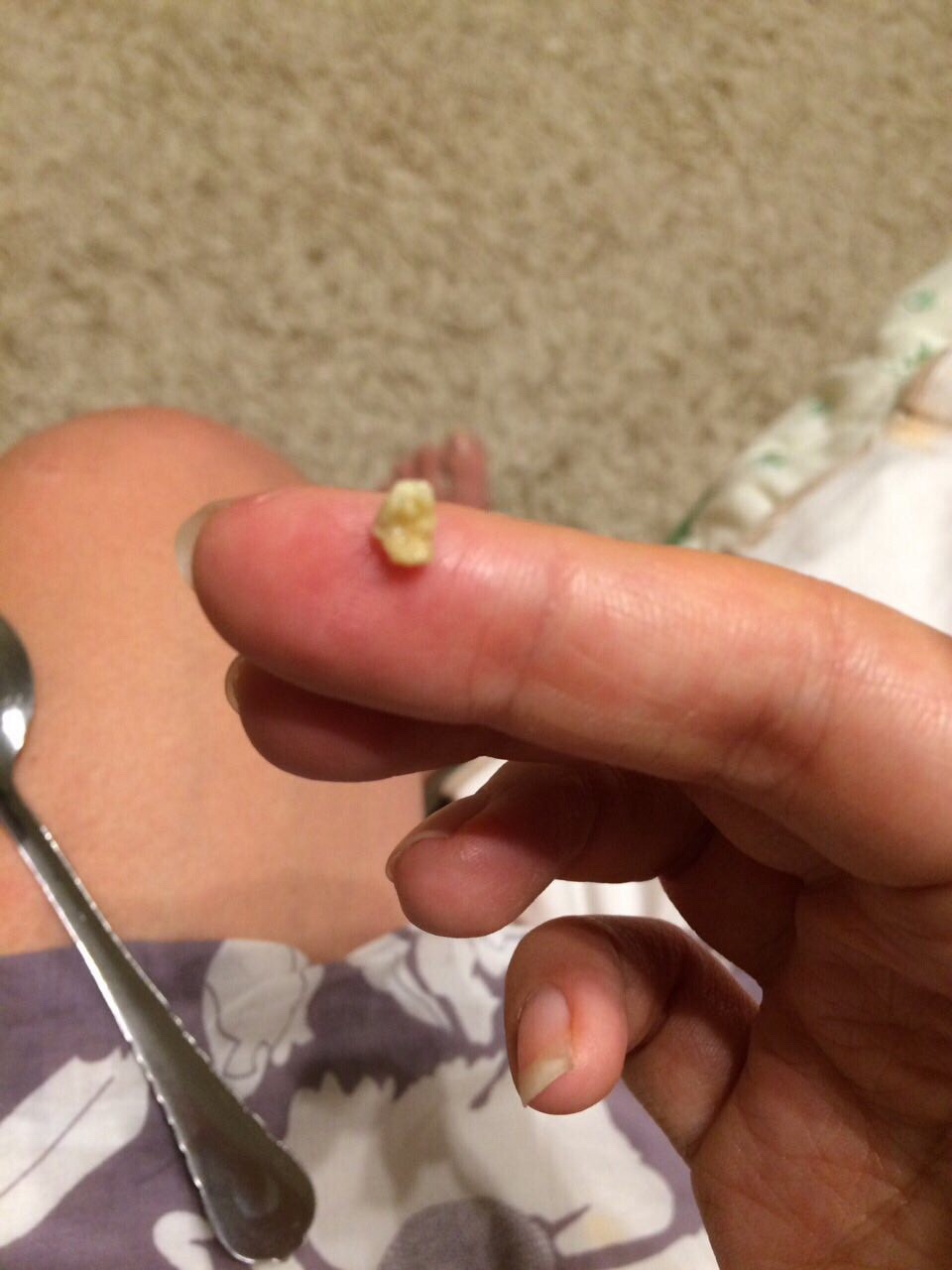 И хотя факторы риска зачастую влияют на развитие заболевания, большинство из них непосредственно не вызывают онкологию. Знание своих факторов риска и обсуждение их с врачом может помочь вам сделать более осознанный выбор образа жизни и медицинского обслуживания.
И хотя факторы риска зачастую влияют на развитие заболевания, большинство из них непосредственно не вызывают онкологию. Знание своих факторов риска и обсуждение их с врачом может помочь вам сделать более осознанный выбор образа жизни и медицинского обслуживания.
Следующие факторы повышают риск развития рака:
- Возраст. Новообразование чаще всего возникает у людей старше 55 лет. Большинство пациентов, у которых диагностирован рак желудка, старше 60-70 лет.
- Пол. У мужчин вероятность развития онкологии в два раза выше.
- Бактерии. Довольно распространенная бактерия, называемая Helicobacter pylori, или H. pylori, вызывает воспаление и язву желудка. Она также считается одной из основных причин онкопроцесса. Существует анализ на H. рylori, инфекцию можно лечить антибиотиками.
- Семейный анамнез/ генетическая предрасположенность. Люди, у которых родитель, ребенок или родной брат/сестра болели онкологией, отличаются более высоким риском заболевания. Некоторые наследственные генетические нарушения, такие как наследственный диффузный рак желудка, синдром Линча, наследственный рак молочной железы и яичников и семейный аденоматозный полипоз, повышают риск развития опухоли.
- Расовая / этническая принадлежность. Онкология чаще встречается у чернокожих, латиноамериканцев и азиатов, чем у белых.
- Диета. Диета с высоким содержанием соли связана с повышенным риском развития онкопроцесса. Сюда входят продукты, сохраняемые путем сушки, копчения, соления или маринования, а также продукты с высоким содержанием соли. Употребление в пищу свежих фруктов и овощей может способствовать снижению риска.
- Проведенные ранее операции или состояние здоровья. Люди, перенесшие операцию на желудке, пернициозную анемию или ахлоргидрию, имеют повышенный риск развития онкологии. Пернициозная анемия — это значительное уменьшение количества эритроцитов, вызванное тем, что желудок не способен правильно усваивать витамин B12. Хлоргидрия — это недостаток соляной кислоты в желудочном соке.

- Профессиональные факторы. Воздействие определенных видов пыли и паров повышает риск развития патологии.
- Табак и алкоголь. Употребление табака и злоупотребление алкоголем может повысить риск развития рака желудка.
- Ожирение. Избыточная масса тела повышает риск развития онкологии у мужчин. Непонятно, увеличивает ли ожирение риск развития рака желудка у женщины.
Последующее наблюдение и контроль
Лечение людей, у которых диагностирован рак, не заканчивается после завершения активной терапии. Ваши врачи будут продолжать проверять, не произошел ли рецидив рака, контролировать все возможные побочные эффекты и общее состояние здоровья. Это называется последующим наблюдением. Оно включает в себя регулярные медицинские осмотры и медицинские анализы. Врачи стремятся отслеживать выздоровление в последующие месяцы и годы.
Контроль рецидива
Целью последующего наблюдения является контроль рецидива. Болезнь рецидивирует из-за того, что в организме могут остаться небольшие области необнаруженных раковых клеток. Со временем эти клетки могут увеличиваться до тех пор, пока они не появятся в результатах анализов или не вызовут признаки и симптомы. Во время последующего наблюдения врач, знакомый с вашей историей болезни, может предоставить вам персональную информацию о риске рецидива. Ваш врач задаст конкретные вопросы о здоровье. Некоторым может потребоваться сдать анализы крови или пройти визуальную диагностику в рамках регулярного последующего наблюдения, но рекомендации по последующему наблюдению зависят от нескольких факторов, включая тип и стадию первоначально диагностированного рака и вид проведенного лечения.
Контроль долгосрочных и отложенных побочных эффектов
Люди, пережившие лечение, часто удивляются, что некоторые побочные эффекты могут сохраняться после периода лечения. Это долгосрочные побочные эффекты. Другие побочные эффекты, называемые отложенными, могут развиться спустя месяцы или даже годы. К долгосрочным и отсроченным последствиям могут относиться физические и эмоциональные изменения.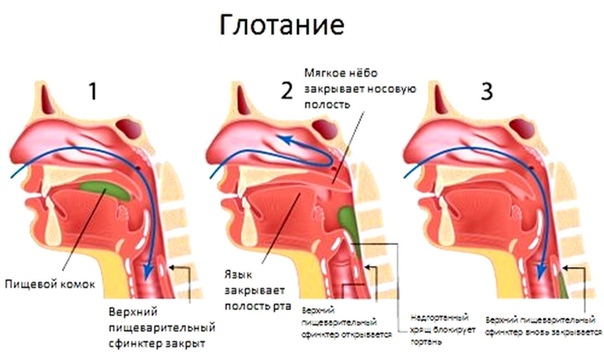
Дисфагия — Мой веб-сайт
Дисфагия тяжелое состояние, которое требует бдительного наблюдения и, в наличии осложнений, непосредственной и агрессивного лечения. Как и многие другие аспекты воспитания ребенка с церебральным параличом, управление симптомов поможет ребенку оставаться здоровым и процветать.
Ребенок с церебральным параличом, скорее всего, сталкиваются с рядом проблем со здоровьем во время его или ее жизни. Один из самых распространенных — и самых неприятных с точки зрения управления — это дисфагия.
Обычно называют устно-моторной дисфункции, дисфагия чаще встречается среди детей с умеренной до тяжелой случаев ДЦП. Это опасное состояние, что, если оставить неправильно, может вызвать многочисленные опасные для жизни последствия, вплоть до смерти — в первую очередь из-за способности блокировать дыхательные пути человека. По этой причине, дисфагия должны бдительно контролируется родителями, опекунами и медицинских работников.
Как и другие условия, связанные с церебральным параличом, дисфагия может колебаться от умеренной до тяжелой; Форма состоянии зависит от объема и характера повреждения головного мозга ребенка. И, к сожалению, это состояние, что не может представить себя с родителями очевидным образом.
На сегодняшний день существует несколько стратегий, которые родители могут использовать, чтобы помочь предотвратить осложнения, которые могут возникнуть из-за полостью рта моторной дисфункции. Они включают в себя все, от диетических изменений в хирургии.
Что дисфагия?
Дисфагия это медицинский термин для затруднением глотания. Как правило, если человек имеет состояние, это потому, что пищевод не может двигаться пищу и жидкости из задней рта ребенка на живот. Координация мышц в области лица и шеи является сложной и запутанной набор движений, которые позволяют человеку дышать, глотать и говорить. Человек с церебральным параличом является склонным к нарушению мышечного, даже в лице и шеи.
Дисфагия может случиться с кем угодно, но это довольно распространенное состояние среди детей с церебральным параличом или других условий, которые влияют на центральную нервную систему, или те, которые пережили травму головного мозга. Согласно медицинским исследованиям, как многие, как 90 процентов детей с церебральным параличом может показать симптомы дисфагии.
Ребенок, который имеет случайный казус при глотании пищи или жидкости, возможно, не дисфагия, но если это происходит регулярно, то настоятельно рекомендуется, что ребенок будет оцениваться для перорального-моторной дисфункции.
Для ребенка или взрослого с дисфагией, он чувствует себя, как будто еда подана в пищеводе, прежде чем она либо переходит в желудок, или выплюнул. Некоторые описывают, что он чувствует себя так, как будто мышцы шеи и лица работы в противоположном направлении, чем они предполагают, чтобы эффективно — делает питание двигаться вверх по системе, а не вниз. По этой причине, время кормления может стать довольно страшно для ребенка, или взрослого, так как они боятся, что они не могут дышать и глотать одновременно.
Есть две категории дисфагии. Они включают:
- Ротоглотки дисфагии — Эта форма дисфагии является результатом нарушений в мышцах и нервах ротовой полости, глотки и пищевода сфинктера. Ротоглотки дисфагии чаще всего связаны с нервных и мышечных неисправностей, которые ослабляют мышцы горла, тем самым делая его трудно двигаться пищу от рта до горла.
- Пищевода дисфагия — Эта форма дисфагии результат пороков развития или неисправности нижнего пищеводного сфинктера, когда это происходит это может вызвать проблемы подвижности; чувство, как будто еда застревает в пищеводе.
Дети с дисфагией выдержать ряд различных симптомов состояния, в зависимости от характера и тяжести их церебральным параличом. Некоторые из этих симптомов, связанных неудобны или неудобно, но другие являются серьезными и должны быть проверены опекунов и родителей. Иногда дисфагия может вызвать проблемы, не связанные с кормлением; дети с тяжелыми случаях трудно говоря, потому что их мышцы не могут адекватно контролировать свои голосовые связки.
Иногда дисфагия может вызвать проблемы, не связанные с кормлением; дети с тяжелыми случаях трудно говоря, потому что их мышцы не могут адекватно контролировать свои голосовые связки.
Речевые связанных признаков дисфагии включают в себя:
- Атаксический дизартрия — медленно и неустойчивый образец речи, вызванные трудностями с мышечной координации и дыхания.
- Вялый дизартрия — речь носовой вызваны неспособностью голосовых связок, чтобы открыть и закрыть правильно.
- Невозможность выразить — Мышцы, которые управляют голосовые связки не правильно скоординированы.
- Отсутствие вокала артикуляции — мышцы лица, челюсти, рта и языка, не работают сообща, чтобы обеспечить надлежащую координацию обычный речи.
- Смешанный дизартрия — комбинацию из нескольких симптомов дизартрии.
- Спастический дизартрия — монотонно речи с трудом выговаривая отдельные слоги.
- Словесное апраксия — Сигналы, посылаемые от мозга, что информировать речи осечку. Это серьезно влияет на способность ребенка произносить отдельные слоги правильно.
Признаки и симптомы дисфагии, которые непосредственно связаны с кормлением включают в себя:
- Апноэ во время кормления — когда человек засыпает во время кормления.
- Стремление — когда пища проникает в гортань и входит в дыхательные пути ниже голосовых складок.Стремление может происходить несколькими способами.
- Задержка или отсутствие глотательный рефлекс — когда глотательный рефлекс осечки и пищевые рулонов в глотке, дыхательных путей остается открытым, и еда находится в опасности падения в дыхательные пути, прежде чем на самом деле рефлекс срабатывает.
- Сложность или нежелание кормить.
- Пищевода спазмы — сжатие пищевода.
- Глобус ощущение — ощущение того, что препятствие в горле.

- Одинофагия — признаки боли при глотании.
- Оральный апраксия — невозможность сделать движения рта, такие как открытие или закрытие.
- Физические реакции во время кормления, такие как хмуриться.
Что вызывает дисфагию?
Дисфагия имеет несколько основных причин, которые включают старение, инсульт, травму головы, или кислоты рефлюксной болезни, сужение пищевода, и врожденные аномалии. Но для детей с церебральным параличом, причиной часто встречается в начальной травмы головного мозга, что вызвало церебральный паралич.
В зависимости от характера травмы головного мозга ребенка, его или ее симптомы могут быть ротоглотки (коренится в рот или глотки), или пищевода (коренится в пищевод).
Дети с церебральным параличом, особенно уязвимы к дисфагии, потому что спастичность может вызвать схватки пищевода, которые неконтролируемым.
Какие из показателей, которые ребенок имеет дисфагия?
Затруднение глотания не всегда легко обнаружить. Если ребенок имеет умеренный случай дисфагии, иногда случаи кашля или регургитации может показаться изолированных инцидентов. Когда это происходит, родитель может предположить, что ребенок потребляется то, что не согласен с ним или с ней. Сигналы, которые ребенок имеет дисфагия также отождествляется с других, менее тяжелых условиях. Изжога может быть списана как следствие диеты ребенка, и устойчивость к кормлению может показаться на первый взгляд, чтобы быть результатом придирчивый едок.
Но если ребенок имеет церебральный паралич — даже мягкий случай — это хорошая идея, чтобы спросить врачам диагностировать или исключить из-дисфагия, потому что последствия не после до может быть опасным для жизни.
Некоторые из показателей, которые ребенок может быть, имеющих проблемы с глотанием включают в себя:
- Боль в спине
- Грудная боль
- Дросселирование
- Постоянный кашель
- Слюнотечение
- Сухость во рту
- Усталость
- Изжога
- Носовая регургитация
- Устойчивость к кормлению
- Медлительность, недостаток энергии
- Больное горло
- Принимая много времени, чтобы поесть
- Выталкивание языка
- Необъяснимая потеря веса
Как дисфагия диагноз?
Врачи используют ряд средств для диагностики дисфагия. После родительского замечает, что ребенок не глотать правильно, врач, скорее всего, узнать о физических симптомов ребенка.
После родительского замечает, что ребенок не глотать правильно, врач, скорее всего, узнать о физических симптомов ребенка.
Врач рассмотрит анамнез ребенка и провести медицинский осмотр.
Во время этой оценки, врач изучит:
- Мышцы состояние
- Неврологическое состояние
- Горло и рот
Число испытаний может быть также проведены, чтобы определить, что сбои происходят в процессе глотания. Эти тесты помогут врачам определить, что меры необходимы, чтобы помочь ребенку проглотить правильно. Питание планирования, сроки, процессы кормления, и соответствие пищевых продуктов может быть изменена, а также.Для некоторых тестов, врач может направить ребенка к медицинской логопедом, или deglutologist.
Тесты врач может заказать включают в себя:
- Пищевода манометрия — тест, который использует тонкую, гибкую катетер, чтобы оценить функцию пищевода мышц и ребенок испытывает ли пищевода спазмы.
- Тестирование пищевода кислоты — Этот тест использует тонкий катетер, вставленный через нос и помещается выше пищевода. Кончик катетера обнаруживает кислоты уровни, применяющиеся с помощью записывающего устройства, который прикреплен к катетеру. Тест говорит врачам, имеет ли ребенок кислотный рефлюкс, который также встречается среди детей с умеренной и тяжелой церебральным параличом.
- Гибкая эндоскопическая оценка с сенсорной тестирования или эндоскопии — С помощью зажженную волоконно-оптической трубки, врач может наблюдать рот, пищевод и желудок, чтобы найти, если существуют какие-либо препятствия или дисфункции, и определить функциональность механизмов проглотите.
- Ультразвук — тест, который использует звуковые волны для выявления проблем в пищевод и связанные ткани и мышцы. Тест определяет мышечные характеристики, в том числе толщины.
- Videofluoroscopic исследование ласточка или изменения исследование бария ласточка — техник смотреть рентген процесса глотания, а пациент глотает пищу и жидкости, содержащие барий.
 Это позволяет техник для выявления и отслеживания деятельности в пищевод и желудочно-кишечного тракта.Тест особенно эффективен при определении того, что пищевые консистенции при лечении пациентов.
Это позволяет техник для выявления и отслеживания деятельности в пищевод и желудочно-кишечного тракта.Тест особенно эффективен при определении того, что пищевые консистенции при лечении пациентов.
Какие средства правовой защиты используются для лечения или ограничения, эффекты дисфагии?
Большинство из нас взять способность глотать пищу и жидкости должное. Тем не менее, физический акт глотания является сложным процессом, который включает в себя более 50 мышц, тысячи нервов и мышц нескольких выполнить.
Потому что акт глотания является добровольным, его отдельные шаги должны быть спланированы. Пища должна быть жевать тщательно готовиться к проглотить и переварить. Все съестное должны быть переданы от устья, через гортань и в пищевод. Обеспечение все это происходит в скоординированной считается одним из самых сложных процессов в организме.
Количество византийских механизмов, которые вступают в игру может привести к ряду осложнений, из которых есть несколько потенциальных средства. Какие врачи рекомендуют на основе конкретных симптомов ребенка и общего физического здоровья.
Хотя хирургические вмешательства отличная возможность для детей с серьезными проблемами глотания, медицинские работники, как правило, рекомендуют некоторые нехирургических методов лечения в качестве первого шага. Рекомендации будут сделаны после практикующий выполняется обширные тесты, чтобы определить, что происходит в рот ребенка, или в его или ее пищевод.
Некоторые из нехирургических вмешательств врачи могут рекомендовать включают в себя:
- Изменение пищи или жидкой консистенции — Иногда, если продукты слишком твердые, или, если жидкости слишком тонкие, то это может усугубить способность ребенка успешно проглотить. Когда это происходит, врач может направить родителей или опекунов, чтобы пюре прикорм, или вырезать продукты на мелкие кусочки, чтобы изменить его структуру. Кроме того, он может быть рекомендован, что дети пьют толстые (или утолщенные) жидкостей, которые обычно легче контролировать, как только они в рот.

- Чин заправляя — Иногда, позиционирование помогает ребенку контролировать механизмы, которые влияют на глотания. Заправленные подбородка, например, может быть полезным. Это действие предотвращает вероятность того, что пища будет ввести в трахею при глотании.
- Поощрение жевательной — Иногда дети имеют тенденцию к недостаточной жевать свои продукты. Когда ребенок переживает речь и язык, или трудотерапия, эта тема может быть покрыта.
- Мышечные упражнения — специальные упражнения, как правило, предписанные медицинской речи и языка патологоанатом может укрепить мышцы, используемые при глотании, чтобы улучшить силу и координацию.
Ребенок, как правило, получают услуги для решения дисфагии в медицинских учреждениях, хотя информация, которая установлена о состоянии ребенка могут быть использованы в терапевтических. Речи и языка патологоанатом и / или диетолог может быть призван, чтобы помочь ребенку улучшить глотания и определить правильное питание и планирование еды.
Места, где ребенок может пройти лечение включают в себя:
- Центры неотложной помощи
- Клиники
- Больницы
- В домашних настройки
- Долгосрочные санитарной помощи и домов престарелых
- Офисы врача
- Реабилитационные центры
Во многих случаях, состояние ребенка может быть слишком тяжелой для лечения, не более агрессивных медицинских вмешательств. Эти меры могут включать в себя медикаменты, методы лечения, или, в крайнем случае, хирургия, включая:
- Кормление трубы — Если условие ребенка не реагировать на диетические изменения или без хирургических вмешательств, это может быть необходимо установить трубку для кормления, чтобы убедиться, что ребенок получает все необходимое питание, необходимое, чтобы процветать. Питательная трубка, которая проходит в желудок обходит все функции полости рта и пищевода, устраняя многие проблемы детей с лицами дисфагия.

- Хирургическим вырезания пищеводного сфинктера — Если сфинктер сократить, чтобы уменьшить давление, вызванное, когда он не может расслабиться, он может помочь ребенку проглотить пищу без обратном направлении его.
- Хирургическое удаление препятствий — Если есть физический недостаток или обструкции на глотки в пищевод, хирургическое вмешательство может решать их. Резкая критика и кольца — которые могут развиться в течение долгого времени — могут быть удалены эндоскопически. В тех случаях, когда более крупные отверстия, необходимые в пищеводе, врач может вставить воздушный шар, который накачивается сделать более широкий открытия.
Погоды после лечения зависит от характера его или ее церебральным параличом, и какие виды трудностей он или она испытала при глотании. В некоторых случаях существует заметное улучшение. В других, родители всегда должны следить за состоянием ребенка.
Каковы риски не лечения дисфагии?
Не лечения дисфагии, или должным образом управлять состояние, может привести к ряду последствий для здоровья для ребенка, который является, почему, если родитель имеет никаких признаков, что вопрос глотания, он или она должны обратиться за медицинской помощью.
Необработанные дисфагия может привести к:
- Ахалазия — это систематическое сужение пищевода из-за разрушения парасимпатических ганглиев пищевода, в результате чего неспособность нижнего пищеводного сфинктера, чтобы расслабиться, открыть и передать еду в желудке.
- Стремление или респираторные проблемы — в числе самых серьезных проблем родитель имеют для ребенка с церебральным параличом, стремление возникает, когда жидкости попадают в легкие, что приводит к инфекции. Это может привести к аа человек задыхаться, или закрыть дыхательные пути. Любая из этих ситуаций может быть опасным для жизни для ребенка, особенно тот, который является медицинским уязвимы.
- Обезвоживание — это состояние сохраняется, когда человек не получает достаточное количество жидкости, чтобы поддерживать жизнь — они теряют больше жидкости, чем они сохраняют.
 Если затягивается, обезвоживание может привести к ряду серьезных проблем, в том числе отек мозга, низкое кровяное объем шока, почечной недостаточности, коме и, в тяжелых случаях, смерть.
Если затягивается, обезвоживание может привести к ряду серьезных проблем, в том числе отек мозга, низкое кровяное объем шока, почечной недостаточности, коме и, в тяжелых случаях, смерть. - Недоедание — Если ребенок испытывает проблемы с глотанием, симптомы вызывают так много боли и дискомфорта, что ребенок не может хотите съесть пищу. Это может быть особенно опасными для детей, которые не могут взять бутылку или еду, потому что, как это заставляет их чувствовать. Как растет ребенок, это может быть трудно для поддержания нормального веса тела или процветать из-за недостатка питательных веществ, потребляемых.
- Пневмония — Хроническая стремление может привести к пневмонии, острой инфекции и воспаления одного или обоих легких.
При обработке правильно, дисфагия состояние, которое может управляться, но это что-то, что должно быть оценено, планируется и контролируется должным образом.
Как я могу помочь своему ребенку справиться с дисфагией?
Как и многие условия, связанные с церебральным параличом, дисфагия может быть трудно справиться с на день за днем. Страх не в состоянии дышать правильно, или ощущение пищи блокируется в горле может вызвать беспокойство о еде, каждый раз, когда человек голоден. Но есть несколько способов в сочетании с поиском лечение, родитель может использовать, чтобы поддержать ребенка, который справляется с глотанием трудности.
Первый научить ребенка, как внимательно насладиться трапезой. После того, как ребенок достигнет возраста, когда он или она может выбирать, блюда, родитель может указывать ребенку, что важно есть медленно, так пища может быть пользовался. Это поможет детям, которые были разработаны амбивалентность о еде понять, что проблемы у них может управляться во многих случаях. Точно так же, понимание динамики процесса подачи будет означать родителя, менее вероятно, спешить их ребенка через кормление и понять необходимость для размещения более медленными темпами.
Если ребенок имеет питательную трубку, родители могут сказать ребенку, что трубка шлюз, который позволяет им участвовать в их деятельности. Помогая детям понять роль питательной трубки, они, вероятно, чувствуют себя менее застенчивым о том, один.
Родители настоятельно встретиться с речевой и языковой патолог и диетологом, чтобы получить полное представление о состоянии своего ребенка, и надлежащего руководства и обучения по планированию и подготовке еды, диетических рекомендаций, позиционирования ритуалов, лечебная гимнастика, и методов кормления. Уверенность получили переведет к усовершенствованному способу, что позволяет ребенку, чтобы уменьшить их беспокойство при приеме пищи.
Дисфагия | Общество желудочно-кишечного тракта
Щелкните здесь, чтобы загрузить эту информацию в формате PDF.
Дисфагия — это медицинский термин, используемый для описания затрудненного глотания. Дисфагия может сделать прием пищи, питье и проглатывание лекарств неудобным и / или небезопасным, а также может повлиять на качество жизни, поскольку еда часто является социальным опытом.
Глотание — одна из немногих частей процесса пищеварения, которая начинается под нашим сознательным контролем. Это то, что мы делаем много раз в течение дня, но мы не склонны уделять этому много внимания, если оно не перестает работать должным образом.У здорового человека глотание предполагает сложную координацию нескольких мышц, которые обеспечивают поступление пищи, которую мы едим, в желудок.
Когда что-то нарушает этот нормальный процесс, у вас может развиться дисфагия. Чаще всего дисфагия является симптомом другого состояния, но в некоторых случаях дисфагия является отдельным заболеванием. Есть две основные формы дисфагии. Первый связан с трудностями при начале глотания и перемещением пищи / жидкости / слюны через горло в пищевод (ротоглоточная дисфагия), в то время как другой связан с застреванием пищи в горле или ощущением застревания пищи в горле после начала глотания.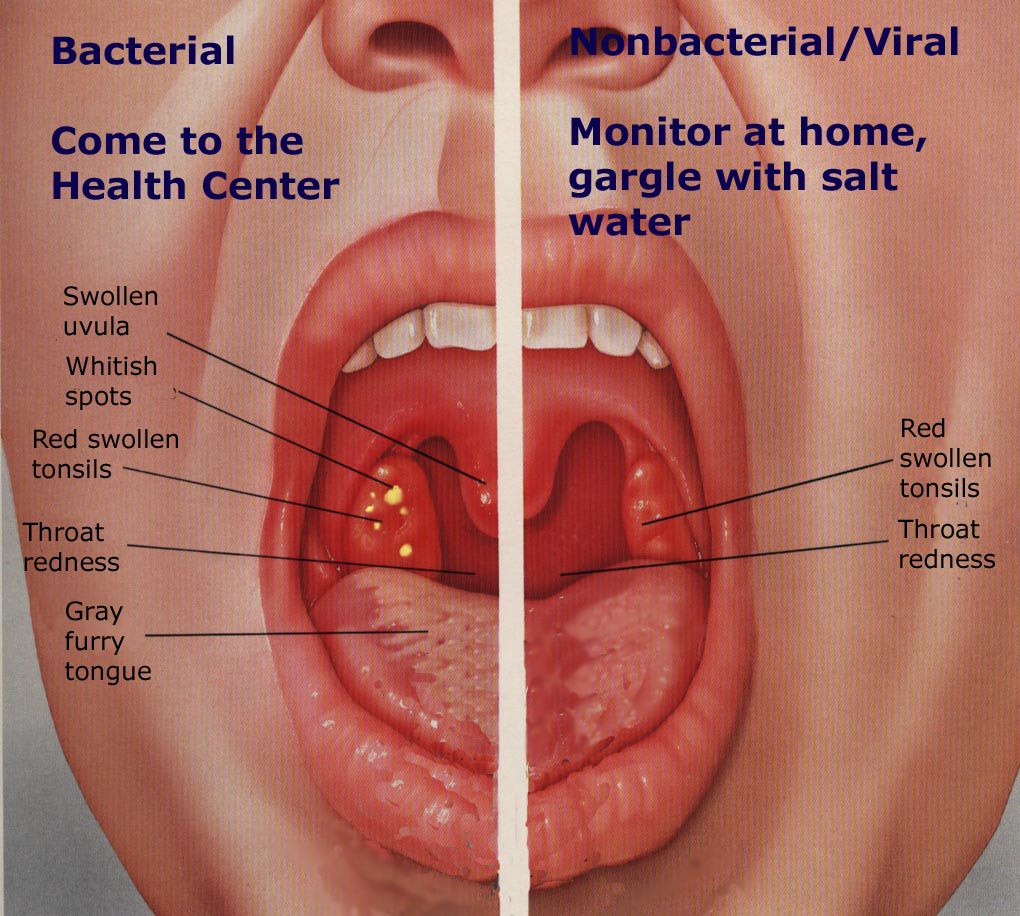 (пищеводная дисфагия).
(пищеводная дисфагия).
Орофарингеальная дисфагия обычно возникает из-за проблем во рту (ротовая полость) или в области горла между ртом и пищеводом (глотка). Причина пищеводной дисфагии обычно связана с пищеводом или верхним отделом желудка (кардия желудка). Обе формы дисфагии могут быть вызваны органической причиной, такой как стриктура или закупорка, или функциональной причиной, когда нет видимых физических повреждений, вызывающих симптомы, а скорее проблема в мышцах и нервах, координирующих глотание.
Дисфагия — обычное заболевание; он поражает примерно 13,5% населения в целом, но чаще встречается у пожилых людей. По мере того как все больше людей доживают до более старшего возраста, частота дисфагии увеличивается. Он поражает 19–33% людей старше 80 лет и до 50% людей, живущих в домах престарелых. Кроме того, у людей старшего возраста больше шансов столкнуться с серьезными осложнениями дисфагии, чем у людей моложе. Наиболее частая жалоба — ощущение комка в горле, при котором нет фактического ограничения прохождения еды или питья (ощущение шара).
Симптомы и осложнения дисфагии
Симптомы включают боль или дискомфорт при глотании, ощущение застревания пищи в горле или груди, кашель, удушье, изжогу, слюнотечение, частое прочищение горла и охриплость голоса. Серьезность и продолжительность симптомов могут сильно различаться у разных людей и во времени.
Некоторые осложнения, которые могут возникнуть, включают недостаточность питания, потерю веса и обезвоживание из-за недостаточного количества еды и питья из-за симптомов.Одним из наиболее серьезных последствий дисфагии является попадание пищи, жидкости или слюны в дыхательные пути, а не в пищевод. Это может привести к кашлю или ощущению удушья, а у некоторых людей могут развиться инфекции грудной клетки или пневмония (аспирационная пневмония). У некоторых людей также может измениться голос.
Причины дисфагии
В некоторых случаях дисфагия возникает без очевидной причины. Однако дисфагия обычно вызвана заболеванием или состоянием, которое поражает мышцы и нервы языка, рта и горла.В группу риска могут входить следующие лица:
Однако дисфагия обычно вызвана заболеванием или состоянием, которое поражает мышцы и нервы языка, рта и горла.В группу риска могут входить следующие лица:
- с аномальными разрастаниями, выделениями, структурными изменениями или повреждением тканей во рту или пищеводе
- те, у кого есть заболевание или расстройство, поражающее нервную систему, включая рассеянный склероз, боковой амиотрофический склероз, болезнь Паркинсона и мышечную дистрофию
- больных гастроэзофагеальной рефлюксной болезнью (ГЭРБ)
- аллергические реакции на пищевые продукты, вызывающие микроскопическое воспаление пищевода (эозинофильный эзофагит)
- перенесших инсульт
- больных деменцией или болезнью Альцгеймера
- пожилых людей, которые могут быть слабыми или ослабленными либо у которых с возрастом развились изменения в мышечной и нервной функциях
Диагностика дисфагии
Чтобы диагностировать дисфагию, ваш врач задаст вам вопросы о ваших симптомах и привычках в еде / питье и изучит вашу историю болезни.Если они подозревают, что у вас дисфагия, они могут провести диагностические тесты.
Самый распространенный тест для диагностики пищеводной дисфагии — это проглатывание бария. Техник сделает рентгеновские снимки ваших верхних отделов пищеварительного тракта, пока вы пьете смесь бария и воды. Барий покрывает стенки пищеварительного тракта, позволяя им казаться белыми на рентгеновских снимках и позволяя врачу увидеть структуру и функцию верхних отделов пищеварительного тракта. С помощью этого теста ваш врач может определить как физические, так и функциональные причины дисфагии.
Ваш врач может также порекомендовать динамическое исследование глотания или модифицированную глотку с барием. Чаще всего это используется для диагностики ротоглоточной дисфагии и включает проглатывание продуктов, покрытых смесью бария, и рентген. Это дает более реалистичное представление о том, как функционирует ваше горло, когда вы глотаете разные продукты.
В зависимости от предполагаемой причины дисфагии может потребоваться эндоскопия. Во время этой процедуры ваш врач будет использовать длинную узкую трубку с маленькой камерой, прикрепленной к концу, для просмотра структуры вашего глотки и пищевода, чтобы увидеть, есть ли какие-либо физические аномалии.Вы также можете пройти гибкую эндоскопическую оценку исследования глотания (FEES), которая более полезна для оценки орофарингеальной дисфагии.
Лечение дисфагии
Первым шагом в лечении дисфагии является определение того, что вызывает затруднения при глотании, и последующее лечение этого соответственно. Однако есть несколько вариантов прямого лечения дисфагии, которые могут варьироваться в зависимости от уникальных обстоятельств каждого человека. Лекарства, снижающие кислотность, такие как ингибиторы протонной помпы, могут быть полезны, если кислотный рефлюкс из желудка в пищевод вызывает воспаление или рубцевание.Если это полезно, эти лекарства обычно следует принимать в течение длительного времени, чтобы поддерживать контроль над рефлюксной кислотой.
Модификации образа жизни и питания
Не всем нужен одинаковый курс лечения. Людям с дисфагией важно сосредоточиться на потреблении продуктов, которые с меньшей вероятностью могут вызвать удушье или аспирацию. Как правило, это более мягкие продукты, которые легко пережевывать и глотать. Некоторым людям с дисфагией может быть полезно изменение текстуры продуктов и / или толщины жидкости.Ваш лечащий врач порекомендует типы продуктов и жидкостей, которые могут лучше всего помочь вам справиться с проблемами глотания. Очень важны хорошие зубы, способность жевать и разбивать пищу, а также медленное питание.
Что касается твердых веществ, как правило, продукты, которые легче проглотить, включают хорошо приготовленные или консервированные фрукты и овощи, нежное мясо, макаронные изделия и рис, супы, йогурт, творог, тофу, хорошо приготовленную фасоль, яйца. и влажные продукты.
Трудно проглотить такие продукты, как сухой или грубый хлеб, крекеры, крупы, сухое или крутое мясо, орехи и семена, сырые фрукты и овощи, попкорн и чипсы, а также очень жевательные продукты.
Насколько строго вы должны измениться в диете, будет зависеть от тяжести вашей дисфагии. Некоторым людям с ротоглоточной дисфагией может потребоваться сгущение жидкости, которую они пьют, чтобы замедлить скорость их движения во рту и горле. В то время как жидкие жидкости могут быть проблематичными, более густые жидкости, такие как смузи и молочные коктейли, могут быть терпимы.
Может быть полезно есть, сидя прямо, и оставаться в вертикальном положении в течение как минимум 30 минут после того, как вы закончили есть. Хорошо пережевывайте всю пищу и не торопитесь. Ваш врач может направить вас к патологу речи, который научит вас упражнениям, которые помогут облегчить и сделать глотание более безопасным.
Если у вас дисфагия, попросите записаться на прием к диетологу, который поможет вам определить, какие продукты и жидкости подходят вам. В аптеках продаются коммерческие загустители, которые помогают загущать жидкости до нужной вам консистенции.Resource® ThickenUp® Clear — это инновационный загуститель, предназначенный для быстрого загущения жидкостей, пищевых добавок и пищевых продуктов для пациентов с дисфагией или затрудненным глотанием.
Ваш лечащий врач может порекомендовать вам жидкие пищевые добавки для перорального применения и другие способы обеспечения организма необходимыми калориями, белком и питательными веществами. В некоторых случаях питание через зонд может быть рекомендовано для всего или части вашего ежедневного питания. Если таблетки или лекарства вызывают затруднения, обсудите с фармацевтом варианты жевательных или жидких лекарств.
Дилатация или хирургия
Хотя обычно это случается редко, в зависимости от причины и тяжести дисфагии, расширение или хирургическое вмешательство могут быть эффективным лечением. Расширение или растяжение пищевода, выполняемые во время гастроскопии, могут быть полезными, когда дисфагия возникает в результате стриктур, опухолей, сужения пищевода, ахалазии или любых других изменений физической структуры ротовой полости, глотки, пищевода или кардии желудка. Точный метод и тип процедуры будут зависеть от характера проблемы, вызывающей дисфагию, поэтому, пожалуйста, поговорите со своим врачом о любых проблемах, связанных с такими вмешательствами.Иногда предыдущее лучевое лечение грудной клетки или шеи или операция на голове или шее по другим причинам может привести к затруднению глотания из-за рубцов.
Перспективы дисфагии
Дисфагия может различаться по степени тяжести, первопричине и продолжительности состояния. Оно может быть хроническим, прогрессирующим, стабильным или временным, в зависимости от того, что вызывает затруднение глотания. Работа с членами вашей медицинской бригады — врачом, дипломированным диетологом, практикующей медсестрой или логопедом — может помочь вам узнать больше о дисфагии и о том, какие варианты подходят вам.
Изображение предоставлено: bigstockphoto.com | обезьяна
Расстройства глотания — Strand GI Associates & Endoscopy Center
Затруднение при глотании (дисфагия) означает, что перемещение пищи или жидкости изо рта в желудок требует больше времени и усилий. Затрудненное глотание также может быть связано с болью. В некоторых случаях вы вообще не сможете глотать.
Периодические затруднения при глотании обычно не вызывают беспокойства и могут возникать просто, когда вы едите слишком быстро или недостаточно хорошо пережевываете пищу.Но постоянное затруднение глотания может указывать на серьезное заболевание, требующее лечения.
Проблемы с глотанием могут возникнуть в любом возрасте, но чаще встречаются у пожилых людей. Причины признаков и симптомов, которые могут быть связаны с дисфагией, могут включать:
- Боль при глотании (одинофагия)
- Невозможность глотать
- Ощущение застревания пищи в горле или груди или за грудиной (грудиной)
- Слюнотечение
- Охриплость
- Возвращение еды (срыгивание)
- Частая изжога
- Пища или желудочная кислота попадают в горло
- Неожиданная потеря веса
- Кашель или рвота при глотании
У младенцев и детей признаки и симптомы затрудненного глотания могут включать:
- Отсутствие внимания во время кормления или приема пищи
- Напряжение тела при кормлении
- Отказ от продуктов разной текстуры
- Продолжительное время кормления или приема пищи (30 минут и более)
- Проблемы с грудным вскармливанием
- Пища или жидкость, вытекающая изо рта
- Кашель или удушье во время кормления или еды
- Срыгивание или рвота во время кормления или еды
- Проблемы с дыханием во время еды и питья
- Похудание или медленное прибавление в весе или рост
- Рецидивирующая пневмония
Когда обращаться к врачу
- Препятствия. Если препятствие мешает дыханию, немедленно вызовите скорую помощь. Если вы не можете глотать из-за препятствия, обратитесь в ближайшее отделение неотложной помощи.
- Текущие проблемы. Незначительное или периодическое затруднение глотания обычно не является поводом для беспокойства или действий. Но обратитесь к врачу, если вы регулярно испытываете трудности с глотанием или если затрудненное глотание сопровождается потерей веса, срыгиванием или рвотой.
Для выполнения простого акта глотания требуется около 50 пар мышц и нервов, и ряд условий может помешать этому процессу.Эти состояния обычно делятся на две категории: пищеводные и ротоглоточные. Однако иногда причину дисфагии невозможно определить.
Дисфагия пищевода
Дисфагия пищевода относится к ощущению прилипания или зависания пищи в основании горла или груди. Некоторые из причин дисфагии пищевода включают:
- Ахаласия. Это происходит, когда нижняя мышца пищевода (сфинктер) не расслабляется должным образом, чтобы пища попала в желудок.Мышцы стенки пищевода также могут быть слабыми. Это может вызвать срыгивание пищи, еще не смешанной с содержимым желудка, иногда заставляя вас принести пищу обратно в горло. Этот тип дисфагии имеет тенденцию к ухудшению со временем.
- Спазм диффузный. Это состояние вызывает множественные, плохо скоординированные сокращения пищевода под высоким давлением, обычно после глотания. Диффузный спазм поражает непроизвольные мышцы стенок нижнего отдела пищевода.
- Стриктура пищевода. Сужение пищевода (стриктура) может привести к попаданию больших кусков пищи. Сужение может быть результатом образования рубцовой ткани, часто вызванной гастроэзофагеальной рефлюксной болезнью (ГЭРБ), или опухолями.
- Опухоли пищевода. Затрудненное глотание имеет тенденцию прогрессивно ухудшаться при наличии опухолей пищевода.
- Инородные тела. Иногда еда, например большой кусок мяса или другой предмет, может частично блокировать горло или пищевод.Пожилые люди с зубными протезами и люди, которым трудно правильно пережевывать пищу, с большей вероятностью могут застрять в горле или пищеводе. Дети могут проглотить мелкие предметы, такие как булавки, монеты или кусочки игрушек, которые могут застрять.
- Кольцо пищевода. Эта тонкая область сужения в нижней части пищевода может периодически вызывать затруднения при глотании твердой пищи.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Повреждение тканей пищевода из-за накопления кислоты желудком (рефлюкса) в пищевод может привести к спазму или рубцеванию и сужению нижней части пищевода, затрудняющим глотание.
- Эозинофильный эзофагит. Это состояние, которое может быть связано с пищевой аллергией, вызвано перенаселенностью клеток, называемых эозинофилами, в пищеводе и может привести к затруднению глотания.
- Склеродермия. Это заболевание характеризуется образованием рубцовидных тканей, вызывающих их жесткость и твердость. Это может ослабить нижний сфинктер пищевода, позволяя кислоте возвращаться в пищевод и вызывать частую изжогу.
- Лучевая терапия. Это лечение рака может привести к воспалению и рубцеванию пищевода, что может вызвать затруднение глотания.
Глоточная дисфагия
Определенные проблемы, связанные с вашими нервами и мышцами, могут ослабить мышцы горла, затрудняя перемещение пищи изо рта в горло и пищевод (паралич глотки). Вы можете подавиться, задохнуться или кашлять, когда попытаетесь глотать, или почувствуете, как еда или жидкости стекают по трахее (трахее) или поднимаются по носу.Это может привести к пневмонии. Причины ротоглоточной дисфагии включают:
- Неврологические расстройства. Определенные расстройства, такие как постполиомиелитный синдром, рассеянный склероз, мышечная дистрофия и болезнь Паркинсона, могут сначала быть замечены из-за ротоглоточной дисфагии.
- Неврологические повреждения. Внезапное неврологическое повреждение, например, в результате инсульта или травмы головного или спинного мозга, может вызвать затруднение глотания или неспособность глотать.
- Дивертикулы глотки. Небольшой мешочек образует и собирает частицы пищи в горле, часто чуть выше пищевода, что приводит к затруднению глотания, булькающим звукам, неприятному запаху изо рта и многократному откашливанию горла или кашлю.
- Рак. Некоторые виды рака и некоторые виды лечения рака, такие как облучение, могут вызывать затруднения при глотании.
Факторы риска затрудненного глотания:
- Старение. Из-за естественного старения и нормального износа пищевода, а также из-за повышенного риска определенных состояний, таких как инсульт или болезнь Паркинсона, пожилые люди подвергаются более высокому риску проблем с глотанием.
- Определенные состояния здоровья. Люди с определенными неврологическими расстройствами или расстройствами нервной системы чаще испытывают затруднения при глотании.
Ваш врач, скорее всего, проведет медицинский осмотр и может использовать различные тесты, чтобы определить причину вашей проблемы с глотанием.
Тесты, которые использует ваш врач или специалист, могут включать:
- Рентгеновский снимок с контрастным веществом (рентгеновский снимок с барием). Для этого теста вы выпиваете раствор бария.Этот раствор покрывает пищевод изнутри, благодаря чему он лучше виден на рентгеновских снимках. После этого врач сможет увидеть изменения в форме пищевода и оценить мышечную активность. Ваш врач может также попросить вас проглотить твердую пищу или таблетку, покрытую барием, чтобы наблюдать за мышцами горла во время глотания или искать тонкие закупорки в пищеводе, которые жидкий раствор бария может не идентифицировать.
- Динамическое исследование глотания. В этом тесте вы проглатываете продукты разной консистенции, покрытые барием.Этот тест дает визуальное изображение этих продуктов, когда они проходят через ваш рот и попадают в горло. Это полезно для диагностики ротоглоточной дисфагии, потому что врач может увидеть, есть ли какие-либо проблемы с работой мышц рта и горла при глотании. Этот тест также может определить, попадает ли какой-либо материал в дыхательную трубку (аспирация).
- Визуальный осмотр пищевода (эндоскопия). Тонкий гибкий инструмент с подсветкой (эндоскоп) вводится в горло, чтобы врач мог осмотреть ваш пищевод.Ваш врач может также провести тест, называемый оптоволоконной эндоскопической оценкой глотания (FEES), при котором используется небольшая трубка с подсветкой (гибкий ларингоскоп), помещенная в нос. Это позволяет вашему врачу видеть, что происходит, когда вы глотаете.
- Мышечный тест пищевода (манометрия). В манометрии (muh-NOM-uh-tree) небольшая трубка вставляется в пищевод и подключается к регистратору давления. Это позволяет измерять сокращение мышц пищевода при глотании.
Лечение затрудненного глотания часто зависит от конкретного типа или причины вашего расстройства глотания.
Орофарингеальная дисфагия
При ротоглоточной дисфагии ваш врач может направить вас к логопеду или терапевту, который может включать:
- Упражнения. Определенные упражнения могут помочь координировать ваши глотательные мышцы или рестимулировать нервы, которые запускают глотательный рефлекс.
- Обучение технике глотания. Вы также можете научиться простым способам класть пищу в рот или располагать тело и голову, чтобы помочь вам успешно глотать.
Дисфагия пищевода
Подходы к лечению дисфагии пищевода могут включать:
- Расширение пищевода. При узком пищеводном сфинктере (ахалазии) или стриктуре пищевода ваш врач может использовать эндоскоп со специальным баллоном, прикрепленным к нему, чтобы мягко растягивать и расширять пищевод, или пропустить гибкую трубку или трубки для растяжения пищевода (дилатация).
- Хирургия. При опухоли пищевода, ахалазии или дивертикулах глотки вам может потребоваться операция по очистке пищеводного тракта.
- Лекарства. Затрудненное глотание, связанное с ГЭРБ, можно лечить с помощью рецептурных пероральных препаратов для снижения уровня кислоты в желудке. Возможно, вам придется принимать эти лекарства в течение длительного периода времени.
Если у вас спазм пищевода, но пищевод выглядит нормальным и без ГЭРБ, вас могут лечить с помощью лекарств, чтобы расслабить пищевод и уменьшить дискомфорт.
Тяжелая дисфагия
Если затрудненное глотание мешает вам полноценно есть и пить, ваш врач может порекомендовать:
- Специальные жидкие диеты. Это поможет вам поддерживать нормальный вес и избежать обезвоживания.
- Подающая трубка. В тяжелых случаях дисфагии вам может потребоваться зонд для кормления, чтобы обойти часть вашего глотательного механизма, которая не работает нормально.
ЛИЧНОЕ ЗДОРОВЬЕ; Когда проглатывание пищи становится проблемой
Как и большинство медицинских проблем, диагностика начинается с тщательного изучения истории болезни, включая описание и время появления симптомов, а также список лекарств и пищевых добавок, отпускаемых без рецепта и по рецепту, которые принимает человек. .
В зависимости от предполагаемой природы проблемы первым тестом может быть рентгеновский снимок верхних отделов пищеварительного тракта с барием для проверки наличия повреждений или опухолей. Это включает в себя употребление раствора бария, прием пищи, смешанной с барием, или проглатывание таблетки бария, чтобы покрыть ткани материалом, который обнаруживается на рентгеновских лучах. Или врач может начать с эндоскопического обследования: через рот вводится узкая трубка с подсветкой, чтобы исследовать анатомию и слизистую оболочку пищевода. При необходимости можно провести биопсию ткани через эндоскоп.
Другой полезный тест, видео рентгеноскопия, показывает, что происходит во рту и горле в процессе глотания, и может воспроизводиться в замедленном воспроизведении. Тест, называемый манометрией пищевода, позволяет изучить мышечную активность пищевода, в том числе функцию сфинктера. У пациентов с подозрением на рефлюкс уровень кислоты в пищеводе также можно проверить с помощью зонда.
Правильное лечение будет зависеть от причины проблем с глотанием. Если при определенных заболеваниях сужается пищевод или мышцы сфинктера, их можно периодически растягивать с помощью эндоскопа с прикрепленным баллоном или другим приспособлением.Если проблема связана с опухолью или мешком, требуется операция.
При дисфагии, вызванной таблетками, изменение времени и способа приема лекарств и, возможно, смена лекарств часто может принести облегчение. Таблетки всегда следует запивать полным стаканом воды — никогда не пытайтесь проглотить их досуха — желательно как минимум за полчаса до сна. Некоторые лекарства лучше всего принимать с антацидами; спросите своего врача или фармацевта.
Если рефлюкс вызывает дисфагию, необходимо ежедневное лечение препаратами, снижающими кислотность желудочного сока.Часто необходимо исключить или, по крайней мере, значительно сократить потребление продуктов и напитков, которые могут стимулировать рефлюкс, включая алкогольные напитки и напитки с кофеином, шоколад, острую пищу, жареные во фритюре продукты, некоторые приправы, такие как корица и мускатный орех, или что-либо еще, что вызывает изжогу. Может помочь воздержание от еды по крайней мере за два часа до сна, а также сон с приподнятым изголовьем кровати.
Терапия глотания может включать упражнения для губ и языка для укрепления слабых мышц или улучшения их координации, изменение положения головы во время еды, увеличение толщины жидкости для предотвращения аспирации, электрическая стимуляция мышц, участвующих в глотании, отказ от горячей или холодной пищи или напитков, или переход на газированные напитки.Такие подходы могут быть очень эффективными, особенно для детей и пожилых людей.
Справочное руководство по заболеванию дисфагией — Drugs.com
На этой странице
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 17 октября 2019 г.
Обзор
Затрудненное глотание (дисфагия) означает, что для перемещения пищи или жидкости изо рта в желудок требуется больше времени и усилий. Дисфагия также может быть связана с болью. В некоторых случаях глотание невозможно.
Периодические затруднения при глотании, которые могут возникать, когда вы едите слишком быстро или недостаточно хорошо пережевываете пищу, обычно не являются поводом для беспокойства.Но стойкая дисфагия может указывать на серьезное заболевание, требующее лечения.
Дисфагия может возникнуть в любом возрасте, но чаще встречается у пожилых людей. Причины проблем с глотанием различны, и лечение зависит от причины.
ПищеводПищевод — это мышечная трубка, соединяющая ваш рот и желудок. Мышечные кольца (сфинктеры) в верхней и нижней частях сокращаются и расслабляются, чтобы позволить пище и жидкости пройти.
Симптомы
Признаки и симптомы, связанные с дисфагией, могут включать:
- Боль при глотании (одинофагия)
- Отсутствие глотания
- Ощущение застревания пищи в горле или груди или за грудиной (грудиной)
- Слюнотечение
- Охриплость
- Возвращение еды (срыгивание)
- Частая изжога
- Попадание пищи или желудочного сока обратно в горло
- Неожиданно худеет
- Кашель или рвота при глотании
- Необходимость разрезать пищу на более мелкие кусочки или избегать определенных продуктов из-за проблем с глотанием
Когда обращаться к врачу
Обратитесь к врачу, если у вас регулярно возникают проблемы с глотанием или если дисфагия сопровождается потерей веса, срыгиванием или рвотой.
Если препятствие мешает дыханию, немедленно вызовите скорую помощь. Если вы не можете глотать, потому что чувствуете, что еда застряла в горле или груди, обратитесь в ближайшее отделение неотложной помощи.
Причины
Глотание — это сложный процесс, и этому процессу может мешать ряд условий. Иногда причину дисфагии невозможно определить. Однако дисфагия обычно попадает в одну из следующих категорий.
Дисфагия пищевода
Дисфагия пищевода относится к ощущению прилипания или зависания пищи в основании горла или груди после того, как вы начали глотать.Некоторые из причин дисфагии пищевода включают:
- Ахаласия. Когда нижняя мышца пищевода (сфинктер) не расслабляется должным образом, чтобы пища попала в желудок, это может привести к тому, что пища снова попадет в горло. Мышцы стенки пищевода также могут быть слабыми, и это состояние имеет тенденцию к ухудшению со временем.
- Спазм диффузный. Это состояние вызывает множественные, плохо скоординированные сокращения пищевода под высоким давлением, обычно после глотания.Диффузный спазм поражает непроизвольные мышцы стенок нижнего отдела пищевода.
- Стриктура пищевода. Суженный пищевод (стриктура) может захватывать большие куски пищи. Опухоли или рубцовая ткань, часто вызванные гастроэзофагеальной рефлюксной болезнью (ГЭРБ), могут вызывать сужение.
- Опухоли пищевода. Затрудненное глотание имеет тенденцию прогрессивно ухудшаться при наличии опухолей пищевода.
- Инородные тела. Иногда пища или другой предмет могут частично блокировать горло или пищевод.Пожилые люди с зубными протезами и люди, которым трудно пережевывать пищу, с большей вероятностью могут застрять в горле или пищеводе.
- Кольцо пищевода. Тонкая область сужения в нижней части пищевода может периодически вызывать затруднения при глотании твердой пищи.
- ГЭРБ . Повреждение тканей пищевода кислотой, попадающей в пищевод, может привести к спазму или рубцеванию и сужению нижней части пищевода.
- Эозинофильный эзофагит. Это состояние, которое может быть связано с пищевой аллергией, вызвано перенаселенностью клеток, называемых эозинофилами, в пищеводе.
- Склеродермия. Развитие рубцовидной ткани, вызывающей жесткость и затвердевание тканей, может ослабить нижний сфинктер пищевода, позволяя кислоте возвращаться в пищевод и вызывать частую изжогу.
- Лучевая терапия. Это лечение рака может привести к воспалению и рубцеванию пищевода.
Орофарингеальная дисфагия
Определенные условия могут ослабить мышцы горла, что затрудняет перемещение пищи изо рта в горло и пищевод, когда вы начинаете глотать. Вы можете подавиться, задохнуться или кашлять, когда попытаетесь глотать, или почувствуете, что еда или жидкости стекают по трахее (трахее) или поднимаются по носу. Это может привести к пневмонии.
Причины ротоглоточной дисфагии включают:
- Неврологические расстройства. Определенные заболевания, такие как рассеянный склероз, мышечная дистрофия и болезнь Паркинсона, могут вызывать дисфагию.
- Неврологические повреждения. Внезапное неврологическое повреждение, например, в результате инсульта или травмы головного или спинного мозга, может повлиять на вашу способность глотать.
- Дивертикул глотки и пищевода (дивертикул Ценкера). Небольшой мешочек, который образует и собирает частицы пищи в горле, часто чуть выше пищевода, вызывает затруднения при глотании, булькающие звуки, неприятный запах изо рта и частое откашливание или кашель в горле.
- Рак. Некоторые виды рака и некоторые виды лечения рака, такие как облучение, могут вызывать затруднения при глотании.
Факторы риска
Факторы риска дисфагии:
- Старение. Из-за естественного старения и нормального износа пищевода, а также повышенного риска определенных состояний, таких как инсульт или болезнь Паркинсона, пожилые люди подвергаются более высокому риску проблем с глотанием. Но дисфагия не считается нормальным признаком старения.
- Определенные состояния здоровья. Люди с определенными неврологическими расстройствами или расстройствами нервной системы чаще испытывают затруднения при глотании.
Осложнения
Затруднение глотания может привести к:
- Недоедание, потеря веса и обезвоживание. Дисфагия может затруднить прием достаточного количества пищи и жидкости.
- Аспирационная пневмония. Пища или жидкость, попадающая в дыхательные пути при попытке проглотить, может вызвать аспирационную пневмонию, поскольку с пищей могут попадать бактерии в легкие.
- Удушье. Когда еда застревает в горле, может произойти удушье.Если пища полностью блокирует дыхательные пути и никто не вмешивается в успешный маневр Геймлиха, может наступить смерть.
Профилактика
Несмотря на то, что трудности с глотанием предотвратить невозможно, вы можете снизить риск случайных затруднений при глотании, если есть медленно и хорошо пережевывая пищу. Раннее обнаружение и эффективное лечение GERD может снизить риск развития дисфагии, связанной со стриктурой пищевода.
Диагностика
Ваш врач, скорее всего, проведет медицинский осмотр и может использовать различные тесты, чтобы определить причину вашей проблемы с глотанием.
Тесты могут включать:
Рентгеновский снимок с контрастным веществом (рентгеновский снимок с барием). Вы пьете раствор бария, который покрывает пищевод, улучшая его видимость на рентгеновских снимках. После этого врач сможет увидеть изменения в форме пищевода и оценить мышечную активность.
Ваш врач может также попросить вас проглотить твердую пищу или таблетку, покрытую барием, чтобы наблюдать за мышцами горла во время глотания или искать закупорки в пищеводе, которые жидкий раствор бария может не идентифицировать.
- Динамическое исследование глотания. Вы глотаете покрытые барием продукты разной консистенции. Этот тест дает представление о том, как эти продукты проходят через ваш рот и попадают в горло. Изображения могут показать проблемы с координацией мышц рта и горла при глотании и определить, попадает ли пища в дыхательную трубку.
- Визуальный осмотр пищевода (эндоскопия). Тонкий гибкий инструмент с подсветкой (эндоскоп) вводится в горло, чтобы врач мог увидеть ваш пищевод.Ваш врач может также взять биопсию пищевода для выявления воспаления, эозинофильного эзофагита, сужения или опухоли.
- Оптоволоконная эндоскопическая оценка глотания (FEES). Ваш врач может осмотреть ваше горло с помощью специальной камеры и трубки с подсветкой (эндоскопа), когда вы пытаетесь проглотить.
- Мышечный тест пищевода (манометрия). В манометрии (muh-NOM-uh-tree) небольшая трубка вставляется в пищевод и подключается к регистратору давления для измерения сокращений мышц пищевода при глотании.
- Сканирование изображений. Они могут включать компьютерную томографию, которая сочетает в себе серию рентгеновских снимков и компьютерную обработку для создания изображений поперечного сечения костей и мягких тканей вашего тела, или МРТ-сканирование, которое использует магнитное поле и радиоволны для создания подробных изображений. изображения органов и тканей.
Лечение
Лечение дисфагии зависит от типа или причины вашего расстройства глотания.
Орофарингеальная дисфагия
При орофарингеальной дисфагии ваш врач может направить вас к терапевту, занимающемуся речью или глотанием, и терапия может включать:
- Учебные упражнения. Определенные упражнения могут помочь координировать ваши глотательные мышцы или рестимулировать нервы, которые запускают глотательный рефлекс.
- Обучение технике глотания. Вы также можете научиться класть пищу в рот или располагать тело и голову, чтобы облегчить глотание. Вас могут научить упражнениям и новым методам глотания, которые помогут компенсировать дисфагию, вызванную неврологическими проблемами, такими как болезнь Альцгеймера или болезнь Паркинсона.
Дисфагия пищевода
Подходы к лечению дисфагии пищевода могут включать:
- Расширение пищевода. При узком пищеводном сфинктере (ахалазии) или стриктуре пищевода ваш врач может использовать эндоскоп со специальным баллоном, прикрепленным для мягкого растяжения и расширения пищевода, или пропустить гибкую трубку или трубки, чтобы растянуть пищевод (дилатация).
- Хирургия. При опухоли пищевода, ахалазии или дивертикуле пищевода вам может потребоваться операция по очистке пищеводного тракта.
- Лекарства. Затруднение глотания, связанное с ГЭРБ можно лечить с помощью рецептурных пероральных препаратов для снижения кислотности желудка.Возможно, вам придется принимать эти лекарства в течение длительного периода. Если у вас эозинофильный эзофагит, вам могут потребоваться кортикостероиды. При спазме пищевода могут помочь релаксанты гладкой мускулатуры.
Тяжелая дисфагия
Если затрудненное глотание мешает вам полноценно есть и пить, ваш врач может порекомендовать:
- Специальная жидкая диета. Это поможет вам поддерживать нормальный вес и избежать обезвоживания.
- Трубка для кормления. В тяжелых случаях дисфагии вам может потребоваться зонд для кормления, чтобы обойти часть вашего глотательного механизма, которая не работает нормально.
Хирургия
Хирургия может быть рекомендована для облегчения проблем с глотанием, вызванных сужением или закупоркой горла, включая костные выросты, паралич голосовых связок, дивертикул глотки и пищевода, ГЭРБ и ахалазию, или для лечения рака пищевода. Речевая терапия и глотательная терапия обычно помогают после операции.
Тип хирургического лечения зависит от причины дисфагии.Вот несколько примеров:
- Лапароскопическая миотомия Геллера, используется для рассечения мышцы нижнего конца пищевода (сфинктера), когда он не может открыться и выпустить пищу в желудок у людей с ахалазией.
- Пероральная эндоскопическая миотомия (ПОЭМ). Хирург с помощью эндоскопа вводит вам через рот в горло, чтобы сделать разрез на внутренней стороне пищевода. Затем, как при миотомии Хеллера, хирург разрезает мышцу на нижнем конце сфинктера пищевода.
- Расширение пищевода. Ваш врач вставляет в пищевод освещенную трубку (эндоскоп) и надувает прикрепленный баллон, чтобы осторожно растянуть и расширить его ширину (дилатация). Это лечение используется при сжатии мышцы сфинктера на конце пищевода (ахалазия), сужении пищевода (стриктура пищевода), аномальном кольце ткани, расположенном на стыке пищевода и желудка (кольцо Шацкого) или моторике. беспорядок. В качестве альтернативы ваш врач может ввести гибкую трубку или трубки разного диаметра вместо баллона.
- Установка стента. Врач также может вставить металлическую или пластиковую трубку (стент), чтобы поддержать сужение или закупорку пищевода. Некоторые стенты являются постоянными, например, для людей с раком пищевода, в то время как другие временные и удаляются позже.
Образ жизни и домашние средства
Если у вас есть проблемы с глотанием, обязательно обратитесь к врачу и следуйте его советам. Кроме того, вы можете попытаться облегчить симптомы:
- Изменение привычек питания. Старайтесь есть меньше и чаще. Обязательно порежьте пищу на более мелкие кусочки, тщательно пережевывайте пищу и ешьте медленнее.
- Пробовать продукты с разной текстурой, чтобы понять, не доставят ли они вам больше хлопот. Жидкие жидкости, такие как кофе и сок, являются проблемой для некоторых людей, а липкие продукты, такие как арахисовое масло или карамель, могут затруднить глотание. Избегайте продуктов, которые вызывают у вас проблемы.
- Избегайте алкоголя, табака и кофеина. Они могут усилить изжогу.
Запись на прием
Обратитесь к врачу, если у вас проблемы с глотанием. В зависимости от предполагаемой причины ваш врач может направить вас к специалисту по уху, носу и горлу, к врачу, специализирующемуся на лечении расстройств пищеварения (гастроэнтеролог), или к врачу, специализирующемуся на заболеваниях нервной системы (невролог).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
- Помните об ограничениях перед записью. При записи на прием спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить свой рацион.
- Перечислите свои симптомы, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, включая серьезные стрессы или недавние изменения в жизни.
- Перечислите все лекарства, витамины и пищевые добавки, которые вы принимаете.
- Составьте список вопросов , которые следует задать своему врачу.
В случае дисфагии вам следует задать врачу следующие основные вопросы:
- Какая наиболее вероятная причина моих симптомов?
- Какие еще возможные причины?
- Какие тесты мне нужны?
- Это состояние временное или длительное?
- У меня другие проблемы со здоровьем. Как мне лучше всего управлять ими вместе?
- Нужно ли мне ограничивать диету?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач может задать следующие вопросы:
- Когда у вас появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Кажется, что-нибудь улучшает ваши симптомы?
- Что может ухудшить ваши симптомы? Например, одни продукты глотать труднее, чем другие?
- Есть ли у вас трудности с глотанием твердой, жидкой или и той и другой пищи?
- Вы кашляете или давитесь, когда пытаетесь глотать?
- Были ли у вас проблемы с глотанием твердой пищи, а затем возникли трудности с глотанием жидкости?
- Вы приносите пищу обратно (срыгиваете) после того, как проглотили ее?
- Вы когда-нибудь рвали, поднимали кровь или черный материал?
- Вы похудели?
Что вы можете сделать за это время
До приема на прием можно пережевывать пищу медленнее и тщательнее, чем обычно.Если у вас изжога или GERD , попробуйте есть меньшими порциями и не ешьте прямо перед сном. Антациды, отпускаемые без рецепта, также могут временно помочь.
© 1998-2019 Фонд медицинского образования и исследований Майо (MFMER). Все права защищены. Условия эксплуатации.
Узнать больше о Дисфагии
Сопутствующие препараты
Медицинский взгляд на дисфагию
Проблемы с глотанием — серьезная проблема для многих близких и фактор стресса для лиц, осуществляющих уход, по всей стране.Существует четыре основных семейства дисфагии, которые имеют многие из одинаковых симптомов, но разные причины и методы лечения.
Во-первых, подготовительная дисфагия — это фактическая потеря запаха или вкусовых ощущений и слюны. Сюда также входят слабые жевательные мышцы, болезненные десны и щеки.
Во-вторых, дисфагия ротовой полости возникает, когда часть языка отсутствует, что приводит к нарушению контроля над языком и потере чувствительности.
Дисфагия пищевода — это ощущение прилипания пищи к основанию горла или груди любимого человека.У этой дисфагии довольно много причин: от сужения или ослабления мышц пищевода до еды или других предметов, вызывающих непроходимость.
Глоточная дисфагия связана с нервными окончаниями и ослаблением мышц горла, затрудняющим перемещение пищи изо рта в горло и пищевод. Это в основном вызвано неврологическими расстройствами или раком, вызывающими удушье, рвоту или кашель, когда любимый человек пытается глотать.
Независимо от типа дисфагия может ослаблять повседневную жизнь близкого человека, но также поддается лечению.Каждый диагноз и лечение уникальны, как и человек, страдающий расстройством глотания.
СИМПТОМЫ
Признаки и симптомы, о которых медицинский работник должен знать при подозрении на дисфагию, включают:
- Боль при глотании
- Неспособность глотать
- Ощущение застревания пищи в горле, груди или за грудиной
- Повышенное слюнотечение
- Охриплость
- Возвращение еды (срыгивание)
- Частая изжога
- Пища или желудочная кислота попадают в горло любимого человека
- Неожиданная потеря веса
- Кашель или рвота при глотании
Важно немедленно обратиться за помощью, если препятствия мешают дыханию или глотанию.Если периодические затруднения глотания становятся постоянными или сопровождаются потерей веса, срыгиванием или рвотой, лицо, осуществляющее уход, должно обратиться за медицинской помощью для близкого человека.
Если не лечить, дисфагия может привести к серьезным проблемам, таким как недоедание, обезвоживание и респираторные проблемы. При подготовке к первичному посещению врача для обсуждения проблем с глотанием лицо, осуществляющее уход, может помочь максимально эффективно использовать короткое время с профессионалом, подготовив информацию. Во-первых, убедитесь, что нет никаких предварительных условий, таких как ограничения диеты, затем подготовьте список симптомов близкого человека (включая их тяжесть и частоту), а также списки текущих лекарств и вопросы для практикующего врача.
Некоторые вещи, которые следует обсудить с врачом, включают причину, методы лечения, длительность проблемы, побочные эффекты от лечения, альтернативы, существующие состояния здоровья, ресурсы и т. Д.
ТЕРАПИИ
Расстройства глотания влияют на каждого человека по-разному, и специалист рассмотрит эти особенности, чтобы составить конкретный план лечения. Это не универсальный способ решения проблемы, и план близкого человека будет адаптирован к его потребностям.
Однако цели лечения стандартные:
Находиться в таком месте, где глотание осуществляется максимально безопасно и сводит к минимуму риск удушья или аспирации, а также обеспечивает возможность предоставления близкому человеку правильного количества питания и гидратации.Опекун должен понимать, что лечение дисфагии предполагает участие семьи любимого человека и других систем поддержки. Глотание можно улучшить, изменив общее состояние, включая силу, выносливость, мотивацию и эмоциональное состояние.
Во-первых, любимому человеку и опекуну нужно будет понять, что не так с глотанием. Базовое понимание поможет им понять, какие методы лечения рекомендует специалист.
При ротоглоточной дисфагии врач может порекомендовать логопеда или глотателя.Обычная терапия включает упражнения и изучение техники глотания.
При диагнозе дисфагия пищевода лечение может быть более агрессивным, включая расширение пищевода, хирургическое вмешательство или прием лекарств.
Если медицинский работник порекомендует лекарства, профессионалы рекомендуют близкому человеку помочь человеку сесть, сохранять спокойствие и принимать по одной таблетке за раз во время приема. Используйте много жидкости и яблочного пюре, чтобы облегчить глотание таблеток. Их следует принимать в начале дня, а близкий человек остается в вертикальном положении в течение 30 минут после проглатывания.
Лечение расстройства глотания, скорее всего, будет включать изменение диеты. Опекун должен следить за тем, чтобы их близкий избегал продуктов, которые могли вызывать проблемы в прошлом, таких как жесткое мясо, хрустящий хлеб, сырые овощи, цельные орехи, некоторые фрукты и липкие продукты, такие как арахисовое масло или замороженные лакомства.
Еще одна вещь, за которой нужно следить, — это пища со смешанной консистенцией, то есть как жидкие, так и твердые элементы. Пример — каша с молоком. Молоко может быстрее попасть в горло и вызвать проблемы с глотанием.Мягкие хлопья могут быть хорошим решением. Салат — еще одно серьезное запрещение для тех, кто беспокоится о глотании. Салат очень сложно сделать управляемым. Другой проблемой является заправка, как и в случае с молоком и хлопьями. Он может раньше попасть в горло и проглотить его до того, как человек будет готов.
Фрукты во многих случаях представляют собой пищу смешанной консистенции, в которой смешиваются кожица и соки, а также мороженое и желатин, которые вначале представляют собой твердые вещества и тают во рту до жидкой жидкости.
Хотя изменения в образе жизни вполне вероятны, многие люди с проблемами глотания находят способы справиться с этим и жить полноценной социальной жизнью.Воспитатель может помочь справиться с фактором смущения, особенно в общественных местах, заранее спланировав, будь то звонок в ресторан или разговор с хозяином вечеринки.
НЕПРЕРЫВНАЯ ОБРАБОТКА И ОЦЕНКА
Даже если лечение проходит хорошо, лица, осуществляющие уход, не должны позволять себе или близкому человеку чувствовать, что дисфагия полностью преодолена, и чувствовать себя комфортно. Это по-прежнему очень опасное и опасное для жизни состояние, если за ним не следить должным образом и регулярно.
Вот несколько советов, как жить с хронической дисфагией:
Следите за респираторными проблемами, такими как кашель, учащенное дыхание, хрипы, боль в груди или изменения голоса.Продолжайте утвержденные терапевтом упражнения на глотание, которые включают дыхание, кашель и жевание. Продолжайте работать над общей физической подготовкой, мышечной силой, равновесием и осанкой. Поддерживайте активность ума и тела с помощью чтения, игр, головоломок и т. Д. голова близкого человека поднята на 30 градусов, чтобы свести к минимуму аспирацию и рефлюкс. Одна из задач человека, осуществляющего уход, — помочь близкому человеку найти поддержку. Консультант, терапевт и даже группа поддержки могут помочь участникам обрести поддержку, поддержку и даже информацию о новейших методах лечения.
Профилактика дисфагии обычно невозможна. Хотя некоторые симптомы невозможно стереть полностью, особенно если неврологические, раннее выявление и лечение могут помочь свести к минимуму долгосрочные последствия. Медленное есть и жевание — важная техника для тех, кому уже поставлен диагноз, и урок терпения для близких, хотя урок стоит потраченного времени.
Лечение проблем с глотанием продолжается, и опекун и близкий должны понимать, что первоначальный план, скорее всего, не окончательный.Специалист по глотанию проведет лечение с учетом прогресса пациента, а также изменений в состоянии здоровья, если это необходимо. Лицо, осуществляющее уход, всегда должно держать поставщика медицинских услуг в курсе предварительных указаний близкого человека и изменений его состояния на случай, если лечение больше не является необходимым или уместным.
Дисфагия — TransSouth Health Care
Дисфагия может возникнуть в любом возрасте, но чаще встречается у пожилых людей. Если у вас регулярно возникают трудности с глотанием или если дисфагия сопровождается потерей веса, срыгиванием или рвотой, важно записаться на прием к нам, чтобы определить причину.Верхняя эндоскопия необходима для диагностики и лечения причин дисфагии пищевода. Сначала можно использовать рентгеновские лучи с проглатыванием бария. Орофарингеальная дисфагия может потребовать других исследований для более точного определения моторики, таких как исследование дисфагии глотания или манометрия пищевода.
Признаки дисфагииДисфагия может проявляться в разных формах. Некоторые из признаков и симптомов, связанных с дисфагией:
- боль при глотании (одинофагия)
- слюни
- неожиданно худеет
- охрип
- ощущение застревания пищи в горле или груди или за грудиной (грудиной)
- необходимость разрезать пищу на более мелкие кусочки или избегать определенных продуктов из-за проблем с глотанием
- с частой изжогой
- неспособность глотать
- Пища или желудочная кислота снова попадают в горло, возвращая пищу (срыгивание)
- кашель или рвота при глотании
Поскольку глотание является настолько сложным действием и существует множество вещей, которые могут мешать глотанию, точную причину дисфагии трудно определить.Дисфагия обычно делится на 2 категории: дисфагия пищевода и дисфагия ротоглотки.
Дисфагия пищевода — это ощущение, что пища прилипает или застревает в основании глотки или груди после того, как вы начали глотать. Есть много разных причин дисфагии пищевода. Причины могут включать:
- Ахаласия
- Диффузный спазм
- Стриктура пищевода
- Опухоли пищевода
- Инородные тела
- Кольцо пищеводное
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Эозинофильный эзофагит
- Склеродермия
- Лучевая терапия
Глоточная дисфагия — это место, где мышцы горла могут ослабевать и затруднять перемещение пищи изо рта в глотку, а затем в пищевод, когда начинается глотание.Когда они начинают глотать, они могут кашлять, подавиться или даже давиться. Пациенту также может казаться, что пища или жидкость попадают в дыхательное горло или в нос. Орофарингеальная дисфагия потенциально может привести к пневмонии. Причины ротоглоточной дисфагии включают неврологические расстройства, неврологические повреждения, дивертикулы глотки и рак. Неврологические расстройства, которые могут вызывать дисфагию, — это рассеянный склероз, мышечная дистрофия и болезнь Паркинсона. Инсульт, повреждение головного или спинного мозга, связанное с неврологическим повреждением, может повлиять на способность глотать.Небольшой мешочек, дивертикулы глотки, которые могут образовывать и собирать пищу в горле прямо около пищевода, могут вызывать булькающие звуки, повторяющийся кашель и прочистку горла, затруднение глотания и неприятный запах изо рта. Некоторые виды рака и методы лечения рака, такие как облучение, могут вызывать затруднения при глотании.
Проблемы с глотанием (дисфагия) в Атланте, Джорджия,
Обзор
Затрудненное глотание (дисфагия) означает, что для перемещения пищи или жидкости изо рта в желудок требуется больше времени и усилий.Дисфагия также может быть связана с болью. В некоторых случаях глотание невозможно.
Периодические затруднения при глотании, которые могут возникать, когда вы едите слишком быстро или недостаточно хорошо пережевываете пищу, обычно не вызывают беспокойства. Но стойкая дисфагия может указывать на серьезное заболевание, требующее лечения.
Дисфагия может возникнуть в любом возрасте, но чаще встречается у пожилых людей. Причины проблем с глотанием различны, и лечение зависит от причины.
Есть две основные категории дисфагии
- Дисфагия пищевода — проблемы с пищеводом (глотательная трубка)
- Орофарингеальная дисфагия — проблемы со ртом или горлом (мышцы глотания)
Симптомы дисфагии пищевода
Признаки и симптомы, связанные с дисфагией пищевода, могут включать:
- Боль при глотании (одинофагия)
- Отсутствие глотания
- Ощущение застревания пищи в горле или груди или за грудиной (грудиной)
- Слюнотечение
- Возвращение еды (срыгивание)
- Неожиданно худеет
- Необходимость разрезать пищу на более мелкие кусочки или избегать определенных продуктов из-за проблем с глотанием
Симптомы ротоглоточной дисфагии
- Затруднение при инициировании глотания
- Охриплость
- Продолжительное жевание
- Слюнотечение
- Похудание
- Другие неврологические симптомы
Когда обращаться к врачу
При любых проблемах с глотанием обратитесь к врачу, поскольку это может быть связано с серьезным или опасным для жизни состоянием.Немедленно обратитесь к врачу, если у вас регулярно возникают проблемы с глотанием, связанная с этим потеря веса или у вас рвота кровью
Если препятствие мешает дыханию, немедленно вызовите скорую помощь. Если вы не можете глотать, потому что чувствуете, что еда застряла в горле или груди, обратитесь в ближайшее отделение неотложной помощи.
Причины
Дисфагия пищевода
- Стриктура пищевода. Суженный пищевод (стриктура) может захватывать большие куски пищи.Опухоли или рубцовая ткань, часто вызванные гастроэзофагеальной рефлюксной болезнью (ГЭРБ), могут вызывать сужение. Это могут быть кольца пищевода (кольцо Шацки)
- Опухоли пищевода. Проблемы с глотанием имеют тенденцию прогрессировать при наличии опухолей пищевода.
- Инородные тела. Иногда еда или другой предмет могут частично блокировать горло или пищевод. Пожилые люди с зубными протезами и люди, которым трудно пережевывать пищу, с большей вероятностью могут застрять в горле или пищеводе
- Эозинофильный эзофагит.Это состояние, которое может быть связано с пищевой аллергией, вызвано перенаселенностью клеток, называемых эозинофилами, в пищеводе.
- Нарушения моторики, включая спазмы пищевода, ахалазию и пресбиэзофагус, могут нарушить нормальную функцию пищевода и вызвать затруднения при глотании
- Развитие рубцовидных тканей, вызывающих их жесткость и затвердевание, может ослабить нижний сфинктер пищевода, позволяя кислоте возвращаться в пищевод и вызывать частую изжогу.
- Лучевая терапия. Это лечение рака может привести к воспалению и рубцеванию пищевода.
Орофарингеальная дисфагия
- Неврологические расстройства. Определенные заболевания, такие как рассеянный склероз, мышечная дистрофия и болезнь Паркинсона, могут вызывать дисфагию.
- Неврологическое повреждение. Внезапное неврологическое повреждение, например, в результате инсульта или травмы головного или спинного мозга, может повлиять на вашу способность глотать.
- Дивертикулы глотки.Небольшой мешочек, который образует и собирает частицы пищи в горле, часто чуть выше пищевода, приводит к затруднению глотания, бульканье, неприятному запаху изо рта и частому откашливанию или кашлю в горле.
- Некоторые виды рака и некоторые виды лечения рака, например облучение, могут вызывать затруднения при глотании.
Факторы риска
Факторы риска дисфагии:
- Из-за естественного старения и нормального износа пищевода, а также повышенного риска определенных состояний, таких как инсульт или болезнь Паркинсона, пожилые люди подвергаются более высокому риску проблем с глотанием.
- Определенные состояния здоровья. Люди с определенными неврологическими расстройствами или расстройствами нервной системы чаще испытывают затруднения при глотании.
Осложнения
Затруднение глотания может привести к:
- Недоедание, потеря веса и обезвоживание. Дисфагия может затруднить прием достаточного количества пищи и жидкости.
- Респираторные проблемы. Пища или жидкость, попадающие в дыхательные пути при попытке проглотить, могут вызвать респираторные проблемы, такие как пневмония или инфекции верхних дыхательных путей.
Профилактика
Хотя трудности с глотанием предотвратить невозможно, вы можете снизить риск случайных затруднений при глотании, если будете есть медленно и хорошо пережевывать пищу. Раннее выявление и эффективное лечение ГЭРБ могут снизить риск развития дисфагии, связанной со стриктурой пищевода.
Диагностика
Ваш врач, скорее всего, проведет медицинский осмотр и может использовать различные тесты, чтобы определить причину вашей проблемы с глотанием.
Тестирование может включать:
- Рентгеновский снимок с контрастным веществом (рентгеновский снимок с барием). Вы пьете раствор бария, который покрывает пищевод, благодаря чему он лучше виден на рентгеновских снимках. После этого врач сможет увидеть изменения в форме пищевода и оценить мышечную активность.
- Динамическое исследование глотания. Вы глотаете покрытые барием продукты разной консистенции. Этот тест дает представление о том, как эти продукты проходят через ваш рот и попадают в горло. Изображения могут показать проблемы с координацией мышц рта и горла при глотании и определить, попадает ли пища в дыхательную трубку.
- Визуальный осмотр пищевода (эндоскопия). Тонкий гибкий инструмент с подсветкой (эндоскоп) вводится в горло, чтобы врач мог увидеть ваш пищевод
- Мышечный тест пищевода (манометрия). В манометрии (muh-NOM-uh-tree) небольшая трубка вставляется в ваш пищевод и подключается к регистратору давления для измерения мышечных сокращений пищевода при глотании.
- Сканы изображений. Они могут включать компьютерную томографию, которая объединяет серию рентгеновских снимков и компьютерную обработку для создания изображений поперечного сечения костей и мягких тканей вашего тела; МРТ-сканирование, использующее магнитное поле и радиоволны для создания детальных изображений органов и тканей; или позитронно-эмиссионная томография (ПЭТ), при которой используется радиоактивный препарат (индикатор), чтобы показать, как функционируют ваши ткани и органы.
Лечение
Лечение дисфагии зависит от типа или причины вашего расстройства глотания.
Орофарингеальная дисфагия
В случае дисфагии ротоглотки ваш врач может направить вас к логопеду или терапевту, который может включать в себя:
- Определенные упражнения могут помочь координировать ваши глотательные мышцы или рестимулировать нервы, которые запускают глотательный рефлекс.
- Обучение технике глотания. Вы также можете научиться класть пищу в рот или располагать тело и голову, чтобы облегчить глотание.
Дисфагия пищевода
Подходы к лечению дисфагии пищевода могут включать:
- Расширение пищевода. При сжатии сфинктера пищевода (ахалазия) или стриктуре пищевода ваш врач может использовать эндоскоп со специальным баллоном, прикрепленным для мягкого растяжения и расширения пищевода, или ввести гибкую трубку или трубки, чтобы растянуть пищевод (дилатация).


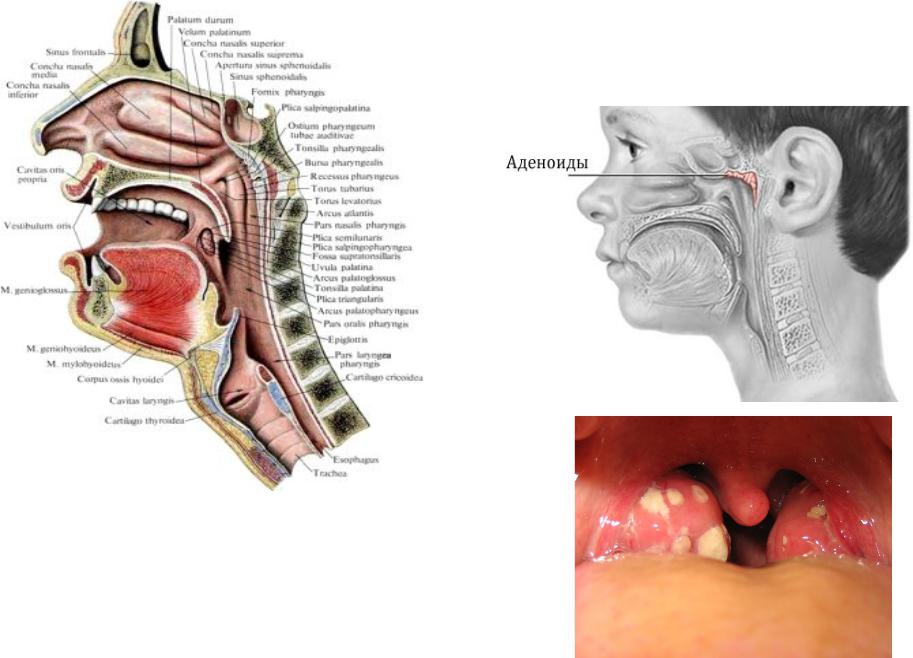
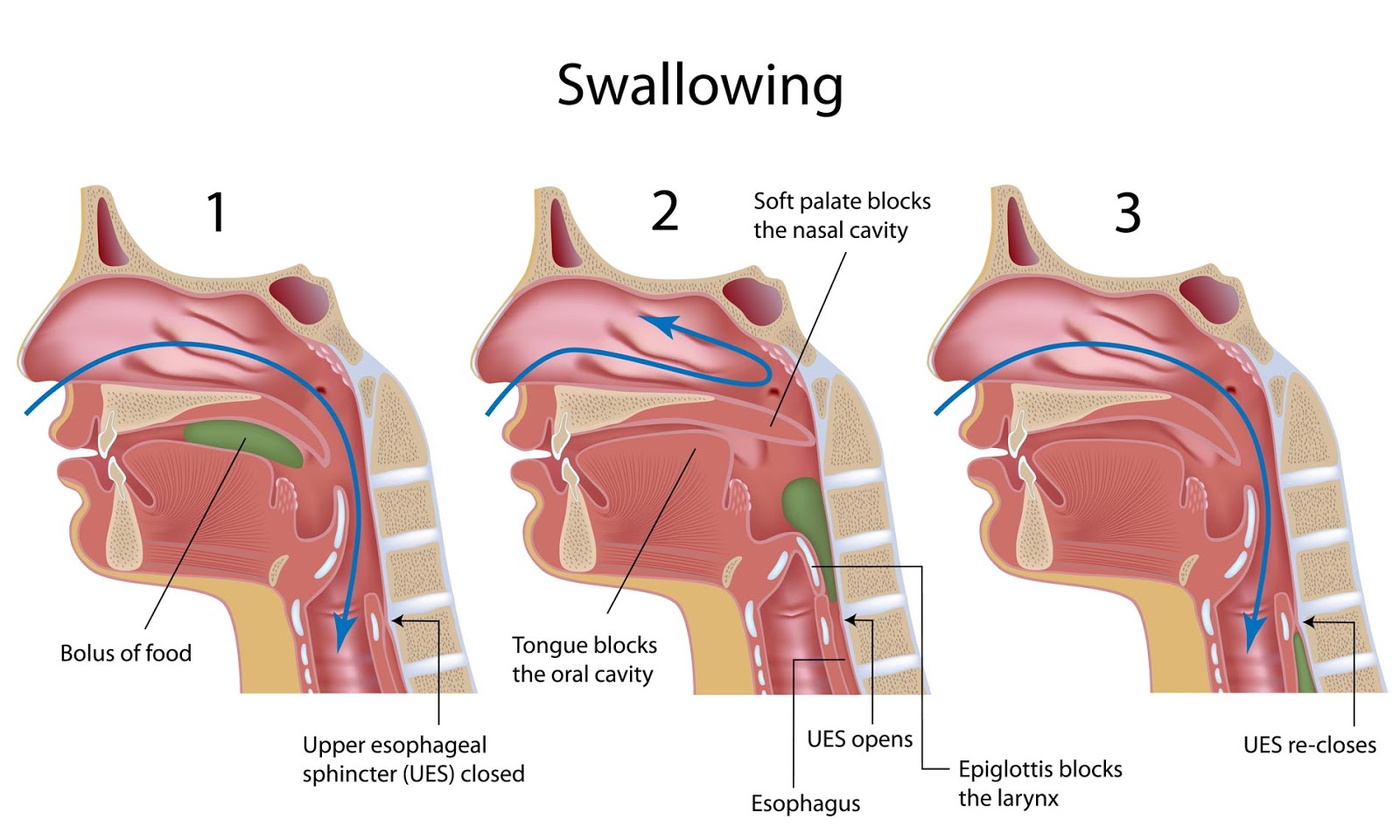
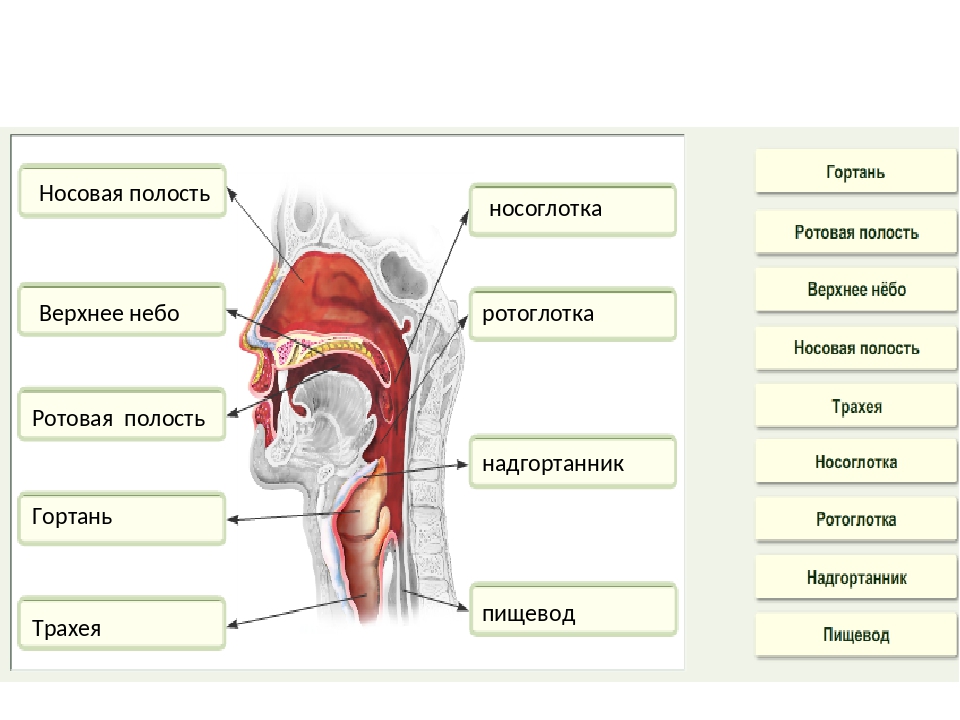 Он распространился на 7-15 лимфоузлов, но больше никуда (T1, N3a, M0).
Он распространился на 7-15 лимфоузлов, но больше никуда (T1, N3a, M0).
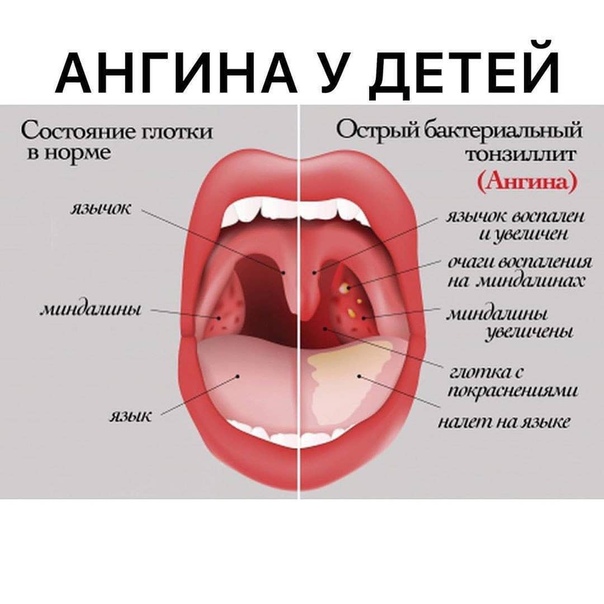 Поэтому целью антиангиогенной терапии является «истощение» опухоли.
Поэтому целью антиангиогенной терапии является «истощение» опухоли.
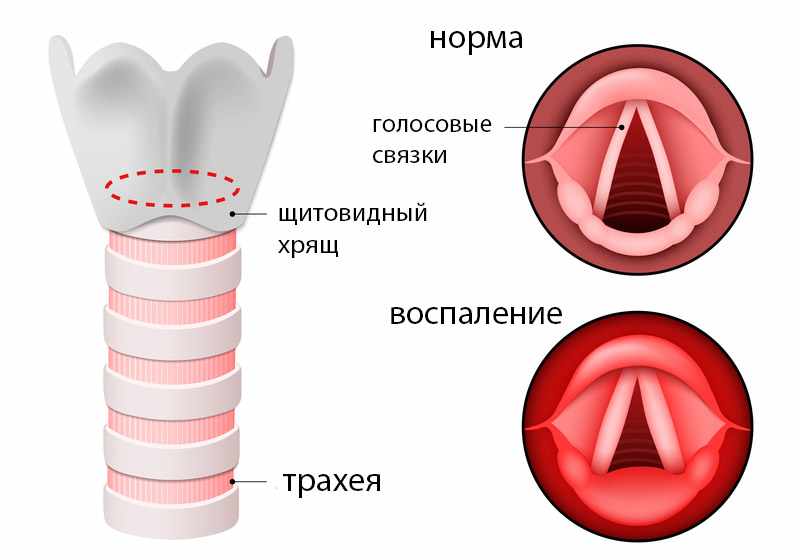
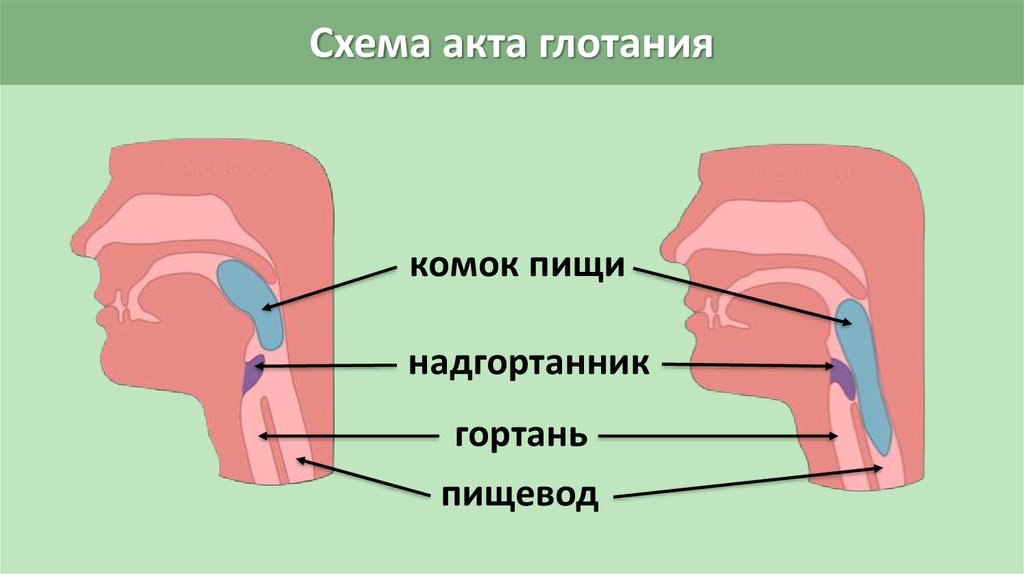 Это позволяет техник для выявления и отслеживания деятельности в пищевод и желудочно-кишечного тракта.Тест особенно эффективен при определении того, что пищевые консистенции при лечении пациентов.
Это позволяет техник для выявления и отслеживания деятельности в пищевод и желудочно-кишечного тракта.Тест особенно эффективен при определении того, что пищевые консистенции при лечении пациентов.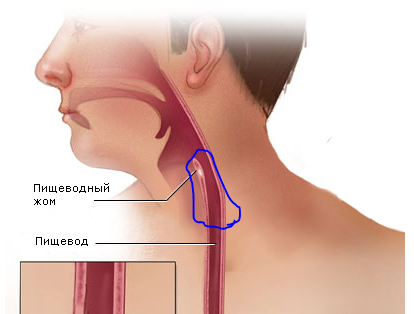

 Если затягивается, обезвоживание может привести к ряду серьезных проблем, в том числе отек мозга, низкое кровяное объем шока, почечной недостаточности, коме и, в тяжелых случаях, смерть.
Если затягивается, обезвоживание может привести к ряду серьезных проблем, в том числе отек мозга, низкое кровяное объем шока, почечной недостаточности, коме и, в тяжелых случаях, смерть.