Диагностика гайморита у взрослых и детей
Диагностика и дифференциальная диагностика воспалительного процесса в верхнечелюстных пазухах – это несколько следующих друг за другом диагностических этапов. Грамотно провести необходимое обследование, поставить правильный диагноз и назначить состоятельное лечение может только квалифицированный врач-оториноларинголог.
При малейшем подозрении на то, что надоевший насморк перестал быть «простым насморком», обращайтесь за помощью к ЛОР-врачу. Берегите свое здоровье, никогда не полагайтесь на «авось» и не занимайтесь самодиагностикой и самолечением!
Анамнез заболевания и жалобы больного
ЛОР-врач начинает диагностировать заболевание с расспроса больного. При подозрении на гайморит он выясняет, как давно появились признаки болезни. Они подробно описаны в разделах «Острый гайморит» и «Хронический гайморит». Доктор спрашивает, какие заболевания (грипп, бактериальные инфекции и др.) предшествовали появлению симптомов, и отмечались ли подобные состояния ранее.
Врач выслушивает жалобы пациента, выясняет условия его жизни и профессиональной деятельности, наличие склонности к аллергии, сопутствующих заболеваний и очагов хронической инфекции в организме. На основе полученной информации доктор делает предварительные выводы о возможных причинах становления болезни, остром или хроническом течении ее, о наличии или отсутствии факторов, способствующих развитию патологического процесса.
Осмотр и пальпация

При осмотре наружного носа и мест проекции на лице гайморовых синусов врач выявляет наличие или отсутствие отечности мягких тканей, припухлости век, мацерации (размягчения и набухания) кожи верхней губы и ноздрей, выпячивания глазных яблок и пр. Пальпация (прощупывание) передних стенок верхнечелюстных пазух слева и справа от носа и точек выхода средних ветвей тройничного нерва при гайморите и у взрослых, и у детей вызывает болезненные ощущения. Могут быть увеличены близлежащие лимфатические узлы (подчелюстные и глубокие шейные).
Риноскопия и ее виды

Риноскопией называется метод осмотра полости носа при помощи специальных инструментов и искусственного освещения.
Разновидности риноскопии таковы:
- передняя риноскопия, во время которой врач при помощи металлического носового зеркала (носорасширителя) осматривает справа, а затем слева преддверие носа, носовую перегородку, слизистую оболочку, передние отделы носовых раковин и носовых ходов. Он просит больного наклонить голову вперед, вправо, влево или слегка откинуть назад. Процедура не сопровождается болевыми ощущениями.
При остром гайморите врач выявляет гиперемию и припухлость слизистой, гной в среднем носовом ходе. Гнойного экссудата может и не быть, например, при полном закрытии соустья пазухи с полостью носа. При хроническом гайморите все эти признаки выражены менее ярко;
- средняя риноскопия выполняется под местной анестезией, так как врач использует носовое зеркало с длинными уплощенными створками. Он вводит инструмент сначала в обонятельную щель, а затем поочередно в средний и нижний носовые ходы.
Доктор оценивает состояние слизистой оболочки средних отделов полости носа, изучает анатомические структуры (выводные отверстия придаточных пазух, отверстие слезно-носового канала и пр.), выявляет патологию (полипозные разрастания, гнойные выделения, отечность и пр.).
При осмотре маленьких детей ЛОР-врач вместо носорасширителя использует ушную воронку подходящего диаметра;
- задняя риноскопия проводится с целью детального рассмотрения задних отделов полости носа при помощи шпателя и специального круглого зеркала на длинной ручке.
Так как она выполняется через рот, доктор параллельно изучает полость рта (язык, зубы, десны и пр.) и все стенки носоглотки. Во время процедуры он оценивает состояние слизистой оболочки, осматривает хоаны, задний отдел перегородки носа, задние края носовых раковин и задние отделы носовых ходов. Врач видит экссудат в носоглотке, анатомические дефекты и аденоидные разрастания, если таковые имеются.
У взрослых задняя риноскопия вызывает неприятные ощущения. У детей выполнить эту манипуляцию не всегда удается даже опытным докторам.
Исследование дыхательной и обонятельной функций носа
Эти функции врач изучает, закрывая поочередно каждую ноздрю, прижимая крыло носа к носовой перегородке. По отклонению ватной пушинки, поднесенной к свободной ноздре, он оценивает степень проходимости воздуха через носовые ходы. При гайморите носовое дыхание обычно затруднено или отсутствует.
Для оценки обоняния врач подносит к свободной ноздре флакон с пахучим веществом (уксусная кислота, нашатырный спирт и др.). Больной с гайморитом плохо ощущает запахи, то есть обоняние понижено (гипосмия), или совсем не определяет запахи, то есть обоняние отсутствует (аносмия).
Диафаноскопия
Диафаноскопия – это просвечивание гайморовых пазух при помощи прибора диафаноскопа, представляющего собой трубку с лампочкой на конце. Исследование врач проводит в темном помещении с зеленой подсветкой. Он вводит лампочку в полость рта больному, направляя световой пучок на твердое небо. Пациент зажимает трубку губами. У здорового человека на лице появляются симметричные пятна красноватого цвета, и он видит обоими глазами свет одинаковой яркости. Это подтверждает хорошую воздушность верхнечелюстных синусов.
Метод особенно информативен при одностороннем гайморите. Врач отмечает затемнение половины лица на стороне пораженной пазухи, а больной не видит света на этой стороне.
Рентгенологические исследования таковы

- Рентгенография гайморовых пазух выполняется в нескольких проекциях, для чего применяются различные укладки больного по отношению к поверхности рентгеновской пленки и направлению рентгеновского луча. Контрастность изображения на снимке обеспечивают различные по плотности среды (костная ткань, воздух, слизистая оболочка и др.).
В норме заполненные воздухом верхнечелюстные пазухи при гайморите дают на снимке затемнения. Степень выраженности их зависит от характера экссудата (серозный или гнойный), находящегося в пазухах. На снимках врач видит размеры гайморовых синусов, патологические образования в них. Он может оценить состояние костных стенок пазух и мягких тканей лица, увидеть аномалии развития.
- Рентгенография с введением контрастного вещества (йодолипол) позволяет более детально оценить состояние слизистой оболочки, выстилающей синусы, увидеть объемные образования в них. Рентгеноконтрастное вещество врач вводит в пазуху после диагностической пункции и промывания. Он просит больного сделать несколько покачиваний головой в разные стороны для равномерного распределения контраста. После этого выполняется серия снимков. Утолщение слизистой оболочки, затемнение пазухи, горизонтальный уровень жидкости в ней – рентгенологические признаки, позволяющие заподозрить или диагностировать гайморит.
- Электрорентгенография – исследование, при котором функцию рентгеновской пленки выполняет покрытая слоем селена металлическая пластина. На ней получается скрытое изображение, которое после обработки специальным порошком проявляется и переносится на лист бумаги. Пластина может быть использована более тысячи раз, поэтому стоимость электрорентгенографии намного ниже стоимости обычной рентгенографии.
- Крупнокадровая флюорография, посредством которой диагностика гайморита осуществляется во время массовых профилактических медосмотров населения.
Беременность является абсолютным противопоказанием для проведения любых рентгенологических исследований. Необходимость и возможность выполнения рентгенографии у детей с гайморитом в каждом конкретном случае определяет ЛОР-врач.
Ультразвуковое исследование
Другое название этого исследования – эхография. Метод основан на том, что ультразвуковые волны неодинаково отражаются от сред с различной плотностью. С помощью эхографии гайморовых пазух врач может установить факт наличия в них жидкости, увидеть плотные образования (полипы, опухоли и пр.) и утолщение слизистой оболочки.
КТ и МРТ

Компьютерная томография и магнитно-резонансная томография – современные методы обследования, при которых организм больного получает намного меньшую лучевую нагрузку, чем при рентгенографии. Но диагностика хронического гайморита и выявление острого процесса в верхнечелюстных пазухах, а также дифференциальная диагностика с другими заболеваниями обычно осуществляются без применения этих методик.
Назначаются КТ и МРТ в определенных ситуациях, а именно:
- у больного отсутствует эффект от получаемого лечения;
- пациенту противопоказано проведение рентгенологических исследований;
- у больного имеет место хроническое течение риносинусита;
- при подготовке пациента к оперативному вмешательству;
- при подозрении на опухоль в области гайморовых пазух.
Термография

Термография – перспективный метод диагностики гайморита у взрослых и детей, основанный на том, что любые тела, имеющие температуру выше абсолютного нуля, испускают инфракрасные лучи. Их интенсивность напрямую зависит от температуры этого тела. Зарегистрированное и спроецированное на экран при помощи аппарата термовизора излучение называется термограммой. На ней врач наглядно видит локализацию патологического очага и может оценить степень выраженности воспаления.
Метод отличается высокой чувствительностью, поэтому по изменениям на термограммах, сделанных неоднократно во время лечения, доктор может объективно оценить эффективность проводимых лечебных мероприятий.
Разновидностью термографии является цветная термография, при которой об изменениях температуры поверхности тела в области гайморовой пазухи судят по изменению цвета особых жидких кристаллов.
Диагностическая пункция

Пункция или прокол верхнечелюстной пазухи – наиболее достоверный метод диагностики гайморита, позволяющий точно определить характер развившегося в синусе воспаления. Пункция с последующим промыванием пазухи с введением лекарственных препаратов является одновременно и эффективной лечебной процедурой. Подробно информация об этой диагностической манипуляции изложена в разделе «Лечение гайморита».
Прокол стенки пазухи у взрослых и у детей врач осуществляет под местной анестезией специальной иглой, которую вводит в нижний носовой ход. Неприятные ощущения пациент испытывает только в момент прокола костной стенки. В остальном процедура безболезненна.
По количеству и характеру (цвет, запах, консистенция и пр.) полученного в результате пункции экссудата врач делает предварительные выводы о том, какая форма гайморита имеет место. Подробно о формах и видах заболевания – в разделе «Классификация гайморита».
С помощью диагностической пункции доктор определяет емкость верхнечелюстного синуса и состоятельность дренажной функции анатомического соустья его с полостью носа. Наблюдая за изменениями этих показателей на фоне проводимого лечения, врач может судить о его эффективности.
Видео ЯМИК процедура. Важные аспекты:
ЛОР-врачи стараются не пунктировать гайморовы пазухи детям, не достигшим возраста 5–6 лет.
Эндоскопические методы диагностики
Диагностическая эндоскопия предназначена для выявления минимальных изменений слизистой оболочки носовой полости и гайморовых пазух на ранних стадиях. Это позволяет при лечении использовать щадящие методы инвазивной хирургии и максимально сохранять целостность всех анатомических структур.
Эндоскопия (синусоскопия) верхнечелюстной пазухи выполняется под местной анестезией. Доступ в полость врач осуществляет через отверстие, «просверленное» специальным инструментом в передней стенке пазухи, между корнями III и IV верхних зубов. С помощью введенного в пазуху эндоскопа врач тщательно осматривает ее стенки, оценивает состояние слизистой оболочки, при необходимости выполняет биопсию и прочие манипуляции.
Методы лабораторной диагностики
Оториноларингологи направляют на клиническое и биохимическое исследования крови и взрослых, и детей с гайморитом. Но выявленные изменения в анализах не являются специфическими для гайморита. Все они свидетельствуют в пользу имеющегося в организме воспалительного процесса.
Анализы крови на ВИЧ-инфекцию и содержание иммуноглобулинов врач назначает при подозрении на наличие у больного иммунодефицита, проявляющегося частыми рецидивами гайморита.
По результатам цитологического исследования отделяемого из носовых ходов доктор предположительно устанавливает происхождение гайморита (инфекционное, аллергическое или др.), о котором подробно читайте в разделе «Классификация гайморита».
Подсчет количества лейкоцитов в промывной жидкости, полученной в результате промывания гайморовых синусов, выполняют неоднократно. По изменению количества лейкоцитов врач судит об эффективности проводимого лечения.
По результатам исследования биологического материала, взятого из гайморовых пазух во время эндоскопии (биопсия), ЛОР-врач диагностирует злокачественные новообразования, гранулематозные заболевания, развившиеся на фоне гайморита, грибковую инфекцию и пр.
Бактериологическое исследование содержимого гайморовых пазух врач назначает для того, чтобы определить, к каким антибиотикам чувствительны высеянные микроорганизмы, и правильно подобрать лекарственные препараты.
Диагностика гайморита
Лечение и своевременная диагностика гайморита у взрослых необходима, так как острая форма и вызывает ряд осложнений. С виду это могут быть неопасные симптомы, такие как аллергия или насморк, которые постепенно переходят в сложную форму заболевания.
 У взрослых людей гайморит выявляется на начальных стадиях. Для этого необходимо сделать обследование носа при помощи зеркал и сдать анализ крови.
У взрослых людей гайморит выявляется на начальных стадиях. Для этого необходимо сделать обследование носа при помощи зеркал и сдать анализ крови.
Диагностирование и лечение гайморита
 Диагностика заболевания включает в себя несколько этапов:
Диагностика заболевания включает в себя несколько этапов:
- Рентген носовых пазух. Проводится в амбулаторных условиях. В настоящее время для этой цели используют цифровые технологии. После процедуры пациент получает снимок, по которому можно определить, с какой стороны присутствует гнойное воспаление.
- УЗИ. Показанием для такой диагностики может стать даже обычная аллергия. При помощи специального оборудования производится обследование гайморовых пазух.
- Если человек запустил болезнь и у него возникло осложнение, то врачи назначают ему компьютерную томографию. Обследование лицевой части черепа позволяет выявить гнойное воспаление.
Если диагноз подтвердился, то врач назначает лечение. Обманчиво думать, что с гайморитом смогут справиться медикаменты, предназначенные для лечения простуды. Часто взрослые люди применяют капли и спреи от насморка. Однако таким образом они могут только увеличить отек. Гайморит необходимо лечить только при помощи антибиотиков, при их регулярном применении можно избавиться от отека уже через неделю.
 В качестве дополнительных процедур специалист может назначить паровые ингаляции, компрессы и уколы. В редких случаях лечение гайморита сопровождается хирургическим вмешательством.
В качестве дополнительных процедур специалист может назначить паровые ингаляции, компрессы и уколы. В редких случаях лечение гайморита сопровождается хирургическим вмешательством.
При острых стадиях заболеваний пациенту необходимо пройти курс физиотерапии. Он состоит из 10 процедур. В зависимости от степени заболевания и размера отека врач может назначить ингаляции, электрофорез, лечение лампой, магнитную или микроволновую терапию.
Взрослый человек может прополоскать область носовых пазух соленой водой или раствором фурацилина в домашних условиях. Таким образом, можно снизить воспаление, облегчить дыхание и уменьшить отек. Промывание необходимо делать в том случае, если носовая полость забита слизью и мешает дыханию.
Необходимо диагностировать нос при первичных признаках гайморита: чем раньше будет выявлена болезнь, тем легче ее вылечить.
Причины гайморита
 Гайморит – это одно из проявлений синусита. Болезнь представляет образование гнойного воспаления в носовой пазухе. Часто она носит острый или хронический характер. Гайморовы пазухи образуются в области верхнечелюстной кости. При возникновении гайморита затрудняется дыхание и появляются головные боли. Чаще всего люди заболевают в зимнее время года.
Гайморит – это одно из проявлений синусита. Болезнь представляет образование гнойного воспаления в носовой пазухе. Часто она носит острый или хронический характер. Гайморовы пазухи образуются в области верхнечелюстной кости. При возникновении гайморита затрудняется дыхание и появляются головные боли. Чаще всего люди заболевают в зимнее время года.
Существует несколько причин возникновения гайморита. Это может быть связано с вирусной инфекцией. Наиболее частой причиной возникновения гайморита является переохлаждение, из-за этого скапливается слизь в верхней части носовой пазухи. Многие люди не пытаются вылечить насморк и постоянно вдыхают слизь в себя. Это тоже может стать одной из причин проявления болезни.
Гайморит является хроническим у людей, которые имеют искривление носовой перегородки. К причине заболевания можно отнести и вредные привычки, в частности, курение. Если у человека от природы низкий иммунитет, то он не бороться с вирусными инфекциями. Еще одна категория людей, которые постоянно сталкиваются с гайморитом – это пловцы. В целом это болезнь зависит от особенностей строения организма и погодных условий. Существует определенное время года, в которые увеличивается шанс приобретение гайморита – это конец зимы (февраль и март) и конец лета (август и сентябрь). В первом случае основной причиной является сезонный период вирусных заболеваниях, во второй ситуации – это отдых на открытых водоемах.
Разновидности гайморита
 Гайморит делится на два основных вида:
Гайморит делится на два основных вида:
- Острый гайморит имеет продолжительность воспаления около четырех недель. Самая легкая степень болезни – это отек. Для ее лечения достаточно принять курс антибиотиков. Наиболее сложные формы – это гнойная и некротическая. В этом случае больному назначается дополнительная ингаляция.
- Хронический гайморит лечится дольше, его продолжительность может составлять до шести недель. В отличие от предыдущего вида, здесь отсутствует отечная форма, болезнь начинается с образования гнойника. К сложным формам относят полипозную и смешанную болезнь. При таких обострениях врач назначает дополнительную диагностику.
Симптомы проявления гайморита у взрослого человека
Исходя из статистики врачей, пациенты приходят на прием при гайморите со следующими симптомами.
 В первую очередь, что должно насторожить – это длительное присутствие температуры. Она может держаться более одной недели, равная 37-ми градусам. Больной испытывает чувство слабости и в редких случаях у него появляется повышенное потоотделение. Как правило, вместе с болезнью приходит апатия.
В первую очередь, что должно насторожить – это длительное присутствие температуры. Она может держаться более одной недели, равная 37-ми градусам. Больной испытывает чувство слабости и в редких случаях у него появляется повышенное потоотделение. Как правило, вместе с болезнью приходит апатия.
Продолжительный насморк – это еще один симптом гайморита. Если он длится более одной недели, при этом пациент замечает, что у него появляются гнойные выделения, то это веский повод, для того чтобы обратиться к врачу. Практически всегда болезнь сопровождается заложенностью в области носа и ушей. Также у него может временно пропасть чувство обоняния.
В ночное время больного беспокоит кашель, при этом слизистые выделения стекают по задней стенке носа в горло. Если болезнь приобрела осложненный характер, то человек может почувствовать резкий запах гнойных выделений.
Когда опухоль достигает внушительных размеров, в области брови образуется небольшой шарик. Когда человек нагибается вниз, у него может заболеть голова и начаться чихота.
Последствия, если не сделать диагностику вовремя
 Часто люди не торопятся идти в больницу, ссылаясь на то, что насморк сам пройдет. Однако если запустить такое заболевание, как гайморит, то может возникнуть осложнение.
Часто люди не торопятся идти в больницу, ссылаясь на то, что насморк сам пройдет. Однако если запустить такое заболевание, как гайморит, то может возникнуть осложнение.
Самым критическим случаем является воспаление оболочки мозга. Она характеризуется болью в области головы, особенно при наклонах вниз. В таком случае необходимо как можно скорее попасть на прием к врачу.
Гайморит может привести и к более острым заболеваниям дыхательных путей, таким как бронхит и пневмония.
Из-за возникшей опухли в области бровей, может развиться абсцесс века.
При сложных заболеваниях диагностика производится в отдельном порядке. Болезнь легко выявить, сделав рентген носовой полости. Также к методам диагностики относятся аллергические тесты, иммунограмма, пункция и бактериальное исследование.
При любых признаках гайморита необходимо записаться на прием к лору.
Иногда вылечить гнойную форму гайморита можно при помощи медицинских средств. Если они не справляются с отеком, то необходимо провести дополнительный курс обследования, в который входит УВЧ или лазерная терапия.
Как правило, гайморит не всегда активно поддается лечению. Поэтому лучше и вовсе не допускать его появления. Чтобы этого не произошло, необходимо вести здоровый образ жизни, правильно питаться, заниматься спортом и исключить все вредные привычки. Также нужно как можно больше дышать свежим воздухом. В период вирусных заболеваний рекомендуется наносить на ноздри жирный слой крема.
показатели анализа у взрослых женщин, СОЭ
Гайморит – воспалительный процесс, поражающий слизистую оболочку в верхнечелюстных пазухах человеческого носа. Своевременное проведение диагностики поможет на ранних стадиях определить заболевание. Для уточнения диагноза нужно пройти полное обследование, позволяющее получить полную клиническую картину болезни. При острой и хронической стадии гайморита может понадобиться проведение не только внешнего осмотра и функционального обследования, но также ряд лабораторных анализов. Сюда относятся анализы крови. Они могут предоставить специалистам достаточно подробную информацию про имеющийся воспалительный процесс и особенности его течения.
Общий анализ крови
При гайморите нужно не только пройти основные функциональные обследования, но и сдать целый ряд анализов. В первую очередь врачу предстоит оценить скорость оседания эритроцитов крови. Этот показатель свидетельствует про уровень воспалительного процесса. Точность, сделанных на основе общего анализа крови, выводов поможет подтвердить уровень С-реактивного белка.

Однако эти анализы не являются специфическими и дают информацию лишь о наличии какого-то воспаления в организме человека. Не обязательно повышенные показатели свидетельствуют о заболевании гайморовых пазух. Поэтому наряду с общими лабораторными анализами, пациенту нужно пройти ряд функциональных обследований.
При острой форме гайморита, больному нужно выполнить исследование иммунодефицита.
Анализ по исследованию состояния иммунной системы назначается лишь в случае хронической формы заболевания. Также врач может настаивать на выполнении этой процедуры при частом повторении воспаления околоносовых путей, не реже трех раз в течение года.
Исследование на иммунодефицит включает проведение следующего ряда анализов:
- на ВИЧ;
- серологические исследования;
- на иммуноглобулины.
После получения результатов анализов, пациента направляют на проведение цитологического исследования. Эта процедура поможет специалистам определить содержимое слизистого секрета.
Рекомендуем также изучить информацию о пристеночном гайморите по этой ссылке.
О чем говорят показатели
Проведение клинического анализа крови позволяет специалисту определить воспаление на ранних стадиях развития. Благодаря результатам этого исследования, пациенту назначается ряд диагностических и профилактических процедур. Кровь является лучшим отражением каких-либо изменений в состоянии здоровья. Любое нарушение, будь-то аллергический или воспалительный процесс, обязательно отразится на показателях общего анализа крови в виде отклонения от нормы показателей моноцитов и лейкоцитов.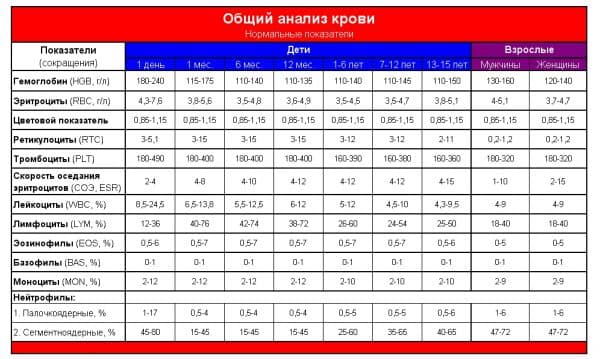

Что способствует проявлению аллергического гайморита узнаете тут.
Сдать кровь на лабораторное исследование следует как можно быстрее. Такое обследование позволяет исключить риск развития осложнений, а также своевременно отреагировать на воспалительный процесс в слизистой верхнечелюстных пазух.
При гайморите можно увидеть следующие показатели общего анализа крови:
- Повышение СОЭ – у мужчин показатель может находиться в пределах 9 мм/ч, а у женщин несколько выше нормы в 7-14 мм/ч.
- Лейкоцитоз – существенное повышение уровня лейкоцитов по сравнению с нормой 5-9х109л.
- Моноцитоз – показатель превышает 11%, что свидетельствует о развитии воспалительного процесса в слизистой.
Одновременно с этими изменениями, обратите внимание на уровень нейтрофилов, который расскажет о степени воспаления:
- 1-5% начальный уровень.
- 1-5% палочкоядерные.
- 40-70% сегментоядерные.
При повышении этих показателей выше допустимой нормы, можно сделать выводы о развитии бактериального гайморита.
Общий анализ крови не может говорить о конкретном заболевании, так как изменения состава физиологических жидкостей свидетельствуют лишь про отклонение состояния здоровья от нормы. Однако результат клинического исследования служит прямым показанием к проведению дополнительных функциональных обследований.
Могут ли быть хорошие показатели при гайморите
Лабораторный анализ крови дает специалисту всестороннюю оценку состояния пациента. Физиологические жидкости первыми реагируют на воспаление, поэтому позволяют вовремя среагировать на развитие болезни еще до проявления первых симптомов гайморита. Рассчитывать на хорошие результаты клинических анализов крови при остром гайморите или хроническом не приходится.
При обращении к врачу с жалобами на ухудшение самочувствия, специалист первым делом направляет пациента на общий анализ крови. Это исследование позволяет определить воспаление на самых ранних стадиях.

Бак посев из носа или мазок – риноцитограмма
Риноцитограмма – цитологическое исследование слизистых выделений из носа, которое проводится посредством мазка. Бак посев позволяет определить точную причину возникновения насморка у взрослого и назначить наиболее эффективное лечение.
Риноцитограмма назначается преимущественно в случае длительного насморка или рецидивирующих поражений верхних дыхательных путей инфекцией.
В носовой полости человека обычно находятся стафилококки – Staphylococcus epidermidis. При развитии воспалительного процесса, у некоторых пациентов, наблюдается активное развитие патогенной бактерии Staphylococcus aureus – золотистый стафилококк. Эта бактерия является возбудителем различных заболеваний.
Всю информацию о правостороннем гайморите найдете в данном материале.
Подготовка
Для достоверных результатов риноцитограммы, важно правильно подготовиться к процедуре забора биоматериалов.

Перед сбором анализа нужно сделать следующее:
- прекратить употребление противомикробных препаратов за 5 дней до взятия мазка;
- на протяжении 1-2 суток не подвергать слизистую носа обработке гормональными, сосудосужающими или антибактериальными средствами;
- на протяжении суток отказаться от промывания носовых пазух и ходов;
- непосредственно в день проведения исследования отказаться от чистки зубов и употребления пищи.
Перед проведением риноцитограммы не рекомендуется пить какие-либо жидкости, кроме чистой воды.
Более подробно о причинах возникновения катарального гайморита изложено в этой статье.
Как проводится
Цитологическое исследование проводится согласно следующему алгоритму:
- Пациент немного отклоняет голову назад, чтобы лаборанту было удобно взять биоматериал из носовой полости. Для этого используется специальная щеточка или ватный тампон.
- Аналогичные действия проводятся со второй ноздрей.
- Полученные биологические материалы помещаются в контейнер с благоприятной для развития и размножения патогенных микроорганизмов средой.


Расшифровка и отклонения
В исследовании результатов риноцитограммы особенно пристальное внимание стоит уделить следующим показателям:
- эозинофилы – 0,5-5%;
- лимфоциты – 0-10%;
- моноциты – 0-10%;
- палочкоядерные нейтрофилы – 1-5%;
- сегментоядерные нейтрофилы – 47-72%.
На протяжении суток концентрация и соотношение патогенной микрофлоры в слизистых оболочках носа может изменяться. Утром и вечером эти показатели существенно ниже, чем аналогичные характеристики в ночное время.
О том, что может означать заложенности уха при гайморите рассказано здесь.
Эндоскопия гайморовой пазухи
Эндоскопия – современная методика исследования, основанная на изучении естественных полостей организма с помощью эндоскопа. Благодаря миниатюрной камере и оптоволоконной оптической системе, специалист может собственными глазами оценить состояние слизистой носа и степень ее воспаления.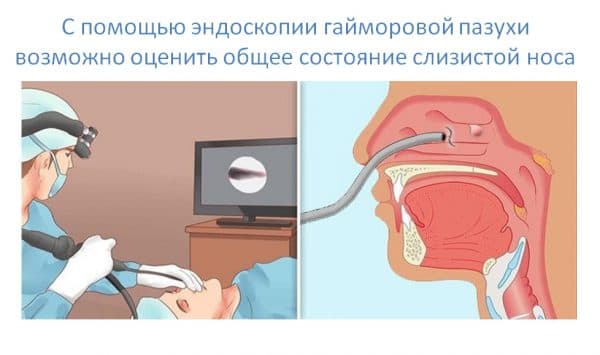

Обычно эндоскопия проводится для достижения следующих целей:
- уровень отека;
- полнокровие сосудистых систем;
- наличие гноя или физиологической жидкости в пазухах;
- обнаружение полипов, кист или аномальных разрастаний ткани, которые свидетельствуют о прогрессировании полипозного гайморита.
Также эндоскопия может применяться для забора биологического материала, позволяющего провести бактериологическое исследование. Такой анализ поможет определить возбудитель гайморита и назначить наиболее действенное лечение.
Пункция придаточных пазух носа
Одним из самых достоверных методов диагностики гайморита является пункция придаточных пазух носа. Процедура проводится под местной анестезией, обеспечивающей минимизацию рисков и безболезненность прокола. За счет введения препарата также наступает анемизация слизистой оболочки, что улучшает отток жидкости естественным соустьем пазухи. После прокола осуществляется отсасывание содержащихся в носовой полости физиологических жидкостей или промывание придаточных пазух от последствий экссудативного гайморита.
Видео
В данном видео вы уведите подробный разбор показателей общего анализа крови.
Выводы
- Гайморит – поражающий слизистую оболочку верхнечелюстных пазух носа воспалительный процесс. Его диагностика производится за счет клинического анализа крови и ряда функциональных обследований.
- При повторении заболевания более 4 раз за год, рекомендуется пройти исследование на иммунодефицит.
- Общий анализ крови и температура при гайморите могут говорить о наличии в организме воспалительного процесса, но не позволяют поставить определенный диагноз.
- Наиболее информативными методами диагностики являются риноцитограмма, эндоскопия и пункция придаточных пазух носа.
Гайморит. Как его определить и вылечить?
Процесс дыхания является привычной и, как известно, совершенно незаменимой составляющей частью жизни каждого человека. При этом, как отмечают профессиональные врачи, речь идёт именно о дыхании посредством носа. В случае если дыхание человека начинает осуществляться через рот, не исключены определённые проблемы со здоровьем, которые необходимо решать, и в большинстве случаев – насколько возможно срочно. Более подробно об этом можно узнать в данной статье.
Итак, почему дыхание ртом является нежелательным отклонением? Дело в том, что во время регулярного ротового дыхания внутренняя поверхность таких органов, как гортань и глотка, достаточно быстро становятся чрезмерно пересушенными. Это происходит ввиду того, что по причине интенсивного движения воздуха во время вдоха и выдоха ткани этих дыхательных органов теряют большое количество влаги. За счёт этого развивается, как правило, воспалительный процесс на поверхности слизистой оболочки дыхательных путей.
-
Такое нарушение чревато следующими осложнениями:
- Фарингит;
- Ларингит;
- Бронхит.
Что касается носового дыхания, то оно является абсолютно нормальным и закономерным для всего организма процессом, поскольку проходящий сквозь носовые проходы воздух естественным образом очищается, а также становится более тёплым и влажным. Всё это – и влажность, и комфортная для слизистой тёплая атмосфера, и очищенный кислород — способствует поддержанию здорового состояния слизистых оболочек. Кроме того, именно дыхание посредством носа обеспечивает человеческий мозг достаточным для него объёмом кислорода, что является крайне важным условием для полноценного функционирования этого органа.
Итак, по каким причинам нормальное носовое дыхание может нарушаться, и из-за чего человек начинает дышать ртом? Причин этого существует достаточно много. Наиболее распространённой из них считается воспалительный процесс, возникающий в области так называемых пазух носа. Появляющиеся здесь различные типы воспалений объединены одним общим названием — синуситы. Среди них наиболее часто встречающимся у взрослых и детей заболеванием является не что иное, как известный всем гайморит. Данная патология отличается тем, что её развитие происходит в так называемой гайморовой, или верхнечелюстной пазухе носа. Следует отметить, что название «гайморова пазуха» произошло от фамилии британского врача, который досконально изучил в своё время такую болезнь, как гайморит.
Согласно статистике, гайморит, присутствующий в какой-либо степени, диагностируется каждый год у 10 миллионов жителей нашей страны. При этом количество заболевших граждан не уменьшается, а, наоборот, увеличивается с годами, невзирая на стремление работников медицины помочь своим пациентам, а также на профилактические меры, которые должны препятствовать возникновению гайморита.
Вот почему следует, прежде всего, знать о том, что представляет собой гайморит, и каковы его основные симптомы. Такая информированность поможет каждому, кто обнаружил у себя явные признаки гайморита, вовремя обратиться за помощью к отоларингологу и успешно справиться с болезнью.
Вы болеете гайморитом или у вас есть признаки этой болезни? — обязательно обратитесь за помощью к специалистам.
В нашем центре Вы можете получить оперативную консультацию лучших специалистов в данной области, в комфортных условиях нашей поликлинической базы, либо на дому. А так же пройти все необходимые исследования и получить современное лечение.
При наличии симптомов звоните нам по номеру: +7 (495) 662-99-24
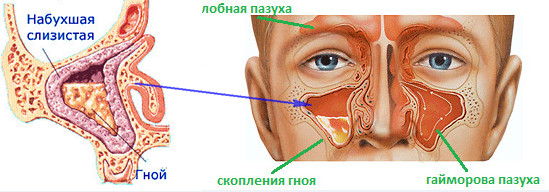
О гайморите в деталях
Воспаление, возникающее в области носа, обладает определённым характером. Верхнечелюстная (гайморова) пазуха соединяется с полостью носа небольшими проходами, диаметр которых не превышает 3 мм. Эти проходы называются соустьями. В результате воспалительного процесса, развивающегося в силу воздействия тех или иных факторов в полости носа, возникает отёк, который распространяется на соустья и полностью закрывает их. В носовой полости развивается такое состояние, как острый гайморит. В данном случае вовремя назначенные врачом терапевтические меры могут привести к положительным результатам и достаточно быстро победить заболевание ещё на той стадии, пока состояние ещё не усугубилось и не началось развитие гнойного гайморита. В ситуации, когда бактерий, вызвавших воспаление, становится слишком много, человеческий организм для борьбы с инфекцией начинает генерировать соответствующее количество спасительных лейкоцитов. Их избыток может вызвать такое состояние, как лейкоцитоз.
Однако во многих случаях такие клетки не могут победить воспаление и погибают. На их месте возникает гной, и заболевание в данном случае переходит, как правило, в стадию гнойного гайморита. Такая патология требует экстренного медицинского вмешательства. Основная сложность заболевания заключается в том, что гайморовы пазухи расположены в опасной близости с головным мозгом. Вот почему гайморит представляет собой достаточно серьёзную проблему организма, которую необходимо незамедлительно решать. При первых же признаках гайморита требуется оперативно обратиться за консультацией и помощью к узкому специалисту – отоларингологу.
Осложнения, которые могут быть вызваны гайморитом
Среди состояний, являющихся последствиями гайморита, можно выделить одно из самых страшных для человека заболеваний — вторичный риногенный менингит. При такой патологии возникает воспаление оболочек головного мозга, которое может повлечь за собой необратимые разрушения в человеческом организме. Таким образом, гайморит – заболевание куда более опасное, чем представляют себе многие из нас.
Как выявить гайморит
-
Среди симптомов, определяющих воспаление гайморовой пазухи, можно перечислить следующие состояния:
- Постоянная заложенность полости носа;
- Ощущение давления на переносицу;
- Болевые ощущения в области щёк;
- Боли в области вокруг глаз;
- Отёк век и щёк;
- Зелёные и жёлтые выделения из носа;
- Отсутствие обоняния;
- Гнусавость;
- Потеря аппетита;
- Чувство усталости;
- Утрата нормальной работоспособности;
- Ощущение давления на веки, глазные яблоки.
При этом вечером симптомы, как правило, усиливаются. Иногда пациент может принимать симптомы гайморита за лёгкую головную боль, которая время от времени может исчезать. Кроме того, болевые ощущения в области носовой пазухи, расположенной над челюстью, могут отдавать в зубы, по причине чего пациент может ошибочно предполагать у себя наличие каких-либо стоматологических проблем.
Факторы, влияющие на ускоренный процесс развития гайморита
-
В первую очередь, риску возникновения такой болезни способствуют некоторые анатомические особенности человека, в частности такие, как:
- Чрезмерно крупные раковины носа, блокирующие соустья;
- Искривлённая перегородка носа.
-
Помимо этого, факторами, которые могут обуславливать возникновение хронического гайморита, могут стать:
- Некоторые виды аллергических реакций;
- Какие-либо проблемы, связанные с иммунной системой;
- Повышенная загрязнённость атмосферы, окружающей человека;
- Полипы;
- Аденоиды.
Методы лечения, эффективные в случае данного заболевания
В зависимости от характера болезни, а также от вызвавших её причин специалист ставит диагноз и определяет индивидуальный порядок лечения. Тем не менее, первостепенной задачей ЛОР-врача является обеспечение проходимости соустий, перекрытых отёком, с целью удаления из полости носа гнойных выделений.
Терапия, не предусматривающая хирургического вмешательства
Такой метод приемлем в случае лёгкой формы гайморита, который был достаточно рано диагностирован. Для успешного преодоления такого недуга используются, как правило, назначенные отоларингологом медикаменты, а также проводятся процедуры, направленные на промывание носа. Такое мероприятие пациент в состоянии осуществить самостоятельно. Такая мера необходима для удаления из носовой полости и синусов продуктов, образовавшихся в результате развития воспалительного процесса.
Для того чтобы освободить пространства пазухи от скопления гноя, также применяют процедуру под названием «кукушка». Такая методика необходима для промывания полости носа и последующей её антибактериальной обработки. Более детально данная процедура будет рассмотрена ниже.
«Кукушка»
Менее травматичной процедурой, направленной на лечение гнойного гайморита, является так называемая «кукушка». Называние метода является неофициальным и происходит от звуков «Ку-ку», которые лечащий врач рекомендует больному произносить в ходе промывания обеих носовых полостей и гайморовых пазух. Во время повторения таких звуков нёбо пациента двигается таким образом, чтобы жидкость для промывания не смогла попасть в дыхательные пути и пациент не захлебнулся. Промывание является не такой болезненной процедурой, как пункция. Оно напоминает по ощущениям процесс ныряния под воду.
В случае диагностирования у пациента гнойного гайморита ввиду большого пространства гайморовых пазух проведения подобной процедуры оказывается недостаточным. Как правило, «кукушка» становится вполне эффективной методикой лечения при таком состоянии, как обострённый хронический гайморит, либо при его острой катаральной форме.
Тем не менее, если пациент отказывается от пункции, ссылаясь на сильный страх перед болезненной операцией, возможно лечение методом «кукушки», которое в некоторых особо сложных случаях, вероятно, понадобится неоднократно повторить.
Использование методики синус-катетераЯМИК
Как и процедура «кукушка», применение синус-катетера, необходимого для промывания околоносовых пазух, уместно при остром катаральном гайморите либо в случае его хронической формы. При одном из таких диагнозов использование такого альтернативного лечебного метода, не предусматривающего хирургического прокола, станет достаточно эффективным. Если объём гноя, который находится внутри пазух, достаточно велик, либо в случае, если гнойные массы обладают чрезмерно вязкой консистенцией, давления, подаваемого в пространство каждой пазухи посредством данного устройства, будет недостаточно для того, чтобы освободить носовую полость от всех выделений воспалительного характера.
При применении одноразового катетера процедура происходит в штатном режиме.
В случае наличия у пациента деформированной носовой перегородки проведение такой процедуры станет затруднительным. В такой ситуации помещённый в область носоглотки пациента агрегат может причинить больному интенсивные болевые ощущения. В этом случае лучшим назначением станет пункция гайморовой пазухи. Промывание носа с помощью катетера проводится под местной анестезией и занимает около 15 минут. При этом если воспалительный процесс является двусторонним, то для лечения заболевания потребуется две аналогичные операции.
Хирургический метод при гайморите
Если пациент по каким-либо причинам не обратился за медицинской помощью спустя определённое время после начала развития гайморита, одного приёма лекарственных препаратов и простого промывания станет уже недостаточно. Когда болезнь уже приняла более серьёзный характер и наблюдается, в частности, сильная постоянная заложенность носа, используется такой лечебный метод, как пункция, или прокол гайморовой пазухи. Такая мера является эффективным способом удаления из полости пазухи слизисто-гнойных масс. Кроме того, такой метод обеспечивает введение лекарства в ту область, где возник воспалительный процесс, с целью дезинфекции полости носа.
Прокол гайморовой пазухи является не только лечебной, но и эффективной диагностической методикой. Она уместна в случае, если необходимо с высокой точностью установить разновидность гайморита и выявить его истинную причину. Пункция становится также единственно верным диагностическим методом в ситуации, когда возникают спорные моменты в процессе исследований. Кроме того, применение такого метода способно разрешить вероятные сомнения врача в достоверности описания пациентом симптомов.
Прокол гайморовой пазухи представляет собой наиболее результативный способ лечения гайморита. В случае если скопление гноя занимает больше половины всего пространства гайморовой пазухи, применение прокола является единственным возможным методом лечения. Альтернативная методика, которая бы являлась более щадящим по сравнению с пункцией методом, на сегодняшний день пока отсутствует в медицинской практике.
-
При этом уровень болезненности данной процедуры напрямую зависит от следующих факторов:
- Объём костной перегородки, в которой предстоит сделать прокол при помощи специальной иглы;
- Острота медицинского инструмента, который применяется в ходе данной операции – так называемой иглы Куликовского;
- Уровень профессионализма лечащего врача.
осуществляется пункция, и, безусловно, высокому профессионализму и опыту ЛОР-врача, операция проходит достаточно просто и быстро.
Подведение итогов. Как нужно действовать при гайморите?
Именно комплексные терапевтические меры при гайморите приносят успех и, как правило, гарантируют устойчивый результат. Кроме того, описанная выше комплексная методика является максимально щадящей и приемлемой для всех пациентов, в том числе и для маленьких детей, не достигших трёхлетнего возраста.
В любом случае гайморит требует самого внимательного обследования со стороны отоларинголога. Именно профессиональный врач вправе подобрать индивидуальный курс лечения, который будет включать наиболее действенные методы борьбы с недугом.
-
Характер такого курса зависит от множества факторов, в том числе:
- Продолжительности развития болезни;
- Величины и характера возникшего в носовой полости воспаления;
- Индивидуальных особенностей строения дыхательных путей и полости носа пациента;
- Объёма гнойных скоплений внутри околоносовых пазух.
Следует заметить, что в практике бюджетных поликлиник отсутствует такое разнообразие лечебных методик, применяемых в случае с данным заболеванием, как сочетание между собой нескольких различных приёмов: «кукушка», использование катетера, и т.д. Как правило, единственным назначением отоларинголога в государственной поликлинике является проведение пункции околоносовых пазух. При этом в случае отказа пациента от данной операции альтернативного лечения предложено не будет ввиду отсутствия оборудования либо по другим объективным причинам.
Наиболее верным решением при гайморите станет обращение в наш медицинский центр ИнтеграМедсевис. Мы специализируемся на респираторных заболеваниях, и наши отоларингологи обязательно смогут помочь Вам.Мы применяем комплексный подход для лечения гайморита.Все диагностические и лечебные манипуляции отработаны до мельчайших деталей благодаря продолжительной практике врачей. Таким образом, пациенту с диагнозом «гайморит» мы гарантированно поможем выздороветь. К каждому человеку, обратившемуся за помощью, будет найден индивидуальный подход с целью подобрать для него наиболее подходящий алгоритм лечения. Как правило, такой курс терапии включает в себя сочетание безболезненных и эффективных лечебных мер, с которыми вы смогли ознакомиться в ходе прочтения данного текста.Обращайтесь за советом и лечением к профессионалам и будьте здоровы!
Гайморит – симптомы, диагностика и лечение в домашних условиях
Гайморит – это воспалительное заболевание, относящееся к синуситам, с развитием патологического процесса в одной или двух верхнечелюстных пазухах. Другое название пазух (синусов) – гайморовы, что объясняет происхождение термина «гайморит».
Особенность анатомического строения верхней челюсти, а именно высокое расположение отверстия, соединяющего пазуху с полостью носа, затрудняет естественный дренаж околоносовых синусов. Вследствие этого они поражаются чаще других пазух, расположенных в костях черепа.
Опасность гайморита и других синуситов заключается в высоком риске распространения воспалительного процесса на близлежащие ткани и органы (глазницы, кости черепа, оболочки головного мозга и др.). Поэтому ранняя диагностика и вовремя начатое комплексное лечение острых процессов обеспечивают полное выздоровление и позволяют избежать грозных осложнений.
Синуситы
Синуситы – это воспалительные заболевания расположенных в костях черепа придаточных пазух носа (синусов). Первое место по частоте встречаемости среди синуситов занимает гайморит. А в целом они составляют около четверти всей патологии ЛОР-органов, с которой больные поступают на стационарное лечение.
Общее количество околоносовых синусов у человека – восемь. Свое название пазухи получили от латинских или русских названий костей черепа, в которых они расположены. Все они парные. Синусы в лобной кости называются фронтальными, в верхнечелюстных костях – верхнечелюстными или гайморовыми, в решетчатой кости – этмоидальными, пазухи в клиновидной кости – сфеноидальными.
В норме околоносовые синусы заполнены воздухом. Посредством небольших отверстий в костях они сообщаются с полостью носа. Воспаление слизистых оболочек, выстилающих внутренние поверхности пазух, сопровождается образованием и скоплением в костных полостях экссудата.
Насморк
Насморком или ринитом называется воспаление слизистой оболочки, выстилающей полость носа, приводящее к нарушению ее функций: дыхательной, защитной, обонятельной. Течение заболевания – острое или хроническое.
Ринит может быть самостоятельным заболеванием или симптомом другой болезни (гриппа, дифтерии, скарлатины и др.). Для клинической картины острого насморка характерна выраженная стадийность. Клиническое течение хронического ринита – это чередование периодов обострения и ремиссии.
Хронический ринит, его формы и лечение
Лекарственные препараты
Лекарственные препараты – это основа в лечении синуситов (гайморита в том числе) и ринита. Полагаться на самопроизвольное выздоровление и пренебрегать назначениями лечащего врача ни в коем случае нельзя. Даже безобидный насморк без лечения может дать старт серьезному заболеванию.
- Антибиотики
- Сосудосуживающие средства
- Муколитики и секретолитики
- Антигистаминные препараты
- Анальгетики
- Противовоспалительные средства
Народные средства
Оториноларингологи уважительно относятся к методам и средствам народной медицины при лечении насморка, гайморита и прочих синуситов. Но подменять медикаментозные средства пиявками, травами и даже прополисом и надеяться на их абсолютную эффективность не следует. Только комплексное лечение, подобранное врачом индивидуально для каждого больного, может гарантировать полное выздоровление.
Сайт gaymorit.net – НЕ руководство по самолечению гайморита, прочих синуситов и ринита. Мы уверены, что вы понимаете это, и не скрываем информацию о болезнях, а напротив подробно и понятно излагаем ее. Пользуясь навигацией, вы легко сориентируетесь на сайте и найдете ответы на вопросы, касающиеся причин развития синуситов или ринита, клинических проявлений этих заболеваний, методов диагностики и лечения. На сайте консультирует ЛОР-врач, который онлайн разъяснит непонятные моменты и ответит на интересующие вопросы. Не стесняйтесь, спрашивайте.
Как диагностировать гайморит? | Gaimorito.ru
- Когда стоит обратиться к врачу?
- Какие врачи помогут в диагностике гайморита?
- Методы диагностики гайморита
- Рентгенография пазух носа
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Эндоскопия пазух носа
- Пункция гайморовой пазухи
- Бактериологическая диагностика
- Кожные тесты на аллергию
Своевременная диагностика гайморита позволит врачу подобрать адекватное лечение, выявить причины заболевания и предотвратить тяжёлые осложнения. Но нужно понимать, что точно диагностировать заболевание можно только в условиях общей лечебной сети.
Когда стоит обратиться к врачу?
- Если симптомы простуды не проходят и длятся более 7 дней;
- Появились боли в верхней половине лица и зубов;
- Головная боль не проходит после приёма обезболивающих препаратов;
- Температура тела продолжает расти и достигает показателя 38 °С и выше;
- Выделения из носа не прекращаются, а становятся густыми и приобретают зелёную или желтоватую окраску;
- Если вы не получаете облегчения от приёма антибактериальных препаратов в течение 3–5 дней.
Какие врачи помогут в диагностике гайморита?

- Специалист по лечению болезней уха, горла и носа (лор).
- Он обеспечит специализированный осмотр носовых ходов и горла. Выявит причины закупорки носовых ходов – полипы, искривление носовой перегородки и др.
- Врач аллерголог.
- Консультация врача-аллерголога потребуется при подозрении на аллергическую природу заболевания. Проведение кожных тестов на выявление аллергенов, поможет диагностировать аллергический гайморит.
- Врач стоматолог.
- При неясном диагнозе будет нелишним посетить стоматолога, для того чтобы исключить одонтогенную форму заболевания.
Методы диагностики гайморита
Рентгенография пазух носа
Рентгенологическое исследование пазух носа поможет врачу подтвердить диагноз, поставленный на основании жалоб больного, собранного анамнеза заболевания и осмотра больного. Специальной подготовки данная процедура не требует.
Правильный снимок позволит чётко определить:
- Состояние гайморовых пазух;
- Пневматизацию пазух;
- Наличие жидкости в пазухах.

При бактериальном гайморите на снимке будет отмечаться затемнение в полости с горизонтальным уровнем жидкости. Если воспалительная жидкость заполнила всю полость, то пазухи будут полностью затемнены.
Однако рентгенография имеет также и недостатки. Только лишь с помощью рентгена, нельзя определить наличие в пазухе кисты или полипов. На снимке, новообразование не будет никак отличаться от обычного отёка. Для выявления таких нюансов применяют более технологичные методы.
Компьютерная томография (КТ)
Исследование не требует специальной подготовки и обладает рядом преимуществ перед рентгеновским исследованием.
При рентгеновской компьютерной томографии, послойно исследуются внутренние структуры органов, с помощью рентгеновского излучения. По итогам исследования врач получает на руки более детальную картину носовых ходов. КТ при гайморитах позволяет:
- Изучать структуры стенок пазух носа;
- Выявлять ранние признаки гайморита;
- Выявлять наличие новообразований;
- Выявлять признаки хронического гайморита;
- Выявлять посторонние предметы в пазухе.
Магнитно-резонансная томография (МРТ)
В основе МРТ лежит использование такого физического явления, как ядерный магнитный резонанс. При проведении процедуры измеряется насыщенность клеток организма водородом и его свойства в зависимости от окружающей среды.
МРТ позволяет получить очень подробную информацию о состоянии полостей носа, придаточных пазух носа и всех прилегающих структур, недоступную при применении рентгенологического метода и компьютерной томографии.

При исследовании создаются снимки послойных срезов интересующего объекта, которые преображаются в трёхмерные изображения.
- Методика позволяет выявлять мельчайшие структурные изменения органов;
- Процедура МРТ позволяет сохранить информацию, что позволяет изучать её другими специалистами и обладает малочисленными противопоказаниями;
- МРТ применяется как дополнительный метод диагностики при неясности причин заболевания;
- МРТ успешно применяют для диагностирования заболеваний, как у взрослых, так и у детей. А вот беременным женщинам исследования на томографе противопоказаны.
Эндоскопия пазух носа
Методика используется в случае, когда воспаление невозможно увидеть при обычном осмотре. Показания к применению диагностической эндоскопии охватывают почти весь спектр заболеваний полости носа и придаточных пазух.
Сам эндоскоп представляет собой небольшую пластиковую трубку, на конце которой располагается крошечная видеокамера и источник света. После снятия отёчности и проведения анестезии, эндоскоп вводится в пазуху носа на необходимую глубину. Процедура проста и безболезненна.

Диагностическая эндоскопия позволит:
- Тщательно изучить внутренние стенки носовых раковин;
- Уточнить диагноз в случае изолированного поражения гайморовой пазухи;
- Удалить инородное тело;
- Взять пробы на анализ;
- Провести лечебные процедуры.
Пункция гайморовой пазухи
Диагностическая пункция гайморовой пазухи – это золотой стандарт диагностики бактериальных гайморитов. Сегодня существуют более прогрессивные методы исследования и лечения носовых пазух, но в своё время успешный прокол спас немало людей от осложнений. Процедура используется в случае, когда:
- Отток содержимого пазух прекращается из-за уплотнения гнойного содержимого, возрастает интенсивность болей, повышается температура тела, ухудшается общее самочувствие;
- Появляется высокий риск осложнений;
- Отсутствует эффект от антибактериального лечения.
При проведении пункции, откачивается гной и слизь из пазух носа с последующим промыванием полостей лекарственными препаратами, снимающими воспаление, боль и отёк.
Производится забор материала для гистологического и бактериологического исследования. Определяется характер и количество экссудата, наличие крови. Процедура требует предварительного обезболивания. Тонкие иглы, которые применяются во время проведения процедуры, снижают болезненность.
Бактериологическая диагностика
Во время риноскопии, врач может осуществить забор слизи из носовых ходов с помощью специальной иглы. В дальнейшем взятый материал подлежит бактериологическому исследованию с целью выявления бактерий или грибков.

Кожные тесты на аллергию
Проведение кожных тестов на выявление аллергенов поможет в диагностике болезни. Для проведения исследований, человека специально подвергают действию аллергенов. Тесты бывают трёх видов:
- Накожные исследования.
- Раствором раздражителя смачивают ватный тампон и на небольшое время прикладывают на неповреждённый участок кожи.
- Скарификационные исследования.
- На чистую кожу руки наносится аллерген и специальным прибором – скарификатором делаются микроскопические надрезы.
- Прик-исследования.
- Также кожа рук подвергается действию аллергена и в этом месте делаются небольшие уколы на полмиллиметра в глубину. За один сеанс берут не более 15 проб. В случае если невозможно провести кожные тесты, диагностику проводят при помощи анализа крови.
Узнать больше
Свежие публикации:
Методы диагностики гайморита, как распознать болезнь
Когда болит голова и заложен нос, не надо пытаться лечиться самостоятельно. Лучше сразу обратиться к врачу, пройти обследование. Ведь это могут быть симптомы гайморита, а если его не начать лечить сразу и адекватными методами, болезнь перейдёт в хроническую форму, затем вызовет различные осложнения. И тогда пациент надолго может лишиться работоспособности. Только своевременная диагностика гайморита позволит избежать неприятных последствий. Поэтому при первых же симптомах надо проконсультироваться у ЛОРа.
Какие жалобы важны для диагностики
Обычно на самые первые симптомы заболевания мало кто обращает внимания. Ведь они очень сильно похожи на признаки обычной простуды. При гайморите:
- незначительно повышается температура тела,
- болит голова,
- закладывает нос,
- нарушается восприятие запахов.
Повышение температуры
Обычно при гайморите температура тела бывает 37,1 – 38,3 0С. Таким образом организм реагирует на начавшееся воспаление. Когда болезнь возникает из-за воздействия патогенных микроорганизмов, повышение температуры необходимо для борьбы с инфекцией.
Сначала больные жалуются на озноб. Затем температура поднимается, в тяжёлых случаях она может быть выше 38,5 0С. Держится она несколько дней, а затем постепенно спадает и становится нормальной. В редких случаях температура к вечеру может незначительно возрастать. А иногда на протяжении всей болезни она бывает нормальной.
В отличие от этого признака, другие проявления болезни имеют свои особенности и по ним можно заподозрить гайморит.
Почему и как болит голова
Когда в полости скапливается патологическое содержимое, пациент ощущает давление, напряжении в воспалённой пазухе. В тяжёлых случаях жалуются на боль в:
- области гайморовой пазухи,
- висках,
- поражённой половине лица,
- области лба,
- скулах.
Ощущения болезненного напряжения увеличивается при надавливании в области верхнечелюстной пазухи, постукивании по зубам.
При одонтогенном гайморите, особенно если он сопровождается периоститом, пациенты жалуются на интенсивную боль, которая может усиливаться во время жевания. В этом случае она возникает из-за токсического инфекционного воспаления ветвей тройничного нерва.
На резкую головную боль жалуются пациенты, если гайморит возник на фоне гриппа. Она усиливается, если нарушен отток содержимого, а к вечеру – проходит. Наиболее интенсивны головные боли при остром гайморите. В первые дни они постоянно беспокоят пациента, а аспирин и другие антиневралгические лекарства не помогают.
Кроме того, при гайморите возникать головная боль может из-за:
- интоксикации,
- гипоксии.
Поэтому нередко она локализуется не только в месте поражённой пазухи, но и бывает размытой. Болеть может в висках, в области лба. Так организм сигнализирует о том, что не хватает кислорода. При хроническом гайморите из-за постоянной гипоксии развиваются патологии сердечно-сосудистой системы.
Из-за интоксикации головная боль сопровождается тошнотой, рвотой, слабостью. Особенно сильно эти симптомы выражены, если болезнь вызвана бактериальной инфекцией.
Но порой, особенно если экссудат свободно вытекает из пазухи, головной боли может и не быть. А к врачу больные обращаются с жалобами на то, что нос не дышит.
Почему и как закладывает нос

В носовой полости, пазухах железистыми клетками выделяется небольшое количество секрета, необходимого для очищения воздуха от пыли, микроорганизмов. Благодаря клеткам мерцательного эпителия, которыми устлана слизистая оболочка пазухи, слизь выталкивается через соустья в носовую полость. Но когда начинается воспалительный процесс, слизистая оболочка значительно утолщается. Секрета начинает вырабатываться много, потому что на клетки постоянно воздействует раздражающий фактор, а мерцательный эпителий отмирает. В итоге экссудат накапливается в пазухе.
Чаще всего в начале заболевания при гайморите поражается только одна пазуха, поэтому нос закладывает только с одной стороны. При этом из носа могут быть выделения:
- водянистые,
- серозные,
- гнойные.
В первые дни болезни пациенты жалуются на то, что из носа выливается вода, особенно если наклонить голову вниз. Со временем выделения становятся более густыми, вязкими. Если гайморит вызван бактериальной инфекцией, то из носа может выделяться слизь жёлтого или зелёного цвета.
Выделений при гайморите может и не быть, особенно если болезнь переросла в хроническую форму. В этом случае носовой проход могут закрывать полипы, образовавшиеся из-за частых воспалений слизистой оболочки. Из-за этого пациенты жалуются на:
- Храп. Он возникает из-за нарушения носового дыхания. Но опасен он не тем, что не даёт выспаться близким. У больного во сне возникают множественные остановки дыхания. А от этого страдает сердечно-сосудистая система, пациент не высыпается.
- Головные боли. Они возникают из-за того, что организму не хватает кислорода, нарушается кровообращение, и в первую очередь из-за этого страдают мозговые структуры.
- Снижение работоспособности, ухудшение памяти. Такие жалобы возникают из-за гипоксии и интоксикации, которая постоянно сопутствует любым инфекционным болезням.
При острой форме заболевания выделения могут быть очень интенсивные. Пациенты расходуют в день десятки носовых платков. А из-за того, что слизь раздражает наружные кожные покровы, возникает покраснение возле носа.
Кроме того, пазуха и носовая полость участвуют в звукообразовании. А если нос заложен, пациент начинает «гундосить». По такому косвенному признаку можно заподозрить синусит.
Почему и как нарушается обоняние
Из-за воспаления слизистая оболочка утолщается и перестаёт выполнять свои функции. Одним из немаловажных является ощущение неприятного запаха из носа. При гайморите нарушение обоняния может быть в виде:
- гипосмии (слабое восприятие запаха),
- аносмии (обоняние отсутствует полностью).
Но из-за других симптомов, которые при гайморите более выражены, пациенты не придают особого значения нарушению обоняния. По совокупности всех симптомов врач может только заподозрить гайморит, но для уточнения диагноза необходимо провести тщательное обследование.
Исследования для диагностики гайморита
Для того чтобы точно поставить диагноз «гайморит», жалоб пациента недостаточно. На приёме врач проводит осмотр и тщательно собирает анамнез. Для установления причины болезни надо знать:
- Болел ли недавно пациент гриппом, скарлатиной, пневмонией. Нередко гайморит возникает как осложнение после перенесённых инфекционных заболеваний дыхательной системы.
- Нет ли аллергии. Из-за постоянного раздражающего действия аллергена может появиться воспаление гайморовой пазухи.
- Болел ли кто в семье синуситом.
- Не было ли травм или операций носовой полости.
Все эти данные необходимы не только для уточнения причины возникновения болезни. Они помогут вывить форму гайморита, чтобы назначить наиболее оптимальное лечение. В постановке диагноза поможет осмотр и использование инструментальных методов диагностики.
Общий осмотр

При гайморите, если есть постоянные выделения, будет заметно покраснение кожи возле носа. Со стороны воспалённой пазухи может возникнуть отёк щеки. Нередко из-за заложенного носа закупоривается носослёзный канал, поэтому у пациента бывает:
- светобоязнь,
- слезотечение.
Во время осмотра врач пальпирует область верхнечелюстной пазухи. При гайморите пациент будет испытывать болезненные ощущения.
Затем проводят поочерёдную проверку дыхательной функции носа. Для начала с одной стороны, потом с другой. Для этого:
- Правое крыло носа прижимают к носовой перегородке и удерживают в таком положении.
- К левой ноздре подносят маленький кусочек ваты и просят больного сделать короткий вдох и обычный выдох.
- По тому, как отклонилась вата, определяют степень заложенности носа. Затем манипуляцию повторят с другой половиной носа.
Если нарушено дыхание, а выделений нет, врач должен осмотреть носовую полость, проведя риноскопию.
Риноскопия
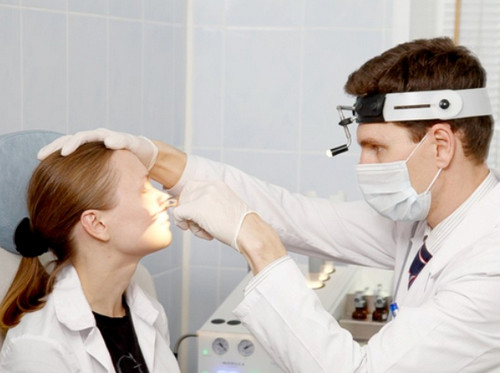
Самым объективным симптомом, подтверждающим диагноз, является наличие гноя в среднем носовом ходе. Он затекает из гайморовой пазухи при наклоне головы пациента вниз и вбок, в противоположную сторону от поражённой пазухи.
При передней риноскопии, если у пациента гайморит, будет заметно, что слизистая оболочка в области средней носовой раковины покрасневшая, отёчная. В некоторых случаях показана задняя риноскопия:
- искривлена носовая перегородка,
- утолщённая средняя раковина.
При таких изменениях экссудат стекает в носоглотку, и при передней риноскопии его не будет заметно. Чтобы провести более тщательный осмотр, используют жёсткий эндоскоп. Манипуляцию проводят под местной анестезией. С помощью этого прибора можно даже взять экссудат на микробиологическое исследование.
Кроме того, чтобы точно поставить диагноз, выявить какие изменения в пазухе возникли из-за гайморита, определить его форму, врач обязательно направляет на рентгенологическое исследование.
Рентгенография
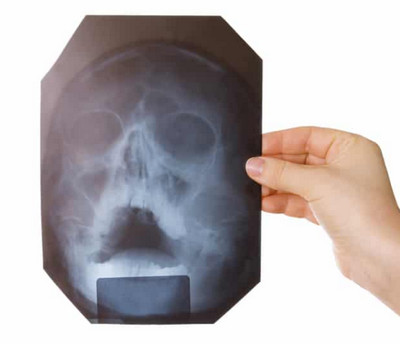
Наиболее точно показывает состояние пазух, повреждены ли костные ткани, есть ли ещё какие-либо осложнения – рентгенография. Её проводят в нескольких проекциях. Определяют состояние пазух по тому, насколько они затемнены. В норме они должны быть такие же прозрачные, как и глазницы.
Дополнительные методы
Иногда врач может назначить дополнительное обследование, направить пациента на:
Эти визуализирующие методы более точные, с их помощью легче определить состояние пазухи, выявить кисты и даже опухоли.
Также если пациент болеет длительное время, ему не помогают антибиотики, рекомендуют провести пункцию. Таким образом не только очищают пазуху от содержимого, но и делают забор экссудата на микробиологическое исследование. Оно хоть и занимает много времени, но позволяет установить:
- тип возбудителя заболевания,
- резистентность инфекции к антибиотикам.
Использование дополнительных диагностических методов необходимо для определения наиболее эффективного терапевтического курса.
Если у пациента выявлен гайморит, ЛОР обязательно порекомендуют проконсультироваться и у других специалистов.
Дополнительные врачебные консультации
Чтобы вылечить воспаление верхнечелюстной пазухи, надо точно знать причину возникновения болезни. Поэтому обязательно больного направляют к:
- стоматологу,
- аллергологу,
- невропатологу.
Только после консультации у этих специалистов врач может подобрать оптимальный способ лечения. Ведь гайморит может возникнуть не только из-за инфекции. Одной из самых распространённых причин воспаления верхнечелюстной пазухи являются больные зубы. Реже встречается гайморит, возникший на фоне аллергии. А невропатолог поможет вовремя узнать, не дал ли гайморит внутричерепные осложнения.
Чтобы успешно вылечить воспаление верхнечелюстной пазухи, надо не только вовремя выявить заболевание. Ведь гайморит может протекать в различных формах, давать осложнения. А подобрать наиболее эффективные методы лечения можно только проведя полное обследование.
