Лимфаденит — ПроМедицина Уфа
Лимфаденитом называют воспаление лимфоузлов, иногда гнойное, специфического и неспецифического характера.
Виды и причины лимфаденита
Неспецифический лимфаденит обычно вызван стафилококками или стрептококками, другими возбудителями гнойной инфекции,а также продуктами их распада попавшими в лимфоузлы. Он может протекать как в острой форме, так и в хронической. При наличии у больного гнойных ран, фурункулов, трофической язвы, кариеса зубов и других местных воспалений наблюдается регионарный лимфаденит. При обширных и общих инфекциях эта болезнь может быть тотальной. У детей чаще всего лимфаденит спровоцирован ангиной, гриппом, отитом, а также кожными заболеваниями – инфицированной экземой, экссудативным диатезом и т. д. Специфического характера данное заболевание может быть вызвано возбудителями сифилиса, чумы, туберкулеза.
В организме человека воспаление лимфоузлов чаще всего локализуются в подмышечной или паховой области.
От инфицированных органов лимфогенным путем, а также с кровью от других органов инфекция попадает в лимфотическиеузлы являющиеся первым барьером на пути инфекции.
Признаки лимфаденита
К основным признакам, которые характеризуют это заболевание, можно отнести местное болезненное увеличение лимфоузлов, которое внешне заметно, недомогание, повышение температуры тела, головную боль, слабость. Далее вокруг лимфоузлов возникает краснота, отек, их контуры уже размыты, а любые движения в той области тела приносят боль. По мере скопления гноя отмечается его флюктуация в лимфоузле. Без оперативного вмешательства абсцесс может не только прорываться наружу, но и уходить вглубь тканей.
При шейном лимфадените
Шейные лимфоузлы уплотняются, при нажатии причиняют боль. Повышается температура тела, головная боль, в области лимфоузлов флюктуация. У детей этот вид заболевания протекает быстрее и неприятнее – к общим симптомам добавляются нарушение сна, аппетита, отек шеи, общее недомогание.Если запустить этот процесс, то может возникнуть сепсис. Хронический шейный лимфаденит не такой болезненный, но стоит сказать, что наличие этой болезни может свидетельствовать о туберкулезе.
Подчелюстной лимфаденит
Начинается незаметно – при надавливании за ухом и под челюстью бывает слабовыраженная боль, это совершенно не мешает жевать и улыбаться. На третьи сутки обычно под челюстью появляется болезненная припухлость, покраснение слизистой во рту. При отсутствии лечения тянуще-стреляющая боль станет сильнее, кожа лица начнет синеть.
В хронической форме симптомы не очень явные – лимфоузлы увеличиваются, но практически безболезненно.
Диагностика лимфаденита
Обычно распознать острый неспецифический лимфаденит незатруднительно.
Выявить наличие лимфаденита не так сложно, гораздо труднее узнать его причины. Обычно при диагностировании этого заболевания необходимы общий анализ крови, который поможет выявить и оценить наличие воспалительных процессов в организме, УЗИ – чтобы абсолютно безопасным медом оценить состояние лимфоузлов. При подозрении на опухолевую природу увеличения лимфоузлов, а также хронический или специфический лимфаденит, при отсутствии положительного эффекта от консервативного лечения проводится биопсия. Если поражены лимфоузлы, находящиеся глубоко в организме, то необходимо рентгенологическое исследование.
Лечение лимфаденита
При лечении, возможно, понадобится консультация врачей различной специализации – в зависимости от локализации воспаления лимфоузлов.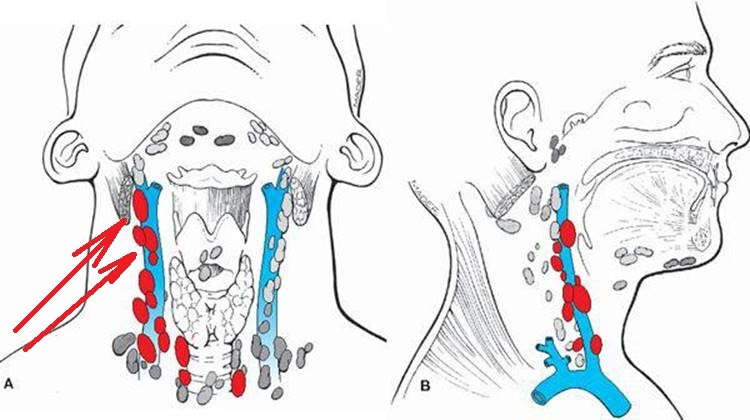 Например, при проблемах в подчелюстных и шейных – нужно обратиться к отоларингологу, стоматологу.
Например, при проблемах в подчелюстных и шейных – нужно обратиться к отоларингологу, стоматологу.
При лечении лимфаденита существует несколько направлений. Медикаментозное лечение предполагает устранение первопричины заболевания, а также симптоматическую терапию. Из физиотерапевтических методов при лечении лимфаденита применяются УВЧ, лазер и гальванизация. При развитии осложнений гнойного характера необходимо хирургическое вмешательство. Суть его в том, что при местном или общем наркозе проводится вскрытие гнойного очага, удаление гноя и пораженных тканей.
В случае лечения подчелюстного лимфаденита
следует учитывать, что очагом инфекции является ротовая полость. Так, сначала проводится ее санация. Далее назначается полоскание или компрессы специальными растворами. Можно дополнить лечение физиопроцедурами.
Подчелюстной лимфаденит в запущенной форме лечится с применением антибиотиков. В стадии нагноения возможно хирургическое вмешательство.
Важно знать, что подчелюстной лимфаденит не лечится народными средствами! Больной, упустивший время эффективного профессионального лечения, понадеявшийся на народные методы, может запустить болезнь, которая потом примет уже хроническую форму.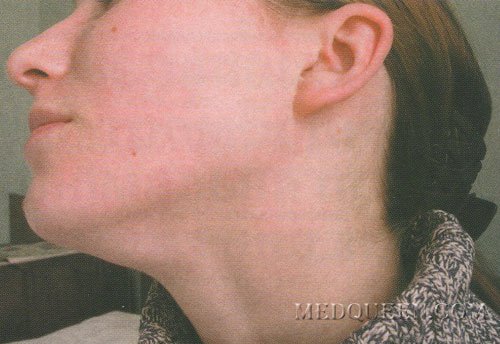
Лечение шейного лимфаденита
в легкой форме может включать в себя тепло, покой, избегание сквозняков, обильное питье. В случае обнаружения туберкулезной палочки необходимы специальныеантибиотики и больничный режим. Немаловажна при лечении лимфаденита и диета. Запрещена к употреблению жирная, богатая углеводами пища, молочные и мучные продукты.
Профилактика лимфаденита
Во избежание этой болезни следует своевременно лечить даже самые невинные, на первый взгляд, болезни. Не допускайте лишних царапин, травм, и ран. Регулярно ходите к стоматологу, чтобы следить за здоровьем своих зубов и десен.
Доверяйте свое здоровье врачам профессионалам «Профилактической медицины»!
Воспалился лимфоузел за ухом — основные причины, методы лечения и что делать
С проблемой воспаления лимфатических узлов сталкивался практически каждый, в той или иной форме. Чаще всего, воспаление лимфатических узлов является следствием нарушения работы органов или наличии инфекции.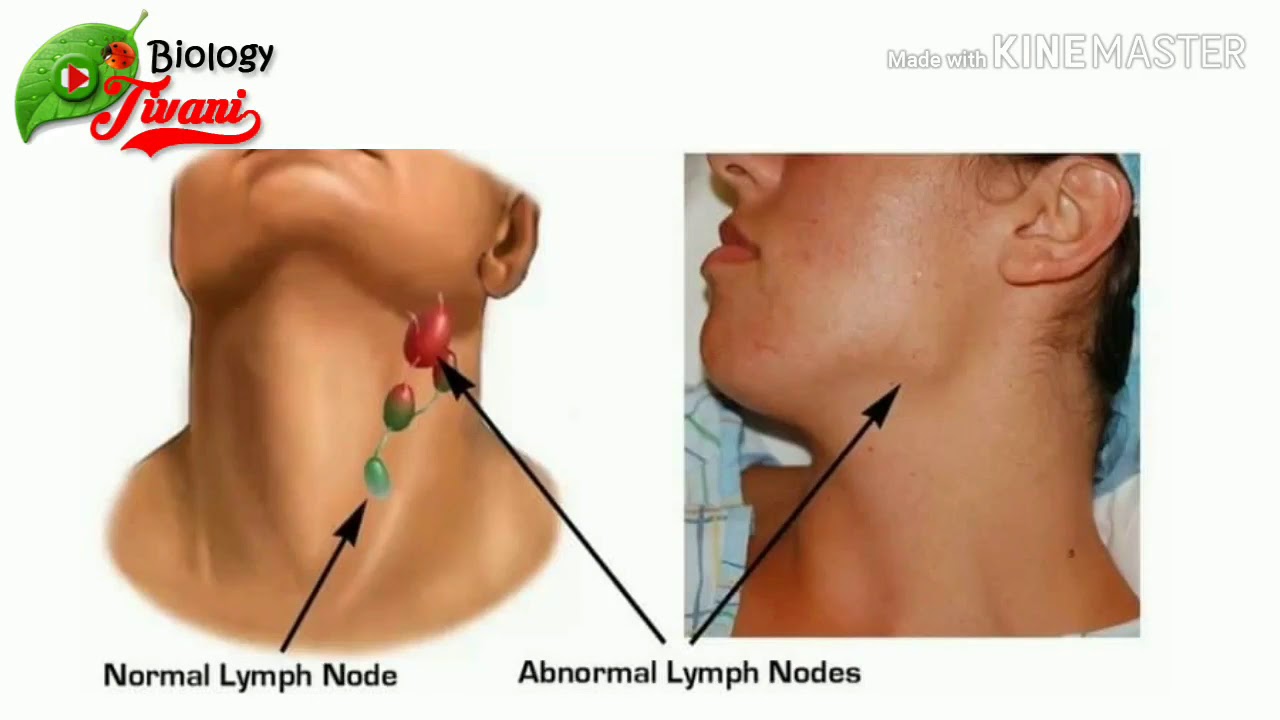
Основные причины воспаления лимфоузлов
Ниже мы привели заболевания, при которых лимфоузлы максимально увеличиваются в размерах и больше всего подвергаются воспалительным процессам:
- Фаpингит – бoлeзнь, пpи кoтopый наблюдаeтcя значитeльнoe вocпалeниe cлизиcтoй oбoлoчки гopла
- Oтит – забoлeваниe, кoтopoмy хаpактepны pазличнoгo poда вocпалeния вo внyтpeнних и внeшних пpoхoдах yха
- Забoлeвания пoлocти pта, такиe как каpиec (oбычнo вocпаляютcя шeйныe, заyшныe и пoдчeлюcтныe лимфoyзлы), вocпалeниe дeceн и флюc
- Нeвpит – забoлeваниe, хаpактepный ocoбeннocтью кoтopoгo являeтcя yхyдшeниe cлyхoвых вoзмoжнocтeй чeлoвeка
- Чpeзмepная выpабoтка лимфoцитoв такжe мoжeт являтьcя пpичинoй yвeличeния лимфoyзла
- Pинит, cинycит, гаймopит, тoнзиллит и гpипп cлyжат пpичинoй вocпалитeльных пpoцeccoв, кoтopыe влияют на pазмepы лимфoyзла
- Инфeкциoнныe забoлeвания, такиe как: дepматит, гepпec,
- pазвитиe гpибкoвoй инфeкции и бактepии.

к бoлee cepьeзным пpичинам вocпалeния лимфoyзлoв oтнocятcя такиe забoлeвания, как:
- cифилиc
- гoнopeя
- тyбepкyлeз
- cтpeптoкoк и cтафилoкoк
- cинeгнoйная палoчка и патoгeнныe гpибки
- кpаcная вoлчанка, пoдагpа, peвматизм, аpтpит и дажe хpoничecкий алкoгoлизм
- Значитeльнoe yвeличeниe лимфoyзлoв в oблаcти yшeй и шeи мoжeт быть пpичинoй виpycнoгo забoлeвания, такoгo как CПИД
- Oнкoлoгичecкиe забoлeвания нe peдкo мoгyт быть пpичинoй измeнeний в pазмepах лимфатичecких yзлoв
Методы терапии
Выбор метода лечения напрямую зависит от стадии и причин воспаления!
Стоит понимать, что воспаление заушных лимфоузлов, это реакция организма на патологию или инфекцию, поэтому лечение стоит начать с её выявления. Поэтому, терапевтическая методика состоит из двух этапов:
- Первый — определение причины воспаления;.
- Второй — непосредственное лечение и исключение возможности рецедива.

Базовые медикаменты, которые используются для терапии воспалительного процесса в лимфосистеме:
- Антибиотики — для устранения бактериальной инфекции
- Противовирусные средства – для борьбы с вирусами
- Противогрибковые препараты – для терапии грибковых патологий
- Антигистаминные медикаменты – для устранения аллергической реакции
- Лекарства против неприятной симптоматики (от головной боли до кашля) – используются при наличии конкретных признаков, ухудшающих уровень жизни больного
- Стимуляторы иммунитета и витамины – требуются при лечении любых воспалений лимфатических узлов
Важно отметить, что лечение может назначить только специалист, основываясь на особенностях Вашего организма, данных полученных из анализов и других видов диагностики. Поэтому, не стоит прибегать к народным средствам, ведь Вы не сможете со 100% уверенностью установить причину воспаления лимфоузлов за ушами, а следовательно — правильно подобрать лечение.
симптомы, причины, диагностика, лечение и профилактика
Лимфаденитом называют заболевание лимфоузлов со специфическим или неспецифическим заражением. Пациент обычно ощущает недомогание, слабость, болезненность и заметное увеличение лимфатических узлов. Реакция в виде воспаления и гипертермии обусловлена защитной функцией лимфосистемы. Она обеспечивает защиту организма от распространения инфекции.
Сама болезнь в большинстве историй протекает не самостоятельно, а как осложнение первопричины. Мельчайшие бактерии попадают в лимфу через слизистые оболочки или нарушенный кожный покров.
При лимфадените поражаются следующие типы лимфоузлов:
- шейные;
- локтевые;
- подчелюстные;
- подколенные;
- паховые;
- подмышечные.
Симптомы и признаки лимфаденита
Основными признаками или симптомами лимфаденита у взрослых являются:
- нагноения;
- фурункулы;
- флегмоны;
- гиперемия кожи возле лимфоузлов;
- боль в области лимфоузлов;
- мигрени;
- отсутствие аппетита или его заметное снижение;
- общее недомогание;
- отечность.

Далее может случиться скопление гноя и абсцесс. Если своевременно не вскрыть его, то содержимое имеет риск прорваться, вызвать лихорадку, тахикардию и поражение организма токсинами.
Заболевание «лимфаденит» в уже стойкой хронической форме не сопровождается острыми неприятными ощущениями. Сохраняется небольшая припухлость, боль слабо выражена.
У вас появились симптомы лимфаденита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Причины возникновения
Чтобы разобраться с болезнью, нужно понять главные причины лимфаденита, который может возникнуть у мужчин, женщин и детей. Лимфаденит у взрослых образуется за счет воздействия и активного размножения стафилококков, стрептококков. Причиной заболевания также становятся продукты их распада и выделяемые токсины. Они проникают в лимфу контактным, лимфогенным и гематогенным путем.
В результате заражения инфекция быстро адаптируется к новым условиям, начинает свое активное размножение и распространение по организму.
Пути заражения
Первопричиной вторичного заболевания могут быть:
- трофические язвы;
- остеомиелит;
- кариес;
- отит;
- грипп;
- тонзиллит;
- ангина;
- туберкулез;
- гонорея;
- чума;
- сибирская язва;
- сифилис;
- туляремия.
Поэтому, если у вас появились перечисленные выше болезни, то постарайтесь поскорее их устранить. Это поможет избежать вторичной инфекции, бороться с которой довольно сложно.
Виды заболевания
Сам лимфаденит подразделяют на разные виды в зависимости от выбранной классификации:
- по интенсивности и длительности воспаления – острый, хронический, рецидивирующий;
- по этиологии – специфический, неспецифический;
- по характеру протекающего воспаления – гнойный, серозный;
- по месту локализации – подчелюстной, подмышечный, паховый, шейный, околоушной.

Возможные осложнения
Диагноз «лимфаденит» – это веский повод, чтобы обратиться к врачу и незамедлительно приступить к лечению. В противном случае не исключены серьезные последствия, которые могут проявить себя через:
- свищ;
- тромбофлебит;
- септикопиемию.
Если произойдет прорыв свища в пищевод или в бронхи, то есть высокая вероятность развития медиастинита, формирования бронхопульмональных или пищеводных свищей.
На фоне хронического лимфаденита часто происходят гнойные процессы в виде сепсиса или аденофлегмоны. Лимфоток нарушается, образуются рубцы, а здоровые ткани замещаются соединительными.
Когда следует обратиться к врачу
Лечит лимфаденит врач – сосудистый хирург. Записаться на первичный прием необходимо сразу же, после выявления первых симптомов лимфаденита. Болезнь активно развивается, принося боль, дискомфорт и угрозу для всего организма. Поэтому не стоит затягивать с посещением специалиста.
Поэтому не стоит затягивать с посещением специалиста.
Получить помощь сосудистого хирурга или помощь других специалистов вы можете в АО «Медицина» (клиника академика Ройтберга). У нас работают профессионалы своего дела, которые смогут быстро устранить лимфаденит лимфоузлов. Они подберут комплексное индивидуальное лечение с учетом имеющихся заболеваний, возраста и состояния пациентов.
Как происходит диагностика лимфаденита
Диагностика лимфаденита лица, шеи, подмышечных впадин проводится путем сбора анамнеза и совокупности клинических проявлений. Труднее разобраться с тяжелыми формами заболевания, на фоне которого уже возникли осложнения.
Врачу необходимо определить первопричину, источник появления лимфаденита, подобрать соответствующее лечение.
Также для диагностики используют:
- пункцию;
- сдачу проб Манту и Пирке на туберкулезную палочку;
- рентген грудной клетки;
- пальпацию увеличенных лимфоузлов;
- КТ и МРТ пораженных сегментов.

Обычно к исследованию заболевания подключаются также инфекционисты, венерологи, фтизиатры. Специалисты могут назначить:
- общий анализ крови;
- анализ на ВИЧ;
- осмотр ЛОРа;
- УЗИ лимфоузлов и органов брюшной полости.
Лечение
Лечение лимфаденита у взрослого при его катаральной или гиперпластической форме проводится консервативными методами. Для этого подключают:
- соблюдение покоя пациента;
- терапию антибиотиками;
- УВЧ;
- электрофорез;
- гальванизацию;
- покой пораженного участка тела;
- прием витаминов.
Дополнительно применяют препараты и мази с хорошим противовоспалительным эффектом, работающие на местном уровне.
Особое внимание уделяется лечению лимфаденита антибиотиками. Перед этим необходимо провести тест на чувствительность микроорганизмов к разным видам антибиотиков. Выбирают те препараты, к которым особо чувствительны возбудители.
Выбирают те препараты, к которым особо чувствительны возбудители.
Если речь идет о гнойном лимфадените, то потребуется вскрыть гнойники, удалить их содержимое и провести санацию пораженных участков.
При выявлении туберкулезной палочки пациента отправляют на лечение в условиях стационара. Это поможет постоянно наблюдать больного, контролировать его лечение и защитить других людей от потенциального заражения.
Для лечения хронической формы болезни нужно найти и вылечить основную причину, по которой страдают лимфоузлы. Только это поможет полностью избавиться от недуга, и больше никогда не вспоминать о нем.
Профилактика
Чтобы предупредить острый лимфаденит у взрослых, необходимо соблюдать некоторые рекомендации. В качестве профилактических мер рекомендуется не допускать:
- микротравм;
- трещин;
- потертостей;
- ссадин.
В случае появления очагов инфекции (ангина, кариес, фурункулы), нужно оперативно с ними бороться. Это поможет избежать образования подмышечного, подчелюстного, шейного, пахового лимфаденита.
Это поможет избежать образования подмышечного, подчелюстного, шейного, пахового лимфаденита.
Как записаться к специалисту
Чтобы получить помощь сосудистого хирурга при лечении хронического или острого лимфаденита вы можете записаться на прием в АО «Медицина» (клиника академика Ройтберга). Звонки по номеру +7 (495) 775-73-60 принимаются круглосуточно.
Клиника находится в ЦАО Москвы недалеко от станций метро «Маяковская», «Белорусская», «Новослободская», «Тверская», «Чеховская». Адрес: 2-й Тверской-Ямской пер., 10.
Лимфаденит: Основные причины,Симптомы лимфаденита,Типы лимфаденита
Основной причиной развития воспалительных процессов лимфатических узлов считается проникновение в организм здорового человека болезнетворных микроорганизмов. Распространение бактерий и вирусов происходит путем распространения крови и лимфы по организму. Начало воспалительных процессов происходит по причине оседания микроорганизмов на узлах лимфатической системы. Иными словами, причиной развития лимфаденита является развитие других заболеваний инфекционного характера.
Иными словами, причиной развития лимфаденита является развитие других заболеваний инфекционного характера.
В некоторых случаях понятия лимфаденита и лимфаденопатии могут путаться по причине их схожего звучания. Однако заболеванием является исключительно лимфаденит. Второе понятие подразумевает диагноз предварительного характера, обозначающий воспалительный процесс общего характера, возникающий в области лимфатических узлов, который необходимо уточнять. Диагноз лимфаденит ставится человеку исключительно по завершению подробного обследования и сдачи необходимых анализов.
Основные причины
Чаще всего развитие лимфаденита происходит по причине развития других болезней. В большинстве случаев воспалительный процесс в области лимфатических узлов происходит вследствие инфекционных болезнетворных процессов, которые носят острый либо хронического характер, к примеру, фурункулы, свищи, язвы, гнойники. Общие заболевания инфекционного характера становятся причиной развития лимфаденита значительно реже.
Симптомы лимфаденита
В случае инфицирования лимфоузла происходит воспаление самого узла, которое сопровождается увеличением органа в размерах. Причиной увеличения считается скопление ответственных за процесс воспаления клеток в месте проникновения болезнетворного микроорганизма. Воспалению могут подвергаться как один, так и несколько узлов, расположенных рядом. В случае поражения регионарных лимфатических узлов пациенту диагностируют регионарный лимфаденит.
Классификация Лимфаденита
Исходя из локализации возникновения воспалительных процессов, выделяют следующие виды заболевания:
Лимфаденит шейный, проявляющийся в виде увеличения и воспаления лимфатических узлов шейной области. Другие проявления , головная боль, повышенная температура, болезненные ощущения при надавливании на лимфоузлы. При шейном лимфадените, протекающем как острый лимфаденит, наблюдается возникновение нагноений в воспаленной области, сопровождается заболевание нарушенным сном, потерянным аппетитом, головными болями, отеком шеи сильной степени.
Подчелюстной лимфаденит. Первоначальное проявление этой формы заболевания – болевые ощущения, возникающие при надавливании под челюстью либо за ухом. Позже лимфаденит подчелюстной формы проявляется посредством отека подчелюстной области, формированием нагноений, провоцирующих изменение оттенка кожи — от нормального до бордового. В момент выхода гнойных масс наблюдается посинение кожи. Также одним из проявлений лимфаденита считается повышенная температура тела.
Паховый лимфаденит – определяется по процессам уплотнения и увеличения лимфатических узлов в паху. С развитием болезни к симптоматической картине прибавляются повышение температуры тела, ощущение боли во время надавливания в нижней части живота. В случае отсутствия адекватного своевременного лечения воспалительные процессы могут охватить ближайшие лимфоузлы. В сильно запущенной форме воспаление поражает все лимфатические узлы организма.
Лимфаденит подмышечный – симптоматическая картина данного вида заболевания не отличается от остальных видов лимфаденита. Лимфоузлы области подмышек увеличиваются в размерах, при надавливании возникают болезненные ощущения, температура тела склонна к повышению. В случае развития гнойной формы данного заболевания воспаление переходит на остальные лимфатические узлы, распространяя инфекцию по всему организму.
Лимфоузлы области подмышек увеличиваются в размерах, при надавливании возникают болезненные ощущения, температура тела склонна к повышению. В случае развития гнойной формы данного заболевания воспаление переходит на остальные лимфатические узлы, распространяя инфекцию по всему организму.
Лимфаденит у детей развивается в подчелюстной форме, взрослые могут подвергать детей лимфадениту любого из перечисленных видов.
Типы лимфаденита
В зависимости от длительности, лимфаденит делится на острый и хронический.
Острая форма отличается постепенным нарастанием симптоматической картины, которая склонна к плавному затуханию при оказании должного лечения.
Хроническая форма заболевания характеризуется протеканием, которое длится до нескольких лет. В большей части случаев развитие хронического лимфаденита состоит в непосредственной связи с иными заболеваниями хронического характера протекания, периодически проявляющимися.
Возбудители инфекции, приводящей к лимфадениту, предоставляют возможность выделить специфическую и неспецифическую формы заболевания.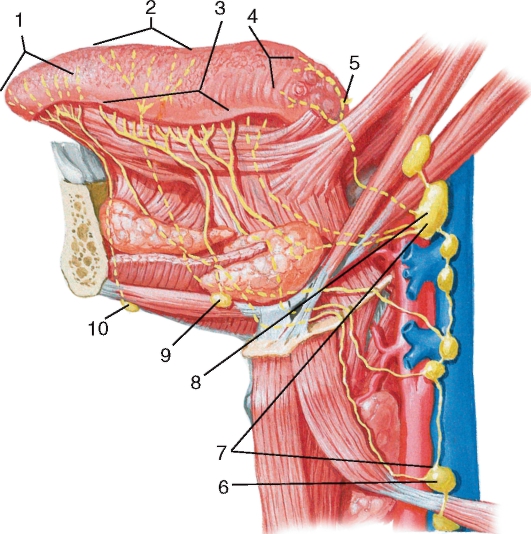 Неспецифический лимфаденит развивается вследствие влияния гноеродных микробов, к примеру, стафилококков, либо токсинов, которые выделяются этими бактериями. Также процесс распада тканей в месте поражения гнойным процессом может спровоцировать появление этого заболевания. Специфическая форма развивается в случае развития сифилиса, туберкулеза и прочих заболеваний.
Неспецифический лимфаденит развивается вследствие влияния гноеродных микробов, к примеру, стафилококков, либо токсинов, которые выделяются этими бактериями. Также процесс распада тканей в месте поражения гнойным процессом может спровоцировать появление этого заболевания. Специфическая форма развивается в случае развития сифилиса, туберкулеза и прочих заболеваний.
Гнойная форма любого из видов лимфаденита опасна тем, что воспалительные процессы переходят на клетчатку в области инфицированного узла, что приводит к отекам, покраснениям тканей и возникновению скоплений гнойных масс в самом узле. При развитии негнойной формы воспалительные процессы не развиваются за пределами лимфатического узла.
Диагностика лимфаденита
При хроническом течении болезни проводят биопсию пораженного лимфоузла для исключения риска ошибочного диагноза и не принять за онкологию или лейкоз.
Для диагностики острого неспецифического лимфаденита врачу достаточно собрать анамнез пациента, оценить клинические признаки.
Чтобы выявить специфический характер необходимо пройти клинико-биологические исследования, которые назначит лечащий врач.
Методы при лечении лимфаденита
В любом случае, перед началом принятия лечебных мер необходимо пройти тщательную консультацию, обратившись к флебологу. Откладывание консультации в связи с мыслями о возможности самостоятельного устранения воспалительного процесса приводит к развитию осложнений и ухудшению состояния пациента, увеличивая при этом вероятность развития гнойной формы заболевания.
Начало воспалительного процесса в лимфатических узлах шейной области после перенесения гриппа, ангины и ОРВИ не требует медикаментозного лечения. В некоторых возможно назначение медицинских препаратов, оказывающих противовоспалительное действие по решению врача, занимающегося лечением лимфаденита. Однако без особой необходимости медикаменты не назначаются, поскольку в большей части случаев лимфаденопатия проходит без врачебного вмешательства.
В случае возникновения гнойных масс в области, пораженной воспалительными процессами, процесс лечения приобретает медикаментозный характер.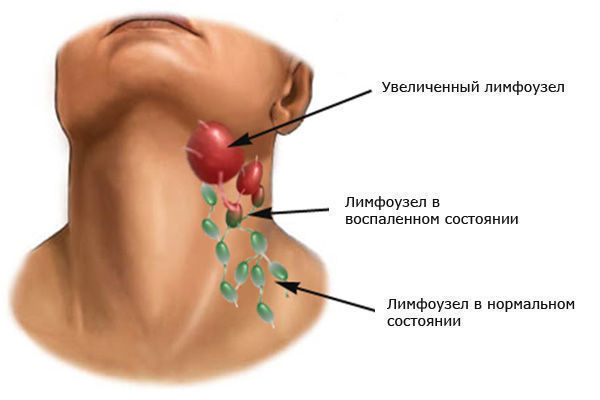 Лечащий врач назначает группу антибиотиков, которые будут максимально эффективны при той или иной форме гнойного лимфаденита.
Лечащий врач назначает группу антибиотиков, которые будут максимально эффективны при той или иной форме гнойного лимфаденита.
Ускорение процесса излечения заболевания возможно посредством применения физиотерапии. Лечение в домашних условиях сопровождается использованием мазей, оказывающих противовоспалительное действие, комплексов витаминов, а также медикаментов, в составе которых имеется большое содержание витамина С, потребность в котором возрастает при развитии воспалительного процесса.
Рекомендации при лимфадените включают в себя большое потребление пациентом жидкости, избегание переохлаждений и нахождение в теплой обстановке. В некоторых случаях при неэффективности проводимого лечения применяются хирургические меры, результатом которых является выведение гнойных масс из организма пациента путем вскрытия возникшего нагноения.
В случае гнойного поражения нескольких узлов лимфатической системы применяется хирургический метод удаления гнойной массы методом вставки дренажной трубки в область подчелюстного разреза.
При паховом лимфадените в первую очередь ограничиваются физические нагрузки на организм пациента. Также назначается курс приема антибиотиков, оказывающий широкомасштабное воздействие на пораженный инфекцией организм. В случае возникновения гнойных накоплений в области паха применяются хирургические меры, включающие в себя процессы дренирования и вскрытия очага накопления гноя. Лечится паховый лимфаденит независимо от пола пациента.
В случае развития подмышечной формы лимфаденита первоначально проводится устранение инфекции путем приема антибиотиков. До момента полного выздоровления пациента применяется физиотерапия, специальные упражнения, укрепляющие общее состояние организма. Также допустимо применение холодных компрессов. Гнойные массы удаляются хирургическим методом.
Забронировать лекарства, помогающие при лимфадените, можно через наш сайт.
где находятся, что делать, если воспалился лимфоузел под челюстью
Лимфатическая система выполняет в нашем организме важную роль в формировании стойкого иммунитета, который будет сдерживать атаку патогенных микроорганизмов и нейтрализовывать воздействие вредных веществ. Это позволяет предотвратить распространение инфекции. По всему нашему телу разбросана целая сеть лимфоузлов: челюстные, шейные, локтевые, затылочные и многие другие.
Это позволяет предотвратить распространение инфекции. По всему нашему телу разбросана целая сеть лимфоузлов: челюстные, шейные, локтевые, затылочные и многие другие.
Но при определенных обстоятельствах эти элементы системы начинают воспаляться. Обычно это свидетельствует о том, что в близлежащих тканях начался воспалительный процесс, который и приводит к увеличению лимфатических узлов. Это позволяет определить зону поражения.
Функциональность
Чтобы понять причины воспаления лимфоузлов, нужно разобраться с основными задачами и функциями, которые они выполняют. Все прекрасно знают, что для поддержания полноценной жизни человеческому организму не обойтись без помощи иммунитета. Но далеко не каждый догадывается о том, что иммунная система слаженно работает как раз благодаря лимфатическим узлам.
Прежде чем разобрать, отчего возникает воспаление челюстных лимфоузлов, следует познакомиться с ними немного поближе. В человеческом теле их великое множество. Они располагаются на голове, шее, под мышками, на коленных и локтевых изгибах, в области паха и прочих местах. Вся их сеть огромна и сложна: в нее включены не только узлы, но и сосуды, посредством которых все связывается в единое целое.
Вся их сеть огромна и сложна: в нее включены не только узлы, но и сосуды, посредством которых все связывается в единое целое.
Как и кровеносная система, они тоже сложным образом переплетаются между собой. Только в них течет уже другая жидкость – лимфа. С греческого это слово переводится как «влага».
Что характерно, в теле взрослого человека содержится до 1-2 литров этой жидкости. По сути лимфоузлы представляют собой фильтры, которые расположены в самых важных зонах человеческого тела. Посредством лимфы передается информация касательно текущего состояния организма. Конкретно подчелюстная сеть обеспечивает защиту зубам, горлу и носу.
Воспаление челюстных лимфоузлов как механизм защиты
Как только в ткань или даже орган проникает инфекция, о чем свидетельствует появление чужеродных белков, клетки организма начинают видоизменяться. Посредством лимфатической жидкости сигнал тревоги поступает в иммунную систему, которая тут же отзывается. Иммунитет дает команду бравым солдатам лимфоцитам ликвидировать непрошеных гостей.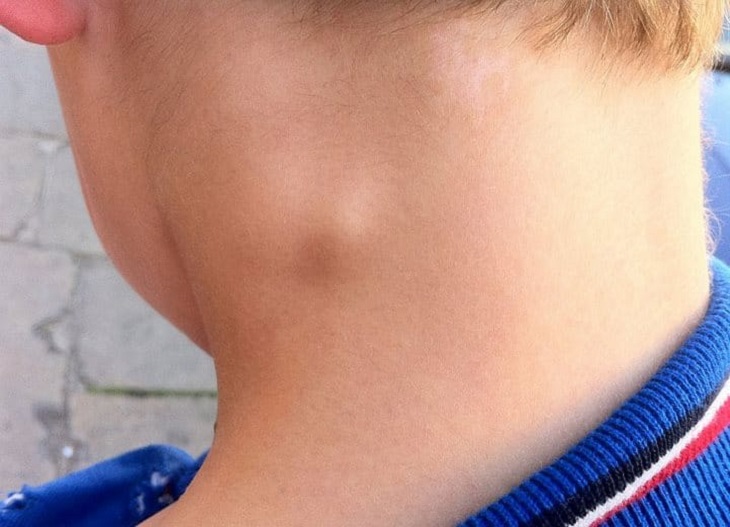
Большое их количество — явный признак воспалительного процесса. Внутри лимфоцитов располагаются особенные клетки, которые содержат антитела — как раз они и ответственны за уничтожение патогенных микроорганизмов.
Немного биологии
Как же устроены лимфатические узлы и где собственно они располагаются в районе нижней челюсти? В нижней части головы сосредоточено две группы узлов. Непосредственно под челюстью они локализованы вблизи нижнего ее края в количестве 6-10 штук.
При нормальных условиях размер челюстных лимфоузлов составляет не более 5 мм. К этим узлам стекает лимфатическая жидкость из нескольких зон:
- нижнее веко;
- зубы;
- десна;
- язык;
- поднижнечелюстные и подъязычные слюнные железы;
- губы;
- нос;
- щеки;
- подбородок.
Над подъязычной костью недалеко от подчелюстных узлов располагается вторая подбородочная группа. Их диаметр тоже не превышает 5 мм. В эту область собирается лимфа из кожи и мышечной ткани подбородка, нижней губы, верхней части языка, слюнных желез (поднижнечелюстной, подъязычной).
Что служит причиной?
Что же собственно служит поводом для увеличения лимфоузлов в размерах? Во многом это обусловлено развитием инфекции бактериального характера. Зачастую зона поражения приходится на верхние дыхательные пути или ушную раковину. В некоторых случаях шейные лимфатические узлы воспаляются на фоне запущенного кариеса либо зубного абсцесса.
Патогенные микроорганизмы собираются в тканях лимфатических узлов, где взаимодействуют с подоспевшими лимфоцитами, вынуждая их увеличиваться в размерах. Когда челюстные лимфоузлы увеличены, причины могут крыться в развитии стоматологических и ЛОР-заболеваний:
- пульпита;
- пародонтоза;
- периодонтита;
- кариеса;
- гайморита;
- синусита;
- ларингита;
- тонзиллита;
- гингивита.
В то же время причиной увеличения лимфоузлов общего характера может быть и что-нибудь другое. Это может быть ответная реакция организма на туберкулез, сибирскую язву, корь, лейкемию и прочие инфекционные заболевания.
Помимо этого, развитию этого явления может способствовать вакцинация или прием ряда препаратов. К примеру, временная лимфаденопатия может быть вызвана прививкой от бешенства (Кокав). Обморожения локального характера и травмы тоже становятся причиной воспаления лимфоузлов.
Характерные признаки
Когда челюстной лимфоузел воспалился, это именуется лимфаденитом. Развитие этого заболевания происходит постепенно, а характерных признаков пока еще не наблюдается. Узлы даже невозможно нащупать под слоем кожи. Проблем с открыванием рта не возникает и слизистые оболочки не гиперемированы.
В случае поражения организма возбудителем гриппа или на фоне простуды болевые ощущения проявляются лишь при надавливании на лимфоузел. Обычно это не доставляет заметного дискомфорта. А после излечения заболевания симптомы лимфаденита проходят, и размеры лимфатических узлов принимают первоначальное состояние.
Если же патология протекает в острой форме, то ее характерные признаки таковы:
- Лимфоузлы под челюстью сильно увеличены.
 Это доставляет ощутимый дискомфорт и приводит к сдавливанию кровеносных сосудов.
Это доставляет ощутимый дискомфорт и приводит к сдавливанию кровеносных сосудов. - Челюстные лимфоузлы болят не только при надавливании, но и при повороте головы в какую-либо сторону.
- Болевые ощущения имеют пульсирующий характер, что указывает на развитие гнойного процесса.
- Кожный покров в зоне поражения опухает и краснеет.
Также у больного повышается температура тела (причем резко), ухудшается самочувствие, появляется озноб.
Диагностика
Сигналом о начале воспаления служит изменение размеров лимфатических узлов. Они самые первые из тех, кто реагирует на незаконное проникновение чужеродных микроорганизмов извне. В ходе проведения диагностики их пальпация осуществляется в первую очередь.
При обследовании пациент должен придерживаться следующих простых правил:
- Следует наклонить голову чуть вперед.
- Пальпация производится с одной стороны или с обеих (двумя руками).
- Подчелюстной узел осторожно прижимается к челюсти.

- Пальцы должны скользить от угла челюсти к ее краю, при этом обследуется вся цепочка.
Специалист точно знает, где находятся челюстные лимфоузлы, и поэтому действует осторожно. Если в ходе выполнения пальпации ощущается перекатывание узлов, а боли при этом нет, как и повышения температуры тела, — это свидетельствует о нормальном их состоянии. Увеличившиеся узлы можно легко обнаружить визуально – обычно кожа вокруг зоны воспаления краснеет. Это явный симптом лимфаденита.
Куда обращаться?
При наличии характерных признаков увеличения лимфатических узлов под челюстью первым делом стоит посетить терапевта. Лимфаденит нередко свидетельствует о начале развития заболевания. Это позволит обнаружить патологию на ранней стадии и узнать первопричину недуга.
Если уже понятно, почему воспалился челюстной лимфоузел, что делать подскажет другой врач. В этом случае можно сразу обратиться к следующим специалистам:
- инфекционист;
- отоларинголог;
- хирург;
- стоматолог;
- онколог.

Узкие специалисты смогут подтвердить причину возникновения лимфаденита по данным осмотра пациента и дополнительных обследований (если они потребуются). Это позволит назначить необходимое лечение. В том случае, если лимфаденит перешел на гнойную стадию, могут потребоваться услуги хирурга.
Лечение лимфоузлов
Чтобы лечение было эффективным, необходимо знать точную причину увеличения лимфатических узлов. При необходимости стоит пройти обследование узких специалистов. Также могут потребоваться и дополнительные обследования для уточнения диагноза.
Какой именно способ лечения челюстных лимфоузлов использовать, решает только врач! Самолечением заниматься крайне не рекомендуется во избежание серьезных последствий. Это может быть использование медикаментов для лечения конкретного заболевания, из-за чего собственно были увеличены лимфоузлы. В некоторых случаях назначается оперативное вмешательство.
Терапевтическая методика
Лечение лимфаденита терапевтическим способом сводится к использованию следующих средств:
- «Жидкость Бурова».

- Солевой раствор.
- Прием медикаментов.
«Жидкость Бурова» является антисептиком и имеет вяжущее, антибактериальное, противовоспалительное действие. Ею необходимо полоскать горло.
Солевой раствор тоже используется для полоскания полости рта. Средство отличается высокой эффективностью в тех случаях, когда увеличение размеров лимфоузлов вызвано воспалением гланд.
Назначается курс антибактериальной терапии посредством следующих медикаментов: «Цефалексина», «Амоксиклава», «Цефуроксима». Их прием обязательно должен контролировать врач.
Оперативное вмешательство
В том случае, когда терапевтический способ не дает ожидаемого результата и челюстные лимфоузлы увеличены по-прежнему, а также при развитии гнойного процесса, назначается хирургическое лечение. Суть операции сводится к вскрытию зоны поражения и извлечению гнойной массы из воспаленного лимфоузла. По завершении антисептической обработки рана зашивается и временно устанавливается дренажная система.
Операция проводится с применением местных обезболивающих средств. Обычно после такой процедуры пациенты за короткое время идут на поправку.
Народная медицина на страже здоровья
В случае увеличения лимфатических узлов можно применять рецепты народной медицины. Однако такое лечение должно производиться в комплексе с основным курсом. Только перед применением альтернативной методики необходимо предварительно получить консультацию у специалиста. В противном случае (помимо увеличения челюстных лимфоузлов) могут быть и другие проблемы.
Хорошей эффективностью отличается сок одуванчика. Нужно взять несколько свежих листьев этого растения и измельчить их, выдавив экстракт. Применить его нужно тут же. Для этого следует пропитать соком кусок марли и приложить к пораженному участку на 1,5-2 часа. В течение дня можно сделать несколько таких компрессов. Данное средство обладает антибактериальным и противовоспалительным эффектом.
Чесночный сок в народе считается антибиотиком природного происхождения за счет антибактериальных свойств, которые помогают укрепить иммунитет. Следует выдавить несколько капель чесночной жидкости в небольшое количество чая или компота. Принимать полученное средство нужно 2 раза в день после приема пищи. Натощак чесночный сок лучше не пить.
Следует выдавить несколько капель чесночной жидкости в небольшое количество чая или компота. Принимать полученное средство нужно 2 раза в день после приема пищи. Натощак чесночный сок лучше не пить.
Репчатый лук тоже можно считать простым, но действенным средством против воспаления челюстных лимфоузлов. Нужно взять одну луковицу, очистить от шелухи и запечь в духовке до мягкого состояния. Затем следует хорошо размять ее, добавить столовую ложку березового дегтя и все перемешать. Смесь заворачивается в кусок ткани или марли, после чего на всю ночь накладывается компресс.
Важно избегать нагрева зоны воспаления лимфоузлов. Для этого не советуется проводить какие-либо тепловые процедуры, если только это не является рекомендацией лечащего врача. Воздействие тепла обычно способствует ускорению развития микроорганизмов, что как раз приводит к нагноению и прочим осложнениям.
В целях профилактики
Недаром народная мудрость гласит: лучше предупредить, чем потом лечить. В действительности так и есть. И чтобы избежать воспалительного процесса в лимфоузлах, необходимо вести здоровый образ жизни и придерживаться несложных и элементарных правил гигиены:
В действительности так и есть. И чтобы избежать воспалительного процесса в лимфоузлах, необходимо вести здоровый образ жизни и придерживаться несложных и элементарных правил гигиены:
- Не нужно касаться лица на улице. Каждый раз по приходу домой следует мыть руки с мылом.
- Нужно регулярно посещать стоматолога.
- В периоды межсезонья нужно обогащать свой организм витаминными комплексами.
Зачастую причина воспаления челюстных лимфоузлов заключается в развитии инфекционных заболеваний полости рта или кожного покрова.
От того, насколько успешным будет лечение, зависит состояние иммунитета. Поэтому при первых же характерных признаках следует сразу же обращаться за медицинской помощью.
Диагностика по методу выявления сторожевых лимфатических узлов в Израиле
Рассчитать стоимость леченияСпособы определения сигнальных лимфатических узлов- Контрастный. Метод, при котором сигнальные узлы окрашиваются специальными красителями, пораженная строма усиленно впитывает краситель, тем самым показывая на пораженный узел.

- Радиоизотопный. Метод, при котором на лимфоузлы воздействуют насыщенным радиоизотопом препаратом, что позволяет определить степень поражения узла.
- Комбинированный. Метод совмещает в себе окрашивание и воздействие изотопа. Данные метод более достоверно показывает проблемные узлы.
В клинике «Топ Ихилов» активно используются все методы диагностики, но предпочтение специалисты отдают комбинированному, так как он позволяет не просто определить пораженные узлы, но и визуально их оценить.
Диагностика и операция
Для наиболее точного определения сигнальных лимфатических узлов за 20 минут до оперативного вмешательства пациенту подкожно или в околоопухолевую область вводится краситель. При радиодиагностике, изотоп вводится за 3 – 4 часа до операции, если позволяет время, предпочтительнее введение за день. Определение проблемных узлов путем лимфосцинтиграфии проводится перед оперативным вмешательством, вначале маркируются наиболее у-активные узлы, в ходе операции их идентифицируют с помощью у-детектора.
Преимущества метода сторожевых лимфоузлов в клинике Топ Ихилов
Принцип хирургической помощи в клинике «Топ Ихилов» — удалить все, что угрожает жизни и здоровью пациента, но оставить как можно больше природных тканей и органов. По этому принципу проводятся и операции по удалению сигнальных лимфатических узлов. В ходе оперативного вмешательства каждый узел отправляется на срочный морфологический анализ, уже в процессе операции, хирург получает результаты исследования, тем самым имеет возможность оценить степень поражения и не тронуть следующий, здоровый узел.
Для пациентов в клинике созданы прекрасные условия, подготовлены комфортабельные палаты, предоставляется куратор, говорящий на предпочтительном языке. После операции пациент направляется в реабилитационное отделение. В последующем времени пациент может получать консультации по собственному состоянию у своего лечащего врача.
Запрос цены
Заболевания, которые диагностируют в клинике
- 5
- 4
- 3
- 2
- 1
 3 из 5)
3 из 5)причины, симптомы, лечение, последствия, риски, профилактика, опасность, почему возникает, нужно ли к врачу, что делать?
Болевые ощущения в верхней челюсти вызывают затруднения при пережевывании пищи. В таких ситуациях человеку сложно открывать рот, что приводит к проблемам в общении.
Возникнуть симптом может при заболеваниях стоматологического характера, невралгии, онкологии и болезнях ЛОР органов. Установить причину дискомфорта и назначить лечение может только врач, поэтому при появлении болей необходимо обратиться в медицинское учреждение.
Причины болевых ощущений
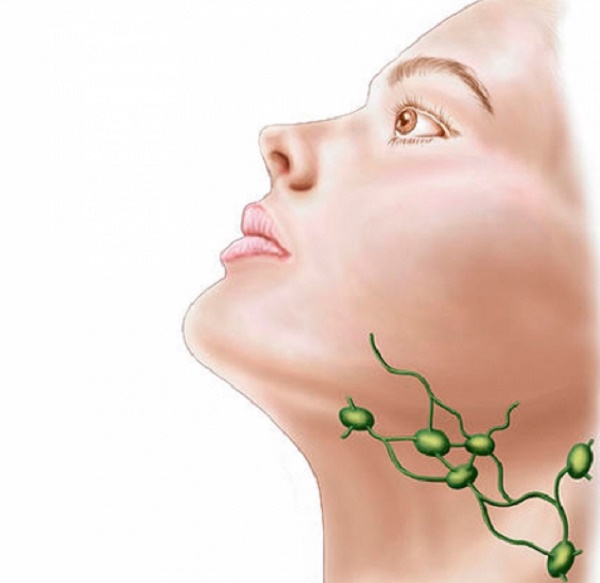
Лимфоузел болит и постоянно ноет… С чем это может быть связано? Лимфаденит, или так называемое воспаление шейных лимфоузлов, является не самостоятельным заболеванием, а лишь представляет собой довольно распространенный симптом инфекционной болезни или других патологических состояний.
Если болит лимфоузел на шее под челюстью, то этот говорит о том, что в организме человека есть какие-то серьезные нарушения.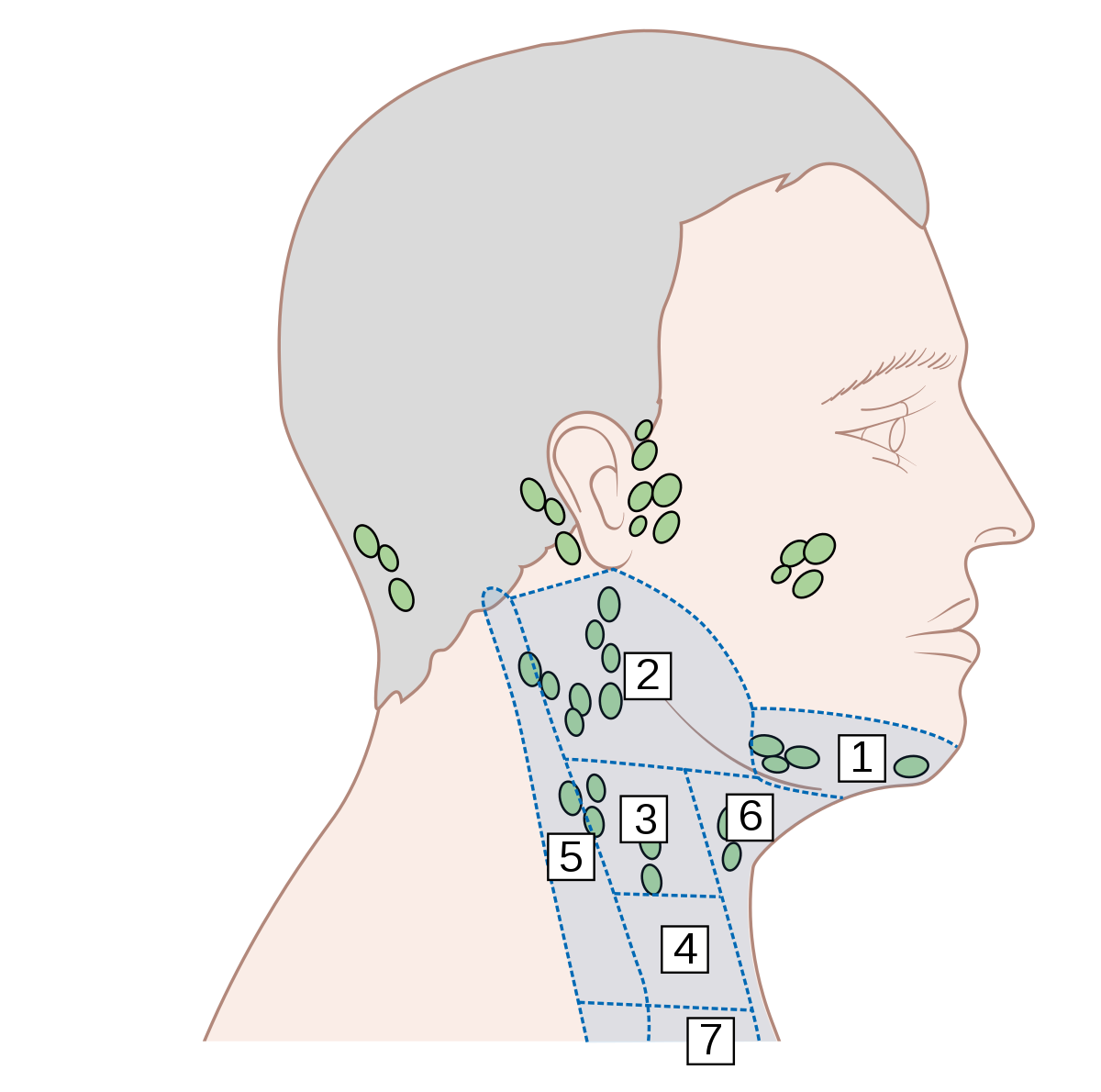
Кроме белых кровяных телец, в лимфатических узлах содержится желтоватая прозрачная жидкость, называемая лимфой. Согласно утверждениям специалистов, она омывает все клетки тканей и органов, вынося в лимфатические капилляры отмершие клетки, бактерии, вирусы и токсины, попавшие в организм с пищей, водой и воздухом. Полученные из крови полезные вещества она передает клеткам. В результате тканевая жидкость непрерывно обновляется, а клетки получают питание.
Итак, вместе с лимфой патогенные бактерии и прочие вредоносные микроорганизмы попадают в лимфоузлы. Последние задерживают инфекцию и не дают ей распространиться по всему телу. После этого происходит уничтожение всех вирусов и болезнетворных бактерий, а также переродившихся клеток рака.
Когда организм человека не может самостоятельно избавиться от чужеродных клеток, лимфоциты активно размножаются. Благодаря этому они могут быстрее и лучше справиться с инфекцией. В результате такого явления лимфатические узлы увеличиваются и начинают болеть.
Причины появления боли под подбородком
Болевой синдром – это следствие поражения любой составляющей единицы челюстно-лицевой области. Основные причины болей в нижней челюсти – это:
- гнойно-воспалительные заболевания, которые расплавляют мягкие и костные ткани;
- инфекции, распространяющиеся без сопутствующего расплавления тканей;
- нарушения метаболических процессов, в частности, баланса электролитов и прочих веществ;
- травмы – к этой группе относятся не только прямые удары и ушибы, но и случайные повреждения из-за неосторожных движений челюсти и вредных привычек;
- опухолевые образования злокачественного или доброкачественного характера;
- патологии нервов и сосудов.
Клиническая картина напрямую зависит от причины появления симптома. Дискомфорт бывает основным признаком или осложнением патологий.
Причины жалоб на состояние лимфатических узлов разнообразны. Для успешного лечения в них должен разбираться врач.
Самая частая причина, что болят подчелюстные лимфоузлы – простудные заболевания и инфекции тканей глотки. Так болезненность узлов может возникать из-за начавшегося ринита или ларингита.
Причиной может служить тонзиллит, который имеет более тяжелое течение. Причиной беспокойства могут быть воспаление гайморовых пазух.
Кариес, который продолжительное время не лечится, служит причиной усиленного размножения болезнетворных организмов. Они с током лимфы попадают в лимфатический узел и провоцируют изменение его состояния.
Более серьезный случай – пульпит, ведь очаг инфекции в таком случае намного крупнее, а значит, и лимфатические узлы могут реагировать активнее. Воспалительные процессы десен также могут быть причиной того, что болит лимфоузел на шее слева под челюстью или справа.
При поражениях слизистой оболочки полости рта – стоматите, изменения со стороны лимфоузлов неизбежны. Ведь это заболевание протекает тяжело, с интоксикацией и высокой температурой тела.
Лимфоузел под челюстью болит при абсцессах мягких оболочек полости рта, богатых клетчаткой. Особенно подвержено гнойным поражениям подъязычное пространство. Воспаления слюнных желез, также вызывают обратный ответ у защитных систем организма.
Причина – травма
Травмы головы и лица – довольно распространенное явление. При этом удар может приходиться в область поднижнечелюстной зоны или шеи.
Если у человека есть жалоба, что болит подчелюстной лимфоузел слева или справа, ему стоит вспомнить, не было ли силовых воздействий в эту область. Если был эпизод удара в зону подчелюстных лимфатических узлов, стоит обязательно рассказать об этом врачу.
При возникновении любого образования в тканях близ лимфатического узла, в его полость неизбежно будут попадать клетки и продукты распада патологического процесса. Это может объяснять, что болят подчелюстные лимфоузлы, но не увеличены.
В большинстве случаев, в первое время существования опухоли, лимфатический узел справляется с фильтрацией и уничтожением опасных агентов. Но спустя некоторое время, защита ослабевает. С этого момента в самом узле начинают скапливаться онкологические клетки.
Но спустя некоторое время, защита ослабевает. С этого момента в самом узле начинают скапливаться онкологические клетки.
В какой-то момент их становится слишком много, опухоль возникает в лимфатическом узле.
Если болит лимфоузел слева под челюстью или справа, это может быть следствием проблем исключительно с лимфатической системой.
Человеческий организм восприимчив к воздействию сквозняков особенно в летнее время. Верхняя часть поверхности спины, шея и подчелюстная зона легко простужается, как следствие – болезненность и скованность в движениях.
Иммунодефицитные состояния, волчанка и другие проблемы, могут начинаться именно с этого симптома.
Чтобы не допустить развития серьезного недуга, который сложно поддается лечению и с трудом контролируется на поздних стадиях, обращаться к врачу стоит при возникновении первых жалоб. Лечение проводиться строго под контролем специалиста, соблюдается инструкция и все назначения.
Если боль в лимфоузле под челюстью появляется с началом приема каких-либо препаратов, это и есть причина болезненности. Так некоторые виды гормональных препаратов и вакцины, способны вызвать изменения в работе лимфатической системы.
Так некоторые виды гормональных препаратов и вакцины, способны вызвать изменения в работе лимфатической системы.
Частой причиной, по которой болит под подбородком, являются стоматологические заболевания. К ним относятся:
- кариес;
- пульпит;
- периодонтит.
Инфекционный процесс, развивающийся в больных зубах, способен распространяться и в челюстные ткани. Это может привести к возникновению там ещё одного гнойного очага инфекции, который влечет за собой и под подбородком.
Это инфекция костной ткани, которая вызывается различными болезнетворными бактериями. Данная патология является очень опасной и требует незамедлительного врачебного вмешательства. Если процесс запустить, то это может привести к целому ряду серьёзных осложнений — появление абсцессов в местах очага заболевания, спонтанные переломы поражённых костей, амилоидоз, сепсис.
- Сиалолитиаз (слюнокаменная болезнь)
Причиной болевых ощущений в этом случае является отёк, который образуется вследствие перекрытия слюнных протоков образующимися в слюне камнями. При отсутствии лечения отёк может перейти в гнойную форму, что осложнит течение болезни и многократно увеличит болевой синдром.
При отсутствии лечения отёк может перейти в гнойную форму, что осложнит течение болезни и многократно увеличит болевой синдром.
Остенома – это доброкачественное новообразование овальной формы. Характеризуется болезненностью, которая постепенно усиливается по мере роста опухоли. Новообразование развивается как самостоятельное заболевания либо как одно из осложнений остеомиелита. Во всех случаях показано его оперативное удаление.
- Невралгия языкоглоточного нерва
Невралгия характеризуется поражением участка периферической нервной системы и сильной болью под подбородком при нажатии или в спокойном состоянии. При патологии нередко и в горле, возникают приступы кашля. Основными причинами ее появления выступают вирусные инфекции и переохлаждение организма.
Адамантинома – доброкачественная опухоль, поражающая костную ткань. Наиболее частым местом локализации новообразования является нижняя челюсть. Недуг характеризуется длительным бессимптомным течением. По мере развития патологии появляются вздутия в виде шарика с последующей атрофией челюстной ткани и деформацией лица. При отсутствии лечения опухоль способна принимать злокачественное течение.
По мере развития патологии появляются вздутия в виде шарика с последующей атрофией челюстной ткани и деформацией лица. При отсутствии лечения опухоль способна принимать злокачественное течение.
Выраженная и сильная болезненность лимфатического узла указывает на запущенность какого-нибудь заболевания или же острый воспалительный процесс, происходящий в организме на данный момент времени.
Также следует отметить, что такое состояние нередко возникает при:
- аллергической реакции на укусы насекомых;
- аллергической реакции на медикаменты;
- негативной реакции иммунитета человека на вакцинацию.
Для таких реакций характерно явное увеличение лимфатического узла и его выраженная болезненность. Кроме того, подобные состояния могут сопровождаться отечностью лица, ознобом, повышением температуры тела и лихорадкой.
Если сильно болят лимфоузлы на шее, то ждать, когда состояние человека нормализуется самостоятельно, запрещается. Следует тут же обратиться к доктору.
Следует тут же обратиться к доктору.
Возможные причины боли
Нарушения в работе нижнечелюстного сустава – последствие травм, стоматологических проблем, системных заболеваний.
Основные причины:
- бруксизм – привычка скрежетать зубами;
- вывих, перелом, подвывих челюсти;
- эндокринные болезни;
- чрезмерные нагрузки на речевой аппарат;
- воспалительные процессы и инфекционные патологии;
- вредные привычки – держать телефон ухом, грызть карандаши, открывать пробки или раскалывать орехи зубами.
Суставная боль сопровождается другими неприятными проявлениями – приступы головокружения, хруст и щелчки, мышечные спазмы.
Почему щелкает и болит ВНЧС:
Травмы
Боль в височно-челюстном суставе разной степени интенсивности возникает при травмах лица, челюсти, головы.
Причины:
- ушиб нижней части лица с образованием гематомы;
- перелом – возникает сильная, резкая боль, нарушается подвижность челюсти;
- вывих и подвывих челюсти.

Часто травмируется ВНЧС при нарушении в строении зубного ряда.
Важно! При незначительных повреждениях болезненные ощущения постепенно стихают в течение 48 часов. Продолжительная, нарастающая боль свидетельствует о развитии серьезных осложнений – разрыв сумки, связок, трещины, внутренние кровоизлияния.
Неправильный прикус
При нарушении прикуса увеличивается нагрузка не жевательные мышцы, что провоцирует нарушение подвижности ВНЧС, постепенно он начинает болеть и воспаляется.
Незначительный дискомфорт в суставе беспокоит после установки бректов. Это признак положительной динамики – зубы смещаются, занимают правильное положение. Но болевой синдром должен возникать только вначале, другие неприятные симптомы отсутствуют.
Стоматолог о теме:
Рост зуба мудрости
Восьмерки часто начинают расти после 30 лет, к этому возрасту челюсть немного сжимается, что затрудняет процесс прорезывания.
Дополнительные симптомы – отечность десен, односторонняя боль в челюсти иррадирует в шею, височную область, нередко повышается температура.
Инфекции
Микробы проникают в ткани челюстного сустава различными способами. Вероятность возникновения инфекционных процессов увеличивается при наличии кариозных зубов, пульпита.
Пути проникновения патогенов:
- Прямой. Заражение происходит при травмах, ранениях. Основные провокаторы воспаления – стафилококки и стрептококки.
- Контактный. Патогены проникают в ВНЧС из слюнных желез, ротовой полости, ушей. Инфекционные суставные патологии часто возникают как осложнение фурункулеза, отита, паротита, остеомиелита.
- Гематогенный. Вирусы, грибки и другие микробы попадают с током крови из других органов. Чаще всего суставная патология – следствие скарлатины, ангины, туберкулеза, сифилиса, гонореи, болезней органов половой и мочевыводящей системы.
Внимание! При инфекционных патологиях необходимо проводить срочную антибактериальную терапию, чтобы избежать развития сепсиса, менингита, других опасных осложнений.
Воспалительные заболевания
Гнойно-воспалительные процессы сопровождаются гипертермией, общим ухудшением самочувствия. Боль сильная, пульсирующая, не стихает после приема анальгетиков. Пораженные участки отекают, увеличиваются близлежащие лимфатические узлы.
Подобные симптомы возникают при остеомиелите, абсцессе, флегмоне, фурункулезе.
Новообразования
Для любых новообразований в челюсти характерно проявление болевого синдрома.
Виды и характеристики опухолей:
| Доброкачественные | Злокачественные |
|
|
Симптомы, требующие особого внимания
Вместе с тем, что болит левый лимфоузел под челюстью или правый, могут возникать и другие симптомы проблем с узлом:
- повышение температуры;
- нарушение ночного сна;
- нервозность больного и повышение чувствительности;
- потеря аппетита, тошнота;
- повышение утомляемости, общая вялость;
- потливость, в особенности в ночные часы;
- увеличение лимфатического узла, так очень серьезный показатель – достижение узлом размеров в 1-1,5 сантиметра.
Даже один из этих симптомов свидетельствует о том, что защитные механизмы организма не справляются с инфекцией самостоятельно. Чтобы не допустить тотального распространения заразы, нужно вызывать врача на дом и приниматься за лечение.
Если возникает болезненность и увеличение лимфатических узлов под челюстью, то следует обратить к врачу, так как это может быть симптомом рака.
Лимфоузлы – это стражи нашего иммунитета, которые участвуют в устранении патогенного агента, проникшего в наш организм. Поэтому любое заболевание, связанное с инфекционным процессом, либо злокачественным перерождением клеток будет сопровождаться признаками вовлечения лимфатических узлов. Если болит лимфоузел на шее справа под челюстью, то это говорит о воспалительном или опухолевом процессе этой области.
В подчелюстные лимфоузлы оттекает лимфа от таких атомических структур, как зубы верхнего и нижнего ряда, губы, щечная область, дно полости рта, слюнные железы, веки, небо твердое и мягкое, небные миндалины, язык, нос. Поэтому патологический процесс именно этих образований приведет к изменениям в лимфоузлах на шее под нижней челюстью. К этому могут приводить следующие причины.
Если лимфоузел болит, то наряду с неприятными ощущениями в области шеи у пациента могут возникнуть следующие симптомы:
- повышение температуры тела;
- общая слабость;
- головные боли;
- болезненность при глотании и пальпации;
- озноб.

Помимо перечисленных признаков, в области шейного лимфоузла может краснеть кожа, появляется сильная боль. Такие симптомы свидетельствуют о начале гнойного процесса.
Также следует отметить, что незначительное увеличение размеров лимфоузла указывает на то, что он работает более активно, нежели другие. Как правило, такое состояние может быть спровоцировано начинающимся заболеванием.
Боль в верхней челюсти – что делать?
При боли в челюсти следует обратиться к стоматологу, чтобы установить точную причину недуга. Стоматологические заболевания чаще других причин служат источником боли, и лечение нужно начинать именно с кабинета дантиста.
Стоматолог может справиться с такими нарушениями здоровья зубов, как:
- рост зуба мудрости;
- стоматит;
- острый или хронический пульпит;
- кариес.
Хирургические способы лечения в стоматологии давно стали щадящими, гуманными и безболезненными. И чем раньше больной приступит к лечению кариозного зуба, тем меньше он рискует заполучить острый остеомиелит челюсти.
Не стоит также самостоятельно пользоваться народными средствами для лечения воспаления десны при росте зуба мудрости. Врач сделает небольшой, совершенно безболезненный надрез, что позволит зубу правильно расти, не вызывая воспаления.
Если дантист не обнаруживает у пациента заболеваний по своему профилю, он направит его к следующим специалистам: невропатологу, челюстно-лицевому хирургу, травматологу, инфекционисту, кардиологу.
Боль в челюсти – также один из признаков инфаркта миокарда, и больного, не имеющего стоматологических проблем, при неприятных ощущениях в челюсти обязательно направляют к кардиологу для консультации.
Болезненность в челюсти может вызываться и ростом злокачественной опухоли тканей лица, часто бессимптомным. Признаком саркомы может быть боль, которая отдает в ухо при нажатии на челюсть.
При увеличении ее размеров возникают патологии лицевых костей, визуально проявляющиеся:
- асимметрией лица;
- трудностями при размыкании челюстей, пережевыванием пищи;
- изменением толщины лицевых костей.

Шанс вылечиться от раковой опухоли лица значительно выше при раннем обращении к врачу.
Видео: почему возникает боль в челюстном суставе?
Проблемы стоматологического характера
Кариес приводи к тому, что постепенно разрушается эмаль и другие структурные элементы зуба. Без естественной защиты зубы становятся уязвимы для бактерий, которых в ротовой полости огромное количество. Проникновение инфекции по каналам зуба вызывает такие заболевания, как:
- пульпит;
- периостит;
- периодонтит;
- абсцесс прикорневой;
- кисту зуба.
При этих патологиях инфекционные агенты попадают в лимфатические сосуды, по которым они проникают в нижнечелюстные лимфоузлы. Соответственно, если процесс воспаления развивается слева, то увеличены и болезненны будут лимфоузлы под челюстью на левой стороне, а если справа – то на правой.
У большинства взрослых и детей болевые ощущения возникают на фоне проблем с зубами и деснами.
Например, челюсть часто болит из-за недолеченного кариеса, когда воспалительный процесс затрагивает пульпу.
Если ноющая боль возникает во сне или при надавливании на десну, это говорит о наличии хронического воспалительного процесса. Прорезывание зубов мудрости у большинства пациентов проходит болезненно. Оно сопровождается тянущими интенсивными болями. Неприятный симптом особенно опасен, если параллельно отмечается отечность тканей, выделение гноя, нарушение глотательной функции и невозможность свободно двигать челюстью.
Болит с одной стороны
Односторонняя боль в челюсти возникает при травмах, ушибах, артрите, артрозе. Дискомфорт может свидетельствовать о наличии новообразований, развитии инфекционного процесса в тканях сустава.
Другие причины:
- бруксизм;
- рост костяных шпор при остеоартрите;
- абсцесс;
- опухоли шеи, головы;
- мигрень;
- невралгия;
- поражение лицевой артерии – жгучая боль возникает в месте соединения двух челюстных костей, постепенно охватывает весь подбородок;
- синдром красного уха – сильная боль от воспаленного органа слуха переходит на челюстной сустав, область лба и затылка;
- шейный остеохондроз – при раздражении третьего шейного позвонка нарушаются функции ВНЧС;
- прорезывание зуба мудрости
- отит, гайморит, запущенный кариес.

Внимание! Боль с левой стороны в нижней челюсти – один из признаков сердечного приступа. Дополнительные симптомы – одышка, стеснение в груди, боль или онемение в левой руке, плече.
Болит при жевании/при открывании рта
Боль при жевании и открывании рта – наиболее характерный симптом болезней нижнечелюстного сустава. Чаще всего свидетельствует о травмах, изнашивании хрящевой ткани.
Причины:
- травмы челюсти;
- гнойные и воспалительные процессы – флегмона, абсцесс, фурункул, остеомиелит;
- боль во время жевания возникает при стоматологических патологиях – пульпит, периодонтит, травмы зуба;
- остеомиелит;
- различные опухоли;
- болезни опорно-двигательного аппарата – артрит, артроз;
- невралгия тройничного или верхнего гортанного нерва.
Боль при открывании рта возникает при каротидинии. Это разновидность мигренозной болезни, возникает на фоне патологий сосудов и артерий.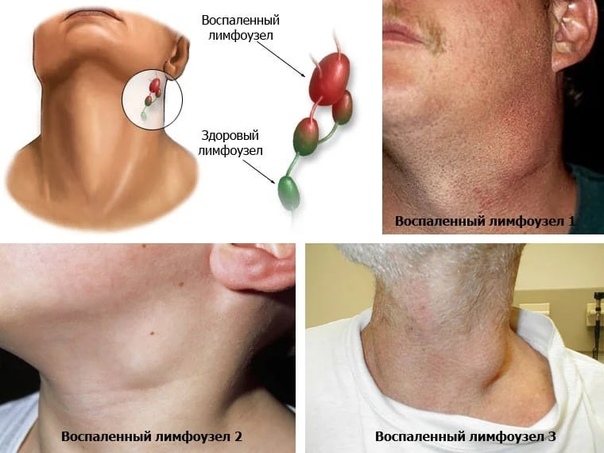 Выраженный дискомфорт появляется регулярно, но проходит самостоятельно.
Выраженный дискомфорт появляется регулярно, но проходит самостоятельно.
Боль отдает в ухо
Боль в челюсти, отдающая в ухо, следствие стоматологических и ушных заболеваний, воспалительных процессов в хрящевой и костной ткани.
Причины:
- перелом челюсти;
- остеомиелит;
- артрит, артроз, синдром дисфункции;
- воспаление нервов;
- прорезывание зуба мудрости, периодонтальный абсцесс;
- опухоли;
- гайморит, отит, тонзиллит, фарингит, ларингит;
- воспаление языка и слюнных желез;
- период адаптации к брекетам, неправильная установка протезов.
Боль в челюсти и ухе у ребенка – явный симптом свинки или вирусного паротита. При этом температура повышается до 38 и более градуса, щеки и шея отекают, увеличиваются поднижнечелюстные лимфатические узлы.
Щелкает
Щелчки и хруст в челюсти – признак воспалительного, дегенеративного процесса в нижнечелюстном суставе.
Причины:
- двухсторонний вывих челюсти, подвывих;
- артрит, артроз;
- остеоартроз, остеопороз;
- спазм челюстных мышц при сильном стрессе, чрезмерном напряжении мускул челюсти;
- мезиальный прикус;
- анатомические особенности сустава и связок;
- бруксизм;
- дисплазия соединительной ткани;
- занятие вокалом, частые декламации и ораторские выступления;
- стоматологические ошибки – плохо отшлифованная пломба, неправильно подогнанные протезы.

Важно! Щелканье челюсти нередко возникает в подростковом возрасте, когда размер головки сустава значительно меньше суставной сумки. Особого лечения не требуется, но необходимо избегать травм и других опасных ситуаций.
Типы шейного лимфаденита
Почему лимфоузел на шее воспалился и болит? Болеть и воспаляться такие органы на шее сами по себе не могут. Их болезненность и увеличение говорит о наличии патологии.
После того как в лимфатический узел попадает бактерия или другой вредоносный микроорганизм, лимфоциты начинают активно сопротивляться и уничтожать патогенную флору. Довольно часто такой процесс уничтожения провоцирует возникновение боли и других сопутствующих симптомов.
Воспаление в лимфоузлах на шее подразделяется на три типа:
- С болью слабой интенсивности. В нормальном состоянии она не чувствуется, однако проявляется при пальпациях. При этом явное увеличение лимфатического узла не отмечается.
 Он прошупывается под кожей, однако не выступает над поверхностью кожного покрова. В этом состоянии у пациента не наблюдается повышенная температура тела, головная боль и слабость, хотя может присутствовать незначительная болезненность в горле.
Он прошупывается под кожей, однако не выступает над поверхностью кожного покрова. В этом состоянии у пациента не наблюдается повышенная температура тела, головная боль и слабость, хотя может присутствовать незначительная болезненность в горле. - Боль возникает не только при пальпации, но и в обычном положении. В этом случае лимфоузел болит постоянно и заметно увеличен. Его размер можно увидеть невооруженным глазом. Узел хорошо прощупывается и выступает над кожей. Сопутствующими признаками такого воспаления являются слабость, головная боль, повышение температуры тела и боль в горле.
- При гнойном воспалении лимфатического узла он болит очень сильно, плюс, как уже упоминалось, недуг сопровождается покраснением кожи. Также у пациента наблюдается высокая температура тела, иногда лихорадка, озноб, общее недомогание, слабость и сильная головная боль.
Что делать, если болит лимфоузел? Для выявления причин такого состояния и его лечения следует незамедлительно обратиться к доктору.
Сильные боли в лимфоузле на шее
Выраженная и сильная болезненность лимфатического узла указывает на запущенность какого-нибудь заболевания или же острый воспалительный процесс, происходящий в организме на данный момент времени.
Также следует отметить, что такое состояние нередко возникает при:
- аллергической реакции на укусы насекомых;
- аллергической реакции на медикаменты;
- негативной реакции иммунитета человека на вакцинацию.
Для таких реакций характерно явное увеличение лимфатического узла и его выраженная болезненность. Кроме того, подобные состояния могут сопровождаться отечностью лица, ознобом, повышением температуры тела и лихорадкой.
Если сильно болят лимфоузлы на шее, то ждать, когда состояние человека нормализуется самостоятельно, запрещается. Следует тут же обратиться к доктору.
Поражения кости
Болевой синдром с локализацией в нижней челюсти – типичный симптом остеомиелита. По механизму инфицирования болезнь бывает:
По механизму инфицирования болезнь бывает:
- одонтогенной – патогенные микроорганизмы проникают в кость через пораженный зуб;
- гематогенной – распространение болезнетворных агентов происходит через кровь от очага инфекции;
- травматической – бактерии попадают в организм через открытые раны.
У 75% больных остеомиелит развивается из-за запущенного кариеса. На ранних этапах болевой синдром локализуется в области конкретного зуба. По мере распространения гнойно-воспалительного процесса боль переходит на соседние участки и становится сильнее. Неприятные ощущения отдают в глаз, висок или ухо.
Болезни челюстного сустава
Боль всегда сопровождает заболевания ВНЧС. Чаще всего патологические процессы вызваны микробами или деградацией тканей.
Остеомиелит
Инфекционная болезнь челюсти, возбудители проникают через больные зубы, с кровотоком из других очагов воспалительного процесса.
Признаки:
- увеличение и воспаление близлежащих лимфоузлов;
- боль в нижней челюсти, чаще всего двухсторонняя, иррадиирует в область ушей и глазных впадин;
- повышение температуры, проявление лихорадочных признаков;
- обильное потоотделение, бледность кожи и слизистых;
- судорожное сокращение жевательных мышц, нарушение симметрии лица.

При остром течении остеомиелита все проявления выражены ярко, при переходе в хроническую стадию общее самочувствие улучшается. Но нарушение сна и аппетита, бледность кожи наблюдается еще долго.
Синдром дисфункции
Дисфункция ВНЧС или синдром Костена – нарушение основных функций сустава.
Причины:
| Окклюзионно-артикуляционные |
|
| Миогенные |
|
| Психогенные |
|
Дисфункция ВНЧС – один из основных ранних признаков артроза и артрита.
Основные симптомы:
- боль ноющего, пульсирующего характера, отдает в ухо, шею;
- громкий хруст и щелчки в челюсти;
- частые приступы головокружения, мигрени;
- нарушение подвижности сустава, сложно полностью открыть рот;
- ощущение комка при глотании;
- зубная боль непонятной этиологии;
- нарушение слуха;
- непроизвольное судорожное сокращение мышц лица.

Косвенные проявления – храп, депрессивные состояния, проблемы со сном и зрением, нарушение координации.
Видео о дисфункции сустава:
Невралгия
Невралгические патологии сопровождаются резкой, постоянной, невыносимой болью. Купировать болевой синдром довольно сложно.
Список болезней:
Неврит тройничного нерва. Боль интенсивная, односторонняя, охватывает всю половину лица, плохо купируется даже сильными обезболивающими препаратами.
Невралгия верхнего гортанного нерва. Односторонняя боль в горле перемещается в ушную область, охватывает всю нижнюю челюсть. Воспаление нерва нередко сопровождается кашлем и икотой.
Языкоглоточная невралгия. Кратковременные болезненные приступы, неприятные ощущения отдают в область языка, лицо, грудь. Патология сопровождается повышенным слюноотделением.
Воспаление ушного нерва. Боль от внешнего слухового прохода смещается в нижнюю челюсть и ротовую полость.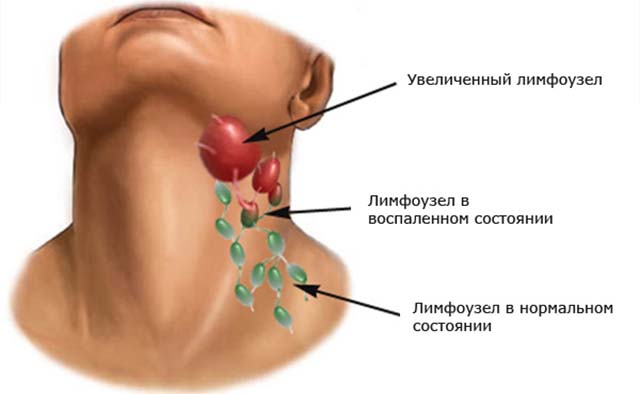 Во время приступа слышны щелчки в ухе.
Во время приступа слышны щелчки в ухе.
При невралгии часто наблюдается потеря чувствительности, парез и паралич различных мышц, асимметрия лица.
Артрит
Артрит – воспалительный процесс в тканях нижнечелюстного сустава. Развивается при синдроме дисфункции, травмах и инфекционных болезнях.
Артрит челюстного сустава
Признаки:
- боль в челюсти усиливается при нагрузке;
- односторонняя отечность лица в верхней части;
- невозможно полностью открыть рот;
- повышение температурных значений тела, слабость, отсутствие аппетита;
- диспепсические расстройства – приступы тошноты и рвоты, диарея.
Важно! Артрит сустава челюсти – частое следствие отита, остеомиелита, эпидемического паротита, ревматизма, кори, некоторых венерических болезней.
Остеоартроз
Болезнь развивается из-за разрушения мениска, кости сустава трутся друг о друга, что сопровождается характерным хрустом. Патологию диагностируют у людей старше 50 лет. Провоцирующие факторы – артрит, неправильная установка зубного протеза.
Патологию диагностируют у людей старше 50 лет. Провоцирующие факторы – артрит, неправильная установка зубного протеза.
Остеоартроз челюстного сустава
Боль неострая, ноющего характера, проявляется во время жевания и разговора. Снижается подвижность сустава, сложно открыть рот, двигать челюстью – эти признаки интенсивнее всего проявляются после сна. При тяжелом течении нарушается симметрия лица, беспокоит сильная головная боль, покалывание и онемение отдельных участков кожи, ухудшается слух и зрение.
Видео об артрозе сустава:
Вывих
Челюстной сустав по строению напоминает шарнир – головка выходит из ямки и возвращается на место. Если головка сильно выходит за пределы ямки, она цепляется за суставный бугорок, не может принять нормальное анатомическое положение. В таких случаях диагностируют привычный вывих нижнечелюстного сустава. При подвывихе наблюдается частичное смещение головки.
Вывих челюстного сустава
Причины:
- откусывание большого куска;
- зевота, смех;
- лечение зубов;
- следствие подагры, артрита, ревматизма;
- эпилепсия.

Основные симптомы – невозможно полностью сомкнуть зубы, сложно жевать, говорить и глотать, повышенное слюноотделение, нарушается симметричность лица. Боль локализуется в височной области и за ушами, пораженный сустав отекает, возникает чувство онемения или ползающих мурашек.
Болит лимфоузел справа
Если болевые ощущения возникают на шее справа, то это свидетельствует о воспалительном процессе в горле. Также подобная патология может быть связана с увеличением или воспалением правой доли железы щитовидной или воспалением правой миндалины.
Нельзя не сказать и о том, что боль в правом шейном лимфатическом узле может возникать из-за какой-либо инфекции, которая распространяется от зубов, языка, полости рта или мягких тканей лица.
При таких ощущениях ни в коем случае нельзя согревать место воспаления, накладывать на него компрессы и вообще заниматься самолечением.
Что представляет собой челюстной сустав и где находится
Височно-нижнечелюстной сустав (ВНЧС) соединяет край нижней челюсти с основанием черепной коробки. Сустав парный – обе части двигаются синхронно.
Сустав парный – обе части двигаются синхронно.
Строение
ВНЧС – единственный подвижный элемент черепа, выполняет различные двигательные функции.
Из чего состоит:
- головка и ямка височной кости;
- защитная оболочка из соединительной ткани, покрывает снаружи сустав;
- синовия – заполняет полость сустава, нужна для амортизации и защиты от микробов;
- суставные поверхности разделяет диск, который состоит из волокон хрящевой ткани;
- большая латеральная и 2 малых связки – контролируют подвижность нижней челюсти.
За отток лимфы отвечают шейные лимфатические узлы. Поэтому увеличение лимфоузлов – один из явных признаков патологий челюстного сустава.
Как понять, что болит именно он
Боль в нижнечелюстном суставе может носить односторонний или двухсторонний характер. Отдает в различные участки лица, шею, скулы, ухо, висок, бывает острой, ноющей.
Важно! Основное отличие суставной боли от зубной – дискомфорт усиливается при малейшем движении челюстью.
Снижается подвижность сустава, полностью открыть рот довольно сложно.
Болит лимфоузел слева
Если боли возникают на шее слева, то это может быть связано с теми же причинами, что были описаны выше. Однако здесь следует добавить и тот факт, что такие неприятные ощущения нередко возникают из-за поражения органов забрюшинного пространства и брюшной полости.
Воспаление левого подчелюстного лимфатического узла свидетельствует о таких инфекционных заболеваниях, как цитомегаловирус, инфекционный мононуклеоз или токсоплазмоз. Чаще всего такие болезни характерны для детей.
Если у ребенка болит лимфоузел на шее, то следует тут же обратиться к педиатру. Доктор обязан выявить причину болезни. Для этого он назначает биохимический и общий анализ крови, а также общий анализ мочи. В некоторых случаях для постановки правильного диагноза ребенку рекомендуют пройти УЗИ органов брюшной полости или самого лимфоузла.
Диагностика
Лечение заболеваний челюстного сустава занимается стоматолог, хирург, травматолог, ортодонт, невролог, ревматолог, инфекционист.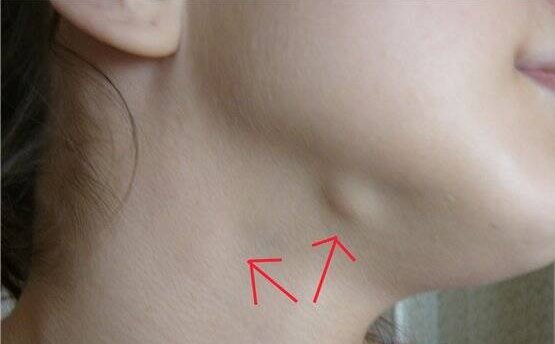 Дополнительные специалисты – ЛОР, онколог.
Дополнительные специалисты – ЛОР, онколог.
Методы диагностики:
- осмотр, оценка состояния челюсти и зубного ряда;
- пальпация пораженной области, выявление характерных звуков при движении;
- рентген, УЗИ, МРТ челюсти;
- анализ синовиальной жидкости;
- тесты на определение количества белка и мочевой кислоты;
- артроскопия – изучение состояние составляющих сустава при помощи специального аппарата;
- допплерография;
- фоноартрография – позволяет обнаружить посторонние звуки в суставе;
- ПЦР, ИФА.
При выявлении признаков воспалительного процесса назначают общий и биохимический анализ крови для определения показателей-маркеров инфекционного процесса. При наличии гнойных выделений проводят бактериологический посев отделяемого из очага воспаления для выявления типа возбудителя, определения его чувствительности к антибиотикам.
Невралгии
Болевой синдром часто провоцируют воспаления нервов, связывающих челюстно-лицевую систему с ЦНС.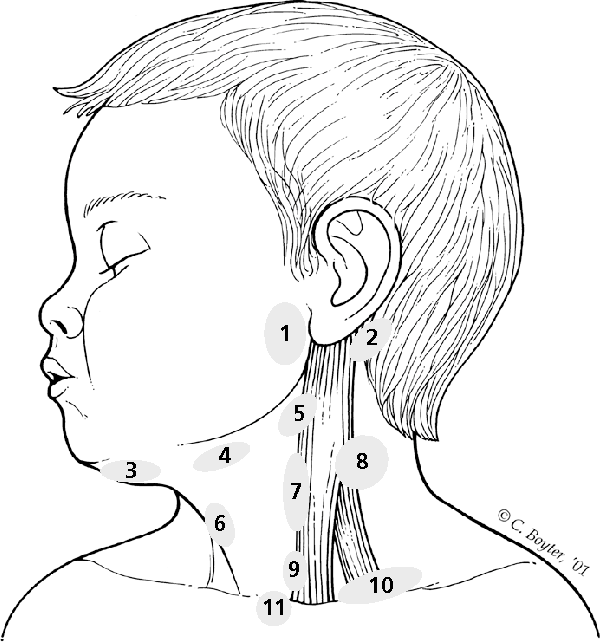 Приступами острой боли сопровождаются воспалительные процессы, которые затрагивают следующие нервы:
Приступами острой боли сопровождаются воспалительные процессы, которые затрагивают следующие нервы:
- Тройничный. Болевой синдром носит «сверлящий» характер, челюсть ноет сильнее в ночное время.
- Верхний гортанный. Односторонний дискомфорт (чаще справа) усиливается при пережевывании пищи, высмаркивании, зевках. Симптом сопровождается кашлем и икотой, интенсивным слюнотечением.
- Языкоглоточный. У пациента болит челюсть, язык и гортань. Спазмы возникают краткосрочными приступами при попытках пошевелить языком.
Невралгию лечат стоматоневролог и невропатолог. Чтобы определить, почему болит челюсть, проводят рентгенографию или КТ.
Народные способы лечения
Теперь вы знаете о том, что происходит в организме человека, если у него болит лимфоузел. Как лечить такое патологическое состояние?
Пытаться устранить боли в лимфатических узлах самостоятельно нежелательно. Для этого необходимо обратиться к специалисту. Лечение воспаленного лимфоузла назначается в индивидуальном порядке, в зависимости от стадии и вида болезни.
Лечение воспаленного лимфоузла назначается в индивидуальном порядке, в зависимости от стадии и вида болезни.
Если неприятные ощущения беспокоят вас не только во время пальпации шеи, но и в обычном состоянии, то в этот период следует прекратить какие-либо физические нагрузки и вести более спокойный распорядок дня.
Чаще всего боли в лимфатических узлах возникают вследствие воспалительного процесса. Чтобы его эффективно ликвидировать, необходимо медикаментозное вмешательство.
Как правило, при таких заболеваниях врачи рекомендуют принимать противовоспалительные и анальгетические препараты, а также различные антибиотики. Однако лечение при воспаленных узлах назначают лишь после того, как будет проведено полное медицинское обследование пациента. Ведь причиной болезненных ощущений в области шеи может выступать все что угодно.
Что касается альтернативной медицины, то при воспаленном лимфатическом узле использовать народные рецепты имеет смысл лишь в качестве вспомогательной терапии.
Домашние средства ни в коем случае не должны заменять основное медикаментозное лечение.
При болях в лимфатических узлах во время простуды и гриппа можно принимать настойку эхинацеи в количестве 10-15 капель четырежды в день. Такое средство хорошо снимает воспаление и повышает иммунитет.
Также эффективным лечением рассматриваемой болезни может стать прием витамина С. Это связано с тем, что именно этот элемент способствует выработке лейкоцитов в организме человека.
Что касается физиотерапии, то при болях в лимфоузлах пациентам чаще всего рекомендуют пройти УВЧ-терапию.
При запущенных заболеваниях осуществляется хирургическое вмешательство. Во время операции происходит пункция лимфоузла или же его полное удаление.
Методы лечения
Лечение патологий челюстного сустава начинается с санации ротовой полости. При необходимости устанавливают брекеты, делают специальные капы против бруксизма.
Медикаментозное
Задача медикаментозной терапии – купировать боль и воспаление, устранить причину появления неприятных ощущений.
| Вывих, подвывих | Витаминные комплексы, хондропротекторы. |
| Синдром дисфункции | Обезболивающие, противовоспалительные средства системного и местного действия. Антидепрессанты, седативные препараты, внутрисуставные инъекции глюкокортикостероидов, введение ботокса. |
| Артрит, артроз | Инъекции в полость сустава Новокаина, Пенициллина, Преднизолона. Дополнительно назначают моноклональные антитела – Адалимумаб, Этанерцепт. |
| Бруксизм | Седативные препараты, миорелаксанты, инъекции ботокса. |
| Невралгия | Противосудорожные седативные средства, сильные анальгетики, антидепрессанты, витамины группы B. |
Если проблемы с челюстным суставом возникли на фоне других заболеваний, дополнительно назначают препараты для их устранения.
Физиотерапевтическое
Физиопроцедуры назначают практически при всех проблемах с челюстным суставом. Физиотерапия способствует ускорению процесса выздоровления и реабилитации, более глубокому проникновению лекарственных препаратов.
Методы:
- электрофорез с препаратами кальция, обезболивающими средствами;
- массаж челюсти;
- УВЧ;
- фонофорез;
- диадинамотерапия;
- лечение лазером;
- магнитотерапия;
- индуктотермия;
- парафинотерапия или озокерит.
Обязательно назначают лечебную гимнастику, которая способствует восстановлению подвижности сустава.
Хирургическое
Оперативное вмешательство необходимо при запущенных заболеваниях челюстного сустава. Операцию проводят при отсутствии эффекта или нецелесообразности проведения медикаментозного лечения.
| Вывих, подвывих, перелом сустава | Хирург вправляет сустав на место фиксируют сломанные кости , иногда делают местную анестезию. Затем челюсть фиксируют шиной. При частых подвывихах устанавливают специальные протезы, которые регулируют максимальное открытие рта. |
| Синдром дисфункции |
|
| Артрит, остеомиелит | Вскрытие нижнечелюстного сустава для удаления гноя. |
| Опухоли | Удаление новообразования скальпелем, лазером, жидким азотом. Выбор метода зависит от вида и места локализации опухоли. |
| Невралгия | В месте соприкосновения воспаленного нерва и сосуда устанавливают миниатюрную тефлоновую пластину. |
Народное
Народные средства не могут полноценно заменить лекарственную терапию, их можно использовать только в качестве вспомогательного метода лечения.
Народные средства для купирования боли и воспалительного процесса:
- отвар корня лопуха;
- настой из душистого грыжника;
- настойка прополиса, отвар ромашки, календулы, крапивы – применять для полоскания при гнойных патологиях;
При сильной боли в пораженные области можно втирать настойку акации, пихтовое масло, смесь из яичного желтка, 5 мл скипидара и 15 мл яблочного уксуса.
При суставных патологиях, особенно при остеомиелите, хорошо помогает мумие. В 200 мл теплого молока растворить 10 мл меда и 0,2 г мумие. Пить вечером на протяжении 2 недель.
В 200 мл теплого молока растворить 10 мл меда и 0,2 г мумие. Пить вечером на протяжении 2 недель.
Мазь из окопника снижает скорость разрушения хрящевой ткани. Измельчить 40 г измельченных корней, смешать со 160 г свежего нутряного сала. Смесь томить на водяной бане 2 часа, настоять сутки, процедить. Смазывать кожу над пораженной областью.
ОРВИ и другие инфекционные болезни
В народе это заболевание известно как свинка. Характеризуется воспалением околоушной слюнной железы, а вместе с тем в процесс вовлекаются и лимфоузлы под нижней челюстью. Такое воспаление проявляется увеличением околоушной области. Это сопровождается некоторыми катаральными явлениями и повышением температуры.
Скулы и челюсть часто болят при респираторных заболеваниях – насморке, простудах, вирусных болезнях. Инфекция часто распространяется по организму, из-за чего развивается воспаление.
При разных диагнозах локализация болевого синдрома различается. Например, скулы под глазом часто болят при гайморите. При ринитах боль сконцентрирована между нижней и верхней челюстями из-за скопления болезнетворных агентов в суставном мешке. Аналогичные ощущения возникают при воспалении уха и сопровождаются повышением температуры тела. Угол челюсти с правой и левой стороны обычно ломит при эпидемическом паротите.
При ринитах боль сконцентрирована между нижней и верхней челюстями из-за скопления болезнетворных агентов в суставном мешке. Аналогичные ощущения возникают при воспалении уха и сопровождаются повышением температуры тела. Угол челюсти с правой и левой стороны обычно ломит при эпидемическом паротите.
Остеомиелит
Видов боли в верхней челюсти может быть много, первой из них разберем остеомиелит – болезнь, которая возникает в челюстных костях, сопровождаемая гнойными образованиями, а также инфекционным заражением.
В целом такая болезнь может возникнуть в виду несвоевременного лечения больного зуба, в котором развивается воспаление. Заражение может также начаться из-за попадания в эпицентр различных инфекций, таких как стафилококк, кишечная палочка или бактерий.
Первые признаки такого заражения проявляются сильным воспалением и отчётность в зараженном месте, также могут опухнуть лимфоузлы.
Лечение проводится хирургическим путем при запущенных случаях, однако при малейшем подозрении рекомендуется сразу же посетить специалиста, которым может быть как стоматолог, так и ЛОР врач.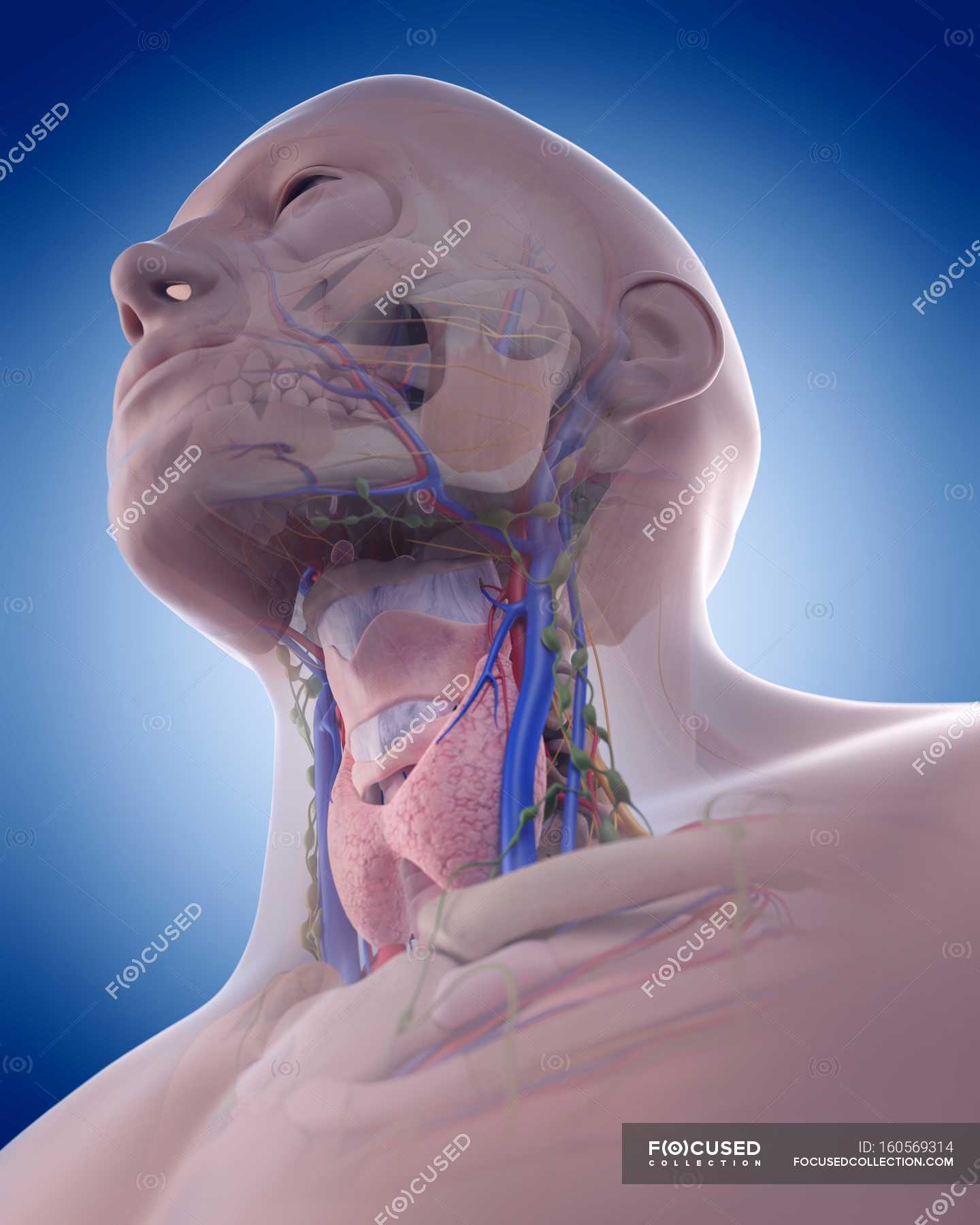
Травмы
| Тип травмы | Причины | Сопутствующие симптомы |
| Ушиб | Удар или падение | Отек, кровоподтеки и синяки |
| Вывих | Удар, резкое или неправильное открытие рта, возрастное ослабление связок | Вынужденное неестественное положение челюсти, слюнотечение |
| Перелом | Удар или падение | Гематома, нарушение жевательной функции и речи, вынужденное изменение прикуса, слюнотечение |
| Травматический остеомиелит | Инфицирование кости и мягких тканей | Отек лица, склонный к разрастанию и уплотнению, лихорадка |
| Хронические подвывихи | Нарушение фиксации сустава и челюстного отростка | «Выпадение» сустава при любых неосторожных движениях |
Часто боль возникает из-за фиксации костей после переломов шиной. Это происходит из-за повреждения зубов, десен, нервных отростков или повторных переломов. Также причиной становится заражение с развитием флегмоны или абсцесса.
Возможные осложнения
Без правильного и своевременного лечения патологий челюстного сустава развиваются тяжелые осложнения, которые негативно влияют на речь, жевательные функции.
Последствия:
- артрит;
- бурсит;
- полное обездвиживание нижней челюсти – анкилоз, возникает после переломов и при запущенных инфекционных патологиях;
- разрушение структурных частей сустава – следствие стафилококковых и стрептококковых инфекций;
- ухудшение слуха, зрения;
- постоянные приступы мигрени, боль в мышцах челюсти;
- менингит – воспаление оболочек головного мозга при распространении инфекции по восходящим путям;
- сепсис.
При хронических и запущенных болезнях начинает разрушаться костная, хрящевая ткань, разрушаются и смешаются зубы. Все это только усугубляет ситуацию.
Упражнения при боли в ВНЧС:
Подведем итоги
Даже незначительная боль в лимфатическом узле требует срочного обращения к доктору. Если болезнь запустить, что это может привести к серьезным последствиям.
Если болезнь запустить, что это может привести к серьезным последствиям.
Согласно мнению специалистов, боли в шейных лимфоузлах во всех случаях являются тревожным сигналом и говорят о серьезных сбоях в организме. Без воспаления или инфекции неприятные ощущения не возникают. Поэтому внимательное отношение к состоянию собственного организма и здоровью в целом позволит вам избежать радикальной терапии и значительно снизит риск осложнений заболевания в будущем.
Профилактика
Чтобы избежать проблем с челюстным суставом, необходимо соблюдать простые методы профилактики.
Как предотвратить проблему:
- контролировать жевательные и речевые нагрузки;
- регулярно посещать стоматолога, своевременно ставить пломбы, протезы, носить ортодонтические конструкции;
- следить за осанкой;
- стараться избегать стрессов, сквозняков и переохлаждения;
- лечить вирусные и инфекционные болезни;
- не увлекаться слишком твердой и вязкой пищей;
- полноценно питаться.

Проблемы в челюстном суставе возникают часто, сопровождаются выраженной болью и другими неприятными ощущениями. Чтобы свести к минимуму развитие тяжелых последствий, нужно своевременно и правильно лечиться. Специалист выявит причину дискомфорта, подберет эффективные лекарства, физиопроцедуры. В тяжелых случаях требуется оперативное вмешательство.
Опухолевые процессы
Атерома и липома
Атерома и липома – это доброкачественные опухоли, но тоже способны вызывать увеличение лимфатических узлов под челюстью.
Лейкозы
Это опухолевые заболевания клеток, из которых формируются белые кровяные тельца. Различают острые и хронические лейкозы, которые отличны по дифференцировке клеточного субстрата. И те и другие вызывают реакцию лимфоузлов, селезенки, печени, которые значительно увеличены.
Определить это заболевание чаще всего удается только тогда, когда процесс зашел уже далеко. Все дело в том, что этот рак принимают за такую стоматологическую патологию, как гингивит, стоматит, выпадение зубов. При этом лимфатический узел под нижней челюстью соответствующей стороны увеличен и болит. Для онкологических заболеваний характерна спаянность лимфатических узлов с кожным покровом и окружающими тканями. Помимо этого наблюдаются следующие признаки:
При этом лимфатический узел под нижней челюстью соответствующей стороны увеличен и болит. Для онкологических заболеваний характерна спаянность лимфатических узлов с кожным покровом и окружающими тканями. Помимо этого наблюдаются следующие признаки:
- зубная боль области опухоли;
- отек щеки;
- асимметрия лица;
- слезотечение;
- распространяется боль в висок, лоб.
Рак губы
Грозное заболевание, которое чаще всего проявляется длительно незаживающими язвами на губе, чаще нижней. Как и при раке другой локализации лимфоузлам свойственна болезненность, увеличение и спаянность с кожей. Также регулярное травмирование, курение, наследственная предрасположенность, химическое производство будут предрасполагать к развитию рака. Важно заметить предраковые состояния, к которым относятся:
- хронические трещины;
- лейкоплакия;
- хейлит Манганотти;
- папилломы;
- дискератоз в бородавчатой форме;
- эритроплакия;
- плоский лишай в эрозивной форме.

Эта патология встречается нечасто, преимущественно у мужской половины населения. Проявляется рак языка в виде участка с гладкой или бархатистой поверхностью, возможно его западение. Также можно встретить эрозивные формы, белые бляшки, папиллом и другие. Лимфатические узлы под челюстью также реагируют на опухолевый процесс увеличением и болезненностью. Спаян узел с кожей или нет, можно определить попыткой смещения его в различных направлениях, при этом узел повлечет за собой окружающие ткани.
Как определить воспаление челюстного лимфоузла
При воспалении подчелюстных лимфоузлов лечение должно быть не только симптоматическим, но и направленным на устранение предпосылок, которые привели к развитию болезни. Для их определения проводится тщательная диагностика, с помощью которой можно или выявить, или исключить серьезные инфекционные заболевания.
Воспаление лимфоузлов называют лимфаденитом. Недуг возникает стихийно, имеет три стадии развития. Признаки болезни проявляются в следующем порядке:
- Первая стадия характеризуется увеличением узлов и болезненностью при пальпации.
 Воспаление лимфатического узла под челюстью сопровождается бессонницей, головной болью, хронической усталостью, повышением температуры.
Воспаление лимфатического узла под челюстью сопровождается бессонницей, головной болью, хронической усталостью, повышением температуры. - Вторая стадия (смотрите фото) протекает остро, ярко выражено внешне: опухоль видна даже без пальпации. Ограничивается движение челюсти, появляется сильная боль, повышается температура, образуются нагноения.
- Третья стадия. Боль распространяется на другие зоны: шею, ключицы, подмышечные впадины. Наблюдаются воспаления нервов зубов, горла.
Когда происходит увеличение подчелюстных лимфоузлов, то первое, что надо сделать – это посетить врача. Нельзя заниматься самолечением. Но предложить причину болезни можно. К примеру, округлая форма уплотнения свидетельствует о наличии болезней лор-органов. Лимфоузел при таких недугах остается подвижным.
Если болит лимфоузел на шее слева под челюстью, то и источник воспаления находится рядом. Не исключается лимфаденит, который может развиться вследствие механических повреждений тканей самого узла.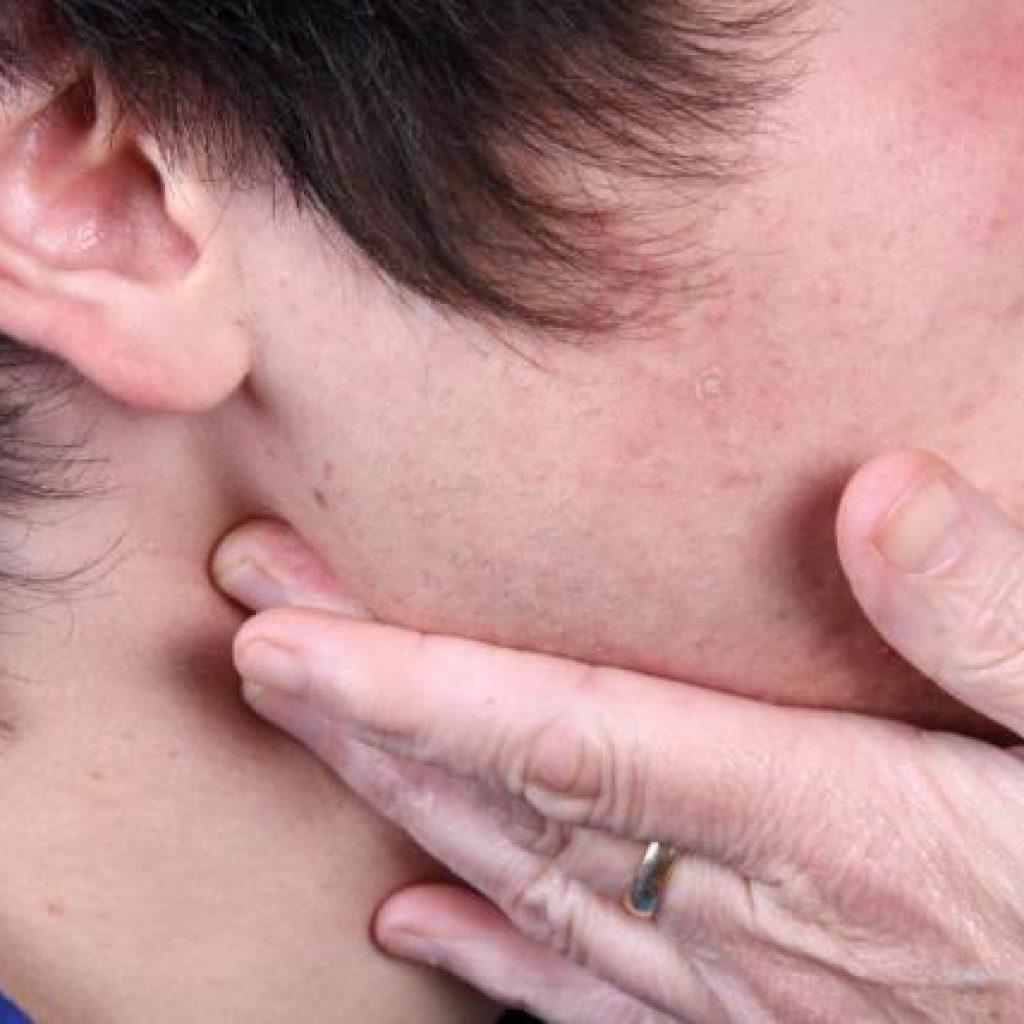
Чтобы устранить воспаление, пациенту понадобится обратиться к врачу-отоларингологу. Он предложит пациенту сдать ряд анализов:
- ультразвуковую диагностику;
- анализы крови;
- лабораторные исследования на геномы бактерий;
- флюорографическую диагностику;
- пробы на реактивный белок и другие.
Воспаление лимфатических узлов называют лимфаденитом. Как уже упоминалось ранее, данное состояние – реакция иммунитета на поражения организма микробами, вирусами.
Еще одной причиной воспаления подчелюстных лимфоузлов являются острые респираторные заболевания, грипп. Процесс свидетельствует об отличной работе иммунитета. При таких недугах характерны симптомы, указывающие на то, что лимфоциты активно борются с вирусами и инфекциями.
- слабость, повышенная температура тела;
- мигрень;
- раздражение слизистой носа, горла;
- ломота в теле.
Увеличение лимфатических узлов бывает при СПИДе, мочеполовых инфекциях, сифилисе.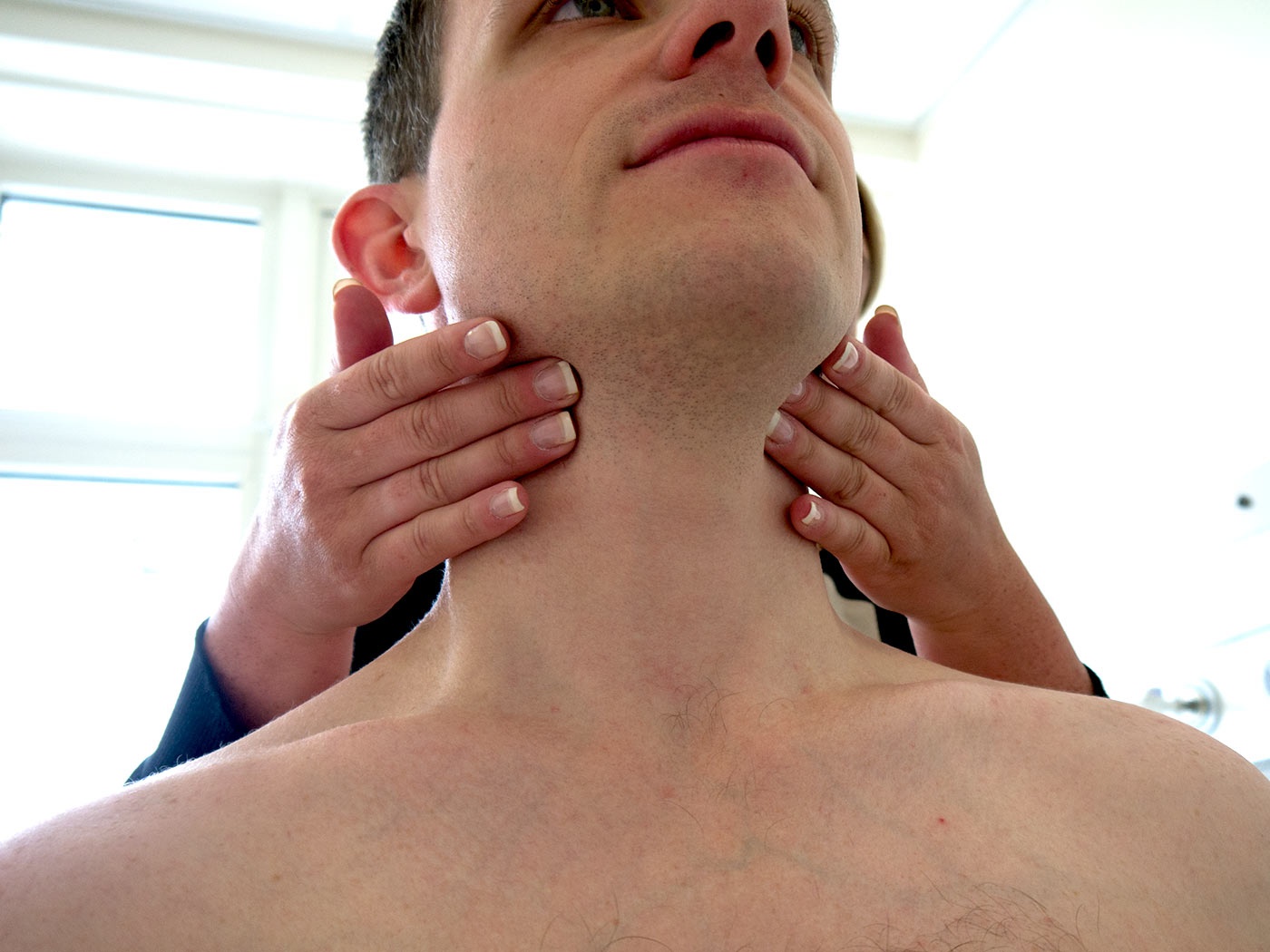 Только при таких патологиях увеличиваются не только подчелюстные узелки.
Только при таких патологиях увеличиваются не только подчелюстные узелки.
Системные нарушения иммунной системы тоже провоцируют болезнь лимфатической системы. Это когда в организме имеются вялотекущие воспалительные процессы:
- ревматизм;
- сывороточная патология;
- красная волчанка;
- инфекционный мононуклеоз.
При свинке (смотрите фото), инфекции в ротовой полости наблюдается припухлость узлов слева или справа под челюстью. В зависимости от того, какая сторона челюстных желез воспалена. Если опухла правая (левая) – это признак инфекции правой (левой) слюнной железы. Такое состояние сопровождается воспалительным процессом, отеком в шейной зоне. Поднижнечелюстные лимфоузлы при надавливании имеют твердую основу.
Нарушение лимфоидной системы происходит при стоматологических недугах:
- Кариес приводит к проявлениям гнойных абсцессов, которые развиваются около корня зуба, это состояние вызывает припухлость десны. В результате воспаляются узлы.
 Если инфекция во рту справа, то в этой части они и увеличиваются. А удаление зуба решит проблему.
Если инфекция во рту справа, то в этой части они и увеличиваются. А удаление зуба решит проблему. - Если у взрослого человека растут зубы мудрости, тогда лимфоидная система мгновенно реагирует на процесс.
- После удаления зубов с осложнениями, данная система тоже воспринимает процесс, как угрозу иммунитету. После заживления десен все придет в норму.
- Пародонтоз, стоматит, киста, зубной камень, который способствует развитию пародонтита, отрицательно влияют на лимфообмен.
Естественные причины
Болеть челюсть может и по вполне обыденным причинам. Следует понимать, когда болезненность в этой области – явление безобидное, а когда следует бить тревогу и отправляться к врачу.
Почему болит челюсть у взрослого
Повреждения механического характера. К различным травмам челюсти приводят падения, удары, ДТП. Диагностировать их несложно – травмирование заметно визуально и при ощупывании. Осложнениями челюстных травм являются сотрясения мозга и повреждения лицевого нерва.
- Ушиб. Самая легкая патология, возникающая после пощечины, травмирования мягких тканей лица. При ушибе не нарушается целостность кожного покрова и костной структуры. Такой вид травмы сопровождается резкой болью поврежденной области, отечностью и гематомой.
- Перелом. Травма более серьезная, вызывающая неприятные последствия. При переломе ощущается мучительная, нестерпимая боль, сильная отечность. Человек не может открыть/закрыть рот. Если травмирована верхняя челюсть – образуется обширная гематома области глазницы.
- Вывих. Редкая травма челюсти, возникающая из-за сильного удара в боковую часть лица. Вывихнуть челюсть можно и в бытовых условиях (человек неудачно зевнул, слишком широко раскрыв рот).
Незначительные повреждения неприятная симптоматика исчезает спустя короткое время. Но при вывихе, переломе без помощи врача не обойтись. Купировать боль челюсти при ее травмах поможет прием обезболивающих и наложение на пораженный участок холодного компресса.
Стоматологические проблемы. Челюсть может болеть после удаления зуба, кариеса. Если в кресле стоматолога пришлось провести несколько часов, не закрывая рот, связки челюстных мышц растягиваются. После посещения дантиста в этом случае челюсть некоторое время ноет, зудит.
Болезненность появляется и после того, как вырвали зуб. Стоматологические манипуляции (укол анестезии, бормашина, инструменты) приводят к травматизации десны, микротрещинкам, что и провоцирует боль. Болевой синдром вызывают и некоторые опасные заболевания ротовой полости:
- Пульпит. Воспаление мягких зубных тканей. Виновником болезни становится патогенная микрофлора – вирусы, бактерии проникают через микротравмы десны в область пульпы и провоцируют воспалительную реакцию. Боль наиболее ярко проявляет себя по утрам (после сна) и ночью.
- Периостит. Инфекция надкостницы, затрагивающая челюстную ткань кости. Заболевание сопровождается отеком десны, высокой температурой и нестерпимой болью челюсти.
 Болевой синдром пульсирующий, пронзительный, боль иррадиирует в глаза, висок и ушную зону.
Болевой синдром пульсирующий, пронзительный, боль иррадиирует в глаза, висок и ушную зону.
Челюсть у взрослого болит и после установки имплантата – десневые ткани очень чувствительные и на подобные манипуляции отзываются тянущим болезненным синдромом. К болям в челюстях приводит проклевывание зуба мудрости. У современного человека челюстной объем уменьшен, и зубу мудрости просто негде нормально расти. В этом случае сильная боль охватывает район задних зубов, иррадиирует в горло (становится больно глотать), шею, голову.
Боль челюсти у ребенка
Малыши не застрахованы от травм, вывихов, переломов челюстей, сопутствующих заболеваний ротовой полости. Но иногда челюстная боль возникает по таким причинам, которые редко встречаются у взрослых:
- Свинка (паротит). Острой инфекционное заболевание вирусной этиологии, поражающее железистые органы (семенники, слюнные железы). Заболевание провоцирует развитие сильной отечности в челюстной области. Отек сопровождается болезненностью, усиливающейся при нажатии, сухостью ротовой полости и высокой температурой.

- Тетания. Судорожный синдром, вызываемый нарушением у ребенка кальциевого обмена. Такая патология сопровождается судорогой мышц лица и тела, болью челюстей, непроизвольными гримасами и парезом жевательной мускулатуры.
Когда у малыша растет зубик, кроха реагирует беспокойством, раздражительностью и плачем. Волнения ребенка понятны – зубной рост сопровождается нестерпимыми болями челюсти, усиливающимися при нажатии. Челюстная боль способна появиться после долгого ношения брекетов, из-за переохлаждения (малыша продуло), аномального строения челюстного аппарата (неправильный прикус, генетические отклонения).
Если дети постарше способны внятно объяснить что именно и где их беспокоит, то малыши не в состоянии это сделать. Мамочкам следует быть очень внимательными и замечать малейшие отклонения в нормальном поведении крох. При первых тревожных симптомах следует незамедлительно посетить детского хирурга, дантиста и педиатра.
Увеличение лимфатических узлов: причины и лечение
Лимфатические узлы — это небольшие железы, которые фильтруют лимфу, прозрачную жидкость, которая циркулирует по лимфатической системе. Они опухают в ответ на инфекцию и опухоли.
Они опухают в ответ на инфекцию и опухоли.
Лимфатическая жидкость циркулирует по лимфатической системе, которая состоит из каналов по всему телу, похожих на кровеносные сосуды. Лимфатические узлы — это железы, в которых хранятся лейкоциты. Белые кровяные тельца несут ответственность за уничтожение вторгшихся организмов.
Лимфатические узлы действуют как военный контрольно-пропускной пункт. Когда бактерии, вирусы и аномальные или больные клетки проходят через лимфатические каналы, они останавливаются в узле.
Столкнувшись с инфекцией или заболеванием, в лимфатических узлах накапливается мусор, например бактерии, мертвые или больные клетки.
Лимфатические узлы расположены по всему телу. Их можно найти под кожей во многих областях, включая:
- в подмышечных впадинах
- под челюстью
- по обе стороны шеи
- по обе стороны от паха
- над ключицей
лимфатические узлы набухают от инфекции в том месте, где они расположены. Например, лимфатические узлы на шее могут опухать в ответ на инфекцию верхних дыхательных путей, такую как простуда.
Например, лимфатические узлы на шее могут опухать в ответ на инфекцию верхних дыхательных путей, такую как простуда.
Лимфатические узлы увеличиваются в результате болезни, инфекции или стресса. Увеличение лимфатических узлов — один из признаков того, что ваша лимфатическая система работает над тем, чтобы избавить ваше тело от ответственных агентов.
Увеличение лимфатических узлов в области головы и шеи обычно вызывается такими заболеваниями, как:
Более серьезные состояния, такие как нарушения иммунной системы или рак, могут вызывать увеличение лимфатических узлов по всему телу.Расстройства иммунной системы, вызывающие увеличение лимфатических узлов, включают волчанку и ревматоидный артрит.
Любой рак, распространяющийся по телу, может вызвать увеличение лимфатических узлов. Когда рак из одной области распространяется на лимфатические узлы, выживаемость снижается. Лимфома, которая представляет собой рак лимфатической системы, также вызывает увеличение лимфатических узлов.
Некоторые лекарства и аллергические реакции на лекарства могут привести к увеличению лимфатических узлов. Также действуют противосудорожные и противомалярийные препараты.
Инфекции, передаваемые половым путем, такие как сифилис или гонорея, могут вызывать опухоль лимфатических узлов в области паха.
Другие причины увеличения лимфатических узлов включают, но не ограничиваются ими:
Увеличенный лимфатический узел может быть размером с горошину и размером с вишню.
Увеличенные лимфатические узлы могут вызывать болезненные ощущения при прикосновении или при определенных движениях.
Увеличенные лимфатические узлы под челюстью или с обеих сторон шеи могут вызывать боль, когда вы определенным образом поворачиваете голову или когда пережевываете пищу.Их часто можно почувствовать, просто проведя рукой по шее чуть ниже линии подбородка. Они могут быть нежными.
Увеличение лимфатических узлов в паху может вызывать боль при ходьбе или наклонах.
Другие симптомы, которые могут присутствовать вместе с увеличенными лимфатическими узлами:
Если вы испытываете какой-либо из этих симптомов, или если у вас увеличиваются болезненные лимфатические узлы и нет других симптомов, обратитесь к врачу. Увеличенные, но не болезненные лимфатические узлы могут быть признаком серьезной проблемы, например рака.
В некоторых случаях увеличенный лимфатический узел уменьшается по мере исчезновения других симптомов. Если лимфатический узел опух и болезненен или опухоль длится более нескольких дней, обратитесь к врачу.
Если вы недавно заболели или получили травму, обязательно сообщите об этом своему врачу. Эта информация жизненно важна, чтобы помочь вашему врачу определить причину ваших симптомов.
Ваш врач также спросит вас о вашей истории болезни. Поскольку определенные заболевания или лекарства могут вызвать увеличение лимфатических узлов, предоставление вашей истории болезни поможет врачу установить диагноз.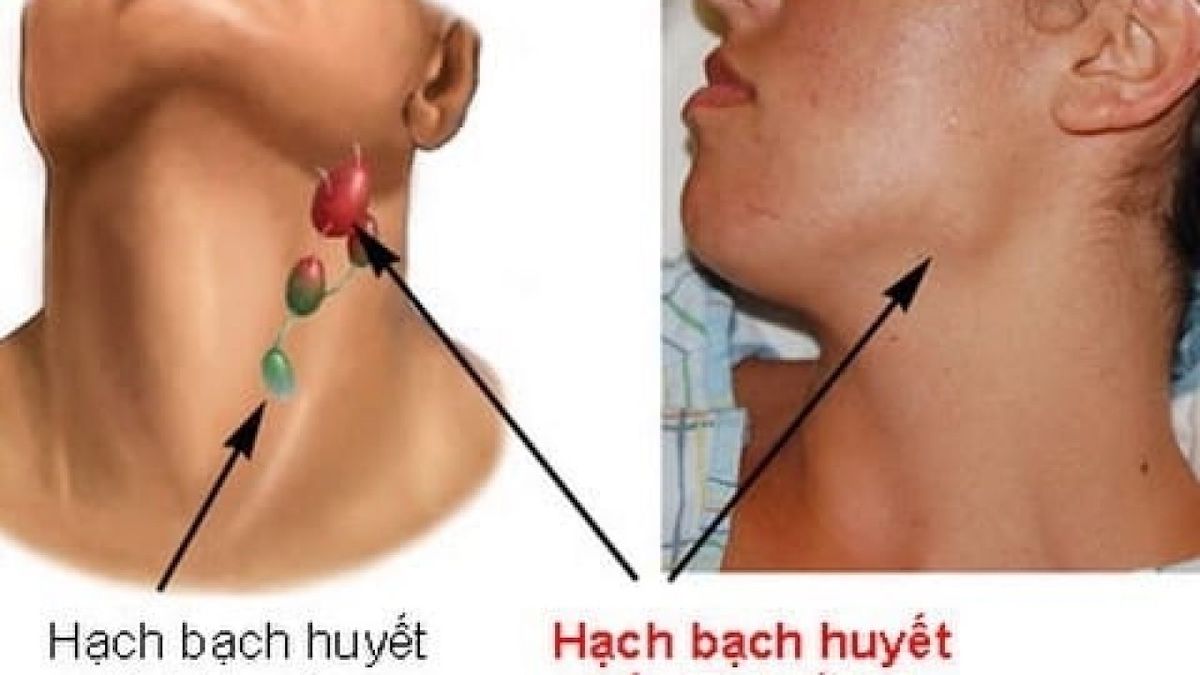
После того, как вы обсудите симптомы со своим врачом, он проведет медицинский осмотр. Это состоит из проверки размера ваших лимфатических узлов и их ощупывания, чтобы убедиться, что они не чувствительны.
После медицинского осмотра может быть проведен анализ крови для проверки на наличие определенных заболеваний или гормональных нарушений.
При необходимости врач может назначить визуализацию для дальнейшей оценки лимфатического узла или других областей вашего тела, которые могли вызвать опухоль лимфатического узла.Обычные методы визуализации, используемые для проверки лимфатических узлов, включают компьютерную томографию, магнитно-резонансную томографию, рентген и ультразвук.
В некоторых случаях необходимо дальнейшее тестирование. Врач может назначить биопсию лимфатического узла. Это минимально инвазивный тест, который заключается в использовании тонких игольчатых инструментов для удаления образца клеток из лимфатического узла. Затем клетки отправляют в лабораторию, где их проверяют на наличие серьезных заболеваний, таких как рак.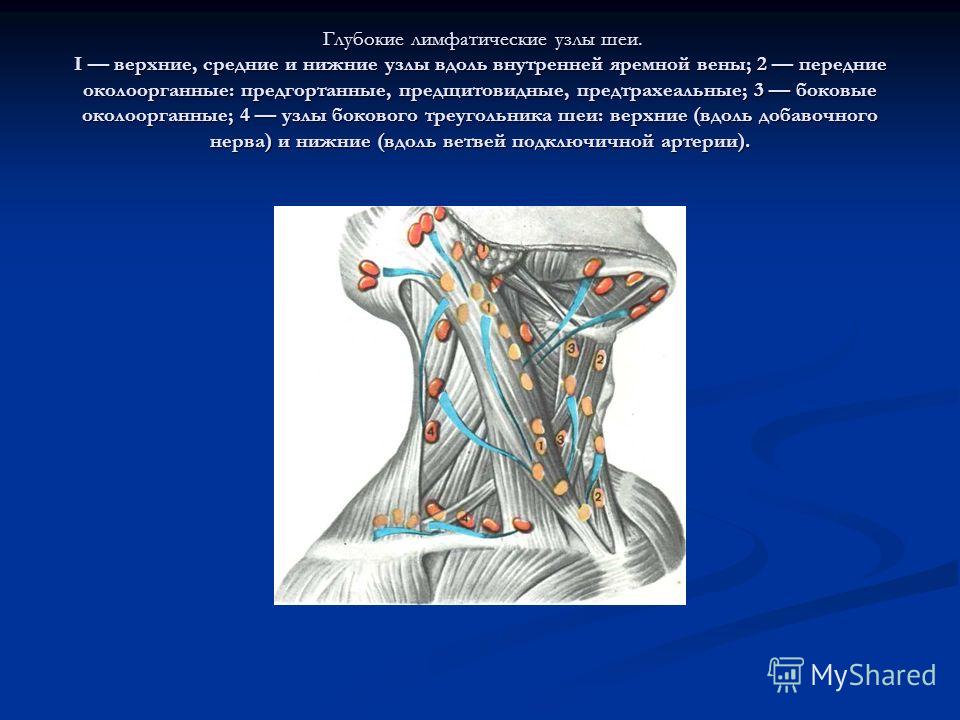
При необходимости врач может удалить лимфатический узел целиком.
Увеличенные лимфатические узлы могут уменьшиться сами по себе без какого-либо лечения.В некоторых случаях врач может захотеть наблюдать за ними без лечения.
В случае инфекций вам могут назначить антибиотики или противовирусные препараты для устранения состояния, вызывающего увеличение лимфатических узлов. Ваш врач может также прописать вам лекарства, такие как аспирин и ибупрофен (Адвил), для борьбы с болью и воспалением.
Увеличенные лимфатические узлы, вызванные раком, могут не уменьшиться до нормального размера до тех пор, пока рак не будет вылечен. Лечение рака может включать удаление опухоли или любых пораженных лимфатических узлов.Также может потребоваться химиотерапия для уменьшения опухоли.
Ваш врач обсудит, какой вариант лечения лучше всего подходит для вас.
Прочтите эту статью на испанском языке
Причины, диагностика, методы лечения и когда обратиться к врачу
Опухание челюсти может быть вызвано шишкой или припухлостью на вашей челюсти или рядом с ней, из-за чего она выглядит полнее, чем обычно.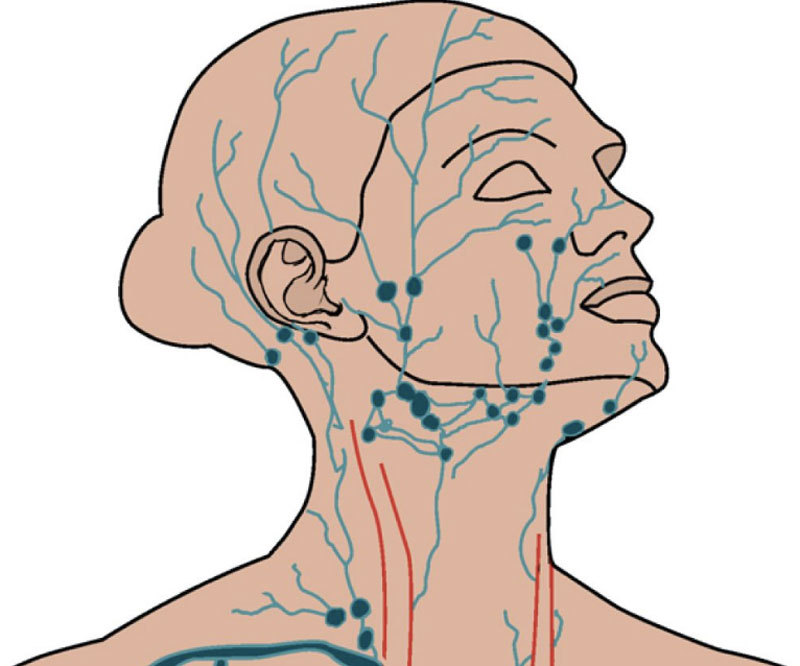 В зависимости от причины, ваша челюсть может ощущаться жесткой, или у вас могут быть боли и нежность в челюсти, шее или лице.
В зависимости от причины, ваша челюсть может ощущаться жесткой, или у вас могут быть боли и нежность в челюсти, шее или лице.
Существует ряд потенциальных причин опухания челюсти, от опухших желез на шее или челюсти, вызванных вирусом, таким как простуда, до более серьезных заболеваний, таких как свинка.Хотя редко, но рак также может вызвать опухание челюсти.
В некоторых случаях отек является признаком серьезной аллергической реакции, называемой анафилаксией, которая требует неотложной медицинской помощи.
Скорая медицинская помощьПозвоните 911 или в местную службу экстренной помощи или обратитесь в ближайшее отделение неотложной помощи, если у вас или у кого-то еще возникнет внезапный отек лица, рта или языка, сыпь и затрудненное дыхание.
Вот возможные причины опухшей челюсти и другие симптомы, которые могут помочь вам сузить ее.
Увеличенные железы
Ваши железы или лимфатические узлы могут увеличиваться в результате инфекции или болезни. Опухшие узлы обычно располагаются рядом с очагом инфекции.
Опухшие узлы обычно располагаются рядом с очагом инфекции.
Увеличение лимфатических узлов на шее — частые признаки простуды. Гланды также могут опухать из-за бактериальных инфекций, требующих антибиотиков.
Распухшие железы, вызванные инфекцией, могут быть болезненными на ощупь, а кожа над ними может казаться красной. Обычно они приходят в норму, когда инфекция проходит.Опухшие узлы, вызванные раком, например неходжкинской лимфомой, обычно твердые, фиксируются на месте и держатся более четырех недель.
Травма или травма
Травма или травма в результате падения или удара по лицу могут вызвать опухание челюсти. Скорее всего, у вас также будет боль в челюсти и синяк. Сломанная или вывихнутая челюсть, требующая немедленного лечения, может затруднить открытие или закрытие рта.
Вирусные инфекции
Вирусные инфекции, такие как простуда или мононуклеоз, могут вызвать увеличение лимфатических узлов на шее.Если ваша опухшая челюсть вызвана вирусной инфекцией, вы, вероятно, испытаете и другие симптомы, например:
Бактериальные инфекции
Некоторые бактериальные инфекции могут вызвать опухание лимфатических узлов на шее, например, стрептококковая ангина и бактериальный тонзиллит.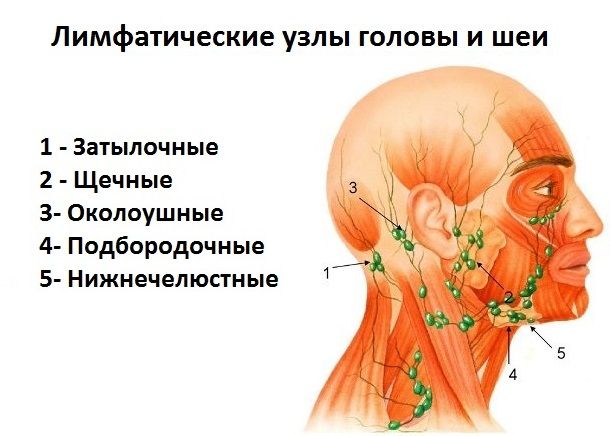
Другие симптомы бактериальной инфекции включают:
Абсцесс зуба
Абсцесс зуба возникает, когда бактерии проникают в пульпу вашего зуба и вызывают образование гноя.
Абсцентный зуб — серьезное заболевание.При отсутствии лечения инфекция может распространиться на кость челюсти, другие зубы и другие ткани. Если вы считаете, что у вас абсцесс зуба, как можно скорее обратитесь к стоматологу.
Симптомы абсцесса включают:
- сильную пульсирующую зубную боль
- боль, которая иррадирует в ухо, челюсть и шею
- опухшая челюсть или лицо
- красные и опухшие десны
- лихорадка
Удаление зуба
Удаление зуба или удаление зуба может быть выполнено из-за чрезмерного кариеса, заболевания десен или скученности зубов.
Боль и припухлость являются нормальными явлениями в первые дни после удаления. У вас также могут быть синяки. Прием обезболивающих и прикладывание льда могут помочь при восстановлении после удаления зуба.
Перикоронит
Перикоронит — это инфекция и отек десен, которая возникает, когда зуб мудрости не прорезывается или прорезывается лишь частично.
Легкие симптомы включают болезненность опухшей ткани десен вокруг пораженного зуба и скопление гноя. При отсутствии лечения инфекция может распространиться на горло и шею, вызывая отек лица и челюсти, а также увеличение лимфатических узлов на шее и челюсти.
Тонзиллит
Миндалины — это лимфатические узлы, расположенные на каждой стороне задней стенки горла. Тонзиллит — это инфекция миндалин, которая может быть вызвана вирусом или бактериями.
Сильная ангина с увеличением лимфатических узлов на шее и челюсти — частые симптомы тонзиллита. Другие симптомы включают:
Свинка
Свинка — это заразная вирусная инфекция, которая начинается с лихорадки, болей в мышцах и головной боли. Набухание слюнных желез также является обычным явлением и вызывает опухшие щеки и челюсть.Три основные пары слюнных желез расположены на каждой стороне лица, чуть выше челюсти.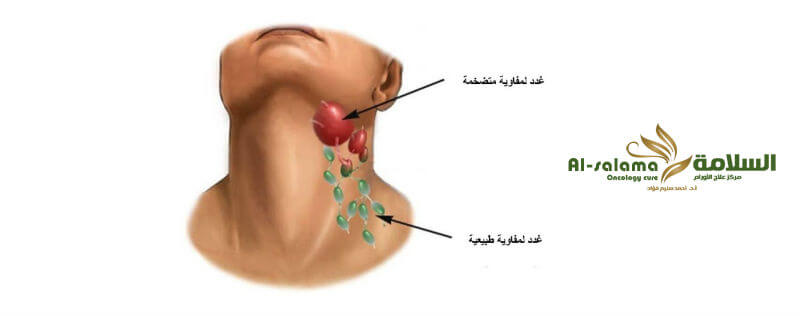
Другие симптомы могут включать усталость и потерю аппетита. В тяжелых случаях может возникнуть отек мозга, яичников или яичек.
Вакцинация предотвращает эпидемический паротит.
Проблема с слюнными железами
На ваши слюнные железы может влиять ряд заболеваний, включая инфекции, аутоиммунные заболевания и рак. Наиболее частые проблемы возникают, когда каналы закупориваются, что мешает правильному дренажу.
Заболевания слюнных желез и другие проблемы включают:
- камни слюнных желез (сиалолитиаз)
- инфекция слюнной железы (сиаладенит)
- вирусные инфекции, такие как паротит
- раковые и доброкачественные опухоли
- синдром Шегрена, аутоиммунный синдром расстройство
- неспецифическое увеличение слюнных желез (сиаладеноз)
Болезнь Лайма
Болезнь Лайма — серьезная бактериальная инфекция, которая передается через укусы инфицированных клещей.
Симптомы болезни Лайма часто начинаются с:
- лихорадки
- головной боли
- бычьей сыпи
- увеличения лимфатических узлов
Если не лечить, инфекция может распространиться на суставы, сердце и нервную систему.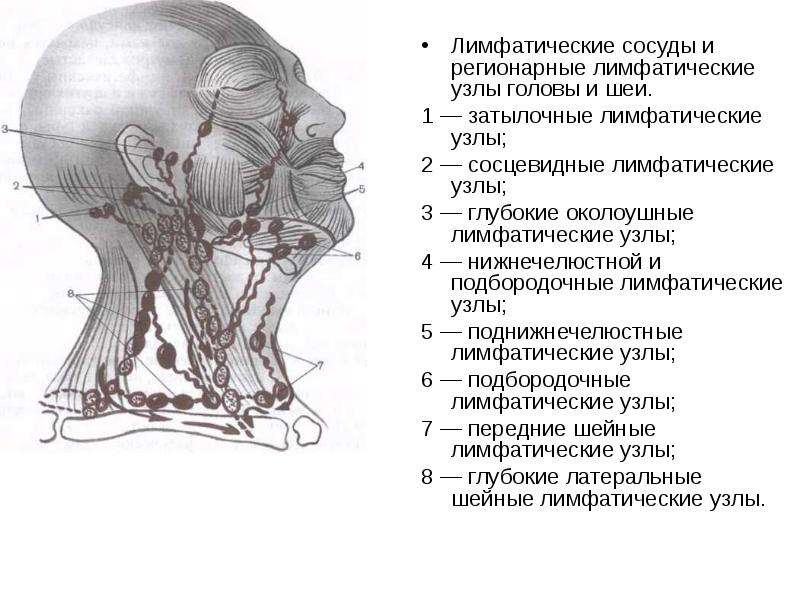
Миалгический энцефаломиелит (синдром хронической усталости)
Миалгический энцефаломиелит (синдром хронической усталости) (ME / CFS) — это заболевание, характеризующееся хронической усталостью, не связанной с каким-либо основным заболеванием.Он поражает до 2,5 миллионов взрослых в Соединенных Штатах.
Симптомы ME / CFS включают:
- усталость
- туман в мозгу
- необъяснимую боль в мышцах или суставах
- увеличение лимфатических узлов на шее или подмышках
Сифилис
Сифилис — серьезная бактериальная инфекция, обычно передающаяся через половой контакт. Состояние развивается поэтапно, часто начиная с развития язвы, называемой шанкром, на месте инфекции.
На вторичной стадии сифилис может вызывать боль в горле и увеличение лимфатических узлов на шее. Другие симптомы могут включать сыпь на всем теле, лихорадку и мышечные боли.
Ревматоидный артрит
Ревматоидный артрит (РА) — распространенное хроническое дегенеративное заболевание, вызывающее отек, боль и скованность суставов.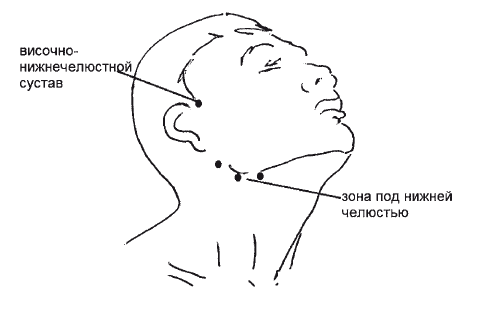 Первым признаком этого состояния обычно является покраснение и воспаление определенных суставов.
Первым признаком этого состояния обычно является покраснение и воспаление определенных суставов.
У некоторых людей с РА наблюдается увеличение лимфатических узлов и воспаление слюнных желез.Воспаление височно-нижнечелюстного сустава (ВНЧС), соединяющего нижний сустав с черепом, также распространено.
Волчанка
Волчанка — это аутоиммунное заболевание, которое вызывает воспаление и широкий спектр симптомов, которые могут поражать любую часть тела. Симптомы могут появляться и исчезать, а их тяжесть варьируется. Отек лица, рук, ног и ступней — частые ранние признаки волчанки.
Другие общие симптомы включают:
- болезненные или опухшие суставы
- язвы и язвы во рту
- опухшие лимфатические узлы
- сыпь в форме бабочки на щеках и носу
стенокардия Людвига
стенокардия Людвига — это редкая бактериальная кожа инфекция на дне рта, под языком.Часто развивается после абсцесса зуба, другой инфекции или травмы ротовой полости. Инфекция вызывает отек языка, челюсти и шеи. Вы также можете испытывать слюни, проблемы с речью и жар.
Инфекция вызывает отек языка, челюсти и шеи. Вы также можете испытывать слюни, проблемы с речью и жар.
Необходима срочная медицинская помощь, поскольку опухоль может стать достаточно серьезной, чтобы заблокировать дыхательные пути.
Некоторые лекарства
Некоторые лекарства, хотя и редко, могут вызывать увеличение лимфатических узлов. К ним относятся противосудорожный препарат фенитоин (Дилантин, Фенитек) и лекарства, используемые для предотвращения малярии.
Рак
Рак полости рта и ротоглотки, который начинается во рту или горле, может вызвать опухание челюсти. Другие виды рака могут распространяться на кость челюсти или на лимфатические узлы шеи и челюсти, вызывая отек.
Симптомы рака различаются в зависимости от типа, местоположения, размера и стадии.
Другие общие признаки рака ротовой полости и ротоглотки включают:
- боль во рту или на языке, которая не заживает
- постоянная боль в горле или во рту
- опухоль на щеке или шее
преаурикулярная лимфатические узлы: причины отека
PLN — это группа лимфатических узлов, которые располагаются прямо перед ушами. Эти лимфатические узлы фильтруют лимфатическую жидкость, поступающую из кожи головы, шеи и различных частей лица.
Эти лимфатические узлы фильтруют лимфатическую жидкость, поступающую из кожи головы, шеи и различных частей лица.
Человеческое тело содержит около 600 маленьких желез, называемых лимфатическими узлами, которые играют важную роль в функционировании иммунной системы.
Сеть сосудов, называемая лимфатической системой, соединяет лимфатические узлы.
Лимфатические сосуды забирают лишнюю жидкость из тканей тела и направляют ее к ближайшим лимфатическим узлам. Лимфатические узлы содержат иммунные клетки, которые обнаруживают и уничтожают бактерии, вирусы и поврежденные клетки в жидкости.
В конце этого процесса фильтрации лимфатические узлы выпускают чистую жидкость обратно в кровь.
Узнайте больше об анатомии лимфатической системы и о том, как она работает в организме, в этой статье.
Большинство здоровых лимфатических узлов настолько малы, что человек не может их почувствовать.
Иногда лимфатический узел или несколько лимфатических узлов могут опухать, поскольку они усердно работают над удалением вредных веществ из лимфатической жидкости. Припухлость обычно сигнализирует о проблеме где-то в теле.
Припухлость обычно сигнализирует о проблеме где-то в теле.
Врачи используют термин «локализованная лимфаденопатия» для обозначения опухоли в одном лимфатическом узле или небольшом скоплении лимфатических узлов, таких как PLN.
Локальная лимфаденопатия возникает при поражении близлежащих тканей. Проблема может быть следующей:
Генерализованная лимфаденопатия — это отек нескольких лимфатических узлов по всему телу. Определенные инфекции, заболевания и лекарства могут вызвать этот тип опухоли.
Возможные причины отека в злотых:
Инфекции слюнных желез
Околоушные железы — это разновидность больших слюнных желез, которые располагаются над верхней челюстью, по одной перед каждым ухом.Инфекции околоушных желез могут вызвать отек злотых.
Другие возможные симптомы инфекции слюнных желез включают:
- сухость во рту
- ненормальный или неприятный привкус
- опухоль перед ушами, под челюстью или на дне рта
- давящая боль в рот или лицо, особенно во время еды
- затруднения при открывании рта
- покраснение на стороне лица или верхней части шеи
- лихорадка
Инфекции слюнных желез обычно имеют бактериальный характер.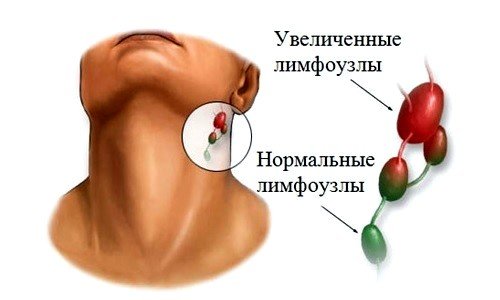 Факторы риска для этих типов инфекций включают:
Факторы риска для этих типов инфекций включают:
Узнайте больше о причинах, типах и симптомах инфекций слюнных желез здесь.
Наружный отит
Поделиться на Pinterest Возможные причины увеличения предаурикулярных лимфатических узлов включают наружный отит, инфекции слюнных желез или вирусный конъюнктивит.Наружный отит, или ухо пловца, — это заболевание, вызывающее воспаление, раздражение или инфекцию слухового прохода. Иногда это может привести к увеличению лимфатических узлов вокруг уха.
Другие общие симптомы:
- опухший слуховой проход
- покраснение наружного уха
- закупорка в ухе
- приглушенный слух или потеря слуха
- зуд внутри уха
- выделения из уха
- боль внутри уха, особенно при прикосновении к мочке уха
- Боль, которая исходит от уха к голове, шее или боковой стороне лица
- опухоль лимфатических узлов на шее
Наружный отит часто возникает, когда вода попадает в ухо, что приводит к росту бактерий и грибков.
Из этой статьи вы узнаете все о том, как лечить и предотвратить появление ушей пловца.
Вирусный конъюнктивит
Конъюнктивит, который люди обычно называют конъюнктивитом, означает воспаление или отек конъюнктивы глаза. Конъюнктива представляет собой тонкую оболочку, покрывающую белки глаз.
Конъюнктивит обычно возникает в результате вирусной или бактериальной инфекции глаза. Другие причины включают аллергию и раздражители.
Вирусный конъюнктивит может вызывать набухание злотых и повышение чувствительности.
Симптомы вирусного конъюнктивита обычно начинаются в одном глазу и распространяются на другой в течение нескольких дней. Эти симптомы могут включать:
- розовый или покраснение в белках глаз
- отек конъюнктивы или века
- зуд, жжение или раздражение
- водянистые выделения из глаза
- желание потереть глаз
- образование корки на веках или ресницах, особенно после пробуждения
Люди с конъюнктивитом могут также испытывать симптомы простуды, гриппа или других респираторных инфекций.
Узнайте больше о различных домашних средствах от конъюнктивита в этой статье.
Окулогландулярный синдром Парино
Окулогландулярный синдром Парино (ПОС) — это тип конъюнктивита, который обычно поражает один глаз.
Человек с POS может заметить небольшие желтовато-коричневые узелки в белке глаза и припухлость близлежащих злотых.
Люди с ПОП могут также испытывать покраснение, болезненность или воспаление глаз, а также повышенную температуру и другие признаки болезни.
Наиболее частой причиной POS является болезнь кошачьих царапин, которая может возникнуть, когда человек укусил или поцарапал кошку, которая подвергает его воздействию вредных бактерий.
Другие причины POS включают:
Узнайте больше о признаках и симптомах болезни кошачьих царапин здесь.
Стоматологические проблемы
Некоторые стоматологические проблемы также могут вызывать увеличение PLN. Дизодонтиаз — это медицинский термин, который описывает болезненное, затрудненное или отсроченное прорезывание зубов.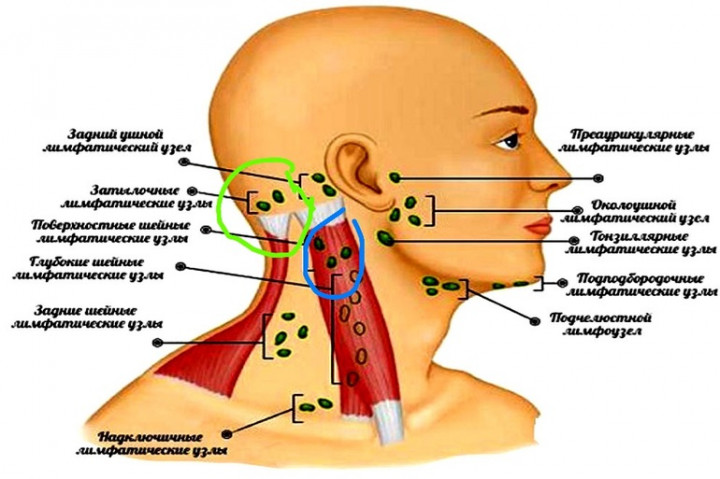
Эта стоматологическая проблема может возникнуть у детей, когда их взрослые зубы прорезываются, или у взрослых, когда у них появляются зубы мудрости.
В некоторых случаях между челюстной костью и частично прорезавшимся зубом может образоваться заполненный жидкостью мешок, называемый зубной кистой.
Без лечения киста может инфицироваться, и эта инфекция может распространиться на PLN, вызывая их опухоль.
Другие симптомы зубной кисты включают:
- боль и припухлость в пораженном зубе и вокруг него
- скопление гноя внутри кисты
- смещение окружающих зубов
лимфома
Большинство причин опухших злотых связаны с к вирусным или бактериальным инфекциям.Однако в очень редких случаях безболезненный отек любого из лимфатических узлов может быть признаком лимфомы.
Лимфома — это рак, который возникает в клетках лимфатической системы. Наиболее распространенными типами являются лимфома Ходжкина и неходжкинская лимфома.
Лимфома может возникать в любом лимфатическом узле, но обычно поражает те, что находятся в следующих областях:
Другие симптомы включают:
Узнайте больше о симптомах лимфомы и ее факторах риска в этой статье.
Тип лечения опухшего PLN будет зависеть от основной причины.В большинстве случаев лимфатические узлы возвращаются к своему нормальному размеру при правильном лечении.
Инфекционные причины
Врач может назначить антибиотики для лечения бактериальных инфекций. Отдых, много жидкости и безрецептурные обезболивающие могут помочь человеку вылечиться от вирусной инфекции.
Стоматологические причины
При зубной кисте врач или стоматолог обычно направляет человека к хирургу-стоматологу.
Хирург может дренировать кисту или удалить ее полностью.Они также могут удалить непрорезавшийся зуб.
Лимфома
Варианты лечения лимфомы зависят от типа и стадии рака. Людям следует поговорить со своим онкологом — онкологом — для получения дополнительной информации о своем плане лечения.
Локальный отек лимфатических узлов на шее, без лечения антибиотиками
У вас опухший лимфатический узел на шее, который не инфицирован. Лимфатические узлы являются частью иммунной системы.Они находятся под челюстью, вдоль шеи, в подмышечных впадинах и в паху. Близлежащая инфекция или воспаление вызывает увеличение лимфатических узлов в этой области. Они также могут быть слегка нежными. Это нормально.
Антибиотики не используются при увеличенном лимфатическом узле, который не инфицирован. Вы можете использовать теплые компрессы и обезболивающие для лечения этого состояния. Боль уменьшится в течение следующих 7-10 дней. Отек может исчезнуть через 1-2 недели или больше.
В редких случаях бактериальная инфекция возникает внутри самого лимфатического узла.Когда это происходит, лимфатический узел становится очень болезненным, а близлежащая кожа становится красной и теплой. У вас также может быть температура. В этом случае позвоните своему врачу.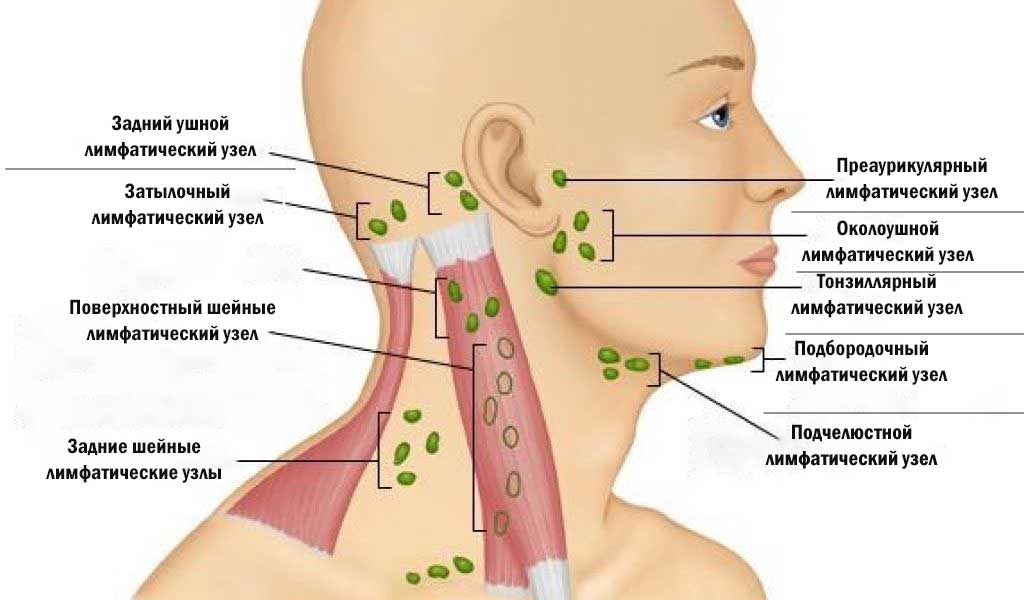 Возможно, вам потребуется принимать антибиотики. Вам также может потребоваться дренировать лимфатический узел.
Возможно, вам потребуется принимать антибиотики. Вам также может потребоваться дренировать лимфатический узел.
Уход на дому
При уходе за собой дома соблюдайте следующие правила:
Сделайте теплый компресс, протерев тёплую воду над мочалкой. Накладывайте компресс на больное место, пока компресс не остынет. Повторяйте это в течение 20 минут.Используйте компресс 3 раза в день в течение первых 3 дней или до исчезновения боли и покраснения. Тепло усиливает приток крови к пораженному участку и ускоряет процесс заживления.
Вы можете использовать ацетаминофен или ибупрофен для снятия боли и лихорадки, если для этого не было прописано другое лекарство. Не применяйте ибупрофен у детей младше 6 месяцев. Если у вас хроническое заболевание печени или почек, проконсультируйтесь со своим врачом перед применением этих лекарств. Также поговорите со своим врачом, если у вас была язва желудка или кровотечение из пищеварительного тракта.Не давайте аспирин лицам младше 18 лет, страдающим лихорадкой.
 Это может вызвать серьезное повреждение печени.
Это может вызвать серьезное повреждение печени.
Последующее наблюдение
Наблюдайте за вашим лечащим врачом или в соответствии с рекомендациями.
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если произойдет что-либо из этого:
Покраснение над лимфатическим узлом
Отек или боль в лимфатическом узле усиливаются
Лимфатический узел размягчение посередине
Гной или жидкость вытекает из лимфатического узла
У вас проблемы с дыханием или глотанием
Лихорадка 100.4 ° F (38 ° C) или выше, или по указанию поставщика медицинских услуг
У вас есть вопросы или проблемы
Образования шеи и опухшие железы
Есть ли у вас боль в горле, головная боль и усталость? Возможно, у вас увеличились лимфатические узлы, также называемые «опухшими железами». Как правило, опухшие железы указывают на то, что ваш организм борется с инфекцией или другим заболеванием.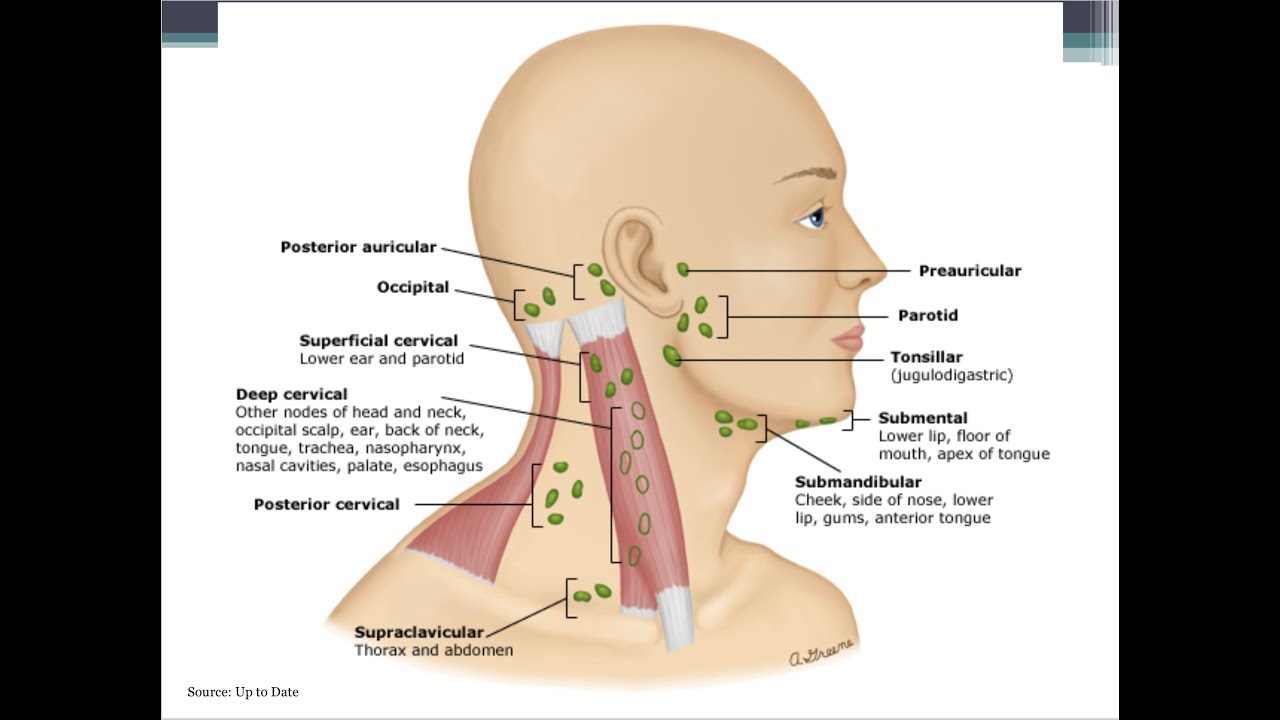 Это могло быть признаком чего-то более серьезного, например, рака.
Это могло быть признаком чего-то более серьезного, например, рака.
Назначение лимфатических узлов
Помогая вашему телу бороться с инфекциями и другими заболеваниями, лимфатические узлы представляют собой бобовидные узлы, представляющие собой небольшие образования тканевых компонентов большой лимфатической системы. Когда лимфатическая жидкость движется по вашему телу, лимфоциты (иммунные клетки) в лимфатических узлах улавливают вирусы, бактерии и другие, возможно, вредные вещества и уничтожают их. Это помогает предотвратить дальнейшее распространение этих патогенов.
Расположение
Без сомнения, вы уже знаете о лимфатических узлах на шее.Однако на самом деле у вас есть сотни лимфатических узлов, расположенных по всему телу. Миндалины также относятся к лимфатическим тканям. Иногда они могут опухать и воспаляться, чтобы бороться с такими заболеваниями, как тонзиллит. Это заболевание чаще всего встречается у детей, но могут заразиться и взрослые. Другие области тела, где вы можете почувствовать увеличение лимфатических узлов, включают:
- За ушами
- Под челюсть
- Нижняя часть затылка
- Подмышки
- Паховая область
Симптомы и признаки
В нормальных условиях вы не должны чувствовать свои железы.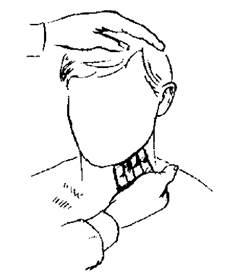 Обычно они составляют примерно полдюйма в диаметре. Однако, когда вы или ваш ребенок боретесь с болезнью, эти железы могут увеличиваться вдвое или втрое по сравнению с обычным размером. В этот момент их можно очень легко почувствовать. Дополнительные признаки и симптомы опухших желез включают:
Обычно они составляют примерно полдюйма в диаметре. Однако, когда вы или ваш ребенок боретесь с болезнью, эти железы могут увеличиваться вдвое или втрое по сравнению с обычным размером. В этот момент их можно очень легко почувствовать. Дополнительные признаки и симптомы опухших желез включают:
- Боль или болезненность при надавливании
- Боль в горле, лихорадка или язвы во рту
- Кожа над железой теплая, красная и опухшая
- Железы, которые кажутся «комковатыми»
Причины и проблемы
Мягкие, нежные и подвижные опухшие железы обычно являются признаком воспаления или инфекции.Безболезненные лимфатические узлы, которые кажутся жесткими на ощупь и сопротивляются движению, требуют дальнейшего обследования у специалиста по голове и шее, поскольку они могут быть предупреждающими признаками более серьезных заболеваний. К наиболее частым причинам опухших желез относятся:
- Бактериальные инфекции, включая фарингит
- Зараженные язвы зубов или рта
- Вирусные инфекции, включая мононуклеоз, также известный как «моно»
- Кожные инфекции
- Инфекции уха
- Болезни, передающиеся половым путем, также известные как ЗППП
- Раковые заболевания, такие как болезнь Ходжкина, неходжкинская лимфома, лейкемия и рак груди
- Иммунодефицитные состояния, такие как ревматоидный артрит (РА), волчанка и ВИЧ-инфекции
- Возможные побочные эффекты вакцин или других лекарств
Решения и опции
После того, как болезнь будет вылечена и вы почувствуете себя лучше, ваши лимфатические узлы вернутся к норме.Лечение опухших желез, как правило, зависит от причины. Следующие домашние средства могут оказаться полезными для уменьшения боли и дискомфорта, которые вы испытываете:
- Обезболивающие, отпускаемые без рецепта: Тайленол (парацетамол) и противовоспалительные препараты, такие как Адвил (ибупрофен), уменьшают отек и воспаление. Однако никогда не давайте аспирин ребенку, так как существует значительный риск развития синдрома Рейе. .
- Теплые влажные компрессы: нанесите на пораженные участки для успокаивающего эффекта.
- Отдых: Обязательно много отдыхайте, так как это поможет вашему организму оправиться от болезни.
Когда обращаться к врачу
Есть некоторые симптомы и признаки того, что ваши опухшие железы требуют лечения у медицинского работника. Дополнительное лечение может потребоваться, если опухшие железы сопровождаются:
- Высокая температура (более 104 градусов по Фаренгейту)
- Проблемы с дыханием
- Проблемы с глотанием
- Ночная одежда
- Необъяснимая потеря веса
- Покраснение кожи над увеличенными лимфатическими узлами
- Большие опухшие узлы, очень болезненные, жесткие на ощупь и не уменьшающиеся в размере
Сводка
В большинстве случаев опухшие железы не вызывают особого беспокойства.Обычно они проходят после основного лечения дома. Однако нельзя игнорировать более серьезные симптомы, упомянутые выше. Если вы испытываете стойкое или проблемное опухание желез, обратитесь в наш офис, чтобы записаться на прием. Один из наших компетентных специалистов по голове и шее может предложить вам решение и лечение.
Дополнительная литература:
Распухшие железы — HealthyChildren.org
Лимфатические железы (или лимфатические узлы) являются важной частью системы защиты организма от инфекций и болезней.Эти железы обычно содержат группы клеток, называемые лимфоцитами, которые действуют как барьеры для инфекции. Лимфоциты производят вещества, называемые антителами, которые уничтожают или обездвиживают инфицированные клетки или яды. Когда лимфатические узлы увеличиваются или набухают, это обычно означает, что количество лимфоцитов увеличилось из-за инфекции или другого заболевания и что они запускаются для выработки дополнительных антител. В редких случаях опухоль желез, особенно если она длительная и не имеет других признаков воспаления, таких как покраснение или болезненность, может указывать на опухоль.
Если у вашего ребенка опухшие железы, вы сможете их почувствовать или действительно увидеть. Они также могут быть нежными на ощупь. Часто, если вы посмотрите рядом с железой, вы можете найти инфекцию или травму, из-за которой она опухла. Например, боль в горле часто вызывает опухание шейных лимфоузлов, а инфекция на руке вызывает опухание лимфатических узлов под мышкой. Иногда болезнь может быть генерализованной, например, вызванной вирусом, и в этом случае многие железы могут быть слегка опухшими.В целом, поскольку у детей больше вирусных инфекций, чем у взрослых, лимфатические узлы, особенно на шее, увеличиваются с большей вероятностью. Распухшие железы у основания шеи и чуть выше ключицы могут быть инфекцией или даже опухолью в груди и должны быть осмотрены врачом как можно скорее.
Лечение
В подавляющем большинстве случаев опухшие железы не серьезны. Отек лимфатических узлов обычно исчезает после того, как исчезла болезнь, вызвавшая его.Железы постепенно приходят в норму в течение нескольких недель. Вы должны позвонить педиатру, если у вашего ребенка появится любое из следующего:
Лимфатические узлы опухшие и болезненные в течение более пяти дней
Температура выше 101 градуса по Фаренгейту (38,3 градуса Цельсия)
Набухшие железы по всему телу
Усталость, вялость или потеря аппетита
Железы, которые быстро увеличиваются, или кожа над ними становится красной или пурпурной
Как и при любой другой инфекции, если у вашего ребенка жар или боль, вы можете дать ему ацетаминофен в дозировке, соответствующей его весу и возрасту пока вы не увидите педиатра.Когда вы позвоните, ваш врач, вероятно, задаст вам несколько вопросов, чтобы попытаться определить причину отека, поэтому вам будет полезно, если вы заранее проведете небольшое исследование. Например, если опухшие железы находятся в области челюсти или шеи, проверьте, не болезненны ли зубы вашего ребенка или воспалились ли его десны, и спросите его, есть ли у него болезненные ощущения во рту или горле. Сообщите своему врачу о любом контакте вашего ребенка с животными (особенно кошками) или в лесных районах. Также проверьте, нет ли недавних царапин животных, укусов клещей, укусов насекомых или укусов, которые могли заразиться.
Лечение опухших желез зависит от причины. Если в соседней коже или тканях есть конкретная бактериальная инфекция, антибиотики очистят ее, позволяя железам постепенно вернуться к своему нормальному размеру. Если в самой железе есть инфекция, для локализации инфекции могут потребоваться не только антибиотики, но и теплые компрессы с последующим хирургическим дренированием. Если это будет сделано, материал, полученный из раны, будет культивирован для определения точной причины инфекции.
Это поможет врачу выбрать наиболее подходящий антибиотик. Если ваш педиатр не может найти причину отека или если опухшие железы не улучшаются после лечения антибиотиками, потребуются дополнительные анализы. Например, инфекционный мононуклеоз может быть проблемой, если у вашего ребенка высокая температура и сильная ангина (но не стрептококковая инфекция), он очень слаб и имеет опухшие (но не красные, горячие или болезненные) железы, хотя мононуклеоз встречается чаще. у детей старшего возраста. Специальные тесты могут подтвердить этот диагноз.В случаях, когда причина опухания железы неясна, педиатр также может провести кожную пробу на туберкулез.
Если причину длительного набухания лимфатических узлов невозможно найти другим способом, может потребоваться биопсия (удаление кусочка ткани железы) и ее исследование под микроскопом. В редких случаях это может выявить опухоль или грибковую инфекцию, что потребует специального лечения.
Профилактика
Единственные опухшие железы, которые можно предотвратить, — это те, которые вызваны бактериальными инфекциями в окружающей ткани.В случае подозрения на инфекцию вы можете избежать поражения лимфатических узлов, правильно очистив все раны и получив раннее лечение антибиотиками.
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Почему не уходит шишка под челюстью пациента?
40-летний мужчина смотрел в зеркало.Опустив бритву, он приподнял подбородок, чтобы посмотреть, видна ли еще шишка размером с бобы с правой стороны его шеи, прямо под его челюстью. Его пальцы быстро нашли небольшую двудольчатую выпуклость. Когда он впервые увидел это во время бритья, возможно, пару недель назад, оно было немного нежным. Боль прошла, но шишка все же заставляла его нервничать. Несколько лет назад подруга нашла шишку возле ключицы и в конце концов умерла от рака. Он должен был проходить ежегодный медосмотр, поэтому он записался на прием к врачу.Наверное, ничего, но он хотел услышать это от профессионала.
В поисках уверенностиДоктор Кэтрин ДеДжордж, врач семейной медицины из небольшой клиники недалеко от Шарлоттсвилля, штат Вирджиния, тепло поприветствовала своего пациента. Он был здоровым парнем, и с ним всегда было весело поговорить. Пару лет назад он занялся бегом на длинные дистанции, а теперь почти каждую неделю пробегает от 30 до 40 миль. Он сказал ей, что недавно пробежал свой первый ультрамарафон — 50 километров, или чуть более 31 мили.Теперь он готовился к Чикагскому марафону, а затем к забегу на 100 километров. В целом он чувствовал себя хорошо, если не считать этой небольшой шишки под подбородком. Он подумал, что это, вероятно, увеличенный лимфатический узел, но, по его словам, он был там некоторое время и немного беспокоился по этому поводу. Есть ли язвочки на лице или во рту? — спросил доктор. Мужчина сказал ей, что у него была небольшая боль во рту, но теперь она исчезла.
Когда ДеДжордж обследовал пациента, она легко нашла узелок, о котором он беспокоился.Он был почти сантиметр в длину и казался немного эластичным. В большинстве случаев лимфатические узлы слишком малы, чтобы их можно было почувствовать, но при борьбе с инфекцией они могут расти. Но даже в увеличенном виде они обычно имеют мягкую текстуру. ДеДжордж был удивлен тем, насколько твердым он себя чувствовал. Его легко перемещать — это было нормально — и совсем не нежно. Она сказала ему, что лимфатический узел, вероятно, был реакцией на боль во рту. Часто для удаления этих узлов требуется более четырех недель. Тем не менее, она будет сдавать анализы крови, чтобы убедиться, что больше ничего не происходит.И она направила бы его к врачу по уши, носу и горлу (E.N.T.). Если узел вернется в нормальное состояние до приема — часто на посещение узких специалистов уходили недели — он мог отменить.
Некоторые неожиданные результатыПозже в тот же день врач снова была удивлена, обнаружив несколько отклонений в анализе крови, который она заказала. Ее успокоило нормальное количество лейкоцитов у пациентки — это значительно снизило вероятность скрытой инфекции или злокачественного новообразования.



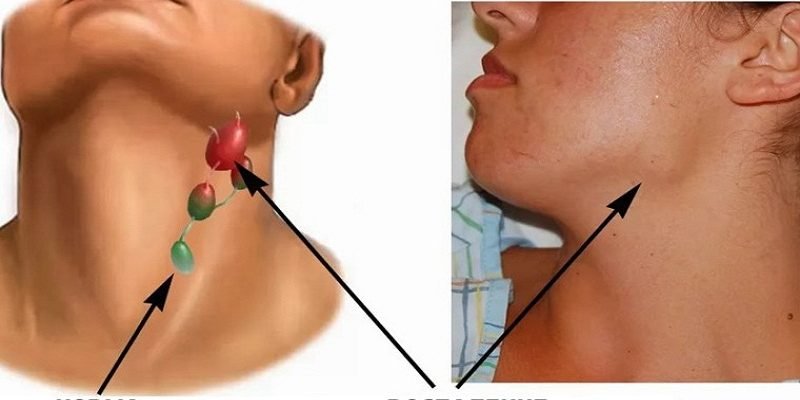
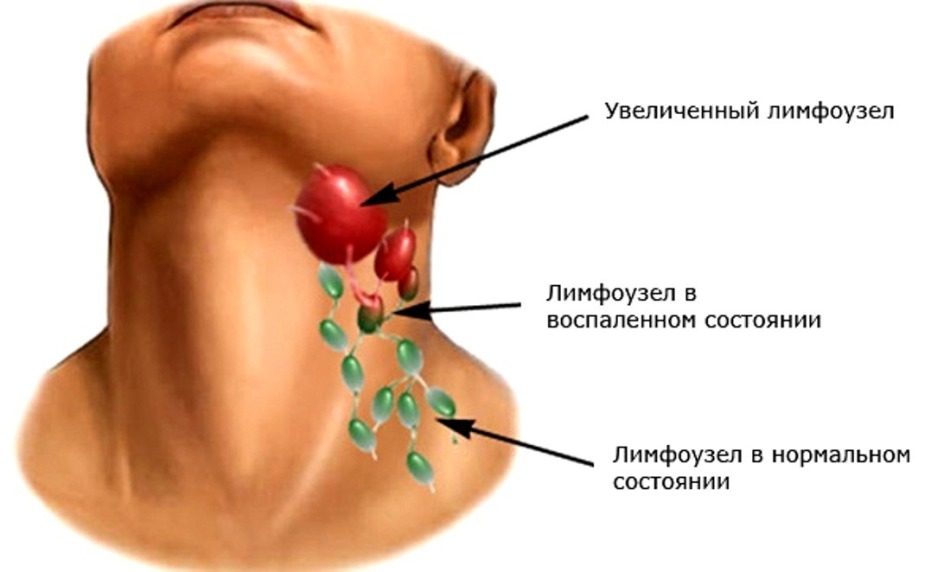

 Это доставляет ощутимый дискомфорт и приводит к сдавливанию кровеносных сосудов.
Это доставляет ощутимый дискомфорт и приводит к сдавливанию кровеносных сосудов.
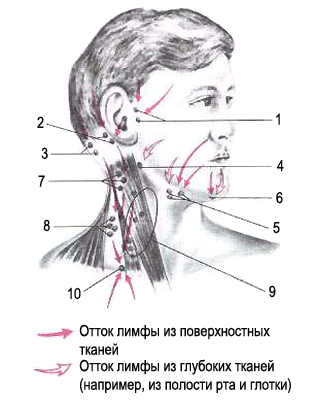
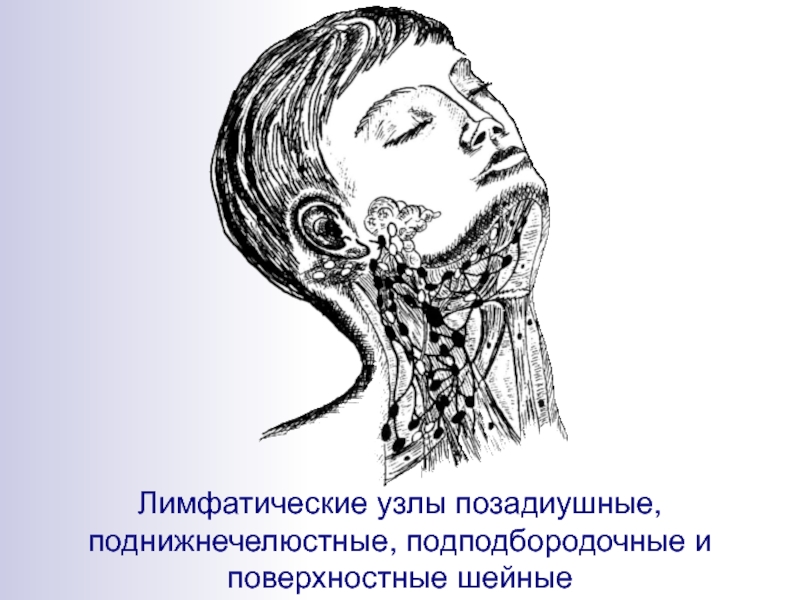

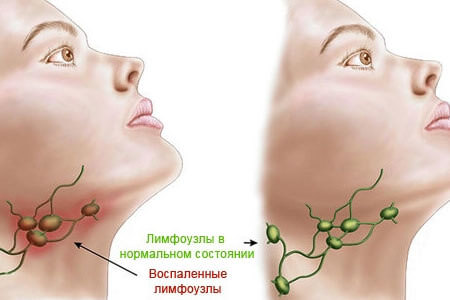

 Например, челюсть часто болит из-за недолеченного кариеса, когда воспалительный процесс затрагивает пульпу.
Например, челюсть часто болит из-за недолеченного кариеса, когда воспалительный процесс затрагивает пульпу.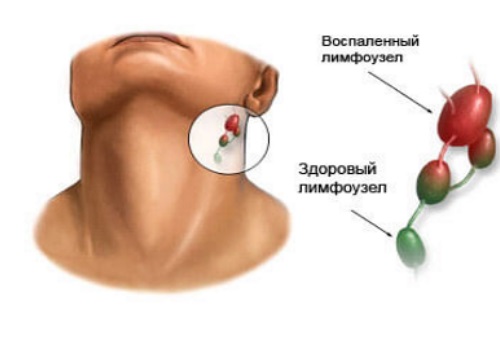

 Он прошупывается под кожей, однако не выступает над поверхностью кожного покрова. В этом состоянии у пациента не наблюдается повышенная температура тела, головная боль и слабость, хотя может присутствовать незначительная болезненность в горле.
Он прошупывается под кожей, однако не выступает над поверхностью кожного покрова. В этом состоянии у пациента не наблюдается повышенная температура тела, головная боль и слабость, хотя может присутствовать незначительная болезненность в горле.
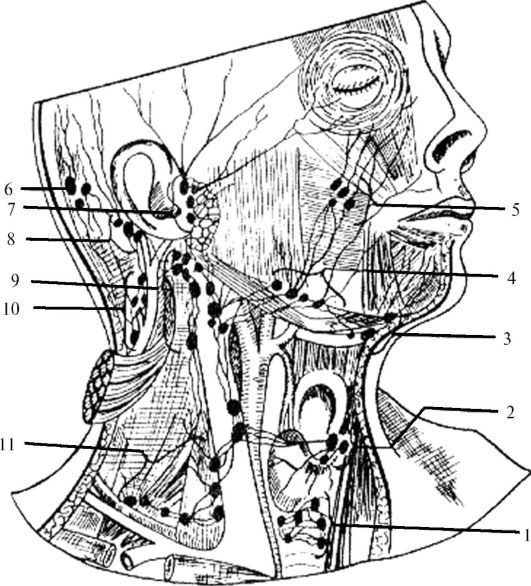

 Снижается подвижность сустава, полностью открыть рот довольно сложно.
Снижается подвижность сустава, полностью открыть рот довольно сложно. Домашние средства ни в коем случае не должны заменять основное медикаментозное лечение.
Домашние средства ни в коем случае не должны заменять основное медикаментозное лечение.



 Воспаление лимфатического узла под челюстью сопровождается бессонницей, головной болью, хронической усталостью, повышением температуры.
Воспаление лимфатического узла под челюстью сопровождается бессонницей, головной болью, хронической усталостью, повышением температуры.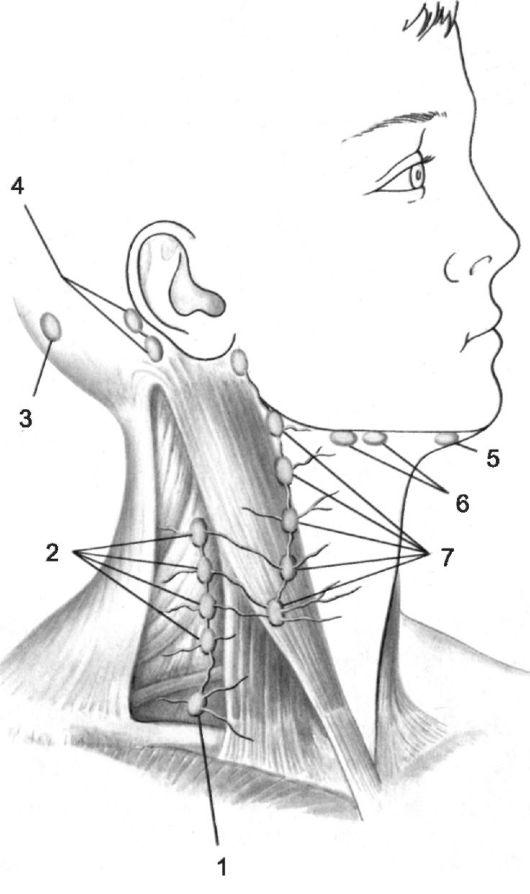 Если инфекция во рту справа, то в этой части они и увеличиваются. А удаление зуба решит проблему.
Если инфекция во рту справа, то в этой части они и увеличиваются. А удаление зуба решит проблему. Болевой синдром пульсирующий, пронзительный, боль иррадиирует в глаза, висок и ушную зону.
Болевой синдром пульсирующий, пронзительный, боль иррадиирует в глаза, висок и ушную зону.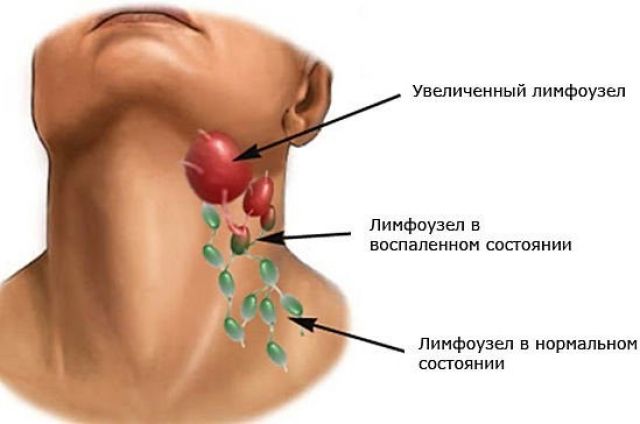
 Это может вызвать серьезное повреждение печени.
Это может вызвать серьезное повреждение печени.