Коронавирусное заболевание (КОВИД-19): памятка для пациентов
1. Что такое КОВИД-19?
Коронавирусная инфекция 2019, или COVID-19, вызвана вирусом SARS-CoV-2. Впервые этот вирус обнаружен в городе Ухань в Китае. С тех пор он быстро распространился по миру, включая европейские страны и США. Основные жалобы включают лихорадку (повышение температуры тела), кашель и затрудненное дыхание. Затрудненное дыхание указывает на то, что инфекция вызвала пневмонию (воспаление легких). Специалисты продолжают изучать свойства вируса.
2. Как передается КОВИД-19?
Главный путь передачи вируса — от человека к человеку, как при гриппе. Чаще всего это происходит, когда зараженный вирусом человек кашляет или чихает неподалеку от других людей. Полагают также, что возможен и контактный путь передачи: если дотронуться до поверхности, на которой находится вирус, а затем — до рта, носа, глаз.
Насколько известно, люди наиболее заразны тогда, когда они уже больны. Возможно, однако, и бессимптомное носительство вируса (без симптомов болезни), но вклад бессимптомного носительства не до конца ясен.
3. Основные проявления КОВИД-19
Болезнь обычно проявляется через несколько дней после заражения. Иногда этот период (называемый продромальным) растягивается на больший срок.
Проявления болезни могут включать:
- лихорадку,
- кашель,
- быструю утомляемость,
- боль в мышцах.
Реже встречаются головная боль, боль в горле, насморк, исчезновение обоняния. Изредка наблюдаются желудочно-кишечные симптомы — тошнота и понос.
В большинстве случаев эти проявления проходят за несколько недель безо всяких последствий. Нередко болезнь протекает и полностью бессимптомно. Однако у некоторых людей КОВИД-19 приводит к серьезным нарушениям — к пневмонии, нехватке кислорода (гипоксемии), к нарушениям работы сердца и даже к смерти. Чаще всего перечисленные осложнения возникают у пожилых людей, у больных, страдающих заболеваниями сердца, сахарным диабетом, болезнями легких и онкологическими заболеваниями.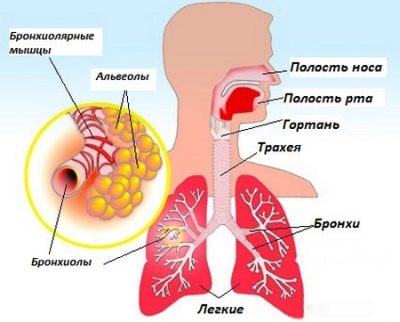
Дети, хотя и заражаются вирусом, почти всегда болеют легко.
4. Когда обращаться за медицинской помощью?
Если повысилась температура, появился кашель или затрудненное дыхание, следует позвонить врачу. Возможно, вы заражены, если в предшествующие 14 дней
1) был тесный контакт с носителем вируса либо
2) находитесь или вернулись из местности, где много людей страдают этой инфекцией.
При нетяжелых симптомах лучше всего позвонить врачу перед тем как идти к нему. Врач сообщит вам о дальнейших действиях, в частности, скажет, есть ли смысл в очной консультации. Многим людям, имеющим лишь нетяжелые проявления болезни, лучше оставаться дома и изолироваться от других людей, пока болезнь не пройдет. Если врач сочтет, что вам все-таки необходимо появиться у него, то перед входом в поликлинику или больницу, надо надеть лицевую маску. Ждать приема лучше всего отдельно от других пациентов. Если же вам настолько плохо, что в больницу надо отправляться немедленно, все-таки необходимо предупредить медицинский персонал о себе: от этого выиграет и ваша безопасность, и безопасность других пациентов.
Врач или фельдшер осмотрят и расспросят вас: надо быть готовым ответить на вопрос о недавних путешествиях и о контактах с другими больными людьми.
5. Нужен ли анализ на вирус?
Если заподозрят КОВИД-19, то для подтверждения диагноза возьмут мазок из носа (возможно, также изо рта) и проведут анализ. Если отходит мокрота, то могут исследовать и мокроту. Анализ позволит выяснить, страдаете ли вы КОВИД-19 или какой-то иной инфекцией.
Кроме того, вам могут предложить сделать рентгенографию грудной клетки или компьютерную томографию (КТ), чтобы проверить, не распространилась ли инфекция на легкие.
6. Как лечат КОВИД-19?
Пока что нет средств для лечения именно этой инфекции. Большинство больных должны оставаться дома до выздоровления, однако при тяжелом течении болезни или при наличии серьезных сопутствующих заболеваний вас могут госпитализировать.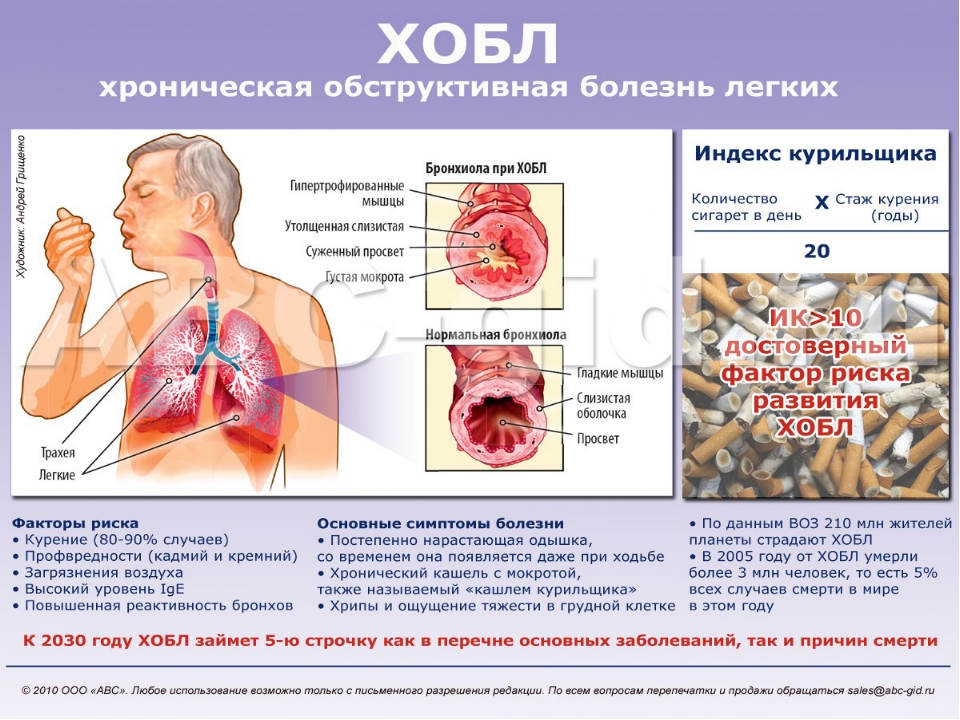
По клиническому опыту ведения пациентов с атипичной пневмонией, связанной с коронавирусами SARS CoV и MERS CoV, выделяют препараты этиологической направленности (действующие на возбудителя заболевания) как правило, использованных в комбинации: лопинавир + ритонавир; рибавирин; препараты интерферонов.
Опубликованные на сегодня сведения о результатах лечения с применением данных препаратов не позволяют сделать однозначный вывод об их эффективности/неэффективности, в связи с чем их применение допустимо по решению врачебной комиссии, если возможная польза для пациента превысит риск.
Патогенетическое лечение (направленное на процесс): достаточное количество
жидкости; при выраженной интоксикации показаны энтеросорбенты; инфузионная терапия под контролем состояния у пациентов в тяжелом состоянии; мукоактивные препараты с целью улучшения отхождения мокроты; бронхолитическая ингаляционная терапия бронхообструктивного синдрома.
Симптоматическое лечение: комплексная терапия ринита / ринофарингита; комплексная терапия бронхита; жаропонижающие назначают при температуре выше 38,0ºС. При плохой переносимости лихорадки, головных болях, повышении артериального давления и выраженной тахикардии (особенно при наличии ишемических изменений или нарушениях ритма) жаропонижающие используют и при более низких цифрах. Наиболее безопасными препаратами являются ибупрофен и парацетамол.
Легкое течение болезни. Большинство больных находятся дома. Нетяжелые проявления инфекции (лихорадка, кашель) обычно проходят за две недели, однако у разных больных продолжительность болезни разная. В процессе выздоровления важно не выходить из дому, пока врач не разрешит вернуться к обычной жизни. Решение зависит от того, как долго болели и в ряде случаев от результатов анализа (отрицательный результат говорит о том, что вируса в организме нет).
Тяжелое течение болезни. Если КОВИД-19 будет протекать тяжело, то может понадобиться госпитализация (нередко — в реанимационное отделение). Скорее всего окажетесь в специальной палате (боксе), куда могут заходить лишь медицинские работники — в особых халатах, в перчатках, масках, защитных очках. Они будут следить дыханием и другими функциями организма, стараясь облегчить ваше состояние. Чтобы легче дышалось, может возникнуть необходимость в дополнительном кислороде. Если поражение легких окажется очень серьезным, то может возникнуть потребность в искусственной вентиляции легких (ИВЛ) — дышать с помощью аппарата.
Скорее всего окажетесь в специальной палате (боксе), куда могут заходить лишь медицинские работники — в особых халатах, в перчатках, масках, защитных очках. Они будут следить дыханием и другими функциями организма, стараясь облегчить ваше состояние. Чтобы легче дышалось, может возникнуть необходимость в дополнительном кислороде. Если поражение легких окажется очень серьезным, то может возникнуть потребность в искусственной вентиляции легких (ИВЛ) — дышать с помощью аппарата.
Врачи изучают сейчас несколько лекарственных средств для лечения КОВИД-19. Если они окажутся действенными, то какие-то из них вам назначат.
7. Можно ли избежать заражения?
Есть меры, которые необходимо предпринять для снижения риска заразиться. Меры эти относятся к каждому члену общества, поскольку инфекция распространяется очень быстро. Наиболее важны они для людей старше 65 лет и для тех, у кого есть хронические заболевания.
- Часто мойте руки с мылом. Особенно важно мыть руки после пребывания вне дома, если вы дотрагивались до каких-либо предметов или до других людей. По крайней мере в течение 20 секунд трите мылом руки, включая запястья, ногти, межпальцевые промежутки. После этого тщательно смойте мыло водой, вытрите руки бумажным полотенцем и выбросьте его. Если нет возможности мыть руки, протирайте их дезинфицирующим гелем. Лучше всего использовать гели с хотя бы 60-процентным содержанием этилового спирта. Но мыло, и вода лучше гелей.
- Не трогайте руками лицо, особенно рот, нос и глаза.
- Избегайте встреч с теми, у кого есть признаки вирусной инфекции.
- Сторонитесь толпы. Если вы живете там, где много заболевших КОВИД-19, то по возможности сидите дома.
Даже если вы здоровы, ограничение встреч с людьми («социальное разобщение») помогает замедлить распространение инфекции. На время эпидемии отменяются или переносятся спортивные мероприятия, концерты, спектакли, фестивали, парады и свадьбы и даже сборища в узком кругу — и те представляют опасность.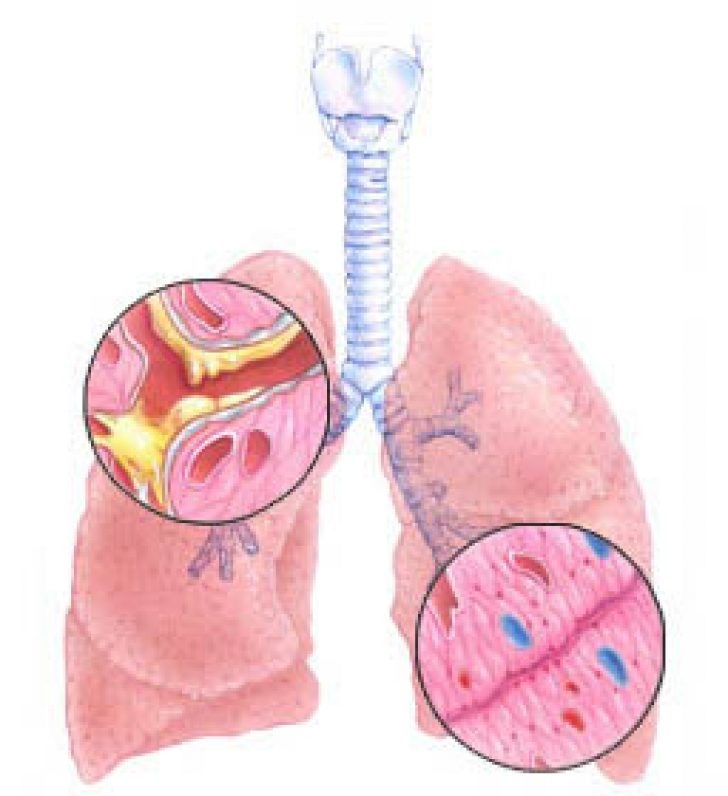
Если вам все-таки совершенно необходимо встречаться с людьми, избегайте соприкосновений с ними и часто мойте руки. В частности, откажитесь от рукопожатий и научите других не жать рук.
Значительная часть информации о том, как избежать заражения, неверна. Так, вам, вероятно, приходилось слышать, что сушилки для рук, промывание носа соленой водой и профилактический прием антибиотиков убивают вирусы, — это не так.
8. Что делать, если у вас дома кто-то болеет КОВИД-19?
Если кто-либо из живущих вместе с вами заболел, надо принять дополнительные меры защиты.
- Изолируйте заболевшего: он должен находиться в отдельной комнате и, если есть возможность, пользоваться отдельной уборной и ванной.
- Лицевые маски: заболевший должен носить маску, когда он находится в одной комнате с другими людьми. Ухаживая за больным, вам тоже следует надевать лицевую маску. Это особенно важно, если сам больной маску носить не может.
- Частое мытье рук.
- Частая уборка помещения: надевайте при этом одноразовые перчатки. Надевайте их также, когда дотрагиваетесь до белья, заболевшего, его посуды, ночного горшка, оставленного им мусора.
- Часто мойте предметы, до которых часто дотрагиваются: прикроватный столик, телефон, дверные ручки, звонки и т. п.
- Мойте предметы водой и мылом, но также и средствами для дезинфекции. Некоторые из них уничтожают бактерии, но не вирусы, поэтому читайте описание каждого.
Китайский коронавирус SARS-CoV-2, также ранее известный под термином 2019-nCoV продолжает наводить панику среди населения по всему земному шару, выйдя далеко за пределы Китайской провинции Хубей, где он впервые был обнаружен в декабре 2019 года.
Напоминаем, что заражение коронавирусом SARS-CoV-2 вызывает развитие коронавирусной инфекции COVID-19, проявляющееся главным образом в виде воспаления легких.
Среди основных симптомов выделяют – повышенная и высокая температура тела, слабость, кашель, нарушения дыхания, боль в мышцах и дискомфортные ощущения в грудной клетке, сменяющиеся болью за грудиной.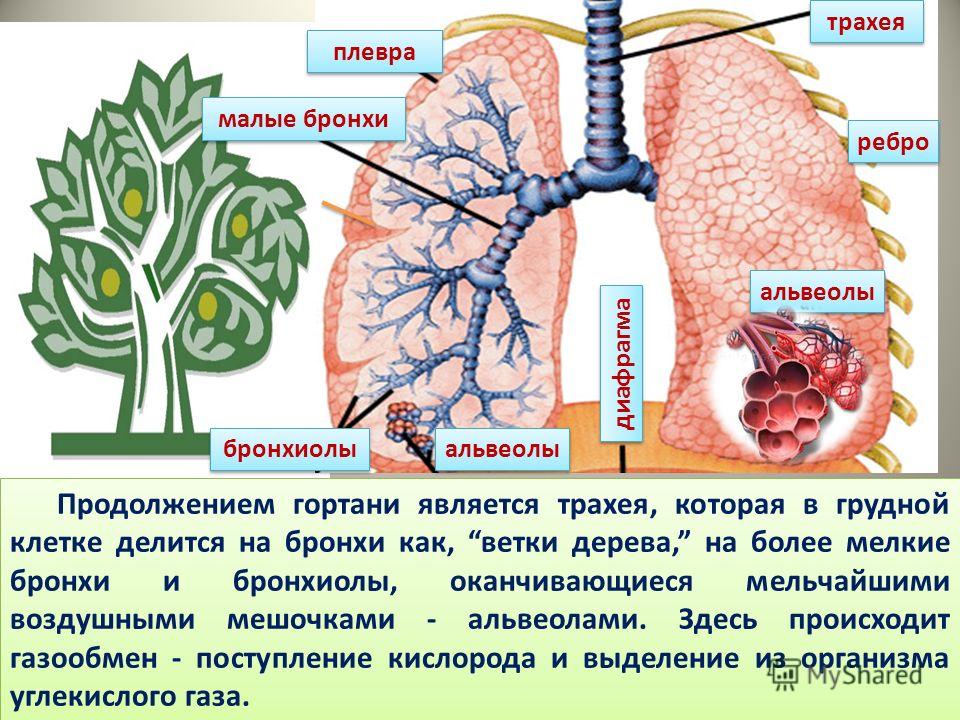
Основные пути заражения коронавирусом – воздушно-капельный и контактно-бытовой.
Профилактика коронавируса у человека направлена на соблюдение превентивных мер по предотвращению заражения инфекцией, а также укрепление защитных свйоств организма, т.е. иммунной системы человека.
Мы собрали главные рекомендации по профилактике коронавирусной инфекции COVID-19 от ведущих медицинских учреждений – Роспотребнадзора, Минздрава и Всемирной Организации Здравоохранения (ВОЗ).
Как защитить себя от коронавируса и не заболеть на COVID-19?
Профилактика коронавируса у человека 2020 включает в себя соблюдение следующих рекомендаций:
1. Соблюдайте правила личной гигиены. Следите за чистотой своих рук – периодически мойте их с мылом (лучше с антибактериальным эффектом), а при отсутствии такой возможности тщательно обрабатывайте руки дезинфицирующими средствами, желательно на спиртовой основе. Особенно хорошими дезинфекторами являются хирургического назначения для рук и кожи.
Не используйте чужие предметы личной гигиены — зубные щетки, полотенца и прочие принадлежности. Обязательно расскажите об этом детям.
2. Обязательно мойте руки перед приемом пищи.
3. Не используйте общую посуду для питья или еды с другими людьми. Это один из основных способов передачи различных инфекций в рабочих коллективах. Например, жара, купили на всех бутылку прохладной воды и пустили ее для распивания по кругу.
4. Пока руки не вымыты или не продезинфицированы – не трогайте нос, губы и другие части лица, ведь подержавшись за ручку в общественном транспорте, денежные средства или при контакте с продуктами в магазине достаточно просто перенести себе на кожу различные болезнетворные микроорганизмы (вирусы, бактерии, грибки и т.д.) После чего риск появления болезней от тех инфекций, которые в большинстве случаев находятся на необработанных поверхностях сильно возрастает.
5. При появлении кашля, чиханья, насморка – используйте для прикрытия ротовой и носовой полости одноразовые салфетки, которые после отхождения микрокапелек сразу выбрасывайте, после чего обработайте руки антисептиком.
6. Избегайте мест большого скопления людей, особенно там, где по данным СМИ зарегистрированы вспышки SARS-CoV-2. Откажитесь от массовых гуляний.
Если есть возможность переместиться в пункт назначения пешком – воспользуйтесь этим случаем. Тем более, что ходьба является кардионагрузкой и относится к методам профилактики сердечно-сосудистых заболеваний (инфаркта, инсульта и других).
7. Старайтесь держать дистанцию от людей, у которых присутствует кашель, чиханье, лихорадка и насморк — на расстояние до 1,5-2 метров. Даже если это не коронавирус, Вы снизите риск заболеть на другие, не менее серьезные заболевания, передающиеся воздушно-капельным путем – грипп, краснуху, корь, дифтерию и другие ОРВИ, а также ангину, бронхит и прочие заболевания органов дыхания.
Из-за последних событий и высокой заболеваемостью в странах Европы, правительства и ведомства ввели ограничение на посещение магазинов одновременно большому количеству людей — в помещения запускают по несколько человек, чтобы люди могли держать дистанцию друг от друга.
Рекомендуемая дистанция с незнакомыми людьми — до 1 м.
8. Продукты животного происхождения тщательно вымывайте, а после термически обрабатывайте до полной готовности – на половину прожаренное мясо, являющееся изысканным блюдом некоторых гурманов кушать, крайне не рекомендуется. В местах же вспышки COVID-19 вообще от продуктов животного происхождения лучше избегать.
9. Обрабатывайте антисептиком и свой телефон. Да, да, мы настолько часто пользуемся этим гаджетом, что даже не замечаем, как подержавшись за ручку в транспорте можем отвечать на звонок той же рукой, и где будут микробы? Правильно, на телефоне.
10. Следите за чистотой и других поверхностей – на работе и дома. Обрабатывайте клавиатуру, мышь, стол, пульты, оргтехнику и другие вещи антисептиком. Инфекция живет на различных поверхностях от нескольких часов до пары суток.
11. В случае появления сухого кашля, лихорадки, затрудненного дыхания, насморка и прочих симптомов гриппа и других острых респираторных вирусных инфекций (ОРВИ) на фоне слабости обратитесь в медицинское учреждение за помощью. При этом, не забудьте рассказать врачу – где Вы были, с кем контактировали и после чего у Вас появились эти симптомы.
При этом, не забудьте рассказать врачу – где Вы были, с кем контактировали и после чего у Вас появились эти симптомы.
12. В случае поездки за границу – избегайте контакта, а лучше вообще поход на рынки с продажей мяса и других продуктов животного происхождения, особенно где эти животные продаются еще живыми.
13. Откажитесь от поездки в страны или места, где повышен эпидемиологический порог на коронавирусную инфекцию COVID-19.
14. Избегайте рукопожатий и целований в щеку до окончания эпидемии COVID-19.
15. Ведите здоровый образ жизни. Главный фактор инфекционных болезней – инфицирование организма, а второй, не менее важный, ослабленный иммунитет.
Чтобы укрепить защитные свойства организма, и не допустить развитие инфекции, а если и так, то обеспечить ее легкое течение – больше двигайтесь, высыпайтесь, кушайте продукты с большим содержанием витаминов и макро- микроэлементов, откажитесь от алкоголя и курения, не принимайте без врачебных показаний антибиотики, не допускайте переохлаждения организма.
16. В местах большого скопления людей, в общественном транспорте или при контакте с больным носите медицинские маски. На открытом воздухе с малым количеством людей маска не нужна. Маски минимизируют заражение как самого человека от других больных, так и заражение других людей, если сам носящий маску человек болен.
Единственное условие – маска должна плотно прилегать к носу, лицу и подбородку, не оставляя зазора. Нельзя использовать одноразовую маску несколько раз. После ее снятия вымойте руки, а саму медицинскую маску утилизируйте. Обратите внимание что маска — не обеспечивает полную защиту от вирусных инфекций, а лишь снижает риск инфицирования.
17. Если Вам приходится часто находиться в местах большого скопления людей — ежедневно стирайте одежду, т.к. SARS-CoV-2 может оставаться на ней активным до 6 часов, и быстро нейтрализуется при воздействии чистящих/моющих средств. Если одежде нельзя стирать, или она слишком тонкой работы и может испортиться, вывешивайте ее на открытый воздух и солнечные лучи. Ультрафиолетовое излучение от солнца также разрушает патоген.
Ультрафиолетовое излучение от солнца также разрушает патоген.
18. Сон — еще одно замечательное средство для повышение защитных свойств организма. Более того, как говорит Людмила Коростовцева, являющаяся старшим научным сотрудником по сомнологии НМИЦ им. Алмазова, сон выступает одним из главных элементов, необходимых для формирования крепкого иммунитета. В среднем, подросткам (до 17 лет) необходимо дял высыпания 8-10 часов, взрослым мужчинам и женщинам 7-9 часов, а лицам преклонного возраста 7-8 ч. Только внимание, для здорового сна ложится нужно в 22:00 часов.
19. Как показывает статистика, наиболее уязвимые люди перед КОВИД-19 — лица, возрастом от 65-70 лет и старше. Именно у этой возрастной категории летальность достигает 8% и более. Поэтому, для безопасности, людям от 65 лет рекомендуется оставаться дома.
В случаях объявления карантина в месте проживания местные органы самоуправления также рекомендуют оставаться дома всем людям.
как бронхит влияет на организм — ЗдоровьеИнфо
Около 5% россиян болеют бронхитом ежегодно. Эту болезнь нельзя недооценивать: воспаление может привести к пневмонии, хронической обструктивной болезни лёгких (ХОБЛ) и проблемам с сердечно-сосудистой системой. Рассказываем, как обнаружить болезнь и правильно её вылечить.
Воспаление может проявляться по-разному. Всё зависит от формы болезни:
- Острый бронхит
Возникает внезапно, протекает бурно и длится около 10 дней. Болезнь часто развивается на фоне ОРВИ: бактерии поражают слизистую оболочку бронхов.
Степень их закупорки определяет вид заболевания:
- острый обструктивный — простая форма с воспалением в бронхах без их закупорки мокротой;
- необструктивный бронхит — тяжёлый, с гнойными выделениями.
Последний опасен для детей: их дыхательные пути более узкие, поэтому мокрота застаивается и вызывает спазм.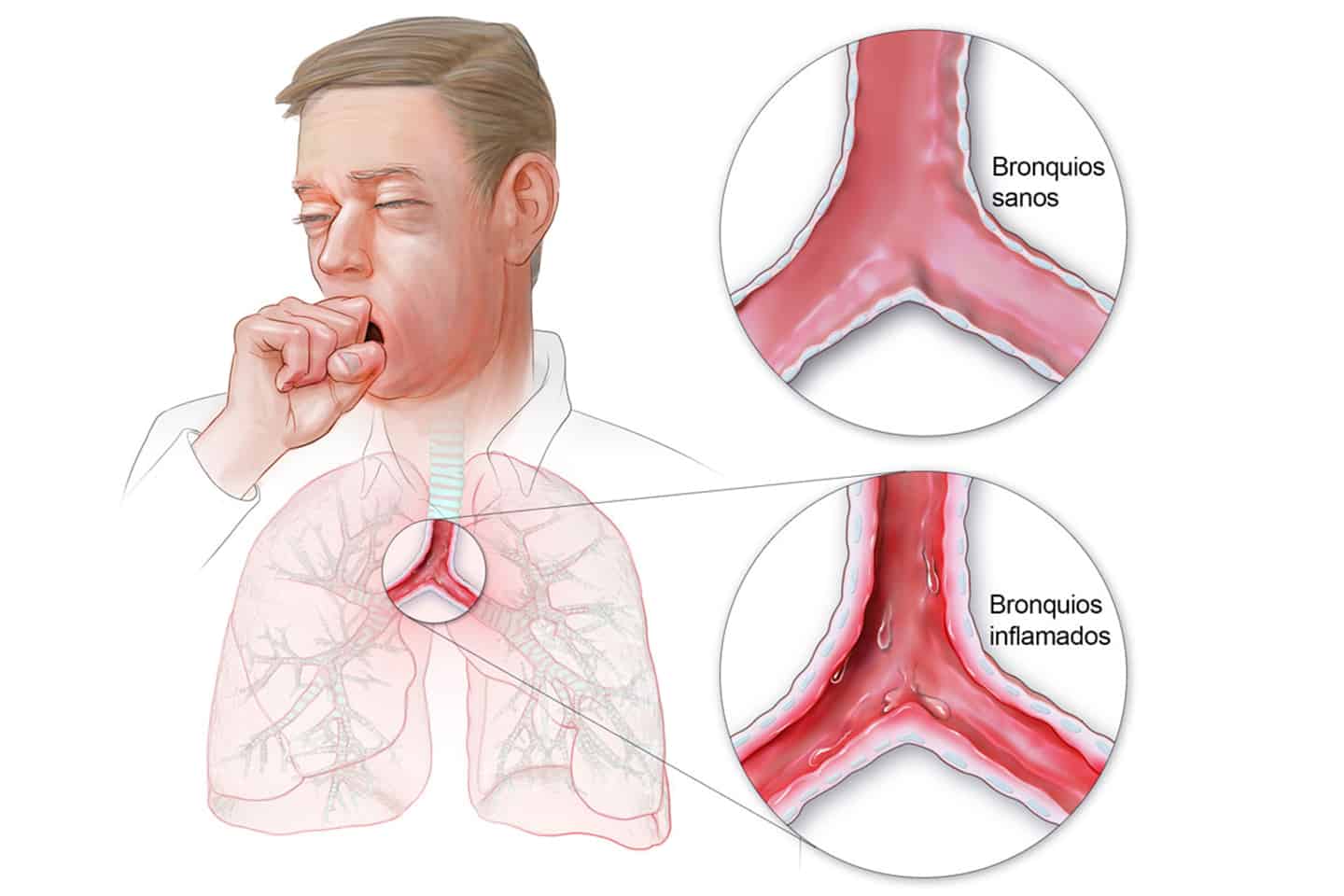 Из-за этого у ребёнка может возникнуть дыхательная недостаточность и кислородное голодание.
Из-за этого у ребёнка может возникнуть дыхательная недостаточность и кислородное голодание.
- Хронический бронхит
Им чаще всего болеют взрослые. Однако если у ребёнка иммунодефицит, аномалии строения дыхательной системы или тяжёлые хронические заболевания, хронический бронхит может возникнуть и у него.
Это прогрессирующая болезнь, которая поражает все слои бронхов. Среди главных симптомов — влажный кашель, который сохраняется не меньше трёх месяцев.
Обострения провоцируют изменения климата, влага, холод. А во время ремиссии кашель проявляется только после пробуждения. Среди осложнений — эмфизема, пневмония, кровохаркание, синдром лёгочного сердца (увеличение его отделов).
На поздних стадиях хронического бронхита меняется форма грудной клетки, появляются сильные хрипы в груди, кожа приобретает зеленоватый оттенок. При отсутствии лечения она часто переходит в ХОБЛ — болезнь лёгких, при которой человеку трудно дышать.
Из-за чего могут развиться бронхиты?В 90% случаев их провоцируют вирусы гриппа А и В, парагриппа, аденовирусы. Бактерии тоже могут вызвать болезнь: у пожилых людей — пневмококк, микоплазма, у курильщиков — гемофильная палочка, у людей с иммунодефицитом — моракселла. Реже заболевание провоцируют грибки — кандида и аспергилла.
Острый бронхит переходит в хронический из-за курения, плохой экологической обстановки, сопутствующих патологий бронхов, наследственности, осложнений после ОРВИ.
Как отличить острый бронхит от хронического?Вот на что нужно обратить внимание:
- При остром бронхите симптомы напоминают ОРВИ: повышенная температура, слабость, головная боль, насморк, сухой кашель. К ним добавляются одышка и громкие хрипы. Примерно на третий день появляется влажный кашель с мокротой. Болезнь длится около 10-15 дней, но у четверти пациентов кашель сохраняется более месяца.
- При хроническом бронхите люди в фазе ремиссии могут вообще не подозревать, что больны.
 Они ни на что не жалуются, и лишь изредка кашляют по утрам.
Они ни на что не жалуются, и лишь изредка кашляют по утрам.
Обостряется заболевание около двух раз в год. В это время большинство и приходят к врачу с жалобами на одышку или дыхательную недостаточность. Может выделяться немного мокроты по утрам и после физической активности. Если кашель усиливается, это говорит об ухудшении проходимости бронхов.
Как диагностировать болезнь?Обычно при острой форме врачу достаточно послушать лёгкие пациента. Но одной постановки диагноза мало: важно понять, насколько пострадали лёгкие. Для этого назначают дополнительные методы обследования:
- Клинический анализ крови;
- Биохимический анализ крови;
- Цитологическое и микробиологическое исследование мокроты;
- Рентген органов грудной клетки;
- Бронхоскопию;
- Электрокардиографию и эхокардиографию;
- Бронходилатационный тест;
- Исследование функции внешнего дыхания (спирометрию, пикфлоуметрию).
Нужно идти к врачу. Главное — сделать это как можно раньше. Любой тип бронхита без осложнений лечат на дому с помощью препаратов: отхаркивающих, противовоспалительных, противовирусных, антибиотиков или противогрибковых средств. Также во время лечения нужно соблюдать постельный режим и пить больше тёплой жидкости.
При хронической форме нужно избегать провокаторов воспаления: сигаретного дыма, пыли, грязного воздуха. Если врач обнаружит осложнения, он может порекомендовать госпитализацию.
Есть ли у бронхитов профилактика?Да, как и у всех острых респираторных заболеваний:
- отказ от курения;
- сбалансированное питание;
- активный образ жизни и физические нагрузки;
- соблюдение правил личной гигиены.
Узнать больше о причинах болезни можно из сюжета программы «Жить здорово»
Трахеит – симптомы и лечение
Трахеит – воспалительное заболевание слизистой трахеи, которое сопровождается сухим кашлем с приступообразным характером. Приступы кашля усиливаются в ночное время. Природа трахеита обычно инфекционная.
Приступы кашля усиливаются в ночное время. Природа трахеита обычно инфекционная.
Трахеит редко протекает одиночно и обычно осложняется воспалением носоглотки, ринитом, ларингитом и даже бронхитом. Течение трахеита может быть острым и хроническим. Острый трахеит характеризуется более выраженными симптомами, но спустя две недели наступает выздоровление, хотя процесс может перейти в хроническую форму.
Трахеит классифицируется в зависимости от этиологии:
- Бактериальный
- Вирусный
- Смешанной этиологии
- Аллергический
- Инфекционный
Именно этиология заболевания диктует тактику лечения трахеита и самолечение недопустимо.
Симптомы Трахеита
Характерный признак заболевания – сухой надрывный кашель, который доставляет сильнейший дискомфорт. Обострение наступает ночью и рано утром. Во время кашля больные ощущают сильную боль в горле и за грудиной, поэтому стараются ограничить дыхание, и оно становится частым и поверхностным. При смехе, плаче или смене температуры кашель обостряется. Скопление мокроты вызывает сильный приступ.
При этом температура тела почти не повышается, обычно не больше субфебрильной (до 37.5), но у детей к вечеру может подняться и выше. Мокрота отходит трудно и очень вязкая. После третьего дня мокроты становится больше, она разжижается и легче отходит, что дает облегчение больному, так как приступы уже не сопровождаются таким дискомфортом и болью как в начале заболевания.
Когда воспалительный процесс захватывает бронхи, то заболевание перетекает в трахеобронхит.
Хронический трахеит сопровождается изматывающим кашлем по ночам в течение длительного времени. При кашле больной чувствует боль в груди, мокрота может быть как скудной, так и обильной, но отделяется легче.
Лечение трахеита
Чтобы облегчить состояние больного, следует устранить факторы, способствующие раздражению слизистой, что вызывает мучительный кашель.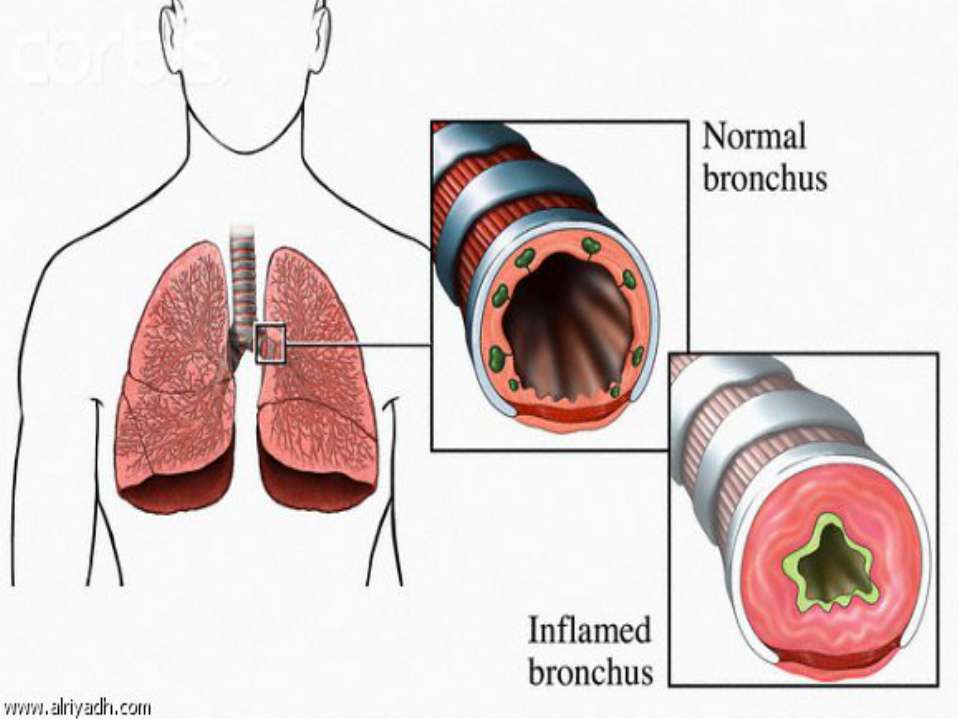
Облегчают состояние больного ингаляции и щелочное питье. Для ингаляций применяют специальный ингалятор, если прибора нет, то делают их над паром, закрывшись полотенцем. Дают горячее молоко с содой или подогретую щелочную минеральную воду.
Помогают при болезни горчичники на грудь и спину и растирания. При затрудненном отхождении мокроты врач-терапевт прописывает отхаркивающие средства, а если приступы мучительны, то назначают препараты с кодеином. Если инфекция спустилась в нижние отделы дыхательных путей, то терапевт прописывает антибиотики.
Менжевицкая Татьяна Ивановна
Клиники Чайка — Chaika.com
Астма — это хроническое воспалительное заболевание бронхов. Бронхи — это пути, по которым воздух попадает в легкие и выходит из них. При астме бронхи становятся набухшими.
Воспаление стенок бронхов ведет к выработке вязких выделений, называемых мокротой. Астма также вызывает спазм мышц, находящихся в стенках бронхов и вокруг них. Набухание, мокрота и спазм мышц суживают просвет дыхательных путей, отчего становится труднее делать вдох и особенно выдох.
Самые распространенные симптомы бронхиальной астмы — одышка, хрипы и свисты при дыхании, стеснение в груди и кашель. В какие-то дни больные астмой ощущают некоторые из этих симптомов, но могут быть и дни, когда симптомов нет. В момент проявления симптомов у человека возникает ощущение, что он дышит через соломинку. Когда воздух проходит через суженные дыхательные пути, могут возникать хрипы. Кашель чаще беспокоит в ночное время или ранним утром. Боль в груди, ощущение давления или стянутости в грудной клетке также могут быть симптомами астмы.
Приступ бронхиальной астмы характеризуется очень тяжелыми симптомами. Во время приступа больной может дышать настолько часто, что с трудом успевает говорить. Кашель, хрипы и сдавленность в груди могут вызвать волнение и страх. Это, в свою очередь, может приводить к усилению одышки. В редких случаях при низких уровнях кислорода в крови можно заметить посинение или сероватый цвет кончиков пальцев. В случае приступа необходимо немедленно вызвать скорую помощь.
В редких случаях при низких уровнях кислорода в крови можно заметить посинение или сероватый цвет кончиков пальцев. В случае приступа необходимо немедленно вызвать скорую помощь.
Факторы развития астмы
Астма бывает врожденным заболеванием, унаследованным от родителей, или самостоятельным заболеванием, возникающим у человека, даже если в семье не было случаев астмы. При бронхиальной астме дыхательные пути более чувствительны, чем обычно. Они могут быть легко раздражены и спазмированы в результате воздействия множества факторов, которые называют «триггерами». Например, бывают следующие триггеры.
- Аллергия: у аллергиков вероятность бронхиальной астмы выше. Эта разновидность астмы чаще появляется у детей, хотя может возникать и во взрослом возрасте. Пыльца деревьев, трав, плесневые грибки, перхоть кошек и собак, клещи домашней пыли — это распространенные аллергены. Они могут вызывать чихание, хрипы, зуд в глазах и насморк. Если легкие сильно раздражены, аллергены могут провоцировать приступ астмы.
- ОРВИ: частые вирусные инфекции могут вызывать обострение астмы. Инфекции могут провоцировать более долгие эпизоды хрипов и одышки, чем аллергены. Фактически респираторные вирусы — самая частая причина приступов бронхиальной астмы.
- Раздражители, которые могут провоцировать астму: выхлопные газы, химикаты для использования на дачном участке, резкие запахи краски, парфюма, спреев для волос, дезодорантов, очистителей воздуха, табачный дым, стресс или физическая нагрузка, медикаменты, включая аспирин и бета-блокаторы (применяющиеся при заболеваниях сердца и гипертонии), сульфиты, содержащиеся в пищевых продуктах (сушеных фруктах, вине, пиве).
Почему горят легкие?
Болезненное ощущение жжения в легких может нервничать, особенно если вы не знаете, что его вызывает. Вот почему наша команда в AFC Urgent Care Cleveland хочет предложить некоторую информацию о том, что может вызывать это неприятное ощущение жжения.
От чего горят легкие?
Когда вы начинаете чувствовать, что ваши легкие горят, это может вызвать у вас нервозность и неуверенность в том, что происходит с вашим телом.
Пневмония, бронхит и другие респираторные инфекции обычно вызывают жжение в легких, особенно в это время года.В нашем районе Теннесси мы склонны к резким колебаниям температуры и изменениям пыльцы, которые также могут вносить свой вклад. Вы также можете иногда испытывать это ощущение на морозе, особенно при тренировках при низких температурах.
Причины проблем с легкими
- Инфекции
- Астма
- Боль в грудной мышце
- ХОБЛ
- Кислотный рефлюкс
- Тромбоэмболия легочной артерии
- Плеврит
- Пневмоторакс
- Рак
- Костохондрит
- Фибромиалгия
- Аутоиммунные заболевания
- Заболевания сердца
- Проблемы с пищеводом
- Эзофагит
Бронхит?
Бронхит, который иногда называют простудой, представляет собой воспаление слизистой оболочки бронхов, по которым воздух переносится в легкие и из них.
К счастью, с некоторыми приемами ухода за собой, такими как много отдыха и поддержание водного баланса, а также с некоторыми лекарствами, которые помогают успокоить симптомы бронхита, вы можете почувствовать себя как новенькое раньше, чем позже.
Симптомы бронхита
- Хронический сухой кашель или кашель с мокротой
- Давление в груди
- Боль в горле
- Головная боль
- Трудности со сном
- Усталость
- Недомогание
- Постназальный капель
- Насморк
- Одышка
Вы думаете, что страдаете респираторной инфекцией или бронхитом? Зайдите сегодня по телефону AFC Срочная помощь Кливленда для медицинского осмотра!
Инфекция легких и ХОБЛ: признаки и симптомы
Хроническая обструктивная болезнь легких (ХОБЛ) — прогрессирующая форма заболевания легких, варьирующая от легкой до тяжелой. Для него характерно затруднение поступления воздуха в легкие и выхода из них, затрудняющее дыхание. И эмфизема, и хронический бронхит подпадают под категорию ХОБЛ. Инфекция легких и ХОБЛ идут рука об руку. У человека с ХОБЛ сужены дыхательные пути и воспалены воздушные мешочки, что делает его или ее более подверженным легочным инфекциям, которые иногда называют пневмонией. Вот факты, которые вам нужно знать об инфекциях легких и ХОБЛ.
Для него характерно затруднение поступления воздуха в легкие и выхода из них, затрудняющее дыхание. И эмфизема, и хронический бронхит подпадают под категорию ХОБЛ. Инфекция легких и ХОБЛ идут рука об руку. У человека с ХОБЛ сужены дыхательные пути и воспалены воздушные мешочки, что делает его или ее более подверженным легочным инфекциям, которые иногда называют пневмонией. Вот факты, которые вам нужно знать об инфекциях легких и ХОБЛ.
Пневмония или легочная инфекция возникает, когда бактерии, вирусы, а иногда и грибки собираются в легких человека и начинают расти.Это приводит к тому, что воздушные мешочки в легких заполняются гноем и жидкостью, что затрудняет дыхание человека. Симптомы включают боль в груди и / или частый кашель, который отличается от обычного хронического кашля, связанного с ХОБЛ.
Пневмония и ХОБЛ — серьезное сочетание, к которому нельзя относиться легкомысленно. Повреждение от пневмонии может вызвать необратимое повреждение легочной ткани, причем наиболее серьезным осложнением является дыхательная недостаточность. Фактически, острая дыхательная недостаточность является одной из основных проблем со здоровьем, когда у человека с ХОБЛ развивается пневмония.
Можно ли предотвратить инфекции легких?Инфекция легких и ХОБЛ, хотя и встречаются часто, не являются полностью неизбежными. Однако есть шаги, которые вы можете предпринять, чтобы защитить себя и свои легкие. У многих людей после гриппа развивается пневмония. По этой причине прививка от гриппа — важная мера предосторожности, которую человек может предпринять, чтобы снизить вероятность заражения пневмонией. Также важно частое мытье рук и держаться подальше от больных.
Здоровое питание и физические упражнения также являются отличным способом укрепить вашу иммунную систему, что не только снизит ваши шансы заболеть, но и снизит риск обострения ХОБЛ.
Признаки и симптомы легочной инфекции Симптомы легочной инфекции очень похожи на симптомы ХОБЛ, что затрудняет диагностику. В связи с этим важно знать симптомы легочной инфекции и то, чем они отличаются от симптомов ХОБЛ.
В связи с этим важно знать симптомы легочной инфекции и то, чем они отличаются от симптомов ХОБЛ.
Нормальная температура тела обычно составляет около 98,6 градусов по Фаренгейту, но варьируется от человека к человеку. Повышенная температура тела или лихорадка могут быть признаком легочной инфекции.Помимо повышенной температуры тела или температуры выше 100,4 градусов по Фаренгейту, озноб и дрожь являются другими симптомами лихорадки.
2) Повышенная одышкаОдышка — обычная проблема для людей с ХОБЛ. Однако, если одышка усиливается, это может быть признаком легочной инфекции. Кроме того, учащенное дыхание и учащенное сердцебиение также могут быть признаками легочной инфекции. Из-за этого необходимо уделять особое внимание своему телу и тяжести симптомов, чтобы помочь вовремя подхватить легочную инфекцию.
3) Изменения слизиЕсли вы заметили, что при кашле выделяете больше слизи или она изменилась, это может быть симптомом легочной инфекции. Когда у человека легочная инфекция, слизь имеет тенденцию менять цвет, становится более густой и липкой, а иногда и неприятным запахом. Ваша слизь может многое рассказать о состоянии ваших легких.
4) Острая боль в грудиЛюди с легочной инфекцией обычно испытывают острую ноющую боль в одной стороне груди, которая усиливается при глубоком вдохе.Это называется плевритной болью в груди. Это также может ощущаться как стеснение или давление внутри грудной клетки. Хотя плевритная боль в груди не всегда указывает на легочную инфекцию, она может указывать на другую проблему. Иногда плевритная боль в груди может быть проблемой легких или сердца. При любом типе боли в груди важно немедленно обратиться за профессиональной медицинской помощью.
Вылечить легочную инфекцию и ХОБЛ — непростая задача. Однако знание того, на что следует обращать внимание, может помочь вам заразиться инфекцией до того, как она станет хуже.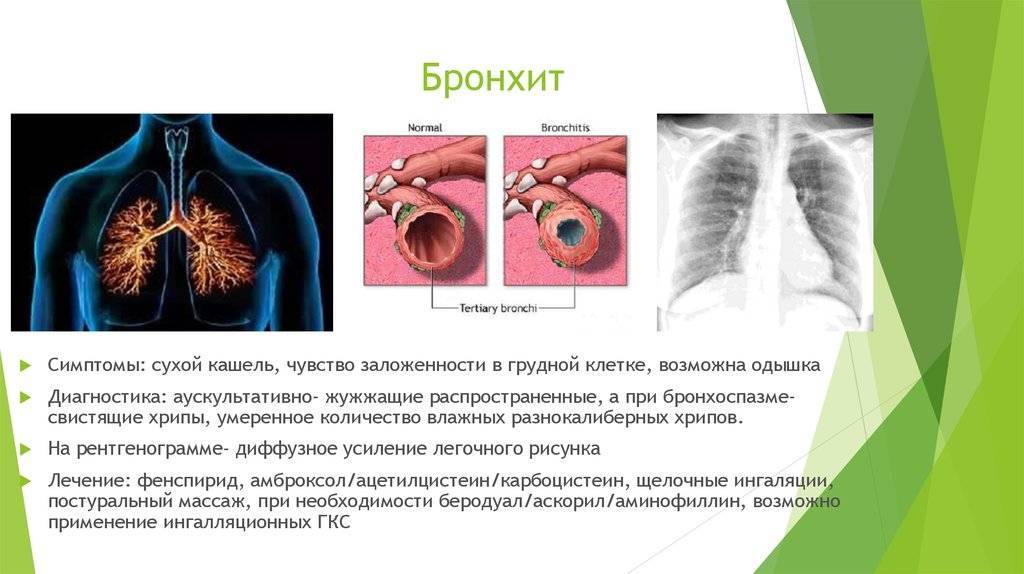 Если вы считаете, что у вас могут быть симптомы легочной инфекции, обратитесь к своему лечащему врачу за экспертным заключением. Когда дело касается здоровья, всегда лучше проявлять осторожность.
Если вы считаете, что у вас могут быть симптомы легочной инфекции, обратитесь к своему лечащему врачу за экспертным заключением. Когда дело касается здоровья, всегда лучше проявлять осторожность.
Многие люди с ХОБЛ испытали уменьшение воспаления и других симптомов ХОБЛ после получения клеточной терапии в Институте здоровья легких. Если вы хотите узнать больше о том, как клеточная терапия может вам помочь, свяжитесь с нами сегодня для получения дополнительной информации.
Краткосрочные и долгосрочные последствия COVID-19 для легких
Как COVID-19 влияет на дыхательную систему в целом: краткосрочный и долгосрочный?
COVID-19 может влиять на дыхательную систему по-разному и с разным уровнем тяжести заболевания, в зависимости от иммунной системы человека, возраста и сопутствующих заболеваний.Симптомы могут варьироваться от легких, таких как кашель, одышка и лихорадка, до серьезных заболеваний, включая дыхательную недостаточность, шок и отказ многих органов.
Особенно важно, чтобы у пациентов с основным заболеванием легких определенно могло наблюдаться ухудшение этих состояний из-за контрактуры или воздействия COVID-19. При этом COVID-19 может вызвать общее ухудшение этих состояний, таких как астма, хроническая обструктивная болезнь легких (ХОБЛ), интерстициальная болезнь легких и т. Д.
Каково краткосрочное воздействие COVID-19 на легкие для людей, у которых диагностирован COVID-19, а затем они выздоравливают?По данным Всемирной организации здравоохранения, время выздоровления составляет около двух недель при легкой инфекции и от трех до шести недель при тяжелой болезни. Однако это значение варьируется и зависит не только от тяжести заболевания, но и от уже имеющихся у пациента сопутствующих заболеваний.
Несколько опросов, проведенных в США и Италии, показывают, что только 39% госпитализированных сообщили о возвращении к исходному состоянию здоровья через 14-21 день после постановки диагноза.
Аналогичным образом, в исследовании 143 пациентов, госпитализированных по поводу COVID-19, только у 13% симптомы исчезли в среднем через 60 дней после начала заболевания.
Наиболее частыми симптомами были одышка (43%), усталость (53%), боли в суставах и грудной клетке.
Однако были сообщения о стойком тяжелом течении болезни с неделями лихорадки и пневмонии у пациентов с ослабленным иммунитетом.
При более легкой форме инфекции симптомы могут продолжаться. Недавний опрос показал, что только 65% сообщили о возвращении к исходному состоянию здоровья через 14-21 день после постановки диагноза.Те, кто действительно вернулись к исходному состоянию здоровья, сделали это в среднем через семь дней после постановки диагноза. Симптомы, которые могут сохраняться, включают кашель (43%), усталость (35%) и, в редких случаях, лихорадку и озноб у людей с предшествующей легкой инфекцией.
Какие физиологические изменения в структуре и функции легких вызывают серьезные осложнения? Что конкретно вызывает эти изменения?Основной проблемой COVID-19 является газообмен в альвеолах. Обычно существует очень плотная связь между альвеолярным эпителием (клетки типа 1) и капилляром.COVID-19 заражает клетки AT2, убивает их и наводняет альвеолы. Кроме того, есть данные о микротромбозе, который может блокировать сосудистую сторону.
Клинически это может проявляться в нескольких состояниях: тяжелая бронхопневмония, острый респираторный дистресс-синдром (ОРДС) или сепсис.
Пневмония — это воспаление и жидкость в легких, затрудняющая дыхание. Пациенты могут испытывать одышку, жар и кашель, что может быть продуктивным. Более тяжелое воспаление может привести к ОРДС, которое может потребовать серьезного лечения, включая использование кислородной терапии, включая механическую вентиляцию легких или даже экстракорпоральную мембранную оксигенацию (ЭКМО), которая представляет собой устройство обходного анастомоза легких, которое насыщает кровь кислородом. Если у пациента развивается этот тяжелый синдром, это может привести к более длительным последствиям для легких, таким как фиброз (рубцевание легких).
Если у пациента развивается этот тяжелый синдром, это может привести к более длительным последствиям для легких, таким как фиброз (рубцевание легких).
Сепсис — это синдром аномального воспаления, который обычно возникает в результате инфекции. Это может привести к тому, что несколько органов не будут работать скоординированно. Этот синдром может потребовать поддержки вышедших из строя органов и, следовательно, оказать длительное влияние на их долгосрочную функциональность.
Здоровье органов дыхания — Фонд Рива
Управление респираторным здоровьем
Дыхание контролируется вегетативной нервной системой (ВНС), частью нервной системы, которая действует автоматически или вне вашего сознательного контроля.В дыхании интересно то, что вы также можете произвольно влиять на него, сознательно делая глубокий вдох, кашляя и задерживая дыхание. Большинство систем организма, контролируемых ВНС, не допускают сознательного «переопределения» функции. Осознанное воздействие на дыхание, наряду с автоматическим контролем, показывает важность поддержания этой системы.
Воздух попадает в легкие или вдыхается с целью извлечения кислорода из воздуха. Кислород проходит через крошечные сосуды в легких, называемые альвеолами.Альвеолы позволяют молекулам кислорода проходить в кровоток. Затем молекула кислорода распространяется по всем клеткам тела. Когда кислород метаболизируется организмом, в кровь выделяется углекислый газ. Отходы углекислого газа переносятся обратно в легкие, где они выдыхаются обратно в воздух.
Дыхание контролируется несколькими факторами. Основная центральная нервная система (ЦНС) контролирует дыхание в стволе мозга. Травма спинного мозга или инсульт ствола мозга часто влияет на дыхание.Основные нервы, участвующие в дыхании, включают диафрагмальный нерв, блуждающий нерв и задние грудные нервы.
Диафрагма отвечает за втягивание легких вниз в тело для втягивания воздуха. Диафрагма контролируется диафрагмальным нервом, который выходит из спинного мозга на уровнях C3, C4 и C5. Травма на этих уровнях повлияет на контроль диафрагмы дыхания. Второй набор мышц, межреберные мышцы, способствует проникновению воздуха в легкие. Межреберные мышцы находятся между ребрами.Эти мышцы заставляют легкие тянуться наружу, вокруг легкого. Они делают это, поднимая ребра вверх и наружу, помогая доставить воздух в легкие. Межреберные мышцы контролируются спинномозговыми нервами от Т1 до Т11. Травма спинного мозга, включающая эти уровни, повлияет на функциональную способность межреберных мышц. Третий набор мышц также помогает втягивать воздух в легкие, создавая отрицательное давление в легких — это мышцы живота. Эти мышцы контролируются спинномозговыми нервами от T7 до L1.Травма спинного мозга, включающая эти уровни, затронет некоторые межреберные мышцы и мышцы живота. Другие мышцы, в том числе шеи, также помогают дышать.
Диафрагма контролируется диафрагмальным нервом, который выходит из спинного мозга на уровнях C3, C4 и C5. Травма на этих уровнях повлияет на контроль диафрагмы дыхания. Второй набор мышц, межреберные мышцы, способствует проникновению воздуха в легкие. Межреберные мышцы находятся между ребрами.Эти мышцы заставляют легкие тянуться наружу, вокруг легкого. Они делают это, поднимая ребра вверх и наружу, помогая доставить воздух в легкие. Межреберные мышцы контролируются спинномозговыми нервами от Т1 до Т11. Травма спинного мозга, включающая эти уровни, повлияет на функциональную способность межреберных мышц. Третий набор мышц также помогает втягивать воздух в легкие, создавая отрицательное давление в легких — это мышцы живота. Эти мышцы контролируются спинномозговыми нервами от T7 до L1.Травма спинного мозга, включающая эти уровни, затронет некоторые межреберные мышцы и мышцы живота. Другие мышцы, в том числе шеи, также помогают дышать.
Чтобы выдохнуть воздух, расслабляются мышцы, доставляющие воздух в тело. Это расслабление групп мышц заставляет легкие возвращаться к своему размеру покоя, выталкивая воздух из тела. Деоксигенированный воздух и углекислый газ выходят из организма. Вдыхание можно осуществить только путем активации мышц, но для выпуска воздуха из легких не требуется, чтобы мышцы работали, они просто расслабляются, и воздух удаляется.Мышцы не выталкивают воздух автоматически. Вы можете сознательно активировать свои мышцы, чтобы вытеснить воздух из тела, но воздух будет вытекать автоматически в процессе естественного дыхания.
Острые респираторные проблемы после травмы спинного мозга
После травмы спинного мозга могут быть затронуты несколько аспектов дыхания. В зависимости от степени травмы поражается вегетативная нервная система (ВНС), контролирующая способность к автоматическому дыханию. На сознательную способность контролировать дыхание влияет, например, способность делать глубокий вдох, чтобы открыть дыхательные пути в легких и / или кашлять, защитный механизм дыхательной системы. На способность мышц вдыхать воздух влияет уровень травмы и ниже. Тонус (спастичность) может влиять на расслабление трех групп дыхательных мышц, затрудняя вдох и выдох. Речь можно изменить.
На способность мышц вдыхать воздух влияет уровень травмы и ниже. Тонус (спастичность) может влиять на расслабление трех групп дыхательных мышц, затрудняя вдох и выдох. Речь можно изменить.
Если паралич C2 или выше, поражается диафрагмальный нерв и, следовательно, диафрагма не функционирует. Для облегчения дыхания потребуется искусственная вентиляция легких. Благодаря достижениям в области лечения респираторных заболеваний при травме спинного мозга человек с травмой спинного мозга на уровне C3 или C4 может научиться дышать без использования или с частичным использованием искусственной вентиляции легких.На этих двух уровнях диафрагма может сохранять некоторую функцию, но межреберные, другие мышцы грудной стенки и мышцы живота могут не обеспечивать комплексного расширения верхней грудной стенки, поскольку диафрагма опускается во время вдоха.
Во время спинального шока при травмах более высокого уровня, в начальной фазе после травмы спинного мозга, вялые межреберные мышцы заставляют грудную стенку опускаться, когда межреберные мышцы должны вытягиваться. Этот дисбаланс может привести к менее эффективному дыханию, коллапсу дыхательных путей, увеличению нагрузки на дыхание и небольшому коллапсу мешочков легких.Дыхательные мышцы могут стать жесткими, что замедлит восстановление дыхания. Спастичность мышц может привести либо к снижению эффективной способности дышать, либо к усилению дыхания из-за гиперактивности. Во время острой фазы ТСМ уровень травмы может повышаться или понижаться в зависимости от продолжения или исчезновения отека или кровотечения.
У людей с параличом среднего грудного отдела и выше могут возникнуть проблемы с глубоким вдохом и сильным выдохом.Поскольку у них могут не использоваться мышцы живота или межреберные мышцы, эти люди также теряют способность вызывать сильный кашель. Это может привести к заложенности легких и респираторным инфекциям.
Хронические респираторные проблемы после травмы спинного мозга
Три наиболее распространенных респираторных осложнения после травмы спинного мозга:
- Ателектаз — это коллапс доли или всего легкого или даже обоих легких.
 Это происходит либо из-за накопления жидкости в крошечных мешочках (альвеолах), где происходит кислородный обмен, либо из-за их схлопывания.В любом случае кислород не может быть извлечен из вдыхаемого воздуха, потому что мешок не функционирует. Симптомы включают затрудненное дыхание или одышку, учащенное сердцебиение, кашель, синеватый цвет ногтевого ложа или губ. Боль в груди — отличительный симптом. Это может не ощущаться, если у вас уменьшилась чувствительность в груди. Возможно, вы указали на боль, эпизоды или новое начало вегетативной дисрефлексии (АД).
Это происходит либо из-за накопления жидкости в крошечных мешочках (альвеолах), где происходит кислородный обмен, либо из-за их схлопывания.В любом случае кислород не может быть извлечен из вдыхаемого воздуха, потому что мешок не функционирует. Симптомы включают затрудненное дыхание или одышку, учащенное сердцебиение, кашель, синеватый цвет ногтевого ложа или губ. Боль в груди — отличительный симптом. Это может не ощущаться, если у вас уменьшилась чувствительность в груди. Возможно, вы указали на боль, эпизоды или новое начало вегетативной дисрефлексии (АД). - Пневмония — это состояние, при котором мешочки (альвеолы), которые обменивают кислород с телом, заполняются жидкостью или гноем.Это инфекция, вызванная попаданием бактерий, вирусов или грибков в дыхательную систему. Симптомы включают продуктивный кашель (кашель с мокротой), лихорадку, озноб и затрудненное дыхание.
- Дыхательная недостаточность возникает, когда ваше тело не получает достаточно кислорода, не может выводить углекислый газ или их комбинацию. Это может быть вызвано множеством причин, включая пневмонию, передозировку опиоидов, инсульт, повреждение легких или заболевание, или как вторичное последствие повреждения спинного мозга.Симптомы включают затрудненное дыхание, чувство спутанности сознания, синеватый оттенок кожи или губ. Вы можете не заметить этих симптомов, но лицо, осуществляющее уход, должно это заметить. Немедленно позвоните в службу 911.
Другие респираторные заболевания, поражающие людей с травмой спинного мозга:
Кашель влияет на более высокие уровни повреждения спинного мозга. Сильный кашель может быть затруднен, если задействовано больше мышц, влияющих на производство кашля. Кашель — это защита дыхательной системы, которая производит достаточно ветра, чтобы пройти через легкие и удалить мусор, который мог попасть в дыхательную систему.Это естественный механизм очистки легких.
Позиционирование влияет на функцию легких. Сидение полезно для работы легких, поскольку на диафрагму может влиять сила тяжести. Однако сидение также может быть вредным, если не используется абдоминальный фиксатор, поскольку содержимое живота может не удерживаться из-за расслабления брюшных мышц. Это вызывает повышенное давление в брюшной полости при сидении, что влияет на работу диафрагмы.
Сидение полезно для работы легких, поскольку на диафрагму может влиять сила тяжести. Однако сидение также может быть вредным, если не используется абдоминальный фиксатор, поскольку содержимое живота может не удерживаться из-за расслабления брюшных мышц. Это вызывает повышенное давление в брюшной полости при сидении, что влияет на работу диафрагмы.
Отек легких (жидкость в легких) возникает у 50% людей с началом тетраплегии из-за жидкостной реанимации.Позднее при травме может развиться отек легких с сердечными осложнениями, перегрузкой жидкостью или отеком из-за продолжающейся неэффективной сердечной функции. Отсутствие фиксатора брюшной полости увеличивает риск развития.
Легочная тромбоэмболия (ЛЭ) (сгусток крови или воздушный пузырь в легких) также возникает из-за плохой сердечной функции, приводящей к плохому кровообращению, отсутствию движений и сужениям. Сгусток обычно образуется в другом месте тела и попадает в легкое.
Другие респираторные диагнозы
Респираторный дистресс-синдром у взрослых (ARDS) — хроническое накопление жидкости в мешочках легких (альвеолах)
Аспирация — вдыхание жидкости или пищи в дыхательные пути с невозможностью их очистить
Бронхит — воспаление бронхов или магистральных труб в легких
Бронхоспазм — спазм бронхов, которые сужают дыхательные пути, затрудняя вдох или выдох.
Абсцесс легкого — большой инфекционный карман в легком
Плевральный выпот — когда легкое трется непосредственно о содержащую его мембрану, вызывая сильную боль
Пневмо / гемоторакс — кровь и / или газ собраны в мембране, содержащей легкие
Отек легких — избыток жидкости в легких
Трахеит — инфекция трахеи, основного дыхательного пути в организме, от рта до легких.
Инфекция верхних дыхательных путей (URI) — инфекция в дыхательных путях, но не в легких (чаще всего, простуда)
Вентиляционная недостаточность — любая неспособность дыхательной системы функционировать, которая обеспечивает поступление кислорода и удаление углекислого газа из организма.
Существовавшие ранее или развивающиеся респираторные заболевания могут усугубить затруднение дыхания после травмы спинного мозга.Многие люди имеют ранее существовавшие респираторные заболевания или новые респираторные заболевания. Эти заболевания создают дополнительный эффект при затруднении дыхания после травмы спинного мозга. Лечение респираторных заболеваний должно продолжаться, а иногда для поддержания здоровья респираторных органов необходимо усовершенствовать методы лечения. Некоторые состояния, влияющие на дыхание, включают астму, ХОБЛ, хронический бронхит, эмфизему, рак легких, муковисцидоз, плевральный выпот (легкое трется о содержащуюся в нем мембрану, вызывая боль).
Апноэ во сне
Апноэ сна — это респираторное заболевание сна, при котором человек перестает дышать или дышит неэффективно во время сна. Это может быть непродолжительное время. Это может быть полное отсутствие дыхания или затрудненное дыхание, что проявляется в храпе. Вы можете не знать, что испытываете трудности, потому что не заметите этого, пока спите. Как правило, кто-то другой говорит вам, что вы храпите, или что вы на какое-то время перестали дышать во время сна, или что вы задыхаетесь.Вы можете заметить симптомы пробуждения с головной болью, сухостью во рту, раздражительностью, неспособностью сосредоточиться, усталостью в течение дня или даже засыпанием в течение дня.
Существует три типа апноэ во сне. Обструктивное апноэ во сне является наиболее распространенным. Это происходит за счет расслабления мышц горла, не пропускающих воздух. Центральное апноэ во сне возникает, когда сигнал от мозга к дыханию не доходит до тела. Комбинация обоих типов апноэ во сне называется комплексным синдромом апноэ во сне.Люди с травмой спинного мозга могут иметь любой из трех типов.
Апноэ во сне значительно чаще встречается у людей с травмами спинного мозга. Это распространено у людей с тетраплегией, примерно у 25-40% из них. Слабость дыхательной мускулатуры очень вероятна при любом уровне травмы. Ожирение, особенно в области шеи и живота, также является фактором риска апноэ во сне. Сон на спине — наиболее уязвимое положение для апноэ во сне. Некоторые препараты для расслабления мышц (например, баклофен, замедляющий дыхание) влияют на режим сна.
Ожирение, особенно в области шеи и живота, также является фактором риска апноэ во сне. Сон на спине — наиболее уязвимое положение для апноэ во сне. Некоторые препараты для расслабления мышц (например, баклофен, замедляющий дыхание) влияют на режим сна.
Исследование сна — это оценка апноэ во сне. В этой настройке за вами наблюдают во время сна. При травме спинного мозга вам нужно убедиться, что поверхность кровати соответствует вашим потребностям и что вам будет предоставлен физический уход до исследования.
Лечение включает устройства для поддержания дыхания во время сна. Это включает в себя ночной сон и дневной сон, если это необходимо. Постоянное положительное давление в дыхательных путях (CPAP) — это устройство, которое нагнетает давление воздуха через маску, чтобы дыхательные пути оставались открытыми во время сна.Это наиболее часто используемое лечение. Альтернативы включают двухуровневое положительное давление в дыхательных путях (ДПАД), устройство, которое обеспечивает большее давление при вдохе и меньшее — при выдохе. Более новое устройство — адаптивная сервовентиляция (ASV). Это устройство воздушного потока имитирует ваш нормальный ритм дыхания, чтобы имитировать ваше дыхание во время сна. Рекомендуется только при некоторых типах апноэ во сне. Некоторые люди также использовали оральные приспособления для физического открытия дыхательных путей во время сна в зависимости от типа апноэ во сне.Оральные приспособления наименее эффективны, но для некоторых действительно работают.
Оценка дыхательной системы
Первым шагом в поиске правильного лечения респираторных заболеваний является установление характера ситуации. Специфика медицинской помощи после травмы спинного мозга у всех разная.
Физическое обследование — это первое обследование дыхательной системы.Отправной точкой является визуальное измерение количества вдохов в минуту. Нормальное дыхание составляет от 12 до 20 вдохов в минуту.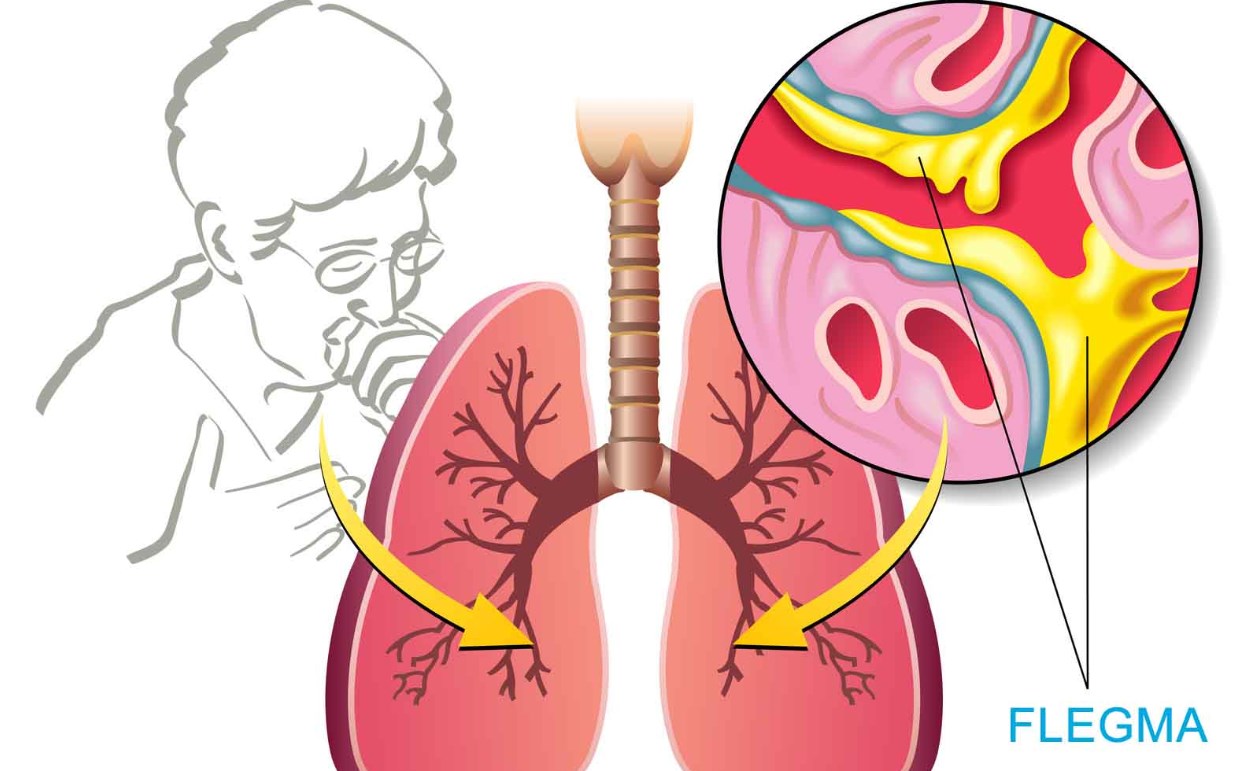 Проблемы с дыханием отмечаются, если частота вдохов составляет менее 12 в минуту или более 25 вдохов в минуту в течение продолжительных периодов, а не только временно из-за напряжения. Увеличение количества вдохов в минуту указывает на то, что организму требуется больше кислорода.
Проблемы с дыханием отмечаются, если частота вдохов составляет менее 12 в минуту или более 25 вдохов в минуту в течение продолжительных периодов, а не только временно из-за напряжения. Увеличение количества вдохов в минуту указывает на то, что организму требуется больше кислорода.
Медицинский работник послушает ваши легкие с помощью стетоскопа. Это дает информацию о качестве воздуха, проходящего через все доли легких.Отмечается отсутствие дыхания, уменьшение дыхания или дополнительные шумы, такие как хрипы и хрипы.
Количество кислорода в крови можно измерить с помощью пульсоксиметра (SpO2). Это небольшой зажим, который обычно надевают на ваш палец, когда ваши жизненно важные функции оцениваются на приеме у врача, или вам, возможно, поместили подушечку для пальца для долгосрочной оценки в больнице неотложной помощи. Количество света от устройства, которое поглощается вашим пальцем, обеспечивает считывание.Нормальное значение составляет от 100% до 95%. Низкое значение составляет 90% или ниже.
Будет составлен анамнез здоровья и семейный анамнез, чтобы узнать, есть ли у вас проблемы с дыханием, такие как респираторные заболевания астмы, ХОБЛ, проблемы с носовыми пазухами, травмы грудной клетки, хирургическое вмешательство или любые проблемы со здоровьем, которые могут повлиять на ваше состояние. дыхание. Вас также спросят о любых используемых вами ингалянтах, таких как курение, вейпинг или употребление ингаляционных препаратов, не предписанных медицинскими учреждениями, которые влияют на оксигенацию вашего тела.
Ткани (кожа) вашего тела должны быть здоровыми и иметь естественный цвет. Проблемы с дыханием можно заметить, если на губах или ногтях появится голубоватый оттенок. Более темный синий пигмент указывает на более серьезные проблемы с дыханием или более длительные проблемы с дыханием. Голубоватый пигмент указывает на то, что в вашем теле не происходит оксигенации. Первые симптомы изменения цвета возникают в наиболее удаленных от сердца частях тела, например, в пальцах ног и рук, или в областях с высокой концентрацией капилляров, таких как губы.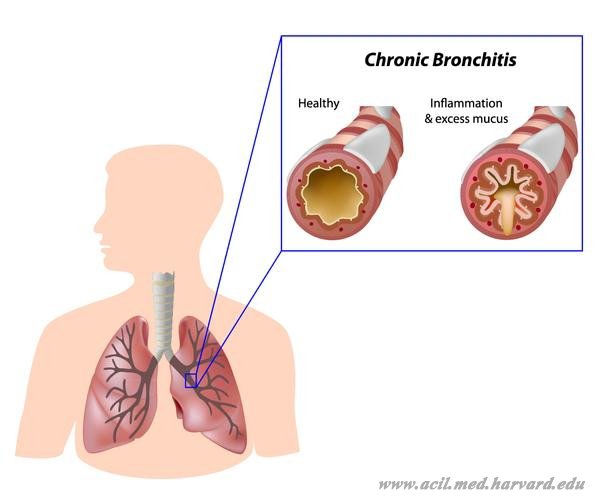
Кряхтение с дыханием, расширение носа (ноздри широко раскрываются при вдохе), хрипы или втягивание грудной клетки или живота — все это физические признаки того, что человек прилагает дополнительные усилия, чтобы втянуть воздух в легкие. При обычном дыхании вы будете видеть, как грудная клетка поднимается и опускается, но, как правило, не требуется дополнительных звуков или движения мышц, чтобы подавать воздух в тело.
Потливость без температуры или ощущения тепла указывает на то, что тело человека усердно работает. Это может быть связано с дополнительными усилиями, связанными с необходимостью работать, чтобы вдохнуть воздух.Человек, который наклоняется вперед, чтобы дышать, действительно борется за воздух. Это признак того, что они могут приближаться к респираторному коллапсу.
Лабораторные исследования используются для оценки внутренних функций организма. Обычные лабораторные тесты на дыхание включают полный анализ крови (CBC), который измеряет многие показатели, включая гемоглобин, белок, который переносит кислород по всему телу. Вам нужно вдыхать кислород, но, оказавшись внутри вашего тела, гемоглобин будет перемещать кислород, чтобы использовать его клетками.Это также помогает вывести из организма некоторое количество углекислого газа.
Газы крови (PaO2) чаще всего отбираются из артерии запястья. Этот тест оценивает насыщение организма кислородом во время забора крови. Это очень похоже на оценку пульсоксиметром, за исключением того, что она включает в себя получение крови изнутри тела.
Оценка легких — это физические тесты для осмотра легких или проверки их эффективности. Рентген грудной клетки дает представление о том, как выглядят ваши легкие.Это полезный инструмент, чтобы узнать, есть ли в легких инфекция, например пневмония или закупорка легких. Его также можно использовать для оценки основной структуры легких, а также для определения размера легких. КТ или МРТ предоставляют еще более подробную информацию.
— это портативные устройства, измеряющие силу выдоха (выдоха).
Тест на функцию легких — это оценка функции легких. Это включает в себя спирометрию, при которой вы нагнетаете как можно больше воздуха в легкие и выдыхаете столько, сколько можете.Суммы измеряются. Кроме того, экзаменатор оценит, насколько легко вам это сделать.
Электромиографию (ЭМГ) можно использовать для оценки реакции мышц на нервную стимуляцию при движении в груди и животе. Исследование нервной проводимости (NCS) оценивает нервную функцию. Оба метода полезны для определения наличия спастичности дыхательных нервов и мышц. EMG / NCS может оценить функцию диафрагмы и других нервов, которые помогают при дыхании.
Лечение дыхательной системы после травмы спинного мозга
Все люди с травмой спинного мозга в результате болезни или заболевания любого уровня должны уделять пристальное внимание поддержанию своей дыхательной системы в наилучшем возможном состоянии.У любого человека с травмой спинного мозга могут развиться респираторные заболевания. Следующая информация поможет вам сохранить дыхательную систему.
Держите рот в чистоте. Это занятие номер один для поддержания здоровья легких для всех, у кого есть травма спинного мозга или нет. Гигиена полости рта была тщательно изучена. Частицы пищи, которые остаются во рту или между зубами, начинают разлагаться даже через короткое время. Слюна воздействует на частицы, чтобы разрушить их, что является одним из первых шагов в пищеварении.Если вы случайно вдохнете или подавитесь разложившейся частицей пищи, в вашу дыхательную систему попадут бактерии. Если вы держите свой рот в чистоте, но случайно попались, во рту не должно быть частиц пищи, а если они есть, то в частицах пищи будет меньше бактерий, если они вообще будут. Если чистая пища случайно попадет в легкие, риск заражения легких значительно снизится. Поддерживайте здоровье полости рта с помощью чистки рта, полоскания, использования зубной нити и регулярных посещений стоматолога. Если вы не можете глотать или соблюдаете меры предосторожности, можно воспользоваться зубной щеткой, прикрепленной к отсасывающему устройству.
Если вы не можете глотать или соблюдаете меры предосторожности, можно воспользоваться зубной щеткой, прикрепленной к отсасывающему устройству.
Пейте жидкости , чтобы поддерживать влажность тела. Гидратация тела поддерживает эффективную работу всех систем, особенно дыхательной системы, благодаря чему ваши легкие остаются влажными, слизистая тонкой и легче отхаркиваемой.
Соблюдайте сбалансированную диету. Следите за потреблением, чтобы поддерживать свой вес. Это может быть добавление калорий, чтобы не стать слишком худым, или снижение калорийности для снижения веса. Скопление лишних килограммов, особенно в области шеи, затрудняет дыхание или приводит к апноэ во сне.Плохая функция мышц живота создает в брюшной полости отрицательное давление, которое влияет на способность диафрагмы работать с максимальной эффективностью.
Расположитесь правильно и выровненно. Если вы сидите на боку или киваете головой вперед, вам может мешать дыхание. Попросите кого-нибудь послушать ваше дыхание, когда вы спите, особенно лежа на спине, чтобы проверить, нет ли апноэ во сне.
Тренируйте свое тело . Этого можно достичь, двигая частями тела как с ощущениями, так и без них, или попросив кого-нибудь выполнять упражнения для вашего тела.Вовлеченность в деятельность стимулирует тело и может побудить вас сделать более глубокий вдох, чтобы очистить легкие.
Глубоко дышите и кашляйте. Сделайте три вдоха как можно глубже, затем откашляйтесь. Это заставляет любые выделения перемещаться в ваши легкие. Как только выделения разжижены, их легче вывести. Если вы не можете кашлять, воспользуйтесь одним из неинвазивных вспомогательных респираторных устройств, перечисленных ниже. Если вы используете искусственную вентиляцию легких, используйте кнопку со знаком, если это разрешено вашим лечащим врачом.
Используйте фиксатор для брюшной полости. Это внешнее устройство, которое поддерживает мышцы живота, делая дыхание и кашель более эффективным.
Бросьте курить, употреблять вейпинг или любые немедицинские ингалянты или находиться рядом с другими людьми, которые курят. Эти вещества наполняют ваши легкие, поэтому кислород не может попасть в ваше тело. Вы не только увлекаетесь этими веществами, но и не получаете кислорода, необходимого для поддержания здоровья. Результатом является травма, вызванная давлением, нарушение кровообращения, болезни сердца и легких.Курение вызывает рак легких, пищевода, гортани, рта, горла, почек, мочевого пузыря, печени, поджелудочной железы, желудка, шейки матки, толстой и прямой кишки, а также острый миелоидный лейкоз. Медицинская помощь, которая поможет вам бросить курить, доступна через вашего поставщика медицинских услуг.
Сделайте прививку и будьте в курсе . Делайте прививку от гриппа ежегодно. Вакцина от пневмонии вводится каждые 10 лет. Это необходимо, чтобы снизить риск заражения этими опасными заболеваниями.
Помощь при дыхании
Иногда механическая помощь может помочь вашему дыханию после травмы спинного мозга. Как и в случае с апноэ во сне, есть много способов облегчить дыхание. Для достижения наилучших результатов выбор устройств для поддержки дыхания должен производиться с согласия лечащего врача.
Неинвазивная респираторная помощь
Используйте шприц с грушей, чтобы очистить нос и заднюю часть рта от выделений.Это очень полезно, если вам трудно сморкаться.
При легкой заложенности носа пейте горячие жидкости, дышите влажным воздухом, например, находясь в комнате с горячим душем, или используйте увлажнитель воздуха. Пар разжижает слизистую.
Стимулирующий спирометр используется для расширения дыхательных путей и легких. Когда вы вдыхаете, несколько маленьких пластиковых шариков в устройстве поднимаются вверх. Цель состоит в том, чтобы увеличить высоту сфер и удерживать их устойчиво, что упражняет ваши легкие, обеспечивая глубокий вдох.
Другим упражнениям для тренировки дыхательных мышц может обучать респираторный или физиотерапевт.
Абдоминальные фиксаторы усиливают сокращение мышц брюшного пресса для улучшения дыхательной функции.
Есть несколько методов, которые можно использовать для разрыхления слизи и застойных явлений в легких.
- Удары или легкие удары по грудной клетке могут помочь ослабить заложенность.
- Flutter — это портативное устройство, используемое для отделения слизи из легких.Похоже на ингалятор от астмы. Стальной шарик внутри устройства вызывает вибрацию внутри дыхательных путей и стенок легких. Это могут делать люди даже с ограниченными функциями рук.
- Постуральный дренаж использует силу тяжести для перемещения выделений из нижней части легких в верхнюю часть грудной клетки, где их можно откашлять. Обычно это срабатывает, когда голова опускается ниже ступней на 15-20 минут. Обязательно посоветуйтесь со своим лечащим врачом, прежде чем пытаться выполнить этот маневр.
- Глоточно-глоточное дыхание можно использовать для получения более глубокого дыхания путем «глотания» серии быстрых глотков воздуха и нагнетания воздуха в легкие, а затем выдоха скопившегося воздуха. Его можно использовать при кашле.
- Некоторые люди используют средство от кашля, осуществляемое опекуном. Это может быть вредно, если не сделано правильно. Проконсультируйтесь со своим лечащим врачом, чтобы убедиться, что это безопасно для вашего уровня травмы и что человек, обученный выполнять эту функцию, выполняет ее должным образом.Неправильная помощь от кашля может привести к множеству серьезных проблем со здоровьем.
Лекарства
Муколитики — это лекарства, которые помогают очистить дыхательные пути, легкие, бронхи и трахею, в том числе:
Гуафенезин и другие отхаркивающие средства — это таблетки или жидкости, которые можно принимать для разжижения слизистой дыхательной системы. Некоторые люди принимают это время от времени, когда это необходимо, в то время как другие придерживаются регулярного графика.
Распыленный бикарбонат натрия часто используется для облегчения удаления вязких выделений.
Распыленный ацетилцистеин также эффективен для разжижения секрета, хотя может вызвать рефлекторный бронхоспазм.
Неинвазивная вентиляция (NIV) обычно используется при острой респираторной дисфункции (ARD) или острой дыхательной недостаточности (ARF), но также может использоваться при длительном дыхании.
Если человек не получает достаточно кислорода без структурных проблем в организме, кислород может поступать через носовую трубку. Это можно сделать с помощью назальной канюли с низким или высоким потоком, двухзубчатой трубки, которая почти не выделяет кислород в нос.При использовании этой техники рот должен быть закрыт большую часть времени, чтобы получить полный эффект кислорода. Если невозможно держать рот закрытым, можно использовать маску, закрывающую нос и рот, или положить верхнюю часть тела в палатку над кроватью.
Постоянное положительное давление в дыхательных путях (CPAP) — это устройство для внешнего дыхания (NIV), которое надевается на нос, а иногда и на рот. Существует несколько версий этого лечения, включая назальное постоянное положительное давление в дыхательных путях (nCPAP) и непрерывное положительное давление в дыхательных путях (BCPAP).У каждого есть различия, но в целом они мягко продувают конденсированный воздух, чтобы держать нос, дыхательные пути и легкие открытыми. Вы, наверное, слышали об этом лечении взрослых, у которых есть обструкции дыхательных путей во время сна (апноэ во сне). Эти устройства можно использовать для дыхания во время сна, чтобы дать телу отдых, или для поддержания дыхательных путей открытыми, а воздух или кислород поступает в легкие.
Другие типы НИВ могут включать носовую прерывистую вентиляцию с положительным давлением (NIPPV), которая использует вентилятор для обеспечения прерывистого дыхания через нос при полном давлении вдоха.Двухуровневое назальное положительное давление в дыхательных путях (BiPAP) использует более низкое давление, более длительные вдохи и вздохи (иногда более глубокие вдохи). Эти машины следуют типичной схеме дыхания: вдыхают воздух, а затем отдыхают, чтобы воздух, содержащий углекислый газ, вышел наружу.
Эти машины следуют типичной схеме дыхания: вдыхают воздух, а затем отдыхают, чтобы воздух, содержащий углекислый газ, вышел наружу.
Механическая вентиляция
Механическая вентиляция (МВ) — это трубка, которую помещают в рот или горло для обеспечения дыхания. Это считается инвазивным, потому что дыхательная трубка находится внутри тела.Трахеостомия или хирургический разрез в передней части шеи выполняется для облегчения дыхания, если вентиляция будет продолжительной.
Есть два основных типа механических вентиляторов:
- Аппараты ИВЛ с отрицательным давлением, такие как железное легкое, создают вакуум вокруг внешней части грудной клетки, заставляя грудную клетку расширяться и всасывать воздух в легкие.
- Аппараты ИВЛ с положительным давлением, которые были доступны с 1940-х годов, работают по противоположному принципу, нагнетая воздух непосредственно в легкие.Вентиляторы являются инвазивными — в области горла создается воздушный канал, снабженный устройством, которое большинство людей называют «трахей».
Как правило, пациенты с полными неврологическими повреждениями на уровне C2 и выше не имеют диафрагмальной функции и нуждаются в аппарате искусственной вентиляции легких. Пациенты с полными травмами C3 или C4 могут иметь диафрагмальную функцию и могут быть отключены от аппарата ИВЛ. Людям с полными повреждениями на уровне C5 и ниже диафрагмальная функция не нарушена, и вскоре после травмы им может потребоваться искусственная вентиляция легких, но обычно они могут отказаться от устройства.
Отлучение от ИВЛ важно, потому что это снижает риск некоторых проблем со здоровьем, таких как пневмония и осложнения трахеостомии. Отлучение от искусственной вентиляции легких может привести к менее оплачиваемой вспомогательной помощи.
Настройки аппарата ИВЛ будут изменены в соответствии с вашими индивидуальными потребностями. Настройки не следует изменять без указания направления. Вы услышите и должны знать следующие слова:
Пиковое давление на вдохе (PIP) — это максимальное давление, необходимое легким для притока кислорода. Это определяется адекватным движением грудной клетки.
Это определяется адекватным движением грудной клетки.
Время вдоха — это время, в течение которого легкие заполняются воздухом с помощью машины, управляющей им.
Положительное давление в конце выдоха (ПДКВ) — это давление в легких, при котором воздух может выходить наружу, или сдутое давление в легких. При дыхании воздух втягивается в легкие, но давление должно быть ослаблено, чтобы воздух мог выходить наружу.
Отношение PaO2 / FiO2 — это соотношение парциального давления артериального кислорода и доли вдыхаемого кислорода.Другими словами, это количество кислорода в легких, которое альвеолами преобразуется в кислород в крови.
Дыхательный объем (TV) — это количество воздуха, попадающего в легкие и выходящего из них за один вдох.
Доступны различные переходники для механической вентиляции. Некоторые проходят через рот, но большинству в шею хирургическим путем имплантируется трахеостомическая трубка. Это значительно сокращает работу по дыханию, поскольку воздуху не нужно проходить через нос, рот и горло.Необходимо провести тщательную гигиену области, включая очистку трахеостомической трубки и замену, чтобы избежать инфекции или скопления слизи.
Существуют потенциальные осложнения, связанные с трахеостомической трубкой, включая неспособность нормально говорить или глотать. Потеря речи — один из самых неприятных аспектов ИВЛ. Некоторые трахеостомические трубки предназначены для направления воздуха вверх во время выдоха и, таким образом, позволяют говорить в течение регулярных периодических интервалов.Адаптивные клапаны также могут быть размещены для обеспечения возможности речи. Эти клапаны могут быть прикреплены между трахеостомической трубкой и вентиляционной трубкой, что позволит пациенту говорить самостоятельно. Настройки вентиляции согласованы для произнесения речи. Кроме того, компьютеры, которыми можно управлять с помощью движения глаз, также можно использовать, чтобы говорить за человека.
Еще одним осложнением, связанным с трахеостомией, является инфекция. Трубка представляет собой инородное тело в шее и, таким образом, имеет потенциал проникновения организмов, которые обычно останавливаются естественными защитными механизмами в носу и рту.Ежедневная очистка и перевязка места трахеостомы является важной профилактической мерой.
Трубка представляет собой инородное тело в шее и, таким образом, имеет потенциал проникновения организмов, которые обычно останавливаются естественными защитными механизмами в носу и рту.Ежедневная очистка и перевязка места трахеостомы является важной профилактической мерой.
Отсасывание типично с поддержкой искусственной вентиляции легких для очистки легких от чрезмерного количества слизи и накопления секрета. Отсасывание требует стерильной техники. При каждом сеансе отсасывания используется новый стерильный отсасывающий катетер. В него можно вводить и выходить несколько раз за одно действие всасывания, но никогда не сохранять для последующего использования из-за накопления бактерий. Отсасывающий катетер должен соответствовать размеру пациента и размера трахеостомы.
Всасывающий катетер должен все время находиться в дыхательных путях. Если присосаться к нежной ткани дыхательных путей, это может привести к синяку или кровотечению. Отсасывание выключено при входе в дыхательные пути и включено при удалении отсасывающего катетера. Время, в течение которого отсасывающий катетер может находиться в легких, не должно превышать время, в течение которого вы можете задерживать дыхание. Если есть трудности с проникновением в каждое легкое и у пациента нет мер предосторожности в отношении позвоночника, попросите пациента слегка повернуть голову в сторону, противоположную направлению легкого, которое нужно отсасывать.Это регулирует внутреннюю физиологию тела, поэтому отсасывание каждого легкого становится легче.
Большинство людей считают отсасывание неудобным, но терпимым. Если аспирация является проблемой, вы можете рассмотреть CoughAssist (инсуффлятор) в качестве альтернативы для очистки дыхательных путей, поскольку он немного более щадящий, хотя может потребоваться некоторое время, чтобы привыкнуть к нему.
На рынке есть несколько аппаратов, способствующих откашливанию людей, которые зависят от аппаратов ИВЛ:
Жилет состоит из надувного жилета, соединенного воздушными шлангами с генератором воздушных импульсов, который может быстро надуваться и спускаться. При этом прикладывается легкое давление на грудную стенку, чтобы разжижить и разжижать слизь и переместить ее в центральные дыхательные пути, чтобы очистить ее при кашле или отсасывании.
При этом прикладывается легкое давление на грудную стенку, чтобы разжижить и разжижать слизь и переместить ее в центральные дыхательные пути, чтобы очистить ее при кашле или отсасывании.
Аппараты CoughAssist, как упоминалось выше, предназначены для усиления функции кашля путем механического моделирования маневра кашля. Это устройство выдувает воздух под давлением на вдохе, за которым быстро следует выдох.
* И жилет, и CoughAssist были одобрены программой Medicare для возмещения расходов, если будет установлено, что они необходимы по медицинским показаниям.
Респираторные имплантаты (нейропротезы)
Кардиостимулятор диафрагмального нерва — это имплант, который устанавливается на диафрагму при минимально инвазивной хирургической процедуре. На внешней стороне тела размещается элемент управления, который обеспечивает электрическую стимуляцию диафрагмального нерва, заставляя его сокращаться. Электрокардиостимуляторы диафрагмального нерва доступны уже несколько лет. Две компании предлагают системы стимуляции диафрагмы:
Кардиостимулятор Avery использовался еще до того, как FDA одобрило медицинские устройства, начиная с середины 1960-х годов.Процедура включает в себя операцию через тело или шею, чтобы найти диафрагмальный нерв с обеих сторон тела. Нервы обнажают и пришивают к электродам. Также в грудную полость имплантируется небольшой радиоприемник; это активируется внешней антенной, прикрепленной к корпусу.
Система Synapse, впервые разработанная в Кливленде, использовалась в ранних клинических испытаниях Кристофером Ривом в 2003 году. Система Кливленда, одобренная FDA для имплантации людям с травмой спинного мозга в 2008 году, более проста в установке с использованием амбулаторной лапароскопической техники. .По два электрода помещают с каждой стороны мышцы диафрагмы, а провода через кожу прикрепляют к стимулятору с питанием от батареи. Synapse также имеет разрешение FDA на имплантацию устройств людям с БАС.
Исследователи из Кливлендского центра FES разработали протокол электростимуляции, чтобы вызвать сильный кашель у пациентов с тетраплегией по требованию. Система находится на стадии оценки и еще не доступна в клинических условиях.
Реабилитация
Физиатр или специалист по физической реабилитации возьмет на себя всю медицинскую помощь при травмах спинного мозга.При необходимости будут проводиться базовые и расширенные респираторные обследования с привлечением специалистов-легочных специалистов.
Специалисты по легочным (дыхательным) заболеваниям оказывают помощь людям с респираторными заболеваниями. К пульмонологу чаще всего обращаются, если у вас несколько респираторных заболеваний или вам требуется расширенная респираторная помощь.
Интервенционный радиолог может работать с вашим пульмонологом для проверки вашей респираторной функции, если у вас есть респираторный имплант или нейропротез для дыхания.
Респираторный терапевт (RT) будет важным членом команды, если у вас есть проблемы с дыханием. Эта специальность состоит из специально обученных людей, которые будут контролировать, назначать лекарства и лечить ваши проблемы с дыханием. Вы можете получить от RT различные виды лечения, соответствующие вашим потребностям. Эти процедуры могут включать в себя искусственную вентиляцию легких или домашние упражнения для улучшения дыхательной способности.
Медсестры реабилитации играют важную роль в обнаружении проблем с дыханием, предоставляют лечение и лекарства, которые помогут вам с дыханием, как указано вашим физиотерапевтом, пульмонологом и респираторным терапевтом.Медсестра позаботится о ваших потребностях в отделении интенсивной терапии, реабилитационной больнице и может быть частью вашей бригады по уходу на дому.
Физическая терапия (PT) будет предоставлена, чтобы помочь вам развить двигательные навыки, чтобы адаптироваться к вашим дыхательным потребностям.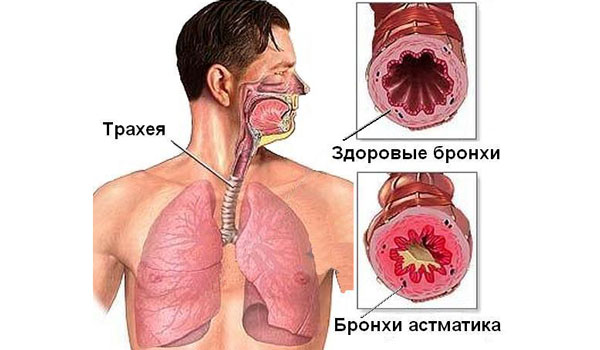 Они научат вас экономить энергию, если это необходимо, а также как укрепить мышцы для дыхания.
Они научат вас экономить энергию, если это необходимо, а также как укрепить мышцы для дыхания.
Трудотерапия (ОТ) обеспечивает обучение и лечение повседневной деятельности, которую может потребоваться изменить из-за вашего состояния дыхания, а также способы адаптации деятельности с помощью устройств для поддержки дыхания.
Патолог речи / языка (SLP CCC) поможет вам научиться говорить и глотать с помощью адаптивных дыхательных устройств, а также поможет снизить риск удушья (аспирации).
Психолог окажет психиатрическую помощь, чтобы научиться адаптироваться к вашему новому образу жизни.
Социальный работник поможет вам и вашей семье найти ресурсы и персонал, который поможет вам дома.
Менеджер по страховому случаю может помочь с поиском поставщиков медицинских услуг и оборудования, необходимого для вашего состояния здоровья.
Исследование
Существует множество как лабораторных, так и клинических (с участием людей) исследований эффективной дыхательной функции. Исследования дыхательной системы охватывают все медицинские дисциплины. То, что обнаруживается для одного диагноза, используется в других диагнозах, что приводит к широкому обмену знаниями.
Для улучшения дыхания людей с любыми проблемами дыхательной системы были и продолжаются достижения в области технологий.Количество и типы доступных устройств в недавнем прошлом значительно расширили возможности. Люди ищут более эффективные, удобные и простые в использовании устройства и детали.
Исследования, специально предназначенные для людей с травмой спинного мозга, заключаются в понимании того, как работают дыхательные нервы, с долгосрочной целью улучшения дыхания. Многие исследователи изучают, как развивается дыхательная система у плода, чтобы увидеть, можно ли использовать это естественное развитие для лечения респираторных заболеваний после травмы спинного мозга. У плода развито множество нервов, из которых состоит диафрагмальный нерв. Эти лишние нервы естественным образом удаляются до родов. Стимуляция развития экстрадиафрагмальных нервов может быть одним из источников улучшения дыхания после травмы спинного мозга.
У плода развито множество нервов, из которых состоит диафрагмальный нерв. Эти лишние нервы естественным образом удаляются до родов. Стимуляция развития экстрадиафрагмальных нервов может быть одним из источников улучшения дыхания после травмы спинного мозга.
Используется неврологический феномен пластичности. Пластичность — это теория, согласно которой нервная система адаптируется к вызовам. Эта теория используется во всех исследованиях SCI и неврологии. Исследователи заинтересованы в том, чтобы узнать, как нервная система будет адаптироваться к травмам спинного мозга и как этот процесс можно стимулировать и усиливать.
Упражнениям для улучшения дыхания обучают людей с травмой спинного мозга на всех уровнях. Проводятся исследования, чтобы установить, какие из них наиболее эффективны и при каком уровне травм. Кажется, что в течение первого года после травмы происходит некоторое естественное восстановление дыхательной системы. Как происходит это улучшение и как его можно использовать для дальнейшего улучшения, изучается.
Лекарства, способствующие дыханию, продолжают изучаться. Одним из примеров является теофиллин, лекарство, которое используется при респираторных заболеваниях, таких как астма, которое также используется и изучается для людей с травмой спинного мозга.Кроме того, изучаются миорелаксанты для лечения спастичности, чтобы найти баланс и лучший способ введения для уменьшения спастичности без снижения способности дышать.
Факты и цифры респираторной ТСМ
80% людей с повреждением спинного мозга в результате болезни или травмы будут иметь респираторные осложнения. *
Наиболее частыми респираторными осложнениями после травмы спинного мозга являются ателектаз (частичный или полный коллапс легких), пневмония (бактериальная, вирусная или грибковая инфекция) и дыхательная недостаточность (неспособность доставлять кислород в организм и / или выделять углекислый газ). *
*
Одно исследование показало, что респираторные осложнения у лиц с травмой C1-C4 составляют 84%, C5-C8 60% и T1-T12 65%. **
Потребительские ресурсы
Если вам нужна дополнительная информация о респираторной терапии после травмы спинного мозга или у вас есть конкретный вопрос, наши информационные специалисты доступны в рабочие дни, с понедельника по пятницу, по бесплатному телефону 800-539-7309 с 9:00 до 17:00. ET.
Кроме того, Reeve Foundation поддерживает информационные бюллетени с дополнительными ресурсами из надежных источников Reeve Foundation. Ознакомьтесь с нашим хранилищем информационных бюллетеней по сотням тем, от государственных ресурсов до вторичных осложнений паралича. Мы рекомендуем вам обратиться к группам и организациям поддержки травм спинного мозга, включая:
Консорциум PVA по клиническим рекомендациям по медицине спинного мозга. (2005). Респираторная терапия после травмы спинного мозга: Руководство по клинической практике для медицинских работников.Парализованные ветераны Америки. www.pva.org
Страница поддержки пользователей Vent
Группы поддержки Американской ассоциации легких
ДАЛЬНЕЙШЕЕ ЧТЕНИЕ
Список литературы
Берловиц Д. Д., Уодсворт Б., Росс Дж. Респираторные проблемы и лечение у людей с травмой спинного мозга. Дыши (Шефф). 2016 Dec; 12 (4): 328–340. DOI: 10.1183 / 20734735.012616 PMCID: PMC5335574 PMID: 28270863
Браун Р., ДиМарко А.Ф., Хойт Д.Д., Гаршик Э.Дисфункция дыхания и лечение травм спинного мозга. Respir Care. 2006 Aug; 51 (8): 853–870. PMCID: PMC2495152 NIHMSID: NIHMS43993 PMID: 16867197
Cardozo CP. Респираторные осложнения травмы спинного мозга. J Spinal Cord Med. 2007; 30 (4): 307–308. DOI: 10.1080 / 107
.2007.11753945 PMCID: PMC2031931 PMID: 17853651 Гошгарян Х. Г. Феномен перекрестного диафрагмы: модель пластичности дыхательных путей после травмы спинного мозга. J. Appl Physiol (1985).2003 февраль; 94 (2): 795-810. DOI: 0.1152 / japplphysiol.00847.2002. PMID: 12531916 DOI: 10.1152 / japplphysiol.00847.2002
Г. Феномен перекрестного диафрагмы: модель пластичности дыхательных путей после травмы спинного мозга. J. Appl Physiol (1985).2003 февраль; 94 (2): 795-810. DOI: 0.1152 / japplphysiol.00847.2002. PMID: 12531916 DOI: 10.1152 / japplphysiol.00847.2002
Христара-Пападопулу А., Цанакас Дж., Диому Дж., Пападопулу О. Современные устройства респираторной физиотерапии. Гиппократия. 2008; 12 (4): 211-20. PMID: 19158964
** Джексон А.Б., Грумс TE. © 1994 Американским конгрессом реабилитационной медицины и Американской академией физической медицины и реабилитации. Частота респираторных осложнений после травмы спинного мозга.Arch Phys Med Rehabil Vol75, март 1994 г. https://www.archives-pmr.org/article/0003-9993(94)
Национальный статистический центр травм спинного мозга. Факты и цифры травмы спинного мозга. 2019. https://www.nscisc.uab.edu/Public/Facts%20and%20Figures%202019%20-%20Final.pdf
Озпинар A, Weiner GM, Ducruet AF. Эпидемиология, клиника, диагностическая оценка и прогноз артериовенозных мальформаций позвоночника. Handb Clin Neurol. 2017; 143: 145-152.DOI: 10.1016 / B978-0-444-63640-9.00014-X.PMID: 28552136 DOI: 10.1016 / B978-0-444-63640-9.00014-X
Schilero GJ, Spungen AM, Bauman WA, Radulovic M, Lesser M. Легочная функция и повреждение спинного мозга. Respir Physiol Neurobiol. 2009 15 мая; 166 (3): 129-41. DOI: 10.1016 / j.resp.2009.04.002. Epub 2009 9 апреля.
Slack RS, Shucart W. Дисфункция дыхания, связанная с травматическим повреждением центральной нервной системы. Clin Chest Med. 1994 декабрь; 15 (4): 739-49.
* Толлефсен Э, Фонденес О.Респираторные осложнения, связанные с травмой спинного мозга. Tidsskr Nor Legeforen 2012, 132: 1111. doi: 10.4045 / tidsskr.10.0922
Циммер МБ, Нантви К., Гошгарян Х.Г. Влияние травмы спинного мозга на дыхательную систему: фундаментальные исследования и современные варианты клинического лечения. J Spinal Cord Med. 2007; 30 (4): 319–330. DOI: 10. 1080 / 107
1080 / 107
Как распознать бронхит (и когда обратиться к врачу)
Бронхит может вызвать у вас ощущение, будто вас сбил самосвал.Это происходит быстро, забивая легкие слизью и вызывая сильный кашель. Часто это может вызвать одышку, удерживая вас на диване и вдали от любого вида деятельности. Если у вас астма, типичных симптомов бронхита достаточно, чтобы положить вас в больницу (в крайних случаях).
Общие симптомы бронхита
Бронхит обычно называют воспалением бронхов в легких. Это приводит к сужению бронхов, затрудняет и затрудняет дыхание.В результате вы можете столкнуться с некоторыми из наиболее распространенных симптомов бронхита:
— Свистящее дыхание
— Чрезмерный кашель с выделением мокроты желтого или темного цвета из слизи, скопившейся в легких
— Одышка
— Лихорадка
— Озноб
— Боли в теле
Когда обращаться в клинику
Если вы заметили признаки и испытываете симптомы бронхита более одного-двух дней, пора обратиться к врачу.Если вы находитесь в районе Атланты и вам необходимо немедленно обратиться к врачу, вы можете посетить любое из наших пунктов неотложной медицинской помощи WellStreet, чтобы обратиться к опытному и лицензированному врачу, который поставит диагноз и поможет быстро вылечить ваш бронхит.
Если вы испытываете какие-либо симптомы, такие как сильная одышка, учащенное сердцебиение, головокружение или головокружение или кашель с такой интенсивностью, что возникает рвота, лучше всего обратиться в ближайшее отделение неотложной помощи. Это особенно актуально, если вы страдаете астмой.
Типичные методы лечения бронхита
В большинстве случаев бронхит лечат различными лекарствами, как рецептурными, так и безрецептурными. Типичные методы лечения бронхита включают использование стероидов (таких как преднизон), чтобы уменьшить отек и воспаление бронхов, что позволит вам лучше дышать.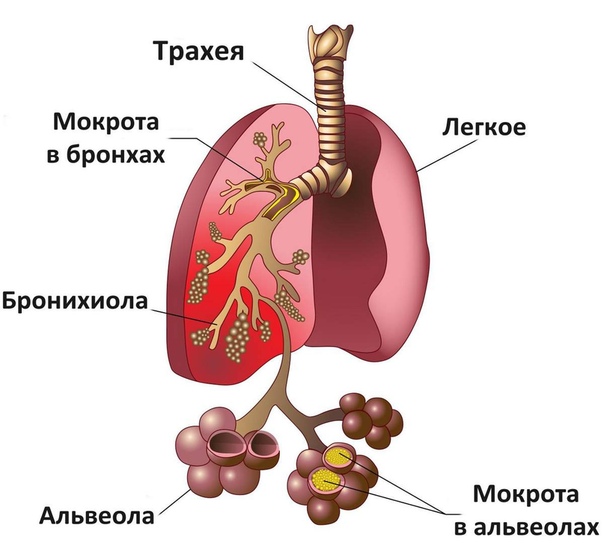

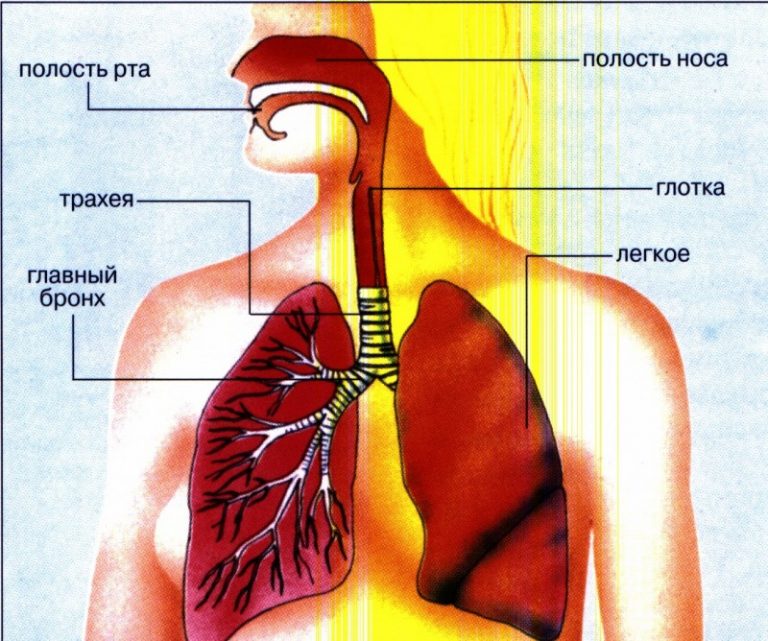 Они ни на что не жалуются, и лишь изредка кашляют по утрам.
Они ни на что не жалуются, и лишь изредка кашляют по утрам.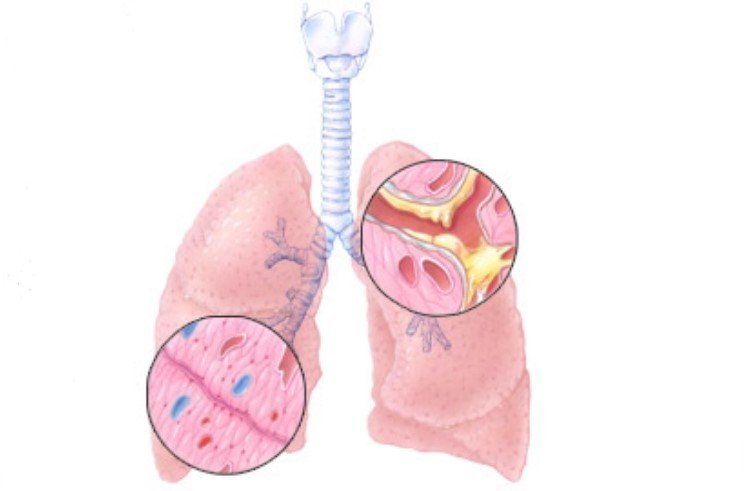 Это происходит либо из-за накопления жидкости в крошечных мешочках (альвеолах), где происходит кислородный обмен, либо из-за их схлопывания.В любом случае кислород не может быть извлечен из вдыхаемого воздуха, потому что мешок не функционирует. Симптомы включают затрудненное дыхание или одышку, учащенное сердцебиение, кашель, синеватый цвет ногтевого ложа или губ. Боль в груди — отличительный симптом. Это может не ощущаться, если у вас уменьшилась чувствительность в груди. Возможно, вы указали на боль, эпизоды или новое начало вегетативной дисрефлексии (АД).
Это происходит либо из-за накопления жидкости в крошечных мешочках (альвеолах), где происходит кислородный обмен, либо из-за их схлопывания.В любом случае кислород не может быть извлечен из вдыхаемого воздуха, потому что мешок не функционирует. Симптомы включают затрудненное дыхание или одышку, учащенное сердцебиение, кашель, синеватый цвет ногтевого ложа или губ. Боль в груди — отличительный симптом. Это может не ощущаться, если у вас уменьшилась чувствительность в груди. Возможно, вы указали на боль, эпизоды или новое начало вегетативной дисрефлексии (АД).