Боли в груди и спине при бронхите
С бронхитом сталкивался каждый в течение жизни. Об этом заболевании много информации, о симптоматике, способах и методах его лечения. Мы часто не придаем значения серьезности этой патологии, лечим ее на бегу. Всем известно, что если на фоне простуды продолжает повышаться температура, возникает сильный кашель, одышка, то можно заподозрить бронхит.
Однако иногда появляются боли, причем вовсе не характерные. Может ли болеть спина при бронхите, грудь или область живота? При появлении этих симптомов мы испытываем панику и начинаем подозревать развитие более тяжелой патологии. Опасения могут оказаться беспочвенными, а могут и подтвердиться.
Какие именно боли связаны с бронхитом, а какие с другими заболеваниями, как они возникают и лечатся, рассмотрим далее.
Причины болей
Боли в спине при бронхите не всегда обязательный признак заболевания. Они могут проявляться с течением времени, когда заболевание прогрессирует и отдавать в грудную клетку.
При бронхите поражаются слизистые оболочки бронхов, однако в них нет нервных окончаний, которые отвечают за неприятные ощущения. Боль в груди при бронхите возникает в случаях:
- Воспалительный процесс распространился за пределы бронхов на гортань, легкие или трахею. Могут возникать болезненные ощущения при кашле, вдохе.
- На начальном этапе заболевания, когда кашель частый и назойливый, но при этом не продуктивный.
- В стадии разрешения, когда обильно выделяемую мокроту, которая недостаточно разжижена, необходимо откашлять.
Кашель – механизм освобождения бронхов от мокроты, в котором задействовано несколько групп мышц грудной клетки, спины, шеи. Именно из-за их постоянного перенапряжения и возникает боль в грудной клетке при бронхите, а также болит спина при бронхите. Как только мокрота полностью прекратит выделяться, дыхательные пути освободятся, боли прекратятся.
Боли в груди как характеризуются
Боль в груди при бронхите носит не постоянный, ноющий, а больше спастический характер. Возникает при вдохе, кашле, движениях. Может сопровождаться болью в спине или верхней части живота. Все это связано тем, что при кашле напрягаются определенные группы мышц. В них вырабатывается молочная кислота, которая и провоцирует боль.
При тяжелой форме иногда пациент не может стоять или лежать, а принимает вынужденное сидячее положение, в нем интенсивность болей ослабевает. При вдохе грудная клетка расширяется, в результате задействуются все те же группы мышц, что и при кашле, а они перенапряжены, и возникает боль. Аналогичный механизм объясняет усиление болей при движении, поворотах туловища и т.д.
Схожие симптомы
Если боли при бронхите ярко выраженные и сильные, то стоит обратить на этот симптом внимание лечащего врача. Он не характерен только для бронхита и не всегда при нем наблюдается. А сочетание их в различных комбинациях с такими проявлениями, как слабость, потливость, интоксикация, повышение температуры тела могут наблюдаться при прочих серьезных заболеваниях:
- Заболевания сердечно-сосудистой системы.
 При них боль в грудной клетке присутствует на фоне общей слабости, быстрой утомляемости. Бронхит сопровождается также слабостью, но при нем повышается температура тела, чего практически нет при нарушениях работы ССС. Кроме того, боли при воспалении в бронхах носят постоянный характер и усиливаются при кашле, а при нарушениях в работе сердца – при физической нагрузке.
При них боль в грудной клетке присутствует на фоне общей слабости, быстрой утомляемости. Бронхит сопровождается также слабостью, но при нем повышается температура тела, чего практически нет при нарушениях работы ССС. Кроме того, боли при воспалении в бронхах носят постоянный характер и усиливаются при кашле, а при нарушениях в работе сердца – при физической нагрузке. - Ущемления нервных окончаний. Может быть самостоятельным заболеванием или провоцироваться сильными кашлевыми толчками. При бронхите болит спина в области лопаток, если ущемлены перенапряженными мышцами соответствующие нервные корешки. Лечение бронхита при этом не всегда решает проблему и требуются дополнительные меры.
- Заболевания ЖКТ, при которых воспалительный процесс затрагивает пищевод. Это может быть из-за заброса в него кислого содержимого из желудка, изжоги. Боли в груди при бронхите при этом носят жгучий характер и возникают и после его излечения.
- Источником боли в спине с отголосками в грудную клетку, плечи, шею может быть остеохондроз, сколиоз и прочие заболевания шейно-грудного отдела позвоночника.

- Онкологические патологии органов грудной клетки – легких, средостения, пищевода и прочих.
Если боли возникли на фоне бронхита, скорее всего они связаны с постоянным кашлем. Однако если вы и раньше замечали их, но не придавали значения, а при воспалении бронхов они усилились, скажите об этом врачу и не отказывайтесь от прохождения дополнительного обследования. Это позволит скорректировать лечение и вовремя выявить сопутствующую патологию.
Тяжелые стадии болезни
Средняя степень бронхита характеризуется:
- Умеренной слабостью.
- Одышкой при физической нагрузке.
- Приступами сухого кашля, которые сменяются продуктивным.
- Примесями гноя и крови в мокроте.

При тяжелой степени:
- Слабость настолько сильная, что больной не может выполнять простые физические нагрузки, долго двигаться.
- Сильная одышка даже в покое.
- Обильная гнойная мокрота.
- Жесткое дыхание и множественные сухие хрипы.
Заболевание в этой стадии долго лечится и может осложниться пневмонией или перейти в хроническую форму.
Особенности лечения болей
Так как причиной болей в груди и спине является постоянный кашель и перенапряжение мышц, то лечить нужно заболевание. Только после приступов и уменьшения их силы или полного прекращения кашля уйдут боли.
Основными в лечении бронхита являются противовирусные препараты (если заболевание имеет вирусную природу) или антибиотики (если виновата патогенная микрофлора). Назначают жаропонижающие средства, витамины, отхаркивающие, обезболивающие.
Применение только лишь обезболивающих средств поможет снизить интенсивность болей, но не устранит их. Это симптоматический препарат.
Это симптоматический препарат.
Отхаркивающие средства помогают быстрее избавиться от мокроты, снизить воспаление. При этом при кашле прилагается меньше усилий, чтобы освободить бронхи, а значит, меньше будут напрягаться описанные выше мышцы.
Есть несколько средств, они борются с бронхитом и справляются с болями:
- Согревающие компрессы на грудь и спину (горчичники, мед и водка, тертый картофель).
- Растирание животными жирами. Эффективен в лечении бронхита барсучий жир, но применяют и собачий, гусиный, медвежий.
- Ингаляции с отварами подорожника, ромашки и других травяных сборов.
Можно применять также мази, которые назначают при болях в мышцах на основе Нимесулида, Диклофенака, но после консультации с врачом. Они могут не сочетаться с назначенной терапией.
Профилактические меры
Профилактические меры сводятся к недопущению развития болей и заболевания:
- Обращению к врачу, чтобы не допустить тяжелой стадии самого бронхита, перехода его в хроническую форму или развития осложнений.

- Бережному отношению к своему здоровью в период сезонных эпидемий. Следует принимать общеукрепляющие и противовирусные препараты, пройти вакцинацию от гриппа, своевременно лечить ОРВИ. Отказ от посещения общественных мест в период подъема заболеваемости или тщательная обработка слизистых, если пребывания в толпе избежать нельзя снизит риск заболеть простудой и бронхитом.
- Укреплению иммунитета, закаливанию, чтобы уберечься от простуд или легко их перенести.
- Обращению к врачу и соблюдению его рекомендаций по лечению, в том числе и при нарастании болей.
Острый бронхит — Симптомы, диагностика и лечение
Острый бронхит обычно ассоциируется с кашлем, который усиливается ночью или при физической нагрузке; длится >2 недель у половины пациентов и 4 недели у четверти пациентов; может быть связан с бронхоспазмом и/или чрезмерным выделением мокроты.
Первоначально диагноз устанавливают клинически. При подозрении следует исключить другие причины острого кашля, например, пневмонию, астму или синдром постназального затекания.![]()
Лечение направлено на уменьшение выраженности симптомов до полного выздоровления и устранения повреждения бронхов. Для большинства пациентов антибиотики не рекомендованы.
Осложнения встречаются редко. Основным осложнением является постбронхитический синдром, когда кашель наблюдается в течение нескольких месяцев.
Острый бронхит – это инфекция нижних дыхательных путей, при которой может произойти самоизлечение; это отличает ее от распространенных простудных заболеваний и других заболеваний верхних дыхательных путей. При этом бронхит относится к инфекциям, при которых воспалительные процессы развиваются в бронхиальных путях, тогда как при пневмонии инфекция развивается в паренхиме легких, что приводит к уплотнению пораженного участка или доли.
Несмотря на то, что не существует общепринятого определения острого бронхита, критерии, предложенные МакФарлейном, предусматривают клинический подход: (а) острое заболевание продолжительностью <21 дня, (б) кашель является основным симптомом, (в) по крайней мере есть один из других симптомов поражения нижних дыхательных путей, например, образование слизи, свистящее дыхание, боль в грудной клетке, (г) отсутствие другого объяснения наличия указанных симптомов. [1]MacFarlane J, Holmes W, Gard P, et al. Prospective study of the incidence, aetiology and outcome of adult lower respiratory tract illness in the community. Thorax. 2001;56:109-114.
http://www.ncbi.nlm.nih.gov/pubmed/11209098?tool=bestpractice.com
Хотя критерии МакФарлана указывают на то, что симптомы длятся обычно <3 недель, в других работах показано, что кашель может затянуться на период> 30 дней практически у 25% пациентов с острым бронхитом.[2]Williamson HA Jr. Pulmonary function tests in acute bronchitis: evidence for reversible airway obstruction. J Fam Pract. 1987;25:251-256.
http://www.ncbi.nlm.nih.gov/pubmed/3625141?tool=bestpractice.com
Таким образом, острый бронхит может все еще быть у пациентов, которые кашляют > 1 месяца.
[1]MacFarlane J, Holmes W, Gard P, et al. Prospective study of the incidence, aetiology and outcome of adult lower respiratory tract illness in the community. Thorax. 2001;56:109-114.
http://www.ncbi.nlm.nih.gov/pubmed/11209098?tool=bestpractice.com
Хотя критерии МакФарлана указывают на то, что симптомы длятся обычно <3 недель, в других работах показано, что кашель может затянуться на период> 30 дней практически у 25% пациентов с острым бронхитом.[2]Williamson HA Jr. Pulmonary function tests in acute bronchitis: evidence for reversible airway obstruction. J Fam Pract. 1987;25:251-256.
http://www.ncbi.nlm.nih.gov/pubmed/3625141?tool=bestpractice.com
Таким образом, острый бронхит может все еще быть у пациентов, которые кашляют > 1 месяца.
В этом разделе речь идет об остром бронхите у взрослых.
Фарингит, бронхит, ринит… Или просто горло болит?
Прежде, чем лечить простуду, выясните, чем вы на самом деле болеете.
Фото: Николай СУХОВЕЙ
Разобраться нам помогла врач высшей категории, кандидат медицинских наук, доцент кафедры оториноларингологии БелМАПО Жанна Романова.
10 ДНЕЙ ЛЕЧЕНИЯ — И ПРОСТУДЫ БЫТЬ НЕ ДОЛЖНО?
Вспомните, когда вы в последний раз простужались, что вас беспокоило? Насморк, кашель или боль в горле? Скорее всего, и то, и другое, и третье.
— Очень редко заболевания бывают изолированными. Только насморк и больше ничего – такого сегодня практически не бывает, — говорит Жанна Григорьевна. — Причем толчком при простуде может служить как вирус, так и банальное переохлаждение. Оделись не по сезону, выпили очень холодный напиток, съели мороженое — и начинаем шмыгать носом и покашливать.
— Многие из нас предпочитают не беспокоить врачей из-за простуды. Ну, подумаешь, горло болит или насморк начинается…
— Самолечением можно заниматься первые несколько дней. Если вы делаете все возможное, а простуда не отступает, срочно бегите к врачу. Заработать себе хроническую форму заболевания можно очень быстро. К тому же ни один человек не способен сам определить, какая флора вызвала болезнь: микробная или вирусная. А ведь лечение будет разным. Даже если взять три человека с одним и тем же диагнозом им может быть назначено три разных вида лечения. Есть ведь индивидуальные особенности организма, какие-то противопоказания. Не случайно доктор должен вначале изучить анамнез пациента, посмотреть, чем он болел раньше, как часто у него были обострения заболевания.
А ведь лечение будет разным. Даже если взять три человека с одним и тем же диагнозом им может быть назначено три разных вида лечения. Есть ведь индивидуальные особенности организма, какие-то противопоказания. Не случайно доктор должен вначале изучить анамнез пациента, посмотреть, чем он болел раньше, как часто у него были обострения заболевания.
— А как врач вообще определяет, чем болеет пациент? По сути, симптомы у простудных заболеваний очень схожие.
— Опытный доктор даже на слух может приблизительно определить уровень кашля, предположить, что именно воспалилось: глотка, гортань, трахея. По цвету слизистой оболочки доктор также предположительно может установить, какая инфекция вызвала заболевание: вирусная или бактериальная. Изучается симптоматика болезни и назначается базовое лечение. Если человек болеет не первый раз за последнее время, если доктор сомневается в диагнозе, делают мазок на флору и чувствительность к антибиотикам. Иногда пациента необходимо проконсультировать у врача-иммунолога.
Иммунитет у людей страдает. И это во всем мире. В больших городах довольно плохая экология, загазованность автомобилями, крупными предприятиями. Мы стоим на остановке и вынуждены вдыхать чужой сигаретный дым. Конечно, все это влияет на наш иммунитет. Очень важно общее состояние здоровья человека, его желание быть здоровым, вести здоровый образ жизни, проводить профилактику болезней. Вот почему я радею за то, например, чтобы все делали прививки от гриппа.
— Очень многие жалуются, что кашель нынче лечат по месяцу. Почему его невозможно остановить?
— Кашель бывает разный. И победить его можно, если лечить конкретную причину, которая его вызывает. Мы опять же возвращаемся к тому, что не стоит пренебрегать визитом к доктору. В среднем ларингит, трахеит лечатся за 10-12 дней. Если причина в вирусе, то кашель становится затяжным и лечить его сложнее.
НЕ ГРУЗИТЕ ОРГАНИЗМ АНТИБИОТИКАМИ
— Я очень приветствую тот факт, что целый ряд препаратов, особенно антибиотиков, начали продавать по рецептам, — говорит Жанна Романова. — Нельзя приходить в аптеку и выбирать то, что посоветовал друг, реклама, интернет или даже провизор. Я очень уважаю труд фармацевтов, но все же они не врачи-клиницисты. Каждого пациента нужно осмотреть, собрать анамнез. Печально, когда к тебе приходит ребенок, которого уже залечили до такой степени, что на его простудное заболевание не действует большинство препаратов и приходится назначать лекарства более широкого спектра действия. Конечно, наша фармацевтика пока еще справляется, но и микробы двигаются вперед. К сожалению, не все пациенты соблюдают предписания врача. Если назначается курс лечения на пять дней, то лекарства нужно принимать пять дней, а не три или четыре. Один раз не долечили, второй раз — на третий уже приходится назначать другие, более серьезные препараты. Вот почему появляются хронические формы болезни.
— Нельзя приходить в аптеку и выбирать то, что посоветовал друг, реклама, интернет или даже провизор. Я очень уважаю труд фармацевтов, но все же они не врачи-клиницисты. Каждого пациента нужно осмотреть, собрать анамнез. Печально, когда к тебе приходит ребенок, которого уже залечили до такой степени, что на его простудное заболевание не действует большинство препаратов и приходится назначать лекарства более широкого спектра действия. Конечно, наша фармацевтика пока еще справляется, но и микробы двигаются вперед. К сожалению, не все пациенты соблюдают предписания врача. Если назначается курс лечения на пять дней, то лекарства нужно принимать пять дней, а не три или четыре. Один раз не долечили, второй раз — на третий уже приходится назначать другие, более серьезные препараты. Вот почему появляются хронические формы болезни.
— Правильно ли сразу назначать антибиотики?
— Антибиотики сходу могут быть назначены, если врач уверен, что заболевание вызвано бактериальной флорой. Но после первого чиха грузить свой организм антибиотиками нельзя. Лучше попарить ноги и попить чай с малиной, выпить таблеточку витамина С. Эффект будет тот же, зато здоровье сбережете.
Но после первого чиха грузить свой организм антибиотиками нельзя. Лучше попарить ноги и попить чай с малиной, выпить таблеточку витамина С. Эффект будет тот же, зато здоровье сбережете.
КСТАТИ
КАКИЕ МОГУТ БЫТЬ ПРОСТУДЫ?
Ринит
Так называется обычный насморк. Это то, что мы можем подхватить в любой момент, промочив ноги, переохладившись. Чаще всего именно с насморка начинается любое простудное заболевание.
Синусит
Если насморк не пролечен, воспаление распространяется на околоносовые пазухи. Появляется тяжесть и боли в голове, дискомфорт, гнойные выделения из носа, заложенность носа. В народе это заболевание называют гайморитом. При более осложненных случаях отекают мягкие ткани лица, глаза, что требует срочного хирургического лечения.
Фарингит
При этом заболевании воспаляется задняя стенка глотки. Иногда все начинается с насморка, затем слизь из носа затекает в горло, и появляются симптомы фарингита: боль, жжение, першение в горле, горло, что называется, «дерет». Появляется кашель, но только поверхностный.
Появляется кашель, но только поверхностный.
Тонзиллит
Это воспаление миндалин. Бывает два вида тонзиллита: острый и хронический. Острый тонзиллит еще называют ангиной. При хронической форме болезни миндалины воспаляются, в них появляются пробки, гнойные выделения. Бывает, что человек всю жизнь живет с хроническим тонзиллитом, но постоянно следит за ним, вовремя пролечивает, и болезнь его не беспокоит. Но в любой момент хроническая форма может обостриться. Кстати, если вы хотя бы один раз в год болеете ангиной — у вас хронический тонзиллит.
При остром тонзиллите (ангине) человека мучает очень сильная боль в горле — такая, что иногда невозможно проглотить пищу. Увеличиваются лимфатические узлы.
Ларингит
Это воспаление гортани. Многие ошибочно считают, что ларингит — детское заболевание. На самом деле, этим недугом страдают очень часто специалисты голосовых профессий: учителя, певцы, ораторы, ведущие и т.д. То есть ларингит возникает из-за большой нагрузки на связки. Однако чаще всего ларингит может возникать при бактериально-вирусной инфекции. Симптомы: голос осипает, становится хриплым. Человеку трудно говорить, появляется кашель.
Однако чаще всего ларингит может возникать при бактериально-вирусной инфекции. Симптомы: голос осипает, становится хриплым. Человеку трудно говорить, появляется кашель.
Трахеит
При этом заболевании воспаляется слизистая трахеи, появляется кашель, в трахее образуется вязкий секрет – мокрота. Кашель при этом может быть как сухим, так и влажным. Так называемый сухой трахеит появляется, когда трахея становится ярко-красного цвета, но мокроты при этом нет, человек надрывно кашляет, ему очень больно, сильно дерет горло. Кашель глубокий. Голос становится грубым, теряет звонкость. Чтобы пролечить это заболевание, врачи назначают препараты, разжижающие мокроту, а затем — отхаркивающие. Ни в коем случае нельзя при трахеите назначать препараты, подавляющие кашель.
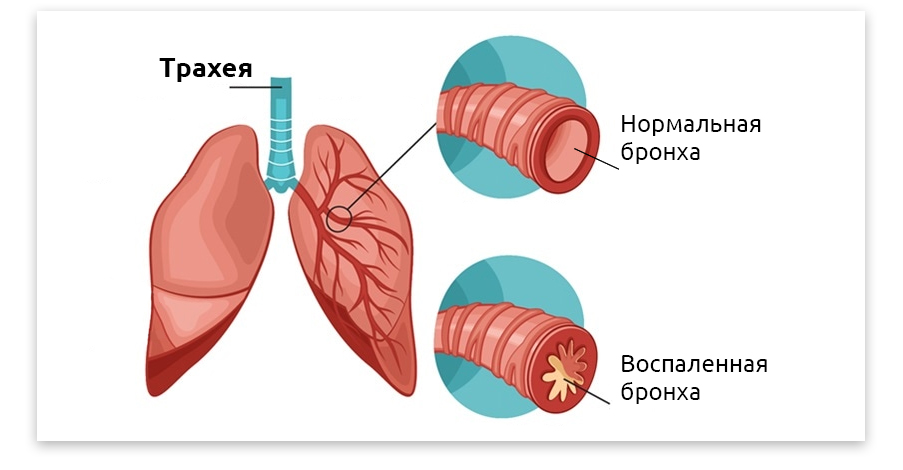
Бронхит
Если человек не долечил трахеит, либо трахеит был изначально вызван микробной флорой, воспаление спускается еще ниже и переходит на бронхи. Кашель при этом грудной. Появляется боль в грудной клетке.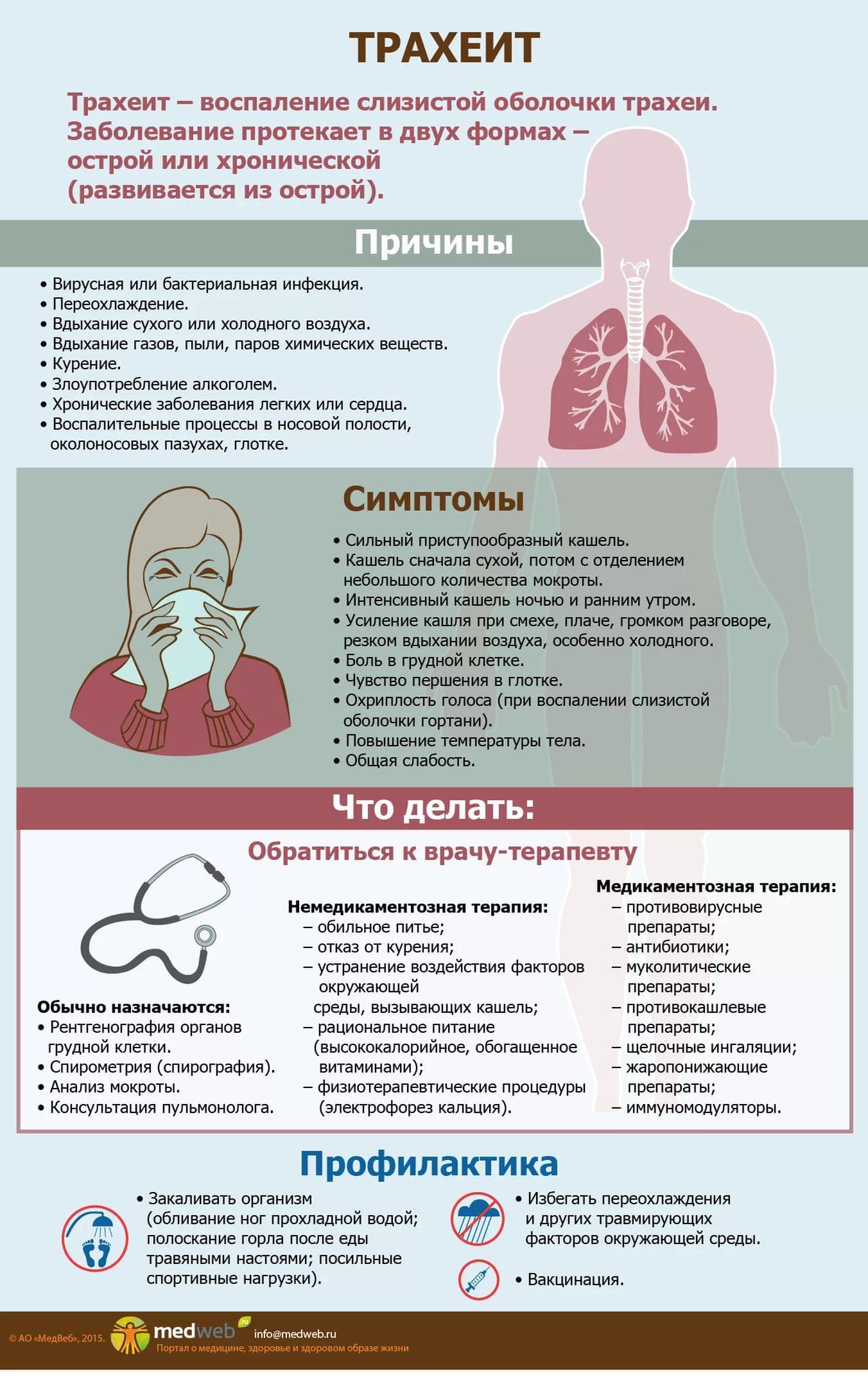 Так как бронхи соединяются с легкими, очень важно вовремя вылечить бронхит. Иначе может развиться пневмония.
Так как бронхи соединяются с легкими, очень важно вовремя вылечить бронхит. Иначе может развиться пневмония.
БУДЬ В КУРСЕ!
Как лечить разные виды простуд?
Пять шагов скорой помощи при первых симптомах простуды
1. Промываем нос.
Пользуемся либо готовыми растворами, которые продаются в любой аптеке, либо делаем раствор в домашних условиях. В стакане кипяченой воды растворяем четверть чайной ложки соли. Температура жидкости должна быть комфортной.
2. Полощем горло.
При болях в горле помогут специальные пастилки, спреи от боли в горле. В домашних условиях начинаем полоскать горло отварами ромашки, эвкалипта или содовыми растворами. Жидкость должна быть теплой, но не горячей. Полоскания повторяем 4-6 раз в день.
3. Не сбиваем температуру.
Если вы чувствуете себя комфортно и температура не выше +38,0, не спешите сбивать ее. Дайте возможность вашему организму самому побороть болезнь.
4. Правильно лечим кашель.
Слизь, мокрота должны выйти из организма. То есть вначале принимаем препараты, разжижающие мокроту, а уже потом – улучшающие ее отхождение.
5. Пьем много жидкости.
Самое главное при простудах — это пить много жидкости и постоянно находиться в тепле. Если нет температуры, то можно попарить ноги, надеть теплые шерстяные носки, укутать шею теплым шарфом. Чаи, отвары, морсы не должны быть слишком горячими. Питьевая вода комнатной температуры тоже подойдет. Обильное питье поможет быстрее вывести токсины из организма.
6. Принимаем витамины
Если вы заболели — не забывайте принимать витамин С (аскорбиновую кислоту). Это могут быть фрукты (лимоны, черная смородина, клюква и т.д.) или же любая аптечная его форма. Только у вас при этом не должно быть аллергии на этот препарат.
КСТАТИ
Вы уверены, что хорошо знаете свое тело? Пройдите наш тест и выясните это. Тест — по ССЫЛКЕ.
Как проверить легкие: виды диагностики
Многие из нас сталкиваются с проверкой органов дыхания только в виде ежегодного снимка для допуска к работе или учёбе. Но если вас беспокоят боли в груди, кашель и затруднённое дыхание, вам необходимо задуматься и о том, как проверить лёгкие и бронхи на наличие заболеваний.
Когда следует задуматься о проверке грудной клетки?
Обычному человеку делать флюорографию и проверять состояние легких необходимо раз в год. Для некоторых категорий граждан, например, работающих в учебных заведениях, с детьми, требуют делать это два раза в год. Это необходимо для раннего выявления больных туберкулёзом — заболеванием, которое быстро распространяется в коллективе.
Помимо профилактики, проверить лёгкие также необходимо при первых признаках заболеваний. К ним относят:
- одышку в состоянии покоя,
- долгие приступы кашля: сухого или с вкраплениями крови и гноя в мокроте,
- хрипы и свисты при дыхании,
- чувство тяжести в грудной клетке,
- повышенная температура, общее ухудшение самочувствия, снижение аппетита.

Обычно проверку лёгких назначает лечащий врач. Только специалист сможет оценить симптомы и определить, какой из видов диагностики подойдёт в вашем случае. Но есть случаи, при которых доктора можно посетить с уже готовыми материалами:
- У вас произошёл рецидив болезни, о которой вы уже знаете.
- Симптомы не выражены ярко, нет острого болевого синдрома.
В любом случае, если вы покажете доктору уже сделанные снимки, это ускорит постановку диагноза.
Проверка лёгких входит в полное обследование организма.
Варианты диагностики органов грудной клетки
Виды диагностики, доступные без направления, ограничиваются неинвазивными методами. Эндоскопию без заключения со стороны лечащего врача вам не выполнят. Но даже так видов диагностики достаточно много:
- Ультразвуковое исследование не сможет показать вам заболевания лёгких. Обычно его используют для выявления жидкости в плевральной полости, поэтому, если вы не знаете своего диагноза, нет смысла отправляться на УЗИ.

- Флюорография: самый быстрый способ исследования лёгких. Во время процедуры грудную клетку просвечивают низкой дозой рентгеновского излучения. Изображение печатается на плёнке или отображается на мониторе. Её несомненный плюс в безопасности: ФЛГ для профилактики делают детям от 14 лет. Однако на полученном снимке можно обнаружить патологию, но нельзя рассмотреть в деталях. Скорее всего, после флюорографии врач направит вас на более подробное исследование — КТ легких.
- Рентгенография — это уже более высокие дозы облучения. Рентген даст снимок высокого качества, на котором можно будет хорошо рассмотреть все детали. Результат будет напечатан на плёнке. Но врачи не рекомендуют часто проводить такое обследование, так как можно получить большую дозу излучения.
Томография как способ проверить легкие
Более точным и безопасным способом как проверить легкие является томография. Она даёт высокоточный результат о состоянии легочной ткани и органов средостения.
Сейчас все больше завоевывает авторитет исследование НДКТ легких — низкодозная компьютерная томография. Это исследование в десятки раз превосходит флюорографию и рентгенографию по информативности, а доза облучения у него ниже.
Мультиспиральная компьютерная томография легких также действует с помощью рентгеновских лучей, поэтому её нельзя проводить беременным и кормящим женщинам. МСКТ назначают, чтобы подготовить пациента к операции или оценить результаты оперативного вмешательства. Может проводиться как без контраста, так и с контрастным усилением.
С помощью этого вида обследования можно отследить отклонения, выявить травмы грудной клетки, новообразования на ранних стадиях и воспалительные заболевания. При помощи данного метода можно увидеть патологические изменения легких, бронхов и трахеи на 3D изображении. Детальная картина помогает врачу поставить безошибочный диагноз.
Компьютерную томографию назначают для выявления:
- туберкулеза,
- саркоидоза,
- абсцесса легких,
- рака легких,
- воспалительных заболеваний легких, бронхов, плевры,
- инородных тел,
- лимфопролиферативных заболеваний,
- патологий органов средостения.

Также КТ отслеживают для наблюдения за послеоперационным и дооперационным состоянием проблемного органа.
Инвазивные способы проверки лёгких
Есть ряд исследований, которые даже в платных центрах выполняют только по назначению. Это эндоскопические методы. Благодаря ним можно детально рассмотреть органы и взять образцы тканей на анализ, а в некоторых случаях сразу же провести лечение. К таким обследованиям относятся:
- Бронхоскопия: эндоскоп вводится через носоглотку. Можно осмотреть трахею и бронхи.
- Торакоскопия — это введение датчика прямо в лёгкие через проколы в грудной клетке. Выполняется это исследование только под общим наркозом.
- Торакотомия — разрез грудной клетки, чтобы врач смог самостоятельно осмотреть все органы.
- Пункции плевральной полости и биопсия плевры помогут найти причину воспаления, сделать анализы на антитела к злокачественным опухолям и определить инфекцию.

На эти обследования вас направит ваш доктор, если будет необходимо. Однако на такие обследования направляют только в довольно тяжёлых случаях, поэтому скорее всего при проблемах с легкими вам понадобятся флюорография, снимок или томография.
Алгоритмы диагностики и лечения острого и подострого кашля. Глава 4 | partners
Острый кашель
Острым называют кашель, который длится менее 3 недель. Наиболее распространенными причинами острого кашля являются острые респираторные вирусные инфекции верхних дыхательных путей (ОРВИ), грипп, риносинуситы, ларингиты и острый бронхит. Эти болезни имеют преимущественно вирусную природу. К их возбудителям относятся аденовирусы, риновирусы, грипп, парагрипп, коронавирусы, респираторно-синцитиальный вирус, вирус Коксаки. Кашель, обусловленный респираторными инфекциями, является важным механизмом трансмиссии вируса.
Острый кашель, связанный с патологией вирусной природы, как правило, сухой. Ряд экспертов полагает, что при остром кашле разделение на сухой и влажный нерационально, так как количество слизи при вирусных инфекциях дыхательных путей ничтожно мало. В 2/3 случаев кашель длится не более двух недель и проходит спонтанно. Если этого не происходит, требуется применение противокашлевой терапии.
Ряд экспертов полагает, что при остром кашле разделение на сухой и влажный нерационально, так как количество слизи при вирусных инфекциях дыхательных путей ничтожно мало. В 2/3 случаев кашель длится не более двух недель и проходит спонтанно. Если этого не происходит, требуется применение противокашлевой терапии.
Одной из частых причин острого кашля является острый бронхит. Это острое инфекционное заболевание нижних отделов дыхательных путей характеризуется кашлем (продуктивным или непродуктивным), а также другими жалобами и респираторными симптомами (одышка, хрипы в легких, боли в грудной клетке). Этиология острого бронхита чаще всего вирусная. Гораздо реже бронхит связан с бактериальной инфекцией, которую рекомендуют подтверждать с помощью определения уровня лейкоцитов или с-реактивного белка (СРБ).
Главный клинический признак острого бронхита – персистирующий кашель, который может провоцироваться любыми ингаляционными раздражающими воздействиями. В первые дни заболевания кашель может быть сухим, надсадным, болезненным, затем становится более мягким с очень небольшим количеством мокроты.
| — Характер и продолжительность кашля — Лихорадка — Отхаркивание (количество, консистенция, кровохарканье) — Проблемы с дыханием (одышка, стридор) — Анамнез курения — Предшествующие инфекции дыхательных путей, хронический бронхит / синусит — Аллергия, бронхиальная астма, ХОБЛ | — Охриплость — Боль (грудная клетка, голова, уши, горло, конечности) — Ринит, недомогание — Лечение — Сопутствующие заболевания — Воздействие ингаляционных агентов — Заболевания органов дыхания в семье |
Табл. 1. Особенности, важные при диагностике острого кашля.
Острый кашель также может сигнализировать о наличии более тяжелого и даже жизнеугрожающего состояния, такого как пневмония, ТЭЛА, отек легких, аспирация, плеврит или пневмоторакс. Поэтому в более тяжелых случаях для дифференциальной диагностики рекомендуется проведение рентгенографии. Основаниями для ее назначения могут служить:
Основаниями для ее назначения могут служить:
- число сердечных сокращений >100 ударов/мин,
- число дыхательных движений >24 /мин,
- лихорадка >38° C,
- определение признаков локальной консолидации при физикальном обследовании легких.
Кроме того, острый кашель возможен и при обострении уже имеющихся у больного хронических заболеваний, таких как бронхиальная астма, бронхоэктатическая болезнь, хроническая обструктивная болезнь легких, идиопатический легочный фиброз (ИЛФ) и др.
Назначение антибактериальных препаратов для лечения острого бронхита не рекомендуется. При тяжелом течении вирусных инфекций, у пожилых пациентов и при иммунодефицитах является оправданным применение противовирусных препаратов. Рекомендуется отказ от курения, поскольку у курильщиков дольше сохраняется кашель и другие респираторные симптомы. Применение паровых ингаляций также не рекомендуется из-за их ирритативного эффекта. Кроме того, больным с острым кашлем очень часто назначают отхаркивающие средства, хотя их эффективность в этих случаях не доказана.
Необходимо помнить, что при остром бронхите возможно развитие бронхообструктивного синдрома. В клинике это служит обоснованием для проведением спирографии. При явлениях бронхиальной обструкции показано симтоматическое лечение противокашлевыми препаратамии, β2-агонистами.
Симптоматику острого ринита, часто сопровождающего респираторные заболевания, облегчают деконгестанты (сосудосуживающие лекарственные средства). Впрочем, нужно помнить, что их длительное применение (более 7 дней) может привести к атрофии слизистой. Анальгетики, такие как ацетаминофен и ибупрофен, также рекомендуются при ОРВИ для симптоматического лечения головной и мышечной боли.
Подострый кашель
В ряде случаев кашель после перенесенной респираторной инфекции может сохраняться и длиться от 3-х до 8-ми недель. В таком случае его определяют как постинфекционный, поствирусный или «персистирующий» кашель. При наличии у пациента такого кашля следует провести рентгенографическое исследование, чтобы исключить пневмонию и другие бронхолегочные заболевания.
В развитии подострого кашля участвует несколько патогенетических факторов: поствирусное воспаление дыхательных путей сопровождается развитием бронхиальной гиперреактивности, гиперсекрецией слизи и нарушением легочного клиренса.
Рис.1. Механизмы развития постинфекционного кашля.
К возможным причинам подострого кашля у взрослых относят коклюш и паракоклюш. По некоторым данным, при таком кашле около 20% пациентов имеют серологические доказательства коклюшной инфекции.
Заболевание у взрослых протекает нетипично. В начальной стадии его сложно отличить от простуды. Клинически коклюш проявляется симптомами затяжного бронхита с пароксизмальным сухим кашлем продолжительностью до 3 мес. («стодневный кашель»). Характерным признаком коклюша может быть появление рвоты после кашля.
Поскольку кашель развивается ночью и нарушает сон, у взрослых он часто осложняется бессонницей и потерей веса. К другим возможным осложнениям относятся недержание мочи, синкопальные состояния и переломы ребер. Со временем эпизоды кашля становятся менее частыми, но полное выздоровление происходит медленно. Температура тела остается нормальной на всем протяжении заболевания.
Со временем эпизоды кашля становятся менее частыми, но полное выздоровление происходит медленно. Температура тела остается нормальной на всем протяжении заболевания.
Для подтверждения диагноза коклюша используют бактериологический и серологический методы. Однако культурально Bordetella pertussis можно выделить из носовой слизи лишь в первые 2 недели заболевания.
| Симптом | Частота симптома (%) | |
| Младенцы и дети | Подростки и взрослые | |
| Приступы кашля | 89–93 | 70–99 |
| Коклюшный реприз | 69–92 | 8–82 |
| Ночной кашель | 41 | 61–87 |
| Послекашлевая рвота | 48–60 | 17–65 |
| Отсутствие лихорадки | 87–96 | 13 |
| Острый ринит | NA | 58 |
| Фарингит | NA | 31 |
Табл.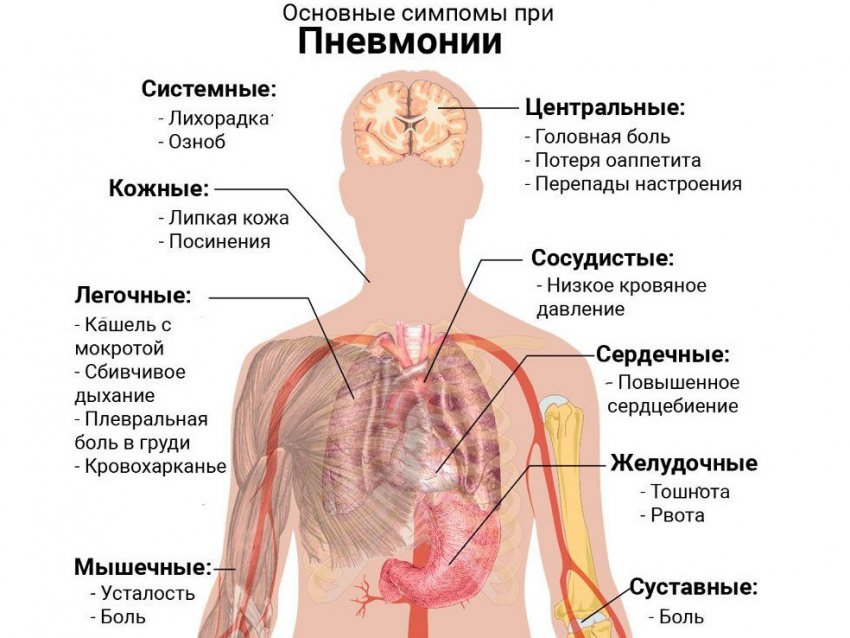 2. Клинические проявления коклюша у детей и взрослых
2. Клинические проявления коклюша у детей и взрослых
При лечении пациентов с коклюшем преимущественно применяются макролидные антибиотики (эритромицин, кларитромицин, азитромицин). При лечении подострого кашля может быть задействован весь комплекс медикаментозной и немедикаментозной противокашлевой терапии.
КТ легких | Клиника Здоровья
Содержание
Суть метода
Что показывает КТ легких?
КТ легких при коронавирусе — насколько эффективна диагностика
Коронавирусная инфекция на снимках
Показания
Ограничения
Подготовка к КТ легких
Что необходимо иметь с собой на диагностике?
Проведение компьютерной томографии легких
Расшифровка результатов
Как часто можно делать КТ?
Где сделать КТ легких
Преимущества и риски КТ легких
Отличие КТ от рентгена
КТ легких — цена в Москве
Московский клинико-диагностический центр «Клиника Здоровья» оказывает многочисленные услуги по диагностированию и лечению различных заболеваний. Одно из важнейших направлений — компьютерная томография (КТ) легких, позволяющая послойно изучить ткани органа. Огромные возможности современного оборудования заслуживают особого внимания пациентов.
Одно из важнейших направлений — компьютерная томография (КТ) легких, позволяющая послойно изучить ткани органа. Огромные возможности современного оборудования заслуживают особого внимания пациентов.
Суть метода
Принцип действия КТ основан на получении множества снимков легких человека с помощью датчика с рентгеновским излучателем, совершающим мультиспиральное движение вокруг тела пациента. Любые биологические ткани имеют способность поглощать рентгенлучи, а съемка с разных ракурсов обеспечивает послойное разделение органа. В результате удается получить почти 1000 снимков разных слоев легочной ткани толщиной от 1 мм.
Все снимки передаются на компьютер, где формируются изображения в разных плоскостях и трехмерная модель органа. При этом отсутствуют «слепые» зоны. Такая модель позволяет провести детальное изучение, оценив состояние всех легочных отделов. Ее можно перенести на любой сторонний носитель или распечатать на 3D-принтере.
ВАЖНО! В отличие от традиционной рентгенографии в КТ используется низкодозированное излучение, которое практически безвредно для человека.
 В то же время оно позволяет обеспечить высокую разрешающую способность и четкость изображения.
В то же время оно позволяет обеспечить высокую разрешающую способность и четкость изображения.Что показывает КТ легких?
С помощью томографа можно различить мельчайшие изменения, происходящие в легких. Выявляются поражения и очаги диаметром менее 5 мм. Применение КТ в нашем центе позволяет выявить такие патологии:
- Хронические легочные заболевания обструктивного типа, которые вызывают ухудшение проходимости дыхательных путей необратимого характера: пневмония, бронхиальная астма, обструктивный бронхит, эмфизема, бронхоэктатическая болезнь.
- Очаги инфекционного поражения при туберкулезе и пневмонии.
- Опухолевые образования и воспалительные процессы плевры и плевральных спаек.
- Кистообразования разного типа.
- Злокачественные образования (рак) легких и бронхов.
- Легочные заболевания интерстициального типа: фиброзирующий альвеолит, васкулиты, гранулематозы.

- Врожденные легочные аномалии.
Ангиография при проведении КТ позволяет получить обширную информацию по тромбоэмболии артерий. Выявляется не только размер и расположение очагов поражения, но и создается возможность полноценного исследования характера патологии и оценить ее распространение.
ЗАПИСЬ НА КТ ЛЕГКИХ
КТ легких при коронавирусе — насколько эффективна диагностика
На сегодняшний день, по словам профессора и главного специалиста по лучевой диагностике Минздрава России коронавирусную инфекцию на снимках компьютерной томографии легких определяют с точностью до 98%.
В отличие от рентгена, на КТ сразу визуализируются воспалительные процессы, наличие низкоплотных включений. КТ легких позволяет отличить вирусную пневмонию от других видов. Отличительный признак – это матовость и непрозрачность органов дыхания. Вкупе с другими признаками легкие в виде матового стекла подтверждают опасность новой инфекции.
Снимки с высокой точностью подтверждают вирусную пневмонию, но для определения типа вируса требуется дополнительная ПЦР-диагностика.
Коронавирусная инфекция на снимках
Врач-диагност увидит, что коронавирус поразил легкие по следующим изменениям:
- перегородки уплотнены;
- по всей поверхности легких разбросы утолщения в виде узлов матового цвета;
- на уплотнениях заметны воздушные просветы бронхов.
В некоторых случаях COVID-19 диагностируется по множественным очаговым затемнениям, наличии кавитационных пузырьков, плеврального выпота, разветвляющимся линейным уплотнениям на легочной паренхиме. У некоторых больных увеличиваются лимфатические узлы, появляются солидные узелки. Фиброзные участки возникают при прогрессировании заболевания.
Показания к КТ легких
Направление на КТ легких дает врач после проведения осмотра. В нашем центре работают врачи высокой квалификации и разной специализации. Можно пройти исследование и без направления врача.
В нашем центре работают врачи высокой квалификации и разной специализации. Можно пройти исследование и без направления врача.
Показанием для прохождения КТ легких служат такие симптомы:
- Длительное покашливание и постоянная температура в пределах 37-37,5 градусов. Это может указывать на наличии воспалений в легочных тканях.
- Подозрение на рак легких или бронхов. С помощью КТ удается дифференцировать доброкачественные и злокачественные образования.
- Попадание инородного тела в бронхи или трахею.
- Болезненные ощущения в области груди, затрудненное дыхание, сухой кашель, т. е. симптомы, характерные для обструктивных патологий.
- Кашель с обильной мокротой в течение длительного времени.
- Признаки артериально-легочной тромбоэмболии: учащенное сердцебиение, обильное холодное потоотделение, болезненный синдром в области груди, бледность кожного покрова.
- Осложнения в форме проблем с дыхательной системе при других болезнях: саркоидоз, ВИЧ, болезнь Крона, гранулематоза Вегенера, гепатит, цирроз, коллагеноз.

- Симптомы плеврита, боли в области груди, субфебрильные проявления.
Для исследования легочных сосудов (например, при легочной гипертензии) назначается КТ-ангиография, которую тоже можно пройти в нашем центре. Она обеспечивает проведение дифференцированной диагностики новообразований и их распространение.
Ограничения
Диагностика с помощью КТ признается безопасной для пациента, но для полной ее гарантии в клинике она не проводится в таких случаях:
- Чрезмерная масса тела (более 130 кг). Аппарат не рассчитан на больший вес.
- Беременные женщины. Любое облучение может неблагоприятно повлиять на развитие плода.
Ограничения в назначении КТ существуют при почечной недостаточности и некоторых патологиях щитовидной железы.
В перечисленных случаях окончательное решение о проведении КТ принимает врач. Исследования могут быть назначены при отсутствии иной альтернативы.
Подготовка к КТ легких
Перед проведением КТ легких пациент должен выполнить некоторые условия:
- Во время процедуры иметь свободную одежду. Необходимо снять все украшения и металлические предметы.
- Врачу перед процедурой необходимо сообщить следующие сведения: наличие кардиостимулятора и металлических имплантов, заболевания, ограничивающие назначение КТ, о беременности.
Что необходимо иметь с собой на диагностике?
Для прохождения КТ в нашем центре пациент должен иметь при себе:
- Удостоверение личности (паспорт или водительские права). Гражданство и место регистрации значения не имеет.
- Направление при наличии.
Проведение компьютерной томографии легких
При КТ пациент находится в лежачем положении на специальном столе с поднятыми руками. Во время исследования должна обеспечиваться неподвижность. Стол с пациентом въезжает в рабочую зону аппарата, где рентген излучение направлено только на исследуемую часть тела. Периодически пациента просят задержать дыхание.
Стол с пациентом въезжает в рабочую зону аппарата, где рентген излучение направлено только на исследуемую часть тела. Периодически пациента просят задержать дыхание.
Длительность воздействия излучения на орган не превышает 30 с. Общее время нахождения в томографе 5-7 минут. Вся процедура совершенно безболезненна.
Если КТ проводится с контрастированием, то специальное контрастное вещество вводится в вену перед началом исследования. Продолжительность этого варианта исследования на 5–7 минут больше. При введении контраста возможны небольшие побочные явления (привкус во рту, теплота в месте ввода), но это считается нормой.
В «Клинике Здоровья» КТ проводится на томографе Brilliance CT 16 компании Philips Medical Systems. Он обеспечивает срезы размером 16×0,75, 16×1,5, 8×3, 4×4,5 и 2×0,6 мм. Используется запатентованная рентгеновская трубка. Усиленная конструкция стола позволяет принимать пациентов весом до 130 кг. Аппарат относится к последнему поколению, поэтому лучевая нагрузка у него минимальна, то есть пациент получит минимальную дозу облучения.
Расшифровка результатов
Результаты исследований при проведении КТ легких поступают в компьютер, где проводится их денситометрический анализ. При прохождении через различные структуры рентгеновское излучение ослабляется или усиливается, что отражается на изображении в виде разной цветовой интенсивности. Так, в норме кости обладают выраженной белой окраской, а мягкие ткани имеют разные оттенки серого цвета. Любые патологические очаги, а также процессы в тканях, приводят к изменению цвета. При введении контрастного вещества границы сосудов и очагов поражения становятся еще более четкими и легко различимыми.
В «Клинике Здоровья» расшифровка результатов занимает около полутора часов. Если пациент торопится или же просто не хочет ждать, он может воспользоваться услугой отправления готовых описаний и снимков на электронную почту.
Как часто можно делать КТ?
Принцип действия КТ основан на рентенологическом излучении, а значит, пациент получает определенную дозу ионизирующего облучения. При КТ легких она составляет 3–5 мЭв. Такое облучение примерно соответствует годовому естественному фону.
При КТ легких она составляет 3–5 мЭв. Такое облучение примерно соответствует годовому естественному фону.
Строгих запретов на частоту проведения КТ легких нет. Специалисты считают совершенно безопасным их проведение 2–3 раза в год, рекомендуя делать перерывы порядка 6 месяцев. В ряде случаев, когда необходимо уточняющее диагностирование и оценка результатов лечения повторное КТ осуществляется через 3–4 недели. В любом случае, врач оценивает необходимость томографии по состоянию здоровья. Он может назначить повторные исследования в любой момент.
Где сделать КТ легких?
В Москве множество клиник, где осуществляется процедура. Однако в «Клинике Здоровья» установлен новейший томограф Philips Medical Systems марки Brilliance CT 16.
Лучевая нагрузка сведена к минимуму, поэтому сканирование могут проводить и для детей. Процедура безопасная, быстрая и простая.
На этот вид диагностики у нас самая доступная цена в Москве! За эту сумму вы получаете качественное обследование на аппарате высочайшего международного класса, с описанием от врача имеющего опыт от 7 лет. Услужливый персонал окружит Вас заботой и вниманием. Мы находимся в самом центре Москвы, в 1 минуте ходьбы от метро!
Услужливый персонал окружит Вас заботой и вниманием. Мы находимся в самом центре Москвы, в 1 минуте ходьбы от метро!
Как до нас добраться:
Зеленым цветом обозначен проезд на автотранспорте к месту парковки у нашего Диагностического центра.
Красными пунктирными точками — обозначен пешеходный путь от ст. метро Китай-Город, выход № 6. Идти до Клиники Здоровья 1 минуту, главное не пропустите вход в арку дома, она через 20 метров от выхода из метро. Во дворе этого дома вход в наш Диагностический центр Клиника Здоровья. Пациентам Диагностического центра предоставляется бесплатная парковка. Бронирование места для автомобиля производится не позднее чем за час до прибытия в клинику. Звоните: +7 (495) 628-22-05
Преимущества и риски КТ легких
Выделяют такие неоспоримые преимущества КТ легких:
- Комплексная диагностика. Возможность исследования всех видов биологических тканей, в т.
 ч. сосудов и мягких тканей.
ч. сосудов и мягких тканей. - Отсутствие «слепых» зон. Съемка с разных ракурсов.
- Ускорение диагностики.
- Четкость изображения, точность результатов.
- Выявление патологий на ранней стадии, в т. ч. злокачественных образований. Дифференцирование доброкачественных и злокачественных опухолей без биопсии.
- Возможность проведения исследований при наличии кардиостимуляторов и металлических элементов в организме пациента.
- Построение 3D-моделей органа. Математический анализ результатов.
«Клиника Здоровья» обеспечивает дополнительные преимущества:
- Возможность получения результатов расшифровки по почте или в электронном виде в течение 24 ч. Пациенту выдается описание и снимки. Возможна запись результатов на диск.
- Обслуживание пациентов без направления. Не имеет значение регистрация по месту жительства и гражданство. Достаточно предъявить паспорт или водительское удостоверение.

- Описание может переводиться на английский язык за отдельную плату.
- Стоимость КТ в нашем центре одна из самых низких в Москве.
Потенциальные пациенты должны оценить и существующие риски проведения КТ:
- Накопление дозы облучения при многократном исследовании.
- Наличие противопоказаний при ряде патологий, а также для беременных женщин.
Отличие КТ от рентгена
Обычный рентген и КТ относятся к рентгенологическим способам диагностики, но они имеют существенные различия. При рентгене съемка производится в одной плоскости, а изображение фиксируется на специальных фотопластинах. Он обеспечивает оценку общей картины и позволяет исследовать только достаточно плотные ткани.
Диагностика при КТ позволяет получить изображение органа с разных сторон и произвести его послойный анализ. Такие исследования обеспечивают полную детализацию, что существенно повышает точность результатов. Важно учитывать, что ионизирующее облучение при КТ выше, чем при рентгене. Интенсивность излучения может понижаться, но продолжительность его воздействия больше, чем при рентгенографии легких.
Важно учитывать, что ионизирующее облучение при КТ выше, чем при рентгене. Интенсивность излучения может понижаться, но продолжительность его воздействия больше, чем при рентгенографии легких.
КТ легких цена в Москве
В Москве имеется более 200 центров, где можно сделать КТ легких., но в «Клинике здоровья» стоимость процедуры КТ легких значительно ниже, чем у конкурентов. Наша главная задача — обеспечить качественную, своевременную и доступную для всех помощь.
Специальные цены действуют для пациентов, обратившихся в клинику самостоятельно — не через порталы по поиску врачей и диагностики.
| Наименование услуги | Цена в рублях | Цена до 26.02. |
КТ органов грудной клетки | 4 990 | 3 300 |
КТ легких | 4 990 | 3 300 |
КТ органов грудной клетки (с болюсным многофазным контрастированием) | 17 000 | 8 190 |
Описание снимков КТ, сделанных в другом ЛПУ/ Сравнительный анализ полученных данных КТ-исследований с данными предыдущих КТ-исследований (динамика) с выдачей заключения | 2 000 | |
Запись исследования на пленку | 500 |
Если вы не нашли услугу в прейскуранте, пожалуйста, позвоните нам по телефону +7 (495) 961-27-67,
Вам сообщат необходимую информацию.
Вам помогут наши врачи:
Врач-рентгенолог КТ, МРТ
Лаборант КТ
Врач-рентгенолог КТ, МРТ
Лаборант КТ
Боль в груди при бронхите – симптом перехода в тяжелую форму
Боль в груди при бронхите – симптом перехода болезни в тяжелую форму
Боль в грудной клетке является естественным симптомом, который указывает на наличие болезни. При бронхите боли могут возникать как на острой стадии течения, так и во время перехода болезни в тяжелую форму. Боль вызывается не самими бронхами, а теми нервными окончаниями, которые раздражаются и располагаются вокруг болезненного органа. И здесь остается только выяснить, как лечить возникший симптом.
Сайт bronhi.com рекомендует обратиться к врачу при появлении болей в груди, поскольку это достаточно тревожный симптом. Он может указывать даже не на болезненность бронхов, а на развитие осложнений в легочной ткани. Нередко болит не дыхательная система, а пищеварительный тракт.
Нередко болит не дыхательная система, а пищеварительный тракт.
Установить причины болей может только врач, который осмотрит состояние внутренних органов через специальные аппараты, а также выяснит, почему вообще возникли заболевания в организме.
Причина бронхита
Воспалительные процессы, развивающиеся в бронхах, называются бронхитом, который может протекать в острой или тяжелой форме. Боль при бронхите может возникать при сильном кашле, а также на стадии ухудшения здоровья. Какие причины приводят к болям в груди во время бронхита еще?
Одной из причин становится поражение бронхов и легких стафилококком, пневмококком или стрептококком. При поражении вирусом бронхит может протекать болью в груди. Другими причинами развития болезни и болезненных ощущений могут быть:
- Воздействие химических веществ на органы дыхания, например, попадание сернистого газа.
- Неблагоприятный воздух, который вдыхается человеком, например, слишком сухой, слишком горячий в бане или холодный в зимнее время года.

Бронхит после вирусной инфекции или в результате механического, химического повреждения снижает иммунитет. Нервные окончания становятся раздражительными из-за постоянного воздействия на них. Сильный кашель , особенно в начале заболевания, является непродуктивным, поэтому вызывает неприятные ощущения в груди.
Степени тяжести
Бронхит имеет степени тяжести своего протекания:
- Легкая тяжесть сопровождается легким дискомфортом в груди, поскольку человека докучает сухой кашель, повышение температуры и общая слабость. Обычно боли не являются сильными, человек не испытывает дискомфорта в ситуациях, когда кашля нет.
- Средняя степень тяжести уже отмечается сильным кашлем, одышкой, затрудненным дыханием. Боли становятся сильнее и даже возникают в состоянии покоя. Причиной становится перенапряженность мышц, которая возникает из-за периодического кашля и усиленной работы грудной клетки, которая вынуждена колебаться из-за рефлекса. Здесь кашель выводит мокроту, слышны хрипы при дыхании.
 Повышается температура.
Повышается температура. - Тяжелая степень сопровождается сильной одышкой, которая заставляет задействовать дополнительные мышцы груди. Затрудненность в дыхании нарастает, что приводит к дыхательной недостаточности. Дыхание становится жестким и хриплым. Боли возникают по причине напряженности мышц и сильного кашля, которые не дают покоя. Человек порой занимает вынужденную позу, а слизь содержит гнойные или кровавые выделения.
Как уже становится понятно, боли в груди во время бронхита провоцируются в первую очередь сильным и мучительным кашлем, который поначалу является сухим, непродуктивным, беспокоящим без выведения мокроты. Если у человека есть вредная привычка курить, тогда слизистая бронхов уже повреждена, что усиливает кашель, делает его невыносимым, даже доводящим до рвотного рефлекса.
По мере ухудшения здоровья человек начинает испытывать боли сильнее. Естественно, что переход болезни в более тяжелую форму будет сопровождаться сильными болями. Нервные окончания возьмут на себя весь процесс дыхания, как и окружающие мышцы. Необходимость включения дополнительной мускулатуры в процесс дыхания заставляет человека постоянно испытывать боли и дискомфорт.
Необходимость включения дополнительной мускулатуры в процесс дыхания заставляет человека постоянно испытывать боли и дискомфорт.
Боли из грудной области иррадируют в спину и по всему телу. Человек может ощущать боли не только в груди, но и между или под лопатками, в суставах. Также могут обостриться боли в органах, которые хронически больные у человека.
Способы устранения болей
Боли устранять – значит бороться с симптомами, а не с причиной болей. Однако прибегать к способам устранения болей тоже необходимо, поскольку человек будет чувствовать себя более лучше и бодро.
Первым способом могут стать спиртосодержащие мази, согревающие компрессы и анальгетики. Все это будет способствовать снятию болей, что будет делать жизнь больного менее дискомфортной.
Обезболивающие лекарства, гели и мази, конечно, дают временный эффект. Поэтому основной упор нужно сделать на лечении самого бронхита. Это можно делать вместе с врачом, который назначит эффективные лекарства, устраняющие еще и причину развития бронхита. Анальгетики лучше согласовывать с приемом других лекарств, поскольку они могут не возыметь эффекта.
Анальгетики лучше согласовывать с приемом других лекарств, поскольку они могут не возыметь эффекта.
Поддержка иммунитета становится как способом профилактики бронхита, так и методом его лечения и устранения болей. В этом деле помогут:
- Сбалансированное питание, которое должно содержать все микроэлементы и витамины.
- Ежедневные прогулки на свежем воздухе, особенно по паркам или в местах роста хвойных деревьев.
- Умеренная физкультура, которая будет держать мышцы в тонусе.
- Отдыхать достаточное количество времени, как и работать.
Также следует вакцинироваться от простудных и гриппозных заболеваний. Ведь именно на их фоне возникает бронхит вирусной природы. Проходите вакцинацию, чтобы предотвратить развитие бронхита.
Лечение бронхита
Чтобы устранить боль, нужно вылечить бронхит. Можно делать массажи, ставить компрессы и использовать согревающие мази. Однако они дают временный эффект. Лишь устранение бронхита даст более постоянное влияние.
Все препараты должен прописывать врач, который сначала установит причины развития бронхита. Также придерживайтесь следующих рекомендаций:
- Придерживаться постельного режима, особенно если организм слишком слаб. Избавить себя от физических нагрузок.
- Обильно употреблять жидкость, в частности, липовый чай с медом или малиной. Можно пить щелочную минеральную воду.
- Употреблять витамины, особенно витамины А и С.
- Совершать согревающие процедуры на область грудной клетки (горчичники, банки), но лишь при отсутствии температуры.
- Принимать противоаллергенные лекарства.
- Принимать отхаркивающие микстуры и таблетки, сиропы или порошки. Их должен назначать врач. Здесь могут быть использованы ингаляции.
- Принимать антибиотики, если по истечении 3 дней человек не почувствовал себя лучше.
Боль также может возникать по причине того, что человек не соблюдает рекомендаций врача, не придерживается постельного режима, плохо лечится и даже занимается самолечением, не воздействуя таким образом на причину развития бронхита. Боль будет указывать на переход болезни в более тяжелую форму.
Боль будет указывать на переход болезни в более тяжелую форму.
Бронхит лечится легко на острой стадии своего развития, если человек обращается за врачебной помощью и следует всем рекомендациям. Боли могут беспокоить, но не сильно. Однако усиление болей уже указывает на то, что болезнь хронизируется, переходя в тяжелую форму.
Боли при бронхите
Воспалительный процесс в бронхах может быть спровоцирован болезнетворными микроорганизмами, аллергенами, курением, отравлением химикатами или неблагоприятными внешними условиями. Боли при бронхите обычно возникают, когда заболевание прогрессирует и переходит в среднюю или тяжелую стадию. Такие ощущения в большей степени характерны для острой формы недуга.
Особенности болевых ощущений при бронхите
Помимо характерных для заболевания кашля, лихорадки, недомогания и слабости, нередко при бронхите болит грудная клетка. Часто боль отдает в спину, заболеть может и голова. Ощущения могут носить характер от умеренного до сильно выраженного.
Ощущения могут носить характер от умеренного до сильно выраженного.
При легком течении недуга болезненность слабая, не доставляет особого дискомфорта. При переходе в следующую стадию кашель усиливается, возникает одышка, дыхание затрудняется, а боли становятся более интенсивными. Чаще при заболевании бронхов они наблюдаются в загрудинной области.
Основные причины боли при бронхите
В бронхах нет нервных окончаний, однако болезненность в грудине или спине при их воспалении – не редкость. Чаще ощущения вызваны мышечным перенапряжением. Из-за сильных кашлевых приступов, характерных для заболевания, мускулы грудной клетки и брюшины постоянно находятся в напряжении. Это вызывает боль в зоне сердца. При трудностях с отхождением густой мокроты у больного появляется сильный непродуктивный кашель, который раздражает и травмирует слизистые. При этом возникают застои, также провоцирующие дискомфорт и болезненные ощущения в бронхах.
Боли в груди при бронхите не всегда вызваны патологическими процессами в бронхиальном дереве. Бывает, что недуг вылечен, а боль остается. Другими причинами возникновения болезненных ощущений могут быть следующие патологии:
Бывает, что недуг вылечен, а боль остается. Другими причинами возникновения болезненных ощущений могут быть следующие патологии:
Остеохондроз
- Остеохондроз поясницы или грудного отдела позвоночника. Приступы могут проявляться по-разному в зависимости от особенностей заболевания.
- Рефлюксная болезнь. Неприятные ощущения обусловлены забросом желудочного содержимого в пищевод.
- Сердечные недуги – стенокардия, перикардит, инфаркт миокарда. Боли усиливаются при физической активности, температура тела не повышена.
- Травмы ребер, позвоночника или грудной клетки.
- Плеврит. Локализация боли при этом недуге – боковой или нижний район грудины. Как правило, возникает только с правой или левой стороны, становится более интенсивной при движении, покашливании, вдохе.
- Рак легких. Боль при недуге острая, колющая, при кашле усиливается. Отдает в живот, верхние конечности, шею.
- Заболевания костей – туберкулез, остеомиелит, актиномикоз ребер.

- Туберкулез. При кашле возникает болезненность, недуг также сопровождается отхождением слизи с примесью крови.
- Пневмония. Боль при воспалении легких может локализоваться как посередине, в зоне грудины, так и по бокам, а также сзади в области лопаток.
- Трахеит. При заболевании болезненность усиливается при откашливании, вдохе.
- Межреберная невралгия. Для недуга характерно ущемление нерва, которое ведет к боли в сердечной зоне справа или слева.
Диагностические процедуры
Первым этапом диагностики заболевания является осмотр врача. Он собирает анамнез и прослушивает грудную клетку с помощью стетоскопа. При недуге появляются рассеянные хрипы из-за сужения просвета бронхов, вызванного скоплением слизи. После откашливания их характер меняется. Дыхание при заболевании становится жестким. Это означает, что шум при выдохе такой же, как при вдохе, хотя в норме звук, который издается при выдыхании, почти беззвучен.
Другим лабораторным способом диагностики заболевания является анализ откашливаемого секрета. При бронхите он становится более слизистым. Изменение цвета на желтоватый или зеленоватый, большая концентрация лейкоцитов обусловлены воспалением, вызванным патогенами. Для острой формы недуга характерна вязкая мокрота, при заболевании аллергической этиологии выявляется повышенное число эозинофилов. При хроническом типе бронхита в секрете обнаруживаются альвеолярные макрофаги.
В качестве дополнительного исследования назначают анализ крови. Если заболевание вызвано вредоносными микроорганизмами, он выявит повышение числа лейкоцитов. На воспалительную патологию органов дыхания указывает увеличенное время оседания эритроцитов и сдвиг лейкоцитарной формулы влево.
К инструментальным диагностическим мероприятиям относят:
Рентген
- Рентген грудной клетки. При заболевании на снимке можно увидеть темные и светлые очаги, изменение сосудов, утолщение поверхности бронхов.
 Легочный рисунок становится более выраженным. Из-за разрастания фиброзной ткани и нарушения кровообращения корни легких деформируются, границы размываются.
Легочный рисунок становится более выраженным. Из-за разрастания фиброзной ткани и нарушения кровообращения корни легких деформируются, границы размываются. - Компьютерную томографию. Этот метод также относится к рентгенографическому, однако он более информативен, чем обычное исследование. С помощью него можно выявить даже незначительные изменения в органах дыхания.
- Бронхоскопию. Исследование позволяет сделать осмотр бронхов изнутри, а также взять образец ткани для анализа. В дыхательные пути пациента под местным обезболиванием вводят гибкую трубку, оснащенную оптической системой и осветительным элементом.
- Электрокардиограмму. Исследование проводят для выявления изменений сердечной деятельности, которые могут наблюдаться при бронхите.
Способы терапии
Заболевание лечат, используя следующие медикаментозные средства:
Гербион
- Способствующие разжижению и выведению густого секрета – отхаркивающие и муколитические медикаменты (Мукалтин, Гербион, Бромгексин, АЦЦ).

- Антибиотики, в случае если бронхит имеет бактериальную природу. Подбираются с учетом чувствительности возбудителя к виду препарата. Чаще применяют средства Бисептол, Амоксиклав, Азитромицин, Цефазолин.
- Противовоспалительные медикаменты. Помогают избавляться от воспалительного процесса. Применяют как стероидные (Дексаметазон), так и нестероидные (Кеторолак, Индометацин) средства.
- Противовирусные препараты, если заболевание вызвано вирусами (Тамифлю, Изопринозин, Ремантадин).
- Физиопроцедуры. Для лечения недуга используются массаж, магнитотерапия, прогревания, ингаляции, электрофорез.
- Дыхательная гимнастика. Для нормализации дыхания при бронхите полезно делать специальные упражнения, облегчающие состояние при недуге.
- Бронхолитические препараты. Убирают одышку, снимая бронхоспазмы (Беродуал, Орципреналин, Теотард, Эуфиллин).
- Противокашлевые препараты (Синекод). Показаны при сильных приступах, воздействуют на кашлевой центр и подавляют этот симптом заболевания бронхов.

Синекод
При тяжелой форме недуга терапия проводится в рамках стационара. При неосложненной допускается лечение заболевания в домашних условиях. Факторы успешного выздоровления – соблюдение постельного режима и обильное питье. В рацион вводят продукты, содержащие много витаминов и белка. Помещение, в которой пребывает больной, должно регулярно проветриваться и увлажняться. Народные методы лечения могут облегчать состояние при заболевании, но использовать их следует лишь с разрешения врача.
Профилактические меры
Важным пунктом профилактики заболевания бронхов у взрослых и детей является здоровый сбалансированный рацион. Поступление с пищей всех необходимых витаминов, микроэлементов и прочих активных соединений способствует укреплению иммунной системы. Фрукты и овощи, постное мясо, рыба, молочные продукты, крупы – основа рациона. Особенно полезны для иммунитета мед, имбирь, лимон, шиповник, чеснок. Необходимо соблюдать питьевой режим, выпивая около 2 л простой воды в сутки.
Правильное питание
Отказ от вредных привычек также выступает профилактикой недуга. Заболевание у курильщиков наблюдается гораздо чаще, чем у некурящих. Алкоголь в больших количествах отрицательно влияет на многих органах, в том числе приводит к снижению выработки антител и угнетению иммунной системы.
Регулярная физическая активность не только борется с лишним весом и насыщает кислородом, но и благотворно влияют на дыхательную систему, снижая риск развития заболеваний органов дыхания. Закаливающие процедуры улучшают самочувствие и обмен веществ, способствуют укреплению иммунитета.
Часто бронхит возникает как остаточное явление после гриппа, поэтому помочь может вакцинация от этого вирусного заболевания. Чтобы минимизировать риск заражения патогенными микроорганизмами, способными вызвать недуг, необходимо после посещения мест тщательно мыть руки с мылом. Для профилактики в период эпидемий достаточно просто мазать слизистые оболочки носа Оксолиновой мазью и промывать солевым раствором по приходу домой.
Боли при бронхите чаще появляются в загрудинной области, иногда в районе спины. Нередко возникают и головные боли. Их интенсивность напрямую зависит от степени тяжести заболевания. Чтобы избавиться от болезненных ощущений и не допустить усугубления состояния, бронхит должен быть вовремя диагностирован и пролечен, это особенно важно, если болен ребенок или беременная женщина, поскольку осложнения заболевания для них наиболее опасны.
Причины болей в спине трудной клетке при бронхите, диагностика и лечение
Бронхит – тяжелое поражение дыхательных путей, которое сопровождается хрипами, лихорадкой, затрудненным дыханием и болевыми ощущениями.
Нередко боли при бронхите становятся чрезмерно выраженными, приносят пациенту сильный дискомфорт.
Сильные боли наблюдаются в основном при остром течении заболевания средней или тяжелой степени тяжести. Постоянные болезненные ощущения в загрудинной области – повод немедленно обратиться к врачу.
Бронхит и его признаки
Бронхит чаще всего возникает на фоне респираторных инфекций в качестве осложнения. Он может появиться как после обычной простуды, так и после гриппа.
Он может появиться как после обычной простуды, так и после гриппа.
Иногда причиной заболевания становятся аллергическая реакция, грибковая инфекция или длительное курение.
Появление болей в грудной клетке при бронхите – далеко не главный признак недуга. Дискомфорт в области легких и дыхательных путей возникает уже при обострении.
Изначально у пациента может появиться следующий комплекс симптомов:
- повышение температуры;
- озноб, слабость, повышенная потливость;
- потеря ориентации;
- хрипы;
- затрудненное дыхание;
- сухой кашель, который переходит в продуктивный по мере развития заболевания.
Это симптоматика начальной стадии. По мере прогрессирования заболевания признаки усиливаются, приносят больше дискомфорта. У пациента отмечается:
- сильное сужение просвета бронхов, которое приводит к одышке и даже нарушениям дыхания;
- выделение гнойной мокроты;
- появление кровяных прожилок в откашливаемой слизи;
- сильный, приступообразный лающий кашель.

Если пациент длительное время страдает от кашля, при бронхите появляются боли в спине или за грудиной.
В зависимости от этиологии заболевания, могут наблюдаться и другие симптомы, например, при аллергическом бронхите возможны кожные высыпания, отек гортани. Избавиться от недомогания поможет только грамотная терапия заболевания.
Отчего появляются боли при бронхите
Хотя после бронхита достаточно часто болит грудная клетка, воспаление бронхов само по себе не является причиной болевых ощущений. В легких начинают активно развиваться болезнетворные организмы, которые приводят к длительному воспалительному процессу.
Однако в бронхах нет нервных окончаний, поэтому боли ощущаются, только если появляется воздействие на соседние ткани и органы – плевру, трахею, гортань.
Боль при бронхите возникает обычно согласно следующему алгоритму:
- Пациент страдает от длительного сухого кашля.
 На ранних этапах бронхита он является непродуктивным, из-за чего часто возникают продолжительные приступы. Уже в этот момент появляются первые признаки болевых ощущений.
На ранних этапах бронхита он является непродуктивным, из-за чего часто возникают продолжительные приступы. Уже в этот момент появляются первые признаки болевых ощущений. - Кашель переходит в продуктивный, начинается выведение мокроты. Постоянный кашель раздражает слизистые оболочки, приводит к болевым ощущениям в районе плевры и трахеи.
- Если приступы не прекращаются (а прекратиться они могут только при полном откашливании мокроты), то болеть при бронхите начинает и спина, область за грудиной.
Болевые ощущения – это результат не только давления на плевру и трахею. В основном дискомфорт появляется из-за постоянного сокращения мышц. Перенапряжение приводит к боли в межреберье, которую пациент может перепутать с симптомами нарушений сердечной деятельности.
Заболевания с похожей симптоматикой
Так как характер болей в груди после бронхита – мышечный, симптом не является специфическим. Постоянные сокращения грудных мышц и, как следствие, боль наблюдаются и при других респираторных и воспалительных заболеваниях.
Кроме того, к похожей симптоматике (жар, боль, слабость) могут приводить и нарушения иного типа – раковые опухоли, невралгия.
Это дополнительно усложняет диагностику заболевания, так как сами пациенту могут не догадываться, что страдают от острых болей не из-за бронхита.
Боль в спине, под левой грудью и в горле наблюдается при следующих недугах:
- Раковые опухоли, в частности рак легких или рак горла. Опухоль приводит к появлению колющих болей. Они возникают не только в горле или груди, но и отдают в другие части тела – голову, живот.
- Сердечные патологии. Схожие симптомы появляются при стенокардии и инфаркте миокарда. Пациент может отличить нарушение сердечной деятельности от воспаления бронхов во время физической активности. При бронхите дискомфорт не усилится, а при сердечно-сосудистых заболеваниях состояние серьезно ухудшится.
- Невралгия. Защемление нервных окончаний в межреберной области часто приводит к тупым, повторяющимся болям, особенно при движении.

- Изжога, или гастроэзофагеальный рефлюкс. Возникает на фоне многих расстройств ЖКТ. Происходит заброс желудочного сока в пищевод, что приводит к сильным жгучим болям в области от живота до горла.
- Заболевания костных и хрящевых тканей, остеохондроз. Для остеохондроза характерны болевые ощущения в области позвоночника, которые отдают в грудь. Пациент может ошибочно предполагать, что их источник – сердце или легкие.
Так как боли в груди встречаются не только при бронхите, при обнаружении данного симптома необходимо пройти полное обследование.
При этом применяют методы дифференциальной диагностики, которые помогут отличить воспаление бронхов от других нарушений.
Методы диагностики
Если при бронхите сильно болит грудная клетка, необходимо обратиться к терапевту. Врач обязан провести первичный осмотр пациента, собрать анамнез заболевания, а также прослушать легкие при помощи стетоскопа.
Далее для определения этиологии заболевания используются дополнительные анализы:
Если необходимо более точно установить характер заболевания, пациента направляют на проведение инструментальной диагностики. Это может быть рентгенография, компьютерная томография, бронхоскопия.
Это может быть рентгенография, компьютерная томография, бронхоскопия.
В случае нарушений сердечной деятельности, которые часто сопровождают бронхит, проводится ЭКГ.
Чтобы избавить пациента от болей в груди при бронхите, врачу необходимо точно установить причину развития заболевания и назначить соответствующее лечение.
Терапия может быть направлена на борьбу с микозом, бактериальной инфекцией, вирусом или аллергией.
Часто причиной развития бронхита является размножение болезнетворных бактерий. В таком случае назначаются антибиотики. Если заболевание в запущенной стадии, применяют препараты третьего или четвертого поколения.
Специалисты должны провести лабораторный анализ мокроты и проверить устойчивость бактерий к различным группам антибиотиков. Так подбирается оптимальный медикамент.
Длительность приема антибиотиков в среднем составляет 7-10 дней. В результате лечения исчезает гнойная мокрота.
Одних антибиотиков для излечения недостаточно. Пациенту необходимо откашлять слизь, с которой выводятся патогенные микроорганизмы. В этом помогут муколитические препараты.
Они разжижают мокроту и способствуют ее отделению. Муколитики могут усилить кашель и болевые ощущения.
В случае продолжительного сухого кашля врач может назначить противокашлевые препараты. Именно они устранят причину, по которой при бронхите сильно болит спина и грудная клетка.
Вместо антибиотиков, в зависимости от причины нарушения, могут быть назначены:
- противогрибковые лекарства;
- противовирусные препараты;
- антигистаминные средства;
- противовоспалительные стероидные и нестероидные препараты.
В большинстве случаев в конце терапии назначаются лекарства, повышающие иммунитет пациента. Они предотвращают рецидив и позволяют снизить риск осложнений.
Дополнительные рекомендации
При появлении болей заболевший должен как можно раньше обратиться к специалисту. Особенно важно получить консультацию врача детям.
Особенно важно получить консультацию врача детям.
У детей дошкольного возраста, особенно грудничков, на фоне развития бронхита возможно появление обструкции. Это осложнение встречается и у взрослых, но гораздо реже.
Другие важные рекомендации:
- Выраженная болезненность может говорить не только о спазме мышц как последствии приступов кашля, но и об осложнениях. Поэтому при посещении врача очень важно предоставить полный анамнез, подробно описать все ощущения, связанные с болезнью.
- Не следует использовать народные рецепты. Их применение допускается только после согласования с терапевтом. Применение трав нередко приводит к аллергическим реакциям, которые только усугубляют течение заболевания.
- На время терапии обязательно нужно отказаться от курения, так как вдыхание дыма приводит к усиленному образованию слизи в бронхах. Желательно отказаться и от алкогольных напитков, ведь они несовместимы с большинством лекарств.
Профилактические меры
youtube.com/embed/A1Rw-pDxKJU?feature=oembed»/>
Бронхит, сопровождающийся сильной болью в грудной клетке, лечится достаточно тяжело. Лучше предотвратить развитие заболевания, обеспечив грамотную профилактику.
Основные меры профилактики бронхита:
- Ежегодная вакцинация против гриппа. После гриппа чаще всего и возникает осложнение с поражением бронхов.
- Укрепление иммунитета. Мед, имбирь, лимон помогут сохранить здоровье, но еще лучше использовать витаминные комплексы.
- Очищение слизистых после посещения общественных мест. Перед выходом в период эпидемий рекомендуется обработать нос мазью с оксолином.
При обнаружении болей в спине или грудине на фоне бронхита не следует паниковать. Достаточно обратиться к врачу, чтобы он скорректировал терапию. Своевременное обращение к специалисту — залог быстрого выздоровления.
Боли в грудной клетке при бронхите
Бронхит обычно возникает после перенесённой респираторной инфекции. Продолжительность заболевания и тяжесть его протекания зависят от того, насколько крепкий у человека общий иммунитет. Не последнюю роль играет и своевременно начатое лечение недуга. Одним из симптомов, которые должны насторожить больного, является боль в груди при бронхите.
Продолжительность заболевания и тяжесть его протекания зависят от того, насколько крепкий у человека общий иммунитет. Не последнюю роль играет и своевременно начатое лечение недуга. Одним из симптомов, которые должны насторожить больного, является боль в груди при бронхите.
Бронхит и его признаки
Воспаление бронх – одно из осложнений вирусных и простудных заболеваний. Несвоевременное лечение насморка и кашля приводит к застою слизи в бронхах и, как следствие этого, начинается воспалительный процесс. Из-за воспаления просветы в бронхах сужаются, и у больного появляются хриплый кашель, одышка, затруднённое дыхание. Грибковые инфекции и многолетнее курение также могут стать причиной бронхита.
Боль в груди при бронхите чаще всего возникает из-за сильного кашля. В начале заболевания мокрота слишком густая, поэтому больному тяжело хорошо прокашляться. По мере выздоровления сухой кашель сменяется на мокрый, так как слизь в бронхах размягчается и начинает выходить наружу. Приступы кашля обычно достаточно продолжительные, поэтому при бронхите больные нередко жалуются на болезненные ощущения в спине и грудной клетке.
Приступы кашля обычно достаточно продолжительные, поэтому при бронхите больные нередко жалуются на болезненные ощущения в спине и грудной клетке.
Стоит заметить, что интенсивного кашля при бронхите может и не быть, однако такие симптомы, как повышенная температура, слабость и затруднённое дыхание проявляются всегда.
Отчего болит грудь при бронхите
Бронхиальное дерево млекопитающего образуют главные бронхи, которые многократно разветвляются. При наличии воспалительного процесса в этих органах, человек не чувствует боли в бронхах. Дискомфорт и болезненные ощущения в грудной клетке появляются из-за раздражения рецепторов дыхательного горла и перенапряжения грудной клетки. Как правило, такие симптомы – следствие сильного лающего кашля.
Когда лечение начато ещё на начальной стадии, больные обычно не жалуются на боли в грудной клетке. В этом случае заболевание отступает довольно быстро – за 7-10 дней, и сразу сопровождается продуктивным кашлем. Если при бронхите болит грудная клетка и спина, это свидетельствует о том, что болезнь приняла более сложную форму.
Если при бронхите болит грудная клетка и спина, это свидетельствует о том, что болезнь приняла более сложную форму.
Тяжёлые стадии заболевания, их симптомы
Средняя тяжесть бронхита сопровождается следующими признаками:
- сначала у пациента наблюдается сухой кашель. Впоследствии он переходит в продуктивный;
- при мокром кашле отходит слизь, в которой могут быть кровавые прожилки и гной.
Тяжёлая форма заболевания протекает со следующей симптоматикой:
- сильная одышка, вплоть до появления приступов удушья;
- увеличение количества гнойного содержимого в мокроте;
- сильные хрипы;
- жёсткое, сухое дыхание;
- невозможность самостоятельно передвигаться из-за нарастающей слабости и недомогания.
Всё это симптомы острого бронхита, которые сопровождаются нарастающей болью в груди. Если не начать лечение этого недуга вовремя, он принимает хроническую форму. Вследствие этого у больного развивается пневмония, бронхиальная астма, патологии сердца.
Боль в груди уходит по мере того, как наступает выздоровление. Победить болезнь можно только с помощью комплексной терапии. Для того чтобы определить природу возникновения заболевания, у пациента берут анализ крови, мочи и мокроты:
- Если возбудителем бронхита выступает вирусная инфекция, доктор назначает лечение противовирусными препаратами;
- Если подключается бактериальная инфекция, то назначаются антибиотики;
- Для лечения бронхита, вызванного грибками, подбираются средства, которые снижают активность патогенной флоры.
Во всех случаях больному назначаются жаропонижающие, противовоспалительные и отхаркивающие препараты. Кроме этого, быструю положительную динамику дают:
- растирания груди и спины животным жиром – барсучьим, медвежьим, собачьим;
- горчичные обёртывания или горчичные пластыри, которые клеятся на грудь и на спину;
- компрессы на область бронх – медовый, водочный, картофельный;
- ингаляции с сиропом подорожника, ромашкой и шалфеем.

Эти народные средства помогут снять боль в груди, вывести мокроту и размягчить кашель. Ингаляции нужно проводить 2-3 раза в день, но не позднее, чем 18:00. Растирки и компрессы лучше ставить перед ночным сном, чтобы кашель не беспокоил больного до самого утра, у него была возможность выспаться и восстановить свои силы.
Внимание! Все вышеперечисленные процедуры нельзя проводить, если у больного острая стадия бронхита. Повышенная температура, сильная слабость и одышка – прямые противопоказания для любых прогревающих растирок и компрессов.
Если при бронхите болит спина и грудь, неприятные ощущения хорошо снимают травяные настои и отвары. В аптеках есть готовые грудные сборы, которые отлично себя показали в лечении затяжного сухого кашля. Это мать-и-мачеха, шиповник, шалфей, ромашка, мята, зверобой. Такие травяные сборы смягчают кашель и выводят слизь из бронх. Чай с липой и листками малины снимает воспаление, разогревает и обладает противовоспалительным эффектом.
Главное правило, которому нужно неукоснительно следовать при любом респираторном заболевании – пить много жидкости. Чем больше воды, чая, отваров и др напитков будет выпито, тем быстрее мочевыделительная система выведет из организма болезнетворные микроорганизмы. Соблюдение постельного режима и здоровый сон – не менее важные предписания для скорейшего выздоровления и уменьшению болей.
Другие заболевания, сопровождающиеся болью в спине и груди
Если после бронхита болит грудная клетка – это говорит о том, что недуг полностью не побеждён. Кроме того, это может быть симптомом различных осложнений или совсем другого заболевания. Бронхит – это не единственная болезнь, которая сопровождается болью в загрудинном пространстве. Через такую же симптоматику может проявляться ряд следующих заболеваний:
- Трахеит. Это заболевание предшествует бронхиту. При нём воспаляется оболочка трахеи – область между гортанью и бронхами. При трахеите боль чувствуется в левой части грудины.

- Плеврит. Воспалительный процесс распространяется на оболочку, покрывающую загрудинную область и лёгкие — плевру. В этом случае больной ощущает острую боль в груди не только при кашле, но и при вдохе.
- Туберкулёз. При туберкулёзе пациент жалуется на ноющие боли, возникающие по всей загрудинной области.
- Воспаление лёгких. В этом случае боль в груди возникает именно при вдохе.
Болезненные ощущения в груди и спине возникают при инфаркте, ишемии, стенокардии и др. сердечно-сосудистых заболеваниях. Боли и покалывания наблюдается также при остеохондрозе, ВСД и межпозвоночной грыже.
При любом из этих заболеваний, боль в груди и спине – это вторичные признаки. Пока причина болезни не будет выявлена и устранена, человек будет чувствовать боль, а его состояние будет ухудшаться.
Если кашель сопровождается болью в загрудинном пространстве и спине, это повод обратиться к специалисту. Только путём тщательной диагностики можно выявить причину болезни и вовремя начать лечение.
Боль в груди после бронхита может свидетельствовать об остаточном воспалительном процессе в бронхах. Однако в то же время это может быть признаком распространения воспалительного процесса. Чтобы не запустить болезнь и не довести ей до последней стадии, лечение бронхита должно проходить под контролем терапевта.
При бронхите болит грудная клетка
Некоторых беспокоит, почему возникает боль в груди при бронхите, какие методы борьбы с ней существуют. Как связаны патологии дыхательной системы и спазмы в груди?
Болезненные ощущения появляются при кашле, а потом они могут сопровождать процесс дыхания, все происходит на фоне общей слабости и повышенной температуры. Боли при бронхите приносят дискомфорт и мучения. Пациенты, страдающие от болей в грудной клетке при бронхите, вынуждены пребывать в положении сидя, так болезненный синдром тише. Пациент плохо спит, быстро утомляется, страдает от болей.
Почему возникает?
- Плеврит, возникают резкие боли в области груди.
 Отличительной чертой является то, что боли усиливаются также и при смехе.
Отличительной чертой является то, что боли усиливаются также и при смехе. - Если у человека повреждена оболочка трахеи, он также будет страдать от болей после кашля. В большинстве случаев она чувствуется в левой верхней части туловища.
- Боль после кашля может возникнуть из-за пневмонии. В этом случае требуется длительная медикаментозная терапия.
- Ещё одно заболевание, которое сопровождается болезненными ощущениями после кашля – туберкулез.
Причинами боли иногда являются и патологии сердечной системы, например, стенокардия. Болезненные ощущения могут быть следствием травм груди или позвоночника. Чтобы наверняка определить природу болей – требуется обратиться к медицинскому специалисту.
Как бороться?
Из-за этого организм пациента быстро ослабевает, со временем при бронхите боль становится все сильнее, движения все меньше контролируются нервной системой.
Чтобы грудь и спина при бронхите не болели, медицинские специалисты рекомендуют воспользоваться специальными мазями, растирками. Также помогут согревающие компрессы, которые уменьшат болезненность сокращений мышечной ткани. Многие врачи назначают пациентам обезболивающий препарат, выбирать его самостоятельно опасно. Лекарственное средство для снятия боли должно быть совместимо с препаратами от бронхита.
Также помогут согревающие компрессы, которые уменьшат болезненность сокращений мышечной ткани. Многие врачи назначают пациентам обезболивающий препарат, выбирать его самостоятельно опасно. Лекарственное средство для снятия боли должно быть совместимо с препаратами от бронхита.
Самостоятельный выбор обезболивающего лекарственного средства может усугубить положение.
Чтобы избавиться от болезненных ощущений во время кашля – надо побороть бронхит. Если отсутствует терапия патологии, боль никогда не исчезнет. Для лечения бронхита медицинские специалисты назначают отхаркивающие лекарственные препараты. Врач при бронхите назначает противоаллергический препарат.
Если у пациента диагностирована тяжелая степень патологии, и болезненные ощущения в груди мучительны для пациента, и симптоматическая терапия не приносит желаемого эффекта, медицинский специалист назначает один из антибиотиков. Спустя 3 – 4 суток приема противомикробного препарата у пациентов боли уменьшаются, однако курс лечения нужно довести до конца.
Боли могут возникнуть в тех случаях, когда пациент принимал только разрекламированные лекарственные препараты и не следовал рекомендациям лечащего врача. Возникновение болезненных ощущений после кашля в данной ситуации будет свидетельствовать о том, что воспаление слизистой бронхов переходит в хронический бронхит.
Каждый человек понимает, что болезненные ощущения игнорировать опасно для здоровья. Однако иногда требуется обратиться к медицинским специалистам незамедлительно, а именно при высокой температуре, которую сбить не помогают никакие медикаментозные препараты.
Также вызывать скорую помощь требуется в тех случаях, когда общая слабость усиливается, вместе с мокротой выделяется кровь и гной, если больному трудно делать вдох, если кожа начала принимать синеватый цвет.
Дополнительные рекомендации
- Больному, как во время прохождения терапии, так и некоторый период после бронхита требуется постельный режим. Любые физические нагрузки нежелательны.

- Медицинские специалисты советуют потреблять как можно больше жидкости, желательно от 3 литров в день и больше. Это может быть как простая вода с лимоном, так и различные соки, морсы и другие напитки.
- Желательно пропить курс витаминов, который поможет восстановиться иммунной системе больного.
Некоторые врачи советуют пациентам пройти курс лечения на основе минеральных вод. Если отсутствуют противопоказания, можно использовать прогревающие мази, медицинские банки и бумажные конверты с горчичным порошком. Прогревание груди способно не только снизить болезненные ощущения при кашле, но и поможет вывести мокроту из организма.
Если у больного повреждено дерево бронхов, требуется уделить особое внимание очистке путей дыхания от различных микроорганизмов. Перед сном желательно принять противокашлевое лекарственное средство, оно сохранит сон больного и даст организму набраться сил за время сна.
Уменьшить болезненные ощущения помогут народные рецепты. Понадобятся ягоды малины и листки шалфея, липы. Ингредиенты берутся в равных пропорциях, тщательно перемешиваются, затем добавляется кипяток. Жидкость настаивается в течение 60 минут. Максимальный эффект будет достигнут, если пить отвар перед сном.
Ингредиенты берутся в равных пропорциях, тщательно перемешиваются, затем добавляется кипяток. Жидкость настаивается в течение 60 минут. Максимальный эффект будет достигнут, если пить отвар перед сном.
Профилактические меры
Сохранить здоровые бронхи можно лишь при условии чистой окружающей среды. Испарения автомобилей, заводов, пыль негативно сказываются на состоянии слизистой оболочки органа. Чтобы не допустить возникновения болей при бронхите, необходимо следить за иммунной системой.
- Требуется следить за рационом питания, в него должны входить все необходимые человеку витамины и минералы.
- Требуется соблюдать режим сна и труда.
- Физические нагрузки не должны выходить за пределы нормы.
- Требуется как можно чаще гулять на свежем воздухе. Речь идет не о пыльных и загрязненных улицах мегаполиса.
- Требуется придерживаться здорового образа жизни.
- Медицинские специалисты рекомендуют вовремя проходить вакцинации от инфекционных заболеваний.
 Игнорирование таких мероприятий может привести к серьезным последствиям.
Игнорирование таких мероприятий может привести к серьезным последствиям. - При обострениях инфекций желательно избегать людных мест, лучше передвигаться на велосипеде, чем на общественном транспорте.
Вышеописанные меры предосторожности помогут избежать возникновения болезненных ощущений при кашле.
Дискомфорт в груди — Симптом бронхита
Введение в бронхит и дискомфорт в груди
Бронхит — это состояние, которое возникает, когда раздражитель или инфекция вызывают воспаление и отек слизистой оболочки бронхов (труб, по которым воздух поступает в легкие и из них). По мере того как раздраженные оболочки бронхов набухают и становятся толще, крошечные дыхательные пути легких сужаются.
Это воспаление также может привести к тому, что мембраны слизистой оболочки начнут вырабатывать избыточную слизь, закупоривая бронхи и еще больше ограничивая поток воздуха в легкие, что может вызвать ощущение тяжести в груди и заложенности.
Кашель (наиболее частый симптом бронхита) возникает, когда организм пытается изгнать раздражитель, инфекцию и избыток слизи из дыхательных путей, что, если оно не проходит, может вызвать дискомфорт в груди.
Почему бронхит вызывает дискомфорт в груди?
При раздражении и воспалении бронхи часто начинают выделять излишки слизи. Если слизь накапливается, она может начать закупоривать и закупоривать дыхательные пути, что приведет к ограничению воздушного потока. Это может привести к чувству стеснения, тяжести или давления в груди, что доставляет вам дискомфорт.
Бронхит также может вызывать ощущение тяжести и болезненности в груди, если вы очень сильно кашляете в течение длительного периода времени.
Кашель — это естественный рефлекс, который срабатывает, когда бронхи воспаляются или опухают. Организм использует кашель как способ удалить раздражитель или инфекцию, вызывающую воспаление, а также как способ вывести излишки слизи.
С течением времени постоянный кашель, особенно сухой, отрывистый, может вызывать болезненные ощущения в груди и горле, а также вызывать боль в мышцах живота. Кашель также может быть достаточно сильным, чтобы повредить грудную стенку.
Кашель также может быть достаточно сильным, чтобы повредить грудную стенку.
Хотя часто возникает дискомфорт в груди из-за постоянного кашля и заложенности носа, если вы испытываете боли в груди, вам следует немедленно обратиться к врачу.
Дискомфорт в груди также является частым симптомом хронического бронхита — длительного тяжелого состояния, которое чаще всего вызывается курением. Чрезмерное скопление слизи часто вызывает у людей с хроническим бронхитом дискомфорт в груди и затрудненное дыхание.
Существуют ли меры самопомощи?
Есть несколько шагов, которые вы можете предпринять, чтобы облегчить дискомфорт в груди, вызванный бронхитом. К ним относятся:
Приложите горячий компресс: Приложите тепло к груди, чтобы успокоить чувство тяжести и облегчить дискомфорт. Прижмите к груди горячий компресс, например грелку. Чтобы не обжечь кожу, не прикладывайте горячие компрессы непосредственно к коже. Оберните полотенцем или нанесите на одежду.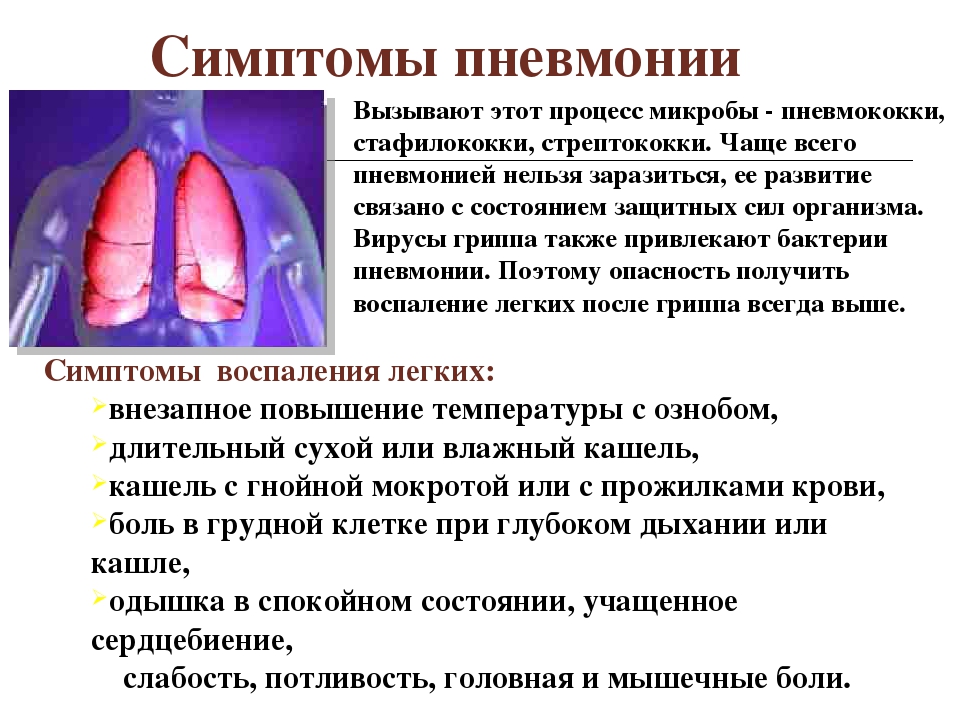
Больше отдыхайте: Отдых и сон поддержат вашу иммунную систему, заставляя ее функционировать более эффективно и ускоряя процесс заживления.
Облегчите кашель: Если постоянный кашель вызывает боль в груди и горле, вам может потребоваться помощь, чтобы контролировать кашель. Взгляните на наши меры и средства самопомощи от кашля, чтобы найти простые способы облегчить сухой, отрывистый кашель и кашель с выделением слизи.
Уменьшение выработки слизи: Избыточное количество слизи часто возникает по мере прогрессирования заболевания, что может вызвать застой в груди, отягощение и усиление кашля — все это может способствовать возникновению дискомфорта в груди.
Поэтому важно принять меры, которые помогут вашему организму уменьшить выработку слизи и разжиженную слизь, чтобы вы могли легче откашляться и удалить ее из дыхательных путей. Взгляните на наши меры по самопомощи со слизью, чтобы получить много советов по уменьшению слизи.
Есть ли какие-нибудь лечебные травы, которые могут помочь?
Постоянный кашель часто является одним из самых ярких симптомов бронхита. Этот кашель может сопровождаться или не сопровождаться выделением слизи, а постоянный кашель, что неудивительно, может вызвать дискомфорт в груди.
Если вы обнаружите, что у вас появляется грудной или слизистый кашель, вы можете использовать травы плюща и тимьяна, содержащиеся в Bronchoforce, чтобы облегчить ваши симптомы.
Плющ обладает естественным спазмолитическим действием и может хорошо помочь разрыхлить любую стойкую слизистую, в то время как тимьян обладает мягким антисептическим действием, помогая разжижать любую слизь, облегчая ее изгнание.
Если вместо этого основная инфекция, вероятно, усугубляет симптомы грудного кашля (это особенно часто встречается в случаях острого бронхита), то Echinaforce в сочетании с Bronchoforce может быть для вас хорошим вариантом.
Echinaforce может помочь свести к минимуму продолжительность и серьезность ваших симптомов, одновременно поддерживая вашу иммунную систему.
Наконец, если вашим основным симптомом является сухой постоянный кашель (что более вероятно в случаях хронического бронхита), тогда может быть полезен сироп от кашля из сосны Бронхосан. Эта ароматная смесь, сделанная из свежих побегов ели в сочетании с медом, помогает удалить стойкую слизь, а также успокаивает дыхательные пути.
Обратите внимание, что постоянный кашель также может вызывать напряжение мышц груди, что также может вызывать дискомфорт.
А как насчет обычных лекарств?
Помимо мер самопомощи и лечебных трав, ваш врач или фармацевт может порекомендовать некоторые обычные лекарства, чтобы облегчить дискомфорт в груди. К ним относятся:
Отхаркивающие средства: Отхаркивающие средства, отпускаемые без рецепта, разжижают или разжижают скопившуюся в груди слизь, облегчая ее отхождение при кашле и помогая облегчить дискомфорт в груди, если излишки слизи закупоривают дыхательные пути.
Подавляющие средства: Если кашель продуктивный (с выделением слизи), не используйте средства от кашля, если это не рекомендует врач. Однако, если у вас постоянный сухой отрывистый кашель, вам могут помочь средства от кашля. Средства от кашля снижают активность кашлевого рефлекса, что особенно полезно, если постоянный кашель доставляет вам дискомфорт.
Однако, если у вас постоянный сухой отрывистый кашель, вам могут помочь средства от кашля. Средства от кашля снижают активность кашлевого рефлекса, что особенно полезно, если постоянный кашель доставляет вам дискомфорт.
Антибиотики: Они будут назначены только в том случае, если ваш врач считает, что ваш острый бронхит вызван бактериальной инфекцией.
Обезболивающие, отпускаемые без рецепта: Вы можете лечить боли и дискомфорт в груди с помощью обезболивающих, таких как парацетамол или ибупрофен.
Воспаление легких: симптомы, причины, лечение, многое другое
Воспаление легких может быть острым или хроническим, и существует множество возможных причин, включая воздействия, инфекции и заболевания, такие как астма или бронхит. Поскольку воспаление легких может повлиять на их функционирование, оно может вызвать хрипы, затрудненное дыхание или боль в груди и чувство стеснения.
Диагностика воспаления легких предполагает комплексный подход, включающий физикальное обследование, визуализационные тесты, тесты функции легких и многое другое. В зависимости от причины воспаление легких можно лечить с помощью лекарств или процедур для облегчения симптомов и контроля основного заболевания. Также важны стратегии предотвращения, такие как избегание триггеров.
В зависимости от причины воспаление легких можно лечить с помощью лекарств или процедур для облегчения симптомов и контроля основного заболевания. Также важны стратегии предотвращения, такие как избегание триггеров.
Симптомы воспаления легких
Заметные последствия воспаления легких могут развиваться быстро или медленно, в зависимости от степени воспаления, причины и вашего общего состояния здоровья.Если у вас хроническое воспаление, вы можете привыкнуть к ситуации и игнорировать свои симптомы, особенно если они легкие и довольно устойчивые.
При остром и быстро ухудшающемся воспалении легких трудно игнорировать последствия, и вы, вероятно, не сможете не заметить, что что-то не так.
Симптомы воспаления легких могут включать:
- Чувство усталости после физической активности
- Общее чувство усталости
- Свистящее дыхание
- Сухой или продуктивный кашель
- Затрудненное дыхание
- Дискомфорт, стеснение или боль в груди
- Чувство боли в легких
- Задышка
Также могут возникнуть такие проблемы, как лихорадка, потеря веса или гипертония. Но эти эффекты связаны с основными заболеваниями, которые приводят к воспалению легких, а не с самим воспалением.
Но эти эффекты связаны с основными заболеваниями, которые приводят к воспалению легких, а не с самим воспалением.
Осложнения
Воспаление легких не всегда серьезно, например, при простуде или легкой форме гриппа. Но заболевания, вызывающие даже умеренное воспаление легких, могут утомить вас, например, пневмония или хроническая обструктивная болезнь дыхательных путей (ХОБЛ). Ваше тело потребляет энергию для борьбы с инфекцией, а уменьшение потока воздуха из-за воспаления легких может привести к низкому содержанию кислорода и, следовательно, к низкому уровню энергии.
Иногда серьезное воспаление легких может серьезно повлиять на всасывание воздуха и кислорода в легкие. Это может вызвать гипоксемию (низкий уровень крови в легких) или гипоксию (низкий уровень кислорода в крови в тканях), что приводит к головокружению или потере сознания. Чтобы справиться с этими последствиями, вам потребуется срочная медицинская помощь.
Ремоделирование дыхательных путей
Хроническое воспаление может способствовать ремоделированию дыхательных путей, при котором дыхательные пути становятся утолщенными и склонными к выделению слизи. Последствия ремоделирования дыхательных путей включают застой в легких, затруднение отвода секретов и склонность к легочным инфекциям.
Последствия ремоделирования дыхательных путей включают застой в легких, затруднение отвода секретов и склонность к легочным инфекциям.
Также может пострадать вентиляция из-за снижения поглощения кислорода и выделения углекислого газа. Если вы серьезно заболели из-за острой инфекции, последствия ремоделирования дыхательных путей могут сделать вас склонными к гиперкапнии (задержке углекислого газа), что потребует искусственной вентиляции легких.
Причины
Ваши легкие могут воспалиться, если они инфицированы, раздражены или повреждены.Воспаление — это способ исцеления организма, поэтому часто это реакция на что-то вредное.
Однако иногда ваши легкие могут воспаляться из-за наследственного заболевания, такого как кистозный фиброз, или чрезмерно активной иммунной системы, например, из-за аутоиммунного состояния, такого как синдром Шегрена.
Воспаление альвеол (воздушных мешочков) или бронхов (дыхательных путей) не позволяет воздуху легко выходить из легких и может затруднить дыхание. Воспаление также может увеличить риск легочных инфекций, поскольку инфекционный материал попадает в легкие.
Воспаление также может увеличить риск легочных инфекций, поскольку инфекционный материал попадает в легкие.
Воспаление легких — это процесс — он вызывается болезнью , а вызывает болезнь — часто включающий снижение функции легких, если его не контролировать. Воспаление в легких может быть диффузным, распространяться по легким или концентрироваться в определенных регионах. Легочный саркоидоз, например, может вызывать гранулемы легких, которые представляют собой большие воспалительные узелки.
Хотя этот список не является исчерпывающим, он охватывает наиболее частые причины воспаления легких.
Раздражающее воздействие
Воспаление помогает восстановить легкие.В зависимости от степени раздражения воспаление может быть кратковременным с минимальными последствиями или длительным и вредным.
Когда в легкие попадают токсины, переносимые по воздуху, такие как сигаретный дым, загрязняющие вещества, химические вещества и пары окружающей среды, возникает раздражение. Пневмонит — это тип диффузного воспаления легких, который может развиваться в ответ на химические раздражители.
Пневмонит — это тип диффузного воспаления легких, который может развиваться в ответ на химические раздражители.
Воздействие радиации, как и при лечении рака, может вызвать раздражение легких в результате лучевого пневмонита.Взаимодействие с другими людьми
Инфекции
Легочные инфекции, такие как острый бронхит и пневмония, обычно вызывают сильное воспаление легких. Воспаление может быть неоднородным, поражая пятна в легких, или локализоваться в одной области. Картина воспаления легких при легочных инфекциях различается в зависимости от инфекции.
Как правило, при легкой самостоятельно купирующейся инфекции воспаление легких должно проходить по мере разрешения инфекции.
Тяжелые легочные инфекции могут вызвать острый респираторный дистресс-синдром (ОРДС) — опасное для жизни состояние, при котором функция легких внезапно ухудшается.
Астма
Астма характеризуется эпизодическим воспалением и бронхоспазмом (внезапным сужением бронхов), что затрудняет попадание воздуха в дыхательные пути. Воспаление часто вызывается инфекцией или воздействием раздражителей окружающей среды и может предшествовать бронхоспазму или спровоцировать его.
Воспаление часто вызывается инфекцией или воздействием раздражителей окружающей среды и может предшествовать бронхоспазму или спровоцировать его.
Приступы астмы могут вызывать тяжелые респираторные симптомы. И между приступами астмы может быть немного симптомов астмы.
ХОБЛ
Хронические обструктивные заболевания легких включают эмфизему и хронический бронхит.Эти состояния часто возникают в результате таких проблем, как курение, и постепенно прогрессируют, вызывая значительное повреждение легких, выработку слизи и воспаление. Все эти проблемы со временем усугубляют друг друга.
Хроническая обструктивная болезнь легких (ХОБЛ) характеризуется постоянной утомляемостью и затрудненным дыханием, часто с обострениями, которые являются эпизодами ухудшения симптомов.
Воспаление грудной клетки
Есть разные типы и причины воспаления грудной клетки.Иногда воспаление распространяется на легкие извне.
Костохондрит — воспаление реберного хряща, которое соединяет реберную кость с грудиной, является частой причиной воспаления грудной клетки. Костохондрит вызывает острую или жалящую боль, которая воспроизводится, когда вы или ваш врач нажимаете на пораженный участок грудной стенки.
Костохондрит вызывает острую или жалящую боль, которая воспроизводится, когда вы или ваш врач нажимаете на пораженный участок грудной стенки.
Боль в грудной стенке (скелетно-мышечная боль в груди) может развиться, если у вас костохондрит или любой тип воспаления грудной стенки или ребер.
Системные болезни
Воспалительные заболевания, такие как фибромиалгия, волчанка, ревматоидный артрит и саркоидоз, могут поражать легкие. Эти состояния могут проявляться эпизодически или спорадически, приводя к воспалению, которое в первую очередь поражает суставы или мышцы. Воспаление легких — не редкость.
В таких ситуациях бывает сложно отличить воспаление легких от инфекции легких, особенно потому, что иммунодепрессанты (которые повышают риск инфекций) являются обычным средством лечения этих воспалительных состояний.
Травма легкого
Любой тип травмы в легких или рядом с ними, например перелом ребра или пневмоторакс, может вызвать воспалительную реакцию, поскольку организм пытается излечиться от повреждения.
Иногда этот тип повреждения внезапно возникает из-за травмы извне — например, колотой раны — или изнутри тела — например, разрыва легочной ткани из-за запущенного заболевания легких.
Муковисцидоз
Муковисцидоз — это наследственное заболевание, которое приводит к обструкции дыхательных путей из-за избыточного образования слизи в легких.Хотя в первую очередь это не воспалительное заболевание, оно часто осложняется воспалением дыхательных путей и предрасположенностью к легочным инфекциям.
Муковисцидоз — хроническое заболевание, протекающее на протяжении всей жизни, и симптомы могут меняться со временем, как и воспалительный процесс в легких.
Перикардит
Перикардит — это воспаление мешка, окружающего сердце, которое может распространяться на легкие. Перикардит может развиться из-за инфекции или неинфекционного воспаления сердца.Взаимодействие с другими людьми
Это серьезное заболевание обычно вызывает острую или колющую боль в груди, которая усиливается при глубоком вдохе или кашле. Отличительной особенностью перикардита является то, что наклон вперед в сидячем положении облегчает боль в груди.
Отличительной особенностью перикардита является то, что наклон вперед в сидячем положении облегчает боль в груди.
Легочная эмболия (ПЭ)
ПЭ — это сгусток крови в легких. Эти сгустки крови могут различаться по размеру. Большая ПЭ — проблема, потенциально опасная для жизни. Хотя воспаление — не первая проблема с ПЭ, ваши легкие могут воспаляться вторично из-за повреждения из-за снижения кровотока.
Рак легких
Рак, который начинается в легких или распространяется на легкие из других источников, может вызвать воспаление. Рак легких вызывает ряд проблем, включая кровотечение, обструкцию дыхательных путей и боль. Все эти осложнения рака легких могут привести к воспалению, а также могут усугубиться из-за воспаления.
Диагностика
Диагноз воспаления легких включает физический осмотр и тщательную оценку ваших симптомов.Поскольку существует так много причин воспаления легких, выбор диагностических тестов основан на том, какие из них, скорее всего, будут полезны в вашем случае.
Сопутствующие симптомы, такие как лихорадка, боль в груди или боли в суставах, помогут направить вашу медицинскую бригаду к следующим этапам диагностической оценки, поскольку они могут помочь сузить круг возможных диагнозов, которые стоит изучить в первую очередь.
Исключение чрезвычайной ситуации
Самое главное, ваш врач определит, является ли ваше состояние непосредственной угрозой вашему здоровью или это скорее хроническая проблема.
Первоначальные диагностические стратегии включают физический осмотр, который оценивает вашу частоту дыхания и усилия. Врач будет искать признаки, например, затрудняетесь ли вы дышать и используете ли вы вспомогательные мышцы для дыхания, например, мышцы шеи. Эти признаки предполагают, что вы можете подвергнуться риску внезапного ухудшения состояния и вскоре вам может потребоваться респираторная поддержка — даже до того, как будет выявлена причина воспаления легких.
Кроме того, ваш уровень кислорода будет проверен с помощью пульсоксиметра, анализа газов артериальной крови или того и другого. Низкое насыщение кислородом предполагает необходимость срочного вмешательства, например, дополнительного кислорода.
Низкое насыщение кислородом предполагает необходимость срочного вмешательства, например, дополнительного кислорода.
Диагностические тесты
Компьютерная томография (КТ) грудной клетки, представляющая собой визуализационный тест, позволяющий визуализировать грудную клетку и легкие, является распространенным подходом для оценки травм грудной клетки, воспалительных заболеваний легких и тяжелых легочных инфекций.
Сканирование вентиляции / перфузии (V / Q) — это тест выбора для оценки ПЭ. А легочные тесты оценивают вашу дыхательную способность, на которую может повлиять воспаление легких.
Если есть опасения, что ваши симптомы вызваны заболеванием сердца, вам может потребоваться электрокардиограмма (ЭКГ), анализы крови для измерения сердечных ферментов и / или эхокардиограмма.
Лечение
Лечение воспаления легких часто бывает сложным и включает комбинацию нескольких стратегий уменьшения симптомов и подходов, модифицирующих заболевание. Лечение воспаления легких может включать неотложную респираторную поддержку, противовоспалительные препараты, такие как ингаляционные кортикостероиды, и / или хирургическое вмешательство по мере необходимости.
Лечение воспаления легких может включать неотложную респираторную поддержку, противовоспалительные препараты, такие как ингаляционные кортикостероиды, и / или хирургическое вмешательство по мере необходимости.
Срочное управление
Хотя воспаление можно лечить, респираторная неотложная ситуация часто требует вмешательства, направленного на быструю доставку кислорода в легкие, потому что дисфункция легких может быть вредной или даже смертельной.
Дополнительный кислород может помочь, когда у вас низкое насыщение кислородом и вы можете дышать самостоятельно. В более тяжелых ситуациях вам может потребоваться респираторная поддержка, чтобы облегчить дыхание. Это может включать давление в дыхательных путях или интубацию.
Эти меры обычно считаются временными, потому что цель состоит в том, чтобы вы дышали самостоятельно, а не полагались на механическую поддержку, которая удерживает вас в постели (и в больнице).Однако некоторым людям с хроническими воспалительными заболеваниями легких необходимо использовать домашнюю кислородную терапию в течение длительного времени.
Механическая респираторная поддержка и кислородные добавки не помогают уменьшить воспаление легких. Скорее, они помогают предотвратить низкий уровень кислорода, пока ваше воспаление находится под контролем.
Противовоспалительные средства
Ингаляционные кортикостероиды часто используются для контроля воспаления при астме и ХОБЛ. Системное воспаление часто лечится пероральными или вводимыми противовоспалительными средствами.Противовоспалительные средства, отпускаемые по рецепту, могут уменьшить воспаление и предотвратить симптомы.
Если у вас тяжелая пневмония, вам может потребоваться лечение антибиотиком, чтобы избавиться от инфекции, а иногда также используются противовоспалительные средства. Но противовоспалительные средства могут увеличить риск заражения, поэтому они не всегда являются правильным вариантом, даже в ситуациях с обширным воспалением легких.
Индивидуальные процедуры
Часто необходимо индивидуальное лечение, направленное на вызывающую болезнь (помимо противовоспалительных средств). Например, если воспаление легких вызвано ПЭ, вам, вероятно, понадобится лекарство, разжижающее кровь, или интервенционная процедура.
Например, если воспаление легких вызвано ПЭ, вам, вероятно, понадобится лекарство, разжижающее кровь, или интервенционная процедура.
Антибиотики часто необходимы для лечения бактериальной пневмонии, а другие противомикробные препараты используются, когда причиной воспаления является грибковая инфекция или паразиты. При раке легких может быть назначена химиотерапия.
Эти методы лечения не уменьшают воспаление напрямую, но они помогают устранить основную причину воспаления.
Процедуры и хирургия
Если вы получили повреждение легких в результате травмы, болезни или рака, вам может помочь интервенционная процедура.Процедуры могут исправить некоторые типы повреждений легких, например, повреждения, вызванные глубокими проникающими ранениями. Хирургическое вмешательство может удалить вредные материалы, такие как стекло или металл, и восстановить разрывы в тканях или кровеносных сосудах, чтобы остановить кровотечение и способствовать оптимальному заживлению.
Также может потребоваться хирургическое вмешательство для удаления участка легкого, который серьезно пострадал от заболевания, такого как рак или ХОБЛ. Как правило, операция на легких для лечения рака включает удаление раковых образований с минимальным повреждением здоровых участков легких.А хирургическое вмешательство при ХОБЛ предполагает удаление сильно поврежденных участков легкого, которые препятствуют прохождению воздушного потока в здоровых участках легкого.
Слово от Verywell
Воспаление легких — главный аспект многих заболеваний легких. Воспаление легких не только способствует возникновению респираторных симптомов, но также со временем вызывает медленные и необратимые повреждения легких. Даже если вы чувствуете, что можете переносить некоторые из своих симптомов (например, хронический кашель), важно обратиться за медицинской помощью, чтобы не допустить дальнейшего повреждения легких.
Бронхит — симптомы, причины, лечение
Бронхит — это воспаление дыхательных путей, ведущих к легким (бронхам), приводящее к заложенности, выделению слизи и одышке. Существует два типа бронхита: острый (краткосрочный) и хронический (длительный). Хронический бронхит — это разновидность хронической обструктивной болезни легких (ХОБЛ).
Существует два типа бронхита: острый (краткосрочный) и хронический (длительный). Хронический бронхит — это разновидность хронической обструктивной болезни легких (ХОБЛ).
Бронхит — распространенное респираторное заболевание в США. Младенцы, маленькие дети и пожилые люди имеют повышенный риск развития острого бронхита, тогда как курильщики и люди старше 45 лет чаще всего заболевают хроническим бронхитом.У женщин вероятность развития хронического бронхита в два раза выше, чем у мужчин (Источник: CDC).
Курение является наиболее частой причиной хронического бронхита, а также может привести к острому бронхиту. Основная причина острого бронхита — вирусная инфекция верхних дыхательных путей. Существующие ранее заболевания легких, такие как астма, могут увеличить риск бронхита, а воздействие загрязненного воздуха, пассивного курения и аллергии может увеличить его тяжесть.
Характерным признаком бронхита является кашель с сильной тяжестью; чтобы бронхит считался хроническим, он должен длиться более трех месяцев. Лечение хронического бронхита включает применение бронходилататоров, противовоспалительных препаратов и физиотерапию грудной клетки для разжижения слизи в легких. Лечение острого бронхита включает в себя отказ от сигаретного дыма, обильное питье, адекватный отдых, прием аспирина или ацетаминофена и использование увлажнителя воздуха. Здоровый образ жизни, в том числе тщательное мытье рук для предотвращения инфекции, много отдыха и отказ от курения, могут снизить риск бронхита. Текущие рекомендации не рекомендуют использовать антибиотики при неосложненном остром бронхите у здоровых людей.
Лечение хронического бронхита включает применение бронходилататоров, противовоспалительных препаратов и физиотерапию грудной клетки для разжижения слизи в легких. Лечение острого бронхита включает в себя отказ от сигаретного дыма, обильное питье, адекватный отдых, прием аспирина или ацетаминофена и использование увлажнителя воздуха. Здоровый образ жизни, в том числе тщательное мытье рук для предотвращения инфекции, много отдыха и отказ от курения, могут снизить риск бронхита. Текущие рекомендации не рекомендуют использовать антибиотики при неосложненном остром бронхите у здоровых людей.
При отсутствии лечения бронхит может быть связан с серьезными или даже опасными для жизни симптомами. Обратитесь за неотложной медицинской помощью (звоните 911) , если у вас сильное затруднение дыхания, которое может сопровождаться бледностью или посинением губ, учащенным пульсом, потливостью и беспокойством.
Немедленно обратитесь за медицинской помощью , если вы лечитесь от бронхита, но легкие симптомы повторяются или сохраняются.
Бронхит | Первичная помощь | Mercy Health
Причины бронхита
Острый бронхит чаще всего вызывается вирусной инфекцией, сопровождающей простуду или грипп, но он также может быть бактериальным или вызван воздействием раздражителей легких.Инфекция легко распространяется по воздуху, тем более что инфицированные сильно кашляют.
Факторы риска бронхита
Плохая гигиена или мытье рук являются наиболее частым фактором риска острого бронхита, как и простуды, гриппа и других респираторных инфекций, которые легко передаются через микробы.
Симптомы бронхита
Симптомы острого бронхита включают:
- Постоянный кашель
- Стеснение в груди или дискомфорт в груди
- Свистящее дыхание
- Слизь — может быть прозрачной, белой или желто-зеленой
- Озноб или низкая температура
- Боль в горле
- Симптомы простуды / гриппа, такие как насморк или заложенность носа, головная боль и ломота в теле
Диагностика бронхита
Бронхит диагностируется при медицинском осмотре лечащим врачом, который обсуждает тип и продолжительность симптомов и внимательно выслушивает ваши легкие с помощью стетоскопа.
Средства для лечения бронхита
Поскольку острый бронхит обычно вызывается вирусной инфекцией, антибиотики неэффективны, но в тех случаях, когда бронхит является бактериальным, антибиотики будут прописаны.
Симптомы бронхита можно вылечить с помощью:
- Обезболивающее, например, ацетаминофен или ибупрофен
- Средство от кашля
- Теплые увлажняющие жидкости
- Увлажнитель воздуха — помогает разжижать и разжижать слизь
Выздоровление от бронхита
Острый бронхит обычно протекает примерно через три недели, хотя кашель может сохраняться до шести недель даже после исчезновения других симптомов.В случае бактериального бронхита вы больше не заразны, чтобы распространить инфекцию после 24 часов приема антибиотиков. Следует принять полную дозу антибиотиков, обычно в течение 10 дней.
Если у вас рецидивирующие инфекции с кашлем длятся более трех месяцев, у вас может быть хронический бронхит, и вас могут направить к специалисту по легким.
В чем разница между простудой, бронхитом и пневмонией? |
Нюхает. Кашляющий. Может лихорадка. Как бы то ни было, вы чувствуете себя несчастным.Но это просто простуда или что-то большее?
Простуда — одна из самых распространенных проблем со здоровьем, на которую в совокупности приходится 40 процентов всего потерянного рабочего времени в США. В среднем взрослый в США заболевает двумя или тремя простудными заболеваниями ежегодно, чаще всего в период с сентября по апрель.
В то время как большинство простуд являются незначительными и проходят самостоятельно с отдыхом и питьем, симптомы частично совпадают с более серьезными заболеваниями, такими как бронхит и пневмония. Например, все три могут вызывать усталость, но только пневмония может включать высокую температуру, озноб или тошноту.
Как узнать, следует ли вам обратиться к врачу?
Простуда
Простуда — это вирусная инфекция верхних дыхательных путей, в первую очередь носа и горла. Простуду нельзя вылечить антибиотиками — обычно она проходит через несколько дней после дополнительного отдыха и большого количества жидкости. Лекарства, отпускаемые без рецепта, могут помочь уменьшить симптомы, но не вылечить простуду.
Простуду нельзя вылечить антибиотиками — обычно она проходит через несколько дней после дополнительного отдыха и большого количества жидкости. Лекарства, отпускаемые без рецепта, могут помочь уменьшить симптомы, но не вылечить простуду.
Симптомы могут включать:
- Насморк
- Чихание
- Боль в горле
- Субфебрильная температура
- Кашель (без слизи)
- Усталость
Бронхит
Бронхит — это обычно вирусная инфекция бронхов, поэтому вы будете меньше ощущать его в носу и больше в легких.Как и при простуде, в большинстве случаев бронхит нельзя вылечить с помощью антибиотиков, и он обычно проходит через 7-10 дней после дополнительного отдыха и жидкости.
Бронхит маркируется:
- Субфебрильная температура
- Кашель (со слизью или без)
- Усталость
- Свистящее дыхание
- Проблемы с дыханием
- Боль в груди
Пневмония
Пневмония возникает из-за жидкости в легких, вызванной вирусной, бактериальной или грибковой инфекцией. Пневмония может быть серьезной и требует лечения у врача.
Пневмония может быть серьезной и требует лечения у врача.
Симптомы включают:
- Кашель (со слизью или без)
- Усталость
- Свистящее дыхание
- Проблемы с дыханием
- Боль в груди
- Высокая температура
- Дрожь или озноб
- Тошнота, рвота или диарея
Если у вас простуда, бронхит или пневмония, вам следует немедленно обратиться к врачу, если вы испытываете затрудненное дыхание, боль в груди, всплеск температуры 102 градусов или выше или кашель с обесцвеченной слизью или кровью.
Профилактика
Лучший способ избежать пропусков работы из-за этих респираторных заболеваний — это в первую очередь не допустить их заражения. Обязательно мойте руки и избегайте тесного контакта с кем-либо, у кого есть симптомы.
Укрепите свою иммунную систему, выспавшись и занимаясь спортом, соблюдая сбалансированную диету и справившись со стрессом. Если вы курите, отказ от курения также поможет вам значительно укрепить вашу иммунную систему.
Обратитесь к врачу
Если ваши симптомы не проходят или вы подозреваете, что у вас пневмония, вам может помочь врач.Если вы находитесь в районе Лос-Анджелеса и ищете исключительную помощь у лучших врачей мира, обязательно запишитесь на прием, позвонив по телефону (800) USC-CARE (800-872-2273) или посетив keckmedicine. .org / запрос-запись.
Причины, симптомы и лечение неотложной помощи, острые и хронические
Бронхит — это респираторное заболевание , которое возникает при воспалении слизистой оболочки легких, вызывающем кашель, хрипы и затрудненное дыхание.
Респираторное заболевание может длиться несколько дней или длиться месяцами. Есть два типа бронхитов — острый и хронический. Рецидивирующий острый бронхит иногда приводит к инфекции хронического бронхита.
У вас симптомы бронхита? Не рискуйте и не ждите, пока он уйдет, посетите круглосуточное отделение неотложной помощи SignatureCare сегодня. Наш обученный персонал скорой помощи диагностирует ваше респираторное заболевание и предоставит лечение в наших чистых, быстрых и современных помещениях.
Наш обученный персонал скорой помощи диагностирует ваше респираторное заболевание и предоставит лечение в наших чистых, быстрых и современных помещениях.
Распространенные причины острого бронхита:
Острый бронхит возникает, когда бронхи в легких воспаляются в течение короткого периода времени, обычно от 1 до 3 недель. Симптомы включают кашель, одышку, хрипы и лихорадку.
Есть три основных причины.
Вирусные инфекции — Вирусные инфекции, такие как простуда, RSV и другие инфекции верхних дыхательных путей, могут вызывать бронхит. Если заболевание носит вирусный характер, его нельзя лечить антибиотиками.
Бактериальные инфекции — Бактериальная инфекция может привести к заболеванию. Если бактериальная инфекция является причиной воспаления, мокрота будет темно-желтой или зеленой, и болезнь можно лечить антибиотиками.
Промышленное загрязнение — Пыль, дым и другие частицы могут раздражать бронхи и вызывать их набухание.
Распространенные причины хронического бронхита
Хронический бронхит возникает, когда воспаление в легких длится 3 месяца и более.Поскольку это может привести к приступам кашля и затрудненному дыханию, оно может сопровождаться бессонницей и утомляемостью. Это вызвано в основном следующими причинами —
Курение — Курение является основной причиной, поскольку дым повреждает и раздражает бронхи. Если у человека болезнь и эмфизема легких, то ему ставят диагноз ХОБЛ или хроническая обструктивная болезнь легких.
Чрезмерное воздействие дыма, паров или других раздражителей — Люди, работающие на угольных шахтах, зерновых мельницах и заводах по литью металлов, подвергаются воздействию раздражителей, которые могут вызвать хроническую форму респираторного заболевания.
Частые эпизоды острого бронхита — Если человек неоднократно болел, его легочная ткань может быть повреждена, что может привести к хронической форме болезни. В некоторых случаях у пациента может быть хроническое заболевание, которое временно усугубляется острым бронхитом.
В некоторых случаях у пациента может быть хроническое заболевание, которое временно усугубляется острым бронхитом.
Лечение хронического бронхита
От хронического бронхита нет лекарств, но безрецептурные обезболивающие, средства от кашля, увлажнители и стероиды могут помочь облегчить симптомы.
Когда обращаться за медицинской помощьюЕсли вы страдаете этим заболеванием в течение нескольких недель или если у вас затруднено дыхание, вам следует обратиться за медицинской помощью. Во время обследования ваш врач послушает ваше сердце и легкие и может назначить рентген или сканирование, чтобы определить, есть ли у вас заболевание. Запишитесь на прием или посетите один из наших отделений неотложной помощи, если у вас возникнут следующие симптомы:
- Затрудненное дыхание
- Боль в груди
- Кашель с кровью
- Гриппоподобные симптомы
- Высокая температура
Если вы страдаете от тяжелой болезни симптомы, связанные с заболеванием, пожалуйста, немедленно посетите один из наших центров неотложной помощи.
 Мы доступны 24/7, чтобы помочь вам дышать легче.
Мы доступны 24/7, чтобы помочь вам дышать легче.Дополнительную информацию об этом респираторном заболевании можно найти здесь.
Бронхит или пневмония: как их отличить
Майкл Ласаландра
Корреспондент BIDMC
У вас неприятный кашель, и вы поднимаете комки слизи. Это бронхит или пневмония? Как узнать и в чем разница?
Оба являются серьезными заболеваниями нижних дыхательных путей и, если их не лечить, могут привести к другим проблемам.Однако пневмония потенциально является более серьезным заболеванием, поскольку она может повлиять на способность дышать, привести к более серьезным травмам легких или даже смерти, если ее не лечить или если симптомы игнорируются в течение нескольких дней.
Оба заболевания вызваны инфекциями. Но бронхиальные инфекции чаще всего носят вирусный характер, тогда как инфекции пневмонии могут быть вирусными или бактериальными. Любой из них может начаться с простуды или гриппа.
И бронхит, и пневмония могут проявляться кашлем и слизью. Оба могут быть связаны с лихорадкой, хотя лихорадка, связанная с бронхитом, обычно умеренная, в то время как температура, связанная с пневмонией, часто превышает 101 ° F.Большая разница в том, что пневмония связана с одышкой и потенциально болью в груди или дискомфортом при дыхании.
Оба могут быть связаны с лихорадкой, хотя лихорадка, связанная с бронхитом, обычно умеренная, в то время как температура, связанная с пневмонией, часто превышает 101 ° F.Большая разница в том, что пневмония связана с одышкой и потенциально болью в груди или дискомфортом при дыхании.
Бронхит
«Бронхит — это воспаление дыхательных путей», — говорит доктор Майкл Вонг, специалист по инфекционным заболеваниям в Медицинском центре Бет Исраэль Дьяконесса. «Инфекция проникла через гортань или голосовые связки в дыхательные трубки или бронхи, но не в ткани легких, по которым переносится кислород. Обычно это не влияет на дыхание.
Как правило, курс действий заключается в лечении симптомов бронхита и отказе от антибиотиков, поскольку они не действуют против вирусных инфекций и могут вызывать собственные проблемы, — добавляет он.
«Мы хотим очень осторожно назначать антибиотики в наши дни», — говорит Вонг. «Мы знаем, что при слишком частом назначении или отсутствии необходимости могут быть серьезные недостатки».
Чаще всего необходимы безрецептурные лекарства, предназначенные для разрушения слизи и лечения болей и болей, хотя в некоторых случаях могут быть прописаны стероидные ингаляторы или короткий курс стероидного преднизона.Пациентам также рекомендуется избегать обезвоживания.
Обычно острый бронхит длится от трех до семи дней. Однако, даже если инфекция исчезла, симптомы могут сохраняться в течение нескольких недель из-за воспаления дыхательных путей, вызванного собственной иммунной реакцией организма, — говорит он.
В некоторых случаях может возникнуть вторичная инфекция, вызванная бактериями, которые живут в верхних дыхательных путях или во рту или горле, воспользовавшись ослабленным состоянием организма и закрепившись в поврежденных тканях.Об этом может свидетельствовать изменение цвета или количества слизи или новая температура после того, как стало ясно, что состояние пациента начало улучшаться. В таких случаях может потребоваться назначение антибиотика.
Пневмония
Пневмония возникает, когда инфекция поражает фактическую ткань легкого, и ее необходимо лечить сильными антибиотиками или противовирусными препаратами в среднем до 10 дней. Для пациентов, у которых пневмония развивается за пределами больницы или дома престарелых, это называется внебольничной пневмонией, или ВП, которая обычно вызывается бактериями.Может потребоваться несколько дней госпитализации, но часто ее можно лечить амбулаторно.
Некоторые люди называли это «ходячей пневмонией». Это просто означает, что пациент был недостаточно болен, чтобы потребовать госпитализации, говорит доктор Вонг.
В серьезных случаях может произойти повреждение легких или даже смерть. «Мы рекомендуем всем, кто плохо себя чувствует, с температурой выше 101,5 ° F и выделением мокроты, обратиться к врачу», — говорит он.
История болезни, осмотр, анализ крови и рентген грудной клетки могут сказать врачу, нужно ли пациенту госпитализироваться для лечения антибиотиками внутривенно и можно ли лечить его или ее амбулаторно.
Другой распространенный случай — осложнения после гриппа.
«Когда Центры по контролю заболеваний говорят о смертях от гриппа, они говорят о людях, которые обычно умирают от легочных осложнений, как правило, от бактериальной пневмонии», — говорит доктор Вонг.
Наибольшему риску пневмонии подвержены лица старше 65 лет, дети до 5 лет, люди с хроническими заболеваниями, курильщики и люди с астмой. Пневмония также может быть заражена в результате пребывания в больнице, известной как больничная пневмония.
Во многих случаях наиболее распространенную форму бактериальной пневмонии можно предотвратить путем иммунизации вакциной против пневмонии. Вакцина против гриппа также помогает предотвратить пневмонию.
Вышеупомянутое содержание предоставлено Медицинским центром диаконисы Бет Исраэль
Для получения совета по поводу вашего медицинского обслуживания обратитесь к врачу.
.

 При них боль в грудной клетке присутствует на фоне общей слабости, быстрой утомляемости. Бронхит сопровождается также слабостью, но при нем повышается температура тела, чего практически нет при нарушениях работы ССС. Кроме того, боли при воспалении в бронхах носят постоянный характер и усиливаются при кашле, а при нарушениях в работе сердца – при физической нагрузке.
При них боль в грудной клетке присутствует на фоне общей слабости, быстрой утомляемости. Бронхит сопровождается также слабостью, но при нем повышается температура тела, чего практически нет при нарушениях работы ССС. Кроме того, боли при воспалении в бронхах носят постоянный характер и усиливаются при кашле, а при нарушениях в работе сердца – при физической нагрузке.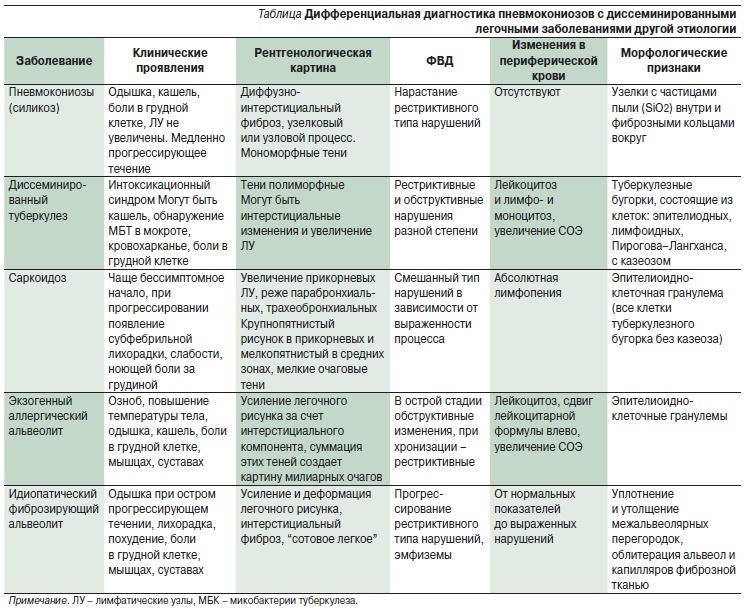
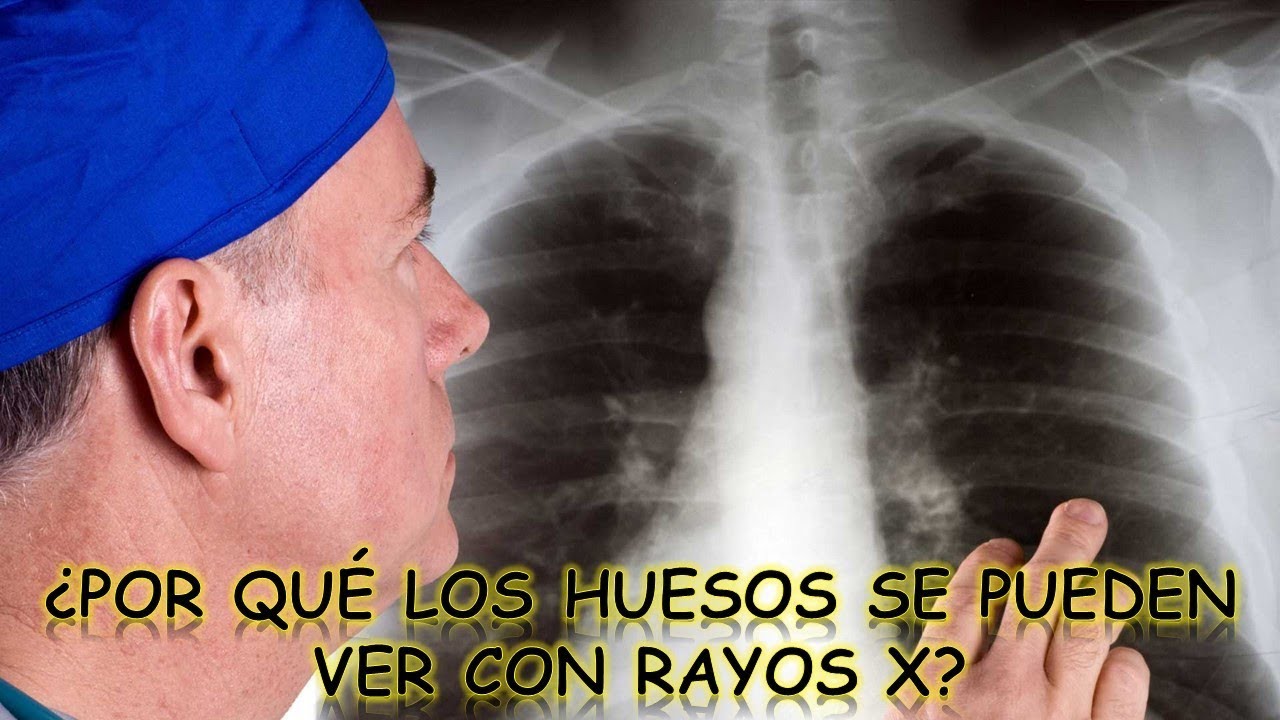

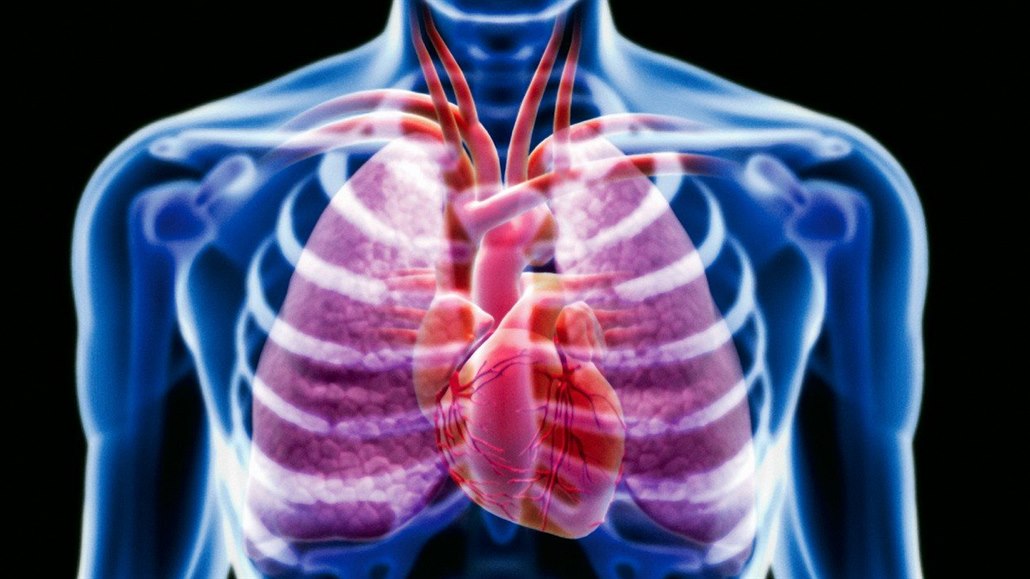
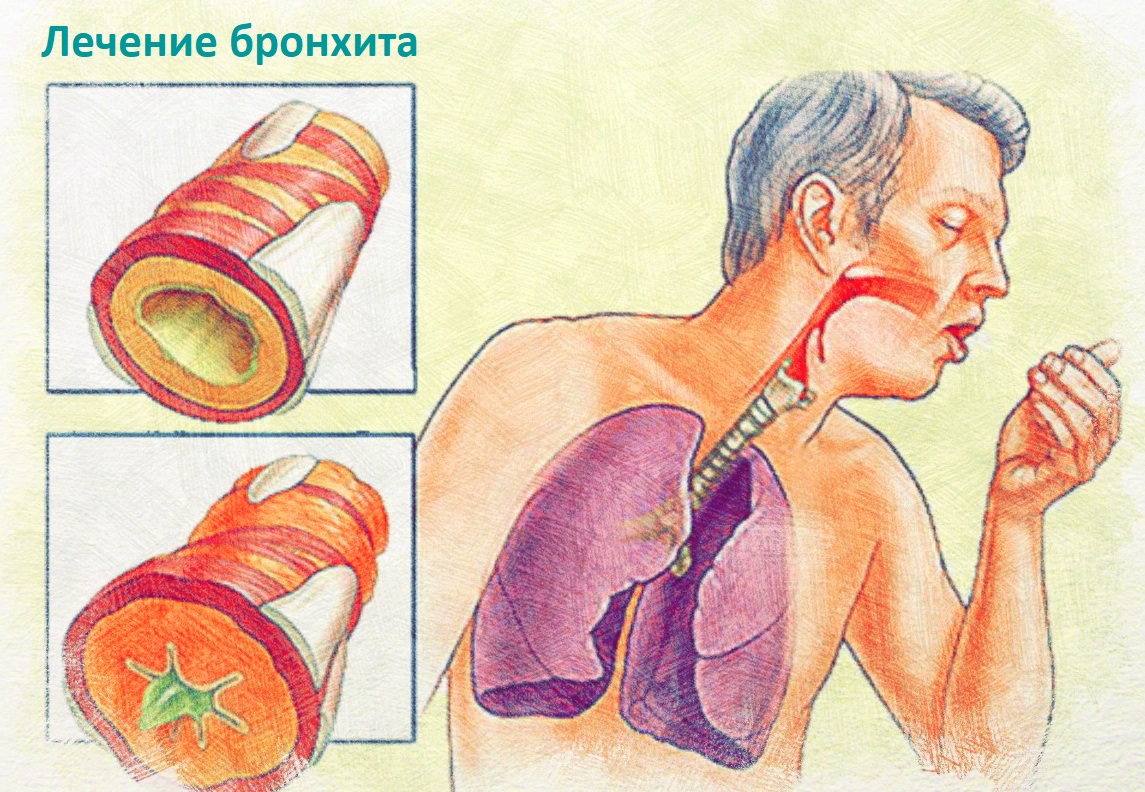

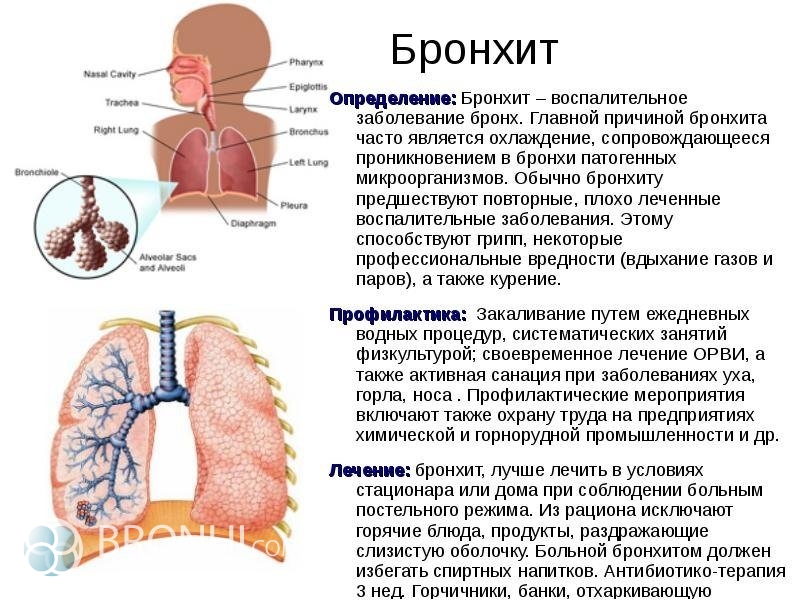

 ч. сосудов и мягких тканей.
ч. сосудов и мягких тканей.
 Повышается температура.
Повышается температура.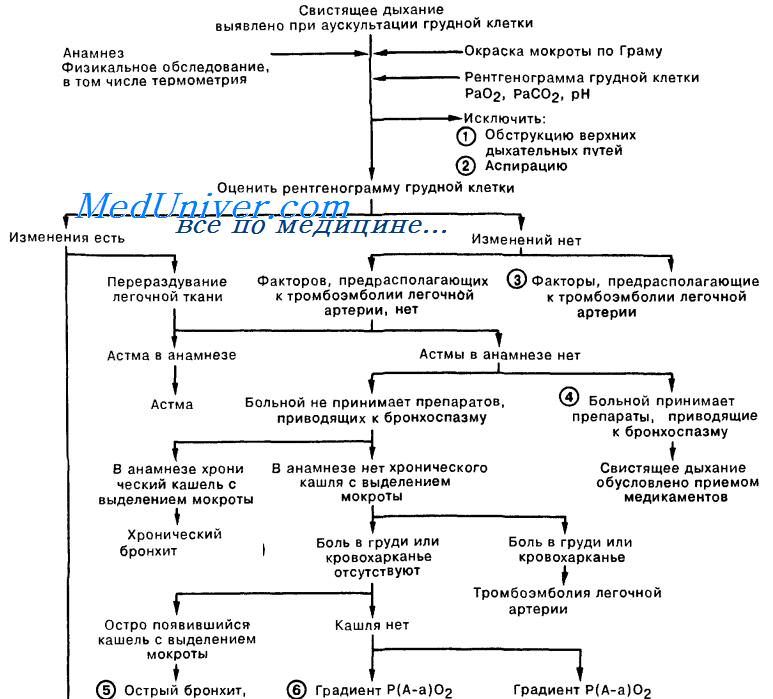 Легочный рисунок становится более выраженным. Из-за разрастания фиброзной ткани и нарушения кровообращения корни легких деформируются, границы размываются.
Легочный рисунок становится более выраженным. Из-за разрастания фиброзной ткани и нарушения кровообращения корни легких деформируются, границы размываются.


 На ранних этапах бронхита он является непродуктивным, из-за чего часто возникают продолжительные приступы. Уже в этот момент появляются первые признаки болевых ощущений.
На ранних этапах бронхита он является непродуктивным, из-за чего часто возникают продолжительные приступы. Уже в этот момент появляются первые признаки болевых ощущений.



 Отличительной чертой является то, что боли усиливаются также и при смехе.
Отличительной чертой является то, что боли усиливаются также и при смехе.
 Игнорирование таких мероприятий может привести к серьезным последствиям.
Игнорирование таких мероприятий может привести к серьезным последствиям.