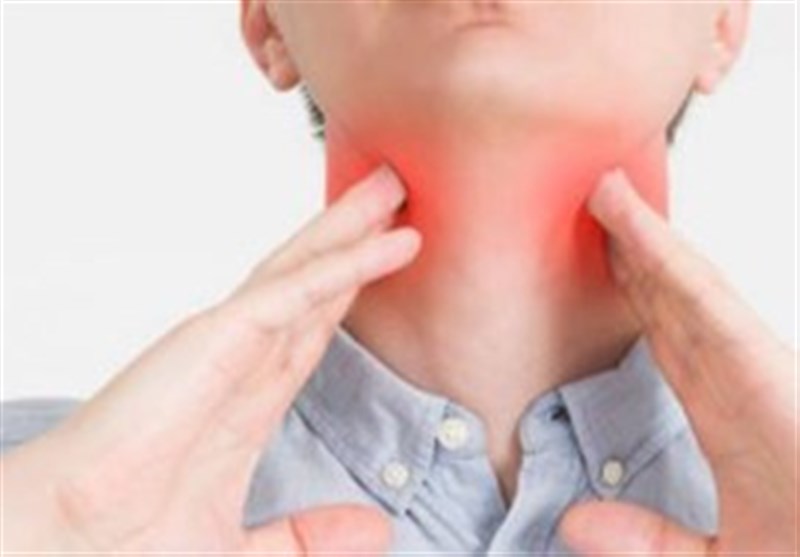
Ни глотнуть, ни вздохнуть. Если горло болит — значит, это…
Трудно найти человека, который ни разу в жизни не сталкивался с болью в горле. И многие считают, что эта неприятность не требует какого-то лечения. Подумаешь, поболит и пройдет! А между тем боль в горле может быть началом довольно серьезных заболеваний, которые часто дают осложнения и переходят в хроническую форму.
Трахеит
Обычно виновниками появления трахеита становятся вирусы. Именно поэтому трахеит часто возникает на фоне ОРВИ или гриппа. Основные симптомы трахеита — саднящая боль в горле и сухой кашель, который часто усиливается по ночам. Из-за кашля дыхание становится поверхностным. Боясь спровоцировать очередной приступ мучительного кашля, больные стараются не дышать глубоко. Иногда трахеит может вызывать повышение температуры, но жар редко бывает сильным — как правило, температура не поднимается выше 37,5 — 37,7 градуса.
Если болезнь запустить, она может перейти в хроническую форму. Впрочем, хронический трахеит может быть и самостоятельным заболеванием. Он часто возникает у курильщиков, жителей экологически неблагополучных районов. Иногда хронический трахеит появляется на фоне заболеваний почек, воспаления околоносовых пазух и болезней легких. Для лечения трахеита используют паровые ингаляции, противокашлевые средства, полоскания настоями солодки и шалфея.
Впрочем, хронический трахеит может быть и самостоятельным заболеванием. Он часто возникает у курильщиков, жителей экологически неблагополучных районов. Иногда хронический трахеит появляется на фоне заболеваний почек, воспаления околоносовых пазух и болезней легких. Для лечения трахеита используют паровые ингаляции, противокашлевые средства, полоскания настоями солодки и шалфея.
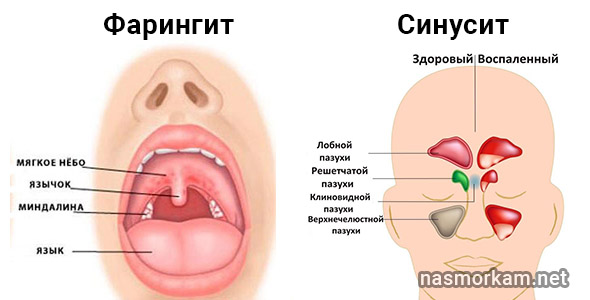
Фарингит
Это воспаление слизистой оболочки глотки. Наиболее распространенные симптомы заболевания — сухость в горле, першение, ощущение инородного тела, боль при глотании (обычно боль сильнее при так называемом «пустом глотке», когда вы сглатываете слюну), общая слабость и небольшое повышение температуры тела. Появлению фарингита может способствовать переохлаждение, курение, инфекционные заболевания, загазованность воздуха, но в большинстве случаев фарингит вызывают вирусы и бактерии. При кажущейся «несерьезности» фарингит — весьма опасное заболевание. Он может спровоцировать возникновение отита, пневмонии, заболеваний сердца.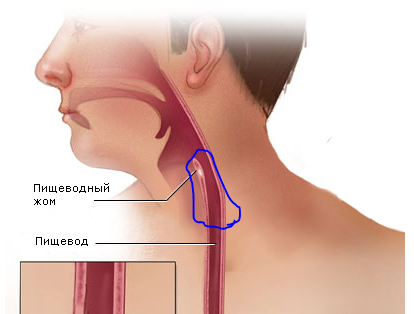
Для облегчения болей в горле используют полоскания антисептическими растворами (фурацилин, марганцовка), иногда назначают антибиотики.
Ангина
Обычно она начинается внезапно. Резко повышается температура тела, появляются головная боль, сильная боль при глотании, лимфатические узлы увеличиваются и становятся болезненными. Тяжесть ангины зависит от того, какая форма болезни вам досталась. Катаральная ангина протекает довольно легко. А вот лакунарная и фолликулярная формы способны надолго вывести вас из строя. Тогда к высокой температуре (выше 38о) добавляется ощущение сильной слабости, ломоты в суставах, общего недомогания. Однако с какой бы формой ангины вы ни столкнулись, помните о том, что эта болезнь не терпит самолечения. Среди осложнений ангины — такие грозные заболевания, как ревматизм, холецистит, нефрит, отит. Обычно для лечения ангины используют сульфаниламидные препараты, хороший эффект дают полоскания горла. В тяжелых случаях назначают антибиотики.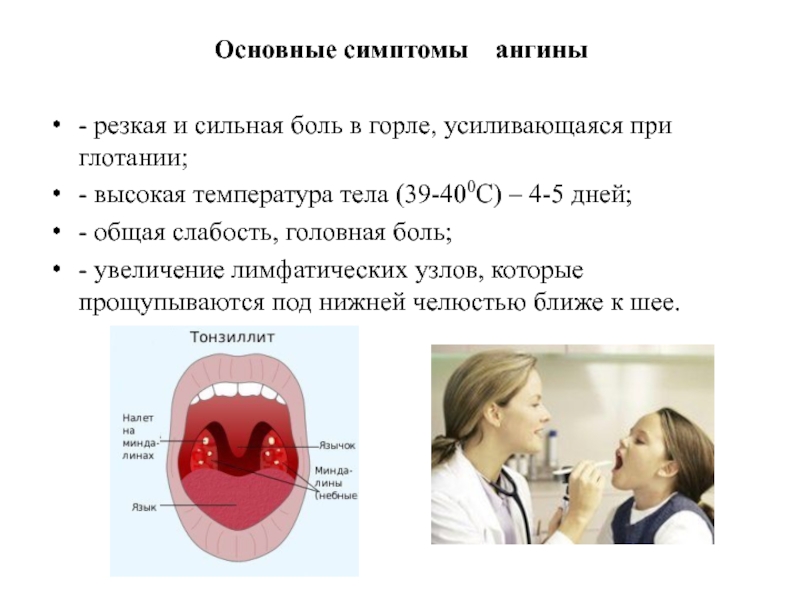 Не пытайтесь перенести ангину на ногах. Чтобы избежать осложнений, необходимо соблюдать постельный режим хотя бы в первые дни болезни. Если вы заболели ангиной, старайтесь избегать слишком горячей и острой пищи. Такие кушанья раздражают слизистую оболочку горла и могут осложнить течение болезни. И, конечно же, не пренебрегайте правилами безопасности. Ангина весьма заразна. Если в доме есть больной, выделите ему индивидуальную посуду, почаще проветривайте помещение и делайте влажную уборку.
Не пытайтесь перенести ангину на ногах. Чтобы избежать осложнений, необходимо соблюдать постельный режим хотя бы в первые дни болезни. Если вы заболели ангиной, старайтесь избегать слишком горячей и острой пищи. Такие кушанья раздражают слизистую оболочку горла и могут осложнить течение болезни. И, конечно же, не пренебрегайте правилами безопасности. Ангина весьма заразна. Если в доме есть больной, выделите ему индивидуальную посуду, почаще проветривайте помещение и делайте влажную уборку.
Ларингит
Или воспаление слизистой оболочки гортани. Острый ларингит в большинстве случаев возникает из-за переохлаждения или перенапряжения голоса, он также может быть спутником гриппа или ОРВИ. При ларингите голос становится хриплым, грубым, иногда совсем исчезает. К этим симптомам добавляются першение и боль в горле, а спустя несколько дней появляется кашель, вначале сухой, затем — с мокротой. Ларингит может сопровождаться головной болью, небольшим повышением температуры. В течение первых 5 — 7 дней болезни постарайтесь как можно меньше разговаривать, не курите, не ешьте острую пищу. Справиться с ларингитом помогут горчичники на область груди или согревающий компресс на шею, теплое питье, полоскания горла отварами ромашки, шалфея, паровые ингаляции.
В течение первых 5 — 7 дней болезни постарайтесь как можно меньше разговаривать, не курите, не ешьте острую пищу. Справиться с ларингитом помогут горчичники на область груди или согревающий компресс на шею, теплое питье, полоскания горла отварами ромашки, шалфея, паровые ингаляции.
i Ученые установили, что мужчины переносят простуду гораздо тяжелее, чем женщины. Им требуется больше времени, чтобы справиться с простудой, они тратят гораздо больше денег на лекарства и остаются в постели до тех пор, пока не почувствуют себя лучше. Британские медики придумали этому явлению название — «мужской грипп». Под этим термином понимают психологическое состояние, при котором мужчины утверждают, что ужасно страдают от простуды. Опрос 2000 человек показал, что среди простудившихся мужчин больничный берут 64%, среди женщин так поступают менее 40%. При этом медики отмечают, что на самом деле простудными заболеваниями больше болеют женщины, а не мужчины. Причина — женщины имеют больше контактов с детьми, обычно являющимися главным источником инфекции.
Рак гортани, опухоль горла: лечение, симптомы, диагностика
При раке гортани может возникнуть необходимость в операции по удалению гортани. Такое лечение рака горла очень травматичное. В результате вмешательства человек теряет способность самостоятельно говорить. Сегодня ученые создали искусственную гортань – так называемый «протез голоса», способный восстанавливать до 80% речи. Прибор представляет собой небольшой бокс, который имплантируют в образовавшееся после операции пространство между трахеей и пищеводом.
Рак гортани – это злокачественная опухоль, происходящая из ткани гортани.
Соответственно локализации, определяются формы рака гортани.
Рак надгортанника. Этот вид развивается медленно. Часто прорастает за подъязычную кость, в преднадгортанное пространство, на корень языка.
Рак голосовой связки или рак голосового аппарата — одна их серьезных патологий. Опухоль обычно распространяется вверх и вперед или назад, или под складку. Регионарных метастазов практически не дает, находится в пределах складки долгое время.
Выделяют рак гортани нижнего (2%), среднего (28%) и верхнего (70%) отделов. Рак, возникающий в нижнем отделе гортани, отличается инфильтративным интенсивным ростом. В среднем отделе опухоль, как правило, находится на одной из голосовых связок, что приводит к изменению голосообразования. В верхнем отделе опухоль может локализоваться на желудочках гортани, надгортанниках. Если образование располагается на желудочках гортани, оно перекрывает просвет горла и приводит к расстройству дыхательной функции.
Диагностика
Гортань и гортаноглотка расположены глубоко, поэтому диагностика представляет определенные трудности.
Компьютерная томография (КТ) дает возможность определить размеры опухоли и ее распространение по лимфатическим узлам и окружающим тканям.
По рекомендации клинического онколога может быть назначено исследование ПЭТ-КТ для определения стадии болезни (если необходимо уточнить тактику лечения), а также для оценки ответа на проведенное лечение (как правило, через 9-12 недель после его завершения).
Контрастное исследование пищевода с барием дает возможность получить дополнительную информацию об опухоли.
Биопсия является единственным методом, позволяющим с уверенностью судить о наличии рака. Биопсия может заключаться во взятии кусочка ткани или пункции опухоли иглой.
Диагноз рака гортани подтверждается исследованием кусочка биоптата. В ЛІСОД гистологическую верификацию проводят в референтной зарубежной лаборатории.
Лечение
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Тактику лечения больных раком гортани выстраивает клинический онколог. При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии и т.д.
 Как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для ЛІСОД облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.
Как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для ЛІСОД облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.Симптомы
Основной причиной выявления ранней заболевания становится осиплость голоса. Помочь больному может только своевременное лечение рака гортани.
Мы рекомендуем обратиться к специалисту, если Вы у себя обнаружили какой-либо из следующих симптомов:
- беспричинное похудение;
- осиплость голоса и длительно не проходящий кашель;
- затрудненное дыхание;
- дискомфорт при глотании – затруднения, боль;
- постоянная боль в горле или в ухе;
- опухоль или припухлость на шее.

Во всех вышеперечисленных случаях необходима качественная диагностика рака горла.
Факторы риска
- Чаще всего рак гортани (рак ротоглотки, опухоль горла) встречается у курящих людей. Чем больше стаж курения, тем выше у курильщика риск заболеть раком гортани.
- Повышает риск злоупотребление алкоголем.
- Нехватка витаминов группы В и А также может способствовать возникновению рака гортани.
- В группе риска находятся люди со слабой иммунной системой – с врожденными заболеваниями, ВИЧ инфицированные.
- Увеличивает риск контакт с вредными химическими веществами, такими как древесная пыль, краски, лаки и др.
- Вызванные вирусом HPV папилломы могут в дальнейшем перерождаться в злокачественные опухоли гортани.
- Рак гортани (рак ротоглотки) чаще диагностируют у афроамериканцев.
Профилактика

Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач ЛIСОД, д.м. н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Если процесс операбельный и нет отдаленного метастазирования, операция — это единственная опция вылечить Вашего отца.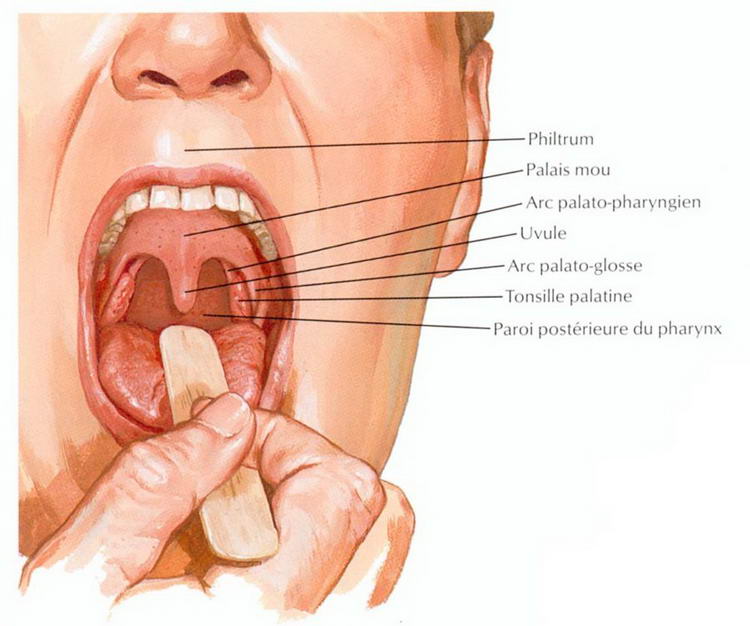 Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.
Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.
Добрий день. Моєму татові 59 років. Діагноз: плоскоклітинний зроговілий рак гортані Т3N1М0. Пройшов 2 курси хіміотерапії. Пухлина зменшилась в 2 рази.Через тиждень після другої хімії призначили курс променевої терапії. Потім планують ще має 3 курси хімії. Скажіть, які шанси, на скільки можна продовжити життя?
Согласно стандартам, при данной стадии заболевания возможно проведение химиотерапии на первом этапе (так называемой неоадьювантной), что и сделано.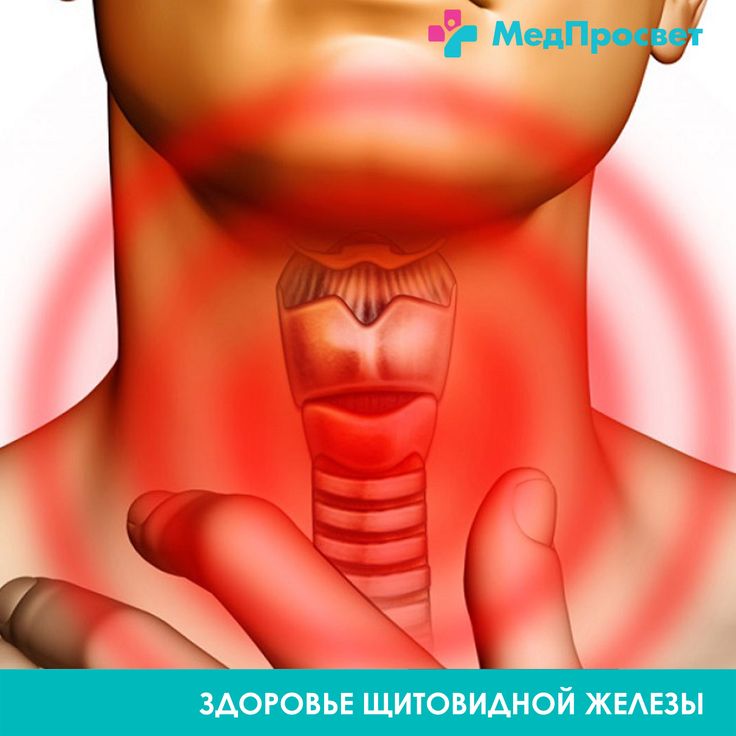 С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
Добрый день. Пациент 55 лет, диагноз: рак гортани III стадии. С декабря 2010 по июнь 2012 перенес 4 операции, 42 луча и 6 курсов химиотерапии. В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.
Пациент 55 лет, диагноз: рак гортани III стадии. С декабря 2010 по июнь 2012 перенес 4 операции, 42 луча и 6 курсов химиотерапии. В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.
Следует взвесить следующую линию химиотерапии с учетом полученных ранее препаратов и общего состояния больного.
Уважаемый доктор, Цви! Пишу по просьбе подруги моей мамы, которая сейчас находится в больнице. В марте 2010 ей поставили диагноз рак гортаноглотки 2 степени T2N2No, 2 КЛ.ГР. Был проведен курс химиотерапии В/В ПХТ по схеме PBMF (метотрексат, цисплатин, фторурацил, блеоцин).
После этого курса отмечен регрес опухоли 70% визуально.
Далее было проведено еще 3 курса химиотерапии по такой же схеме
В сентябре 2010 курс ДГТ.
После облучения провели еще 4 курса химиотерапии по той же схеме.
Отмечен регрес опухоли 80%
06.02.2012 установлен диагноз: рак гортаноглотки 2 степень T2N2Mo, 2 КЛ. ГР (участок изъявления до 0,5 см). Регресс опухоли 100 %
Сейчас предлагают курс химиотерапии ЦОП (докторубицин, циклофосфан, винкристин, осетрон).
Напишите, пожалуйста, свое мнение по поводу предлагаемого лечения. Может есть что-то более эффективное. Пожалуйста, посоветуйте.
Спасибо
ГР (участок изъявления до 0,5 см). Регресс опухоли 100 %
Сейчас предлагают курс химиотерапии ЦОП (докторубицин, циклофосфан, винкристин, осетрон).
Напишите, пожалуйста, свое мнение по поводу предлагаемого лечения. Может есть что-то более эффективное. Пожалуйста, посоветуйте.
Спасибо
Гистологически во время первичного диагноза была обнаружена плоскоклеточная карцинома? Я так понимаю. что это изъязвление — единственная находка и пораженных лимфоузлов или отдаленных метастазов не выявлено. Скажите пожалуйста, взята ли биопсия из этого подозрительного изъязвления? Если нет, — то следует взять. Это может быть совсем не опухоль и тогда никакого онкологического лечения не показано. Если же это — рецидив или остаточная опухоль — надо взвесить оперативное удаление, если процесс операбельный а если нет — повторное облучение в достаточной дозе (до 66 Грэй) + сочетанная химиотерапия цисплатином (или облучение с эрбитуксом).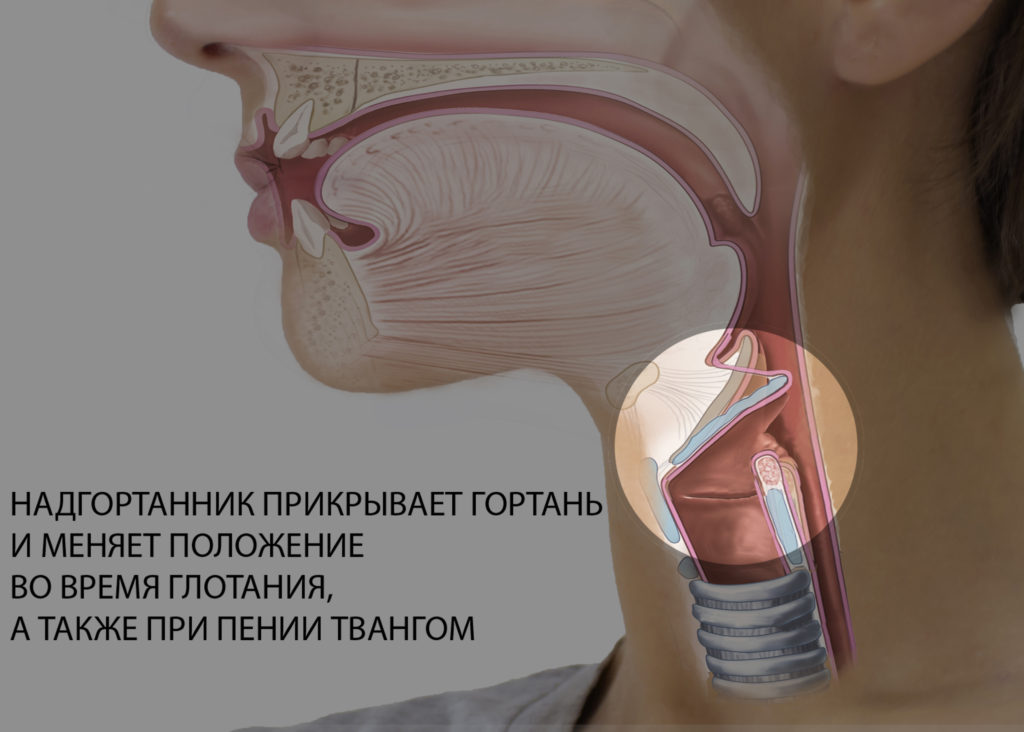 Перед этим следует сделать МРТ головы и шеи + КТ грудной клетки (если не проводились) для уточнения тактики лечения.
Перед этим следует сделать МРТ головы и шеи + КТ грудной клетки (если не проводились) для уточнения тактики лечения.
Добрый день. Моему отцу поставлен диагноз: карцинома гортани собственно голосового аппарата T2N1M0 St3, прошел курс химиотерапии и 20 сеансов облучения, врач рекомендует еще 10 сеансов облучения. Нужно ли проходить повторно облучение и каков прогноз при данном диагнозе? Спасибо.
Успех лечения карциномы гортани зависит от многих факторов. Один из самых важных — это доза облучения. Так вот,- доза должна составлять около 70 Гр на все очаги болезни, включая пораженные лимфоузлы (N1). Подвести такую дозу за 20 сеансов при стандартной фракционации — невозможно. Так что, — надо продолжать лечение. Относительная 5-летняя выживаемость при III стадии карциномы гортани составляет около 52% (The AJCC Cancer Staging Manual. 7- Edition, 2010)
Относительная 5-летняя выживаемость при III стадии карциномы гортани составляет около 52% (The AJCC Cancer Staging Manual. 7- Edition, 2010)
Добрий день! У мого дядька рак горла остання стадія попускав метастази вже в легені, лікарі вже нічого нехочуть робити ні біохімії ні опеперувати. Скажіть будь ласка чи можливо чимось продовжити йому життя.
Учитывая распространенность болезни следует взвесить химиотерапию. Все зависит от общего состояния больного. При хорошем ответе на лечение возможна и паллиативная лучевая терапия шеи.
Здравствуйте! Мой племянник, 1995 года рождения. Начиналось все с воспаленного лимфоузла. С 2006 года было уплотнение в левой части подчелюстной зоны. На протяжении всего периода проводилось лечение воспаленного лимфоузла (примочки, полоскания). В декабре 2010 года, был поставлен диагноз уплотнение слюнной железы — требуется операционное вмешательство. В июне 2011 года проведена операция. Из протокола операции: …отмечается интимное сращение поверхностной фасции, платизмы, капсулы железы с тканью железы и соседними увеличеными лимфоузлами, окружающими мышцами, и подпаяна к телу нижней челюсти с внутренней стороны. железа в размерах уменьшена, плотная, удалена, отправлена на ПГИ. Удалено два увеличеных лимфоузла, диаметром 2,0 и 1,0см в верхнебоковом отделе шеи слева, эластичные, серо-розового цвета, целиком отправлены на ПГИ. По результатам заключения диагноз: аденокарцинома подчелюстной слюнной железы слева. Т2N1M0,Кл. гр.ІІ
Направлены на консультацию в Институт рака. По результатам повторного анализа ПГЗ поставили диагноз: ацинозно-клеточная карцинома слюнной железы с инфильтрацией прилегающей мышечней ткани.
Начиналось все с воспаленного лимфоузла. С 2006 года было уплотнение в левой части подчелюстной зоны. На протяжении всего периода проводилось лечение воспаленного лимфоузла (примочки, полоскания). В декабре 2010 года, был поставлен диагноз уплотнение слюнной железы — требуется операционное вмешательство. В июне 2011 года проведена операция. Из протокола операции: …отмечается интимное сращение поверхностной фасции, платизмы, капсулы железы с тканью железы и соседними увеличеными лимфоузлами, окружающими мышцами, и подпаяна к телу нижней челюсти с внутренней стороны. железа в размерах уменьшена, плотная, удалена, отправлена на ПГИ. Удалено два увеличеных лимфоузла, диаметром 2,0 и 1,0см в верхнебоковом отделе шеи слева, эластичные, серо-розового цвета, целиком отправлены на ПГИ. По результатам заключения диагноз: аденокарцинома подчелюстной слюнной железы слева. Т2N1M0,Кл. гр.ІІ
Направлены на консультацию в Институт рака. По результатам повторного анализа ПГЗ поставили диагноз: ацинозно-клеточная карцинома слюнной железы с инфильтрацией прилегающей мышечней ткани. В одном из исследованных лимфоузлов метостаз опухоли.
Назначена КТ черепа, грудной клетки, брюшной полости и малого таза с контрастом.
Подскажите пожалуйста, возможные методы лечения, необходимость проведения дополнительных анализов??? С врачами какой области необходимо провести консультацию (эндокринолог…)??? Насколько безопасным есть одновременное проведение КТ всех перечисленых областей?
Можете ли Вы подсказать характер данной болезни?
Заранее благодарны!
В одном из исследованных лимфоузлов метостаз опухоли.
Назначена КТ черепа, грудной клетки, брюшной полости и малого таза с контрастом.
Подскажите пожалуйста, возможные методы лечения, необходимость проведения дополнительных анализов??? С врачами какой области необходимо провести консультацию (эндокринолог…)??? Насколько безопасным есть одновременное проведение КТ всех перечисленых областей?
Можете ли Вы подсказать характер данной болезни?
Заранее благодарны!
Екатерина, ацинозно-клеточная опухоль (ацинозно-клеточная аденокарцинома) занимает промежуточное положение между аденомами и раком, что означает отсутствие единого мнения в отношении биологической сущности новообразования и прогноза заболевания. Основным признаком ацинозно-клеточных опухолей считается сходство опухолевых клеток с клетками концевых отделов слюнных желез. При любой гистологической структуре этих опухолей возможно возникновение рецидивов, регионарных и отдаленных метастазов. Причем, при наличии метастазов в лимфатических узлах. вероятность отдаленных метастазов значительно возрастает. Именно поэтому Ваши врачи и проводят КТ для их исключения. Чаще всего поражаются легкие, и можно ограничится КТ легких и МРТ головы и шеи.
При любой гистологической структуре этих опухолей возможно возникновение рецидивов, регионарных и отдаленных метастазов. Причем, при наличии метастазов в лимфатических узлах. вероятность отдаленных метастазов значительно возрастает. Именно поэтому Ваши врачи и проводят КТ для их исключения. Чаще всего поражаются легкие, и можно ограничится КТ легких и МРТ головы и шеи.
Что касается лечения таких видов опухолей, то очень важна радикальность хирургического удаления всех очагов болезни. Если проведена только биопсия этих «двух увеличенных лимфоузлов», то этого недостаточно. Необходима диссекция лимфоузлов шеи на стороне поражения. Важно знать полностью ли иссечена первичная опухоль (гистологически следует тщательно исследовать края резекции и все лимфоузлы). В любом случае, даже при правильно проведенном хирургическом вмешательстве, при распространении опухоли на окружающие ткани (мышца, как в этом случае) и наличии метастатических лимфоузлов — показана послеоперационная лучевая терапия для снижения риска рецидива.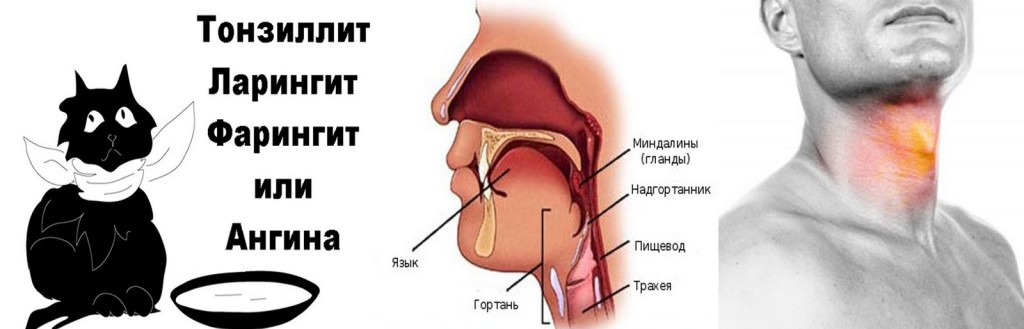 Естественно, при отсутствии отдаленных метастазов. Будем надеяться, что их не будет.
Естественно, при отсутствии отдаленных метастазов. Будем надеяться, что их не будет.
Уважаемьій доктор Бернштейн! У моего отца (12.04.1940 г.р.) в апреле 2010 года в онкобольнице в Ивано-Франковске установлено диагноз — рак гортани, ІІІ стадия.На шее в лимфоузол пошел метастаз. Врачи сказали, что только надо хирургическое лечение, но мьі оказались, так как знакомьій сразу умер после такой операции. Мьі начали лечить народной медициной — папа пил настойку мухомора, бефунгин. Но сейчас ему стает трудно дьішать, он кашляет. Не знаю, что делать, как помочь родному человеку??? Когда узнала о Вашей больнице — появилась какая-то надежда. Очень прошу Вас, помогите сначала консультацией: что делать, как правильно поступить, чтобьі спасти папу? Что ему можно сделать? Заранен очень благодарна. Светлана
Дорогая Светлана, во- первых, следует оценить распространение болезни на сегодняшний день: МРТ головы и шеи, КТ органов грудной клетки, ларингоскопия. Если опухоль перекрывает дыхательные пути (что может проявляться затруднением дыхания), решается вопрос о необходимости трахеостомии (установка дыхательной трубки в трахею ниже опухоли) или непосредственно о радикальной операции, если невозможно сохранить гортань из-за обширного поражения хрящей и если ее проведение еще возможно. При отсутствии угрозы закрытия дыхательных путей и отсутствии отдаленных метастазов (как правило в легких), решается вопрос о методе лечения: не исключено, что сохранить гортань невозможно, как я уже сказал, и требуется операция, в других случаях- несколько курсов химиотерапии с последующей лучевой терапией на фоне продолжающейся химиотерапии могут быть подходящей опцией. Все очень индивидуально, и сейчас невозможно сказать какой метод лечения подходит более всего. Ясно одно: Вашего папу надо лечить и чем раньше, тем лучше.
Если опухоль перекрывает дыхательные пути (что может проявляться затруднением дыхания), решается вопрос о необходимости трахеостомии (установка дыхательной трубки в трахею ниже опухоли) или непосредственно о радикальной операции, если невозможно сохранить гортань из-за обширного поражения хрящей и если ее проведение еще возможно. При отсутствии угрозы закрытия дыхательных путей и отсутствии отдаленных метастазов (как правило в легких), решается вопрос о методе лечения: не исключено, что сохранить гортань невозможно, как я уже сказал, и требуется операция, в других случаях- несколько курсов химиотерапии с последующей лучевой терапией на фоне продолжающейся химиотерапии могут быть подходящей опцией. Все очень индивидуально, и сейчас невозможно сказать какой метод лечения подходит более всего. Ясно одно: Вашего папу надо лечить и чем раньше, тем лучше.
In the summer of 2008 my father’s diagnosis was kidney cancer with metastasis in lower spine and liver. He was treated with radiation on spine and then interferon. Everybody thought he would be dead by spring 2009, because he was in very sick condition. His weight was 45 kg with heights of 173 cm. We stopped interferon and after that in April he started to walk, and gained 10 kg back and has very good appetite. He had one more tomography and it did not show metastasis in liver, but still tumor in kidney and ruined spine. But he doesn’t have pain. Could he be in remission? Interferon helped ? Or wrong diagnosis? Thank you
He was treated with radiation on spine and then interferon. Everybody thought he would be dead by spring 2009, because he was in very sick condition. His weight was 45 kg with heights of 173 cm. We stopped interferon and after that in April he started to walk, and gained 10 kg back and has very good appetite. He had one more tomography and it did not show metastasis in liver, but still tumor in kidney and ruined spine. But he doesn’t have pain. Could he be in remission? Interferon helped ? Or wrong diagnosis? Thank you
Your father can be in remission but not in liver. Liver mts diagnoses was probably wrong.
Механические травмы глотки и гортани
Механические травмы глотки
Причины.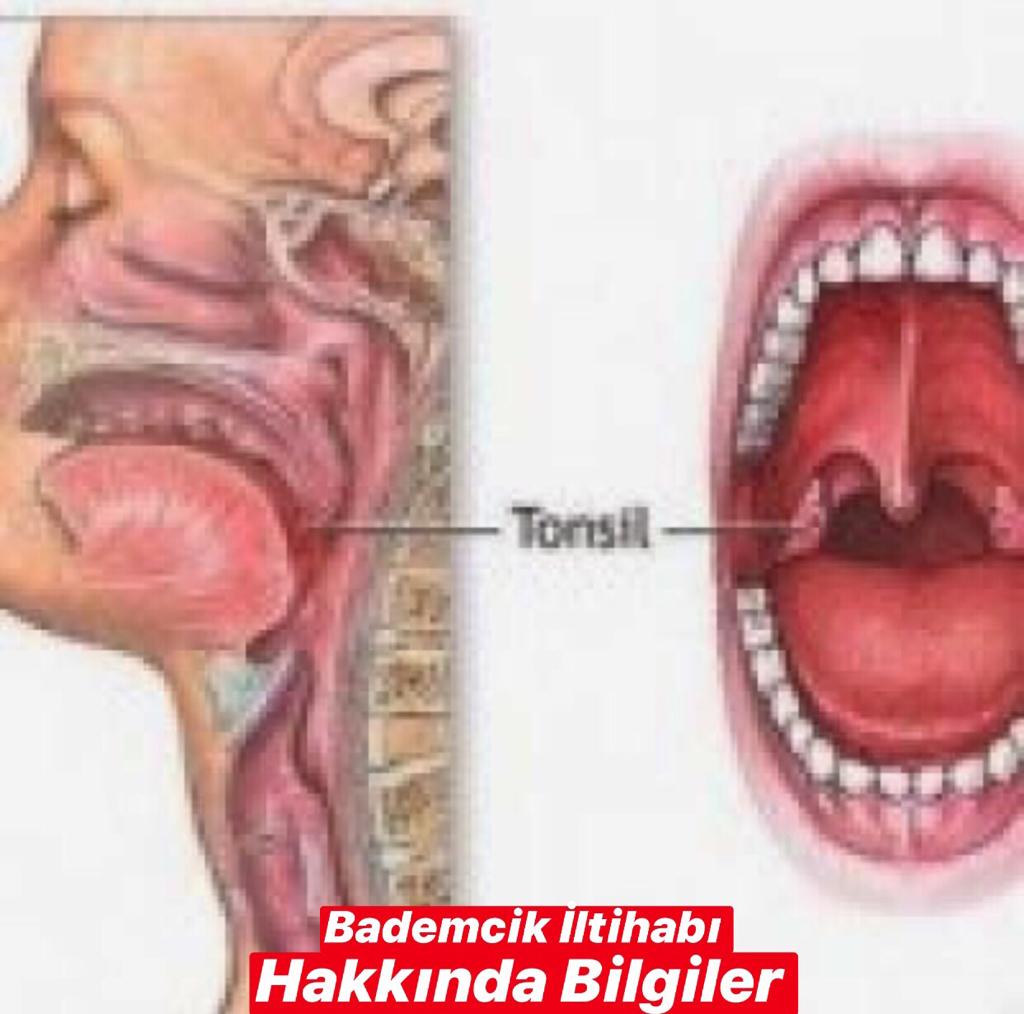 Механические травмы глотки могут быть внутренними, наружными, закрытыми, открытыми (ранениями), изолированными, проникающими, непроникающими, слепыми, сквозными.
Механические травмы глотки могут быть внутренними, наружными, закрытыми, открытыми (ранениями), изолированными, проникающими, непроникающими, слепыми, сквозными.
Внутренние ранения глотки чаще изолированные, возникают при повреждении инородным телом (карандаш, палка), введенным в полость рта. Наружные ранения глотки преимущественно сочетаются с повреждением шеи, головы, пищевода, могут быть резанными, колотыми, ушибленными, огнестрельными.
Симптомы. Ранения ротоглотки часто сочетаются с повреждением лицевого скелета, мягкого нёба, языка, шейных позвонков, заглоточного и окологлоточного пространства. Основные проявления – наличие раны, боль, дисфагия, слюнотечение, расстройство речи, кровотечение, припухлость, эмфизема боковой стенки глотки.
Ранения гортаноглотки нередко сочетаются с повреждением гортани и пищевода и характеризуются тяжелым общим состоянием, наружным или внутриглоточным кровотечением, дисфагией, афагией, нарушением дыхания вплоть до асфиксии, подкожной эмфиземой в области шеи. Истечение из раны слюны или пищи указывает на проникающий характер ранения глотки или пищевода.
Истечение из раны слюны или пищи указывает на проникающий характер ранения глотки или пищевода.
Осложнения. Кровопотеря, аспирационная асфиксия, пневмония, заглоточный абсцесс, гнойный медиастинит.
Первая врачебная помощь. При поверхностном повреждении слизистой оболочки ротоглотки рану обрабатывают 3% раствором нитрата серебра, при глубоком повреждении, кроме этого, вводят столбнячный анатоксин, анальгетики, антибиотики. При выраженном артериальном кровотечении производят его временную остановку путем пальцевого прижатия общей сонной артерии к C-VI позвонку. Срочно эвакуируют в ЛОР-отделение госпиталя.
Специализированная помощь предусматривает окончательную остановку кровотечения и первичную хирургическую обработку раны. Некоторым пострадавшим, после предварительной трахеостомии, производят тампонаду глотки. При неэффективности тампонады кровотечение останавливают перевязкой магистральных сосудов на протяжении.
В ходе первичной хирургической обработки удаляют нежизнеспособные ткани, инородные тела, костные отломки, вскрывают гематомы. Большой дефект тканей и выраженное воспаление требуют лечения глоточных ран открытым способом. Трахеостомию проводят также при угрозе декомпрессированного стеноза гортани. Питание осуществляют через зонд, введенный через нос (или рот). Назначают адекватную антибактериальную, инфузионную терапию.
Большой дефект тканей и выраженное воспаление требуют лечения глоточных ран открытым способом. Трахеостомию проводят также при угрозе декомпрессированного стеноза гортани. Питание осуществляют через зонд, введенный через нос (или рот). Назначают адекватную антибактериальную, инфузионную терапию.
Механические травмы гортани
Причины. Из-за тесного соседства с другими анатомическими образованиями шеи гортань нередко повреждается при ударе тупым предметом по передней поверхности шеи, при соударении и падении на твердый предмет, попытке удушения, ранении. Выделяют закрытые и открытые или ранения, изолированные и сочетанные, проникающие (колотые, резаные, огнестрельные) травмы гортани.
Симптомы. Чаще возникают ушибы гортани и трахеи, но возможны переломы хрящей, отрыв гортани от трахеи, повреждение щитовидной железы, пищевода, магистральных сосудов и нервных стволов. Наружная рана при проникающем ранении не всегда соответствует поврежденному полому органу из-за его смещения при поворотах и наклоне головы.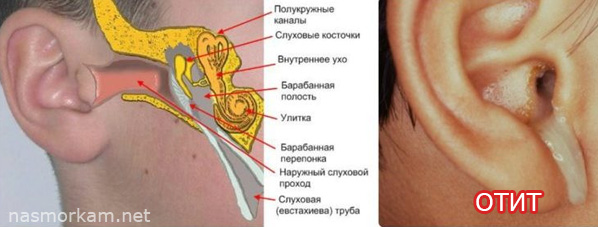
Для проникающих ранений характерно тяжелое общее состояние, признаки травматического шока. Наиболее постоянным симптомом ранений гортани является затрудненное дыхание, различной степени выраженности инспираторная одышка, обусловленные, главным образом, затеканием крови в дыхательные пути, образованием сгустков крови или механическим препятствием при смещении тканей органов, инородным телом, а позднее – присоединением отека.
Убедительными признаками повреждения гортани являются кашель, кровохаркание, выхождение воздуха из раны. Закупорка раневого канала кровяными сгустками и тканями ведет к развитию эмфиземы. Расстройство голоса и речи – обязательные симптомы повреждения гортани. Травма надгортанника, черпаловидных хрящей всегда сопровождается сильной болью в горле, усиливающейся при глотании, расстройством глотания.
Резаная рана шеи зияет, кровоточит, уровень разреза чаще — ниже подъязычной кости, при этом надгортанник может быть отрезан от гортани, реже – соответствует конической связке (между нижним краем щитовидного и дугой перстневидного хрящей). Появление в ране слизи, слюны при глотании, пищи свидетельствует о повреждении пищевода. При огнестрельных ранениях гортани нередко отмечается сочетанное повреждение челюстей, магистральных сосудов и нервов шеи, щитовидной железы, пищевода, позвоночника, спинного мозга.
Появление в ране слизи, слюны при глотании, пищи свидетельствует о повреждении пищевода. При огнестрельных ранениях гортани нередко отмечается сочетанное повреждение челюстей, магистральных сосудов и нервов шеи, щитовидной железы, пищевода, позвоночника, спинного мозга.
Осложнения. Травматический шок, аспирационная асфиксия и пневмония, стеноз гортани, гнойный медиастинит.
Первая врачебная помощь предусматривает наружный осмотр, пальпацию, осторожное зондирование раны, непрямую (или прямую) ларингоскопию для оценки локализации и масштабов ранения гортани. Неотложные меры связаны с обеспечением дыхания через гортань, остановкой кровотечения и противошоковыми мероприятиями.
При декомпрессированной стадии стеноза гортани проводят трахеостомию. В терминальную стадию стеноза гортани осуществляют крико- или крикоконикотомию. В некоторых случаях для устранения стеноза гортани допускается введение трахеостомической трубки в гортань или трахею через рану.
Незначительное кровотечение останавливают наложением давящей повязки на рану и гемостатическими препаратами. Предупреждают развитие раневой инфекции — вводят антибиотики, столбнячный анатоксин. Раненого немедленно госпитализируют в хирургическое отделение, отделение интенсивной терапии, ЛОР-отделение — в зависимости от тяжести состояния, объема повреждения.
Предупреждают развитие раневой инфекции — вводят антибиотики, столбнячный анатоксин. Раненого немедленно госпитализируют в хирургическое отделение, отделение интенсивной терапии, ЛОР-отделение — в зависимости от тяжести состояния, объема повреждения.
Специализированная помощь предусматривает выполнение непрямой (прямой) ларингоскопии, фиброларингоскопии, рентгенологического исследования. В обследовании и лечении пострадавших принимают участие оториноларинголог, хирург, сосудистый хирург, челюстно-лицевой хирург, нейрохирург, эндоскопист, анестезиолог, реаниматолог, рентгенолог.
При продолжающемся кровотечении накладывают лигатуры на кровоточащий сосуд. При невозможности определить источник кровотечения перевязывают приводящие сосуды (верхняя щитовидная, нижняя щитовидная, наружная сонная артерия).
Первичную хирургическую обработку ран гортани выполняют в ранние сроки, экономно. Удаляют легко доступные инородные тела, нежизнеспособные ткани. Поврежденные хрящи устанавливают максимально в исходном анатомическом положении и фиксируют швами, наложенными за подхрящницу.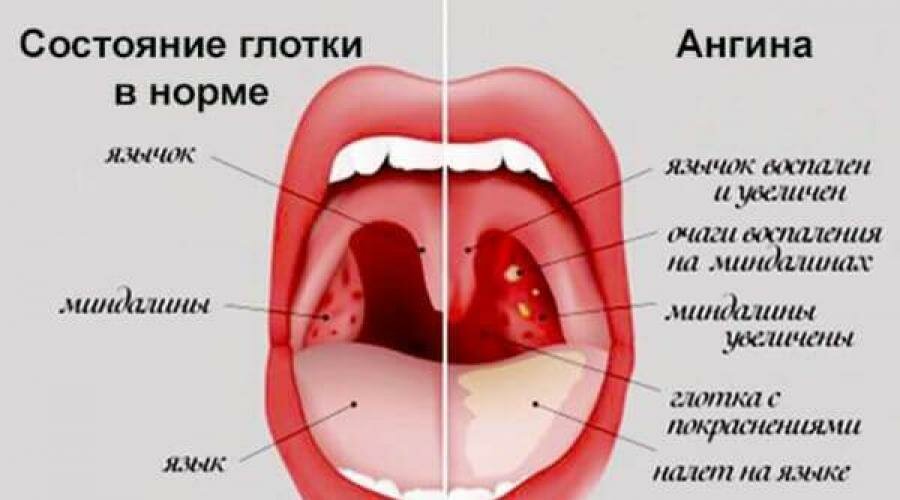 Использование антибиотиков позволяет чаще применять первичный шов. При проникающих ранениях гортани для хирургической обработки внутригортанной раны и пластики слизистой оболочки гортани проводят ларинготрахеостомию. Завершающим этапом ларингопластики является закрытие ларинго-, трахеостомы.
Использование антибиотиков позволяет чаще применять первичный шов. При проникающих ранениях гортани для хирургической обработки внутригортанной раны и пластики слизистой оболочки гортани проводят ларинготрахеостомию. Завершающим этапом ларингопластики является закрытие ларинго-, трахеостомы.
Раненые в гортань нуждаются в антибиотиках, наркотиках, во введении препаратов, уменьшающих саливацию (атропин, платифиллин), кашель, а также в уходе за полостью рта. Питание осуществляется через назоэзофагеальный (желудочный) зонд до ликвидации острых реактивных явлений.
Памятка Родителям — про синдром крупа у детей
Памятка Родителям — про синдром крупа у детей
(разработана специалистами ФГАУ «Национальный медицинский
исследовательский центр здоровья детей»)
У детей первых лет жизни ложный круп возникает довольно часто, поэтому родителям нужно иметь представление об этом особом заболевании.
 Своевременное распознавание симптомов крупа поможет быстрее справиться с этим состоянием.
Своевременное распознавание симптомов крупа поможет быстрее справиться с этим состоянием.Что такое ложный круп?
• Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук гортань будет вибрировать под вашей рукой.• Истинным крупом называется воспаление гортани при дифтерии, когда просвет гортани перекрывается плотными пленками. К счастью, благодаря массовой вакцинации во всем мире эта грозная тяжелая болезнь в наши дни встречается крайне редко.
• Ложный круп — состояние, при котором ребенку становится трудно дышать из-за отека и сужения дыхательных путей. Причина — вирусная инфекция, которая приводит к отечности слизистой оболочки не только в носоглотке, но и в гортани трахее. Чаще всего круп вызывает вирус парагриппа. Слизистая оболочка воспаляется под действием вируса, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
• Часть дыхательных путей в области гортани достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5-6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп на фоне вирусной инфекции развивается обычно в первые годы жизни, не встречаясь у старших детей и взрослых.
Если у простуженного малыша кашель становится «лающим», а голос осипшим, вдох становится шумным и затрудненным, можно предполагать, что у него развивается синдром крупа.
Можно ли предотвратить ложный круп?
• Не все дети болеют крупом. Но один или два ложных крупа в младшем возрасте — это обычная ситуация, не вызывающая беспокойства в отношении будущего.• Что предрасполагает к развитию крупа? Очевидно, есть дети с особенностями анатомии гортани, дыхательных путей, которые более склонны к этому заболеванию. Нередко кто-либо из родителей у таких малышей в детстве тоже болел крупом.
 С другой стороны, есть вирусы, которые чаще прочих вызывают круп. Поэтому встреча именно с этими возбудителями инфекций повышает вероятность развития ложного крупа.
С другой стороны, есть вирусы, которые чаще прочих вызывают круп. Поэтому встреча именно с этими возбудителями инфекций повышает вероятность развития ложного крупа.• В большинстве случаев ложный круп развивается не более одного или двух раз за всю жизнь. Но есть дети, у которых почти каждое респираторное заболевание осложняется крупом.
• С возрастом вероятность развития крупа снижается, а после 6-7 лет это состояние обычно возникает лишь в особых случаях; у детей с пороками развития гортани и трахеи или у детей с аллергическими реакциями (отек гортани у них связан не с вирусной инфекцией, а с аллергией).
Как все начинается?
Обычно сначала появляются привычные симптомы острой респираторной инфекции, то есть насморк, кашель, возможно повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру и ранним утром: это нарастающий сухой «лающий» кашель и осипший голос. Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время при отсутствии лечения эти симптомы сохраняются и в спокойном состоянии.
Спустя время при отсутствии лечения эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить, как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами). Этот признак появляется только при выраженном отеке дыхательных путей и является поводом к незамедлительной помощи ребенку.
Что делать при ложном крупе?
• Итак, основные три признака развития ложного крупа у ребенка — это осиплость голоса, грубый «лающий» кашель (его ни с чем не спутаешь!) и шумное дыхание. У ребенка с вирусной инфекцией (с насморком) обычно эти симптомы появляются внезапно ночью или под утро.• Если это случилось у вашего ребенка, прежде всего, нужно успокоить себя и ребенка, потому что при волнении, плаче мышцы гортани сжимаются, и дышать становится еще тяжелее.
• Вызовите «Скорую помощь»!
• Чтобы облегчить состояние, можно приложить холодное к передней поверхности шеи.
 Можно открыть окно. Может несколько помочь паровая ингаляция.
Можно открыть окно. Может несколько помочь паровая ингаляция.• Однако эти средства помогают не всем и, кроме того, процедура может потратить драгоценное время!
• Если вам уже приходилось встречаться с таким состоянием, скорее всего, у вас дома есть небулайзер, будесонид для ингаляций и четкая инструкция от педиатра о последовательности ваших действий.
• Если же это не так, и ситуация для вас новая, вызывайте бригаду скорой помощи, не тратьте время на наблюдение за ребенком.
• Обычно при крупе врач назначает специальные ингаляции гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только местно — в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным.
• В тяжелых случаях врач введет ребенку гормональный препарат (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы лечения гормональными препаратами безопасны, при этом в таких ситуациях они спасают жизнь!
• Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могу повториться!
Что если не круп?
Даже если вы опытный родитель, умеете справляться с ложным крупом у ваших детей, нужно помнить, что есть состояния, которые можно спутать с ложным крупом. К ним относится, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттитом: температура у ребенка поднимается обычно выше 39‘С, беспокоит боль в горле, с трудом открывается рот, появляется слюнотечение (проблемы с глотанием). В этом случае гормональные препараты не помогут. Ребенка нужно срочно госпитализировать, причем транспортировать его необходимо в присутствии медицинского персонала, в положении сидя, не причиняя никакого дискомфорта, чтобы уменьшить его волнение. При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому в подавляющем большинстве случаев антибиотиками круп лечить бессмысленно.
К ним относится, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттитом: температура у ребенка поднимается обычно выше 39‘С, беспокоит боль в горле, с трудом открывается рот, появляется слюнотечение (проблемы с глотанием). В этом случае гормональные препараты не помогут. Ребенка нужно срочно госпитализировать, причем транспортировать его необходимо в присутствии медицинского персонала, в положении сидя, не причиняя никакого дискомфорта, чтобы уменьшить его волнение. При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому в подавляющем большинстве случаев антибиотиками круп лечить бессмысленно.
ЧТО ДЕЛАТЬ ЕСЛИ ЧЕЛОВЕК ПОДАВИЛСЯ ИЛИ ПРОГЛОТИЛ НЕСЪЕДОБНЫЙ ПРЕДМЕТ
Доктор Евгений Митин снова спешит на помощь: теперь к тем, кто внезапно подавился или съел то, что есть не положено.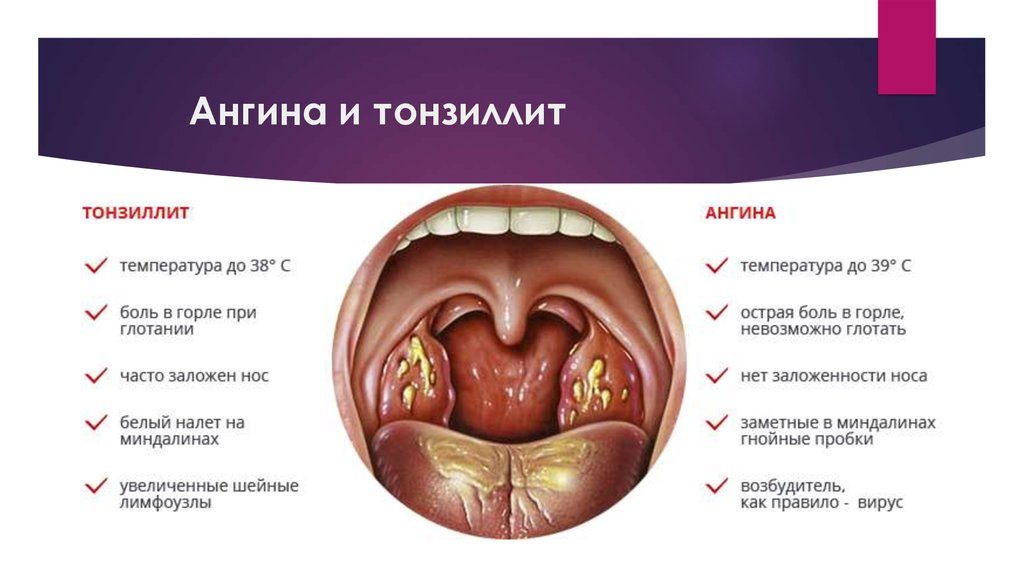 Что делать, если человек внезапно проглотил булавку, иголку, зубочистку, спичку, ложку и даже вилку? Как помочь тому, кто подавился? И стоит ли в таких случаях хлопать по спине, как мы привыкли? Доктор скорой помощи БМЦ УДП РК Евгений Митин дает самые нужные советы.
Что делать, если человек внезапно проглотил булавку, иголку, зубочистку, спичку, ложку и даже вилку? Как помочь тому, кто подавился? И стоит ли в таких случаях хлопать по спине, как мы привыкли? Доктор скорой помощи БМЦ УДП РК Евгений Митин дает самые нужные советы.
ЕСЛИ ВЫ ПРОГЛОТИЛИ НЕСЪЕДОБНОЕ
Начнем с посторонних предметов, которые иногда при непредвиденных ситуациях оказываются в нашем желудке, глотке или в верхних дыхательных путях: их на профессиональном языке называют инородными телами.
Инородное тело – это предмет, который не должен находиться в организме. Сюда относятся бытовые предметы (ложки, вилки, ручки, колпачки), ранящие агенты (иголки, ножи, пуля). Они могут попасть в организм через кожные покровы или через естественные отверстия.
Но сейчас мы поговорим об инородных телах, которые попадают в верхние дыхательные пути и глотку, что чаще всего случается не намеренно, а случайно, по неосторожности, во время игры, смеха, кашля, или испуга.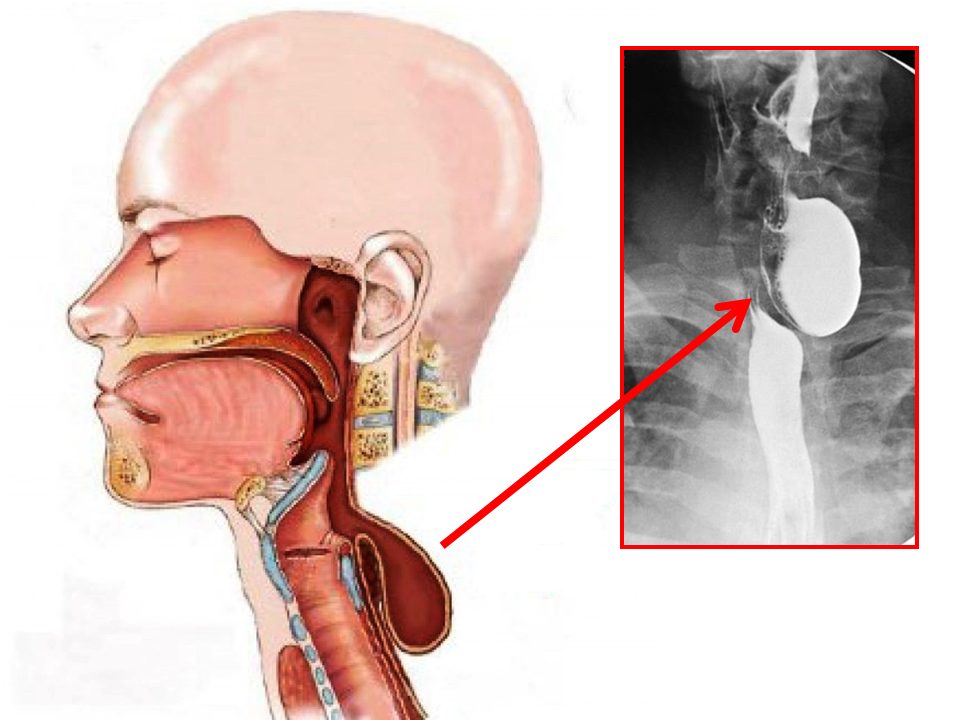
ЧТО МОЖНО ПРОГЛОТИТЬ
Все что угодно. В нашем теле могут оказаться булавки, монетки, иголки: очень часто женщины, пришивая что-нибудь или штопая, размещают иголку между губ и потом во время чихания, либо смеха также, случайно, ее глотают. Либо мы держим спички и зубочистки в зубах во время активной беседы, которые можно проглотить во время кашля и испуга. Маленькие дети любят класть в рот то, что найдут на полу – мелкие игрушки, монетки.
Все эти предметы, если они небольшого размера, могут попасть в пищевод, уйти в желудок и далее — в кишечник. Но маршрут может быть и другим: инородное тело иногда попадает в гортань, глотку и трахею, и даже, бывали случаи, может дойти до бронхов. Все зависит от размера. Если проглоченный предмет довольно крупный, то он, как правило, застревает на уровне глотки и трахеи, перекрывая дыхание. Потому некоторые производители бытовых приборов уделяют этому особое внимание.
Например, вы знаете, что колпачки шариковых ручек изготавливаются сейчас с таким расчетом, чтобы в них был просвет – пространство между прищепкой колпачка шариковой ручки и самим колпачком. Если его проглотить, то воздух все равно будет поступать в легкие через этот просвет. Также вы наверняка замечали, что на кончике колпачка тоже есть отверстие, которое способно пропускать достаточное количество воздуха, чтобы человек не задохнулся окончательно.
ЧТО ДЕЛАТЬ
Иногда посторонние предметы небольшого размера при проглатывании плавно попадают в пищевод и желудок, либо, как это часто случается с маленькими детьми, окружающие могут увидеть, что ребенок игрался, держал во рту какой-то предмет, и он внезапно исчез. В обоих случаях нужно ехать к доктору, обследовать желудок и пищевод. Если есть возможность – инородные тела в таких случаях извлекают. Если же предмет прошел довольно глубоко, и он в принципе не представляет большой угрозы здоровью, то можно подождать пока он сам выйдет естественным путем. Если и этого не происходит, то тогда инородное тело удаляют хирургическим методом.
Если и этого не происходит, то тогда инородное тело удаляют хирургическим методом.
Но что делать, если инородное тело застряло в горле?
В верхних дыхательных путях есть своя особенность: голосовые щели при попадании в них постороннего предмета могут сомкнуться и зажать его. Такая физиологическая реакция называется ларингоспазмом: организм, как говориться, ловит инородный предмет, не дает ему пройти дальше. Но иногда он проскальзывает мимо голосовых связок, попадает в трахею и начинает двигаться на вдохе и выдохе. Человеку при этом становится трудно дышать: начинается непрекращающийся кашель, а спазм в гортани приводит к дыхательной недостаточности. В этом случае нельзя медлить.
Для того чтобы оказать первую помощь при попадании инородного тела в глотку, гортань, верхние дыхательные пути, нужно применить прием Геймлиха.
1. Пострадавшего нужно развернуть спиной и плотно обхватить руками между пупком и верхней половиной живота.
2. Резким движением снизу вверх нужно нажать несколько раз на указанный участок. Таким образом, сокращается объем грудной клетки, в результате чего инородное тело может вылететь в ротовую полость.
Важно действовать осторожно и сразу извлекать предмет изо рта, ведь он может обратно попасть внутрь: первое, что стремиться сделать пострадавший в такой ситуации, — вдохнуть как можно больше воздуха.
Если человек потерял сознание, то необходимо оказывать помощь в положении лежа следующим образом:
1. садимся на ноги пострадавшего
2. двумя руками нажимаем на тот же участок – между пупком и верхней половиной живота снизу вверх
3. делаем несколько резких толчков.
Также у потерявшего сознание человека из-за дыхательной недостаточности может развиться сердечная недостаточность, то есть остановка сердца.
В таких случаях, нужно приступать сразу к компрессиям на сердце, так как необходимо восстановить кровообращение и не дать мозгу погибнуть.
У детей инородные тела извлекают следующим образом:
1. укладываем ребенка на предплечье лицом в ладонь
2. два пальца кисти кладем ему в рот
3. толчкообразными движениями между лопаток наносим легкие удары.
СТОИТ ЛИ ХЛОПАТЬ ПО СПИНЕ
Если предмет застрял в верхних дыхательных путях, то бить по спине бесполезно, так как нашими стараниями мы не зададим нужного импульса. При ударе, как правило, предмет подпрыгивает на встречу удара, не вверх.
Бывают также случаи, когда инородное тело проходит глотку и застревает в пищеводе. Такое явление называют кардиоспазмом: большой плохо разжеванный пищевой комок застревает в кардии – первом отделе пищевода, который находится на уровне сердца.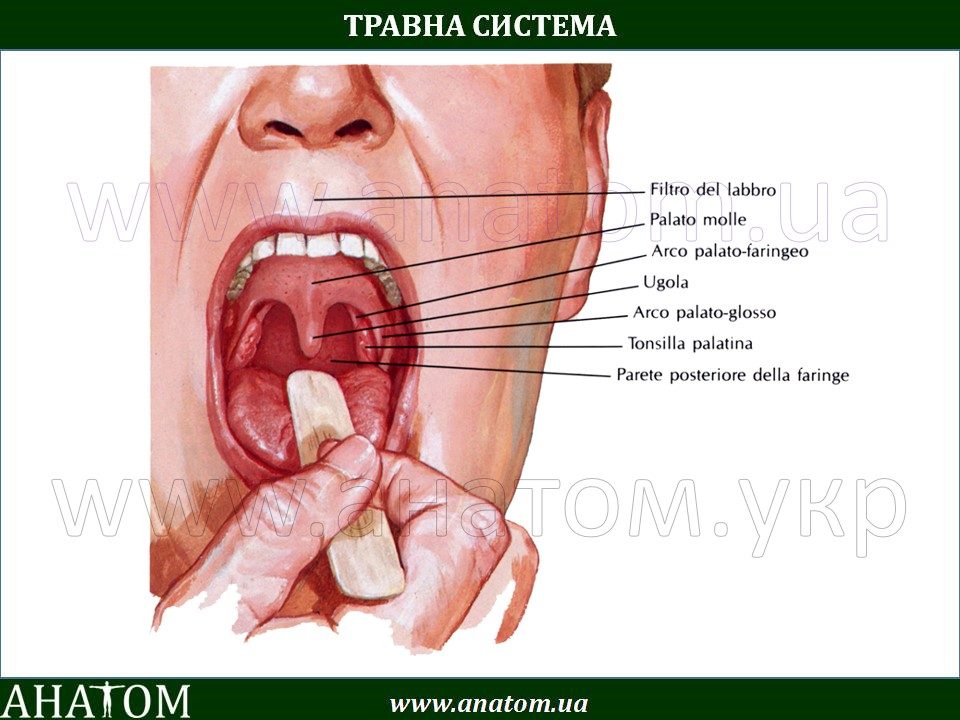 Рвотные реакции обычно не способны протолкнуть кусок вверх, так как он слишком плотно охвачен, дальше проглотить его невозможно, при этом человеку становится тяжело дышать, потому что комок сдавливает трахею. Все это вызывает не то чтобы удушье: у пострадавшего просто начинается паника, ведь он не может ни проглотить, ни вытолкнуть кусок наружу. В таких случаях мы можем помочь только лекарством, введя атропин. Это такой медикамент, который расслабляет мускулатуру пищевода и позволяет застрявшей еде пройти дальше в желудок.
Рвотные реакции обычно не способны протолкнуть кусок вверх, так как он слишком плотно охвачен, дальше проглотить его невозможно, при этом человеку становится тяжело дышать, потому что комок сдавливает трахею. Все это вызывает не то чтобы удушье: у пострадавшего просто начинается паника, ведь он не может ни проглотить, ни вытолкнуть кусок наружу. В таких случаях мы можем помочь только лекарством, введя атропин. Это такой медикамент, который расслабляет мускулатуру пищевода и позволяет застрявшей еде пройти дальше в желудок.
Для этого человека нужно срочно вести в больницу, либо вызывать скорую. Чем раньше, тем лучше.
ЧТОБЫ ЭТОГО НЕ ПРОИЗОШЛО
Важно всегда помнить о правиле, которое нам с детства повторяли за столом «когда я ем, я глух и нем», чтобы не поперхнуться и избежать попадания куска еды, косточек от фруктов и варенья не туда, куда следует. Также нужно избавляться от вредных привычек, например, держать посторонние предметы во рту – зубочистки, булавки, скрепки, иголки, колпачки, иначе когда-нибудь в непредвиденной ситуации они могут зайти дальше положенного.
Остеохондроз шейного отдела
Симптомы остеохондроза шейного отдела
Симптомы остеохондроза шейного отдела принято делить на корешковые и рефлекторные.
Корешковые симптомы остеохондроза шейного отдела
Из позвоночника выходит множество нервов. Они называются спинномозговые нервы. Каждый такой нерв постепенно разветвляется и следует в определённую область тела с чётко обозначенными границами. Такая область называется зоной сегментарной иннервации. Каждый позвонок, диск, нерв и зона имеют нумерацию, строго соответствующую друг другу. Если нерв подвергнется воздействию, то симптомы проявятся в зоне сегментарной иннервации, соответствующей данному нерву, а ни где попало — в произвольном месте.
К корешковым симптомам остеохондроза шейного отдела относятся:
- Снижение или выпадение рефлексов;
- Мышечная слабость;
- Нарушение чувствительности;
- Корешковая боль.

Не все участки шейного отдела позвоночника в одинаковой мере подвержены патологии. Чаще страдают наиболее подвижные сегменты: С3–С4, С4–С5, С5–С6 и C6–C7. По принципу — «Больше движений — выше износ».
Зоны иннервации шейных сегментов
Остеохондроз C3–C4 — указывает, что поражены 3-й и 4-й шейные позвонки и диск между ними. При этом страдает 4-й спинномозговой нерв, который идёт на шею. Основные признаки — снижается чувствительность по всей окружности шеи. Возникает дискомфорт, а иногда боль, в этой области.
Остеохондроз С4–С5 — воздействует на 5-й спинномозговой нерв. Боль от шеи распространяется по надплечью к верхней передней части плеча. Чувствительность снижается по наружной поверхности плеча. В этой же зоне возникает онемение. Обязательно слабеет дельтовидная мышца.
Остеохондроз С5–С6 — самый частый диагноз. При этом страдает 6-й спинномозговой нерв. Это проявляется болью от бицепса до большого и указательного пальцев по наружной поверхности руки.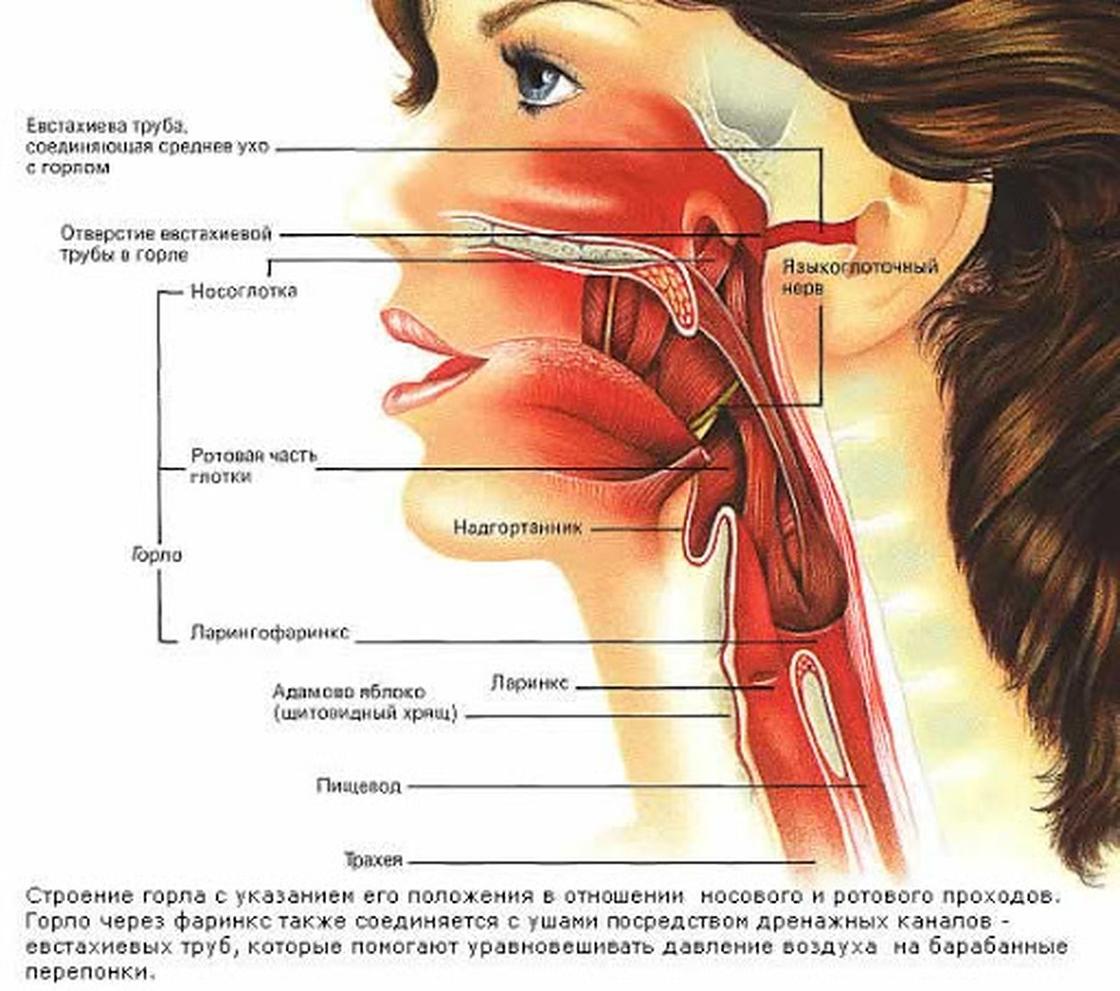 Снижается чувствительность, появляется онемение или «мурашки» в этой же зоне. И обязательно возникает слабость бицепса.
Снижается чувствительность, появляется онемение или «мурашки» в этой же зоне. И обязательно возникает слабость бицепса.
Остеохондроз C6–C7 — воздействует на 7-й спинномозговой нерв. Боль возникает в области трицепса и сзади по руке. Чувствительность снижается в области среднего и безымянного пальцев кисти. Онемение и «мурашки» могут появиться в этой же зоне. Обязательно — слабость трицепса.
Рефлекторные симптомы остеохондроза шейного отдела
Боли в шее, затылке воротниковой области — чаще по утрам. Затруднение движений, хруст в шее. Напряжение мышц шеи. Постоянные ноющие боли. Головная боль. Головокружение. Внутричерепное давление. Острые боли. Слабость в руках, онемение, «иголочки» и «мурашки». Боли в плечах, иногда отдающие под лопатку. Жжение между лопатками. Жжение в области сердца — напоминает стенокардию. Боль в левой половине груди может иногда отдавать в левую руку. Онемение кистей или пальцев рук. «Шишка» в области седьмого шейного позвонка. Плохое состояние зубов. Быстропроходящие нарушения зрения, временное потемнение или «мушки» в глазах. Снижение зрения. Шум или звон в ушах. Ухудшение слуха. Тошнота, иногда доходящая до рвоты. Скачки давления. Обмороки или предобморочные состояния. Потери сознания. Ощущение комка в горле, проблемы с глотанием. Боли в горле. Ослабление голоса или его охриплость. Чувство нехватки воздуха. Нарушения сна, частые бессонницы. Храп — последствие напряжения мышц шеи. Ощущение, что не выспался. Трудно передвигаться, особенно с утра. Нарушена координация движений — отражается на походке. Общая слабость, разбитость. Раздражительность. Быстрая утомляемость.
Быстропроходящие нарушения зрения, временное потемнение или «мушки» в глазах. Снижение зрения. Шум или звон в ушах. Ухудшение слуха. Тошнота, иногда доходящая до рвоты. Скачки давления. Обмороки или предобморочные состояния. Потери сознания. Ощущение комка в горле, проблемы с глотанием. Боли в горле. Ослабление голоса или его охриплость. Чувство нехватки воздуха. Нарушения сна, частые бессонницы. Храп — последствие напряжения мышц шеи. Ощущение, что не выспался. Трудно передвигаться, особенно с утра. Нарушена координация движений — отражается на походке. Общая слабость, разбитость. Раздражительность. Быстрая утомляемость.
Симптомы остеохондроза шейного отдела:
- зависят от стадии остеохондроза
- усиливаются при наклонах и поворотах головы
- чаще проявляются после 35–45 лет
- у женщин проявляются примерно в 3 раза чаще, чем у мужчин
Вы, конечно, обратили внимание, что корешковые симптомы определены достаточно чётко, а рефлекторные — весьма размыты и неконкретны. А как известно, всё, что не имеет чётких определений, служит удобным прикрытием профессиональной беспомощности. Это касается и рефлекторных симптомов, и такого излюбленного врачами понятия, как «возрастные изменения». Наверняка многим из вас знакома ситуация, когда врач объяснял проблему «рефлекторными» или «возрастными» процессами. Большинство людей в такие моменты справедливо считают, что врач просто не может разобраться в том, что происходит и пытается завуалировать свою некомпетентность в тумане этих «волшебных слов».
А как известно, всё, что не имеет чётких определений, служит удобным прикрытием профессиональной беспомощности. Это касается и рефлекторных симптомов, и такого излюбленного врачами понятия, как «возрастные изменения». Наверняка многим из вас знакома ситуация, когда врач объяснял проблему «рефлекторными» или «возрастными» процессами. Большинство людей в такие моменты справедливо считают, что врач просто не может разобраться в том, что происходит и пытается завуалировать свою некомпетентность в тумане этих «волшебных слов».
В своё время была популярной фраза: «У каждой аварии есть имя, фамилия и должность». Вот и у каждой болезни — есть свои неповторимые симптомы. И обязанность врача — чётко их знать. И тогда не нужно будет напускать туман и винить во всём остеохондроз шейного отдела. Теперь понимаете, насколько важно найти опытного и знающего доктора. От этого будут зависеть и правильный диагноз, и результаты лечения.
При выборе клиники — главное — попасть к опытному и знающему врачу.
Диагностика шейного остеохондроза — залог правильного лечения
На сегодняшний день существует ряд современных методов аппаратной диагностики остеохондроза. Самые точные из них — МРТ и КТ. Но главным методом по-прежнему остаётся клиническая диагностика — это когда опытный врач сопоставляет данные минимум из трёх источников — из жалоб пациента, результатов МРТ и тех симптомов, которые были выявлены им при осмотре. Это позволяет максимально точно поставить диагноз и сформировать эффективную программу индивидуального лечения.
Лечение остеохондроза шейного отдела
Как вы поняли, остеохондроз — это настоящий «клубок» симптомов, распутав который, врач избавит вас от боли и мук. Но вот устранить изменения в позвонках и дисках не представляется возможным. Поэтому слова «лечение остеохондроза» нужно понимать правильно. Если вас интересует устранение боли и других страданий, то да — это вполне возможно. А если вести академическую дискуссию на тему возвращения позвонкам и дискам первозданного вида, «как у новорожденного ребёнка», то нет — прошлого не вернуть. Нужно быть реалистами, и тогда не попадётесь на удочку мошенников.
Нужно быть реалистами, и тогда не попадётесь на удочку мошенников.
- Не попадитесь на удочку мошенников!
- Вернуть позвонкам и дискам первозданный вид — невозможно!
Какой метод лечения считается главным?
Мягкая мануальная терапия — это главный вид лечения остеохондроза шейного отдела. Она как антибиотик при воспалении лёгких — без неё не обойтись. Остальные виды — массаж, медикаменты, физио и ЛФК — являются вспомогательными.
Как действует мягкая мануальная терапия?
Питание дисков напрямую связано с мышцами, окружающими шейные позвонки. К тому же, сами мышцы шеи являются одной из составных причин боли при остеохондрозе шейного отдела. Мягкая мануальная терапия представляет собой специальные методы, позволяющие вернуть мышцам их природную физиологию, устранить спазмы, мышечные зажимы и улучшить питание дисков.
Межпозвонковые диски — это единственная часть тела, которая не имеет сосудов и питается благодаря правильной работе мышц.
Кроме того, проводя лечение с помощью рук, врач мануальный терапевт:
- снимет нагрузку с пораженных позвонков и дисков и правильно ее распределит;
- расслабит мышцы и поможет им вернуться к нормальному состоянию.
Благодаря этому:
- избавит пациента от зажимов;
- улучшит питание дисков;
- восстановит двигательные функции организма;
- нормализует кровообращение.
Мануальное воздействие мобилизует внутренние силы организма и запускает механизмы самовосстановления. Лечение происходит абсолютно безопасно.
Профилактика остеохондроза шейного отдела
Чтобы избежать рецидивов, создавайте себе удобные условия для сна и работы. Следите за своим весом и правильным питанием. Поддерживайте свою физическую активность. Но главное — нужно не пренебрегать своим здоровьем и не экономить на нём. Не пускайте дело на самотёк. После выздоровления старайтесь делать хотя бы по одному поддерживающему сеансу мягкой мануальной терапии один раз в три-шесть месяцев — это снизит факторы риска. Не забывайте, запущенный остеохондроз ведёт к осложнениям — протрузии и грыже диска. Помните: ваше здоровье, в первую очередь, нужно вам!
Не забывайте, запущенный остеохондроз ведёт к осложнениям — протрузии и грыже диска. Помните: ваше здоровье, в первую очередь, нужно вам!
Запущенный остеохондроз ведёт к осложнениям — протрузии и грыже диска.
Острая боль в горле при глотании на одной стороне: причины, лечение
Вы когда-нибудь глотали и чувствовали резкую боль в одной стороне горла? Это может происходить по многим причинам.
Что-то может повлиять на одну сторону вашего тела, например, абсцесс или опухшая часть тела.
Или боль на одной стороне горла может быть вызвана положением вашего тела. Если вы спите на одной стороне тела, вы можете почувствовать симптомы на этой стороне более остро, когда проснетесь.
Продолжайте читать, чтобы узнать, что может вызывать резкую боль на одной стороне горла при глотании, а также варианты лечения и время обращения к врачу.
Горло включает в себя несколько частей тела от миндалин до пищевода. Акт глотания происходит в трех различных стадиях:
- ротовой полости
- гортани и надгортаннике
- пищеводе
Односторонняя боль при глотании может возникать в любой из этих частей тела или рядом с ней. Вот некоторые состояния (как частые, так и необычные), которые могут вызывать дискомфорт:
Вот некоторые состояния (как частые, так и необычные), которые могут вызывать дискомфорт:
Кислотный рефлюкс из-за желудочно-кишечной рефлюксной болезни (ГЭРБ) или ларингофарингеальный рефлюкс (рефлюкс дыхательных путей)
Рефлюкс может вызывать не только расстройство желудка.Это может вызвать жжение или болезненное ощущение в горле и даже раздражающее постназальное выделение. Боль в ухе также может возникнуть из-за рефлюкса.
Рефлюкс — распространенное состояние, которое может возникать нечасто или чаще, в зависимости от нескольких факторов, в том числе:
- анатомии
- образа жизни
- диеты
постназального каплеобразования
Наши тела обрабатывают слизь и слюну, как по маслу, но есть может быть причиной того, что постназальное выделение увеличивается или становится заметным, что приводит к болезненному глотанию.
Рефлюкс, вирусы, аллергия и даже некоторые продукты питания могут вызывать боль или отек в горле и, возможно, повышенное производство слизи и слюны. Это может вызвать у вас боль при глотании.
Это может вызвать у вас боль при глотании.
Увеличение лимфатических узлов
У вас много лимфатических узлов в области головы и шеи. Если они опухнут, вы можете испытать дискомфорт при глотании.
Увеличение лимфатических узлов может произойти, если у вас есть вирусная или бактериальная инфекция, или даже абсцесс зуба, или другое заболевание, которое ставит под угрозу вашу иммунную систему.
Ларингит
Растяжение голосовых связок называется ларингитом. Вы можете охрипеть и почувствовать дискомфорт в горле.
Вы можете быть предрасположены к ларингиту, если у вас есть вирусная или бактериальная инфекция или вы часто используете голос, помимо других причин.
Тонзиллит
Ваши миндалины могут быть инфицированы, вызывая боль при глотании. Чаще всего тонзиллит болеет у детей и подростков. Увеличение лимфатических узлов также может возникнуть при тонзиллите.
У вас может возникнуть тонзиллит из-за вирусной или бактериальной инфекции.
Язвенная болезнь
Боль при глотании может быть вызвана раздражением во рту, вызванным язвой. Это язвы, которые появляются в любом месте во рту в течение недели или даже дольше.
Вы можете столкнуться с ним из-за диеты, травмы рта, стресса или бактерий, а также по другим причинам.
Абсорбированный или ретинированный зуб
Плохое состояние зубов может привести к боли при глотании.
Игнорирование полостей может привести к абсцессам. Абсцессы могут вызвать боль в шее, челюсти и ухе и вызвать проблемы с глотанием.Вы можете почувствовать эти симптомы только на стороне инфицированного зуба.
Ретинированные зубы мудрости могут повредить вашу челюсть. Они также могут привести к образованию кисты на одной стороне рта. Это может помешать глотанию.
Зубы мудрости ретенируются, когда они не могут прорасти как обычные коренные зубы. Вместо этого они остаются ниже поверхности десен.
Если у вас нет стоматологической страховки, нажмите здесь, чтобы найти ресурсы по недорогой стоматологической помощи в вашем районе.
Эпиглоттит
Эпиглоттит может вызывать боль в горле и затруднение глотания.Требуется немедленная медицинская помощь.
Это состояние возникает, когда лоскут в горле повреждается в результате травмы, ожога или инфекции и ограничивает доступ воздуха к легким.
У вас также могут быть такие симптомы, как:
- лихорадка
- резкие звуки при дыхании
- изменения голоса
глоточная невралгия
Боль на одной стороне горла после глотания может быть результатом нервной боли от язычно-глоточной невралгии.Это состояние может возникать с одной стороны в ушах, на задней части языка, миндалинах или в челюсти.
Это редкое заболевание, которое может вызывать приступы внезапной и сильной боли. У вас может быть несколько таких приступов в течение дней и недель. Глотание может вызвать боль.
Рак рта, горла или пищевода
Эти виды рака могут вызывать боль при глотании. У вас может болеть ухо или опухоль на шее, если у вас рак горла, вызывающий одностороннюю боль.
Рак рта может вызвать болезненное глотание, а также боль в челюсти и язвы или комки во рту.
Рак пищевода может вызвать болезненное глотание, а также рефлюкс.
Острая боль в горле при глотании с одной стороны: причины, лечение
Вы когда-нибудь глотали и чувствовали резкую боль с одной стороны горла? Это может происходить по многим причинам.
Что-то может повлиять на одну сторону вашего тела, например, абсцесс или опухшая часть тела.
Или боль на одной стороне горла может быть вызвана положением вашего тела. Если вы спите на одной стороне тела, вы можете почувствовать симптомы на этой стороне более остро, когда проснетесь.
Продолжайте читать, чтобы узнать, что может вызывать резкую боль на одной стороне горла при глотании, а также варианты лечения и время обращения к врачу.
Горло включает в себя несколько частей тела от миндалин до пищевода. Акт глотания происходит в трех различных стадиях:
- ротовой полости
- гортани и надгортаннике
- пищеводе
Односторонняя боль при глотании может возникать в любой из этих частей тела или рядом с ней. Вот некоторые состояния (как частые, так и необычные), которые могут вызывать дискомфорт:
Вот некоторые состояния (как частые, так и необычные), которые могут вызывать дискомфорт:
Кислотный рефлюкс из-за желудочно-кишечной рефлюксной болезни (ГЭРБ) или ларингофарингеальный рефлюкс (рефлюкс дыхательных путей)
Рефлюкс может вызывать не только расстройство желудка. Это может вызвать жжение или болезненное ощущение в горле и даже раздражающее постназальное выделение. Боль в ухе также может возникнуть из-за рефлюкса.
Рефлюкс — распространенное состояние, которое может возникать нечасто или чаще, в зависимости от нескольких факторов, в том числе:
- анатомии
- образа жизни
- диеты
постназального каплеобразования
Наши тела обрабатывают слизь и слюну, как по маслу, но есть может быть причиной того, что постназальное выделение увеличивается или становится заметным, что приводит к болезненному глотанию.
Рефлюкс, вирусы, аллергия и даже некоторые продукты питания могут вызывать боль или отек в горле и, возможно, повышенное производство слизи и слюны. Это может вызвать у вас боль при глотании.
Это может вызвать у вас боль при глотании.
Увеличение лимфатических узлов
У вас много лимфатических узлов в области головы и шеи. Если они опухнут, вы можете испытать дискомфорт при глотании.
Увеличение лимфатических узлов может произойти, если у вас есть вирусная или бактериальная инфекция, или даже абсцесс зуба, или другое заболевание, которое ставит под угрозу вашу иммунную систему.
Ларингит
Растяжение голосовых связок называется ларингитом. Вы можете охрипеть и почувствовать дискомфорт в горле.
Вы можете быть предрасположены к ларингиту, если у вас есть вирусная или бактериальная инфекция или вы часто используете голос, помимо других причин.
Тонзиллит
Ваши миндалины могут быть инфицированы, вызывая боль при глотании. Чаще всего тонзиллит болеет у детей и подростков. Увеличение лимфатических узлов также может возникнуть при тонзиллите.
У вас может возникнуть тонзиллит из-за вирусной или бактериальной инфекции.
Язвенная болезнь
Боль при глотании может быть вызвана раздражением во рту, вызванным язвой. Это язвы, которые появляются в любом месте во рту в течение недели или даже дольше.
Вы можете столкнуться с ним из-за диеты, травмы рта, стресса или бактерий, а также по другим причинам.
Абсорбированный или ретинированный зуб
Плохое состояние зубов может привести к боли при глотании.
Игнорирование полостей может привести к абсцессам. Абсцессы могут вызвать боль в шее, челюсти и ухе и вызвать проблемы с глотанием.Вы можете почувствовать эти симптомы только на стороне инфицированного зуба.
Ретинированные зубы мудрости могут повредить вашу челюсть. Они также могут привести к образованию кисты на одной стороне рта. Это может помешать глотанию.
Зубы мудрости ретенируются, когда они не могут прорасти как обычные коренные зубы. Вместо этого они остаются ниже поверхности десен.
Если у вас нет стоматологической страховки, нажмите здесь, чтобы найти ресурсы по недорогой стоматологической помощи в вашем районе.:max_bytes(150000):strip_icc()/GettyImages-165564610-56b230ef5f9b58def9c84359.jpg)
Эпиглоттит
Эпиглоттит может вызывать боль в горле и затруднение глотания.Требуется немедленная медицинская помощь.
Это состояние возникает, когда лоскут в горле повреждается в результате травмы, ожога или инфекции и ограничивает доступ воздуха к легким.
У вас также могут быть такие симптомы, как:
- лихорадка
- резкие звуки при дыхании
- изменения голоса
глоточная невралгия
Боль на одной стороне горла после глотания может быть результатом нервной боли от язычно-глоточной невралгии.Это состояние может возникать с одной стороны в ушах, на задней части языка, миндалинах или в челюсти.
Это редкое заболевание, которое может вызывать приступы внезапной и сильной боли. У вас может быть несколько таких приступов в течение дней и недель. Глотание может вызвать боль.
Рак рта, горла или пищевода
Эти виды рака могут вызывать боль при глотании. У вас может болеть ухо или опухоль на шее, если у вас рак горла, вызывающий одностороннюю боль.
Рак рта может вызвать болезненное глотание, а также боль в челюсти и язвы или комки во рту.
Рак пищевода может вызвать болезненное глотание, а также рефлюкс.
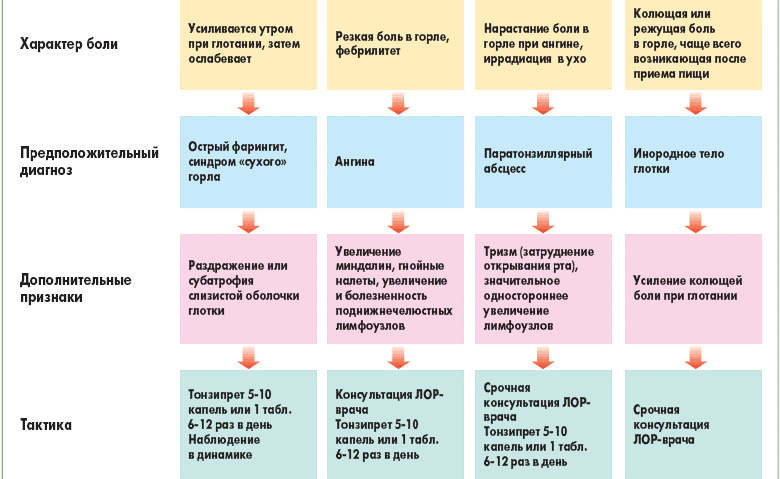
Болезненное глотание: причины, симптомы и диагностика
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Болезненное глотание — довольно распространенное явление. Это могут испытать люди любого возраста. У этого симптома много возможных причин.
Затрудненное глотание, сопровождающееся болью, обычно является симптомом инфекции или аллергической реакции.Обратитесь к врачу, если боль сильная или мешает есть, пить или дышать.
Наиболее частыми причинами болезненного глотания являются:
Другие возможные причины болезненного глотания включают:
В редких случаях болезненное глотание может указывать на определенные типы рака, например, рак пищевода.
Состояния, вызывающие болезненное глотание, могут привести к таким осложнениям, как:
- инфекции грудной клетки
- обострение бактериальных или вирусных инфекций
- потеря вкуса, которая может быть временной или постоянной
- увеличение лимфатических узлов на шее, которое может затруднить поворот или откидывание головы назад
У вас могут возникнуть следующие симптомы наряду с болезненным глотанием, если у вас есть инфекция:
Позвоните педиатру вашего ребенка, если он испытывает следующие симптомы наряду с болезненным глотанием:
Немедленно обратитесь в больницу, если вы взрослый и испытываете следующие симптомы:
- трудности с открыванием рта
- проблемы с глотанием
- сильная боль в горле, которая усиливается
- проблемы с дыханием
врач, если ваше болезненное глотание происходит вместе с любым из следующего:
Всегда звоните своему врачу, если вы испытываете какие-либо другие симптомы, которые вас беспокоят.
При посещении врача не забудьте упомянуть все симптомы, которые у вас возникают. Вы также должны сообщить им, появились ли какие-либо симптомы новые или ухудшаются. Описание всех ваших симптомов поможет врачу определить причину вашей боли.
Если физикального обследования недостаточно для постановки диагноза, ваш врач может назначить определенные тесты, например следующие:
- Анализ крови, называемый полным анализом крови, измеряет количество различных типов клеток крови в вашем теле. .Результаты могут помочь вашему врачу определить, борется ли ваше тело с инфекцией, вызванной вирусом или бактериями.
- МРТ и КТ позволяют получить подробные изображения вашего горла, что позволит врачу проверить наличие каких-либо отклонений. Эти визуализационные тесты также могут использоваться для обнаружения опухолей в горле.
- Посев мазка из горла предполагает взятие образца слизи из задней стенки горла. Этот тест может проверить наличие в горле определенных видов организмов, которые могут вызвать инфекцию.

- Посев мокроты состоит из взятия образца мокроты или мокроты и его тестирования на наличие определенных организмов. Этот простой безболезненный тест может помочь вашему врачу определить, вызывает ли инфекция ваше глотание.
Тест проглатывания бария
Тест проглатывания бария включает серию рентгеновских снимков пищевода. Вы получаете рентгеновские лучи после проглатывания специальной жидкости, содержащей безвредный элемент, называемый барием.
Барий временно покрывает пищевод и обнаруживается на рентгеновском снимке, позволяя врачу проследить путь приема пищи.Тест на глотание бария может показать вашему врачу, правильно ли пища перемещается изо рта в желудок.
Лечение болезненного глотания может варьироваться в зависимости от причины боли. Ваш врач, скорее всего, назначит антибиотики для лечения инфекций горла, миндалин или пищевода. Ваш врач может дать вам жидкость для полоскания рта, которая обезболит горло, пока вы принимаете пероральные антибиотики.
Это обезболивающее помогает блокировать любую боль, которую вы можете почувствовать при глотании таблетки.При сильной боли спрей для горла может помочь заглушить боль. Ваш врач может также назначить противовоспалительные препараты, чтобы уменьшить воспаление в пищеводе, горле или миндалинах.
Если вы часто испытываете болезненное глотание из-за рецидивирующего тонзиллита или если ваш тонзиллит не поддается лечению, врач может порекомендовать операцию по удалению миндалин.
Эта операция называется тонзиллэктомией. Это амбулаторная процедура, а это значит, что вы можете пойти домой в день операции.Вы и ваш врач можете обсудить свои риски и определить, подходит ли вам удаление миндалин.
Домашние средства
Антациды, отпускаемые без рецепта (OTC), могут уменьшить отек пищевода из-за кислотного рефлюкса. Однако ваш врач назначит лекарства, специально разработанные для облегчения симптомов, если у вас хронический кислотный рефлюкс или гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Иногда приема антацидов, отпускаемых без рецепта, недостаточно для лечения симптомов ГЭРБ.
Иногда приема антацидов, отпускаемых без рецепта, недостаточно для лечения симптомов ГЭРБ.
Другие методы лечения, которые вы можете попробовать дома, включают следующее:
- Пейте много жидкости. Помимо поддержания водного баланса, выпивание не менее восьми стаканов воды в день также успокаивает и увлажняет горло.
- Смешайте 1 чайную ложку соли с 8 унциями воды, а затем полощите ею заднюю стенку горла. Это помогает уменьшить отек и боль.
- Пейте теплые жидкости, например, теплую воду или чай, смешанные с медом, чтобы уменьшить отек и боль в горле.
- Избегайте веществ, которые, как известно, раздражают горло. К ним относятся аллергены, химические вещества и сигаретный дым.
Дышите влажным воздухом
Увлажнитель — это устройство, преобразующее воду во влагу, которая медленно наполняет воздух. Увлажнитель увеличивает влажность в помещении. Вдыхание этого влажного воздуха может облегчить воспаление горла и избавить от боли в горле. Аналогичный эффект оказывает и горячий душ.
Аналогичный эффект оказывает и горячий душ.
Попробуйте травяные леденцы и чаи.
Несмотря на то, что научно не доказано, что они облегчают боль в горле, леденцы на травах и чаи могут уменьшить боль в горле. Примеры включают шалфей, корень солодки и цветок жимолости. Вы можете найти их в местной аптеке или магазине диетических продуктов.
Попробуйте безрецептурные лекарства и домашние средства, чтобы облегчить боль. У вас может быть инфекция или временное заболевание, которое вы можете эффективно вылечить дома. Однако вам следует позвонить своему врачу, если ваша боль станет более сильной или если она не исчезнет в течение трех дней.
Вам также следует обратиться к врачу, если вы испытываете какие-либо другие симптомы, которые вас беспокоят. Вы можете записаться на прием к лечащему врачу в вашем районе, используя наш инструмент Healthline FindCare.
Регулярно мойте руки и избегайте совместного использования столовой посуды или стаканов с другими людьми, чтобы предотвратить распространение любой возможной инфекции. Поддержание водного баланса и много отдыха также важны для обеспечения вашего восстановления.
Поддержание водного баланса и много отдыха также важны для обеспечения вашего восстановления.
Болезненное глотание: причины, симптомы и диагностика
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Болезненное глотание — довольно распространенное явление. Это могут испытать люди любого возраста. У этого симптома много возможных причин.
Затрудненное глотание, сопровождающееся болью, обычно является симптомом инфекции или аллергической реакции. Обратитесь к врачу, если боль сильная или мешает есть, пить или дышать.
Наиболее частыми причинами болезненного глотания являются:
Другие возможные причины болезненного глотания включают:
В редких случаях болезненное глотание может указывать на определенные типы рака, например, рак пищевода.
Состояния, вызывающие болезненное глотание, могут привести к таким осложнениям, как:
- инфекции грудной клетки
- обострение бактериальных или вирусных инфекций
- потеря вкуса, которая может быть временной или постоянной
- увеличение лимфатических узлов на шее, которое может затруднить поворот или откидывание головы назад
У вас могут возникнуть следующие симптомы наряду с болезненным глотанием, если у вас есть инфекция:
Позвоните педиатру вашего ребенка, если он испытывает следующие симптомы наряду с болезненным глотанием:
Немедленно обратитесь в больницу, если вы взрослый и испытываете следующие симптомы:
- трудности с открыванием рта
- проблемы с глотанием
- сильная боль в горле, которая усиливается
- проблемы с дыханием
врач, если ваше болезненное глотание происходит вместе с любым из следующего:
Всегда звоните своему врачу, если вы испытываете какие-либо другие симптомы, которые вас беспокоят.
При посещении врача не забудьте упомянуть все симптомы, которые у вас возникают. Вы также должны сообщить им, появились ли какие-либо симптомы новые или ухудшаются. Описание всех ваших симптомов поможет врачу определить причину вашей боли.
Если физикального обследования недостаточно для постановки диагноза, ваш врач может назначить определенные тесты, например следующие:
- Анализ крови, называемый полным анализом крови, измеряет количество различных типов клеток крови в вашем теле. .Результаты могут помочь вашему врачу определить, борется ли ваше тело с инфекцией, вызванной вирусом или бактериями.
- МРТ и КТ позволяют получить подробные изображения вашего горла, что позволит врачу проверить наличие каких-либо отклонений. Эти визуализационные тесты также могут использоваться для обнаружения опухолей в горле.
- Посев мазка из горла предполагает взятие образца слизи из задней стенки горла. Этот тест может проверить наличие в горле определенных видов организмов, которые могут вызвать инфекцию.

- Посев мокроты состоит из взятия образца мокроты или мокроты и его тестирования на наличие определенных организмов. Этот простой безболезненный тест может помочь вашему врачу определить, вызывает ли инфекция ваше глотание.
Тест проглатывания бария
Тест проглатывания бария включает серию рентгеновских снимков пищевода. Вы получаете рентгеновские лучи после проглатывания специальной жидкости, содержащей безвредный элемент, называемый барием.
Барий временно покрывает пищевод и обнаруживается на рентгеновском снимке, позволяя врачу проследить путь приема пищи.Тест на глотание бария может показать вашему врачу, правильно ли пища перемещается изо рта в желудок.
Лечение болезненного глотания может варьироваться в зависимости от причины боли. Ваш врач, скорее всего, назначит антибиотики для лечения инфекций горла, миндалин или пищевода. Ваш врач может дать вам жидкость для полоскания рта, которая обезболит горло, пока вы принимаете пероральные антибиотики.
Это обезболивающее помогает блокировать любую боль, которую вы можете почувствовать при глотании таблетки.При сильной боли спрей для горла может помочь заглушить боль. Ваш врач может также назначить противовоспалительные препараты, чтобы уменьшить воспаление в пищеводе, горле или миндалинах.
Если вы часто испытываете болезненное глотание из-за рецидивирующего тонзиллита или если ваш тонзиллит не поддается лечению, врач может порекомендовать операцию по удалению миндалин.
Эта операция называется тонзиллэктомией. Это амбулаторная процедура, а это значит, что вы можете пойти домой в день операции.Вы и ваш врач можете обсудить свои риски и определить, подходит ли вам удаление миндалин.
Домашние средства
Антациды, отпускаемые без рецепта (OTC), могут уменьшить отек пищевода из-за кислотного рефлюкса. Однако ваш врач назначит лекарства, специально разработанные для облегчения симптомов, если у вас хронический кислотный рефлюкс или гастроэзофагеальная рефлюксная болезнь (ГЭРБ).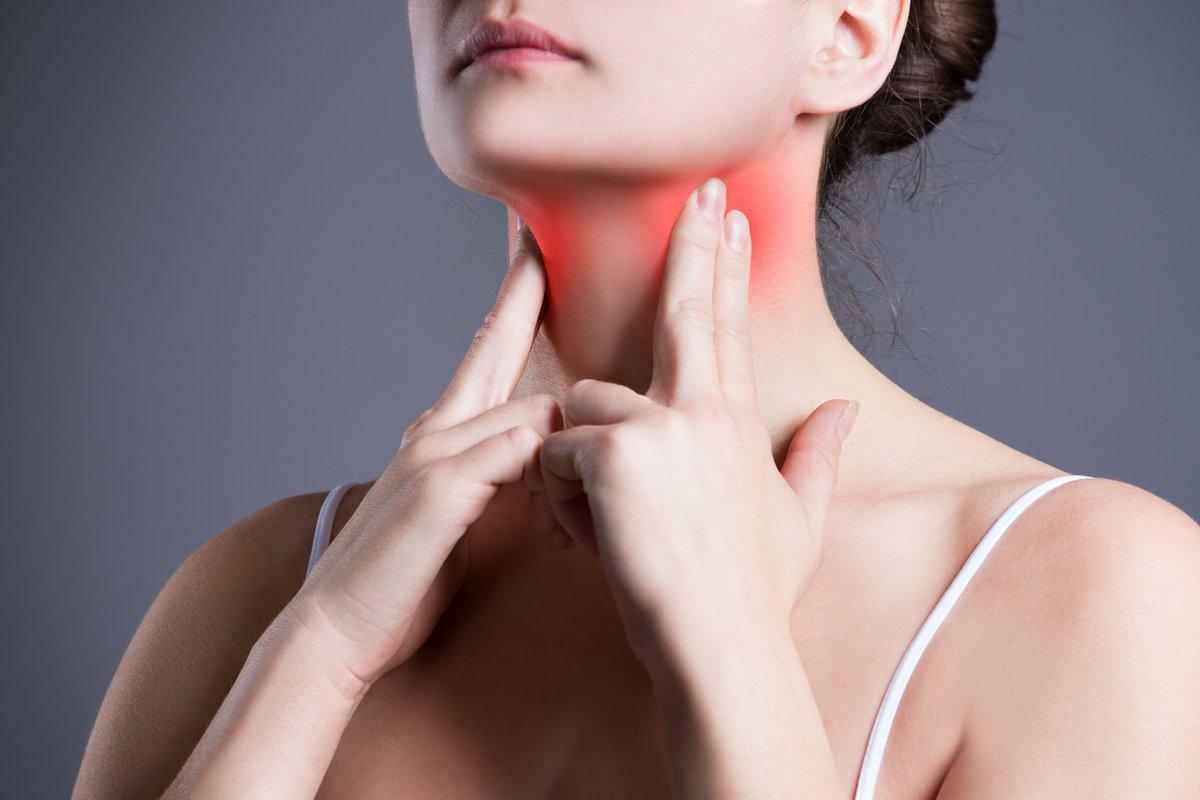 Иногда приема антацидов, отпускаемых без рецепта, недостаточно для лечения симптомов ГЭРБ.
Иногда приема антацидов, отпускаемых без рецепта, недостаточно для лечения симптомов ГЭРБ.
Другие методы лечения, которые вы можете попробовать дома, включают следующее:
- Пейте много жидкости. Помимо поддержания водного баланса, выпивание не менее восьми стаканов воды в день также успокаивает и увлажняет горло.
- Смешайте 1 чайную ложку соли с 8 унциями воды, а затем полощите ею заднюю стенку горла. Это помогает уменьшить отек и боль.
- Пейте теплые жидкости, например, теплую воду или чай, смешанные с медом, чтобы уменьшить отек и боль в горле.
- Избегайте веществ, которые, как известно, раздражают горло. К ним относятся аллергены, химические вещества и сигаретный дым.
Дышите влажным воздухом
Увлажнитель — это устройство, преобразующее воду во влагу, которая медленно наполняет воздух. Увлажнитель увеличивает влажность в помещении. Вдыхание этого влажного воздуха может облегчить воспаление горла и избавить от боли в горле. Аналогичный эффект оказывает и горячий душ.
Аналогичный эффект оказывает и горячий душ.
Попробуйте травяные леденцы и чаи.
Несмотря на то, что научно не доказано, что они облегчают боль в горле, леденцы на травах и чаи могут уменьшить боль в горле. Примеры включают шалфей, корень солодки и цветок жимолости. Вы можете найти их в местной аптеке или магазине диетических продуктов.
Попробуйте безрецептурные лекарства и домашние средства, чтобы облегчить боль. У вас может быть инфекция или временное заболевание, которое вы можете эффективно вылечить дома. Однако вам следует позвонить своему врачу, если ваша боль станет более сильной или если она не исчезнет в течение трех дней.
Вам также следует обратиться к врачу, если вы испытываете какие-либо другие симптомы, которые вас беспокоят. Вы можете записаться на прием к лечащему врачу в вашем районе, используя наш инструмент Healthline FindCare.
Регулярно мойте руки и избегайте совместного использования столовой посуды или стаканов с другими людьми, чтобы предотвратить распространение любой возможной инфекции. Поддержание водного баланса и много отдыха также важны для обеспечения вашего восстановления.
Поддержание водного баланса и много отдыха также важны для обеспечения вашего восстановления.
Невралгия глотки: лечение, определение и причины
Обзор
Что такое глоссофарингеальная невралгия (ГПН)?Невралгия глотки (ГПН) — редкое заболевание, которое может вызывать острую, колющую или стреляющую боль в области горла возле миндалин, задней части языка или среднего уха.
Боль возникает по ходу языкоглоточного нерва, который находится глубоко в шее. Он обслуживает заднюю часть языка, глотку и околоушную железу (одну из слюнных желез), среднее ухо и евстахиеву трубу.
Болезненные эпизоды обычно прерывистые, длятся от нескольких секунд до нескольких минут. Боль может повторяться несколько раз в день. В других случаях он может не возвращаться в течение нескольких недель или месяцев.
Определенные действия могут вызывать болезненные эпизоды, в том числе:
- Питье холодных жидкостей
- Жевание
- Глотание
- Чихание или кашель
- прочистить горло
- Касание десен
Иногда люди с этим заболеванием избегают еды, питья и жевания, потому что опасаются, что эти действия могут вызвать болезненный приступ.Со временем это может привести к потере веса.
Обычно GPN влияет только на одну сторону головы. Языкно-глоточный нерв имеет несколько ветвей, в том числе барабанную ветвь, которая получает ощущения от среднего уха и сосцевидного отростка.
Другая важная ветвь — нерв сонной артерии, который обслуживает тело сонной артерии и каротидный синус (расширение сонной артерии в точке основного разветвления). Болезненные приступы могут вызывать опасные для жизни симптомы, такие как обморок (обморок), замедленное сердцебиение (брадикардия) или аритмия (нерегулярное сердцебиение).В очень редких случаях может произойти остановка сердца без болезненных эпизодов.
Заболевание встречается редко, менее 1 случая регистрируется в год на 100 000 человек в Соединенных Штатах. Чаще встречается у взрослых старше 40 лет, но может присутствовать в любом возрасте. Похоже, что это влияет на мужчин больше, чем на женщин.
Симптомы и причины
Что вызывает глоссофарингеальную невралгию (ГПН)?Часто очевидная причина состояния отсутствует.Сдавление язычно-глоточного нерва кровеносным сосудом возле ствола мозга может раздражать нерв и вызывать боль. В других случаях удлиненный шиловидный отросток (кость на шее рядом с нервом) может вызывать боль. Это состояние называется синдромом Орла.
Травма, возникшая в результате травмы или хирургического вмешательства, также может привести к языковоглоточной невралгии. Другие возможные причины включают инфекции, опухоли и сосудистые аномалии. Пациенты с рассеянным склерозом могут испытывать невралгию языкоглотки в результате разрушения миелиновой оболочки, жировой оболочки, которая окружает и изолирует нерв.
Другие возможные причины включают инфекции, опухоли и сосудистые аномалии. Пациенты с рассеянным склерозом могут испытывать невралгию языкоглотки в результате разрушения миелиновой оболочки, жировой оболочки, которая окружает и изолирует нерв.
Диагностика и тесты
Как диагностируется глоссофарингеальная невралгия (ГПН)? Местоположение боли важно при диагностике язычно-глоточной невралгии, поскольку другие состояния, такие как невралгия тройничного нерва, могут вызывать аналогичные симптомы.Не существует единого диагностического теста, который мог бы подтвердить наличие GPN. Врач по лечению ушей, горла и носа проведет осмотр, чтобы исключить другие заболевания. Врач может стимулировать определенные области, например миндалины или спинку языка, чтобы увидеть, возникает ли боль.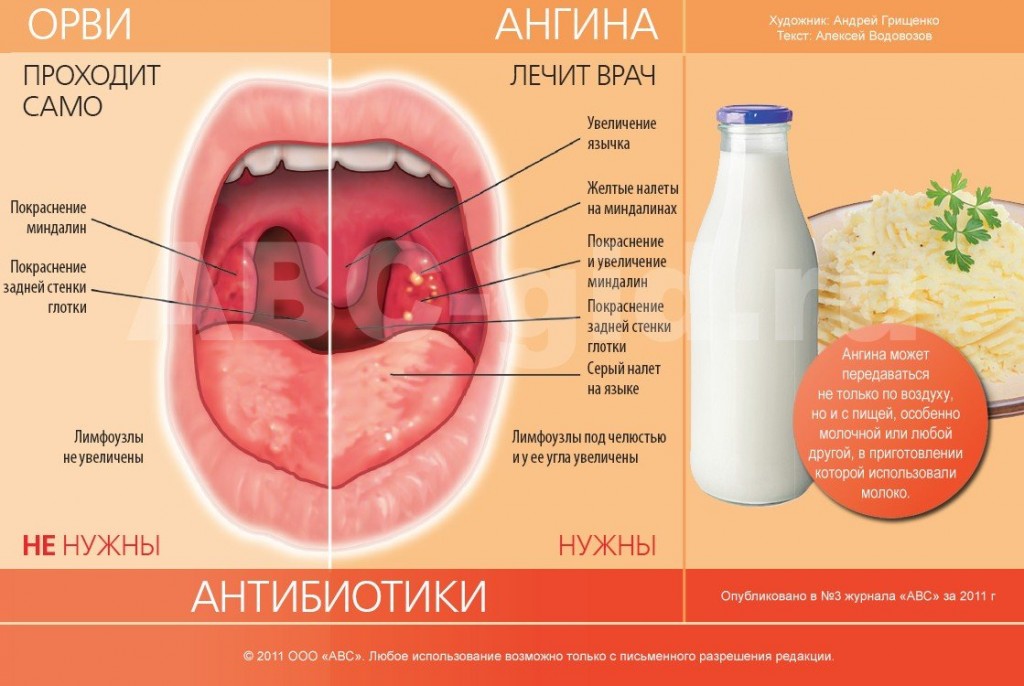
Врач спросит, вызывают ли определенные действия, такие как разговор или жевание, боль. Может быть заказано МРТ (магнитно-резонансная томография) или компьютерная томография (компьютерная томография), чтобы определить, сжимает ли нерв опухоль или кровеносный сосуд.
Ведение и лечение
Как лечится глоссофарингеальная невралгия (ГПН)?В большинстве случаев противосудорожные препараты являются первой линией лечения. Если медикаментозная терапия неэффективна или у пациента наблюдаются неприятные побочные эффекты от приема лекарств, рассматривается операция.
Лекарства
- Противосудорожные препараты : Карбамазепин, окскарбазепин, фенитоин, габапентин, прегабалин и другие противосудорожные препараты часто назначают при ГПН.

- Антидепрессанты : Амитриптилин и другие антидепрессанты иногда назначают для использования вместе с противосудорожными средствами для лечения людей, которые впадают в депрессию из-за изнурительной боли.
- Анестетики : Местные анестетики могут вводиться для блокирования нерва или наноситься местно на участки, где возникает боль (например, задняя стенка глотки).
Хирургический
Несколько хирургических процедур могут быть вариантами для облегчения боли, связанной с GPN. Наиболее распространенным из них является микроваскулярная декомпрессия, как описано ниже. Если обнаружена опухоль, сдавливающая нерв, или если диагностирован синдром Орла (удлиненный шиловидный шиловид, сдавливающий нерв), тогда может потребоваться другой тип операции.
- Микроваскулярная декомпрессия : Эта процедура является наиболее распространенной хирургической техникой для лечения язычно-глоточной невралгии.
 Проводится под общим наркозом. Хирург сделает разрез и небольшое отверстие в кости за ухом на той стороне головы, где возникает боль. Он или она будет использовать микроскоп и / или эндоскоп для осмотра нерва и поиска любых кровеносных сосудов, сдавливающих нерв. Нерв и артерия разделяются, и между нервом и сосудом, сжимающим нерв, помещается небольшая постоянная тефлоновая губка. После выполнения процедуры хирург заменит кость и закроет разрез.Микроваскулярная декомпрессия имеет самый высокий начальный и долгосрочный успех. Он эффективен примерно в 90% случаев и снижает частоту рецидивов боли. Однако, если пациент не может пройти операцию по микроваскулярной декомпрессии из-за других заболеваний, можно использовать менее инвазивную процедуру.
Проводится под общим наркозом. Хирург сделает разрез и небольшое отверстие в кости за ухом на той стороне головы, где возникает боль. Он или она будет использовать микроскоп и / или эндоскоп для осмотра нерва и поиска любых кровеносных сосудов, сдавливающих нерв. Нерв и артерия разделяются, и между нервом и сосудом, сжимающим нерв, помещается небольшая постоянная тефлоновая губка. После выполнения процедуры хирург заменит кость и закроет разрез.Микроваскулярная декомпрессия имеет самый высокий начальный и долгосрочный успех. Он эффективен примерно в 90% случаев и снижает частоту рецидивов боли. Однако, если пациент не может пройти операцию по микроваскулярной декомпрессии из-за других заболеваний, можно использовать менее инвазивную процедуру. - Гамма-нож Радиохирургия (GK или SRS): Хотя это гораздо чаще использовалось при невралгии тройничного нерва (аналогичное заболевание другого нерва), оно применялось в небольшом количестве случаев трудно поддающихся лечению языкоглоточная невралгия.
 На голову накладывается рамка и делается МРТ / КТ. Лечение проводится совместно нейрохирургом и онкологом-радиологом. На языкоглоточный нерв воздействуют с помощью высокоточного программного обеспечения, и высокая доза сфокусированного излучения направляется на нерв, вызывая частичное повреждение. Хотя это может облегчить боль, оно может вызвать частичное онемение задней стенки глотки.
На голову накладывается рамка и делается МРТ / КТ. Лечение проводится совместно нейрохирургом и онкологом-радиологом. На языкоглоточный нерв воздействуют с помощью высокоточного программного обеспечения, и высокая доза сфокусированного излучения направляется на нерв, вызывая частичное повреждение. Хотя это может облегчить боль, оно может вызвать частичное онемение задней стенки глотки.
Эзофагит — Симптомы и причины
Обзор
Эзофагит (э-э-э-э-э-э-тис) — это воспаление, которое может повредить ткани пищевода, мышечной трубки, по которой пища доставляется изо рта в желудок.
Эзофагит может вызывать болезненное, затрудненное глотание и боль в груди. Причины эзофагита включают попадание кислоты из желудка в пищевод, инфекцию, пероральные препараты и аллергию.
Лечение эзофагита зависит от основной причины и тяжести повреждения тканей. Если не лечить эзофагит, он может повредить слизистую оболочку пищевода и нарушить его нормальную функцию, заключающуюся в перемещении пищи и жидкости изо рта в желудок. Эзофагит также может привести к таким осложнениям, как рубцевание или сужение пищевода, а также затруднения при глотании.
Эзофагит также может привести к таким осложнениям, как рубцевание или сужение пищевода, а также затруднения при глотании.
Симптомы
Общие признаки и симптомы эзофагита включают:
- Затрудненное глотание
- Болезненное глотание
- Боль в груди, особенно за грудиной, возникающая во время еды
- Проглоченная пища застревает в пищеводе (закупорка пищи)
- Изжога
- Кислотная регургитация
У младенцев и маленьких детей, особенно тех, кто слишком мал, чтобы объяснить свой дискомфорт или боль, признаки эзофагита могут включать:
- Проблемы с кормлением
- Неспособность развиваться
Когда обращаться к врачу
Большинство признаков и симптомов эзофагита могут быть вызваны рядом различных состояний, влияющих на пищеварительную систему.При появлении признаков или симптомов обратитесь к врачу:
- Последние несколько дней
- Не улучшайте состояние и не прекращайте прием антацидов, отпускаемых без рецепта
- Достаточно суровы, чтобы затруднить прием пищи
- Сопровождаются признаками и симптомами гриппа, такими как головная боль, жар и мышечные боли
Получите неотложную помощь, если вы:
- Испытывать боль в груди, которая длится более нескольких минут
- Подозреваю, что в пищеводе застряла еда
- Имеют в анамнезе болезни сердца и боли в груди
- Испытывать боль во рту или горле во время еды
- Есть одышка или боль в груди, возникающие вскоре после еды
- Обильная рвота, часто сильная рвота, затрудненное дыхание после рвоты или рвота желтого или зеленого цвета, похожая на кофейную гущу или содержащую кровь
Причины
Эзофагит обычно классифицируется по причинам, которые его вызывают. В некоторых случаях причиной эзофагита может быть несколько факторов.
В некоторых случаях причиной эзофагита может быть несколько факторов.
Рефлюкс-эзофагит
Клапаноподобная структура, называемая нижним сфинктером пищевода, обычно не позволяет кислому содержимому желудка попадать в пищевод. Если этот клапан открывается, когда он не должен или не закрывается должным образом, содержимое желудка может вернуться в пищевод (гастроэзофагеальный рефлюкс). Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это состояние, при котором обратный отток кислоты является частой или постоянной проблемой.Осложнение GERD — хроническое воспаление и повреждение тканей пищевода.
Эозинофильный эзофагит
Эозинофилы (e-o-SIN-o-fils) — это белые кровяные тельца, которые играют ключевую роль в аллергических реакциях. Эозинофильный эзофагит возникает при высокой концентрации этих лейкоцитов в пищеводе, скорее всего, в ответ на вызывающий аллергию агент (аллерген) или кислотный рефлюкс, или и то, и другое.
Во многих случаях этот тип эзофагита может быть вызван такими продуктами, как молоко, яйца, пшеница, соя, арахис, бобы, рожь и говядина.Однако обычные тесты на аллергию не позволяют надежно выявить эти продукты-виновники.
Люди с эозинофильным эзофагитом могут иметь другие непищевые аллергии. Например, иногда причиной могут быть вдыхаемые аллергены, такие как пыльца.
Лимфоцитарный эзофагит
Лимфоцитарный эзофагит (ЛЭ) — это необычное заболевание пищевода, при котором увеличивается количество лимфоцитов в слизистой оболочке пищевода. LE может быть связан с эозинофильным эзофагитом или с GERD .
Медикаментозный эзофагит
Некоторые пероральные препараты могут вызывать повреждение тканей, если они остаются в контакте со слизистой оболочкой пищевода слишком долго. Например, если вы проглотите таблетку с небольшим количеством воды или без нее, сама таблетка или ее остатки могут остаться в пищеводе. Лекарства, которые были связаны с эзофагитом, включают:
Лекарства, которые были связаны с эзофагитом, включают:
- Обезболивающие, такие как аспирин, ибупрофен (Адвил, Мотрин и др.) И напроксен натрия (Алив и др.)
- Антибиотики, такие как тетрациклин и доксициклин
- Хлорид калия, применяемый для лечения дефицита калия
- Бисфосфонаты, включая алендронат (Fosamax), для лечения слабых и ломких костей (остеопороза)
- Хинидин, используемый для лечения сердечных заболеваний
Инфекционный эзофагит
Бактериальная, вирусная или грибковая инфекция тканей пищевода может вызвать эзофагит.Инфекционный эзофагит относительно редко и чаще всего встречается у людей с плохой функцией иммунной системы, таких как люди с ВИЧ / СПИДом или раком.
Грибок Candida albicans, обычно присутствующий во рту, является частой причиной инфекционного эзофагита. Такие инфекции часто связаны с плохой функцией иммунной системы, диабетом, раком или применением стероидных или антибиотических препаратов.
Факторы риска
Факторы риска эзофагита различаются в зависимости от различных причин заболевания.
Рефлюкс-эзофагит
Факторы, которые увеличивают риск гастроэзофагеальной рефлюксной болезни (ГЭРБ) и, следовательно, являются факторами рефлюкс-эзофагита, включают следующее:
- Прием пищи перед сном
- Факторы питания, такие как избыток алкоголя, кофеина, шоколада и продуктов с мятой
- Чрезмерно обильные и жирные блюда
- Курение
- Лишний вес, в том числе от беременности
Ряд продуктов может ухудшить симптомы ГЭРБ или рефлюкс-эзофагита:
- Продукты на томатной основе
- Цитрусовые
- Кофеин
- Спирт
- Острые продукты
- Чеснок и лук
- Шоколадный
- Продукты со вкусом мяты
Эозинофильный эзофагит
Факторы риска эозинофильного эзофагита или эзофагита, связанного с аллергией, могут включать:
- История определенных аллергических реакций, включая аллергический ринит, астму и атопический дерматит
- Семейный анамнез эозинофильного эзофагита
Лекарственный эзофагит
Факторы, которые могут увеличить риск лекарственного эзофагита, как правило, связаны с проблемами, которые препятствуют быстрому и полному попаданию таблетки в желудок. Эти факторы включают:
Эти факторы включают:
- Проглатывание таблетки с небольшим количеством воды или без нее
- Прием наркотиков в положении лежа
- Прием наркотиков непосредственно перед сном, вероятно, частично из-за меньшего образования слюны и меньшего глотания во время сна
- Пожилой возраст, возможно, из-за возрастных изменений мышц пищевода или снижения выработки слюны
- Большие таблетки или таблетки необычной формы
Инфекционный эзофагит
Факторы риска инфекционного эзофагита часто связаны с лекарствами, такими как стероиды и антибиотики.Люди с диабетом также подвержены повышенному риску кандидозного эзофагита.
Другие причины инфекционного эзофагита могут быть связаны с плохой функцией иммунной системы. Это может быть связано с иммунным расстройством, ВИЧ / СПИДом или некоторыми видами рака. Кроме того, некоторые методы лечения рака и лекарства, которые блокируют реакции иммунной системы на трансплантированные органы (иммунодепрессанты), могут увеличить риск инфекционного эзофагита.
Осложнения
При отсутствии лечения эзофагит может привести к изменениям в структуре пищевода.Возможные осложнения включают:
- Рубцевание или сужение (стриктура) пищевода
- Разрыв ткани выстилки пищевода из-за рвоты (при застревании пищи) или во время эндоскопии (из-за воспаления)
- Пищевод Барретта, характеризующийся изменениями в клетках, выстилающих пищевод, что увеличивает риск рака пищевода
30 сентября 2020 г.
Связь между болью в горле и болью в шее
Знаете ли вы, что есть связь между болью в горле и болью в шее? Когда вы чувствуете себя больным, часто возникают как боль в шее, так и боль в горле, и эти симптомы могут варьироваться от легких и контролируемых до очень тяжелых и болезненных.Поскольку шея и горло расположены близко друг к другу, любое заболевание или травма, поражающая одно, вероятно, повлияет и на другое.
Одна из наиболее частых причин боли в горле и шее — бактериальная или вирусная инфекция. Это может быть миндалины, пищевод или трахея, и инфекция будет способствовать болезненному отеку шеи и горла. Наиболее частыми инфекциями являются простуда или грипп, тонзиллит, ангина и мононуклеоз.
Когда у вас инфекция, организм запускает свой естественный иммунный ответ, подавая сигнал лимфатическим узлам производить больше белых кровяных телец для борьбы с инфекцией. Лимфатические узлы также будут фильтровать и собирать вредные частицы.
Вся эта повышенная активность и кровоток приводит к увеличению лимфатических узлов. Припухлость оказывает дополнительное давление на горло и может вызвать боль в шее. Как только инфекция исчезнет сама по себе или с помощью антибиотиков, боль в горле и шее исчезнет, а лимфатические узлы вернутся в норму.
Аллергия Аллергия — частая причина ангины и боли в шее. Аллергены, переносимые по воздуху, такие как пыльца, перхоть домашних животных или плесень, а также пищевые аллергены могут вызывать боль в горле и сильную боль в шее. Аллергия вызывает сухость, зуд в горле и боль в шее, а также:
Аллергены, переносимые по воздуху, такие как пыльца, перхоть домашних животных или плесень, а также пищевые аллергены могут вызывать боль в горле и сильную боль в шее. Аллергия вызывает сухость, зуд в горле и боль в шее, а также:
- Заложен нос
- Чихание или насморк
- Слезотечение или зуд в глазах
- Покалывание во рту или горле
- Отек губ
- ульи
- Кашель
- Головокружение
- Тошнота
- Чрезмерная утомляемость
Симптомы будут сохраняться, пока аллерген находится в воздухе или вы продолжаете есть аллерген, и только когда аллерген будет удален, боль в горле и шее исчезнет.
Гастроэзофагеальная рефлюксная болезнь
Другой причиной боли в горле и шее является гастроэзофагеальная рефлюксная болезнь (ГЭРБ) или кислотный рефлюкс. Когда частицы пищи, жидкости или желудочная кислота попадают в горло, это может вызвать как боль в горле, так и боль в шее. Другие симптомы ГЭРБ включают:
Другие симптомы ГЭРБ включают:
- Изжога
- Ощущение болезненного комка в горле
- Затруднение при глотании
- Конский голос при попытке заговорить
- Сухой кашель
Варианты лечения ГЭРБ включают изменение диеты, чтобы включить больше постного мяса, овощей и фруктов.Кислотный рефлюкс также можно контролировать с помощью похудания и отказа от еды непосредственно перед сном. Другие методы лечения включают прием лекарств.
ОпухолиЗнаете ли вы, что опухоль может вызвать боль в горле и шее? Фактически, продолжающаяся ангина — один из симптомов рака шеи или головы. Другие симптомы опухоли:
- Инфекция носовых пазух
- Головные боли
- Припухлость челюсти
- Ощущение боли при глотании
- Шишка на голове или шее
- Онемение мышц лица или шеи
Опухоли очень редки, и если у вас болит горло или шея, скорее всего, у вас нет рака. Фактически, по данным Национального института рака, ежегодно диагноз рака головы и шеи ставится всего около 53000 человек. Если у вас есть опухоль, хирургическое вмешательство — лучший способ удалить опухоль и облегчить симптомы.
Фактически, по данным Национального института рака, ежегодно диагноз рака головы и шеи ставится всего около 53000 человек. Если у вас есть опухоль, хирургическое вмешательство — лучший способ удалить опухоль и облегчить симптомы.
Если у вас болит горло и шея, скорее всего, вы простудились и через несколько дней почувствуете себя лучше. Вам следует посетить врача или ЛОР, если ваши симптомы очень серьезны или сохраняются более нескольких дней.Если у вас сильно болит горло или шея, а домашние средства не приносят облегчения, вам следует обратиться за медицинской помощью.
ЛОР проведет медицинский осмотр, чтобы проверить, нет ли отека, шишек, покраснения или лихорадки. Они также спросят, есть ли у вас проблемы с глотанием, сильные головные боли или онемение лица или конечностей. Они также могут заказать анализ крови или последующие анализы, чтобы проверить причину ваших симптомов, прежде чем предлагать вариант лечения.

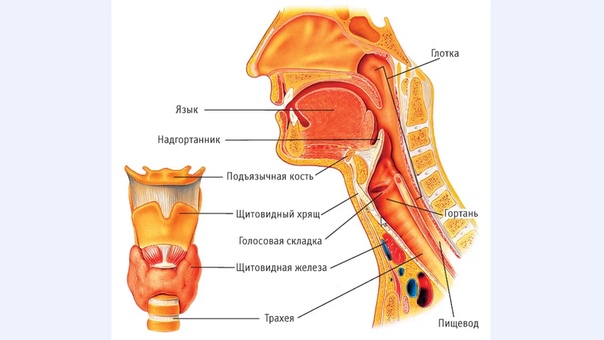




 Проводится под общим наркозом. Хирург сделает разрез и небольшое отверстие в кости за ухом на той стороне головы, где возникает боль. Он или она будет использовать микроскоп и / или эндоскоп для осмотра нерва и поиска любых кровеносных сосудов, сдавливающих нерв. Нерв и артерия разделяются, и между нервом и сосудом, сжимающим нерв, помещается небольшая постоянная тефлоновая губка. После выполнения процедуры хирург заменит кость и закроет разрез.Микроваскулярная декомпрессия имеет самый высокий начальный и долгосрочный успех. Он эффективен примерно в 90% случаев и снижает частоту рецидивов боли. Однако, если пациент не может пройти операцию по микроваскулярной декомпрессии из-за других заболеваний, можно использовать менее инвазивную процедуру.
Проводится под общим наркозом. Хирург сделает разрез и небольшое отверстие в кости за ухом на той стороне головы, где возникает боль. Он или она будет использовать микроскоп и / или эндоскоп для осмотра нерва и поиска любых кровеносных сосудов, сдавливающих нерв. Нерв и артерия разделяются, и между нервом и сосудом, сжимающим нерв, помещается небольшая постоянная тефлоновая губка. После выполнения процедуры хирург заменит кость и закроет разрез.Микроваскулярная декомпрессия имеет самый высокий начальный и долгосрочный успех. Он эффективен примерно в 90% случаев и снижает частоту рецидивов боли. Однако, если пациент не может пройти операцию по микроваскулярной декомпрессии из-за других заболеваний, можно использовать менее инвазивную процедуру. На голову накладывается рамка и делается МРТ / КТ. Лечение проводится совместно нейрохирургом и онкологом-радиологом. На языкоглоточный нерв воздействуют с помощью высокоточного программного обеспечения, и высокая доза сфокусированного излучения направляется на нерв, вызывая частичное повреждение. Хотя это может облегчить боль, оно может вызвать частичное онемение задней стенки глотки.
На голову накладывается рамка и делается МРТ / КТ. Лечение проводится совместно нейрохирургом и онкологом-радиологом. На языкоглоточный нерв воздействуют с помощью высокоточного программного обеспечения, и высокая доза сфокусированного излучения направляется на нерв, вызывая частичное повреждение. Хотя это может облегчить боль, оно может вызвать частичное онемение задней стенки глотки.