Ангина при беременности во втором триместре: лечение
Если возникла ангина при беременности во втором триместре, лечение в обязательном порядке назначается врачом. Самолечение в этот особый период может быть крайне опасным.
Распознать ангину можно по таким явлениям, как болевые ощущения в области горла при попытке проглотить еду, повышение температуры до 38 градусов, слабость, плохой аппетит, увеличенные лимфоузлы под челюстью. Однако окончательный диагноз может ставить только врач.
Лечение ангины при беременности во втором триместре
Терапия должна быть комплексной и включать полоскания для горла, спреи, таблетки для рассасывания, антибиотики, жаропонижающие (при необходимости). Врачи назначают препараты, не оказывающие вредного воздействия на организм плода. Обычно больше всего беспокойства вызывает у будущих мам необходимость принимать антибиотики. Однако лечение ангины при беременности во 2 триместре достаточно безопасно проводить с помощью таких препаратов, как кларитромицин, сумамед, цефазолин, цефепим, ровамицин.
- постельный режим;
- правильное питание;
- обильное питье.
Несвоевременное лечение ангины при беременности во 2 триместре чревато распространением инфекции по всему организму. Последствиями могу быть нарушения кровообращения в матке, отслойка плаценты, гипоксия плода.
Снижение температуры во втором триместре беременности
Жаропонижающие назначаются в тех случаях, когда очевидна угроза для здоровья будущей мамы, превышающая потенциальный риск для плода. Нельзя принимать препараты по совету подруг, знакомых или руководствуясь статьей в интернете. Только врач, объективно оценив состояние больной, может подобрать средство, использование которого целесообразно именно в данном случае.
Препараты, содержащие аспирин, во время беременности принимать нельзя. Они увеличивают вероятность отслойки плаценты и риск кровотечения. Обычно беременным назначаются жаропонижающие средства на основе парацетамола. Из немедикаментозных методов воздействия беременной можно использовать освежающий душ и обтирания тела губкой.
Из немедикаментозных методов воздействия беременной можно использовать освежающий душ и обтирания тела губкой.
Диета при ангине во втором триместре
Из-за болезни аппетит снижается, но будущей матери все равно необходимо полноценное питание. Чтобы предотвратить неприятные ощущения в горле при глотании, от твердой пищи следует отказаться. В первые дни этой неприятной болезни основой меню может стать куриный бульон.
При ангине полезно пить овощные соки. Можно, к примеру, употреблять смесь соков огурца, свеклы и моркови – это не только отличный источник витаминов, но и средство, смягчающее раздраженное горло и уменьшающее отечность.
Желательно избегать газированных напитков, горячего кофе, сметаны, йогуртов, жареной пищи. Отказаться нужно также от горячей и кислой еды.
Профилактика ангины во втором триместре беременности
Так как лечить ангину при беременности во 2 триместре труднее, чем предупредить ее, нужно вовремя задуматься о некоторых простых профилактических мерах.
Также следует избегать контактов с заболевшими людьми. Если у кого-то из близких случилась ангина, беременной нужно придерживаться мер предосторожности (не есть из одной посуды с больным, носить маску).
Лечение ангины при беременности
Часто при беременности в первом-третьем триместре девушки страдают ангиной. К сожалению, никто не застрахован от неприятного заболевания. Но в этот чудесный период жизни к лечению нужно подойти очень ответственно.Крайне нежелательно самостоятельно решать, как можно лечить ангину, которой вы заболели при беременности.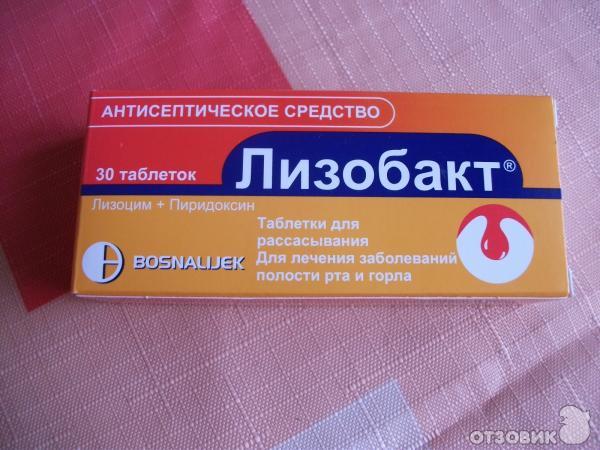 Это опасная патология, поскольку отсутствие адекватной терапии может сильно навредить малышу.
Это опасная патология, поскольку отсутствие адекватной терапии может сильно навредить малышу.
Немного о заболевании
Данное заболевание практически невозможно спутать с другими, потому что у него очень выраженные симптомы. Среди них:
Нужно как можно быстрее решить, чем лечить ангину, которая появилась при беременности. Первый триместр очень важен для ребенка, поскольку именно в этот период формируются все основные системы и органы, а ангина является очень опасным заболеванием. Более того, на фоне высокой температуры может развиться кислородное голодание, которое способно вызвать самопроизвольный аборт и внутриутробную гибель крохи.
Прежде чем начинать терапию нужно провести обследование у врача. Он поставит точный диагноз и назначит необходимые лекарства. Обычно специалист осматривает полость рта, окружающие лимфоузлы. Если этого бывает недостаточно, то назначает анализ крови и мазок из зева. Эти анализы определяют чувствительность микрофлоры на лекарства и позволяют исключить развитие дифтерии.
Он поставит точный диагноз и назначит необходимые лекарства. Обычно специалист осматривает полость рта, окружающие лимфоузлы. Если этого бывает недостаточно, то назначает анализ крови и мазок из зева. Эти анализы определяют чувствительность микрофлоры на лекарства и позволяют исключить развитие дифтерии.
Как лечить опасную болезнь
Только врач должен решать, как нужно лечить ангину при беременности во время 1 триместра. Самолечение может привести к непоправимым последствиям. В этот период разрешено применять несколько антибиотиков:
Чтобы избавиться от слизи, которая накапливается в больном горле, нужно обязательно полоскать его с помощью «Мирамистина», «Хлрофиллипта», «Фурацилина». Проводить орошение горла можно «Биопароксом».
Если температура очень высокая, врач обычно назначает медикаменты на основе парацетамола. Следует знать, что лечиться аспирином категорически запрещено, поскольку он может вызвать аномалии развития плода. Также запрещены антибиотики из разряда левомицетина, тетрациклинов и фторхинолонов, потому что они обладают токсическим действием на организм малыша. Если ангина появилась при беременности в последнем третьем триместре, лечение аналогичное.
Следует знать, что лечиться аспирином категорически запрещено, поскольку он может вызвать аномалии развития плода. Также запрещены антибиотики из разряда левомицетина, тетрациклинов и фторхинолонов, потому что они обладают токсическим действием на организм малыша. Если ангина появилась при беременности в последнем третьем триместре, лечение аналогичное.
Во втором триместре терапия также должна быть комплексной. Можно применять Мирамистин, 0,1% раствор Хлоргексидина. Эти препараты безвредны для плода, потому что не всасываются в кровь и не проникают сквозь плаценту. При острой ангине для орошения часто используется раствор Люголя. У него безопасный состав, включающий йод, глицерин, йодид калия.
Беременным редко назначают леденцы для рассасывания. Если вы привыкли проводить лечение ими, то во время ангины, поразившей при беременности во время второго триместра, можно пробрести Лизобакт или Ларипронт, которые созданы на основе природного фермента лизоцима.
Также следует уделит внимание своему питанию. Не стоит кушать через силу. Желательно употреблять диетическую пищу комнатной температуры, чтобы не допустить повреждения гнойных фолликулов, что может стать причиной дальнейшего распространения инфекций. Запрещено пить очень горячие напитки. Молоко, чай или какао должны быть комнатной температуры.
Не стоит кушать через силу. Желательно употреблять диетическую пищу комнатной температуры, чтобы не допустить повреждения гнойных фолликулов, что может стать причиной дальнейшего распространения инфекций. Запрещено пить очень горячие напитки. Молоко, чай или какао должны быть комнатной температуры.
Рецепты для полосканий
На ранних или поздних сроках вынашивания беременности вылечить ангину можно с помощью перекиси водорода. Для этого нужно развести 2 ст. л. перекиси в стакане воды и несколько раз за день полоскать горло. Также справиться с проблемой поможет солево-содовый раствор. Следует растворить в стакане воды по 1 ч. л. соды и соли. Первые несколько дней полоскать горло желательно каждый час. Раствор защитит слизистую оболочку от вредоносных бактерий, уберет образовавшуюся слизь, а щелочная среда устранит из ротовой полости всех вредителей. Если нет аллергии на йод, можно добавить пару капель этого лекарственного препарата в раствор.
При беременности помочь в лечении ангины может аптечная ромашка. Следует заварить 1 ст. л. сухого сырья в стакане кипятка, затем остудить. Ромашка славится противовоспалительным и смягчающим действием.
Следует заварить 1 ст. л. сухого сырья в стакане кипятка, затем остудить. Ромашка славится противовоспалительным и смягчающим действием.
Для полосканий хорошо подходят сухие растения. Нужно взять по 1 ч. л. сухих листьев эвкалипта, цветов ромашки и липы, залить кипятком, оставить на 25 минут. Перед полосканием средство следует процедить. Облегчить симптомы могут семена льна. Нужно взять 1 ст. л. ингредиента, залить стаканом кипятка, после чего настоять полчаса и процедить.
Если во время беременности вы заболели ангиной, допускается использовать таблетки фурацилина, которые безвредны для будущих мам. Чтобы приготовить раствор, нужно покипятить и остудить литр воды, после чего растворить в нем 5 измельченных таблеток фурацилина. Горло следует полоскать несколько раз за день. В раствор можно добавить 1 ч. л. перекиси водорода. Также поможет раствор из эфирного масла чайного дерева. Нужно добавить пару капель средства на стакан воды.
Источник: Pharmindex.ru для газеты «Аптека»
причины, симптомы, диагностика, лечение, профилактика
Представляет собой острое воспалительно-инфекционное поражение язычных и небных миндалин, а также лимфоаденоидных тканей на задней стенке глотки и в гортани, которое возникает в гестационном периоде.
Данное заболевание возникает у женщин в период вынашивания ребенка и относится к категории антропонозных инфекций, которые передаются преимущественно воздушно-капельным путем. Заболевание возникает в результате инфекционного поражения лимфоидных образований глоточного кольца
Развивается в результате инфицирования условно патогенной и патогенной флорой тканей лимфоидных образований глоточного кольца. Быстрое прогрессирование заболевания и развитие более глубокой деструкции тканей обусловлено естественным снижением иммунитета в период вынашивания ребенка, вследствие чего не наблюдается отторжениягенетически чужеродного плода. Ангина во время беременности вызывается теми же инфекционными агентами, что и вне гестационного периода.
Примерно у 80% женщин, вынашивающих ребенка возникновение ангины связывают с β-гемолитическим стрептококком группы А. В редких случаях развитие недуга связывают со стрептококками, стафилококками, пневмококками, менингококками, гонококками, клебсиеллами, брюшнотифозной и гемофильной палочкой, анаэробами, спирохетми Венсана в ассоциации с веретенообразной палочкой.
Вирусы. В наши дни участились случаи ангины вирусного генеза. Иногда воспалительное поражение небных миндалин может являться осложнением аденовирусной, герпевирусной, энтеровирусной и респираторной вирусной инфекции.
В редких случаях ангина может возникать при заражении хламидиями и микоплазмами.
Возникновению заболевания способствует переохлаждение, нехватка питания, длительное пребывание в пыльном помещении, а также нахождение беременной в местах значительного скопления людей. Предрасполагающими факторами к развитию ангины являются хронические воспалительные заболевания десен и кариес.
СимптомыВ большинстве случаев заболевание начинается остро с подъема температуры до высоких цифр, появления озноба, головных, суставных и мышечных болей, ломоты в костях и поясниц. Также у женщины отмечается возникновение выраженных симптомов интоксикации, иногда может наблюдаться появление тошноты, рвоты и ухудшения аппетита. Женщина может жаловаться на быструю утомляемость и слабость, неприятный запах изо рта и охриплость голоса. Для заболевания также характерно появление болей в горле, которые усиливаются при глотании и разговоре, а также могут иррадиировать в ухо. По мере развития заболевания происходит уплотнение и увеличение лимфатических узлов, которые становятся болезненными.
Для заболевания также характерно появление болей в горле, которые усиливаются при глотании и разговоре, а также могут иррадиировать в ухо. По мере развития заболевания происходит уплотнение и увеличение лимфатических узлов, которые становятся болезненными.
На инфекционное поражение миндалин указывает их покраснение и увеличение в размере. При визуальном осмотре в области миндалин могут выявляться белые фолликулы, из которых желтовато-белого отделяемого. При появлении некротических процессов возможно появление грубых дефектов на слизистой миндалин. При герпетической ангине на слизистой оболочке ротоглотки наблюдается возникновение красноватых пузырьков.
Для точной постановки диагноза больному назначают фарингоскопию, посев мазка на флору из глотки, клиническое и биохимическое исследование крови.
ЛечениеВо время гипертермии женщинам в гестационном периоде необходим строгий постельный режим, а также употребление значительного количества жидкости.
Для устранения бактериальной инфекции женщине назначают корректную антибиотикотерапию, основанную на приеме некоторых цефалоспоринов, природных и полусинтетических макролидов, β-лактамных пенициллинов широкого спектра действия. При вирусных формах ангины антибиотики не применяются. Также показано полоскание горла дезинфицирующими растворами.
ПрофилактикаДля предупреждения возникновения ангины женщине на этапе гестации рекомендуют в период эпидемии избегать посещения мест с большим скоплением людей, а также исключить вероятность переохлаждения. На этапе вынашивания ребенка женщина должна максимально внимательно относиться к своему здоровья: как можно больше гулять на свежем воздухе, правильно питаться и отказаться от вредных привычек.
Как лечить ангину при беременности
Известно, что во время беременности организм женщины становится особенно беззащитным перед воздействием болезнетворных факторов, поскольку иммунный статус у будущих мам заметно снижается. Обычная простуда может стать причиной обострения хронических заболеваний дыхательных путей или привести к возникновению ангины.
Обычная простуда может стать причиной обострения хронических заболеваний дыхательных путей или привести к возникновению ангины.
При первых признаках недомогания необходимо обратиться к врачу, и если у будущей мамы диагностирован острый тонзиллит, то лечение необходимо начинать немедленно и только под контролем специалиста. Интоксикация организма и высокая температура тела при ангине могут привести к возникновению гипоксии плода, преждевременной отслойке плаценты и даже выкидышу. Поэтому самолечение и нарушение предписаний врача недопустимо.
Лечение ангины при беременности
Антибактериальная терапия
Многие препараты беременным женщинам принимать запрещено. Однако существует ряд лекарственных средств, разрешенных даже в этот период жизни женщины, не вредящих плоду. Тем не менее, принимать бесконтрольно их не рекомендуется — лечение должно проходить только под контролем врача.Сложность назначения терапии заключается в том, что во время беременности многие препараты использовать запрещено, а некоторые лекарственные средства имеют ограничения. Лечение ангины у беременных подразумевает назначение антибактериальных препаратов. На сегодняшний день существует ряд антибиотиков, которые могут при необходимости назначаться будущим мамам. Эти препараты оказывают минимальный тератогенный эффект (негативное влияние на плод) или вовсе безопасны, но при условии, что пациентка четко соблюдает все рекомендации врача по их приему.
Лечение ангины у беременных подразумевает назначение антибактериальных препаратов. На сегодняшний день существует ряд антибиотиков, которые могут при необходимости назначаться будущим мамам. Эти препараты оказывают минимальный тератогенный эффект (негативное влияние на плод) или вовсе безопасны, но при условии, что пациентка четко соблюдает все рекомендации врача по их приему.
Лекарственные препараты местного действия при ангине у беременных
Существует ряд лекарственных препаратов, которые при ангине применяются непосредственно в очаге воспаления. Действие этих препаратов на плод изучено мало, но есть лекарственные средства, применение которых по назначению врача допустимо.
Такие препараты, как Граммидин Нео, Граммидин Нео с анестетиком, Анти-ангин, при беременности разрешено принимать по рекомендации врача со второго триместра беременности. Помимо этих препаратов для лечения ангины у беременных разрешено использовать раствор фурацилина для полоскания горла.
Общие рекомендации будущим мамам при ангине
Больной женщине необходим полноценный постельный режим и покой, переносить болезнь на ногах недопустимо.
Несмотря на отсутствие или ухудшение аппетита, отказываться от пищи не следует. Можно принимать пищу небольшими порциями, она должны быть богата белками и витаминами, особенно витамином С. Для того чтобы во время еды не испытывать дискомфорта в горле, пищу можно предварительно измельчить, блюда должны быть теплыми (ни в коем случае не горячими или холодными). При полном отсутствии аппетита рекомендуется пить куриный бульон.
Необходимо пить как можно больше теплой жидкости (некрепкий чай, молоко, морсы, отвар шиповника). Некоторые врачи рекомендуют пить специальные кислородные коктейли. Это поможет уменьшить проявления интоксикационного синдрома и улучшить самочувствие будущей мамы и малыша.
Для снижения температуры тела рекомендуются обтирания теплой водой, можно принять прохладный душ или ванну, после чего надеть легкую хлопковую одежду. При повышении температуры тела выше 38 С необходимо вызвать врача. После консультации с врачом для снижения температуры тела допустимо применение парацетамола (не более 4 таблеток в сутки, интервал между приемами лекарства должен составлять не менее 4 часов) и панадола (в соответствии с инструкцией по применению, если врач не назначил другой схемы приема). Принимать препараты, содержащие ацетилсалициловую кислоту, во время беременности категорически запрещено.
Принимать препараты, содержащие ацетилсалициловую кислоту, во время беременности категорически запрещено.
Полоскание горла – одна из самых эффективных процедур при ангине. Беременным женщинам лучше использовать для этого слабый солевой раствор, отвар ромашки или шалфея. Полоскать горло следует не реже чем один раз в 1,5–2 часа.
Все тепловые процедуры, такие как горячие ножные ванны, ингаляции, согревающие компрессы, беременным женщинам делать не рекомендуется.
Каждая будущая мама должна осознавать опасность этого заболевания и четко выполнять все назначения врача. Ни в коем случае нельзя самостоятельно принимать любые лекарственные средства!
Профилактика ангины при беременности
Чтобы иммунитет беременной работал в полную силу, она должна рационально питаться, получать с продуктами максимум витаминов, микроэлементов и других полезных веществ.- Будущим мамам необходимо избегать контакта с людьми, больными респираторными заболеваниями.
- Не стоит стесняться надевать медицинскую маску при посещении общественных мест в период сезонных эпидемий.
 Также в это время рекомендуется несколько раз в день наносить на слизистую оболочку носовых ходов оксолиновую мазью или гель Виферон.
Также в это время рекомендуется несколько раз в день наносить на слизистую оболочку носовых ходов оксолиновую мазью или гель Виферон. - Укрепление иммунитета необходимо всем беременным женщинам. Для этого нужно есть как можно больше свежих овощей и фруктов, много гулять на свежем воздухе, а также принимать назначенные врачом поливитамины, разработанные специально для будущих мам.
- Лечение хронических очагов инфекции в ротовой полости (кариес зубов, хронический тонзиллит и фарингит).
О лечении респираторных заболеваний у беременных в программе «Школа доктора Комаровского»:
Смотрите популярные статьи
Выкидыш, как избежать — Планирование и ведение беременности в гинекологии поликлиники Литфонда после выкидыша
Выкидыш всегда связан с тяжелыми последствиями для всего организма женщины и для ее репродуктивных органов в особенности, так же он отражается на семейной ситуации, нарушает рабочий график женщины. Неблагоприятный исход беременности требует больших душевных и физических затрат со стороны родителей. Поэтому обращение к врачам за выяснением причин проблемы составляет самый первый и правильный шаг на пути к рождению ребенка.
Неблагоприятный исход беременности требует больших душевных и физических затрат со стороны родителей. Поэтому обращение к врачам за выяснением причин проблемы составляет самый первый и правильный шаг на пути к рождению ребенка.
Любой грамотный гинеколог скажет, что проблему выкидыша можно решить. При грамотной подготовке к беременности и ее ведении в следующий раз у Вас будет благополучное завершение беременности. Большинство девушек после выкидыша впадают в крайность: принимают попытки скорее забеременеть снова. А если это удается, то выкидыш очень часто повторяется. А нужно дать организму отдохнуть 2-3 месяца, затем выявить и устранить причину. И только потом пробовать.
Причины выкидыша
Многие убеждены, что выкидыш происходят из-за падения, ушиба или другого какого-то физического потрясения. Любая женщина, у которой был выкидыш, может вспомнить, что незадолго до этого она или падала, или подняла что-то тяжелое. И уверена, что потеряла будущего ребенка именно из-за этого.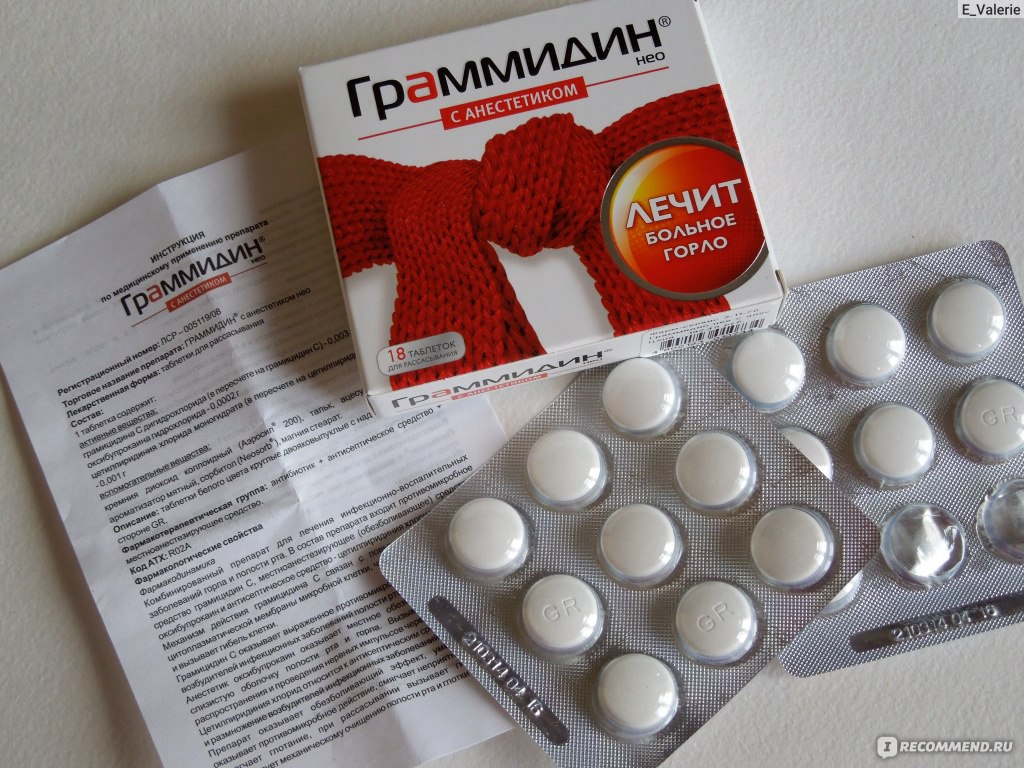 Однако падают и поднимают тяжелое и те женщины, беременность которых прошла нормально. Большинство внезапных выкидышей происходит не поэтому. Причина в нарушениях самой беременности. Примерно половина выкидышей происходит по причине неправильного генетического развития плода, которое может быть наследственным или случайным. Милосердная природа, следующая во всем принципам естественного отбора, уничтожает неполноценный и нежизнеспособный плод. Но пугаться этого не стоит. То, что в одном зародыше оказался дефект, вовсе не означает, что и все остальные будут такими.
Однако падают и поднимают тяжелое и те женщины, беременность которых прошла нормально. Большинство внезапных выкидышей происходит не поэтому. Причина в нарушениях самой беременности. Примерно половина выкидышей происходит по причине неправильного генетического развития плода, которое может быть наследственным или случайным. Милосердная природа, следующая во всем принципам естественного отбора, уничтожает неполноценный и нежизнеспособный плод. Но пугаться этого не стоит. То, что в одном зародыше оказался дефект, вовсе не означает, что и все остальные будут такими.
В другой половине выкидышей почти всегда виноват организм женщины. Они вызываются различными известными и неизвестными факторами, такими как: острые инфекционные заболевания, перенесенные в первом триместре беременности, плохая экология или тяжелые условия труда, чрезмерное психологическое или физическое напряжение, неправильное развитие матки, радиация, алкоголь, курение и некоторые виды лекарств.
Причины выкидыша на ранних и более поздних сроках могут различаться, хотя могут и совпадать.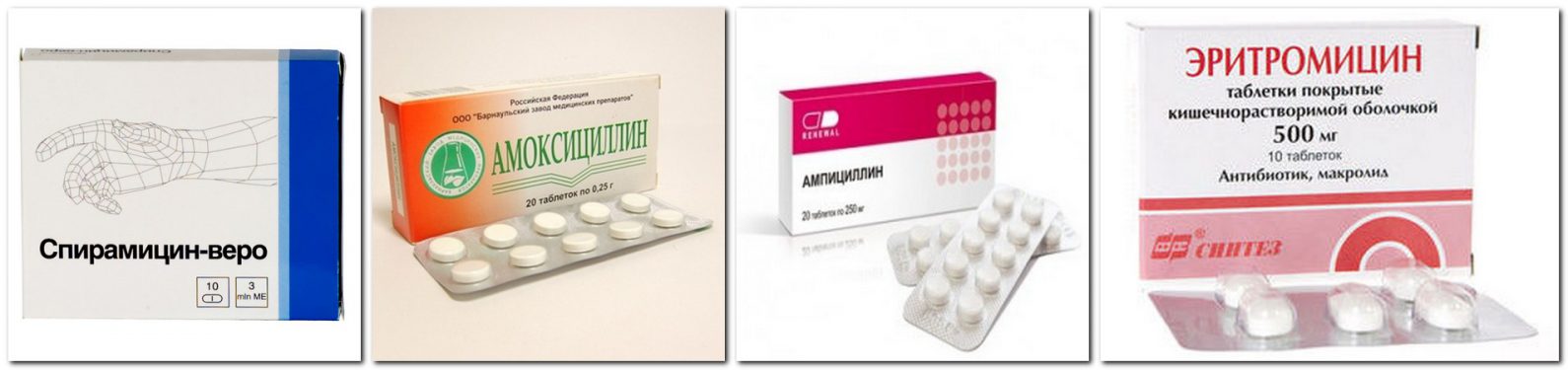 Самое главное — выяснить и устранить или компенсировать Вашу собственную причину невынашивания. Обнаружив причину, гинеколог подскажет, как избежать очередной потери.
Самое главное — выяснить и устранить или компенсировать Вашу собственную причину невынашивания. Обнаружив причину, гинеколог подскажет, как избежать очередной потери.
Замершая беременность
В статистику выкидышей входит и «замершая беременность». Иногда так происходит, что зародыш погибает и задерживается в полости матки. Чаще всего этот факт выявляется на УЗИ. Погибший плод может начать разлагаться, а это, тем самым, приведет к отравлению материнского организма.
Врачи прибегают к хирургическому выскабливанию, которое связано с риском воспалений и осложнений. При таком выкидыше следующую беременность планируют после полного восстановления организма – не раньше года. За этот год придется выяснить причину замершей беременности и провести лечение.
Выкидыш на сроке до 6 недель
Основными причинами выкидыша на этом строке являются пороки развития самого эмбриона. Статистика гласит, что от 70-90 % эмбрионов имели хромосомные нарушения: они случайны и не возникнут при других беременностях. Возможно, вы приболели, принимали лекарства или были под воздействием иных вредных факторов. Судьба вас уберегла от ребенка с пороками развития.
Возможно, вы приболели, принимали лекарства или были под воздействием иных вредных факторов. Судьба вас уберегла от ребенка с пороками развития.
Организм человека совершенен и сам находит способ исправить ситуацию выкидышем. Сегодня для вас – это трагедия. Настоящей трагедией стало бы сохранение и рождение больного, нежизнеспособного ребенка. Так что не плачьте и поймите: все к лучшему, слезами горю не поможешь… И через тройку месяцев попробуйте повторить попытку – почти наверняка она окажется удачной.
Следует также учесть, что факт выкидыша еще не означает, что вы что-то потеряли. Так на сроке 7-8 недель обнаруживается отсутствие эмбриона в плодном яйце – «анэмбриония». Есть мнение, что в 80-90 % случаев выкидыши – это недиагностированные неразвивающиеся беременности.
Выкидыш на сроке от 6 до 12 недель
Выкидыш в этом периоде тоже считается ранним. Наиболее частыми его причинами являются:
Эндокринные нарушения
Эндокринные нарушения, когда яичники синтезируют недостаточно гормонов для удержания плода в утробе матери, либо увеличено количество мужских половых гормонов, – одна из наиболее распространенных причин невынашивания беременности и выкидыша.
Нарушение баланса гормонов в организме женщины с большой вероятностью может привести к прерыванию беременности на раннем сроке. При недостатке главного гормона прогестерона, вырабатываемого яичниками, это случается чаще всего. Еще одна гормональная проблема – повышение тонуса матки, провоцирующее изгнание плода.
Прогестерон обеспечивает подготовку слизистой матки к имплантации, и является гормоном сохранения беременности в первые месяцы. Если же зачатие происходит, зародыш не может должным образом закрепиться в матке. В итоге плодное яйцо отторгается. Но беременность можно спасти с помощью препаратов прогестерона при благовременном обнаружении этой проблемы.
Также причиной раннего выкидыша может быть избыток мужских половых гормонов, подавляющих выработку эстрогенов и прогестерона. Нередко, причиной повторяющихся выкидышей являются андрогены, влияющие на формирование и развитие беременности; так же гормоны щитовидной и железы надпочечников. Следовательно, изменение функции этих желёз может привести к выкидышу.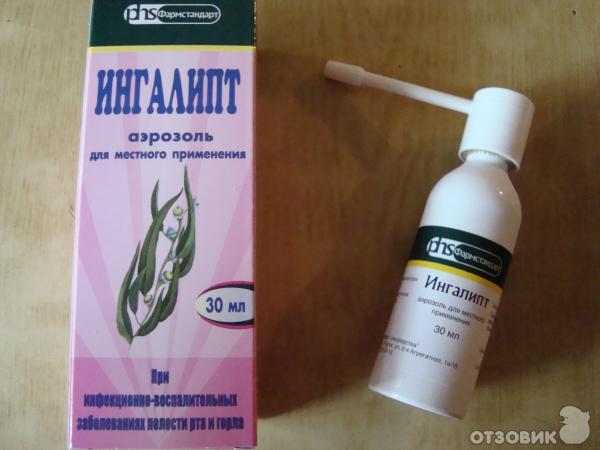
Недолеченные половые инфекции
Эту проблему необходимо решить еще до зачатия. Зачастую причиной выкидыша становятся инфекции, передающиеся половым путём: сифилис, трихомониаз, токсоплазмоз, хламидиоз, цитомегаловирусная и герпетическая инфекции. Их влияние на плод и течение беременности различно у каждой женщины и зависит от сроков инфицирования, активности микроорганизма, степени иммунной защиты и наличия других неблагоприятных факторов. В зависимости от ситуации они могут привести к формированию пороков развития плода, его внутриутробному инфицированию, фето-плацентарной недостаточности, выкидышу на ранних сроках или преждевременным родам. Инфицирование плода и поражение оболочки плода приводит к выкидышу. Во избежание этого, лечение инфекций стоит проводить до беременности. Применение терапии возможно и во время беременности по предписанию врача.
Вирусные инфекции и другие заболевания
К выкидышу могут привести любые заболевания, сопровождающиеся интоксикацией и повышением температуры выше 38оС. Краснуха, грипп и вирусный гепатит – занимают лидирующую позицию в этом списке. На сроке 4-10 недель для беременности стать трагичной может и обычная ангина, более серьезный риск несет за собой пневмония. Пиелонефрит и аппендицит может вызвать ранние роды. Планируя беременность, обязательно нужно пройти медицинское обследование, чтобы выявить и пролечить очаги инфекций.
Краснуха, грипп и вирусный гепатит – занимают лидирующую позицию в этом списке. На сроке 4-10 недель для беременности стать трагичной может и обычная ангина, более серьезный риск несет за собой пневмония. Пиелонефрит и аппендицит может вызвать ранние роды. Планируя беременность, обязательно нужно пройти медицинское обследование, чтобы выявить и пролечить очаги инфекций.
Крайне опасна во время беременности краснуха – она приводит к тяжелейшим порокам развития плода, поэтому заражение ею во время беременности является показанием для медицинского аборта.
Любое заболевание на фоне беременности может привести к нежизнеспособности зародыша. И организм путем выкидыша страхует вас от нежелательного потомства. При таком выкидыше следующая беременность имеет все шансы пройти благополучно.
Иммунные причины выкидыша
Иногда в крови беременной образуются антитела, враждебные плоду. Эту причину можно спрогнозировать и устранить заранее. Чаще всего конфликт возникает, когда эмбрион наследует положительный резус-фактор отца, а отрицательный резус-фактор организм матери отторгает чужеродные для него ткани эмбриона. Постоянный контроль титра антител и введение антирезусных иммуноглобулинов позволяет поддержать и сохранить беременность. При иммунном конфликте также используют препараты прогестерона для профилактики невынашивания плода, оказывающего в этом случае иммуномодулирующее действие.
Постоянный контроль титра антител и введение антирезусных иммуноглобулинов позволяет поддержать и сохранить беременность. При иммунном конфликте также используют препараты прогестерона для профилактики невынашивания плода, оказывающего в этом случае иммуномодулирующее действие.
Пониженный иммунитет
Пониженный иммунитет беременной также относится к иммунным причинам. Организм просто не в состоянии вырастить в себе новую жизнь. Вам нужно позаботиться о себе и восстановиться до следующего зачатия.
Анатомические причины выкидыша
Анатомические причины невынашивания – самые трудноразрешимые. Пороки развития матки – серьезное основание выкидыша. Иногда с этим приходится просто смириться.
Выкидыш на сроке от 12 до 22 недель
Такой выкидыш считается поздним. Причины его совпадают с причинами выкидышей на ранних сроках (анатомические, иммунные, инфекционные, эндокринные).
На таком сроке выкидыш случается еще и из-за истмико-цервикальной недостаточности – слабая шейка матки не может удержать плод и раскрывается. По этой причине выкидыш может произойти во 2-3 триместре. Истмико-цервикальная недостаточности наблюдается у 15,0-42,7% женщин, страдающих невынашиванием. Тщательное наблюдение за беременной позволяет вовремя выявить проблему и произвести хирургическую коррекцию шейки до наступления родов.
По этой причине выкидыш может произойти во 2-3 триместре. Истмико-цервикальная недостаточности наблюдается у 15,0-42,7% женщин, страдающих невынашиванием. Тщательное наблюдение за беременной позволяет вовремя выявить проблему и произвести хирургическую коррекцию шейки до наступления родов.
При истмико-цервикальной недостаточности существует только один метод лечения — это механическое сужение канала шейки матки. Для этого шейку либо зашивают, либо одевают на нее специальное кольцо. Однако последний метод менее эффективный, т.к. кольцо может легко соскальзывать с шейки, тогда оно уже не будет сдерживать процесс ее раскрытия.
После наложения швов, при необходимости, возможно применение антибиотиков и препаратов, нормализующих микрофлору влагалища. Обработку влагалища и контроль за состоянием швов проводят ежедневно в течение 5 дней. Швы снимают в 37-38 недель и при преждевременном начале родовой деятельности.
Истмико-цервикальная недостаточность может быть первичной (без видимых причин), может являться следствием абортов или гормональных нарушений (повышенного уровня андрогенов – мужских половых гормонов или их предшественников).
Выкидыш на сроке после 22-й недели
Такую потерю трудно забыть. Акушеры говорят о преждевременных родах после 28-й недели беременности. Традиционно, жизнеспособным считается ребенок, рожденный именно после этого срока. Но медицине известно немало случаев, когда удавалось сохранить жизнь и более ранним деткам.
Рекомендуем Вам тщательно обследоваться на предмет невынашивания беременности, проверьте вышеперечисленные факторы. Кроме них причиной выкидыша может быть антифосфолипидный синдром, при этом организм женщины воспринимает ребенка, как нечто чужеродное и отторгает его. Это заболевание, как и другие перечисленные поддается коррекции, т.е. у Вас есть вполне реальные шансы выносить ребенка.
Выкидыши из-за нарушений гемостаза
Все вышеперечисленные причины составляют лишь 30-40%. До 70% выкидышей обусловлено нарушениями в системе свертываемости крови (гемостаза).
Нарушения свертывающей системы крови, приводящие к потере беременности, можно разделить на тромбофилические (повышенная свертываемость) и геморрагические (склонность к кровотечениям).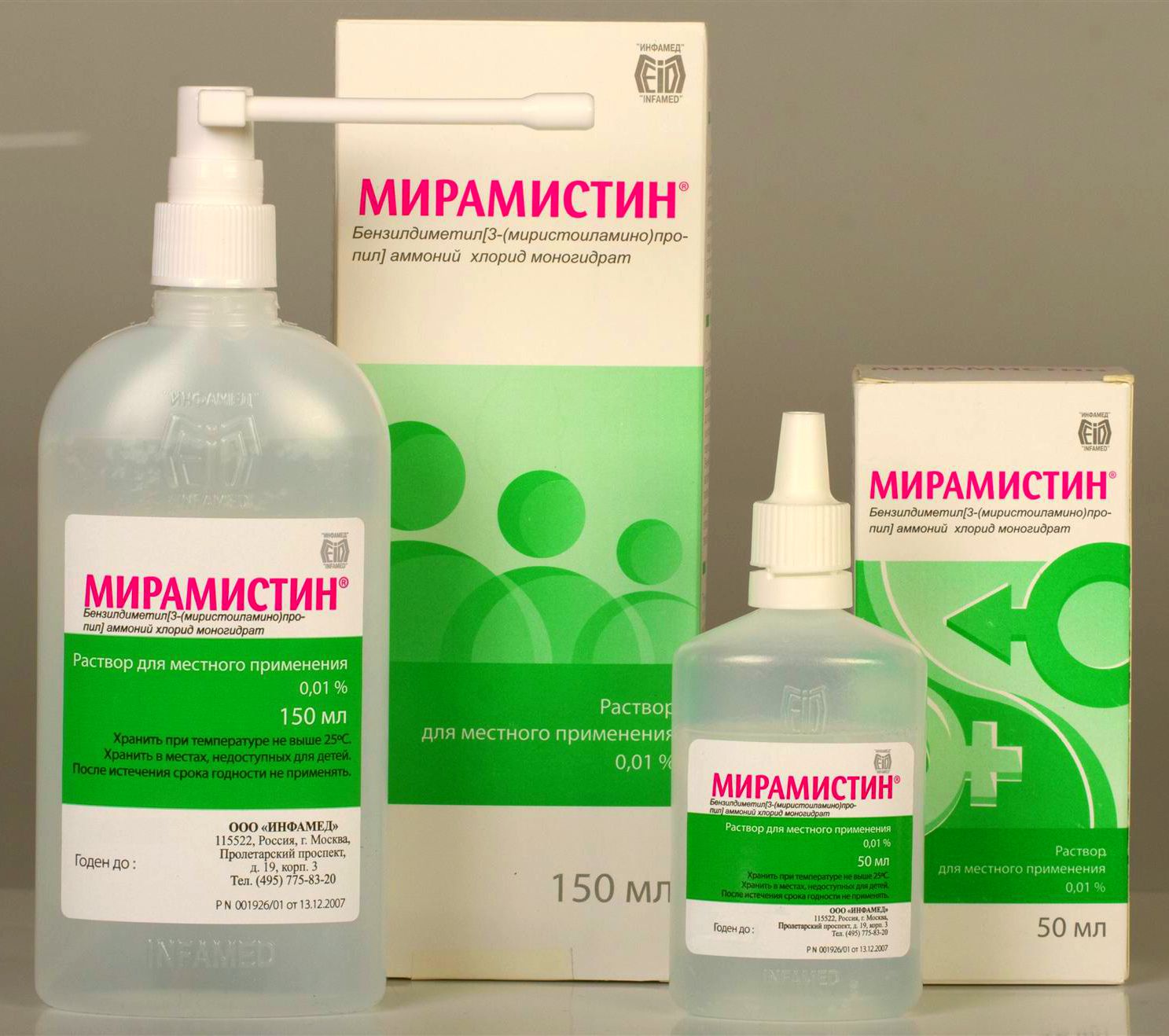 Обе эти крайности опасны для плода. Различные нарушения, приводящие к формированию мелких тромбов приводят к тому что плод теряет достаточное кровоснабжение, нарушается развитие и плод отторгается.
Обе эти крайности опасны для плода. Различные нарушения, приводящие к формированию мелких тромбов приводят к тому что плод теряет достаточное кровоснабжение, нарушается развитие и плод отторгается.
Основные геморрагические изменения могут проявиться еще в детском возрасте в виде повышенной кровоточивости при порезах, удалении зубов, начале менструации. Но порой они заявляют о себе только при беременности и являются причиной выкидыша. Кровотечения на ранних сроках и отслойку хориона трудно остановить.
Вы можете и не догадываться, но непонятные головные боли, слабость, утомляемость, временное снижение обоняния или слуха могут оказаться симптомами нарушений в свертывающей системе крови.
При планировании беременности нужно пройти генетическое обследование и при необходимости начать лечение.
Желательно обследоваться на скрытые дефекты гемостаза даже тем, кто считает себя здоровым. Это позволит прогнозировать возникновение осложнений и предупредить потерю. Заранее начатая терапия позволяет предупредить выкидыш в 98% случаев. Если дефекты гемостаза обнаружились уже при беременности, сохранить ее бывает сложно.
Если дефекты гемостаза обнаружились уже при беременности, сохранить ее бывает сложно.
Что делать после выкидыша?
Выявлять причину! Идеальный вариант – обследоваться будущим родителям: гораздо разумнее отложить зачатие и потратить два-три месяца на выявление причин, чем рискнуть снова забеременеть, провести два месяца в ожидании, а потом все вновь потерять и все равно отправиться к врачам.
Пока вы не поняли причину, она не испариться. В большинстве случаев, ответы лежат на поверхности. Позаботьтесь о своем здоровье и о своем будущем малыше.
Записывайтесь на консультацию акушер-гинеколога по телефону +7(495)150-60-01
Возврат к списку
Истории беременных жительниц Татарстана с Covid-19, которых вылечили в РКБ
5% поражения легких на 25-й неделе беременности
37-летняя Ирина (имя изменено. — Ред.) живет в Нижнекамске. Женщина была на 25-й неделе беременности, когда у нее проявились первые симптомы болезни.
«У меня началось першение в горле. Я сначала не поняла, что это такое. Когда вечером заглянула в горло свое, увидела, что у меня ангина. Ангина — вроде не так серьезно. Я сразу начала обрабатывать горло люголем, полоскать фурацилином. Полоскала два дня. Все прошло, все сняла», — отметила Ирина.
Однако болезнь не отступила, и вскоре беременная женщина почувствовала сухость во рту. Из-за этого возникли проблемы с дыханием — ей будто не хватало воздуха. Ирина думала, что просто пересушила горло лекарствами и ничего серьезного в сухости нет.
Вскоре у нее пропал аппетит, появилась вялость, встать с кровати Ирина не могла.
«Потом началось отхаркивание, начала выходить мокрота. Температуры не было, она поднималась до 37 и спадала», — рассказала женщина.
А на следующий день ночью температура поднялась до 38,5 градуса. Муж дал ей таблетку парацетамола, после чего температура спала.
«В обед кое-как встала, выпила чаю, пошла в сторону кровати, и мне стало плохо. Я стала задыхаться. Было ощущение, что я уже не дышу. Ладно, муж был рядом, сильно-сильно постучал мне по спине. Вроде я пришла в себя, легла. Муж испугался, вызвал „Скорую“», — рассказала женщина.
Я стала задыхаться. Было ощущение, что я уже не дышу. Ладно, муж был рядом, сильно-сильно постучал мне по спине. Вроде я пришла в себя, легла. Муж испугался, вызвал „Скорую“», — рассказала женщина.
Скорая медицинская помощь приехала и сразу же увезла Ирину во Временный инфекционный госпиталь Нижнекамска. В госпитале Ирине сделали компьютерную томографию, врачи поставили двухстороннюю пневмонию с 5-процентным поражением легких. Вечером женщине сделали УЗИ, проверили, все ли хорошо с ребенком. Все данные о состоянии пациентки передавали в Республиканскую клиническую больницу Татарстана.
Трехчасовая дорога «Скорой» на кислороде
На следующее утро Ирину уже перевели в реанимацию. Ей несколько раз проводили УЗИ, на связи с нижнекамскими врачами были казанские медики.
«Вечером меня повезли в Казань. Три часа добирались. Кое-как доехали. Потому что кислород… вроде в „Скорой“ много баллонов кислорода, но я так поняла, что „Скорая“ даже останавливалась по дороге. Один раз остановились: заносили кислорода баллоны», — рассказала Ирина.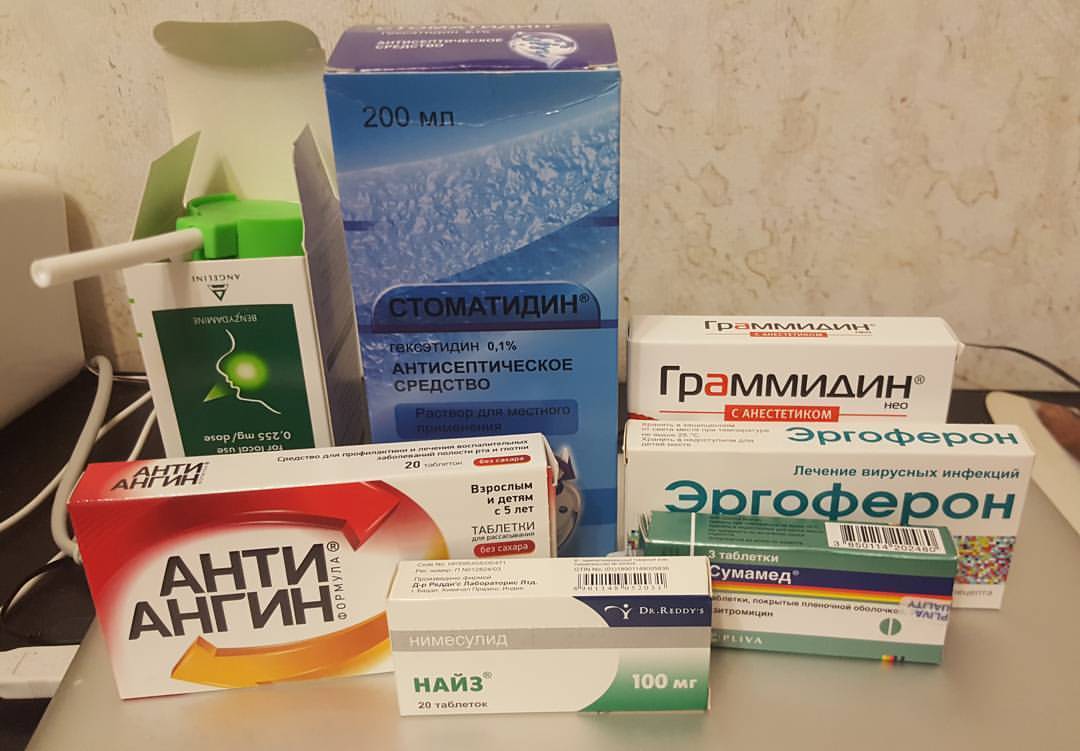
Самостоятельно дышать она уже не могла. Ирина призналась, что эта дорога была самой трудной в ее жизни.
Женщину перевезли в Перинатальный центр РКБ, сразу в реанимацию.
«Пациентку доставили к нам на реанимобиле в РКБ достаточно в тяжелом состоянии, потому что эта болезнь, к сожалению, иногда приобретает очень тяжелую форму. Иногда пациент болеет бессимптомно, иногда легко, а иногда в достаточно тяжелой форме», — рассказала заместитель главного врача Республиканской клинической больницы по акушерству и гинекологии Светлана Губайдуллина.
По приезде женщину сразу же подключили к кислородной поддержке.
«Я думала, умру, на самом деле. Это было так страшно. Оказывается, когда не дышишь — это вообще… Я никогда не надевала памперсы, мне было до такой степени стыдно, мне пришлось надеть памперс, потому что от этого кашля, когда задыхаешься, до туалета вообще не дойдешь без кислорода», — поделилась страшными воспоминаниями пациентка.
Женщина была поражена, с каким вниманием врачи и медсестры Перинатального центра РКБ ухаживали за ней в реанимации.
«Любой поворот на бок, любой поворот на спину давались очень тяжело. Во-первых, начинался кашель, даже с кислородной маской. Вроде пыталась себя успокоить, настроить, что все нормально будет. Медсестры сразу же подбегают, смотрят, проверяют сатурацию, давление, все хорошо. Врачи по несколько раз заходят, проверяют. Я была поражена», — сказала женщина.
Больше всего боялась потерять ребенка
Ирина признается, что когда болезнь перешла в острую стадию, больше всего она боялась потерять ребенка. Эта беременность для женщины третья, старший ребенок Ирины скончался после продолжительной болезни. Ребенка, которого носит, Ирина называет долгожданным.
«Ребенка постоянно контролировали. УЗИ смотрели. Врачи смотрели, слушали, он шевелился. Даже сейчас на УЗИ посмотрели, сказали, что мой малыш развивается очень хорошо. За него сейчас я уже спокойна», — сказала Ирина.
Светлана Губайдуллина отметила, что вопрос новой коронавирусной инфекции во время беременности — проблема очень серьезная.
«Наша задача — сохранить ребенка, чтобы он родился здоровым. К счастью, нам это удается. Мы научились лечить коронавирусную инфекцию у беременных, хотя сначала было очень сложно, потому что коронавирусная инфекция очень коварная, они симулирует многие состояния акушерские, маскируется под них: под тяжелые кистозы, под сепсисы, под различные состояния, как бы ухудшающие состояние плода», — объяснила она.
Через инфекционное отделение Перинатального центра РКБ прошли более 80 рожениц с новой коронавирусной инфекцией.
«Блок-схема работы „красной“ зоны Перинатального центра РКБ: есть изолятор, в котором находятся и реанимационные пациенты, и просто беременные женщины с Covid-19. Поэтому все женщины с Covid-19, поступают в „красную“ зону. В случае необходимости там будут работать и акушеры-гинекологи, и акушерки, если женщина в роды вошла», — объяснил заведующий отделением реанимации Перинатального центра РКБ Алексей Евстратов.
Беременная пациентка с Covid-19: пока не заболела, не верила в вирус
В палате вместе с Ириной лежит Алсу (имя изменено. — Ред.). Ее история похожа на то, что случилось с Ириной. На 27-й неделе беременности женщине поплохело.
— Ред.). Ее история похожа на то, что случилось с Ириной. На 27-й неделе беременности женщине поплохело.
«Симптомы были такие: была просто слабость, больше таких проявлений не было. Я ходила на работу, думала — обычная простуда. А потом почувствовала, что мне не хватает воздуха. И в четыре часа утра я вызвала „Скорую“», — рассказала Алсу.
Женщина из Казани, ее привезли в Перинатальный центр РКБ. Коронавирусная инфекция подтвердилась. Алсу призналась, что пока не заболела, сама не верила в существование коронавируса.
«Когда я поступила в реанимацию, ко мне очень много врачей подошли разного профиля. В первую очередь мне сказали: „Надо спасать маму“. Потому что такая тяжелая болезнь», — отметила она.
Женщине было очень тяжело дышать, не хватало воздуха, ее сразу подключили к кислороду. Алсу уверена, что благодаря кислородной маске ей с каждым днем становилось все лучше и лучше.
«Я — мама уже, у меня дочка есть. Очень переживала за малыша, чтобы ребенок не пострадал из-за этой болезни», — поделилась женщина в разговоре с корреспондентом агентства.
Интересно, что после заболевания Алсу ни муж, ни ее старшая дочка, никто из родственников не подхватили заразу.
После лечения состояние Алсу улучшилось.
«Сейчас я себя чувствую замечательно. Ребенка обследовали, все нормально. Домой хотим. Дочку я рожала в РКБ и сына обязательно рожу в РКБ», — отметила женщина.
«В реанимации нам понравилось»
Малыш Ирины должен появиться на свет к концу января, у Алсу чуть раньше. По словам Светланы Губайдуллиной, сейчас малышам уже ничего угрожает. Мамы продолжат медицинское наблюдение в своих женских консультациях.
«Беременные все-таки, как оказалось по нашим наблюдениям и исследованиям, защищены своим гормональным фоном от такого состояния, как цитокиновый шторм. Он самый опасный для пациентов. Потому что гормон плаценты блокирует эти рецепторы, цитокиновые. Поэтому чем беременность больше сроком, тем процесс протекает легче. Чем беременность меньшего срока, тем процесс протекает тяжелее, потому что плацента поменьше, а чем больше — тем больше выделяет гормонов. Чем ближе к сроку родов, тем больше плацента теряет свои функции, и если пациентка заболевает в это время, тоже процесс более тяжелый», — объяснила заместитель главного врача Республиканской клинической больницы по акушерству и гинекологии.
Чем ближе к сроку родов, тем больше плацента теряет свои функции, и если пациентка заболевает в это время, тоже процесс более тяжелый», — объяснила заместитель главного врача Республиканской клинической больницы по акушерству и гинекологии.
Интересно, что во время беседы с журналистами обе пациентки встретились со своими спасителями лицом к лицу в первый раз, потому что, когда они находились в «красной» зоне Перинатального центра, их диагностировали удаленно, а специалисты на местах следовали всем указаниям.
«Интенсивная терапия пациентов с Covid-19 весьма специфична. Работает мультидисциплинарная бригада в составе анестезиолога-реаниматолога, акушера-гинеколога в данной ситуации, пульмонолога, в случае необходимости эндокринолога, нефролога и других. Получается, вся бригада работает в режиме онлайн, принимая решения совместно. В „красной“ зоне может работать один врач — анестезиолог-реаниматолог», — объяснил заведующий отделением реанимации Перинатального центра РКБ Алексей Евстратов.
Пациентки благодарят врачей за то, что помогли им справиться с болезнью, сохранив долгожданных детей.
«До сих пор благодарна врачам, что они меня вытянули. Когда я первую ночь без кислорода спала, я была очень рада. Поставить памятник врачам и медсестрам за такой уход надо», — отметила Ирина.
Ирина и Алсу уже готовы к выписке, обе с нетерпением ждут встречи с близкими, со своими старшими детьми и мужьями.
В РКБ отметили, что каждая пациентка, которая победила коронавирус, а тем более с сохранением беременности, — большое счастье для всей мультидисциплинарной бригады.
Лечение тонзиллита на аппарате Тонзиллор
Промывание может помочь избежать операции по удалению миндалин (тонзиллэктомии). Раннее процедура проводилась с помощью шприца со специальными канюлями. Однако сегодня проводится более щадящим способом — с помощью аппарата «Тонзиллор»
Лечение тонзиллита на аппарате «Тонзиллор» показано при длительном протекании тонзиллита, переходе его в хроническую стадию, когда антибактериальная терапия не даёт положительного результата.
В аппарате «Тонзиллор» используется ультразвуковая энергия. Излучение действует непосредственно на поражённые участки миндалин.
Помимо благоприятного воздействия ультразвука, в ходе процедуры ткани миндалин пропитываются специальными препаратами, которые способствуют скорейшему устранению очагов инфекции и восстановлению пострадавших тканей.
Лечение на аппарате «Тонзиллор» снижает рецидивы хронического тонзиллита, фарингита, ангины.
Луцевич Андрей Иванович
врач-отоларинголог
Использование аппарата Тонзиллор – эффективный способ санации миндалин у пациентов с хроническим тонзиллитом. Он позволяет купировать обострение заболевания, уменьшить количество рецидивов, устранить симптомы тонзиллогенной интоксикации и шейного лимфаденита. Комплексный курс лечения с использованием аппарата Тонзиллор приводит к длительной ремиссии у большинства пациентов.
Как проходит процедура?Перед воздействием аппарата врач обработает миндалины пациента лидокаином — это поможет избавиться от рвотного рефлекса и избавиться от неприятных ощущений.
Затем на миндалинах закрепляются пластиковые насадки. За счёт созданного вакуума они плотно держатся, высасывая гнойное содержимое.
Второй этап лечения «Тонзиллором» заключается в обработке миндалин антисептиком. Далее с помощью ультразвука внутрь миндалин вводится противовоспалительное средство.
Первые результаты лечения будут заметны уже после одной процедуры, однако для достижения максимального эффекта требуется курс. Обычно необходимо до 10 сеансов воздействия «Тонзиллором».
При этом одна процедура занимает в среднем 10 минут.
Приём отоларинголога (лора) в наших клиниках
Противопоказания к процедуреЛечение тонзиллита на аппарате «Тонзиллор» допускается только после консультации с лечащим врачом. Как и любая процедура, она также имеет некоторые противопоказания:
- онкологические заболевания;
- нарушения работы вегетативной системы;
- тяжёлые заболевания лёгких, сердечно-сосудистой системы (туберкулёз, гипертония).

Также применение «Тонзиллора» не рекомендовано беременным (первый и третий триместры), во время менструации, в период обострения инфекционной болезни при наличии высокой температуры.
Пациентам, имеющим проблемы со зрением (отслойку сетчатки), перед лечением «Тонзиллором» необходимо проконсультироваться у офтальмолога, так как воздействие вакуума может негативно повлиять на качество зрения.
Применение аппарата «Тонзиллор» при лечении инфекций на миндалинах — это современная и высокоэффективная методика. Она абсолютно безопасна для пациентов и имеет небольшой перечень противопоказаний. Согласно результатам исследований, применение «Тонзиллора» вызывает ремиссию заболеваний у абсолютного большинства пациентов. Если вас беспокоят частые ангины и тонзиллиты, то пройдите курс лечения аппаратом «Тонзиллор» в медицинском центре «СМ-Клиника».
Популярные вопросы
Есть ли побочные эффекты после лечения тонзиллита на аппарате Тонзиллор?Непосредственно сам аппарат Тонзиллор побочных эффектов не вызывает. Однако процесс лечения предусматривает использование лекарственных средств. Некоторые из них изредка могут вызывать побочные явления. Иногда встречаются аллергические реакции. Если используются глюкокортикоиды, возможно жжение в области применения, тошнота, головная боль.
Однако процесс лечения предусматривает использование лекарственных средств. Некоторые из них изредка могут вызывать побочные явления. Иногда встречаются аллергические реакции. Если используются глюкокортикоиды, возможно жжение в области применения, тошнота, головная боль.
Какие есть противопоказания к процедуре на аппарате Тонзиллор?
Противопоказаниями к использованию аппарата Тонзиллор является рак, туберкулез, некомпенсированная артериальная гипертензия, атеросклероз сосудов головного мозга, тяжелые сердечные аритмии, ишемическая болезнь сердца, закрытоугольная глаукома, вегетативные дисфункции, а также острые воспалительные заболевания, сопровождающиеся лихорадкой.
Можно ли использовать для лечения тонзиллита Тонзиллор во время беременности?
Использовать аппарат нельзя в 1 триместре и последнем месяцев беременности. Его можно применять во 2 триместре и первые 2 месяца третьего триместра.
Причины и когда обращаться за помощью
Беременность может вызывать дискомфорт и боль во многих частях тела. Когда эти ощущения возникают в груди, причиной часто является давление растущего плода, кислотный рефлюкс или другие относительно безвредные проблемы.
Когда эти ощущения возникают в груди, причиной часто является давление растущего плода, кислотный рефлюкс или другие относительно безвредные проблемы.
В редких случаях эта боль в груди может быть следствием сердечно-сосудистых заболеваний или осложнений беременности.
Продолжайте читать, чтобы узнать больше о причинах боли в груди во время беременности и о том, когда следует обратиться к врачу.
Многие женщины испытывают боль или дискомфорт во время беременности, и некоторые из этих ощущений могут отражать симптомы сердечных заболеваний.К этим проблемам относятся:
Они могут вызывать беспокойство, но часто не являются следствием серьезных проблем со здоровьем.
Некоторые относительно безвредные проблемы, которые могут вызвать боль в груди во время беременности, описаны ниже.
Изжога
Когда человек ест, открывается клапан между пищеводом и желудком, пропуская пищу в желудок. Этот клапан называется сфинктером пищевода.
Когда человек не ест, сфинктер пищевода обычно закрывается, чтобы не дать частично переваренной пище и желудочной кислоте подняться обратно в пищевод. Если это происходит, проблема называется кислотным рефлюксом.
Если это происходит, проблема называется кислотным рефлюксом.
Во время беременности повышенный уровень гормона прогестерона вызывает расслабление сфинктера пищевода, увеличивая риск кислотного рефлюкса.
Кислотный рефлюкс может вызвать изжогу, жжение в горле или во рту, которое часто возникает после еды, особенно когда человек лежит после еды.
Следующие стратегии могут помочь предотвратить изжогу:
- избегать острой или жирной пищи
- есть небольшими порциями
- оставаться в вертикальном положении дольше после еды
Врач или фармацевт могут порекомендовать прием антацидов при стойкой изжоге во время беременности.Этот вид лекарств нейтрализует желудочную кислоту, снимая боль.
Растущая матка и плод
По мере роста плода и матки увеличивается давление на окружающие органы, включая легкие и желудок.
Это давление может вызывать дискомфорт и боль в груди, как правило, во втором и третьем триместрах. Повышение давления в грудной полости также может вызвать:
Повышение давления в грудной полости также может вызвать:
- женщина быстрее чувствует сытость во время еды
- учащенное сердцебиение
- кислотный рефлюкс
- одышка
Беременная женщина, у которой наблюдаются вышеперечисленные симптомы, должна видеть врач, чтобы убедиться в причине.
Причиной боли в груди во время беременности может быть серьезная проблема со здоровьем, например преэклампсия, сердечный приступ или другое сердечное заболевание.
Преэклампсия
Боль в груди и плече во время беременности может указывать на серьезное осложнение, называемое преэклампсией. Иногда это может быть фатальным для матери и плода.
Общие признаки и симптомы преэклампсии включают:
Преэклампсия обычно проходит после рождения ребенка. Однако у некоторых женщин преэклампсия продолжается после беременности или начинается после родов.
Женщины с преэклампсией могут также испытывать связанные с этим осложнения, такие как эклампсия или синдром, который включает разрыв красных кровяных телец, низкое количество тромбоцитов и повышение уровня печеночных ферментов — обычно называемый синдромом HELLP.
Женщина может не знать, что у нее преэклампсия или связанные с ней осложнения. Регулярные медицинские осмотры и анализы помогают врачам выявлять эти проблемы.
Заболевание сердца или сердечный приступ
Относительно редкой причиной боли в груди во время беременности является сердечный приступ.
Во время беременности объем крови в организме увеличивается, чтобы вместить растущий плод. Чтобы эффективно перекачивать дополнительную кровь, частота сердечных сокращений женщины увеличивается, и это дополнительное напряжение приводит к более высокому риску сердечного приступа.
В исследовании 2018 года изучалась частота сердечных приступов среди женщин в Соединенных Штатах, которые оставались в больнице из-за осложнений беременности или в последующий период адаптации. Сердечный приступ случился у 8,1 из 100 000 этих женщин.
Женщины с сердечными заболеваниями или другими ранее существовавшими сердечными заболеваниями имеют повышенный риск сердечного приступа во время беременности.
Следующие симптомы могут указывать на болезнь сердца:
- боль в груди
- учащенное сердцебиение
- хронический кашель
- сильное затруднение дыхания
- крайняя усталость
- сильное опухание или увеличение веса
- обморок
беременная женщина при появлении любого из вышеперечисленных симптомов следует немедленно обратиться к врачу.
Во многих случаях боль и дискомфорт в груди возникают в результате относительно безвредных проблем. Тем не менее, женщина должна обратиться к врачу, если у нее есть какие-либо опасения по поводу своего здоровья или здоровья плода.
Важно посещать каждый прием к врачу или акушерке и проходить все рекомендованные анализы. Они могут указать, развились ли какие-либо осложнения, и гарантировать здоровье матери и ребенка.
Женщины, у которых наблюдаются какие-либо симптомы сердечных заболеваний или преэклампсии во время или после беременности, должны получить немедленную медицинскую помощь.
Также важно, чтобы беременные женщины знали о симптомах сердечного приступа. По данным Американской кардиологической ассоциации (AHA), к ним относятся:
- боль или дискомфорт в груди
- боль, давление или ощущение сдавливания в центре грудной клетки, которое длится более нескольких минут или проходит и возвращается.
- одышка, которая может сопровождаться дискомфортом в груди
- холодный пот
- головокружение
- тошнота
- дискомфорт или боль в челюсти, шее, животе, спине или в одной или обеих руках
Беременная женщина Тот, кто испытывает любой из этих симптомов и считает, что причиной может быть сердечный приступ, должен немедленно позвонить в службу 911 или иным образом обратиться за неотложной медицинской помощью.
Боль в груди может быть безобидным симптомом беременности. Причиной часто является изжога или давление, поскольку растущая матка давит на органы в грудной полости.
Однако боль в груди во время беременности может указывать на более серьезное заболевание, такое как сердечный приступ или преэклампсия. Это требует немедленной медицинской помощи.
Это требует немедленной медицинской помощи.
Беременность может быть тяжелым временем для физических упражнений. Любой, кто беспокоится о своем здоровье или здоровье ребенка, должен проконсультироваться с врачом.
Боль в груди при беременности: причины и лечение
Вы только что привыкли к бессонным ночам, постоянным перекусам и частым походам в туалет с опорожнением мочевого пузыря.Но теперь у вас болит грудь, вы беспокоитесь — это еще один нормальный симптом беременности или нечто большее?
Боль в груди во время беременности может вызывать беспокойство, но не всегда. Для этого может быть много причин — и в большинстве случаев это не имеет ничего общего с вашим сердцем.
Но в редких случаях боль в груди во время беременности может быть связана с серьезным заболеванием. Вот что нужно знать о боли в груди во время беременности и когда следует обратиться к врачу.
Особенно по мере того, как ваша беременность прогрессирует, все изменения и сдвиги в вашем теле могут увеличить частоту сердечных сокращений, так что она выше, чем обычно. Ваш растущий ребенок также может давить на живот и легкие.
Ваш растущий ребенок также может давить на живот и легкие.
По этой (совершенно нормальной) причине у вас может быть боль в груди, а также:
Беспокойство
Волнение от новой беременности может быстро превратиться в беспокойство и стресс, если вы только начинаете проявлять себя и испытываете физические изменения или если это ваша первая беременность после предыдущей потери. Вы можете испытывать стресс, тревогу или даже приступ паники.
Это может произойти в любое время во время беременности, но особенно на раннем этапе, когда вы все еще привыкаете к идее нового (требовательного) пакета радости или беспокоитесь о здоровье своего ребенка.
Все эти ощущения могут вызывать физические симптомы, например боль в груди. У вас также могут быть:
- стеснение в груди
- головокружение
- чувство нервозности
- учащенное дыхание
- трудности с концентрацией внимания
утреннее недомогание
Иногда первыми признаками беременности являются тошнота и рвота. Утреннее недомогание может случиться в любое время дня (а иногда и ночью). Это вызвано резким увеличением выработки гормонов в организме во время беременности.
Утреннее недомогание может случиться в любое время дня (а иногда и ночью). Это вызвано резким увеличением выработки гормонов в организме во время беременности.
Всякая тошнота и рвота могут иногда вызывать временную потерю веса и даже обезвоживание.
Серьезное утреннее недомогание может привести к боли в груди. Вы можете почувствовать боль в груди, когда кислотная рвота неоднократно раздражает ваше горло. Постоянная рвота также может утомлять мышцы живота и груди, вызывая мышечные боли.
Заболевания легких
Если у вас астма, во время беременности состояние может ухудшиться. Это может вызвать у вас более серьезные симптомы астмы, чем вы привыкли, и может привести к стеснению в груди, одышке и боли в груди во время беременности.
Инфекции легких, простуда в груди, тяжелая аллергия или пневмония во время беременности также могут вызывать боль в груди. Обычный грипп или простуда могут вызвать у вас плохое самочувствие во время беременности. Боль в груди из-за заболеваний легких может возникнуть в любое время, включая первый триместр.
НапоминаниеНемедленно сообщите своему врачу, если во время беременности у вас появятся какие-либо новые заболевания или симптомы гриппа, которые приводят к повышению температуры.
Изжога
Кислотный рефлюкс может вызвать боль в груди, которая действительно ощущается так, будто ваше сердце горит.Эта очень частая причина боли в груди во время беременности не имеет ничего общего с сердцем. Боль изжоги обычно возникает около середины груди. Боль может доходить до горла.
Боль в груди из-за изжоги возникает из-за того, что кислота из желудка попадает в пищевод, трубку, идущую изо рта в желудок.
Может быть виноват более высокий уровень гормона прогестерона во время беременности. Этот гормон расслабляет круглые мышцы сфинктера, которые обычно закрывают отверстие в верхней части живота.Эта утечка, а также дополнительные толчки в животе по мере роста вашего ребенка, приводят к изжоге и боли в груди во время беременности.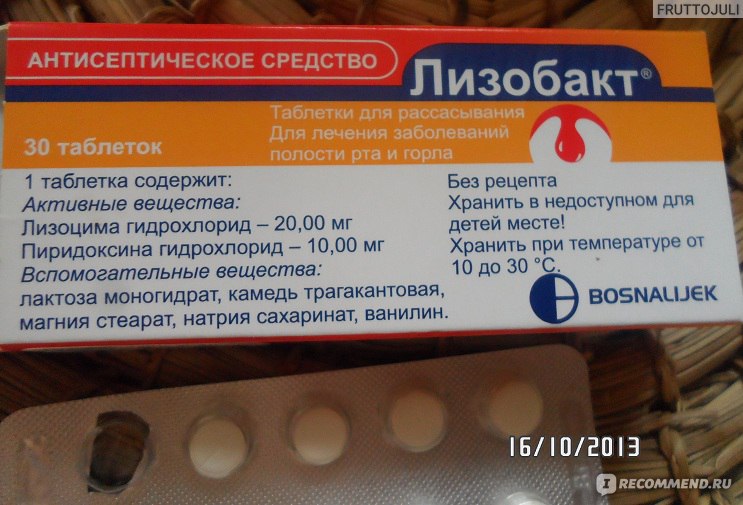
Хотя изжога чаще встречается во втором и третьем триместрах, у некоторых женщин она бывает и в первом триместре.
Газообразование
Газообразование может вызывать вздутие живота, запахи и звуки, которые, как вы надеетесь, никто не слышит. Газ также может вызывать боль в груди во время беременности. Иногда это называют несварением желудка.
Расстройство желудка возникает, когда газ застревает в верхней части желудка.Если у вас газы, вы можете почувствовать боль в нижней или верхней части груди — достаточно близко к сердцу, чтобы заставить вас беспокоиться.
Боль в груди из-за газообразования чаще возникает во втором или третьем триместре, когда растущий ребенок толкается вверх животом. Но это может произойти и раньше, в первом триместре. Изменение гормонов беременности может нарушить нормальное пищеварение, что приведет к усилению газообразования, чем обычно.
Боль в груди
Беременность делает вас более — эээ — сладострастным , когда ваше тело готовится кормить вашего ребенка. Гормональные изменения во время беременности означают, что вы можете увеличить размер бюстгальтера на несколько размеров! Однако новые изгибы также означают добавленный вес на вашу грудь. Это может привести к боли в груди во время беременности.
Гормональные изменения во время беременности означают, что вы можете увеличить размер бюстгальтера на несколько размеров! Однако новые изгибы также означают добавленный вес на вашу грудь. Это может привести к боли в груди во время беременности.
Если у вас изначально маленькая грудь, у вас может быть больше боли при заполнении. Боль в груди от растущей груди, как правило, усиливается в третьем триместре, но вы можете испытывать некоторую боль в груди или болезненность груди уже в первом триместре.
Боль в ребрах
Вы знаете, что ваше тело претерпевает чудесные изменения во время беременности, но знали ли вы, что даже ваши кости двигаются? Наряду с цветущим животом во время беременности расширяется и грудная клетка.Чаще всего это происходит в третьем триместре, но может случиться и во втором триместре.
Это может привести к растяжению эластичного хряща, соединяющего ребра с грудиной, что приведет к боли и болезненности. Боль в ребрах или реберный хондрит может вызвать колющую боль в груди во время беременности. Кроме того, на поздних сроках беременности из-за этого может быть больно глубоко дышать.
Кроме того, на поздних сроках беременности из-за этого может быть больно глубоко дышать.
Сгусток крови
Сгусток крови в легких или легочная эмболия (ТЭЛА) — редкая причина боли в груди.Но это серьезно.
Это опасное для жизни состояние возникает, когда сгусток крови вызывает закупорку легких. Вы подвергаетесь более высокому риску, если у вас есть избыточный вес или ожирение во время беременности, а также если у вас в анамнезе есть тромб или генетическое заболевание, такое как фактор V Лейдена, который предрасполагает вас к образованию тромбов.
Беременные женщины могут получить тромбоэмболию легочной артерии во время или после родов и родов. В очень редких случаях это также может произойти на поздних сроках беременности, в третьем триместре.
Тромбоэмболия легочной артерии вызывает такие симптомы, как:
- боль в груди при глубоком вдохе
- боль при кашле
- учащенное сердцебиение
- отек ноги
Немедленно сообщите врачу, если вы подозреваете, что у вас может быть тромб .
Серьезные сердечные заболевания
Существуют также серьезные, потенциально опасные для жизни состояния, которые могут вызывать боль в груди на более поздних сроках беременности. К ним относятся послеродовая кардиомиопатия и инфаркт миокарда (сердечный приступ).
Хотя эти условия маловероятны, всегда важно сообщить своему врачу, есть ли у вас боль в груди, чтобы их можно было исключить.
Большинство причин боли в груди во время беременности нормальны. Вам не понадобится лечение. В зависимости от причины боли в груди иногда можно облегчить ее домашними процедурами.
Рекомендации по устранению боли в груди во время беременности:
- Попробуйте медитировать, послушайте расслабляющую музыку и представьте, что держите ребенка на руках, если у вас есть беспокойство.
- Запланируйте визит к терапевту или специалисту по поведенческому здоровью, чтобы обсудить беспокойство, если самоконтроль не поможет.
- Съешьте несколько небольших порций, чтобы облегчить тошноту и рвоту.

- Избегайте острой пищи.
- Избегайте других продуктов, которые могут усилить изжогу. Распространенными виновниками пищевых продуктов являются помидоры, молочные продукты, шоколад, мята и цитрусовые.
- Избегайте продуктов, вызывающих газообразование, например полуфабрикатов и сладких продуктов.
- Пейте имбирный чай, чтобы снять тошноту.
- Используйте холодный компресс, чтобы снять отек и боль в мышцах.
- Приложите теплый компресс или бутылку с горячей водой, чтобы облегчить боль в мышцах и ребрах.
- Носите бюстгальтер, который обеспечивает надежную поддержку, но не слишком узкий и не имеет косточки (пока что без рюшей!).
- Лягте на бок, чтобы снять давление с груди и легких.
- Спите или лягте на подушке для тела, чтобы выдержать лишний вес.
Немедленно обратитесь к врачу, если боль в груди не проходит, является серьезной или если у вас есть другие симптомы, которые проявляются, даже когда вы отдыхаете или лежите.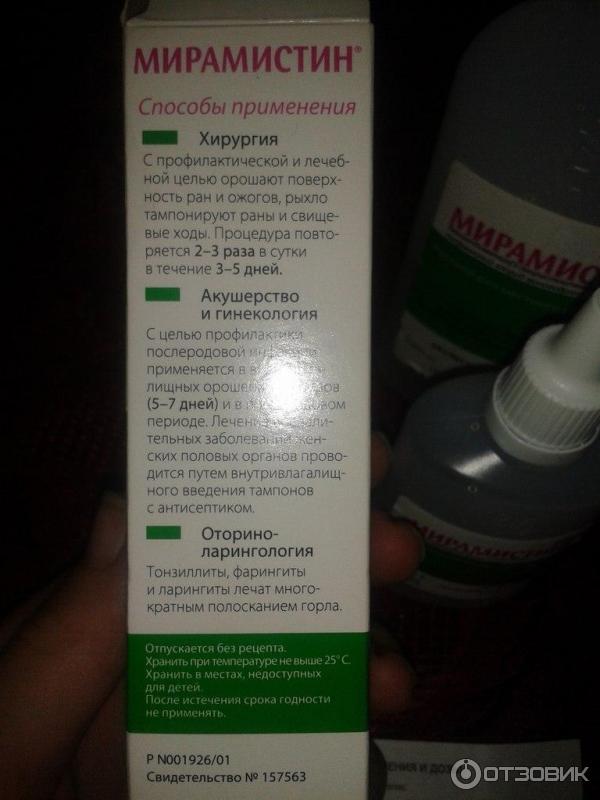 Некоторые беременные женщины могут получить высокое кровяное давление и другие состояния, которые могут повлиять на сердце.
Некоторые беременные женщины могут получить высокое кровяное давление и другие состояния, которые могут повлиять на сердце.
Получите неотложную медицинскую помощь, если у вас:
- сильная одышка или затрудненное дыхание
- внезапная одышка
- боль в груди, усиливающаяся при кашле
- чрезмерная тошнота и рвота
- учащенное сердцебиение
- учащенное сердцебиение
- головная боль
- помутнение зрения
- головокружение
- обморок
- темная моча или моча меньше обычного
- отек ноги или лодыжки
- отек ноги или лодыжки только с одной стороны
- отек лица или любой части тела
- Боль в икроножных мышцах или ногах
Сообщите своему врачу, если у вас возникла боль в груди во время беременности, а также если у вас когда-либо было варикозное расширение вен или образование тромбов.Кроме того, сообщите своему врачу, если у вашей матери или кого-либо из ваших ближайших родственников были сердечные заболевания, инсульт, тромбы или варикозное расширение вен. У вас может быть более высокий риск развития тромбоэмболии легочной артерии, если она встречается в вашей семье.
У вас может быть более высокий риск развития тромбоэмболии легочной артерии, если она встречается в вашей семье.
Большинству беременных не требуется лечение боли в груди. Но ваш врач может назначить лечение, если у вас сильная боль в груди во время беременности, или если основная причина не исчезла или серьезна.
Медикаменты или лечение основной причины боли в груди могут помочь предотвратить ее.Например, ваш врач может изменить лекарство от астмы во время беременности, чтобы предотвратить боль в груди.
Если у вас серьезное утреннее недомогание, ваш врач может порекомендовать лекарства и внутривенные жидкости, чтобы контролировать тошноту и рвоту.
Ношение компрессионных носков и частое вставание на прогулку может помочь предотвратить образование тромбов в ногах и где-либо еще на теле. Ваш врач также может назначить разжижающее кровь лекарство, называемое гепарином, после того, как вы родите ребенка, чтобы предотвратить образование тромбов.
Если у вас проблемы с артериальным давлением, вам могут потребоваться лекарства или корректировка лекарства, которые может назначить только ваш врач.
Боль в груди во время беременности обычно не является поводом для беспокойства. Большинство причин боли в груди не имеют ничего общего с сердцем. Стресс, простуда, астма и другие распространенные состояния могут вызывать боль в груди во время беременности.
Избыточный вес вашего новорожденного, изменение тела и смещение органов также могут вызвать боль в груди. В редких случаях боль в груди и другие симптомы могут быть признаком более серьезного состояния здоровья.Сообщите своему врачу, если у вас серьезные симптомы или вы чувствуете себя не совсем хорошо.
Боль в груди при беременности: причины и лечение
Вы только что привыкли к бессонным ночам, постоянным перекусам и частым походам в туалет с опорожнением мочевого пузыря. Но теперь у вас болит грудь, вы беспокоитесь — это еще один нормальный симптом беременности или нечто большее?
Боль в груди во время беременности может вызывать беспокойство, но не всегда. Для этого может быть много причин — и в большинстве случаев это не имеет ничего общего с вашим сердцем.
Но в редких случаях боль в груди во время беременности может быть связана с серьезным заболеванием. Вот что нужно знать о боли в груди во время беременности и когда следует обратиться к врачу.
Особенно по мере того, как ваша беременность прогрессирует, все изменения и сдвиги в вашем теле могут увеличить частоту сердечных сокращений, так что она выше, чем обычно. Ваш растущий ребенок также может давить на живот и легкие.
По этой (совершенно нормальной) причине у вас может быть боль в груди, а также:
Беспокойство
Волнение от новой беременности может быстро превратиться в беспокойство и стресс, если вы только начинаете проявлять себя и испытываете физические изменения или если это ваша первая беременность после предыдущей потери.Вы можете испытывать стресс, тревогу или даже приступ паники.
Это может произойти в любое время во время беременности, но особенно на раннем этапе, когда вы все еще привыкаете к идее нового (требовательного) пакета радости или беспокоитесь о здоровье своего ребенка.
Все эти ощущения могут вызывать физические симптомы, например боль в груди. У вас также могут быть:
- стеснение в груди
- головокружение
- чувство нервозности
- учащенное дыхание
- трудности с концентрацией внимания
утреннее недомогание
Иногда первыми признаками беременности являются тошнота и рвота.Утреннее недомогание может случиться в любое время дня (а иногда и ночью). Это вызвано резким увеличением выработки гормонов в организме во время беременности.
Всякая тошнота и рвота могут иногда вызывать временную потерю веса и даже обезвоживание.
Серьезное утреннее недомогание может привести к боли в груди. Вы можете почувствовать боль в груди, когда кислотная рвота неоднократно раздражает ваше горло. Постоянная рвота также может утомлять мышцы живота и груди, вызывая мышечные боли.
Заболевания легких
Если у вас астма, во время беременности состояние может ухудшиться. Это может вызвать у вас более серьезные симптомы астмы, чем вы привыкли, и может привести к стеснению в груди, одышке и боли в груди во время беременности.
Это может вызвать у вас более серьезные симптомы астмы, чем вы привыкли, и может привести к стеснению в груди, одышке и боли в груди во время беременности.
Инфекции легких, простуда в груди, тяжелая аллергия или пневмония во время беременности также могут вызывать боль в груди. Обычный грипп или простуда могут вызвать у вас плохое самочувствие во время беременности. Боль в груди из-за заболеваний легких может возникнуть в любое время, включая первый триместр.
НапоминаниеНемедленно сообщите своему врачу, если во время беременности у вас появятся какие-либо новые заболевания или симптомы гриппа, которые приводят к повышению температуры.
Изжога
Кислотный рефлюкс может вызвать боль в груди, которая действительно ощущается так, будто ваше сердце горит. Эта очень частая причина боли в груди во время беременности не имеет ничего общего с сердцем. Боль изжоги обычно возникает около середины груди. Боль может доходить до горла.
Боль в груди из-за изжоги возникает из-за того, что кислота из желудка попадает в пищевод, трубку, идущую изо рта в желудок.
Может быть виноват более высокий уровень гормона прогестерона во время беременности.Этот гормон расслабляет круглые мышцы сфинктера, которые обычно закрывают отверстие в верхней части живота. Эта утечка, а также дополнительные толчки в животе по мере роста вашего ребенка, приводят к изжоге и боли в груди во время беременности.
Хотя изжога чаще встречается во втором и третьем триместрах, у некоторых женщин она бывает и в первом триместре.
Газообразование
Газообразование может вызывать вздутие живота, запахи и звуки, которые, как вы надеетесь, никто не слышит. Газ также может вызывать боль в груди во время беременности.Иногда это называют несварением желудка.
Расстройство желудка возникает, когда газ застревает в верхней части желудка. Если у вас газы, вы можете почувствовать боль в нижней или верхней части груди — достаточно близко к сердцу, чтобы заставить вас беспокоиться.
Боль в груди из-за газообразования чаще возникает во втором или третьем триместре, когда растущий ребенок толкается вверх животом. Но это может произойти и раньше, в первом триместре. Изменение гормонов беременности может нарушить нормальное пищеварение, что приведет к усилению газообразования, чем обычно.
Боль в груди
Беременность делает вас более — эээ — сладострастным , когда ваше тело готовится кормить вашего ребенка. Гормональные изменения во время беременности означают, что вы можете увеличить размер бюстгальтера на несколько размеров! Однако новые изгибы также означают добавленный вес на вашу грудь. Это может привести к боли в груди во время беременности.
Если у вас изначально маленькая грудь, у вас может быть больше боли при заполнении. Боль в груди от растущей груди, как правило, усиливается в третьем триместре, но вы можете испытывать некоторую боль в груди или болезненность груди уже в первом триместре.
Боль в ребрах
Вы знаете, что ваше тело претерпевает чудесные изменения во время беременности, но знали ли вы, что даже ваши кости двигаются? Наряду с цветущим животом во время беременности расширяется и грудная клетка. Чаще всего это происходит в третьем триместре, но может случиться и во втором триместре.
Чаще всего это происходит в третьем триместре, но может случиться и во втором триместре.
Это может привести к растяжению эластичного хряща, соединяющего ребра с грудиной, что приведет к боли и болезненности. Боль в ребрах или реберный хондрит может вызвать колющую боль в груди во время беременности.Кроме того, на поздних сроках беременности из-за этого может быть больно глубоко дышать.
Сгусток крови
Сгусток крови в легких или легочная эмболия (ТЭЛА) — редкая причина боли в груди. Но это серьезно.
Это опасное для жизни состояние возникает, когда сгусток крови вызывает закупорку легких. Вы подвергаетесь более высокому риску, если у вас есть избыточный вес или ожирение во время беременности, а также если у вас в анамнезе есть тромб или генетическое заболевание, такое как фактор V Лейдена, который предрасполагает вас к образованию тромбов.
Беременные женщины могут получить тромбоэмболию легочной артерии во время или после родов и родов. В очень редких случаях это также может произойти на поздних сроках беременности, в третьем триместре.
Тромбоэмболия легочной артерии вызывает такие симптомы, как:
- боль в груди при глубоком вдохе
- боль при кашле
- учащенное сердцебиение
- отек ноги
Немедленно сообщите врачу, если вы подозреваете, что у вас может быть тромб .
Серьезные сердечные заболевания
Существуют также серьезные, потенциально опасные для жизни состояния, которые могут вызывать боль в груди на более поздних сроках беременности.К ним относятся послеродовая кардиомиопатия и инфаркт миокарда (сердечный приступ).
Хотя эти условия маловероятны, всегда важно сообщить своему врачу, есть ли у вас боль в груди, чтобы их можно было исключить.
Большинство причин боли в груди во время беременности нормальны. Вам не понадобится лечение. В зависимости от причины боли в груди иногда можно облегчить ее домашними процедурами.
Рекомендации по устранению боли в груди во время беременности:
- Попробуйте медитировать, послушайте расслабляющую музыку и представьте, что держите ребенка на руках, если у вас есть беспокойство.

- Запланируйте визит к терапевту или специалисту по поведенческому здоровью, чтобы обсудить беспокойство, если самоконтроль не поможет.
- Съешьте несколько небольших порций, чтобы облегчить тошноту и рвоту.
- Избегайте острой пищи.
- Избегайте других продуктов, которые могут усилить изжогу. Распространенными виновниками пищевых продуктов являются помидоры, молочные продукты, шоколад, мята и цитрусовые.
- Избегайте продуктов, вызывающих газообразование, например полуфабрикатов и сладких продуктов.
- Пейте имбирный чай, чтобы снять тошноту.
- Используйте холодный компресс, чтобы снять отек и боль в мышцах.
- Приложите теплый компресс или бутылку с горячей водой, чтобы облегчить боль в мышцах и ребрах.
- Носите бюстгальтер, который обеспечивает надежную поддержку, но не слишком узкий и не имеет косточки (пока что без рюшей!).
- Лягте на бок, чтобы снять давление с груди и легких.
- Спите или лягте на подушке для тела, чтобы выдержать лишний вес.

Немедленно обратитесь к врачу, если боль в груди не проходит, является серьезной или если у вас есть другие симптомы, которые проявляются, даже когда вы отдыхаете или лежите.Некоторые беременные женщины могут получить высокое кровяное давление и другие состояния, которые могут повлиять на сердце.
Получите неотложную медицинскую помощь, если у вас:
- сильная одышка или затрудненное дыхание
- внезапная одышка
- боль в груди, усиливающаяся при кашле
- чрезмерная тошнота и рвота
- учащенное сердцебиение
- учащенное сердцебиение
- головная боль
- помутнение зрения
- головокружение
- обморок
- темная моча или моча меньше обычного
- отек ноги или лодыжки
- отек ноги или лодыжки только с одной стороны
- отек лица или любой части тела
- Боль в икроножных мышцах или ногах
Сообщите своему врачу, если у вас возникла боль в груди во время беременности, а также если у вас когда-либо было варикозное расширение вен или образование тромбов. Кроме того, сообщите своему врачу, если у вашей матери или кого-либо из ваших ближайших родственников были сердечные заболевания, инсульт, тромбы или варикозное расширение вен. У вас может быть более высокий риск развития тромбоэмболии легочной артерии, если она встречается в вашей семье.
Кроме того, сообщите своему врачу, если у вашей матери или кого-либо из ваших ближайших родственников были сердечные заболевания, инсульт, тромбы или варикозное расширение вен. У вас может быть более высокий риск развития тромбоэмболии легочной артерии, если она встречается в вашей семье.
Большинству беременных не требуется лечение боли в груди. Но ваш врач может назначить лечение, если у вас сильная боль в груди во время беременности, или если основная причина не исчезла или серьезна.
Медикаменты или лечение основной причины боли в груди могут помочь предотвратить ее.Например, ваш врач может изменить лекарство от астмы во время беременности, чтобы предотвратить боль в груди.
Если у вас серьезное утреннее недомогание, ваш врач может порекомендовать лекарства и внутривенные жидкости, чтобы контролировать тошноту и рвоту.
Ношение компрессионных носков и частое вставание на прогулку может помочь предотвратить образование тромбов в ногах и где-либо еще на теле. Ваш врач также может назначить разжижающее кровь лекарство, называемое гепарином, после того, как вы родите ребенка, чтобы предотвратить образование тромбов.
Ваш врач также может назначить разжижающее кровь лекарство, называемое гепарином, после того, как вы родите ребенка, чтобы предотвратить образование тромбов.
Если у вас проблемы с артериальным давлением, вам могут потребоваться лекарства или корректировка лекарства, которые может назначить только ваш врач.
Боль в груди во время беременности обычно не является поводом для беспокойства. Большинство причин боли в груди не имеют ничего общего с сердцем. Стресс, простуда, астма и другие распространенные состояния могут вызывать боль в груди во время беременности.
Избыточный вес вашего новорожденного, изменение тела и смещение органов также могут вызвать боль в груди. В редких случаях боль в груди и другие симптомы могут быть признаком более серьезного состояния здоровья.Сообщите своему врачу, если у вас серьезные симптомы или вы чувствуете себя не совсем хорошо.
Боль в груди при беременности: причины и лечение
Вы только что привыкли к бессонным ночам, постоянным перекусам и частым походам в туалет с опорожнением мочевого пузыря. Но теперь у вас болит грудь, вы беспокоитесь — это еще один нормальный симптом беременности или нечто большее?
Но теперь у вас болит грудь, вы беспокоитесь — это еще один нормальный симптом беременности или нечто большее?
Боль в груди во время беременности может вызывать беспокойство, но не всегда. Для этого может быть много причин — и в большинстве случаев это не имеет ничего общего с вашим сердцем.
Но в редких случаях боль в груди во время беременности может быть связана с серьезным заболеванием. Вот что нужно знать о боли в груди во время беременности и когда следует обратиться к врачу.
Особенно по мере того, как ваша беременность прогрессирует, все изменения и сдвиги в вашем теле могут увеличить частоту сердечных сокращений, так что она выше, чем обычно. Ваш растущий ребенок также может давить на живот и легкие.
По этой (совершенно нормальной) причине у вас может быть боль в груди, а также:
Беспокойство
Волнение от новой беременности может быстро превратиться в беспокойство и стресс, если вы только начинаете проявлять себя и испытываете физические изменения или если это ваша первая беременность после предыдущей потери. Вы можете испытывать стресс, тревогу или даже приступ паники.
Вы можете испытывать стресс, тревогу или даже приступ паники.
Это может произойти в любое время во время беременности, но особенно на раннем этапе, когда вы все еще привыкаете к идее нового (требовательного) пакета радости или беспокоитесь о здоровье своего ребенка.
Все эти ощущения могут вызывать физические симптомы, например боль в груди. У вас также могут быть:
- стеснение в груди
- головокружение
- чувство нервозности
- учащенное дыхание
- трудности с концентрацией внимания
утреннее недомогание
Иногда первыми признаками беременности являются тошнота и рвота.Утреннее недомогание может случиться в любое время дня (а иногда и ночью). Это вызвано резким увеличением выработки гормонов в организме во время беременности.
Всякая тошнота и рвота могут иногда вызывать временную потерю веса и даже обезвоживание.
Серьезное утреннее недомогание может привести к боли в груди. Вы можете почувствовать боль в груди, когда кислотная рвота неоднократно раздражает ваше горло. Постоянная рвота также может утомлять мышцы живота и груди, вызывая мышечные боли.
Постоянная рвота также может утомлять мышцы живота и груди, вызывая мышечные боли.
Заболевания легких
Если у вас астма, во время беременности состояние может ухудшиться.Это может вызвать у вас более серьезные симптомы астмы, чем вы привыкли, и может привести к стеснению в груди, одышке и боли в груди во время беременности.
Инфекции легких, простуда в груди, тяжелая аллергия или пневмония во время беременности также могут вызывать боль в груди. Обычный грипп или простуда могут вызвать у вас плохое самочувствие во время беременности. Боль в груди из-за заболеваний легких может возникнуть в любое время, включая первый триместр.
НапоминаниеНемедленно сообщите своему врачу, если во время беременности у вас появятся какие-либо новые заболевания или симптомы гриппа, которые приводят к повышению температуры.
Изжога
Кислотный рефлюкс может вызвать боль в груди, которая действительно ощущается так, будто ваше сердце горит. Эта очень частая причина боли в груди во время беременности не имеет ничего общего с сердцем. Боль изжоги обычно возникает около середины груди. Боль может доходить до горла.
Эта очень частая причина боли в груди во время беременности не имеет ничего общего с сердцем. Боль изжоги обычно возникает около середины груди. Боль может доходить до горла.
Боль в груди из-за изжоги возникает из-за того, что кислота из желудка попадает в пищевод, трубку, идущую изо рта в желудок.
Может быть виноват более высокий уровень гормона прогестерона во время беременности.Этот гормон расслабляет круглые мышцы сфинктера, которые обычно закрывают отверстие в верхней части живота. Эта утечка, а также дополнительные толчки в животе по мере роста вашего ребенка, приводят к изжоге и боли в груди во время беременности.
Хотя изжога чаще встречается во втором и третьем триместрах, у некоторых женщин она бывает и в первом триместре.
Газообразование
Газообразование может вызывать вздутие живота, запахи и звуки, которые, как вы надеетесь, никто не слышит. Газ также может вызывать боль в груди во время беременности.Иногда это называют несварением желудка.
Расстройство желудка возникает, когда газ застревает в верхней части желудка. Если у вас газы, вы можете почувствовать боль в нижней или верхней части груди — достаточно близко к сердцу, чтобы заставить вас беспокоиться.
Боль в груди из-за газообразования чаще возникает во втором или третьем триместре, когда растущий ребенок толкается вверх животом. Но это может произойти и раньше, в первом триместре. Изменение гормонов беременности может нарушить нормальное пищеварение, что приведет к усилению газообразования, чем обычно.
Боль в груди
Беременность делает вас более — эээ — сладострастным , когда ваше тело готовится кормить вашего ребенка. Гормональные изменения во время беременности означают, что вы можете увеличить размер бюстгальтера на несколько размеров! Однако новые изгибы также означают добавленный вес на вашу грудь. Это может привести к боли в груди во время беременности.
Если у вас изначально маленькая грудь, у вас может быть больше боли при заполнении. Боль в груди от растущей груди, как правило, усиливается в третьем триместре, но вы можете испытывать некоторую боль в груди или болезненность груди уже в первом триместре.
Боль в груди от растущей груди, как правило, усиливается в третьем триместре, но вы можете испытывать некоторую боль в груди или болезненность груди уже в первом триместре.
Боль в ребрах
Вы знаете, что ваше тело претерпевает чудесные изменения во время беременности, но знали ли вы, что даже ваши кости двигаются? Наряду с цветущим животом во время беременности расширяется и грудная клетка. Чаще всего это происходит в третьем триместре, но может случиться и во втором триместре.
Это может привести к растяжению эластичного хряща, соединяющего ребра с грудиной, что приведет к боли и болезненности. Боль в ребрах или реберный хондрит может вызвать колющую боль в груди во время беременности.Кроме того, на поздних сроках беременности из-за этого может быть больно глубоко дышать.
Сгусток крови
Сгусток крови в легких или легочная эмболия (ТЭЛА) — редкая причина боли в груди. Но это серьезно.
Это опасное для жизни состояние возникает, когда сгусток крови вызывает закупорку легких.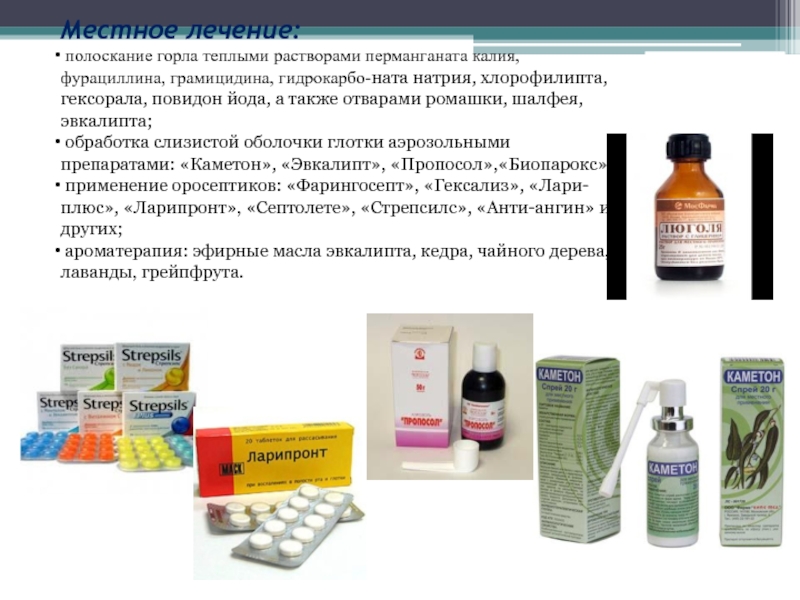 Вы подвергаетесь более высокому риску, если у вас есть избыточный вес или ожирение во время беременности, а также если у вас в анамнезе есть тромб или генетическое заболевание, такое как фактор V Лейдена, который предрасполагает вас к образованию тромбов.
Вы подвергаетесь более высокому риску, если у вас есть избыточный вес или ожирение во время беременности, а также если у вас в анамнезе есть тромб или генетическое заболевание, такое как фактор V Лейдена, который предрасполагает вас к образованию тромбов.
Беременные женщины могут получить тромбоэмболию легочной артерии во время или после родов и родов. В очень редких случаях это также может произойти на поздних сроках беременности, в третьем триместре.
Тромбоэмболия легочной артерии вызывает такие симптомы, как:
- боль в груди при глубоком вдохе
- боль при кашле
- учащенное сердцебиение
- отек ноги
Немедленно сообщите врачу, если вы подозреваете, что у вас может быть тромб .
Серьезные сердечные заболевания
Существуют также серьезные, потенциально опасные для жизни состояния, которые могут вызывать боль в груди на более поздних сроках беременности.К ним относятся послеродовая кардиомиопатия и инфаркт миокарда (сердечный приступ).
Хотя эти условия маловероятны, всегда важно сообщить своему врачу, есть ли у вас боль в груди, чтобы их можно было исключить.
Большинство причин боли в груди во время беременности нормальны. Вам не понадобится лечение. В зависимости от причины боли в груди иногда можно облегчить ее домашними процедурами.
Рекомендации по устранению боли в груди во время беременности:
- Попробуйте медитировать, послушайте расслабляющую музыку и представьте, что держите ребенка на руках, если у вас есть беспокойство.
- Запланируйте визит к терапевту или специалисту по поведенческому здоровью, чтобы обсудить беспокойство, если самоконтроль не поможет.
- Съешьте несколько небольших порций, чтобы облегчить тошноту и рвоту.
- Избегайте острой пищи.
- Избегайте других продуктов, которые могут усилить изжогу. Распространенными виновниками пищевых продуктов являются помидоры, молочные продукты, шоколад, мята и цитрусовые.
- Избегайте продуктов, вызывающих газообразование, например полуфабрикатов и сладких продуктов.

- Пейте имбирный чай, чтобы снять тошноту.
- Используйте холодный компресс, чтобы снять отек и боль в мышцах.
- Приложите теплый компресс или бутылку с горячей водой, чтобы облегчить боль в мышцах и ребрах.
- Носите бюстгальтер, который обеспечивает надежную поддержку, но не слишком узкий и не имеет косточки (пока что без рюшей!).
- Лягте на бок, чтобы снять давление с груди и легких.
- Спите или лягте на подушке для тела, чтобы выдержать лишний вес.
Немедленно обратитесь к врачу, если боль в груди не проходит, является серьезной или если у вас есть другие симптомы, которые проявляются, даже когда вы отдыхаете или лежите.Некоторые беременные женщины могут получить высокое кровяное давление и другие состояния, которые могут повлиять на сердце.
Получите неотложную медицинскую помощь, если у вас:
- сильная одышка или затрудненное дыхание
- внезапная одышка
- боль в груди, усиливающаяся при кашле
- чрезмерная тошнота и рвота
- учащенное сердцебиение
- учащенное сердцебиение
- головная боль
- помутнение зрения
- головокружение
- обморок
- темная моча или моча меньше обычного
- отек ноги или лодыжки
- отек ноги или лодыжки только с одной стороны
- отек лица или любой части тела
- Боль в икроножных мышцах или ногах
Сообщите своему врачу, если у вас возникла боль в груди во время беременности, а также если у вас когда-либо было варикозное расширение вен или образование тромбов. Кроме того, сообщите своему врачу, если у вашей матери или кого-либо из ваших ближайших родственников были сердечные заболевания, инсульт, тромбы или варикозное расширение вен. У вас может быть более высокий риск развития тромбоэмболии легочной артерии, если она встречается в вашей семье.
Кроме того, сообщите своему врачу, если у вашей матери или кого-либо из ваших ближайших родственников были сердечные заболевания, инсульт, тромбы или варикозное расширение вен. У вас может быть более высокий риск развития тромбоэмболии легочной артерии, если она встречается в вашей семье.
Большинству беременных не требуется лечение боли в груди. Но ваш врач может назначить лечение, если у вас сильная боль в груди во время беременности, или если основная причина не исчезла или серьезна.
Медикаменты или лечение основной причины боли в груди могут помочь предотвратить ее.Например, ваш врач может изменить лекарство от астмы во время беременности, чтобы предотвратить боль в груди.
Если у вас серьезное утреннее недомогание, ваш врач может порекомендовать лекарства и внутривенные жидкости, чтобы контролировать тошноту и рвоту.
Ношение компрессионных носков и частое вставание на прогулку может помочь предотвратить образование тромбов в ногах и где-либо еще на теле. Ваш врач также может назначить разжижающее кровь лекарство, называемое гепарином, после того, как вы родите ребенка, чтобы предотвратить образование тромбов.
Ваш врач также может назначить разжижающее кровь лекарство, называемое гепарином, после того, как вы родите ребенка, чтобы предотвратить образование тромбов.
Если у вас проблемы с артериальным давлением, вам могут потребоваться лекарства или корректировка лекарства, которые может назначить только ваш врач.
Боль в груди во время беременности обычно не является поводом для беспокойства. Большинство причин боли в груди не имеют ничего общего с сердцем. Стресс, простуда, астма и другие распространенные состояния могут вызывать боль в груди во время беременности.
Избыточный вес вашего новорожденного, изменение тела и смещение органов также могут вызвать боль в груди. В редких случаях боль в груди и другие симптомы могут быть признаком более серьезного состояния здоровья.Сообщите своему врачу, если у вас серьезные симптомы или вы чувствуете себя не совсем хорошо.
Боль в груди при беременности: причины и лечение
Вы только что привыкли к бессонным ночам, постоянным перекусам и частым походам в туалет с опорожнением мочевого пузыря. Но теперь у вас болит грудь, вы беспокоитесь — это еще один нормальный симптом беременности или нечто большее?
Но теперь у вас болит грудь, вы беспокоитесь — это еще один нормальный симптом беременности или нечто большее?
Боль в груди во время беременности может вызывать беспокойство, но не всегда. Для этого может быть много причин — и в большинстве случаев это не имеет ничего общего с вашим сердцем.
Но в редких случаях боль в груди во время беременности может быть связана с серьезным заболеванием. Вот что нужно знать о боли в груди во время беременности и когда следует обратиться к врачу.
Особенно по мере того, как ваша беременность прогрессирует, все изменения и сдвиги в вашем теле могут увеличить частоту сердечных сокращений, так что она выше, чем обычно. Ваш растущий ребенок также может давить на живот и легкие.
По этой (совершенно нормальной) причине у вас может быть боль в груди, а также:
Беспокойство
Волнение от новой беременности может быстро превратиться в беспокойство и стресс, если вы только начинаете проявлять себя и испытываете физические изменения или если это ваша первая беременность после предыдущей потери. Вы можете испытывать стресс, тревогу или даже приступ паники.
Вы можете испытывать стресс, тревогу или даже приступ паники.
Это может произойти в любое время во время беременности, но особенно на раннем этапе, когда вы все еще привыкаете к идее нового (требовательного) пакета радости или беспокоитесь о здоровье своего ребенка.
Все эти ощущения могут вызывать физические симптомы, например боль в груди. У вас также могут быть:
- стеснение в груди
- головокружение
- чувство нервозности
- учащенное дыхание
- трудности с концентрацией внимания
утреннее недомогание
Иногда первыми признаками беременности являются тошнота и рвота.Утреннее недомогание может случиться в любое время дня (а иногда и ночью). Это вызвано резким увеличением выработки гормонов в организме во время беременности.
Всякая тошнота и рвота могут иногда вызывать временную потерю веса и даже обезвоживание.
Серьезное утреннее недомогание может привести к боли в груди. Вы можете почувствовать боль в груди, когда кислотная рвота неоднократно раздражает ваше горло. Постоянная рвота также может утомлять мышцы живота и груди, вызывая мышечные боли.
Постоянная рвота также может утомлять мышцы живота и груди, вызывая мышечные боли.
Заболевания легких
Если у вас астма, во время беременности состояние может ухудшиться.Это может вызвать у вас более серьезные симптомы астмы, чем вы привыкли, и может привести к стеснению в груди, одышке и боли в груди во время беременности.
Инфекции легких, простуда в груди, тяжелая аллергия или пневмония во время беременности также могут вызывать боль в груди. Обычный грипп или простуда могут вызвать у вас плохое самочувствие во время беременности. Боль в груди из-за заболеваний легких может возникнуть в любое время, включая первый триместр.
НапоминаниеНемедленно сообщите своему врачу, если во время беременности у вас появятся какие-либо новые заболевания или симптомы гриппа, которые приводят к повышению температуры.
Изжога
Кислотный рефлюкс может вызвать боль в груди, которая действительно ощущается так, будто ваше сердце горит. Эта очень частая причина боли в груди во время беременности не имеет ничего общего с сердцем. Боль изжоги обычно возникает около середины груди. Боль может доходить до горла.
Эта очень частая причина боли в груди во время беременности не имеет ничего общего с сердцем. Боль изжоги обычно возникает около середины груди. Боль может доходить до горла.
Боль в груди из-за изжоги возникает из-за того, что кислота из желудка попадает в пищевод, трубку, идущую изо рта в желудок.
Может быть виноват более высокий уровень гормона прогестерона во время беременности.Этот гормон расслабляет круглые мышцы сфинктера, которые обычно закрывают отверстие в верхней части живота. Эта утечка, а также дополнительные толчки в животе по мере роста вашего ребенка, приводят к изжоге и боли в груди во время беременности.
Хотя изжога чаще встречается во втором и третьем триместрах, у некоторых женщин она бывает и в первом триместре.
Газообразование
Газообразование может вызывать вздутие живота, запахи и звуки, которые, как вы надеетесь, никто не слышит. Газ также может вызывать боль в груди во время беременности.Иногда это называют несварением желудка.
Расстройство желудка возникает, когда газ застревает в верхней части желудка. Если у вас газы, вы можете почувствовать боль в нижней или верхней части груди — достаточно близко к сердцу, чтобы заставить вас беспокоиться.
Боль в груди из-за газообразования чаще возникает во втором или третьем триместре, когда растущий ребенок толкается вверх животом. Но это может произойти и раньше, в первом триместре. Изменение гормонов беременности может нарушить нормальное пищеварение, что приведет к усилению газообразования, чем обычно.
Боль в груди
Беременность делает вас более — эээ — сладострастным , когда ваше тело готовится кормить вашего ребенка. Гормональные изменения во время беременности означают, что вы можете увеличить размер бюстгальтера на несколько размеров! Однако новые изгибы также означают добавленный вес на вашу грудь. Это может привести к боли в груди во время беременности.
Если у вас изначально маленькая грудь, у вас может быть больше боли при заполнении. Боль в груди от растущей груди, как правило, усиливается в третьем триместре, но вы можете испытывать некоторую боль в груди или болезненность груди уже в первом триместре.
Боль в груди от растущей груди, как правило, усиливается в третьем триместре, но вы можете испытывать некоторую боль в груди или болезненность груди уже в первом триместре.
Боль в ребрах
Вы знаете, что ваше тело претерпевает чудесные изменения во время беременности, но знали ли вы, что даже ваши кости двигаются? Наряду с цветущим животом во время беременности расширяется и грудная клетка. Чаще всего это происходит в третьем триместре, но может случиться и во втором триместре.
Это может привести к растяжению эластичного хряща, соединяющего ребра с грудиной, что приведет к боли и болезненности. Боль в ребрах или реберный хондрит может вызвать колющую боль в груди во время беременности.Кроме того, на поздних сроках беременности из-за этого может быть больно глубоко дышать.
Сгусток крови
Сгусток крови в легких или легочная эмболия (ТЭЛА) — редкая причина боли в груди. Но это серьезно.
Это опасное для жизни состояние возникает, когда сгусток крови вызывает закупорку легких. Вы подвергаетесь более высокому риску, если у вас есть избыточный вес или ожирение во время беременности, а также если у вас в анамнезе есть тромб или генетическое заболевание, такое как фактор V Лейдена, который предрасполагает вас к образованию тромбов.
Вы подвергаетесь более высокому риску, если у вас есть избыточный вес или ожирение во время беременности, а также если у вас в анамнезе есть тромб или генетическое заболевание, такое как фактор V Лейдена, который предрасполагает вас к образованию тромбов.
Беременные женщины могут получить тромбоэмболию легочной артерии во время или после родов и родов. В очень редких случаях это также может произойти на поздних сроках беременности, в третьем триместре.
Тромбоэмболия легочной артерии вызывает такие симптомы, как:
- боль в груди при глубоком вдохе
- боль при кашле
- учащенное сердцебиение
- отек ноги
Немедленно сообщите врачу, если вы подозреваете, что у вас может быть тромб .
Серьезные сердечные заболевания
Существуют также серьезные, потенциально опасные для жизни состояния, которые могут вызывать боль в груди на более поздних сроках беременности.К ним относятся послеродовая кардиомиопатия и инфаркт миокарда (сердечный приступ).
Хотя эти условия маловероятны, всегда важно сообщить своему врачу, есть ли у вас боль в груди, чтобы их можно было исключить.
Большинство причин боли в груди во время беременности нормальны. Вам не понадобится лечение. В зависимости от причины боли в груди иногда можно облегчить ее домашними процедурами.
Рекомендации по устранению боли в груди во время беременности:
- Попробуйте медитировать, послушайте расслабляющую музыку и представьте, что держите ребенка на руках, если у вас есть беспокойство.
- Запланируйте визит к терапевту или специалисту по поведенческому здоровью, чтобы обсудить беспокойство, если самоконтроль не поможет.
- Съешьте несколько небольших порций, чтобы облегчить тошноту и рвоту.
- Избегайте острой пищи.
- Избегайте других продуктов, которые могут усилить изжогу. Распространенными виновниками пищевых продуктов являются помидоры, молочные продукты, шоколад, мята и цитрусовые.
- Избегайте продуктов, вызывающих газообразование, например полуфабрикатов и сладких продуктов.

- Пейте имбирный чай, чтобы снять тошноту.
- Используйте холодный компресс, чтобы снять отек и боль в мышцах.
- Приложите теплый компресс или бутылку с горячей водой, чтобы облегчить боль в мышцах и ребрах.
- Носите бюстгальтер, который обеспечивает надежную поддержку, но не слишком узкий и не имеет косточки (пока что без рюшей!).
- Лягте на бок, чтобы снять давление с груди и легких.
- Спите или лягте на подушке для тела, чтобы выдержать лишний вес.
Немедленно обратитесь к врачу, если боль в груди не проходит, является серьезной или если у вас есть другие симптомы, которые проявляются, даже когда вы отдыхаете или лежите.Некоторые беременные женщины могут получить высокое кровяное давление и другие состояния, которые могут повлиять на сердце.
Получите неотложную медицинскую помощь, если у вас:
- сильная одышка или затрудненное дыхание
- внезапная одышка
- боль в груди, усиливающаяся при кашле
- чрезмерная тошнота и рвота
- учащенное сердцебиение
- учащенное сердцебиение
- головная боль
- помутнение зрения
- головокружение
- обморок
- темная моча или моча меньше обычного
- отек ноги или лодыжки
- отек ноги или лодыжки только с одной стороны
- отек лица или любой части тела
- Боль в икроножных мышцах или ногах
Сообщите своему врачу, если у вас возникла боль в груди во время беременности, а также если у вас когда-либо было варикозное расширение вен или образование тромбов. Кроме того, сообщите своему врачу, если у вашей матери или кого-либо из ваших ближайших родственников были сердечные заболевания, инсульт, тромбы или варикозное расширение вен. У вас может быть более высокий риск развития тромбоэмболии легочной артерии, если она встречается в вашей семье.
Кроме того, сообщите своему врачу, если у вашей матери или кого-либо из ваших ближайших родственников были сердечные заболевания, инсульт, тромбы или варикозное расширение вен. У вас может быть более высокий риск развития тромбоэмболии легочной артерии, если она встречается в вашей семье.
Большинству беременных не требуется лечение боли в груди. Но ваш врач может назначить лечение, если у вас сильная боль в груди во время беременности, или если основная причина не исчезла или серьезна.
Медикаменты или лечение основной причины боли в груди могут помочь предотвратить ее.Например, ваш врач может изменить лекарство от астмы во время беременности, чтобы предотвратить боль в груди.
Если у вас серьезное утреннее недомогание, ваш врач может порекомендовать лекарства и внутривенные жидкости, чтобы контролировать тошноту и рвоту.
Ношение компрессионных носков и частое вставание на прогулку может помочь предотвратить образование тромбов в ногах и где-либо еще на теле. Ваш врач также может назначить разжижающее кровь лекарство, называемое гепарином, после того, как вы родите ребенка, чтобы предотвратить образование тромбов.
Ваш врач также может назначить разжижающее кровь лекарство, называемое гепарином, после того, как вы родите ребенка, чтобы предотвратить образование тромбов.
Если у вас проблемы с артериальным давлением, вам могут потребоваться лекарства или корректировка лекарства, которые может назначить только ваш врач.
Боль в груди во время беременности обычно не является поводом для беспокойства. Большинство причин боли в груди не имеют ничего общего с сердцем. Стресс, простуда, астма и другие распространенные состояния могут вызывать боль в груди во время беременности.
Избыточный вес вашего новорожденного, изменение тела и смещение органов также могут вызвать боль в груди. В редких случаях боль в груди и другие симптомы могут быть признаком более серьезного состояния здоровья.Сообщите своему врачу, если у вас серьезные симптомы или вы чувствуете себя не совсем хорошо.
Ишемическая болезнь сердца и беременность
Ишемическая болезнь сердца (ИБС) — это когда ваши артерии сужаются из-за накопления внутри них жировых отложений. Это ограничивает кровоток и может привести к боли в груди, называемой стенокардией, или сердечному приступу.
Это ограничивает кровоток и может привести к боли в груди, называемой стенокардией, или сердечному приступу.
Во время беременности вашему сердцу нужно больше работать, поэтому, если у вас болезнь сердца, важно получить правильный уход и поддержку.
У некоторых женщин впервые во время беременности возникают проблемы с сердцем.
Несрочный совет: позвоните своей акушерке или терапевту, если у вас есть:
- Боль в груди или одышка в положении лежа
Это может быть признаком сердечного заболевания и требует проверки.
Если вы не можете связаться с акушеркой, позвоните в родильный дом.
Планирование беременности
Если у вас болезнь сердца, лучший способ обеспечить здоровую беременность — это посетить терапевта или кардиолога (кардиолога), прежде чем вы начнете попытки зачать ребенка.Это называется консультированием до беременности или консультированием до зачатия.
Ваш специалист может обсудить с вами:
- , как состояние вашего сердца может повлиять на вашу беременность
- как беременность может повлиять на состояние вашего сердца
- ваше лекарство, включая план прекращения приема лекарства или перехода на другое, чтобы минимизировать риски для вас и вашего ребенка
Если невозможно прекратить прием определенных лекарств, ваш врач может обсудить вероятность каких-либо проблем, связанных с этим лечением, во время вашей беременности.
Не прекращайте прием любых лекарств, не посоветовавшись предварительно с врачом или кардиологом.
АспиринЕсли вы принимаете аспирин в связи с вашим заболеванием, безопасно продолжать прием во время беременности.
СтентЕсли вам вставили стент, чтобы предотвратить сужение или закупорку артерий, вам необходимо обсудить со своим кардиологом:
- , как беременность может повлиять на стент
- лучший способ лечения стент во время беременности, чтобы убедиться, что он не заблокирован
Вы можете подготовиться к беременности:
- похудеть, если у вас избыточный вес
- не курить
- сохранить кровь хорошо контролируемое давление
Узнайте больше о ишемической болезни сердца.
Какие проблемы ИБС при беременности?
Основной риск для женщин с ИБС — сердечный приступ во время беременности. Сердечные заболевания во время беременности встречаются редко, но они являются основной причиной смерти женщин во время беременности.
Вероятность нанесения какого-либо вреда вашему ребенку неизвестна, хотя некоторые лекарства, которые вы принимаете от ИБС или связанных состояний, таких как диабет или высокое кровяное давление, могут повлиять на вашего ребенка.
Женщины с более высоким шансом развития ИБС — это те, кто:
- Курит
- имеют избыточный вес
- имеют семейный анамнез ранней ИБС — если вашему отцу или брату был поставлен диагноз ИБС до 55 лет, или у вас мать или сестра были диагностированы в возрасте до 65 лет
- страдают диабетом
- имеют высокое кровяное давление
- вы старше — чем вы старше, тем выше вероятность развития сердечных заболеваний
Чем больше у вас этих вещей, тем более вероятно, что у вас разовьется болезнь сердца.
Уход за вами во время беременности
Во время беременности вы должны находиться под наблюдением акушера-консультанта и кардиолога в родильном отделении больницы.
Вы можете рассчитывать на более частые дородовые осмотры, особенно если ваш ИБС связан с другими заболеваниями, такими как диабет или высокое кровяное давление.
Убедитесь, что вы посещаете все свои встречи, или перенесите их, если вам нужно отменить.
Во время беременности вам следует:
Обновление коронавируса
Если вы здоровы, очень важно, чтобы вы ходили на все приемы и осмотрели здоровье вас и вашего ребенка.
Больницы и клиники следят за тем, чтобы беременным женщинам было безопасно ходить на прием.
Если у вас появились симптомы коронавируса или вы заболели чем-то другим, кроме коронавируса, поговорите со своей акушеркой или родильным отделением. Они посоветуют, что делать.
Узнать больше о беременности и коронавирусе
Роды и роды
Обсудите возможные варианты родов с вашей медицинской бригадой. Сюда должен входить кардиолог, имеющий опыт оказания поддержки беременным женщинам с сердечными заболеваниями.
Сюда должен входить кардиолог, имеющий опыт оказания поддержки беременным женщинам с сердечными заболеваниями.
Вам могут посоветовать рожать в больнице.
Узнайте больше о признаках родов и обезболивании.
Последнее обновление страницы: 10 апреля 2018 г.
Срок следующего рассмотрения: 10 апреля 2021 г.
Заболевания сердца и беременность: знайте о рисках
Заболевания сердца и беременность: знайте риски
Беременность нагружает ваше сердце и систему кровообращения, но многие женщины с сердечными заболеваниями рожают здоровых детей.Знайте о рисках и о том, как предотвратить осложнения.
Персонал клиники МэйоЕсли у вас заболевание сердца, во время беременности вам потребуется особый уход. Вот что вам нужно знать о сердечных заболеваниях и беременности.
Как беременность влияет на сердце?
Беременность нагружает ваше сердце и систему кровообращения. Во время беременности объем крови увеличивается на 30–50 процентов, чтобы обеспечить питание растущего ребенка, сердце перекачивает больше крови каждую минуту, а частота сердечных сокращений увеличивается.
Во время беременности объем крови увеличивается на 30–50 процентов, чтобы обеспечить питание растущего ребенка, сердце перекачивает больше крови каждую минуту, а частота сердечных сокращений увеличивается.
Работа и доставка увеличивают нагрузку на сердце. Во время родов — особенно когда вы толкаетесь — у вас будут резкие изменения кровотока и давления. Через несколько недель после родов нагрузка на сердце вернется к уровню, который был до беременности.
Какие риски?
Риски зависят от характера и тяжести вашего сердечного заболевания. Например:
- Проблемы с сердечным ритмом. Незначительные нарушения сердечного ритма часто встречаются во время беременности.Обычно они не вызывают беспокойства. Если вам нужно лечение от аритмии, вам, скорее всего, дадут лекарства, так же, как если бы вы не были беременны.
Проблемы с сердечным клапаном. Наличие искусственного сердечного клапана, рубцевания или деформации сердца или клапанов может увеличить риск осложнений во время беременности.
 Если ваши клапаны не работают должным образом, у вас могут возникнуть проблемы с переносимостью усиленного кровотока, возникающего во время беременности.
Если ваши клапаны не работают должным образом, у вас могут возникнуть проблемы с переносимостью усиленного кровотока, возникающего во время беременности.Кроме того, искусственные или ненормальные клапаны несут повышенный риск потенциально опасной для жизни инфекции внутренней оболочки сердца (эндокардит) и сердечных клапанов.Механические искусственные клапаны сердца также представляют серьезный риск во время беременности из-за необходимости корректировки использования антикоагулянтов, а также возможности опасного для жизни свертывания крови (тромбоза) сердечных клапанов. Прием антикоагулянтов также может подвергнуть риску вашего развивающегося ребенка.
- Застойная сердечная недостаточность. По мере увеличения объема крови может ухудшаться застойная сердечная недостаточность.
- Врожденный порок сердца Если вы родились с сердечным заболеванием, у вашего ребенка также повышается риск развития сердечного порока.
 Вы также можете подвергаться риску сердечных заболеваний во время беременности и преждевременных родов.
Вы также можете подвергаться риску сердечных заболеваний во время беременности и преждевременных родов.
Некоторые сердечные заболевания вызывают больше осложнений, чем другие?
Определенные сердечные заболевания, особенно сужение митрального или аортального клапана, могут представлять опасность для жизни матери или ребенка. В зависимости от обстоятельств некоторые сердечные заболевания требуют серьезного лечения, например операции на сердце, прежде чем вы попытаетесь зачать ребенка.
Беременность не рекомендуется женщинам с редким врожденным заболеванием — синдромом Эйзенменгера или высоким кровяным давлением, которое поражает артерии легких и правую часть сердца (легочная гипертензия).
А как насчет лекарств?
Лекарства, которые вы принимаете во время беременности, могут повлиять на вашего ребенка. Однако часто преимущества перевешивают риски. Если вам нужны лекарства для контроля состояния сердца, ваш лечащий врач назначит самые безопасные лекарства в наиболее подходящей дозе.
Принимайте лекарство точно в соответствии с предписаниями. Не прекращайте прием лекарства и не корректируйте дозу самостоятельно.
Как мне подготовиться к беременности?
Прежде чем вы попытаетесь зачать ребенка, запишитесь на прием к кардиологу и врачу, который будет заниматься вашей беременностью.Скорее всего, вас направят к акушеру, который специализируется на беременностях с очень высоким риском (специалист по медицине плода). Возможно, вы также захотите поговорить с другими членами вашей медицинской бригады, например, с вашим семейным врачом.
Ваша медицинская бригада оценит, насколько хорошо вы справляетесь с заболеванием сердца, и примет решение об изменении лечения, которое может вам потребоваться, прежде чем вы забеременеете.
Некоторые лекарства, используемые для лечения сердечных заболеваний, не используются во время беременности. В зависимости от обстоятельств ваш лечащий врач может скорректировать дозировку или сделать замену и объяснить связанные с этим риски.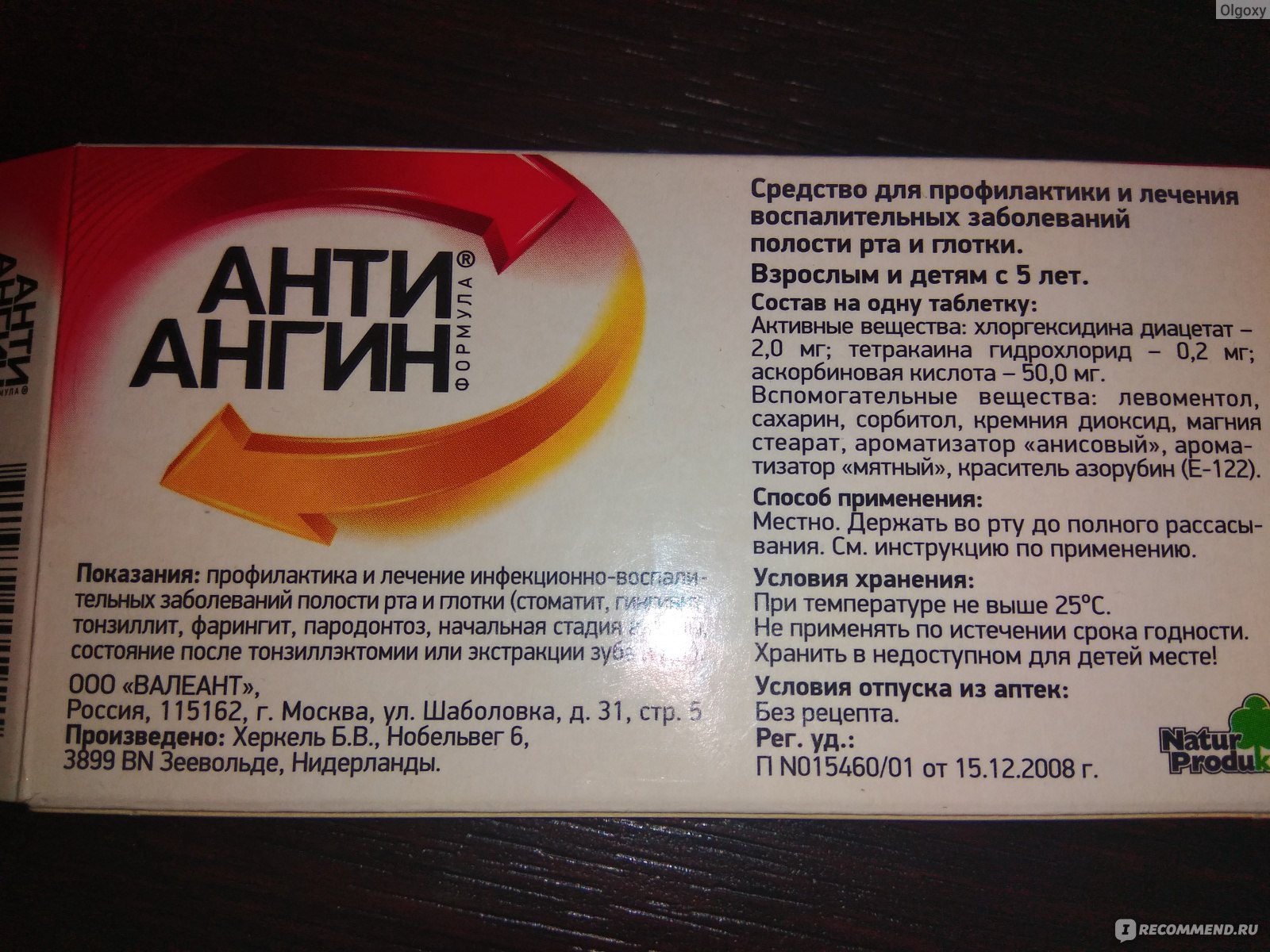
Чего мне ожидать во время дородовых посещений?
Во время беременности вы часто будете навещать своего врача. Ваш вес и артериальное давление, вероятно, будут проверяться при каждом посещении, и вам могут потребоваться частые анализы крови и мочи.
Частота посещения кардиолога во время беременности будет зависеть от тяжести состояния вашего сердца. Ваш лечащий врач может использовать определенные тесты для оценки вашей сердечной функции, в том числе:
- Эхокардиограмма. Это тип ультразвука, который использует звуковые волны для создания изображений вашего сердца и структур внутри вашего сердца.
- Электрокардиограмма. Этот тест регистрирует электрическую активность вашего сердца.
Как я могу убедиться, что с моим ребенком все в порядке?
Ваш лечащий врач будет следить за развитием вашего ребенка на протяжении всей беременности. Регулярные ультразвуковые исследования могут использоваться для отслеживания роста вашего ребенка, а специализированные ультразвуковые исследования могут использоваться для обнаружения аномалий сердца плода. Вашему ребенку может потребоваться наблюдение или лечение после родов.
Вашему ребенку может потребоваться наблюдение или лечение после родов.
Как предотвратить осложнения?
Забота о себе — лучший способ позаботиться о своем ребенке. Например:
- Приходите на прием к врачу во время беременности. Регулярно посещайте своего врача на протяжении всей беременности.
- Принимайте лекарства в соответствии с предписаниями. Ваш лечащий врач назначит самое безопасное лекарство в наиболее подходящей дозе.
- Больше отдыхайте. По возможности спите ежедневно и избегайте тяжелых физических нагрузок.
- Следите за прибавкой в весе. Набор правильного веса способствует росту и развитию вашего ребенка. Набор слишком большого веса создает дополнительную нагрузку на ваше сердце.
- Управляйте тревогой. Задавайте вопросы о ваших успехах. Узнайте, чего ожидать во время родов. Знание того, что происходит, поможет вам расслабиться.

- Знайте, что запрещено. Избегайте курения, алкоголя, кофеина и запрещенных наркотиков.
О каких признаках или симптомах я должен сообщить своему врачу?
Обратитесь к своему врачу, если у вас есть какие-либо признаки или симптомы, которые вас беспокоят, в частности:
- Затрудненное дыхание
- Одышка при физической нагрузке или в покое
- Учащенное сердцебиение, учащенное сердцебиение или нерегулярный пульс
- Боль в груди
- Кровавый кашель или кашель по ночам
А как насчет работы и доставки?
Ваш лечащий врач может порекомендовать роды в медицинском центре, специализирующемся на беременностях с высоким риском.Если есть опасения по поводу вашего сердца или кровообращения или вам необходимо присутствие определенных специалистов во время родов, роды могут быть вызваны.
Специальное оборудование может использоваться для наблюдения за вами во время родов. Ваш пульс и ритм могут потребовать контроля во время родов.
Ваш пульс и ритм могут потребовать контроля во время родов.
Ваши схватки и частота сердечных сокращений вашего ребенка будут постоянно контролироваться. Вместо того чтобы лечь на спину, вас могут попросить лечь на бок и подтянуть одно колено к груди.
Чтобы уменьшить стресс от боли, ваш врач может порекомендовать вам вводить лекарство через катетер в позвоночник (эпидуральную анестезию) или делать инъекцию в позвоночник (спинальный блок) для снятия боли. Если вы рожаете естественным путем, ваш лечащий врач может ограничить ваши толчки с помощью щипцов или вакуум-экстрактора, чтобы помочь вашему ребенку родить.
Если вы подвержены риску эндокардита, вы можете пройти курс лечения антибиотиками непосредственно до и после родов.
Кесарево сечение из-за сердечной недостаточности необычно.Если у вас возникнет акушерская проблема, которая приведет к кесареву сечению, будут приняты особые меры предосторожности, чтобы контролировать работу вашего сердца во время родов. Ваш врач может порекомендовать назначить свидание, чтобы вызвать роды в контролируемых условиях, если у вас есть определенные формы тяжелого сердечного заболевания во время беременности.
Ваш врач может порекомендовать назначить свидание, чтобы вызвать роды в контролируемых условиях, если у вас есть определенные формы тяжелого сердечного заболевания во время беременности.
Смогу ли я кормить ребенка грудью?
Кормление грудью рекомендуется большинству женщин с сердечными заболеваниями, даже тем, кто принимает лекарства. Заранее обсудите возможные корректировки лечения со своим врачом.
Если у вас врожденная проблема с сердцем, которая значительно увеличивает риск эндокардита, ваш врач, вероятно, обсудит риск мастита во время кормления грудью. Эта довольно распространенная инфекция может представлять особый риск в вашей ситуации. В некоторых случаях может быть рекомендовано сцеживание и кормление грудным молоком.
21 августа 2020 г. Показать ссылки- Waksmonski CA, et al. Приобретенный порок сердца и беременность. https://www.uptodate.com/home. По состоянию на 16 мая 2017 г.
- Nanna M, et al. Беременность осложнилась пороком клапанов сердца.
 Журнал Американской кардиологической ассоциации. 2014; 3: e0007.
Журнал Американской кардиологической ассоциации. 2014; 3: e0007. - Waksmonski CA, et al. Беременность у женщин с врожденным пороком сердца: общие принципы. https://www.uptodate.com/home. По состоянию на 16 мая 2017 г.
- Пренатальный уход. Департамент здравоохранения и социальных служб. http://womenshealth.gov/publications/our-publications/fact-sheet/prenatal-care.html. По состоянию на 18 мая 2017 г.
- Сердечные нарушения при беременности.Руководство Merck Professional Version. http://www.merckmanuals.com/professional/gynecology-and-obstetrics/pregnancy-complicated-by-disease/heart-disorders-in-pregnancy. По состоянию на 16 мая 2017 г.
- Regitz-Zagrosek V, et al. Ведение сердечно-сосудистых заболеваний во время беременности. Актуальные проблемы кардиологии. 2014; 39: 85.
Продукция и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.

 Также в это время рекомендуется несколько раз в день наносить на слизистую оболочку носовых ходов оксолиновую мазью или гель Виферон.
Также в это время рекомендуется несколько раз в день наносить на слизистую оболочку носовых ходов оксолиновую мазью или гель Виферон.


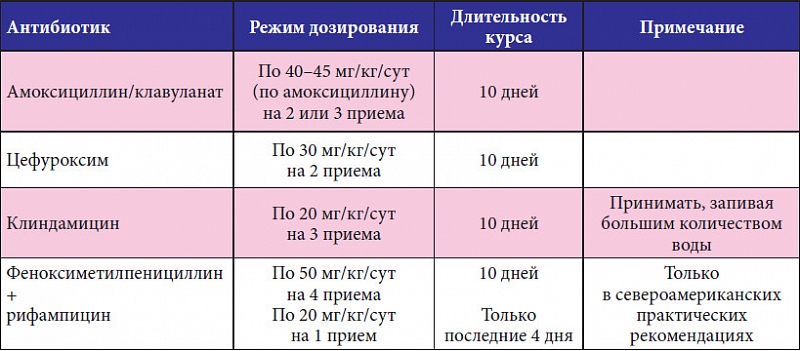
 Если ваши клапаны не работают должным образом, у вас могут возникнуть проблемы с переносимостью усиленного кровотока, возникающего во время беременности.
Если ваши клапаны не работают должным образом, у вас могут возникнуть проблемы с переносимостью усиленного кровотока, возникающего во время беременности. Вы также можете подвергаться риску сердечных заболеваний во время беременности и преждевременных родов.
Вы также можете подвергаться риску сердечных заболеваний во время беременности и преждевременных родов.
 Журнал Американской кардиологической ассоциации. 2014; 3: e0007.
Журнал Американской кардиологической ассоциации. 2014; 3: e0007.